ОСОБЕННОСТИ ЭТИОЛОГИИ И ПАТОГЕНЕЗА ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИЙ ПАРОДОНТА | ДЗАМПАЕВА
1. Субанова А.А. Особенности эпидемиологии и патогенеза заболеваний патодонта (обзор литературы). Вестник Кыргызско-Российского славянского университета. 2015; 15(7): 152-155. [Subanova A.A. Osobennosti jepidemiologii i patogeneza zabolevanij patodonta (obzor literatury). Vestnik Kyrgyzsko- Rossijskogo slavjanskogo universiteta. 2015; 15(7): 152-155. (In Russ.)]
2. Muhvić-UrekM., Tomac-Stojmenović M., Mijandrušić-Sinčić B. Oralpathology in inflammatory bowel disease. World J.Gastroenterol. 2016; 22(25): 5655-5667. DOI: 10.3748/wjg.v22.i25.5655.Review.
3. Алиева М.С., Расулов И.М., Магомедов М.А., Мейланова Р.Д. Современные аспекты этиологии и патогенеза пародонтита. Известия Дагестанского государственного педагогического университета. Естественные и точные науки. 2013; 1(22): 25- 29. [Alieva M.S., Rasulov I.M., Magomedov M.A., Mejlanova R.D. Sovremennye aspekty jetiologii i patogeneza parodontita. Izvestija Dagestanskogo gosudarstvennogo pedagogicheskogo universiteta. Estestvennye i tochnye nauki. 2013; 1(22): 25-29. (In Russ.)].
Izvestija Dagestanskogo gosudarstvennogo pedagogicheskogo universiteta. Estestvennye i tochnye nauki. 2013; 1(22): 25-29. (In Russ.)].
4. Цепов Л.М., Цепова Е.Л., Цепов А.Л. Пародонтит: локальный очаг серьезных проблем (обзор литературы). Пародонтология. 2014; 19(3): 3-6. [Cepov L.M., Cepova E.L., Cepov A.L. Parodontit: lokal’nyj ochag ser’eznyh problem (obzor literatury). Parodontologija. 2014; 19. (3): 3-6. (In Russ.)].
5. Цепов Л.М., Голева Н.А., Нестерова М.М. Хронический генерализованный пародонтит: от патогенеза к лечению. Дентал Юг. 2010; 9: 32-34. [Cepov L.M., Goleva N.A., Nesterova M.M. Hronicheskij generalizovannyj parodontit: ot patogeneza k lecheniju. Dental Jug. 2010; 9: 32-34. (In Russ.)].
6. Цепов Л.М., Голева Н.А.Роль микрофлоры в возникновении воспалительных заболеваний пародонта. Пародонтология. 2009; 1: 7-12. [Cepov L.M. Rol’ mikroflory v vozniknovenii vospalitel’nyh zabolevanij parodonta. Parodontologija. 2009; 1: 7-12. (In Russ.)].
7. Баяхметова А. А., Екешева А.А. Исследование пародонтопатогенной микрофлоры пародонтальных карманов при пародонтите молекулярно-генетическим методом. Наука и Мир. 2016; 3(31): 73-76. [Bajahmetova A.A., Ekesheva A.A. Issledovanie parodontopatogennoj mikroflory parodontal’nyh karmanov pri parodontite molekuljarno- geneticheskim metodom. Nauka i Mir. 2016; 3(31): 73-76. (In Russ.)].
А., Екешева А.А. Исследование пародонтопатогенной микрофлоры пародонтальных карманов при пародонтите молекулярно-генетическим методом. Наука и Мир. 2016; 3(31): 73-76. [Bajahmetova A.A., Ekesheva A.A. Issledovanie parodontopatogennoj mikroflory parodontal’nyh karmanov pri parodontite molekuljarno- geneticheskim metodom. Nauka i Mir. 2016; 3(31): 73-76. (In Russ.)].
8. Jun H.K., Jung Y.J., Choi B.K. Treponemadenticola, Porphyromonasgingivalis, and Tannerella forsythia induce cell death and release of endogenous danger signals. Arch Oral Biol. 2017; 73:72- 78. DOI: 10.1016/j.archoralbio.2016.09.010.
9. Грудянов А.И. Макеева М.К., Пятигорская Н.В.Современные представления об этиологии, патогенезе и подходах к лечению эндодонто-пародонтальных поражений. Вестник Российской академии медицинских наук. 2013; 8: 34-36. [Grudjanov A.I. Makeeva M.K., Pjatigorskaja N.V. Sovremennye predstavlenija ob jetiologii, patogeneze i podhodah k lecheniju jendodonto-parodontal’nyh porazhenij. Vestnik Rossijskoj akademii medicinskih nauk. 2013; 8: 34-36. (In Russ.)].
2013; 8: 34-36. (In Russ.)].
10. Sommakia S., Baker O.J. Regulation of inflammation by lipid mediators in oral diseases. Oral Dis. 2017; 23(5): 576-597. DOI: 10.1111/odi.12544.
11. De Iuliis V., Ursi S., Di Tommaso L.M., Caruso M., Marino A., Ercole S., Caputi S., Sinjari B., Festa F., Macri M., Martinotti S., Vitullo G., Toniato E.J.Comparative molecular analysis of bacterial species associated with periodontal disease. Biol.Regul.Homeost. Agents. 2016; 30(4): 1209-1215.
12. Foey A.D., Habil N., Al-Shaghdali K., CreanS.Porphyromonasgingivalis-stimulated macrophage subsets exhibit differential induction and responsiveness to interleukin-10. Arch. Oral.Biol. 2017; 73: 282-288. DOI: 10.1016/j.archoralbio.2016.10.029.
13. Ашуров Г.Г. Джураева Ш.Ф., Каримов Б.М.К вопросу о прогрессировании деструктивных явлений в альвеолярном отростке у пациентов с соматическими заболеваниями. Вестник Ивановской медицинской академии. 2016; 2: 25-28. [Ashurov G.G. Dzhuraeva Sh.F., Karimov B. M.K voprosu o progressirovanii destruktivnyh javlenij v al’veoljarnom otrostke u pacientov s somaticheskimi zabolevanijami. Vestnik Ivanovskoj medicinskoj akademii. 2016; 2: 25-28. (In Russ.)].
M.K voprosu o progressirovanii destruktivnyh javlenij v al’veoljarnom otrostke u pacientov s somaticheskimi zabolevanijami. Vestnik Ivanovskoj medicinskoj akademii. 2016; 2: 25-28. (In Russ.)].
14. Казанцев А.В., Суетенков Д.Е. Гендерные особенности агрегационных свойств тромбоцитов у больных с хроническим генерализованным пародонтитом. Пародонтология. 2014; 19(1): 7-12. [Kazancev A.V., Suetenkov D.E. Gendernye osobennosti agregacionnyh svojstv trombocitov u bol’nyh s hronicheskim generalizovannym parodontitom. Parodontologija. 2014; 19(1): 7-12. (In Russ.)].
15. Сабирова А.И. Цитокиновый статус у больных генерализованным пародонтитом и метаболическим синдромом. Вестник Кыргызско-Российского славянского университета. 2016; 16(7): 102-105. [Sabirova A.I. Citokinovyj status u bol’nyh generalizovannym parodontitom i metabolicheskim sindromom. Vestnik Kyrgyzsko- Rossijskogo slavjanskogo universiteta. 2016; 16(7): 102-105. (In Russ.)].
16. Ma N., Yang D., Okamura H., Teramachi J. , Hasegawa T., Qiu L., HanejiT. Involvement of interleukin‑23 induced by Porphyromonas endodontalis lipopolysaccharide in osteoclastogenesis. Mol. Med. Rep. 2017; 15(2): 559-566. DOI: 10.3892/mmr.2016.6041.
, Hasegawa T., Qiu L., HanejiT. Involvement of interleukin‑23 induced by Porphyromonas endodontalis lipopolysaccharide in osteoclastogenesis. Mol. Med. Rep. 2017; 15(2): 559-566. DOI: 10.3892/mmr.2016.6041.
17. Gilbert G., He X., Farmer P. et al. Expression of the osteoblast differentiation factor RUNX2 (Cbfa1/ AML3/Pebp2alpha A) is inhibited by tumor necrosis factor-alpha. J. Biol. Chem. 2002; 277(4): 2695-2701.
18. Гожая Л.Д. Роль травмы металлическими зубными протезами в патогенезе пародонтита. Пародонтология. 2012; 3: 12-15. [Gozhaja L.D. Rol’ travmy metallicheskimi zubnymi protezami v patogeneze parodontita. Parodontologija. 2012; 3: 12-15. (In Russ.)].
19. Янушевич О.О., Рунова Г.С., Гончаренко А.Д. Влияние окклюзионной травмы на развитие заболеваний пародонта. Российская стоматология. 2009; 3: 16-19. [Janushevich O.O., Runova G.S., Goncharenko A.D. Vlijanie okkljuzionnoj travmy na razvitie zabolevanij parodonta. Rossijskaja stomatologija. 2009; 3: 16-19. (In Russ. )].
)].
20. Kirschneck C., Fanghänel J., Wahlmann U., Wolf M., Roldán J.C., Proff P. Interactive effects of periodontitis and orthodontic tooth movement on dental root resorption, tooth movement velocity and alveolar bone loss in a rat model. Ann. Anat. 2017; 210: 32-43. DOI: 10.1016/j.aanat.2016.10.004.
21. Шафеев И.Р., Булгакова А.И., Валеев И.В., Зубаирова Г.Ш. Исследование местного иммунитета полости рта у пациентов с несъемными эстетическими ортопедическими конструкциями и воспалительными заболеваниями пародонта. Медицинский вестник Башкортостана. 2016; 2(62): 23-26. [Shafeev I.R., Bulgakova A.I., Valeev I.V., Zubairova G.Sh. Issledovanie mestnogo immuniteta polosti rta u pacientov s nes#emnymi jesteticheskimi ortopedicheskimi konstrukcijami i vospalitel’nymi zabolevanijami parodonta. Medicinskij vestnik Bashkortostana. 2016; 2(62): 23-26. (In Russ.)].
22. Аверьянов С.В., Зубарева А.В. Взаимосвязь между зубочелюстными аномалиями и заболеваниями пародонта. Проблемы стоматологии. 2015; 2(11): 46. [Aver’janov S.V., Zubareva A.V. Vzaimosvjaz’ mezhdu zubocheljustnymi anomalijami i zabolevanijami parodonta. Problemy stomatologii. 2015; 2(11): 46. (In Russ.)].
2015; 2(11): 46. [Aver’janov S.V., Zubareva A.V. Vzaimosvjaz’ mezhdu zubocheljustnymi anomalijami i zabolevanijami parodonta. Problemy stomatologii. 2015; 2(11): 46. (In Russ.)].
23. Ionel A., Lucaciu O., Tăbăran F., Berce C., Toader S., Hurubeanu L., Bondor C., CâmpianR.S. Histopathological and clinical expression of periodontal disease related to the systemic inflammatory response. Histol.Histopathol. 2017; 32(4): 379-384. DOI: 10.14670/HH-11-803.
24. Грудянов А.И., Кемулария И.В. Изменение регионарного кровотока при пародонтите различной степени под влиянием курения сигарет (предварительное сообщение). Пародонтология. 2010; 4(57): 12-15. [Grudjanov A.I., Kemularija I.V. Izmenenie regionarnogo krovotoka pri parodontite razlichnoj stepeni pod vlijaniem kurenija sigaret (predvaritel’noe soobshhenie). Parodontologija. 2010; 4(57): 12-15. (In Russ.)].
25. Орехова Л.Ю., Осипова М.В. Прогнозирование состояние пародонта у курильщиков. Пародонтология. 2012; 1: 42-46. [Orehova L. Ju., M.V. Osipova Prognozirovanie sostojanie parodonta u kuril’shhikov. Parodontologija. 2012; 1: 42-46. (In Russ.)].
Ju., M.V. Osipova Prognozirovanie sostojanie parodonta u kuril’shhikov. Parodontologija. 2012; 1: 42-46. (In Russ.)].
26. Баяхметова А.А., Екешева А.А., Медетбекова А.А. Информативность общего анализа крови у больных с пародонтитом. Путь науки. 2016; 4(26): 140-143. [Bajahmetova A.A., Ekesheva A.A., Medetbekova A.A.Informativnost’ obshhego analiza krovi u bol’nyh s parodontitom. Put’ nauki. 2016; 4(26): 140-143. (In Russ.)].
27. Руманова А.И., Жданова Е.В., Корнеева М.В. Характеристика лейкограммы крови десны при генерализованном пародонтите. Здоровье и образование в XXI веке. 2016; 4: 40-43. [Rumanova A.I., Zhdanova E.V., Korneeva M.V. Harakteristika lejkogrammy krovi desny pri generalizovannom parodontite. Zdorov’e i obrazovanie v XXI veke. 2016; 4: 40-43. (In Russ.)].
28. Al-Rasheed A. Elevation of white blood cells and platelet counts in patients having chronic periodontitis. Saudi Dent J. 2012; 24(1): 17-21.
29. Kaur G., Mohindra K., Singla S. Autoimmunity-Basics and link with periodontal disease. Autoimmun Rev. 2017; 16(1): 64-71. DOI: 10.1016/j.autrev.2016.09.013.
Autoimmun Rev. 2017; 16(1): 64-71. DOI: 10.1016/j.autrev.2016.09.013.
30. Taubman M.A., Yoshie H. Ebersole J.L., Smith D.J., Olson C.L. Host response in experimental periodontal diseases. J.Periodont. Res. 1984; 63: 455-459.
31. Курманалина М.А., Ураз Р.М. Взаимосвязь воспалительных заболеваний пародонта и общесоматической патологии. Медицинский журнал Западного Казахстана. 2015; 3(47): 19-23. [Kurmanalina M.A., Uraz R.M. Vzaimosvjaz’ vospalitel’nyh zabolevanij parodonta i obshhesomaticheskoj patologii. Medicinskij zhurnal Zapadnogo Kazahstana. 2015; 3(47): 19-23. (In Russ.)].
32. Anwar N., Zaman N., Nimmi N., Chowdhury T.A., Khan M.H. Factors Associated with Periodontal Disease in Pregnant Diabetic Women. Mymensingh Med. J. 2016; 25(2): 289- 295.
33. Льянова Д.К., Льянова Т.К. Характеристика параметров воспалительных цитокинов в процессе развития пародонтита на фоне сахарного диабета. Евразийское Научное Объединение. 2017; 2(24): 72-76. [L’janova D.K., L’janova T. K. Harakteristika parametrov vospalitel’nyh citokinov v processe razvitija parodontita na fone saharnogo diabeta. Evrazijskoe Nauchnoe ob`edinenie. 2017; 2(24): 72-76. (In Russ.)].
K. Harakteristika parametrov vospalitel’nyh citokinov v processe razvitija parodontita na fone saharnogo diabeta. Evrazijskoe Nauchnoe ob`edinenie. 2017; 2(24): 72-76. (In Russ.)].
34. CorlanPuşcu D., Ciuluvică R.C., Anghel A., Mălăescu G.D., Ciursaş A.N., Popa G.V., AgopForna D., Busuioc C.J., Siloşi I. Periodontal disease in diabetic patients — clinical and histopathological aspects. Rom. J.MorpholEmbryol. 2016; 57(4): 1323-1329.
35. Talbert J., Elter J., Jared H.L., Offenbacher S., Southerland J., Wilder R.S. The effect of periodontal therapy on TNF-alpha, IL-6 and metabolic control in type 2 diabetics. J.Dent.Hyg. 2016; 80(2): 7.
36. Сутаева Т.Р., Минкаилова С.Р., Багатаева П.Р., Магомедова Л.М. Пародонтит и соматические заболевания. Стоматология большого Урала на рубеже веков. 2015: 104- 108. [Sutaeva T.R., Minkailova S.R., Bagataeva P.R., Magomedova L.M Parodontit i somaticheskie zabolevanija. Stomatologija bol’shogo Urala na rubezhe vekov. 2015: 104-108. (In Russ.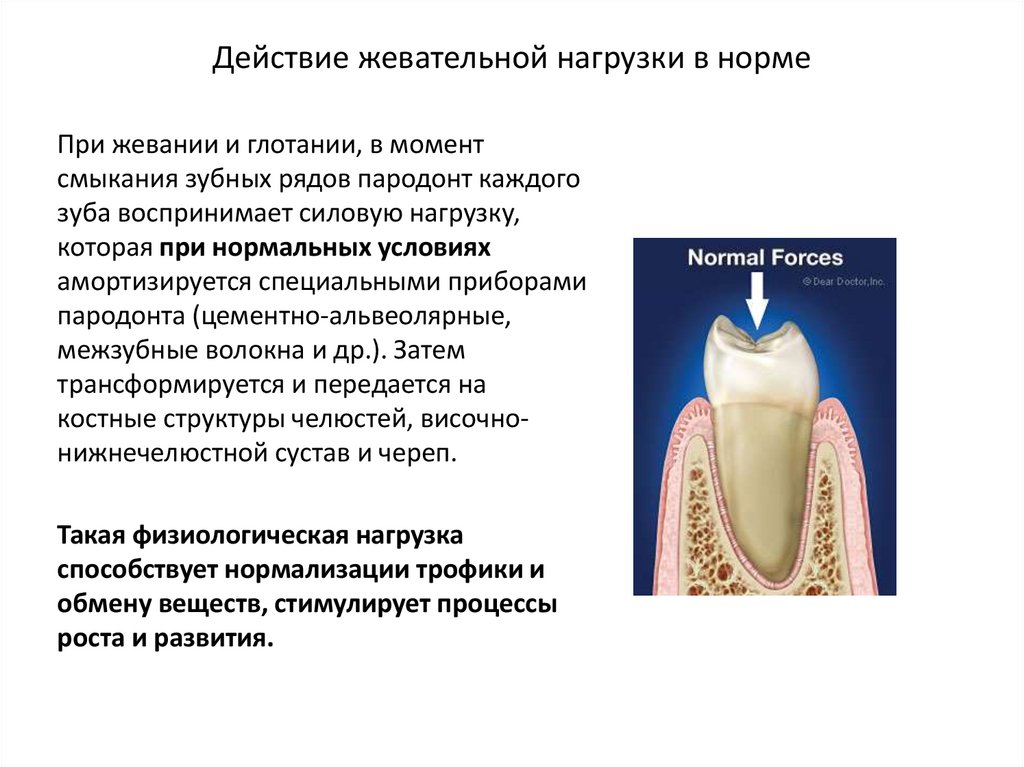 )].
)].
37. Фисун А.Я., Черкашин Д.В., Макиев Р.Г., Кириченко П.Ю. «Очаговая инфекция» − фактор риска или патогенетическая основа возникновения заболеваний системы кровообращения. Вестник Российской военно-медицинской академии. 2015; 3(51): 7- 16. [Fisun A.Ja., Cherkashin D.V., Makiev R.G., Kirichenko P.Ju. «Ochagovaja infekcija» − faktor riska ili patogeneticheskaja osnova vozniknovenija zabolevanij sistemy krovoobrashhenija. Vestnik Rossijskoj voenno-medicinskoj akademii. 2015; 3 (51): 7-16. (In Russ.)].
38. Парахонский А.П., Перова Н.Ю. Роль цитокинов в патогенезе пародонтита. Естественно-гуманитарные исследования. 2015; 7(1): 75-81. [Parahonskij A.P., Perova N.Ju. Rol’ citokinov v patogeneze parodontita. Estestvenno-gumanitarnye issledovanija. 2015; 7 (1): 75-81. (In Russ.)].
39. Есипова А.А., Вилова Т.В. Хронические воспалительные заболевания пародонта как фактор риска развития сердечно- сосудистых заболеваний у жителей европейского севера. Врач-аспирант. 2016; 3(1): 170-177. [Esipova A.A., Vilova T.V. Hronicheskie vospalitel’nye zabolevanija parodonta kak faktor riska razvitija serdechno- sosudistyh zabolevanij u zhitelej evropejskogo severa. Vrach-aspirant. 2016; 3(1): 170-177. (In Russ.)].
[Esipova A.A., Vilova T.V. Hronicheskie vospalitel’nye zabolevanija parodonta kak faktor riska razvitija serdechno- sosudistyh zabolevanij u zhitelej evropejskogo severa. Vrach-aspirant. 2016; 3(1): 170-177. (In Russ.)].
40. Chopra R., Patil S.R., Mathur S. Comparison of cardiovascular disease risk in two main forms of periodontitis. Dent Res J (Isfahan). 2012; 9(1): 74-79.
41. Chukkapalli S.S., Easwaran M., Rivera-Kweh M.F., Velsko I.M., Ambadapadi S., Dai J., Larjava H., Lucas A.R., Kesavalu L. Sequential colonization of periodontal pathogens in induction of periodontal disease and atherosclerosis in LDLRnull mice. Pathog. Dis. 2017; 75(1): 98-97. DOI: 10.1093/femspd/ftx003].
42. Осипова Ю.Л., Булкина Н.В., Токмакова Е.В., Башкова Л.В. Патогенетическая взаимосвязь воспалительных заболеваний пародонта с гастроэзофагеальной рефлюксной болезнью. Фундаментальные исследования. 2015; 1-7: 1397- 1400. [Osipova Ju.L., Bulkina N.V., Tokmakova E.V., Bashkova L.V. Patogeneticheskaja vzaimosvjaz’ vospalitel’nyh zabolevanij parodonta s gastrojezofageal’noj refljuksnoj bolezn’ju. Fundamental’nye issledovanija. 2015; 1-7: 1397-1400. (In Russ.)].
Fundamental’nye issledovanija. 2015; 1-7: 1397-1400. (In Russ.)].
43. Цимбалистов А.В., Робакидзе Н.С., Тытюк С.Ю. Состояние тканей полости рта у больных с хроническими воспалительными заболеваниями кишечника. Институт стоматологии. 2012; 1(54): 88-89. [Cimbalistov A.V., Robakidze N.S., Tytjuk S.Ju. Sostojanie tkanej polosti rta u bol’nyh s hronicheskimi vospalitel’nymi zabolevanijami kishechnika. Institut stomatologii. 2012; 1(54): 88-89. (In Russ.)].
44. Антонова И.Н.Роль нарушений психологической адаптации в патогенезе хронических воспалительных заболеваний пародонта у спортсменов. Институт стоматологии. 2008; 39: 38-43. [Antonova I.N. Rol’ narushenij psihologicheskoj adaptacii v patogeneze hronicheskih vospalitel’nyh zabolevanij parodonta u sportsmenov. Institut stomatologii. 2008; 39: 38-43. (In Russ.)].
45. Гожая И.Н. Риск развития заболеваний пародонта при наличии хронических социальных стрессов у клинически здоровых лиц. Пародонтология. 2012; 1: 21-25. [Gozhaja I. N. Risk razvitija zabolevanij parodonta pri nalichii hronicheskih social’nyh stressov u klinicheski zdorovyh lic. Parodontologija. 2012;1: 21-25. (In Russ.)].
N. Risk razvitija zabolevanij parodonta pri nalichii hronicheskih social’nyh stressov u klinicheski zdorovyh lic. Parodontologija. 2012;1: 21-25. (In Russ.)].
46. Макеева И.М., Булгаков В.С., Никольская И.А. Влияние психоэмоционального состояния пациента на течение заболевания пародонта. Здоровье и образование в XXI веке. 2008; 1: 140-141. [Makeeva I.M., Bulgakov V.S., Nikol’skaja I.A. Vlijanie psihojemocional’nogo sostojanija pacienta na techenie zabolevanija parodonta. Zdorov’e i obrazovanie v XXI veke. 2008; 1: 140-141. (In Russ.)].
47. Lu H., Xu M., Wang F., Liu S., Gu J., Lin S., Zhao L. Chronic stress accelerates ligature- induced periodontitis by suppressing glucocorticoid receptor-αsignaling. Experimental& Molecular Medicine. 2016; 48(3): 223-226. DOI:10.1038/emm.2015.127.
48. Намханов В.В., Будаев Б.А., Писаревский Ю.Л. Состояние пародонта в зависимости от потери минеральной плотности костной ткани человек. Актуальные проблемы и перспективы развития стоматологии в условиях севера. 2016: 203. [Namhanov V.V., Budaev B.A., Pisarevskij Ju.L. Sostojanie parodonta v zavisimosti ot poteri mineral’noj plotnosti kostnoj tkani chelovek. Aktual’nye problemy i perspektivy razvitija stomatologii v uslovijah severa. 2016: 203. (In Russ.)].
2016: 203. [Namhanov V.V., Budaev B.A., Pisarevskij Ju.L. Sostojanie parodonta v zavisimosti ot poteri mineral’noj plotnosti kostnoj tkani chelovek. Aktual’nye problemy i perspektivy razvitija stomatologii v uslovijah severa. 2016: 203. (In Russ.)].
49. Капранова В.В., Асадов Р.И., Дорохова В.Д. Роль генетических полиморфизмов в развитии пародонтита. Научный альманах. 2017; 2-3(28): 347-350. [Kapranova V.V., Asadov R.I., Dorohova V.D. Rol’ geneticheskih polimorfizmov v razvitii parodontita. Nauchnyj al’manah. 2017; 2-3(28): 347-350. (In Russ.)].
50. Razzouk S.Regulatory elements and genetic variations in periodontal diseases. Arch Oral Biol. 2016; 72: 106-115. DOI: 10.1016/j.archoralbio.2016.08.015.
404 Cтраница не найдена
Мы используем файлы cookies для улучшения работы сайта МГТУ и большего удобства его использования. Более подробную информацию об использовании файлов cookies можно найти здесь.
Продолжая пользоваться сайтом, вы подтверждаете, что были проинформированы об использовании файлов cookies сайтом ФГБОУ ВО «МГТУ» и согласны с нашими правилами обработки персональных данных.
Размер:
AAA
Изображения Вкл. Выкл.
Обычная версия сайта
К сожалению запрашиваемая страница не найдена.
Но вы можете воспользоваться поиском или картой сайта ниже
|
|
Этиология и патогенез заболеваний пародонта
Авторы:
- Александрина Л Думитреску 0
-
Александрина Л Думитреску
-
Кафедра пародонтологии, Институт клинической стоматологии Университета Тромсё, Тромсё, Норвегия
Посмотреть публикации автора
Вы также можете искать этого автора в пабмед Google Scholar
-
-
Доказательный подход к биологии, патологии и принципам лечения заболеваний пародонта
-
Надежный помощник как для опытного врача, так и для студента
-
Включает дополнительные материалы: sn.
 pub/extras
pub/extras
Об этой книге
«Этиология и патогенез заболеваний пародонта» представляет собой новую концепцию в пародонтологии с ярко выраженным акцентом на понимание через знание, а не на предоставление актуальных достоверных ответов. Подробно описаны связи между заболеваниями пародонта и общим состоянием здоровья. Даже если заболевание пародонта, безусловно, не является общепризнанной причиной смерти, лечение пародонта, очевидно, может спасти жизнь.
Наверх
Ключевые слова
- Альвеолярная кость
- Десна
- Пародонт
- Зубной налет
- Рак
- Патогенез
Наверх
Авторы и филиалы
-
Кафедра пародонтологии, Институт клинической стоматологии Университета Тромсё, Тромсё, Норвегия
Александрина Л Думитреску
Наверх
Наверх
Патофизиология заболеваний пародонта — Revise Dental
Дополнительная информация:
Заключение
Список литературы
Скачать PDF
Деструкция тканей пародонта
Ответственность за ущерб, причиненный пародонту.
Наоборот, это связано с плохо регулируемым воспалительным иммунным ответом на зубной налет. Это означает, что люди с плохо регулируемым иммунным и воспалительным ответом подвергаются повышенному риску.
Патофизиология заболеваний пародонта
Патофизиология заболеваний пародонта представляет собой сложный и прогрессирующий процесс. Этот урок проведет вас через различные стадии, от начальных отложений зубного налета до гингивита и, в конечном итоге, периодонтита. Важно отметить, что не все гингивиты прогрессируют в периодонтит; факторы риска человека и восприимчивость будут влиять на их развитие.
Первоначальное поражение
- В течение 24 часов после накопления зубного налета десны воспаляются
- Воспалению способствует расширение сосудов артериол, капилляров и венул в зубодесневом сплетении; это приводит к увеличению жидкости десневой борозды (GCF)
- Воспалительные клетки перемещаются в пораженный участок через экстравазацию
- В клеточных компонентах в основном присутствуют нейтрофилы с небольшим количеством лимфоцитов и макрофагов

- Расширение кровеносных сосудов продолжается, и появляется больше сосудов.
- Это приводит к клиническому проявлению красной десны
- Количество лимфоцитов и нейтрофилов будет продолжать увеличиваться
- Плазматические клетки начинают проникать в очень небольшом количестве 908
- Фибробласты показывают повреждение клеток
Это называется ранним гингивитом
Установленное поражение
Переход от раннего к установившемуся может занять у разных людей разное время. Однако имеет следующие характеристики;
Однако имеет следующие характеристики;
- Увеличение жидкости десневой борозды (GCF)
- Увеличение воспалительного инфильтрата
- Преобладание нейтрофилов с повышенной миграцией
- Плазматические клетки составляют 10-30% клеточного инфильтрата
- Повреждение фибробластов продолжается
- Потеря коллагена десны продолжается апикально и латерально, что создает дополнительное пространство для воспалительных клеток зуба и вместо этого трансформируется в эпителий кармана, создавая ложный карман
- Эпителий кармана более негерметичен и может изъязвляться
- Клинические признаки развившегося гингивита включают покраснение, отек и кровотечение KEYNOTE :
Для того, чтобы гингивит перешел в периодонтит, может потребоваться разное количество времени и повлиять на людей совершенно по-разному. Факторы риска человека и другие элементы могут влиять на иммунный и воспалительный ответ.
 У людей с хорошо отрепетированным и организованным иммунным ответом больше шансов, что болезнь может стабилизироваться. Однако нерегулируемый и гипервоспалительный ответ хозяина на биопленку зубного налета приведет к разрушению тканей пародонта и клиническим признакам пародонтита (наличие карманов и потеря костной массы). Факторы риска и восприимчивость обсуждаются в ‘Факторы риска и восприимчивость’ урок .
У людей с хорошо отрепетированным и организованным иммунным ответом больше шансов, что болезнь может стабилизироваться. Однако нерегулируемый и гипервоспалительный ответ хозяина на биопленку зубного налета приведет к разрушению тканей пародонта и клиническим признакам пародонтита (наличие карманов и потеря костной массы). Факторы риска и восприимчивость обсуждаются в ‘Факторы риска и восприимчивость’ урок . Распространенное поражение
- При этом происходит необратимое повреждение пародонта, включая образование истинного кармана из-за апикальной миграции соединительного эпителия и потери альвеолярной кости
- Десневой карман продолжает углубляться из-за апикального движения зуба. эпителия в результате налета, распространяющегося поддеснево
- Воспалительный инфильтрат продолжает распространяться апикально и латерально в соединительную ткань
- Плазматические клетки преобладают в запущенных стадиях и составляют более 50% инфильтрата
- При далеко зашедшем поражении пародонтита обнаруживаются следующие признаки;
- Потеря прикрепления соединительной ткани
- Апикальная миграция соединительного эпителия и формирование истинного пародонтального кармана
- Потеря альвеолярной кости
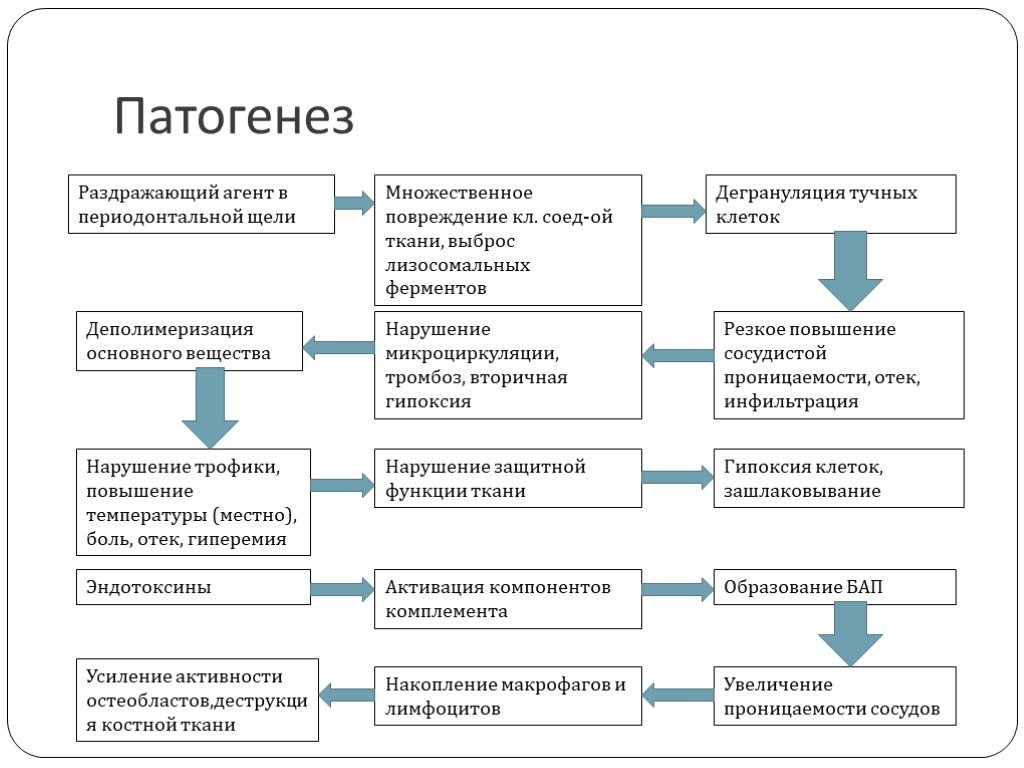
Соединительная ткань Изменения бляшки во время развития воспалительной реакции на прогрессирование поражения3 900 прилегает к десневому краю.
 Это приводит к разрушению соединительной ткани со значительной потерей коллагена в очаге воспаления.
Это приводит к разрушению соединительной ткани со значительной потерей коллагена в очаге воспаления. По мере развития деструкция может распространяться более апикально и латерально, затрагивая периодонтальную связку (PDL) и альвеолярную кость.
PDL повреждается из-за разрушения коллагеновых волокон, которые вставляются между альвеолярной костью и цементом. Поврежденные фибробласты также означают сокращение волокон и основного вещества, что приводит к невозможности восстановления PDL.
Альвеолярная кость обычно повреждается из-за иммунного ответа на бактериальные продукты, такие как липополисахарид (ЛПС). ЛПС — это эндотоксин, обнаруживаемый почти исключительно в грамположительных бактериях, который стимулирует иммунную систему к высвобождению цитокинов, лейкотриенов и простагландинов, которые активируют остеокласты. Эти остеокласты начинают разрушать кость. Медиаторы воспаления также секретируются нейтрофилами, макрофагами и фибробластами, что приводит к дальнейшему повреждению альвеолярной кости.
 Некоторые бактерии дополнительно способны вызывать прямое повреждение альвеолярной кости.
Некоторые бактерии дополнительно способны вызывать прямое повреждение альвеолярной кости. При этом процессе в очаге воспаления развиваются фиброз и рубцевание. Это может сдержать воспалительные клетки и предотвратить их дальнейшее разрушение.
Однако, если это неэффективно, это приводит к прогрессированию пародонтита, что приводит к дополнительной деструкции соединительной ткани, PDL и альвеолярной кости; все это приводит к миграции соединительного эпителия. Таким образом, получается большая глубина кармана.
Цитокины и медиаторы
- Как обсуждалось на уроках иммунологии, воспаление и иммунный ответ опосредованы цитокинами, которые позволяют лейкоцитам взаимодействовать друг с другом
- простагландины; все это провоспалительные цитокины, которые усиливают ответ
- Было показано, что матриксные металлопротеиназы (ММП) и активные формы кислорода участвуют в разрушении внеклеточного матрикса.
- ММП представляют собой тип фермента, который модифицирует ВКМ стромы, включая коллаген
- Их действие позволяет клеткам проходить через базальную мембрану
Что предотвращает сдерживание пародонтита?
С пародонтитом связаны различные факторы риска, поскольку они создают более восприимчивого хозяина.
 К ним относятся;
К ним относятся; - Курение
- Иммунодефицит
- Диабет
- Беременность
- Плохое питание
Все вышеперечисленное является системными факторами, которые могут привести к повышенному риску прогрессирования заболеваний пародонта. Дополнительную информацию о факторах риска и предрасположенности к заболеваниям пародонта можно найти в уроке «Факторы риска».
Модели потери костной массы
Модели потери костной массы, связанные с периодонтитом, различны, и тип потери костной массы может быть различным в разных областях у одного и того же пациента.
Потеря костной ткани должна быть зафиксирована на рентгенограммах зубов на основании ее внешнего вида. Сюда входят:
- Горизонтальная потеря костной массы : наиболее распространенная форма потери костной массы. Кость уменьшается по высоте, но край кости остается примерно перпендикулярным поверхности зуба. Степень и тяжесть горизонтальной потери костной массы можно легко оценить на рентгенограммах зубов.

- Вертикальная или угловая потеря кости : происходит в косом направлении к поверхности зуба. Основание костного дефекта располагается апикально по отношению к окружающей кости. На рентгенограммах зубов можно увидеть проксимальную вертикальную потерю кости. Однако вертикальные или угловые костные дефекты также появляются на щечной и язычной/небной поверхностях, но эти дефекты не видны на рентгенограмме. В большинстве случаев угловые дефекты имеют внутрикостные пародонтальные карманы. Вертикальные/угловые дефекты классифицируют по количеству костных стенок (один двух- или трехстеночный дефект). Однако это очень трудно определить по обычным рентгенограммам зубов.
- Три дефекта стенки; вокруг дефекта имеются три стенки губчатого вещества кости
- Два дефекта стенки; вокруг дефекта две стенки губчатой кости
- Дефект одной стенки; одна стенка губчатой кости.
- Поражение фуркации: Поражение фуркации относится к поражению бифуркации и трифуркации многокорневых зубов заболеванием периодонта.


 Педагогический (научно-педагогический) состав
Педагогический (научно-педагогический) состав