Клиническая характеристика и компьютерно-томографические диагностические особенности фолликулярных кист челюстей
М. А. Чибисова
д. м. н., профессор, ректор, заведующая кафедрой рентгенологии в стоматологии СПбИНСТОМ (Санкт-Петербург)
А. А. Зубарева
д. м. н., профессор кафедры оториноларингологии с клиникой ПСПбГМУ им. акад. И. П. Павлова (Санкт-Петербург)
Е. В. Кайзеров
ассистент кафедры лучевой диагностики СЗГМУ им. И. И. Мечникова (Санкт-Петербург)
А. В. Холин
д. м. н., профессор, заведующий кафедрой лучевой диагностики СЗГМУ им. И. И. Мечникова (Санкт-Петербург)
Р. Х. Чарыев
аспирант кафедры челюстно-лицевой хирургии и хирургической стоматологии ПСПбГМУ им. акад. И. П. Павлова (Санкт-Петербург)
Лучевая диагностика фолликулярных кист обычно не вызывает серьезных затруднений, так как существует дифференциально-диагностический признак, свойственный только этому типу кистозной полости, — наличие непрорезавшегося зуба в полости кисты.
Однако выявить лишь тип кистозной полости недостаточно для оценки состояния зубочелюстной системы и выбора тактики и объема лечебных мероприятий. Необходимо четко оценить границы распространения кисты, вовлечение в процесс корней соседних зубов, состояние пазух и полости носа, нарушение структуры стенок нижнечелюстного канала и степень разрушения кортикальных пластинок челюстей, а также выявить сообщения полости кисты (свищевых ходов) и состояние окружающих мягких тканей. В амбулаторной практике принято широко использовать различные варианты внутриротовых рентгенограмм, а также ортопантомографию, предпочтительно ее цифровую модификацию. Это позволяет выявить факт наличия кисты и оценить ее некоторые рентгенологические симптомы.
Однако традиционные методы лучевой диагностики отвечают не всем требованиям по выявлению семиотических признаков фолликулярных кист. Для детальной оценки локализации и содержимого кистозной полости, состояния окружающих тканей необходимо использование современных трехмерных методов лучевой диагностики, таких как спиральная компьютерная томография и конусно-лучевая томография.
Фолликулярные зубосодержащие кисты относятся к образованиям зубочелюстной системы, связанным с пороком развития и нарушением дифференцировки тканей зубного зачатка — тканевого образования, из которого в эмбриогенезе формируется зуб. Зубной зачаток состоит из зубного (эмалевого) органа, зубного сосочка и зубного мешочка. Фолликулярные кисты развиваются из зубного мешочка — скопления мезенхимных клеток вокруг зубного органа, являющегося оболочкой зубного зачатка. Частота возникновения фолликулярных кист составляет около 20 % всех эпителиальных кист челюстных костей. Данные образования не являются результатом хронического воспалительного процесса в периодонте, не связаны с кариозным поражением и патологией корневых каналов.
Однако в ряде случаев увеличивающаяся фолликулярная киста может влиять на состояние корней соседних зубов, вызывая их дивергенцию или частичный лизис. Инфекционно-воспалительный процесс может развиваться вторично внутри кисты, что приводит к возникновению клинических проявлений, которые могут быть достаточно выраженны. В результате хронического гнойно-воспалительного процесса могут образовываться свищевые ходы, сообщающиеся с полостью носа и рта, а также с придаточными пазухами носа.
При микроскопическом исследовании оболочки кисты выявляется многослойный плоский неороговевающий эпителий, выстилающий внутреннюю поверхность кисты. Под эпителием определяется рыхлая соединительная ткань с признаками хронического воспалительного процесса в виде лейкоцитарной инфильтрации и повышенной васкуляризации. При прогрессировании воспалительного процесса эпителий может трансформироваться в ороговевающий, подлежащая соединительная ткань становится грубоволокнистой, в различной степени инфильтрированной клеточными элементами.
Наличие фолликулярной кисты в верхней челюсти в большинстве случаев сопровождается воспалительным процессом в слизистой полости носа или верхнечелюстной пазухи различной степени выраженности. Связано это с прилеганием кисты к костным стенкам или проникновением в полость носа или верхнечелюстной пазухи, с истончением или частичным разрушением костных структур стенки полости носа или пазухи. В результате инициируется воспалительная реакция слизистой верхнечелюстной пазухи и полости носа с формированием хронического гайморита или ринита. В некоторых случаях фолликулярная киста образуется непосредственно в полости верхнечелюстной пазухи. Локализация кисты непосредственно в пазухе способствует ее быстрому увеличению, так как рост кисты не встречает сопротивления со стороны костных структур, и в сравнительно короткий срок киста заполняет полость пазухи.
- Рис. 2. Фолликулярная киста 3.8 зуба с распространением на тело, угол и ветвь нижней челюсти. МСКТ.
- Рис.
 3. Фолликулярные интрасинусальные кисты в полости верхнечелюстных пазух с обеих сторон. МСКТ.
3. Фолликулярные интрасинусальные кисты в полости верхнечелюстных пазух с обеих сторон. МСКТ.
- Рис. 4. Фолликулярная киста фронтального отдела верхней челюсти, проникающая в правую верхнечелюстную пазуху. МСКТ.
- Рис. 5. Фолликулярная киста нижней челюсти справа с наличием однородного мягкотканного содержимого и сформированного зуба. МСКТ.
- Рис. 6. Фолликулярная киста тела, угла и ветви нижней челюсти справа с наличием дефектов кортикальных пластинок. МСКТ.
- Рис. 7. Фолликулярная интрасинусальная киста. Гиперплазия слизистой оболочки верхнечелюстной пазухи. 3DКТ.
Цель данного исследования
Целью данного исследования явилось детальное изучение клинических и рентгенологических признаков фолликулярных кист с использованием современных методов лучевой диагностики: спиральной компьютерной и конусно-лучевой томографии, данных локальной денситометрии — для трехмерной оценки состояния как самой кистозной полости и ее содержимого, так и окружающих структур.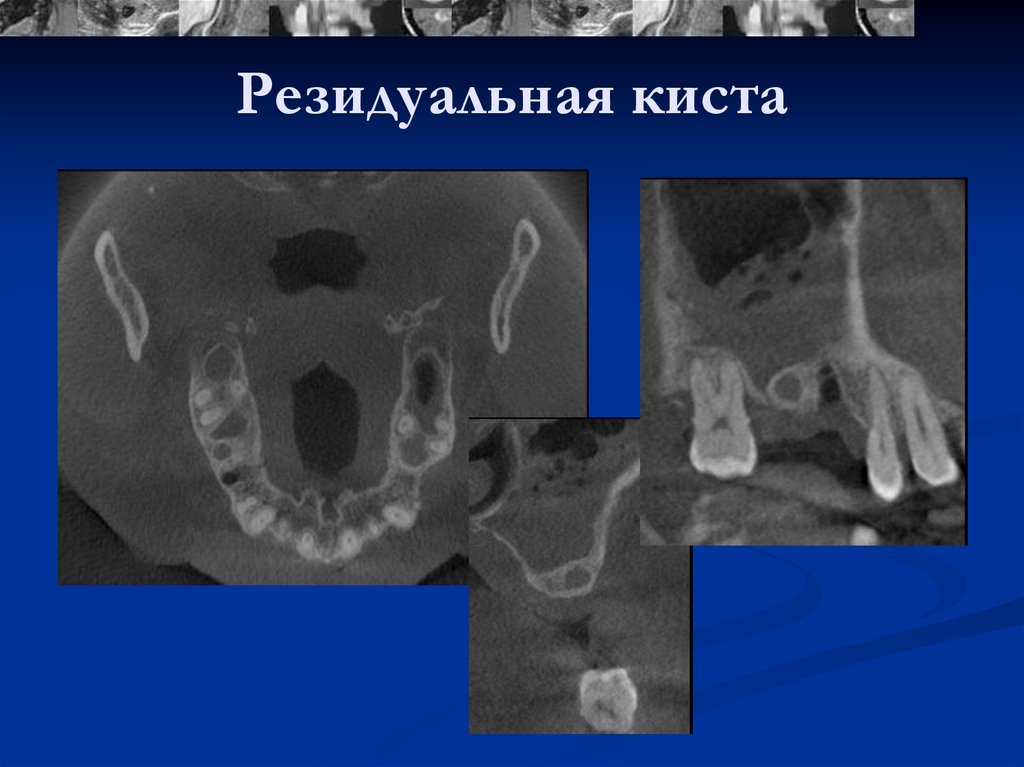
Материалы и методы
Был проведен детальный анализ 44 пациентов с фолликулярными зубосодержащими кистами челюстей по трем формализованным картам: клиническая, 3D-РКТ-кистограмма (рентгеносемиотика кератокист, основанная на данных цифровой ОПТГ, МСКТ и дентальной объемной (конусно-лучевой) томографии), локальная динамическая денситометрия в различных зонах (использование единиц HU для МСКТ и УЕ для дентальной объемной томографии). Кроме того, были использованы данные цитогистологического исследования, данные оценки послеоперационного материала (макропрепараты), а также способы оперативного вмешательства в зависимости от размеров, локализации и распространения кистозной полости, наличия сопутствующей патологии, воздействие на нижнечелюстной канал, височно-нижнечелюстной сустав, верхнечелюстной синус и полость носа.
Результаты и обсуждение представлены в таблицах № 1—6.
Анализ данных таблиц № 1 и 2 показывает, что фолликулярные зубосодержащие кисты могут встречаться в разных возрастных группах без статистически значимого различия частоты встречаемости по половому признаку: 23 (52.

Как показывает таблица № 3, жалобы и данные объективного обследования соответствовали вовлечению в процесс верхнечелюстной пазухи и развитию симптомов верхнечелюстного синусита — 8 (72.7 %), а именно: чувство распирания в челюсти — 5 (45.5 %), тяжесть под глазом — 7 (63.6 %), хронические выделения из носа — 8 (72.7 %), нарушение носового дыхания — 4 (36.4 %). В одном наблюдении жалобы отсутствовали.
Данные объективного обследования показали, что непрорезавшийся зуб в проекции кисты был наиболее частым симптомом — 9 (81.8 %) случаев. Вздутие челюсти по переходной складке наблюдалось почти в половине случаев — 5 (45.5 %).
Как показывают данные таблицы № 4, в одной пятой случаев — 7 (21.2 %) жалобы отсутствовали. Диагноз устанавливался при рентгенологическом обследовании. Характерными были жалобы на вздутие и деформацию челюсти — 14 (42.1 %), чувство распирания в челюсти — 9 (27.3 %), боль, припухлость десны — 12 (36.4 %) пациентов.
Непрорезавшийся зуб в проекции кисты являлся наиболее частым признаком при объективном обследовании — 27 (81.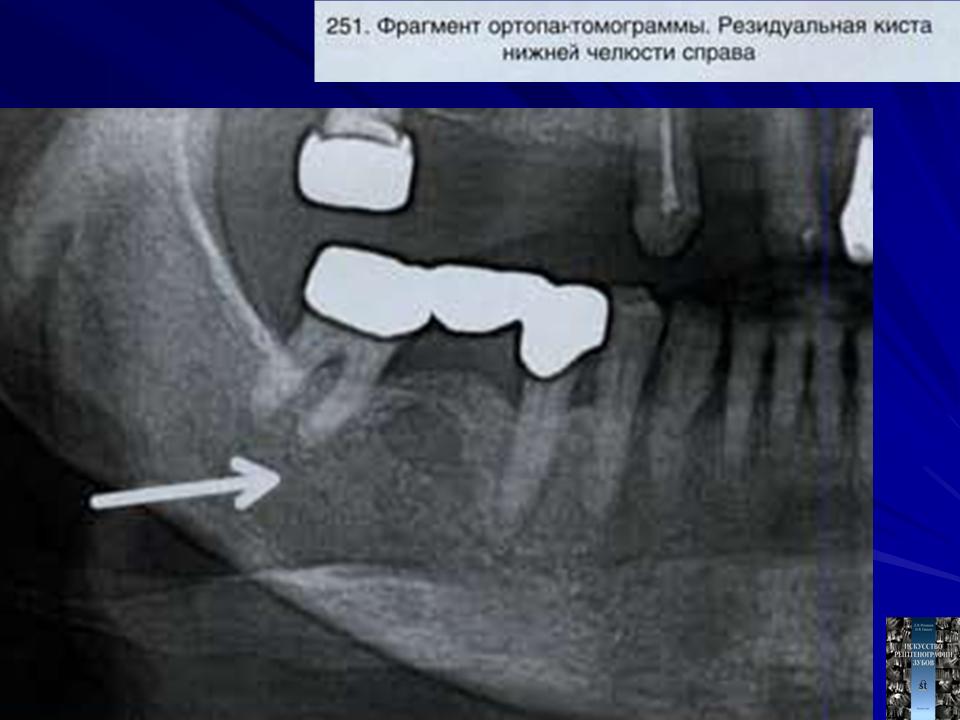 8 %). Характерным признаком при стоматологическом обследовании было вздутие челюсти по переходной складке — 21 (63.6 %) с истончением и крепитацией кортикальных пластинок, определяемых при пальпации, — 19 (57,6 %). В 9 (27.3 %) пальпировались дефекты кортикальных пластинок. Патологическая подвижность зубов в проекции кисты наблюдалась в 7 (21.2 %) случаях. Сопутствующая воспалительная патология определялась в виде местных изменений десны в проекции непрорезавшегося зуба — 4 (12.2 %) либо при разрушении стенки нижнечелюстного канала и вовлечении в процесс нижнечелюстного нерва — 3 (9.2 %).
8 %). Характерным признаком при стоматологическом обследовании было вздутие челюсти по переходной складке — 21 (63.6 %) с истончением и крепитацией кортикальных пластинок, определяемых при пальпации, — 19 (57,6 %). В 9 (27.3 %) пальпировались дефекты кортикальных пластинок. Патологическая подвижность зубов в проекции кисты наблюдалась в 7 (21.2 %) случаях. Сопутствующая воспалительная патология определялась в виде местных изменений десны в проекции непрорезавшегося зуба — 4 (12.2 %) либо при разрушении стенки нижнечелюстного канала и вовлечении в процесс нижнечелюстного нерва — 3 (9.2 %).
Для лучевой диагностики зубосодержащих кист челюстей были использованы цифровая ОПТГ, МСКТ и дентальная объемная томография. Анализируя полученные данные, сформировали расширенный комплекс рентгенологических признаков, характерный для этого типа кистозной полости.
Данные таблицы № 5 демонстрируют, что фолликулярные зубосодержащие кисты в трех четвертях наблюдений локализовались на нижней челюсти — 33 (75 %). Наиболее распространенная локализация на нижней челюсти наблюдалась в области угла на уровне третьих моляров — 13 (29.5 % от всех наблюдений и 39.4 % от всех фолликулярных кист нижней челюсти). Кисты данной локализации, как правило, имели небольшие размеры (менее 10 мм или до 20 мм). Однако в 14 (42.4 %) наблюдениях кистозная полость распространялась на два и более зуба, в область тела и ветви нижней челюсти. Размеры такой кистозной полости превышали 20 мм — 5 случаев, а в 9 случаях превышали 30 мм. При локализации в верхней челюсти кистозная полость в девяти случаях из одиннадцати проникала в верхнечелюстную пазуху. В двух наблюдениях при локализации кисты в области резцов верхней челюсти кистозная полость проникала в полость носа. Размеры кист верхней челюсти, как правило, превышали 30 мм — 9 (82 %) случаев всех кист данной локализации, — занимая значительную часть полости верхнечелюстной пазухи. При локализации во фронтальных отделах верхней челюсти размер не превышал 20 мм.
Наиболее распространенная локализация на нижней челюсти наблюдалась в области угла на уровне третьих моляров — 13 (29.5 % от всех наблюдений и 39.4 % от всех фолликулярных кист нижней челюсти). Кисты данной локализации, как правило, имели небольшие размеры (менее 10 мм или до 20 мм). Однако в 14 (42.4 %) наблюдениях кистозная полость распространялась на два и более зуба, в область тела и ветви нижней челюсти. Размеры такой кистозной полости превышали 20 мм — 5 случаев, а в 9 случаях превышали 30 мм. При локализации в верхней челюсти кистозная полость в девяти случаях из одиннадцати проникала в верхнечелюстную пазуху. В двух наблюдениях при локализации кисты в области резцов верхней челюсти кистозная полость проникала в полость носа. Размеры кист верхней челюсти, как правило, превышали 30 мм — 9 (82 %) случаев всех кист данной локализации, — занимая значительную часть полости верхнечелюстной пазухи. При локализации во фронтальных отделах верхней челюсти размер не превышал 20 мм.
Для фолликулярных кист характерна неправильная овальная форма кистозной полости — 29 (65. 9 %). Округлая форма кистозной полости наблюдалась при малых размерах (менее 20 мм) и локализации в области третьих моляров нижней челюсти — 5 (11.4 %). При кистах нижней челюсти больших размеров (более 30 мм) кистозная полость имела вытянутую по оси нижней челюсти форму — 6 (13.6 %). При тотальном заполнении полости верхнечелюстной пазухи киста принимала форму верхнечелюстной пазухи — 3 (6.8 %)
9 %). Округлая форма кистозной полости наблюдалась при малых размерах (менее 20 мм) и локализации в области третьих моляров нижней челюсти — 5 (11.4 %). При кистах нижней челюсти больших размеров (более 30 мм) кистозная полость имела вытянутую по оси нижней челюсти форму — 6 (13.6 %). При тотальном заполнении полости верхнечелюстной пазухи киста принимала форму верхнечелюстной пазухи — 3 (6.8 %)
Внутренние контуры кисты в большинстве случаев четкие — 42 (95 %), ровные — 27 (61.4 %). Внешние контуры кисты также в большинстве случаев были четкими — 42 (95 %), ровными — 28 (63.6 %).
Более чем в трех четвертях наблюдений выявлено однородное мягкотканное содержимое фолликулярных кист — 35 (79.5 %) — с наличием сформированного зуба внутри. Встречались также кисты со смешанным содержимым (фиброзная — 2 (4.5 %), жировая ткань — 3 (6.8 %), жидкость — 2 (4.5 %), воздух — 3 (6.8 %). В одном наблюдении при локализации во фронтальном отделе нижней челюсти в полости кисты обнаружены два зубоподобных образования с несформированной коронковой и корневой частями.
Характерным являлось вздутие нижней челюсти, которое наблюдалось у большинства обследуемых с кистами данной локализации — 24 (72.7 %), с истончением — 28 (84.8 %) и дефектами — 20 (60.6 %) кортикальных пластинок. Часто встречающимся признаком фолликулярной кисты нижней челюсти являлось оттеснение — 17 (51.5 %) — или частичное разрушение — 15 (45.5 %) — стенки нижнечелюстного канала. При локализации на верхней челюсти в 7 (63.6 %) наблюдениях выявлено оттеснение, а в 4 (36.4 %) — частичное разрушение стенки верхнечелюстной пазухи. Во всех 11 случаях локализации на верхней челюсти отмечалось изменение (утолщение) слизистой верхнечелюстной пазухи и полости носа.
Анализируя денситометрические показатели структурных компонентов зубосодержащих кист (табл. № 6) по данным МСКТ в единицах Хаунсфилда, а также данные конусно-лучевой КТ в у. е., установили, что наиболее часто полость кисты заполнена однородной структурой с характеристиками, соответствующими мягким тканям, — 72. 2 % по данным конусно-лучевой КТ и 76.9 % по данным МСКТ. Жироподобное содержимое встречалось в 16.7 % по данным конусно-лучевой КТ и в 7.7 % по данным МСКТ. В 11.1 % случаев по данным конусно-лучевой КТ и 11.5 % наблюдений по данным МСКТ структура имела смешанный мягкотканно-фиброзный характер. Важно отметить, что в 43 (97.7 %) наблюдениях в полости кисты определялся полностью сформированный зуб с характерными денситометрическими показателями дентина и эмали. Лишь в одном наблюдении с использованием конусно-лучевой КТ в структуре кисты выявлены зубоподобные образования, по данным денситометрии, не соответствующие сформированным зубам.
2 % по данным конусно-лучевой КТ и 76.9 % по данным МСКТ. Жироподобное содержимое встречалось в 16.7 % по данным конусно-лучевой КТ и в 7.7 % по данным МСКТ. В 11.1 % случаев по данным конусно-лучевой КТ и 11.5 % наблюдений по данным МСКТ структура имела смешанный мягкотканно-фиброзный характер. Важно отметить, что в 43 (97.7 %) наблюдениях в полости кисты определялся полностью сформированный зуб с характерными денситометрическими показателями дентина и эмали. Лишь в одном наблюдении с использованием конусно-лучевой КТ в структуре кисты выявлены зубоподобные образования, по данным денситометрии, не соответствующие сформированным зубам.
Заключение
Спиральная компьютерная томография и дентальная объемная томография, с учетом клинических особенностей развития фолликулярных кист, позволяют получить более полную информацию о кистозном образовании челюстей за счет возможности трехмерной визуализации, оценки размеров и локализации без погрешностей, связанных с укладкой пациента и проекционными искажениями, более точной оценки состояния кортикальных пластинок на разных уровнях в разных проекциях с целью точного определения кортикальных дефектов.
Использование локальной денситометрии позволяет количественно оценить содержимое кистозной полости, состояние капсулы, окружающей костной ткани и мягких тканей, а также состояние полости носа и верхнечелюстной пазухи, вовлеченных в патологический процесс. Данные методы позволяют получить детальную информацию о взаимоотношении кистозной полости и таких важных анатомических структур, как нижнечелюстной канал, полость носа и верхнечелюстная пазуха.
Выводы
Фолликулярные кисты, являясь пороком развития зубного зачатка, формируются в молодом возрасте, однако могут быть впервые выявлены в различных возрастных группах, так как длительное время не имеют симптомов, за исключением отсутствия прорезывания зуба в проекции кисты, локализуются преимущественно в области третьих моляров нижней челюсти, а также в альвеолярном отростке верхней челюсти, имеют преимущественно овальную форму, четкие ровные контуры, однокамерную полость и не связаны с кариозными зубами или патологией корневых каналов. Содержимое кисты, как правило, однородное мягкотканное, всегда с наличием сформированного зуба или зубоподобного образования.
Содержимое кисты, как правило, однородное мягкотканное, всегда с наличием сформированного зуба или зубоподобного образования.
Литература
Васильев А. Ю., Воробьев Ю. И., Трутень В. П., Лучевая диагностика в стоматологии. — М.: Медика, 2007.
Мчедлидзе Т. Ш., Касумова М. К., Чибисова М. А, Дударев А. Л. Трехмерный дентальный компьютерный томограф 3 DX ACCUITOMO/FPD — диагностика XXI века. — СПб.: ООО «MEDИ издательство», 2007. — 144 с.
Рабухина Н. А. Спиральная компьютерная томография при заболеваниях челюстно-лицевой области. — М.: МЕДпресс-информ, 2006.
Соловьев М. М. Оперативное лечение одонтогенных кист. Руководство. — СПб., 2004.
Чибисова М. А., Зубарева А. А. Цифровая объемная томография ( 3D GALILEOS/GALAXIS, SIRONA) — стандарт качества диагностики и лечения в стоматологии, челюстно-лицевой хирургии и оториноларингологии. — СПб.: ООО «МЕДИ издательство», 2010.

Чибисова М. А., Дударев А. Л., Шавгулидзе М. А. Возможности цифровой объемной томографии в оториноларингологии // Лучевая диагностика и терапия. — 2011, № 4. — С. 105— 118.
Чибисова М. А. Лучевая диагностика в амбулаторной стоматологии / М. А. Чибисова, А. Л. Дударев, А. А. Кураскуа. — СПб.: Ин-т стоматологии, 2002. — 368 с.
Чибисова М. А. с соавт. Стандарты использования конусно-лучевой компьютерной томографии в различных разделах амбулаторной стоматологической практики, в челюстно-лицевой хирургии и оториноларингологии. — СПб.: ООО «МЕДИ издательство», 2014. — 360 с.
Чибисова М. А., Карпищенко С. А, Зубарева А. А., Шавгулидзе М. А. Диагностика хронического одонтогенного полипозного риносинусита с использованием конусно-лучевой компьютерной томографии // Институт стоматологии. — 2013, № 1 (58). — С. 48—49.
Чибисова М. А., Орехова Л. Ю., Серова Н. В. Особенности методики диагностического обследования пациентов с заболеваниями пародонта на конусно-лучевом компьютерном томографе // Институт стоматологии.
 — 2014, № 1 (62). — С. 84—87.
— 2014, № 1 (62). — С. 84—87.
Фолликулярная киста
Фолликулярная киста — это медленно растущая доброкачественная одонтогенная киста невоспалительного генеза, происхождение которой связывают с нарушением развития зубного зачатка. При визуализации фолликулярная киста представляет собой хорошо отграниченный единичный фокус разряжения костной ткани, окружающий коронку зуба в нижней челюсти.
Эпидемиология
Фолликулярная киста находится на втором месте по встречаемости среди кистозных образований одонтогенной этиологии [3]. Чаще встречается в 20-40 лет и относительно редко в детском возрасте, так как практически всегда связаны с развитием постоянных зубов [1-3].
Клиническая картина
Фолликулярная киста, как правило, безболезненная и обнаруживается при рутинном рентгенологическом исследовании, однако при крупных размерах может пальпироваться в виде образования. Кроме того, при росте фолликулярная киста смещает прилежащий зуб [2].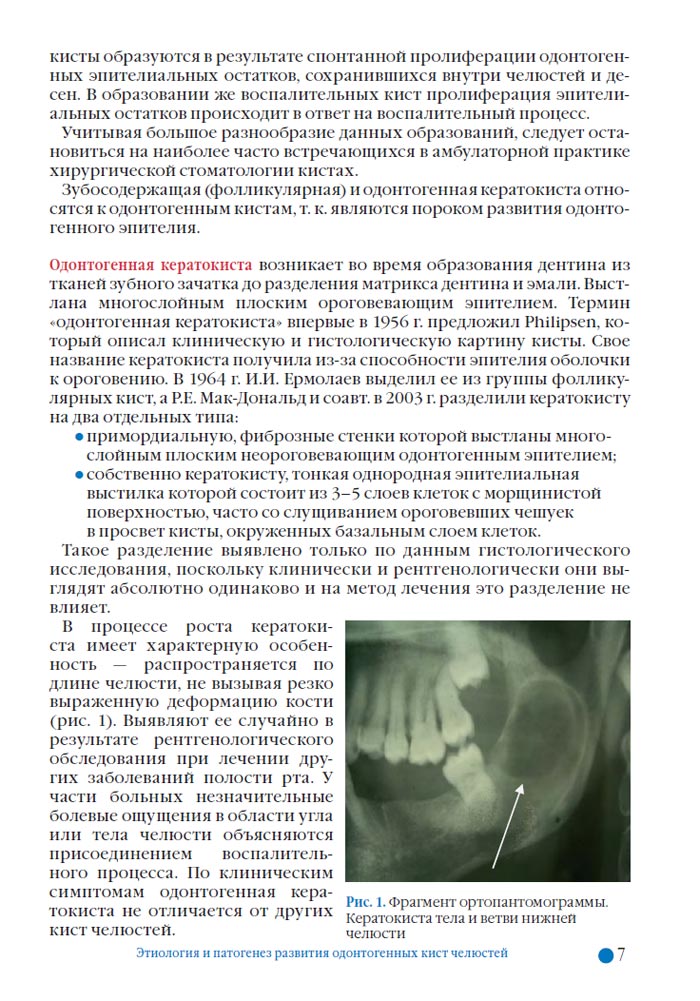 Описано несколько случаев когда фолликулярные кисты являлись причиной рецидивирующей инфекции или абсцессов шеи.
Описано несколько случаев когда фолликулярные кисты являлись причиной рецидивирующей инфекции или абсцессов шеи.
Патология
Фолликулярная киста формируется под воздействием гидростатических сил вызываемых скоплением жидкости между преобразованным эпителием эмали и коронкой непрорезавшегося зуба [1-3,5]. Таким образом киста охватывает коронку и прикрепляется в области шейки цементо-эмалевого перехода [5]. Они практически всегда встречаются в постоянном зубном ряду. Изнутри фолликулярная киста выстлана многослойным плоским неороговевающим эпителием. В более 75% случаев локализуются в нижней челюсти и часто связаны с [1,3]:
- третий моляр нижней челюсти
- третий моляр верхней челюсти
- клык верхней челюсти
- второй премоляр нижней челюсти
Диагностика
Фолликулярные кисты визуализируются при ортопантомографии и в основном не требуют дальнейшего дообследования. КТ и МРТ предоставляя дополнительную информацию помогают дифференцировать фолликулярную кисту от других кистозных образований верхней и нижней челюсти.
При небольших размерах фолликулярную кисту тяжело дифференцировать от нормального зубного фолликула. Фолликулярной киста считается при увеличении расстояния между коронкой и зубным мешочком более чем 2.5-3.0 мм [5-6].
Ортопантомограмма
Фолликулярная киста определяется в виде единичного гомогенного разрежения костной ткани округлой или овальной формы с четкими ровными тонкими склерозированными границами, без нарушения целостности кортикального слоя кости. В центр полости фолликулярной кисты обращена коронковая часть непрорезавшегося зуба. Размеры значительно варьируют [1-4]. Иногда встречаются эрозии и резорбция корней [6].
Дифференциальная диагностика
- радикулярная (периапикальная) киста
- аневризмальная костная киста
- амелобластома
- кератокистозная одонтогенная опухоль
- хевруизм (фиброзная дисплазия)
- киста Стафне
Зубочелюстные кистозные изменения в фолликулах, связанные с рентгенологически нормальными ретинированными третьими молярами нижней челюсти
На этой странице Оценить частоту зубочелюстных кистозных изменений в фолликулах рентгенологически нормальных ретинированных третьих моляров нижней челюсти. Методы . Сто тринадцать фолликулов, полученных после хирургического удаления ретенированных третьих моляров нижней челюсти с рентгенопрозрачностью менее 2,5 мм на рентгенограмме, были отправлены на гистопатологическое исследование для оценки патологических изменений. Результаты . Частота встречаемости зубочелюстных кистозных изменений составила 15,9%, то есть 18 из 113 пациентов (51 мужчина и 62 женщины), при этом максимальная частота кистозных изменений наблюдалась при размере фолликулярного пространства 0,5 мм. Средний возраст включенных пациентов составил 27,8 ± 8,1 года. Наиболее частым показанием к удалению среди пациентов в этом исследовании был рецидивирующий перикоронит (95%). Статистически значимых различий в частоте возникновения кистозных изменений в зависимости от возраста, пола, угла наклона, отношения к ветви, глубины, стороны вдавления и размера фолликула выявлено не было. Заключение . Зубные фолликулы, полученные из хирургически удаленных ретенированных третьих моляров нижней челюсти, должны быть представлены для гистопатологического исследования независимо от рентгенографического размера фолликула.
Методы . Сто тринадцать фолликулов, полученных после хирургического удаления ретенированных третьих моляров нижней челюсти с рентгенопрозрачностью менее 2,5 мм на рентгенограмме, были отправлены на гистопатологическое исследование для оценки патологических изменений. Результаты . Частота встречаемости зубочелюстных кистозных изменений составила 15,9%, то есть 18 из 113 пациентов (51 мужчина и 62 женщины), при этом максимальная частота кистозных изменений наблюдалась при размере фолликулярного пространства 0,5 мм. Средний возраст включенных пациентов составил 27,8 ± 8,1 года. Наиболее частым показанием к удалению среди пациентов в этом исследовании был рецидивирующий перикоронит (95%). Статистически значимых различий в частоте возникновения кистозных изменений в зависимости от возраста, пола, угла наклона, отношения к ветви, глубины, стороны вдавления и размера фолликула выявлено не было. Заключение . Зубные фолликулы, полученные из хирургически удаленных ретенированных третьих моляров нижней челюсти, должны быть представлены для гистопатологического исследования независимо от рентгенографического размера фолликула.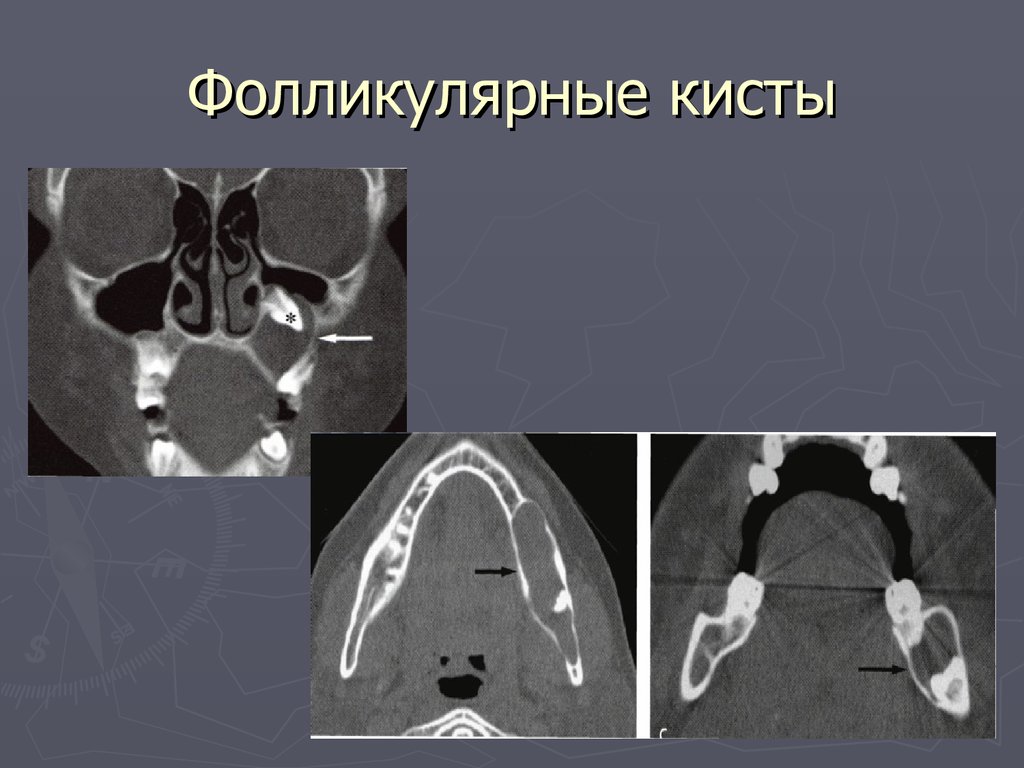
1. Введение
Ретинированные третьи моляры нижней челюсти часто встречаются у пациентов в челюстно-лицевой хирургии [1]. Инфекция, невосстанавливаемый кариес, кисты, опухоли, разрушение соседних зубов и кости считаются показаниями к удалению ретинированных третьих моляров [2]. Однако профилактическое удаление бессимптомного ретенированного третьего моляра обычно практикуется в Европе и США. Обоснование профилактического удаления включает в себя необходимость минимизировать риск патологических изменений, таких как кисты и опухоли, увеличение сложности хирургического вмешательства с возрастом и снижение риска перелома угла нижней челюсти, а также то, что третьи моляры не играют определенной роли во рту. 3]. Профилактическое извлечение до сих пор вызывает споры.
Зубной фолликул представляет собой эктомезенхимальную ткань, окружающую развивающийся зубной зачаток. На рентгенограмме она видна как нормальное гомогенное рентгенопрозрачное пространство вокруг коронки развивающегося зуба и известно как фолликулярное пространство.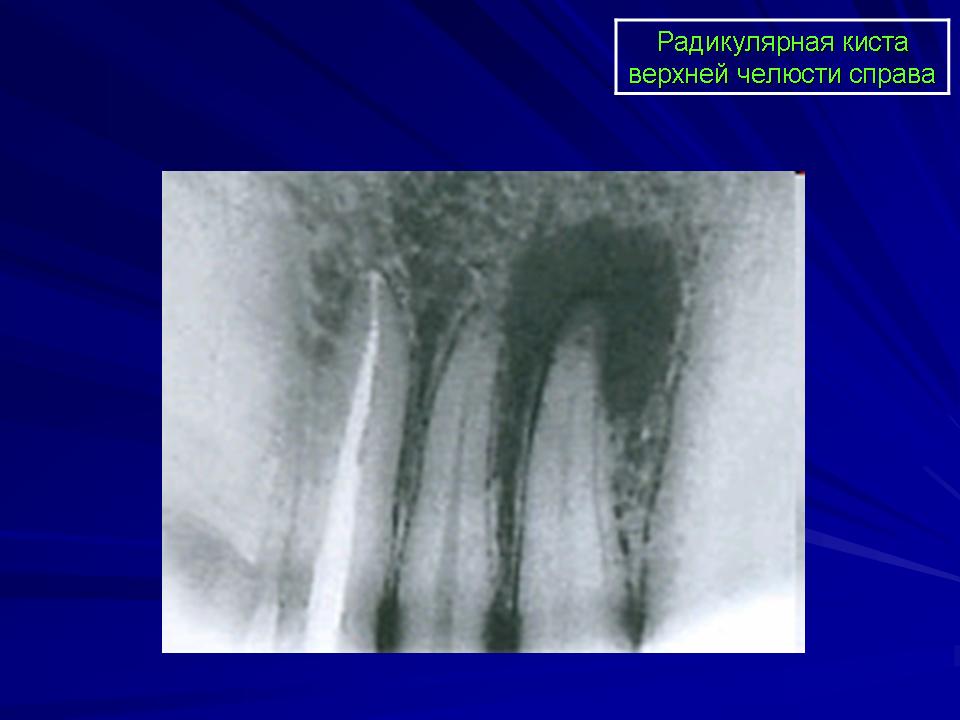 Зубной фолликул, связанный с ретинированным третьим моляром, может подвергаться кистозной дегенерации и формировать зубочелюстную кисту, одонтогенную кератоцисту и амелобластому [4]. Фолликулярное пространство шириной менее 2,5 мм считается рентгенологически нормальным или не ассоциированным с какой-либо патологией [5]. Однако это может быть ненадежным методом определения патологии, связанной с ретинированными зубами. Таким образом, было бы разумно провести гистологическое исследование фолликула, связанного с ретенированными зубами, поскольку отсутствие рентгенологического заболевания не обязательно указывает на отсутствие заболевания. Частота патологических изменений, связанных с ретенированными зубами, по-видимому, выше, чем при рентгенологических исследованиях [4, 6–9].]. Таким образом, удаление ретенированных зубов с последующим гистопатологическим исследованием ассоциированного с ними фолликула может снизить вероятность развития кист и опухолей и облегчить экстенсивное лечение [3].
Зубной фолликул, связанный с ретинированным третьим моляром, может подвергаться кистозной дегенерации и формировать зубочелюстную кисту, одонтогенную кератоцисту и амелобластому [4]. Фолликулярное пространство шириной менее 2,5 мм считается рентгенологически нормальным или не ассоциированным с какой-либо патологией [5]. Однако это может быть ненадежным методом определения патологии, связанной с ретинированными зубами. Таким образом, было бы разумно провести гистологическое исследование фолликула, связанного с ретенированными зубами, поскольку отсутствие рентгенологического заболевания не обязательно указывает на отсутствие заболевания. Частота патологических изменений, связанных с ретенированными зубами, по-видимому, выше, чем при рентгенологических исследованиях [4, 6–9].]. Таким образом, удаление ретенированных зубов с последующим гистопатологическим исследованием ассоциированного с ними фолликула может снизить вероятность развития кист и опухолей и облегчить экстенсивное лечение [3].
Таким образом, настоящее исследование было проведено для оценки частоты патологических изменений в фолликулах рентгенологически нормальных ретинированных третьих моляров нижней челюсти и для оценки связи кистозных изменений в фолликулах с возрастом пациента, полом, угловым положением и контактом ретенированный зуб с соседним зубом.
2. Материалы и методы
В исследование были включены 113 пациентов в возрасте 16–60 лет с ретинированными третьими молярами нижней челюсти с фолликулярным пространством менее 2,5 мм на панорамной рентгенограмме. Для рентгенографического измерения размера фолликула контуры ретинированного третьего моляра нижней челюсти и перикоронарное просветление прослеживались на кальке в рентгеновском визире. Была проведена прямая линия (AA’), проходящая через длинную ось ретинированного зуба, а другая линия (BB’) была проведена перпендикулярно AA’ и прошла через центр коронки. Самая широкая точка фолликулярного пространства измерялась по методу Damante и Fleury [10]. Другая прямая линия (СС’) была проведена от пересечения двух линий (АА’ и ВВ’) к самой широкой области фолликулярного пространства. По этой линии (СС’) определяли размер фолликула путем измерения расстояния между контуром зуба и самой широкой частью фолликула с помощью штангенциркуля (рис. 1).
Другая прямая линия (СС’) была проведена от пересечения двух линий (АА’ и ВВ’) к самой широкой области фолликулярного пространства. По этой линии (СС’) определяли размер фолликула путем измерения расстояния между контуром зуба и самой широкой частью фолликула с помощью штангенциркуля (рис. 1).
После полного удаления зуба фолликулярную ткань вокруг коронки зуба собирали в 10% нейтральном забуференном формалине и отправляли на плановое гистопатологическое исследование и окрашивали гематоксилином и эозином. Полученные таким образом сто тринадцать фолликулов были отправлены на гистопатологическую оценку для оценки патологических изменений. Перикоронарное просветление с гистопатологически сплошной выстилкой из неороговевающего многослойного плоского эпителия и кистозным пространством между эмалью и вышележащей тканью рассматривалось как зубная киста (рис. 2), тогда как ткань, лишенная эпителиальной выстилки, без остатков эпителиальных клеток, рассматривалась как нормальная. фолликул (рис. 3).
3).
Статистически оценивалась связь между фолликулом и патологическими изменениями, возрастом, полом, угловым положением и контактом ретинированного зуба с соседним зубом. Измерение связи категориальных переменных было выполнено с помощью теста хи-квадрат и расчета отношения шансов с доверительным интервалом 95%.
Исследование проводилось в соответствии с Хельсинкской декларацией. Этическое одобрение было получено от Институционального совета по этике Института медицинских наук имени Б.П. Коирала. У пациентов было получено информированное письменное согласие.
3. Результаты
Из 113 исследованных фолликулярных тканей 51 (45,1%) были у мужчин и 62 (54,9%) у женщин. Возраст пациентов колебался от 16 до 53 лет с максимальным числом пациентов в диапазоне от 26 до 30 лет (), за которыми следовала возрастная группа от 21 до 25 лет (). Средний возраст пациентов составил 27,8 года при стандартном отклонении ±8,1. Наиболее частой причиной удаления ретенированного третьего моляра нижней челюсти был рецидивирующий перикоронит, который наблюдался у 9 пациентов. 5 пациентов (84,1%), затем кариозный третий моляр и кариозный второй моляр у 7 пациентов каждый (6,2%) и профилактический у 4 пациентов (3,5%). Нормальный фолликул (69 пациентов, 61,1%) был наиболее частым гистопатологическим признаком, и только у 18 пациентов (15,9%) была выявлена зубная киста, как показано на рисунке 4. Рассматривая нормальный фолликул, воспалительную ткань и грануляционную ткань как некистозные изменения, 18 ( 15,9%) имели кистозные изменения, а 95 (84,1%) не имели кистозных изменений, что свидетельствует о меньшей частоте кистозных изменений в фолликуле вокруг ретинированного третьего моляра (рис. 5).
5 пациентов (84,1%), затем кариозный третий моляр и кариозный второй моляр у 7 пациентов каждый (6,2%) и профилактический у 4 пациентов (3,5%). Нормальный фолликул (69 пациентов, 61,1%) был наиболее частым гистопатологическим признаком, и только у 18 пациентов (15,9%) была выявлена зубная киста, как показано на рисунке 4. Рассматривая нормальный фолликул, воспалительную ткань и грануляционную ткань как некистозные изменения, 18 ( 15,9%) имели кистозные изменения, а 95 (84,1%) не имели кистозных изменений, что свидетельствует о меньшей частоте кистозных изменений в фолликуле вокруг ретинированного третьего моляра (рис. 5).
Статистически значимой разницы () в частоте возникновения кистозных изменений в зависимости от пола выявлено не было. Кистозные изменения были выявлены у 10 из 62 больных женского пола и у 8 из 51 больного мужского пола. Статистически значимой разницы в частоте возникновения кистозных изменений у больных в зависимости от возраста не было (табл. 1). Кистозные изменения наблюдались в тканях пациентов в возрасте от 16 до 42 лет, а средний возраст пациентов с кистозными изменениями составил 27 лет.
Не наблюдалось статистической значимости возникновения кистозных изменений, основанных на характере угла наклона ретинированного зуба (), глубине ретинированного зуба () и соотношении ретинированного зуба с ветвью (), боковом распределении ретенированного нижнечелюстного сустава. третий моляр, как показано в таблице 2.
При оценке связи кистозных изменений зубов с размером фолликула кистозные изменения наблюдались больше при размере фолликула 0,5 мм, как показано в таблице 3. Статистически значимой разницы в частоте встречаемости выявлено не было. кистозных изменений в зависимости от размера фолликула (табл. 4).
4. Обсуждение
Ретинированные третьи моляры нижней челюсти обычно показаны для удаления при наличии признаков и симптомов патологии. Но до сих пор нет единого мнения о том, удалять бессимптомные третьи моляры или нет. По мере увеличения частоты системных заболеваний, патологических состояний, связанных с ретинированным зубом, и послеоперационной заболеваемости с возрастом возрастают сложность и осложнения хирургии ретинированных третьих моляров [3]. Эти причины поддерживают профилактическое удаление. Сторонники профилактического удаления также предполагают высокую частоту кистозных изменений, связанных с ретинированными третьими молярами с фолликулярным пространством даже менее 2,5 мм, что считается рентгенологически нормальным [5]. Байкул и др. [6] нашли 50%, Саравана и Субхашрадж [7] нашли 46%, Глоссер и Кэмпбелл [8] нашли 37%, Ракпраситкул [4] нашли 35%, Adelsperger et al. [9] нашли 34%, а Yıldırım et al. [11] обнаружили 23% зубочелюстных кистозных изменений в ретенированных третьих молярах. Помимо зубочелюстных кист как обнаруженного патологического образования, другие также сообщали об одонтогенных кератоцистах, кальцифицирующих одонтогенных кистах, амелобластомах, миксомах и одонтогенных фибромах [12–15].
Эти причины поддерживают профилактическое удаление. Сторонники профилактического удаления также предполагают высокую частоту кистозных изменений, связанных с ретинированными третьими молярами с фолликулярным пространством даже менее 2,5 мм, что считается рентгенологически нормальным [5]. Байкул и др. [6] нашли 50%, Саравана и Субхашрадж [7] нашли 46%, Глоссер и Кэмпбелл [8] нашли 37%, Ракпраситкул [4] нашли 35%, Adelsperger et al. [9] нашли 34%, а Yıldırım et al. [11] обнаружили 23% зубочелюстных кистозных изменений в ретенированных третьих молярах. Помимо зубочелюстных кист как обнаруженного патологического образования, другие также сообщали об одонтогенных кератоцистах, кальцифицирующих одонтогенных кистах, амелобластомах, миксомах и одонтогенных фибромах [12–15].
Таким образом, настоящее исследование было проведено для оценки патологических изменений, связанных с нормальным рентгенологическим размером фолликула в ретенированных третьих молярах нижней челюсти. Глоссер и Кэмпбелл [8] и Карран и др. [12] предположили, что любой фолликул с многослойным плоским эпителием следует рассматривать как зубочелюстную кисту. Кистозные изменения, наблюдаемые в нашем исследовании, представляли собой только зубочелюстную кисту с неороговевающим многослойным плоским эпителием в 15,9% фолликулов. Значение, наблюдаемое в настоящем исследовании, ниже, чем у вышеупомянутых авторов. Но, тем не менее, это наблюдение должно насторожить хирургов, чтобы представить фолликулы, полученные после извлечения, для гистопатологической оценки. Меньший процент кистозных изменений в этом исследовании, вероятно, связан с тем, что патологическое состояние могло быть инволютивным и не прогрессировать до обнаруживаемого поражения, поскольку средний возраст пациентов выше, чем в других исследованиях. Так, при возрастных изменениях ткань могла переходить в состояние покоя, сохраняясь лишь как гистологическая аберрация, не имеющая клинического значения [16]. Таким образом, пациенты с кистозными изменениями должны находиться под длительным наблюдением для оценки прогрессирования заболевания.
[12] предположили, что любой фолликул с многослойным плоским эпителием следует рассматривать как зубочелюстную кисту. Кистозные изменения, наблюдаемые в нашем исследовании, представляли собой только зубочелюстную кисту с неороговевающим многослойным плоским эпителием в 15,9% фолликулов. Значение, наблюдаемое в настоящем исследовании, ниже, чем у вышеупомянутых авторов. Но, тем не менее, это наблюдение должно насторожить хирургов, чтобы представить фолликулы, полученные после извлечения, для гистопатологической оценки. Меньший процент кистозных изменений в этом исследовании, вероятно, связан с тем, что патологическое состояние могло быть инволютивным и не прогрессировать до обнаруживаемого поражения, поскольку средний возраст пациентов выше, чем в других исследованиях. Так, при возрастных изменениях ткань могла переходить в состояние покоя, сохраняясь лишь как гистологическая аберрация, не имеющая клинического значения [16]. Таким образом, пациенты с кистозными изменениями должны находиться под длительным наблюдением для оценки прогрессирования заболевания. В конечном итоге это поможет в раннем выявлении патологии, если она связана с кистозными изменениями, с последующим лечением и, таким образом, может предотвратить заболевания, связанные с кистой. Кроме того, дополнительные затраты на диагностику, основанную на патологической оценке, стоят больше, чем риск будущего ухудшения состояния из-за кистозных изменений.
В конечном итоге это поможет в раннем выявлении патологии, если она связана с кистозными изменениями, с последующим лечением и, таким образом, может предотвратить заболевания, связанные с кистой. Кроме того, дополнительные затраты на диагностику, основанную на патологической оценке, стоят больше, чем риск будущего ухудшения состояния из-за кистозных изменений.
Средний возраст больных с кистозными изменениями в нашем исследовании составил 27 лет с встречаемостью кистозных изменений от 16 до 42 лет. Исследования показали, что в группах старше второго десятилетия наблюдается более высокая частота патологических изменений [8, 9]. Гистопатологический диагноз кистозных изменений показал соотношение женщин и мужчин 1,25 : 1 в нашем исследовании, учитывая тот факт, что частота закупорки чаще встречается у женщин [17]. В других исследованиях наблюдалось преобладание мужского пола с кистозными изменениями, но причина этого гендерного различия до сих пор неизвестна [4, 9]., 18]. Наиболее частой причиной удаления среди пациентов в этом исследовании был рецидивирующий перикоронит (84,1%). В условиях нашей страны пациенты редко обращаются за стоматологической помощью при бессимптомном течении зуба. Тревожные симптомы острого и/или рецидивирующего перикоронита могут быть убедительной причиной обращения пациентов за неотложной стоматологической помощью и мотивации к удалению.
В условиях нашей страны пациенты редко обращаются за стоматологической помощью при бессимптомном течении зуба. Тревожные симптомы острого и/или рецидивирующего перикоронита могут быть убедительной причиной обращения пациентов за неотложной стоматологической помощью и мотивации к удалению.
В нашем исследовании не было обнаружено существенной разницы в отношении взаимосвязи между зубочелюстными кистозными изменениями и глубиной ретенции, а также соотношения ретинированного третьего моляра с ветвью. Хотя статистически значимой связи между кистозными изменениями и ангуляцией третьего моляра не наблюдалось, более высокая вероятность кистозных изменений была обнаружена в вертикально расположенных ретенированных третьих молярах (21,4%), как наблюдалось в исследовании Baykul et al. [6]. Однако Knutsson et al. [17] и Элиассон и соавт. [5] сообщили о более высокой частоте патологических изменений в горизонтально расположенных ретенированных третьих молярах, в то время как Adaki et al. [16] выявили более высокую вероятность кистозных изменений при дистоангулярной закупорке. Такие наблюдаемые различия могут быть связаны с разными дизайнами исследований с разными критериями включения. Но эта вариация также предполагает, что все типы ангуляционного паттерна закупорки потенциально могут быть связаны с кистозными изменениями.
Такие наблюдаемые различия могут быть связаны с разными дизайнами исследований с разными критериями включения. Но эта вариация также предполагает, что все типы ангуляционного паттерна закупорки потенциально могут быть связаны с кистозными изменениями.
5. Заключение
Кистозные изменения могут быть обнаружены в небольших фолликулярных пространствах, тогда как в больших рентгенопрозрачных поражениях могут быть гистологически нормальные ткани [19]. Таким образом, согласно результатам настоящего исследования, зубные фолликулы ретенированных третьих моляров, удаленных хирургическим путем, должны быть представлены на гистопатологическое исследование независимо от размера фолликула, так как нельзя игнорировать зубочелюстные кистозные изменения, происходящие в ткани фолликула. Также должен существовать стандартный протокол последующего наблюдения для периодической оценки пациентов с признаками кистозных изменений для выявления любых дальнейших клинических или патологических изменений с целью предотвращения связанных с ними осложнений.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов.
Ссылки
Р. Д. Марчиани, «Удаление третьего моляра: обзор показаний, визуализация, оценка и оценка риска», Клиники челюстно-лицевой хирургии Северной Америки , том. 19, нет. 1, стр. 1–13, 2007 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
П. Статопулос, М. Мезитис, К. Каппатос, С. Титсинидес и Э. Стилогианни, «Кисты и опухоли, связанные с ретинированными третьими молярами: оправдано ли профилактическое удаление?» Журнал челюстно-лицевой хирургии , том. 69, нет. 2, стр. 405–408, 2011.
Посмотреть по адресу:
Сайт издателя | Google Scholar
В. Л. Адейемо, «Оправдывают ли патологии, связанные с ретинированными нижними третьими молярами, профилактическое удаление? Критический обзор литературы», Стоматологическая хирургия, оральная медицина, оральная патология, оральная радиология и эндодонтия , том.
 102, нет. 4, стр. 448–452, 2006 г.
102, нет. 4, стр. 448–452, 2006 г.Посмотреть по адресу:
Сайт издателя | Академия Google
С. Ракпраситкул, «Патологические изменения в перикоронарных тканях непрорезавшихся третьих моляров», Quintessence International , vol. 32, нет. 8, стр. 633–638, 2001.
Просмотр по адресу:
Google Scholar
С. Элиассон, А. Хеймдал и О. Норденрам, «Патологические изменения, связанные с длительной ретенцией третьих моляров», Международный журнал челюстно-лицевой хирургии , том. 18, нет. 4, стр. 210–212, 1989.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Т. Байкул, А. А. Саглам, У. Айдин и К. Башак, «Частота кистозных изменений в рентгенологически нормальных пораженных фолликулах нижнего третьего моляра», Оральная хирургия, оральная медицина, оральная патология, оральная радиология, и эндодонтии , вып.
 99, нет. 5, стр. 542–545, 2005.
99, нет. 5, стр. 542–545, 2005.Посмотреть по адресу:
Сайт издателя | Google Scholar
Г. Х. Л. Саравана и К. Субхашрадж, «Кистозные изменения в зубном фолликуле, связанные с рентгенологически нормальным ретенированным третьим моляром нижней челюсти», Британский журнал челюстно-лицевой хирургии , том. 46, нет. 7, стр. 552-553, 2008.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Дж. В. Глоссер и Дж. Х. Кэмпбелл, «Патологические изменения в мягких тканях, связанные с рентгенологически «нормальным» поражением третьих моляров», Британский журнал ротовой и челюстно-лицевой хирургии , том. 37, нет. 4, стр. 259-260, 1999.
Посмотреть по адресу:
Сайт издателя | Академия Google
Дж.
 Адельспергер, Дж. Х. Кэмпбелл, Д. Б. Коутс, Д.-Дж. Саммерлин и К.Е. Томич, «Ранний патоз мягких тканей, связанный с ретинированными третьими молярами без перикорональной рентгенопрозрачности», Стоматологическая хирургия, оральная медицина, оральная патология, оральная радиология и эндодонтология , том. 89, нет. 4, стр. 402–406, 2000.
Адельспергер, Дж. Х. Кэмпбелл, Д. Б. Коутс, Д.-Дж. Саммерлин и К.Е. Томич, «Ранний патоз мягких тканей, связанный с ретинированными третьими молярами без перикорональной рентгенопрозрачности», Стоматологическая хирургия, оральная медицина, оральная патология, оральная радиология и эндодонтология , том. 89, нет. 4, стр. 402–406, 2000.Посмотреть по адресу:
Сайт издателя | Google Scholar
Дж. Х. Даманте и Р. Н. Флери, «Вклад в диагностику маленькой зубочелюстной кисты или парадентальной кисты», Pesquisa Odontológica Brasileira , vol. 15, нет. 3, стр. 238–246, 2001.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Г. Йылдырым, Х. Атаоглу, А. Михманлы, Д. Кызылоглу и М. К. Авундук, «Патологические изменения в мягких тканях, связанные с бессимптомным ретинированием третьих моляров», Стоматологическая хирургия, оральная медицина, оральная патология, Оральная радиология и эндодонтология , том.
 106, нет. 1, стр. 14–18, 2008 г.
106, нет. 1, стр. 14–18, 2008 г.Посмотреть по адресу:
Сайт издателя | Академия Google
А. Э. Карран, Д. Д. Дамм и Дж. Ф. Драммонд, «Патологически значимые перикоронарные поражения у взрослых: гистопатологическая оценка», Журнал челюстно-лицевой хирургии , том. 60, нет. 6, стр. 613–617, 2002 г., обсуждение 618.
Посмотреть по адресу:
Сайт издателя | Google Scholar
V. Kotrashetti, A. Kale, S. Bhalaerao и S. Hallikeremath, «Гистопатологические изменения в мягких тканях, связанные с рентгенологически нормальными ретинированными третьими молярами», Индийский журнал стоматологических исследований , том. 21, нет. 3, с. 385, 2010.
Посмотреть по адресу:
Сайт издателя | Google Scholar
A.
 H. Mesgarzadeh, H. Esmailzadeh, M. Abdolrahimi, M. Shahamfar, «Патоз, связанный с рентгенологически нормальными фолликулярными тканями в третьих молярах: клинико-патологическое исследование», Indian Journal of Dental Research , vol. 19, нет. 3, стр. 208–212, 2008 г.
H. Mesgarzadeh, H. Esmailzadeh, M. Abdolrahimi, M. Shahamfar, «Патоз, связанный с рентгенологически нормальными фолликулярными тканями в третьих молярах: клинико-патологическое исследование», Indian Journal of Dental Research , vol. 19, нет. 3, стр. 208–212, 2008 г.Посмотреть по адресу:
Сайт издателя | Академия Google
E. Satheesan, S. Tamgadge, A. Tamgadge, S. Bhalerao и T. Periera, «Гистопатологический и рентгенографический анализ зубных фолликулов ретенированных зубов с использованием модифицированного окрашивания Гальего», Journal of Clinical and Diagnostic Research , том. 10, нет. 5, стр. ZC106–ZC111, 2016.
Посмотреть по адресу:
Сайт издателя | Google Scholar
С. Адаки, Б. Яшодадеви, С. Суджата, С. Сантана, Н. Ракеш и Р. Адаки, «Частота кистозных изменений в ретинированном нижнем третьем моляре», Индийский журнал стоматологических исследований , том.
 24, нет. 2, с. 183, 2013.
24, нет. 2, с. 183, 2013.Посмотреть по адресу:
Сайт издателя | Google Scholar
K. Knutsson, B. Brehmer, L. Lysell и M. Rohlin, «Патозы, связанные с нижнечелюстными третьими молярами, подлежащими удалению», Oral Surgery, Oral Medicine, Oral Pathology, Oral Radiology, and Endodontology , том. 82, нет. 1, стр. 10–17, 1996.
Посмотреть по адресу:
Сайт издателя | Академия Google
Т. Д. Дейли, Г. П. Высоцки и Г. А. Прингл, «Относительная заболеваемость одонтогенными опухолями и кистами полости рта и челюсти у населения Канады», Стоматологическая хирургия, оральная медицина, оральная патология , том. 77, нет. 3, стр. 276–280, 1994.
Посмотреть по адресу:
Сайт издателя | Google Scholar
A.
 A. Tambuwala, R.G. Oswal, R.S. Desale et al., «Оценка патологических изменений в фолликулах ретинированных третьих моляров нижней челюсти», Journal of International Oral Health , том. 7, нет. 4, стр. 58–62, 2015 г.
A. Tambuwala, R.G. Oswal, R.S. Desale et al., «Оценка патологических изменений в фолликулах ретинированных третьих моляров нижней челюсти», Journal of International Oral Health , том. 7, нет. 4, стр. 58–62, 2015 г.Посмотреть по адресу:
Google Scholar
Copyright
Copyright © 2018 Ashok Dongol et al. Это статья с открытым доступом, распространяемая в соответствии с лицензией Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы.
2023 Код диагноза по МКБ-10 K09.0: Развивающиеся одонтогенные кисты
- Коды МКБ-10-СМ ›
- К00-К95 ›
- К00-К14 ›
- К09- ›
- 2023 Код диагноза по МКБ-10-КМ K09.
 0
0
Развивающиеся одонтогенные кисты
- 2016 2017 2018 2019 2020 2021 2022 2023 Оплачиваемый/конкретный код
- K09.0 — это оплачиваемый/специфический код МКБ-10-КМ для указания диагноза, который можно использовать для целей возмещения расходов.
- Редакция МКБ-10-КМ K09.0 2023 г. вступила в силу 1 октября 2022 г.
- Это американская версия МКБ-10-СМ K09.0 — другие международные версии МКБ-10 K09.0 могут отличаться.
Applicable To
- Dentigerous cyst
- Eruption cyst
- Follicular cyst
- Gingival cyst
- Lateral periodontal cyst
- Primordial cyst
Type 2 Excludes
Тип 2 Исключает справку
Тип 2 исключает примечание означает «не включено сюда». Примечание типа 2 об исключении указывает, что исключенное состояние не является частью состояния, из которого оно исключено, но у пациента могут быть оба состояния одновременно. Когда под кодом появляется примечание об исключении типа 2, допустимо использовать вместе код (K09.0) и исключенный код.
Когда под кодом появляется примечание об исключении типа 2, допустимо использовать вместе код (K09.0) и исключенный код.
- кератоцисты (
МКБ-10 Код диагноза D16.4
Доброкачественное новообразование костей черепа и лица
- 2016 2017 2018 2019 2020 2021 2022 2023 Billable/Specific Code
Applicable To
- Benign neoplasm of maxilla (superior)
- Benign neoplasm of orbital bone
- Keratocyst of maxilla
- Keratocystic odontogenic tumor of maxilla
Тип 2 Исключен
- доброкачественное новообразование кости нижней челюсти (D16.5)
Код диагноза по МКБ-10 D16.5
Доброкачественное новообразование кости нижней челюсти
- 2016 2017 2018 2019 2020 2021 2022 2023 Billable/Specific Code
Applicable To
- Keratocyst of mandible
- Keratocystic odontogenic tumor of mandible
 5)
5) - odontogenic keratocystic tumors (
ICD-10-CM Diagnosis Code D16.4
Доброкачественное новообразование костей черепа и лица
- 2016 2017 2018 2019 2020 2021 2022 2023 Платный/специфический код
Применимо к
- Доброкачественное новообразование верхней челюсти0074
- Доброкачественный новообразование орбитальной кости
- Кератоциста верхней максимы
- Кератоцистовая одонтогенная опухоль Maxilla
типа 2 исключает
- Бенгровой новорос CM Diagnosis Code D16.5
Benign neoplasm of lower jaw bone
- 2016 2017 2018 2019 2020 2021 2022 2023 Billable/Specific Code
Applicable To
- Keratocyst of mandible
- Keratocystic odontogenic tumor of mandible
Следующие коды выше K09.0 содержат обратные ссылки на аннотации
Обратная ссылка на аннотацию
В этом контексте обратные ссылки на аннотации относятся к кодам, которые содержат:
- Применимо к аннотациям или
- Код Также аннотации , или
- Code First аннотации, или
- Исключает 1 аннотацию, или
- Исключает 2 аннотации, или
- Включает аннотации, или
- Обратите внимание на аннотации или
- Используйте дополнительные аннотации
, которые могут быть применимы к K09.
 0:
0:- K00-K95
2023 МКБ-10-СМ Диапазон K00-K95
Болезни органов пищеварения
Тип 2 Исключая
- некоторые состояния, возникающие в перинатальном периоде (P04-P96) (A00-B99)
- осложнения беременности, родов и послеродового периода (O00-O9A)
- врожденные пороки развития, деформации и хромосомные аномалии (Q00-Q99)
- эндокринные болезни, болезни питания и обмена веществ (E00-E88)
- травмы, отравления и некоторые другие последствия внешних причин (S00-T88)
- новообразования (C00- D49)
- симптомы, признаки и аномальные клинические и лабораторные данные, не классифицированные в других рубриках (R00-R94)
- K09
Код диагноза по МКБ-10 K09
кисты пероральной области, не в других местах, классифицированных
- 2016 2017 2018 2019 2020 2021 2022 2023 Неизлечимый/не специфичный код
включает в себя
- , показывающие гистологические особенности.

Тип 2 Исключая
- кисты челюсти (M27.0-, M27.4-)
- корешковые кисты (K04.8)
- , показывающие гистологические особенности.
Примерные синонимы
- Развивающаяся одонтогенная киста
- Киста прорезывания
- Одонтогенная киста
Клиническая информация
- Киста вследствие окклюзии протока фолликула или небольшой железы.
- Наиболее распространенная фолликулярная одонтогенная киста. Возникает в отношении частично прорезавшегося или непрорезавшегося зуба, когда по крайней мере коронка зуба, к которому прикреплена киста, выступает в кистозную полость. Может привести к амелобластоме и, в редких случаях, к злокачественной трансформации.
МКБ-10-CM K09.
 0 сгруппирована в группе (группах), связанной с диагностикой (MS-DRG v40.0):
0 сгруппирована в группе (группах), связанной с диагностикой (MS-DRG v40.0):- 011 Трахеостомия для диагностики лица, рта и шеи или ларингэктомия с mcc
- 012 Трахеостомия для диагностики лица, рта и шеи или ларингэктомия с cc
- 013 Трахеостомия для диагностики лица, рта и шеи или ларингэктомия без cc/mcc
- 157 Болезни зубов и полости рта с mcc
- 158 Стоматологические заболевания и болезни полости рта с cc
- 159 Заболевания зубов и полости рта без cc/mcc
Преобразование K09.0 в ICD-9-CM
История кода
- 2016 (действует с 01.10.2015) : Новый код (первый год не-проекта МКБ-10-КМ)
- 2017 (действует с 01.10.2016) : без изменений
- 2018 (действует с 01.10.2017) : Без изменений
- 2019 (действует с 01.
 10.2018) : без изменений
10.2018) : без изменений - 2020 (действует с 01.10.2019) : Без изменений
- 2021 (действует с 01.10.2020) : без изменений
- 2022 (действует с 01.10.2021) : без изменений
- 2023 (действует с 01.10.2022) : без изменений
Аннотации кода, содержащие обратные ссылки на K09.0:
- Тип 2 Исключает: K06.8, K04.8
Код диагноза МКБ-10-КМ K06.8
Other specified disorders of gingiva and edentulous alveolar ridge
- 2016 2017 2018 2019 2020 2021 2022 2023 Billable/Specific Code
Applicable To
- Fibrous epulis
- Flabby alveolar ridge
- Giant cell epulis
- Периферическая гигантоклеточная гранулема десны
- Пиогенная гранулема десны
- Дефицит вертикального гребня
Тип 2 Исключая
- Киста десны (K09.
 0) 4
0) 4
- Верхушечная (периодонтальная) киста
- Периапикальная киста
- Остаточная радикулярная киста
- Латеральная пародонтальная киста (K09.0)
Код диагноза МКБ-10-КМ K04.8
Радикулярная киста
- 2016 2017 2018 2019 2020 2021 2022 2023 Платный/специальный код
Применимо к
Тип 2 Исключая
Записи указателя диагнозов, содержащие обратные ссылки на K09.0:
- Киста (коллоидная) (слизистая) (простая) (ретенционная)
- Кость (локальная) M85.60
Код диагноза по МКБ-10 M85.60
Другие кисты кости неуточненной локализации
- 2016 2017 2018 2019 2020 2021 2022 2023 Billable/Specific Code
- specified type NEC M85.60
ICD-10-CM Diagnosis Code M85.
 60
60Other cyst of bone, unspecified site
- 2016 2017 2018 2019 2020 2021 2022 2023 ОБЯЗАТЕЛЬНОСТЬ/Специальный код
- JAW M27.40
ICD-10-CM Код диагностики M27.40
НЕПРАВИЛЬНАЯ CIST of JAW
- 2016 2017 2018 2020 2021 202222232387778 2017 2018 2019 2020 2021 20222223. Специфическая код
- Cyst of jaw NOS
- 2016 2018 2019 2020 2021 2022 2023 Billableable/Specialable Codableable Applieableable
- JAW M27.40
- specified type NEC M85.60
- dental (root) K04.8
ICD-10-CM Diagnosis Code K04.8
Radicular cyst
- 2016 2017 2018 2019 2020 2021 2022 2023 Billable/Specific Code
Applicable To
- Apical (periodontal) cyst
- Periapical cyst
- Residual radicular cyst
Type 2 Excludes
- lateral periodontal cyst (K09.0)
- developmental K09.
 0
0 - Извержение K09.0
- ПИАНДИЧЕСКИЙ K09.0
- K09.1
ICD-10-CM Код диагностики K09.1
2016 2016 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 2018 гг. 2021 2022 2023 ОБЯЗАТЕЛЬНЫЙ/Специальный код
Применимо к
- CYST (OF).0074
- Носолоберальная киста
- NASOPALATIN DUCT CYST
- Одонтогенный K09.0
- Кость (локальная) M85.60
- Follicular (ATRETIC) (ATRETIC) (ATRETIC) (ATRETIC) (ATRETIC) (ATRETIC). Киста яичника
- 2016 2016-преобразован в родительский код 2018 2019 2020 2021 2022 2023 Неизлежащий/неспецифический код
, применимый к
- Cyst of Graafian Follicle
- геморрагий.
 0074
0074
- dentigerous K09.0
- odontogenic K09.0
- jaw (bone) M27.40
ICD-10-CM Diagnosis Code M27.40
Unspecified cyst of jaw
- 2016 2017 2018 2019 2020 2021 2022 2023 ОБЯЗАТЕЛЬНЫЙ/Специфический код
Применимо к
- Cyst of Jaw NOS
- Development K09.0 (Odontogenic)
- M27.40
ICD-10-CM-диагностика M27.40
ICD-1278
- M27.40
ICD-10-CM-10-CM-10-CM-10-CM. киста челюсти
- 2016 2017 2018 2019 2020 2021 2022 2023 Billable/Specific Code
Applicable To
- Cyst of jaw NOS
- dentigerous K09.0
- maxilla M27.40
ICD-10-CM Diagnosis Code M27 .40
Неуказанная киста челюсти
- 2016 2017 2018 2019 2020 2021 2022 2023 ОБЪЕДИТЕЛЬНЫЙ/Специфический код
Применимо к
- Cyst of Jaw NOS
- 777777775 DentIgty of Jaw NOS
- 7777777777777777777777777
- Dateigry of Jaw Nos
- 77777777777777777777777777777777777777777777777777777777777777777777777777777777777abн.
- Пародонтальный K04.8
ICD-10-CM Код диагностики K04.8
Ледикулярная киста
- 2016 2017 2018 2019 2020 2021 2022 2023 Билл/специфический код
Применимо к
- 777777. APCAICAL (SPEERONTAL) CYST
. Cyst - Остаточная корейшковая киста
 0074
0074Тип 2 исключает
- Боковая пародонтальная циста (K09.0)
- Латеральная K09.0
Коды МКБ-10-СМ, смежные с K09.0
K08. 54 Контур существующей реставрации зуба, биологически несовместимой со здоровьем полости рта
54 Контур существующей реставрации зуба, биологически несовместимой со здоровьем полости рта
K08.55 Аллергия на существующий стоматологический реставрационный материал
K08.56 Плохая эстетика существующей реставрации 9 зуба0003
K08.59 Другая неудовлетворительная реставрация зуба
K08.8 Другие уточненные заболевания зубов и опорных структур
K08. 81 Первичная жевательная травма
81 Первичная жевательная травма
K08.82 Вторичная жевательная травма
К08.89Другие уточненные заболевания зубов и опорных структур
K08.9 Поражение зубов и опорных структур неуточненное
K09 Кисты ротовой полости, не классифицированные в других рубриках
К09. 0
Развивающиеся одонтогенные кисты
0
Развивающиеся одонтогенные кисты
K09.1 Развивающиеся (неодонтогенные) кисты ротовой полости
K09.8 Другие кисты ротовой полости, не классифицированные в других рубриках
K09.9 Киста ротовой полости неуточненная
K11 Болезни слюнных желез
K11.

 3. Фолликулярные интрасинусальные кисты в полости верхнечелюстных пазух с обеих сторон. МСКТ.
3. Фолликулярные интрасинусальные кисты в полости верхнечелюстных пазух с обеих сторон. МСКТ.
 — 2014, № 1 (62). — С. 84—87.
— 2014, № 1 (62). — С. 84—87.