Лечение ангины у детей в домашних условиях
При лечении ангины у ребенка не следует ограничиваться только народными методами, так как терапия ангины должна быть комплексной.
Внимание!
Здесь вы сможете выбрать врача, занимающегося лечением Лечение ангины у ребенка в домашних условиях Если вы не уверены в диагнозе, запишитесь на прием к терапевту или врачу общей практики для уточнения диагноза.
Медикаменты при лечении ангины в домашних условиях
Полоскания горла при ангине
Питание при лечении ангины
Когда нужно повторно обратиться к врачу
Последствия ангины
Если случилась ангина у ребенка, лечение в домашних условиях возможно, но только с разрешения врача и под его строгим наблюдением. В обязательном порядке нужно учитывать процесс протекания болезни. Не следует ограничиваться только народными методами лечения, так как терапия ангины должна быть комплексной.
Если симптомы ангины не становятся менее выраженными на третий день после начала лечения, нужно вызвать врача повторно. Если ребенку до 3 лет, то ему обязательно нужно лечиться в больнице, под присмотром медперсонала.
Медикаменты при лечении ангины в домашних условиях
Во времена бабушек бытовало мнение, что лечение ангины у детей в домашних условиях не обойдется без смазывания горла йодом или раствором Люголя. Однако сейчас известно, что такие средства разрушают защитный слой слизистой, то есть микробы получают возможность проникнуть в миндалины. Кроме того, нередко оказывается, что у ребенка на йод аллергия. Поэтому лучше обрабатывать детское горло различными спреями и аэрозолями (это может быть Ингалипт, Гексорал и др.).
Как лечить ангину в домашних условиях ребенку, если его мучает сильная лихорадка? Нужно помнить, что высокая температура является защитной реакцией организма и знаком, что он борется с инфекцией. Если температура выше 38 градусов не поднялась, сбивать ее не стоит. Если же она превысит эту отметку, то возникнет необходимость в жаропонижающем. Эффективность парацетамола при ангине относительно невелика, так что лучше дать ребенку нурофен.
Если же она превысит эту отметку, то возникнет необходимость в жаропонижающем. Эффективность парацетамола при ангине относительно невелика, так что лучше дать ребенку нурофен.
Антибиотики при лечении детей
При такой проблеме, как ангина у ребенка, лечение в домашних условиях практически всегда проходит с применением антибиотиков. При фолликулярной и лакунарной форме заболевания такие препараты назначаются абсолютно всем детям независимо возраста. Если ангина катаральная, то иногда допускается лечение без антибиотиков (при условии, что ребенку больше 3 лет и сопутствующие осложнения отсутствуют).
Обычно лечение начинается со средств широкого спектра действия, то есть пенициллинов или цефалоспоринов. Стандартная длительность приема составляет от пяти до семи дней. Лекарственную форму выбирают в зависимости от возраста ребенка. Для совсем маленьких детей антибиотики выпускают в виде порошка, из которого дома можно приготовить суспензию, или сиропа с приятным вкусом.
Если лекарство не дает эффекта на вторые сутки, его заменяют препаратом другой группы (то есть из макролидов). При этом курс лечения увеличивают до десяти дней. Общее состояние в большинстве случаев существенно улучшается на вторые-четвертые сутки. Однако если в этот период прекратить прием лекарства, возможно обострение болезни.
При этом курс лечения увеличивают до десяти дней. Общее состояние в большинстве случаев существенно улучшается на вторые-четвертые сутки. Однако если в этот период прекратить прием лекарства, возможно обострение болезни.
Важно, чтобы назначением антибиотиков занимался опытный лечащий врач. А помочь найти наиболее выгодные предложения и забронировать лекарства по скидочной цене в аптеках рядом с вами может наш сервис DOC.ua.
Полоскания горла при ангине
Если регулярно полоскать больное горло, то выздоровление наступит быстрее. Детям при ангине подходят следующие средства:
- сода;
- фурацилин;
- марганцовка;
- лекарственные растения (эвкалипт, шалфей, ромашка, календула).
Классическим средством от болей в горле является раствор соды питьевой. На 200-250 мл воды обычно берется 5 грамм. Полоскать горло ребенку нужно не меньше 5 раз в день, а лучше 8.
Чтобы приготовить солевой раствор для полоскания, на стакан кипяченой воды нужно взять одну чайную ложку соли. Для приготовления лечебного раствора марганцовки следует на полстакана воды взять столько кристаллов, чтобы окрас получился бледно-розовым.
Для приготовления лечебного раствора марганцовки следует на полстакана воды взять столько кристаллов, чтобы окрас получился бледно-розовым.
Можно залить 20 грамм луковой шелухи водой в количестве 500 мл, прокипятить несколько минут и настоять 3 часа. Для приготовления эффективного противовирусного полоскания нужно измельчить 100 грамм чеснока, залить половиной стакана воды и настоять 5 часов. Полоскать горло необходимо теплым настоем. Также для полоскания подходят имбирный чай и раствор прополиса.
Питание при лечении ангины
Так как лечение ангины у детей в домашних условиях подразумевает постоянное употребление большого количества напитков, подбирать их нужно продуманно. Кислое питье, к примеру, клюквенный морс, при этой болезни противопоказано. Оно раздражает горло и способно усилить болевой синдром. Лучше давать ребенку травяные чаи с медом, молоко с маслом, некислые соки, разбавленные водой наполовину.
Кормить больного лучше мягкой или перетертой пищей без специй. Основой рациона в период болезни могут стать картофельные супы и пюре, а также паровые котлеты. Необходимо отказаться от грубой пищи: яблок, орешков, сухариков, печенья. Не стоит давать ребенку горячие соусы, сметану, йогурты, а также жареную пищу. Такие продукты раздражают горло, в результате воспаление и боль могут усилиться. Когда ребенку станет лучше, нужно будет обеспечить ему полноценное питание. Основой рациона в этот период должны стать свежие фрукты и овощи, орехи, цельное зерно.
Основой рациона в период болезни могут стать картофельные супы и пюре, а также паровые котлеты. Необходимо отказаться от грубой пищи: яблок, орешков, сухариков, печенья. Не стоит давать ребенку горячие соусы, сметану, йогурты, а также жареную пищу. Такие продукты раздражают горло, в результате воспаление и боль могут усилиться. Когда ребенку станет лучше, нужно будет обеспечить ему полноценное питание. Основой рациона в этот период должны стать свежие фрукты и овощи, орехи, цельное зерно.
Когда нужно повторно обратиться к врачу
Если осуществляемое с соблюдением всех инструкций лечение не дает эффекта в положенный срок и ребенку становится не лучше, а хуже, то нужно снова обратиться к педиатру. Также его помощь необходима в следующих ситуациях:
- у ребенка на теле появляется сыпь, щеки стали красными, язык распух;
- во время сна ребенок начал храпеть;
- в ходе лечения у вас возникают дополнительные вопросы по уходу за больным.
В некоторых ситуациях необходимо вызывать скорую помощь. Делать это нужно, если у ребенка возникают затруднения с дыханием или глотанием, а также сильное слюнотечение. Опасными симптомами являются невнятная речь, увеличение отека либо болевой синдром в области челюсти, проблемы с открытием рта, отсутствие мочеиспускания в течение 12 часов. Также скорую нужно вызывать, если ребенок из-за боли не способен есть или пить.
Делать это нужно, если у ребенка возникают затруднения с дыханием или глотанием, а также сильное слюнотечение. Опасными симптомами являются невнятная речь, увеличение отека либо болевой синдром в области челюсти, проблемы с открытием рта, отсутствие мочеиспускания в течение 12 часов. Также скорую нужно вызывать, если ребенок из-за боли не способен есть или пить.
Последствия ангины
Если не воздействовать на бактериальную инфекцию антибиотиками, она может распространиться на уши либо носовые пазухи. У ребенка возникнут проблемы с дыханием или глотанием.
Последствиями ангины бывают серьезные заболевания, в частности менингит, перитонзиллярный абсцесс, ревматическая лихорадка. Если гной с гланд попадет в легкие, то вследствие инфицирования может развиться пневмония. Осложнения, которые ангина дает на почки, проявляются в виде пиелонефрита.
Герпесная ангина у детей (лечение, симптомы), как лечится детская герпетическая ангина
Для пациентов
Статьи
Герпетическая ангина
Герпетическая ангина — одно из часто встречающихся вирусных заболеваний у детей. Практически каждый переносит эту болезнь в детстве, хотя и у взрослых данный диагноз встречается. Само название «герпетическая ангина», с научной точки зрения, болезнь получила неверно. Раньше заболевание было мало изучено. Ученые, заметив сходство высыпаний в период заболевания с аналогичными при герпесе, пришли к выводу, что возбудитель болезни — вирус герпеса, и дали болезни такое название, которое прижилось и в медицинской литературе встречается именно в такой форме. Хотя с герпесной инфекцией у болезни нет ничего общего. Установлено, что причина заболевания герпетической ангиной — энтеровирусы — Коксаки группы A и B и ECHO-вирусы (эховирусы). В медицинских справочниках можно встретить разные варианты названий этого заболевания: афтозная ангина, везикулярный фарингит, герпетический тонзиллит, герпангина и др.
Практически каждый переносит эту болезнь в детстве, хотя и у взрослых данный диагноз встречается. Само название «герпетическая ангина», с научной точки зрения, болезнь получила неверно. Раньше заболевание было мало изучено. Ученые, заметив сходство высыпаний в период заболевания с аналогичными при герпесе, пришли к выводу, что возбудитель болезни — вирус герпеса, и дали болезни такое название, которое прижилось и в медицинской литературе встречается именно в такой форме. Хотя с герпесной инфекцией у болезни нет ничего общего. Установлено, что причина заболевания герпетической ангиной — энтеровирусы — Коксаки группы A и B и ECHO-вирусы (эховирусы). В медицинских справочниках можно встретить разные варианты названий этого заболевания: афтозная ангина, везикулярный фарингит, герпетический тонзиллит, герпангина и др.
Оглавление статьи
- Симптомы заболевания
- Возможные осложнения
- Лечение герпесной ангины у детей
- Профилактика болезни
Как уже было сказано, в группе риска — дети до десяти лет: груднички, дошкольники и дети младшего школьного возраста. Степень тяжести течения болезни зависит от возраста ребенка. Наиболее тяжело болезнь протекает у детей на первом году жизни. Чаще заражаются дошкольники, т.к. в этом возрасте они не уделяют должного внимания гигиене, контактируют с животными и часто находятся в детских коллективах. Чтобы заразиться, достаточно съесть немытый фрукт. Сюда также следует добавить несформированность иммунитета в раннем возрасте. Болезнь очень заразна, и зачастую ее вспышки приобретают характер эпидемии. Примечательно, что у малышей первых месяцев жизни эта болезнь не встречается — антитела, находящиеся в материнском молоке, создают некий иммунитет к герпангине.
Степень тяжести течения болезни зависит от возраста ребенка. Наиболее тяжело болезнь протекает у детей на первом году жизни. Чаще заражаются дошкольники, т.к. в этом возрасте они не уделяют должного внимания гигиене, контактируют с животными и часто находятся в детских коллективах. Чтобы заразиться, достаточно съесть немытый фрукт. Сюда также следует добавить несформированность иммунитета в раннем возрасте. Болезнь очень заразна, и зачастую ее вспышки приобретают характер эпидемии. Примечательно, что у малышей первых месяцев жизни эта болезнь не встречается — антитела, находящиеся в материнском молоке, создают некий иммунитет к герпангине.
Можно проследить явную сезонность герпетической ангины: пик приходится на лето и осень. Как правило, переболев один раз, ребенок получает иммунитет к повторному заражению, поэтому среди подростков и взрослых это заболевание встречается реже.
Заражение может произойти одним из трех способов:
- воздушно-капельный
- контактный
- фекально-оральный.

При воздушно-капельном способе заражение происходит при чихании, кашле, разговоре с носителем вируса. При контактном — через выделения из носоглотки. При фекально-оральном способе — через грязные руки, через немытую еду, игрушки и соски, что особенно характерно для детей.
Даже выздоравливающий человек еще может около месяца распространять инфекцию вокруг себя, поэтому считается, что герпесная ангина обладает высокой степенью заразности: ребенок может легко заразиться в детском саду от малыша, который даже не имеет явных симптомов болезни. Если заболел один из членов семьи, скорее всего недуг перенесут все.
Как распространяется инфекция по организму? Сначала вирус из носоглотки по лимфотоку достигает лимфоузлов кишечника. Уже в кишечнике вирус набирает силу и попадает в кровь, а в ротоглотке начинается сильное воспаление.
Симптомы заболевания
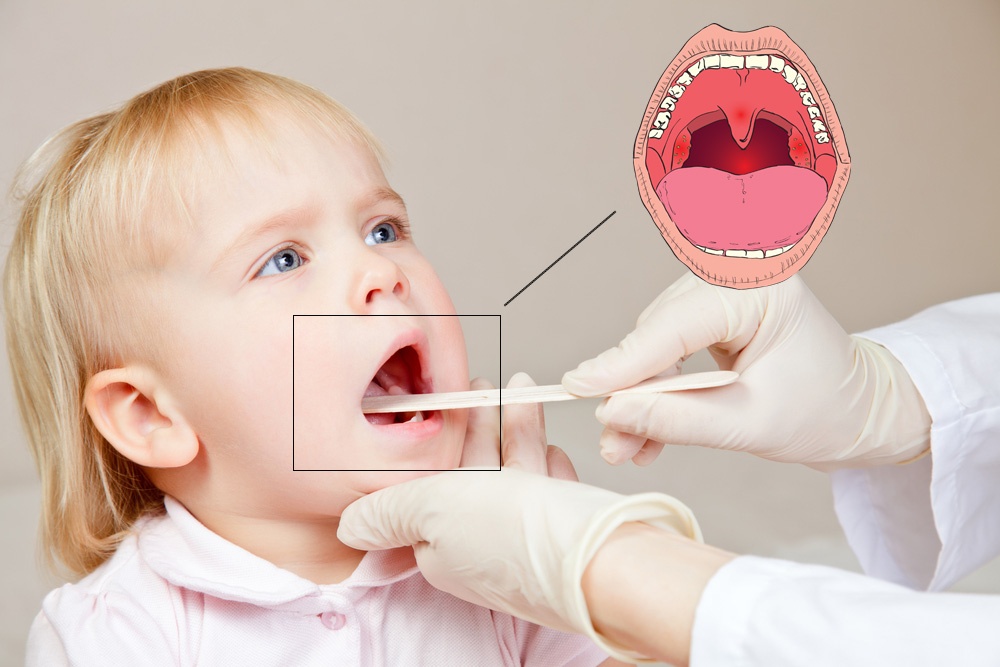
Герпесная ангина у ребенка не проявляет себя от семи до четырнадцати дней. Именно такой инкубационный период у болезни. Затем появляются симптомы, схожие с симптомами других инфекционных заболеваний: ОРЗ, ОРВИ, гриппа, кишечных инфекций, — поэтому на начальном этапе герпетическую ангину сложно диагностировать:
Именно такой инкубационный период у болезни. Затем появляются симптомы, схожие с симптомами других инфекционных заболеваний: ОРЗ, ОРВИ, гриппа, кишечных инфекций, — поэтому на начальном этапе герпетическую ангину сложно диагностировать:
- высокая температура до 40°С
- сильная боль в горле, першение, кашель
- нарушения со стороны желудочно-кишечного тракта (рвота, понос, боль в животе)
- мышечные боли
- увеличенные лимфоузлы на шее
- у грудничков возможны судороги.
Боль в животе и расстройства пищеварения связаны с активностью в кишечнике энтеровирусов, вызвавших герпесную ангину, — они поражают слизистую кишечника и желудка, тем самым нарушая их работу. На второй-третий день болезни появляется характерная сыпь на нёбе и миндалинах, похожая на пузырьки с жидкостью. Появление этих высыпаний — признак того, что мы имеем дело с герпетической ангиной. Лопаясь, эти пузырьки образуют язвочки, которые создают дискомфорт и болевые ощущения во рту.
Если у малыша слабый иммунитет, образование пузырьков может проходить в несколько «заходов» и с перерывом в два-три дня, сопровождаясь повторным повышением температуры и симптомами интоксикации. Бывают случаи, когда высыпания проступают на ногах, руках и на теле, но не на лице.
Жар, как правило, спадает на третий-пятый день, язвочки во рту исчезают через неделю. Когда пик болезни проходит, ребенок чувствует существенное облегчение — улучшение настает на шестой-седьмой день после проявления первых симптомов. Но нужно помнить, что еще определенный период ребенок остается источником заражения! Одно из отличий герпесной ангины от ОРЗ — отсутствие выделений из носа, хотя отечность слизистой присутствует. Так же вспышек ОРЗ и ОРВИ летом, как правило, не бывает, чего нельзя сказать об этой разновидности ангины.
В норме герпетическая ангина у детей длится от восьми до десяти дней.
Уважаемые родители! Диагностику и лечение герпетической ангины у детей необходимо проводить под контролем специалиста-оториноларинголога, поскольку самостоятельно (ввиду схожести начальных симптомов болезни с другими вирусными заболеваниями) не всегда возможно верно поставить диагноз. Не начатое вовремя правильное лечение грозит затяжным характером болезни и осложнениями!
Возможные осложнения.
Чаще заболевание проходит без опасных последствий для больного. Но при слабом иммунитете, особенно у детей младшего возраста, тяжелое течение герпесной ангины может привести к серьезным осложнениям, вызванным распространением вируса на другие органы:
- серозный менингит
- боли в сердце, миокардит
- пиелонефрит
- энцефалит
- конъюнктивит.

Чтобы исключить развитие серозного менингита, нужно проконсультироваться у невролога, если имеются жалобы на сердце, нужно обратиться к детскому кардиологу. При изменениях в общем анализе мочи необходимо записаться к детскому нефрологу.
При грамотном и эффективном лечении герпесной ангины, отягощенной менингитом, прогноз, как правило, благоприятный. Но при этом тщательного внимания требует лечение самых маленьких пациентов. При миокардите — ситуация тяжелее. Любые осложнения герпетической ангины требуют вмешательства специалистов!
Лечение герпесной ангины у детей
Специфического противовирусного лечения не проводится. Лечение причины герпетической болезни нужно проводить по схеме:
На данный момент еще не придумали лекарственного средства, способного убить возбудителя заболевания. Можно лишь облегчить или снять симптомы. Полностью человек выздоравливает лишь тогда, когда организм выработает иммунитет к вирусу. Обычно организму на это требуется неделя.
Можно лишь облегчить или снять симптомы. Полностью человек выздоравливает лишь тогда, когда организм выработает иммунитет к вирусу. Обычно организму на это требуется неделя.
Прежде всего ребенка желательно изолировать от других членов семьи — выделить отдельную посуду, белье и полотенце — заболевание заразно. При герпетической ангине детям назначают антигистаминные препараты, чтобы снять отеки и раздражение. Подойдут «Кларитин», «Супрастин» и другие. Чтобы снизить температуру, используйте жаропонижающие средства: «Нурофен», «Эффералган», «Парацетамол» и т. д. Чтобы облегчить болевой синдром в горле, полоскайте горло отварами шалфея, ромашки, календулы, раствором соли или соды. Полоскания следует проводить каждый час. Можно применять специальные спреи и аэрозоли: «Гексорал», «Ингалипт», «Тантум-Верде». Облегчают боль таблетки и пастилки для рассасывания. Целесообразно использование антисептических средств «Мирамистин» и «Хлоргексидин».
Для успешного выздоровления необходимо создать благоприятные условия для ребенка. Нужно обеспечить условия для сна в хорошо и часто проветриваемой комнате. В рационе должны преобладать супы, пюре, каши. Еда не должна быть горячей, чтобы не раздражать больное горло. Не забываем про обильное теплое питье. Больного можно поить отваром шиповника, чаем с вареньем или медом.
Нужно обеспечить условия для сна в хорошо и часто проветриваемой комнате. В рационе должны преобладать супы, пюре, каши. Еда не должна быть горячей, чтобы не раздражать больное горло. Не забываем про обильное теплое питье. Больного можно поить отваром шиповника, чаем с вареньем или медом.
Родителям на заметку! Ни в коем случае при герпесной ангине не делайте ингаляции, прогревания и не накладывайте компрессы. Такие меры только активизируют вирусы, и болезнь затянется.
Некоторые родители ошибочно смазывают пузырьки в гортани йодом или зеленкой. Эта мера абсолютно неэффективна, не приносит никакой практической пользы, но причиняет сильные болевые ощущения малышу.
Не нужно давать ребенку противогерпетические средства типа «Ацикловир» и его аналоги. Как мы уже упоминали, течение болезни никак не связано с вирусом герпеса.
Профилактика болезни
Специальных средств для профилактики герпетической ангины или спасительных вакцин от нее медицина еще не придумала. Все меры про профилактике направлены только на укрепление иммунитета ребенка:
Все меры про профилактике направлены только на укрепление иммунитета ребенка:
- закаливание
- правильное сбалансированное питание
- соблюдение режима сна и отдыха
- прогулки на свежем воздухе
- физическая активность.
Во время эпидемий стоит избегать общественных мест с большим скоплением людей — не забывайте, что заразиться можно от просто мимо проходящего человека. Малышей с раннего возраста нужно приучать к гигиене и соблюдению санитарных норм.
В заключение хочется сказать: лечить герпетическую ангину необходимо. И чем раньше вы обратитесь к врачу, тем скорее наступит выздоровление, а риск развития осложнений сведется к минимуму.
В «Лор Клинике Доктора Зайцева» консультации и лечение маленьких пациентов проводятся в игровой форме. У всех сотрудников нашей клиники есть дети, и каждый из нас понимает, насколько морально травмирует ребенка поход к врачу. Поэтому во время приема мы трепетно относимся к каждому маленькому пациенту и уделяем ему достаточное количество времени. После осмотра малыш может провести время в игровой комнате, пока врач непосредственно с родителями обсуждает схему лечения. Пожалуйста, звоните, записывайтесь на прием и приходите. Будем рады вам помочь!
После осмотра малыш может провести время в игровой комнате, пока врач непосредственно с родителями обсуждает схему лечения. Пожалуйста, звоните, записывайтесь на прием и приходите. Будем рады вам помочь!
Всегда ваш, Доктор Зайцев.
Об авторе: ЛОР врач высшей категории, кандидат мед. наук.
Острый тонзиллит
22.05.2019
Фронтит
26.07.2019
Эндоскопия аденоидов у детей
19.12.2017
Лечение отека Квинке
31.07.2020
Чем лечить осиплость голоса
08.08.2019
Полипотомия
22.09.2016
Вы можете задать вопрос нашим специалистам
Оставить комментарий
Оставить комментарий
Имя
Ваш комментарий
симптомы и лечение (памятка для родителей)
01.09.2018
Энтеровирусные инфекции– это группа заболеваний, в основе причин которых лежит несколько разновидностей вирусов. Вызывают заболевание вирусы Коксаки, полиовирусы и ЕСНО (экхо).
Вызывают заболевание вирусы Коксаки, полиовирусы и ЕСНО (экхо).
После перенесенной энтеровирусной инфекции образуется стойкий пожизненный иммунитет, однако, он сероспецифичен. Это значит, что иммунитет образуется только к тому серологическому типу вируса, которым переболел ребенок и не защищает его от других разновидностей этих вирусов. Поэтому энтеровирусной инфекцией ребенок может болеть несколько раз за свою жизнь. Так же эта особенность не позволяет разработать вакцину, чтобы защитить наших детей от данного заболевания. Заболевание имеет сезонность: вспышки заболевания чаще всего наблюдаются в летне-осенний период.
Причины заражения энтеровирусной инфекцией.
Заражение происходит несколькими путями. Вирусы в окружающую среду могут попадать от больного ребенка или от ребенка, который является вирусоносителем. У вирусоносителей нет никаких проявлений заболеваний, однако вирусы находятся в кишечнике и выделяются в окружающую среду с калом. Такое состояние может наблюдаться у переболевших детей после клинического выздоровления либо у детей, у которых вирус попал в организм, но не смог вызвать заболевание из-за сильного иммунитета ребенка. Вирусоносительство может сохраняться на протяжении 5 месяцев.
Такое состояние может наблюдаться у переболевших детей после клинического выздоровления либо у детей, у которых вирус попал в организм, но не смог вызвать заболевание из-за сильного иммунитета ребенка. Вирусоносительство может сохраняться на протяжении 5 месяцев.
Попав в окружающую среду, вирусы могут сохраняться довольно долго, так как хорошо переносят неблагоприятное воздействие. Хорошо сохраняются вирусы в воде и почве, при замораживании могут выживать на протяжении нескольких лет, устойчивы к действию дезинфицирующих средств (при воздействии растворов высокой концентрации фенола, хлора, формалина вирусы начинают погибать только через три часа), однако восприимчивы к действию высоких температур (при нагревании до 45ºС погибают через 45-60 секунд).
Как передается энтеровирусная инфекция.
Механизм передачи может быть воздушно-капельный (при чихании и кашле с капельками слюны от больного ребенка к здоровому) и фекально-оральный при не соблюдении правил личной гигиены.![]() Чаще всего заражение происходит через воду, при употреблении сырой (не кипяченой) воды. Так же возможно заражение детей через игрушки, если дети их берут в рот. Болеют чаще всего дети в возрасте от 3 до 10 лет. У детей, находящихся на грудном вскармливании, в организме присутствует иммунитет, полученный от матери через грудное молоко, однако, этот иммунитет не стойкий и после прекращения грудного вскармливания быстро исчезает.
Чаще всего заражение происходит через воду, при употреблении сырой (не кипяченой) воды. Так же возможно заражение детей через игрушки, если дети их берут в рот. Болеют чаще всего дети в возрасте от 3 до 10 лет. У детей, находящихся на грудном вскармливании, в организме присутствует иммунитет, полученный от матери через грудное молоко, однако, этот иммунитет не стойкий и после прекращения грудного вскармливания быстро исчезает.
Симптомы энтеровирусной инфекции.
В организм вирусы попадают через рот или верхние дыхательные пути. Попав в организм ребенка, вирусы мигрируют в лимфатические узлы, где они оседают и начинают размножаться. Дальнейшее развитие заболевания связано со многими факторами, такими как вирулентность (способность вируса противостоять защитным свойствам организма), тропизмом (склонностью поражать отдельные ткани и органы) вируса и состоянием иммунитета ребенка.
У энтеровирусных инфекций есть как схожие проявления, так и различные, в зависимости от вида и серотипа. Инкубационный период (период от попадания вируса в организм ребенка, до появления первых клинических признаков) у всех энтеровирусных инфекций одинаковый – от 1 до 10 дней (чаще 2-5 дней).
Инкубационный период (период от попадания вируса в организм ребенка, до появления первых клинических признаков) у всех энтеровирусных инфекций одинаковый – от 1 до 10 дней (чаще 2-5 дней).
Заболевание начинается остро — с повышения температуры тела до 38-39º С. Температура чаще всего держится 3-5 дней, после чего снижается до нормальных цифр. Очень часто температура имеет волнообразное течение: 2-3 дня держится температура, после чего снижается и 2-3 дня находится на нормальных цифрах, затем снова поднимается на 1-2 дня и вновь нормализуется уже окончательно. При повышении температуры ребенок ощущает слабость, сонливость, может наблюдаться головная боль, тошнота, рвота. При снижении температуры тела все эти симптомы проходят, однако при повторном повышении могут вернуться. Также увеличиваются шейные и подчелюстные лимфоузлы, так как в них происходит размножение вирусов.
В зависимости от того, какие органы больше всего поражаются, выделяют несколько форм энтеровирусной инфекции. Энтеровирусы могут поражать: центральную и периферическую нервные системы, слизистую ротоглотки, слизистую глаз, кожу, мышцы, сердце, слизистую кишечника, печень, у мальчиков возможно поражение яичек.
Энтеровирусы могут поражать: центральную и периферическую нервные системы, слизистую ротоглотки, слизистую глаз, кожу, мышцы, сердце, слизистую кишечника, печень, у мальчиков возможно поражение яичек.
При поражении слизистой ротоглотки происходит развитиеэнтеровирусной ангины.Она проявляется повышением температуры тела, общей интоксикацией (слабость, головная боль, сонливость) и наличием везикулярной сыпи в виде пузырьков, заполненных жидкостью, на слизистой ротоглотки и миндалинах. Пузырьки эти лопаются, на их месте образуются язвочки, заполненные белым налетом. После выздоровления на месте язвочек не остается никаких следов.
При поражении глаз развиваетсяконъюнктивит.Он может быть одно- и двусторонним. Проявляется в виде светобоязни, слезотечения, покраснения и припухлости глаз. Возможно наличие кровоизлияний в конъюнктиву глаза.
При поражении мышц развиваетсямиозит– боли в мышцах. Боли появляются на фоне повышения температуры. Болезненность наблюдается в грудной клетке, руках и ногах. Появление болей в мышцах, как и температуры, может носить волнообразный характер. При снижении температуры тела боли уменьшаются или исчезают совсем.
Болезненность наблюдается в грудной клетке, руках и ногах. Появление болей в мышцах, как и температуры, может носить волнообразный характер. При снижении температуры тела боли уменьшаются или исчезают совсем.
При поражении слизистой кишечника(энтерит)наблюдается наличиежидкого стула. Стул обычной окраски (желтый или коричневый), жидкий, без патологических (слизь, кровь) примесей. Появление жидкого стула может быть как на фоне повышение температуры, так, и изолировано (без повышения температуры тела).
Энтеровирусные инфекции могут поражать различные участки сердца. Так при поражении мышечного слоя развиваетсямиокардит, при поражении внутреннего слоя с захватом клапанов сердца, развиваетсяэндокардит, при поражении внешней оболочки сердца –перикардит. У ребенка может наблюдаться: повышенная утомляемость, слабость, учащенное сердцебиение, падение артериального давления, нарушения ритма (блокады, экстрасистолы), боли за грудиной.
При поражении нервной системы могут развиватьсяэнцефалиты, менингиты.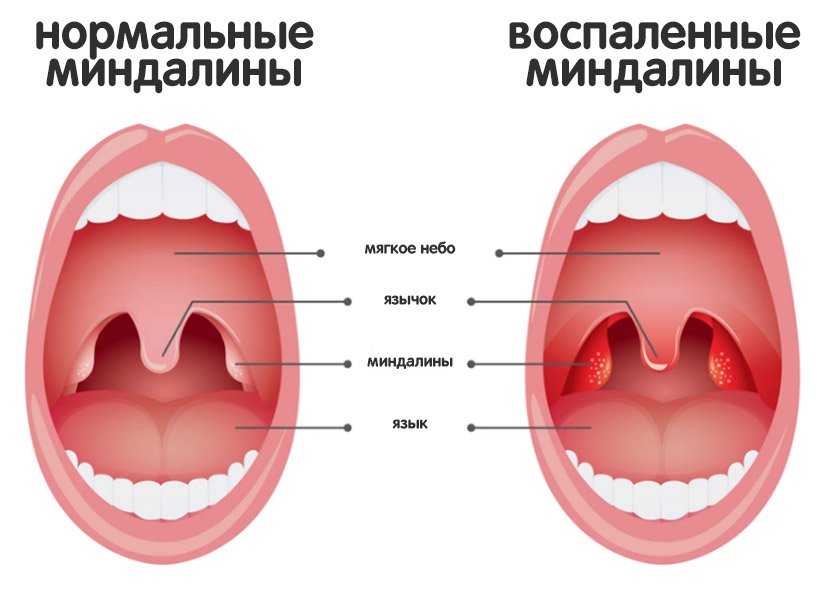 У ребенка наблюдается: сильная головная боль, тошнота, рвота, повышение температуры тела, судороги, парезы и параличи, потеря сознания.
У ребенка наблюдается: сильная головная боль, тошнота, рвота, повышение температуры тела, судороги, парезы и параличи, потеря сознания.
При поражении печени развиваетсяострый гепатит. Он характеризуется увеличением печени, чувством тяжести в правом подреберье, болью в этом месте. Возможно появление тошноты, изжоги, слабости, повышения температуры тела.
При поражении кожи возможно появлениеэкзантемы– гиперемия (красное окрашивание) кожи, чаще всего на верхней половине туловища (голова, грудь, руки), не приподнимается над уровнем кожи, появляется одномоментно.
У мальчиков возможно наличие воспаления в яичках с развитиеморхита. Чаще всего такое состояние развивается через 2-3 недели после начала заболевания с другими проявлениями (ангина, жидкий стул и другие). Заболевание довольно быстро проходит и не несет никаких последствий, однако, в редких случаях возможно развитие в половозрелом возрасте аспермии (отсутствие спермы).
Также существуютврожденные формы энтеровирусной инфекции, когда вирусы попадают в организм ребенка через плаценту от матери. Обычно такое состояние имеет доброкачественное течение и излечивается самостоятельно, однако в некоторых случаях энтеровирусная инфекция может вызвать прерывание беременности (выкидыш) и развитие у ребенка синдрома внезапной смерти (смерть ребенка наступает на фоне полного здоровья).
Очень редко возможно поражение почек, поджелудочной железы, легких. Поражение различных органов и систем может наблюдаться как изолированное, так и сочетанное.
Лечение энтеровирусной инфекции
Специфического лечения энтеровирусной инфекции не существует. Лечение проводят в домашних условиях, госпитализация показана при наличии поражения нервной системы, сердца, высокой температуры, которая долго не поддается снижению при использовании жаропонижающих средств. Ребенку показан постельный режим на весь период повышения температуры тела.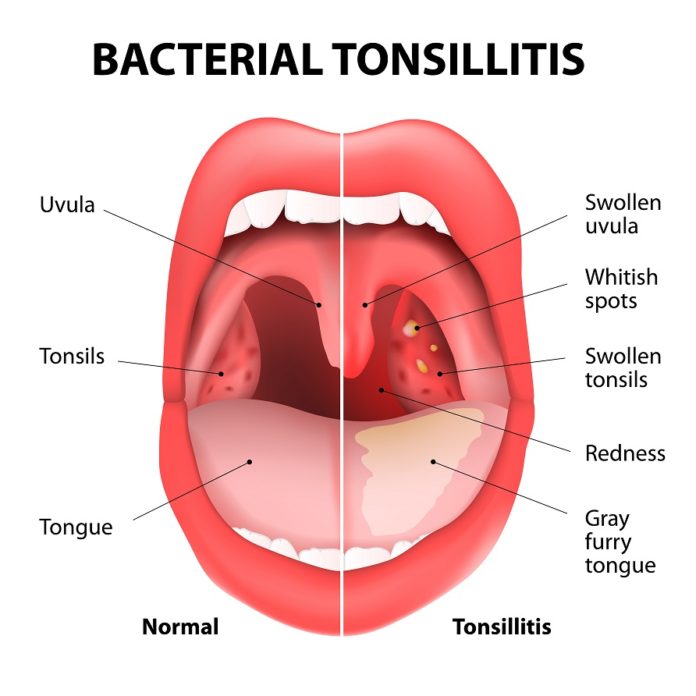
Питание должно быть легким, богатым белками. Необходимо достаточное количество жидкости: кипяченая вода, минеральная вода без газов, компоты, соки, морсы.
Лечение проводят симптоматически в зависимости от проявлений инфекции — ангина, конъюнктивит, миозит, жидкий стул, поражения сердца, энцефалиты, менингиты, гепатит, экзантема, орхит. В некоторых случаях (ангина, понос, конъюнктивит…) проводят профилактику бактериальных осложнений.
Дети изолируются на весь период заболевания. В детском коллективе могут находиться после исчезновения всех симптомов заболевания.
Профилактика энтеровирусной инфекции.
Для профилактики необходимо соблюдение правил личной гигиены: мыть руки после посещения туалета, прогулки на улице, пить только кипяченую воду или воду из заводской бутылки, недопустимо использование для питья ребенка воды из открытого источника (река, озеро).
Специфической вакцины против энтеровирусной инфекции не существует, так как в окружающей среде присутствует большое количество серотипов этих вирусов.
Информация об ангине Людвига | Гора Синай
Инфекция поднижнечелюстного пространства; Инфекция подъязычного пространства
Ангина Людвига — инфекция дна полости рта под языком. Это связано с бактериальной инфекцией зубов или челюсти.
Пища проходит изо рта в ротоглотку (заднюю часть глотки) и в пищевод.
Причины
Ангина Людвига — это тип бактериальной инфекции, которая возникает на дне ротовой полости, под языком. Он часто развивается после инфекции корней зубов (например, абсцесса зуба) или травмы рта.
Это состояние редко встречается у детей.
Симптомы
Зараженная область быстро опухает. Это может заблокировать дыхательные пути или помешать вам проглотить слюну.
Симптомы включают:
- Затрудненное дыхание
- Затрудненное глотание
- Слюнотечение
- Необычная речь (звучит так, как будто у человека «горячая картошка» во рту)
- Язык высовывается изо рта 90
- Лихорадка
- Боль в шее
- Зубная боль
- Отек шеи
- Покраснение шеи
Другие симптомы, которые могут наблюдаться при этом заболевании:
- Слабость, утомляемость, повышенная утомляемость
- Спутанность сознания или другие психические изменения
- Боль в ухе
Обследования и тесты
Ваш лечащий врач проведет осмотр вашей шеи и головы на предмет покраснения и припухлости верхней части шеи под подбородком.
Припухлость может доходить до дна рта. Ваш язык может быть опухшим или прижатым к верхней части рта.
Вам может понадобиться компьютерная томография.
Образец жидкости из ткани можно отправить в лабораторию для проверки на наличие бактерий.
Лечение
Если опухоль блокирует дыхательные пути, вам необходимо немедленно вызвать неотложную медицинскую помощь. Дыхательная трубка может потребоваться через рот или нос в легкие для восстановления дыхания. Возможно, вам потребуется операция, называемая трахеостомией, которая создает отверстие через шею в трахею.
Для борьбы с инфекцией назначают антибиотики. Чаще всего их вводят через вену, пока симптомы не исчезнут. Прием антибиотиков внутрь можно продолжать до тех пор, пока тесты не покажут, что бактерии исчезли.
Лечение зубов может потребоваться при инфекциях зубов, вызывающих ангину Людвига.
Может потребоваться хирургическое вмешательство для дренирования жидкостей, вызывающих отек.
Outlook (Прогноз)
Стенокардия Людвига может быть опасной для жизни. Это можно вылечить с помощью лечения, чтобы держать дыхательные пути открытыми и принимать антибиотики.
Возможные осложнения
Осложнения могут включать:
- Закупорку дыхательных путей
- Генерализованную инфекцию (сепсис)
- Септический шок
Когда обращаться к медицинскому работнику
Затрудненное дыхание — неотложная ситуация. Немедленно обратитесь в отделение неотложной помощи или позвоните по местному номеру службы экстренной помощи (например, 911).
Немедленно обратитесь в отделение неотложной помощи или позвоните по местному номеру службы экстренной помощи (например, 911).
Свяжитесь со своим врачом, если у вас есть симптомы этого состояния или если симптомы не улучшаются после лечения.
Профилактика
Посещайте стоматолога для регулярных осмотров.
Немедленно лечите симптомы инфекции полости рта или зубов.
Чоу AW. Инфекции полости рта, шеи и головы. В: Bennett JE, Dolin R, Blaser MJ, ред. Принципы и практика инфекционных заболеваний Манделла, Дугласа и Беннета. 9-е изд.:strip_icc():format(jpeg)/kly-media-production/medias/2243467/original/043355900_1528439061-iStock-532186611.jpg) Филадельфия, Пенсильвания: Elsevier; 2020: глава 64.
Филадельфия, Пенсильвания: Elsevier; 2020: глава 64.
Кристиан Дж. М., Фелтс С. Б., Бекманн Н. А., Гиллеспи М. Б. Глубокая шейка и одонтогенные инфекции. В: Флинт П.В., Фрэнсис Х.В., Хоги Б.Х. и др., ред. Каммингс Отоларингология: Хирургия головы и шеи. 7-е изд. Филадельфия, Пенсильвания: Elsevier; 2021:глава 9.
Мелио FR. Инфекции верхних дыхательных путей. В: Walls RM, Hockberger RS, Gausche-Hill M, eds. Неотложная медицина Розена: концепции и клиническая практика. 9изд. Филадельфия, Пенсильвания: Elsevier; 2018: глава 65.
Последнее рассмотрение: 01.02.2021
Рецензию сделал: Йозеф Шаргородский, доктор медицины, магистр здравоохранения, Медицинский факультет Университета Джона Хопкинса, Балтимор, Мэриленд. Также рассмотрены Дэвидом Зивом, доктором медицины, MHA, медицинским директором, Брендой Конауэй, редакционным директором, и A.D.A.M. Редакция,
Что это такое, причины, симптомы и диагностика
Ангина Людвига — это редкая серьезная кожная инфекция, которая развивается на дне рта и шее. Это происходит из-за бактерий, которые присутствуют из-за других проблем, таких как абсцесс зуба или травма рта.
Это происходит из-за бактерий, которые присутствуют из-за других проблем, таких как абсцесс зуба или травма рта.
С помощью антибиотиков люди обычно выздоравливают от ангины Людвига. Однако, если человек не получает своевременного лечения или если инфекция тяжелая, это может привести к потенциально смертельным осложнениям, таким как сепсис.
Продолжайте читать, чтобы узнать больше об этой редкой инфекции.
Поделиться на PinterestЧеловек со стенокардией Людвига может испытывать боль в шее.Ангина Людвига — бактериальное заболевание кожи, вызывающее отек и боль под языком. Он получил свое название от немецкого врача Вильгельма Фридриха фон Людвига, который впервые выявил это заболевание в 1836 году.0003
Стенокардия Людвига — редкая форма флегмоны. Он вызывает отек тканей под языком и в области шеи. Отек может быть настолько сильным, что перекрывает дыхательные пути человека и не позволяет ему глотать слюну. Если человек не получает лечения, ангина Людвига может привести к летальному исходу.
Любой, у кого есть проблемы с дыханием, должен получить неотложную медицинскую помощь. Человек, который испытывает какие-либо другие симптомы ангины Людвига, должен немедленно обратиться к врачу.
Наиболее частой причиной этого заболевания является недавняя стоматологическая инфекция, часто в нижних молярах.
Поделиться на PinterestОпухоль на шее из-за стенокардии Людвига иногда может ограничивать дыхание.
Изображение предоставлено: Ананд Х. Кулкарни, Сварупа Д. Пай, Басант Бхаттараи, Сумеш Т. Рао и М. Амбариша, 2008 г.
Стенокардия Людвига вызывает отек рта и шеи. Отек может стать настолько сильным, что он ограничивает дыхание человека.
Наиболее частые симптомы ангины Людвига:
- Лихорадка и озноб
- Отек шеи
- Боль в шею
- Сложность дыхания
- Сложность глотания
Меньшее количество симптомов
 горло
горло Некоторые люди со стенокардией Людвига испытывают:
- боль в ухе
- спутанность сознания или другие изменения мышления
- усталость, чрезмерную усталость или слабость
Если у человека возникают проблемы с дыханием, ему следует обратиться за неотложной медицинской помощью, например, по телефону 911. раннее лечение помогает предотвратить осложнения.
Ангина Людвига — бактериальная инфекция. Это часто происходит из-за обычных бактерий, таких как Streptococcus или Staphylococcus . Этот тип целлюлита обычно развивается из-за инфекции зубов.
Другие состояния могут увеличить риск развития ангины Людвига, в том числе:
- порезы или другие травмы во рту
- плохая гигиена полости рта
- удаление зуба
Как правило, диагностика ангины Людвига начинается с физического осмотра. Врач осмотрит шею и голову на наличие покраснения и отека. Они также могут использовать визуализирующие и тестовые жидкости для подтверждения диагноза.
Врач часто может диагностировать стенокардию Людвига при наличии одного или нескольких из следующих симптомов:
- покраснение или отек языка, шеи или головы
- сильный отек языка
- смещение языка
- отек на дне рта
Если визуального осмотра недостаточно, врач, скорее всего, назначит МРТ или компьютерную томографию головы и шеи. Это может помочь им лучше визуализировать опухоль.
Врач также может назначить посев жидкости для проверки на наличие бактерий.
Серьезные, опасные для жизни осложнения могут быть следствием стенокардии Людвига, в том числе:
- блокировка дыхательных путей
- сепсис
- септический шок, который возникает, когда сепсис вызывает опасно низкое кровяное давление и клеточные изменения
Своевременное лечение стенокардии Людвига обычно может предотвратить эти и другие осложнения.
Если отек языка или шеи становится настолько сильным, что блокирует дыхательные пути, человеку требуется немедленная медицинская помощь. Спасатели откроют дыхательные пути, чтобы обеспечить кислородом.
Спасатели откроют дыхательные пути, чтобы обеспечить кислородом.
В некоторых случаях бригаде необходимо провести экстренную операцию, называемую трахеостомией. Это включает в себя открытие отверстия в шее, чтобы воздух мог поступать в трахею.
Антибиотики являются основным средством лечения ангины Людвига. Сначала человек, скорее всего, будет получать эти препараты внутривенно — через капельницу. Обычно это продолжается до тех пор, пока симптомы не исчезнут. Затем человеку может потребоваться принимать пероральные антибиотики в течение некоторого времени.
Чтобы уменьшить отек, медицинскому работнику также может потребоваться откачать жидкость и гной изо рта человека. Некоторым людям также требуется стоматологическая хирургия для устранения любых повреждений.
Профилактика ангины Людвига обычно включает поддержание чистоты полости рта и регулярное посещение стоматолога.
Ангина Людвига — это редкое кожное заболевание, поражающее дно полости рта и шею.
Это может быть опасно для жизни, но при своевременном лечении обычно можно предотвратить серьезные осложнения.
Врач обычно может диагностировать стенокардию Людвига при осмотре. Типичное лечение включает в себя антибиотики, восстановление зубов или ротовой полости и слив избыточной жидкости.
Всем, у кого возникают проблемы с дыханием — симптом этой инфекции — следует немедленно обратиться к врачу.
История болезни: буллезная геморрагическая ангина
- Список журналов
- Представитель BMJ
- PMC3604492
BMJ Case Rep. 2013; 2013: bcr2012008505.
Опубликовано в Интернете 8 февраля 2013 г. doi: 10.1136/bcr-2012-008505
Отчет о случае
, 1 , 2 , 3 и 4
которые не связаны с системным заболеванием или нарушением гемостаза. Это очень редкое состояние. Обычно страдают пожилые пациенты, и поражения заживают спонтанно без рубцов. Патогенез неизвестен, хотя это может быть многофакторное явление. Травма, по-видимому, является основным провоцирующим фактором, и длительное использование стероидных ингаляторов также может быть связано с заболеванием. Мы представляем 50-летнего пациента с буллезной геморрагической стенокардией. В качестве этиологических факторов в данном случае идентифицировали травму острой вершиной соседнего зуба и металлической коронкой. Поражения зажили после удаления металлической коронки и округления бугорка. Поэтому распознавание поражения имеет большое значение для стоматологов, чтобы избежать ошибочного диагноза.
Это очень редкое состояние. Обычно страдают пожилые пациенты, и поражения заживают спонтанно без рубцов. Патогенез неизвестен, хотя это может быть многофакторное явление. Травма, по-видимому, является основным провоцирующим фактором, и длительное использование стероидных ингаляторов также может быть связано с заболеванием. Мы представляем 50-летнего пациента с буллезной геморрагической стенокардией. В качестве этиологических факторов в данном случае идентифицировали травму острой вершиной соседнего зуба и металлической коронкой. Поражения зажили после удаления металлической коронки и округления бугорка. Поэтому распознавание поражения имеет большое значение для стоматологов, чтобы избежать ошибочного диагноза.
В 1967 году Бэдхэм ввел новый термин, буллезная геморрагическая ангина (ABH), для описания наполненных кровью пузырьков или пузырей в полости рта, которые нельзя отнести к дискразии крови, везикулобуллезным заболеваниям, системным заболеваниям или другим известным причинам. 1 Заболевание, характеризующееся острым образованием наполненных кровью пузырей на слизистой оболочке полости рта и ротоглотки. Поражения АБГ возникают в основном на мягком небе. Обычно страдают пожилые пациенты.
1 Заболевание, характеризующееся острым образованием наполненных кровью пузырей на слизистой оболочке полости рта и ротоглотки. Поражения АБГ возникают в основном на мягком небе. Обычно страдают пожилые пациенты.
ABH встречается чаще, чем предполагалось ранее, и за последнее десятилетие было опубликовано несколько исследований. В 1933, Balina из Аргентины уже описал такие же поражения под термином травматический оральный гемофликтеноз. Он также постулировал травматическое происхождение, особенно у пациентов со старческими капиллярными изменениями. В 1969 г. было представлено 14 пациентов, а в 1976 г. клинические и гистологические признаки были детализированы и задокументированы. 2 Затем это состояние было названо рецидивирующим оральным гемофликтенозом (ROH). Как указали Kirtschig и Happle, термин ABH вводит в заблуждение, потому что большинство булл возникают в ротовой полости и не соответствуют поражениям, обычно называемым «стенокардией»; они предложили более подходящее название болезни: stomatopompholyx haemorrhagica. Авторы считают, что Балина была первой, кто описал это состояние и предложил использовать название ROH. 3 Целью этой статьи является сообщение о новом случае ABH, в попытке отличить его от других кровяных пузырей слизистой оболочки полости рта и описать его лечение.
Авторы считают, что Балина была первой, кто описал это состояние и предложил использовать название ROH. 3 Целью этой статьи является сообщение о новом случае ABH, в попытке отличить его от других кровяных пузырей слизистой оболочки полости рта и описать его лечение.
Больная 50 лет () поступила в отделение оральной медицины и радиологии с основной жалобой на рецидивирующие волдыри в полости рта на правой слизистой оболочке щеки, зарегистрированные в течение 15 дней. В этой области также присутствовали боль и жжение. При внутриротовом исследовании твердых тканей отмечалась генерализованная стираемость. Металлическая коронка присутствовала в отношении 17, 18, болезненных при перкуссии и подвижных I степени. Острые выступы присутствовали по отношению к 16, 17, 18, 46, 47 и 48.
Открыть в отдельном окне
Экстраоральная фотография пациента.
При осмотре мягких тканей десна была воспалена, и на слизистой оболочке правой щеки присутствовали три наполненные кровью буллы размером примерно 3 ×3 мм, которые были гладкими, красного цвета и окружающие области были эритематозными (). При пальпации болезненны, кровоточат при манипуляциях. Пациент не сообщил о дискразиях крови, антикоагулянтной терапии или заболеваниях печени и в целом имел хорошее здоровье. Помимо этих волдырей с кровью во рту, пациент не сообщал ни о каких заболеваниях полости рта, а также о поражениях кожи или глаз. Семейный анамнез также отрицательный. Была рекомендована биопсия, но пациент не захотел.
При пальпации болезненны, кровоточат при манипуляциях. Пациент не сообщил о дискразиях крови, антикоагулянтной терапии или заболеваниях печени и в целом имел хорошее здоровье. Помимо этих волдырей с кровью во рту, пациент не сообщал ни о каких заболеваниях полости рта, а также о поражениях кожи или глаз. Семейный анамнез также отрицательный. Была рекомендована биопсия, но пациент не захотел.
Открыть в отдельном окне
Внутриротовая фотография до лечения.
Пациент не сообщил о дискразиях крови, антикоагулянтной терапии или заболеваниях печени и в целом имел хорошее здоровье. Помимо этих волдырей с кровью во рту, пациент не сообщал ни о каких заболеваниях полости рта, а также о поражениях кожи или глаз. Семейный анамнез также отрицательный. Была рекомендована биопсия, но пациент не захотел.
Итак, на основании анамнеза непрерывной травмы от зубов до слизистой оболочки и клинического осмотра мы пришли к предварительному диагнозу АБГ. Дифференциальный диагноз проводился для исключения других заболеваний слизистых оболочек или кожи, таких как мультиформная эритема, буллезный красный плоский лишай, пузырчатка, пемфигоид и буллезный эпидермолиз. Были проведены тесты гематологического подсчета клеток крови и дифференциального и протромбинового времени и активированного частичного тромбопластинового времени, и результаты были в пределах нормы.
Были проведены тесты гематологического подсчета клеток крови и дифференциального и протромбинового времени и активированного частичного тромбопластинового времени, и результаты были в пределах нормы.
При лечении производилось снятие металлической коронки и обтачивание острых бугров. Мазь мукопаин (бензокаин 20%) и тантум для полоскания рта (бензидамина гидрохлорид) были назначены, и пациент был отозван через 10 дней.
Пациент вернулся через 10 дней, и поражение было излечено ().
Открыть в отдельном окне
Интраоральная фотография после лечения.
ABH, впервые описанный Badham в 1967 году, представляет собой состояние, характеризующееся быстрым образованием заполненных кровью пузырей на слизистой оболочке полости рта. 1 Расстройство в настоящее время считается более распространенным, чем предполагалось ранее в литературе или общепринятом мнении. ABH в основном поражает мягкое небо, но поражения могут также развиваться на других участках полости рта, включая слизистую оболочку щек, губы и боковую поверхность языка; жевательная слизистая оболочка твердого неба и десен, по-видимому, не поражена. Пациенты с ABH в основном были среднего и пожилого возраста; поражения не были зарегистрированы у детей в возрасте до 10 лет. Явной гендерной предрасположенности нет. 4
Пациенты с ABH в основном были среднего и пожилого возраста; поражения не были зарегистрированы у детей в возрасте до 10 лет. Явной гендерной предрасположенности нет. 4
АБГ считается идиопатическим заболеванием. Начало внезапное, и в патогенез могут быть вовлечены незначительные повреждения слизистых оболочек. Это может также произойти после травмы, вызванной едой, горячими напитками, стоматологическими процедурами или криком. Примечательно также, что жевание значительно увеличивает скорость кровотока в мягком небе за счет парасимпатической рефлекторной вазодилатации, а твердое или хрустящее может травмировать небо, что приводит к АБГ. 5 Использование стероидных ингаляторов у пациентов с астмой является возможным этиологическим фактором. В самой большой опубликованной серии из 30 пациентов у 47% не было обнаружено провоцирующего фактора. 6 Hosain и соавт. сообщили о случае послеоперационной АБГ, вызванной интубацией и экстубацией, описав пациента с единственным пузырем на стыке мягкого и твердого неба, который не нарушал проходимость дыхательных путей пациента. Поражения возникают преимущественно на мягком небе. Неповрежденная булла имеет цвет от красного до фиолетового. Волдыри обычно достигают 2–3 см в диаметре и лопаются спонтанно, оставляя рваные язвы, которые заживают без рубцов. Клинически поражения могут рецидивировать. 7
Поражения возникают преимущественно на мягком небе. Неповрежденная булла имеет цвет от красного до фиолетового. Волдыри обычно достигают 2–3 см в диаметре и лопаются спонтанно, оставляя рваные язвы, которые заживают без рубцов. Клинически поражения могут рецидивировать. 7
Диагноз АБГ в основном клинический и включает исключение других болезненных процессов при гистологическом исследовании. Гистопатологические особенности ABH включают паракератотический эпителий с субэпителиальным отделением от подлежащей собственной пластинки. Видны поверхностно расположенные везикулы, заполненные эритроцитами и фибрином. Воспалительный клеточный инфильтрат, если он присутствует, состоит в основном из лимфоцитов. Нейтрофилы и эозинофилы, наблюдаемые при других заболеваниях с образованием пузырей, отсутствуют. Иммунофлуоресценция не показывает наличия антител IgG, IgM, IgA или C3 в эпителии или зоне базальной мембраны. 8
Поражения ABH можно легко спутать с поражениями, возникающими при многих дерматологических и системных заболеваниях. Даже если имеется типичная история быстрого образования пузырей, отсутствие каких-либо дерматологических, гематологических или системных признаков и нормальное заживление язв, как правило, приводят к диагнозу АБГ. У пациентов с нарушением свертываемости крови (тромбоцитопения и болезнь фон Виллебранда) могут наблюдаться внутриротовые кровоизлияния, но тест функции гемостаза позволит различить эти состояния. 9
Даже если имеется типичная история быстрого образования пузырей, отсутствие каких-либо дерматологических, гематологических или системных признаков и нормальное заживление язв, как правило, приводят к диагнозу АБГ. У пациентов с нарушением свертываемости крови (тромбоцитопения и болезнь фон Виллебранда) могут наблюдаться внутриротовые кровоизлияния, но тест функции гемостаза позволит различить эти состояния. 9
Отсутствие десквамативного гингивита и поражения слизистой оболочки носа или конъюнктивы позволяет отличить его от доброкачественного пемфигоида слизистых оболочек. 10 Линейная болезнь IgA и герпетиформный дерматит обычно можно отличить по наличию зудящей сыпи. При буллезном лишае полости рта буллезный планус часто ассоциируется с полосатым рисунком. Отличить ее помогает мишеневидное поражение кожи при многоформной эритеме. 11 Геморрагические буллы, обнаруживаемые при амилодозе, обычно персистентны, а другие клинические признаки включают макроглоссию и петехии. 12 Буллезный эпидермолиз можно отличить по наличию буллезных поражений кожи.
12 Буллезный эпидермолиз можно отличить по наличию буллезных поражений кожи.
Лечение пациента с наполненными кровью буллами во рту должно начинаться с подробного сбора анамнеза и тщательного обследования, чтобы отличить АБГ от других более серьезных заболеваний. Следует провести биопсию пораженного участка для проведения гистологического исследования и прямой иммунофлюоресценции, чтобы исключить более серьезные заболевания. Полный анализ крови и базовые тесты на коагуляцию всегда должны выполняться, чтобы исключить заболевания крови. Пациент должен быть уверен в доброкачественной природе волдырей. Большой небный или глоточный волдырь, вызывающий ощущение удушья, следует лечить хирургическим путем, если он еще не поврежден. Лечение этих поражений должно быть симптоматическим. Рекомендуется долгосрочное наблюдение, чтобы исключить другие состояния, которые могут проявляться пероральной кровью, содержащей буллы.
Пункты обучения
-
Диагноз у пациентов затруднен, так как буллезная геморрагическая ангина протекает бессимптомно и заживает спонтанно без рубцевания и ее редкого появления.

-
Диагностика поражения очень важна, так как быстро расширяющаяся наполненная кровью булла в ротоглотке может вызвать обструкцию верхних дыхательных путей.
-
Таким образом, стоматологи, которые могут первыми столкнуться с поражением, должны проявлять большую подозрительность.
Конкурирующие интересы: Нет.
Согласие пациента: Получено.
Происхождение и экспертная оценка: Не введен в эксплуатацию; рецензируется внешними экспертами.
1. Джулиани М., Фавия Г.Ф., Миани К.М. Геморрагическая буллезная ангина: представление восьми новых случаев и обзор литературы. оральный дис 2002;8:54–8 [PubMed] [Google Scholar]
2. Гринспан Д. Букальный рецидивирующий гемофликтеноз. В: Enfermedades de la boca. Том III Буэнос-Айрес: Mundi Philippe Sionneau, 19 лет76:1502–5 [Google Scholar]
3. Гринспан Д. Геморрагическая буллезная ангина. Int J Дерматол 1999;38:525–8 [PubMed] [Google Scholar]
4. Yamamoto K, Fujimoto M, Inoue M, et al. Буллезная геморрагическая ангина мягкого неба: отчет о 11 случаях и обзор литературы. J Oral Maxillofac Surg
2006;64:1433–6 [PubMed] [Google Scholar]
Yamamoto K, Fujimoto M, Inoue M, et al. Буллезная геморрагическая ангина мягкого неба: отчет о 11 случаях и обзор литературы. J Oral Maxillofac Surg
2006;64:1433–6 [PubMed] [Google Scholar]
5. Horie N, Kawano R, Inaba J, et al. Буллезная геморрагическая ангина мягкого неба: клиническое исследование 16 случаев. J Устные науки 2008; 50:33–6 [PubMed] [Google Scholar]
6. Stephenson P, Lamey P-J, Scully C, et al. Геморрагическая буллезная ангина: отчет о трех случаях и обзор литературы. Клин Эксп Дерматол 1990;15:422–4 [PubMed] [Google Scholar]
7. Pahl C, Yarrow S, Steventon N, et al. Буллезная геморрагическая ангина проявляется острой обструкцией верхних дыхательных путей. Бр Джей Анест 2004;92:283–6 [PubMed] [Google Scholar]
8. Curran AE, Rives RW. Геморрагическая буллезная ангина: необычная проблема после периодонтальной терапии. J пародонтолог 2000; 71:1770–3 [PubMed] [Google Scholar]
9. Корман Н. Буллезный пемфигоид. J Am Acad Дерматол 1987;16:907–24 [PubMed] [Google Scholar]
10.