Фурункулы
Фурункулы — это болезненные, воспаленные, заполненные гноем полости в коже. Размер фурункула может быть от горошинки до грецкого ореха. Хотя фурункулы могут возникать на любом участке тела, чаще всего они возникают в тех областях, где есть волосяной покров и где происходит трение, например: шея, подмышки, пах, лицо, грудь, ягодицы и т.д. Карбункулы это особенно крупные фурункулы или несколько рядом расположенных фурункулов, которые обычно более глубокие и болезненные. При подозрении на карбункул обязательно проконсультируйтесь с врачом, т.к. воспаление может проникнуть в кровоток, и тогда вам могут понадобиться антибиотики.
Причины возникновения фурункула
Фурункулы возникают, когда бактерии проникают в волосяной фолликул. Кожная ткань вздувается и появляется красная, наполненная гноем, болезненная припухлость. Пока фурункул не вскроется и не опорожнится (содержащийся в нем гной не выйдет), фурункул будет болеть, и к нему будет неприятно прикасаться.
Симптомы фурункула
При впервые появившемся фурункуле небольшого размера, сопровождающимся болезненностью, краснотой, припухлостью и зудом можно попробовать справиться с проблемой самостоятельно.
Если у фурункула не формируется головка или не наблюдается улучшения в течение трех дней, или если фурункул очень болезненный, с большим количеством гноя, если возникающая боль мешает движению, или если фурункул возник в области лица, позвоночника или в ректальной зоне, если при этом повышается температура или видны красные полоски, расходящиеся от фурункула (лимфангит), а также при частом появлении (фурункулез) даже небольших фурункулов следует обязательно обратиться к врачу.
Лечение фурункула
Фурункул — довольно серьезное заболевание, относиться к которому следует с большой осторожностью и ни в коем случае не заниматься самолечением. Не следует делать компрессы, использовать ихтиол и мазь Вишневского – в большинстве случаев это приводит к распространению воспалительного процесса.
Лечение фурункула только хирургическое, ибо никакая другая терапия не приведет к успеху, если не будет своевременно удален или вскрыт и дренирован очаг гнойного воспаления. Основной принцип гнойной хирургии «Ubi pus, ibi evacua» (где гной, там иссеки и вскрой), известный со времен Гиппократа, не утратил своей значимости до сегодняшнего времени, несмотря на применение антибактериальных высокоэффективных препаратов, мощной дезинтоксикационной, иммунной терапии и т. д.
Вскрытие фурункула как правило производится под местной анестезией и для пациента проходит безболезненно. Смысл лечения фурункула, как и любого гнойного очага — дать отток гнойному отделяемому, и затем обеспечить постоянный дренаж из раны.
Простые (не осложненные) фурункулы могут лечиться амбулаторно и не требуют госпитализации.
Но в случае тяжелого течения, если у пациента появляется отек мягких тканей щеки, губы или глаза — необходима неотложная госпитализация в хирургическое отделение для постоянного контроля за развитием процесса и предупреждения осложнений.
При высокой температуре назначают строгий постельный режим, жидкую пищу, больному запрещают разговаривать, жевать.
Лечение гайморита современными методами — интервью с экспертом лор-клиники
Рейтинг статьи
4.08 (Проголосовало: 24)
Содержание
- Что представляет собой гайморит и как он образуется?
- Как понять, что у пациента развился гайморит?
- Местные симптомы гайморита
- Общие симптомы гайморита
- Какие виды гайморита существуют? Чем они различаются?
- Имеются ли отличия симптомов и методик лечения заболевания у взрослых и детей?
- Какие последствия несвоевременного лечения гайморита?
- Какой наиболее эффективный метод диагностики заболевания Вы посоветовали бы своим пациентам?
- Оправдано ли лечение гайморита народными средствами?
- Большинство пациентов очень боятся пункции, так называемого прокола носа.
 Расскажите, как происходит процедура и есть ли возможность обойтись без нее?
Расскажите, как происходит процедура и есть ли возможность обойтись без нее? - Лечение гайморита промыванием носа: насколько это эффективно и возможно ли делать эту процедуру дома?
- Есть два самых распространенных вида хирургического вмешательства: гайморотомия и эндоскопия. Расскажите, как проходят операции и в чем их отличия?
- Что представляет собой ЯМИК-метод при лечении гайморита?
- Профилактика гайморита «до» заболевания и «после»
- В итоге, есть ли какое-то одно, самое эффективное лечение гайморита?
- Видео: 3 самых распространенных мифов про гайморит
Что представляет собой гайморит и как он образуется?
Гайморит – это воспаление слизистой оболочки гайморовой пазухи. В зависимости от клинических проявлений и длительности протекания этого воспалительного процесса, гаймориты делят на острые и хронические, но об этом мы с вами поговорим немного позже. Воспаление происходит на фоне попадания в гайморову пазуху патогенной микрофлоры. Это могут быть бактерии, вирусы, грибковая инфекция и т.д. Основной путь попадания инфекции – верхние дыхательные пути. Нередко инфекция попадает в пазуху через корни больных зубов, вызывая одонтогенный гайморит, лечение которого, в основном, хирургическое.
Воспаление происходит на фоне попадания в гайморову пазуху патогенной микрофлоры. Это могут быть бактерии, вирусы, грибковая инфекция и т.д. Основной путь попадания инфекции – верхние дыхательные пути. Нередко инфекция попадает в пазуху через корни больных зубов, вызывая одонтогенный гайморит, лечение которого, в основном, хирургическое.
С инфекциями мы контактируем ежедневно. При этом не каждый мучается от гайморита. Необходимо понимать, что для развития воспалительного процесса в гайморовой пазухе, помимо внешних возбудителей, большое значение имеют и местные предрасполагающие факторы:
- Во-первых, это ослабление местного и общего иммунитета.
- Во-вторых, это анатомические изменения, например, искривленная перегородка носа.
- И в-третьих, это другие заболевания полости носа. Такие, как полипоз носа, хронический гипертрофический ринит, хронический аденоидит, больные, кариозно-измененные зубы.
Совокупность данных факторов приводит к развитию гайморита.
Как понять, что у пациента развился гайморит?
Для простоты понимания клинической картины при гайморите рассмотрим местные и общие симптомы заболевания.
Местные симптомы гайморита
В первую очередь появляются жалобы на затруднение носового дыхания и чувство заложенности в носу. Через некоторое время больной начинает замечать, что перестал ощущать запахи. Постепенно появляется отделяемый секрет из носа. На ранних стадиях это прозрачная слизистая жидкость, а затем она приобретает слизисто-гнойный, тягучий характер. Больной испытывает головную боль и боль в области пораженной пазухи. При наклонах головы или при резких движениях боль усиливается.
На фоне заложенности носа пациент вынужден постоянно дышать через рот, что вызывает сухость и дискомфорт в горле. Нередко появляются жалобы на чувство заложенности, простреливающие боли в ушах, что также связано с переходом воспалительного процесса в носоглотку, где расположены соустья внутренней слуховой трубы. Отделяемая жидкость из носа заставляет больного постоянно пользоваться носовыми платками. Тем самым появляется характерная мацерация кожи в области преддверия носа, заметная врачу.
Тем самым появляется характерная мацерация кожи в области преддверия носа, заметная врачу.
Общие симптомы гайморита
Это повышение температуры тела до 37 или 38 градусов (фебрильная и субфебрильная температура), общая слабость, усталость, боль в мышцах, быстрая утомляемость, нарушение аппетита, нарушение вкусовых ощущений, раздражительность.
Какие виды гайморита существуют? Чем они различаются?
Существует много классификаций гайморитов. Как мы уже с вами говорили, основные виды — это острые и хронические гаймориты. Острый процесс проявляется воспалением гайморовой пазухи и продолжается до месяца. При этом, ранее пациент никогда не предъявлял жалобы, которые были описаны, не болел гайморитом, или болел очень давно. Обычно, если пациент больше месяца не лечился или не получал полноценное лечение, то можно говорить о переходе заболевания в хроническое состояние.
Если в остром периоде своевременно начать комплексное лечение, то можно достаточно эффективно вылечить гайморит на уровне амбулаторного лечения. Но если у пациента развился хронический процесс, то консервативное лечение будет давать только временный результат. Симптомы заболевания на фоне лечения будут сглажены, в меньшей степени беспокоить больного, но окончательно никуда не исчезнут. И кратковременные периоды улучшения будут заменяться обострением. К сожалению, лечение хронического гайморита возможно только путем хирургического вмешательства.
Но если у пациента развился хронический процесс, то консервативное лечение будет давать только временный результат. Симптомы заболевания на фоне лечения будут сглажены, в меньшей степени беспокоить больного, но окончательно никуда не исчезнут. И кратковременные периоды улучшения будут заменяться обострением. К сожалению, лечение хронического гайморита возможно только путем хирургического вмешательства.
Имеются ли отличия симптомов и методик лечения заболевания у взрослых и детей?
Различия симптомов у детей и взрослых только в том, что ребенок просто не замечает первых симптомов заболевания и не понимает, что у него гайморит. Родителям стоит быть бдительными, обращать внимание на поведение ребенка, его жалобы. Если у ребенка понижена активность, он посапывает, дышит ртом, заложен нос, течет жидкость из носа и повышена температура тела, то можно заподозрить первые симптомы заболевания. Это повод обратиться к лор-врачу. Гайморит у детей бывает реже, чем у взрослых, и связано это с тем, что пазухи носа начинают развиваться только с возрастом. Гайморовы пазухи у детей, хоть и маленькие, но тоже могут воспаляться. Как правило, возраст, в котором может появиться гайморит у ребенка, составляет 4-5 лет.
Гайморовы пазухи у детей, хоть и маленькие, но тоже могут воспаляться. Как правило, возраст, в котором может появиться гайморит у ребенка, составляет 4-5 лет.
Отличие лечения состоит в лекарственной терапии: в дозировке назначаемых препаратов и противопоказаниях к ним.
Какие последствия несвоевременного лечения гайморита?
О том, что несвоевременное и неправильное лечение гайморита может привести к хроническому гаймориту, мы уже говорили. Также несвоевременное лечение может вызвать осложнения со стороны других органов и систем, вплоть до летального исхода.
Гнойный нелеченый гайморит может привести к тому, что гной из гайморовой пазухи через тонкую орбитальную стенку переходит в глазную орбиту. Это может стать причиной таких осложнений, как:
- флегмона глазницы
- ретробульбраный абсцесс
- абсцесс вен глазницы и т.д.
Эти процессы могут привести к потере зрения.
Также выделяют такие осложнения гайморита, как:
- риногенный менингит
- риногенный абсцесс мозга
- риногенный тромбоз кавернозного синуса
- риногенный сепсис и т.
 д.
д.
Все эти состояния — угроза здоровью, а иногда и жизни человека, и требуют длительного лечения в условиях хирургического стационара и реанимации.
Поэтому, еще раз повторюсь, своевременное обращение к лор-врачу и правильно подобранная терапия позволяют избежать нежелательных последствий и осложнений.
Какой наиболее эффективный метод диагностики заболевания Вы посоветовали бы своим пациентам?
Диагностика гайморита проводится в несколько этапов. Первый этап — это непосредственно обращение к врачу отоларингологу. Врач оценит жалобы, данные анамнеза и отличит гайморит от других похожих на него заболеваний со сходными симптомами. Например, заложенность носа встречается при аллергическом рините или при искривленной носовой перегородке. Лор-врач проводит общее обследование всех органов и систем, оториноларингологическое исследование, оценку показателей крови. При необходимости, врач может взять мазок из носа и горла для бактериологического исследования. В нашей клинике мы используем высокоинформативные методы исследования: эндоскопию, фиброскопию и микроскопию полости носа.
При эндоскопии можно детально посмотреть, есть ли в полости носа гной, как он распространен, из каких соустий он распространяется, оценить отек слизистой полости носа и исключить другие причины, которые могут вызвать гайморит.
Также больным показано рентгенологическое исследование околоносовых пазух. По показаниям доктор может назначить рентгенограмму околоносовых пазух или компьютерную томографию. Рентгенограмма околоносовых пазух — исторический метод исследования, но при этом он ничуть не потерял своей актуальности. Он достаточно информативен, и на этапе первичной диагностики помогает врачу понять, какие пазухи воспалены и какой объем патологического содержимого в пазухах. Однако, компьютерная томография, в отличие от рентгена, дает более информативный и детальный результат, помогает врачу понять причину появления болезни, ее распространение, и увидеть нарушение анатомических структур носа и пазух.
Оправдано ли лечение гайморита народными средствами?
Почему-то многие считают, что лечение народными средствами оправдано, что оно экологически чистое и наиболее эффективное, а лекарственные препараты в форме антибиотиков считают врагом организма. Это мнение в корне неправильное, ведь когда в организме протекает воспалительный процесс и появляется очаг инфекции, народные средства не в силах устранить саму причину. Нет такого народного средства, которое могло бы выпрямить искривленную перегородку носа, что часто оказывается причиной развития гайморита. Эффективность лекарственных препаратов доказана научным опытом, каждое средство проходит ряд исследований. У народных средств нет доказательной базы и часто они просто обладают «эффектом плацебо». Поэтому такое «бабушкино» лечение приводит к упущению момента, когда человека можно было вылечить и спасти от осложнений. В результате заболевание может перейти в хроническую стадию.
Это мнение в корне неправильное, ведь когда в организме протекает воспалительный процесс и появляется очаг инфекции, народные средства не в силах устранить саму причину. Нет такого народного средства, которое могло бы выпрямить искривленную перегородку носа, что часто оказывается причиной развития гайморита. Эффективность лекарственных препаратов доказана научным опытом, каждое средство проходит ряд исследований. У народных средств нет доказательной базы и часто они просто обладают «эффектом плацебо». Поэтому такое «бабушкино» лечение приводит к упущению момента, когда человека можно было вылечить и спасти от осложнений. В результате заболевание может перейти в хроническую стадию.
Большинство пациентов очень боятся пункции, так называемого прокола носа. Расскажите, как происходит процедура и есть ли возможность обойтись без нее?
Пункция – это маленькое хирургическое вмешательство. Еще со времен Гиппократа существует закон в хирургии — «где гной, там и вскрой». Если в гайморовых пазухах есть гной, его нужно срочно эвакуировать.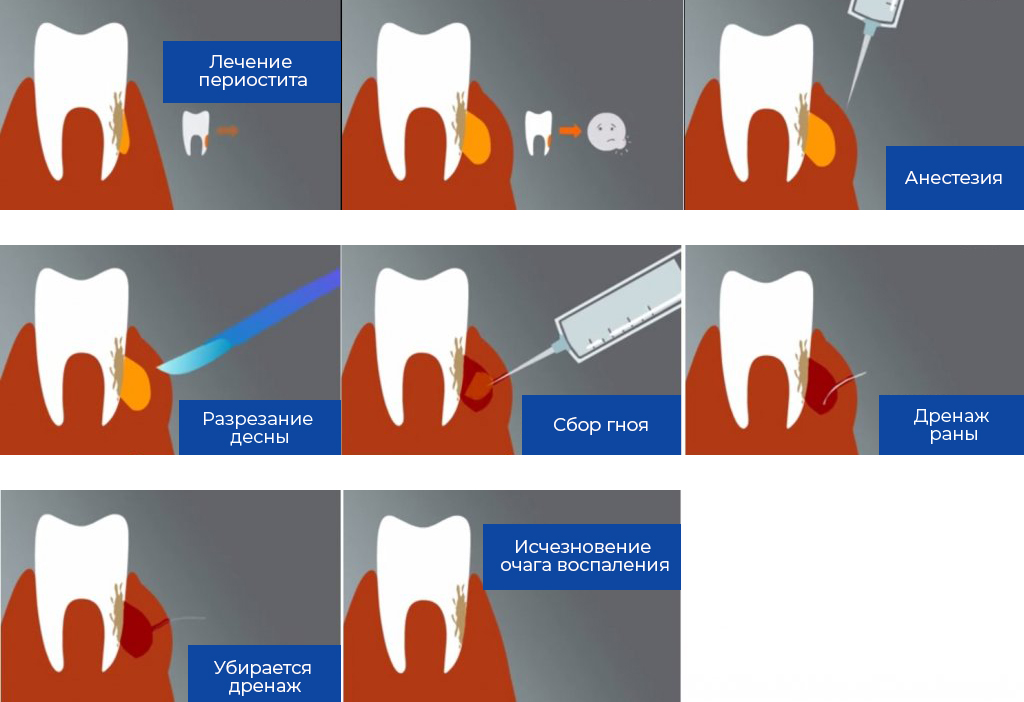 Сам он никуда не рассосется и не исчезнет. Обычно, сразу после первой пункции пациент чувствует облегчение, и большая часть симптомов уходит.
Сам он никуда не рассосется и не исчезнет. Обычно, сразу после первой пункции пациент чувствует облегчение, и большая часть симптомов уходит.
Это не болезненная процедура. Пациенты больше боятся, находясь в ожидании процедуры, страх от длинной иглы и прокалывание носа непосредственно перед глазами пациента – тут речь идет о психологической составляющей, о стрессе. Сама процедура безболезненна, в нос вводят обезболивающие препараты, которые блокируют нервные окончания и только после обезболивания проводится пункция. Единственный дискомфорт во время процедуры состоит в том, что пациент чувствует щелчок в момент входа иглы в пазуху.
Пункция показана не во всех случаях. Почти каждый пациент, которому необходима пункция, просит доктора избавить его от этой процедуры, так как его знакомые или родственники, прошедшие эту процедуру, приходят на нее снова и снова. Это миф о «привыкании» к пункции. Прежде всего, нужно понять причинно-следственную связь. Мнение, что из-за пункции развивается хронический гайморит – ложное. Наоборот, пункцию проводят только тем, кто болеет гайморитом, снова и снова, то есть заболевание перешло в хроническую стадию. Больные, промучившись длительное время от стекания гноя из носа, после пункции замечают, что улучшение наступает намного быстрее, и впоследствии сами требуют у врача, чтобы им провели «прокалывание» пазухи и промыли гной.
Наоборот, пункцию проводят только тем, кто болеет гайморитом, снова и снова, то есть заболевание перешло в хроническую стадию. Больные, промучившись длительное время от стекания гноя из носа, после пункции замечают, что улучшение наступает намного быстрее, и впоследствии сами требуют у врача, чтобы им провели «прокалывание» пазухи и промыли гной.
Лечение гайморита промыванием носа: насколько это эффективно и возможно ли делать эту процедуру дома?
При гайморите обязательно нужно промывать нос, как при процедурах в клинике, так и дома. Для этого существуют специальные препараты, которыми человек должен 3-4 раза в день промывать нос. Тут нужно понимать различия между промыванием носа дома или в лор-клинике. Дома мы просто льем воду в нос, при этом сами не можем определить, выливается она из другой ноздри или нет. Ведь возможно, что у пациента искривлена перегородка носа, или полипы в носу, поэтому при незнании анатомического строения носа больного, жидкость может начать стекать по глотке или затекать в уши.
Помимо этого, существует промывание носа методом Проетца или «кукушка». Для метода «кукушки» врач использует медицинский отсос, придает определенное положение пациенту, вливает раствор в одну ноздрю, а из другой отсосом извлекает содержимое пазухи, осуществляя циркуляцию жидкости. Поэтому промывания лучше всего делать под контролем врача.
Есть два самых распространенных вида хирургического вмешательства: гайморотомия и эндоскопия. Расскажите, как проходят операции и в чем их отличия?
Если врач пришел к выводу, что у пациента хроническая стадия заболевания, то для лечения необходима операция.
Гайморотомия (операция по Колдуэлл-Люку) – распространенный метод оперативного вмешательства. В ходе операции хирург делает разрез под губой, открывая гайморову пазуху. Обычно, при хроническом гайморите воспалена слизистая и закрыто естественное соустье гайморовой пазухи на фоне утолщенной слизистой. В норме слизистая носовой пазухи имеет толщину 0,01 мм, то есть кость покрыта тонкой пленкой, но в случае хронического процесса толщина слизистой может увеличиться до 2-3 см. Увеличенная слизистая может сама закрывать соустья пазухи. Врач полностью удаляет воспаленную слизистую и накладывает дополнительные соустья, то есть объединяет гайморову пазуху и полость носа своеобразным отверстием. Отрицательная сторона операции — это большая травматичность – разрез под губой долго заживает. Во время гайморотомии есть риск повредить тройничный нерв, и впоследствии у пациента могут возникать фантомные боли в области лица.
Увеличенная слизистая может сама закрывать соустья пазухи. Врач полностью удаляет воспаленную слизистую и накладывает дополнительные соустья, то есть объединяет гайморову пазуху и полость носа своеобразным отверстием. Отрицательная сторона операции — это большая травматичность – разрез под губой долго заживает. Во время гайморотомии есть риск повредить тройничный нерв, и впоследствии у пациента могут возникать фантомные боли в области лица.
На нынешнем этапе, с внедрением компьютерных технологий, хронические гаймориты оперируют эндоскопически. Операция с использованием эндоскопа проводится полностью через нос. Эндоскопом проникают через нос, открывая естественные соустья пазухи, которые хирургически расширяются. Через это же естественное соустье хирург проникает в пазуху и удаляет измененную слизистую. Преимущество эндоскопии в том, что она не оставляет следов на лице, хирурги не открывают и не травмируют кость, нет опасности повредить тройничный нерв, операция проводится естественным путем.
Что представляет собой ЯМИК-метод при лечении гайморита?
ЯМИК-метод был изобретен в Ярославле доктором Козловым В.С. Суть метода в том, что полость носа имеет вход через преддверие носа и заканчивается в хоанах там, где начинается носоглотка. Синус-катетер ЯМИК имеет два баллона: один баллон раздувается в носоглотке, а другой баллон раздувается в преддверье носа – создается герметичная полость в носу. У катетера есть три «окошка»: первые два, чтобы надуть задний и передний баллоны, а последний для извлечения гноя из носа. Шприц, который вставляется в последнее «окошко», играет роль насоса. Он создает отрицательное давление в полости носа и выкачивает гной из пазух. При необходимости в конце процедуры доктор вводит специальный раствор в полость носа. ЯМИК-метод занимает около 10-15 минут.
В отличие от пункции («прокола») пазухи, ЯМИК-метод малотравматичный, неинвазивный метод лечения риносинусита. При пункции всегда существует опасность травмы пункционной иглой соседних областей – орбиты, мягких тканей щеки. ЯМИК-метод позволяет избежать таких осложнений.
ЯМИК-метод позволяет избежать таких осложнений.
В амбулаторных условиях обычно производится пункция только верхнечелюстных (гайморовых) пазух. Так как во время острого синусита могут быть воспалены практически все пазухи (верхнечелюстные, лобные, решетчатые, клиновидные), то целесообразно использовать ЯМИК-метод. В этом случае, в отличие от пункции, производится эвакуация гноя из всех пазух, лекарственные вещества вводятся также во все пазухи. ЯМИК-метод исключает травму слизистой оболочки и костной структуры полости носа, позволяет одновременно эвакуировать отделяемое из нескольких пазух и произвести доставку лекарственных растворов в полости околоносовых пазух. В связи с этим, в неосложненных случаях, пациент может избежать приема антибактериальных препаратов внутрь. Также ЯМИК-метод сокращает время санации околоносовых пазух и ускоряет процесс выздоровления. ЯМИК-метод легко переносится пациентами. Его можно применять для лечения детей с семи лет и беременных женщин.
Профилактика гайморита «до» заболевания и «после»
Для профилактики гайморита необходимо соблюдать основные правила здорового образа жизни. Внимательно следить за здоровьем и, при первом появлении симптомов заболевания, обратиться к лор-врачу. Для выбора метода профилактики после заболевания, прежде всего, нужно выявить начальную причину, которая привела к гаймориту.
Внимательно следить за здоровьем и, при первом появлении симптомов заболевания, обратиться к лор-врачу. Для выбора метода профилактики после заболевания, прежде всего, нужно выявить начальную причину, которая привела к гаймориту.
Если причина в бактериальной инфекции (на фоне ослабленного иммунитета), то профилактикой будет активный образ жизни, занятия спортом, правильное питание, непереохлаждение организма. Если же причиной возникновения являются полипы в носу, гнойная киста в пазухе, искривленная перегородка носа, то в этом случае нужно устранить причину оперативным путем.
Нет причины – нет заболевания. Лечение причины – лучшая профилактика при гайморите.
В итоге, есть ли какое-то одно, самое эффективное лечение гайморита?
Сложно выделить какой-то один наиболее эффективный метод. В принципе, любое заболевание у каждого человека протекает индивидуально, гайморит не исключение. Поэтому и лечение требуется индивидуальное. Некоторым пациентам достаточно кратковременного приема лекарственных препаратов, а есть пациенты, которым поможет только хирургическое вмешательство.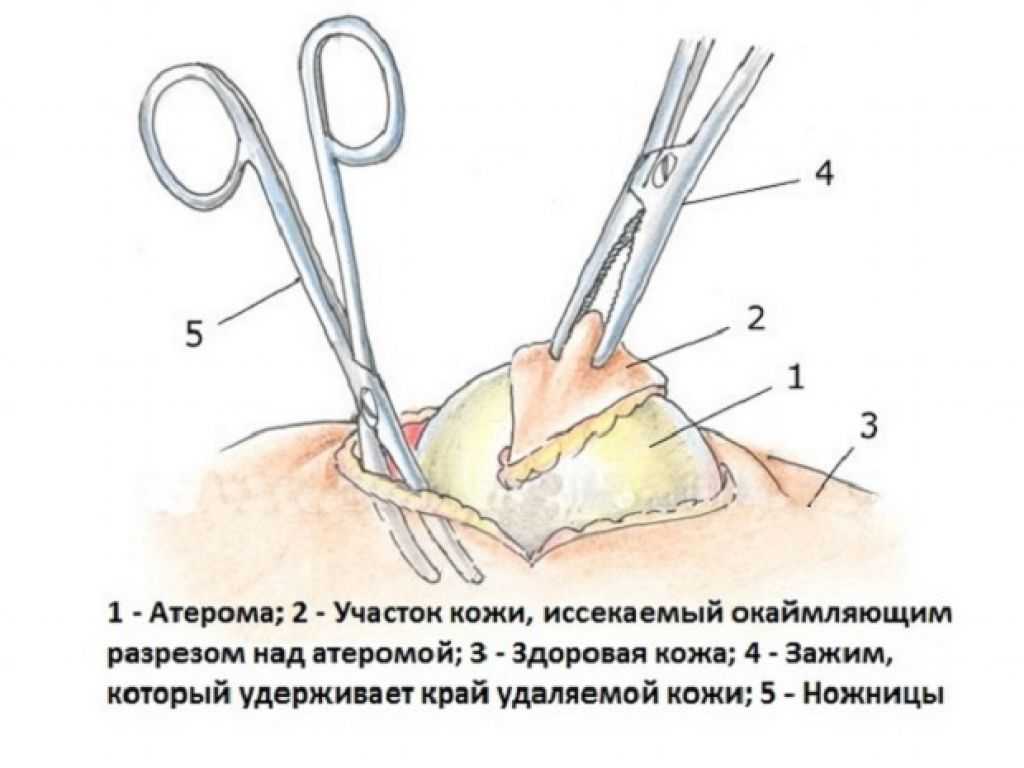 Поэтому самое эффективное лечение гайморита — это хороший врач, который подберет вам оптимальный метод.
Поэтому самое эффективное лечение гайморита — это хороший врач, который подберет вам оптимальный метод.
Видео: 3 самых распространенных мифов про гайморит
Своевременное обращение к врачу поможет сохранить Ваше здоровье.
Не откладывайте лечение, звоните прямо сейчас. Мы работаем круглосуточно в Москве.
тел.: 8 (499) 501-15-53 (круглосуточно)
Причины, расположение, симптомы, лечение и профилактика
Обзор
Гной представляет собой густую жидкость, содержащую мертвые ткани, клетки и бактерии. Ваше тело часто вырабатывает его, когда борется с инфекцией, особенно с инфекциями, вызванными бактериями.
В зависимости от локализации и типа инфекции гной может быть разных цветов, включая белый, желтый, зеленый и коричневый. Хотя иногда он имеет неприятный запах, он также может быть без запаха.
Продолжайте читать, чтобы узнать больше о том, что вызывает гной и когда вам следует обратиться к врачу.
Инфекции, вызывающие гной, могут возникать, когда бактерии или грибки попадают в организм через:
- поврежденную кожу
- вдыхаемые капли при кашле или чихании
- плохая гигиена
Когда организм обнаруживает инфекцию, он посылает нейтрофилы, a типа лейкоцитов, чтобы уничтожить грибы или бактерии. Во время этого процесса некоторые нейтрофилы и ткани, окружающие инфицированную область, погибают. Гной представляет собой скопление этого мертвого материала.
Во время этого процесса некоторые нейтрофилы и ткани, окружающие инфицированную область, погибают. Гной представляет собой скопление этого мертвого материала.
Многие виды инфекций могут вызывать гной. Инфекции с участием бактерий Staphylococcus aureus или Streptococcus pyogenes особенно склонны к образованию гноя. Обе эти бактерии выделяют токсины, которые повреждают ткани, образуя гной.
Гной обычно образуется при абсцессе. Это полость или пространство, образовавшееся в результате распада ткани. Абсцессы могут образовываться на поверхности кожи или внутри тела. Однако некоторые части вашего тела подвергаются большему количеству бактерий. Это делает их более уязвимыми для инфекции.
Эти области включают:
- Мочевыводящие пути. Большинство инфекций мочевыводящих путей (ИМП) вызывается Escherichia coli , типом бактерий, обитающих в толстой кишке. Вы можете легко ввести его в мочевыводящие пути, вытирая его сзади наперед после дефекации.
 Это гной делает вашу мочу мутной, когда у вас ИМП.
Это гной делает вашу мочу мутной, когда у вас ИМП. - Рот. Ваш рот теплый и влажный, что делает его идеальной средой для роста бактерий. Например, если у вас есть невылеченная полость или трещина в зубе, у вас может развиться зубной абсцесс возле корня зуба или десны. Бактериальные инфекции во рту также могут вызывать скопление гноя на миндалинах. Это вызывает тонзиллит.
- Кожа. Кожные абсцессы часто образуются из-за фурункула или инфицированного волосяного фолликула. Сильные прыщи, которые представляют собой скопление омертвевшей кожи, засохшего масла и бактерий, также могут привести к гнойным абсцессам. Открытые раны также уязвимы для гнойных инфекций.
- Глаза. Гной часто сопровождает глазные инфекции, такие как конъюнктивит. Другие проблемы с глазами, такие как закупорка слезного канала или застрявшая грязь или песок, также могут вызвать гной в вашем глазу.
Если у вас инфекция, вызывающая гной, у вас, вероятно, будут и другие симптомы. Если инфекция находится на поверхности вашей кожи, вы можете заметить теплую, красную кожу вокруг абсцесса, в дополнение к красным полосам вокруг абсцесса. Область также может быть болезненной и опухшей.
Если инфекция находится на поверхности вашей кожи, вы можете заметить теплую, красную кожу вокруг абсцесса, в дополнение к красным полосам вокруг абсцесса. Область также может быть болезненной и опухшей.
Внутренние абсцессы обычно не имеют многих видимых симптомов, но у вас могут быть гриппоподобные симптомы. Они могут включать:
- лихорадку
- озноб
- усталость
Эти гриппоподобные симптомы могут также сопровождать более тяжелую кожную инфекцию.
Любые порезы или надрезы, сделанные во время операции, могут привести к развитию инфекции, называемой инфекцией области хирургического вмешательства (ИОХВ). По данным Johns Hopkins Medicine, у людей, перенесших операцию, вероятность ее получить составляет 1-3%.
Хотя ИОХВ могут поражать любого, кто перенес операцию, существуют определенные факторы, которые могут увеличить риск. Факторы риска ИОХВ включают:
- наличие диабета
- курение
- ожирение
- хирургические вмешательства, которые длятся более двух часов system
Существует несколько способов разработки SSI. Например, бактерии могут попасть через загрязненный хирургический инструмент или даже воздушно-капельным путем. В других случаях на коже уже могут быть бактерии до операции.
Например, бактерии могут попасть через загрязненный хирургический инструмент или даже воздушно-капельным путем. В других случаях на коже уже могут быть бактерии до операции.
В зависимости от их местоположения существуют три основные категории SSI:
- Поверхностные. Это относится к ИОХВ, которые возникают только на поверхности вашей кожи.
- Глубокий разрез. Этот тип ИОХВ возникает в тканях или мышцах, окружающих место разреза.
- Органное пространство. Возникают внутри оперируемого органа или в окружающем его пространстве.
Симптомы ИОХВ включают:
- покраснение вокруг места операции
- теплота вокруг места операции
- выделение гноя из раны или через дренажную трубку, если она имеется
- лихорадка
Лечение гноя зависит от того, насколько серьезна инфекция, вызвавшая его. При небольших абсцессах на поверхности кожи наложение влажного теплого компресса может помочь удалить гной.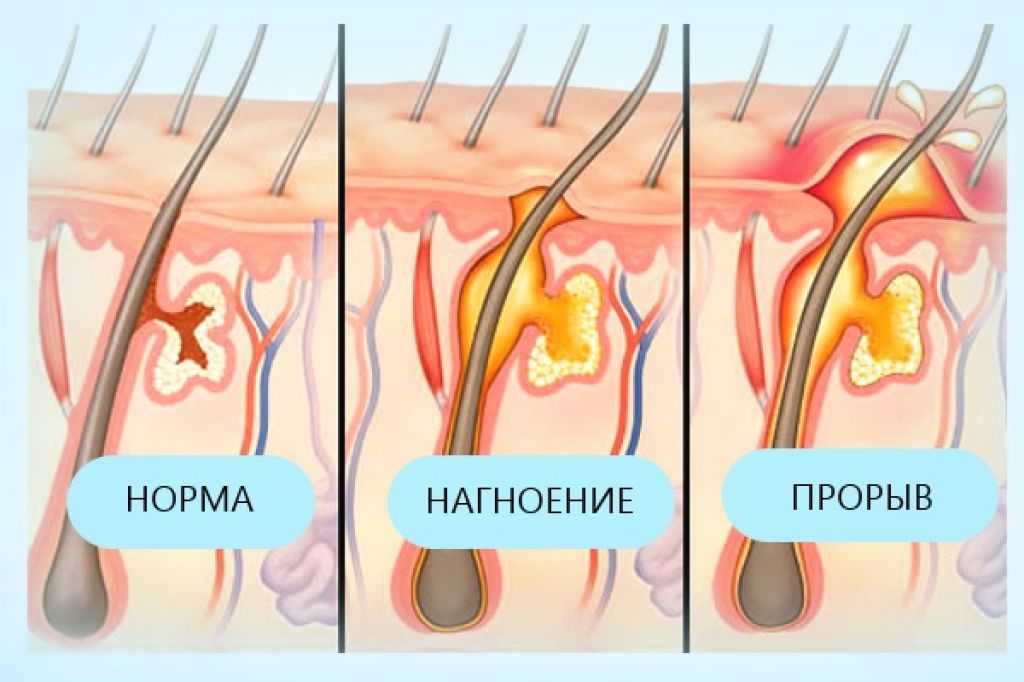 Прикладывайте компресс несколько раз в день на несколько минут.
Прикладывайте компресс несколько раз в день на несколько минут.
Просто убедитесь, что вы избегаете желания выдавить нарыв. Хотя может показаться, что вы избавляетесь от гноя, вы, вероятно, проталкиваете часть его глубже в кожу. Это также создает новую открытую рану. Это может перерасти в другую инфекцию.
При более глубоких, больших или труднодоступных абсцессах вам потребуется медицинская помощь. Врач может извлечь гной с помощью иглы или сделать небольшой надрез, чтобы абсцесс мог дренироваться. Если абсцесс очень большой, они могут вставить дренажную трубку или забинтовать его марлей с лекарственными средствами.
При более глубоких инфекциях или инфекциях, которые не заживают, вам могут понадобиться антибиотики.
Хотя некоторые инфекции неизбежны, уменьшите риск, выполнив следующие действия:
- Следите за тем, чтобы порезы и раны были чистыми и сухими.
- Не делитесь бритвами.
- Не ковыряйте прыщи и струпья.
Если у вас уже есть абсцесс, вот как избежать распространения инфекции:
- Не делитесь полотенцами и постельным бельем.

- Мойте руки после прикосновения к нарыву.
- Избегайте общественных бассейнов.
- Избегайте общего тренажерного зала, который может соприкасаться с абсцессом.
Гной является распространенным и нормальным побочным продуктом естественной реакции вашего организма на инфекции. Незначительные инфекции, особенно на поверхности кожи, обычно проходят сами по себе без лечения. Более серьезные инфекции обычно требуют медицинского лечения, такого как дренажная трубка или антибиотики. Обратитесь к врачу при любом абсцессе, который не проходит через несколько дней.
Причины, расположение, симптомы, лечение и профилактика
Обзор
Гной представляет собой густую жидкость, содержащую мертвые ткани, клетки и бактерии. Ваше тело часто вырабатывает его, когда борется с инфекцией, особенно с инфекциями, вызванными бактериями.
В зависимости от локализации и типа инфекции гной может быть разных цветов, включая белый, желтый, зеленый и коричневый. Хотя иногда он имеет неприятный запах, он также может быть без запаха.
Хотя иногда он имеет неприятный запах, он также может быть без запаха.
Продолжайте читать, чтобы узнать больше о том, что вызывает гной и когда вам следует обратиться к врачу.
Инфекции, вызывающие гной, могут возникать, когда бактерии или грибки попадают в организм через:
- поврежденную кожу
- вдыхаемые капли при кашле или чихании
- плохая гигиена
Когда организм обнаруживает инфекцию, он посылает нейтрофилы, a типа лейкоцитов, чтобы уничтожить грибы или бактерии. Во время этого процесса некоторые нейтрофилы и ткани, окружающие инфицированную область, погибают. Гной представляет собой скопление этого мертвого материала.
Многие виды инфекций могут вызывать гной. Инфекции с участием бактерий
Гной обычно образуется при абсцессе. Это полость или пространство, образовавшееся в результате распада ткани. Абсцессы могут образовываться на поверхности кожи или внутри тела. Однако некоторые части вашего тела подвергаются большему количеству бактерий. Это делает их более уязвимыми для инфекции.
Это полость или пространство, образовавшееся в результате распада ткани. Абсцессы могут образовываться на поверхности кожи или внутри тела. Однако некоторые части вашего тела подвергаются большему количеству бактерий. Это делает их более уязвимыми для инфекции.
Эти области включают:
- Мочевыводящие пути. Большинство инфекций мочевыводящих путей (ИМП) вызывается Escherichia coli , типом бактерий, обитающих в толстой кишке. Вы можете легко ввести его в мочевыводящие пути, вытирая его сзади наперед после дефекации. Это гной делает вашу мочу мутной, когда у вас ИМП.
- Рот. Ваш рот теплый и влажный, что делает его идеальной средой для роста бактерий. Например, если у вас есть невылеченная полость или трещина в зубе, у вас может развиться зубной абсцесс возле корня зуба или десны. Бактериальные инфекции во рту также могут вызывать скопление гноя на миндалинах. Это вызывает тонзиллит.
- Кожа. Кожные абсцессы часто образуются из-за фурункула или инфицированного волосяного фолликула.
 Сильные прыщи, которые представляют собой скопление омертвевшей кожи, засохшего масла и бактерий, также могут привести к гнойным абсцессам. Открытые раны также уязвимы для гнойных инфекций.
Сильные прыщи, которые представляют собой скопление омертвевшей кожи, засохшего масла и бактерий, также могут привести к гнойным абсцессам. Открытые раны также уязвимы для гнойных инфекций. - Глаза. Гной часто сопровождает глазные инфекции, такие как конъюнктивит. Другие проблемы с глазами, такие как закупорка слезного канала или застрявшая грязь или песок, также могут вызвать гной в вашем глазу.
Внутренние абсцессы обычно не имеют многих видимых симптомов, но у вас могут быть гриппоподобные симптомы. Они могут включать:
- лихорадку
- озноб
- усталость
Эти гриппоподобные симптомы могут также сопровождать более тяжелую кожную инфекцию.
Любые порезы или надрезы, сделанные во время операции, могут привести к развитию инфекции, называемой инфекцией области хирургического вмешательства (ИОХВ). По данным Johns Hopkins Medicine, у людей, перенесших операцию, вероятность ее получить составляет 1-3%.
Хотя ИОХВ могут поражать любого, кто перенес операцию, существуют определенные факторы, которые могут увеличить риск. Факторы риска ИОХВ включают:
- наличие диабета
- курение
- ожирение
- хирургические вмешательства, которые длятся более двух часов system
Существует несколько способов разработки SSI. Например, бактерии могут попасть через загрязненный хирургический инструмент или даже воздушно-капельным путем. В других случаях на коже уже могут быть бактерии до операции.
В зависимости от их местоположения существуют три основные категории SSI:
- Поверхностные. Это относится к ИОХВ, которые возникают только на поверхности вашей кожи.

- Глубокий разрез. Этот тип ИОХВ возникает в тканях или мышцах, окружающих место разреза.
- Органное пространство.
Симптомы ИОХВ включают:
- покраснение вокруг места операции
- теплота вокруг места операции
- выделение гноя из раны или через дренажную трубку, если она имеется
- лихорадка
Лечение гноя зависит от того, насколько серьезна инфекция, вызвавшая его. При небольших абсцессах на поверхности кожи наложение влажного теплого компресса может помочь удалить гной. Прикладывайте компресс несколько раз в день на несколько минут.
Просто убедитесь, что вы избегаете желания выдавить нарыв. Хотя может показаться, что вы избавляетесь от гноя, вы, вероятно, проталкиваете часть его глубже в кожу. Это также создает новую открытую рану. Это может перерасти в другую инфекцию.
При более глубоких, больших или труднодоступных абсцессах вам потребуется медицинская помощь. Врач может извлечь гной с помощью иглы или сделать небольшой надрез, чтобы абсцесс мог дренироваться. Если абсцесс очень большой, они могут вставить дренажную трубку или забинтовать его марлей с лекарственными средствами.
Врач может извлечь гной с помощью иглы или сделать небольшой надрез, чтобы абсцесс мог дренироваться. Если абсцесс очень большой, они могут вставить дренажную трубку или забинтовать его марлей с лекарственными средствами.
При более глубоких инфекциях или инфекциях, которые не заживают, вам могут понадобиться антибиотики.
Хотя некоторые инфекции неизбежны, уменьшите риск, выполнив следующие действия:
- Следите за тем, чтобы порезы и раны были чистыми и сухими.
- Не делитесь бритвами.
- Не ковыряйте прыщи и струпья.
Если у вас уже есть абсцесс, вот как избежать распространения инфекции:
- Не делитесь полотенцами и постельным бельем.
- Мойте руки после прикосновения к нарыву.
- Избегайте общественных бассейнов.
- Избегайте общего тренажерного зала, который может соприкасаться с абсцессом.
Гной является распространенным и нормальным побочным продуктом естественной реакции вашего организма на инфекции.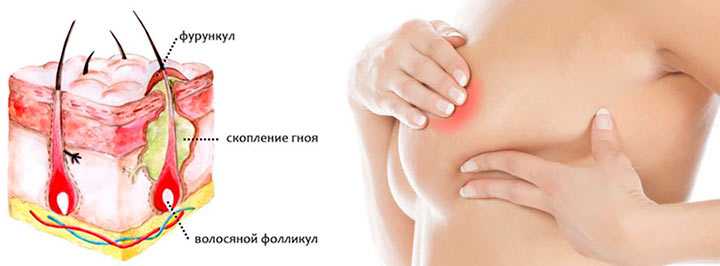

 Расскажите, как происходит процедура и есть ли возможность обойтись без нее?
Расскажите, как происходит процедура и есть ли возможность обойтись без нее?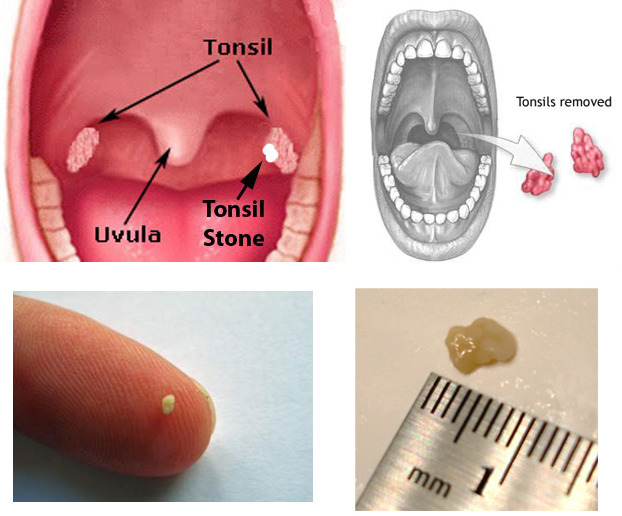 д.
д. Это гной делает вашу мочу мутной, когда у вас ИМП.
Это гной делает вашу мочу мутной, когда у вас ИМП.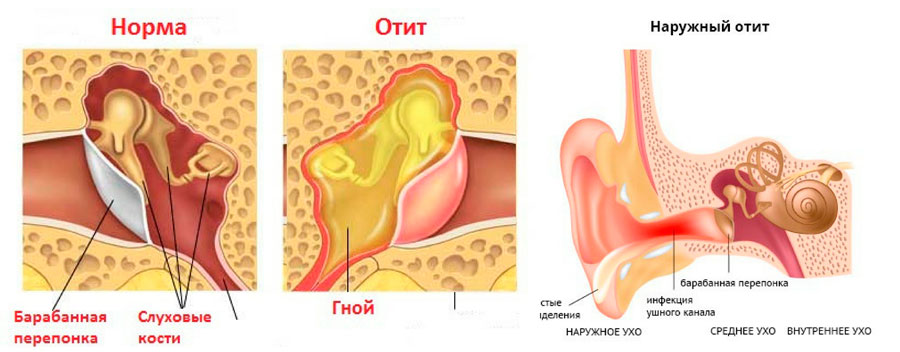
 Сильные прыщи, которые представляют собой скопление омертвевшей кожи, засохшего масла и бактерий, также могут привести к гнойным абсцессам. Открытые раны также уязвимы для гнойных инфекций.
Сильные прыщи, которые представляют собой скопление омертвевшей кожи, засохшего масла и бактерий, также могут привести к гнойным абсцессам. Открытые раны также уязвимы для гнойных инфекций.