Невралгия тройничного нерва
Что это такое?
Невралгией тройничного или тригеминального нерва называют хронические боли, возникающие при поражении пятого нерва, выходящего из головного мозга. Типичная тригеминальная невралгия характеризуется внезапной острой болью высокой интенсивности, которая, как правило, локализуется на одной стороне щеки или челюсти. Приступы имеют сравнительно малую продолжительность — до двух минут, но очень часто повторяются. Эпизод повторяющейся боли может длиться дни, недели или даже месяцы, после чего клинические проявления могут исчезнуть на срок до нескольких лет. Перед началом приступа некоторые пациенты отмечают покалывание или онемение в области лица. Существуют две формы заболевания: типичная и атипичная. При первой — боли высокой интенсивности возникают внезапно и столь же быстро исчезают, а при второй — на протяжении длительного времени слабые ноющие боли преследуют пациента. В обоих случаях они изнуряют человека и мешает нормально работать и жить.
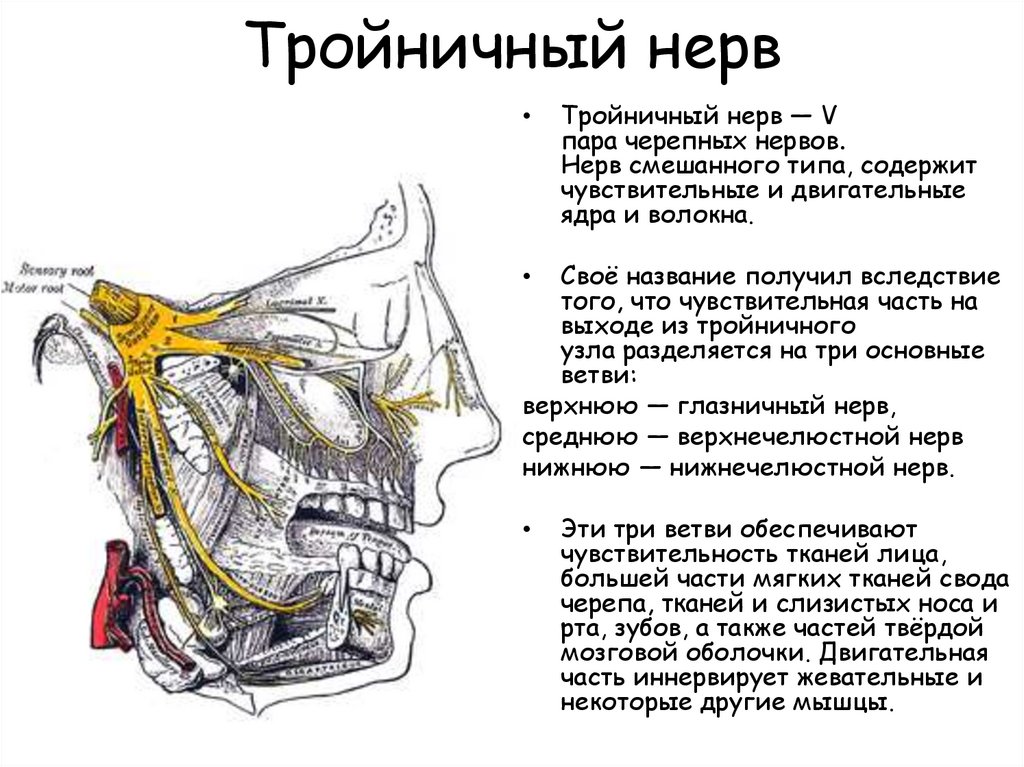
Тройничный нерв является одним из 12 черепно-мозговых нервов, отходящих от головного мозга человека. Он разделяется на три ветви, которые иннервируют верхнюю, среднюю, нижнюю часть лица и ротовую полость. В редких случаях возможно двустороннее поражение, которое называется билатеральной тригеминальной невралгией.
Причины невралгии тройничного нерва и факторы риска
Существует широкий спектр патологических нарушений, приводящих к этому заболеванию.
К их числу относят:
- сдавление нерва сосудом, опухолью;
- потерю защитной оболочки при рассеянном склерозе;
- повреждение нерва при травме, в результате оперативного вмешательства.
В зависимости от формы боль может быть острой, режущей, колющей или наоборот, тупой, пульсирующей и крайне долгой. Приступы провоцирует любое раздражение зоны иннервации тройничного нерва: умывание, бритье, использование косметики, пережевывание пищи, разговоры и, к сожалению, многое другое.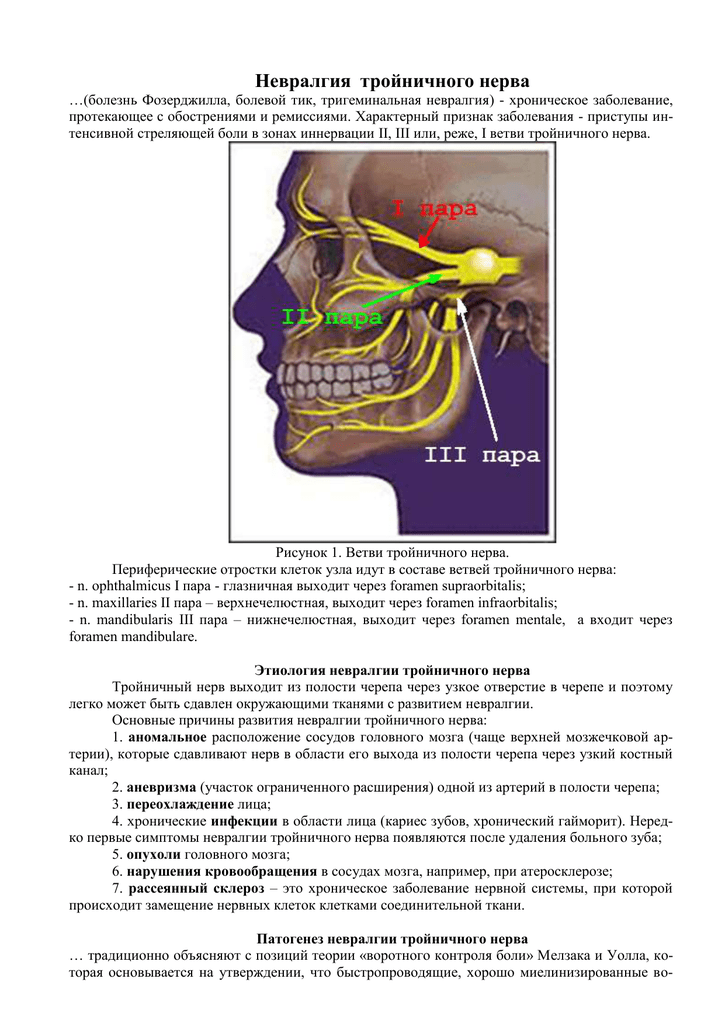
По данным ВОЗ, распространенность тригеминальной невралгии составляет до 30–50 случаев на 100 000 населения, а заболеваемость — 2–4 человека на 100 000 населения. Заболевание чаще встречается у женщин, дебютирует на пятом десятилетии жизни и в 60% случаев имеет правостороннюю локализацию.
Диагностика невралгии тройничного нерва
Как правило, диагноз ставится на основании жалоб пациента и данных осмотра. Почти все больные с невралгией тройничного нерва на определенном этапе проходят магнитно-резонансную томографию головного мозга для исключения опухоли или рассеянного склероза. Исследование может выявить и сосуд, который сдавливает тройничный нерв и служит причиной появления симптоматики.
Лечение невралгии тройничного нерва
Приступы жуткой боли не давали прикоснуться к правой стороне лица. Неврологи быстро поставили диагноз, но куда сложнее было подобрать эффективное лечение. Ни одно из обезболивающих средств не помогало.

Читать далееИз истории пациента Акимбетова С.М.
Лечение можно разделить на консервативное и хирургическое.
К консервативным методам относят применение противосудорожных препаратов, которые успешно используются для лечения невралгии и включают финлепсин, карбамазепин, топирамат, гапапентин, фенитоин и другие лекарства.
Хотя в последнее десятилетие опубликовано значительное число обзоров и метаанализов, во врачебном сообществе не сформирован единый подход к лекарственной терапии тригеминальной невралгии. Метод все еще остается недостаточно действенным: фармакотерапия вызывает улучшения менее чем у 50% пациентов.
Многообразие способов оперативного лечения позволяет подобрать оптимальный подход для каждого случая.
Часто применяют ризотомию, во время которой нервные волокна намеренно повреждают, чтобы уменьшить интенсивность болевых ощущений. Эту операцию можно провести с помощью баллона (баллонная компрессия), сильно поджав волокна или путем введения глицерола, химически разрушающего часть нерва.
Наиболее комфортным и эффективным методом лечения служит облучение с помощью «КиберНожа», который способен с субмиллиметровой точностью воздействовать на тройничный нерв, результатом чего является блокирование проведения патологической импульсации. Достаточно одного сеанса и спустя несколько недель пациент может навсегда избавиться от симптомов. По данным International RadioSurgery Association (Международное общество радиохирургии) до 78% пациентов после сеанса облучения отмечают полное исчезновение болей.
как записаться на лечение киберножом:
— по телефону горячей линии
— с помощью формы обратной связи на сайте.
позвоните прямо сейчас!
Наши консультанты ответят на все Ваши вопросы, а опытные онкологи определят
необходимость в лечении КиберНожом.
Смотрите также: Лечение КиберНожом
Невралгия тройничного нерва | Клиника «Оберіг»
ПРЕИМУЩЕСТВА ЛЕЧЕНИЯ И ДИАГНОСТИКИ НЕВРАЛГИИ ТРОЙНИЧНОГО НЕРВА В УНИВЕРСАЛЬНОЙ КЛИНИКЕ «ОБЕРІГ»
- Опытные врачи-неврологи, которые постоянно повышают свою квалификацию.
- Современный аппарат МРТ для выявления опухолей головного мозга, очагов рассеянного склероза, патологии сосудов головного мозга.
Невралгия тройничного нерва проявляется интенсивными, простреливающими болями в лице, которые сравнивают с ударом электрическим током. По данным ВОЗ, невралгия тройничного нерва встречается у 2-4 человек на 100 000. Заболевание чаще бывает у женщин, чем у мужчин, и обычно развивается у людей старше 50 лет.
ПРИЧИНЫ НЕВРАЛГИИ ТРОЙНИЧНОГО НЕРВА
Тройничный нерв, самый крупный чувствительный черепной нерв, посылает сигналы в головной мозг от лица о боли, давлении, прикосновении и температуре. Он имеет три основные ветви, охватывающие нижнюю челюсть, щеки, лоб. Наиболее распространенная причина невралгии тройничного нерва – сдавливание его корешка расширенным, извилистым сосудом на основании черепа.
Сдавливание нерва сосудом приводит к разрушению миелиновой оболочки нервных волокон и, следственно, к беспорядочной и гиперактивной передаче импульсов. Малейшая стимуляция вызывает сильную боль.
Малейшая стимуляция вызывает сильную боль.
Невралгия тройничного нерва также может быть связана с опухолью в головном мозге, которая сдавливает нерв, или образованием в нем бляшек при рассеянном склерозе.
СИМПТОМЫ НЕВРАЛГИИ ТРОЙНИЧНОГО НЕРВА
Невралгия тройничного нерва проявляется сильной болью в лице, которая длится несколько секунд или минут. Это одно из наиболее болезненных состояний, известных медицинской науке. Часто сопровождается спазмом мышц лица – болевым тиком.
Боль может возникать спонтанно или под воздействием триггеров. Это могут быть прикосновения, бритье, чистка зубов, накладывание макияжа, глотание, жевание и т.п. Приступ боли может вызывать даже легкое дуновение ветра.
Обычно боль возникает с одной стороны лица. Одновременная двусторонняя боль – редкое явление. Но у некоторых пациентов боль может возникать на разных сторонах лица попеременно, в разное время.
Боль охватывает челюсти, щеки, зубы, десна, губы, реже – глаза или лоб. Ее локализация зависит от того, какая ветвь тройничного нерва поражена заболеванием.
«Удары» тройничной невралгии могут следовать одним за другим с небольшими перерывами. Они могут появляться и отступать в течение дня, не оставляя человека в покое неделями и месяцами. Боль настолько сильная, что пациент полностью выпадает из жизни.
Также встречается более мягкая форма невралгии тройничного нерва, которая проявляется слабой, но продолжительной (до 3 дней) болью в лице. Пациенты описывают ее как жгучую, давящую, распирающую или как ощущение «мурашек» на коже.
Боль может исчезнуть на несколько месяцев или лет (этот период называется ремиссией). Со временем периоды ремиссии склонны укорачиваться.
ДИАГНОСТИКА НЕВРАЛГИИ ТРОЙНИЧНОГО НЕРВА
Диагностика невралгии тройничного нерва может быть затруднительной, поскольку не существует анализа или теста, который бы точно указывал на это заболевание. Врач полагается, прежде всего, на характерные симптомы и осмотр пациента. Магнитно-резонансная томография (МРТ) используется для того, чтобы узнать, связана ли невралгия тройничного нерва с опухолью, рассеянным склерозом или нейроваскулярным конфликтом.
ЛЕЧЕНИЕ НЕВРАЛГИИ ТРОЙНИЧНОГО НЕРВА
Для консервативного лечения невралгии тройничного нерва используются антисудорожные препараты, чаще всего – карбамазепин, габапентин, прегабалин, которые обычно назначается при эпилепсии. Препараты облегчают состояние пациентов, страдающих невралгией тройничного нерва, поскольку замедляют электрические импульсы и снижают способность нервных волокон передавать сигналы боли. Также назначаются миорелаксанты – лекарства, расслабляющие мышцы.
Если медикаменты не приносят облегчения или вызывают сильные побочные эффекты, может быть рекомендовано нейрохирургическое лечение. Операции можно условно разделить на две категории: устранение компрессии тройничного нерва и его разрушение. Какой бы хирургический метод не использовался – есть риск, что боль вернется спустя месяцы или годы.
Операция, которая освобождает тройничный нерв от сдавливания, называется микроваскулярной декомпрессией. Хирург делает небольшой разрез за ухом, через который получает доступ к точке пересечения нерва и сосуда. Он отодвигает сосуд от нерва и размещает между ними специальную тефлоновую прокладку. Если нерв сдавливает вена, она удаляется. Микроваскулярная декомпрессия обеспечивает наиболее длительный эффект среди всех хирургических методов лечения.
Он отодвигает сосуд от нерва и размещает между ними специальную тефлоновую прокладку. Если нерв сдавливает вена, она удаляется. Микроваскулярная декомпрессия обеспечивает наиболее длительный эффект среди всех хирургических методов лечения.
Операции по разрушению тройничного нерва избавляют от боли, поскольку прерывают передачу сигнала в мозг. Но при этом они могут привести к онемению части лица, а на его фоне – возникновению боли.
Хирурги используют различные методы для разрушения тройничного нерва. Среди них – инъекция глицерола, радиочастотная деструкция под контролем КТ или МРТ.
Также применяется лечение с помощью гамма- и кибер-ножа, при котором пациент не подвергается прямому хирургическому вмешательству. Участок нерва разрушается под воздействием направленного облучения. Радиохирургическое лечение не требует обезболивания и проводится в амбулаторных условиях.
Избавьтесь от мучительной боли! Обратившись в Универсальную клинику «Оберіг», вы пройдете правильную диагностику и получите эффективное лечение. Чем раньше начата борьба с невралгией тройничного нерва, тем больше шансов победить болезнь. Запишитесь на прием к врачу-неврологу по телефону:
Чем раньше начата борьба с невралгией тройничного нерва, тем больше шансов победить болезнь. Запишитесь на прием к врачу-неврологу по телефону:
(044) 521 30 03
классификация, причины возникновения, осложнения, лечение
Воспаление тройничного нерва — заболевание хронической формы, появляющееся из-за сдавливания, воспаления тройничного нерва. Патология вызывает сильные боли из-за разрушения оболочки нерва и оголения корешков. Возникает такая патология из-за травм, сильного переохлаждения.
Причины невралгии тройничного нерва
Невралгия тройничного нерва возникает в результате:
- патологии нервной системы: детский церебральный паралич, энцефалопатии, травмы черепа;
- вирусных заболеваний: полиомиелит, герпес;
- одонтогенных причин: неправильная анестезия при лечении зубов, травмы челюсти, флюс;
- сдавливания новообразованиями, сосудами;
- инсульта;
- инфекционных заболеваний лор-органов;
- переохлаждений;
-
аневризмы.
Предрасполагающими факторами являются стресс, нехватка витаминов, хроническая усталость и переутомляемость, нарушение обмена веществ.
При вторичной невралгии причинами возникновения служит иное заболевание, втягивающее нерв в воспалительный процесс. Наши врачи дистанционно смогут провести консультацию и скорректировать дальнейшую терапию.
Анатомия тройничного нерва
Тройничный нерв на лице — 5 пара черепных нервов, является смешанным. Свое название он получил из-за наличия трех ветвей. Первая ветвь нерва (глазная) иннервирует верхнее веко, наружный отдел конъюнктивы, кожу наружного угла глаза, слезную железу, кожу лба, корень носа, лобную пазуху, роговицу, кожу и слизистую носа, основные пазухи. Вторая ветвь (верхнечелюстная) — висок, скулу, глотку, нос, мягкое и твердое нёбо, миндалины, подглазничную область, верхнюю губу, верхние зубы, десна верхней челюсти. Третья ветвь (нижнечелюстная) иннервирует слизистую щеки, нижнюю десну, угол рта, висок, нижние зубы, слизистая и кожа нижней губы.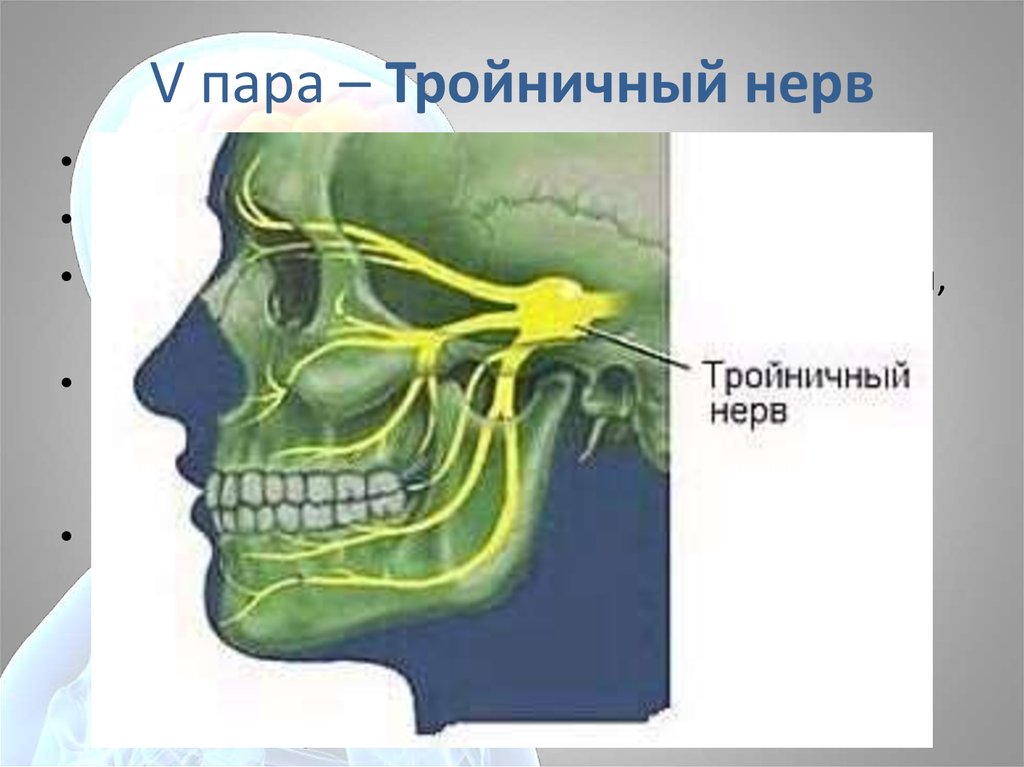
Классификация невралгии
Согласно МКБ-10 тригеминальная невралгия делится на:
- классическую или идиопатическую. Вызвана сдавливанием нерва сосудами;
- вторичную или симптоматическую. Вызвана структурным повреждением нерва. Сюда относят новообразования, костные изменения и пр.
Пример из практики:
В больницу обратилась женщина, 40 лет с жалобами на приступообразные боли в лице, разлитые. Ранее была черепно-мозговая травма, проблемы с зубами — кариес, переболел герпесом. При обследовании установлено, что боли возникают в области лба, продолжаются 2 минуты. На МРТ выявлен нейроваскулярный конфликт в зоне тройного нерва. Проведен дифференциальный диагноз по характерным признакам, дополнительным исследованиям. Была проведена микроваскулярная компрессия (код 04,41). Назначено медикаментозное лечение для поддержания стадии ремиссии. Пациентка выписана в тот же день после операции.
Симптомы тригеминальной невралгии
Защемление тройничного нерва имеет следующие симптомы:
- боль. Может быть тупая, постоянная. Они возникают в зависимости от поражения нерва. Пароксизмальные боли могут длиться от нескольких минут до часов;
- гиперсаливация;
- пониженный тонус лицевых мышц;
- вынужденное положение тела. Пациент принимает вынужденные позы, чтобы избежать сильных болей.
Сильный болевой синдром сопровождается гиперемией лица, слезотечением, отеками. Пациент становится беспокойным, раздражительным. Появляются тики в пораженных местах. Начинаются при появлении боли. Если заболевание носит длительный характер могут появиться седые волосы со стороны повреждения.
Период обострения чередуется с ремиссией. Она может длиться несколько месяцев или лет. Вне приступов никаких клинических признаков невралгии нет.
Боль при тригеминальной невралгии появляется в любое время. При первых неприятных симптомах звоните нашим врачам — они на связи круглосуточно. Вы получите полную консультацию и поймете, что нужно сделать, чтобы снять болевой синдром.
Патогенез невралгии
В основе патологии лежит сдавление корешка нерва измененными сосудами, реже новообразованиями. В результате этого происходит демиелинизация корешка нерва. Редко у пациентов с рассеянным склерозом появляется бляшка в области чувствительного ядра нерва. Это приводит к невралгии.
Патологический очаг изменяет функцию гассеровых узлов. Что приведет к функциональному разрушению в зрительном бугре. Очаг раздражения в узлах под действием внешних раздражителей переходит в фазу возбуждения. Начинается в одной точке, возбуждение идет дальше по центрам. Перевозбуждение нервных клеток переходит в фазу торможения. Оно идет по той же схеме, что и возбуждение. В эту фазу боли исчезают.
В эту фазу боли исчезают.
Осложнения невралгии тройничного нерва
В легких случаях невропатии будет наблюдаться следующая психосоматика: повышенная раздражительность, бессонница и общее ухудшение самочувствия. При тяжелой форме течения:
- атаксия;
- парез мышц лица;
- неврозы;
- гематома мозжечка;
- частичная потеря слуха;
- нарушение трофики тканей;
- выпадение бровей,ресниц;
- трофические язвы роговицы;
- депрессия;
- понижение тактильной, температурной чувствительности.
Обратиться за консультацией к специалисту следует уже после первого приступа невралгии. Наши врачи на основании симптомов воспаления тройничного нерва дистанционно назначат лечение, а при необходимости направят к узконаправленным специалистам.
Диагностика заболевания
Для постановки диагноза пациентам назначается:
- МРТ дает возможность со 100 процентной точностью определить наличие патологии;
- КТ диагностирует патологии ЦНС;
-
электронейрография определяет скорость движения импульсов по нервным волокнам, устанавливает степень поражения тройничного нерва, механизм появления.
Лабораторные исследования не назначаются, так как нецелесообразны и неинформативны при данной патологии.
Дифференциальный диагноз
Невралгию дифференциируют:
|
Название |
Описание |
|
с острым диффузным пульпитом |
при невралгии боль возникает из-за движения мышц. При пульпите температурные раздражители вызывают болевые ощущения |
|
с острым гнойным периодонтитом |
при периодонтитах боль связана с больным зубом, имеет постоянный характер |
|
с острым одонтогенным гнойным гайморитом |
боль постоянная, усиливается при перкуссии пораженных участков. |
|
с миофасциальным болевым синдромом лица |
возникает ноющая, тупая головная боль. Она обостряется при пальпации наружного слухового прохода, околоушной области. В жевательных мышцах отмечаются болевые ощущения из-за сильного спазма |
|
с ганглионитом крылонебного узла |
характеризуется резкими болями в глазном яблоке, на обеих челюстях. Боль способна переходить на небо, затылок, виски, лопатку, уши, плечи |
|
с ганглионитом ресничного узла |
боли фиксируются в области глаза. Появляются слезотечение, покраснение конъюнктивы, светобоязнь |
|
с ганглионитом ушного узла |
боли приступоподобные, жгучие в области висков и слухового прохода |
|
с острым одонтогенным гнойным гайморитом |
боль постоянная, усиливается при перкуссии пораженных участков. |
Лечение невралгии тройничного нерва
Лечить патологии тройничного нерва следует под наблюдением специалиста. Сначала назначается консервативная терапия. Если она неэффективна, прибегают к оперативному вмешательству.
Медикаментозное лечение
Выписывают противосудорожные, антиконвульсанты. Дозы прописывают минимальные, постепенно увеличивают по мере необходимости. В половине случаев такая терапия дает положительные результаты. Чем позднее пациент обращается за помощью к медикам, тем меньше эффективность лекарственных средств. Дополнительно прописывают миорелаксанты, препараты, улучшающие кровообращение, антидепрессанты, витамины.
Физиотерапия
Способствует повышению эффективности медикаментозного. Назначают:
- УФО. Дает возможность активно вырабатываться нейромедиаторам, которые отвечают за торможение возбуждения;
- лазерная терапия уменьшает чувствительность нервных волокон;
-
диадинамические токи.
 В этом случае электроды фиксируются в чувствительные области. Затем пускается ток Бернара. Это помогает снизить болевые ощущения, блокирует передачу нервных импульсов. Этот метод позволяет добиться полного исчезновения боли;
В этом случае электроды фиксируются в чувствительные области. Затем пускается ток Бернара. Это помогает снизить болевые ощущения, блокирует передачу нервных импульсов. Этот метод позволяет добиться полного исчезновения боли; - УВЧ. Воздействие токов высокой частоты улучшает лимфоток, кровообращение;
- электрофорез. Используется для купирования боли;
- иглорефлексотерапия.
Массаж
Массаж при ремиссии улучшает кровоток и лимфоток. Правильно выполненная техника массажа продлевает стадию ремиссии. Проводится крайне осторожно преимущественно растираниями, поглаживаниями, вибрацией. Полностью исключается воздействие на больные зоны. При неправильной технике высок риск появления сильных болей.
Оперативное вмешательство
К такому методу лечения прибегают 30 процентов пациентов с патологиями тройничного нерва. Цель операции — устранить раздражающий момент на нерв при условии, что он точно определен. Хирурги прибегают:
Хирурги прибегают:
- к микроваскулярной декомпрессии. Сохраняет нерв, не дает изменений мимики лица в постоперационный период. Используется в том случае, если нерв проходит рядом с сосудом, который его сдавливает;
- к радиочастотной абляции. Чрезкожная, безопасная операция. Проводится путем введения иглы-проводника, по которой происходит нагрев электрода;
- к ризотомии глицеролом. Под контролем МРТ проводится инъекция спирта в пораженный участок. Через 4 часа произойдет разрушение нервного волокна;
- к микрокомпрессии баллоном. Вводится игла с баллоном к пораженному корешку. Затем надувают, создавая давление. Нервное волокно разрушается, боли прекращаются;
- к стереотаксической радиохирургии. Используется Гамма-нож. Ионизирующее излучение направляется в патологический очаг. Лучи проникают через ткани, не повреждая их и действуют направленно.
При наличии вопросов по технике лечения, можно обратиться к нашим врачам. Они дистанционно изучат историю болезни, соберут анамнез и скорректируют схему лечения.
Они дистанционно изучат историю болезни, соберут анамнез и скорректируют схему лечения.
Профилактика заболевания
Все профилактические мероприятия сводятся к своевременному обнаружению патологии и немедленной терапии. Особое внимание уделяется своевременному лечению проблем с зубами.
Нежелательно находиться на сквозняках, переохлаждаться.
Частые вопросы
Какие существуют альтернативные методы лечения невралгии тройничного нерва?
+
Симптомы тройничного нерва и дальнейшее лечение идет под контролем специалистов. Альтернативные процедуры направлены на восстановление работы мимических мышц. К ним относят иглоукалывания, лечебные ванны, маски из парафина, глины, тейпирование, тренировка мышц лица с помощью гимнастических упражнений. Лечить воспаление тройничного нерва необходимо комплексно.
Спазмолитики снимают боль при невралгии тройничного нерва?
+
Да, спазмолитики в комплексе с общей терапией, назначенной врачами купируют боль. Однако самостоятельно принимать препараты не стоит, так как патология лежит глубоко внутри, без комплексного лечения спазмолитики не эффективны.
Тики и невралгия тройничного нерва одно и то же?
+
Нервные тики — непроизвольные сокращения мускулатуры, возникающие из-за сильных стрессов, хронической усталости, психоэмоциональной травмы, поражения головного мозга, психических заболеваний. Тики при поражении тройничного нерва связаны только с болевыми ощущениями в результате ущемления нервных корешков.
Заключение эксперта:
Невралгия тройничного нерва происходит в результате компрессии корешков нервов. Сопровождается сильными болями, которые приводят к вынужденному положению тела. Лечение может быть оперативным, медикаментозным, массажи, физиопроцедуры. В легких случаях наблюдается только психосоматика.
Лечение может быть оперативным, медикаментозным, массажи, физиопроцедуры. В легких случаях наблюдается только психосоматика.
Поражение тройничного нерва при герпетической инфекции в оториноларингологии
Герпетическая инфекция (ГИ) является одной из актуальных медицинских проблем [1-3]. На территории России и стран СНГ различными формами герпетической инфекции ежегодно страдают 20 млн человек [1]. В Санкт-Петербурге регистрируется 23 000-25 000 случаев поражений нервной системы при герпетической инфекции ежегодно [1]. Нейротропизм Г.И. обусловливает разнообразный спектр ее клинических проявлений [1, 4-6]. Например, только при Herpes zoster oticus (ушной герпес) выделяют 12 клинических форм. Возможность поражения герпес-вирусами черепно-мозговых нервов и последующего периневрального распространения приводит к тяжелым функциональным, органическим и косметическим расстройствам. После инфицирования низковирулентные штаммы вируса простого герпеса (ВПГ) в организме человека переходят в латентное состояние и находятся в стадии провируса в чувствительных ганглиях ЦНС: тройничном, пояснично-крестцовом, крестцовом [1, 7-9].
В большинстве случаев распространение ВПГ начинается из самого крупного ганглия — гассерова узла, который расположен между листками твердой мозговой оболочки в одноименной выемке передней грани пирамиды височной кости. Общность строения сенсорных ганглиев, анатомические предпосылки, развитая сосудистая сеть и множественные коллатерали нервных волокон позволяют предполагать возможность распространения ВПГ с поражением вестибулярного, спирального, тройничного и коленчатого ганглиев [4-6, 10].
Распространяясь нейрогенным путем, ВПГ может достигать и дна ромбовидной ямки, повреждая черепные нервы мостомозжечкового угла (слуховой, вестибулярный, тройничный, лицевой) [4, 5, 10]. Под влиянием стресса и различных иммунологических нарушений ВПГ трансформируется в зрелый вирион и мигрирует из сенсорных ганглиев по аксонам периферических нервов к «фокусу» инфекции.
Цель — исследование особенностей поражения тройничного нерва при герпетической инфекции.
Среди проходивших обследование и лечение в клинике оториноларингологии Первого Санкт-Петербургского государственного медицинского университета им.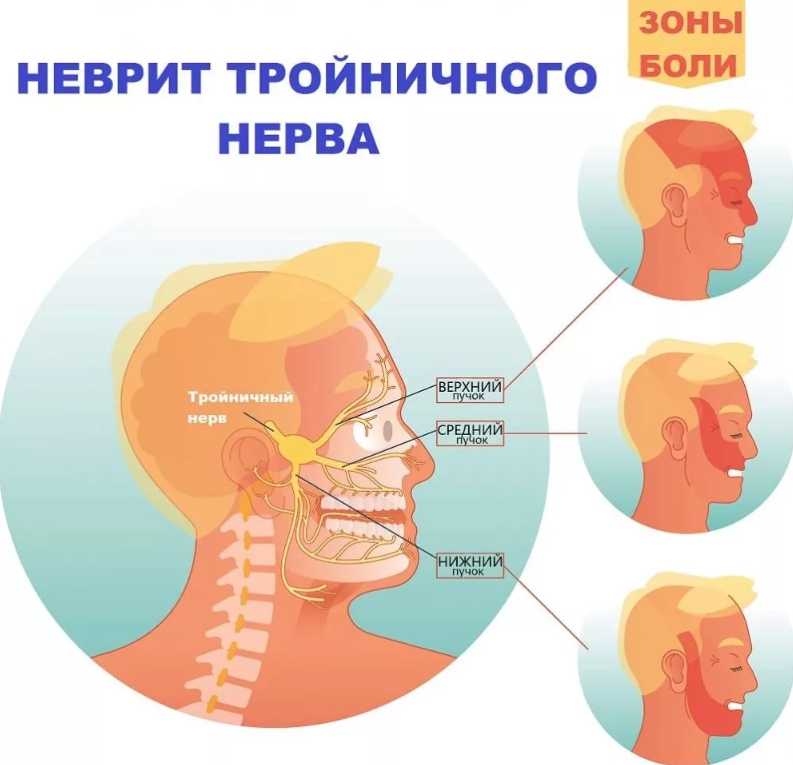 акад. И.П. Павлова за период с 2010 по 2015 г. поражение тройничного нерва было выявлено у 21 больного с Herpes zoster oticus и у 36 — с невралгией тройничного нерва, вызванной ВПГ 1-го типа. Всем пациентам проводились неврологическое обследование и лабораторная вирусологическая диагностика для верификации ВПГ 1-го и вируса герпеса человека (ВГЧ) 3-го типов. В исследование были включены пациенты с высоким (более 1:800) титром специфических IgG. Также проводилось исследование на авидность (определение высокоспециализированных и низкоспециализированных антител). У всех в последующем подтвердилась либо первичная герпетическая инфекция (положительная полимеразная цепная реакция (ПЦР) крови и слюны при показателе авидности <30%), либо рецидив хронической герпетической инфекции (положительная ПЦР крови и слюны при авидности >40%).
акад. И.П. Павлова за период с 2010 по 2015 г. поражение тройничного нерва было выявлено у 21 больного с Herpes zoster oticus и у 36 — с невралгией тройничного нерва, вызванной ВПГ 1-го типа. Всем пациентам проводились неврологическое обследование и лабораторная вирусологическая диагностика для верификации ВПГ 1-го и вируса герпеса человека (ВГЧ) 3-го типов. В исследование были включены пациенты с высоким (более 1:800) титром специфических IgG. Также проводилось исследование на авидность (определение высокоспециализированных и низкоспециализированных антител). У всех в последующем подтвердилась либо первичная герпетическая инфекция (положительная полимеразная цепная реакция (ПЦР) крови и слюны при показателе авидности <30%), либо рецидив хронической герпетической инфекции (положительная ПЦР крови и слюны при авидности >40%).
Из 36 пациентов с невралгией тройничного нерва (23 женщины и 13 мужчин в возрасте от 21 года до 68 лет) большинство пациентов обращались в начальной стадии заболевания в связи с выраженным болевым синдромом и с подозрением на острый синусит, острый отит.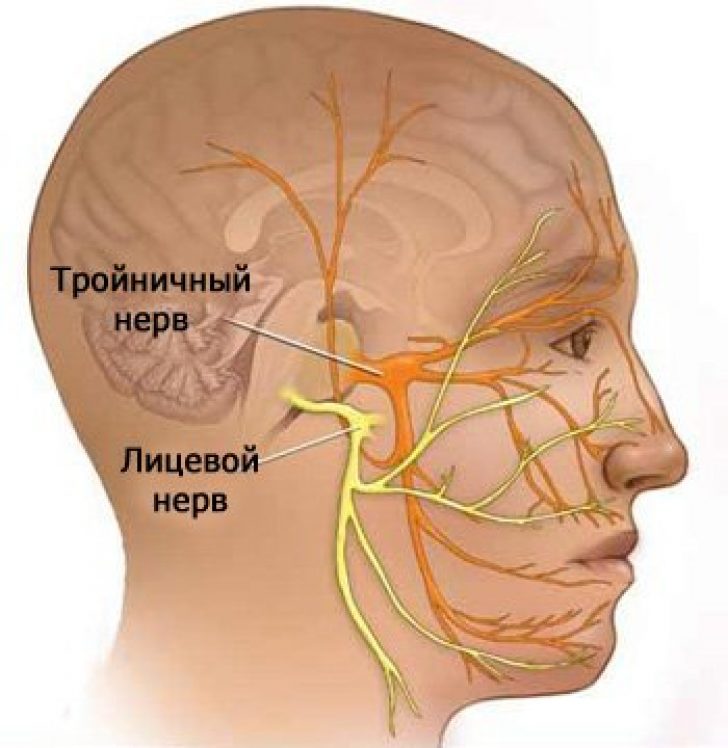 26 больных связывали появление головных болей с перенесенным ОРВИ или переохлаждением. У 12 больных в этот период имелись признаки Herpes labialis, у 6 — Herpes nasalis. Как известно, при раздражении тройничного нерва возникают интенсивные приступообразные боли в лице. По своей локализации боли совпадают обычно с проекцией одной из трех ветвей нерва. Из 32 больных у 30 пациентов болевой синдром соответствовал поражению n. ophtalmicus и n. maxillaris, у 6 — n. mandibullaris.
26 больных связывали появление головных болей с перенесенным ОРВИ или переохлаждением. У 12 больных в этот период имелись признаки Herpes labialis, у 6 — Herpes nasalis. Как известно, при раздражении тройничного нерва возникают интенсивные приступообразные боли в лице. По своей локализации боли совпадают обычно с проекцией одной из трех ветвей нерва. Из 32 больных у 30 пациентов болевой синдром соответствовал поражению n. ophtalmicus и n. maxillaris, у 6 — n. mandibullaris.
Из 21 больного с Herpes zoster oticus было 11 женщин и 10 мужчин в возрасте от 32 до 70 лет. 11 пациентов обратились в течение первой недели от момента заболевания, остальные спустя 7-8 дней, когда появлялись первые симптомы неврита лицевого нерва. 13 больных связывали развитие заболевания с переохлаждением, 8 — со стрессовой ситуацией. Как правило, заболевание начиналось с появления везикулярных высыпаний на ушной раковине, головных болей, недомогания, в последующем появлялись симптомы поражения лицевого, тройничного и слухового нервов. Все пациенты обследовались в острой стадии заболевания и наблюдались до стойкой стабилизации состояния.
Все пациенты обследовались в острой стадии заболевания и наблюдались до стойкой стабилизации состояния.
Больным проводилось исследование тригеминофациального рефлекса. Как известно, лицевой нерв, являясь преимущественно двигательным нервом, обеспечивающим мимические движения, имеет тесные связи с чувствительными центрами тройничного нерва. Это взаимодействие получило название тригеминофациального рефлекса (ТФР). Впервые, используя методику электронейрографии, данный рефлекс зарегистрировал E. Kugelberg в 1952 г., описав его как рефлекс мигания при раздражении нижнеглазничной ветви тройничного нерва (регистрация осуществлялась с круговой мышцы глаза). Позднее исследования были проведены и для других мимических мышц при электростимуляции ветвей тройничного нерва. В отличии от прямого ответа круговой мышцы глаза, регистрируемого при стимуляции лицевого нерва, ТФР является рефлекторным ответом и состоит из двух компонентов: раннего (R1) и позднего (R2).
Исследование ТФР было проведено у 30 практически здоровых людей в возрасте от 18 до 46 лет (контрольная группа), у 20 больных с герпетическими поражениями лицевого нерва с парезом мимических мышц легкой степени, у 27 больных с невропатиями тройничного нерва герпетической этиологии. Производились измерения следующих параметров ТФР: амплитуды R1-ответа и латентных периодов ипси- и контралатерального R2-ответов. Параметры ТФР в контрольной группе и у больных с невропатиями тройничного нерва представлены в табл. 1 и 2.
Производились измерения следующих параметров ТФР: амплитуды R1-ответа и латентных периодов ипси- и контралатерального R2-ответов. Параметры ТФР в контрольной группе и у больных с невропатиями тройничного нерва представлены в табл. 1 и 2.
Таблица 1. Параметры ТФР в контрольной группе, М±m
Таблица 2. Параметры ТФР у больных с невропатиями тройничного нерва герпетической этиологии, М±m
При сравнении параметров ТФР больных с невропатиями тройничного нерва с показателями в контрольной группе выявлено статистически достоверное увеличение значений латентного периода R1-ответа и ипсилатерального R2 (р<0,001) по сравнению с контрольной группой, что свидетельствует о нарушении проведения возбуждения по системе тройничного нерва. Таким образом, исследование ТФР при поражениях тройничного нерва позволяет выявлять нарушения нервной проводимости.
При лечении герпетических невропатий тройничного нерва была использована следующая схема комплексной терапии:
1. Ацикловир в течение 3 нед по 800 мг 4 раза в сутки или валтрекс по 500 мг 2 раза в день в течение 7 дней.
Ацикловир в течение 3 нед по 800 мг 4 раза в сутки или валтрекс по 500 мг 2 раза в день в течение 7 дней.
2. Циклоферон по 2 мл внутримышечно 1, 2, 4, 6-е и 8-е дни лечения.
3. Ибупрофен по 200 мг 4 раза в день или карбамазепин 200 мг 2 раза в день.
4. Мильгамма по 2 мл внутримышечно ежедневно в течение 10 дней, затем мильгамма композитум — внутрь по 1 драже 3 раза в день в течение 6 нед.
Все больные с Herpes zoster oticus получали пролонгированный курс лечения ацикловиром. Пациенты с герпетической невропатией тройничного нерва, обусловленной ВПГ 1-го типа, получали недельный курс валтрекса (валацикловира) гидрохлорида. В организме человека валацикловир быстро и полностью превращается в ацикловир под воздействием валацикловиргидролазы. Ацикловир in vitro обладает специфической ингибирующей активностью в отношении вирусов Herpes simplex типа 1 и 2, Varicella zoster и Эпштейна-Бар, цитомегаловируса и вируса герпеса человека типа 6. У пациентов с сохраненным иммунитетом вирусы Herpes simplex и Varicella zoster с пониженной чувствительностью к валацикловиру встречаются крайне редко. Для лечения заболеваний, вызванных вирусом Herpes simplex, взрослым назначали валтрекс по 500 мг 2 раза в сутки в течение 7 дней.
У пациентов с сохраненным иммунитетом вирусы Herpes simplex и Varicella zoster с пониженной чувствительностью к валацикловиру встречаются крайне редко. Для лечения заболеваний, вызванных вирусом Herpes simplex, взрослым назначали валтрекс по 500 мг 2 раза в сутки в течение 7 дней.
Основная сложность лечения больных с герпетическими невропатиями тройничного нерва обусловлена недостаточной эффективностью применения обычных анальгетических средств (производные метамизола, ибупрофена), что нередко является показанием к применению препаратов иных групп, в частности — карбамазепина, габапентина или амитриптилина. Для купирования болевого синдрома при невропатиях тройничного нерва, обусловленных ВПГ 1-го типа, в основном назначался нурофен (ибупрофен) по 200 мг 4 раза в день. При невропатиях тройничного нерва, обусловленных Herpes zoster oticus, как правило, назначался карбамазепин. Карбамазепин на протяжении последних нескольких десятилетий остается наиболее эффективным и доступным лекарственным средством при лечении больных с невралгией тройничного нерва. При этом максимальная эффективность карбамазепина (в качестве средства монотерапии) проявляется в начальном периоде заболевания. Основным показанием к назначению карбамазепина является приступообразно возникающая боль, охватывающая область иннервации тройничного нерва. Суточная доза карбамазепина при тригеминальной невропатии обычно составляет 200 мг 2 раза в день. Дозу препарата можно увеличивать до 800 мг в сутки и в последующем переходить на поддерживающие дозы по 200 мг 2 раза в день по мере регресса невропатии. Лечение больных с поражением тройничного нерва включало также применение высоких доз витаминов группы В в форме поликомпонентных препаратов мильгамма и мильгамма композитум.
При этом максимальная эффективность карбамазепина (в качестве средства монотерапии) проявляется в начальном периоде заболевания. Основным показанием к назначению карбамазепина является приступообразно возникающая боль, охватывающая область иннервации тройничного нерва. Суточная доза карбамазепина при тригеминальной невропатии обычно составляет 200 мг 2 раза в день. Дозу препарата можно увеличивать до 800 мг в сутки и в последующем переходить на поддерживающие дозы по 200 мг 2 раза в день по мере регресса невропатии. Лечение больных с поражением тройничного нерва включало также применение высоких доз витаминов группы В в форме поликомпонентных препаратов мильгамма и мильгамма композитум.
Результаты лечения больных с невропатией тройничного нерва, обусловленного ВПГ 1-го типа, оказались достаточно оптимистичными: из 36 больных у 23 пациентов на фоне противогерпетической терапии и приема ибупрофена болевой синдром претерпел обратное развитие в течение первых 10 дней. У 8 пациентов явления невропатии сохранялись в течение 11-17 дней, болевой синдром был купирован при переходе на лечение карбамазепином. У 5 больных лечение оказалось малоэффективным.
У 5 больных лечение оказалось малоэффективным.
Из 21 больного с невропатиями тройничного нерва, обусловленными Herpes zoster oticus, полностью купировать болевой синдром удалось только у 11 пациентов, у 6 удалось достичь значительного улучшения, у 4 пациентов существенной динамики от проводимого лечения не было отмечено (пациенты были выписаны с рекомендацией продолжить прием карбамазепина).
Таким образом, несмотря на успехи в лечении герпетических поражений современными противогерпетическими препаратами, проблема постзостерной невропатии тройничного нерва остается актуальной, что, вероятнее всего, связано с демиелинизирующими процессами, которые происходят при Herpes zoster oticus как в стволе тройничного нерва, так и в гассеровом узле.
Конфликт интересов отсутствует.
В Федеральном центре нейрохирургии в Тюмени хирургическим путём успешно лечат невралгию тройничного нерва — ФЕДЕРАЛЬНЫЙ ЦЕНТР НЕЙРОХИРУРГИИ
Житель Ульяновска Николай Юрловский заболел в сентябре прошлого года. В один момент сильная боль сковала половину лица и отпускала, когда действовали сильные обезболивающие препараты, но это были кратковременные периоды; боль изматывала и серьезным образом нарушила привычный ход времени. Николай вспоминает, что его жизнь превратилась, как он сам определил, в кошмарное состояние, он не мог спать, есть, разговаривать.
В один момент сильная боль сковала половину лица и отпускала, когда действовали сильные обезболивающие препараты, но это были кратковременные периоды; боль изматывала и серьезным образом нарушила привычный ход времени. Николай вспоминает, что его жизнь превратилась, как он сам определил, в кошмарное состояние, он не мог спать, есть, разговаривать.
«Если бы мне сразу поставили правильный диагноз, то я бы не перенес столько страданий, но симптомы, с которыми я обращался к врачам, были нетипичными для постановки диагноза – заболевание тройничного нерва. Я побывал во многих известных клиниках, но врачи разводили руками, диагнозы ставились неверные, сильнейшие боли продолжались», — вспоминает Николай.
В Федеральный центр нейрохирургии в Тюмень документы Николая отправила его лечащий врач-невролог. Пациента в день госпитализации в центр сразу осмотрели, провели нужные диагностические манипуляции и уже через несколько часов поставили верный диагноз: невралгия тройничного нерва.
«Пациент поступил с сильнейшими болями в правой половине лица, и мы сразу ему диагностировали заболевание тройничного нерва, которое связано с нейроваскулярным конфликтом, это когда тройничный нерв плотно контактирует с артериями головного мозга. Происходит его раздражение, развивается сильная боль в лице. Учитывая нетипичное течение болезни и высокие риски открытого оперативного вмешательства, было принято решение о проведении радиочастотной абляции Гассерова узла», — рассказал Андрей Шапкин, врач-нейрохирург НХО №5 Федерального центра нейрохирургии в Тюмени, к.м.н., лечащий врач пациента.
Происходит его раздражение, развивается сильная боль в лице. Учитывая нетипичное течение болезни и высокие риски открытого оперативного вмешательства, было принято решение о проведении радиочастотной абляции Гассерова узла», — рассказал Андрей Шапкин, врач-нейрохирург НХО №5 Федерального центра нейрохирургии в Тюмени, к.м.н., лечащий врач пациента.
Радиочастотная абляция нервов – это вид интервенционного лечения боли, основанный на воздействии электрического тока сверхвысотной частоты на нервные корешки, сплетения и периферические нервы. За счет этого происходит нарушение проведения болевых импульсов в пораженных нервных узлах, что делает передачу импульсов затруднительной или невозможной. Такое лечение используется преимущественно у пациентов с болью, которая не устраняется традиционными медикаментозными средствами.
Николай хорошо помнит, что в самый ответственный момент на операции, он слышал, как хирург сказал — все хорошо, сделали. Альберт Суфианов, главный врач Федерального центра нейрохирургии, проводивший операцию, уже через несколько часов навестил пациента в палате.
«Операции по лечению данного заболевания у нас на потоке. Мы используем разные способы хирургического лечения с учетом индивидуальных особенностей пациентов, успешно проводим операции и даем возможность людям, навсегда забыть о болях. После радиочастотной абляции Гассерова узла восстановление занимает несколько часов и уже на следующий день пациент обычно выписывается домой», — отметил Альберт Суфианов, главный врач Федерального центра нейрохирургии в Тюмени, д.м.н., профессор, член-корреспондент РАН, заслуженный врач РФ.
После выписки Николай вернулся в Ульяновск и уже приступил в работе, самое главное, его жизнь вернулась в тот ритм, в котором он жил до болезни.
Пресс-служба ФЦН
Другие новости
Альберт Суфианов: будущее нейрохирургии за талантливыми математиками и физиками
23 сентября, 2022
Главный врач Федерального центра нейрохирургии в Тюмени Альберт Суфианов приехал в областную aизико-математическую школу, чтобы продолжить работу над проектом «Жизнь
Подробнее. .. »
.. »
Высокоэффективное хирургическое лечение позвоночника. Интересные лекции и мастер-классы повысили профессиональный уровень специалистов
19 сентября, 2022
В Федеральном центре нейрохирургии в Тюмени прошла конференция по миниинвазивной спинальной нейрохирургии. Лекции, живая хирургия, работа с материалом в учебной
Подробнее… »
1 сентября стал долгожданным для многих бывших пациентов Федерального центра нейрохирургии в Тюмени
1 сентября, 2022
Большая радость и счастье знать, что многие юные пациенты Федерального центра нейрохирургии в Тюмени, которым были проведены сложнейшие нейрохирургические операции
Подробнее… »
О диагностике и возможностях обследования в Федеральном центре нейрохирургии в Тюмени
30 августа, 2022
Часто звучит вопрос: как попасть в Федеральный центр нейрохирургии. Как пройти обследование? Ведь многие знают, что в отделениях центра лучшие
Как пройти обследование? Ведь многие знают, что в отделениях центра лучшие
Подробнее… »
Пациентов с проблемами позвоночника лечат хирургическим путём в Федеральном центре нейрохирургии в Тюмени
18 августа, 2022
Спинальное отделение Федерального центра нейрохирургии в Тюмени по статистике производственных нормативов находится в передовиках – среди не только российских медицинских
Подробнее… »
В Федеральном центре нейрохирургии в Тюмени проводят хирургическое лечение опухолей головного мозга у детей
15 августа, 2022
Каждый день в детское нейрохирургическое отделение Федерального центра нейрохирургии в Тюмени госпитализируют пациентов детского возраста с диагнозом — опухоль головного
Подробнее… »
X
Добро пожаловать ФЦН
Добро пожаловать на ФЦН
0
Scroll To Top
Невралгия тройничного нерва! — Artiklid
16. okt 2004
okt 2004
Распространенность невралгии тройничного нерва (НТН) достаточно велика и составляет до 30 — 50 больных на 100 000 населения, а заболеваемость по данным ВОЗ находится в пределах 2 — 4 человек на 100 000 населения.
Чаще НТН встречается у женщин 50 — 69 лет и имеет правостороннюю латерализацию. Развитию заболевания способствуют различные сосудистые, эндокринно-обменные, аллергические расстройства, а также психогенные факторы.
Считается, что НТН идиопатическое заболевание. Однако существует несколько теорий, объясняющих патогенез заболевания. Наиболее вероятная причина НТН заключается в компрессии тройничного нерва на интро — или экстракраниальном уровне. Это может быть объемный процесс в задней черепной ямке (невринома слухового нерва, менингиома, глиома моста), дислокация и расширение извитых мозжечковых артерий, аневризма базиллярной артерии, формирование туннельного синдрома (сдавление 2 и 3 ветви в костных каналах — подглазничном и нижней челюсти при врожденной их узости и присоединении сосудистых заболеваний в пожилом возрасте), в результате местного одонто — или риногенного воспалительного процесса.
Компрессия нарушает аксоток, приводит к накоплению патотрофогенов, активации аутоиммунных процессов и обуславливает очаговую демиелинизацию. Под влиянием длительной патологической импульсации с периферии в спинномозговом ядре тройничного нерва формируется «фокус», подобный эпилептическому, генератор патологически усиленного возбуждения (ГПУВ) (Г.К. Крыжановский), существование которого уже не зависит от афферентной импульсации. Импульсы от триггерных точек поступают к ведущим нейронам генератора и вызывают его облегченную активацию. ГПУВ активирует ретикулярные, мезенцефальные образования, ядра таламуса, кору головного мозга, вовлекает лимбическую систему, формируя, таким образом, патологическую алгогенную систему.
Заболевание может развиться после удаления зуба (поражается луночковый нерв) — одонтогенная невралгия, в результате нарушения кровообращения в стволе мозга, в результате герпетической инфекции, редко вследствие демиелинизации корешка тройничного нерва при рассеянном склерозе.
Боль при НТН имеет следующие характеристики:
 В период приступа больные отвечают на вопросы односложно, едва приоткрывая рот. На высоте пароксизма могут быть подергивания лицевой мускулатуры (tic douloureux).
В период приступа больные отвечают на вопросы односложно, едва приоткрывая рот. На высоте пароксизма могут быть подергивания лицевой мускулатуры (tic douloureux). У большинства больных НТН со временем развивается вторичный миофасциальный прозопалгический синдром. Его формирование объясняется тем, что больные вынуждены преимущественно использовать для жевания контралатеральную боли сторону рта. Поэтому в мышцах гомолатеральной стороны развиваются дегенеративные изменения с образованием типичных мышечных узелков.
Заболевание течет с обострениями и ремиссиями. В период приступов боли могут группироваться залпами. Залпы могут длиться часами, а периоды приступов продолжаются дни и недели. В тяжелых случаях значительно нарушается повседневная активность больных. В некоторых случаях возникает status neuralgicus, когда промежутки между отдельными залпами отсутствуют. Возможны спонтанные ремиссии, на фоне которых заболевание обычно прогрессирует. Ремиссии длятся месяцы и годы, но по мере возникновения рецидивов, больные начинают чувствовать боль, сохраняющуюся и между приступов.
Возможны спонтанные ремиссии, на фоне которых заболевание обычно прогрессирует. Ремиссии длятся месяцы и годы, но по мере возникновения рецидивов, больные начинают чувствовать боль, сохраняющуюся и между приступов.
Дифференциальный диагноз:
Характеризуется длительными, умеренной интенсивности болевыми ощущениями в зоне иннервации соответствующей ветви, которые периодически приступообразно усиливаются. Продолжительность их составляет от нескольких часов до нескольких суток, с постепенным ослаблением интенсивности. Выявляются нарушения чувствительности, а при поражении 3-й ветви парезы жевательных мышц.
Приступообразные боли, всегда начинающиеся с корня языка или с миндалины и распространяющиеся на небную занавеску, горло, иррадиирующие в ухо, иногда в глаз, угол нижней челюсти в щеку. Сопровождаются гиперсаливацией, гиперемией половины лица, сухим кашлем. Болевые приступы продолжаются от 1 до 3 минут. Обычно провоцируется разговором, кашлем, зевотой.
Болевые приступы продолжаются от 1 до 3 минут. Обычно провоцируется разговором, кашлем, зевотой.
Приступы острой боли в области глаза, носа, верхней челюсти. Боль может распространяться на область виска, ухо, затылок, шею, лопатку, плечо, предплечье, кисть. Пароксизмы сопровождаются резко выраженными вегетативными симптомами: покраснением половины лица, отечностью тканей лица, слезотечением, обильным отделением секрета из одной половины носа (вегетативная буря). Продолжительность приступа от нескольких минут до суток.
Основное клиническое проявление заключается в сочетании невралгии одного из черепных нервов (боли в лице, языке, полости рта, глотке, гортани), двигательных нарушений со стороны жевательных мышц, нарушением вкуса, дисфункцией височно-нижнечелюстного сустава. Боли не имеют четких границ, продолжительность и интенсивность их различна (от состояния дискомфорта до резкой мучительной боли). Усиливает боль эмоциональное напряжение, сжатие челюстей, перегрузка жевательных мышц, утомление. Боли зависят от состояния активности и локализации триггерных точек. Могут возникать вегетативные симптомы: потливость, спазм сосудов, насморк, слезо- и слюнотечение, головокружение, шум в ушах, чувство жжения в языке и т.д.
Усиливает боль эмоциональное напряжение, сжатие челюстей, перегрузка жевательных мышц, утомление. Боли зависят от состояния активности и локализации триггерных точек. Могут возникать вегетативные симптомы: потливость, спазм сосудов, насморк, слезо- и слюнотечение, головокружение, шум в ушах, чувство жжения в языке и т.д.
Сильные боли в области медиального угла глаза с иррадиацией в спинку носа. Отечность, гиперестезия и односторонняя гиперсекреция слизистой оболочки носа. Инъекция склер, иридоциклит, кератит. Повышенное слезотечение. Светобоязнь.
Кластерные головные боли

Хроническая пароксизмальная гемикрания
Мигрень
1. Медикаментозное лечение
Основным препаратом при лечении НТН является карбамазепин (финлепсин, тегретол). Карбамазепин способствует ГАМК-ергическому торможению в нейронных популяциях, склонных к пароксизмальным формам активности. Лечение начинают с дозы 0,1 x 2 раза в сутки. Затем суточная доза постепенно увеличивается до минимально эффективной. Не рекомендуется превышать дозу более 1200 мг/сут.
Через 6 — 8 недель после наступления эффекта дозу постепенно уменьшают до минимальной поддерживающей или совсем отменяют.
У пациентов, применяющих препарат длительно, постепенно наступает снижение его эффективности. Кроме этого при длительном применении препарат вызывает токсическое поражение печени, почек, бронхоспазм, апластическую панцитопению. Могут возникать нарушения психики, снижение памяти, атаксия, головокружение, сонливость, диспептические расстройства. Известно, что препарат оказывает тератогенное действие.
Противопоказания к применению карбамазепина: предсердно-желудочковая блокада, глаукома, простатит, заболевания крови, индивидуальная непереносимость.
При его использовании необходимо периодически (1 раз в 2 — 3 месяца) контролировать общий анализ крови, биохимические показатели функций печени.
Из других антиконвульсантов для лечения НТН могут быть использованы дифенин (фенитоин), препараты вальпроевой кислоты (депакин, конвулекс).
Широко используются в комплексной терапии НТН баклофен, фенибут, пантогам. Их действие основано на восполнении дефицита ГАМК.
Их действие основано на восполнении дефицита ГАМК.
Баклофен назначают внутрь по 5 мг х 3 раза/сут., во время еды, повышая дозу на 5 мг каждые 3 дня до суточной дозы 6- — 75 мг, которая применяется в течение 2 недель, а затем постепенно снижается (противопоказания — эпилепсия, психозы, болезнь Паркинсона).
Фенибут назначают после еды по 250 мг х 2 — 3 раза/сутки в течение 2 — 3 недель.
Пантогам используется в дозе 0,5 — 1,0 х 3 раза/сутки в течение 1,5 — 2 месяцев.
Оксибутират натрия применяется для купирования кризов. 5 мл 20% раствора вводится медленно внутривенно на 5% растворе глюкозы. Однако эффект одного введения непродолжителен (несколько часов). Препарат противопоказан при миастении. Необходим параллельный контроль калия в сыворотке крови (вызывает гипокалиемию).
В качестве дополнительного средства может использоваться аминокислота глицин, являющаяся в ЦНС тормозным медиатором. В форме миеглинола глицина, препарат в дозе 110 мг/кг растворяют в 50 мл воды. Курс лечения продолжается в течение 4 — 5 недель.
Курс лечения продолжается в течение 4 — 5 недель.
Немаловажное значение в терапии НТН имеют антидепрессанты, которые смягчают восприятие боли, устраняют депрессию, меняют функциональное состояние мозга. Наиболее эффективным считается амитриптилин в дозе 50 — 150 мг/сут.
Достаточно эффективны нейролептики (пимозид), транквилизаторы (диазепам).
У больных с сосудистыми заболеваниями головного мозга в схему лечения включают вазоактивные препараты (трентал, кавинтон и др.).
Для уменьшения активности «курковых» зон в острой стадии заболевания применяют местные анестетики — лидокаин, тримекаин, хлорэтил.
При аутоиммунных и аллергических процессах целесообразно применение глюкокортикоидов.
2. Физиотерапевтические методы
Некоторый эффект в лечении НТН имеет применение иглорефлексотерапии, лазеропунктуры, импульсных токов низкого напряжения и низкой частоты, магнитных и электромагнитных полей, инфракрасного и ультрафиолетового излучения, ультразвука, электрофореза лекарственных веществ (например, 2% раствора ксидифона).
3. Ряд авторов рекомендуют проведение эфферентных методов тер
Невралгия тройничного нерва — заболевания головного и спинного мозга и нервной системы
By
Майкл Рубин
, MDCM, New York Presbyterian Hospital-Cornell Medical Center
Последний полный обзор/редакция: январь 2022 г. | Последнее изменение содержимого: сентябрь 2022 г.
НАЖМИТЕ ЗДЕСЬ, ЧТОБЫ ПОЛУЧИТЬ ПРОФЕССИОНАЛЬНУЮ ВЕРСИЮ
Тематические ресурсы
Невралгия тройничного нерва — это сильная лицевая боль из-за нарушения функции пятого черепного нерва (тройничного нерва). Этот нерв передает сенсорную информацию от лица к мозгу и контролирует мышцы, участвующие в жевании.
-
Причиной обычно является неправильное расположение артерии, которая сдавливает тройничный нерв.

-
У людей повторяются короткие молниеносные приступы мучительной колющей боли в нижней части лица.
-
Врачи ставят диагноз на основании характерной боли.
-
Некоторые противосудорожные препараты, некоторые антидепрессанты или баклофен могут облегчить боль, но иногда требуется хирургическое вмешательство.
(См. также Общие сведения о черепных нервах Общие сведения о черепных нервах Двенадцать пар нервов — черепные нервы — идут непосредственно от головного мозга к различным частям головы, шеи и туловища. в особых смыслах (таких как видение… читать дальше .)
Невралгия тройничного нерва обычно встречается у людей среднего и пожилого возраста, хотя может поражать взрослых всех возрастов. Чаще встречается среди женщин.
Частой причиной невралгии тройничного нерва является
Иногда у молодых людей невралгия тройничного нерва возникает в результате повреждения нерва вследствие рассеянного склероза Рассеянный склероз (РС) волокна головного мозга, зрительных нервов и спинного мозга повреждаются или разрушаются. Причина… читать дальше . В редких случаях невралгия тройничного нерва возникает в результате повреждения из-за сдавления опухолью, аномального соединения между артериями и венами (артериовенозная мальформация) или выпячивания (аневризмы артерий рук, ног и сердца. Аневризма представляет собой выпячивание (расширение) в стенке артерии (См. также Аневризмы ветвей аорты и Аневризмы головного мозга.) Аневризмы могут возникать в любой артерии.Аневризмы наиболее распространены в аорте… читать далее ) в артерии, снабжающей головной мозг.
Причина… читать дальше . В редких случаях невралгия тройничного нерва возникает в результате повреждения из-за сдавления опухолью, аномального соединения между артериями и венами (артериовенозная мальформация) или выпячивания (аневризмы артерий рук, ног и сердца. Аневризма представляет собой выпячивание (расширение) в стенке артерии (См. также Аневризмы ветвей аорты и Аневризмы головного мозга.) Аневризмы могут возникать в любой артерии.Аневризмы наиболее распространены в аорте… читать далее ) в артерии, снабжающей головной мозг.
Боль, вызванная невралгией тройничного нерва, может возникать спонтанно, но часто вызывается прикосновением к определенному месту (называемому триггерной точкой) на лице, губах или языке или действием, например чисткой зубов или жеванием. Повторяющиеся короткие молниеносные приступы мучительной колющей боли могут ощущаться в любой части нижней части лица, но чаще всего ощущаются в щеке рядом с носом или в челюсти.
Обычно поражается только одна сторона лица. Боль обычно длится несколько секунд, но может длиться до 2 минут. Повторяясь до 100 раз в день, боль может вывести из строя. Из-за сильной боли люди склонны вздрагивать, поэтому это расстройство иногда называют тиком. Расстройство обычно проходит само по себе, но приступы расстройства часто повторяются после длительного безболезненного периода.
Боль обычно длится несколько секунд, но может длиться до 2 минут. Повторяясь до 100 раз в день, боль может вывести из строя. Из-за сильной боли люди склонны вздрагивать, поэтому это расстройство иногда называют тиком. Расстройство обычно проходит само по себе, но приступы расстройства часто повторяются после длительного безболезненного периода.
Хотя специального теста для выявления невралгии тройничного нерва не существует, ее характерная боль обычно позволяет врачам легко поставить диагноз. МРТ головного мозга проводится, чтобы определить, пересекает ли артерия нерв. Эта информация может стать ориентиром для будущей терапии. МРТ головного мозга также может определить, сдавливает ли опухоль нерв. Однако врачи должны отличать невралгию тройничного нерва от других возможных причин лицевых болей, таких как заболевания челюсти, зубов или придаточных пазух носа.
Поскольку приступы боли короткие и повторяющиеся, типичные анальгетики обычно не помогают, но другие препараты, особенно некоторые противосудорожные препараты Противосудорожные препараты При судорожных расстройствах электрическая активность мозга периодически нарушается, что приводит к некоторой степени временной мозговой дисфункции. Многие люди испытывают необычные ощущения непосредственно перед припадком… читать далее (которые стабилизируют нервные оболочки), могут помочь. Сначала обычно пробуют противосудорожный препарат карбамазепин. Окскарбазепин, габапентин или фенитоин, которые также являются противосудорожными препаратами, могут быть назначены, если карбамазепин неэффективен или имеет невыносимые побочные эффекты.
Многие люди испытывают необычные ощущения непосредственно перед припадком… читать далее (которые стабилизируют нервные оболочки), могут помочь. Сначала обычно пробуют противосудорожный препарат карбамазепин. Окскарбазепин, габапентин или фенитоин, которые также являются противосудорожными препаратами, могут быть назначены, если карбамазепин неэффективен или имеет невыносимые побочные эффекты.
Баклофен (препарат, используемый для уменьшения мышечных спазмов) или амитриптилин (трициклический антидепрессант) Гетероциклические (включая трициклические) антидепрессанты Агомелатин, новый тип антидепрессанта, является возможным средством лечения больших депрессивных эпизодов. Для лечения могут использоваться несколько типов лекарств. депрессия: вместо этого можно использовать селективные ингибиторы обратного захвата серотонина… читать далее ). Если амитриптилин вызывает невыносимые побочные эффекты, можно попробовать другой трициклический антидепрессант.
Если боль продолжает оставаться сильной, может быть проведена операция. Если причиной является неправильно расположенная артерия, хирург отделяет артерию от нерва и помещает между ними небольшую губку. Эта процедура (называемая сосудистой декомпрессией) обычно снимает боль на долгие годы. Если причиной является опухоль, опухоль может быть удалена хирургическим путем.
Если причиной является неправильно расположенная артерия, хирург отделяет артерию от нерва и помещает между ними небольшую губку. Эта процедура (называемая сосудистой декомпрессией) обычно снимает боль на долгие годы. Если причиной является опухоль, опухоль может быть удалена хирургическим путем.
Если боль не снимается лекарствами, а операция кажется слишком рискованной, можно провести тест, чтобы определить, помогут ли другие процедуры. Для теста в нерв вводят анестетик, чтобы временно заблокировать его функцию. Если инъекция облегчает боль, повреждение нерва может облегчить боль, иногда навсегда. Разрушения могут включать
-
Перерезание нерва хирургическим путем
-
Перерезание нерва радиочастотным зондом (с использованием тепла) или гамма-ножом
-
Компрессия нерва баллоном
-
Разрушение нерва путем введения в него лекарства, такого как глицерин
Однако операция, облегчающая боль, часто приводит к онемению лица. Кроме того, боль часто рецидивирует. В результате людям может потребоваться множество процедур. Наличие большого количества процедур может увеличить риск развития сильной боли, которую трудно вылечить.
Кроме того, боль часто рецидивирует. В результате людям может потребоваться множество процедур. Наличие большого количества процедур может увеличить риск развития сильной боли, которую трудно вылечить.
Снятие давления с нерва
| Когда боль возникает из-за аномально расположенной артерии, сдавливающей черепной нерв, боль можно облегчить с помощью хирургической процедуры, называемой сосудистой декомпрессией. Эта процедура может быть выполнена для лечения невралгии тройничного нерва, гемифациальных спазмов или невралгии языкоглотки. При сдавлении тройничного нерва выбривают участок на затылке и делают надрез. Хирург прорезает небольшое отверстие в черепе и приподнимает край мозга, чтобы обнажить нерв. Затем хирург отделяет артерию от нерва и помещает между ними небольшую губку. Требуется общий наркоз, но риск побочных эффектов от процедуры невелик. Побочные эффекты включают онемение лица, слабость лица, двоение в глазах, инфекцию, кровотечение, нарушение слуха и равновесия и паралич. Обычно эта процедура облегчает боль, но примерно у 15% людей боль возвращается. |
| Общее название | Выберите торговые марки |
|---|---|
| баклофен |
ЛИОРЕСАЛ |
| карбамазепин |
ТЕГРЕТОЛ |
| окскарбазепин |
ТРИЛЕПТАЛЬ |
| габапентин |
НЕЙРОНТИН |
| фенитоин |
ДИЛАНТИН |
| амитриптилин |
Торговая марка не используется в США |
 ВРАЧИ:
НАЖМИТЕ ЗДЕСЬ ДЛЯ ПРОФЕССИОНАЛЬНОЙ ВЕРСИИ
ВРАЧИ:
НАЖМИТЕ ЗДЕСЬ ДЛЯ ПРОФЕССИОНАЛЬНОЙ ВЕРСИИ
НАЖМИТЕ ЗДЕСЬ ДЛЯ ПРОФЕССИОНАЛЬНОЙ ВЕРСИИ
Авторское право © 2022 Merck & Co., Inc., Рэуэй, Нью-Джерси, США и ее филиалы. Все права защищены.
Проверьте свои знания
Пройди тест!CN5 — Тройничный нерв
Последнее обновление: 19.05.21
Невралгия тройничного нерва
Блуждающий нерв
Указатель
- Нейрофиброматоз 2 типа
и черепные нервы - Шванномы тройничного нерва (TS)
и невралгия тройничного нерва - Общее недоразумение
- Три нервные ветви
- Глазной нерв (V1)
- Верхнечелюстной нерв (V2)
- Нижнечелюстной нерв (V3)
- Симптомы
- Зубная боль
- Другие симптомы
- Лечение
- Менеджмент
- Хирургическая оценка
- Проблемы с движением лица
- Другие возможные причины NF2
Причины проблем с зубами - Источники
Черепные нервы (ЧН) — это нервы в головном мозге, которые необходимы для моторного или сенсорного контроля в организме.
Черепной нерв 5 (CN5) , тройничный нерв . Функция тройничного нерва включает в себя; чувствительность различных частей лица, и некоторые движения головы, челюсти и носовой полости. Черепной нерв 7, лицевой нерв отвечает за остальные движения лица.
CN5 — это нерв, который делится на три меньших нерва для разных областей лица и кожи головы, но затем эти три нерва разветвляются на разные области головы и лица.
1. Нейрофиброматоз 2-го типа и черепные нервы
У лиц с нейрофиброматозом 2-го типа (НФ2) наиболее частым нервом для роста опухоли шванномы является преддверно-улитковый нерв.
Нерв, черепной нерв 8 (CN8). CN8 разделяется на два нерва; вестибулярный нерв для функции равновесия и кохлеарный нерв для
слух. Чаще всего опухоли растут на ветке для баланса, но при этом повреждают ветку для слуха, что является причиной
на имя Вестибулярная шваннома (ВС) . Рост этих опухолей часто также приводит к повреждению черепного нерва 7 (CN7),
Лицевой нерв.
Хотя наиболее частым местом роста опухоли NF2 является CN8, это не единственное место, где может развиваться шваннома в головном мозге. Шваннома также обычно растут вдоль CN10, блуждающего нерва, и CN5, тройничного нерва. Шваннома также может расти на других черепных нервах.
2. Невралгия тройничного нерва
Шванномы тройничного нерва (TS) — это название опухоли, когда шваннома растет на тройничном нерве. Рост TS может привести к Невралгия тройничного нерва , повреждение Черепной нерв 5 , ( CN5 , CNV или CN V ), Тройничный нерв . Поврежденный участок нерва может быть; внутри самого черепа вместе с лицом или с обоими. В зависимости от степени повреждения и точного расположение повреждения будет определять, какие части головы, лба, щеки или челюсти, включая зубы, могут испытывать некоторый уровень боли, онемение или полное отсутствие чувствительности.
3. Распространенное заблуждение
Невралгия тройничного нерва, поражение CN5, часто путают с поражением лицевого нерва
к черепному нерву 7, но лицевой нерв контролирует только движения, а не чувствительность лица, что является функцией черепных нервов. 5 нерв, тройничный нерв.
5 нерв, тройничный нерв.
Другие распространенные причины лицевых болей включают:
- Абсцесс зуба (состояние, при котором воспаление и гной окружают зуб)
- Синусовая инфекция
- Синусит (воспаление придаточных пазух)
- Травма лица
- Заболевания ВНЧС (ВНЧС означает височно-нижнечелюстной сустав или нижнечелюстной сустав)
4. Три ветви нерва
Черепной нерв 5 (CN5, также известный как CN V), тройничный нерв включает следующие три (3) ветви:
- CN V1 — глазной нерв
- CN V2 — Верхнечелюстной нерв
- CN V3 — нижнечелюстной нерв
Глазной нерв (V1):
CN5 — V1 контролирует мышцы век, бровей, лба и носа.
Эта ветвь поражает слезопродуцирующие железы и слизистую оболочку носовой полости.
- Надглазничный нерв — Функция для;
1) Конъюнктива глаза, влажная оболочка, защищающая глаз между веком и склерой (белая часть глаза), 2) лобная пазуха и 3) кожа от лба до середины скальпа - Надблоковый нерв
- Слезный нерв
- Подблоковый нерв
- Наружный носовой нерв
Верхнечелюстной нерв (V2):
CN5 — V2 контролирует чувствительность верхней челюсти, полости носа, пазух и вкуса.
- Скулово-височный нерв
- Подглазничный нерв
- Скулово-лицевой нерв
Нижнечелюстной нерв (V3):
CN5 — V3 контролирует чувствительность лица и мышцы, отвечающие за кусание, жевание и глотание.
- Ушно-височный нерв
- Ментальный нерв
- Щечный нерв
5. Симптомы
Зубная боль:
Когда стоматологи не знают, что у пациента может быть состояние, которое может вызвать повреждение нерва, TN (Невралгия тройничного нерва) симптомы могут и часто неправильно диагностируются, что приводит к 90 225 ненужной мудрости. Удаление зубов и Корневые каналы из-за боли, которая вызывает зубную боль, но не является результатом повреждения зубов.
Другие симптомы
По мере ухудшения состояния нерва боль усиливается до такой степени, что даже самые сильные обезболивающие могут заставить человека упасть
уснуть до того, как боль прекратится. Чем дольше человек ждет лечения,
то есть удаление проблемной опухоли, существует повышенный риск того, что не удастся обратить вспять
наносить ущерб.
Если проблема представляет собой форму невралгии тройничного нерва, вы также можете испытывать другие лицевые боли, которые могут длиться по-разному. продолжительность во времени с разной продолжительностью перерывов между эпизодами боли, похожей на колющий удар током, жгучая, давящая, раздавливающая, разрывающая или стреляющая боль. Боль может не затрагивать все три ветви нерва CN5 и может быть одной или обеих сторонах лица.
Эта боль и повреждение могут быть результатом различных проблем, но для людей с NF2 это, скорее всего, будет результат роста опухоли на другом нерве рядом со стволом мозга, который просто давит на CN5, или опухоли, растущей где-то на CN5.
6. Лечение
Управление:
Несколько обезболивающих, которые можно принимать, и другие виды лечения возможны после правильной диагностики и точного определения причина развития этой проблемы определена, могут быть доступны различные потенциальные варианты.
блокаторы натриевых каналов
Хирургическая оценка:
Точное знание того, какая часть нерва повреждена, необходимо для хирургического вмешательства. оценка. Это возможно с помощью vMRI , который представляет собой МРТ-сканирование, специально предназначенное для нервов.
К сожалению, если опухоль является причиной повреждения, даже вМРТ не покажет, давит ли опухоль.
нерв и менингиома или растущая на нем и шваннома.
оценка. Это возможно с помощью vMRI , который представляет собой МРТ-сканирование, специально предназначенное для нервов.
К сожалению, если опухоль является причиной повреждения, даже вМРТ не покажет, давит ли опухоль.
нерв и менингиома или растущая на нем и шваннома.
7. Проблемы с движениями лица
Повреждение любой части этого нерва не должно приводить к проблемам с движениями лица. Движение лица является результатом CN7, лицевого нерва.
8. Другие возможные причины стоматологических проблем NF2
- лучевая терапия – головной мозг/голова [Американское онкологическое общество]
- противоэпилептические препараты [Эпилепсия, хорошее самочувствие]
9. Источники
-
А. А. Маринеску, А. Мохан, Г. Попеску, А. В. Чуря. Университет медицины и фармации, Румыния.
«Редкое нейрохирургическое заболевание: шваннома тройничного нерва — обзор литературы» (2017 г.)
Источник: http://journalofsurgicalsciences.
 com/download/no14/9.pdf
com/download/no14/9.pdf
-
Олсен, Дж., и К. Сили. «Опухоль головного мозга, проявляющаяся зубной болью и невралгией тройничного нерва: клинический случай». Новозеландский стоматологический журнал. Том. 113 Выпуск 2, стр. 10-12. (июнь 2017 г.)
Источник: http://web.b.ebscohost.com/abstract?direct=true&profile=… -
Уокер, Х.К., Холл, В.Д., и Херст, Дж.В. «История, физические и лабораторные исследования» Клинические методы, 3-е издание. (1990)
Источник: http://www.ncbi.nlm.nih.gov/books/NBK201/?amp=&partid=222 -
ВебМД. «Лицевая боль и невралгия тройничного нерва». (Дата проверки: август 2017 г.)
Источник: http://www.webmd.com/pain-management/guide/trigeminal-neuralgia -
«Как лучевая терапия может воздействовать на разные части тела». Американское онкологическое общество.
Источник: https://www.cancer.org/treatment/treatments-and-side-effects/treatment-types/radiation/effects-on-different-parts-of-body. html
html
-
«Отчет: «Противоэпилептические препараты влияют на здоровье зубов». (2003 г.) Epilepsy Action.
Источник: https://www.epilepsy.org.uk/news/report-anti-epileptic-medication-has-dental-health-implication -
«Открой широко». Благополучие.
Источник: https://www.epilepsysociety.org.uk/sites/default/files/DentalissuesJanuary2012.pdf
Невралгия тройничного нерва | Центр мозга и позвоночника Вейла Корнелла
Невралгия тройничного нерва — это заболевание пятого черепного нерва, также известного как тройничный нерв, который передает сигналы между мозгом и лицом, глазами и зубами, а также мышцами, контролирующими жевание.
Невралгия тройничного нерва (также известная как TN или tic douloureux ) — это хроническое заболевание, вызывающее сильную лицевую боль, обычно на одной стороне лица. Чаще всего он развивается у людей старше 50 лет, особенно у женщин, но может встречаться и у молодых людей, и у мужчин.
Невралгия тройничного нерва не опасна для жизни, но боль — по-разному описываемая как жгучая, колющая или похожая на удар током — может быть достаточно сильной, чтобы вызвать физическое и эмоциональное расстройство.
Как правило, при первом развитии заболевания боль приходит и уходит, болезненные эпизоды длятся всего несколько секунд и имеют длительные интервалы между приступами. По мере прогрессирования состояния боль становится постоянной или интервал между приступами становится короче — иногда всего несколько минут. Сон дает передышку, но симптомы возобновляются после пробуждения.
Источником боли является тройничный нерв, также известный как пятый черепной нерв или CNV. Тройничный нерв передает сигналы между мозгом и лицом, глазами и зубами, а также мышцами, которые контролируют жевание. (Если вы когда-либо испытывали «замирание мозга» или «головную боль от мороженого» из-за прихлебывания молочного коктейля или замороженного напитка, вы встречались со своим тройничным нервом. ) Есть два тройничных нерва, по одному на каждой стороне лица. , и каждый имеет три ветви: глазной нерв, верхнечелюстной нерв и нижнечелюстной нерв. Невралгия тройничного нерва может поражать любой из этих трех типов, но чаще всего поражает верхнечелюстной и нижнечелюстной нервы.
) Есть два тройничных нерва, по одному на каждой стороне лица. , и каждый имеет три ветви: глазной нерв, верхнечелюстной нерв и нижнечелюстной нерв. Невралгия тройничного нерва может поражать любой из этих трех типов, но чаще всего поражает верхнечелюстной и нижнечелюстной нервы.
Эпизоды невралгии тройничного нерва могут быть спонтанными или провоцироваться легкой стимуляцией лица (например, бритьем, нанесением макияжа, жеванием, умыванием и даже воздействием ветра). Со временем приступы могут нарастать по продолжительности, интенсивности и частоте (см. Симптомы невралгии тройничного нерва).
У большинства пациентов большая часть боли проявляется внезапными, резкими приступами — это считается невралгией тройничного нерва 1 типа. У других боль носит более продолжительный характер и описывается как ноющая или жгучая с периодически возникающими резкими приступами боли — это считается невралгией тройничного нерва 2 типа. Лечение одинаково независимо от типа. (См. Диагностика и лечение невралгии тройничного нерва).
Что вызывает невралгию тройничного нерва?
Существует несколько возможных причин невралгии тройничного нерва, включая обычное старение. Во многих случаях невралгия тройничного нерва вызывается аномальным кровеносным сосудом или опухолью, сдавливающей тройничный нерв; боль также может быть результатом рассеянного склероза. Другими возможными причинами являются аневризма; опухоль задней черепной ямки, арахноидальная киста, заболевание ствола головного мозга в результате инсульта или травматического повреждения. Иногда нет четкой причины боли (известной как идиопатическая невралгия тройничного нерва), поэтому это состояние может быть трудно диагностировать.
Существует несколько различных подходов к лечению невралгии тройничного нерва в зависимости от ее причины (см. Диагностика и лечение невралгии тройничного нерва).
Диагностика и лечение невралгии тройничного нерва).
Записаться на прием | Направьте пациента
Отзыв: Джаред Кнопман, доктор медицинских наук
Последний пересмотр/последнее обновление: октябрь 2020 г.
Иллюстрация Тома Грейвса, CMI испытывают симптомы невралгии тройничного нерва. Врачи первичной медико-санитарной помощи могут назначать лекарства для начального лечения, но в более тяжелых случаях следует обратиться к нейрохирургу для оценки. Квалифицированное лечение невралгии тройничного нерва может включать открытую хирургию, минимально инвазивную хирургию, стереотаксическую хирургию или расширенное обезболивание — все это лучше всего проводить в опытных нейрохирургических центрах.
В Центре мозга и позвоночника Weill Cornell специалисты-нейрохирурги, занимающиеся лечением невралгии тройничного нерва, включают: — Начальник пресвитерианской больницы Нью-Йорка. Доктор Стиг специализируется на цереброваскулярной хирургии, в том числе на микроваскулярной декомпрессии, облегчающей боль при невралгии тройничного нерва. (Подробнее о докторе Стиге.)
(Подробнее о докторе Стиге.)
Доктор Майкл Каплитт, Заместитель председателя нейрохирургического отделения Медицинского центра Вейл Корнелл. Доктор Каплитт специализируется на функциональной нейрохирургии и руководит программами отделения по двигательным расстройствам (включая болезнь Паркинсона, эссенциальный тремор и дистонию), боли и спастичности, невралгии тройничного нерва и гидроцефалии. (Подробнее о докторе Каплитте.)
Джаред Кнопман, доктор медицинских наук, специализируется на лечении сосудистых заболеваний головного и спинного мозга и обладает двойным опытом как в открытых нейрохирургических, так и в малоинвазивных интервенционных методах. Доктор Кнопман прошла стажировку в области эндоваскулярной нейрохирургии и интервенционной нейрорадиологии в Медицинском колледже Вейла Корнелла и обладает хирургическим и интервенционным опытом в лечении широкого спектра заболеваний головного и позвоночника. Благодаря двойной подготовке он может предложить каждому пациенту индивидуальный план лечения. (Подробнее о докторе Кнопман.)
(Подробнее о докторе Кнопман.)
Д-р Сьюзан Паннулло, директор отделения нейроонкологии в отделении неврологической хирургии Пресвитерианской больницы Нью-Йорка/Медицинского центра Вейл Корнелл. Доктор Паннулло является сертифицированным специалистом по неврологии и нейрохирургии и специализируется на стереотаксической радиохирургии. (Подробнее о докторе Паннулло.)
Эти четыре нейрохирурга возглавляют команды высококвалифицированных специалистов в различных областях (включая неврологию и обезболивание) для достижения наилучших результатов у пациентов, страдающих от боли при невралгии тройничного нерва.
Записаться на прием | Направьте пациента
Тройничный нерв | Ключ Энто
АНАТОМИЯ
Тройничный ганглий и ядра ствола мозга
Тройничный ганглий (Гассеров или полулунный ганглий) представляет собой сенсорный ганглий, содержащий тела нервных клеток псевдоуниполярных нейронов чувствительного корешка тройничного нерва. Ганглий тройничного нерва расположен в меккелевой пещере у вершины каменистой части височной кости сразу за внутренней сонной артерией и задней частью кавернозного синуса. 1 Проксимально чувствительный корешок входит в мост и заканчивается в ядрах тройничного нерва (которые получают входные сигналы от всех чувствительных нервов, иннервирующих лицо). От рострального отдела к каудальному ядра тройничного нерва делятся на три части: мезэнцефальное ядро (в среднем мозге и мосту), главное сенсорное ядро (в мосту) и спинномозговое ядро (охватывающее мост до верхней части шейного отдела спинного мозга) (рис. 36.1). ).
Ганглий тройничного нерва расположен в меккелевой пещере у вершины каменистой части височной кости сразу за внутренней сонной артерией и задней частью кавернозного синуса. 1 Проксимально чувствительный корешок входит в мост и заканчивается в ядрах тройничного нерва (которые получают входные сигналы от всех чувствительных нервов, иннервирующих лицо). От рострального отдела к каудальному ядра тройничного нерва делятся на три части: мезэнцефальное ядро (в среднем мозге и мосту), главное сенсорное ядро (в мосту) и спинномозговое ядро (охватывающее мост до верхней части шейного отдела спинного мозга) (рис. 36.1). ).
Мезэнцефальное ядро получает информацию о мышечных веретенах, передающую проприоцептивные афференты от жевательных мышц. Это единственные первичные сенсорные афференты, клеточное тело которых находится в ЦНС, а не снаружи в сенсорном ганглии. Коллатеральная ветвь синапсирует непосредственно на двигательном ядре тройничного нерва, чтобы активировать смыкание челюсти посредством моносинаптического рефлекса подергивания челюсти. Однако он также посылает проекции к основному сенсорному ядру и спинному ядру.
Однако он также посылает проекции к основному сенсорному ядру и спинному ядру.
Основное сенсорное ядро, как полагают, опосредует модальности крупных волокон, такие как тонкое прикосновение или другие проприоцептивные афференты. Ядро спинного мозга, как полагают, является посредником для модальностей малых волокон, таких как боль и температура. Длинное спинномозговое ядро организовано соматопическим образом, при этом наиболее ростральная область получает иннервацию от самых срединных областей (рот и нос), тогда как самая каудальная область получает иннервацию от самых дорсальных областей (внешние уши). В этом и заключается луковичная соматотопическая организация спинномозгового ядра. 2 Кроме того, спинное ядро получает проприоцептивную информацию от проекций мезэнцефального ядра.
Большинство волокон от основных чувствительных и спинномозговых ядер переходят на контралатеральную сторону и поднимаются по переднему тригеминоталамическому тракту к вентрально-заднемедиальному ядру таламуса. Передний тройнично-таламический тракт присоединяется латерально к медиальной петле, которая несет аналогичные чувствительные волокна от контралатерального тела к вентрально-заднелатеральному ядру таламуса. Из таламуса вторичные нейроны проецируются в первичную соматосенсорную кору, расположенную в постцентральной извилине теменной доли. Соматотопия лица во многом перекрывается в таламусе, в то время как перевернутая соматотопия лица относительно более сохранена в первичной соматосенсорной коре (область S1). От верхней к нижней оси в коронарной плоскости постцентральной извилины представительство большого пальца находится выше, за ним следует самая каудальная область лица V1, чем более ростральные области лица. Информация о мышечных веретенах из мезэнцефального ядра проецируется в мозжечок.
Передний тройнично-таламический тракт присоединяется латерально к медиальной петле, которая несет аналогичные чувствительные волокна от контралатерального тела к вентрально-заднелатеральному ядру таламуса. Из таламуса вторичные нейроны проецируются в первичную соматосенсорную кору, расположенную в постцентральной извилине теменной доли. Соматотопия лица во многом перекрывается в таламусе, в то время как перевернутая соматотопия лица относительно более сохранена в первичной соматосенсорной коре (область S1). От верхней к нижней оси в коронарной плоскости постцентральной извилины представительство большого пальца находится выше, за ним следует самая каудальная область лица V1, чем более ростральные области лица. Информация о мышечных веретенах из мезэнцефального ядра проецируется в мозжечок.
Двигательное ядро расположено вентрально и медиально по отношению к основному чувствительному ядру в средней части моста. Двигательный корешок выходит из среднего моста и располагается впереди и медиальнее большего чувствительного корешка. В пещере Меккеля двигательный корешок проходит ниже тройничного узла и выходит из черепа через овальное отверстие вместе с нижнечелюстным отделом. Двигательное ядро получает информацию от чувствительных ветвей тройничного и других чувствительных черепно-мозговых нервов. Он также получает информацию от билатеральной моторной коры для произвольного контроля жевания.
В пещере Меккеля двигательный корешок проходит ниже тройничного узла и выходит из черепа через овальное отверстие вместе с нижнечелюстным отделом. Двигательное ядро получает информацию от чувствительных ветвей тройничного и других чувствительных черепно-мозговых нервов. Он также получает информацию от билатеральной моторной коры для произвольного контроля жевания.
| РИС. 36.1 Ядра и ганглии тройничного нерва. (Из Warwick R, Williams PL. Gray’s Anatomy. 35th ed. Edinburgh, UK: Churchill Livingstone; 1973:1001.) |
верхнечелюстной (V 2 ) и нижнечелюстной (V 3 ) (см. рис. 36.2 и 36.3). Хотя вегетативные волокна не берут начало от тройничного нерва, парасимпатические волокна от CN III (глазодвигательный), VII (лицевой) и IX (языкоглоточный), а также симпатические волокна от верхних шейных ганглиев идут вместе с широко распространенными тройничными нервами, чтобы достичь места назначения.
Офтальмологический отдел
Офтальмологический отдел/нерв выходит из черепа через верхнюю глазничную щель и входит в глазницу. Этот отдел занимает латеральную стенку кавернозного синуса ниже III и IV черепных нервов и латеральнее VI черепного нерва. Глазной нерв делится на (1) лобный, (2) носо-социлиарный и (3) слезный нервы непосредственно перед входом в верхнюю глазничную щель (см. рис. 36.2 и 36.4). Наметная ветвь возвращается, чтобы кровоснабжать твердую мозговую оболочку пещеристого синуса, крыло клиновидной кости, переднюю ямку, каменистый гребень, пещеру Меккеля, намет мозжечка, задний серп большого мозга и дуральные венозные синусы.
1. Лобный нерв является самой крупной ветвью (и поэтому считается продолжением) глазного нерва. Нерв делится на надглазничный и надблоковый нервы, которые иннервируют конъюнктиву, медиальную часть верхнего века, лоб, скальп, лобную пазуху и переносицу.
2. Носоцилиарный нерв отдает множество ветвей, в том числе передний решетчатый, задний решетчатый и подблоковый нервы, иннервирующие клиновидную пазуху, решетчатые воздушные ячейки, верхнее веко, карункул, канальцевый мешок, слезный мешок, слизистую оболочку перегородки носа, слизистой оболочки нижних и средних носовых раковин, кончика и боковых стенок носа.
Назоцилиарный нерв дает сенсорные волокна, иннервирующие радужную оболочку и роговицу, в 2–3 длинных цилиарных нерва и 6–10 коротких цилиарных нервов. В дополнение к чувствительным волокнам длинные цилиарные нервы также несут постганглионарные симпатические нервы к расширителям зрачка. Короткие цилиарные нервы содержат чувствительные, парасимпатические и симпатические нервные волокна. Чувствительные нервные волокна, предназначенные для коротких цилиарных нервов, отделяются от носо-социлиарного нерва, образуя чувствительный корешок цилиарного ганглия, и пересекают (но не образуют синапсов) ресничный ганглий. Парасимпатические волокна представляют собой постганглионарные парасимпатические волокна, которые берут начало от цилиарного ганглия и иннервируют сужающие зрачок и цилиарную мышцу. В цилиарном ганглии они образуют синапсы с преганглионарными парасимпатическими волокнами, исходящими из ядра Эдингера-Вестфаля, которые идут с глазодвигательным нервом (в частности, с нервными волокнами, предназначенными для иннервации нижней косой мышцы). Симпатические волокна представляют собой постганглионарные симпатические волокна, исходящие из верхнего симпатического ганглия на шее и идущие через внутреннее сонное сплетение к расширителям зрачка и цилиарной мышце. Роговицу иннервируют от 60 до 80 нервов, идущих радиально от лимба и разветвляющихся на более чем 1000 мелких аксонов, оканчивающихся свободными нервными окончаниями в строме и эпителии.
Симпатические волокна представляют собой постганглионарные симпатические волокна, исходящие из верхнего симпатического ганглия на шее и идущие через внутреннее сонное сплетение к расширителям зрачка и цилиарной мышце. Роговицу иннервируют от 60 до 80 нервов, идущих радиально от лимба и разветвляющихся на более чем 1000 мелких аксонов, оканчивающихся свободными нервными окончаниями в строме и эпителии.
| РИС. 36.2 Ветви тройничного нерва. (Из Chusid JG. Correlative Neuroanatomy and Functional Neurology. Los Altos, CA: Lange Medical Publishers; 1976:92). К нерву присоединяются постганглионарные парасимпатические волокна лицевого нерва из крылонебного ганглия, иннервирующие слезную железу. Верхнечелюстной отдел Верхнечелюстной отдел/нерв проходит снизу в кавернозном синусе и проходит через круглое отверстие в крылонебную ямку. Перед круглым отверстием от него отходит менингеальная ветвь, иннервирующая мозговые оболочки передней и средней черепных ямок. Верхнечелюстной отдел обеспечивает чувствительность носоглотки, верхнечелюстных пазух, нёба, мягкого неба, верхних зубов и области лица, простирающейся от верхней губы до нижнего века и от боковой части носа до щека. Кроме того, верхнечелюстной отдел получает слезные постганглионарные парасимпатические волокна от крылонебного ганглия, которые он доставляет к слезному нерву глазничного отдела. Нижнечелюстной отдел Нижнечелюстной нерв не достигает кавернозного синуса, как два других отдела; скорее, он выходит из пещеры Меккеля через овальное отверстие. Сразу же от него отходит возвратная менингеальная ветвь, которая соединяется со средней менингеальной артерией и снова входит в череп через остистое отверстие, иннервируя мозговые оболочки задней черепной ямки.
Периферические ветви Периферические ветви тройничного нерва могут поражаться многочисленными патологическими процессами, включая травматические, сосудистые, воспалительные, демиелинизирующие, инфекционные или неопластические процессы. Обычно невропатия тройничного нерва проявляется либо анестезией, либо парестезиями, но после частичной регенерации нерва также может возникать боль. 23 Даже после устранения провоцирующей причины восстановление функции не гарантируется. При травме только 50% выздоравливают к 12 неделям, а меньшинство остальных восстанавливается к 2 годам. Боль и онемение тройничного нерва редко являются первым признаком опухолей носоглотки, околоносовых пазух, полости рта и орбиты. Рак носоглотки имеет тенденцию к периневральному распространению из кавернозного синуса, 24 , а также аденоидно-кистозные карциномы и дерматологические злокачественные новообразования. 25 Потеря чувствительности при заболеваниях орбиты всех причин встречается относительно редко и встречается только у 3% пациентов. 26 Пациенты редко жаловались на субъективное онемение, примерно половина жаловалась на боль. Это также верно для пациентов с орбитальными злокачественными новообразованиями. Карциноматозный лептоменингит может проявляться черепными нейропатиями. 27 Амилоидомы также подлежат дифференциальной диагностике. 28 Невропатия тройничного нерва может быть следствием аутоиммунных заболеваний соединительной ткани и воспалительных заболеваний (таких как недифференцированные и смешанные заболевания соединительной ткани, склеродермия, 29 синдром Шегрена, 30 и прогрессирующий системный склероз  Хроническая иммуноопосредованная демиелинизирующая полинейропатия (ХВДП) или острая иммуноопосредованная демиелинизирующая полинейропатия (синдром Гийена-Барре) также могут иметь невропатии тройничного нерва (хотя при ХВДП в основном субклинические). 32 Считается, что кортикостероиды не обеспечивают облегчения симптомов при синдроме Шегрена. 30 , 33 Хроническая иммуноопосредованная демиелинизирующая полинейропатия (ХВДП) или острая иммуноопосредованная демиелинизирующая полинейропатия (синдром Гийена-Барре) также могут иметь невропатии тройничного нерва (хотя при ХВДП в основном субклинические). 32 Считается, что кортикостероиды не обеспечивают облегчения симптомов при синдроме Шегрена. 30 , 33 Infectious etiologies include leprosy, 34 , 35 Lyme disease, 36 neurosyphilis, 37 , 38 and mucormycosis. 39 Приблизительно в 10% случаев онемение лица возникает как самокупирующееся явление неизвестной этиологии. 40 , 41 , 42 , 43 Термин «сенсорная невропатия тройничного нерва» используется некоторыми авторами для обозначения этого заболевания; однако этот термин используется расплывчато и может использоваться для описания болезненных состояний. Гемимастикаторный спазм — это состояние одностороннего непроизвольного закрытия челюстей, которое часто, но не всегда, связано с лицевой гемиатрофией. 46 , 47 Схватки могут быть продолжительными, но обычно короткие, напоминающие гемифациальный спазм. Спазмы болезненны, и пациенты могут сломать зубы, развить заболевание височно-нижнечелюстного сустава или прикусить язык. Электродиагностические исследования продемонстрировали демиелинизацию периферических двигательных нервов, но ЭМГ обычно не показывает денервации. Эфаптическая передача, которая относится к концепции искусственного синапса между соседними нервами, вызванного латеральным распространением экстрааксонального тока через интерстиций, является одним из возможных механизмов. Лечение включает ботулинический токсин и карбамазепин, который является наиболее эффективным пероральным препаратом. Пещеристый синус Массы или воспаление в верхней глазничной щели или кавернозном синусе могут поражать глазные и верхнечелюстные отделы тройничного нерва, а также глазодвигательный, блоковый, отводящий и симпатический нервы. Воспаление кавернозного синуса называют синдромом Толоса-Ханта. 51 , 52 , 53 Боль является характерным признаком и может предшествовать признакам поражения других нервов. Обычно это описывается как постоянная «скучная» боль за глазом. Потеря чувствительности в глазных дерматомах чаще, чем в верхнечелюстных, встречается часто. Кортикостероиды могут помочь как при боли, так и в скорости восстановления черепных нервов. При родственном заболевании, называемом орбитальной псевдоопухолью, воспаление возникает ближе кпереди в собственно орбите, чем в кавернозном синусе. Краниальная полинейропатия — это состояние множественного паралича черепных нервов. 52 , 54 Вовлечение не ограничивается только кавернозным синусом, как при синдроме Толоса-Ханта. Наиболее часто поражается отводящий нерв, но возможна любая комбинация, за исключением обонятельного нерва. Причины включают синдром Гийена-Барре, инфекции, опухоли, карциноматозный менингит, саркоидоз, заболевание коллагеновых сосудов и идиопатические причины. Ретроспективный обзор Juncos и Beal 52 обнаружили, что тройничный нерв вовлекается в 5 из 14 проанализированных ими случаев идиопатической краниальной полинейропатии. Боль в лице и голове была почти неизменной, а кортикостероиды оказывали симптоматическое действие. Средняя черепная ямка Опухоли основания черепа (хондрома, саркома, хордома, менингиома и опухоли носоглотки) могут поражать тройничный нерв, вызывая боль или нарушение чувствительности. Кавернозные гемангиомы могут возникать в Меккелевой пещере и по ходу тройничного нерва. 55 V 1 и V 2 обычно участвуют; однако V 3 редко поражается и считается связанным с набуханием нижнего каменистого синуса и сдавлением сосудов в овальном отверстии. 57 Лицевая боль, возникающая при окулосимпатическом парезе, называется синдромом паратригеминальной невралгии Редера. 58 Когда это связано с поражением глазодвигательного нерва, в средней черепной ямке обычно присутствует объемное образование. Ганглий тройничного нерва Ганглий тройничного нерва может быть поражен инфекцией или опухолью. Он часто является латентным резервуаром для нейротропного семейного резервуара герпеса с реактивацией вируса простого герпеса/вируса герпеса человека 1 (ВПГ/ВГЧ), вызывающего лабиальный герпес, и вируса ветряной оспы/вируса герпеса человека 3, реактивирующихся, чтобы вызвать офтальмологический опоясывающий герпес. Читать дальше могут только обладатели статуса Gold. Теги: Офтальмология Дуэйна 11 июля 2016 г. | Опубликовано drzezo в ОФТАЛЬМОЛОГИЯ | Комментарии отключены на тройничном нерве Ваша боль вызвана тройничным нервом?Сильная лицевая боль немедленно мешает повседневной жизни. И если вы не попали в недавнюю аварию, вы можете не знать, что вызывает внезапную и сильную боль в одной или нескольких областях вашего лица. Тройничный нерв является одним из наиболее распространенных источников хронической лицевой боли на одной стороне лица. . Поначалу многие люди ошибочно принимают боль в тройничном нерве за зубной абсцесс или мигрень. Но если вы живете с лицевой болью более шести месяцев, ваши стоматологические осмотры все в порядке, а традиционные обезболивающие неэффективны, вы можете страдать от невропатической боли, связанной с тройничным нервом. Продолжайте читать, чтобы узнать о признаках и симптомах, указывающих на то, что тройничный нерв вызывает вашу хроническую боль. Что такое тройничный нерв?Тройничный нерв — это черепной нерв, который передает ощущения от лица к мозгу. На самом деле это пара нервов — по одному с каждой стороны лица. Каждый нерв имеет три ветви, которые контролируют ощущения в разных областях лица и рта.
Невралгия тройничного нерва (ТН), также называемая двойным тиком, представляет собой хроническое болевое состояние, которое развивается при травме, повреждении или компрессии тройничного нерва. Во многих случаях ТН возникает, когда близлежащий кровеносный сосуд давит на нерв и вызывает давление, раздражение и нарушение функции. ТН также может развиваться с возрастом (наиболее часто встречается у женщин старше 50 лет), опухолью, травмой лица, инсультом или в результате рассеянного склероза. TN — одно из самых болезненных заболеваний, когда-либо зарегистрированных. Циклы острой, колющей, жгучей или электрической боли в лице возникают и исчезают спонтанно или в результате действий, которые обычно не вызывают боли. Многие люди с ТН боятся общаться и выходить на улицу, потому что живут в постоянном ожидании следующего приступа. Это может быть физически и психически калечащим состоянием, которое приводит к тяжелой депрессии, тревоге и социальной изоляции. К счастью, существуют методы лечения, помогающие уменьшить боль и помочь людям с ТН восстановить качество жизни. Читайте дальше, чтобы узнать об общих признаках и симптомах TN и доступных методах лечения. 7 Признаки и симптомы невралгии тройничного нерва (TN)Невралгия тройничного нерва обычно вызывает отчетливые симптомы, соответствующие одному из следующих паттернов:
Как лечится хроническая ТН?Невралгия тройничного нерва — это хроническое прогрессирующее заболевание, которое обычно лечится с помощью лекарств и хирургического вмешательства.
Поскольку лекарства часто становятся менее эффективными со временем, для многих людей, страдающих ТН, хирургическое вмешательство является предпочтительным методом лечения. Существует несколько процедур, используемых для уменьшения боли и симптомов, с разным уровнем успеха.
Болеутоляющие препараты, отпускаемые без рецепта, как правило, неэффективны при болях в тройничном нерве. Куда обратиться, если традиционное лечение неэффективноКак мы упоминали выше, некоторые люди с TN перестают хорошо реагировать на лекарства, и хирургическое вмешательство не всегда эффективно для длительного облегчения. Есть ли альтернативный вариант для людей, страдающих мучительной невралгией тройничного нерва? В центрах облегчения боли Radiant мы проводим скремблерную терапию, чтобы помочь людям, страдающим от хронической изнурительной боли. Scrambler доказала свою эффективность для людей, страдающих от хронической нейропатической боли, которая не поддается традиционным методам лечения. Терапия неинвазивна и достаточно безопасна. Центры облегчения боли Radiant лечат хроническую больЦентры Radiant Pain Relief Center проводят исключительно скрамблерную терапию для лечения хронической боли. У нас есть комплексная модель комплексного ухода и планы оплаты, которые делают скремблерную терапию доступной для всех, кто страдает хронической болью. Мы предлагаем бесплатную оценку и бесплатный сеанс лечения, чтобы вы могли принять обоснованное решение о том, подходит ли вам это лечение, прежде чем инвестировать. Пришло время сделать рывок и найти долговременное облегчение вашей хронической боли. Позвоните нам сегодня или отправьте контактную форму для получения дополнительной информации. Как отличить Если у вас есть лицевая боль и спазм, вы можете задаться вопросом, откуда исходит боль и что вызывает ваши симптомы.
Все эти проблемы могут вызвать у вас боль в области глаза, челюсти, щеки или уха. Если вы испытываете какую-либо лицевую боль или мышечный спазм вокруг лица, вам следует немедленно обратиться к лечащему врачу для постановки точного диагноза. Многие люди, которые испытывают боль в лице или челюсти, подозревают, что у них дисфункция височно-нижнечелюстного сустава или ВНЧС. Иногда ваша лицевая боль может быть вызвана ВНЧС, и посещение вашего врача для направления к стоматологу-специалисту было бы уместно. Некоторые люди, страдающие лицевой болью, имеют другое заболевание, например, невралгию тройничного нерва. Это состояние может потребовать направления в клинику лицевой боли или к неврологу, который занимается лечением лицевой боли. Информация о симптомах невралгии ВНЧС и невралгии тройничного нерва может помочь вам понять свое конкретное состояние и сразу же направить вас к нужному специалисту. ВНЧС против невралгии тройничного нерваЗаболевания или дисфункция височно-нижнечелюстного сустава — это проблема, которая исходит от вашей челюсти. Ваша челюсть является одним из наиболее часто используемых суставов в вашем теле. Он активен во время жевания, разговора и глотания пищи. ВНЧС состоит из сочленения между нижней челюстью (челюстной костью) и височной частью черепа. Между двумя костями вашей челюсти находится небольшой диск. Этот диск обеспечивает плавное сочленение между двумя костями. Когда вы открываете и закрываете рот, маленький диск скользит и позволяет суставу двигаться. Иногда диск смещается и может вызывать боль, что приводит к дисфункции ВНЧС. Невралгия тройничного нерва — это состояние, при котором поражается пятый черепной нерв. У вас есть два тройничных нерва — по одному на каждой стороне лица — которые контролируют движения вашей челюсти и передают сенсорную информацию с вашего лица в мозг. Невралгия тройничного нерва может возникать как часть неврологического состояния, такого как рассеянный склероз или инсульт. В других случаях невралгия тройничного нерва может возникнуть в результате давления соседнего кровеносного сосуда на тройничный нерв. Это давление изнашивает изолирующую оболочку вокруг нерва, что приводит к боли. Как невралгия тройничного нерва, так и ВНЧС могут вызывать сильную лицевую боль или спазм челюстных мышц. Но есть пара симптомов, которые сигнализируют о том, что у вас может быть то или иное заболевание. Симптомы ВНЧСНекоторые симптомы ВНЧС очень специфичны для этого состояния. Этими симптомами могут быть:
Наиболее типичным симптомом ВНЧС является затруднение при полном открывании рта из-за боли или мышечного спазма. Пациенты с височно-нижнечелюстным суставом обычно также могут пальпировать или дотронуться до боковой поверхности челюсти и почувствовать ощущение хруста. Это диск, который смещается. Когда диск в вашей челюсти смещается, вы можете почувствовать легкий хлопок сбоку челюсти перед ухом. Если у вас есть какие-либо из этих симптомов и вы подозреваете, что у вас ВНЧС, обратитесь к врачу, чтобы получить точный диагноз и начать правильное лечение. Симптомы невралгии тройничного нерваНевралгия тройничного нерва — это раздражение нерва, идущего к лицу, щеке и челюсти, поэтому ваши симптомы, скорее всего, будут ощущаться там. Симптомы невралгии тройничного нерва включают:
Как правило, невралгия тройничного нерва характеризуется периодами слабой боли или ее отсутствия, за которыми следуют эпизоды острой стреляющей боли, которые ощущаются как удары током по лицу. Обычно симптомы невралгии тройничного нерва вызываются некоторыми триггерами. Более распространенные триггеры включают:
Любое из этих действий вызывает определенное взаимодействие с чувствительными нервами лица и может вызывать острые боли, сопровождающие невралгию тройничного нерва. Если у вас есть какие-либо из этих симптомов, обратитесь к врачу, чтобы получить точный диагноз и начать правильное лечение для вашего состояния. Как видите, симптомы невралгии тройничного нерва и ВНЧС частично совпадают. Оба могут вызвать лицевую боль или спазм челюсти. Точный диагноз может быть поставлен для любого состояния, если вы тесно сотрудничаете со своим врачом и внимательно следите за своими симптомами. |

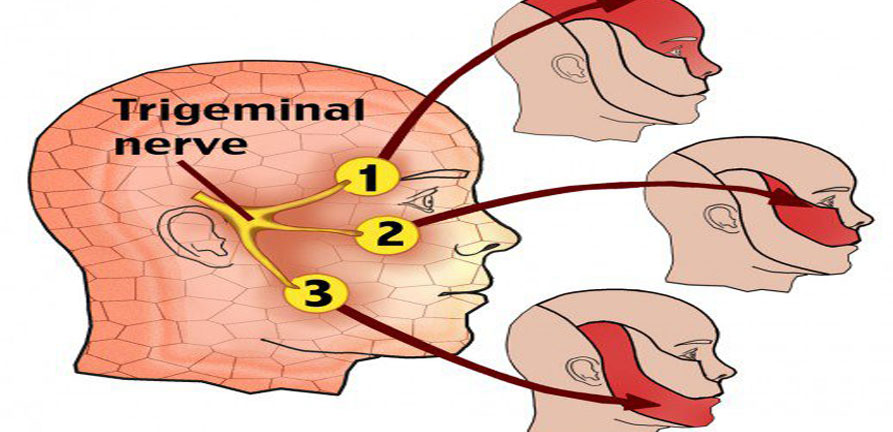 Из носовых ходов отмечаются слизистые, гнойные обильные истечения
Из носовых ходов отмечаются слизистые, гнойные обильные истечения
 Из носовых ходов отмечаются слизистые, гнойные обильные истечения
Из носовых ходов отмечаются слизистые, гнойные обильные истечения