Что такое пародонтит и как его лечить
Пародонтит — это воспалительный процесс тканей пародонта, сопровождающийся разрушением альвеолярного отростка челюсти. Заболевание приводит к патологической подвижности зубов, кровоточивости, отечности десен. Если пациент своевременно не обращается к стоматологу при появлении первых симптомов пародонтита, то могут возникать такие осложнения, как абсцессы, лимфаденит, свищи.
Пародонтом называют ткани, окружающие зубы. Он играет важную роль в обеспечении здоровья всей полости рта. Пародонт способствует удержанию зубов в альвеоле, выполняет защитные функции. Также он амортизирует и обеспечивает питание тканей ротовой полости. Болезни пародонта опасны и могут приводить к инфекционным осложнениям и выпадению зубов.
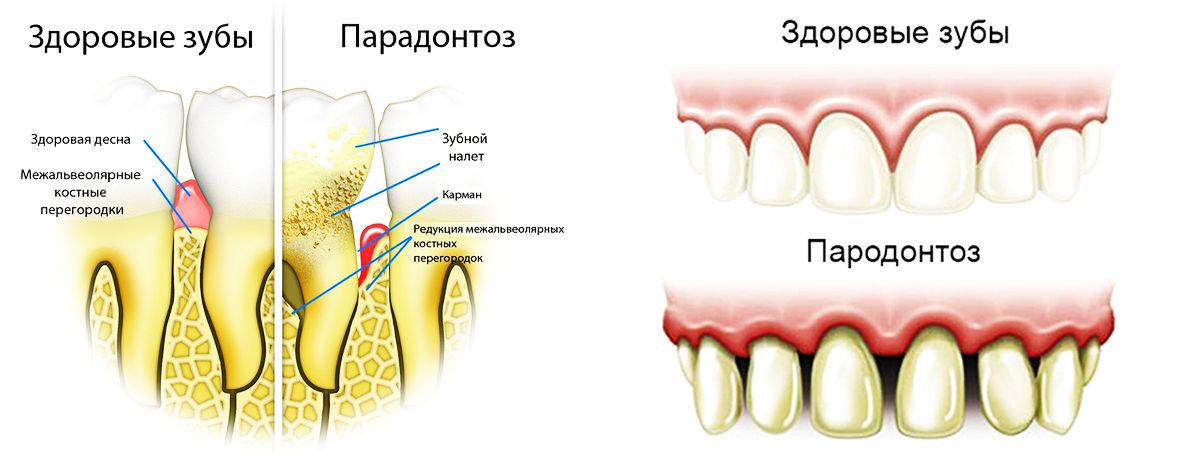
В чем отличия пародонтита и пародонтоза
Многие пациенты путают пародонтит и пародонтоз между собой. Но это два разных заболевания. Пародонтит является воспалительным процессом, поражающим десна на фоне гингивита и плохого ухода за полостью рта.
Причины возникновения пародонтита
Современные стоматологи сходятся во мнении, что основной причиной развития пародонтита является некачественная гигиена. Микробный налет, накапливающийся в межзубных промежутках, постепенно минерализуется, твердеет, превращаясь в зубные бляшки. Это создает оптимальные условия для активного размножения опасных микроорганизмов и развития воспалительного процесса в тканях пародонта.
Но не всегда причины пародонтита кроются только в образовании зубного камня. Существуют еще некоторые факторы, способствующие прогрессированию болезни:
-
снижение иммунитета, наличие ВИЧ;
-
сахарный диабет;
-
недостаток витаминов и микроэлементов;
-
травмы челюсти;
-
курение;
-
аномалии прикуса;
-
гипертонус жевательных мышц;
-
неправильно прикрепленные уздечки;
-
нарушения расположения зубов.
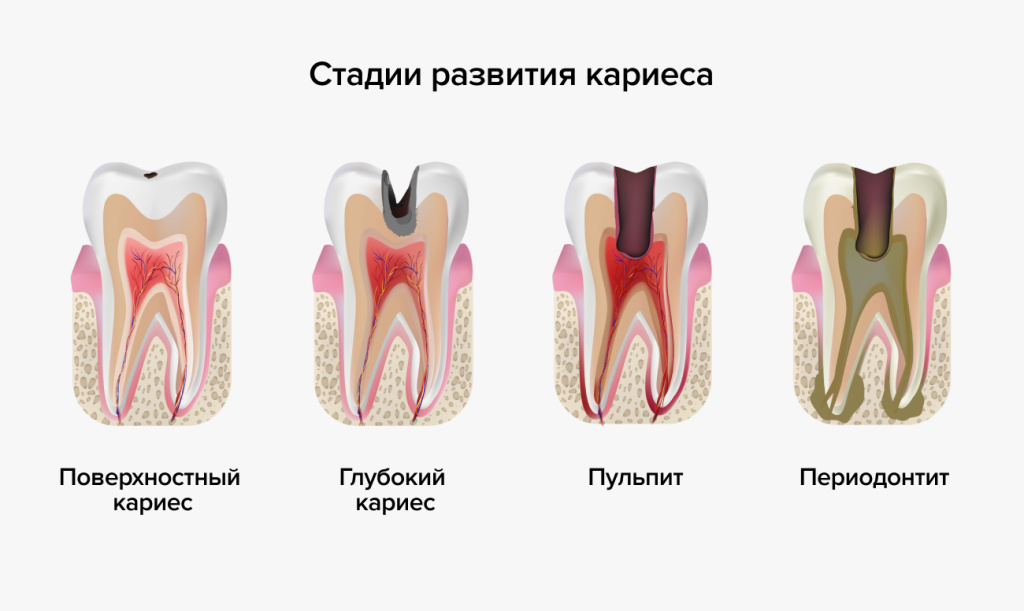
Для того чтобы проводить качественную профилактику заболеваний пародонта, необходимо изучить предрасполагающие факторы к их возникновению. Основными причинами поражения пародонта является недостаточный уход за деснами и зубами. Микробный налет, образующийся на зубах, провоцирует развитие воспалительно-инфекционного поражения пародонта.
Благоприятными факторами для ускоренного размножения бактерий являются фрагменты пищи, скапливающиеся в межзубных промежутках, обилие простых углеводов в рационе питания, особенно, сладостей. Несвоевременное удаление зубного камня, развитие выраженного кариеса чаще всего провоцируют поражение пародонта. Снижение защитных свойств слюны, недостаток витаминов и микроэлементов повышают вероятность развития воспалительных процессов и возникновения кариозных дефектов.
Симптомы пародонтита
Первыми признаками воспаления пародонта являются: изменение цвета слизистой рта (покраснение или посинение), припухлость, кровоточивость десен.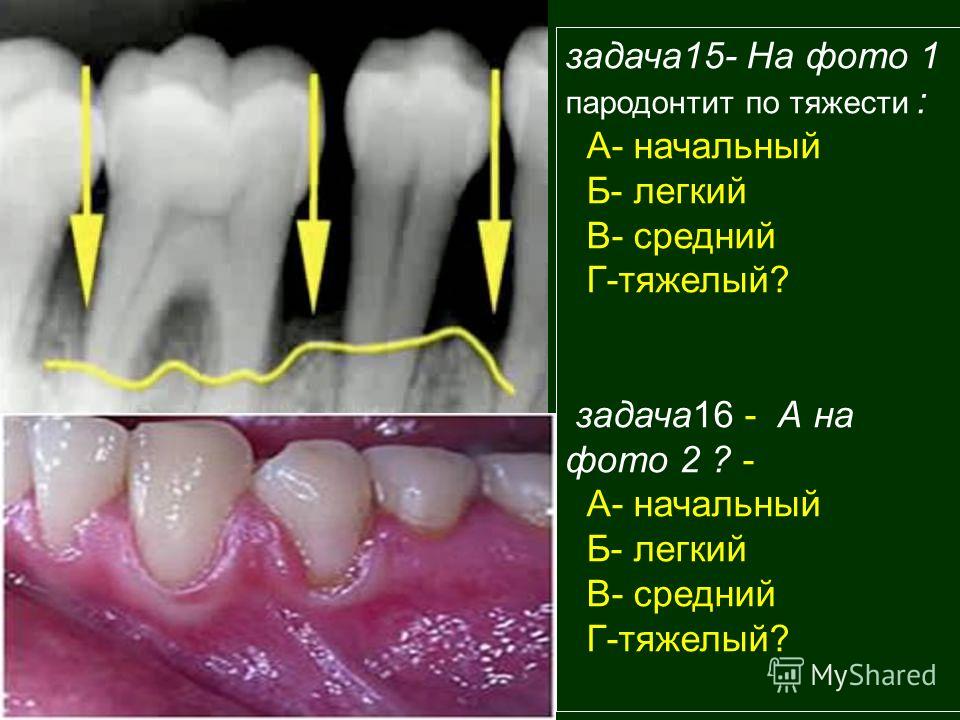 В дальнейшем болезнь приобретает более выраженные проявления — десны начинают отделяться от зубов, появляются заметные межзубные промежутки, пациенты отмечают неприятный запах изо рта — результат развития гнойно-воспалительного процесса.
В дальнейшем болезнь приобретает более выраженные проявления — десны начинают отделяться от зубов, появляются заметные межзубные промежутки, пациенты отмечают неприятный запах изо рта — результат развития гнойно-воспалительного процесса.
Очень важно обратиться к врачу-пародонтологу на этапе безболезненной кровоточивости десен, когда еще в патологический процесс не вовлечен связочный аппарат и нет глубоких пародонтальных карманов. В противном случае костная ткань начнет убывать, зубы станут шататься, менять свое положение и в конечно счёте выпадать.
Независимо от того, насколько выражен пародонтит, причины этого заболевания должны быть изучены досконально, что позволяет измерить глубину пародонтальных карманов и оценить общее состояние дёсен. Полученные данные позволят доктору выстроить максимально эффективную схему лечения, оградить больного от действия неблагоприятных факторов в будущем и предупредить распространенные осложнения.
Последствия пародонтита
Пародонтит возникает на фоне хронического инфицирования слизистой полости рта, отсутствия воспалительных процессов десен.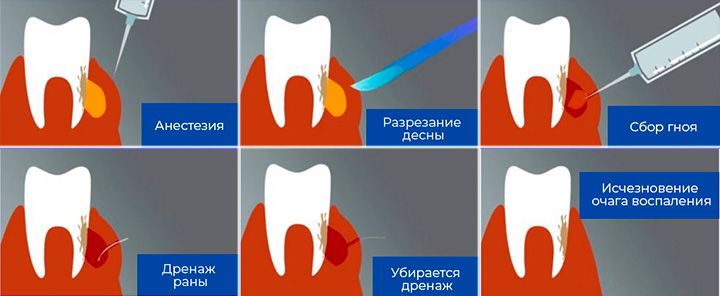
Виды пародонтита
Пародонтит может быть острым и хроническим. Также болезнь классифицируют в зависимости от клинических проявлений на следующие виды:
-
очаговый;
-
генерализованный;
-
гнойный.
Отдельно выделяют агрессивные формы пародонтита с нетипичными проявлениями. Симптомы воспалительного процесса нарастают крайне быстро, могут вызывать опасные для жизни осложнения, приводя к токсическому поражению организма.
При очаговой форме болезни воспаление локализованное, захватывает один или несколько зубов. Чаще всего такой пародонтит развивается на фоне травмы (завышенная пломба, некачественная установка протезов зубов).
Генерализованная форма болезни сопровождается поражением тканей всех зубов. Пародонтит протекает хронически, может временно утихать и вызывать новые обострения. Нередко патология начинается без выраженных проявлений и долгое время не дает явных симптомов.
Гнойный пародонтит сопровождается выделением гноя из образованных пародонтальных карманов. Возможно формирование абсцесса с развитием абсцедирующей формы воспаление пародонта.
Методы лечения пародонтита в стоматологии Абенд
При обращении пациента с пародонтитом к стоматологу проводится тщательный осмотр полости рта . Проводится рентгенодиагностика, а также, при необходимости, назначается исследование на аппарат Florida Probe. По результатам диагностики доктор оценивает глубину поражения костной и мягких тканей. Качественное обследование позволяет подобрать индивидуальное лечение каждому пораженному зубу.
Самым первым этапом оказания стоматологической помощи после постановки диагноза является устранение зубного камня. Это помогает убрать участки активного размножения патогенных микроорганизмов и продолжить дальнейшее лечение.
Это помогает убрать участки активного размножения патогенных микроорганизмов и продолжить дальнейшее лечение.
Особое внимание уделяется очищению пародонтальных карманов, так как камень в этих местах способен провоцировать ускоренное разрушение связочного аппарата и костной ткани. Для тщательной гигиены используется ультразвук. После очищения карманов их обрабатывают антисептическими средствами, убивающими оставшихся микробов и предотвращающими распространение инфекции на соседние ткани.
Доктор наносит на десны успокаивающие, противовоспалительные препараты, по показаниям применяется антибактериальная терапия. Для стихания инфекционного процесса дома пациент должен регулярно полоскать рот антисептиками, использовать противовоспалительные гели.
Хирургическое лечение пародонтита
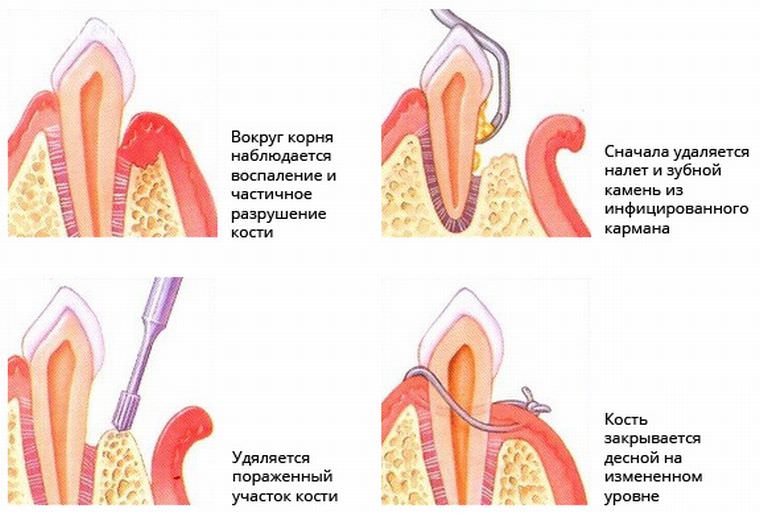
Хронический пародонтит приводит к образованию глубоких пародонтальных карманов из-за чего кость, в которой удерживается зуб начинает убывать. На этом этапе заболевание требует вмешательства опытных стоматологов-хирургов. В зависимости от запущенности ситуации, они проводят либо лоскутную операцию, либо кюретаж.
На этом этапе заболевание требует вмешательства опытных стоматологов-хирургов. В зависимости от запущенности ситуации, они проводят либо лоскутную операцию, либо кюретаж.
Лоскутная операция назначается в сложных и запутанных случаях. Состоит из следующих этапов:
-
Пациенту ставится местная анестезия или общий наркоз;
-
Хирург делает надрез на десне, чтобы отделить ткань;
-
Далее производится очищение корня и пришеечной части зуба от бактерий и отложений. Микробы уничтожаются с помощью антисептиков;
-
В завершение лоскут возвращается на место и накладываются швы.
Кюретаж делится на закрытый и открытый:
-
При закрытом кюретаже мягкие ткани десны не разрезаются. Хирург выскабливает твердые отложения и грануляции с поверхности зуба при помощи специальных инструментов.
 После чего промывает и обрабатывает дно кармана антисептическими средствами.
После чего промывает и обрабатывает дно кармана антисептическими средствами.
-
При открытом кюретаже десна надрезается.
Профилактика пародонтита
Профилактика поражения пародонта должна быть комплексной. Она включает как профессиональную помощь стоматолога, так и активные действия самого пациента.
Меры профилактики заболеваний пародонта:
-
тщательная гигиена ротовой полости: помимо обычной щётки с пастой необходимо использовать зубную нить и ополаскиватель для полости рта;
-
укрепление иммунитета, борьба с дисбактериозом кишечника;
-
организация полноценного рациона питания, с оптимальным сочетанием витаминов и микроэлементов: рекомендуется употреблять в пищу морскую рыбу, молочные продукты, фрукты и овощи, злаки;
-
регулярная санация ротовой полости, контроль за состоянием зубов;
-
делать процедуру профессиональной чистки раз в пол года для устранение зубного камня;
-
своевременное лечение кариеса;
-
-
борьба с вредными привычками: сосанием пальца, грызение ногтей и посторонних предметов;
-
своевременное устранение аномалий уздечек губ и языка;
-
тщательное пережёвывание пищи.
При первом же появлении признаков воспаления десен необходимо незамедлительно обратиться к пародонтологу. Ранняя диагностика заболеваний тканей пародонта поможет сохранить здоровье зубов.
Лечение пародонтита в Тюмени — Гиппократ
Пародонтит – это воспалительное заболевание десен, которое сопровождается разрушением прикрепления зуба к кости, атрофией костной ткани вокруг зуба, появлением подвижности зубов. Заболевание также проявляется следующими симптомами: кровоточивостью и отеком десен, болями в деснах, гноетечением из пародонтальных карманов.
Лечение пародонтита во многом зависит от того, на сколько далеко зашел воспалительный процесс. Чем значительнее уровень потери костной ткани вокруг зубов, степень подвижности зубов, чем больше было потеряно зубов – тем сложнее, длительнее и дороже будет лечение. Пародонтит может быть локализованным в области одного или нескольких зубов, а также иметь генерализованный характер (в области всех зубов).
Симптомы пародонтита
Симптоматика локализованной и генерализованной формы пародонтита мало чем отличается друг от друга, разница только в причинах возникновения воспаления и в количестве зубов, у которых развивается воспаление. Поэтому мы опишем только генерализованную форму, как наиболее часто встречающуюся.
Симптомы «генерализованного» пародонтита будут зависеть от степени выраженности воспаления. Принято выделять следующие стадии пародонтита:
Пародонтит легкой степени
- большое количество мягкого зубного налета, твердых зубных отложений, поддесневые зубные камни
- воспаление краевой десны, десневых сосочков (десна ярко красной или синюшной)
- воспаленная десна легко кровоточит, например при чистке зубов
- костная ткань вокруг зубов начинает рассасываться
- имеются пародонтальные карманы из которых выделяется серозно-гнойный экссудат
Пародонтит средней степени тяжести
- происходит нарастание симптомов
- количество и глубина пародонтальных карманов увеличивается
- атрофия костной ткани зубов увеличивается
- появляется подвижность зубов
- оголение шеек зубов и корней
- при обострении воспаления могут произойти пародонтальные абсцессы
- вторичные деформации зубного ряда (зубы разьезжаются, что особенно заметно в области передних зубов)
- ухудшается общее состояние больного (утомляемость, слабость, пониженный иммунитет)
Пародонтит тяжелой степени
- частое возникновение обострений
- глубина карманов вплоть до корня
- еще большая атрофия костной ткани
- увеличивается подвижность зубов
- общая слабость, недомогание, плохой сон, аппетит, обострение хронических болезней внутренних органов (особенно сильно сказывается на больных сахарным диабетом, сердечно-сосудистыми, гормональными и ревматоидными заболеваниями)
Обострение пародонтита
Для пародонтита свойственно хроническое течение, когда симптоматика сглажена (без острых явлений воспаления), при этом периодически может возникать обострение пародонтита.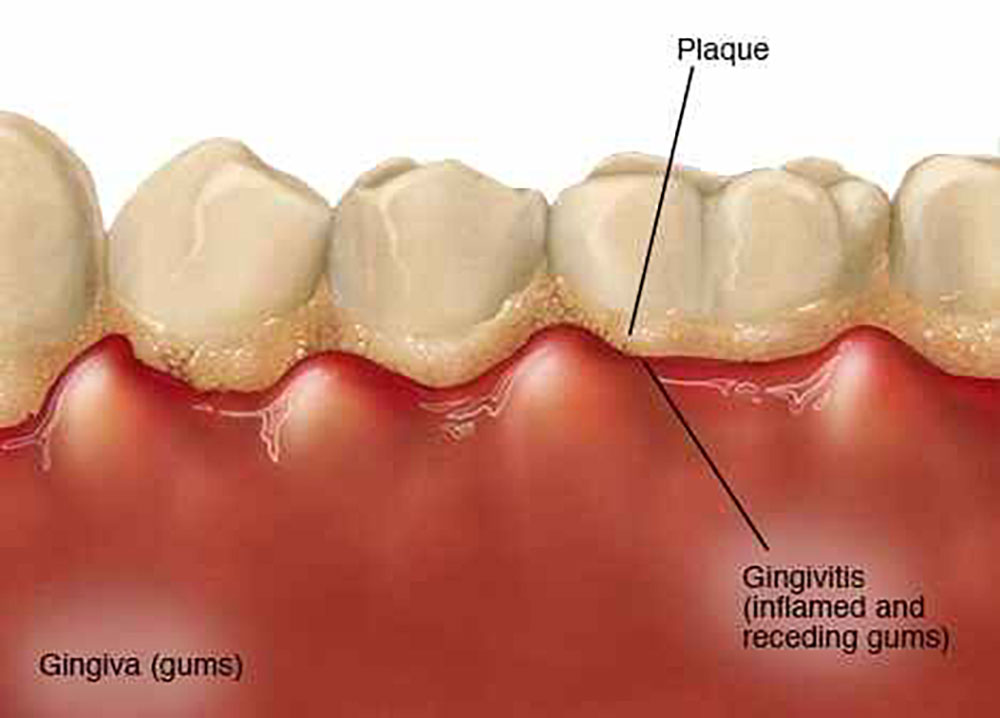 Во время обострений симптоматика становится Острой, т.е. симптомы обостряются, становятся резко выраженными. Развитие обострения может быть связано как с истощением местных защитных механизмов полости рта, так и со снижением иммунитета организма.
Во время обострений симптоматика становится Острой, т.е. симптомы обостряются, становятся резко выраженными. Развитие обострения может быть связано как с истощением местных защитных механизмов полости рта, так и со снижением иммунитета организма.
Лечение пародонтита в ЦКС Гиппократ
Стоматология Гиппократ оказывает лечение пародонтита в Тюмени. Наши специалисты имеют высокую квалификацию и богатый опыт в лечении любых болезней зубов и десен. Мы используем самое современное оборудование, методики и материалы что конечно же складывается в качественный результат. Самое важное: лечение пародонтита — совсем не больно! Не затягивайте Ваш визит к врачу, будьте здоровы!
Прием ведут доктора:
Пародонтальный абсцесс | Энциклопедия MDPI
Пародонтальный абсцесс (также называемый латеральным абсцессом или париетальным абсцессом) представляет собой локализованное скопление гноя (т. е. абсцесс) в тканях периодонта. Это тип зубного абсцесса. Пародонтальный абсцесс возникает рядом с зубом и отличается от более распространенного периапикального абсцесса, который представляет собой распространение инфекции из мертвого зуба (т.е. подвергшегося некрозу пульпы). Чтобы отразить это, иногда используется термин «латеральный (периодонтальный) абсцесс». В отличие от периапикального абсцесса пародонтальные абсцессы обычно связаны с витальным (живым) зубом. Абсцессы пародонта представляют собой острые бактериальные инфекции, классифицируемые в первую очередь по локализации.
Пародонтальный абсцесс возникает рядом с зубом и отличается от более распространенного периапикального абсцесса, который представляет собой распространение инфекции из мертвого зуба (т.е. подвергшегося некрозу пульпы). Чтобы отразить это, иногда используется термин «латеральный (периодонтальный) абсцесс». В отличие от периапикального абсцесса пародонтальные абсцессы обычно связаны с витальным (живым) зубом. Абсцессы пародонта представляют собой острые бактериальные инфекции, классифицируемые в первую очередь по локализации.
1. Признаки и симптомы
Основным симптомом является боль, которая часто появляется внезапно и усиливается при накусывании пораженного зуба, который может ощущаться приподнятым и заметным в прикусе. Зуб может быть подвижным, а поражение может способствовать разрушению периодонтальной связки и альвеолярного отростка. [1] Боль глубокая и пульсирующая. Слизистая оболочка полости рта, покрывающая ранний пародонтальный абсцесс, кажется эритематозной (красной), опухшей и болезненной при прикосновении.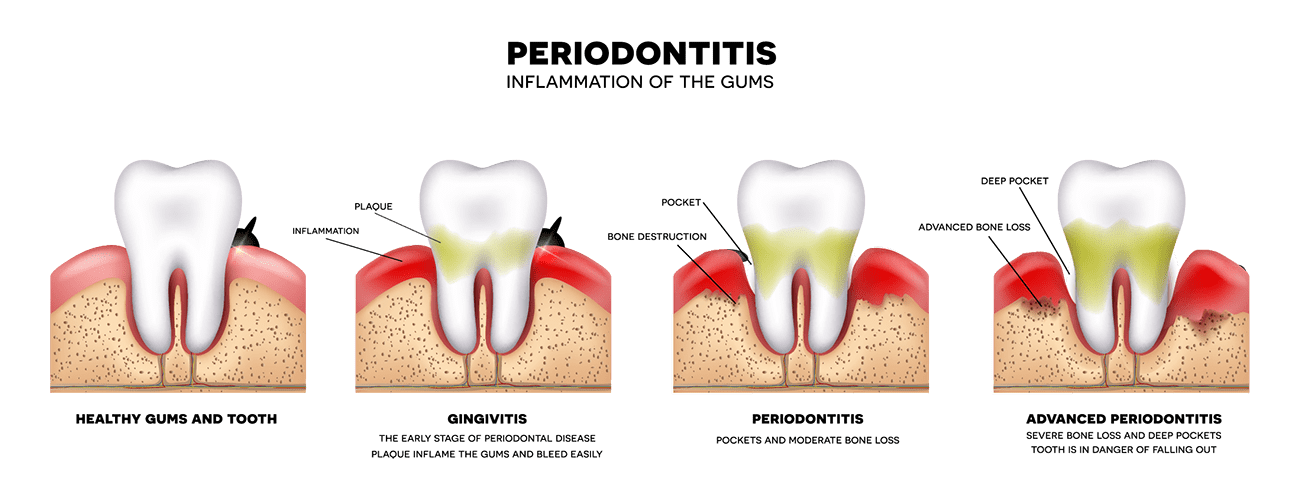 [2] Поверхность может быть блестящей из-за натяжения слизистой над абсцессом. До образования гноя поражение не будет флюктуирующим, не будет и гнойных выделений. Может быть регионарный лимфаденит.
[2] Поверхность может быть блестящей из-за натяжения слизистой над абсцессом. До образования гноя поражение не будет флюктуирующим, не будет и гнойных выделений. Может быть регионарный лимфаденит.
При образовании гноя давление увеличивается с усилением боли, пока он не спонтанно истощится и боль не уменьшится. Когда гной стекает в рот, ощущается неприятный вкус и запах. Обычно дренирование происходит через пародонтальный карман, в противном случае инфекция может распространяться по типу флегмоны или гнойной одонтогенной инфекции. Местные анатомические факторы определяют направление распространения (см. Фасциальные пространства головы и шеи). Могут быть системные расстройства, с появлением болей и лихорадки.
2. Причины
Пародонтальный абсцесс чаще всего возникает как осложнение прогрессирующего пародонтита (обычно безболезненного). Пародонтальный карман содержит зубной налет, бактерии и поддесневой камень. Патогены периодонта постоянно попадают в мягкие ткани, но обычно их держит под контролем иммунная система. Пародонтальный абсцесс представляет собой изменение этого баланса, связанное со снижением местной или системной резистентности хозяина. Воспалительная реакция возникает, когда бактерии внедряются и размножаются в мягких тканях десневой щели/пародонтального кармана. Заполненный гноем абсцесс формируется, когда иммунная система реагирует и пытается изолировать инфекцию от распространения.
Пародонтальный абсцесс представляет собой изменение этого баланса, связанное со снижением местной или системной резистентности хозяина. Воспалительная реакция возникает, когда бактерии внедряются и размножаются в мягких тканях десневой щели/пародонтального кармана. Заполненный гноем абсцесс формируется, когда иммунная система реагирует и пытается изолировать инфекцию от распространения.
Связь с ротовой полостью поддерживается через отверстие пародонтального кармана. Однако, если отверстие пародонтального кармана закупоривается, что может произойти, если карман стал очень глубоким (например, с вовлечением фуркации), зубной налет и зубной камень задерживаются внутри. Пищевая упаковка также может закупорить пародонтальный карман. Пищевая упаковка обычно возникает из-за невозможности точно воспроизвести контактные точки при размещении реставраций на межпроксимальных поверхностях зубов. Другая возможная причина возникает при неполном масштабировании пародонтального кармана. После этой процедуры десневая манжета стягивается вокруг зуба, чего может быть достаточно, чтобы поймать бактерии, оставшиеся в кармане. Случайно оставленная ретракционная нить десны in situ иногда является причиной периодонтального абсцесса.
Случайно оставленная ретракционная нить десны in situ иногда является причиной периодонтального абсцесса.
Проникающее повреждение десны, например, щетиной зубной щетки, рыбьей костью, зубочисткой или пародонтальным инструментом, может привести к попаданию бактерий в ткани. Возможной причиной также может быть травма тканей, например, серьезное воздействие на зуб или чрезмерное давление на зубы во время ортодонтического лечения. Окклюзионная перегрузка также может быть причиной развития пародонтального абсцесса, но это редко и обычно происходит в сочетании с другими факторами. Бруксизм является частой причиной чрезмерных жевательных усилий.
Системные иммунные факторы, такие как диабет, могут предрасполагать человека к образованию периодонтальных абсцессов.
Перфорация корневого канала во время эндодонтического лечения также может привести к пародонтальному абсцессу, который, если его не лечить, может стать «длительным», в конечном итоге прорваться, а затем попасть в кровоток и может привести к серьезным ситуациям, таким как эндокардит.
3. Диагностика
Пародонтальные абсцессы иногда трудно отличить от периапикальных абсцессов. Так как лечение пародонтального абсцесса отличается от лечения периапикального абсцесса, важно проводить эту дифференциацию (см. Зубной абсцесс). Например, лечение корневых каналов не требуется и не влияет на боль при пародонтальном абсцессе.
3.1. Классификация
Существует четыре типа абсцессов, которые могут поражать ткани пародонта: [2]
- Десневой абсцесс — локализованная гнойная инфекция поражает только мягкую ткань десны вблизи маргинальной десны или межзубный сосочек. [2]
- Пародонтальный абсцесс — локализованная гнойная инфекция, поражающая большую часть ткани десны, распространяющаяся апикально и прилегающая к пародонтальному карману. [2]
- Перикоронарный абсцесс — локализованная гнойная инфекция в ткани десны, окружающей коронку частично или полностью прорезавшегося зуба. [2] Обычно ассоциируется с острым эпизодом перикоронита вокруг частично прорезавшегося и ретинированного третьего моляра нижней челюсти (нижний зуб мудрости).
- комбинированный пародонтальный/эндодонтический абсцесс
4. Лечение
Важным фактором является то, будет ли пораженный зуб удален или сохранен. Хотя пульпа, как правило, все еще жива, наличие в анамнезе рецидивирующих периодонтальных абсцессов и значительного нарушения поддержки пародонта указывает на то, что прогноз для зуба неблагоприятный и его следует удалить.
Первоначальное лечение периодонтального абсцесса включает обезболивание и контроль инфекции. [3] Необходимо дренировать гной, что способствует достижению обеих этих целей. Если зуб подлежит удалению, дренаж будет происходить через лунку. В противном случае, если гной уже выделяется из пародонтального кармана, его можно стимулировать осторожной ирригацией и удалением зубного камня при одновременном массаже мягких тканей. Если это не помогает, требуется разрез и дренирование, как описано в разделе «Дентальный абсцесс».
Антибиотики имеют второстепенное значение по сравнению с дренированием, которое, если оно удовлетворительное, делает антибиотики ненужными.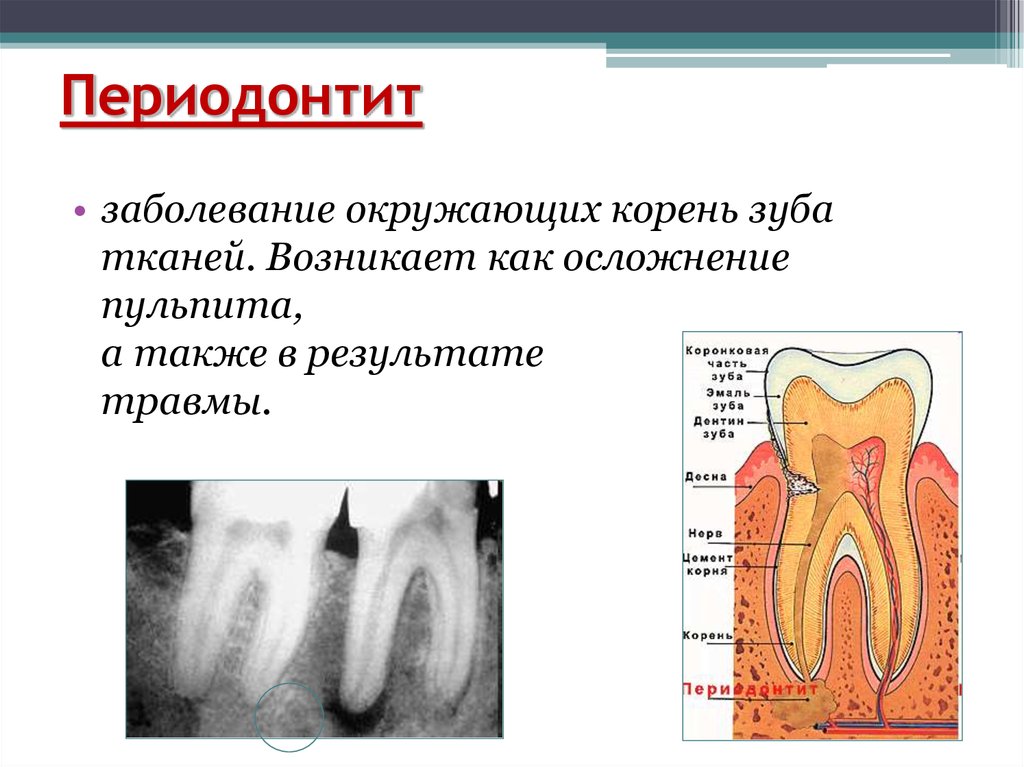 Антибиотики обычно назначают при тяжелых инфекциях, при которых наблюдается отек лица, системное расстройство и повышенная температура. [3] Поскольку пародонтальные абсцессы часто связаны с анаэробными бактериями, назначают пероральные антибиотики, такие как амоксициллин, клиндамицин (при аллергии на пенициллин или при беременности) и/или метронидазол (хотя метронидазол следует использовать в сочетании с пенициллином, учитывая отсутствие в нем аэробных граммов). положительный охват). [3] [4] . В идеале выбор антибиотика диктуется результатами микробиологического посева и тестирования на чувствительность образца гноя, аспирированного в начале любого лечения, но это редко происходит за пределами стационара.
Антибиотики обычно назначают при тяжелых инфекциях, при которых наблюдается отек лица, системное расстройство и повышенная температура. [3] Поскольку пародонтальные абсцессы часто связаны с анаэробными бактериями, назначают пероральные антибиотики, такие как амоксициллин, клиндамицин (при аллергии на пенициллин или при беременности) и/или метронидазол (хотя метронидазол следует использовать в сочетании с пенициллином, учитывая отсутствие в нем аэробных граммов). положительный охват). [3] [4] . В идеале выбор антибиотика диктуется результатами микробиологического посева и тестирования на чувствительность образца гноя, аспирированного в начале любого лечения, но это редко происходит за пределами стационара.
Другие меры, принимаемые во время острой фазы, могут включать уменьшение высоты зуба с помощью бормашины, чтобы он больше не касался противоположного зуба при накусывании; и регулярное полоскание рта горячей соленой водой (антисептик), что способствует дальнейшему дренированию инфекции.
Лечение после острой фазы включает удаление любой остаточной инфекции и коррекцию факторов, которые приводят к образованию периодонтального абсцесса. Обычно это лечение заболеваний пародонта, например, обучение гигиене полости рта и снятие зубного камня.
Острый периодонтальный абсцесс у пациента-подростка: история болезни
История болезни
Острый периодонтальный абсцесс у пациента-подростка: история болезни
Alparslan Dilsiz *
Кафедра пародонтологии, стоматологический факультет, Университет Ататюрка, Эрзурум, Турция
* Автор, ответственный за переписку: Алпарслан Дилсиз , профессор, кафедра пародонтологии, стоматологический факультет, Университет Ататюрка, Турция, факс: +90 442 2361375, Тел: +90 442 2360940, E-mail: [email protected]
Получено: 16 августа 2017 г. Принято в печать: 3 сентября 2017 г. Опубликовано: 8 сентября 2017 г.
7 Цитирование
30088 Дилсиз А. Острый пародонтальный абсцесс у пациента подростка: клинический случай.
 Madridge J Dent Oral Surg . 2017;
2(2): 77-79. doi: 10.18689/mjdl-1000118
Madridge J Dent Oral Surg . 2017;
2(2): 77-79. doi: 10.18689/mjdl-1000118 Copyright: © 2017 Автор(ы). Эта работа находится под лицензией Creative Commons Attribution 4.0 International License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы.
Download PDF
Abstract
Пародонтальный абсцесс определяется как гнойное поражение, связанное с разрушением периодонта и скоплением гноя на десневой стенке пародонтального кармана. Распространенность периодонтального абсцесса относительно высока и влияет на прогноз состояния зуба. В данной статье больной с острым пародонтальным абсцессом из-за плохой гигиены полости рта пролечен пародонтологически через 10 дней после начала антибактериальной терапии. Были обсуждены клинические особенности и вероятные результаты заживления поражения, а также проведен обзор соответствующей литературы.
Ключевые слова: Пародонтальный абсцесс; пародонтальный карман; резорбция альвеолярной кости;
Нагноение; антибактериальные агенты; Пародонтальная атрофия и периодонтальная санация.
Введение
Пародонтальный абсцесс, который является локализованной гнойной инфекцией тканей пародонта, прилегающих к пародонтальному карману, является частым заболеванием пародонта, при котором ткани пародонта могут быстро разрушаться [1,2]. Основные симптомы периодонтального абсцесса известны как спонтанная или вызванная боль, отек десен или слизистой оболочки, красное или красновато-синее окрашивание пораженных тканей [1-4]. Пораженные зубы обычно испытывают быстрое разрушение ткани пародонта с образованием глубоких карманов, часто становятся гипермобильными и иногда могут выдавливаться из альвеолярной лунки [4]. Нагноение может появиться спонтанно или после вскрытия абсцесса [3,4]. Диагноз периодонтального абсцесса ставится на основании информации из анамнеза пациента, клинических и рентгенологических исследований. Поражения могут быть острыми или хроническими [5]. Дифференциальный диагноз между абсцессами пародонтального и эндодонтического происхождения может быть сделан на основании жизнеспособности пульпы, наличия глубоких пародонтальных карманов по сравнению с кариесом, локализации абсцесса, рентгенологического исследования и реакции пародонта на терапевтическое вмешательство [5]. Эта инфекция возникает в стенках пародонтальных карманов в результате инвазии бактерий в ткани пародонта.
Эта инфекция возникает в стенках пародонтальных карманов в результате инвазии бактерий в ткани пародонта.
Были предложены различные этиологии, и можно выделить две основные группы в зависимости от его связи с пародонтальными карманами [5-9]. В случае абсцесса, связанного с пародонтитом, состояние может проявляться как обострение нелеченого пародонтита или во время курса пародонтальной терапии [10]. Двумя основными причинами абсцессов, не связанных с пародонтитом, являются вклинение инородных предметов и корешковые аномалии [10-11]. Микрофлора абсцесса похожа на микрофлору пародонтита взрослых, и в ней преобладают грамотрицательные анаэробные палочки, в том числе хорошо известные пародонтальные патогены [12]. Пародонтальные абсцессы называются «смешанными анаэробными инфекциями» на основании микробиологических данных [2,3]. Виды Herpesvirus и Candida также могут быть извлечены из пародонтальных абсцессов [6,7]. Пародонтальный абсцесс является третьей наиболее распространенной экстренной инфекцией (% 6-7) после острого денто-альвеолярного абсцесса.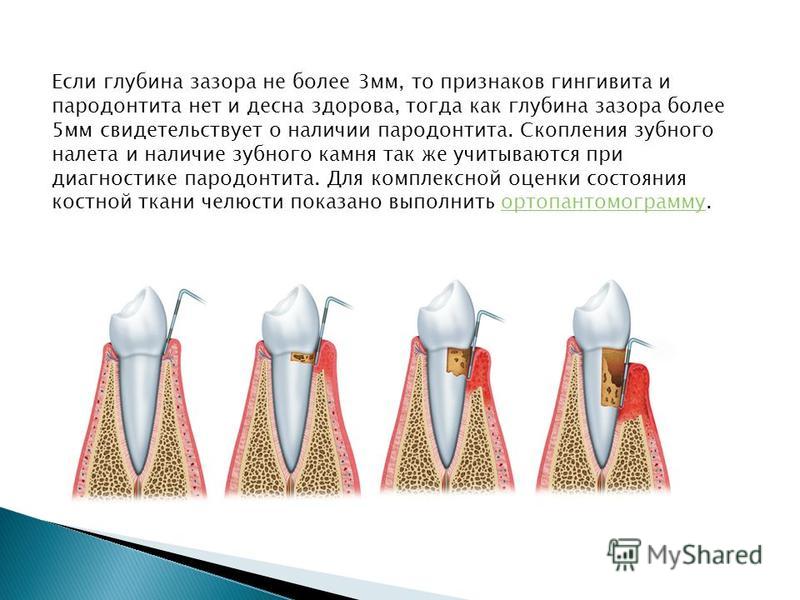 (%14-25) и перикоронит (%10-11) [9,10].
(%14-25) и перикоронит (%10-11) [9,10].
Осложнения и последствия включают потерю зубов и распространение инфекции на другие участки тела [5-8]. На самом деле образование абсцессов в пародонте — относительно редкое явление [3].
История болезни
17-летняя девочка с сильной болью, отеком, чрезмерной кровоточивостью десен, рефрактерным красноватым оттенком десен, болезненностью даже при незначительной пальпации в нижней передней области, что мешало нормальному приему пищи, чистке зубов и разговору. поступил на кафедру пародонтологии стоматологического факультета Университета Ататюрка.
Она утверждала, что у нее относительно хорошее здоровье и у нее не было аллергии на лекарства и пищевые продукты. Она не курила и не употребляла алкогольные напитки. Больной сообщил, что накануне вечером у него была сильная зубная боль нижних правых резцов.
При физикальном осмотре внеротовое исследование показало ротовое дыхание. Общее состояние здоровья было удовлетворительным, но несколько увеличенных и болезненных лимфатических узлов присутствовали с обеих сторон в поднижнечелюстных областях.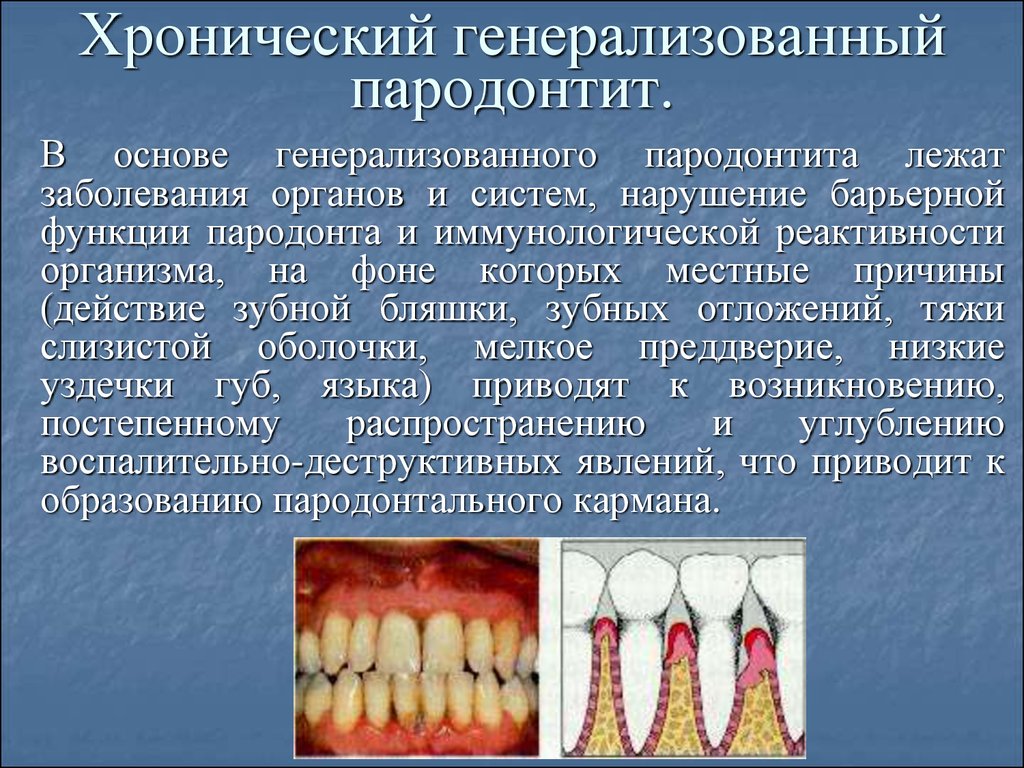
Внутриротовой осмотр показал, что она страдает от сильной боли, отека, кровоточивости десен и дисфункции. Отмечалось обильное скопление зубного налета и камня, ткани десны отечны (рис. 1). Пародонтальный карман был измерен как 7 мм в области правого центрального и латерального резцов нижней челюсти. Исходные пародонтальные параметры приведены в таблице 1.
После клинического обследования ей был поставлен диагноз a1s «Острый периодонтальный абсцесс». Письменное информированное согласие было получено от пациента после полного объяснения всех процедур лечения.
По заключению пародонтологического обследования пациентке назначены антибиотики (амоксициллин 1000 мг каждые
8 часов, 3 дня), анальгетики (напроксен 550 мг, каждые 12 часов, 3 дня) и предписано полоскать рот 0,12% раствором 2 раза в день.
хлоргексидин (Клоробен ® , Drogsan Drug Ltd, Стамбул, Турция)
полоскание рта в течение семи дней. Через семь дней пораженные участки десны стали менее болезненными. После этого были тщательно проведены над- и поддесневые скейлинги, планировка корней и полировка коронки, а гной осторожно дренирован путем зондирования из кармана. Через десять дней был проведен глубокий поддесневой кюретаж. Через три недели после нехирургического пародонтологического лечения пораженный участок полностью зажил, не было покраснения, кровоточивости и отека десен, не было отмечено лимфаденопатии (рис. 2). Ей рекомендовали соблюдать правила гигиены полости рта с помощью зубной щетки с мягкой щетиной. С тех пор она регулярно посещает пародонтолога в течение трех лет.
После этого были тщательно проведены над- и поддесневые скейлинги, планировка корней и полировка коронки, а гной осторожно дренирован путем зондирования из кармана. Через десять дней был проведен глубокий поддесневой кюретаж. Через три недели после нехирургического пародонтологического лечения пораженный участок полностью зажил, не было покраснения, кровоточивости и отека десен, не было отмечено лимфаденопатии (рис. 2). Ей рекомендовали соблюдать правила гигиены полости рта с помощью зубной щетки с мягкой щетиной. С тех пор она регулярно посещает пародонтолога в течение трех лет.
Обсуждение
Пародонтальные абсцессы являются наиболее частым типом абсцессов, включая периодонт. Его важность обусловлена возможной необходимостью неотложной помощи, влиянием на прогноз зубов и возможностью распространения инфекции [1-6].
В соответствующей литературе в научной литературе имеется скудная информация об этом состоянии, и большая ее часть была опубликована в виде отчетов о случаях заболевания и учебников, где выводы основаны не на фактических данных, а скорее на эмпирических наблюдениях, сделанных признанными клиницистами. 6-9]. В данном случае пародонтальный абсцесс был связан с поддесневым камнем и пародонтальным карманом.
6-9]. В данном случае пародонтальный абсцесс был связан с поддесневым камнем и пародонтальным карманом.
Диагноз периодонтального абсцесса должен быть поставлен после общей оценки и интерпретации основной жалобы пациента, стоматологического анамнеза, клинических и рентгенологических исследований. Пародонтальный абсцесс можно лечить с помощью дренирования, скейлинга, выравнивания корня, выскабливания и введения антибиотиков, а также рутинной хирургической техники [5,8-12], как показано в данном случае.
Таким образом, диагностика и лечение пародонтального абсцесса в основном основаны на эмпирическом подходе, поскольку данные, основанные на доказательствах, отсутствуют. Для сохранения здоровья пародонта и коррекции эстетики необходимо лечить их патологию.
Ссылки
-
Corbet EF. Диагностика острых поражений пародонта. Пародонтол 2000 . 2004 г.; 34: 204-216. doi: 10.1046/j.0906-6713.2003.003432.x
-
Харамильо А.
 , Арсе Р.М., Эррера Д. и др. Клинико-микробиологическая характеристика пародонтальных абсцессов. J Clin Пародонтол . 2005 г.; 32: 1213-1218. doi: 10.1111/j.1600-051X.2005.00839.x
, Арсе Р.М., Эррера Д. и др. Клинико-микробиологическая характеристика пародонтальных абсцессов. J Clin Пародонтол . 2005 г.; 32: 1213-1218. doi: 10.1111/j.1600-051X.2005.00839.x -
Эррера Д., Ролдан С., Гонсалес И. и др. Пародонтальный абсцесс (I). Клинические и микробиологические данные. J Clin Пародонтол . 2000 г.; 27: 387-394. doi: 10.1034/j.1600-051x.2000.027006387.x
-
Карранса Ф.Дж. Клиническая пародонтология Каррансы, 9-е изд. Филадельфия: WB Сондерс. 2002 г.; 448-451.
-
Дален Г. Микробиология и лечение абсцессов зубов и периодонтально-эндодонтических поражений. Пародонтол 2000 . 2002 г.; 28: 206-239. doi: 10.1034/j.1600-0757.2002.280109.x
-
Сайгун И., Япар М., Оздемир А., Кубар А., Слотс Дж. Цитомегаловирус человека и вирус Эпштейна-Барр 1 типа при пародонтальных абсцессах.

