Периостит в Москве – цены на стоматологические услуги в клинике Юнидент
За сложным названием «периостит» прячется всем нам известный флюс из «Операции Ы». С точки зрения медицины, он выражается в воспалении надкостницы (плотной ткани, покрывающей корни зубов) верхней либо нижней челюсти.
Как определить периостит?
У флюса есть ярко-выраженный почерк: он вызывает отек и меняет черты лица. От других патологий отличается сильными болевыми ощущениями.
Что ведет к флюсу?
Причина его возникновения всегда в больном зубе. Косвенными факторами являются плохая гигиена полости рта, травмы челюсти, не до конца вылеченнные зубы, ослабленный иммунитет.
Виды периостита
Флюс делится на несколько категорий, которые друг от друга отличаются симптомами и продолжительностью течения болезни.
- Острый серозный периостит развивается от одного до трех дней и определяется по отеку. Его местоположения зависит от больного зуба, размер – от индивидуальных особенностей надкостницы.

- Острый гнойный периостит дает о себе знать сильными, иногда пульсирующими болями. Зона распространения: уши, виски, глаза. К отеку добавляется высокая, от 38° C, температура.
- Диффузный острый периостит можно определить по зубной боли и повышенной температуре от 37 до 38° C. При этом заболевании пациент чувствует общее недомогание и не желает принимать пищу.
- Хронический периостит – самая продолжительная форма флюса. Она может развиваться нескольких месяцев и даже лет, напоминая о себе периодическими обострениями. Хроническому периоститу сопутствует плотный отек, который явственно ощущается, но не коверкает черты лица.
Как лечить периостит?
Существует два метода: консервативный и оперативный. Целесообразность их применения определяет врач. Первый метод предполагает прием антибиотиков, противоаллергенных препаратов, кальция и витаминов, а также физиотерапию. Оперативный метод применяется после неудачного консервативного лечения и, как правило, подразумевает хирургические вмешательство и удаление зуба.
Лечение периостита челюсти
Под периоститом понимают воспаление надкостницы. Если говорить об этом заболевании применительно к стоматологии, то отмечается воспаление надкостницы альвеолярных отростков нижней или верхней челюсти.
Клинически это состояние проявляется болью и отеком десны, многим оно известно как флюс.
Лечение периостита зависит от его формы. Выделяют серозный, острый гнойный и диффузный воспалительный процесс. Также возможен и хронический периостит.
Причиной серозного процесса, как правило, является травма, а не инфекция. Проявляется этот вид периостита незначительным скоплением жидкости в ограниченном пространстве и отечностью самой надкостницы. При остром гнойном процессе образуется ограниченный инфекционный очаг со скоплением гноя. Именно этот вид периостита часто и называют флюсом. Наиболее неблагоприятным течением отличается диффузный воспалительный процесс. При нем инфекция распространяется по всем окружающим тканям и способна привести к серьезным последствиям.
Чаще всего для лечения периостита используют хирургические методы, но они могут несколько отличаться при различных его видах.
Серозный
При остром серозном процессе в некоторых случаях можно обойтись без разрезов. Если лечение начато своевременно, то бывает достаточно вскрыть полость зуба и удалить ее патологическое содержимое. Также важно создать условия для оттока экссудата. Если процесс несколько запущен, то может потребоваться удаление корня зуба. После этого врач выполняет промывание образовавшейся раны растворами антисептиков и антибиотиков. Также антибактериальные препараты могут быть назначены для приема внутрь. Как правило, лечение серозного периостита не занимает много времени и пациент быстро выздоравливает.
Гнойный
Гнойный процесс требует обязательного хирургического вмешательства. Для начала выполняется инфильтрационная или проводниковая анестезия. С помощью тонкой иглы врач вводит препарат по линии предполагаемого разреза, при этом не затрагивая сам гнойный очаг. Затем вскрывается очаг воспаления путем разреза десны и удаляется гной из полости. Если причиной гнойного периостита стал больной зуб, то может потребоваться его удаление. После удаления гноя полость промывается антисептиками и ставится дренаж для последующего оттока гнойного содержимого. Также показано назначение антибиотиков и проведение физиотерапевтических процедур.
Для начала выполняется инфильтрационная или проводниковая анестезия. С помощью тонкой иглы врач вводит препарат по линии предполагаемого разреза, при этом не затрагивая сам гнойный очаг. Затем вскрывается очаг воспаления путем разреза десны и удаляется гной из полости. Если причиной гнойного периостита стал больной зуб, то может потребоваться его удаление. После удаления гноя полость промывается антисептиками и ставится дренаж для последующего оттока гнойного содержимого. Также показано назначение антибиотиков и проведение физиотерапевтических процедур.
Диффузный
Диффузный периостит является наиболее неблагоприятной формой. Его лечение не ограничится стоматологическим кабинетом, а потребует госпитализации. Распространение воспалительного процесса может привести к серьезным последствиям, поэтому от лечения в стационаре ни в коем случае нельзя отказываться. Тактика лечения практически такая же, как и при гнойном процессе. Для начала вскрывают полость и удаляют все гнойное содержимое. Но из-за значительной распространенности процесса требуется более массивная терапия антибиотиками. Также при выраженной интоксикации может понадобиться проведение инфузионной внутривенной терапии. В некоторых случаях врач посчитает нужным удалить зуб (или несколько), если он явился причиной воспаления. В наиболее тяжелых случаях проводят удаление части надкостницы или даже кости.
Но из-за значительной распространенности процесса требуется более массивная терапия антибиотиками. Также при выраженной интоксикации может понадобиться проведение инфузионной внутривенной терапии. В некоторых случаях врач посчитает нужным удалить зуб (или несколько), если он явился причиной воспаления. В наиболее тяжелых случаях проводят удаление части надкостницы или даже кости.
Как видите, лечение периостита практически всегда требует хирургического вмешательства. И чтобы уменьшить его объем, необходимо не запускать процесс и как можно раньше обращаться к врачу. Если при первых признаках воспаления записаться на прием к стоматологу, то можно избежать серьезных последствий.
Популярные услуги в стоматологии Фортуна:
Ортодонтия:
Хирургическая стоматология:
Протезирование:
Терапия:
Автор:
Карачун Алена
причины, симптомы, диагностика, лечение, профилактика
Представляет собой воспалительное поражение надкостницы, которое вызывается гноеродными микробами.
В большинстве случаев гнойный периостит вызывается стафилококками и стрептококками. Помимо этого, развитие гнойного воспаления надкостницы вызывается псевдомонадами, клебсиеллами, протеями, кишечной палочкой, менингококками, гонококками, а также клостридиями. Иногда развитие нагоноения связывают с проникновением в надкостницу кандид, микобактерий, пневмококков, бруцелл, шигелл, сальмонелл. В редких случаях возбудителя инфекции не удается установить вследствие лизиса микроорганизмов.
Гнойный периостит челюсти в большинстве случаев является осложнением кариеса, альвеолита, периодонтита и одонтогенного гайморита. Иногда поражение надкостницы возникает при ранениях лица, слизистой оболочки полости рта и открытых переломах челюстей. Воспалительное поражение надкостницы длинных трубчатых костей может возникать при случайных ранах, открытых переломах и гематогенном распространении инфекции. Довольно часто развитие патологического процесса связывают с наличием у больного остеомиелита.
Следует отметить, что поражение коротких и плоских костей, по наблюдениям специалистов, происходит гораздо реже, чем воспаление периоста длинных трубчатых костей. Гнойный периостит лобкового симфиза иногда развиться после грыжесечения, гинекологических и урологических операций. Причиной возникновения периостита глазницы в большинстве случаев являются инфекционные заболевания, воспаление околоносовых пазух, кариес и тупые травмы близлежащих мягких тканей.
СимптомыЗаболевание обусловлено острым началом. После развития патологического процесса у больного отмечается повышение температуры тела, появление повышенной утомляемости, озноба и головных болей. Больной может жаловаться на появление интенсивных болей, усиливающихся по мере прогрессирования воспаления. С течением времени боль приобретает распирающий или пульсирующий характер и становится настолько интенсивной, что лишает пациента сна. В области воспаления отмечается развитие отека, местной гиперемии и гипертермии. Пальпация болезненна, на ранних стадиях
Пальпация болезненна, на ранних стадиях
признаки и лечение в Подольске
Периостит челюсти иногда называют флюсом.
Периостит (флюс) – патология (ненормальность) в стоматологии, когда нижняя или верхняя челюсти подверженны воспалительным процессам. Болезнь протекает достаточно тяжело, сопровождается температурой.
Нельзя избавиться от периостита в домашних условиях, самолечение может привести к более тяжелому осложнению. При первых симптомах срочно необходимо обратиться к стоматологу. Только при контакте с врачом вы узнаете, каковы причины возникновения флюса, как не допустить его возникновения вновь и получите квалифицированную помощь. Периостит нижней челюсти встречается чаще.
Причины возникновения (способствуют попаданию бактерий в зубные каналы и на зубной корень):
Периостит челюсти — фото
Периостит челюсти снимок |
Периостит челюсти |
Периостит.
 Лечение в Подольске
Лечение в Подольске Острый гнойный периостит — воспаление надкостницы (periostitis acuta purulenta) — наиболее частое осложнение хронического периодонтита, а также острого гнойного верхушечного периодонтита. Этот процесс может возникать при нагноении радикулярных кист.
Острый гнойный периостит — гноеродная флора из воспаленного периодонта распространяется в надкостницу, наблюдается чаще всего у лиц молодого и среднего возраста. На возраст от 16 до 40 лет приходится более 71 % случаев этого заболевания. Гнойный периостит бывает у мужчин несколько чаше, чем у женщин. Различные зубы неодинаково часто являются причиной гнойного воспаления надкостницы челюсти. На нижней челюсти причиной гнойного периостита чаше всего служат первые большие коренные зубы.
 На верхней челюсти в качестве причины гнойного периостита первое место занимают первые большие коренные зубы, второе место — первые малые коренные, третье — вторые малые коренные, далее одинаково часто — вторые большие коренные зубы и вторые резцы, за ними следуют часто первые резцы и клыки; последнее место занимают зубы мудрости. Острый гнойный периостит в области нижней челюсти наблюдается несколько чаще (58,9%), чем в верхней (41,1 %). Гнойный процесс в надкостнице чаще поражает ее с вестибулярной поверхности верхней и нижней челюсти.
На верхней челюсти в качестве причины гнойного периостита первое место занимают первые большие коренные зубы, второе место — первые малые коренные, третье — вторые малые коренные, далее одинаково часто — вторые большие коренные зубы и вторые резцы, за ними следуют часто первые резцы и клыки; последнее место занимают зубы мудрости. Острый гнойный периостит в области нижней челюсти наблюдается несколько чаще (58,9%), чем в верхней (41,1 %). Гнойный процесс в надкостнице чаще поражает ее с вестибулярной поверхности верхней и нижней челюсти.
Патогенез
В начальном периоде периостит проявляется в виде отечности, наблюдается фибриноидное набухание. Довольно быстро экссудат становится гнойным, при этом среди неизмененных и распадающихся лейкоцитов в нем обнаруживается много различных микроорганизмов. В результате омертвения участка периоста и последующего его расплавления нарушается целость отслоенной от кости воспаленной надкостницы и гнойные массы прорываются под слизистую оболочку преддверия рта. На 5 — 6-й день обычно гнойник прорывается через слизистую оболочку в полость рта.
На 5 — 6-й день обычно гнойник прорывается через слизистую оболочку в полость рта.
Протекает бурно, боли нарастают с каждым часом. У некоторых пациентов патологический процесс развивается медленно, в течение 1-2 дней. Самочувствие ухудшается, возникает слабость, повышается температура тела, появляется головная боль, исчезает аппетит, нарушается сон. Боли в области больного зуба становятся нестерпимыми и распространяются в соответствующую половину челюсти: в висок, ухо, шею, глаз.В дальнейшем боль уменьшается и приобретает ноющий характер. С развитием процесса в надкостнице появляется отек околочелюстных мягких тканей. В полости рта развивается отек десны. При гнойной форме образуется поднадкостничный абсцесс. Полость и корневые каналы заполнены гнилостным распадом пульпы. На рентгенограмме альвеолярного отростка и тела челюсти при остром периостите изменений не обнаруживается.
Периостит челюсти болезнь |
Периостит челюсти лечение |
Клиника
Острый гнойный периостит челюстей вызывает боли, припухлость мягких тканей лица, нарушение общего самочувствия, повышение температуры тела. Вначале боли и припухлость небольшие, затем быстро, на протяжении 2-3 дней, усиливаются. Боли распространяются иногда на всю челюсть, иррадиируют по ходу ветвей тройничного нерва: в ухо, висок, глаз. Под влиянием тепловых процедур боль усиливается, холод на некоторое время ее успокаивает. Больной нередко сообщает, что раньше болел и был пломбирован какой-либо зуб. Он заболел вновь 2-3 дня назад, после чего появились указанные жалобы. Боль в зубе значительно уменьшается при возникновении припухлости на лице, на что обычно указывают больные. При остром гнойном периостите появляется воспалительный отек. Он распространяется довольно типично в зависимости от расположения зуба, явившегося причиной гнойного периостита. Увеличенная губа резко выступает вперед. При этом на лице отек появляется позже обычного и локализуется в области щеки и виска. Открывание рта свободное, но у отдельных больных может быть болезненным.
Вначале боли и припухлость небольшие, затем быстро, на протяжении 2-3 дней, усиливаются. Боли распространяются иногда на всю челюсть, иррадиируют по ходу ветвей тройничного нерва: в ухо, висок, глаз. Под влиянием тепловых процедур боль усиливается, холод на некоторое время ее успокаивает. Больной нередко сообщает, что раньше болел и был пломбирован какой-либо зуб. Он заболел вновь 2-3 дня назад, после чего появились указанные жалобы. Боль в зубе значительно уменьшается при возникновении припухлости на лице, на что обычно указывают больные. При остром гнойном периостите появляется воспалительный отек. Он распространяется довольно типично в зависимости от расположения зуба, явившегося причиной гнойного периостита. Увеличенная губа резко выступает вперед. При этом на лице отек появляется позже обычного и локализуется в области щеки и виска. Открывание рта свободное, но у отдельных больных может быть болезненным.
Температура тела у лиц, страдающих острым гнойным периоститом челюсти, в большинстве случаев повышена, обычно в пределах 37,5-38°, но иногда достигает 38,5° и даже39°С. Анализ крови не показывает изменений содержания гемоглобина и количества эритроцитов за короткий период этого заболевания.
Анализ крови не показывает изменений содержания гемоглобина и количества эритроцитов за короткий период этого заболевания.
Лечение
В ряде случаев при остром периостите показаны вскрытие полости зуба, удаление распада из канала и создание условий для оттока, а в других случаях удаление зуба, являющегося причиной этого заболевания. Это способствует обратному развитию воспалительных явлений. Новокаиновая блокада с антибиотиками, препаратами фуранового типа, протеолитическими ферментами оказывает благоприятное действие. У большинства больных острый периостит служит показанием к неотложному хирургическому вмешательству. При этом вскрывают воспалительный очаг обычно в амбулаторных условиях. Эта операция создает условия для оттока образующегося под надкостницей экссудата, что уменьшает боли и способствует стиханию воспалительных явлений.Одновременно с операцией вскрытия гнойного очага показано удаление зуба. От удаления зуба следует воздержаться в случае заведомой травматичности этого вмешательства. Если причинный зуб при периостите не удален, то следует раскрыть его полость и освободить канал от распада.
Если причинный зуб при периостите не удален, то следует раскрыть его полость и освободить канал от распада.
Лучшие результаты дает комплексная терапия, когда своевременное хирургическое вмешательство сочетается с проведением лекарственной и физиотерапии. Чаще применяют проводниковую и инфильтрационную анестезию.
После хирургического вмешательства для скорейшего рассасывания воспалительного инфильтрата назначают 4-6 раз в день полоскания полости рта теплым (40-42 °С) раствором калия перманганата (1:3000) или 1-2 % раствором натрия бикарбоната. Хороший эффект дают токи УВЧ, СВЧ, флюктуоризация, лучи гелий-неонового лазера малой мощности. Лечащим врачом назначаются препараты, необходимы для выздоровления.
Исход
При своевременно начатом и правильно проведенном лечении острого гнойного периостита челюсти воспалительные явления быстро, в течение 3-5 дней идут на убыль, и наступает выздоровление.
Мы лечим ваши зубы от болезней
Осмотр и составление плана лечения — бесплатно.

Лечение периостита (флюс) любой тяжести
Периостит – это заболевание ротовой полости, более известное как флюс. Болезнь выражается в быстро развивающемся инфекционно-воспалительном процессе, очаг которого может быть расположен в надкостнице челюсти или же в самом ее теле.
Данная болезнь обладает происхождением одонтгенного типа. Говоря простым языком, основной причиной возникновения флюса является больной зуб, который длительное время не подвергался лечению. В большинстве случаев заболеванием, предшествующем возникновению флюса, является периодонтит. Однако, инфекция также может попасть в тело челюсти, используя в качестве «транспорта» кровь.
Флюс — что это такое?
Флюс – это процесс воспаления альвеолярной дуги, которая более известна как надкостница. Помимо этого, таким же термином определяется процесс воспаления челюсти. Если основываться на статистических данных стоматологических кабинетов, то можно выяснить, что данное заболевание встречается примерно у пяти процентов пациентов. При этом острая форма заболевания обнаруживается более чем у 95-ти процентов людей.
При этом острая форма заболевания обнаруживается более чем у 95-ти процентов людей.
Примерно один раз из двух флюс развивается в нижней челюсти. Развитие болезни охарактеризовано возможной обратимостью воспаления и высокими рисками появления отложений гноя в случае отсутствия необходимого лечения. Существует несколько подвидов заболевания, каждое из которых обладает своими особенностями течения и лечения.
Причины возникновения флюса (периостита).
Как уже было сказано, в большинстве случаев, описываемое заболевания обладает одонтогенным происхождением и является осложнением болезни зубов. Примерно в 70% случаев катализатором возникновения флюса является периодонтит, в 18% — альвеолит, в 4% — пародонтит или киста челюсти. При последних двух вариантах развитие болезни происходит по-другому: эксудат, вызывающий воспаления, транспортируется из периодонта в надкостницу, используя для этого костные каналы в теле челюсти.
У большей части людей, развитие воспалительного процесса в надкостницу напрямую связано с сильным переохлаждением или перегреванием. В процессе длительного исследования данного заболевания было выявлено, что примерно в 75% случаев гнойный периостит обладает анаэробной микрофлорой смешанного типа и только лишь в 25% — аэробной.
В процессе длительного исследования данного заболевания было выявлено, что примерно в 75% случаев гнойный периостит обладает анаэробной микрофлорой смешанного типа и только лишь в 25% — аэробной.
Симптомы флюса (периостита).
Скорость развития флюса челюсти во многом зависит от формы заболеваний и реактивности организма и иммунной системы человека. Острая форма периостита проявляется в основном местными проявлениями: отек мягких тканей, гиперимия слизистой и т.д. Чаще всего острая форма периостита возникает из-за таких болезней зубов, как пульпит, периодонтит и т.д.
Острая гнойная форма заболевания в большинстве случаев развивается самостоятельно. То есть, болезнь может проявиться даже при абсолютно здоровых зубах. Развитие болезни проходит со следующими симптомами: повышенная слабость и усталость, сильная головная боль, озноб и т.д.
Классификация периостита.
Как уже было указано выше, существует несколько форм периостита. Каждая из них выражается в воспалении надкостницы и мягких тканей челюсти. Всего выделяют четыре основных вида данного заболевания: ·
Каждая из них выражается в воспалении надкостницы и мягких тканей челюсти. Всего выделяют четыре основных вида данного заболевания: ·
- острый периостит серозного типа;
- острый периостит гнойного типа;
- острый периостит диффузного типа;
- хронический периостит.
Острый серозный периостит.
Данная форма заболевания развивается очень быстро, обычно это происходит в течение одного-трех дней. Основным симптом серозного периостита является сильный отек мягких тканей челюсти. Локализация флюса располагается в непосредственно близости от больного зуба, который и является причиной возникновения заболевания. Величина отека напрямую зависит от формы строения кровеносных сосудов внутри надкостницы. Острая форма также может начать свою развитие после ушибов, переломов и т.д. Такой подвид носит название травматического или посттравматического.
В большинстве случаев, периостит такого вида спадает самостоятельно спустя небольшое количество времени (обычно не больше трех дней), но иногда он может привести к сильному воспалению и развитию другой формы заболевания – оссифицирующий периостит. Она характеризуется возникновения разрастаний фиброзного типа и отложениями соли кальция.
Она характеризуется возникновения разрастаний фиброзного типа и отложениями соли кальция.
Острый периостит гнойного типа.
Острый гнойный периостит чаще всего проявляется сильными острыми болями, которые иногда могут носить пульсирующий характер. Они могут распространиться на органы слуха, зрения, а также привести к возникновению мигрени. Избавиться от этого можно с помощью холодных компрессов и обезболивающих лекарственных препаратов.
Важно: ни в коем случае нельзя нагревать отек, так как это только усилит боль.
В большинстве случаев, острый одонтогенный периостит сопровождается кратковременными повышениями температуры тела до примерной отметки в 37.50-38 градусов. Также повышается усталость, появляется слабость. Стоит отметить, что периостит гнойного типа на нижней челюсти проходит гораздо сложнее, чем на верхней.
Локализация заболевания также напрямую зависит от месторасположения больного зуба:
- резцы верхней челюсти – отек возникает на верхней губе и может распространиться до носа;
- клыки верхней челюсти и премоляры – основным очагом развития болезни является надкостница;
- моляры – отек возникает в верхних частях щек;
- премоляры – флюс проявляется в нижней области щек.
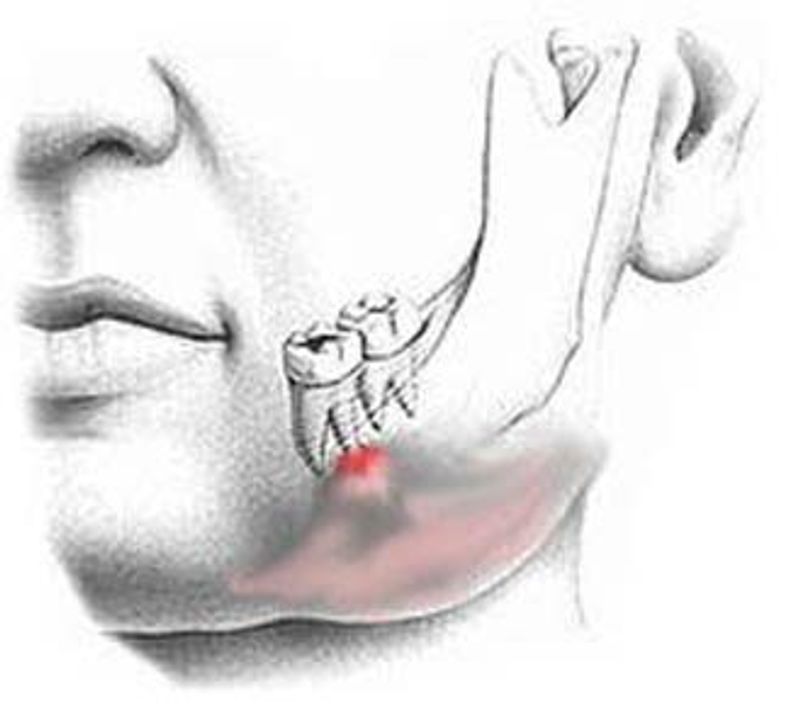
Хронический периостит.
Данная форма флюса является самой редкой. Практически всегда месторасположения отека является надкостница нижней челюсти. Отличительной особенностью периостита хронического типа является местная воспалительная реакция, которая в стадии развития практически не изменяет черты лица.
Основные симптомы хронического флюса – это отеки и покраснения полости рта, утолщение надкостницы в очаге воспаления и увеличение лимфоузлов. Данный подвид болезни развивается очень долго, от 4-ех до 8-ми месяцев, а иногда может превышать отметку в один год.
Диагностика периостита.
Определить наличие заболевания на начальных его стадиях можно только на осмотре в стоматологических кабинетах. Первичными признаками являются гиперимия, инфильтрат, флюктуация и т.д. При развитии флюса одонтогенного типа практически всегда в полости рта присутствует разрушенная коронка зуба, которая и является возбудителем заболевания.
Диагностика болезни осуществляется посредством рентгена. При острой форме заболевания определить изменения формы челюсти с помощью данного способа нельзя, но можно обнаружить гранулематозные или же гранулирующий периодонтит, что является прямым катализатором появления периостита.
Прогнозирование и профилактика лечения.
При проявлении первых признаков и симптомов развития заболевания или же при любых подозрениях нужно в обязательном порядке в кратчайшие сроки обратиться за помощью к дантисту. Не лечить флюс нельзя, так как это может привести к развитию тяжелых болезней.
Важно понимать, что периостит – это очень опасная инфекция, которая может привести к серьезным последствиям не только для зубов и полости рта, но для всего человеческого организма. Чтобы обезопасить себя от него, нужно поддерживать гигиены полости рта и проходить стоматологические осмотры на регулярной основе.
Лечение периостита.
Лечение одонтогенного периостита челюсти предполагает использования различных методик. Выбор конкретной зависит от вида заболевания, его степени тяжести и индивидуальных особенностей человеческого организма. При острой форме заболевания достаточно всего лишь выполнить процедуру удаления нерва, тщательно прочистить рану и обеззаразить ее с помощью антисептиков и антибиотиков.
При острой форме заболевания достаточно всего лишь выполнить процедуру удаления нерва, тщательно прочистить рану и обеззаразить ее с помощью антисептиков и антибиотиков.
В случае развития гнойного флюса может потребоваться прохождение пациентом дополнительных физиопроцедур и сильной противовоспалительной терапии антибиотиками. Хронический флюс в большинстве случаев лечится только лишь экстракцией больного зуба.
Вне зависимости от типа заболевания (кроме хронической формы), первым шагом лечения является назначение комплекса антибиотиков, подобранного под индивидуальные особенности пациента. Обычно, при правильном лечении, первичное выздоровление наступает на 3-5 день.
Пациент, отказываясь от лечения или же затягивая его, очень сильно рискует, так как флюс может привести к возникновению тяжелых болезней, в частности десневой свищ, проникновения гнойных отложений в окружающие челюсть ткани, что в свою очередь приводит к развитию флегмон.
Еще по теме:Пластика уздечки губы. Зубосохраняющие операции.
Лечение периостита в домашних условиях.
В случае если у вас резко образовался флюс, то полностью снят отек сможет только высококвалифицированный стоматолог. Без определенных знаний и умений избавиться от отека самостоятельно не только нельзя, но и опасно для здоровья. Если болезнь застала вас в неподходящий период, и возможность обратиться в стоматологический кабинет отсутствует, то можно попробовать снять отек самостоятельно. Однако важно понимать, что это только временный выход из ситуации, так как вылечить флюс самостоятельно без индивидуально подобранного комплекса лекарственных препаратов просто невозможно.
Для снятия болевых ощущений и отека можно воспользоваться следующими способами:
- Настойка календулы на спирте — смешать из расчета одна чайная ложка средства на стакан воды. Полученным раствором необходимо тщательно прополоскать ротовую полость.
- Смешать зеленый чай и шалфей, полученным раствором нужно прополоскать ротовую полость.

- Листья мяты или мелисы залить кипящей водой, дать раствору настояться 3-4 часа. Полученной жидкостью надо прополоскать ротовую полость.
В любом случае, при проявлении острого периостита нужно в кратчайшие сроки обратиться за помощью в стоматологию к квалифицированному специалисту. Ни в коем случае нельзя пускать болезнь на самотек, так как это может сказаться не только на здоровье зубов и ротовой полости, но и на всем организме человека вплоть до фатального исхода.
Стоимость лечения.
Нельзя конкретно назвать стоимость лечения периостита. Цена зависит от нескольких факторов, в число которых входит тип болезни, индивидуальные особенности пациента, тяжесть заболевания, ценовая политика стоматологии и т.д. Никто не сможет вам назвать точную стоимость лечения, не проводя осмотр. Только на основе полученных сведений вы сможете узнать итоговую цену. Так или иначе не стоит заниматься самолечением, так как на здоровье экономить нельзя. Даже если вам каким-то образом удастся снять отек в домашних условиях, вы просто вылечите симптом. В этом случае шанс рецидива практически стопроцентный.
В этом случае шанс рецидива практически стопроцентный.
Острый гнойный периостит челюсти
Острый гнойный периостит челюсти — острое гнойное воспаление надкостницы альвеолярного отростка или тела челюсти. Чаще всего поражается надкостница альвеолярных отростков с вестибулярной стороны челюстей (85,6 %), реже — с небной стороны (небный абсцесс) (5 %) или подъязычной (9,4 %) складки. Преимущественно процесс развивается на нижней челюсти и возникает у лиц молодого и среднего возраста (от 16 до 40 лет). На нижней челюсти причиной развития острого гнойного периостита являются первые большие коренные зубы, зуб мудрости, реже — вторые большие коренные зубы и вторые малые коренные, иногда первые малые коренные. Также процесс может развиваться от первых резцов и клыков. На верхней челюсти острый гнойный периостит возникает при распространении инфекции от первых больших коренных зубов, первых малых коренных и затем вторых малых коренных зубов. Реже причиной воспалительного процесса бывают вторые большие коренные зубы и вторые резцы, далее — первые резцы, клык, зуб мудрости.
Этиология. При исследовании гноя в случае острых гнойных периоститов находят смешанную микрофлору, состоящую из стрептококков и стафилококков различных видов, грамположительных и грамотрицательных палочек и нередко гнилостных бактерий. Среди них до 75 % приходится на анаэробные бактерии и 25 % составляет аэробная флора.
Патогенез. Острый гнойный периостит является осложнением острого или хронического периодонтита, в том числе маргинального. Этот процесс может возникать также при затрудненном прорезывании зубов, нагноении радикулярных кист, воспалении полуретенированных, ретенированных зубов, одонтомах, заболеваниях пародонта, а также осложнять консервативное лечение зубов. Иногда заболевание развивается после травматического удаления зуба или при активации инфекции после этого вмешательства. Общие неблагоприятные факторы — охлаждение, переутомление, стрессовые ситуации — служат фоном для формирования воспалительного процесса. При острых и обострившихся хронических периодонтитах гнойный очаг может не опорожниться через канал зуба или десневой карман или отток через них бывает недостаточным. Экссудат начинает распространяться из периодонта в сторону надкостницы. Инфекция проникает через мелкие отверстия в компактной пластинке альвеолы по питательным каналам и каналам остеонов. Определенное значение имеют изменения в стенке альвеолы, а именно остеокластическая резорбция. Микроорганизмы могут распространяться также из периодонта в надкостницу по лимфатическим сосудам. Нарушение целости тканей периодонта при остром и обострении хронического периодонтита определяет функциональную недостаточность неспецифических и специфических гуморальных и клеточных реакций для подавления инфекционного воздействия. Антигенное раздражение усиливает сенсибилизацию, нарушается гемодинамика. В связи с этим воспаление в надкостнице челюсти как защитная реакция проявляется ярко и характеризуется нормергической, иногда гиперергической воспалительной реакцией.
При острых и обострившихся хронических периодонтитах гнойный очаг может не опорожниться через канал зуба или десневой карман или отток через них бывает недостаточным. Экссудат начинает распространяться из периодонта в сторону надкостницы. Инфекция проникает через мелкие отверстия в компактной пластинке альвеолы по питательным каналам и каналам остеонов. Определенное значение имеют изменения в стенке альвеолы, а именно остеокластическая резорбция. Микроорганизмы могут распространяться также из периодонта в надкостницу по лимфатическим сосудам. Нарушение целости тканей периодонта при остром и обострении хронического периодонтита определяет функциональную недостаточность неспецифических и специфических гуморальных и клеточных реакций для подавления инфекционного воздействия. Антигенное раздражение усиливает сенсибилизацию, нарушается гемодинамика. В связи с этим воспаление в надкостнице челюсти как защитная реакция проявляется ярко и характеризуется нормергической, иногда гиперергической воспалительной реакцией. Вследствие индивидуальных особенностей реакций организма (дисбаланс иммунитета) у отдельных больных отмечают вялое течение периостита челюсти, а также первично-хроническую форму, отражающие общую гипергическую или местную гиперергическую воспалительную реакцию.
Вследствие индивидуальных особенностей реакций организма (дисбаланс иммунитета) у отдельных больных отмечают вялое течение периостита челюсти, а также первично-хроническую форму, отражающие общую гипергическую или местную гиперергическую воспалительную реакцию.
Патологическая анатомия. При развитии острого процесса в надкостнице макроскопически наблюдают утолщение ее вследствие отека, разво-локнение и частичное отслоение от подлежащей кости. Микроскопически она и прилежащие мягкие ткани инфильтрированы лейкоцитами, имеются сосудистые изменения (полнокровие сосудов, стаз и участки кровоизлияний в отдельных местах). Инфильтраты из кругло- и плазмоклеточных элементов располагаются вокруг сосудов надкостницы. Наряду с этим возможно фибриноидное набухание (гомогенизация) волокон соединительной ткани и стенок сосудов. Внутренний слой надкостницы быстро расплавляется под отслоенной надкостницей, между ней и костью скапливается серозно-гнойный экссудат, содержащий много нейтрофильных лейкоцитов. В серозном экссудате вокруг микроорганизмов скапливаются лейкоциты — возникают микроабсцессы. Эти очаги сливаются между собой, образуя значительную массу гнойного экссудата, который еще больше отслаивает надкостницу (рис. 7.11).
В серозном экссудате вокруг микроорганизмов скапливаются лейкоциты — возникают микроабсцессы. Эти очаги сливаются между собой, образуя значительную массу гнойного экссудата, который еще больше отслаивает надкостницу (рис. 7.11).
В результате омертвения участка периоста и последующего его расплавления нарушается целость отслоений от кости воспаленной надкостницы и гнойные массы прорываются под слизистую оболочку, чаще преддверия рта. В окружности места прободения периоста нередко сосуды заполнены гнойными тромбами с частично разрушенными стенками. На 5—6-й день обычно гнойник прорывается через слизистую оболочку в полость рта. В некоторых случаях как отражение интенсивности и остроты процесса возможно пазушное рассасывание костной ткани. Вследствие резорбции костной ткани, расширения мозговых полостей и питательных каналов происходит истончение кортикального слоя челюсти и даже образование в ней дефектов. Это способствует распространению лейкоцитов в костную ткань. Одновременно костный мозг выглядит отечным, в отдельных участках костномозговых полостей лейкоцитарная инфильтрация. Иногда при значительной отслойке гнойным экссудатом надкостницы может нарушаться кровоснабжение кортикального слоя и некротизируются отдельные участки поверхностных слоев кости. Развивается вторичный кортикальный остеомиелит челюсти. При таком процессе диагностируют массивную инфильтрацию лейкоцитами волокнистых структур расширенных костномозговых полостей (Г.А.Васильев).
Иногда при значительной отслойке гнойным экссудатом надкостницы может нарушаться кровоснабжение кортикального слоя и некротизируются отдельные участки поверхностных слоев кости. Развивается вторичный кортикальный остеомиелит челюсти. При таком процессе диагностируют массивную инфильтрацию лейкоцитами волокнистых структур расширенных костномозговых полостей (Г.А.Васильев).
При развитии периостита челюсти на фоне повторных обострений периодонтита в кости и по периферии поднадкостничного гнойника может наблюдаться периостальное новообразование кости, уплотнение костного рисунка, склероза кости. Обычно эти морфологические изменения бывают у детей, подростков, молодых здоровых людей и трактуются как хронический периостит (остит) челюсти (Я.М.Биберман, А.Г.Шаргородский, В.В.Рогинский).
Клиническая картина острого гнойного периостита челюсти разнообразна и зависит от этиологических, патогенетических факторов, локализации и протяженности воспалительного процесса. Следует различать острый серозный, острый гнойный ограниченный, гнойный диффузный, хронический периостит. Чаще наблюдается поражение надкостницы с вестибулярной поверхности челюстей. При гнойном ограниченном периостите отмечается поражение надкостницы альвеолярного отростка челюстей, при диффузном процессе захватывает и тело нижней челюсти до ее основания. Острый серозный периостит с вестибулярной стороны челюсти в первые 1—3 дня характеризуется болями и выраженным отеком околоченых мягких тканей. Под влиянием тепловых процедур боль усиливается, холод на некоторое время ее успокаивает. При возникновении припухлости на лице и прорыве гноя под слизистую оболочку боль значительно уменьшается. Свод преддверия рта сглажен за счет плотного, малоболезненного инфильтрата. Перкуссия зуба болезненна. Больной нередко отмечает, что вначале появилась боль в области зуба, а через 1—2 дня «припухли» мягкие ткани. Разрез по своду преддверия рта свидетельствует о полнокровии тканей, но гноя визуально отметить не удается.
Следует различать острый серозный, острый гнойный ограниченный, гнойный диффузный, хронический периостит. Чаще наблюдается поражение надкостницы с вестибулярной поверхности челюстей. При гнойном ограниченном периостите отмечается поражение надкостницы альвеолярного отростка челюстей, при диффузном процессе захватывает и тело нижней челюсти до ее основания. Острый серозный периостит с вестибулярной стороны челюсти в первые 1—3 дня характеризуется болями и выраженным отеком околоченых мягких тканей. Под влиянием тепловых процедур боль усиливается, холод на некоторое время ее успокаивает. При возникновении припухлости на лице и прорыве гноя под слизистую оболочку боль значительно уменьшается. Свод преддверия рта сглажен за счет плотного, малоболезненного инфильтрата. Перкуссия зуба болезненна. Больной нередко отмечает, что вначале появилась боль в области зуба, а через 1—2 дня «припухли» мягкие ткани. Разрез по своду преддверия рта свидетельствует о полнокровии тканей, но гноя визуально отметить не удается. Если при этом зуб удаляют, то из альвеолы выделяется гной.
Если при этом зуб удаляют, то из альвеолы выделяется гной.
Ограниченный гнойный периостит с вестибулярной поверхности челюсти характеризуется жалобами на интенсивные боли, припухлостью мягких тканей лица, нарушением общего самочувствия, повышением температуры тела. Вначале боли и припухлость небольшие, затем быстро, на протяжении 2—3 дней, усиливаются. Боли распространяются иногда на всю челюсть, иррадиируют по ходу ветвей тройничного нерва — в ухо, висок, глаз.
Общее состояние при остром ограниченном гнойном периостите удовлетворительное, температура тела повышена в пределах 37,5—38 °С; при диффузном поражении надкостницы альвеолярного отростка и тела челюсти — состояние средней тяжести и температура тела до 38,5—39 °С. В результате возникающей интоксикации появляются общая слабость, головная боль, разбитость, потеря аппетита, бессонница. При остром гнойном периостите альвеолярного отростка с вестибулярной стороны в области окружающих челюсть мягких тканей возникает воспалительный отек. Его локализация и распространение зависят от зуба, явившегося источником инфекции. Так, при периостите, развившемся вследствие гнойного процесса в верхних резцах, наблюдается значительная отечность верхней губы, переходящая на крылья и дно носа. Увеличенная губа резко выступает вперед. Если гнойный процесс распространяется от верхнего клыка и верхних малых коренных зубов, то гнойный очаг может локализовываться в надкостнице, покрывающей альвеолярный отросток и область клыковой ямки; при этом коллатеральный отек захватывает значительный участок средней и нижней трети лица. Отекают ткани щечной, скуловой области, нижнего и нередко верхнего века. Острый периостит, развившийся вследствие гнойного процесса верхних больших коренных зубов, характеризуется припухлостью щечной, скуловой, околоушной областей, доходящей почти до ушной раковины. Иногда припухлость распространяется на нижнее веко.
Его локализация и распространение зависят от зуба, явившегося источником инфекции. Так, при периостите, развившемся вследствие гнойного процесса в верхних резцах, наблюдается значительная отечность верхней губы, переходящая на крылья и дно носа. Увеличенная губа резко выступает вперед. Если гнойный процесс распространяется от верхнего клыка и верхних малых коренных зубов, то гнойный очаг может локализовываться в надкостнице, покрывающей альвеолярный отросток и область клыковой ямки; при этом коллатеральный отек захватывает значительный участок средней и нижней трети лица. Отекают ткани щечной, скуловой области, нижнего и нередко верхнего века. Острый периостит, развившийся вследствие гнойного процесса верхних больших коренных зубов, характеризуется припухлостью щечной, скуловой, околоушной областей, доходящей почти до ушной раковины. Иногда припухлость распространяется на нижнее веко.
Третий верхний большой коренной зуб может служить источником инфекции, и периостит возникает в области бугра верхней челюсти. Отек на лице появляется позже обычного и локализуется в щечной и височной областях.
Отек на лице появляется позже обычного и локализуется в щечной и височной областях.
Для острого гнойного периостита, причиной которого являются нижние резцы, характерна отечность нижней губы, подбородочной области и иногда переднего отдела подподбородочного треугольника. При распространении инфекции от клыка и малых коренных зубов развивается коллатеральный отек нижнего отдела щечной области, угла рта, опускающийся в поднижнечелюстной треугольник. При гнойных периоститах в области больших коренных зубов нижней челюсти развивается коллатеральный отек нижнего отдела щечной, поднижнечслюстной и околоушно-жевательной областей. Наиболее выражены общие симптомы и местная разлитая отечность тканей при распространении процесса на надкостницу основания нижней челюсти. Распространение процесса на надкостницу ветви нижней челюсти вызывает воспалительную инфильтрацию жевательной и медиальной крыловидной мышц, что приводит к их воспалительной контрактуре (I, II степени).
При остром гнойном периостите наблюдается регионарный лимфаденит различной степени выраженносги. В преддверии рта гиперемия и отек слизистой оболочки альвеолярного отростка, переходной складки и щеки на протяжении 3—5 зубов. Переходная складка вследствие воспалительной инфильтрации утолщается, сглаживается и при ощупывании диагностируют диффузный болезненный валикообразный инфильтрат. Через 5—6 дней, а иногда и раньше участок периоста прорывается в результате омертвения и расплавления его под действием гноя, который проникает под слизистую оболочку. Боль значительно уменьшается. По переходной складке — ограниченная припухлость в виде валика, покрытая тонкой слизистой оболочкой. Гной нередко просвечивает через нее, придавая желтоватый цвет слизистой оболочке, при пальпации четко определяется флюктуация. Гнойник может самопроизвольно вскрываться в полость рта, после чего боль стихает, и воспалительные явления идут на убыль. При периостите нижней челюсти с язычной поверхности альвеолярной части больной испытывает боль при глотании и разговоре.
В преддверии рта гиперемия и отек слизистой оболочки альвеолярного отростка, переходной складки и щеки на протяжении 3—5 зубов. Переходная складка вследствие воспалительной инфильтрации утолщается, сглаживается и при ощупывании диагностируют диффузный болезненный валикообразный инфильтрат. Через 5—6 дней, а иногда и раньше участок периоста прорывается в результате омертвения и расплавления его под действием гноя, который проникает под слизистую оболочку. Боль значительно уменьшается. По переходной складке — ограниченная припухлость в виде валика, покрытая тонкой слизистой оболочкой. Гной нередко просвечивает через нее, придавая желтоватый цвет слизистой оболочке, при пальпации четко определяется флюктуация. Гнойник может самопроизвольно вскрываться в полость рта, после чего боль стихает, и воспалительные явления идут на убыль. При периостите нижней челюсти с язычной поверхности альвеолярной части больной испытывает боль при глотании и разговоре.
Острый периостит с язычной поверхности альвеолярной части и тела нижней челюсти характеризуется коллатеральным отеком и увеличением лимфатических узлов в поднижнечелюстном треугольнике. Иногда отек тканей щечной области нерезко выражен. Открывание рта свободное, но иногда в связи с инфильтрацией медиальной крыловидной мышцы может быть болезненным и ограниченным. При осмотре собственно полости рта регистрируют отек и инфильтрацию надкостницы во внутренней поверхности челюсти, при пальпации в этом участке — болезненность. Отек и гиперемия слизистой оболочки могут появляться в области подъязычной складки. Возможен отек небно-язычной и небно-глоточной дужек. Движения языка становятся затрудненными и болезненными, открывание рта ограничено и болезненно.
Иногда отек тканей щечной области нерезко выражен. Открывание рта свободное, но иногда в связи с инфильтрацией медиальной крыловидной мышцы может быть болезненным и ограниченным. При осмотре собственно полости рта регистрируют отек и инфильтрацию надкостницы во внутренней поверхности челюсти, при пальпации в этом участке — болезненность. Отек и гиперемия слизистой оболочки могут появляться в области подъязычной складки. Возможен отек небно-язычной и небно-глоточной дужек. Движения языка становятся затрудненными и болезненными, открывание рта ограничено и болезненно.
При остром гнойной периостите альвеолярного отростка верхней челюсти со стороны собственно полости рта (небный абсцесс) изменений на лице нет, пальпируются увеличенные поднижнечелюстные лимфатические узлы. При небном абсцессе на твердом небе видна припухлость, которая быстро приобретает полушаровидную или овальную форму. В ее окружности нет значительного воспалительного отека из-за отсутствия подслизистого слоя. Увеличение гнойника ведет к сглаживанию поперечных небных складок. При пальпации в центральном отделе инфильтрата определяются размягчение и флюктуация. Для небного абсцесса характерно распространение воспалительной припухлости с твердого неба на слизистую оболочку мягкого неба, небно-язычную и небно-глоточную дужки, вследствие чего возникает болезненность при глотании. Скопление под надкостницей твердого неба гнойного экссудата вызывает отслаивание мягких тканей от кости, что сопровождается болями, нередко пульсирующего характера, усиливающимися при разговоре и приеме пищи. Через неделю и более от начала заболевания гнойник прорывается наружу, и гной изливается в полость рта. Диагностика острого гнойного периостита челюсти основывается на данных клинической картины и лабораторных исследованиях. У больных с острым гнойным периоститом челюсти при исследовании крови увеличено число лейкоцитов до 10,0—12,0-109/л (у отдельных больных число лейкоцитов 8,0—9,0-1 С/л), значительный нейтрофилез (до 70—78 %), СОЭ у значительного числа больных остается в норме, иногда увеличивается до 15—20 мм/ч, очень редко — до 50—60 мм/ч.
При пальпации в центральном отделе инфильтрата определяются размягчение и флюктуация. Для небного абсцесса характерно распространение воспалительной припухлости с твердого неба на слизистую оболочку мягкого неба, небно-язычную и небно-глоточную дужки, вследствие чего возникает болезненность при глотании. Скопление под надкостницей твердого неба гнойного экссудата вызывает отслаивание мягких тканей от кости, что сопровождается болями, нередко пульсирующего характера, усиливающимися при разговоре и приеме пищи. Через неделю и более от начала заболевания гнойник прорывается наружу, и гной изливается в полость рта. Диагностика острого гнойного периостита челюсти основывается на данных клинической картины и лабораторных исследованиях. У больных с острым гнойным периоститом челюсти при исследовании крови увеличено число лейкоцитов до 10,0—12,0-109/л (у отдельных больных число лейкоцитов 8,0—9,0-1 С/л), значительный нейтрофилез (до 70—78 %), СОЭ у значительного числа больных остается в норме, иногда увеличивается до 15—20 мм/ч, очень редко — до 50—60 мм/ч. Увеличение СОЭ в динамике заболевания может указывать на недостаточность оперативного вмешательства или развитие вторичного кортикального остеомиелита. Изменений в моче в основном нет, лишь у отдельных больных обнаруживают белок — от следов до 0,33 г/л и лейкоциты — 10—20 в поле зрения. На рентгенограмме изменений в кости челюсти нет.
Увеличение СОЭ в динамике заболевания может указывать на недостаточность оперативного вмешательства или развитие вторичного кортикального остеомиелита. Изменений в моче в основном нет, лишь у отдельных больных обнаруживают белок — от следов до 0,33 г/л и лейкоциты — 10—20 в поле зрения. На рентгенограмме изменений в кости челюсти нет.
Дифференциальная диагностика. Несмотря на яркие клинические симптомы острого гнойного периостита челюсти, при его диагностике иногда допускаются ошибки. Этот процесс следует дифференцировать от острого периодонтита, абсцессов ряда локализаций, флегмон, лимфаденитов, острых сиаладенитов и главное — от острого остеомиелита челюсти. А.И.Евдокимов (1955) дает четкие критерии для дифференцирования заболевания: «Одонтогенный периостит как самостоятельную нозологическую единицу следует отличать от диффузного острого периодонтита и остеомиелита. Различие периостита от периодонтита определяется локализацией очага воспаления, когда последний протекает внутри лунки, а периостит — на поверхности альвеолярного отростка. Коллатеральный отек при периодонтите ограничивается десной, не распространяясь на мягкие ткани. Разграничение между периоститом и остеомиелитом оправдывается характером клинического течения и отсутствием костных поражений при периостите в виде образования секвестров и микроскопических изменений структуры кости». Кроме того, в отличие от острого периодонтита при остром периостите челюсти болевая чувствительность при перкуссии зуба, явившегося источником инфекции, отсутствует или незначительная. Воспалительные изменения слизистой оболочки по переходной складке при остром периодонтите бывают в виде отека, а при остром периостите челюсти — воспалительной инфильтрации. При остром периодонтите в отличие от гнойного периостита при рассечении надкостницы гноя не обнаруживают. Дифференциальный диагноз острого периостита челюсти от гнойных поражений слюнных желез обосновывается тем, что при остром воспалении околоушной и поднижнечелюстной слюнной желез в глубине отечных тканей пальпируется плотная болезненная железа, и выделяется гнойный секрет из ее протоков.
Коллатеральный отек при периодонтите ограничивается десной, не распространяясь на мягкие ткани. Разграничение между периоститом и остеомиелитом оправдывается характером клинического течения и отсутствием костных поражений при периостите в виде образования секвестров и микроскопических изменений структуры кости». Кроме того, в отличие от острого периодонтита при остром периостите челюсти болевая чувствительность при перкуссии зуба, явившегося источником инфекции, отсутствует или незначительная. Воспалительные изменения слизистой оболочки по переходной складке при остром периодонтите бывают в виде отека, а при остром периостите челюсти — воспалительной инфильтрации. При остром периодонтите в отличие от гнойного периостита при рассечении надкостницы гноя не обнаруживают. Дифференциальный диагноз острого периостита челюсти от гнойных поражений слюнных желез обосновывается тем, что при остром воспалении околоушной и поднижнечелюстной слюнной желез в глубине отечных тканей пальпируется плотная болезненная железа, и выделяется гнойный секрет из ее протоков.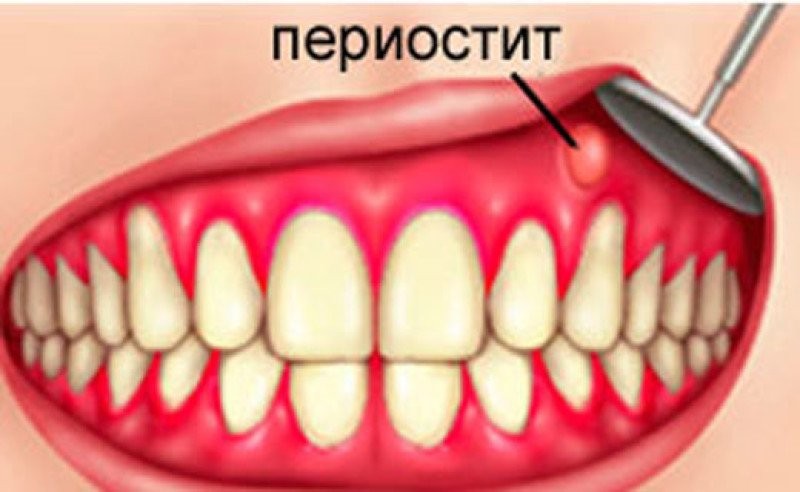
Острый гнойный периостит необходимо дифференцировать от острого остеомиелита челюсти. Для острого остеомиелита челюсти характерна выраженная интоксикация организма: лихорадочный тип температурной реакции, головная боль, разбитость, слабость, озноб, пот и др. Реакция регионарных лимфатических узлов более выражена. Периостальное утолщение кости наблюдается с обеих сторон челюсти: в полости рта воспалительные изменения слизистой оболочки бывают как со стороны преддверия, так и собственно полости рта. Перкуссия нескольких зубов соответственно участку пораженной кости болезненная, и они подвижны. На нижней челюсти при остеомиелите диагностируют онемение нижней губы и кожи подбородка — симптом Венсана.
Острый периостит челюсти дифференцируют от гнойных заболеваний околочелюстных мягких тканей — абсцесса, флегмоны, лимфаденита. При периостите ткани отечны и мягки на ощупь, при абсцессе, флегмоне, лимфадените пальпируется плотная ограниченная или разлитая инфильтрация. При расположении абсцесса или флегмоны в поверхностных областях лица и шеи, прилегающих к верхней и нижней челюсти, кожа над инфильтратом спаяна, лоснится и гиперемирована. При поражении глубоких областей лица в видимых при внешнем осмотре тканях регистрируется перифокальный отек, но в отличие от периостита нет характерных изменений по переходной складке.
При поражении глубоких областей лица в видимых при внешнем осмотре тканях регистрируется перифокальный отек, но в отличие от периостита нет характерных изменений по переходной складке.
Особые трудности для дифференциального диагноза представляют периостит нижней челюсти с язычной стороны и абсцесс переднего отдела подъязычной области или заднего отдела — челюстно-язычного желобка. При гнойных процессах в передних и задних отделах подъязычного пространства виден увеличенный подъязычный валик за счет плотного и болезненного инфильтрата. При абсцессе челюстно-язычного желоба открывание рта ограничено и глотание болезненно. Вместе с тем, как и при периостите, инфильтрат расположен по ходу альвеолярного отростка, открывание рта чаще не ограничено.
Периостит нижней челюсти с язычной стороны можно ошибочно принять за воспаление протока поднижнечелюстной слюнной железы, но при расположении слюнного камня в протоке инфильтрат расположен по его ходу, из выводного отверстия выделяется густая вязкая слюна или гнойно-слизистый секрет. При пальпации можно определить инородное тело (камень) и далее это подтвердить рентгенологически. При периостите же локализация инфильтрата и наличие чистой слюны позволяют опровергнуть диагноз сиаладенита.
При пальпации можно определить инородное тело (камень) и далее это подтвердить рентгенологически. При периостите же локализация инфильтрата и наличие чистой слюны позволяют опровергнуть диагноз сиаладенита.
Лечение острого гнойного периостита челюсти должно быть комплексным и включать оперативное вскрытие гнойника, консервативную лекарственную терапию и др. В начальной стадии острого периостита челюсти (острый серозный периостит) в одних случаях следует вскрыть полость зуба, удалить распад из канала и создать условия для оттока, а в других — удалить зуб, являющийся источником инфекции. Эти лечебные мероприятия, проводимые под инфильтрационной или проводниковой анестезией, вместе с разрезами по переходной складке до кости, лекарственной терапией (блокадой анестетиками, антибиотиками, протеолитическими ферментами, гормонами) могут способствовать стиханию воспалительных явлений.
При остром гнойном периостите челюсти показано неотложное оперативное вмешательство — вскрытие гнойного поднадкостничного очага и создание оттока экссудата (первичная хирургическая обработка гнойной раны), которое обычно осуществляют в амбулаторных условиях, иногда — в стационаре. Оперативное вмешательство по поводу острого гнойного периостита выполняют под местным обезболиванием — проводниковой или инфильтрационной анестезией, используя тонкую иглу, через которую обезболивающий раствор вводят медленно под слизистую оболочку и инфильтрируют ткани по намеченной линии разреза. Иглу не следует вводить в полость гнойника. Иногда операцию проводят под наркозом. Хороший эффект дает лекарственная подготовка больных. Если поднадкостничный гнойник расположен в области преддверия рта, то разрез лучше проводить клювовидным скальпелем параллельно переходной складке через весь инфильтрированный участок; рассекают слизистую оболочку, подсли-зистую ткань и надкостницу до кости соответственно 3—5 зубам. Чтобы предупредить слипание краев раны и обеспечить отток гноя, в рану рыхло вводят узкую полоску тонкой (перчаточной) резины.
Оперативное вмешательство по поводу острого гнойного периостита выполняют под местным обезболиванием — проводниковой или инфильтрационной анестезией, используя тонкую иглу, через которую обезболивающий раствор вводят медленно под слизистую оболочку и инфильтрируют ткани по намеченной линии разреза. Иглу не следует вводить в полость гнойника. Иногда операцию проводят под наркозом. Хороший эффект дает лекарственная подготовка больных. Если поднадкостничный гнойник расположен в области преддверия рта, то разрез лучше проводить клювовидным скальпелем параллельно переходной складке через весь инфильтрированный участок; рассекают слизистую оболочку, подсли-зистую ткань и надкостницу до кости соответственно 3—5 зубам. Чтобы предупредить слипание краев раны и обеспечить отток гноя, в рану рыхло вводят узкую полоску тонкой (перчаточной) резины.
При локализации гнойника под надкостницей в области бугра верхней челюсти разрез следует выполнять по переходной складке в области моляров верхней челюсти, но для вскрытия воспалительного очага распатором или желобоватым зондом следует пройти из раны по кости в направлении бугра верхней челюсти (назад и внутрь). Таким же способом вскрывают гнойный очаг при периостите верхней челюсти, пройдя вверх зондом в сторону клыковой ямки.
Таким же способом вскрывают гнойный очаг при периостите верхней челюсти, пройдя вверх зондом в сторону клыковой ямки.
Воспалительный очаг при периостите с язычной поверхности нижней челюсти рекомендуется вскрывать разрезом слизистой оболочки альвео-лярной части до кости, в месте наибольшего выбухания инфильтрата. Желобоватым зондом проходят по поверхности кости вниз и, отодвигая надкостницу, дают отток гною. При небном абсцессе разрез проводят в области наибольшего выбухания тканей, немного отступя от основания альвеолярного отростка, или у средней линии неба, параллельно ей. Затем в операционную рану вводят широкую полоску из тонкой (перчаточной) резины, что позволяет избежать слипания краев раны и создает условия для хорошего оттока гноя. Лучшие результаты даст иссечение из стенки гнойника небольшого участка слизистой оболочки треугольной формы, что обеспечивает более свободный отток гноя. При вскрытии воспалительного очага в области надкостницы ветви нижней челюсти на ее наружной и внутренней поверхности применяют особые приемы. При периостите на внутренней поверхности ветви челюсти разрез производят серповидным скальпелем с ограничителем или обычным скальпелем до кости, рассекают ткани в ретромолярной области (у основания небно-язычной дужки), распатором проходят на внутреннюю поверхность ветви челюсти, создавая отток экссудата из очага воспаления.
При периостите на внутренней поверхности ветви челюсти разрез производят серповидным скальпелем с ограничителем или обычным скальпелем до кости, рассекают ткани в ретромолярной области (у основания небно-язычной дужки), распатором проходят на внутреннюю поверхность ветви челюсти, создавая отток экссудата из очага воспаления.
Поднадкостничный гнойник по наружной поверхности ветви нижней челюсти следует вскрывать разрезом, проведенным вестибулярно на уровне 2-го и 3-го больших коренных зубов по косой линии до кости, далее распатором проходят поднадкостнично в направлении угла нижней челюсти, отводя кнаружи жевательную мышцу. В рану после вскрытия очага обязательно глубоко вводят резиновую полоску для дренирования. Отсутствие на следующие сутки эффекта от такого вмешательства является основанием для госпитализации и проведения оперативного вмешательства наружным доступом. После вскрытия гнойного очага целесообразно дать больному прополоскать рог слабым раствором перманганата калия или 1—2 % раствором гидрокарбоната натрия, а также промыть рану раствором этакридина лактата, грамицидина, хлоргексидина. Хороший эффект дают орошение полости абсцесса раствором димексида с оксацил-лином в 50 мл дистиллированной воды и аппликации на рану 40 % линимента димексида в течение 15 мин.
Хороший эффект дают орошение полости абсцесса раствором димексида с оксацил-лином в 50 мл дистиллированной воды и аппликации на рану 40 % линимента димексида в течение 15 мин.
Если зуб, явившийся источником инфекции, разрушен и не представляет функциональной или эстетической ценности, то его следует удалить одновременно с вскрытием поднадкостничного гнойника. Это позволит улучшить опорожнение гнойного очага и будет способствовать более быстрому стиханию воспалительных явлений. В одних случаях удаление зуба откладывают в связи с предполагающимися техническими трудностями этой операции или неудовлетворительным состоянием больного; в других — зуб сохраняют: раскрывают его полость, освобождают канал корня от продуктов распада и потом проводят консервативное лечение хронического периодонтита.
Лекарственное лечение острого гнойного периостита заключается в назначении препаратов: сульфаниламидных (норсульфазол, сульфадиметоксин, сульфадимезин и др.), нитрофурановых (фуразолидон, фурадонин), антигистаминных (димедрол, супрастин, диазолин и др), кальция, пиразолоновых производных (анальгин, амидопирин, фенацетин и др. , а также их комбинации), витаминов (поливитамины, витамин С по 2—3 г в сутки). Последние годы от назначения сульфаниламидных препаратов стали отказываться из-за малой чувствительности к ним микрофлоры, и если состояние пациента требует более эффективного противовоспалительного лечения, применяют антибиотики и препараты нитазола. На 2-й день после операции больного осматривают, определяют степень стихания воспалительных явлений и в зависимости от этого назначают дополнительное лечение. При перевязках осуществляют местное лечение раны. При остром гнойном периостите челюсти для более быстрого прекращения воспалительных явлений на 2-й день после вскрытия гнойника следует назначить физические методы лечения: светотеплолечение (соллюкс-лампа), теплые ванночки из антисептических или дезодорирующих растворов, мазевые повязки (повязки по Дубровину, с вазелином, 20 % камфорным маслом, маслом облепихи, шиповника), УВЧ, СВЧ, флюкторизацию, лазерную терапию гелий-неоновыми, инфракрасными лазерными лучами, ЛФК.
, а также их комбинации), витаминов (поливитамины, витамин С по 2—3 г в сутки). Последние годы от назначения сульфаниламидных препаратов стали отказываться из-за малой чувствительности к ним микрофлоры, и если состояние пациента требует более эффективного противовоспалительного лечения, применяют антибиотики и препараты нитазола. На 2-й день после операции больного осматривают, определяют степень стихания воспалительных явлений и в зависимости от этого назначают дополнительное лечение. При перевязках осуществляют местное лечение раны. При остром гнойном периостите челюсти для более быстрого прекращения воспалительных явлений на 2-й день после вскрытия гнойника следует назначить физические методы лечения: светотеплолечение (соллюкс-лампа), теплые ванночки из антисептических или дезодорирующих растворов, мазевые повязки (повязки по Дубровину, с вазелином, 20 % камфорным маслом, маслом облепихи, шиповника), УВЧ, СВЧ, флюкторизацию, лазерную терапию гелий-неоновыми, инфракрасными лазерными лучами, ЛФК.
В большинстве случаев воспалительные явления быстро (через 2—3 дня) идут на убыль. Если стихание воспаления задерживается, то проводят 2—3 блокады: инфильтрацию окружающих воспалительных тканей со стороны кожи 0,25—0,5 % растворами, анестетиков — лидокаина или ультракаина 1,8—3,6 мл с изотоническим раствором натрия хлорида (40—50 мл) и антибиотиком—линкомицином. Отдельным ослабленным больным, а также лицам с нарастанием воспалительных явлений назначают антибиотики. Обязательным условием эффективности антибиотикотерапии является вскрытие гнойника (первичная хирургическая обработка). Рекомендуется комбинированная антибактериальная терапия, направленная на анаэробную и аэробную инфекцию: линкомицин, макролиды (рулид, макропен, сумамед, азитромицин), антибиотики широкого спектра действия (полусинтетические пеницил-лины, тетрациклин, олететрин, оксациллин), производные метронидазола и др. В поликлинике лечение осуществляют в течение 5—6 дней; в стационаре делают инъекции этих препаратов 3—4 раза в день в течение 6—7 дней.
Исход. Своевременно начатое и правильно проведенное лечение острого гнойного периостита челюсти заканчивается выздоровлением. Через 3—5 дней больные становятся трудоспособными. При небном абсцессе толщина и плотность отслоенных от неба мягких тканей не позволяют вскрыться гнойнику самопроизвольно. Нередко это ведет к омертвению кортикальных отделов кости и развитию вторичного кортикального остеомиелита.Погрешности в лечении, прогрессирование воспалительного процесса у некоторых больных вызывают хронизацию заболевания, возникновение хронического периостита или распространение гнойного экссудата в кость, развитие острого остеомиелита челюсти или в околочелюстные мягкие ткани с образованием абсцесса или флегмоны.
Профилактика острого периостита челюсти заключается в санации полости рта и лечении хронических одонтогенных очагов.
Добавить комментарий
Лечение флюса (периостита) в Казани
Зубной флюс, по медицинскому «периостит» — это воспалительное заболевание надкостницы. Оно проявляется в виде резкой боли и отеканием десны рядом с больным зубом.
Оно проявляется в виде резкой боли и отеканием десны рядом с больным зубом.
Флюс большей частью появляется рядом с сильно разрушенным зубом и сопровождается концентрацией в тканях десны и зуба гнойного содержимого. Бывает, что флюс образуется в следствие проникновения инфекции, при травме слизистой оболочки полости рта.
При этом заболевании воспаляется десна, появляется отек, покраснения, боль, особенно в проекции больного зуба.
Симптомы:
- зубная боль, проходящая при увеличении отека;
- увеличивающийся отек десны, сопровождающийся болью;
- образование болезненного уплотнения на десне около больного зуба;
- припухлость щеки и губ со стороны больного зуба;
- может быть высокая температура тела.
При возникновении данных симптомов нужно не откладывая обратиться к специалисту. Заболевание может вызвать осложнения, опасные для жизни пациента.
Причины образования флюса
- существование хронических или острых видов заболеваний зубов, преимущественно запущенного кариеса, пульпита, периодонтита;
- наличие травм и повреждений как на десне, так и на лице, через которые могут проникнуть в ткани болезнетворные бактерии;
- передача инфекции по кровеносным сосудам, если в организме есть острый или хронический воспалительный процесс;
- осложнения в виде периостита, после инфекционных заболеваний;
- осложнение периодонтита;
- осложнение после сложного удаления зуба.

Факторы разрушительных процессов, протекающих в зубных тканях, заключаются в инфекции. Во время пережевывания вместе с остатками пищи в зуб проникают болезнетворные, вредоносные бактерии. Сквозь кариозную полость они попадают в глубокие зубные ткани, и, пробиваясь через кость, располагаются под надкостницей нижней или верхней челюсти. В итоге воспаляется надкостница и окружающие зуб ткани.
Вызвать моментальное развитие флюса могут неблагоприятные факторы такие, как нервные переживания, простуда, кашель, переохлаждение.
Зачастую до развития флюса у пациента сперва появляется пульпит – воспаление во внутренних, сосудисто-нервных, тканях зуба.
Предпосылка образования зубного флюса – возникновение гнойных образований в зубной полости. Они в дальнейшем могут быть поводом серьезных проблем и даже потери зуба.
Виды флюса
- Простой флюс представляет собой острое асептическое воспалительное заболевание, проистекающее без содействия болезнетворных микроорганизмов.
 Обычно проходит вместе с гиперемией поверхности десны и инфильтрацией надкостницы.
Обычно проходит вместе с гиперемией поверхности десны и инфильтрацией надкостницы. - Фиброзный флюс несет хроническое течение и формируется постепенно. Он появляется в ходе регулярных раздражений, после чего возникает фиброзное утолщение надкостницы.
- Гнойный периостит прогрессирует при инфицировании раны болезнетворными бактериями. Он обычно сопровождается гнойным остеомиелитом.
- Серозный альбумиозный флюс представляет собой воспалительный процесс в надкостнице, при котором возникает жидкий экссудат, наполненный грануляцией.
- Оссифицирующий — это хронический вид воспаления надкостницы, возникающий при продолжительном раздражении периоста.
Лечение
Если врач установил воспаление надкостницы, лечение не рекомендуется переносить на «потом», так как заболевание прогрессирует стремительно и может повлечь за собой даже заражение крови. Поэтому необходимо вовремя обратиться к врачу.
Методы лечения зубного флюса делят на:
- консервативные (медикаментозные)
- оперативные (хирургические)
На начальной стадии возможно вылечить заболевание с помощью антибиотиков широкого спектра действия, но назначить лечение может только врач.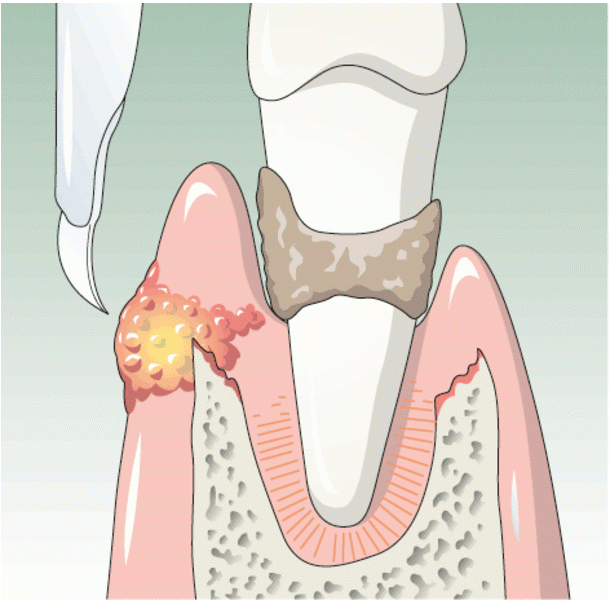 В случае, когда медикаментозное лечение не дает результаты, принимаются более серьезные меры. Процесс перешедший уже в гнойную стадию требует хирургического вмешательства. Только врач, проведя осмотр полости рта пациента, примет решение о том, как вылечить флюс в сложившейся клинической ситуации.
В случае, когда медикаментозное лечение не дает результаты, принимаются более серьезные меры. Процесс перешедший уже в гнойную стадию требует хирургического вмешательства. Только врач, проведя осмотр полости рта пациента, примет решение о том, как вылечить флюс в сложившейся клинической ситуации.
Если врачом назначается хирургическое лечение, оно во многих случаях проходит под местной анестезией. Врач-хирург делает разрез десны около флюса, удаляет накопившийся гной и дренирует рану для дальнейшего оттока гнойного экссудата. В особо сложных и запущенных формах флюса может понадобиться удаление зуба. Вместе с этим прописывают антибиотики, противовоспалительные и обезболивающие препараты.
При рациональном лечении флюс в большинстве случаев проходит за пару дней, окончательное излечение наступает только через 2-3 недели.
Профилактика флюса
Лучшая профилактика зубного флюса — своевременное качественное лечение зубов. Когда есть кариозные полости, зубы чувствительны к термическим или механическим раздражителям, необходимо обратиться к врачу, чтоб не допустить возникновение пульпита.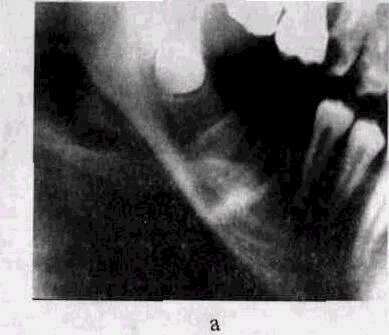 Так как его частым осложнением является флюс. Поэтому чистите зубы утром и вечером, посещайте стоматолога дважды в год и своевременно лечите заболевания зубов — и вы не будете знать, как болят зубы при флюсе.
Так как его частым осложнением является флюс. Поэтому чистите зубы утром и вечером, посещайте стоматолога дважды в год и своевременно лечите заболевания зубов — и вы не будете знать, как болят зубы при флюсе.
При обнаружении признаков заболевания рекомендуем в неотложном порядке обратиться к стоматологу-хирургу сети клиник «Городская стоматология».
Порадуйте себя здоровой улыбкой в сети клиник «Городская стоматология»!
Поделиться:(PDF) Рентгенографическое исследование оссифицирующего периостита (остеомиелита Гарре) в двух случаях
64
С.К. Каннан, Г. Сандхья и Р. Сельварани
© 2006 BSPD and IAPD,
International Journal of Pediatric Dentistry
16:
59–64
Оба наших случая ПО, вероятно, имели относительно
короткую продолжительность (3 месяца и 45 дней) и были на
ранней стадии болезни. Несоответствие
их рентгенографическим проявлениям можно отнести к
разнице в продолжительности, прогрессировании и способе
заживления болезненного процесса у двух человек.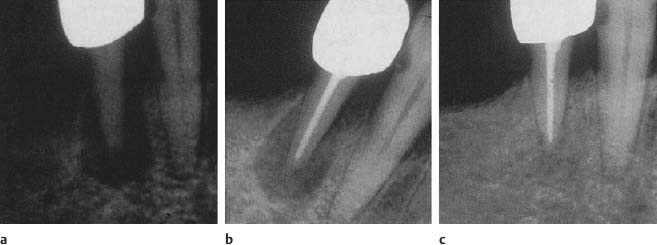
Радиологический дифференциальный диагноз ПО включает
инфантильного кортикального гиперостоза, саркому Юинга,
остеосаркому и т.д., ни один из которых не соответствует клиническим
и рентгенологическим характеристикам двух случаев, описанных здесь.
ПО у молодых людей, как правило, излечима при ранней
диагностике и адекватном лечении; однако, если правильный диагноз
откладывается более чем на 6 месяцев,
может перейти в устойчивую и деформирующую стадию
.Устранение источника инфекции
путем удаления или эндодонтического лечения проблемного зуба
может сопровождаться антибактериальной терапией на
ранних стадиях. Как только причина будет устранена, кость
будет постепенно реконструироваться, и будет восстановлена исходная симметрия лица
. Этому ремоделированию кости
может способствовать натяжение вышележащих мышц, к которым прикреплено
[6]. Успешное разрешение может быть более
трудным в тяжелых и длительных случаях ПО.
Заключение
1 Помимо типичного и однородного внешнего вида кожи лука
, PO показывает множество других
радиографических проявлений.
2 Рентгенологический вид периостита
оссификов может отражать продолжительность, прогрессирование
и способ заживления болезненного процесса.
3 Рентгенологическая классификация ПО может зависеть
, по крайней мере частично, от типа рентгенограмм, взятых для оценки
.
Справочные документы
1Rowe NL, Heslop IH. Периостит и остеомиелит нижней челюсти
в детском возрасте.
Британский стоматологический журнал
1957;
103
: 67–
78.
2Garre C. Über besondere formen and folgezustände der
akuten инфекционный остеомиелит.
Beiträge zur Klinischen
Chirurgie
1893;
10
: 241–298.
3Smith SN, Farman AG.Остеомиелит с пролиферативным течением
Периостит (остеомиелит Гарре).
Хирургия полости рта
1977;
43
:
315–318 ,.
4Периман А., Усман А. Оссификаты периостита.
Британский журнал
оральной хирургии
1972;
10
: 211–216.
5Wood RE, Nortjé CJ, Grotepass F, Schmidt S, Harris AMP.
Оссификаты периостита в сравнении с остеомиелитом Гарре Часть-1.
Что на самом деле сказал Гарре?
Хирургия полости рта Медицинская стоматология Устная
Патология
1988;
65
: 773–777.
6Neville BW, Damm DD, Allen CM, Bouquot J.E.
пульпы ипериапикальных заболеваний. В: Невилл Б.В. (ред.).
Oral and Maxillo-
Патология лица
, 1-е изд. Пенсильвания: W.B. Сондерс и
Co., 1995: 118–119.
7Бенка П.Г., Мостоф Р., Куо, ПК. Рентгено-странности.
Хирургия полости рта,
Медицина полости рта, Патология полости рта
1987;
63
: 258–260.
8Eisenbud L, Miller J, Roberts IL. Пролиферативный перистит Гарре
Пролиферативный перистит Гарре
, возникающий одновременно в четырех квадрантах челюстей.
Хирургия полости рта, Медицина полости рта, Патология полости рта
1981;
51
: 172–
178.
9Nortjé CJ, Wood RE, Grotepass F. Periostitis ossi cans
против остеомиелита Гарре, часть II: радиологический анализ
93 случаев челюстей.
Хирургия полости рта, Оральная медицина, стоматология
Патология
1988;
66
: 249–260.
10 Каваи Т., Мураками С., Сакуда М., Фучихата Х. Рентгенографическое исследование
Обследование костей нижнечелюстного периостита в 55 случаях.
Хирургия полости рта, Медицина полости рта, Патология полости рта, Радиология полости рта
и Эндодонтия
1996;
82
: 704–712.
11 Kawai T, Hiranuma H, Kishino M, Murakami S, Sakuda M,
Fachihata H.Макро-периостит оссификов при остео-
нижнечелюстном миелите. Обзор английской литературы и рентгенологических вариаций.
Обзор английской литературы и рентгенологических вариаций.
Хирургия полости рта, Медицина полости рта, Патология полости рта, Радиология полости рта
и Эндодонтия
1998;
86
: 376–381.
12 Фельсберг Г.Дж., Гор Р.Л., Швейцер М.Э., Джуй В. Склерозирующий
Остеомиелит Гарре (оссиальный периостит).
Хирургия полости рта,
Медицина полости рта, Патология полости рта
1990;
70
: 117–120.
Что добавляет эта статья
• В этой статье
представлены два случая периостит-оссификатов (ПО) с различными рентгенографическими проявлениями
, чтобы подчеркнуть, что, помимо типичного внешнего вида «луковой кожуры»
, ПО может иметь различные другая рентгенографическая картина
также.
• Разница в продолжительности, прогрессировании и способе заживления
болезненного процесса между людьми
объясняет различные рентгенологические проявления ПО.
Почему эта статья важна для детских стоматологов
• Ранняя диагностика и устранение источника инфекции
в случаях ПО приводит к полному разрешению процесса болезни
. Успешное разрешение может быть более
трудным, если оно задерживается.
Очерки патологии — Обзор остеомиелита
Нижняя и верхняя челюсти
Остеомиелит и воспалительные состояния
Обзор остеомиелита
Тема завершена: 1 июля 2014 г.
Незначительные изменения: 8 июля 2020 г.
Авторские права: 2004-2021, PathologyOut.com, Inc.
PubMed Search: Остеомиелит [название] нижней челюсти верхней челюсти
просмотров страниц в 2020 г .: 1,721
просмотров страниц в 2021 г. по настоящее время: 356
Цитируйте эту страницу: Моррисон А. Обзор остеомиелита. Сайт PathologyOutlines.com. https://www. pathologyoutlines.com/topic/mandiblemaxillaosteomyelitis.html. По состоянию на 24 февраля 2021 г.
pathologyoutlines.com/topic/mandiblemaxillaosteomyelitis.html. По состоянию на 24 февраля 2021 г.
Определение / общее
- Происходит от греческих слов osteon (кость) и muelinos (костный мозг).
- В то время как исходное происхождение подчеркивает поражение костного мозга, в общей медицинской литературе это определение расширяется до воспалительного процесса всей кости, включая кору и надкостницу, признавая, что патологический процесс редко ограничивается медуллярной частью.
- Остеомиелит используется для обозначения широкого спектра патозов / этиологии, таких как травматические повреждения, радиация и определенные химические вещества, но этот термин чаще всего используется для описания инфекции кости
- Остеомиелит челюстей — это преимущественно заболевание нижней челюсти, поскольку сосуды верхней челюсти имеют тонкие кортикальные пластинки и поражаются реже.
- Когда инфекция устанавливается, гной или отек в мозговой полости и под надкостницей могут нарушить местное кровоснабжение
- Ишемия может привести к некрозу и секвестированию инфицированной кости, что считается классическим признаком остеомиелита
- Остеомиелит челюстей все еще довольно распространен в челюстно-лицевых клиниках и кабинетах, несмотря на введение антибиотиков и улучшение стоматологической и медицинской помощи
- Инфекция челюстей из-за своей уникальной особенности наличия зубов и соединения с ротовой полостью / ротовой средой с помощью периодонтальной мембраны, отличается в нескольких важных аспектах от остеомиелита длинных костей
- Специфические местные иммунологические и микробиологические аспекты определяют главный фактор в этиологии и патогенезе этого заболевания и, следовательно, также оказывают непосредственное влияние на его лечение; следовательно, экстраполяция инфекции длинных костей на заболевание челюстей имеет ограничения.

- Это отражено в том, что остеомиелит челюстных костей давно признан клинической формой, которая во многих важных аспектах отличается от остеомиелита длинных костей; следовательно, было создано множество классификаций, особенно для челюстных костей.
- Классификации основаны на различных аспектах, таких как клиническое течение, патологоанатомические или радиологические особенности, этиология и патогенез
- Часто используется смесь этих систем классификации, что приводит к путанице, затрудняет проведение сравнительных исследований и затрудняет понимание критериев классификации
- Специфические местные иммунологические и микробиологические аспекты определяют главный фактор в этиологии и патогенезе этого заболевания и, следовательно, также оказывают непосредственное влияние на его лечение; следовательно, экстраполяция инфекции длинных костей на заболевание челюстей имеет ограничения.
- Цюрихская система остеомиелита обычно считается наиболее надежной классификацией остеомиелита
- Классификация в первую очередь основана на клиническом течении болезни и визуализации
Терминология
- Кортикальная кость
- Кортикальная кость, синоним компактной кости, является одним из двух типов костной ткани, образующей кости.

- Образует кору или внешнюю оболочку большинства костей
- Намного плотнее губчатой кости, другого типа костной ткани; также тверже, прочнее и жестче губчатой кости
- Кортикальная кость, синоним компактной кости, является одним из двух типов костной ткани, образующей кости.
- Медуллярная кость / костномозговая полость / костный мозг
- Медуллярная полость (мозговое вещество, самая внутренняя часть) кости — это центральная полость, в которой хранится красный костный мозг или желтый костный мозг (жировая ткань); следовательно, мозговая полость также известна как полость костного мозга.
- Стенки костномозговой полости состоят из губчатой кости (губчатой кости) и выстланы эндостом, который является остеопрогениторными клетками
- Надкостница
- Соединительнотканная мембрана, выстилающая кости наружной / внешней поверхности, за исключением суставов длинных костей
- Состоит из внешнего волокнистого слоя и внутреннего камбиевого / остеогенного слоя
- Периапикальная гранулема
- Острое или хроническое воспаление с примесью фиброзной или грануляционной ткани локально в апикальной или периапикальной области зуба
- Без эпителия (т.
 е.е. нет выстилки кисты), что отличает ее от периапикальной кисты
е.е. нет выстилки кисты), что отличает ее от периапикальной кисты
- Периапикальная гранулема расположена на верхушке некротизированного или частично некротизированного корня зуба
- Биопленка
- Коллекция микроорганизмов, часто встроенных в внеклеточную полимерную матрицу собственного производства, которая позволяет им прилипать или покрывать поверхность живой или неживой структуры
- Острый гнойный остеомиелит
- Ранняя фаза остеомиелита, обычно гнойного (гнойного)
- Существует, когда острый воспалительный процесс перемещается от места первоначальной инфекции и распространяется через костномозговое пространство кости, и, в большинстве случаев, организм не успел отреагировать на наличие воспалительного инфильтрата.
- Острая фаза может привести к хронической фазе, которая была произвольно определена как костная инфекция продолжительностью не менее 1 месяца
- Хронический остеомиелит
- Классифицируются как первичные или вторичные, гнойные или негнойные
- Хронический гнойный (или негнойный) остеомиелит : обычно рассматривается как вторичный остеомиелит, характеризующийся защитной реакцией, которая приводит к образованию грануляционной ткани, которая впоследствии образует плотную рубцовую ткань в попытке отгородить инфицированную область
- Обведенное мертвое пространство действует как резервуар для бактерий, и антибиотикам очень трудно добраться до места.
- Острый и вторичный хронический остеомиелит: в основном одно и то же заболевание, разделенное произвольным сроком в 1 месяц после начала заболевания
- Нагноение, образование свищей и секвестрация — характерные признаки
- В зависимости от интенсивности инфекции и реакции костей хозяина клинические проявления и течение могут значительно различаться.
- Острый и вторичный хронический остеомиелит челюстей: чаще всего вызван бактериальным очагом (например,грамм. одонтогенное заболевание, инфекция пульпы и пародонта, удаленные раны, инородные тела, инфицированные переломы)
- Обведенное мертвое пространство действует как резервуар для бактерий, и антибиотикам очень трудно добраться до места.
- Первичный хронический остеомиелит (PCO) : часто путают с хроническим гнойным остеомиелитом (вторичный хронический остеомиелит), но его следует отличать от него.
- Нет очевидной связи с бактериальной инфекцией
- Характерно отсутствие нагноения или секвестрации
- Может быть связано с изменением иммунного ответа на организм с низкой вирулентностью, но ни одна теория не получила широкого признания
- Хронический гнойный (или негнойный) остеомиелит : обычно рассматривается как вторичный остеомиелит, характеризующийся защитной реакцией, которая приводит к образованию грануляционной ткани, которая впоследствии образует плотную рубцовую ткань в попытке отгородить инфицированную область
- Классифицируются как первичные или вторичные, гнойные или негнойные
- Хронический рецидивирующий мультифокальный остеомиелит (CRMO)
- Характеризуется воспалительным процессом с симптомами, аналогичными инфекционному остеомиелиту, но источник инфекции не определяется
- Часто поражает пациентов детского и подросткового возраста
- Часто полиостоз и может поражать нижнюю челюсть
- Может представлять собой распространенный вариант первичного хронического остеомиелита.
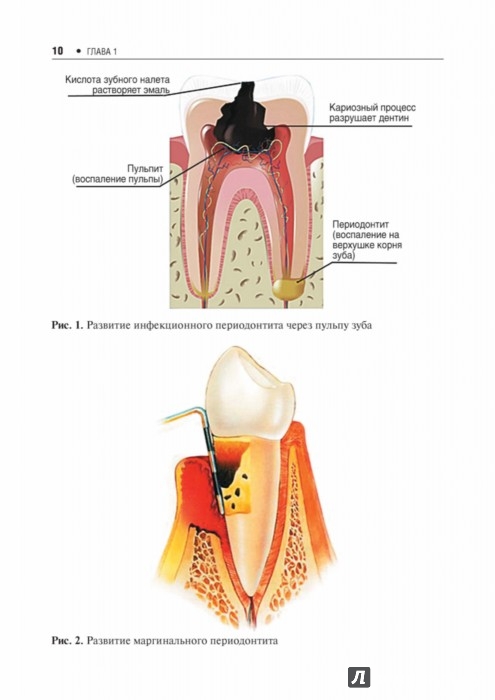
- CRMO и SAPHO (синовит, угри, пустулез, гиперостоз, остит) отличаются от других форм остита / остеомиелита, поскольку эти два заболевания могут иметь внегнатное поражение скелета
- Хронический тендопериостит
- Первоначально считавшийся неясным инфекционным процессом, клиническая картина аналогична первичному хроническому остеомиелиту
- Может представлять реактивное изменение кости, инициированное и усугубленное хроническим чрезмерным использованием жевательных мышц, преимущественно жевательных мышц и пищеварительного тракта
- Хронический склерозирующий остеомиелит / диффузный склерозирующий остеомиелит
- Медуллярная костная инфекция, вероятно, бактериальная, вызывает полный склероз
- Чаще встречается у молодых женщин; болезненный; рентгенологически выглядит как медуллярный склероз
- Терапия включает антибиотики, хирургическую обработку и гипербарическую оксигенотерапию в рефрактерных случаях
- SAPHO-синдром
- Акроним комплексной клинической картины, включающей синовит, угри, пустулез, гиперостоз и остит
- Костные поражения отражают первичный хронический остеомиелит и CRMO
- Причина неизвестна, но считается, что она возникает у людей с генетической предрасположенностью, у которых развивается аутоиммунное нарушение, вторичное по отношению к воздействию дерматологических бактерий
- Отмечено повышенное распространение антигена гистосовместимости 27
- SAPHO и CRMO отличаются от других форм остеита / остеомиелита, поскольку эти два заболевания могут иметь экстрагнатическое поражение скелета.

- Склерозирующий остеомиелит Гарре:
- В 1893 году швейцарский врач Карл Гарре сообщил о типах острого остеомиелита.
- Гарре не имел ни патологических образцов для микроскопического исследования, ни рентгенограмм, дополняющих его описания.
- Тем не менее, его имя часто ассоциируется с состоянием, при котором удвоение надкостницы или периостит по типу «снятия шкуры» приводит к увеличению челюсти, обычно нижней челюсти.
- Остеомиелит Гарре и склерозирующий остеомиелит Гарре часто используются как синонимы, и их следует не связывать с данной клинической картиной
- Обратите внимание, что имя Гарре было и часто ошибочно пишется как Гарре с неправильным акцентом
- Было использовано множество синонимов для склерозирующего остеомиелита Гарре:
- Хронический остеомиелит с пролиферативным периоститом
- Хронический склерозирующий остеомиелит Гарре
- Хронический негнойный остеомиелит с пролиферативным периоститом
- Хронический склерозирующий остеомиелит Гарре
- Хронический негнойный склерозирующий остит Гарре
- Пролиферативный периостит Гарре
- Склерозирующий остеомиелит Гарре
- Оссифицирующий периостит
- Остеомиелит Гарре
- Сухой остеомиелит
- Остеомиелит с пролиферативным периоститом
- Оссифицирующий периостит
- Склерозирующий остеомиелит Гарре
- Склерозирующий остеомиелит Гарре
- Пролиферативный периостит
- Периостальная реакция на воспаление
- Пораженная надкостница образует несколько рядов реактивной жизненно важной кости, которые параллельны друг другу и расширяют поверхность измененной кости
- Остеорадионекроз (ORN)
- Клинически: хроническая незаживающая рана пораженной челюсти (чаще всего нижней челюсти), обычно с обнажением кости, у пациента, прошедшего лучевую терапию в области головы и шеи.

- Лучевая травма челюсти, которая приводит к ORN, возникает в результате хронической гиповаскулярности, гипоцеллюлярности костного мозга и, в конечном итоге, гипоксемии
- Больше похоже на аваскулярный некроз кости, чем на первичную инфекцию кости, хотя может иметь место инфекция или бактериальная колонизация
- Клинически: хроническая незаживающая рана пораженной челюсти (чаще всего нижней челюсти), обычно с обнажением кости, у пациента, прошедшего лучевую терапию в области головы и шеи.
- Остеохемонекроз челюстей
- Синонимы: бисфосфонатный остеонекроз челюстей, бисфосфонатный остеонекроз челюсти, остеонекроз челюсти, бисфосфонатный остеонекроз, бисфосфонат челюсти.
- Некроз костей, связанный с длительным приемом антирезорбтивных препаратов, таких как препараты бисфосфонатов, и изменением метаболизма костей
- Считается, что остеокласты качественно повреждены, особенно при внутривенных формах бисфосфонатных препаратов, что приводит к неадекватному ремоделированию кости и некрозу
- Конденсирующий остит
- Локализованные области рентгенологического склероза кости, связанные с верхушками воспаленных мертвых или умирающих зубов (пульпит или некроз пульпы)
- Связь с областью воспаления, обычно с соседним зубом, имеет решающее значение, поскольку эти поражения могут напоминать другие внутрикостные процессы
- Не считается истинным остеомиелитом
- Альвеолярный остит / фибринолитический альвеолит
- После удаления зуба в месте удаления образуется сгусток крови, который в конечном итоге организуется грануляционной тканью и постепенно замещается костью
- Считается, что разрушение начального сгустка задерживает вышеуказанные шаги, необходимые для заживления места удаления, и приводит к клиническому состоянию, известному как альвеолярный остит
- Сгусток теряется вследствие трансформации плазминогена в плазмин с последующим лизисом фибрина и образованием кининов, которые являются мощными медиаторами боли
Дополнительные ссылки
- Википедия: Надкостница [Доступ 31 мая 2018 г.
 ], Oral Surg Oral Med Oral Pathol 1970; 29: 641, Oral Surg Oral Med Oral Pathol 1970; 30: 396, Oral Maxillofac Surg Clin North Am 2011; 23: 401
], Oral Surg Oral Med Oral Pathol 1970; 29: 641, Oral Surg Oral Med Oral Pathol 1970; 30: 396, Oral Maxillofac Surg Clin North Am 2011; 23: 401
- J Oral Maxillofac Surg 1993; 51: 1294, J Can Dent Assoc 1995; 61: 441, J Craniomaxillofac Surg 2004; 32: 43,
- Топазиан: оральные и челюстно-лицевые инфекции, 4-е издание, 2002 г. (стр.251 — 88), Baltensperger: Остеомиелит челюсти, 2008 г. (стр. 55 — 56)
- Oral Maxillofac Surg Clin North Am 1991; 3: 367, Oral Maxillofac Surg Clin North Am 1991: 3: 355
Том 2 Выпуск 5 Page 146
В данном исследовании представлена система оценки выраженности проявлений остеомиелита в различных формах.
Анализируя клинические признаки остеомиелитов (МКБ Х, М 86), мы пришли к выводу, что при таких заболеваниях могут наблюдаться жалобы пациентов на общую слабость, головокружение, повышение температуры тела, атонию, замедленную реакцию, нарушения аппетита, нарушения сна. заболевания пародонтитом (МКБ Х, К 04. 5), периостит (МКБ Х, М 86.9, М 90.1), абсцессы (МКБ Х, L 02.0), флегмоны (МКБ Х, L 03.2) и др., Т.е. относятся к неспецифическим. Выраженность местного болевого синдрома — наиболее естественный показатель при абсцессах и флегмонах челюстно-лицевой области. В то же время в условиях хронических форм остеомиелита (особенно травматического характера) боли имеют затухающий характер и несут ярко выраженный субъективный отпечаток, в связи с чем их оценка значительно затрудняется.При внешнем осмотре челюстно-лицевой области (например, при остром одонтогенном остеомиелите нижней челюсти, а также при травматическом остеомиелите нижней челюсти) можно выделить следующие моменты: 1) отек, местный утолщение или «опухание» кости челюсти; 2) инфильтрация окружающих мягких тканей; 3) истончение и повышенное натяжение кожи над инфильтратом; 4) наличие свища, которое может вызвать гной и обильные грануляции.
Наличие и выраженность отека также требует дифференциации остеомиелита от пародонтита, лимфаденита и других инфекционно-воспалительных заболеваний челюстно-лицевой области, но наличие и выраженность отека относится к наиболее стойким признакам изучаемых форм патологии.
5), периостит (МКБ Х, М 86.9, М 90.1), абсцессы (МКБ Х, L 02.0), флегмоны (МКБ Х, L 03.2) и др., Т.е. относятся к неспецифическим. Выраженность местного болевого синдрома — наиболее естественный показатель при абсцессах и флегмонах челюстно-лицевой области. В то же время в условиях хронических форм остеомиелита (особенно травматического характера) боли имеют затухающий характер и несут ярко выраженный субъективный отпечаток, в связи с чем их оценка значительно затрудняется.При внешнем осмотре челюстно-лицевой области (например, при остром одонтогенном остеомиелите нижней челюсти, а также при травматическом остеомиелите нижней челюсти) можно выделить следующие моменты: 1) отек, местный утолщение или «опухание» кости челюсти; 2) инфильтрация окружающих мягких тканей; 3) истончение и повышенное натяжение кожи над инфильтратом; 4) наличие свища, которое может вызвать гной и обильные грануляции.
Наличие и выраженность отека также требует дифференциации остеомиелита от пародонтита, лимфаденита и других инфекционно-воспалительных заболеваний челюстно-лицевой области, но наличие и выраженность отека относится к наиболее стойким признакам изучаемых форм патологии. Инфильтрация мягких тканей наблюдается не только при гнойно-воспалительных заболеваниях челюстей (включая такие заболевания, как остеомиелит, абсцессы и флегмоны), но и отражает тяжесть этих заболеваний; и это, конечно же, требует учета серьезности этого параметра. В настоящее время наличие свища и характер выделяемого вещества считаются патогномоническими признаками остеомиелита и, в частности, остеомиелита нижней челюсти.
При осмотре ротовой полости слизистая оболочка переходной складки обычно сине-пурпурного цвета.Она отечна, муфельно утолщена. На шейках подвижных зубов наблюдаются грануляции и густой гной, что при травматическом остеомиелите нижней челюсти способствует сглаживанию выраженности клинической картины и переходу заболевания в хроническую форму. С нашей точки зрения, состояние слизистой оболочки заслуживает особого внимания в связи с тем, что она также может сопровождать, например, широко распространенные формы периостита или нагноения кист (МКБ Х, К 09).
Еще одна важная особенность, сопровождающая лимфадениты (МКБ Х, L 04.
Инфильтрация мягких тканей наблюдается не только при гнойно-воспалительных заболеваниях челюстей (включая такие заболевания, как остеомиелит, абсцессы и флегмоны), но и отражает тяжесть этих заболеваний; и это, конечно же, требует учета серьезности этого параметра. В настоящее время наличие свища и характер выделяемого вещества считаются патогномоническими признаками остеомиелита и, в частности, остеомиелита нижней челюсти.
При осмотре ротовой полости слизистая оболочка переходной складки обычно сине-пурпурного цвета.Она отечна, муфельно утолщена. На шейках подвижных зубов наблюдаются грануляции и густой гной, что при травматическом остеомиелите нижней челюсти способствует сглаживанию выраженности клинической картины и переходу заболевания в хроническую форму. С нашей точки зрения, состояние слизистой оболочки заслуживает особого внимания в связи с тем, что она также может сопровождать, например, широко распространенные формы периостита или нагноения кист (МКБ Х, К 09).
Еще одна важная особенность, сопровождающая лимфадениты (МКБ Х, L 04. 2) или сиалоаденитов (МКБ Х, К 11.2) заключается в состоянии локальных (подчелюстных и подподбородочных) лимфатических узлов. В условиях остеомиелита нижней челюсти этот параметр будет отражать степень вовлечения прилегающих тканей в патологический процесс.
На основании вышеизложенного нами определены следующие признаки выраженности местных проявлений остеомиелита нижней челюсти (эти признаки были подразделены по степени их выраженности): степень отека мягких тканей на стороне заболевания. ; объемы и постоянство их инфильтрации; цвет кожи над инфильтратом; наличие свища в очаге образовавшегося фистулы вещества; состояние переходной складки слизистой оболочки полости рта на стороне заболевания; состояние и подвижность нижнечелюстных и подподбородочных лимфатических узлов.Местная клиническая картина заболевания дополнена данными рентгенологического исследования. Для проведения исследования использовался цифровой стоматологический рентгеновский аппарат (ORTHOPHOS Plus DS Ceph) с многоимпульсным генератором, рентгеновской трубкой (SR 90/15 FN) и системой цифровой обработки изображений (SIDEXIS, производства SIRONA Dental Systems).
2) или сиалоаденитов (МКБ Х, К 11.2) заключается в состоянии локальных (подчелюстных и подподбородочных) лимфатических узлов. В условиях остеомиелита нижней челюсти этот параметр будет отражать степень вовлечения прилегающих тканей в патологический процесс.
На основании вышеизложенного нами определены следующие признаки выраженности местных проявлений остеомиелита нижней челюсти (эти признаки были подразделены по степени их выраженности): степень отека мягких тканей на стороне заболевания. ; объемы и постоянство их инфильтрации; цвет кожи над инфильтратом; наличие свища в очаге образовавшегося фистулы вещества; состояние переходной складки слизистой оболочки полости рта на стороне заболевания; состояние и подвижность нижнечелюстных и подподбородочных лимфатических узлов.Местная клиническая картина заболевания дополнена данными рентгенологического исследования. Для проведения исследования использовался цифровой стоматологический рентгеновский аппарат (ORTHOPHOS Plus DS Ceph) с многоимпульсным генератором, рентгеновской трубкой (SR 90/15 FN) и системой цифровой обработки изображений (SIDEXIS, производства SIRONA Dental Systems). GmbH). При рентгенологическом исследовании больных одонтогенным остеомиелитом нижней челюсти определялись: пористые и неровные участки кости; очаги его разрушения; измененные структуры и секвестральные капсулы.В условиях травматического остеомиелита нижней челюсти с помощью метода охарактеризовали ширину, особенности границ перелома щели, наличие переломных перестроек в системе костной ткани, перестройку секвестральной капсулы, деформацию челюсти, наличие отломков и состояние их границ. ортопантомограмм. Интегральный показатель тяжести состояния пациента до назначенного оперативного вмешательства и вариации этого состояния на этапах послеоперационного лечения представлены в виде арифметической суммы оценок.
GmbH). При рентгенологическом исследовании больных одонтогенным остеомиелитом нижней челюсти определялись: пористые и неровные участки кости; очаги его разрушения; измененные структуры и секвестральные капсулы.В условиях травматического остеомиелита нижней челюсти с помощью метода охарактеризовали ширину, особенности границ перелома щели, наличие переломных перестроек в системе костной ткани, перестройку секвестральной капсулы, деформацию челюсти, наличие отломков и состояние их границ. ортопантомограмм. Интегральный показатель тяжести состояния пациента до назначенного оперативного вмешательства и вариации этого состояния на этапах послеоперационного лечения представлены в виде арифметической суммы оценок.
Ключевые слова: интегральная система, интегральный показатель тяжести состояния пациента, воспалительные процессы, челюстно-лицевая область, остеомиелит нижней челюсти
Полный текст: PDF (Ua) 168K
Dentosphere: World of Dentistry: MCQs on Pulp and Periapical Инфекции
Щелкните ЗДЕСЬ, чтобы просмотреть все наши темы MCQ.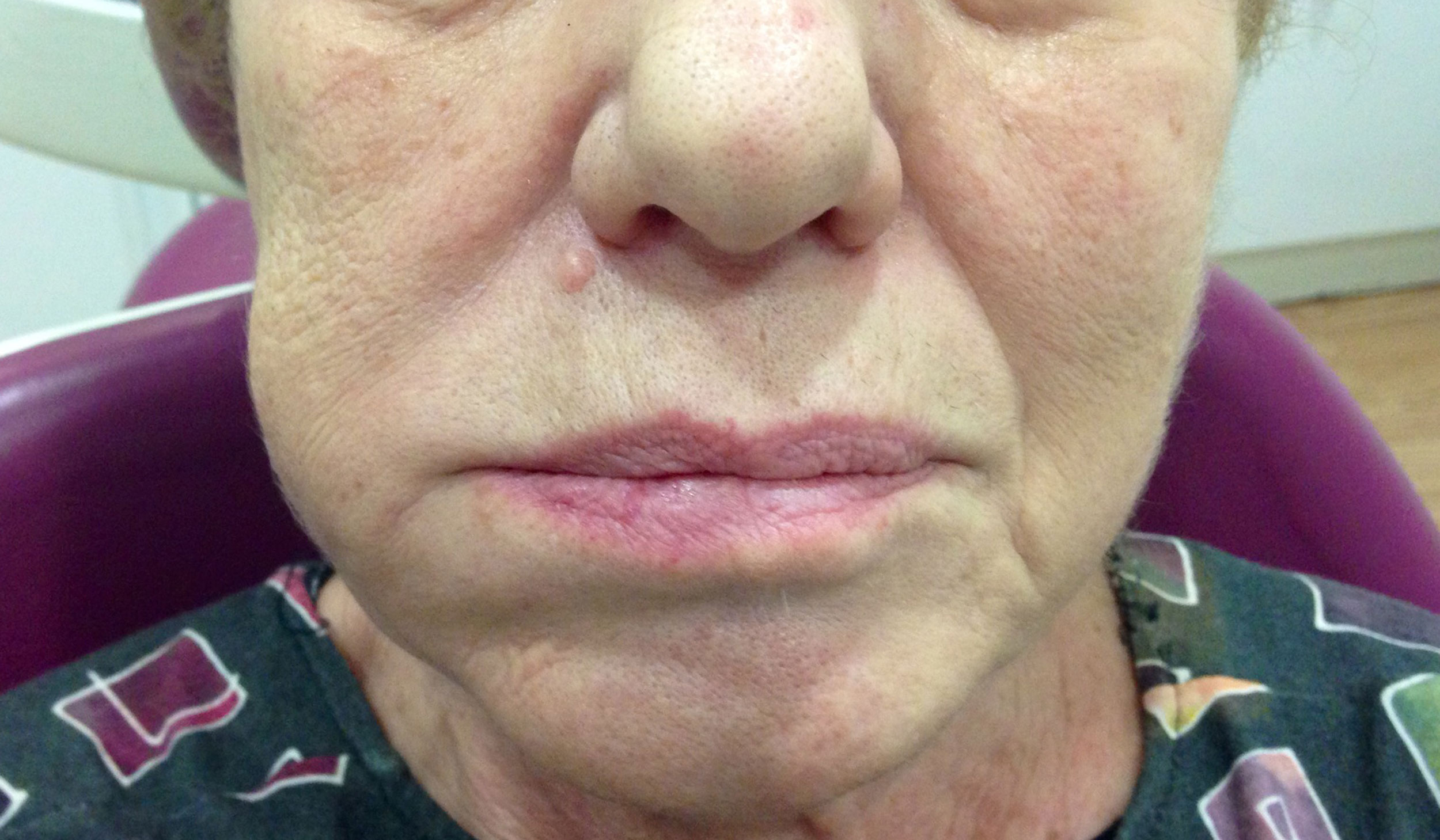
# Все следующие утверждения о типичных особенностях периапикальной гранулемы ИСТИННЫ, за исключением:
A. Она состоит из пролиферирующей грануляционной ткани
B.Он может образоваться только в том случае, если периапикальная кость рассасывается.
C. Это свидетельствует о локальной продукции антител
D. Он возникает в результате иммунологически опосредованного повреждения ткани
# Флегмона — это:
A. Болезнь, передающаяся половым путем
B. Тип целлюлита
C. Тип остеомиелита
D. Эндокринная болезнь
# Наиболее частая киста в области ротовой полости:
A. Медиальная киста
B. Радикулярная киста
C. Фолликулярная киста
D.Носогубная киста
# Киста зуба:
A. Возникает из уменьшенного эпителия эмали
B. заменяет зуб, к которому он прикреплен
C. часто виден с отсутствующим зубом на рентгеновском снимке
D. плоский эпителий
# Самая ранняя реакция пульпита:
A. Образование кисты
Образование кисты
B. Кальцификация
C. Гиалинизация
D. Формирование зубной гранулемы
# Хронический не суперативный склерозирующий остеомилит Гарре клинически характеризуется:
А.Формирование эндостальной кости
B. Формирование периостальной кости
C. Резорбция костного мозга
D. Резорбция кортикального слоя кости
# Формирование абсцесса особенно характерно для инфекций, вызываемых какими из следующих микроорганизмов?
A. Вирусы
B. Rickettsiae
C. Streptococci
D. Staphylococci
# Организм, участвующий в целлюлите:
A. Streptococcus mutans
B.Streptococcus pyogenes
C. Пневмококки
D. Klebsiella
# Острый апикальный абсцесс обычно является результатом:
A. Пародонтальный карман
B. Окклюзионная интерференция
C. Некротическая пульпа
D. Хронический гингивит
# из следующих периапикальных состояний связано с жизнеспособностью пульпы?
A. Апикальная киста
Апикальная киста
B. Апикальный рубец
C. Конденсирующий остит
D. Хронический апикальный периодонтит
# Основным возбудителем ангины Людвига является:
A.Анаэробные стрептококки
B. Аэробные стрептококки
C. Стафилококки
D. Инфекция Legionella
# Наиболее частым микроорганизмом, вызывающим периапикальный абсцесс, является:
A. Streptococcus pyogenes
B. Негемолитические стрептококки
# Самый ранний рентгенологический признак остеомиелита:
A. Отдельные или множественные рентгенопрозрачные участки
B.Повышенная рентгеноплотность гранул
C. Размытие контуров трабекул
D. Формирование секвестра в виде рентгеноконтрастных пятен
# Остеомиелит начинается как воспаление:
A. Кортикальная кость
B. Надкостница
C. Медуллярная кость
D. Надкостница и внутренней коры
# Очаговый склерозирующий остеониелит:
A. Из-за чрезмерного образования надкостницы
B. Чрезвычайно болезненное состояние
Чрезвычайно болезненное состояние
C.Из-за хронической инфекции низкой степени тяжести
D. Обычное осложнение после секвестрэктомии
# Зуб с трехмесячной историей боли, которая усиливалась при попадании горячей жидкости во рту. После удаления зуб раскололся. Камера пульпы полностью заполнена гноем. На апикальном конце обнаружены остатки пульпы. Состояние:
A. Острый частичный пульпит
B. Острый тотальный пульпит
C. Гнойный пульпит
D.Удушение пульпы
# Хронический гиперпластический пульпит:
A. Некротический
B. Гнойное поражение
C. Разрастание хронически воспаленной пульпы
D. Также называется абсцессом феникса
# Периапикальной кисте обычно предшествуют:
A. Периапикальная гранулема
B. Пародонтальный абсцесс
C. Периапикальный абсцесс
D. Все вышеперечисленное
# Какие из перечисленных ниже микроорганизмов чаще всего вызывают острый остеомиелит?
А. Gonococcus
Gonococcus
B. Enterococcus
C. Streptococcus
D. Staphylococcus
# Бессимптомный зуб имеет глубокий кариес на окклюзионной поверхности. Рентгенограмма показывает рентгеноконтрастное образование на верхушке зуба; вероятнее всего, это образование:
A. Цементома
B. Конденсирующий остит
C. Хронический апикальный периодонтит
D. Острый апикальный периодонтит
# Человек испытывает пульсирующую боль по ночам. Это связано с:
А.Острая дегенерация пульпы
B. Острый абсцесс пародонта
C. Хронический пульпит
D. Целлюлит
# Боль, вызванная острым необратимым пульпитом:
A. Спонтанная
B. Острый шок, как
C. D. Непрерывный
# Обратимый пульпит переходит в необратимый пульпит в основном из-за:
A. Сосудистое ущемление
B. Снижение резистентности хозяина
C.Инвазия микроорганизмов
D. Повышение вирулентности микробов
# Что не так в отношении стенокардии Людвига?
A. Обычно возникает из инфицированного моляра
Обычно возникает из инфицированного моляра
B. Включает поднижнечелюстное пространство
C. Может потребоваться экстренная трахеостомия
D. Ни один из вышеперечисленных
# Одонтогенный эпителий, ответственный за образование зубной кисты:
A. Клетка остатки Серре
Б. Эмалевый орган
С.Редуцированный эмалевый эпителий
D. Клеточные остатки Malassez
# Кариес на поверхности эмали приводит к акцентированию:
A. Инкрементальные линии Retzius
B. Perikymata
C. Линии сращивания Пикерилла
D. Штрихи Викхема
# Постоянный признак, связанный с корешковой кистой:
A. ретинированный зуб
B. отсутствующий зуб
C. нежизнеспособный зуб
D. аномальный зуб
# Что из следующего различает конденсирующийся остит от доброкачественного? цементобластома?
А.Конденсирующий остит связан с витальным зубом, тогда как цементобластома связана с нежизнеспособным зубом
B.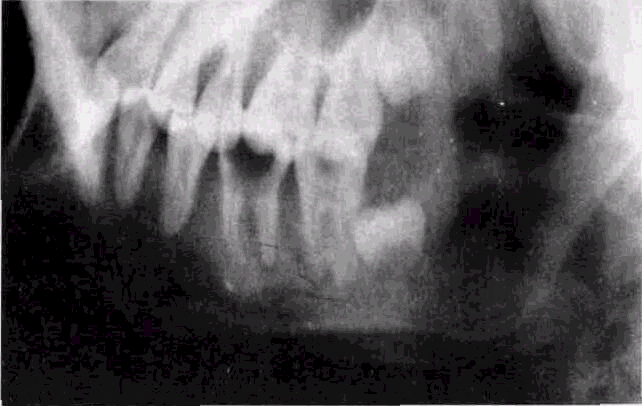 При конденсирующем остите рентгеноконтрастность прикрепляется к зубу, тогда как при цементобластоме это не
При конденсирующем остите рентгеноконтрастность прикрепляется к зубу, тогда как при цементобластоме это не
C. витальный зуб
D. При цементобластоме рентгеноконтрастность прикрепляется к зубу, тогда как при конденсирующем остите ее нет
# Лучший способ дифференцировать периапикальную кисту и периапикальную гранулему:
A.Рентгенологически
B. Гистологически
C. Клинически
D. Ни одно из вышеперечисленных
# Диффузное распространение воспалительного поражения вызвано бактериальным ферментом:
A. Коагулаза
B. Гиалуронидаза
C. Пероксидаза
D. Брадикинин
# Хронический периостит у детей известен как:
A. Херувизм
B. Остеомиелит Гарре
C. Гистиоцитоз X
D. Туберкулезный остеомиелит
# Что из перечисленного более склонно к остеомиелиту?
А.Верхняя челюсть
B. Зигома
C. Небная кость
D. Нижняя челюсть
# Хронический остеомиелит челюсти состоит из:
A.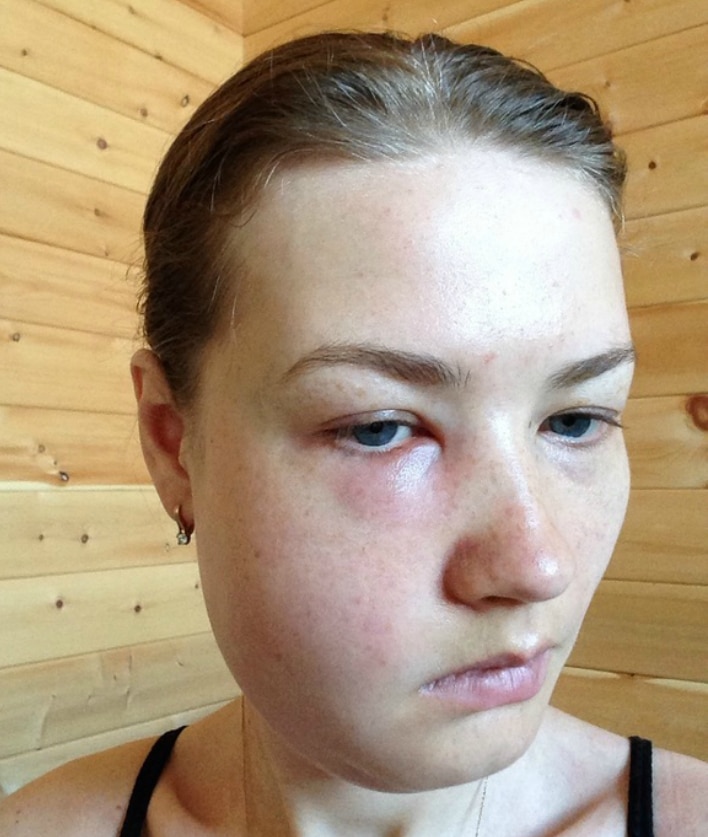 Конденсирующего остеита
Конденсирующего остеита
B. Склеротическая цементная масса
C. Хронический диффузный склерозирующий остеомиелит
D. Все
# Фасциальные пространства, участвующие в стенокардии Людвига:
A. Односторонние — поднижнечелюстные и подъязычные пространства
B. Двусторонние — поднижнечелюстные и подъязычные пространства
C.Односторонний — поднижнечелюстные, подъязычные и подподбородочные пространства
D. Двусторонние — поднижнечелюстные, сублингвальные и подподбородочные пространства
# Три стадии прогрессирования острой одонтогенной инфекции:
A. Периапикальный остит, целлюлит, абсцесс
B. Абсцесс, целлюлит, периапикальный остит
C. Целлюлит, абсцесс, периапикальный остит
D. Периапикальный остит, абсцесс, целлюлит
# Хронический фокальный склерозирующий остеомиелит чаще всего поражает зуб:
A.Второй моляр верхней челюсти
B. Третий моляр верхней челюсти
C. Первый моляр верхней челюсти
D. Первый моляр нижней челюсти
Первый моляр нижней челюсти
# Киста, возникающая из остатков Малассеса:
A. Зубная киста
B. Зубовидная киста
C. D. Кератоцист
# Инфекция низкой степени, которая приводит к локализованной периостальной реакции:
A. Остеомиелит Гарре
B. Острый остеомиелит
C.Конденсирующий остит
D. Местный альвеолярный остит
# Крошечные линейные или дугообразные тела, аморфные, хрупкие и эозинофильные по реакции, обнаруженные в сочетании с некоторыми одонтогенными кистами, называются:
A. Тельца Civatte
B. Тела Рассела
Тела C. Guarneri
D. Тельца Раштона
# Клетки, наиболее часто встречающиеся в гранулеме:
A. Тучные клетки
B. Гигантские клетки
C.Лимфоциты
D. Нейтрофилы
# Наиболее часто используемая селективная среда для Streptococcus mutans:
A. Агар макроконки
B. Агар с бацитрацином Mitius salivarius
C. Питательный агар
D. Теллуритная среда
Теллуритная среда
в Демократической зоне # Most кариес эмали составляет:
A. Полупрозрачная зона
B. Тело поражения
C. Темная зона
D. Поверхностная зона
# Желатиновый осадок, прикрепленный к поверхности зуба, называется:
A.Materia alba
B. Зубной налет
C. Камни
D. Все вышеперечисленное
# Streptococcus mutans производит адгезивный полимер из сахарозы, известный как:
A. Levans
B. Lectins
C. Glucans
D. Polyfructans
# Очаги разжижения Миллера — патологические наблюдения в:
A. Цементный кариес
B. Ранний кариес эмали
C. Продвинутый кариес эмали
D.Развитый дентинный кариес
# Что из перечисленного является кариостатическим?
A. Селен
B. Магний
C. Кадмий
D. Молибден
# Развитие кариеса зубов на ямках и фиссурах происходит от:
A. Вершина ямки и трещины
B. трещина
C. Боковая поверхность ямки и трещины
Боковая поверхность ямки и трещины
D. Дно ямки и трещины
# Что из следующего представляет собой растворимый полисахарид, обнаруженный в зубном налете и образованный из фруктозной составляющей сахарозы?
А.Леван
B. Декстран
C. Амилопектин
D. Гиалуроновая кислота
# Микрофлора зубного налета может расщеплять углеводы. Что это значит?
A. Сахаролитический
B. Сапрофитный
C. Вирулентный
D. Авирулентный
# Верно в отношении кариеса, кроме:
A. Инфекционный и трансмиссивный
B. Не вызванный микроорганизмами
C. Может развиваться в отсутствие сахарозы
D. Микроорганизмы играют наиболее важную роль
# 30-летний пациент с рентгенологическим проявлением эндостального костного образования, склерозированная кость, вероятно, страдает?
А.Остеомиелит Гарре
B. Хронический очаговый склерозирующий остеомиелит
C. Острый остеомиелит
D. Хронический остеомиелит

