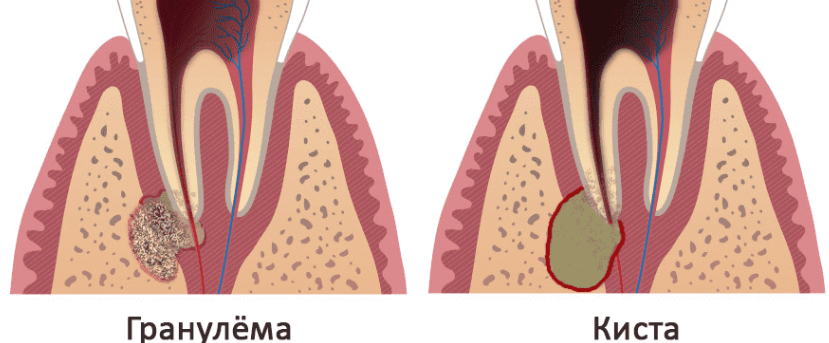
Гранулема на корне зуба
Отзывы пациентов
Алла С.
Делала чистку зубов,а через два дня отбеливание.Все аккуратно,зубы реально стали светлее,получила кучу скидок на дальнейшее лечение
Все отзывы
Гранулема – это небольшое воспаление с четко очерченной границей, располагающееся на корневой части зуба, чаще всего в области верхушки. Диаметр гранулемы обычно не превышает пяти-восьми миллиметров, однако, несмотря на свои миниатюрные размеры, она представляет серьезную угрозу.
Кистообразная полость гранулемы заполнена мертвыми клетками, в том числе и бактериальными. Грануляционная ткань образования окружена особой капсулой. Все это создает благоприятные условия для распространения инфекционного процесса и разрушения здоровых тканей.
Причины заболевания
Основная и самая частая причина рассматриваемой патологии – не вылеченный вовремя кариес. Именно запущенный кариес нередко приводит к пульпиту и периодонтиту – воспалительным заболеваниям зубов, в число осложнений которых входит гранулема зубного корня. Помимо этого способствовать возникновению недуга может травматическое повреждение и разлом зуба, лечение болезней полости рта с несоблюдением правил антисептики.
Помимо этого способствовать возникновению недуга может травматическое повреждение и разлом зуба, лечение болезней полости рта с несоблюдением правил антисептики.
Капсула гранулемы способна прорваться в любой момент. Этому способствует ослабление иммунитета. В результате происходит оголение шейки зуба, возникает его подвижность, возрастает риск развития воспалительных заболеваний десен. К числу наиболее опасных осложнений заболевания относят формирование кисты зуба, околочелюстного абсцесса, инфицирование костной ткани (одонтогенный периостит). На фоне этих опасных последствий потеря зуба кажется самым безобидным осложнением.
Симптомы гранулемы корня зуба
С момента формирования гранулемы до появления первых патологических симптомов может пройти немало времени, так как заболевание на ранней стадии часто протекает без каких-либо клинических признаков.
Образования крупных размеров могут проявлять себя болевыми ощущениями, припухлостью в области десны, гнойными выделениями из пространства между зубом и десной. В ряде случаев у больных наблюдаются повышение температуры, потемнение эмали зуба, общее недомогание. Стоит отметить, что рост гранулемы иногда происходит очень быстро.
В ряде случаев у больных наблюдаются повышение температуры, потемнение эмали зуба, общее недомогание. Стоит отметить, что рост гранулемы иногда происходит очень быстро.
Диагностика и лечение
Даже при стоматологическом осмотре гранулема может остаться незамеченной. На ранних этапах развития образование можно увидеть только на рентгеновском снимке или после проведения ортопантомограммы. На запущенной стадии врач может предположить наличие гранулемы по жалобам пациента и характерным клиническим признакам, которые уже становятся заметны.
В клинике «Альфа-Дент» применяются эффективные терапевтические и хирургические методы лечения. Важно знать, что спасти зуб обычно удается только при своевременно начатом лечении. К сожалению, в связи с отсутствием выраженных симптомов на ранней стадии болезни, такое случается нечасто.
Метод лечения выбирается в индивидуальном порядке с учетом состояния зубных тканей, размера образования и наличия осложнений. На относительно ранних этапах развития гранулемы пациенту может быть назначено терапевтическое антибактериальное лечение корневых каналов с последующим их пломбированием.
В нашей клинике хирург может предложить вам вылечить гранулему следующими способами:
- резекция верхушки корня – вскрытие зуба, прочищение каналов с последующим заполнением специальным раствором. В ходе операции осуществляется удаление гранулемы вместе с верхушкой корня. Удаленную ткань замещают искусственным материалом, после чего ставят пломбу;
- гемисекция зуба – удаление корня вместе с гранулемой и прилегающей коронковой частью. После операции на зуб устанавливается искусственная коронка. Контроль эффективности лечения производится с помощью рентгенологического исследования;
- удаление пораженного зуба;
- при наличии гнойных осложнений в виде абсцесса или периостита осуществляется вскрытие десны и установка дренажной системы на два-три дня.
После операции врач вам назначит курс антибиотиков, обезболивающие препараты, полоскания ротовой полости антисептическими растворами.
Гранулема на корне зуба причины, симптомы воспаления у верхушки корня
Гранулема на корне зуба – образовавшийся воспаленный пузырь на верхней части корня зуба из-за разрастания грануляционной ткани. Она формирует отдельный обособленный очаг в виде пузырька, наполненного гнойными веществами, чтобы защитить соседние ткани от разрастающегося воспаления. Обычно, это происходит из-за вовремя невылеченного пульпита и, как следствие, воспаления корня зуба.
Размеры новообразования прикорневой инфекции могут достигать 0,5 см. Если размеры мешочка превышают эту отметку, то это уже кистогранулема или киста корня зуба.
Причины воспаления
Гранулема может образовываться из-за разных причин. К наиболее распространенным относится:
- Прогрессирующий пульпит. Из-за образования глубокой полости в зубе, туда попадают микроорганизмы различного происхождения. Как следствие, начинается воспаление. Если недуг не лечить, бактерии попадают в прикорневые каналы, где и образуют очаг инфекции.

- Некачественное лечение зуба. Корневые каналы могли быть опломбированы ранее. Но, если канальца не были заполнены материалом качественно и до конца, в них начинается развитие бактерий и воспаления.
- Травма зуба. При ушибах зубов может формироваться отслойка прикорневой ткани, куда попадают бактерии, вызывающие воспаление.
- Воспалительные заболевания горла и ротовой области: тонзиллит, абсцесс и прочие, провоцирующие инфекцию ослабленных зубов.
Протекание болезни
Иногда пациент может не догадываться о наличие заболевания, потому что оно не всегда проявляет себя сразу: сам зуб может не беспокоить, а чувствительность проявляться лишь при надкусывании. Само заболевание периодически может переходить из острой формы в вялотекущую, например, при переохлаждении боль усиливается, а затем стихает. Обратиться за консультацией стоит, если:
- Появились острые боли во время надкусывания или употребления горячей и холодной пищи.
- Отекают десны у основания зуба.

- При касании десны проявляются болезненные ощущения.
Необходимо вовремя обнаружить заболевание и начать лечение, чтобы оно не привело к более тяжелым последствиям, как потеря зуба, расщепление околозубных тканей и сепсису. Лечением недуга занимаются стоматологи-терапевты, а при необходимости и стоматологи-хирурги.
Диагностика гранулемы на корне зуба
Вовремя начатое лечение позволит избежать неприятностей в будущем. При появлении подобных симптомов следует обратиться к специалисту, который сделает рентгеновский снимок. При обнаружении заболевания на снимке будет видно затемнение на верхушке корня зуба. Снимок позволит определить размеры и стадию гранулемы.
Лечение
В зависимости от тяжести случая выделяют два вида лечения: консервативное и хирургическое.
Консервативное лечение
Такое лечение представляет собой очистку каналов корня, после чего на них наносится временное антисептическое вещество. После снятия воспаления и проведения повторного снимка, каналы вновь пломбируются. Если в зубе стоит старая пломба, под которой происходит воспаление, то врач сначала удалит старый материал и повторит вышеописанные действия.
Если в зубе стоит старая пломба, под которой происходит воспаление, то врач сначала удалит старый материал и повторит вышеописанные действия.
Хирургическое
Такое лечение необходимо при:
- Узких и непроходимых каналах.
- Невозможности предыдущего распломбирования.
- Наличии штифта, во избежание травмы.
В таких случаях предусмотрено хирургическое вмешательство. Оно представляет собой небольшой разрез десны в области гранулемы. Если нет смысла сохранять больной зуб, то его удаляют, а затем аккуратно извлекают гранулему, чтобы воспаление не передалось дальше по тканям.
При запущенном состоянии может развиваться отек щеки и флюс. Сначала специалист обязательно снимает болевые ощущения, после чего производит необходимые манипуляции. Кроме этого потребуется и медикаментозная терапия, чаще антибиотики.
Профилактика
Самым главным профилактическим условием будет своевременное обращение к врачу. При образовании кариеса или вышеперечисленных болевых ощущениях нужно обратиться к специалисту, поэтому немаловажным решением станет выбор хорошей стоматологической клиники.
-
Еленская Юлия Романовна
Врач стоматолог-терапевт
Стаж работы 19 лет, высшая квалификационная категория, кандидат медицинских наук
Подробнее
Просто позвоните нам или закажите обратный звонок
Мы ответим на все ваши вопросы, ответим по стоимости услуг, согласуем удобное для вас время.
Пиогенная гранулема в стоматологии — SKY Dental Vijayawada
Пиогенная гранулема является довольно известным типом поражения полости рта. Он наиболее известен своим названием, которое
происходит от медицинского состояния, которое не имеет никакого отношения к гнойному веществу. Наиболее известным местом, где возникает пиогенная гранулема, является ротовая полость, или ротовая полость, как всем известно.
Помимо десневой части, это может в основном возникать на губах, языке,
слизистой оболочке щеки, небе и других подобных частях. Одна из самых частых причин появления
Одна из самых частых причин появления
и рост пиогенной гранулемы — травма в анамнезе.
Наиболее распространенной теорией существования и причиной этого состояния является реакция на несколько
различных травм и/или хорическая боль или раздражение. Но из-за отсутствия подтвержденной этиологии истинная причина
возникновения его до сих пор неизвестна науке.
Симптомы пиогенной гранулемы
Одна вещь, которую вы должны знать о пиогенной гранулеме полости рта, это то, что она всегда доброкачественная и может
имитировать рост рака. Но получить подтверждение пиогенной гранулемы к 9 годам.Стоматолог 0003 может стать для вас самым большим облегчением, поскольку тогда будет подтверждено, что он не является раковым.
Известно, что пиогенная гранулема встречается во многих частях тела. В зависимости от части тела
, на которой он появляется, его форма, размер и внешний вид могут различаться. Пиогенная гранулема
, называемая оральной пиогенной гранулемой, когда она появляется в полости рта.
Но, несмотря на локализацию, пиогенная гранулема имеет следующие симптомы:
- Его цвет и текстура очень напоминают сырой говяжий фарш
- Обычно он имеет длину около 0,5 см. Может сильно сочиться и кровоточить
- Его форма может быть похожа на маленькую чернику и может даже иметь более тонкий стебель в своей основе.
- Может получить огромный рост за короткий промежуток времени
- Появляется в основном у подростков и пожилых людей.
Причины пиогенных гранулем
Как было сказано ранее, точные причины возникновения пиогенных гранулем до сих пор остаются загадкой для человечества. Но при этом у каждого пациента, состоящего из пиогенной гранулемы
, есть некоторые сходства.
Итак, ниже приведены некоторые факторы, которые, по-видимому, являются первопричиной пиогенных гранулем.
- Травма : Непрерывная или продолжительная травма внутренней части рта может быть серьезной проблемой.
 0003 способствующий фактор.
0003 способствующий фактор. - Инфекция : Инфекции обнаруживаются у большинства пациентов с гнойными гранулемами
. Одной из специфических инфекций является золотистый стафилококк. - Лекарственно-индуцированный : Постоянное или непрерывное потребление пероральных ретиноидов, таких как ацитретин или
изотретиноин, или, возможно, ингибитор протеазы, считается серьезным триггером для гнойных
гранулем. - Вирусные инфекции : Это не очевидная причина, а скорее гипотетическое предположение
, которую большинство людей считают причиной. Существует не так много исследований, подтверждающих это исследование.
Клинико-патологическое исследование 72 периапикальных поражений у вьетнамских пациентов
СЕНТЯБРЬ 2020 — ТОМ 16 | ОРИГИНАЛЬНАЯ СТАТЬЯ
Апикальный периодонтит — это воспалительный процесс, который приводит к разрушению периапикальной ткани, окружающей корень зуба.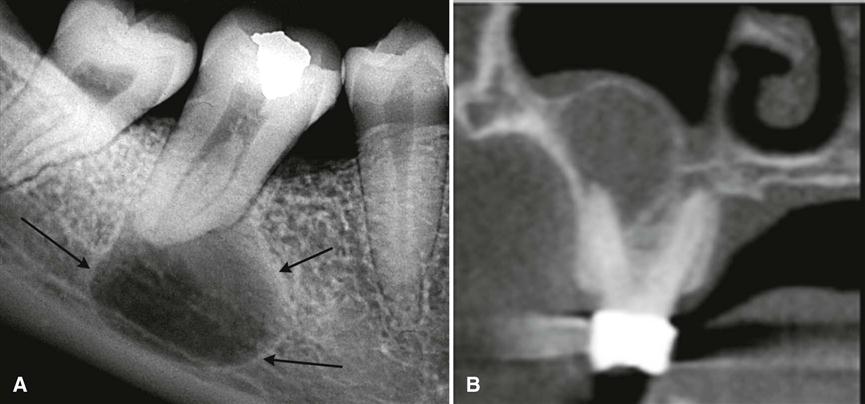 Это состояние обычно является следствием заболевания пульпы, такого как воспаление или некроз пульпы , которые могут возникнуть в результате травмы зубов, кариеса или неудачного лечения зубов. 1,2
Это состояние обычно является следствием заболевания пульпы, такого как воспаление или некроз пульпы , которые могут возникнуть в результате травмы зубов, кариеса или неудачного лечения зубов. 1,2
Из-за своего бессимптомного характера это патологическое состояние обычно выявляется во время планового стоматологического осмотра и первоначально лечится лечением корневых каналов. Однако многие доброкачественные и злокачественные образования, такие как кисты носо-небных протоков, аденоматоидные одонтогенные опухоли, плоскоклеточный рак или метастазы рака молочной железы, изначально ошибочно диагностируются как периапикальное поражение пульпового происхождения. Когда в области воспаления нет признаков или симптомов, это поражение требует дальнейшего гистопатологического исследования для получения окончательного диагноза, особенно поражения, которые не реагируют на эндодонтическое лечение или перелечивание корневых каналов.
Насколько нам известно, существует несколько исчерпывающих отчетов о клинических и гистопатологических аспектах апикального периодонтита во Вьетнаме. Целью этого исследования было изучение демографической информации и гистопатологических диагнозов периапикальных поражений, полученных в результате неудачного повторного лечения корневых каналов передних зубов у вьетнамских пациентов. Данные, полученные в результате этого исследования, показывают, что стоматологи должны строго придерживаться протоколов лечения корневых каналов, а хирурги должны серьезно рассмотреть возможность предоставления образцов поражений для гистопатологической оценки для получения окончательного диагноза.
Целью этого исследования было изучение демографической информации и гистопатологических диагнозов периапикальных поражений, полученных в результате неудачного повторного лечения корневых каналов передних зубов у вьетнамских пациентов. Данные, полученные в результате этого исследования, показывают, что стоматологи должны строго придерживаться протоколов лечения корневых каналов, а хирурги должны серьезно рассмотреть возможность предоставления образцов поражений для гистопатологической оценки для получения окончательного диагноза.
Протокол исследования был одобрен Комитетом по этике исследований Национальной больницы одонто-стоматологии (NHOS), Ханой, Вьетнам (№ 01/HDDD-BVRHMTWHN). В этом ретроспективном исследовании семьдесят два пациента с 72 периапикальными поражениями, расположенными на верхних и нижних передних зубах, были направлены из отделения эндодонтии в отделение малой челюстно-лицевой хирургии для апикальной хирургии из-за большого неразрешенного периапикального поражения после повторного лечения корневых каналов. -уход. Исследование проводилось в период с октября 2014 г. по февраль 2018 г. Лечение пациентов проводилось в соответствии с рекомендациями Эндодонтического общества Англии по апикальной хирургии. 5 Пациенты были проинформированы о деталях исследования и подписали формы согласия до участия в исследовании. Были зарегистрированы демографические данные, включая возраст пациента, пол и место поражения.
-уход. Исследование проводилось в период с октября 2014 г. по февраль 2018 г. Лечение пациентов проводилось в соответствии с рекомендациями Эндодонтического общества Англии по апикальной хирургии. 5 Пациенты были проинформированы о деталях исследования и подписали формы согласия до участия в исследовании. Были зарегистрированы демографические данные, включая возраст пациента, пол и место поражения.
Хирургическая процедура
Хирургические процедуры проводились, как описано ранее. 6 Вкратце, пациентов лечили под местной анестезией. Лоскут на всю толщину был отогнут, и минимальная часть кортикальной кости была удалена для доступа к периапикальному поражению. Инфекционная ткань вокруг верхушки была удалена и подвергнута микроскопическому исследованию. Корень резецировали на расстоянии 3 мм от верхушки перпендикулярно длинной оси зуба и делали ретроградную полость с помощью ультразвуковых насадок. Подготовленную корневую поверхность заполнили МТА. Лоскут был заменен и зашит. Пациентам были предоставлены послеоперационные инструкции и назначено клиническое обследование и снятие швов через неделю.
Лоскут был заменен и зашит. Пациентам были предоставлены послеоперационные инструкции и назначено клиническое обследование и снятие швов через неделю.
Обработка тканей
Образцы, полученные во время операции, немедленно фиксировали в 10% растворе нейтрального формалина в течение 24 часов (ч) при 4°C с объемным соотношением образец/фиксатор 1:10. Эти образцы обезвоживали в мерном спирте и заливали в парафин. Серийные срезы толщиной 5 мкм были сделаны с использованием ротационного микротома и окрашены гематоксилином и эозином7.
Гистологический анализ
Гистологические срезы были исследованы под микроскопом оральным патологом и повторно исследованы через одну неделю. Образцы были разделены на периапикальные кисты, периапикальные
гранулемы или периапикальные рубцы, согласно предыдущему исследованию. 8 Диагноз периапикальной кисты основывался на наличии эпителия, полностью или частично выстилающего полость, и признаках волокнистой соединительной ткани. Эпителиальный слой делился на многослойный плоский и респираторный типы. Поражение было диагностировано как периапикальная гранулема, когда присутствовала грануляционная ткань с эпителиальными слоями или без них. Периапикальный рубец диагностировали по наличию плотной коллагеновой соединительной ткани и отсутствию воспалительных клеток.
Эпителиальный слой делился на многослойный плоский и респираторный типы. Поражение было диагностировано как периапикальная гранулема, когда присутствовала грануляционная ткань с эпителиальными слоями или без них. Периапикальный рубец диагностировали по наличию плотной коллагеновой соединительной ткани и отсутствию воспалительных клеток.
Также регистрировались дополнительные компоненты поражения: холестериновые щели, пенистые гистиоциты, дистрофические кальцификации или инородные тела. Смешанный тип воспаления был определен, когда присутствовали как хронические, так и острые воспалительные клетки. Уровень хронического воспаления был разделен на легкие, умеренные или тяжелые типы с инфильтрацией воспалительных клеток менее 25 %, от 25 до 50 % и более 50 % соответственно. 8 На рис. 1D и 2A показаны репрезентативные изображения состояний средней и тяжелой степени соответственно.
Исследование включало 72 образца биопсии от 72 пациентов с соотношением женщин и мужчин 1,7:1 и средним возрастом 34,74 года (диапазон 12–65 лет).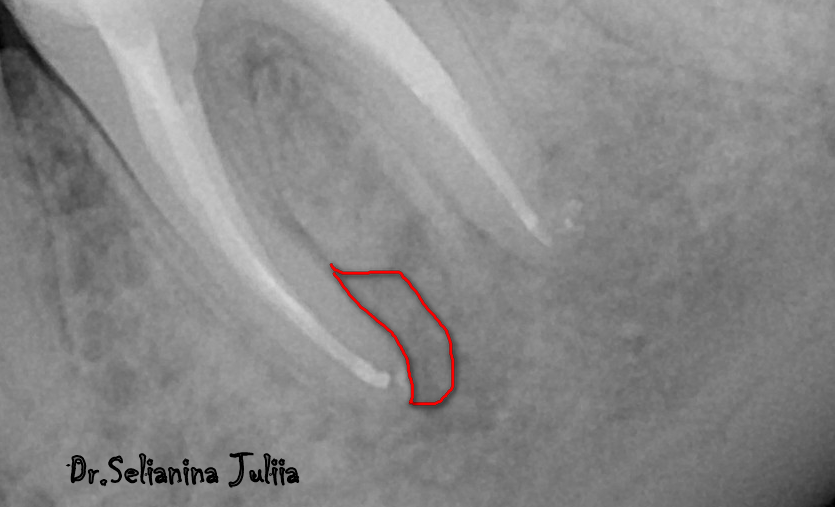 Периапикальная гранулема была наиболее часто диагностируемым поражением — 45 случаев (62,5%), тогда как периапикальные кисты составляли 27 случаев (37,5%). Периапикальных рубцов не обнаружено. Внутрикорреляционное согласие составило 0,91. Распределение периапикальных поражений по возрасту свидетельствовало о том, что они чаще встречались у пациентов с третьего по пятое десятилетие жизни. Распространенность периапикальной гранулемы по возрастным группам была самой высокой у пациентов 20–29 лет.лет с 16 случаями (35,55%). Эти поражения редко встречались у пациентов 10–19 и 60–69 лет, всего в 3 (6,7%) и 2 случаях (4,7%) соответственно. Периапикальная киста чаще всего наблюдалась у пациентов 30–39 лет в 10 случаях (37,03%). У лиц 50–59 лет периапикальные кисты не диагностированы. Мы оценили место поражения и обнаружили, что значительно больше образцов биопсии было получено из верхней челюсти в 53 случаях (73,61%), чем из нижней челюсти в 29 случаях (26,39%).%) (Таблица 1).
Периапикальная гранулема была наиболее часто диагностируемым поражением — 45 случаев (62,5%), тогда как периапикальные кисты составляли 27 случаев (37,5%). Периапикальных рубцов не обнаружено. Внутрикорреляционное согласие составило 0,91. Распределение периапикальных поражений по возрасту свидетельствовало о том, что они чаще встречались у пациентов с третьего по пятое десятилетие жизни. Распространенность периапикальной гранулемы по возрастным группам была самой высокой у пациентов 20–29 лет.лет с 16 случаями (35,55%). Эти поражения редко встречались у пациентов 10–19 и 60–69 лет, всего в 3 (6,7%) и 2 случаях (4,7%) соответственно. Периапикальная киста чаще всего наблюдалась у пациентов 30–39 лет в 10 случаях (37,03%). У лиц 50–59 лет периапикальные кисты не диагностированы. Мы оценили место поражения и обнаружили, что значительно больше образцов биопсии было получено из верхней челюсти в 53 случаях (73,61%), чем из нижней челюсти в 29 случаях (26,39%).%) (Таблица 1).
Таблица 1: Характеристики пациентов (n = 72)
Наиболее частой локализацией этих поражений были центральные и латеральные резцы верхней челюсти, за которыми следовали латеральные резцы нижней челюсти (таблица 2).
Из 27 периапикальных кист выстилка из многослойного плоского эпителия была выявлена в 96,3% случаев, остальные кисты были выстланы респираторным эпителием (рис. 1). Распространенность холестериновых щелей и пенистых гистиоцитов в периапикальных кистах была соответственно в 2,5 и 2,6 раза выше, чем в периапикальных гранулемах. Напротив, дистрофическая кальцификация в периапикальных гранулемах была в 2 раза выше по сравнению с периапикальными кистами. Лишь в 1 (3,7%) периапикальной кисте обнаружены инородные тела. При оценке воспаления смешанное острое и хроническое воспаление было отмечено в 2 (4,4%) периапикальных гранулемах (рис. 2). В периапикальных гранулемах легкое хроническое воспаление составляло 48,8%, за ним следовали умеренное (33,3%) и тяжелое (17,9%).%) хроническое воспаление. В периапикальных кистах самый высокий процент хронического воспаления был умеренным, за ним следовали тяжелые и легкие состояния (таблица 3).
Таблица 2: Распределение 72 периапикальных поражений по типам зубов (n = 114*).
Таблица 3 : Гистопатологические особенности периапикальных поражений, связанных с неудачным повторным эндодонтическим лечением.
Рисунок 1: Гистопатологические признаки периапикальной кисты. (Окрашивание гематоксилином и эозином; A = 2,5x; B = 4x; CE = 10x). A: Вид периапикальной кисты, выстланной многослойным плоским эпителием, при малом увеличении.
B: Вид многослойного плоского эпителия при большем увеличении. C: Холестериновые щели с пенистыми гистиоцитами.
D: Умеренные хронические воспалительные клетки в периапикальной кисте. E: Инородные тела, окруженные многоядерными гигантскими клетками инородных тел.
Рисунок 2: Гистопатологические признаки периапикальной гранулемы (окраска гематоксилином и эозином: A=2,5x; B-D=10x). A: Периапикальная гранулема, состоящая из грануляционной ткани с выраженным воспалением.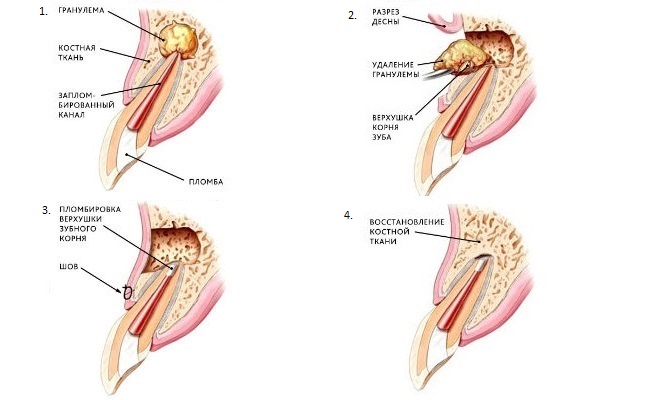 B: Изображение (А) с большим увеличением, показывающее скопление пенистых гистиоцитов в периапикальной гранулеме. C: Холестериновые щели и многоядерные гигантские клетки инородных тел. D: Дистрофическая кальцификация.
B: Изображение (А) с большим увеличением, показывающее скопление пенистых гистиоцитов в периапикальной гранулеме. C: Холестериновые щели и многоядерные гигантские клетки инородных тел. D: Дистрофическая кальцификация.
В этом исследовании изучались клинико-патологические проявления периапикальных поражений передних зубов. Наши результаты продемонстрировали, что у женщин чаще встречается периапикальное поражение, составляющее 64 % образцов биопсии. Этот вывод согласуется с выводами других отчетов.7,9Средний возраст (34,74 года) пациентов с периапикальными поражениями в этом исследовании был аналогичен предыдущему исследованию10, но отличался от такового в другом исследовании.7 Настоящее исследование выявило пик заболеваемости на четвертом десятилетии жизни, что согласуется с двумя другими исследования11,12 , но отличались от третьего десятилетия, обнаруженного Akinyamoju et al.9 Возможные объяснения заключаются в том, что у вьетнамских женщин была более высокая распространенность заболеваний пародонта, чем у мужчин, а у пациентов в возрасте старше 35 лет было больше стоматологических заболеваний, чем у пациентов в возрасте до 35 лет. .13
.13
Исследование, проведенное Carrillo et al.14 , показало, что большинство периапикальных поражений приходится на передний отдел верхней челюсти. Эти результаты согласуются с результатами нашего исследования, в котором соотношение периапикальных поражений в переднем отделе верхней челюсти и переднем отделе нижней челюсти составляло 3,2:1. Объяснение преобладания поражений в переднем отделе верхней челюсти может быть связано с морфологией и расположением передних зубов. Верхние передние зубы подвержены травмам после несчастных случаев.15,16
Периапикальные гранулемы и периапикальные кисты являются наиболее распространенным типом периапикальных поражений. Однако частота двух этих поражений в литературе варьируется, при этом распространенность периапикальных гранулем колеблется от 9% до 87%, а периапикальных кист — от 7% до 59%.17-20 Наше исследование выявило более высокую распространенность периапикальных гранулем (73,61%), чем периапикальных кист (26,39%). Эти результаты согласовывались с другими исследованиями, но отличались от исследований, в которых преобладающим типом были обнаружены периапикальные кисты. 22 Более того, отсутствие серийных срезов или поэтапное серийное секционирование гистологических образцов и образцов без срезанной верхушки корня может привести к неправильной классификации периапикальной кисты.14
22 Более того, отсутствие серийных срезов или поэтапное серийное секционирование гистологических образцов и образцов без срезанной верхушки корня может привести к неправильной классификации периапикальной кисты.14
Частота периапикальной кисты, выстланной мерцательным эпителием, варьирует от 0,8% до 10%.23 В настоящем исследовании респираторный эпителий был идентифицирован в одной периапикальной кисте (3,7%), собранной из верхних передних зубов. Тесная анатомическая близость воспалительного очага к носовой полости может объяснять наличие клеток респираторного эпителия. %) были периапикальными кистами. Эта частота была сопоставима с частотой (11,7%) в предыдущем исследовании8, но ниже по сравнению с другим исследованием24, в котором сообщалось, что частота кристаллов холестерина в периапикальных поражениях варьировала от 18 до 44%. Также было продемонстрировано, что наличие холестериновой щели в периапикальном поражении препятствовало заживлению этих поражений, поскольку лечение или повторное лечение корневых каналов не может удалить эти материалы. 2 Дистрофическая кальцификация и пенистые гистиоциты присутствовали в 30 случаях (57%) и в 13 случаях. (40,7%), соответственно, что было более частым по сравнению с другими исследованиями.8,25
2 Дистрофическая кальцификация и пенистые гистиоциты присутствовали в 30 случаях (57%) и в 13 случаях. (40,7%), соответственно, что было более частым по сравнению с другими исследованиями.8,25
Мы выявили инородные тела в одном (3,7%) случае поражения периапикальной кисты, что выше, чем у 0,4%, о которых сообщили Стокдейл и Чандлер,12, но ниже, чем в других отчетах.1,8 Происхождение инородных тел в настоящем исследовании исходили из материалов для пломбирования корневых каналов, что согласуется с двумя предыдущими исследованиями. чем тот, о котором сообщили Lin et al. 8. В периапикальной кисте не было обнаружено острого и хронического воспаления, что контрастировало с результатами Lin et al. 8 и Chen et al. 25. Что касается образцов биопсии, демонстрирующих только хроническое воспаление, частота хронического воспаления в периапикальных гранулемах была самой высокой при легком хроническом воспалении, за которым следовали умеренное и тяжелое воспаление, в отличие от Lin et al.8 , которые обнаружили, что умеренное воспаление было наиболее частым, за которым следовали тяжелое и легкое воспаление.