Синдром постназального затека | Чайка
Железы слизистой оболочки носа, горла, нижних дыхательных путей, желудочно-кишечного тракта вырабатывают слизь — вещество, которое увлажняет эти области и выполняет защитную функцию от болезнетворных микробов. Слизистая оболочка носа каждый день вырабатывает около четверти всей слизи в нашем организме. Но как правило, мы не замечаем выделение слизи из носа, потому что она смешивается со слюной, стекает по задней стенке горла, и мы ее проглатываем. Когда наше тело производит больше слизи, чем обычно, или она становится более густой, эти процессы становятся заметными.
Если густая или избыточная слизь из носа выделяется через ноздри, это называется насморк (ринорея). Когда она начинает стекать по задней стенке носоглотки и горла, это называется постназальное стекание, постназальный затек, или постназальный синдром.
Причин постназального стекания может быть множество.
- Простудные заболевания (ОРВИ).
- Аллергический ринит.
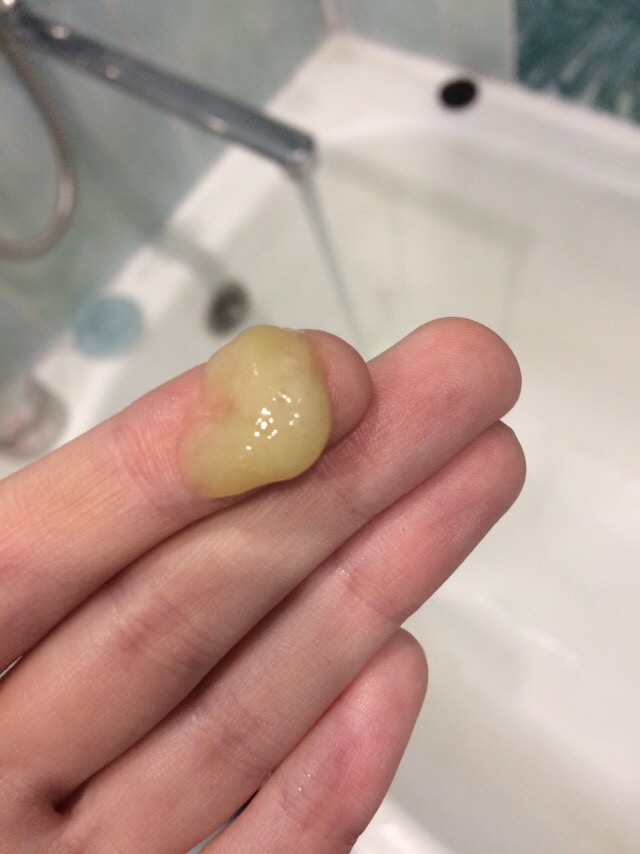
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ). Часто сопровождается также изжогой, отрыжкой, болью в горле.
- Воспаление пазух (синуситы).
- Инородные тела полости носа (чаще всего у детей).
- Беременность.
- Некоторые лекарственные препараты, например оральные контрацептивы и препараты для лечения артериальной гипертензии.
- Искривленная перегородка носа или другая внутриносовая патология.
- Перемена погоды, понижение температуры или действие сухого воздуха.
- Определенные продукты — например, пряная пища может вызвать выделение большого количества слизи.
- Пары химических веществ, парфюмерии, чистящих средств, дыма или других раздражителей.
- Проблемы с глотанием могут вызвать накопление слизи в горле, которое ощущается как постназальное стекание. Эти проблемы могут иногда возникать с возрастом или в связи с такими состояниями, как гастроэзофагеальная рефлюксная болезнь (ГЭРБ).
Симптомы
- Ощущение, что необходимо прочистить горло.

- Постназальное стекание часто приводит к раздражению, боли в горле. При этом инфекции обычно нет, просто слизь, которая стекает из носоглотки, раздражает миндалины, и в ответ на раздражение они могут отекать. Это может вызвать дискомфорт или ощущение комка в горле.
- Кашель, который часто ухудшается ночью. Постназальное стекание — одна из наиболее распространенных причин кашля.
- Слишком большое количество слизи может вызвать охриплость голоса.
- Если слизь затрагивает евстахиеву трубу, могут возникнуть неприятные ощущения в ушах — щелчки, ощущение жидкости в ухе или даже отиты.
Диагностика
Диагностика постназального стекания направлена на поиск его причины. Для этого может потребоваться эндоскопия полости носа, КТ полости носа и околоносовых пазух, привлечение других специалистов — например, аллерголога, терапевта, гастроэнтеролога.
Как подготовиться к визиту
Заранее продумайте ответы на такие вопросы:
- Как долго беспокоит постназальное стекание?
- Чем провоцируется чувство стекания?
- Страдаете ли хроническими заболеваниями полости носа, пазух и желудочно-кишечного тракта?
Если вы когда-нибудь проходили обследование у гастроэнтеролога или проводилась гастроскопия (ЭГДС), желательно иметь с собой заключение и результаты обследований.
Стоит заранее составить список вопросов доктору.
Процедуры и манипуляции
По результатам консультации доктор может дополнительно назначить:
- осмотр полости носа с помощью эндоскопа;
- КТ полости носа и околоносовых пазух.
Вязкая слюна в горле: причины и способы лечения
Жалоба на густую или вязкую слюну в горле – одна из самых распространенных на приеме у врача. Вязкая слюна стает причиной заложенности глотки, частого кашля, желания «прочистить» горло.Чаще всего та субстанция, которую больной принимает за слюну в глотке, является на самом деле просто вязкой слизью, секретируемой железистыми клетками верхних дыхательных путей.
Наши с вами органы дыхания покрыты изнутри оболочкой, в которой встречается множество особых эпителиальных клеток, способных производить особую слизь, тонким слоем покрывающую всю поверхность внутренней оболочки полости носа, зева, глотки, гортани.
Эта слизь очень важна, ведь она защищает клетки внутренней оболочки органов дыхания от высушивания и благодаря ней функционирует местный неспецифический иммунитет.
Естественно, слюна также является частью слизи в горле, потому как она смешивается с секретом клеток глотки во время того же акта глотания. И слизь глотки, и слюна вырабатываются ежесекундно, но в норме человек этого не замечает, периодически сглатывая их излишек.
Однако, при воздействии неблагоприятных факторов среды, в которой находится человек, или при некоторых болезнях, мокрота может становиться густой, вязкой, трудно проглатываемой.
При этом человек может ощущать щекотание или зуд, заложенность в глотке. Кроме того, из-за раздражения стенок глотки этим вязким слизистым секретом может возникать частый кашель разной степени интенсивности.
Воздух и питьевой режим
Причины образования вязкой слюны или комка слизи в горле могут быть связаны не только с конкретными болезнями. При отсутствии признаков инфекции (плохого общего самочувствия, повышения температуры, боли в глотке, насморка) слюна во рту и слизь в горле часто становятся вязкими из-за воздействия на органы дыхания сухого воздуха.
При отсутствии признаков инфекции (плохого общего самочувствия, повышения температуры, боли в глотке, насморка) слюна во рту и слизь в горле часто становятся вязкими из-за воздействия на органы дыхания сухого воздуха.
В теплом помещении с низкой влажностью воздуха слизистая органов дыхания быстро пересыхает, притом нередко настолько, что загустевшая слизь превращается уже в корочки на поверхности внутренней оболочки горла, что вызывает першение, боль, сухой мучительный кашель.
Если вязкость слюны была вызвана пересушиванием слизистых оболочек, то некоторое облегчение человеку принесет частое теплое питье, использование увлажняющих солевых спреев для горла.
Однако для эффективного устранения вязкости слизи и сухости в глотке следует позаботиться о регуляции параметров температуры и влажности воздуха, иначе симптоматическую помощь горлу придется оказывать постоянно.
Образованию вязкой слюны способствует также дыхание через рот. Только представьте себе: мы с вами вдыхаем воздух, который бывает влажностью от 0% до 70-80%, а выдыхаем его 100%-но влажным!
То есть, проходя через дыхательные пути человека, воздух хорошо увлажняется, естественно, за счет влаги слизистой оболочки. В нашем организме для увлажнения воздуха предназначена полость носа с вырабатываемым здесь муконазальным секретом, но никак не рот с горлом.
В нашем организме для увлажнения воздуха предназначена полость носа с вырабатываемым здесь муконазальным секретом, но никак не рот с горлом.
Потому, когда нарушается носовое дыхание и приходится дышать через рот, слизь во рту и в горле быстро густеет и высыхает. Помощь в такой ситуации будет зависеть от того, что именно вызвало нарушение нормального, физиологичного акта дыхания.
Например, если носовое дыхание было нарушено из-за банального ринита (насморка), достаточно промыть нос специальными солевыми растворами или применить сосудосуживающие капли.
Иногда увеличение вязкости слюны провоцируют привычки в питании, к примеру, любовь к острым приправам. Также слюна может временно становиться вязкой после употребления некоторых продуктов, в частности молока и его производных.
Еще одна причина образования повышения вязкости слюны – недостаток жидкости в организме. Конечно, каждый из нас индивидуален и потребности у всех разные, но в среднем человеку нужно от 1,5 л воды на сутки.
Считается, что это то минимальное количество жидкости, которое может обеспечить нормальное функционирование крови, почек, слюнных и потовых желез, слизистых оболочек и т. д. Потому, если человеческий организм воды недополучает, у него вполне может появиться ощущение густой слюны в глотке.
Острые инфекции и хронические болезни
Ощущение вязкой слюны в горле бывает при острых инфекциях – ОРВИ, фарингитах, стоматитах. Во время болезней данный симптом возникает потому, что воспаление определенного участка слизистой сопровождается секрецией большого количества мокроты.
Главным отличием такой мокроты от слизи является то, что мокрота представляет собой патологическое чрезмерное образование секрета (жидкости) и является побочным продуктом воспалительной реакции.
Причины высыхания и сгущения такой мокроты те же – сухой воздух, перегрев, недостаток жидкости в организме. Густая мокрота также провоцирует приступы кашля, которые обычно заканчиваются ее (мокроты) отхождением. В данном случае рекомендуем ознакомится со статьей: что делать если сложно откашлять мокроту?
В данном случае рекомендуем ознакомится со статьей: что делать если сложно откашлять мокроту?
Вязкая слизь или мокрота в горле – это также один из основных признаков хронических воспалений глотки (фарингитов) и гортани (ларингитов). Основными признаками хронического фарингита служат умеренное чувство першения в глотке, вязкие и трудно отхаркиваемые выделения, частый сухой кашель, особенно по утрам. При хроническом ларингите человека беспокоят те же симптомы, но дополнительно проявляется охриплость или осиплость голоса.
Лечение хронических болезней горла – процесс длительный и трудоемкий, нередко требующий кроме медикаментозной терапии изменения стиля жизни и привычек человека.
Сама схема лечения в каждом отдельном случае подбирается врачом индивидуально, в зависимости от стадии и тяжести ларингита или фарингита, вызвавшей его причины, возрастных особенностей пациента и т. д.
В некоторых случаях ощущение густой слюны в глотке бывает обусловлено заболеваниями, не связанными напрямую с органами дыхания. К примеру, синдром Шегрена, который является аутоиммунной патологией, проявляется поражением желез, в первую очередь слюнных и слезных, снижением и недостаточностью их функции.
К примеру, синдром Шегрена, который является аутоиммунной патологией, проявляется поражением желез, в первую очередь слюнных и слезных, снижением и недостаточностью их функции.
Человеку с такой патологией, к сожалению, можно оказывать помощь только симптоматически, поскольку специфического лечения синдрома Шегрена не существует.
Ощущение густой слизи в горле трудности с глотанием свободным глотанием слюны ощущение кома в горле — Терапия
анонимно, Мужчина, 24 года
Здравствуйте юлия владимировна.
У меня недостаточность кардии привратника, рефлюкс эзофагит, дуоденогастральный рефлюкс.
Узи органов брюшной полости — перегиб желчного пузыря, при глубоков вдыхании (вздутии живота) перегиб распрямляется.
Узи щитовидной железы — в норме, без патологий.
Кровь на сахар — в норме. Гастроэнтерелог поставила диагноз — гэрб. Прописала омез 3 раза в день, ганатон 2 раза в день, маалокс. Таблетки пропить не смог, по причине затрудненного глотания — после того как пил, ощущение как будто они застревали в горле и возникало дискомфортное ощущение. Вскрылся гэрб из-за жалоб сухости во рту, горле, затрудненности в глотании, слизи на стенке носоглотки. Изжога не беспокоит, болей в животе нет и не было.
Спустя некоторое время обратился к терапевту повторно по тем же жалобам, за исключением того, что начались гуляющие дискомофортные ощущения в области сердца. Был отправлен на экг. Результаты экг — синусовая брадикардия, 59 ударов в минуту. Терапевт сказала что это проявления гэрб. Боли прошли. Не прошла слизь и проблемы с глотанием. Через силу заставляю себя пить омез, с маалокосом проблем нет, он рассасывается. Ганатон пить не стал (дорогой, подумал что не обязательно пить, тем более мне не объяснили для чего он, на приеме терапевт удивленно спросила, зачем гастроэнтеролог прописала мне такие дорогие таблетки, не скажете для чего он нужен? И велика ли необходимость его пить? )
На данный момент меня беспокоит:
1 — наличие слизи на задней стенке носоглотки, которую я постоянно хочу схаркнуть, и общий дискомфорт возникающий на этом фоне.
Гастроэнтерелог поставила диагноз — гэрб. Прописала омез 3 раза в день, ганатон 2 раза в день, маалокс. Таблетки пропить не смог, по причине затрудненного глотания — после того как пил, ощущение как будто они застревали в горле и возникало дискомфортное ощущение. Вскрылся гэрб из-за жалоб сухости во рту, горле, затрудненности в глотании, слизи на стенке носоглотки. Изжога не беспокоит, болей в животе нет и не было.
Спустя некоторое время обратился к терапевту повторно по тем же жалобам, за исключением того, что начались гуляющие дискомофортные ощущения в области сердца. Был отправлен на экг. Результаты экг — синусовая брадикардия, 59 ударов в минуту. Терапевт сказала что это проявления гэрб. Боли прошли. Не прошла слизь и проблемы с глотанием. Через силу заставляю себя пить омез, с маалокосом проблем нет, он рассасывается. Ганатон пить не стал (дорогой, подумал что не обязательно пить, тем более мне не объяснили для чего он, на приеме терапевт удивленно спросила, зачем гастроэнтеролог прописала мне такие дорогие таблетки, не скажете для чего он нужен? И велика ли необходимость его пить? )
На данный момент меня беспокоит:
1 — наличие слизи на задней стенке носоглотки, которую я постоянно хочу схаркнуть, и общий дискомфорт возникающий на этом фоне. Слизь по консистенции напоминает обычную слюну, только очень вязкую. Делал в декабре рентген гайморальных пазух — легкое воспаление правой гайморальной пазухи.
2 — Трудности с глотанием. Глоток слюны проходит с трудом. Иногда нужно сделать какое то движение шеей, чтобы сглотнуть. Иногда, ощущаю будто мышцы сокращаются наполовину, и глоток (я это чувствую) не проходит. Повторный последующий глоток проходит вполне нормально. Иногда нужно накатать слюну языком, чтобы сглотнуть, иначе просто не могу. Ощущение кома в горле прошло, но трудности с глотанием остались. Периодически возникает ощущение «вставленного кольца» в горло, будто мышцы не могут полностью сократиться при глотке. На днях заметил, что нос заложен без причины, температуры нет, горло не болит, ничего не беспокоит. Если просморкаться — нос все равно остается заложенным, соплей не выходит из него.
3 — На фоне вышеописанного довольно сильно ухудшается психическое состояние. Перепады настроения, постоянное угнетенное состояние, мышцы напряжены.
 Навязчивое состояние, что со мной что нибудь случится. Хотя наверно это уже не по вашей части, но это состояние развилось на фоне проблем с горлом и трудностью (не частой) при дыхании, порой не хватало воздуха, начиналась легкая паника, спасал глубокий вдох.
Юлия владимировна, пожалуйста, скажите по поводу описанных жалоб, могут ли они являться причиной гэрб? Наличие слизи и трудности с глотанием? Во время лечения омезом и маалоксом не было заметно улучшений, и по прошествии полутора недель я забросил лечение. Если это не является причиной, то скажите, пожалуйста, к какому специалисту мне обратиться, будьте так великодушны, прошу вас. Я уже был у невролога (констатировала какую то легкую степень сколиоза) , но она списала мое состояние на депрессию, хотя я понимаю, что депрессия, если она есть, это причина постоянного недомогания в плане не уходящей проблемы с горлом, и возникающими на этом фоне душевно-психических состояний. Какое лечение вы бы мне посоветовали при выявленном исследовании фгдс?
P.
Навязчивое состояние, что со мной что нибудь случится. Хотя наверно это уже не по вашей части, но это состояние развилось на фоне проблем с горлом и трудностью (не частой) при дыхании, порой не хватало воздуха, начиналась легкая паника, спасал глубокий вдох.
Юлия владимировна, пожалуйста, скажите по поводу описанных жалоб, могут ли они являться причиной гэрб? Наличие слизи и трудности с глотанием? Во время лечения омезом и маалоксом не было заметно улучшений, и по прошествии полутора недель я забросил лечение. Если это не является причиной, то скажите, пожалуйста, к какому специалисту мне обратиться, будьте так великодушны, прошу вас. Я уже был у невролога (констатировала какую то легкую степень сколиоза) , но она списала мое состояние на депрессию, хотя я понимаю, что депрессия, если она есть, это причина постоянного недомогания в плане не уходящей проблемы с горлом, и возникающими на этом фоне душевно-психических состояний. Какое лечение вы бы мне посоветовали при выявленном исследовании фгдс?
P. S. Все проблемы с горлом начались после того(спустя некоторое время, месяца 2-3), как на приеме у стоматолога я очень сильно пересушил горло, до такой степени, что не мог сделать глоток, потом чуть не упал в обморок, голова не соображала, я побледнел, все было как в тумане. Аллергической реакцией не считаю, до этого кололи абсолютно все — и ультракаин, и новокаин,и ледокаин. Может ли это служить причиной бед с горлом? Если да, то значит мне к психиатру? Пожалуйста, дайте вашу точку зрения, прошу вас. За ранее благодарю за повествовательный и исчерпывающий ответ.
S. Все проблемы с горлом начались после того(спустя некоторое время, месяца 2-3), как на приеме у стоматолога я очень сильно пересушил горло, до такой степени, что не мог сделать глоток, потом чуть не упал в обморок, голова не соображала, я побледнел, все было как в тумане. Аллергической реакцией не считаю, до этого кололи абсолютно все — и ультракаин, и новокаин,и ледокаин. Может ли это служить причиной бед с горлом? Если да, то значит мне к психиатру? Пожалуйста, дайте вашу точку зрения, прошу вас. За ранее благодарю за повествовательный и исчерпывающий ответ.
Слизь в горле, при глотании чувствую ее, но отхаркнуть и откашляться не могу. Что делать? В чем причина?
Слизь, которая скапливается у Вас в горле — это слизь, стекающая по носоглотке не наружу, а внутрь. Это как насморк, только наоборот. Такое состояние называется постназальным синдромом.
Чтобы от него избавиться, необходимо для начала определить, почему скапливается слизь в горле, и провести грамотное лечение заболевания. ать мокроту.
ать мокроту.
Чтобы от него избавиться, необходимо для начала определить, почему скапливается слизь в горле, и провести грамотное лечение заболевания.
Причины постназального синдрома:
- Воспалительные заболевания носоглотки и гортани (синуситы, фарингит, ларингит).
- Хронические заболевания верхних дыхательных путей.
- Заболевания нижних дыхательных путей (бронхит, воспаление лёгких, туберкулёз).
- Аллергические реакции.
- Нарушения в работе ЖКТ, при которых содержимое желудка забрасывается обратно в пищевод и далее в глотку (гастроэзофагеальная рефлюксная болезнь, гастрит, язва).
- Искривлённая носовая перегородка
- Увеличенные носовые раковины.
- Аденоиды.
- Неправильное питание — употребление слишком жирной или острой пищи раздражает органы ЖКТ и может спровоцировать усиленную выработку секрета.
- Вредные привычки.
- Попадание в носовую полость посторонних предметов
- Плохая экологическая обстановка в месте проживания — загрязнённый воздух и пыль.
Чтобы понять, как лечить горло, нужно обратиться к лор-врачу для определения причины постназального синдрома. После чего доктор назначит эффективную схему лечения.
Если мокрота образуется из-за инфекционного заболевания, врач назначает антибактериальную либо противовирусную терапию (препарат, его дозировку и курс приёма также определяет оториноларинголог).
Если причина в аллергии, назначаются антигистаминные препараты. Дальнейшим лечением занимается врач — аллерголог.
При диагностировании проблем с ЖКТ необходимо пройти курс лечения у гастроэнтеролога.
Местная терапия также включает использование антисептических спреев (например, «Мирамистин»), приём иммуностимуляторов («Имудон», «Лизобакт»). Отлично дополнят основное лечение и ускорят процесс выздоровления физиотерапевтические процедуры в лор-клинике.
Если у Вас остались вопросы по лор-тематике, буду рад на них ответить.
Я на связи!
Всегда Ваш, доктор Зайцев.
Кашель? Обратите внимание на цвет мокроты
Мокрота — слизь, которая вырабатывается в легких и бронхиальном дереве. Известно, что мокрота играет важную роль в предотвращении проникновения микробов, способных вызвать инфекцию в дыхательных путях.
Изменение цвета мокроты может дать большое количество информации о том, что происходит с органами дыхательной системы во время простуды и других заболеваний. Ниже представлены возможные варианты цвета мокроты:
- мокрота в норме прозрачна, жидкой консистенции и выделяется в небольшом количестве. Она состоит из воды, солей, небольшого количества клеток иммунной системы. Выделение мокроты в норме не ощущается человеком;
- белый цвет мокроты сигнализирует о возникновении воспалительного процесса в дыхательных путях. Вначале слизистая оболочка отекает, что замедляет прохождение слизи через дыхательные пути. Когда это происходит, слизь становится более вязкой и приобретает белый оттенок;
- желтая слизь означает, что начинается активный иммунный ответ на появление инфекции в дыхательных путях.
 На место воспаления прибывают лейкоциты, клетки иммунной системы, которые отвечают за борьбу с бактериальной инфекцией;
На место воспаления прибывают лейкоциты, клетки иммунной системы, которые отвечают за борьбу с бактериальной инфекцией; - зеленая мокрота указывает на широко распространившийся и сильный иммунный ответ. Смесь большого количества лейкоцитов, бактерий и прочих компонентов клеток, придает слизи зеленый цвет;
- мокрота красного и коричневого оттенка может сигнализировать о наличии в ней крови. Причиной кровотечения может быть разрыв небольших кровеносных сосудов в дыхательной системе во время кашля. Но нередко наличие крови в слизи, особенно при обильном или длительном кровотечении, может указывать на заболевания с тяжелым течением. Ярко-красный или розовый оттенок мокроты означает, что кровотечение произошло совсем недавно, в то время как коричневый цвет слизи предполагает более давнюю кровопотерю;
- черный оттенок слизи может указывать на наличие грибковой инфекции в дыхательных путях и ослабленность иммунной системы. В таком случае следует немедленно обратиться за консультацией к врачу.
Инфекция — не единственная причина изменения консистенции и цвета мокроты. Мокрота может быть гуще при обезвоживании, после сна или сильного стресса. Аллергические реакции также могут изменить цвет и структуру слизи.
Пенистая структура слизи свидетельствует о наличии пузырьков воздуха в мокроте. Беловато-серая пенистая слизь может быть признаком хронической обструктивной болезни легких, с данным симптомом следует обратиться к врачу.
Если пенистая мокрота имеет розовый цвет, а также сопровождается нарушением дыхания, усиленным потоотделением и болью в груди, это может быть симптомом отека легких и острой левосторонней сердечной недостаточности. Это состояние является опасным для жизни и в таком случае следует немедленно вызвать бригаду скорой помощи.
Важно помнить, что нельзя проводить самодиагностику заболевания, основанную только на цвете мокроты. Следует обратиться к специалисту за консультацией и провести комплексное исследование бронхов и легких.
По материалам www. medicalnewstoday.com
medicalnewstoday.com
Лабораторная диагностика мокроты в СЗЦДМ
Патологическое отделяемое из дыхательных путей называется мокротой. Это секреторный продукт, который выделяется клетками эпителия и скапливается на стенках органов дыхания. В норме мокрота отсутствует, а секрет, который производит дыхательная система — проглатывается. Во время болезни его становится слишком много и он откашливается.
Исследование мокроты необходимо при наличии патологического процесса в легких и бронхах. Анализ позволит определить причины патологии, стадию процесса и характер болезни. Это исследование назначается в динамике, что позволяет оценить адекватность терапии и корректировать её, при необходимости.
Лечащий врач может назначить анализ мокроты, если есть длительный кашель, хронический патологический процесс в органах дыхательной системы, при неясности диагностической картины.
Виды исследования мокроты
Различают следующие виды исследования мокроты:
-
Макроскопическое
-
Микроскопическое
-
Микробиологическое
-
Химическое.

Перейти к анализам
Макроскопический анализ позволяет оценить общие свойства и характер мокроты. Оценивается количество мокроты, её консистенция, цвет, запах. Также, изучаются примеси, их характер и количество, различные волокна. Можно определить гной, слизистые частицы, серозную жидкость, элементы гнилостного процесса или распада тканей, кровь, волокна фибрина. Данные элементы могут отсутствовать, встречаться по одному или в комбинациях друг с другом.
Микроскопический анализ дает более точной представление о составе мокроты. Увеличение позволяет определить наличие клеток, элементов тканей. Это могут быть следы эпителия, лейкоциты, эозинофилы, эритроциты.
Бактериологическое исследование помогает подтвердить или исключить наличие микроорганизмов в мокроте. Это могут быть бактерии, грибок, паразиты. Проводится также анализ на чувствительность к антибактериальной терапии, что делает лечение более эффективным, сокращает его сроки и исключает неправильную тактику ведения пациента.
Химический анализ мокроты менее информативен. Проводится реакция на гемосидерин, что позволяет говорить о примеси крови. Также, оценивает кислотность биоматериала.
Виды мокроты
Мокроту можно классифицировать по нескольким признакам. Основным параметром является её характер. Различают такие виды мокроты:
Наблюдается при астме и воспалительных процессах. Имеет тягучую консистенцию, прозрачный цвет, стекловидный характер.
Сопровождает прорыв абсцесса или эмпиемы в просвет бронха. Имеет белый цвет с оттенком желтого или зеленого, непрозрачная, густая, имеет характерный запах.
- слизисто-гнойная мокрота продуцируется при воспалительных процессах с бактериальным возбудителем. Представляет собой вязкую массу, мутную, неоднородную, с вкраплениями гноя и слизи.
- кровянистая
Может содержать прожилки крови или сформированные сгустки. Это происходит при онкологическом процессе, туберкулезе. Кровь может быть алого или малинового цвета, в зависимости от вида и давности кровотечения.
Это происходит при онкологическом процессе, туберкулезе. Кровь может быть алого или малинового цвета, в зависимости от вида и давности кровотечения.
Мокрота жидкой консистенции является результатом пропотевания воды из капилляров в легкие, наблюдается при задержке крови в малом кругу кровообращения, отеке легких. Может иметь розоватый цвет.
Как подготовиться к лабораторной диагностике мокроты?
Собирать материал для анализа необходимо в утренние часы, натощак. Подготовка к сбору мокроты включает в себя полоскание ротоглотки, отплевывание слюны. Задача правильного сбора — выделение лишь той мокроты, которая откашливается, без примесей изо рта или носа.
Пациенту рекомендуют набрать побольше воздуха в легкие и начать кашлять. После этого происходит забор материала.
Как собирается материал для анализа?
Материал для исследования собирается в стерильную посуду. После откашливания материала, контейнер закупоривается и отправляется в лабораторию. Важно, чтобы мокрота была свежей, иначе происходит изменение кислотности, а часть жидкости высыхает. Предусмотрены индивидуальные плевательницы с плотно прилегающей крышкой. До передачи в лабораторию, контейнер с собранным материалом хранится в холодильнике.
После откашливания материала, контейнер закупоривается и отправляется в лабораторию. Важно, чтобы мокрота была свежей, иначе происходит изменение кислотности, а часть жидкости высыхает. Предусмотрены индивидуальные плевательницы с плотно прилегающей крышкой. До передачи в лабораторию, контейнер с собранным материалом хранится в холодильнике.
Как трактуются показатели анализа?
Оценка результатов всегда проводится в комплексе с анализом клинической картины, симптоматики и других исследований пациента. К примеру, на анализ сдается небольшое количество мокроты, но важно знать количество выделяемого вещества в сутки.
Наличие слизи наблюдается при остром бронхите, астме. Слизь и гной выделяются при бронхоэктазии, воспалении легких, абсцедировании, различных бронхитах. Кровь в мокроте наблюдается при тяжелом течении болезни, при инфаркте легкого, злокачественном росте, туберкулезе. Темный цвет и неприятный запах, наличие распадающихся тканей говорит о гангрене легкого.
Микроскопия мокроты позволяет исключить или подтвердить наличие паразитов. Это могут быть аскариды, эхинококк. Гнойные пробки формируются в мокроте при процессах гниения. Могут наблюдаться участки опухоли или легочных тканей, что говорит о распаде органа. Если в мокроте появилось большое количество плоского эпителия, скорее всего, материал смешан со слюной и требуется повторный анализ. Цилиндрические клетки эпителия в мокроте накапливается при остром воспалительном процессе в дыхательных путях, астме или онкологическом процессе. Лейкоциты входят в состав гнойной и слизистой мокроты и говорят о воспалении соответствующего характера. Наличие эозинофилов характерно для астмы или соответствующего вида пневмонии. Проводится исследование клеток на атипичность — если таковые обнаружены, возможно присутствует рост опухоли. Различные волокна говорят о распаде тканей. При астме также встречаются характерные спирали и кристаллы. Это слепки дыхательных путей, которые формируют элементы слизи.
Наличие грибка, мицелия, бактерий говорит о наличии соответствующей инфекции.
Какие болезни диагностируются с помощью анализа мокроты?
Анализ мокроты — ключевой этап диагностики целого ряда дыхательных патологий. Рассмотрим подробнее эти болезни.
Острый бронхит
Мокрота начинает выделяться на первых стадиях болезни. Вначале она слизистая и вязкая, но постепенно приобретает слизисто-гнойный характер. Постепенно растет и количество отделяемого материала. Под микроскопом можно обнаружить лейкоциты, много эпителиальных клеток, одиночные эритроциты.
Хронический бронхит
Пациенты с хроническим бронхитом отмечают регулярное отхаркивание большого количества мокроты слизисто-гнойного характера. Изредка встречаются прожилки крови, особенно после интенсивного кашля. В мокроте появляются альвеолярные макрофаги, фибринозные слепки дыхательных путей, а также представители флоры.
Астма
Мокрота при астме слизистая и вязкая, имеет стекловидный характер. Наблюдаются спиральные элементы Куршмана и кристаллические фрагменты Шарко-Лейдена, эозинофилы.
Бронхоэктазы
Для данной патологии характерно большое количество мокроты, которое может достигать 1 литра. Отделяемое имеет грязный, серо-зеленый оттенок. Если оставить мокроты в посуде на время, она расслоится на несколько видов: слизь, гной и серозная жидкость. Наблюдаются пробки Дитриха, значительное количество лейкоцитов, биохимические примеси.
Пневмония
Характерная мокрота продуцируется при крупозной пневмонии. Она имеет вязкую консистенцию, ржавый цвет, выделяется в небольшом количестве. С развитием болезни увеличивается её количество, приобретается слизисто-гнойный характер. Из примесей наблюдается фибрин, измененные эритроциты. Постепенно, эритроцитов становится меньше, повышается количество лейкоцитов.
Абсцесс легкого
Мокрота двухслойная, содержит большое количество гноя и примеси слизи. Микроскопическое исследование позволяет обнаружить лейкоциты, волокна тканей, элементы жирных кислот, гематоидин и холестерин. Бактериологический анализ позволяет оценить характер флоры.
Туберкулез
Мокрота продуцируется при кавернозной форме болезни. Это сопровождается гнойным отделяемым, с примесями крови и слизи. Микроскопия позволяет определить наличие линз оха, волокон, кристаллов кислот. Если наблюдаются обызвествленные участки, это говорит о распаде старого туберкулезного очага.
Злокачественная опухоль
Появление мокроты наблюдается при распаде. Она содержит участки тканей, волокна, кровь, атипичные клетки. Характер — кровянистый, слизистый.
Как видим, многие болезни имеют общие показатели мокроты. Это еще раз напоминает о необходимости целостной оценки клинической картины, в комплексе с симптомами и результатами других исследований.
Общий анализ мокроты
Мокрота – отделяемый из легких и дыхательных путей (трахеи и бронхов) патологический секрет. Общий анализ мокроты – лабораторное исследование, которое позволяет оценить характер, общие свойства и микроскопические особенности мокроты и дает представление о патологическом процессе в дыхательных органах.
Синонимы русские
Клинический анализ мокроты.
Синонимы английские
Sputum analysis.
Метод исследования
Микроскопия.
Единицы измерения
Мг/дл (миллиграмм на децилитр).
Какой биоматериал можно использовать для исследования?
Мокроту.
Как правильно подготовиться к исследованию?
- Рекомендуется употребить большой объем жидкости (воды) за 8-12 часов до сбора мокроты.
Общая информация об исследовании
Мокрота – это патологический секрет легких и дыхательных путей (бронхов, трахеи, гортани), который отделяется при откашливании. У здоровых людей мокрота не выделяется. В норме железы крупных бронхов и трахеи постоянно образовывают секрет в количестве до 100 мл/сут., который проглатывается при выделении. Трахеобронхиальный секрет представляет собой слизь, в состав которой входят гликопротеины, иммуноглобулины, бактерицидные белки, клеточные элементы (макрофаги, лимфоциты, слущенные клетки эпителия бронхов) и некоторые другие вещества. Данный секрет обладает бактерицидным эффектом, способствует выведению вдыхаемых мелких частиц и очищению бронхов. При заболеваниях трахеи, бронхов и легких усиливается образование слизи, которая отхаркивается в виде мокроты. У курильщиков без признаков заболеваний органов дыхания также обильно выделяется мокрота.
У здоровых людей мокрота не выделяется. В норме железы крупных бронхов и трахеи постоянно образовывают секрет в количестве до 100 мл/сут., который проглатывается при выделении. Трахеобронхиальный секрет представляет собой слизь, в состав которой входят гликопротеины, иммуноглобулины, бактерицидные белки, клеточные элементы (макрофаги, лимфоциты, слущенные клетки эпителия бронхов) и некоторые другие вещества. Данный секрет обладает бактерицидным эффектом, способствует выведению вдыхаемых мелких частиц и очищению бронхов. При заболеваниях трахеи, бронхов и легких усиливается образование слизи, которая отхаркивается в виде мокроты. У курильщиков без признаков заболеваний органов дыхания также обильно выделяется мокрота.
Клинический анализ мокроты является лабораторным исследованием, которое позволяет оценить характер, общие свойства и микроскопические особенности мокроты. На основании данного анализа судят о воспалительном процессе в органах дыхания, а в некоторых случаях ставят диагноз.
При клиническом исследовании мокроты анализируются такие показатели, как количество мокроты, ее цвет, запах, характер, консистенция, наличие примесей, клеточный состав, количество волокон, определяется присутствие микроорганизмов (бактерий, грибов), а также паразитов.
Мокрота по составу неоднородна. Она может содержать слизь, гной, серозную жидкость, кровь, фибрин, причем одновременное присутствие всех этих элементов не обязательно. Гной образуют скопления лейкоцитов, возникающие в месте воспалительного процесса. Воспалительный экссудат выделяется в виде серозной жидкости. Кровь в мокроте появляется при изменениях стенок легочных капилляров или повреждениях сосудов. Состав и связанные с ним свойства мокроты зависят от характера патологического процесса в органах дыхания.
Микроскопический анализ дает возможность под многократным увеличением рассмотреть присутствие различных форменных элементов в мокроте. Если микроскопическое исследование не выявило наличия патогенных микроорганизмов, это не исключает присутствия инфекции. Поэтому при подозрении на бактериальную инфекцию одновременно рекомендуется выполнять бактериологическое исследование мокроты с определением чувствительности возбудителей к антибиотикам.
Поэтому при подозрении на бактериальную инфекцию одновременно рекомендуется выполнять бактериологическое исследование мокроты с определением чувствительности возбудителей к антибиотикам.
Материал для анализа собирается в стерильный одноразовый контейнер. Пациенту необходимо помнить, что для исследования нужна мокрота, выделенная при откашливании, а не слюна и слизь из носоглотки. Собирать мокроту нужно утром до приема пищи, после тщательного полоскания рта и горла, чистки зубов.
Результаты анализа должны оцениваться врачом в комплексе с учетом клиники заболевания, данных осмотра и результатов других лабораторных и инструментальных методов исследования.
Для чего используется исследование?
- Для диагностики патологического процесса в легких и дыхательных путях;
- для оценки характера патологического процесса в дыхательных органах;
- для динамического наблюдения за состоянием дыхательных путей пациентов с хроническими заболеваниями органов дыхания;
- для оценки эффективности проводимой терапии.

Когда назначается исследование?
Что означают результаты?
Референсные значения
Количество мокроты при разных патологических процессах может составлять от нескольких миллилитров до двух литров в сутки.
Незначительное количество мокроты отделяется при:
- острых бронхитах,
- пневмониях,
- застойных явлениях в легких, в начале приступа бронхиальной астмы.
Большое количество мокроты может выделяться при:
- отеке легких,
- нагноительных процессах в легких (при абсцессе, бронхоэктатической болезни, гангрене легкого, при туберкулезном процессе, сопровождающемся распадом ткани).
По изменению количества мокроты иногда можно оценить динамику воспалительного процесса.
Цвет мокроты
Чаще мокрота бесцветная.
Зеленый оттенок может свидетельствовать о присоединении гнойного воспаления.
Различные оттенки красного указывают на примесь свежей крови, а ржавый – на следы распада эритроцитов.
Ярко-желтая мокрота наблюдается при скоплении большого количества эозинофилов (например, при бронхиальной астме).
Черноватая или сероватая мокрота содержит угольную пыль и наблюдается при пневмокониозах и у курильщиков.
Мокроту могут окрашивать и некоторые лекарственные средства (например, рифампицин).
Запах
Мокрота обычно не имеет запаха.
Гнилостный запах отмечается в результате присоединения гнилостной инфекции (например, при абсцессе, гангрене легкого, при гнилостном бронхите, бронхоэктатической болезни, раке легкого, осложнившемся некрозом).
Своеобразный «фруктовый» запах мокроты характерен для вскрывшейся эхинококковой кисты.
Характер мокроты
Слизистая мокрота наблюдается при катаральном воспалении в дыхательных путях, например, на фоне острого и хронического бронхита, трахеита.
Серозная мокрота определяется при отеке легких вследствие выхода плазмы в просвет альвеол.
Слизисто-гнойная мокрота наблюдается при бронхите, пневмонии, бронхоэктатической болезни, туберкулезе.
Гнойная мокрота возможна при гнойном бронхите, абсцессе, актиномикозе легких, гангрене.
Кровянистая мокрота выделяется при инфаркте легких, новообразованиях, травме легкого, актиномикозе и других факторах кровотечения в органах дыхания.
Консистенция мокроты зависит от количества слизи и форменных элементов и может быть жидкой, густой или вязкой.
Плоский эпителий в количестве более 25 клеток указывает на загрязнение материала слюной.
Клетки цилиндрического мерцательного эпителия – клетки слизистой оболочки гортани, трахеи и бронхов; их обнаруживают при бронхитах, трахеитах, бронхиальной астме, злокачественных новообразованиях.
Альвеолярные макрофаги в повышенном количестве в мокроте выявляются при хронических процессах и на стадии разрешения острых процессов в бронхолегочной системе.
Лейкоциты в большом количестве выявляются при выраженном воспалении, в составе слизисто-гнойной и гнойной мокроты.
Эозинофилы обнаруживаются при бронхиальной астме, эозинофильной пневмонии, глистных поражениях легких, инфаркте легкого.
Эритроциты. Обнаружение в мокроте единичных эритроцитов диагностического значения не имеет. При наличии свежей крови в мокроте выявляются неизмененные эритроциты.
Клетки с признаками атипии присутствуют при злокачественных новообразованиях.
Эластические волокна появляются при распаде ткани легкого, которое сопровождается разрушением эпителиального слоя и освобождением эластических волокон; их обнаруживают при туберкулезе, абсцессе, эхинококкозе, новообразованиях в легких.
Коралловидные волокна выявляют при хронических заболеваниях (например, при кавернозном туберкулезе).
Обызвествленные эластические волокна – эластические волокна, пропитанные солями кальция. Их обнаружение в мокроте характерно для туберкулеза.
Спирали Куршмана образуются при спастическом состоянии бронхов и наличии в них слизи; характерны для бронхиальной астмы, бронхитов, опухолей легких.
Кристаллы Шарко – Лейдена – продукты распада эозинофилов. Характерны для бронхиальной астмы, эозинофильных инфильтратов в легких, легочной двуустки.
Мицелий грибов появляется при грибковых поражениях бронхолегочной системы (например, при аспергиллезе легких).
Прочая флора. Обнаружение бактерий (кокков, бацилл), особенно в больших количествах, указывает на наличие бактериальной инфекции.
Важные замечания
- При трудно отделяемой мокроте перед сдачей анализа могут быть назначены отхаркивающие препараты, обильное теплое питье, ингаляции с физиологическим раствором.
- Интерпретация результатов анализа должна осуществляться лечащим врачом с учетом клинических данных и других лабораторных и инструментальных обследований.
Также рекомендуется
Кто назначает исследование?
Пульмонолог, терапевт, педиатр, врач общей практики, ревматолог, фтизиатр, аллерголог, инфекционист, клинический миколог, онколог, паразитолог.
Литература
- Лабораторные и инструментальные исследования в диагностике: Справочник / Пер. с англ. В. Ю. Халатова; под. ред. В. Н. Титова. – М.: ГЭОТАР-МЕД, 2004. – С. 960.
- Назаренко Г. И., Кишкун А. Клиническая оценка результатов лабораторных исследований. – М.: Медицина, 2000.
 – С. 84-87.
– С. 84-87. - Ройтберг Г. Е., Струтинский А. В. Внутренние болезни. Система органов дыхания. М.: Бином, 2005. – С. 464.
- Kincaid-Smith P., Larkins R., Whelan G. Problems in clinical medicine. – Sydney: MacLennan and Petty, 1990, 105-108.
Сухость во рту или густая слюна
Сухость во рту, или ксеростомия , возникает, когда слюны не хватает или слюна становится очень густой. Это может быть побочным эффектом лучевой терапии в области головы и шеи, некоторых видов химиотерапии, некоторых других лекарств и обезвоживания. Железы, вырабатывающие слюну, могут раздражаться или повреждаться и вырабатывать меньше слюны, или ваша слюна может стать очень густой и липкой. Степень сухости может быть легкой или сильной.
Сухость во рту или густая слюна могут увеличить риск кариеса и инфекции ротовой полости.Если вы курите, жуете табак или употребляете алкоголь, сухость может усилиться.
Что искать
-
Сухая, шелушащаяся, беловатая слюна во рту и вокруг рта
-
Густая слюна, которая больше похожа на слизь и прилипает к губам, когда вы открываете рот
-
Проблемы с глотанием пищи или густых жидкостей
-
Рот всегда открыт для дыхания (дыхание ртом сушит рот и горло)
-
Горящий язык
-
Кусочки пищи или другого вещества на зубах, языке и деснах
-
Поверхность языка выглядит неровной или потрескавшейся
Лечение сухости во рту или густой слюны
Лечение сухости во рту и густой слюны включает в себя комфорт и предотвращение инфекций или осложнений. Хороший уход за полостью рта и частое питье воды — полезные способы справиться с проблемами сухости во рту или густой слюны. Отказ от употребления алкоголя и табака, отказ от определенных продуктов и сведение к минимуму кофеина и сахара (в конфетах, жевательной резинке или безалкогольных напитках) может помочь предотвратить ухудшение состояния сухости во рту и густой слюны. Если у вас проблемы с питанием или вы едите меньше, поговорите со своей бригадой по лечению рака о том, могут ли вам быть полезны пищевые добавки.
Хороший уход за полостью рта и частое питье воды — полезные способы справиться с проблемами сухости во рту или густой слюны. Отказ от употребления алкоголя и табака, отказ от определенных продуктов и сведение к минимуму кофеина и сахара (в конфетах, жевательной резинке или безалкогольных напитках) может помочь предотвратить ухудшение состояния сухости во рту и густой слюны. Если у вас проблемы с питанием или вы едите меньше, поговорите со своей бригадой по лечению рака о том, могут ли вам быть полезны пищевые добавки.
Что может делать пациент
- Каждые 2 часа полощите рот раствором, рекомендованным вашей онкологической бригадой.
- Ешьте небольшие кусочки и хорошо пережевывайте пищу.
- Пейте жидкость во время еды, чтобы увлажнить пищу и облегчить ее глотание.
- Добавляйте жидкости (например, подливку, соус, молоко и йогурт) к твердой пище.
- Попробуйте кусочки льда, леденцы без сахара и жевательную резинку без сахара.
- Держите поблизости холодную воду для частых глотков между приемами пищи и полосканием рта.
- Часто полощите или опрыскивайте рот искусственной слюной, которая продается в аптеках.
- Используйте вазелин, масло какао или мягкий бальзам для губ, чтобы губы оставались влажными.
- Пососите леденец без сахара или жуйте жевательную резинку без сахара, чтобы стимулировать слюноотделение. Часто хорошо подходят ароматы цитрусовых, корицы и мяты.
- Используйте увлажнитель с прохладным туманом для увлажнения воздуха в помещении, особенно ночью. (Обязательно поддерживайте увлажнитель в чистоте, чтобы избежать распространения в воздухе бактерий или плесени.)
- Избегайте употребления алкоголя.
- Избегайте табака.
- Избегайте горячей, острой или кислой пищи.
- Избегайте жевательных конфет, острого мяса, крендельков и чипсов, а также твердых сырых фруктов и овощей.
- Не используйте спиртосодержащие жидкости для полоскания рта, приобретенные в магазине.
Чем могут заниматься лица, осуществляющие уход
- Предлагайте небольшие мягкие блюда с дополнительным соусом или заправками для макания.
- Предлагайте мороженое, желатиновые десерты, кусочки льда и замороженные напитки.
- Держите жидкости поблизости для частого питья.
- Помогите пациенту отслеживать потребление жидкости и поощряйте его принимать от 2 до 3 литров жидкости каждый день, если медицинская бригада одобряет.Лед, мороженое, шербет, фруктовое мороженое и желатин считаются жидкостями.
Позвоните в бригаду по лечению рака, если пациент
- Проблемы с дыханием (при необходимости позвоните 911)
- Не могу есть и пить
- Не могу принимать лекарства или глотать таблетки
- С сухими потрескавшимися губами или язвами во рту
- Сухость во рту, новый симптом в течение более 3 дней
Слизь мутная.
 Но вот 9 вещей, которые вы должны знать об этом.
Но вот 9 вещей, которые вы должны знать об этом.
Слизь не считается темой для вежливого разговора. Это то, что нужно незаметно вложить в салфетку, сложить и выбросить.
Но простая правда в том, что без слизи вы не были бы живы.
«Слизь необходима для защиты вашего тела», — говорит Джеффри Шпигель, хирург уха, носа и горла из Бостонского университета. «Это защитный барьер, позволяющий комфортно дышать.Если бы у вас не было слизи, вам было бы очень жаль, что ее не было ».
Учитывая, насколько важна слизь и как часто простуда и аллергия вызывают симптомы, связанные со слизью, стоит узнать о ней немного больше.
1) Вы производите около 1,5 литра слизи в день — и проглатываете большую часть
Большинство из нас думает о слизи как о чем-то, что вытекает из нашего носа, но правда в том, что она также секретируется в трахею и другие трубки, по которым воздух проходит через легкие, где это технически называется мокротой.Где бы она ни производилась, слизь представляет собой смесь воды и белков, и большая ее часть выталкивается в заднюю часть горла микроскопическими волосками, называемыми ресничками.
Микроскопические реснички непрерывно движутся вперед и назад, выталкивая слизь в заднюю часть глотки. (Американское ринологическое общество)
Осознаваете вы это или нет, но вы постоянно глотаете всю эту слизь, и она безвредно попадает в ваш желудок. «В среднем вы глотаете два раза в минуту, даже когда спите по ночам», — говорит Майкл Эллис, врач по ушей, носу и горлу из Университета Тулейна.
Эллис говорит, что в среднем у человека вырабатывается около 1,5 литра слизи в день, и, вопреки тому, что вы думаете, это не сильно разнится. Но эта слизь разбавляется отдельным водянистым секретом (называемым серозной жидкостью), который может сильно варьироваться в зависимости от вашего здоровья.
2) Слизь в основном липкая бумага тела
Еще грубее, чем слизь. (Shutterstock.com)
Слизь выполняет две основные функции: она сохраняет полость носа и другие дыхательные пути внутри вашего тела влажными, предотвращая их высыхание из-за потока воздуха, проходящего через них. (Соответственно, серозная жидкость, с которой смешивается слизь, также увлажняет сам воздух перед тем, как попасть в легкие.)
(Соответственно, серозная жидкость, с которой смешивается слизь, также увлажняет сам воздух перед тем, как попасть в легкие.)
Mucus может вас удивить. «Слизь похожа на липкую бумагу», — говорит Эллис. «Мусор, попавший в нос или горло, прилипает к нему, а затем вы его проглатываете, чтобы он не попал в легкие».
Другими словами, слизь — это природный фильтр для ваших нежных легких. Бактерии, пыль и другие крошечные частицы, которыми вы вдыхаете, застревают в слизи и попадают в ваш желудок, где разрушаются ферментами.
3) Насморк вызывают две разные причины
(Shutterstock.com)
Когда насморк или аллергия вызывают насморк, это потому, что они вызывают воспалительную реакцию в носовой полости и дыхательных путях. Даже если вы всегда производите примерно одинаковое количество слизи, это резко увеличивает количество серозной жидкости, в которой она растворяется.
Мы склонны воспринимать это как избыток водянистой жидкой слизи, и это можно лечить с помощью антигистамина, который уменьшает количество воды, что приводит к образованию более густой и сухой слизи.
Холодная погода вызывает насморк совсем по-другому. При низких температурах реснички (микроскопические волоски, которые переносят слизь в заднюю часть горла) перестают так быстро метаться взад и вперед, заставляя часть слизи стекать через нос.
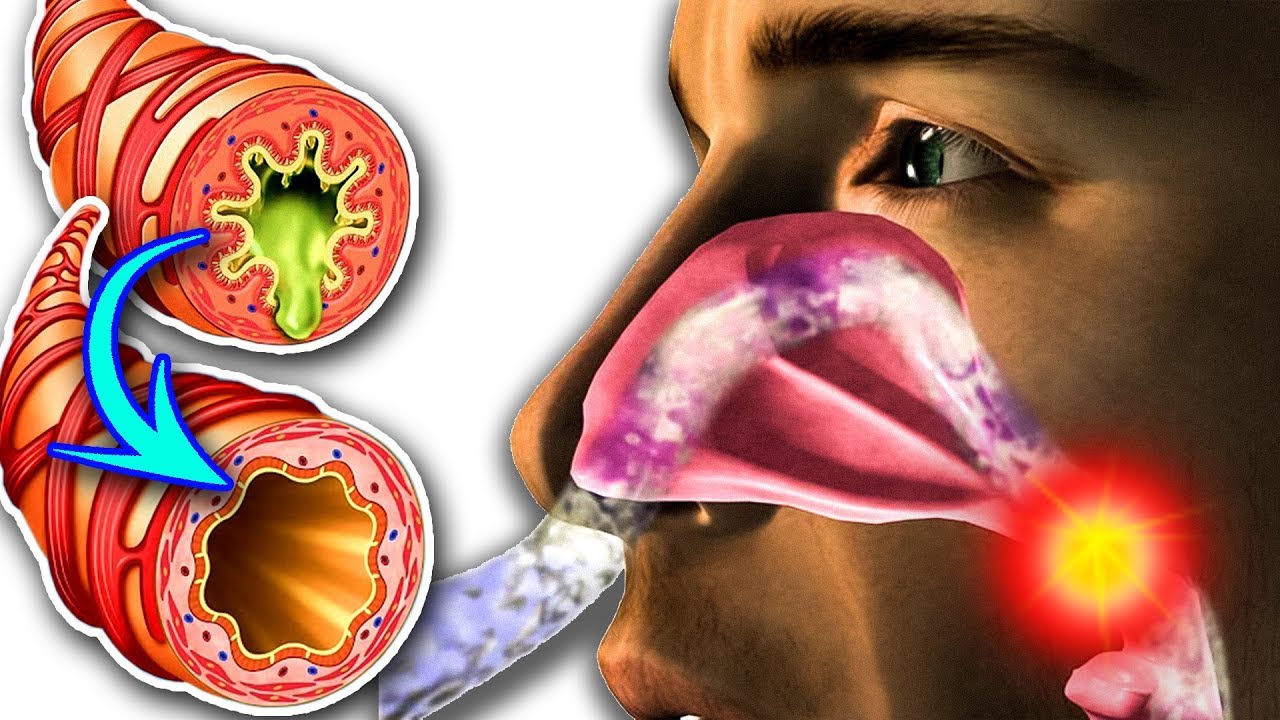
4) Заложенный нос не набит слизью — он опухший
Нос в основном заполнен раковинами. (Брюс Блаус)
Внутренняя часть носа заполнена структурами, называемыми раковинами, или носовыми раковинами.Их основная функция — нагревать вдыхаемый вами воздух до температуры тела и добавлять влагу, пока он не станет очень влажным, чтобы воздух мог попасть в ваши легкие, не вызывая проблем.
Заложенность носа возникает, когда раковины быстро набухают в размерах в ответ на холодные и сухие условия, поэтому появляется большая площадь поверхности, через которую может проходить воздух. Кроме того, если вы боретесь с инфекцией, раковины могут еще больше набухать от крови, чтобы доставить больше белых кровяных телец к месту инфекции.
«Мы называем это заложенностью носа, когда опухают носы, потому что кажется, что у нас проблемы с прохождением воздуха», — говорит Эллис. Большинство людей думают, что этот застой — результат слишком большого количества слизи, но на самом деле это просто опухшие раковины.
Это объясняет, почему многие люди испытывают перегрузку, когда просыпаются утром (после того, как всю ночь дышали холодным сухим воздухом), особенно потому, что системы центрального кондиционирования и отопления значительно сушат воздух.
5) Лучший способ избавиться от заложенности носа — пар
(Shutterstock.com)
Поскольку отек раковин чаще всего вызывает холодный и сухой воздух, лучшим средством является добавление горячего влажного воздуха. Вот почему при принятии горячего душа часто открывается забитый нос, и поэтому горячие мочалки и отпариватели для лица также являются эффективным лечением.
Назальные деконгестанты (такие как псевдоэфедрин и фенилэфрин) также могут помочь уменьшить набухание раковин, но в некоторых случаях есть и обратная сторона: они высушивают носовую полость, уменьшая количество серозной жидкости. Поэтому, если вы также чувствуете чрезмерно густую сухую слизь, вам лучше избегать противоотечных средств.
Поэтому, если вы также чувствуете чрезмерно густую сухую слизь, вам лучше избегать противоотечных средств.
6) Густая слизь может означать, что вы обезвожены
(Shutterstock.com)
Несколько различных факторов могут снизить выработку серозной жидкости в носу, что приведет к образованию густой сухой слизи. Это часто ощущается как постназальное выделение — густая слизь в задней части глотки, которая гораздо более заметна, чем более жидкая слизь, которую вы проглатываете бессознательно.
Одна из причин — обезвоживание: если вашему организму не хватает воды, оно сократит секрецию серозной жидкости.Чрезмерно сухая среда — часто вызванная центральным отоплением или кондиционером — также может вызвать ту же проблему, что и курение сигарет.
Вместо того, чтобы принимать противозастойное средство для снятия заложенности носа, Эллис рекомендует использовать отхаркивающее средство, которое увеличит количество серозной жидкости, в которой разжижается ваша слизь.
7) Бугеры — это просто высушенная слизь
Все так делают. (Shutterstock.com)
Большая часть слизи в носу попадает через реснички в заднюю часть глотки.Но иногда — особенно в засушливых условиях — часть слизи возле ваших ноздрей (в области, официально называемой преддверием носа) начинает высыхать первой, становясь слишком вязкой, чтобы ее могли охватить реснички. Если он сидит там достаточно долго, он высыхает еще больше, превращаясь в твердую корку, в просторечии известную как бугер.
Бугеры, как оказалось, являются предметом некоторых научных исследований. Несколько исследователей рассмотрели вопрос, почему люди ковыряют в носу. Одна из теорий состоит в том, что люди просто получают удовольствие от акта «уборки», и хотя салфетки не всегда доступны, ваши пальцы доступны.
Какой бы ни была причина, она широко распространена. Авторы одного небольшого опроса обнаружили, что 91 процент взрослых время от времени признаются, что собирают. Но это не значит, что это хорошая идея: голландские исследователи, среди прочих, обнаружили, что ковыряние в носу может распространять инфекции.
Но это не значит, что это хорошая идея: голландские исследователи, среди прочих, обнаружили, что ковыряние в носу может распространять инфекции.
8) Цвет слизи может многое сказать вам
Слизь в естественном состоянии прозрачная. Но это не значит, что окрашенная слизь — это обязательно плохо.
Серая, беловатая или желтоватая слизь может быть просто результатом попадания пыли, пыльцы или других частиц, которые вы вдыхали из окружающего воздуха.С другой стороны, эти цвета могут быть признаком инфекции, так как они могут быть вызваны избытком лейкоцитов или гноя. А более темные цвета — например, розовый, красный или коричневый — могут быть признаком кровотечения в полости носа.
9) Африн вызывает сильное привыкание
Не используйте это. (Coronades03)
Противозастойный спрей для носа Африн (в котором есть активный ингредиент оксиметазолин) работает действительно очень хорошо. Слишком хорошо.
«Это не просто формирование привычки», — говорит Эллис. «Это вызывает полное привыкание, потому что слизистая оболочка носа полностью зависит от этого».
Африн снимает заложенность носа, уменьшая приток крови к раковым раковинам, быстро уменьшая отек и открывая носовую полость. Но вскоре после того, как он проходит, это приводит к отеку, когда раковины становятся еще больше, чем были раньше. В результате многие люди становятся полностью зависимыми от Afrin, продолжая использовать его для устранения заторов, которые он вызывает в первую очередь.
«Как только вы начнете распыление, вы не сможете остановиться», — говорит Эллис. «Если вы проедете более трех или четырех дней, нос становится настолько зависимым, что это почти как героин». На бутылках Afrin есть предупреждение мелким шрифтом, в котором людям не следует использовать лекарство более трех дней, но так много людей пропускают это, что в Интернете есть группы поддержки зависимости от Afrin. Эллис, среди прочих, считает, что спрей должен отпускаться только по рецепту.
Слизь у кошек — симптомы, причины, диагностика, лечение, выздоровление, управление, стоимость
Самая важная функция дыхательной системы — доставка кислорода в кровь и удаление углекислого газа.Однако иногда слизь в дыхательных путях кошки становится слишком густой, чтобы позволить достаточному количеству кислорода пройти через нос или рот, в результате чего уровень кислорода в крови становится опасно низким. Когда уровень кислорода в крови становится слишком низким, ветеринары используют термин аноксия или гипоксия для описания состояния. У кошки в состоянии гипоксии начнут проявляться симптомы респираторного дистресса, частота дыхания увеличится, чтобы компенсировать обструкцию слизью и низкий уровень кислорода.Кошка вскоре серьезно заболеет из-за нехватки кислорода в кровотоке и у нее разовьется респираторное заболевание.
Респираторные заболевания распространены у кошачьих всех возрастов, но очень старые и очень молодые подвергаются более высокому риску заражения.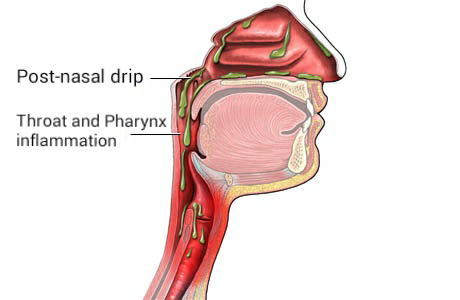 Слабая иммунная система в начале жизни котенка и неспособность фильтровать дыхательную систему делают эту группу кошачьих более уязвимой для заражения болезнетворными организмами, обнаруженными в воздухе.
Слабая иммунная система в начале жизни котенка и неспособность фильтровать дыхательную систему делают эту группу кошачьих более уязвимой для заражения болезнетворными организмами, обнаруженными в воздухе.
Дыхательная система кошки состоит из трахеи, правого и левого бронхов, бронхиол, находящихся в легких, и альвеол.Когда животное из семейства кошачьих вдыхает воздух через нос или рот, он проходит через каждую часть дыхательной системы вниз в легкие для обмена кислородом в крови. Воздух, которым дышит кошка, наполнен крупными частицами пыли, грязи и пыльцы, которые могут повредить дыхательную систему, поэтому дыхательная система оснащена системой фильтрации для защиты. Слизь — это густой прозрачный материал, покрывающий всю дыхательную систему. Частицы, переносимые воздухом, попадают на слизь или слизистую оболочку носовых проходов.Крупные частицы, захваченные слизистой оболочкой, попадают в горло, где кошка либо кашляет, либо глотает. Любые проглоченные частицы, попавшие в слизистую оболочку, будут уничтожены иммунной системой кошки.
Любые проглоченные частицы, попавшие в слизистую оболочку, будут уничтожены иммунной системой кошки.
Постназальный капельный — ENTSC
Железы в носу и горле постоянно производят слизь (от одной до двух литров в день). Он увлажняет и очищает носовые оболочки, увлажняет воздух, задерживает и очищает вдыхаемые инородные тела и борется с инфекциями.Хотя слизь обычно проглатывается неосознанно, ощущение, что она скапливается в горле или капает из задней части носа, называется постназальным выделением.
Это чувство может быть вызвано обильным или густым выделением или нарушением глотания и мышц горла.
Причины аномальных выделений — тонкие и толстые
Увеличение жидких прозрачных выделений может быть связано с простудой и гриппом, аллергией, низкими температурами, ярким светом, некоторыми продуктами / специями, беременностью и другими гормональными изменениями.Различные лекарства (включая противозачаточные таблетки и лекарства от высокого кровяного давления) и структурные аномалии также могут вызывать повышенную секрецию. Эти аномалии могут включать искривленную или нерегулярную перегородку носа (хрящевую и костную перегородку, разделяющую две ноздри).
Эти аномалии могут включать искривленную или нерегулярную перегородку носа (хрящевую и костную перегородку, разделяющую две ноздри).
Увеличение густого секрета зимой часто является результатом слишком низкой влажности в отапливаемых зданиях и домах. Они также могут быть следствием инфекций носовых пазух или носа и некоторых аллергий, особенно на определенные продукты, такие как молочные продукты.Если жидкие выделения становятся густыми и становятся зелеными или желтыми, вероятно, развивается бактериальная инфекция носовых пазух. У детей густые выделения с одной стороны носа могут означать, что что-то застряло в носу (например, фасоль, ватная бумага, кусок игрушки и т. Д.).
Пазухи представляют собой заполненные воздухом полости черепа. Они стекают в нос через небольшие отверстия. Закупорка отверстий в результате отека из-за простуды, гриппа или аллергии может привести к острой инфекции носовых пазух. Вирусная «простуда», которая сохраняется в течение 10 или более дней, могла перерасти в бактериальную инфекцию носовых пазух. При этой инфекции вы можете заметить усиление постназального подтекания. Если вы подозреваете, что у вас инфекция носовых пазух, вам следует обратиться к врачу для лечения антибиотиками.
При этой инфекции вы можете заметить усиление постназального подтекания. Если вы подозреваете, что у вас инфекция носовых пазух, вам следует обратиться к врачу для лечения антибиотиками.
Хронический синусит возникает, когда сохраняется закупорка пазух и их слизистая оболочка набухает. Полипы (разрастания в носу) могут развиваться при хроническом синусите. У пациентов с полипами, как правило, наблюдаются стойкие раздражающие выделения из носа. Осмотр отоларинголога может включать осмотр внутренней части носа с помощью оптоволоконного зонда и рентгеновские снимки компьютерной томографии.Если лекарства не решают проблему, может быть рекомендовано хирургическое вмешательство.
Вазомоторный ринит описывает неаллергический «раздраженный нос», который кажется заложенным, заложенным или влажным.
Проблемы с глотанием
Проблемы с глотанием могут привести к скоплению твердых веществ или жидкости в горле, что может вызвать затруднения или ощущение постназального подтекания. Когда нервно-мышечное взаимодействие во рту, горле и пищевом проходе (пищевод) не работает должным образом, секреты переполнения могут попадать в голосовой ящик (гортань) и дыхательные пути (трахею и бронхи), вызывая охриплость голоса, откашливание горла или кашель.
Когда нервно-мышечное взаимодействие во рту, горле и пищевом проходе (пищевод) не работает должным образом, секреты переполнения могут попадать в голосовой ящик (гортань) и дыхательные пути (трахею и бронхи), вызывая охриплость голоса, откашливание горла или кашель.
На проблемы с глотанием влияют несколько факторов:
- С возраста глотательные мышцы часто теряют силу и координацию. Таким образом, даже нормальные выделения могут не проходить гладко в желудок.
- Во время сна глотание происходит гораздо реже, и могут собираться выделения. При пробуждении часто требуется кашель и сильное прочистка горла.
- Когда нервничает или испытывает стресс , мышцы горла могут вызывать спазмы, которые напоминают комок в горле.Частое прочистка горла, при котором обычно мало слизи или совсем без нее, может усугубить проблему из-за усиления раздражения.
- Наросты или Набухание в пищевом проходе может замедлить или предотвратить движение жидкостей и / или твердых частиц.

Проблемы с глотанием могут быть вызваны также гастроэзофагеальной рефлюксной болезнью (ГЭРБ) . Это возврат содержимого желудка и кислоты в пищевод или горло. Изжога, несварение желудка и боль в горле — общие симптомы.ГЭРБ может усугубляться в положении лежа, особенно после еды. Грыжа пищеводного отверстия диафрагмы, мешкообразная тканевая масса в месте соединения пищевода с желудком, часто способствует рефлюксу.
Хроническая ангина
Постназальное выделение жидкости часто приводит к болезненности и раздражению горла. Хотя обычно инфекции нет, миндалины и другие ткани в горле могут опухать. Это может вызвать дискомфорт или ощущение комка в горле. Успешное лечение постназальных капель обычно устраняет эти симптомы горла.
Лечение
Для постановки правильного диагноза требуется подробное обследование ушей, носа и горла, а также возможные лабораторные, эндоскопические и рентгеновские исследования. Каждый вид лечения индивидуален:
Бактериальная инфекция , если она присутствует, лечится антибиотиками. Эти препараты могут дать только временное облегчение. В случае хронического синусита может потребоваться операция по открытию закупоренных пазух.
Эти препараты могут дать только временное облегчение. В случае хронического синусита может потребоваться операция по открытию закупоренных пазух.
Аллергия лечится, если возможно, избегая причины.Антигистаминные и противоотечные средства, спреи для носа с кромолином и стероидами (типа кортизона) и другие формы стероидов могут принести облегчение. Также может помочь иммунотерапия (уколы от аллергии). Однако некоторые старые седативные антигистаминные препараты могут еще больше сушить и сгущать постназальные выделения; Более новые антигистаминные препараты без седативного эффекта, доступные только по рецепту, не имеют такого эффекта. Противоотечные средства могут усугубить высокое кровяное давление, болезни сердца и щитовидной железы. Как правило, стероидные спреи можно безопасно использовать под наблюдением врача.Пероральные и инъекционные стероиды редко вызывают серьезные осложнения при краткосрочном применении. Поскольку могут возникать серьезные побочные эффекты, необходимо тщательно контролировать стероиды, если они используются более одной недели.
Гастроэзофагеальный рефлюкс лечится путем поднятия изголовья кровати на 6-8 дюймов, отказа от еды и напитков за два-три часа до сна и исключения алкоголя и кофеина из ежедневного рациона. Антациды (например, Maalox®, Mylanta®, Gaviscon®) и препараты, блокирующие выработку кислоты в желудке (например,g., Zantac®, Tagamet®, Pepcid®) или более мощные лекарства. Перед проведением рентгена и других диагностических исследований может быть предложено пробное лечение.
Общие меры для разжижения секретов, чтобы они могли легче отойти, могут быть рекомендованы, когда невозможно определить, является ли существующая структурная аномалия причиной постназального подтекания или виновато какое-то другое состояние.
Многим людям, особенно пожилым людям, необходимо больше жидкости для разжижения секрета.Пить больше воды, исключить кофеин и избегать диуретиков (жидких таблеток) поможет. Разжижающие слизистые оболочки вещества, такие как гвайфенезин (Humibid®, Робитуссин®), также могут разжижать выделения.
Орошение носа может облегчить сгущение секрета. Их можно проводить от двух до четырех раз в день с помощью носового спринцевателя или Water Pik® с носовой ирригационной насадкой. Может помочь теплая вода с пищевой содой или солью (от 1/2 до 1 чайной ложки на пинту) или Alkalol®, безрецептурный ирригационный раствор (полная концентрация или разбавленный наполовину теплой водой).Наконец, часто очень полезно использование простых солевых (солевых) назальных спреев (например, Ocean®, Ayr® или Nasal®) для увлажнения носа.
Бактериальный посев мокроты — понимание теста и результатов
Мокрота — это густая слизь или мокрота, которая выделяется из нижних дыхательных путей (бронхов и легких) при кашле; это не слюна или слюна. В процессе сбора пробы необходимо соблюдать осторожность, чтобы гарантировать, что проба поступает из нижних дыхательных путей, а не из верхних дыхательных путей.Образцы мокроты могут откашливаться или индуцироваться (См. Раздел ниже, посвященный отбору образцов. )
)
Посев бактериальной мокроты выявляет присутствие болезнетворных бактерий (патогенов) у людей, у которых есть подозрение на бактериальную пневмонию или другие инфекции нижних дыхательных путей. Бактерии в образце идентифицируются, и проводится тестирование чувствительности для определения курса лечения антибиотиками.
Иногда респираторная инфекция вызывается патогеном, который невозможно вырастить и идентифицировать с помощью обычного бактериального посева мокроты.Другие тесты, такие как мазок и посев КУБ, посев на грибок или вирусный посев, можно заказать в дополнение к обычному посеву или вместо него.
Обычно первым этапом рутинного анализа образца мокроты является окрашивание по Граму для определения общего типа бактерий, которые могут присутствовать. Затем образец помещают на подходящую питательную среду или в нее и инкубируют. Среда стимулирует рост присутствующих бактерий, что позволяет проводить дальнейшие испытания и идентификацию.
Мокрота нестерильная. Это означает, что у человека, страдающего бактериальной респираторной инфекцией, обычно присутствуют безвредные бактерии, которые обычно присутствуют во рту, горле и т. Д. (Нормальная флора), а также присутствуют болезнетворные (патогенные) бактерии.
Это означает, что у человека, страдающего бактериальной респираторной инфекцией, обычно присутствуют безвредные бактерии, которые обычно присутствуют во рту, горле и т. Д. (Нормальная флора), а также присутствуют болезнетворные (патогенные) бактерии.
Опытный лаборант дифференцирует нормальную флору от патогенных бактерий и определяет различные типы бактерий, присутствующих в культуре. Идентификация — это пошаговый процесс, который может включать несколько биохимических, иммунологических и / или молекулярных тестов и наблюдения за характеристиками роста организма.
Тест на чувствительность к противомикробным препаратам часто требуется для определения курса лечения и определения того, могут ли присутствующие бактерии реагировать на определенные антибиотики.
Посев мокроты, окрашивание по Граму и тестирование на чувствительность — все это вносит свой вклад в отчет, который информирует практикующего врача о том, какие патогены присутствуют и какие антибактериальные препараты могут подавлять их рост.
Образцы мокроты могут кашлять или индуцироваться. Откашливаемые образцы помещаются в стерильную чашку, предоставленную лабораторией.Обычно требуется глубокий кашель, и пациента следует проинформировать о том, что необходима мокрота / слизь из легких, а не слюна. Если кто-то не может собрать образец мокроты, то это часто можно вызвать, следуя предоставленным инструкциям и вдыхая стерильный физиологический раствор или аэрозоль глицерина в течение нескольких минут для разжижения мокроты в легких. Паровая ингаляция или горячий душ также могут быть полезны для разжижения мокроты. Иногда в отборе мокроты может помочь специалист по респираторной терапии.
Все собранные образцы должны быть незамедлительно доставлены в лабораторию для обработки, пока они еще свежие. Перед обработкой образцы мокроты должны быть проанализированы и приняты лабораторией.
Полезные результаты посева мокроты во многом зависят от хорошего сбора образцов. Если исследование образца, окрашенного по Граму, показывает, что он содержит значительное количество нормальных клеток, выстилающих ротовую полость (клетки плоского эпителия), то образец обычно не считается подходящим для культивирования, и может потребоваться повторный сбор образца. .Если образец содержит большинство лейкоцитов, которые указывают на реакцию организма на инфекцию, то он считается подходящим образцом для культивирования.
.Если образец содержит большинство лейкоцитов, которые указывают на реакцию организма на инфекцию, то он считается подходящим образцом для культивирования.
Вас могут попросить почистить зубы и прополоскать рот водой перед взятием образца. Вы также можете быть проинструктированы избегать еды как минимум за 1-2 часа до взятия пробы, что обычно является первым делом с утра.
Можно ли плюнуть во время бега?
Я только начал бегать и готовлюсь к 10к.Я только что пробежал свою первую 5-мильную пробежку на открытом воздухе и почувствовал, что мне все время нужно плевать. Это нормально? На беговой дорожке этого не произошло. И мне плевать? (Я сделал это, но был осторожен с этим.)
— Крис
Крис,
Я думаю, что вы испытываете разницу между бегом на улице и бегом в помещении с контролируемым климатом. Бег на открытом воздухе означает воздействие таких элементов, как жара, влажность и даже загрязнители воздуха и аллергены.![]() Жара и влажность вызывают больше потоотделения и потери воды, чем бег в помещении. Густая слюна может быть признаком небольшого обезвоживания. Похоже, вам нужно увеличить потребление воды в течение недели, чтобы бегать на свежем воздухе хорошо увлажненным. Загрязняющие или раздражающие вещества в воздухе также могут вызвать выделение большего количества слюны. Если это по-прежнему вас беспокоит, возможно, вам стоит обратиться к врачу.
Жара и влажность вызывают больше потоотделения и потери воды, чем бег в помещении. Густая слюна может быть признаком небольшого обезвоживания. Похоже, вам нужно увеличить потребление воды в течение недели, чтобы бегать на свежем воздухе хорошо увлажненным. Загрязняющие или раздражающие вещества в воздухе также могут вызвать выделение большего количества слюны. Если это по-прежнему вас беспокоит, возможно, вам стоит обратиться к врачу.
Этикет плевка — это совсем другая тема! Плевать во время бега — не редкость, но нужно быть осторожным, когда и где плевать, чтобы не ударить других бегунов.При беге в стае осмотритесь, затем отойдите от группы и сплюните от бегунов. Также примите во внимание ветер и бегунов, которые могут быть позади вас. Возможно, вам придется усовершенствовать технику плевания, если ваша слюна гуще, чем обычно; будьте готовы стереть его с лица!
С наилучшими пожеланиями!
Сьюзан Пол, MS
Сьюзан Пол тренировала более 2 000 бегунов, работает физиологом и директором программы Orlando Track Shack Foundation. Для получения дополнительной информации посетите www.trackshack.com.
Для получения дополнительной информации посетите www.trackshack.com.
Есть вопрос к нашим начинающим специалистам? Отправьте его по электронной почте на [email protected]. ПРИМЕЧАНИЕ: из-за большого количества писем мы сожалеем, что не можем ответить на все письма.
Этот контент создается и поддерживается третьей стороной и импортируется на эту страницу, чтобы помочь пользователям указать свои адреса электронной почты. Вы можете найти больше информации об этом и подобном контенте на пианино.io
Значение цвета соплей: что он может рассказать вам о вашем здоровье
Если вы когда-нибудь высморкались и неожиданно вылезли наружу, вы определенно не одиноки, если сразу зашли в Google и набрали «значение цвета соплей». Но не паникуйте: если вы когда-нибудь сильно простужались, вы, , знаете, , что цвет ваших соплей может измениться в зависимости от вашего здоровья.
Чтобы помочь, мы поговорили с врачами, которые рассказали нам, как именно расшифровать цвет вашей ткани. Оказывается, нужно обращать внимание не только на цвет. «Цвет важен, но не менее важны последовательность и количество», — сказал SELF Радж Синдвани, отоларинголог из клиники Кливленда. Когда сопли — или слизь из носа, как это называют профессионалы — являются ненормальными, это может указывать на то, что что-то не так.
Оказывается, нужно обращать внимание не только на цвет. «Цвет важен, но не менее важны последовательность и количество», — сказал SELF Радж Синдвани, отоларинголог из клиники Кливленда. Когда сопли — или слизь из носа, как это называют профессионалы — являются ненормальными, это может указывать на то, что что-то не так.
Давайте посмотрим на значение цвета радуги соплей, а?
Прозрачные сопли
Хорошие новости: нормальные, здоровые сопли прозрачные, жидкие, водянистые и обильные, говорит Эрих П. Фойгт, доктор медицины, доцент кафедры отоларингологии Медицинского центра Лангоне при Нью-Йоркском университете.«Наше тело производит около 1 литра слизи и слюны в день, но мы не замечаем нормального производства». Из чего сделан материал? По данным клиники Кливленда, в основном это вода с некоторыми белками, антителами и растворенными солями.
Тем не менее, вы не совсем ясны только из-за ваших соплей. Если сопли чистые, но при этом жидкие и более обильные, чем обычно, это часто означает, что ваш нос работает сверхурочно, пытаясь избавиться от чего-то, что не нравится вашему организму, как правило, от аллергена или раздражителя. Синдвани говорит. Это классический симптом сезонной аллергии. «Если сейчас начало весны, и внезапно у вас появляется заложенность носа, начинает течь и становится ясно», — говорит доктор Фойгт, — скорее всего, у вас аллергическая реакция. По словам доктора Синдвани, это обычно сочетается с другими симптомами, такими как зуд в глазах или чихание. Лечение аллергической реакции чем-то вроде антигистаминных препаратов должно помочь остановить течение и устранить другие симптомы, но если вы чувствуете себя плохо каждый день, обращайтесь к своему лечащему врачу или аллергологу.
Синдвани говорит. Это классический симптом сезонной аллергии. «Если сейчас начало весны, и внезапно у вас появляется заложенность носа, начинает течь и становится ясно», — говорит доктор Фойгт, — скорее всего, у вас аллергическая реакция. По словам доктора Синдвани, это обычно сочетается с другими симптомами, такими как зуд в глазах или чихание. Лечение аллергической реакции чем-то вроде антигистаминных препаратов должно помочь остановить течение и устранить другие симптомы, но если вы чувствуете себя плохо каждый день, обращайтесь к своему лечащему врачу или аллергологу.
Внезапная и кратковременная текучесть может быть вызвана другими элементами в окружающей среде. Доктор Синдвани говорит, что вы можете иметь дело с раздражителями, такими как загрязнители в воздухе, определенные ароматы или пассивное курение. Или, по данным клиники Кливленда, внезапно мокнущие выделения в холодный день на самом деле могут быть просто конденсацией воды, поскольку холодный воздух согревается в носовых проходах и выходит из ноздрей.
Избыточные прозрачные сопли в сочетании с другими симптомами, такими как кашель, лихорадка или общее чувство блаженства, которое держится в течение трех или четырех дней, также могут сигнализировать о начале легкого вируса верхних дыхательных путей, например, кратковременной простуды.- говорит Фойгт. Вы часто можете лечить себя безрецептурными лекарствами от простуды, но обратитесь к врачу, если вы почувствуете себя хуже или не поправитесь через несколько дней.
Бесцветные мутные сопли
Бесцветная густая носовая слизь (такая, которая забивает нос и кажется, не сдвигается с места, сколько бы вы ни выпустили), это сигнализирует о заложенности носа, которая может быть вызвана двумя причинами. Одна из возможных причин — хроническая аллергия, например, аллергия на пыль. «Это повсюду круглый год, так что вы больше не почувствуете эту текучесть, вы просто все время будете чувствовать себя душно, а носовая слизь может быть более густой и обильной, чем обычно», — говорит Фойгт.
