Болезни периферической нервной системы
Болезни периферической нервной системы (невриты, полиневриты, невропатии).
В числе наиболее часто диагностируемых заболеваний периферической нервной системы человека выделяют несколько форм невритов, плакситов, невралгий, а также всевозможные разновидности данных патологий, имеющие различную топографию и проявляющиеся чаще всего резкими, а иногда слабыми болями перманентного характера. К слову, столь распространенный радикулит тоже является периферическим поражением.
Болезни периферической нервной системы являются наиболее распространенными в неврологической клинике и составляют до 50% амбулаторных больных. Не представляя, как правило, угрозы для жизни больных, они служат основной причиной утраты трудоспособности.
Причинами поражения периферической нервной системы могут быть острые и хронические инфекции, травмы, интоксикации, гиповитаминозы, ишемии, переохлаждения, компрессии, дегенеративные изменения в позвоночнике.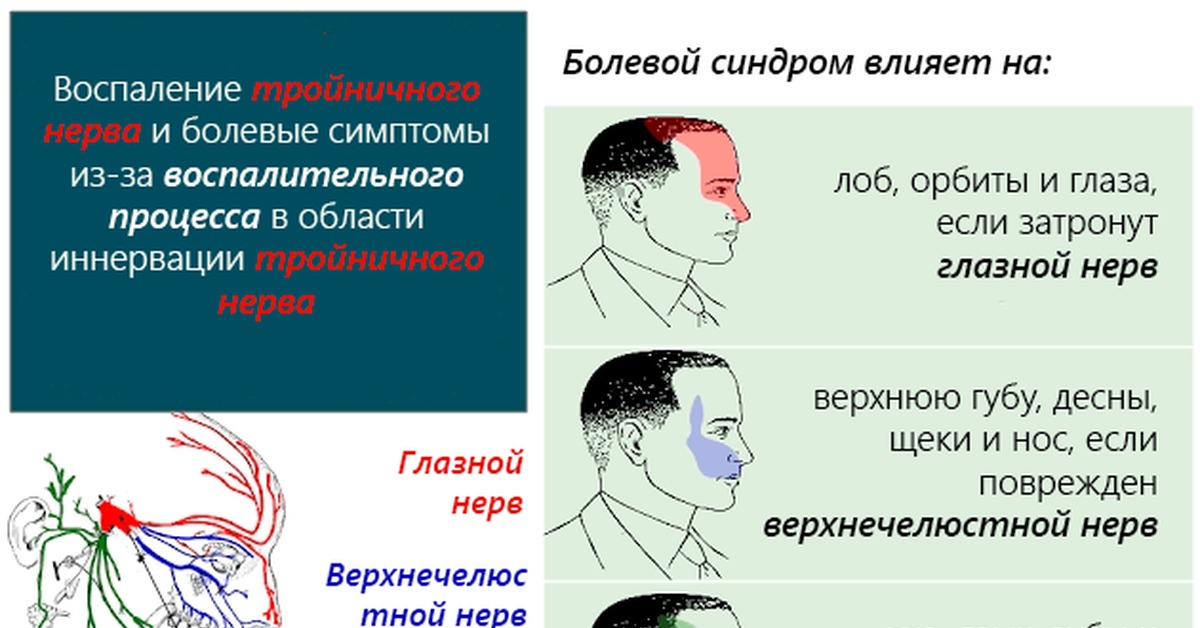
Патоморфологически при поражении периферического нерва наблюдается сначала набухание и распад миелиновой оболочки, пролиферация шванновских клеток, а затем наступают структурные изменения в самих нервных волокнах. При этом в соединительнотканных оболочках нерва отмечается расширение сосудов, экссудация, периваскулярный отек, кровоизлияния.
Если в этиопатогенезе преобладают воспалительные явления, то периферичекую патологию обозначают с окончанием «ит», если метаболические — то «ия». Если причиной болезни являются дегенеративные изменения позвоночника, то диагноз дополняют словами «вертеброгенный», «спондилогенный».
Патологии периферической нервной системы по месту локализации
В зависимости от места локализации и патогенеза различают следующие заболевания периферической нервной системы.
Неврит (невропатия) — болезнь, при которой патоморфологические изменения в нерве сопровождаются нарушением двигательных, чувствительных и вегетативных функций.
Эта патология периферической нервной системы обусловливается преимущественно метаболическими, дегенеративными процессами в нервном волокне, при незначительных воспалительных изменениях в нем.
- Полиневрит (полиневропатия) — поражение множества нервов.
- Плексит — поражение нервного сплетения.
- Ганглионит — поражение межпозвонковых узлов.
- Радикулит — поражение корешков спинного мозга.
- Радикулоневрит — одновременное поражение корешков спинного мозга и нервных стволов.
- Миелорадикулоневрит — поражение спинного мозга, корешков и нервных стволов.
Самыми распространенными формами нарушений периферической нервной системы являются вертеброгенная патология (остеохондрозы), невриты (невропатии) и невралгии. Причем наиболее часто страдают те нервы, чьи стволы проходят через узкие костные каналы — лицевой, тройничный, седалищный.
Нарушения нервной системы периферического характера: лицевые невриты
Неврит глазодвигательного нерва. Заболевание преимущественно сосудистого, воспалительного, диабетического генеза. Наблюдается при интракраниальных опухолях.
Такой периферический неврит проявляется опущением верхнего века (птозом), расширением зрачка (мидриазом), расходящимся косоглазием и двоением в глазах (диплопией).
Лечение соответственно этиологии болезни, витаминотерапия, биостимуляторы.
Невропатия (неврит) лицевого нерва.
Встречается чаще поражений других черепных нервов.
Причиной заболевания могут быть переохлаждение, инфекция, травма, воспаление уха или мозговых оболочек, опухоли основания черепа. Поскольку ствол лицевого нерва проходит по узкому костному каналу и конечные ветви его расположены поверхностно, то нерв легко травмируется, а при воспалительных процессах развивается отек тканей, что приводит к сдавлению нерва и питающих его сосудов.
Этот неврит периферического нерва развивается остро или подостро. Различают периферический и центральный паралич лицевого нерва.
Периферический паралич характеризуется асимметрией лица — лицо перекошено в здоровую сторону. На стороне поражения кожные складки сглажены, глаз не закрывается (лагофтальм), при попытке закрыть глаз глазное яблоко подворачивается вверх (симптом Белла), пища застревает за щекой, оскал зубов больше в здоровую сторону. Возможны сухость глаза или слезотечение, расстройства слуха, вкуса и слюновыделения.
При центральном параличе наблюдаются только сглаженность носогубной складки и опущение угла рта.
Осложнением этого заболевания периферических нервов может быть стойкая контрактура пораженных мышц и тонический спазм мышц — лицевой гемиспазм.
Диагностика основывается на клинических данных и для уточнения диагноза иногда проводят ЛOP-исследование, рентгенографию черепа, компьютерную томографию.
Лечение этого заболеванич периферической нервной системы должно начинаться рано и соответствовать причине поражения. При инфекционно-воспалительном генезе назначают салицилаты, уротропин, индометацин, ацикловир, преднизолон.
При инфекционно-воспалительном генезе назначают салицилаты, уротропин, индометацин, ацикловир, преднизолон.
Параллельно этиологическому лечению назначают сосудорасширяющие препараты дибазол, эуфиллин, трентал, никотиновую кислоту, противоотечные (лазикс, фуросемид, гипотиазид), витамины группы
С 5-7 дня заболевания назначают тепловые процедуры (УВЧ, парафин, озокерит). В восстановительном периоде применяют прозерин, алоэ, ФиБС, ультразвук с гидрокортизоном на сосцевидный отросток и пораженную половину лица, электростимуляцию мышц лица, ЛФК, адящий массаж, иглорефлексотерапию. При отсутствии эффекта в течение 12 месяцев прибегают к нейрохирургическому вмешательству.Уход заключается закапывании увлажняющих глазных капель и ношении очков днем. На ночь закладывают глазную мазь и закрывают глаза повязкой.
Профилактика: избегать переохлаждений, противоэпидемические мероприятия.
Невриты периферических нервов конечностей: симптомы и лечение невропатий
В основе невропатий периферических нервов конечностей чаще всего лежат внешняя травма или компрессия нервного ствола.
Невропатия лучевого нерва. Проявляется симптомом «свисающей кисти», при этом больной не может разогнуть руку в лучезапястном и локтевом суставах, не может отвести большой палец и супинировать ладонь, снижается карпорадиальный рефлекс, нарушается чувствительность на тыльной поверхности 1, 2, 3-го пальцев.
Невропатия локтевого нерва характеризуется деформацией кисти по типу «птичьей лапы» в результате паралича и атрофии мелких мышц кисти; нарушением приведения и разведения пальцев; болями и снижением чувствительности на 5 и 4-м пальцах.
Невропатия срединного нерва. Проявляется нарушением сгибания кисти и пальцев в межфаланговых суставах, противопоставления большого пальца; нарушением чувствительности по латеральной поверхности ладони и 1-4-го пальцев.
Невропатия наружного кожного нерва бедра (болезнь Рота). Возникает в результате инфекции, интоксикации (алкоголь, никотин, сахарный диабет), атеросклероза, длительного травмирования нерва. Эта невропатия периферического нерва проявляется парестезиями и болями по наружной поверхности бедра. Боли усиливаются ночью и, особенно, в вертикальном положении и при ходьбе. Определяется гипер- или гипестезия по наружной поверхности бедра.
Невропатия (неврит) малоберцового нерва. Характеризуется свисанием стопы и невозможностью разгибания ее и пальцев. Больной не может стать на пятку. Атрофируются мышцы передней поверхности голени. Нарушается чувствительность по наружной поверхности голени и тыльной поверхности стопы. Походка становится степпажной, «петушиной».
Нарушается чувствительность по наружной поверхности голени и тыльной поверхности стопы. Походка становится степпажной, «петушиной».
Невропатия (неврит) большеберцового нерва. Приводит к нарушению сгибания стопы и пальцев. Больной не может стать на носок. Атрофируются мышцы задней поверхности голени, и угасает ахиллов рефлекс. Отмечаются нарушения чувствительности по задней поверхности голени, подошве; выраженные боли и вегетативно-трофические расстройства.
Лечение периферической невропатии конечностей включает применение витаминов В, С, никотиновой кислоты, экстракта алоэ, прозерина, при необходимости — противоболевые средства.
Широко используется физиолечение:
- УВЧ
- УФО
- Электрофорез
- Ультразвук
- Лазеро- и магнитотерапия
- Массаж
- ЛФК
Уход заключается в предупреждении стойких парезов и контрактур (подвешивание, повязки, лонгеты для фиксации конечности, ортопедическая обувь), обучении больного элементам лечебной гимнастики. Если нет восстановления в течение двух месяцев, показана операция.
Если нет восстановления в течение двух месяцев, показана операция.
Поражения периферических нервов: невралгии
Невралгия тройничного нерва. Болезнь периферических нервов с выраженным болевым синдромом и рецидивирующим течением.
Причиной могут быть инфекции, интоксикации, атеросклероз, переохлаждение, патологические процессы на основании черепа, в придаточных пазухах носа, зубах, глазницах, сужение костных отверстий.
Основной симптом этого заболевания периферической системы — приступы резкой стреляющей боли в зоне иннервации одной или нескольких ветвей нерва. Боль длится несколько секунд, реже — минут. Провоцируется боль волнением, жеванием, разговором, прикосновением языка к чувствительным точкам (курковым) слизистой рта и десен. У больных поэтому может развиться навязчивый страх, и, чтобы не спровоцировать приступ, они застывают, задерживают дыхание, боятся совершить малейшее движение. Приступы могут сопровождаться покраснением половины лица, судорогами мимических мышц, слезотечением, обильным выделением из носа.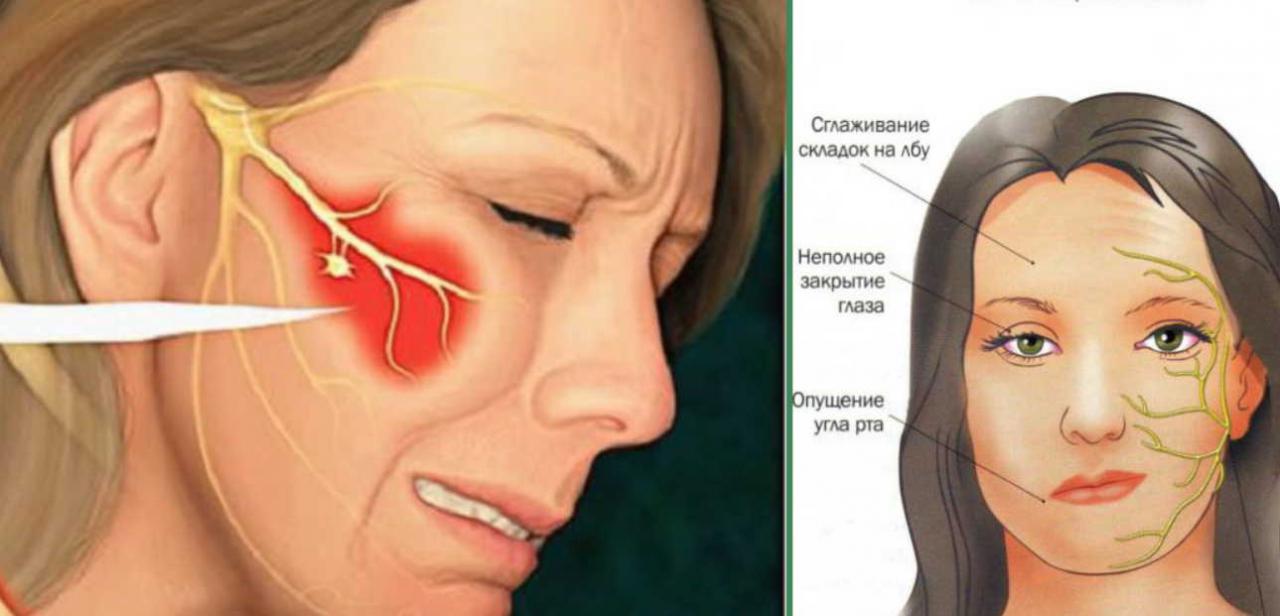 В межприступный период можно обнаружить гиперстезию в зоне пораженной ветви и болезненность в точке ее выхода.
В межприступный период можно обнаружить гиперстезию в зоне пораженной ветви и болезненность в точке ее выхода.
При поражении узла тройничного нерва наблюдаются постоянные жгучие боли и герпетические высыпания. Особенно опасен герпетический кератит при поражении первой ветви нерва.
Лечение в первую очередь направлено на устранение причины заболевания.
Далее назначают аналгезирующие и противовоспалительные средства (анальгин, седалгин, реопирин, индометацин, пенталгин):
Для подавления невралгических пароксизмов применяют карбамазепин (финлепсин), триметин, конвулекс клоназепам, нейронтин, ламиктал:
Также стимулируют метаболические процессы (ретаболил, солкосерил, актовегин, витамины группы В):Также применяют баклофен:При герпетических высыпаниях назначают ацикловир, герпесин:
Из физиолечения применяют УВЧ, УФО, диадинамические токи, СМТ, электрофорез новокаина, лазеротерапию. .
.
Уход заключается в создании охранительного режима, профилактики переохлаждения больного и кормления его негорячей, хорошо протертой пищей.
Невралгия крылонёбного узла (синдром Сладера). Болезнь вызывается теми же причинами, что и невралгия тройничного нерва. Симптомами этого заболевания периферической нервной системы являются приступы боли в области глаза, корня носа, челюсти, зубов с распространением на язык, мягкое нёбо, ухо, шейно-плечелопаточную зону. Иногда боль охватывает половину головы, в ней появляются шум, головокружение, звон в ухе. При этом половина лица краснеет, усиливаются слезо- и слюнотечение. Приступ длится до одного часа.
Лечение и уход проводятся по той же схеме, что и при невралгии тройничного нерва. В качестве местной терапии проводят смазывание новокаином среднего носового хода.
Невралгия языкоглоточного нерва. Встречается чаще у пожилых людей. Причины — атеросклероз, опухоли, рубцы, остеофиты. Для этого нарушения периферической системы характерны приступы сильных болей в корне языка, миндалинах, с иррадиацией в ухо, глаз, шею. При этом больной испытывает сухость во рту, кашель, обильное слюновыделение.
Для этого нарушения периферической системы характерны приступы сильных болей в корне языка, миндалинах, с иррадиацией в ухо, глаз, шею. При этом больной испытывает сухость во рту, кашель, обильное слюновыделение.
Лечение проводится, как и при невралгии тройничного нерва; местно — смазывание корня языка кокаином.
Невралгия затылочного нерва. Вызывается переохлаждением, инфекциями, дегенеративными процессами в позвоночнике, арахноидитами и опухолями задней черепной ямки. Болезнь характеризуется приступами боли в одной половине затылка, иррадиирующими в ухо, шею, надплечье, лопатку. Боли усиливаются при движениях, кашле, чихании. Возможно вынужденное положение головы. При этом нарушении периферического характера отмечается болезненность точек выхода нерва и расстройства чувствительности в области затылка.
Лечение основного заболевания, противоболевые препараты, сосудорасширяющие, витамины, местно — УФО, УВЧ.
Межреберная невралгия. Может быть первичной и вторичной, т.е. возникающей на фоне других заболеваний, особенно при патологии позвоночника (остеохондроз, опухоли, туберкулез) и внутренних органов (легких, плевры, печени).
Может быть первичной и вторичной, т.е. возникающей на фоне других заболеваний, особенно при патологии позвоночника (остеохондроз, опухоли, туберкулез) и внутренних органов (легких, плевры, печени).
Для болезни характерны опоясывающие, стреляющие боли, распространяющиеся от позвоночника по межреберным промежуткам вокруг грудной клетки. Боли усиливаются при движениях, глубоком вдохе. Отмечаются расстройства чувствительности в зоне иннервации межреберных нервов, болезненность паравертебральных и межреберных точек. Возможны выпадения брюшных рефлексов и парез мышц брюшного пресса. При вовлечении в процесс межпозвонкового ганглия появляются симптомы опоясывающего лишая. Для уточнения диагноза необходимо тщательное обследование больного с целью исключить вторичный характер невралгии.
Лечение включает устранение причины заболевания, обезболивающие средства (анальгин, баралгин, диклофенак, индометацин):
Противосудорожные (финлепсин, по 0,2 г 1—2 раза в день):
Витамины, физиолечение (УВЧ, ДДТ),
Уход предусматривает создание щадящего режима, выбор удобного положения, профилактику переохлаждения.
Опоясывающий лишай (ганглионит, герпетическая межреберная невралгия). Болезнь вызывается нейротропным вирусом herpes zoster и провоцируется переохлаждением. В спинномозговых узлах и их черепных аналогах развивается воспалительный процесс, распространяющийся на нервы и корешки.
Болезнь начинается с общего недомогания, повышения температуры и боли в зоне иннервации пораженного ганглия (чаще всего в грудном отделе). Спустя 2-3 дня в месте боли появляются покраснение и высыпания очень болезненных пузырьков, наполненных серозной жидкостью. Везикулы часто нагнаиваются, образуя пустулы, которые покрываются корочкой, отпадающей через несколько дней.
При поражении гассерова узла высыпания появляются на коже лба, верхнего века, спинке носа и на оболочках глаза, что может закончиться кератитом и слепотой.
У некоторых больных, перенесших опоясывающий лишай, надолго остается боль (постгерпетическая невралгия) и возможны рецидивы.
Лечение включает противовирусные препараты (ацикловир 0,8 х 3, ретровир 0,25 х 5, валацикловир), дезинтоксикацию (гемодез), дегидратацию (фуросемид), курантил, противоболевые средства (азафен 0,025 х 6, пиразидол 0,05 х 3, мексилетин, финлепсин, амитриптилин, герпесин):
Местно применяют теброфеновую мазь, гассипол, УФО.
Полиневриты и полиневропатии периферических нервов
Полиневрит — множественное поражение периферических нервов инфекционного генеза.
Полиневропатия — токсическое поражение нервов в результате интоксикации организма, метаболических нарушений, аллергических реакций, циркуляторных расстройств. Если наряду с нервами поражается их корешковая часть, то определяют полирадикулоневрит.
Анатомически при полирадикулоневрите определяются воспалительные изменения (отек, гиперемия, инфильтрация) корешков, а в периферических нервах видны признаки распада миелина и дегенерации осевых цилиндров. Причем, если патологический процесс ограничивается мезенхиальными образованиями оболочек и сосудов, то это — интерстициальный неврит. Если же к нему присоединяется поражение нервных волокон (демиелинизация, распад осевых цилиндров), то — интерстициально-паренхиматозный неврит. При полиневропатиях происходят дегенеративные изменения нервов с преобладанием распада их миелиновых оболочек или нервных волокон.
Полиневриты и полиневропатии проявляются болями и парестезиями в дистальных отделах конечностей, периферическими параличами, расстройствами чувствительности по типу «перчаток» и «носков» и вегетативно-трофическими нарушениями (сухость, истончение кожи или гиперкератоз ее, цианоз, трофические язвы).
Инфекционный полиневрит вирусной этиологии характеризуется острым началом с общим недомоганием, повышением температуры, болями и парестезиями в конечностях.
В дальнейшем развиваются слабость, атрофии, параличи мышц рук и ног, нарушения чувствительности. Нервные стволы резко болезненны при пальпации. Обратное развитие симптомов протекает медленно.
Лечение включает противовирусные препараты, антибиотики, аналгетики, кортикостероиды, витамины, биостимуляторы.
Острый инфекционный полирадикулоневрит возникает обычно в холодное время года, начинается остро с подъема температуры, катаральных явлений, болей и парестезий в дистальных отделах конечностей. Определяются нарушения чувствительности по периферическому типу, болезненность нервных стволов, симптомы натяжения, дистальные параличи и вегетососудистые расстройства.
Определяются нарушения чувствительности по периферическому типу, болезненность нервных стволов, симптомы натяжения, дистальные параличи и вегетососудистые расстройства.
Одной из наиболее частых форм множественного поражения нервной системы является острый инфекционный полирадикулоневрит Гийена-Барре. Болезнь начинается остро с подъема температуры и катаральных явлений, обычно в холодное время года. У больных появляется быстро нарастающая слабость в ногах, затруднение ходьбы, боль по ходу нервных стволов.
Характерны симметричные вялые параличи, начинающиеся с нижних конечностей и охватывающие мышцы туловища, верхних конечностей, шею, поражения черепных нервов, расстройства чувствительности и резкая белковоклеточная диссоциация в спинномозговой жидкости. Течение этой формы болезни доброкачественное.
Другая разновидность полирадикулоневрита — восходящий паралич Ландри, при котором поражаются преимущественно передние корешки. Характерно острое начало и бурное течение болезни. Болезнь начинается с парестезий, боли, слабости, параличей ног, которые быстро, за 2-3 дня, распространяются на верхние конечности и черепные нервы, в первую очередь — бульбарные. При этом нарушается речь, глотание, наступают расстройства дыхания и сердечной деятельности. Нередок смертельный исход.
Болезнь начинается с парестезий, боли, слабости, параличей ног, которые быстро, за 2-3 дня, распространяются на верхние конечности и черепные нервы, в первую очередь — бульбарные. При этом нарушается речь, глотание, наступают расстройства дыхания и сердечной деятельности. Нередок смертельный исход.
Лечение заключается в подавлении аутоиммунной воспалительной реакции (преднизолон, или его аналоги, внутривенно струйно до 1,5-2,1 г в сутки первые 3 дня с последующим снижением дозы и переходом на таблетированные препараты), введении антибиотиков (бензилпенициллин до 20 млн ЕД в сутки, гентамицин, рифампицин) и гексаметилентетрамина:Уменьшении боли (анальгин, вольтарен): Дезинтоксикации (гемодез, глюкоза):Улучшении нервно-мышечной передачи (прозерин внутримышечно по 1-2 мл два раза в сутки, галантамин, АТФ, витамины группы В):Применяют также иммуноглобулин и плазмаферез: При нарушении акта глотания внутривенно капельно вводят глюкозу, альбумин, гидролизин; при нарушении дыхания проводят реанимационные мероприятия. После затихания острых явлений проводят ультрафиолетовое облучение, сеансы УВЧ, легкий массаж, пассивные движения, вводят биостимуляторы и витамины. Спустя 2-3 месяца после затихания процесса можно назначать сероводородные и радоновые ванны, грязевые аппликации, занятия ЛФК. Дифтерийный полиневрит возникает через две-три недели после перенесенной дифтерии. При нем поражаются преимущественно черепные нервы — блуждающий, лицевой и отводящий. Особенно опасно появление бульбарных расстройств. После выздоровления голос на долгие годы может остаться глухим.Лечение осуществляют срочным введением анти-дифтерийной сыворотки (5-10 тыс. ЕД). Для предупреждения анафилактической реакции сначала вводят под кожу 0,5-1,0 мл сыворотки, а через 12-24 часа — всю дозу.
После затихания острых явлений проводят ультрафиолетовое облучение, сеансы УВЧ, легкий массаж, пассивные движения, вводят биостимуляторы и витамины. Спустя 2-3 месяца после затихания процесса можно назначать сероводородные и радоновые ванны, грязевые аппликации, занятия ЛФК. Дифтерийный полиневрит возникает через две-три недели после перенесенной дифтерии. При нем поражаются преимущественно черепные нервы — блуждающий, лицевой и отводящий. Особенно опасно появление бульбарных расстройств. После выздоровления голос на долгие годы может остаться глухим.Лечение осуществляют срочным введением анти-дифтерийной сыворотки (5-10 тыс. ЕД). Для предупреждения анафилактической реакции сначала вводят под кожу 0,5-1,0 мл сыворотки, а через 12-24 часа — всю дозу.
Аллергический (антирабический) полиневрит является следствием аллергической реакции на вакцину. После начала прививок у больного появляются головокружение, слабость, диспепсия, диффузные боли. Затем повышается температура; появляются рвота, неукротимая, сильная головная боль, развиваются вялые параличи конечностей и тазовые нарушения. Обратное развитие симптомов быстрое.
Обратное развитие симптомов быстрое.
Диабетическая полиневропатия развивается на фоне гипергликемии. Для нее характерны парестезии, зуд и боли в ногах, расстройства чувствительности в дистальных отделах конечностей, угасание ахилловых и коленных рефлексов. Возможно поражение глазодвигательных нервов и вегетативных ганглиев.
Лечение включает коррекцию гипергликемии (диабетон, инсулин), витамины, трентал, копламин, ноотропы, аналгетики, биостимуляторы, анаболические стероиды, липостабилы, тиоктацид:
Алкогольная полиневропатия развивается подостро при хронической алкогольной интоксикации. Болезнь начинается с парестезий, жгучей боли в стопах на фоне резко выраженных вегетативных расстройств (цианоз, похолодание, потливость) конечностей.
В дистальных отделах развиваются парезы, нарушается поверхностная и глубокая чувствительность (сенситивная атаксия), появляются атрофии мышц. Весьма характерен корсаковский синдром — потеря памяти на недавние и текущие события, конфабуляция, временная и пространственная дезорганизация.
Лечение заключается в исключении алкоголя, назначении больших доз витаминов группы В, бенфогамма, миль-гамма, вазодилятаторов (спазвин) и других средств, применяемых при полиневропатиях.
Полиневропатия беременных связана с нарушением витаминного обмена, недостаточностью функции печени. Характерны парезы, нарушения чувствительности по периферическому типу, угасание рефлексов расстройства вегетативной иннервации в виде гипергидроза, похолодания конечностей. Возможен синдром Ландри.
Поражения периферической нервной системы: плекситы
Шейный плексит вызывается инфекциями, опухолями, туберкулезом и травмами шейного отдела позвоночника. Проявляется болями и нарушениями чувствительности в области затылка, уха, шеи, верхних отделах лопатки и плеча. Характерны нарушения функции диафрагмального нерва (нарушение дыхания, икота, полная или частичная неподвижность диафрагмы).
Плечевой плексит возникает после травм плеча, перелома ключицы, инфекций, патологии позвоночника и легких. В зависимости от локализации поражения различают верхний, нижний и тотальный плечевой плексит.
В зависимости от локализации поражения различают верхний, нижний и тотальный плечевой плексит.
Верхний (паралич Дюшенна-Эрба) проявляется болями в верхней трети плеча, снижением рефлекса с т. biceps, затруднением отведения плеча, супинации, сгибания руки в локтевом суставе, а также нарушение чувствительности по наружной поверхности плеча и предплечья.
Нижний (паралич Дежерин-Клюмпке) характеризуется болями и расстройствами чувствительности по внутренней поверхности плеча и предплечья, парезом и атрофией мышц кисти и предплечья, снижением карпорадиального рефлекса. Возможен синдром Горнера-Бернара.
Тотальный плексит встречается редко, характеризуется болями в над- и подключичной области, иррадиирующими в руку, выпадением рефлексо
в, парезами и нарушением чувствительности во всей руке, грубыми вегетативно-сосудистыми расстройствами.
Пояснично-крестцовый плексит возникает вследствие инфекций, интоксикаций, болезней органов малого таза и брюшной полости, в период беременности, при патологических родах и травмах позвоночника и тазовых костей. Клинически плексит проявляется болями и нарушением чувствительности в области ягодицы, бедра и голени, выпадением коленного и ахиллового рефлексов, парезом стопы и атрофией мышц ягодиц и бедер.
Клинически плексит проявляется болями и нарушением чувствительности в области ягодицы, бедра и голени, выпадением коленного и ахиллового рефлексов, парезом стопы и атрофией мышц ягодиц и бедер.
Лечение аналогично лечению полиневропатии.
« На предыдущую страницу
Невралгия (воспаление) тройничного нерва: признаки, симптомы и лечение
Дата публикации: .
Врач-невролог УЗ 10 ГКБ
Калупина И.Г.
Невралгия тройничного нерва — это сдавливание, раздражение или воспаление тройничного нерва. Болезнь вызывает острую боль в лице. От невралгии тройничного нерва страдает более миллиона человек на планете. Заболевание чаще всего развивается после 40 лет. Женщины подвержены болезни больше, чем мужчины.
Как возникает невралгия тройничного нерва
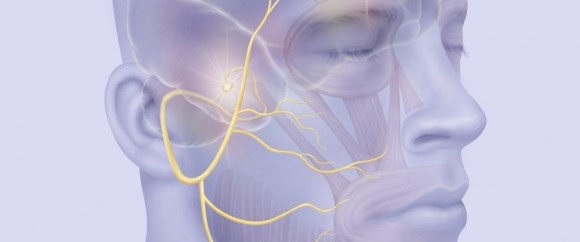
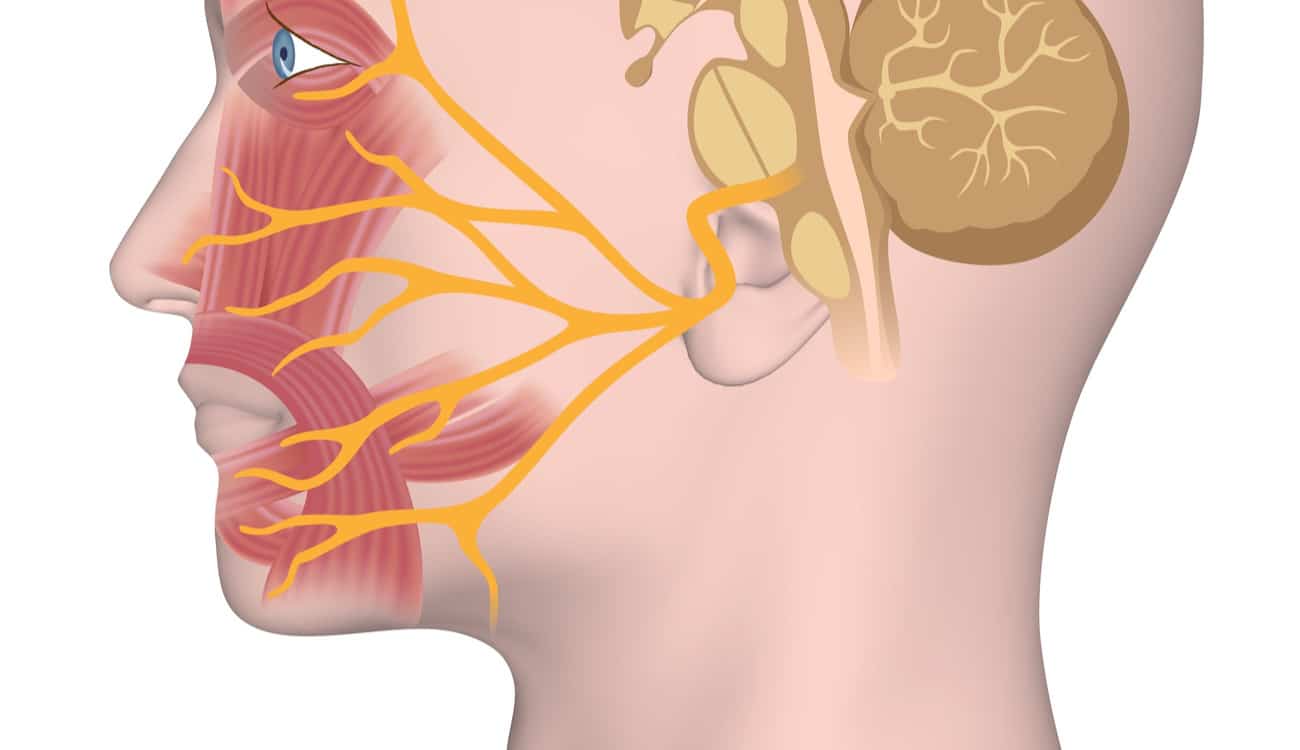
Тройничный нерв — пятый из двенадцати пар черепно-мозговых нервов. Один тройничный нерв находится с левой стороны лица, а второй — с правой. Тройничные нервы обеспечивают чувствительность глаз, век, лба, щёк, ноздрей и губ.
Тройничные нервы обеспечивают чувствительность глаз, век, лба, щёк, ноздрей и губ.
Невралгия тройничного нерва возникает при сдавливании или раздражении тройничного нерва. Часто болезни предшествует разрушение оболочки нерва. Нервные окончания становятся оголёнными и реагируют на любое воздействие приступом боли. Боль возникает внезапно. Ей может предшествовать автокатастрофа, лечение у стоматолога или сильный удар по лицу.
Причины невралгии тройничного нерва
Различают следующие причины невралгии тройничного нерва:
- сдавливание тройничного нерва извилистыми сосудами или опухолью;
- рассеянный склероз;
- менингит;
- заболевания придаточных пазух носа;
- нарушение прикуса;
- аневризмы сосудов;
- герпес, который поражает ганглии тройничного нерва;
- переохлаждение, травмы, удары, последствия сотрясений;
- вирусная инфекция, простуда, бактериальная инфекция горла и верхних дыхательных путей.

Приступ невралгии тройничного нерва может возникнуть, когда человек умывается, бреется, чистит зубы, разговаривает или улыбается. Чаще всего болезнь возникает у пожилых людей с нарушением обмена веществ или сердечно-сосудистыми заболеваниями.
Симптомы невралгии тройничного нерва
Главный симптом болезни — сильная мучительная боль в лице. Обычно она возникает в области верхней или нижней челюсти. Человек поначалу думает, что у него проблемы с зубами. Однако после лечения зубов боль не проходит. Она усиливается во время еды, разговора, после переохлаждения.
Боль при невралгии тройничного нерва бывает типичной и нетипичной.
У типичной боли цикличный характер: она то усиливается, то затихает. Боль стреляющая, похожа на удар током, начинается с прикосновения к определённому участку лица. Болезненные ощущения локализуются в нижней части лица, реже — вокруг носа или глаз. Одних пациентов приступы боли беспокоят раз в день, других — каждый час.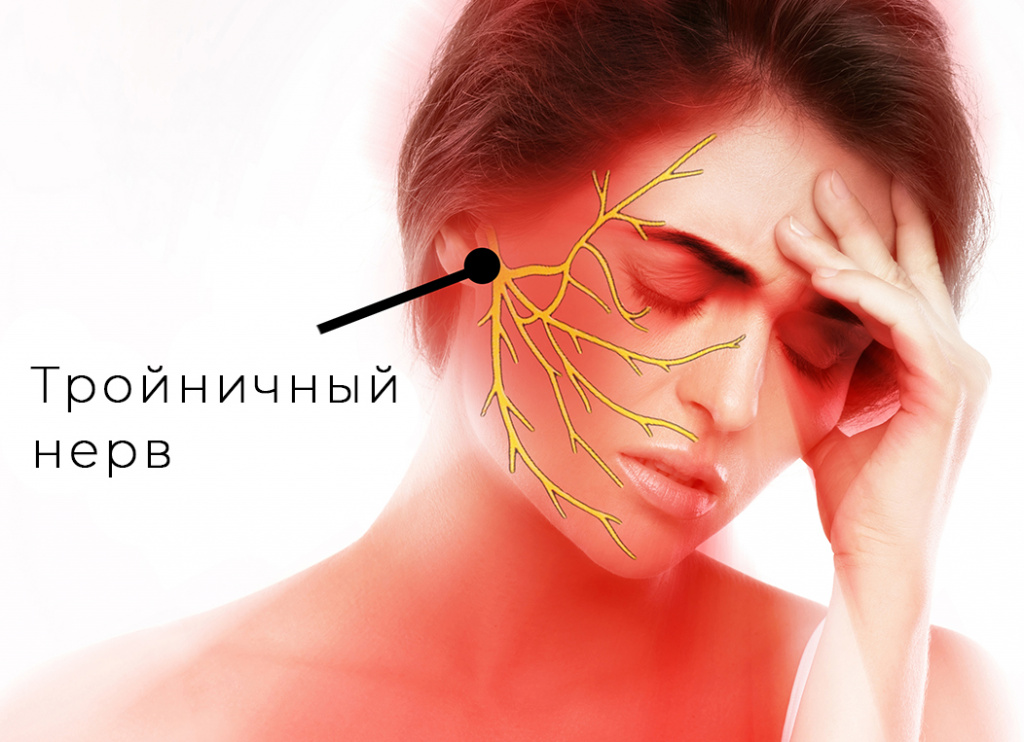
Нетипичная боль встречается реже и чувствуется постоянно. Она захватывает большую часть лица, чем типичная боль. При этой форме болезни боль может не затихать. Такую невралгию труднее лечить.
Другие симптомы воспаления лицевого тройничного нерва: слезоточивость, повышенное слюноотделение, онемение или повышенная чувствительность в области губ, век, носа, покраснение кожи лица, непроизвольные сокращения мышц лица.
Чем опасно воспаление тройничного нерва
Без правильного лечения болезнь приводит к тяжёлым осложнениям:
- парезу лицевых мышц;
- гематоме мозжечка;
- ухудшению слуха;
- повреждению нервной системы — атаксии.
Из-за частных приступов боли у человека развивается депрессия, он не может нормально питаться, худеет, у него падает иммунитет. Постоянная боль может нарушить психику, больной избегает общения.
Лечение невралгии тройничного нерва
Среди методов лечения невралгии тройничного нерва применяются как консервативные мероприятия, так и радикальные методы, в частности, хирургическое вмешательство, а также малоинвазивные процедуры.
Консервативное лечение заключается в назначении различных медикаментов и физиотерапевтических методах. Обычно, медикаментозное лечение бывает весьма эффективным. Но, по мере прогрессирования заболевания лекарственная терапия становится малоэффективной или вообще перестает купировать приступы боли. Кроме того, для любой медикаментозной терапии характерен риск побочных эффектов. В таком случае врачи прибегают к хирургическому лечению.
Консервативное лечение невралгии тройничного нерва
В медикаментозном лечении при невралгии тройничного нерва используются различные группы лекарственных средств, среди которых такие, как:
Противосудорожные препараты. Чаще всего среди антиконвульсантов применяется карбамазепин — весьма популярное и эффективное средство при купировании приступов боли, связанных с невралгией тройничного нерва. Кроме него применяются и другие препаратыэтой группы, такие как ламотригин, фенитоин и габапептин.
В случае необходимости, когда эффект от антиконвульсантов снижается, их доза может быть увеличена, либо врач может назначить другой препарат. Терапия противосудорожными средствами может привести и к побочным эффектам среди которых головокружение, сонливость, нарушения зрения (двоение в глазах) и тошнота.
Терапия противосудорожными средствами может привести и к побочным эффектам среди которых головокружение, сонливость, нарушения зрения (двоение в глазах) и тошнота.
Спазмолитики и миорелаксанты. Обычно эти препараты применяются в сочетании с антиконвульсантами. Чаще всего используется баклофен, в сочетании с карбамазепином или фенитоином. Также они могут назначаться и изолированно.
Спиртовые блокады тройничного нерва
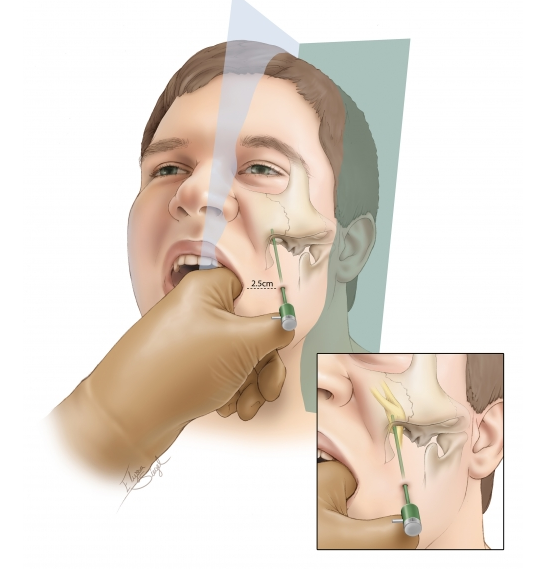
Спиртовые блокады тройничного нерва ведут к т.н. заморозке пораженной области лица, что сопровождается выраженным болеутоляющим эффектом. Такая инъекция этанола проводится в области прохождения одной из ветвей тройничного нерва, которая и поражена. Эффект от таких инъекций непродолжителен, и боль неизбежно рецидивирует в последующем, но стоит отметить, что даже один день без боли для таких пациентов очень важен, особенно если боль возникает даже от ополаскивания лица. Со временем приходится делать повторную инъекцию.
Кроме того, имеется риск осложнений таких инъекций в виде кровотечения, небольшой гематомы при повреждении кровеносного сосуда, а также повреждение нерва. Инъекция этилового спирта проводится путем его интраневрального введения в количества 1-2 мл. Обычно используется 80% р-р спирта в сочетании с новокаином. При этом, вначале вводится 1-2 мл 2% новокаина, а затем уже, после достижения проводниковой анестезии — спирт. Эта процедура чаще всего проводится амбулаторно, но требует от врача особого навыка и опыта проведения таких инъекций.
Инъекция этилового спирта проводится путем его интраневрального введения в количества 1-2 мл. Обычно используется 80% р-р спирта в сочетании с новокаином. При этом, вначале вводится 1-2 мл 2% новокаина, а затем уже, после достижения проводниковой анестезии — спирт. Эта процедура чаще всего проводится амбулаторно, но требует от врача особого навыка и опыта проведения таких инъекций.
Хирургическое лечение невралгии тройничного нерва
При хирургическом лечении невралгии тройничного нерва врач пытается устранить сдавливание кровеносным сосудом ствола нерва. В других случаях проводится разрушение самого тройничного нерва или его узла с целью купирования болевого синдрома. Хирургические методы лечения невралгии тройничного нерва зачастую являются малоинвазивными. Кроме того, к хирургическому методу относится и т.н. радиохирургия — бескровное вмешательство, не требующее ни разрезов, ни швов.
Профилактика
Для профилактики болезни врачи рекомендуют:
- вовремя лечить зубы, гаймориты, синуситы, острые инфекции;
- есть больше свежих фруктов и овощей для укрепления иммунитета;
- закаляться;
- избегать сквозняков, переохлаждения, стрессов, травм, интоксикации;
- заниматься спортом: плаванием, танцами, бегом;
- избегать сквозняков, переохлаждения, стрессов;
- ограничить употребление алкоголя, не курить.
Лечебная гимнастика
Перед выполнением гимнастики проконсультируйтесь с врачом. Делайте упражнения перед зеркалом, чтобы контролировать процесс. Включите в гимнастику следующие упражнения:
- Выполните в течение 2 минут плавные вращения головой вначале по часовой стрелке, потом против часовой.
- Потяните голову и шею вначале к правому плечу, затем к левому. Повторите наклоны по 4 раза к каждому плечу.
- Растяните губы в улыбке, затем соберите их в «трубочку». Повторите упражнение 6 раз.
- Наберите в щёки воздух и выдохните его через узкую щель в губах. Повторите 4 раза.
- Сделайте «рыбку»: втяните щёки и удерживайте в таком положении несколько секунд. Повторите упражнение 6 раз.
- Сильно зажмурьте глаза, затем широко раскройте их, повторите 6 раз.
Клиники для лечения невралгия тройничного нерва
Доктор Вадим Бережной
Основатель платформы MediGlobus. Медицинский эксперт, Заведующий отделением врачей-координаторов.
Медицинский эксперт, Заведующий отделением врачей-координаторов.
Невралгия тройничного нерва – болезненное состояние, которое часто приводит к депрессии. Ежегодно у 2 из 10,000 человек развивается эта патология. Женщины болеют чаще, чем мужчины. Первые симптомы появляются у людей старше 50-ти лет. Однако возможно развитие патологии и в более раннем возрасте.
Лечение невралгии тройничного нерва за рубежом подразумевает применение лекарственных препаратов, радиохирургии, игольчатой терапии и хирургии. Благодаря комплексному лечению, более 80% пациентов удается добиться стойкой ремиссии. О том, где успешно борются с данным заболеванием за границей, читайте в нашей статье.
Что такое невралгия тройничного нерва?
Согласно данным ВОЗ, в мире свыше одного миллиона людей страдает от невралгии тройничного нерва. Это хроническое заболевание, которое характеризуется воспалительным поражением 5-го черепного нерва. Патология вызывает изнуряющую и сильную боль в области виска, глазницы, нижней или верхней челюсти. Обычно она ограничена одной стороной лица.
Это хроническое заболевание, которое характеризуется воспалительным поражением 5-го черепного нерва. Патология вызывает изнуряющую и сильную боль в области виска, глазницы, нижней или верхней челюсти. Обычно она ограничена одной стороной лица.
Заболевание делится на два вида: типичную и атипичную невралгию. Для типичной невралгии свойственны эпизоды сильной и внезапной боли. Такие приступы длятся от нескольких секунд до минуты и дольше. Они могут повторяться в течение пары часов.
Нетипичная форма болезни вызывает постоянную жгучую боль, которая менее интенсивна, чем в первом случае. Приступы провоцируют любые прикосновения к лицу.
Точная причина развития недуга неизвестна. Однако появление болезни связано с разрушением миелиновой оболочки тройничного нерва. Это происходит из-за компрессии кровеносных сосудов. Также патологию вызывает рассеянный склероз, нарушение кровообращения в мозге, травмы головы и онкология.
Получить бесплатную консультацию
Как проявляется невралгия тройничного нерва?
Пациенты описывают приступы боли как уколы иглы, которые со временем превращается в жгучую колющую боль. Иногда эти ощущения сравнивают с ударом электрическим током.
Иногда эти ощущения сравнивают с ударом электрическим током.
Повседневная деятельность может вызвать приступ невралгии. Некоторые пациенты имеют чувствительные участки в определенных зонах лица. При дотрагивании к этим областям возникает острая боль. Такие участки находятся возле носа, губ, глаз, ушей или внутри рта.
Периоды обострения заболевания продолжаются в течение нескольких недель или месяцев. После них следует период безболезненности. Он длится год или дольше.
Как выявляют невралгию тройничного нерва?
Патологию определяют на основе результатов диагностики и истории заболевания пациента. Для выявления недуга применяют МРТ. Этот метод позволяет определить, что раздражает нерв. Если злокачественное новообразование или рассеянный склероз не являются причиной болезни, визуализация головного мозга может не показать четкой картины происходящего. Сосуд рядом с нервным корешком трудно увидеть даже при высококачественной МРТ.
Методы лечения невралгии тройничного нерва
|
Медикаментозная терапия |
Противосудорожные препараты назначают для снятия болевого синдрома. Эти лекарства являются начальной терапией патологии. Их используют до тех пор, пока боль купируется и не влияет на деятельность пациента. Для эффективного устранения боли медпрепараты принимают на постоянной основе. |
|
Хирургическое вмешательство |
Цель операции – прекратить сдавление нерва кровеносным сосудом или рассекти нерв, чтобы он не посылал сигналы в мозг. Вмешательства выполняют под общим наркозом. Для устранения этой патологии применяют открытые операции (краниотомию) и микрохирургические вмешательства. Одной из самых частых операций является микрососудистая декомпрессия (МВД). Ее проводят через небольшое отверстие за ухом. Твердую мозговую оболочку открывают и обнажают мозжечок. Используя микроскоп и микроинструменты, рассекают паутинную мембрану.
Хирург устраняет компрессию нерва. Для этого он помещает губчатый материал между нервными волокнами и поврежденным кровеносным сосудом. Такое вмешательство сразу облегчает состояние у 95% случаев. У 20 из 100 пациентов повторно развивается недуг в течение десяти лет. |
|
Радиохирургия |
Неинвазивная процедура, при которой используют высокофокусные лучевые лучи для разрушения волокон тройничного нерва. Двумя основными технологиями являются гамма-нож и BrainLab Novalis.
После радиохирургии боль исчезает постепенно. Поэтому пациенты еще несколько недель после облучения принимают обезболивающие. Успех радиохирургии становится ощутимым, когда анальгетики отменяют. Через 4 недели около половины пациентов отмечают облегчение боли. Через 8 недель у 75% боль проходит полностью. |
|
Радиочастотная деструкция нерва |
Для разрушения пораженного нерва, используют электрический ток.
Основываясь на комментариях пациента, хирург размещает электрод так, чтобы в болезненных местах происходило покалывание. Как только область, вызывающая боль, локализована, пациента снова погружают в сон. Через электрод пропускается электрический ток и разрушают часть нерва. Сразу после процедуры боль проходит у 98% пациентов. Около 20% больных отмечают рецидив патологии в течение 15 лет. |
|
Инъекция глицерина |
Во время процедуры глицерин вводят в тригеминальную цистерну (небольшой мешочек, заполненный ликвором). Это позволяет повредить нервы и устранить болевой синдром. Инъекция глицерина вызывает немедленное облегчение боли у 70% пациентов. Около 50% пациентов испытывают рецидив в течение 3-4 лет. |
|
Сжатие баллона |
С помощью катетера хирург помещает баллон в тройничный нерв. |
Получить бесплатную консультацию
Где лечат невралгию тройничного нерва?
Для лечения этого заболевания иностранные граждане предпочитают клиники Турции, Австрии, Испании и Южной Кореи. Здесь есть необходимое оборудование, препараты нового поколения и квалифицированные кадры. 8 из 10 пациентам иностранных клиник удается избавиться от длительной боли и добиться стойкой ремиссии.
Самыми популярными среди иностранцев считаются такие медицинские центры, как:
Резюме
Невралгия тройничного нерва – хроническое заболевание, при котором отмечаются мышечные спазмы в лице и сильные боли. Приступы патологии схожи с ударами электрическим током. Они могут возникать без каких-либо причин или быть следствием прикосновения к определенным участкам лица.
 Хотя точная причина болезни не до конца понятна, при ее диагностике часто обнаруживается кровеносный сосуд, сдавливающий нерв.
Хотя точная причина болезни не до конца понятна, при ее диагностике часто обнаруживается кровеносный сосуд, сдавливающий нерв.
Для этой патологии характерны приступы сильной боли и периоды ремиссии. Если болезнь не лечить, она прогрессирует. В этом случае безболезненные интервалы исчезают. Расстройство не смертельное, но изнуряющее. Из-за интенсивности боли некоторые люди избегают социальных контактов и некоторой повседневной деятельности. Они боятся надвигающейся атаки.
Диагностика невралгии тройничного нерва включает физическое обследование и подробную историю болезни пациента. МРТ помогает врачу увидеть, где кровеносный сосуд прижимается к ветви тройничного нерва.
Для борьбы с невралгией тройничного нерва применяют различные виды лечения, включая медикаментозную терапию, хирургическое вмешательство, процедуры с иглами и облучение. Противосудорожные препараты являются начальным лечением невралгии тройничного нерва. Около 80% пациентов испытывают облегчение боли при приеме лекарств.
Микрососудистая декомпрессия (МВД) и радиочастотная ризотомия (ПСР) имеют схожие показатели долгосрочного обезболивания. Они являются самыми эффективными среди доступных вариантов терапии.
Невралгия тройничного нерва может рецидивировать в отделах нерва, ранее свободных от боли. Лечение за границей снижает риск повторного развития заболевания. Для борьбы с этой патологией иностранные пациенты выбирают клиники Турции, Испании, Австрии, Южной Кореи и Германии.
Чтобы организовать лечение невралгии тройничного нерва за рубежом – обращайтесь к врачам-координаторам международной медицинской платформы MediGlobus. Наши специалисты сориентируют в стоимости услуг больницы и помогут с выбором лечащего врача. Оставляйте заявку на сайте!
Получить бесплатную консультацию
Доктор Вадим Бережной
Основатель платформы MediGlobus. Медицинский эксперт, Заведующий отделением врачей-координаторов.
Медицинский эксперт, Заведующий отделением врачей-координаторов.
Editor
Более 2 лет пишет медицинские тексты. Опыт работы в сфере копирайтинга превышает 6 лет. Имеет образование по направлению “Социально-правовая защита”. Освоила программу медицинских курсов. Изучает коммуникативные техники ведения переговоров с пациентами. В свободное время посещает тренинги и семинары по медицинской психологии.
Похожие посты
Сколько стоит терапия менингиомы мозга и в каких клиниках ее лечить?
Читать дальшеМикрососудистая декомпрессия при невралгии тройничного нерва
Читать дальшеЛечение невралгии тройничного нерва в клиниках Германии
Выезд на лечение в Германию сейчас возможен!
Оформляем срочные медицинские визы для въезда в Германию!
Обращайтесь, мы знаем все про доступные авиарейсы по всему миру!
Невралгия тройничного нерва – состояние, которое характеризуется повторяющимися короткими эпизодами интенсивной боли в зоне иннервации одной или нескольких ветвей тройничного нерва. Это хроническое заболевание чаще поражает людей после 50 лет. У женщин оно встречается чаще, чем у мужчин. Общая заболеваемость – 3-4 случая на 100 тысяч населения в год.
Это хроническое заболевание чаще поражает людей после 50 лет. У женщин оно встречается чаще, чем у мужчин. Общая заболеваемость – 3-4 случая на 100 тысяч населения в год.
На портале Booking Health представлены 54 немецких клиник по лечению невралгии тройничного нерва
Показать все клиники
Диагностика невралгии тройничного нерва
Диагностируется невралгия тройничного нерва на основании клинических проявлений заболевания. Диагноз ставится при наличии четырех из пяти нижеперечисленных критериев, определенных Международным Обществом Головной Боли:
- Боль в области иннервации ветвей тройничного нерва
- Приступы боли всегда одинаковы у отдельно взятого пациента
- Боль внезапная, острая, напоминающая удар током; провоцируется механическим раздражением лица, сокращением жевательных или мимических мышц
- Боль ослабевает после приема карбамазепина
- Отсутствие боли в межприступный период
Помогают в диагностике инструментальные методы исследования, которые необходимы для выявления причины патологии:
- МРТ (магнитно-резонансная томография) позволяет выявить опухоли головного мозга, рассеянный склероз и некоторые другие неврологические заболевания.
 При проведении МРТ у пациентов с невралгией близость какого-либо кровеносного сосуда к ветвям тройничного нерва обнаруживается приблизительно у 85% пациентов.
При проведении МРТ у пациентов с невралгией близость какого-либо кровеносного сосуда к ветвям тройничного нерва обнаруживается приблизительно у 85% пациентов. - КТ (компьютерная томография) – менее дорогостоящая, но и менее информативная альтернатива МРТ.
- Электронейрография – определение скорости проведения импульсов по нервам. Позволяет выявить демиелинизацию тройничного нерва (деградация миелиновой оболочки в месте контакта с кровеносным сосудом).
При подозрении на симптоматическую невралгию тройничного нерва может проводиться множество других лабораторных или инструментальных исследований, выбор которых зависит от основного заболевания.
Рекомендуемые клиники для диагностики невралгии тройничного нерва в Германии:
Университетская клиника Шарите Берлин
2307
ПодробнееВысшая медицинская школа Ганновера (MHH)
1866
Подробнее Показать все программы диагностики
Лечение невралгии тройничного нерва
В случае вторичной (симптоматической) невралгии тройничного нерва требуется терапия основного заболевания. В лечении первичной невралгии тройничного нерва используются консервативные или хирургические методы.
В лечении первичной невралгии тройничного нерва используются консервативные или хирургические методы.
- Медикаментозное лечение. Применяется у большинства пациентов. Назначаются противоэпилептические лекарственные средства. После достижения основного терапевтического эффекта дозу снижают до поддерживающей, которую пациент принимает пожизненно. Со временем может развиваться привыкание, поэтому дозу приходится увеличивать. При отказе больного от лечения боль через некоторое время возвращается.
- Физиотерапия и рефлексотерапия. Дополнительные методы, которые дают лишь временный и слабо выраженный эффект.
- Внутрикостные блокады. Используются при неэффективности медикаментозной терапии. Анестетики вводятся в кости черепа. Несколько таких процедур позволяют уменьшить выраженность болевого синдрома у некоторых пациентов на срок от 1 до 6 месяцев.
- Микроваскулярная декомпрессия. Нейрохирургическая операция.
 Применяется в случае первичной (идиопатической) невралгии. Суть операции состоит в разграничении ветви тройничного нерва и расположенного рядом кровеносного сосуда. В основном это передняя или задняя нижняя мозжечковая артерия, базилярная или позвоночная артерия. Между сосудом и нервом устанавливается протектор. В результате операции пульсирующая артерия перестает оказывать раздражающее воздействие на нерв, и симптомы невралгии уходят.
Применяется в случае первичной (идиопатической) невралгии. Суть операции состоит в разграничении ветви тройничного нерва и расположенного рядом кровеносного сосуда. В основном это передняя или задняя нижняя мозжечковая артерия, базилярная или позвоночная артерия. Между сосудом и нервом устанавливается протектор. В результате операции пульсирующая артерия перестает оказывать раздражающее воздействие на нерв, и симптомы невралгии уходят.
Рекомендуемые клиники для лечения невралгии тройничного нерва в Германии:
Университетская клиника Шарите Берлин
Диагностика и консервативное лечение невралгии тройничного нерва10345
Лечение невралгии тройничного нерва методом микроваскулярной декомпрессии корешка тройничного нерва25742
Университетская клиника Мюнхенского университета им. Людвига-Максимилиана
Людвига-Максимилиана
8199
Лечение невралгии тройничного нерва методом микроваскулярной декомпрессии корешка тройничного нерва17053
Показать все программы лечения
Реабилитация при невралгии тройничного нерва
В Германии используются самые современные схемы реабилитации, которые адаптируются индивидуально под каждого пациента, исходя из стадии заболевания, возраста, физических возможностей и результатов лечения. В реабилитационном процессе принимают участие разные специалисты: терапевты, неврологи, психологи, реабилитологи, кинезитерапевты, физиотерапевты.
Используются такие методы реабилитации:
- Дозированные физические нагрузки
- Занятия на тренажерах и в бассейне
- Индивидуальный подбор ортезов
- Физиотерапевтические процедуры
- Иглорефлексотерапия
- Мануальная терапия
- Транскраниальная магнитная стимуляция
- Естественные факторы природы (грязи, термальные воды и т.
 д.)
д.) - Индивидуальная или групповая работа с психологом
Реабилитация может включать медикаментозную поддержку. Обязательно проводится консультирование пациента по правильному питанию и образу жизни, который необходим ему с учетом сложившейся ситуации.
В Германии реабилитационные программы рассчитаны на срок от 2 недель. Но при необходимости они могут продолжаться значительно дольше. В этой стране пациенту предоставляется качественный уход, проживание в комфортабельных номерах и индивидуально подобранное питание.
Программы реабилитации в Германии демонстрируют одни из самых лучших в мире результатов. Здесь успешно восстанавливает трудоспособность и отличное самочувствие большинство пациентов. Они остаются физически активными, возвращаются к полноценной социальной и семейной жизни.
Рекомендуемые клиники для прохождения неврологической реабилитации в Германии:
Показать все программы реабилитации
Автор: Доктор Надежда Иванисова
Что входит в стоимость услуг
Стоимость лечения данного заболевания в Университетских клиниках Германии Вы можете узнать здесь. Оставьте заявку, и мы предоставим бесплатную консультацию врача и займемся организацией всего процесса лечения.
Оставьте заявку, и мы предоставим бесплатную консультацию врача и займемся организацией всего процесса лечения.
Сюда входит:
- Оформление приглашения на лечение для быстрого получения медицинской визы
- Запись на прием в удобное для Вас время
- Предварительная организация комплексного обследования и обсуждения плана лечения
- Предоставление трансфера из аэропота в клинику и обратно в аэропорт
- Предоставление услуг переводчика и личного медицинского координатора
- При необходимости – помощь в организации дальнейшего хирургического лечения
- Предоставление медицинской страховки от осложнений лечения с суммой покрытия 200 000 евро
- Подготовка и перевод медицинских выписок и рекомендаций из клиники
- Помощь в последующем общении с Вашим лечащим врачом, включая консультации по повторным рентгеновским снимкам через уникальную систему медицинского документооборота E-doc
Лечение невралгии тройничного нерва | Клиника доктора Селезнёва
Лечение невралгии тройничного нерва.
Невралгия тройничного нерва (неврит) — это опасное и сложное заболевание, которое сопровождается мучительными, порой нестерпимыми болями лица.
Можно описать более научно- только пациенту, столкнувшимся с болью в лице, легче не станет.
Поэтому мы постараемся донести ЧЕЛОВЕЧЕСКИМ ЯЗЫКОМ способ диагностики и лечения этого опасного недуга, невралгии тройничного нерва.
Итак приступим:
Почему болит лицо?
Что делать, если застудил тройничный нерв?
Чаще, воспаление нерва лица носит односторонний характер, и проявляется в виде приступа острой, невыносимой, напоминающий удар током, боли. Во время приступа человек замирает, молчит, прижимает руку к тому месту, где болит половина лица.
Как правило, такие приступы возникают с определенной периодичностью, (раз в месяц, раз в неделю, раз в день, раз в час).
Но бывают и случаи постоянной боли! Вот тогда жизнь человека становится невыносимой! Он не может думать, спать, вообще ничего не может. ..
..
Только столкнувшийся с этой проблемой, по настоящему понимает БОЛЬ.
У всех болели зубы! Ну практически у каждого. Так вот представьте себе эту боль в течении месяца или года. Когда ничего не помогает, а перепробовали все методы и лекарства.
В конечном итоге, если не сходишь с ума, то начинаешь думать о плохом.
Если не помочь вовремя, то болезнь может закончиться трагедией.
Невралгия тройничного нерва- это очень опасное заболевание, тяжело поддающееся лечению.
Тройничный нерв болит,а причина — воспаление.
Тройничный нерв: симптомы поражения.
Боль возникает при «включении» пусковых зон, так называемых триггеров. Они находятся в области носогубного треугольника, виска, бровей, щек, зубов. Очень большую роль в диагностике невралгии играют точки выхода ветвей тройничного нерва.
Включить приступ могут: холод, чиханье, улыбка, разговор, смех, чистка зубов, бритье, прием пищи, умывание, нанесение крема. Таким образом больные лишаются привычных, необходимых для полноценной жизни, радостей.
Болезнь заставляет людей искать помощи у врачей, что бы те избавили их от мучений.
Как правило в разных клиниках лечение стандартизировано.
Лечение тройничного нерва, как серьёзного заболевания вызывающего боль лица, сводится к консервативному подходу — это медикаменты:
Обезболивающие
Противовоспалительные
Рекомендации по образу жизни
Когда исчерпаны все резервы схем консервативного лечения, то в ход идут блокады и малоинвазивные операции.
Блокада новокаиновая
Блокада спиртовая
Радиочастотная абляция
Разрушение нерва с помощью «кипятка»
и так далее
По опыту старших коллег и личному наблюдению могу сказать следующее: рецидив — это самое страшное чего боится больной невралгией тройничного нерва.
С каждым пройденным курсом консервативного лечения боль в лице возвращается чаще, и следующий приступ может проявляться с большей силой.
Когда опять без стойкого результата, то в бой вступает тяжёлая артиллерия.
Больному предлагается убрать «причину» боли, а именно, разрушить основание нерва (т.н. Гассеров узел) или провести операцию с трепанацией височной кости. Риск остаться инвалидом после такого лечения огромен. После такого лечения теряется чувствительность половины лица, которая никогда уже не восстановится. Все были у стоматолога, поэтому знают действие обезболивания при лечении зубов. Когда щека становится резиновой, подтекают слюни. А в данном случае, после операции, резиновым становится все лицо, от лба и ушей до подбородка.
Есть более травмирующие операции для лечения невралгии тройничного нерва, но думаю ужастиков про последствия хватит.
Каждый считает БОЛЬ основной проблемой. Но природа не создаёт ненужных механизмов.
Что такое боль, и каким должно быть её лечение?
Боль — это сторожевой пёс здоровья, у неё есть свои цели. Основная задача боли — это предупреждение организма о возникшей проблеме, защита.
Применение временно обезболивающих препаратов помогает только отсрочить проблему, при этом делая процесс более хроническим и тяжело поддающимся лечению.
Нужно понять, что настоящая причина невралгии тройничного нерва скрывается намного глубже.
Причиной могут служить на первый взгляд не связанные с заболеванием проблемы:
неудачная анестезия в процессе лечения зубов,
вирусы герпеса,
хронические заболевания лицевой области,
опухоли,
черепно-мозговые травмы,
хроническая интоксикация и другие.
В нашем противоболевом центре успешно вылечены и вернулись к полноценной жизни множество благодарных пациентов с невралгией тройничного нерва. Благодаря комплексному подходу и привлечению врачей смежных специальностей, лечится не только сама «боль» как симптом, а ведется активный поиск причин ее возникновения.
Данный подход позволяет:
во первых, избавиться от травмирующего оперативного лечения.
во вторых, предотвратить возвращение боли в дальнейшем.
Не терпите боль! Радуйтесь жизни, путешествуйте, ловите вдохновение, играйте с детьми!
С огромным желанием вернуть вам радость жизни — Ваши доктора.

Команда ПРОТИВОБОЛЕВОГО ЦЕНТРА Клиника доктора Селезнёва г. Саратов.
Невралгия (неврит) тройничного нерва
Невралгией называют боль, возникающую по ходу нервного волокна. По сути, это раздражение периферического нерва, которое сопровождается повышенной чувствительностью кожи в зоне иннервации пораженным нервом.
Заболевание характеризуется острыми мучительными болями на половине лица, соответствующей области иннервации пораженного нерва. Тройничный нерв — один из крупных черепномозговых нервов головного мозга, парный нерв. Основной его функцией является обеспечение чувствительности области лица. Болезненность при невралгии тройничного нерва выражена при малейшем прикосновении к коже век. Появляется острая, жгучая боль области лба, нижнего века, щек, верхней губы, ноздрей, может сопровождаться болезненностью при жевании, при зевании.
Часто боль при поражении веточек тройничного нерва принимается за зубную боль и лечение зубов в данном случае не приносит облегчения. Чаще поражение тройничного нерва бывает у женщин после 50 лет. Невралгия тройничного нерва — это заболевание, сопровождающееся резкой болезненностью. Обычно боль возникает в одной половине лица, но в тяжелых случаях может быть двустороннее поражение. Приступы боли могут быть длительные и многократные.
Чаще поражение тройничного нерва бывает у женщин после 50 лет. Невралгия тройничного нерва — это заболевание, сопровождающееся резкой болезненностью. Обычно боль возникает в одной половине лица, но в тяжелых случаях может быть двустороннее поражение. Приступы боли могут быть длительные и многократные.
Пароксизмальные приступы боли могут сопровождаться вегетативной симптоматикой: покраснение половины лица, отек лица, или его какой либо области, обильным выделением слизи из одной половины носа, интенсивной головной болью, слезотечением.
В тяжелых случаях при поражении тройничного нерва могут наблюдаться двигательные нарушения: парезы и параличи мышц нижней части лица, могут выпадать волосы. Также в тяжелых случаях отмечается атрофия жевательных мышц в области поражения.
Причиной невралгии тройничного нерва может быть переохлаждение, травмы, опухоли, стресс, интоксикации, демиелинизирующие заболевания (рассеянный склероз), нарушение кровоснабжения головного мозга, атеросклероз сосудов головного мозга, при неудачном вмешательстве стоматолога, вирусная инфекция, неправильно выполненная анестезия при стоматологической помощи. Также причиной невралгии тройничного нерва может стать аневризма базилярной артерии, сдавливание веточек в костном канале при врожденной его узости.
Также причиной невралгии тройничного нерва может стать аневризма базилярной артерии, сдавливание веточек в костном канале при врожденной его узости.
Лечение невралгии тройничного нерва трудное и длительное, требует проведения специальных процедур. В случаях заболевания не затягивайте, как можно быстрее обращайтесь к неврологу. Чем раньше начато лечение, тем лучше результат, тем меньший процент перехода в хронический процесс. В Клинике доктора Войта опытные врачи помогут Вам в короткие сроки избавиться от боли и излечить невралгию тройничного нерва.
В этой статье мы постарались ответить на Ваши вопросы:- что такое невралгия тройничного нерва?
- причины невралгии тройничного нерва?
- какое лечение при невралгии?
- какой прогноз при невралгии тройничного нерва?
- какие осложнения при невралгии тройничного нерва?
Статьи наших врачей на смежные темы:
Невралгия (неврит) затылочного нерва
Затылочные нервы обеспечивают чувствительность кожи в области задней части шеи, затылка и позади ушных раковин. Вследствие затылочной невралгии боль начинается в затылочной области и может распространяться в околоушные области, отдавать в боковые и переднюю часть головы, в параорбитальные области и в глаза. подробнее »»
Вследствие затылочной невралгии боль начинается в затылочной области и может распространяться в околоушные области, отдавать в боковые и переднюю часть головы, в параорбитальные области и в глаза. подробнее »»Остеопатия в Клинике доктора Войта
Остеопатия лечит не болезнь, а нарушение работы организма, используя уникальный для каждого пациента комплекс воздействий. Таким образом, данный вид терапии полезен для самого широкого спектра проблем со здоровьем. подробнее »»Восточный точечный массаж в Клинике доктора Войта
Восточный точечный массаж, является очень древним методом нетрадиционной медицины. В Китае этот массаж называется «пальцевой джень». Как и иглоукаливание, и электропунктура, восточный точечный массаж относится к акупунктуре. Все эти методы преследуют одну цель — воздействие на биологически активные точки человека. подробнее »»Классический массаж в Клинике доктора Войта
Самым распространенным является классический массаж. Он имеет множество разновидностей. Очень часто практикуется общий классический массаж, в целях оздоровления или поддержания тонуса, но есть техники массажа и для конкретных участков тела: массаж спины, массаж воротниковой зоны, массаж головы, антицеллюлитный массаж и др. подробнее »»
Он имеет множество разновидностей. Очень часто практикуется общий классический массаж, в целях оздоровления или поддержания тонуса, но есть техники массажа и для конкретных участков тела: массаж спины, массаж воротниковой зоны, массаж головы, антицеллюлитный массаж и др. подробнее »»Антицеллюлитный массаж в Клинике доктора Войта
Целлюлит — это нарушения структуры подкожно-жировой клетчатки. Это не только не привлекательная на вид кожа, но и застой продуктов метаболизма, лишней жидкости, нарушение кровообращения в проблемных зонах. От так называемой «апельсиновой корки» не так просто избавиться и борьба с ней требует правильного подхода — правильного питания, физкультуры и обязательно — антицеллюлитного массажа. подробнее »»
Невралгия тройничного нерва | Клиника «Оберіг»
ПРЕИМУЩЕСТВА ЛЕЧЕНИЯ И ДИАГНОСТИКИ НЕВРАЛГИИ ТРОЙНИЧНОГО НЕРВА В УНИВЕРСАЛЬНОЙ КЛИНИКЕ «ОБЕРІГ»
- Опытные врачи-неврологи, которые постоянно повышают свою квалификацию.
- Современный аппарат МРТ для выявления опухолей головного мозга, очагов рассеянного склероза, патологии сосудов головного мозга.
Невралгия тройничного нерва проявляется интенсивными, простреливающими болями в лице, которые сравнивают с ударом электрическим током. По данным ВОЗ, невралгия тройничного нерва встречается у 2-4 человек на 100 000. Заболевание чаще бывает у женщин, чем у мужчин, и обычно развивается у людей старше 50 лет.
ПРИЧИНЫ НЕВРАЛГИИ ТРОЙНИЧНОГО НЕРВА
Тройничный нерв, самый крупный чувствительный черепной нерв, посылает сигналы в головной мозг от лица о боли, давлении, прикосновении и температуре. Он имеет три основные ветви, охватывающие нижнюю челюсть, щеки, лоб. Наиболее распространенная причина невралгии тройничного нерва – сдавливание его корешка расширенным, извилистым сосудом на основании черепа.
Сдавливание нерва сосудом приводит к разрушению миелиновой оболочки нервных волокон и, следственно, к беспорядочной и гиперактивной передаче импульсов. Малейшая стимуляция вызывает сильную боль.
Малейшая стимуляция вызывает сильную боль.
Невралгия тройничного нерва также может быть связана с опухолью в головном мозге, которая сдавливает нерв, или образованием в нем бляшек при рассеянном склерозе.
СИМПТОМЫ НЕВРАЛГИИ ТРОЙНИЧНОГО НЕРВА
Невралгия тройничного нерва проявляется сильной болью в лице, которая длится несколько секунд или минут. Это одно из наиболее болезненных состояний, известных медицинской науке. Часто сопровождается спазмом мышц лица – болевым тиком.
Боль может возникать спонтанно или под воздействием триггеров. Это могут быть прикосновения, бритье, чистка зубов, накладывание макияжа, глотание, жевание и т.п. Приступ боли может вызывать даже легкое дуновение ветра.
Обычно боль возникает с одной стороны лица. Одновременная двусторонняя боль – редкое явление. Но у некоторых пациентов боль может возникать на разных сторонах лица попеременно, в разное время.
Боль охватывает челюсти, щеки, зубы, десна, губы, реже – глаза или лоб. Ее локализация зависит от того, какая ветвь тройничного нерва поражена заболеванием.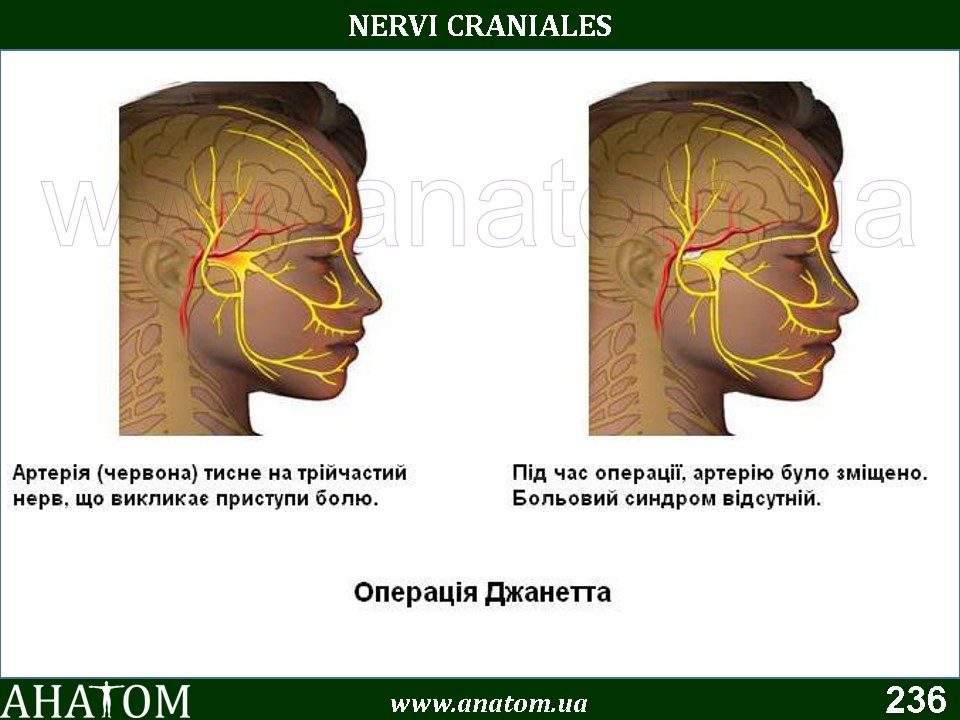
«Удары» тройничной невралгии могут следовать одним за другим с небольшими перерывами. Они могут появляться и отступать в течение дня, не оставляя человека в покое неделями и месяцами. Боль настолько сильная, что пациент полностью выпадает из жизни.
Также встречается более мягкая форма невралгии тройничного нерва, которая проявляется слабой, но продолжительной (до 3 дней) болью в лице. Пациенты описывают ее как жгучую, давящую, распирающую или как ощущение «мурашек» на коже.
Боль может исчезнуть на несколько месяцев или лет (этот период называется ремиссией). Со временем периоды ремиссии склонны укорачиваться.
ДИАГНОСТИКА НЕВРАЛГИИ ТРОЙНИЧНОГО НЕРВА
Диагностика невралгии тройничного нерва может быть затруднительной, поскольку не существует анализа или теста, который бы точно указывал на это заболевание. Врач полагается, прежде всего, на характерные симптомы и осмотр пациента. Магнитно-резонансная томография (МРТ) используется для того, чтобы узнать, связана ли невралгия тройничного нерва с опухолью, рассеянным склерозом или нейроваскулярным конфликтом.
ЛЕЧЕНИЕ НЕВРАЛГИИ ТРОЙНИЧНОГО НЕРВА
Для консервативного лечения невралгии тройничного нерва используются антисудорожные препараты, чаще всего – карбамазепин, габапентин, прегабалин, которые обычно назначается при эпилепсии. Препараты облегчают состояние пациентов, страдающих невралгией тройничного нерва, поскольку замедляют электрические импульсы и снижают способность нервных волокон передавать сигналы боли. Также назначаются миорелаксанты – лекарства, расслабляющие мышцы.
Если медикаменты не приносят облегчения или вызывают сильные побочные эффекты, может быть рекомендовано нейрохирургическое лечение. Операции можно условно разделить на две категории: устранение компрессии тройничного нерва и его разрушение. Какой бы хирургический метод не использовался – есть риск, что боль вернется спустя месяцы или годы.
Операция, которая освобождает тройничный нерв от сдавливания, называется микроваскулярной декомпрессией. Хирург делает небольшой разрез за ухом, через который получает доступ к точке пересечения нерва и сосуда. Он отодвигает сосуд от нерва и размещает между ними специальную тефлоновую прокладку. Если нерв сдавливает вена, она удаляется. Микроваскулярная декомпрессия обеспечивает наиболее длительный эффект среди всех хирургических методов лечения.
Он отодвигает сосуд от нерва и размещает между ними специальную тефлоновую прокладку. Если нерв сдавливает вена, она удаляется. Микроваскулярная декомпрессия обеспечивает наиболее длительный эффект среди всех хирургических методов лечения.
Операции по разрушению тройничного нерва избавляют от боли, поскольку прерывают передачу сигнала в мозг. Но при этом они могут привести к онемению части лица, а на его фоне – возникновению боли.
Хирурги используют различные методы для разрушения тройничного нерва. Среди них – инъекция глицерола, радиочастотная деструкция под контролем КТ или МРТ.
Также применяется лечение с помощью гамма- и кибер-ножа, при котором пациент не подвергается прямому хирургическому вмешательству. Участок нерва разрушается под воздействием направленного облучения. Радиохирургическое лечение не требует обезболивания и проводится в амбулаторных условиях.
Избавьтесь от мучительной боли! Обратившись в Универсальную клинику «Оберіг», вы пройдете правильную диагностику и получите эффективное лечение. Чем раньше начата борьба с невралгией тройничного нерва, тем больше шансов победить болезнь. Запишитесь на прием к врачу-неврологу по телефону:
Чем раньше начата борьба с невралгией тройничного нерва, тем больше шансов победить болезнь. Запишитесь на прием к врачу-неврологу по телефону:
(044) 521 30 03
Невралгия тройничного нерва — Лечение в клинике Мэйо
Лечение невралгии тройничного нерва в клинике Мэйо
- Ваша команда по уходу в клинике Мэйо. Врачи клиники Мэйо прошли подготовку в области заболеваний головного мозга и нервной системы (неврологи), хирургии головного мозга и нервной системы (нейрохирурги), визуализации головного мозга (нейрорадиология) и стоматологии имеют обширный опыт диагностики и лечения невралгии тройничного нерва. Ежегодно в клинике Мэйо получают помощь около 900 человек с невралгией тройничного нерва.
- Расширенная диагностика и лечение. Нейрохирурги Mayo Clinic обладают знаниями и опытом в выполнении сложных хирургических процедур, включая стереотаксическую радиохирургию, радиохирургию с использованием гамма-ножа и другие методы, микрососудистую декомпрессию и другие процедуры.

Узнайте больше об опыте и рейтингах отделений нейрохирургии и неврологии Mayo Clinic.
Клиника Мэйо в Рочестере, Миннесота, и Клиника Мэйо в Джексонвилле, Флорида., входят в число лучших больниц неврологии и нейрохирургии по версии U.S. News & World Report. Клиника Мэйо в Фениксе / Скоттсдейле, штат Аризона, получила высокую оценку в области неврологии и нейрохирургии по версии U.S. News & World Report. Клиника Мэйо также входит в число лучших детских больниц по неврологии и нейрохирургии.
Опыт клиники Мэйо и истории пациентов
Наши пациенты говорят нам, что качество их взаимодействия, наше внимание к деталям и эффективность их посещений означают такое медицинское обслуживание, которого они никогда не получали.Посмотрите истории довольных пациентов клиники Мэйо.
Опыт и рейтинги
Врачи клиники Мэйо ежегодно оказывают комплексную помощь примерно 900 пациентам с невралгией тройничного нерва.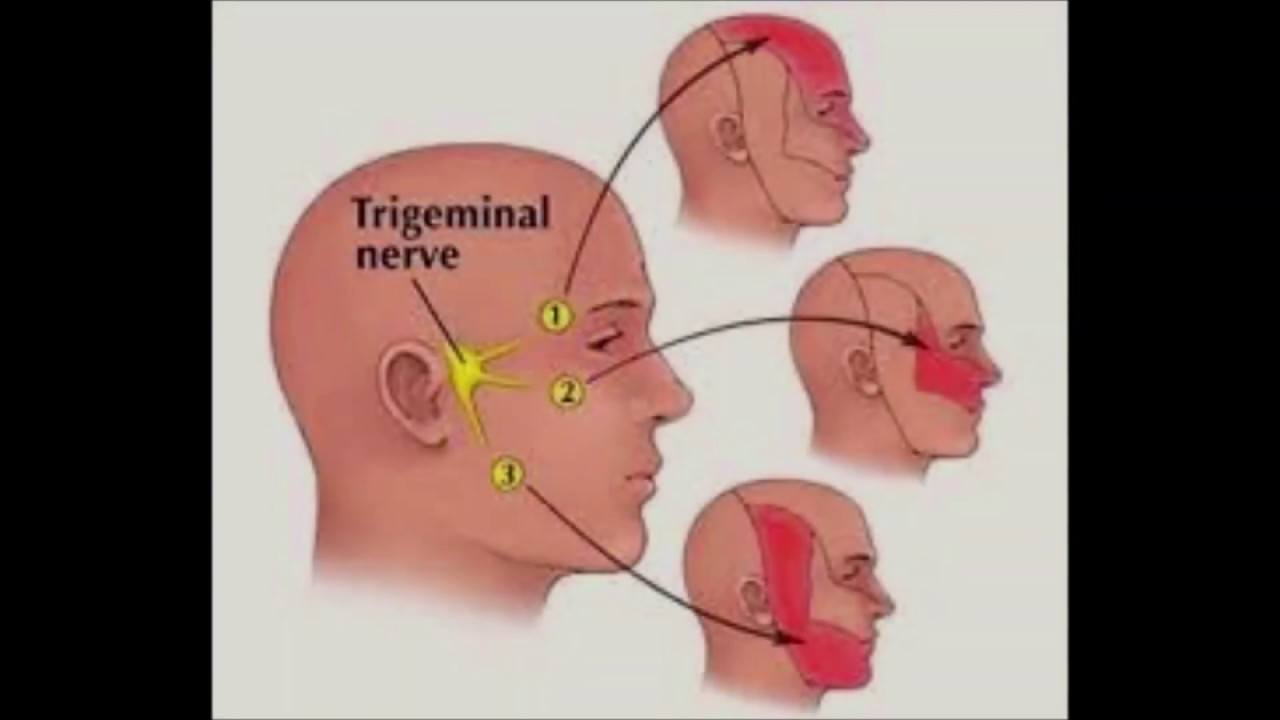
- Работа в команде. Врачи клиники Мэйо, прошедшие подготовку в области заболеваний головного мозга и нервной системы (неврологи), хирургии головного мозга и нервной системы (нейрохирурги), и врачи, обученные лечению детей с заболеваниями головного мозга и нервной системы (детские неврологи), диагностируют и лечат людей с невралгией тройничного нерва.
- Новейшая техника и технологии. Врачи клиники Мэйо имеют доступ к новейшим инструментам, таким как интраоперационная МРТ, стереотаксическая радиохирургия и радиохирургия с гамма-ножом.
Узнайте больше об опыте и рейтингах отделений нейрохирургии и неврологии Mayo Clinic.
Mayo Clinic в Рочестере, штат Миннесота, и Mayo Clinic в Джексонвилле, штат Флорида, вошли в число лучших больниц для неврологии и нейрохирургии по версии U.S. News & World Report. Клиника Мэйо в Фениксе / Скоттсдейле, штат Аризона, получила высокую оценку в области неврологии и нейрохирургии по версии U. S. News & World Report. Клиника Мэйо также входит в число лучших детских больниц по неврологии и нейрохирургии.
S. News & World Report. Клиника Мэйо также входит в число лучших детских больниц по неврологии и нейрохирургии.
Расположение, поездки и проживание
Mayo Clinic имеет крупные кампусы в Фениксе и Скоттсдейле, штат Аризона; Джексонвилл, Флорида; и Рочестер, Миннесота. Система здравоохранения клиники Мэйо имеет десятки отделений в нескольких штатах.
Для получения дополнительной информации о посещении клиники Mayo выберите свое местоположение ниже:
Расходы и страхование
Mayo Clinic работает с сотнями страховых компаний и является поставщиком услуг внутри сети для миллионов людей.
В большинстве случаев клиника Мэйо не требует направления к врачу. Некоторые страховые компании требуют направления или могут иметь дополнительные требования для определенного медицинского обслуживания. Приоритет всех посещений определяется медицинской потребностью.
Узнайте больше о приемах в клинике Мэйо.
Пожалуйста, свяжитесь со своей страховой компанией, чтобы подтвердить медицинское страхование и получить необходимое разрешение до вашего визита. Часто номер службы поддержки вашего страховщика напечатан на обратной стороне вашей страховой карты.
Дополнительная информация о выставлении счетов и страховании:
Клиника Мэйо в Аризоне, Флориде и Миннесоте
Система здравоохранения клиники Мэйо
Лечение невралгии тройничного нерва | Неврология и нейрохирургия Джона Хопкинса
Есть надежда на лечение боли при невралгии тройничного нерва
Если у вас или у кого-то, кого вы любите, есть невралгия тройничного нерва, единственное, что вам не следует делать, — это чувствовать себя одиноким или безнадежным.Несмотря на то, что неизвестно, что вызывает невралгию тройничного нерва, мы многое знаем о лечении этого болезненного состояния.
При лечении многих людей на протяжении многих лет мы обнаружили, что, кажется, есть подход для каждого. Терапия может включать лекарства, амбулаторные процедуры, операцию на головном мозге или облучение. Первое, что вам следует сделать, это узнать о возможных вариантах и быть уверенным, что ваш врач будет работать с вами, чтобы выбрать вариант лечения, наиболее подходящий для вашей ситуации.
Никто не должен считать боль при невралгии тройничного нерва неизлечимой.
Лекарства
Многие люди, страдающие невралгией тройничного нерва, успешно лечат это состояние в течение многих лет с помощью лекарств. В медикаментозной терапии невралгии тройничного нерва используются те же лекарства, что и при судорогах.
Если вы думаете о невралгии тройничного нерва как о электрическом токе, протекающем через ваше лицо, точно так же, как электрические токи, протекающие через мозг, могут вызывать судороги, логично предположить, что одни и те же лекарства действуют для обоих.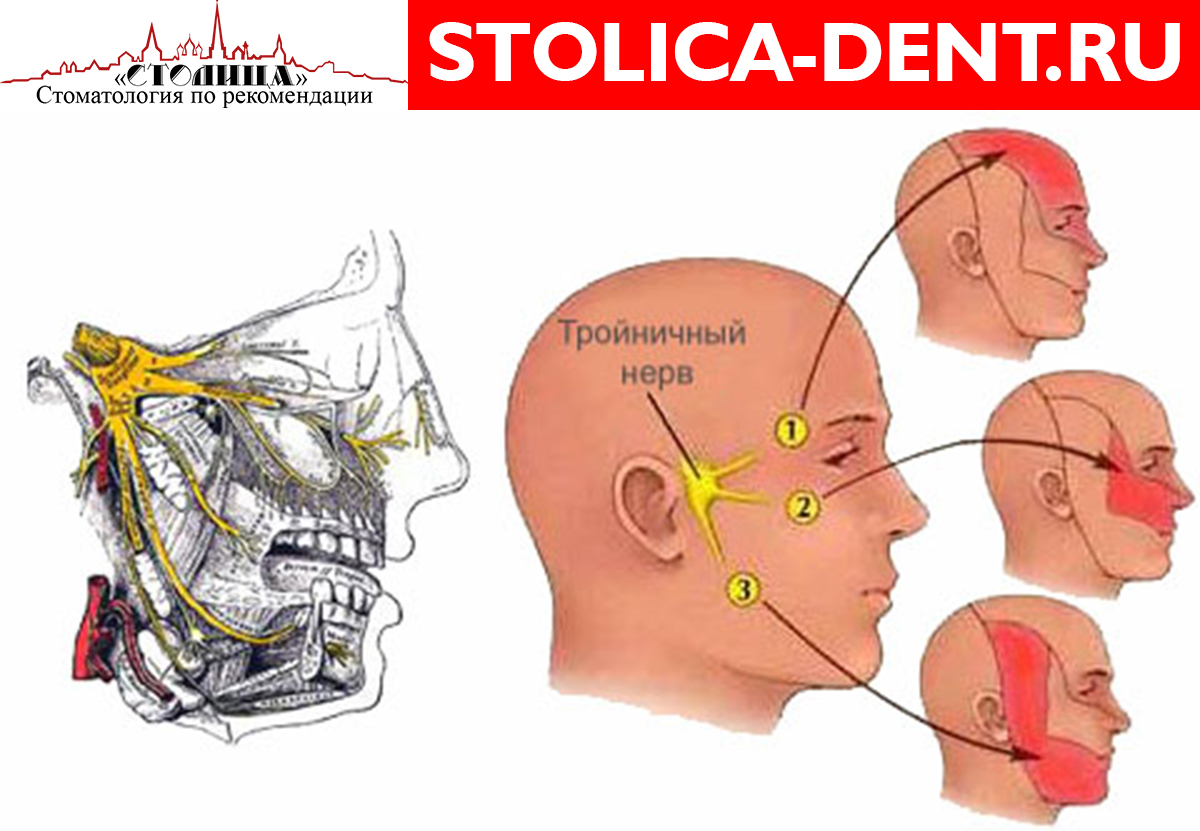 Вот некоторые лекарства, которые, как известно, работают при невралгии тройничного нерва:
Вот некоторые лекарства, которые, как известно, работают при невралгии тройничного нерва:
- Карбамазепин — золотой стандарт. Он очень хорошо лечит это состояние, но может иметь нежелательные побочные эффекты, такие как сонливость, неустойчивость, трудности с координацией и памятью, невнятная речь и некоторые трудности с чтением или запоминанием. Вам также необходимо будет регулярно сдавать анализы крови, потому что необходимо проверять количество лейкоцитов, тромбоциты и функции печени. Тем не менее, он лучше снимает боль, чем большинство других лекарств, и миллионы людей безопасно используют его при судорогах.Большинство пациентов начинают с низких доз, постепенно увеличивая дозу под клиническим наблюдением до тех пор, пока не достигнут наилучшего обезболивания с наименьшим количеством побочных эффектов.
- Габапентин также используется. Не требует регулярного анализа крови.
- Новым дополнением к вариантам лечения является лекарство типа карбамазепина, которое может иметь меньше побочных эффектов, но все же требует некоторого наблюдения со стороны врача, поскольку оно может повлиять на уровень натрия в крови.

Могут помочь многие другие лекарства.Ваш невролог или терапевт может помочь вам выбрать и использовать лучшее лекарство в наиболее подходящей дозировке.
Если лекарство не работает
Если лекарство больше не контролирует вашу боль при тригиминальной невралгии или если побочные эффекты непереносимы, необходимо рассмотреть несколько процедур. Это помогает узнать об этих вариантах до того, как вам срочно понадобится помощь, чтобы вы и ваш врач могли сделать правильный выбор. Ваше общее состояние здоровья, возраст, уровень боли и доступность процедуры будут влиять на это решение.
Ризотомия
Большинство пациентов с невралгией тройничного нерва являются подходящими кандидатами для этой процедуры, и команда Johns Hopkins безопасно выполнила ризотомию у пациентов в возрасте от 100 лет.
Существует несколько типов ризотомий, но все они связаны с разрушением волокон тройничного нерва, несущих болевые сигналы. Это амбулаторные процедуры, выполняемые под общей анестезией в операционной, где ваш хирург и команда могут проводить обычный мониторинг ваших жизненно важных функций.
Сама ризотомия занимает всего несколько минут. После этого вы проведете около двух-трех часов в палате восстановления. В зависимости от того, как вы справитесь с анестезией, вы сможете вернуться к работе в первый или второй послеоперационный день.
Глицерин / глицериновая ризотомия
Пока вы спите под анестезией и сидите прямо, хирург вводит длинную иглу в щеку, прилегающую ко рту, на той стороне, где возникает боль. Игла осторожно продвигается под контролем рентгена до уровня овального отверстия, небольшого отверстия в основании черепа сразу за глазом.Ганглий тройничного нерва находится сразу за этим отверстием.
Когда игла находится на месте, небольшое количество (0,4 куб. См) прозрачного бесцветного химического вещества вводится в нервный узел. Это химическое вещество разрушает нервные волокна и особенно болевые волокна в течение 45-60 минут. Вас переместят в отделение для восстановления в вертикальном положении, чтобы химическое вещество не вылилось из нерва преждевременно.
Большинство пациентов идут домой через два-три часа с выраженным исчезновением боли.У вас может появиться припухлость или синяк. Ваш врач пропишет вам обезболивающие и при необходимости даст вам план постепенного прекращения приема противосудорожных препаратов.
Риск ризотомии глицерином / глицерином включает кровотечение, инфекцию, тошноту, рвоту, небольшую вероятность сенсорных изменений (чувство онемения) и осложнения после анестезии. Боль может повториться, когда нерв отрастет (обычно в течение одного-шести лет), но если это произойдет, процедуру можно повторить.
Радиочастотная ризотомия
Эта процедура аналогична глицериновой ризотомии, но вместо использования химического вещества для разрушения нервных волокон используется специальная игла с электрическим током, которая сжигает волокна.Результат обезболивания очень хороший, но эта процедура с большей вероятностью вызовет сенсорные изменения (чувство онемения лица), чем химический метод.
Часто используется для пациентов, которые не получают полного избавления от глицерина, или для тех, кто испытывает повторяющуюся боль и может нуждаться в помощи для прохождения рубцовой ткани. Как и при глицериновой ризотомии, боль может вернуться, когда нерв снова прорастет. Процедуру можно повторить при повторяющейся боли, или вы и ваш врач можете выбрать другой тип процедуры.
Как и при глицериновой ризотомии, боль может вернуться, когда нерв снова прорастет. Процедуру можно повторить при повторяющейся боли, или вы и ваш врач можете выбрать другой тип процедуры.
Микроваскулярная декомпрессия
Это самая постоянная и лечебная процедура, существующая на сегодняшний день для лечения невралгии тройничного нерва. Обычно его предлагают пациентам с достаточно хорошим здоровьем и не слишком пожилым (обычно 70 лет — это минимальный возраст). Это инвазивная операция на головном мозге, которая занимает около двух-трех часов в операционной под общей анестезией. Пациенты могут ожидать ночлега в отделении интенсивной терапии и около трех дней в больнице.
Процедура микроваскулярной декомпрессии включает в себя разрез за ухом (примерно пять дюймов длиной сверху вниз), сделанный за линией роста волос, чтобы он не был виден, когда волосы снова отрастут. Скальп разделяется, и удаляется часть черепа размером с четверть. Используя микроскоп в операционной, хирург опускается до уровня ствола мозга и определяет нерв и кровеносные сосуды, которые проходят одновременно с нервом. Цель операции — удалить сосуды или прокладывать их так, чтобы они не могли сдавливать или раздражать нерв.После операции пациент попадает в реанимацию, где остается на ночь. Затем их переводят в обычное нейрохирургическое отделение, где они начинают увеличивать свою активность и диету. Большинство пациентов испытывают головную боль во лбу, похожую на давление, и боль в разрезе. Однако большинство считает, что невралгия тройничного нерва исчезла. Чувство усталости и необходимость длительного отдыха — это нормально. Наша команда рекомендует месяц восстановиться дома и ограничить вождение в течение двух недель после операции.Риски этой операции включают кровотечение, инфекцию, онемение или слабость лица или глаз, дисфункцию других черепных нервов, включая потерю слуха, судороги, паралич, кому и смерть. Очень важно выбрать хирурга, хорошо знакомого с этой процедурой и выполняющего их большой объем. Следует также отметить, что, хотя это самая постоянная лечебная процедура, может быть около 20% повторения боли, вероятно, из-за возобновления роста кровеносного сосуда.
Цель операции — удалить сосуды или прокладывать их так, чтобы они не могли сдавливать или раздражать нерв.После операции пациент попадает в реанимацию, где остается на ночь. Затем их переводят в обычное нейрохирургическое отделение, где они начинают увеличивать свою активность и диету. Большинство пациентов испытывают головную боль во лбу, похожую на давление, и боль в разрезе. Однако большинство считает, что невралгия тройничного нерва исчезла. Чувство усталости и необходимость длительного отдыха — это нормально. Наша команда рекомендует месяц восстановиться дома и ограничить вождение в течение двух недель после операции.Риски этой операции включают кровотечение, инфекцию, онемение или слабость лица или глаз, дисфункцию других черепных нервов, включая потерю слуха, судороги, паралич, кому и смерть. Очень важно выбрать хирурга, хорошо знакомого с этой процедурой и выполняющего их большой объем. Следует также отметить, что, хотя это самая постоянная лечебная процедура, может быть около 20% повторения боли, вероятно, из-за возобновления роста кровеносного сосуда.
Рецидивирующая боль — По нашему опыту, если боль повторяется, у большинства пациентов остается тот же выбор, что и вначале.Большинство пациентов могут повторить свою процедуру или попробовать любую из других процедур, которые доступны в пределах обычных ограничений.
Чтобы записаться на прием или направить пациента, обратитесь в Центр невралгии тройничного нерва Джонса Хопкинса по телефону 443-997-1808 .
Записаться на прием
Неврология для взрослых: 410-955-9441
Детская неврология: 410-955-4259
Нейрохирургия для взрослых: 410-955-6406
Детская нейрохирургия: 410-955-7337
Независимо от того, переходите ли вы в стране или во всем мире, мы упрощаем доступ к медицинскому обслуживанию мирового класса в Johns Hopkins.
Домашние средства от невралгии тройничного нерва
Дома Средства от невралгии тройничного нерва
Невралгия тройничного нерва может вызвать то, что некоторые пациенты описывают как ослепляющую боль в щеке, челюсти, лбу, глазах и зубах на одной стороне лица. Боль может поражать обе стороны лица, но это очень редко, и симптомы боли проявляются только на одной стороне лица за раз. Стреляющие боли можно сравнить с поражением электрическим током, а приступ боли при невралгии тройничного нерва может длиться до двух минут.
Боль может поражать обе стороны лица, но это очень редко, и симптомы боли проявляются только на одной стороне лица за раз. Стреляющие боли можно сравнить с поражением электрическим током, а приступ боли при невралгии тройничного нерва может длиться до двух минут.
Лечение невралгии тройничного нерва часто включает прием лекарств или хирургическое вмешательство. Стереотаксическая лучевая терапия тела (SBRT) может лечить боль при невралгии тройничного нерва безопасным и неинвазивным способом, повреждая нерв, ответственный за боль. Для эффективного снятия боли SBRT может потребоваться несколько недель, и симптомы могут повториться, хотя при необходимости SBRT можно легко повторить для достижения более полного лечения. Пока вы ждете, пока лечение полностью подействует, вы можете попробовать некоторые домашние средства, чтобы попытаться уменьшить боль при невралгии тройничного нерва с помощью тепла, холода или давления.
Прикладывайте тепло или холод к болезненной области
Многие люди избавляются от боли при невралгии тройничного нерва, прикладывая тепло к пораженному участку. Вы можете сделать это локально, прижав к болезненному месту грелку или другой горячий компресс. Для этого нагрейте мешочек с фасолью или влажную мочалку в микроволновой печи. Вы также можете попробовать принять горячий душ или ванну. Если есть, посидите в горячей сауне.
Вы можете сделать это локально, прижав к болезненному месту грелку или другой горячий компресс. Для этого нагрейте мешочек с фасолью или влажную мочалку в микроволновой печи. Вы также можете попробовать принять горячий душ или ванну. Если есть, посидите в горячей сауне.
Холод также может облегчить боль, хотя вам, очевидно, следует избегать этого лекарства, если вы один из многих страдающих невралгией тройничного нерва, у которых простуда вызывает симптомы.Но если вы думаете, что прикладывание холода к пораженному участку может облегчить ваши симптомы до тех пор, пока вы не сможете получить SBRT или пока вы ждете, пока он подействует, вы можете использовать пакет со льдом, завернутый в тонкое полотенце или наволочку, чтобы обезболить болезненный участок. . Держите холод в контакте с пораженным участком около 30 секунд или пока он не начнет ощущаться. Некоторые люди, страдающие невралгией тройничного нерва, обнаруживают, что переключение между горячими и холодными компрессами помогает больше.
Давление на болезненную область
Хотя многие люди считают, что легкое прикосновение — часто такое же легкое, как легкий ветерок, дующий по их коже, — может вызвать симптомы невралгии тройничного нерва, они также обнаруживают, что надавливание на эту область может помочь облегчить симптомы.Надавите на пораженный участок всей рукой. Возможно, вам потребуется оказать разумное давление, чтобы добиться результатов.
Знай свои триггеры
Чем больше вы знаете о том, что вызывает у вас боль при невралгии тройничного нерва, тем лучше вы будете готовы избегать этих триггеров и чаще полностью избегать болезненных симптомов. Некоторые распространенные триггеры включают прием пищи, разговоры, чистку зубов, холод и легкие прикосновения к лицу. То, чего вы не ожидаете, тоже может вызвать боль при невралгии тройничного нерва.Одна женщина сообщила, что у нее спровоцировали симптомы мятные конфеты. Если вы не можете понять, что вызывает у вас боль, может быть полезно вести дневник боли, в который вы записываете ключевые детали вашего окружения и активности, чтобы искать общие черты среди различных обострений симптомов.
Хотя домашние средства не могут полностью излечить симптомы невралгии тройничного нерва, они могут быть очень полезны для людей, которые ждут лечения или которым еще предстоит пройти период выздоровления, в течение которого симптомы постепенно исчезают после SBRT.Независимо от того, в какой диапазон вы попали, вы будете рады избавиться от боли при невралгии тройничного нерва.
Невралгия тройничного нерва: типы, причины, методы лечения
Обзор
Что такое невралгия тройничного нерва (TN)?
Невралгия тройничного нерва (НТ) — это состояние, которое может вызывать сильную лицевую боль, иногда настолько сильную, что это может мешать нормальной повседневной деятельности.Кратковременные болезненные эпизоды могут быть вызваны жеванием, разговором, улыбкой, чисткой зубов, бритьем или легким давлением на лицо. Боль может быть внезапной, сильной и спорадической (периодически повторяющейся). Он также может быть более постоянным, но менее серьезным.
Боль может быть внезапной, сильной и спорадической (периодически повторяющейся). Он также может быть более постоянным, но менее серьезным.
Обычно TN поражает только одну сторону лица. В этом случае он считается односторонним. Если поражены обе стороны лица, состояние двустороннее. Правая сторона лица, как правило, поражается немного чаще, чем левая.
Что такое тройничный нерв?
Тройничный нерв отвечает за передачу ощущений прикосновения и боли от лица и головы к мозгу.У тройничного нерва три ветви. Одна ветвь передает нервные импульсы от лба, верхних век и глаз к мозгу. Вторая ветвь отвечает за ощущения в нижних веках, щеках, ноздрях, верхней губе и верхней десне. Третья ветвь обслуживает нижнюю губу, нижнюю десну, челюсти и некоторые мышцы, используемые для жевания.
Какие бывают типы невралгии тройничного нерва (НТ)?
Существует две основных формы TN:
- Типичный (Тип 1) TN : Симптомы включают внезапные или спорадические периоды сильной лицевой боли или жжения.
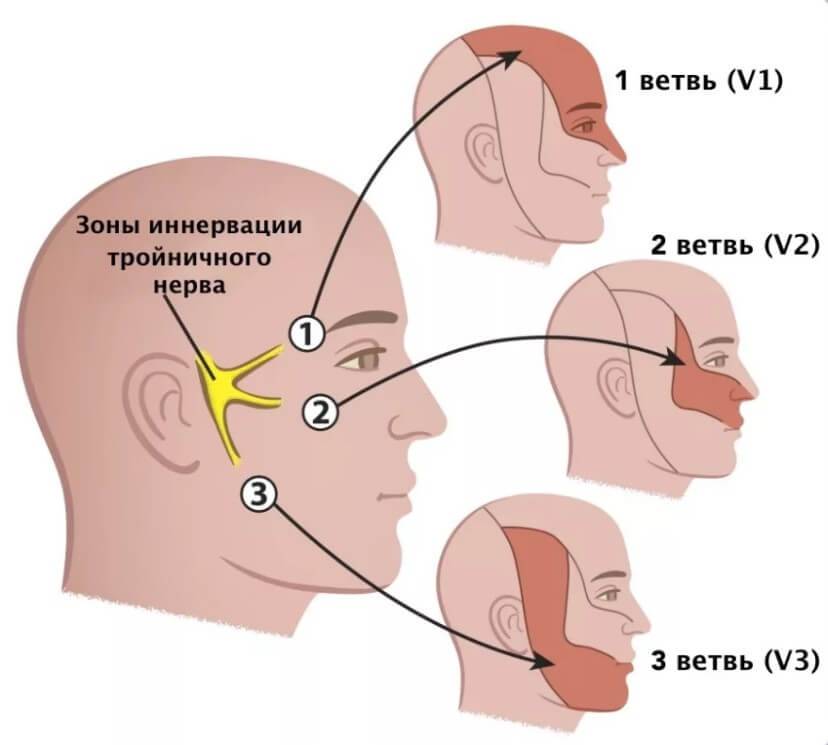 Приступы могут длиться от нескольких секунд до нескольких минут. Приступы боли возникают быстро и могут продолжаться несколько часов, но между приступами обычно бывают периоды без боли.
Приступы могут длиться от нескольких секунд до нескольких минут. Приступы боли возникают быстро и могут продолжаться несколько часов, но между приступами обычно бывают периоды без боли. - Атипичная (Тип 2) TN : Атипичная форма характеризуется постоянной болью с колющими ощущениями, жжением или ноющими ощущениями, которые могут быть менее интенсивными, но более распространенными, чем те, которые связаны с Типом 1. Симптомы также может быть труднее контролировать.
Подробнее о TN
TN может быть прогрессирующим, что означает, что состояние со временем ухудшается.Сначала боль может ограничиваться верхней или нижней челюстью, и пациенты могут подумать, что это связано с проблемами с зубами. Интервалы между приступами могут стать короче или исчезнуть совсем, а попытки справиться с болью с помощью лекарств могут быть менее эффективными.
Боль, сопровождающая TN, может быть настолько сильной, что становится изнуряющей. Люди с TN могут избегать нормальной деятельности из-за опасений, что произойдет болезненный эпизод.
Насколько распространена невралгия тройничного нерва (НТ)?
Ежегодно диагностируется около 150 000 новых случаев невралгии тройничного нерва.Это чаще встречается у людей старше 50 лет, хотя могут пострадать люди любого возраста. Типичная невралгия тройничного нерва редко встречается у людей младше 40 лет. Рассеянный склероз следует рассматривать у более молодых пациентов с TN. Частота невралгии тройничного нерва у пациентов с рассеянным склерозом составляет от 1% до 2%.
Симптомы и причины
Что вызывает невралгию тройничного нерва (TN)?
Есть несколько состояний, которые могут привести к TN, но обычно это вызвано давлением на нерв со стороны кровеносного сосуда возле ствола мозга.Рассеянный склероз (РС) вызывает разрушение нервного покрытия, называемого миелиновой оболочкой, поэтому у людей с РС также может развиться TN.
Реже опухоль или поражение сосудов могут вызвать сдавление нерва. Повреждение тройничного нерва из-за хирургии полости рта или придаточных пазух носа, инсульта или травмы лица являются другими причинами боли в лицевом нерве, которая может быть похожа на боль TN-типа.
Диагностика и тесты
Как диагностируется невралгия тройничного нерва (TN)?
Ваш врач задаст вопросы о ваших симптомах и истории болезни.Он или она проведет физический осмотр областей головы и шеи, включая уши, рот, зубы и височно-нижнечелюстной сустав (ВНЧС).
Другие заболевания могут вызывать лицевую боль и имитировать боль TN-типа, поэтому их необходимо исключить до постановки точного диагноза. К ним относятся кластерные головные боли или мигрени, постгерпетическая невралгия (боль после вспышки опоясывающего лишая) или расстройство ВНЧС. Также необходимо исключить синусит и ушные инфекции.
Также необходимо исключить синусит и ушные инфекции.
Магнитно-резонансная томография (МРТ) может быть выполнена, чтобы исключить наличие опухоли головного мозга, рассеянного склероза или других причин.Сканирование может показать, давит ли кровеносный сосуд на нерв.
Ведение и лечение
Как лечится невралгия тройничного нерва (НТ)?
Для лечения TN можно использовать несколько вариантов. К ним относятся лекарства, хирургическое вмешательство и дополнительная терапия.
Лекарства
- Противосудорожные препараты : Противосудорожное средство под названием карбамазепин обычно является препаратом первого выбора для лечения боли, связанной с типичным TN. Другие противосудорожные препараты, которые могут быть назначены, включают окскарбазепин, фенитоин, ламотриджин, вальпроат натрия, габапентин, клоназепам и топирамат.

- Другие лекарства : Трициклические антидепрессанты, такие как амитриптилин или нортриптилин, используются для лечения симптомов, связанных с атипичной невралгией тройничного нерва.Баклофен — миорелаксант, который можно использовать отдельно или вместе с карбамазепином или фенитоином. Инъекции ботулотоксина могут использоваться для блокирования чувствительных нервов. Блокады нервов также используются в некоторых случаях для временного облегчения.
Хирургический
Пациенты, которые не реагируют на лекарственную терапию или состояние которых со временем ухудшается, могут быть кандидатами на операцию. Для лечения TN используется несколько процедур, в зависимости от тяжести боли, предпочтений пациента, физического здоровья, предыдущих операций и относительных рисков и преимуществ операций.
Чрескожные (через кожу) хирургические методы включают
- Сжатие баллона : Хирург вводит иглу через щеку в тройничный нерв.
 Через иглу вводится катетер с маленьким баллоном. Баллон надувается и сдавливает нерв, повреждая волокна, вызывающие боль. В конце процедуры баллон и катетер удаляются.
Через иглу вводится катетер с маленьким баллоном. Баллон надувается и сдавливает нерв, повреждая волокна, вызывающие боль. В конце процедуры баллон и катетер удаляются. - Ризотомия с инъекцией глицерина : Глицерин вводится через иглу в область, где нерв разделяется на три основные ветви.Процедура вызывает избирательное повреждение нервов, которое нарушает передачу сигналов боли в мозг.
- Стереотаксическая ризотомия : Нервная боль снимается с помощью тепла, которое разрушает часть нерва, вызывающую боль. Хирург вводит полую иглу через щеку в тройничный нерв. Через электрод пропускают ток нагрева, который разрушает некоторые нервные волокна.
Открытые (инвазивные) хирургические вмешательства, включая
- Микроваскулярная декомпрессия : Декомпрессия может снизить чувствительность и позволить тройничному нерву восстановиться и вернуться в более нормальное, безболезненное состояние.Как правило, это наиболее эффективный метод лечения TN.
 Однако он также является наиболее инвазивным, потому что в черепе необходимо сделать отверстие, чтобы обнажить корешок тройничного нерва. Затем хирург может найти кровеносный сосуд, который может сдавливать нерв, и осторожно отодвинуть его от точки сдавливания. Микроваскулярная декомпрессия способствует облегчению симптомов более чем у 70% пациентов после 10 лет. Подходящими кандидатами для этой процедуры являются более молодые пациенты, которые в остальном имеют хорошее здоровье.
Однако он также является наиболее инвазивным, потому что в черепе необходимо сделать отверстие, чтобы обнажить корешок тройничного нерва. Затем хирург может найти кровеносный сосуд, который может сдавливать нерв, и осторожно отодвинуть его от точки сдавливания. Микроваскулярная декомпрессия способствует облегчению симптомов более чем у 70% пациентов после 10 лет. Подходящими кандидатами для этой процедуры являются более молодые пациенты, которые в остальном имеют хорошее здоровье.
Стереотаксическая радиохирургия включает
- Процедуры облучения : Гамма-нож, кибернож или хирургическая операция LINAC доставляют единичное высококонцентрированное количество ионизирующего излучения к точной цели в корешке тройничного нерва. Со временем в нерве образуется повреждение, которое нарушает передачу сигналов боли в мозг.
Дополнительные методы лечения
Другие подходы, которые могут использоваться в сочетании с лекарственной терапией, включают:
- Йога
- Креативная визуализация
- Медитация
- Ароматерапия
- Упражнение с малой нагрузкой
Дополнительные методы лечения, которые могут быть полезны, включают:
- Иглоукалывание
- Хиропрактика
- Поддерживающее консультирование или терапия
- Биологическая обратная связь
- Витаминотерапия
- Лечебное питание
вариантов лечения лицевой боли | Ассоциация лицевых болей
Ассоциация лицевых болей стремится предоставлять актуальную и точную информацию для обучения пациентов и медицинских работников. FPA не рекомендует одно лечение нейропатической лицевой боли по сравнению с другим. Любое лечение лицевой боли может иметь побочные эффекты, поэтому рекомендуется обсудить возможные побочные эффекты с опытным и хорошо осведомленным врачом перед выбором лечения.
FPA не рекомендует одно лечение нейропатической лицевой боли по сравнению с другим. Любое лечение лицевой боли может иметь побочные эффекты, поэтому рекомендуется обсудить возможные побочные эффекты с опытным и хорошо осведомленным врачом перед выбором лечения.
Лечение лекарствами
Противосудорожные препараты, которые замедляют передачу нервных сигналов болевых сигналов, обычно являются первым вариантом лечения. К ним относятся:
- Тегретол
- Трилептал
- Карбатрол
- Дилантин
- Ламиктал
- Кеппра
- Топамакс
- Нейронтин
- Клонопретин Терапевтическое лекарственное средство Клонопретин Карбетол Многие врачи считают, что снятие лицевых болей с помощью Тегретола подтверждает диагноз TN.
- Иглоукалывание
- Биологическая обратная связь
- Ботокс
- Капсаицин
- Электростимуляция нервов
- Гомеопатия
- Медицинская марихуана
- Нутритивная терапия
- Электрическая стимуляция
- Чрескожная инъекция
- Цервикальная нервная система
- Витаминная терапия
- Другими причинами являются опухоль и рассеянный склероз, повреждение / повреждение нерва или отсутствие защитной изоляции тройничного нерва.
- Около четырех из 100000 человек страдают невралгией тройничного нерва в год, и это заболевание чаще всего встречается у мужчин.
- Симптомы включают периодическую стреляющую боль на одной стороне лица, исходящую от одной или нескольких ветвей тройничного нерва.

- Симптомы, которые длятся несколько секунд, могут быть вызваны жеванием, глотанием, разговором или другой сенсорной стимуляцией лица.
- Анамнез и медицинский осмотр являются ключевыми факторами в диагностике невралгии тройничного нерва. История должна определить следующее:
- Точное описание локализации боли для определения пораженных отделов тройничного нерва
- Определить качество боли
- Определите время начала и причину боли
- Определить, какие лекарства и дозы лекарств были опробованы
- Определите, есть ли какие-либо тревожные сигналы, указывающие на другой диагноз, кроме невралгии тройничного нерва
- Магнитно-резонансная томография (МРТ) головного мозга используется для оценки других причин боли, таких как опухоль или рассеянный склероз.
- Первая линия лечения — это лекарства.
- Лечебная терапия первой линии включает окскарбазепин (Трилептал) и карбамазепин (Тегретол ™), которые устраняют или приносят приемлемое облегчение боли у 69 процентов пациентов.

- Другие лекарства, которые могут быть эффективными, включают баклофен, пимозид, фенитоин (Дилантин ™), капсаицин, клоназепам (Клонопин ™) и амитриптилин (Элавил ™).
- Микроваскулярная декомпрессия тройничного нерва
- Этот хирургический метод включает в себя микрохирургию по перемещению сосуда, вызывая сдавление от тройничного нерва .

- Рельеф часто бывает долгим; однако частота онемения лица намного меньше, чем при выборочной ризотомии, а долорозная анестезия встречается редко.
- Возможные осложнения включают асептический менингит с ригидностью головы и шеи; серьезные неврологические проблемы, включая глухоту и дисфункцию лицевого нерва; легкая потеря чувствительности; паралич черепных нервов, вызывающий двоение в глазах, слабость лица, потерю слуха; и, в очень редких случаях, послеоперационное кровотечение и смерть.
- Микроваскулярная декомпрессия приносит полное облегчение от 90 до 95 процентов пациентов. Частота рецидивов составляет до 15 процентов в течение 2 лет после операции.
- Этот хирургический метод включает в себя микрохирургию по перемещению сосуда, вызывая сдавление от тройничного нерва .
- Воздушное сжатие
- Это лечение основано на более старых методах лечения невралгии тройничного нерва , состоящих из массажа или частичного повреждения тройничного нерва.
- Небольшой баллон вводят через катетер (узкую трубку) в череп к месту расположения ганглия тройничного нерва.
 Там он раздувается, и сжатие приводит к частичному повреждению ганглия тройничного нерва.
Там он раздувается, и сжатие приводит к частичному повреждению ганглия тройничного нерва. - Боль больше не передается в мозг, поэтому невралгия тройничного нерва блокируется.
- Эта процедура часто сопровождается потерей чувствительности лица на обрабатываемой стороне с небольшим риском анестезии dolorosa.
- Эта процедура успешна примерно у 85-90% пациентов, с рецидивом боли у 20-30% пациентов в течение 2 лет.
- Чрескожная радиочастотная ризотомия тройничного нерва
- Эта процедура выборочно разрушает нервные волокна, вызывающие боль, при сохранении сенсорных волокон.
- Используется для пациентов, которые срочно нуждаются в хирургическом вмешательстве, с очаговой лицевой болью или не подходят для серьезного хирургического вмешательства.
- Для этой процедуры необходимо разбудить пациента во время процедуры, чтобы точно определить место лечения.
- Осложнения могут включать слабость при жевании, онемение лица, нарушение слезотечения или слюноотделения и, реже, язвы роговицы, сильную ноющую боль (анестезия dolorosa) или менингит.

- Эта процедура успешна примерно у 75-85% пациентов, с рецидивом боли у 20-30% пациентов в течение 2 лет.
- Глицерин для инъекций
- Это лечение аналогично радиочастотной ризотомии. В область ганглия тройничного нерва вводится игла, и поблизости откладывается глицерин (бесцветная жирная жидкость, используемая во многих продуктах питания и кожных продуктах).
- Лучше всего подходит для пациентов с болью в области V3, отдающей в нижнюю губу или подбородок.
- Результаты этой процедуры менее предсказуемы, потому что после введения глицерина его местоположение невозможно точно контролировать.
- Хотя 80 процентов пациентов, получавших глицерин, первоначально испытывают передышку от невралгии тройничного нерва, более чем у половины из них боль возвращается в течение пяти лет после операции.
- После процедуры остается небольшое онемение в области боли.
- Стереотаксическая радиохирургия
- Лечение заключается в фокусировке излучения на тройничном нерве.
 Излучение вызовет повреждение нерва, не позволяя ему передавать боль.
Излучение вызовет повреждение нерва, не позволяя ему передавать боль. - Существуют разные машины для выполнения этой процедуры, в том числе Gamma Knife, X-Knife, Cyberknife и Novalis. UCLA использует Novalis. Эта машина может формировать луч по форме цели.
- Успех этой процедуры составляет от 70 до 75 процентов, и обычно требуется 4-6 недель, чтобы она стала эффективной. До 1/3 пациентов после лечения все еще нуждаются в приеме некоторых лекарств. Ожидается немного побочных эффектов.
- Лечение заключается в фокусировке излучения на тройничном нерве.
Хирургическое лечение
Микроваскулярная декомпрессия (MVD)
MVD — наиболее инвазивный из всех хирургических вариантов лечения TN, но он также предлагает самую низкую вероятность того, что боль вернется. Это хирургическое лечение было разработано таким образом, чтобы не вызывать дополнительного повреждения нервов. Процедура требует, чтобы за ухом было сделано небольшое отверстие. При осмотре тройничного нерва под микроскопом хирург помещает мягкую подушку между нервом и пораженными кровеносными сосудами.
Сжатие баллона
Это амбулаторная процедура, хотя иногда пациента оставляют на ночь. Она проводится в операционной под общим наркозом. При этой чрескожной процедуре канюля вводится через прокол в щеке и направляется к естественному отверстию в основании черепа. Через канюлю продевают мягкий катетер с баллонным наконечником. Баллон надувается, прижимая нерв к краю твердой мозговой оболочки и каменистой кости.Сжатие баллона работает путем выборочного повреждения нервов, которые опосредуют легкое прикосновение.
Инъекция глицерина
Инъекция глицерина также проводится в амбулаторных условиях или в ночное время. Выполняется с внутривенной седацией. Тонкая игла вводится через прокол в щеке рядом со ртом и проводится через естественное отверстие в основании черепа. Внутри этого отверстия находится тройничный узел, в котором сходятся все три нерва. Глицерин омывает ганглии и влияет на демиелинизированные волокна.
Внутри этого отверстия находится тройничный узел, в котором сходятся все три нерва. Глицерин омывает ганглии и влияет на демиелинизированные волокна.
Радиочастотное поражение
Обычно выполняется в амбулаторных условиях. Пациенту вводят успокаивающее средство на несколько минут, пока игла проходит через щеку до естественного отверстия в основании черепа. Пациента просыпают, и через иглу пропускают небольшой электрический ток, вызывая покалывание. Когда игла расположена так, что покалывание возникает в той же области, что и боль TN, пациента снова вводят седативное действие, и через иглу пропускают ток радиочастоты, чтобы намеренно разрушить часть нерва.
Радиохирургия (GammaKnife, CyberKnife и др.)
Неинвазивная процедура, выполняемая в амбулаторных условиях; он не требует разреза, но может потребовать прикрепления каркаса головы. Сильно сфокусированные лучи излучения направляются в область выхода тройничного нерва из ствола мозга. Излучение вызывает медленное образование поражения на нерве, которое нарушает передачу сигналов боли в мозг. Однако обезболивание после этой процедуры может занять несколько месяцев.
Однако обезболивание после этой процедуры может занять несколько месяцев.
Дополнительная и альтернативная медицина (CAM)
Как и в случае традиционных медицинских методов лечения, эффективность всех методов лечения CAM зависит от нескольких факторов, включая состояние здоровья человека, а также навыки и знания практикующего врача.Каждый человек по-разному реагирует на лечение, и хотя большинство этих средств неинвазивны, они все же могут иметь потенциальный риск и осложнения.
Перед тем, как пробовать какой-либо из этих методов лечения, проконсультируйтесь с врачом, с которым вы больше всего полагаетесь в лечении лицевой боли. Рекреационная марихуана не является медицинской марихуаной и не везде разрешена.
Дополнительную информацию о невралгии тройничного нерва и связанных с ней болях в лице можно найти в нашем Руководстве для пациентов. Свяжитесь с FPA по адресу [email protected] или позвоните по телефону 1-800-923-3608.
Невралгия тройничного нерва — симптомы и лечение
О невралгии тройничного нерва
Что следует знать о невралгии тройничного нерва
Острая лицевая боль невралгии тройничного нерва (также известной как tic douloureux ) обычно возникает из-за давления на тройничный нерв , вызванного кровеносным сосудом, обычно верхней мозжечковой артерией.
Симптомы
Диагностика
Лечение
Познакомьтесь с нашими специалистами по лечению невралгии тройничного нерва
Вон Ким, доктор медициныДоцент Dr.Ким закончил свою нейрохирургическую ординатуру в Калифорнийском университете в Лос-Анджелесе, получив стипендию в области стереотаксической и функциональной нейрохирургии. Его клинические интересы включают лечение первичных и метастатических опухолей головного мозга глубоко внутри мозга с использованием широкого спектра хирургических методов, которые наилучшим образом подходят для каждого отдельного пациента и типа опухоли. Подробнее>
Хирургические процедуры
Невралгия тройничного нерва — Американский семейный врач
1.Подкомитет по классификации головной боли Международного общества головной боли. Международная классификация головных болей: 2-е изд. Цефалгия . 2004; 24 (Приложение 1): 9–160 ….
2. Katusic S,
Борода CM,
Bergstralh E,
Курляндия LT.
Заболеваемость и клинические особенности невралгии тройничного нерва, Рочестер, Миннесота, 1945–1984. Энн Нейрол .
1990. 27 (1): 89–95.
Энн Нейрол .
1990. 27 (1): 89–95.
3. Cruccu G, Biasiotta A, Galeotti F, et al.Диагностика невралгии тройничного нерва: новая оценка, основанная на клинических и нейрофизиологических данных. В: Cruccu G, Hallett M, ред. Функция и дисфункция ствола мозга. Амстердам, Нидерланды: Эльзевир; 2006: 171–186.
4. Нето HS, Камилли Дж.А., Marques MJ. Невралгия тройничного нерва вызвана защемлением верхнечелюстных и нижнечелюстных нервов: более высокая частота лицевых правосторонних симптомов связана с тем, что круглое и овальное отверстия сужаются с правой стороны черепа. Медицинские гипотезы . 2005. 65 (6): 1179–1182.
5. Любовь S, Coakham HB. Невралгия тройничного нерва: патология и патогенез [опубликованная поправка появилась в Brain. 2002; 125 (pt 3): 687]. Мозг . 2001; 124 (часть 12): 2347–2360.
6. Majoie CB,
Hulsmans FJ,
Castelijns JA,
и другие. Симптомы и признаки, относящиеся к тройничному нерву: диагностическая ценность МРТ. Радиология .
1998. 209 (2): 557–562.
Симптомы и признаки, относящиеся к тройничному нерву: диагностическая ценность МРТ. Радиология .
1998. 209 (2): 557–562.
7. Эрбай Ш., Бхаделиа Р.А., Ризенбургер Р, и другие. Связь между нервно-сосудистым контактом на МРТ и реакцией на радиохирургию гамма-ножом при невралгии тройничного нерва. Нейрорадиология . 2006. 48 (1): 26–30.
8. Кресс Б, Шиндлер М, Раше Д, и другие. Объемная МРТ для предоперационной диагностики невралгии тройничного нерва. Eur Radiol . 2005. 15 (7): 1344–1348.
9. Кунч А,
Vörös E,
Барзо П.,
и другие.
Сравнение клинических симптомов и результатов магнитно-резонансной ангиографии (МРА) у пациентов с невралгией тройничного нерва и стойкой идиопатической лицевой болью. Среднесрочные результаты после микрососудистой декомпрессии в случаях с положительными результатами МРА. Цефалгия .
2006. 26 (3): 266–276.
Цефалгия .
2006. 26 (3): 266–276.
10. Cruccu G, Биазотта А, Галеотти Ф, Ианетти Г.Д., Труини А, Гронсет Г.Диагностическая точность тестирования тройничного рефлекса при невралгии тройничного нерва. Неврология . 2006. 66 (1): 139–141.
11. Zakrzewska JM. Диагностика и дифференциальная диагностика невралгии тройничного нерва. Клин Дж. Боль . 2002. 18 (1): 14–21.
12. Delzell JE, Грелль А.Р. Невралгия тройничного нерва. Новые возможности лечения хорошо известной причины лицевой боли. Арка Фам Мед . 1999. 8 (3): 264–268.
13.Скривани С.Дж., Мэтьюз Э.С., Maciewicz RJ. Невралгия тройничного нерва. Oral Surg Oral Med Oral Pathol Oral Radiol Endod . 2005. 100 (5): 527–538.
14. Haanpää M,
Труини А.
Невропатическая лицевая боль. Дополнение Клин Нейрофизиол .
2006. 58: 153–170.
58: 153–170.
15. МакКуэй Х., Кэрролл Д, Джадад АР, Виффен П., Мур А. Противосудорожные препараты для лечения боли: систематический обзор. BMJ .1995. 311 (7012): 1047–1052.
16. Виффен П.Дж., МакКуэй HJ, Мур Р.А. Карбамазепин при острой и хронической боли. Кокрановская база данных Syst Rev . 2005; (3): CD005451.
17. Фромм GH, Терренс CF, Chattha AS. Баклофен в лечении невралгии тройничного нерва: двойное слепое исследование и долгосрочное наблюдение Ann Neurol . 1984. 15 (3): 240–244.
18. McCleane GJ. Внутривенное вливание фенитоина снимает невропатическую боль: рандомизированное двойное слепое плацебо-контролируемое перекрестное исследование. Анест Анальг . 1999. 89 (4): 985–988.
19. Закшевская Ю.М.,
Чаудри З,
Нурмикко Т.Дж.,
Паттон Д.В.,
Mullens EL.
Ламотриджин (ламиктал) при рефрактерной невралгии тройничного нерва: результаты двойного слепого плацебо-контролируемого перекрестного исследования. Боль .
1997. 73 (2): 223–230.
Боль .
1997. 73 (2): 223–230.
20. Чеширский WP. Определение роли габапентина в лечении невралгии тройничного нерва: ретроспективное исследование. Дж. Боль .2002. 3 (2): 137–142.
21. Гилрон I, Booher SL, Роуэн Дж.С., Макс МБ. Топирамат при невралгии тройничного нерва: рандомизированное плацебо-контролируемое пилотное исследование с множественным перекрестным переходом. Clin Neuropharmacol . 2001. 24 (2): 109–112.
22. Лечин Ф, ван дер Дийс Б, Лечин М.Е., и другие. Терапия пимозидом при невралгии тройничного нерва. Арка Neurol . 1989. 46 (9): 960–963.
23. Пейрис Дж. Б., Перера ГЛС, Девендра С.В., Лайонел Н.Д.Вальпроат натрия при невралгии тройничного нерва. Med J Aust . 1980; 2 (5): 278.
24. Piovesan EJ,
Тейве Х.Г.,
Ковач П.А.,
Делла Колетта М.В. ,
Werneck LC,
Зильберштейн SD.
Открытое исследование лечения невралгии тройничного нерва ботулиническим токсином А. Неврология .
2005. 65 (8): 1306–1308.
,
Werneck LC,
Зильберштейн SD.
Открытое исследование лечения невралгии тройничного нерва ботулиническим токсином А. Неврология .
2005. 65 (8): 1306–1308.
25. Торсен SW, Ламсден С.Г. Невралгия тройничного нерва: внезапная и длительная ремиссия при чрескожной стимуляции нервов. J Manipulative Physiol Ther . 1997. 20 (6): 415–419.
26. Эпштейн Дж.Б., Марко Дж. Местное применение капсаицина для лечения нейропатической боли в полости рта и невралгии тройничного нерва. Oral Surg Oral Med Oral Pathol . 1994. 77 (2): 135–140.
27. Канаи А, Сайто М, Хока С. Подкожный суматриптан при рефрактерной невралгии тройничного нерва. Головная боль . 2006. 46 (4): 577–582.
28. Канаи А,
Сузуки А,
Кобаяши М,
Хока С.Лидокаин 8% спрей для интраназального введения при невралгии тройничного нерва второго отдела. Бр. Дж. Анаэст .
2006; 97 (4): 559–563Epub 2006 1 августа.
Дж. Анаэст .
2006; 97 (4): 559–563Epub 2006 1 августа.
29. Millán-Guerrero RO, Исайс-Миллан С. Иглоукалывание при невралгии тройничного нерва Головная боль . 2006; 46 (3): 532.
30. Гилрон I, Booher SL, Роуэн Дж.С., Смоллер М.С., Макс МБ. Рандомизированное контролируемое исследование высоких доз декстрометорфана при лицевых невралгиях Neurology .2000. 55 (7): 964–971.
31. Кондзиолка Д, Лемли Т, Кестле-младший, Лансфорд Л.Д., Фромм GH, Janetta PJ. Эффект однократной местной офтальмологической анестезии у пациентов с невралгией тройничного нерва. Рандомизированное двойное слепое плацебо-контролируемое исследование. Дж. Нейросург . 1994. 80 (6): 993–997.
32. He L,
Ву Б,
Чжоу М.
Непротивоэпилептические препараты при невралгии тройничного нерва. Кокрановская база данных Syst Rev . 2006; (3): CD004029.
2006; (3): CD004029.
33. Zakrzewska JM. Невралгия тройничного нерва и лицевая боль. Semin Pain Med . 2004. 2 (2): 76–84.
34. Каннан В., Деопуджари CE, Мисра Б.К., Шетти П.Г., Шрофф М.М., Пендсе AM. Радиохирургия гамма-ножом при невралгии тройничного нерва. Австралас Радиол . 1999. 43 (3): 339–341.
35. Oturai AB, Дженсен К., Эриксен Дж, Мэдсен Ф. Нейрохирургия при невралгии тройничного нерва: сравнение алкогольной блокады, нейрэктомии и радиочастотной коагуляции. Клин Дж. Боль . 1996. 12 (4): 311–315.
36. Баркер Ф.Г., Джанетта П.Дж., Биссонетт DJ, Ларкинс М.В., Джо HD. Отдаленный результат микроваскулярной декомпрессии при невралгии тройничного нерва. N Engl J Med . 1996. 334 (17): 1077–1083.
37. Кондзиолка Д,
Лансфорд Л.Д.,
Фликенгер JC,
и другие. Стереотаксическая радиохирургия при невралгии тройничного нерва: мультиинституциональное исследование с использованием гамма-аппарата. Дж. Нейросург .
1996. 84 (6): 940–945.
Стереотаксическая радиохирургия при невралгии тройничного нерва: мультиинституциональное исследование с использованием гамма-аппарата. Дж. Нейросург .
1996. 84 (6): 940–945.
38. Mendoza N, Иллингворт RD. Невралгия тройничного нерва, купированная с помощью микрососудистой декомпрессии: долгосрочное катамнестическое исследование. Бр. Дж. Нейросург . 1995. 9 (1): 13–19.
39. Хай Дж., Список, Pan QG. Лечение атипичной невралгии тройничного нерва с помощью микрососудистой декомпрессии. Нейрол Индия . 2006. 54 (1): 53–56.
40. Taha JM, Тью JM. Сравнение хирургических методов лечения невралгии тройничного нерва: переоценка радиочастотной ризотомии. Нейрохирургия . 1996. 38 (5): 865–871.
41. Тронье В.М.,
Раше Д,
Хамер Дж.
Кинле А,
Кунце С.
Лечение идиопатической невралгии тройничного нерва: сравнение отдаленных результатов после радиочастотной ризотомии и микрососудистой декомпрессии.

 Это позволяет добраться до нерва.
Это позволяет добраться до нерва. Через прокол в щеке пациенту вводят иглу и электрод. Этот этап выполняют под наркозом. Затем больного выводят из состояния медикаментозного сна и через электрод подают слабый ток для стимуляции нерва.
Через прокол в щеке пациенту вводят иглу и электрод. Этот этап выполняют под наркозом. Затем больного выводят из состояния медикаментозного сна и через электрод подают слабый ток для стимуляции нерва. Баллон с воздухом сжимает и разрушает нерв. Через 4-5 минут баллон и катетер убирают. С помощью этого метода боль сразу проходит у 80% пациентов. У 20% больных недуг снова проявляется в течение 3 лет.
Баллон с воздухом сжимает и разрушает нерв. Через 4-5 минут баллон и катетер убирают. С помощью этого метода боль сразу проходит у 80% пациентов. У 20% больных недуг снова проявляется в течение 3 лет.