Перелом челюсти — КГБУЗ Горбольница №12, г. Барнаул: статьи
Переломы челюстей – опасная патология, приводящая к нарушению целостности костей и их смещению. Нижняя челюсть более подвижна и уязвима для различных травм, что приводит к переломам. Чаще всего причиной является механический фактор (удар, падение, авария), но может быть и следствие серьезного заболевания костей. Переломы нижней челюсти классифицируют на травматические переломы и патологические переломы в зависимости от их причины.
Первый тип чаще встречается у мужчин молодого и среднего возраста из-за анатомии и образа жизни. У мужчин сильно выдается подбородок, поэтому при травме лица подбородок будет напряжен. Кроме того, люди, которые занимаются боксом или боевыми искусствами, увлекаются экстремальными видами отдыха или участвуют в кулачных боях, подвергаются повышенному риску переломов челюстей. Защитное снаряжение (шлемы, головные уборы) необходимо использовать при езде на спортивных или мотоциклах.
Пожалуйста, свяжитесь с нами по телефону для получения информации о стоимости и продолжительности лечения.
Или заполните нашу форму обратной связи.
Признаки перелома челюсти
Это патологическое состояние может быть визуально подтверждено потерей линейной целостности кости. В зависимости от места удара линии перелома образуются между премолярами, над клыками, в углах челюсти и т. д.
- Атипичные движения челюсти и заметные смещения во рту
- Сильная боль, шок, даже головокружение.
- неспособность нормально щелкнуть во рту
- Изъязвление слизистых оболочек, кровотечение, повышенное слюноотделение
- Отек лица, затрудненное жевание, глотание и речь.
Типы переломов челюсти
По клиническим проявлениям переломы подразделяют на открытые и закрытые.
— Это очень опасно, потому что осколки кости могут пройти через десны и разрушить мягкие ткани. Фрагменты сломанных костей могут инфицироваться и при отсутствии своевременного лечения могут привести к возникновению инфекционно-воспалительных очагов.
— При закрытом типе костные отломки не повреждают слизистые оболочки, и многих осложнений можно избежать, а лечение легче.
Среди других признаков выделяют следующие типы.
— Переломы без смещения (неполные переломы), характеризующиеся щелью, но с нормальным соотношением отломков.
— Переломы со смещением – это переломы, вызванные смещением отломков кости под действием внешних или внутренних факторов.
— Переломы волчанки случаются редко, так как требуют очень сильных точечных ударов (например, металлическими инструментами). При этом образуется множество спикул, которые в той или иной мере смещаются.
Диагностика переломов челюсти
Помимо визуального осмотра, наиболее простым методом диагностики переломов является рентгенография, позволяющая определить линию и локализацию перелома. Второй метод — ортопантомография, при которой делается панорамное изображение всей зубочелюстной системы. Можно определить не только количество и степень переломов, но и повреждения височного перехода и зубных рядов. Наиболее точные сведения о клинической картине получают методом компьютерной томографии.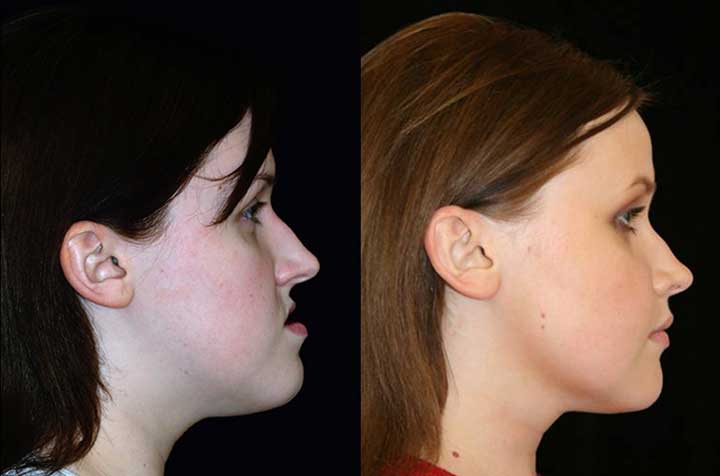 Эта диагностическая процедура обычно проводится при обнаружении различных переломов, таких как сломанные зубы или подозрение на переломы соседних костей.
Эта диагностическая процедура обычно проводится при обнаружении различных переломов, таких как сломанные зубы или подозрение на переломы соседних костей.
первая помощь и лечение
Заниматься самолечением перелома категорически нельзя, но можно оказать первую помощь и облегчить общее состояние. Следует иммобилизовать челюсть, дать обезболивающее и остановить любое кровотечение. Может потребоваться сердечно-легочная реанимация, поскольку переломы могут блокировать верхние дыхательные пути. Однако эти действия (СЛР, непрямой массаж сердца) следует выполнять только после приобретения определенного опыта. Если вы без сознания, немедленно вызовите скорую помощь.
В большинстве случаев прибегают к хирургическому лечению переломов челюстей (остеосинтезу). Выполняют экзоссальный, внутрикостный, экзоссальный и чрескостной остеосинтез. Например, для экзоскелета через кусок кости вводят специальную иглу, а для экзоскелета на место перелома накладывают металлическую пластину, удерживаемую винтами.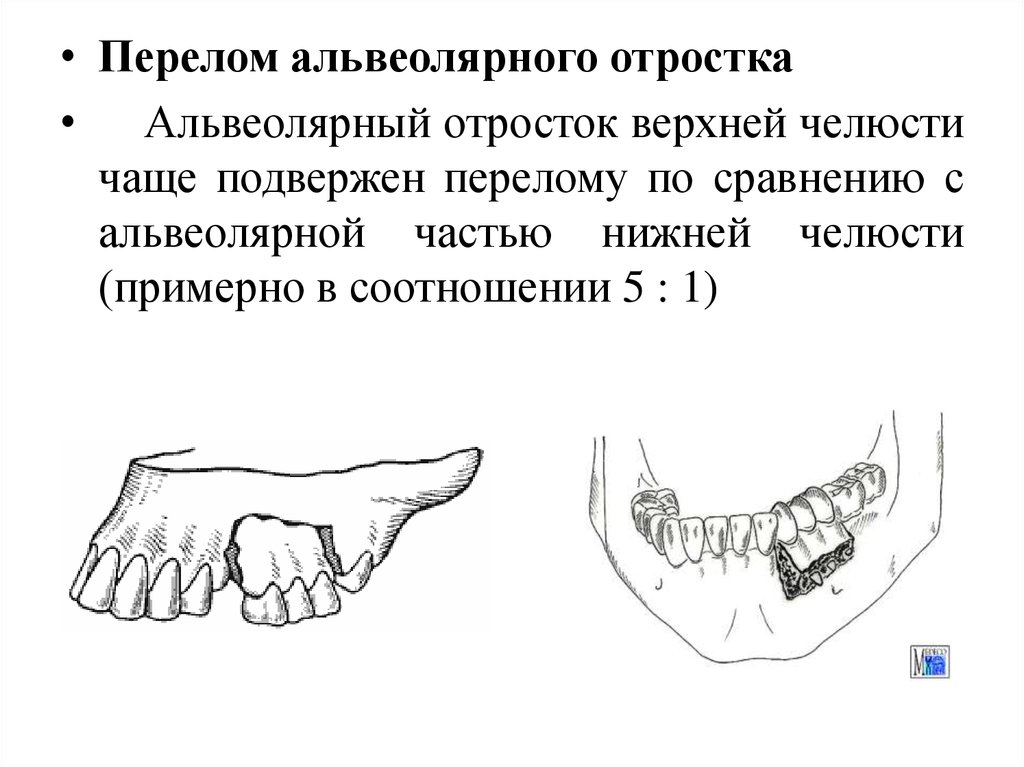 Переломы чаще всего лечат внекостными пластинами, которые уменьшают повреждение мягких тканей и могут иммобилизовать осколки. В реабилитационный период мы назначаем антибиотики и реабилитационные препараты, проводим физиотерапию, рекомендуем консервирующую терапию и модификацию диеты.
Переломы чаще всего лечат внекостными пластинами, которые уменьшают повреждение мягких тканей и могут иммобилизовать осколки. В реабилитационный период мы назначаем антибиотики и реабилитационные препараты, проводим физиотерапию, рекомендуем консервирующую терапию и модификацию диеты.
В Центре эстетической стоматологии SDent работают квалифицированные специалисты, прошедшие многолетнее обучение в медицинских вузах и специальные курсы от производителей имплантатов. В нашей клинике используются высококачественные имплантационные системы от ведущих мировых производителей. Операция проводится в отдельной операционной со специальным оборудованием. Во время операции ваш врач сделает целевые и панорамные снимки, чтобы проверить качество вашей работы. После лечения важно осуществлять постоянный уход, чтобы в любое время можно было получить консультацию специалиста. Приходите на осмотр раз в месяц. Позвоните нам, чтобы получить комплекс услуг под ключ с гарантией качества.
Наш стоматологический центр нацелен на предоставление широкому кругу пациентов услуг европейского качества. Мы постоянно стремимся к снижению цен на импланты, протезирование и реставрацию зубов в Москве.
Мы постоянно стремимся к снижению цен на импланты, протезирование и реставрацию зубов в Москве.
Все оборудование соответствует нормам безопасности, установленным законодательством Российской Федерации. Мы гарантируем, что все материалы и компоненты, используемые в стоматологической помощи, безопасны, не содержат запрещенных ингредиентов и сертифицированы в соответствии с требованиями законодательства Российской Федерации.
Как видите, в Немецком центре эстетической стоматологии все наши клиники оборудованы по европейским стандартам. Помимо выполнения всех процедур на самом высоком уровне, здесь также созданы условия для максимального комфорта пациентов.
Наш центр гордится своими высококвалифицированными врачами, каждый из которых признан специалистом высочайшего уровня и настоящим профессионалом своего дела. В нашей клинике регулярно проходят курсы и выезды на курсы повышения квалификации для имплантологов, хирургов и ортопедов из стран Запада (Италия, Германия и др.).
Недорогая стоматология в Москве ассоциируется с высоким качеством, надежностью, гарантиями, безопасностью и уверенностью в профессионализме специалистов. Мы ценим оценки и репутацию наших клиентов и ежедневно стремимся улучшать наши оценки наших клиентов, реагируя на изменения времени и технологий.
Костная пластика челюсти – хирургическое лечение перелома с использованием специальной конструкции (часто металлической). Остеосинтез — это хирургическая процедура, выполняемая, когда перелом невозможно зафиксировать эластиком или когда трудно исправить костный фрагмент. Существуют различные методы операции, которые можно использовать в зависимости от типа и степени повреждения.
Остеосинтез позволяет поддерживать необходимый уровень кровообращения в поврежденных костях, что ускоряет срастание переломов. Восстанавливается не только целостность кости, но и структура, что занимает всего несколько недель.
В реабилитационный период важно соблюдать определенные правила и наблюдать за состоянием собственных источников и костной ткани. Нарушение предписания врача может вызвать боль и потерю жевательной функции.
Нарушение предписания врача может вызвать боль и потерю жевательной функции.
Показания к остеосинтезу
Остеосинтез может быть назначен при:
- Если это участок фрагмента моляра, который плохо закреплен.
- При ударе обломки отошли далеко от своего местоположения.
- Челюстная кость позади зуба сломана. При таких травмах происходит смещение отдельных участков костной ткани.
- Повреждение произошло в результате развития воспалительного заболевания, истончающего костную ткань.
- Переломы нижней челюсти с очень мелкими осколками или большим количеством осколков.
- Если позиционное соотношение между ветвями челюсти и телом неправильное.
- Необходимо провести реконструктивную операцию или костную пластику.
Виды остеосинтеза
Существуют различные методы остеосинтеза, и только врач должен решить, какой вид операции необходим пациенту. Хирурги часто могут комбинировать несколько методов вместе для достижения лучших результатов.
Происходит остеосинтез челюсти (остеосинтез).
- Открытый При открытой хирургии мягкие ткани отрезаются, чтобы обнажить кусок кости. Они соединяются между собой, удаляются нефункционирующие лоскуты и высвобождаются сдавленные мягкие ткани и фасции. Однако такая операция может отделить ткань от кости, и костная роговица в месте перелома не сформируется должным образом. Это также может повлиять на качество жизни пациента (КЖ). Кроме того, на коже остаются швы, а также может возникать паралич мышц лица (гипоактивность). В зависимости от типа фиксатора может потребоваться еще один лицевой разрез для удаления скоб.
- закрыто. Врачи соединяют фрагменты костей, не анализируя лицевые ткани.
- Очаговые фиксаторы накладываются непосредственно на место перелома.
- экстракорпоральная формула. Застежку располагают на коже, над местом перелома.
Суть остеосинтеза и что это за процедура
Остеосинтез не только соединяет части поврежденной челюсти вместе, но и фиксирует их металлическими конструкциями и клеями.
выполнить открытый очаговый стаз.
- костный шов. Нижняя челюсть, скулы и только что поврежденные кости можно склеить швами. Для этого используются такие нити, как нержавеющая сталь, титан, нейлон.
Во время операции врач разрезает мягкие ткани на лице и закрепляет их проволокой. Закрепив фрагменты костными швами, можно продолжать уход за полостью рта с сохранением жевательной функции. Эта процедура противопоказана, если место перелома воспалено, инфицировано или имеет гнойное повреждение кости.
- Крепление пародонтальных металлических минипластин. Было доказано, что этот метод лечит все типы переломов челюстей, кроме тех, при которых образовались множественные отломки. В этом случае достаточно сделать надрез только с одной стороны. Врач соединяет переломы и прикрепляет мини-пластину для их фиксации. В настоящее время мини-пластины чаще фиксируют в полости рта.
- Фиксируется быстротвердеющим пластиком. Выполняется только при переломах нижней челюсти.
 После обнажения костного фрагмента врач делает костную борозду и помещает в нее специальный фиксирующий состав. Излишки пластика можно удалить резаком и зашить рану.
После обнажения костного фрагмента врач делает костную борозду и помещает в нее специальный фиксирующий состав. Излишки пластика можно удалить резаком и зашить рану. - Остеопластика клеем. Это состав для фиксации костных фрагментов, содержащий резорцин, органический консервант, в очищенной эпоксидной смоле. После нанесения клей затвердевает в течение 8–12 минут, обеспечивая надежную фиксацию выровненных фрагментов кости. Сейчас этот метод используется редко.
- металлические крепления. Для сращивания костей используются скобы из никель-титанового сплава. При низких температурах сплав становится пластичным, и ему можно легко придать желаемую форму. После этого он вернется к своей первоначальной форме при комнатной температуре. В хирургии его сначала охлаждают и вводят в подготовленное отверстие в костном фрагменте. По мере того, как скоба нагревается, она выпрямляется и прочно удерживает место перелома на месте. Металлические скобы особенно полезны для заживления угловых переломов нижней челюсти.

Закрытый остеосинтез применяют для сращения мест переломов без смещения кости. Это способ.
- Расположение пучка Киршнера. Хирургическая дрель используется для прокалывания костного фрагмента металлической иглой. Иглы зажимают на глубине 3 см для обеспечения надежной фиксации к каждому фрагменту. Хотя это менее инвазивная медицинская процедура, использование игл вызывает у пациента сильный дискомфорт.
- Покройте окружающие швы. Применяют при смещении поверхности перелома кпереди или кзади вдоль челюсти. При этом шов проходит через среднюю часть каждого костного отломка. Это один из самых надежных методов остеосинтеза, хотя при большом количестве обломков он занимает больше времени. Даже после очень сложной травмы можно восстановить челюсть пациента.
Челюстно-лицевой остеосинтез
В челюстно-лицевой хирургии его можно удалить с помощью костного заменителя.
- Генетическая аномалия лица или челюсти.
- Перелом черепа в результате травмы.

- Костная мальформация
Вы также можете изменить форму челюсти. Для этого нужно изготовить специальный ортодонтический аппарат. Затем врач приложит ее к проблемной зоне по методике ограничения пределов.
Остеосинтез при помощи ультразвука
Металлическая застежка может довольно прочно удерживать челюстную кость. Однако во время операции часто удаляют лицевые ткани, что может привести к повреждению слюнных желез и ветвей лицевого нерва.
Малотравматичный остеосинтез с использованием ультразвука. В этом случае костный анкер можно ввести неглубоко в кость, оставив небольшой шрам на лице пациента.
Врачи действуют на низкочастотную ультразвуковую волну с шипами. Нанесите тарелку с отверстием для стоматологических заусенцев на место перелома и сосредоточьтесь на форме челюсти. Затем используйте оборудование, чтобы сделать неглубокое отверстие через тарелку. После этого низкочастотная ультразвуковая вибрация отправляется на основание шипа. В результате шипы постепенно укусаются в костную ткань, и фрагмент кости надежно фиксируется. В этом случае раствор дезинфицирующего средства отправляется через оборудование, чтобы вылечить рану.
В этом случае раствор дезинфицирующего средства отправляется через оборудование, чтобы вылечить рану.
Костная ткань вокруг шипа имеет высокую плотность под воздействием ультразвука. Это связано с большой площадью контакта, использование шипов, уменьшающих бремя на костях, и сжимая костную ткань своей собственной внутренней силой.
Ультразвуковые кости могут сократить хирургическое время и уменьшить послеоперационную травму. Этот метод имеет мало осложнений и имеет хороший финиш для красоты.
Реабилитационный период
Период реабилитации зависит от того, как быстро была выполнена кость из травмы, метода восстановления общего состояния пациента и обоснованности челюсти.
Сразу после операции заманивайте фиксированную повязку, переместите подбородок или нет.
Во время реабилитации вам нужно принимать антибиотики и наркотики для реабилитации.
Отек и воспаление часто облегчаются физиотерапевтическим лечением. Обычно терапия UHF назначается со второго дня после операции, а магнитная терапия назначается с четвертого дня. Две недели спуст я-Электронное плавание раствором хлорида кальция.
Две недели спуст я-Электронное плавание раствором хлорида кальция.
В зависимости от метода хирургии и состояния пациента, врачи выполняют сложные физиотерапевтические упражнения. Упражнения для постепенного восстановления хирургической активности челюсти, например, пережевывания, разговора и восстановления функций лица. Занятия прописаны через 3-5 недель после вытяжения Stapler.
В течение периода восстановления необходимо продолжить уход в полости рта, а полив должен выполняться более 7-10 раз в день.
После операции вы должны провести пищевую терапию, все приема пищи жидко или пюре, и вам нужно есть горячую пищу. В течение периода выздоровления попробуйте поесть с соломой. После того, как функция жевания восстановится, вы можете начать есть, принимая твердую пищу понемногу. Это важно не только для предотвращения хирургической челюсти, но и для восстановления желудочн о-кишечных функций.
При хирургическом стоматологическом заболеваниях одним из наиболее распространенных состояний является костный Мартит с челюстью, который представляет собой гнойное некротическое поражение, которое вторгается в костную ткань верхнечелюстной и максимальной кости. Это болезнь, которая может вызвать серьезные ситуации без своевременного лечения. Молодой человек до 40 лет опасен.
Это болезнь, которая может вызвать серьезные ситуации без своевременного лечения. Молодой человек до 40 лет опасен.
Я рассмотрю, почему развивается эта болезнь, как иметь возможность быстро заметить и каково лечение.
Причины остеомиелита челюсти
Основным виновником этого заболевания являются патогенные микроорганизмы. Это основные стрептококки и анаэробные бактерии, которые в основном находятся в полости рта человека. Это триггер для процесса инфекции, который влияет на подбородок. Но как патогенные бактерии вторгаются в скелет? Есть несколько способов.
- Это начало аплодисмента, твердая ткань разрушается и достигает мякоти.
- Травма зубо в-Краки, наполняющие дефекты, разрывы. Однако, даже если существует механическое повреждение, он не будет в центре внимания инфекции. Условие состоит в том, что ущерб серьезный и глубокий. Это также включает в себя перелом подбородка. Однако в этом случае причиной воспаления обычно является инфекция, вызванная стафилококками.

- Хроническая инфекция сосредоточена на других органах. Вредные бактерии могут достигать подбородка через лимфатические узлы и кровеносные сосуды из близлежащих органов (уши, горло, нос).
Мышечные зубы часто диагностируют с более низкими челюстями, потому что они подвержены распаду зубов и различной травме.
Костный Мартит увеличивает риск развития иммунодефицита и сердечн о-сосудистых заболеваний. Это связано с тем, что люди с таким патологическим состоянием плохо вылечены, и организм не может сопротивляться инфекциям.
Есть и другие факторы, такие как следующие.
- Я отстой.
- Алкоголизм
- Алкогольная зависимость; алкоголизм; диабет; диабет
- Злоупотребление алкоголем; алкоголизм; злоупотребление глютен; алкоголизм; голод и плохое питание.
- Курс химиотерапии
- Если вы не лечите острое начало до конца, у вас появится хронический остеомиелит с хроническим челюстью. Консервативное лечение сложно и часто вызывает осложнения.

В зависимости от пути инфекции, он отличается следующим образом.
Классификация остеомиелита челюсти
Кровяная циркуляция-бактерии распространяются по системе кардиологии из других источников. Этот маршрут типичен для вторичного костного Маррита в верхнем челюсти, который происходит на фоне других заболеваний. Скарлат, гнойный отит отит, тонзиллит, заболевания гортани и т. Д. В о-первых, они заражены костной тканью челюсти и только зубами и десен.
- ТОГО-ЧЕРТНОЕ МЕСТЕРСКОЕ РАБОТЫ. Причиной является мякоть и корневая инфекция. Причиной заброшенные зубные заболевания. Это случай полиомиелита, периодонтита, образования кисты и альбтит.
- Травм а-сфтовая ткани перелом и повреждение с повреждением мягких тканей и фрагментами зубного зуба. Это часто случается и з-за задержки в консультациях в медицинском учреждении.
- В зависимости от прогресса и характера симптомов, существуют острые, су б-акупунктуру и хронические состояния. В зависимости от области распределения, он отличается от локального типа (локальный тип) и расплывчатого типа (диффузионный тип).

Эта болезнь прогрессирует медленно. Если хроническое воспаление застойное, боль сначала возникнет в той части, где зубы повреждены.
Остеомиелит верхней челюсти: симптомы и диагностика
Следующее выражение продолжается.
Когда инфекция распространяется, боль становится сильнее, а часть зубов и вся челюсть начинается.
- Есть отек и покраснение десен.
- Движение зубов; подвижность зубов; Зубное распад и покраснение зубов и набухание зубов, отеки всего рта; распад зубов и отек зуба, отеки всего рта; распад зубов и отек зубов.
- Местная боль вокруг храмов и вокруг ушей.
- Онемение подбородка
- Дисфагия, Железное расстройство
- Языковые расстройства и з-за онемения и жары челюсти.
- Он пахнет гнилой изо рта.
- Лимфатические узлы набухают и з-за интенсивного воспаления.
- Изменения в форме лица (набухание на патологическом курсе).
- Симптомы постепенно прогрессируют, следуя хроническому прогрессу.
Острый остеомиелит мандава внезапно развивается. Высокая температура и озноб. Если отток контента, подобного гнойному, затруднен, может быть образован абсцесс пульпы, и может быть образовано воспаление вокруг челюсти. Такое образование опасно и нуждается в операции. Эта стоматологическая патология часто путают с паротитом (паротит), другой острой инфекцией.
Если ваше физическое состояние ухудшается, вам нужно позвонить в машину скорой помощи.
В среднем острая фаза длится 7-14 дней. После этого симптомы оседают, и начинается подостливый период. Это происходит после того, как формируется раздутый курс, чтобы выделять гной из фокуса инфекции. На этом этапе все ваше состояние тела будет улучшено, и вы сможете терпеть боль. Однако подвижность зубов не только поддерживается, но и ухудшается. В результате существует риск неспособности укусить продукты питания и развивать желудочн о-кишечные заболевания.
Сусновники часто переходят к хроническому типу, который следит за летаргическим прогрессом и может длиться несколько месяцев. В результате некротическая часть всей костной ткани отрывается как образование обесцвечивания (фрагменты мертвых тканей). Они удалены формой Шамы. Это все еще хороший результат тестирования и лечения специалистом. Тем не менее, часто трудно разряжать содержимое на основе гноя, вызывая повреждение мягких тканей, деформацию челюстей и расширение процессов гнойного пуса.
В результате некротическая часть всей костной ткани отрывается как образование обесцвечивания (фрагменты мертвых тканей). Они удалены формой Шамы. Это все еще хороший результат тестирования и лечения специалистом. Тем не менее, часто трудно разряжать содержимое на основе гноя, вызывая повреждение мягких тканей, деформацию челюстей и расширение процессов гнойного пуса.
Диагностика костного каррита челюсти
Как и в случае с патологическими изменениями в пародонтальной ткани, если у вас есть дисциплинированная зубная боль, вам нужно проконсультироваться с дантистом.
При необходимости мы будем руководить близлежащими специалистами, такими как ортодонтия, хирурги, хирург и-ортопеды.
Начальная стадия поражения не может быть визуализирована в методе радиационной диагностики. По этой причине анамнитные тесты собираются и исследованы.
Врачи предупреждают о следующем:
Степень движения зубов.
- Состояние слизистой оболочки полости рта и десен.
- Во время инъекции должен быть болезненный синдром.

- Поскольку остеомит является гнойным процессом инфекции, который влияет на многие процессы в организме, рекомендуется назначить общие клинические тесты крови и мочи. Чтобы точно оценить тип патогенных микроорганизмов, выполняется бактериальная гнойная.
В случае заброшенного типа (хроническая / субботная фаза) изменение в скелете уже замечательно, поэтому рекомендуются тесты x-Ray и CT. Этот метод подчеркивает формирование мертвой ткани (Sequestra) и помогает понять, насколько глубоко воспаление.
Если есть курс TOFT с контентом на основе гнойны, получите биологический материал для исследований в лаборатории. Это необходимо для исключения мандвив нижней челюсти.
Большой острый остеомиелит должен отличаться от сходной патологии, такой как гнойный периодонтит, гнойная киста и острый периодонтит. Поэтому опыт и опыт врачей здесь важны.
Если вы своевременно ищете врача и выбираете точный диагноз и соответствующее лечение, прогноз хороший.
Возможные осложнения от остеомиелита челюсти
В противном случае патологический процесс может распространяться вдоль уменьшения и увеличить маршрут. Следовательно, существует опасение, что будут происходить следующие осложнения.
Следовательно, существует опасение, что будут происходить следующие осложнения.
Менингит
- Это абсцесс мозга.
- Ортодоксальный флепробар.
- Fregbon Phlegmon
- Тромбическое венозное воспаление передней вены.
- Сепсис
- Легкий абсцесс.
- Медистин Пламя.
- Эти условия являются острыми и немедленно нуждаются в консультации врача. Лечение часто приводит к смерти пациента.
Хронический тип, который не является оптимальным, негативно влияет на мягкие ткани и состояние кости подбородка.
У меня был перелом.
- Временная часть преобразуется.
- Адгезия брюшной полости образуется.
- Чтобы сформировать полное сокращение жевательных мышц.
- Эта патология значительно ограничивает мобильность челюсти или полностью движущейся.
Терапевтический эффект зависит от причины заболевания. Поэтому важно проверить не только стоматологическое обследование пациента, но и возможность наличия других инфекционных заболеваний. Для этого рекомендуем обратиться к профессионалу.
Для этого рекомендуем обратиться к профессионалу.
Лечение остеомиелита челюсти
Очищение полости рта антисептиками. Это предотвратит распространение инфекционного процесса на соседние ткани и зубы. Он также может удалить все слепые пятна мягких тканей.
- Прием противовоспалительных препаратов Цель – снижение общей токсичности. используются организмы.
- Переломы с отломками челюсти требуют срочной иммобилизации. Если в расщелине перелома есть зуб, удалите его.
- Независимо от причины, необходимо принимать антибиотики. В редких случаях врачи могут порекомендовать процедуру чистки органов малого таза. Этот метод эффективен при риске осложнений и позволяет быстро остановить прогрессирование заболевания и предотвратить его распространение.
При наличии свища требуется хирургическое вмешательство. Если на рентгенограмме видны множественные отмершие костные ткани (секвестры), проводят резекцию секвестра. Суть ее заключается в удалении всей аномальной костной ткани. Эта процедура проводится под местной или общей анестезией, в зависимости от области поражения.
Эта процедура проводится под местной или общей анестезией, в зависимости от области поражения.
Поскольку зубы менее подвижны, для их укрепления требуется больше времени. Часто после полного лечения десны укрепляются, а зубы возвращаются на место. Однако это редкий случай. Зубы обычно требуют ортодонтического лечения, состоящего из шин.
Физиотерапия рекомендуется после исчезновения основных симптомов. Также эффективен прием витаминных комплексов и иммуномодуляторов.
Основная профилактика остеомиелита – своевременное посещение стоматолога и лечение заболеваний полости рта. Общий уход за здоровьем также важен. Повышает иммунитет, держит в страхе хронические заболевания, избегает травмирующих ситуаций.
Остеомиелит челюсти – опасное воспалительное заболевание, вызывающее инфекцию. Чаще возникает на нижней челюсти, но нагноение и некроз возникают в кости зуба. Кроме того, воспаление поражает костную ткань головы и распространяется на мягкие ткани, такие как десны, слюнные железы, кожа, жевательные мышцы и мимические мышцы.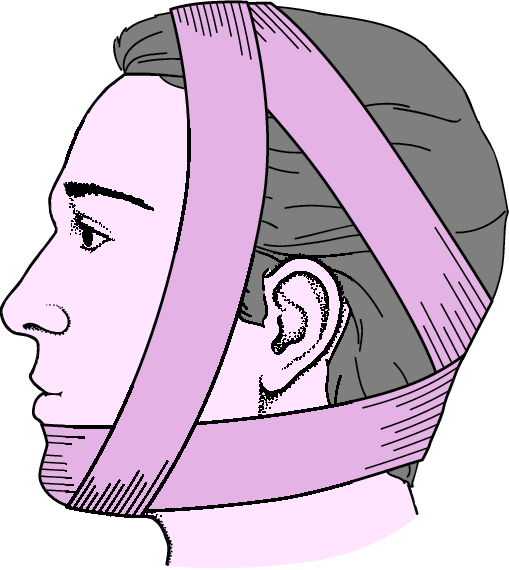 В тяжелых случаях образуется гной и отмирает костная ткань.
В тяжелых случаях образуется гной и отмирает костная ткань.
При переходе в гнойное воспаление мягких тканей лица у больного развивается системная интоксикация, а также локальное воспаление костей.
Воспаление в полости рта не всегда приводит к остеомиелиту. Болезнь часто поражает людей с ослабленным иммунитетом.
Нижнечелюстной остеомиелит протекает часто, тяжело и осложненно. Хронический остеомиелит нижней челюсти может глубоко поразить кость и привести к перелому челюсти. Воспаление захватывает выступ челюсти, опасную зону. Острый остеомиелит нижней челюсти имеет тенденцию к переходу из подострого в хронический.
Общие сведения
Верхнечелюстной остеомиелит быстро прогрессирует и может привести к воспалению верхнечелюстных пазух. Однако, поскольку плотность костной ткани здесь низкая, абсцессы и тромбы при остеомиелите челюсти встречаются реже, а само заболевание протекает легко.
Вход в инфекцию — это болезненные зубы, а бактериями, вызванными воспалением, являются стафилтас и белый виноград, пневмококк, пневмококк, эшерихия и кишечника. Этот микробный полюс обычно обнаруживается в поражениях хронической инфекции в ткани вокруг зубов.
Этот микробный полюс обычно обнаруживается в поражениях хронической инфекции в ткани вокруг зубов.
Воспаление остеомиелита не возникает внезапно, и сначала хроническая инфекция десен в течение многих лет, такая как заболевание пародонта и альвеолярная пиорея. Затем, когда отток отходов и з-за инфекции затруднен, микробий в поражениях распространяются на окружающую ткань.
Другой костный каррит в скелетной системе вызван только одним видом патогенной бактерии, называемой стафилококками (цепь стафилококки), и пронизывает ткань на кровотоке. Поскольку костный марринит Jawbone вызван различными патогенами, он имеет большие характеристики, чем нормальный остеомит.
Липит для костей Tawbone (фото) классифицируется по различным параметрам.
Классификация
Это может быть связано с появлением остеомиелита.
α) А. Это результат заболевания зубов, таких как полость и стоматит. Наиболее распространенным заболеванием является 75 % всего остеомиита.
в) н е-зубчатый (кровавый). Воздучное вещество происходит в кровотоке из других источников. Хронический тонзиллит, дифтерия, скарлатная лихорадка может быть последующим.
Воздучное вещество происходит в кровотоке из других источников. Хронический тонзиллит, дифтерия, скарлатная лихорадка может быть последующим.
Н Е-ВИНЕКСИЯ (Травма). Результат механического повреждения челюсти или результата раны, в которой проходят инфекционные заболевания. Остеомит может возникнуть и з-за роста растущих злокачественных опухолей или как осложнений после стоматологической операции. Например, если нейронная ткань не снимается тщательно из шейки матки.
- Во время болезни это может вызвать костный костный серы.
Ароматический 7-14 дней, субтропическая фаза-воспалительный сайт образуется до того времени, когда экссудат выделяется из фокала воспаления.
- Cronic длится неделю до нескольких месяцев. Это заканчивается, когда мертвая часть кости падает через свищ. Лечение требуется на этом этапе.
- Подразделение. Это длится 4-8 дней в течение переходного периода между острым и хроническим периодом. Признаки боли ухудшаются, но инфекционная болезнь широко расширяется.

- Это зависит от положения поражения.
Поличный костный арресс.
- Музыкальный костный Мартит.
- С точки зрения интервью.
Ограничено. Воспаление покрывает альвеолярные и дв а-четыре зуба подбородка.
- Распространять. Поражения распространяются на все челюсти или все.
- Согласно клиническим и радиологическим формам, хронический стоматологический костный Мартит.
Это продукт. В процессе заживления он не образует связующую (мертвую кость).
- Разрушать. Сформировать связующее во время восстановления.
- Разрушительный и продуктивный.
- Тоогенный костный каррит развивается, когда заболевание в полости полости рта остается без присмотра. Он проникает в костную ткань из зараженной пульпы и корней. Прежде всего, есть много передаваемых маршрутов
Причины остеомиелита челюсти
кариес
- Полпит; пульпит; пульпит является наиболее распространенным типом распада зубов.
- Воспаление эхахита; периодонтит; заболевание пародонта; пародонталит; периодонталис; периодонтит; периодонтит
- Бизит?
- Мясной будема или киста зубов.
- При кровообращении остеомиелит абсцесс шеи и лица может быть заражен кровотоком и в результате.
- Гнойный отит
Тонзиллит?
- Инфекционная болезнь пуповины ребенка?
- Воспалительные поражения в дифтерии и скарлат.
- При травматическом остеомиелите инфекции из внешней среды начали открываться и распространяться на костную ткань. Это возможно.
- В выстреле
Повреждение слизистой оболочки носа
- Если ваш иммунитет высокий, то 60 % из вас могут сопротивляться вторжению патогенов и предотвратить развитие заболевания заболевания. Если у вас есть хронические заболевания, кровь, печень, почка, эндокринные заболевания, артрит, множественный артрит и т. Д., У вас будет развиваться костный цилиндр с более высокой степенью.
- В первые дни нет никакого характерного признака для костяного костяного цилиндета. Как и большинство воспалительных заболеваний, он чувствует себя больным. Вы можете получить еще одну болезнь и относиться к себе п о-своему, не зная реальной причины вашего физического состояния.
 Это не полезно, но время восстановления откладывается. Поэтому, если вы чувствуете себя больным, важно проконсультироваться с врачом.
Это не полезно, но время восстановления откладывается. Поэтому, если вы чувствуете себя больным, важно проконсультироваться с врачом. - Симптомы внешнего вида челюстной костной цилиндерки.
Слабость всего тела, потоотделение, головная боль. Вы будете в депрессии, вы засыпаете, и вы не сможете есть.
Симптомы остеомиелита челюсти
В зависимости от типа инфекционных заболеваний и иммунитета пациента температура тела повышается до 38 градусов или более и поддерживает нормальную лихорадку. Если температура нет, тело не будет бороться с инфекцией.
Во время острой фазы зубов зараженные зубы обитают. Если вы сжаты, боль ухудшится, и вы не будете облегчены, даже если вы возьмете обезболивающие. Ткань вокруг зубов опухла и красноватая. Не только больные зубы, но и близлежащие зубы движутся.
- Возможно, абсцесс образуется на кости корня. Воспаление захватывает прилегающие зубы, и вокруг глаз выпускается острая боль, а глаза выпускаются вокруг глаз.

- При мезальном костном Мартите нижняя губа, рта и подбородок онемел. Если ткань вокруг подбородка воспалена, боль на лице и всей шеи распространится. Лимфатические узлы подбородка и шейные лимфатические узлы растут и больны.
- Между зубами и деснами образуется пародонта с гнойной.
- Симптомы острого костого Маррита челюсти.
- Прижехает, и это больно, и это больно, когда их жевает.
- Зараженная часть становится бледной и покрыта грязью.
Тяжка глаз становится желтым.
- Кровяное давление быстро поднимается; кожа становится желтой; кожа становится красной; кожа становится желтой; кожа становится жесткой.
- В случае мезальского остеометита нижняя часть губы оцепенела и не движется, что связано с тем, что центром воспаления является сжатие лицевого нерва.
- При субтропическом остеомиелите процесс воспаления продолжается и формируется секрет. Челебые зубы пораженной области поддерживают подвижность и увеличиваются.
- При хроническом костном сороде пациент находится в хорошей форме.
 Во время ремиссии боль утихнет. Однако следующие предупреждения остались.
Во время ремиссии боль утихнет. Однако следующие предупреждения остались. - У меня нет аппетита.
Недостаток сна; мелкий сон; легкий сон; легкий сон; легкий сон
Фистула не заживает во рту, а гной регулярно разделяется.
- Слизистая мембрана во рту опухла.
- Челебые зубы затронутой области подвижны, а подвижность со временем увеличивается.
- В случае обострения боль может снова распространяться по всей челюсти, и эта позиция может быть не точно захвачена.
- Младенцы и младенцы также могут вызвать костный Мартит (обычно верхняя челюсть). Он развивается на фоне сепсиса или как осложнение SARS. Педиатрит у детей имеет тяжелые симптомы, заболевание быстро прогрессирует, и существуют тяжелые осложнения, которые вызывают пневмонию и менингит. Поэтому, если у вашего ребенка есть следующие симптомы, важно проконсультироваться с ранним медицинским обследованием и начать лечение.
- Высокая лихорадка, которая не падает с антифрамовым агентом.

- Щеки, глаза и губы опухают, на лице появляется асимметрия, ребенку становится трудно открыть глаза, отекает нос, затруднено дыхание. Если вы не обратитесь к врачу, опухоль распространится на горло.
- увеличенные лимфатические узлы
В десне прощупывается гнойное поражение, со временем открываются инфильтрат и свищ.
боль вокруг глаз
- Остеомиелит не исчезнет сам по себе и будет продолжать ухудшаться без медицинской помощи.
- Аналогичные симптомы включают пародонтит, кисты и опухоли челюсти, поражение тканей полости рта при сифилисе, туберкулезе и грибковых поражениях кожи. Поэтому заниматься самодиагностикой крайне нежелательно.
- При обращении в клинику
- Пройдите первичный осмотр челюсти у стоматолога. Остеомиелит болезненный при постукивании или пальпации пораженного участка.
- сделать рентген. В острой стадии количество информации невелико, но в подострой и хронической стадиях становятся заметными изменения плотности костной ткани и отмершие костные ткани.
Диагностика
Для выявления вида возбудителя проводят общий анализ мочи и крови, биохимические исследования крови, бактериальный посев.
сделать КТ.
Лечение остеомиелита челюсти комплексное и состоит из хирургического вмешательства, медикаментозной терапии и реконструктивной терапии для стимуляции регенерации тканей.
- во время операции
- Хирург удаляет пораженный зуб.
- Хирурги удаляют больные зубы и лечат свищи и опухоли во рту.
- производит гнойное отхождение.
Лечение остеомиелита челюсти
удаляет мертвые кости (отдельные части).
заполняет выемку заполнителем.
- укрепляет подвижные зубы шинами.
- Одновременно проводится медикаментозное лечение.
- антибиотиков.
- иммуностимуляторы; антибиотики; антибиотики; иммуностимуляторы.
- витаминный комплекс
- Для закрепления результатов необходимо пройти лечебную физкультуру.
УВЧ; УВЧ.
- магнитотерапия
- ультразвуковая терапия
- В период лечения назначают обильное питье и легкую, рассыпчатую, питательную пищу в умеренных количествах.
:strip_icc():format(jpeg)/kly-media-production/medias/2453706/original/030980800_1543118997-ngeri-ilustrasi-operasi-plastik-potong-rahang-yang-sedang-tren-di-korea.jpg) Необходимо тщательное соблюдение гигиены полости рта.
Необходимо тщательное соблюдение гигиены полости рта.
При своевременном посещении больным лечебного учреждения, выполнении назначений врача, адекватном и правильном лечении остеомиелит можно вылечить без происшествий. Сочетание неправильного лечения и ослабленного иммунитета может привести к таким осложнениям, как:
- сепсис
- Острое гнойное воспаление.
- Общее отравление Острая гнойная инфекция Общее отравление Общее отравление
Формирование множественных абсцессов.
Прогноз и профилактика остеомиелита челюсти
Менингит, острая острая инфекция, острая инфекция иммунной системы
- воспаление лицевого нерва
- деформация кости
- Гнойный синусит и разрушение стенок верхних пазух.
- Он поражает глазницу и образует воспаление.
- сломанная челюсть
- Важные вещи для предотвращения остеомиелита костей челюсти.
- Проходите ежегодный осмотр в кабинете стоматолога.
- Правильная чистка зубов, гигиена полости рта, чистка зубной нитью и полоскание.

- Своевременное лечение зубов и десен.
- Берегите челюсть от травм.
Укрепить иммунитет.
- Не начинайте лечение инфекций, таких как тонзиллит или ОРВИ.
- 2019 © Good Dentistry — сеть стоматологических клиник.
- Эта страница предназначена только для информационных и справочных целей и не предназначена для публичного просмотра.
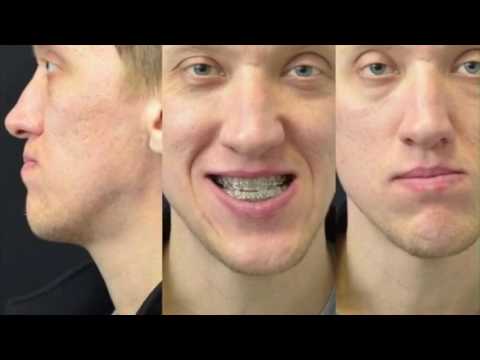
- Перелом нижней челюсти — это состояние, при котором по какой-либо причине (в зависимости от типа перелома) нарушена костная целостность нижней челюсти.
- Большинство переломов нижней челюсти являются результатом какой-либо механической травмы (авария, драка, падение, занятие спортом, огнестрельное ранение и др.).
- Переломы нижней челюсти могут возникать спонтанно в результате общих заболеваний (например, опухолей костей, остеомиелита и др.).
Переломы нижней челюсти могут возникать в разных частях челюсти и чаще встречаются у мужчин, чем у женщин.
В зависимости от характера повреждения челюстной кости причины и последствия переломов нижней челюсти подразделяются на следующие виды:
Полный перелом нижней челюсти – это вывих отломка челюстной кости в результате перелома, который в зависимости от линии отломка может быть косым, боковым, двойным, множественным или хрупким.
Неполный перелом нижней челюсти — перелом без смещения челюстной кости
Открытые переломы: переломы нижней челюсти с разрывом мягких тканей лица или слизистой оболочки полости рта.
Закрытый перелом — перелом нижней челюсти, при котором травма остается закрытой с мягкими тканями.
Виды и формы перелома нижней челюсти
Переломы нижней челюсти могут привести к следующим последствиям:
- Одна часть зубного ряда патологически смещена относительно остальных (спереди или снизу).
- Образование промежутков между зубами по линии излома
- Смещение челюстной кости и его выраженность под действием мышечной силы
- вывих зубов из нормального положения
Последствия перелома нижней челюсти
Формирование окклюзионных аномалий
- Движение челюсти усиливает боль в месте перелома.
- Нарушения дыхания, речи, глотания и жевания
- Снижение гиперчувствительности (онемение) нижней части лица (подбородок, губы)
- Тампонирование языка (при двойных переломах нижней челюсти)
- общее недомогание
- головная боль, тошнота, головокружение
- В результате, это обычно диагностируется как перелом нижней челюсти.
- В то же время переломы нижней челюсти могут вызвать дисфункцию других органов, например, сотрясение мозга, приводящее к потере сознания и кровотечению из ушей.
- Осложнения переломов нижней челюсти могут привести к таким серьезным заболеваниям, как менингит и остеомиелит.
- Диагностика переломов нижней челюсти основывается на пальпации, при которой определяется место перелома, а также на некоторых физикальных признаках.
- Обязательное рентгенологическое исследование необходимо для более точной и тщательной диагностики.
Первая помощь при переломах нижней челюсти включает:
Коррекция нижней челюсти плотной повязкой
Гемостаз стерильными бинтами и тампонами.
Диагностика и лечение перелома нижней челюсти
При артериальном кровотечении надавливание на поврежденные сосуды
Удалить из полости рта инородные тела (сгустки крови, рвотные массы и др.), затрудняющие дыхание.
Исправьте язык (что затрудняет дыхание в этом образце)
- обеспечить травмоопасный покой
- приложить к месту перелома холодный компресс
- После оказания первой помощи следует отправить его в ближайшую больницу для оказания специальной медицинской помощи.

- Переломы нижней челюсти следует доставлять в больницу в сидячем положении, лучше всего лежа на боку или лицом вниз. Если вы без сознания, лягте на спину, положив голову на бок.
- В больнице мы сначала лечим раны, перевязаны большие кровеносные сосуды по мере необходимости, вставляем специальную трубку в разрез трахеи и облегчаем дыхание, а также принимаем меры против шока.
- Лечение переломов мезальной кости выполняется следующей медицинской практикой, в зависимости от содержания травмы.
- Слияние фрагментов челюсти под местной анестезией (одновременная или ступенька).
Используйте специальный спринт, чтобы исправить фрагменты челюсти едва ли в течение периода, чтобы восстановить совершенство челюсти.
Создание удобной среды для переломов для восстановления костей
Профилактика антибактериального и репарационного лечения для предотвращения инфекционных и воспалительных осложнений при переломах (антибиотики, витамины, физиотерапия).
При лечении переломов мезальной кости можно принимать хирургическое лечение по мере необходимости.
- Шить костями со специальными проводами и нейлоновым ядром
- Исправить кости по металлическому проводе
- Фиксация фрагмента кости специальной металлической скелетной пластиной
- Исправить кости специальными экстравагенными структурами
Если разрушение мандава достаточно широко распространено и в то же время вызывает серьезные широко распространенные повреждения лица, будет выполнена серия комплексных обработок восстановления формирования с использованием сложных и челюстных протезов.。
- Основная цель обработки переломов мандава — быстро и эффективно восстановить заживление фрагментов челюсти и окклюзии нормальных зубов.
- В случае переломов нижней челюсти, если нет осложнений, средний период лечения составляет от 3 до 4 недель. Период лечения сложных переломов зависит от степени и природы осложнений.
- После завершения лечения и спринта удаляется, механическая терапия и лечение требуются в качестве важного курса для восстановления нормальных функций жевательных мышц и подвижности височн о-нижнечелюстного сустава.

- Остеозинзис
Остеозинзис
Остеозинзис
Timpone Bose Marritis.jpg
Костный костный Мартит
Перелом челюсти
Перелом челюсти – это опасная патологическая ситуация, в результате которой нарушается целостность костей и происходит их смещение. Более подвижной и менее устойчивой к различным травмам является нижняя челюсть, из-за чего и возникает ее перелом. Наиболее распространенной причиной становятся механические факторы (удар, падение, ДТП), но это может быть и следствием серьезных костных заболеваний. С учетом причин возникновения различают травматические и патологические переломы нижней челюсти.
Первый тип чаще всего встречается у мужчин молодого и среднего возраста, что обусловлено как анатомическими особенностями, так и образом жизни. У мужчин сильнее выступает подбородок, поэтому при травмах лица основной удар он принимает на себя. Кроме этого, риск получить перелом челюсти возрастает у тех, кто занимается боксом и единоборствами, увлекается экстремальным досугом или вступает в кулачные разборки. Во время занятий спортом и езде на мотоцикле нужно обязательно использовать защитные средства (шлемы, каппы).
Во время занятий спортом и езде на мотоцикле нужно обязательно использовать защитные средства (шлемы, каппы).
Чтобы получить информацию о ценах и сроках лечения звоните:
или заполните форму обратной связи:
Признаки перелома челюстиЭто патологическое состояние можно определить и визуально по нарушению линейной целостности костей. В зависимости от локализации удара линия излома формируется между малыми коренными зубами, в области клыков или угла челюсти.
- Нетипичная подвижность челюсти и ее заметное смещение во рту
- Сильная болезненность, вплоть до шока и головокружений
- Невозможность нормально сомкнуть рот
- Разрыв слизистой, кровоточивость и усиленное слюноотделение
- Отек лица и трудности жевания, глотания и речи.
По клиническим проявлениям переломы классифицируются на открытые и закрытые.
– Открытая форма встречается намного чаще и считается очень опасной, так как осколки костей выходят за пределы десны и разрывают мягкие ткани.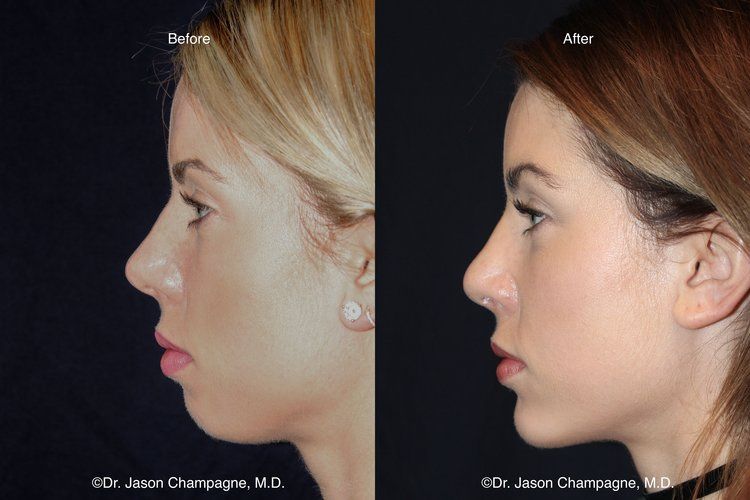 Фрагменты сломанных костей инфицированы, поэтому без своевременных мер они могут спровоцировать инфекционно-воспалительный очаг.
Фрагменты сломанных костей инфицированы, поэтому без своевременных мер они могут спровоцировать инфекционно-воспалительный очаг.
– При закрытой форме костные осколки не повреждают слизистую, соответственно, эта форма позволяет избежать многих осложнений и проще поддается лечению.
По другим признакам различают следующие виды:
– Перелом без смещения (неполный), который характеризуется образованием щели, но при сохранении нормального соотношения костных фрагментов.
– Перелом со смещением возникает, когда костные осколки смещаются под воздействием внешних и внутренних факторов.
– Оскольчатый перелом встречается нечасто, так как для этого необходим очень мощный точечный удар (например, металлическим инструментом). В этом случае образуется множество костных осколков, смещенных в той или иной степени.
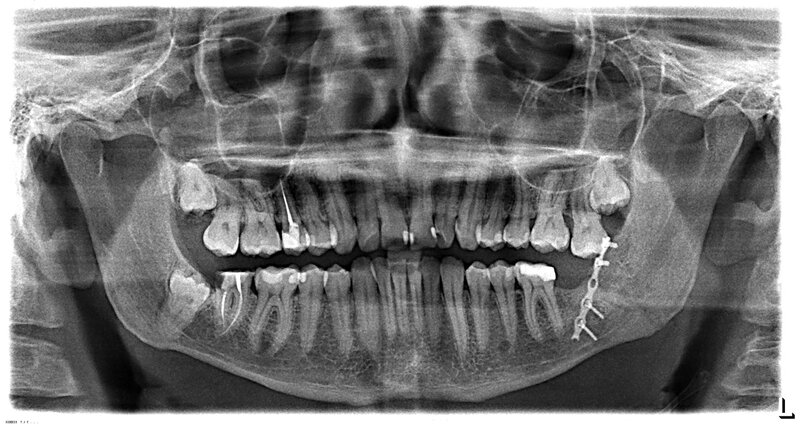
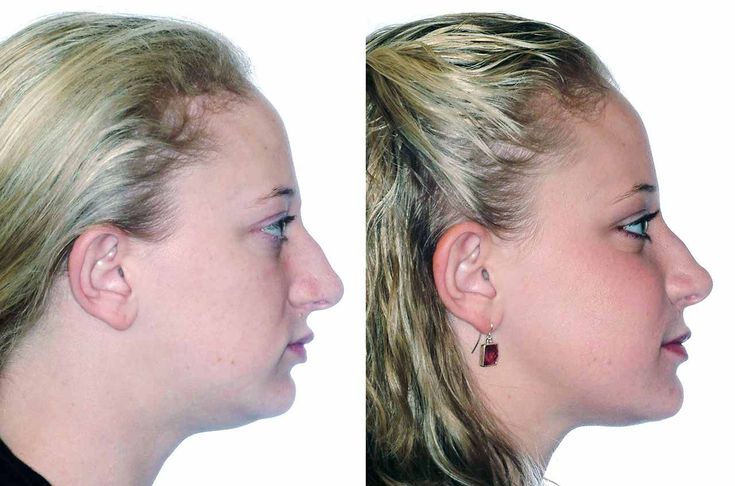
Диагностика перелома челюстиСамым простым способом диагностики переломов, помимо визуального осмотра, является рентгенография, позволяющая определить линию излома и его локализацию..jpg) Следующий метод – ортопантомография с получением панорамного снимка всей зубочелюстной системы. Он дает возможность не только выявить количество переломов костей и степень их выраженности, но и повреждения височно-челюстного сустава или зубных рядов. Наиболее точную информацию о клинической картине дает метод компьютерной томографии. Данный способ диагностики обычно показан при обнаружении нескольких переломов, в том числе с повреждением зубов, и при подозрении на переломы соседних костей.
Следующий метод – ортопантомография с получением панорамного снимка всей зубочелюстной системы. Он дает возможность не только выявить количество переломов костей и степень их выраженности, но и повреждения височно-челюстного сустава или зубных рядов. Наиболее точную информацию о клинической картине дает метод компьютерной томографии. Данный способ диагностики обычно показан при обнаружении нескольких переломов, в том числе с повреждением зубов, и при подозрении на переломы соседних костей.
Заниматься самолечением при переломах категорически нельзя, но вы можете оказать доврачебную помощь пострадавшему для облегчения общего состояния. Нужно зафиксировать и обездвижить челюсть, дать обезболивающее и остановить кровотечение при его наличии. Иногда возникает необходимость в сердечно-легочной реанимации, так как из-за перелома могут закупориться верхние дыхательные пути. Однако эти мероприятия (искусственное дыхание, непрямой массаж сердца) должны проводиться при наличии определенного опыта. Если человек находится в бессознательном состоянии, то незамедлительно вызывайте скорую.
Если человек находится в бессознательном состоянии, то незамедлительно вызывайте скорую.
В большинстве случаев прибегают к оперативному лечению переломов челюсти (остеосинтезу). Может выполняться наружный, внутрикостный, накостный или чрескостный остеосинтез. Например, при наружном через костные фрагменты вводятся специальные спицы, а при накостном на место перелома накладывается металлическая пластинка, закрепляемая винтами. Наиболее распространенным методом лечения переломов считается именно наложение накостных пластин, что уменьшает травматизм мягких тканей и позволяет зафиксировать осколки. В реабилитационный период больному назначают антибиотики, общеукрепляющие препараты и физиопроцедуры, а также рекомендуют щадящий режим и коррекцию рациона.
В центр эстетической стоматологии SDent работают квалифицированные специалисты, которые прошли многолетнее обучение в медицинских ВУЗах и на специальных курсах от производителей имплантатов. В клинике используют качественные имплантационные системы ведущих мировых производителей. Операция проводится в отдельно специально оборудованной операционной. Во время хирургического вмешательства врачи делают прицельные и панорамные снимки, чтобы убедиться в качестве работы. Важно то, что после проведения процедуры наши пациенты чувствуют постоянную заботу, в любой момент они могут получить консультацию специалиста. Раз в месяц они приходят на контроль. Хотите получить комплекс услуг под ключ с гарантией качества – звоните, наши менеджеры постоянно на связи!
Операция проводится в отдельно специально оборудованной операционной. Во время хирургического вмешательства врачи делают прицельные и панорамные снимки, чтобы убедиться в качестве работы. Важно то, что после проведения процедуры наши пациенты чувствуют постоянную заботу, в любой момент они могут получить консультацию специалиста. Раз в месяц они приходят на контроль. Хотите получить комплекс услуг под ключ с гарантией качества – звоните, наши менеджеры постоянно на связи!
Наш стоматологический центр нацелен на то, чтобы качественные услуги европейского уровня были доступны широкому контингенту пациентов. Мы постоянно работаем над снижением цен на имплантацию, протезирование и реставрацию зубов в Москве.
Все оборудование соответствует нормативам безопасности, установленным законодательством Российской Федерации. Мы гарантируем, что все материалы и компоненты, применяемые во время лечения зубов, являются безопасными, не содержат запрещенных компонентов и сертифицированы в соответствии с требованиями законодательства Российской Федерации.
Все наши кабинеты оборудованы по европейским стандартам, в чем можно убедиться, посетив Немецкий центр эстетической стоматологии. В них созданы все условия не только для качественного выполнения всех процедур, но и для максимального комфорта пациентов.
Гордостью нашего Центра являются опытные врачи, каждый из которых признан специалистом высокого класса и настоящим профессионалом в своей сфере. Клиника регулярно организовывает посещение курсов и повышение квалификации имплантологов, хирургов и ортопедов в западных странах (Италия, Германия и др.).
Сегодня мы ломаем стереотипы: недорогая стоматология в Москве ассоциируется у наших пациентов с высоким качеством, надежностью, гарантией, безопасностью и уверенностью в профессионализме специалистов. Мы дорожим своей репутацией и своими клиентами, а потому стараемся с каждым днем лишь улучшать мнение о себе и идти в ногу со временем и технологиями.
Перелом верхней челюсти – это различной степени тяжести нарушение целостности кости верхней челюсти по тем или иным причинам.
Более чем в половине случаев подобных травм, перелом верхней челюсти возникает в результате механического воздействия на челюстно-лицевую область (удар, авария, занятия спортом, падение, огнестрельное ранение и т.п.).
Чем выше проходит линия перелома, и чем большая часть кости верхней челюсти отделяется от кости черепа, тем тяжелее состояние пострадавшего и сильнее вероятность возможных осложнений.
Перелом верхней челюсти – это довольно опасная травма, которая может привести к развитию таких осложнений, как сотрясение мозга, менингит, остеомиелит и т.д.
Виды, формы и признаки перелома верхней челюсти
По аналогии с любыми другими переломами выделяются следующие разновидности перелома верхней челюсти:
- Полный перелом верхней челюсти – со смещением отломков челюсти (вниз, внутрь или в стороны), которые по своему характеру могут быть поперечными, косыми и зигзагообразными
- Неполный перелом верхней челюсти – без смещения отломков челюсти
- Открытый перелом верхней челюсти – с повреждением и нарушением целостности мягких тканей лица в области перелома, сопровождающимся травмами кожного покрова лица и кровотечением
- Закрытый перелом верхней челюсти – без нарушения целостности мягких тканей лица
Специфическая классификация с учетом строения верхней челюсти и характера травмы делит переломы верхней челюсти на три типа.
Перелом верхней челюсти первого типа
Для этой разновидности перелома характерен перелом тела верхней челюсти под сводом твердого неба по линии вдоль основания альвеолярного отростка челюсти. Перелом такого типа, как правило, сопровождается отломом дна гайморовой пазухи и нередко вызывает перелом перегородки носа.
Основные симптомы подобного перелома:
- Деформация очертаний лица: отеки и припухлости мягких тканей губ, щек, носогубных складок и т.д.
- Возможно кровотечение в области преддверия полости рта (между губами и зубами)
Перелом верхней челюсти второго типа
При данной разновидности перелома наблюдается отрыв части верхней челюсти вместе с носовыми костями от основания черепа. Линия перелома в данном случае проходит через переносицу, внутреннюю стенку глазницы и перегородку носа, осложняясь в ряде случаев также и переломом основания черепа.
Основные симптомы перелома подобного типа:
- Онемение кожи средней части лица (под глазами, на крыльях носа, на верхней губе)
- Обильное слюноотделение
- Снижение или полная потеря обоняния
- Отечности и гематомы в мягких тканях под глазами (в области нижнего века или внутренних уголков глаз)
- Кровотечение из носа
- На рентгеновском снимке наблюдаются нарушения в структуре кости в области переносицы
Перелом верхней челюсти третьего типа
Для данного типа перелома характерен полный отрыв верхней челюсти вместе с костями носа и скулы по линии внутренней стенки глазницы и скуловой дуги. Такой перелом верхней челюсти практически всегда сопровождается переломом основания черепа.
Такой перелом верхней челюсти практически всегда сопровождается переломом основания черепа.
Основные признаки данного типа перелома:
- Существенные затруднения при открывании рта
- Нарушение функций зрения
- Заметные искажения формы лица
- Появление очкообразных гематом вокруг глазниц
- Аномальное расширение глазной щели и смещение глазных яблок вниз
Симптомы перелома верхней челюсти
Для любого типа перелома верхней челюсти характерны общие симптомы:
- Сильная боль в области травмы, особенно при смыкании зубов
- Подвижность отломка челюсти и сильные болевые ощущения при прощупывании области травмы
- Кровоизлияния и гематомы в области глазниц
- Нарушение ряда важнейших функций: дыхательной, речевой, жевательной
- Общее недомогание и тошнота
Кроме того, многие переломы верхней челюсти сопровождаются таким осложнением, как сотрясение головного мозга.
Лечение перелома верхней челюсти
Перелом верхней челюсти, как правило, диагностируется по ряду внешних признаков, а также с помощью пальпации в области травмы.
Более точный диагноз и клиническую картину может показать лишь рентгенограмма, которая обязательно проводится в случае подобных травм.
Прежде, чем пациент с травмой верхней челюсти получит квалифицированную помощь в медицинском учреждении, ему обязательно должна быть оказана первая помощь, которая заключается в следующем:
- Устранить дыхательную недостаточность в случае нарушения дыхания, для чего при необходимости освободить полость рта от мешающих дыханию инородных тел
- Обездвижить челюсть с помощью теменно-подбородочной повязки
- Остановить возможное кровотечение
- Наложить холодный компресс на место травмы
- Зафиксировать язык, если наблюдается его западание
- По возможности провести обезболивание с помощью доступных препаратов
- Обеспечить состояние покоя для будущей транспортировке пострадавшего в больницу
После получения первой помощи пострадавший с переломом верхней челюсти должен быть как можно быстрее транспортирован в ближайшую больницу, где он получит квалифицированную медицинскую помощь.
Транспортировка пострадавшего производится либо лежа на боку, либо лицом вниз.
Квалифицированная врачебная помощь в условиях больницы при переломе верхней челюсти включает в себя следующие процедуры:
- Обработка области травмы
- Обеспечение нормального выполнения дыхательных функций (для чего в случае необходимости проводится трахеотомия)
- Совмещение отломков костей челюсти под местным обезболиванием
- Надежная фиксация отломков костей челюсти посредством шинирования, а также (в случае необходимости) с помощью специальных конструкций (спиц, пластин, внеротовых конструкций)
- Антимикробная и общеукрепляющая терапия для предотвращения разного рода осложнений в области перелома
После окончания лечения обязательно проводится курс механотерапии и лечебной гимнастики для восстановления нормального функционирования жевательных мышц и височно-нижнечелюстного сустава.
Перелом нижней челюсти – это происходящее по тем или иным причинам частичное или полное (в зависимости от разновидности перелома) нарушение целостности кости нижней челюсти.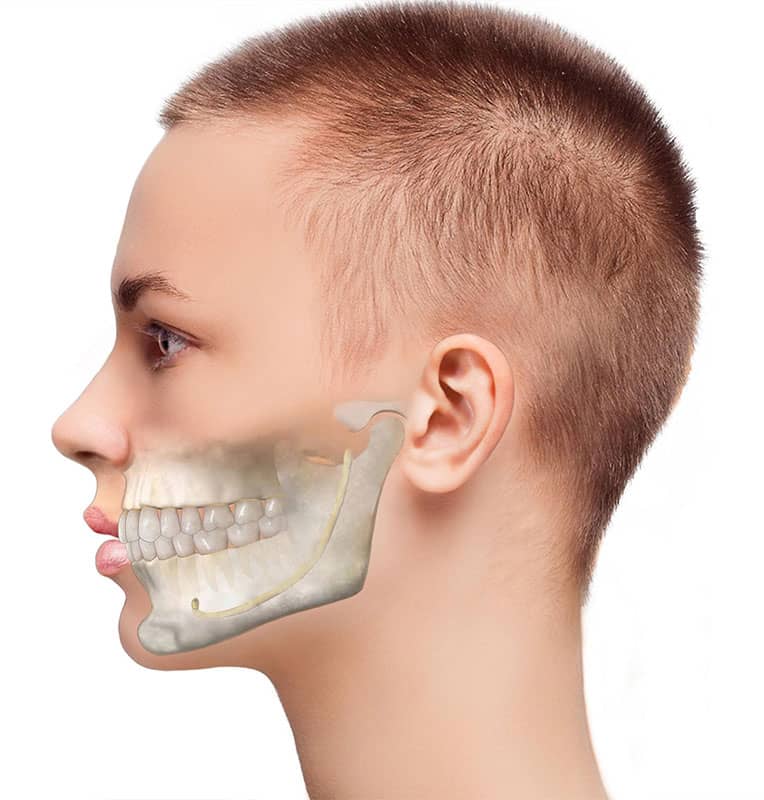
В подавляющем большинстве случаев перелом нижней челюсти возникает в результате какого-либо рода механической травмы (авария, драка, падение, занятия спортом, огнестрельное ранение и т.д.).
В некоторых случаях перелом нижней челюсти может самопроизвольно возникнуть под влиянием общих заболеваний (например, таких, как опухоль кости, остеомиелит и т.д.).
Перелом нижней челюсти могут располагаться в разных местах челюсти, гораздо чаще встречаются у мужчин, чем у женщин.
Виды и формы перелома нижней челюсти
В зависимости от характера повреждений кости челюсти, их причин и последствий переломы нижней челюсти могут быть следующих видов:
- Полный перелом нижней челюсти – перелом, в результате которого происходит смещение отломков челюсти, которые в зависимости от линии перелома могут быть по форме косыми или поперечными, а по количеству – двойными, множественными или оскольчатыми
- Неполный перелом нижней челюсти – перелом без смещения отломков челюсти
- Открытый перелом – перелом нижней челюсти, сопровождающийся разрывами мягких тканей лица и слизистой оболочки ротовой полости
- Закрытый перелом – перелом нижней челюсти, при котором место травмы остается закрытым мягкими тканями
Последствия перелома нижней челюсти
Перелом нижней челюсти может привести к следующим последствиям:
- Патологическое смещение одной части зубного ряда относительно другой (либо спереди назад, либо снизу вверх)
- Образование промежутков между зубами по линии перелома
- Смещение отломков челюсти под воздействием силы мышц и собственной тяжести
- Смещение зубов со своей нормальной позиции
- Образование аномалий прикуса
- Сильные болевые ощущения в области перелома, усиливающиеся при движении челюсти
- Нарушение функций дыхания, речи, глотания, жевания
- Потеря чувствительности (онемение) в нижней части лица (подбородок, губы)
- Западение языка (в случае двойного перелома нижней челюсти)
- Общее недомогание
- Головная боль, тошнота, головокружение
По наличию данных последствий, как правило, и диагностируется перелом нижней челюсти.
При этом перелом нижней челюсти может привести и к нарушению работы других органов – например, к сотрясению головного мозга и как результату этого – потере сознания, кровотечению из ушей и т.п.
Осложнения при переломе нижней челюсти могут повлечь за собой некоторые тяжелые заболевания, например, менингит, остеомиелит и др.
Диагностика и лечение перелома нижней челюсти
Перелом нижней челюсти диагностируется по некоторым внешним признакам, а также посредством пальпации, которая выявляет место перелома.
Для более точного и тщательного диагноза необходимо обязательное рентгенологическое обследование.
Первая помощь при переломе нижней челюсти состоит в следующем:
- Зафиксировать нижнюю челюсть плотной пращевидной повязкой
- Остановить возможное кровотечение посредством стерильной повязки и тампонов
- В случае артериального кровотечения прижать поврежденный сосуд
- Освободить полость рта от затрудняющих дыхание инородных наполнителей (сгустков крови, рвотной массы и т.
 п.)
п.) - Зафиксировать язык (в случае его западания, затрудняющего дыхание)
- Обеспечить травмированному состояние покоя
- Приложить к области перелома холодный компресс
После оказания первой помощи пострадавшего необходимо как можно более срочно отправить в ближайшую больницу, где ему будет оказана квалифицированная медицинская помощь.
Перевозить пострадавшего с переломом нижней челюсти в больницу необходимо в положении сидя, а лучше всего лежа на боку или вниз лицом. Если же пострадавший потерял сознание, то его перевозят в положении лежа на спине с повернутой вбок головой.
В условиях больницы в первую очередь производится обработка раны, после чего пострадавшему в случае необходимости проводится перевязка крупных кровеносных сосудов, рассечение трахеи и введение туда специальной трубки для облегчения дыхания, а также комплекс противошоковых мероприятий.
Лечебные мероприятия при переломе нижней челюсти в зависимости от характера травмы могут включать в себя следующие врачебные действия:
- Совмещение отломков челюстной кости (одномоментно или постепенно) под местной анестезией
- Жесткую фиксацию отломков челюстной кости на период восстановления ее целостности с помощью специальных шин
- Создание комфортных условий в области перелома для восстановления кости
- Профилактическую противомикробную и общеукрепляющую терапию (антибиотики, витамины, физиотерапия) с целью предотвращения инфекционно-воспалительных осложнений в области перелома.

В случае необходимости при лечении перелома нижней челюсти могут быть проведены хирургические мероприятия:
- Сшивание кости специальной проволокой или капроновой жилой
- Закрепление кости металлическими спицами
- Закрепление отломков кости посредством специальных накостных металлических пластинок
- Закрепление кости особыми внеротовыми конструкциями
Если разрушения кости нижней челюсти достаточно обширны и повлекли при этом серьезные обширные повреждения лица, то в данном случае проводится ряд сложных восстановительных пластических операций с применением сложных лицевых и челюстных протезов.
Главная цель лечения перелома нижней челюсти – максимально быстро и эффективно добиться сращения отломков челюсти и восстановления нормального прикуса зубов.
Если перелом нижней челюсти неосложненный, то его лечение составляет в среднем 3-4 недели. Сроки лечения осложненных переломов зависят от степени и характера осложнений.
После завершения лечения и снятия шин проводится обязательный курс механотерапии и лечебной гимнастики для восстановления нормального функционирования жевательных мышц и подвижности височно-нижнечелюстного сустава.
Перелом челюсти – это травма лица, с повреждением целостности его костей. Происходит в том случае, когда интенсивность травматического фактора превосходит их прочность. Это повреждение встречается часто, причиной могут стать любые травмы: сильные удары по лицу, падение на твердую поверхность.
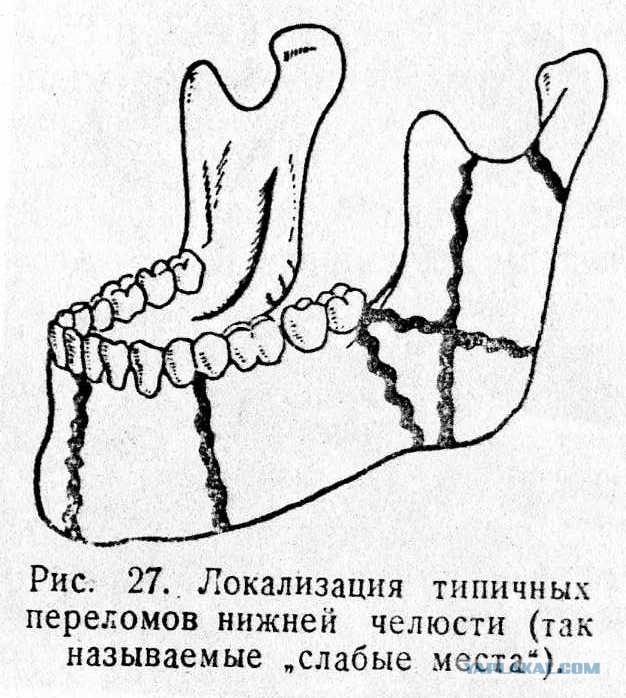
Чаще всего травматологи наблюдают перелом суставного отростка, хотя бывают повреждения и в области угла нижней челюсти, в середине тела кости нижней челюсти, в проекции ментального отростка. Перелом может быть полный и нет, открытый и закрытый.
Признаки травмы очевидны: человек не в состоянии открыть рот широко, при попытке разговора он испытывает боль, прикус меняется. Иногда может наблюдаться двоение в глазах, онемение участка лица, деформация скулы. Полный список симптомов будет зависеть от характера травмы и места её локализации.
Перелом нижней челюсти
Если говорить о переломе нижней челюсти, то следует рассмотреть основные виды подобной травмы:
Полным перелом считается в том случае, когда произошло смещение отломков, челюсти. Они могут различаться по форме и количеству.
Неполным называется перелом, когда смещения не наблюдается.
При открытой травме повреждены бывают и слизистые оболочки рта, и мягкие ткани лица.
При закрытой травме кость не прорывает рядом расположенные ткани, а остается внутри них.
Оскольчатый перелом челюсти наблюдается редко, так как для его возникновения требуется приложение невероятной силы. Он нуждается в обязательном хирургическом вмешательстве.
Следующие признаки являются характерными для перелома нижней челюсти:
Отечность и кровоизлияние в поврежденной области и вызванная этими явлениями асимметрия лица. Отек, как правило, сильный, с покраснением кожи и увеличением её температуры. Когда перелом закрытый, кровь скапливается в мягких тканях и образует сгусток. При открытой травме кровь чаще поступает в ротовую полость, чем во внешнюю среду. Чем сильнее кровопотери, тем больший сосуд был поврежден, и тем быстрее требуется оказание первой помощи и доставка пострадавшего в медицинское учреждение.
При открытой травме кровь чаще поступает в ротовую полость, чем во внешнюю среду. Чем сильнее кровопотери, тем больший сосуд был поврежден, и тем быстрее требуется оказание первой помощи и доставка пострадавшего в медицинское учреждение.
Ощущение боли при прикосновении. Она усиливается при попытке разговора, так как повреждена надкостница.
Смещение отломков той или иной степени выраженности, их подвижность.
Повышение чувствительности и электровозбудимости зубов.
В зависимости от того, где локализована травма, выделяют:
Перелом, проходящий по центру резцов – серединный.
Травма между первым и боковыми резцами – резцовая.
Перелом, локализующийся в области клыка – клыковый.
Травма напротив подбородка – ментальная.
Травма тела челюсти, та, которая расположена между 5 и 8 зубами.
Перелом дальше 8 зуба – угловой.
В верхней трети челюсти – перелом ветви челюсти.
Перелом основания мыщелкового отростка.
Цервикальный перелом, то есть тот, который расположен возле отростка челюсти (мыщелкового) и коронарный, расположенный около венечного отростка.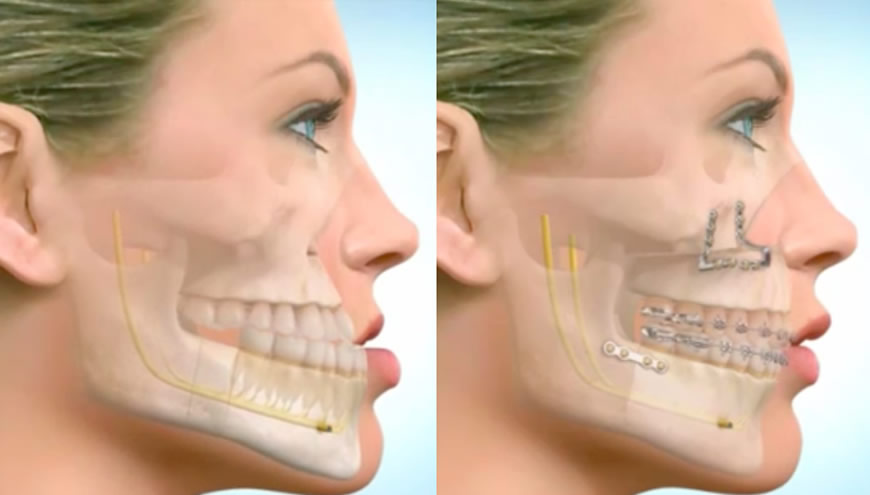
Оказание первой помощи, если человек получил перелом нижней челюсти, заключается в следующем:
Для начала челюсть необходимо зафиксировать. Делается это с помощью повязки. Под зубы необходимо положить ровный жесткий предмет, например, линейку. Затем нижняя челюсть прижимается к верхней и обездвиживается путем обматывания повязкой. Если человек не в сознании, то делать этого нельзя, так как можно будет пропустить заглатывание языка или попадание в дыхательные пути рвотных масс.
Если есть кровотечение, то его необходимо остановить. Для этого рана прижимается или тампонируется чистым, желательно стерильным материалом. Если дополнительно воздействовать на место травмы холодом, то это будет способствовать уменьшению крови, а также несколько облегчит болевой симптом.
Полость рта важно оставлять чистой от возможных наполнителей, в частности: сгустков крови и рвотных масс.
Постараться не тревожить человека до приезда бригады медиков. Лучше, чтобы он сидел, если нет такой возможности, то можно уложить его вниз лицом или на бок.
При возникновении сильных болезненных ощущений, необходимо их облегчить. Для этого используется анальгин, ревалгин, напроксен. Так как человек с подобной травмой не всегда будет в состоянии проглотить таблетку, то нужно её растолочь в порошок и, растворив в воде, дать выпить пострадавшему. Ещё действеннее окажется внутримышечная инъекция, но, как правило, при оказании первой помощи сделать её удается редко. Поможет облегчить состояние и холод, который сузит сосуды, уменьшит отечность и боль. Но прежде чем прикладывать лед, его необходимо обернуть тканью.
После проведения данных мероприятий, человека необходимо доставить в лечебное учреждение для дальнейшей терапии профессионалами. Для диагностики перелома используют рентгенологическое исследование. Так как это серьезное повреждение, часто сопровождающееся травмой позвоночника, то прежде чем приступать к лечению часто назначают дополнительно рентген его шейного отдела. Делается это, чтобы исключить повреждение спинного мозга. Необходимо также удостовериться в том, что у человека нет сотрясения головного мозга и внутриполостного черепного кровотечения.
Необходимо также удостовериться в том, что у человека нет сотрясения головного мозга и внутриполостного черепного кровотечения.
Перелом верхней челюсти
Перелом верхней части встречается несколько реже и составляет до 30% всех случаев повреждения челюсти.
Он классифицируется в зависимости от линии перелома:
Линия нижняя (лефор один), имеет направление от начала грушевидной аперуты к отростку клиновидной кости (крыловидному).
Линия средняя (лефор два) идёт вдоль костей носа, с захватом дна глазницы и крыловидного отростка.
Линия верхняя (лефор три), направлена к скуле, через кости носа.
Опасность травмы заключается в её последствиях, которые могут быть выражены в менингите, сотрясении мозга и остеомелите. Чем выше расположена линия излома, тем чаще возникают нежелательные последствия.
Признаки перелома верхней челюсти, в зависимости от её типа:
Если произошел разлом под небным сводом, с отломом гайморовой пазухи и переломом носа, у пострадавшего наблюдается отечность щек, носа и губ, с выраженным кровотечением между губой и зубами.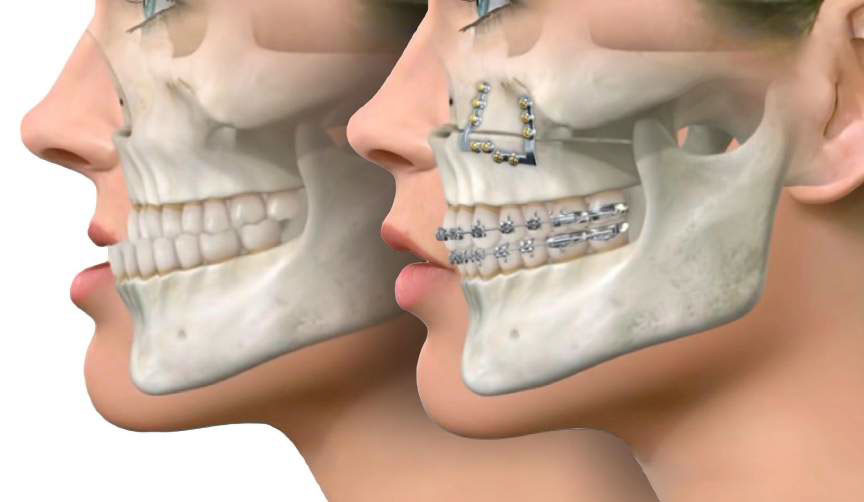
Если часть верхней челюсти оторвана от основания черепа, а линия разлома пересекает глазницу и переносицу, то наблюдается онемение области под глазами, и ярко выраженные гематомы в этом же месте. Из носа течет кровь, часто невозможно остановить слюнотечение. Обоняние либо полностью отсутствует, либо значительно нарушено.
Если, отрыв челюсти дополняется переломом основания черепа, то будет нарушена функция зрения, рот открыть не удастся. Лицо будет ассиметрично, гематомы напоминают очки, глазные яблоки опущены вниз.
В независимости от типа перелома, человек часто испытывает тошноту, может возникнуть рвота, прикус будет нарушен, а болевые ощущения ярко выражены. Все прочие функции затруднены, как-то: дыхательная, жевательная и речевая. Сотрясение мозга практически всегда сопровождает эту травму.
Первая помощь помимо основных мероприятий в виде обездвиживания, обезболивания и остановки кровотечения должна быть дополнена восстановлением функции дыхания. Для этого необходимо убрать изо рта все посторонние предметы, в частности, отломки зубов и рвотные массы. Если человека тошнит, то стоит сразу же положить на бок, либо лицом вниз.
Если человека тошнит, то стоит сразу же положить на бок, либо лицом вниз.
Перелом челюсти со смещением
При переломе челюсти смещение отломков может наблюдаться в трех направлениях: сагиттальном, вертикальном и трансверзальным. Именно они играют решающую роль в определении тактики лечения и выборе аппарата, который будет использован для их вправления.
Чаще всего используют шины, изготовленные из проволоки, с фиксацией за зубы. Кости собираются хирургом вручную, больной в это время может находиться как под местной, так и под общей анестезией. Фиксация отломков может быть также осуществлена с помощью капроновой жилы. Далее челюсть закрепляется металлическими спицами или пластинами, которые накладываются снаружи.
Когда фиксация будет осуществлена, больному рекомендуется покой, с выполнением противомикробных мероприятий.
Двойной перелом челюсти
Двойной перелом челюсти характеризуется тем, что она расходится в три стороны:
Средняя часть челюсти направлена вниз.
Боковые отходят вовнутрь и вверх.
Эта травма опасна тем, что после её получения человек может погибнуть от асфиксии, которое произойдет в результате западания языка. Поэтому необходимо особенно тщательно следить за его состоянием.
Последствия перелома челюсти
Для того, чтобы избежать последствий перелома челюсти, не стоит заниматься самолечением, а как можно скорее обратиться за медицинской помощью. В качестве осложнений выделяют:
Смещение одного зубного ряда.
Образование выраженных промежутков между зубами, которые будут располагаться на месте перелома.
Сильное смещение отломков с деформацией лица, из-за силы мышц.
Смещение зубов с возникновением аномального прикуса.
Лечение перелома челюсти
Лечение перелома челюсти – это прерогатива врача. Чем быстрее оно будет начато, тем лучше для пациента.
В основном мероприятия сводятся к следующим действиям:
Обработка имеющейся раны, проведение её дезинфекции.
Если имеется смещение перегородки носа, то её выравнивание.
Сопоставление возможных отломков, и совмещение целых костей.
Надежная фиксация челюсти с помощью специальной шины. Её необходимо полностью обездвижить. Накладывается шина на срок до 1,5 месяцев, до того момента, пока кости челюсти не срастутся. Иногда врачи путем хирургического вмешательства вживляют в челюсть металлические пластинки. Фиксируются они с помощью винтов.
Проведение противовоспалительной терапии.
Когда основной курс будет закончена, а шина снята, тогда можно будет переходить к этапу реабилитации. Он должен быть направлен на восстановление нескольких жизненно важных функций: жевания, глотания, речи, зрения.
Шинирование при переломе челюсти
Шинирование – это один из основных методов лечения травмы челюсти. Процедура представляет собой фиксацию отломков с применением конструкции, состоящей из пластмассы, либо из проволоки.
Тип шинирования зависит от характера травмы:
Накладывается с одной стороны, когда перелом односторонний, для этого используется проволока, которая фиксирует поврежденные участки.
Накладывается с двух сторон, при этом конструкция имеет более жесткую основу. В дополнение к ней идут крючки и кольца.
Когда сломана и верхняя, и нижняя челюсти и имеется смещение, тогда целесообразно использовать двухчелюстное шинирование. Для фиксации применяют медную проволоку, с креплением за зубы и фиксацией челюстей кольцами.
Если используется пластмассовый вариант, то её следует наложить под подбородок и зафиксировать бинтом вокруг головы. Но этот метод показан в том случае, когда помощь необходимо оказать в сжатые сроки, чтобы доставить пострадавшего до отделения травматологии.
Когда перелом осложненный и имеется значительное смещение отломков, тогда прежде чем осуществить шинирование, необходимо произвести их сопоставление.
Питание при переломе челюсти
Коррекция рациона питания при подобных травмах является необходимостью. Это обусловлено тем, что во время интенсивной терапии и на время восстановления, челюсти будут находиться в фиксированном состоянии, а значит, человек не сможет ими полноценно управлять.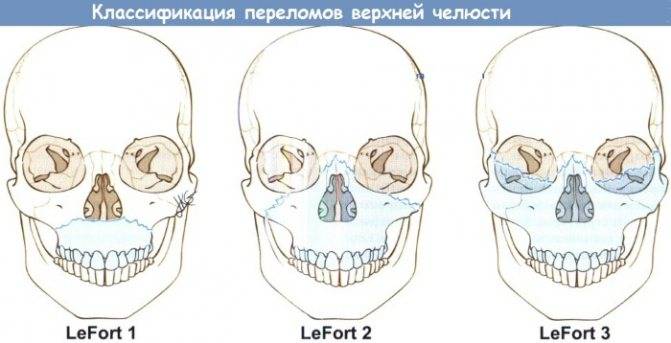
Минимальное время сращения кости – месяц, а значит, на протяжении этого времени пострадавший должен будет употреблять лишь жидкую пищу. Её консистенция должна быть приравнена к состоянию сметаны. Поэтому целесообразно кормить больного бульонами и супами, овощами и фруктами, пропущенными через мясорубку или блендер, разваренными кашами. Обязательно необходимо включать в меню молочные напитки.
Когда шина будет снята, не следует сразу переходить на твердую пищу. Вводить её необходимо постепенно. Это важно не только для нормального восстановления функционирования челюсти, но и для предупреждения сбоев в работе ЖКТ.
Образование: диплом по специальности «Лечебное дело» получен в 2009 году в медицинской академии им. И. М. Сеченова. В 2012 году пройдена аспирантура по специальности «Травматология и ортопедия» в Городской клинической больнице им. Боткина на кафедре травматологии, ортопедии и хирургии катастроф.
Наши авторы
Перелом нижней челюсти – это повреждение костных структур нижней челюсти, как правило, вследствие травмы. Возникает, когда действие повреждающего фактора превышает прочность кости или при снижении минеральной плотности костной ткани.
Возникает, когда действие повреждающего фактора превышает прочность кости или при снижении минеральной плотности костной ткани.
Автор статьи — Врач-лечебник, клинический ординатор
Установка виниров со скидкой
-20%
*Акция действительна только при установке от 6 виниров до 30 августа 2022г.
Первичный прием и план лечения*
Бесплатно
*Для всех пациентов, как первичных, так и постоянных, осмотр на первом приеме и составление плана лечения бесплатно. Вы оплачиваете только само лечение, а не консультацию.
Скидки для всей семьи*
до -50%
*Действуют накопительные скидки для всех членов семьи, максимальный размер скидки может составлять до 50%.
Установка виниров со скидкой
-20%
*Акция действительна только при установке от 6 виниров до 30 августа 2022г.
Первичный прием и план лечения*
Бесплатно
*Для всех пациентов, как первичных, так и постоянных, осмотр на первом приеме и составление плана лечения бесплатно. Вы оплачиваете только само лечение, а не консультацию.
Вы оплачиваете только само лечение, а не консультацию.
Скидки для всей семьи*
до -50%
*Действуют накопительные скидки для всех членов семьи, максимальный размер скидки может составлять до 50%.
Данный материал предназначен для информирования пациентов с диагностированным заболеванием. Не занимайтесь самолечением. При возникновении симптомов болезни обращайтесь к врачу.
Клиника перелома нижней челюсти характеризуется острой болью в месте повреждения, отеком в области челюсти и лица, ограничением жевания, глотания и речи [18]. Несвоевременная терапия приводит к ограничению функций нижней челюсти, присоединению микробной инфекции с развитием гнойного воспаления кости челюсти и окружающих мягких тканей (абсцесс, флегмона) [12].
Какой врач лечит перелом нижней челюсти?
Лечением переломов нижней челюсти занимаются стоматологи-хирурги и терапевты, челюстно-лицевые хирурги, ортопеды. Терапия переломов направлена на устранение боли, репозицию (соединение) и фиксацию отломков кости для восстановления анатомической целостности и функций нижней челюсти [1,20].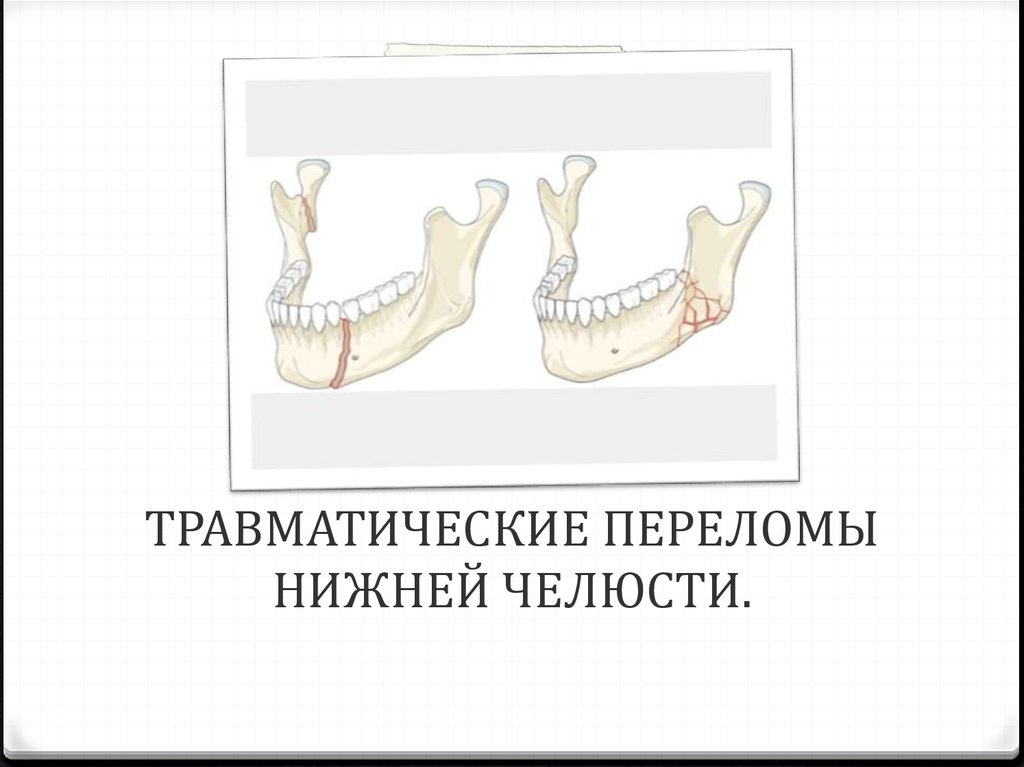
Стоимость
В процедуру входит:
- Осмотр зубов и фиксация зубной формулы.
- Осмотр слизистой оболочки.
- Осмотр десен.
- Определение типа прикуса.
- Рекомендации.
В стоимость процедуры включены:
- Консультация врача.
- Проведение панорамной рентгенографии, компьютерной томографии.
- Анестезия.
- Снятие слепков.
- Построение компьютерной модели будущего прикуса.
- Изготовление восстановительных конструкций.
- Примерка протезов.
- Установка.
- Корректировка.
- Смена временных конструкций на постоянные.
- Рекомендации врача.
В стоимость процедуры включены:
- Консультация врача.
- Проведение снимков челюстей.
- Анестезия.
- Восстановление зубов выбранным способом.
- Рекомендации врача.
В стоимость процедуры включены:
- Консультация врача.
- Проведение снимков челюстей.

- Частичная распломбировка каналов.
- Снятие слепков.
- Изготовление, установка микропротеза.
- Рекомендации врача.
В стоимость процедуры включены:
- Консультация врача.
- Проведение снимков.
- Пломбирование корня.
- Снятие слепков челюсти.
- Компьютерное моделирование результатов протезирования.
- Изготовление и установка коронки.
- Рекомендации врача.
Первичный прием и план лечения*
Бесплатно
Клинические проявления
Повреждение нижней челюсти часто сочетается с другими травмами челюстно-лицевой области и опорно-двигательного аппарата, ушибами и сотрясениями внутренних органов и структур головного мозга [4,6]. В таких случаях пациент находится без сознания и не может указывать на жалобы. При этом ориентируются на внешние признаки повреждения, к которым относят:
- отек мягких тканей;
- кровотечение;
- асимметрию лица;
- нарушение прикуса;
- выступание или западание нижней челюсти;
- кожные кровоподтеки;
- западение языка;
- ухудшение функций глотания, дыхания через рот.

Перелом челюсти с сохранением сознания сопровождается затруднением функций речи и жевания, нарушением глотания слюны [3,17]. Пациент предъявляет жалобы на постоянную, выраженную боль, которая усиливается при попытке движения челюсти или надавливании на прилегающие к месту повреждения мягкие ткани. При ранении слизистой оболочки отмечается кровотечение изо рта, сгустки крови [1,9]. О повреждении нервов свидетельствует снижение болевой и тактильной чувствительности, онемение.
Патогенез
Выделяют следующие механизмы образования переломов нижней челюсти.
Развиваются при повреждении фактором, который по силе или интенсивности воздействия превышает упругие и прочностные свойства кости. Линия перелома возникает в месте ее пониженной плотности, что является “благоприятным” условием для развития перелома [14,19].
Причиной может быть удар в область нижней челюсти, падение с высоты, компрессия (сдавление) челюсти, ее сотрясение, огнестрельное ранение. Воздействие механического фактора приводит к нарушению целостности кости и ее перелому [7].
Травматическим повреждениям в большей степени подвержен подбородок, углы нижней челюсти и суставные отростки (мыщелковый, венечный).
Возникают при снижении плотности костной ткани, нарушении обмена кальция и фосфора, повышенной активности остеокластов (клеток, разрушающих костную ткань), снижении количества остеобластов (стволовые клетки, образующие костную ткань) [10].
Патологический перелом развивается при отсутствии раздражающего фактора или незначительном ударе в нижнюю треть лица[3].
Перелом – это нарушение целостности кости. В зависимости от его характера, образуется либо два отломка, либо два и более осколка. Конечно же, в этом случае кость временно не может выполнять свои функции – обеспечение опоры и движения.
В организме есть механизм, отвечающий за восстановление: костная ткань может срастаться. Но для того чтобы это произошло быстро и правильно, нужно правильно сопоставить и зафиксировать отломки.
Решением этой задачи и занимается врач-травматолог.
Причины
Для того чтобы кость сломалась, необходимо наличие одной из следующих причин:
- Сильный удар каким-либо предметом. В том месте, где он пришелся, кость может сломаться.
- Падение. Зачастую оно происходит с высоты. Но иногда для того, чтобы что-то сломать, достаточно упасть с высоты собственного роста.
- Сильное сдавление кости. Например, обломками различных обвалившихся массивных конструкций.
- Чрезмерное насильственное движение. Например, часто происходит винтообразный перелом большеберцовой кости при повороте ноги, например, во время катания на коньках.
Симптомы
Для всех видов переломов костей характерны определенные общие симптомы:
- Боль. Во время травмы она сильная, острая, а после становится тупой. Усиление боли при осевой нагрузке.
- Деформация. Если отломки смещаются относительно друг друга, то нога или рука принимает неестественную форму.
- Припухлость. Она начинает нарастать сразу после травмы.

- Подкожное кровоизлияние – гематома. Острые отломки костей повреждают мелкие кровеносные сосуды, и кровь из них изливается под кожу.
- Нарушение функции. Если попросить пострадавшего пошевелить поврежденной ногой или рукой, то это не получится сделать из-за сильной боли, растяжения мышц и повреждения связок.
Наиболее опасны переломы костей черепа, позвонков, ребер, тазовых костей. Они могут приводить к повреждению внутренних органов и нервной системы. Опасность также представляют множественные переломы, они могут привести к шоковому состоянию.
Признаки перелома
Существуют относительные и абсолютные признаки перелома. Среди относительных следующие:
- Гематомы по причине внутреннего кровоизлияния из-за травмы сосудов. В зоне перелома наблюдается отечность и большая гематома, прикосновение к которой вызывает острую боль.
- Режущая и нестерпимая боль в пораженной области. В редких случаях люди теряют сознание от болевого шока.
- Невозможность пошевелить конечностью (полная потеря двигательной функции).

- Отечность мягких тканей свидетельствует о переломе или вывихе.
Абсолютные признаки перелома:
- При открытых переломах отчетливо видны осколки, а при закрытых обнаруживается искривление кости и неестественная позиция (разрыв мягких тканей отсутствует).
- Появление щелчков и хрустов, а также излишней подвижности в пораженной зоне.
- Потеря двигательной функции (человек не может пошевелить конечностью и испытывает острую боль). Часто симптомы напоминают сильный ушиб или вывих, поэтому требуется дифференциальная диагностика.
Виды переломов
Травматические – появляются по причине повреждения костей, что приводит к изменению формы, целостности и структуры. Тяжелые травмы могут появиться вследствие ДТП, падения, ударов в контактных видах единоборств или в профессиональном спорте.
Патологические – возникают из-за нарушения плотности костей. Часто происходят при таких заболеваниях как остеопороз и остеомиелит. В группу риска попадают пожилые люди и дети, так как в их организме часто наблюдается недостаток кальция.
Также происходит разделение на полные и неполные переломы. При полных наблюдается смещение костей и проникновение осколков в мягкие ткани, а при неполных частичное разрушение костной ткани из-за ударов (образуются трещины).
Всего существует 6 видов переломов, которые зависят от направления повреждения кости:
- Винтообразные – происходит проворачивание костей.
- Оскольчатые – это травмы, которые сопровождаются дроблением костей и проникновением осколков в мягкие ткани.
- Поперечные – линия перелома примерно перпендикулярна оси трубчатой кости.
- Клиновидные – кости вдавливаются друг в друга при ударе.
- Продольные – линия перелома примерно параллельна оси трубчатой кости.
- Косые – на снимке виден прямой угол между осью кости и линией перелома.
Открытый перелом
Легко определяется травматологом, поскольку осколки кости отчетливо видны из-за разрыва мягких тканей. Это самая тяжелая степень, потому что в открытую рану быстро проникают инфекции и болезнетворные бактерии. При несвоевременном обращении к врачу может начаться развитие гангрены. Если не начать лечение, то возможен летальный исход.
При несвоевременном обращении к врачу может начаться развитие гангрены. Если не начать лечение, то возможен летальный исход.
Закрытый перелом
Характеризуется нарушением целостности кости без разрыва мягких тканей и проникновения инфекции. Часто наблюдается смещение костей, поэтому для точной диагностики специалисты используют рентгенографию. В эту категорию также входят трещины, которые вызывают острую боль и нарушают подвижность конечности. Если не проводить лечение трещины, то возможна деформация костной ткани.
Первая помощь
При подозрении на перелом нужно обеспечить пострадавшему полный покой, обездвиживание, надежную фиксацию области предполагаемого перелома. Например, руку можно уложить в косынку, примотать бинтами или обрывками одежды к туловищу, плотной доске или куску арматуры. Ногу можно прибинтовать к арматуре, к доске, к здоровой ноге.
При подозрении на перелом позвоночника нужно уложить человека на плотный деревянный щит или на любую плотную ровную поверхность.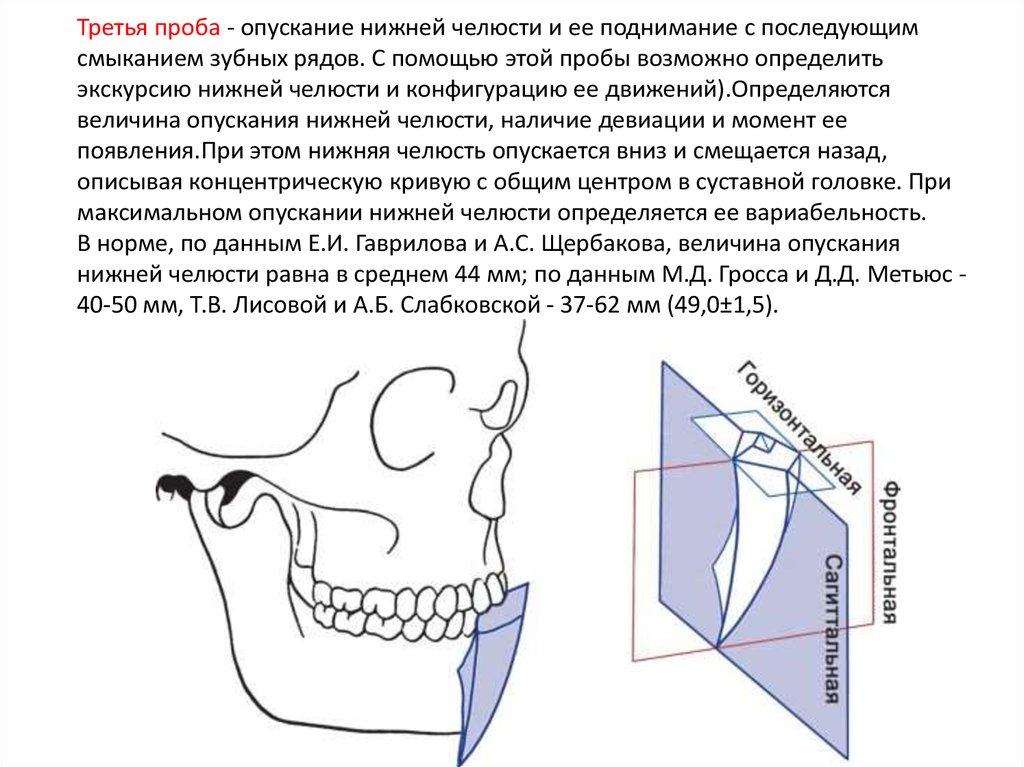 В зависимости от тяжести травмы, нужно немедленно либо отвезти пострадавшего в травмпункт, либо вызвать «Скорую помощь». В многопрофильной клинике ЦЭЛТ лечением переломов занимаются высококвалифицированные врачи-травматологи.
В зависимости от тяжести травмы, нужно немедленно либо отвезти пострадавшего в травмпункт, либо вызвать «Скорую помощь». В многопрофильной клинике ЦЭЛТ лечением переломов занимаются высококвалифицированные врачи-травматологи.
Диагностика
Повреждение костей легко выявляется во время рентгенографии. На рентгеновских снимках хорошо видна трещина или линия перелома. Если возникают сомнения, то проводят компьютерную томографию – исследование, которое помогает еще более точно и детально оценить состояние костей.
Как лечат сломанную челюсть | Подольская городская детская поликлиника № 3
Остеосинтез челюсти – это метод оперативного лечения переломов кости при помощи специальных, чаще всего металлических, конструкций. Операция по остеосинтезу проводится, если место перелома не удается скрепить при помощи шин, а также когда сложно зафиксировать осколки кости. Существуют различные способы проведения операции, они могут быть использованы в зависимости от вида травмы и степени ее тяжести.
Остеосинтез позволяет сохранить необходимый уровень циркуляции крови в поврежденной кости, а значит и заживать такой перелом будет быстрее. Восстанавливается не только целостность кости, но и ее структура, причем на это понадобится всего несколько недель.
Во время реабилитационного периода важно соблюдать определенные правила и наблюдать за своим самочувствием и состоянием костной ткани. Нарушения предписаний врача могут привести к появлению болей и даже к утрате жевательных функций.
Показания к остеосинтезу
Остеосинтез может быть назначен в следующих случаях:
- если на участках перелома недостаточно устойчивых коренных зубов;
- при ударе осколки значительно сдвинулись с места;
- сломана кость челюсти за зубами. При такой травме смещаются отдельные части костной ткани;
- травма возникла вследствии развития воспалительных заболеваний, истончающих ткань кости;
- при переломе нижней челюсти, в случае, если образовались слишком мелкие или массивные осколки;
- если ветви и тело челюсти неправильно расположены относительно друг друга;
- необходимо выполнить реконструктивную операцию или остеопластику.

Виды остеосинтеза
Методов остеосинтеза несколько, какой именно тип операции необходим пациенту, решает врач. Чаще всего хирурги комбинируют несколько методов между собой, так удается достичь лучшего результата.
Остеосинтез челюсти бывает:
- Открытый. Обычно он применим при тяжелых переломах. При операции рассекают мягкие ткани и обнажают обломки кости. Их соединяют между собой и удаляют нефункциональные мелкие осколки, освобождают сдавленные мягкие ткани и фасции. Однако при такой операции сохраняется вероятность отслаивания ткани от кости, тогда костная мозоль на месте перелома будет сформирована неправильно. А это может повлиять на качество жизни пациента. Кроме того, на коже остаются швы и даже возможен парез (снижение активности) мимических мышц. В зависимости от вида скрепляющего приспособления, возможно, что разрез на лице придется делать повторно, для удаления крепежа.
- Закрытый. Врач совмещает костные обломки без рассечения тканей лица;
- Очаговый.
 Фиксирующий крепеж накладывают непосредственно на место перелома;
Фиксирующий крепеж накладывают непосредственно на место перелома; - Внеочаговый. Крепежные элементы накладывают поверх кожного покрова, над местом слома.
Суть остеосинтеза и что это за процедура
При остеосинтезе врач не просто соединяет обломки поврежденной челюсти, но и надежно скрепляет их металлическими конструкциями или клеем.
Открытый очаговый остеосинтез проводят при помощи:
- Костного шва. Если сломана нижняя челюсть, скуловая кость и травма нанесена недавно, ее можно скрепить с помощью костного шва.Для этого используется проволока из нержавеющей стали, титана или капроновая нить.
При операции врач врач рассекает мягкие ткани лица и фиксирует обломки при помощи проволоки. Если осколки соединены методом костного шва, пациент сохраняет жевательную функцию и может продолжать ухаживать за полостью рта. Этот метод противопоказан, если место перелома воспалилось, у пациента имеется инфекционное или гнойное поражение кости.
- Установки надкостных металлических мини-пластин. Этот метод хорошо зарекомендовал себя при лечении любых видов переломов кости челюсти, кроме тех, при которых образовалось большое количество осколков. При этом надрез достаточно сделать только с одной стороны. Врач совмещает места перелома прикладывает к ним мини-пластины и прикручивает их. Сейчас мини-пластины чаще всего фиксируют внутри ротовой полости.
- Фиксации при помощи быстротвердеющих пластмасс. Практикуется только при переломе нижней челюсти. После обнажения фрагментов кости врач прокладывает костный желоб и выкладывает в него специальный фиксирующий состав. Излишек пластмассы удаляется фрезой, после чего рану можно зашивать.
- Клея остеопласта. Этот состав для фиксации костных обломков изготовлен из очищенной эпоксидной смолы с органическим антисептическим средством – резорцином. После наложения клей затвердевает через 8-12 минут и надежно фиксирует совмещенные обломки кости.
 Сейчас этот метод применяют редко.
Сейчас этот метод применяют редко. - Металлических скоб. Для остеосинтеза используются скобы, изготовленные из никель-титанового сплава. При пониженной температуре сплав становится пластичным и ему легко придать нужную форму. Затем, при комнатной температуре, скоба восстанавливает свою прежнюю форму. При операции ее сначала охлаждают, затем вставляют в подготовленные отверстия на костных осколках. Как только скобы согреваются, они распрямляются и надежно фиксируют место перелома. При помощи металлических скоб особенно удобно фиксировать перелом угла нижней челюсти.
Закрытый очаговый остеосинтез практикуют для сращивания мест переломов, где не произошло смещение костей. Методы:
- Установка спиц Киршнера. В костные обломки при помощи хирургической дрели врач вводит металлические спицы. Для надежной фиксации в каждый обломок спицы фиксируют на глубину до 3 см. Рассекать мягкие ткани не нужно, операцию проводят через рот. Это малотравматичная практика, но ношение спиц создает множество неудобств для пациента.

- Наложение окружающего шва. Применим при смещении щели перелома вперед или назад по ходу челюсти. При этом шов проходит через центральную часть каждого костного осколка. Если осколков много, операция проходит долго, но это один из самых надежных методов остеосинтеза. Он позволяет восстановить челюсти пациента даже после очень сложных травм.
Челюстно-лицевой остеосинтез
В челюстно-лицевой хирургии при помощи остеометаллосинтеза можно устранить:
- врожденные дефекты лица или челюсти;
- последствия травм, переломов костей черепа;
- деформации костей.
Также можно изменить форму челюсти. Для этого должны быть изготовлены специальные ортодонтические конструкции. Затем врач установит их на проблемные зоны по методике краевого прилегания.
Остеосинтез при помощи ультразвука
При помощи металлического крепежа кости челюсти можно зафиксировать достаточно прочно. Но при операции чаще всего необходимо рассекать ткани лица и можно повредить слюнные железы или ветви лицевого нерва.
Менее травматично проведение остеосинтеза при помощи ультразвука. При этом фиксирующие кость аппараты можно вводить неглубоко в кость и на лице пациента остается незначительное количество шрамов.
На титановую пластину с шипами врач воздействует низкочастотным ультразвуком. Пластина с отверстиями для зубного бора устанавливается на месте перелома и адаптируется к форме челюсти. Затем при помощи инструмента выполняются неглубокие отверстия в кости через пластину. После чего низкочастотные колебания УЗИ направляются в основание шипов. Так шипы постепенно погружаются в ткань кости, надежно фиксируя костные обломки. При этом через инструмент подается антисептический раствор, который обрабатывает рану.
Костная ткань вокруг шипов под воздействием ультразвука становится плотнее. Это происходит благодаря значительной площади контакта, снижения давления на кость за счет применения шипа и собственного внутреннего усилия сжатия костной ткани.
При ультразвуковом остеосинтезе можно сократить время проведения операции, уменьшить объем послеоперационной травмы. Метод дает меньше осложнений, и обеспечивает хороший косметический эффект.
Метод дает меньше осложнений, и обеспечивает хороший косметический эффект.
Реабилитационный период
Продолжительность периода реабилитации зависит от того, насколько быстро с момента получения травмы был проведен остеосинтез, от общего состояния пациента и способа восстановления целостности челюсти.
Сразу после операции нужно носить фиксирующую повязку и не производить никаких движений челюстями, даже не разговаривать.
Во время реабилитации пациент должен принимать антибиотики и общеукрепляющие препараты.
Отек и воспаление хорошо снимают физиотерапевтические процедуры. Обычно на 2-й день после операции назначается УВЧ-терапия, через 4 дня — магнитотерапия. Спустя 2 недели – электрофорез с раствором хлорида кальция.
В зависимости от метода проведения операции и состояния пациента, врач составляет комплекс лечебной физкультуры. Упражнения помогают постепенно возвратить активность прооперированной челюсти – вновь научиться жевать, разговаривать, восстановить мимические функции. Занятия назначают через 3-5 недель, после снятия крепежа.
Занятия назначают через 3-5 недель, после снятия крепежа.
Во время выздоровления нужно продолжать ухаживать за полостью рта, при этом орошение необходимо проводить не реже 7—10 раз каждый день.
После операции пациенту нужно соблюдать диету, вся пища должна быть жидкой или пюреобразной, теплой, но не горячей. Питаться во время реабилитации придется через соломинку. По мере восстановления жевательных функций можно начинать есть твердую пищу, вводя ее небольшими порциями. Это важно не только для того, чтобы не травмировать прооперированную челюсть, но и чтобы восстановить функции ЖКТ.
В хирургической стоматологии одной из наиболее распространенных патологий считается остеомиелит челюсти — гнойно-некротический патологический процесс, поражающий костную ткань верхней или нижней челюсти. Это серьезная болезнь, которая без своевременного лечения способна привести к тяжелым последствиям. В группе риска находятся молодые мужчины до 40 лет.
Почему развивается это заболевание, как вовремя его распознать и в чем заключается лечение – рассмотрим подробнее в нашей статье.
Причины остеомиелита челюсти
Главный виновник недуга – патогенные микроорганизмы. Преимущественно это стрептококки и анаэробные бактерии, которые присутствуют в ротовой полости человека. Именно они запускают инфекционный процесс, который поражает челюсть. Но как болезнетворные бактерии попадают именно в костную ткань? Существует несколько способов:
- Запущенный кариозный процесс, который разрушил твердые ткани зуба и добрался до пульпы.
- Травма зуба – трещина, дефект пломбы, надлом. Но не каждое механическое повреждение станет очагом инфекции. Повреждение должно быть серьезным и глубоким. Сюда также относится перелом челюсти. Но в этом случае обычно причиной воспаления становится стафилококковая инфекция.
- Хронический инфекционный очаг в другом органе. Вредоносные бактерии способны пробраться к челюсти по лимфатическим узлам или кровеносным сосудам из близлежащего органа (ухо, горло, нос).
Чаще всего заболевание диагностируется на нижней челюсти, так как зубы нижнего ряда больше подвержены кариесу и различным травматическим воздействиям.
Риск развития остеомиелита возрастает при наличии иммунодефицитного состояния, а также заболеваний кровеносной системы. Это связано с тем, что у человека с такими патологиями плохо заживают раны, а организм не в состоянии противостоять инфекциям.
К другим провоцирующим болезнь факторам относят:
- курение;
- злоупотребление алкоголем;
- диабет;
- голодание или плохое питание;
- сифилис;
- курсы химиотерапии.
Если острое развитие болезни не вылечить до конца, то развивается хронический остеомиелит челюсти. Он тяжелее поддается консервативной терапии, а также чаще приводит к осложнениям.
Классификация остеомиелита челюсти
В зависимости от способа инфекционного заражения, выделяют следующие виды:
- Гематогенный– бактерии распространяются по кровеносной системе из других инфекционных очагов. Такой путь характерен для вторичного остеомиелита верхней челюсти, который развивается на фоне другого заболевания.
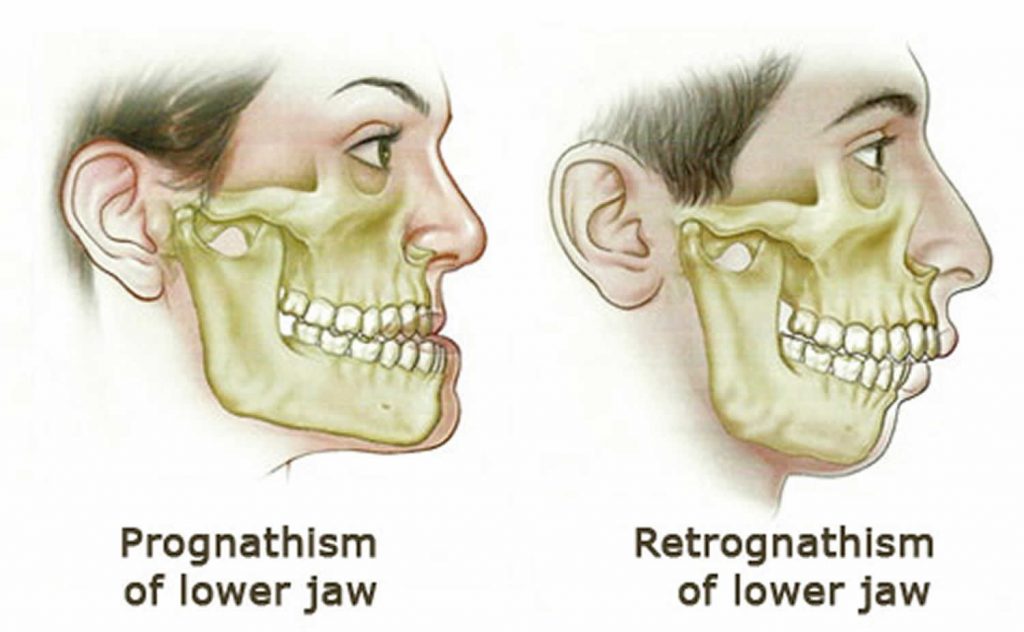 Это может быть скарлатина, гнойный отит, тонзиллит, заболевания гортани. Сначала инфекция поражает костную ткань челюсти, а потом только зубы и десны.
Это может быть скарлатина, гнойный отит, тонзиллит, заболевания гортани. Сначала инфекция поражает костную ткань челюсти, а потом только зубы и десны.
- Одонтогенный – внешний путь заражения. Причиной является инфицированная пульпа или корень зуба. К предрасполагающим факторам относят запущенные стоматологические заболевания. Это пульпит, периодонтит, наличие кистозных образований, альвеолит.
- Травматический – переломы и травмы челюстного сустава с повреждением мягких тканей и наличием отломков зубного ряда. Часто возникает из-за позднего обращения за врачебной помощью.
По течению и характеру проявления симптомов патология может быть острой, подострой и хронической. По площади распространения выделяют локальную (ограниченную) и расплывчатую (диффузную) формы.
Остеомиелит верхней челюсти: симптомы и диагностика
Заболевание развивается медленно. Первым симптомом вялотекущего хронического воспалительного процесса становится болевой синдром в области поврежденного зуба.
Далее присоединяются следующие проявления:
- по мере распространения инфекции боль усиливается, и охватывает область нескольких зубов или всю челюсть;
- отек и покраснение десны;
- подвижность зуба;
- локальная боль в области виска, в ухе;
- онемение подбородка;
- затрудненность процессов глотания и жевания;
- нарушения речи из-за онемения или жжения челюсти;
- гнилостный запах изо рта;
- увеличение лимфатических узлов как реакция на сильное воспаление;
- изменение формы лица (отек со стороны патологического процесса).
Симптоматика возникает постепенно при хроническом течении.
Острый остеомиелит нижней челюсти развивается резко. Сопровождается высокой температурой тела, ознобом. Если нарушается отток гнойного содержимого, то формируются гнойные абсцессы, возможно образование околочелюстных флегмон. Такие образования опасны, и требуют оперативного вмешательства. Нередко эту стоматологическую патологию путают с другим острым инфекционным заболеванием — эпидемическим паротитом (свинкой).
Важно! При резком ухудшении здоровья необходимо вызвать бригаду скорой помощи.
В среднем острый период длится 7–14 дней. Затем симптоматика стихает, и начинается подострый период. Он возникает после образования свищевого хода для выделения гноя из очага инфекции. В эту фазу общее состояние улучшается, боль становится терпимой. Но подвижность зубов не только сохраняется, но и усугубляется. Это приводит к проблемам с пережевыванием пищи и становится фактором риска для развития желудочно-кишечных заболеваний.
Подострая форма нередко переходит в хроническую с вялым течением, которое может продолжаться несколько месяцев. Исходом становится отторжение всех некротизированных участков костной ткани с образованием секвестров (фрагментов омертвевшей ткани). Они удаляются через образовавшийся свищ. Это благоприятный исход, при котором все же необходим осмотр и лечение у специалиста. Однако зачастую отток гнойного содержимого затруднен, что приводит к поражению мягких тканей, деформации челюсти и распространению гнойного процесса.
Диагностика остеомиелита челюсти
При появлении зубной боли неясного характера, а также при патологических изменениях тканей пародонта нужно обратиться к стоматологу–терапевту.
При необходимости он направит вас к узкому специалисту – ортодонту, хирургу или ортопеду.
Начальная стадия патологии может еще не визуализироваться при помощи рентгенологических методов диагностики. Поэтому используется сбор и изучение анамнеза, внешний осмотр.
Врач обращает внимание на следующие моменты:
- Степень подвижности зубов.
- Состояние слизистой оболочки ротовой полости и десен.
- Наличие болезненного синдрома при простукивании.
Так как остеомиелит – это гнойный инфекционный процесс, затрагивающий многие процессы в организме, то целесообразно назначение лабораторных общих анализов крови и мочи. Также для точного определения типа патогенного возбудителя проводится бакпосев гнойного содержимого.
При запущенной форме заболевания (хроническая или подострая стадия) изменения костной ткани уже значительны и заметны, поэтому рекомендуется рентген или компьютерная томография челюсти. Такие методы помогают увидеть образовавшиеся участки омертвевшей ткани (секвестры), а также понять насколько глубоко распространился воспалительный процесс.
Такие методы помогают увидеть образовавшиеся участки омертвевшей ткани (секвестры), а также понять насколько глубоко распространился воспалительный процесс.
При наличии свищевого хода с гнойным содержимым, берется биоматериал для лабораторного исследования. Это необходимо для исключения актиномикоза челюстно-лицевой области.
Важно! Острую форму остеомиелита необходимо дифференцировать от похожих патологий: гнойный периостит, нагноившаяся киста, острый периодонтит. Поэтому здесь важен опыт и профессионализм врача.
Возможные осложнения от остеомиелита челюсти
При своевременном обращении к врачу, точной диагностике и правильно подобранной терапии прогноз благоприятный.
В противном случае, патологический процесс способен распространиться по нисходящему и восходящему пути. Это грозит развитием следующих осложнений:
- Менингит
- Абсцесс головного мозга.
- Флегмона глазницы.
- Гайморит.
- Тромбофлебит лицевой вены.

- Сепсис.
- Абсцесс легкого.
- Медиастинит.
Эти состояния имеют острое начало и требуют немедленной медицинской помощи. Промедление нередко заканчивается летальным исходом для пациента.
Хроническая форма с вялотекущим воспалением негативно влияет на состояние мягких тканей и костей челюсти, и сопровождается:
- переломами,
- деформацией височно-челюстного сустава;
- образованием внутрисуставных спаек;
- формированием рубцовых контрактур жевательных мышц.
Эти патологии значительно ограничивают подвижность челюсти или приводят к ее полной неподвижности.
Лечение остеомиелита челюсти
Эффективность лечения зависит от причины возникновения болезни. Поэтому важно провести не только стоматологическое обследование пациента, а также выявить другие возможные инфекционные очаги. Для этого рекомендуется консультация узких специалистов.
- Санация ротовой полости антисептическими препаратами. Это помогает предотвратить распространение инфекционного процесса на соседние ткани и зубы.
 Также осуществляется удаление всех отмерших участков мягких тканей.
Также осуществляется удаление всех отмерших участков мягких тканей. - Прием противовоспалительных препаратов. Цель – уменьшить общую интоксикацию. организма.
- Если имеется перелом с отломками челюсти, то необходима их срочная иммобилизация. При наличии зуба в щели перелома, проводится его удаление.
Обязательным пунктом является прием антибактериальных препаратов, независимо от причины возникновения. В редких случаях врач может рекомендовать процедуру внутрикостного промывания. Этот метод эффективен при угрозе развития осложнений, так как позволяет быстро купировать патологический процесс и предотвратить его распространение.
При наличии свища требуется оперативное вмешательство. Если на рентгене видны множественные участки отмершей костной ткани (секвестры), то проводится секвестрэктомия. Суть которой удалить все патологические ткани кости. Проводится эта процедура под местным или общим обезболиванием, это зависит от площади поражения.
При незначительной подвижности зубов требуется время для их укрепления.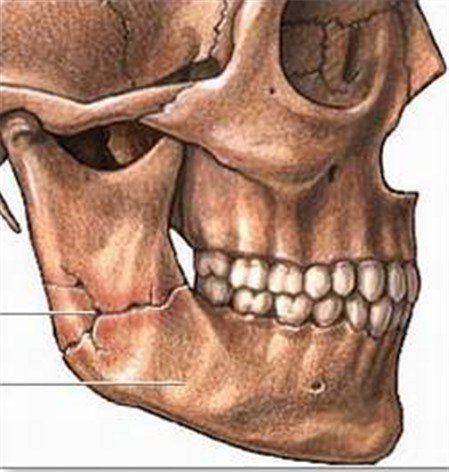 Зачастую после полного излечения, десны укрепляются и зубы встают на место. Но это редкий случай. Обычно зубы требуют ортодонтического лечения, которое заключается в шинировании.
Зачастую после полного излечения, десны укрепляются и зубы встают на место. Но это редкий случай. Обычно зубы требуют ортодонтического лечения, которое заключается в шинировании.
После устранения основных симптомов рекомендуется физиотерапия. Также эффективен прием витаминных комплексов и иммуномодуляторов.
Основная профилактика остеомиелита заключается в своевременном обращении к стоматологу и лечении заболеваний ротовой полости. Также важно заботиться об общем здоровье – укреплять иммунитет, не запускать хронические заболевания, стараться избегать травмоопасных ситуаций.
Перелом верхней челюсти – это различной степени тяжести нарушение целостности кости верхней челюсти по тем или иным причинам.
Более чем в половине случаев подобных травм, перелом верхней челюсти возникает в результате механического воздействия на челюстно-лицевую область (удар, авария, занятия спортом, падение, огнестрельное ранение и т.п.).
Чем выше проходит линия перелома, и чем большая часть кости верхней челюсти отделяется от кости черепа, тем тяжелее состояние пострадавшего и сильнее вероятность возможных осложнений.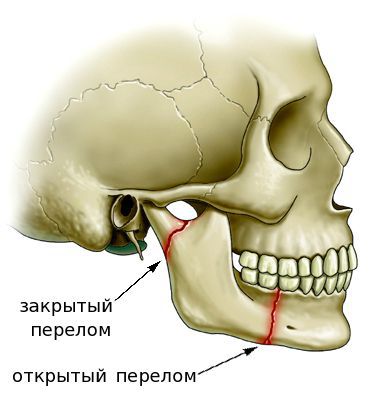
Перелом верхней челюсти – это довольно опасная травма, которая может привести к развитию таких осложнений, как сотрясение мозга, менингит, остеомиелит и т.д.
Виды, формы и признаки перелома верхней челюсти
По аналогии с любыми другими переломами выделяются следующие разновидности перелома верхней челюсти:
- Полный перелом верхней челюсти – со смещением отломков челюсти (вниз, внутрь или в стороны), которые по своему характеру могут быть поперечными, косыми и зигзагообразными
- Неполный перелом верхней челюсти – без смещения отломков челюсти
- Открытый перелом верхней челюсти – с повреждением и нарушением целостности мягких тканей лица в области перелома, сопровождающимся травмами кожного покрова лица и кровотечением
- Закрытый перелом верхней челюсти – без нарушения целостности мягких тканей лица
Специфическая классификация с учетом строения верхней челюсти и характера травмы делит переломы верхней челюсти на три типа.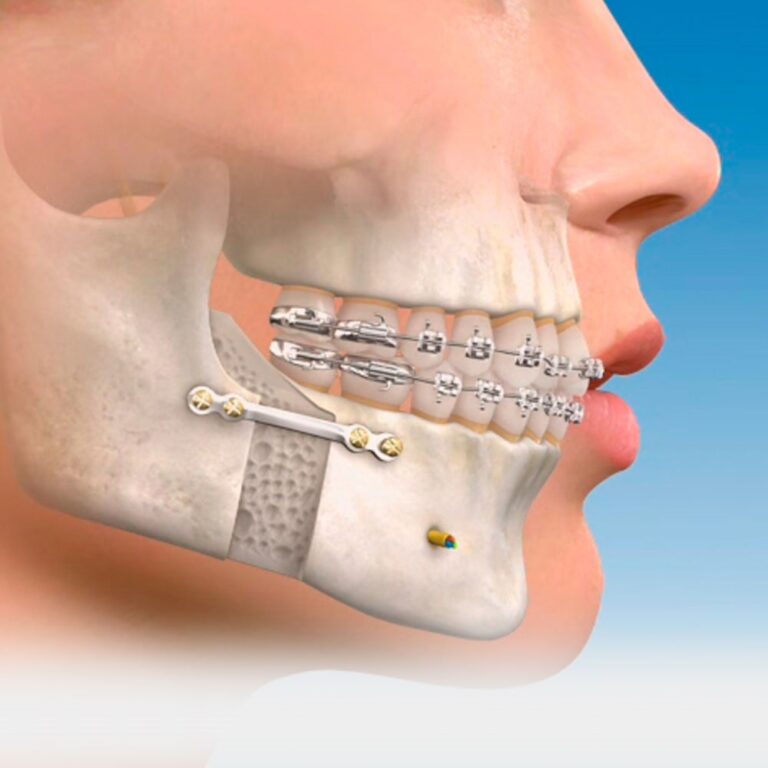
Перелом верхней челюсти первого типа
Для этой разновидности перелома характерен перелом тела верхней челюсти под сводом твердого неба по линии вдоль основания альвеолярного отростка челюсти. Перелом такого типа, как правило, сопровождается отломом дна гайморовой пазухи и нередко вызывает перелом перегородки носа.
Основные симптомы подобного перелома:
- Деформация очертаний лица: отеки и припухлости мягких тканей губ, щек, носогубных складок и т.д.
- Возможно кровотечение в области преддверия полости рта (между губами и зубами)
Перелом верхней челюсти второго типа
При данной разновидности перелома наблюдается отрыв части верхней челюсти вместе с носовыми костями от основания черепа. Линия перелома в данном случае проходит через переносицу, внутреннюю стенку глазницы и перегородку носа, осложняясь в ряде случаев также и переломом основания черепа.
Основные симптомы перелома подобного типа:
- Онемение кожи средней части лица (под глазами, на крыльях носа, на верхней губе)
- Обильное слюноотделение
- Снижение или полная потеря обоняния
- Отечности и гематомы в мягких тканях под глазами (в области нижнего века или внутренних уголков глаз)
- Кровотечение из носа
- На рентгеновском снимке наблюдаются нарушения в структуре кости в области переносицы
Перелом верхней челюсти третьего типа
Для данного типа перелома характерен полный отрыв верхней челюсти вместе с костями носа и скулы по линии внутренней стенки глазницы и скуловой дуги. Такой перелом верхней челюсти практически всегда сопровождается переломом основания черепа.
Такой перелом верхней челюсти практически всегда сопровождается переломом основания черепа.
Основные признаки данного типа перелома:
- Существенные затруднения при открывании рта
- Нарушение функций зрения
- Заметные искажения формы лица
- Появление очкообразных гематом вокруг глазниц
- Аномальное расширение глазной щели и смещение глазных яблок вниз
Симптомы перелома верхней челюсти
Для любого типа перелома верхней челюсти характерны общие симптомы:
- Сильная боль в области травмы, особенно при смыкании зубов
- Подвижность отломка челюсти и сильные болевые ощущения при прощупывании области травмы
- Кровоизлияния и гематомы в области глазниц
- Нарушение ряда важнейших функций: дыхательной, речевой, жевательной
- Общее недомогание и тошнота
Кроме того, многие переломы верхней челюсти сопровождаются таким осложнением, как сотрясение головного мозга.
Лечение перелома верхней челюсти
Перелом верхней челюсти, как правило, диагностируется по ряду внешних признаков, а также с помощью пальпации в области травмы.
Более точный диагноз и клиническую картину может показать лишь рентгенограмма, которая обязательно проводится в случае подобных травм.
Прежде, чем пациент с травмой верхней челюсти получит квалифицированную помощь в медицинском учреждении, ему обязательно должна быть оказана первая помощь, которая заключается в следующем:
- Устранить дыхательную недостаточность в случае нарушения дыхания, для чего при необходимости освободить полость рта от мешающих дыханию инородных тел
- Обездвижить челюсть с помощью теменно-подбородочной повязки
- Остановить возможное кровотечение
- Наложить холодный компресс на место травмы
- Зафиксировать язык, если наблюдается его западание
- По возможности провести обезболивание с помощью доступных препаратов
- Обеспечить состояние покоя для будущей транспортировке пострадавшего в больницу
После получения первой помощи пострадавший с переломом верхней челюсти должен быть как можно быстрее транспортирован в ближайшую больницу, где он получит квалифицированную медицинскую помощь.
Транспортировка пострадавшего производится либо лежа на боку, либо лицом вниз.
Квалифицированная врачебная помощь в условиях больницы при переломе верхней челюсти включает в себя следующие процедуры:
- Обработка области травмы
- Обеспечение нормального выполнения дыхательных функций (для чего в случае необходимости проводится трахеотомия)
- Совмещение отломков костей челюсти под местным обезболиванием
- Надежная фиксация отломков костей челюсти посредством шинирования, а также (в случае необходимости) с помощью специальных конструкций (спиц, пластин, внеротовых конструкций)
- Антимикробная и общеукрепляющая терапия для предотвращения разного рода осложнений в области перелома
После окончания лечения обязательно проводится курс механотерапии и лечебной гимнастики для восстановления нормального функционирования жевательных мышц и височно-нижнечелюстного сустава.
Перелом нижней челюсти – это происходящее по тем или иным причинам частичное или полное (в зависимости от разновидности перелома) нарушение целостности кости нижней челюсти.
В подавляющем большинстве случаев перелом нижней челюсти возникает в результате какого-либо рода механической травмы (авария, драка, падение, занятия спортом, огнестрельное ранение и т.д.).
В некоторых случаях перелом нижней челюсти может самопроизвольно возникнуть под влиянием общих заболеваний (например, таких, как опухоль кости, остеомиелит и т.д.).
Перелом нижней челюсти могут располагаться в разных местах челюсти, гораздо чаще встречаются у мужчин, чем у женщин.
Виды и формы перелома нижней челюсти
В зависимости от характера повреждений кости челюсти, их причин и последствий переломы нижней челюсти могут быть следующих видов:
- Полный перелом нижней челюсти – перелом, в результате которого происходит смещение отломков челюсти, которые в зависимости от линии перелома могут быть по форме косыми или поперечными, а по количеству – двойными, множественными или оскольчатыми
- Неполный перелом нижней челюсти – перелом без смещения отломков челюсти
- Открытый перелом – перелом нижней челюсти, сопровождающийся разрывами мягких тканей лица и слизистой оболочки ротовой полости
- Закрытый перелом – перелом нижней челюсти, при котором место травмы остается закрытым мягкими тканями
Последствия перелома нижней челюсти
Перелом нижней челюсти может привести к следующим последствиям:
- Патологическое смещение одной части зубного ряда относительно другой (либо спереди назад, либо снизу вверх)
- Образование промежутков между зубами по линии перелома
- Смещение отломков челюсти под воздействием силы мышц и собственной тяжести
- Смещение зубов со своей нормальной позиции
- Образование аномалий прикуса
- Сильные болевые ощущения в области перелома, усиливающиеся при движении челюсти
- Нарушение функций дыхания, речи, глотания, жевания
- Потеря чувствительности (онемение) в нижней части лица (подбородок, губы)
- Западение языка (в случае двойного перелома нижней челюсти)
- Общее недомогание
- Головная боль, тошнота, головокружение
По наличию данных последствий, как правило, и диагностируется перелом нижней челюсти.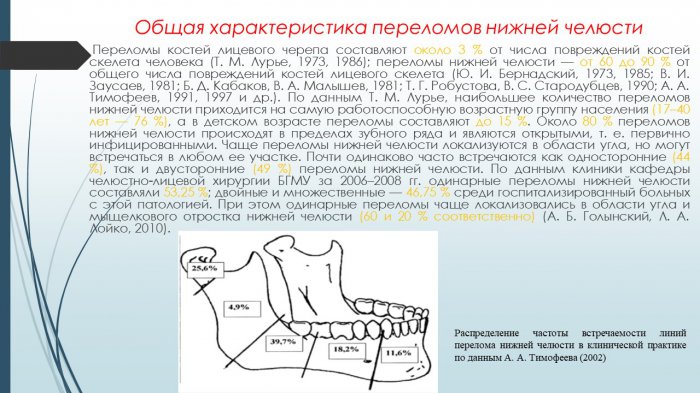
При этом перелом нижней челюсти может привести и к нарушению работы других органов – например, к сотрясению головного мозга и как результату этого – потере сознания, кровотечению из ушей и т.п.
Осложнения при переломе нижней челюсти могут повлечь за собой некоторые тяжелые заболевания, например, менингит, остеомиелит и др.
Диагностика и лечение перелома нижней челюсти
Перелом нижней челюсти диагностируется по некоторым внешним признакам, а также посредством пальпации, которая выявляет место перелома.
Для более точного и тщательного диагноза необходимо обязательное рентгенологическое обследование.
Первая помощь при переломе нижней челюсти состоит в следующем:
- Зафиксировать нижнюю челюсть плотной пращевидной повязкой
- Остановить возможное кровотечение посредством стерильной повязки и тампонов
- В случае артериального кровотечения прижать поврежденный сосуд
- Освободить полость рта от затрудняющих дыхание инородных наполнителей (сгустков крови, рвотной массы и т.
 п.)
п.) - Зафиксировать язык (в случае его западания, затрудняющего дыхание)
- Обеспечить травмированному состояние покоя
- Приложить к области перелома холодный компресс
После оказания первой помощи пострадавшего необходимо как можно более срочно отправить в ближайшую больницу, где ему будет оказана квалифицированная медицинская помощь.
Перевозить пострадавшего с переломом нижней челюсти в больницу необходимо в положении сидя, а лучше всего лежа на боку или вниз лицом. Если же пострадавший потерял сознание, то его перевозят в положении лежа на спине с повернутой вбок головой.
В условиях больницы в первую очередь производится обработка раны, после чего пострадавшему в случае необходимости проводится перевязка крупных кровеносных сосудов, рассечение трахеи и введение туда специальной трубки для облегчения дыхания, а также комплекс противошоковых мероприятий.
Лечебные мероприятия при переломе нижней челюсти в зависимости от характера травмы могут включать в себя следующие врачебные действия:
- Совмещение отломков челюстной кости (одномоментно или постепенно) под местной анестезией
- Жесткую фиксацию отломков челюстной кости на период восстановления ее целостности с помощью специальных шин
- Создание комфортных условий в области перелома для восстановления кости
- Профилактическую противомикробную и общеукрепляющую терапию (антибиотики, витамины, физиотерапия) с целью предотвращения инфекционно-воспалительных осложнений в области перелома.
В случае необходимости при лечении перелома нижней челюсти могут быть проведены хирургические мероприятия:
- Сшивание кости специальной проволокой или капроновой жилой
- Закрепление кости металлическими спицами
- Закрепление отломков кости посредством специальных накостных металлических пластинок
- Закрепление кости особыми внеротовыми конструкциями
Если разрушения кости нижней челюсти достаточно обширны и повлекли при этом серьезные обширные повреждения лица, то в данном случае проводится ряд сложных восстановительных пластических операций с применением сложных лицевых и челюстных протезов.
Главная цель лечения перелома нижней челюсти – максимально быстро и эффективно добиться сращения отломков челюсти и восстановления нормального прикуса зубов.
Если перелом нижней челюсти неосложненный, то его лечение составляет в среднем 3-4 недели. Сроки лечения осложненных переломов зависят от степени и характера осложнений.
После завершения лечения и снятия шин проводится обязательный курс механотерапии и лечебной гимнастики для восстановления нормального функционирования жевательных мышц и подвижности височно-нижнечелюстного сустава.
При переломе или вывихе костей челюсти первым делом обычно требуется осуществить шинирование челюсти, так как без этого кости не срастутся должным образом, и возможны различные тяжелые осложнения.
Перед шинированием
Сразу после перелома костей челюсти и обращения к врачу делается панорамный снимок, показывающий серьезность перелома и помогают спланировать лечение.
После этого из области перелома удаляются все зубы, так как вернуть им функциональность уже не получится. После удаления обломки челюсти собирают вместе и фиксируют при помощи швов и других инструментов и приспособлений, и уже потом накладывают на челюсти шину, чтобы обеспечить срастающимся костям покой.
Виды шинирования челюсти
Травмы костной ткани челюсти бывают со смещением и без смещения. Для шинирования как верхней, так и нижней челюсти, применяют различные шины, в зависимости от того, насколько тяжел перелом. Существует несколько методов шинирования, которые отличаются по способу фиксации.
Для шинирования как верхней, так и нижней челюсти, применяют различные шины, в зависимости от того, насколько тяжел перелом. Существует несколько методов шинирования, которые отличаются по способу фиксации.
Одностороннее шинирование
Данный тип шинирования применяют, если сломана только одна половинка верхней или нижней челюсти. В этом случае в качестве шины используют медную проволоку, которая крепится на челюсти методом назубного шинирования. Если в месте перелома удалось сохранить зубы, то шину размещают на шейке зубов, объединив с назубной в одну систему.
Двухстороннее шинирование
Шина в этом случае фиксируется на челюсти с двух сторон. Проволока при двухстороннем шинировании используется более жесткая, а чтобы сделать фиксацию еще более надежной на моляры надевают крючки и кольца.
Двухчелюстное шинирование
Такой вид шинирования необходим, если у пациента диагностирован двухсторонний перелом со смещением обломков. Его применяют только в самых тяжелых случаях, когда смещение может сильно нарушить функциональность челюсти.
Его применяют только в самых тяжелых случаях, когда смещение может сильно нарушить функциональность челюсти.
Если у пациента остались неподвижные зубы, то на них ставят медную проволоку. Если же остались только шатающиеся зубы, то шина ставится в альвеолярную кость, для чего в ней специально сверлятся отверстия. Шины ставятся на обе челюсти, после чего их соединяют между собой резиновыми кольцами, крепящимися на крючки.
Если челюсти жестко скрепить между собой, то человек не сможет сам открыть рот, так что процесс заживления трещин и переломов значительно ускориться, а правильный прикус восстановиться быстрее. Иногда для дополнительной фиксации нижней челюсти пациенту ставят специальную подбородочную пращу, надежно прижимающую подбородок вверх.
Как проходит лечение
Наложение шины – это только самое начало длительного лечения. Если шина одночелюстная, то это еще не так страшно, однако если она установлена на обе челюсти, то не получится даже открыть рот, так что придется питаться только жидкой пищей. А после того, как шина будет снята, челюсть нужно будет долго разрабатывать.
А после того, как шина будет снята, челюсть нужно будет долго разрабатывать.
Чтобы установленные приспособления дали максимальный эффект и лечение прошло как надо, нужно тщательно соблюдать все рекомендации стоматолога и следить за своим питанием.
Сегодня существуют современные аппараты, с помощью которых даже две челюсти можно шинировать, не объединяя их друг с другом. Правда, обычно такие аппараты очень громоздки, непрочны, неудобны, мешают умываться и вообще выглядят ужасно. Поэтому чаще всего люди предпочитают терпеть неудобства от соединенных между собой челюстей.
Дополнить рацион во время шинирования можно белковыми коктейлями дл спортсменов и детскими смесями и пюре.
Правильное питание после шинирования
Существует несколько общих рекомендаций по питанию, которые обязательно нужно выполнять все время, пока вы носите шину:
- Питайтесь через трубочку, причем пища, которую вы употребляете, должна быть кашеобразной
- Полезно будет включить в свой рацион кефиры и различные высококалорийные коктейли
- При ношении двухчелюстной шины категорически запрещено употреблять любые спиртные напитки.
 Причина кроется в том, что алкоголь может спровоцировать рвоту, которой пациент попросту захлебнется, так как не сможет открыть рот
Причина кроется в том, что алкоголь может спровоцировать рвоту, которой пациент попросту захлебнется, так как не сможет открыть рот - Чтобы костные швы как можно быстрее зажили, в пищу нужно употреблять как можно больше продуктов с кальцием. Особенно полезны различные кисломолочные продукты, а также кунжут и грецкие орехи, которые можно мелко перемалывать
- Чтобы пополнять белок в организме, в день нужно есть не меньше 150 граммов чистого мяса, что в шине может быть несколько проблематично. Рекомендуется отваривать индейку или курицу в воде со специями и солью, затем перемалывать сухое мясо в блендере и разводить бульоном
- Вышеописанным способом также готовятся фруктовые смеси, муссы из каш, овощные пюре и другие блюда
- Дополнить рацион во время шинирования можно белковыми коктейлями дл спортсменов и детскими смесями и пюре
Стоит помнить, что после шинирования, скорее всего, вы серьезно потеряете в весе, даже если ваше питание будет полноценным. Это связано с тем, что усвояемость пищи затрудняется. Однако обычно после снятия шин при нормальном питании вес очень быстро восстанавливается, а проблем с пищеварением не возникает.
Это связано с тем, что усвояемость пищи затрудняется. Однако обычно после снятия шин при нормальном питании вес очень быстро восстанавливается, а проблем с пищеварением не возникает.
Восстановительный период
При таком диагнозе, как перелом челюсти, ткани могут регенерировать достаточно долго. Шины обычно снимают после того, как пройдет минимальный срок сращения костей. Обычно шину нужно носить от трех недель до полутора месяцев, в зависимости от того, насколько сложен перелом.
Перед снятием шины пациенту делают контрольную рентгенографию поврежденной области. Если линия перелома перекрывается выраженной костной мозолью, то шину точно можно снимать. После этого две-три недели длится реабилитация, в течение которой по-прежнему нужно будет есть перетертую мягкую пищу, а также посещать физиопроцедуры для возвращения челюсти подвижности.
Несмотря на все неудобства, связанные с шинированием, этот метод по-прежнему является самым эффективным и действенным способом восстановления функциональности челюсти и широко применяется в челюстно-лицевой хирургии.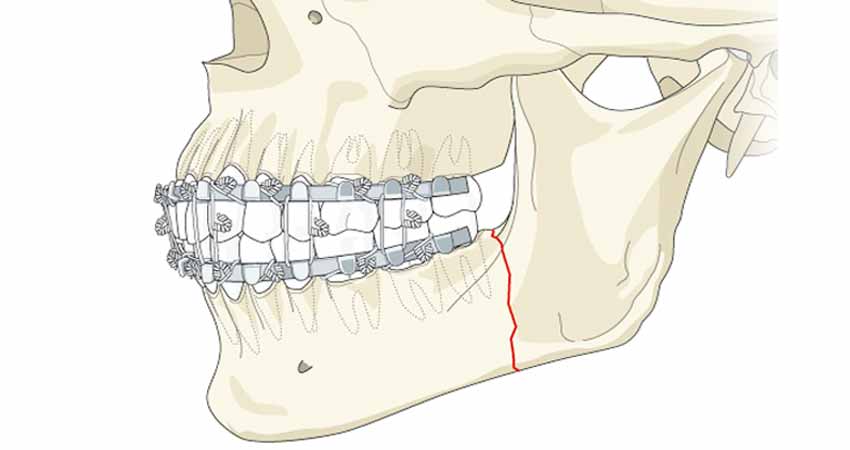
Несмотря на все неудобства, связанные с шинированием, этот метод по-прежнему является самым эффективным и действенным способом восстановления функциональности челюсти и широко применяется в челюстно-лицевой хирургии.
Отказ от ответственности: Этот материал не предназначен для обеспечения диагностики, лечения или медицинских советов. Информация предоставлена только в информационных целях. Пожалуйста, проконсультируйтесь с врачом о любых медицинских и связанных со здоровьем диагнозах и методах лечения. Данная информация не должна рассматриваться в качестве замены консультации с врачом.
Перелом верхней челюсти – это различной степени тяжести нарушение целостности кости верхней челюсти по тем или иным причинам.
Более чем в половине случаев подобных травм, перелом верхней челюсти возникает в результате механического воздействия на челюстно-лицевую область (удар, авария, занятия спортом, падение, огнестрельное ранение и т.п.).
Чем выше проходит линия перелома, и чем большая часть кости верхней челюсти отделяется от кости черепа, тем тяжелее состояние пострадавшего и сильнее вероятность возможных осложнений.
Перелом верхней челюсти – это довольно опасная травма, которая может привести к развитию таких осложнений, как сотрясение мозга, менингит, остеомиелит и т.д.
Виды, формы и признаки перелома верхней челюсти
По аналогии с любыми другими переломами выделяются следующие разновидности перелома верхней челюсти:
- Полный перелом верхней челюсти – со смещением отломков челюсти (вниз, внутрь или в стороны), которые по своему характеру могут быть поперечными, косыми и зигзагообразными
- Неполный перелом верхней челюсти – без смещения отломков челюсти
- Открытый перелом верхней челюсти – с повреждением и нарушением целостности мягких тканей лица в области перелома, сопровождающимся травмами кожного покрова лица и кровотечением
- Закрытый перелом верхней челюсти – без нарушения целостности мягких тканей лица
Специфическая классификация с учетом строения верхней челюсти и характера травмы делит переломы верхней челюсти на три типа.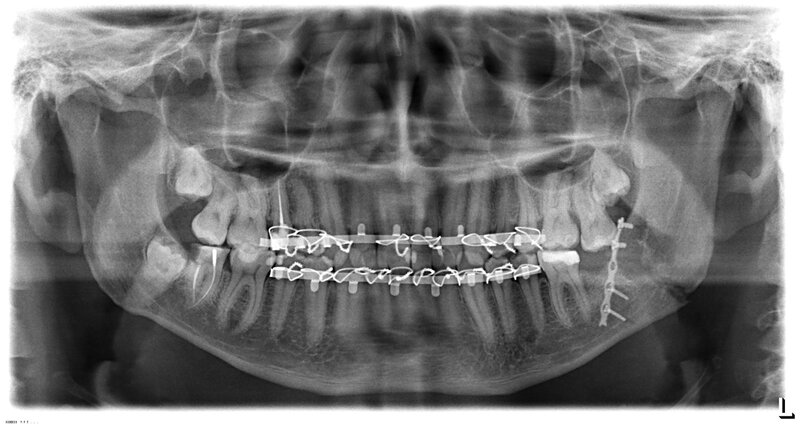
Перелом верхней челюсти первого типа
Для этой разновидности перелома характерен перелом тела верхней челюсти под сводом твердого неба по линии вдоль основания альвеолярного отростка челюсти. Перелом такого типа, как правило, сопровождается отломом дна гайморовой пазухи и нередко вызывает перелом перегородки носа.
Основные симптомы подобного перелома:
- Деформация очертаний лица: отеки и припухлости мягких тканей губ, щек, носогубных складок и т.д.
- Возможно кровотечение в области преддверия полости рта (между губами и зубами)
Перелом верхней челюсти второго типа
При данной разновидности перелома наблюдается отрыв части верхней челюсти вместе с носовыми костями от основания черепа. Линия перелома в данном случае проходит через переносицу, внутреннюю стенку глазницы и перегородку носа, осложняясь в ряде случаев также и переломом основания черепа.
Основные симптомы перелома подобного типа:
- Онемение кожи средней части лица (под глазами, на крыльях носа, на верхней губе)
- Обильное слюноотделение
- Снижение или полная потеря обоняния
- Отечности и гематомы в мягких тканях под глазами (в области нижнего века или внутренних уголков глаз)
- Кровотечение из носа
- На рентгеновском снимке наблюдаются нарушения в структуре кости в области переносицы
Перелом верхней челюсти третьего типа
Для данного типа перелома характерен полный отрыв верхней челюсти вместе с костями носа и скулы по линии внутренней стенки глазницы и скуловой дуги. Такой перелом верхней челюсти практически всегда сопровождается переломом основания черепа.
Такой перелом верхней челюсти практически всегда сопровождается переломом основания черепа.
Основные признаки данного типа перелома:
- Существенные затруднения при открывании рта
- Нарушение функций зрения
- Заметные искажения формы лица
- Появление очкообразных гематом вокруг глазниц
- Аномальное расширение глазной щели и смещение глазных яблок вниз
Симптомы перелома верхней челюсти
Для любого типа перелома верхней челюсти характерны общие симптомы:
- Сильная боль в области травмы, особенно при смыкании зубов
- Подвижность отломка челюсти и сильные болевые ощущения при прощупывании области травмы
- Кровоизлияния и гематомы в области глазниц
- Нарушение ряда важнейших функций: дыхательной, речевой, жевательной
- Общее недомогание и тошнота
Кроме того, многие переломы верхней челюсти сопровождаются таким осложнением, как сотрясение головного мозга.
Лечение перелома верхней челюсти
Перелом верхней челюсти, как правило, диагностируется по ряду внешних признаков, а также с помощью пальпации в области травмы.
Более точный диагноз и клиническую картину может показать лишь рентгенограмма, которая обязательно проводится в случае подобных травм.
Прежде, чем пациент с травмой верхней челюсти получит квалифицированную помощь в медицинском учреждении, ему обязательно должна быть оказана первая помощь, которая заключается в следующем:
- Устранить дыхательную недостаточность в случае нарушения дыхания, для чего при необходимости освободить полость рта от мешающих дыханию инородных тел
- Обездвижить челюсть с помощью теменно-подбородочной повязки
- Остановить возможное кровотечение
- Наложить холодный компресс на место травмы
- Зафиксировать язык, если наблюдается его западание
- По возможности провести обезболивание с помощью доступных препаратов
- Обеспечить состояние покоя для будущей транспортировке пострадавшего в больницу
После получения первой помощи пострадавший с переломом верхней челюсти должен быть как можно быстрее транспортирован в ближайшую больницу, где он получит квалифицированную медицинскую помощь.
Транспортировка пострадавшего производится либо лежа на боку, либо лицом вниз.
Квалифицированная врачебная помощь в условиях больницы при переломе верхней челюсти включает в себя следующие процедуры:
- Обработка области травмы
- Обеспечение нормального выполнения дыхательных функций (для чего в случае необходимости проводится трахеотомия)
- Совмещение отломков костей челюсти под местным обезболиванием
- Надежная фиксация отломков костей челюсти посредством шинирования, а также (в случае необходимости) с помощью специальных конструкций (спиц, пластин, внеротовых конструкций)
- Антимикробная и общеукрепляющая терапия для предотвращения разного рода осложнений в области перелома
После окончания лечения обязательно проводится курс механотерапии и лечебной гимнастики для восстановления нормального функционирования жевательных мышц и височно-нижнечелюстного сустава.
Сломанная или вывихнутая челюсть: причины, симптомы и диагностика
Что такое сломанная или вывихнутая челюсть?
Сломанная или вывихнутая челюсть — это повреждение одного или обоих суставов, соединяющих нижнюю челюсть с черепом.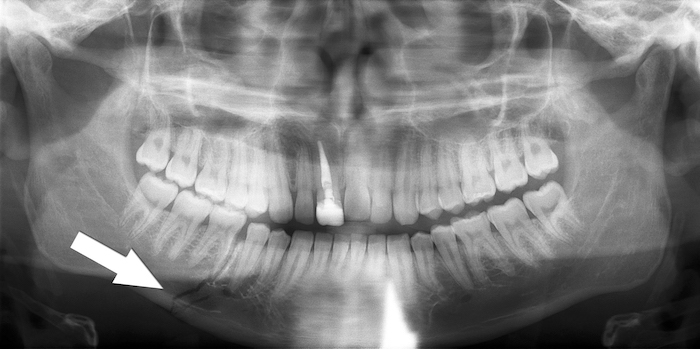 Каждый из этих суставов называется височно-нижнечелюстным суставом (ВНЧС). ВНЧС может сломаться, треснуть или отсоединиться от черепа. Расшатывание челюстного сустава известно как вывих.
Каждый из этих суставов называется височно-нижнечелюстным суставом (ВНЧС). ВНЧС может сломаться, треснуть или отсоединиться от черепа. Расшатывание челюстного сустава известно как вывих.
Сломанная, сломанная или вывихнутая челюсть может вызвать проблемы с приемом пищи и дыханием. Немедленная медицинская помощь необходима, чтобы свести к минимуму осложнения и ускорить заживление.
Травма лица является основной причиной перелома или вывиха челюсти. Челюстная кость простирается от подбородка до за ухом. Распространенными видами травм, которые могут вызвать переломы или вывихи челюстной кости, являются:
- физическое насилие в лицо
- спортивные травмы
- автомобильные аварии
- случайные падения в быту
- несчастные случаи на производстве или на производстве
Симптомы сломанной челюсти включают:
- боль
- отек, включая отек лица
- кровотечение, включая кровотечение изо рта
- затруднение дыхания
- дискомфорт при жевании онемение десен или расшатанные зубы
Боль, отек и кровотечение являются наиболее непосредственными симптомами перелома челюсти. Все ваше лицо может опухнуть, что сделает вашу челюсть болезненной и жесткой. Может возникнуть кровотечение изо рта, что у некоторых людей вызывает затруднение дыхания. Кровоток может блокировать ваши дыхательные пути. Вы можете испытывать наибольшую боль и чувствительность при жевании или разговоре. Если у вас тяжелый перелом челюсти, у вас может быть ограниченная способность двигать челюстью или вообще не быть в состоянии двигать челюстью.
Все ваше лицо может опухнуть, что сделает вашу челюсть болезненной и жесткой. Может возникнуть кровотечение изо рта, что у некоторых людей вызывает затруднение дыхания. Кровоток может блокировать ваши дыхательные пути. Вы можете испытывать наибольшую боль и чувствительность при жевании или разговоре. Если у вас тяжелый перелом челюсти, у вас может быть ограниченная способность двигать челюстью или вообще не быть в состоянии двигать челюстью.
Онемение и кровоподтеки на лице и деснах также являются нормальным явлением, если у вас сломана или сломана челюсть. Перелом кости может вызвать другие аномалии формы лица. Вы можете заметить, что ваша челюсть или лицо имеют комковатый вид. Воздействие травмы также может привести к расшатыванию или потере зубов.
Вывих челюсти
Признаки вывиха челюсти могут отличаться от признаков перелома челюсти. Боль является фактором, и она может усиливаться, когда вы двигаете ртом или телом. Дополнительные признаки вывиха челюсти включают следующее:
- Ваша челюсть может показаться слишком выдающейся, как при неправильном прикусе.

- Вы можете заметить, что ваши зубы не выстраиваются в ряд, как обычно, и ваш прикус кажется странным.
- Неправильный прикус может помешать вам полностью закрыть рот, что может вызвать слюнотечение.
- Говорить может быть сложно.
Ваш врач диагностирует перелом челюсти или вывих, расспросив вас об истории болезни, проведя медицинский осмотр и сделав соответствующие рентгеновские снимки. Простой вывих может лечить челюстно-лицевой хирург или стоматолог. Серьезный перелом, требующий хирургического вмешательства, потребует вмешательства специалиста, например лицевого пластического и реконструктивного хирурга, хирурга головы и шеи или челюстно-лицевого хирурга.
Инструмент Healthline FindCare может предоставить варианты в вашем районе, если вам нужна помощь в поиске специалиста.
Если вы повредите челюсть, скорее всего, вам будет оказана неотложная помощь. В ожидании медицинской помощи поддерживайте нижнюю челюсть, чтобы стабилизировать ее и держать дыхательные пути открытыми.
Лечение вывиха челюсти
Врач должен вернуть вывихнутую челюсть в правильное положение. Иногда врач может сделать это вручную. Вы получите местные анестетики и миорелаксанты, чтобы свести к минимуму боль и помочь мышцам челюсти расслабиться настолько, чтобы можно было проводить манипуляции. В некоторых случаях может потребоваться операция, чтобы вернуть ВНЧС в нормальное положение.
Лечение сломанной челюсти
Лечение перелома или перелома челюсти может также потребовать хирургического вмешательства, в зависимости от степени травмы. Чистые переломы могут зажить сами по себе, пока ваша челюсть иммобилизована. Множественные переломы челюстной кости или смещенные переломы в части кости, смещенной в одну сторону, могут потребовать хирургического вмешательства.
Закрытие челюсти проволокой
Сломанные и вывихнутые челюсти перевязываются или закрываются проволокой во время восстановления.
Ваш врач может лечить вывих и небольшой перелом, просто намотав повязку на голову и под подбородок, чтобы вы не открывали широко челюсть.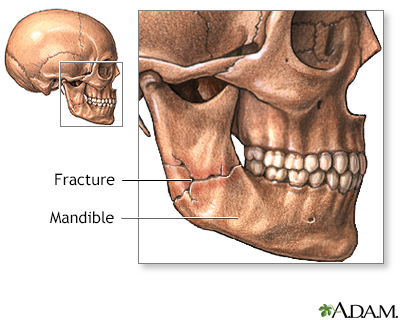 Противовоспалительные препараты, такие как ибупрофен (Адвил, Мотрин) и напроксен (Алив), могут притупить боль и уменьшить отек.
Противовоспалительные препараты, такие как ибупрофен (Адвил, Мотрин) и напроксен (Алив), могут притупить боль и уменьшить отек.
При серьезных повреждениях может потребоваться проводка для ускорения заживления. Проволока и резинки удерживают вашу челюсть закрытой, а прикус на месте. Во время выздоровления держите дома ножницы или кусачки. Инструменты позволят вам открыть провода, если вы испытываете рвоту или удушье. Если провода необходимо перерезать, сообщите об этом своему врачу, чтобы он мог заменить провода как можно скорее.
Восстановление после перелома или вывиха челюсти требует терпения. Вы не сможете открывать челюсть очень широко или вообще в течение как минимум шести недель во время лечения. Ваш врач назначит обезболивающие и антибиотики для предотвращения инфекции. Вы также будете на жидкой диете, чтобы обеспечить себя питанием в это время, пока вы не можете пережевывать твердую пищу.
Во время восстановления после вывиха или перелома челюсти вам необходимо соблюдать щадящую диету. Избегайте хрустящих или жевательных продуктов, если у вас есть вывих или небольшой перелом, который заживет сам по себе. Такие продукты, как свежее мясо, сырые продукты или хрустящие закуски, могут вызвать напряжение и боль в заживающей челюсти. Мягкая диета, включающая следующее, может быть легко жевана:
Избегайте хрустящих или жевательных продуктов, если у вас есть вывих или небольшой перелом, который заживет сам по себе. Такие продукты, как свежее мясо, сырые продукты или хрустящие закуски, могут вызвать напряжение и боль в заживающей челюсти. Мягкая диета, включающая следующее, может быть легко жевана:
- мясные консервы
- хорошо приготовленные макароны
- хорошо приготовленный рис
- суп
- консервированные фрукты
Проволочная челюсть потребует еще более радикальных изменений в питании. Поскольку вы не сможете открывать и закрывать рот, во время выздоровления вам нужно будет получать суточную норму витаминов и минералов через соломинку. Получение достаточного количества калорий может быть проблемой для некоторых людей с травмами челюсти. Пюреобразные продукты, приготовленные из цельного молока или сливок, при необходимости могут добавить калорий. Пюре из фруктов, овощей и хорошо приготовленного мяса может дать вам белок и другие питательные вещества, необходимые для поддержания здоровья. Вы можете использовать овсянку, манную кашу и другие мягкие злаки в качестве основы для своих блюд.
Вы можете использовать овсянку, манную кашу и другие мягкие злаки в качестве основы для своих блюд.
Здоровое питание, когда у вас натянута челюсть, означает, что вы едите чаще, чем вы, возможно, привыкли. Вместо того, чтобы есть три или четыре раза в день, стремитесь к шести-восьми небольшим приемам пищи. Употребление небольших порций в течение дня поможет вам достичь необходимого количества калорий. Меньшие, но более частые приемы пищи также могут обеспечить разнообразие вкусов, если вы пьете восемь смузи каждый день.
Пейте молоко и сок, чтобы увеличить количество калорий. Сократите потребление воды, кофе, чая и диетических газированных напитков. Эти напитки не содержат калорий. Они не помогут вам поддерживать свой вес, пока вы находитесь на ограничительной диете.
Ешьте теплую пищу. Ваши зубы могут стать более чувствительными, чем обычно, после травмы, а экстремальные температуры по обе стороны спектра могут причинить боль. Подумайте о том, чтобы выбрать детское питание с учетом ваших потребностей в витаминах. Используйте воду или молоко, чтобы разбавить более тяжелые супы, подливы или продукты в банках, если их консистенция слишком густая, чтобы пройти через соломинку.
Используйте воду или молоко, чтобы разбавить более тяжелые супы, подливы или продукты в банках, если их консистенция слишком густая, чтобы пройти через соломинку.
Перспективы у большинства людей со сломанной или вывихнутой челюстью очень хорошие. Вывихи и нехирургические переломы заживают в течение четырех-восьми недель, тогда как восстановление после хирургического перелома может занять до нескольких месяцев. В большинстве случаев челюсть заживает успешно, и долгосрочных последствий мало.
Тем не менее, у вас, скорее всего, будет повторяющаяся боль в челюсти после травмы. Это состояние называется расстройством височно-нижнечелюстного сустава, которое также называют расстройством ВНЧС. Люди, которые вывихнули челюсть, также могут иметь повышенный риск вывиха в будущем. Защитите свою челюсть от будущих болей или травм, поддерживая подбородок, когда вы чихаете или зеваете.
Сломанная или вывихнутая челюсть: причины, симптомы и диагностика
Что такое сломанная или вывихнутая челюсть?
Сломанная или вывихнутая челюсть — это повреждение одного или обоих суставов, соединяющих нижнюю челюсть с черепом. Каждый из этих суставов называется височно-нижнечелюстным суставом (ВНЧС). ВНЧС может сломаться, треснуть или отсоединиться от черепа. Расшатывание челюстного сустава известно как вывих.
Каждый из этих суставов называется височно-нижнечелюстным суставом (ВНЧС). ВНЧС может сломаться, треснуть или отсоединиться от черепа. Расшатывание челюстного сустава известно как вывих.
Сломанная, сломанная или вывихнутая челюсть может вызвать проблемы с приемом пищи и дыханием. Немедленная медицинская помощь необходима, чтобы свести к минимуму осложнения и ускорить заживление.
Травма лица является основной причиной перелома или вывиха челюсти. Челюстная кость простирается от подбородка до за ухом. Распространенными видами травм, которые могут вызвать переломы или вывихи челюстной кости, являются:
- физическое насилие в лицо
- спортивные травмы
- автомобильные аварии
- случайные падения в быту
- несчастные случаи на производстве или на производстве
Симптомы сломанной челюсти включают:
- боль
- отек, включая отек лица
- кровотечение, включая кровотечение изо рта
- затруднение дыхания
- дискомфорт при жевании онемение десен или расшатанные зубы
Боль, отек и кровотечение являются наиболее непосредственными симптомами перелома челюсти. Все ваше лицо может опухнуть, что сделает вашу челюсть болезненной и жесткой. Может возникнуть кровотечение изо рта, что у некоторых людей вызывает затруднение дыхания. Кровоток может блокировать ваши дыхательные пути. Вы можете испытывать наибольшую боль и чувствительность при жевании или разговоре. Если у вас тяжелый перелом челюсти, у вас может быть ограниченная способность двигать челюстью или вообще не быть в состоянии двигать челюстью.
Все ваше лицо может опухнуть, что сделает вашу челюсть болезненной и жесткой. Может возникнуть кровотечение изо рта, что у некоторых людей вызывает затруднение дыхания. Кровоток может блокировать ваши дыхательные пути. Вы можете испытывать наибольшую боль и чувствительность при жевании или разговоре. Если у вас тяжелый перелом челюсти, у вас может быть ограниченная способность двигать челюстью или вообще не быть в состоянии двигать челюстью.
Онемение и кровоподтеки на лице и деснах также являются нормальным явлением, если у вас сломана или сломана челюсть. Перелом кости может вызвать другие аномалии формы лица. Вы можете заметить, что ваша челюсть или лицо имеют комковатый вид. Воздействие травмы также может привести к расшатыванию или потере зубов.
Вывих челюсти
Признаки вывиха челюсти могут отличаться от признаков перелома челюсти. Боль является фактором, и она может усиливаться, когда вы двигаете ртом или телом. Дополнительные признаки вывиха челюсти включают следующее:
- Ваша челюсть может показаться слишком выдающейся, как при неправильном прикусе.

- Вы можете заметить, что ваши зубы не выстраиваются в ряд, как обычно, и ваш прикус кажется странным.
- Неправильный прикус может помешать вам полностью закрыть рот, что может вызвать слюнотечение.
- Говорить может быть сложно.
Ваш врач диагностирует перелом челюсти или вывих, расспросив вас об истории болезни, проведя медицинский осмотр и сделав соответствующие рентгеновские снимки. Простой вывих может лечить челюстно-лицевой хирург или стоматолог. Серьезный перелом, требующий хирургического вмешательства, потребует вмешательства специалиста, например лицевого пластического и реконструктивного хирурга, хирурга головы и шеи или челюстно-лицевого хирурга.
Инструмент Healthline FindCare может предоставить варианты в вашем районе, если вам нужна помощь в поиске специалиста.
Если вы повредите челюсть, скорее всего, вам будет оказана неотложная помощь. В ожидании медицинской помощи поддерживайте нижнюю челюсть, чтобы стабилизировать ее и держать дыхательные пути открытыми.
Лечение вывиха челюсти
Врач должен вернуть вывихнутую челюсть в правильное положение. Иногда врач может сделать это вручную. Вы получите местные анестетики и миорелаксанты, чтобы свести к минимуму боль и помочь мышцам челюсти расслабиться настолько, чтобы можно было проводить манипуляции. В некоторых случаях может потребоваться операция, чтобы вернуть ВНЧС в нормальное положение.
Лечение сломанной челюсти
Лечение перелома или перелома челюсти может также потребовать хирургического вмешательства, в зависимости от степени травмы. Чистые переломы могут зажить сами по себе, пока ваша челюсть иммобилизована. Множественные переломы челюстной кости или смещенные переломы в части кости, смещенной в одну сторону, могут потребовать хирургического вмешательства.
Закрытие челюсти проволокой
Сломанные и вывихнутые челюсти перевязываются или закрываются проволокой во время восстановления.
Ваш врач может лечить вывих и небольшой перелом, просто намотав повязку на голову и под подбородок, чтобы вы не открывали широко челюсть. Противовоспалительные препараты, такие как ибупрофен (Адвил, Мотрин) и напроксен (Алив), могут притупить боль и уменьшить отек.
Противовоспалительные препараты, такие как ибупрофен (Адвил, Мотрин) и напроксен (Алив), могут притупить боль и уменьшить отек.
При серьезных повреждениях может потребоваться проводка для ускорения заживления. Проволока и резинки удерживают вашу челюсть закрытой, а прикус на месте. Во время выздоровления держите дома ножницы или кусачки. Инструменты позволят вам открыть провода, если вы испытываете рвоту или удушье. Если провода необходимо перерезать, сообщите об этом своему врачу, чтобы он мог заменить провода как можно скорее.
Восстановление после перелома или вывиха челюсти требует терпения. Вы не сможете открывать челюсть очень широко или вообще в течение как минимум шести недель во время лечения. Ваш врач назначит обезболивающие и антибиотики для предотвращения инфекции. Вы также будете на жидкой диете, чтобы обеспечить себя питанием в это время, пока вы не можете пережевывать твердую пищу.
Во время восстановления после вывиха или перелома челюсти вам необходимо соблюдать щадящую диету. Избегайте хрустящих или жевательных продуктов, если у вас есть вывих или небольшой перелом, который заживет сам по себе. Такие продукты, как свежее мясо, сырые продукты или хрустящие закуски, могут вызвать напряжение и боль в заживающей челюсти. Мягкая диета, включающая следующее, может быть легко жевана:
Избегайте хрустящих или жевательных продуктов, если у вас есть вывих или небольшой перелом, который заживет сам по себе. Такие продукты, как свежее мясо, сырые продукты или хрустящие закуски, могут вызвать напряжение и боль в заживающей челюсти. Мягкая диета, включающая следующее, может быть легко жевана:
- мясные консервы
- хорошо приготовленные макароны
- хорошо приготовленный рис
- суп
- консервированные фрукты
Проволочная челюсть потребует еще более радикальных изменений в питании. Поскольку вы не сможете открывать и закрывать рот, во время выздоровления вам нужно будет получать суточную норму витаминов и минералов через соломинку. Получение достаточного количества калорий может быть проблемой для некоторых людей с травмами челюсти. Пюреобразные продукты, приготовленные из цельного молока или сливок, при необходимости могут добавить калорий. Пюре из фруктов, овощей и хорошо приготовленного мяса может дать вам белок и другие питательные вещества, необходимые для поддержания здоровья. Вы можете использовать овсянку, манную кашу и другие мягкие злаки в качестве основы для своих блюд.
Вы можете использовать овсянку, манную кашу и другие мягкие злаки в качестве основы для своих блюд.
Здоровое питание, когда у вас натянута челюсть, означает, что вы едите чаще, чем вы, возможно, привыкли. Вместо того, чтобы есть три или четыре раза в день, стремитесь к шести-восьми небольшим приемам пищи. Употребление небольших порций в течение дня поможет вам достичь необходимого количества калорий. Меньшие, но более частые приемы пищи также могут обеспечить разнообразие вкусов, если вы пьете восемь смузи каждый день.
Пейте молоко и сок, чтобы увеличить количество калорий. Сократите потребление воды, кофе, чая и диетических газированных напитков. Эти напитки не содержат калорий. Они не помогут вам поддерживать свой вес, пока вы находитесь на ограничительной диете.
Ешьте теплую пищу. Ваши зубы могут стать более чувствительными, чем обычно, после травмы, а экстремальные температуры по обе стороны спектра могут причинить боль. Подумайте о том, чтобы выбрать детское питание с учетом ваших потребностей в витаминах. Используйте воду или молоко, чтобы разбавить более тяжелые супы, подливы или продукты в банках, если их консистенция слишком густая, чтобы пройти через соломинку.
Используйте воду или молоко, чтобы разбавить более тяжелые супы, подливы или продукты в банках, если их консистенция слишком густая, чтобы пройти через соломинку.
Перспективы у большинства людей со сломанной или вывихнутой челюстью очень хорошие. Вывихи и нехирургические переломы заживают в течение четырех-восьми недель, тогда как восстановление после хирургического перелома может занять до нескольких месяцев. В большинстве случаев челюсть заживает успешно, и долгосрочных последствий мало.
Тем не менее, у вас, скорее всего, будет повторяющаяся боль в челюсти после травмы. Это состояние называется расстройством височно-нижнечелюстного сустава, которое также называют расстройством ВНЧС. Люди, которые вывихнули челюсть, также могут иметь повышенный риск вывиха в будущем. Защитите свою челюсть от будущих болей или травм, поддерживая подбородок, когда вы чихаете или зеваете.
Сломанная или вывихнутая челюсть: причины, симптомы и диагностика
Что такое сломанная или вывихнутая челюсть?
Сломанная или вывихнутая челюсть — это повреждение одного или обоих суставов, соединяющих нижнюю челюсть с черепом. Каждый из этих суставов называется височно-нижнечелюстным суставом (ВНЧС). ВНЧС может сломаться, треснуть или отсоединиться от черепа. Расшатывание челюстного сустава известно как вывих.
Каждый из этих суставов называется височно-нижнечелюстным суставом (ВНЧС). ВНЧС может сломаться, треснуть или отсоединиться от черепа. Расшатывание челюстного сустава известно как вывих.
Сломанная, сломанная или вывихнутая челюсть может вызвать проблемы с приемом пищи и дыханием. Немедленная медицинская помощь необходима, чтобы свести к минимуму осложнения и ускорить заживление.
Травма лица является основной причиной перелома или вывиха челюсти. Челюстная кость простирается от подбородка до за ухом. Распространенными видами травм, которые могут вызвать переломы или вывихи челюстной кости, являются:
- физическое насилие в лицо
- спортивные травмы
- автомобильные аварии
- случайные падения в быту
- несчастные случаи на производстве или на производстве
Симптомы сломанной челюсти включают:
- боль
- отек, включая отек лица
- кровотечение, включая кровотечение изо рта
- затруднение дыхания
- дискомфорт при жевании онемение десен или расшатанные зубы
Боль, отек и кровотечение являются наиболее непосредственными симптомами перелома челюсти. Все ваше лицо может опухнуть, что сделает вашу челюсть болезненной и жесткой. Может возникнуть кровотечение изо рта, что у некоторых людей вызывает затруднение дыхания. Кровоток может блокировать ваши дыхательные пути. Вы можете испытывать наибольшую боль и чувствительность при жевании или разговоре. Если у вас тяжелый перелом челюсти, у вас может быть ограниченная способность двигать челюстью или вообще не быть в состоянии двигать челюстью.
Все ваше лицо может опухнуть, что сделает вашу челюсть болезненной и жесткой. Может возникнуть кровотечение изо рта, что у некоторых людей вызывает затруднение дыхания. Кровоток может блокировать ваши дыхательные пути. Вы можете испытывать наибольшую боль и чувствительность при жевании или разговоре. Если у вас тяжелый перелом челюсти, у вас может быть ограниченная способность двигать челюстью или вообще не быть в состоянии двигать челюстью.
Онемение и кровоподтеки на лице и деснах также являются нормальным явлением, если у вас сломана или сломана челюсть. Перелом кости может вызвать другие аномалии формы лица. Вы можете заметить, что ваша челюсть или лицо имеют комковатый вид. Воздействие травмы также может привести к расшатыванию или потере зубов.
Вывих челюсти
Признаки вывиха челюсти могут отличаться от признаков перелома челюсти. Боль является фактором, и она может усиливаться, когда вы двигаете ртом или телом. Дополнительные признаки вывиха челюсти включают следующее:
- Ваша челюсть может показаться слишком выдающейся, как при неправильном прикусе.

- Вы можете заметить, что ваши зубы не выстраиваются в ряд, как обычно, и ваш прикус кажется странным.
- Неправильный прикус может помешать вам полностью закрыть рот, что может вызвать слюнотечение.
- Говорить может быть сложно.
Ваш врач диагностирует перелом челюсти или вывих, расспросив вас об истории болезни, проведя медицинский осмотр и сделав соответствующие рентгеновские снимки. Простой вывих может лечить челюстно-лицевой хирург или стоматолог. Серьезный перелом, требующий хирургического вмешательства, потребует вмешательства специалиста, например лицевого пластического и реконструктивного хирурга, хирурга головы и шеи или челюстно-лицевого хирурга.
Инструмент Healthline FindCare может предоставить варианты в вашем районе, если вам нужна помощь в поиске специалиста.
Если вы повредите челюсть, скорее всего, вам будет оказана неотложная помощь. В ожидании медицинской помощи поддерживайте нижнюю челюсть, чтобы стабилизировать ее и держать дыхательные пути открытыми.
Лечение вывиха челюсти
Врач должен вернуть вывихнутую челюсть в правильное положение. Иногда врач может сделать это вручную. Вы получите местные анестетики и миорелаксанты, чтобы свести к минимуму боль и помочь мышцам челюсти расслабиться настолько, чтобы можно было проводить манипуляции. В некоторых случаях может потребоваться операция, чтобы вернуть ВНЧС в нормальное положение.
Лечение сломанной челюсти
Лечение перелома или перелома челюсти может также потребовать хирургического вмешательства, в зависимости от степени травмы. Чистые переломы могут зажить сами по себе, пока ваша челюсть иммобилизована. Множественные переломы челюстной кости или смещенные переломы в части кости, смещенной в одну сторону, могут потребовать хирургического вмешательства.
Закрытие челюсти проволокой
Сломанные и вывихнутые челюсти перевязываются или закрываются проволокой во время восстановления.
Ваш врач может лечить вывих и небольшой перелом, просто намотав повязку на голову и под подбородок, чтобы вы не открывали широко челюсть. Противовоспалительные препараты, такие как ибупрофен (Адвил, Мотрин) и напроксен (Алив), могут притупить боль и уменьшить отек.
Противовоспалительные препараты, такие как ибупрофен (Адвил, Мотрин) и напроксен (Алив), могут притупить боль и уменьшить отек.
При серьезных повреждениях может потребоваться проводка для ускорения заживления. Проволока и резинки удерживают вашу челюсть закрытой, а прикус на месте. Во время выздоровления держите дома ножницы или кусачки. Инструменты позволят вам открыть провода, если вы испытываете рвоту или удушье. Если провода необходимо перерезать, сообщите об этом своему врачу, чтобы он мог заменить провода как можно скорее.
Восстановление после перелома или вывиха челюсти требует терпения. Вы не сможете открывать челюсть очень широко или вообще в течение как минимум шести недель во время лечения. Ваш врач назначит обезболивающие и антибиотики для предотвращения инфекции. Вы также будете на жидкой диете, чтобы обеспечить себя питанием в это время, пока вы не можете пережевывать твердую пищу.
Во время восстановления после вывиха или перелома челюсти вам необходимо соблюдать щадящую диету. Избегайте хрустящих или жевательных продуктов, если у вас есть вывих или небольшой перелом, который заживет сам по себе. Такие продукты, как свежее мясо, сырые продукты или хрустящие закуски, могут вызвать напряжение и боль в заживающей челюсти. Мягкая диета, включающая следующее, может быть легко жевана:
Избегайте хрустящих или жевательных продуктов, если у вас есть вывих или небольшой перелом, который заживет сам по себе. Такие продукты, как свежее мясо, сырые продукты или хрустящие закуски, могут вызвать напряжение и боль в заживающей челюсти. Мягкая диета, включающая следующее, может быть легко жевана:
- мясные консервы
- хорошо приготовленные макароны
- хорошо приготовленный рис
- суп
- консервированные фрукты
Проволочная челюсть потребует еще более радикальных изменений в питании. Поскольку вы не сможете открывать и закрывать рот, во время выздоровления вам нужно будет получать суточную норму витаминов и минералов через соломинку. Получение достаточного количества калорий может быть проблемой для некоторых людей с травмами челюсти. Пюреобразные продукты, приготовленные из цельного молока или сливок, при необходимости могут добавить калорий. Пюре из фруктов, овощей и хорошо приготовленного мяса может дать вам белок и другие питательные вещества, необходимые для поддержания здоровья. Вы можете использовать овсянку, манную кашу и другие мягкие злаки в качестве основы для своих блюд.
Вы можете использовать овсянку, манную кашу и другие мягкие злаки в качестве основы для своих блюд.
Здоровое питание, когда у вас натянута челюсть, означает, что вы едите чаще, чем вы, возможно, привыкли. Вместо того, чтобы есть три или четыре раза в день, стремитесь к шести-восьми небольшим приемам пищи. Употребление небольших порций в течение дня поможет вам достичь необходимого количества калорий. Меньшие, но более частые приемы пищи также могут обеспечить разнообразие вкусов, если вы пьете восемь смузи каждый день.
Пейте молоко и сок, чтобы увеличить количество калорий. Сократите потребление воды, кофе, чая и диетических газированных напитков. Эти напитки не содержат калорий. Они не помогут вам поддерживать свой вес, пока вы находитесь на ограничительной диете.
Ешьте теплую пищу. Ваши зубы могут стать более чувствительными, чем обычно, после травмы, а экстремальные температуры по обе стороны спектра могут причинить боль. Подумайте о том, чтобы выбрать детское питание с учетом ваших потребностей в витаминах.
