симптомы, лечение у взрослых, лакунарная ангина у детей
Причины лакунарной ангины
Симптомы лакунарной ангины
Диагностика лакунарной ангины
Отличия лакунарной и фолликулярной ангины
Лечение лакунарной ангины
Лакунарная ангина у детей
Осложнения лакунарной ангины
Профилактика лакунарной ангины
Поверхность небных миндалин пронизана углублениями, которые называются лакуны. Они имеют широкие разветвления в тело лимфоидной ткани. Лакунарная ангина или лакунарный тонзиллит — это острый воспалительный процесс, развивающийся в лакунах.
Данное заболевание чаще случается у детей и подростков, в то же время у взрослых оно обычно развивается как обострение тлеющей инфекции. После 50 лет вероятность заболеть лакунарной ангиной снижается. Диагностируется эта болезнь круглый год, но максимальное число заболевших приходится на промежуток с октября по январь. Симптомы и лечение лакунарной ангины у взрослых и детей могут иметь некоторые отличия.
Симптомы и лечение лакунарной ангины у взрослых и детей могут иметь некоторые отличия.
Причины лакунарной ангины
Заражение может произойти с пищей, при вдыхании воздуха и в результате бытового контакта. Вызывают первичную ангину стафилококки, стрептококки, грибки, вирусы. Вторичная лакунарная ангина у взрослых и детей может развиться как результат туберкулеза, скарлатины или другой инфекции, если ее следствием являются патологические процессы, охватывающие область небных миндалин вместе с окружающей их тканью. Среди факторов, благоприятствующих развитию заболевания, следует выделить:
- парадонтоз и кариес;
- воспалительные процессы в рото- и носоглотке;
- переохлаждение;
- неблагоприятные экологические условия;
- постоянную усталость.
Причины лакунарной ангины хронического характера — это постоянное раздражение слизистых табачным дымом, частое употребление алкоголя, а также дыхание ртом (такое явление развивается, к примеру, при гайморите).
Симптомы лакунарной ангины
Патогенез данного заболевания характеризуется быстрым развитием. В полном объеме признаки патологии проявляются в течение суток. Температура при этом может подняться до фебрильного значения, то есть до 38-39 градусов, либо до пиретического уровня (39-41 градус). Лакунарная ангина без температуры — достаточно редкое явление.
При таком заболевании, как лакунарная ангина, симптомы могут быть неспецифическими, в их числе — слабость, головные боли, бессонница, отсутствие аппетита, утомляемость. Возможны болевые ощущения не только в горле при проглатывании, но и в суставах челюсти, а также в мышцах.
На фоне достаточно выраженной бледности носогубного треугольника отмечается гиперемия щек. Возможен лимфаденит, то есть воспаление лимфоузлов в области челюсти и шеи, а также тахикардия (частота сердечных сокращений, превышающая норму).
Диагностика лакунарной ангины
Чтобы выявить заболевание, отоларинголог осматривает ротовую полость. Лакунарная ангина будет диагностирована, если при проведении фарингоскопии врач отметит воспаление миндалин, гнойный налет, гипертермию мягкого нёба, скопление гноя в лакунах.
Лакунарная ангина будет диагностирована, если при проведении фарингоскопии врач отметит воспаление миндалин, гнойный налет, гипертермию мягкого нёба, скопление гноя в лакунах.
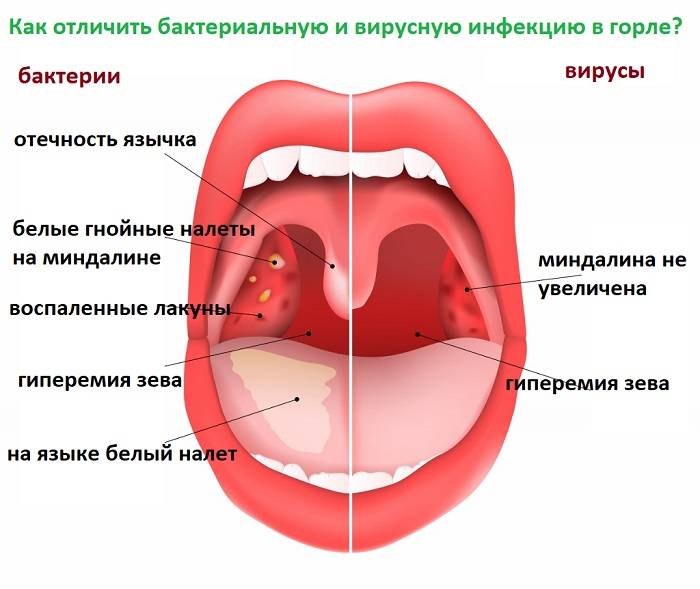
Бактериологические исследования позволяют выявить присутствие различных микроорганизмов. Обычно это золотистый стафилококк, гемолитический стафилококк и бета гемолитический стрептококк группы А. Что касается вирусов, то при лакунарной ангине чаще всего выявляются аденовирусы, цитомегаловирусы и вирус герпеса.
Отличия лакунарной и фолликулярной ангины
Если ангина фолликулярная, то на поверхности миндалин присутствуют белесовато-желтый налет либо нагноившиеся пузырьки. При вскрытии фолликула в околоминдаликовую клетчатку есть риск развития паратонзиллярного абсцесса.
Лакунарная ангина характеризуется светло-желтым налетом в устьях лакун. Он состоит из лейкоцитов и отторгнувшихся частиц эпителия. Нередко образуется сливной налет, который покрывает миндалины, но за пределы их поверхности не выходит. Он снимается легко, кровоточащей поверхности в результате этого не остается.
Он снимается легко, кровоточащей поверхности в результате этого не остается.
При этих отличиях ангина лакунарная и фолликулярная характеризуется очень похожими симптомами. Также их продолжительность в большинстве случаев одинаковая. В среднем фолликулярная ангина длится столько, сколько и лакунарная — от 5 до 7 дней.
Лечение лакунарной ангины
Необходимость в госпитализации определяется на основе данных о тяжести патогенеза. При лечении дома нужно соблюдать постельный режим, ограничивать контакты, пить много жидкости и употреблять теплую протертую пищу. При отсутствии эффекта консервативного лечения и затруднении дыхания может понадобиться хирургическое удаление миндалин.
При таком заболевании, как лакунарная ангина, нужно не только лечить симптомы, но и уделять внимание адекватному ситуации питанию. Из рациона заболевшего человека следует исключить свежее молоко. В противном случае молочные бактерии, задерживаясь на слизистой оболочке, способствую размножению патогенных организмов. В крайнем случае после употребления молока нужно несколько раз прополоскать горло. Из питья лучше всего употреблять теплую минеральную воду, не содержащую газа, слабо заваренный чай, возможно, с добавлением меда.
В крайнем случае после употребления молока нужно несколько раз прополоскать горло. Из питья лучше всего употреблять теплую минеральную воду, не содержащую газа, слабо заваренный чай, возможно, с добавлением меда.
В случае микробной этиологии заболевания показана антибактериальная терапия. При такой болезни, как лакунарная ангина, лечение у взрослых чаще проводится при помощи антибиотиков, реже назначаются сульфаниламидные средства. Правильный подбор препаратов обеспечит:
- уничтожение возбудителя;
- предупреждение побочных эффектов при сопутствующих патологиях;
- соблюдение баланса между эффективностью и безопасностью лекарства.
При ЛОР-инфекциях медикаментами первого выбора являются антибиотики-пенициллины. Также часто назначаются цефалоспорины, макролиды, фторхинолоны.
При высокой температуре нужно лечить лакунарную ангину, применяя такие жаропонижающие, как парацетамол или нурофен. Из антигистаминных препаратов, способствующих уменьшению отека миндалины, обычно назначаются цетрин или супрастин.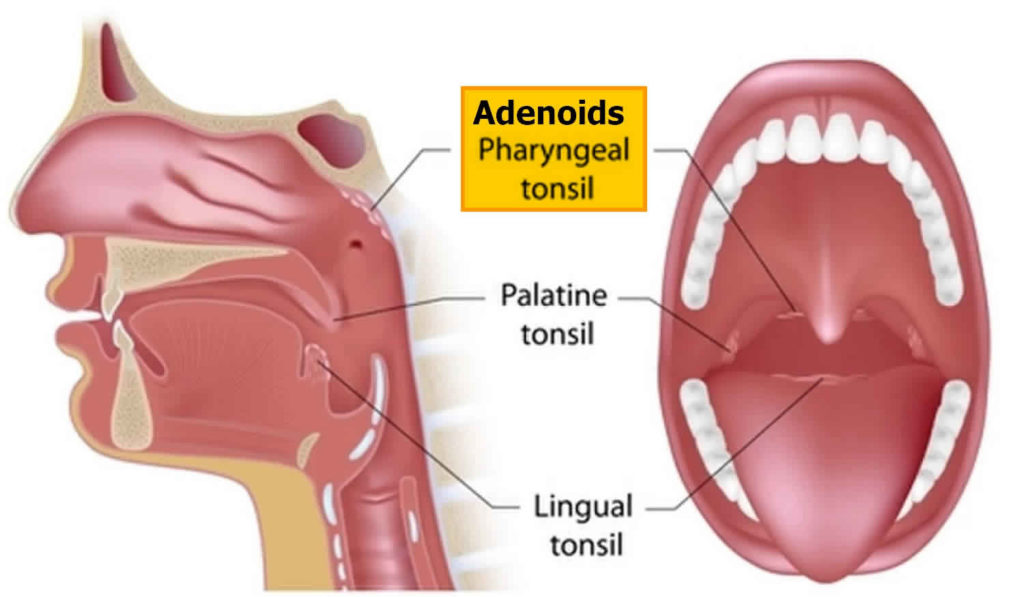
Местное лечение заключается в использовании полосканий, смазывании глотки раствором Люголя, применении ингаляторов и таблеток для рассасывания. Когда температура нормализуется, можно использовать водочные компрессы в области шеи.
При таком заболевании, как лакунарная ангина, специалист должен оценить симптомы и назначить соответствующее лечение. Прием каких-либо препаратов без консультации со специалистом недопустим.
После назначения врачем соответствующей терапии, наличие лекарств в аптеках Киева можно проверить на нашем портале, а также сделать на них заказ онлайн.
Хирургическое вмешательство
Вылечить заболевание можно отсасыванием гноя. Делается это при помощи аппарата «Тонзиллор».
Если эффекта нет, может быть назначена лакунотомия. При этом резекция окружающих миндалины тканей производится полостным методом или лазером. В результате гнойное содержимое выходит, а ткани, срастаясь, не дают гною скапливаться в лакунах снова.
Тонзилэктомия — метод хирургического вмешательства, предполагающий удаление миндалин.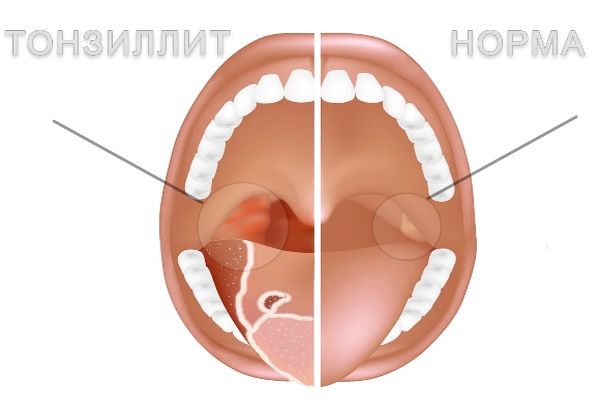 Это крайняя мера, на которую идут, когда помочь больному другими способами не удается.
Это крайняя мера, на которую идут, когда помочь больному другими способами не удается.
Лакунарная ангина у детей
Если лечение запоздалое или неадекватное, лакунарная ангина у детей может вызывать боли в животе, тошноту, боль во время глотания с иррадиацией в ухо, расстройство желудка, удушье, судороги, конъюнктивит. Держаться такое состояние может примерно три дня.
Лакунарная ангина для детей опасна тем, что способна спровоцировать возникновение ложного крупа. Причиной явления становится отечность в области миндалин, из-за которой дыхательные пути перекрываются. Ребенок при этом задыхается, его кожные покровы синеют.
Неправильное лечение антибиотиками лакунарной ангины у детей может привести к инвалидности или летальному исходу. Любое лекарство назначается с учетом возраста и веса ребенка.
Осложнения лакунарной ангины
При тяжелом течении лакунарная ангина у детей и взрослых может спровоцировать разного рода осложнения. Самые распространенные из ранних осложнений:
- ларингит;
- сепсис или менингит при попадании инфекции в кровь;
- вовлечение органов средостения в воспалительный процесс.

В числе возможных поздних осложнений — миокардит, перикардит, панкардит, острая ревматическая лихорадка, пиелонефрит, геморрагический васкулит. Предотвратить их можно при своевременном обращении за медицинской помощью.
Профилактика лакунарной ангины
Вакцинации для предотвращения этого заболевания нет. Профилактические меры носят неспецифический характер и включают:
- санацию очагов инфекции;
- лечение болезней, которые приводят к затруднению носового дыхания;
- укрепление иммунной системы;
- использование медицинской маски в случае, если кто-то в семье уже заболел.
Рекомендуется отказаться от замороженной и охлажденной пищи. Также желательно соблюдать достаточную физическую активность, к примеру, приучить себя к ежедневной утренней пробежке.
Лакунарная ангина — причины, симптомы, диагностика и лечение
Пожалуйста, уточняйте информацию по телефонам.
 +7(925)793-45-41
+7(925)793-45-41Лакунарная ангина – это острое воспалительное заболевание инфекционной этиологии, характеризующееся поражением небных миндалин (лакун), и проявляющееся болью в горле. Является формой острого первичного тонзиллита, иногда используется термин тонзиллофарингит или ангина.
Причины
У детей до 5 лет чаще всего возбудителем заболевания являются аденовирусы, вирус Коксаки, корь, скарлатина. У взрослых – бактерии (стрептококки, стафилококки, гемофильная палочка и прочие). Микроорганизмы проникают в верхние дыхательные пути с током воздуха, реже – контактным путем и располагаются на миндалинах, вызывая воспалительную реакцию. Возможно распространение инфекции с током крови или лимфы. Процесс развивается на фоне местного или общего переохлаждения, снижения иммунитета. При неправильном лечении возможно развитие ревматизма, миокардита, гломерулонефрита.
Симптомы
Клиника представляет собой местные изменения в сочетании с нарушением общего самочувствия.
 Заболевание начинается остро:
Заболевание начинается остро:- Головная боль.
- Интоксикация.
- Высокая температура.
- Боль в горле, усиливающаяся при глотании и разговоре.
- Дискомфорт во время открывания рта.
- Гнусавость голоса.
Миндалины увеличены, покрыты желтоватым, грязным налетом, который застывает в виде пленок. Сильная интоксикация у детей вызывает рвоту, потерю сознания, судороги, расстройства стула, боли в животе. Первые 2-3 дня симптомы могут быть стерты или отсутствовать.
При неадекватном или несвоевременном лечении, ангина может стать причиной заглоточного абсцесса, отита, синусита. Повторяющиеся воспаления миндалин приводят к хроническому тонзиллиту, поражению сердца, почек и суставов.
Диагностика
Пациент обследуется педиатром, терапевтом, оториноларингологом, инфекционистом, ревматологом и нефрологом, чтобы исключить осложнения и выявить первичный очаг инфекции. После сбора жалоб и опроса, проводится ларингоскопия, позволяющая выявить наличие отека слизистой, степень увеличения миндалин, цвет и консистенцию налетов, характер патологического отделяемого и морфологию поверхности миндалин.
 Пленки отделяются от прилежащих тканей легко, без кровоточивости.
Пленки отделяются от прилежащих тканей легко, без кровоточивости.Обязательно для исследования берут мазок из зева, чтобы выявить возбудителя и проверить его чувствительность к антибактериальной терапии. Проводят забор крови и мочи, чтобы выяснить активность инфекционного процесса (уровень лейкоцитов, скорость СЭО, количество белка в моче). Дифференциальная диагностика проводится с дифтерией, скарлатиной, мононуклеозом и другими похожими заболеваниями.
Лечение
Медикаментозная терапия разбивается на несколько этапов:
- Этиотропное лечение:
- Антибиотики.
- Противовирусные.
- Противогрибковые.
- Симптоматическая терапия:
- Нестероидные противовоспалительные средства.
- Витамины.
- Иммуномодуляторы.
- Препараты для поддержания сердца, почек и ЖКТ.
- Местное лечение:
- Полоскания отварами трав/антисептиками.
- Физиотерапия.
Средняя продолжительность течения заболевания 2 недели при своевременной и адекватной терапии.
 Присоединение осложнений ухудшает прогноз. Специфической профилактики не разработано, рекомендуется ограничить общение с больными простудными заболеваниями, использование маски, проветривание помещений, закаливание.
Присоединение осложнений ухудшает прогноз. Специфической профилактики не разработано, рекомендуется ограничить общение с больными простудными заболеваниями, использование маски, проветривание помещений, закаливание.
Лицензии
Отзывы
© 2022 «Многопрофильная клиника Медицина Плюс», Карта сайта, Лицензия
Обратный звонок
Оставьте свои контакты, и мы свяжемся с Вами в ближайшее время и ответим на все вопросы.
Ваше имя:
Номер телефона:*
* Согласен с правилами обработки персональных данных установленными в политике конфиденциальности
Поля, отмеченные «*», обязательны для заполнения.
×
Задать вопрос врачу
Ваше имя
Ваш e-mail «*»
Сообщение
* Согласен с правилами обработки персональных данных установленными в политике конфиденциальности
Поля, отмеченные «*», обязательны для заполнения.
×
Заказать госпитализацию
Ваше имя:
Номер телефона:*
Комментарий:
* Согласен с правилами обработки персональных данных установленными в политике конфиденциальности
Поля, отмеченные «*», обязательны для заполнения.
×
Оставить отзыв
×
Отправить письмо
Ваше имя
Ваш e-mail
Тема
Сообщение
* Согласен с правилами обработки персональных данных установленными в политике конфиденциальности
×
Сделайте первый шаг — запишитесь на прием
Оставьте свои контакты, и мы свяжемся с Вами в ближайшее время.
Ваше имя:
Номер телефона или e-mail:*
Выберите дату:
Примечание:
* Согласен с правилами обработки персональных данных установленными в политике конфиденциальности
Поля, отмеченные «*», обязательны для заполнения.
×
Запись на прием
×
Запись на прием
АкушерствоАнализыАНАЛИЗЫ ПРОГРАММЫБольничный листВедение физиологической беременностиВсе виды справокГастроэнтерологияГинекологияДерматовенерологияЖенское бесплодиеКардиологияМаммологияМедицинская книжка (ЛМК)НеврологияОбщие манипуляции и процедурыОпределение беременностиОториноларингология (ЛОР)ОфтальмологияПрерывание беременностиПрофосмотрыПсихиатрия, психотерапия, наркологияРентген – исследованияТерапияТравматологияУЗИ проходимости маточных трубУЗИ-диагностикаУрологияФлюорографияХирургияЦиркумцизио (обрезание)ЭКГ (ХОЛТЕР) и АД (СМАД)Электрокардиограмма (ЭКГ)Электроэнцефалограмма (ЭЭГ)Эндокринолог
* Согласен с правилами обработки персональных данных установленными в политике конфиденциальности
×
Банальная ангина может обернуться дифтерией
Главная » Новости
Дифтерия — опасное инфекционное заболевание, возникающее, как правило, у не привитых против дифтерии людей, в тяжелых запущенных случаях может привести к смерти или серьезным осложнениям.
В настоящее время на этапе спорадической заболеваемости (регистрация единичных случаев) дифтерия возникает у двух категорий лиц, отличающихся по своей восприимчивости к этой инфекции.
Первая группа — это непривитые дети и взрослые, которые не прививались в детстве и не приобрели иммунитета в процессе естественной иммунизации. У них дифтерия характеризуется такими же типичными клиническими проявлениями и тяжелым течением, как и в допрививочный период, высоким удельным весом токсических форм, развитием тяжелых осложнений, появлением комбинированных форм и редких локализаций.
Вторая группа — привитые дети и взрослые, у которых дифтерия протекает в легкой форме.
Возбудитель дифтерии — токсигенная коринебактерия дифтерии, продуцирующая экзотоксин. Патологические изменения в организме больного дифтерией — общая интоксикация, местный воспалительный процесс в зеве (ангина) и развивающиеся впоследствии осложнения: миокардит, токсический нефроз (поражение почек), полирадикулоневрит — обусловлены повреждающим действием дифтерийного токсина.
Дифтерия зева: начало заболевания преимущественно острое. Температура повышается до 38-39 град. в первые 1-2 дня болезни, однако она может быть нормальной или субфебрильной. Общая интоксикация незначительная: головная боль, недомогание, снижение аппетита. Рвота бывает редко. Местно — небольшая болезненность при глотании, неяркая застойная гиперемия и умеренный отек миндалин и дужек, фибринозные налеты на выпуклой поверхности миндалин. Вначале налеты имеют вид студенистой полупрозрачной пленки, легко снимаются, но затем появляются вновь. К концу первых, началу вторых суток — налеты плотные, гладкие, с перламутровым блеском, сероватого цвета, снимаются с трудом. Снятие налëтов сопровождается кровоточивостью.
Опасной формой дифтерии является гипертоксическая дифтерия — внезапное бурное начало с температурой 40 град. и выше, многократная рвота, бред, бессознательное состояние, судороги. У части больных уже в течение первых суток развивается быстро прогрессирующий отек подкожной клетчатки и все местные симптомы тяжелой токсической дифтерии зева. С первых часов заболевания отмечаются тяжелые гемодинамические расстройства. Летальный исход наступает в первые дни болезни.
С первых часов заболевания отмечаются тяжелые гемодинамические расстройства. Летальный исход наступает в первые дни болезни.
Геморрагическая форма дифтерии. Начало проявления интоксикации и характеристика местного процесса — как при гипертоксической форме или токсической дифтерии III степени. Геморрагические явления выявляются чаще с 3-5 дня болезни (иногда на 2-й неделе заболевания). Первоначальные геморрагические симптомы — носовое кровотечение и кровоизлияния на коже в местах инъекций. Затем пропитываются кровью налеты, отмечается кровоточивость десен. На коже появляются петехии, кровоподтеки, диффузное геморрагическое пропитывание отека подкожной клетчатки. Могут наступить желудочное, кишечное кровотечение, у девочек — из влагалища.
Необходимо помнить о возможности возникновения у неиммунных детей и взрослых редких локализаций дифтерии (глаз, наружных половых органов, кожи, пупочной ранки и др.). Обычно эти формы являются вторичными и развиваются в комбинации с дифтерией зева или носа. Дифтерия кожи встречается преимущественно в странах с жарким климатом. Дифтерийный процесс обычно наслаивается на поврежденные участки кожи (раны, чаще всего пупочная, ожоги, опрелости, экзематозные участки, пиодермия и др.), протекает длительно, характеризуется появлением инфильтрации и отечности кожи, образованием фибринозной пленки, увеличением регионарных лимфоузлов и даже отеком окружающей подкожной клетчатки (токсическая форма). Могут наблюдаться атипичные формы (пустулезная, импетигообразная, панариций, флегмона).
Дифтерия кожи встречается преимущественно в странах с жарким климатом. Дифтерийный процесс обычно наслаивается на поврежденные участки кожи (раны, чаще всего пупочная, ожоги, опрелости, экзематозные участки, пиодермия и др.), протекает длительно, характеризуется появлением инфильтрации и отечности кожи, образованием фибринозной пленки, увеличением регионарных лимфоузлов и даже отеком окружающей подкожной клетчатки (токсическая форма). Могут наблюдаться атипичные формы (пустулезная, импетигообразная, панариций, флегмона).
При появлении вышеуказанных симптомов нужно немедленно обратиться к врачу поликлиники по месту жительства или вызвать врача на дом и не заниматься самолечением во избежание осложнений.
Осложнения дифтерии: сердечно-сосудистые осложнения — ранние расстройства кровообращения развиваются в остром периоде токсической дифтерии, преимущественно при геморрагической и гипертоксической формах.
С первого дня болезни отмечается тахикардия при нормальном или повышенном кровяном давлении. Кратковременная гипертония сменяется прогрессирующим падением кровяного давления, особенно минимального. Резко усиливается тахикардия, пульс — нитевидный, наступает похолодание конечностей, нарастают бледность кожных покровов, общая слабость и адинамия. Изменения со стороны сердца выражены нерезко — приглушение тонов, дыхательная аритмия. Расширение границ сердца и увеличение печени наблюдаются редко. Смертность высокая.
Кратковременная гипертония сменяется прогрессирующим падением кровяного давления, особенно минимального. Резко усиливается тахикардия, пульс — нитевидный, наступает похолодание конечностей, нарастают бледность кожных покровов, общая слабость и адинамия. Изменения со стороны сердца выражены нерезко — приглушение тонов, дыхательная аритмия. Расширение границ сердца и увеличение печени наблюдаются редко. Смертность высокая.
Миокардит — самое частое и самое грозное осложнение токсической дифтерии. Тяжелый миокардит развивается у больных токсической дифтерией зева тяжелой степени гипертоксической и геморрагической форм и значительно реже — при более легких степенях токсической дифтерии в нелеченных случаях. Тяжелый миокардит возникает рано, иногда на 4-5 день от начала болезни.
Самой эффективной защитой от дифтерии является вакцинация
Вакцинация проводится детям и взрослым в рамках Национального календаря профилактических прививок бесплатно в поликлинике по месту жительства.
Дети должны получить вакцинальный курс, состоящий из 3х прививок: в возрасте 3 месяца, 4,5 месяцев, 6 месяцев и курс ревакцинаций также состоящий из 3х прививок первая — в возрасте 18 месяцев, вторую — в возрасте 6-7 лет, третью – в возрасте 14 лет).
Взрослые прививаются в возрасте 18 лет и далее 1 раз в 10 лет.
Сохраните свое здоровье и здоровье Ваших близких! Сделайте прививку от дифтерии!
Адреса поликлиник:
Поликлиническое отделение №1 (Чкаловский район г. Екатеринбурга, ул. Зои Космодемьянской, 42) телефоны: 258-16-30 (32)
Поликлиническое отделение № 3 (Чкаловский район г. Екатеринбурга, пер. Короткий, 2) телефон: 210-73-90
Гнойная ангина – фото, лечение в домашних условиях быстро, таблетки от ангины
Гнойная ангина – распространенное и очень неприятное заболевание. Им часто болеют дети, но и взрослые от недуга не защищены. Хоть с проблемой медицина и сталкивается регулярно, часто болезнь лечат неправильно или недостаточно долго, и она переходит в хроническую форму, борьба с которой существенно усложняется.
Гнойная ангина – причины возникновения
Заражение происходит бытовым, контактным и воздушно-капельным путями. Подхватить патогенный микроорганизм, из-за которого появляется гнойная ангина, можно через грязную воду или немытые продукты питания. После проникновения в организм инфекция развивается не сразу. Ее сдерживает иммунная система. Как правило, гнойная ангина причины имеет следующие:
- очаги инфекции во рту;
- злоупотребление алкоголем;
- курение;
- травмы миндалин;
- переохлаждение;
- сильные стрессы и эмоциональные перенапряжения;
- постоянное вдыхание воздуха с загрязняющими частицами.
Гнойная ангина – возбудитель
В большинстве случаев причиной заболевания становятся гемолитические стрептококки, но это не единственный возбудитель ангины. Кроме стрептококков, провоцировать развитие воспалительного процесса могут:
- стафилококки;
- гемофильные палочки;
- нейссерии;
- вирусы;
- грибки.

Гнойная ангина – симптомы
Признаки болезни, которые можно отличить невооруженным взглядом, становятся различимы примерно на 7-й день после того, как инфекция проникнет в организм. Сроки могут меняться в зависимости от состояния иммунитета. Обращаться за помощью специалиста нужно, увидев такие признаки гнойной ангины, как:
- лихорадка;
- головная боль;
- слабость;
- проблемы при проглатывании пищи, а впоследствии и жидкости;
- насморк;
- кашель;
- отечность шеи;
- отек гортани;
- ломота в суставах;
- боли в животе.
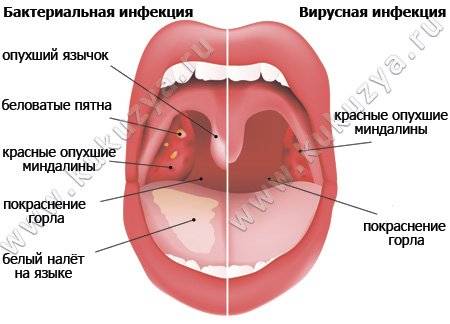
Как правило, гнойная ангина начинается с внезапного повышения температуры и сильной боли в горле. У многих пациентов наблюдается воспаление подчелюстных лимфоузлов – они отекают и болят, – что приводит к затруднению глотания. Еще одно характерное отличие болезни – появление на миндалинах белесого или желтоватого налета. Слабость, боли в животе и ломота в суставах появляются, когда имеет место интоксикация.
Как выглядит гнойная ангина?
При таком диагнозе, как гнойная ангина, фото глотки могут много рассказать о состоянии здоровья пациента. Есть две основные формы заболевания:
- Горло при гнойной ангине лакунарного типа поражено только в области миндалин. За пределы их воспаление не распространяется. При осмотре даже не специалист увидит выраженную гиперемию, отек миндалин и расширение лакун. Налет при лакунарной ангине желтовато-белый и легко удаляется. При «извлечении» так называемых пробок на слизистой не остается кровоподтеков.
- Гнойная фолликулярная ангина – более серьезное заболевание. Недуг глубоко поражает лимфоузлы и миндалины. Они отекают, окрашиваются в ярко-красный цвет. Гнойные налеты на слизистой при этом просто так не удалить. Когда очаги воспаления сливаются между собой, образовываются абсцессы.
Температура при гнойной ангине
Попадая в ткани миндалин, патогенные микроорганизмы начинают очень активно размножаться. Чужеродные клетки разрушают эпителий, и выделяются токсины.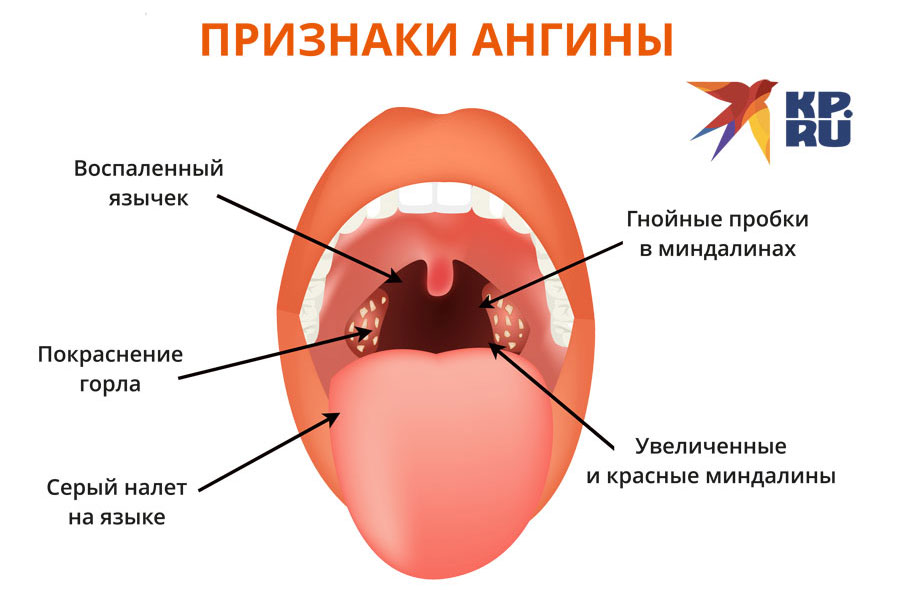 Как следствие – запускается воспалительный процесс. В результате выделения медиаторов воспаления повышается температура. Так естественным образом организм борется с возбудителями. Как правило, гнойная ангина протекает с температурой под 39 – 40 градусов и лихорадкой. Сохраняется такое состояние до 4 – 5 дней.
Как следствие – запускается воспалительный процесс. В результате выделения медиаторов воспаления повышается температура. Так естественным образом организм борется с возбудителями. Как правило, гнойная ангина протекает с температурой под 39 – 40 градусов и лихорадкой. Сохраняется такое состояние до 4 – 5 дней.
Иногда бывает гнойная ангина без температуры. Подобное явление встречается редко – только в тех случаях, когда воспалительный процесс распространяется исключительно на слизистую миндалин, а нагноения при этом нет. Не всегда сопровождается температурой и ангина грибкового происхождения. Кроме всего прочего, лихорадки может не наблюдаться и у пожилых людей или ослабленных пациентов.
Чем опасна гнойная ангина?
Осложнения появляются, если болезнь не лечить совсем или бороться с нею неправильно. Бактериальная среда распространяется по дыхательным путям и может проникать в разные органы. Гнойная ангина осложнения дает на суставные ткани, сердце, почки. При длительном приеме сильных медикаментов могут развиться патологии печени.
- флегмоной шеи;
- острым средним отитом;
- окологлоточным абсцессом;
- шейным лимфаденитом;
- сепсисом;
- менингитом;
- инфекционно-токсическим шоком;
- хроническим тонзиллитом;
- артритом;
- удушьем;
- ревматизмом;
- бактериальной пневмонией.
Гнойная ангина – лечение
Все специалисты сходятся в одном – терапия данного заболевания должна быть комплексной.
Как лечить гнойную ангину правильно:
- Антибиотики. Только предварительно нужно убедиться, что болезнь носит бактериальный характер.
- Средства местного применения. Это могут быть мягкие полоскания и спреи, но только не насильственные манипуляции со слизистой. Выдавливать «пробки» непрофессионалу категорически не рекомендуется.
- Инфузионно-детоксикационная терапия. Такое лечение назначается при ярко выраженных симптомах интоксикации или осложнениях.
- Антигистамины и противовоспалительные медикаменты. При диагнозе гнойная ангина лечение в домашних условиях употребление и таких средств предполагает. Они снимают отек, уменьшают боль в горле и нейтрализуют общие токсические признаки.
- Бициллинопрофилактика. Ее назначают после облегчения состояния больного. Пить Бициллин-5 следует раз в 3 – 4 недели на протяжении примерно полугода.
Чем полоскать горло при гнойной ангине?
При диагнозе гнойная ангина лечение в домашних условиях быстро может облегчить состояние и предотвратит негативные последствия. Полоскание – один из самых эффективных методов терапии. Если регулярно вымывать гной, вероятность проникновения его во внутренние ткани уменьшится. Для полосканий рекомендуется применять такие средства:
- Люголь. Раствор этого препарата хорошо обеззараживает, оказывает антибактериальное и дезинфицирующее действие.
- Фурацилин. Эффективное и безопасное современное средство.
 Перед тем, как вылечить гнойную ангину Фурацилином, желательно прополоскать горло содой. Это усилит действие препарата.
Перед тем, как вылечить гнойную ангину Фурацилином, желательно прополоскать горло содой. Это усилит действие препарата. - Малавит. Для одной процедуры на стакан воды нужно разбавлять 5 – 10 капель средства.
- Мирамистин. Избавляет от бактерий, оказывает противовирусное и противогрибковое действие.
- Хлорофиллипт. Полоскать им горло можно каждый час. Препарат обезболивает и снимает воспаление.
Спрей от ангины
Выбрать действующее средство от ангины должен специалист, оценивающий состояние здоровья пациента. Как правило, выбор осуществляется из таких медикаментов:
- Люголь. В форме спрея действует не хуже, чем в виде полоскания.
- Анти-Ангин. Убивает микробов и оказывает местное анестезирующее действие.
- Гексаспрей. Антисептик, который нельзя использовать детям до 6-и лет.
- Новосепт. Лекарство с противогрибковыми, бактерицидными, обезболивающими и иммуномодулирующими свойствами.

- Тандум Верде. Хорошее нестероидное противовоспалительное средство.
- Орасепт. Эффективный спрей, который помогает устранить симптомы болезни в короткие сроки.
Леденцы от ангины
Если знать, что делать при гнойной ангине, справиться с проблемой получится быстро и сравнительно просто. Остановить развитие недуга, например, неплохо помогают леденцы:
- Грамицидин С;
- Стопангин 2А;
- Граммидин Нео;
- Терафлю Лар;
- Септефрил;
- Гексорал;
- Гексализ;
- Себедин;
- Септолете;
- Стрепсилс.
Таблетки от ангины
Для лечения воспаления применяются разные медикаменты. Часто в виде таблеток больным выписывают антибиотики при гнойной ангине. Препараты вроде Амоксициллина или Флемоксина, рекомендуют глотать целиком и запивать большим количеством воды. Кроме того, пациентам могут рекомендовать пить антигистаминные, противовирусные, иммуномодулирующие средства:
- Неовир;
- Иммунал;
- Циклоферон;
- Рибомунил и другие.

Уколы при ангине
Инъекции могут назначаться при разных формах болезни, протекающих с осложнениями, но как показывает практика, уколы при гнойной ангине – самое распространенное явление. В большинстве случаев за помощью обращаются к таким медикаментам, как:
- Цефазолин;
- Цефтриаксон;
- Амоксициллин;
- Бициллин;
- Бензилпенициллин;
- Цефалексин.
Это антибактериальные средства, потому продолжать делать инъекции нужно до конца курса, даже если при этом основные симптомы болезни исчезнут. Как правило, средняя продолжительность терапии составляет 7-10 дней. Дозировка препаратов для каждого пациента определяется отдельно. Почти все лекарства продаются в виде порошка. Для разведения их используется стерильная вода или раствор хлорида натрия.
Гнойная ангина – народные средства
Нетрадиционная медицина знает немало секретов, как лечить гнойную ангину в домашних условиях. Все рецепты эффективны, безопасны и, что приятно, доступны:
- Взять, к примеру, капусту.
 Она быстро понижает температуру и снимает боль. Все что требуется – просто приложить капустный лист к горлу и обмотать его шерстяным шарфом.
Она быстро понижает температуру и снимает боль. Все что требуется – просто приложить капустный лист к горлу и обмотать его шерстяным шарфом. - Еще одно популярное народное средство от ангины из детства – молоко с медом.
- Мощным противомикробным и противовоспалительным средством является свекольный сок с уксусом.
Лакунарная ангина, острый лакунарный тонзиллит
Что такое лакунарная ангина ?
Лакунарная ангина или острый лакунарный тонзиллит — общее инфекционное заболевание с местными проявлениями в виде острого воспаления небных миндалин.
- Причины возникновения
- Симптомы заболевания
- Диагностика
- Лечение
- Средства для полосканий
- Прогноз и профилактика
- Возможные осложнения
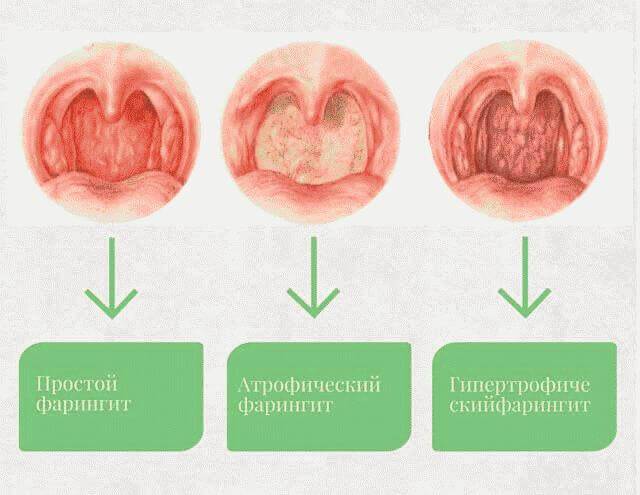
По характеру местного процесса ангины разделяют на:
Катаральные –
неглубокое воспаление слизистой миндалин;
Фолликулярные –
воспаление внутренней части миндалин – фолликулы;
Лакунарные –
воспаление в лакунах (бороздках) миндалин;
Пленчато-некротические –
глубокое воспаление, при котором на поверхности миндалин образуются язвочки, покрытые налетом.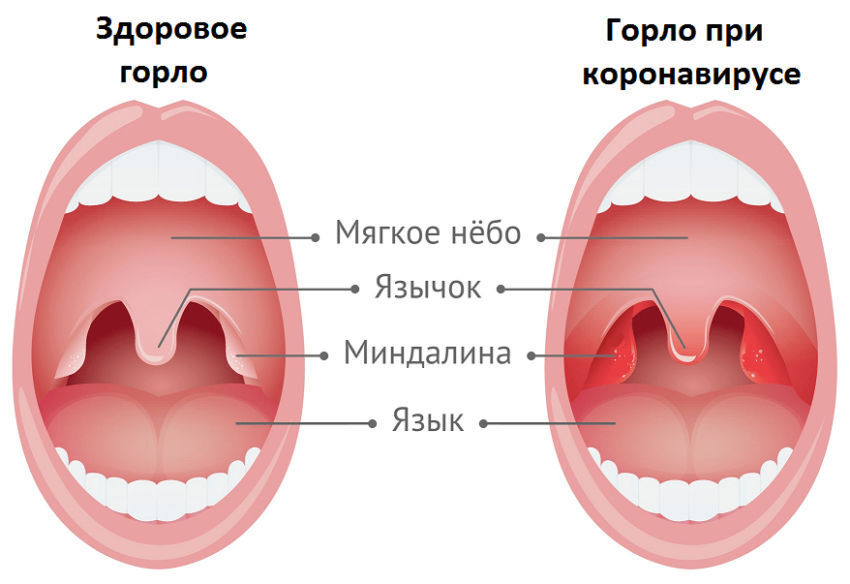
Причины возникновения
Причина лакунарной ангины – воспаление, вызываемое бета-гемолитическим стрептококком группы А.
При диагностике лакунарную ангину отличают от других тонзиллитов (вирусных, грибковых и пр.)
Заразна ли лакунарная ангина ?
Да, заразна.
Основной путь передачи инфекции при ангине – воздушно-капельный, при контакте с больным стрептококковой инфекцией.
На втором месте – контактно-бытовой путь передачи инфекции. Возможен не только при контакте с больным, но и через пищевые продукты.
Симптомы заболевания
Симптомы лакунарной ангины в начале заболевания схожи с фолликулярной ангиной, но, как правило, протекает тяжелее. Начинается с подъема температуры до 39 ˚C и выше. Температура всегда высокая – фебрильная.
Заболевание сопровождается общей слабостью, головной болью, болями в мышцах. К плохому самочувствию присоединяются сильные боли в горле. Аппетит снижен или отсутствует, может быть тошнота. На фоне высокой температуры могут появиться нарушения стула и редкое мочеиспускание.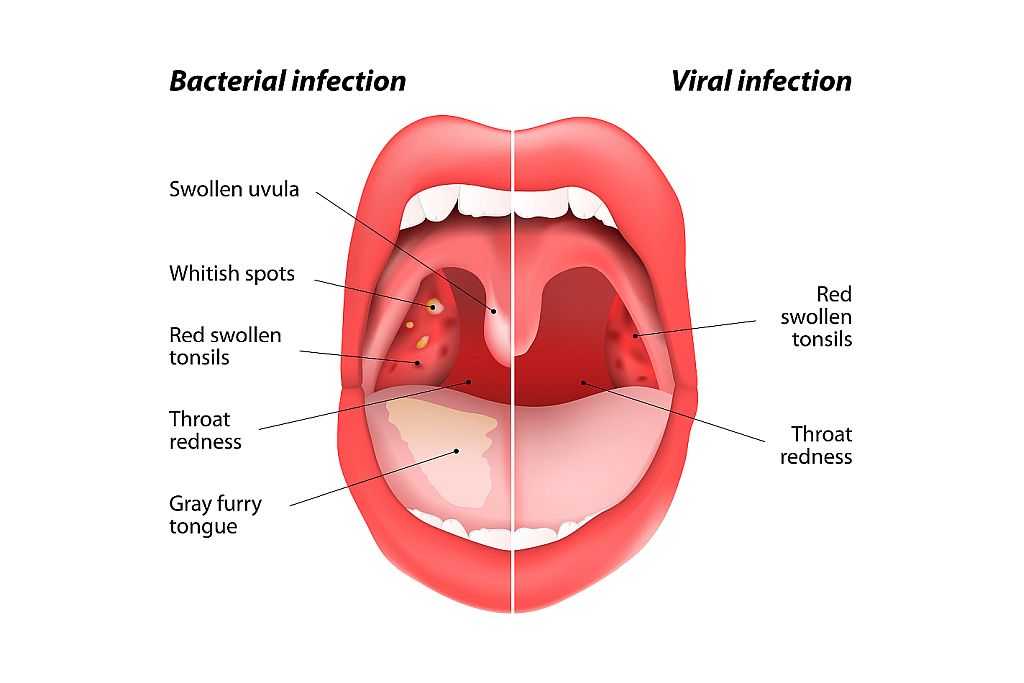
Как выглядит лакунарная ангина?
Лакунарная ангина при диагностике напоминает следы извержения вулкана, дерево или реку с притоками:
При осмотре на покрасневшей слизистой появляются очаги, покрытые беловато-желтым налетом, которые потом сливаются, покрывая лакуны, и даже выходят за их пределы.
В отличие от дифтерии и кандидозного тонзиллита, рыхлый налет легко снимается. После появления налетов состояние несколько улучшается. Однако температура остается высокой.
Лакунарный вид ангины может перейти в более тяжелую, фибринозную форму. В этом случае налеты покрывают всю миндалину. Появляется резкий неприятный запах изо рта.
Диагностика
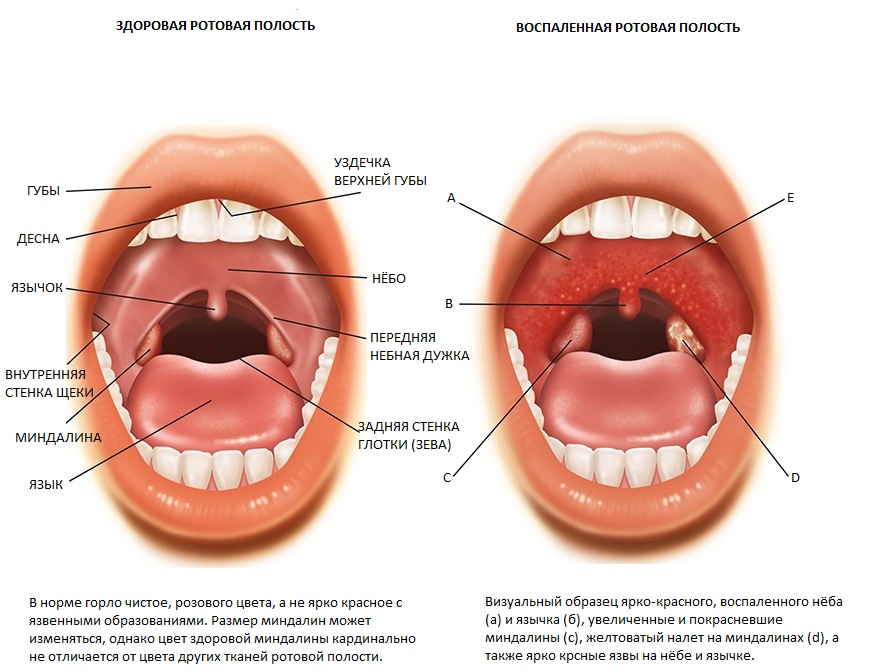
Отличительными признаками лакунарной ангины являются сильные боли в горле в сочетании с высокой температурой и характерным видом налета.
Изменения зева при лакунарной ангине – покраснения и налеты на миндалинах.
Налеты при лакунарной ангине рыхлые, легко снимаются, беловато-желтого цвета.
Лечение
Комплексное лечение при лакунарной ангине направлено на эрадикацию (уничтожение) возбудителя – стрептококка, уменьшение выраженности симптомов воспаления, снижение интоксикации.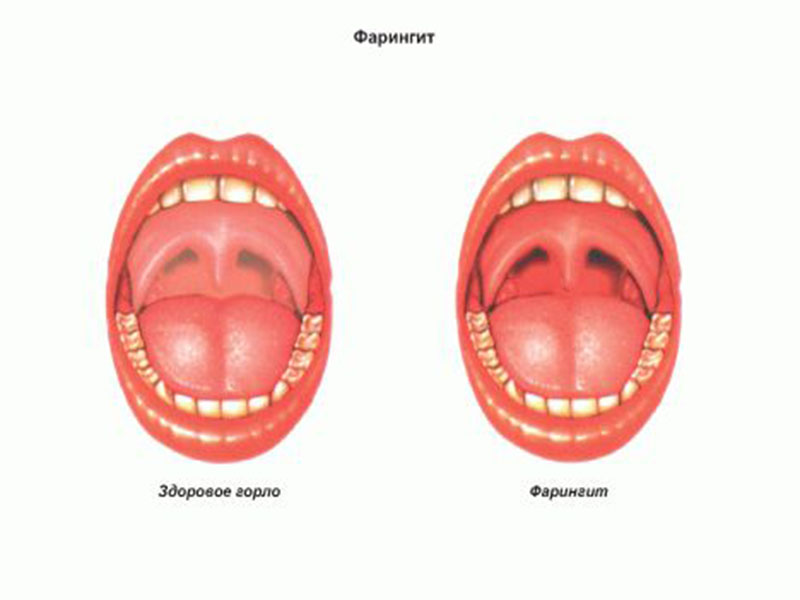
При лакунарной ангине рекомендуется постельный режим на весь период заболевания до нормализации температуры.
Диета при лакунарной ангине молочно-растительная.
Для снижения интоксикации рекомендуется обильное питье, предпочтительно морсы, минеральные воды.
В качестве этиотропной терапии при лакунарной ангине применяются антибактериальные препараты в соответствии с чувствительностью к возбудителю.
Для уменьшения боли в горле и снижения высокой температуры применяются противовоспалительные препараты.
Могут применяться десенсибилизирующие препараты для уменьшения выраженности отека.
Лечение лакунарной ангины у взрослых не имеет принципиального отличия от лечения ангины у детей. Правильный подбор дозы и длительности курса – залог успеха. Антибактериальное лечение ангины должно длиться до 10 дней для всех препаратов, кроме антибиотиков группы макролидов. При их применении длительность антибактериального лечения составляет 5 дней.
В домашних условиях помимо антибактериального лечения также применяются топические (местные) препараты.
Средства для полосканий
К таким средствам относятся как традиционные настои и отвары лекарственных растений (ромашки, шалфея, календулы), настойки лекарственных растений, масло чайного дерева, солевые растворы, так и специализированные препараты.
При выраженной боли в горле при лакунарной ангине могут применяться современные местные противовоспалительные и обезболивающие средства такие, как ОКИ раствор.
ОКИ раствор – это препарат, созданный специально для снятия мучительной боли в горле, воспаления и отека, для быстрого возвращения к нормальной жизни.
Схема лечения
При выраженной боли в горле при лакунарной ангине могут применяться современные местные противовоспалительные и обезболивающие средства на основе кетопрофена, такие, как ОКИ раствор.
ОКИ раствор применяется 2 раза в день.
На одно полоскание достаточно 10 мл раствора.
Раствор следует отмерить с помощью мерного стаканчика, входящего в комплект упаковки, развести в 100 мл (половина стакана) питьевой воды.
Прогноз и профилактика
Мытье рук и умывание лица, использование индивидуальных столовых приборов и посуды – простые и надежные способы профилактики ангины. Также желательно избегать контакта с больными респираторными инфекциями.
Недолеченные ангины часто переходят в хронические тонзиллиты. При хроническом тонзиллите в лакунах миндалин регулярно накапливается гнойное отделяемое. Ухудшение состояния может наступить после стресса, переохлаждения, вирусных респираторных заболеваний.
Возможные осложнения
К ранним осложнениям лакунарной ангины относятся паратонзиллярный и тонзиллярный абсцессы. В первом случае воспаление развивается позади миндалины, а во втором внутри.
Воспаление суставов, сердечной мышцы, заболевания нервной системы – это далеко не полный перечень поздних осложнений ангины. После перенесенной ангины желательно внимательно отнестись к своему здоровью. При появлении необычных симптомов, не связанных с каким-то конкретным заболеванием, а также при изменении поведения, особенно у ребенка, обязательно обратиться к специалисту.
ОКИ раствор
при гингивите/глоссите/фарингите
симптомы (у Взрослых, у Детей), ФОТО, лечение, первые признаки
Как выглядит горло при ангине, какие процессы происходят и чем отличается гнойная ангина от похожих заболеваний в материале статьи. В материале статьи рассмотрено определение ангины, причины появления, ее гнойная форма, способы передачи, симптоматика, осложнения, методы лечения (в том числе домашними средствами).
Содержание
- Причины возникновения
- Способы передачи
- Общие симптомы
- Формы
- Гнойная ангина
- Детское заболевание
- Случаи срочной госпитализации у ребенка
- Симптомы вирусной ангины у детей
- Катаральная разновидность ангины у детей
- Грибковая ангина у детей
- Герпесная форма заболевания у ребенка
- Фолликулярная ангина
- Лечение гнойной ангины у детей и у взрослых
- Случаи, при которых температура не сбивается
- Народные рецепты при ангине.
- Компрессы
- Картофельный компресс
- Компресс из сырой картошки
Причины возникновения
Ангина – острая форма заболевания дыхательных путей. Микроорганизмы живут в организме человека на протяжении всей жизни. Болезнь возникает как следствие ослабленного иммунитета и воспаления миндалин.
Микроорганизмы живут в организме человека на протяжении всей жизни. Болезнь возникает как следствие ослабленного иммунитета и воспаления миндалин.
При заболевании важно учесть, что явилось первопричиной: вирусы или бактерии. В зависимости от этого будет назначаться лечение. Течение и симптоматика различаются между собой.
Вирусы и бактерии развиваются быстрее, попав в благоприятную среду обитания. Основные возбудители стафилококк и стрептококк. Большинство иммунных клеток, живущих в миндалинах, погибают, пытаясь защитить организм от распространения инфекции.
В горле на поверхности небных миндалин формируются гнойные образования – продукты жизнедеятельности микроорганизмов, как активных, так и мертвых.
Способы передачи
Ангине подвержены взрослые и дети. Провоцирующим фактором становится переохлаждение организма или контакт с зараженными пациентами. Существует несколько способов передачи инфекции:
- Воздушно – капельный путь.
- Через посуду, игрушки, и другие предметы пользования.
Наиболее благоприятный сезон для возникновения ангины – весна и осень во время нехватки витаминов и ослабленного состояния иммунной системы, вспышек ОРВИ и гриппа. Температурные скачки, высокий уровень влажности среды создают благоприятный фон для распространения инфекций, бактерий и вирусов.
Общие симптомы
Многие взрослые в курсе, как выглядит ангина в общем виде. Горло у взрослых и детей становится ярко-красного цвета (смотрите фото). В ротовой полости появляются белесые выделения или гной. Горло при ангине болит и появляется першение.
Также присутствует симптоматика характерна для большинства простудных заболеваний:
- Общая слабость.
- Появление тошноты и рвоты.
- Повышение температуры.
- Отсутствие аппетита.
- Болевые ощущения при глотании и в спокойном состоянии.
- Нарушение сна.
Формы
Известны следующие разновидности ангины:
- Гнойная.

- Вирусная.
- Катаральная.
- Грибковая.
- Герпесная.
В зависимости от выявленной формы, которая определяется анализами, выбирается курс антибиотиков.
Гнойная ангина
Гнойная ангина опасна своей схожестью с вирусными инфекциями. Врачи выбирают слабые лекарственные препараты, в результате болезнь прогрессирует, появляются осложнения. Эта форма ангины несет в себе позитивную функцию для организма: таким образом, он защищает себя от заражения микробами внутренних органов.
Гнойная ангина возникает следующим образом: в воздухе присутствуют болезнетворные организмы. Попадая в ротовую полость в процессе дыхания, они начинают активное размножение и развитие в области миндалин воспалительных процессов.
Миндалины – образования лимфоидной ткани. Она принимает участие в формировании иммунных клеток. Именно в ней происходит наиболее быстрая регенерация клеток иммунной системы и борьба с попавшими в организм вирусами.

Заражение миндалин – наиболее удачный вариант заражения организма. В этом случае у пациента будет выработан иммунитет. Когда основной удар ангины приходится на миндалины, внутренние органы находятся в полной безопасности и не подвергаются риску заражения.
Гнойная ангина в большинстве случаев выглядит подобным образом: желтые образования в виде гнойников или сплошной пленки, покрывающее горло. Могут иметь грязно-желтый цвет (смотрите как выглядит на фото у взрослого).
При этой форме заболевания само горло у взрослых и задние его стенки остаются не тронутыми. Воспалительные процессы затрагивают миндалины и непосредственно глотку. Появление серого налета – нормальный признак при гнойной ангине. Ликвидировать его можно полосканием горла содой или отварами трав (в том числе коланхоэ и алое). Иногда миндалины воспаляются настолько сильно, что закрывают собой полностью весь проход в глотку, не позволяя пациенту сглатывать.
Для врача полезно уточнить, где именно присутствуют болевые ощущения. Часто пациенты путают или объединяют в одно горло и глотку. Некоторые формы ангины имеют аналогичные симптомы простудного заболевания и различить их практически невозможно. Проходит время и болезнь прогрессирует.
Часто пациенты путают или объединяют в одно горло и глотку. Некоторые формы ангины имеют аналогичные симптомы простудного заболевания и различить их практически невозможно. Проходит время и болезнь прогрессирует.
При ангине боль в области горла не ощущается, так как воспалительные процессы проходят в миндалинах и глотке. Если болит горло, это характерный признак ларингита, а не ангины.
Детское заболевание
Ангина у детей появляется в следующих случаях:
- Переутомления, стрессовых ситуаций.
- Нарушения режима питания.
- Контакта с больными детьми.
- Заражения через игрушки и посуду.
- Общего или местного переохлаждения организма.
- Ослабленной иммунной системы.
- Перенесенных инфекционных заболеваний.
- Таких заболеваний как отит или гайморит.
Случаи срочной госпитализации у ребенка
Бывают случаи, когда ангина у ребенка может сопровождаться срочной госпитализацией:
- Заболевания в хронической стадии (сахарный диабет, плохая свертываемость крови и других).

- Флегмон шеи.
- Судороги, обмороки, потеря сознания, затруднение дыхания.
- Повышенная температура тела.
- Рвота.
Симптомы вирусной ангины у детей
Для вирусной природы заболевания характерна симптоматика:
- Вялое состояние.
- Нарушение работы пищеварения.
- Увеличение в размерах лимфатических узлов.
- Отсутствие аппетита.
- Тошнота и рвота.
- Повышение температуры.
В этом случае лечение проводится при помощи спреев, компрессов, и полосканий. Рекомендации:
- Проводить обработку миндалин при помощи раствора соды и фурацилина.
- Полоскать горло раствором воды с солью и йодом.
- Полоскать ротовую полость травами, оказывающими антибактериальное и противовоспалительное действие (шалфей, эвкалипт, ромашка).
- Приготовление компресса: хлопчатобумажная ткань смачивается в холодной воде. Затем ее нужно отжать и обмотать вокруг шеи ребенка. Оставить лежать в течение следующих 2 часов.
Катаральная разновидность ангины у детей
Ее еще называю острый тонзиллофарингит. Эту форму характеризуют симптомы:
- Основной симптом – высокое температура тела, до отметки 38-39 градусов.
- Болевые ощущения при сглатывании.
- Тошнота.
Этот вид ангины у детей возникает как осложнение после простуды или гриппа. Правильно подобранное лечение обеспечит выздоровление в течение 10 дней.
Рекомендации:
- Применение курса антибиотиков строго по назначению врача.
- Соблюдение постельного режима.
- Употребление большого количества жидкости.
- Обработка горла при помощи спрея (для малышей).
Грибковая ангина у детей
Чтобы определить источник инфекции нужно сдать необходимые анализы.
При грибковой ангине нужно соблюдать постельный режим и употреблять как можно больше теплой жидкости и полоскать горла отварами трав.
Рекомендации:
- Контроль за детским питанием.
 Пища должна быть легкой и не раздражать больное Горло при ангине. Рекомендуется употреблять как можно больше витаминов (в особенности В и С).
Пища должна быть легкой и не раздражать больное Горло при ангине. Рекомендуется употреблять как можно больше витаминов (в особенности В и С). - Постоянное проветривание комнаты ребенка и влажная уборка.
- Нурофен и парацетамол помогут сбить жар.
Герпесная форма заболевания у ребенка
При этой форме ангины вылечить в домашних условиях быстро, вам помогут следующие процедуры:
- Обильное питье ребенка теплым чаем с такими ягодами как облепиха, малина, брусника.
- Полоскание рта смородиной и чередой. Можно заменить на традиционные варианты: соду или марганцовку.
- Герпесная ангина сопровождается ранками. Не следует употреблять слишком горячую пишу исключить соленое и холодное на время курса лечения.
Фолликулярная ангина
Тяжелая форма заболевания. Фолликулярная ангина у детей сопровождается симптомами:
- Повышение температуры до 40 градусов.
- Появление лихорадки.
- Образование гнойников в области миндалин.

Рекомендации к лечению фолликулярной ангины:
- Тест на мазок. Он позволит определить чувствительность бактерий к определенным препаратам. На основании результатов специалист сможет назначить правильный и наиболее эффективный препарат.
- Употребление жаропонижающих средств.
- Обильное теплое питье.
Важно: если ребенку на момент заболевания не исполнилось 3-х лет, его необходимо срочно госпитализировать, без лечения домашними средствами. Вся процедура должна проходить под строгим контролем медиков в условиях стационара. При фолликулярной ангине запрещено использовать компрессы и ингаляции небулайзером.
Когда врач решит, что малыш может обойтись и без госпитализации, все равно, обязательной процедурой является полоскание рта. Его нужно проводить регулярно. Обойтись им одним не удастся. Необходимо принимать курс антибиотиков. Полоскание – дополнительный метод лечения к лекарственным средствам.
Лечение гнойной ангины у детей и у взрослых
Гнойная ангина у ребенка вылечивается следующим образом:
- Общий курс лечения в среднем составляет 10 дней.
 Он основан на применении антибактериальных средств в таблетках или сиропе.
Он основан на применении антибактериальных средств в таблетках или сиропе. - Включает в себя полоскание ротовой полости люголем.
- Применяются рассасывающие таблетки.
- Для обезболивания назначается анальгин.
- Гнойная ангина вылечивается при помощи Супрастина.
Ангина у детей переносится несколько сложнее, чем у взрослых, за счет более слабой иммунной системы. Во время болезни специалисты рекомендуют соблюдать постельный режим без употребления кислого, соленого и острого.
Лучше не раздражать горло при ангине горячим или слишком холодным. Для питья подойдет теплый чай.
Случаи, при которых температура не сбивается
Существует ряд случаев, при которых не нужно употреблять жаропонижающие средства:
- Если отметка на градуснике перевалила за 38. Организм осуществляет выработку антител и с их помощью справляется с заболеванием.
- Рвота при температуре. Грудничкам можно помочь ректальными свечками. (выбирать нужно специальные детские свечи).

- Если ребенок старше года нормально переносит состояние жара при температуре выше 38.
Народные рецепты при ангине.
При лечении в домашних условиях, быстро, ангину побороть помогут следующие простые рецепты, они снимут боли и воспалительные процессы:
- Молоко и мед. Альтернативное питье чаю с малиной. Молоко оказывает успокаивающее действие, снимает боль. Для большего эффекта рекомендуется подавать слегка горячим вместе с добавлением сливочного масла. Не рекомендуется людям, страдающим аллергией и при индивидуальной непереносимости продуктов пчеловодства. Противопоказан детям, младше одного года.
- Раствор с медом для полоскания: в стакане кипяченной воды, предварительно охлажденной до температуры около 40 градусов, растворить ложку меда, который есть в доме. В него добавить ложку яблочного уксуса 6%.
Компрессы
При применении компрессов, приостанавливаются начавшиеся воспалительные процессы, снижаются болевые ощущения в глотке и улучшается процесс кровообращения.
Важно. Компрессы можно применять только при нормальной температуре. Когда болезнь перешла в свою позднюю фазу, и при образовании гнойников их делать нельзя.
Для детей лучшее время для компрессов – перед сном. Ноги должны быть при этом в тепле под одеялом или в носочках. Применять 1-2 раза в течение дня.
Взрослый компресс ставится на 3-4 часа с перерывами в 2 часа между ними.
Спиртовой компресс: 70% медицинский спирт разбавляется кипяченой водой в пропорциях 1:1. Максимальный эффект даст спиртовая настойка на травах. Если ее в доме нет, можно добавить в имеющийся спирт небольшое количество (3-5 капель) эфирного масла.
Подойдет лаванда, шалфей, мята, эвкалипт.
Не рекомендуется людям с чувствительной кожей, велика вероятность ожога.
Картофельный компресс
Приготовление: промойте и отварите картошку вместе с кожурой. Разомните и добавьте пару капель йода на спиртовой основе и ложку растительного масла.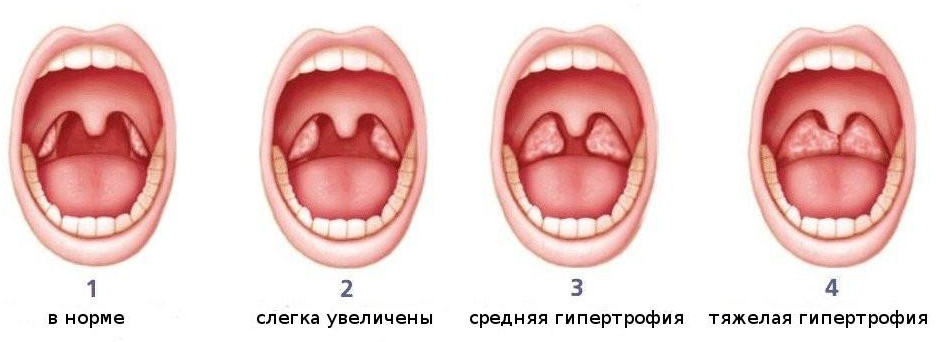 Заверните все в марлевый мешочек. Подождите, пока компресс остынет немного, для того, чтобы его можно было безболезненно прикладывать к коже. Приложите мешочек на горло и хорошо укутайте шею. Компресс можно держать в течение всей ночи.
Заверните все в марлевый мешочек. Подождите, пока компресс остынет немного, для того, чтобы его можно было безболезненно прикладывать к коже. Приложите мешочек на горло и хорошо укутайте шею. Компресс можно держать в течение всей ночи.
Компресс из сырой картошки
Натереть на терке несколько картошинок с добавлением 6% яблочного уксуса. Завернуть в плотную ткань и приложить к горлу. Такой компресс оказывает противовоспалительное действие.
Народные средства применяются только совместно с традиционными методами лечения без пропуска курса антибиотиков.
Стенокардия | Johns Hopkins Medicine
Что такое стенокардия?
Стенокардия или просто стенокардия — это боль или дискомфорт в груди, которые постоянно возвращаются. Это происходит, когда какая-то часть вашего сердца не получает достаточно крови и кислорода. Стенокардия может быть симптомом ишемической болезни сердца (ИБС). Это происходит, когда артерии, несущие кровь к сердцу, сужаются и блокируются из-за атеросклероза или тромба. Это также может произойти из-за нестабильных бляшек, плохого кровотока через суженный сердечный клапан, сниженной насосной функции сердечной мышцы, а также спазма коронарных артерий.
Это также может произойти из-за нестабильных бляшек, плохого кровотока через суженный сердечный клапан, сниженной насосной функции сердечной мышцы, а также спазма коронарных артерий.
Существуют еще 2 формы стенокардии. They are:
| Variant angina pectoris | Microvascular angina |
|
|
What Cases angis Pectoris?
Стенокардия возникает, когда сердечная мышца (миокард) не получает достаточного количества крови и кислорода для данного уровня работы. Недостаточное кровоснабжение называется ишемией.
Кто подвержен риску развития стенокардии?
Все, что заставляет вашу сердечную мышцу нуждаться в большем количестве крови или кислорода, может привести к стенокардии. Факторы риска включают физическую активность, эмоциональный стресс, сильный холод и жару, обильную пищу, чрезмерное употребление алкоголя и курение сигарет.
Каковы симптомы стенокардии?
Наиболее распространенные симптомы стенокардии:
-
Давящая, сдавливающая или давящая боль, обычно в груди под грудиной
-
Боль также может возникать в верхней части спины, обеих руках, шее или мочках ушей
-
Боль, иррадиирующая в руки, плечи, челюсть, шею или спину
-
Обморочное состояние
Стенокардическая боль в грудной клетке обычно проходит в течение нескольких минут после отдыха или приема прописанных кардиологических препаратов, таких как нитроглицерин.
Приступ стенокардии означает, что какая-то часть сердца не получает достаточного кровоснабжения. Если у вас стенокардия, у вас повышенный риск сердечного приступа. Обратите внимание на характер ваших симптомов: что вызывает боль в груди, как она ощущается, как долго она длится и снимает ли боль лекарство. Если симптомы стенокардии резко меняются, или если они возникают, когда вы отдыхаете, или начинают возникать непредсказуемо, позвоните по номеру 9.11. У вас может быть сердечный приступ. Не ведите себя в отделение неотложной помощи.
Симптомы стенокардии могут выглядеть как другие заболевания или проблемы. Всегда обращайтесь к своему лечащему врачу для постановки диагноза.
Как диагностируется стенокардия?
В дополнение к полному анамнезу и медицинскому осмотру ваш поставщик медицинских услуг часто может диагностировать стенокардию на основании ваших симптомов и того, как и когда они возникают. Другие тесты могут включать:
-
Электрокардиограмма (ЭКГ).
 Регистрирует электрическую активность сердца, показывает аномальные ритмы (аритмии) и обнаруживает повреждение сердечной мышцы.
Регистрирует электрическую активность сердца, показывает аномальные ритмы (аритмии) и обнаруживает повреждение сердечной мышцы. -
Стресс-тест (обычно с ЭКГ; также называется беговой дорожкой или ЭКГ с нагрузкой). Вводится, когда вы ходите по беговой дорожке или крутите педали на велотренажере, чтобы контролировать способность вашего сердца функционировать в условиях стресса, например, во время физических упражнений. Также контролируются частота дыхания и артериальное давление. Стресс-тест может быть использован для выявления ишемической болезни сердца или для определения безопасных уровней физической нагрузки после сердечного приступа или операции на сердце. В специальном типе стресс-теста используются лекарства для стимуляции сердца, как если бы вы тренировались.
-
Катетеризация сердца. При этой процедуре проводник вводится в коронарные артерии. Затем в артерию вводят контрастное вещество. Рентгеновские снимки делаются для обнаружения сужений, закупорок и других аномалий определенных артерий.

-
МРТ сердца. Этот тест позволяет определить объем притока крови к сердечной мышце. Он может быть доступен не во всех медицинских центрах.
-
КТ коронарных артерий. Этот тест оценивает количество кальция и бляшек внутри кровеносных сосудов сердца.
Как лечится стенокардия?
Ваш лечащий врач определит конкретное лечение на основе:
-
Вашего возраста
-
Вашего общего состояния здоровья и прошлого состояния здоровья
-
Насколько вы больны
0 0 , процедуры или терапия -
Ожидаемая продолжительность заболевания
-
Ваше мнение или предпочтение
Ваш лечащий врач может прописать лекарства, если у вас стенокардия. Наиболее распространенным является нитроглицерин, который помогает облегчить боль, расширяя кровеносные сосуды. Это обеспечивает больший приток крови к сердечной мышце и снижает нагрузку на сердце. Нитроглицерин можно принимать в форме пролонгированного действия ежедневно для профилактики стенокардии. Или его можно принимать в виде спрея для носа или под язык при приступах стенокардии.
Нитроглицерин можно принимать в форме пролонгированного действия ежедневно для профилактики стенокардии. Или его можно принимать в виде спрея для носа или под язык при приступах стенокардии.
Не принимайте силденафил (для лечения эректильной дисфункции) с нитроглицерином. Это может привести к опасному падению артериального давления. Поговорите со своим лечащим врачом, если вы принимаете лекарства от эректильной дисфункции, прежде чем принимать нитроглицерин.
Бета-блокаторы и блокаторы кальциевых каналов также используются для лечения стенокардии.
Ваш лечащий врач может порекомендовать другие лекарства для лечения или профилактики стенокардии.
Каковы осложнения стенокардии?
Стенокардия означает, что у вас ишемическая болезнь сердца и что какая-то часть вашего сердца не получает достаточного кровоснабжения. Если у вас стенокардия, у вас повышенный риск сердечного приступа.
Можно ли предотвратить стенокардию?
Ведение здорового образа жизни может помочь отсрочить или предотвратить стенокардию. Здоровый образ жизни включает:
Здоровый образ жизни включает:
-
Здоровое питание
-
Физическая активность и упражнения
-
Управление стрессом
-
Отказ от курения или отказ от курения, если вы курите
-
Поддержание или стремление к здоровому весу
-
Прием лекарств в соответствии с предписаниями , и избыточный вес
Жизнь со стенокардией
Если у вас стенокардия, обратите внимание на характер ваших симптомов. Например, обратите внимание на то, что вызывает боль в груди, на что она похожа, как долго обычно длятся приступы и облегчают ли лекарства вашу боль. Звоните 911, если симптомы приступа стенокардии резко изменились. Это называется нестабильной стенокардией.
Важно работать с вашим поставщиком медицинских услуг для лечения основного заболевания коронарной артерии, которое вызывает стенокардию. Вам необходимо контролировать факторы риска: высокое кровяное давление, курение сигарет, высокий уровень холестерина в крови, малоподвижный образ жизни, избыточный вес и диета с высоким содержанием насыщенных жиров. Прием лекарств в соответствии с указаниями вашего лечащего врача является важной частью жизни со стенокардией. Если ваш лечащий врач прописывает вам нитроглицерин, важно, чтобы он всегда был с вами, и вы следовали его или ее указаниям по его применению всякий раз, когда у вас случается приступ стенокардии.
Прием лекарств в соответствии с указаниями вашего лечащего врача является важной частью жизни со стенокардией. Если ваш лечащий врач прописывает вам нитроглицерин, важно, чтобы он всегда был с вами, и вы следовали его или ее указаниям по его применению всякий раз, когда у вас случается приступ стенокардии.
Когда мне следует позвонить своему лечащему врачу?
Позвоните 911, если у вас есть какое -либо из следующего:
-
Симптомы стенокарды резко изменяют
-
Симптомы случаются, когда вы отдыхаете
-
Симптомы продолжаются после использования нитроглицера
-
-
Симптомы начинают проявляться непредсказуемо
Возможно, у вас сердечный приступ. Не ведите себя в отделение неотложной помощи.
Немедленно позвоните своему поставщику медицинских услуг, если:
Ключевые моменты стенокардии
-
Стенокардия — это боль или дискомфорт в груди, которые постоянно возвращаются.
 Это происходит, когда какая-то часть вашего сердца не получает достаточно крови и кислорода.
Это происходит, когда какая-то часть вашего сердца не получает достаточно крови и кислорода. -
Стенокардия является симптомом ишемической болезни сердца. Это происходит, когда артерии, несущие кровь к сердцу, сужаются и блокируются из-за атеросклероза или тромба.
-
Стенокардия может ощущаться как давящая, сдавливающая или раздавливающая боль в груди под грудиной или в верхней части спины, в обеих руках, шее или мочках ушей. У вас также может быть одышка, слабость или утомляемость
-
Нитроглицерин — наиболее распространенное лекарство, назначаемое при стенокардии
-
Лечение стенокардии включает контроль высокого кровяного давления, прекращение курения сигарет, снижение высокого уровня холестерина в крови, употребление меньшего количества насыщенных жиров, физические упражнения и снижение веса
Коронарная недостаточность ангиограмма – Клиника Майо
Обзор
Коронарная ангиограмма
Коронарная ангиограмма
При коронарной ангиограмме катетер вводят в артерию в паху, руке или шее и проводят через кровеносные сосуды к сердцу. Коронарная ангиограмма может показать заблокированные или суженные кровеносные сосуды в сердце.
Коронарная ангиограмма может показать заблокированные или суженные кровеносные сосуды в сердце.
Коронарная ангиография — это процедура, при которой используется рентгеновское изображение, позволяющее увидеть кровеносные сосуды сердца. Тест обычно проводится, чтобы увидеть, есть ли ограничение в кровотоке, идущем к сердцу.
Коронарные ангиограммы являются частью общей группы процедур, известных как катетеризация сердца. Процедуры катетеризации сердца могут как диагностировать, так и лечить заболевания сердца и кровеносных сосудов. Коронарная ангиограмма, которая может помочь в диагностике сердечных заболеваний, является наиболее распространенным типом процедуры катетеризации сердца.
Во время коронарографии в кровеносные сосуды сердца вводится краситель, который можно увидеть с помощью рентгеновского аппарата. Рентгеновский аппарат быстро делает серию изображений (ангиограмм), предлагая взглянуть на ваши кровеносные сосуды. При необходимости врач может открыть закупоренные артерии сердца (ангиопластику) во время коронарографии.
Товары и услуги
- Книга: Книга семейного здоровья клиники Мэйо, 5-е издание
- Информационный бюллетень: Письмо о здоровье клиники Мэйо — цифровое издание
Зачем это делается
Ваш врач может порекомендовать вам пройти коронарографию, если у вас есть:
- Симптомы ишемической болезни сердца, такие как боль в груди (стенокардия)
- Боль в груди, челюсти, шее или руке, которую нельзя объяснить другими тестами
- Новая или усиливающаяся боль в груди (нестабильная стенокардия)
- Порок сердца, с которым вы родились (врожденный порок сердца)
- Аномальные результаты неинвазивного стресс-теста сердца
- Другие проблемы с кровеносными сосудами или травма грудной клетки
- Проблема с сердечным клапаном, требующая хирургического вмешательства
Поскольку существует небольшой риск осложнений, ангиограммы обычно не выполняются до тех пор, пока не будут выполнены неинвазивные исследования сердца, такие как электрокардиограмма, эхокардиограмма или стресс-тест.
Дополнительная информация
- Острый коронарный синдром
- Стенокардия
- Ишемическая болезнь сердца
- Сердечный приступ
- Сердечно -заболевания
- Митральный выпадение клапана
- Ишемия миокарда
- заболевание небольших сосудов
- Остановка сердечной кардиости
- Takaysu’s Arteritis
- INTARIC Tachycardia
- Сердечный приступ
- Ход
- Травма катетеризированной артерии
- Нарушения сердечного ритма (аритмии)
- Аллергические реакции на краситель или лекарства, используемые во время процедуры
- Поражение почек
- Чрезмерное кровотечение
- Инфекция
Как вы подготовитесь
В некоторых случаях коронароангиограммы выполняются в экстренном порядке.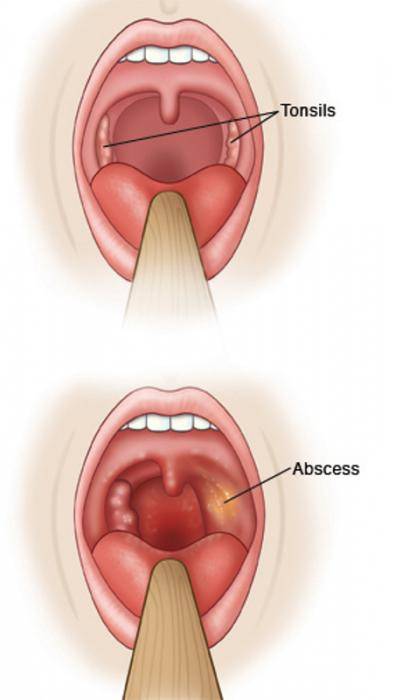 Однако чаще всего они назначаются заранее, что дает вам время на подготовку.
Однако чаще всего они назначаются заранее, что дает вам время на подготовку.
Ангиограммы выполняются в лаборатории катетеризации в больнице. Ваша медицинская бригада даст вам конкретные инструкции и расскажет о лекарствах, которые вы принимаете. Общие рекомендации включают:
- Ничего не ешьте и не пейте после полуночи перед ангиограммой.
- Возьмите с собой в больницу все свои лекарства в оригинальных флаконах. Спросите своего врача о том, следует ли принимать ваши обычные утренние лекарства.
- Если у вас диабет, спросите своего врача, следует ли вам принимать инсулин или другие пероральные препараты перед ангиографией.
Что вы можете ожидать
Перед процедурой
Перед началом процедуры ангиографии ваша медицинская бригада изучит вашу историю болезни, включая сведения об аллергии и принимаемых вами лекарствах. Бригада может провести медицинский осмотр и проверить ваши жизненно важные показатели — артериальное давление и пульс.
Вы также опорожните мочевой пузырь и переоденетесь в больничную одежду. Возможно, вам придется снять контактные линзы, очки, украшения и шпильки.
Во время процедуры
Процедура катетеризации сердца, доступы
Процедура катетеризации сердца, подходы
При процедуре катетеризации сердца медицинский работник вводит катетер в артерию на запястье (лучевая артерия) или в паху (бедренная артерия). Затем катетер проводят через кровеносные сосуды к сердцу.
Во время процедуры вы ложитесь на спину на рентгеновский стол. Поскольку во время процедуры стол может быть наклонен, на груди и ногах можно застегнуть ремни безопасности. Рентгеновские камеры будут перемещаться вокруг вашей головы и грудной клетки, чтобы делать снимки под разными углами.
В вену на руке вставлена капельница. Вам могут ввести внутривенно седативное средство, которое поможет вам расслабиться, а также другие лекарства и жидкости. Вы будете очень сонным и можете заснуть во время процедуры, но вас все равно можно будет легко разбудить, чтобы следовать любым инструкциям.
Электроды на груди контролируют ваше сердце на протяжении всей процедуры. Манжета для измерения артериального давления отслеживает ваше артериальное давление, а другое устройство, пульсоксиметр, измеряет количество кислорода в крови.
Можно сбрить небольшое количество волос в паху или на руке, куда будет вставляться гибкая трубка (катетер). Область промывают и дезинфицируют, а затем обезболивают инъекцией местного анестетика.
В месте входа делается небольшой разрез, и в артерию вводится короткая пластиковая трубка (оболочка). Катетер вводится через интродьюсер в кровеносный сосуд и осторожно вводится в сердце или коронарные артерии.
Введение катетера не должно вызывать боли, и вы не должны чувствовать, как он проходит через тело. Сообщите своему медицинскому персоналу, если у вас возникнет какой-либо дискомфорт.
Краситель (контрастное вещество) вводится через катетер. Когда это происходит, у вас может быть кратковременное ощущение покраснения или тепла.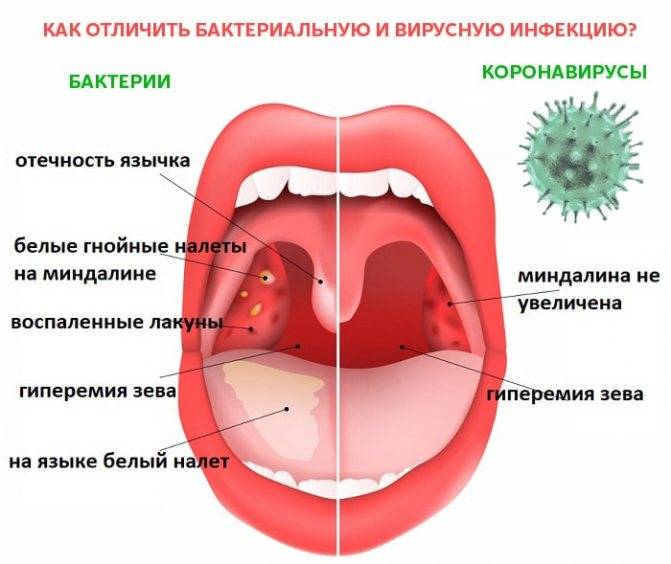 Но опять же, сообщите своему лечащему врачу, если вы чувствуете боль или дискомфорт.
Но опять же, сообщите своему лечащему врачу, если вы чувствуете боль или дискомфорт.
Краситель хорошо виден на рентгеновских снимках. Когда он движется по вашим кровеносным сосудам, ваш врач может наблюдать за его потоком и выявлять любые закупорки или суженные участки. В зависимости от того, что ваш врач обнаружит во время ангиограммы, вам могут одновременно назначить дополнительные катетерные процедуры, такие как баллонная ангиопластика или установка стента для открытия суженной артерии. Другие неинвазивные тесты, такие как УЗИ, могут помочь вашему врачу оценить выявленные закупорки.
Проведение ангиограммы занимает около часа, хотя может быть и дольше, особенно в сочетании с другими процедурами катетеризации сердца. Подготовка и уход после процедуры могут увеличить время.
После процедуры
Когда ангиограмма закончена, катетер удаляют из руки или паха и разрез закрывается ручным давлением, зажимом или небольшой пробкой.
Вы будете доставлены в зону восстановления для наблюдения и контроля. Когда ваше состояние стабилизируется, вы возвращаетесь в свою палату, где за вами регулярно наблюдают.
Когда ваше состояние стабилизируется, вы возвращаетесь в свою палату, где за вами регулярно наблюдают.
Вам придется лежать несколько часов, чтобы избежать кровотечения, если катетер был введен в пах. В это время к разрезу можно прикладывать давление, чтобы предотвратить кровотечение и ускорить заживление.
Возможно, вы сможете вернуться домой в тот же день или вам придется остаться в больнице на ночь. Пейте много жидкости, чтобы вывести краску из организма. Если вы готовы к этому, съешьте что-нибудь.
Спросите у лечащей бригады, когда можно возобновить прием лекарств, купание или душ, работу и другие обычные действия. Избегайте физических нагрузок и поднятия тяжестей в течение нескольких дней.
Место прокола, скорее всего, какое-то время останется болезненным. Он может быть слегка ушиблен и иметь небольшую шишку.
Позвоните своему врачу, если:
- Вы заметили кровотечение, новый синяк или припухлость в месте установки катетера
- У вас усиливается боль или дискомфорт в месте установки катетера
- У вас есть признаки инфекции, такие как покраснение, выделения или лихорадка
- Изменение температуры или цвета ноги или руки, которые использовались для процедуры
- Слабость или онемение в ноге или руке, где был введен катетер
- У вас появилась боль в груди или одышка
Если место установки катетера активно кровоточит и не останавливается после того, как вы надавили на это место, позвоните по номеру 911 или в службу неотложной медицинской помощи. Если место введения катетера внезапно начинает опухать, позвоните по номеру 911 или в службу неотложной медицинской помощи.
Если место введения катетера внезапно начинает опухать, позвоните по номеру 911 или в службу неотложной медицинской помощи.
Результаты
Ангиограмма может показать врачам, что не так с вашими кровеносными сосудами. Можно:
- Покажите, сколько ваших коронарных артерий заблокировано или сужено жировыми бляшками (атеросклероз)
- Определите, где в ваших кровеносных сосудах расположены закупорки
- Покажите, насколько кровоток блокируется через ваши кровеносные сосуды
- Проверить результаты предыдущей операции коронарного шунтирования
- Проверьте кровоток через сердце и кровеносные сосуды
Знание этой информации может помочь вашему врачу определить, какое лечение лучше для вас и насколько опасно ваше заболевание сердца для вашего здоровья. Основываясь на ваших результатах, ваш врач может решить, например, что вам будет полезна коронарная ангиопластика или стентирование, чтобы помочь очистить закупоренные артерии. Также возможно, что ангиопластика или стентирование могут быть выполнены во время вашей ангиограммы, чтобы избежать необходимости в другой процедуре.
Также возможно, что ангиопластика или стентирование могут быть выполнены во время вашей ангиограммы, чтобы избежать необходимости в другой процедуре.
Клинические испытания
Ознакомьтесь с исследованиями Mayo Clinic, посвященными тестам и процедурам, помогающим предотвращать, выявлять, лечить или управлять состояниями.
Персонал клиники Мэйо
Похожие
Новости клиники Мэйо
Продукты и услуги
Стенокардия (боль в груди) | American Heart Association
Стенокардия — это боль или дискомфорт в груди, вызванные тем, что сердечная мышца не получает достаточно крови, богатой кислородом. Это может ощущаться как давление или сдавливание в груди. Дискомфорт также может возникать в плечах, руках, шее, челюсти, животе или спине. Боль при стенокардии может даже напоминать расстройство желудка. Кроме того, некоторые люди не чувствуют боли, но имеют другие симптомы, такие как одышка или усталость. Если эти симптомы вызваны недостатком кислорода в сердечной мышце, это называется «аналог стенокардии».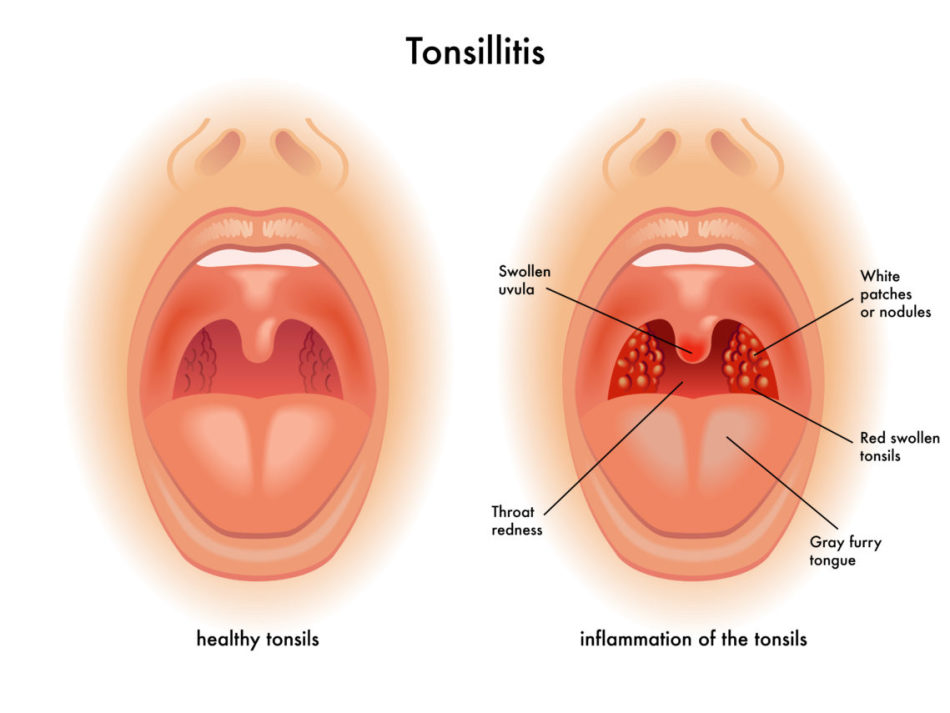
Но стенокардия — это не болезнь. Это симптом основной проблемы с сердцем, обычно ишемической болезни сердца (ИБС), также известной как болезнь коронарных артерий (ИБС). Существует много типов стенокардии, включая стабильную, нестабильную, микрососудистую стенокардию и стенокардию, вызванную спазмом в коронарных артериях. артерий (вазоспастическая или вариантная). Посмотреть анимацию стенокардии(ссылка открывается в новом окне)(ссылка открывается в новом окне).
Стенокардия обычно возникает из-за сужения или закупорки одной или нескольких коронарных артерий, что также называется ишемией.
Стенокардия также может быть симптомом коронарной микрососудистой болезни (МКЗ). Это заболевание сердца, которое поражает самые маленькие коронарные артерии сердца и чаще встречается у женщин, чем у мужчин. Узнайте больше об стенокардии у женщин.
В зависимости от типа вашей стенокардии существует множество факторов, которые могут вызвать боль при стенокардии. Симптомы также различаются в зависимости от типа стенокардии.
Типы стенокардии
Важно знать типы стенокардии и их различия.
- Стабильная стенокардия
- Нестабильная стенокардия
- Микроваскулярная стенокардия
- Вазоспастическая или вариантная стенокардия
Знайте свой риск развития стенокардии
Если вы подвержены риску сердечно-сосудистых заболеваний или ишемической болезни сердца, вы также подвержены риску стенокардии. К основным факторам риска сердечно-сосудистых заболеваний и ишемической болезни сердца относятся:
- Нездоровый уровень холестерина
- Высокое кровяное давление
- Курение
- Диабет
- Избыточный вес или ожирение
- Метаболический синдром
- Отсутствие физической активности
- Нездоровое питание
- Пожилой возраст (Риск увеличивается для мужчин после 45 лет и для женщин после 55 лет.)
- Семейный анамнез ранних сердечных заболеваний
Диагностика
Любая боль в груди должна быть проверена врачом.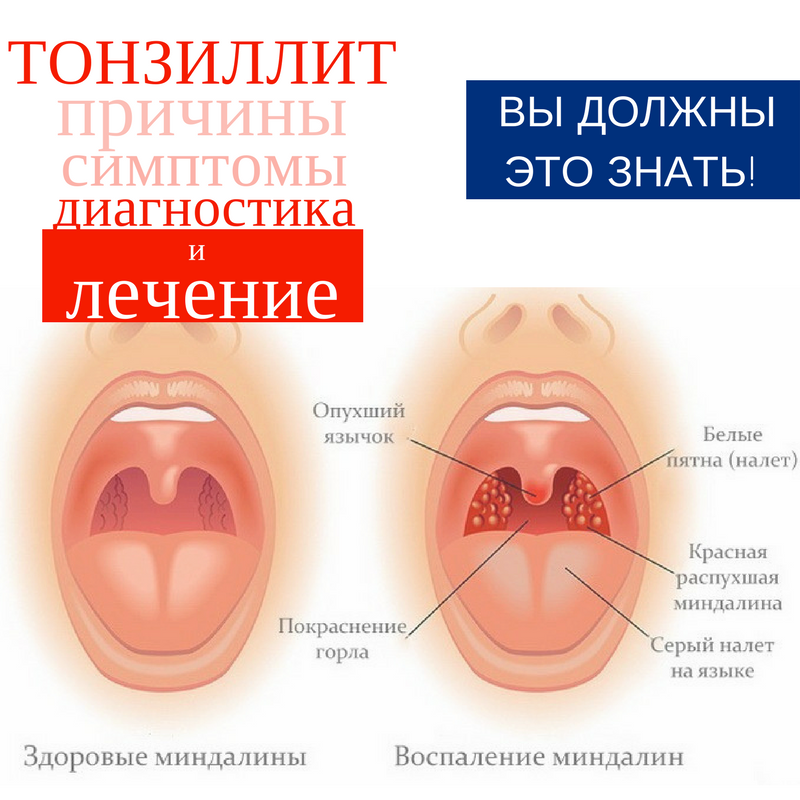 Он или она захочет выяснить, является ли это стенокардией, и если это так, является ли стенокардия стабильной или нестабильной. Если он нестабилен, вам может потребоваться неотложная медицинская помощь, чтобы попытаться предотвратить сердечный приступ.
Он или она захочет выяснить, является ли это стенокардией, и если это так, является ли стенокардия стабильной или нестабильной. Если он нестабилен, вам может потребоваться неотложная медицинская помощь, чтобы попытаться предотвратить сердечный приступ.
Ваш лечащий врач, скорее всего, проведет медицинский осмотр, спросит о ваших симптомах и расспросит о ваших факторах риска сердечно-сосудистых заболеваний и других сердечно-сосудистых заболеваний, а также о вашей семейной истории.
Ваш лечащий врач также задаст вам ряд вопросов, чтобы исключить наиболее важные или опасные для жизни возможности. Подумайте заранее, чтобы вы могли предоставить как можно больше информации. Вот несколько вопросов, которые вам могут задать:
- Как долго у вас это заболевание?
- По шкале от 1 (легкий) до 10 (критический), каков ваш уровень дискомфорта?
- Какое поведение(я) провоцирует боль? Физическая активность? Принимать пищу?
- Что снимает дискомфорт?
Распечатайте наш журнал стенокардии, чтобы отслеживать симптомы стенокардии.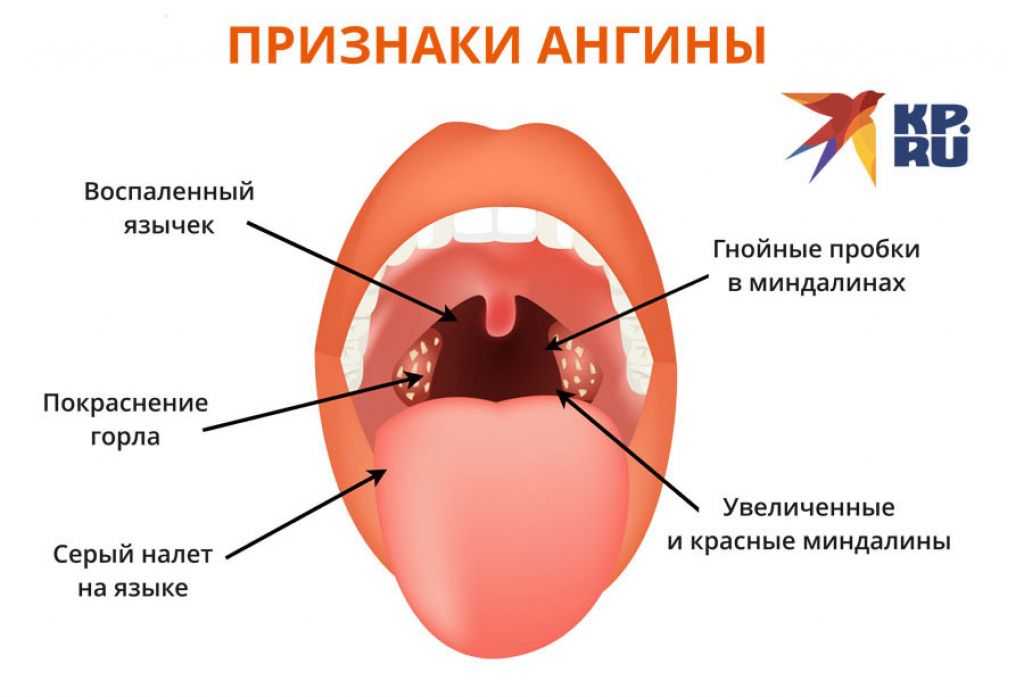
Лечение стенокардии
Если ваш лечащий врач считает, что у вас нестабильная стенокардия или что ваша стенокардия связана с серьезным заболеванием сердца, он может порекомендовать следующие анализы и процедуры:
- ЭКГ (электрокардиограмма)
- Стресс-тест
- Анализы крови
- Рентген грудной клетки
- Коронарная ангиография
- Катетеризация сердца
- Компьютерная томография Ангиография
Лечение стенокардии включает:
- Определение причины
- Кардиологические процедуры для открытия заблокированных артерий
- Лекарства для поддержания просвета артерий
- Лекарства для лечения других заболеваний и факторов риска, таких как высокое кровяное давление, высокий уровень холестерина и диабет
- Изменения образа жизни, включая здоровое питание и физическую активность
- Кардиореабилитация (если вы соответствуете требованиям)
Эти процедуры помогут уменьшить боль и дискомфорт, а также уменьшить частоту приступов стенокардии. Они также предотвратят или снизят риск сердечного приступа и смерти за счет лечения основного сердечно-сосудистого заболевания, которое у вас может быть.
Они также предотвратят или снизят риск сердечного приступа и смерти за счет лечения основного сердечно-сосудистого заболевания, которое у вас может быть.
Не всегда боль в груди является признаком болезни сердца.
Другие состояния также могут вызывать боль в груди, например:
- Легочная эмболия (закупорка легочной артерии)
- Расслоение аорты (разрыв крупной артерии)
- Легочная инфекция
- Аортальный стеноз (сужение аортального клапана сердца)
- Гипертрофическая кардиомиопатия (заболевание сердечной мышцы)
- Перикардит (воспаление тканей, окружающих сердце)
- Паническая атака
Узнайте больше:
- Распечатайте наш загружаемый лист: Что такое стенокардия? (PDF)
Написано редакцией Американской кардиологической ассоциации и проверено консультантами по науке и медицине. Ознакомьтесь с нашей редакционной политикой и персоналом.
Последнее рассмотрение: 8 ноября 2021 г.
Связанные статьи
Журнал кардиореабилитации стенокардии
Смотрите, учитесь и живите
Посмотрите на свою сердечно-сосудистую систему в действии с помощью наших интерактивных иллюстраций и анимации.
Стенокардия | NHS inform
Основной целью лечения стенокардии является контроль симптомов и:
- поддержание максимально возможного уровня активности
- улучшить качество жизни
- предотвратить ухудшение состояния суженных коронарных артерий (важно при выборе плана лечения)
Если у вас частые приступы стенокардии, вероятно, вам потребуются два или более препаратов для облегчения боли, предотвращения развития боли и защиты от серьезных событий, таких как сердечные приступы.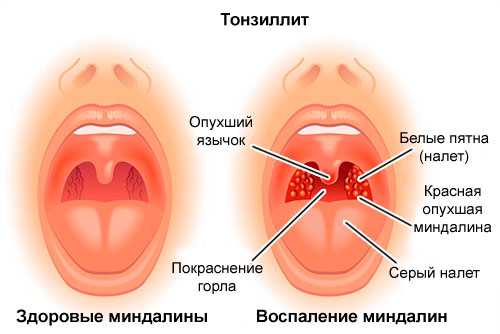
Различные группы лекарств действуют по-разному и имеют разные побочные эффекты. Это случай поиска наиболее эффективных для вас с наименьшими побочными эффектами. Возможно, вам придется принимать комбинацию препаратов, так как это часто наиболее эффективно.
Важно, чтобы вы принимали лекарства в соответствии с предписаниями. Поговорите со своим врачом или позвоните в службу NHS 24 111, чтобы получить совет, если доза пропущена или повторена.
Если ваша стенокардия не контролируется медикаментозной терапией, скорее всего, врач направит вас к кардиологу.
Ниже вы можете найти информацию о некоторых наиболее часто используемых препаратах для лечения стенокардии.
Тринитрат глицерина (GTN)
GTN активно используется для облегчения болей при стенокардии.
Всасывается во рту, под языком (сублингвально), что делает его эффективным через 1-2 минуты и продолжительностью от 20 до 30 минут.
Использование GTN
GTN можно использовать в форме таблеток или спрея, в зависимости от того, что вы предпочитаете.
Расскажите окружающим об использовании вашего GTN. Это поможет развеять любые опасения, которые у них есть, и даст вам уверенность в том, что они смогут помочь в случае необходимости.
Если вы согласитесь на использование вашего спрея или таблеток GTN, вы избавитесь от страха перед приближающейся болью.
GTN также можно использовать перед выполнением действий, которые, как вы опасаетесь, могут вызвать стенокардию. Если вы используете свой GTN, и в этом не было необходимости, худшее, что может с вами случиться, — это головная боль.
Количество раз, когда вы можете воспользоваться GTN, не ограничено. Он не вызывает привыкания, и ваше тело не привыкнет к нему при частом использовании.
Как пользоваться спреем GTN
Если вы испытываете боль или одышку:
- присядьте
- сделайте глубокий вдох
- сделайте 2 затяжки GTN
- подождите 5 минут
Если боль или одышка остаются:
- сделайте 2 вдоха GTN
- подождите 5 минут
Если боль или одышка по-прежнему ощущаются, позвоните своему терапевту или наберите номер 999.
Побочные эффекты GTN
Побочные эффекты GTN включают головные боли и головокружение.
Антиагреганты
Антиагреганты снижают риск сердечного приступа или инсульта, вмешиваясь в нормальный механизм свертывания крови, снижая вероятность образования тромбов.
Всем пациентам с ишемической болезнью сердца следует назначать антиагреганты, обычно аспирин.
Аспирин иногда вызывает расстройство желудка, вызывая расстройство желудка. Этого можно избежать, принимая таблетку во время или после еды, но поговорите со своим врачом, если вы продолжаете страдать.
В случае истинной непереносимости аспирина или аллергии для некоторых людей в качестве альтернативы можно рассматривать 75 мг клопидогреля в день.
Дипиридамол также является антитромбоцитарным средством, которое чаще связано с проблемами с сердечными клапанами.
Бета-блокаторы
Бета-блокаторы используются для лечения высокого кровяного давления и стенокардии.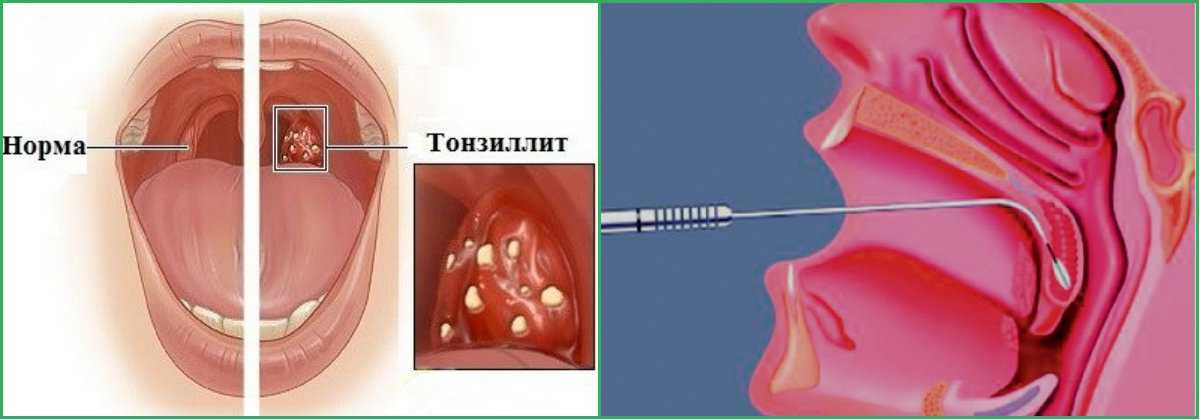
Бета-блокаторы сокращают работу сердца, замедляя частоту сердечных сокращений и снижая кровяное давление. Это делает их эффективными в снижении количества приступов стенокардии, а также позволяет вам быть более активными.
Узнайте больше о бета-блокаторах.
Статины – препараты для снижения уровня холестерина
Ваш врач может также попросить вас принимать таблетки для снижения уровня холестерина, называемые статинами.
Даже если уровень холестерина у вас не особенно высок, врач может прописать таблетки в качестве профилактической меры.
При приеме статинов следует сообщить врачу о частых болях в животе или мышечных болях. Вам также придется внести изменения в свой рацион, чтобы снизить уровень холестерина наиболее эффективно.
Узнайте больше о статинах.
Ингибиторы АПФ
Ингибиторы АПФ помогают расслабить артерии, снижая кровяное давление и сокращая работу сердца.
Они используются для лечения высокого кровяного давления, а также других проблем с сердцем, особенно при повреждении сердечной мышцы, например, в результате сердечного приступа.
Также известно, что они действуют профилактически, снижая риск сердечных приступов и инсульта у людей с ишемической болезнью сердца.
Узнайте больше об ингибиторах АПФ на веб-сайте Blood Pressure UK
Блокаторы рецепторов ангиотензина (БРА)
Блокаторы рецепторов ангиотензина (БРА) в основном используются при стенокардии, когда ингибиторы АПФ не подходят.
Они действуют почти так же, как ингибиторы АПФ, и могут использоваться в сочетании с ними, если ранее имело место некоторое повреждение сердечной мышцы, например, в результате сердечного приступа.
Узнайте больше о БРА на веб-сайте Blood Pressure UK
Нитраты
Нитраты используются для лечения стенокардии и сердечной недостаточности, поскольку они уменьшают объем работы, которую должна выполнять сердечная мышца. Они открывают артерии, расслабляя мышцы стенки артерии, вызывая расширение кровеносных сосудов.
Нитраты в таблетках
Некоторые из них представляют собой таблетки с «медленным высвобождением» или «модифицированным высвобождением». Когда вы глотаете их, они постепенно выделяют стабильное количество нитратов, которые всасываются в организм.
Когда вы глотаете их, они постепенно выделяют стабильное количество нитратов, которые всасываются в организм.
Их следует принимать в предписанное время, чтобы они работали эффективно:
- Изосорбида мононитрат – обычно принимают один раз в день
- Изосорбида динитрат – обычно принимают с 12-часовым интервалом (дважды в день).
Если нитрат остается в крови все время, организм привыкает к нему, и нитрат оказывает гораздо меньшее влияние. Чтобы преодолеть эту «толерантность», вам будут прописаны лекарства, чтобы ваш кровоток был свободен от нитратов в течение нескольких часов каждый день.
Изосорбида динитрат также можно использовать для облегчения боли во время приступа в различных формах.
Нитратные пластыри
Некоторые из них выпускаются в виде кожных пластырей или мазей, которые через кожу выделяют стабильное количество нитратов в кровоток.
Пластыри следует накладывать на грудь или спину, а не непосредственно на сердце.
В день следует использовать только один пластырь, который следует снимать на ночь, если только он не используется специально для лечения ночной стенокардии.
Каждый раз накладывайте пластырь на разные участки кожи и не накладывайте пластырь на воспаленную или потрескавшуюся кожу (лекарство может впитаться слишком быстро).
Блокаторы кальциевых каналов
Блокаторы кальциевых каналов помогают расслабить артерии, снижая кровяное давление и сокращая работу сердца. Это делает их эффективными в снижении количества приступов стенокардии, а также позволяет вам быть более активными.
Иногда блокаторы кальциевых каналов, такие как Дилтиазем, используются в сочетании с бета-блокаторами для контроля стенокардии.
Иногда их назначают людям, которые не могут принимать бета-блокаторы. Например, верапамил используется вместо бета-блокатора при тяжелой ХОБЛ (хронической обструктивной болезни дыхательных путей) или астме.
Блокаторы кальциевых каналов менее эффективны, если вы курите.
Активаторы калиевых каналов
Активаторы калиевых каналов действуют частично как нитраты и частично как блокаторы кальциевых каналов.
Как правило, они используются в сочетании с другими препаратами и могут быть полезны, когда стенокардия плохо контролируется другими препаратами.
Нестабильная стенокардия
Если у вас нестабильная стенокардия (при которой симптомы развиваются быстро и сохраняются даже в состоянии покоя), при поступлении в больницу вам дадут лекарство для предотвращения образования тромбов и снижения риска сердечного приступа. .
Обычно это аспирин, используемый из-за его способности разжижать кровь, а не как болеутоляющее, за исключением случаев, когда вы не можете принимать аспирин по какой-либо причине, например, из-за болезни печени в анамнезе.
Вам также могут прописать другое разжижающее кровь лекарство под названием клопидогрел, которое вам, возможно, придется принимать в течение нескольких месяцев.
Некоторым людям прописывают только одно из этих лекарств.
Вам также могут сделать инъекцию дополнительного препарата для разжижения крови.
Если риск умеренно высок, может быть проведена коронарная ангиограмма для оценки размера и местоположения закупорки коронарной артерии. Если закупорка значительна, можно выполнить АКШ или ЧКВ.
Стенокардия – причины, симптомы и лечение
Стенокардия является симптомом. Это боль или неприятное ощущение, когда приток крови к сердцу уменьшается. Это не опасно, но может быть признаком проблем с сердцем, таких как ишемическая болезнь сердца.
Обычно это ощущается в груди. Некоторые люди чувствуют боль в руке, шее, животе, спине или челюсти.
Перейти прямо к:
- Каковы симптомы стенокардии?
- Когда мне следует обратиться за помощью?
- Какие виды стенокардии существуют?
- Одинаковы ли симптомы стенокардии у мужчин и женщин?
- Что вызывает стенокардию?
- Каковы факторы риска стенокардии?
- Как диагностируется стенокардия?
- Чем лечить стенокардию?
- Могу ли я вылечить стенокардию?
- Повседневная жизнь при стенокардии
- Исследование боли в груди
Каковы симптомы стенокардии?
Стенокардия обычно ощущается как давление, стеснение или сдавливание в груди. Это может ощущаться болезненно или как тупая боль. Вы также можете почувствовать его в плечах, руках, шее, челюсти, спине или животе.
Это может ощущаться болезненно или как тупая боль. Вы также можете почувствовать его в плечах, руках, шее, челюсти, спине или животе.
Другие симптомы стенокардии могут включать:
- усталость
- головокружение
- потливость
- плохое самочувствие
- одышка.
Когда мне следует обратиться за помощью?
- Если у вас не была диагностирована стенокардия, и у вас есть боль в груди, которая прекращается после нескольких минут отдыха, срочно обратитесь к врачу.
Если боль не прекращается после нескольких минут отдыха, немедленно позвоните по номеру 999, так как у вас может быть сердечный приступ.
- Если вам поставили диагноз стенокардия, но вы чувствуете себя хуже, чаще или каким-либо образом изменились, обратитесь к врачу как можно скорее.
Если боль в груди не прекращается после нескольких минут отдыха и приема одной или двух доз нитратных препаратов, немедленно позвоните по номеру 999, так как это может быть сердечный приступ.
Вам трудно получить медицинскую помощь?
Мы знаем, что многие из вас в настоящее время сталкиваются с задержками в лечении или имеют вопросы и опасения по поводу получения медицинской помощи. Мы создали этот набор информации, чтобы помочь вам с этими проблемами.
Если у вас появились экстренные симптомы сердечного приступа, не ждите приема и немедленно позвоните по номеру 999.
- Где можно получить медицинскую помощь, если ваш прием задерживается или отменяется
- Задержка визита и операции
- Когда вам все еще нужна медицинская помощь?
- Максимальное использование телефонных и видеовстреч
Какие виды стенокардии существуют?
Существует несколько типов стенокардии, в том числе:
- стабильная стенокардия
- нестабильная стенокардия
- вазоспастическая стенокардия
- микроваскулярная стенокардия.
Стабильная стенокардия
Это самый распространенный тип стенокардии. Обычно это происходит, когда ваше сердце работает интенсивнее, например, когда вы идете в гору, и прекращается, когда вы отдыхаете.
Обычно это происходит, когда ваше сердце работает интенсивнее, например, когда вы идете в гору, и прекращается, когда вы отдыхаете.
Обычно вы знаете, когда это может произойти, и боль или дискомфорт аналогичны тем, что вы испытывали раньше.
Стабильная стенокардия длится пять минут или меньше и улучшается, если вы отдыхаете или принимаете лекарства.
Нестабильная стенокардия
Нестабильная стенокардия может ощущаться иначе, чем симптомы обычной стенокардии. Это может произойти, даже когда вы отдыхаете. Нестабильная стенокардия ощущается более тяжелой и длится дольше. Ваши симптомы могут не улучшиться, когда вы отдыхаете или принимаете лекарства.
Если ваши симптомы не улучшаются, когда вы отдыхаете от приема лекарств, вам следует немедленно позвонить по номеру 999.
Вазоспастическая стенокардия
Вазоспастическая стенокардия, также известная как спазм коронарных артерий или стенокардия Принцметала, встречается редко. Это может произойти ночью, когда вы отдыхаете, когда коронарная артерия, снабжающая кровью и кислородом ваше сердце, испытывает спазм, сужается или сжимается и пропускает меньше крови.
Микроваскулярная стенокардия
Микроваскулярная стенокардия (также известная как сердечный синдром X) обычно возникает, когда вы испытываете физическое напряжение, например, когда вы занимаетесь спортом, испытываете стресс или тревогу. Боль часто вызвана спазмами в мельчайших коронарных артериях, ограничивающих кровоток.
Одинаковы ли симптомы стенокардии у мужчин и женщин?
И мужчины, и женщины могут испытывать одни и те же симптомы стенокардии. К ним относятся «классическая» боль в груди, а также боль в челюсти, шее, спине или животе.
Но в целом у женщин чаще, чем у мужчин, развивается:
- менее распространенные симптомы, такие как плохое самочувствие, потливость, головокружение и одышка
- микрососудистая стенокардия – спазмы в мельчайших коронарных артериях.
Знание всех симптомов поможет вам быстро получить необходимое лечение.
Что вызывает стенокардию?
Наиболее частой причиной является ишемическая болезнь сердца. Это когда артерии, которые снабжают сердечную мышцу кровью и кислородом, сужаются из-за жирового вещества, называемого бляшкой. Это означает, что к сердечной мышце поступает меньше крови, что может вызвать симптомы стенокардии.
Это когда артерии, которые снабжают сердечную мышцу кровью и кислородом, сужаются из-за жирового вещества, называемого бляшкой. Это означает, что к сердечной мышце поступает меньше крови, что может вызвать симптомы стенокардии.
Существуют общие триггеры стенокардии, например:
- физическая активность
- эмоциональный стресс
- холодная погода
- ест еду.
Симптомы обычно исчезают через несколько минут.
Приступы паники или чувство беспокойства могут вызвать боль в груди. Если вы испытываете это, это не стенокардия. Тревога не вызвана проблемами с кровотоком, в отличие от стенокардии.
Стенокардия после еды
Прием большого количества пищи может вызвать симптомы стенокардии. Иногда люди путают стенокардию с расстройством желудка. Если прием пищи усугубляет стенокардию, старайтесь есть меньшими порциями и чаще в течение дня.
Каковы факторы риска стенокардии?
Существует несколько факторов риска, которые могут увеличить риск ишемической болезни сердца и стенокардии.
К ним относятся:
- напряжение
- курение
- диабет
- ожирение
- высокий уровень холестерина
- высокое кровяное давление
- семейная история болезней сердца
- старший возраст (45+ для мужчин и 55+ для женщин).
Является ли стенокардия наследственной?
Нет, стенокардия не передается по наследству. Его не найдут в генетическом тесте. Но если у ваших бабушек и дедушек, родителей, братьев, сестер или детей стенокардия, то у вас есть то, что называется сильным семейным анамнезом этого заболевания. Это может увеличить ваши шансы на развитие болезни сердца, которая также может вызвать стенокардию. Узнайте больше о семейных историях сердечных заболеваний и о том, как вы можете снизить риск.
Читать об истории семьи
Как диагностируется стенокардия?
Ваш врач может определить наличие стенокардии по вашим симптомам. Или они могут захотеть проверить ваше здоровье или отправить вас на некоторые тесты, такие как ЭКГ, коронароангиограмма или сканирование сердца.
Или они могут захотеть проверить ваше здоровье или отправить вас на некоторые тесты, такие как ЭКГ, коронароангиограмма или сканирование сердца.
Чем лечить стенокардию?
- Лекарства, такие как спреи с нитратами, пластыри и таблетки, могут помочь контролировать ваши симптомы. Ваш врач может также предложить вам принимать лекарства, чтобы снизить риск сердечного приступа или инсульта.
- Некоторым людям требуется такое лечение, как коронарная ангиопластика , при которой для открытия суженной артерии аккуратно надувается специальный баллон. У многих людей также есть тип сетки, называемый стентом, вставленным, чтобы держать артерию открытой. Операция по шунтированию сердца также может быть вариантом.
- Простые изменения образа жизни могут помочь уменьшить симптомы стенокардии, улучшить общее состояние здоровья и снизить риск сердечного приступа в будущем.
Могу ли я вылечить стенокардию?
Ваш врач пропишет вам лекарство, которое улучшит симптомы и поможет вашему сердцу работать лучше. Но изменение образа жизни поможет предотвратить образование большего количества жирового вещества, называемого бляшками, в ваших артериях, и улучшит симптомы стенокардии.
Но изменение образа жизни поможет предотвратить образование большего количества жирового вещества, называемого бляшками, в ваших артериях, и улучшит симптомы стенокардии.
Попробуйте наши советы по образу жизни, чтобы увидеть некоторые улучшения:
- Бросить курить. Курение может привести к закупорке артерий; это может усугубить симптомы стенокардии. Никогда не поздно остановиться, и мы можем помочь вам сделать небольшие шаги, чтобы помочь вам бросить курить.
- Контроль высокого кровяного давления. Принимайте лекарства, если они вам нужны, и ознакомьтесь с нашими рецептами с низким содержанием соли.
- Соблюдайте здоровую сбалансированную диету, выбирая продукты с низким содержанием насыщенных жиров и заменяя нездоровые закуски на более питательные варианты.
- Снизьте уровень холестерина с помощью лекарств и следуйте нашим советам по правильному употреблению жиров.
- Активизируйтесь. Примите участие в нашем легком испытании «Мой шаг» и узнайте, как еще вы можете увеличить свою активность, не становясь кроликом в тренажерном зале.

- Управляйте своим весом с помощью нашего набора инструментов для здорового питания.
- Найдите способы справиться со стрессом. Стресс может вызвать симптомы стенокардии. Наши сторонники говорят нам, что регулярная йога или медитация действительно могут помочь.
- Контролируйте уровень глюкозы в крови, если у вас диабет. У нас есть много информации, которая поможет вам справиться с диабетом.
- Наслаждайтесь алкоголем в умеренных количествах и используйте наши часто задаваемые вопросы для получения всей необходимой информации.
Повседневная жизнь при стенокардии
Многие люди со стенокардией имеют хорошее качество жизни и продолжают жить как обычно. Активный образ жизни также очень важен, чтобы предотвратить ухудшение основной ишемической болезни сердца.
Ваш врач или медсестра могут сообщить вам, нужно ли вам внести какие-либо изменения в свой распорядок дня и внести определенные изменения в образ жизни.
Вы можете доверять нашей медицинской информации
Мы выполнили восьмиэтапный процесс, чтобы убедиться, что этот контент надежен, точен и заслуживает доверия. Узнайте, как мы делаем нашу медицинскую информацию надежной и легкой для понимания.
Последняя проверка страницы: январь 2022 г.
Следующая проверка должна быть завершена: январь 2025 г.
Брошюра о стенокардии
Эта брошюра предназначена для людей, страдающих стенокардией, а также для их друзей и родственников. В нем объясняется, что такое стенокардия, что ее вызывает, как диагностируется стенокардия и что можно сделать для ее лечения. В нем также объясняется, что делать, если вы испытываете стенокардию или подозреваете, что у вас может быть сердечный приступ.
Закажите или загрузите сейчас
Этот буклет также можно загрузить крупным шрифтом и на валлийском языке
Исследование боли в груди
Ваши пожертвования идут на финансирование профессора BHF Эндрю Бейкера. Он возглавляет группу ученых, стремящихся превратить открытия, сделанные в лаборатории, в спасительные средства для лечения людей, страдающих стенокардией.
Он возглавляет группу ученых, стремящихся превратить открытия, сделанные в лаборатории, в спасительные средства для лечения людей, страдающих стенокардией.
Пожертвовать сейчас
Стенокардия | Фонд сердца и инсульта
Сердце
Прыгать на
Что такое стенокардия?
Стенокардия — это медицинский термин, обозначающий боль или дискомфорт в груди, вызванные временным нарушением притока крови и кислорода к сердцу. Люди описывают дискомфорт при стенокардии как чувство сдавливания, удушья или жжения – обычно в центре грудной клетки, за грудиной.
Ключевые факты об стенокардии:
- Это ваше сердце говорит вам, что ему нужно больше кислорода.
- Вам нужно прекратить то, что вы делаете, отдохнуть и/или принять лекарство.
- Это почти всегда признак закупорки артерий и болезни сердца.

- Обычно это кратковременное событие, длящееся несколько минут.
- Это предупреждение о том, что без лечения вы подвержены риску сердечного приступа, нерегулярного сердцебиения (аритмии) и остановки сердца (сердечно-легочной остановки).
Медицинский работник должен проверить все случаи боли в груди.
Стенокардия или инфаркт?
Если вы впервые испытываете боль в груди, немедленно обратитесь к врачу. Если у вас уже была диагностирована стенокардия, и вы испытываете необычные симптомы, или если ваше лекарство не работает, немедленно обратитесь к врачу. Вы можете испытывать неотложные признаки сердечного приступа.
Когда возникает стенокардия?
- Часто во время физической активности или стресса.
- Когда вы находитесь в очень холодном месте.
- После обильной еды.
Сердечный приступ может случиться в любое время.
На что похожа стенокардия?
Стенокардия и сердечный приступ могут ощущаться одинаково. И то, и другое может вызвать:
И то, и другое может вызвать:
- Боль или дискомфорт, которые могут распространяться на грудь, челюсть, плечи, руки (чаще левую руку) и спину.
- Стеснение в груди, жжение, тяжесть, чувство сдавливания или невозможность дышать.
Стенокардия иногда вызывает головокружение, бледность, слабость.
Симптомы сердечного приступа часто включают тошноту или рвоту, слабость, усталость или потливость.
Как долго длится стенокардия?
- От трех до пяти минут – до 30 минут
- Облегчение после отдыха или приема лекарств
Сердечные приступы обычно длятся более 30 минут.
Что вызывает стенокардию?
- Стенокардия возникает, когда физические нагрузки, эмоциональное расстройство или другие события нагружают сердечную мышцу.
- Сердце нуждается в дополнительном кислороде, чтобы реагировать на потребности.
- Если сердечная мышца не может получать достаточное количество кислорода из-за блокировки кровотока, напряжение вызывает боль стенокардии.

- Боль облегчается прекращением события, вызвавшего напряжение, или приемом нитроглицерина. Нитроглицерин расширяет коронарные артерии, позволяя крови, богатой кислородом, поступать к сердцу.
Сердечный приступ вызывается недостатком кислорода в сердце, что приводит к повреждению сердечной мышцы.
Что делать, если стенокардия длится дольше нескольких минут?
- Немедленно позвоните по телефону 9-1-1 или по местному номеру службы экстренной помощи.
Типы стенокардии
Два наиболее распространенных типа стенокардии — стабильная и нестабильная. Стабильная стенокардия (грудная жаба) может лечиться с помощью лекарств и изменения образа жизни. Нестабильная стенокардия может не реагировать на покой или нитроглицерин. Это требует срочного внимания.
Стабильная стенокардия
- Обычно длится 5 минут; редко более 15 минут.
- Вызывается физической активностью, эмоциональным стрессом, тяжелой пищей, экстремально холодной или жаркой погодой.

- Облегчение в течение 5 минут после отдыха, приема нитроглицерина или того и другого.
- Боль в груди, которая может распространяться на челюсть, шею, руки, спину или другие области.
- Может ощущаться как жжение при изжоге или расстройстве желудка.
Что делать при приступе стабильной стенокардии:
- Отследить, что его вызывает.
- Запишите, как долго это длится.
- Обратите внимание, что помогло облегчить боль.
Нестабильная стенокардия
- Часто возникает во время отдыха.
- Это происходит внезапно. Вы чувствуете боль в груди, которой раньше не было.
- Дискомфорт длится дольше, чем при стабильной стенокардии (более 20 минут).
- Не облегчается в покое или после приема нитроглицерина.
- Эпизоды могут со временем ухудшиться.
Что делать, если у вас возник приступ нестабильной стенокардии:
- Нестабильная стенокардия требует неотложной медицинской помощи.

- Ваш врач проведет анализы, чтобы выяснить, есть ли у вас нестабильная стенокардия.
- Вам может потребоваться лечение для предотвращения сердечного приступа.
Вариантная стенокардия (также называемая стенокардией Принцметала)
- Вызванная спазмом коронарных артерий. Спазмы могут быть результатом воздействия холодной погоды, стресса, курения, употребления кокаина или лекарств, которые могут сжимать или сужать артерии.
- У большинства людей с вариантной стенокардией наблюдается тяжелая закупорка по крайней мере одной крупной коронарной артерии, и спазм обычно возникает вблизи места закупорки.
- Обычно возникает во время отдыха, ночью или ранним утром.
- Можно лечить лекарствами.
Микроваскулярная стенокардия (иногда называемая сердечным синдромом X или CSX)
- Может быть симптомом болезни сердца, называемой коронарной микрососудистой болезнью (MVD).
 МВД поражает мельчайшие кровеносные сосуды сердца.
МВД поражает мельчайшие кровеносные сосуды сердца. - Микроваскулярная стенокардия возникает, когда крошечные кровеносные сосуды, питающие сердце, не функционируют должным образом.
- Боль более сильная и может длиться дольше, чем при стабильной стенокардии, иногда 30 минут и более.
- Боль непредсказуема. Это может произойти во время тренировки или во время отдыха.
- Нитроглицерин может не облегчить боль.
- Лечение включает медикаментозное лечение и изменение образа жизни.
- Чаще встречается у женщин, чем у мужчин. Около 70% пациентов составляют женщины, приближающиеся к менопаузе или уже пережившие ее.
Кардиальный синдром X отличается от синдрома X (известного также как метаболический синдром). Синдром X представляет собой группу факторов риска, которые могут привести к диабету или сердечным заболеваниям.
Причины
Стенокардия возникает при недостаточном притоке крови к сердцу в результате болезни сердца. Без достаточного количества крови сердце не получает достаточно кислорода. Это провоцирует боль в груди.
Без достаточного количества крови сердце не получает достаточно кислорода. Это провоцирует боль в груди.
Стенокардия может быть вызвана:
- физической нагрузкой
- упражнение
- эмоциональный стресс
- экстремальные температуры (горячие или холодные)
- тяжелая пища
- употребление алкоголя
- курение
Стенокардия может быть вызвана следующими заболеваниями:
Ишемическая болезнь сердца (ИБС)
Закупорка артерий вследствие ишемической болезни сердца является наиболее распространенной причиной стенокардии.
- Когда ваши артерии слишком узкие, ваше сердце не получает достаточно крови.
- Чем меньше крови, тем меньше кислорода.
- Без достаточного количества крови и кислорода ваше сердце работает слишком сильно, что вызывает стенокардию.
Спазм коронарных артерий
Спазм коронарных артерий — это сокращение кровеносных сосудов, питающих сердце.
- При сужении кровеносного сосуда приток крови к сердцу может уменьшиться или даже прекратиться.
- Отсутствие кровотока может вызвать стенокардию или сердечный приступ.
Неконтролируемое высокое кровяное давление
Сужение клапанов сердца (аортальный стеноз)
Увеличенное сердце (гипертрофическая кардиомиопатия)
Симптомы
Симптомы стенокардии могут различаться у разных людей, у мужчин и женщин (см. ниже) и в зависимости от типа стенокардии. Основные симптомы стенокардии:
Одышка или затрудненное дыхание
Боль
- Стеснение, давление или дискомфорт в центре грудной клетки
- Боль или дискомфорт в других областях, кроме груди: в челюсти, плече, руках или спине
- Ощущение жжения, похожее на расстройство желудка или изжогу
- Жгучая или судорожная боль
- Чаще встречается у женщин – неопределенная боль, боль в шее или горле
Усталость
Будьте осторожны Женщины могут описывать симптомы стенокардии иначе, чем мужчины. Они чаще испытывают:
Они чаще испытывают:
- неопределенная боль в центре грудной клетки
- боль в шее или стеснение в горле
- ощущение панической атаки, тревога
- головокружение, обмороки
- потливость ночью
- усталость
Когда звонить своему врачу Если у вас возникла новая, усиливающаяся или постоянная боль в груди, немедленно обратитесь за медицинской помощью. Вы подвержены повышенному риску:
- сердечного приступа
- нерегулярное сердцебиение (аритмия)
- остановка сердца
Лечение
Стенокардия часто контролируется сочетанием лекарств и изменения образа жизни. В некоторых случаях может потребоваться хирургическое вмешательство.
Лекарства
Лекарства могут помочь предотвратить или облегчить симптомы стенокардии. Если вам прописаны лекарства, принимайте их строго по назначению.
- нитроглицерин (или нитро)
- Нитро широко назначают при стенокардии.

- Расширяет или открывает коронарные артерии.
- Это добавит больше крови и кислорода к сердцу.
- Если вы берете нитро, всегда носите его с собой.
- Нитро широко назначают при стенокардии.
- антиагреганты
- бета-блокатор
- блокаторы кальциевых каналов
Хирургия и другие процедуры
Стенокардия, вызванная закупоркой артерий, лечится хирургическим путем. Путем расширения или обхода пораженных артерий к сердцу может притекать больше крови. Процедуры могут включать:
- чрескожное коронарное вмешательство (ЧКВ), также известное как ангиопластика со стентом
- коронарное шунтирование
Кардиологическая реабилитация
Кардиологическая реабилитация — это программа под медицинским наблюдением, предназначенная для восстановления после сердечного приступа или других сердечных заболеваний. Реабилитация состоит из двух частей:
- Тренировка упражнений, чтобы научиться безопасно заниматься спортом, укреплять мышцы и повышать выносливость.

- Обучение и консультации, чтобы узнать, как снизить риск возникновения проблем с сердцем в будущем.
Образ жизни
Вы можете снизить риск развития других сердечных заболеваний и инсульта, зная и контролируя свое кровяное давление, диабет и уровень холестерина в крови. Также важно вести здоровый образ жизни.
- Не курите.
- Будь активнее. Да, физические упражнения могут спровоцировать стенокардию. Но умеренная физическая активность, одобренная врачом, поможет вашему сердцу.
- Стремитесь к здоровому весу.
- Соблюдайте здоровую сбалансированную диету. Есть несколько конкретных диет, которым вы можете следовать, и доказано, что они снижают риск сердечных заболеваний.
- Пейте меньше алкоголя.
- Управление стрессом.
Поговорите со своим врачом об изменениях образа жизни, которые принесут вам наибольшую пользу.
Контроль других заболеваний
Принимайте лекарства в соответствии с предписаниями при других состояниях, которые могут усугубить стенокардию:
- высокое кровяное давление
- диабет
- высокий уровень холестерина в крови
- мерцательная аритмия (AFIB)
Жизнь со стенокардией
Испытывать беспокойство или страх после диагноза болезни сердца — это нормально. Найдите кого-нибудь, к кому вы можете обратиться за эмоциональной поддержкой, например, к члену семьи, другу, врачу, психиатру или группе поддержки. Разговор о своих проблемах и чувствах может стать важной частью вашего пути к выздоровлению.
Найдите кого-нибудь, к кому вы можете обратиться за эмоциональной поддержкой, например, к члену семьи, другу, врачу, психиатру или группе поддержки. Разговор о своих проблемах и чувствах может стать важной частью вашего пути к выздоровлению.
- Здесь можно найти ресурсы поддержки равных.
- Загрузите или закажите нашу бесплатную книгу «Здоровая жизнь с сердечными заболеваниями».
- Присоединяйтесь к Сообществу выживших после инсульта Heart & Stroke или к группам поддержки сообщества лиц, оказывающих помощь.
- Подпишитесь на информационный бюллетень о восстановлении после инфаркта и инсульта. Получайте последние новости и информацию об исследованиях, а также советы и стратегии, которые помогут вам справиться с выздоровлением
Дополнительная информация
Эти руководства помогут вам узнать больше о стенокардии и о том, как справиться с болью при стенокардии.
Чем стенокардия отличается от сердечного приступа? (стр. 7)
7)
Информационный бюллетень по рефрактерной стенокардии
Информационный бюллетень по кардиальному синдрому X
Чтобы найти полезные услуги, которые помогут вам в вашем путешествии с болезнью сердца, см. список наших услуг и ресурсов.
Присоединяйтесь к сообществу выживших после инсульта и сердца
Подключаемся!
Получайте новости, которые вы можете использовать Благодарю вас! Вы подписаны.
Подпишитесь, чтобы получать обновления от Heart & Stroke, специально предназначенные для вас — от советов по здоровью сердца, обновлений исследований и последних новостей до поддержки и многого другого.
Ваш первый информационный бюллетень должен поступить в ближайшие 7-10 дней.
Ваше имя
!
Ошибка:
Пожалуйста, введите имя.

