Часто задаваемые вопросы о ВЗК / Ответы врача-специалиста по ВЗК
Такие диагнозы как «язвенный колит», «болезнь Крона» или «воспалительное заболевание кишечника» поначалу пугают и даже шокируют пациентов. Это связано с отсутствием достоверной информации об этих заболеваниях. Как правило, ответы на вопросы о диагнозе заболевшие пытаются найти в интернете, где на них буквально обрушивается шквал отзывов других больных, рекомендаций врачей и прочих данных, которые зачастую противоречат друг другу. Неудивительно, что начитавшись форумов и околонаучных пабликов в социальных сетях, пациент теряется в потоке информации и впадает в отчаяние.
Данная статья посвящена частым вопросам от пациентов с ВЗК. Отвечает один из лучших специалистов в этой области, врач гастроэнтеролог гастро-гепатоцентра ЭКСПЕРТ Андрей Геннадьевич Харитонов.
Болезнь Крона и язвенный колит
Зачатие, беременность, роды, грудное вскармливание
1.
 Можно ли беременеть с диагнозом «болезнь Крона» или «язвенный колит»?
Можно ли беременеть с диагнозом «болезнь Крона» или «язвенный колит»?До сих пор среди врачей и пациентов бытует мнение, что болезнь Крона и язвенный колит ставят крест на полноценной семейной жизни. «Можете забыть о беременности! С болезнью Крона не рожают!» – порой, именно такие «рекомендации» дают растерянным пациенткам.
«Беременеть и рожать можно!» – такое заключение можно сделать, проанализировав обновленный Консенсус Европейского общества по изучению болезни Крона и колита, посвященный беременности при воспалительных заболеваниях кишечника (ВЗК). Консенсус, принятый специалистами 18 стран Европы, подробно описывает основные аспекты, связанные с зачатием, беременностью, родами, грудным вскармливанием.
Однако чтобы беременность протекала максимально комфортно и безопасно, стоит соблюсти несколько важных условий. Прежде всего, зачатие должно произойти во время ремиссии, это снижает риск обострения заболевания. В противном случае велика вероятность рецидива. Причем, в таком состоянии будущая мама может находиться до самых родов, а это плохо скажется и на ребенке. Поэтому важно планировать беременность: обсуждать с лечащим врачом оптимальные сроки зачатия с учетом активности болезни, характера терапии и наличия осложнений.
Поэтому важно планировать беременность: обсуждать с лечащим врачом оптимальные сроки зачатия с учетом активности болезни, характера терапии и наличия осложнений.
В ситуации, когда беременность наступила неожиданно, а также в случае заболевания ВЗК в первый раз во время беременности следует незамедлительно обратиться к специалисту.
2. Как влияют болезнь Крона и язвенный колит на способность пациентов к зачатию?
Еще один распространенный миф: мужчины и женщины с ВЗК бесплодны. Однако научно доказано, что способность зачать у пациентов с ВЗК не ниже, чем у здоровых людей. Временное снижение репродуктивной функции наблюдается у женщин после операций (частичного или полного удаления толстой кишки, наложения илеостомы или создания илеоанального анастомоза). У мужчин прием сульфасалазина может быть причиной временного снижения количества и подвижности сперматозоидов, которые восстанавливаются спустя 2 месяца после отмены препарата.
В то же время исследования показали, что многие женщины с болезнью Крона и язвенным колитом добровольно отказываются от материнства. В итоге у пациентов с ВЗК дети рождаются в 2 раза реже, чем у здоровых родителей. Как правило, пациентки боятся передачи генов заболевания своим детям или приема во время беременности лекарств, которые «могут навредить малышу» и т.д. Поэтому очень важно рассказывать женщинам, что они могут иметь детей, а многие их опасения не имеют под собой реальной основы.
В итоге у пациентов с ВЗК дети рождаются в 2 раза реже, чем у здоровых родителей. Как правило, пациентки боятся передачи генов заболевания своим детям или приема во время беременности лекарств, которые «могут навредить малышу» и т.д. Поэтому очень важно рассказывать женщинам, что они могут иметь детей, а многие их опасения не имеют под собой реальной основы.
3. Какие препараты можно принимать во время беременности и грудного вскармливания?
Многие препараты для лечения ВЗК можно использовать при беременности и грудном вскармливании. Некоторые медикаменты имеют ограничения по дозе, форме и времени их приема. Есть и лекарства, запрещенные к применению беременным и кормящим матерям (например, метотрексат).
При незапланированной беременности нужно срочно проконсультироваться с лечащим врачом по поводу коррекции терапии. В случае планирования беременности эти вопросы обсуждаются со специалистом заранее.
4. Какой вариант родоразрешения (родов) выбрать?
Практически все пациентки с ВЗК, не имеющие акушерских ограничений. Единственным абсолютным противопоказанием для естественных родов является активная болезнь Крона с перианальными поражениями (с наличием свищевых ходов около прямой кишки и в малом тазу) или с тяжелым поражением прямой кишки. В этом случае рекомендовано кесарево сечение. Наличие илеоанального анастомоза рассматривается в качестве относительного противопоказания для естественного родоразрешения, решение вопроса о необходимости кесарева сечения принимается индивидуально.
Единственным абсолютным противопоказанием для естественных родов является активная болезнь Крона с перианальными поражениями (с наличием свищевых ходов около прямой кишки и в малом тазу) или с тяжелым поражением прямой кишки. В этом случае рекомендовано кесарево сечение. Наличие илеоанального анастомоза рассматривается в качестве относительного противопоказания для естественного родоразрешения, решение вопроса о необходимости кесарева сечения принимается индивидуально.
5. Существуют ли специализированные родильные дома для пациенток с ВЗК?
Специализированные роддомов для женщин с язвенным колитом или болезнью Крона нет. Они и не нужны. Лечащий врач-гастроэнтеролог даст все необходимые рекомендации по терапии, как в предродовой период, так и непосредственно после родов. Это важно, поскольку после родов характер заболевания может измениться. Известно, что в первые дни после родов может начаться обострение язвенного колита.
6. Какова вероятность развития ВЗК у ребенка, если родители страдают болезнью Крона или язвенным колитом?
Многочисленные исследования показывают: дети, чьи родители страдают ВЗК, имеют больший риск развития болезни Крона или язвенного колита. Однако, этот риск значителен только в том случае, когда у обоих родителей такой диагноз. Вероятность развития болезни в течение жизни у такого ребенка увеличивается на 30%.
Однако, этот риск значителен только в том случае, когда у обоих родителей такой диагноз. Вероятность развития болезни в течение жизни у такого ребенка увеличивается на 30%.
7. Влияют ли ВЗК на течение беременности и здоровье ребенка?
Около 85% женщин с ВЗК беременность протекает спокойно. При этом частота пороков развития у младенцев не превышает 1% – как у детей здоровых родителей.
Как будет проходить беременность во многом зависит от того, в какой период болезни произошло зачатие. Если беременность наступила во время обострения, то возрастает риск преждевременных родов, выкидышей и рождения малыша с низким весом. При зачатии в период ремиссии или низкой активности заболевания беременность обычно протекает нормально.
Образ жизни
1. Как курение влияет на течение болезни Крона и язвенного колита?
Курение табака является независимым фактором риска развития болезни Крона, а также фактором, утяжеляющим течение заболевания. Это было доказано многочисленными исследованиями. Курение увеличивает вероятность развития осложнений болезни Крона (абсцессы, свищи и стриктуры), перианальных поражений, потребность в операции (риск увеличивает вдвое) и частоту послеоперационных рецидивов заболевания (риск выше в 3-6 раз). Курящие люди с болезнью Крона нуждаются в более агрессивной терапии по сравнению с некурящими пациентам.
Курение увеличивает вероятность развития осложнений болезни Крона (абсцессы, свищи и стриктуры), перианальных поражений, потребность в операции (риск увеличивает вдвое) и частоту послеоперационных рецидивов заболевания (риск выше в 3-6 раз). Курящие люди с болезнью Крона нуждаются в более агрессивной терапии по сравнению с некурящими пациентам.
Помимо табакокурения, установлены и другие факторы, осложняющие течение болезни, однако курение является единственным, который можно исключить. Изменить генетическую предрасположенность, пол и возраст ни врач, ни пациент не могут, в то время как отказаться от курения вполне реально.
Курение табака при болезни Крона вредно!
Что происходит пациентом после отказа от курения?
Более чем на 50% снижается частота обострений. Сокращается и в целом риск прогрессирования заболевания.
2. Можно ли применять оральные контрацептивы при воспалительных заболеваниях кишечника (ВЗК)?
Принимать гормональные противозачаточные препараты можно строго по назначению гинеколога.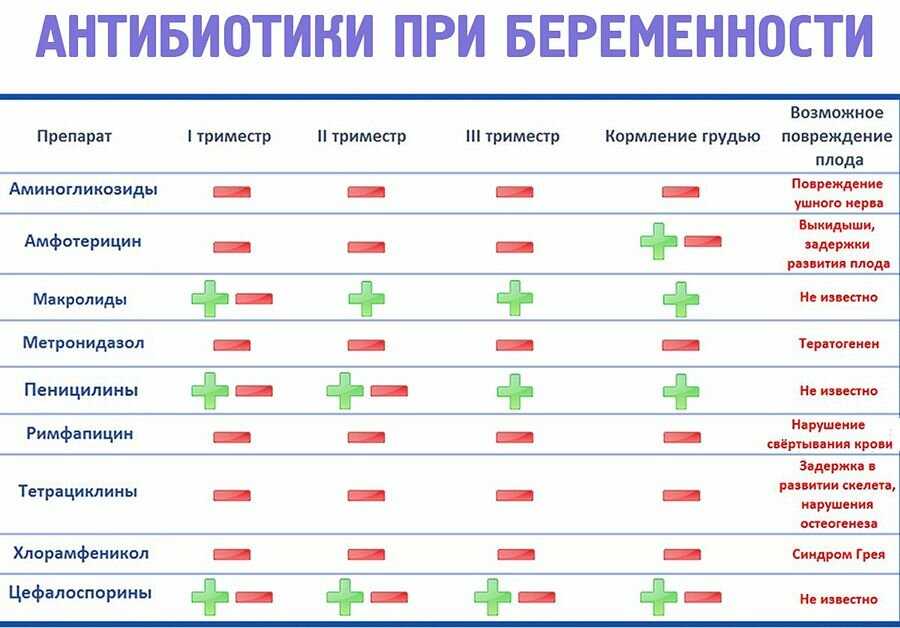 Само по себе применение этих препаратов достоверно не влияет на риск обострения язвенного колита или болезни Крона. Важно помнить, что при обострении, сопровождающемся рвотой и/или диареей, может снижаться эффективность оральных контрацептивов.
Само по себе применение этих препаратов достоверно не влияет на риск обострения язвенного колита или болезни Крона. Важно помнить, что при обострении, сопровождающемся рвотой и/или диареей, может снижаться эффективность оральных контрацептивов.
3. Насколько вредным является длительное пребывание на солнце?
Пациенты с ВЗК с низкой активностью заболевания и в ремиссии ведут обычный образ жизни, работают и отдыхают. Многие планируют провести отпуск на юге России или в других странах мира, известных своими курортами. Возникает вопрос – насколько вреден загар для пациентов с ВЗК? Само нахождение под открытыми солнечными лучами нельзя назвать вредным. Напротив, кратковременное пребывание на солнце способствует синтезу витамина D, который у больных язвенным колитом и (в большей степени) болезнью Крона часто оказывается ниже нормы.
В то же время известно, что длительное пребывание под прямыми солнечными лучами увеличивает риск обострения заболевания. Поэтому, находясь на пляже, пациент с ВЗК должен использовать солнцезащитный зонт, головной убор и не загорать дочерна.
4. Могут ли пациенты с ВЗК заниматься спортом?
Пациенты в стадии ремиссии ВКЗ чувствуют себя значительно лучше и хотят начать или возобновить занятия спортом. Вполне обоснован вопрос к врачу – можно ли заниматься физическими упражнениями и в каком объеме?
Исследований эффективности и безопасности физических тренировок у пациентов с ВЗК немного. Однако выявлена хорошая переносимость неинтенсивных или умеренных занятий. Особенно полезны тренировки для пациентов с ВЗК, имеющих поражение суставов, остеопороз, низкую массу тела и хронические стрессы. Объем и характер нагрузки может назначить только лечащий врач с учетом диагноза и активности болезни. Следует избегать чрезмерных физических нагрузок, которые могут привести к обострению заболевания.
5. Какие витамины нужно применять при ВЗК?
Недостаток витаминов наблюдается при ВЗК достаточно часто. Это может быть связано с нарушением всасывания в тонкой кишке и снижением потребления питательных веществ с пищей из-за плохого аппетита или боязни приема пищи. Чаще всего встречается дефицит витамина D, В12, фолиевой кислоты, чуть реже – витаминов А, Е, В1 и В2 и т.д.
Чаще всего встречается дефицит витамина D, В12, фолиевой кислоты, чуть реже – витаминов А, Е, В1 и В2 и т.д.
Недостаток витамина В12 часто развивается на фоне воспаления в терминальном (конечном) отделе подвздошной кишки или удалении этого участка. Данный витамин всасывается только в этом отделе тонкой кишки, и, хотя в печени имеется 2-3-летний запас витамина, со временем возникает его дефицит. Чаще всего это проявляется в нарушении процессов кроветворения – снижается уровень гемоглобина, лейкоцитов, эритроцитов и/или тромбоцитов, а в тяжелых случаях в патологии нервной системы. Терапия заключается во внутривенном или внутримышечном введении витамина В12. При удалении терминального отдела подвздошной кишки такая заместительная терапия витаминами должна проводиться в течение всей жизни с определенными интервалами.
Нехватка витамина D, участвующего в процессах регуляции адаптивного иммунитета, антибактериального ответа, при ВЗК наблюдается очень часто. Согласно различным исследованиям, снижение уровня витамина D в крови пациентов с болезнью Крона наблюдается в 8-100% случаев, с язвенным колитом в 7-64% случаев. Дефицит наиболее выражен зимой и реже встречается в солнечные месяцы. Некоторые исследования показали, что низкий уровень этого витамина при ВЗК связан с воспалением в кишке и большей потребностью в госпитализации и операции.
Дефицит наиболее выражен зимой и реже встречается в солнечные месяцы. Некоторые исследования показали, что низкий уровень этого витамина при ВЗК связан с воспалением в кишке и большей потребностью в госпитализации и операции.
В основном симптомы витаминодефицита неспецифичны и требуют дополнительного исследования их содержания в крови. Не стоит принимать витамины без контроля врача, поскольку существуют возможность их накопления с развитием гипервитаминозов. Опытный врач гастроэнтеролог даст рекомендации о необходимости обследования и приема витаминных препаратов для коррекции уже развившегося дефицита или его профилактики.
6. Какие обезболивающие/жаропонижающие препараты разрешены при ВЗК?
Пациенты с болезнью Крона помимо головной, зубной и других видов болей могут испытывать неприятные ощущения, связанные с внекишечными поражениями суставов и нуждаются в анальгетиках.
Какие же препараты можно использовать при ВЗК для снятия болей или купирования высокой температуры тела? Большинство медикаментов относящихся к группе нестероидных противовоспалительных не рекомендованы для лечения болей при ВЗК, поскольку они увеличивают вероятность рецидивов и повышают активность заболевания.
Меньший риск обострения язвенного колита и болезни Крона наблюдается при использовании селективных ингибиторов циклооксигеназы 2 из группы коксибов (целекоксиб, эторикоксиб и рофекоксиб). Тем не менее, их назначение по любым показаниям нужно согласовать с гастроэнтерологом. Не увеличивает риск обострения ВЗК прием парацетамола, который можно использовать для снижения высокой температуры.
Другие вопросы
1. Влияет ли ВЗК на продолжительность жизни?
Очень важный вопрос, который беспокоит пациентов с язвенным колитом и болезнью Крона – влияет ли их заболевание на продолжительность жизни? Беспокойство подогревается околонаучными заявлениями на популярных сайтах и форумах о том, что это «смертельные болезни». Тем не менее, статистические исследования из разных стран опровергают это заявление. Если в отношении болезни Крона имеются доказательства незначительного сокращения продолжительности жизни, то при язвенном колите она мало отличается от среднестатистической.
Отдельно рассматривались риски смерти при таких заболеваниях. Результаты неоднозначны. В одних странах эти риски не выше, чем у здоровых людей, в других – немного превышают среднепопуляционные. Например, в Финляндии смертность при ВЗК лишь на 14% превышает среднее значение по стране, а в Австралии эти показатели равны.
Результаты неоднозначны. В одних странах эти риски не выше, чем у здоровых людей, в других – немного превышают среднепопуляционные. Например, в Финляндии смертность при ВЗК лишь на 14% превышает среднее значение по стране, а в Австралии эти показатели равны.
Несомненно, эти данные приблизительные и зависят не только от диагноза, но и от тяжести течения болезни, наличия осложнений и характера терапии.
2. ВЗК и онкологические заболевания: каковы риски?
Многие пациенты знают о повышенном риске развития онкологических заболеваний при язвенном колите и болезни Крона, однако эти знания порой поверхностны и не всегда точны.
Действительно, пациенты с ВЗК имеют повышенный риск развития онкопатологии, который зависит от длительности заболевания, протяженности поражения, активности заболевания и проводимой терапии. Для язвенного колита риск рака толстой кишки возрастает на 2% спустя 10 лет, 8% спустя 20 лет и 18% через 30 лет. Наибольший риск развития такого онкозаболевания имеют пациенты с распространенным колитом по сравнению с изолированным вовлечением прямой кишки. Отсутствие ремиссии также увеличивает риски. У пациентов с язвенным колитом, страдающих первичным склерозирующим холангитом, очень высок риск развития опухоли желчных протоков.
Отсутствие ремиссии также увеличивает риски. У пациентов с язвенным колитом, страдающих первичным склерозирующим холангитом, очень высок риск развития опухоли желчных протоков.
Риск рака толстой кишки при болезни Крона значительно ниже, чем при язвенном колите, хотя он и остается более высоким, чем у людей без ВЗК. Однако возрастает вероятность развития онкопатологии тонкой кишки. Поэтому рекомендуется регулярное прохождение ФКС (колоноскопии) — не реже 1 раза в год.
Некоторые препараты, применяемые при лечении ВЗК (азатиоприн, меркаптопурин, антагонисты фактора некроза опухоли альфа), могут повышать риск развития онкологических заболеваний (лимфома, рак кожи), однако этот риск высок при длительном применении данных лекарств или их комбинации, и снижается после прекращения лечения.
Другие медикаменты (например, месалазин), напротив, назначают для профилактики развития рака толстой кишки.
Минимизировать риск развития онкологических сложений при диагнозе «язвенный колит» и «болезнь Крона» может лишь постоянное наблюдение у специалиста.
Автор статьи
Харитонов Андрей Геннадьевич
Врач гастроэнтеролог, к.м.н.ПодробнееЗаписаться
Запишитесь на консультацию по ВЗК к Андрею Геннадьевичу
Наш администратор перезвонит в течение 15 минут и подберет удобное время для записи
Телефон
Содержание страницы
- Зачатие, беременность, роды, грудное вскармливание
- Образ жизни при ВЗК
- Другие вопросы
Категории статьи
Полезные советы Собрание статей по ВЗК (болезнь Крона, язвенный колит)
Акции
Скидка в месяц рождения Поездка на такси за наш счет
Новые статьи
Как правильно принимать лекарства? 10 правил сбалансированного рациона Причины болей в животе Как сдавать анализы? Подготовка к колоноскопии
Кормящая мать заболела, чем лечиться
Наиболее распространенные заболевания и самые частые вопросы о совместимости лечения и грудного вскармливания.
Первый вопрос, который возникает у заболевшей матери – а можно ли вообще кормить при болезни.
Основной постулат: болезней мамы, являющихся противопоказанием к грудному вскармливанию, очень мало. Во многих случаях, гораздо бОльшим вредом для малыша будет перевод его, временно или постоянно, на смесь.
Не воспринимайте указанную ниже информацию о лекарствах как руководство к действию или рекомендации. Консультанты по грудному вскармливанию – не врачи и не могут назначать лечение, а тем более отменять лечение, назначенное врачом.
Вся информация дается для ознакомления. Ответственность за свое здоровье и здоровье малыша несете Вы сами. Прежде чем принимать то или иное лекарство, проконсультируйтесь с врачом.
Итак, Вы заболели. Здесь может быть два варианта.
. Заболевания, с которыми Вы обычно не обращаетесь к врачу
Возможно, раньше Вы уже использовали определенные средства в подобных случаях, но при кормлении грудью возникают сомнения, а можно ли…
Если местное лечение не помогает в течение 3-5 дней, обязательно обратитесь к врачу – проблема может оказаться серьезнее и потребует грамотного лечения. Возможно, это начало более тяжелого заболевания — гайморита, ангины, бронхита.
Возможно, это начало более тяжелого заболевания — гайморита, ангины, бронхита.
Подавляющее большинство местных средств можно использовать во время кормления грудью. Их всасываемость через слизистую мала, и в молоко они практически не попадают. Поэтому спреи, полоскания для горла, капли от насморка можно смело использовать как описано в инструкции (но не переусердствуйте – соблюдайте дозировку; обычно рекомендуется использовать эти средства не более 5 дней).
Обязательно – обильное теплое питье.
Защитную маску надевать бесполезно, она уменьшает выделение вирусов в острой стадии при чихании и кашле, но вот передача инфекции начинается еще задолго до проявления первых симптомов, и малыш, скорее всего, уже получит большинство возбудителей мамы, однако с грудным молоком он получит и защиту.
В период лактации можно использовать жаропонижающие и анальгетики на основе парацетамола и ибупрофена (например, Эффералган, Нурофен), лучше в чистом, а не комбинированном виде (например, таблетку Парацетамола, а не порошок Колдрекс).
Дозировка – обычная для взрослых: 1 таблетка 1-4 р. в день в случае необходимости.
Аспирин и анальгин не подходят кормящим мамам.
- Температура подмышкой у кормящей женщины выше обычной. Поэтому измерять температуру нужно в локтевом или коленном сгибе.
- Температура – не диагноз, а один из симптомов болезни, сигнал организма и зачастую способ борьбы организма с вирусами и бактериями. Просто сбивать температуру – не выход, нужно бороться с самой болезнью.
- Терапевты рекомендуют взрослым и детям сбивать температуру более 38,5* или если Вы чувствуете себя совсем плохо – лихорадит, знобит, болит голова и.т.п.
- Боль может сопровождать множество заболеваний. Если боль долго не проходит и возобновляется после прекращения действия обезболивающего – срочно обратитесь к врачу.
Состояние кишечника и стула кормящей мамы может повлиять на стул малыша, например, при запорах у мамы у ребенка могут быть трудности с дефекацией. При диарее также возможно временное «послабление» и у ребенка. Обычно такие состояния не требуют дополнительных мер, однако старайтесь нормализовать и поддерживать состояние своего ЖКТ.
Обычно такие состояния не требуют дополнительных мер, однако старайтесь нормализовать и поддерживать состояние своего ЖКТ.
Расстройство кишечника и пищевое отравление у кормящей мамы не является поводом прекращать кормление грудью!
Общее правило при рвоте, сильном поносе и отравлении: в течение первого дня по возможности отказаться от еды, пить больше воды. Затем можно начать пить чай без сахара с сухариками или подсушенным хлебом (тосты), постепенно переходя к обычной пище.
Из лекарств можно использовать: Смекту, Энтеросгель, Энтерол; а также Бактисубтил, Бифиформ и другие пробиотики.
Запор лучше начать лечить диетическими методами: увеличить в рационе количество клетчатки, овощей и фруктов, жидкости.
Допустимы к применению у кормящих такие препараты как Дюфалак, Форлакс, пробиотические препараты.
(пищевая аллергия, поллиноз, бронхиальная астма, аллергический конъюктивит, ринит, нейродермит и т.д.)
При любом виде аллергии маме лучше перейти на гипоаллергенную диету, использовать сорбенты.
Если Вы аллергик, и случилось обострение Вашего обычного заболевания, используйте Ваше обычное лечение, предварительно проверив его на совместимость.
Как правило, большинство препаратов от аллергии, даже на основе кортикостероидов, безопасно для малыша. Предпочтение лучше отдать, по возможности, местному лечению, средствам в аэрозолях и таблетках.
Наиболее распространенными лекарствами, совместимыми с грудным вскармливанием, являются антигистаминные препараты последних поколений (Зиртек, Кларитин), практически все местные средства для лечения дерматитов и экзем (при нанесении мази следите за тем, чтобы она не контактировала с кожей малыша, а также с кожей груди и сосков).
Супрастин и Тавегил не совместимы с грудным вскармливанием.
Если аллергическая реакция проявилась впервые, лучше проконсультируйтесь с врачом.
. Ситуация требует обращения к врачу
- Сразу предупредите врача о том, что Вы кормите грудью. Знающий врач, поддерживающий грудное вскармливание, всегда постарается подобрать наиболее безопасные при кормлении грудью лекарства.

Если Вам необходимо лечение или удаление зубов под анестезией, предупредите врача о том, что Вы кормящая мама. Все современные препараты для анестезии совместимы с кормлением грудью.
Но в случае воспалительных процессов или удаления зуба врач может назначить обезболивающие и противовоспалительные средства. Вот их нужно подбирать внимательнее.
Речь идет в первую очередь о так называемой «чистке» матки, которая иногда бывает необходима в течение первого месяца после родов. Обычно процедура делается амбулаторно, используется неглубокий наркоз (медикаментозный сон) или местная анестезия.
Препараты, используемые в современной гинекологической практике при амбулаторных манипуляциях, в основном, совместимы с грудным вскармливанием. Сцеживать или докармливать смесью, как правило, не нужно.
Но по возможности, перед процедурой уточните, какие именно средства будут использоваться, особенно если у Вас новорожденный малыш. Проверить препараты на совместимость и дать рекомендации, как снизить риски для малыша, в случае необходимости, сможет Ваш консультант по грудному вскармливанию.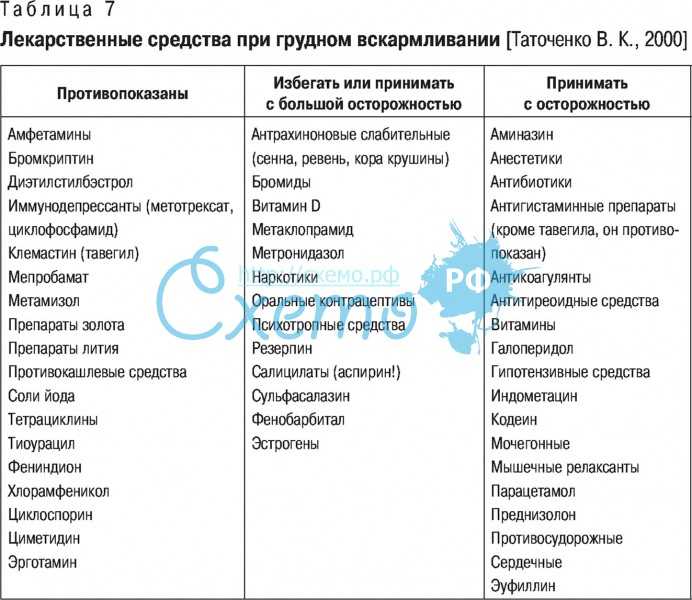
Женщинам в периоде лактации можно проводить:
- флюорографию,
- рентгеноскопию,
- рентгенографию,
- компьютерную томографию,
- магнитно-резонансное исследование,
- УЗИ (в том числе, УЗИ грудной железы и маммографию),
- ЭКГ, Эхо-КГ, ЭЭГ, Эхо-ЭГ.
После этих процедур не нужно сцеживаться, так как все эти виды излучений на грудное молоко не влияют.
ВОЗ рекомендует при операциях с общим наркозом воздержаться от кормления грудью в течение следующих 12-24 часов.
Если операция запланированная, Вы можете заранее подготовить банк сцеженного молока, чтобы на время вынужденного отлучения малыш смог обойтись без смеси.
Если случай экстренный, и не получается запастись сцеженным молоком, совместно с педиатром выберите наиболее подходящую Вашему малышу смесь и настраивайтесь на продолжение грудного вскармливания – после возвращения домой.
В больнице важно для поддержания лактации и для защиты груди от переполнения и застоя сцеживаться – по возможности, примерно 6-7 раз в сутки. Чтобы передавать такое молоко для кормления малыша, уточните совместимость всех препаратов, получаемых Вами в больнице.
Чтобы передавать такое молоко для кормления малыша, уточните совместимость всех препаратов, получаемых Вами в больнице.
Проведение лазерной коррекции зрения кормящим мамам противопоказано.
По возможности выберите заранее способ докорма. Для того, чтобы не возникло проблем с прикладыванием к груди по возвращении, рекомендуется кормить не из бутылочки, а из шприца, ложечки, чашки, поильника. Убедитесь, что все получается у того человека, который будет кормить кроху в Ваше отсутствие.
Если Вы все-таки решили остановить свой выбор на докорме из бутылки, стоит также заранее убедиться, что Ваш малыш согласен ее сосать (многие груднички категорически отказываются сосать любые заменители груди). Бутылка нежелательна еще и потому, что она может стать причиной возникновения сложностей при возвращении ГВ — ведь техники сосания груди и бутылки принципиально отличаются.
Антибиотики разного вида эффективны против разных групп микроорганизмов. Обращайтесь за назначением антибиотиков к врачу.
Показано лечение антибактериальными препаратами; подбираются антибиотики, совместимые с грудным вскармливанием. Такие антибиотики есть и их довольно много (например, антибиотики пенициллинового ряда, многие цефалоспорины первого и второго поколения, многие макролиды).
Категорически противопоказаны при грудном вскармливании антибиотики, оказывающие влияние на рост костей или кроветворение (например, тетрациклин, производные фторхинолона, левомицетин). Почти всегда им можно подобрать подходящий заменитель.
В настоящее время лечение этих заболеваний проводится амбулаторно и с сохранением грудного вскармливания!
Проводится антибактериальная терапия совместимыми с кормлением препаратами (антибиотиками), в случае абсцесса – дренаж и промывание гнойной полости.
Противопоказаны при лактации согревающие компрессы (компрессы со спиртом, медом) – воспалительный процесс может усилиться (например, мастит перейдет в абсцесс). Также противопоказаны компрессы со спиртом и камфарой – затрудняется отток молока, что вызывает ухудшение самочувствия и может привести к уменьшению лактации.
. Косметологические процедуры
Большинство процедур не влияют на грудное вскармливание (конечно, речь не идет о пластической хирургии).
Наиболее безопасны процедуры для лица – УЗИ-чистка, дарсонвализация, массаж.
Мезотерапия лица и кожи головы противопоказана кормящим.
Манипуляции на теле нужно делать с большей осторожностью: нежелательны для кормящих фото- и лазерная эпиляция; антицелюллитные средства, обертывания с целью детоксикации организма. Общий массаж не запрещен, но не должен затрагивать грудь. По словам косметологов, ввиду особенностей состояния женского организма в период беременности и лактации, не рекомендуется делать химические и кислотные пиллинги, а также пользоваться косметикой, содержащей кислоты (в основном добавляют различные фруктовые кислоты и молочную кислоту) — использование кислот в данный период может увеличить риск образования пигментных пятен и способствовать гиперпигментации кожи.
Вообще, многие косметологи опасаются браться за аппаратное и специальное лечение у кормящих, так как для многих процедур период лактации — противопоказание, действие не изучено.
Подводим итоги
При приеме препаратов кормящими грудью мамами очень важно оценить ожидаемую пользу от медикаментов и риск попадания его в молоко и влияние на ребенка. Поэтому, при возможности, лекарственной терапии лучше избегать. Некоторые заболевания можно вылечить и без медикаментов: например, при простуде можно рекомендовать обильное питье, фитотерапию, горячие ножные ванны, при бронхите — ингаляции и так далее.
Совместимые препараты, как правило, почти не проникают в грудное молоко (например, антибиотики пенициллинового ряда), а некоторые могут попасть в молоко, но не оказывать негативного влияния на малыша, потому что детский кишечник их не усваивает.
Не забывайте, что на безопасность лекарственной терапии влияет и то, когда и как женщина будет принимать препарат. Поэтому прием лекарств желательно организовать таким образом, чтобы кормление не совпало с пиком максимальной концентрации препарата в крови и в молоке (особенно важно следить за этим, если Вы планируете принимать так называемые «плохо совместимые» лекарства).
Если препарат несовместим с грудным вскармливанием, но принимать его крайне необходимо, можно временно отлучить малыша от груди на период приема медикамента. Для сохранения лактации нужно в этот период регулярно сцеживать молоко – обычно достаточно 6-7 раз в сутки (по 10-15 минут каждую грудь). После отмены препарата мама может спокойно продолжать кормить свою кроху грудью.
Существуют общие рекомендации ВОЗ по назначению лекарственной терапии кормящей маме: «. Лекарственную терапию кормящим матерям следует по возможности избегать. Если лекарства показаны, то следует сначала выбрать те, которые окажут наименьшее негативное воздействие на ребенка. Кормящая женщина должна принимать лекарства предпочтительно во время или сразу же после кормления, чтобы избежать периода максимальной концентрации их в крови (и молоке). Если существует настоятельная необходимость в лекарстве, вредном для вскармливаемого грудью ребенка, кормление должно быть временно прервано, в то время как лактация должна поддерживаться. »
»
Лекарства, безопасные для грудного вскармливания: тайленол, ибупрофен и др.
Большинство лекарств безопасно принимать во время грудного вскармливания. Ваш ребенок получает очень мало лекарств с молоком, и очень немногие лекарства повлияют на выработку молока. Тайленол и ибупрофен можно принимать, например, для облегчения боли и лихорадки. При аллергии и простуде большинство антигистаминных препаратов подходят, но некоторые противоотечные средства могут уменьшить выработку молока. Обычно нет необходимости сцеживаться при приеме лекарств, но проконсультируйтесь с вашим фармацевтом или поставщиком медицинских услуг о безопасности любых лекарств во время грудного вскармливания.
Большинство лекарств безопасно принимать при грудном вскармливании. Например, вашему ребенку попадет очень мало тайленола, который вы принимаете от головной боли, и он не повлияет на выработку молока.
Однако есть исключения, поэтому, если вам нужно безрецептурное лекарство, в котором вы не уверены, обратитесь к своему поставщику медицинских услуг или фармацевту, чтобы убедиться, что оно безопасно. Если вам нужны лекарства, отпускаемые по рецепту, убедитесь, что ваш врач знает, что вы кормите грудью.
Если вам нужны лекарства, отпускаемые по рецепту, убедитесь, что ваш врач знает, что вы кормите грудью.
Количество лекарства, которое попадает в грудное молоко, и то, как оно влияет на ребенка, зависит от таких факторов, как тип лекарства, дозировка, способ его приема и возраст вашего ребенка. Младенцы, родившиеся недоношенными или в возрасте до 1 месяца, могут иметь больше лекарств, попадающих в их кровоток, потому что их системы незрелы. Лекарства также выходят из их систем медленнее.
Вот несколько советов по приему лекарств во время грудного вскармливания:
- Принимайте наименьшую возможную дозу лекарства, отпускаемого без рецепта. (Если вы принимаете лекарства, отпускаемые по рецепту, точно следуйте дозировке, назначенной вашим врачом.) Это приведет к тому, что ваш ребенок также получит более низкую дозу, если она появится в вашем грудном молоке.
- Избегайте препаратов длительного действия, которые могут дольше оставаться в организме и грудном молоке.
- Следите за своим ребенком на предмет побочных эффектов. Большинство лекарств не повлияют на вашего ребенка, но некоторые могут.
- Обратите внимание на прибавку в весе вашего ребенка. Некоторые лекарства могут снизить выработку молока, что может привести к плохой прибавке в весе вашего ребенка.
- Прочтите этикетку на упаковке, чтобы узнать о безопасности приема любых лекарств во время грудного вскармливания. Если у вас есть какие-либо вопросы, поговорите со своим врачом или фармацевтом.
Лекарства, которые безопасно принимать во время грудного вскармливания
Ниже перечислены некоторые распространенные лекарства, которые безопасно принимать во время грудного вскармливания. В стандартных дозах ни один из них не должен влиять на выработку молока или появляться в грудном молоке в достаточно больших количествах, чтобы иметь негативные последствия для вашего ребенка.
Ацетаминофен (тайленол)
Тайленол считается хорошим средством для облегчения боли и снижения температуры при грудном вскармливании. Количество, которое попадает в ваше молоко, намного меньше, чем доза, которую обычно дают младенцам.
Количество, которое попадает в ваше молоко, намного меньше, чем доза, которую обычно дают младенцам.
Ибупрофен (Адвил, Мотрин, Нуприн)
Ибупрофен — нестероидный противовоспалительный препарат (НПВП). Он используется для лечения болей и болей, воспалений и лихорадки. Очень низкие уровни обнаруживаются в грудном молоке, а безопасные дозы ибупрофена для младенцев намного выше, чем количества, обнаруженные в грудном молоке.
Лекарства от аллергии
Не вызывающие сонливость антигистаминные препараты, назальные спреи и глазные капли можно использовать во время грудного вскармливания, но избегайте пероральных продуктов, содержащих противоотечные средства, такие как псевдоэфедрин, поскольку они могут уменьшить выработку молока.
Реклама | страница продолжается ниже
Лоратидин (Кларитин, Алаверт), дезлоратадин (Кларинекс), цетиризин (Зиртек) и фексофенадин (Аллегра) являются «не вызывающими сонливость» антигистаминными препаратами, которые считаются безопасными для кормящих матерей и их детей. Они с меньшей вероятностью, чем антигистаминные препараты «первого поколения» (более ранние), вызывают сонливость у вашего ребенка (и у вас).
Они с меньшей вероятностью, чем антигистаминные препараты «первого поколения» (более ранние), вызывают сонливость у вашего ребенка (и у вас).
Есть некоторые опасения, что антигистаминные препараты первого поколения, такие как дифенгидрамин (Бенадрил), могут уменьшить количество грудного молока, хотя это окончательно не доказано. Это может быть более вероятно, когда антигистамин используется вместе с противоотечным средством, таким как псевдоэфедрин или фенилэфрин. Однако антигистаминные препараты первого поколения считаются безопасными для грудного вскармливания, если их использовать время от времени.
Назальные спреи, такие как флутиказон (назалид) и окстнетазолин (назальный спрей Африн), можно использовать для облегчения аллергии, поскольку они мало всасываются в кровь или молоко.
Лекарства от простуды
Некоторые лекарства от простуды можно принимать во время грудного вскармливания. Но они содержат комбинацию ингредиентов, поэтому вам нужно прочитать этикетки (и проконсультироваться с вашим фармацевтом или поставщиком медицинских услуг), чтобы убедиться, что отдельные ингредиенты подходят для кормящих мам.
Ингредиенты лекарств от простуды аналогичны ингредиентам лекарств от аллергии, включая антигистаминные и противоотечные средства (см. выше). Избегайте пероральных деконгестантов, таких как псевдоэфедрин и фенилэфрин, которые могут уменьшить выработку молока. Назальный спрей, такой как оксиметазолин (назальный спрей Африн), является более безопасным противозастойным средством.
Лекарства от простуды также иногда содержат отхаркивающие и противокашлевые средства, в том числе:
Декстрометорфан (робитуссин), помогающий подавить кашель. Декстрометорфан появляется в очень низких количествах (если вообще присутствует) в грудном молоке и, как известно, не влияет на грудного ребенка.
Гвайфенезин (робитуссин, муцинекс) — отхаркивающее средство, помогающее разжижать выделения из дыхательных путей. Это считается безопасным во время кормления грудью.
Если у вас возникли проблемы с поиском лекарства от простуды с безопасными для грудного вскармливания ингредиентами, вам может быть лучше принимать отдельные ингредиенты для решения конкретных проблем по мере необходимости. Например, вы можете использовать назальный спрей от заложенности носа и ацетаминофен или ибупрофен от головной боли. И если вы боретесь с заложенностью или кашлем, вы также можете принимать робитуссин, который содержит средство от кашля декстрометорфан и отхаркивающее средство гвайфенезин.
Например, вы можете использовать назальный спрей от заложенности носа и ацетаминофен или ибупрофен от головной боли. И если вы боретесь с заложенностью или кашлем, вы также можете принимать робитуссин, который содержит средство от кашля декстрометорфан и отхаркивающее средство гвайфенезин.
Обязательно читайте состав на этикетке, чтобы убедиться, что вы ничего не удваиваете, когда принимаете отдельные лекарства.
Антидепрессанты
Сертралин (Золофт) и пароксетин (Паксил) являются антидепрессантами из группы СИОЗС, которые рекомендуются при грудном вскармливании. В грудном молоке обнаруживаются только очень низкие уровни, и о серьезных побочных эффектах у младенцев, находящихся на грудном вскармливании, не сообщалось. Матери, принимающие СИОЗС во время и после беременности, иногда испытывают трудности с грудным вскармливанием, хотя исследователи не знают, связано ли это с лекарствами или с болезнью.
Нортриптилин (Памелор) представляет собой трициклический (циклический) антидепрессант и считается предпочтительным антидепрессантом при грудном вскармливании. Низкие уровни препарата обнаруживаются в грудном молоке. Немедленных или долгосрочных эффектов у грудных детей не обнаружено, хотя исследования ограничены.
Низкие уровни препарата обнаруживаются в грудном молоке. Немедленных или долгосрочных эффектов у грудных детей не обнаружено, хотя исследования ограничены.
Тразодон (Олептро, Дезирел) используется для лечения депрессии и бессонницы. Ограниченные отчеты показывают, что уровень в грудном молоке низок и что он безопасен при грудном вскармливании, особенно для детей старше 2 месяцев или при использовании доз 100 мг или меньше перед сном.
Имипрамин (Тофранил) и Амитриптилин (Элавил) являются трициклическими антидепрессантами, которые обнаруживаются в небольшом количестве в грудном молоке. Хотя иногда сообщалось о седативном эффекте, никаких других непосредственных эффектов у детей, находящихся на грудном вскармливании, обнаружено не было, и исследования не обнаружили никакого влияния на рост и развитие.
Лекарства от беспокойства
Лоразепам (ативан) – это бензодиазепин с коротким периодом полувыведения (не задерживается в организме надолго) и безопасно применяется у младенцев. Он появляется в небольших количествах в грудном молоке.
Он появляется в небольших количествах в грудном молоке.
Оксазепам (Серакс) присутствует в небольшом количестве в грудном молоке, а также остается в организме в течение короткого времени по сравнению с другими бензодиазепинами. Он безопасно используется у младенцев.
Антибиотики и противогрибковые препараты
Антибиотики иногда могут вызывать разрушение нормальных бактерий в кишечном тракте ребенка. Следите за симптомами диареи и дрожжевой инфекции (опрелости, молочница).
Ципрофлоксацин (Cipro) используется при бактериальных инфекциях. Он принадлежит к группе антибиотиков, называемых фторхинолонами. Ребенок, находящийся на грудном вскармливании, получит с грудным молоком лишь небольшое количество, меньше, чем доза, которую он получил бы непосредственно для лечения.
Пенициллины, такие как пенициллин V, диклоксациллин и амоксициллин, используются для лечения бактериальных инфекций и считаются безопасными при грудном вскармливании.
Цефалоспорины (кефлекс, цеклор, цефтин, омницеф, супракс) являются антибиотиками, подобными пенициллинам, и разрешены при грудном вскармливании.
Флуконазол (Дифлюкан), который используется для лечения грибковых и дрожжевых инфекций, не оказывает неблагоприятного воздействия на младенцев.
Эритромицин (E-Mycin, Erythrocin) используется при кожных и респираторных инфекциях и считается безопасным при грудном вскармливании. Низкие уровни обнаруживаются в грудном молоке, и иногда его дают непосредственно младенцам.
Ванкомицин (Ванкоцин) — это антибиотик, который считается безопасным при грудном вскармливании. Низкие уровни обнаружены в грудном молоке, и он плохо всасывается перорально.
Тетрациклины безопасны для кратковременного применения во время кормления грудью. Тетрациклин иногда вызывает окрашивание зубов у детей, поэтому есть некоторые опасения, что это лекарство может вызвать окрашивание зубов грудного ребенка (когда они появляются позже). Но количество тетрациклина в грудном молоке невелико, кальций в грудном молоке препятствует его всасыванию, и никогда не сообщалось об окрашивании зубов при грудном вскармливании. Чтобы быть в безопасности, не используйте тетрациклин в течение длительного периода или повторно во время грудного вскармливания. Доксициклин является предпочтительным тетрациклином во время грудного вскармливания, поскольку маловероятно, что он вызывает окрашивание зубов.
Чтобы быть в безопасности, не используйте тетрациклин в течение длительного периода или повторно во время грудного вскармливания. Доксициклин является предпочтительным тетрациклином во время грудного вскармливания, поскольку маловероятно, что он вызывает окрашивание зубов.
Антациды
Карбонат кальция (Tums) используется в качестве антацида при изжоге, расстройстве желудка и расстройстве желудка. Прием карбоната кальция в рекомендуемых дозах вряд ли нанесет вред ребенку, находящемуся на грудном вскармливании.
Комбинации гидроксида магния и алюминия (маалокс, миланта) являются распространенными антацидами. Они плохо усваиваются, поэтому не попадают в молоко.
Препараты, снижающие кислотность, омепразол (Прилосек) и пантопразол (Протоникс) изучались на кормящих матерях и даются непосредственно младенцам. Они считаются приемлемыми для кормящих мам.
Блокаторы гистамина 2 (блокаторы h3) уменьшают количество кислоты, вырабатываемой желудком. Предпочтительным Н3-блокатором является фамотидин (Пепцид). Количество фамотидина, обнаруженного в молоке, ниже, чем у аналогичных препаратов, таких как циметидин (тагамет).
Количество фамотидина, обнаруженного в молоке, ниже, чем у аналогичных препаратов, таких как циметидин (тагамет).
Кортикостероиды (кортизон, гидрокортизон, преднизолон)
Кортикостероиды используются для лечения воспалений суставов, воспалительных заболеваний кишечника, астмы, аллергии и других состояний. Их можно принимать внутрь, с помощью ингалятора или назального спрея, глазных капель, местно или в виде инъекций. Количество, обнаруженное в грудном молоке, очень низкое, и никаких отрицательных эффектов у детей не зарегистрировано. Кортикостероиды считаются безопасными во время грудного вскармливания.
Лекарство от астмы
Ингаляторы, применяемые при астме, такие как бронходилататоры (альбутерол) и кортикостероиды (флутиказон), безопасны во время грудного вскармливания, поскольку абсорбируются лишь небольшие количества.
Лекарства от запоров
Лекарства от запоров, такие как метамуцил и колаце, считаются безопасными, поскольку они не попадают в грудное молоко. Некоторые растительные слабительные, такие как каскара, могут всасываться и вызывать диарею у ребенка, поэтому лучше их избегать.
Некоторые растительные слабительные, такие как каскара, могут всасываться и вызывать диарею у ребенка, поэтому лучше их избегать.
Лекарства, которые могут быть небезопасны при грудном вскармливании
Следующие препараты следует использовать с осторожностью, поскольку они могут повлиять на выработку молока или на вашего ребенка. Прежде чем принимать эти лекарства, обязательно сообщите своему лечащему врачу или фармацевту, что вы кормите грудью. Если вы кормите грудью новорожденного или недоношенного ребенка, вы можете спросить своего врача, есть ли альтернативы.
- Напроксен (Алив, Анапрокс, Напрален, Напросин) — НПВП, применяемый для лечения боли и лихорадки. Небольшие количества напроксена появляются в грудном молоке, но этот препарат сохраняется в вашем организме и организме вашего ребенка дольше, чем другие НПВП. Возможно, лучше выбрать другой НПВП, например ибупрофен, особенно при грудном вскармливании новорожденного или недоношенного ребенка.
- Псевдоэфедрин (Судафед, Алив-Д, Аллегра-Д, Кларитин-Д, Муцинекс-Д, Зитек-Д) является противоотечным средством.
 Это не опасно для вашего ребенка. (Менее 1 процента псевдоэфедрина попадает в грудное молоко.) Но он может снизить выработку грудного молока, поэтому вам лучше его избегать.
Это не опасно для вашего ребенка. (Менее 1 процента псевдоэфедрина попадает в грудное молоко.) Но он может снизить выработку грудного молока, поэтому вам лучше его избегать. - Некоторые лекарства от высокого кровяного давления и нарушений сердечного ритма, такие как ацебутолол (Сектрал), атенолол (Тенормин), надолол (Коргард), хлорталидон и клонидин (Катапрес)
- Комбинации антигистаминных и противоотечных средств, такие как Контак и Диметапп. Это может уменьшить количество молока.
- Флуоксетин (Прозак, Сарафем) вырабатывает большее количество препарата в грудном молоке, чем другие СИОЗС. Это может вызвать нервозность, колики и сонливость у грудных детей, хотя никаких долгосрочных эффектов на развитие обнаружено не было.
- Бензодиазепины длительного действия, используемые для лечения тревожных расстройств и для улучшения сна, такие как Либриум, Валиум и Далман.
- Фенилэфрин (Sudafed PE), противоотечное средство. Хотя у нас нет информации о его безопасности при грудном вскармливании, исследования на животных показывают, что он может уменьшить выработку грудного молока.

- Дифенгидрамин (Бенадрил), хлорфенирамин (Хлор-Триаминик, Хлор-Триметон, Хлор-Табс) и гидроксизин (Вистарил) — это старые антигистаминные препараты первого поколения, которые с большей вероятностью могут вызвать сонливость или раздражительность у вас и вашего ребенка. Случайная доза вряд ли будет вредной.
- Некоторые антибиотики: Клиндамицин (Клеоцин) — антибиотик, используемый для лечения абдоминальных и вагинальных инфекций. Пероральный прием клиндамицина может вызвать такие проблемы, как диарея, молочница, опрелости или колит у ребенка, находящегося на грудном вскармливании. Использование на коже вдали от груди не повлияет на младенца. Метронидазол (Флагил), антибиотик, используемый для лечения некоторых кишечных и генитальных инфекций, может вызывать диарею и грибковые инфекции у младенцев, находящихся на грудном вскармливании. Нитрофурантоин (макробид, макродантин), используемый для лечения инфекций мочевыводящих путей, можно безопасно принимать, если вашему ребенку не менее 1 месяца.

- Опиоидные (наркотические) болеутоляющие средства могут вызывать сонливость и снижение дыхания (апноэ) у младенцев, особенно в первые 4–6 недель жизни. Используйте как можно меньше этих препаратов после того, как у вас появилось молоко. Вместо этого попробуйте использовать более безопасные препараты, такие как ацетаминофен или ибупрофен.
Лекарства, которые небезопасны при грудном вскармливании
Эти лекарства небезопасны для приема кормящими матерями. Спросите своего поставщика медицинских услуг, есть ли для вас более безопасная альтернатива. Если вам необходимо принимать определенное лекарство, возможно, вы не сможете кормить грудью или вам придется временно прекратить его прием.
- Хлорамфеникол, антибиотик, используемый при тяжелых бактериальных инфекциях
- Доксепин, трициклический антидепрессант
- Спорынья, используемый при мигрени
- Большинство противоопухолевых препаратов отхаркивающее.
- Радиоактивный йод-131, используемый для диагностики и лечения гипертиреоза.

- Метамизол (дипирон), болеутоляющее и противовоспалительное средство. Это лекарство запрещено в США, но доступно в Мексике (9).0164 дипирона или метамизола на испанском языке).
- Высокие дозы аспирина (например, для лечения артрита). Аспирин в небольших количествах появляется в грудном молоке, но он может увеличить риск синдрома Рея и вызвать проблемы с кровотечением у младенцев. Бывают случаи, когда польза от приема аспирина перевешивает риски, и ваш врач может помочь вам оценить, какие дозы безопасны для вас и вашего ребенка, если это необходимо.
- Соли золота (миохризин) для лечения артрита
- Амиодарон (кордарон), используемый для лечения сердечных заболеваний
Нужно ли мне сцеживаться во время приема лекарств?
«Сцедить и сливать» означает использование молокоотсоса для опорожнения груди, а затем сцеживание собранного молока. Делая это, когда вы не можете давать молоко своему ребенку, вы можете поддерживать выработку молока и, в конечном итоге, снова начать кормить грудью.
Прокачка и сброс редко нужны. Если ваш поставщик советует вам прекратить грудное вскармливание во время приема лекарств, спросите, есть ли альтернативное лекарство, безопасное для вашего ребенка.
В некоторых случаях можно принять лекарство сразу после кормления, подождать некоторое время, а затем снова покормить ребенка непосредственно перед тем, как придет время принять следующую дозу. Спросите своего врача, безопасен ли этот подход для вашего ребенка.
Если вы заранее знаете, что вам придется сцеживать и сцеживать молоко, подумайте о том, чтобы сцедить и заморозить молоко заранее, чтобы у вас был достаточный запас до того, как вы начнете принимать лекарства.
Чтобы узнать больше о том, какие лекарства (и другие вещи) могут потребовать сцеживания и сброса, посетите веб-сайт Trash the Pump and DumpOpens в новом окне и/или загрузите бесплатное приложение TDP AppOpens в новом окне, основанное Институтом развития грудного вскармливания и обучение лактации (IABLE).
Посетите LactMedОткрывает в новом окне базу данных Национальной медицинской библиотеки по лекарствам и лактации, чтобы узнать, как конкретное лекарство может повлиять на выработку молока и на ребенка.
Узнайте больше:
- Травы и травяные чаи, которых следует избегать при грудном вскармливании
- Какие продукты следует избегать при грудном вскармливании?
- Средство для решения проблем грудного вскармливания
Безопасно ли принимать ибупрофен или парацетамол, когда я кормлю грудью?
В двух словах: Парацетамол обычно считается безопасным для приема в качестве болеутоляющего средства при грудном вскармливании 1 , как и ибупрофен 2 – хотя вы можете сначала проконсультироваться с врачом, если ваш ребенок родился преждевременно или у него конкретное медицинское состояние. Не рекомендуется принимать аспирин или кодеин во время грудного вскармливания 1,2 – и всегда следует сначала проконсультироваться с врачом, если вы думаете о приеме каких-либо других обезболивающих препаратов.
Если вы примете парацетамол или ибупрофен, они попадут в грудное молоко, но, по словам экспертов, в таких ничтожных количествах, что ни один из них не причинит вреда вашему ребенку. 1,2 Тем не менее, если вы принимаете какое-либо обезболивающее, целесообразно принимать его в течение как можно более короткого времени и тщательно придерживаться рекомендуемой дозы, указанной на упаковке. Как говорит наш опытный семейный врач доктор Филиппа Кэй:
При приеме как парацетамола, так и ибупрофена, вам необходимо убедиться, что вы не принимаете дозу, превышающую указанную, в течение 24 часов
Д-р Филиппа Кэй, семейный врач общей практики
Могу ли я принимать парацетамол, если я кормлю грудью?
Да 1 . На самом деле, говорит Гейл Джонсон, преподаватель акушерок Королевского колледжа акушерок, он считается «основным» обезболивающим для кормящих матерей.
Будьте осторожны, однако, проверьте пакет, чтобы убедиться, что это «чистый» парацетамол, а не парацетамол в сочетании с кодеином (часто называемый ко-кодамолом или солпадеином). Кодеин противопоказан при грудном вскармливании. 1
Кодеин противопоказан при грудном вскармливании. 1
Прежде чем принимать парацетамол, вам также следует проконсультироваться с патронажной сестрой, акушеркой или врачом, если ваш ребенок на грудном вскармливании:
- родился недоношенным
- имел низкий вес при рождении
- имеет заболевание 1 8 1 8 8 8 8 1 8
- Стоит отметить, говорит д-р Филиппа, что некоторые таблетки парацетамола также содержат кофеин (для облегчения боли 3 ), и лучше избегать его, если можете. «Если вы пьете кофе или чай, вы уже доставляете своему ребенку небольшое количество кофеина», — говорит она. «Эти небольшие количества вряд ли причинят вашему ребенку какой-либо вред, но, поскольку парацетамол без кофеина все еще будет работать, это простой способ избежать попадания избыточного количества кофеина в грудное молоко».
И помните, добавляет доктор Филиппа, что ваша максимальная доза парацетамола составляет 2 таблетки по 500 мг 4 раза в сутки.

Могу ли я принимать ибупрофен, если я кормлю грудью?
Да 2 – хотя здесь применяются те же предостережения, что и в случае, если вы не кормили грудью, то есть вам следует сначала проконсультироваться со своим врачом общей практики, если у вас есть:
- язва желудка
- астма, которая ухудшается, если вы принимаете ибупрофен
- проблемы с печенью или почками
- болезни сердца
- Болезнь Крона
- состояние здоровья, которое подвергает вас повышенному риску кровотечения
- ветряная оспа или опоясывающий лишай 2
Как и в случае с парацетамолом, перед приемом ибупрофена вам следует проконсультироваться с патронажной сестрой, акушеркой или врачом, если Ваш ребенок на грудном вскармливании:
- родился недоношенным
- имел низкий вес при рождении
- имеет заболевание 4
Как ни странно, хотя Служба специализированных аптек NHS называет ибупрофен «одним из анальгетиков выбора [обезболивающих] кормящие мамы» 4 , в инструкциях на некоторых упаковках ибупрофена и/или на некоторых вкладышах внутри рекомендуется избегать приема во время грудного вскармливания или перед этим обратиться к врачу.

Вдобавок к этому, в настоящее время даже советы NHS онлайн немного запутаны: на одной странице говорится, что ибупрофен безопасен для приема во время грудного вскармливания, а на другой говорится, что вы должны сначала проконсультироваться с врачом.
Доктор Филиппа говорит, что не видит причин, по которым вам не следует принимать ибупрофен во время грудного вскармливания, если только у вас нет астмы или язвы желудка. «Количество в грудном молоке слишком мало, чтобы быть вредным, но некоторые производители рекомендуют его избегать», — говорит Филиппа. «Возможно, они проявляют сверхосторожность; я рекомендую принимать их безопасно, если у вас нет известных медицинских причин».
Максимальная доза ибупрофена составляет 2 таблетки по 200 мг 3 раза в день с 6-часовым перерывом между приемами.
Могу ли я принимать аспирин, если я кормлю грудью?
Нет. «Рекомендуется избегать приема аспирина во время грудного вскармливания», — говорит д-р Филиппа. Это связано с тем, что небольшое количество аспирина может попасть в грудное молоко.
 «И, — говорит доктор Филиппа, — дети должны избегать приема аспирина до 16 лет из-за риска состояния, называемого синдромом Рея».
«И, — говорит доктор Филиппа, — дети должны избегать приема аспирина до 16 лет из-за риска состояния, называемого синдромом Рея». А как насчет других обезболивающих?
Доктор Филиппа настоятельно рекомендует, если вы думаете о приеме каких-либо лекарств, кроме парацетамола или ибупрофена, во время грудного вскармливания, обязательно сначала спросите об этом своего врача.
Каталожные номера:
1. Могу ли я принимать парацетамол во время грудного вскармливания? NHS Online
2. Могу ли я принимать ибупрофен во время грудного вскармливания? NHS Online
3. Кофеин как обезболивающее средство при острой боли у взрослых. Дерри CJ и др. Кокрейн, 11 декабря 2014 г.
4. Можно ли кормящим матерям принимать ибупрофен? Подготовлено UK Medicines Information, 24 июля 2015 г.О нашем эксперте Врач общей практики Филиппа Кэй
Доктор Филиппа Кэй работает врачом общей практики как в Национальной службе здравоохранения, так и в частной практике.

