какие таблетки, мази, свечи можно принимать в 1, 2 и 3 триместрах
Каждая женщина рано или поздно сталкивается с болью. Часто она даже не задумывается о том, как влияет тот или иной препарат на ее организм. Будущая мама обязательно оценивает возможный риск для ребенка и задается вопросом, какие обезболивающие при беременности можно использовать. В некоторых ситуациях обратиться за квалифицированной помощью нет возможности, поэтому женщине нужно знать, как влияют различные лекарственные средства на ее организм и развитие малыша.
Содержание
- 1. Общая классификация обезболивающих препаратов по категории безопасности
- 2. Разрешенные лекарственные средства и особенности их применения на разных сроках
- 2.1. Парацетамол и Ибупрофен
- 2.2. Папаверин и Но-Шпа
- 2.3. Диклофенак и его аналоги
- 2.4. Обезболивающие гели (Фастум, Нурофен)
- 2.5. Использование гомеопатических средств
- 3. Какие лекарства для снятия боли категорически запрещены во время беременности?
- 4.
Какая форма выпуска лекарственных средств больше подойдет для беременных?
- 5. В чем опасность обезболивающих для малыша?
- 6. Видео по теме статьи
- 7. Вопросы читателей и ответы эксперта
Общая классификация обезболивающих препаратов по категории безопасности
Специалисты при назначении лекарства женщинам в положении ориентируются на международную классификацию по категории безопасности. Врачи в первую очередь назначают медикаменты, безопасные для ребенка. При сильных болях они прибегают к лекарственным средствам категории С или D. На сегодняшний день все обезболивающие препараты делятся на категории:
- А. Безопасные для беременной препараты. Некоторые врачи включают в эту группу гомеопатические средства. По официальным данным, гомеопатия не относится к данной категории по причине отсутствия сведений о влиянии компонентов.
- В. Безопасность зависит от правильно подобранной дозировки, которая определяется только врачом. При рациональном применении воздействие на плод отсутствует.
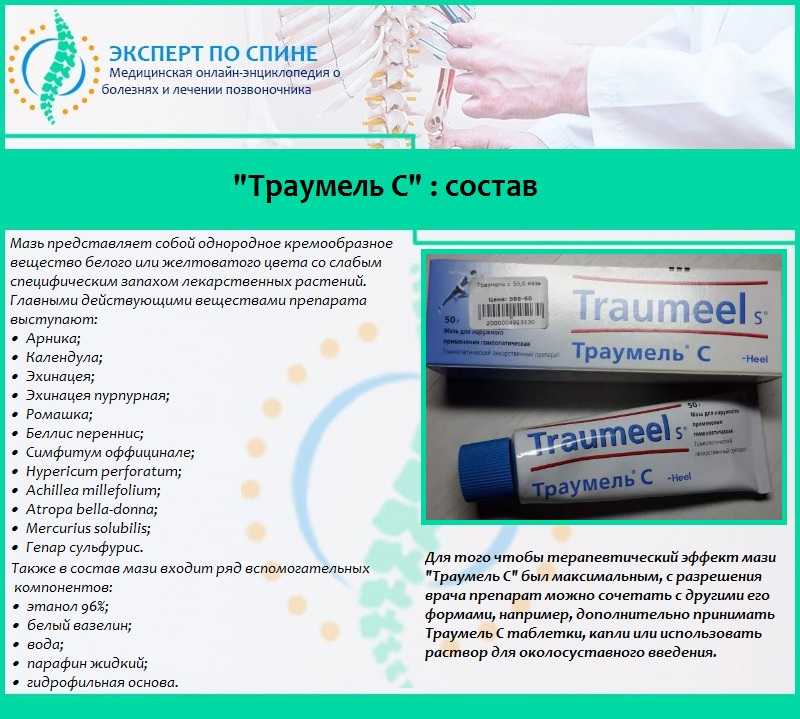 К этой группе относятся производные Парацетамола и Ибупрофена.
К этой группе относятся производные Парацетамола и Ибупрофена. - С. Препараты этой категории назначаются только в случае, когда ожидаемая польза от их использования превышает возможный риск для малыша. Действие большинства лекарств не было проверено экспериментально даже на животных. К этой группе относятся Дротаверин, Папаверин.
- D. Лекарства этой категории влияют на будущего ребенка, поэтому применяются для терапии беременных только в отдельных случаях.
- X. В связи с риском прерывания беременности и негативного воздействия на полноценный рост и развитие малыша препараты группы Х категорически запрещены.
Разрешенные лекарственные средства и особенности их применения на разных сроках
Женщины в период беременности иногда не могут обойтись без применения анальгетиков, например при резкой боли в нижней части живота. Прежде чем начать пить какое-либо лекарственное средство, будущей маме нужно проконсультироваться с лечащим врачом.
Препараты должен назначать квалифицированный специалист, который будет принимать решение о необходимости назначения лекарства и определять дозу, при этом он должен контролировать самочувствие будущей матери и ребенка. Некоторые анальгетики можно употреблять только во 2-ом или 3-ем триместре, тогда как другие средства разрешены на любом сроке.
Некоторые анальгетики можно употреблять только во 2-ом или 3-ем триместре, тогда как другие средства разрешены на любом сроке.
Парацетамол и Ибупрофен
Безопасным нестероидным средством (НПВС) считается Парацетамол. Проведенные исследования показали, что этот препарат не влияет на мать и ребенка. Парацетамол можно использовать на всех сроках беременности, так как он является безопасным и эффективным (рекомендуем прочитать:
Ибупрофен тоже относится к нестероидным препаратам. Беременные женщины привыкли его пить без обращения к специалисту, так как он привлекает покупателей своей невысокой стоимостью. Однако гинекологи не рекомендуют принимать Ибупрофен в первом и третьем триместрах беременности. Врачи категоричны к его применению из-за нескольких причин:
- риск патологий при формировании плаценты;
- риск развития порока сердца у плода.
Ибупрофен при головной боли можно принимать однократно на ранних сроках после 14 недели и до 28-30 недели. Он также может использоваться при угрозе преждевременных родов в случае отсутствия другого препарата. Назначение в таких случаях делает квалифицированный специалист.
Он также может использоваться при угрозе преждевременных родов в случае отсутствия другого препарата. Назначение в таких случаях делает квалифицированный специалист.
Папаверин и Но-Шпа
Папаверин и Но-Шпу можно отнести к категории спазмолитиков миотропного действия, которые понижают тонус гладких мышц всех внутренних органов и снижают их общую активность. При использовании Но-Шпы сублингвально (рассасывание под языком), она начинает действовать быстрее. Папаверин лучше применять в виде инъекций или же в свечах (подробнее в статье: свечи «Папаверин»: инструкция по применению при беременности). Часто женщинам в положении врачи советуют применять свечи. Воздействие лекарственного препарата Но-Шпа наблюдается через 5-10 минут.
Женщины часто применяют Папаверин или Но-Шпу при малейшем дискомфорте, так как считают, что оба препарата не приносят вред ни маме, ни малышу (рекомендуем прочитать: Но-шпа: дозировка препарата на ранних сроках беременности). Спазмолитики применяются при появлении чувства напряжения матки или болей внизу живота. Их можно и нужно принимать, но только после консультации с гинекологом или как таблетку «скорой помощи».
Их можно и нужно принимать, но только после консультации с гинекологом или как таблетку «скорой помощи».
Диклофенак и его аналоги
Диклофенак — нестероидное средство, отличающееся выраженным противовоспалительным, анальгезирующим и жаропонижающим эффектом. Врачи не рекомендуют употреблять его в первом и третьем триместре беременности. Применение Диклофенака при беременности возможно тогда, когда потенциальная польза для матери превышает вред для плода.
Курс лечения препаратом должен проходить только под наблюдением врача. Компоненты средства могут вызвать нарушение кровотока при попадании в плаценту через кровь, что может привести к кровотечению и замедлению в развитии плода. Лекарство не рекомендуется применять в третьем триместре беременности из-за риска гипотонии матки.
Обезболивающие гели (Фастум, Нурофен)
Женщины считают, что гели намного безопаснее капсул и таблеток, но это огромное заблуждение. В действительности, через кожу они намного быстрее попадают в кровоток, затем в плаценту и воздействуют на малыша.
Однако у беременных также могут быть вывихи, растяжения или может болеть спина из-за смещения центра тяжести, поэтому перед применением мази нужно проконсультироваться с доктором. Он оценит необходимость применения геля, и только потом даст рекомендации по использованию средства. Чаще всего врачи назначают Фастум гель, Нурофен гель (рекомендуем прочитать: Нурофен: инструкция по применению геля при беременности).
Использование гомеопатических средств
Во время беременности большинство лекарственных средств запрещены, поэтому достаточно часто прибегают к гомеопатическим препаратам. Их назначают при обострении хронических заболеваний (радикулит, мигрень, гастрит), а также для облегчения симптомов токсикоза. К наиболее известным гомеопатическим лекарствам относятся:
- Аескулюс — применяется при сильных болях в спине;
- Каустикум – принимается при отсутствии аппетита, во время токсикоза.
Цель гомеопатии — помощь организму во время самостоятельной борьбы с заболеванием.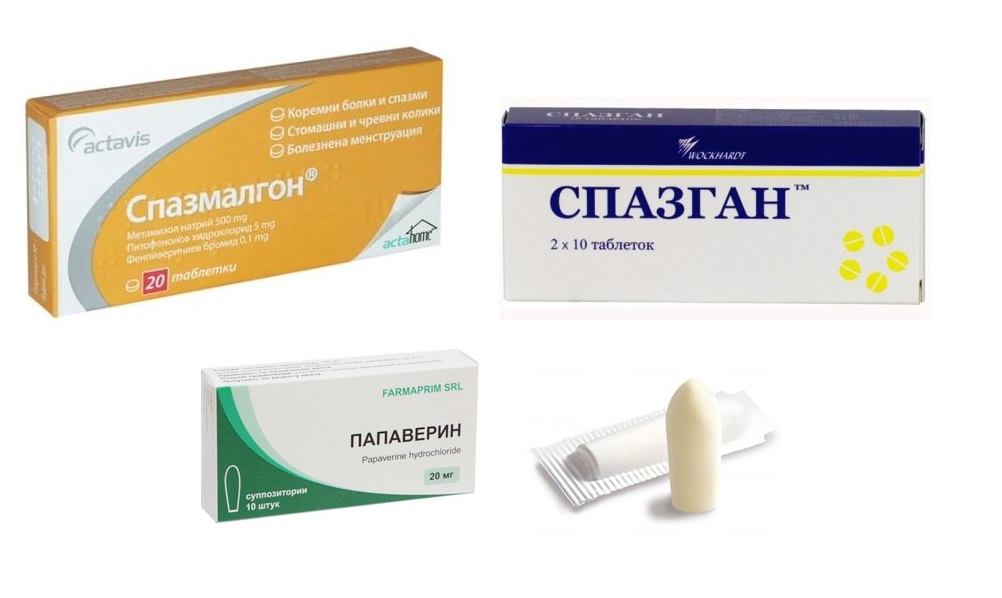 Женщинам не стоит забывать, что все медикаменты, даже гомеопатические, должен назначать лечащий врач.
Женщинам не стоит забывать, что все медикаменты, даже гомеопатические, должен назначать лечащий врач.
Какие лекарства для снятия боли категорически запрещены во время беременности?
Употребление обезболивающих лекарств вызывает споры и дискуссии у врачей во всем мире. Некоторые специалисты критически относятся к лекарственной терапии во время беременности, считая, что обезболивание может отрицательно отразиться на здоровье плода. Другие врачи наоборот говорят о том, что болезненные ощущения вызывают волнение, а иногда даже стресс, который может стать причиной повышенного тонуса матки или преждевременных родов.
Большинство гинекологов пришли к общему мнению в вопросе необходимости применения болеутоляющих средств при возникновении боли у будущих матерей. Врачи исключили некоторые лекарства, оказывающие отрицательное воздействие на здоровье роженицы и плода. Речь идет о группе нестероидных противовоспалительных медикаментов (НПВС):
- Кеторол;
- Найз;
- Ибупрофен.

Анальгин и его производные — (Баралгин, Беналгин) также относятся к нежелательным лекарственным средствам для беременных женщин (рекомендуем прочитать: особенности применения Анальгина на ранних сроках беременности). В зарубежных странах Анальгин невозможно найти ни в одной аптеке, поскольку препарат снят с производства. В странах постсоветского пространства его принимают абсолютно все пациенты, страдающие от головной боли, включая беременных.
Какая форма выпуска лекарственных средств больше подойдет для беременных?
Лекарственные средства, подавляющие болевой синдром у беременных, выпускаются в 5 основных формах. Каждая форма отличается своим предназначением, поэтому наиболее оптимальный вариант может подобрать только лечащий врач. Обезболивающие для беременных имеют такие формы выпуска:
Обезболивающие для беременных имеют такие формы выпуска:
- Таблетки и капсулы. При беременности их преимуществом являются скорость воздействия и высокая эффективность. Большинство таблеток растворяются исключительно при попадании в кишечник, благодаря чему не раздражают желудок. Препараты, растворяющиеся в желудке, могут вызвать токсикоз и рвоту.
- Свечи. Отличаются продолжительностью действия, но по скорости наступления эффекта значительно уступают лекарственным препаратам в форме капсул. Как правило, их ставят на ночь для того, чтобы утром проснуться без болезненных ощущений.
- Уколы. Обезболивающие средства в виде инъекций действуют наиболее быстро, так как лекарство сразу после введения попадает непосредственно в кровоток. Их назначают только в самых крайних случаях, когда обезболивание другими препаратами не приносит желаемого эффекта.
- Мази. Мази и гели ошибочно считаются наиболее безопасными для беременных. В действительности, их действующее вещество, как и активный компонент таблеток или капсул, проникает в кровь и может отрицательно отразиться на здоровье плода (при злоупотреблении лекарством или самолечении).

В чем опасность обезболивающих для малыша?
Врачи рекомендуют с осторожностью употреблять любые медицинские препараты, особенно обезболивающие. Это связано с риском развития нежелательных реакций у плода.
Например, НПВС запрещены к применению в 1-ом триместре из-за потенциальной опасности прерывания беременности. Другие препараты могут вызвать усиленный тонус, в связи с чем возрастает риск преждевременных родов.
Врач акушер-гинеколог, репродуктолог, консультант по грудному вскармливанию, окончила ЧГУ им. Ульянова со специализацией гинекология, маммология Подробнее »
Лекарства, которые снижают фертильность
Главная
/ Статьи
/ Лекарства, которые снижают фертильность
Девушки, которые планируют беременность , в курсе про такие факторы риска для фертильности как лишний вес, инфекции и воспаления, курение, алкоголь. А что с лекарствами, которые многим приходится пить время от времени или постоянно? Некоторые из них могут помешать зачатию.
А что с лекарствами, которые многим приходится пить время от времени или постоянно? Некоторые из них могут помешать зачатию.
- НПВП. Нестероидные противовоспалительные препараты принимаются при разных проблемах и часто назначаются самостоятельно. По некоторым данным, ибупрофен и другие НПВП могут незначительно влиять на фертильность — затруднять процесс овуляции.
- Травы. Действие трав недостаточно исследовано, их выпуск плохо контролируется. Поэтому специалисты предостерегают планирующих ребенка женщин от приема трав и БАДов.
- Психиатрические препараты. Антидепрессанты и некоторые нейролептики могут влиять на гормональную регуляцию овуляции. Одно из исследований показало, что женщинам, которые принимали СИОЗС (селективные ингибиторы обратного захвата серотонина), требовалось гораздо больше времени на зачатие.
- Стероидные препараты. Кортизол, преднизолон, дексаметазон и другие стероиды сделаны на основе гормонов надпочечников.
 Их прием может повлиять на репродуктивные гормоны.
Их прием может повлиять на репродуктивные гормоны. - Препараты тиреоидных гормонов. При неправильно подобранной дозировке могут менять уровень пролактина и тем самым влиять на репродуктивную систему.
После прекращения приема препаратов репродуктивная функция в большинстве случае восстанавливается. Но на это может потребоваться время.
Репродуктологи за то, чтобы женщины принимали как можно меньше лекарств во время подготовки к зачатию. Понятно, что назначенные врачом медикаменты нельзя отменять самостоятельно (ну как вы бросите лекарства от астмы, например?). Но если вы планируете ребенка, расскажите об этом врачу, назначившему препарат, а гинеколога / репродуктолога поставьте в известность о приеме лекарства. Специалистам найдут оптимальное решение.
11.01.2023
Автор статьи
Экспертный совет центра репродукции «Линия жизни»
Вас также может заинтересовать
Обследование и анализы при планировании беременности
Результат даст уверенность в благополучии предстоящей беременности либо укажет, что одному или обоим родителям надо сначала решить проблемы со здоровьем
Консультация гинеколога
Гинеколог – специалист по профилактике, диагностике и лечению патологий женской репродуктивной системы
Видеоконсультация репродуктолога онлайн: лучшие врачи всегда рядом!
Мы расширили систему онлайн-консультаций. Теперь удаленный прием репродуктолога, уролога, генетика и психолога доступен всем и всегда: москвичам и иногородним, в первый раз или повторно. Любимые ЭКО врачи постоянно на связи с будущими родителями — просто оставьте заявку!
Теперь удаленный прием репродуктолога, уролога, генетика и психолога доступен всем и всегда: москвичам и иногородним, в первый раз или повторно. Любимые ЭКО врачи постоянно на связи с будущими родителями — просто оставьте заявку!
Большое спасибо хочется сказать Хольнову Андрею Игоревичу за доброе отношение, спокойствие и уверенность, высочайший профессионализм и внимание к состоянию пациента- как физическому, так и эмоциональному! После проведённой операции я вышла с ощущением, что все будет хорошо, я молодец и впереди только выздоровление! Доктор несколько раз заходил, все подробно пояснил по этапу восстановления. Такж…
20 апреля 2023
20 апреля 2023
Специалист
Хольнов Андрей Игоревич
Лариса Николаевна-это тот доктор,с которым обязательно забеременеешь! Даже,когда кажется, что всё безнадежно, у Ларисы Николаевна есть план! Высокий профессионализм в сочетании с душевностью и талантом притягивает и даёт потрясающие результаты. Мы вместе два года шли к моему чуду,и ему уже 10 месяцев!Это такое счастье.
Каждый день мысленно благодарю Ларису Николаевну!
Мы вместе два года шли к моему чуду,и ему уже 10 месяцев!Это такое счастье.
Каждый день мысленно благодарю Ларису Николаевну!
18 апреля 2023
Специалист
Фалалеева Лариса Николаевна
Добрый день! Хотим поблагодарить Любовь Дмитриевну за профессионализм и трепетное отношение. Благодаря ей, мы с мужем воспитываем замечательного здорового ребенка. В таком деле очень важен настрой не только родителей, но и врача, который сделал все без спешки, спокойно, а не как это делают другие врачи, так как считают нас конвейером. ЭКО получилось с первой попытки. И мы обязательно попробуем пройти этот путь еще раз с Любовью Дмитриевной.
12 апреля 2023
Специалист
Ефремова Любовь Дмитриевна
Записаться на прием
Имя *
Телефон *
Сообщение
Нажимая на кнопку, Вы даете согласие на обработку своих персональных данных.
Ацетаминофен по-прежнему безопасен при беременности, несмотря на разногласия | Ваша беременность имеет значение
Прием ацетаминофена при сильной головной боли или лихорадке безопасен для большинства беременных. Если симптомы длятся дольше нескольких дней или ухудшаются, поговорите с врачом — вам может потребоваться медицинская помощь. Ацетаминофен является одним из немногих обезболивающих препаратов, которые обычно считаются безопасными для приема во время беременности. Это предпочтительнее нестероидных противовоспалительных (НПВП) препаратов, таких как ибупрофен, которые, как доказано, создают риски для беременности, такие как низкий уровень амниотической жидкости или проблемы с почками плода.
Но массовый деликтный иск вызвал обеспокоенность по поводу того, может ли воздействие ацетаминофена в утробе матери вызвать неврологические проблемы у детей.
Согласно новостным сообщениям, было возбуждено 66 дел, в которых истцы обвиняют крупных аптечных ритейлеров в том, что они не предупредили их о том, что прием ацетаминофена (например, тайленола) во время беременности может вызвать расстройство аутистического спектра (РАС) и синдром дефицита внимания с гиперактивностью (СДВГ). у детей. В иске не упоминаются производители фармацевтических препаратов.
Пациенты часто спрашивают о безопасности приема ацетаминофена и других лекарств во время беременности. Национальные руководства и рекомендации Общества медицины матери и плода и Американского колледжа акушеров-гинекологов не изменились.
Но пациенты обеспокоены по понятным причинам, поэтому мы более внимательно изучили, что вызвало неправильное представление о том, что ацетаминофен небезопасен при беременности, начиная с шатких исследований, которые вызвали первоначальные опасения по поводу лекарства в 2018 году.
Что говорится в оригинальном исследовании
Мета-анализ, опубликованный в Американском журнале эпидемиологии об использовании ацетаминофена во время беременности, объединил информацию из 121 небольшого исследования. После устранения дублирующейся и нерелевантной информации исследователи получили данные всего за семь исследований. Из этого набора данных они предположили потенциальный повышенный риск РАС (20%) и СДВГ (30%) у детей, матери которых сообщили о приеме ацетаминофена во время беременности.
Одно из проанализированных исследований не обнаружило связи между расстройствами и ацетаминофеном. И никто не обнаружил повышенного риска развития СДВГ при использовании ацетаминофена менее недели.
Короче говоря, не было обнаружено причинно-следственной связи между ацетаминофеном и РАС или СДВГ. Хотя данные открывают возможности для дальнейших исследований, они не указывают на ацетаминофен как на доказанную причину любого состояния.
В заключительном абзаце мета-анализа авторы четко заявляют: «…мы считаем, что следует проявлять осторожность, чтобы не преувеличивать значение результатов нашего анализа, поскольку это может вызвать ненужное беспокойство среди беременных женщин».
3 основные проблемы с данными
1. Исследования основывались на воспоминаниях пациентов об информации.
Около 60% участников исследования вспомнили, что принимали ацетаминофен во время беременности, после того как их дети стали достаточно взрослыми, чтобы им поставили диагноз — например, средний возраст детей с СДВГ составлял 3 года.
Когда семья сталкивается с неутешительным диагнозом, они ломают голову над любым возможным воздействием или событием, которое могло привести к исходу. И когда появляется возможность того, что виновником мог быть прием ацетаминофена, люди нередко неправильно помнят или переоценивают его использование, пытаясь объяснить неврологический диагноз.
2. По-видимому, повышенный риск смещен в сторону матерей старше 31 года.
Беременность после 35 лет обычно считается более высоким риском врожденных дефектов. Это может быть связано с тем, что пожилые пациенты чаще имеют ранее существовавшие состояния, вызывающие хронический стресс и воспаление, что может объяснить повышенный риск СДВГ и РАС.
3. Исследований о том, почему участники принимали ацетаминофен, не проводилось.
Длительная высокая температура может быть признаком вирусной или бактериальной инфекции, а инфекция, , а не лечение , может быть фактическим виновником неврологических нарушений или нарушений развития.
В метаанализе рассматривалась продолжительность приема от четырех дней до более чем 28. Если участники принимали ацетаминофен более недели за раз, основным фактором риска могло быть основное состояние, вызывающее потребность в облегчении.
Хотя исследования показали, что случайное употребление вряд ли нанесет вред пациенту или плоду, длительный прием ацетаминофена во время беременности не рекомендуется.
Связанное чтение: Риск ацетаминофена во время беременности: что должны знать пациенты
Хотя причинно-следственной связи между ацетаминофеном и СДВГ или РАС обнаружено не было, исследование открывает важные возможности для дополнительных исследований, а именно, что клинические исследования и метаанализы все еще отсутствуют данные о беременных пациентах в режиме реального времени.
Что это означает для пациентов
Ни данные мета-анализа, ни незавершенный коллективный иск не повлияли на рекомендации по ацетаминофену от Общества медицины матери и плода или Американского колледжа акушеров-гинекологов, в которых говорится:
- Не принимайте его, если он вам не нужен
- Принимайте наименьшую дозу в течение кратчайшего времени
- Поговорите со своим врачом о приеме препарата дольше, чем разовая доза
UT Southwestern следует этим рекомендациям, и мы добавляем, что пациенты следует внимательно читать этикетки на мультисимптомных препаратах, таких как лекарства от простуды и гриппа. Эти составы удобны, но могут содержать лекарства, которые вам не помогут, и могут содержать больше ацетаминофена, чем вы думаете.
Если вы принимаете ацетаминофен в течение нескольких дней, и ваша боль или лихорадка не проходят, или если у вас есть серьезные симптомы, такие как одышка, усталость, головная боль, которая не проходит, или проблемы с дыханием, позвоните своему врачу, прежде чем принимать больше ацетаминофена. Возможно, у вас более серьезное заболевание.
Возможно, у вас более серьезное заболевание.
Чтобы поговорить с акушером-гинекологом о безопасности лекарств, позвоните по телефону 214-645-8300 или запишитесь на прием онлайн.
Справочник по обезболивающим препаратам, которые женщины могут принимать во время беременности
Обзор
Беременность женщины — самое прекрасное время в ее жизни. Однако женщины могут испытывать боли. Этот дискомфорт связан с гормональными изменениями и растущим животом.
Человеку свойственно принимать обезболивающие, чтобы облегчить дискомфорт. Тем не менее, врачи советуют беременным женщинам не принимать обезболивающие, поскольку некоторые лекарства небезопасны во время беременности.
Этот блог подробно рассказывает о различных безопасных для беременных обезболивающих и их возможных побочных эффектах.
Какие обезболивающие безопасны для беременных?
Ниже перечислены некоторые лекарства, безопасные для беременных.
1 . Ацетаминофен
Ацетаминофен — широко распространенное безрецептурное обезболивающее, рекомендованное врачами. Это активный ингредиент тайленола. Врачи назначают это при головных болях, лихорадке, болях, болях и боли в горле. Его можно принимать в любое время на протяжении всей беременности. Врачи могут назначать ацетаминофен как таковой или в сочетании с другими лекарствами. Однако беременной женщине следует избегать его, если он вызывает аллергическую реакцию или имеет проблемы с печенью, или врач не рекомендует принимать это лекарство.
Важно отметить, что лекарства с ацетаминофеном следует принимать умеренно. Хотя это не связано с выкидышем или врожденной инвалидностью, эффект может наблюдаться после рождения. Научные исследования показали, что длительный прием лекарств (непрерывно в течение 28 дней и более) увеличивает риск поведенческих проблем в детстве, таких как синдром дефицита внимания и гиперактивности и аутизм.
2. Нестероидные противовоспалительные препараты
Нестероидные противовоспалительные препараты (НПВП) также являются безопасным выбором для беременных женщин. Однако врачи рекомендуют его только до 20 недель. Кроме того, врачи не назначают это лекарство в последнем триместре, так как кровеносные сосуды в сердце ребенка могут закрыться и повысить кровяное давление ребенка.
Научные исследования показывают, что использование НПВП на ранних сроках беременности может увеличить вероятность выкидыша. Некоторые исследования также показывают, что прием НПВП после 20 недель может привести к снижению уровня амниотической жидкости, что приведет к осложнениям со здоровьем у плода, включая проблемы с почками, сердцем, желудочно-кишечным трактом и развитием.
Тем не менее, необходимы дополнительные исследования, чтобы установить причину таких проблем со здоровьем для НПВП.
3. Опиоидные обезболивающие
Любые сильнодействующие прописанные лекарства считаются опиоидами – это наркотики. Таким образом, эти лекарства являются контролируемыми веществами и считаются незаконными без рецепта от поставщика медицинских услуг. Опиоиды назначают только тогда, когда польза для здоровья превышает риск, например, при сильной боли из-за травмы, хирургического вмешательства, лечения зубов или сильных мигренозных головных болей во время беременности.
Таким образом, эти лекарства являются контролируемыми веществами и считаются незаконными без рецепта от поставщика медицинских услуг. Опиоиды назначают только тогда, когда польза для здоровья превышает риск, например, при сильной боли из-за травмы, хирургического вмешательства, лечения зубов или сильных мигренозных головных болей во время беременности.
Эти лекарства назначаются редко из-за риска выкидыша, преждевременных родов, мертворождения и проблем с дыханием у младенцев.
4. Аспирин
Если у беременной женщины возникают другие проблемы со здоровьем во время беременности, включая преэклампсию, врачи назначают аспирин. Несколько научных исследований доказывают, что ежедневный прием низких доз аспирина после 12 й недель беременности обеспечивает безопасную и эффективную профилактику осложнений у беременных женщин с повышенным риском преждевременных родов из-за преэклампсии.
Также важно отметить, что аспирин снижает риск образования тромбов у беременных женщин и увеличивает риск значительного кровотечения. Это вызывает беспокойство на поздних сроках беременности.
Это вызывает беспокойство на поздних сроках беременности.
Заключение
Существуют безопасные обезболивающие для беременных женщин, но некоторые безрецептурные и отпускаемые по рецепту лекарства могут вызывать серьезные, даже фатальные осложнения у женщин и их детей. Поэтому женщины должны проконсультироваться с врачом, прежде чем принимать какие-либо обезболивающие препараты во время беременности.
Часто задаваемые вопросы (FAQ)
1. Когда женщинам не следует принимать ацетаминофен?
Женщины должны избегать ацетаминофена, если у них аллергия на него, проблемы с печенью или если врач говорит им, что он небезопасен для них.
Даже если врач говорит женщинам, что прием ацетаминофена безопасен, они должны принимать как можно меньше в течение как можно более короткого периода времени. Ацетаминофен не связан со значительными проблемами со здоровьем, такими как выкидыш или врожденные дефекты.

 Какая форма выпуска лекарственных средств больше подойдет для беременных?
Какая форма выпуска лекарственных средств больше подойдет для беременных?