tantumverde
Воспаление, боль, першение?
Тантум Верде – спрей для горла и полости рта, который снимает воспаление, уменьшает отек и боль уже с первой минуты
4+
Тантум Верде Спрей
4-8 доз 2-6 раз в день
12+
Тантум Верде Раствор
для полоскания горла или полости рта
15 мл 2-3 раза в день
Продолжительность курса лечения – 3-5 дней
В чем разница между Тантум Верде и популярными антисептиками?
Основная причина боли в горле — воспаление. Процесс протекает внутри тканей горла, поэтому для борьбы с воспалением лекарству необходимо достичь очага. Антисептики работают поверхностно, поэтому не воздействуют на симптомы, быстро и легко смываются слюной. Тантум Верде хорошо проникает в глубину тканей и снимает воспаление.
Доказано, что антисептики подавляют клетки иммунитета, снижают защитные силы организма и увеличивают риск развития хронической инфекции.
Хронический тонзиллит — длительный воспалительный процесс в горле. В толще измененных миндалин микроорганизмы размножаются более активно, формируют биопленки как фактор дополнительной устойчивости к лечению.
Также воспалительный процесс и отек препятствует естественному очищению слизистой, способствует разрастанию соединительной ткани и аллергизации организма.
Чтобы эффективно справляться с бактериями в гипертрофированной ткани, препарат должен туда проникать. Европейские исследования показали, что Тантум Верде хорошо проникает в воспалительный очаг, снижает выработку агентов воспаления и уничтожает микробы.
Тантум Верде — противовоспалительный препарат европейского качества, который обезболивает горло с 1-й минуты и помогает уничтожить возбудителя прямо в очаге воспаления!
Список литературы:
- Савлевич Е.
 Л., Дорощенко Н.Э., Славинская И.С., Фариков С.Э. Важные нюансы воспалительного процесса в ротоглотке и выбор тактики оптимального лечения. Медицинский совет №16, 2017
Л., Дорощенко Н.Э., Славинская И.С., Фариков С.Э. Важные нюансы воспалительного процесса в ротоглотке и выбор тактики оптимального лечения. Медицинский совет №16, 2017 - Лазарева Н.Б., Ахунов В.М. Влияние выраженности симптомов ОРВИ на частоту самостоятельного применения антибактериальных препаратов взрослыми пациентами. Вопросы обеспечения качества лекарственных средств №4 (18) 2017.
- Полякова А.С., Бакрадзе М.Д., Таточенко В.К. «Лечение вирусных тонзиллитов» Фарматека. 2018; Педиатрия
- Согласно инструкции по медицинскому применению препарата Тантум®Верде (рег.номер: 9885/12/17/21, 9886/12/17/21)
- Порядин Г.В. и др. Механизм действия бензидамина на локальное воспаление, 2018
- Антибактериальная активность бензидамина гидрохлорида против клинических изолятов бактерий, выделенных от людей в России и Испании, П.
 В. Слукин, Н. К. Фурсова, Н. И. Брико, doi.org/10.31631/2073-3046-2018-17-11-18
В. Слукин, Н. К. Фурсова, Н. И. Брико, doi.org/10.31631/2073-3046-2018-17-11-18 - Comparative study between benzydamine hydrochloride gel, lidocaine 5% gel and lidocaine 10% spray on endotracheal tube cuff as regards postoperative sore throat, doi.org/10.1016/j.bjane.2014.09.007
Воспаление околоушной слюнной железы — лечение, симптомы, фото, код по МКБ
Воспаление околоушной железы – распространенное заболевание, требующее срочного медицинского вмешательства. В статье рассматриваются основные причины, клинические проявления, способы диагностики и лечения представленной болезни.
- Общие сведения ↓
- Причины возникновения воспаления околоушной слюнной железы ↓
- Группы риска ↓
- Клинические проявления ↓
- Внешние проявления ↓
- Формы заболевания ↓
- Диагностика ↓
- Лечение ↓
- Медикаментозное лечение ↓
- Местная терапия ↓
- Физиотерапия ↓
- Вспомогательные методы ↓
- Диетическое питание ↓
- Народные методы ↓
- Особенности лечения у детей ↓
- Осложнения ↓
- Профилактика ↓
Общие сведения
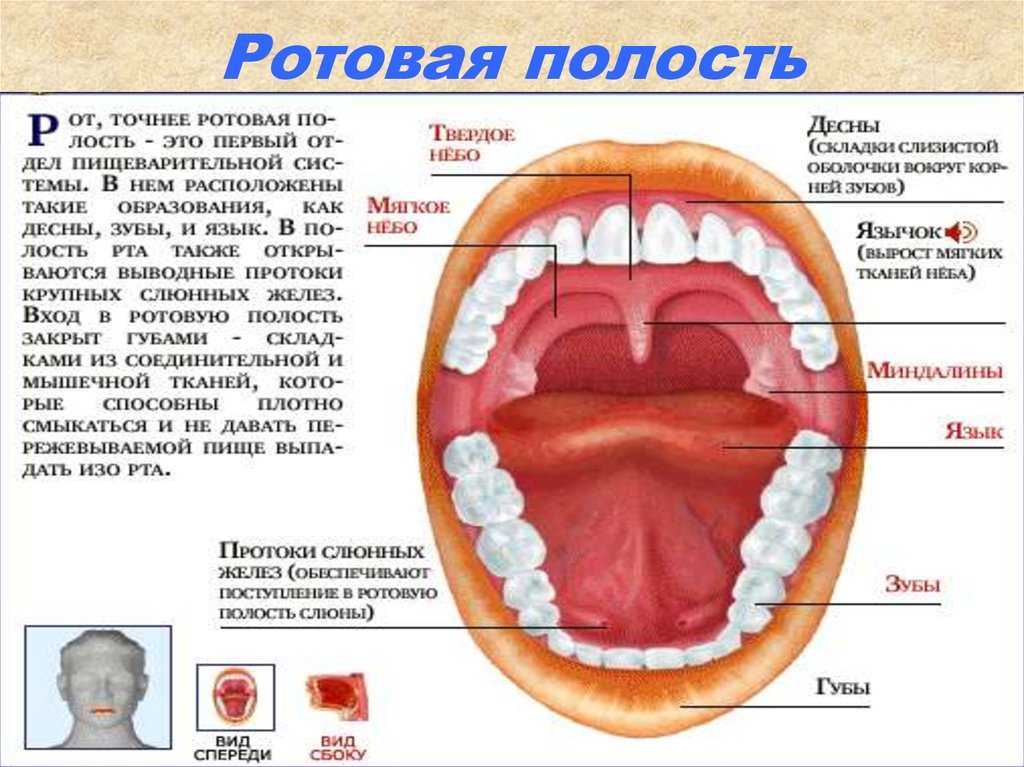
Строение желёз
Околоушная слюнная железа – это парный орган, выполняющий секреторную функцию. Железы расположены ниже ушных раковин, на боковой нижней челюсти, в непосредственной близости от задних жевательных мышц.
Железы расположены ниже ушных раковин, на боковой нижней челюсти, в непосредственной близости от задних жевательных мышц.
Воспалительное заболевание, при котором поражаются подчелюстные околоушные железы, в медицине называется паротитом. Данное заболевание является одним из видов сиаладенита (воспаления слюновыделительной железы).
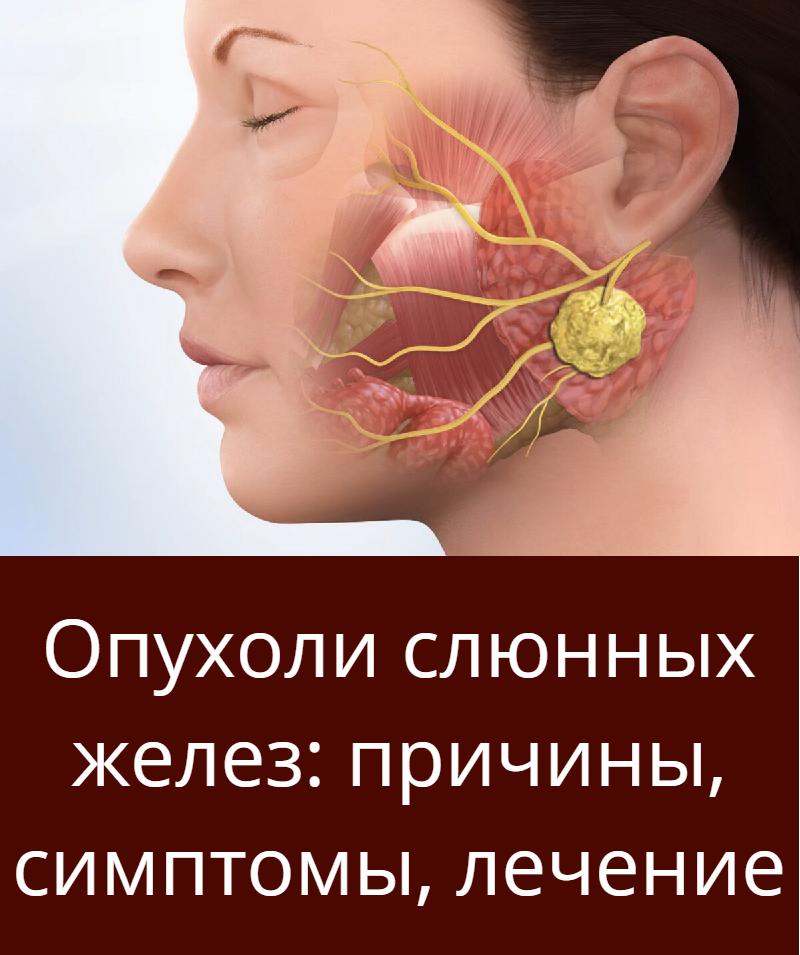
Сиалоаденит развивается преимущественно посредством распространения воспалительного процесса из Стенонова сосочка – протока, по которому вырабатываемая слюнная жидкость попадает в ротовую полость.
Сиалоаденит включен в МКБ 10 в группу болезней слюнной жидкости (К11) под кодовым значением К11.2. Однако паротит исключен из данной группы, так его относят к группе вирусных заболеваний (код – В26). Это связано с тем, что наиболее распространенная форма паротита провоцируется вирусной инфекцией.
Причины возникновения воспаления околоушной слюнной железы
Как это выглядит снаружи
Паротит является инфекционным заболеванием, возбудитель которого – парамиксовирус. Патогенные микроорганизмы поражают железистый эпителий, из которого состоит слюнная железа. Передача вируса происходит воздушно-капельными и контактными путями.
Патогенные микроорганизмы поражают железистый эпителий, из которого состоит слюнная железа. Передача вируса происходит воздушно-капельными и контактными путями.
К другим возможным причинам воспаления железы относятся:
- Острые инфекционные заболевания (грипп, корь, тиф)
- Нарушение гигиены ротовой полости
- Наличие кариозного источника инфекции
- Сопутствующие заболевания ротовой полости
- Повреждения тканей в области железы
- Воздействие вредных химических веществ
Паротит также может провоцироваться заболеваниями желудочно-кишечного тракта, вследствие которых нарушается активность слюнных протоков. Проток железы суживается, вследствие чего развивается застой слюны. Происходит активное размножение бактерий, вызывающих воспаление.
Группы риска
А так это выглядит изнутри
Чаще всего паротит развивается в детском возрасте. Это связано с повышенной чувствительностью организма к инфекциям. К тому же, находясь в дошкольном учебном заведении или в школе, ребенок постоянно контактирует с другими, потенциально больными детьми.
Это связано с повышенной чувствительностью организма к инфекциям. К тому же, находясь в дошкольном учебном заведении или в школе, ребенок постоянно контактирует с другими, потенциально больными детьми.
Также в группу риска входят:
- Курильщики
- Люди, злоупотребляющие алкоголем
- Люди со сниженным иммунитетом
- Пациенты, перенесшие тяжелые хирургические операции
- Жители экологически неблагоприятных регионов
В целом, воспаление околоушной слюнной железы развивается из-за влияния патогенных микроорганизмов.
Клинические проявления
Воспаление сопровождается болевыми ощущениями.
При попадании инфекции, средний срок инкубационного периода составляет 14-16 дней. В этот период патогенные микроорганизмы распространяются по всему организму через кровь. У взрослых первые симптомы болезни возникают за 1-2 дня до возникновения характерных для паротита признаков.
В число ранних симптомов входят:
- Боли в суставах
- Боли в мышцах
- Озноб
- Повышенная утомляемость
- Сухость ротовой полости
- Головная боль
Перечисленные симптомы провоцируются воздействием инфекции на организм.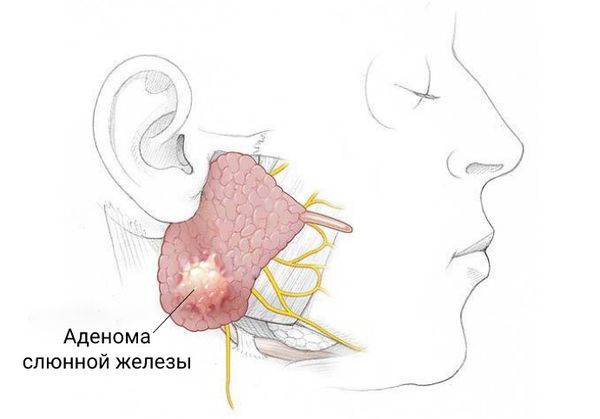 Часто начальная стадия паротита ошибочно принимается за другие инфекционные заболевания, вследствие чего производятся малоэффективные терапевтические процедуры.
Часто начальная стадия паротита ошибочно принимается за другие инфекционные заболевания, вследствие чего производятся малоэффективные терапевтические процедуры.
В острой стадии возникают такие симптомы:
- Высокая температура
- Боли при пальпации в околоушной области
- Боли при пережевывании пищи
- Шум в ушах
- Опухлость в месте воспаления
- Снижение слюноотделения
- Неприятный привкус во рту
Важно помнить! Воспаление околоушной слюнной железы сопровождается лихорадкой и общим недомоганием. Однако иногда болезнь может протекать без таких симптомов. При этом, воспаление диагностируется за счет внешних симптомов.
Внешние проявления
У больного паротитом появляется опухлость в области воспаления. В большинстве случаев железа воспаляется с одной стороны, поэтому ярко выражена асимметрия, вызванная опухолью. Кожа в пораженной области гиперемирована.
При сильном увеличении желез возможно сужение слухового прохода.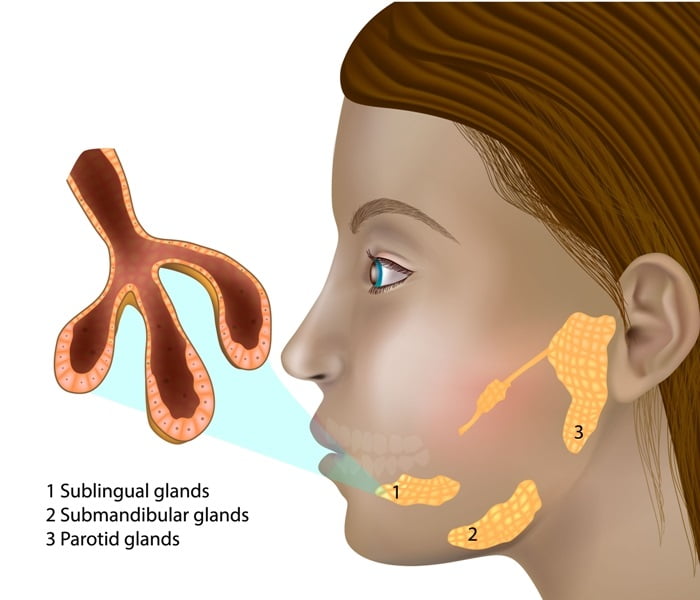 При открывании рта пациент испытывает затруднения и дискомфорт.
При открывании рта пациент испытывает затруднения и дискомфорт.
Диагностировать заболевание на основании внешних признаков может только специалист. Самостоятельные попытки диагностики и лечения могут привести к тяжелым осложнениям.
Формы заболевания
Воспаления околоушных слюнных желез классифицируются в зависимости от формы течения и вида. Подробная классификация представлена в таблице.
| Форма патологии | Описание |
| Хроническая паренхиматозная | Хронический воспалительный процесс, протекающий в паренхиме. Отличается затяжным характером течения. Рецидивы развиваются с периодичностью 2-3 месяца. Сопровождаются уплотнением околоушных желез, болями, симптомами интоксикации. |
| Хроническая интерстициальная | Разрастание соединительных тканей в области желез, в результате чего защемляется паренхима. Развивается атрофия слюнных протоков, которые покрываются фиброзной тканью. Характеризуется длительным течением. Опухлость в области железы постепенно увеличивается в течение нескольких лет. В период ремиссии слюнные железы уменьшаются, однако не возвращаются к нормальным размерам. Развивается атрофия слюнных протоков, которые покрываются фиброзной тканью. Характеризуется длительным течением. Опухлость в области железы постепенно увеличивается в течение нескольких лет. В период ремиссии слюнные железы уменьшаются, однако не возвращаются к нормальным размерам. |
| Острая лимфогенная | Развивается на фоне воспаления внутрижелезистых лимфоузлов. Как правило, развивается на фоне сопутствующих инфекционных заболеваний, в том числе поражающих носоглотку. Сопровождается образованием уплотнения в области железы, однако общие симптомы, характерные для паротита, отсутствуют. |
| Острая, сопровождающаяся закупоркой протоков | Воспаление желез, при котором нарушается проходимость слюнных протоков. Считается осложненной формой паротита. Из-за закупорки создается полость, в которой скапливается слюна, что является оптимальным условием для развития инфекции. На наличие закупорки протока могут указывать сухость во рту, выраженные болевые ощущения, покраснение тканей ротовой полости в области протоков, рост гнойного образования. |
| Острая контактная | Развивается при распространении воспалительного процесса на фоне роста флегмон в околоушной области. Патология, протекает, как правило, в легкой форме. |
| Вирусная | Является наиболее распространенной формой паротита. Характеризуется среднетяжелым течением. Возникает при попадании в организм вирусных микроорганизмов. Острая стадия длится, в среднем, 4-5 дней, после чего интенсивность симптомов постепенно снижается. |
| Калькулезное воспаление слюнных желез | Также называется слюннокаменной болезнью. Сопровождается образованием конкрементов, препятствующих полноценному оттоку слюны. В результате активизируется размножение бактерий, провоцирующих воспаление. |
Таким образом, выделяется несколько форм воспаления околоушных желез, отличающихся механизмами возникновения, характером течения, симптомами и способами терапии.
Диагностика
Пальпация желез
При появлении симптомов необходимо обратиться к стоматологу. Также может понадобиться консультация у терапевта, ревматолога, инфекциониста. Диагностику и лечение воспаления железы в детском возрасте проводит педиатр.
Также может понадобиться консультация у терапевта, ревматолога, инфекциониста. Диагностику и лечение воспаления железы в детском возрасте проводит педиатр.
Постановка диагноза осуществляется при помощи осмотра пациента, опроса на предмет симптомов. Для определения причин патологии используется ряд диагностических процедур.
В их число входят:
- УЗИ воспаленных желез
- Лабораторный анализ слюнной жидкости
- Полимеразная цепная реакция
- КТ и МРТ черепной коробки
- Сиалографическое обследование
Применение таких методов позволяет определить характер и возможные причины патологии, и за счет этого назначить эффективное лечение.
Лечение
При сиалоадените и паротите применяются различные методы лечения. В терапевтический курс включается медикаментозная терапия, направленная на устранение причин и симптомов болезни, физиотерапевтические процедуры, вспомогательные методы лечения.
Медикаментозное лечение
В терапевтических целях применяются такие средства:
- Антибиотики.
 При бактериальной форме сиалоаденита назначаются антибиотики широкого спектра действия. Метод целесообразен исключительно при тяжелых формах патологии. В терапевтических целях используют препараты Стрептомицин и Бензилпенициллин.
При бактериальной форме сиалоаденита назначаются антибиотики широкого спектра действия. Метод целесообразен исключительно при тяжелых формах патологии. В терапевтических целях используют препараты Стрептомицин и Бензилпенициллин.
- Препараты, усиливающие слюновыделение. Предназначены для предотвращения закупорки протоков. Кроме этого, слюнная жидкость является агрессивным для многих бактерий веществом, а потому обладает обеззараживающим действием. При лечении паротита применяют препарат Пилокарпин
.
- Обезболивающие противовоспалительные средства. Применяется в целях симптоматической терапии. Пациентам могут назначаться препараты Парацетамол, Анальгин, Кетанов, Ибупрофен, Нимесулид, Солпадеин.
Местная терапия
Осуществляется при помощи растворов для полосканий, антисептических ополаскивателей для ротовой полости.
При лечении воспаления слюнных желез могут использоваться:
- Хлорофиллипт
- Фурацилин
- Хлоргексидин
- Триклозан
- Пероксид
- Ротокан
Важно помнить! Лекарственные средства для местной обработки ротовой полости необходимо использовать в точном соответствии с инструкцией.

Физиотерапия
Физиотерапевтические процедуры используются как при остром, так и хроническом сиалоадените.
Процедуры для лечения:
- Гальванизация
- УВЧ-терапия
- Электрофорез
- Флюктуоризация
Вспомогательные методы
Инъекционные блокады применяются на начальных стадиях патологии. В околоушную подкожную клетчатку вводится 40-50 мл раствора новокаина в сочетании с пенициллином.
Для улучшения слюновыделения производятся инъекции пилокарпина.
Для снятия симптомов ставятся компрессы, содержащие диметилсульфоксид – сильнодействующее противовоспалительное средство.
Диетическое питание
При лечении сиалоаденита и паротита пациенту назначается диета, включающая продукты питания, усиливающие секрецию слюны. Пациентам рекомендуется употреблять кислые продукты, цитрусовые. Для устранения симптомов интоксикации советуют пить молоко, отвары из шиповника, соки, морсы, чаи.
В число рекомендованных продуктов также входят:
- Яблоки
- Жирная рыба
- Морская капуста
- Яйца
- Грецкие орехи
- Морковь
Из рациона советуют убрать пищу, содержащую большое количество сахара, а также копчености, консервы, острые продукты.
Народные методы
При лечении воспаления околоушной железы могут использоваться такие методы:
- Лечебный компресс. Для приготовления смешивают 1 стакан измельченного чистотела и 5 ложек цветков тысячелистника, пропускают смесь через мясорубку. Полученную смесь заливают 3 стаканами водки и настаивают 2 неделю. Полученную жидкость наносят на марлевую ткань и прикладывают к воспаленной области, сверху закрывают вощеной бумагой. Длительность процедуры – 20 минут. Повторять ежедневно по 1 разу.
- Мазь из дегтя. Для приготовления смешивается 1 ложка вазелина и 10 ложек березового дегтя. Компоненты смешивают до получения однородного вещества. Полученным лекарством мажут кожу в воспаленной области дважды в сутки.
- Солевой раствор. В стакан теплой воды добавляют по 0.5 ложек соли и соды. Жидкость размешивают и применяют для полоскания рта. Повторять процедуру раз в 2-3 часа.
- Масло с чесноком.
 Пол стакана растительного масла нужно вскипятить на паровой бане, после чего остудить и добавить 1 мелконарезанный чесночный зубчик. Смесь настоять 1 неделю, после чего процедить. Готовым лекарством смазывать рот в области воспаления.
Пол стакана растительного масла нужно вскипятить на паровой бане, после чего остудить и добавить 1 мелконарезанный чесночный зубчик. Смесь настоять 1 неделю, после чего процедить. Готовым лекарством смазывать рот в области воспаления. - Отвар для примочек. В 1 л воды добавляют по 1 ложке аниса, семян льна и подорожника. Жидкость доводят до кипения, после чего варят на слабом огне 10 минут. Когда средство остынет, нужно намочить марлевую повязку и привязывать ее к больному месту на 2-3 часа несколько раз в день.
В целом, при лечении воспаления слюнной железы в околоушной области используется множество разнообразных методов.
Особенности лечения у детей
Лечение паротита и сиалоаденита у детей производится консервативными методами. Антибиотики и противовирусные препараты используются только при возникновении признаков осложнения. Лечение паротита сводится к устранению основных симптомов.
Комплекс терапевтических мероприятий включает:
- Постельный режим
- Прием жаропонижающих препаратов
- Антисептическая обработка ротовой полости
- Создание благоприятных климатических условий в помещении
- Коррекция питания
- Физиотерапевтические процедуры
При гнойном воспалении железы назначается хирургическое лечение, которое заключается во вскрытии очага.
При отягощенном течении сиалоаденита может назначаться удаление воспаленной железы.
Осложнения
Хронический сиалоаденит
Наиболее распространенным осложнением воспалительного заболевания является переход в хроническую форму течения. Патология сопровождается систематическим развитием рецидивов на фоне определенных факторов (резкого снижения иммунитета, сопутствующих заболеваний, интоксикации организма).
К возможным осложнениям относятся образование гнойника в ротовой полости, распространение воспаления на другие слюнные железы.
При вирусном паротите могут возникнуть такие осложнения:
- Орхит
- Панкреатит
- Бесплодие
- Нарушения слуха
- Менингит и энцефалит
- Диабет
- Артрит
- Поражения почек
- Воспаление миокарда
Внимание! Своевременная диагностика и лечение значительно снижают риск развития тяжелых осложнений.
Профилактика
Профилактические мероприятия направлены на устранение факторов, провоцирующих воспаление слюнных желез.
Основные профилактические мероприятия:
- Соблюдение гигиены ротовой полости
- Своевременное лечение кариеса, заболеваний десен
- Своевременное лечение инфекционных заболеваний (в особенности ангины, фарингита, ларингита, стоматита)
- Профилактическая вакцинация против паротита (проводится в возрасте от 1.5 до 7 лет)
- Изоляция больных паротитом
Воспаление околоушной слюнной железы провоцируется преимущественно паротитом – заболеванием вирусного происхождения. Также воспаление может развиваться на фоне бактериального сиалоаденита. Представленные заболевания сопровождаются выраженной опухлостью в околоушной области, болями, признаками интоксикации, общим недомоганием. Методы лечения разнообразны, и назначаются в соответствии с клинической картиной и индивидуальными особенностями пациента.
Статья была полезна?
0,00 (оценок: 0)
Бессимптомный поднижнечелюстной гигантский конкремент в течение 24 лет: история болезни
Сиалолитиаз развивается из конкрементов слюнных желез и приводит к обструкции слюнных желез и рецидивирующему болезненному отеку пораженной железы.
сиалолитиаз, поднижнечелюстная железа
Сиалолитиаз представляет собой образование камней, возникающее из-за минерализации в просвете протока мусора, такого как колонии бактерий, эпителиальные клетки и/или слизистые буферы. Чаще возникает в поднижнечелюстной железе, чаще в среднем возрасте [1]. Типичными симптомами являются коликообразные боли и припухлость нижней челюсти при приеме пищи, а размер конкремента обычно составляет несколько миллиметров. Патологическое состояние характеризуется закупоркой слюнной железы или ее выводного протока за счет образования конкрементов, что приводит к слюнной эктазии и даже определяет последующую дилатацию слюнной железы [2]. Боль и отек возникают в редких случаях и могут быть локализованными или диффузными. При наличии симптомов симптомы более выражены в случаях, когда проток закупорен в течение длительного времени, и они могут усиливаться во время еды [3]. Боль может постепенно уменьшаться при слюноотделении, а также может быть связана с инфекцией [4]. Таким образом, весьма вероятно возникновение лихорадки и местной реактивной лимфаденопатии [5]. Однако реже пациент может протекать бессимптомно, независимо от размера конкремента [1]. Конкременты имеют тенденцию развиваться в поднижнечелюстной железе и могут варьироваться в размерах от менее одного миллиметра до нескольких сантиметров в наибольшем диаметре, но они обычно имеют диаметр менее 10 мм.
Чаще возникает в поднижнечелюстной железе, чаще в среднем возрасте [1]. Типичными симптомами являются коликообразные боли и припухлость нижней челюсти при приеме пищи, а размер конкремента обычно составляет несколько миллиметров. Патологическое состояние характеризуется закупоркой слюнной железы или ее выводного протока за счет образования конкрементов, что приводит к слюнной эктазии и даже определяет последующую дилатацию слюнной железы [2]. Боль и отек возникают в редких случаях и могут быть локализованными или диффузными. При наличии симптомов симптомы более выражены в случаях, когда проток закупорен в течение длительного времени, и они могут усиливаться во время еды [3]. Боль может постепенно уменьшаться при слюноотделении, а также может быть связана с инфекцией [4]. Таким образом, весьма вероятно возникновение лихорадки и местной реактивной лимфаденопатии [5]. Однако реже пациент может протекать бессимптомно, независимо от размера конкремента [1]. Конкременты имеют тенденцию развиваться в поднижнечелюстной железе и могут варьироваться в размерах от менее одного миллиметра до нескольких сантиметров в наибольшем диаметре, но они обычно имеют диаметр менее 10 мм.
54-летний японец обратился в нашу клинику с жалобами на отек и боль в правой поднижнечелюстной области. Он испытал опухоль в 1995 году, но оставил ее нетронутой, потому что не было никаких серьезных симптомов. Он заметил увеличение отека и болей, в связи с чем в октябре 2018 года был направлен в нашу клинику. Согласно анамнезу, пациент находился на лечении по поводу артериальной гипертензии. Артериальное давление у него было 120/96 мм рт. ст., на основании электрокардиограммы у него диагностировали перенесенный инфаркт миокарда и атриовентрикулярную блокаду, приводящую к брадикардии; однако ни одно из этих состояний не имеет патологического значения. Клиническое обследование выявило очевидную припухлость в правой поднижнечелюстной области (рис.


Рисунок 1. Клиническая картина больного. Наконечник стрелки, опухоль правой поднижнечелюстной железы
Рисунок 2. Панорамный рентгеновский снимок (A), 3-D КТ-изображение (B)
Рисунок 3. Фотография конкремента в разделенной поднижнечелюстной железе
Рисунок 4 Гистология поднижнечелюстной железы. Ацинозные клетки атрофировались, а слюнный проток расширился в результате миграции воспалительных клеток (×100)
Рисунок 5. Энергодисперсионный рентгенофлуоресцентный спектр и компоненты исчисления. A-C: Спектр (имп/мкА) энергодисперсионной рентгеновской флуоресценции. D: Компоненты конкремента
Большинство слюнных конкрементов имеют диаметр около 10 мм, а диаметр 10 мм или меньше составляет от 70 до 90% от общего количества, но в этом случае, по оценкам, размер увеличился до 30 x 20 мм. в течение длительного времени [7]. Хотя большинство гигантских железистых конкрементов связаны с болью, особенно при локализации в протоках [8], у этого пациента симптомы были полностью бессимптомными.
 Считается, что конкременты чаще встречаются в системе поднижнечелюстных протоков по следующим причинам: (1) поднижнечелюстной выводной проток шире в диаметре и длиннее; (2) слюноотделение в поднижнечелюстной железе идет против силы тяжести; (3) секреция поднижнечелюстной слюны более щелочная, чем слюна околоушной железы; (4) поднижнечелюстная слюна содержит большее количество муциновых белков [13]. Как и в этом случае, конкремент может увеличиваться в размерах, превращаясь в гигантский конкремент, и оставаться бессимптомным в течение длительного периода, если конкремент расположен в протоке, который способен расширяться, что обеспечивает нормальную секрецию слюны вокруг конкремента. 8].
Считается, что конкременты чаще встречаются в системе поднижнечелюстных протоков по следующим причинам: (1) поднижнечелюстной выводной проток шире в диаметре и длиннее; (2) слюноотделение в поднижнечелюстной железе идет против силы тяжести; (3) секреция поднижнечелюстной слюны более щелочная, чем слюна околоушной железы; (4) поднижнечелюстная слюна содержит большее количество муциновых белков [13]. Как и в этом случае, конкремент может увеличиваться в размерах, превращаясь в гигантский конкремент, и оставаться бессимптомным в течение длительного периода, если конкремент расположен в протоке, который способен расширяться, что обеспечивает нормальную секрецию слюны вокруг конкремента. 8]. Как правило, компоненты слюнных камней в основном состоят из неорганических веществ с небольшим количеством органических веществ. Около 80 % компонентов составляют неорганические вещества, в том числе около 70 % фосфата кальция и около 10 % карбоната кальция, фосфата магния, оксида железа и др.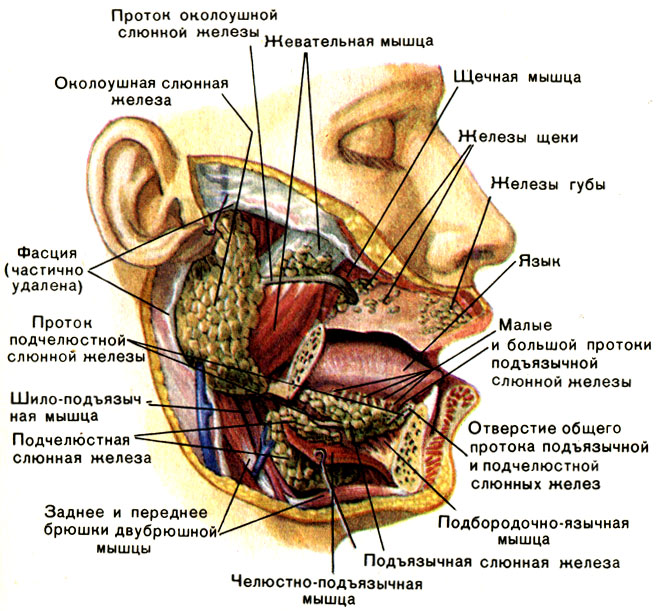 [14]. Составными частями поднижнечелюстного слюнного камня являются Ca и P в качестве основных компонентов, а также Mg, Na, Cl, Si, Fe и K [15]. В состав околоушного слюнного камня также входят Ca, P, Mg, S, Cl и K [16]. Составляющими элементами слюнного конкремента в этом случае были в основном Са (78,6%) и Р (21,4%), также наблюдались S, Fe и Cu. С другой стороны, Ca, P, S, Mg, Na, K и Cl были обнаружены в составе конкрементов малых слюнных желез [17]. Оксалат кальция и фосфокальций обнаружены при компонентном анализе конкрементов почек [18]. Эти данные свидетельствуют о том, что Ca и P являются общими в качестве основных компонентов слюнных камней и других камней в организме.
[14]. Составными частями поднижнечелюстного слюнного камня являются Ca и P в качестве основных компонентов, а также Mg, Na, Cl, Si, Fe и K [15]. В состав околоушного слюнного камня также входят Ca, P, Mg, S, Cl и K [16]. Составляющими элементами слюнного конкремента в этом случае были в основном Са (78,6%) и Р (21,4%), также наблюдались S, Fe и Cu. С другой стороны, Ca, P, S, Mg, Na, K и Cl были обнаружены в составе конкрементов малых слюнных желез [17]. Оксалат кальция и фосфокальций обнаружены при компонентном анализе конкрементов почек [18]. Эти данные свидетельствуют о том, что Ca и P являются общими в качестве основных компонентов слюнных камней и других камней в организме.
Симптомы начинаются всякий раз, когда просвет вартонова протока закупоривается слюнным камнем, что приводит к скоплению слюны, вызывающему боль и отек пораженной железы. Хотя у нашего пациента не было симптомов в течение 24 лет, застой слюны мог привести к росту бактерий в железистой паренхиме и, таким образом, в конечном итоге вызвать рецидивирующие инфекции. Длительная обструкция оттока слюны и рецидивирующие инфекции могли привести к дегенерации ткани слюны в жировую ткань и, в конечном итоге, к фиброзу [19].].
Длительная обструкция оттока слюны и рецидивирующие инфекции могли привести к дегенерации ткани слюны в жировую ткань и, в конечном итоге, к фиброзу [19].].
Большинство поднижнечелюстных конкрементов выявляются как рентгеноконтрастные образования на обычных рентгенограммах и как рентгенопрозрачные дефекты наполнения на сиалографии. Примерно 20% конкрементов не являются рентгеноконтрастными, и для их диагностики может потребоваться сиалография или сиалэндоскопия. Слюнные камни обычно односторонние и не вызывают сухости во рту [20]. Боднер оценил различные методы визуализации для диагностики гигантских конкрементов и обнаружил, что панорамная рентгенограмма и аксиальная КТ сопоставимы в их точной предоперационной оценке размера конкремента [6]. КТ очень точно обнаруживает и определяет местонахождение слюнных камней. Сиалография показана редко и должна ограничиваться случаями сиалоаденита, связанного с рентгенопрозрачными конкрементами [21]. КТ стала предпочтительным методом для обнаружения камней в слюнных железах, потому что они не являются инвазивными, как сиалография [2]. Анализ 3D-КТ-изображения в этом случае показал, что слюнный камень был изогнут под прямым углом челюстно-подъязычной мышцей и имел форму, соответствующую форме поднижнечелюстной железы.
Анализ 3D-КТ-изображения в этом случае показал, что слюнный камень был изогнут под прямым углом челюстно-подъязычной мышцей и имел форму, соответствующую форме поднижнечелюстной железы.
Конечной целью лечения гигантского конкремента является восстановление нормального слюноотделения. Всякий раз, когда конкремент можно пальпировать внутриротовым путем, лучшим вариантом является его удаление через внутриротовой доступ [22]. Сиалоаденоскопия, которая является неинвазивной техникой, может использоваться для лечения больших конкрементов, а также облитерации протоков. Лазер СО 2 из-за его преимуществ минимального кровотечения, меньшего рубцевания, четкого зрения и минимальных послеоперационных осложнений набирает популярность в лечении сиалолитиаза [21]. Однако удаление поднижнечелюстной железы показано при конкрементах поднижнечелюстной железы с рецидивирующими инфекциями, как в этом случае.
Нет
Нет.
Не требуется.
Информированное согласие получено.
Все авторы внесли равный вклад в обработку, сбор данных, анализ или интерпретацию данных и в написание этой статьи.
Ни у кого из авторов нет конфликта интересов.
- Лустманн Дж., Регев Э., Меламед Ю. (1990) Сиалолитиаз. Опрос 245 пациентов и обзор литературы. Int J Oral Maxillofac Surg 19: 135-138. [Перекрестная ссылка]
- Oteri G, Procopio RM, Cicciù M (2011) Гигантские конкременты слюнных желез (GSGC): отчет о двух случаях. Открытая вмятина J 5: 90-95. [Перекрестная ссылка]
- Чериан Н.В., Вичатту С.В., Томас Н., Варгезе А. (2014)Сиалолит протока Уортона необычного размера: история болезни с. Обзор литературы. Case Rep Dentistry 2014: 1-7.
- Делли К., Спийкервет Ф.К., Виссинк А. (2014)Заболевания слюнных желез: инфекции, сиалолитиаз и мукоцеле. Monogr Oral Sci 24: 135-148.
- Leite TC, Blei V, de Oliveira DP, Robaina TF (2011) Гигантский бессимптомный сиалолитиаз.
 Int J Oral-Med Sci 103: 175-178.
Int J Oral-Med Sci 103: 175-178. - Bodner L (2002) Гигантские конкременты слюнных желез: диагностическая визуализация и хирургическое лечение. Oral Surg Oral Med Oral Pathol Oral Radiol Endodont 94: 320-323.
- Thomas BL, Brown JE, McGurk M (2010) Заболевание слюнных желез, слюнные железы. развитие, приспособления и болезни. Front Oral Biol 14: 129-146.
- Rai M, Burman R (2009) Гигантский поднижнечелюстной сиалолит замечательного размера в области запятой протока Уортона: отчет о клиническом случае. J Oral Maxillofac Surg 67: 1329-1332. [Перекрестная ссылка]
- Беккер М., Маршал Ф., Беккер К.Д., Дульгеров П. (2000)Сиалолитиаз и стеноз слюнных протоков: диагностическая точность МР-сиалографии с трехмерной последовательностью спин-эхо с расширенной фазой сопряженной симметрии. Радиология 217.
- Nupur B, Sanjib M, Surajit K (2015) Гигантский околоушный сиалолитиаз: отчет о случае с обзором литературы.
 Int J Scient Res Manag 3: 2595-2604.
Int J Scient Res Manag 3: 2595-2604. - Остин Т., Дэвис Дж., Чан Т. (2004) Сиалолитиаз подчелюстной железы. J Emerg Med 26: 221-223.
- Сандер В.С., Чакраварти С., Миккилинин Р., Махуркар С. (2014)Множественный двусторонний сиалолитиаз подчелюстной железы. Ниг Джей Клин Практ 17.
- Pramanik R, Osailan SM, Challacombe SJ, Urquhart D, Proctor GB (2010) Задержка белка и муцина на поверхностях слизистой оболочки полости рта у пациентов с сухостью во рту. Eur J Oral Sci 118: 245-253.
- Kraaij S, Brand HS, Meij EH, Visscher V (2018) Биохимический состав слюнных камней в зависимости от факторов, связанных с камнями и пациентом. Med Oral Patol Oral Cir Bucal 23: e540-544. [Перекрестная ссылка]
- Kasaboglu O, Er N, Tumer C, Akkocaoglu M (2004)Микроморфология сиалолитов в поднижнечелюстной слюнной железе: сканирующий электронный микроскоп и рентгеноструктурный анализ.
 J Oral Maxillofac Surg 62: 1253-1258.
J Oral Maxillofac Surg 62: 1253-1258. - Танигути Н., Мори К., Фукунага С., Такэсима Х., Иида С. и др. Два случая сиалолитиаза околоушных желез: анализ его компонентов. J Meikai Dent Med 35: 125-135.
- Yamazaki Y, Sakamoto E, Takeshima H, Tatsuta T, Yamamoto Y (1989) Случай сиалолитиаза, возникающего через надгубные малые слюнные железы. Японский J Oral Maxillofac Surg 35: 2596-2605.
- Хан С.Р., Перле М.С., Робертсон В.Г., Гамбаро Г., Каналес Б.К. и др. (2016) Камни в почках. Грунтовка Nature Rev Dis 2: 16008.
- Арслан С., Вуралкан Э., Чобаноглу Б., Арслан А., Урал А. (2015) Гигантский сиалолит поднижнечелюстной железы: отчет о случае. J Surg Case Rep 2015.
- Икбал А., Гупта А.К., Нату С.С., Гупта А.К. (2012) Необычно большой сиалолит протока Вартона. Ann Maxillofac Surg 2: 70-73. [Перекрестная ссылка]
- Патил С.
 , Шарма С., Прасад Л.К. (2009) Сумандибулярный мегалит с эрозией дна рта. Отчет о редком случае. World Articles in Ear, Nos and Throat 2: 1-2.
, Шарма С., Прасад Л.К. (2009) Сумандибулярный мегалит с эрозией дна рта. Отчет о редком случае. World Articles in Ear, Nos and Throat 2: 1-2. - McGurk M, Escudier MP, Brown JE (2005) Современное лечение слюнных камней. Br J Surg 92: 107-112.
Редакционная информация
Главный редактор
Тип статьи
История болезни
История публикаций
Дата получения: 21 февраля 2020 г.
Дата принятия: 26 февраля 2020 г.
Дата публикации: 28 февраля 2020 г. Лицензия с указанием авторства, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии указания оригинального автора и источника.
Цитирование
Шамсун К., Харада Ф., Йодогава С., Такеда С., Фуджи С. (2020) Бессимптомный поднижнечелюстной гигантский конкремент остался на 24 года: история болезни. Surg Rehabil 4: DOI: 10.15761/SRJ.1000163
Рисунок 1. Клиническая картина больного. Наконечник стрелки, опухоль правой поднижнечелюстной железы
Клиническая картина больного. Наконечник стрелки, опухоль правой поднижнечелюстной железы
Рисунок 2. Панорамный рентгеновский снимок (A), 3-D КТ-изображение (B)
Рисунок 3. Фотография конкремента в разделенной поднижнечелюстной железе
Рисунок 4 Гистология поднижнечелюстной железы. Ацинозные клетки атрофировались, а слюнный проток расширился в результате миграции воспалительных клеток (×100)
Рисунок 5. Энергодисперсионный рентгенофлуоресцентный спектр и компоненты исчисления. A-C: Спектр (имп/мкА) энергодисперсионной рентгеновской флуоресценции. D: Компоненты конкремента
Камни слюнных желез — PORTAL MyHEALTH
Home > ЗДОРОВЬЕ ПОЛОСТИ РТА > Камни слюнных желез
Что такое конкременты слюнных желез?
Камни слюнных желез, также известные как слюнные камни, представляют собой кальцифицированные твердые массы, обнаруживаемые в слюнных железах или слюнных протоках. Слюнные камни различаются по размеру и могут встречаться в нескольких количествах. Большой конкремент часто вызывает блокировку слюноотделения, что приводит к скоплению слюны в железе, что пациенты часто описывают как наличие боли и припухлости в пораженной области, особенно во время еды.
Слюнные камни различаются по размеру и могут встречаться в нескольких количествах. Большой конкремент часто вызывает блокировку слюноотделения, что приводит к скоплению слюны в железе, что пациенты часто описывают как наличие боли и припухлости в пораженной области, особенно во время еды.
Где образуются камни слюнных желез?
Камни слюнных желез чаще всего встречаются в больших слюнных железах и их протоках. Наше тело имеет три пары основных слюнных желез, а именно околоушные, поднижнечелюстные и подъязычные железы. Слюнный проток представляет собой трубчатую структуру, которая позволяет слюне, вырабатываемой слюнными железами, стекать в рот. Отверстие протока околоушной железы расположено во внутренней части щеки напротив верхнего второго моляра, а отверстие поднижнечелюстной и подъязычной желез расположено на дне рта за нижними передними зубами. Заболеваемость камнями слюнных желез чаще встречается в поднижнечелюстных железах и их протоке, затем следуют околоушные железы и подъязычные железы.
Источник: http://www.istanbulentcenter.com/y/Salivary-Glands-Problems-68.html
Почему возникают камни в слюнных железах?
Точная причина образования камней в слюне неизвестна. Хотя слюнные камни состоят в основном из кальция, связи между уровнем кальция в организме и образованием слюнных камней не установлено. Однако определенные факторы, снижающие выработку слюны или увеличивающие ее консистенцию, могут способствовать образованию слюнных камней. Эти факторы включают обезвоживание, недостаточное потребление пищи, что приводит к меньшей стимуляции слюноотделения, и некоторые виды лекарств, влияющих на выработку слюны.
Признаки и симптомы камней слюнных желез
Признаки и симптомы наличия камней слюнных желез следующие:
- Боль и припухлость в пораженной области слюнных желез
- При отсутствии инфекции боль и припухлость обычно возникают во время еды.
 Это известно как «синдром времени приема пищи». Боль и отек часто постепенно стихают после еды. Интенсивность боли может варьироваться от легкой до сильной, в зависимости от тяжести блокады слюноотделения
Это известно как «синдром времени приема пищи». Боль и отек часто постепенно стихают после еды. Интенсивность боли может варьироваться от легкой до сильной, в зависимости от тяжести блокады слюноотделения - При наличии инфекции сильная боль и отек будут ощущаться в течение дня. Другие признаки инфекции включают лихорадку, покраснение в области пораженной слюнной железы и неприятный запах/привкус во рту.
- При отсутствии инфекции боль и припухлость обычно возникают во время еды.
- Можно прощупать твердую массу, если слюнные камни расположены вблизи устья протока или вдоль протока
- В случае рецидивирующей инфекции слюнной железы, вторичной по отношению к слюнному камню, пораженная железа будет твердой на ощупь.
- Снижение или отсутствие слюноотделения из пораженного протока слюнной железы.
Обследования
- Простая рентгенография, например следующая, покажет наличие рентгеноконтрастного (беловатого) образования.
- Нижний окклюзионный вид
- Ортопантомограмма
- Боковой косой вид
- Сиалография
- Канюля вводится в проток пораженной слюнной железы.
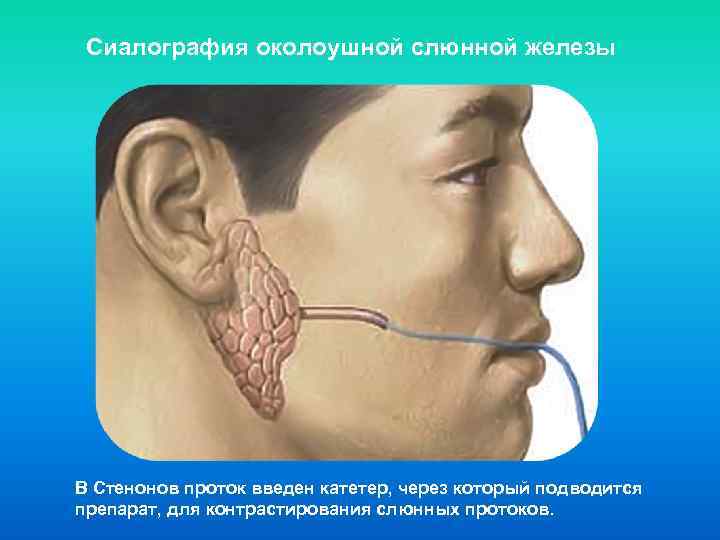 Затем через канюлю в проток вводят краситель, а затем делают рентген, чтобы определить местонахождение конкремента.
Затем через канюлю в проток вводят краситель, а затем делают рентген, чтобы определить местонахождение конкремента.
- Канюля вводится в проток пораженной слюнной железы.
- Сиалоэндоскопия
- Этот метод можно использовать как для диагностики, так и для лечения камней слюнных желез. Для диагностики в проток пораженной слюнной железы будет вставлена тонкая трубка с камерой на конце, чтобы определить местонахождение конкремента.
- УЗИ
- Компьютерная томография (КТ)
- Магнитно-резонансная томография (МРТ)
Ортопантомограмма, показывающая слюнные камни (стрелка) в области левой челюсти
Компьютерная томография (КТ), показывающая слюнные камни (стрелка) на левой нижней челюсти. Лечение пациентов со слюнными камнями можно разделить на немедленное и окончательное.
Неотложная помощь
Пациенты со слюнным камнем иногда склонны к инфицированию пораженного участка и требуют немедленного лечения.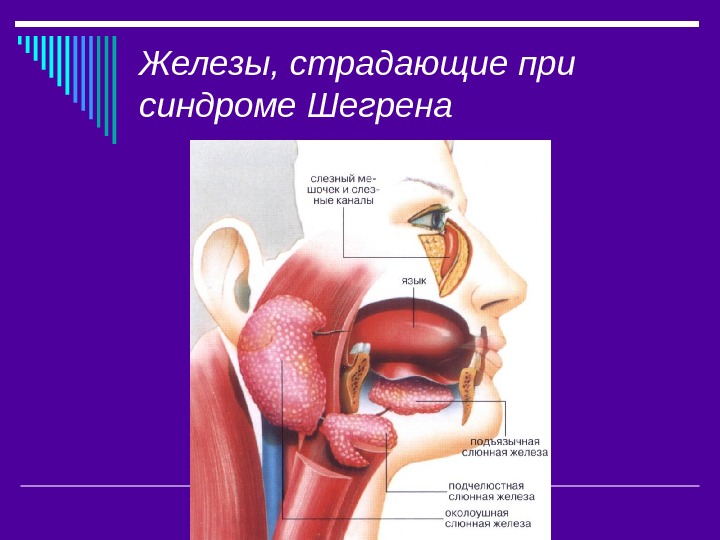 Обычно назначают антибиотики и анальгетики. Системные проявления инфекции, такие как обезвоживание вследствие плохого перорального приема пищи и лихорадка, часто требуют госпитализации.
Обычно назначают антибиотики и анальгетики. Системные проявления инфекции, такие как обезвоживание вследствие плохого перорального приема пищи и лихорадка, часто требуют госпитализации.
Окончательное лечение
- Небольшой конкремент в протоке можно вымыть, увеличив выделение слюны. Этого можно добиться, употребляя продукты, стимулирующие слюноотделение, такие как лимон, и увеличивая потребление воды.
- Зубной камень, который не может быть смыт спонтанно, требует лечения. Доступные методы лечения следующие:
- Камни, расположенные рядом с отверстием протока, можно осторожно выдаивать, надавливая пальцем. Эту процедуру можно провести в условиях клиники под местной анестезией.
- Если конкремент слишком велик, чтобы его можно было выдаивать, требуется небольшой разрез слизистой оболочки, покрывающей конкремент. Обычно место разреза не зашивают никакими швами. Эта техника может быть выполнена как под местной, так и под общей анестезией в зависимости от размера и расположения конкремента.

- Сиалоэндоскопия может использоваться для удаления конкрементов, расположенных в протоке. Как только местонахождение конкремента будет определено, крошечный инструмент на конце эндоскопа, такой как микрокорзина, будет использоваться для захвата и удаления конкремента. Эта техника может выполняться под местной или общей анестезией в зависимости от размера и расположения конкремента
- Повторная инфекция слюнной железы, вторичная по отношению к слюнным камням, может вызвать необратимое повреждение слюнной железы и, таким образом, потребовать хирургического удаления. Другим случаем, требующим удаления слюнной железы, является наличие конкрементов внутри железы.
- Экстракорпоральная ударно-волновая литотрипсия (ЭУВЛ).
- В этом методе используется высокоэнергетическая ударная волна, направленная на конкремент, чтобы разбить его на мелкие кусочки, чтобы их можно было вымыть слюной.
Изображение, показывающее слюнные камни в удаленной хирургическим путем поднижнечелюстной железе
Профилактика
Хотя точная причина образования камней в слюнных железах неизвестна, некоторые меры, такие как увеличение потребления воды и правильное питание, могут предотвратить появление слюнных камней.
