Кандидоз полости рта
9
Кандидоз полости рта – инфекционное заболевание, вызываемое дрожжеподобными грибами рода Candida. Заболевание проявляется эритемным воспалением слизистой оболочки, образованием белых или желтоватых бляшек на её поверхности и повышенной сухостью СО. Ещё одно название заболевания – «молочница» может явиться следствием приёма антибиотиков широкого спектра действия или иммунодефицитных состояний.
Представители рода Candida впервые выделены из поражений ротовой полости Лангенбеком (1839). В настоящее время кандиды – одни из наиболее распространенных возбудителей оппортунистических микозов. Возможны поражения слизистых оболочек и кожных покровов, а также системные заболевания. У человека вызывают поражения Candida albicans, C.tropicalis, C.krusei, C.lusitaniae, C.parapsilosis, C.guillermondii, C.glabrata и др. Более 90% поражений вызывает C.albicans.
Candida
albicans – нормальный
комменсал ротовой полости, ЖКТ, влагалища
и иногда кожи.
Свойства. Дрожжевая фаза представлена относительно крупными (4-8 мкм) овальными или круглыми клетками. Температурный оптимум 25-28°С. Переход в мицелиальную фазу можно наблюдать при культивировании при более низкой температуре (22-25°С) или при истощении питательной среды. Размножение бесполое, почкованием у дрожжевых клеток (бластоспор) и образованием хламидоспор в мицелиальной фазе.
Тканевая фаза. C.albicans не относится к истинным диморфным грибам, т.к. в тканях можно выявить дрожжевые клетки и гифы.
Патогенез поражений. Факторами патогенности кандид могут быть адгезины, олигосахариды клеточной стенки, ингибирующие клеточные иммунные реакции, фосфолипазы и кислые протеазы
, способность маскировать рецепторы к компонентам комплемента и опсонинам, что снижает эффективность фагоцитарных реакций.
Лабораторная диагностика. Применяется бактериоскопический, бактериологический, серологический и аллергический методы. Исследуемый материал – соскобы со слизистой оболочки очагов поражения. Проводят микроскопический поиск дрожжеподобных клеток и гиф с последующим выделением возбудителя. Бластоспоры C.albicans образуют «ростовые трубки» при культивировании на жидких белковых средах (сыворотка, плазма или яичный белок в разведении 1:2 – 1:10) в течение 2-4 ч при температуре 37°С. Данный феномен, получивший название RB-фактора, обнаруживают у подавляющего большинства штаммов. Однако феномен не строго видоспецифичен, т.к. и другие виды кандид, а также истинные дрожжи могут давать характерные проявления.
При культивировании при температуре 22-25°С, по мере истощения глюкозы в среде (4-7 сут) либо на рисовом отваре на терминальных нитях псевдомицелия образуются хламидоспоры – двухконтурные образования с зернистым содержимым.
Культуры из
патологического материала выделяют на
агаре Сабуро или сусло-агаре при 20°С и
37°С. Колонии C.albicans
беловато-кремовые
с бахромой по периферии. Идентификацию
проводят по характерным морфологическим,
тинкториальным (Г+), биохимическим
свойствам. Последние удобно изучать с
помощью API
систем
(bioMerieux)
или микотюбов (Becton
Dickinson).
Колонии C.albicans
беловато-кремовые
с бахромой по периферии. Идентификацию
проводят по характерным морфологическим,
тинкториальным (Г+), биохимическим
свойствам. Последние удобно изучать с
помощью API
систем
(bioMerieux)
или микотюбов (Becton
Dickinson).
Серологические исследования проводят с помощью РА, РСК, РП, ИФА, иммуноэлектрофореза и др. реакций.
Аллергический метод. Проводят внутрикожные инъекции аллергенов кандид. Реакции малоспецифичны, т.к. сенсибилизация к Аг грибков носит повсеместный характер.
Лечение проводят противогрибковыми препаратами: нистатин, миконазол, кетоконазол в виде полосканий или эмульсий. При тяжелых поражениях с высоким риском диссеминирования назначают курс амфотерицина В или дифлукана.
Это просто воспаление или это Kандидоз полости рта?
Многие люди иногда беспокоятся о том, что у них во рту появляется белый налет. Они берут скребок для языка и пытаются удалить эти белесые пятна, но это не помогает.
Они расстроены, потому что их рты выглядят забавно и кажутся странными, как наждачная бумага.
У этих людей может быть (кандидоз) молочница.
Ротовая полость, внутри которой находится множество структур, ничем не отличается от любого другого органа. Она может быть поражена разными инфекциями и заболеваниями.
Итак, давайте сначала поговорим о полости рта и ее анатомии, прежде чем переходить к инфекциям и болезням.
Рот — важная структура. Его еще называют ротовой полостью или полостью рта. Части рта включают губы, ротовую полость, десны, зубы, преддверие, твердое нёбо, мягкое нёбо, язык и слюнные железы. Две основные функции рта — это прием пищи и речь.
Как мы изучали на уроке биологии, пищеварительный тракт начинается во рту. Фактически, переваривание пищи начинается, когда пища попадает в рот, смешивается со слюной и измельчается зубами.
Мы также выяснили, что переваривание углеводов начинается во рту.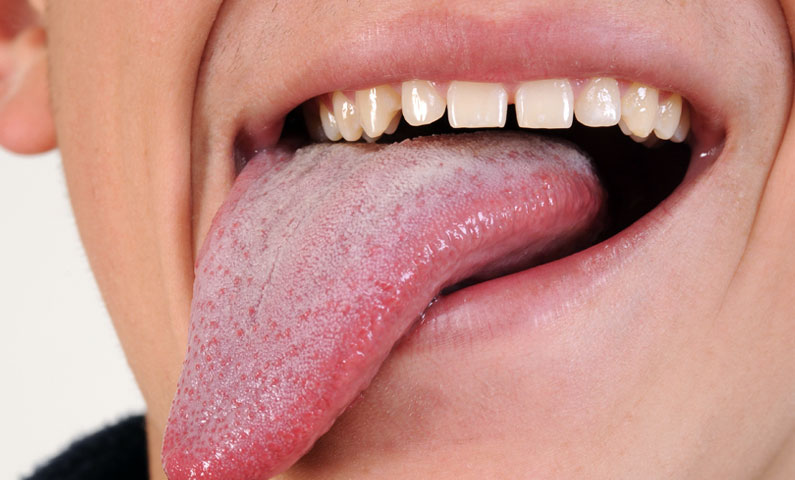 В слюне есть фермент амилаза, который расщепляет углеводы на сахара.
В слюне есть фермент амилаза, который расщепляет углеводы на сахара.
Затем пища перемещается внутри ротовой полости языком. Движение языка выталкивает влажную мягкую массу пищи в заднюю часть ротовой полости, где ее можно проглотить.
При проглатывании пищи надгортанник прикрывает дыхательное горло (трахею), обеспечивая попадание пищи в пищевод, а затем в желудок, где продолжается пищеварение.
Как полость рта участвует в процессе разговора?
Разговор — сложный процесс. Требуется сложная последовательность событий, которые должны происходить в правильном порядке, чтобы произвести значимые слова и предложения.
Процесс начинается, когда выдыхаемый воздух проходит через голосовые связки в гортани. Это вызывает вибрацию голосовых связок, которые, в свою очередь, издают разные звуки.
Однако тип звука зависит от плотности голосовых связок и силы выдыхаемого воздуха.
Чтобы придать форму различным звукам, помогают движения языка и губ.
Конечно, в процессе разговора задействованы не только язык, губы и голосовые связки. Другие структуры играют большую роль, например, нос, твердое небо и мягкое небо.
Какова анатомия полости рта?
Чтобы лучше понять процессы приема пищи и разговора, нам нужно больше знать о каждой структуре во рту и ее функциях.
- Губы. Они представляют собой вход в ротовую полость. Это две подвижные мышечные структуры. Губы отмечают переход кожи на влажную слизистую оболочку. Они помогают в виде разных звуков в процессе разговора.
- Преддверие рта. Это пространство между мягкими тканями рта, губ и щек, а также зубов и десен. Преддверие всегда влажное благодаря секрету околоушной слюнной железы. Две околоушные железы расположены перед ушами за углом челюсти.
- Полость рта. Это большое пространство внутри рта. Он ограничен несколькими структурами. Альвеолярные дуги, костные части челюсти, содержащие зубы, окружают ротовую полость спереди и по бокам.
 Над головой — твердое и мягкое небо, а внизу — язык. Полость рта всегда остается влажной за счет секрета подчелюстных и подъязычных слюнных желез, расположенных на дне рта под языком.
Над головой — твердое и мягкое небо, а внизу — язык. Полость рта всегда остается влажной за счет секрета подчелюстных и подъязычных слюнных желез, расположенных на дне рта под языком. - Дёсны. Они выравнивают альвеолярные дуги и прикрепляют к ним зубы. Они состоят из плотной волокнистой ткани.
- Зубы. Важная часть вашей улыбки. У человека меняются два набора зубов на протяжении всей жизни. Средний ребенок к трем годам имеет полный набор из 20 молочных зубов. В возрасте от шести до семи лет молочные зубы начинают выпадать. Затем они постепенно заменяются постоянными зубами, также известными как взрослые или вторичные зубы. К 21 году средний человек имеет 32 постоянных зуба: 16 в верхней челюсти и 16 в нижней челюсти.
- Нёбо. Есть мягкое и твердое небо. Твердое небо — это костная часть или нёбо. Мягкое небо представляет собой лоскут мембраны, которая свешивается между ротовой полостью и задней стенкой глотки. Что касается части, которая появляется, когда вы высовываете язык и говорите «Ах», то она называется язычком.

- Язык. Язык — это орган, полностью состоящий из мышечных волокон. Он делится на оральную и глоточную части. Оральная часть включает кончик, лезвие, переднюю, центральную и заднюю части. Глоточная часть простирается до горла. Основные функции языка — чувствовать вкус, говорить и глотать. Итак, в следующий раз, когда вы скажете: «Эта еда восхитительна», вы можете подумать о языке.
- Малые слюнные железы. Это железы, которые постоянно поддерживают влажность во рту, выделяя прозрачную жидкость, слюну. Слюна также содержит фермент амилазу, который расщепляет углеводы. Эти железы можно найти в разных частях рта, в том числе на внутренней стороне щек.
Нервная проводимость полости рта. Тройничный нерв, также называемый пятым черепным нервом, считается основным нервом лица. Он имеет три основных отделения:
- Верхняя ветвь. Питает кожу головы и лоб.
- Средняя ветвь. Снабжает щеки, верхнюю губу, верхнюю челюсть, верхние зубы и десны.
 Она также снабжает некоторые области носа.
Она также снабжает некоторые области носа. - Нижняя ветвь. Снабжает нижнюю губу, нижнюю челюсть, нижние зубы и десны.
Мы также должны упомянуть височно-нижнечелюстной сустав, потому что это сустав, который позволяет вашему рту открываться и закрываться, перемещать нижнюю челюсть вперед, а также из стороны в сторону. Сустав также участвует в жевании, глотании и разговоре.
Теперь, когда мы знаем все об анатомии рта, пора вернуться к нашей основной мысли.
Что такое молочница?
Молочница — это грибковая (дрожжевая) инфекция.
Она может появляться в любом месте тела. Она может расти во рту, горле или других частях тела.
Ее еще называют кандидозом полости рта. При этом состоянии грибок Candida Albicans появляется и разрастается в слизистой оболочке ротовой полости и внутренней поверхности щек.
Грибок Candida Albicans — это нормальный организм в полости рта, но иногда он разрастается и вызывает симптомы. Когда это происходит, это называется ротоглоточным кандидозом.
Когда это происходит, это называется ротоглоточным кандидозом.
Инфекция молочницы очень раздражает, но обычно считается незначительной проблемой ротовой полости, особенно для здоровых людей. С противогрибковым лечением в течение нескольких недель ее можно эффективно лечить. Это может быть тяжелым и трудно поддающимся контролю заболеванием для лиц, страдающих тяжелыми болезнями или с ослабленной иммунной системой.
Как выглядит молочница?
Когда возникает молочница или кандидоз полости рта, это выглядит как нарост, похожий на творог. Он выглядит как кремово-белые выпуклые высыпания на поверхности языка и щек.
Иногда он может распространяться на нёбо, десны, миндалины и заднюю стенку глотки.
У кого больше шансов заболеть молочницей полости рта?
Оральная молочница может возникнуть у кого угодно. Однако младенцы в возрасте до одного месяца, дети ясельного возраста, пожилые люди, люди, принимающие определенные лекарства, и люди с заболеваниями, ослабляющими их иммунную систему, являются группой риска по возникновению кандидоза.
Например, молочница пищевода — одна из распространенных инфекций у людей с ВИЧ или СПИДом.
Каковы симптомы молочницы полости рта?
Обычно молочница развивается внезапно. Наиболее частым признаком является наличие кремово-белых выпуклостей на языке, внутренней поверхности щек, миндалинах или горле.
Вначале симптомы могут быть незаметны.
Симптомы включают:
- Выступающие поражения, напоминающие творог.
- Покраснение, жжение или болезненность. Оно может быть настолько серьезным, что вызывает затруднения при приеме пищи или глотании.
- Небольшое кровотечение, если очаги соскабливались, терлись или когда пациент чистил зубы.
- Покраснение и трещины в уголках рта.
- Ощущение ваты во рту.
- Потеря вкуса.
- Покраснение, раздражение, а иногда и боль под протезами.
- Боль или затруднение глотания.
- Ощущение, что еда застревает в горле или в средней части груди.
 В частности, это происходит в тяжелых случаях, связанных с ослаблением иммунной системы из-за ВИЧ / СПИДа, когда поражение распространяется вниз до пищевода.
В частности, это происходит в тяжелых случаях, связанных с ослаблением иммунной системы из-за ВИЧ / СПИДа, когда поражение распространяется вниз до пищевода. - Высокая температура. Это случается, когда инфекция распространяется за пределы пищевода.
Эти симптомы возникают у взрослых и детей.
Каковы симптомы молочницы ротовой полости у младенцев?
Младенцы могут демонстрировать разные симптомы, помимо характерного белого поражения во рту. У них могут быть проблемы с кормлением или они могут быть раздражительными. Они могут стать плаксивыми и капризными во время кормления.
Удивительно, но инфицированные младенцы могут передать инфекцию своим матерям во время грудного вскармливания. Тогда инфекция будет продолжать передаваться между грудью матери и ртом ребенка.
Можно ли сказать, что молочница заразна?
Молочница очень заразна для людей из группы риска, например для людей с ослабленной иммунной системой.
У здоровых людей она редко передается через поцелуи или другие формы близкого контакта.
Итак, молочница не особо заразна, но может передаваться.
И, как мы уже упоминали, он может передаваться от младенца его матери и, несомненно, вызовет некоторые симптомы.
Каковы симптомы кандидозной инфекции у кормящих матерей?
Женщины, чья грудь инфицирована кандидой во время кормления грудью, могут испытывать следующие признаки и симптомы:
- Необычно потрескавшиеся, красные, чувствительные и зудящие соски.
- Кожа ареолы может выглядеть блестящей или шелушащейся. Ареола — это более темная круглая область, окружающая соски.
- Боль в сосках между кормлениями.
- Необычная боль при кормлении грудью.
- Сильная колющая боль глубоко в груди.
Исходя из этого, мы можем сделать вывод, что кандидозная инфекция может вызывать беспокойство во время грудного вскармливания.
Почему это вызывает беспокойство при кормлении грудью?
Потому что младенцы более подвержены риску заболевания молочницей во время грудного вскармливания.
У матерей, особенно у тех, кто принимает антибиотики, может развиться молочница вокруг груди и сосков, а затем она передается своим детям.
На самом деле, молочница является распространенной проблемой грудного вскармливания, и ее лечение может быть немного сложным, потому что, когда у матери и ее ребенка развивается молочница, их следует лечить одновременно, чтобы предотвратить передачу инфекции между ними.
Кандидозные инфекции и молочница, как и любое другое заболевание, имеют свои причины.
Чтобы лучше понять болезнь, мы должны разобраться с ее корнями.
Что вызывает молочницу полости рта?
Обычно наша иммунная система работает, чтобы предотвратить вторжение вредных организмов, таких как бактерии, вирусы и грибки. Между тем, иммунная система также поддерживает баланс между хорошими и плохими организмами, которые живут в нашем организме.
Между тем, иммунная система также поддерживает баланс между хорошими и плохими организмами, которые живут в нашем организме.
Как мы упоминали ранее, у некоторых людей во рту, пищеварительном тракте и на коже есть небольшое количество кандиды.
Это количество кандиды контролируется другими микроорганизмами и бактериями в организме.
Но иногда болезнь, стресс или некоторые виды лекарств нарушают этот баланс, и защитные механизмы иммунной системы не работают. Следовательно, происходит чрезмерный рост кандиды, который выходит из-под контроля, что приводит к возникновению орального кандидоза.
Самый распространенный вид грибка кандида — Candida Albicans.
У вас может быть повышенный риск кандидоза полости рта при наличии любого из следующих факторов риска:
- Прием определенных лекарств. Лекарства, такие как некоторые виды антибиотиков, противозачаточные таблетки, преднизон или ингаляционные кортикостероиды, могут нарушить поддерживаемый баланс микроорганизмов в организме и вызвать рост грибка кандида и, следовательно, увеличить риск инфекции.

- Ослабленный иммунитет. Вы задумывались, почему молочница чаще встречается у младенцев и пожилых людей? Потому что у них слабый иммунитет. Кроме того, некоторые заболевания и лекарства могут снижать иммунитет и влиять на общую силу иммунной системы, например, рак и его лечение, трансплантация органов и лекарства, подавляющие иммунную .
- Диабет. Люди с диабетом, живущие без лечения или плохо контролирующие его, будут иметь большое количество сахара в слюне, что вызывает рост кандиды.
- ВИЧ-инфекции.
- Сухость во рту.
- Рак.
- Беременность. Гормональные изменения, происходящие во время беременности, могут способствовать чрезмерному росту бактерий.
- Курение. Курильщики обычно не соблюдают гигиену полости рта и имеют пониженный иммунитет, что также способствует чрезмерному росту кандиды.
- Плохо подогнанные протезы, особенно верхние.

- Вагинальная грибковая инфекция. Вагинальная дрожжевая инфекция вызывается грибком того же типа, который вызывает оральный кандидоз, поэтому мать может передать его своему ребенку.
- Другие состояния полости рта. Любое состояние, вызывающее сухость во рту, может увеличить риск возникновения молочницы.
Следует подчеркнуть, что молочница редко является проблемой у здоровых детей и взрослых.
Однако она может стать очень серьезной для людей с пониженным иммунитетом.
Это может даже перерасти в системную кандидозную инфекцию.
Вот почему вам нужно быть осторожным, если у вас слабая иммунная система из-за определенных заболеваний или приема определенных лекарств.
Но как?
Некоторые меры могут снизить риск развития кандидозной инфекции, в том числе:
- Тщательно прополощите рот. Если вам нужно использовать ингалятор кортикостероидов, обязательно прополощите рот или почистите зубы после использования ингалятора.

- Чистите зубы не реже двух раз в день и пользуйтесь зубной нитью. Вы также можете посоветоваться со своим стоматологом о наиболее подходящем для вас варианте гигиены полости рта.
- Осмотрите свои зубные протезы. Съемные протезы лучше снимать на ночь. Всегда следите за тем, чтобы протезы хорошо сидели и не вызывали раздражения. Также лучше спросить у стоматолога, как лучше всего чистить зубные протезы, и лучше чистить их ежедневно.
- Регулярно посещайте стоматолога. Рекомендуется регулярно посещать стоматолога, особенно если у вас диабет или вы носите зубные протезы. В зависимости от состояния вашей полости рта стоматолог скажет вам, как часто вам следует его или ее посещать.
- Обратите внимание на то, что вы едите. Ограничьте количества сахаросодержащих продуктов, потому что они способствуют росту кандиды.
- Если у вас диабет, контролируйте его и поддерживайте хороший уровень сахара в крови.
 Хорошо контролируемый уровень сахара в крови снижает количество сахара в слюне и предотвратит чрезмерный рост кандиды.
Хорошо контролируемый уровень сахара в крови снижает количество сахара в слюне и предотвратит чрезмерный рост кандиды. - Лечите вагинальную дрожжевую инфекцию. Лучше как можно скорее вылечить любую кандидозную вагинальную инфекцию.
- Если у вас сухость во рту, лечите ее. Попросите своего семейного врача вылечить любое заболевание, вызывающее у вас сухость во рту.
Как диагностируется молочница?
Некоторые врачи считают, что молочницу не нужно диагностировать, потому что она часто проходит сама по себе, как только устранена причина.
Но вообще говоря, молочницу полости рта можно диагностировать, просто заглянув в рот. Когда ваш врач заглянет вам в рот и обнаружит характерные белые кремообразные образования, он или она сразу поймет, что это молочница во рту.
При соскабливании белых поражений появляется болезненная красная область, которая может немного кровоточить.
Но обычно диагноз молочницы зависит от локализации поражения и основных причин.
Если молочница ограничивается ротовой полостью, ваш терапевт или стоматолог:
- Осмотрит объём поражения.
- Возьмет небольшой образец, чтобы изучить его под микроскопом.
- Проведет медицинский осмотр или попросит сдать анализы крови, чтобы определить причину.
Если молочница во рту распространяется на пищевод, врач может порекомендовать одно из следующих действий:
- Биопсия. Врач возьмет образец ткани и посеет его на специальной среде, чтобы определить, какие бактерии или грибки вызывают симптомы.
- Эндоскопическое обследование. Во время этого обследования врач осматривает пищевод, желудок и верхнюю часть кишечника с помощью длинной гибкой трубки с крошечной камерой и источником света на конце трубки.
Как лечить молочницу полости рта?
Основная цель лечения молочницы полости рта — остановить быстрое распространение грибков.
Выбор правильного плана лечения молочницы во рту зависит от возраста пациента, общего состояния здоровья и причины инфекции.
Здоровым взрослым и детям рекомендуются местные противогрибковые препараты. Противогрибковые препараты выпускаются во многих формах, таких как леденцы, таблетки и жидкости, которые нужно подержать во рту, а затем проглотить. Если этих местных лекарств недостаточно, можно использовать системные противогрибковые препараты.
Младенцам и кормящим матерям обычно назначают мягкие противогрибковые препараты, противогрибковый крем для матери и противогрибковые препараты для ребенка.
Как лечить людей, которые подвергаются более высокому риску или со слабой иммунной системой?
Чаще всего им назначают сильное противогрибковое лечение.
Устранение причины инфекции является ключом к успеху лечения.
Молочница может рецидивировать после лечения, если основная причина не устранена эффективно, например, не устранены плохо продезинфицированные зубные протезы или ингаляционные кортикостероиды.
Что делать, если молочница не проходит?
Если белый материал не исчезает, даже если вы принимаете лекарства, не стесняйтесь обращаться к врачу, чтобы он или она осмотрели вашу полость рта и исключили другие условия распространения молочницы.
Что такое оральная молочница? Причины, симптомы и средства лечения
Содержание
Молочница полости рта, также известная как кандидоз полости рта, представляет собой неприятное заболевание, вызывающее стресс и беспокойство, особенно у младенцев. Вот наше руководство, которое поможет вам понять причины, признаки и методы лечения этой упорной грибковой инфекции.
Что вызывает стоматит? Молочница полости рта возникает, когда грибок Candida albicans накапливается в больших количествах на слизистой оболочке или тканях полости рта. Нормальный и обычно безвредный организм во рту человека, кандида иногда может разрастаться, вызывая кремово-белые поражения, обычно на внутренней стороне щек или языке. В некоторых случаях молочница также может распространяться на десны, миндалины, заднюю часть глотки и нёбо
В некоторых случаях молочница также может распространяться на десны, миндалины, заднюю часть глотки и нёбо
Хотя кандидоз ротовой полости может поразить любого человека в любом возрасте, он чаще встречается у младенцев и пожилых людей из-за ослабленного иммунитета. Это также чаще встречается у людей, которые принимают определенные лекарства, снижающие иммунную функцию, и у людей с существующими заболеваниями, которые снижают их иммунные реакции.
В определенных ситуациях у человека может развиться стоматит после приема антибиотиков для лечения отдельной инфекции. Это связано с тем, что лекарство убивает некоторые здоровые бактерии во рту, давая кандидозу больше возможностей для распространения в тканях полости рта.
Каковы признаки и симптомы кандидоза полости рта?Симптомы кандидоза полости рта могут отсутствовать какое-то время. Однако, как только грибковые клетки начали распространяться, вы можете заметить следующие контрольные признаки:
- Снижение вкуса
- Белые кремообразные образования на внутренней стороне щек, языке, миндалинах, деснах или нёбе
- Слегка приподнятые очаги, напоминающие творог
- Жжение, болезненность или покраснение, которые могут затруднить глотание или прием пищи
- Легкое кровотечение при соскобе или растирании поражений
- Покраснение или трещины в уголках рта
- Боль, раздражение или покраснение под зубными протезами, также известные как протезный стоматит
- Ощущение сухости, хлопка во рту
В тяжелых случаях, обычно связанных с лечением рака или ВИЧ/СПИДом, поражения могут распространяться на пищевод. Когда это происходит, у людей часто возникают трудности с глотанием или ощущение удара пищи в горло.
Когда это происходит, у людей часто возникают трудности с глотанием или ощущение удара пищи в горло.
У младенцев кандидозный стоматит обычно вызывает суетливость, раздражительность, трудности с кормлением и характерные белые пятна во рту. Младенцы также могут передавать кандидозную инфекцию матерям во время грудного вскармливания и наоборот. Когда молочные железы кормящей матери инфицированы кандидозом, у нее часто возникают следующие симптомы:
- Ярко-красные, потрескавшиеся, чувствительные или зудящие соски
- Шелушение или блестящая кожа ареолы
- Колющие боли в груди
- Необычная боль в сосках во время кормления или между кормлениями
Так как Candida albicans присутствует во рту каждого человека, оральный кандидоз не заразен, за исключением кормящих матерей и младенцев.
Как избавиться от молочницы во рту Лечение молочницы обычно направлено на остановку быстрого распространения кандиды; однако наилучший подход зависит от возраста человека, состояния здоровья и причины вспышки. Для здоровых детей и взрослых врачи часто рекомендуют противогрибковые препараты в виде таблеток, пастилок или жидкостей. Если это неэффективно, могут быть назначены другие лекарства, направленные на все тело.
Для здоровых детей и взрослых врачи часто рекомендуют противогрибковые препараты в виде таблеток, пастилок или жидкостей. Если это неэффективно, могут быть назначены другие лекарства, направленные на все тело.
Младенцам и кормящим матерям врачи обычно назначают мягкие противогрибковые препараты для младенцев и противогрибковый крем местного действия для груди матери. Взрослым с ослабленной иммунной системой врачи обычно назначают более сильные противогрибковые препараты.
Многие люди рекомендуют домашние средства от молочницы полости рта, такие как кокосовое масло первого отжима, яблочный уксус, масло чайного дерева или эфирные масла; однако их эффективность не доказана, и они могут принести больше вреда, чем пользы. Йогурт и пробиотики могут помочь предотвратить стоматит, но для доказательства этого необходимы дополнительные исследования.
Профилактика кандидозного стоматита Кормящие матери могут предотвратить кандидозный стоматит, высушивая соски воздухом и избегая влажной или мокрой одежды для кормления. Пустышки, бутылочки и соски также следует регулярно мыть горячей водой с мылом. Для людей, которые нуждаются в ежедневных ингаляциях кортикостероидов для контроля астмы, обычно рекомендуется использовать спейсеры при использовании дозированных ингаляторов.
Пустышки, бутылочки и соски также следует регулярно мыть горячей водой с мылом. Для людей, которые нуждаются в ежедневных ингаляциях кортикостероидов для контроля астмы, обычно рекомендуется использовать спейсеры при использовании дозированных ингаляторов.
Если вам назначили курс антибиотиков, есть некоторые доказательства того, что вы можете снизить риск развития молочницы полости рта, принимая пробиотики после того, как вы закончили прием всех лекарств. Также рекомендуется регулярно проходить осмотры у стоматолога, чтобы выявить возможную вспышку кандидоза полости рта в зачаточном состоянии.
Применение грибкового флуоресцентного окрашивания при оральном кандидозе: диагностический анализ 228 образцов | BMC Microbiology
- Исследовательская статья
- Открытый доступ
- Опубликовано:
- Илинь Яо 1,2,3 ,
- Линьцзюнь Ши 1,2,3 ,
- Чунье Чжан 2,3,4 ,
- Хун Сун 5 и
- …
- Лан Ву ORCID: orcid.org/0000-0001-8286-1063 1,2,3
Микробиология BMC
3999 доступов
7 цитирований
1 Альтметрика
Сведения о показателях
Abstract
Background
Для диагностики кандидоза ротовой полости использовалось несколько традиционных методов, включая посев грибков и окрашивание реагентом периодической кислоты-Шиффа (PAS). Цель этого исследования состояла в том, чтобы оценить эффективность нового метода флуоресцентного окрашивания грибов по сравнению с традиционными протоколами диагностики кандидоза полости рта.
Цель этого исследования состояла в том, чтобы оценить эффективность нового метода флуоресцентного окрашивания грибов по сравнению с традиционными протоколами диагностики кандидоза полости рта.
Методы
Мы собрали 106 оральных мазков и 122 оральных биоптата у пациентов с подозрением на кандидоз полости рта. В качестве золотых стандартных диагностических инструментов мы применили грибковую культуру и периодическое окрашивание реагентом Шиффа. Эффективность этих методов при определении присутствия Candida сравнивалась с эффективностью флуоресцентного окрашивания.
Результаты
В большинстве образцов, подвергшихся флуоресцентному окрашиванию, грибковые организмы отличались синей флуоресценцией, окружающей их трубчатую или кольцеобразную форму. Чувствительность, специфичность, индекс Юдена, положительная прогностическая ценность и отрицательная прогностическая ценность метода флуоресцентного окрашивания составили 82,7, 9. 3,5, 76,7, 96,8 и 69,1% в мазках из полости рта и 90,0, 92,9, 82,9, 96,0 и 82,9% в тканях биопсии полости рта соответственно.
3,5, 76,7, 96,8 и 69,1% в мазках из полости рта и 90,0, 92,9, 82,9, 96,0 и 82,9% в тканях биопсии полости рта соответственно.
Выводы
Флуоресцентное окрашивание грибов представляет собой быстрый метод обнаружения Candida , подтверждая его потенциальную полезность в качестве эффективного инструмента ранней диагностики кандидоза полости рта.
История вопроса
Candida , условно-патогенный микроорганизм, представляет собой комменсальный и безвредный организм, который в нормальных условиях становится инвазивным; патогенные псевдогифы локально размножаются и вызывают кандидоз полости рта при нарушении баланса флоры или истощении хозяина [1, 2]. Заболевание чаще всего вызывается разрастанием Candida albicans во рту [3]. Диагноз кандидоза полости рта, как правило, основывается на тщательном анализе анамнеза и физикальном обследовании и подтверждается исследованием мазков из полости рта или образцов биопсии полости рта. Обычными методами, принятыми для диагностики этих двух типов образцов, являются культура грибов [4, 5, 6] и окрашивание PAS [4, 7, 8]. Однако оба метода требуют много времени и приводят к ложноотрицательным результатам в 5–15% случаев [9], что подчеркивает необходимость более быстрых и чувствительных методов. Флуоресцентное окрашивание грибов в настоящее время изучается как потенциальное средство для эффективного обнаружения Инфекция Candida . В то время как в нескольких исследованиях задокументировано успешное применение флуоресцентного окрашивания для обнаружения грибков в образцах ногтей [10, 11, 12], имеются ограниченные отчеты о диагностике с использованием пероральных образцов. Это исследование было разработано для сравнения грибкового флуоресцентного окрашивания с обычными методами с целью установления оптимального метода для точной и быстрой диагностики кандидоза полости рта.
Обычными методами, принятыми для диагностики этих двух типов образцов, являются культура грибов [4, 5, 6] и окрашивание PAS [4, 7, 8]. Однако оба метода требуют много времени и приводят к ложноотрицательным результатам в 5–15% случаев [9], что подчеркивает необходимость более быстрых и чувствительных методов. Флуоресцентное окрашивание грибов в настоящее время изучается как потенциальное средство для эффективного обнаружения Инфекция Candida . В то время как в нескольких исследованиях задокументировано успешное применение флуоресцентного окрашивания для обнаружения грибков в образцах ногтей [10, 11, 12], имеются ограниченные отчеты о диагностике с использованием пероральных образцов. Это исследование было разработано для сравнения грибкового флуоресцентного окрашивания с обычными методами с целью установления оптимального метода для точной и быстрой диагностики кандидоза полости рта.
Результаты
Клинические образцы и участники
Характеристики 228 образцов с подозрением на кандидоз полости рта (рис. 1а и 2а) обобщены в таблице 1. На первом этапе было получено 106 мазков из полости рта у 41 мужчины и 65 женщин в возрасте 25–78 лет (средний возраст 47,6 лет). ). Всего во втором этапе исследования приняли участие 66 мужчин и 56 женщин. Возраст участников варьировался от 27 до 82 лет (средний возраст 55,9 года). Большинство тканей биопсии были гистологически диагностированы как лейкоплакия полости рта (59,8%), затем красный плоский лишай (15,6%), плоскоклеточная карцинома полости рта (14,8%) и мукозит полости рта (9)..3%).
1а и 2а) обобщены в таблице 1. На первом этапе было получено 106 мазков из полости рта у 41 мужчины и 65 женщин в возрасте 25–78 лет (средний возраст 47,6 лет). ). Всего во втором этапе исследования приняли участие 66 мужчин и 56 женщин. Возраст участников варьировался от 27 до 82 лет (средний возраст 55,9 года). Большинство тканей биопсии были гистологически диагностированы как лейкоплакия полости рта (59,8%), затем красный плоский лишай (15,6%), плоскоклеточная карцинома полости рта (14,8%) и мукозит полости рта (9)..3%).
a Клинические проявления сильного подозрения на кандидоз полости рта. b Наличие колоний Candida в случае положительного посева. Рис. 2 b Грибковый организм (белые стрелки) на PAS того же образца (×40). c Грибковые организмы из того же среза, что и B, различимые с помощью флуоресцентной микроскопии в виде тубулярных или тубуло-кольцевых структур (белые стрелки) с тонким ободком ярко-голубой флуоресценции (× 40)
Полноразмерное изображение
Таблица 1 Исходные характеристики 228 образцовПолноразмерная таблица
Обнаружение грибков в оральных мазках
В случаях с положительным посевом на декстрозном агаре Сабуро (SDA) были обнаружены уникальные колонии грибов Candida (рис. 1b) от белого до кремового цвета , гладкая, голая, с дрожжевым видом и запахом. При росте на хромогенном кандидозном агаре (CCA) колонии C. albicans характерно зеленые, C. glabrata фиолетовые и C. tropicalis голубовато-серые.
1b) от белого до кремового цвета , гладкая, голая, с дрожжевым видом и запахом. При росте на хромогенном кандидозном агаре (CCA) колонии C. albicans характерно зеленые, C. glabrata фиолетовые и C. tropicalis голубовато-серые.
В случаях с положительной флуоресценцией гифы (рис. 1с) и споры выглядели ярко-синими на черном фоне, а морфология грибка была легко различима в мазках из полости рта.
Среди 106 мазков из полости рта культура грибов была положительной в 75 образцах (70,7%), из них 13 оказались отрицательными при флуоресцентном окрашивании и отрицательными в 31 образце (29)..3%), среди которых 2 были положительными с флуоресцентным окрашиванием. Эти данные представлены в Таблице 2. Среди культур-положительных образцов C. albicans был обнаружен в 58 случаях, C. glabrata в 10 случаях и C. tropicalis в 7 случаях. Важно отметить, что для метода флуоресцентного окрашивания требовалось в среднем всего 10 минут, в то время как культура грибов проводилась в течение 6 дней.
Полноразмерная таблица
Обнаружение грибков в тканях полости рта
В PAS-положительных случаях гифы Candida внедрялись в эпителий под прямым углом к поверхности (рис. 2b). Грибковый вид флуоресцентного окрашивания в образцах тканей был аналогичен таковому в мазках из полости рта, но не так легко различим (рис. 2c).
В общей сложности 80 образцов (65,6%) были PAS-позитивными, среди которых 8 показали отрицательное флуоресцентное окрашивание, а 42 (34,4%) были PAS-отрицательными, среди которых 3 были определены как положительные при флуоресцентном окрашивании. Эти данные представлены в таблице 3. Флуоресцентному методу потребовалась 1 минута для создания образцов и 10–15 минут для считывания образцов по сравнению с более длительным периодом в 2 часа для создания образцов и 10–20 минут для считывания результатов с окрашиванием PAS.
Таблица 3 Результаты обнаружения Candida в тканях биопсии ротовой полости -положительный) использовали в качестве золотого стандарта. Для оральных мазков и биоптатов ротовой полости чувствительность флуоресцентного окрашивания составила 82,7 и 90,0%, а специфичность — 93,5 и 92,9% соответственно. Положительные прогностические значения составили 96,8 и 96,0%, отрицательные прогностические значения — 69,1 и 82,9%, а индексы Юдена — 76,2 и 82,9% соответственно (> 70%). Все три метода диагностики кандидоза полости рта сравниваются в таблице 4. Таблица 4 Чувствительность, специфичность, положительная и отрицательная прогностическая ценность и индекс Юдена для всех методов диагностики клинические [1]. Микробиологические методы или культура часто используются для идентификации гиф или спор для подтверждения диагноза [13]. Своевременная и эффективная лабораторная диагностика необходима для обеспечения эффективного противогрибкового лечения. В этом исследовании мы оценили полезность флуоресцентного окрашивания в диагностике кандидоза полости рта с целью установления клинически приемлемого быстрого и эффективного Метод обнаружения Candida .
Для оральных мазков и биоптатов ротовой полости чувствительность флуоресцентного окрашивания составила 82,7 и 90,0%, а специфичность — 93,5 и 92,9% соответственно. Положительные прогностические значения составили 96,8 и 96,0%, отрицательные прогностические значения — 69,1 и 82,9%, а индексы Юдена — 76,2 и 82,9% соответственно (> 70%). Все три метода диагностики кандидоза полости рта сравниваются в таблице 4. Таблица 4 Чувствительность, специфичность, положительная и отрицательная прогностическая ценность и индекс Юдена для всех методов диагностики клинические [1]. Микробиологические методы или культура часто используются для идентификации гиф или спор для подтверждения диагноза [13]. Своевременная и эффективная лабораторная диагностика необходима для обеспечения эффективного противогрибкового лечения. В этом исследовании мы оценили полезность флуоресцентного окрашивания в диагностике кандидоза полости рта с целью установления клинически приемлемого быстрого и эффективного Метод обнаружения Candida . Эффективность флуоресцентного окрашивания грибов в качестве диагностического инструмента сравнивали с обычными методами окрашивания культур грибов и PAS.
Эффективность флуоресцентного окрашивания грибов в качестве диагностического инструмента сравнивали с обычными методами окрашивания культур грибов и PAS. Флуоресцентное окрашивание грибов — новый метод диагностики кандидоза полости рта. Флуоресцентное антитело в флуоресцентном красителе Calcofluor white (CFW) специфически связывается со слоями глюкана и хитина, уникальными для клеточной стенки грибов [14]. Таким образом, флуоресцеин, испускающий синюю флуоресценцию при освещении, косвенно метится при специфическом связывании с клеточной стенкой гриба. И тогда наблюдалась четкая визуализация профиля гриба. В диагностическом исследовании, проведенном Okamoto MR [5] с использованием культуры в качестве золотого стандарта, флуоресцентное окрашивание имело чувствительность 84% и специфичность 100%, что дало положительную прогностическую ценность 100% и отрицательную прогностическую ценность 65%. Kirani KR [15] провел аналогичное исследование, которое выявило 100% чувствительность, 9Специфичность 3,3%, отрицательная прогностическая ценность 100% и положительная прогностическая ценность 85,7%.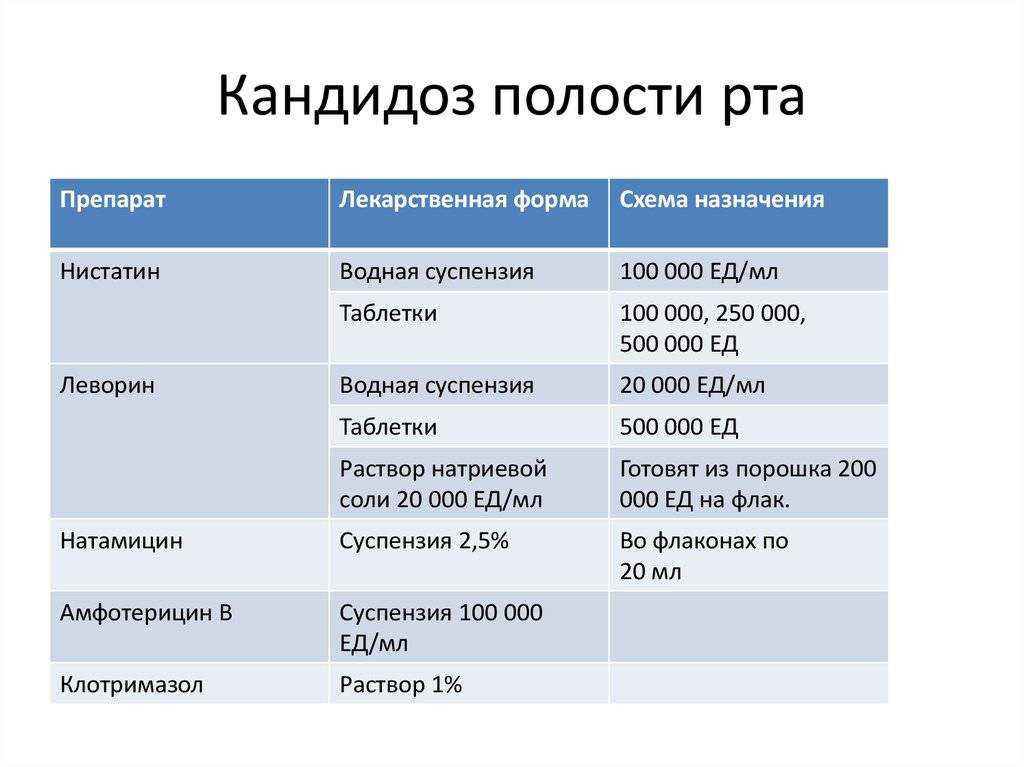 Чувствительность флуоресцентного окрашивания была высокой, что подтверждает его ценность в диагностике инфекции Candida . Используя культуру грибов в качестве золотого стандарта в этом исследовании, чувствительность, специфичность, индекс Юдена, положительная прогностическая ценность и отрицательная прогностическая ценность, полученные с помощью метода флуоресцентного окрашивания, составили 82,7, 93,5, 76,7, 96,8 и 69,1% соответственно, что еще раз подтвердило пригодность. этого метода. Важно отметить, что для флуоресцентного окрашивания требуется всего 10 минут по сравнению с 6 днями культуры грибов, что также гарантирует раннюю диагностику. Опытный персонал нашел препараты для флуоресцентного окрашивания легкими и быстрыми, а появление гиф или спор ярким и различимым с помощью флуоресцентной микроскопии [16]. В целом флуоресцентный метод был безопасным, быстрым и надежным, что является важным фактором в загруженной диагностической лаборатории.
Чувствительность флуоресцентного окрашивания была высокой, что подтверждает его ценность в диагностике инфекции Candida . Используя культуру грибов в качестве золотого стандарта в этом исследовании, чувствительность, специфичность, индекс Юдена, положительная прогностическая ценность и отрицательная прогностическая ценность, полученные с помощью метода флуоресцентного окрашивания, составили 82,7, 93,5, 76,7, 96,8 и 69,1% соответственно, что еще раз подтвердило пригодность. этого метода. Важно отметить, что для флуоресцентного окрашивания требуется всего 10 минут по сравнению с 6 днями культуры грибов, что также гарантирует раннюю диагностику. Опытный персонал нашел препараты для флуоресцентного окрашивания легкими и быстрыми, а появление гиф или спор ярким и различимым с помощью флуоресцентной микроскопии [16]. В целом флуоресцентный метод был безопасным, быстрым и надежным, что является важным фактором в загруженной диагностической лаборатории.
Одно из первых описаний флуоресценции грибов на срезах тканей было сообщено Graham в 1983 г. [17], который рекомендовал флуоресцентное окрашивание в качестве дополнительного метода обнаружения. Впоследствии Elston [18] сообщил о применении флуоресцентного окрашивания образцов ногтей, 66% из которых были положительными. Кроме того, Jahanshahi обнаружил умеренную или сильную флуоресценцию в 74% тканей плоскоклеточного рака полости рта [19]. Данные обоих исследований согласуются с нашими результатами, показывая сильную флуоресценцию в 61,5% образцов. В этом исследовании обнаружение флуоресценции было связано с плотностью грибов в образцах и фоновой флуоресценцией кератина, которую можно было спутать с флуоресценцией грибов. Однако аналогичная проблема существует и при окрашивании PAS [19].]. Более того, различение видов на основе морфологии является проблемой для обоих методов. Точная идентификация видов грибов может быть достигнута в сочетании с другими методами, такими как иммуногистохимия [20], гибридизация in situ [21] и полимеразная цепная реакция [22]. В нашем анализе тканей флуоресцентное окрашивание грибов показало высокую чувствительность (90,0%), специфичность (92,9%) и индекс Юдена (82,9%), подтверждая выводы Грэма [17].
[17], который рекомендовал флуоресцентное окрашивание в качестве дополнительного метода обнаружения. Впоследствии Elston [18] сообщил о применении флуоресцентного окрашивания образцов ногтей, 66% из которых были положительными. Кроме того, Jahanshahi обнаружил умеренную или сильную флуоресценцию в 74% тканей плоскоклеточного рака полости рта [19]. Данные обоих исследований согласуются с нашими результатами, показывая сильную флуоресценцию в 61,5% образцов. В этом исследовании обнаружение флуоресценции было связано с плотностью грибов в образцах и фоновой флуоресценцией кератина, которую можно было спутать с флуоресценцией грибов. Однако аналогичная проблема существует и при окрашивании PAS [19].]. Более того, различение видов на основе морфологии является проблемой для обоих методов. Точная идентификация видов грибов может быть достигнута в сочетании с другими методами, такими как иммуногистохимия [20], гибридизация in situ [21] и полимеразная цепная реакция [22]. В нашем анализе тканей флуоресцентное окрашивание грибов показало высокую чувствительность (90,0%), специфичность (92,9%) и индекс Юдена (82,9%), подтверждая выводы Грэма [17].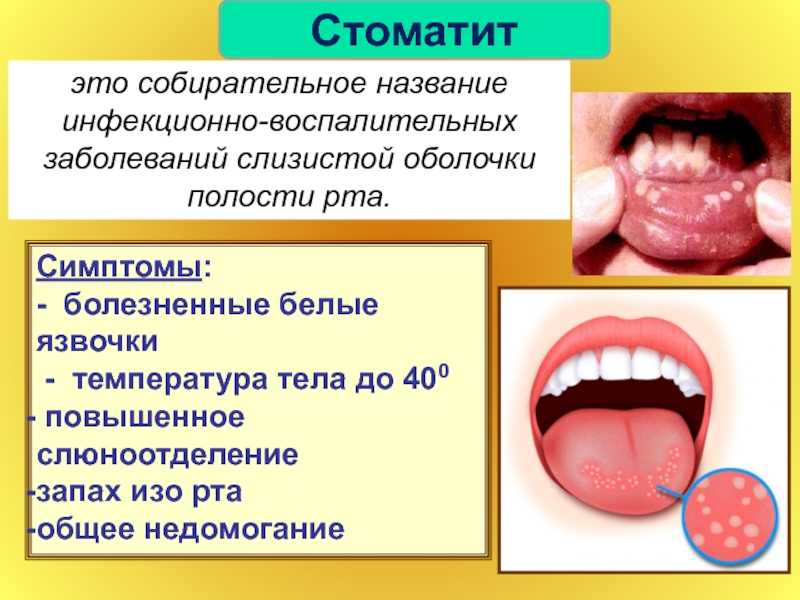 Флуоресцентное окрашивание биоптатов полости рта имеет несколько явных преимуществ перед окрашиванием PAS. Во-первых, результаты получаются практически мгновенно. Во-вторых, этот метод является более экономичным вариантом, чем PAS. В-третьих, срезы ткани, окрашенные флуоресцентными красителями, можно использовать повторно.
Флуоресцентное окрашивание биоптатов полости рта имеет несколько явных преимуществ перед окрашиванием PAS. Во-первых, результаты получаются практически мгновенно. Во-вторых, этот метод является более экономичным вариантом, чем PAS. В-третьих, срезы ткани, окрашенные флуоресцентными красителями, можно использовать повторно.
Прежде всего, наши результаты подтверждают полезность грибкового флуоресцентного окрашивания для ранней диагностики кандидоза полости рта. Мы пришли к выводу, что флуоресцентное окрашивание служит быстрым, простым и удобным инструментом скрининга для обнаружения грибков в образцах полости рта.
Выводы
Точность и скорость являются весьма желательными целями для обнаружения грибков. Время, необходимое для флуоресцентного окрашивания, короче, чем для соответствующего золотого стандарта в мазках из полости рта и тканях биопсии полости рта. В обоих типах образцов флуоресцентное окрашивание грибов показывает высокую чувствительность, специфичность и индекс Юдена, подтверждая его ценность в качестве потенциального нового метода раннего обнаружения Кандида .
Методы
Клинические образцы
Исследование было разделено на два этапа. В первую фазу были включены 106 пациентов с клиническим подозрением на кандидоз полости рта. Одновременно были взяты два мазка из полости рта пациентов. Было получено письменное информированное согласие, основанное на руководящих принципах и соглашениях институционального этического комитета. Все образцы были собраны одним и тем же опытным микологом. На втором этапе 122 окрашенных гематоксилином-эозином (HE) образцов ткани заболеваний слизистой оболочки полости рта с подозрением на Candida , колонизированных в период с 2010 по 2018 год, были извлечены из архива, и из каждого образца были получены два серийных среза.
Обнаружение грибков в мазках из полости рта
На первом этапе два мазка из полости рта исследовали с помощью посева и флуоресцентного окрашивания грибов. Для флуоресцентного окрашивания тампон наносили на предметное стекло. Каплю 50 мкл флуоресцентного красителя CFW (Liming Biotech Co. , Ltd., Нанкин, Китай) помещали на предметное стекло на 30 с и осторожно удаляли излишки красителя промокательной бумагой. Предметное стекло накрывали покровным стеклом и исследовали под флуоресцентным микроскопом (Nikon Ni-U, Япония) с возбуждением синим светом (300–400 нм для длины волны излучения с возбуждением около 355 нм).
, Ltd., Нанкин, Китай) помещали на предметное стекло на 30 с и осторожно удаляли излишки красителя промокательной бумагой. Предметное стекло накрывали покровным стеклом и исследовали под флуоресцентным микроскопом (Nikon Ni-U, Япония) с возбуждением синим светом (300–400 нм для длины волны излучения с возбуждением около 355 нм).
Культуру образцов проводили параллельно на SDA (Hope Biotech Co., Ltd., Циндао, Китай) при 25 °C в течение 5–7 дней. Определяли скорость и текстуру роста, цвет поверхности и цвет на обращенных и диффундирующих пигментах. Культурально-положительные штаммы впоследствии высевают штрихами на CCA (Chromagar Microbiology, Париж, Франция) и дополнительно инкубируют при 37 °C в течение 24 часов. Виды Candida идентифицировали по цвету колоний в соответствии с таблицей производителя.
Обнаружение грибков в тканях биопсии ротовой полости
На втором этапе два среза использовали для диагностики с помощью PAS и грибкового флуоресцентного окрашивания. В процедуре флуоресцентного окрашивания после депарафинизации образца выполнялась та же процедура, что и раньше.
В процедуре флуоресцентного окрашивания после депарафинизации образца выполнялась та же процедура, что и раньше.
При окрашивании PAS срезы после депарафинизации инкубировали в 0,1% периодической кислоте в течение 5–8 мин, промывали проточной водопроводной водой в течение 2–3 мин и погружали в реактив Шиффа на 10–20 мин. Затем срезы промывали водопроводной водой в течение 10 мин, докрашивали гематоксилином в течение 2 мин, дифференцировали в кислом этаноле в течение 2–3 с и промывали водопроводной водой в течение 10 мин. Наконец, срезы обезвоживали этанолом, просветляли ксилолом и заливали нейтральным бальзамом (Sinopharm Chemical Reagent Co., Ltd., Шанхай, Китай).
Перед началом исследования все участники прошли обучение соответствующим стандартным операционным процедурам (СОП). Диагноз образца был оценен двумя экспертами в области патологии полости рта или лабораторной медицины, которые достигли соглашения между наблюдателями. Регистрировалось общее время, затраченное на каждый эксперимент.
Статистический анализ
Чувствительность, специфичность, индекс Юдена, а также отрицательную и положительную прогностическую ценность рассчитывали с использованием культуры грибов в качестве золотого стандарта для первой фазы и окрашивания PAS в качестве золотого стандарта для второй фазы.
Сокращения
- CCA:
Хромогенный кандидозный агар
- CFW:
Calcofluor белый
- ОН:
Гематоксилин-эозин
- PAS:
Периодическая кислота-Шиф
- ПДД:
Декстрозный агар Сабуро
Ссылки
Coronado CL, Jimenez SY.
 Клинико-микробиологическая диагностика кандидоза полости рта. J Clin Exp Dent. 2013;5(5):279–86.
Клинико-микробиологическая диагностика кандидоза полости рта. J Clin Exp Dent. 2013;5(5):279–86.Артикул Google ученый
Reichart PA, Samaranayake LP, Philipsen HP. Патология и клинические корреляты при оральном кандидозе и его вариантах: обзор. Оральный Дис. 2000;6(2):85–9.1.
Артикул КАС Google ученый
Millsop JW, Fazel N. Кандидоз полости рта. Клин Дерматол. 2016;34(4):487–94.
Артикул Google ученый
Cuenca EM, Verweij PE, Arendrup MC, Arikan-Akdagli S, Bille J, Donnelly JP, Jensen HE, Lass-Floerl C, Richardson MD, Akova M, et al. Руководство ESCMID* по диагностике и лечению кандидоза 2012 г.: диагностические процедуры. Клин Микробиол Инфект. 2012;18:9–18.
Артикул Google ученый
«>Илькит М, Гузель А.Б. Эпидемиология, патогенез и диагностика вульвовагинального кандидоза: микологическая перспектива. Crit Rev Microbiol. 2011;37(3):250–61.
Артикул Google ученый
Sitheeque MAM, Samaranayake LP. Хронический гиперпластический кандидоз/кандидоз (кандидозная лейкоплакия). Crit Rev Oral Biol Med. 2003;14(4):253–67.
Артикул КАС Google ученый
Jeelani S, Ahmed QM, Lanker AM, Hassan I, Jeelani N, Fazili T. Гистопатологическое исследование обрезков ногтей с использованием окрашивания PAS (HPE-PAS): золотой стандарт диагностики онихомикоза.
 Микозы. 2015;58(1):27–32.
Микозы. 2015;58(1):27–32.Артикул КАС Google ученый
Bao F, Fan Y, Sun L, Yu Y, Wang Z, Pan Q, Yu C, Liu H, Zhang F. Сравнение грибкового флуоресцентного окрашивания и секвенирования на основе рДНК ITS с помощью ПЦР с традиционными методами диагностики онихомикоз. J Eur Acad Dermatol Venereol. 2018;32(6):1017–21.
Артикул КАС Google ученый
Гупта А.К., Верстиг С.Г., Шир Н.Х. Онихомикоз в 21 веке: обновленная информация о диагностике, эпидемиологии и лечении. J Cutan Med Surg. 2017;21(6):525–39.
Артикул Google ученый
Идрисс М.Х., Халил А., Элстон Д. Диагностическое значение флуоресценции грибов при онихомикозе. Джей Кутан Патол. 2013;40(4):385–90.
Артикул Google ученый
«>Уильямс Д.В., Льюис М.А. Выделение и идентификация Candida из полости рта. Оральный Дис. 2000;6(1):3–11.
Артикул КАС Google ученый
Чаффин В.Л., Лопес-Рибо Дж.Л., Казанова М., Гозалбо Д., Мартинес Дж.П. Клеточная стенка и секретируемые белки Candida albicans: идентификация, функция и экспрессия. Микробиол Мол Биол Ред. 1998;62(1):130.
КАС пабмед ПабМед Центральный Google ученый
Кирани К.Р., Чандрика В.С. Эффективность собственного флуоресцентного красителя для грибка. Индиан Дж. Патол Микробиол.
 2017;60(1):57–60.
2017;60(1):57–60.ПабМед Google ученый
Hamer EC, Moore CB, Denning DW. Сравнение двух флуоресцентных отбеливателей, Calcofluor и Blankophor, для обнаружения грибковых элементов в клинических образцах в диагностической лаборатории. Клин Микробиол Инфект. 2006;12(2):181–4.
Артикул КАС Google ученый
Грэм АР. Автофлуоресценция грибов при ультрафиолетовом освещении. Ам Джей Клин Патол. 1983;79(2):231–4.
Артикул КАС Google ученый
Элстон Д.М. Флюоресценция грибов при поверхностных и глубоких микозах. БМС микробиол. 2001; 1:1–4.
Артикул Google ученый
Джаханшахи Г., Ширани С. Обнаружение Candida albicans в плоскоклеточном раке полости рта методом флуоресцентного окрашивания.
 Дент Рес Дж. (Исфахан). 2015;12(2):115–20.
Дент Рес Дж. (Исфахан). 2015;12(2):115–20.Google ученый
Jensen HE, Schonheyder HC, Hotchi M, Kaufman L. Диагностика системных микозов с помощью специфических иммуногистохимических тестов: обзорная статья. АПМИС. 1996;104(4):241–58.
Артикул КАС Google ученый
Lischewski A, Amann RI, Harmsen D, Merkert H, Hacker J, Morschhaeuser J. Специфическое обнаружение Candida albicans и Candida tropicalis путем флуоресцентной гибридизации in situ с олигонуклеотидным зондом, нацеленным на 18S рРНК. Микробиология. 1996;142(10):2731–40.
Артикул КАС Google ученый
Муньос-Кадавид С., Радд С., Заки С.Р., Патель М., Мозер С.А., Брандт М.Е., Гомес Б.Л. Улучшение молекулярного обнаружения грибковой ДНК в фиксированных формалином тканях, залитых парафином: сравнение пяти методов выделения тканевой ДНК с использованием Panfungal PCR.
 Дж. Клин Микробиол. 2010;48(6):2147–53.
Дж. Клин Микробиол. 2010;48(6):2147–53.Артикул КАС Google ученый
Окамото М.Р., Камои М., Ямачика С., Цурумото А., Имамура Т., Ямамото К., Кадомацу С., Сайто И., Маэда Н., Накагава Ю. Эффективность окрашивания Fungiflora Y для диагностики орального эритематозного кандидоза. Геродонтология. 2013;30(3):220–5.
Артикул Google ученый
Ghannoum M, Mukherjee P, Isham N, Markinson B, Rosso JD, Leal L. Изучение важности лабораторных и диагностических тестов при лечении и диагностике онихомикоза. Int J Дерматол. 2018;57(2):131–138.
Артикул Google ученый
Ссылки на скачивание
Благодарности
Неприменимо.
Финансирование
Дизайн этой работы был поддержан грантами Национальной ключевой программы исследований и разработок Китая (2017YFC0840100, 2017YFC0840110). Сбор данных был предоставлен Планом клинических исследований SHDC и Шанхайского центра клинической медицины с приоритетным приоритетом (2017ZZ01011). Спонсоры не принимали участия в анализе данных, интерпретации данных и написании рукописи.
Доступность данных и материалов
Все данные, полученные или проанализированные в ходе текущего исследования, можно получить у соответствующего автора по обоснованному запросу.
Информация об авторе
Авторы и организации
Отделение заболеваний слизистой оболочки полости рта, Шанхайская девятая народная больница, Стоматологический колледж, Медицинский факультет Шанхайского университета Цзяо Тонг, Шанхай, Китай
Yilin Yao, Linjun Shi & 90Lan0 Wu
Национальный центр клинических исследований заболеваний полости рта, Шанхай, Китай
Йилинь Яо, Линьцзюнь Ши, Чунье Чжан и Лан Ву
Шанхайская ключевая лаборатория стоматологии и Шанхайский научно-исследовательский институт стоматологии, Шанхай, Китай
Йилинь Яо, Линьцзюнь Shi, Chunye Zhang и Lan Wu
Отделение патологии полости рта, Шанхайская 9-я народная больница, Стоматологический колледж, Медицинский факультет Шанхайского университета Цзяо Тонг, Шанхай, Китай
Chunye Zhang
Департамент лабораторной медицины, Шанхайская девятая народная больница, Шанхайская медицинская школа Университета Джиао Тонг, Шанхай, Китай
Hong Sun
Авторы
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Академия
Посмотреть публикации автора
Вы также можете искать этого автора в PubMed Google Scholar
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
Вклады
LW спланировал и провел эксперименты. YY и LS собрали клинические образцы. CZ и HS обнаружили грибок в тканях биопсии полости рта и мазках из полости рта соответственно. YY проанализировал данные. Все авторы прочитали и одобрили окончательный вариант рукописи.
YY и LS собрали клинические образцы. CZ и HS обнаружили грибок в тканях биопсии полости рта и мазках из полости рта соответственно. YY проанализировал данные. Все авторы прочитали и одобрили окончательный вариант рукописи.
Автор, ответственный за переписку
Лан Ву.
Декларация этики
Одобрение этики и согласие на участие
Это исследование было одобрено Институциональным комитетом по этике, Девятая народная больница, Медицинская школа Шанхайского университета Цзяо Тонг (SH9Н-2019-Т35-1). Письменное информированное согласие было получено от каждого участника после того, как исследователь объяснил характер исследования.
Согласие на публикацию
Неприменимо.
Конкурирующие интересы
Авторы заявляют об отсутствии конкурирующих интересов.
Примечание издателя
Springer Nature остается нейтральной в отношении юрисдикционных претензий в опубликованных картах и институциональной принадлежности.

 Над головой — твердое и мягкое небо, а внизу — язык. Полость рта всегда остается влажной за счет секрета подчелюстных и подъязычных слюнных желез, расположенных на дне рта под языком.
Над головой — твердое и мягкое небо, а внизу — язык. Полость рта всегда остается влажной за счет секрета подчелюстных и подъязычных слюнных желез, расположенных на дне рта под языком.
 Она также снабжает некоторые области носа.
Она также снабжает некоторые области носа. В частности, это происходит в тяжелых случаях, связанных с ослаблением иммунной системы из-за ВИЧ / СПИДа, когда поражение распространяется вниз до пищевода.
В частности, это происходит в тяжелых случаях, связанных с ослаблением иммунной системы из-за ВИЧ / СПИДа, когда поражение распространяется вниз до пищевода.


 Хорошо контролируемый уровень сахара в крови снижает количество сахара в слюне и предотвратит чрезмерный рост кандиды.
Хорошо контролируемый уровень сахара в крови снижает количество сахара в слюне и предотвратит чрезмерный рост кандиды. Клинико-микробиологическая диагностика кандидоза полости рта. J Clin Exp Dent. 2013;5(5):279–86.
Клинико-микробиологическая диагностика кандидоза полости рта. J Clin Exp Dent. 2013;5(5):279–86. Микозы. 2015;58(1):27–32.
Микозы. 2015;58(1):27–32. 2017;60(1):57–60.
2017;60(1):57–60. Дент Рес Дж. (Исфахан). 2015;12(2):115–20.
Дент Рес Дж. (Исфахан). 2015;12(2):115–20. Дж. Клин Микробиол. 2010;48(6):2147–53.
Дж. Клин Микробиол. 2010;48(6):2147–53.