Кандидоз
| (3812) 70-03-03 +7 913 147-78-27 | ||
| Омск, ул. 70 лет Октября, 16/4 |
пн — пт с 8:00 до 20:00
сб — вс с 9:00 до 16:00
Кандидоз
Кандидоз – это заболевания слизистых оболочек, кожи, внутренних органов, вызванные дрожжеподобными грибками рода Кандида (Candida). Род Candida насчитывает более 170 разновидностей. Грибки этого рода можно обнаружить практически везде: от почвы, овощей и фруктов до предметов домашнего обихода и собственного организма, где грибки являются составной частью нормальной микрофлоры.
Причины кандидоза
Candida – одноклеточные растительные микроорганизмы овальной или округлой формы (на фото слева Кандида альбиканс под микроскопом).

Источником инфицирования кандидозом, как правило, является собственная флора организма (аутоинфекция), однако может произойти заражение извне. Вызывая болезнь, грибок не меняет своих свойств – свои свойства меняет организм (снижается местная защита). Прикрепляясь к клеткам эпителия, патогенный грибок начинает паразитировать в них, проникая вглубь тканей. Глубина проникновения может быть различной от поверхностных клеток эпителия в полости рта до всей толщи слизистой оболочки. В борьбе организма с кандидозом часто возникает динамическое равновесие, когда грибок стремится проникнуть глубже в ткани, но не может, а организм пытается его отторгнуть и также не может. В таком случае процесс может длиться годами, смещение равновесия в ту или иную сторону приведет либо к выздоровлению, либо к обострению процесса.
Симптомы кандидоза
Кандидоз может протекать в виде следующих форм: кандидоз гладкой кожи и ее придатков, кандидоз слизистой полости рта, урогенитальный кандидоз, висцеральный кандидоз, хронический генерализованный кандидоз.
При кандидозе кожи и ее придатков чаще всего очаги располагаются в крупных складках: пахово-бедренных, межъягодичных, подмышечных впадинах, под молочными железами (кандидоз кожи на фото справа). Может поражаться кожа в межпальцевых складках, чаще у детей и взрослых, страдающих тяжелыми заболеваниями – на коже ладоней, стоп, гладкой коже туловища и конечностей. Очаги в крупных складках выглядят как мелкие 1-2 мм пузырьки, которые вскоре вскрываются с образованием эрозий. Эрозии увеличиваются в размерах, сливаются, образуя большие участки повреждения. Очаги кандидоза имеют неправильную форму, темно-красную окраску, вокруг очага – полоска отслаивающегося эпидермиса. Вне складок очаги имеют вид красных пятен с шелушением в центре, изредка вокруг очага могут появляться мелкие пузырьки.
В межпальцевых складках кистей очаги кандидоза чаще всего появляются у людей, имеющих длительный контакт с водой (Кандидоз межпальцевых промежутков на фото слева). Очаги возникают чаще на кистях между 3-4 и 4-5 пальцами, появляются зуд, жжение, трещины, очаги эрозии темно-красного цвета.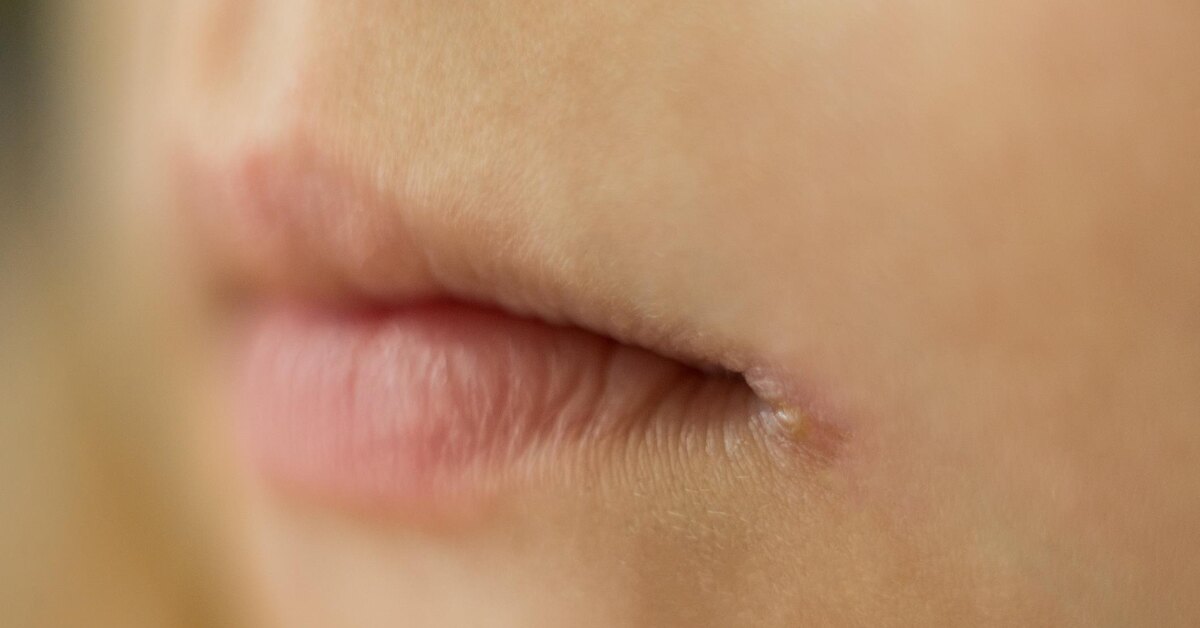 На ладонях и стопах кандидоз выглядит как очаги шелушения, отслоения эпидермиса или как очаги избыточного ороговения с бороздами, имеющими грязно-коричневую окраску. Поражение ногтей при кандидозе складывается из поражения околоногтевого валика: появляется припухлость, покраснение вокруг ногтя, валик становится утолщенным, кожа истончается, шелушится. Поражение ногтя происходит в связи с нарушением его питания из-за поражения околоногтевого валика: ногти истончаются, отделяются от ложа (выглядят как бы постриженными с боков), приобретают желто-коричневую окраску.
На ладонях и стопах кандидоз выглядит как очаги шелушения, отслоения эпидермиса или как очаги избыточного ороговения с бороздами, имеющими грязно-коричневую окраску. Поражение ногтей при кандидозе складывается из поражения околоногтевого валика: появляется припухлость, покраснение вокруг ногтя, валик становится утолщенным, кожа истончается, шелушится. Поражение ногтя происходит в связи с нарушением его питания из-за поражения околоногтевого валика: ногти истончаются, отделяются от ложа (выглядят как бы постриженными с боков), приобретают желто-коричневую окраску.
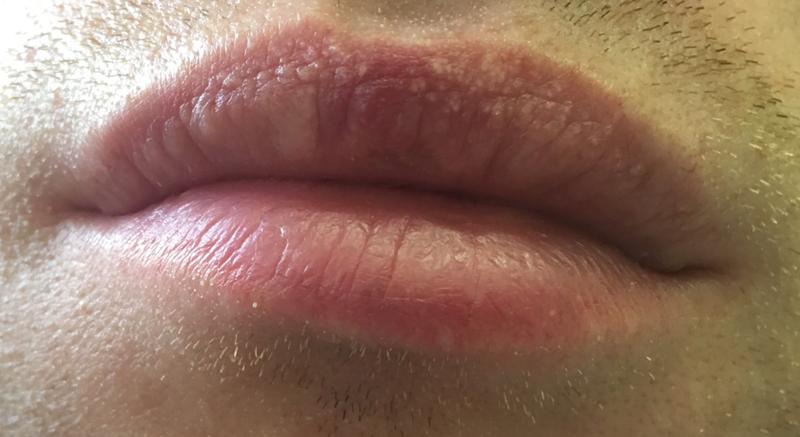
Среди всех локализаций кандидоза в желудочно-кишечном тракте, кандидоз слизистой полости рта занимает первое место. Еще Гиппократ упоминал его в своих работах. Кандидозный стоматит часто возникает у новорожденных, у людей пользующихся зубными протезами. Из-за типичного симптома – белых творожистых налетов в полости рта эту форму кандидоза называют «молочницей». В начале заболевания стоматитом появляются небольшие очаги покраснения и отека слизистой щек, десен, языка. Очаги могут сливаться, образуя зоны обширных повреждений. Вскоре, на фоне этих очагов появляются белые творожистые налеты: вначале небольшие – 1-3 мм увеличиваются, сливаются, образуя пленки различной формы и величины. Пленки легко снимаются, обнажая гладкую, блестящую насыщенно-красную поверхность. Повышения температуры, воспаления лимфатических узлов при кандидозе полости рта не бывает. При хроническом течении стоматита налеты становятся грубыми, более плотно прилежат к пораженной слизистой оболочке, после снятия под ними остаются эрозии. Язык увеличивается в размерах, покрывается глубокими бороздами, на дне которых можно увидеть желто-белый налет. Кандидоз углов рта или кандидозная заеда обычно возникает в результате распространения процесса из полости рта, имеет вид эрозии или трещины серовато-белой окраски с четкими границами. Кандидоз губ проявляется синюшностью красной каймы губ, шелушением в виде сероватых пластинок. Кожа губ истончается, собираясь в складки.
Очаги могут сливаться, образуя зоны обширных повреждений. Вскоре, на фоне этих очагов появляются белые творожистые налеты: вначале небольшие – 1-3 мм увеличиваются, сливаются, образуя пленки различной формы и величины. Пленки легко снимаются, обнажая гладкую, блестящую насыщенно-красную поверхность. Повышения температуры, воспаления лимфатических узлов при кандидозе полости рта не бывает. При хроническом течении стоматита налеты становятся грубыми, более плотно прилежат к пораженной слизистой оболочке, после снятия под ними остаются эрозии. Язык увеличивается в размерах, покрывается глубокими бороздами, на дне которых можно увидеть желто-белый налет. Кандидоз углов рта или кандидозная заеда обычно возникает в результате распространения процесса из полости рта, имеет вид эрозии или трещины серовато-белой окраски с четкими границами. Кандидоз губ проявляется синюшностью красной каймы губ, шелушением в виде сероватых пластинок. Кожа губ истончается, собираясь в складки.
Кандидоз желудка, как форма висцерального кандидоза, развивается на фоне язвенной болезни, пониженная кислотность желудочного сока может способствовать развитию грибка.
Кандидоз кишечника часто возникает после длительного лечения современными антибиотиками и проявляется дискомфортом, вздутием живота, поносом. Диагноз такого состояния установить можно только после изучения состава кишечной флоры.
Кандидоз мочеполовой системы (урогенитальный кандидоз) проявляется чаще всего в виде вульвовагинита (также «молочница») у женщин и баланитом в сочетании с уретритом у мужчин. Кандидозный вульвовагинит называют «болезнью нашей цивилизации», поскольку множество ее достижений, оказывается, создают благоприятные условия для развития грибков. Сюда относятся: синтетическое нижнее белье, прокладки, вызывающие повышение влажности и температуры, что в свою очередь способствует изменению структуры верхних слоев кожи.
При вульвовагините, на фоне жжения и зуда, появляются творожистые выделения из половых путей, во влагалище и его преддверии появляются очаги гиперемии (покраснения) с белесыми пятнами, вокруг очагов могут появляться пузырьки. Зуд усиливается во второй половине дня и во время сна, после водных процедур и длительной ходьбы, во время менструаций.
Зуд усиливается во второй половине дня и во время сна, после водных процедур и длительной ходьбы, во время менструаций.
При баланите головка полового члена становится красной, появляются эрозии с белесым налетом, зуд.
Хронический генерализованный кандидоз развивается в детском возрасте, связан с недостатком всех уровней иммунной защиты, нарушением работы щитовидной железы, наличием сахарного диабета. Как правило, процесс начинается с поражения слизистой рта, затем очаги кандидоза появляются на губах, волосистой части головы, половых органах, коже, ногтях. Такие очаги с отеком, покраснением, шелушением напоминают очаги псориаза или пиодермии. Могут поражаться внутренние органы: возникает кандидоз легких, поражение глаз, почек сердца. Как крайняя степень возникает кандида-сепсис, при котором грибки из первичного очага разносятся током крови по органам, вызывая их поражение. Грибковый сепсис часто заканчивается летальным исходом.
Диагностика кандидоза
Диагноз кандидоза ставится на основании характерных симптомов заболевания. Для уточнения вида возбудителя проводят бактериологические исследования с посевом материала от больного человека на питательные среды. Выявление большого количества грибков кандида в материале от больного позволяет установить правильный диагноз. Могут проводиться исследования крови на наличие антител к элементам клетки грибка, о грибковой причине заболевания будет свидетельствовать наличие в крови большого количества антител (1:160, 1:320 и более). Для изучения состояния иммунитета могут проводиться исследования уровня иммуноглобулинов А и М, препятствующих закреплению грибков на слизистых оболочках.
Для уточнения вида возбудителя проводят бактериологические исследования с посевом материала от больного человека на питательные среды. Выявление большого количества грибков кандида в материале от больного позволяет установить правильный диагноз. Могут проводиться исследования крови на наличие антител к элементам клетки грибка, о грибковой причине заболевания будет свидетельствовать наличие в крови большого количества антител (1:160, 1:320 и более). Для изучения состояния иммунитета могут проводиться исследования уровня иммуноглобулинов А и М, препятствующих закреплению грибков на слизистых оболочках.
При постановке диагноза кандидозного стоматита его необходимо отличать от стоматитов другого происхождения (например, токсических), фибринозные налеты могут быть ошибочно распознаны как колонии грибка. Ошибочные диагнозы могут быть поставлены в случае лейкоплакии (участков дистрофического изменения слизистой оболочки, похожих на белесые пятна и полосы), проявлений вторичного сифилиса на слизистой рта. При необходимости отличить кандидоз от дифтерии учитывают отсутствие при кандидозе интоксикации, воспаления лимфоузлов, отека мягких тканей. Кандидозное поражение легких можно спутать с туберкулезом или новообразованиями легких.
При необходимости отличить кандидоз от дифтерии учитывают отсутствие при кандидозе интоксикации, воспаления лимфоузлов, отека мягких тканей. Кандидозное поражение легких можно спутать с туберкулезом или новообразованиями легких.
Часто нераспознанный кандидоз кишечника, как другую хроническую инфекцию (например, дизентерию) продолжают лечить антибиотиками, что приводит к ухудшению состояния больного.
Лечение кандидоза
Обычно, в легких случаях кандидоза, можно обойтись без обращения к врачу, применяя наружные средства и методы народной медицины. Однако обращение к врачу не стоит откладывать в случае распространения очагов кандидоза, появления их в новых местах, повышения температуры, воспаления лимфатических узлов. Возникновение очагов кандидоза, не связанное с предшествующим применением антибиотиков, должно насторожить не только пациента, но и врача: в таких случаях необходимо провести обследование с целью выявить заболевание, ставшее причиной кандида-инфекции. Обращение к врачу не нужно откладывать, если есть даже небольшое сомнение в признаках вида инфекции и эффекте от самостоятельного лечения.
Обращение к врачу не нужно откладывать, если есть даже небольшое сомнение в признаках вида инфекции и эффекте от самостоятельного лечения.
Лечение кандидоза хоть и имеет целью полное удаление Candida из очага, к полному освобождению от него организма не приводит, и фактически направлено на подавление избыточного развития грибков. Для этих целей существуют специальные противогрибковые препараты (антимикотики). Антимикотики делятся на несколько групп: триазолы (флуконазол, итраконазол), имидазолы (кетоконазол, эконазол, клотримазол, оксиконазол, тиоконазол), полиены (нистатин, леворин, амфотерицин В), аллиламины (тербинафин, ламизил), эхинокандины (каспофунгин).
Противогрибковые средства при легких формах кандидоза применяются, в основном, местно в виде мазей (канизон, низорал, мифунгар), растворов (анилиновые красители, йод), свечей-суппозиториев (пимафуцин, гино-травоген). Эти средства применяют 1 – 2 раза в сутки. Если местное лечение не дает необходимого эффекта – используют средства с системным действием в виде таблеток, инъекционных препаратов.
С общеукрепляющей целью назначают витамины В2, В6, никотиновую и аскорбиновую кислоту. Диета должна быть богатой белками с ограничением углеводистой пищи, исключением сладостей. После проведения исследований иммунного статуса, функции желез внутренней секреции (эндокринного статуса), состава кишечной флоры, необходима их корректировка или лечение выявленных заболеваний.
Лечение кандидоза народными средствами
Народные способы лечения кандидоза включают в себя применение лекарственных трав, обладающих противовоспалительным, вяжущим эффектом (кора дуба, ромашка, чистотел, черемуха, календула, зверобой). Отвары этих растений принимают внутрь, используют для полосканий, примочек. Широко применяются продукты с лечебными свойствами: простокваша, настой чайного гриба, квас, блюда с чесноком. Эти продукты содержат не только фитонциды, питательные вещества и витамины, но и кислоты, подавляющие развитие грибков. В качестве средства способствующего восстановлению эпителиальной ткани, народная медицина рекомендует морковный сок, как внутрь, так и в виде полосканий и примочек.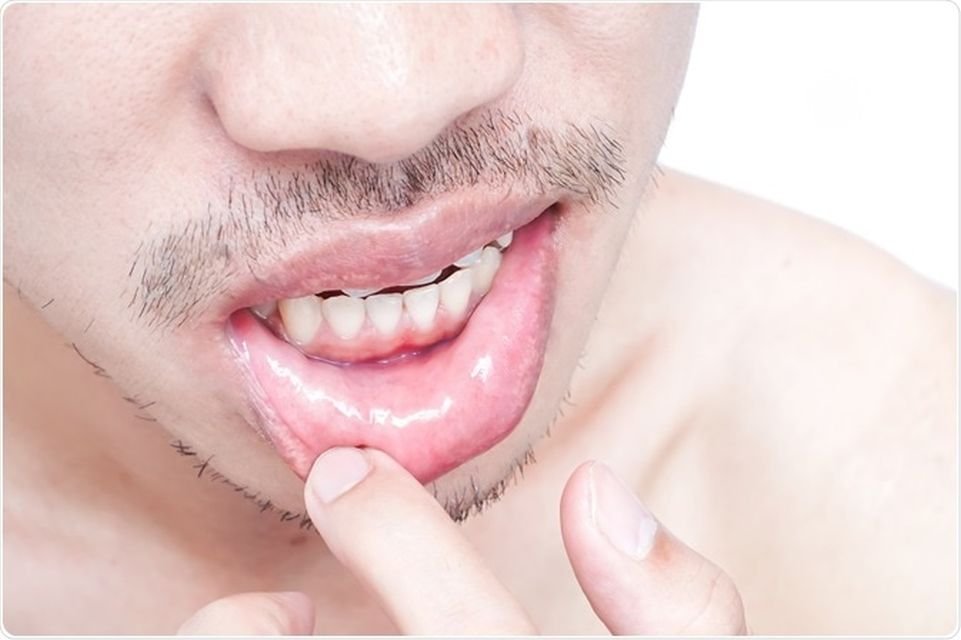 В качестве продуктов-подсластителей вместо сахара могут использоваться солодка и стевия.
В качестве продуктов-подсластителей вместо сахара могут использоваться солодка и стевия.
Профилактика кандидоза
Профилактика кандидоза заключается в своевременном его предупреждении у людей, входящих в группу риска: прошедших длительное лечение антибиотиками, иммунодепрессантами, гормонами, с иммунодефицитными состояниями. Таких лиц необходимо обследовать и при выявлении носительства грибковой инфекции своевременно назначать противогрибковые средства. При лечении кандидоза мочеполовой системы, необходимо лечение половых партнеров больного. Лечение антибиотиками при различных заболеваниях должно быть разумным, настоятельно не рекомендуется использовать антибиотики в качестве самолечения, без совета врача. Закаливание, занятия спортом укрепляют организм, повышают сопротивляемость любым видам инфекций. При явлениях дисбиоза (дисбактериоза) кишечника, необходима диета, включающая кисломолочные продукты с лакто- и бифидобактериями, квашеные овощи, каши из злаков с элементами оболочки, а также лекарственные средства, способствующие восстановлению нормального состава микрофлоры.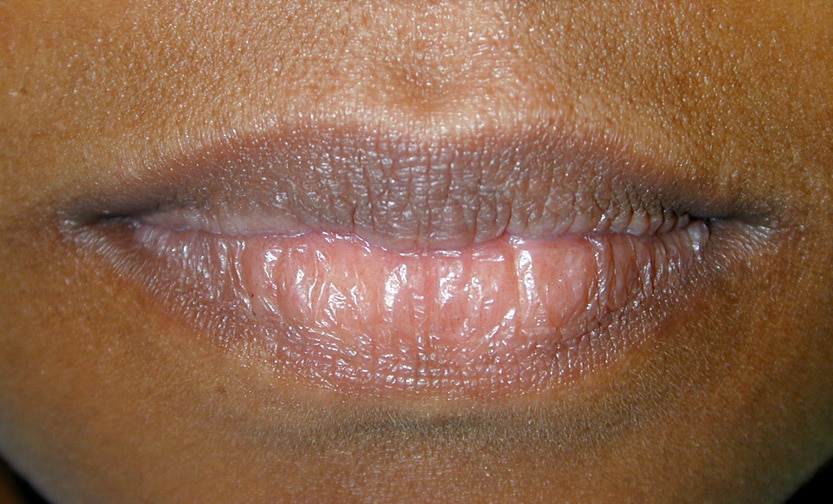 Следует отказаться от применения мыла и зубных паст с антибактериальными добавками. Одежда и белье не должны создавать парникового эффекта на коже. Предметы окружающего быта должны поддерживаться в чистоте.
Следует отказаться от применения мыла и зубных паст с антибактериальными добавками. Одежда и белье не должны создавать парникового эффекта на коже. Предметы окружающего быта должны поддерживаться в чистоте.
Если кандидоз не лечить
Несмотря на то, что симптомы кандидоза могут пройти самостоятельно – не стоит уповать на возможности организма и на чудо. Кандидоз нужно лечить. Самый вероятный исход не леченого (плохо леченого) кандидоза – переход из острой формы в хроническую. В этом случае даже упомянутое в статье динамическое равновесие будет хорошим вариантом. Тем не менее, стоит понимать, что организм, сдав позиции один раз, скорее всего, продолжит уступать инфекции. Грибки будут проникать вглубь пораженных тканей, вызывая дистрофические изменения в них. Хронический кандидоз с изменением структуры пораженной ткани уже гораздо менее похож на известную всем «молочницу». Такую форму заболевания проще спутать с бактериальными инфекциями, поражениями аллергической или аутоиммунной природы.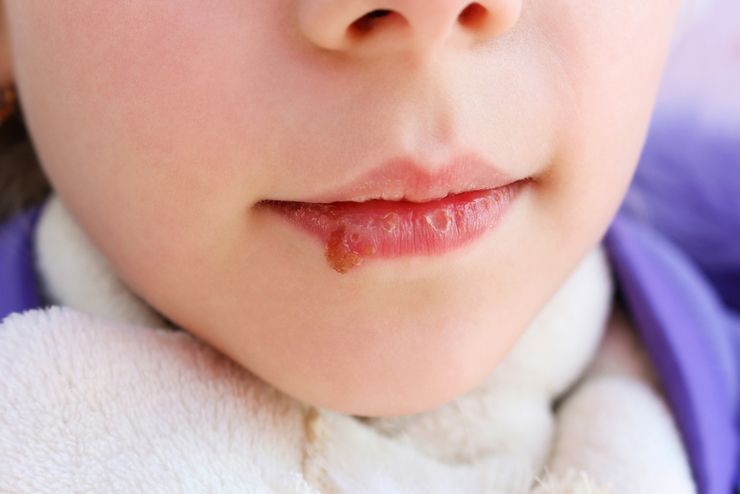 Проникший глубоко в ткани, грибок становится недоступным действию препаратов для наружного применения и даже для некоторых лекарств с системным действием. Распространяясь по поверхности, грибок захватывает все новые участки, переходя со слизистых на кожу или наоборот. Поврежденные участки тканей становятся легко уязвимыми перед болезнетворными бактериями – появляются очаги гнойного воспаления.
Проникший глубоко в ткани, грибок становится недоступным действию препаратов для наружного применения и даже для некоторых лекарств с системным действием. Распространяясь по поверхности, грибок захватывает все новые участки, переходя со слизистых на кожу или наоборот. Поврежденные участки тканей становятся легко уязвимыми перед болезнетворными бактериями – появляются очаги гнойного воспаления.
Чем глубже распространяется грибок, тем ближе он становится к кровеносным сосудам. Попав в кровь, candida будут разноситься ее током по организму, вызывая появление все новых очагов кандида-инфекции. Разрушительное действие на ткани может привести в кровотечениям. Более часто это встречается при кандидозе желудочно-кишечного тракта. Являясь чужеродным для организма, кандида вызывают появление аллергических реакций, принимающих извращенный, избыточный характер. Кандидоз при беременности может иметь губительные последствия от инфицирования плода до прерывания беременности.
Консультация врача по теме кандидоз
Не могу избавиться от кандидоза в течение нескольких лет. Испытал почти все лекарства. Что делать?
Испытал почти все лекарства. Что делать?
Первое: провести полноценное обследование, выявить и лечить заболевания – причины кандидоза, возможно в процессе обследования выяснится, что у Вас не кандидоз вовсе.
Второе: провести полноценное лечение. Большинство пациентов недисциплинированны и принимают лечение только до исчезновения беспокоящих их признаков заболевания. После окончания лечения – вновь провести обследование.
У моего партнера урогенитальный кандидоз? Какова вероятность заразиться им при половом контакте?
Не стоит считать кандидоз половых органов одним из венерических заболеваний. Обмен грибками кандида при контакте, совсем не обязательно влечет за собой заболевание кандидозом. Вероятность заболевания зависит от степени снижения защиты организма. Тем не менее при лечении кандидоза у одного из партнеров желательно лечение другого партнера независимо от наличия у него признаков заболевания.
При исследовании кишечной флоры у меня нашли грибы кандида. Как от них избавиться?
Грибки кандида альбиканс обитают в кишечнике у большинства людей. Вопрос не в наличии, а в их количестве. При их избытке необходимо проводить коррекцию, создавая условия (диета, эубиотики, противогрибковые препараты) непригодные для избыточного размножения грибков.
Вопрос не в наличии, а в их количестве. При их избытке необходимо проводить коррекцию, создавая условия (диета, эубиотики, противогрибковые препараты) непригодные для избыточного размножения грибков.
В каких случаях при лечении инфекций необходимо сочетать антибиотик с противогрибковым препаратом?
Далеко не всегда лечение антибиотиком приводит к развитию кандидоза. Проводя опрос пациента, необходимые исследования перед назначением лечения, врач оценивает степень риска возникновения осложнений, в том числе и развития кандидоза. В тех случаях, когда вероятность развития грибковой инфекции реальная или высокая вместе с антибиотиком назначается противогрибковый препарат. В иных случаях профилактика грибковых инфекций при помощи антимикотиков нецелесообразна.
Может ли кандидоз пройти сам по себе?
Строго говоря, само по себе ничего не проходит. Однако иногда бывает достаточно изменения образа жизни (питание, род занятий, окружающая среда, вредные привычки), чтобы легкие случаи кандидоза проходили самостоятельно.
Врач терапевт Соков С.В.
Материал с сайта Medicalj
лечение молочницы, молочница симптомы, кандидоз, лечение эндометриоза, эрозия шейки матки, цервицит, эндоцервицит, цена, Гистерорезектоскопия
Операции
Мы обеспечиваем хирургическое лечение в объеме хирургии одного дня, включая гистерорезектоскопию и пластические операции на наружных половых органах.
Наши специалисты производят установку и удаление внутриматочной спирали (внутриматочный контрацептив).
Гименопластика (восстановление целостности девственной плевы) – даже такая не жизненно важная операция с легкостью проводится нашими специалистами. Обращайтесь за консультацией к нашим врачам, минимальное требование для этой операции: не позже 5 дней до менструации и согласие(желание) пациентки на операцию.
Кроме того, мы предлагаем ведение беременности с полным комплексом необходимых исследований (включительно пренатальный скрининг), а также консультации смежных специалистов.
Лабиопластика (пластика малых половых губ) – несмотря на то, что они называются «малыми», довольно не редкое явление, когда они больше больших половых губ. Если Вас смущает неестественно темный цвет, удлиненность, дряблость, асимметричность или может быть Вы бы хотели исправить травмированную половую губу – все это возможно в МЦ «Допомога плюс».
Ультразвуковое исследование органов малого таза в настоящее время имеет две разновидности: трансвагинальное – датчик располагается во влагалище, и трансабдоминальное – просто через переднюю брюшную стенку.
Лечение гинекологических заболеваний: эрозия шейки матки, цервицит (эндоцервицит), кандидоз(молочница)
Эрозией шейки матки – является дефект на эпителии влагалищного отделения шейки матки. Как правило, такое заболевание возникает вследствие неправильного применения некоторых видов контрацептивов, вследствие инфекций или неправильного спринцевания.
Разделяют истинную эрозию шейки матки (вследствие механических повреждений и прочих факторов) и ложную (псевдоэрозию). Псевдоэрозия, на деле, одна из самых распространённых заболеваний шейки матки и не является раной, а измененным эпителием слизистой, который заменяется другим или истончается.
Псевдоэрозия, на деле, одна из самых распространённых заболеваний шейки матки и не является раной, а измененным эпителием слизистой, который заменяется другим или истончается.
Часть шейки матки, которая обращена в во влагалище имеют с влагалищем одинаковое слизистое покрытие – многослойный плоский эпителий (прочный и плотный слой, являющийся мембраной между внутренней и внешней средой организма). Полость матки и канал шейки покрыты абсолютно иным видом эпителия – тонким цилиндрическим (в принципе не наделенным защитными свойствами). Изначально, в младшем возрасте, в основном шейку матки покрывает именно тонкий цилиндрический, который со временем заменяется на многослойный плоский эпителий. Иногда этого не происходит в полной мере, и тонкий цилиндрический эпителий попадает в кислотную среду влагалища. Даже при отсутствии инфекций и бактерий болезнетворного характера в этой среде эпителий раздражен и так начинается, возможно, весьма серьезная в будущем патология. Организм всегда реагирует размножением клеток в ответ на воспалительный процесс. При условии нормального протекания этого процесса возникший дефект замещается и рана заживает. Но при постоянном и интенсивном замещении, которое происходит годами, то есть риск появления видоизменных клеток (т.е. раковых).
При условии нормального протекания этого процесса возникший дефект замещается и рана заживает. Но при постоянном и интенсивном замещении, которое происходит годами, то есть риск появления видоизменных клеток (т.е. раковых).
Причинами развития могут послужить масса причин: аборты, ослабленный иммунитет, частые стрессы, рано начатая половая жизнь, воспалительные процессы влагалища и прочее. Также причинами возникновения могут послужить цервицит и эндоцервицит. Эти заболевания провоцируют воспаление слизистой оболочки (эндоцервицит (хронический) – длительное воспаление) в канале шейки матки.
Проявляется эрозия шейки матки в раздражениях и зуде половых органов, а также специфическом выделении. Но все-таки чаще всего внешних симптомов не проявляет.
Лечение эрозии шейки матки, лечение цервицита и эндоцервицита предлагает наша клиника.
Молочница – очень распространенное заболевание среди женского населения. Кандидоз («молочница» в народе) заболевание, вызванное чрезмерным распространением условно-патогенной грибковой инфекции. Условно-патогенная означает, что в большей или меньшей мере данный грибок присутствует во влагалище каждой женщины. Но если Вы перенесли серьезное заболевание или простыли, а может быть даже вследствие серьезных переживаний эта микрофлора может излишне разрастись. При молочнице характерны (симптомы молочницы): зуд в области половых органов и творожистые выделения. Лечение молочницы эффективно проводится нашими специалистами.
Условно-патогенная означает, что в большей или меньшей мере данный грибок присутствует во влагалище каждой женщины. Но если Вы перенесли серьезное заболевание или простыли, а может быть даже вследствие серьезных переживаний эта микрофлора может излишне разрастись. При молочнице характерны (симптомы молочницы): зуд в области половых органов и творожистые выделения. Лечение молочницы эффективно проводится нашими специалистами.
Не рискуйте собственным здоровьем и при возникновении симптомов посещайте врача гинеколога!
Сыпь от подгузников: симптомы, фотографии, домашние средства
Сыпь от подгузников является распространенной проблемой для младенцев. Но дрожжевая сыпь от подгузников отличается от обычной опрелости. При регулярной опрелости раздражитель вызывает сыпь. Но при дрожжевой опрелости дрожжи (Candida) вызывают сыпь.
Молочница от подгузников отличается от обычной опрелости. При регулярной опрелости раздражитель вызывает сыпь. Но при дрожжевой опрелости дрожжи ( Candida ) вызывают сыпь.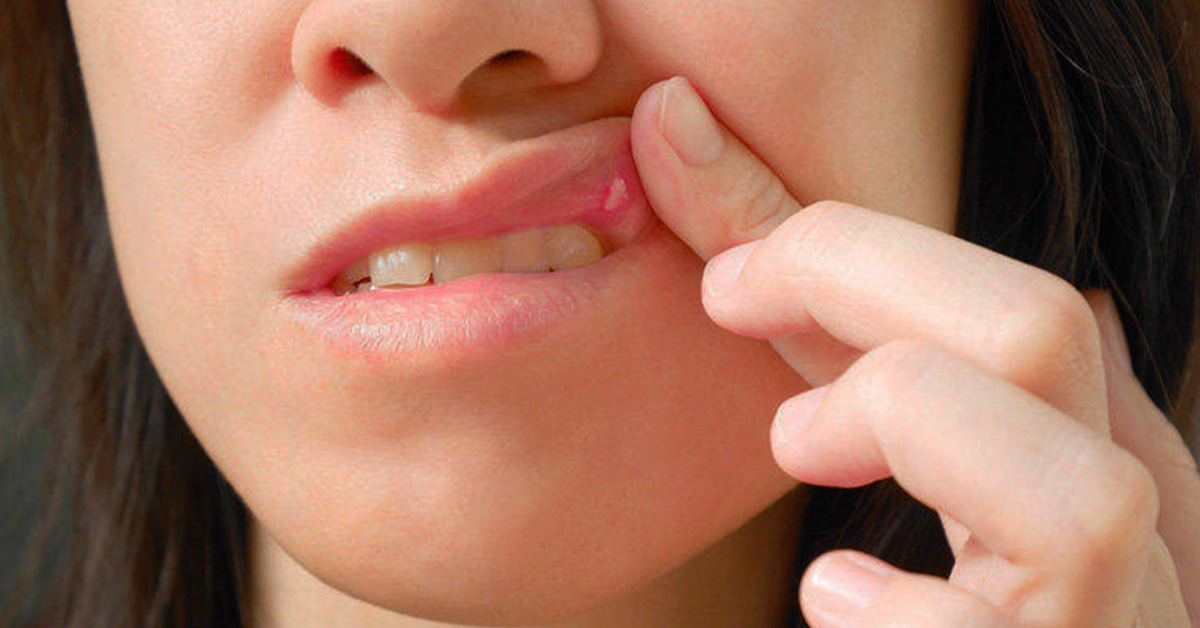
Дрожжи — это живые микроорганизмы. Он естественно живет на коже, но его трудно укротить, когда он разрастается.
Любой человек, использующий подгузник, может заболеть дрожжевой опрелостью. Читайте дальше, чтобы узнать, как определить, лечить и предотвратить этот тип опрелостей.
Дрожжевые опрелости требуют иного лечения, чем обычные опрелости, поэтому важно уметь определять тип сыпи.
| Симптомы дрожжевой опрелости | Симптомы обычной опрелости |
|---|---|
| красная кожа с точками или прыщами | кожа от розового до красноватого цвета, гладкая или потрескавшаяся через 2-3 дня |
| сыпь может возникать чаще на складках ног, половых органах или ягодицах | сыпь может появляться на более гладких поверхностях ягодиц или вульвы |
| сыпь может возникать на фоне молочницы рот ребенка | сыпь обычно не возникает вместе с молочницей полости рта |
| могут быть сателлитные пятна сыпи за границей остальной части сыпи | сыпь локализуется на одном участке коже и в других частях тела без каких-либо симптомов или негативных последствий. Однако, если дрожжи разрастаются, это может вызвать инфекцию в этом районе. Разрастание часто происходит в теплых, влажных местах или там, где уже есть обычная опрелость. Однако, если дрожжи разрастаются, это может вызвать инфекцию в этом районе. Разрастание часто происходит в теплых, влажных местах или там, где уже есть обычная опрелость. Целью лечения дрожжевой инфекции в области подгузника является заживление кожи и уменьшение воздействия дрожжей. Следующие домашние средства могут помочь в лечении инфекции. Содержите область в чистотеАккуратно и тщательно очищайте всю область подгузника при каждой смене подгузника. Это может помочь удалить дрожжи, а также снизить риск других инфекций. Также важно тщательно мыть руки и все, что положил ребенок во время смены подгузника. Это может помочь предотвратить распространение дрожжей. Держите место сухимЧаще переодевайте ребенка. Если вы заметили, что его подгузник мокрый, немедленно смените его. Дрожжи процветают в теплых и влажных местах, поэтому содержание их в сухости может помочь остановить распространение дрожжей. В дополнение к более частой смене подгузников также давайте попке ребенка высохнуть на воздухе между сменами. Проведите время без подгузникаДайте ребенку больше времени без подгузника, чтобы дополнительно помочь высушить область под подгузником. Это может привести к беспорядку, поэтому подумайте о том, чтобы проводить время без подгузников в местах вашего дома, которые легко чистить, или подложите под ребенка полотенце или игровой коврик, чтобы не было беспорядка. Чтобы еще больше снизить риск появления беспорядка, не пользуйтесь подгузником сразу после смены подгузника. Если ребенок недавно ходил в ванную, вряд ли ему понадобится снова в ближайшее время. Для детей младшего возраста вы можете проводить время без подгузников в то время, когда они обычно лежат на животике. Для сидячих детей разложите вокруг них книги и занимательные игрушки, чтобы развлечь их на полотенце. Избегайте раздражителей Зараженная область будет болезненной. Вы также можете воздержаться от использования салфеток во время смены подгузников. Вместо этого используйте чистое полотенце, смоченное в теплой воде, для очистки области подгузника. Используйте противогрибковые кремыВышеуказанные меры могут помочь в лечении симптомов дрожжевой опрелости и ускорить ее исчезновение, но в большинстве случаев дрожжевая сыпь требует дальнейшего лечения. Спросите своего врача об использовании противогрибкового или дрожжевого крема. Многие из них можно купить в аптеке. Спросите у своего фармацевта или врача конкретные инструкции, например, как часто использовать каждый день и как долго использовать лечение. Вы также можете спросить своего врача о применении генцианвиолета. Это темно-фиолетовая мазь, которая, как известно, убивает дрожжевые грибки, но она может быть не такой эффективной, как другие противогрибковые средства. Если вы используете его, будьте очень осторожны при нанесении, так как он оставляет пятна на одежде. Безопасны ли натуральные средства?Перед использованием натуральных средств, таких как уксус или масла, проконсультируйтесь с врачом. Натуральное не всегда означает безопасное. Если ваш врач дал вам добро, помните, что небольшое количество имеет большое значение, поэтому обязательно хорошо разбавляйте продукты. Помогает ли детская присыпка?Существует неоднозначная информация о том, безопасно ли использовать детскую присыпку, чтобы попытаться сохранить область под подгузником сухой и помочь предотвратить дрожжевую сыпь. Многие считают, что дрожжи питаются кукурузным крахмалом. Кукурузный крахмал является основным ингредиентом многих детских присыпок. В рамках более раннего исследования, проведенного в 1984 году, исследователи проверили это и не обнаружили связи между употреблением кукурузного крахмала и усилением роста дрожжей. Однако не было доказано, что детская присыпка лечит дрожжевую опрелость, которая уже присутствует. Всегда обращайтесь к врачу, если ваш ребенок очень беспокойный, кажется больным или сыпь выглядит инфицированной. Врачи могут помочь составить план лечения, чтобы облегчить боль и помочь вашему ребенку быстро выздороветь. Также обратитесь к врачу, если сыпь не проходит более нескольких дней или не поддается лечению. Во многих случаях врач может определить дрожжевую инфекцию при физическом осмотре сыпи. Однако иногда врачу может потребоваться соскоблить немного кожи, чтобы проверить наличие дрожжей или бактериальной инфекции в сыпи. Большинство опрелостей можно лечить без рецептов. В редких случаях опрелости могут быть серьезными и поражать другие части тела. Тяжелые дрожжевые инфекции можно лечить лекарственными суппозиториями или пероральными противогрибковыми препаратами. Иногда то, что выглядит как грибковая сыпь, на самом деле может быть бактериальной инфекцией. Возможные осложнения опрелостей включают образование струпьев на коже, кровотечение и раздражительность. В крайних случаях дрожжевая опрелость может поражать другие части тела, такие как кожа и кровь. Это более серьезно и требует срочного лечения у врача. У детей с дрожжевой опрелостью также может развиться молочница. Если вы кормите грудью, у вас может появиться дрожжевая сыпь на груди. В большинстве случаев опрелости от подгузников должны пройти через два-три дня лечения. Тем не менее, лечение дрожжевой инфекции может занять несколько недель, поскольку дрожжи — это живой организм, который необходимо убить. Вы поймете, что ваш ребенок выздоровел, как только исчезнет сыпь и заживет кожа. Позвоните своему врачу, если сыпь от подгузников не проходит, не улучшается, ухудшается при лечении или очень болезненна. Меры по предотвращению дрожжевой опрелости аналогичны многим мерам, которые можно использовать для лечения в домашних условиях. Опрелости очень распространены, так как подгузники часто теплые и влажные. Держите ребенка в чистоте и как можно более сухим — это лучший способ предотвратить сыпь и дрожжевую сыпь от подгузников. Примите во внимание следующие профилактические советы:
Грибковая сыпь от подгузников отличается от обычной опрелости тем, что в нее вовлечены микроорганизмы (дрожжевые грибки), а не только раздраженная кожа. Лечение дрожжевой опрелости может быть более сложным, чем лечение обычной опрелости. В большинстве случаев дрожжевую сыпь от подгузников можно лечить в домашних условиях, но обратитесь к врачу, если вашему ребенку очень некомфортно, сыпь не проходит или продолжает повторяться, или если вы подозреваете, что у вашего ребенка молочница. Козы и сода: NPR
Aspergillus fumigatus может инфицировать легкие, вызывая симптомы, похожие на пневмонию, которые могут прогрессировать в более тяжелую форму заболевания. переключить заголовок BSIP/Education Images/Universal Images Group через Getty Images Aspergillus fumigatus может инфицировать легкие, вызывая симптомы, похожие на пневмонию, которые могут перерасти в более тяжелую болезнь. BSIP/Education Images/Universal Images Group через Getty Images Представление о смертоносных грибах может вызвать в воображении образы ядовитых красных грибных шляпок с характерными белыми пятнами или коварных ложных сморчков, которые могут превратить веселый день поиска пищи в вечер желудочно-кишечного расстройства. Но на самом деле самые смертоносные грибы на планете практически невидимы человеческому глазу! Всемирная организация здравоохранения в ответ на растущую угрозу инвазивных грибковых заболеваний 25 октября опубликовала список приоритетных грибковых патогенов, и самые опасные из них могут вас удивить. Все они микроскопические грибы, некоторые из которых могут убивать. «Грибы — это «забытое» инфекционное заболевание. Они вызывают разрушительные заболевания, но ими так долго пренебрегали, что мы едва понимаем масштаб проблемы», — сказал д-р Джастин Бердсли из Института инфекционных заболеваний Сиднейского университета. заявление. Д-р Бердсли был одним из исследователей, поддержавших разработку Списка ВОЗ приоритетных грибковых патогенов. В списке приоритетов 19 наиболее распространенных грибковых патогенов разбиты на три приоритетных уровня на основе опросов и обсуждений с экспертами по грибковым инфекционным заболеваниям. Наиболее опасна «критическая группа», в которую входят всего четыре грибковых возбудителя: Cryptococcus neoformans, Aspergillus fumigatus, Candida albicans и Candida auris. Cryptococcus и Aspergillus являются инвазивными грибами, которые могут инфицировать легкие, вызывая симптомы, подобные пневмонии, которые могут прогрессировать в более тяжелую болезнь. Candida albicans обычно живет на коже и внутри тела, не вызывая никаких проблем. Но если он начинает бесконтрольно расти, это может привести к молочнице полости рта и горла или вагинальной дрожжевой инфекции, также известной как вагинальный кандидоз. Candida auris представляет собой новую грибковую угрозу, о которой пока известно очень мало. Но он часто обладает множественной лекарственной устойчивостью и вызывает серьезные вспышки в медицинских учреждениях. Рейтинг грибковых патогенов был определен экспертами, которые взвесили влияние грибкового заболевания на здоровье населения и то, сколько исследований и разработок было уделено грибку до сих пор. Список был вдохновлен и следует за Списком бактериальных приоритетных патогенов 2017 года, который ВОЗ использовала, чтобы помочь направить ресурсы на бактериальные инфекции, которые были наименее изучены и представляли наибольшую угрозу для глобального здравоохранения. Инфекционные грибы-оппортунистыВ то время как многие из нас думают, что большинство грибов опасны (небольшая их часть съедобна), оказывается, что большинство грибов вообще не действуют на людей. По оценкам недавнего исследования, из 150 000 описанных видов грибов только около 200 заразны для людей. Инфекционные грибки часто являются условно-патогенными микроорганизмами, то есть мы все время живем с ними или рядом с ними, но они вызывают инфекцию только у людей с ослабленной иммунной системой. Возьмите, например, Aspergillus fumigatus . Это относительно распространенный грибок, который можно найти в разлагающихся опавших листьях почти везде. Мишель Момани, исследователь грибов из Университета Джорджии, изучающая Aspergillus , говорит, что, согласно текущим исследованиям, «каждый из нас вдыхает от 10 до 100 спор Aspergillus в день». Способ распространения инвазивных грибковых инфекций сильно отличается от других инфекционных заболеваний. «Эти грибковые инфекции, когда вы их заражаете, не от другого человека, вы получаете их из окружающей среды», — говорит Момани, который не участвовал в создании списка приоритетов. Для большинства людей это не имеет большого значения, но для других это может быть смертельно опасно. «В то время как неповрежденная иммунная система человека может легко противостоять этим грибковым патогенам, люди с ослабленным иммунитетом не могут этого сделать, что может привести к клинической инфекции», — говорит Момани. Бремя инфекцийНесмотря на то, что многие из этих грибковых инфекций относительно распространены, в отчете ВОЗ говорится, что отсутствие данных означает, что невозможно точно оценить бремя этих заболеваний для населения мира.
В первом в истории Перечне приоритетных грибковых патогенов Всемирной организации здравоохранения 19 наиболее распространенных грибковых патогенов разбиты на три приоритетных уровня. переключить заголовок Всемирная организация здравоохранения В первом в истории Перечне грибковых патогенов Всемирной организации здравоохранения 19 наиболее распространенных грибковых патогенов разбиты на три приоритетных уровня. Всемирная организация здравоохранения «По некоторым оценкам, по крайней мере 1,5 миллиона смертей в год вызваны инвазивными грибковыми инфекциями. Это того же порядка, что и малярия. Но люди думают о грибковых заболеваниях иначе», — говорит Момани. . Момани предполагает, что отчасти проблема заключается в недостаточной осведомленности врачей, а отсутствие надлежащих диагностических инструментов может означать, что грибковые инфекции не обнаруживаются, когда пациент приходит с инфекцией. Но выпуск этого списка приоритетов может помочь привлечь больше внимания и ресурсов к созданию новых диагностических инструментов, новых методов лечения и более качественному обучению клиницистов. Доктор Орла Морриси, сопредседатель Австралийской и новозеландской группы по изучению микозов, заявила в своем заявлении, что «этот проект действительно сосредоточил внимание мирового сообщества микологов на предстоящей задаче». Устойчивость к противомикробным препаратамОпубликование списка происходит вслед за постоянно растущим числом инвазивных грибковых заболеваний наряду с устойчивостью к противомикробным препаратам, которая становится все более распространенной среди инвазивных грибов. Заместитель Генерального директора ВОЗ по вопросам устойчивости к противомикробным препаратам д-р Ханан Балхи говорит: «Выходя из тени пандемии устойчивости к противомикробным препаратам, грибковые инфекции растут и становятся все более устойчивыми к лечению, что становится проблемой общественного здравоохранения во всем мире». Одним из первых средств, к которым обращаются врачи при борьбе с грибковой инфекцией, является класс противогрибковых препаратов, называемых азолами. Но по мере увеличения использования инвазивные грибковые патогены адаптировались и стали устойчивыми, точно так же, как многие бактериальные заболевания стали устойчивыми к антибиотикам. Однако, в отличие от устойчивости бактерий к антибиотикам, источник этой устойчивости к противогрибковым препаратам можно частично объяснить использованием противогрибковых препаратов в окружающей среде. «Одним из основных фунгицидов, используемых для защиты сельскохозяйственных культур от грибков, является азол. Теперь стало совершенно ясно, что использование в сельском хозяйстве является причиной некоторой клинической резистентности», — говорит Момани. Морриси призывает к дальнейшим инвестициям в фундаментальные исследования, говоря, что «это ключ к разработке новых лекарств и диагностических тестов», которые могут помочь в обнаружении и лечении устойчивых к противогрибковым инфекциям. |

 Аккуратно промокните область насухо, но избегайте трения, которое может еще больше раздражать кожу. Вы можете использовать фен на низком, прохладном режиме, чтобы ускорить процесс сушки.
Аккуратно промокните область насухо, но избегайте трения, которое может еще больше раздражать кожу. Вы можете использовать фен на низком, прохладном режиме, чтобы ускорить процесс сушки. 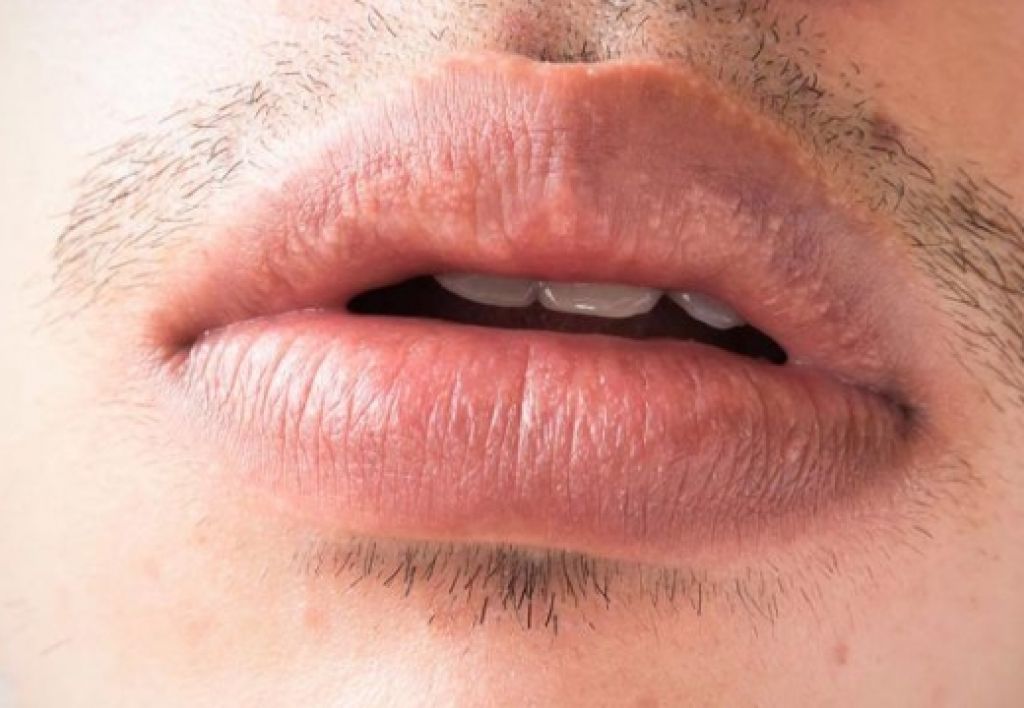 Раздражающие продукты, такие как мыло и пена для ванн, могут усугубить дискомфорт.
Раздражающие продукты, такие как мыло и пена для ванн, могут усугубить дискомфорт. 
 На самом деле не рекомендуется использовать детскую присыпку для детей, так как вдыхание ее может повредить их легкие.
На самом деле не рекомендуется использовать детскую присыпку для детей, так как вдыхание ее может повредить их легкие.  Это серьезный вопрос. Для лечения и предотвращения дальнейших осложнений могут потребоваться антибиотики.
Это серьезный вопрос. Для лечения и предотвращения дальнейших осложнений могут потребоваться антибиотики. 

 BSIP/Education Images/Universal Images Group через Getty Images
скрыть заголовок
BSIP/Education Images/Universal Images Group через Getty Images
скрыть заголовок