Роль различных видов грибов рода Candida в этиологии кандидоза полости рта у пациентов с псориазом и экземой
Кандидоз — заболевание, часто диагностируемое врачами разных специальностей: стоматологами, терапевтами, хирургами, дерматологами [4]. Кандидоз полости рта может возникнуть как при приеме системных препаратов (антибиотиков, иммуносупрессоров), так и вследствие снижения иммунитета (у ВИЧ-инфицированных пациентов, у лиц с хроническими соматическими заболеваниями) [2, 3]. Среди факторов, способствующих поражению полости рта кандидозной инфекцией, большое значение имеют хронические заболевания кожи: экзема и псориаз тяжелого, длительного течения. Возможность возникновения кандидоза полости рта при них объясняется как применением иммуносупрессивной терапии (антибиотики, глюкокортикостероиды), так и иммунодефицитными состояниями, возникающими на фоне этих заболеваний [9].
Самый частый возбудитель кандидоза полости рта — грибы Candida albicans, вызывающие заболевание в 62—93% случаев [8]. По данным некоторых авторов, 2-е место среди дрожжеподобных грибов, вызывающих оральный кандидоз, занимает вид
Определение вида грибов рода Candida, вызвавших кандидоз ротовой полости, не является широко распространенным методом исследования, однако оно особенно необходимо в случаях выявления резистентности возбудителя к проводимому лечению.
Частота выявления кандидоза полости рта у пациентов с псориазом, экземой, а также видовая характеристика грибов рода Candida и их роль в этиологии кандидоза полости рта у лиц с хроническими кожными заболеваниями, на наш взгляд, изучены недостаточно, а результаты исследований освещены лишь в небольшом количестве источников литературы [2—4].
Цели нашего исследования — оценка распространенности кандидоза полости рта у пациентов с псориазом и экземой в сравнении с контрольной группой и видовая идентификация возбудителя.
Материал и методы
На базе Витебского областного клинического кожно-венерологического диспансера и на кафедре терапевтической стоматологии Витебского государственного медицинского университета были обследованы лица 3 групп: с псориазом, с хронической экземой и без кожных заболеваний в анамнезе (контроль)
(табл. 1).
1).
Все пациенты были обследованы для выявления кандидоза полости рта и бессимптомного кандидоносительства. С этой целью проводились сбор жалоб, анамнеза, осмотр полости рта с занесением данных в карту обследования. Затем на базе бактериологической лаборатории Витебского областного центра гигиены и эпидемиологии были проведены выявление культур грибов рода Candida и их последующая видовая идентификация.
Материал для лабораторных исследований (белые пленки и налеты на слизистой оболочке полости рта) забирали стерильным ватным тампоном, увлажненным физиологическим раствором, в день обращения пациента за стоматологической помощью (до назначения антимикотической терапии) [1]. Ватный тампон с материалом переносили в стерильной пробирке с последующим пересевом на среду Сабуро. Далее проводилась инкубация культур в термостате в течение 48 ч при t=25—28 °С. Из подозрительных колоний грибов делались мазки, окрашивались по Граму и просматривались под микроскопом.
Для накопления чистой культуры производился отсев колоний на скошенный агар Сабуро или его сектора. В дальнейшем видовую идентификацию полученной культуры осуществляли по характеру роста колоний на твердых средах и с использованием методов биохимического типирования (тест на уреазу, тесты ферментации углеводов) [1, 5, 6]. Окончательно количество выросших колоний оценивали через 5 сут полуколичественным методом.
С целью выявления возможного увеличения степени обсемененности слизистой оболочки полости рта грибами рода Сandida при бессимптомном кандидоносительстве через 4 дня осуществлялись повторные бактериологические исследования.
Для видовой идентификации грибов вида C. albicans (выявление фрагментов ДНК в клиническом материале) также был применен метод молекулярной биологии (полимеразная цепная реакция — ПЦР). Исследование осуществляли на базе ЦНИЛ Витебского государственного медицинского университета с помощью набора реагентов «АмплиСенс Candida albicans» с детекцией в агар-геле (Россия).
Диагноз кандидоза полости рта ставили пациентам с жалобами на жжение, дискомфорт в полости рта, болезненные ощущения при приеме кислой пищи, запах изо рта, при наличии клинических проявлений, характерных для различных форм данного заболевания.
Диагноз подтверждался данными бактериологического (количество колоний грибов рода Candida ≥103 КОЕ/мл), цитологического исследования, ПЦР.
Кандидоносительство устанавливалось при отсутствии жалоб, клинических проявлений и количестве колоний грибов рода
Статистическую обработку результатов проводили с помощью программ MS Excel и «Статистика 6.0».
Результаты и обсуждение
При осмотре полости рта характерные для кандидоза жалобы и клинические проявления разной степени тяжести обнаружены у 8 (8,6%) человек контрольной группы, у 53 (23,9%) пациентов с псориазом (р<0,05) и у 33 (30%) — с хронической экземой (р<0,05). Таким образом, клиническая картина кандидоза полости рта достоверно чаще определялась у лиц с псориазом и экземой, чем в контрольной группе.
При применении бактериологического метода грибы рода Candida выявлены у 72 (32,4%) из 222 пациентов с псориазом. У 59 (81,9%) из 72 количество колоний составляло ≥103 КОЕ/мл. В группе пациентов с хронической экземой при посеве грибы рода Candida выявлены у 38 (34,5%) и у 33 (86,8%) из них количество колоний было ≥103 КОЕ/мл.
В контрольной группе при посеве грибы рода Candida выявлены у 18 (19,3%) человек, при этом у 9 (50%) из них количество колоний составило ≥103 КОЕ/мл.
Данные о частоте выявления колоний грибов рода Candida у пациентов с псориазом, распространенным инфекционным дерматитом и у лиц контрольной группы представлены в табл. 2.
2.
Из пациентов с псориазом грибы рода Candida, отличные от C. albicans, были выявлены у 7 (9,7% от лиц с выявленными грибами данного рода), в том числе C. tropicalis — у 1, C. parapsilosis — у 1, C. krusei — у 4. У 1 пациента вид Candida определить не удалось.
Из пациентов с распространенным инфекционным дерматитом грибы рода
В контрольной группе виды Candida, отличные от C. albicans, выявлены у 3 (16,7%) пациентов, в том числе C. parapsilosis — у 2 и C. krusei — у 1.
ПЦР проведена у 39 пациентов с псориазом, у 12 — с распространенным инфекционным дерматитом и у 41 человека из контрольной группы.
Из пациентов с псориазом грибы вида C. albicans выявлены у 4 (10,2%), из лиц с распространенным инфекционным дерматитом — у 4 (33,3%) и в контрольной группе — у 9 (22,0%).
Среди этих лиц клиническая картина кандидоза и число колоний >1000/мл были зафиксированы у 1 пациента с псориазом, у 3 — с распространенным инфекционным дерматитом и у 2 лиц контрольной группы. Среди пациентов с псориазом выявлено 53 (23,9%) человека, страдающих кандидозом ротовой полости, среди лиц с распространенным инфекционным дерматитом — 33 (30%) и в контрольной группе — 8 (8,6%).
Таким образом, у лиц с кожными заболеваниями (псориаз, экзема) частота встречаемости кандидоза ротовой полости достоверно выше, чем в контрольной группе (р<0,05). Достоверных различий в частоте выявления представителей данного рода, отличных от C. albicans, нами не обнаружено. Наиболее частыми возбудителями кандидоза во всех исследуемых группах после C. albicans явились C. krusei и C. parapsilosis.
parapsilosis.
Кандидоз полости рта лечение Пятигорск, цены, отзывы, что делать, как лечится, стоматология
Кандидоз полости рта – заболевание слизистой оболочки, вызванное дрожжевой грибковой инфекцией рода Candida. Очагами поражения становятся небо, язык, десны, уголки губ, миндалины, глотка и внутренняя часть щек. Сами грибки имеются в организме более чем половины всех здоровых жителей планеты, однако при неблагоприятных условиях они начинают быстро размножаться и доставляют человеку массу проблем.
У заболевания имеется синоним – его также принято называть молочницей полости рта. Как правило, она проявляется у детей и пожилых людей. Не защищены от кандидоза и новорожденные. При этом восстановление младенцев проходит за считанные дни, у взрослых пациентов лечение может затянуться на нескольких недель: все зависит от соблюдения рекомендаций врача и общего состояния организма.
- белый или бело-серый налет на слизистых полости рта, эрозии и язвочки,
- изменение цвета языка на ярко-красный,
- сухость во рту, жжение и зуд,
- онемение пораженных мест,
- отечность языка, внутренней поверхности щек,
- неприятный привкус при приеме пищи или воды,
- невнятная речь,
- болезненные ощущения,
- у младенцев – отказ от пищи, плаксивость, нарушение сна.
Причины
- активное размножение в организме грибковой инфекции, причем передаваться она может через обычные контакты двух людей, воздушно-капельным путем. Кроме того, маленький ребенок может заразиться во время родов – при наличии у его матери генитального кандидоза,
- общее ослабление иммунитета человека: отмечается чаще всего после приема антибиотиков, может быть на фоне длительного медикаментозного лечения, гормональной терапии,
- заболевания желудочно-кишечного тракта,
- сопутствующие тяжелые заболевания: ВИЧ, туберкулез, сахарный диабет, злокачественные новообразования и пр.

- низкий уровень гигиены полости рта, травмы полости рта.
Грибы «кандиды» находятся в продуктах питания, в том числе в молочной продукции, фруктах, питьевой воде, а также в земле, поэтому после работы нужно тщательно вымыть руки и лицо, прополоскать рот чистой водой.
Лечение кандидоза полости рта
- Комплексная терапия состоит из приема медикаментозных препаратов
- обработки воспаленных участков слизистой
- полосканий и аппликаций.
Также большое внимание уделяется
- диета
- необходимо исключить агрессивную еду и напитки
- необходимо повысить иммунитет с помощью питания, витаминов и здорового образа жизни.
Профилактика кандидоза полости рта
Молодым мамам рекомендуют как можно дольше продолжать грудное вскармливание, не спешить с прикормом и учитывать его рациональность. Регулярно обрабатывать антибактериальными растворами соски, игрушки, обязательно стерилизовать бутылочки. Также следует исключить общение ребенка с носителем инфекции в школах, детских садах.
К профилактическим мероприятиям врачи также относят правильное сбалансированное питание. Кандидоз ротовой полости могут спровоцировать конфеты, торты, сдобные изделия, острая, соленая, жареная пища, напитки, изготовленные на дрожжах. Кроме того, необходимо поддержание иммунитета и соблюдение правил гигиены полости рта.
Пробиотикотерапия хронического кандидоза полости рта у детей.
SOVREMENNAYA PEDIATRIYA.2014.2(58):32-34; doi 10.15574/SP.2014.58.32
Пробиотикотерапия хронического кандидоза полости рта у детей.
Савичук Н. О.
Институт стоматологии Национальной медицинской академии последипломного образования имени П.Л. Шупика, г. Киев, Украина
Цель: разработка высокоэффективного противорецидивного метода лечения пациєнтов с хроническим кандидозом полости рта (ХКПР).
Пациенты и методы. Под клиническим наблюдением находился 41 ребенок в возрасте 13–15 лет (19 мальчиков, 22 девочки) с ХКПР. Диагноз верифицировали на основании данных анамнеза, клинического и лабораторного обследования в динамике. В состав комплексного лечения включали пробиотик, содержащий B. subtilis и B. licheniformis (Биоспорин), курсом 7–10 дней, в зависимости от тяжести заболевания.
Результаты. По данным микологических исследований, через 14 дней после лечения элиминация грибов рода Candida с поверхности слизистой оболочки полости рта зафиксирована в 95,1% случаев. Положительный эффект терапии в течение шести месяцев сохранялся у 87,7% детей; частота рецидивов составила 9,75%. На фоне применения препарата произошло восстановление микроэкологии полости рта за счет уменьшения частоты выявления условно-патогенных бактерий — традиционных ассоциантов грибов рода Candida и восстановления Str. salivarius.
Выводы. Применение Биоспорина в составе комплексного лечения детей с ХКПР является высокоэффективным и способствует не только элиминации возбудителей заболевания, но и восстановлению нормобиоценоза полости рта.
Ключевые слова: хронический кандидоз полости рта, пробиотики, микроэкология полости рта.
Литература:
1. Савичук НО. 2011. Колонізаційна резистентність слизової оболонки порожнини рота. Ч.1. Совр стоматол. 2: 66—72.
2. Савичук НО. 2011. Колонізаційна резистентність слизової оболонки порожнини рота — сучасні підходи до корекції. Ч.2. Совр стоматол. 3: 87—91.
3. Томников АЮ, Корженевич ВИ. 1996. Микрофлора полости рта: 19.
4. Lim CS-Y, Rosli R, Seow HF, Chong PP. 2012. Candida and invasive candidiasis: back to basics. European Journal of Clinical Microbiology & Infectious Diseases. 31;Issue 1: 21—31. http://dx.doi.org/10.1007/s10096-011-1273-3; PMid:21544694
5. Cannon RD, La Jean W. 2001. Chaffin Colonization is a Crucial Factor in Oral Candidiasis. Journal of Dental Education. 65;8: 785—787. PMid:11518251
Journal of Dental Education. 65;8: 785—787. PMid:11518251
6. Cannon RD, Chaffin WL. 1999. Oral colonization by Candida albicans. Crit Rev Oral Biol Med. 10: 359—83.
7. Fiedler T, Catur Riani, Dirk Koczan et al. 2012. Effect of Streptococcus salivarius K12 on the In Vitro Growth of Candida albicans and Its Protective Effect in an Oral Candidiasis Model. Appl Environ Microbiol. 78;7: 2190—2199. http://dx.doi.org/10.1128/AEM.07055-11; PMid:22267663 PMCid:PMC3302625
8. Podbielski A. 2013. Protective Mechanisms of Respiratory Tract Streptococci against Streptococcus pyogenes Biofilm Formation and Epithelial Cell Infection. Appl Environ Microbiol February. 79;4: 1265—1276.
Кандидоз полости рта > Клинические протоколы МЗ РК
Цели лечения:
выздоровление и предотвращение хронизации процесса.
Тактика лечения: [2,3,5,6,7,9,10] лечение проводится на амбулаторном уровне.
Тип и продолжительность лечения зависит от тяжести инфекции и индивидуальных особенностей конкретного пациента, таких как возраст и иммунного статуса. Нелеченный кандидоз полости рта может привести к более серьезным последствиям в виде инвазивного кандидоза.
Немедикаментозное лечение: [2,3,5,6,7,9,10] Режим III. Стол №15.
Медикаментозное лечение: [2,3,5,6,7,9,10]
Медикаментозное лечение, оказываемое на амбулаторном уровне:
Общая медикаментозная терапия: противогрибковые препараты при среднетяжелой и тяжелой форме, антигистаминные препараты;
Противогрибковые препараты (выбрать один из них):
1. Кетоканазол, 200мг, перорально, 1-2 таблетки (200-400мг) в сутки в течение 2 недель, и далее по 1 таблетке в сутки до полного выздоровления.
2. Флуконазол, 50мг, перорально, 50-100мг/сутки, в течение 7-14 дней.
Противогрибковые препараты (выбрать один из них):
1. Нистатин, 1%, для аппликаций на пораженные участки слизистой полости рта 2 раза в сутки в течение 7-14 дней.
Нистатин, 1%, для аппликаций на пораженные участки слизистой полости рта 2 раза в сутки в течение 7-14 дней.
2. Клотримазол, 1%, для аппликаций на пораженные участки слизистой полости рта 2 раза в сутки в течение 7-14 дней.
Антисептики:
3. Хлоргексидинабиглюконат, 0,05%для обработки полости рта 3 раза в день в течение 14 дней.
Обезболивающие препараты (по показаниям):
4. Лидокаина гидрохлорида, 1%, для аппликаций с целью обезболивания перед приемом пищи до стихания болевых ощущений.
При непереносимости амидных анестетиков (лидокаин)
5. Прокаин, 5мг/мл, 0,5%, для аппликаций на слизистую полости рта, с целью обезболивания перед приемом пищи и обработкой элементов поражения до стихания болевых ощущений.
Другие виды лечения: нет.
Хирургическое вмешательство: нет.
Индикаторы эффективности лечения:
Удовлетворительное состояние, устранение или стойкая ремиссия патологического процесса.
Препараты (действующие вещества), применяющиеся при лечении
| Кетоконазол (Ketoconazole) |
| Клотримазол (Clotrimazole) |
| Лидокаин (Lidocaine) |
| Нистатин (Nystatin) |
| Оксибупрокаин (Oxybuprocaine) |
| Флуконазол (Fluconazole) |
| Хлоргексидин (Chlorhexidine) |
Кандидоз полости рта — причины, симптомы, диагностика и лечение
Кандидоз полости рта – микотическая инфекция полости рта, вызванная условно-патогенными дрожжеподобными грибами Candida albicans. Кандидоз полости рта проявляется гиперемией и набуханием слизистой с мягкими или плотными бляшками белого налета; сухостью, жжением, болью при приеме пищи; заедами, шелушением и трещинами губ. Диагноз кандидоза полости рта основан на типичной клинической картине и выявлении возбудителя при микроскопическом и бактериологическом исследовании. Лечение кандидоза полости рта включает назначение противогрибковых препаратов (местно и внутрь), прием антигистаминных средств и витаминов, иммунотерапию, физиопроцедуры.
Диагноз кандидоза полости рта основан на типичной клинической картине и выявлении возбудителя при микроскопическом и бактериологическом исследовании. Лечение кандидоза полости рта включает назначение противогрибковых препаратов (местно и внутрь), прием антигистаминных средств и витаминов, иммунотерапию, физиопроцедуры.
Общие сведения
Кандидоз полости рта – дисбиотическое поражение слизистой полости рта, которое развивается при обильном размножении дрожжеподобных грибов рода Candida, являющихся ассоциантом нормальной микрофлоры человека. При определенных условиях грибки способны вызвать в организме человека различные патологические процессы: кандидоз полости рта, кандидоз кожи, вагинальный кандидоз, кандидозный сепсис и др. Кандидоз слизистой оболочки полости рта часто наблюдается у детей (в период новорожденности, грудном и младшем возрасте), а также у лиц пожилого возраста. Например, кандидозные заеды чаще встречаются у детей 3-10 лет и у пациентов старше 60 лет. Кандидозный стоматит и глоссит обычно выявляется у новорожденных и у женщин после наступления менопаузы.
Кандидоз полости рта
Причины кандидоза полости рта
Передача возбудителя кандидоза полости рта возможна при физическом контакте с носителем (через руки, слюну при поцелуях), через обсемененную посуду, игрушки, пищу (особенно молочные продукты) и воду. Возможно заражение грибами кандида новорожденного от матери во время родов, а также при кормлении грудью.
Однако одного лишь попадания грибов кандида на слизистую ротовой полости недостаточно для колонизации и развития кандидоза. Не прикрепленные грибы могут быть легко удалены из полости рта со слюной и пищей в ЖКТ и выведены из организма. В реализации патогенных свойств грибов кандида роль предрасполагающих факторов играют ослабление или нарушение иммунобиологической резистентности организма, в т.ч. специфических и неспецифических факторов местного иммунитета, угнетение нормальной микрофлоры, дисбактериоз полости рта.
Развитию кандидоза полости рта способствует беременность, недоношенность и гипотрофия; наличие врожденных или приобретенных иммунодефицитных состояний (ВИЧ-инфекции), тяжелых сопутствующих заболеваний (злокачественных опухолей, туберкулеза), острых инфекционных процессов (дизентерии, дифтерии, сифилиса), эндокринопатий (сахарного диабета, гипотиреоза), болезней обмена (железодефицитных состояний, гиповитаминоза).
Хронические заболевания ЖКТ, гипосаливация и ксеростомия, низкая рН слюны, пониженная кислотность желудочного сока также обусловливают склонность к развитию кандидоза полости рта. В возникновении кандидоза полости рта имеет значение возраст пациента (детский и пожилой), длительное лечение антибиотиками, гормональными препаратами (КОК, кортикостероиды), цитостатиками, вредные привычки (курение).
Понижение резистентности слизистой и появление кандидоза полости рта может быть обусловлено различными травмами слизистой оболочки, причиненными некачественно подогнанными зубными протезами, острыми краями разрушенных коронок зубов, термическими или химическими ожогами.
Симптомы кандидоза полости рта
Клинические проявления кандидоза полости рта достаточно разнообразны и могут выражаться в виде дрожжевого стоматита (молочницы), глоссита, хейлита, ангулита. Выделяют острую (псевдомембранозную и атрофическую) и хроническую (гиперпластическую и атрофическую) клинические формы кандидоза полости рта.
Наиболее распространенный острый псевдомембранозный кандидоз полости рта встречается преимущественно у детей первых лет жизни, а также ослабленных и истощенных пожилых людей. Характеризуется появлением отечности, гиперемии и молочно-белого творожистого налета на слизистой оболочке спинки языка, неба, щек и губ. Удаление налета обнажает мацерированную или эрозированную кровоточащую поверхность слизистой. Отмечается жжение, болезненность и затруднение при приеме пищи; дети теряют аппетит, становится вялыми, капризными. Процесс может распространяться на гортань, глотку, пищевод.
Процесс может распространяться на гортань, глотку, пищевод.
В отсутствии лечения молочница может перейти в острый атрофический кандидоз полости рта, сопровождающийся слущиванием эпителия, выраженной гиперемией, отеком и сухостью истонченной слизистой, сильной болью. Спинка языка приобретает огненно-красную окраску и блеск, нитевидные сосочки атрофируются, поражается красная кайма губ и уголки рта. Грибковый налет отсутствует или скапливается в глубоких складках, трудно поддается удалению.
В случае хронического гиперпластического кандидоза полости рта на слизистой щек и спинки языка обнаруживаются неправильной формы, плотно спаянные серо-белые бляшки и папулы с ободком гиперемии, которые при соскабливании не снимаются. Больных с этой формой кандидоза беспокоит значительная сухость в полости рта, шероховатость и болезненность слизистой языка и щек. Заболевание выявляется обычно у лиц мужского пола старше 30 лет.
Хронический атрофический кандидоз полости рта (стоматит зубных протезов) связан с длительным давлением и травматизацией слизистой. Проявляется локальным поражением зоны ношения протеза в виде четко очерченной яркой эритемы слизистой оболочки десен и нёба, небольшим налетом, эрозиями уголков рта. Язык гладкий, с атрофией сосочков. Субъективные ощущения — боль, жжение, сухость.
При переходе кандидоза на красную кайму губ развивается кандидозный хейлит, характеризующийся умеренным отеком, мацерацией и поверхностным шелушением губ, болезненными кровоточащими трещинками и эрозиями, нарастанием тонких сероватых пленок и корок. Отмечается жжение, сухость, чувство стягивания слизистой оболочки губ.
При микотической заеде в уголках рта с обеих сторон возникает мацерация слизистой, сухие трещины с утолщенными валикообразными краями и тонкими серыми чешуйками. При раскрывании рта трещины кровоточат, вызывают боль. Кандидоз полости рта может протекать изолированно или сочетаться с поражением других слизистых оболочек и кожи; при неблагоприятных условиях и неправильном лечении может переходить в генерализованный кандидамикоз с поражением внутренних органов, развитием кандидозного сепсиса.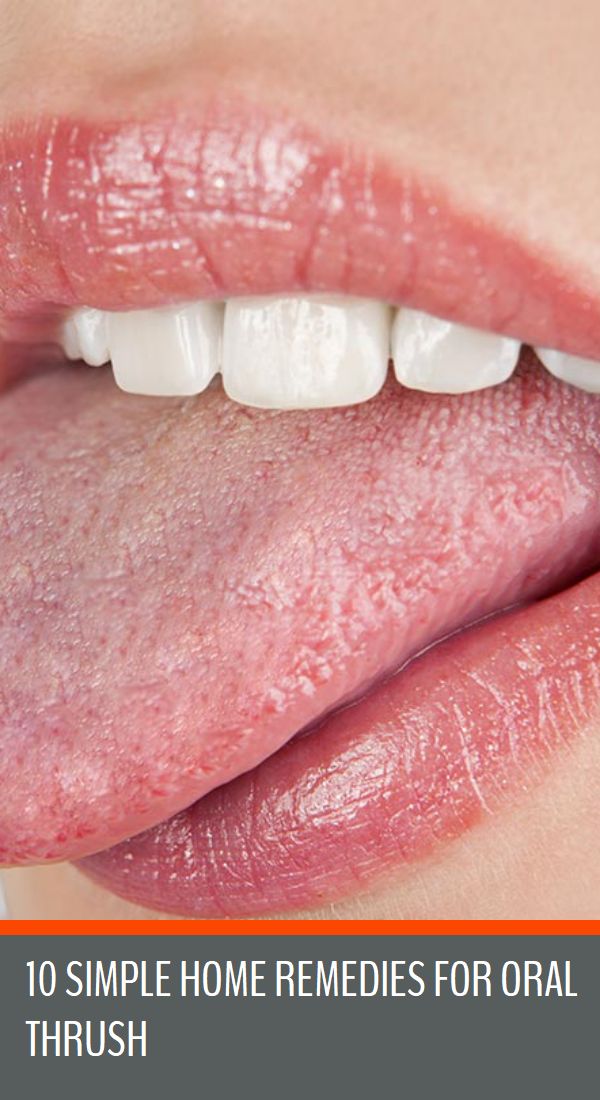
Диагностика кандидоза полости рта
Диагноз кандидоза основан на наличии характерных жалоб и клинических проявлений, результатах лабораторных исследований (микроскопического исследования соскоба, количественного анализа степени обсеменения полости рта, посева на кандидоз с определением чувствительности к препаратам). Осмотр слизистой оболочки полости рта у стоматолога позволяет выявить типичные для кандидоза поражения. При необходимости проводятся консультации терапевта, педиатра, инфекциониста, аллерголога-иммунолога, эндокринолога.
Кандидоз полости рта подтверждается обнаружением грибов Candida в виде почкующихся клеточных форм и нитей псевдомицелия при обзорной микроскопии окрашенных мазков с пораженных участков слизистой. Выделение при посеве на питательные среды от 100 до 1000 КОЕ грибов кандида со слизистой полости рта трактуется как возможный признак кандидоза. При необходимости проводятся серологические исследования — внутрикожная аллергопроба на антиген Candida, определение антител к кандида IgG/IgA и ПЦР-диагностика соскоба. При рецидивирующем кандидозе полости рта исследуется уровень глюкозы крови для исключения сахарного диабета.
Кандидоз полости рта следует дифференцировать от плоской и веррукозной формы лейкоплакии, красного плоского лишая, аллергического и хронического афтозного стоматита, десквамативного глоссита, стрептококковой заеды, актинического хейлита, простого герпеса, сифилитической папулы, экземы губ и др.
Лечение кандидоза полости рта
Комплексное лечение кандидоза включает местные и общие методы: обработку и санацию полости рта, лечение сопутствующих заболеваний, повышение факторов иммунной защиты. Для местного лечения кандидоза полости рта применяются ощелачивающие полоскания и аппликации (растворами питьевой соды, борной кислоты, натрия тетрабората в глицерине, клотримазола), смазывания противогрибковыми мазями (нистатиновой, левориновой и декаминовой). Для лучшего эффекта чередуют 2-3 разных препарата-антимикотика в течение дня с заменой через 2-3 дня на новые.
Для лучшего эффекта чередуют 2-3 разных препарата-антимикотика в течение дня с заменой через 2-3 дня на новые.
Рекомендуется обработка полости рта растворами фукорцина, люголя, йодинола. С 4-5 дня от начала терапии возможно применение кератопластических средств (витаминов А и Е, масла шиповника, облепихового масла). Показана тщательная обработка зубных протезов и ортодонтических конструкций. Для общего воздействия на возбудителя кандидоза полости рта назначаются противогрибковые средства внутрь (флуконазол, тербинафин кетоконазол, амфотерицин В, леворин). Для уменьшения аллергических проявлений используют антигистаминные препараты. При кандидозе полости рта эффективны физиопроцедуры — электрофорез с р-ром калия йодида, УФО, лазеротерапия. В тяжелых случаях кандидоза полости рта необходима комплексная иммунотерапия.
Курс лечения кандидоза полости рта продолжается не менее 7–10 дней после исчезновения всех клинических проявлений; при хронической форме курсы повторяются для предупреждения рецидивов. Терапия кандидоза полости рта включает по возможности отмену или снижение дозы принимаемых антибиотиков, кортикостероидов; лечение сопутствующих заболеваний. Для больных кандидозом полости рта важно полноценное питание с уменьшением количества простых углеводов, прием витаминов группы В, РР, С. При рецидивирующей кандидозной заеде необходимо протезирование для возвращения высоты прикуса.
Прогноз и профилактика
Прогноз при легкой форме кандидоза полости рта благоприятный, рецидивы не возникают; при среднетяжелой форме – вероятность рецидивов существует; при тяжелой – возможен переход в хроническую инфекцию с развитием кандидозного сепсиса.
Профилактика кандидоза полости рта включает укрепление здоровья и закаливание организма, правильный режим питания, санацию полости рта, соблюдение правил личной и общей гигиены, своевременное выявление и лечение дисбактериоза, недопустимость самолечения лекарственными препаратами, соблюдение санитарно-гигиенического режима на предприятиях пищевой промышленности и в медицинских учреждениях.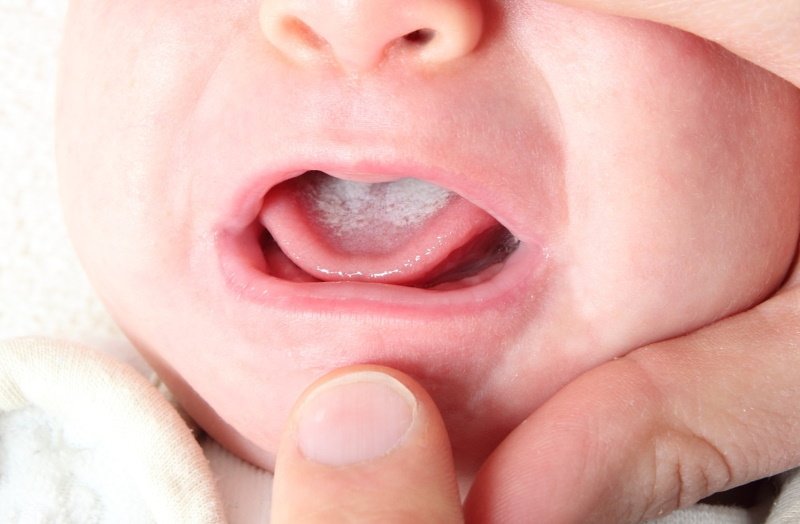 Важно осуществлять ликвидацию очагов кандидозной инфекции у беременных женщин и правильный гигиенический уход за грудными детьми.
Важно осуществлять ликвидацию очагов кандидозной инфекции у беременных женщин и правильный гигиенический уход за грудными детьми.
Современные проблемы диагностики и лечения кандидоза полости рта
Л. Д. Вейсгейм
д. м. н., профессор, заведующая кафедрой стоматологии ФУВ с курсом стоматологии общей практики ВолгГМУ
Л. М. Гаврикова
к. м. н., доцент кафедры стоматологии ФУВ с курсом стоматологии общей практики ВолгГМУ
С. М. Дубачева
к. м. н., ассистент кафедры стоматологии ФУВ с курсом стоматологии общей практики ВолгГМУ
Диагностика и лечение кандидоза полости рта — актуальная проблема стоматологии, что определяется значительной распространенностью грибковой инфекции. Так, по данным ВОЗ, до 20 % населения мира хотя бы однократно на протяжении жизни перенесли различные формы кандидозной инфекции [2].
В последнее время заболеваемость кандидозом полости рта имеет тенденцию к неуклонному росту. Это обусловлено рядом предрасполагающих факторов, таких как неконтролируемое использование антибактериальных препаратов широкого спектра действия, длительный прием кортикостероидов, а также увеличением количества пациентов с эндокринной патологией, гиповитаминозами, иммунодефицитными состояниями [4]. Несмотря на значительные успехи научных разработок в области терапии грибковых заболеваний, диагностика и лечение кандидоза полости рта — сложная клиническая задача для врача. Нередко стоматологи допускают ошибки при обследовании и лечении пациентов с кандидозом полости рта, что негативно отражается на исходе заболевания.
Цель исследования
Целью данного исследования явились выявление и анализ врачебных ошибок, допущенных при диагностике и лечении кандидоза полости рта.
Материал и методы исследования
На базе кафедры стоматологии ФУВ Волгоградского государственного медицинского университета было проведено обследование и лечение 50 пациентов (38 женщин и 12 мужчин) в возрасте от 31 до 55 лет, направленных на консультацию из стоматологических поликлиник Волгограда и области с диагнозом «кандидоз полости рта». Распределение больных по клиническим проявлениям показано на рис. 1.
Распределение больных по клиническим проявлениям показано на рис. 1.
При обследовании больных применяли клинические и лабораторные методы. Клинические методы исследования включали сбор жалоб пациента и анамнеза с учетом данных из выписок историй болезни, представленных лечебным учреждением для консультации, оценку клинического течения заболевания, выявление врачебных ошибок при диагностике и лечении кандидоза полости рта. Стоматологическое обследование больных проводилось по общепринятой схеме, включающей осмотр слизистой оболочки полости рта (цвет, влажность, наличие и локализация элементов поражения) и оценку состояния зубов (отсутствие санации полости рта, наличие зубных отложений, наличие и качество ортопедических конструкций). Гигиеническое состояние определяли с помощью индекса Грина — Вермильона.
Лабораторные методы включали проведение клинического и биохимического анализа крови, а также микробиологические тесты для обнаружения изменений в составе микробиоценоза полости рта и кишечника. Для выявления сопутствующей патологии больным были рекомендованы консультации эндокринолога, гастроэнтеролога, иммунолога, терапевта.
После обследования пациентам назначалось лечение, направленное на ликвидацию возбудителя заболевания и нормализацию иммунной системы, а также десенсибилизирующая терапия (рис. 2). Курс лечения кандидоза составил 21 день.
Результаты исследования и обсуждение
Данные консультативного приема позволили выявить ряд врачебных ошибок, допущенных стоматологами при диагностике и лечении кандидоза полости рта. У 5 пациентов диагноз «кандидоз полости рта» был поставлен ошибочно, при этом у трех из них был выявлен красный плоский лишай — экссудативно-гиперемическая форма, а у 2 больных — плоская лейкоплакия.
При стоматологическом обследовании больных врачи-стоматологи не уделяли должного внимания состоянию гигиены полости рта и наличию санации. Хотя хроническая травма слизистой оболочки рта острыми краями зубов, некачественными протезами, разрушенными коронками относится к факторам, провоцирующим развитие кандидоза полости рта, и должна устраняться в первую очередь. Однако у 98 % направленных на консультацию больных отмечено неудовлетворительное гигиеническое состояние полости рта (УИГР-У=2,8±0,2), обилие зубных отложений, отсутствие санации полости рта. Врачи не учитывали, что именно уровень состояния функциональной системы ротовой полости у каждого индивидуума с учетом гигиенических навыков, травмирующих факторов характеризует экосистему в целом.
Однако у 98 % направленных на консультацию больных отмечено неудовлетворительное гигиеническое состояние полости рта (УИГР-У=2,8±0,2), обилие зубных отложений, отсутствие санации полости рта. Врачи не учитывали, что именно уровень состояния функциональной системы ротовой полости у каждого индивидуума с учетом гигиенических навыков, травмирующих факторов характеризует экосистему в целом.
Только 7 пациентов были направлены на консультации эндокринолога, гастроэнтеролога, из них 4 больных проигнорировали обращение к эндокринологу.
Врачи-стоматологи должны помнить, что кандидоз полости рта часто является первым и единственным клиническим признаком бессимптомно протекающего сахарного диабета.
Поэтому консультация эндокринолога является обязательным этапом при обследовании больных кандидозом. Большинству пациентов (86 %) вообще не проводилось обследование для выявления сопутствующей патологии. У всех консультируемых пациентов были выявлены сопутствующие заболевания. Заболевания желудочно-кишечного тракта диагностировали у 72 % больных, эндокринопатии (сахарный диабет, гипотиреоз) — у 28 % обследуемых.
При анализе 94 % выписок из историй болезни, представленных на консультации, было выявлено отсутствие лабораторных методов: клинического и биохимического анализа крови, а также микробиологических тестов для обнаружения изменений в составе микробиоценоза полости рта и кишечника. Однако диагностика кандидоза полости рта должна быть комплексной и включать в себя не только клинические, но и лабораторные методы, ведущим из которых является микробиологический.
При выборе препарата для системной терапии не оценивалось его влияние на возбудителя (фунгистатическое или фунгицидное), а также на макроорганизм (не учитывалось как состояние иммунной системы, так и индивидуальная чувствительность к данному веществу). У 2/3 больных лечение назначалось без учета данных результатов бактериологического посева на чувствительность к препаратам. Принимая во внимание рост устойчивости Candida к антимикотическим препаратам, в настоящее время системная терапия должна назначаться только с учетом чувствительности возбудителя. По результатам бактериологического посева у 83 % консультируемых пациентов выявлялась высокая чувствительность к флуконазолу, у 17 % — к итраконазолу.
Принимая во внимание рост устойчивости Candida к антимикотическим препаратам, в настоящее время системная терапия должна назначаться только с учетом чувствительности возбудителя. По результатам бактериологического посева у 83 % консультируемых пациентов выявлялась высокая чувствительность к флуконазолу, у 17 % — к итраконазолу.
Игнорировались показания для применения системной антимикотической терапии, в первую очередь определенная клиническая форма поражения (острый псевдомембранозный кандидоз, клинические признаки диссеминации, хронические формы заболевания, резистентные к ранее проводимой местной терапии). У ряда больных применялась только местная антимикотическая терапия, однако местные препараты действуют только на поверхности слизистой оболочки полости рта, уменьшая проявления кандидоза, при этом элиминация возбудителя часто не достигается.
В схему лечения всех больных кандидозом полости рта не включалась терапия, направленная на повышение иммунологической резистентности организма. Известно, что при кандидозе резко снижается усвояемость витаминов и минералов, особенно железа. Поэтому оптимальным в данном случае представляется препарат «Ферроглобин В12» — комплекс, содержащий железо, витамины группы В и С, фолиевую и пантеноновую кислоты, а также экстракт корня солодки, оказывающий стимулирующее действие на неспецифическую резистентность организма.
Ни одному пациенту не были назначены пробиотики. Доказано, что длительный прием антибиотиков не только нарушает состав резидентной микрофлоры полости рта, но и может вызвать также дисбактериоз кишечника, следствием чего являются гиповитаминозы группы В, С, РР, что, в свою очередь, отрицательно сказывается на функциональном состоянии слизистой оболочки рта (она становится подверженной влиянию кандидозной инфекции). Высокой эффективностью в борьбе с кандидозной инфекцией обладают конкурентные пробиотики. Их использование обусловлено антагонистическими свойствами относительно грибов рода Candida, которые реализуются путем конкуренции за питательные субстраты и синтеза антикандидозных метаболитов. Наш клинический опыт подтверждает высокую эффективность самоэлиминирующего пробиотика «Бактистатин» [1]. Таким образом, все пациенты помимо антимикотической терапии не получали дополнительное лечение, направленное на коррекцию иммунных механизмов организма.
Наш клинический опыт подтверждает высокую эффективность самоэлиминирующего пробиотика «Бактистатин» [1]. Таким образом, все пациенты помимо антимикотической терапии не получали дополнительное лечение, направленное на коррекцию иммунных механизмов организма.
Заключение
Анализ ошибок, допущенных врачами-стоматологами при диагностике и лечении кандидоза полости рта, свидетельствует о недооценке факторов риска развития кандидоза, неправильном понимании патогенеза заболевания, одностороннем представлении кандидоза как локального патологического процесса.
В настоящее время кандидоз следует рассматривать как иммуннодефицитное состояние, возникшее в результате глубокой разбалансировки экосистемы в целом. Такое представление о заболевании обусловливает принципиальную необходимость комплексного подхода к диагностике и лечению кандидоза. Терапия, направленная на все звенья патологического процесса, позволяет повысить эффективность лечения и, кроме того, способствует достижению длительного периода ремиссии заболевания [3]. С целью устранения врачебных ошибок рекомендуется постоянно проводить практические конференции по разбору клинических случаев кандидоза полости рта с участием преподавателей кафедр стоматологии ФУВ.
Литература
- Вейсгейм Л. Д., Дубачева С. М., Гаврикова Л. М. Комплексное лечение кандидоза полости рта // Международный журнал прикладных и фундаментальных исследований. — 2014, № 2. — С. 48—51.
- Грачева Н. В. Клиника, диагностика и лечение хронического кандидоза слизистой оболочки полости рта // Дисс. канд. мед. наук. М.: 2001.— 134 с.
- Панченко А. Д., Булкина Н. В. Повышение эффективности терапевтического лечения больных кандидозом полости рта // Дентал Юг. — 2011, № 3. — С. 8—9.
- Рединова Т. Л., Злобина О. А. Частота кандидоза слизистой оболочки полости рта и эффективность его лечения у больных сахарным диабетом // Стоматология. — 2001, № 3. — С. 20—23.
ЭФФЕКТИВНОСТЬ ПРИМЕНЕНИЯ ФЛУКОНАЗОЛА ПРИ КАНДИДОЗАХ ПОЛОСТИ РТА НА ФОНЕ ОБЩЕГО ЛЕЧЕНИЯ АНТИБИОТИКАМИ ШИРОКОГО СПЕКТРА ДЕЙСТВИЯ
Кандидоз ротовой полости является достаточно распространённой клинической формой грибковой инфекции у детей младшего возраста и новорожденных и встречается у 1-37% детей. В течение нескольких десятилетий суспензия нистатина была единственным препаратом для лечения данного заболевания. Однако, ранее имевшие место сообщения о высокой (более 90%) эффективности суспензии нистатина при лечении кандидоза полости рта не находят подтверждения в современных исследованиях и в клинической практике в целом. Суспензия флуконазола превосходит суспензию нистатина по клинической и микробиологической эффективности в 3,5 и 13 раз соответственно, и может рассматриваться в качестве препарата выбора при данном заболевании. Флуконазол является противогрибковым препаратом группы триазолов. При применении флуконазола сроки лечения кандидоза сокращаются до 3-5 дней.
В течение нескольких десятилетий суспензия нистатина была единственным препаратом для лечения данного заболевания. Однако, ранее имевшие место сообщения о высокой (более 90%) эффективности суспензии нистатина при лечении кандидоза полости рта не находят подтверждения в современных исследованиях и в клинической практике в целом. Суспензия флуконазола превосходит суспензию нистатина по клинической и микробиологической эффективности в 3,5 и 13 раз соответственно, и может рассматриваться в качестве препарата выбора при данном заболевании. Флуконазол является противогрибковым препаратом группы триазолов. При применении флуконазола сроки лечения кандидоза сокращаются до 3-5 дней.
Рог-Кустова И.Н., Савина Т.Н. МБУЗ ГКБ №6 им.Н.С. Карповича (ГКБСМП), г.Красноярск.
Микроорганизмы, обитающие в полости рта, так же, как и в других отделах организма, находятся в сложных экологических взаимоотношениях. Под влиянием разнообразных факторов состав аутофлоры человека может изменяться, что приводит к развитию дисбактериоза. Необходим экологический подход к изучению микробных ассоциаций, так как в естественных условиях в биосубстратах больного обнаруживается не чистая культура возбудителя, а сочетание разных микроорганизмов, в том числе условно-патогенных и сапрофитов.
Дрожжеподобные грибы Candida широко распространены в окружающей среде, большинство из них сапрофиты. В настоящее время известно более 150 видов грибов рода Candida. Жизнеспособные клетки обнаруживаются в почве, питьевой воде, пищевых продуктах и легко попадают на кожу, слизистые оболочки полости рта, кишечника, гениталий и дыхательных путей. За последние 15-20 лет выявляемость грибов рода Candida на слизистых оболочках полости рта и зева выросла в 10 раз.
В настоящее время кандидоз рассматривается, как вариант проявления дисбактериоза полости рта и встречается довольно часто в клинической практике. По сложности лечения все кандидозы представляют собой актуальную проблему современной медицины.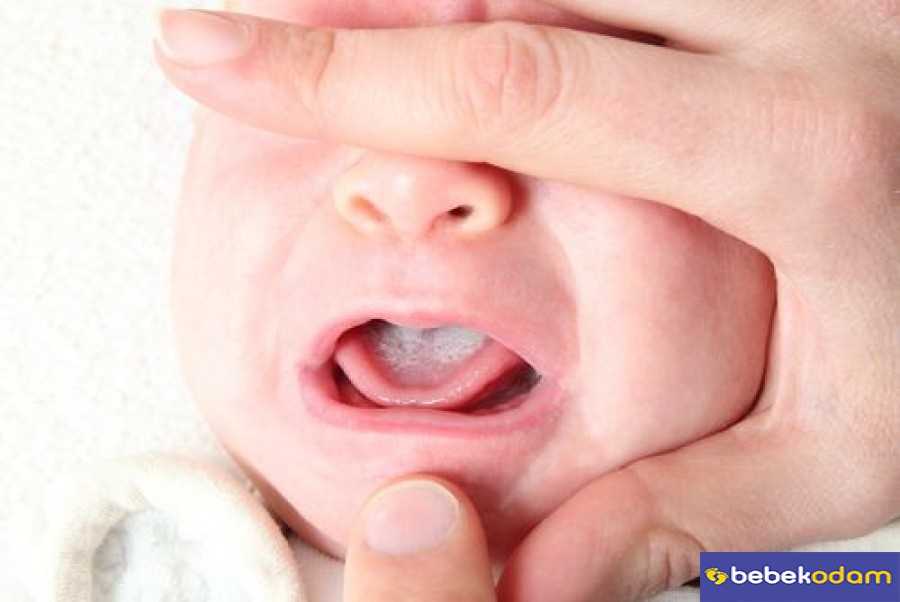
Кандидоз полости рта (кандидозный стоматит «молочница», кандидозный хейлит), код по МКБ-10: В 37.0 – заболевание, вызываемое патогенным воздействием дрожжеподобных грибов рода Candida. Чаще всего возбудителями кандидоза являются Candida albicans, C. tropicalis, C. parapsilosis, C. glabrata и C. krusei. Значительно реже выявляют C. lusitaniae, C. guilliermondii и C. rugosa. При колонизации организма Candida spp. имеет место адгезия клеток гриба к эпителию слизистых оболочек. В исследованиях Томшиковой и Заградник (1990) показано, что интенсивность адгезии коррелируют с интенсивностью образования грибами трех ферментов: коагулазы, каталазы и казеиназы. На основании этого авторы считают, что наличие этих ферментов может служить критерием патогенности Candida spp.
Важными факторами агрессии, обеспечивающими адгезию возбудителя к эпителию слизистых оболочек, признают и другие ферменты гриба. Так, в мембранах и клеточной стенке Candida содержатся фосфолипазы, часть которых секретируется за пределы клетки. По одним литературным данным, фосфолипазная активность присуща только С. albicans, по другим — она резко усилена у этого вида по сравнению с другими. Адгезивной активностью обладает кислотоустойчивая часть фосфоманнопротеинового комплекса клеточной стенки C. albicans, а также интегрин-подобный протеин этого же гриба.
Различают инвазивную и неинвазивную формы кандидоза:
— При инвазионном кандидозе на первом этапе микромицеты «прилипают к клеткам слизистой оболочки». Проникновение грибов чаще наблюдается в полости рта, пищевода, реже – в желудке и кишечнике. Затем грибы внедряются в слизистую оболочку и ткани. Цитопения (пониженное содержание форменных элементов в крови) позволяет грибам достигать стенки сосудов, разрушать ее и циркулировать в сосудистом русле. Этот этап называют кандидемией, которая приводит к образованию очагов инвазивного кандидоза в органах (печень, селезенка, легкие).
— Неинвазионный кандидоз происходит за счет интенсивного размножения Candida в просвете кишечника. Всасывание в кишечнике эндотоксинов и продуктов метаболизма гриба вызывает интоксикацию и иммунопатологические сдвиги. В просвете кишечника интенсивный рост микромицетов способствует снижению нормальной микрофлоры кишечника.
Всасывание в кишечнике эндотоксинов и продуктов метаболизма гриба вызывает интоксикацию и иммунопатологические сдвиги. В просвете кишечника интенсивный рост микромицетов способствует снижению нормальной микрофлоры кишечника.
Для подтверждения клинического диагноза в первую очередь проводится микроскопическое исследование соскобов с пораженных участков слизистой полости рта. Материал для исследования берется натощак до чистки зубов и полоскания рта или, по крайней мере, через 3-4 ч после приема пищи или полоскания. При исследовании отпечатков обработанных гидроксидом калия или окрашенных по Грамму, либо Шифф-йодной кислотой (ШИК-реакция), выявляются почкующиеся клетки дрожжевых грибов и нити псевдомицелия.
Для уточнения диагноза и вида гриба производится культуральное исследование с посевом на питательные среды, обязательно с учетом числа колоний, выросших от определенного количества материала. В отдельных, затруднительных для диагностики случаях, особенно при хроническом гиперпластическом кандидозе, исследуется биопсийный материал.
Целью данного исследования являлось наблюдение эффективности применения препарата Флуконазол при кандидозе полости рта на фоне антибиотикотерапии в госпитальных условиях у пациентов специализированных отделений ГКБ №6.
Материалы и методы. Распространенность поверхностного кандидоза (поражение слизистых оболочек, кожи, ногтей) в последние годы значительно увеличилась в связи с пандемией ВИЧ-инфекции и широким применением антибиотиков широкого спектра действия, глюкокортикостероидов и иммуносупрессоров. Флуконазол (группа азолов) считается препаратом выбора в системной терапии кандидоза полости рта, проявляет активность преимущественно в отношении Candida spp. Его назначают по 50-100 мг/сут в зависимости от тяжести течения заболевания. Наиболее распространенные коммерческие названия флуконазола – Микофлюкан, Дифлазон, Дифлюкан, Нофунг, Проканазол, Микосист, Флукорик, Форкан, Флюкостат. В отличие от большинства современных антимикотиков, используемых в терапии поверхностных микозов, флуконазол является гидрофильным препаратом. Он быстро и почти полностью всасывается в желудочно-кишечном тракте, при этом в кровь попадает более 90% принятой внутрь дозы. Концентрации в плазме напрямую зависят от дозы; через 2 ч после приема внутрь 50 мг флуконазола в плазме создается концентрация около 1 мг/л, после повторного приема той же дозы она составляет 2-3 мг/л. В плазме крови с белками связываются не более 12% препарата. Основное количество находится в свободной форме, поэтому флуконазол хорошо проникает во все жидкости организма (в слюне его содержание такое же высокое, как и в плазме). В большинстве тканей концентрации флуконазола составляют около половины одновременно существующих в плазме.
В период с 2008 по 2009 год нами обследовано 37 пациентов с острыми (1 группа) и 12 пациентов с хроническими формами кандидоза полости рта (2 группа), которые находились на лечении в пульмонологическом, травматологических и хирургических отделениях МУЗ ГКБ №6.
Все пациенты по показаниям получали широкий спектр антимикробной терапии: амоксиклав, цефтриаксон, амикацин, рифампицин, метронидазол и др. Из опроса пациентов 62% принимали антибиотические препараты более трех раз в течении года без назначения врача.
Всем наблюдаемым назначался флуконазол по 50 мг/сут в течение 7-14 дней; местно проводилась гигиена полости рта, ротовые ванночки с 1% раствором гидрокарбоната натрия 5 раз в день, аппликации анилиновыми красителями, витаминами «А», «Е». До и после лечения проведены микроскопические и микробиологические исследования мазков –отпечатков со слизистой полости рта.
Оценка эффективности результатов проводилась на основании субъективных и объективных данных, включающих: уменьшение чувства жжения, уменьшение и исчезновение творожистого налета, нормализацию цвета слизистой оболочки рта, восстановление адекватной увлажненности, а также положительную динамику объективных микробиологических показателей по данным лабораторных исследований.
Результаты исследования. При исследовании посевов со слизистых отмечался рост Candida spp. в 82, 8%, нет роста в 8,3% случаев. Микроскопически в мазках – отпечатках слизистой в 41% 1 группы отмечалось превалирование клеток псевдомицелий над бластомицетами (признак инвазии). Динамика наблюдений представлена в таблице 1.
Таблица 1.
Динамика наблюдений эффективности применения препарата Флуконазол при кандидозе полости рта в госпитальных условиях у пациентов специализированных отделений ГКБ №6.
|
Признаки |
4 день |
7 день |
||
|
1 группа |
2 группа |
1 группа |
2 группа |
|
|
Отсутствие сухости, жжения, налета, гиперемии пораженных участков |
25 |
5 |
36 |
8 |
|
Незначительное улучшение |
10 |
5 |
1 |
3 |
|
Без улучшения |
2 |
2 |
0 |
1 |
При микроскопии отпечатков с зон поражения слизистой полости рта в 1 группе на 4 день лечения в 69% случаев наблюдались единичные дрожжевые клетки без признаков почкования. На 7 день наблюдений в 1 и 2 группе обследуемым у пациентов «без улучшения» и с «незначительным улучшением» был добавлен полиеновый антимикотик — нистатин в таблетках (для рассасывания в полости рта), в дозировке по 500.000 ЕД 3 раза в день. Клинические улучшения в этих группах обследуемых наблюдались на 10 — 12 день от начала лечения флуконазолом.
Выводы. Кандидоз слизистой оболочки полости рта достаточно частое поражение при применении антибиотиков широкого спектра действия. Большую роль в развитии кандидоза играют местные факторы (низкая гигиена полости рта, травматизация, хронические заболевания пародонта и пр.) поэтому лечение должно быть обоснованным, комплексным и рациональным. Кандидоз ротовой полости развивается как вторичное заболевание на фоне снижения иммунологической защиты организма и требует индивидуального подхода. Анализ данных литературы показывает, что неудачи в лечении дисбиотических изменений часто связаны с односторонним подходом к терапии, которая заключается в назначении какого-либо противогрибкового или противомикробного средства без учета чувствительности, наличия микробных ассоциаций и без учета оценки местной иммунологической резистентности.
Препаратом выбора является флуконазол, его применение обычно быстро, в течение 1-3 дней приводит к исчезновению клинических признаков кандидоза полости рта. Продолжительность приема флуконазола зависит от выраженности факторов риска: выбора антибактериальной терапии, ее обоснованности, коррекции лечения хронических заболеваний и пр.
Обязательным условием при лечении кандидоза, особенно хронических форм, является соблюдение больными правил гигиены, санация полости рта (лечение кариеса, его осложнений и заболеваний тканей пародонта). Коррекция фоновых заболеваний должна проводиться соответствующими специалистами.
При неэффективности лечения или рецидивах кандидоза полости рта выбор альтернативного антимикотического препарата необходимо проводить с учетом видовой принадлежности возбудителя и его чувствительности. Candida spp. выявляют при посевах со слизистой оболочки полости рта и желудочно-кишечного тракта у 30-50% здоровых людей, со слизистой оболочки гениталий – у 20-30% здоровых женщин. Поэтому важно уметь различать заболевание (кандидоз) и колонизацию слизистых оболочек, при которой применения истинных антимикотиков обычно не требуется.
По нашим данным при выборе противогрибковых препаратов необходимо придерживаться следующих схем комбинации препаратов:
Острый кандидоз полости рта, глотки.
Препарат выбора: флуконазол 0,1 г/сут в течении 3-14 дней.
Альтернативные препараты: антимикотики для местного применения – нистатин, леворин, натамицин, клотримазол, амфотерицин В в течении 1-2 недель; антисептики – гексетидин (раствор, спрей) в течении 1-2 недель.
При неэффективности флуконазола: увеличение дозы флуконазола до 0,2 г/сут, полиены для местного применения (нистатин, леворин, натамицин) или интраконазол 0,2-0,4 г/сут.
При неэффективности других антимикотиков: амфотерицин В в/в 0,3 мг/кг/сут в течении 3-7 дней.
При часто повторяющихся или осложненных рецидивах: лечение обострения азолами внутрь или местно в течении 1-2 недель с учетом вида возбудителя и чувствительности к антимикотикам, устранение или снижение выраженности факторов риска, после достижении ремиссии – противорецидивная терапия системными или местными антимикотиками.
Литература.
Дифлюкан: тактика использования при кандидозах слизистых оболочек, кожи и ногтей./ А.Ю.Сергеев, Ю.В.Сергеев, В.Е.Маликов, Н.Е.Жарикова// Российский журнал кожных и венерических болезней — 2001. — №3. – с. 44-48.
Елизарова, В.М. Профилактика и лечение заболеваний слизистой оболочки полости рта./ В.М.Елизарова, С.Ю.Страхова, Л.Н.Дроботько // Русский Медицинский Журнал- 1999.- №7.- с 919-920.
Заболевания слизистой оболочки полости рта. / Н.Ф.Данилевский, В.К.Леонтьев, Д.Ф.Несин, Ж.И. Рахний – М., ОАО «Стоматология».- 2001.- 271 с.
Коррекция дисбиотических изменений при заболеваниях слизистой оболочки полости рта./ О.Ф.Рабинович, И.М.Рабинович, Г.В Банченко., Е.В.Иванова // Клиническая стоматология.- 1999.- №1.- с 38-40.
Климко, Н.Н. Диагностика и лечение оппортунистических микозов. / Н.Н.Климко. — Пособие для фармакологов. // С-Пб., 2008.-231 с.
Максимовская, Л.Н. Лекарственные средства в стоматологии./ Л.Н. Максимовская, Рощина П.И., 2-е изд. перераб.и доп.- М., 2002.-240 с.
Кандидоз слизистой оболочки: история болезни, патофизиология, факторы риска
Автор
Сурбхи Гупта Медицинский факультет Университета Вирджинии
Сурбхи Гупта является членом следующих медицинских обществ: Американская медицинская ассоциация, Американская ассоциация студентов-медиков / Фонд
Раскрытие информации: не подлежит разглашению.
Соавтор (ы)
Барбара Б. Уилсон, доктор медицины Эдвард П. Коули Адъюнкт-профессор кафедры дерматологии Медицинского факультета Университета Вирджинии
Барбара Б. Уилсон, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американская академия дерматологии, медицинская Общество Вирджинии, Сигма Си, Общество чести научных исследований
Раскрытие информации: нечего раскрывать.
Специальная редакционная коллегия
Ричард П. Винсон, доктор медицины Ассистент клинического профессора, кафедра дерматологии, Центр медицинских наук Техасского технического университета, Медицинская школа Пола Л. Фостера; Консультант, Дерматология Маунтин-Вью, PA
Ричард П. Винсон, доктор медицинских наук, является членом следующих медицинских обществ: Американская академия дерматологии, Техасская медицинская ассоциация, Ассоциация военных дерматологов, Техасское дерматологическое общество
Раскрытие: нечего раскрывать.
Пол Крусински, доктор медицины Директор дерматологии, Fletcher Allen Health Care; Профессор кафедры внутренней медицины Медицинского колледжа Университета Вермонта
Пол Крусински, доктор медицинских наук, является членом следующих медицинских обществ: Американской академии дерматологии, Американского колледжа врачей, Общества исследовательской дерматологии
Раскрытие информации: не раскрывать.
Главный редактор
Уильям Д. Джеймс, доктор медицины Пол Р. Гросс, профессор дерматологии, заместитель председателя, директор программы резидентуры, факультет дерматологии, Медицинская школа Университета Пенсильвании
Уильям Д. Джеймс, доктор медицины, является членом следующих медицинских обществ: Американских Академия дерматологии, Общество следственной дерматологии
Раскрытие информации: Полученный доход в размере 250 долларов США или выше от: Elsevier; WebMD.
Дополнительные участники
Франклин Флауэрс, доктор медицины Почетный профессор кафедры дерматологии, аффилированный доцент кафедры патологии Медицинского колледжа Университета Флориды
Франклин Флауэрс, доктор медицины, является членом следующих медицинских обществ: Американский колледж хирургии Мооса
Раскрытие информации: Нечего раскрывать.
Кандидоз полости рта (молочница)
Кандидоз полости рта, широко известный как молочница полости рта, представляет собой грибковую инфекцию, которая возникает во рту.Это не заразно, и в большинстве случаев его можно лечить простым курсом местных противогрибковых препаратов, наносимых непосредственно на пораженный участок во рту.
Заболевание чаще всего встречается у очень молодых, пожилых или уже нездоровых людей. С наибольшей вероятностью пострадают люди с ВИЧ, и, по оценкам, 95% всех пациентов с ВИЧ когда-нибудь будут испытывать симптомы орального молочницы. Это также чаще встречается у пациентов, принимающих иммунодепрессанты, такие как те, которые используются при лечении рака.
Кандидоз на языке. Кредит изображения: Тимонина / Shutterstock
Причина
Молочница во рту может появиться при изменении роста грибка Candida во рту. Кандида естественным образом присутствует во рту у большинства людей, но определенные обстоятельства могут изменить среду во рту и привести к разрастанию грибка, вызывая симптомы.
Candida albicans является наиболее распространенным типом грибка, вызывающим кандидоз полости рта, но есть несколько других видов, которые могут быть ответственны в некоторых случаях, например, C.krusei, C. parapsilosi, C. glabrata, C. tropicalis и C. dubliniensis .
Факторы, которые могут увеличить риск молочницы полости рта, включают:
- Некоторые лекарства (например, антибиотики, ингаляционные кортикостероиды, иммунодепрессанты)
- Основные заболевания (например, ВИЧ, диабет, гипотиреоз, недостаточность питания)
- Использование неподходящих протезов
- Курение
Признаки и симптомы
Появление белых пятен или налета во рту, которые можно стереть, характерно для орального молочницы.Рот и горло могут казаться покрасневшими, также часто встречаются трещины в углах рта.
Состояние также может вызывать неприятный привкус во рту, а также ощущение боли или жжения. В некоторых случаях это может затруднить прием пищи или питья.
Диагностика
Важно диагностировать молочницу полости рта как можно раньше, чтобы можно было вылечить заболевание и снизить риск осложнений, таких как распространение инфекции на другие части тела.
Врач общей практики обычно может поставить диагноз, просто осмотрев ротовую полость. В некоторых случаях также могут проводиться анализы крови для исследования определенных причин состояния, таких как диабет или диетический дефицит.
Лечение
Кандидоз полости рта обычно лечится противогрибковыми препаратами для контроля роста Candida во рту. Местное лечение жидкостью или гелем, которые можно наносить непосредственно на пораженный участок во рту, обычно рекомендуется для уменьшения системного воздействия на остальную часть тела; однако в некоторых случаях могут быть рекомендованы системные пероральные таблетки или капсулы.
Если есть какие-либо особые факторы, которые могли способствовать возникновению состояния, например, курение, прием некоторых лекарств или нелеченные состояния здоровья, с ними следует бороться соответствующим образом.
Профилактика
Людям, которые подвержены риску или были поражены молочницей полости рта, важно использовать профилактические методы для снижения риска рецидива. К ним относятся следующие:
- Чистите зубы два раза в день и пользуйтесь зубной нитью ежедневно
- Полоскать рот после еды
- При использовании ингаляционных препаратов прополоскать рот после использования
- Убедитесь, что все протезы установлены правильно, и снимите их на ночь
- Уменьшить потребление сладких продуктов
- Поддерживайте адекватное потребление жидкости
- Избегайте курения
Каждый из этих советов может помочь предотвратить кандидоз полости рта, и его следует применять постоянно.
Список литературы
Дополнительная литература
Жизнь
|
Название и синонимы болезни Кандидоз полости рта (кандидоз), молочница полости рта, кандидоз ротоглотки (OPC) |
|
Ответственные грибы (ссылки на них)
Candida albicans (> 98%) |
|
Описание болезни Болезненность во рту с потерей вкуса — наиболее частый симптом. Самым распространенным паттерном OPC является псевдомембранозная форма, но также встречается экзантематозный тип. Иногда первичными проявлениями являются кандидоз, связанный с протезированием, или угловой хейлит (угол рта). При СПИДе преобладает псевдомембранозная форма. |
|
Частота и глобальное бремя Оральный молочница при ВИЧ / СПИДе встречается примерно через 2 года.5 миллионов человек во всем мире, примерно 90% пациентов не принимают антиретровирусную терапию, но нуждаются в ней. Затронут как минимум еще 1 миллион человек, не инфицированных ВИЧ. |
|
Основные проблемы и пациенты группы риска Это очень распространено при ВИЧ / СПИДе со снижением иммунитета, лейкемией и трансплантацией стволовых клеток, если не предотвратить с помощью противогрибковых препаратов) Часто встречается у новорожденных и пациентов, получающих лучевую терапию головы и шеи Это иногда случается у астматиков, принимающих ингаляционные стероиды, и у других пациентов с ослабленным иммунитетом. Хронический кожно-слизистый кандидоз (редкое генетическое заболевание), в большинстве случаев вызванный мутацией AIRE или мутацией STAT1. |
|
Диагностическое тестирование
Осмотр ротовой полости (в том числе под зубными протезами): белые бляшки или эритематозные пятна. |
|
Лечебные процедуры Для местного применения — нистатин, амфотерицин B, клотримазол, хлоргексидин и др. Перорально — флуконазол, раствор итраконазола, кетоконазол, вориконазол, позаконазол Прополоскать рот сразу после использования стероидных ингаляторов при астме. Руководство IDSA по клинической практике 2016 |
|
Перспективы и прогноз Обычно отлично. Может быть связан с кандидозом пищевода, который не проходит при местной терапии. Может рецидивировать, особенно у пациентов со СПИДом, носящих зубные протезы и пациентов с хроническим кожно-слизистым кандидозом. Противогрибковая резистентность станет проблемой при повторном лечении. |
Изображения
ab
а.Псевдомембранозный кандидоз полости рта с бляшками на слизистой оболочке рта (сторона рта, внутри щеки)
b. Тяжелая форма молочницы языка у больного СПИДом
cd
c. угловой хейлит, вызванный Candida albicans
d. грибковые гифы, проникающие в эпителий (прорастающие через клетки и между ними) у пациента с молочницей полости рта
Лейкоплакия против кандидоза полости рта — Medcomic
Лейкоплакия полости рта
-
Плоские белые поражения, которые невозможно удалить со слизистой оболочки полости рта
-
Обычно безболезненно
-
Связано с употреблением табака и алкоголя
-
Связано с плоскоклеточным раком
Ery - похожие поражения, но с красным цветом
-
Злокачественный потенциал требует биопсии
-
Ведение: отказ от алкоголя и курения, рассмотреть возможность хирургического удаления
Кандидоз полости рта (молочница)
-
Вызван Candida albicans
-
Белый кремообразный налет, который легко смывается, с лежащей в основе эритемой
-
Обычно ассоциируется с болью в горле или во рту
-
Факторы риска инфекции
-
Состояния с ослабленным иммунитетом
-
ВИЧ
ia или химиотерапия
-
-
Диабет
-
Системное или ингаляционное использование кортикостероидов
-
Антибиотики широкого спектра действия
-
Протезы
Обычно вызывает боль в горле или рту
Лечение противогрибковыми
-
Нистатин жидкий
-
Флуконазол пероральный
-
Клотримазол пасты
Волосатая лейкоплакия полости рта
-
Вызывается вирусом Эпштейна-Барра (человеческий герпесвирус 4)
-
Чаще всего поражает пациентов с ослабленным иммунитетом (например,грамм. HIV)
-
Белый, гиперкератотический налет, который невозможно стереть щеткой
-
Обычно располагается вдоль боковой границы языка
-
Вертикальные белые полосы могут выглядеть «волосатыми»
-
Поражения обычно безболезненны и доброкачественны
-
Лечение поражений обычно не требуется; можно рассмотреть противовирусные
факторов, связанных с кандидозом полости рта у людей, живущих с ВИЧ / СПИДом
Кетут Сурьяна, 1 Хамонг Сухарсоно, 2 И Геде Путу Джарва Антара 1
1 Отделение внутренней медицины больницы Вангая в Денпасаре, Бали, Индонезия; 2 Кафедра биохимии, ветеринарный факультет Удаяны, Университет Денпасара, Бали, Индонезия
Соответствие: Ketut Suryana Akasia Street, Lane.VIII No. 22 Денпасар, Бали 80235, Индонезия
Тел. + 62859 537 839 44
Электронная почта [email protected]
Справочная информация: Кандидоз полости рта (ОК) является наиболее частой оппортунистической инфекцией полости рта, вызываемой видами Candida. разрастание. Широкий спектр факторов риска, способствующих развитию дрожжевой инфекции, особенно кандидоза. Это может быть ранним маркером для людей, живущих с ВИЧ / СПИДом (ЛЖВС). Существуют некоторые факторы риска ОК, связанных с ЛЖВС, в больнице Вангая в Денпасаре, Бали, Индонезия.
Цель: Выявить факторы риска ОК у ЛЖВС в больнице Вангая в Денпасаре, Бали, Индонезия.
Параметры и дизайн: Исследование «случай-контроль» проводилось с 1 марта 2016 г. по 30 июля 2019 г., в нем участвовало 448 участников (207 случаев и 241 контроль). Использовался последовательный набор.
Методы: случаев были ЛЖВС (от 18 до 60 лет) с ОК и контрольной группой без ОК. Диагностика ОК основана на клинических признаках псевдомембранозного кандидоза; оральный молочница.Интервьюер ввел структурированную анкету, которая использовалась для сбора информации о факторах риска. Использованный статистический анализ: по всем переменным был проведен двумерный анализ. Критерий хи-квадрат со статистической значимостью был на уровне 0,05.
Результаты: Участниками были 207 (46,20%) ЛЖВС с ОК и 241 (53,80%) ЛЖВС без ОК. Большинство участников — 293 человека (65,40%) — были мужчинами. ОК был связан с возрастом [p = 0,03; OR = 0,66 (95% ДИ: 0,45–0,95)]; секс [p = 0.002; OR = 1,88 (95% ДИ: 1,26–2,80)]; Ксеростомия [p = 0,000; OR = 4,15 (95% ДИ: 2,76–6,23)]; курение [p = 0,000; OR = 6,83 (95% ДИ: 4,46–10,44)]; потребление алкоголя [p = 0,000; OR = 5,76 (95% ДИ: 3,74–8,83)]; использование антибиотиков [p = 0,000; OR = 4,49 (95% ДИ: 2,93–6,90)]; Количество CD4 [p = 0,000; OR = 3,29 (95% ДИ: 2,24–4,86)]; Клиническая стадия ВИЧ [p = 0,000; OR = 3,58 (95% ДИ 2,39–5,37)]. Нет значимой связи между протезом и ОК.
Заключение: Мы обнаружили, что возраст, пол, ксеростомия, курение, употребление алкоголя, употребление антибиотиков, количество CD4 и поздняя клиническая стадия ВИЧ (СПИД) были значимыми факторами риска ОК у ЛЖВС.
Ключевые слова: вирус иммунодефицита человека, синдром приобретенного иммунодефицита, кандидоз полости рта, сопутствующие факторы риска
Эта работа опубликована и лицензирована Dove Medical Press Limited. Полные условия этой лицензии доступны по адресу https://www.dovepress.com/terms.php и включают Некоммерческую лицензию Creative Commons Attribution (непортированная, v3.0). Получая доступ к работе, вы тем самым принимаете Условия.Некоммерческое использование работы разрешено без какого-либо дополнительного разрешения Dove Medical Press Limited при условии надлежащей атрибуции работы. Для получения разрешения на коммерческое использование этой работы см. Параграфы 4.2 и 5 наших Условий.
Кандидоз полости рта, молочница полости рта
Микоз
Микозы — инфекции, вызываемые микроскопическим грибком. В зависимости от морфологии их делят на:
- дрожжи;
- диморфный микет;
- форма
Некоторые из этих микроорганизмов обычно находятся на коже или в организме, не вызывая каких-либо повреждений; они приводят к микозу:
- кожные или кожно-слизистые;
- глубокий;
Первый, менее серьезный и более частый, поражает кожу, кожные складки, пальцы ног, кожу головы, ногти, рот и гениталии.Это включает кандидоз (белый цвет во рту, баланит) и дерматофитоз (опоясывающий лишай, микоз стопы, герпес). Иногда возникает при обширном приеме антибиотиков; его внешний вид любим плохой гигиеной.
Вторая, наоборот, более серьезная форма и появляется только у лиц с ослабленным иммунитетом (пациенты, перенесшие трансплантацию органов, леченные химиотерапевтическими, иммунодепрессивными и кортикостероидными средствами, пациенты со СПИДом и наркоманы). Кандидозные инфекции могут принимать форму сепсиса с распространением на эндокард, легкие, мозговые оболочки и почки.
Candida Albicans
Наиболее частый патоген человека среди видов Candida. Эти дрожжи естественным образом встречаются во рту, в желудочно-кишечном тракте и гениталиях. Обычно он остается закрытым, но в аномальных условиях может быть расположен в другом месте.
Он может выделять около 80 различных типов токсинов, которые могут попадать в кровоток. После периода молчания C. может развиться в гриб. Это микроорганизм с сильной приспособляемостью к окружающей среде, в которой он размножается, и он может дифференцироваться на 2 формы, испускающие корневые ответвления, Rizoides.
Грибок может активно проникать в эпителий с помощью эзоферментов, где ферменты клеточной мембраны лизируют клетку-хозяина. Он бывает в виде спор и гифов. Вторая форма регулируется как способная поражать ткани, колонизированные и поврежденные. Эти повреждения являются результатом сложного взаимодействия между патогенностью грибка, иммунным состоянием хозяина и микроокружением организма. Механизмы, лежащие в основе патогенности, включают прикрепление к эпителиальной клетке, трансформацию в hyohoes, продукцию хератинолитических ферментов (протеаз), выбор вирулентных фенотипов.
Кандидоз
Кандидоз, также называемый мониллиозом, является очень распространенной грибковой инфекцией. Кандидоз полости рта часто наблюдается как местная оппортунистическая инфекция и клинически подразделяется на три типа: острые формы, хронические формы и поражения, связанные с Candida. Кроме того, он разделен на
- Системные кандидозы;
- Локализованные кандидозы.
Первый имеет место у лиц с ослабленным иммунитетом; он может затронуть пищевод и стать системным.В тяжелых случаях C. размножается ненормальным образом и через кишечник может попасть в кровь, где выводятся токсины, вызывающие кандидемию.
Второй — у пациентов без нарушения иммунных функций и с влажной частью тела, например:
- Полость рта (белый молочница)
- Влагалище (вульвовагинит по C.)
- Пенис (мужские гениталии в целом)
В случае системных кандидозов заболевание приводит к вздутию живота, замедленному пищеварению, кишечным запорам и диарее.Следовательно, происходит плохое усвоение питательных веществ.
Кандидоз полости рта
Строго говоря, молочница — это лишь временная кандидозная инфекция в полости рта младенцев. Но с этой целью мы расширили этот термин, включив в него кандидозные инфекции, возникающие во рту и горле у взрослых, также известные как кандидоз или монилиаз. Эта патология представляет собой грибковую инфекцию слизистых оболочек, часто в сочетании с общим нарушением здоровья. . Во многих случаях вызывается Candida Albicans, также называемой Monilia, или Aspergillus, и появляется в основном у детей и пожилых диабетиков, у тех, кто носит зубные протезы, и у пациентов со СПИДом.Он может передаваться в близлежащие органы или через кровь, вызывая грибковую пневмонию, грибковый энцефалит, грибковый сепсис.
Симптомы
Вначале у вас может не быть заметных симптомов молочницы полости рта. Признаки и симптомы могут появиться внезапно, но могут сохраняться в течение длительного времени и могут включать:
- Сливочные белые образования на языке, внутренней поверхности щек, а иногда и на нёбе, деснах и миндалинах
- Поражения, напоминающие творог
- Боль
- Незначительное кровотечение при трении или соскабливании повреждений
- Трещины в уголках рта
- Ощущение ваты во рту
- Потеря вкуса
Избыточный рост Candida в полости рта может распространяться на отдаленные органы.Следовательно, чтобы избежать последствий системного кандидоза, кандидоз полости рта можно быстро контролировать.
Младенцы и кормящие матери
Помимо характерных белых поражений во рту, младенцы могут иметь проблемы с кормлением или быть суетливыми и раздражительными. Они также могут передать инфекцию своим матерям во время кормления грудью. Затем инфекция может передаваться между грудью матери и ртом ребенка. Женщины, чья грудь инфицирована Candida, могут испытывать следующие признаки и симптомы:
- Соски необычно красные, чувствительные или зудящие,
- Блестящая или шелушащаяся кожа на ареоле,
- Необычная боль при кормлении грудью или болезненность сосков между кормлениями,
- Колющие боли глубоко в груди.
Причины
C. живет как гость у всех людей и не становится опасным до:
- Иммунная система функционально эффективна
- Оптимальный рН кишечника и полости рта
- В толстой кишке имеется стабильная популяция бактериальной флоры
Candisias может стать опасным при отсутствии этих условий, поэтому он превращает свою дружественную форму дрожжей в гриб и начинает вторгаться в организм, создавая проблемы. Мы говорим о СИНДРОМЕ ХРОНИЧЕСКИХ КАНДИДИАХ или CCS.Другие условия пролиферации:
- Использование предприятия
- Применение антибиотиков, кортикостероидов, противовоспалительной, иммуносупрессивной терапии
- Самопроизвольные гормональные изменения
- Курение и алкоголь
- Злоупотребление сахаром и молочными продуктами
- Недостаток покоя
- Недостаток активности
- Затяжные болезни, вызывающие стресс для организма
- Наличие в организме токсичных металлов (ртути)
- Лейкомы
- Отсутствие вит.A (участвует в защите пациентов, страдающих лейкоплакией)
Недостаток витамина А способствует развитию некоторых поражений слизистой оболочки полости рта, таких как угловой хейлит.
Кажется, что Candida Albicans, вероятно, ответственна за некоторые лейкоплакии, называемые лейкоплакией кандидоза
.
Ретиноевая кислота, полученная из вит. А используется для лечения диссеминированного кандидоза, который может возникнуть в случае промиелоцитной лейкемии, резистентной к химиотерапии.
Кандидоз может развиться также в случае ранее существовавших заболеваний кожи или слизистых оболочек из-за внешних факторов, горячих, моющих средств, кислот..). Оральный C., в частности, вызывается предрасполагающими факторами, такими как:
- Диабет
- Протез
- Антибиотикотерапия
- Противоопухолевая терапия
- Invale или терапия системными кортикостероидами
- ВИЧ
Терапия
Пациентам с легким кандидозом полости рта, не связанным с состоянием иммунодефицита, достаточно лечения местными противогрибковыми средствами.
противогрибковое
Полиеновый противогрибковый
Эти препараты включают амфотерицин B и нистатин, первый выбор.При оральных инфекциях орофарингеальные инфекции используются как тематические аппликации. Амфотерцин B — активный препарат против дрожжей и грибков. При парентеральном введении токсичен и вызывает множество побочных эффектов.
Амфотерицина В
Амфотерицина В
Противогрибковый имидазол
Противогрибковые средства имидазоло включают местные препараты, такие как клотримазол, эконазол, кетоконазол, сульконазол, тиоконазол.
Миконазол можно применять местно при инфекциях полости рта.Он может абсорбироваться, что может вызвать негативные последствия.
Триазольные противогрибковые препараты
Il флуконазол хорошо всасывается при пероральном применении.
флуконазол
L’итраконазоло вызывает повреждение печени. итраконазол
Что такое оральный молочница? Причины, симптомы и способы устранения
Также известный как кандидоз полости рта, кандидоз полости рта — это нервирующее заболевание, которое может вызывать стресс и беспокойство, особенно когда оно поражает младенцев. Вот наше руководство, которое поможет вам понять причины, признаки и методы лечения этой стойкой грибковой инфекции.
Что вызывает оральный дрозд?
Молочница во рту возникает, когда гриб Candida albicans накапливается в больших количествах на слизистой оболочке или тканях полости рта. Кандида — нормальный и обычно безвредный организм во рту человека, иногда может разрастаться, вызывая кремово-белые поражения, обычно на внутренней стороне щек или языка. В некоторых случаях молочница может также распространяться на десны, миндалины, заднюю стенку глотки и нёбо
Хотя молочница может поражать любого человека в любом возрасте, она чаще встречается у младенцев и пожилых людей из-за ослабленного иммунитета.Это также чаще встречается у людей, принимающих определенные лекарства, снижающие иммунную функцию, и у людей, у которых есть существующие заболевания, которые снижают их иммунные реакции.
В определенных ситуациях у человека может развиться молочница полости рта после приема антибиотиков от отдельной инфекции. Это связано с тем, что лекарство убивает некоторые здоровые бактерии во рту, давая кандидозам больше возможностей для распространения по тканям полости рта.
Каковы признаки и симптомы молочницы?
Симптомы молочницы могут отсутствовать какое-то время.Однако, как только грибковые клетки начали распространяться, вы можете заметить следующие контрольные признаки:
- Снижение вкуса
- Белые кремообразные высыпания на внутренней стороне щек, языка, миндалин, десен или неба
- Слегка приподнятые поражения, немного напоминающие творог
- Жжение, болезненность или покраснение, из-за которых трудно глотать или есть
- Легкое кровотечение, если раны соскабливаются или растираются
- Покраснение или трещины в уголках рта
- Боль, раздражение или покраснение под протезами, также известное как зубной стоматит
- Ощущение сухости и хлопка во рту
В тяжелых случаях, обычно связанных с лечением рака или ВИЧ / СПИДом, поражения могут распространяться в пищевод.Когда это происходит, люди часто испытывают затруднения при глотании или ощущение, что еда попала в горло.
У младенцев молочница обычно вызывает суетливость, раздражительность, трудности с кормлением и характерные белые поражения во рту. Младенцы также могут передать кандидозную инфекцию матери во время грудного вскармливания и наоборот. Когда грудь кормящей матери инфицирована кандидой, она часто испытывает следующее:
- Ярко-красные, потрескавшиеся, чувствительные или зудящие соски
- Шелушащаяся или блестящая кожа на ареоле
- Колющие боли в груди
- Необычная боль в сосках во время кормления грудью или между кормлениями
Заразен ли молочница полости рта?
Поскольку у каждого человека во рту есть естественные Candida albicans, молочница не заразна, за исключением кормящих матерей и младенцев.
Как избавиться от орального дрозда
Лечение молочницы обычно направлено на прекращение быстрого распространения кандиды; однако лучший подход зависит от возраста, состояния здоровья и причины вспышки. Здоровым детям и взрослым врачи часто рекомендуют противогрибковые препараты в виде таблеток, пастилок или жидкостей. Если это неэффективно, могут быть прописаны другие лекарства, воздействующие на все тело.
Младенцам и кормящим матерям врачи обычно назначают мягкие противогрибковые препараты для младенцев и противогрибковые кремы для местного применения для груди матери.Взрослым с ослабленной иммунной системой врачи обычно назначают более сильные противогрибковые препараты.
Многие люди рекомендуют домашние средства от молочницы, такие как кокосовое масло первого отжима, яблочный уксус, масло чайного дерева или эфирные масла; однако их эффективность не доказана, и они могут принести больше вреда, чем пользы. Йогурт и пробиотики могут помочь предотвратить молочницу полости рта, но для подтверждения этого необходимы дополнительные исследования.
Профилактика молочницы во рту
Кормящие матери могут предотвратить появление молочницы, высушивая соски на воздухе и избегая использования влажных или мокрых тряпок для кормления.
