Киста челюсти лечение. Киста в нижней челюсти симптомы и лечение.
Что
такое киста? Киста челюсти
Киста – это полость, которая выстлана эпителием и заполнена жидкостью или мягким материалом.
Формирование зубов (одонтогенез) – сложный процесс, в котором участвуют соединительные ткани и эпителий (эмалевый орган, зубной фолликул и зубной сосочек).
Эмалевый орган относится к эпителиальной структуре, происходящей из ротовой эктодермы. Зубной фолликул и зубной сосочек – это эктомезенхимные структуры, т.к. они частично происходят из клеток нервного гребня.
Для
каждого зуба одонтогенез начинается с апикального (затрагивающего верхушку
корня зуба) разрастания эпителия слизистой оболочки полости рта, известного как
зубная пластинка. Зубная пластинка дает начало эмалевому органу –
колпачковидной структуре, которая впоследствии принимает форму колокола. После
формирования эмалевого органа шнур зубной пластинки обычно фрагментируется и
дегенерирует.
Эмалевый орган имеет четыре типа эпителия. Внутренняя выстилка эмалевого органа называется внутренним эпителием эмали и становится амелобластическим слоем, образующим зубную эмаль. Второй слой клеток, прилегающий к внутреннему эпителию эмали, представляет собой промежуточный слой. К этому слою примыкает звездчатый ретикулум, за которым следует внешний эмалевый эпителий. Эмалевый орган окружает рыхлая соединительная ткань, известная как зубной сосочек. Контакт с эпителием эмалевого органа заставляет зубной сосочек вырабатывать одонтобласты, которые образуют дентин. По мере того, как одонтобласты откладывают дентин, они побуждают амелобласты к формированию эмали.
После
первоначального формирования коронки тонкий слой эпителия эмалевого органа,
известный как корневое влагалище Хертвига, разрастается у верхушки корня зуба.
Почему образуются кисты челюсти?
Одонтогенные кисты (развивающиеся или воспалительные) получили свое название по характеру своего происхождения. Большинство кист челюсти выстлано эпителием, который имеет происхождение из одонтогенного эпителия.
Возникновение
таких кист обычно связано с непрорезавшимися зубами (третьими молярами нижней или
верхней челюсти, вторыми премолярами нижней челюсти, и клыками верхней челюсти).
Они также могут формироваться около дополнительных зубов и в сочетании с
одонтомами.
Чаще всего кисты челюсти обнаруживаются в возрасте 10-30 лет. Мужчины, особенно белокожие, страдают от них чаще.
В большинстве случаев зубные кисты никак себя не проявляют и бывают случайной находкой, полученной в ходе рентгенологического обследования. Но, в некоторых случаях они могут достигать весомых размеров, которые приводят к расширению костной ткани, но даже они могут не давать выраженных симптомов вплоть до присоединения вторичной инфекции.
Как проявляются челюстные кисты?
В большинстве случае киста не дает выраженных симптомов. Провоцировать ее развитие может некорректное лечением стоматологических заболеваний или кариес.
Одонтогенные кисты принято различать по виду происхождения:
- зубочелюстные кисты – их возникновение связано с коронкой зуба, который не смог прорезаться;
- кератокисты – являются следствием синдрома Невоидной базалиомы;
- радикудярные или корешковые кисты – имеют воспалительное происхождение и чаще всего являются следствием реакции на некроз пульпы зуба;
- бифуркационная щечная киста – характерна для детей 5-10 лет, она формируется в зоне щечной бифуркации первых моляров нижней челюсти;
- первичная киста – в большинстве случаев представляет собой кератоцистическую одонтогенную опухоль;
- ортокератинизированная киста – также относится к подвиду кератокистозной одонтогенной опухоли;
- прорезывающая киста – обычно формируется из дегенерирующего зубного фолликула и образуется в десне при прорезывании зуба;
- киста десны новорожденного – формируется из остатков зубной пластинки на десне новорожденного;
- киста десны взрослого – представляет собой вариант латеральной периодонтальной кисты;
- латеральная периодонтальная – невоспалительная киста на стороне зуба, образовавшаяся из остатков зубной пластинки;
- кальцинирующая киста – довольно редкая патология, для которой характерны кистозные и неопластические признаки;
- железистая киста – это образование с
дыхательной эпителиальной выстилкой и потенциальным рецидивом, по своим
проявлениям она похожа на центральный вариант низкодифференцированной
мукоэпидермоидной карциномы.
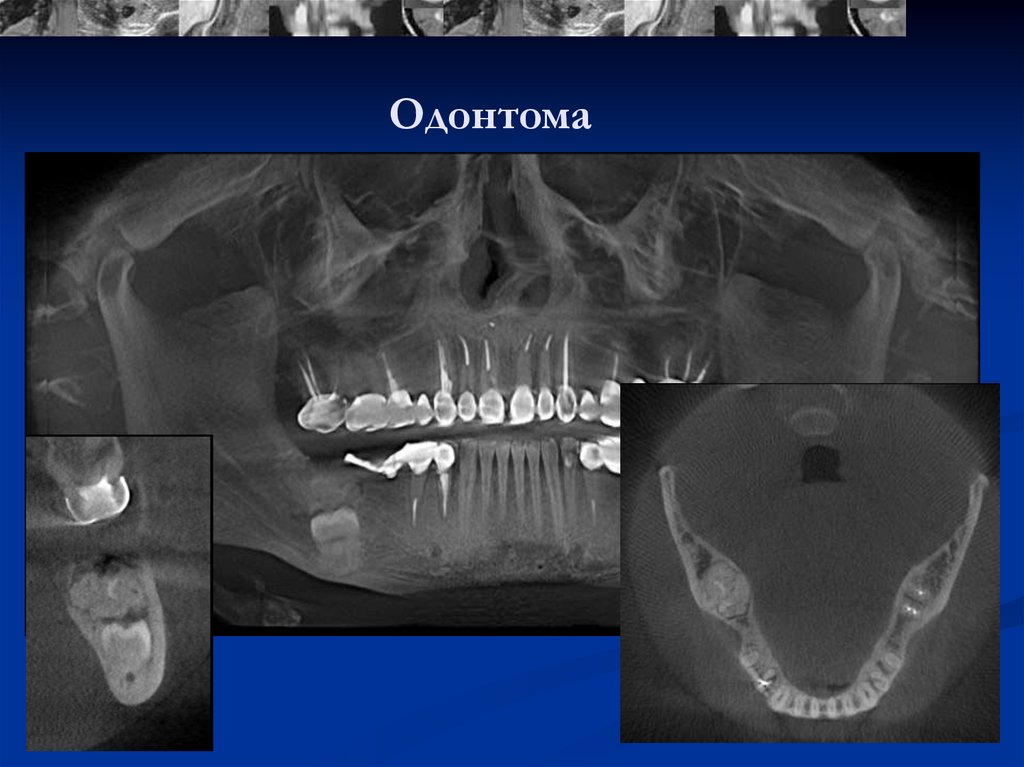
Одонтогенную кисту сложно обнаружить на ранней стадии. Она практически не дает симптомов. Пациента может насторожить смещение зубов или изменение цвета больного зуба. Если киста достигла значительных размеров, то пациент может заметить выпячивание костных структур.
Длительное бессимптомное течение может приводить к образованию воспалительных процессов, которые опасны развитием нагноения и могут провоцировать патологические переломы костей челюсти.
Если киста образовалась в верхней челюсти, то она может стать причиной носовых кровотечений, головной боли и нарушения носового дыхания.
Основные симптомы, связанные с наличием одонтогенной кисты (боль, повышение температуры, воспалительные изменения в полости рта), обычно появляются уже на поздних этапах болезни.
Как диагностируют одонтогенные кисты?
Ведущим
методом выявления одонтогенных кист служит рентгенография, которая способна визуализировать
кисты челюсти на ранней стадии их развития.
Также помогает распознать одонтогенные кисты ультразвуковое исследование.
Как уже говорилось, ярко выраженные симптомы характерны для поздней стадии развития патологического образования, поэтому диагностировать кисту на начальной стадии, опираясь только на симптомы, сложно.
Окончательный диагноз устанавливают на основании гистологического исследования. Важно дифференцировать одонтогенную кисту от других патологий (аденоматоидной одонтогенной опухоли, амелобластной фиброодонтомы и кальцифицирующей эпителиальной одонтогенной опухоли).
Метод
компьютерной томографии в диагностике кист челюсти широко используется для
подтверждения наличия кальцификатов вдоль стенки кисты, также крошечных пятен,
которые обычно не находят при рентгенографии. Кроме того, компьютерная
томография необходима на этапе хирургического планирования.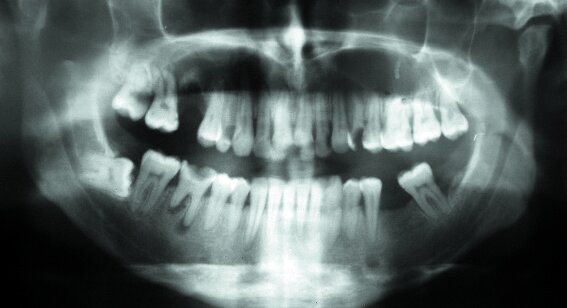
Какой прогноз у заболевания?
То, насколько успешно разрешится ситуация у пациента с одонтогенной кистой зависит от того, на каком этапе эта киста была обнаружена, насколько были выражены симптомы и каким способом ее лечили.
Как правило, применение хирургического лечения дает положительный прогноз. Терапевтическое лечение обеспечивает положительный прогноз только если оно начато на начальной стадии болезни.
Отрицательный прогноз может быть связан с обнаружением болезни на поздней стадии: одонтогенные кисты могут провоцировать развитие серьезных патологий, вызывающих деформацию челюстно-лицевых тканей.
Какие методы лечения кисты челюсти существуют?
Выбор метода лечения одонтогенной кисты напрямую зависит от вызванных ею симптомов, а также результатов, полученных в ходе инструментальной и лабораторной диагностики.
В
случае выбора хирургического лечения (цистотомия или цистэктомия), челюстно-лицевой
хирург производит полное удаление кисты.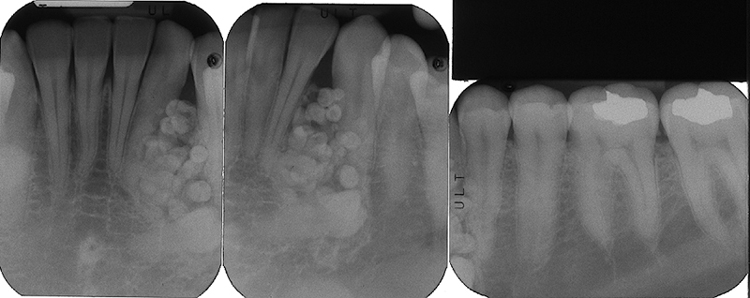 В некоторых случаях требуется удалить
кисту вместе с пораженными частями корня зуба. Лечение проводят в условиях стационара.
В некоторых случаях требуется удалить
кисту вместе с пораженными частями корня зуба. Лечение проводят в условиях стационара.
Если выбор пал на терапевтическое лечение, то врач будет проводить процедуры, направленные на уменьшение воспаления. Это длительный процесс, занимающий не менее полугода.
Первым этапом врач осуществляет отток содержимого кисты при помощи специальной дренажной трубки, которую вставляют в небольшой надрез в опухоли. По мере оттока содержимого и уменьшения новообразования, размер трубки корректируется в сторону уменьшения.
После выведения содержимого кисты, стоматолог очищает корневые каналы и вводит лекарства, которые разрушают опухолевую ткань. По окончании всех процедур, врач использует специальный раствор, направленный на ускорение заживления.
Контроль лечения осуществляется рентгенологически.
Как
после хирургического, так и после терапевтического лечения пациенту требуется
проведение профилактических мероприятий, которые помогут избежать повторного образования
одонтогенной кисты.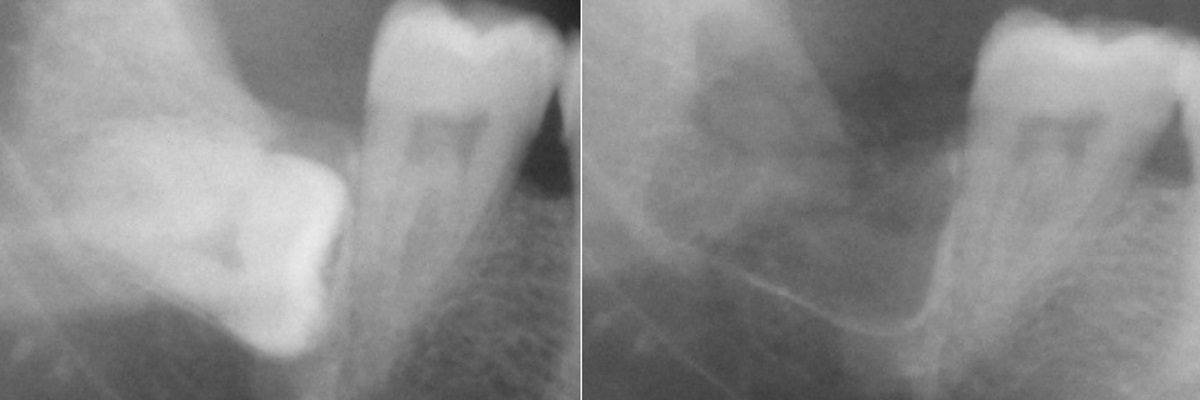
Рекомендации для пациента
По завершении всех этапов лечения, пациенту рекомендуются регулярные профилактические осмотры. Ежегодно посещать стоматолога, и проходить динамическое наблюдение у челюстно-лицевого хирурга. Это поможет предотвратить рецидив болезни.
Профилактика развития кисты челюсти
Поскольку одонтогенная киста является сложно диагностируемой патологией, то вовремя обнаружить болезнь помогают только регулярные посещения стоматолога, который сможет распознать кисту и назначить правильное лечение. В качестве дополнительных профилактических мероприятий необходимо соблюдать гигиену полости рта и своевременно лечить заболевания ЛОР-органов.
Автор: Тарасов Иван Валерьевич Челюстно-лицевой хирург
Дата создания: 12.04.2021
Дата изменения: 24.08.2022
Специалисты по этой проблеме
ТарасовИванВалерьевич
Челюстно-лицевой хирург
Поделиться страницей
Удаление кисты зуба в челюсти, на корне зуба, в зубном канале в Одинцово
Киста зуба — патологическое новообразование доброкачественной природы. В большинстве случаев киста является осложнением сопутствующих стоматологических заболеваний, которые своевременно не лечатся. С точки зрения анатомии, в строении новообразования выделяют стенки, которые образуют полость, и содержимое. Если говорить простым языком, то киста зуба представляет собой мешочек, который заполнен гноем или кровью. Среди причин появления данной проблемы отмечаются нелеченый кариес, пульпит, периодонтит и другие заболевания. Новообразование может являться следствием травм зуба, некачественного лечения у стоматолога, повышенной нагрузки на зубы.
В большинстве случаев киста является осложнением сопутствующих стоматологических заболеваний, которые своевременно не лечатся. С точки зрения анатомии, в строении новообразования выделяют стенки, которые образуют полость, и содержимое. Если говорить простым языком, то киста зуба представляет собой мешочек, который заполнен гноем или кровью. Среди причин появления данной проблемы отмечаются нелеченый кариес, пульпит, периодонтит и другие заболевания. Новообразование может являться следствием травм зуба, некачественного лечения у стоматолога, повышенной нагрузки на зубы.
Содержание:
- Клинические проявления
- Чем опасна киста зуба
- Методы диагностики и лечения
- Возможно ли лечение в домашних условиях
На фото киста в челюсти выглядит так:
Клинические проявления кисты зубов
Визуально новообразование проявляется в виде объемного очага на слизистой оболочке десны, которое может причинять незначительные болезненные ощущения. Другие симптомы зависят от причины, которая привела к появлению проблемы. Например, если причиной появления кисты стал пульпит, то дополнительно в клинической картине отмечаются резкая пульсирующая боль при надавливании на пораженный зуб. Среди других симптомов могут развиваться:
Другие симптомы зависят от причины, которая привела к появлению проблемы. Например, если причиной появления кисты стал пульпит, то дополнительно в клинической картине отмечаются резкая пульсирующая боль при надавливании на пораженный зуб. Среди других симптомов могут развиваться:
- Увеличение объема мягких тканей на стороне поражения.
- Местное и общее повышение температуры тела.
- Общее недомогание, потеря аппетита.
- Обильное слюнотечение.
Обычно симптомы кисты не остаются незамеченными и причиняют серьезный дискомфорт. Однако не все пациенты обращаются за медицинской помощью и продолжают надеяться на самостоятельное разрешение проблемы. В этом лучае возможно развитие опасных состояний, которые потребуют длительного и сложного лечения.
Чем опасна киста зуба
Опасность заболевания заключается в том, что оно может провоцировать инфекционные осложнения. Одним из них является остеомиелит или остит, который разрушает челюсть. Если вовремя не остановить этот процесс, то в дальнейшем для того, чтобы спасти жизнь человеку, врач должен будет удалить всю челюсть целиком или определенную ее часть. Восстановить такой дефект будет очень сложно. Еще одно серьезное осложнение – сепсис. Возникает он в том случае, когда гной из кисты на корне зуба попадает в кровь. Симптомы сепсиса не всегда бывают очевидными, что затрудняет выявление болезни и ухудшает прогноз для пациента.
Если вовремя не остановить этот процесс, то в дальнейшем для того, чтобы спасти жизнь человеку, врач должен будет удалить всю челюсть целиком или определенную ее часть. Восстановить такой дефект будет очень сложно. Еще одно серьезное осложнение – сепсис. Возникает он в том случае, когда гной из кисты на корне зуба попадает в кровь. Симптомы сепсиса не всегда бывают очевидными, что затрудняет выявление болезни и ухудшает прогноз для пациента.
Особую категорию пациентов составляют беременные женщины. Для них киста зуба опасна сложностями в диагностике и лечении. Именно по этой причине перед планированием беременности рекомендуется пройти максимально полное обследование и проконсультироваться с врачами различных специальностей, и обязательно со стоматологом. Если он выявит какие-либо заболевания полости рта, то их необходимо незамедлительно устранить.
Методы диагностики и лечения кисты зуба
Для опытного стоматолога не составляет трудностей выявить кисту.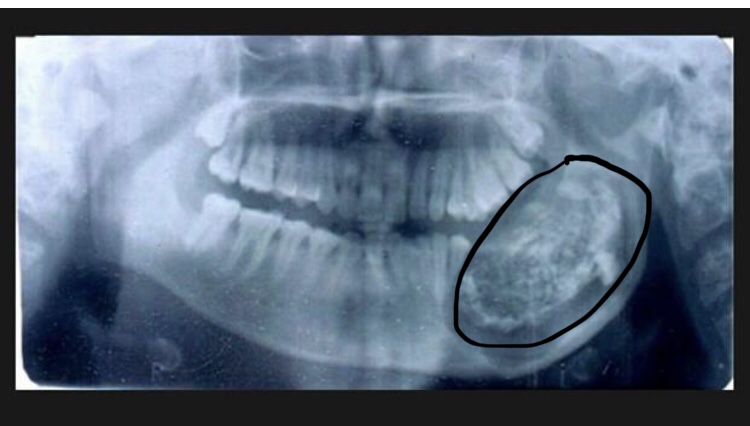 На верхней и на нижней челюсти новообразование, как правило, заметно визуально. Его появление легко можно связать с сопутствующими заболеваниями ротовой полости, например, пульпитом или пародонтитом. Чтобы окончательно подтвердить диагноз и разработать тактику лечения, необходимо пройти обследование, в которое входит сбор анамнеза, анализ жалоб, прицельные или панорамные снимки зубов и др.
На верхней и на нижней челюсти новообразование, как правило, заметно визуально. Его появление легко можно связать с сопутствующими заболеваниями ротовой полости, например, пульпитом или пародонтитом. Чтобы окончательно подтвердить диагноз и разработать тактику лечения, необходимо пройти обследование, в которое входит сбор анамнеза, анализ жалоб, прицельные или панорамные снимки зубов и др.
Удаление кисты зуба в Одинцово проводится с применением как консервативных, так и оперативных методов. Консервативное лечение проводится по следующему алгоритму:
- Больной зуб препарируют, депульпируют.
- Каналы очищаются и обрабатываются.
- Далее полость кисты обрабатывают растворами антисептиков.
- На завершающем этапе каналы пломбируются.
После консервативного лечения, пациент приходит на контрольный осмотр через определенное время, которое устанавливает врач. При необходимости описанные выше этапы, за исключением первого, повторяются снова.
Хирургическое лечение более радикальное и более эффективное. Классическое иссечение кисты подразумевает использование скальпеля. Более современные методы предполагают применение лазера. Лазерное удаление кисты в Одинцово применяется в нашей клинике и отличается меньшей травматичностью, реже приводит к развитию осложнений, позволяет сократить период реабилитации. Именно поэтому такой метод специалисты считают предпочтительным.
Возможно ли лечение кисты в домашних условиях
Эффективно устранить кисту в домашних условиях не получится. Данная болезнь требует квалифицированной медицинской помощи. До визита к врачу и начала лечения кисты в нашей стоматологической клинике в Одинцово, пациент может воспользоваться различными средствами, которые помогут снять симптомы болезни. Это может быть прием обезболивающих препаратов, полоскание ротовой полости антисептическими растворами и др.
Те пациенты, которые занимаются самолечением и не посещают стоматолога, должны помнить о том, чем опасна киста в зубном канале и к каким последствиям может привести заболевание. Любой вид лечения, включая народную медицину, должен назначать специалист.
Любой вид лечения, включая народную медицину, должен назначать специалист.
Фолликулярные кисты зубов и их лечение
Фолликулярные кисты, по данным исследований, составляют около 6 % всех кистозных поражений. Это редкое, но достаточно коварное заболевание, которое долгое время может протекать бессимптомно. Чаще всего диагностируют фолликулярную кисту зуба у детей и подростков в возрасте 12-15 лет, реже – у молодых людей в возрасте 20-25 лет.
Что представляет собой фолликулярная киста?
Фолликулярная киста является следствием нарушения формирования тканей зубного зачатка. Она связана в своем развитии с эпителием эмалевого органа и образуется чаще всего на стадии формирования коронок непрорезавшихся зубов.
Такая киста представляет собой полость с жидким содержимым внутри. Сам непрорезавшийся зуб также располагается внутри кисты – он погружён туда либо целиком, либо только до уровня шейки. Также бывают случаи, когда фолликулярная киста может и не содержать зуб, а в ее полости могут находиться корни близко расположенных интактных зубов.
Фолликулярные кисты чаще всего локализуются в верхней челюсти, на молярах или клыках. Иногда фолликулярные кисты могут располагаться в нижнем крае глазницы, в носу или в верхнечелюстной пазухе, целиком заполняя ее.
Причины развития фолликулярной кисты у детей
На развитие такой патологии влияет воспалительный процесс, долгое время существующий в канале молочного зуба или его периодонте, и поражающий формирующийся зачаток коренного зуба.
Причиной образования воспалительного процесса в зубе является невылеченный кариес, который уже перешел в стадию пульпита или периодонтита.
Это еще раз подтверждает необходимость регулярных профилактических посещений детского стоматолога и своевременного лечения молочных зубов – любые поражения, инфекции в полости рта, всевозможные заболевания десен у ребенка должны быть устранены, во избежание неприятных последствий. Подробнее о лечении зубов у детей Вы можете узнать в нашей статье «Лечение зубов у самых маленьких пациентов»
Симптомы фолликулярной кисты
Зачастую такая патология протекает без явных симптомов и обнаруживается при рентгенодиагностике, которую осуществляют по другим причинам. Однако, в редких случаях, фолликулярная киста может себя проявлять следующим образом:
Однако, в редких случаях, фолликулярная киста может себя проявлять следующим образом:
- боль в области её локализации;
- головная боль;
- повышение температуры тела;
- разрастание кисты в ротовую полость.
Проявление симптомов указывает на то, что киста развивается полным ходом. Медлить с обращением к стоматологу нельзя: сам по себе воспалительный процесс не пройдет.
Чем опасна фолликулярная киста?
Киста оказывает давление на ткани челюсти, что приводит к нарушению развития зачатков зубов, нарушению сроков их прорезывания, а также влияет на дальнейшее их расположения относительно зубной дуги. Также, разрастаясь, она замещает собой костную ткань челюсти.
Если киста воспалилась, то её гнойное содержимое может привести к развитию флегмоны.
Диагностика фолликулярной кисты
Как было сказано ранее, фолликулярная киста диагностируется с помощью рентген-снимка (прицельного или панорамного).
На рентгенограмме фолликулярная киста представлена участком разрежения костной ткани округлой формы с четкими границами и фолликулом постоянного зуба внутри.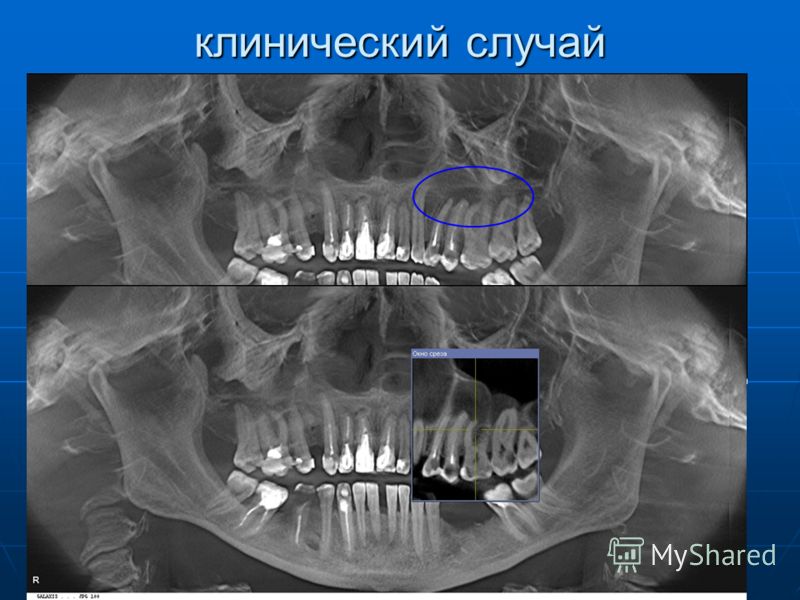
Лечение фолликулярной кисты в Харькове
Лечение фолликулярных кист проводится только хирургическим путем. В нашей стоматологической клинике работают опытные специалисты, которые постоянно совершенствуют свои знания и применяют на практике только самые современные и проверенные методики лечения фолликулярной кисты как у детей, так и у взрослых, с возможностью сохранения непрорезавшегося зуба.
Первым делом стоматолог проводит диагностику фолликулярной кисты исходя из полученных данных, определяется метод лечения, который планируется индивидуально для каждого пациента с учетом таких факторов:
- место расположения кисты и ее размер;
- есть ли нагноение;
- насколько сильно поражена костная ткань;
- есть ли перспективы прорезывания зуба, если он находится в полости кисты.
В нашей клинике применяются два метода лечения фолликулярных кист:
- Цистэктомия – заключается в полном удалении как кисты, так и зуба, который находится в ней.

- Пластическая цистотомия – обеспечивает возможность сохранения зуба, около которого развилась киста, за счет его перемещения и дальнейшего правильного прорезывания.
Все манипуляции проводятся безболезненно и комфортно для пациента. При этом мы применяем качественную местную анестезию, а также при необходимости, осуществляем необходимые процедуры в условиях общего обезболивания, что очень удобно при лечении детей.
Если у Вас возникли вопросы по поводу лечения фолликулярной кисты, Вы их можете задать нашим специалистам, которые с радостью на них ответят.
Киста зуба. Цистэктомия.
По данным antiplagiat.ru уникальность текста на 16.10.2018 г. – 99,9%.
Ключевые слова, теги: Рентгеновские снимки, удаление зуба, ортопантомограмма, периодонтит
Киста зуба относится к группе челюстных кист. Челюстная киста – общее понятие, объединяющее множество патологий. Образование кистозной полости в челюсти может быть вызвано воспалительным процессом, в редких случаях — растущей опухолью. Она может находиться в «спящем» состоянии и никак не проявлять себя, или, напротив, быть в активной, острой фазе, болеть, воздействовать на соседние здоровые ткани, вызывать различные заболевания. В любом случае, наличие кист в челюсти и, в частности, наличие кисты зуба, требует внимания и серьезного отношения.
Она может находиться в «спящем» состоянии и никак не проявлять себя, или, напротив, быть в активной, острой фазе, болеть, воздействовать на соседние здоровые ткани, вызывать различные заболевания. В любом случае, наличие кист в челюсти и, в частности, наличие кисты зуба, требует внимания и серьезного отношения.
Киста зуба: историческая справка
Слово «киста» имеет греческое происхождение («kystis») и в буквальном переводе означает «пузырь». Киста зуба – полостное опухолеподобное образование. Раньше, когда рентгеновских снимков еще не делали, увидеть такие образования было крайне сложно и, как правило, зубные врачи сталкивались с ними во время удаления зубов у пациентов. Благодаря появлению в конце XIX века (1895г.) рентгенодиагностики появилась возможность планирования лечения зубных кист. И сегодня, если пациент регулярно посещает кабинет стоматолога, мы можем успешно диагностировать и устранять зубные кисты еще на тех стадиях, когда они не представляют опасности.
Киста зуба: анатомия
Киста зуба — это доброкачественное полостное опухолеподобное образование, имеющее оболочку и внутреннюю эпителиальную выстилку, клетки которой вырабатывают жидкость. Современная медицина до сих пор не может с точностью ответить на вопрос, как и откуда зарождающаяся киста берет эпителиальную ткань. Однако большинство ученых склоняется к тому, что она происходит из остатков зубообразовательного эпителия, так называемые, островки Малассе–Астахова. И развивается, вследствие хронического одонтогенного воспаления, когда микробы попадают через канал зуба в челюстную кость. Дальнейшее развитие процесса может идти в двух направлениях, результатом которых являются патологии: обширного деструктивного процесса, не имеющего оболочки — безоболочечное образование (такой процесс не является кистой), или непосредственно кисты зуба — оболочечное.
Современная медицина до сих пор не может с точностью ответить на вопрос, как и откуда зарождающаяся киста берет эпителиальную ткань. Однако большинство ученых склоняется к тому, что она происходит из остатков зубообразовательного эпителия, так называемые, островки Малассе–Астахова. И развивается, вследствие хронического одонтогенного воспаления, когда микробы попадают через канал зуба в челюстную кость. Дальнейшее развитие процесса может идти в двух направлениях, результатом которых являются патологии: обширного деструктивного процесса, не имеющего оболочки — безоболочечное образование (такой процесс не является кистой), или непосредственно кисты зуба — оболочечное.
Виды зубных кист
Принято различать 2 вида зубных кист — фолликулярную и радикулярную. Фолликулярная киста встречается реже, чем радикулярная. При наличии определенных факторов она вырастает из зубного фолликула — оболочки вокруг растущего зуба. При значительном размере и вовлечении рядом стоящих зубов называется фолликулярная зубосодержащая киста.
Радикулярные (одонтогенные воспалительные) кисты образуются на корнях зубов вследствие патологических процессов, распространяющихся за верхушкой корня. По расположению радикулярные кисты могут быть апикальными (корневыми), латеральными (боковыми), апико-латеральными и межкорневыми.
Механизм образования и роста кисты зуба
Кистозная полость, располагаясь в челюсти, имеет внешнее сопротивление со стороны окружающей ее челюстной кости. Но эпителиальные клетки выстилки начинают производить жидкость, которая постепенно заполняет полость, создавая избыточное давление.
Это давление воздействует на окружающую костную ткань, вызывая ее постепенное периферийное рассасывание, давая кисте возможность вырасти еще больше, усилить секрецию жидкости, а значит, оказывать еще большее давление на стенки. Именно поэтому кисты могут вырастать до очень больших размеров, причем иногда бессимптомно, если не сопровождаются периодическими воспалениями. Это может быть связано с хорошим иммунным статусом пациента, низкой патогенностью микрофлоры в очаге и другими факторами.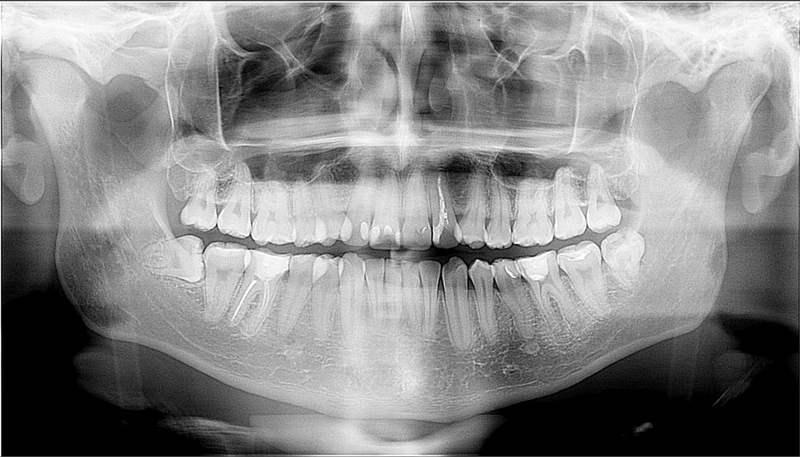
Возможные осложнения кисты зуба
В процессе роста киста может «отодвигать» близлежащие анатомические образования, такие как канал нижнеальвеолярного нерва, может нарушать внешние контуры челюстных костей (синдром пластмассовой игрушки), изменяя тем самым контуры лица, то есть обусловливает асимметрию лица. Также может вовлекать и другие соседние ткани в патологический процесс. Так, зачастую, в расположенных рядом с кистой зубах развивается ретроградный периодонтит. А если киста прорастает в гайморовы пазухи, формируется хронический одонтогенный гайморит, который может долгое время протекать бессимптомно, но, тем не менее, оказывать пагубное влияние на здоровье.
Диагностика кисты зуба
Выбор метода лечения кисты зуба основывается на многоплановой диагностике, которая может включать в себя:
— осмотр пациента;
— «прицельный» рентгеновский снимок зуба, который пациент указывает как причинный зуб;
— ортопантомограмма (панорамный снимок челюстных костей), позволяющий увидеть патологии и наиболее вероятные места их развития в верхней и нижней челюстях, в гайморовых пазухах, в каналах нервных стволов;
— в некоторых случаях — компьютерная томограмма, позволяющий увидеть лицевой скелет и кости черепа, суставы, гайморовы пазухи в трёх проекциях (фронтальная, сагитальная и горизонтальная) и в трёхмерном объёмном изображении.
Лечение кисты зуба
Лечение кисты зуба может быть оперативным и неоперативным (консервативным). Не все кисты не всех зубов поддаются консервативному лечению. Но если такая возможность есть, мы всегда используем ее, воздействуя на кисту медикаментозными средствами, доставляемыми через зубной канал. Если такое лечение не помогает, возникает необходимость в операции.
Удаление кисты зуба. Исторически значимые и современные методы операции по удалению зубных кист
Изначально самым распространенным методом лечения кист был метод их удаления. С этой целью применялись 2 принципиально разных метода: цистотомия и цистэктомия.
Цистотомия (или метод PARCH-I) имеет историческое значение в развитии и становлении медицины. Сегодня этот метод практически не используется, но раньше был незаменим при удалении кист больших размеров. Чтобы избежать осложнения и его тяжелых последствий, между полостью кисты и преддверием полости рта создавался широкий канал посредством сшивания краев оболочки кисты со слизистой оболочкой ротовой полости.
Цистэктомии (или метод PARCH-II) заключается в полном иссечение/удалении кисты. Данное оперативное вмешательство зачастую одновременно сопровождается и удалением верхушки корня – источника образования кисты, содержащего инфицированные апикальные дельты. Сегодня этот метод наиболее популярен.
Главная цель цистэктомии – полное санирование полости кисты, что без резекции верхушки корня не представляется возможным. Дело в том, что корневая пульпа в своей верхушечной трети имеет апикальную дельту с нечеткой структурой и очень тонким разветвлением каналов даже в однокорневых зубах. Если при лечении зуба такие каналы можно прочистить, то в процессе перелечивания это практически невозможно, особенно учитывая узость боковых дельт. Удаление верхушки корня, кроме того, позволяет максимально эффективно прочистить полость кисты за корнем. Это особенно актуально для 12 и 22 зубов, которые отличаются более загнутой корневой системой. Операция проводится следующим образом: с помощью небольшого разреза на десне хирург очень аккуратно доходит до поверхности кости, находящейся над кистозной полостью, трепаном или бором убирает стенку, следя за тем, чтобы не пострадали соседние зубы, и затем извлекает оболочку кисты, проводит резекцию верхушки корня. Далее проводится санация кистозной полости и последующая её ревизия на предмет остаточных частиц кисты. После этого в некоторых случаях осуществляется ретроградное пломбирование. Итоговым мероприятием в проведении операции по удалению кистозных образований является заполнение образовавшейся полости костнопластическим материалом и ушивание раны.
Далее проводится санация кистозной полости и последующая её ревизия на предмет остаточных частиц кисты. После этого в некоторых случаях осуществляется ретроградное пломбирование. Итоговым мероприятием в проведении операции по удалению кистозных образований является заполнение образовавшейся полости костнопластическим материалом и ушивание раны.
В случае образования кисты большого размера может быть произведена ампутация верхушки корня зуба, либо удаление половины зуба и поврежденного корня (гемесекция), а в случае межкорневой кисты – это короно-радикулярная сепарация.
Критерии качества удаления кисты зуба
Несмотря на то, что цистэктомия — это оперативное вмешательство, основным показателем качества лечения будет санация корневых каналов, в том числе и ретроградное пломбирование. В настоящее время помимо устранения самой оболочки кисты негласным правилом стало заполнение ее полости теми или иными костно-пластическими материалами, т.к. это полностью исключает вероятность нагноения кровяного сгустка, способствует быстрому зарастанию костного дефекта и улучшает механическую устойчивость зуба.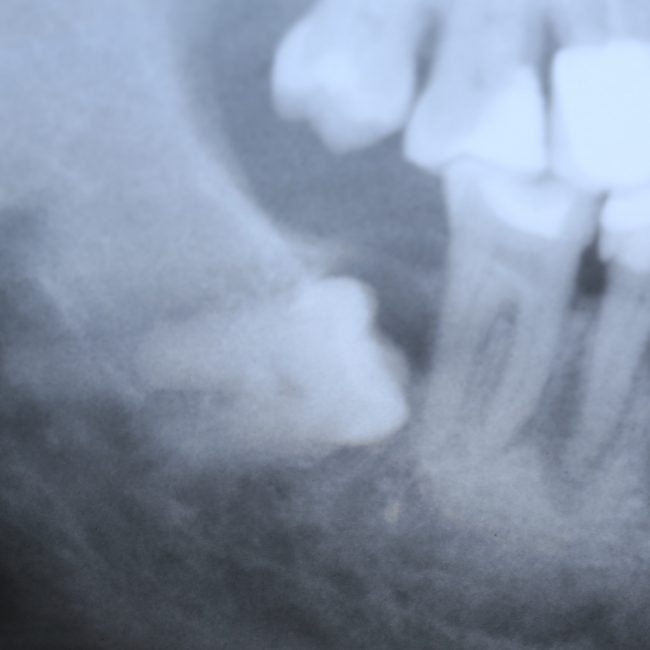
Остаточные (резидуальные) кисты и их удаление
Иногда после удаления зуба с кистой, оболочку которой не удалили, остаются резидуальные (остаточные) кисты, которые могут начать расти, как обычные кисты. Рентгенодиагностика помогает обнаружить их, после чего решается вопрос об их удалении с помощью одного из вышеперечисленных методов.
Противопоказания к удалению кисты зуба
— активная фаза ОРВИ, гриппа, других инфекционных заболеваний;
— наличие злокачественных новообразований;
— сердечно-сосудистые заболевания в стадии обострения;
— психоневрологические заболевания в стадии обострения.
Показания к удалению зуба с кистой
Как правило, консервативное лечение, проведенное вовремя, или операция по удалению кисты позволяют сохранить зуб. Но это не всегда возможно. Зуб необходимо удалить в следующих случаях:
— наличие сильного болевого симптома при неэффективности медикаментозного лечения;
— гнойный воспалительный процесс при невозможности его дренирования;
— перелом коронковой части зуба, без возможности восстановления анкерными штифтами и/или культевыми вкладками;
— непроходимость корневых каналов;
— наличие множественных повреждений на корнях зуба или повреждений большого размера; зуб практически полностью разрушен и ортопедическое восстановление невозможно;
— отсутствие необходимости в лечении зуба в связи с наличием согласованного между доктором и пациентом плана протезирования.
Возрастные ограничения к лечению кисты зуба
Жестких возрастных ограничений по лечению кисты зуба нет. Но в каждом клиническом случае необходим индивидуальный внимательный подход к проблеме.
Стоимость
Стоимость услуги по лечению или удалению кисты зуба складывается, как и многие другие оперативные вмешательства, из ряда факторов. Комплекс проводимых диагностических манипуляций, виды и методики лечения, консервативная подготовка каналов, проведение предоперационной подготовки, непосредственно сама операция, используемые костно-пластические материалы, послеоперационное наблюдение всё это влияет на итоговую стоимость лечения в данных клинических ситуациях.
Киста зуба – серьезная патология. Во всех случаях, даже в случаях полного отсутствия какой-либо симптоматики, она представляет опасность для здоровья. При регулярном посещении стоматолога вы можете быть уверены: киста зуба, если она есть, будет вовремя обнаружена, а последующее лечение позволит бесследно устранить её, сохранив здоровье зуба.
По данным antiplagiat.ru уникальность текста на 16.10.2018 г. – 99,9%.
Ключевые слова, теги: Рентгеновские снимки, удаление зуба, ортопантомограмма, периодонтит
Киста корня зуба, чем опасна и как лечить?
Если дать определение термину, то киста представляет собой некую полость, имеющую плотные стенки, внутри заполненную кашицеобразным или же жидким составляющим (отмершими бактериями либо клетками). Жидкость своего рода раздувает образование со средины, словно воздушный шарик.
Причины формирования кисты корня зуба
К главной причине относят травму зуба, которую достаточно часто люди зарабатывают даже в домашних условиях, разгрызая, например, орехи. А также кисту корня зуба провоцирует инфекционный агент, попадающий в средину канала корня, когда терапия зубов производилась неверно.
И гораздо реже киста корня зуба развивается у жителей Санкт-Петербурга вследствие гайморита, а также иной болезни инфекционной этиологии, когда патогенные микроорганизм заносятся в средину десны из кровеносного русла.
Как развивается патологический процесс?
Начало патологического процесса совпадает с периодонтитом, когда воспалительная реакция охватывает прослойку, расположенную между челюстной костью и корнем зуба. Если заболевание не подвергать терапии, то это чревато серьезными осложнениями. Так, в участке корня начнет свой рост особая ткань, позиционирующаяся как крошечное новообразование диаметром до пяти миллиметров, которое именуют гранулемой. С током времени она растет в размерах, трансформируясь в кисту. Если и на этой стадии не прибегнуть к лечению, то будет продолжение ее роста, а в патологический процесс будет втягиваться все большее число зубов. В некоторых случаях происходит самопроизвольное вскрытие кисты корня зуба, когда формируется свищевой ход.
Какую опасность представляет эта патология?
Любая гранулема, а также ее продолжение — достаточно коварный процесс. Кроме того, что киста корня зуба и ее предшественница приводят к повреждению зубных корней, в какой-то период времени может произойти их активация, из-за чего пострадает весь человеческий организм. Возникает слабость, регистрируется рост температуры тела, лимфатические узлы увеличиваются в размерах, появляются частые головные боли, десна сильно отекают, появляются ноющие боли, а в участке щеки возникает флюс. К обострению патологического процесса в десневом участке может привести все, что угодно: тяжелая умственная либо физическая работа, переохлаждение, понижение уровня иммунного ответа, простуды, стрессовые состояния.
Возникает слабость, регистрируется рост температуры тела, лимфатические узлы увеличиваются в размерах, появляются частые головные боли, десна сильно отекают, появляются ноющие боли, а в участке щеки возникает флюс. К обострению патологического процесса в десневом участке может привести все, что угодно: тяжелая умственная либо физическая работа, переохлаждение, понижение уровня иммунного ответа, простуды, стрессовые состояния.
В некоторых случаях пациент даже не знает о том, что в десне у него сформировалась киста корня зуба, поскольку по внешнему виду пораженный зуб сложно отличить от здорового. Внешне десна находится в нормальном состоянии, разве что в момент надкусывания пищи возникают дискомфортные ощущения. Единственно возможной методикой диагностирования кисты корня зуба является рентгенограмма. Причем от раннего срока выявления образования, зависит простота его лечения. По этой причине дантисты Санкт-Петербурга рекомендуют собственным пациентам как минимум единожды в год посещать профилактические осмотры, чтобы вовремя обнаружить болезнь в участке беспокоящих зубов. Особенно тщательно рекомендовано наблюдать те зубы, которые прошли пломбировку свыше десяти лет назад, а сверху были защищены искусственной коронкой.
Особенно тщательно рекомендовано наблюдать те зубы, которые прошли пломбировку свыше десяти лет назад, а сверху были защищены искусственной коронкой.
Как лечить кисту корня зуба?
Если ранее человека избавляли от образования только после удаления зуба с дальнейшим вычищением кисты, то стоматология современности позволяет сберечь зуб.
Сегодня на выбор известно два способа лечения гранулем и кисты корня зуба:
- терапевтический,
- хирургический.
Хирургическая методика
Каждому их них свойственны свои достоинства и недостатки. Если рассматривать хирургическую методику, то к наиболее распространенной ее разновидности относят цистэктомию. Она предполагает следующее: кисту корня зуба удаляют совместно с удалением пораженного апекса зуба. Основной плюс этого вмешательства — полноценная надежность. Минус — вмешательство непростое, осуществлять его на жевательной группе зубов согласится не каждый медик.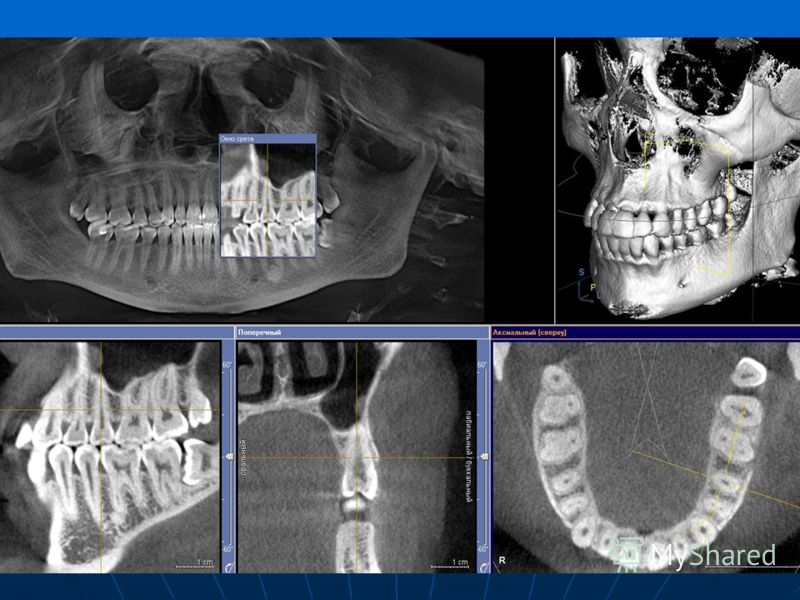
Второй разновидностью операции является гемисекция. В данном случае киста корня зуба удаляется менее щадяще. К ней обращаются в том случае, если отсутствует один из зубных корней. Хирург оперативным способом устраняет образование, производит экстирпацию безнадежного корня, а также участка зуба над ним. Сформированный дефект корректируется с помощью коронки.
Не приносят эффект операции в том случае, если зуб либо целиком оказался в участке кисты и чрезмерно шатается, или когда его разрушение чрезмерно сильное. В данном случае ни одна из методик не поможет сберечь зуб, его придется удалить.
Терапевтическая методика
Лишить пациента образования иногда удается и без оперативного вмешательства. Терапевтический способ идеален и в плане избавления от гранулем. Минусы такой терапии: удаляется киста корня зуба всего лишь в 70% от всех случаев, а сама процедура занимает много времени.
Дантист на первой стадии терапии производит рассверливание пораженного зуба с дальнейшим очищением канала корня по направлению снизу-вверх.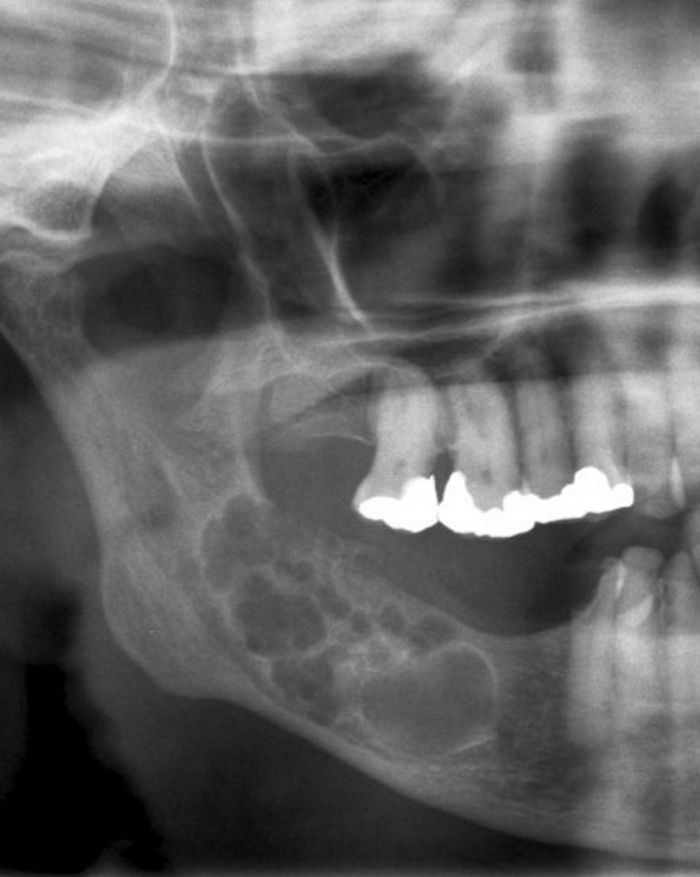 В самой глубине десны, в месте перехода зубного корня, находится киста, по этой причине, сквозь сформировавшийся ход, ее содержимому удается вытекать наружу. Медик производит тщательное промывание канала корня, используя с этой целью дезинфицирующие растворы, далее в полость вводятся антимикробные лекарственные средства, а также те, которые приводят к разъединению оболочки образования. Продолжить терапию удается только с того момента, когда произошло полноценное очищение кистозной полости от ее содержимого.
В самой глубине десны, в месте перехода зубного корня, находится киста, по этой причине, сквозь сформировавшийся ход, ее содержимому удается вытекать наружу. Медик производит тщательное промывание канала корня, используя с этой целью дезинфицирующие растворы, далее в полость вводятся антимикробные лекарственные средства, а также те, которые приводят к разъединению оболочки образования. Продолжить терапию удается только с того момента, когда произошло полноценное очищение кистозной полости от ее содержимого.
На очередной стадии стоматолог вносит в нее особую пасту, которая будет способствовать врастанию здоровой ткани кости в зоне повреждения. Сразу после этого зуб закрывают пломбировочным материалом, и ожидают. Если по прошествии шести месяцев на рентгеновском снимке не диагностируется киста, то это означает, что терапия принесла положительный результат.
Новообразования / Хирургическая стоматология / Стоматология / Медицинские услуги
Каждый пациент перед началом протезирования, проходит тщательное обследование на выявление различных заболеваний и новообразований в полости рта.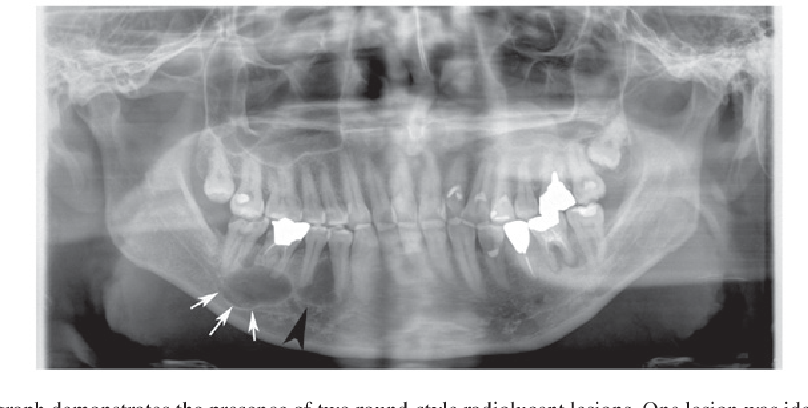 Иногда, оно позволяет выявить опухоли (в их числе и злокачественные) в момент зарождения, когда пациент и не подозревает об этом. А это — возможность начать лечение на ранних сроках, дающая полное выздоровление. В основном для этого используется метод пальпации, когда врач вручную проверяет каждый сантиметр ротовой полости пациента.
Иногда, оно позволяет выявить опухоли (в их числе и злокачественные) в момент зарождения, когда пациент и не подозревает об этом. А это — возможность начать лечение на ранних сроках, дающая полное выздоровление. В основном для этого используется метод пальпации, когда врач вручную проверяет каждый сантиметр ротовой полости пациента.
И хотя злокачественные новообразования обнаруживаются редко, рекомендуется проводить такое обследование регулярно, так как в отличие от опухолей на других частях тела, любые новообразования в полости рта лучше поддаются лечению и профилактике. Но чтобы обезопасить себя, необходимо знать основные симптомы этого заболевания. Недаром говорится: «Предупрежден, значит – защищен».
Существует много заболеваний, которые протекают бессимптомно, никак не проявляются внешне и не доставляют человеку никаких неприятностей. Пациент может и не догадываться, что у него не все в порядке, между тем как болезнь развивается все больше. И только на последних стадиях могут появиться первые признаки, порой очень неприятные и болезненные, причем вместе с осложнениями. Такие патологии нередки и в стоматологии. Одним из подобных коварных заболеваний является киста зуба.
Такие патологии нередки и в стоматологии. Одним из подобных коварных заболеваний является киста зуба.
Что же это такое – киста зуба?
Если говорить в общем, киста – это образование, наполненное жидкостью и имеющее плотную оболочку. В стоматологии киста зуба обозначает образование в кости, заполненное содержимым жидкого характера (главным образом это отмершие клетки эпителия и бактерии). Заболевание возникает вследствие невылеченной инфекции в зубе. Киста имеет плотную оболочку (это защитная реакция организма, чтобы воспалительный процесс не развивался дальше). Но это не мешает ей расти и достигать размеров 3-4 см и более. Многие люди пренебрежительно относятся к подобного рода образованиям, но киста может давать очень серьезные осложнения – вплоть до раковых опухолей, поэтому является довольно опасным заболеванием.
Причины образования
Зубная киста может образовываться по самым разным причинам, начиная от неудачного падения, при котором происходит травма зуба, заканчивая банальным неудачным лечением корневого канала.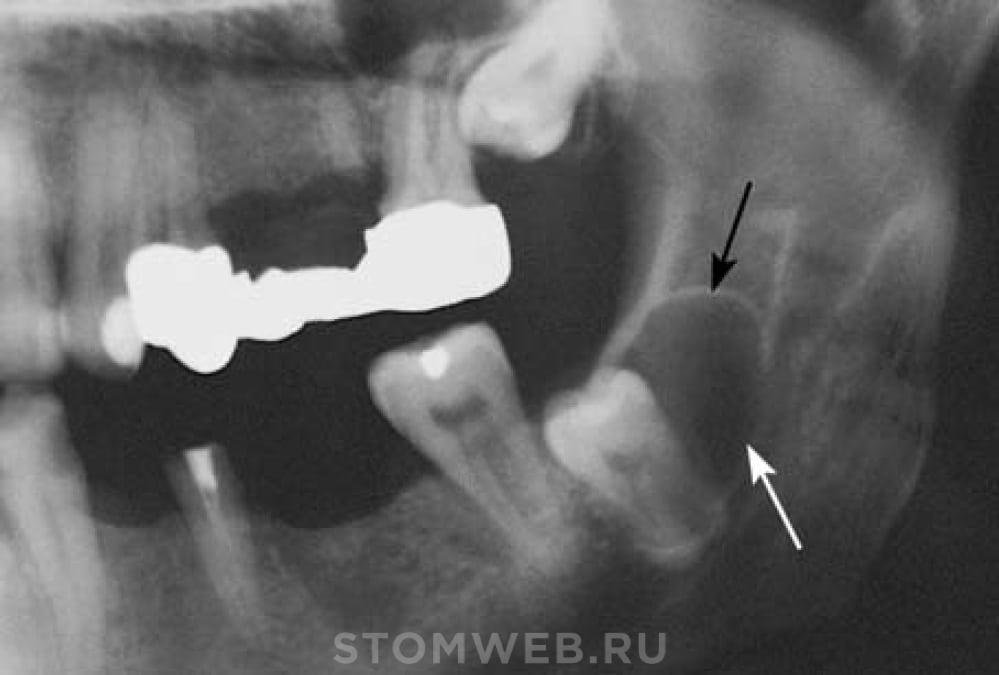 Чтобы точно выяснить, почему образовалась киста, врач проводит подробный опрос и направляет пациента на дополнительные методы исследования.
Чтобы точно выяснить, почему образовалась киста, врач проводит подробный опрос и направляет пациента на дополнительные методы исследования.
Чаще всего причинами зубных кист служат следующие факторы:
- Травма (смещение зуба провоцирует проникновение инфекции и быстрое размножение микроорганизмов, так как в рану обычно попадает грязь и большое количество патогенных бактерий)
- Некачественное лечение кариеса (в результате в корневой канал попадает инфекция и провоцирует новый воспалительный процесс – кисту)
- Неудовлетворительное эндодонтическое лечение (опять же негативное влияние патогенной микрофлоры и образование очага воспаления)
- Общие заболевания, при которых болезнетворные бактерии попадают в околочелюстные ткани вместе с кровотоком
- Осложнение гайморита (при кистах на верхней челюсти)
- Хронические воспалительные процессы под коронкой
- Хронический периодонтит (если его не лечить, инфекция идет дальше и возникает киста корня
- Заболевания носоглотки
- Сложное прорезывание зубов мудрости.
 Обычно при этом образуется «капюшон» – часть десны, прикрывающая непрорезавшуюся часть. Там размножаются бактерии, проникают вглубь зуба, провоцируя образование кисты
Обычно при этом образуется «капюшон» – часть десны, прикрывающая непрорезавшуюся часть. Там размножаются бактерии, проникают вглубь зуба, провоцируя образование кисты
Стоматологи отдают первые места среди причин возникновения кист двум главным: травмированию зубов и инфицированию корневых каналов. Поэтому очень важно стараться избегать попадания инфекции в зуб – именно она запускает воспалительный процесс.
Симптомы кисты зуба
Особая опасность заболевания таится в том, что первые признаки его появляются тогда, когда киста имеет уже внушительные размеры. Ранние стадии никак себя не проявляют. Кисты образуются довольно медленно – процесс измеряется неделями. Поэтому у пациента есть время, чтобы обнаружить настораживающие симптомы, которые могут свидетельствовать о возникновении кисты зуба:
Бугорок на десне в районе корня зуба, увеличивающийся в размерах со временем (обусловлен накапливанием жидкости в полости кисты)
Неприятные ощущения при приеме твердой пищи (обусловлены давлением на десну кусочками еды)
Образование свища (сообщение между полостью рта и костью в виде полого хода)
Недомогание, повышение температуры наряду с болью в челюсти
Головные боли, не проходящие при приеме таблеток (при кистах, образующихся в гайморовой пазухе)
Следует особо отметить тот факт, что зубная боль при кистах не такая сильная, как кариесе – ее можно назвать тянущей. Если киста воспаляется, боли становятся сильнее.
Если киста воспаляется, боли становятся сильнее.
Человек может и не связывать данные признаки с каким-то заболеванием, полагая, что он «натер» десну, поцарапал язык и т.д. А на самом деле это может быть самая что ни на есть настоящая киста, но, к сожалению, распознать ее действительно нелегко.
Диагностика
Как правило, киста зуба обнаруживается абсолютно случайно – во время профилактического осмотра или лечения соседнего зуба. Заболевание выявляется рентгенологически.
На снимке видно круглое темное пятно, имеющее четкие контуры, располагается у верхушки корня зуба (окружает его в виде «нимба»). Если у доктора сомнения насчет того, опухоль это или киста, он отправляет пациента на пункцию кисты. В этом случае киста прокалывается, иглой делается забор жидкости и она проходит гистологическое исследование на принадлежность клеток к раковым.
Лечение кисты
Зубные кисты лечатся как терапевтическим, так и хирургическим путем. Сейчас врачи стараются по возможности сохранить зуб. «Подводным камнем» в лечении является тот факт, что некоторые кисты даже после удаления зуба продолжают расти, и после проведения любого метода за зубом необходимо наблюдать.
«Подводным камнем» в лечении является тот факт, что некоторые кисты даже после удаления зуба продолжают расти, и после проведения любого метода за зубом необходимо наблюдать.
Терапевтический метод применим при раннем обращении и небольших размерах кист (до 0.8 см в диаметре).
Сначала лечится сам зуб, пломбируются каналы. Даже если зуб был лечен ранее, каналы надо обязательно распломбировать, обработать антисептиком.
Затем врач проведет процедуру депофореза меди-кальция.
В зуб вводят суспензию из меди и кальция, а затем подводят электрический ток.
Нужно 3-5 сеансов, после чего зуб можно пломбировать.
Метод очень спорный, у него много противников и сторонников. Врачи, которые ратуют за данную процедуру, говорят о возможности сохранить зуб и щадящем отношении к зубным тканям. Доктора, не принимающие этот метод, утверждают о возможности рецидивирования кисты и потере времени.
Конечно, решение должно приниматься в индивидуальном порядке.
Хирургический метод лечения подразделяется на следующие виды:
Цистотомия.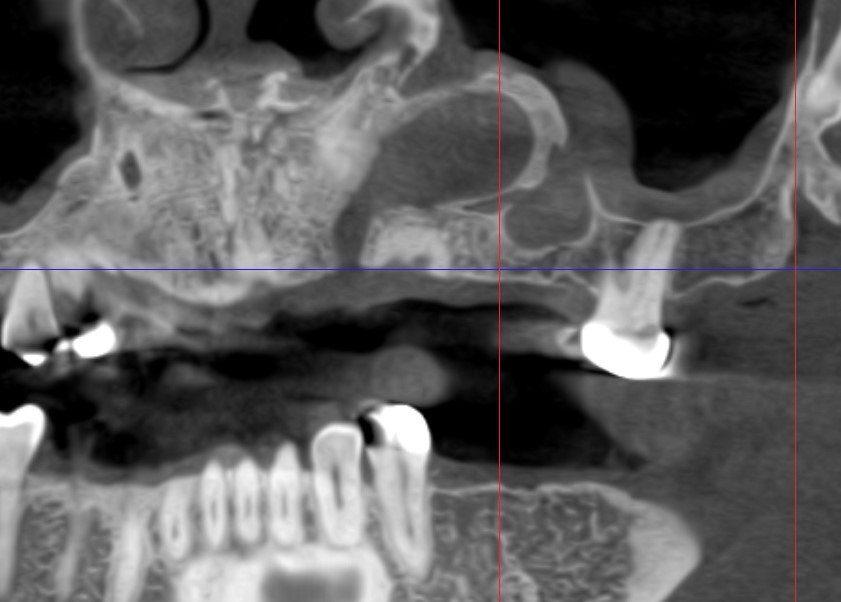 Неполное удаление кисты. Осуществляется при больших размера кист (больше 1.5 см), когда полностью их удалить нельзя из-за возможного повреждения соседних тканей.
Неполное удаление кисты. Осуществляется при больших размера кист (больше 1.5 см), когда полностью их удалить нельзя из-за возможного повреждения соседних тканей.
Цистэктомия. Полное удаление образования, чаще всего вместе с верхушкой корня. Делают разрез на десне, удаляют кисту и верхушку корня, сразу же пломбируют канал и ушивают десну.
Ретромолярные кисты надо удалять вместе с зубом. При больших размерах кист в их полость вводят костезамещающий препарат (самые популярные на сегодняшний день – это Церабон, JASON, Максресорб).
Любой хирургический метод сопровождается назначением антибиотиков, противовоспалительных препаратов (чаще это Ципролет), антигистаминных средств (по показаниям и индивидуальной переносимости).
Возможные осложнения
Своевременно не диагностированная киста разрастается, разрушает костную ткань и провоцирует образование соединительной ткани. Тогда осложнения могут привести к тому, что зуб будет потерян.
Чаще всего врачами фиксируются следующие осложнения:
- Гнойное воспаление кисты (грозит тяжелым воспалительным процессом на всю челюсть, а именно остеомиелитом)
- Расплавление костной ткани челюсти (возникает вследствие роста кисты, приводит опять-таки к остеомиелиту)
- Лимфаденит (воспаление лимфоузлов, грозит дальнейшим распространением инфекции)
- Хронический гайморит (когда киста прорастает в гайморову пазуху)
- Периостит (воспаление надкостницы)
- Абцесс на щеке или десне (возникает вследствие сильнейшего воспаления)
- Перелом челюсти в результате истончения кости в том месте, где образовалась киста
- Флегмона – тяжелейшее осложнение, при котором воспаляются мягкие ткани, возможно общее заражение крови
- Перерождение клеток кисты в злокачественные, тогда образуется опухоль
Некоторые осложнения могут напрямую угрожать жизни человека, поэтому к кисте зуба ни в коем случае нельзя относиться пренебрежительно и рассуждать на уровне «сама рассосется». Киста может воспалиться, прорваться, но никак не рассосаться, и лечение здесь обязательно.
Киста может воспалиться, прорваться, но никак не рассосаться, и лечение здесь обязательно.
Профилактика
Избежать возникновения кисты невозможно, но она хорошо видна на ранней стадии при рентгенологическом обследовании, поэтому проходите его каждый год. Так вы избежите ее разрастания (при выявлении) и будете защищены от многих осложнений.
Регулярно наносите визиты к стоматологу, своевременно лечите зубы и заболевания носоглотки. При любых неприятных ощущениях во рту проверьтесь у доктора.
Обязательно правильно чистите зубы – это профилактика множества болезней ротовой полости. Простые профилактические меры помогут вам избежать серьезных проблем и качественно провести лечение при обнаружившейся кисте, возможно, без хирургического вмешательства.
А каждый сохраненный зуб – это победа.
Опухоли и кисты челюсти // Middlesex Health
- Все Миддлсекс Здоровье
- Врачи и поставщики
- Условия и услуги по уходу
Предлагаемые поиски
- Найти доктора
- События, классы и группы поддержки
- Оплатить счет
- Портал пациента
- Пожертвовать сейчас
Или, если вы не уверены, что ищете, вы можете:
Поиск специалистов
Просмотр первичной медико-санитарной помощи
Или, если вы не уверены, что ищете, вы можете:
Просмотреть все условия и услуги по уходу
Обзор
Опухоли и кисты челюсти — это относительно редкие новообразования или поражения, которые развиваются в кости челюсти или мягких тканях рта и лица. Опухоли и кисты челюсти, иногда называемые одонтогенными или неодонтогенными, в зависимости от их происхождения, могут сильно различаться по размеру и степени тяжести. Эти наросты обычно нераковые (доброкачественные), но они могут быть агрессивными и расширяться, смещать или разрушать окружающую кость, ткани и зубы.
Опухоли и кисты челюсти, иногда называемые одонтогенными или неодонтогенными, в зависимости от их происхождения, могут сильно различаться по размеру и степени тяжести. Эти наросты обычно нераковые (доброкачественные), но они могут быть агрессивными и расширяться, смещать или разрушать окружающую кость, ткани и зубы.
Варианты лечения опухолей и кист челюсти различаются в зависимости от типа вашего роста или поражения, стадии роста и ваших симптомов. Хирурги полости рта, челюсти и лица (стоматологические и челюстно-лицевые) могут лечить опухоль или кисту челюсти, как правило, хирургическим путем или, в некоторых случаях, с помощью медикаментозной терапии или комбинации хирургии и медикаментозной терапии.
Симптомы
Опухоль представляет собой аномальный рост или массу ткани. Киста представляет собой образование, содержащее жидкий или полутвердый материал. Примеры опухолей и кист челюсти включают:
- Амелобластома. Эта редкая, обычно нераковая (доброкачественная) опухоль начинается в клетках, образующих защитный слой эмали зубов.
 Развивается чаще всего в челюсти возле коренных зубов. Наиболее распространенный тип — агрессивный, образующий большие опухоли и прорастающий в челюстную кость. Хотя эта опухоль может рецидивировать после лечения, агрессивное хирургическое лечение обычно снижает вероятность рецидива.
Развивается чаще всего в челюсти возле коренных зубов. Наиболее распространенный тип — агрессивный, образующий большие опухоли и прорастающий в челюстную кость. Хотя эта опухоль может рецидивировать после лечения, агрессивное хирургическое лечение обычно снижает вероятность рецидива. - Центральная гигантоклеточная гранулема. Центральные гигантоклеточные гранулемы являются доброкачественными поражениями, которые растут из костных клеток. Чаще всего они возникают в передней части нижней челюсти. Один тип этих опухолей может быстро расти, вызывать боль и разрушать кости, а также имеет тенденцию к рецидиву после хирургического лечения. Другой тип менее агрессивен и может не иметь симптомов. В редких случаях опухоль может уменьшаться или рассасываться сама по себе, но обычно такие опухоли требуют хирургического лечения.
- Стоматологическая киста. Эта киста возникает из ткани, окружающей зуб до того, как он прорежется во рту. Это наиболее распространенная форма кисты, поражающая челюсти.
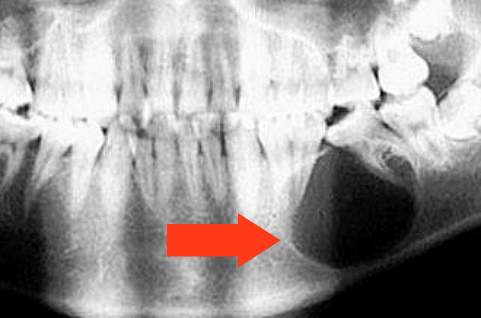 Чаще всего эти кисты возникают вокруг зубов мудрости, которые не полностью прорезались, но они также могут поражать и другие зубы.
Чаще всего эти кисты возникают вокруг зубов мудрости, которые не полностью прорезались, но они также могут поражать и другие зубы. - Одонтогенная кератоциста. Эту кисту также называют керато-кистозной одонтогенной опухолью из-за ее опухолеподобной склонности к рецидивированию после хирургического лечения. Хотя эта киста обычно медленно растет, она все же может быть разрушительной для челюсти и зубов, если ее не лечить в течение длительного периода времени. Чаще всего киста развивается на нижней челюсти возле третьих моляров. Эти кисты также могут быть обнаружены у людей с наследственным заболеванием, называемым синдромом невоидной базально-клеточной карциномы.
- Одонтогенная миксома. Это редкая, медленно растущая доброкачественная опухоль, которая чаще всего возникает на нижней челюсти. Опухоль может быть большой и агрессивно проникать в челюсть и окружающие ткани и смещать зубы. Известно, что одонтогенные миксомы рецидивируют после хирургического лечения; однако вероятность рецидива опухоли обычно снижается при более агрессивных формах хирургического лечения.
- Одонтома. Эта доброкачественная опухоль является наиболее распространенной одонтогенной опухолью. Одонтомы часто не имеют симптомов, но могут мешать развитию или прорезыванию зубов. Одонтомы состоят из зубной ткани, которая растет вокруг зуба в челюсти. Они могут напоминать зуб странной формы или представлять собой маленькую или большую кальцифицированную опухоль. Эти опухоли могут быть частью некоторых генетических синдромов.
- Другие виды кист и опухолей. К ним относятся аденоматоидная одонтогенная опухоль, обызвествляющая эпителиальная одонтогенная опухоль, железистая одонтогенная киста, плоскоклеточная одонтогенная опухоль, обызвествляющая одонтогенная киста, цементобластома, аневризматическая костная киста, оссифицирующая фиброма, остеобластома. центральная одонтогенная фиброма и другие.
Когда обращаться к врачу
Если вы обеспокоены тем, что у вас могут быть симптомы опухоли или кисты челюсти, поговорите со своим лечащим врачом или стоматологом.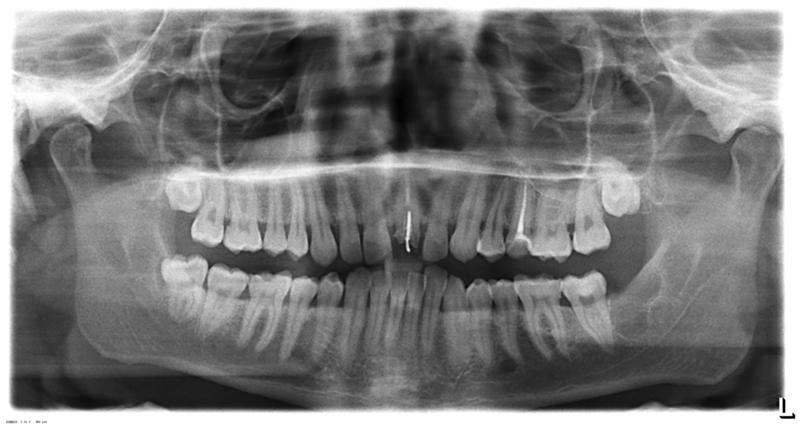
Во многих случаях кисты и опухоли челюсти не имеют симптомов и, как правило, обнаруживаются при обычном рентгенологическом скрининге, проводимом по другим причинам. Если у вас диагностирована или подозревается опухоль или киста челюсти, ваш лечащий врач может направить вас к специалисту для диагностики и лечения.
Причины
Одонтогенные опухоли и кисты челюсти происходят из клеток и тканей, которые участвуют в нормальном развитии зубов. Другие опухоли, которые поражают челюсти, могут быть неодонтогенными, что означает, что они могут развиваться из других тканей челюстей, не связанных с зубами, таких как кости или клетки мягких тканей. Как правило, причина опухолей и кист челюстей неизвестна; однако некоторые из них связаны с генными изменениями (мутациями) или генетическими синдромами.
У людей с синдромом невоидной базально-клеточной карциномы, также называемым синдромом Горлина-Гольца, отсутствует ген, который подавляет опухоли. Генетическая мутация, вызывающая синдром, передается по наследству.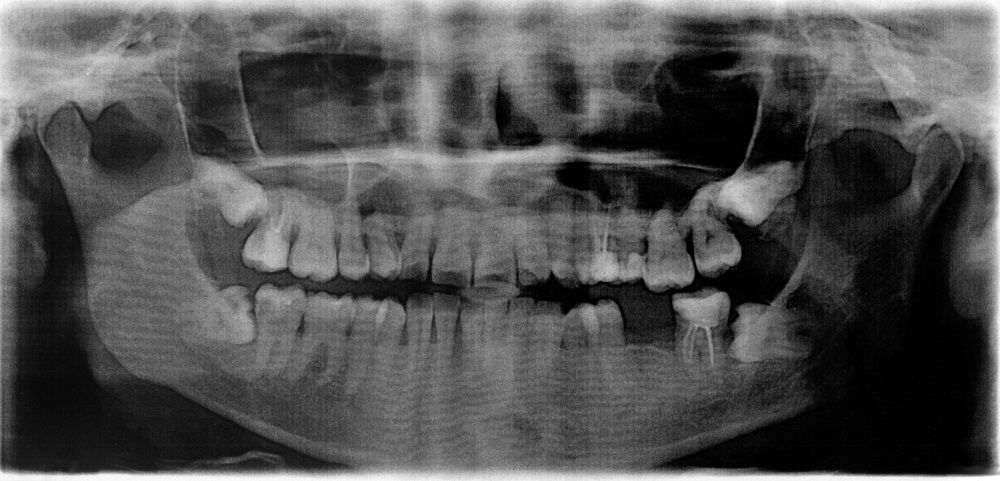 Этот синдром приводит к развитию множественных одонтогенных кератоцист в челюстях, множественному базальноклеточному раку кожи и другим характеристикам.
Этот синдром приводит к развитию множественных одонтогенных кератоцист в челюстях, множественному базальноклеточному раку кожи и другим характеристикам.
Диагностика
Чтобы собрать больше информации об опухоли или кисте вашей челюсти, ваш лечащий врач может порекомендовать пройти обследование перед лечением. Эти тесты могут включать:
- Визуализирующие исследования, такие как рентген, КТ или МРТ
- Биопсия для взятия образца клеток опухоли или кисты для лабораторного анализа
Ваш лечащий врач использует эту информацию для составления наиболее подходящего для вас плана лечения и наиболее эффективного варианта лечения вашей опухоли или кисты.
Лечение
Варианты лечения опухолей и кист челюсти различаются в зависимости от типа поражения, стадии его роста и ваших симптомов. Ваша лечащая команда также учитывает цели вашего лечения и ваши личные предпочтения при вынесении рекомендаций по лечению.
Лечение опухолей и кист челюстей обычно включает хирургическое лечение. В некоторых случаях лечение может представлять собой медикаментозную терапию или комбинацию хирургического вмешательства и медикаментозной терапии.
В некоторых случаях лечение может представлять собой медикаментозную терапию или комбинацию хирургического вмешательства и медикаментозной терапии.
Во время операции хирург удаляет опухоль или кисту челюсти, что может включать удаление соседних зубов, тканей и кости челюсти, и отправляет их в лабораторию для исследования. Патологоанатом исследует удаленную ткань и сообщает о диагнозе во время процедуры, чтобы хирург мог немедленно действовать в соответствии с этой информацией.
Другие виды лечения могут включать:
- Реконструкцию челюстной кости или других структур
- Медикаментозная терапия некоторых видов опухолей и кист челюсти
- Поддерживающий уход для поддержания качества жизни, включая помощь в питании, речи и глотании, а также замену отсутствующих зубов
Продолжительные контрольные осмотры после лечения могут выявить любые рецидивы опухолей и кист челюстей. Раннее выявление рецидива важно, чтобы их можно было лечить надлежащим образом.
Последнее обновление 12 января 2022 г.
© 2022 Фонд медицинского образования и исследований Мэйо (MFMER). Все права защищены. Условия использования
Откройте для себя наш учебный центр
- Домашний учебный центр
- Этапы жизни и хорошая жизнь
- Болезни и состояния
- Симптомы
- Тесты и процедуры
- Первая помощь
- Статьи
- Определения
- Вопросы и ответы
- Рецепты
- Видео
- Слайд-шоу
- Советы по здоровью
- Поиск
- Испанский
Необычные особенности визуализации зубочелюстной кисты: клинический случай
Dent J (Базель). 2019 сен; 7(3): 76.
Опубликовано в Интернете 1 августа 2019 г. doi: 10.3390/dj7030076
, 1, 2, * , 2 , 2 , 2 и 1
АВТОРСКАЯ ИНФОРМАЦИЯ ЗАМЕЧА четко очерченным однокамерным рентгенопрозрачным участком, включающим ретенированную коронку зуба.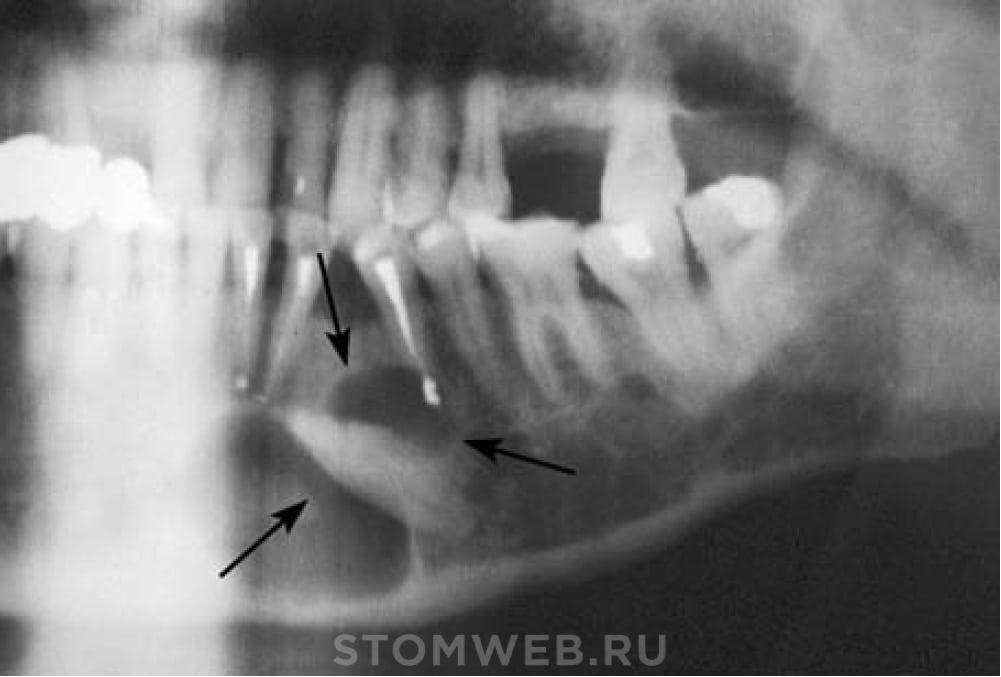 Мы представляем необычную рентгенографическую особенность зубочелюстной кисты, связанной с ретинированным правым вторым моляром нижней челюсти, у 16-летнего пациента, которая предположила амелобластому или одонтогенную кератоцисту (ОКК) из-за ее многокамерного вида, наблюдаемого на панорамной рентгенографии. Однако мультиспиральная компьютерная томография (МСКТ) выявила однокамерное поражение без перегородок с коэффициентом затухания от 3,9 додо 22,9 HU, предполагая кистозное поражение. В связи с его расширением была проведена марсупиализация вместе с гистопатологическим анализом удаленного фрагмента, который предположил зубочелюстную кисту. Девять месяцев спустя поражение было уменьшено в размере, а затем полностью удалено. Также был удален ретинированный правый второй моляр нижней челюсти. Гистопатологическое исследование подтвердило диагноз зубочелюстной кисты. Через год панорамная рентгенография показала полное заживление нижней челюсти. Большие зубочелюстные кисты иногда могут свидетельствовать о других, более агрессивных патологиях.
Мы представляем необычную рентгенографическую особенность зубочелюстной кисты, связанной с ретинированным правым вторым моляром нижней челюсти, у 16-летнего пациента, которая предположила амелобластому или одонтогенную кератоцисту (ОКК) из-за ее многокамерного вида, наблюдаемого на панорамной рентгенографии. Однако мультиспиральная компьютерная томография (МСКТ) выявила однокамерное поражение без перегородок с коэффициентом затухания от 3,9 додо 22,9 HU, предполагая кистозное поражение. В связи с его расширением была проведена марсупиализация вместе с гистопатологическим анализом удаленного фрагмента, который предположил зубочелюстную кисту. Девять месяцев спустя поражение было уменьшено в размере, а затем полностью удалено. Также был удален ретинированный правый второй моляр нижней челюсти. Гистопатологическое исследование подтвердило диагноз зубочелюстной кисты. Через год панорамная рентгенография показала полное заживление нижней челюсти. Большие зубочелюстные кисты иногда могут свидетельствовать о других, более агрессивных патологиях.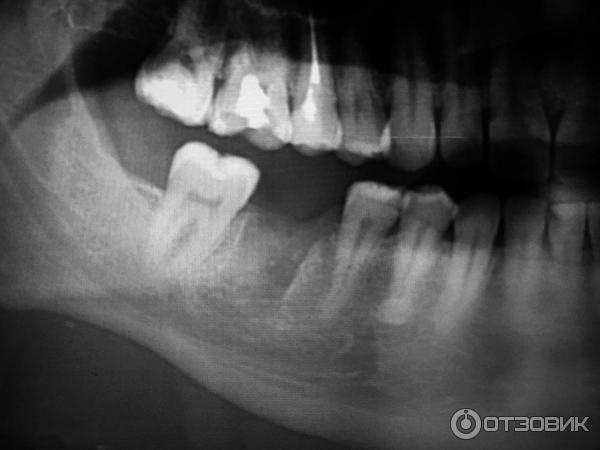 Точный диагноз важен, чтобы избежать ошибок, поскольку ДК, ОКС и амелобластома требуют разного лечения. Поэтому гистологическое исследование необходимо для установления окончательного диагноза. В нашем случае МСКТ и анализ коэффициента ослабления ткани способствовали диагностике и лечению зубочелюстной кисты.
Точный диагноз важен, чтобы избежать ошибок, поскольку ДК, ОКС и амелобластома требуют разного лечения. Поэтому гистологическое исследование необходимо для установления окончательного диагноза. В нашем случае МСКТ и анализ коэффициента ослабления ткани способствовали диагностике и лечению зубочелюстной кисты.
Ключевые слова: зубная киста, рентгенологическая дифференциальная диагностика, мультиспиральная компьютерная томография, анализ единиц Хаунсфилда
Зубная киста (ДК) определяется как кистозное поражение коронки ретинированного зуба, вызванное скоплением жидкости между фолликулярным эпителием и коронкой зуба. Это считается наиболее распространенным типом невоспалительной одонтогенной кисты, и она возникает в основном в нижнем третьем моляре у пациентов мужского пола с пиком заболеваемости у подростков или молодых людей. Зубочелюстные кисты представляют собой медленное безболезненное набухание и могут вызывать смещение зубов или резорбцию зубов и костей. Однако большие кисты могут быть связаны с болью [1,2,3,4]. Гистологически они представлены полостью, выстланной неороговевающим тонким эпителием без сетчатых штифтов. Их стенка обычно волокнистая и лишена воспалительных клеток [1].
Однако большие кисты могут быть связаны с болью [1,2,3,4]. Гистологически они представлены полостью, выстланной неороговевающим тонким эпителием без сетчатых штифтов. Их стенка обычно волокнистая и лишена воспалительных клеток [1].
Рентгенологически ДК часто представляют собой однокамерную рентгенопрозрачную область вокруг коронки ретинированного зуба, окруженную четко очерченной склеротической зоной [1,2,4,5]. Большие кисты могут вызвать расширение кортикального слоя кости. Кроме того, ДК редко могут показать мультилокулярную особенность на панорамной рентгенографии. Вероятно, это связано с ростом кисты в участках с разной плотностью кости [2]. В этом случае дифференциальный диагноз следует проводить с другими более агрессивными поражениями, такими как амелобластомы, одонтогенные кератоцисты (ОКК), другие одонтогенные опухоли [1,2,3].
Компьютерная томография (КТ), такая как конусно-лучевая КТ (КЛКТ) или многослойная компьютерная томография (МСКТ), имеет важное применение для оценки поражений головы и шеи. Это неинвазивный метод, который позволяет точно проанализировать размер и границы поражения, характер разрушения и расширения кости [6,7]. Кроме того, МСКТ обеспечивает точное измерение коэффициента затухания ткани [7,8,9,10]. Каждая ткань обладает способностью поглощать определенную долю рентгеновских лучей, как, например, кость, которая поглощает много рентгеновских лучей, в то время как воздух почти ничего не поглощает. Произвольная шкала, называемая шкалой Хаунсфилда, показывает следующие коэффициенты затухания: −1000 единиц Хаунсфилда (HU) представляет затухание в воздухе, 0 — затухание в воде и +1000 HU — затухание в костях [7,8].
Это неинвазивный метод, который позволяет точно проанализировать размер и границы поражения, характер разрушения и расширения кости [6,7]. Кроме того, МСКТ обеспечивает точное измерение коэффициента затухания ткани [7,8,9,10]. Каждая ткань обладает способностью поглощать определенную долю рентгеновских лучей, как, например, кость, которая поглощает много рентгеновских лучей, в то время как воздух почти ничего не поглощает. Произвольная шкала, называемая шкалой Хаунсфилда, показывает следующие коэффициенты затухания: −1000 единиц Хаунсфилда (HU) представляет затухание в воздухе, 0 — затухание в воде и +1000 HU — затухание в костях [7,8].
Эта статья иллюстрирует случай необычной зубочелюстной кисты, первоначально диагностированной как амелобластома из-за ее многоочаговой особенности, наблюдаемой при панорамной рентгенографии.
Мужчина 16 лет направлен в Центр диагностики и лечения заболеваний полости рта с клиническим диагнозом амелобластома, в качестве лечения предложена гемимандибулэктомия. При поступлении соответствующих аспектов в его истории болезни не наблюдалось. Он принес панорамную рентгенографию (), которая показала наличие мультилокулярного поражения ретинированного правого второго моляра нижней челюсти, предполагая в основном амелобластому или OKC. Он простирался от правой нижнечелюстной вырезки до нижнего правого первого премоляра. Также наблюдалось смещение нижнечелюстного канала и правого нижнего третьего моляра в сторону вырезки нижней челюсти. У нас был доступ к другой рентгенограмме, сделанной в возрасте тринадцати лет, которая показала четко очерченную склеротическую область вокруг коронки правого второго моляра нижней челюсти, предполагающую гиперплазированный зубной фолликул или зубную кисту (). В течение этих трех лет пациент не консультировался. Внутриротовое исследование выявило небольшой безболезненный отек щечной и язычной коры, простирающийся от нижнего правого первого моляра до нижнечелюстной ветви (не показано).
При поступлении соответствующих аспектов в его истории болезни не наблюдалось. Он принес панорамную рентгенографию (), которая показала наличие мультилокулярного поражения ретинированного правого второго моляра нижней челюсти, предполагая в основном амелобластому или OKC. Он простирался от правой нижнечелюстной вырезки до нижнего правого первого премоляра. Также наблюдалось смещение нижнечелюстного канала и правого нижнего третьего моляра в сторону вырезки нижней челюсти. У нас был доступ к другой рентгенограмме, сделанной в возрасте тринадцати лет, которая показала четко очерченную склеротическую область вокруг коронки правого второго моляра нижней челюсти, предполагающую гиперплазированный зубной фолликул или зубную кисту (). В течение этих трех лет пациент не консультировался. Внутриротовое исследование выявило небольшой безболезненный отек щечной и язычной коры, простирающийся от нижнего правого первого моляра до нижнечелюстной ветви (не показано).
Открыть в отдельном окне
Панорамная рентгенография: четко очерченное многоочаговое рентгенопрозрачное образование, включающее ретинированный правый второй моляр нижней челюсти.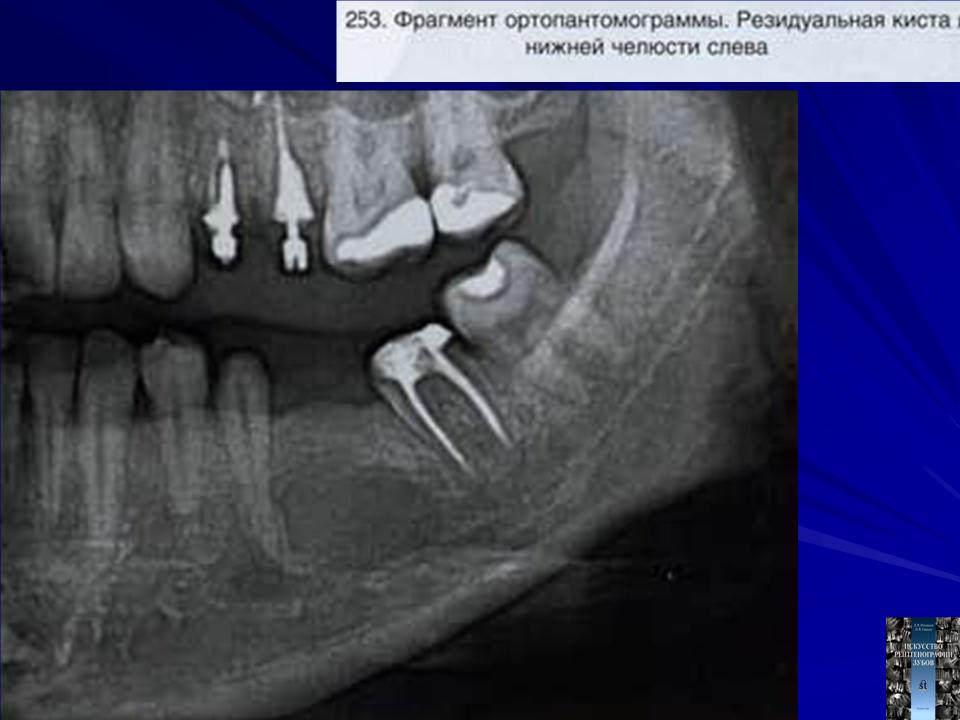
Открыть в отдельном окне
Панорамная рентгенограмма, сделанная в возрасте 13 лет: однокамерное четко очерченное рентгенопрозрачное образование (размером около 4 мм), окружающее ретинированный правый второй моляр нижней челюсти.
С целью дальнейшего анализа поражения была проведена МСКТ (), которая в отличие от панорамной рентгенографии показала зону гиподенсии без перегородок. Значение единицы Хаунсфилда (HU) в очаге поражения варьировало от 3,9 додо 22,9 HU, что предполагало поражение, содержащее жидкость, которая может быть совместима с зубочелюстной кистой или даже однокистозной амелобластомой. Из этого анализа коэффициента затухания ткани такие поражения, как амелобластома (солидный/поликистозный тип) или кистозные поражения, содержащие сыроподобное вещество, обнаруженное при одонтогенных кератоцистах, могут быть проигнорированы. Из-за расширения поражения была проведена марсупиализация вместе с гистопатологическим анализом удаленного фрагмента, который предположил зубочелюстную кисту. Во время этой процедуры из полости вытекала прозрачная и бледная жидкость. Повреждение еженедельно промывали 0,12% раствором хлоргексидина глюконата для приема внутрь. Во время лечения candida ( Candida sp.) инфекцию содержимого полости (не показано) выявляли при цитологическом исследовании и своевременно лечили капсулами итраконазола (1 раз в сутки в течение 10 дней). Через девять месяцев на панорамной рентгенографии наблюдалось значительное уменьшение поражения (не показано). Затем было выполнено иссечение кистозного образования, а также удаление ретенированного правого второго моляра нижней челюсти. Гистопатологическое исследование подтвердило диагноз зубочелюстной кисты (). Через год была проведена новая панорамная рентгенография, показывающая полное заживление кости нижней челюсти (). Правый третий моляр нижней челюсти был удален только после его перемещения в ретромолярную область, чтобы вызвать наименьшую хирургическую травму (1).
Во время этой процедуры из полости вытекала прозрачная и бледная жидкость. Повреждение еженедельно промывали 0,12% раствором хлоргексидина глюконата для приема внутрь. Во время лечения candida ( Candida sp.) инфекцию содержимого полости (не показано) выявляли при цитологическом исследовании и своевременно лечили капсулами итраконазола (1 раз в сутки в течение 10 дней). Через девять месяцев на панорамной рентгенографии наблюдалось значительное уменьшение поражения (не показано). Затем было выполнено иссечение кистозного образования, а также удаление ретенированного правого второго моляра нижней челюсти. Гистопатологическое исследование подтвердило диагноз зубочелюстной кисты (). Через год была проведена новая панорамная рентгенография, показывающая полное заживление кости нижней челюсти (). Правый третий моляр нижней челюсти был удален только после его перемещения в ретромолярную область, чтобы вызвать наименьшую хирургическую травму (1).
Открыть в отдельном окне
Изображение сагиттальной мультиспиральной компьютерной томографии (МСКТ): крупное одноочаговое образование с ретенированным правым вторым моляром нижней челюсти. Коэффициент затухания поражения варьирует от 3,9 до 22,9 HU.
Коэффициент затухания поражения варьирует от 3,9 до 22,9 HU.
Открыть в отдельном окне
Микрофотография: Неороговевающая эпителиальная выстилка без сетчатых штифтов и фиброзная стенка с редкими воспалительными клетками. ГЭК, ×20.
Открыть в отдельном окне
Панорамная рентгенография через год: полное заживление нижней челюсти.
Хотя зубочелюстные кисты часто выглядят как простая рентгенопрозрачная область, окружающая коронку ретинированного зуба, большие кисты могут иметь многокамерный характер и указывать на другие поражения, такие как амелобластома и OKC [2,3]. Поэтому для уточнения диагноза необходимо гистологическое исследование [1,11]. Зубочелюстные кисты представляют собой полость, выстланную неороговевающим многослойным эпителием, содержащим от двух до трех слоев кубовидных и/или уплощенных клеток. Соединительнотканная стенка обычно волокнистая и часто лишена воспалительных клеток. Одонтогенные кератоцисты представляют собой полость, выстланную тонким и правильным паракератинизированным многослойным плоским эпителием без меток.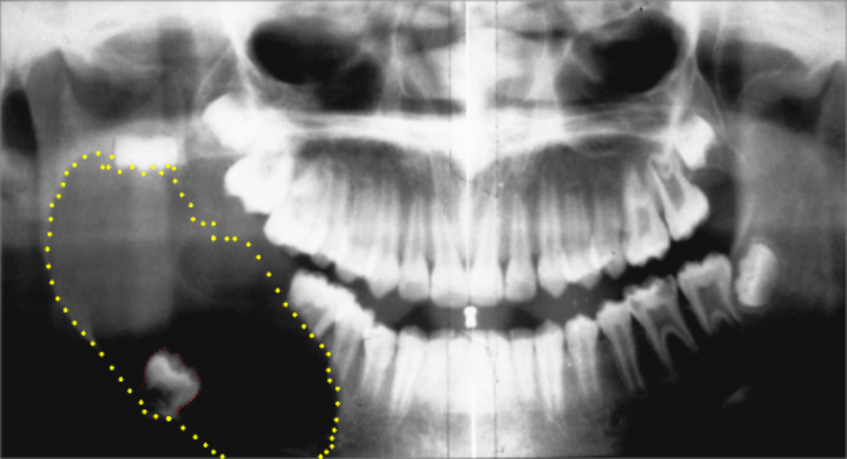 Клетки базального слоя кубовидные или столбчатые, часто гиперхромные. В просвете этих кист содержится сыровидный материал, представляющий собой агрегированные кератиновые чешуйки. Подобно зубочелюстной кисте, поверхность раздела между эпителием OKC и соединительной тканью плоская. Однокистозные амелобластомы представляют собой вариант амелобластомы, который проявляется в виде кист. Эпителий, выстилающий эти кисты, однако, состоит из амелобластных клеток, демонстрирующих палисадную и обратную ядерную полярность. Супрабазилярные области часто имеют вид рыхлой звездчатой сети. Такие же гистологические особенности обнаруживаются при солидном варианте амелобластом [1,2].
Клетки базального слоя кубовидные или столбчатые, часто гиперхромные. В просвете этих кист содержится сыровидный материал, представляющий собой агрегированные кератиновые чешуйки. Подобно зубочелюстной кисте, поверхность раздела между эпителием OKC и соединительной тканью плоская. Однокистозные амелобластомы представляют собой вариант амелобластомы, который проявляется в виде кист. Эпителий, выстилающий эти кисты, однако, состоит из амелобластных клеток, демонстрирующих палисадную и обратную ядерную полярность. Супрабазилярные области часто имеют вид рыхлой звездчатой сети. Такие же гистологические особенности обнаруживаются при солидном варианте амелобластом [1,2].
В отличие от зубочелюстных кист, амелобластомы и одонтогенные кератоцисты имеют агрессивное поведение и требуют различных форм лечения. Амелобластомы являются доброкачественными одонтогенными опухолями, которые обычно требуют широкой хирургической резекции [2,12], в то время как зубочелюстные кисты обычно лечат энуклеацией и кюретажем. Одонтогенные кератоцисты — это доброкачественные кисты, которые имеют относительно высокую частоту рецидивов. Их предпочтительно лечить хирургической энуклеацией, марсупиализацией, декомпрессией или краевой резекцией [13,14].
Одонтогенные кератоцисты — это доброкачественные кисты, которые имеют относительно высокую частоту рецидивов. Их предпочтительно лечить хирургической энуклеацией, марсупиализацией, декомпрессией или краевой резекцией [13,14].
Мы представили случай зубочелюстной кисты, первоначально диагностированной как амелобластома, с гемимандибулэктомией в качестве предлагаемого лечения. Диагноз амелобластомы был поставлен на основании только панорамной рентгенографии и клинической картины. Многокамерность, наблюдаемая на панорамной рентгенограмме, вероятно, связана с неравномерным распространением крупной зубочелюстной кисты в участках с разной плотностью кости [2]. Известно, что панорамная рентгенография полезна для диагностики, но она показывает только двухмерные изображения трехмерных структур. Кроме того, он имеет ограниченное значение для определения размера и краев поражения, состава ткани, а также характера деструкции и расширения кости [15]. В нашем исследовании была проведена МСКТ, которая, в отличие от панорамной рентгенографии, показала зону гиподенсии без перегородок ().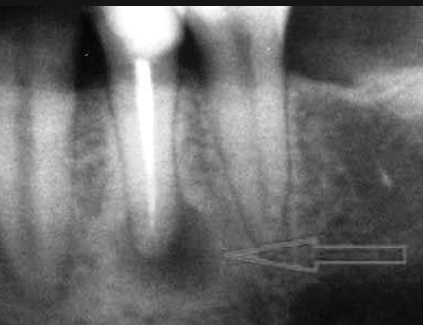 Мы также обнаружили изменение коэффициента затухания ткани от 3,9 додо 22,9 HU, что предполагало поражение, содержащее серозную жидкость, совместимую с содержимым зубочелюстной кисты [16]. Согласно литературным данным, амелобластомы (солидный/мультикистозный тип) имеют 35,9 плюс/минус 12,6 HU, а OKC показывают 28,4 плюс/минус 10,5 [17] или до 40 HU [14]. Однокистозные амелобластомы имеют единицу Хаунсфилда 31,0 плюс/минус 6,0 HU [17]. Известно, что МСКТ обеспечивает точное измерение коэффициента затухания ткани [7,8,9,10]. Кроме того, инцизионная биопсия, выполненная во время марсупиализации, подтвердила диагноз зубочелюстной кисты [1,11].
Мы также обнаружили изменение коэффициента затухания ткани от 3,9 додо 22,9 HU, что предполагало поражение, содержащее серозную жидкость, совместимую с содержимым зубочелюстной кисты [16]. Согласно литературным данным, амелобластомы (солидный/мультикистозный тип) имеют 35,9 плюс/минус 12,6 HU, а OKC показывают 28,4 плюс/минус 10,5 [17] или до 40 HU [14]. Однокистозные амелобластомы имеют единицу Хаунсфилда 31,0 плюс/минус 6,0 HU [17]. Известно, что МСКТ обеспечивает точное измерение коэффициента затухания ткани [7,8,9,10]. Кроме того, инцизионная биопсия, выполненная во время марсупиализации, подтвердила диагноз зубочелюстной кисты [1,11].
Из-за распространенности поражения [11] марсупиализация была первоначальным методом выбора. Декомпрессия и марсупиализация являются консервативными процедурами, направленными на уменьшение размера кисты без повреждения анатомических структур, таких как альвеолярный нерв, и даже не вызывая перелома нижней челюсти во время операции. Кроме того, эти методики позволяют проводить постепенную аппозицию костной ткани до полной энуклеации кисты [18,19,20,21].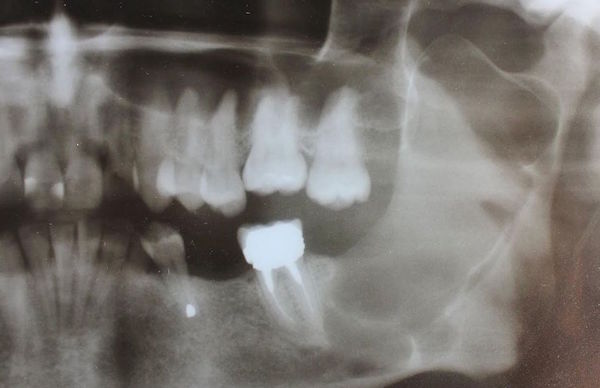
При цитологическом исследовании Candida сп. была обнаружена инфекция, исходящая из полости, и ее быстро лечили итраконазолом (1 раз в день в течение 10 дней). Цитологический мазок используется в клинической практике [22] и может быть полезен при лечении марсупиализации.
После значительного уменьшения через девять месяцев опухоль была иссечена, а ретенированный правый второй моляр нижней челюсти удален. Согласно Анави и соавт. [19], средний срок декомпрессии зубочелюстной кисты у пациентов до 18 лет составляет 7,6 мес. У детей предлагается только марсупиализация, декомпрессия и/или энуклеация зубочелюстной кисты в попытке сохранить зуб и способствовать его прорезыванию [23,24,25]. В нашем случае сохранение зуба не считалось возможным, в основном из-за размеров кистозного образования. Гистологический анализ подтвердил диагноз зубочелюстной кисты, которая представляла собой стенку из невоспаленной волокнистой соединительной ткани, выстланной тонким неороговевающим многослойным эпителием.
В случае больших или рентгенологически необычных кистозных образований обязательно выполнение биопсии перед планированием хирургического лечения. В зависимости от размера поражения и диагноза могут быть выбраны энуклеация, марсупиализация или декомпрессия. В нашем случае первоначальная инцизионная биопсия, выполненная в процессе марсупиализации, позволила поставить диагноз зубочелюстной кисты, что позволило провести консервативный подход. Кроме того, анализ коэффициента ослабления ткани, выполненный с помощью МСКТ, также был полезен в процессе диагностики, чтобы исключить возможность других поражений, таких как солидная амелобластома или одонтогенная кератоциста.
С.П.М.-К. и C.M.: цитологический и гистопатологический диагнозы; Т.Л., К.Р.М. и C.P.M.-K.: концепция и составление рукописи; C.R.M. и HRM: уход за пациентом и интерпретация МСКТ-сканирования; C.M., T.L., C.P.M.-K., C.R.M. и HRM: критический пересмотр рукописи.
Неприменимо.
Авторы заявляют об отсутствии конфликта интересов в отношении публикации данной статьи.
Этот клинический отчет предназначен только для академического общения. Оно проводилось в соответствии с Кодексом этики Всемирной медицинской ассоциации (Хельсинкская декларация). От члена семьи было получено письменное согласие, и были приняты все меры предосторожности для защиты частной жизни пациента и конфиденциальности его личной информации.
1. Невилл Б., Дамм Д.Д., Аллен К., Буко Дж. Оральная и челюстно-лицевая патология. 3-е изд. Сондерс; Сент-Луис, Миссури, США: 2008. стр. 678–740. [Google Scholar]
2. Scholl R.J., Kellett H.M., Neumann D.P., Lurie A.G. Кисты и кистозные поражения нижней челюсти: клинический и рентгенологически-гистопатологический обзор. Рентгенография. 1999;19:1107–1124. doi: 10.1148/radiographics.19.5.g99se021107. [PubMed] [CrossRef] [Google Scholar]
3. Manor E., Kachko L., Puterman M.B., Szabo G., Bodner L. Кистозные поражения челюстей — клинико-патологическое исследование 322 случаев и обзор литературы. Междунар. Дж. Мед. науч. 2012;9: 20–26. doi: 10.7150/ijms.9.20. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
2012;9: 20–26. doi: 10.7150/ijms.9.20. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
4. Zhang L.L., Yang R., Zhang L., Li W., MacDonald-Jankowski D., Poh C.F. Зубочелюстная киста: ретроспективный клинико-патологический анализ 2082 зубочелюстных кист в Британской Колумбии, Канада. Междунар. J. Оральный Maxillofac. Surg. 2010; 39: 878–882. doi: 10.1016/j.ijom.2010.04.048. [PubMed] [CrossRef] [Google Scholar]
5. Terauchi M., Akiya S., Kumagai J., Ohyama Y., Yamaguchi S. Анализ зубочелюстных кист вокруг третьего моляра нижней челюсти с помощью панорамных рентгенограмм. Вмятина. Дж. (Базель) 2019;4:7. doi: 10.3390/dj7010013. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
6. Adbolali F., Zoroofi R.A., Otake Y., Sato Y. Автоматическая сегментация челюстно-лицевых кист на конусно-лучевых КТ-изображениях. вычисл. биол. Мед. 2016;72:108–119. [PubMed] [Google Scholar]
7. Goldman L.W. Принципы КТ: Мультиспиральная КТ. Дж. Нукл. Мед. Технол. 2008; 36: 57–68. doi: 10.2967/jnmt.107.044826. [PubMed] [CrossRef] [Google Scholar]
2008; 36: 57–68. doi: 10.2967/jnmt.107.044826. [PubMed] [CrossRef] [Google Scholar]
8. Gupta P., Bhargava S.K., Mehrotra G., Rathi V. Role of Multislice Spiral, C.T. в оценке массы шеи. ДЖИМСА. 2013;26:51–54. [Академия Google]
9. Перрон А.Д. Как читать компьютерную томографию головы. В: Адамс Дж. Г., редактор. Неотложная медицина: клинические основы. 2-е изд. Сондерс/Эльзевир; Филадельфия, Пенсильвания, США: 2013. стр. 753–763. Глава 69. [Google Scholar]
10. Прокоп М., Галански М., Ван дер Молен А.Дж., Шефер-Прокоп К. Спиральная и мультиспиральная компьютерная томография тела. Георг Тиме Верлаг; Штутгарт, Германия: 2003. с. 1090. [Google Scholar]
11. Мотамеди М.Х., Талеш К.Т. Лечение обширных зубочелюстных кист. Бр Дент. Дж. 2005; 26: 203–206. doi: 10.1038/sj.bdj.4812082. [PubMed] [CrossRef] [Академия Google]
12. Менденхолл В.М., Вернинг Дж.В., Фернандес Р., Маляпа Р.С., Менденхолл Н.П. Амелобластома. Являюсь. Дж. Клин. Онкол. 2007; 30: 645–648. doi: 10.1097/COC.0b013e3181573e59. [PubMed] [CrossRef] [Google Scholar]
doi: 10.1097/COC.0b013e3181573e59. [PubMed] [CrossRef] [Google Scholar]
13. Боргези А., Нарди К., Джаннитто К., Тирони А., Марольди Р., Ди Бартоломео Ф., Преда Л. Одонтогенная кератоциста: особенности визуализации доброкачественного поражение с агрессивным поведением. Инсайты. 2018; 9: 883–897. doi: 10.1007/s13244-018-0644-z. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
14. Санчес-Бургос Р., Гонсалес-Мартин-Моро Х., Перес-Фернандес Э., Бургеньо-Гарсия М. Клинические, рентгенологические и терапевтические особенности кератоцистных одонтогенных опухолей: исследование за десятилетие. Дж. Клин. Эксп. Вмятина. 2014;6:e259–e264. doi: 10.4317/jced.51408. [PMC free article] [PubMed] [CrossRef] [Google Scholar]
15. Avril L., Lombardi T., Ailianou A., Burkhardt K., Varoquaux A., Scolozzi P., Becker M. Рентгенопрозрачные поражения нижняя челюсть: основанный на образце подход к диагностике. Инсайты. 2014;5:85–101. doi: 10.1007/s13244-013-0298-9. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
16. Cankurtaran C.Z., Branstetter B.F., 4th, Chiosea S.I., Barnes EL, Jr. Лучшие случаи из AFIP: амелобластома и зубочелюстная киста, связанные с ретенированной третью нижнюю челюсть коренной зуб. Рентгенография. 2010;30:1415–1420. doi: 10.1148/rg.305095200. [PubMed] [CrossRef] [Google Scholar]
Cankurtaran C.Z., Branstetter B.F., 4th, Chiosea S.I., Barnes EL, Jr. Лучшие случаи из AFIP: амелобластома и зубочелюстная киста, связанные с ретенированной третью нижнюю челюсть коренной зуб. Рентгенография. 2010;30:1415–1420. doi: 10.1148/rg.305095200. [PubMed] [CrossRef] [Google Scholar]
17. Crusoé-Rebello I., Oliveira C., Campos P.S., Azevedo R.A., dos Santos J.N. Оценка компьютерно-томографической плотности амелобластом и керато-кистозных одонтогенных опухолей. Оральный сург. Оральный мед. Орал Патол. Оральный радиол. Эндод. 2009 г.;108:604–608. doi: 10.1016/j.tripleo.2009.03.008. [PubMed] [CrossRef] [Google Scholar]
18. Bodner L., Bar-Ziv J. Особенности формирования кости после марсупиализации кисты челюсти. дентомаксиллофак. Радиол. 1998; 27: 166–171. doi: 10.1038/sj.dmfr.4600344. [PubMed] [CrossRef] [Google Scholar]
19. Анави Ю., Галь Г., Мирон Х., Кальдерон С., Аллон Д.М. Декомпрессия одонтогенных кистозных поражений: клиническое долгосрочное исследование 73 случаев. Оральный сург. Оральный мед. Орал Патол. Оральный радиол. Эндод. 2011;112:164–169. doi: 10.1016/j.tripleo.2010.09.069. [PubMed] [CrossRef] [Google Scholar]
Оральный сург. Оральный мед. Орал Патол. Оральный радиол. Эндод. 2011;112:164–169. doi: 10.1016/j.tripleo.2010.09.069. [PubMed] [CrossRef] [Google Scholar]
20. Аллон Д.М., Аллон И., Анави Ю., Каплан И., Чаушу Г. Декомпрессия как метод лечения одонтогенных кистозных образований у детей. J. Оральный Maxillofac. Surg. 2015; 73: 649–654. doi: 10.1016/j.joms.2014.10.024. [PubMed] [CrossRef] [Google Scholar]
21. Gendviliene I., Legrand P., Nicolielo L.F.P., Sinha D., Spaey Y., Politis C., Jacobs R. Консервативное лечение больших нижнечелюстных кист с новой подход к последующим действиям: два клинических случая. Стоматология. 2017;19: 24–32. [PubMed] [Google Scholar]
22. Mattos B.S., Sousa A.A., Magalhães M.H., André M., Brito E., Dias R. Candida albicans у пациентов с ороназальным сообщением и запирательными протезами. Браз. Вмятина. Дж. 2009; 20:336–340. doi: 10.1590/S0103-644020000013. [PubMed] [CrossRef] [Google Scholar]
23. Hyomoto M., Kawakami M. , Inoue M., Kirita T. Клинические условия прорезывания клыков верхней челюсти и премоляров нижней челюсти, связанные с зубочелюстными кистами. Являюсь. Дж. Ортод. Дентофак. Ортоп. 2003; 124: 515–520. doi: 10.1016/j.ajodo.2003.04.001. [PubMed] [CrossRef] [Академия Google]
, Inoue M., Kirita T. Клинические условия прорезывания клыков верхней челюсти и премоляров нижней челюсти, связанные с зубочелюстными кистами. Являюсь. Дж. Ортод. Дентофак. Ортоп. 2003; 124: 515–520. doi: 10.1016/j.ajodo.2003.04.001. [PubMed] [CrossRef] [Академия Google]
24. Hu Y.H., Chang Y.L., Tsai A. Консервативное лечение зубочелюстной кисты, ассоциированной с молочными зубами. Оральный сург. Оральный мед. Орал Патол. Оральный радиол. Эндод. 2011;112:e5–e7. doi: 10.1016/j.tripleo.2011.03.041. [PubMed] [CrossRef] [Google Scholar]
25. Гандур Л., Бахмад Х.Ф., Бу-Асси С. Консервативное лечение зубочелюстной кисты путем марсупиализации у молодой пациентки: клинический случай и обзор литературы. Деловой представитель Дент. 2018;2018:7621363. doi: 10.1155/2018/7621363. [Бесплатная статья PMC] [PubMed] [CrossRef] [Google Scholar]
Двусторонние воспалительные кисты челюсти: отчет о необычном случае
Imaging Sci Dent. 2012 июнь; 42(2): 105–109.
Опубликовано онлайн 2012 июня 25. DOI: 10.5624/isd.2012.42.2.105
DOI: 10.5624/isd.2012.42.2.105
, , , , , и
АВТОР. Наиболее часто встречаются одонтогенные кисты челюстей. Киста обычно обнаруживается в отношении передних зубов верхней челюсти на третьем и пятом десятилетии жизни. Хотя множественные радикулярные кисты на челюстях не редкость, двусторонне-симметричное представление этих кист встречается редко. Рентгенограммы перед экстракцией помогают в диагностике этих кист и тем самым предотвращают дальнейшие заболевания. Мы сообщаем о случае 16-летнего пациента с двусторонними корешковыми кистами, симметрично расположенными на нижней челюсти.
Ключевые слова: Радикулярная киста нижней челюсти
В костях челюсти может образовываться большое разнообразие кист и новообразований, в значительной степени связанных с тканями, участвующими в формировании зубов.1 Кисты могут проявляться функциональными нарушениями, вызванными ремоделированием и ослаблением кости или после вторичной инфекции. 2 Кисты челюстей, как одонтогенного, так и неодонтогенного происхождения, могут проявлять биологически агрессивное течение и могут быть диагностически трудными. Корешковые кисты являются распространенными воспалительными одонтогенными кистами челюстей, составляющими 52-68% всех кист челюстей и возникающими в периодонтальной связке из остатков эпителия после некроза пульпы. Дифференцировать корешковые кисты от других поражений может быть сложно, если клинические клиническая картина и рентгенологическая картина необычны, что делает дифференциальную диагностику важной. Несмотря на то, что корешковые кисты являются одним из распространенных поражений челюстей, множественные корешковые поражения встречаются относительно редко. Множественные кистозные образования на челюстях следует рассматривать как керато-кистозную одонтогенную опухоль. Здесь мы сообщаем о множественных кистозных поражениях, которые возникли на нижней челюсти с обеих сторон.
2 Кисты челюстей, как одонтогенного, так и неодонтогенного происхождения, могут проявлять биологически агрессивное течение и могут быть диагностически трудными. Корешковые кисты являются распространенными воспалительными одонтогенными кистами челюстей, составляющими 52-68% всех кист челюстей и возникающими в периодонтальной связке из остатков эпителия после некроза пульпы. Дифференцировать корешковые кисты от других поражений может быть сложно, если клинические клиническая картина и рентгенологическая картина необычны, что делает дифференциальную диагностику важной. Несмотря на то, что корешковые кисты являются одним из распространенных поражений челюстей, множественные корешковые поражения встречаются относительно редко. Множественные кистозные образования на челюстях следует рассматривать как керато-кистозную одонтогенную опухоль. Здесь мы сообщаем о множественных кистозных поражениях, которые возникли на нижней челюсти с обеих сторон.
16-летний пациент обратился в наше отделение с основной жалобой на припухлость в правой задней области нижней челюсти в течение предыдущих двух месяцев. Пациент сообщил об огромной припухлости в той же области, связанной с лихорадкой и колющей болью прерывистого типа около двух месяцев назад. Пациент проконсультировался со своим врачом, который прописал ему антибиотики и анальгетики, а также в экстренном порядке был выполнен разрез и дренирование. Впоследствии пациент был отозван для удаления больного зуба, однако он больше не продолжал лечение.
Пациент сообщил об огромной припухлости в той же области, связанной с лихорадкой и колющей болью прерывистого типа около двух месяцев назад. Пациент проконсультировался со своим врачом, который прописал ему антибиотики и анальгетики, а также в экстренном порядке был выполнен разрез и дренирование. Впоследствии пациент был отозван для удаления больного зуба, однако он больше не продолжал лечение.
У пациента был отек без лихорадки и периодическая боль просто от прикосновения к этой области. Он не принимал никаких лекарств, и у него не было функциональных затруднений или парестезий, связанных с опухолью. При внеротовом осмотре на правой стороне лица присутствовала диффузная припухлость размером примерно 2 см × 2 см, кожа над опухолью выглядела нормальной, без вторичных изменений. При пальпации отмечалось умеренное локальное повышение температуры и припухлость, твердая, безболезненная, с двусторонним расширением щечной кортикальной пластинки (1). Внутри полости рта на слизистой оболочке альвеолярного отростка присутствовала небольшая хорошо очерченная припухлость, соответствующая периапикальной области правого первого моляра нижней челюсти, размером 1 см × 1 см, с гнойным отделяемым (1). Припухлость была нежной и мягкой по консистенции. На основании анамнеза и результатов обследований предварительный диагноз: хронический периапикальный абсцесс по отношению к культе корня первого моляра нижней челюсти. При электрическом тестировании пульпы было обнаружено, что соседние зубы жизненно важны.
Припухлость была нежной и мягкой по консистенции. На основании анамнеза и результатов обследований предварительный диагноз: хронический периапикальный абсцесс по отношению к культе корня первого моляра нижней челюсти. При электрическом тестировании пульпы было обнаружено, что соседние зубы жизненно важны.
Открыто в отдельном окне
Внеротовая припухлость в правой поднижнечелюстной области.
Открыто в отдельном окне
Видно внутриротовое отверстие синуса относительно правого первого моляра нижней челюсти.
Внутриротовая периапикальная рентгенограмма выявила большое четко очерченное рентгенопрозрачное просветление, вся протяженность которого не была видна на рентгенограмме, поэтому впоследствии была сделана панорамная рентгенограмма, на которой было выявлено большое однокамерное рентгенопрозрачное образование с двух сторон по отношению к первому моляру нижней челюсти и оставшемуся корню левый первый моляр нижней челюсти. Оба просветления были хорошо кортикированы и не имели внутренних трабекул. Произошло смещение соседних зубов, а пораженные зубы показали незначительную резорбцию корней (). Окклюзионная рентгенограмма поперечного сечения нижней челюсти выявила билатеральное щечное расширение кортикального слоя наряду с наличием трабекул на периферии поражения (1).
Произошло смещение соседних зубов, а пораженные зубы показали незначительную резорбцию корней (). Окклюзионная рентгенограмма поперечного сечения нижней челюсти выявила билатеральное щечное расширение кортикального слоя наряду с наличием трабекул на периферии поражения (1).
Открыть в отдельном окне
Рентгенограмма нижней челюсти с окклюзионной стороны показывает двустороннее корковое расширение вместе с трабекуляцией, видимой на периферии поражения.
Открыть в отдельном окне
На панорамной рентгенограмме видны двусторонние симметричные однокамерные просветления с кортикальными краями.
На основании данных рентгенографии рассматривались дифференциальные диагнозы радикулярной кисты, множественной одонтогенной кератоцисты, ассоциированной с синдромом невоидной базальноклеточной карциномы, двусторонней центральной гигантоклеточной гранулемы, опухоли Брауна, ассоциированной с гиперпаратиреозом, и однокистозной амелобластомы.
При хирургической энуклеации и удалении зуба препарат был подвергнут гистопатологическому исследованию, которое выявило неороговевающий эпителий различной толщины, имеющий аркадный рисунок, и соединительнотканную стенку, состоящую из умеренно коллагеновых с плотным воспалительным инфильтратом, преимущественно плазмоцитами и лимфоцитами. Эти находки свидетельствовали о радикулярной кисте (2).
Эти находки свидетельствовали о радикулярной кисте (2).
Открыть в отдельном окне
Гистопатологическая фотография показывает аркадный рисунок многослойного плоского эпителия (окраска H&E, ×40).
Корешковая киста обычно возникает в переднем отделе верхней челюсти в третьем-пятом десятилетии жизни, чаще у мужчин. 3 Может быть медленно растущий костный отек или он может быть бессимптомным, и это поражение может быть неожиданно обнаружено на периапикальных рентгенограммах. как в настоящем случае. По мере того, как киста увеличивается в размерах, покрывающая кость становится очень тонкой, несмотря на поднадкостничное отложение кости, припухлость становится «пружинящей», и когда киста полностью разрушает кость, возникает флюктуация. В нашем случае флюктуации не было, а только расширение у нижнего края нижней челюсти, что исключает диагноз кисты. Основным признаком в диагностике радикулярной кисты является связанное с ней наличие зуба с нежизнеспособной пульпой, а иногда из полости кисты может выходить синус, что и наблюдалось в данном случае. 4 Хотя радикулярные кисты считаются следствием периапикальные гранулемы лишь небольшая часть периапикальных гранулем прогрессирует, превращаясь в кисты. Корешковые кисты выглядят как круглые или грушевидные однокамерные рентгенопрозрачные поражения, окруженные тонким рентгеноконтрастным краем, отходящие от твердой пластинки пораженного зуба и могут смещать соседние зубы или вызывают легкую резорбцию корней. Поражение размером более 2 см с большей вероятностью будет кистой, чем гранулемой.4,6,7
4 Хотя радикулярные кисты считаются следствием периапикальные гранулемы лишь небольшая часть периапикальных гранулем прогрессирует, превращаясь в кисты. Корешковые кисты выглядят как круглые или грушевидные однокамерные рентгенопрозрачные поражения, окруженные тонким рентгеноконтрастным краем, отходящие от твердой пластинки пораженного зуба и могут смещать соседние зубы или вызывают легкую резорбцию корней. Поражение размером более 2 см с большей вероятностью будет кистой, чем гранулемой.4,6,7
Керато-кистозные одонтогенные опухоли чаще всего локализуются в ветви и теле нижней челюсти.8 Эти поражения обычно обнаруживаются у молодых людей во втором-четвертом десятилетии жизни и составляют 5-17% всех кист челюсти, как и в нашем случае.9 Приблизительно У 5% пациентов с одонтогенной кератоцистой имеются множественные кисты челюсти, не связанные с каким-либо синдромом. Однако наличие множественных керато-кистозных одонтогенных опухолей должно указывать на возможность синдрома базально-клеточного невуса (т. е. синдрома Горлина-Гольца)8. Другие признаки этого аутосомно-доминантного заболевания включают гипоплазию средней части лица, лобные выступы, умственную отсталость, кальцификацию лицевых мышц. серп головного мозга и твердая мозговая оболочка, раздвоенные ребра и множественные базально-клеточные карциномы кожи, ни одна из которых не была обнаружена в этом случае. Рентгенологически керато-кистозные одонтогенные опухоли могут быть однокамерными или многокамерными, и они обычно распространяются в полость костного мозга с гладкой границей, способствующей до легкого выпячивания коры, но без значительного расширения коры, как это видно аналогично в данном случае. Керато-кистозные одонтогенные опухоли могут иметь более агрессивный характер роста, включая расширение кортикального слоя, смещение каналов зубов и нижней челюсти и резорбцию корней, как это видно в данном случае, хотя другие признаки, такие как экструзия прорезавшихся зубов и перфорация кортикальной кости, отсутствовали.11,
е. синдрома Горлина-Гольца)8. Другие признаки этого аутосомно-доминантного заболевания включают гипоплазию средней части лица, лобные выступы, умственную отсталость, кальцификацию лицевых мышц. серп головного мозга и твердая мозговая оболочка, раздвоенные ребра и множественные базально-клеточные карциномы кожи, ни одна из которых не была обнаружена в этом случае. Рентгенологически керато-кистозные одонтогенные опухоли могут быть однокамерными или многокамерными, и они обычно распространяются в полость костного мозга с гладкой границей, способствующей до легкого выпячивания коры, но без значительного расширения коры, как это видно аналогично в данном случае. Керато-кистозные одонтогенные опухоли могут иметь более агрессивный характер роста, включая расширение кортикального слоя, смещение каналов зубов и нижней челюсти и резорбцию корней, как это видно в данном случае, хотя другие признаки, такие как экструзия прорезавшихся зубов и перфорация кортикальной кости, отсутствовали.11,
Центральная гигантоклеточная гранулема считается единичным поражением в спектре измененных сосудистых и реактивных реакций в костях. нижняя челюсть.10 Двусторонние центральные гигантоклеточные поражения также связаны с синдромом Нунана, характеризующимся врожденными пороками сердца, низким ростом, широкой или перепончатой шеей, гипертелоризмом, раскосыми глазами, грубыми вьющимися волосами, воронкообразной деформацией (вдавленной грудиной) и так далее. Поскольку наш пациент был внешне нормальным, невозможно было установить связь с каким-либо синдромом.12 Рентгенологически гигантоклеточная репаративная киста вначале проявляется как небольшое однокамерное рентгенопрозрачное образование, однако позже, по мере развития, поражение становится многокамерным, наряду с расширением челюсти, резорбцией корня и эрозией. Поражение может пересекать среднюю линию нижней челюсти, что не было замечено в данном случае. 10 Поскольку также сообщалось о двустороннем несиндромальном типе гигантоклеточного поражения, это поражение все еще рассматривалось как дифференциальный диагноз. 13,
нижняя челюсть.10 Двусторонние центральные гигантоклеточные поражения также связаны с синдромом Нунана, характеризующимся врожденными пороками сердца, низким ростом, широкой или перепончатой шеей, гипертелоризмом, раскосыми глазами, грубыми вьющимися волосами, воронкообразной деформацией (вдавленной грудиной) и так далее. Поскольку наш пациент был внешне нормальным, невозможно было установить связь с каким-либо синдромом.12 Рентгенологически гигантоклеточная репаративная киста вначале проявляется как небольшое однокамерное рентгенопрозрачное образование, однако позже, по мере развития, поражение становится многокамерным, наряду с расширением челюсти, резорбцией корня и эрозией. Поражение может пересекать среднюю линию нижней челюсти, что не было замечено в данном случае. 10 Поскольку также сообщалось о двустороннем несиндромальном типе гигантоклеточного поражения, это поражение все еще рассматривалось как дифференциальный диагноз. 13,
Коричневая опухоль гиперпаратиреоза также является центральным гигантоклеточным поражением, вызванным длительно существующим первичным или вторичным гиперпаратиреозом, и не имеет неопластического потенциала. 12,14 Поражение развивается в результате внутрикостного кровотечения и дегенерации тканей, а также наличия гемосидерин в кистозных пространствах приводит к коричневатому цвету, который отвечает за название. Эти костные опухоли чаще всего обнаруживаются в трабекулярной части длинных костей, тазу, ребрах и челюсти, хотя нижняя челюсть также является частым местом возникновения множественных коричневых опухолей. Однако другие сопутствующие изменения, такие как снижение плотности челюсти, зернистая структура костных трабекул и потеря твердой пластинки, наряду с биохимическими параметрами, такими как отсутствие гиперкальциемии, гипофосфатемия и повышенный уровень паратиреоидного гормона в крови, исключали любые эндокринные нарушения, связанные с поражением.12,15
12,14 Поражение развивается в результате внутрикостного кровотечения и дегенерации тканей, а также наличия гемосидерин в кистозных пространствах приводит к коричневатому цвету, который отвечает за название. Эти костные опухоли чаще всего обнаруживаются в трабекулярной части длинных костей, тазу, ребрах и челюсти, хотя нижняя челюсть также является частым местом возникновения множественных коричневых опухолей. Однако другие сопутствующие изменения, такие как снижение плотности челюсти, зернистая структура костных трабекул и потеря твердой пластинки, наряду с биохимическими параметрами, такими как отсутствие гиперкальциемии, гипофосфатемия и повышенный уровень паратиреоидного гормона в крови, исключали любые эндокринные нарушения, связанные с поражением.12,15
Амелобластома — доброкачественная, но локально агрессивная эпителиальная одонтогенная опухоль. Его можно разделить на четыре основные формы; мультикистозные, однокистозные, внекостные или периферические и десмопластические. Приблизительно 5% однокамерных амелобластом возникают из эпителиальной выстилки зубочелюстных кист, также сообщалось о двустороннем возникновении несиндромального типа зубочелюстных кист, что побудило нас рассматривать эту опухоль как наши дифференциальные диагнозы. 13,17 Однокистозная амелобластома и зубочелюстная киста обычно встречаются в более молодой возрастной группе.18 Общие рентгенологические признаки однокистозного варианта включают однокамерное, хорошо кортикальное рентгенопрозрачное поражение, часто связанное с коронкой непрорезавшегося или ретенированного зуба. Наличие солидных компонентов, включая внутренние костные перегородки, может помочь в дифференциальной диагностике между амелобластомой и зубочелюстной кистой.Поскольку в данном случае не было ретенированного зуба, возникновение однокистозной двусторонней амелобластомы было исключено.
13,17 Однокистозная амелобластома и зубочелюстная киста обычно встречаются в более молодой возрастной группе.18 Общие рентгенологические признаки однокистозного варианта включают однокамерное, хорошо кортикальное рентгенопрозрачное поражение, часто связанное с коронкой непрорезавшегося или ретенированного зуба. Наличие солидных компонентов, включая внутренние костные перегородки, может помочь в дифференциальной диагностике между амелобластомой и зубочелюстной кистой.Поскольку в данном случае не было ретенированного зуба, возникновение однокистозной двусторонней амелобластомы было исключено.
В этом отчете подчеркивается возникновение симметричных рентгенопрозрачных образований на челюсти, что свидетельствует о важности рентгенографической дифференциальной диагностики и подчеркивает роль рентгенограмм до удаления зубов. Более того, нелеченые корешковые кисты могут привести к большому количеству осложнений, включая амелобластому или плоскоклеточный рак.2,20
1. Regezi JA. Одонтогенные кисты, одонтогенные опухоли, фиброзно-костные и гигантоклеточные поражения челюстей. Мод Патол. 2002; 15: 331–341. [PubMed] [Академия Google]
Мод Патол. 2002; 15: 331–341. [PubMed] [Академия Google]
2. Девенни-Чакир Б., Субраманиам Р.М., Редди С.М., Имсанде Х., Гохель А., Сакаи О. Кистозные и кистозные поражения нижней челюсти: обзор. AJR Am J Рентгенол. 2011;196:WS66–WS77. [PubMed] [Google Scholar]
3. Джоши Н.С., Суджан С.Г., Рачаппа М.М. Необычный клинический случай двусторонних корешковых кист нижней челюсти. Контемп Клин Дент. 2011;2:59–62. [Бесплатная статья PMC] [PubMed] [Google Scholar]
4. Shear M, Speight PM. Кисты ротовой и челюстно-лицевой области. 4-е изд. Оксфорд: Блэквелл; 2007. стр. 123–141. [Академия Google]
5. Бхаскар С.Н. Стоматологическая хирургия — конференция патологии полости рта № 17, Армейский медицинский центр Уолтера Рида. Периапикальные поражения — типы, заболеваемость и клинические особенности. Oral Surg Oral Med Oral Pathol. 1966; 21: 657–671. [PubMed] [Google Scholar]
6. Syrjänen S, Tammisalo E, Lilja R, Syrjänen K. Рентгенологическая интерпретация периапикальных кист и гранулем. Дентомаксиллофак Радиол. 1982; 11: 89–92. [PubMed] [Google Scholar]
Дентомаксиллофак Радиол. 1982; 11: 89–92. [PubMed] [Google Scholar]
7. Regezi JA, Sciubba JJ, Jordan RC. Патология полости рта: клинико-патологические корреляции. 4-е изд. Сент-Луис: В. Б. Сондерс; 2003. стр. 241–254. [Академия Google]
8. Гонсалес-Альва П., Танака А., Оку Ю., Йошизава Д., Ито С., Сакашита Х. и др. Кератокистозная одонтогенная опухоль: ретроспективное исследование 183 случаев. J Устные науки. 2008; 50: 205–212. [PubMed] [Google Scholar]
9. Теодору С.Дж., Теодору Д.Дж., Сарторис Д.Дж. Визуализационные характеристики новообразований и других поражений костей челюстей: часть 1. Одонтогенные опухоли и опухолеподобные поражения. Клин Имиджинг. 2007; 31: 114–119. [PubMed] [Google Scholar]
10. Dunfee BL, Sakai O, Pistey R, Gohel A. Рентгенологические и патологические характеристики доброкачественных и злокачественных поражений нижней челюсти. Рентгенография. 2006; 26: 1751–1768. [PubMed] [Академия Google]
11. Хегде С., Шетти С.Р. Рентгенологические признаки семейного синдрома Горлина-Гольца. Imaging Sci Dent. 2012;42:55–60. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Imaging Sci Dent. 2012;42:55–60. [Бесплатная статья PMC] [PubMed] [Google Scholar]
12. Edwards PC, Fox J, Fantasia JE, Goldberg J, Kelsch RD. Двусторонние центральные гигантоклеточные гранулемы нижней челюсти у 8-летней девочки с синдромом Нунана (синдром множественных гигантоклеточных поражений Нунана) Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2005; 99: 334–340. [PubMed] [Google Scholar]
13. Ofluoglu D, Ertas B, Basarer N, Ergun S, Bilgic B, Tanyeri H. OC1 Двусторонняя центральная гигантоклеточная гранулема нижней челюсти: клинический случай. Оральный Дис. 2006;12:10. [Академия Google]
14. Неяз З., Гадодиа А., Гаманагатти С., Мухопадхьяй С. Рентгенологический подход к поражениям челюсти. Singapore Med J. 2008; 49: 165–177. [PubMed] [Google Scholar]
15. Джебасингх Ф., Джейкоб Дж.Дж., Шах А., Пол Т.В., Сешадри М.С. Двусторонние коричневые опухоли верхней челюсти как первое проявление первичного гиперпаратиреоза. Оральный челюстно-лицевой хирург. 2008; 12:97–100. [PubMed] [Google Scholar]
2008; 12:97–100. [PubMed] [Google Scholar]
16. Шам Э., Леонг Дж., Махер Р., Шенберг М., Леунг М., Мансур А.К. Амелобластома нижней челюсти: клинический опыт и обзор литературы. ANZ J Surg. 2009 г.;79:739–744. [PubMed] [Google Scholar]
17. Freitas DQ, Tempest LM, Sicoli E, Lopes-Neto FC. Двусторонние зубочелюстные кисты: обзор литературы и отчет о необычном случае. Дентомаксиллофак Радиол. 2006; 35: 464–468. [PubMed] [Google Scholar]
18. Гарднер Д.Г. Плексиформная однокистозная амелобластома: проблема диагностики зубочелюстных кист. Рак. 1981; 47: 1358–1363. [PubMed] [Google Scholar]
19. Макдональд-Янковски Д.С., Йенг Р., Ли К.М., Ли Т.К. Амелобластома у гонконгских китайцев. Часть 2: систематический обзор и радиологическая презентация. Дентомаксиллофак Радиол. 2004; 33: 141–151. [PubMed] [Академия Google]
20. Lavery K, Blomquist JE, Awty MD, Stevens PJ. Плоскоклеточный рак, возникающий в кисте зуба. Бр Дент Дж. 1987; 162: 259–260. [PubMed] [Google Scholar]
Диагностика кист и опухолей челюсти на основе глубокого обучения с массивными образцами здоровых людей
Abstract
Мы стремились разработать объяснимый и надежный метод диагностики кист и опухолей челюсти с помощью массивных панорамных рентгенограмм здоровых людей на основе глубокого обучения, поскольку сбор и маркировка образцов массивных поражений требуют много времени, а существующие методы, основанные на глубоком обучении, не имеют объяснения. На основании собранных 872 образцов поражений и 10 000 здоровых образцов предложена двухветвевая сеть для классификации кист и опухолей челюсти. Двухветвевая сеть предварительно обучается на массивных панорамных рентгенограммах здоровых людей, затем обучается классификации категорий выборки и сегментации области поражения. Всего в этап тестирования было включено 200 здоровых образцов и 87 образцов поражений. Средняя точность, прецизионность, чувствительность, специфичность и оценка F1 классификации составляют 88,72%, 65,81%, 66,56%, 92,66% и 66,14% соответственно. Средняя точность, прецизионность, чувствительность, специфичность и балл классификации F1 достигают 90,66 %, 85,23 %, 84,27 %, 93,50 % и 84,74 %, если классифицировать только образцы поражений и здоровые образцы. Предлагаемый способ показал обнадеживающую эффективность при диагностике кист и опухолей челюсти. Классифицированные категории и сегментированные области поражения служат диагностической базой для дальнейшей диагностики, что дает надежный инструмент для диагностики опухолей и кист челюсти.
На основании собранных 872 образцов поражений и 10 000 здоровых образцов предложена двухветвевая сеть для классификации кист и опухолей челюсти. Двухветвевая сеть предварительно обучается на массивных панорамных рентгенограммах здоровых людей, затем обучается классификации категорий выборки и сегментации области поражения. Всего в этап тестирования было включено 200 здоровых образцов и 87 образцов поражений. Средняя точность, прецизионность, чувствительность, специфичность и оценка F1 классификации составляют 88,72%, 65,81%, 66,56%, 92,66% и 66,14% соответственно. Средняя точность, прецизионность, чувствительность, специфичность и балл классификации F1 достигают 90,66 %, 85,23 %, 84,27 %, 93,50 % и 84,74 %, если классифицировать только образцы поражений и здоровые образцы. Предлагаемый способ показал обнадеживающую эффективность при диагностике кист и опухолей челюсти. Классифицированные категории и сегментированные области поражения служат диагностической базой для дальнейшей диагностики, что дает надежный инструмент для диагностики опухолей и кист челюсти.
Введение
Одонтогенные кисты и опухоли челюсти являются вторым по распространенности заболеванием после ретенции зубов в полости рта и челюстно-лицевой области. Кисты и опухоли челюсти обычно безболезненны и бессимптомны, если только они не разрастаются настолько, что вовлекают всю челюстную кость, вызывая заметный отек или ее ослабление, вызывая патологические переломы 1,2 . Проявившиеся симптомы представляют серьезную угрозу качеству жизни пациентов. Большинство этих кист и опухолевых поражений могут быть идентифицированы на более ранней стадии с помощью рутинного рентгенографического исследования, называемого панорамной рентгенограммой или ортопантомограммой 9.0162 3 . Методы лечения различных видов кист и опухолей различны. Кератокистозные одонтогенные опухоли (ККОО), как и другие кистозные образования, обычно вылущиваются без радикальной сегментации челюсти. Амелобластомы (АБ), с другой стороны, требуют более радикального хирургического удаления, чем КСОТ, что резко влияет на жизнь пациентов, вызывая деформацию лица и последующую социальную и эмоциональную некомпетентность 4,5 .
Точная диагностика различных типов кист и опухолей является сложной задачей. Некоторые кисты и опухоли имеют очень похожие рентгенологические характеристики. В орофациальной области точная дифференциация между различными кистозными поражениями и АБ может быть затруднена. В основном это связано с тем, что они обычно проявляются на обычных панорамных рентгенограммах зубов 9.0162 6 . Основным отличительным признаком в диагностике СКОТ от АБ является значительное переднезаднее распространение однокамерного рентгенопрозрачного очага в заднем костномозговом пространстве нижней челюсти. KCOT иногда также могут проявляться в виде многокамерных поражений, что еще больше усложняет их дифференциацию от амелобластом 4 . Таким образом, ошибочный диагноз между этими двумя поражениями является распространенной клинической ошибкой. Так, вспомогательный метод диагностики кист и опухолей имеет большое значение.
В последнее время подходы глубокого обучения дали многообещающие результаты в области анализа медицинских изображений 7 . Вдохновленные успешным применением глубокого обучения, несколько работ 8,9,10,11,12,13,14,15,16,17,18,19,20,21 использовали сверточные нейронные сети (CNN) для диагностики рентгенопрозрачных поражение ротовой и челюстно-лицевой области. Ли и др. 11 использует глубокие сверточные нейронные сети для скрининга ортогнатической хирургии, а Grad-CAM 22 используется для визуализации того, учитывала ли модель ИИ с глубоким обучением и оценивала ли правильный регион. Однако эффективность методов, основанных на глубоком обучении, в значительной степени зависит от большого количества размеченных наборов данных. Существующие методы на основе CNN 18,23,24 сначала предварительно обучите всю классификационную сеть на ImageNet 25 , а затем настройте сеть на нескольких сотнях образцов поражений. Разница в предметной области между обычным набором данных изображений ImageNet 25 и медицинскими рентгенограммами огромна, что сильно снижает надежность и производительность вышеупомянутых методов обучения на основе переноса 18,23 .
Вдохновленные успешным применением глубокого обучения, несколько работ 8,9,10,11,12,13,14,15,16,17,18,19,20,21 использовали сверточные нейронные сети (CNN) для диагностики рентгенопрозрачных поражение ротовой и челюстно-лицевой области. Ли и др. 11 использует глубокие сверточные нейронные сети для скрининга ортогнатической хирургии, а Grad-CAM 22 используется для визуализации того, учитывала ли модель ИИ с глубоким обучением и оценивала ли правильный регион. Однако эффективность методов, основанных на глубоком обучении, в значительной степени зависит от большого количества размеченных наборов данных. Существующие методы на основе CNN 18,23,24 сначала предварительно обучите всю классификационную сеть на ImageNet 25 , а затем настройте сеть на нескольких сотнях образцов поражений. Разница в предметной области между обычным набором данных изображений ImageNet 25 и медицинскими рентгенограммами огромна, что сильно снижает надежность и производительность вышеупомянутых методов обучения на основе переноса 18,23 . С другой стороны, объяснимость вспомогательных методов диагностики является существенным фактором для диагностики кист и опухолей. Однако существующим методам, основанным на глубоком обучении, не хватает объяснимости, что является недостатком для диагностики кист и опухолей. Кроме того, достаточное количество помеченных образцов может эффективно повысить эффективность методов, основанных на глубоком обучении. Однако сбор и маркировка образцов массивных поражений требуют много времени и в значительной степени зависят от опыта профессионального врача. Наоборот, сбор массивных панорамных рентгенограмм здоровых людей более доступен и не требует профессиональной аннотации врача.
С другой стороны, объяснимость вспомогательных методов диагностики является существенным фактором для диагностики кист и опухолей. Однако существующим методам, основанным на глубоком обучении, не хватает объяснимости, что является недостатком для диагностики кист и опухолей. Кроме того, достаточное количество помеченных образцов может эффективно повысить эффективность методов, основанных на глубоком обучении. Однако сбор и маркировка образцов массивных поражений требуют много времени и в значительной степени зависят от опыта профессионального врача. Наоборот, сбор массивных панорамных рентгенограмм здоровых людей более доступен и не требует профессиональной аннотации врача.
Таким образом, целью данного исследования является разработка объяснимого и надежного метода диагностики кист и опухолей челюсти с помощью массивных панорамных рентгенограмм здоровых людей на основе глубокого обучения. Мы разрабатываем двухветвевую структуру для диагностики кист и опухолей челюсти, где ограничение согласованности положения между результатами сегментации и картами ответов классификации принимается для повышения надежности и объяснимости прогнозируемых результатов. Эксперименты показывают, что предложенная двухветвевая сеть позволяет одновременно прогнозировать категорию и площадь поражения образцов, что может служить диагностическим ориентиром для дальнейшей диагностики врачей.
Эксперименты показывают, что предложенная двухветвевая сеть позволяет одновременно прогнозировать категорию и площадь поражения образцов, что может служить диагностическим ориентиром для дальнейшей диагностики врачей.
Связанные работы
Недавно метод глубокого обучения достиг многообещающих результатов в задачах анализа изображений опухолей 12 , таких как анализ изображений опухолей головного мозга 13 , анализ опухолей молочной железы 14 и анализ опухолей печени 15 . Вдохновленные успешным применением методов глубокого обучения, предложено несколько работ по диагностике рентгенопрозрачных образований в ротовой и челюстно-лицевой области, которые можно разделить на методы классификации и методы обнаружения.
Для первой категории Poedjiastoeti et al. 23 приняла сеть VGG-16 для классификации амелобластом и KCOT. Сеть VGG-16 предварительно обучена на наборе данных ImageNet и настроена на 400 образцов изображений. Ли и др. 18 использует предварительно обученную архитектуру GoogLeNet Inception-v3 для классификации одонтогенных кератоцист, зубочелюстных кист и периапикальных кист с помощью 1140 панорамных и 986 КЛКТ-изображений. Для последней категории Ariji et al. 16 предложили первую структуру обнаружения объектов (предварительно обученную полностью сверточную сеть) для обнаружения области поражения и ее классификации. Квон и др. 17 разработал глубокую CNN, модифицированную из YOLOv3, для обнаружения и классификации одонтогенных кист и опухолей челюсти с 1282 панорамными рентгенограммами. Ян и др. 26 принял YOLOv2 для обнаружения и классификации зубных кист, одонтогенных кератоцист (OKC) и амелобластом с 1603 образцами панорамных рентгенограмм.
Ли и др. 18 использует предварительно обученную архитектуру GoogLeNet Inception-v3 для классификации одонтогенных кератоцист, зубочелюстных кист и периапикальных кист с помощью 1140 панорамных и 986 КЛКТ-изображений. Для последней категории Ariji et al. 16 предложили первую структуру обнаружения объектов (предварительно обученную полностью сверточную сеть) для обнаружения области поражения и ее классификации. Квон и др. 17 разработал глубокую CNN, модифицированную из YOLOv3, для обнаружения и классификации одонтогенных кист и опухолей челюсти с 1282 панорамными рентгенограммами. Ян и др. 26 принял YOLOv2 для обнаружения и классификации зубных кист, одонтогенных кератоцист (OKC) и амелобластом с 1603 образцами панорамных рентгенограмм.
Однако из-за ограниченного количества образцов поражений большинство сетей выше глубоких слоев сначала предварительно обучаются на других наборах данных, таких как ImageNet, а затем настраиваются с помощью панорамных рентгенограмм челюсти. Различия доменов имеют серьезные ограничения на надежность и производительность этих предварительно обученных сетей. Более того, методы диагностики кист и опухолей челюсти, основанные на глубоком обучении, обладают потенциальным недостатком неинтерпретируемости, что серьезно ограничивает применение существующих методов, основанных на глубоком обучении. В нескольких работах 11,23 , метод Grad-CAM 22 используется для визуализации областей, связанных с категориями, надежность которых будет нарушена неточным прогнозом.
Различия доменов имеют серьезные ограничения на надежность и производительность этих предварительно обученных сетей. Более того, методы диагностики кист и опухолей челюсти, основанные на глубоком обучении, обладают потенциальным недостатком неинтерпретируемости, что серьезно ограничивает применение существующих методов, основанных на глубоком обучении. В нескольких работах 11,23 , метод Grad-CAM 22 используется для визуализации областей, связанных с категориями, надежность которых будет нарушена неточным прогнозом.
Материалы и методы
Набор данных
Это исследование было проведено в Первой дочерней больнице Медицинской школы Чжэцзянского университета. Отказ от информированного согласия на сбор данных был одобрен Комитетом по этике клинических исследований Первой дочерней больницы Медицинской школы Чжэцзянского университета (IIT20200430A-R2). С 2005 года Всемирная организация здравоохранения (ВОЗ) классифицировала OKC как кератокистозные одонтогенные опухоли (KCOT) и классифицировала OKC как опухоли в зависимости от их поведения. На основе гистопатологических исследований, проведенных сертифицированным оральным патологом в Первой дочерней больнице Медицинской школы Чжэцзянского университета, мы собрали 10 000 панорамных рентгенограмм здоровых людей и 872 образца поражений, которые содержат 356 образцов зубочелюстных кист (ДК), 292 образца периапикальных кист (PC) и 94 образца амелобластомы (AB), 130 образцов кератокистозной одонтогенной опухоли (KCOT). Эти образцы были получены в период с декабря 2018 г. по февраль 2020 г. Даже в случае гистологического подтверждения все трудно различимые случаи из-за сильного искажения, искусственного шума, размытости и низкого качества рентгенографического изображения были исключены. Для каждого образца поражения стоматолог-экспериментатор аннотирует маску области поражения и категорию поражения. В нашем эксперименте панорамные рентгенограммы здоровых людей были разделены на 9500 образцов для предварительной подготовки и обучения, 300 образцов для проверки и 200 образцов для тестирования.
На основе гистопатологических исследований, проведенных сертифицированным оральным патологом в Первой дочерней больнице Медицинской школы Чжэцзянского университета, мы собрали 10 000 панорамных рентгенограмм здоровых людей и 872 образца поражений, которые содержат 356 образцов зубочелюстных кист (ДК), 292 образца периапикальных кист (PC) и 94 образца амелобластомы (AB), 130 образцов кератокистозной одонтогенной опухоли (KCOT). Эти образцы были получены в период с декабря 2018 г. по февраль 2020 г. Даже в случае гистологического подтверждения все трудно различимые случаи из-за сильного искажения, искусственного шума, размытости и низкого качества рентгенографического изображения были исключены. Для каждого образца поражения стоматолог-экспериментатор аннотирует маску области поражения и категорию поражения. В нашем эксперименте панорамные рентгенограммы здоровых людей были разделены на 9500 образцов для предварительной подготовки и обучения, 300 образцов для проверки и 200 образцов для тестирования. Для образцов поражений для обучения, проверки и тестирования используются образцы 70%, 20% и 10%. На рис. 1 приведены дополнительные сведения о собранном наборе данных.
Для образцов поражений для обучения, проверки и тестирования используются образцы 70%, 20% и 10%. На рис. 1 приведены дополнительные сведения о собранном наборе данных.
Набор статистических данных панорамных рентгенограмм. KCOTs: Кератокистозные одонтогенные опухоли; Абс: амелобластомы; ДК: зубочелюстные кисты; ПК: периапикальные кисты. В нашем эксперименте панорамные рентгенограммы здоровых людей были разделены на 9500 образцов для предварительной подготовки и обучения, 300 образцов для проверки и 200 образцов для тестирования. Для образцов поражений для обучения, проверки и тестирования используются образцы 70%, 20% и 10%.
Полноразмерное изображение
Предварительная обработка и увеличение изображения
Размер исходной панорамной рентгенограммы составляет около 3000 × 1500, что слишком велико для нормальной глубокой сети. Более того, путем статистического расчета положения области поражения мы обнаруживаем, что периферические области не содержат поражений. Таким образом, мы получаем общие центральные области, отбрасывая бесполезные периферийные области, которые могут поддерживать участки, связанные с поражением, и максимально удалять бесполезные части. В ходе эксперимента размер обрезанных фрагментов изменяется до 512 × 256. Принятые нами стратегии увеличения данных включают горизонтальное переворачивание, вырезание и вставку и наложение патчей на основе характеристик медицинских изображений. Стратегия вырезания и вставки означает вырезание области поражения и наклеивание ее на здоровый образец. Покрытие заплатой означает покрытие области поражения и здоровой области серым участком образцов поражения для увеличения разнообразия образцов поражения. Мы измеряем размер области поражения на всех образцах поражения, что дает минимальный и максимальный размер области поражения. Для области поражения образца поражения размер заплаты покрытия генерируется случайным образом между размером области поражения и максимальным размером. Для здоровой области образца поражения размер заплаты покрытия генерируется случайным образом между минимальным и максимальным размерами.
Таким образом, мы получаем общие центральные области, отбрасывая бесполезные периферийные области, которые могут поддерживать участки, связанные с поражением, и максимально удалять бесполезные части. В ходе эксперимента размер обрезанных фрагментов изменяется до 512 × 256. Принятые нами стратегии увеличения данных включают горизонтальное переворачивание, вырезание и вставку и наложение патчей на основе характеристик медицинских изображений. Стратегия вырезания и вставки означает вырезание области поражения и наклеивание ее на здоровый образец. Покрытие заплатой означает покрытие области поражения и здоровой области серым участком образцов поражения для увеличения разнообразия образцов поражения. Мы измеряем размер области поражения на всех образцах поражения, что дает минимальный и максимальный размер области поражения. Для области поражения образца поражения размер заплаты покрытия генерируется случайным образом между размером области поражения и максимальным размером. Для здоровой области образца поражения размер заплаты покрытия генерируется случайным образом между минимальным и максимальным размерами. В нашем эксперименте образец поражения будет покрыт 20 патчами, где половина патчей создается для покрытия области поражения, а остальная половина патчей используется для покрытия здоровой области образца поражения. Стоит отметить, что покрытие патчем может генерировать очень похожие образцы для одного и того же образца поражения, что является преимуществом для повышения надежности интерпретируемости прогнозируемых выходных данных.
В нашем эксперименте образец поражения будет покрыт 20 патчами, где половина патчей создается для покрытия области поражения, а остальная половина патчей используется для покрытия здоровой области образца поражения. Стоит отметить, что покрытие патчем может генерировать очень похожие образцы для одного и того же образца поражения, что является преимуществом для повышения надежности интерпретируемости прогнозируемых выходных данных.
Архитектура модели
Эффективность методов глубокого обучения в значительной степени зависит от количества обучающих выборок. Человек может наблюдать аномалии путем массового наблюдения за массивными здоровыми образцами. Вдохновленные вышеизложенным, мы предлагаем основанный на глубоком обучении метод диагностики кист и опухолей челюсти на массивных здоровых образцах. Предлагаемая структура состоит из двух частей: самоконтролируемой сети и сети с двумя филиалами. Сеть с самоконтролем используется для получения базовых знаний из массивных здоровых образцов. Затем знания самоконтролируемой сети используются в двухветвевой сети путем замены кодера двухветвевой сети предварительно обученным кодировщиком самоконтролируемой сети.
Затем знания самоконтролируемой сети используются в двухветвевой сети путем замены кодера двухветвевой сети предварительно обученным кодировщиком самоконтролируемой сети.
Для повышения надежности и объяснимости результатов диагностики разработана двухветвевая сеть, состоящая из подветви классификации и подветви сегментации. Подветвь сегментации будет прогнозировать область поражения, которая может служить ориентиром для стоматологов и челюстно-лицевых хирургов при дальнейшей диагностике опухолей и кист челюсти.
В ходе эксперимента мы выбрали самоконтролируемую сеть MoCoV2 27 . Мы приняли Unet 28 в качестве подветви сегментации. Подсеть классификации, самоконтролируемая сеть и подветвь сегментации используют один и тот же кодировщик. Оставшаяся часть подветви классификации содержит средний объединяющий слой, 2048 полных соединительных слоев. Архитектура двухветвевой сети представлена на рис. 2.
Рисунок 2 Двухветвевая сетевая архитектура.
Изображение в полный размер
Обучение модели и вывод
В эксперименте вся модель обучается в два этапа. Сеть с самостоятельным наблюдением сначала обучается на 9500 здоровых образцах с настройкой параметров по умолчанию в работе Chen et al. 27 . Затем предварительно обученный кодер используется для инициализации кодера сети с двумя ветвями. Затем подветвь классификации и подветвь сегментации обучаются с помощью потерь CrossEntropy \({L}_{CE}\) и среднеквадратичной ошибки на 872 образцах поражений и 500 здоровых образцах следующим образом: 9{-2}\) соответственно. На этапе обучения веса для потерь классификации \({L}_{CE}\) и потерь сегментации \({L}_{MSE}\) устанавливаются равными 1:1. 872 образца поражений состоят из 648 образцов кист (DC: 356, PC: 292) и 224 образцов опухолей (AB: 94, KCOTs: 130). Здоровые образцы, используемые на этапе обучения, также используются на этапе предварительной подготовки.
Чтобы повысить надежность предсказанных результатов, мы приняли аннотированную маску сегментации, чтобы ограничить согласованность между результатами сегментации и результатами классификации. Град-САМ 22 может визуализировать высокую реакцию на окончательную прогнозируемую вероятность. Для образцов поражения характеристика области поражения должна иметь основной вклад в окончательную классификацию, в то время как здоровые области не должны вносить никакого вклада. Итак, мы приняли аннотированную маску поражения, чтобы ограничить область поражения и здоровую область с высокими градиентными откликами и без градиентных откликов в отношении окончательной метки классификации. Ограничение \({L}_{ограничение}\) реализуется путем максимизации ответов вокруг областей поражения и минимизации ответов в несвязанной фоновой области следующим образом: 9{d}}\) обозначает расширенную маску поражения с радиусом диска d (случайное значение от 6 до 12). Для здоровых образцов ограничение будет опущено. Только двухветвевая сеть используется для классификации категории поражения и сегментации области поражения на этапе тестирования. Мы можем получить прогнозируемую категорию поражения (DC, PC, AB, KCOT и здоровый) и прогнозируемую маску области поражения для каждой входной панорамной рентгенограммы.
Град-САМ 22 может визуализировать высокую реакцию на окончательную прогнозируемую вероятность. Для образцов поражения характеристика области поражения должна иметь основной вклад в окончательную классификацию, в то время как здоровые области не должны вносить никакого вклада. Итак, мы приняли аннотированную маску поражения, чтобы ограничить область поражения и здоровую область с высокими градиентными откликами и без градиентных откликов в отношении окончательной метки классификации. Ограничение \({L}_{ограничение}\) реализуется путем максимизации ответов вокруг областей поражения и минимизации ответов в несвязанной фоновой области следующим образом: 9{d}}\) обозначает расширенную маску поражения с радиусом диска d (случайное значение от 6 до 12). Для здоровых образцов ограничение будет опущено. Только двухветвевая сеть используется для классификации категории поражения и сегментации области поражения на этапе тестирования. Мы можем получить прогнозируемую категорию поражения (DC, PC, AB, KCOT и здоровый) и прогнозируемую маску области поражения для каждой входной панорамной рентгенограммы. Между тем, Grad-CAM 22 может визуализировать высокую реакцию на окончательную прогнозируемую категорию поражения. Прогнозируемая маска области поражения и карта высокой реакции, визуализированная с помощью Grad-CAM, могут использоваться врачом в качестве ориентира для диагностики кист и опухолей челюсти.
Между тем, Grad-CAM 22 может визуализировать высокую реакцию на окончательную прогнозируемую категорию поражения. Прогнозируемая маска области поражения и карта высокой реакции, визуализированная с помощью Grad-CAM, могут использоваться врачом в качестве ориентира для диагностики кист и опухолей челюсти.
Результаты
Выполнение классификации поражений
В эксперименте номера обучающих, проверочных и тестовых образцов для каждой категории приведены на рис. 1. Диагностика кист и опухолей челюстей включает бинарную классификацию и пятиклассовую классификацию. . Пятиклассовая классификация различает подробную категорию кисты, опухоли и здорового образца. В таблице 1 показаны результаты пятиклассовой классификации. Средняя точность, прецизионность, чувствительность, специфичность и показатель F1 предлагаемого метода составляют 88,72%, 65,81%, 66,56%, 92,66% и 66,14% соответственно. Наш метод обеспечивает лучшую эффективность классификации, чем существующие три метода. На рисунке 3 показаны показатели ROC и AUC по пятиклассовой классификации, где мы видим, что показатели AUC DC, PC, AB, KCOT и здоровых образцов составляют 0,83, 0,81, 0,81, 0,82 и 0,84 соответственно.
На рисунке 3 показаны показатели ROC и AUC по пятиклассовой классификации, где мы видим, что показатели AUC DC, PC, AB, KCOT и здоровых образцов составляют 0,83, 0,81, 0,81, 0,82 и 0,84 соответственно.
Полноразмерная таблица
Рисунок 3Показатели ROC и AUC по пятиклассовой классификации. Здоровые образцы достигают наивысшего показателя AUC, чем кисты (DC и PC) и опухоли (AB и KCOT).
Полноразмерное изображение
Установка метки истинности как двоичной позволяет преобразовать сеть с двумя ответвлениями в классификатор для пораженных и здоровых образцов. В настройке бинарной классификации ветвь классификации классифицирует только образцы поражений и здоровые образцы. В таблице 2 приведены результаты бинарной классификации нашего метода и трех других работ (Ariji et al. 16 , Kwon et al. 17 и Yang et al. 26 ). Для нашего метода пораженные и здоровые образцы достигают 9Точность 0,66%, что выше среднего показателя точности пятиклассовой классификации. Наш метод по-прежнему обеспечивает лучшую производительность бинарной классификации, чем существующие три метода. На рис. 4 показаны показатели ROC и AUC для классификации бинарного класса, где мы видим, что значения AUC для пораженных и здоровых образцов равны 0,89.
17 и Yang et al. 26 ). Для нашего метода пораженные и здоровые образцы достигают 9Точность 0,66%, что выше среднего показателя точности пятиклассовой классификации. Наш метод по-прежнему обеспечивает лучшую производительность бинарной классификации, чем существующие три метода. На рис. 4 показаны показатели ROC и AUC для классификации бинарного класса, где мы видим, что значения AUC для пораженных и здоровых образцов равны 0,89.
Полноразмерный стол
Рисунок 4Показатели ROC и AUC бинарной классификации. Пораженные и здоровые образцы достигают одинакового показателя AUC.
Полноразмерное изображение
Производительность сегментации области поражения
Помимо производительности классификации, мы приводим производительность сегментации образцов поражения. Кроме того, результаты обнаружения областей поражения рассчитываются путем сравнения ограничивающих рамок прогнозируемых масок поражений между граничными рамками наземных данных. В таблице 4 приведены результаты сегментации и обнаружения различных категорий поражений. Для сети бинарной классификации и сегментации характеристики сегментации и обнаружения образцов поражений приведены в таблицах 5 и 6, где 85% образцов поражений могут быть обнаружены предложенными двухветвевыми сетями.
В таблице 4 приведены результаты сегментации и обнаружения различных категорий поражений. Для сети бинарной классификации и сегментации характеристики сегментации и обнаружения образцов поражений приведены в таблицах 5 и 6, где 85% образцов поражений могут быть обнаружены предложенными двухветвевыми сетями.
Объяснимые результаты
Методам, основанным на глубоком обучении, обычно не хватает объяснимости, что является основным недостатком методов, основанных на глубоком обучении. Анализ медицинских изображений требует, чтобы прогнозируемые результаты были надежными и объяснимыми. Предлагаемый метод позволяет одновременно прогнозировать категорию и площадь поражения, повышая достоверность и объяснимость прогнозируемых результатов. Между тем, предлагается ограничение положения, чтобы ограничить согласованность между сегментированными результатами и картой ответов классификации в предлагаемом методе. На рис. 5 представлены визуальные результаты исходного ввода, результаты сегментации, карта отклика без ограничения и карта отклика с ограничением. Карта отклика визуализируется с помощью Grad-CAM 9.0162 22 . Для карт отклика без ограничения есть некоторые неточные области отклика, которые будут мешать окончательной классификации и диагностике. Карты отклика с ограничением имеют более концентрированные значения отклика, чем карты отклика без ограничения. В левой части изображения в первой строке и последнем столбце есть небольшие отклики. Контраст между слабыми откликами и высокими откликами велик. Ограничение может резко уменьшить нарушение несвязанных ответов. Используя точные результаты сегментации и карты ответов в качестве справочных материалов, врачи могут дополнительно подтвердить результаты диагностики.
Карта отклика визуализируется с помощью Grad-CAM 9.0162 22 . Для карт отклика без ограничения есть некоторые неточные области отклика, которые будут мешать окончательной классификации и диагностике. Карты отклика с ограничением имеют более концентрированные значения отклика, чем карты отклика без ограничения. В левой части изображения в первой строке и последнем столбце есть небольшие отклики. Контраст между слабыми откликами и высокими откликами велик. Ограничение может резко уменьшить нарушение несвязанных ответов. Используя точные результаты сегментации и карты ответов в качестве справочных материалов, врачи могут дополнительно подтвердить результаты диагностики.
Результаты сегментации и визуальные результаты с использованием Grad-CAM 29 . По результатам сегментации можно определить области поражения. Карта ответов может быть использована в качестве причины для объяснения результатов классификации. Для карт отклика без ограничения есть некоторые неточные области отклика, которые будут мешать окончательной классификации и диагностике. Карты отклика с ограничением имеют более концентрированные значения отклика, чем карты отклика без ограничения. Используя точные результаты сегментации и карты ответов в качестве справочных материалов, врачи могут дополнительно подтвердить результаты диагностики.
Карты отклика с ограничением имеют более концентрированные значения отклика, чем карты отклика без ограничения. Используя точные результаты сегментации и карты ответов в качестве справочных материалов, врачи могут дополнительно подтвердить результаты диагностики.
Изображение в натуральную величину
Обсуждение
Из таблицы 1 видно, что все кисты и опухоли обладают превосходной точностью и специфичностью. Более того, кисты (DC и PC) достигают более высоких показателей чувствительности/отзыва, чем опухоли (AB и KCOT), а это означает, что опухоли с большей вероятностью будут неправильно классифицированы. Из таблиц 3 и 4 видно, что кисты (DC и PC) лучше сегментируются и обнаруживаются, чем опухоли (AB и KCOT), что означает, что кисты имеют легко идентифицируемые признаки для глубокой модели. Это согласуется с характеристиками классификации в таблице 1, согласно которым кисты (DC и PC) достигают более высоких показателей чувствительности/отзыва, чем опухоли (AB и KCOT).
Полноразмерный стол
Таблица 4 Эффективность обнаружения различных кист и опухолей.Полноразмерная таблица
Таблицы 1 и 2 показывают, что бинарная классификация обеспечивает более высокую точность (90,66%), чем средний показатель точности (88,72%) пятиклассовой классификации, что означает, что сеть бинарной классификации больше подходит для отличить пораженные участки от здоровых образцов. В Таблице 2 здоровые образцы достигают более низких показателей чувствительности/отзыва, чем образцы поражений, что указывает на то, что часть здоровых образцов, как правило, классифицируется как образцы поражений. Кроме того, таблицы 5 и 6 показывают, что только отличая образцы поражений от здоровых образцов, можно добиться более точной сегментации и эффективности обнаружения. Образцы поражений имеют более высокие показатели чувствительности/отзыва, чем здоровые образцы. Для здоровых образцов, ошибочно классифицированных как образцы поражения, врач может дополнительно проверить результаты диагностики. Это преимущество сети бинарной классификации.
Для здоровых образцов, ошибочно классифицированных как образцы поражения, врач может дополнительно проверить результаты диагностики. Это преимущество сети бинарной классификации.
Полноразмерная таблица
Таблица 6 Производительность сегментации образцов поражений для задачи бинарной классификации.Полноразмерная таблица
В целом, бинарная классификация обеспечивает улучшение примерно на 5–10% по сравнению с пятиклассовой классификацией. Мы обнаружили, что большинство образцов неправильно классифицированных поражений классифицируются как другие виды поражений благодаря статистике неправильно классифицированных образцов. Опухоли и кисты легко неправильно классифицировать, что согласуется с клиническим диагнозом. Одонтогенные опухоли и кисты не проявляют своих отчетливых рентгенологических характеристик, пока не достигнут определенного размера. Ранние рентгенологические проявления одонтогенных кист и опухолей настолько неотличимы друг от друга, что даже опытные челюстно-лицевые специалисты не могут гарантировать результаты своей диагностики. Принимая во внимание лучшую производительность сети бинарной классификации, результаты сети бинарной классификации можно использовать в качестве основного диагностического эталона. Предсказанные результаты пятиклассовой классификации могут быть использованы для дальнейших диагностических ссылок. В клинической диагностике общее рассмотрение предсказанных результатов сетей бинарной и пятиклассовой классификации позволит получить более надежные результаты.
Ранние рентгенологические проявления одонтогенных кист и опухолей настолько неотличимы друг от друга, что даже опытные челюстно-лицевые специалисты не могут гарантировать результаты своей диагностики. Принимая во внимание лучшую производительность сети бинарной классификации, результаты сети бинарной классификации можно использовать в качестве основного диагностического эталона. Предсказанные результаты пятиклассовой классификации могут быть использованы для дальнейших диагностических ссылок. В клинической диагностике общее рассмотрение предсказанных результатов сетей бинарной и пятиклассовой классификации позволит получить более надежные результаты.
Методы глубокого обучения дали многообещающие результаты в области анализа медицинских изображений 7,8,9 . Однако у методов, основанных на глубоком обучении, есть серьезный недостаток, заключающийся в том, что процесс вывода и прогнозируемые результаты не являются необъяснимыми. Медицинский анализ изображений представляет собой особую сцену, требующую от результатов диагностики высокой достоверности и объяснимости. Для повышения надежности и объяснимости в предложенный метод добавлена ветвь сегментации. Между тем, предложенное ограничение положения, которое ограничивает согласованность между сегментированными результатами и картой ответов классификации, также повышает надежность и объяснимость прогнозируемых результатов. На рис. 5 наглядно представлены результаты сегментации и карты ответов. Карты сегментации и ответов являются важным ориентиром для дальнейшей диагностики врачей, что является преимуществом предлагаемой двухфилиальной сети. Есть два фактора повышения надежности и объяснимости. Во-первых, сегментированный результат образца поражения может быть использован врачом в качестве диагностической основы для дальнейшей проверки. Во-вторых, применяется стратегия покрытия заплатой для покрытия случайной области образца поражения, что может повысить надежность прогноза. Для образца поражения сеть должна предсказать его как здоровое, если область поражения покрыта заплатой. Напротив, образец поражения по-прежнему прогнозируется как поражение, если только здоровая область покрыта заплатой.
Для повышения надежности и объяснимости в предложенный метод добавлена ветвь сегментации. Между тем, предложенное ограничение положения, которое ограничивает согласованность между сегментированными результатами и картой ответов классификации, также повышает надежность и объяснимость прогнозируемых результатов. На рис. 5 наглядно представлены результаты сегментации и карты ответов. Карты сегментации и ответов являются важным ориентиром для дальнейшей диагностики врачей, что является преимуществом предлагаемой двухфилиальной сети. Есть два фактора повышения надежности и объяснимости. Во-первых, сегментированный результат образца поражения может быть использован врачом в качестве диагностической основы для дальнейшей проверки. Во-вторых, применяется стратегия покрытия заплатой для покрытия случайной области образца поражения, что может повысить надежность прогноза. Для образца поражения сеть должна предсказать его как здоровое, если область поражения покрыта заплатой. Напротив, образец поражения по-прежнему прогнозируется как поражение, если только здоровая область покрыта заплатой. На рис. 5 видно, что области поражения точно сегментированы. В таблице 7 показано, что точность классификации снизится примерно на 5% без ветви сегментации, что указывает на то, что сегментация улучшает объяснимость и производительность классификации.
На рис. 5 видно, что области поражения точно сегментированы. В таблице 7 показано, что точность классификации снизится примерно на 5% без ветви сегментации, что указывает на то, что сегментация улучшает объяснимость и производительность классификации.
Полноразмерная таблица
Еще один недостаток методов глубокого обучения заключается в том, что эффективность методов глубокого обучения сильно зависит от массивных выборок. Однако сбор и аннотирование образцов массивных поражений требует много времени и зависит от специальных знаний врачей. В этой статье мы предложили основанный на глубоком обучении метод диагностики кист и опухолей челюсти на массивных здоровых образцах. В таблице 7 представлена производительность без предварительной тренировки на массивных здоровых образцах, где мы видим, что точность результатов классификации снизится примерно на 13% без предварительной тренировки на массивных здоровых выборках. Подобно тому, как люди могут получать предварительные знания из обычных образцов, подтверждено, что методы, основанные на глубоком обучении, также могут извлекать некоторые необходимые знания из здоровых образцов. Это вдохновляет на дальнейшее изучение анализа медицинских изображений на основе глубокого обучения.
Подобно тому, как люди могут получать предварительные знания из обычных образцов, подтверждено, что методы, основанные на глубоком обучении, также могут извлекать некоторые необходимые знания из здоровых образцов. Это вдохновляет на дальнейшее изучение анализа медицинских изображений на основе глубокого обучения.
В целом, на массивных здоровых образцах двухветвевая сеть дает многообещающие результаты для диагностики кист и опухолей челюсти. За исключением прогнозируемых категорий, двухветвевая сеть предоставляет результаты сегментации образцов поражений, что значительно повышает надежность и объяснимость результатов, прогнозируемых методами на основе глубокого обучения. Однако предложенный метод не может выявить причины симптома, по которым образец поражения относят к конкретной категории поражения, что является важным направлением исследований. В будущем мы сосредоточимся на изучении особенностей симптомов кист и опухолей челюстей, добавив механизм внимания.
Заключение
Кисты и опухоли челюстной кости обычно протекают безболезненно и бессимптомно, что представляет серьезную угрозу качеству жизни пациентов. Правильное и точное обнаружение на ранней стадии позволит эффективно облегчить боль пациентов и избежать радикальной хирургической сегментации. Сходные рентгенологические характеристики некоторых кист и опухолей создают серьезную проблему для точной диагностики кист и опухолей.
Правильное и точное обнаружение на ранней стадии позволит эффективно облегчить боль пациентов и избежать радикальной хирургической сегментации. Сходные рентгенологические характеристики некоторых кист и опухолей создают серьезную проблему для точной диагностики кист и опухолей.
В этой статье мы предлагаем основанный на глубоком обучении метод диагностики кист и опухолей челюсти. В отличие от существующих методов, основанных на переносе обучения, предлагаемый нами метод может обеспечить многообещающую диагностическую эффективность с массивными образцами здоровых людей. Сначала мы собираем 872 панорамных рентгенограммы поражений и 10 000 панорамных рентгенограмм здоровых людей. Некоторые стратегии увеличения данных используются для увеличения разнообразия обучающих выборок. Затем кодер предварительно обучается на этих массивных панорамных рентгенограммах здоровых людей с самоконтролируемым обучением. Затем на основе предварительно обученного кодера разрабатывается сеть с двумя ветвями для одновременной классификации категории поражения и сегментации области поражения. В двухветвевой структуре подсеть сегментации может эффективно улучшить эффективность классификации и повысить объяснимость модели, что дает врачам преимущества для дальнейшего подтверждения результата диагноза. Кроме того, ограничение согласованности местоположения разработано для ограничения согласованности прогнозируемых результатов между подсетью сегментации и подсетью классификации, что может эффективно повысить надежность и объяснимость моделей. Исчерпывающие эксперименты показывают, что метод, основанный на глубоком обучении, дает отличные результаты. Результаты сегментации могут служить надежным ориентиром для дальнейшей диагностики. Это эффективный инструмент для диагностики кист и опухолей челюсти. Стоит отметить, что предлагаемое ограничение непротиворечивости может быть распространено на другие области медицинского анализа, такие как анализ рака молочной железы, классификация гепатоцеллюлярной карциномы, диагностика заболеваний головного мозга. Прогнозируемые результаты с ограничением согласованности поддаются интерпретации, что больше подходит для реальных приложений медицинской диагностики.
В двухветвевой структуре подсеть сегментации может эффективно улучшить эффективность классификации и повысить объяснимость модели, что дает врачам преимущества для дальнейшего подтверждения результата диагноза. Кроме того, ограничение согласованности местоположения разработано для ограничения согласованности прогнозируемых результатов между подсетью сегментации и подсетью классификации, что может эффективно повысить надежность и объяснимость моделей. Исчерпывающие эксперименты показывают, что метод, основанный на глубоком обучении, дает отличные результаты. Результаты сегментации могут служить надежным ориентиром для дальнейшей диагностики. Это эффективный инструмент для диагностики кист и опухолей челюсти. Стоит отметить, что предлагаемое ограничение непротиворечивости может быть распространено на другие области медицинского анализа, такие как анализ рака молочной железы, классификация гепатоцеллюлярной карциномы, диагностика заболеваний головного мозга. Прогнозируемые результаты с ограничением согласованности поддаются интерпретации, что больше подходит для реальных приложений медицинской диагностики. Результаты эксперимента подтверждают, что способ предварительной подготовки эффективно избавляет метод диагностики на основе глубокого обучения от использования массивных образцов поражений, что вдохновляет на будущие задачи медицинской диагностики. Кроме того, в будущем мы сосредоточимся на изучении дополнительных методов улучшения объяснимости модели медицинского диагноза.
Результаты эксперимента подтверждают, что способ предварительной подготовки эффективно избавляет метод диагностики на основе глубокого обучения от использования массивных образцов поражений, что вдохновляет на будущие задачи медицинской диагностики. Кроме того, в будущем мы сосредоточимся на изучении дополнительных методов улучшения объяснимости модели медицинского диагноза.
Доступность данных
Стоматологические панорамные рентгенограммы в наборе данных, использованном для разработки метода и анализа результатов этого исследования, не являются общедоступными из-за ограничения, наложенного Первой аффилированной больницей Медицинской школы Чжэцзянского университета в целях защиты пациентов. Конфиденциальность.
Ссылки
-
Гонсалес-Альва, П. и др. Кератокистозная одонтогенная опухоль: ретроспективное исследование 183 случаев. J. Oral Sci. 50 , 205–212 (2008).
ПабМед Статья Google ученый
«> -
Чой, Дж.-В. Оценка панорамной рентгенографии как национального инструмента устного экзамена: обзор литературы. Научная визуализация. Вмятина. 41 , 1 (2011).
ПабМед ПабМед Центральный Статья Google ученый
-
Ариджи Ю. и др. Особенности визуализации, способствующие диагностике амелобластом и керато-кистозных одонтогенных опухолей: логистический регрессионный анализ. Дентомаксиллофак. Радиол. 40 , 133–140 (2011).
КАС пабмед ПабМед Центральный Статья Google ученый
«> -
Apajalahti, S., Kelppe, J., Kontio, R. & Hagström, J. Визуальные характеристики амелобластом и диагностическая ценность компьютерной томографии и магнитно-резонансной томографии в серии из 26 пациентов. Оральный хирург. Оральный мед. Орал Патол. Оральный радиол. 120 , e118–e130 (2015 г.).
ПабМед Статья Google ученый
-
Альтаф, Ф., Ислам, С., Ахтар, Н. и Джанджуа, Н.К. Углубление в анализ медицинских изображений: концепции, методы, проблемы и будущие направления. IEEE Access 7 , 99540–99572 (2019 г.
 ).
). Артикул Google ученый
-
Пауэлс Р., Араки К., Сивердсен Дж. Х. и Тонгвигитмани С. С. Технические аспекты стоматологической КЛКТ: современное состояние. Дентомаксиллофак. Радиол. 44 , 20140224 (2015).
КАС пабмед Статья Google ученый
-
Ли, Дж. С. и др. Обнаружение остеопороза на панорамных рентгенограммах с использованием системы компьютерной диагностики на основе глубокой сверточной нейронной сети: предварительное исследование. Дентомаксиллофак. Радиол. 48 , 20170344 (2018).
ПабМед ПабМед Центральный Статья Google ученый
-
Девлин Х. и Юань Дж. Положение объекта и увеличение изображения в панорамной рентгенографии зубов: теоретический анализ. Дентомаксиллофак. Радиол.
 42 , 29951683 (2013).
42 , 29951683 (2013). КАС пабмед ПабМед Центральный Статья Google ученый
-
Ли, К. и др. Анализ цефалометрических рентгенограмм на основе глубоких сверточных нейронных сетей для дифференциальной диагностики показаний к ортогнатической хирургии. Заяв. науч. 10 , 2124. https://doi.org/10.3390/app10062124 (2020).
КАС Статья Google ученый
-
Ху, З. и др. Глубокое обучение для обнаружения и диагностики рака на основе изображений — опрос. Распознавание образов. 83 (83), 134–149 (2018).
ОБЪЯВЛЕНИЯ Статья Google ученый
-
Лю, З. и др. Сегментация опухоли головного мозга на основе глубокого обучения: опрос . ArXiv: обработка изображений и видео (2020).

-
Джаннесари, М. и др. Классификация гистопатологических изображений рака молочной железы: подход глубокого обучения. В 2018 Международная конференция IEEE по биоинформатике и биомедицине , 2405–2412 (2018).
-
Ю, X. и др. Тенденциозная схема устранения шума для патологической классификации ГЦК, Британская конференция по машинному зрению (2021 г.).
-
Ариджи Ю. и др. Автоматическое обнаружение и классификация рентгенопрозрачных поражений нижней челюсти на панорамных рентгенограммах с использованием метода обнаружения объектов глубокого обучения. Оральный хирург. Оральный мед. Орал Патол. Оральный радиол. 128 , 424–430 (2019 г.)).
ПабМед Статья Google ученый
-
Квон О. и др. Автоматическая диагностика кист и опухолей обеих челюстей на панорамных рентгенограммах с использованием глубокой сверточной нейронной сети.
 Дентомаксиллофак. Радиол. 49 , 20200185 (2020).
Дентомаксиллофак. Радиол. 49 , 20200185 (2020). ПабМед ПабМед Центральный Статья Google ученый
-
Ли, Дж.-Х., Ким, Д.-Х. и Чон, С.-Н. Диагностика кистозных поражений с использованием панорамных и конусно-лучевых компьютерных томографических изображений на основе нейронной сети глубокого обучения. Устный дис. 26 , 152–158 (2020).
ПабМед Статья Google ученый
-
Винаяхалингам С., Кемперс С., Лимон Л., Дейбель Д. и Кси Т. Классификация кариеса третьих моляров на панорамных рентгенограммах с использованием глубокого обучения. Науч. 11 , 1–7 (2021).
Артикул Google ученый
-
Ван, М. и Чен, Х. Оптимизатор хаотических множественных китов увеличил машину опорных векторов для медицинской диагностики.
 Заявл. Мягкий компьютер. 88 , 105946 (2020).
Заявл. Мягкий компьютер. 88 , 105946 (2020). Артикул Google ученый
-
Пей, Х., Ян, Б., Лю, Дж. и Чанг, К. Активное наблюдение с помощью группового разреженного байесовского обучения. В IEEE Transactions on Pattern Analysis and Machine Intelligence , 3023092 https://doi.org/10.1109/TPAMI.2020.
-
Selvaraju, R. R. и др. Град-камера: визуальные пояснения из глубинных сетей с помощью локализации на основе градиента. В Международная конференция IEEE по компьютерному зрению , 618–626 (2017 г.).
-
Poedjiastoeti, W. & Suebnukarn, S. Применение сверточной нейронной сети в диагностике опухолей челюсти. Здоровьес. Поставить в известность. Рез. 24 , 236 (2018).
ПабМед ПабМед Центральный Статья Google ученый
«> -
Денг Дж. и др. Imagenet: крупномасштабная иерархическая база данных изображений. На конференции IEEE 2009 г. по компьютерному зрению и распознаванию образов , 248–255 (2009 г.).
-
Ян, Х. и др. Глубокое обучение для автоматизированного обнаружения кист и опухолей челюсти на панорамных рентгенограммах. Дж. Клин. Мед. 9 , 1839 (2020).
Центральный пабмед Статья Google ученый
-
Чен, Х., Фан, Х., Гиршик, Р. и Хе, К. Улучшение базовых показателей с импульсным контрастным обучением.
 Препринт arXiv http://arxiv.org/abs/2003.04297 (2020 г.).
Препринт arXiv http://arxiv.org/abs/2003.04297 (2020 г.). -
Роннебергер О., Фишер П. и Брокс Т. U-net: сверточные сети для сегментации биомедицинских изображений. В Мед. Вычисление изображения. вычисл. Ассистент Интерв. соц. 234–241 (2015).
-
Махди Ф. П., Мотоки К. и Кобаши С. Метод оптимизации в сочетании с методом глубокого обучения для распознавания зубов на панорамных рентгенограммах зубов. Науч. 10 , 1–12 (2020).
Артикул Google ученый
Меара, Дж. Г., Шах, С., Ли, К. К. и Каннингем, М. Дж. Одонтогенная кератоциста: 20-летний клинико-патологический обзор. Ларингоскоп 108 , 280–283 (1998).
КАС пабмед Статья Google ученый
Vinci, R., Teté, G., Lucchetti, F. R., Capparé, P. & Gherlone, E. F. Выживаемость имплантатов в трансплантатах кости свода черепа: ретроспективное клиническое исследование с 10-летним наблюдением. клин. Имплант Дент. Относ. Рез. 21 , 662–668 (2019).
ПабМед Google ученый
Курита Ю. и др. Диагностические возможности искусственного интеллекта с использованием глубокого анализа жидкости кисты при дифференциации злокачественных и доброкачественных кистозных поражений поджелудочной железы. Науч. 9 , 1–9 (2019).
Google ученый
Ссылки для скачивания
Финансирование
Эта работа поддерживается Национальным фондом естественных наук Китая (№ 62002318), основным научно-исследовательским проектом лаборатории Чжэцзян (№ 2019).KD0AC01).
Информация об авторе
Авторы и организации
-
Отделение челюстно-лицевой хирургии, Первая дочерняя больница, Медицинский факультет Чжэцзянского университета, 79# Qingchun Road, Hangzhou, 310003, Китайская Народная Республика
Danyong&HuuiZhu
-
Компьютерные науки и технологии, Чжэцзянский университет, 38 # Zheda Road, Hangzhou, 310027, Китайская Народная Республика
Jiacong Hu, Zunlei Feng и Mingli Song
Авторы
- Дэн Ю
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Jiacong Hu
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- Zunlei Feng
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Академия
- Mingli Song
Посмотреть публикации автора
Вы также можете искать этого автора в PubMed Google Scholar
- Huiyong Zhu
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
Contributions
Авторы внесли свой вклад в это исследование как D. Y. собрал и аннотировал весь набор данных и написал рукопись; Дж. Х. делал эксперименты и анализы; З.Ф. разработал метод; РС. и Х.З. исправлена и отредактирована окончательная рукопись. Все авторы рецензировали рукопись. Все авторы прочитали и согласились с опубликованной версией рукописи.
Y. собрал и аннотировал весь набор данных и написал рукопись; Дж. Х. делал эксперименты и анализы; З.Ф. разработал метод; РС. и Х.З. исправлена и отредактирована окончательная рукопись. Все авторы рецензировали рукопись. Все авторы прочитали и согласились с опубликованной версией рукописи.
Автор, ответственный за переписку
Хуэйонг Чжу.
Заявление об этике
Конкурирующие интересы
Авторы не заявляют об отсутствии конкурирующих интересов.
Дополнительная информация
Примечание издателя
Springer Nature остается нейтральной в отношении юрисдикционных претензий в опубликованных картах и институциональной принадлежности.
Права и разрешения
Открытый доступ Эта статья находится под лицензией Creative Commons Attribution 4.0 International License, которая разрешает использование, совместное использование, адаптацию, распространение и воспроизведение на любом носителе или в любом формате, при условии, что вы укажете соответствующую ссылку на оригинальный автор(ы) и источник, предоставьте ссылку на лицензию Creative Commons и укажите, были ли внесены изменения. Изображения или другие сторонние материалы в этой статье включены в лицензию Creative Commons на статью, если иное не указано в кредитной строке материала. Если материал не включен в лицензию Creative Commons статьи, а ваше предполагаемое использование не разрешено законом или выходит за рамки разрешенного использования, вам необходимо получить разрешение непосредственно от правообладателя. Чтобы просмотреть копию этой лицензии, посетите http://creativecommons.org/licenses/by/4.0/.
Изображения или другие сторонние материалы в этой статье включены в лицензию Creative Commons на статью, если иное не указано в кредитной строке материала. Если материал не включен в лицензию Creative Commons статьи, а ваше предполагаемое использование не разрешено законом или выходит за рамки разрешенного использования, вам необходимо получить разрешение непосредственно от правообладателя. Чтобы просмотреть копию этой лицензии, посетите http://creativecommons.org/licenses/by/4.0/.
Перепечатка и разрешения
Об этой статье
Комментарии
Отправляя комментарий, вы соглашаетесь соблюдать наши Условия и правила сообщества. Если вы обнаружите что-то оскорбительное или не соответствующее нашим условиям или правилам, отметьте это как неприемлемое.
Картинки, причины, сопутствующие симптомы и прочее
Припухлость на шее также называется образованием на шее. Шишки или образования на шее могут быть большими и заметными или очень маленькими. Большинство комков на шее не опасны. Большинство из них также являются доброкачественными или нераковыми. Но шишка на шее также может быть признаком серьезного заболевания, такого как инфекция или раковая опухоль.
Большинство из них также являются доброкачественными или нераковыми. Но шишка на шее также может быть признаком серьезного заболевания, такого как инфекция или раковая опухоль.
Если у вас опухоль на шее, ваш лечащий врач должен незамедлительно ее оценить. Немедленно обратитесь к врачу, если у вас необъяснимое образование на шее.
Припухлость на шее может быть вызвана многими состояниями. Вот список из 19 возможных причин.
Предупреждающие графические изображения впереди.
Инфекционный мононуклеоз
Поделиться на PinterestИзображение: Джеймс Хейлман, доктор медицины (собственная работа) [CC BY-SA 3.0 (https://creativecommons.org/licenses/by-sa/3.0) или GFDL (http://www .gnu.org/copyleft/fdl.html)], через Wikimedia Commons- Инфекционный мононуклеоз обычно вызывается вирусом Эпштейна-Барр (ВЭБ)
- В основном встречается у старшеклассников и студентов колледжей
- Симптомы включают лихорадку, увеличение лимфатических узлов, боль в горле, головную боль, утомляемость, ночную потливость и ломоту в теле
- Симптомы могут сохраняться до 2 месяцев
Читать статью об инфекционном мононуклеозе полностью.
Узлы щитовидной железы
Поделиться на PinterestИзображение: Nevit Dilmen [CC BY-SA 3.0 (https://creativecommons.org/licenses/by-sa/3.0) или GFDL (http://www.gnu.org/copyleft /fdl.html)], из Wikimedia Commons- Это твердые или заполненные жидкостью уплотнения, которые развиваются в щитовидной железе
- Они классифицируются как холодные, теплые или горячие, в зависимости от того, вырабатывают ли они гормоны щитовидной железы или нет
- Узлы щитовидной железы обычно безвредны, но могут быть признак заболевания, такого как рак или аутоиммунная дисфункция
- Опухание или комковатость щитовидной железы, кашель, хриплый голос, боль в горле или шее, затрудненное глотание или дыхание являются возможными симптомами
- Симптомы могут указывать на гиперактивность щитовидной железы (гипертиреоид) или гипотиреоз (гипотиреоз)
Прочитать статью об узлах щитовидной железы полностью.
Киста жаберной щели
Поделиться на PinterestИзображение: BigBill58 (Собственная работа) [CC BY-SA 4. 0 (https://creativecommons.org/licenses/by-sa/4.0)], через Wikimedia Commons
0 (https://creativecommons.org/licenses/by-sa/4.0)], через Wikimedia Commons - Киста жаберной щели это тип врожденного дефекта, при котором шишка развивается на одной или обеих сторонах шеи ребенка или ниже ключицы.
- Возникает во время эмбрионального развития, когда ткани шеи и ключицы или жаберной щели не развиваются нормально.
- В большинстве случаев киста жаберной щели не опасна, но может вызвать раздражение кожи или инфекцию и, в редких случаях, рак.
- Признаки включают ямочку, припухлость или кожную бородавку на шее вашего ребенка, верхней части плеча или чуть ниже ключицы.
- Другие признаки включают выделение жидкости из шеи вашего ребенка, а также отек или болезненность, которые обычно возникают при инфекции верхних дыхательных путей.
Прочитать статью полностью о кистах жаберной щели.
Зоб
Поделиться на PinterestИзображение: доктор Дж. С. Бхандари, Индия (собственная работа) [CC BY-SA 3.0 (https://creativecommons. org/licenses/by-sa/3.0) или GFDL (http://www. gnu.org/copyleft/fdl.html)], через Wikimedia Commons
org/licenses/by-sa/3.0) или GFDL (http://www. gnu.org/copyleft/fdl.html)], через Wikimedia Commons - Зоб — это аномальный рост щитовидной железы
- Он может быть доброкачественным или связан с повышением или понижением уровня гормонов щитовидной железы
- Зоб может быть узловым или диффузным
- Увеличение может вызвать затруднение глотания или дыхания, кашель, охриплость или головокружение, когда вы поднимаете руку над головой
Прочитать статью о зобе полностью.
Тонзиллит
Поделиться на PinterestИзображение: Michaelbladon из английской Википедии (перенесено из en.wikipedia в Commons.) [Общественное достояние], через Wikimedia Commons- Это вирусная или бактериальная инфекция лимфатических узлов миндалин
- Симптомы включают боль в горле, затрудненное глотание, лихорадка, озноб, головная боль, неприятный запах изо рта
- Также могут наблюдаться опухшие, болезненные миндалины и белые или желтые пятна на миндалинах
Читать статью о тонзиллите полностью.
Болезнь Ходжкина
- Наиболее распространенным симптомом является безболезненное увеличение лимфатических узлов
- Болезнь Ходжкина может вызывать ночную потливость, кожный зуд или необъяснимую лихорадку
- Неходжкинская лимфома представляет собой разнообразную группу лейкоцитарного рака
- Классические симптомы группы В включают лихорадку, ночную потливость и непреднамеренную потерю веса
- Другие возможные симптомы включают безболезненность, увеличение лимфатических узлов, увеличение печени, увеличение селезенки, кожную сыпь , зуд, утомляемость и вздутие живота
- Этот рак возникает, когда нормальные клетки щитовидной железы становятся аномальными и начинают бесконтрольно расти
- Это наиболее распространенная форма эндокринного рака с несколькими подтипами
- Симптомы включают комок в горле, кашель, хриплый голос, боль в горле или шее, затрудненное глотание, увеличение лимфатических узлов на шее, увеличение или уплотнение щитовидной железы
- Лимфатические узлы увеличиваются в ответ на болезнь, инфекцию, лекарства и стресс или, реже, рак и аутоиммунное заболевание
- Опухшие узлы могут быть болезненными или безболезненными и располагаться в одном или нескольких местах по всему телу , твердые, бобовидные образования появляются в подмышечных впадинах, под челюстью, по бокам шеи, в паху или над ключицей
- Лимфатические узлы считаются увеличенными, если их размер превышает 1–2 см
- Мягкая на ощупь и легко перемещается при нажатии пальцем
- Маленькая, прямо под кожей, бледная или бесцветная
- Обычно локализуется на шее, спине или плечах врастает в нервы
- Свинка — чрезвычайно заразное заболевание, вызываемое вирусом свинки. Передается слюной, выделениями из носа и тесным личным контактом с инфицированными людьми. (околоушных) желез вызывает отек, давление и боль в щеках
- Осложнения инфекции включают воспаление яичек (орхит), воспаление яичников, менингит, энцефалит, панкреатит и постоянную потерю слуха
- Вакцинация защищает от паротитной инфекции и осложнений паротита
- Продолжительность симптомов зависит от причины инфекции
Прочитать статью о болезни Ходжкина полностью.
Неходжкинская лимфома
Поделиться на PinterestИзображение: Jensflorian [CC BY-SA 3.0 (https://creativecommons.org/licenses/by-sa/3.0) или GFDL (http://www.gnu.org/ copyleft/fdl.html)], из ВикискладаПрочитайте статью полностью о неходжкинской лимфоме.
Рак щитовидной железы
Прочитать статью о раке щитовидной железы полностью.
Опухшие лимфатические узлы
Поделиться на PinterestImage by: James Heilman, MD (Собственная работа) [CC BY-SA 3.0 (https://creativecommons.org/licenses/by-sa/3.0) или GFDL (http:// www.gnu.org/copyleft/fdl.html)], через Wikimedia CommonsПрочитать статью полностью о воспаленных лимфатических узлах.
Липома
Читать статью о липоме полностью.
Свинка
Поделиться на PinterestИзображение: Afrodriguezg (собственная работа) [CC BY-SA 3.0 (https://creativecommons.org/licenses/by-sa/3.0)], через Wikimedia CommonsЧитать статью о эпидемическом паротите полностью.
Бактериальный фарингит
Поделиться на PinterestИзображение: en:User:RescueFF [общественное достояние], через Викисклад сухость или першение в горле в сочетании с другими симптомами, такими как лихорадка, озноб, боли в теле, заложенность носа, увеличение лимфатических узлов, головная боль, кашель, утомляемость или тошнота Читать статью полностью о бактериальном фарингите.
Рак горла
Поделиться на PinterestИзображение: Джеймс Хейлман, доктор медицинских наук [CC BY-SA 3.0 (https://creativecommons.org/licenses/by-sa/3.0)], из Wikimedia Commons- Сюда входит рак голосовой аппарат, голосовые связки и другие части горла, такие как миндалины и ротоглотка
- Может проявляться в форме плоскоклеточного рака или аденокарциномы
- Симптомы включают изменение голоса, затрудненное глотание, потерю веса, боль в горле, кашель, увеличение лимфатических узлов и свистящее дыхание
- ВПЧ и плохая гигиена полости рта
Прочтите статью о раке горла полностью.
Актинический кератоз
- Обычно менее 2 см или размером с карандашный ластик
- Утолщенное, шелушащееся или покрытое коркой пятно на коже
- Появляется на участках тела, которые часто подвергаются воздействию солнца (руки, руки, лицо, кожа головы и шея)
- Обычно розового цвета, но может иметь коричневую, желтовато-коричневую или серую основу
Читать статью полностью на актинический кератоз.
Базально-клеточная карцинома
- Приподнятые, твердые и бледные участки, которые могут напоминать рубец
- Куполообразные, розовые или красные, блестящие и перламутровые участки, которые могут иметь углубление в центре, похожее на кратер
- Видны кровеносные сосуды на наросте
- Легко кровоточащая или сочащаяся рана, которая, кажется, не заживает или заживает, а затем появляется снова
Прочитайте статью полностью о базально-клеточной карциноме.
Плоскоклеточный рак
- Часто возникает на участках, подверженных воздействию УФ-излучения, таких как лицо, уши и тыльная сторона рук
- Чешуйчатое красноватое пятно на коже прогрессирует до приподнятого бугорка, который продолжает расти
- Рост легко кровоточит и не заживает или заживает, а затем появляется снова
Прочитать статью полностью о плоскоклеточном раке.
Меланома
- Наиболее серьезная форма рака кожи, чаще встречается у светлокожих
- Родинка на любом участке тела с неправильными краями, асимметричной формой и множественной окраской
- Родинка, изменившая цвет или приобретшая со временем становится больше
- Обычно больше, чем ластик для карандашей
Читать статью о меланоме полностью.
Краснуха
Поделиться на PinterestАтрибуция изображения: [общественное достояние], через Wikimedia Commons- Эта вирусная инфекция также известна как краснуха
- Розовая или красная сыпь начинается на лице и затем распространяется вниз на остальную часть тела боль в мышцах, воспаление или покраснение глаз — некоторые симптомы
- Краснуха — серьезное заболевание беременных женщин, поскольку оно может вызвать синдром врожденной краснухи у плода
- Предотвратить ее можно путем обычных детских прививок
Прочитать статью о краснухе полностью.
Лихорадка кошачьих царапин
- Болезнь передается от укусов и царапин кошек, зараженных бактериями Bartonella henselae царапина на месте Низкая температура, утомляемость, головная боль, ломота в теле — вот некоторые из его симптомов.
Припухлость на шее может быть твердой или мягкой, болезненной или безболезненной. Уплотнения могут располагаться в коже или под ней, например, при сальных кистах, кистозных угрях или липомах.
 Липома – это доброкачественное жировое образование. Припухлость также может исходить из тканей и органов на шее.
Липома – это доброкачественное жировое образование. Припухлость также может исходить из тканей и органов на шее. Место образования припухлости играет важную роль в определении того, что это такое. Так как около шеи расположено много мышц, тканей и органов, опухоли на шее могут образовываться во многих местах, в том числе:
- лимфатические узлы
- щитовидная железа
- паращитовидные железы, которые представляют собой четыре небольшие железы, расположенные позади щитовидной железы железы
- возвратные гортанные нервы, обеспечивающие движение голосовых связок
- мышцы шеи
- трахея или дыхательное горло
- гортань или голосовой аппарат
- шейные позвонки
- нервы симпатической и парасимпатической нервной системы
- плечевое сплетение, представляющее собой серию нервов, которые иннервируют верхние конечности и трапециевидную мышцу
- различные слюнные железы
- 4 и вены
Увеличенный лимфатический узел является наиболее частой причиной опухоли на шее.
 Лимфатические узлы содержат клетки, которые помогают вашему организму бороться с инфекциями и атаковать злокачественные клетки или рак. Когда вы больны, ваши лимфатические узлы могут увеличиваться, что помогает бороться с инфекцией. Другие распространенные причины увеличения лимфатических узлов включают:
Лимфатические узлы содержат клетки, которые помогают вашему организму бороться с инфекциями и атаковать злокачественные клетки или рак. Когда вы больны, ваши лимфатические узлы могут увеличиваться, что помогает бороться с инфекцией. Другие распространенные причины увеличения лимфатических узлов включают: - Ушные инфекции
- Синусовые инфекции
- Тонсиллит
- Стрекка горла
- Стоматологические инфекции
- Бактериальные инфекции кожи кожи
Существуют другие заболевания, которые могут вызывать комки шеи:
- 9003 AUTOIMMUME. другие заболевания щитовидной железы, такие как зоб из-за дефицита йода, могут вызвать увеличение части или всей щитовидной железы.
- Вирусы, такие как эпидемический паротит, могут вызвать увеличение слюнных желез.
- Травма или кривошея могут вызвать комок в мышцах шеи.
Рак
Большинство образований на шее доброкачественные, но возможной причиной может быть рак. По данным клиники Кливленда, у взрослых вероятность того, что опухоль на шее является раковой, увеличивается после 50 лет. Выбор образа жизни, такой как курение и употребление алкоголя, также может оказать влияние.
По данным клиники Кливленда, у взрослых вероятность того, что опухоль на шее является раковой, увеличивается после 50 лет. Выбор образа жизни, такой как курение и употребление алкоголя, также может оказать влияние.
По данным Американского онкологического общества (ACS), длительное употребление табака и алкоголя являются двумя самыми большими факторами риска развития рака полости рта и горла. Еще одним распространенным фактором риска рака шеи, горла и рта является инфекция, вызванная вирусом папилломы человека (ВПЧ). Эта инфекция обычно передается половым путем, и это очень распространено. ACS заявляет, что признаки инфекции ВПЧ в настоящее время обнаруживаются в двух третях всех случаев рака горла.
Рак, проявляющийся опухолью на шее, может включать:
- рак щитовидной железы
- рак тканей головы и шеи
- лимфому Ходжкина
- неходжкинскую лимфому рак легких, горла и молочной железы
- формы рака кожи, такие как актинический кератоз, базально-клеточная карцинома, плоскоклеточная карцинома и меланома
Вирусы
Когда мы думаем о вирусах, мы обычно думаем о простуде и грипп. Однако существует множество других вирусов, которые могут заразить человека, многие из которых могут вызвать шишку на шее. К ним относятся:
Однако существует множество других вирусов, которые могут заразить человека, многие из которых могут вызвать шишку на шее. К ним относятся:
- ВИЧ
- простой герпес
- инфекционный мононуклеоз или мононуклеоз
- краснуха
- вирусный фарингит
Бактерии
К ним относятся:- инфекция, вызванная атипичными микобактериями, типом бактерий, наиболее часто встречающимся у людей с ослабленной иммунной системой и заболеваниями легких
- лихорадка кошачьих царапин
- перитонзиллярный абсцесс, который представляет собой абсцесс на миндалинах или вблизи них
- острый фарингит
- тонзиллит
- туберкулез
- бактериальный фарингит
Многие из этих инфекций можно лечить с помощью антибиотиков, отпускаемых по рецепту.
Другие возможные причины
Уплотнения на шее также могут быть вызваны липомами, которые развиваются под кожей. Они также могут быть вызваны кистой жаберной щели или узлами щитовидной железы.
Существуют и другие, менее распространенные причины уплотнений на шее. Аллергические реакции на лекарства и продукты питания могут вызвать шишки на шее. Камень в слюнном протоке, который может заблокировать слюноотделение, также может вызвать опухоль на шее.
Поскольку шишка на шее может быть вызвана таким разнообразием состояний и заболеваний, может быть много других связанных симптомов. У некоторых людей не будет никаких симптомов. У других будут некоторые симптомы, связанные с состоянием, вызывающим опухоль на шее.
Если шишка на шее вызвана инфекцией и у вас увеличены лимфатические узлы, у вас также может быть боль в горле, затрудненное глотание или боль в ухе. Если шишка на шее блокирует дыхательные пути, у вас также могут быть проблемы с дыханием или хриплый звук при разговоре.
Иногда у людей с новообразованиями на шее, вызванными раком, наблюдаются кожные изменения в этой области. У них также может быть кровь или мокрота в слюне.
Ваш лечащий врач, скорее всего, захочет расспросить вас об истории болезни, в том числе о вашем образе жизни и симптомах. Ваш лечащий врач захочет узнать, как долго вы курите или пьете и сколько вы курите или пьете ежедневно. Они также захотят узнать, когда у вас начались симптомы и насколько они серьезны. За этим последует физический осмотр.
Ваш лечащий врач захочет узнать, как долго вы курите или пьете и сколько вы курите или пьете ежедневно. Они также захотят узнать, когда у вас начались симптомы и насколько они серьезны. За этим последует физический осмотр.
Во время физического экзамена ваш медицинский работник будет тщательно осмотреть ваш:
- Скальп
- Уши
- ГЛАЗ
- Нос
- Рот
- ГОЛОВОЙ
- Шея
Они также будут искать любое абиоматическое горло и смена кожи и смена кожи, а смена кожи и изменения кожи и смена кожи и смена кожи, а также смена кожи, а также смена кожи, а также смена кожи, а также смена кожи, а также смена кожи и абиомальные изменения и ски другие сопутствующие симптомы.
Ваш диагноз будет основан на ваших симптомах, анамнезе и результатах медицинского осмотра. В некоторых случаях ваш лечащий врач может направить вас к специалисту по уху, носу и горлу (ЛОР) для детального осмотра этих частей тела, а также ваших носовых пазух.
ЛОР-врач может провести оториноларингоскопию. Во время этой процедуры они будут использовать инструмент с подсветкой, чтобы увидеть области ваших ушей, носа и горла, которые иначе не видны. Эта оценка не требует общей анестезии, поэтому во время процедуры вы будете в сознании.
Ваш лечащий врач и любой другой специалист могут провести различные анализы, чтобы определить причину вашего образования на шее. Полный анализ крови (CBC) может быть выполнен для оценки вашего общего состояния здоровья и получения информации о ряде возможных заболеваний. Например, количество лейкоцитов (WBC) может быть высоким, если у вас есть инфекция.
Другие возможные анализы включают:
- рентгенографию носовых пазух
- рентгенографию органов грудной клетки, которая позволяет вашему лечащему врачу определить наличие проблем с легкими, трахеей или грудными лимфатическими узлами
- ультразвуковое исследование шеи, которое это неинвазивный тест, который использует звуковые волны для оценки уплотнений на шее
- МРТ головы и шеи, которая делает подробные изображения структур вашей головы и шеи
Вы можете связаться с ЛОР-врачом в вашем районе, используя Healthline FindCare инструмент.
Тип лечения опухоли на шее зависит от основной причины. Высыпания, вызванные бактериальными инфекциями, лечат антибиотиками. Варианты лечения рака головы и шеи включают хирургическое вмешательство, лучевую терапию и химиотерапию.
Раннее выявление является ключом к успешному лечению основной причины образования на шее. По данным Американской академии отоларингологии — хирургии головы и шеи, большинство видов рака головы и шеи можно вылечить с минимальными побочными эффектами, если они обнаружены на ранней стадии.
Шишки на шее могут появиться у каждого, и они не всегда являются признаком серьезной проблемы со здоровьем. Однако, если у вас опухоль на шее, важно обязательно обратиться к врачу. Как и со всеми болезнями, лучше как можно раньше поставить диагноз и начать лечение, особенно если опухоль на шее действительно вызвана чем-то серьезным.
Прочитать эту статью на испанском языке
Типы, фотографии, симптомы, лечение, хирургия
Что такое дермоидные кисты?
Дермоидная киста представляет собой замкнутый мешочек у поверхности кожи, который формируется во время развития ребенка в матке.
Киста может образоваться в любом месте тела. Он может содержать волосяные фолликулы, кожную ткань и железы, вырабатывающие пот и кожное сало. Железы продолжают вырабатывать эти вещества, вызывая рост кисты.
Дермоидные кисты встречаются часто. Обычно они безвредны, но для их удаления требуется хирургическое вмешательство. Они не решаются сами по себе.
Дермоидные кисты являются врожденным заболеванием. Это означает, что они присутствуют при рождении.
Дермоидные кисты имеют тенденцию формироваться вблизи поверхности кожи. Они часто заметны вскоре после рождения. Некоторые из них могут развиваться и глубже внутри тела. Это означает, что их диагностика может произойти только в более позднем возрасте.
Расположение дермоидной кисты определяет ее тип. Наиболее распространенными типами являются:
Периорбитальная дермоидная киста
Этот тип дермоидной кисты обычно образуется возле правой стороны правой брови или левой стороны левой брови. Эти кисты присутствуют при рождении. Однако они могут быть незаметны в течение нескольких месяцев или даже нескольких лет после рождения.
Эти кисты присутствуют при рождении. Однако они могут быть незаметны в течение нескольких месяцев или даже нескольких лет после рождения.
Симптомы незначительные. Существует небольшой риск для зрения или здоровья ребенка. Однако, если киста инфицируется, необходимо быстрое лечение инфекции и хирургическое удаление кисты.
Дермоидная киста яичника
Этот тип кисты формируется в яичнике или на нем. Некоторые типы кист яичников связаны с менструальным циклом женщины. Но дермоидная киста яичника не имеет ничего общего с функцией яичника.
Подобно другим видам дермоидных кист, дермоидная киста яичника впервые развивается до рождения. У женщины может быть дермоидная киста яичника в течение многих лет, пока она не будет обнаружена во время гинекологического осмотра.
Дермоидная киста позвоночника
Эта доброкачественная киста образуется на позвоночнике. Он не распространяется в других местах. Это может быть безвредно и не проявлять никаких симптомов.
Однако этот тип кисты может давить на позвоночник или спинномозговые нервы. По этой причине его следует удалить хирургическим путем.
Многие дермоидные кисты не имеют явных симптомов. В некоторых из этих случаев симптомы развиваются только после инфицирования кисты или ее значительного роста. Когда симптомы присутствуют, они могут включать следующее:
Периорбитальная дермоидная киста
Кисты вблизи поверхности кожи могут набухать. Это может показаться неудобным. Кожа может иметь желтоватый оттенок.
Инфицированная киста может стать очень красной и опухшей. Если киста лопнет, она может распространить инфекцию. Область вокруг глаза может сильно воспалиться, если киста находится на лице.
Дермоидная киста яичника
Если киста стала достаточно большой, вы можете почувствовать некоторую боль в области таза рядом с кистой. Эта боль может быть более выраженной во время менструального цикла.
Дермоидная киста позвоночника
Симптомы дермоидной кисты позвоночника обычно начинаются, когда киста становится достаточно большой, чтобы начать сдавливать спинной мозг или нервы в позвоночнике. Размер кисты и ее расположение на позвоночнике определяют, какие нервы в организме поражены.
Размер кисты и ее расположение на позвоночнике определяют, какие нервы в организме поражены.
При появлении симптомов они могут включать:
- слабость и покалывание в руках и ногах
- затруднения при ходьбе
- недержание мочи
Врачи могут обнаружить дермоидные кисты даже у еще не родившихся детей. Однако неясно, почему у некоторых развивающихся эмбрионов появляются дермоидные кисты.
Вот причины распространенных типов дермоидных кист:
Периорбитальная дермоидная киста вызывает
Периорбитальная дермоидная киста образуется, когда слои кожи не срастаются должным образом. Это позволяет клеткам кожи и другим материалам собираться в мешочке у поверхности кожи. Поскольку железы, находящиеся в кисте, продолжают выделять жидкость, киста продолжает расти.
Дермоидная киста яичника причины
Дермоидная киста яичника или дермоидная киста, растущая на другом органе, также формируется во время эмбрионального развития. Он включает в себя клетки кожи и другие ткани и железы, которые должны находиться в слоях кожи ребенка, а не вокруг внутреннего органа.
Он включает в себя клетки кожи и другие ткани и железы, которые должны находиться в слоях кожи ребенка, а не вокруг внутреннего органа.
Дермоидная киста позвоночника вызывает
Частой причиной дермоидной кисты позвоночника является состояние, называемое спинальной дизрафией. Это происходит в начале эмбрионального развития, когда часть нервной трубки не закрывается полностью. Нервная трубка — это совокупность клеток, которые станут головным и спинным мозгом.
Отверстие в нервном стволе позволяет образоваться кисте на том месте, которое станет позвоночником ребенка.
Диагностика периорбитальной дермоидной кисты или подобной кисты вблизи поверхности кожи на шее или грудной клетке обычно может быть проведена при физическом осмотре. Ваш врач может переместить кисту под кожу и получить хорошее представление о ее размере и форме.
Ваш врач может использовать один или два метода визуализации, особенно если есть опасения, что киста находится рядом с чувствительной областью, такой как глаз или сонная артерия на шее. Эти тесты визуализации могут помочь вашему врачу точно определить, где расположена киста, и является ли повреждение чувствительной области высоким риском. Ваш врач может использовать следующие методы визуализации:
Эти тесты визуализации могут помочь вашему врачу точно определить, где расположена киста, и является ли повреждение чувствительной области высоким риском. Ваш врач может использовать следующие методы визуализации:
- Компьютерная томография. Компьютерная томография использует специальное рентгеновское и компьютерное оборудование для создания трехмерных многослойных изображений тканей внутри тела.
- МРТ. МРТ использует мощное магнитное поле и радиоволны для создания подробных изображений внутри тела.
Ваш врач проведет МРТ и КТ для диагностики дермоидных кист позвоночника. Перед лечением кисты очень важно, чтобы ваш врач знал, насколько близко она находится к нервам, которые потенциально могут быть повреждены во время операции.
Гинекологический осмотр может выявить наличие дермоидной кисты яичника. Другой визуализирующий тест, который ваш врач может использовать для выявления этого типа кисты, называется УЗИ органов малого таза. УЗИ органов малого таза использует звуковые волны для создания изображений. В тесте используется похожее на палочку устройство, называемое преобразователем, которое проводится по нижней части живота для создания изображений на соседнем экране.
УЗИ органов малого таза использует звуковые волны для создания изображений. В тесте используется похожее на палочку устройство, называемое преобразователем, которое проводится по нижней части живота для создания изображений на соседнем экране.
Ваш врач может также использовать трансвагинальное УЗИ. Во время этого теста ваш врач введет во влагалище специальный зонд. Как и при УЗИ органов малого таза, изображения будут создаваться с помощью звуковых волн, излучаемых зондом.
Независимо от локализации единственным методом лечения дермоидной кисты является хирургическое удаление. Есть несколько ключевых факторов, которые следует учитывать перед операцией, особенно если киста лечится у ребенка. К ним относятся:
- история болезни
- симптомы
- риск или наличие инфекции
- переносимость операции и лекарств, необходимых после операции
- тяжесть кисты
- предпочтения родителей
Если принято решение об операции, вот что следует ожидать до, во время и после процедура:
Перед операцией
Перед операцией следуйте указаниям врача. Они дадут вам знать, когда вам нужно прекратить есть или принимать лекарства перед операцией. Поскольку для этой процедуры используется общая анестезия, вам также необходимо будет организовать транспортировку домой.
Они дадут вам знать, когда вам нужно прекратить есть или принимать лекарства перед операцией. Поскольку для этой процедуры используется общая анестезия, вам также необходимо будет организовать транспортировку домой.
Во время операции
При хирургии периорбитальной дермоидной кисты часто можно сделать небольшой разрез возле брови или линии роста волос, чтобы скрыть шрам. Киста осторожно удаляется через разрез. Вся процедура занимает около 30 минут.
Хирургия дермоидных опухолей яичников более сложная. В некоторых случаях это можно сделать без удаления яичника. Это называется цистэктомией яичника.
Если киста слишком велика или яичник слишком сильно поврежден, может потребоваться удаление яичника и кисты вместе.
Дермоидные кисты позвоночника удаляются микрохирургическим путем. Это делается с помощью очень маленьких инструментов. Во время процедуры вы будете лежать лицом вниз на операционном столе, пока ваш хирург работает. Тонкое покрытие позвоночника (твердая мозговая оболочка) вскрывается для доступа к кисте. Во время операции тщательно контролируют функцию нерва.
Во время операции тщательно контролируют функцию нерва.
После операции
Некоторые операции по удалению кист проводятся амбулаторно. Это означает, что вы можете вернуться домой в тот же день.
Операции на позвоночнике могут потребовать пребывания в больнице на ночь для наблюдения за любыми осложнениями. Если киста позвоночника имеет слишком сильное прикрепление к позвоночнику или нервам, врач удалит как можно большую часть кисты, насколько это безопасно. После этого оставшуюся кисту будут регулярно контролировать.
Восстановление после операции может занять не менее двух или трех недель, в зависимости от расположения кисты.
Обычно нелеченные дермоидные кисты безвредны. Когда они расположены на лице и шее и вокруг них, они могут вызвать заметный отек под кожей. Одной из основных проблем с дермоидной кистой является то, что она может разорваться и вызвать инфекцию окружающих тканей.
Спинальные дермоидные кисты, если их не лечить, могут стать достаточно большими, чтобы повредить спинной мозг или нервы.
