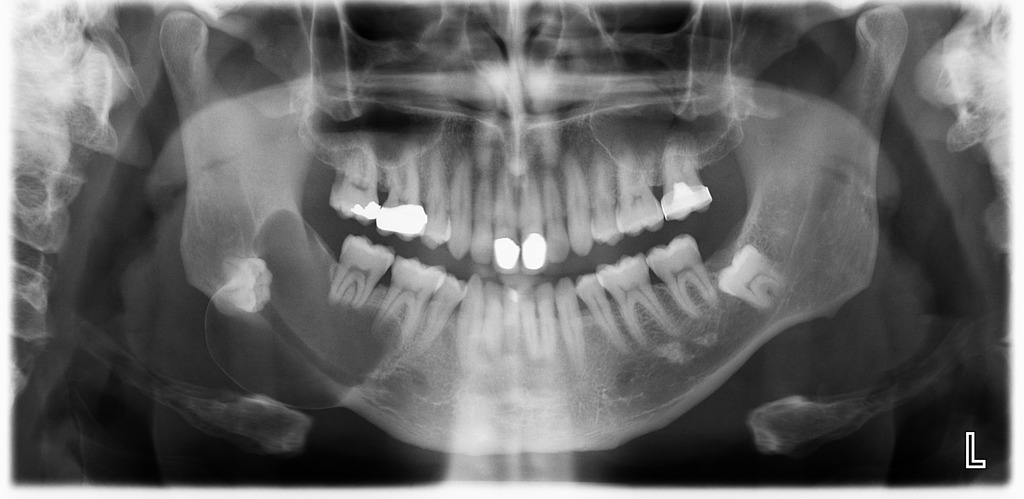
Кисты в ротовой полости. Кисты на десне и слюнных железах
Кисты в организме человека представляют собой закрытые полости, своеобразные капсулы, с содержимым. Локализация их может быть самой различной, но стоматология занимается лечением и профилактикой кист, находящихся в ротовой полости. Они могут иметь размер от микроскопического и в этом случае их очень сложно обнаружить невооруженным глазом, до внушительного, что существенно усложняет качество жизни пациентов. Причины возникновения кист и методы их лечения часто зависят от того, в каком именно месте они образовались.
Рассмотрим каждый из вариантов подробнее.
Киста на десне: лечение и симптомы
Наиболее распространенной разновидностью является киста десны, которая может возникать как следствие недостаточной гигиены ротовой полости, результат гнойных воспалительных процессов, травмы зубов или десен и даже как осложнение при гайморите, ОРВИ, банальной простуде. Основные причины, которые приводят к образованию кисты на десне — это запущенные кариесы и пульпиты, осложненные абсцессами, десневые карманы, образующиеся при пародонтите, перфорация зубных каналов при непрофессионально проведенном пломбировании.
Когда киста на десне только образовалась, симптомы ее являются смазанными. Присутствует лишь незначительное покраснение и слабая боль при пережевывании пищи. В большинстве случаев эти признаки проходят незамеченными и пациенты обращаются к врачу лишь при преобразовании кисты в пузырек с гнойным содержимым и усилении болевых ощущений. Кроме того, может наблюдаться незначительное повышение температуры тела, ухудшение общего состояния организма и воспаление лимфоузлов. На приеме, если у врача имеются сомнения в диагнозе, он рекомендует сделать рентген для прояснения клинической картины течения заболевания и составления рекомендаций для дальнейшего лечения.
При диагностировании кисты десны лечение обычно осуществляется хирургическими методами. Слизистая оболочка разрезается, а сама киста удаляется. Иногда также требуется удалить и часть зуба. К счастью, в большинстве случаев при своевременном обращении к врачу зуб удается сохранить после дезинфекции полости десны и медикаментозного лечения.
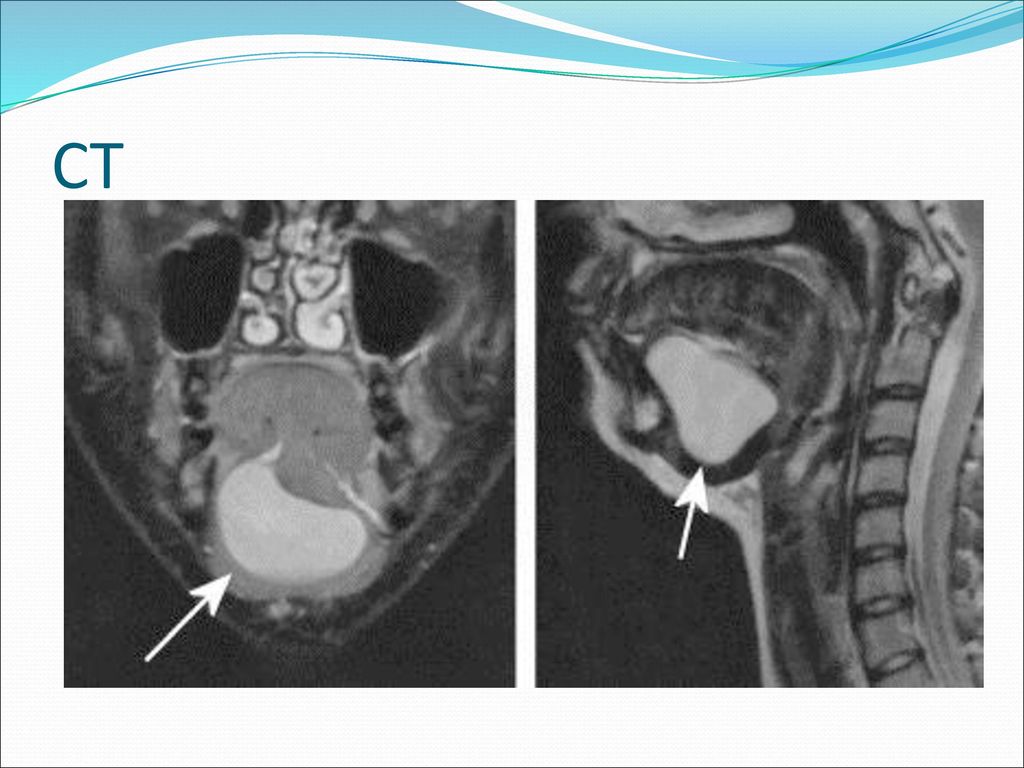
Киста слюнной железы
Ретенционная киста слюнной железы представляет собой кистозное образование, возникающее в результате затруднения либо полного прекращения оттока секрета из железы. Причинами такого состояния может быть закупорка выводного отверстия железы, например, возникшая в результате травмы или образования сгустка секрета. Нарушение проходимости протока слюнной железы может быть также обусловлено опухолью, оказывающей сдавливающее воздействие на проток, либо рубцом, существенно сужающим канал.
Такие кисты могут быть расположены в различных местах и, соответственно различают следующие их разновидности:
- кисту малой слюнной железы;
- подъязычную кисту;
- кисту подчелюстной слюнной железы;
- кисту околоушной слюнной железы.
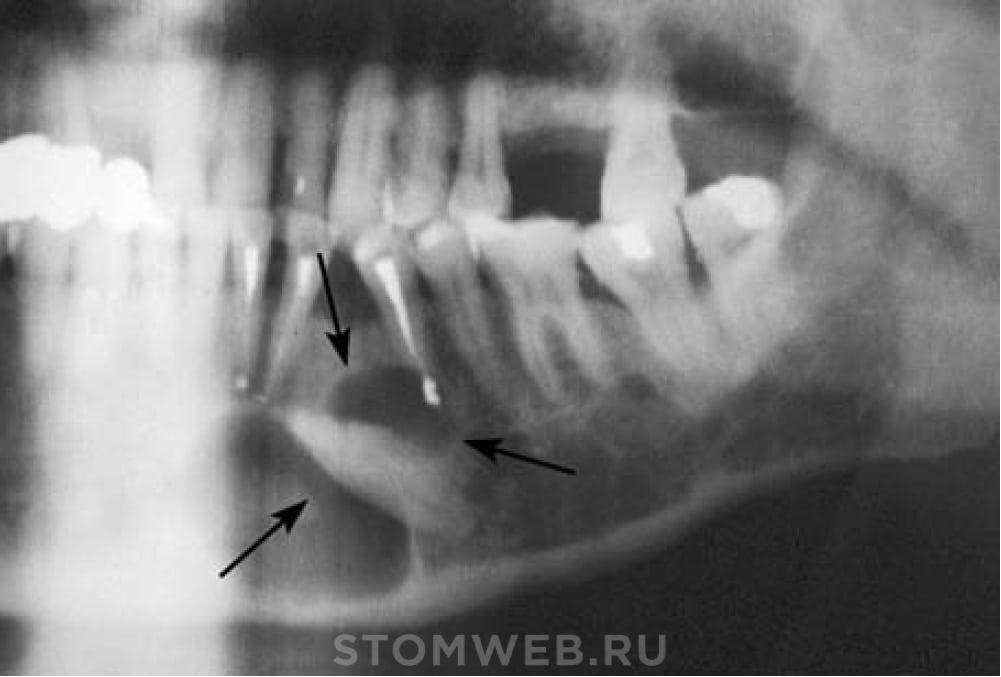
Говоря простыми словами, такие кисты образуются в большинстве случае практически бессимптомно на слизистой оболочке губ или щек. Таким образом, учитывая, что киста слюнной железы редко влечет за собой какие-либо специфические симптомы, для ее диагностики используются такие методы как УЗИ, МРТ или компьютерная томография, пункция, биопсия. Смазанность симптоматики еще раз подчеркивает необходимость регулярных профилактических осмотров у стоматолога, позволяющих своевременно обнаружить кисту в случае ее образования, а также назначить лечение.
Лечение в данном случае проводится исключительно хирургическим путем. В зависимости от локализации кисты операция осуществляется либо внутриротовым доступом (киста малой слюнной железы), либо внеротовым (открытым доступом) под местной анестезией. После удаления различных кист слюнной железы на место иссеченного образования накладываются швы. Основной метод профилактики образования кист слюнных желез — это соблюдение гигиены ротовой полости.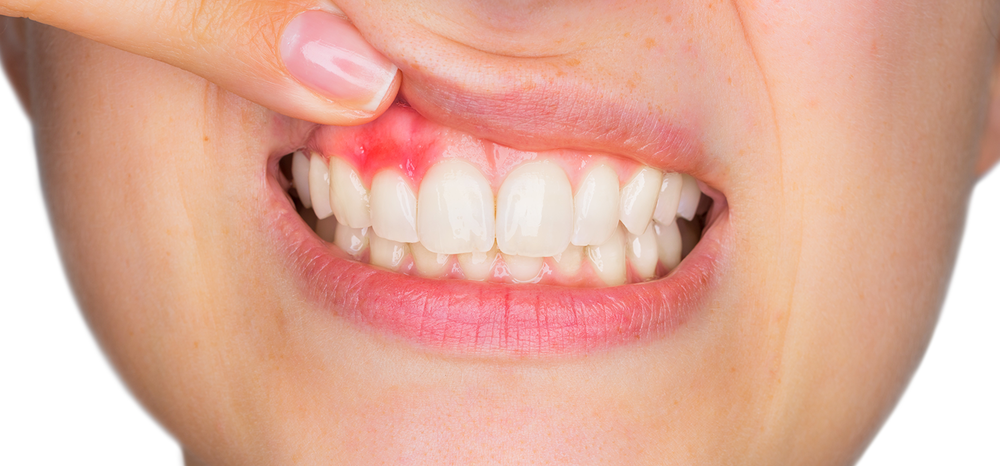
Обратиться за консультацией
Удаление ретенционной кисты | Лечение и профессиональный уход
В полости рта каждого человека насчитывается 5 больших и множество малых слюнных желез.
Малые слюнные железы — это однопроточные железы, которые распределены по всей слизистой оболочке полости рта. Проток, выделяющий секрет (слюна) является уязвимой частью малой железы. Различные травмы слизистой оболочки рта могут повредить проток малой железы, и привести к закупорке. В некоторых случаях кисты могут образовываться в процессе внутриутробного развития.
Закупорку так же может спровоцировать инородное тело, сгусток секрета, опухоль или рубцовая ткань, которая сдавливает стенки от точного канала. Так как, железа не перестает, функционировать, слюна накапливается в протоке, в дальнейшем на этом месте образуется небольших размеров киста, наполненная слюнной жидкостью. В некоторых случаях внешняя оболочка кисты может не выдержать и лопнуть. Содержимое кисты выходит в ротовую полость, но после заживления поврежденной ткани, накопление жидкости продолжается.
Обнаружить кистозное новообразование можно ощутив плотный шарик в области ротовой полости. Выделяют следующие места группы риска, закупорки протока слюнной железы: щечная область, нижняя губа, область твёрдого нёба, язык и зона коренных зубов.
Ретенционная киста, как правило, вырастает не более 1 см. По своей структуре, киста достаточно гибкая, подвижна и всегда находится над слизистым слоем.
Диагностирование ретенционной кисты проходит посредством УЗИ. Ультразвуковое исследование позволяет определить величину новообразования, точное расположение и подтвердить диагноз. Ретенционные кисты не поддаются консервативным методам лечения, поэтому, единственным способом избавиться от данной проблемы является оперативное вмешательство.
Категорически противопоказано использовать народные методы лечения, а так же прижигать и прокалывать новообразование. Самолечение приводит к серьезным последствиям и осложнениям, которые могут спровоцировать развитие ряда заболеваний. После того, как диагноз подтвердился, проводится оперативное лечение с применением местного анестетика. Операция несложная, и длится от 30 до 50 минут.
Операция несложная, и длится от 30 до 50 минут.
Подготовка пациента:
•сбор информации на наличие у пациента аллергических реакций на препараты;
•анализ крови;
•анализ на инфекции;
•флюорография.
За неделю до операции приостанавливают прием лекарственных препаратов.
Удаление ретенционной кисты:
1.После введения анестетика проводится разрез слизистой оболочки над участком, где локализируется киста.
2.Образование удаляется из ткани.
3.Проводится дренажирование.
4.Накладывание рассасывающихся швов.
5.Накладывается антисептическая повязка.
Во время операции происходит полное удаление кисты и тканей около нее. Процедура должна проводиться крайне осторожно, так как существует большая вероятность повредить лицевой нерв.
Вероятные патологии, меры по профилактики воспаления. В случае, если после удаления кисты некоторые ее ткани остались, то может произойти рецидив. Если кисту удалили слишком поздно, то в дальнейшем возможно развитие гнойных образований и абсцесса. Стоматологи настоятельно рекомендуют ежедневно проводить гигиену ротовой полости, раз в полгода проходить профилактический осмотр у врача-стоматолога, а также избегать механических повреждений ротовой полости, способных привести к закупорке малых слюнных желез и к образованию кист.
Стоматологи настоятельно рекомендуют ежедневно проводить гигиену ротовой полости, раз в полгода проходить профилактический осмотр у врача-стоматолога, а также избегать механических повреждений ротовой полости, способных привести к закупорке малых слюнных желез и к образованию кист.
Кисты и псевдокисты полости рта: пересмотр литературы и новая предложенная классификация
1. Kramer IRH. Изменение взглядов на болезни полости рта. Proc R Soc Med. 1974; 67: 271–276. [Бесплатная статья PMC] [PubMed] [Google Scholar]
2. Menditti D, Laino L, Milano M, Caputo C, Boccellino M, D’Avino A, Baldi A. Внутриротовая лимфоэпителиальная карцинома малых слюнных желез. В Виво. 2012;26:1087–1089. [PubMed] [Google Scholar]
3. Philipsen HP, Reichart PA. Редакция 1992-е издание ВОЗ по гистологическому типированию одонтогенных опухолей. Предложение. Дж Орал Патол Мед. 2002; 31: 253–258. [PubMed] [Google Scholar]
4. Компакт-диск Робсона. Кисты и опухоли полости рта, рото- и носоглотки у детей.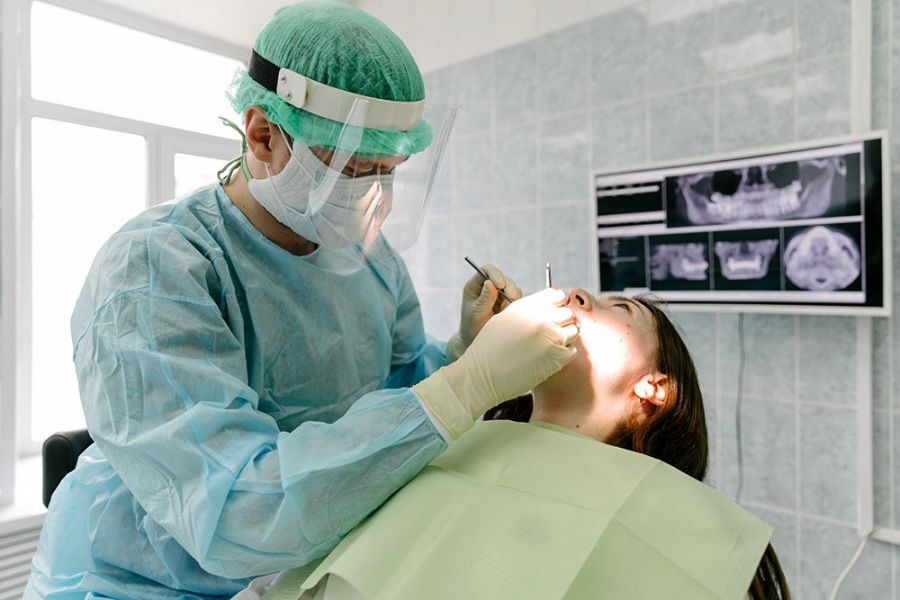 Нейровизуализация Clin N Am. 2003; 13: 427–442. [PubMed] [Google Scholar]
Нейровизуализация Clin N Am. 2003; 13: 427–442. [PubMed] [Google Scholar]
5. Кумар М., Нанавати Р., Моди Т.Г., Добария С. Рак полости рта: этиология и факторы риска: обзор. J Рак Res Ther. 2016;12:458–463. [PubMed] [Google Scholar]
6. Philipsen HP, Reichart PA. Классификация одонтогенных опухолей. Исторический обзор. Дж Орал Патол Мед. 2006; 35: 525–529.. [PubMed] [Google Scholar]
7. Menditti D, Laino L, Cicciù M, Mezzogiorno A, Perillo L, Menditti M, Cervino G, Lo Muzio L, Baldi A. Целующиеся коренные зубы: отчет о трех случаях и новый прогноз этиопатогенетические теории. Int J Clin Exp Pathol. 2015;8:15708–15718. [Бесплатная статья PMC] [PubMed] [Google Scholar]
8. Speight PM, Takata T. Новые опухолевые образования в 4-м издании World Health 8. Организационная классификация опухолей головы и шеи: одонтогенные опухоли и опухоли челюстно-лицевой кости. Арка Вирхова. 2018; 472:331–339. [Бесплатная статья PMC] [PubMed] [Google Scholar]
9. Stoll C, Stollenwerk C, Riediger D, Mittermayer C, Alfer J.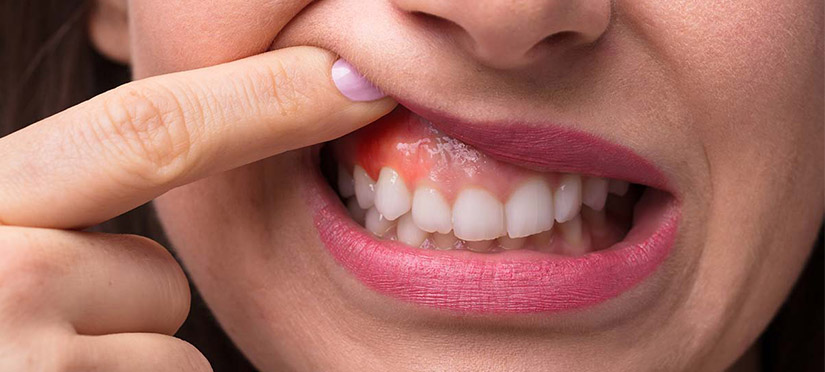 Паттерны экспрессии цитокератина для отличия одонтогенных кератоцист от зубочелюстных и радикулярных кист. Дж Орал Патол Мед. 2005; 34: 558–564. [PubMed] [Google Scholar]
Паттерны экспрессии цитокератина для отличия одонтогенных кератоцист от зубочелюстных и радикулярных кист. Дж Орал Патол Мед. 2005; 34: 558–564. [PubMed] [Google Scholar]
10. Menditti D, Laino L, Mezzogiorno A, Sava S, Bianchi A, Caruso G, Di Maio L, Baldi A. Доброкачественная фиброзная гистиоцитома полости рта: два клинических случая. Кейс Дж. 2009; 2:9343. [Бесплатная статья PMC] [PubMed] [Google Scholar]
11. Haku K, Muramatsu T, Hara A, Kikuchi A, Hashimoto S, Inoue T, Shimono M. Остатки эпителиальных клеток Malassez модулируют клеточную пролиферацию, дифференцировку и апоптоз через щелевые соединения при механическом растяжении in vitro . Булл Токио Дент Кол. 2011;52:173–182. [PubMed] [Google Scholar]
12. Москеда-Тейлор А. Новые данные и противоречия в одонтогенных опухолях. Med Oral Patol Oral Cir Bucal. 2008; 13: 555–558. [PubMed] [Академия Google]
13. Сараф П.А., Камат С., Пураник Р.С., Пураник С., Сараф С.П., Сингх Б.П. Сравнительная оценка иммуногистохимии, гистопатологии и обычной рентгенографии при дифференциации периапикальных поражений. Джей Консерв Дент. 2014;17:164–187. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Джей Консерв Дент. 2014;17:164–187. [Бесплатная статья PMC] [PubMed] [Google Scholar]
14. Philipsen HP, Reichart PA, Ogawa I, Suei Y, Takata T. Воспалительная парадентальная киста: критический обзор 342 случаев из литературного обзора, включая 17 новых дела из архива автора. Дж Орал Патол Мед. 2004; 33: 147–155. [PubMed] [Академия Google]
15. Schlage WK, Ulles H, Riedricmhsa D, Uhna RI, Eredesai A. Паттерны экспрессии цитокератина в дыхательных путях крыс как маркеры эпителиальной дифференцировки в ингаляционной токсикологии. Определение нормальных паттернов экспрессии нитокератина в носу, гортани, трахее и легких. Токсипатология. 1998; 26: 324–343. [PubMed] [Google Scholar]
16. Lu DP, Tatemoto Y, Yokoyama T, Kimura T, Osaki T. Паттерны экспрессии цитокератина в слизистой оболочке кисты челюсти с метапластическим эпителием. Дж Орал Патол Мед. 2002; 31: 87–9.4. [PubMed] [Google Scholar]
17. Takeda Y, Oikawa Y, Furuya I, Satoh M, Yamamoto H. Метаплазия слизистых и мерцательных клеток в эпителиальных выстилках одонтогенных воспалительных и развивающихся кист. J Устные науки. 2005; 47:77–81. [PubMed] [Google Scholar]
J Устные науки. 2005; 47:77–81. [PubMed] [Google Scholar]
18. Чаттерджи С. Цитокератин в норме и болезни. J Oral Maxillofac Surg. 2012;3:198–202. [Google Scholar]
19. Selvi F, Tekkesin MS, Cakarer S, Isler SC, Keskin C. Кератокистозные одонтогенные опухоли: прогностические факторы рецидива с помощью мечения Ki-67 и AgNOR. Int J Med Sci. 2012;9: 262–268. [Статья бесплатно PMC] [PubMed] [Google Scholar]
20. Hobbs RP, Lessard JC, Coulombe P. Белки промежуточных филаментов кератина – новые регуляторы воспаления и иммунитета в коже. Дж. Клеточные науки. 2012; 125:5257–5258. [Бесплатная статья PMC] [PubMed] [Google Scholar]
21. Махесваран Т., Рамеш В., Оза Н., Панда А., Баламурали П.Д. Метаплазия кератина в эпителиальной выстилке одонтогенных кист. Дж. Фарм Биологически активная наука. 2014;6(S1):110–112. [Бесплатная статья PMC] [PubMed] [Google Scholar]
22. Rajalbandi SK, Gothe P. Сравнение иммуногистохимической экспрессии CD-10 в одонтогенных кистах. J Clin Diagn Res. 2014; 8: ZC35–ZC38. [Бесплатная статья PMC] [PubMed] [Google Scholar]
J Clin Diagn Res. 2014; 8: ZC35–ZC38. [Бесплатная статья PMC] [PubMed] [Google Scholar]
23. Moll R, Divo M, Langbein L. Человеческие кератины: биология и патология. Гистохим клеточной биологии. 2006; 129: 705–733. [Бесплатная статья PMC] [PubMed] [Google Scholar]
24. García CC. Экспрессия цитокератинов в эпителизированных периапикальных поражениях. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2009 г.;107:43–46. [PubMed] [Google Scholar]
25. Chrcanovic BR, Reis BM, Freire-Maia B. Парадентальная (нижнечелюстная воспалительная буккальная) киста Голова Шея. Патол. 2011;5:159–164. [Бесплатная статья PMC] [PubMed] [Google Scholar]
26. Цудзи К., Вато М., Хаяши Т., Ясуда Н., Мацусита Т., Ито Т., Гамох С., Йошида Х., Танака А., Морита С. Экспрессия цитокератина при керато-кистозной одонтогенной опухоли, ортокератинизированной одонтогенной кисте, зубочелюстной кисте, корешковой кисте и дермоидной кисте. Мед Мол Морфол. 2014;47:156–161. [PubMed] [Академия Google]
27. Ravi Prakash A, Sreenivas RP, Rajanikanth M. Парадентальная киста, связанная со сросшимся сверхкомплектным зубом с третьим моляром: отчет о редком случае. J Оральный челюстно-лицевой патол. 2012;16:131–133. [PMC бесплатная статья] [PubMed] [Google Scholar]
Ravi Prakash A, Sreenivas RP, Rajanikanth M. Парадентальная киста, связанная со сросшимся сверхкомплектным зубом с третьим моляром: отчет о редком случае. J Оральный челюстно-лицевой патол. 2012;16:131–133. [PMC бесплатная статья] [PubMed] [Google Scholar]
28. Borgonovo AE, Grossi GB, Maridati PC, Maiorana C. Ювенильная парадентальная киста: презентация редкого случая с участием второго моляра. Минерва Стоматол. 2013;62:397–404. [PubMed] [Google Scholar]
29. Ackermann G, Cohen M, Altini M. Парадентальная киста: клинико-патологическое исследование 50 случаев. Oral Surg Oral Med Oral Pathol. 1987;64:308–312. [PubMed] [Google Scholar]
30. Menditti D, Laino L, Ferrara N, Baldi A. Дермоидная киста нижней челюсти: история болезни. Кейс Дж. 2008; 1:260. [Бесплатная статья PMC] [PubMed] [Google Scholar]
31. Ида-Ёнемоти Х., Сатоката И., Ошима Х., Сато М., Йокояма Т., Ямада Ю., Саку Т. Морфотическая роль перлекана в органе зубной эмали: анализ сверхэкспрессии с использованием трансгенных мышей. Матрица биол. 2011;30:379–388. [PubMed] [Google Scholar]
Матрица биол. 2011;30:379–388. [PubMed] [Google Scholar]
32. Farach-Carson MC, Warren CR, Harrington DA, Carson DD. Пограничный патруль: понимание уникальной роли протеогликана 2 перлекана/гепарансульфата на границах клеток и тканей. Матрица биол. 2013; 34:64–79. [PMC free article] [PubMed] [Google Scholar]
33. Tsuneki M, Yamazaki M, Cheng J, Maruyama S, Kobayashi T, Saku T. Комбинированная иммуногистохимия для дифференциальной диагностики кистозных поражений челюсти: ее практическое применение в хирургии патология. Гистопатология. 2010;57:806–813. [PubMed] [Google Scholar]
34. Park JC, Cheung WS, Campbell KM. Редкий случай кисты десны у ребенка. Джей Дент Чайлд. 2017; 84:44–46. [PubMed] [Google Scholar]
35. Menditti D, Laino L, De Marco G, De Rosa A, Mellone P, Baldi A. Однокистозная амелобластома нижней челюсти. В Виво. 2011;25:125–127. [PubMed] [Академия Google]
36. Мендитти Д., Паломба Ф., Рулло Р. Существенные дефекты костей. Арка Стоматол. 1989; 30: 547–556. [PubMed] [Google Scholar]
1989; 30: 547–556. [PubMed] [Google Scholar]
37. Weibrich G, Kleis WK, Otto M, Gnoth SH, Burwinkel M, Kriegsmann J, Kuffner HD, Wagner W. Экспрессия цитокератина в ботриоидной одонтогенной кисте. Редкий дифференциальный диагноз кератоцисты и амелобластомы. Мунд Кифер Гезихтшир. 2000;4:309–314. [PubMed] [Google Scholar]
38. Высоцкий Г.П., Браннон Р.Б., Гарднер Д.Г., Сапп П. Гистогенез латеральной периодонтальной кисты и кисты десны у взрослых. Oral Surg Oral Med Oral Pathol. 1980;50:327–334. [PubMed] [Google Scholar]
39. Москва Б.С., Блум А. Эмбриогенез кисты десны. Дж. Клин Пародонтол. 1983; 10: 119–130. [PubMed] [Google Scholar]
40. Амарал-Мендес Р., Ван дер Ваал И. Необычная клинико-рентгенологическая картина латеральной периодонтальной кисты – отчет о двух случаях. Med Oral Patol Oral Cir Buccal. 2006; 11: 185–187. [PubMed] [Google Scholar]
41. Kelsey WP, Kalmar JR, Tatakis DN. Киста десны у взрослых: регенеративная терапия сопутствующего обнажения корня. Отчет о клиническом случае и обзор литературы. J Пародонтол. 2009 г.;80:2073–2081. [PubMed] [Google Scholar]
Отчет о клиническом случае и обзор литературы. J Пародонтол. 2009 г.;80:2073–2081. [PubMed] [Google Scholar]
42. Месели С.Е., Аграли О.Б., Пекер О., Куру Л. Лечение латеральной периодонтальной кисты с направленной регенерацией тканей. Евр Джей Дент. 2014; 8: 419–423. [Бесплатная статья PMC] [PubMed] [Google Scholar]
43. Мори К., Тамура Н., Шимада Дж. Ботриоидная одонтогенная киста: клинический случай с иммуногистохимическими аспектами. Азиатский журнал челюстно-лицевой хирургии. 2011; 23:31–34. [Google Scholar]
44. Weathers DR, Waldron CA. Необычные многокамерные кисты челюстей (ботриоидные одонтогенные кисты) Oral Surg Oral Med Oral Pathol. 1973;36:235–241. [PubMed] [Google Scholar]
45. Анурадха А., Урмила У., Шринивас Г.В., Девираметти С., Пунит Х.К. Ботриоидная одонтогенная киста: диагностический хаос. J Clin Diagn Res. 2014;8:ZD11–ZD12. [Бесплатная статья PMC] [PubMed] [Google Scholar]
46. Heikinheimo K, Happonen RP, Forssell K, Kuusilehto A, Virtanen I.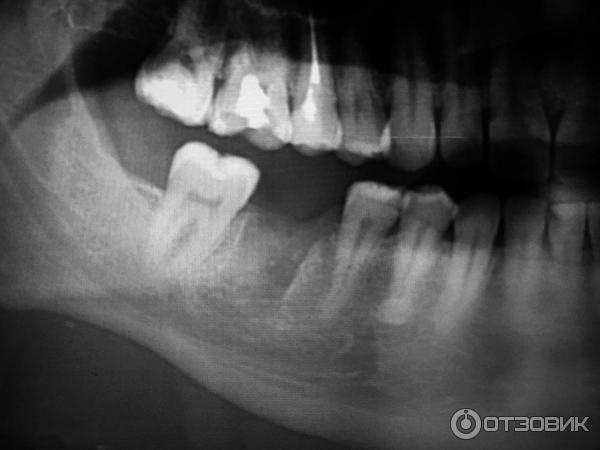 Ботриоидная одонтогенная киста с множественными рецидивами. Int J Oral Maxillofac Surg. 1989; 18:10–13. [PubMed] [Google Scholar]
Ботриоидная одонтогенная киста с множественными рецидивами. Int J Oral Maxillofac Surg. 1989; 18:10–13. [PubMed] [Google Scholar]
47. Üçok Ö, Yaman Z, Günhan Ö, Üçok C, Doğan N, Baykul T. Ботриоидная одонтогенная киста: отчет о случае с обширной эпителиальной пролиферацией. Int J Oral Maxillofac Surg. 2005;34:693–695. [PubMed] [Google Scholar]
48. Domingues MG, Jaeger MM, Araújo V, Araújo NS. Экспрессия цитокератинов в эмалевых органах человека. Eur J Oral Sci. 2000; 108:43–47. [PubMed] [Google Scholar]
49. Cataldo E, Berkman MD. Кисты слизистой оболочки полости рта у новорожденных. Am J Dis Чайлд. 1968; 116: 44–48. [PubMed] [Google Scholar]
50. Van Heerden WFP, Van Zyl AW. Диагностика и лечение поражений и состояний полости рта у новорожденных. Фам Практ. 2010; 52: 489–491. [Академия Google]
51. Haveri FTTS, Inamadar AC. Поперечное проспективное исследование поражений кожи у новорожденных. Дерматология. 2014; 1:1–8. [Бесплатная статья PMC] [PubMed] [Google Scholar]
52. Kelsey WP, Kalmar JR, Tatakis DN. Киста десны у взрослых: регенеративная терапия сопутствующего обнажения корня. Отчет о клиническом случае и обзор литературы. J Пародонтол. 2009;80:2073–2081. [PubMed] [Google Scholar]
Kelsey WP, Kalmar JR, Tatakis DN. Киста десны у взрослых: регенеративная терапия сопутствующего обнажения корня. Отчет о клиническом случае и обзор литературы. J Пародонтол. 2009;80:2073–2081. [PubMed] [Google Scholar]
53. Cizmeci MN, Kanburoglu MK, Kara S, Tatli MM. Узелки Бона: своеобразные неонатальные внутриротовые поражения, ошибочно принимаемые за врожденные зубы. Eur J Педиатр. 2014;173:403. [PubMed] [Академия Google]
54. Шимп К.Л., Бхатнагар К.П., Бонар С.Дж., Смит Т.Д. Онтогенез носо-небного канала у приматов. Anat Rec Part A. 2003; 274:862–869. [PubMed] [Google Scholar]
55. Нельсон Б.Л., Линфести Р.Л. Киста носо-небного протока. Голова и шея Патол. 2010;4:121–122. [Бесплатная статья PMC] [PubMed] [Google Scholar]
56. Peruma CJ. Необычно большая деструктивная киста носо-небного протока: клинический случай. J Maxillofac Oral Surg. 2013;12:100–104. [Бесплатная статья PMC] [PubMed] [Google Scholar]
57. Мадани М., Берарди Т., Ступлер Э. Т. Анатомические и диагностические особенности полости рта. Мед Клин Норт Ам. 2014;98:1225–1238. [PubMed] [Google Scholar]
Т. Анатомические и диагностические особенности полости рта. Мед Клин Норт Ам. 2014;98:1225–1238. [PubMed] [Google Scholar]
58. Христос TF. Глобуломаксиллярная киста: эмбриологическое заблуждение. Оральный сург. 1970; 30: 515–526. [PubMed] [Google Scholar]
59. Harouche EF. Фиссуральные кисты верхней и нижней челюсти. Энн Пластик. 1983; 10: 224–230. [PubMed] [Google Scholar]
60. Cavalcante RC, Durski F, Deliberador TM. Остеотомия по Ле Фор I с целью энуклеации обширной фиссуральной кисты – описание клинического случая. Отчет по делу Int J Surg, 2016; 29: 80–84. [Бесплатная статья PMC] [PubMed] [Google Scholar]
61. Kanas RJ, DeBoom GW, Jensen JL. Перевернутая сердцевидная межкорневая рентгенопрозрачная область переднего отдела верхней челюсти. J Am Dent Assoc. 1987; 115: 887–889. [PubMed] [Google Scholar]
62. Vedtofte P, Holmstrup P. Воспалительные парадентальные кисты в области шаровидно-челюстной области. Дж Орал Патол Мед. 1989; 18: 125–127. [PubMed] [Google Scholar]
63. Dammer U, Driemel O, Mohren W, Giedl C, Reichert TE. «Глобуломаксиллярные кисты: существуют ли они на самом деле. Clin Oral Investig. 2014;18:239–246. [PubMed] [Google Scholar]
Dammer U, Driemel O, Mohren W, Giedl C, Reichert TE. «Глобуломаксиллярные кисты: существуют ли они на самом деле. Clin Oral Investig. 2014;18:239–246. [PubMed] [Google Scholar]
64. Цесис И., Розен Э., Дубинский Л., Бюхнер А., Веред М. Метапластические изменения эпителия радикулярных кист. J Clin Exp Dent. 2016;8:e529–e533. [Бесплатная статья PMC] [PubMed] [Google Scholar]
65. Audion M, Siberchicot F. Глобуломаксиллярная киста. Стоматол Чир Максиллофак. 2010; 111:25–26. [PubMed] [Google Scholar]
66. Borrás-Ferreres J, Sánchez-Torres A, Gay-Escoda C. Злокачественные изменения, развивающиеся из одонтогенных кист: систематический обзор. J Clin Exp Dent. 2016;8:e622–e628. [Бесплатная статья PMC] [PubMed] [Google Scholar]
67. Апарна М., Гупта М., Суджир Н., Камат А., Соломон М., Радхакришнан Р. Обызвествляющая одонтогенная киста: редкий отчет о неопухолевом варианте, связанном с холестериновой гранулемой. J Контемп Дент Практ. 2013;14:1178–1182. [PubMed] [Google Scholar]
68. Миттал Н., Сах К., Чандра С., Гупта С., Миттал С., Агарвал М. Внекостная кальцифицирующая кистозная одонтогенная опухоль: редкий вариант. Natl J Maxillofac Surg. 2013; 4: 245–248. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Миттал Н., Сах К., Чандра С., Гупта С., Миттал С., Агарвал М. Внекостная кальцифицирующая кистозная одонтогенная опухоль: редкий вариант. Natl J Maxillofac Surg. 2013; 4: 245–248. [Бесплатная статья PMC] [PubMed] [Google Scholar]
69. де Арруда JAA, Монтейро JLGC, Абреу Л.Г., де Оливейра Силва Л.В., Шух Л.Ф., де Норонья М.С., Каллу Г., Морено А., Мескита Р.А. Кальцинирующая одонтогенная киста, дентиногенная опухоль из клеток-призраков и одонтогенная карцинома из клеток-призраков: систематический обзор. Дж Орал Патол Мед. 2008 [PubMed] [Google Scholar]
70. Джамшиди С., Заргаран М., Рошанаи Г., Хадади Ф., Дехгани Нажвани А. Иммуногистохимическое сравнение экспрессии CD34 и CD105 в одонтогенной кератоцисте и зубочелюстной кисте. Дж Стоматология. 2017;18:43–49. [Бесплатная статья PMC] [PubMed] [Google Scholar]
71. Padayachee A, Van Wyk CW. Два кистозных поражения с признаками как ботриоидной одонтогенной кисты, так и центральной мукоэпидермоидной опухоли: сиалоодонтогенная киста. Дж Орал Патол. 1987; 16: 499–504. [PubMed] [Google Scholar]
Дж Орал Патол. 1987; 16: 499–504. [PubMed] [Google Scholar]
72. Нарусэ Т., Ямасита К., Янамото С., Рокутанда С., Мацусита Ю., Сакамото Ю., Умеда М. Гистопатологическое и иммуногистохимическое исследование керато-кистозных одонтогенных опухолей: прогностические факторы рецидива. Онкол Летт. 2017;13:3487–3493. [Бесплатная статья PMC] [PubMed] [Google Scholar]
73. Kotwaney S, Shetty P. Ортокератинизированная одонтогенная киста: более мягкий вариант одонтогенной кератоцисты. Univ Res J Dent. 2013;3:101–103. [Google Scholar]
74. Menditti D, Laino L, Nastri L, Caruso U, Fiore P, Baldi A. Ангиолейомиома полости рта: редкое патологическое образование. В Виво. 2012;26:161–163. [PubMed] [Google Scholar]
75. Дос Сантос JN, Oliveira GQ, Gurgel CA, de Souza RO, Sales CB, de Aguiar Pires Valença NA, Ramos EA. Измененная экспрессия цитокератинов при первичных, рецидивных и синдромных керато-кистозных одонтогенных опухолях. Дж. Мол. Хистол. 2009 г.;40:269–275. [PubMed] [Google Scholar]
76. Арагаки Т., Мичи Ю., Кацубэ К., Удзава Н., Окада Н., Акаши Т., Амагаса Т., Ямагути А., Сакамото К. Комплексное профилирование кератина выявляет различный гистопатогенез кератокистозной одонтогенной опухоли и ортокератинизированной одонтогенная киста. Хум Патол. 2010;41:1718–1725. [PubMed] [Google Scholar]
Арагаки Т., Мичи Ю., Кацубэ К., Удзава Н., Окада Н., Акаши Т., Амагаса Т., Ямагути А., Сакамото К. Комплексное профилирование кератина выявляет различный гистопатогенез кератокистозной одонтогенной опухоли и ортокератинизированной одонтогенная киста. Хум Патол. 2010;41:1718–1725. [PubMed] [Google Scholar]
77. Горлин Р.Дж., Пиндборг Дж.Дж., Клаузен Ф.П., Викерс Р.А. Кальцифицирующая одонтогенная киста – возможный аналог кожной кальцифицирующей эпителиомы Малерба. Анализ пятнадцати дел. Oral Surg Oral Med Oral Pathol. 1962;15:1235–1243. [PubMed] [Google Scholar]
78. Praetorius F, Hjørting-Hansen E, Gorlin RJ, Vickers RA. Кальцинирующая одонтогенная киста. Диапазон, вариации и неопластический потенциал. Акта Одонтол Сканд. 1981; 39: 227–240. [PubMed] [Google Scholar]
79. Чаннаппа Н.К., Кришнапиллай Р., Рао Дж.Б. Кистозный вариант кальцифицирующей эпителиальной одонтогенной опухоли. Джей Инвестиг Клин Дент. 2012;3:152–156. [PubMed] [Google Scholar]
80. Borrás-Ferreres J, Sánchez-Torres A, Aguirre-Urizar JM, Gay-Escoda C. Зубочелюстная киста с париетальными и внутрикистозными кальцификациями: клинический случай и обзор литературы. J Clin Exp Dent. 2018;10:e296–e299. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Зубочелюстная киста с париетальными и внутрикистозными кальцификациями: клинический случай и обзор литературы. J Clin Exp Dent. 2018;10:e296–e299. [Бесплатная статья PMC] [PubMed] [Google Scholar]
81. Мураками С., Койке Ю., Мацудзака К., Охата Х., Учияма Т., Иноуэ Т. Случай кальцифицирующей одонтогенной кисты с многочисленными кальцификациями: иммуногистохимический анализ. Булл Токио Дент Кол. 2003; 44: 61–66. [PubMed] [Google Scholar]
82. Lucchese A, Scivetti M, Pilolli GP, Favia G. Анализ клеток-призраков в кальцифицирующих кистозных одонтогенных опухолях с помощью конфокальной лазерной сканирующей микроскопии. Oral Surg Oral Med Oral Pathol Oral Radiol Endod. 2007;104:391–394. [PubMed] [Google Scholar]
83. Fregnani ER, Pires FR, Quezada RD, Shih IM, Vargas PA, De Almeida OP. Кальцифицирующая одонтогенная киста: клинико-патологические особенности и иммуногистохимический профиль 10 случаев. Дж Орал Патол Мед. 2003; 32: 163–170. [PubMed] [Google Scholar]
84. Мехендиратта М., Бишен К.А., Боаз К., Матиас Ю. Клетки-призраки: путешествие в темноте. Дент Рес Дж. 2012; 9: S1–S8. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Мехендиратта М., Бишен К.А., Боаз К., Матиас Ю. Клетки-призраки: путешествие в темноте. Дент Рес Дж. 2012; 9: S1–S8. [Бесплатная статья PMC] [PubMed] [Google Scholar]
85. Moghadam SA, Moghadam FA, Mokhtari S, Eini E. Иммуногистохимический анализ экспрессии P63 в одонтогенных поражениях. Биомед Рез Инт. 2013;1:57. [Бесплатная статья PMC] [PubMed] [Google Scholar]
86. Гарднер Д.Г., Кесслер Х.П., Моренси Р., Шанер Д.Л. Железистая одонтогенная киста: очевидное образование. Дж Орал Патол. 1988; 17: 359–366. [PubMed] [Google Scholar]
87. Каплан И., Анави Ю., Хиршберг А. Железистая одонтогенная киста: проблема диагностики и лечения. Оральный Дис. 2008; 14: 575–581. [PubMed] [Google Scholar]
88. Фигейредо Р.Н., Динкар А.Д., Хорате М.М. Железистая одонтогенная киста верхней челюсти: клинический случай и обзор литературы. Pan Afr Med J. 2016; 25:116. [Бесплатная статья PMC] [PubMed] [Google Scholar]
89. Фаулер С.Б., Брэннон Р.Б., Кесслер Х.П., Касл Дж.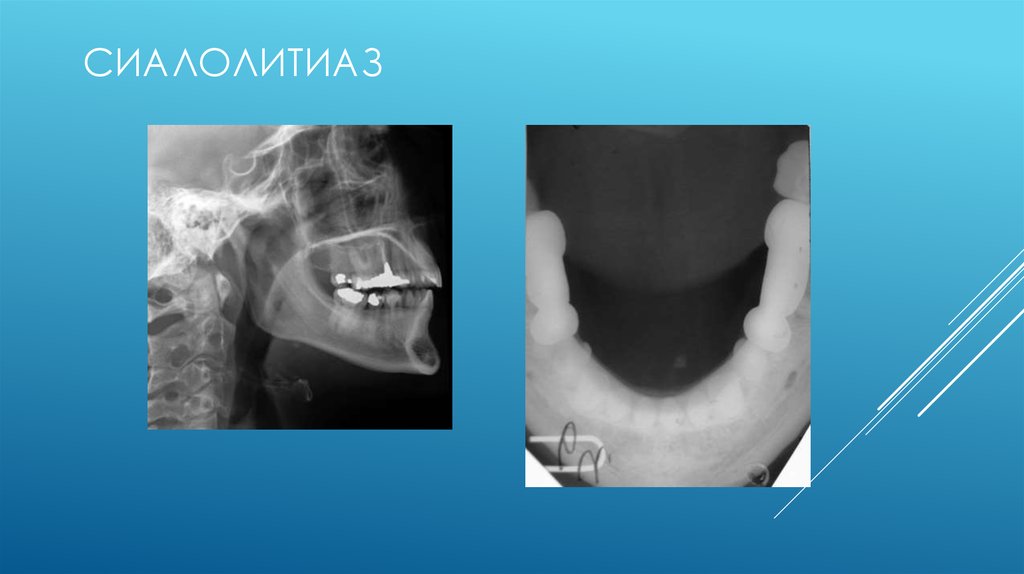 Т., Кан М.А. Железистая одонтогенная киста: анализ 46 случаев с особым акцентом на микроскопические критерии диагностики. Голова шеи патол. 2011;5:364–375. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Т., Кан М.А. Железистая одонтогенная киста: анализ 46 случаев с особым акцентом на микроскопические критерии диагностики. Голова шеи патол. 2011;5:364–375. [Бесплатная статья PMC] [PubMed] [Google Scholar]
90. Веред М., Аллон И., Бухнер А., Даян Д. Является ли иммунолокализация маспина инструментом для дифференциации центральной мукоэпидермоидной карциномы низкой степени злокачественности от железистой одонтогенной кисты. Акта гистохим. 2010; 112:161–168. [PubMed] [Академия Google]
91. Mascitti M, Santarelli A, Sabatucci A, Procaccini M, Lo Muzio L, Zizzi A, Rubini C. Железистая одонтогенная киста: обзор литературы и отчет о новом случае с экспрессией цитокератина-19. Open Dent J. 2014; 8: 1–12. [Бесплатная статья PMC] [PubMed] [Google Scholar]
92. Pires FR, Chen SY, da Cruz Perez DE, de Almeida OP, Kowalski LP. Экспрессия цитокератина при центральной слизисто-эпидермоидной карциноме и железистой одонтогенной кисте. Оральный онкол. 2004; 40: 545–551. [PubMed] [Академия Google]
93. Lo Muzio L, Santarelli A, Caltabiano R, Rubini C, Pieramici T, Fior A, Trevisiol L, Carinci F, Leonardi R, Bufo P, Lanzafame S, Piattelli A. Экспрессия P63 в одонтогенных кистах. Int J Oral Maxillofac Surg. 2005; 34: 668–673. [PubMed] [Google Scholar]
Lo Muzio L, Santarelli A, Caltabiano R, Rubini C, Pieramici T, Fior A, Trevisiol L, Carinci F, Leonardi R, Bufo P, Lanzafame S, Piattelli A. Экспрессия P63 в одонтогенных кистах. Int J Oral Maxillofac Surg. 2005; 34: 668–673. [PubMed] [Google Scholar]
94. Гарднер Д.Г. Псевдокисты и ретенционные кисты верхнечелюстной пазухи. Oral Surg Oral Med Oral Pathol. 1984; 58: 561–567. [PubMed] [Google Scholar]
95. Гарднер Д.Г., Гуллейн П.Дж. Мукоцеле верхнечелюстной пазухи. Oral Surg Oral Med Oral Pathol. 1986;62:538–543. [PubMed] [Google Scholar]
96. Menditti D, Palomba F, Rullo R, Minervini G. Кисты и псевдокисты верхнечелюстной пазухи. Арка Стоматол. 1990; 31:39–49. [PubMed] [Google Scholar]
97. Meer S, Altini M. Кисты и псевдокисты антрального отдела верхней челюсти. САДЖ. 2006; 61:10–13. [PubMed] [Google Scholar]
98. Ривис М., Валяну А.Н. Гигантская киста верхней челюсти с интрасинусальной эволюцией. Ром Джей Морфол Эмбриол. 2013; 54:889–892. [PubMed] [Академия Google]
99. Линдси младший. Несекретирующие кисты слизистой оболочки верхнечелюстной пазухи. Ларингоскоп. 1942; 52: 84–100. [Google Scholar]
Линдси младший. Несекретирующие кисты слизистой оболочки верхнечелюстной пазухи. Ларингоскоп. 1942; 52: 84–100. [Google Scholar]
100. Хартманн С., Грандис Дж. Р. Лечение рака головы и шеи у пожилых людей. Эксперт Опин Фармаколог. 2016; 17:1903–1921. [PubMed] [Google Scholar]
101. Аль-Беласи Ф.А. Нижняя меатальная антростомия: необходима ли она после радикальной операции на пазухах через доступ Колдуэлла-Люка. J Oral Maxillofac Surg. 2004; 62: 559–562. [PubMed] [Google Scholar]
102. Huang YC, Chen WH. Операция Колдуэлла-Люка без нижней меатальной антростомии: ретроспективное исследование 50 случаев. J Oral Maxillofac Surg. 2012;70:2080–2084. [PubMed] [Академия Google]
103. Гиотакис Э.И., Вебер Р.К. Кисты верхнечелюстной пазухи: обзор литературы. Международный форум по аллергии Rhinol. 2013;3:766–771. [PubMed] [Google Scholar]
104. Rapaport BH, Heggie AA. Простая костная киста мыщелка нижней челюсти. Энн Максиллофак Хирург. 2016;6:314–315. [Бесплатная статья PMC] [PubMed] [Google Scholar]
105. Hillerup S, Hjørting-Hansen E. Аневризматическая костная киста — простая костная киста, два аспекта одного и того же патологического образования. Int J Oral Surg. 1978; 7: 16–22. [PubMed] [Академия Google]
Hillerup S, Hjørting-Hansen E. Аневризматическая костная киста — простая костная киста, два аспекта одного и того же патологического образования. Int J Oral Surg. 1978; 7: 16–22. [PubMed] [Академия Google]
106. Задик Ю., Акташ А., Друкер С., Ницан Д.В. Аневризматическая костная киста мыщелка нижней челюсти: клинический случай и обзор литературы. J Краниомаксиллофак Хирург. 2012;40:243–248. [PubMed] [Google Scholar]
107. Oliveira AM, Chou MM. Новообразования, индуцированные USP6: биологический спектр аневризматической костной кисты и узлового фасциита. Хум Патол. 2014;45:1–11. [PubMed] [Google Scholar]
108. Кумар Н., Кохли М., Пандей С., Тулси С.П. Кистозная гигрома. Максиллофак Хирург. 2010; 1:81–85. [Бесплатная статья PMC] [PubMed] [Google Scholar]
109. Yang X, Ow A, Zhang CP, Wang LZ, Yang WJ, Hu YJ, Zhong LP. Клинический анализ 120 случаев внутриротовой лимфоэпителиальной кисты. Oral Surg Oral Med Oral Pathol Oral Radiol. 2012; 113:448–452. [PubMed] [Google Scholar]
110. Самир К.С., Моханти С., Корреа М.М. Кисты язычного щитовидно-язычного протока — обзор. Das K. Int J Pediatr Otorhinolaryngol. 2012;76:165–168. [PubMed] [Google Scholar]
Самир К.С., Моханти С., Корреа М.М. Кисты язычного щитовидно-язычного протока — обзор. Das K. Int J Pediatr Otorhinolaryngol. 2012;76:165–168. [PubMed] [Google Scholar]
111. Klestadt WD. Кисты носа и теория кист расщелины лица. Энн Отол Ринол Ларингол. 1953;62:84–92. [PubMed] [Google Scholar]
112. Суреш Б.В., Ворак С. Огромная ныряющая ранула. Максиллофак. Оральный сург. 2012; 11: 487–490. [Бесплатная статья PMC] [PubMed] [Google Scholar]
113. Allard RH. Диссертации 25 лет спустя. Неодонтогенные кисты ротовой полости. Нед Тайдшр Тандхилкд. 2006; 113: 278–283. [PubMed] [Google Scholar]
114. Falcis GM, Verli FD, Consolaro A, dos Santos CR. Морфологическая характеристика носонёбной области у плодов человека и её связь с патологиями. J Appl Oral Sci. 2013;21:250–255. [Бесплатная статья PMC] [PubMed] [Google Scholar]
115. Торибио Ю., Рёрл М.Х. Носогубная киста: неодонтогенная киста полости рта, связанная с эпителием носослезного протока. Arch Pathol Lab Med. 2011; 135:1499–1503. [PubMed] [Google Scholar]
2011; 135:1499–1503. [PubMed] [Google Scholar]
116. Парвани Р., Парвани С., Ванджари С. Диагностика и лечение двусторонних носогубных кист. J Оральный челюстно-лицевой патол. 2013; 17: 443–446. [Бесплатная статья PMC] [PubMed] [Google Scholar]
117. Kurokawa I, Nishimura K, Hakamada A, Isoda K, Yamanaka K, Mizutani H, Tsubura A. Кожная дермоидная киста: экспрессия цитокератина и филаггрина, предполагающая дифференцировку в сторону фолликулярной воронки и зрелые сальные железы. Представитель Oncol 2006; 16:295–299. [PubMed] [Google Scholar]
118. Акино Р., Лайно Л., Де Марко Г., Итро Л., Мендитти Д. Дермоидные кисты челюсти. Стажер J Clin Dentistry. 2010;3:24–34. [Google Scholar]
119. Байсахия Н., Дешмукх П. Необычные локализации эпидермоидной кисты. Indian J Otolaryngol Head Neck Surg. 2011;63:149–151. [Бесплатная статья PMC] [PubMed] [Google Scholar]
120. Bonet C, Peñarrocha-Oltra D, Minguez JM, Vera-Sirera B, Peñarrocha-Diago M, Peñarrocha-Diago M. Тератомы полости рта: отчет о 5 случаях . J Oral Maxillofac Surg. 2012;70:2809–2813. [PubMed] [Google Scholar]
Тератомы полости рта: отчет о 5 случаях . J Oral Maxillofac Surg. 2012;70:2809–2813. [PubMed] [Google Scholar]
121. Райт Дж. М., Веред М. Обновление из 4-го издания ВОЗ. Классификация опухолей головы и шеи: одонтогенные и челюстно-лицевые опухоли костей. Голова и шея Патол. 2017;11:68–77. [Бесплатная статья PMC] [PubMed] [Google Scholar]
Очертания патологии — Мукоцеле
Мукоцеле
Авторы: Натан Ли, доктор медицинских наук, Тони Нг, доктор медицинских наук, доктор философии.
Главный редактор: Дебра Л. Зингер, доктор медицины
Last author update: 24 September 2019
Last staff update: 18 August 2022
Copyright: 2019-2022, PathologyOutlines.com, Inc.
PubMed Search: Oral cavity mucocele
Просмотров страниц в 2021 году: 33 710
Просмотров страниц в 2022 году на сегодняшний день: 34 179
Процитируйте эту страницу: Lee N, Ng T. Mucocele. Сайт PathologyOutlines.com. https://www.pathologyoutlines.com/topic/oralcavitymucocele.html. По состоянию на 16 ноября 2022 г.
Mucocele. Сайт PathologyOutlines.com. https://www.pathologyoutlines.com/topic/oralcavitymucocele.html. По состоянию на 16 ноября 2022 г.
Определение / общее
- Реактивное поражение на экстравазацию слизи, привлекающее слизифаги без какой-либо эпителиальной выстилки
Основные признаки
- Экссудация слизи в окружающие ткани вследствие травмы протока слюнной железы
- Псевдокиста с эпителиоидными макрофагами (муцифагами), образующими периферию
- Находятся на участках слизистой оболочки полости рта с малыми слюнными железами или подъязычной железой
- Может рецидивировать, если не удалить кормящую слюнную железу
Терминология
- Явление экстравазации слизи
- Ранула (если на дне рта возникает из подъязычной железы)
- Погружение ранулы (если муцин рассекает челюстно-подъязычную мышцу и захватывает шейную область)
- Реакция выхода слизи
- Не путать с кистой слюнного протока / слюнной ретенционной кистой / ретенционной кистой слизи / кистой слизи протока / сиалоцитом
Код по МКБ
- МКБ-10: K11.
 6 — Мукоцеле слюнной железы
6 — Мукоцеле слюнной железы
Эпидемиология
- Без гендерной предрасположенности (J Oral Maxillofac Surg 2011;69:1086)
- Описано у пациентов всех возрастов, но чаще встречается в возрасте до 30 лет из-за связи с травмой слизистой оболочки полости рта, содержащей слюнные железы (J Oral Maxillofac Surg 2011;69:1086)
Участки
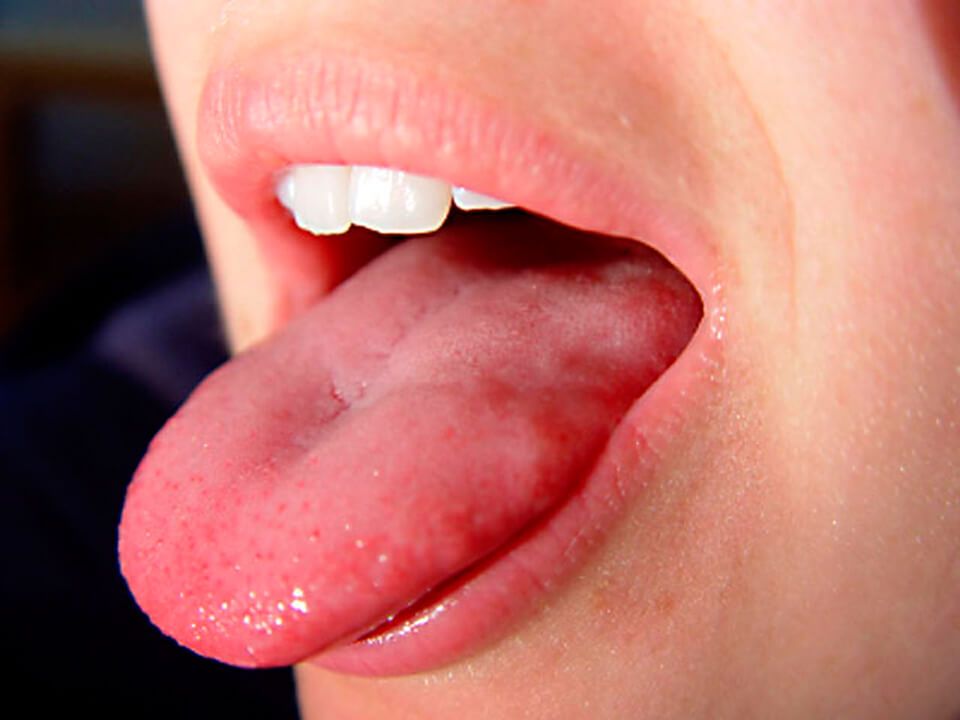
- Слизистая оболочка нижних губ > дно рта > брюшная часть языка > слизистая оболочка щек (J Oral Maxillofac Surg 2011;69:1086)
- Поверхностные мукоцеле чаще всего встречаются на мягком небе, ретромолярной подушечке и слизистой оболочке щеки (J Oral Maxillofac Surg 2011;69:1086)
- Очень редко на слизистой оболочке верхних губ, поскольку ее трудно травмировать; следует учитывать неопластические поражения малых слюнных желез (J Oral Maxillofac Surg 2011; 69:1086)
Патофизиология
- Местная механическая травма, такая как укус, приводящий к повреждению выводного протока слюнной железы (Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2003;95:467)
- При разрыве протока слизь выходит в соседние ткани (J Oral Maxillofac Surg 2008;66:2050)
- Экстравазированный муцин привлекает макрофаги, которые пытаются фагоцитировать чужеродный материал (Acta Histochem 2014; 116:40)
- Не связано с первичной обструкцией выводного протока слюнной железы, что приводит к задержке слизи в кисте слюнного протока (J Oral Maxillofac Surg 2007;65:855)
Этиология
- Травма выводного протока слюнной железы (Laryngoscope 1988;98:296)
Клинические признаки
- Куполообразный сидячий узел размером от нескольких миллиметров до нескольких сантиметров (особенно ранула) в диаметре (Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2003; 95:467)
- Колебания при пальпации, но безболезненны, некоторые могут ощущаться более плотными (Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2003; 95:467)
- Синий оттенок из-за эффекта Тиндаля (J Oral Maxillofac Surg 2008;66:2050)
- Увеличение и уменьшение с течением времени; пациент может сообщать о «выскакивании» очага поражения, а также может спонтанно разрешиться (Laryngoscope 1988; 98:296)
- Поверхностные мукоцеле связаны с гипосаливацией и лихеноидными поражениями, такими как красный плоский лишай полости рта, лихеноидная реакция на лекарства и хроническая реакция «трансплантат против хозяина» (J Oral Maxillofac Surg 2011;69:1086)
Диагноз
- На основании анамнеза пациента и клинического обследования с окончательным диагнозом, сделанным гистопатологической оценкой под световой микроскопией
Прогностические факторы
- Доброкачественные с хорошим прогнозом
Отчеты о клинических случаях
- 11-месячный мальчик с 3-месячным анамнезом затрудненного сосания и узелком слизистой оболочки нижних губ (Case Rep Dent 2014; 2014:723130)
- 9-летний мальчик с привычкой грызть ногти и глубоким прикусом в переднем отделе с рецидивирующим пузырем на слизистой оболочке нижних губ (BMJ Case Rep 2016; 2016:bcr2016216354)
- 9-летний мальчик с местной травмой в анамнезе, которая привела к увеличению отека левой нижней губы (J Pharm Bioallied Sci 2015;7:S731)
- 35-летняя женщина с осложненным анамнезом, поступившая с узлом слизистой оболочки верхних губ (Braz Dent J 2017; 28:405)
Лечение
- Иссечение вместе с кормящей слюнной железой является лечебным
- Ятрогенное интраоперационное повреждение паренхимы соседней слюнной железы может способствовать рецидиву
- Удаление подъязычной железы с марсупиализацией вартонова протока может снизить риск рецидива больших ранул (J Oral Maxillofac Surg 2008;66:2050)
- Сообщалось об эффективности лазерной абляции, сверхмощных местных кортикостероидов и гамма-линоленовой кислоты в отдельных сообщениях о случаях поверхностного мукоцеле (J Oral Maxillofac Surg 2007; 65:855).
Клинические изображения
Предоставлено Nathan Lee, D.M.D.
Слизистая оболочка полости рта
Макроскопическое описание
- Узловатая масса, напоминающая желеобразный материал, если ее удалить без изменений (Acta Histochem 2014;116:40)
Всего изображений
Изображения, размещенные на других серверах:
Интактные поражения
Микроскопическое (гистологическое) описание
- При удалении без изменений
- Полость псевдокисты, содержащая муцин, обильные эпителиоидные пенистые гистиоциты (муцифаги), нейтрофилы и грануляционную ткань (Acta Histochem 2014;116:40)
- При удалении с разрывом
- Фрагменты грануляционной ткани, содержащие эпителиоидные пенистые гистиоциты (муцифаги) и нейтрофилы, могут видеть муцинозный материал (Acta Histochem 2014;116:40)
- Удаленная паренхима слюнной железы с обструктивными изменениями
- Ацинарная атрофия, расширение протоков с перидуктальной гиалинизацией, интерстициальный лимфоплазмоцитарный инфильтрат и интерстициальный фиброз на поздних стадиях (J Oral Maxillofac Surg 2008;66:2050) ;66:2050)
- Давно существующие поражения превращаются в фиброз, напоминающий фиброэпителиальный полип (Acta Histochem 2014; 116:40)
- Нет эпителиальной выстилки кисты, может быть видна покрывающая поверхность слизистая оболочка полости рта с переменной атрофией в поверхностных мукоцеле (J Oral Maxillofac Surg 2011;69:1086)
Микроскопические (гистологические) изображения
Предоставлено Ванкуверской больницей общего профиля
Раннее мукоцеле удалено без изменений
Поздняя мукоцеле удалена с разрывом
Мукоцеле, имитирующие мукоэпидермоидную карциному
Раннее мукоцеле удалено без изменений
Поздняя мукоцеле удалена с разрывом
Образец отчета о патологии
- Слизистая оболочка правой нижней губы, иссечение:
- Феномен слизистой экстравазации (мукоцеле)
- Паренхима малых слюнных желез с хроническим сиалоаденитом
Дифференциальный диагноз
- Киста слюнного протока / ретенционная слюнная киста / ретенционная киста слизи / киста слизистого протока / сиалоциста :
- Эпителиальная выстилка протока истинной слюнной железы, которая может проявлять двухслойную онкоцитарную или плоскоклеточную метаплазию
- Мукоэпидермоидная карцинома
- 3 популяции атипичных клеток (слизистые, промежуточные, эпидермоидные), прорастающие в окружающую строму
- Аутоиммунный сиалоаденит (синдром Шегрена)
- Минимальные обструктивные изменения, такие как расширение протока слюнной железы и лимфоцитарное воспаление, не перидуктальное
- Железистая одонтогенная киста
- Истинная эпителиальная кистозная выстилка с бокаловидными клетками, без экстравазации муцина, и это поражение не находится в пределах орофациальных мягких тканей
- Фокальный муциноз полости рта
- Не содержит муцина, вместо этого представляет собой хорошо локализованное неинкапсулированное скопление миксоматозной соединительной ткани в строме
Дополнительные каталожные номера
- Шея головы 1990;12:316
Вопрос № 1 в стиле обзора совета директоров
- 26-летний мужчина с рваной раной верхней губы в результате автокатастрофы поступил с локализованной опухолью, биопсия показана выше.