Тактика ведения пациентов с кистами верхнечелюстных пазух | Карпищенко С.А., Зерницкий А.Ю., Верещагина О.Е., Болознева Е.В., Зуева Е.А., Куприк А.И.
Введение
К кистоподобным образованиям верхнечелюстных пазух (ВЧП) относятся кисты, полипы и новообразования. Кисты ВЧП — доброкачественные образования, которые нередко являются случайной находкой при рентгенологических исследованиях, поскольку их наличие не сопровождается развитием какой-либо клинической симптоматики.
Кисты придаточных пазух носа преимущественно исходят из нижней стенки ВЧП.
В исследовании J. Kanagalingam et al. [1] среди 257 пациентов без симптомов ринита кисты выявили у 35,6%. В среднем кисты ВЧП выявляются у 21,6% обследованных [2].
Кисты классифицируют по содержимому, локализации и морфологическим признакам. Практическое значение имеет последняя из перечисленных классификаций, предложенная М.И. Кадымовой [3].
Согласно морфологическим признакам различают ретенционные кисты (истинные), кистовидные растяжения (ложные), одонтогенные кисты, а также врожденные кисты.
Ретенционные (истинные) кисты чаще всего являются случайной находкой при выполнении рентгенограммы придаточных пазух носа или КТ [4–6]. Это ставит перед врачом сложную задачу определения дальнейшей тактики ведения пациента, так как в настоящее время не существует однозначного мнения о необходимости хирургического лечения бессимптомных кист ВЧП.
При морфологическом исследовании обнаруживается: наружная и внутренняя стороны стенки ретенционных кист выстланы цилиндрическим мерцательным эпителием, стенка состоит из соединительной ткани с грубыми коллагеновыми волокнами, клетками воспалительного ряда: лимфоцитами, плазматическими клетками. Киста формируется из желез слизистой оболочки пазух: в результате воспаления нарушается мукоцилиарный клиренс, просвет протока и железы заполняется густым содержимым, что приводит к обтурации выводных протоков, железа растягивается и превращается в кисту.
К ложным кистам относятся кистовидные растяжения пазух, которые представляют собой полость, выстланную респираторным эпителием. Киста может содержать слизь (мукоцеле), в случае присоединения инфекции — гной (пиоцеле) или воздух (пневматоцеле). Ложные кисты способны приводить к деструкции костной ткани.
Таким образом, основным отличием ложных кист от ретенционных является отсутствие внутренней эпителиальной выстилки.
На сегодняшний день имеются проблемы в дифференциальной диагностике кист, выявленных случайно в процессе обследования пациента или лечения у него острых воспалительных заболеваний полости носа и пазух, а также сложности с выбором оптимальной тактики ведения пациентов.
Таким образом, актуальной проблемой является разработка дифференциальной диагностики, определение показаний к хирургическому лечению и выбор оптимальной тактики лечения пациентов с кистоподобными образованиями ВЧП.
Собственный опыт ведения пациентов с кистами ВЧП
Нами были обследованы и прооперированы 175 пациентов (86 мужчин и 89 женщин) в возрасте от 35 до 59 лет (средний возраст 44,93 года) с образованиями в ВЧП. На амбулаторном этапе пациенты обращались к ЛОР-врачу с жалобами на дискомфорт в проекции пазух, заложенность носа, постназальный затек, а также по поводу случайно выявленных в процессе стоматологического обследования и лечения бессимптомных кист пазух; подписывали информированное согласие на лечение.
На амбулаторном этапе пациенты обращались к ЛОР-врачу с жалобами на дискомфорт в проекции пазух, заложенность носа, постназальный затек, а также по поводу случайно выявленных в процессе стоматологического обследования и лечения бессимптомных кист пазух; подписывали информированное согласие на лечение.
Всем пациентам было выполнено комплексное клиническое обследование, направленное на дифференциальную диагностику кист, полипов и новообразований ВЧП. Обследование включало:
сбор жалоб и выяснение анамнеза заболевания и жизни;
осмотр врачом-оториноларингологом;
проведение КТ околоносовых пазух (ОНП).
Сбор анамнеза был направлен на выявление симптомов кист ВЧП. Также учитывались данные о заболеваниях зубочелюстной системы, ортодонтическом лечении, перенесенных синуситах и аллергические факторы.
Компьютерную томографию выполняли на трехмерном компьютерном томографе Galileos со специальным программным обеспечением Galaxis, позволяющим получить серию снимков исследуемой области в любой проекции. Изображение возможно просмотреть по осям X, Y и Z послойно, с интервалом 0,15–0,3 мм [7].
Изображение возможно просмотреть по осям X, Y и Z послойно, с интервалом 0,15–0,3 мм [7].
При оценке результатов дифференцировали кисты с риносинуситом, грибковым телом, новообразованием, учитывали следующие параметры: размер и расположение кисты, отношение к зоне естественного соустья пазухи (наличие или отсутствие обструкции), признаки хронического синусита.
Показаниями к оперативному лечению являлись клинические проявления кист, такие как боль, тяжесть в проекции пазух, отделяемое из носа, выявление кисты при выполнении КТ придаточных пазух носа в случае предстоящего стоматологического лечения, в том числе синус-лифтинг.
Всем пациентам выполнено хирургическое лечение эндоскопическим эндоназальным способом, в 135 случаях с доступом через нижний носовой ход, 40 пациентам доступ осуществлялся через средний носовой ход, что было обусловлено большим размером кисты. В 165 случаях операция была выполнена в условиях местной инфильтрационной анестезии. Общая анестезия была использована у 10 пациентов ввиду необходимости выполнения одномоментно септопластики, а также психоэмоционального состояния больного. Вмешательство проводилось в условиях управляемой гипотонии, что позволило свести кровопотерю к минимуму и обеспечить «сухое» операционное поле [8]. Операционный материал направлялся на гистологическое исследование.
Общая анестезия была использована у 10 пациентов ввиду необходимости выполнения одномоментно септопластики, а также психоэмоционального состояния больного. Вмешательство проводилось в условиях управляемой гипотонии, что позволило свести кровопотерю к минимуму и обеспечить «сухое» операционное поле [8]. Операционный материал направлялся на гистологическое исследование.
Согласно результатам гистологического исследования операционный материал — стенка кисты, представленная фиброзной тканью с хроническим воспалением, выстлана многорядным эпителием, т. е. результаты гистологического исследования подтверждали диагноз, выставленный в ходе клинико-инструментального обследования.
Послеоперационный период протекал без особенностей. Через 6 мес. пациентам была выполнена контрольная КТ ОНП. Во всех случаях определялось полное удаление кисты, пневматизация пазух была восстановлена.
Клиническое наблюдение
Пациентка, 35 лет, обратилась с жалобами на дискомфорт в проекции правой ВЧП, слизистое отделяемое из носа, заложенность носа.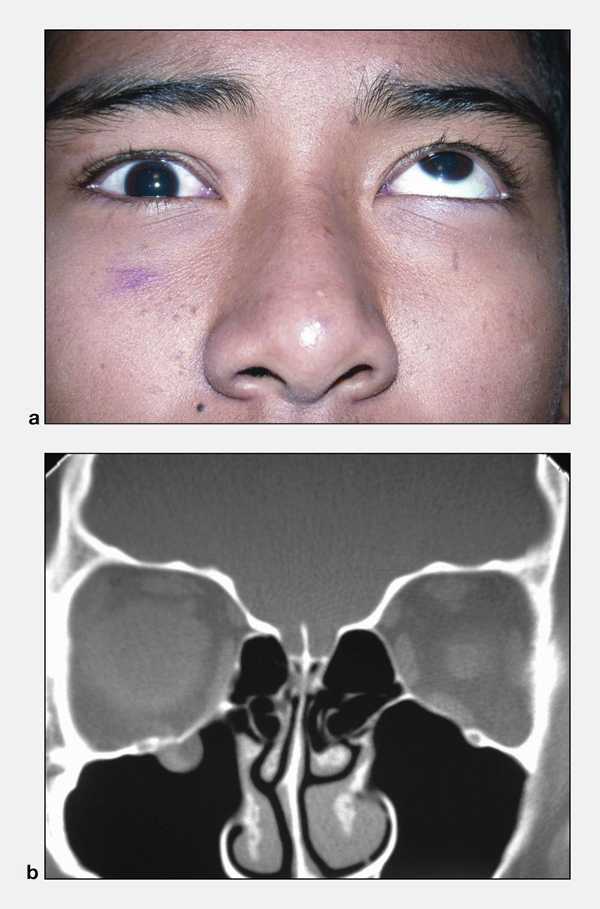
В условиях общей анестезии под эндоскопическим контролем 0-градусного ригидного эндоскопа наложено искусственное соустье в нижнем носовом ходе. Обнаружено: киста в области нижней стенки правой ВЧП. Киста пунктирована, оболочки удалены, содержимое аспирировано. Ревизия пазухи эндоскопом 70. Соустье закрыто.
По заключению гистологического исследования стенка кисты представлена фиброзной тканью (с хроническим воспалением вне обострения), выстланной призматическим эпителием с участками гиперплазии.
После оперативного лечения пациентка отметила улучшение состояния, дискомфорт в проекции пазухи, слизистое отделяемое из носа купированы, носовое дыхание улучшилось. Динамика данных КТ представлена на рисунке.
Обсуждение
Для диагностики патологии ОНП традиционными методами исследования являются КТ и МРТ. Конусно-лучевая КТ — значимый метод для исследования анатомических структур лицевого отдела головы, позволяющий выявить патологию зубочелюстной системы и ОНП, определить форму, размер, строение ВЧП и выбрать оптимальный хирургический подход [9].
Для дифференциальной диагностики риносинуситов рино- и одонтогенной природы необходима детальная визуализация кортикальной замыкательной пластинки дна верхней челюсти на всем протяжении. При подозрении на грибковое поражение пазух применяют мягкотканный режим КТ, что позволяет идентифицировать гиперинтенсивные включения, характерные для грибкового поражения [6].
В некоторых случаях при подозрении на опухолевую природу образования максиллярного синуса показано выполнение КТ с контрастированием или МРТ, которая имеет свои ограничения, так как не обеспечивает визуализацию костной ткани, чувствительна к утолщению слизистой оболочки.
Поскольку в настоящее время не существует единого мнения относительно показаний к оперативному лечения кист ВЧП, необходим индивидуальный подход к решению данного вопроса, оценка пользы и рисков, в особенности в случаях бессимптомного течения и случайного обнаружения кист [2].
В нашем исследовании показанием к оперативному лечению являлись клинические проявления кист, выявление кисты при выполнении КТ придаточных пазух носа, а также предстоящее стоматологическое лечение. Важно отметить, что при наличии даже небольшой кисты ВЧП в базальных отделах показано хирургическое лечение, так как образование может иметь гнойное содержимое, что приведет к хроническому воспалению и неудачам последующего зубочелюстного лечения.
Как уже говорилось, нередко кисты являются случайной находкой при выполнении МРТ головного мозга или КТ верхней челюсти перед ортодонтическим лечением. Это ставит перед врачом вопрос о выборе тактики дальнейшего лечения. В случаях выявления блока соустья, больших размеров кисты (не менее ½ объема пазухи), объективных признаков воспаления и предстоящей процедуры синус-лифтинга показано удаление кисты. Если ортодонтическое лечение не планируется, киста имеет небольшие размеры, не вызывает обструкции естественного соустья, а жалобы отсутствуют, то такие пациенты подлежат динамическому наблюдению. В ходе исследования мы также проанализировали данные российских и зарубежных исследований относительно критериев для хирургического вмешательства, противоречий нашим результатам не выявлено [9, 10].
Хирургический доступ может быть осуществлен через средний или нижний носовые ходы (стойкое соустье не формируется, остиомеатальный лоскут укладывается на место). Нижняя антростомия значительно уменьшает технические сложности и предоставляет лучший обзор дистальных отделов синуса под эндоскопическим контролем [9].
Нижняя антростомия значительно уменьшает технические сложности и предоставляет лучший обзор дистальных отделов синуса под эндоскопическим контролем [9].
Таким образом, наши выводы относительно показаний к оперативному лечению и хирургического доступа согласуются с имеющимися сведениями [10].
Заключение
Дифференциальная диагностика кистоподобных образований ВЧП должна быть основана на клинических проявлениях, результатах лучевых методов исследования и динамического наблюдения пациентов со скудной симптоматикой. Оптимальным методом лечения кист ВЧП является эндоскопический эндоназальный способ с последующим морфологическим исследованием.
Несмотря на значительные достижения в развитии современных методов диагностики, визуализации и эндоскопического лечения кистоподобных образований придаточных пазух носа, в настоящее время еще остаются спорные вопросы относительно тактики ведения больных. Некоторые врачи придерживаются выжидательной тактики и динамического наблюдения. Требуется проведение дополнительных исследований с включением большего количества пациентов для изучения частоты выявления кист ВЧП, осложнений и рецидивов в послеоперационном периоде с целью разработки оптимальной тактики ведения таких пациентов.
Требуется проведение дополнительных исследований с включением большего количества пациентов для изучения частоты выявления кист ВЧП, осложнений и рецидивов в послеоперационном периоде с целью разработки оптимальной тактики ведения таких пациентов.
Сведения об авторах:
Карпищенко Сергей Анатольевич — д.м.н., профессор, заведующий кафедрой оториноларингологии с клиникой ФГБОУ ВО ПСПбГМУ им. акад. И.П. Павлова Минздрава России; 197022, Россия, г. Санкт-Петербург, ул. Льва Толстого, д. 6–8; ORCID iD 0000-0003-1124-193.
Зерницкий Александр Юрьевич — к.м.н., доцент кафедры ЧЛХ и стоматологии хирургической ФГБОУ ВО ПСПбГМУ им. акад. И.П. Павлова Минздрава России; 197022, Россия, г. Санкт-Петербург, ул. Льва Толстого, д. 6–8; ORCID iD 0000-0001-9185-3129.
Верещагина Ольга Евгеньевна — к.м.н., доцент кафедры оториноларингологии с клиникой ФГБОУ ВО ПСПбГМУ им. акад. И.П. Павлова Минздрава России; 197022, Россия, г. Санкт-Петербург, ул. Льва Толстого, д. 6–8; ORCID iD 0000-0001-9480-6547.
Санкт-Петербург, ул. Льва Толстого, д. 6–8; ORCID iD 0000-0001-9480-6547.
Болознева Елизавета Викторовна — к.м.н., ассистент кафедры оториноларингологии с клиникой, младший научный сотрудник отдела оториноларингологии НИИ неотложной хирургии и медицины ФГБОУ ВО ПСПбГМУ им. акад. И.П. Павлова Минздрава России; 197022, Россия, г. Санкт-Петербург, ул. Льва Толстого, д. 6–8; ORCID iD 0000-0003-0086-1997.
Зуева Евгения Александровна — соискатель кафедры оториноларингологии с клиникой ФГБОУ ВО ПСПбГМУ им. акад. И.П. Павлова Минздрава России; 197022, Россия, г. Санкт-Петербург, ул. Льва Толстого, д. 6–8.
Куприк Анастасия Игоревна — врач-оториноларинголог СПб ГБУЗ «Городская поликлиника № 109»; 192289, Россия, г. Санкт-Петербург, ул. Олеко Дундича, д. 8, корп. 2.
Контактная информация: Зуева Евгения Александровна, e-mail: [email protected].
Прозрачность финансовой деятельности: никто из авторов не имеет финансовой заинтересованности в представленных материалах или методах.
Конфликт интересов отсутствует.
Статья поступила 11.07.2022.
Поступила после рецензирования 03.08.2022.
Принята в печать 26.08.2022.
About the authors:
Sergey A. Karpishchenko — Dr. Sc. (Med.), Professor, Head of the Clinic Department of Otorhinolaryngology, I.P. Pavlov First St. Petersburg State Medical University; 6–8, Lev Tolstoy str., St. Petersburg, 197022, Russian Federation; ORCID iD 0000-0003-1124-193.
Alexander Yu. Zernitsky — C. Sc. (Med.), Associate Professor of the Department of Maxillofacial Surgery, I.P. Pavlov First St. Petersburg State Medical University; 6–8, Lev Tolstoy str., St. Petersburg, 197022, Russian Federation; ORCID iD 0000-0001-9185-3129.
Olga E. Vereschagina — C. Sc. (Med.), Associate Professor of the Clinic Department of Otorhinolaryngology, I.P. Pavlov First St. Petersburg State Medical University; 6–8, Lev Tolstoy str. , St. Petersburg, 197022, Russian Federation; ORCID iD 0000-0001-9480-6547.
, St. Petersburg, 197022, Russian Federation; ORCID iD 0000-0001-9480-6547.
Elizaveta V. Bolozneva — C. Sc. (Med.), Assistant of the Clinic Department of Otorhinolaryngology, Junior Researcher of the Department of Otorhinolaryngology of the Research Institute for Surgery and Emergency Medicine, I.P. Pavlov First St. Petersburg State Medical University; 6–8, Lev Tolstoy str., St. Petersburg, 197022, Russian Federation; ORCID iD 0000-0003-0086-1997.
Evgeniya A. Zueva — Candidate of the Clinic Department of Otorhinolaryngology, I.P. Pavlov First St. Petersburg State Medical University; 6–8, Lev Tolstoy str., St. Petersburg, 197022, Russian Federation.
Anastasia I. Kuprik — otolaryngologist, City Outpatient Clinic No. 109; 8, bldn. 2, Oleko Dundich str., St. Petersburg, 192289, Russian Federation.
Contact information: Evgeniya A. Zueva, e-mail: [email protected].
Financial Disclosure: no authors have a financial or property interest in any material or method mentioned.
There is no conflict of interests.
Received 11.07.2022.
Revised 03.08.2022.
Accepted 26.08.2022.
Видалення кісти у верхньощелепній гайморовій пазусі
Зміст статті
-
Автор публікації Хецуріані Михайло Медичний автор Досвід (років): 11
-
Рецензент Кушнірук Владислав Олегович Лікар-стоматолог Досвід (років): 6
- Дата публікації: 16.
 08.2022
08.2022 - Дата останнього редагування: 11.09.2022
Увага!
Даний матеріал не замінює консультації лікаря і не може бути використаний для встановлення діагнозу або лікування
Причини виникнення кісти гайморової пазухи
Доброякісна пухлина у верхньощелепній пазусі розвивається в результаті таких факторів:
- особливості будова порожнини носа;
- закупорка вивідної протоки залоз;
- запальні зубні захворювання;
- формування кореневої кісти з проростанням в гайморову пазуху.
Кіста проявляє себе в період загострень, викликаних ГРВІ, застудою, переохолодженням і зниженим імунітетом.
Кіста верхньощелепної пазухи: симптоми
Кіста пазухи найчастіше виникає в результаті хронічного застою вивідних проток і ускладненого відтоку рідини в порожнину носа. Цей стан зазвичай виникає в результаті тривалого хронічного синуситу, який призводить до надлишку слизу і постійного набряку слизової оболонки. Отже, схильність до утворення кісти сприяє синуситу, а також частих хронічних інфекцій, алергії, викривлення носової перегородки і гіпертрофії мигдалин.
Цей стан зазвичай виникає в результаті тривалого хронічного синуситу, який призводить до надлишку слизу і постійного набряку слизової оболонки. Отже, схильність до утворення кісти сприяє синуситу, а також частих хронічних інфекцій, алергії, викривлення носової перегородки і гіпертрофії мигдалин.
При наявності дрібних синусових кіст часто відсутні симптоми захворювання. Однак в результаті їх збільшення виникають відчуття, що нагадують синусит:
- біль в області верхньощелепних пазух і її посилення при нахилі голови вниз, постукуванні або натисканні на пазухи;
- густі слизові виділення з носа;
- закладеність носа;
- нюхова дисфункція;
- хропіння.
Загальні симптоми: сонливість, слабкість, відчуття хронічної втоми. Крім того, симптоми, викликані наявністю кіст в пазухах, можуть точно вказувати їх місце розташування. При великих розмірах кісти можуть виникати набряки і сльозотеча.
Беручи до уваги, що кіста верхньощелепної пазухи, як правило, викликана патологіями в розвитку зубів або ушкодженнями альвеолярного відростка і через часто одонтогенне походження уражень, які викликають її, для встановлення точної причини утворення патологічної порожнини необхідний огляд у стоматолога та щелепно-лицьового хірурга з використанням сучасного діагностичного обладнання.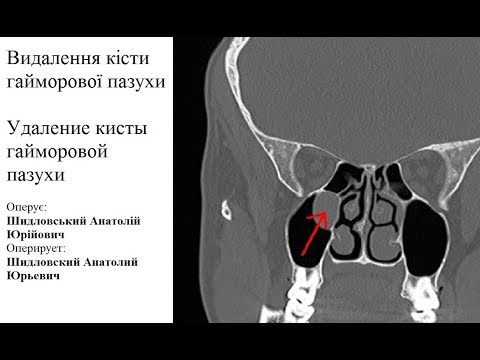 Діагностика кіст в альвеолярній бухті встановлюється на підставі історії хвороби пацієнта, ЛОР-огляду та візуальних тестів. Найбільш важливим діагностичним інструментом є комп’ютерна томографія, а точніше КТ черепа, оскільки вона дозволяє точно визначити анатомічні зв’язку між кістковими і тканинними структурами. МРТ та синусовий рентген мають тільки допоміжне значення.
Діагностика кіст в альвеолярній бухті встановлюється на підставі історії хвороби пацієнта, ЛОР-огляду та візуальних тестів. Найбільш важливим діагностичним інструментом є комп’ютерна томографія, а точніше КТ черепа, оскільки вона дозволяє точно визначити анатомічні зв’язку між кістковими і тканинними структурами. МРТ та синусовий рентген мають тільки допоміжне значення.
Консервативне лікування: коли можливо
Консервативне лікування можливе тільки для дрібних кореневих кіст. У цей час проводиться лікування каналів зуба, на коренях якого утворилася кіста. Лікування складається з ретельного очищення і пломбування зубних каналів і проводиться під мікроскопом, який забезпечує точність всіх маніпуляцій і дозволяє знайти всі канали в зубі і заповнити їх. Найчастіше після ендодонтичного лікування кіста зникає, що фіксується на рентгенограмі, яка призначається через кілька тижнів після операції.
Хірургічне видалення кісти в гайморових пазухах
Інші типи кіст і великі кореневі кісти, які не підходять для консервативного лікування, видаляються під час хірургічної операції. Перед процедурою проводиться комп’ютерна томографія, яка дозволяє точно визначити місце розташування ураження і спланувати процедуру так, щоб вона проходила найменш інвазивним способом.
Також пацієнтові призначаються аналізи крові: морфологія з тромбоцитами, аналіз згортання крові, група крові і інші додаткові тести за призначенням лікаря. Якщо пацієнт страждає від хронічних захворювань, проводяться консультації з відповідними фахівцями (кардіолог, ендокринолог, невролог). Перед операцією проводиться анестезіологічна консультація для визначення дозування і виду загальної анестезії.
Операція з видалення кісти в гайморовій пазусі виконується ендоскопічними або класичними методами: багато в чому це залежить від розташування і розміру кісти. Через невеликі післяопераційні рани, малу інвазивность процедури і короткий період відновлення, частіше застосовується ендоскопічне втручання. У разі супутньої інфекції секрету, що заповнює кісту, показана також антибіотикотерапія.
Через невеликі післяопераційні рани, малу інвазивность процедури і короткий період відновлення, частіше застосовується ендоскопічне втручання. У разі супутньої інфекції секрету, що заповнює кісту, показана також антибіотикотерапія.
Опис процедури
При видаленні кісти правої або лівої гайморової пазухи завдання хірурга в тому, щоб видалити уражену слизову оболонку пазухи і інші патології в її просвіті і створити новий отвір, що з’єднує пазуху з порожниною носа. Для видалення кісти застосовується кілька видів оперативного втручання:
- цистектомія – висічення і вишкрібання всієї порожнини кісти з наступним накладенням швів;
- цистотомія – висічення передньої стінки новоутворення і з’єднання задньої стінки з порожниною рота.
Процедура проводиться під загальним наркозом і тільки у виняткових випадках можливе застосування місцевої анестезії.
Тканина і рідина порожнини кісти, зібрана під час операції, відправляється в лабораторію для гістопатологічного дослідження, яке дозволяє визначити тип доброякісного утворення і виключити наявність злоякісних пухлин.
Після операції
Після процедури пацієнту призначаються анальгетики та антигеморагічні препарати, які слід приймати протягом декількох днів. Також пацієнтові рекомендується обмежити фізичну активність на тиждень. Протягом першого місяця після операції рекомендується:
- не вживати в їжу тверді продукти;
- уникати активних мімічних рухів;
- не занурювати обличчя у воду;
- не відвідувати сауну, лазню і басейн;
- спати на високій подушці.
Пацієнту необхідно відвідувати стоматолога 2-3 рази на рік після проведення операції, щоб фахівець міг контролювати хід відновлення і своєчасно виявляти ускладнення.
Фахівці Центру Ізраїльської Стоматології практикують сучасні методики лікування верхньощелепних кіст будь-яких розмірів, а особливий акцент робиться на безболісність і безпеку оперативного втручання.
Наші ціни:
-
Використання системи «АНТИ-СНІД»
це стерильний лоток з інструментами, який використовується при огляді або лікуванні, обов’язкова програма для всіх пацієнтів
190 грн
-
Анестезія карпульним шприцем з використанням різних видів анестетиків
220 грн
-
Видалення однокореневого зуба
650 грн
-
Видалення багатокорневого зуба
850 грн
-
Видалення зуба складне
видалення зуба з гранульомою, кюретаж лунки від інфекції, обробка лунки п’єзотомом для установки імплантату
1 500 грн
-
Кюретаж лунки зуба
550 грн
Схожі послуги
[PDF] Симптоматические ретенционные кисты слизистой верхнечелюстной пазухи: история болезни
- ID корпуса: 9076157
title={Симптоматические ретенционные кисты слизистой верхнечелюстной пазухи: клинический случай},
автор = {Эдуардо Санчес Гонсалес, А. Г. Б. Гонсалес, Э. Лима и Жюльерме Феррейра Роча, Хосе Уилсон Нолето и Эдуардо Хочули-Виейра},
год = {2015}
}
Г. Б. Гонсалес, Э. Лима и Жюльерме Феррейра Роча, Хосе Уилсон Нолето и Эдуардо Хочули-Виейра},
год = {2015}
} - Э. С. Гонсалес, А. Г. Б. Гонсалес, Э. Хочули-Виейра
- Опубликовано 1 июня 2015 г.
- Медицина
Введение. Ретенционная слизистая киста верхнечелюстной пазухи представляет собой доброкачественное образование, возникающее внутри верхнечелюстной пазухи из-за закупорки протоков. …
Univille.edu.brМедансовая синусовая киста в качестве фактора риска для остеомитального комплексного блока
- Y. Shkorbotun
-
Медицина
Оториноларингология
- 9004
. альвеолярного углубления верхнечелюстной пазухи, как фактором, который может ухудшить течение острого риносинусита вследствие блокады анастомоза, является его размер, превышающий 20 мм, а у больных, которым планируется синус-лифтинг, — 15 мм.
Заболевания верхнечелюстных пазух – диагностика и дифференциальная диагностика
- M. Petkova, Elitza Deliverska
-
Медицина
- 2016
некоторых заболеваний и клинических особенностей околоносовых пазух и, в частности, верхнечелюстной пазухи, а также способствовать всестороннему сбору анамнеза и обследованию пациента для облегчения постановки точного диагноза, который обеспечит успешное лечение.
ПОКАЗАНЫ 1-10 ИЗ 18 ССЫЛОК
СОРТИРОВАТЬ ПОРелевантности Наиболее влиятельные документыНедавность
Кисты слизистой верхнечелюстной пазухи: обзор литературы.
- V. Veltrini, O. Ferreira Júnior, D. T. Oliveira
-
Medicine
Medicina oral : organo oficial de la Sociedad Espanola de Medicina Oral y de la Academia Iberoamericana de Patologia y Medicina Bucal
- 2001
The Целью данной статьи является рассмотрение клинических, рентгенологических и микроскопических особенностей, а также этиопатогенеза, дифференциальной диагностики и лечения кист слизистой оболочки…
Слизисторетенционная киста верхнечелюстной пазухи: эндоскопический доступ.

Эндоскопический подход к лечению кисты верхнечелюстной пазухи связан с низкой частотой рецидивов и отсутствием осложнений и рекомендуется в качестве хирургической процедуры выбора.
Отражают ли ретенционные кисты верхнечелюстной пазухи явления обструкции пазухи?
РЦ верхнечелюстной пазухи не отражают персистентную обструктивную патологию OMC и не связаны с потенциально обструктивными анатомическими вариациями пазухи и не должны оцениваться как положительное заболевание при стадировании по Лунду.
Увеличение верхнечелюстной пазухи при наличии антральной псевдокисты: клинический подход.
- O. Mardinger, Ifat Manor, E. Mijiritsky, A. Hirshberg
-
Медицина
Оральная хирургия, оральная медицина, оральная патология, оральная радиология и эндодонтия дефицит.
Перечислены показания для хирургического расширения верхней челюсти, а также описана рекомендуемая хирургическая техника для улучшения эстетики передних зубов и лица, обеспечения лучшей стабильности и улучшения здоровья пародонта в долгосрочной перспективе.

Конусно-лучевая компьютерная томография полости носа и околоносовых пазух.
Распространенность и факторы риска слизистых ретенционных кист в бразильской популяции.
- C. Rodrigues, G.F. Freire, L. B. Silva, M. M. Fonseca Da Silveira, C. Estrela
-
Медицина
Денто Максильо Лицевой радиологии
- 2009
находится между MRC и относительной влажностью воздуха, средней температурой или месяцем.
Трехмерные изображения способствуют диагностике слизистой ретенционной кисты верхнечелюстной пазухи
- Клеомар Донизет-Родригес, Марсия Фонсека-Да Силвейра, Ана Х. Гонсалвеш-Де Аленкар, Мария А. Гарсия-Сантос-Сильва, Элисмауро Франсиско -De-Mendonça, C. Estrela
-
Медицина, материаловедение
Медицина полости рта, патология полости рта и ротовая полость
- 2013
КЛКТ-сканирование выявляет MRCMS более точно, чем панорамная рентгенография, и пациенты были приглашены на повторное обследование.
 для последующего наблюдения.
для последующего наблюдения. Появление аномалий верхнечелюстной пазухи, обнаруженные CONE BEAM CT у бессимптомных пациентов
- I. REGE, T. O. Sousa, C. LELES, E. Mendonça
-
BMC ORAL ORLAL HEALTIO аномалий носовых пазух у бессимптомных пациентов с помощью КЛКТ подчеркивает, насколько важно для зубочелюстно-лицевого радиолога проводить интерпретацию всего объема КЛКТ-изображений.
AvaliaCãO Clínica dos Procestimentos de Expansão Cirurgicamente Assistida da Maxila (ECAM)
- P. Ribeiro, E. S. Gonçales, Paulo César de Souza, H. N. Filho, João Gualberto Cerquira Luz
- 009
66666666666666666666666666666666666666666666666666666666. отметить, что хирургическое расширение верхней челюсти является эффективным и стабильным лечением, которое предлагает функциональные изменения и минимальные эстетические изменения.
Эпидермоидная киста, содержащая свободные зубы в верхнечелюстной пазухе
ПОПУЛЯРНЫЕ СТАТЬИ
- Дом
- Эпидермоидная киста, содержащая.
 ..
..
История болезни
Бурак Мустафа Таш 1 , Гёкче Шимшек 1 , Нешет Акай 2 , Микаил Инал 3 , Рахми Кылыч 1
Принадлежность автора (ов)
1.
Кафедра отоларингологии-хирургии головы и шеи, Медицинский факультет Университета Кырыккале, Кырыккале, Турция 9Кырыккале, Турция Eur J Ринол Аллергия 2018; 1: 56-57
DOI: 10.5152/ejra.2018.58087
Ключевые слова: Головная боль, эпидермоидная киста, верхнечелюстная пазуха
Прочитано: 3152 Скачиваний: 730 Опубликовано: 23 июля 2019 г.

Том 1, выпуск 2, август 2018 г.
Предыдущая статья
Следующая статья
Расширенный поиск
Эпидермоидные кисты (ЭК) являются наиболее распространенными опухолями кожи. Обычно они бессимптомны и имеют небольшие размеры. Они чаще встречаются в молодом возрасте. Они растут медленно и безболезненны. Стенка ЭК покрыта эпидермисоподобным эпителием. ЭК редко встречаются в пазухах. В нашем случае 16-летняя девушка обратилась с жалобами на припухлость и головную боль, которые начинались с левого глаза и распространялись на верхнюю губу.

