Киста верхнечелюстной пазухи носа у детей.
Киста верхнечелюстной пазухи носа у детей.
Киста пазухи в медицине объясняется патологическим образованием в придаточных пазухах носа со свойственной стенкой и содержимым.
В жизни ребенка киста пазухи носа мешает нормально существовать. И родители в такой ситуации задумываются о лечении и возможной операции. Обязательно ли хирургическое вмешательство в такой момент? Можно ли найти другие способы решения данной проблемы?
Чтобы ответить на все эти вопросы, необходимо знать размеры кисты, а также точный диагноз. В наше время возможно все, даже лечение такого заболевания без оперативного вмешательства.
Причины кисты пазухи носа
Воспалительные процессы, которые возникают в пазухах носа, особенно, если речь идет о хронических заболеваниях, являются причинами образования кисты в пазухи носа. К ним относятся:
- аллергический ринит,
- вазомоторный ринит,
- хронический ринит,
- а так же физиологические особенности относительно строения носа.
Киста образуется именно в пазухах носа, поэтому, к причинам следует отнести и полипы и синуситы.
Очень важно не допускать при ринитах скопление жидкостей в носу. Если говорить по-простому, то в случае ринита (любого вида) нужно «высмаркиваться», чтобы образованная слизь не провоцировала закупорку протоков, которые необходимы для увлажнения носовой полости.
Клиника и диагностика
Киста пазухи у детей может проходить, как бессимптомно (выявляется при случайных обстоятельствах, например, профилактическое обследования в сопровождении с рентгеном носа, МРТ скелета лица и так далее), так и в сопровождении с насморком, головными болями постоянного или периодического характера и затрудненным дыханием. Но по одним симптомам нельзя установить точный диагноз, необходимо профессиональное обследование. Исследование может включать в себя пункцию (прокол) верхнечелюстной пазухи.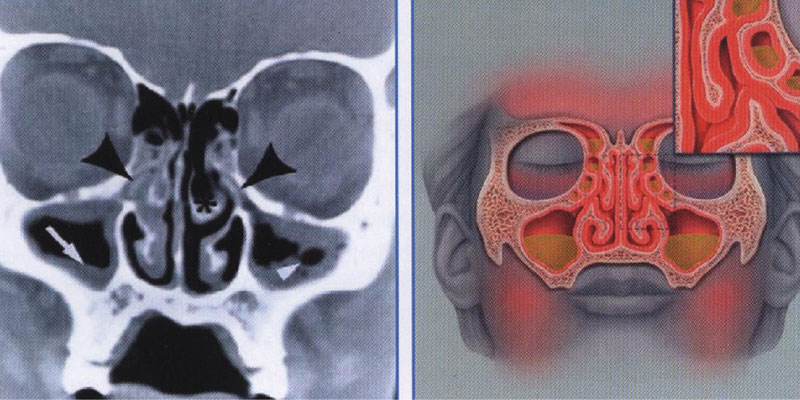
Лечение кисты пазухи носа
Киста верхнечелюстной пазухи в основном лечится хирургическим способом – операцией — гайморотомией. Но не все кисты пазухи носа нуждаются в оперативном удалении. Операция производится только по решению врача, который опирается на результаты обследования.
Использование эндоскопической техники позволяет удалить кисту более быстрым и щадящим для больного способом. Врачи используют в качестве анестезии общий наркоз. Плюс ко всему, маленький пациент после этой процедуры быстро приходит в норму и выписывается из стационара.
Существуют и другие способы лечения, цель которых заключается в том, чтобы «растворить» кисту. Но некоторые специалисты считают, что медикаментозное лечение может быть недостаточно результативным, а даже наоборот, спровоцировать рост кисты. Но опять же нельзя сказать, что один способ – «плохой», а другой – «хороший», ведь, тактика лечения зависит от сложности новообразования.
Киста в пазухе сегодня – это проблема многих. Современная медицина достигла новых высот в диагностике и более щадящих и менее травматичных способов устранения кисты в пазухе носа. Если у Вашего ребенка выявили кисту — не затягивайте с визитом к врачу-оториноларингологу!
Заведующий отделением оториноларингологии
Тамбовской областной детской клинической больницы
Иванов Олег Викторович
Кисты верхнечелюстных пазух
В последние годы медицина шагнула далеко вперёд. Сейчас повседневными стали такие методы исследований, о которых нельзя было и мечтать 20 лет назад.
Сейчас повседневными стали такие методы исследований, о которых нельзя было и мечтать 20 лет назад.
В связи с распространением и активным внедрением компьютерной и магнитно-резонансной терапии резко увеличилась диагностика так называемых случайных находок – бессимптомных образований, наличие которых невозможно заподозрить. В ЛОР-практике к наиболее часто встречающимся случайным находкам относят кисты верхнечелюстных пазух.
Как правило, первое, что интересует пациентов, которым стало известно о выявленном у них образовании, — опухоль это или нет. Важно понимать, что киста не имеет никакого отношения к опухолям, а сам диагноз – к онкологии.
Второй наиболее часто встречающийся вопрос обычно касается причины возникновения.
Для начала стоит оговорить, что кисты верхнечелюстных пазух представляют собой шарообразное выпячивание слизистой оболочки внутри пазухи, содержащее жидкость светло-жёлтого цвета.
Кисты в зависимости от строения разделяются на два подвида. Первый подвид – это классическая так называемая ретенционная киста. Её особенность в том, что все стенки образованы слизистой оболочкой. Считается, что подобные кисты формируются в результате закупорки протока микроскопической слизистой железы. Учитывая, что в слизистой оболочке гайморовых пазух подобные железы содержатся в большом количестве, кисты могут быть множественными и могут находиться на любой из стенок пазухи.
Второй подвид – это псевдокиста. У нее нет типичной внутренней выстилки из слизистой оболочки, её могут замещать другие типы тканей. Воспалительная жидкость в кистах этого типа, как принято считать, скапливается из-за воспаления зубов верхней челюсти, поэтому располагаются они на нижней стенке гайморовой пазухи.
Эти два подвида кисты верхнечелюстной пазухи бывает довольно сложно отличить друг от друга по клинической и рентгенологической картине, но это не меняет тактики лечения.
Насколько часто встречаются кисты гайморовой пазухи?
Часто. По некоторым данным — до 10 % всех людей имеют кисты в верхнечелюстной пазухе.
По некоторым данным — до 10 % всех людей имеют кисты в верхнечелюстной пазухе.
Какой оптимальный метод диагностики кисты гайморовой пазухи?
Компьютерная томография.
Как кисты гайморовой пазухи себя проявляют?
В большинстве случаев — никак. Как правило, кисты не обладают склонностью к росту, нагноению или озлокачествлению. В редких случаях имеющие симптоматику пациенты могут жаловаться на ощущение тяжести, тупую боль в области гайморовой пазухи, выделение желтой водянистой жидкости из одной половины носа, затруднение носового дыхания. Однако всегда сложно отделить жалобы, связанные непосредственно с кистой, от жалоб, связанных с другой патологией носа и околоносовых пазух.
Что же происходит с кистой гайморовой пазухи, если ее не лечить?
Она может оставаться неизменной много лет, может увеличиться в размерах или уменьшиться, может полностью исчезнуть сама.
Как лечить кисту гайморовой пазухи?
Бессимптомная киста гайморовой пазухи, то есть киста, которая не беспокоит, обычно не требует лечения.
Псевдокиста, связанная с зубной инфекцией, обычно проходит после лечения зуба, явившегося причиной воспаления.
Если киста причиняет беспокойство, а её размеры превышают 2 см в диаметре, её удаляют.
Врач-оториноларинголог
поликлиники № 1
Кежа А.С.
Удаление кисты носа детей в Москве
Киста – полостное образование доброкачественного характера, окруженное капсулой и заполненной жидким содержимым. Кисты могут быть совсем маленькими или достигать внушительных размеров, заполняя весь объем околоносовой пазухи и провоцируя воспалительные процессы. Заболевание лечится только хирургическим путем, так как самостоятельно киста не может рассосаться или исчезнуть.Преимущества лечения в «СМ-Доктор»
- Квалифицированные специалисты. В Центре работают высококвалифицированные врачи, которые регулярно совершенствуют свои навыки и знания.
- Комфортные условия. Пациенты пребывают в уютных палатах под наблюдением заботливого персонала.
- В условиях клиники можно оперативно пройти предоперационное обследование. Хирургическое вмешательство является малоинвазивным. После удаления кисты ребенка выписывают, как правило, на следующий день.
- Минимальные риски. Современное оборудование и малотравматичные методики позволяют проводить вмешательства с минимальным травматизмом. Это создает условия для гладкого течения послеоперационного периода. Реабилитация проходит в короткие сроки.
Показания для удаления кисты
Кисты образуются в результате хронических патологий носоглотки. Редко поддаются консервативному лечению. При отсутствии адекватного лечения могут привести к развитию осложнений:- хронический синусит;
- частые головные боли;
- затрудненное дыхание;
- ощущение давления в области кисты;
- частые ОРВИ;
- скопление гноя в полости кисты;
- отек лица со стороны новообразования;
- быстрое увеличение размеров кисты.
Во всех этих случаях показано хирургическое лечение. От операции можно воздержаться, если киста не увеличивается в размерах, не доставляет пациенту дискомфорта, не провоцирует осложнений. Но при этом обязательно требуется динамическое наблюдение ЛОР-врача. Хирургическое лечение противопоказано детям младше 1 года.
Предоперационная подготовка
Удалению кисты предшествует стандартный комплекс предоперационной диагностики, который включает:- лабораторный этап – общий анализ крови, мочи, оценка гемостаза, определение группы и резус крови;
- инструментальный этап – рентгенография черепа, КТ или МРТ головы;
- консультативный этап – осмотр ЛОР-врача, анестезиолога и педиатра.
По индивидуальным показаниям могут потребоваться дополнительные консультации врачей и диагностические процедуры.
На день операции ребенок должен быть полностью здоровым.
Техника удаления кисты носа у детей
Операция выполняется под общей анестезией.Время проведения вмешательства – от 60 минут.
Для эндоскопического удаления кист носа и гайморовых пазух в «СМ-Доктор» используется современная оптическая установка и ультратонкий инструментарий. Сначала врач осматривает полости носа с помощью эндоскопа, при необходимости расширяет устья пазух, затем удаляет новообразование. Обязательно иссекается капсула, что позволяет избежать рецидива заболевания.
В результате операции происходит радикальное излечение, восстанавливается нормальный объем, дренаж и аэрация пазух, облегчается дыхание и нормализуется тембр голоса.
Послеоперационный период
Эндоскопическое удаление кисты считается малотравматичной операцией, она хорошо переносится маленькими пациентами. Срок стационарного наблюдения составляет 1-2 дня, на протяжении которых врач контролирует состояние ребенка, проводит консервативную терапию. Малыш может находиться в клинике с родителями.Дальнейший послеоперационный период пациент проводит дома. Контрольные осмотры у врача организуются примерно на 3-й и 7-й день, а также через месяц.
Если у ребенка нарушено носовое дыхание и диагностирована киста носа или придаточной пазухи, записывайтесь на консультацию к отоларингологам центра «СМ-Доктор». Хирургическое лечение этой патологии в умелых руках считается технически простой операцией, которая быстро избавит вашего ребенка от дискомфортных ощущений.
Записаться на приём или задать вопросы можно круглосуточно по телефону +7 (495) 292-59-86
Гайморотомия носа, удаление кисты гайморовых пазух
Гайморотомия — операция при гайморите в Красноярске
- Хирургическое лечение гайморита;
- Удаление кист и полипов из гайморовых пазух;
- Восстановление нормального носового дыхания.

Гайморотомия — вид хирургического вмешательства, предполагающий вскрытие гайморовой пазухи и извлечение из нее патологического содержимого (слизи, крови, инородных предметов). Операция проводится в случаях, когда консервативное лечение не приносит должного результата. Специальной подготовки операция не требует, однако у пациента не должно быть противопоказаний.
В клинике КИТ оперируют опытные отоларингологи. Мы быстро поможем вам избавиться от хронических или острых ЛОР-заболеваний.
Приём ведёт врач
Ланкина Лилия Сагидулловна — врач оториноларинголог (ЛОР), высшей квалификационной категории. Закончила с отличием Красноярскую государственную медицинскую академию в 2003 году.
Показания к операции
- Хронические или острые заболевания дыхательной системы и отсутствие эффекта от консервативного лечения;
- Одонтогенная или хроническая форма гайморита;
- Наличие в гайморовых пазухах кист или посторонних предметов;
- Повреждение стенок носовой пазухи в результате стоматологического лечения.
Противопоказания
- Нарушения свертываемости крови;
- Тяжелые хронические заболевания;
- Хронические инфекционные заболевания;
- Тяжелое общее состояние.
Существует два вида гайморотомии носа — классическая (радикальная) операция либо микрогайморотомия (эндоскопическое вмешательство). Различаются они по травматичности, виду анестезии и длительности реабилитационного периода.
Удаление кисты гайморовой пазухи: радикальная операция
В этом случае используется местный или общий наркоз.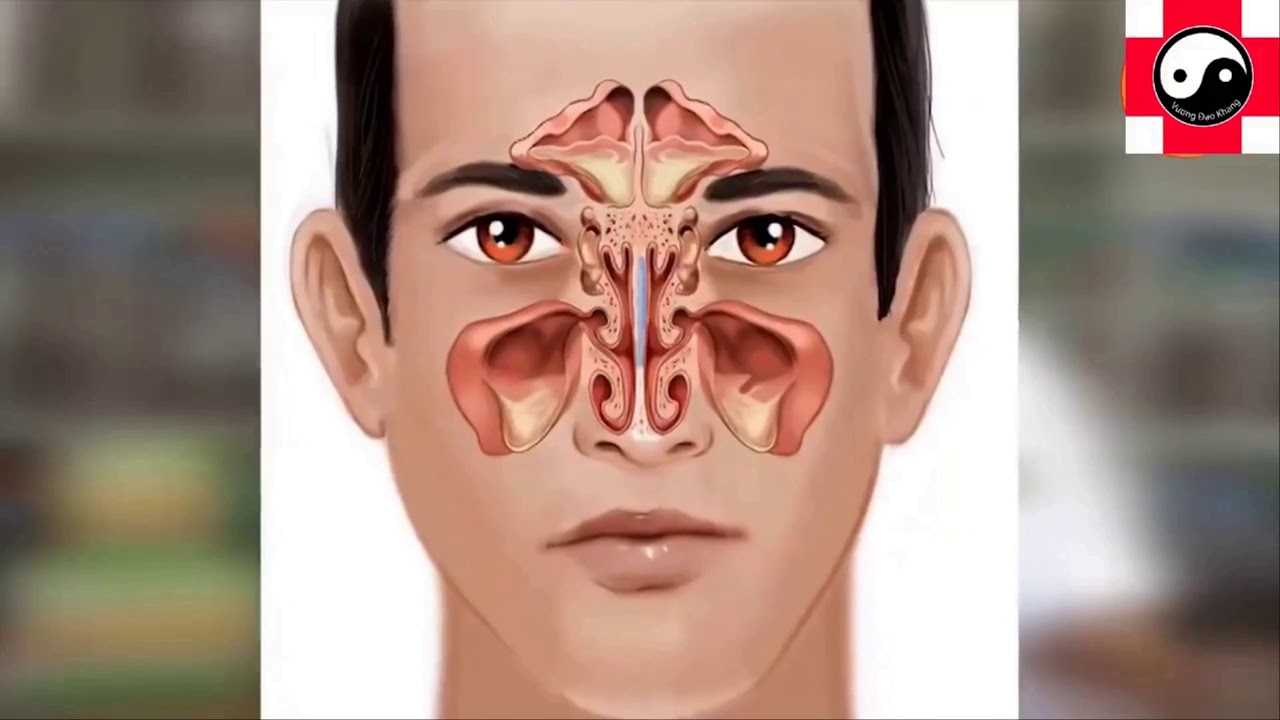 Ткани иссекаются, образуя доступ, достаточный для манипуляций, после чего проводится удаление кисты гайморовой пазухи, полипов или другого содержимого. Врач формирует соустье, которое соединяет пазуху с нижним носовым ходом. Такая операция длится около часа.
Ткани иссекаются, образуя доступ, достаточный для манипуляций, после чего проводится удаление кисты гайморовой пазухи, полипов или другого содержимого. Врач формирует соустье, которое соединяет пазуху с нижним носовым ходом. Такая операция длится около часа.
Микрогайморотомия
Эндоскопическое вмешательство предполагает доступ не через разрез, а через прокол, оно считается менее травматичным и не требует общего наркоза. Доступ к пазухе чаще всего осуществляется через нос, но возможны варианты (через переднюю стенку пазухи, через альвеолу зуба).
Реабилитация и возможные осложнения
В послеоперационный период пациенты часто сталкиваются с отеками и болью. Для облегчения дыхания врач назначает сосудосуживающие капли, можно использовать обезболивающие препараты. После радикальной гайморотомии нужно регулярно обрабатывать швы, их снимают через неделю. В месте разреза может остаться рубец. После микрогайморотомии рубцов не остается, отеки обычно меньше, болезненные ощущения минимальны.
Среди возможных осложнений — образование спаек в соустье, инфицирование послеоперационной области и гнойный процесс. При возникновении сильной распирающей боли и жара нужно немедленно обратиться за помощью.
Записаться на консультацию в клинику КИТ можно по телефону +7 (391)22 33 999
Запишитесь на приём
Ответы на популярные вопросы
Контакты и схема проезда
Адрес: г. Красноярск, ул. Мечникова, д.49
Email: Адрес электронной почты защищен от спам-ботов. Для просмотра адреса в вашем браузере должен быть включен Javascript.
Запись на приём:
+7 (391) 22-33-999,
+7 (391) 216-0-115
Отделение реабилитации:
+7 (391) 216-01-15
Социальные сети:
Instagram
Каким автобусом доехать:
от Солнечного — 87
от ТРЦ «Планета» — 87, 71, 53
от ТРЦ «Июнь» — 85
от КрасТЭЦ — 2
от КрасФарма — 5
от Предмостной площади — 2, 5, 52
от Локомотива — 2, 5, 32, 51, 52, 53, 71, 87
ЭНДОСКОПИЧЕСКАЯ РИНОХИРУРГИЯ
КИСТА ВЕРХНЕЧЕЛЮСТНОЙ (ГАЙМОРОВОЙ) ПАЗУХИ/
ЭНДОСКОПИЧЕСКАЯ РИНОХИРУРГИЯ
Кисты гайморовых пазух — это наиболее частая патология, с которой встречаются оперирующие ЛОР врачи всего мира. Не теряет эта патология своей актуальности и частоты встречаемости и у российских отоларингологов. Так, например, по данным ЛОР отделения Благовещенской городской клинической больницы за 2011-2013 года, процент выполненных операций по поводу кист гайморовых пазух составил 65 % от всех операций.
Не теряет эта патология своей актуальности и частоты встречаемости и у российских отоларингологов. Так, например, по данным ЛОР отделения Благовещенской городской клинической больницы за 2011-2013 года, процент выполненных операций по поводу кист гайморовых пазух составил 65 % от всех операций.
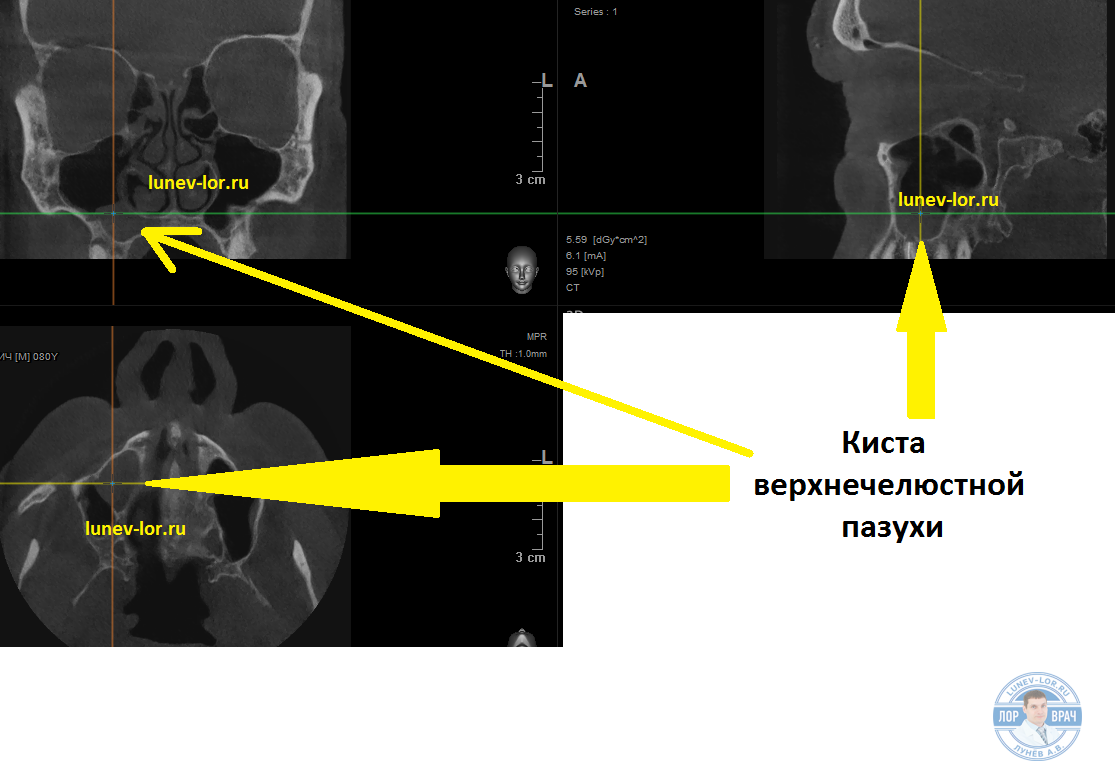
Киста гайморовой пазухи – шаровидное образование с тонкими стенками, изнутри заполненное жидкостью. Размеры и расположение кист в гайморовых пазухах могут быть различными.
Механизм образования кист следующий: слизистая оболочка, выстилающая придаточные пазухи носа, в том числе и гайморову пазуху, содержат железы, которые вырабатывают секрет (слизь). Если выводной проток какой-то железы перестает функционировать, то железа переполняется секретом и, постепенно растягиваясь, превращается в тонкостенное шаровидное образование – кисту, выполняющую часть пазухи носа.
Жалобы и диагностика:
1) Боли в области верхней челюсти, проекции гайморовой пазухи;
2) Заложенность носа, преимущественно на больной стороне;
3) Головные боли;
4) Рецидивы хронического гайморита;
5) Эпизоды истечения светло-желтой жидкости;
6) Чувство стекания жидкости по задней стенке глотки (синдром постназального затекания)
Однако, пациенты могут не предъявлять никаких жалоб и киста гайморовой пазухи может быть обнаружена случайно при рентгенологическом исследовании, например компьютерной томографии головного мозга.
ЭНДОСКОПИЧЕСКАЯ РИНОХИРУРГИЯ
Лечение кист гайморовых пазух — хирургическое. Но, не все кисты подлежат удалению. Наличие показаний к удалению кисты, а также выбора метода оперативного подхода определяет квалифицированный ЛОР врач-хирург при наличии компьютерной томографии придаточных пазух носа.
На сегодняшний день общепризнанным методом оперативного лечения кист является эндоскопическое их удаление. Это малотравматичный, щадящий и с функциональной точки зрения максимально сохраняющий архитектонику полости носа метод. Операция проводится через нос, при этом никаких разрезов на лице, в полости рта и носа не производиться. Верхнечелюстная пазуха сообщается с полостью носа через естественное отверстие – соустье. Именно через него хирург удаляет кисту специальными инструментами под контролем эндоскопического оборудования. Метод практически не имеет противопоказаний.
Операция проводится через нос, при этом никаких разрезов на лице, в полости рта и носа не производиться. Верхнечелюстная пазуха сообщается с полостью носа через естественное отверстие – соустье. Именно через него хирург удаляет кисту специальными инструментами под контролем эндоскопического оборудования. Метод практически не имеет противопоказаний.
Данный метод также значительно сокращает время нахождения пациента в стационаре: при выполнении операции эндоскопическим способом пациент может быть отпущен из стационара на следующий день после операции.
При создании статьи использовался интернет ресурс http://www.lor.ru/
Удаление кисты гайморовой пазухи (микрогайморотомия)
Что такое киста гайморовой пазухи
Кистой называют доброкачественное образование округлой формы, покрытое капсульной оболочкой и заполненное жидким содержимым. По статистике, кисты развиваются у каждого 10-го человека, однако хирургические удаление кисты гайморовой пазухи проводят единицам.
Кисты бывают истинными и ложными. Первые имеют эпителиальную выстилку внутри капсулы и склонны к прогрессирующему росту. Псевдокисты чаще образуются на фоне гипертрофии слизистой, бывают одно- и многокамерными.
Образования формируются в результате закупорки просвета желез и скопления секрета внутри. В таком случае они заполнены слизью (мукоцеле) или серозной жидкостью (гидроцеле). В результате инфекционно-воспалительных процессов образуются кисты с гнойным содержимым (пиоцеле).
Причины
Наиболее частой причиной появления кист в гайморовой пазухе являются хронические воспалительные заболевания инфекционного или аллергического характера. Нарушение защитных механизмов ведет к разрастанию и рубцеванию слизистой, в результате чего закупориваются выводящие протоки желез.
Реже патология развивается на фоне стоматологических заболеваний. Спровоцировать формирование кисты способны гнойно-воспалительные поражения корней зубов и их зачатков. Крайне редкой причиной является нарушение секреторной функции слизистой и выработка чрезмерно вязкой жидкости. Предрасполагающими факторами к образованию кист выступают аномалии строения лицевого скелета, травмы, иммунодефицитные состояния.
Крайне редкой причиной является нарушение секреторной функции слизистой и выработка чрезмерно вязкой жидкости. Предрасполагающими факторами к образованию кист выступают аномалии строения лицевого скелета, травмы, иммунодефицитные состояния.
Когда нужно удаление кисты верхнечелюстной пазухи
Небольшие образования обычно не доставляют больному неприятных ощущений и диагностируются случайно. Более крупные кисты нарушают вентиляцию и дренаж придаточных пазух, что проявляется следующими симптомами:
- слизистые выделения из носовых ходов;
- частый насморк;
- головные боли;
- преходящая заложенность носа;
- ощущение давления в области скул, глазниц.
В редких случаях образования достигают больших размеров и заполняют всю пазуху. Давление на стенки синуса проявляется следующими симптомами:
- двоение в глазах;
- ноющие боли в области лица;
- характерный «газетный» хруст при надавливании на область пазухи.
Эффективных консервативных методов лечения кисты не существует. При случайной диагностике патологии и отсутствии клинической симптоматики, врачи применяют наблюдательную тактику ведения пациентов. Удаление кисты в верхнечелюстной пазухе эндоскопом показано в следующих случаях:
- диаметр образования более 6 см;
- быстрое увеличение кисты в размерах;
- наличие гноя в полости кисты;
- клинически выраженные симптомы заболевания, снижающие качество жизни больного;
- ухудшение зрения.
Как проходит операция?
Микрогайморотомию проводят планово в амбулаторном порядке (госпитализация не требуется). Эндоскопическое оборудование оснащено оптикой и микрохирургическими инструментам. Доступ к образованию получают эндоназально, чаще через соустье пораженной пазухи. Есть возможность одновременного удаления полипов и коррекции формы соустий для нормализации дренажа и аэрации синусов.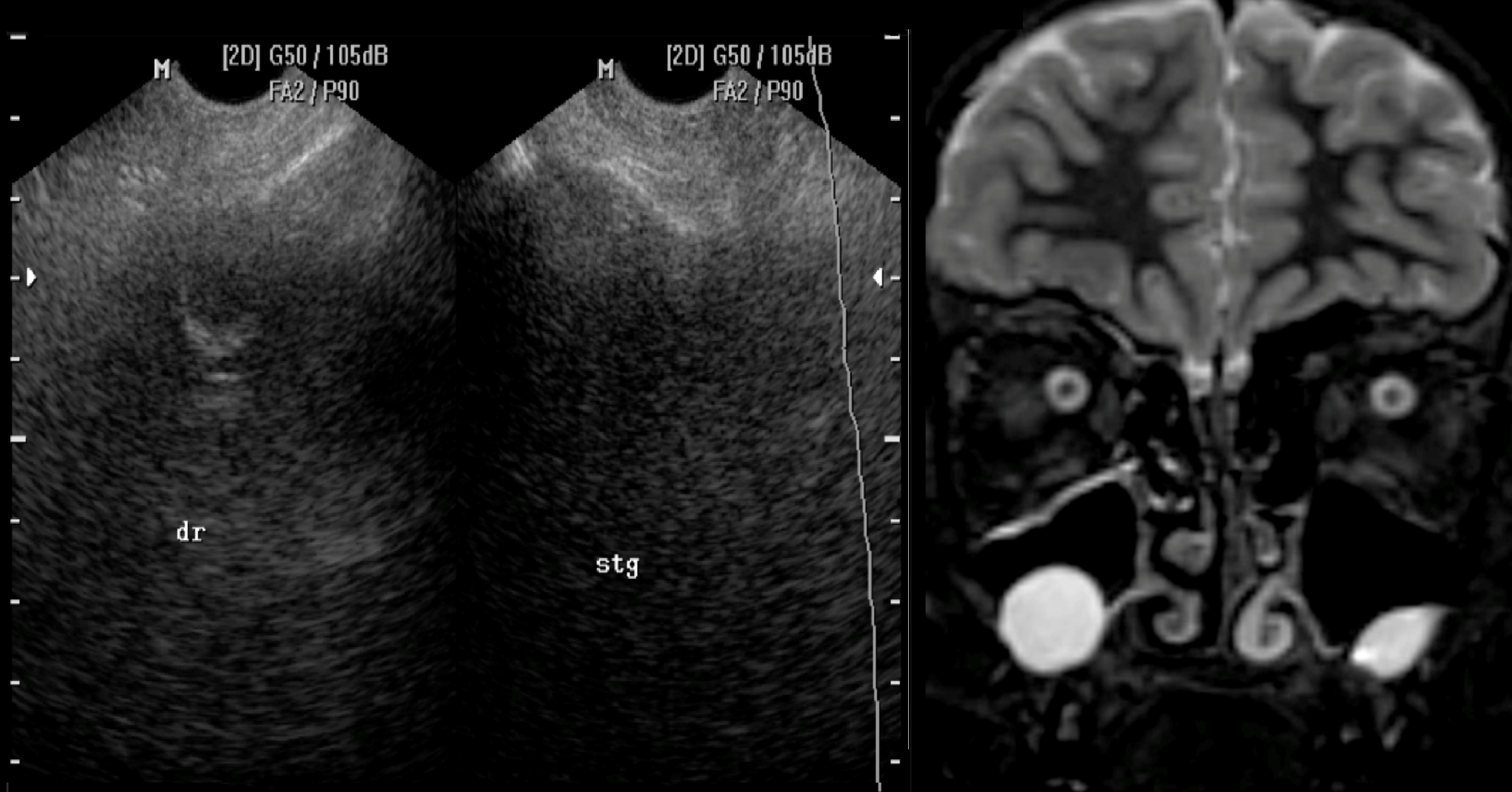 Эндоскопическое удаление кисты гайморовой пазухи занимает не более 40 минут и проводится под местной анестезией.
Эндоскопическое удаление кисты гайморовой пазухи занимает не более 40 минут и проводится под местной анестезией.
Реабилитация
Через 1,5 часа после эндоназнального удаления кисты гайморовой пазухи пациент может самостоятельно отправиться домой. Реабилитация занимает 2-4 недели.
В раннем послеоперационном периоде нельзя сморкаться, чихать и кашлять. До полного восстановления пациенту следует отказаться от физических нагрузок, тепловых процедур, перелетов, употребления напитков через трубочку. Для профилактики осложнений и рецидива заболевания в первые 10 дней проводят медикаментозную терапию (промывание носа, использование сосудосуживающих и противовоспалительных капель).
Где можно сделать микрогайморотомию
Получить консультацию опытного отоларинголога и удалить кисту верхнечелюстной пазухи можно в многопрофильной клинике «МЕДИОНА ПАРНАС». Центр располагает современным диагностическим оборудованием, собственной лабораторией, а также передовыми технологиями для проведения малоинвазивных хирургических операций.
Сколько стоит удаление кисты гайморовой пазухи
Базовая цена на микрогайморотомию указана в разделе «Прайс» на нашем сайте. Стоимость удаления кисты верхнечелюстной пазухи рассчитывается индивидуально для каждого пациента с учетом особенностей клинического случая и сопутствующей патологии.
Живите полноценной жизнью! Записывайтесь на консультацию в «МЕДИОНА ПАРНАС» к отоларингологу в удобное время.
Диагностика и лечение гайморита и фронтита, удаление новообразований придаточных пазух носа в Анапе
Синусы – воздухоносные полости, расположенные в черепе человека. К ним относятся лобная, гайморова, клиновидная пазухи и решетчатый лабиринт. Пациентов в этой области беспокоят инфекционные заболевания, новообразования, травмы, врожденные патологии, усугубляющиеся с возрастом. Для диагностики заболеваний придаточных пазух носа необходимо обращаться к отоларингологу. В Анапе пройти обследование и вылечить гайморит и фронтит, избавиться от кист и полипов можно в клинике «НеоМед».
В Анапе пройти обследование и вылечить гайморит и фронтит, избавиться от кист и полипов можно в клинике «НеоМед».
Гайморит
Гайморит – воспаление гайморовых (верхнечелюстных) пазух носа. В острой форме сопровождается затрудненным носовым дыханием, слизисто-гнойными выделениями, болями в переносице и зоне лба, давлением и напряжением в области поражения, высокой температурой. Хронический гайморит усложняет жизнь головными болями.
Современная диагностика не ограничивается внешним осмотром и включает:
- риноскопию – эндоскопическое исследование слизистой оболочки носовой полости;
- клинические анализы для выявления природы инфицирования;
- компьютерную томографию, УЗИ;
- диагностическую пункцию гайморовой пазухи.
Тяжелые формы гайморита лечат хирургическим путем. От заболевания избавляет гайморотомия – вскрытие верхнечелюстного синуса. Выбор хирургического лечения зависит от остроты течения заболевания.
- Пункцию синуса выполняют, если заболевание протекает остро. Длинную иглу вводят в носовую пазуху и выкачивают гной. Обрабатывают антисептиком.
- Радикальная гайморотомия – открытая операции по Люку-Колдуэллу. Выполняют под местной анестезией. Синусовую полость очищают от гноя через разрез в ротовой полости.
- Интраназальная антростомия – операция с доступом через носовые ходы.
В «НеоМед» гайморотомию выполняют методом эндоскопии. Очищение гайморовых пазух проводят через назальное отверстие, не делая проколов. Эндоскоп вводят через соустье между верхнечелюстной пазухой и носовой полостью. За ходом манипуляций врач наблюдает на экране монитора.
Фронтиты
Фронтит – воспалительное заболевание, затрагивающее придаточные носовые пазухи в лобной части головы. Чаще всего воспаление возникает на фоне инфекций, когда бактерии и вирусы проникают в лобные пазухи. Нередко фронтит возникает на фоне ОРВИ, гриппа, риновируса. Реже причиной бывают травмы, инородные тела, новообразования в синусах.
Симптомы фронтита схожи с теми, что и при гайморите, но более выражены. К ним присоединяются невыносимые боли, припухлость и отечность в области лба, светобоязнь, потеря обоняния. Заболевание протекает в острой и хронической форме. Хроническому фронтиту свойственна гипертрофия слизистой оболочки в среднем носовом ходе.
Заболевание опасно развитием абсцессов головного мозга и менингита, если гной из пазухи перейдет в головной мозг.
Для диагностики используют:
- УЗИ околоносовых пазух;
- диафаноскопию – осмотр с просвечиванием пучком света;
- риноскопию;
- рентген фронтальной и боковой поверхностей лба;
- лабораторное исследование выделений для выявления типа инфекции.
Фронтит лечат медикаментозно препаратами, уничтожающими возбудителей воспаления. Для облегчения дыхания назначают капли и промывания. Может быть рекомендовано прогревание. Если консервативная терапия не помогает либо состояние пациента тяжелое, прибегают к хирургическому лечению.
Цель операции при фронтите – дренирование лобной пазухи. Для удаления гноя выполняют трепанопункцию – прокол под контролем рентгена. Через прокол подают антисептик для промывания.
В «НеоМед», помимо трепанопункции, выполняют дренирование эндоскопическим методом без проколов и разрезов. Гной удаляют, вводя инструменты через нос, как и при гайморите. Это малоинвазивный метод, не предполагающий обезболивания.
В сложных случаях требуются операции с разрезом и выпиливанием костного фрагмента. Классические хирургические операции показаны, если присутствует абсцесс мозга, остеомы больших размеров, есть противопоказания к эндоскопии.
Новообразования в носовых пазухах и их лечение
Даже небольшие доброкачественные новообразования в носовых пазухах могут быть вредны и опасны. Они затрудняют дыхание, способствуют искривлению носовой перегородки, провоцируют ЛОР-заболевания, приводят к атрофии слизистой оболочки носа. Чем раньше будет удалено образование, тем меньше вреда организму оно успеет нанести.
Полипы в носу мешают полноценному дыханию, вызывают заложенность, ведущую к головным болям, повышению давления, храпу. Растущий полип может деформировать носовую перегородку.
В придаточных пазухах могут образовываться кисты – капсулы с жидким содержимым.
- Кисты гайморовой пазухи зачастую никак не проявляются и обнаруживаются во время осмотра у пациентов с симптомами гайморита или фронтита.
- Киста лобной пазухи может дать о себе знать только через несколько лет, достигнув объемов, при которых образование болезненно пальпируется.
- Киста клиновидной пазухи больших размеров вызывает головокружение, рвоту, боли в затылке. При компрессии зрительного анализатора приводит к двоению в глазах.
Объемные кисты, расположенные в воздухоносных полостях, затрудняют дыхание, медленно ведя к сердечной патологии и дыхательной недостаточности. Пузырь давит на слизистые оболочки и кости черепа. Наиболее опасны гнойные кисты, которые могут лопнуть.
Кисты и полипы выявляют на рентгенограмме, МРТ и КТ, проводят эндоскопическое исследование с биопсией. Удаление кист и полипов показано, если они нарушают нормальную работу синусов, имеют риск перерождения в онкологию, беспокоят симптомами.
Лучший на сегодняшний день метод удаления полипов и кист – эндоскопическая операция без разрезов. Инструменты и видеокамеру для визуального контроля вводят через носовые ходы. Операция несложная, нет кровотечения и шрамов, быстрое восстановление.
Вылечить заболевания носовых пазух и удалить новообразования методом эндоскопии без разрезов, проколов и нарушения целостности кости можно в многопрофильном медицинском центре «Неомед», расположенном в Анапе – на юге Краснодарского края.
Опухоли носа и пазух | Сидарс-Синай
Не то, что вы ищете?Об опухолях носа и пазух
Опухоли носа и носовых пазух — это доброкачественные или злокачественные опухоли носа или носовых пазух.
Раковые опухоли носовой полости или носовых пазух встречаются редко, в США ежегодно диагностируется только около 2000. От 60 до 70 процентов этих типов опухолей возникают в верхнечелюстной пазухе щеки, от 20 до 30 процентов — в носовой полости и от 10 до 15 процентов — в решетчатых пазухах по обе стороны от носа.Крайне редко рак возникает в клиновидных пазухах за решетчатыми пазухами и в лобных пазухах лба.
В полости носа или носовых пазухах может возникать несколько типов рака, в том числе:
- Плоскоклеточный рак (около 70 процентов таких видов рака) встречается в дыхательных путях.
- Аденокарцинома (примерно от 10 до 20 процентов) возникает в слизистой оболочке носовых пазух.
- Лимфомы (около 5 процентов таких видов рака) вызываются клетками иммунной или лимфатической системы.
- Меланомы (около 3%) возникают из клеток слизистой оболочки носовых пазух, которые содержат пигмент и являются очень агрессивными.
- Esthesioneuroblastomas развиваются из нервов у основания черепа, где они проникают в полость носа и обеспечивают обоняние.
Есть также несколько типов доброкачественных опухолей, которые, хотя и не распространяются, могут причинить вред, если их не лечить.
Остеомы обычно не вызывают никаких симптомов, но могут поражать лобные, решетчатые или верхнечелюстные пазухи.Если остеома действительно вызывает такую обструкцию, ее необходимо удалить хирургическим путем.
Вирусные инфекции могут вызывать папилломы, бородавчатые образования в носу или носовых пазухах. Хотя около 10 процентов из них являются злокачественными, большинство из них доброкачественные.
Каковы причины и факторы риска опухолей носа и носовых пазух?
Мужчины чаще заболевают раком носовых пазух, чем женщины.
Самый распространенный возраст для диагностики этого состояния — 50-60 лет.
Курение и табачный дым являются основным фактором риска рака носа и носовых пазух, а также других видов рака дыхательных путей.Воздействие пыли от дерева, кожи или текстиля, а также вдыхание паров клея, формальдегида, растворителей, никеля, хрома, медицинского спирта и радия, по-видимому, увеличивает риск таких видов рака. Избегание воздействия этих факторов риска может снизить риск рака носовых пазух или носовых пазух, особенно отказ от табачного дыма.
Хотя причина рака носовых пазух и носа неизвестна, они возникают, когда гены, контролирующие рост клеток, становятся дефектными.
Каковы симптомы опухолей носа и носовых пазух?
Хотя многие виды рака носовых пазух и носа не проявляются симптомами, некоторые продолжительные симптомы могут указывать на рак, в том числе:
- Постоянная заложенность носа, особенно с одной стороны
- Боль во лбу, щеке, носу или вокруг глаз или уха
- Постназальный капель в задней части глотки
- Частые и стойкие носовые кровотечения
- Двойное или нечеткое зрение
- Потеря обоняния или вкуса
- Боль или онемение лица или зубов
- Рост на лице, носу, небе или шее
- Насморк
- Затруднение при открывании рта
- Рецидивирующие ушные инфекции
- Нарушение слуха
Как диагностируются опухоли носа и носовых пазух?
Сбор анамнеза и физическое обследование головы и шеи — первый шаг в диагностике подозрения на рак носа или носовых пазух.Небольшой оптоволоконный прицел можно использовать для осмотра полости носа и пазух.
Если есть подозрение на рак, для диагностики состояния можно использовать МРТ, КТ или ПЭТ.
Эндоскоп можно использовать для биопсии подозреваемого новообразования под местной или общей анестезией. Удаленный образец анализируется патологом, чтобы определить, является ли он злокачественным.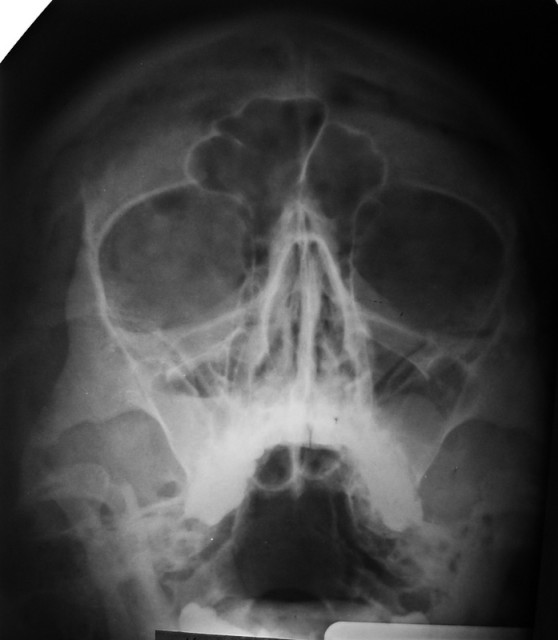
Как лечат опухоли носа и носовых пазух?
Хирургия, лучевая терапия и химиотерапия могут использоваться для лечения рака носовой полости или носовых пазух.Если опухоль небольшая, ее часто можно удалить с помощью эндоскопического малоинвазивного доступа. Если опухоль распространилась на щеку, глаз, мозг, нервы или другие ключевые структуры черепа, часто требуется открытый хирургический доступ. Хирурги Cedars-Sinai Sinus Center являются экспертами как в эндоскопическом, так и в открытом хирургическом лечении этих видов рака.Ключевые моменты
- Раковые опухоли носовой полости или носовых пазух встречаются редко, в США ежегодно диагностируется только около 2000.
- Мужчины чаще заболевают раком носовых пазух, чем женщины.
- Самый распространенный возраст для диагностики этого состояния — 50-60 лет.
- Курение — главный фактор риска рака носа и носовых пазух. Воздействие различных веществ и паров также может иметь значение.
- Эти виды рака лечат лучевой, химиотерапией и хирургическим вмешательством, которые могут быть малоинвазивными в зависимости от размера опухоли.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от визита к врачу:
- Знайте причину вашего визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Возьмите с собой кого-нибудь, кто поможет вам задать вопросы и запомнить, что вам говорит поставщик.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые дает вам ваш провайдер.
- Узнайте, почему прописано новое лекарство или лечение и как они вам помогут. Также знайте, каковы побочные эффекты.
- Спросите, можно ли вылечить ваше состояние другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если вы не примете лекарство, не пройдете тест или процедуру.
- Если вам назначена повторная встреча, запишите дату, время и цель этого визита.
- Узнайте, как вы можете связаться с вашим поставщиком медицинских услуг, если у вас возникнут вопросы.
Пример: кисты синуса лошади
Предупреждение: этот пост содержит несколько графических изображений ран и крови.
В начале июня этого года Severn Edge Equine была представлена чистокровная годовалая кобылка с большой опухолью на левой стороне лица. Кобылка была яркой и здоровой, но у нее был ограниченный поток воздуха через левую ноздрю. Первоначальный осмотр не выявил явных внешних признаков травмы вокруг опухоли, а при осмотре полости рта не было обнаружено явных отклонений от нормы в зубных рядах непосредственно под опухолью.
Первоначально годовалого ребенка лечили симптоматическим курсом антибиотиков и противовоспалительных средств.Они не имели большого эффекта, однако было отмечено, что опухоль увеличивалась в размерах и глаза начинали слезиться.
Кобылка была доставлена в клинику в Астон Манслоу для дальнейшего исследования. Отеки на стороне лица без выделений из носа обычно вызваны абсцессами корней первых двух коренных зубов. Первые 2 коренных зуба находятся перед носовыми пазухами, поэтому инфицирование вызовет опухание кости, а не попадание в пазуху, а затем вниз по носу.
Отек в этом случае был слишком далеким, чтобы ассоциироваться с первыми двумя коренными зубами. Инфекция носовых пазух обычно вызывает односторонние выделения из носа (с неприятным запахом), и мы обычно не видим опухоли, если не заблокирован отток / дренажный тракт. В этом конкретном случае мы имели дело с заблокированным инфицированным синусом или чем-то более необычным, например кистой околоносовых пазух, гематомой решетчатой кости или даже опухолью.
Эндоскопическое исследование носовых ходов показало, что они были особенно сужены из-за набухания пазух, заставляя носовые ходы отклоняться внутрь.Рентгенограммы показали здоровые корни зубов, но область носовых пазух была заполнена помутнениями мягких тканей, а не темными участками газа. Они не показали никаких жидкостных линий, которые вы обычно видите в случае инфицированных носовых пазух. Виды имели то, что мы называем матовым стеклом. Сферический контур также можно было увидеть в пазухе на виде сверху. Внутри пазухи также наблюдалось появление нескольких ячеек, а также некоторая деформация носовых раковин.
Эти признаки, а также возраст лошади и появление отека лица заставили нас с большим подозрением относиться к кисте околоносовых пазух.В припухлость лица вводили иглу и удаляли желтую жидкость. Это не был гной, и это снова соответствовало диагнозу кисты пазухи.
Неизвестно, что вызывает образование околоносовой кисты, но считается, что травма дыхательных слоев слизистой оболочки пазухи может запустить процесс развития кисты.
Хирургия — единственный вариант лечения. Если игнорировать кисту, она начнет вызывать проблемы, занимающие больше места в полости носа, а также поражать левый глаз и связанные с ним нервы в пазухе.Операция проводится на лошади, находящейся под седативным действием, поскольку она сопряжена с меньшими рисками, чем полная анестезия.
Кобылке поместили капельницу, чтобы успокоительное можно было вводить медленно на протяжении всей процедуры. Затем под кожу вводили местный анестетик перед созданием лоскута верхнечелюстной пазухи путем разрезания кожи, а затем с помощью колеблющейся костной пилы для разрезания пазухи.
Серия фотографий ниже показывает, что лоскут был открыт, и были отчетливо видны многоячеистые карманы кисты.Пазуха была заполнена кистозным материалом. Его осторожно соскоблили и удалили пальцами и костяной кюреткой. Основная часть кисты находилась в лобной пазухе и полностью нарушила нормальную архитектуру околоносовой пазухи.
Было создано трепанговое отверстие лобной пазухи, чтобы облегчить удаление кисты, а также для последующей промывки. После удаления кисты кобылка осталась с одной большой открытой полостью пазухи, а не с нормально разделенными полостями. Были некоторые опасения по поводу повреждения нервов, лежащих в пазухе.
После удаления как можно большего количества кистозного материала между пазухой и носовой полостью был создан дренажный тракт, поскольку нормальный канал был закрыт расширением кисты, чтобы обеспечить промывание и дренирование во время последующего ухода. На верхнечелюстную пазуху была наложена повязка, которую на следующий день сняли с носа. Затем хирургический лоскут закрывали, а систему промывания / промывания помещали в верхнее переднее трепанговое отверстие и зашивали.
Кобылка вскоре оправилась от седативных препаратов и, несмотря на все хирургическое вмешательство, была здорова, здорова и начала есть в течение нескольких часов.К счастью, не было очевидных повреждений ни одного из чувствительных нервов, пересекающих пазуху. Она вернулась домой после нескольких ночей в клинике, и ей ежедневно промывали носовые пазухи. Вначале вокруг хирургических участков возникла припухлость, но с тех пор она исчезла.
Прошло 2 недели после процедуры, и сейчас все идет хорошо. Дренажный тракт между пазухой и носовыми ходами заблокирован из-за чрезмерной грануляции слизистой оболочки пазухи. Это признанное осложнение такого типа хирургии и требует вмешательства для повторного открытия тракта.Это было сделано через доступ через трепанационное отверстие лобной пазухи.
Хотя мы все еще находимся в начале процесса выздоровления, прогноз для кобылки хороший. У некоторых лошадей остаются легкие, но непрерывные выделения из носа, однако они протекают бессимптомно. Нарушение и сужение носовых полостей должно реконструироваться и позволить в будущем нормальное спортивное дыхание.
Мы держим пальцы скрещенными для полного выздоровления без происшествий.
Д-р Марк Сандерсон BVM & S MRCVS
Mucucoele верхнечелюстной пазухи и глаза
Sir,
Mucocoeles — распространенные, расширяющиеся кистообразные поражения, поражающие придаточные пазухи носа. 1 Большинство из них возникает в лобной пазухе, за ней следуют решетчатая пазуха, верхнечелюстная пазуха и клиновидная пазуха. Они постепенно растут, увеличиваются в размерах и редко вызывают костное разрушение стенок пазух, 2 , что приводит к поражению орбиты и глаз. Сообщаем о таком редком случае.
История болезни
69-летняя женщина с онемением правой стороны лица и постоянной болью в течение 1 месяца была направлена терапевтом к неврологу. В ожидании приема у нее развилось временное двоение в глазах и легкий птоз справа.В прошлом у нее не было травм лица, поражающих пазухи, но 21 год назад она рассказала историю хронического правого гайморита и операции Колдуэлла – Люка. Она лечилась от бронхиальной астмы, системной гипертонии и сахарного диабета II типа.
Невролог, который осмотрел ее 5 месяцев спустя, поставил первоначальный диагноз невралгии тройничного нерва и заподозрил, что она, вероятно, перенесла временную ишемическую атаку ствола мозга. Несколько исследований, включая гематологию, биохимию крови, компьютерную томографию головного мозга и исследование спинномозговой жидкости, были в пределах нормы.
Несколько месяцев спустя у нее снова появилось двоение в глазах и ухудшились ее симптомы. На этот раз невролог заметил птоз, проптоз и ограниченное движение глаз, но не обнаружил других неврологических отклонений. Она поступила на срочную компьютерную томографию глазницы и придаточных пазух носа. Это показало обширную слизистую оболочку правой гайморовой пазухи, выходящую на орбиту со смещением зрительного нерва. В этот момент пациентку направили к хирургу-ЛОР. Также была запрошена срочная консультация офтальмолога.
Офтальмолог обнаружил, что ее острота зрения справа была 6/36 (по Снеллену), без клинических признаков компрессии зрительного нерва. У нее было онемение правой подглазничной области, полный птоз верхнего века, неаксиальный проптоз и серьезное ограничение движения глаз. Признаков увеита не было, внутриглазное давление в норме. На правом глазном дне видны нижняя вмятина, хориоидальные складки желтого пятна и нормальный диск зрительного нерва. Левый глаз в норме, острота зрения без посторонней помощи 6/9. Ультразвуковое сканирование B правого глаза показало большую орбитальную массу, вдавленную в нижнюю часть глазного яблока (рис. 1).
У нее было онемение правой подглазничной области, полный птоз верхнего века, неаксиальный проптоз и серьезное ограничение движения глаз. Признаков увеита не было, внутриглазное давление в норме. На правом глазном дне видны нижняя вмятина, хориоидальные складки желтого пятна и нормальный диск зрительного нерва. Левый глаз в норме, острота зрения без посторонней помощи 6/9. Ультразвуковое сканирование B правого глаза показало большую орбитальную массу, вдавленную в нижнюю часть глазного яблока (рис. 1).
(a) и (b): МРТ показывает полное помутнение правой верхнечелюстной пазухи с увеличением массы во всех направлениях. (c) Ультразвуковое сканирование B с большой массой глазницы, вдавленной в нижнюю часть глазного яблока.
МРТ орбиты и носовых пазух выявила полное помутнение правого антрального отдела верхней челюсти с увеличивающейся массой во всех направлениях. Выпуклость в дне глазницы привела к возвышению глазного яблока и проптозу (рис. 1а, б). Эти данные ясно свидетельствовали о диагнозе слизистой верхней челюсти, и было решено удалить поражение хирургическим путем.
Операция была выполнена сразу под общим наркозом хирургами-ЛОР, которые дренировали жидкость и полностью удалили слизистую оболочку через широкую нижнюю антростому. По окончании операции отмечена немедленная коррекция проптоза. Правый глаз в первый день после операции показал улучшение остроты зрения (6/9), полное разрешение диплопии, полное восстановление движения глаз и птоза, а также исчезновение макулярных хориоидальных складок и нижней глобальной вмятины.Аспирированная серозная жидкость оказалась стерильной, а отчет о биопсии подтвердил доброкачественное кистозное воспалительное поражение, соответствующее слизистой оболочке верхнечелюстной пазухи.
Киста почечного синуса — великий имитатор | Нефрологическая диализная трансплантация
Многие коллеги, выполняющие УЗИ почек, сталкиваются со случаями, когда сложно отличить кисты синуса от обструкции. Поэтому полезно обсудить диагностические критерии кист почечного синуса и изучить некоторые состояния, которые необходимо учитывать при дифференциальной диагностике.
Поэтому полезно обсудить диагностические критерии кист почечного синуса и изучить некоторые состояния, которые необходимо учитывать при дифференциальной диагностике.
Имеется мало гистологической документации. Большинство авторов различают:
-
(i) паратазовые кисты : берущие начало в почечной паренхиме, распространяющиеся в почечный синус и преимущественно расширяющиеся внутри него, и
-
(ii) перипельвикальные кисты : берущие свое начало в структурах синуса которые предположительно представляют собой в основном лимфатические скопления.
Если в почечном синусе обнаруживаются эхопрозрачные структуры, какие аргументы свидетельствуют в пользу кисты почечного синуса?
Типичные кисты почечного синуса:
-
• овальные (редко идеально круглые)
-
• резко очерченные
-
• безэхогенные / гипоэхогенные
-
• обычно множественные
-
• ориентированные a радиальное направление к воротам
-
• не взаимосвязаны.
Чтобы убедиться, что структуры ориентированы в радиальном направлении к воротам, необходимо сканировать область синуса. Двумя признаками, наиболее полезными для дифференциации кист синуса и дилатации таза / чашечки, являются следующие: (i) кисты почечного синуса никогда не связаны между собой и (ii) эхопрозрачность не может быть прослежена до мочеточника. Рисунок 1 иллюстрирует сложность дифференциальной диагностики.
Какие дифференциальные диагнозы необходимо учитывать?
-
• Обструкция мочевыводящих путей.
-
• Ампулярный таз и эктазия чашечек и таза во время беременности, сахарного диабета и других состояний с высокой скоростью мочеиспускания.
-
• Липоматоз носовых пазух (липомы эхогенны в отличие от эхолюцентных кист, но это различие имеет очень небольшое практическое значение).
-
• Изолированные кисты чашечки, мегакаликоз Hydrocalyces и дивертикулы чашечки.

-
• Гематома, локализованная уринома.
-
• Расширенные вены в области ворот, аневризма почечной артерии, артериовенозная мальформация.
-
• Доброкачественная кистозная лимфангиома, ангиомиолипома почечного синуса, уроэпителиальная или почечная карцинома.
Если диагноз остается сомнительным, следует рассмотреть дополнительные методы визуализации, например урография, КТ, МРТ.
Чтобы отличить физиологические состояния от патологических, полезно рассмотреть пределы размеров нормальных структур:
У пациента с пограничными данными полезно (i) сравнить структуры синусов двух почек и (ii) обследуйте пациента в положении лежа на спине и в вертикальном положении, чтобы исключить мешающие эффекты дилатации из-за высокого потока мочи.
Примеры диагноза у трех пациентов приведены на рисунках 2–4.
Рис. 1.
Поступила женщина 43 лет с длительным анамнезом инфекции мочевыводящих путей. Лечащий врач поставил диагноз: кисты носовых пазух. ( a ) Быстрое первое сканирование показывает серию округлых, эхолуцентных структур без взаимосвязи, что совместимо с диагностикой кист синуса. ( b ) Однако подробное обследование с проведением серийных обследований показывает, что эти структуры четко связаны с тазом.Окончательный диагноз, подтвержденный в / в. урография, пельвиуретеральный стеноз с расширением лоханки.
Рис. 1.
Поступила женщина 43 лет с длительным анамнезом инфекции мочевыводящих путей. Лечащий врач поставил диагноз: кисты носовых пазух. ( a ) Быстрое первое сканирование показывает серию округлых, эхолуцентных структур без взаимосвязи, что совместимо с диагностикой кист синуса. ( b ) Однако подробное обследование с проведением серийных обследований показывает, что эти структуры четко связаны с тазом.Окончательный диагноз, подтвержденный в / в. урография, пельвиуретеральный стеноз с расширением лоханки.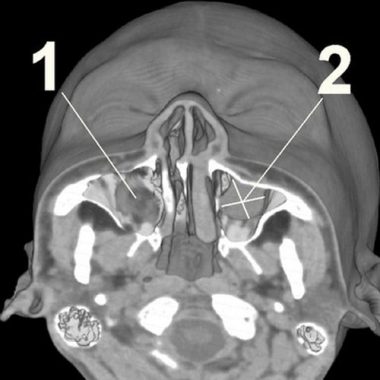
Рис. 2.
Пациент 58 лет с известным пузырно-мочеточниковым рефлюксом и рецидивирующей инфекцией мочевыводящих путей. Поступление из-за подозрения на непроходимость. Обратите внимание на многочисленные овальные эхопрозрачные структуры, направленные к центру ворот, которые не связаны между собой. Окончательный диагноз — кисты почечного синуса.
Рис.2.
Пациент 58 лет с известным пузырно-мочеточниковым рефлюксом и рецидивирующей инфекцией мочевыводящих путей. Поступление из-за подозрения на непроходимость. Обратите внимание на многочисленные овальные эхопрозрачные структуры, направленные к центру ворот, которые не связаны между собой. Окончательный диагноз — кисты почечного синуса.
Рис. 3.
Пациент, 68 лет, с нефролитиазом в анамнезе. На снимке видны множественные округлые эхопрозрачные образования.Обратите внимание, что, в отличие от рис. 2, между овальной гиперэхогенной структурой и почечной лоханкой видно узкое соединение (стрелка). В этом случае окончательный диагноз — гидрокаликс, предположительно вторичный по отношению к вызванному камнями рубцеванию воронки чашечки (туберкулез почек был исключен).
Рис. 3.
Пациент 68 лет с нефролитиазом в анамнезе. На снимке видны множественные округлые эхопрозрачные образования. Отметим, что в отличие от рис.2 видно узкое соединение (стрелка) между овальной гиперэхогенной структурой и почечной лоханкой. В этом случае окончательный диагноз — гидрокаликс, предположительно вторичный по отношению к вызванному камнями рубцеванию воронки чашечки (туберкулез почек был исключен).
Рис. 4.
Пациент 68 лет с известной уроэпителиальной карциномой мочевого пузыря. Шесть недель назад хирургическим путем был создан новый пузырь. Пациент был госпитализирован, потому что лечащий врач не смог определить наличие кисты или непроходимости.( a ) Эхопрозрачные пирамидоидные образования, не имеющие связи с тазом.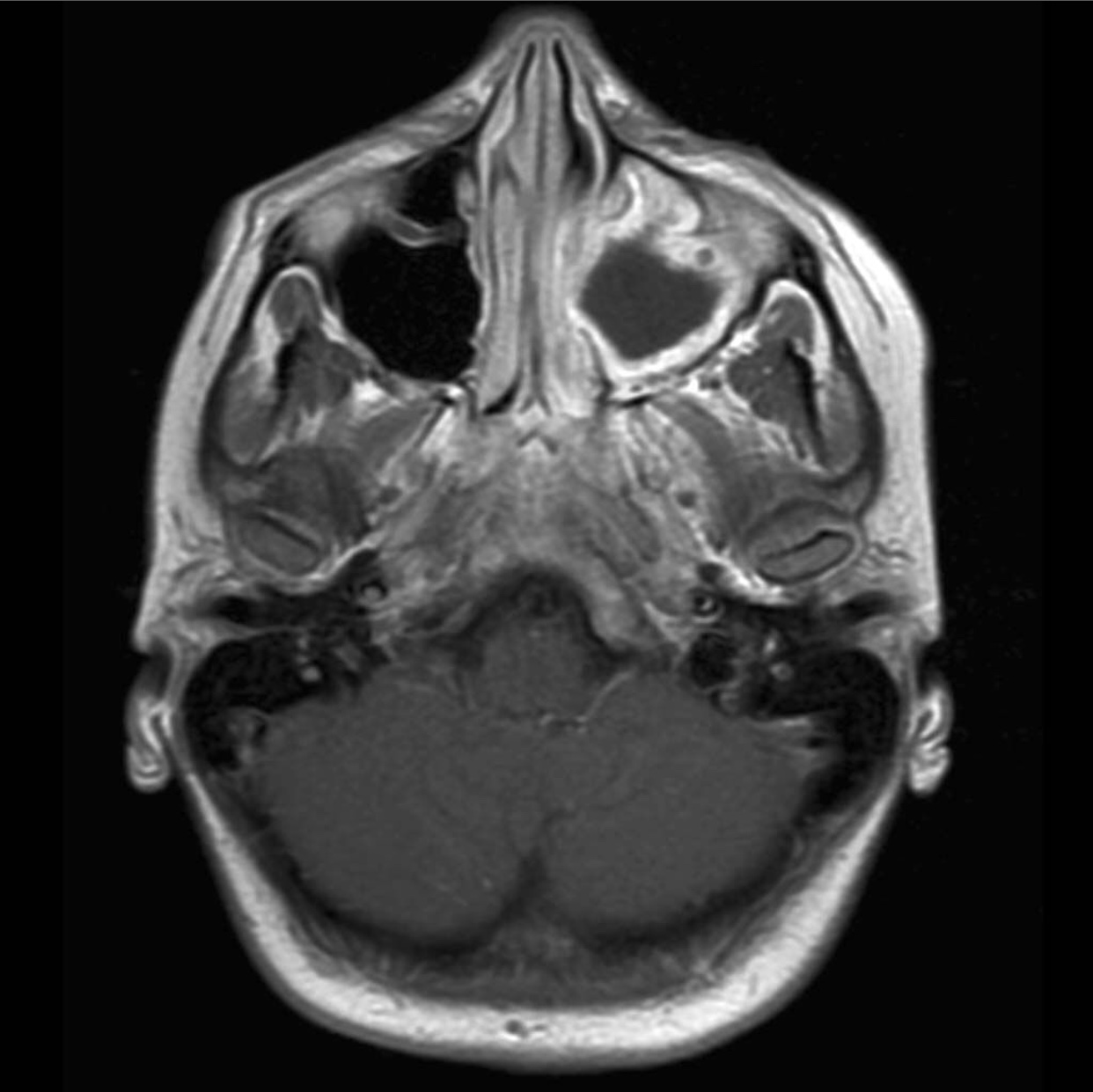 ( b ) Однако другой разрез четко показывает связь между гиперэхогенным образованием и тазом. Окончательный диагноз — непроходимость.
( b ) Однако другой разрез четко показывает связь между гиперэхогенным образованием и тазом. Окончательный диагноз — непроходимость.
Рис. 4.
Пациент 68 лет с известной уроэпителиальной карциномой мочевого пузыря. Шесть недель назад хирургическим путем был создан новый пузырь. Пациент был госпитализирован, потому что лечащий врач не смог определить наличие кисты или непроходимости.( a ) Эхопрозрачные пирамидоидные образования, не имеющие связи с тазом. ( b ) Однако другой разрез четко показывает связь между гиперэхогенным образованием и тазом. Окончательный диагноз — непроходимость.
Учебный пункт
Если вы видите гипоэхогенные структуры в почечном синусе, наиболее важными аргументами для диагноза кисты носовых пазух являются:
Запросы для переписки и оттиска на номер : Prof.E. Ritz, Sektion Nephrologie, Med. Universitätsklinik, Bergheimer Str. 56а, D ‐ 69115 Гейдельберг, Германия.
Предлагаемое чтение
1Barbaric Z.
Принципы мочеполовой радиологии
, 2-е издание. Thieme Medical Publishers, Нью-Йорк,1994
2Koeppen ‐ Hagemann I., Ritz E.
Nierensonographie
. Thieme, Stuttgart,1992
3Rettenmaier G, Seitz K.
Sonographische Differentialdiagnostik
, Bd.1. Издание medizin — VHC, Weinheim,1990
© Европейская почечная ассоциация — Европейская ассоциация диализа и трансплантологии
Рак носовой полости и околоносовых пазух: симптомы и признаки
НА ЭТОЙ СТРАНИЦЕ : Вы узнаете больше об изменениях тела и других вещах, которые могут сигнализировать о проблеме, которая может потребовать медицинской помощи. Используйте меню для просмотра других страниц.
Люди с раком носовой полости или околоносовых пазух могут испытывать следующие симптомы или признаки. Однако причиной симптома может быть другое заболевание, не являющееся раком.
Однако причиной симптома может быть другое заболевание, не являющееся раком.
-
Заложенность носа или стойкая заложенность носа и заложенность носа, часто называемая заложенностью носовых пазух
-
Хронические инфекции носовых пазух, которые не проходят после лечения антибиотиками
-
Частые головные боли или боли в области носовых пазух
-
Боль или отек лица, глаз или ушей
-
Постоянное слезотечение
-
Выпуклость одного глаза или потеря зрения
-
Снижение обоняния
-
Боль или онемение в зубах
-
Расшатывание зубов
-
Шишка на лице, носу или во рту
-
Частый насморк
-
Частые носовые кровотечения
-
Затруднение при открывании рта
-
Шишка или язва внутри носа, которая не заживает
-
Усталость
-
Необъяснимая потеря веса
-
Шишка на шее
Иногда у людей с раком носовой полости или придаточных пазух не наблюдается ни одного из этих симптомов. Фактически, эти типы рака обычно диагностируются на более поздних стадиях, потому что рак на ранней стадии обычно не вызывает никаких симптомов. Рак носовой полости или придаточных пазух часто обнаруживается, когда человек лечится от, казалось бы, доброкачественного воспалительного заболевания носовых пазух, такого как синусит.
Фактически, эти типы рака обычно диагностируются на более поздних стадиях, потому что рак на ранней стадии обычно не вызывает никаких симптомов. Рак носовой полости или придаточных пазух часто обнаруживается, когда человек лечится от, казалось бы, доброкачественного воспалительного заболевания носовых пазух, такого как синусит.
Человек, заметивший какие-либо из этих изменений, должен немедленно поговорить с врачом и / или стоматологом и попросить о подробном медицинском осмотре, особенно если симптомы сохраняются в течение нескольких недель.Рак носовой полости и околоносовых пазух имеет гораздо больше шансов на успешное лечение, если они обнаружены на ранней стадии.
Ваш врач спросит, как долго и как часто вы испытываете симптомы, помимо других вопросов. Это поможет выяснить причину проблемы, которая называется диагностикой.
Если рак диагностирован, облегчение симптомов остается важной частью лечения и лечения рака. Это может называться паллиативной или поддерживающей терапией. Часто его начинают вскоре после постановки диагноза и продолжают на протяжении всего лечения.Обязательно поговорите со своим лечащим врачом о симптомах, которые вы испытываете, включая любые новые симптомы или изменение симптомов.
Следующий раздел в этом руководстве — Диагностика . В нем объясняется, какие тесты могут потребоваться, чтобы узнать больше о причине симптомов. Используйте меню, чтобы выбрать другой раздел для чтения в этом руководстве.
Пилонидальный синус и кисты | Детская больница Филадельфии
Пилонидальная киста и синус могут представлять собой одно или несколько отверстий в коже между ягодицами.Часто возникает киста у основания пазухи, проход, ведущий к абсцессу, который представляет собой скопление гноя.
Инфекция большинства пилонидальных пазух происходит при скоплении в них распущенных волос и мусора. Эти кисты чаще всего образуются над копчиком. Волосы и пот, а также трение и давление могут вдавливать волосы в кожу, когда ребенок сидит. Первым признаком пилонидальной кисты может быть абсцесс. Симптомы включают отек, тепло, покраснение и болезненность в этом месте, но кисты также могут присутствовать бессимптомно до подросткового или раннего взросления.
Первым признаком пилонидальной кисты может быть абсцесс. Симптомы включают отек, тепло, покраснение и болезненность в этом месте, но кисты также могут присутствовать бессимптомно до подросткового или раннего взросления.
Если у вашего ребенка было несколько инфекций или сильная боль, хирургическое вмешательство является эффективным способом облегчить боль в копчиковой кисте и предотвратить распространение инфекции. Во время этой операции хирург дренирует абсцессы и, при необходимости, удаляет ходы пазух или туннели и кисты. Если у вашего ребенка инфицированная киста, хирург может оставить разрез открытым, чтобы слить инфекцию после операции.
Ваш ребенок может быть госпитализирован на ночь для наблюдения и снятия боли. Она получит обезболивающее перорально или внутривенно.Медицинская бригада осмотрит ее рану и введет антибиотики через капельницу.
Ваш ребенок может пойти домой, как только его боль будет купирована пероральными (пероральными) лекарствами. Вот чего ожидать дома после операции вашего ребенка:
- Заживление может быть медленным и может занять несколько недель после дренирования абсцесса или после операции по удалению носовой пазухи. Если пазуха удалена, для хорошего заживления раны необходимо избегать давления на разрез. Часто у детей проблема возвращается в ту же или близлежащую область через несколько месяцев или год после выздоровления.Причину этого никто не знает.
- Перед выпиской вашего ребенка персонал больницы научит вас переодеваться. Не забывайте менять его каждый день. Если вашему ребенку нужна перевязка, компания по уходу на дому может помочь вам после того, как он уйдет домой. Эти компании могут предоставить вам все необходимое.
- У вашего ребенка может быть небольшой каучуковый дренаж в ране около недели; он будет удален во время ее повторного визита к хирургу. Слив может выпасть, пока ваш ребенок находится дома. Если это произойдет, позвоните в офис и сообщите об этом команде.
- Ваш ребенок может принимать ванну или душ через два дня после операции, даже если у него установлен хирургический дренаж.

Пожалуйста, позвоните в кабинет хирурга вашего ребенка (в Детской больнице позвоните по телефону 215-590-2730), если:
- У вашего ребенка есть какие-либо признаки инфекции вокруг разреза, включая покраснение, отек или желтые или зеленые выделения
- Ваш ребенок у вашего ребенка температура во рту выше 101,5 градусов по Фаренгейту
- У вашего ребенка боль, которую невозможно контролировать с помощью предписанных обезболивающих
- У вас есть какие-либо вопросы или проблемы
Как распознать синусовые тракты, ороговевшие кисты
Dermatology Times редакторский советник д-р.Элейн Зигфрид продолжает обсуждение с Джимом Лейденом, доктором медицины, почетным профессором дерматологии Пенсильванского университета, об искусстве и науке изотретиноиновой терапии. В третьей части они обсуждают, как отличить ходы носовых пазух или ороговевшие кисты от узловых участков воспаления, а также методы лечения с помощью инъекций в очаг поражения.
Элейн Зигфрид, доктор медицинских наук, доктор Зигфрид: У пациентки, которую я недавно видел, была история, похожая на это описание: какой бы ни была реакция грануляционной ткани.На щеках у нее были ужасные шрамы в виде полумесяца с обеих сторон. В этих конкретных местах после того, как она получила этот ответ грануляционной ткани, ее лечили кортикостероидами внутри очага поражения. Все время она была на 100 мг изотретиноина в день. Я обработал эти раны — они действительно были очень необычными, причудливыми лоскутами кожи — и биопсия показала как эпидермоидную кисту. У нее развились носовые пазухи.
Рекомендовано: открытие и разработка изотретиноина
У нее были кортикостероиды внутри очага поражения только на этих очень стойких ужасных рубцах, а в других местах у нее были кистозные угри.Но мне кажется, что кортикостероиды внутри очага поражения каким-то образом могут этому способствовать.
В первые дни применения изотретиноина кортикостероиды внутри очага поражения были гораздо более часто используемым лечением, и я думаю, что это конкретное осложнение этого синусового тракта произошло еще в те дни. о чем ты думаешь?
о чем ты думаешь?
Джим Лейден, доктор медицины Leyden: Вы можете переборщить с стероидами, вводимыми внутрь очага поражения, но первый вопрос — это идентификация пациента, у которого есть ходы пазух.Это может быть сложно. Ко мне направляли пациентов, которые не принимали изотретиноин, и у них были поражения пазух носа, которые обычно не очень хорошо поддаются лечению. Пути синуса имеют тенденцию быть линейными, в отличие от круговых узловых поражений; у них часто есть изгибы к ним. Как только вы научитесь их распознавать, их будет очень легко заметить. Они, как правило, возникают у людей, у которых есть другое заболевание синусового тракта или у членов семьи есть заболевание синусового тракта, такое как то, что мы называем гидраденитом или пилонидальным синусом, или иногда заболевание синусового тракта на коже черепа.
СЛУШАТЬ: аудиозаписи изотретиноина
При акне происходит сильное нарушение эпителия сальных фолликулов. Эти пациенты имеют тенденцию к реакции восстановления эпителия — к тому, что эпителиальные зачатки мигрируют через дерму и образуют эти линейные серпентиновые эпителиальные тракты, которые могут периодически воспаляться. Так же, как гидраденит не реагирует на изотретиноин, эти типы поражений также не реагируют на лечение изотретиноином.
Я думаю, что стероиды, введенные в очаг поражения, очень полезны для лечения пазух носа, но если они стойкие, и воспаление просто не утихнет, то их действительно нужно удалить хирургическим путем.
ДАЛЕЕ: Каратиновые кисты
Кератиновые кисты
Д-р Зигфрид: Итак, чем это отличается от эруптивных кератиновых кист, которые возникают при приеме изотретиноина?
Д-р Лейден: У вас могут быть ороговевшие кисты как часть попытки вылечить поврежденный фолликулярный эпителий, возникающий при акне. Иногда при более высоких дозах 1 мг / кг можно получить эруптивные ороговевшие кисты. Ороговевшая киста — еще одно несовершенное заживление.
Рекомендуется: решения о дозировке изотретиноина
Вы можете распознать их двумя способами.Прежде всего, эти области представляют собой постоянно повторяющиеся участки воспаления в одном и том же месте. Если вы подозреваете это клинически или слышите эту историю, пощупайте очевидную область воспаления под поверхностью. Вы можете почувствовать остальную часть поражения как что-то, что вы можете определить и пощупать пальцами. При дозе 1 мг / кг они могут возникать через сыпь.
Д-р Зигфрид: Это напоминает мне учение Джона Штрауса, когда я был одним из первых жителей. Он на самом деле ощупывал прыщи у всех, и иногда с подростками они были огорчены, когда это происходило.Но это был невероятный, ценный клинический инструмент, и вы можете многому научиться, чувствуя его так же, как глядя на него. Он не мог судить только о кистозных угрях, не прощупывая их.
Leyden: С большим согласием не могу. У Hoffmann-La Roche была новая формулировка изотретиноина, которая была одобрена FDA, а затем они решили не продавать ее, потому что FDA хотело провести исследование фазы IV, в котором потребовалось бы участие трех поколений дерматологов. во-первых, может ли препарат вызвать мысли о самоубийстве.Но я посмотрел на исходные фотографии всех людей в исследовании и идентифицировал 37 пациентов, у которых были поражения, которые, как я сказал, не исчезнут с помощью препарата, потому что я думал, что это либо синусовый тракт, либо ороговевшая киста, и я был прав. с 37 из 37.
СЛУШАТЬ: аудиозаписи изотретиноина
Как только вы научитесь распознавать эти вещи клинически и отличать их от узловых участков воспаления, которые вы не можете обхватить руками и почувствовать, их довольно легко распознавать.Но пока вы этого не сделаете, это немного похоже на слушание митрального шума; кто-то может их слышать, а вам трудно их слышать.
ДАЛЕЕ: Инъекционные методы
Инъекционные методы
Д-р Зигфрид: Когда вы узнаете этих пациентов, что вы тогда будете делать?
Д-р Лейден: Я считаю, что стероиды, вводимые внутри очага поражения, очень полезны при кератиновых кистах, если они воспалены. Иногда, когда вы вводите воспаленную кератиновую кисту, кажется, что все это тает, или тает столько, что больше ничего не нужно делать.Но если он постоянно повторяется, его необходимо удалить так же, как и поражение носовых пазух. Если он стойкий и не поддается лечению стероидом внутри очага поражения, я думаю, что его следует удалить.
Иногда, когда вы вводите воспаленную кератиновую кисту, кажется, что все это тает, или тает столько, что больше ничего не нужно делать.Но если он постоянно повторяется, его необходимо удалить так же, как и поражение носовых пазух. Если он стойкий и не поддается лечению стероидом внутри очага поражения, я думаю, что его следует удалить.
Рекомендуется: открытие и разработка изотретиноина
Д-р Зигфрид: Итак, когда вы вводите кисты, вы делаете это в полость кисты или на периферии?
Д-р Лейден: Я чаще всего помещаю его в полость, потому что думаю, что большая его часть диффундирует. Вопрос в том, могли бы вы добиться большего, вводя периферию? Это интересный вопрос.Я думаю, что одна из самых интересных вещей при введении стероидов в кожу заключается в том, что если вы приблизитесь к подкожному слою, может развиться значительная атрофия.
Д-р Зигфрид: Но инъекция в полость кисты может вызвать микроразрыв кисты, что приведет к ужасному воспалению. Если вы сделаете инъекцию вокруг кисты, то получите атрофию. Как тебе это удается?
ТАКЖЕ ПРОЧИТАЙТЕ: нужно ли ждать после изотретиноина, чтобы лечить прыщи лазером?
Др.Лейден: Я использую иглу 30-го калибра — и мое общее правило, в зависимости от размера, не более 1–3 мг стероида. Я не верю в инъекции, пока они не побледнеют. Если вы видите побледнение, это признак повышенного давления, и обычно это бывает, когда оно причиняет боль и может разорваться. Я думаю, что важна сумма, которую вы хотите вложить, а не объем. Вы выясняете, как добавить 1 мг, но вы можете добавить 5 мл, если разбавите их достаточно. Я думаю, что если у вас есть шприц на 10 мг / мл, то в 0,1 мл будет 1 мг.И если вы введете 0,2 мг в воспаленную ороговевшую кисту, у вас не произойдет разрыва кисты, и это не повредит. Таким образом, вы добавляете желаемое количество, но объем недостаточно велик, чтобы вызвать побледнение, вздутие и / или разрыв кисты.
