Хейлит – причины, симптомы, диагностика, профилактика и лечение
Синонимы
У заболевания есть синонимы, которые активно применяются в медицинской практике и повседневной жизни. Это «хейлоз» и «заеда». При диагностике выделяют следующие виды хейлита:
- катаральный – диффузное воспаление губ и кожи вокруг, которое характеризуется шелушением, покраснение и отёками;
- гландулярный – воспалительный процесс затрагивает слизистые железы;
- эксфолиативный – длительный процесс, характеризующийся повышенной сухостью губ и формированием корки;
- экзематозный – проявляется в виде сильных покраснений и мокрых корок;
- метеорологический – вызван воздействием агрессивных внешних факторов: мороза, сильного ветра, солнечного ультрафиолета;
- кандидозный – поражается слизистая оболочка.
Особенностью кандидозного хейлита является тот факт, что его относят к стоматитам.
Общая информация
Вход в ротовую полость окружают горизонтальные складки из мышц и кожи, которые получили название губы.
- кожная – примыкает к коже лица, имеет аналогичное строение, содержит сальные и потовые волосы, луковицы волос. Внешний слой – многослойный, состоит из плоских клеток ороговевшего эпителия;
- промежуточная – состоит из клеток прозрачных клеток эпителия, изобилует кровеносными сосудами, которые определяют цвет губ. Край промежуточной части имеет более интенсивный цвет, изобилует нервными окончаниями;
- слизистая – покрыта несколькими слоями эпителия, содержит протоки слюнных желёз.
В формировании толщины губ принимает участие круговая мышца рта, кожа, соединительная ткань.
В губах нервных окончаний в 100 раз больше, чем на кончиках пальцев. Чувствительность этого органа обеспечивается тройничным нервом, сигналы, которые приводят губы в движение, передаются по лицевому нерву.
При хейлите развивается воспалительный процесс, поражаются клетки эпителия, слюнные железы увеличиваются в размерах, протоки расширяются, наблюдается инфильтрация. Воспалённый участок становится максимально чувствительным к внешним воздействиям. Эластичность мышечных волокон падает, что делает поражённые участки более твёрдыми. Больных часто беспокоит характерное жжение и зуд.
Хейлит не является заразным заболеванием, часто это свидетельство деструктивных процессов, происходящих с внутренними органами, нервной системой. Нарушения в структуре губ носят обратимый характер. Несмотря на внешнюю безопасность заболевания, при отсутствии лечения возникает опасность предраковых и онкологических заболеваний. На этой стадии развития патологии хейлит негативно влияет на качество жизни больного.
Статистика
Хейлит – распространённое заболевание, патология фиксируется хотя бы раз в жизни у каждого человека. Это связано с многообразием факторов, способных спровоцировать заболевание. Статистика разных видов хейлитов различается. Гландулярная форма встречается чаще у людей, старше 30 лет. В возрасте 18-25 лет чаще фиксируется метеорологический хейлит, это заболевание чаще встречается у мужчин, чем у женщин. У прекрасной половины человечества в большинстве случаев регистрируется аллергических хейлит. Заболевание проявляется после 20 лет, что связывают с гормональными изменениями, активным использованием косметики разных производителей.
Хейлит не имеет ярко выраженного регионального разделения, так как случаи заболевания регистрируются во всех климатических зонах. Исключением является метеорологический хейлоз: на севере всплеск заболевания приходится на холодные месяцы, на юге – на лето. Это связано с интенсификацией климатических факторов в это время года.
Хейлит – полностью излечимое заболевание с низким процентом рецидивов. Патология может проявиться снова, но под воздействием других факторов.
Причины возникновения
Причины, которые приводят к заболеванию, можно разделить на несколько больших групп:
- патологические – симптоматический хейлит является следствием таких патологий, как атопический дерматит, экзема, ихтиоз, рожа, макрохейлия. Заболевание проявляется при сифилисе, псориазе, плоском лишае. Причиной могут стать неврологические расстройства;
- климатические – на губы агрессивное воздействие оказывает солнечный ультрафиолет, резкие перепады температуры, сильный ветер, мороз;
- аллергические – заболевание может носить аллергический характер, раздражителями являются вещества, входящие в состав косметики;
- социальные – при плохом питании возникает недостаток витамина В организме, это провоцирует воспалительные процессы на губах. У педагогически запущенных детей при интенсивном слюноотделении, за которым не ухаживают, возникают заеды.
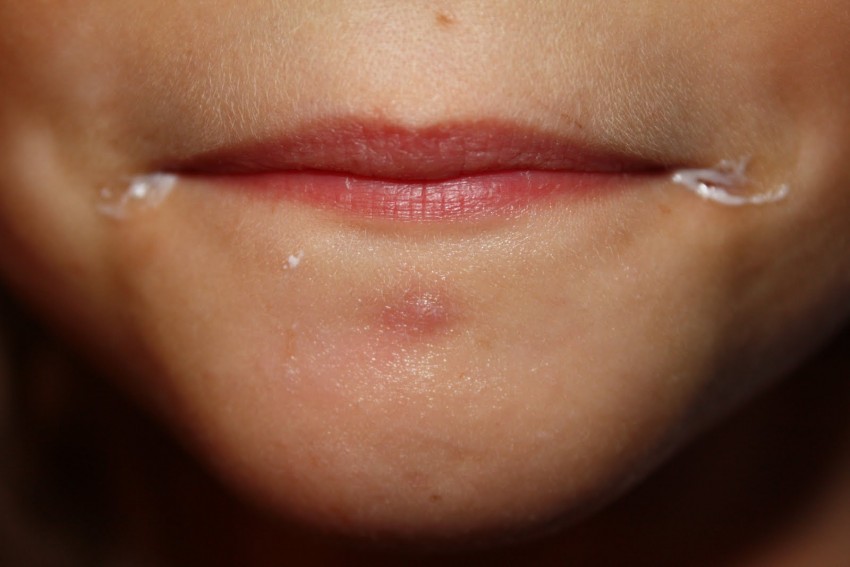
Отдельно можно выделить психосоматические причины хейлита. Чаще всего патология наблюдается у людей, которые находятся в подавленном состоянии. Тревога, депрессия, состояние печали, подавленная злость приводят к формированию негативных привычек. Человек начинает в угнетённом состоянии грызть ногти, кусать губы. Это приводит к эксфолиативному хейлиту, который относится к классическим психосоматическим заболеваниям. Причинами заболевания может стать злость на себя из-за невозможности принять важное решение, стремление соответствовать ожиданием других людей. Разочарование в своём прошлом, детские комплексы, обиды и гнев, тревожные состояния становятся причинами ментальной блокады, которая негативно влияет на нервную систему.
У пациентов с хейлитом может наблюдаться обратный психосоматический эффект. Наличие патологии приводит к ментальным расстройствам:
- Эмоциональная блокировка – дискомфорт, зуб, боль, отрицательные изменения во внешности, невозможность нормально ухаживать за собой и чистить зубы становятся причинами неадекватной самооценки.
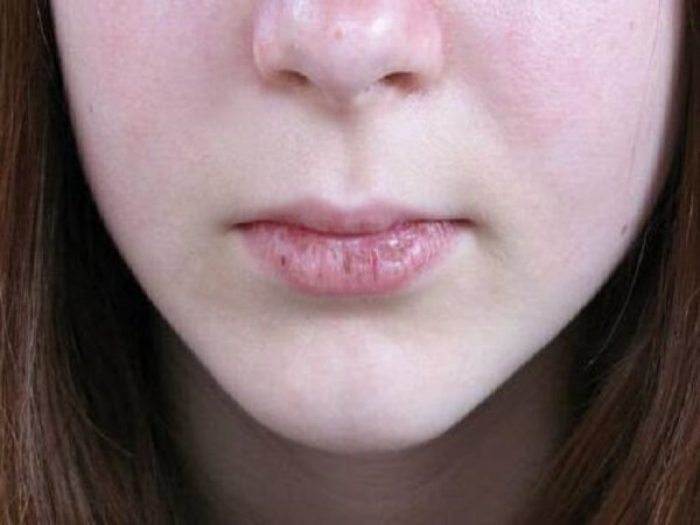 Человек хочет больше свободы, положительных эмоций, но не находит путей достижения этих целей. Неудовлетворённость жизнью приводит к стрессовым ситуациям и формированию эмоциональной блокировке;
Человек хочет больше свободы, положительных эмоций, но не находит путей достижения этих целей. Неудовлетворённость жизнью приводит к стрессовым ситуациям и формированию эмоциональной блокировке; - Ментальная блокировка – прогрессирующий хейлит негативно влияет людей, которые имеют большие амбиции, высокий уровень притязаний. Развитие болезни воспринимается как личная неудача, причина разрушенных планов и неудач в делах. Возникает состояние тревожности, переживания по поводу эстетических изменений во внешности. Это становится причиной ментальной блокировки.
Кроме перечисленных причин, заболевание может сформироваться в результате генетической предрасположенности.
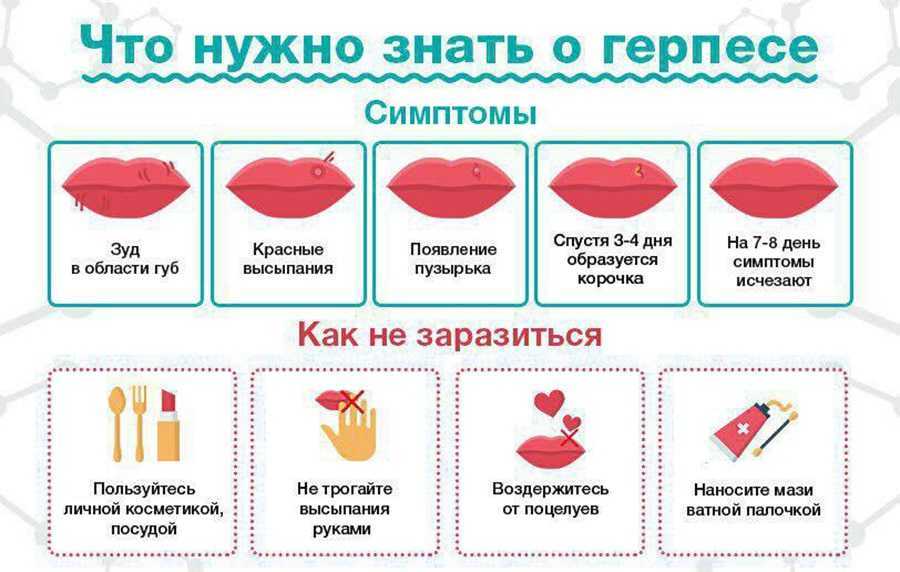
Симптомы
Клиническая картина зависит от формы хейлита:
- катаральный – отёки и диффузное воспаление губ, шелушение кожи на поверхности губ и вокруг;
- гландулярный – воспаленные слизистые железы, возникновение трещин, эрозий, выделение из ранок гноя, увеличение объёма губ;
- эксфолиативный – на губах появляются чешуйки с жёлтым оттенком, ярко выражена сухость, красная кайма шелушится, формирование плотной корки, жжение и боль при касании;
- экзематозный – сильное покраснение, на губах образуется корка, появляется инфильтрация, в области шелушения формируется мокрота.

При появлении подобной симптоматики рекомендуется обратиться за медицинской помощью.
К какому специалисту обратиться?
За первой помощью можно обратиться к терапевту, постановкой точного диагноза, лечением будет заниматься дерматолог или венеролог. Ряд форм хейлита лечат у стоматолога. К визиту к дерматологу не требуется специальная подготовка. Достаточно за сутки прекратить пользоваться косметологическими средствами и мазями в районе поражения. Это позволит врачу при осмотре получить достоверную картину заболевания.
Приём начинается со сбора анамнеза. Врач уточняет, когда появились первые признаки хейлита, что беспокоит больше всего. Дерматолог поинтересуется особенностями образа жизни, питания, условиями работы, наличием инфекционных и кожных заболеваний. После сбора анамнеза врач приступает к осмотру, оценивает состояние нужный и внутренних поверхностей губ. Если информации для постановки диагноза недостаточно – пациента направляют на диагностику, которая поможет исключить сопутствующие заболеваниям, выявить вторичность хейлита.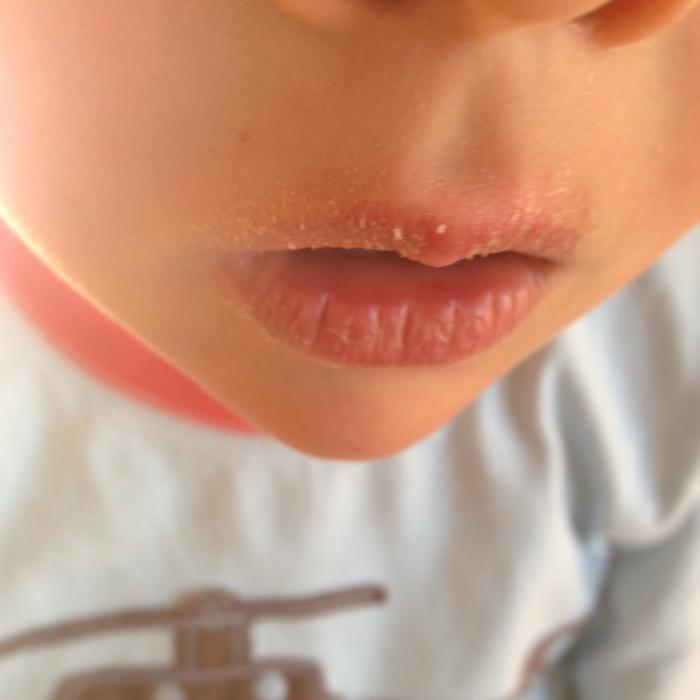
Диагностика
Визуальный осмотр является основным средством диагностики хейлита. Для получения более полной картины дерматолог может назначить следующие исследования:
- клинический анализ крови – основной метод диагностики организма человека, позволяющий определить наличие инфекции бактериальной или вирусной природы;
- биопсия тканей – гистологические исследования помогают определить предраковое состояние или выявить онкологию;
- кожная проба на аллергены – выявляет, какие вещества стали причиной ответных реакций в организме. Результаты помогут выбрать антигистаминные препараты и скорректировать диету;
- патогистологические и цитологические исследования для исключения заболеваний с аналогичными симптомами.
Диагностика лабораторными и инструментальными методами позволяет поставить точный диагноз, определить причины, выбрать метод лечения.
Лечение
Больным назначают консервативное лечение, используя методики и средства медикаментозной симптоматической терапии, физиотерапии, антиаллергенной терапии и диету. При выборе схемы лечения врач учитывает причины, которые вызвали заболевание, особенности его протекания, продолжительность болезни.
При выборе схемы лечения врач учитывает причины, которые вызвали заболевание, особенности его протекания, продолжительность болезни.
Медикаментозная терапия
При лечении хейлита используют следующие препараты:
- Антибактериальные мази – помогают бороться с возбудителями гнойничковых и язвенных поражений. Препараты содержат антибиотики и антисептики. Используется эритромициновая, тетрациклиновая, гентомициновая мазь, препараты «Клиндовит» «Банеоцин», «Бактробан»;
- Противовоспалительные мази – останавливают воспалительные процессы, снимают болевой синдром. Применяют преднизолоновую и цинковую мази, которые оказывают адсорбирующее и подсушивающее действие. Хорошие результаты даёт применение мази Брусениной, курс лечения которой составляет 7-10 дней при трёхкратном нанесении;
- Иммуномодуляторы – воздействуют на метаболизм и активируют иммунокомпетентные клетки, вызывая сильный иммунный ответ организма. При лечении хейлита проводят лечение «Иммудоном»;
- Витамины – нехватка витаминов группы В и РР является одной из главных причин хейлита.
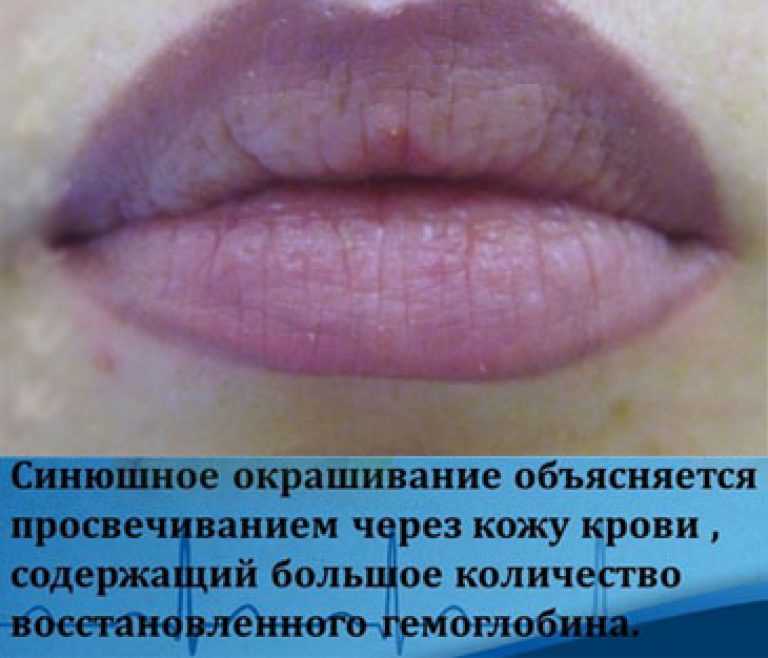 Больным назначают внутримышечные инъекции «Мильгаммы», в этом препарате содержится комплекс витаминов группы В – В1, В6 и В12. Средство обладает обезболивающим эффектом, улучшает кровоснабжение и проведение нервных импульсов. Витамин РР (никотиновая кислота) назначается внутримышечно;
Больным назначают внутримышечные инъекции «Мильгаммы», в этом препарате содержится комплекс витаминов группы В – В1, В6 и В12. Средство обладает обезболивающим эффектом, улучшает кровоснабжение и проведение нервных импульсов. Витамин РР (никотиновая кислота) назначается внутримышечно; - Антисептические растворы – применяют для санации ротовой полости. Применяют растворы антибиотиков, фурацилина, хлоргексидина, гекситидина. Используют отвары лекарственных трав – ромашки, дубовой коры, календулы;
- Транквилизаторы – психотропные средства, обладающие успокаивающим действием, снимающие тревожные состояния. Подбираются в индивидуальном порядке, наиболее часто применяют «Элениум», «Амитриптилин»;
- Антигистаминные препараты – блокируют рецепторы гистамина, назначают при аллергических реакциях. Используют «Супрастин», «Тавегил», «Фенкарол»;
- Фотозащитные средства – уменьшают чувствительность кожи к воздействию солнечного ультрафиолета. Выпускаются в виде мазей, кремов, которые содержат оксид цинка или титана, бензофенон или парааминобензойную кислоту;
- Кортикостероидные мази – обладают выраженным антивоспалительным, противозудным действием.
 Используются препараты «Аклометазон», мазь с фузидовой 2% кислотой, «Целестодерм», «Лоринден С».
Используются препараты «Аклометазон», мазь с фузидовой 2% кислотой, «Целестодерм», «Лоринден С».
Физиотерапевтические методы лечения
Физиотерапия при хейлите дополняет основное медикаментозное лечение. Процедуры снимают симптоматику и увеличивают темп выздоровления. Применяют следующие процедуры:
- Лазерная физиотерапия – обладает выраженным десенсибилизирующим действием, снимает отёки и воспаление;
- Электрофорез – при процедуре используют антигистаминные препараты, кортикостероиды. Процедура помогает снять воспаление, убрать симптоматику;
- Ультрафонофорез – на проблемные участки воздействуют ультразвуком и кортикостероидными мазями. Ультразвуковые волны упрощают транспортировку лекарств в капилляры, делают молекулы препаратов более подвижными. Ультразвук улучшаете активность, эффективность лекарств, снижает побочное действие;
- УВЧ-терапия – стимулирует регенерацию тканей, улучшает циркуляцию крови, обладает противовоспалительными свойствами;
- СВЧ-терапия – обладает выраженным антиаллергенным эффектом, улучшает трофику тканей, убирает отёчность.
Диета при хейлите
При хейлите рекомендуется отказаться от острой, кислой пищи. В рационе не должно быть продуктов, которые вызывают аллергические реакции. Стоит отказаться от мёда, клубники, цитрусовых фруктов, шоколада, чернослива. Необходимо снизить потребление продуктов, которые содержат бензоат натрия. Эта добавка входит в рецептуру чипсов, соусов, всех блюд из ресторанов быстрого питания, консервов.
Рацион должен быть сбалансированным, питание регулярным. Предпочтение отдаётся продуктам, которые стимулируют иммунную систему, способствуют регенерационным процессам. В рацион необходимо включить следующие продукты:
- кисломолочные, с небольшим процентом содержания жира;
- с высоким содержанием витаминов группы В – орехи, семена подсолнечника, говяжья печень, мясо курицы, шпинат, белок куриных яиц, фасоль, горох, бананы;
- свежие овощи, морская капуста;
- зеленый чай;
- свежие фрукты;
- морскую рыбу – сельдь, лосось, сардина.

Белковую диету следует ограничить варёным нежирным мясом.
Схема лечения и причины хейлита
При выборе методики лечения врач учитывает причины, которые стали причиной заболевания:
- патологические – врач выявляет заболевание, которое стало причиной хейлита, назначает курс лечения, при необходимости привлекая инфекциониста, стоматолога, венеролога или невропатолога. Дерматолог назначает антибактериальные, противовоспалительные мази, комплекс витаминов, иммуномодуляторы. Врач вносит коррективы в диету, требуя исключить из рациона продукты, богатые углеводами. При хейлитах, вызванными тяжёлыми неврологическими заболеваниями, назначают транквилизаторы или седативные препараты, подключают к лечению психотерапевта;
- климатические – при консервативном лечении используется защитная косметика для губ, витамины группы В и РР, антисептические растворы для полоскания ротовой полости. Из рациона питания удаляют острые, кислые блюда, увеличивают количество продуктов, содержащих железо;
- аллергические – врач назначает препараты, которые снижают чувствительность к веществу, вызвавшему аллергию, антигистаминные препараты, витамины.
 Симптоматику снимают с помощью салициловой или цинковой мази;
Симптоматику снимают с помощью салициловой или цинковой мази; - социальные – используют цинковую мазь, примочки на основе раствора борной кислоты, назначают витамины группы В и рибофлавин;
- психосоматические – дерматолог снимает симптоматику противовоспалительными мазями, назначают физиотерапию. К лечению причин заболевания привлекается психолог, который снимает ментальную блокаду, убеждая пациента в том, что обиды, гнев, тревогу лучше оставить в прошлом. Необходимо простить всех обидчиков, поставить перед собой интересные цели, убедиться в том, что в жизни есть более важные дела, чем постоянно думать о прошлом. Людям, которые страдают хейлитом, свойственно чувство незащищенности. По этой причине возникает необходимость в заботе, любви. Отсутствие этих чувств приводит к агрессии, появлению состояний тревоги, раздражению. Психолог помогает больному скорректировать чувство самооценки, сформировать оптимальный уровень притязаний и понять, что именно нужно для счастья.
При консервативном лечении очаговые заражения исчезают в течение 1-2 месяцев. При отсутствии положительного лечения врач назначает оперативное вмешательство, которое обычно требуется при грандулярном хейлите. В ходе операции удаляют или проводят электрокоагуляцию слюнных желез.
При отсутствии положительного лечения врач назначает оперативное вмешательство, которое обычно требуется при грандулярном хейлите. В ходе операции удаляют или проводят электрокоагуляцию слюнных желез.
Лечение при разных видах хейлита
При выборе схемы лечения врач учитывает не только причины, но и особенности протекания заболевания. В зависимости от окончательного диагноза используют следующие методы лечения:
- Эксфолиативный хейлит – к лечению привлекают психолога или психотерапевта, назначают седативные препараты, транквилизаторы. Применяют иглоукалывание, ультрафонофорез;
- Грандулярный хейлит – применяют оперативные методы лечение: электрокоагуляцию или хирургическое удаление слюной железы;
- Аллергический хейлит – ограничивают воздействие провоцирующего фактора, назначают преднизолоновую мазь, антигистаминные препараты, кремы, обладающие смягчающим действием;
- Метеорологический хейлит – устраняют вероятность неблагоприятного воздействия, назначают фотозащитные средства.
 Проводят витаминную терапию;
Проводят витаминную терапию; - Актинический хейлит – назначают кортикостероидные, антивоспалительные мази, фотозащитные средства;
- Атопический хейлит – применяют кортикостероидные мази, лазерную терапию.
Лечение проводят амбулаторно. При консервативном лечении необходимо соблюдать рекомендации врача по дозировке препаратов. Передозировка антибиотиками может стать причиной почечной недостаточности, дисбактериоза. При лечении хейлита, вызванного деструктивными состояниями ЦНС, нужно строго следить за количеством седативных препаратов, которые употребляет больной. Передозировка может стать причиной комы, понижения давления, летального исхода.
Хирургическое вмешательство
При гландулярном хейлите наблюдается гипертрофия слюнных желёз в зоне Клейна с расширением протоков и ацинусов. В результате заболевания выделение слюны протекает безостановочно. Консервативное лечение редко даёт положительный результат, вылечить заболевание позволяет оперативное вмешательство. Практикуют два метода:
Практикуют два метода:
- Электрокоагуляция слюнных желез – в проток вводят очень тонкий электрод, контролируя глубину погружения. Поверхностное введение не даёт необходимого результата. При подаче высокочастотного электрического тока происходит денатурация белков.
- Иссечение слюнных желёз – проводится при большом количестве гипертрофированных слюнных желёз. Операцию выполняет стоматолог-хирург. Используется местная или общая анестезия. Врач делает разрезы по линии Клейна, очищает от гипертрофированных желез, накладывает швы.
При оперативном вмешательстве проводится госпитализация на 1-2 дня. Послеоперационная реабилитация проходит амбулаторно. В восстановительный период принимаются обезболивающие препараты. В процессе реабилитации не рекомендуются физические нагрузки, резкие движения, посещение сауны в течение 14 дней. Избежать осложнений поможет отказ от острой и жирной пищи, алкоголя и табачных изделий.
Во время операции может быть задета нижняя ветвь лицевого нерва. Это приводит к дисфункции уголка рта, который провисает на несколько недель. Для восстановления используют методы лицевой гимнастики, которые помогают избавиться от пареза. Повреждения лицевого нерва, которые сложно исправить, встречаются при оперативном вмешательстве редко.
Это приводит к дисфункции уголка рта, который провисает на несколько недель. Для восстановления используют методы лицевой гимнастики, которые помогают избавиться от пареза. Повреждения лицевого нерва, которые сложно исправить, встречаются при оперативном вмешательстве редко.
После оперативного вмешательства необходимо регулярно выполнять антисептическую обработку. Это защитит от заражения и воспаления.
Оказание психологической помощи
Физические симптомы заболевания – шелушение, повышенная сухость губ, избыточное слюноотделение, появление язв – приводят к проблемам психологического характера. Формируются комплексы, которые становятся причинами неудач в личной жизни, возникновения недопонимания с коллегами по работе или клиентами. Психологические проблемы приводят к стрессовым ситуациям, которые усугубляют течение болезни, формируют эмоциональные и ментальные блокады. К разрешению этих ситуаций привлекают психолога.
Стрессы приводят к биохимическим изменениям в организме: увеличивается уровень гормонов, которые приводят к сужению сосудов и ухудшению кровообращения поражённых участков, повышается уровень сахара, снижается эффективность работы иммунной системы. Это становится причиной прогрессирования хейлита, увеличивает срок лечения. Справиться самостоятельно с психологическими проблемами не просто. Помощь психолога необходима, она помогает избежать осложнений, делает лечение максимально эффективным.
Это становится причиной прогрессирования хейлита, увеличивает срок лечения. Справиться самостоятельно с психологическими проблемами не просто. Помощь психолога необходима, она помогает избежать осложнений, делает лечение максимально эффективным.
Психолог учитывает психосоматические причины заболевания. Формирующиеся трещины свидетельствуют о том, что человек разрывается между двумя критическими для него решениями. Чем болезненнее течение болезни, тем сильнее проблемы в принятии решения. Психолог в такой ситуации объяснит, как лучше действовать при сложном выборе. Пациенту нужно научиться понимать, что именно требуется для него, а не для окружающих.
Высокая склонность к хейлиту у эмоциональных людей, такие пациенты чувствительны к отказам, которые становятся причинами беспокойства, гнева, страха. Поиск защищённости и состояния покоя приводит агрессии. Психолог находит решения в таких сложных ситуациях, раскрывая в пациенте способность принимать новые идеи, формировать достижимые цели. Это делает больных менее чувствительными к отказам, более уверенными в своих силах и возможностях.
Это делает больных менее чувствительными к отказам, более уверенными в своих силах и возможностях.
Если не лечить
Первые признаки заболевания не доставляют больших проблем, но запущенные случаи становятся причиной негативных изменений внешности и дискомфорта. Это приводит к потере трудоспособности, может стать причиной длительной депрессии. Отсутствие лечения тяжёлых случаев приводит к предраковым и раковым заболеваниям. При появлении симптомов хейлита – необходимо обратиться за медицинской помощью.
Если в ближайшей поликлинике нет дерматолога или ближайшая больница находится далеко, то больному следует воспользоваться онлайн медициной. Для этого потребуется только доступ в интернет и компьютерное устройство с видеокамерой, например, планшет или смартфон. Услуга позволяет проконсультироваться у врача из столицы или крупного регионального центра. Врач с помощью видеоконференцсвязи соберёт анамнез, проведёт осмотр. Это позволит поставить диагноз и назначить курс лечения. При необходимости доктор учтёт недоступность лекарств. Онлайн медицина поможет избежать тяжёлых последствий.
При необходимости доктор учтёт недоступность лекарств. Онлайн медицина поможет избежать тяжёлых последствий.
Преимущества онлайн консультации:
- экономия времени – ненужно тратить время на поездку в клинику, ожидание в очередях;
- оптимизация личного времени – пациент выбирает наиболее удобное время;
- низкая стоимость;
- доступ к узкопрофильным врачам.
С помощью консультации в режиме онлайн можно получить разъяснение результатов сданных анализов, своевременно провести корректировку курса лечения, узнать о профилактических мерах.
Чем помочь себе самостоятельно
При первых признаках хейлита используйте антивоспалительные, антисептические и обезболивающие средства из народной медицины. Хорошие результаты дают примочки с отварами коры дуба, листьев шалфея, зверобоя. Можно использовать мази с календулой или плодами софоры. Яркую красную кайму вокруг губ обрабатывают соком алоэ или каланхое. Необходимо исключить воздействие агрессивных внешних факторов – прямого солнечного света или мороза. Из рациона убираются на время лечения острые, соленые блюда, снижается потребление углеводов. Рекомендуется диета с продуктами, богатыми витаминами группы В – капустой, молоком, куриным яйцом.
Необходимо исключить воздействие агрессивных внешних факторов – прямого солнечного света или мороза. Из рациона убираются на время лечения острые, соленые блюда, снижается потребление углеводов. Рекомендуется диета с продуктами, богатыми витаминами группы В – капустой, молоком, куриным яйцом.
При хейлите, вызванным психосоматическими причинами, займитесь аутотренингом. На сеансах необходимо внушить, что все обиды, проблемы, тревоги остались в прошлом. Сконцентрируйтесь на достижении целей ближайшего будущего и далёких перспектив, ведь для этого у каждого человека есть всё необходимое.
Риски
Хейлит не является инфекционным заболеванием, но заболеть им может каждый. В группах риска находятся:
- больные с хроническим пародонтозом, зубным камнем;
- больные с проблемами эндокринной системы;
- пациенты неврологов;
- мужчины в возрасте от 20 до 60 лет, ведущие активный образ жизни;
- молодые женщины;
- аллергики;
- маленькие дети;
- рабочие, которые трудятся на открытом воздухе летом и зимой.

Высокий риск развития хейлита у людей, постоянно испытывающих стресс.
Профилактика
Рекомендуется внимательно следить за гигиеной ротовой полости, беречь себя в экстремальных погодных условиях. В группах риска рекомендуются следующие профилактические меры:
- больным с пародонтозом и зубным камнем необходимо провести курс лечения у стоматолога;
- больным с заболеваниями эндокринной системы требуется придерживаться рекомендаций лечащего врача по диете, проводить меньше времени на солнце;
- пациента неврологов рекомендуется посещать сеансы психологов для снятия стресса, улучшать иммунную систему;
- мужчинам, ведущим активный образ жизни, рекомендуется пользоваться защитными мазями, насытить диету витамином В и РР;
- молодым женщинам требуется внимательно выбирать косметику, не экспериментировать с незнакомыми брендами;
- аллергикам стоит помнить о своём заболевании при выборе косметических средств;
- за маленькими детьми нужно своевременно ухаживать, следить за гигиеной ротовой полости;
- рабочим, которые работают в сложных условиях, необходимо летом и зимой пользоваться защитными мазями для губ.

Соблюдение профилактических мер поможет предотвратить длительное лечение и появление осложнений.
Имеются противопоказания. Необходима консультация специалиста.
Была ли полезна статья?
Дежурный доктор
Быстрая консультация специалиста
Позвонить
Связанные статьи
Все новостиКомментарии
Воспалительные заболевания губ — хейлиты
_Title Воспалительные заболевания губ — хейлиты
_Author
_Keywords
Рабинович И.М.
Журнал «Натуральная фармакология и косметология» № 2.2004
Центральный научно-исследовательский институт стоматологии, Москва
Введение
Строение губ необычно. Они лишены защитного рогового слоя, а сальные железы, выделяющие живительную гидролипидную мантию алой каймы, расположены только в уголках губ. Постоянное воздействие на губы внешней среды с бесконечными перепадами температуры, повышенная опасность инфекции, участие их в процессе питания, воздействие на губы экологически неблагоприятных, а зачастую вредных веществ, забивание желез губной помадой приводит к шелушению, морщинкам, трещинкам и потере цвета. Зачастую, при присоединении инфекции, возникают воспалительные заболевания губ. Одними, из наиболее часто встречающихся заболеваний слизистой оболочки рта, являются различные формы хейлитов. В последние годы количество пациентов с этим видом патологии значительно увеличилось. Причины этому самые различные — это и ухудшение экологической ситуации, и увеличение частоты вторичных иммунодефи-цитных состояний организма и заболевания эндокринной системы, проявления аллергии и другие причины.
Зачастую, при присоединении инфекции, возникают воспалительные заболевания губ. Одними, из наиболее часто встречающихся заболеваний слизистой оболочки рта, являются различные формы хейлитов. В последние годы количество пациентов с этим видом патологии значительно увеличилось. Причины этому самые различные — это и ухудшение экологической ситуации, и увеличение частоты вторичных иммунодефи-цитных состояний организма и заболевания эндокринной системы, проявления аллергии и другие причины.
Хейлит (cheilitis) — воспалительное заболевание губ с поражением как собственно слизистой оболочки, так и красной каймы. Под собирательным термином «хейлит» объединяют самостоятельные заболевания губ различной этиологии, а также поражения губ как симптом других заболеваний слизистой оболочки рта, кожи, некоторых нарушений обмена и др. Поэтому изолированно термин «хейлит» не может быть использован как диагноз, так как указывает лишь на локализацию воспалительного процесса.
Известно большое количество разнообразных видов хейлита, нередко сходных по клиническим проявлениям, но имеющих разное происхождение, а следовательно, требующих адекватной терапии.
Классификация
Первичные (самостоятельные или собственно хейлиты)
- Эксфолиативный.
- Гландулярный.
- Контактный аллергический (актинический) хейлит.
- Метеорологический.
Симптоматические или вторичные хейлиты, являющиеся следствием какого-либо заболевания.
- Атопический (сочетание хейлита с атопическим дерматитом или нейродермитом)
- Экзематозный (сочетание хейлита с экземой)
- Макрохейлит (сочетание макрохейлита с невритом лицевого нерва и складчатым языком).
- Гиповитаминозный хейлит.
- Хейлит при заболеваниях эндокринной системы.
Первичные (самостоятельные) хейлиты
Эксфолиативный хейлит — (cheilitis exfoliativa) — заболева ние только красной каймы губ, сопровождающееся шелушением. Впервые этот вид хейлита описал в 1900 г. Stelwogen как «персистирующую десквамацию губ». Позже Miculicz и Kjimmel предложили название «эксфолиативный хейлит».
Позже Miculicz и Kjimmel предложили название «эксфолиативный хейлит».
Эксфолиативный хейлит чаще встречается у женщин. Среди этиологических факторов подавляющее большинство исследователей отводят главную роль нарушению функции нервной системы, различным проявлениям психопатологии — тревожным депрессивным реакциям. Кроме того, установлена связь между гиперфункцией щитовидной железы и экс-фолиативным хейлитом. В последние годы в патогенезе эксфолиативного хейлита признается роль генетической обусловленности и иммуноаллер-гических изменений.
Клиническая картина. По клиническому течению выделяют сухую форму эксфолиативного хейлита и экссудативную. Для обеих форм эксфолиативного хейлита характерна определенная локализация патологических изменений — поражается только красная кайма губ от линии Клейна до ее середины. Не отмечается распространения процесса на слизистую оболочку, кожу. Сохраняются свободными от поражения часть красной каймы губ, граничащая с кожей, и область углов рта.
При сухой форме больных беспокоит сухость губ, иногда жжение, появление чешуек, которые обычно скусывают. Такое состояние длится годами. При осмотре определяется следующее: одна губа или обе сухие, имеются чешуйки, которые в центре плотно спаяны с красной каймой, края их приподняты. После удаления чешуек эрозии как правило не возникают, отмечается лишь очаг яркой гиперемии. Через 5-7 дней чешуйки, напоминающие слюду, образуются вновь.
Течение заболевания длительное, без склонности к ремиссии или самоизлечению. Сухая форма эксфолиативного хейлита может трансформироваться в экссудативную.
Экссудативная форма эксфолиативного хейлита характеризуется выраженной болезненностью, отеком губы, наличием обильных корок, затрудняющих речь, прием пищи. При осмотре определяется гиперемия зоны Клейна, иногда отек, наличие корок серовато-желтого цвета. Иногда корки свисают в виде фартука при значительной выраженности экссуда-тивных явлений, так как не поражается красная кайма губ на границе с кожей.
Причиной значительных экссуда-тивных явлений считается резко увеличенная проницаемость капилляров.
В прогностическом отношении наиболее благоприятной считается экссудативная форма хейлита.
Лечение. Терапия эксфолиатив-ного хейлита представляет определенные трудности и основана на комплексном подходе общих и местных методов воздействия. Важное значение отводят воздействию на психоэмоциональную сферу. С этой целью невропатологом или психоневрологом назначаются седативные средства, транквилизаторы, проводят психотерапию. Показана консультация эндокринолога и при необходимости назначение соответствующего лечения. Местно — успешно применение лазеротерапии, ультразвуковое введение различных гормональных средств, Букки-терапия (лучевая терапия). Для смазывания губ используют индифферентные мази и кремы, а иногда гигиеническую помаду. Эффективным является использование витаминов группы С и В. Для повышения реактивности организма рекомендовано применение таких препаратов как пирогенал, продигиозан, аутогемотерапия. Эффективным является использование в комплексном лечении иммунокоррегирующих препаратов.
Эффективным является использование в комплексном лечении иммунокоррегирующих препаратов.
Лечение длительное 1-2 месяца, прогноз благоприятный.
Гландулярный хейлит (che-ilitis glandularis) — заболевание губ, обусловленное либо врожденной, либо приобретенной гипертрофией, ге-теротопией малых слюнных желез и их инфицированием. Известно, что многочисленные железы слизисто-се-розного характера в норме располагаются в различных топографических зонах слизистой оболочки, наибольшее их количество располагается в подслизистом слое нижней и верхней губы и мягком небе. При аномалии нижней губы малые слюнные железы появляются в переходной зоне (зона Клейна) и красной кайме губы.
Впервые подробно описали простой гландулярный хейлит Puente и Acevedo(1927).
Выделяют две формы гландуляр-ного хейлита: первичный и вторичный. Первичным называют гландулярный хейлит, не связанный с другими заболеваниями губ. Вторичный гландулярный хейлит развивается на фоне различных заболеваний с локализацией на губах (красный плоский лишай, лейкоплакия и др. ), у лиц без врожденной аномалии малых слюнных желез.
), у лиц без врожденной аномалии малых слюнных желез.
В этиологии гландулярного хейлита ведущее значение имеет наследственная аномалия ацинусов и протоков малых слюнных желез с явлениями гиперплазии и гетеротопии, сопровождающиеся избыточной секрецией. К провоцирующим факторам относят зубной камень, воспалительные заболевания пародонта, кариес зуба и другие заболевания, которые способствуют инфицированию через расширенные отверстия выводных протоков слюнных желез. Так же инфицирование может происходить токсинами микроорганизмов полости рта, продуктами их распада и вирусами.
В основе развития вторичного гландулярного хейлита лежит раздражение железистого аппарата губы воспалительным инфильтратом при лейкоплакии, красной волчанке и других заболеваниях с локализацией на губах. В результате такого раздражения развиваются гиперплазия желез, увеличение секреции, мацерация губы и инфицирование.
Клиническая картина. Гландулярный хейлит развивается преимущественно у лиц в возрасте старше 30 лет. При этом отмечено, что нижняя губа поражается в два раза чаще, чем верхняя. В начале заболевания больные отмечают небольшую сухость губ и шелушение. С такими жалобами обычно больные не обращаются к врачу за помощью. В последующем с развитием заболевания и его прогрессированием, появляется боль из-за эрозий и трещин. При осмотре на слизистой оболочке губы видны расширенные отверстия концевых отделов выводных протоков слюнных желез в виде красных точек, из которых выделяются капли слюны — симптом росы.
Гландулярный хейлит развивается преимущественно у лиц в возрасте старше 30 лет. При этом отмечено, что нижняя губа поражается в два раза чаще, чем верхняя. В начале заболевания больные отмечают небольшую сухость губ и шелушение. С такими жалобами обычно больные не обращаются к врачу за помощью. В последующем с развитием заболевания и его прогрессированием, появляется боль из-за эрозий и трещин. При осмотре на слизистой оболочке губы видны расширенные отверстия концевых отделов выводных протоков слюнных желез в виде красных точек, из которых выделяются капли слюны — симптом росы.
Из-за периодического смачивания губы слюной и ее испарения развивается сухость, возможны мацерация, появление трещин, эрозий. Этому способствует травма и нарушение эластичности тканей губы.
Клинические проявления вторичного гландулярного хейлита сочетают жалобы и симптомы, характерные для основного заболевания, явившегося причиной, а также признаки первичного хейлита. При развитии гнойного процесса в малых слюнных железах может развиться абсцесс губы- гнойный гландулярный хейлит.
При развитии гнойного процесса в малых слюнных железах может развиться абсцесс губы- гнойный гландулярный хейлит.
Диагностика гландулярного хейлита не представляет затруднений, так как клиническая симптоматика его весьма своеобразна.
Лечение. В терапии гландулярного хейлита используют противовоспалительные мази (тетрациклиновая, эритромициновая, а также флуцинар и синалар-мази, оксалиновая мазь и др.). Однако наиболее оправданным методом является электрокоагуляция гипертрофированных слюнных желез или вылущивание их хирургическим путем. Успешным является применение лазерной абляции с использованием хирургического лазера.
Лечение вторичного гландулярного хейлита предусматривает своевременное и правильное лечение основного заболевания и противовоспалительную терапию.
С целью профилактики необходимы санация полости рта, устранение сухости, мацерации губ, нормализация микробиоциноза полости рта и диспансеризация больных.
Контактный аллергический хейлит (cheilitis allergica contactis) — заболевание губ, в основе которого лежит аллергическая реакция замедленного типа на разнообразные раздражители при контакте их с красной каймой губ.
Клинические проявления контактного хейлита описаны впервые Miller и Taussig в 1924 г. Контактный аллергический хейлит диагностируется преимущественно у женщин в возрасте старше 20 лет.
Этиологическими факторами аллергического контактного хейлита являются химические вещества, входящие в состав губной помады, зубных паст, пластмассы зубных протезов и др. Возможно возникновение хейлита от контакта с металлическими предметами (мундштуки духовых инструментов, карандаши, ручки и другие предметы). Возможно развитие профессиональных контактных аллергических хейлитов.
Патологические изменения развиваются при наличии предрасположенности организма к аллергическим реакциям и сенсибилизации к различным химическим веществам.
Клиническая картина. Больные жалуются на появление сильного зуда, жжения, отека и покраснения губ. В анамнезе отмечаются контакт с различными раздражающими факторами и обострение заболевания при повторных воздействиях. При осмотре выявляют покраснение красной каймы губы, редко распространяющееся на кожу и слизистую оболочку. При резко выраженных воспалительных явлениях появляются мелкие пузырьки, после вскрытия которых образуются эрозии, трещины. В остальных случаях описанные субъективные ощущения сопровождаются шелушением без значительной воспалительной реакции.
Лечение. В лечении, контактного аллергического хейлита главное значение приобретает установление и устранение раздражителя. Местно используют мази, содержащие корти-костероиды, обладающие противоаллергическим, противозудным и противовоспалительным действием (флу-цинар, преднизолоновая, фторокорт и другие мази). Кроме того, проводят гипосенсибилизирующую терапию, назначают внутрь супрастин, димедрол, фенкорол, кларитин или другие препараты.
Метеорологический (актинический) хейлит (cheilitis actinica) — заболевание относят к группе воспалительных изменений губ, в основе которых лежит повышенная чувствительность к солнечной инсоляции, холоду, ветру и радиации. Заболевание чаще встречается у мужчин в возрасте 20-60 лет.
Основным этиологическим фактором является воздействие ультрафиолетовых лучей при наличии повышенной чувствительности к солнечной инсоляции.
Клиническая картина. По клиническому течению различают две формы заболевания: экссудативную и сухую. При экссудативной форме больных беспокоит, зуд, жжение губы, появление эрозий, корок. При осмотре красная кайма нижней губы слегка отечна, гиперемирована. Могут наблюдаться мелкие пузырьки или эрозии после их вскрытия, появляются корочки. При таких изменениях появляется боль.
Клиническая картина этой формы хейлита напоминает экссудативную форму контактного аллергического хейлита. Однако в качестве сенсибилизирующего фактора выступает солнечная инсоляция либо воздействие холода.
Однако в качестве сенсибилизирующего фактора выступает солнечная инсоляция либо воздействие холода.
Сухая форма актинического хейлита проявляется сухостью губы, жжением, иногда болью. При осмотре отмечаются эритема губы, мелкие чешуйки беловато-серого цвета. В последующем возможно появление ссадин, эрозий.
Озлокачествление актинического хейлита возможно при условии длительного существования заболевания, присоединения других раздражающих факторов: пыли, влажности, курения и др.
Лечение включает прежде всего прекращение неблагоприятного воздействия солнечной инсоляции либо других метеорологических факторов. Местно используют мази с кортикос-тероидами (гидрокортизоновая, преднизолоновая и др.). Применяют защитные кремы от ультрафиолетового излучения — (Луч, Щит). Внутрь назначают витамины группы В, РР и др.
Метеорологический хейлит может способствовать возникновению обли-гатных форм предрака (ограниченный гиперкератоз, абразивный прекан-крозный хейлит Манганотти и др. ).
).
Симптоматические (вторичные) хейлиты
Атопический хейлит — относят к группе симптоматических заболеваний губ, а именно считают, что этот вид хейлита является симптомом атопического дерматита или нейро-дермита. Типичным клиническим симптомом диффузного нейродермита является зуд кожи с последующим развитием эритемы, экскориаций и лихенизации. Характерна локализация патологических изменений: на локтевых сгибах, коже лица, шеи.
В этиологии атопического хейлита большое значение отводят генетическим факторам, которые могут создавать условия для развития аллергической реакции. Аллергенами могут быть лекарства, средства косметики, пищевые продукты, а также бактериальные и физические факторы.
Клиническая картина. Больные атопическим хейлитом жалуются на зуд губ, покраснение, шелушение красной каймы губ.
При осмотре отмечается небольшая отечность красной каймы губ с вовлечением в патологический процесс прилегающих участков кожи.
Характерно поражение углов рта, которые представляются инфильтрированными. По мере стихания острых явлений воспаления наблюдаются шелушение, лихенизация. Инфильтрация, сухость углов рта приводят к образованию трещин. Изменения губ сочетаются с сухостью, шелушением кожи лица.
Лечение. Предпочтение отдают гипосенсибилизирующим средствам (супрастин, димедрол, фенкарол или другие препараты), назначают витамины группы В (рибофлавин, пири-доксин и др.). Используют, кроме того, внутривенные вливания натрия тиосульфата 30%, гистаглобулина. Применяют транквилизаторы (седуксен, тазепам и др.) для уменьшения зуда. Местно также применяют противоаллергические, противозудные мази: преднизолоновую, гидрокорти-зоновую и др. При незначительном эффекте от консервативной терапии, упорном течении заболевания используют пограничные лучи Букки. В пищевом рационе исключают вещества, вызывающие сенсибилизацию: икру, шоколад, клубнику, цитрусовые и другие фрукты, а также острую и пряную пищу.
Экзематозный хейлит (cheilitis eczematosa) — также относят к симптоматическим заболеваниям губ и рассматривают как симптом экземы, в основе которой лежит воспаление поверхностных слоев кожи нервно-аллергического характера.
Аллергенами могут быть самые разнообразные раздражители — от микроорганизмов, лекарственных средств до материалов протезных конструкций и компонентов зубных паст.
Клиническая картина. Заболевание может протекать остро и хронически. В острой стадии заболевания больные предъявляют жалобы на жжение, зуд в губах, отек и покраснение их. При этом наблюдается эритема, отек губ с распространением патологических изменений на кожу. Одновременно возможно появление везикул, мокнутия, корочек. Следовательно, характерен полиморфизм элементов поражения обеих губ и вовлечение в процесс кожных покровов.
Переход в хроническую форму экзематозного хейлита характеризуется уменьшением выраженности острых воспалительных явлений (отек, гиперемия) и уплотнением за счет воспалительной инфильтрации, образования узелков, чешуек. Все описанные изменения при экзематозном хейлите развиваются на предварительно неизмененных губах. Клинически, экзема осложненная вторичной инфекцией проявляется припухлостью, покраснением губ, везикулярными высыпаниями, образованием корок. С прекращением пузырьковых высыпаний появляется шелушение.
Все описанные изменения при экзематозном хейлите развиваются на предварительно неизмененных губах. Клинически, экзема осложненная вторичной инфекцией проявляется припухлостью, покраснением губ, везикулярными высыпаниями, образованием корок. С прекращением пузырьковых высыпаний появляется шелушение.
Лечение. Используют гипосен-сибилизирующие и седативные средства. Необходимо общее лечение экзематозного поражения. Местно применяют смазывание губ мазями, содержащими кортикостероиды.
Макрохейлит (macrocheili-tis) — заболевание губ, характеризующееся стойким отеком либо увеличением мышечной стромы. Сочетание макрохейлита с невритом лицевого нерва впервые в 1901 г. описал Г. И. Россолимо, а затем Melkersson. Позже присоединение, к этим признакам симптома складчатого языка было описано Rosental. Заболевание, характеризующееся триадой этих симптомов, называется синдромом Мель-керссона — Россолимо-Розенталя.
В этиологии заболевания придают значение инфекционно-аллерги-ческому фактору, а также наследственной предрасположенности. Предполагается, кроме того, что описанный синдром представляет собой ан-гионевроз.
Предполагается, кроме того, что описанный синдром представляет собой ан-гионевроз.
Клиническая картина. Больных беспокоит зуд губы, увеличение ее размеров, иногда появление отеков других отделов лица. Больные отмечают длительное существование отека, иногда наблюдается спонтанно некоторое улучшение, но наступает рецидив. При осмотре кожа в области губа лоснится, цвет ее не изменен. Кожа в очаге поражения приобретает синюшно-розовый оттенок. Локализация отека: одна или обе губы, щека, веки, другие отделы лица. Поражение лицевого нерва проявляется в перекосе лица в здоровую сторону, сглаженности носогубной складки. Складчатый язык, повидимому, является не симптомом заболевания, а аномалией развития. Обнаружение отечно-складчатого языка считается патогномонич-ным признаком синдрома.
Диагностика синдрома Мель-керссона — Розенталя может быть затруднена, так как не всегда у больного одновременно обнаруживаются все три признака: могут наблюдаться макрохейлия и неврит или макрохей-лит со складчатым языком. Возможно наличие одной макрохейлии с последующим присоединением других признаков заболевания.
Возможно наличие одной макрохейлии с последующим присоединением других признаков заболевания.
Дифференциальную диагностику проводят с отеком Квинке, лимфанги-омой, гемангиомой. Следует также исключить коллатеральный отек губы при периостите и абсцессе.
Лечение. В лечении макрохейлита основная роль принадлежит сочетанию иммунокоррегирующей, десенсибилизирующей и противовирусной терапии. Назначают кортикостероиды (дексаметазон 3-5 мг/сут, на курс 125 мг), окситетрациклин по 100 000 ЕД 4-6 раз в день, антигис-таминные препараты — тавегил, су-прастин, фенкорол, гистоглобулин. Витамины С, В, PP. Иммунокоррек-торы — Т-активин, ликопид и др. Противовирусные — бонафтон, ацик-ловир, зовиракс, лейкинферон. Определенным эффектом обладает применение лазеротерапия на область губ и зон поражения невритом лицевого нерва.
При стойких формах во время ремиссии проводят стимулирующую терапию пирогеналом, продигиоза-ном и другими препаратами. При неврите используют физические факторы, токи Бернара, ультразвук и др. Получен хороший результат от электрофореза гепариновой мази или аппликаций ее на губу вместе с ди-мексидом. При выявлении повышенной чувствительности к бактериальным аллергенам применяют специфическую гипосенсибилизацию бактериальными аллергенами. С косметической целью используют хирургическое иссечение части губы, однако это не предотвращает рецидива. В последнее время появились сообщения об эффективном использовании гирудотерапии (медицинские пиявки). Прогноз — при своевременном обращении к врачу и адекватной терапии — благоприятный.
При неврите используют физические факторы, токи Бернара, ультразвук и др. Получен хороший результат от электрофореза гепариновой мази или аппликаций ее на губу вместе с ди-мексидом. При выявлении повышенной чувствительности к бактериальным аллергенам применяют специфическую гипосенсибилизацию бактериальными аллергенами. С косметической целью используют хирургическое иссечение части губы, однако это не предотвращает рецидива. В последнее время появились сообщения об эффективном использовании гирудотерапии (медицинские пиявки). Прогноз — при своевременном обращении к врачу и адекватной терапии — благоприятный.
Гиповитаминозный хейлит. Наиболее часто характерный хейлит развивается при гипо-или авитаминозе группы В (особенно важна недостаточность витамина В г)- Характеризуется жжением и сухостью слизистой оболочки рта, губ, языка. Слизистая оболочка ги-перемирована, на красной кайме губ появляются мелкие чешуйки (шелушение). Образуются мелкие вертикальные трещины на сухой и гипере-мированной красной кайме, часто эти трещины кровоточат. В углах рта на фоне гиперемии образуются болезненные трещины (ангулярный хейлит, заеда). Одновременно развивается глоссит, для которого характерна атрофия нитевидных сосочков, поверхность спинки языка становится гладкой, приобретает ярко-красную окраску, грибовидные сосочки гипертрофируются. Язык увеличивается в размерах, часто видны отпечатки зубов.
В углах рта на фоне гиперемии образуются болезненные трещины (ангулярный хейлит, заеда). Одновременно развивается глоссит, для которого характерна атрофия нитевидных сосочков, поверхность спинки языка становится гладкой, приобретает ярко-красную окраску, грибовидные сосочки гипертрофируются. Язык увеличивается в размерах, часто видны отпечатки зубов.
Таким образом, лечение многих заболеваний губ является трудной задачей, но знания о причинах и механизмах развития заболеваний позволяют добиться положительного результата.
Литература
- Боровский Е.В., Данилевский Н.Ф. Атлас заболеваний слизистой оболочки рта. М.Медицина, 1991.
- Савкина Т.Д. Хейлиты. М.:МИА, 2003. 3. Справочник по стоматологии. М.Медицина, 1998.
- Терапевтическая стоматология (под ред. Боровского Е.Б). М.: МИА, 2003.
Струп на губе: лечение, причины и многое другое
Вас может не радовать появление струпа на губе. Но это могло бы беспокоить вас меньше, если бы вы знали, что корка работает как повязка, защищая кожу под ней.
Но это могло бы беспокоить вас меньше, если бы вы знали, что корка работает как повязка, защищая кожу под ней.
Струп — это способ исцеления вашего тела от травмы. Когда ваша кожа повреждена, ваше тело реагирует, чтобы остановить кровотечение и не допустить попадания мусора и микробов.
Клетки крови, называемые тромбоцитами, скапливаются в месте раны. Они образуют кровяной сгусток, чтобы замедлить или остановить кровотечение. Когда сгусток высыхает и становится твердым и твердым, образуется струп.
Струп обычно отпадает через пару недель, обнажая новую кожу, выросшую под ним.
Вот несколько советов, которые помогут процессу заживления и, возможно, ускорить его:
Содержите струп в чистоте
Надлежащая гигиена поможет вам избежать раздражения или инфекции. Помните об этих советах:
- Не трогайте струпья. Если нельзя избежать прикосновений, сначала вымойте руки.
- Не трите струпья. Мягкого очищения будет достаточно.
- Не используйте жесткое мыло.
 Используйте мягкое, непенящееся моющее средство.
Используйте мягкое, непенящееся моющее средство.
Увлажните
Увлажните струпья, чтобы ускорить заживление и уменьшить зуд.
Попробуйте нанести вазелин. Вам, скорее всего, не понадобится антибактериальная мазь, так как вы моете пораженный участок, а сам струп служит защитой от инфекции.
Наложите теплый компресс
Наложите теплый компресс, чтобы сохранить влагу, увеличить кровоток и стимулировать регенерацию кожи. Если ваш струп чешется, теплый компресс также может принести некоторое облегчение.
Используйте солнцезащитный крем
Пока вы наносите солнцезащитный крем на лицо, не забудьте нанести его на корку на губе. Солнцезащитный крем с SPF 30 или выше может помочь предотвратить образование рубцов.
Не ковыряй
Когда ты был ребенком и взрослые говорили тебе не ковырять струпья, они были правы. Сбор струпа может продлить процесс заживления. Это также может привести к инфекции, воспалению и потенциальному рубцеванию.
Не беспокойтесь, если вокруг струпа есть небольшой отек или розовато-красная кожа. Это общие признаки выздоровления. Однако вам следует следить за следующими признаками инфекции:
- лихорадка, не имеющая другого объяснения
- покраснение и припухлость, которые увеличиваются в течение нескольких дней
- красные полосы, отходящие от струпа
- струп, болезненный на ощупь
- струп, горячий на ощупь
- струп сочащийся гной
- струп, который кровоточит при прикосновении
- струп, который не заживает в течение 10 дней
- струп, вокруг которого образовалась желтая корочка
Если вы считаете, что ваш струп заразился, см. врачом или медицинским работником.
Существует ряд потенциальных причин образования струпа на губе, в том числе:
- случайный прикус губ
- акне
- аллергическая реакция
- аутоиммунное заболевание
- бактериальная инфекция
- 0 герпес кожа
- экзема
- открытый прыщ
- порезы от бритья
Корочка на губе — это признак того, что ваш организм выполняет свою работу. Он защищает участок поврежденной кожи от грязи, мусора и бактерий.
Он защищает участок поврежденной кожи от грязи, мусора и бактерий.
Уход за коркой на губе с помощью умывания, увлажнения и других действий может ускорить заживление.
Струп обычно отпадает через пару недель, обнажая новую кожу под ним, но следите за инфекцией. Если вы думаете, что у вас может быть инфекция, обратитесь за медицинской помощью.
Струп на губе: лечение, причины и прочее
Вас может не радовать появление струпа на губе. Но это могло бы беспокоить вас меньше, если бы вы знали, что корка работает как повязка, защищая кожу под ней.
Струп — это способ исцеления вашего тела от травмы. Когда ваша кожа повреждена, ваше тело реагирует, чтобы остановить кровотечение и не допустить попадания мусора и микробов.
Клетки крови, называемые тромбоцитами, скапливаются в месте раны. Они образуют кровяной сгусток, чтобы замедлить или остановить кровотечение. Когда сгусток высыхает и становится твердым и твердым, образуется струп.
Струп обычно отпадает через пару недель, обнажая новую кожу, выросшую под ним.
Вот несколько советов, которые помогут процессу выздоровления и, возможно, ускорить его:
Следите за чистотой струпа
Надлежащая гигиена поможет вам избежать раздражения или инфекции. Помните об этих советах:
- Не трогайте струпья. Если нельзя избежать прикосновений, сначала вымойте руки.
- Не трите струпья. Мягкого очищения будет достаточно.
- Не используйте жесткое мыло. Используйте мягкое, непенящееся моющее средство.
Увлажните
Увлажните струпья, чтобы ускорить заживление и уменьшить зуд.
Попробуйте нанести вазелин. Вам, скорее всего, не понадобится антибактериальная мазь, так как вы моете пораженный участок, а сам струп служит защитой от инфекции.
Наложите теплый компресс
Наложите теплый компресс, чтобы сохранить влагу, увеличить кровоток и стимулировать регенерацию кожи. Если ваш струп чешется, теплый компресс также может принести некоторое облегчение.
Используйте солнцезащитный крем
Пока вы наносите солнцезащитный крем на лицо, не забудьте нанести его на струпья на губе. Солнцезащитный крем с SPF 30 или выше может помочь предотвратить образование рубцов.
Солнцезащитный крем с SPF 30 или выше может помочь предотвратить образование рубцов.
Не ковыряй
Когда ты был ребенком и взрослые говорили тебе не ковырять струпья, они были правы. Сбор струпа может продлить процесс заживления. Это также может привести к инфекции, воспалению и потенциальному рубцеванию.
Не беспокойтесь, если вокруг струпа есть небольшой отек или розовато-красная кожа. Это общие признаки выздоровления. Однако вы должны следить за следующими признаками инфекции:
- лихорадка без каких-либо других объяснений
- покраснение и припухлость, которые увеличиваются в течение нескольких дней
- красные полосы, отходящие от струпа
- струп, болезненный для прикосновение
- струп, который кажется горячим
- струп, из которого сочится гной
- струп, который кровоточит при прикосновении
- струп, который не заживает через 10 дней
- струп с желтой коркой вокруг него
Если вы считаете, что ваш струп заразился, обратитесь к врачу или профессионал здравоохранения.
