ГИПЕРКЕРАТОЗЫ СЛИЗИСТОЙ ОБОЛОЧКИ РТА (КРАСНЫЙ ПЛОСКИЙ ЛИШАЙ, ЛЕЙКОПЛАКИЯ) Издательский Дом «ТИРАЖ» — Эдиторум
1. Данилевский, Н. Ф. Кератозы слизистой оболочки полости рта и губ / Н. Ф. Данилевский, Л. И. Урбанович. – Киев: Здоров’я, 1979. – 188 с.
2. Макаров, Я. Л. Клиническое значение половых стероидных гормонов и их рецепторов при лейкоплакии слизистой оболочки полости рта: автореф. дис. … канд. мед. наук [Электронный ресурс] / Макаров Я. Л. – Москва, 2004. – Режим доступа: http://medical-diss.com/medicina/klinicheskoe-znachenie-polovyh-steroidnyh-gormonov-i-ih-retseptorov-ubolnyh-leykoplakiei-slizistoy-obolochki-polosti-rta#ixzz4JP1oSitm
3. К вопросу о папилломавирусном генезе лейкоплакии слизистой оболочки рта / И. И. Бабиченко, О. Ф. Рабинович, А. А. Ивина, И. М. Рабинович, А. А. Тогонидзе // Архив патологии. – 2014. – № 1. – С. 32–36.
4. Тогонидзе, А. А. Оптимизация диагностики и лечения лейкоплакии слизистой оболочки рта: автореф. дис. … канд. мед. наук [Электронный ресурс] / Тогонидзе Анна Алексеевна. – Москва, 2015. – Режим доступа: http://medical-diss.com/medicina/optimizatsiya-diagnostiki-ilecheniya-leykoplakii-slizistoy-obolochki-rta#ixzz4JP6YdtVD
дис. … канд. мед. наук [Электронный ресурс] / Тогонидзе Анна Алексеевна. – Москва, 2015. – Режим доступа: http://medical-diss.com/medicina/optimizatsiya-diagnostiki-ilecheniya-leykoplakii-slizistoy-obolochki-rta#ixzz4JP6YdtVD
5. Amagasa, T. Oral premalignant lesions: from a clinical perspective / T. Amagasa, M. Yamashiro, N. Uzawa // Int J Clin Oncol. – 2011. – Vol. 16 (1). – P. 5–14.
6. Иванова, Е. В. Иммуногенетические аспекты патогенеза плоского лишая слизистой оболочки рта. (Предварительное сообщение) / Е. В. Иванова, Н. Н. Тупицын, И. М. Рабинович // Материалы 9 Всероссийской научно-практической конференции и труды 8 Съезда Стоматологической Ассоциации России. Москва 9-12 сентября 2002 г. – Москва, 2002. – С. 261–263.
7. Andre, J. Laporte M., Delavault P. Lichen planus: etiopathogenesis // Acta Stomat. Belg. 1990. – Vol. 87. –№ 4.- P. 229–231.
8. Особенности клеточного иммунитета у больных красным плоским лишаем и влияние на него иммуномодулятора ликопид / Л.
9. Sosroseno, W. The interleukin network in the immunopathogenesis of oral diseases / W. Sosroseno, E. Herminajeng, S. Goeno // Asian Pac Allergy Immunol. – 1994. – Vol. 12, № 2. – P. 161–168.
10. Yamomoto Т., Yoneda K., Uena E. Cytokine production by keratinocytes and mononuclear infiltrates in oral lichen planus // J. Oral. Pathol. Med. – 1994, Vol. 23, p. 309-315.
11. De Panfilis, G. CD8+ cytolytic T lymphocytes and the skin / G. De Panfilis // Exp. Derm. – 1998. – Vol. 7. – P. 121–131.
12. Yamomoto, T. Charactcristik cytokines generaled by keratino-cytes and infiEtres in oral lichen planus / T. Yamomoto, T. Osaki // J. invest. Derm. – 1995. – Vol. 104. – P. 784–788.
13. Walsh L. J., Savage N. W., Ishii T., Seymour G J. Immunopathogenesis of oral lichen planus // J Oral Pathol Med.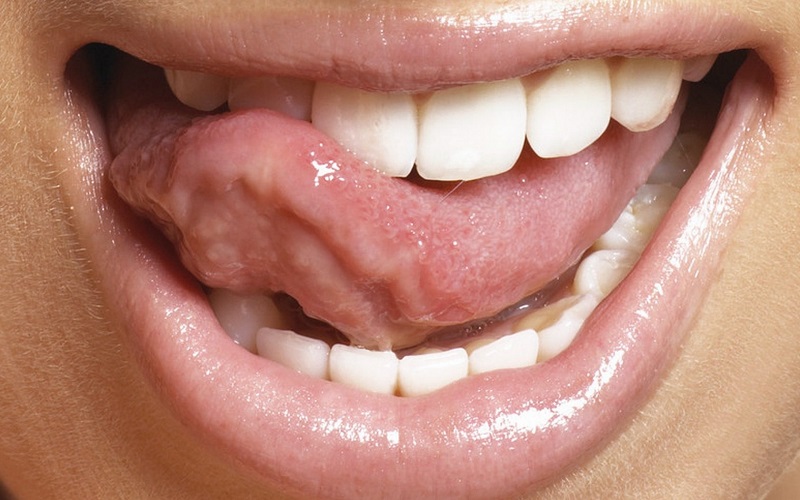 1990. – Vol. 19, № 9. – P. 389 – 396.
1990. – Vol. 19, № 9. – P. 389 – 396.
14. Sugerman P. B., Savage N. W., Walsh L. J. The pathogenesis of oral lichen planus // Crit Rev Oral Biol Med. 2002. – ,Vol. 13, № 4. – P. 350–365.
15. Епишова, А. А. Электронно-микроскопическое исследование малых слюнных желез при красном плоском лишае слизистой оболочки полости рта / А. А. Епишова, Г. И. Ронь, А. В. Клейн // Вопросы организации и экономики в стоматологии. – Екатеринбург, 1994. – С. 68–72.
16. Акмалова, Г. М. Концепция патогенетического обоснования комплексного лечения больных с красным плоским лишаем слизистой оболочки рта: автореф. дис.… д. м. н. / Акмалова Г. М. – Уфа, 2016. – 48 с.
17. Довжанский, С. И. Красный плоский лишай / С. И. Довжанский, Н. А. Слесаренко. – Саратов: СГУ, 1990. – 176 с.
18. Слесаренко, Н. А. Красный плоский лишай (современные иммунологические и биохимические аспекты) и методы патогенетической терапии: автореф. дис…. докт. мед. наук. – Москва, 1995. – 31 с.
дис…. докт. мед. наук. – Москва, 1995. – 31 с.
19. HLA-DR1 e lichen ruber planus / R. Valsecchi, M. Bontempelli, P. M. Bellavita, A. Rossi, A. Barcella, A. Di Landro, T. Cainelle // G. Ital. Dermatol. – 1984. – Vol. 122 (6). – P. 277–280.
20. Kofoed, M. L. Familial lichen planus. More frequent than previously suggested? / M. L. Kofoed, G. L. Wantzin // J. Amer. Acad. Dermatol. – 1985. – Vol. 13, № 1. – P. 50–54.
21. Генетические маркёры предрасположенности к развитию рецидивов красного плоского лишая слизистой оболочки рта / Г. М. Акмалова, С. В. Чуйкин, Г. И. Ронь, Н. Д. Чернышева, Э. С. Галимова, И. Р. Гилязова, Э. К. Хуснутдинова // Проблемы стоматологии. – 2016. – Т. 12, № 1. – С. 62–69.
22. Безрукова, И. В. Клинико-лабораторное обоснование нормализации биоценоза в полости рта у больных красным плоским лишаем / И. В. Безрукова // Стоматология. – 1997. – С. 20.
23. Белева, Н. С. Совершенствование диагностики и комплексного лечения в системе диспансеризации больных красным плоским лишаем слизистой оболочки полости рта: автореф. дис. … канд. мед. наук / Белева Н. С. – Пермь, 2010. – 23 с.
С. Совершенствование диагностики и комплексного лечения в системе диспансеризации больных красным плоским лишаем слизистой оболочки полости рта: автореф. дис. … канд. мед. наук / Белева Н. С. – Пермь, 2010. – 23 с.
24. Седова Л. А. Роль антиоксидантной терапии при лечении красного плоского лишая слизистой оболочки полости рта: автореф. дис. канд. мед. наук. /Седова Л. А. – Москва, 2014. – 23 с.
удаление лейкоплакии полости рта лазером » Alfa-Med
13 февраля, 2019 doctor Комментариев нет
удаление лейкоплакии полости рта лазером
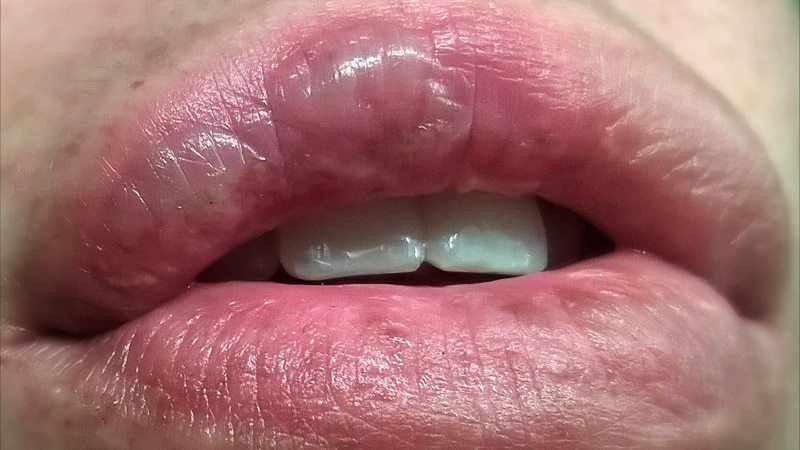
Лейкоплакия ротовой полости
– это заболевание, характеризующееся воспалительным поражением и ороговением каймы губ или слизистой рта. Данное
заболевание признано предраковым состоянием: при появлении в полости рта неравномерно окрашенных уплотненных новообразований риск их
перерождения в злокачественную опухоль увеличивается в разы.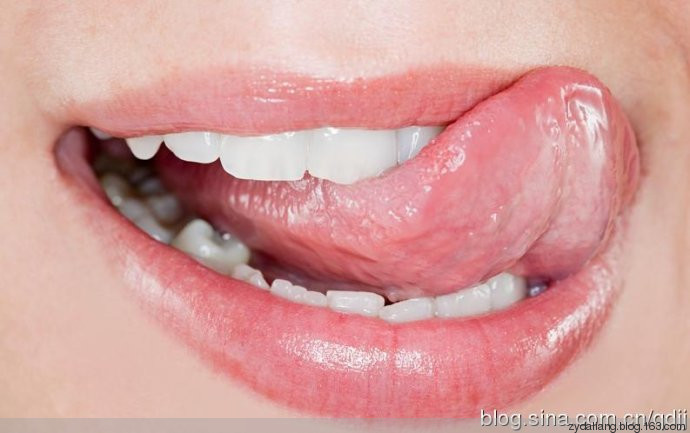 Лейкоплакия — одна из наиболее частых предраковых поражений рта у взрослых;
Лейкоплакия — одна из наиболее частых предраковых поражений рта у взрослых;
предполагается, что она встречается почти у 1% населения, чаще в возрастной группе 50-70.
Мужчины болеют в 2 раза чаще. В этиологии лейкоплакии определенное значение придается наследственной
предрасположенности. Среди эндогенных факторов выделяют системные поражения органов желудочно-кишечного тракта,
эндокринной системы и др. Лейкоплакия выявлялась у больных сахарным диабетом, анемиями, гиповитаминозами.
Заболеваниеразвивается из-за хронического раздражения и воспаления слизистой оболочки. Частота развития рака
на фоне оральной лейкоплакии оценивается в 7-13%.
В развитии малигнизации важную роль играет локализация процесса. Так, лейкоплакия слизистой оболочки щек
оказалась доброкачественной в 96%случаев, лейкоплакия дна ротовой полости была доброкачественной в 32%
случаев, в 31% оказалась раком in situ, а в 37% плоскоклеточным раком.
Обычно лейкоплакия локализуется на слизистой оболочке щек, преимущественно у углов рта, на нижней губе, реже
на языке (на спинке или боковой поверхности), альвеолярном отростке, в области дна полости рта.
Клиническая картина заболевания неоднородна, в связи с чем следует различать плоскую,
веррукозную, эрозивную и лейкоплакию Таппейнера
Клиническая картина лейкоплакии зависит не только от формы заболевания и вызвавшего ее
фактора, но и от локализации. Течение лейкоплакии от момента ее появления до наступления озлокачествления
можно разбить на несколько этапов.
Процесс, как правило, начинается с предлейкоплакической стадии, для которой характерно небольшое воспаление ограниченного участка слизистой
оболочки. После этого очень быстро происходит его равномерное ороговение.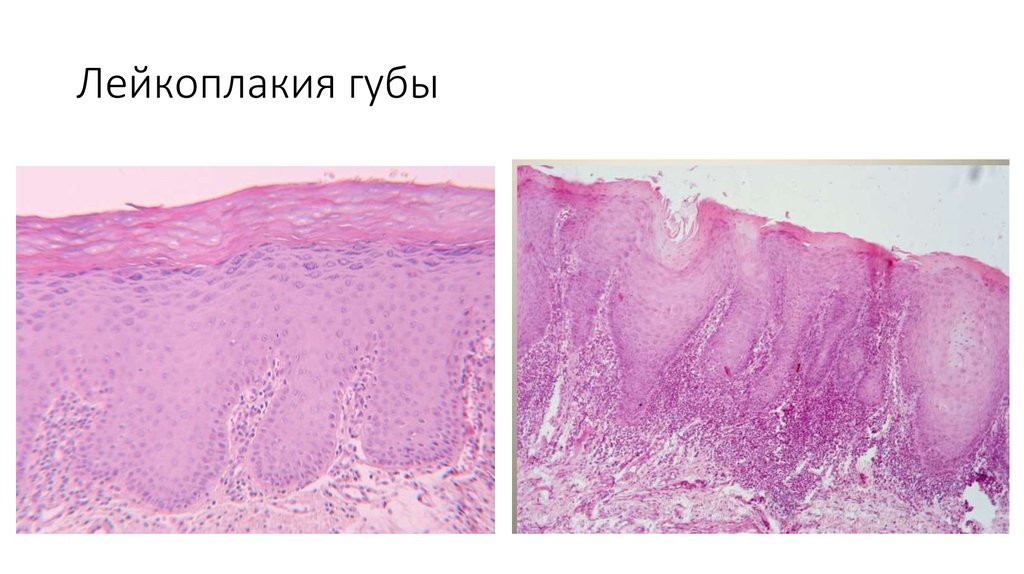 В дальнейшем при прогрессировании
В дальнейшем при прогрессировании
процесса очаг поражения начинает приподниматься над окружающей нормальной слизистой оболочкой (веррукозная лейкоплакия).
В этот период болезни на смену гиперпластическим приходят метапластические изменения, в связи с чем именно при
этой форме нередко возникаетозлокачествление. Эрозивная форма обладает наибольшей потенциальной
злокачественностью. Таким образом, все клинические формы лейкоплакии
являются стадией единого патологического процесса. Все формы лейкоплакии потенциально способны
озлокачествляться, при этом наибольшая частота озлокачествления наблюдается при локализации процесса на
языке.
Лечение лейкоплакии
Для исключения дисплазии и плоскоклеточного рака необходима биопсия. Диспластические лейкоплакии удаляют с помощью криодеструкции.
Обнадеживающие результаты получены при клинических испытаниях бетакаротина (наблюдается частичная регрессия лейкоплакии)
В клинике АЛЬФА-МЕД удаление диспластической и веррукозной лейкоплакии возможно с помощью лазерного
коагулятора 980 нм или 450 нм в зависимости от расположения и вида лейкоплакии . Отдаленные результаты после
удаления веррукозной или эрозивной лейкоплакии лазерным коагулятором показывают низкую частоту рецидивов
обычными хирургическими инструментами .
Лейкоплакия полости рта — StatPearls — NCBI Bookshelf
Программа непрерывного образования
Лейкоплакия полости рта — это белое пятно или бляшка, появляющаяся в ротовой полости. Состояние потенциально злокачественное и тесно связано с употреблением табака. В этом упражнении описывается оценка и лечение лейкоплакии полости рта, а также роль межпрофессиональной команды в профилактике, распознавании и лечении пациентов с этим заболеванием.
В этом упражнении описывается оценка и лечение лейкоплакии полости рта, а также роль межпрофессиональной команды в профилактике, распознавании и лечении пациентов с этим заболеванием.
Цели:
-
Опишите патофизиологию лейкоплакии полости рта.
-
Ознакомьтесь с факторами риска лейкоплакии полости рта.
-
Кратко о лечении лейкоплакии полости рта.
-
Объясните важность улучшения координации помощи межпрофессиональной командой для улучшения оказания помощи пациентам с лейкоплакией полости рта.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Предраковое состояние полости рта считается промежуточной стадией. Он подразделяется на две широкие линии: предраковые поражения и предраковые состояния. Предраковое поражение определяется как «морфологически преобразованная ткань, в которой рак полости рта возникает с большей вероятностью, чем в его, казалось бы, нормальном аналоге». Например, лейкоплакия. Предраковое состояние определяется как «генерализованное состояние, связанное со значительно повышенным риском развития рака». Примером является подслизистый фиброз полости рта. Недавно Всемирная организация здравоохранения (ВОЗ) отнесла предраковые поражения и состояния к единой группе заболеваний, известных как потенциально злокачественные заболевания. Лейкоплакия полости рта – потенциально злокачественное заболевание, поражающее слизистую оболочку полости рта. Он определяется как «по существу белое поражение слизистой оболочки полости рта, которое нельзя рассматривать как какое-либо другое поддающееся определению поражение». Оральная лейкоплакия представляет собой белое пятно или бляшку, которая развивается в полости рта и тесно связана с курением. Факторы риска включают все формы употребления табака, в том числе сигары, сигареты, биди и трубку. Другие синергетические факторы риска включают употребление алкоголя, хроническое раздражение, грибковые инфекции, такие как кандидоз, оральный гальванизм из-за реставраций, бактериальные инфекции, поражения, передающиеся половым путем, такие как сифилис, комбинированный дефицит микронутриентов, вирусные инфекции, гормональные нарушения и воздействие ультрафиолета.
Например, лейкоплакия. Предраковое состояние определяется как «генерализованное состояние, связанное со значительно повышенным риском развития рака». Примером является подслизистый фиброз полости рта. Недавно Всемирная организация здравоохранения (ВОЗ) отнесла предраковые поражения и состояния к единой группе заболеваний, известных как потенциально злокачественные заболевания. Лейкоплакия полости рта – потенциально злокачественное заболевание, поражающее слизистую оболочку полости рта. Он определяется как «по существу белое поражение слизистой оболочки полости рта, которое нельзя рассматривать как какое-либо другое поддающееся определению поражение». Оральная лейкоплакия представляет собой белое пятно или бляшку, которая развивается в полости рта и тесно связана с курением. Факторы риска включают все формы употребления табака, в том числе сигары, сигареты, биди и трубку. Другие синергетические факторы риска включают употребление алкоголя, хроническое раздражение, грибковые инфекции, такие как кандидоз, оральный гальванизм из-за реставраций, бактериальные инфекции, поражения, передающиеся половым путем, такие как сифилис, комбинированный дефицит микронутриентов, вирусные инфекции, гормональные нарушения и воздействие ультрафиолета.
Этиология
Этиология лейкоплакии полости рта является многофакторной, и многие причины являются идиопатическими [1]. Наиболее часто ассоциированным фактором риска является употребление курительного или бездымного табака.[2] Кроме того, использование препаратов из орехов арека (бетель) во многих частях мира (Южная и Юго-Восточная Азия) представляет значительный риск, равно как и использование нюхательного табака и других форм бездымного табака.[3] Роль хронического кандидоза связывают с развитием лейкоплакии, в частности негомогенной лейкоплакии.[4] Эта роль, возможно, связана с высоким потенциалом нитрозирования некоторых кандидозных форм, что предполагает эндогенную продукцию нитрозаминов. В некоторых культурах [5] (дым от горящего конца сигареты или подобного устройства остается во рту) может вызывать широкий спектр поражений слизистой оболочки полости рта, включая лейкоплакию. В этих популяциях такие лейкоплакии имеют 19-кратное увеличение риска злокачественного перерождения по сравнению с теми культурами, где табак используется в других формах. [6]
[6]
Эпидемиология
Лейкоплакия является наиболее известным потенциально злокачественным заболеванием полости рта, эпидемиология которого хорошо документирована. Распространенность лейкоплакии варьируется в зависимости от различных научных исследований. Он имеет всеобъемлющую глобальную точку обзора при распространенности 2,6% и коэффициенте конверсии злокачественных новообразований в диапазоне от 0,1% до 17,5%. [7] Статистический анализ нескольких исследований, проведенных на Индийском субконтиненте в целом и в Индии в частности, показал, что распространенность лейкоплакии составляет от 0,2% до 5,2%, а злокачественная трансформация — от 0,13% до 10%. [7] Этот тревожный рост распространенности лейкоплакии в Индии может быть в основном связан с ее культурными, этническими и географическими факторами. Даунер и Петти обнаружили, что ежегодная заболеваемость злокачественной конверсией массивов лейкоплакии составляет от 6,2 до 29..1 случай на 100 000 человек.[8]
В исследовании Martorell-Calatayud et al. определили распространенность лейкоплакии в диапазоне от 0,4% до 0,7%, тогда как Feller et al. оценили распространенность в сторону более высокого диапазона от 0,5% до 3,46%. Кроме того, в том же исследовании сделан вывод о том, что частота злокачественной трансформации лейкоплакии колеблется от 0,7% до 2,9% [9].
определили распространенность лейкоплакии в диапазоне от 0,4% до 0,7%, тогда как Feller et al. оценили распространенность в сторону более высокого диапазона от 0,5% до 3,46%. Кроме того, в том же исследовании сделан вывод о том, что частота злокачественной трансформации лейкоплакии колеблется от 0,7% до 2,9% [9].
В еще одном исследовании Brouns et al. показали распространенность и ежегодную скорость злокачественной трансформации примерно 2% и 1% соответственно.[10] Согласно недавним исследованиям, лейкоплакия была выявлена у 1,59% исследуемой выборки.[11]
Лейкоплакия чаще встречается у мужчин среднего и пожилого возраста, чем в других групповых исследованиях. Распространенность увеличивается с возрастом.
Патофизиология
Когда тканевая клетка подвергается воздействию любого типа канцерогена , , она, вероятно, пытается адаптироваться к нему. Увеличение клеточной пролиферации, сокращение цитозольной емкости и нагрузки на родственные органеллы могут быть попыткой адаптации. [12] В рамках ротового эпителия фаза ускоренного роста, представленная увеличением компартмента предшественников (гиперплазия), является более ранним последствием. Когда раздражитель сохраняется дальше, в эпителии проявляются признаки клеточной дегенерации, хорошо охарактеризованный признак адаптации (атрофия) . Когда стадия адаптации и обратимого повреждения клеток заканчивается, клетки постепенно достигают стадии необратимого повреждения клеток, проявляющегося либо апоптозом, либо злокачественной трансформацией. В качестве адаптивной реакции ускоренный темп клеточного деления, отмеченный на более ранних стадиях трансформации, способствует дальнейшему генетическому повреждению, тем самым сильно подталкивая клетки дальше по пути к злокачественной трансформации.[13]
[12] В рамках ротового эпителия фаза ускоренного роста, представленная увеличением компартмента предшественников (гиперплазия), является более ранним последствием. Когда раздражитель сохраняется дальше, в эпителии проявляются признаки клеточной дегенерации, хорошо охарактеризованный признак адаптации (атрофия) . Когда стадия адаптации и обратимого повреждения клеток заканчивается, клетки постепенно достигают стадии необратимого повреждения клеток, проявляющегося либо апоптозом, либо злокачественной трансформацией. В качестве адаптивной реакции ускоренный темп клеточного деления, отмеченный на более ранних стадиях трансформации, способствует дальнейшему генетическому повреждению, тем самым сильно подталкивая клетки дальше по пути к злокачественной трансформации.[13]
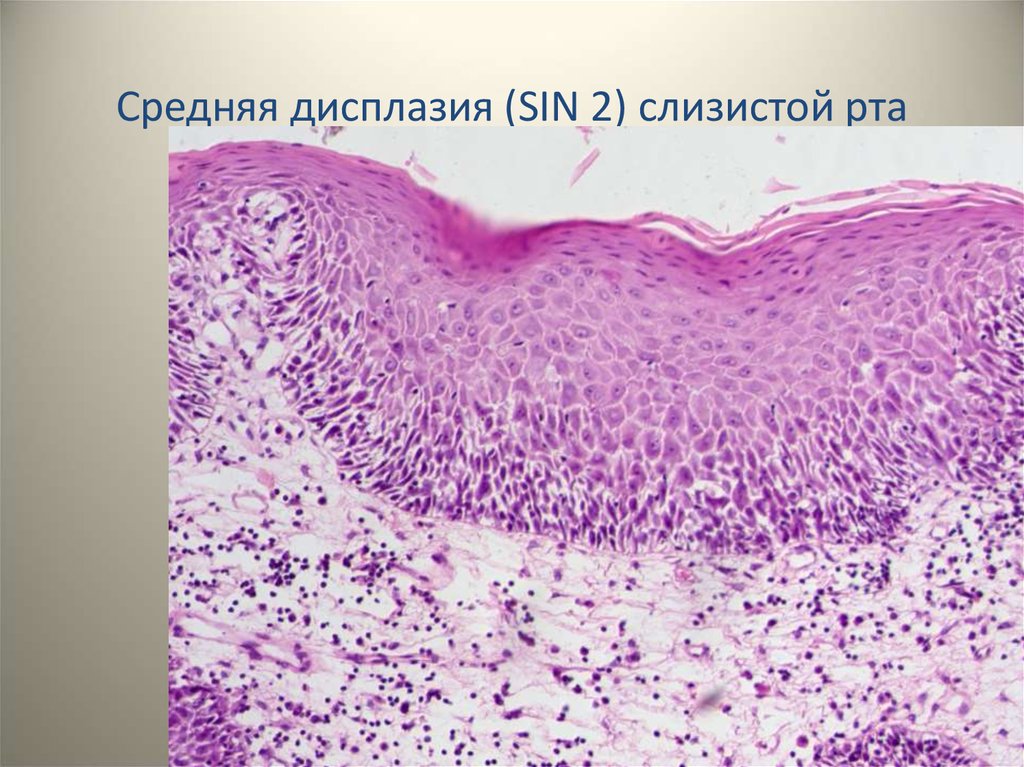
Гистопатология
Гистологически лейкоплакии полости рта представляют собой гиперкератоз, легкую дисплазию, умеренную дисплазию, тяжелую дисплазию или карциному на месте. Дисплазия включает изменения архитектурных особенностей, а также цитологических особенностей ткани.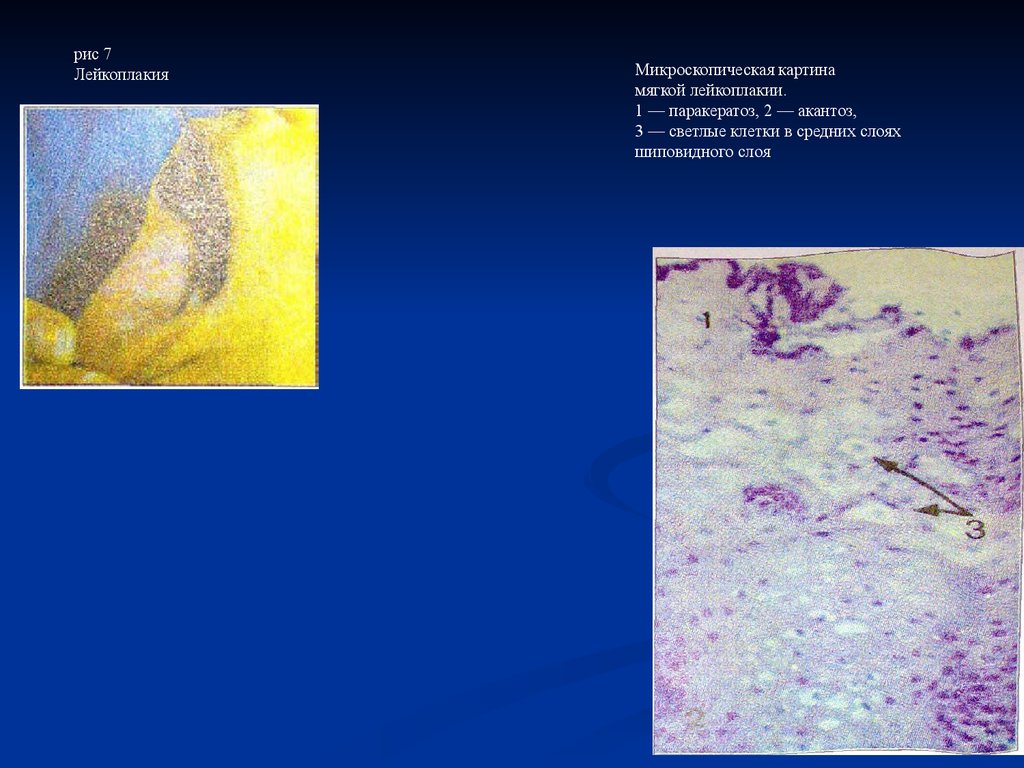 Архитектурные особенности дисплазии включают асимметричную эпителиальную стратификацию, увеличенное количество митотических фигур в эпителии, дискератоз, каплевидные стержни сетчатки и кератиновые жемчужины внутри этих стержней сетчатки, потерю полярности базальных клеток и гиперплазию или анаплазию базальных клеток. В то время как цитологические особенности включают ядерный плеоморфизм, клеточный плеоморфизм, увеличение ядерно-цитоплазматического отношения, заметные ядрышки и гиперхромазию. Классификация легкой, умеренной и тяжелой дисплазии применяется, когда эта архитектурная и цитологическая атипия затрагивает менее трети, от одной трети до двух третей и более двух третей эпителия соответственно. Карцинома на месте — это термин, используемый, когда поражается вся толща эпителия, при котором дисплазия распространяется от базального слоя до вышележащей слизистой оболочки, не проникая в подлежащую соединительную ткань.
Архитектурные особенности дисплазии включают асимметричную эпителиальную стратификацию, увеличенное количество митотических фигур в эпителии, дискератоз, каплевидные стержни сетчатки и кератиновые жемчужины внутри этих стержней сетчатки, потерю полярности базальных клеток и гиперплазию или анаплазию базальных клеток. В то время как цитологические особенности включают ядерный плеоморфизм, клеточный плеоморфизм, увеличение ядерно-цитоплазматического отношения, заметные ядрышки и гиперхромазию. Классификация легкой, умеренной и тяжелой дисплазии применяется, когда эта архитектурная и цитологическая атипия затрагивает менее трети, от одной трети до двух третей и более двух третей эпителия соответственно. Карцинома на месте — это термин, используемый, когда поражается вся толща эпителия, при котором дисплазия распространяется от базального слоя до вышележащей слизистой оболочки, не проникая в подлежащую соединительную ткань.
Анамнез и физикальное исследование
До международных попыток определить и уточнить определение лейкоплакии полости рта, данное Всемирной организацией здравоохранения, практикующие врачи использовали множество синонимов, таких как лейкома, пятна курильщика, лейкокератоз и ихтиоз. Paget (1860) установил связь между белым ороговевшим поражением полости рта и раком языка.[16] Butlin (1885) связывал эти поражения с курением и считал пятна курильщиков ранней стадией более запущенного белого возвышающегося поражения, которое он назвал лейкомой. Крамер (1978) признал злокачественный потенциал лейкокератоза и пятна курильщика и его связь с курением трубки. Он предложил термин «лейкоплакия» и описал его как белое возвышающееся поражение, поражающее слизистую оболочку полости рта.[17]
Paget (1860) установил связь между белым ороговевшим поражением полости рта и раком языка.[16] Butlin (1885) связывал эти поражения с курением и считал пятна курильщиков ранней стадией более запущенного белого возвышающегося поражения, которое он назвал лейкомой. Крамер (1978) признал злокачественный потенциал лейкокератоза и пятна курильщика и его связь с курением трубки. Он предложил термин «лейкоплакия» и описал его как белое возвышающееся поражение, поражающее слизистую оболочку полости рта.[17]
Первая международная конференция по оральной лейкоплакии (1984 г.) в Мальмё, Швеция, описала лейкоплакию как «белое пятно или бляшку, которые клинически или патологически не могут быть описаны как какое-либо другое заболевание и не связаны ни с каким физическим или химическим возбудителем, за исключением употребление табака».[18]
В 1994 году во время международного симпозиума, проведенного в Упсале, шведские специалисты установили определение как «преимущественно белое поражение слизистой оболочки полости рта, которое нельзя клинически или патологически охарактеризовать как другое специфическое образование». ) определили лейкоплакию как белое пятно размером 5 мм и более, которое невозможно соскоблить и которое нельзя отнести к какому-либо другому диагностическому заболеванию.[19]
) определили лейкоплакию как белое пятно размером 5 мм и более, которое невозможно соскоблить и которое нельзя отнести к какому-либо другому диагностическому заболеванию.[19]
Всемирная организация здравоохранения (1997) описала лейкоплакию как «преимущественно белое поражение слизистой оболочки полости рта, которое нельзя отнести к какому-либо другому определяемому поражению». [20] По данным Warnakulasuriya et al. (2007), термин лейкоплакия следует использовать для выявления белых бляшек сомнительного риска, исключая другие известные заболевания или расстройства, которые не несут повышенного риска злокачественного новообразования.[21] В конечном итоге ВОЗ определила это поражение как «белую бляшку с растущим сомнительным риском рака полости рта после исключения других известных заболеваний и расстройств, которые не повышают риск».[22]
В 2007 году на семинаре, организованном Сотрудничающим центром Всемирной организации здравоохранения по раку полости рта и предраковым состояниям в Соединенном Королевстве, группа экспертов обсудила вопросы, связанные с терминологией, определениями и классификацией предрака полости рта. Консенсус рабочей группы заключался в том, что термин «потенциально злокачественные заболевания» рекомендуется использовать для обозначения предрака, поскольку он выражает, что не все расстройства, обозначенные этим термином, могут трансмутироваться в злокачественные новообразования.[21] Аналитически оценив все определения, рекомендованные до сих пор для оральной лейкоплакии, рабочая группа пришла к выводу, что слово «лейкоплакия» следует использовать для обозначения «белых бляшек сомнительного риска, исключая другие известные заболевания или расстройства, которые не несут повышенного риска злокачественного новообразования». ] Специалисты рекомендовали основу для диагностики лейкоплакии полости рта, позволяющую избежать неправильной классификации других нарушений белого цвета полости рта как лейкоплакии.
Консенсус рабочей группы заключался в том, что термин «потенциально злокачественные заболевания» рекомендуется использовать для обозначения предрака, поскольку он выражает, что не все расстройства, обозначенные этим термином, могут трансмутироваться в злокачественные новообразования.[21] Аналитически оценив все определения, рекомендованные до сих пор для оральной лейкоплакии, рабочая группа пришла к выводу, что слово «лейкоплакия» следует использовать для обозначения «белых бляшек сомнительного риска, исключая другие известные заболевания или расстройства, которые не несут повышенного риска злокачественного новообразования». ] Специалисты рекомендовали основу для диагностики лейкоплакии полости рта, позволяющую избежать неправильной классификации других нарушений белого цвета полости рта как лейкоплакии.
Существует два основных типа лейкоплакии полости рта: гомогенная лейкоплакия и негомогенная лейкоплакия. Гомогенная лейкоплакия состоит из равномерно белых бляшек, обычно бессимптомных по своей природе. Они имеют меньшую вероятность перерождения в малигнизацию. Принимая во внимание, что негомогенная лейкоплакия имеет неправильную, плоскую, узловатую или экзофитную природу и напоминает смешанные красные и белые неоднородные пятна и имеет большую вероятность превращения в злокачественную опухоль.
Они имеют меньшую вероятность перерождения в малигнизацию. Принимая во внимание, что негомогенная лейкоплакия имеет неправильную, плоскую, узловатую или экзофитную природу и напоминает смешанные красные и белые неоднородные пятна и имеет большую вероятность превращения в злокачественную опухоль.
Другой, более редкий вариант лейкоплакии, известный как «пролиферативная веррукозная лейкоплакия», характерно более широкое распространение и поражение различных отделов полости рта. Чаще встречается у пожилых женщин. У него самый высокий шанс переродиться в злокачественное новообразование.[23]
Оценка
Текущие разработки в области исследований рака ротовой полости привели к разработке и расширению потенциально ценных диагностических инструментов на клиническом и микромолекулярном уровнях для своевременного выявления лейкоплакии. Золотым стандартом диагностики лейкоплакии всегда является биопсия из места поражения, но эта процедура требует квалифицированного медицинского работника и считается инвазивной, болезненной, дорогой и трудоемкой процедурой. В случае небольших поражений показана эксцизионная биопсия, а при больших поражениях берется инцизионная биопсия, включая прилежащие здоровые ткани, для гистопатологического исследования.
В случае небольших поражений показана эксцизионная биопсия, а при больших поражениях берется инцизионная биопсия, включая прилежащие здоровые ткани, для гистопатологического исследования.
Основные наблюдаемые гистопатологические изменения: [24]
-
Ороговение эпителия (гиперорто- или гиперпаракератинизация)
-
Увеличение толщины эпителия
904 Акантоз 4 4 -
Подвал мембрана истончается
-
Воспалительный компонент в соединительной ткани
-
Изменение клеточного слоя
-
Увеличение ядерно-цитоплазматического отношения
-
Гиперхроматические ядра
-
Ядерная гиперплазия
-
Аномальные митотические фигуры
-
Базилярная гиперплазия
-
Каплевидные штифты
-
Потеря полярности
Другие традиционные средства клинической диагностики для своевременного выявления лейкоплакии включают краситель толуидиновый синий, наборы для щеточной биопсии полости рта, диагностику слюны и системы оптической визуализации. В последние годы стоматологам было предложено несколько новых простых в использовании источников света и диагностических инструментов, устанавливаемых в кресле.
В последние годы стоматологам было предложено несколько новых простых в использовании источников света и диагностических инструментов, устанавливаемых в кресле.
Лечение/управление
Устранить все способствующие факторы. В случае поражений с умеренной и тяжелой дисплазией хирургическое иссечение или лазерная хирургия должны быть методом выбора, особенно когда поражение находится на вентральной и латеральной границах языка, мягкого неба, дна полости рта и ротоглотки. Тщательное наблюдение и последующее наблюдение должны быть обязательными при поражениях других анатомических областей. Хирургическое удаление является методом выбора при эритролейкоплакии и пролиферативной бородавчатой лейкоплакии.[25]
Дифференциальная диагностика
-
Кандидоз
-
Химический ожог
-
Лейкоэдема
010
-
Красный плоский лишай
-
Красная волчанка
-
Моршиато буккарум
-
Псориаз
-
Белый губчатый невус
Прогноз
Где-то от 1% до 9% пациентов с лейкоплакией полости рта разовьется инвазивный рак в очаге поражения или явное злокачественное новообразование. Несмотря на иссечение инвазивных поражений, рецидивы нередки. Лейкоплакия полости рта может спонтанно регрессировать, и, следовательно, ее результаты трудно проследить с помощью лечения. В целом, как только диспластические изменения видны, результаты остаются осторожными.
Несмотря на иссечение инвазивных поражений, рецидивы нередки. Лейкоплакия полости рта может спонтанно регрессировать, и, следовательно, ее результаты трудно проследить с помощью лечения. В целом, как только диспластические изменения видны, результаты остаются осторожными.
Pearls and Other Issues
Следующие факторы повышают риск злокачественной трансформации лейкоплакии:[26] 9Женский пол рот
Размер больше 200 мм
Неоднородный тип
Наличие Candida albicans
Наличие дисплазии эпителия
03
Лейкоплакия полости рта является частым проявлением в клиниках, и с этим расстройством лучше всего справляется межпрофессиональная команда, в которую входят отоларинголог, стоматолог, лечащий врач, практикующая медсестра и патологоанатом. Ключевым моментом является обучение пациента и устранение всех способствующих факторов. Пациента необходимо убедить бросить курить. Фармацевт должен обучить пациента вспомогательным средствам, которые могут помочь прекращению курения. Кроме того, пациенту следует прекратить употребление любых раздражающих веществ, таких как орехи бетель. Медсестра-оториноларинголог должна обратить внимание пациента на то, что поражения могут рецидивировать и возможна злокачественная трансформация.
Кроме того, пациенту следует прекратить употребление любых раздражающих веществ, таких как орехи бетель. Медсестра-оториноларинголог должна обратить внимание пациента на то, что поражения могут рецидивировать и возможна злокачественная трансформация.
В случае поражений с умеренной и тяжелой дисплазией хирургическое иссечение или лазерная хирургия должны быть лечением выбора, особенно когда поражение находится на вентральной и латеральной границах языка, мягкого неба, дна полости рта и ротоглотки . Тщательное наблюдение и последующее наблюдение должны быть обязательными при поражениях других анатомических областей. Хирургическое удаление является методом выбора при эритролейкоплакии и пролиферативной бородавчатой лейкоплакии.[25]
У людей, которые продолжают курить, часто возникают рецидивы. Единственный способ снизить заболеваемость и улучшить результаты лечения пациентов с лейкоплакией полости рта — это открытое общение между членами команды, которые продолжают обучать пациента.
Контрольные вопросы
-
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
-
Комментарий к этой статье.
Рисунок
Лейкоплакия полости рта. Изображение предоставлено О. Чайгасаме
Ссылки
- 1.
-
Нараян Т.В., Шилпашри С. Мета-анализ клинико-патологических факторов риска лейкоплакии, подвергающейся злокачественной трансформации. J Оральный челюстно-лицевой патол. 2016 сен-декабрь; 20(3):354-361. [Бесплатная статья PMC: PMC5051280] [PubMed: 27721597]
- 2.
-
Шах С., Дэйв Б., Шах Р., Мехта Т.Р., Дэйв Р. Социально-экономическое и культурное воздействие табака в Индии. J Family Med Prim Care. 2018 ноябрь-декабрь;7(6):1173-1176. [Статья бесплатно PMC: PMC6293949] [PubMed: 30613493]
- 3.
-
Bose SC, Singh M, Vyas P, Singh M. Витамины-антиоксиданты цинка в плазме, уровни глутатиона и общая антиоксидантная активность при лейкоплакии полости рта.
 Дент Рес Дж. (Исфахан). 2012 март;9(2):158-61. [Бесплатная статья PMC: PMC3353691] [PubMed: 22623931]
Дент Рес Дж. (Исфахан). 2012 март;9(2):158-61. [Бесплатная статья PMC: PMC3353691] [PubMed: 22623931] - 4.
-
Филд Э.А., Филд Дж.К., Мартин М.В. Играет ли Candida роль в эпителиальной неоплазии полости рта? J Med Vet Mycol. 1989;27(5):277-94. [PubMed: 2689621]
- 5.
-
Стойкевич А.А., Дебрауэр Р., Карран Дж.Б. Обратное курение и его влияние на твердое небо: клинический случай. J Can Dent Assoc. 1992 март; 58 (3): 215-6. [PubMed: 1555124]
- 6.
-
Чуанг С.Л., Ван С.П., Чен М.К., Су В.В., Су CW, Чен С.Л., Чиу С.И., Фанн Д.С., Йен А.М. Злокачественная трансформация в рак полости рта по подтипу потенциально злокачественного заболевания полости рта: проспективное когортное исследование тайваньской национальной программы скрининга рака полости рта. Оральный онкол. 2018 дек;87:58-63. [В паблике: 30527244]
- 7.
-
Кумар Сривастава В. Изучение распространенности предраковых заболеваний у подростков, имеющих привычку курить бетель, гутха, хайни, жевать табак, биди и ганджа, и их связь с социальным классом и статусом образования.
 Int J Clin Pediatr Dent. 2014 май;7(2):86-92. [Бесплатная статья PMC: PMC4212163] [PubMed: 25356006]
Int J Clin Pediatr Dent. 2014 май;7(2):86-92. [Бесплатная статья PMC: PMC4212163] [PubMed: 25356006] - 8.
-
Downer MC, Petti S. Оценка распространенности лейкоплакии ниже ожидаемой. Дент на базе Evid. 2005;6(1):12; автор ответ 13-4. [В паблике: 15789044]
- 9.
-
Martorell-Calatayud A, Botella-Estrada R, Bagán-Sebastián JV, Sanmartín-Jiménez O, Guillen-Barona C. [Лейкоплакия полости рта: клинические, гистопатологические и молекулярные особенности и терапевтический подход] . Actas Дермосифилиогр. 2009 г., октябрь; 100 (8): 669-84. [PubMed: 19775545]
- 10.
-
Brouns E, Baart J, Karagozoglu Kh, Aartman I, Bloemena E, van der Waal I. Злокачественная трансформация лейкоплакии полости рта в четко определенной когорте из 144 пациентов. Оральный Дис. 2014 апр;20(3):e19-24. [PubMed: 23521625]
- 11.
-
Мэтью А.Л., Пай К.М., Шолапуркар А.А., Венгал М. Распространенность поражений слизистой оболочки полости рта у пациентов, посещающих стоматологическую школу в Южной Индии.
 Индиан Джей Дент Рез. 2008 г., апрель-июнь; 19(2):99-103. [PubMed: 18445924]
Индиан Джей Дент Рез. 2008 г., апрель-июнь; 19(2):99-103. [PubMed: 18445924] - 12.
-
Метгуд Р., Гупта К., Прасад У., Гупта Дж. Цитоморфометрический анализ подслизистого фиброза полости рта и лейкоплакии с использованием метилового зеленого пиронина Y, окрашивания по Фельгену и эксфолиативной щеточной цитологии. Биотехнологический гистохим. 2015 янв;90(1):8-13. [PubMed: 24867495]
- 13.
-
Bastos DB, Sarafim-Silva BAM, Sundefeld MLMM, Ribeiro AA, Brandão JDP, Biasoli ÉR, Miyahara GI, Casarini DE, Bernabé DG. Циркулирующие катехоламины связаны с биоповеденческими факторами и симптомами тревоги у больных раком головы и шеи. ПЛОС Один. 2018;13(8):e0202515. [PMC бесплатная статья: PMC6101398] [PubMed: 30125310]
- 14.
-
Варнакуласурия С. Клинические особенности и проявление потенциально злокачественных заболеваний полости рта. Oral Surg Oral Med Oral Pathol Oral Radiol. 2018 июнь; 125 (6): 582-590. [PubMed: 29673799]
- 15.
-
Renaud-Vilmer C, Cavelier-Balloy B. [Предраковые поражения буккального эпителия]. Энн Дерматол Венерол. 2017 Февраль; 144(2):100-108. [PubMed: 27939087]
- 16.
-
Хён К.Х., Накаи М., Кавамура К., Мори М. Гистохимические исследования моделей связывания лектина в ороговевших поражениях, включая злокачественные новообразования. Арка Вирхова А Патол Анат Гистопатол. 1984;402(4):337-51. [PubMed: 6326379]
- 17.
-
Крамер И.Р., Лукас Р.Б., Пиндборг Дж.Дж., Собин Л.Х. Определение лейкоплакии и родственных поражений: помощь в исследованиях предрака полости рта. Oral Surg Oral Med Oral Pathol. 1978 г., октябрь; 46 (4): 518-39. [PubMed: 280847]
- 18.
-
Чжу YX. О проблемах диагностики лейкоплакии полости рта. Чжунхуа Коу Цян Кэ За Чжи. 1984 декабрь; 19 (4): 203-6. [PubMed: 6599278]
- 19.
-
Axell T, Pindborg JJ, Smith CJ, van der Waal I. Белые поражения полости рта с особым упором на предраковые состояния и поражения, связанные с табаком: выводы международного симпозиума, состоявшегося в Уппсале, Швеция, 18-21 мая 1994.
 Международная совместная группа по белым поражениям полости рта. Дж Орал Патол Мед. 1996 февраль; 25 (2): 49-54. [PubMed: 8667255]
Международная совместная группа по белым поражениям полости рта. Дж Орал Патол Мед. 1996 февраль; 25 (2): 49-54. [PubMed: 8667255] - 20.
-
Дагли Р.Дж., Кумар С., Матхур А., Баласубриманьям Г., Дурайсвами П., Кулкарни С. Распространенность лейкоплакии, подслизистого фиброза полости рта, папилломы и их связь со стрессом у рабочих, занимающихся добычей зеленого мрамора. , Индия. Med Oral Patol Oral Cir Bucal. 01 ноября 2008 г .; 13 (11): E687-92. [PubMed: 18978707]
- 21.
-
Варнакуласурия С., Джонсон Н.В., Ван дер Ваал И. Номенклатура и классификация потенциально злокачественных заболеваний слизистой оболочки полости рта. Дж Орал Патол Мед. 2007 ноябрь; 36 (10): 575-80. [В паблике: 17944749]
- 22.
-
Мохаммед Ф, Файрозехан А.Т. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 18 июля 2022 г. Оральная лейкоплакия. [PubMed: 28723042]
- 23.
-
Holmstrup P, Vedtofte P, Reibel J, Stoltze K.
 Предраковые поражения полости рта: надежна ли биопсия? Дж Орал Патол Мед. 2007 май; 36(5):262-6. [PubMed: 17448135]
Предраковые поражения полости рта: надежна ли биопсия? Дж Орал Патол Мед. 2007 май; 36(5):262-6. [PubMed: 17448135] - 24.
-
van der Waal I. Оральная лейкоплакия: диагностическая проблема для клиницистов и патологов. Оральный Дис. 201925 января (1): 348-349. [PubMed: 30203899]
- 25.
-
Nadeau C, Kerr AR. Оценка и лечение потенциально злокачественных заболеваний полости рта. Дент Клин Норт Ам. 2018 Январь; 62(1):1-27. [PubMed: 29126487]
- 26.
-
Speight PM, Khurram SA, Kujan O. Потенциально злокачественные заболевания полости рта: риск прогрессирования злокачественного новообразования. Oral Surg Oral Med Oral Pathol Oral Radiol. 2018 июнь; 125 (6): 612-627. [PubMed: 29396319]
Предраковые заболевания полости рта
Предраковые заболевания полости рта — это изменения в клетках полости рта, повышающие вероятность их развития в рак. Эти состояния еще не являются раком. Но если их не лечить, есть шанс, что эти аномальные изменения могут стать раком ротовой полости.
Наиболее распространенными предраковыми состояниями полости рта являются лейкоплакия и эритроплакия.
Лейкоплакия — это аномальная белая или серая область, которая развивается на языке, внутренней стороне щеки, деснах или дне рта.
Наличие лейкоплакии не обязательно означает рак. Риск развития рака полости рта зависит от того, насколько аномальные клетки отличаются по форме, размеру и внешнему виду от нормальных клеток полости рта. Эта аномалия называется дисплазией. Медицинская бригада внимательно наблюдает за людьми с лейкоплакией, чтобы выявить признаки рака.
Следующие факторы риска повышают вероятность развития лейкоплакии:
- активное курение
- жевательный табак
- чрезмерный употребление алкоголя
Признаки и симптомы лейкоплакии включают беловатую область или пятна во рту, которые нельзя легко соскоблить.
Ваш стоматолог или врач спросит вас о любых симптомах, которые у вас есть, и проведет стоматологический или оральный осмотр.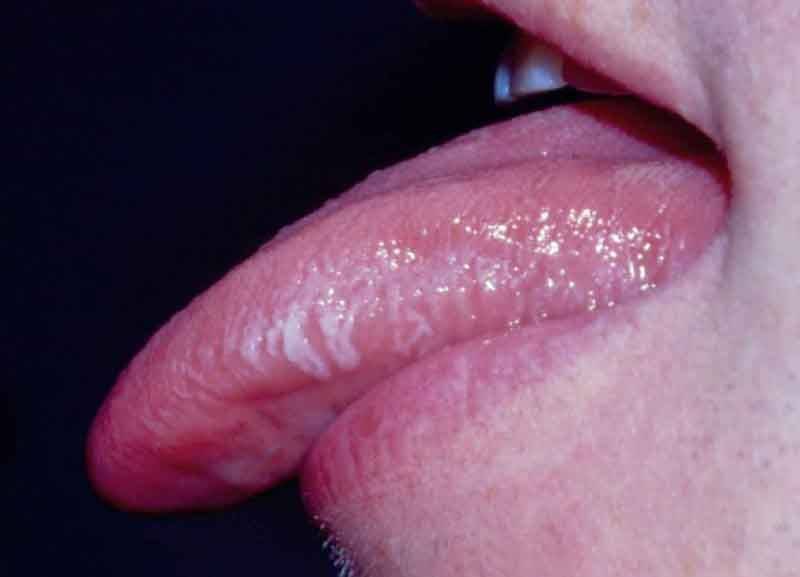 экзамен. Они могут взять образец клеток из аномальной области (так называемый биопсия), чтобы они могли
пройти испытания в лаборатории.
экзамен. Они могут взять образец клеток из аномальной области (так называемый биопсия), чтобы они могли
пройти испытания в лаборатории.
Стандартных методов лечения лейкоплакии не существует. Управляется активным наблюдением. Это означает, что ваша медицинская бригада внимательно следит за вашим состоянием. Они будут использовать обычные тесты и экзамены, чтобы обнаружить любые раковые изменения на ранней стадии.
Поскольку лейкоплакия может перерасти в рак, людям с этим заболеванием следует избегать известных факторы риска, такие как употребление табака и алкоголя.
Эритроплакия представляет собой аномальную красную область или группу красных пятен, которые образуются на слизистой оболочке рта без ясной причины. Наличие эритроплакии не обязательно означает рак, но это предраковое состояние имеет высокий риск перерасти в рак. Около 50% этих поражений перерастают в плоскоклеточный рак.
Следующие факторы риска повышают вероятность развития эритроплакии:
- много курю
- жевательный табак
- чрезмерное употребление алкоголя
Признаки и симптомы эритроплакии включают приподнятую или гладкую красную область, которая часто
кровоточит при расчесывании.
Ваш стоматолог или врач спросит вас о любых симптомах, которые у вас есть, и проведет стоматологический осмотр или осмотр полости рта. Они могут взять образец клеток из аномальной области (так называемая биопсия), чтобы их можно было протестировать в лаборатории.
Варианты лечения эритроплакии могут включать:
- тщательное наблюдение (активное наблюдение) и частое наблюдение
- хирургия
- криохирургия
- лазерная хирургия
Поскольку эритроплакия может перерасти в рак, людям с этим заболеванием следует избегать известных факторов риска, таких как употребление табака и алкоголя.
-
Американское онкологическое общество. Рак полости рта и ротоглотки . 2016.
-
Исследование рака Великобритании. Рот и ротоглотка . Исследование рака Великобритании; 2016.

-
Менденхолл В.М., Вернинг Дж.В. и Пфистер Д.Г. . Лечение рака головы и шеи. ДеВита В.Т. младший, Лоуренс Т.С. и Розенберг С.А. Рак: принципы и практика онкологии . 9-е изд. Филадельфия: Wolters Kluwer Health/Lippincott Williams & Wilkins; 2011: 72:729-80.
-
Мутасим, К.А., Дженей, В., Сапиенца, К., и др. . Алкалоид, полученный из бетеля, повышает экспрессию интегрина кератиноцитов альфа-бета6 и способствует подслизистому фиброзу полости рта. Национальная медицинская библиотека. Журнал патологии . Национальная медицинская библиотека; 2011: http://www.ncbi.nlm.nih.gov/sites/entrez.
-
Мерчисон, DF . Оральные наросты. Бирс, М. Х.

