Лейкоплакия половых органов — причины, симптомы, диагностика, лечение и профилактика
К сожалению, из-за низкого уровня медицинской грамотности, женщины забывают, что это факультативный предрак. При отсутствии лечения, заболевание может перерождаться в полноценную злокачественную опухоль – рак шейки матки, заболевание фактически не оставляющее женщине шанса на материнство. Не ждите проявления первых симптомов, пройдите профилактический осмотр у врача-гинеколога Международного медицинского центра ОН КЛИНИК!
Причины и разновидности лейкоплакии
Причины возникновения до конца не изучены, механизмом возникновения заболевания считается резкое утолщение и усиление степени ороговения покровного эпителия, то что мы визуально воспринимаем, как налет и бляшки белого цвета.
Бывает нескольких видов:
- плоская (простая) лейкоплакия шейки матки,
- бородавчатая (лейкокератоз) лейкоплакия вульвы.
Симптомы
Симптомы лейкоплакии непостоянны, поражение слизистой чаще всего обнаруживается при гинекологическом осмотре во время диспансеризации или обращению по поводу другого заболевания.
К признакам относят:
- зуд в области вульвы,
- болезненный половой акт,
- появление кровоточащих трещин на коже и слизистой вульвы.
Насонова Н.В. Услуги по гинекологии в ОН КЛИНИК.
Диагностика
Диагностика не составляет труда, более чем в половине случаев достаточно визуального обследования в гинекологическом кресле. Однако врач все же может назначить ряд процедур, для подтверждения диагноза и исключения процесса озлокачествления. Так же мероприятия позволят выявить сопутствующую патологию, если таковая имеется.
Для диагностики используют:
- общий анализ крови,
- общий анализ мочи,
- биохимическое исследование,
- анализ крови на гормоны,
- на онкомаркеры,
- на инфекции,
- цитологическое исследование,
- гистологическое исследование,
- кольпоскопию,
- УЗИ.

Лечение
В неосложненных ситуациях лечение лейкоплакии шейки матки при первичном выявлении, по сути, начинается на этапе диагностики, вместе с выскабливанием слизистой оболочки шеечного канала. Хирургическое лечение лейкоплакии шейки матки в Международном медицинском центре ОН КЛИНИК проводится несколькими способами. Популярным среди врачей и пациентов является использование радиволнового метода, для коагуляции зоны поражения.
Операция при обширной зоне поражения требует больше времени. При сильно развитом процессе заболевания, который затрагивает не только шейку матки, но и влагалище, вмешательство проводят в два этапа. Сначала убирают очаги на шейке матки, а потом выполняют прижигание или иссечение тканей влагалища.
После этого врачи проводят динамическое наблюдение и назначают:
- противовспалительные препараты,
- обезболивающее,
- десенсебилизирующие препараты,
- кератопластики,
- антибактериальные средства,
- витаминные комплексы,
- коррекцию питания.

Реабилитация
Для того, чтобы после хирургического вмешательства выздороветь как можно быстрее и избежать появления осложнений, необходимо придерживаться некоторых рекомендаций. В их числе:
- воздержание от половой жизни на один-два месяца;
- отказ от использования влагалищных тампонов;
- избегать посещения бань, саун и не купаться в открытых водоемах в течение одного-двух месяцев.
Также после операции противопоказаны физические нагрузки, переохлаждения, перегревания и употребление алкогольных напитков.
Лечение и половая жизнь
После лечения лейкоплакии Сургитроном рекомендуется воздерживаться от половой жизни в течение двух недель-месяца. Более подробно об этом Вас проконсультирует лечащий врач, который через несколько дней после операции проведет осмотр и даст рекомендации.
Лечение и физическая активность
Терапия Сургитроном не требует длительного периода отказа от фитнеса – как правило, посильные физические нагрузки в спортзале пациентке разрешаются уже через одну-две недели после проведения операции. Через месяц врач по итогам осмотра может разрешить посещать бассейн.
Через месяц врач по итогам осмотра может разрешить посещать бассейн.
Профилактика
Статистически прослеживается наличие взаимосвязи возникновения лейкоплакии половых органов от наличия у женщины другой гинекологической патологии, однако механизмы это связи врачам не известны по сей день. В связи с чем гинекологи рекомендуют соблюдать ряд правил по предупреждению болезни:
- соблюдать правила личной гигиены,
- не допускать наличие очагов хронической инфекции,
- контролировать индекс массы тела,
- заниматься спортом,
- избегать случайных половых связей.
Не стоит так же забывать о профилактическом посещении врача-гинеколога два раза в год. Лейкоплакия шейки матки и беременность – ситуация, которая стала классической из-за отсутствия у женщин сознательности и времени на занятие своим здоровьем. Это приводит к тому, что проблему (которой можно было избежать) приходится лечить уже находясь в положении.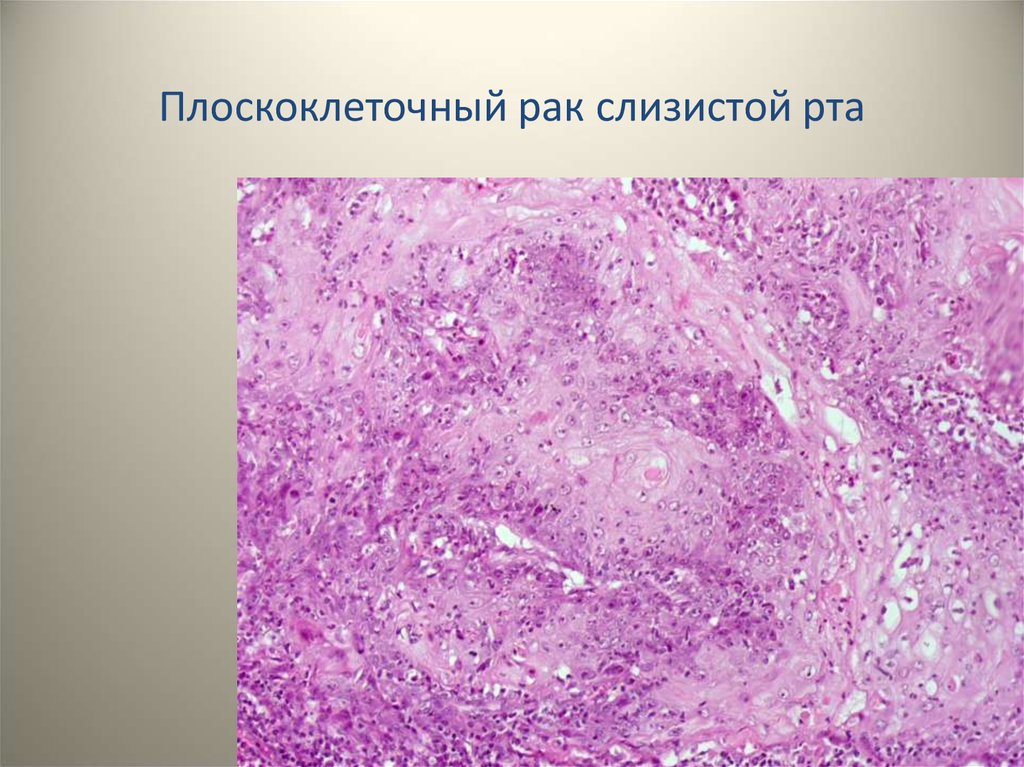
Автор статьи
ПоделитьсяПодпишитесь на рассылку
И получайте полезную информацию о здоровье на email, раз в неделю
Нажимая на кнопку подписаться вы соглашаетесь с правилами обработки персональной информации.
Другие заболевания
Воспаление органов малого таза
Воспаления придатков матки
Кандидоз
Микоплазмоз
Киста яичника геморрагическая
Вульвовагинит
Киста яичника серозная
Молочница
Трихомониаз
Хронические тазовые боли
Лейкоплакия мочевого пузыря
Лейкоплакия
Наши врачи
Выберите врача для записи на консультацию.
Показать
все клиники
Москва
Агаян Лилит Генриевна
Ведущий акушер-гинеколог, врач высшей категории, врач превентивной медицины
Записаться на прием
Герасимова Екатерина Владимировна
Акушер-гинеколог
Записаться на прием
Немировский Лев Лазаревич
Уролог-гинеколог, сексолог, семейный врач, Зав. отд. акушерства и гинекологии
отд. акушерства и гинекологии
Записаться на прием
Датиева Яна Валерьевна
Акушер-гинеколог, врач высшей категории
Записаться на прием
Формесин Инна Валериевна
Акушер-гинеколог
Записаться на прием
Тихонова Елена Николаевна
Акушер-гинеколог, врач высшей категории
Записаться на прием
Тоточиа Нато Энверовна
Акушер-гинеколог КМН, гинеколог-эндокринолог, специалист по озонотерапии, врач эстетической медицины
Записаться на прием
Сулейманова Зулейха Абакаровна
Акушер-гинеколог, врач высшей категории, КМН
Записаться на прием
Насонова Нина Викторовна
Акушер-гинеколог, врач первой категории
Записаться на прием
Мавропуло Мария Георгиевна
Ведущий акушер-гинеколог ОН КЛИНИК, врач высшей категории
Записаться на прием
Хейдар Лейла Хусейновна
Акушер-гинеколог, врач высшей категории, КМН, доцент кафедры акушерства и гинекологии Лечебного факультета
Записаться на прием
Печинина Лариса Саидбековна
Акушер-гинеколог, врач высшей категории
Записаться на прием
Цомаева Елена Александровна
Акушер-гинеколог, репродуктолог, КМН, Зав.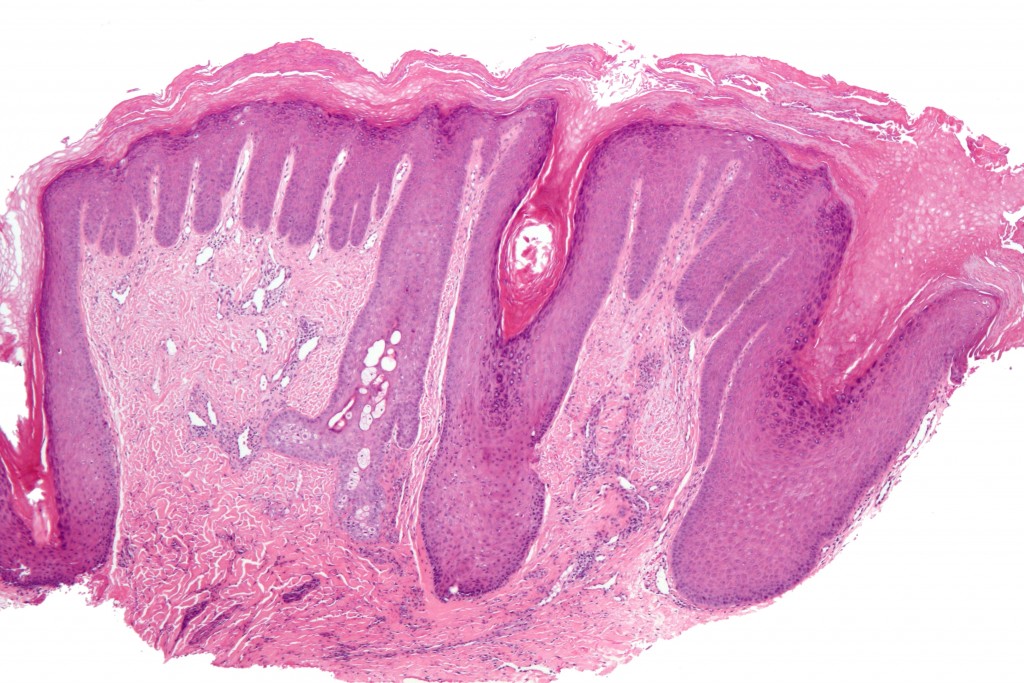
Записаться на прием
Токина Ирина Викторовна
Акушер-гинеколог, врач высшей категории
Записаться на прием
Тер-Овакимян Армен Эдуардович
Акушер-гинеколог, врач высшей категории, ДМН, профессор
Записаться на прием
Векилян Оганес Микаелович
Акушер-гинеколог, врач высшей категории
Записаться на прием
Торосянц-Абрамян Анна Григорьевна
Ведущий акушер-гинеколог, эндокринолог, специалист по антивозрастной медицине, врач высшей категории
Записаться на прием
Лысенко Наталия Владимировна
Главный врач, главный акушер-гинеколог, гинеколог-эндокринолог
Записаться на прием
Сеничкина Светлана НиколаевнаВедущий акушер-гинеколог ОН КЛИНИК, гинеколог-эндокринолог, врач высшей категории
Записаться на прием
Ионова Елена Васильевна
Акушер-гинеколог, врач высшей категории, КМН
Записаться на прием
Ковешникова Татьяна Владимировна
Акушер-гинеколог, репродуктолог, врач высшей категории
Записаться на прием
Оленская Виктория Леонидовна
Акушер-гинеколог, гинеколог-эндокринолог, онкогинеколог, врач высшей категории
Записаться на прием
Белозерова Татьяна Александровна
Акушер-гинеколог, врач высшей категории, КМН, онкогинеколог, оперирующий гинеколог, интимный косметолог, эндокринолог
Записаться на прием
Показать всех врачей (19)Лейкоплакия мочевого пузыря — признаки и симптомы, лечение и профилактика лейкоплакии у мужчин и женщин
Лейкоплакия мочевого пузыря
Статья подготовлена врачом-урологом, к. м.н. Анной Викторовной Царевой
м.н. Анной Викторовной Царевой
Лейкоплакия мочевого пузыря – это патологическое состояние слизистой оболочки мочевого пузыря, представляющая собой участок плоскоклеточной метаплазии уротелия с ороговением покровного слоя. Это ИСКЛЮЧИТЕЛЬНО (!) патоморфологический диагноз, устанавливаемый на основании гистологического исследования фрагмента слизистой оболочки мочевого пузыря, взятого при биопсии. При проведении цистоскопии визуализируется плотный слой беловатого налёта на поверхности слизистой оболочки мочевого пузыря, чётко отграниченный от неизменённой слизистой, по типу географической карты. По международной классификации лейкоплакию относят к неопухолевым изменениям эпителия мочевого пузыря.
Диагностика заболевания
Крайне часто при проведении уретроцистоскопии и обнаружении слоя рыхлого беловатого налёта на поверхности отёчной и гиперемированной вследствие воспалительного процесса слизистой оболочки мочевого пузыря (хронического цистита) абсолютно неправомерно устанавливается диагноз лейкоплакии мочевого пузыря. Результатом длительно текущего воспалительного процесса в слизистой оболочке мочевого пузыря в области мочепузырного треугольника (от устьев мочеточника до шейки мочевого пузыря), области внутреннего отверстия уретры является метаплазия уротелия.
Результатом длительно текущего воспалительного процесса в слизистой оболочке мочевого пузыря в области мочепузырного треугольника (от устьев мочеточника до шейки мочевого пузыря), области внутреннего отверстия уретры является метаплазия уротелия.
Это приспособительная реакция на неблагоприятные факторы нарушения кровотока в стенке мочевого пузыря. Слизистая мочевого пузыря становится покрытой плоским эпителием. В лабораторных анализах мочи нет признаков активного воспаления, бактериальный посев мочи, как правило, стерильный. При гистологическом исследовании фрагмента изменённой слизистой выявляются признаки простой плоскоклеточной метаплазии уротелия без ороговения с признаками хронической воспалительной реакции в подслизистом слое. ЭТО НЕ ЛЕЙКОПЛАКИЯ МОЧЕВОГО ПУЗЫРЯ, хотя визуально также выявляется слой беловатого налёта. Подобные изменения в области шейки мочевого пузыря могут являться даже вариантом нормы у женщин с гормональными нарушениями со стороны женских половых гормонов.
Жалобы на жжение и дискомфорт в уретре, дискомфорт при мочеиспускании, учащенные позывы к мочеиспусканию, болезненность в области мочеиспускательного канала особенно при половом контакте являются результатом изменения слизистой оболочки мочевого пузыря и уретры вследствие хронического воспаления – хронического цистита, а не слоя беловатого налёта. При этом состоянии метаплазированная слизистая мочевого пузыря более проницаема для мочи, что приводит к раздражению рецепторов подслизистого слоя и вышеуказанным жалобам.
Цель обследования таких больных – это выявление всех факторов, приведших к изменению слизистой оболочки мочевого пузыря по типу стойкого отёка, гиперемии, усилении рыхлости метаплазированного участка слизистой оболочки. Используя все выявленные факторы, ориентируясь на характеристики изменения слизистой шейки мочевого пузыря, мочепузырного треугольника, мочеиспускательного канала, учитывая особенности расположения и строения наружного отверстия уретры, планируется объём лечебных мероприятий.
Определённое время назад при выявлении белого налёта на слизистой оболочке мочевого пузыря проводилось оперативное лечение в объёме трансуретральной резекции изменённой слизистой мочевого пузыря (ТУР) или электровапоризации данного участка. В Томске применяется аргоноплазменная аблация слизистой мочевого пузыря, изменённой по типу лейкоплакии.
НО! Подобная тактика во всём мире признана порочной и применение подобных операций применимо только в качестве исключительно редкой меры при неэффективности лечения хронического цистита.
Методы лечения
Основными направлениями в лечении хронического цистита с плоскоклеточной метаплазией слизистой оболочки мочевого пузыря являются применение комплекса противовоспалительных мероприятий, включая инстилляции мочевого пузыря р-рами гиалуроновой кислоты, комбинированных смесей с гепарином и др.; физиотерапевтических процедур, комплекса лекарственных препаратов, направленных на поддержание адекватного кровотока в слизистой оболочке мочевого пузыря и нормализацию активности рецепторного аппарата шейки мочевого пузыря.
Главной позицией врача-уролога в работе с пациентом, страдающим стойкими расстройствами мочеиспускания без признаков изменений воспалительного характера в анализах мочи, это не лечение «слоя метаплазированного участка слизистой мочевого пузыря по типу лейкоплакии мочевого пузыря», а лечение больного со всеми особенностями урологического и гинекологического анамнеза, преобладающих жалоб и продолжительности клинических проявлений. Успех лечения состоит исключительно в совместной работе грамотного врача и ответственного пациента!!!
Приём ведёт уролог Царёва Анна Викторовна
Лейкоплакия полости рта — StatPearls — NCBI Bookshelf
Программа непрерывного образования
Лейкоплакия полости рта — это белое пятно или бляшка, появляющаяся в ротовой полости. Состояние потенциально злокачественное и тесно связано с употреблением табака. В этом упражнении описывается оценка и лечение лейкоплакии полости рта, а также роль межпрофессиональной команды в профилактике, распознавании и лечении пациентов с этим заболеванием.
Цели:
-
Опишите патофизиологию лейкоплакии полости рта.
-
Ознакомьтесь с факторами риска лейкоплакии полости рта.
-
Кратко о лечении лейкоплакии полости рта.
-
Объясните важность улучшения координации помощи межпрофессиональной командой для улучшения оказания помощи пациентам с лейкоплакией полости рта.
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
Введение
Предраковое состояние полости рта считается промежуточной стадией. Он подразделяется на две широкие линии: предраковые поражения и предраковые состояния. Предраковое поражение определяется как «морфологически преобразованная ткань, в которой рак полости рта возникает с большей вероятностью, чем в его, казалось бы, нормальном аналоге». Например, лейкоплакия. Предраковое состояние определяется как «генерализованное состояние, связанное со значительно повышенным риском развития рака». Примером является подслизистый фиброз полости рта. Недавно Всемирная организация здравоохранения (ВОЗ) отнесла предраковые поражения и состояния к единой группе заболеваний, известных как потенциально злокачественные заболевания. Лейкоплакия полости рта – потенциально злокачественное заболевание, поражающее слизистую оболочку полости рта. Он определяется как «по существу белое поражение слизистой оболочки полости рта, которое нельзя рассматривать как какое-либо другое поддающееся определению поражение». Оральная лейкоплакия представляет собой белое пятно или бляшку, которая развивается в полости рта и тесно связана с курением. Факторы риска включают все формы употребления табака, в том числе сигары, сигареты, биди и трубку. Другие синергетические факторы риска включают употребление алкоголя, хроническое раздражение, грибковые инфекции, такие как кандидоз, оральный гальванизм из-за реставраций, бактериальные инфекции, поражения, передающиеся половым путем, такие как сифилис, комбинированный дефицит микронутриентов, вирусные инфекции, гормональные нарушения и воздействие ультрафиолета.
Примером является подслизистый фиброз полости рта. Недавно Всемирная организация здравоохранения (ВОЗ) отнесла предраковые поражения и состояния к единой группе заболеваний, известных как потенциально злокачественные заболевания. Лейкоплакия полости рта – потенциально злокачественное заболевание, поражающее слизистую оболочку полости рта. Он определяется как «по существу белое поражение слизистой оболочки полости рта, которое нельзя рассматривать как какое-либо другое поддающееся определению поражение». Оральная лейкоплакия представляет собой белое пятно или бляшку, которая развивается в полости рта и тесно связана с курением. Факторы риска включают все формы употребления табака, в том числе сигары, сигареты, биди и трубку. Другие синергетические факторы риска включают употребление алкоголя, хроническое раздражение, грибковые инфекции, такие как кандидоз, оральный гальванизм из-за реставраций, бактериальные инфекции, поражения, передающиеся половым путем, такие как сифилис, комбинированный дефицит микронутриентов, вирусные инфекции, гормональные нарушения и воздействие ультрафиолета.
Этиология
Этиология лейкоплакии полости рта является многофакторной, и многие причины являются идиопатическими [1]. Наиболее часто ассоциированным фактором риска является употребление курительного или бездымного табака.[2] Кроме того, использование препаратов из орехов арека (бетель) во многих частях мира (Южная и Юго-Восточная Азия) представляет значительный риск, равно как и использование нюхательного табака и других форм бездымного табака.[3] Роль хронического кандидоза связывают с развитием лейкоплакии, в частности негомогенной лейкоплакии.[4] Эта роль, возможно, связана с высоким потенциалом нитрозирования некоторых кандидозных форм, что предполагает эндогенную продукцию нитрозаминов. В некоторых культурах [5] (дым от горящего конца сигареты или подобного устройства остается во рту) может вызывать широкий спектр поражений слизистой оболочки полости рта, включая лейкоплакию. В этих популяциях такие лейкоплакии имеют 19-кратное увеличение риска злокачественного перерождения по сравнению с теми культурами, где табак используется в других формах. [6]
[6]
Эпидемиология
Лейкоплакия является наиболее известным потенциально злокачественным заболеванием полости рта, эпидемиология которого хорошо документирована. Распространенность лейкоплакии варьируется в зависимости от различных научных исследований. Он имеет всеобъемлющую глобальную точку обзора при распространенности 2,6% и коэффициенте конверсии злокачественных новообразований в диапазоне от 0,1% до 17,5%. [7] Статистический анализ нескольких исследований, проведенных на Индийском субконтиненте в целом и в Индии в частности, показал, что распространенность лейкоплакии составляет от 0,2% до 5,2%, а злокачественная трансформация — от 0,13% до 10%. [7] Этот тревожный рост распространенности лейкоплакии в Индии может быть в основном связан с ее культурными, этническими и географическими факторами. Даунер и Петти обнаружили, что ежегодная заболеваемость злокачественной конверсией массивов лейкоплакии составляет от 6,2 до 29..1 случай на 100 000 человек.[8]
В исследовании Martorell-Calatayud et al. определили распространенность лейкоплакии в диапазоне от 0,4% до 0,7%, тогда как Feller et al. оценили распространенность в сторону более высокого диапазона от 0,5% до 3,46%. Кроме того, в том же исследовании сделан вывод о том, что частота злокачественной трансформации лейкоплакии колеблется от 0,7% до 2,9% [9].
определили распространенность лейкоплакии в диапазоне от 0,4% до 0,7%, тогда как Feller et al. оценили распространенность в сторону более высокого диапазона от 0,5% до 3,46%. Кроме того, в том же исследовании сделан вывод о том, что частота злокачественной трансформации лейкоплакии колеблется от 0,7% до 2,9% [9].
В еще одном исследовании Brouns et al. показали распространенность и ежегодную скорость злокачественной трансформации примерно 2% и 1% соответственно.[10] Согласно недавним исследованиям, лейкоплакия была выявлена у 1,59% исследуемой выборки.[11]
Лейкоплакия чаще встречается у мужчин среднего и пожилого возраста, чем в других групповых исследованиях. Распространенность увеличивается с возрастом.
Патофизиология
Когда тканевая клетка подвергается воздействию любого типа канцерогена , , она, вероятно, пытается адаптироваться к нему. Увеличение клеточной пролиферации, сокращение цитозольной емкости и нагрузки на родственные органеллы могут быть попыткой адаптации. [12] В рамках ротового эпителия фаза ускоренного роста, представленная увеличением компартмента предшественников (гиперплазия), является более ранним последствием. Когда раздражитель сохраняется дальше, в эпителии проявляются признаки клеточной дегенерации, хорошо охарактеризованный признак адаптации (атрофия) . Когда стадия адаптации и обратимого повреждения клеток заканчивается, клетки постепенно достигают стадии необратимого повреждения клеток, проявляющегося либо апоптозом, либо злокачественной трансформацией. В качестве адаптивной реакции ускоренный темп клеточного деления, отмеченный на более ранних стадиях трансформации, способствует дальнейшему генетическому повреждению, тем самым сильно подталкивая клетки дальше по пути к злокачественной трансформации.[13]
[12] В рамках ротового эпителия фаза ускоренного роста, представленная увеличением компартмента предшественников (гиперплазия), является более ранним последствием. Когда раздражитель сохраняется дальше, в эпителии проявляются признаки клеточной дегенерации, хорошо охарактеризованный признак адаптации (атрофия) . Когда стадия адаптации и обратимого повреждения клеток заканчивается, клетки постепенно достигают стадии необратимого повреждения клеток, проявляющегося либо апоптозом, либо злокачественной трансформацией. В качестве адаптивной реакции ускоренный темп клеточного деления, отмеченный на более ранних стадиях трансформации, способствует дальнейшему генетическому повреждению, тем самым сильно подталкивая клетки дальше по пути к злокачественной трансформации.[13]
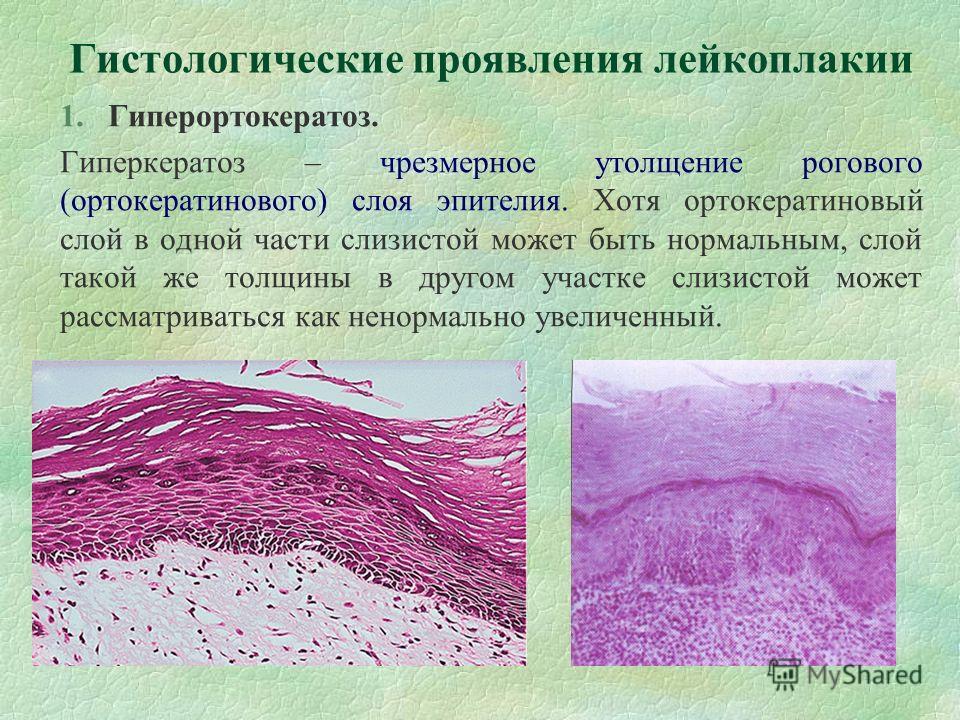
Гистопатология
Гистологически лейкоплакии полости рта представляют собой гиперкератоз, легкую дисплазию, умеренную дисплазию, тяжелую дисплазию или карциному на месте. Дисплазия включает изменения архитектурных особенностей, а также цитологических особенностей ткани. Архитектурные особенности дисплазии включают асимметричную эпителиальную стратификацию, увеличенное количество митотических фигур в эпителии, дискератоз, каплевидные стержни сетчатки и кератиновые жемчужины внутри этих стержней сетчатки, потерю полярности базальных клеток и гиперплазию или анаплазию базальных клеток. В то время как цитологические особенности включают ядерный плеоморфизм, клеточный плеоморфизм, увеличение ядерно-цитоплазматического отношения, заметные ядрышки и гиперхромазию. Классификация легкой, умеренной и тяжелой дисплазии применяется, когда эта архитектурная и цитологическая атипия затрагивает менее трети, от одной трети до двух третей и более двух третей эпителия соответственно. Карцинома на месте — это термин, используемый, когда поражается вся толща эпителия, при котором дисплазия распространяется от базального слоя до вышележащей слизистой оболочки, не проникая в подлежащую соединительную ткань.
Архитектурные особенности дисплазии включают асимметричную эпителиальную стратификацию, увеличенное количество митотических фигур в эпителии, дискератоз, каплевидные стержни сетчатки и кератиновые жемчужины внутри этих стержней сетчатки, потерю полярности базальных клеток и гиперплазию или анаплазию базальных клеток. В то время как цитологические особенности включают ядерный плеоморфизм, клеточный плеоморфизм, увеличение ядерно-цитоплазматического отношения, заметные ядрышки и гиперхромазию. Классификация легкой, умеренной и тяжелой дисплазии применяется, когда эта архитектурная и цитологическая атипия затрагивает менее трети, от одной трети до двух третей и более двух третей эпителия соответственно. Карцинома на месте — это термин, используемый, когда поражается вся толща эпителия, при котором дисплазия распространяется от базального слоя до вышележащей слизистой оболочки, не проникая в подлежащую соединительную ткань.
Анамнез и физикальное исследование
До международных попыток определить и уточнить определение лейкоплакии полости рта, данное Всемирной организацией здравоохранения, практикующие врачи использовали множество синонимов, таких как лейкома, пятна курильщика, лейкокератоз и ихтиоз. Paget (1860) установил связь между белым ороговевшим поражением полости рта и раком языка.[16] Butlin (1885) связывал эти поражения с курением и считал пятна курильщиков ранней стадией более запущенного белого возвышающегося поражения, которое он назвал лейкомой. Крамер (1978) признал злокачественный потенциал лейкокератоза и пятна курильщика и его связь с курением трубки. Он предложил термин «лейкоплакия» и описал его как белое возвышающееся поражение, поражающее слизистую оболочку полости рта.[17]
Paget (1860) установил связь между белым ороговевшим поражением полости рта и раком языка.[16] Butlin (1885) связывал эти поражения с курением и считал пятна курильщиков ранней стадией более запущенного белого возвышающегося поражения, которое он назвал лейкомой. Крамер (1978) признал злокачественный потенциал лейкокератоза и пятна курильщика и его связь с курением трубки. Он предложил термин «лейкоплакия» и описал его как белое возвышающееся поражение, поражающее слизистую оболочку полости рта.[17]
Первая международная конференция по оральной лейкоплакии (1984 г.) в Мальмё, Швеция, описала лейкоплакию как «белое пятно или бляшку, которые клинически или патологически не могут быть описаны как какое-либо другое заболевание и не связаны ни с каким физическим или химическим возбудителем, за исключением употребление табака».[18]
В 1994 году во время международного симпозиума, проведенного в Упсале, шведские специалисты установили определение как «преимущественно белое поражение слизистой оболочки полости рта, которое нельзя клинически или патологически охарактеризовать как другое специфическое образование». ) определили лейкоплакию как белое пятно размером 5 мм и более, которое невозможно соскоблить и которое нельзя отнести к какому-либо другому диагностическому заболеванию.[19]
) определили лейкоплакию как белое пятно размером 5 мм и более, которое невозможно соскоблить и которое нельзя отнести к какому-либо другому диагностическому заболеванию.[19]
Всемирная организация здравоохранения (1997) описала лейкоплакию как «преимущественно белое поражение слизистой оболочки полости рта, которое нельзя отнести к какому-либо другому определяемому поражению». [20] По данным Warnakulasuriya et al. (2007), термин лейкоплакия следует использовать для выявления белых бляшек сомнительного риска, исключая другие известные заболевания или расстройства, которые не несут повышенного риска злокачественного новообразования.[21] В конечном итоге ВОЗ определила это поражение как «белую бляшку с растущим сомнительным риском рака полости рта после исключения других известных заболеваний и расстройств, которые не повышают риск».[22]
В 2007 году на семинаре, организованном Сотрудничающим центром Всемирной организации здравоохранения по раку полости рта и предраковым состояниям в Соединенном Королевстве, группа экспертов обсудила вопросы, связанные с терминологией, определениями и классификацией предрака полости рта.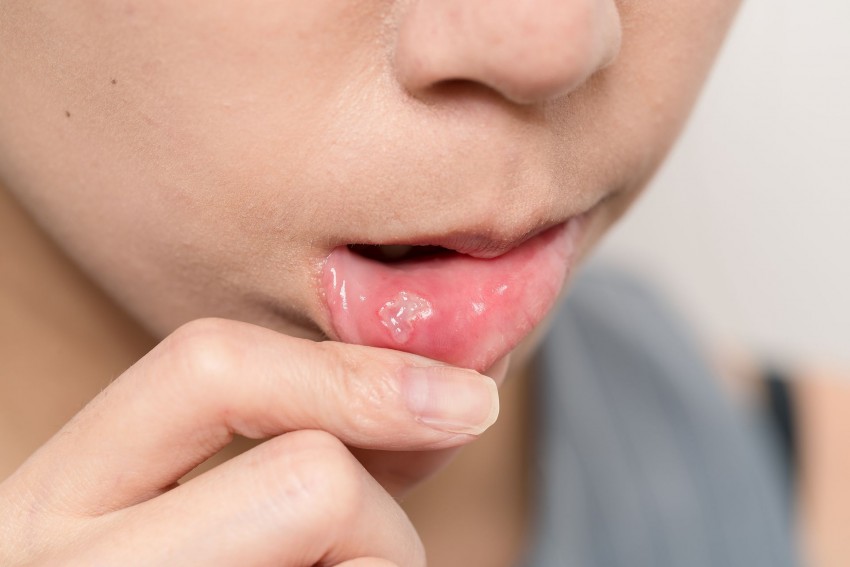 Консенсус рабочей группы заключался в том, что термин «потенциально злокачественные заболевания» рекомендуется использовать для обозначения предрака, поскольку он выражает, что не все расстройства, обозначенные этим термином, могут трансмутироваться в злокачественные новообразования.[21] Аналитически оценив все определения, рекомендованные до сих пор для оральной лейкоплакии, рабочая группа пришла к выводу, что слово «лейкоплакия» следует использовать для обозначения «белых бляшек сомнительного риска, исключая другие известные заболевания или расстройства, которые не несут повышенного риска злокачественного новообразования». ] Специалисты рекомендовали основу для диагностики лейкоплакии полости рта, позволяющую избежать неправильной классификации других нарушений белого цвета полости рта как лейкоплакии.
Консенсус рабочей группы заключался в том, что термин «потенциально злокачественные заболевания» рекомендуется использовать для обозначения предрака, поскольку он выражает, что не все расстройства, обозначенные этим термином, могут трансмутироваться в злокачественные новообразования.[21] Аналитически оценив все определения, рекомендованные до сих пор для оральной лейкоплакии, рабочая группа пришла к выводу, что слово «лейкоплакия» следует использовать для обозначения «белых бляшек сомнительного риска, исключая другие известные заболевания или расстройства, которые не несут повышенного риска злокачественного новообразования». ] Специалисты рекомендовали основу для диагностики лейкоплакии полости рта, позволяющую избежать неправильной классификации других нарушений белого цвета полости рта как лейкоплакии.
Существует два основных типа лейкоплакии полости рта: гомогенная лейкоплакия и негомогенная лейкоплакия. Гомогенная лейкоплакия состоит из равномерно белых бляшек, обычно бессимптомных по своей природе. Они имеют меньшую вероятность перерождения в малигнизацию. Принимая во внимание, что негомогенная лейкоплакия имеет неправильную, плоскую, узловатую или экзофитную природу и напоминает смешанные красные и белые неоднородные пятна и имеет большую вероятность превращения в злокачественную опухоль.
Они имеют меньшую вероятность перерождения в малигнизацию. Принимая во внимание, что негомогенная лейкоплакия имеет неправильную, плоскую, узловатую или экзофитную природу и напоминает смешанные красные и белые неоднородные пятна и имеет большую вероятность превращения в злокачественную опухоль.
Другой, более редкий вариант лейкоплакии, известный как «пролиферативная веррукозная лейкоплакия», характерно более широкое распространение и поражение различных отделов полости рта. Чаще встречается у пожилых женщин. У него самый высокий шанс переродиться в злокачественное новообразование.[23]
Оценка
Текущие разработки в области исследований рака ротовой полости привели к разработке и расширению потенциально ценных диагностических инструментов на клиническом и микромолекулярном уровнях для своевременного выявления лейкоплакии. Золотым стандартом диагностики лейкоплакии всегда является биопсия из места поражения, но эта процедура требует квалифицированного медицинского работника и считается инвазивной, болезненной, дорогой и трудоемкой процедурой. В случае небольших поражений показана эксцизионная биопсия, а при больших поражениях берется инцизионная биопсия, включая прилежащие здоровые ткани, для гистопатологического исследования.
В случае небольших поражений показана эксцизионная биопсия, а при больших поражениях берется инцизионная биопсия, включая прилежащие здоровые ткани, для гистопатологического исследования.
Основные гистопатологические изменения: [24]
-
Кератинизация эпителия (гипер-орто-кератинизация или гипер-паратинизация)
-
. мембрана истончается
-
Воспалительный компонент в соединительной ткани
-
Изменение клеточного слоя
-
Увеличение ядерно-цитоплазматического отношения
-
Hyperchromatic nuclei
-
Nuclear hyperplasia
-
Abnormal mitotic figures
-
Increased mitosis
-
Pleomorphic nuclei
-
Basilar hyperplasia
-
Drop-shaped rete pegs
-
Потеря полярности
Другие традиционные средства клинической диагностики для своевременного выявления лейкоплакии включают краситель толуидиновый синий, наборы для щеточной биопсии полости рта, диагностику слюны и системы оптической визуализации.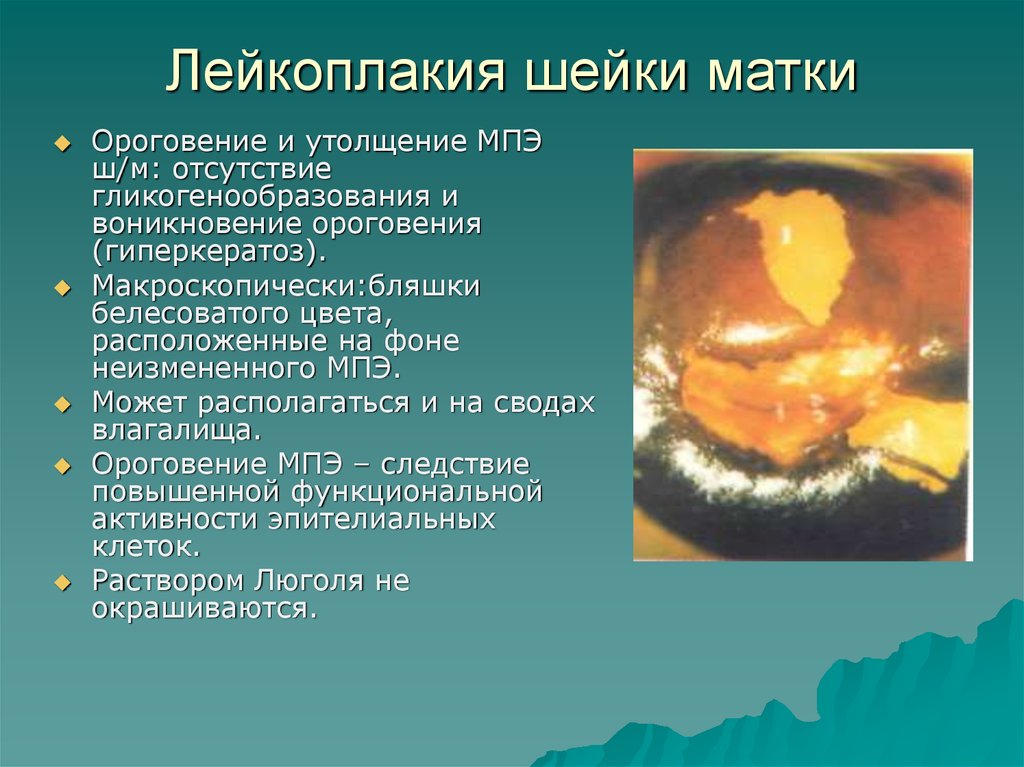 В последние годы стоматологам было предложено несколько новых простых в использовании источников света и диагностических инструментов, устанавливаемых в кресле.
В последние годы стоматологам было предложено несколько новых простых в использовании источников света и диагностических инструментов, устанавливаемых в кресле.
Лечение/управление
Устранить все способствующие факторы. В случае поражений с умеренной и тяжелой дисплазией хирургическое иссечение или лазерная хирургия должны быть методом выбора, особенно когда поражение находится на вентральной и латеральной границах языка, мягкого неба, дна полости рта и ротоглотки. Тщательное наблюдение и последующее наблюдение должны быть обязательными при поражениях других анатомических областей. Хирургическое удаление является методом выбора при эритролейкоплакии и пролиферативной бородавчатой лейкоплакии.[25]
Differential Diagnosis
-
Candidosis
-
Chemical burn
-
Leukoedema
-
Lichen planus
-
Lupus erythematosus
-
Morsciato buccarum
-
Псориаз
-
Белый губчатый невус
Прогноз
Где-то от 1% до 9% пациентов с лейкоплакией полости рта разовьется инвазивный рак в очаге поражения или явное злокачественное новообразование. Несмотря на иссечение инвазивных поражений, рецидивы нередки. Лейкоплакия полости рта может спонтанно регрессировать, и, следовательно, ее результаты трудно проследить с помощью лечения. В целом, как только диспластические изменения видны, результаты остаются осторожными.
Несмотря на иссечение инвазивных поражений, рецидивы нередки. Лейкоплакия полости рта может спонтанно регрессировать, и, следовательно, ее результаты трудно проследить с помощью лечения. В целом, как только диспластические изменения видны, результаты остаются осторожными.
Pearls and Other Issues
Следующие факторы повышают риск злокачественной трансформации лейкоплакии:[26]
-
Женский пол
-
Продолжительная продолжительность лейкоплакии
-
Лейкоплакия у некурящих (идиопатическая лейкоплакия)
-
Расположение на языке и/или этаже из лейкоплакии) 4
-
Расположение на языке и/или этаже из руль. 200 мм
-
Неоднородный тип
-
Наличие Candida albicans
-
Наличие дисплазии эпителия
03
Лейкоплакия полости рта является частым проявлением в клиниках, и с этим расстройством лучше всего справляется межпрофессиональная команда, в которую входят отоларинголог, стоматолог, лечащий врач, практикующая медсестра и патологоанатом. Ключевым моментом является обучение пациента и устранение всех способствующих факторов. Пациента необходимо убедить бросить курить. Фармацевт должен обучить пациента вспомогательным средствам, которые могут помочь прекращению курения. Кроме того, пациенту следует прекратить употребление любых раздражающих веществ, таких как орехи бетель. Медсестра-оториноларинголог должна обратить внимание пациента на то, что поражения могут рецидивировать и возможна злокачественная трансформация.
Ключевым моментом является обучение пациента и устранение всех способствующих факторов. Пациента необходимо убедить бросить курить. Фармацевт должен обучить пациента вспомогательным средствам, которые могут помочь прекращению курения. Кроме того, пациенту следует прекратить употребление любых раздражающих веществ, таких как орехи бетель. Медсестра-оториноларинголог должна обратить внимание пациента на то, что поражения могут рецидивировать и возможна злокачественная трансформация.
В случае поражений с умеренной и тяжелой дисплазией хирургическое иссечение или лазерная хирургия должны быть лечением выбора, особенно когда поражение находится на вентральной и латеральной границах языка, мягкого неба, дна полости рта и ротоглотки . Тщательное наблюдение и последующее наблюдение должны быть обязательными при поражениях других анатомических областей. Хирургическое удаление является методом выбора при эритролейкоплакии и пролиферативной бородавчатой лейкоплакии.[25]
У людей, которые продолжают курить, часто возникают рецидивы. Единственный способ снизить заболеваемость и улучшить результаты лечения пациентов с лейкоплакией полости рта — это открытое общение между членами команды, которые продолжают обучать пациента.
Единственный способ снизить заболеваемость и улучшить результаты лечения пациентов с лейкоплакией полости рта — это открытое общение между членами команды, которые продолжают обучать пациента.
Контрольные вопросы
-
Доступ к бесплатным вопросам с несколькими вариантами ответов по этой теме.
-
Комментарий к этой статье.
Рисунок
Лейкоплакия полости рта. Изображение предоставлено О. Чайгасаме
Ссылки
- 1.
-
Нараян Т.В., Шилпашри С. Мета-анализ клинико-патологических факторов риска лейкоплакии, подвергающейся злокачественной трансформации. J Оральный челюстно-лицевой патол. 2016 сен-декабрь; 20(3):354-361. [Бесплатная статья PMC: PMC5051280] [PubMed: 27721597]
- 2.
-
Шах С., Дэйв Б., Шах Р., Мехта Т.Р., Дэйв Р. Социально-экономическое и культурное воздействие табака в Индии. J Family Med Prim Care. 2018 ноябрь-декабрь;7(6):1173-1176. [Статья бесплатно PMC: PMC6293949] [PubMed: 30613493]
- 3.

-
Bose SC, Singh M, Vyas P, Singh M. Витамины-антиоксиданты цинка в плазме, уровни глутатиона и общая антиоксидантная активность при лейкоплакии полости рта. Дент Рес Дж. (Исфахан). 2012 март;9(2):158-61. [Бесплатная статья PMC: PMC3353691] [PubMed: 22623931]
- 4.
-
Филд Э.А., Филд Дж.К., Мартин М.В. Играет ли Candida роль в эпителиальной неоплазии полости рта? J Med Vet Mycol. 1989;27(5):277-94. [PubMed: 2689621]
- 5.
-
Стойкевич А.А., Дебрауэр Р., Карран Дж.Б. Обратное курение и его влияние на твердое небо: клинический случай. J Can Dent Assoc. 1992 март; 58 (3): 215-6. [PubMed: 1555124]
- 6.
-
Чуанг С.Л., Ван С.П., Чен М.К., Су В.В., Су CW, Чен С.Л., Чиу С.И., Фанн Д.С., Йен А.М. Злокачественная трансформация в рак полости рта по подтипу потенциально злокачественного заболевания полости рта: проспективное когортное исследование тайваньской общенациональной программы скрининга рака полости рта.
 Оральный онкол. 2018 дек;87:58-63. [В паблике: 30527244]
Оральный онкол. 2018 дек;87:58-63. [В паблике: 30527244] - 7.
-
Кумар Сривастава В. Изучение распространенности предраковых заболеваний у подростков, имеющих привычку курить бетель, гутха, хайни, жевать табак, биди и ганджа, и их связь с социальным классом и статусом образования. Int J Clin Pediatr Dent. 2014 май;7(2):86-92. [Бесплатная статья PMC: PMC4212163] [PubMed: 25356006]
- 8.
-
Downer MC, Petti S. Оценка распространенности лейкоплакии ниже ожидаемой. Дент на базе Evid. 2005;6(1):12; автор ответ 13-4. [В паблике: 15789044]
- 9.
-
Martorell-Calatayud A, Botella-Estrada R, Bagán-Sebastián JV, Sanmartín-Jiménez O, Guillen-Barona C. [Лейкоплакия полости рта: клинические, гистопатологические и молекулярные особенности и терапевтический подход] . Actas Дермосифилиогр. 2009 г., октябрь; 100 (8): 669-84. [PubMed: 19775545]
- 10.
-
Brouns E, Baart J, Karagozoglu Kh, Aartman I, Bloemena E, van der Waal I.
 Злокачественная трансформация лейкоплакии полости рта в четко определенной когорте из 144 пациентов. Оральный Дис. 2014 апр;20(3):e19-24. [PubMed: 23521625]
Злокачественная трансформация лейкоплакии полости рта в четко определенной когорте из 144 пациентов. Оральный Дис. 2014 апр;20(3):e19-24. [PubMed: 23521625] - 11.
-
Мэтью А.Л., Пай К.М., Шолапуркар А.А., Венгал М. Распространенность поражений слизистой оболочки полости рта у пациентов, посещающих стоматологическую школу в Южной Индии. Индиан Джей Дент Рез. 2008 г., апрель-июнь; 19(2):99-103. [PubMed: 18445924]
- 12.
-
Метгуд Р., Гупта К., Прасад У., Гупта Дж. Цитоморфометрический анализ подслизистого фиброза и лейкоплакии полости рта с использованием метилового зеленого пиронина Y, окрашивания по Фельгену и эксфолиативной щеточной цитологии. Биотехнологический гистохим. 2015 янв;90(1):8-13. [PubMed: 24867495]
- 13.
-
Bastos DB, Sarafim-Silva BAM, Sundefeld MLMM, Ribeiro AA, Brandão JDP, Biasoli ÉR, Miyahara GI, Casarini DE, Bernabé DG. Циркулирующие катехоламины связаны с биоповеденческими факторами и симптомами тревоги у больных раком головы и шеи.
 ПЛОС Один. 2018;13(8):e0202515. [Статья бесплатно PMC: PMC6101398] [PubMed: 30125310]
ПЛОС Один. 2018;13(8):e0202515. [Статья бесплатно PMC: PMC6101398] [PubMed: 30125310] - 14.
-
Варнакуласурия С. Клинические особенности и проявление потенциально злокачественных заболеваний полости рта. Oral Surg Oral Med Oral Pathol Oral Radiol. 2018 июнь; 125 (6): 582-590. [PubMed: 29673799]
- 15.
-
Renaud-Vilmer C, Cavelier-Balloy B. [Предраковые поражения буккального эпителия]. Энн Дерматол Венерол. 2017 Февраль; 144(2):100-108. [PubMed: 27939087]
- 16.
-
Хён К.Х., Накаи М., Кавамура К., Мори М. Гистохимические исследования моделей связывания лектина в ороговевших поражениях, включая злокачественные новообразования. Арка Вирхова А Патол Анат Гистопатол. 1984;402(4):337-51. [PubMed: 6326379]
- 17.
-
Крамер И.Р., Лукас Р.Б., Пиндборг Дж.Дж., Собин Л.Х. Определение лейкоплакии и родственных поражений: помощь в исследованиях предрака полости рта. Oral Surg Oral Med Oral Pathol. 1978 г.
 , октябрь; 46 (4): 518-39. [PubMed: 280847]
, октябрь; 46 (4): 518-39. [PubMed: 280847] - 18.
-
Чжу YX. О проблемах диагностики лейкоплакии полости рта. Чжунхуа Коу Цян Кэ За Чжи. 1984 декабрь; 19 (4): 203-6. [PubMed: 6599278]
- 19.
-
Axell T, Pindborg JJ, Smith CJ, van der Waal I. Белые поражения полости рта с особым упором на предраковые состояния и поражения, связанные с табаком: выводы международного симпозиума, состоявшегося в Уппсале, Швеция, 18-21 мая 1994. Международная совместная группа по белым поражениям полости рта. Дж Орал Патол Мед. 1996 февраль; 25 (2): 49-54. [PubMed: 8667255]
- 20.
-
Дагли Р.Дж., Кумар С., Матхур А., Баласубриманьям Г., Дурайсвами П., Кулкарни С. Распространенность лейкоплакии, подслизистого фиброза полости рта, папилломы и их связь со стрессом у рабочих, занимающихся добычей зеленого мрамора. , Индия. Med Oral Patol Oral Cir Bucal. 01 ноября 2008 г .; 13 (11): E687-92. [PubMed: 18978707]
- 21.
-
Варнакуласурия С.
 , Джонсон Н.В., Ван дер Ваал И. Номенклатура и классификация потенциально злокачественных заболеваний слизистой оболочки полости рта. Дж Орал Патол Мед. 2007 ноябрь; 36 (10): 575-80. [В паблике: 17944749]
, Джонсон Н.В., Ван дер Ваал И. Номенклатура и классификация потенциально злокачественных заболеваний слизистой оболочки полости рта. Дж Орал Патол Мед. 2007 ноябрь; 36 (10): 575-80. [В паблике: 17944749] - 22.
-
Мохаммед Ф, Файрозехан А.Т. StatPearls [Интернет]. Издательство StatPearls; Остров сокровищ (Флорида): 1 мая 2022 г. Оральная лейкоплакия. [PubMed: 28723042]
- 23.
-
Holmstrup P, Vedtofte P, Reibel J, Stoltze K. Предраковые поражения полости рта: надежна ли биопсия? Дж Орал Патол Мед. 2007 май; 36(5):262-6. [PubMed: 17448135]
- 24.
-
van der Waal I. Оральная лейкоплакия: диагностическая проблема для клиницистов и патологов. Оральный Дис. 201925 января (1): 348-349. [PubMed: 30203899]
- 25.
-
Nadeau C, Kerr AR. Оценка и лечение потенциально злокачественных заболеваний полости рта. Дент Клин Норт Ам. 2018 Январь; 62(1):1-27. [PubMed: 29126487]
- 26.
-
Speight PM, Khurram SA, Kujan O.
 Потенциально злокачественные заболевания полости рта: риск прогрессирования злокачественного новообразования. Oral Surg Oral Med Oral Pathol Oral Radiol. 2018 июнь; 125 (6): 612-627. [PubMed: 29396319]
Потенциально злокачественные заболевания полости рта: риск прогрессирования злокачественного новообразования. Oral Surg Oral Med Oral Pathol Oral Radiol. 2018 июнь; 125 (6): 612-627. [PubMed: 29396319]
Лейкоплакия – Европейская ассоциация оральной медицины
Определение
Лейкоплакия является наиболее распространенным предраковым или «потенциально злокачественным» поражением слизистой оболочки полости рта. Лейкоплакия представляет собой преимущественно белое поражение слизистой оболочки полости рта, которое не может быть клинико-патологически охарактеризовано как любое другое поддающееся определению поражение. Термин «лейкоплакия» является только клиническим описанием и не должен использоваться после получения гистологической информации. С другой стороны, термины кератоз и дискератоз являются гистологическими признаками и не должны использоваться в качестве клинических терминов. На основании клинических обследований ставится предварительный диагноз лейкоплакия, когда поражение не может быть четко диагностировано как любое другое заболевание слизистой оболочки полости рта с белым оттенком. Окончательный диагноз ставится в результате выявления и, по возможности, исключения предполагаемых этиологических факторов, а в случае стойких поражений — гистопатологического исследования, подтверждающего диагноз.
Окончательный диагноз ставится в результате выявления и, по возможности, исключения предполагаемых этиологических факторов, а в случае стойких поражений — гистопатологического исследования, подтверждающего диагноз.
Эпидемиология
Заболеваемость и распространенность лейкоплакии различаются в разных частях мира. В целом зарегистрированная распространенность колеблется от 0,2 до 5% с заметными региональными различиями: Индия (0,2-4,9%), Швеция (3,6%), Германия (1,6%), Голландия (1,4%). Лейкоплакия чаще встречается у мужчин среднего и пожилого возраста. Гендерное распределение также изменчиво. В некоторых странах больше страдают мужчины, в то время как в западном мире это не так.
Клиническая картина
Лейкоплакия может быть одиночной или множественной. Лейкоплакия может появиться на любом участке полости рта, наиболее распространенными являются: слизистая оболочка щек, альвеолярная слизистая оболочка, дно рта, язык, губы и небо. Классически выделяют два клинических типа лейкоплакии: гомогенную и негомогенную, которые могут сосуществовать.
- Гомогенная лейкоплакия определяется как преимущественно белое поражение однородной плоской и тонкой формы, которое может иметь неглубокие трещины и имеет гладкую, морщинистую или гофрированную поверхность с одинаковой текстурой на всем протяжении. Этот тип обычно протекает бессимптомно.
- Негомогенная лейкоплакия определяется как преимущественно белое или бело-красное поражение («эритролейкоплакия»), которое может быть либо неравномерно плоским, узелковым («пятнистая лейкоплакия»), либо экзофитным («экзофитная или веррукозная лейкоплакия»). лейкоплакии часто связаны с легкими жалобами на локализованную боль или дискомфорт .
Пролиферативная бородавчатая лейкоплакия представляет собой агрессивный тип лейкоплакии, который почти всегда перерастает в злокачественное новообразование. Этот тип характеризуется распространенным и многоочаговым появлением, часто у пациентов без известных факторов риска.
В целом, негомогенная лейкоплакия имеет более высокий риск злокачественной трансформации, но карцинома полости рта может развиться из любой лейкоплакии.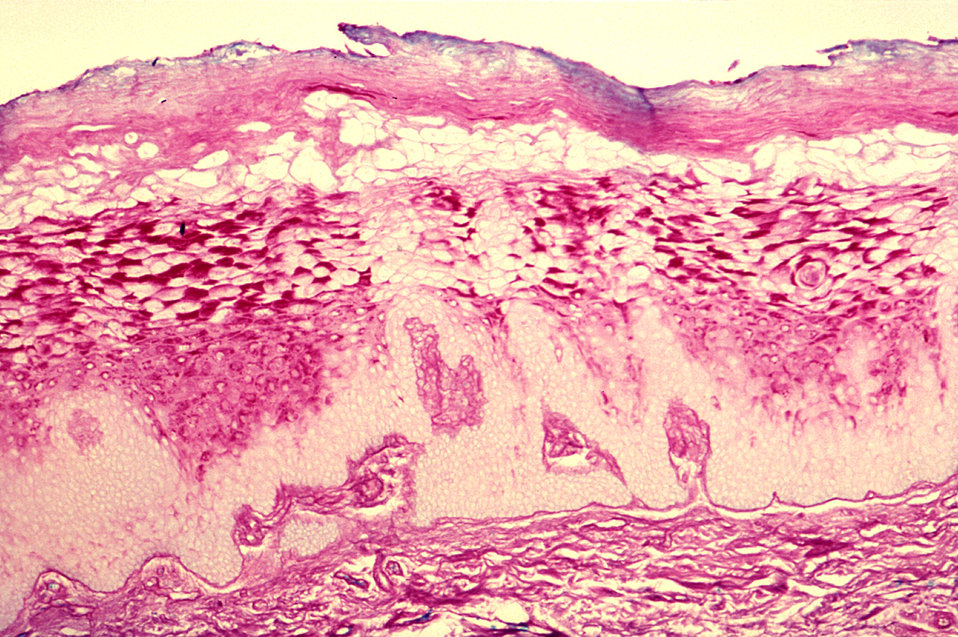
Этиопатогенез
Этиология лейкоплакии до сих пор неясна. Хотя табак, по-видимому, является основным индукторным фактором, его связь не может быть определена во всех случаях. Сообщалось, что различные привычки употребления бездымного табака являются индукторами лейкоплакии: например. нюхать, жевать. Показано, что эти поражения имеют низкий риск злокачественной трансформации.
Сообщалось о более высокой частоте злокачественной трансформации при лейкоплакиях, инфицированных Candida. Однако нет единого мнения о том, как это поражение следует называть «кандидозно-лейкоплакия» или «гиперпластический кандидоз», и является ли кандидозная инфекция причиной лейкоплакии или является инфекцией, наложенной на ранее существовавшее поражение. Было изучено возможное влияние вируса папилломы человека (ВПЧ) и других вирусов. ВПЧ высокого риска (16 и 18) связаны с раком ротовой полости.
Другие факторы, такие как алкоголь, неадекватное питание, дефицит витаминов (например, витаминов А и С), орех арека (бетель), различные жидкости для полоскания рта, хроническое травматическое раздражение, плохая гигиена полости рта, плохой социально-экономический статус, гальванизм и даже генетические факторы. рассматривались и изучались при лейкоплакии.
рассматривались и изучались при лейкоплакии.
Диагноз
В диагностике лейкоплакии используются клинический и гистопатологический подходы.
- Предварительный клинический диагноз: клинические данные, полученные при одном посещении с использованием осмотра и пальпации в качестве единственных диагностических средств.
- Окончательный клинический диагноз: клинические данные, полученные при отсутствии изменений после исключения подозреваемых этиологических факторов в течение периода наблюдения 2-4 недели (в некоторых случаях время может быть больше).
- Гистопатологически доказанный диагноз: окончательный клинический диагноз, дополненный биопсией, при которой гистопатологически не наблюдается никакого другого поддающегося определению поражения.
Дифференциальный диагноз включает красный плоский лишай, волчанку, лейкоэдему, кандидоз, белый губчатый невус, фрикционные поражения, морсикатные поражения, контактные поражения и нёбо курильщика.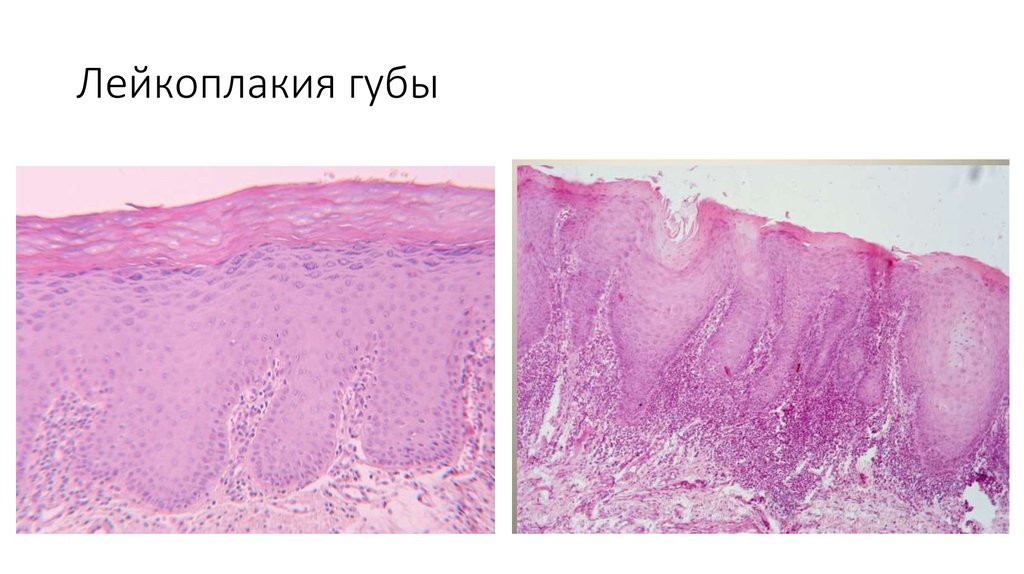
Гистопатологическое исследование лейкоплакии позволяет клиницисту: 1.- исключить любые другие поддающиеся определению поражения; и 2.- установить степень дисплазии эпителия, если таковая имеется. Может быть опасно просто наблюдать белое поражение без проведения биопсии. Важно провести биопсию клинически наиболее подозрительных областей, особенно негомогенных зон или любых связанных с ними красных областей.
Другие диагностические методы, такие как окраска толуидиновым синим или йодом Люголя, микологическая культура и цитология, могут быть полезны, но они не заменяют биопсию.
Уход
Существуют различные методы лечения лейкоплакии, дающие разные результаты. Однако ни один из современных методов лечения не устраняет полностью риск злокачественной трансформации.
Первоначальное лечение белых поражений полости рта заключается в устранении возможных этиологических факторов: напр. травма, Candida, употребление табака и т. д. Полный и окончательный отказ от табака обязателен у больных с лейкоплакией.
Наличие эпителиальной дисплазии в персистирующих поражениях является важным аспектом, который следует учитывать, хотя измерение плоидности ДНК может быть более надежным.
Полное хирургическое удаление (с оставлением свободных границ поражения) рекомендуется в случаях с дисплазией эпителия. В случаях отсутствия эпителиальной дисплазии решение о дальнейшем лечении зависит от степени и локализации поражения, а также от состояния здоровья пациента.
Помимо хирургического иссечения, другие доступные методы лечения включают криохирургию, лазерную хирургию, ретиноиды, бета-каротин, блеомицин, кальципотриол, фотодинамическую терапию и т. д.
Основными недостатками большинства современных препаратов являются частота побочных эффектов и рецидивы поражений после прекращения лечения.
Прогноз и осложнения
Частота злокачественной трансформации лейкоплакии полости рта колеблется от 0 до 33%. В целом, от 3 до 8% лейкоплакий развиваются в злокачественную трансформацию в течение среднего периода наблюдения в пять лет.
Любая лейкоплакия может трансформироваться в карциному, даже та, в которой изначально не было обнаружено эпителиальной дисплазии (или в которой дисплазия отсутствовала в биоптате). Основная проблема заключается в том, что злокачественную трансформацию пока нельзя достоверно предсказать. Тем не менее, некоторые данные могут помочь определить возможный риск. Лейкоплакии демонстрируют высокий риск трансформации, когда они:
1.- поражают женщин;
2.- сохраняются длительное время;
3.- появляются у некурящих,
4.- располагаются на дне рта или языке;
5.- наблюдаются у пациентов с ранее перенесенным раком головы и шеи;
6.- неоднородны;
7.- инфицированы Candida;
8.- показывают дисплазию эпителия,
9.- показывают анеуплоидию ДНК.
Из всех этих факторов наличие эпителиальной дисплазии по-прежнему кажется наиболее важным индикатором злокачественного потенциала, но плоидность вскоре может оказаться более полезной. Для некоторых лейкоплакий характерна повышенная частота рецидивов (пролиферативная бородавчатая лейкоплакия; ПВЛ). С другой стороны, некоторые лейкоплакии исчезают спонтанно без какой-либо специфической терапии.
С другой стороны, некоторые лейкоплакии исчезают спонтанно без какой-либо специфической терапии.
Необходим регулярный осмотр этих пациентов, вероятно, каждые 3, 6, а затем 12 месяцев, как у леченных, так и у нелеченых пациентов.
Профилактика
Не существует известной терапии для предотвращения развития лейкоплакии полости рта, и нет известной терапии для предотвращения развития плоскоклеточного рака полости рта из лейкоплакии полости рта;.
Было продемонстрировано, что здоровый образ жизни и воздержание от табака являются лучшим способом предотвратить и то, и другое.
Свежие фрукты и овощи могут оказывать защитное действие при первичной профилактике рака ротовой полости и предраковых состояний.
Ранняя диагностика и лечение лейкоплакии может снизить высокие показатели заболеваемости и смертности от рака ротовой полости во многих странах.
Программы скрининга на рак ротовой полости и предраковые состояния могут быть показаны лицам из групп риска, таких как заранее определенный возраст (40–70 лет), пол (мужчины в некоторых странах), опасные привычки (потребители табака/алкоголя) и в определенных географических районах с высокая заболеваемость раком полости рта.
Рисунок 1. Лейкоплакия из слизистой оболочки Buccal
Рисунок 2. Лейкоплакия Gengiva
Рисунок 3. Лейкоплакия, Гистологический аспект
Рисунок 4. Лейкоплакия, Verrucous Variant
Рисунок 5. Leukoplakia of the Lakeplakia
99
Рис. дальнейшее чтение
1 ван дер Ваал И., Шепман К.П., ван дер Мейдж Э.Х., Смил Л.Е. Оральная лейкоплакия: клинико-патологический обзор. Оральный Онкол 1997; 33: 291-301.
2 Sudbø J, Kildal W, Risberg B, Koppang HS, Danielsen HE, Reith A. Содержание ДНК как прогностический маркер у пациентов с лейкоплакией полости рта. N Engl J Med 2001; 344: 1270-1278.
3 Невилл Б.В. Рак полости рта и предраковые состояния. CA Cancer J Clin 2002; 52: 195-215.
4 Lodi G, Sardella A, Bez C, Demarosi F, Carassi A. Вмешательства для лечения лейкоплакии полости рта (Кокрановский обзор). В: Cochrane Database Syst Rev. 2004;(3):CD001829.
5 Reibel J. Прогноз предраковых поражений полости рта: значение клинических, гистопатологических и молекулярно-биологических характеристик.
