ВИЧ-инфекция. Проявления ВИЧ в полости рта
ВИЧ-инфекция – медленно прогрессирующее заболевание, вызываемое вирусом иммунодефицита человека, который относится к семейству «медленных вирусов». Встраиваясь в ДНК клеток иммунной системы, имеющих рецепторы CD4, вирус приводит к их гибели, в первую очередь Т-лимфоцитов-хелперов. Это делает человека беззащитным перед внешними и внутренними инфекциями.
Выпадает система постоянного иммунного надзора, сдерживающего активацию условно-патогенной микрофлоры. Параллельно в организме могут запускаться и аутоиммунные реакции, при этом чужеродными воспринимаются не только инфицированные, но и здоровые клетки организма. Ослабляется система сдерживания опухолевого роста.
В результате развивается синдром приобретённого иммунного дефицита (СПИД), организм больного теряет возможность защищаться от инфекций и опухолей, возникают вторичные оппортунистические заболевания (вызванные возбудителями, которые не вызывают заболевания у человека с нормальным иммунитетом, но могут быть смертельно опасны для больных с резко сниженным иммунитетом).
Источниками инфекции являются больные люди в любой период болезни или носители вируса. Достаточная концентрация вируса для заражения ВИЧ содержится только в крови, сперме, влагалищном секрете и грудном молоке. Также вирус содержится в слюне, поте, слезах, экскрементах, моче, однако концентрация вируса там значительно меньше.
ВИЧ передается:
· Через половые контакты. Презерватив не является 100% надежным средством защиты от ВИЧ, поскольку размер вируса меньше пор в материале, из которого изготавливаются механические контрацептивы.
· Через контакт кровь-кровь (совместное использование шприцев, игл для введения наркотиков, при использовании общей посуды для приготовления наркотиков и промывания шприца; через нестерильный медицинский инструментарий, при нанесении татуировок, пирсинга нестерильными инструментами, попадании заражённой крови на повреждённую кожу или слизистые, при переливании непроверенной донорской крови, пересадке органов).
· От матери ребёнку (во время беременности, родов либо при кормлении грудью).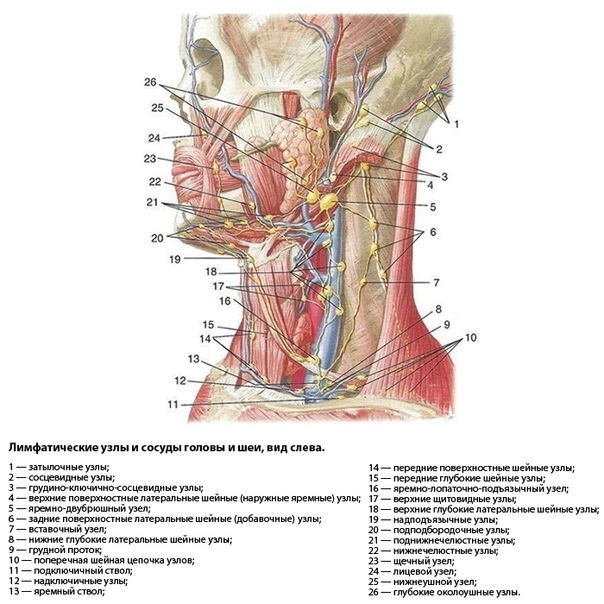
ВИЧ не передается:
· Через общую посуду для еды, при пользовании общим туалетом, душем, ванной комнатой, постельным бельем.
- При рукопожатиях и объятиях.
· Через поцелуй (при отсутствии повреждений слизистой полости рта у партнёров).
- Через пот или слезы.
- При кашле и чихании.
· Вирус иммунодефицита очень неустойчив во внешней среде, он способен выжить только в организме человека и погибает во внешней среде. Невозможно заразиться ВИЧ в бассейне, при занятиях спортом, через укус насекомого или общение с животными.
1) Острая ВИЧ-инфекция (от 3 недель до 3 месяцев от момента заражения).
Основные признаки: острый тонзиллит и фарингит (воспаление миндалин и глотки), повышение температуры тела, протекающее с познабливанием и потливостью. Характерны боли в мышцах, суставах, головные боли, увеличение лимфоузлов, печени, селезенки, возможны высыпания на коже как при краснухе или кори. Первичные проявления могут также протекать в виде гриппоподобного варианта либо реакций, где ведущими симптомами являются головная боль, повышение температуры тела и увеличение лимфатических узлов (мононуклеозоподобный синдром).
Первичные проявления могут также протекать в виде гриппоподобного варианта либо реакций, где ведущими симптомами являются головная боль, повышение температуры тела и увеличение лимфатических узлов (мононуклеозоподобный синдром).
2) Бессимптомная ВИЧ-инфекция (может длиться годами).
В данный период отсутствуют какие-либо симптомы болезни или ее клинические проявления.
3) Синдром генерализованной лимфаденопатии.
Увеличивается не менее 2 лимфоузлов не менее чем в двух разных областях, реакция сохраняется более 3 месяцев. Чаще всего поражаются лимфоузлы, расположенные по задней поверхности кивательной мышцы, над- и подключичные и подмышечные. Более чем в 50 % случаев реагируют подподбородочные, поднижнечелюстные, околоушные группы узлов.
4) СПИД-ассоциированный комплекс. Характеризуется 4 признаками:
− потеря массы тела 10 % и более;
− немотивированные длительные лихорадка и диарея;
− проливной ночной пот;
− синдром хронической усталости.
В данный период проявляются признаки заболевания в полости рта (грибковые, вирусные, бактериальные поражения кожи и слизистых оболочек).
5) Терминальная стадия – собственно СПИД.
Развитие угрожающих жизни инфекций и злокачественных новообразований, имеющих необратимое течение: пневмоцистная пневмония, кишечный криптоспоридиоз, токсоплазмоз мозга, кандидоз пищевода, бронхов, трахеи, легких, внелегочный криптококкоз, гистоплазмоз, атипичные микобактериозы, прогрессирующая энцефалопатия и др.
Некоторые проявления ВИЧ-инфекции в полости рта
Поражения полости рта у лиц, зараженных ВИЧ-инфекцией, относятся к числу первых симптомов заболевания!
Наиболее часто с ВИЧ связаны:
1) Кандидоз (молочница) полости рта.
Кандидоз полости рта встречается у 75 % людей со СПИД-ассо- циированным комплексом и СПИДом. Это грибковое поражения слизистой оболочки полости рта, вызываемое грибами рода Candida. Ощущения у больного могут отсутствовать или появляются жалобы на сухость во рту, ощущение жжения, боли в сосочках языка, чувство стягивания слизистой губ.
Ощущения у больного могут отсутствовать или появляются жалобы на сухость во рту, ощущение жжения, боли в сосочках языка, чувство стягивания слизистой губ.
Выделяют несколько форм кандидоза:
- Псевдомембранозный (дифтерийный) кандидоз — характеризуется наличием белого или желтоватого налета на ярко-красной слизистой оболочке полости рта. При соскабливании налет снимается, обнажая красные или кровоточащие пятна. В процесс может вовлекаться любой отдел слизистой оболочки полости рта.
- Эритематозный (атрофический) кандидоз — проявляется в виде красного, плоского, едва различимого поражения спинки языка или твердого либо мягкого неба. Цвет пораженной слизистой оболочки варьирует от светло-розового до багряно-красного, налета нет. Больные жалуются на жжение во рту, чаще всего — при приеме соленой или острой пищи и употреблении кислых напитков.
- Хронический гиперпластический кандидоз – наиболее редкая форма.
 На слизистой появляются белые темно-коричневатые поражения, которые возвышаются над слизистой и не соскабливаются, имеют шероховатую поверхность. Поражения могут быть в виде пятна, полос, колец.
На слизистой появляются белые темно-коричневатые поражения, которые возвышаются над слизистой и не соскабливаются, имеют шероховатую поверхность. Поражения могут быть в виде пятна, полос, колец.
2) Волосатая лейкоплакия — чаще появляется на боковых поверхностях языка, иногда может переходить на всю спинку и даже корень языка. Вызывается вирусом Эпштейна-Барр. Поверхность слизистой оболочки неровная и покрыта разрастаниями, напоминающими волоски, длиной от нескольких миллиметров до 2–3 см. Очаги поражения имеют сморщенную, как бы «гофрированную» поверхность с нечеткими границами. Характерной особенностью разрастаний является плотное прикрепление к слизистой.
3) ВИЧ-гингивит – характеризуется острым и внезапным воспалением дёсен, как правило в переднем участке верхнего и нижнего зубного ряда, сопровождается самопроизвольными кровотечениями. Признаки могут ненадолго исчезать, но затем возникают рецидивы. Воспаление возникает даже при хорошей гигиене полости рта и отсутствии местных факторов риска.
4) ВИЧ-некротизирующий гингивит – начинается внезапно (реже постепенно) с кровоточивости десен при чистке зубов, боли, неприятного запаха изо рта. Десна становится ярко-красной, отечной, краевая десна и межзубные сосочки отмирают, приобретая желто-серый цвет;
5) ВИЧ-периодонтит – любое деструктивное заболевание связочного аппарата зубов с потерей костной ткани, образованием глубоких карманов, подвижностью зубов, но без признаков изъязвления, отмирания тканей. Проводимое лечение как правило не оказывает ощутимого эффекта.
6) Саркома Капоши – злокачественное новообразование, наиболее часто развивающееся у мужчин. Связано с вирусом герпеса человека типа 8. В большинстве случаев сначала поражается кожа, а затем слизистая оболочка полости рта. Кожные поражения у ВИЧ-инфицированных лиц чаще располагаются на туловище, руках, голове и шее. На лице чаще всего поражается кожа носа. В полости рта очаги саркомы преимущественно обнаруживаются на твердом небе и деснах.
7) Неходжкинские лимфомы – проявляется образованием плотного, эластичного, красноватого или слабо-фиолетового набухания, которое может изъязвляться. Наиболее частая локализация поражений – десна и слизистая оболочка твердого и мягкого неба.
8) Проявления вирусных инфекций:
- Простой герпес – отмечаются лихорадка, недомогание, увеличение лимфатических узлов. Через 1–2 дня появляются пузырьки на любом участке слизистой оболочки полости рта, губах, коже. В полости рта высыпания чаще локализуются на деснах и небе Пузырьки быстро вскрываются с образованием болезненных участков слизистой.
 Заживление наступает через 10–14 дней. В дальнейшем заболевание может рецидивировать, что провоцируется нахождением на солнце, ОРВИ, травмой, стрессом и ослаблением иммунитета. Отмечается устойчивость к проводимому лечению.
Заживление наступает через 10–14 дней. В дальнейшем заболевание может рецидивировать, что провоцируется нахождением на солнце, ОРВИ, травмой, стрессом и ослаблением иммунитета. Отмечается устойчивость к проводимому лечению. - Опоясывающий герпес – начинается с появления покалывания, зуда, чувства «ползания мурашек», а также болей невралгического характера по ходу ветвей тройничного нерва. Через несколько дней в этой области появляется покраснение с односторонними высыпаниями в виде пузырьков. После их вскрытия образуются эрозии, покрытые сероватым налетом. Заживление наступает через 2–3 недели, но боль может сохраняться в течение нескольких месяцев. Возможно развитие язвенно-некротической формы болезни.
- Папилломавирус человека – образование на коже и слизистой папиллом, бородавок, кондилом. Это узелковые поражения, имеющие четкие границы, возвышающиеся над поверхностью слизистой оболочки и покрытые сосочковыми разрастаниями. Наиболее частая локализация — область губ, десна, твердое небо, язык.
 Устойчивы к хирургическому лечению.
Устойчивы к хирургическому лечению.
Диагностика
Необходимы консультации большого количества специалистов, в том числе инфекциониста, иммунолога, онколога, стоматолога и других, в зависимости от специфики течения заболевания.
Группы риска заражения ВИЧ:
· лица, использующие инъекционные наркотические препараты, а также общую посуду, требуемую в приготовлении таких препаратов, сюда же причисляются и половые партнеры таких лиц;
· лица, которые вне зависимости от актуальной для них ориентации, практикуют любые незащищенные половые контакты;
· лица, которым была проведена процедура переливания донорской крови без ее предварительной проверки;
- врачи различного профиля;
- лица, больные тем или иным венерическим заболеванием;
· лица, непосредственным образом задействованные в сфере проституции, а также лица, пользующиеся их услугами.
Разнообразные клинические проявления ВИЧ-инфекции имеют общие особенности – упорное течение и устойчивость к терапии.
Должны насторожить:
· указание на недавно перенесенное острое заболевание с гриппоподобным или мононуклеозоподобным (похожим на симптомы инфекционного мононуклеоза: лихорадка, поражения носоглотки в виде синусита, ангины или фарингита, увеличение более двух групп лимфоузлов, увеличение печени, селезенки, специфические изменения показателей крови) синдромом вне эпидемии;
· продолжительная лихорадка с неясной причиной;
· увеличение лимфоузлов разных групп;
· нарастающее похудание;
· упорная диарея;
· тяжелые пневмонии;
· затяжные гнойно-воспалительные заболевания;
· волосатая лейкоплакия;
· саркома Капоши в молодом возрасте.
Лабораторные тесты:
Иммуноферментный анализ (ИФА, ELISA)
ИФА-положительный результат требует обязательной проверки с использованием другой серии тест-систем. При получении повторного ИФА-положительного результата необходимо подтверждение методом иммуноблотинга (определение антител к отдельным антигенам вируса).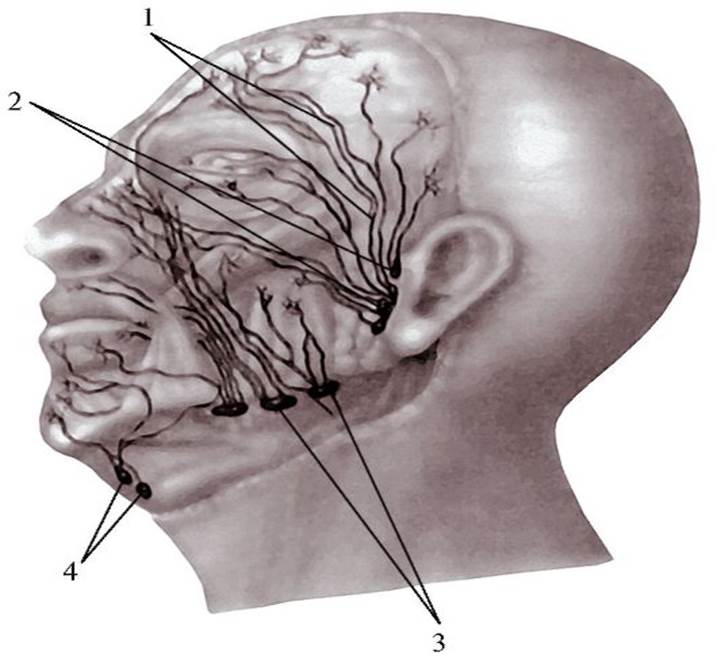
Для того, чтобы пациента признали ВИЧ-инфицированным, у него должны быть получены дважды положительные результаты ИФА, подтвержденные положительным результатом иммуноблотинга.
Следует помнить, что в течение достаточно длительного времени (в среднем до 3, а иногда до 6 месяцев и более) ВИЧ-инфицированные лица остаются серонегативными (то есть результаты анализов в этот период будут отрицательными). Антигенные маркеры ВИЧ обнаруживаются в крови значительно раньше, чем антитела (до 8 недель).
Информативной может быть полимеразная цепная реакция (ПЦР), позволяющая выявить генетический материал вируса в крови.
Стадию заболевания, тактику лечения и прогноз также можно определить по уровню CD4+ Т-лимфоцитов и соотношению CD4+/CD8+.
Профилактика
· Необходимо избегать случайных половых партнеров. При любых таких сексуальных контактах нужно использовать механические средства контрацепции;
· Отказ от приема наркотиков. Человек под действием психоактивных веществ теряет способность критически мыслить, и может, в частности, допустить использование одного шприца среди целой группы наркоманов, где может оказаться ВИЧ-положительный;
Человек под действием психоактивных веществ теряет способность критически мыслить, и может, в частности, допустить использование одного шприца среди целой группы наркоманов, где может оказаться ВИЧ-положительный;
· Для предотвращения передачи инфекции от матери к ребенку, следует соблюдать предписания лечащего врача, планировать беременность и приходить на контрольные осмотры. Лечебные мероприятия входят в план подготовки ВИЧ-инфицированной беременной к родам и последующему уходу за ребёнком. В частности, понадобится отказ от грудного вскармливания.
· Периодически необходимо проходить лабораторное обследование на ВИЧ, особенно лицам в группах риска. Если же инфекция обнаружена, нужно сразу же приступить к своевременному, адекватному лечению, назначенному врачом. Чем раньше начато лечение, тем лучше прогноз и больше вероятность предотвратить тяжёлые последствия действия вируса на организм и развитие СПИД.
Врач-интерн Веремейчик Д.В.
Чума- особо опасная инфекция!
Чума́ — острое природно-очаговое инфекционное заболевание группы карантинных инфекций, протекающее с исключительно тяжёлым общим состоянием, лихорадкой, поражением лимфоузлов, лёгких и других внутренних органов, часто с развитием сепсиса. Заболевание характеризуется высокой летальностью и крайне высокой заразностью.
Заболевание характеризуется высокой летальностью и крайне высокой заразностью.
В ряде источников, болезнь называется бубонной чумой́, поскольку основным признаком чумы еще в средние века стал бубон.
Возбудителем является чумная палочка ( иерсиния), открытая в июне 1894 года французом Александром Йерсеном и японцем Китасато Сибасабуро.
В природных очагах источниками и резервуарами возбудителя инфекции являются грызуны — сурки, суслики и песчанки, мышевидные грызуны, крысы (серая и чёрная), реже домашние, а также зайцеобразные, кошки и верблюды. Переносчики возбудителя инфекции — блохи 55 различных видов.
Переносчик
Переносчиком возбудителей чумы являются блохи, паразитирующие на грызунах. Блоха, наглотавшаяся инфицированной крови больного грызуна, становится «фабрикой» по производству микробов. Иерсинии размножаются настолько быстро, что образуют пробку («чумной блок»), закупоривающую пищевод блохи и затрудняющую ее питание, блоха отрыгивает пробку, кишащую возбудителями чумы в ранку, образующуюся при укусе.
Человек заражается не только в результате укуса блохи, но и при контакте с зараженным грызуном, его слюной, испражнениями, шкуркой.
Распространение инфекции возможно от больного чумой к здоровому человеку. Особенно опасны больные легочной формой чумы, выделяющие возбудителей вместе с мокротой.
Как проявляется заболевание?
Инкубационный период чумы продолжается от нескольких часов до 9 суток.
Заболевание начинается остро и сопровождается сильнейшей интоксикацией. У больного чумой резко повышается температура тела, появляется головная и мышечная боль, нарастает беспокойство, появляется нетипичная для человека суетливость. Лицо становится красным, глаза «наливаются кровью», под ними появляются синяки, язык покрывается белым налетом и разбухает, из-за чего речь становится невнятной. В тяжелых случаях возникают галлюцинации, бред. Поведение больного чумой и его внешний вид отражает меткое словцо «чумной».
Кожная форма чумы
Попав в рану, возбудитель чумы вызывает местное воспаление. Вначале образуется пятно, затем пузырек. Центральная часть «чумного пузыря» наполнена черным содержимым, его окружает приподнятая зона красноты. При нагноении пузыри превращаются в незаживающие язвы. Кожная форма чумы встречается редко, обычно болезнь переходит в бубонную форму.
Вначале образуется пятно, затем пузырек. Центральная часть «чумного пузыря» наполнена черным содержимым, его окружает приподнятая зона красноты. При нагноении пузыри превращаются в незаживающие язвы. Кожная форма чумы встречается редко, обычно болезнь переходит в бубонную форму.
Бубонная чума
Возбудитель чумы путешествует по организму больного, попадая в регионарные лимфатические узлы. Лимфоидная ткань не в состоянии задержать инфекцию, узлы воспаляются, увеличиваются в размерах и становятся местом размножения иерсиний. На второй день заболевания из инфицированного лимфатического узла образуется бубон, в месте его появления возникает боль.
Чаще блохи кусают людей за ноги и поэтому бубоны появляются в паху, реже — в подмышечной области или на шее. Поскольку расстояние от подмышечной впадины и шеи до легких минимальное, инфекция попадает в легкие — развивается легочная форма чумы.
Как выглядит бубон? Вначале это просто увеличенный и уплотненный лимфатический узел.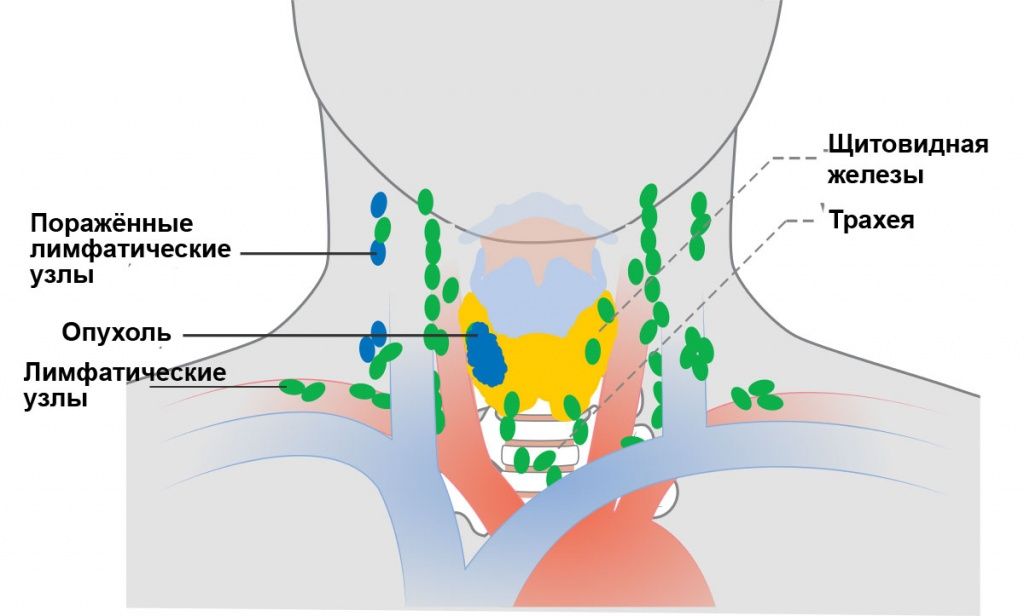 По мере развития воспаления, кожа натягивается, краснеет, лоснится, приобретает лиловый оттенок. В процесс вовлекаются другие лимфатические узлы и окружающие их ткани, формируется единый конгломерат, не имеющий четких контуров.
По мере развития воспаления, кожа натягивается, краснеет, лоснится, приобретает лиловый оттенок. В процесс вовлекаются другие лимфатические узлы и окружающие их ткани, формируется единый конгломерат, не имеющий четких контуров.
Легочная форма чумы
Заболевание характеризуется воспалением и распадом легочной ткани, быстрым развитием дыхательной недостаточности и при отсутствии лечения, скорым летальным исходом.
Как уберечься от чумы?
Чума — заболевание, которое успешно лечится, иерсинии чувствительны к антибиотикам, сложности возникают при легочной форме заболевания и поздней диагностике. Лечение включает дезинтоксикационную и местную терапию.
История чумы научила людей защищаться. Борьба с инфекцией регламентируется международными правилами и положениями, противочумная служба России считается одной из самых совершенных в мире.
Все меры профилактики можно разделить на те, что проводятся в очагах инфекции и те, которых необходимо придерживаться при контакте с больным. Лечение больных чумой проводится в изоляции при соблюдении строгих правил, медики работают в противочумных костюмах.
Лечение больных чумой проводится в изоляции при соблюдении строгих правил, медики работают в противочумных костюмах.
Для активной профилактики создана живая противочумная вакцина. Продолжительность иммунитета 5 месяцев, затем необходима ревакцинация.
Вакцинации подлежат те, кто отправляется на работу в неблагополучный регион, введение вакцины показано охотникам, лесникам, контактирующим с дикими животными и проживающими в эндемичной зоне. Вакцина — лучший способ профилактики чумы.
Чума включена в группу особо опасных инфекций. Поэтому первостепенное значение имеют меры, предупреждающие ее распространение. В эндемичных районах необходимо проводить уничтожение крыс. О случаях, подозрительных в отношении чумы, нужно немедленно сообщать в местные органы здравоохранения. Больные легочной чумой должны быть сразу же изолированы от окружающих, так как эта форма инфекции наиболее заразна. Всех контактировавших с больным подвергнуть карантинному обследованию.
Рак желудка — симптомы и признаки
Содержание статьи:
Рак желудка – злокачественная опухоль, формирующаяся из клеток внутреннего слизистого слоя желудочной стенки. По мере увеличения она прорастает в средний мышечный и внешний серозный слои, соседние и отдаленные органы.Чаще возникает у мужчин. Средний возраст больных – 38 лет.
По мере увеличения она прорастает в средний мышечный и внешний серозный слои, соседние и отдаленные органы.Чаще возникает у мужчин. Средний возраст больных – 38 лет.
Патология занимает 3 место в мире по уровню смертности от онкозаболеваний: ежегодно от нее умирает 800 000 человек.По статистике выздоравливают 30% пациентов с раком желудка.Метастазы выявляют у 80-90% больных. При ранней диагностике 6-месячная выживаемость – 65%, при поздней – 15%. На практике чаще выявляется на 4-й стадии. У 1 из 50 больных с диспепсией диагностируют рак желудка.
Причины рака желудка и факторы риска
На вероятность возникновения заболевания влияют:
- наличие близких родственников с раком желудка в анамнезе;
- полипы желудка или аденоматозный полипоз;
- язвенная болезнь и хронический гастрит;
- повышенный уровень Helicobacter Pilory;
- дуодено-гастральный рефлюкс;
- кишечная метаплазия – замещение желудочного эпителия кишечным;
- неправильное питание – большое количество соленой, острой и копченой пищи, животных жиров, низкое содержание овощей и фруктов;
- недостаток витамина С;
- употребление низкокачественных и просроченных продуктов;
- курение и избыточное потребление алкоголя;
- возраст старше 60 лет, особенно у мужчин;
- срок 5-10 лет после операции на желудке.
Наличие факторов риска не означает, что вы точно заболеете. Отсутствие факторов риска не означает, что вы точно не заболеете.
Виды рака желудка
В зависимости от типа клеток опухоли различают плоскоклеточный и железистый рак – аденокарциному. Плоскоклеточный рак развивается из клеток слизистой пищевода, локализуется в верхнем отделе желудка и встречается редко – примерно у 1% пациентов группы.
Аденокарцинома развивается из клеток слизистой желудка в любой части органа. По строению бывает тубулярной, папиллярной и муцинозной.
Стадии
По степени злокачественности и распространенности процесса различают стадии заболевания:
- 0 – единичные атипичные клетки обнаруживают только в верхнем слое слизистой желудка;
- I – клетки опухоли поражают слизистый и подслизистый слои желудочной стенки.
I стадия делится на подстадии:
- IА – поражен только подслизистый слой;
- IВ – поражен также мышечный слой желудка, выявлены метастазы в 1-2 близлежащих лимфоузлах.

IIстадия делится на подстадии:
- IIA – опухоль распространяется:
- на подслизистый или мышечный слои желудочной стенки, в 1-2 близлежащих лимфоузлах выявлены метастазы;
- подслизистый слой с метастазами в 3-6 близлежащих лимфоузлах.
- IIB – опухоль распространяется:
- на внешний слой желудочной стенки;
- субсерозный слой ткани под внешней оболочкой с метастазами в 1-2 близлежащих лимфоузлах;
- мышечный слой желудочной стенки с метастазами в 3-6 близлежащих лимфоузлах;
- подслизистый слой желудочной стенки с метастазами в 7 или более близлежащих лимфоузлах.
III стадия делится на подстадии:
- IIIA – опухоль распространяется:
- на внешний слой желудочной стенки с метастазами в1-2 близлежащих лимфоузлах;
- серозный слой ткани под внешней оболочкой с метастазами в 3-6 близлежащих лимфоузлах;
- мышечный слой желудочной стенки с метастазами в 7 или более близлежащих лимфоузлах.
- IIIB – опухоль прорастает:
- в близлежащие органы – селезенку, печень, диафрагму, почку, надпочечник, поджелудочную железу, поперечно-ободочную или тонкую кишку с метастазами в 1-2 близлежащих лимфоузла;
- во внешний слой желудочной стенки с метастазамив 3-6 близлежащих лимфоузлах.
- IIIC– опухоль прорастает:
- в близлежащие органы – селезенку, печень, диафрагму, почку, надпочечник, поджелудочную железу, поперечно-ободочную или тонкую кишку с метастазами в 3 и более лимфоузла;
- во внешний слой желудочной стенки с метастазами в 7 и более близлежащих лимфоузла.
- IV– опухоль за счет метастазирования распространяется в отдаленные органы и ткани – печень, яичники, надключичные лимфоузлы и т.п.
Основные симптомы
Первые признаки заболевания – дискомфорт и боль в области желудка, диспепсия. Кроме них на ранних стадиях возникают Источник:
Бессимптомное течение рака желудка. Шут.С.А., Платошкин Э.Н., Дорогокупец А.Ю.: Проблемы здоровья и экологии, 2019 г.:
Шут.С.А., Платошкин Э.Н., Дорогокупец А.Ю.: Проблемы здоровья и экологии, 2019 г.:
- изжога;
- тошнота;
- снижение аппетита;
- ощущение вздутия после еды;
- дискомфорт в верней части живота;
- повышенная утомляемость, слабость.
На более поздних стадиях симптомы рака желудка:
- рвота;
- кал черного цвета;
- отрыжка;
- чувство переполненного желудка;
- боли в животе;
- желтуха;
- асцит – увеличение объема живота из-за скопления жидкости;
- потеря веса.
Без лечения возможны осложнения рака желудка – кровотечения, перфорация опухоли, желудочная непроходимость, флегмона.
Диагностика
Чтобы поставить диагноз, проводят эндоскопическое исследование желудка ЭГДС. Через рот и пищевод вводят зонд с миниатюрной видеокамерой и источником света. Процедура позволяет выявлять местоположение опухоли. В ходе ее выполнения также делают биопсию– забор образца тканей для гистологического анализа. Диагноз подтверждают только после исследования тканей опухоли под микроскопом.
Для определения точных размеров новообразования проводят КТ, иногда – с контрастным усилением. Для оценки распространенности процессов, состояния лимфоузлов и выявления метастазов назначают УЗИ. Для уточнения специфических характеристик опухоли делают рентгенографию с препаратами бария.
Уточняющая диагностика помогает выбирать наиболее эффективную лечебную тактику. Так, исследование крови на мутацию гена HER2/neuпомогает подобрать наиболее эффективныепротивоопухолевыепрепараты.Кроме этого, назначают:
- анализы на онкомаркеры РЭА и СА-19,9;
- внутрижелудочное УЗИ;
- позитронно-эмиссионную томографию (ПЭТ).
Методы лечения
Основной метод лечения рака желудка – хирургический. Лучевую и химиотерапию проводят дополнительно для повышения эффективности лечения Источник:
Комбинированное лечение рака желудка. Афанасьев С.Г., Тузиков С.А., Давыдов И.М.: Сибирский онкологический журнал, 2015 г.. В качестве монометодик при раке желудка они малоэффективны и назначаются, если операция противопоказана.
Хирургическое лечение
Хирургическое лечение проводят на всех стадиях рака желудка: на ранних для радикального удаления опухоли и полного восстановления пациента, на поздних –чтобы улучшить качество жизни больного и уменьшать выраженность симптоматики.Объем операции зависит от злокачественности и распространенностиновообразования, возраста и состояния здоровья пациента Источник:
Хирургическое лечение рака желудка. Рахов С.Б.:Вестник Казахского Национального медицинского университета, 2012 г..
Гастрэктомия – удаление всего желудка с опухолью, окружающей жировой клетчаткой и регионарными лимфоузлами. В ходе вмешательство возможна частичная либо полная резекция пораженных соседних органов. После иссечения формируют искусственное соустье – аностомоз – между пищеводом и тонким кишечником.
Резекция желудка дистальная либо проксимальная – удаление пораженной верхней либо нижней части с клетчаткой и регионарными лимфоузлами.
Эндоскопическая резекция желудочной слизистой – удаление пораженного участка слизистой через проколы без разрезов. Эффективна на начальной стадии онкопроцесса, а также у пожилых и ослабленных больных, которым из-за состояния противопоказана полноценная операция.
Паллиативное стентирование – установка специального стента, обеспечивающего просвет желудка. Показано больным на поздних стадиях для обеспечения беспрепятственного пищеварения.
Гастроэнтероаностомоз – паллиативная хирургическая помощь для восстановления просвета выходного отверстия из желудка в кишечник.
Химиотерапия
Лечение с помощью лекарственных препаратов, разрушающих раковые клетки либо блокирующих их деление. Введение одновременно нескольких таких медикаментов – полихимиотерапия – позволяет снизить дозировки каждого их них и негативные побочные эффекты лечения, повысить его эффективность. Назначается перед хирургической операцией либо после нее.
Лучевая терапия
Использование рентгеновских лучей для разрушения клеток опухоли или замедления ее роста. Показано до или после операции, при метастазах в лимфоузлах, на поздних стадиях и при невозможностихирургическоголечения. Для точной фокусировки (чтобы убивать опухоль, не воздействуя на близлежащие ткани)используют КТ-разметку.
Прогноз заболевания
Прогноз зависит от стадии онкопроцесса – насколько обширно и глубоко поражена желудочная стенка, поражены ли лимфоузлы и есть ли метастазы, а также от возраста и общего состояния здоровья пациента. При ранней диагностике и качественном лечении шанс на полное выздоровление значительно выше.
Пятилетняя выживаемость:
- у пациентов с 1-й стадией – 80%, из них 70% полностью выздоравливают;
- у больных со 2-й стадией – 56%, из них полностью выздоравливает 50%;
- у пациентов с 3-й стадией – 38%, из них полностью выздоравливает 25%;
- у больных с 4-й стадией – 5%, из них полностью выздоравливают 1,4%.
Если пациент прожил 5 лет после окончания лечения рака желудка, дальнейший прогноз улучшается. Риск рецидива зависит от стадии и обширности метастаз. Он выше через 2 года и снижается после 5-летней ремиссии.
Профилактика
- Сбалансированный рацион с преобладанием фруктов и овощей.
- Отказ от курения и злоупотребления алкоголем.
- Современное лечение болезней желудка – в частности HelicobacterPilory – с последующим врачебным наблюдением.
Важны также регулярные профилактические осмотры и скриниг людей с генетической и наследственной предрасположенностью к заболеванию. Чтобы проконсультироваться у профильного специалиста в СПб, заполните форму онлайн.
Источники:
- Бессимптомное течение рака желудка. Шут.С.А., Платошкин Э.Н., Дорогокупец А.Ю.: Проблемы здоровья и экологии, 2019 г.
- Комбинированное лечение рака желудка. Афанасьев С.Г., Тузиков С.А., Давыдов И.М.: Сибирский онкологический журнал, 2015 г.
- Хирургическое лечение рака желудка. Рахов С.Б.:Вестник Казахского Национального медицинского университета, 2012 г.
- Иммунотерапия рака желудка. Мансорунов Д.Ж., Алимов А.А., Апанович Н.В., Кузеванова А.Ю., Богуш Т.А., Стилиди И.С., Карпухин А.В.: Российский биотерапевтический журнал, 2019 г.
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.
Читайте также
симптомы и лечение у взрослых, виды ринита, признаки и причины, какой использовать спрей при рините
Какова терапия насморка?Ответ на этот вопрос напрямую зависит от причин и формы заболевания. Для выбора безопасных и эффективных средств стоит обратиться к врачу. Если болезнь протекает в тяжелой форме, кроме использования облегчающих симптомы ринита препаратов, могут быть назначены ингаляции, промывание, физиотерапевтические процедуры, а также соблюдение особого режима дня.
В целом, лечение острого и хронического ринита у взрослых должно:
- устранить отек и восстановить нормальное носовое дыхание;
- снизить количество слизистых выделений;
- поддержать нормальный уровень увлажненности полости носа.
Использование местных препаратов от насморка — вспомогательная, но очень важная мера, которая позволяет восстановить нормальное самочувствие больного для комфортного отдыха, общения и работы.
«Африн» при рините
Для лечения насморка, который не дал осложнений, в последнее время часто назначаются назальные деконгестанты. К препаратам этой группы относятся спреи «Африн». В основе их формулы — оксиметазолин, который при соблюдении разрешенной дозировки не угнетает мерцательный эпителий и облегчает дыхание, начинает устранять симптомы насморка уже в течение первой минуты после нанесения.
Линейку назальных спреев «Африн» отличают следующие особенности:
- спреи действует «в эпицентре», концентрируясь в очаге патологического процесса;
- специальная помпа, которой оснащен флакон, обеспечивает точность дозирования и простоту использования;
- благодаря микрораспылению препарат распределяется равномерно;
- формат спрея гарантирует экономичный расход лекарства.
Главное отличие спреев «Африн» от других препаратов с оксиметазолином — формула No Drip с микрокристаллической целлюлозой, кармеллозой натрия и повидоном. Водный состав с действующим веществом в момент распыления имеет низкую вязкость, но после контакта со слизистой вязкость ее значительно увеличивается. Благодаря этому состав не растекается, не мигрирует в носоглотку и горло, а фиксируется непосредственно в носовой полости — в очаге воспаления.
Препараты «Африн» No Drip способствуют облегчению симптомов в течение первой минуты2. К другим достоинствам «Африна» относятся:
- больша́я продолжительность действия — формула No Drip с оксиметазолином сохраняет активность до 12 часов, улучшается сон и работоспособность;
- простота использования — благодаря удобному дозатору применять препарат можно в любом месте.
В линейке «Африн» для лечения ринита представлены препараты 3 видов.
Эффекты использования дренажных трубок после хирургического удаления лимфатических желез паховой области
Что такое лимфатические железы?
Лимфатические железы — часть иммунной системы тела, [которые] увеличиваются или набухают, когда организм борется с инфекцией. Они расположены во многих местах в теле, включая шею, подмышки и пах.
Почему удаляют лимфатические железы?
Хирургическое удаление лимфатических желез в паховой области (паховые лимфатические узлы), является важной частью лечения некоторых типов рака, включая меланому и другие типы рака кожи, а также плоскоклеточный рак полового члена, вульвы и близлежащей кожи. Иногда могут происходить осложнения после удаления этих лимфатических узлов, такие как раневая инфекция, кровоподтек (гематома) или скопление лимфатической жидкости в области [раны] (серома).
Почему вставляют дренажные трубки после хирургического вмешательства?
Хирурги могут вставлять пластмассовые дренажные трубки в области, из которых были удалены лимфатические узлы. Эти трубки вставляются в конце операции, после удаления лимфатических узлов. Цель установки дренажных трубок состоит в том, чтобы выводить любую жидкость или кровь, которая может накапливаться в ранах и вызывать осложнения. Дренаж обычно остается на месте, пока количество дренажной жидкости из него за 24-часовой период не уменьшится до определенного объема (как правило, менее 30-100 мл), хотя некоторые хирурги удаляют дренаж в определенное время после хирургической операции (это может варьировать от 1 дня до более, чем одной недели). Пациенты могут оставаться в больнице, пока дренаж остается на месте, хотя многие хирурги позволяют пациентам уходить из больницы и контролировать дренаж в амбулаторных условиях.
Однако неясно, уменьшает ли установка дренажной трубки, или увеличивает, или не оказывает никакого влияния на осложнения после такого типа операций. Кроме того, неизвестно лучшее время для извлечения дренажных трубок.
Цель этого обзора
Цель этого обзора — рассмотреть все рандомизированные клинические испытания (РКИ), которые сравнили бы то, что происходит с пациентами, у которых был дренаж после удаления паховых лимфатических узлов, с пациентами, у которых не было дренажа. Мы также провели поиск РКИ, которые исследовали эффект удаления дренажа в разное время. Мы провели поиск медицинской литературы по сентябрь 2014, чтобы собрать все имеющиеся доказательства.
Что установил этот обзор?
Мы не нашли РКИ, которые сравнивали бы то, что происходит, когда используется или не используется дренаж после хирургического удаления пахового лимфатического узла, и поэтому мы все еще не знаем, полезен ли дренаж в этом контексте.
потеря веса, постоянные простуды и температура
Своевременное тестирование станет первым шагом в борьбе с болезнью
Высокая температура, постоянные простудные заболевания и даже пневмонии, резкая потеря веса без диет – казалось бы, симптомы обычного недомогания. Однако врачи СПИД–центра рекомендуют не терять бдительность и пройти тестирование. Когда стоит бить тревогу, если симптомы кажутся слишком общими, — в материале РИА «Восток-Медиа»
ВИЧ – один из самых «коварных» вирусов на планете, который умело прячется под масками других болезней. Однако при обращении в стационар врач может предложить обследование и отказываться от него не стоит.
«У каждого врача есть санитарные правила профилактики ВИЧ-инфекции, в которых перечислены все возможные симптомы инфицирования. Доктор при обнаружении чего-то похожего должен предложить пациенту обследоваться. Это потеря массы тела, лихорадки, диареи, гепатиты — перечень огромный. Увеличенные лимфоузлы, кстати, без видимых причин, это один из частых показателей ВИЧ в организме, — комментирует заведующая отделом методической и профилактической работы центра профилактики и борьбы со СПИД Анастасия Черникова. – Симптомы очень похожи на миллион других заболеваний. Поэтому определить самостоятельно наличие инфекции в организме невозможно. Если в вашей жизни была ситуация, связанная с возможным риском заражения, лучше сдать ряд анализов на ВИЧ и убедиться в своем диагнозе, какой бы он ни был».
Прежде чем диагностировать статус «ВИЧ-положительный», человека несколько раз направят на анализы. Первичный должен выявить наличие антител на ВИЧ в организме. Говоря простым языком, иммунные клетки человека начинают сопротивляться вирусу и вырабатывать защитные антитела. Именно их и определяет первичный тест. Но если заражение произошло менее, чем за 2 месяца до обследования, анализ покажет недостоверный результат.
«Кроме первичного анализа, проводятся еще два подтверждающих. Их назначают, чтобы узнать иммунный статус и исключить ошибку в первом тесте. А вот иммунный статус медикам нужно узнать, чтобы понять, назначать лечение или нет. Сегодня терапию назначают при уровне 350-500 иммунных клеток CD4», — объясняет специалист.
Клетки CD4 – это главный показатель интенсивности воздействия вируса на организм человека. В норме их уровень не должен опускаться ниже отметки в 1000 клеток. Чем меньше CD4 в организме, тем «тоньше» его защитная система. Предугадать, как будет идти процесс восстановления иммунитета заранее невозможно. Приморские медики видели, как «выкарабкивались» пациенты с 50 клетками CD4. Темпы восстановления инфицированного сильно зависят от сопутствующих болезней и его собственной дисциплины.
«Пожалуй, единственное, что ВИЧ очень «любит», если так можно сказать, это – отсутствие дисциплины. Вирус крайне изменчив, и даже один пропуск приема препарата позволяет ему адаптироваться под курс лечения, и приходится менять все лечение. Для этого нужно дополнительно его обследовать. А подобрать новую схему тоже непросто, ведь мы получаем лекарства строго по реестру, и для новой группы препаратов нужно подавать новую заявку, — объясняет заведующая лечебно-профилактическим отделом центра профилактики и борьбы со СПИД Светлана Ермолицкая. – Поэтому, очень важно желание самого пациента бороться с вирусом. Врач назначает лечение, и человек должен строго следовать его назначению. В противном случае, никто не сможет поручиться за его эффективность».
Несколько лет назад интернет-пространство «взорвали» новости об агрессивных ВИЧ-инфицированных, якобы колющих шприцами людей в метро. Шприцы, действительно, являются одним из главных источников инфицирования, но только в совокупности с раствором или свежей зараженной кровью.
«В Приморье мне о таких случаях неизвестно. Да и вообще не слышала от коллег, чтобы кто-то из пациентов указывал подобный способ в качестве возможного варианта инфицирования, — комментирует Елена Мирошниченко. – Слышала, что дети могли случайно в песочнице наткнуться или на улице подобрать. Но тут нужно четко понимать, что ВИЧ сам по себе, без человека, живет очень недолго. На конце иголки он тоже погибает достаточно быстро. Наркозависимые заражаются, потому что передают один прибор по кругу «здесь и сейчас». Многое тоже зависит от того, насколько иголка загрязнена кровью. Есть очень большая разница между маленьким инсулиновым шприцем, которым делают внутрикожные инъекции, и иглой после внутривенной инъекции. При обысках подследственных, бывает, случайно натыкаются на шприцы. Был случай укуса, когда сотрудника МВД укусила ВИЧ-инфицированная. Через слюну заразиться нельзя, но во рту могут быть язвы или десны могут кровоточить. В этом случае, кстати, все обошлось. В теории, при укусе до крови заразиться можно, но на практике у нас я такого случая еще не встречала и от коллег не слышала».
Иголки могут быть опасными не только в контексте наркозависимости. Антисанитарные тату-салоны и так популярные во Владивостоке китайские салоны красоты вряд ли много знают о дезинфекции инвентаря.
«Был случай, когда наш парень уехал в Китай ВИЧ-отрицательным. Проработал там довольно долго, жил только с одной русской девушкой, но пользовался услугами парикмахерской, в которой его не только стригли, но и брили опасной бритвой. На финише – ВИЧ-положительный», — приводит пример специалист.
Иностранные граждане – еще один сложный вопрос. Сегодня в России принят закон, обязывающий всех въезжающих на длительный срок иностранцев сдавать анализ на ВИЧ. Люди с положительным диагнозом подлежат обязательной депортации.
«Украина самая неблагополучная страна по ВИЧ-инфекции из стран восточной Европы. Когда до нас докатилась волна беженцев, а их было очень много, их оставляли на лечение в нашей стране. Хотя обычно иностранцы подлежат депортации. Жители ближнего зарубежья, которые к нам приезжают на работу, обследуются на туберкулез, венерические заболевания, лепру и ВИЧ. Но чаще всего, граждане Узбекистана, кроме тех, кто употреблял наркотики, инфицируются половым путем у нас и везут инфекцию туда, — комментирует Елена Мирошниченко. – Жителей Китая, кстати, очень мало выявляем. По-моему, всего один случай был. У них политика такая, что они сдают анализы перед выездом за рубеж и отсеиваются еще там».
Сдать анализ на ВИЧ сегодня предлагают и в ходе плановых диспансеризаций. В приказе Минздрава так и прописано «предлагать гражданам в возрасте 18 — 48 лет при прохождении диспансеризации сдавать тест на ВИЧ». Есть такое правило и для территорий с очень высокой пораженностью. Если более 1 % населения территории инфицировано, сдать тест на ВИЧ рекомендуют абсолютно всем при каждом обращении к врачу.
«Нужно сделать так, чтобы знание своего ВИЧ-статуса стало модным. Для этого и проводят все эти масштабные акции с добровольным тестированием, чтобы люди понимали важность этой процедуры и привыкали к заботе о своем здоровье. Сейчас большой частью общества управляет страх перед инфекцией. Людям проще верить, что «само рассосется» и не сдавать анализы, не ходить к врачу. Но ведь при постоянном приеме препаратов, без перерывов и нарушений схем, вирус вообще не определяется в крови. Он где-то есть в организме, но он в полной блокировке. Это означает, что можно родить здорового ребенка, не заразить партнера и жить полноценной жизнью», — подытожила специалист.
Материалы по теме:
Нашли опечатку в тексте? Выделите её и нажмите ctrl+enter
Сыпь у детей. Разбираем причины.
В жизни каждого родителя, рано или поздно наступает момент, когда, вдруг, на теле любимого ребенка, обнаруживаются какие-то прыщи. Это сыпь. Сыпь — это любые изменения на коже. Она встречается при очень многих заболеваниях и состояниях, некоторые из них весьма опасны.
Попробуем разобраться, какая сыпь, в каких случаях появляется, чем сопровождается и как должны вести себя мама и папа, чтобы она быстрее прошла.
Начнем с самого простого – укусы насекомых. В первую очередь комаров. Как правило, эта сыпь вызывает удивление ранней весной и поздней осенью, когда о комарах еще не вспоминают или уже забывают. В условиях современной зимы комары могут жить в помещении (например, в подвале) почти круглый год. Из всех членов семьи самыми «вкусными» для комаров являются именно маленькие дети.
Изменения на коже родители замечают утром, после пробуждения ребенка. Для комариных укусов характерно появление розовых или красноватых пятен в основном на открытых участках тела: кисти, предплечья, стопы, голени, т.е. те части тела, которые не прикрыты пижамой, и обязательно наличие элементов на лице, или, иногда, на одной его половине (в том случае, если ребенок спал на боку). Чаще всего эта сыпь сопровождаются зудом, но не очень сильным. Общее состояние ребенка не страдает. Он ведет себя как обычно – играет, бегает, разбрасывает вещи, смотрит мультики и с аппетитом ест. Если у ребенка нет аллергии на укусы комаров, то специального лечения они не требуют. Достаточно включить в детской комнате фумигатор (сейчас есть специальные, детские), и проблема решится сама собой. В случае выраженной аллергической реакции, сопровождающейся сильным отеком, покраснением, сильным зудом, необходимо дать ребенку противоаллергическое средство (например, супрастин). Обрабатывать укусы можно такими препаратами, как «Псилобальзам» или «Фенистил-гель», которые снимают отек и раздражение.
Следующей, довольно распространенной ситуацией, при которой возникает сыпь, является аллергическая реакция. Как правило, это пищевая аллергия. Есть дети, аллергики с самого раннего детства. Родители таких детей точно знают, какую еду можно давать своему ребенку, а какую нет. И очень хорошо знают, как ухаживать за кожей в данной ситуации. Сейчас хочется подробнее остановиться на проблеме внезапного развития аллергии у ранее здорового ребенка. Такая ситуация может развиться при употреблении в пищу ранее незнакомых продуктов, экзотических фруктов, овощей, морепродуктов. Или в том случае, если привычные блюда приготовлены особым образом, с использованием большого количества специй и ароматических добавок. Или если ваш ребенок, потеряв контроль, съел пачку чипсов, закусив мандаринами, шоколадными конфетами и запив это все газированным напитком.
Проявляется аллергическая реакция довольно быстро. На коже всего тела или отдельных участках (щеки, ягодицы, за ушами) появляются красные пятна, неправильной формы, склонные к слиянию и сопровождающиеся сильным зудом. Может измениться общее состояние ребенка: он может быть вялым или наоборот, слишком возбужденным. Иногда бывает рвота или жидкий стул. Но чаще ребенок чувствует себя хорошо, но очень чешется. Как же помочь малышу в данной ситуации? Прежде всего, необходимо исключить из его питания продукты, которые вызывают аллергическую реакцию, даже в том случае, если они очень вкусные, и он их очень любит. Затем надо дать ребенку сорбенты – препараты, которые выведут аллерген из организма ребенка. К ним относятся активированный уголь, смекта, зостерин-ультра, фильтрум. Обязательным является прием противоаллергических препаратов (все тот же супрастин или другие препараты из этой группы). На кожу наносится «Фенистил-гель» и увлажняющий крем. Очень неплохо было бы показаться педиатру или дерматологу.
Аллергическая реакция может возникнуть и при контакте кожи с какими-то веществами, например стиральный порошок, кондиционер для белья и т.п. В этом случае сыпь появляется только на тех участках, которые непосредственно соприкасались с аллергеном. Тактика поведения родителей в этом случае аналогична тактике при пищевой аллергии. Дополнительно следует устранить с кожи то вещество, которое вызвало реакцию – смыть под проточной водой.
Теперь необходимо остановиться на большой группе инфекционных заболеваний, сопровождающихся сыпью.
Ветряная оспа (ветрянка).
Появлению сыпи, как правило, предшествует легкое недомогание, могут наблюдаться симптомы легкого ОРЗ. Затем появляется сыпь. Сначала ее немного – несколько красных пятнышек. Каждый день появляются все новые и новые пятна, а старые превращаются сначала в папулу – «бугорок», слегка выступающий над кожей, затем в пузырек с прозрачным содержимым, и, наконец, пузырек подсыхает и образуется корочка, которая через некоторое время отпадает. От момента появления первого пятнышка до отпадения последней корочки проходит около 10-15 дней, в течение которых больной ребенок является заразным. Сыпь при ветрянке распространена по всему телу, включая кожу волосистой части головы и слизистые оболочки (рот, глаза, половые органы). Появление сыпи при ветрянке сопровождается зудом, иногда, довольно сильным. Поэтому вы можете воспользоваться уже известными вам супрастином, фенистил-гелем или псилобальзамом.
Краснуха.
При краснухе сыпь появляется практически одновременно по всему телу, но более выражена на лице, груди и спине. Выглядит она в виде мелких бледно-розовых пятен, почти одинаковой величины. Сыпь обильная. Исчезает бесследно в течение 4 дней. Характерным признаком краснухи является увеличение затылочных лимфоузлов. Все это сопровождается легкими симптомами ОРЗ. Специального лечения при краснухе обычно не проводится. Но всем детям в возрасте 1 года рекомендуется сделать прививку против краснухи.
Скарлатина.
Заболевание начинается остро с высокой температуры, болей в горле при глотании, ангины. Язык в начале болезни густо обложен белым налетом, затем становится ярко-красным, блестящим. Сыпь появляется через несколько часов от начала болезни на туловище, конечностях, со сгущением в естественных складках кожи (подмышки, паховая область). Сыпь розовая мелкоточечная. При этом область вокруг рта остается бледной. После исчезновения сыпи в конце первой — в начале второй недели заболевания появляется шелушение на ладонях и стопах. Заболевание довольно серьезное, т.к. оставляет после себя осложнения в виде поражений сердца и почек. Требует обязательного назначения антибиотиков и периода диспансерного наблюдения с обязательным контролем анализов крови и мочи.
Корь.
Сыпь при кори появляется на 4-5 день болезни на фоне сильно выраженных признаков ОРЗ (кашель, насморк, конъюнктивит, высокая температура) и высыпает в течение 3-4 дней. Первые элементы сыпи появляются на лице, верхней части груди. На вторые сутки распространяются на туловище, а на третьи – на верхние и нижние конечности. Выглядит в виде мелких красных пятен, склонных к слиянию. В настоящее время встречается редко, благодаря иммунизации детей в возрасте 1 года.
«Внезапная экзантема», «розеола» или «шестая болезнь».
Проявляется высокой, до 39С, температурой в течении 4-5 дней при относительно хорошем самочувствии. Затем температура нормализуется, а по всему телу появляется нежно-розовая сыпь. После появления сыпи ребенок не заразен. Очень часто эту сыпь принимают за аллергическую реакцию на жаропонижающие препараты.
Менингококковая инфекция и менингококковый сепсис – смертельно опасная болезнь.
Проявляется очень высокой температурой, тяжелым общим состоянием ребенка, которое ухудшается с каждым часом, рвотой, нарушением сознания. На фоне высокой температуры у ребенка появляется сыпь (может быть всего несколько элементов), которая не исчезает при надавливании. Если вы видите у ребенка такую картину, следует немедленно вызвать скорую помощь.
Кроме этих заболеваний сыпь на теле встречается при герпетической инфекции — в виде пузырьков, при инфекционном мононуклеозе – при назначении антибиотиков из группы амоксициллина, при псевдотуберкулезе и иерсиниозе – по типу «носков» и «перчаток» и многих других.
Как правило сыпь при разных инфекциях достаточно типична и дополнительное лабораторное обследоване для постановки диагноза не требуется.
Практически при всех инфекционных болезнях, помимо сыпи есть высокая (или не очень) температура, общее недомогание, потеря аппетита, озноб. Может болеть голова, или горло, или живот. Есть насморк, или кашель, или понос.
Кроме инфекций сыпь встречается при заболеваниях крови или сосудов. В этих случаях появление сыпи провоцируется травмами, иногда очень незначительными. Сыпь имеет вид крупных или мелких кровоизлияний (синячков) и требует дополнительного обследования для постановки точного диагноза.
В заключении, хочется еще раз обратить внимание родителей на то, что не надо самим пытаться понять, что за высыпания появились у ребенка. Позовите врача. И самое главное не надо рисовать на этой сыпи фукорцином, йодом или зеленкой. После того, как вы удовлетворите свои потребности в рисовании, ни один врач никогда не угадает, что же там было на самом деле.
Распространенных поражений на дне рта — фото-викторина
Am Fam Physician. 1 марта 1998 г .; 57 (5): 1091-1092.
Рис. 1
23-летняя женщина обратилась с жалобой на слегка голубоватое куполообразное поражение на правой стороне рта, чуть латеральнее уздечки и ниже языка (рисунок). У нее не было серьезных симптомов, хотя иногда она ощущала «забавный привкус» во рту. Поражение казалось разным по размеру.
Вопрос
Что представляет собой поражение из следующего?
-
Забит слюнный проток.
-
Б. Киста щитовидно-язычного протока.
-
C. Ранула.
-
D. Киста подъязычной слюнной железы.
-
E. Гематома дна ротовой полости.
Рисунок 2
Мужчина 65 лет обратился с жалобой на твердые узелки на внутренней стороне десны, медиальнее нижней челюсти (рисунок). Узелки были там довольно долго и были замечены его врачом во время обычного посещения. Они протекали совершенно бессимптомно и не беспокоили пациента.
Вопрос
Какие из следующих состояний представляют эти узелки?
Рисунок 1 Обсуждение
Ответ: C: ранула.1,2 Ранула — это мукоцеле малых слюнных желез, расположенных под языком на дне рта. Когда маленькие протоки этих желез закупориваются, секреты могут скапливаться в большие, заполненные слизью кистозные структуры, которые часто частично разрываются и выделяют неприятный на вкус материал; эти разрывы могут привести к уменьшению размера поражения.Поражения имеют тенденцию повторяться, но не представляют значительного риска для здоровья пациента, за исключением того, что они доставляют неудобства.
Рисунок 2 Обсуждение
Ответ — D: torus mandibularis. Tori — это костные выросты, которые обычно видны в центре твердого неба как torus palatini или, как показано на рисунке, прикрепляются к нижней челюсти.1,3 Обычно они протекают бессимптомно, но могут вызывать проблемы с зубами, например, при установке зубных протезов или брекетов, и не имеют потенциала к злокачественному новообразованию. Эпулис — это мягкие мясистые наросты на деснах, тогда как гиперплазия десен обычно возникает в треугольной области десны между зубами у пациентов, принимающих такие препараты, как фенитоин.
Чтобы просмотреть статью полностью, войдите в систему или приобретите доступ.
МАРК С. БЕРГЕР, M.D., C.M.
Дополнительный редактор
ССЫЛКИ
1. Скалли К.М., Коусон Р.А. Оральная медицина. Эдинбург: Черчилль Ливингстон, 1988: 105.
2. Мандель Л. Ранула, или что в имени? Нью-Йорк Стейт Дент J . 1996. 62 (1): 37–9.
3. Пынн Б.Р., Курыс-Кос НС, Уокер Д.А., Mayhall JT. Tori mandibularis: отчет о болезни и обзор литературы. Дж. Кан Дент Ассо . 1995. 61 (12): 1057–8.
Соавторствующий редактор — МАРК С. БЕРГЕР, доктор медицины, магистр медицины, Редингская больница и медицинский центр, Рединг, Пенсильвания
Редакция AFP приветствует материалы для Photo Quiz. Инструкции по подготовке и отправке рукописи фотокикторины можно найти в Руководстве для авторов по адресу https://www.aafp.org/afp/photoquizinfo. Для рассмотрения для публикации материалы должны соответствовать этим правилам. Отправка материалов по электронной почте на адрес afpphoto @ aafp.орг.
Авторское право © 1998 Американской академии семейных врачей.
Это содержимое принадлежит AAFP. Человек, просматривающий его в Интернете, может сделать одну распечатку материала и может использовать эту распечатку только в личных некоммерческих целях. Этот материал не может быть загружен, скопирован, распечатан, сохранен, передан или воспроизведен на любом носителе, известном сейчас или изобретенном позже, за исключением случаев, когда это разрешено в письменной форме AAFP.Контакт
[email protected] для вопросов об авторских правах и / или запросов на разрешение.
Сиаладенит
Обзор
Слюнные железыЧто такое сиаладенит?
Сиаладенит — это воспаление слюнной железы. Слюнные железы — это железы, вырабатывающие слюну, которая помогает при глотании и пищеварении и защищает зубы от бактерий.Есть три основных слюнных железы:
- Околоушные железы перед ухом в области щек
- Поднижнечелюстные железы под подбородком
- Подъязычные железы под языком
Сиаладенит чаще всего поражает околоушные и подчелюстные железы.
Это может быть острое (внезапное), хроническое (длительное) или рецидивирующее состояние. Это редкое состояние.
Кто болеет сиаладенитом?
Сиаладенит чаще всего встречается у пожилых людей с камнями в слюнных железах, кальцинированными структурами, которые могут образовываться внутри слюнной железы и блокировать отток слюны в рот.Сиаладенит также может возникать в других возрастных группах, включая младенцев в течение первых нескольких недель жизни.
Сиаладенит одинаково поражает мужчин и женщин всех рас.
Это часто случается у людей, которые болеют или восстанавливаются после операции, или у людей с обезвоживанием, истощением или иммунодефицитом (когда ваше тело не может бороться с болезнью).
Симптомы и причины
Что вызывает сиаладенит?
Сиаладенит обычно вызывается вирусом или бактериями.Плохая гигиена полости рта может способствовать развитию сиаладенита.
Каковы симптомы сиаладенита?
Симптомы сиаладенита включают:
- Увеличение, болезненность и покраснение одной или нескольких слюнных желез
- Лихорадка (когда воспаление приводит к инфекции)
- Уменьшение слюны (симптом как острого, так и хронического сиаладенита)
- Боль во время еды
- Сухость во рту (ксеростомия)
- Покрасневшая кожа
- Отек в области щек и шеи
Если вы заметили какой-либо из этих симптомов, вам следует обратиться к врачу за консультацией.Он или она может направить вас к отоларингологу.
Диагностика и тесты
Как диагностируется сиаладенит?
Сиаладенит обычно диагностируется на основании медицинского осмотра и анализа симптомов в анамнезе. Иногда может потребоваться осмотр желез с помощью прицела.
Ведение и лечение
Как лечится сиаладенит?
Сиаладенит обычно сначала лечится антибиотиками. Вам также посоветуют другие методы лечения, которые помогут уменьшить боль и увеличить слюноотделение. К ним относятся питье лимонного сока или сосание леденцов, использование теплых компрессов и массаж желез.
Если в результате сиаладенита образовался абсцесс, его также необходимо дренировать.
В редких случаях может потребоваться хирургическое вмешательство.
Перспективы / Прогноз
Каковы перспективы сиаладенита?
Без надлежащего лечения сиаладенит может перерасти в тяжелую инфекцию, особенно у пожилых или больных людей.Если у вас есть какие-либо симптомы, важно сразу же обратиться к врачу.
Проблемы после операции | Рак слюнной железы
Существует риск проблем или осложнений после любой операции. Большинство проблем временные, но некоторые могут быть постоянными. Тип проблемы, с которой вы можете столкнуться, зависит от типа перенесенной вами операции. У вас может быть одна или несколько из этих проблем.
Ваш хирург скажет вам, какие проблемы у вас могут возникнуть после операции.Сообщите своему врачу или медсестре, если вы плохо себя чувствуете или чем-то обеспокоены.
Ваши проблемы или осложнения будут другими, если вам сделают операцию по удалению лимфатических узлов на шее.
Повреждение нерва
Нервы, контролирующие движения и ощущения на лице и во рту, могут быть поражены опухолью или операцией на слюнных железах. Обычно это временно, но иногда может быть постоянным. Симптомы, которые могут возникнуть, зависят от пораженной слюнной железы.
Онемение и слабость
Операция по поводу рака околоушной железы может вызвать онемение мочки уха и кожи вокруг раны. Или у вас может быть слабость лица, из-за которой лицо выглядит обвисшим.
Обычно это временно и затрагивает только ту сторону лица, где вам была сделана операция.
Потливость лица во время еды
У некоторых людей наблюдается потливость лица во время еды.Это называется синдромом Фрея. Это происходит, когда нервы, контролирующие выработку слюны, растут и соединяются с нервами, контролирующими потоотделение кожи.
Это может произойти через много месяцев или даже лет после операции.
Проблемы с движением нижней губы
Операция по поводу рака подчелюстной железы может повлиять на нерв, контролирующий движение нижней губы.Это может означать, что у вас кривая улыбка. Нерв, контролирующий чувствительность на боковой поверхности языка, также может быть поврежден во время операции, вызывая онемение.
Эти эффекты обычно временные, но в редких случаях могут быть постоянными.
Онемение и потеря чувствительности языка
Операция на подъязычной слюнной железе может вызвать онемение языка.Это вызвано синяками и опухолью в этой области.
Вы также можете потерять чувствительность на задней части языка. Это редко и может быть вызвано повреждением нерва, называемого язычным нервом.
Проблемы с закрытием глаза
У вас могут возникнуть проблемы с закрытием глаза после операции по поводу рака околоушной железы.Обычно это временно.
Ваш врач или медсестра могут дать вам глазные капли или лубрикант, чтобы глаза не пересыхали. Вы также можете носить повязку на глаз или заклеить глаз на ночь.
Инфекция
Вам могут назначить антибиотики, чтобы снизить риск развития инфекции после операции. Сообщите своему врачу или медсестре, если у вас есть какие-либо симптомы инфекции. В их числе:
- высокая температура (лихорадка)
- общее плохое самочувствие
- дрожь
- ощущение жара и холода
- плохое самочувствие
- опухоль или покраснение вокруг раны
слюнный свищ
слюнный свищ (или сиалоцеле) — это проход между кожей и слюнной железой.Это может произойти после операции по поводу рака околоушной железы.
Обычно это временно, но в редких случаях может быть постоянным. Вашему хирургу может потребоваться наложить дренаж и наложить повязку на свищ. Они также могут дать вам лекарства, которые помогут уменьшить количество выделяемой слюны.
Кровотечение из раны
У вас может быть небольшое количество крови на повязке после операции, что является нормальным явлением. После операции медсестра будет регулярно проверять вашу повязку.Немедленно сообщите своему врачу или медсестре, если у вас сильное кровотечение после операции.
Слабость и недостаток силы
Нервы, контролирующие движения и ощущения на лице и во рту, могут ослабнуть в результате операции. Обычно это временно, но иногда может быть постоянным.
Чувство усталости и слабости
Большинство людей после этого чувствуют слабость и отсутствие сил на некоторое время.Как долго это длится, зависит от человека.
Сообщите своему врачу или медсестре, если слабость сохраняется более нескольких недель. Они могут посоветовать, что вам поможет, например, физиотерапию.
Боль
Некоторые люди обнаруживают, что после операции у них в течение некоторого времени сохраняется боль. Это может быть связано с повреждением нервов во время операции.Боль часто проходит по операционному рубцу. У большинства людей он постепенно уменьшается через несколько недель по мере самовосстановления нервов. Но для некоторых это может продолжаться дольше.
Эту боль бывает трудно контролировать, поэтому важно сообщить медсестре-специалисту или хирургу, если вы испытываете боль. Они могут направить вас в клинику для получения помощи специалиста.
Как справиться
Операция по поводу рака слюнной железы может изменить ваш внешний вид, а также то, как вы едите и пьете.Это может повлиять на вашу самооценку. Большинство изменений временные, но некоторые могут быть постоянными.
Может быть очень сложно справиться с некоторыми изменениями, но есть кое-что, что вы можете сделать. Знание того, чего ожидать, поможет вам справиться с проблемами после операции.
Визуализация подъязычного и подчелюстного пространства | Взгляд на визуализацию
Есть много причин, а также последствий воспаления и инфекции в подъязычном и поднижнечелюстном пространствах. Правильная локализация аномалии полезна при определении этиологии.
Ранула
Среди дифференциальных диагнозов кистозных поражений в подъязычном пространстве ранула является часто приобретаемым поражением (Таблица 2). Ранула, традиционно рассматриваемая как поствоспалительное или посттравматическое последствие железистой обструкции, представляет собой ретенционную кисту слизистой, возникающую из подъязычных или малых слюнных желез [12].
Таблица 2 Отличительные особенности визуализации среди кистозных образований в подъязычном и поднижнечелюстном пространствахНа снимках ранулы имеют типичный вид кистозных образований с затуханием жидкости на КТ, гиперинтенсивностью на Т2-взвешенных последовательностях МРТ и безэхогенными на УЗИ (Рис. .5). МРТ, в частности, может служить для оценки размера, содержания, местоположения и степени поражения, особенно при предоперационном планировании [13]. Кроме того, ранула может быть неотличима от эпидермоидной кисты на основании КТ и сонографии, но отсутствие ограниченной диффузии на МРТ позволяет установить диагноз (рис. 6) [14].
Рис. 5Ранула простая. a Axial и b КТ-изображения с усиленным контрастом в корональной зоне демонстрируют хорошо очерченные очаги ослабления жидкости в левом подъязычном пространстве (*)
Рис.6Подъязычное пространство ранула. МРТ-изображение с аксиальным Т2-взвешиванием показывает поражение с высоким уровнем сигнала в левом подъязычном пространстве. b Осевое диффузионно-взвешенное изображение и c карта ADC демонстрируют отсутствие ограниченной диффузии, подтверждая диагноз (в отличие от эпидермоида, который ограничивал бы диффузию)
По мере увеличения кистозного поражения оно может «разорваться» через границы его подъязычного пространства и простираются в поднижнечелюстное пространство через задний свободный край подъязычной мышцы или подъязычной бутоньерки.Эта грыжа, называемая вогнутой ранулой, оставляет за собой ленточноподобную часть кисты в подъязычном пространстве, образуя «хвостовой знак» (рис. 7) [15]. В редких случаях он также может распространяться в парафарингеальное пространство или верхние шейные мягкие ткани [16].
Рис. 7Глубокая ранула. КТ-изображения дна полости рта с аксиальным контрастированием демонстрируют четко очерченное кистозное поражение, преимущественно занимающее левое поднижнечелюстное пространство, вызывающее массовый эффект на левую поднижнечелюстную железу ( a , стрелка ).На более высоком изображении видна небольшая часть поражения, расположенная в подъязычном пространстве, называемая «хвостовым знаком» ( b , наконечников стрелок )
Целлюлит / абсцесс
Целлюлит — это диффузный инфекционный процесс кожи и подкожные ткани. В полости рта инфекции обычно возникают из-за железистой или стоматологической этиологии и могут ограничиваться одним отделом или представлять собой транспространственный процесс [17]. Чаще всего диагностируется КТ, основные результаты включают утолщение кожи, образование жировых отложений и усиление фасциальных плоскостей [18].
По мере беспрепятственного прогрессирования инфекции полосы жидкости сливаются в четко очерченные скопления или абсцессы, усиливающие ободок (рис. 8). Путь распространения зубной инфекции определяется фасциальными плоскостями и прикреплением мышц. В частности, заднее прикрепление подъязычной мышцы находится на уровне третьего моляра нижней челюсти. Инфекции, возникающие в верхушке задних зубов нижней челюсти (т. Е. Третьего моляра), находятся ниже места прикрепления подъязычной кости и, как правило, поражают поднижнечелюстное пространство [13].
Рис.8Абсцесс подъязычного / подчелюстного пространства. КТ-изображение с аксиальным контрастом дна ротовой полости демонстрирует обширные скопления подкожно-жировой ткани и воспалительные изменения, сосредоточенные в правом поднижнечелюстном и подъязычном пространствах. Внутри правого подъязычного пространства имеется хорошо ограниченный скопление жидкости, ослабляющее жидкость, что соответствует раннему образованию абсцесса (*)
Стенокардия Людвига
Опасное для жизни состояние, стенокардия Людвига представляет собой интенсивный, быстро прогрессирующий целлюлит, обычно возникающий в подъязычные и подчелюстные пространства, вызванные одонтогенной стрептококковой инфекцией; Пациенты с ослабленным иммунитетом более восприимчивы [13].Визуализация играет роль в определении проходимости дыхательных путей, дренируемых скоплений и признаков газообразующих бактерий. Для быстрой оценки предпочтительнее КТ, которая покажет диффузные воспалительные изменения и полосы жидкости, характерные для серозно-кровавых скоплений [19]. Как многопространственный процесс, распространение в парафарингеальный жир / пространство увеличивает вероятность поражения глотки со значительным повышенным риском надвигающегося коллапса дыхательных путей и медиастинита (рис. 9). Клиническое лечение включает своевременную защиту дыхательных путей, внутривенное введение антибиотиков и хирургический дренаж [20].
Рис.9Стенокардия Людвига. a Axial и b сагиттальные КТ-изображения с усиленным контрастом показывают диффузные воспалительные изменения с полосами жидкости в поднижнечелюстном и подъязычном пространствах. Эти изменения распространяются сзади на двусторонние парафарингеальные пространства, слизистую оболочку глотки и снизу вдоль передней части шеи ( b )
Сиаладенит и сиалолитиаз
Слюнные камни (сиалолиты) представляют собой конкременты кальция, чаще всего в поднижнечелюстной протоковой системе. относительно более высокие концентрации кальция и фосфатных солей в секрете железы [21].Возникающее в результате воспаление клинически проявляется болезненностью и отеком желез, особенно после еды. Сиаладенит лучше всего оценивать с помощью КТ, которая покажет увеличение размера и плотности железы с кальцификациями протоков; Постконтрастное изображение покажет диффузное, интенсивное усиление (рис. 10) [2]. Продвинутые стадии сиаладенита могут проявляться гнойными инфекциями и формированием абсцесса [22, 23]. Дифференциальный диагноз абсцесса в слюнных железах включает суперинфицированные кисты у пациентов с ВИЧ, гнойные и некротические лимфатические узлы и кистозное перерождение злокачественных новообразований; поэтому клинический контекст должен быть тщательно изучен, и может потребоваться последующее лечение [22].
Рис. 10Сиалолитиаз с последующим сиаладенитом. КТ-изображения с усилением аксиального контраста на уровне поднижнечелюстной железы демонстрируют два хорошо очерченных кальцификации в дистальном правом поднижнечелюстном протоке ( a , стрелка ). Правый поднижнечелюстной проток расширен проксимальнее камней ( b , стрелка-наконечник ). Имеется увеличение и усиление правой поднижнечелюстной железы (*) по сравнению с нормальной левой поднижнечелюстной железой.
Обструкция протока и камни размером до 3 мм могут быть обнаружены на УЗИ, хотя это зависит от оператора [24].Сиалография является эталонным стандартным методом визуализации, так как она может продемонстрировать обструкцию протока по разным причинам, включая рецидивирующую инфекцию, аутоиммунные процессы и травму (рис. 11). Было обнаружено, что МРТ и обычная цифровая субтракционная сиалография сопоставимы по диагностической эффективности [25].
Рис.11Сиалолитиаз. a Обычная сиалограмма демонстрирует множественные дефекты наполнения в пределах поднижнечелюстного протока, соответствующие сиалолитам. b , c У другого пациента изображения сиалограммы до и после введения контрастного вещества демонстрируют обструкцию протока на месте большого камня (проксимальнее камня нет контраста, см. Стрелку )
Описание a Рассечение шеи (удаление лимфатических узлов на шее)
EVMS Хирурги уха, носа и горла
Голова и шея
Хирурги должны быть очень осторожны
Когда они берут нож!
Под их тонкими разрезами
Размешивает виновника, -Жизнь!
Эмили Дикенсон
Рассечение шеи — это операция, которая проводится людям с раком головы и шеи.Цель этой веб-страницы — описать причины этой операции, как она проводится и чего ожидать во время и после операции.
НАЗНАЧЕНИЕ РАССЕЯНИЯ ШЕИ
Целью рассечения шеи является удаление лимфатических узлов на шее. Операция почти всегда проводится людям с определенными типами рака головы и шеи. (Рак головы и шеи часто называют раком горла, но он также может включать рак рта, языка, щитовидной железы, слюнных желез и т. Д.) Рак в этой области может распространяться по лимфатической системе на соседние лимфатические узлы. Если есть опасения, что такое распространение могло произойти, можно провести рассечение шеи, чтобы удалить подозрительные лимфатические узлы. В теле около 600 лимфатических узлов, 200 из которых расположены на шее. Рассечение шеи полезно не только для удаления рака, но и для исследования узлов патологоанатомом. Если микроскопическое исследование патолога показывает обширное распространение рака, может быть рекомендовано дополнительное лечение, например лучевая терапия.
На этом изображении показаны различные области шеи, где расположены лимфатические узлы. Шея обычно делится на зоны (на этой диаграмме показаны зоны с I по VI). Исследования показали, что опухоли имеют тенденцию к распространению по определенным тенденциям. Например, опухоли рта имеют тенденцию сначала распространяться в верхнюю зону шеи (например, зоны I, II и III). Опухоли ниже шеи, например рак гортани, имеют тенденцию распространяться в нижние зоны (зоны III или IV).
КАК ПРОИЗВОДИТСЯ РАССЕЯНИЕ ШЕИ
Рассечение шеи выполняется через разрез на шее.Есть много важных анатомических структур, таких как нервы и кровеносные сосуды, которые проходят через шею, и эти структуры тщательно идентифицируются и сохраняются в ходе операции. Если исходная (также называемая первичной) опухоль будет лечить хирургическим путем, эта резекция опухоли обычно выполняется одновременно с рассечением шеи. Например, если первичным местом опухоли является гортань (голосовой ящик), часть или вся гортань будет удалена одновременно с рассечением шеи.
ДРУГИЕ КОНСТРУКЦИИ, СВЯЗАННЫЕ С РАЗРЕЗОМ ШЕИ
Есть три другие важные структуры шеи, которые тесно связаны с рассечением шеи. Это внутренняя яремная вена, спинной добавочный нерв и грудино-ключично-сосцевидная мышца. Внутренняя яремная вена — это крупный кровеносный сосуд, по которому кровь возвращается от головы к сердцу. Добавочный нерв спинного мозга контролирует движение некоторых основных мышц плеча.Грудино-ключично-сосцевидная мышца — это большая мышца шеи.
Во время рассечения шеи хирург пытается сохранить структуры. Однако, если опухоль проникает в одну или все эти структуры, необходимо удалить одну или все из них. Последствия их удаления обсуждаются ниже.
РАЗЛИЧНЫЕ ВИДЫ РАССЕЯНИЯ ШЕИ
Диссекция шеи классифицируется по зонам, из которых удаляются лимфатические узлы, и по тому, сохранились ли три описанные выше структуры.Если все узлы удалены (зоны с I по V) и три структуры (внутренняя яремная вена, добавочный нерв и грудино-ключично-сосцевидная мышца) удалены, это называется радикальным расслоением шеи (радикальное — термин, вводящий в заблуждение; это просто означает, что полное произведено рассечение шеи). Радикальное рассечение шеи будет выполнено, если опухоль распространилась на шею. Если удаляются узлы из зон с I по V и сохраняется одна из этих трех структур, это называется модифицированным радикальным рассечением шеи.А если операция не затрагивает все пять зон, ее называют выборочной диссекцией шеи.
Изображение слева показывает внешний вид шеи после радикального рассечения шеи. Грудино-ключично-сосцевидная мышца, внутренняя яремная вена и спинномозговой добавочный нерв удалены. Хирург сохранил блуждающий нерв (который снабжает мышцы горла и гортани) и подъязычный нерв (который снабжает мышцы, двигающие язык).Также сохранилась сонная артерия, которая чрезвычайно важна для снабжения мозга кислородом. Ремешковые мышцы — это мышцы в форме ремня, которые помогают поднимать и опускать структуры шеи. Обратите внимание, что кожные «лоскуты» были приподняты, что позволяет очень хорошо обнажить все структуры шеи. Воздействие очень важно в хирургии. Сначала необходимо определить важные структуры, которые необходимо сохранить, а воздействие является ключом к обнаружению и защите этих нервов и кровеносных сосудов.
ЧТО ОЖИДАТЬ ПОСЛЕ РАССЕЯНИЯ ШЕИ
Время восстановления после рассечения шеи довольно быстрое.Если у пациента было только рассечение шеи, общее пребывание в больнице может составлять всего несколько дней. Однако операция также проводится вместе с резекцией первичного очага опухоли, и это может занять больше времени. Учитывая только рассечение шеи, во время операции под кожу обычно помещают дренаж для сбора серозной жидкости или крови, которые скапливаются в месте операции. Эти стоки будут удалены через пару дней. Как только они исчезнут, и если разрез заживает хорошо, пациент обычно может идти домой.
Нет ничего необычного в появлении онемения кожи шеи и ушей после рассечения шеи. Большая часть онемения проходит через несколько месяцев, но некоторые могут быть постоянными. Нерв, обеспечивающий ощущение уха, часто приходится перерезать во время операции, и некоторые из этих ощущений никогда не возвращаются. Если вы живете в холодном климате, вам следует быть осторожным, поскольку онемение уха может привести к обморожению, не чувствуя сначала холода или боли. Сохраняющееся онемение может беспокоить, но редко вызывает серьезные проблемы.
ВЛИЯНИЕ УДАЛЕНИЯ ВНУТРЕННЕЙ ЯГУЛЯРНОЙ ВЕНЫ, СПИНАЛЬНОГО ДОПОЛНИТЕЛЬНОГО НЕРВА ИЛИ СТЕРНОКЛЕИДОМАСТОИДНОЙ (СКМ) МЫШЦЫ
Как упоминалось выше, при рассечении шеи может потребоваться удаление одной или нескольких из этих структур. Удаление одной яремной вены обычно вызывает минимальные проблемы или не вызывает их вовсе. На шее много других вен, по которым кровь может течь обратно. Может появиться временная опухоль, но обычно она уменьшается через пару недель. Если рассечение шеи выполняется с обеих сторон шеи, хирург попытается сохранить хотя бы одну яремную вену.Обе вены можно удалить одновременно, но последствия отека могут быть довольно серьезными. Удаление спинномозгового добавочного нерва ограничивает движение плеча вверх. В частности, будет сложнее переместить руку из горизонтального положения прямо над головой. Также может наблюдаться некоторое опускание плеча на стороне операции и небольшая боль из-за воспаления в плечевом суставе. Если спинномозговой нерв удален, послеоперационная физиотерапия будет иметь решающее значение для поддержания хорошей функции плеча.
Удаление одной грудино-ключично-сосцевидной мышцы обычно не вызывает проблем. Шея может выглядеть немного запавшей из-за ее удаления. Мышца также частично покрывает сонную артерию, поэтому при резекции мышцы это количество уменьшится. Это может вызвать проблемы, если есть послеоперационная инфекция, но в остальном это не так важно. Если удалить обе грудино-ключично-сосцевидные мышцы, сила при наклонах головы вперед уменьшится.
ДРУГИЕ ВОЗМОЖНЫЕ ОСЛОЖНЕНИЯ РАССЕЯНИЯ ШЕИ
Как упоминалось ранее, через шею проходит множество важных структур, и любая из них может быть повреждена во время рассечения шеи.Нервы нижней губы и языка находятся в операционном поле, и если они повреждены, движение языка может быть ограничено. Если эта слабость возникает, она обычно временная. Другой нерв снабжает некоторые мышцы нижней губы, которые после операции могут ослабнуть.
Как и при любой операции, после операции существует риск кровотечения или инфекции. Если кровотечение или инфекция серьезны, возможно, придется вернуться в операционную для лечения проблемы. Операция проводится под общим наркозом, и если есть проблемы с легкими или сердцем, это может увеличить риск пневмонии или сердечного приступа.
Но риск серьезного осложнения после рассечения шеи относительно невелик и почти всегда перевешивается преимуществами операции.
Врачи могли найти секретные новые органы в центре вашей головы
После тысячелетий тщательного разрезания и нарезания кубиками может показаться, что ученые выяснили анатомию человека. Несколько десятков органов, пара сотен костей и соединительная ткань, чтобы связать все вместе.
Но, несмотря на многовековые исследования, тело по-прежнему способно удивлять ученых.
Группа исследователей из Нидерландов обнаружила, возможно, набор ранее неопознанных органов: пару больших слюнных желез, скрывающихся в укромном уголке, где носовая полость встречается с горлом. Если результаты подтвердятся, этот скрытый источник косы может стать первой идентификацией такого рода примерно за три столетия.
Любая современная книга по анатомии покажет всего три основных типа слюнных желез: одна расположена около ушей, другая — под челюстью, а третья — под языком.«Теперь мы думаем, что есть четвертый», — сказал доктор Маттейс Валстар, хирург и исследователь из Нидерландского института рака и автор исследования, опубликованного в прошлом месяце в журнале «Радиотерапия и онкология».
По словам доктора Валери Фитцхью, патологоанатома из Университета Рутгерса, не принимавшего участия в исследовании, исследование было небольшим, и в нем была изучена ограниченная группа пациентов. Но «похоже, что они могут что-то понять», — сказала она. «Если это реально, это может изменить наш взгляд на болезни в этом регионе.
Даже без прямого терапевтического применения, доктор Ивонн Мауэри, онколог-радиолог из Университета Дьюка, сказала, что она «была очень шокирована тем, что в 2020 году мы обнаружили новую структуру человеческого тела».
Доктор Валстар и его коллеги, которые обычно изучают данные людей с раком простаты, не отправились на поиски сокровищ неопознанных слюнных желез. Но структуры важны для исследователей и врачей, занимающихся онкологией.
Слюнные железы в совокупности производят около литра слюны каждый день, что отвечает за «множество вещей, которые заставляют вас наслаждаться жизнью», — сказал доктор.- сказал Валстар. Он смазывает полость рта, облегчая разговор и глотание. Он переправляет вкусные химические вещества, содержащиеся в пище, к микроскопическим клеткам, которые могут их ощущать. Он даже обладает примитивными целебными силами, ведя войну с микробами и ускоряя заживление ран.
Врачи принимают многочисленные меры предосторожности, чтобы не повредить железы при проведении лучевой терапии, которая может, с помощью одного неверно направленного удара, навсегда повредить нежные ткани.
Просматривая серию сканированных изображений с помощью аппарата, который мог детально визуализировать ткани, исследователи заметили две незнакомые структуры в мертвой точке в голове: пара плоских тонких желез, несколько дюймов в длину, незаметно обернувшихся над головой. трубки, соединяющие уши с горлом.
Озадаченные изображениями, они вскрыли ткань двух трупов и обнаружили, что железы имеют сходство с известными слюнными железами, расположенными под языком. Новые железы также были подключены к большим дренажным каналам — намек на то, что они перекачивают жидкость из одного места в другое.
Не совсем понятно, как железы ускользнули от анатомов. Но «это место не очень доступно, и для его обнаружения требуется очень чувствительное изображение», — сказал доктор Воутер Фогель, онколог-радиолог из Нидерландского института рака и автор исследования.Другие крупные слюнные железы, расположенные ближе к поверхности кожи, также можно толкать и толкать; это гораздо менее осуществимо с этой четвертой парой структур, которые спрятаны под основанием черепа.
Новая находка, по словам доктора Фогеля, может помочь объяснить, почему у людей, которые проходят лучевую терапию по поводу рака головы или шеи, так часто возникает хроническая сухость во рту и проблемы с глотанием. Поскольку эти непонятные железы не были известны врачам, «никто никогда не пытался избавить их» от такого лечения, — сказал доктор.- сказал Фогель.
Доктор Алванд Хассанхани, радиолог из Пенсильванского университета, сказал, что не решается называть эти структуры «новыми органами». В дополнение к трем парам известных больших слюнных желез, около 1000 малых слюнных желез разбросаны по слизистой оболочке рта и горла. Они более миниатюрны, и их труднее найти с помощью изображений или сканирования, чем их более здоровенных собратьев. Возможно, голландские исследователи просто нашли лучший способ изобразить набор недооцененных мелких желез.- сказал Хассанхани.
Доктор Фитцхью и доктор Мауэри были немного более убеждены, но оба потребовали дополнительных данных. «Для этого никогда не бывает достаточно одного набора клинических данных», — сказал доктор Мауэри.
По словам доктора Фитцхью, популяция пациентов в исследовании также была не очень разнообразной. Первоначальная группа, исследованная исследователями, полностью состояла из людей с раком простаты или уретры и включала только одну женщину из 100 субъектов.
«Вы хотели бы видеть больше баланса», — сказал доктор Фитцхью.
Методы визуализации, использованные в исследовании, также были специально адаптированы для поиска опухолевых новообразований в этой популяции пациентов. По ее словам, возможно, стоит расширить эти эксперименты, чтобы включить в них новую группу людей, использующих другие методы.
Доктор Фитцхью добавил, что теперь, когда они знают, как это искать, будет легче обнаружить скрытые от камеры железы с помощью традиционных методов.
Бугристая челюсть и деревянный язык у крупного рогатого скота
Введение
Деревянный язык ( актинобактериоз, ) и бугристая челюсть ( актиномикоз, ) встречаются по всей Австралии у крупного рогатого скота всех пород, возраста и пола.Деревянный язык встречается чаще, чем бугристая челюсть. Обычно одновременно поражается лишь небольшой процент животных. Термин «актино» указывает на то, что воспаление, вызванное этими бактериями, приводит к образованию гноя, содержащего песчаные гранулы. Гранулы на самом деле представляют собой слипшиеся колонии бактерий.
Причина
Деревянный язык вызывается бактерией Actinobacillus lignieresii , а бугристая челюсть — бактерией Actinomyces bovis .Известно, что встречаются смешанные инфекции, но они не распространены.
Бактерии, живущие во рту, проникают в ткани через разрывы в слизистой оболочке ротовой полости. Низкокачественные сухие стебликовые корма, семена трав, грубое сено и кусты могут вызвать ссадины во рту, которые сделают возможным проникновение инфекции. Эти факторы обычно связаны с засушливыми периодами и засухой. Разрывы десен, возникающие при прорезывании зубов у молодых животных, также могут предрасполагать к образованию бугристых челюстей. По иронии судьбы, рост заболеваемости также был зарегистрирован после наводнения.
Описание
Деревянный язык
Деревянный язык почти полностью находится в мягких тканях. Обычно поражаются язык и лимфатические узлы головы. Заболевание начинается внезапно, язык становится твердым, опухшим и болезненным. Больные животные не могут есть или пить, и их физическое состояние быстро ухудшается. У них текут слюни, и может казаться, что они нежно жевают. Язык часто высовывается между губ. По бокам языка могут быть видны узелки и язвы.
По мере того, как болезнь становится хронической, на языке откладывается фиброзная ткань, которая становится твердой, сморщенной и неподвижной, отсюда и название «деревянный язык».
Во многих случаях область между двумя костями нижней челюсти опухает, создавая вид «бутылочной челюсти». Лимфатические узлы вокруг челюсти могут инфицироваться и вызвать опухоль под кожей, размер которой может варьироваться от мяча для гольфа до футбольного мяча. Это толстостенные абсцессы, которые могут вырываться на поверхность и выделять кремообразный гной, содержащий характерные гранулы.Эти абсцессы также могут возникать внутри, и когда они обнаруживаются во внутренних лимфатических узлах во время мониторинга скотобойни, их можно принять за туберкулез. Деревянный язык также может поражать овец.
Неровная челюсть
Неровная челюсть образует бугорки на костях верхней и нижней челюсти, отсюда и общее название «бугристая челюсть». Эти уплотнения представляют собой неподвижные твердые опухоли костей, обычно на уровне центральных коренных зубов. Припухлость развивается медленно, и может потребоваться несколько месяцев, чтобы достичь размера теннисного мяча.Они состоят из сотовых масс тонкой кости, заполненной желтым гноем. Если пренебречь, опухоль может стать очень большой. В запущенных случаях появляются пазухи или отверстия, из которых выделяется небольшое количество липкого гноя, содержащего песчаные желтые гранулы. В отличие от деревянного языка, местные лимфатические узлы не задействуются.
Неровная челюсть может быть значительно продвинута до того, как станут видны внешние признаки. Первым признаком может быть затрудненное дыхание из-за поражения костей носа.
По мере прогрессирования заболевания жевание становится более трудным и болезненным, что приводит к ухудшению физического состояния.
Иногда могут поражаться мягкие ткани головы и пищеварительного тракта. Поражения пищеварительного тракта дают неопределенные симптомы несварения желудка, часто с хроническим вздутием живота.
Лечение
Чем раньше будет начато лечение, тем больше шансов, что оно будет успешным. Раннее лечение деревянного языка обычно бывает успешным, но в запущенных случаях может не помочь. Наиболее эффективным лечением, вероятно, является йодотерапия. Первую дозу Sodide® (йодида натрия) лучше всего вводить внутривенно вашим ветеринаром.Последующие подкожные инъекции с еженедельными интервалами в течение нескольких недель, вероятно, потребуются в глубоко укоренившихся случаях. Однако только подкожное лечение может быть эффективным.
Сообщается также об эффективности лечения тетрациклинами ежедневно в течение пяти дней.
В запущенных случаях может потребоваться хирургическое дренирование, а открытые абсцессы следует промывать или промывать йодом в течение нескольких дней. За всеми леченными животными следует регулярно наблюдать, так как могут возникнуть рецидивы.
Лечение бугристой челюсти аналогично, но часто неэффективно.Если болезнь обнаружена на ранней стадии, возможно, лучше утилизировать животное, пока оно еще в хорошем состоянии. Инспекторы по контролю за мясом должны осуждать только голову, если только поражение не распространилось на другие части тела.
Ожидаемое течение
Абсцессы, часто наблюдаемые в лимфатических узлах головы с деревянным языком, могут открываться и регрессировать на время, но обычно повторяются.
Бугристая челюсть обычно прогрессирует. По мере того, как костные опухоли продолжают увеличиваться, может произойти сильное обезображивание головы, многое будет потеряно, что может привести к смерти.
В обоих случаях болезнь часто какое-то время находится в состоянии покоя, но очень часто случаются рецидивы.
Контроль
Пораженных животных следует изолировать от толпы, особенно при выделении гноя. Их могут отправить на бойню. Если поражения большие или выделяющиеся, пораженных животных следует уничтожить на территории. Поилки и кормушки, используемые пораженными животными, следует дезинфицировать.
Считается, что обе бактерии являются нормальными обитателями ротовой полости и / или рубца.Бактерии, вызывающие бугристость челюсти, могут в течение значительного времени сохраняться в земле. Однако те, которые вызывают деревянный язык, выживают всего несколько дней. Постоянный поиск новых случаев поможет снизить загрязнение окружающей среды и позволит лучше лечить эти ранние инфекции.
Изменение управления выпасом, чтобы попытаться уменьшить воздействие грубого или колючего корма на крупный рогатый скот, также поможет уменьшить распространенность этих условий.
Дифференциальный диагноз
Эти заболевания можно спутать с абсцессами семян трав или инородными телами во рту.
Дополнительная информация
Обратитесь к своему ветеринарному врачу, местному районному ветеринару или ветеринарному врачу за помощью в диагностике и контроле этих состояний.
