«Я чувствовала усталость, но никто даже не подозревал, что я заболела»
Последние новости
Айтана Санчес, пациентка Отделения клинической иммунологии и Первичного иммунодефицита Барселонского госпиталя Сант Жоан де Деу, рассказывает как она привыкала жить со своим недугом.
Жизнь Айтаны изменилась за несколько месяцев. В июне 2018 года, после анализа крови, который ей назначили из-за воспаления лимфатических узлов, она посетила своего педиатра, чтобы узнать результат. Врач Центра первичной медицинской помощи объяснил 15-летней девочке и ее семье, что в анализе были выявлены значительные отклонения от нормы и что уровень иммуноглобулинов (или антител) был очень низким. По этой причине, доктор направила пациентку в Отделение иммунологии и первичного иммунодефицита в госпиталь Сант Жоан де Деу Барселона.
Девушка-подросток была госпитализирована в Сан Жоан де Деу немного позже, где ей были проведены гематологические, иммунологические, инфекционные и диагностические тесты, чтобы найти источник проблемы. В июле Айтане было проведено хирургическое вмешательство, чтобы обследовать опухшие лимфатические узлы и исключить лимфому.
В июле Айтане было проведено хирургическое вмешательство, чтобы обследовать опухшие лимфатические узлы и исключить лимфому.
«Мы были очень напуганы, но с самого начала они дали нам всю информацию и объяснили, что необходимо проведение операции, чтобы исключить другие заболевания», — вспоминает Айтана.
Быстрая диагностика — ключ к лечению пациентки
После операции, лимфому исключили, однако подтвердилось, что причиной воспаления лимфоузлов у Айтаны стала вирусная инфекция, с которой ее организму было трудно бороться из-за снижения уровня иммуноглобулинов и недостаточного ответа антител. Диагноз пациентки также был подтвержден: общий вариабельный иммунодефицит (ОВИ).
.«В детстве у меня уже были в анализе крови низкие иммуноглобулины и, однажды, меня положили в больницу из-за дефицита тромбоцитов. В течение нескольких лет я лечилась от задержки роста. Правда состоит в том, что мы не связывали это с возможной болезнью», — объясняет Айтана.
Правда состоит в том, что мы не связывали это с возможной болезнью», — объясняет Айтана.
На самом деле, ОВИ является наиболее частым симптоматическим первичным иммунодефицитом, заболеванием, которое во многих случаях не диагностируется до зрелого возраста. По словам пациентки, она болела лёгкими инфекциями и всегда чувствовала себя очень уставшей, но ни она, ни ее семья никогда не подозревали, что они являются симптомами возможной патологии, пока доктор Лайя Алсина не подтвердила диагноз…
Причина этого заболевания в большинстве случаев до сих пор не известна, хотя проводились несколько генетических исследований по поводу данного диагноза. Благодаря опыту команды Клинической иммунологии и первичных иммунодефицитов Госпиталя Сан Жоан де Деу и других отделений больницы, стало возможным быстро установить диагноз и назначить лечение Айтане.
«Все прошло очень быстро и очень хорошо, в скором времени я уже знала, что со мной происходит, и каким будет лечение иммунодефицита», — подводит итог девушка, которая утверждает, что очень выросла за последние месяцы после пережитого опыта.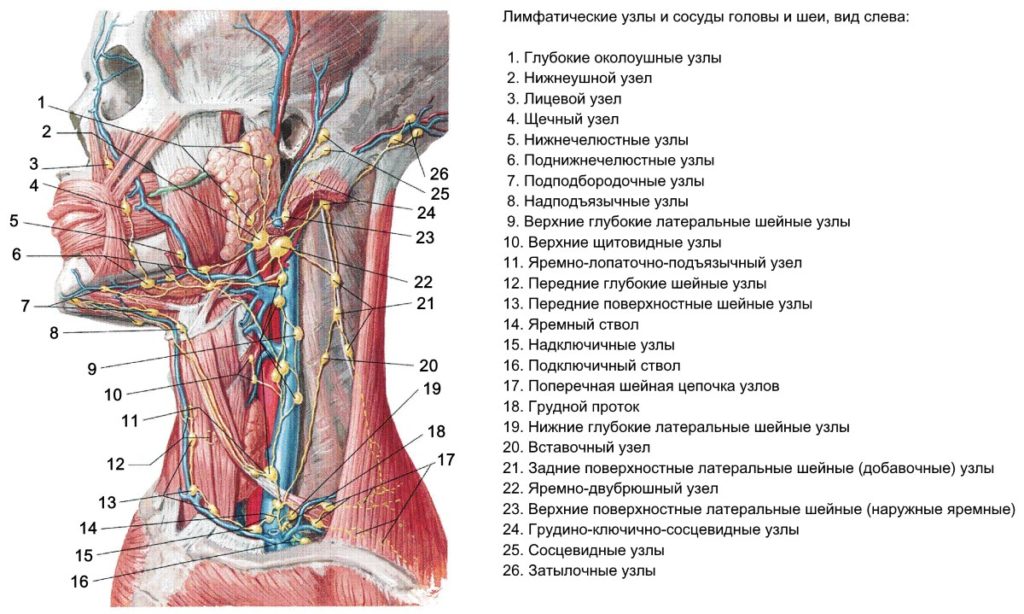
Лечение в домашних условиях для сокращения посещений больницы
«Первое, о чём я спросила себя, было: эта болезнь у меня на всю жизнь?» — Айтана очень переживала за свое будущее и за последствия иммунодефицита для ее повседневной жизни. Команда иммунологов объяснила, что это заболевание, которое требует длительного лечения иммуноглобулинами. Цель этой терапии, которую пациент должен выполнять раз в месяц, состоит в том, чтобы предотвратить возможные инфекции или их осложнения. Учитывая, что это хроническое лечение, семье было предложено делать процедуры подкожно (дома, после того как родственников обучили процедуре), а не внутривенно (это проводится в больнице).
Айтане уже провели вторую процедуру подкожного лечения в дневном стационаре, где ее научили самостоятельно вводить иммуноглобулин таким образом, чтобы она могла делать это без необходимости посещать госпиталь.
«После третьего сеанса я сама смогу это сделать. Теперь я все еще учусь и привыкаю к этому, потому что думаю, что мне нужно будет немного поколоть себя», — говорит Айтана, которая надеется не посещать больницу слишком часто.
Теперь я все еще учусь и привыкаю к этому, потому что думаю, что мне нужно будет немного поколоть себя», — говорит Айтана, которая надеется не посещать больницу слишком часто.
Это будет основным лечением иммунодефицита, которое она получит на данном этапе, хотя её иммунодефицит может иногда потребовать другие методы лечения.
Пациентка подводит итог: «Мне очень помогло общение: с моими друзьями и семьей, а особенно, с моей средней сестрой. Я думаю, что лучшее, что можно сделать, когда вам поставили тяжёлый диагноз, — это выражать свои чувства, делиться опасениями и сомнениями».
Лимфатическая система человека: строение и функции
Многое, что сегодня кажется само собой разумеющимся, не всегда таким было. Постепенное накопление знаний в какой бы то ни было области иногда являлось результатом специально спланированных, продуманных экспериментов, а иногда — просто случая или наблюдательности человека.
Многое, что сегодня кажется само собой разумеющимся, не всегда таким было.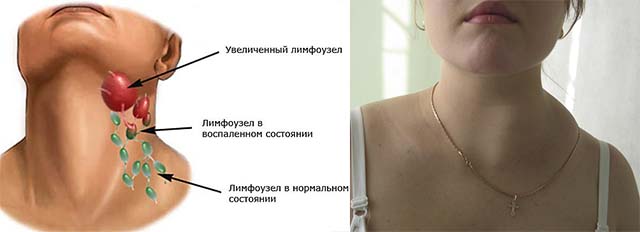 Постепенное накопление знаний в какой бы то ни было области иногда являлось результатом специально спланированных, продуманных экспериментов, а иногда — просто случая или наблюдательности человека.
Постепенное накопление знаний в какой бы то ни было области иногда являлось результатом специально спланированных, продуманных экспериментов, а иногда — просто случая или наблюдательности человека.
Как искали «млечный путь»? История открытия лимфатической системы
О наличии кровеносных сосудов у животных люди узнали давно. Несмотря на то, что впервые стройное и непротиворечивое объяснение системы кровообращения было сделано лишь в XVII веке, какое-то представление о ее роли появилось у человечества задолго до этого.
Уильям Гарвей против Клавдия Галена: как открывали систему кровообращения человека? Узнать здесь
Вместе с тем хватало и загадок. Древнегреческий врач Эразистрат, живший в III веке до н.э., подметил, что у коз, которых приносили в жертву, из каких-то сосудов течет не кровь, а белесая жидкость, напоминающая молоко.
Вначале эти белые сосуды называли «млечными путями». Крупнейший их них — так называемый грудной лимфатический проток. Примерно в середине XVI столетия итальянский анатом Бартоломео Евстахий впервые выделяет этот проток на трупе лошади. По-видимому, ученый и сам не осознал значения своего открытия, дав этой структуре название «белой грудной вены». Более мелкие лимфатические сосуды и капилляры прозрачны, поэтому в процессе обычного анатомического исследования увидеть их сложно.
Примерно в середине XVI столетия итальянский анатом Бартоломео Евстахий впервые выделяет этот проток на трупе лошади. По-видимому, ученый и сам не осознал значения своего открытия, дав этой структуре название «белой грудной вены». Более мелкие лимфатические сосуды и капилляры прозрачны, поэтому в процессе обычного анатомического исследования увидеть их сложно.
Позднее другой исследователь, Гаспаре Азелли, устанавливает, что содержимое тогда еще непонятных науке сосудов формируется в кишечнике; лимфа накапливается в лимфатических узлах брыжейки и движется по сосудам в печень, т.е. представляет собой «белую кровь». Как и можно было ожидать, к этому открытию отнеслись с недоверием. Даже сам Гарвей уподоблял лимфатические сосуды венам.
С изобретением микроскопа ситуация в морфологических исследованиях разительным образом поменялась. В 40-х годах XVIII века немецкий анатом Иоганн Либеркюн обнаруживает начальные отделы лимфатического русла — капилляры — в ворсинках кишечника.
Что же известно об этой, когда-то загадочной части организма, сегодня?
Лимфатическая система в вопросах и ответах
Что такое лимфатическая система?
В процессе кровообращения артериальная кровь, проходя через ткани и органы, доставляет им кислород и питательные вещества. В свою очередь они “отдают” в кровь различные продукты обмена, которые уже в составе венозной крови уходят в сторону сердца.
В свою очередь они “отдают” в кровь различные продукты обмена, которые уже в составе венозной крови уходят в сторону сердца.
Наряду с собственно кровеносными сосудами в различных частях тела (за некоторым исключением) обнаруживается так называемая лимфатическая система. Это часть сосудистой системы. Она состоит из лимфатических капилляров, мелких и крупных лимфатических сосудов, а также располагающихся по их ходу лимфатических узлов (лимфоузлов).
Лимфообразование: что это такое и как оно происходит?
Различные вещества, принесенные артериальной кровью, должны достичь своих “целей” — тканей и органов. Здесь, среди прочего, происходит фильтрация жидкости через стенку капилляров в межклеточное пространство и образование тканевой жидкости. Из нее клетки получают питательные вещества и сюда же выделяют продукты жизнедеятельности.
Далее тканевая жидкость попадает в лимфатические сосуды, узлы, обогащается лимфоцитами и превращается в лимфу. Также лимфой называют жидкость, циркулирующую в лимфатической системе.
Движется лимфа по лимфатическим сосудам в одном направлении — от периферии к центру. В этом ей помогают сокращения мышц, между которыми залегают лимфатические сосуды, а также имеющиеся в просвете сосудов клапаны.
Зачем нам лимфатические узлы? Что будет, если лимфатическая система даст сбой?
Воспалились миндалины? Попавшая в палец заноза вызвала нагноение? А какое отношение к этому имеют лимфатические узлы?
Как оказалось, самое непосредственное, и связано это с функциями лимфатической системы.
Когда в то или иное место в теле человека проникают болезнетворные микроорганизмы (бактерии, вирусы), через какое-то время они сами, части разрушенных ими клеток по лимфатическим сосудам попадают в лимфоузлы.
Здесь они обезвреживаются особыми клетками — макрофагами, захватывающими и “переваривающими” их.
Кроме того, в лимфоузлах образуются клетки иммунной системы — лимфоциты и плазматические клетки, синтезируются антитела.
Таким образом, лимфатические узлы — это своего рода “фильтр” на пути различных потенциально опасных микроорганизмов и веществ.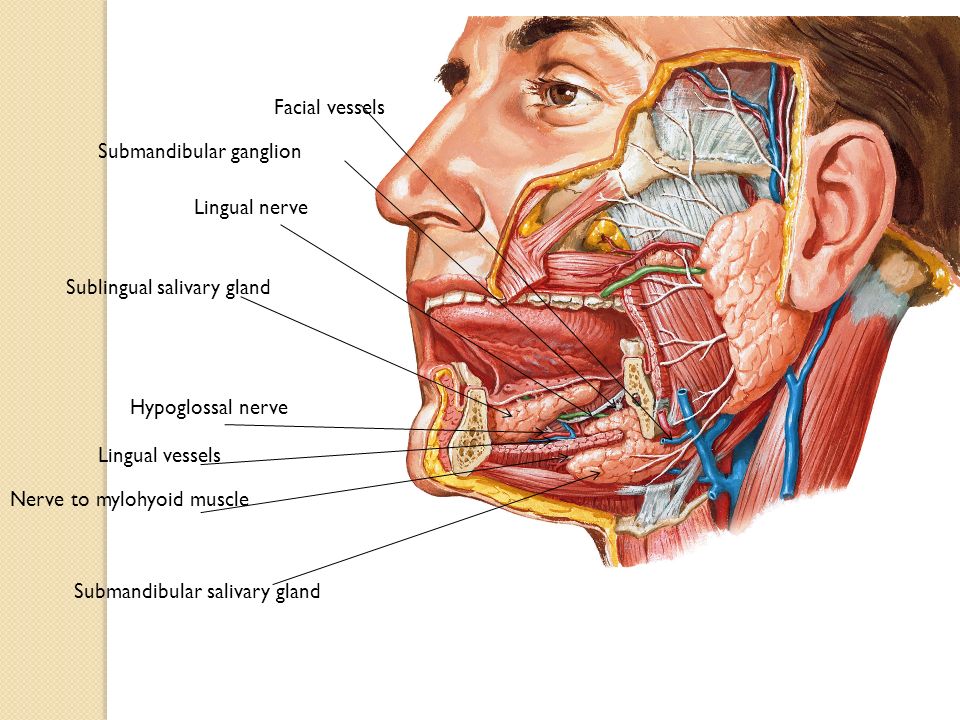 Очищенная таким образом лимфа, двигаясь по всем более крупным лимфатическим сосудам, в конечном счете попадает в венозную систему, т.е. в кровь.
Очищенная таким образом лимфа, двигаясь по всем более крупным лимфатическим сосудам, в конечном счете попадает в венозную систему, т.е. в кровь.
Легко представить, что при “поломке” фильтрующей, обезвреживающей функции лимфатической системы вся масса вредных веществ, патогенов будет напрямую попадать в кровь и уже беспрепятственно разноситься по всему организму.
Как почистить лимфатическую систему? Правда и вымыслы
Методы очистки лимфатической системы существуют. К ним, в частности, относятся лимфаферез, лимфосорбция.
При лимфаферезе из организма удаляется определенный объем лимфы с последующим восполнением потерянной жидкости.
Полученную лимфу также могут пропускать через специальные фильтры, которые задерживают токсические вещества, после чего возвращают ее обратно в организм путем внутривенного вливания. Также вводятся полезные и необходимые организму компоненты, “задержанные” фильтрами.
Эти методы используются, в частности, в токсикологии при повышенном содержании в организме токсических веществ — как образующихся при патологических процессах в нем самом, так и поступающих извне.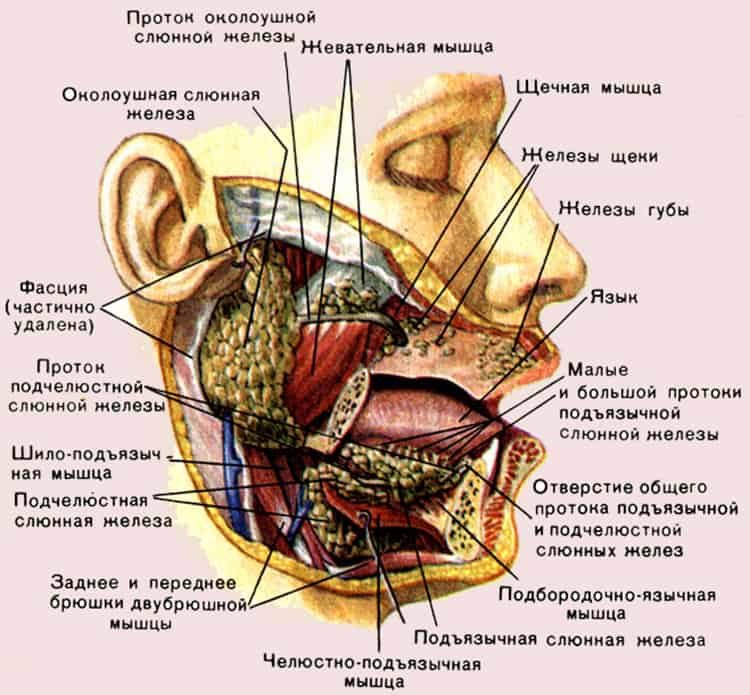
Важно:
для проведения такой очистки производится хирургическое вмешательство для доступа к грудному лимфатическому протоку, находящему в грудной полости, и введения в него катетера.
Метод используется только как вспомогательный в дополнении к другим методам удаления токсинов.
Имеющиеся в открытых информационных источниках методы очистки лимфатической системы народными средствами официальной медициной не комментируются.
Достаточно часто в рецептах для этой цели упоминается корень солодки. В частности, было показано, что солодку в принципе не рекомендуется использовать людям, имеющим повышенное артериальное давление.
По каким причинам повышается давление? Рассказывает врач-терапевт, кардиолог «Клиника Эксперт Воронеж» Калинина Ангелина Анатольевна
Что делать, если опухли лимфоузлы?
Здесь возможен только один ответ: сразу обращаться к врачу. Не следует терять время, размышляя о возможных “загрязнениях” лимфатической системы/узлов, способах их “очистки” и т.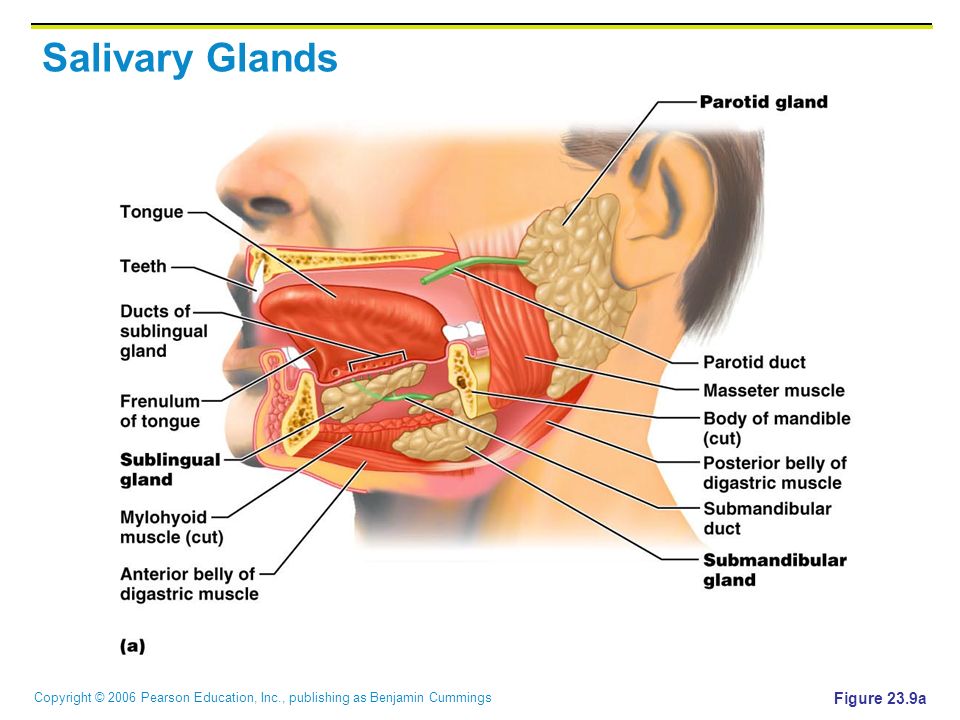 п.
п.
Болезни лимфатической системы
Условно выделяют несколько групп заболеваний лимфосистемы.
Травмы. Как и другие органы и ткани, лимфатическая система может травмироваться при несчастных случаях, авариях, хирургических операциях и иных подобных ситуациях.
Пороки развития. Они включают недостаточное развитие лимфатических сосудов и узлов (гипоплазию), врожденное расширение лимфатических сосудов (лимфангиэктазию; также бывает и приобретенной), первичную облитерирующую лимфангиопатию, лимфангиоматоз и др.
Воспалительные заболевания. Сюда относятся лимфангиит (воспаление лимфатического сосуда), регионарный лимфаденит (воспаление лимфоузла/лимфоузлов).
Опухоли. Доброкачественные новообразования лимфатических сосудов называют лимфангиомами, а злокачественные — лимфангиосаркомами.
Опухоли лимфатических узлов обычно злокачественной природы. К ним относятся как новообразования, исходящие из ткани самого лимфатического узла, так и метастазы опухолей из других органов.
Какие симптомы должны стать поводом для обращения к врачу?
Общие: непривычная, нередко немотивированная общая слабость, недомогание; спонтанное снижение массы тела; ухудшение аппетита; повышение температуры тела, даже до небольших цифр; потливость.
Местные — со стороны лимфатических узлов: увеличение размеров; болезненность; уплотнение; уменьшение подвижности, “спаивание” их друг с другом; изменение кожи над “проблемным” лимфатическим узлом.
Имеет значение увеличение той или иной конечности в объеме, ее отек.
Обращаться к врачу следует при наличии даже одного проявления – например, при безболезненном увеличении лимфоузла.
Куда бежать?
Любые симптомы со стороны лимфатической системы требуют обязательной консультации медицинского специалиста. Какой же врач лечит болезни лимфатической системы?
Поскольку изначально неизвестно, какова причина изменений лимфоузлов у человека, целесообразно вначале обратиться к педиатру или терапевту (в зависимости от возраста пациента).
Записаться на прием к врачу-терапевту можно здесь
внимание: консультации доступны не во всех городах
Поскольку заболевания, при которых обнаруживаются проявления со стороны лимфоузлов, различны по своей природе, могут быть назначены дополнительные исследования, а также консультации смежных специалистов. Вас могут направить к инфекционисту, фтизиатру, онкологу, гематологу, хирургу.
Для уточнения диагноза могут использовать такие методы, как УЗИ, КТ, МРТ и др.; пункция, биопсия, а также удаление лимфатического узла для последующего микроскопического исследования; лимфография.
Возможно, вас заинтересуют:
Можно ли почистить печень?
Вегетарианство: за и против
Рак слюнных желез Симптомы и лечение
- Домой
- Услуги и специальности
- Лечение рака
- Симптомы и лечение рака головы и шеи
- Симптомы и лечение рака слюнных желез
Рак головы и шеи
- Рак шейки матки симптомы и лечение
- Рак холестеатомы уха симптомы и лечение
- Опухоли хондромы симптомы и лечение
- Симптомы и лечение фиброзной дисплазии
- Рак дна полости рта симптомы и лечение
- Симптомы и лечение гломусной опухоли
- Меланома головы и шеи симптомы и лечение
- Симптомы и лечение инвазивного грибкового синусита
- Симптомы и лечение инвертированной папилломы
- Ювенильная ангиофиброма носоглотки симптомы и лечение
- Симптомы и лечение рака гортани
- Симптомы и лечение ангиофибромы носоглотки
- Рак носоглотки симптомы и лечение
- Симптомы и лечение рака полости рта
- Симптомы и лечение опухолей остеомы
- Симптомы и лечение рака кости при остеосаркоме
- Симптомы и лечение рака глотки
- Симптомы и лечение рабдомиосаркомы
- Симптомы и лечение рака слюнных желез
- Симптомы и лечение рака пазухи
- Симптомы и лечение рака языка
- Симптомы и лечение рака миндалин
- Симптомы и лечение плоскоклеточного рака
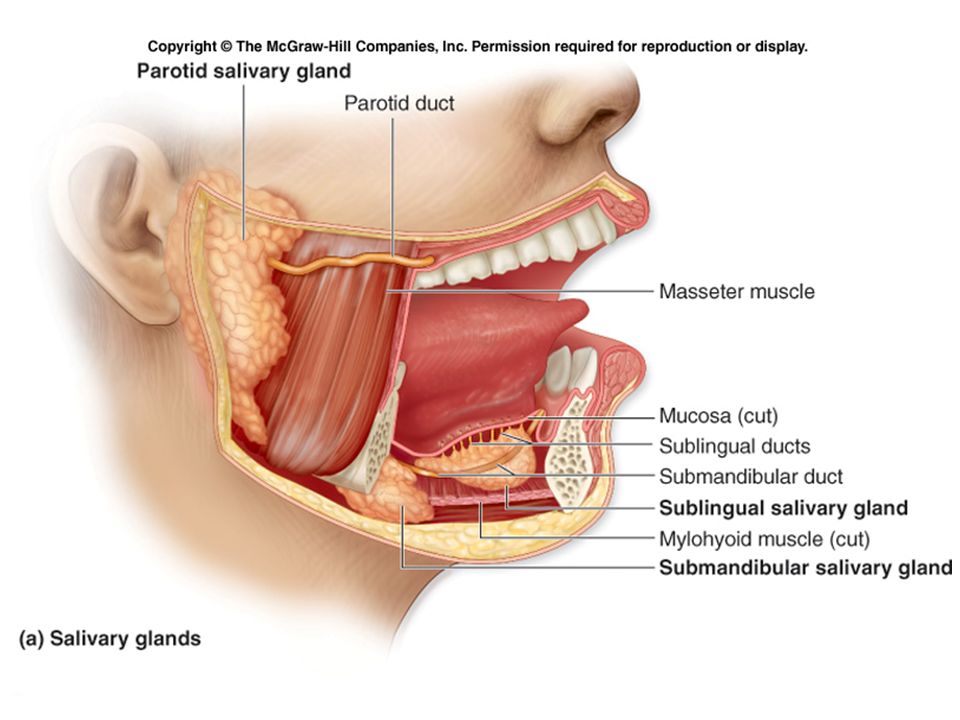
Рак слюнных желез — это рак, обнаруженный в любой из слюнных желез во рту, шее и горле.
- Околоушные железы: Самые большие слюнные железы, они находятся на каждой щеке, над нижней челюстью и перед ушами.
- Подъязычные железы: Находятся под языком, на дне рта
- Поднижнечелюстные железы: Находятся в задней части рта, на обеих сторонах челюсти
Дополнительные небольшие железы, называемые малыми слюнными железами, расположены на губах, внутренней поверхности щек и на слизистой оболочке рта и горла.
Симптомы рака слюнных желез
Симптомы рака слюнных желез могут включать:
- Безболезненное увеличение слюнных желез перед ушами, под подбородком или на дне рта
- Плотное образование или опухоль на лице или шее
- Ощущение жжения, покалывания, щекотания или покалывания в области лица (парестезии)
- Трудно двигать одной стороной лица
Диагностика рака слюнных желез
Сначала вы встретитесь со своим врачом для физического осмотра. Вы расскажете о своих симптомах, и ваш врач может назначить визуализирующие исследования, такие как МРТ, ПЭТ или КТ. После этого врач может выполнить биопсию.
Вы расскажете о своих симптомах, и ваш врач может назначить визуализирующие исследования, такие как МРТ, ПЭТ или КТ. После этого врач может выполнить биопсию.
Варианты лечения рака слюнных желез
Если у вас рак слюнных желез, ваша команда опытных нейрохирургов в Aurora будет работать с вами, чтобы определить наилучший курс лечения.
Лечение может включать:
- Хирургическое вмешательство по удалению опухоли
- Лучевая терапия и/или химиотерапия, если рак распространился на другие части тела
Получить уход
Мы помогаем вам жить хорошо. И мы здесь для вас лично и онлайн.
Найти онколога
Получить второе мнение
Найти отделение
Войти в систему LiveWell
ХИРУРГИЯ СЛЮННЫХ ЖЕЛЕЗ — доктор Джон Чаплин, хирург головы и шеи
Доктор Джон Чаплин. Хирург головы и шеи. Окленд NZ
В этой статье описаны показания, методы и осложнения операции на слюнных железах.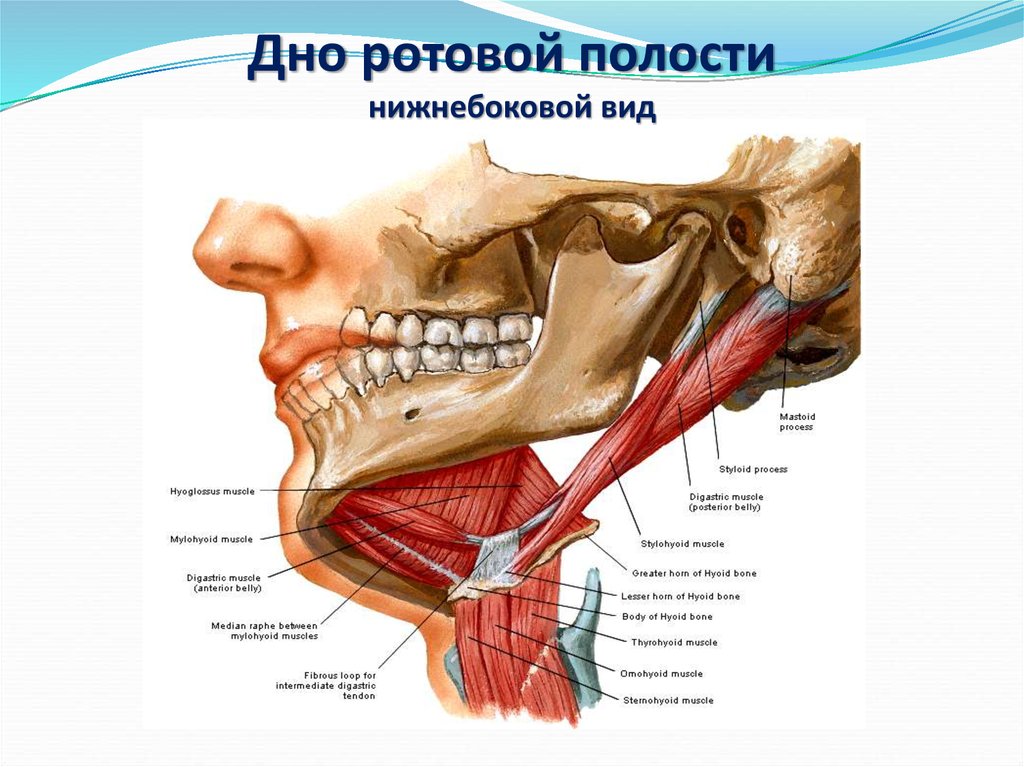 Он включает в себя видеоролики об операции на околоушной слюнной железе, выполненной доктором Джоном Чаплином, хирургом головы и шеи в Окленде.
Он включает в себя видеоролики об операции на околоушной слюнной железе, выполненной доктором Джоном Чаплином, хирургом головы и шеи в Окленде.
Анатомия слюнных желез
На голове и шее есть три парные железы, которые производят слюну. Околоушные железы самые большие и располагаются над углом челюсти перед ухом. Трубка, известная как проток Стенсена, отводит слюну из желез в рот. Отверстия находятся внутри щеки напротив верхних коренных зубов. Поднижнечелюстные железы залегают глубоко до горизонтальной части нижней челюсти. Протоки, самые длинные и узкие из всех слюнных желез, входят в рот под языком в передней части рта. Подъязычные железы лежат глубоко на слизистой оболочке рта с каждой стороны языка, эти железы имеют множество коротких протоков, которые входят в рот непосредственно через слизистую оболочку.
В дополнение к этим большим железам на слизистой оболочке рта и горла расположены сотни малых слюнных желез, большинство из которых расположено на губах и небе. Все эти железы производят слюну в ответ на попадание пищи в рот. Даже мысль о еде или ее запах могут стимулировать слюноотделение, и у большинства людей выделяется около одного литра слюны в день. Помимо того, что слюна на 99,5% состоит из воды, она содержит минералы и белки, которые помогают пищеварению и поддерживают здоровье полости рта и зубов. Существует несколько типов клеток, из которых состоят ткани железы.
Все эти железы производят слюну в ответ на попадание пищи в рот. Даже мысль о еде или ее запах могут стимулировать слюноотделение, и у большинства людей выделяется около одного литра слюны в день. Помимо того, что слюна на 99,5% состоит из воды, она содержит минералы и белки, которые помогают пищеварению и поддерживают здоровье полости рта и зубов. Существует несколько типов клеток, из которых состоят ткани железы.
Увеличение слюнных желез.
Существует три механизма увеличения слюнных желез. Они довольно отчетливы, и тип отека обычно характерен для вызывающего его расстройства.
Повторяющийся неприятный отек, связанный с едой и питьем
Это вызвано препятствием оттоку слюны либо камнем в системе протока, либо сужением протока (стриктура). Это чаще всего встречается в околоушных и поднижнечелюстных железах, и обычно поражается вся железа, однако опухоль может быть более очаговой и затрагивать только часть железы. Отек часто связан с дискомфортом, а иногда может быть инфекция, вызывающая сильную боль. (см. статью о слюнных камнях). При хроническом воспалении связь с едой и питьем не всегда является фактором. Процесс воспаления называется сиалоаденитом, и он также может возникать при системной вирусной инфекции (например, паротит), неинфекционных воспалительных состояниях (например, саркоид) и аутоиммунных состояниях (например, синдром Шегрена)
(см. статью о слюнных камнях). При хроническом воспалении связь с едой и питьем не всегда является фактором. Процесс воспаления называется сиалоаденитом, и он также может возникать при системной вирусной инфекции (например, паротит), неинфекционных воспалительных состояниях (например, саркоид) и аутоиммунных состояниях (например, синдром Шегрена)
Генерализованный безболезненный отек слюнных желез
Этот тип отека обычно поражает околоушную железу. Он затрагивает всю железу, часто с двух сторон, и нет колебаний, дискомфорта или ассоциации с едой и питьем. Воспаления нет, железа в целом увеличена, мягкая, без очаговой узелковости. Этот процесс называется сиалденозом и связан с приемом некоторых лекарств, алкоголизмом, старением, ожирением и некоторыми диетическими причудами.
Очаговая прогрессирующая опухоль слюнной железы
Это типичная картина новообразования в железе. Это твердые, очаговые, обычно одиночные узелки внутри нормальной железы. Опухоли чаще всего возникают в околоушной железе, затем в поднижнечелюстной. Опухоли малых слюнных желез являются следующими наиболее распространенными, а подъязычные опухоли очень редки и почти всегда злокачественны.
Опухоли малых слюнных желез являются следующими наиболее распространенными, а подъязычные опухоли очень редки и почти всегда злокачественны.
Доброкачественные опухоли являются наиболее распространенными и представляют собой твердые или твердые, подвижные, однородные массы без вовлечения вышележащих или глубоких структур. Они имеют тенденцию увеличиваться медленно и прогрессивно, и они безболезненны. С другой стороны, злокачественные опухоли могут быстро увеличиваться, они могут прикрепляться к подлежащим структурам или к подкожной клетчатке и коже, покрывающей железу. Они могут вовлекать нервы, связанные со слюнной железой, и могут распространяться на лимфатические узлы на шее.
Опухоли околоушной железы с вероятностью 80% являются доброкачественными, тогда как опухоли поднижнечелюстной области только с вероятностью 50% не являются раковыми. В подъязычной железе и малых слюнных железах большинство новообразований злокачественные.
Опухоли околоушной слюнной железы
Доброкачественные опухоли (60%-80%)
Как правило, это доброкачественные опухоли слюнно-клеточного происхождения, называемые аденомами. Наиболее распространенной является плеоморфная аденома, за которой следует опухоль Вартинса (лимфоматозная цистаденома). Они представляют собой твердую подвижную массу либо в хвосте, либо в преаурикулярной части железы. Они могут стать довольно большими, если их оставить расти. Большинство 90% этих опухолей возникают в поверхностной части железы (латеральнее нерва) иногда, однако эти опухоли возникают в глубокой части железы, за челюстью и могут даже проявляться в виде комка в горле с расширением область, называемая парафарингеальным пространством. Доброкачественные опухоли слюнных желез не могут вызывать слабости лица. Плеоморфные аденомы имеют риск злокачественного перерождения в течение длительного периода времени.
Наиболее распространенной является плеоморфная аденома, за которой следует опухоль Вартинса (лимфоматозная цистаденома). Они представляют собой твердую подвижную массу либо в хвосте, либо в преаурикулярной части железы. Они могут стать довольно большими, если их оставить расти. Большинство 90% этих опухолей возникают в поверхностной части железы (латеральнее нерва) иногда, однако эти опухоли возникают в глубокой части железы, за челюстью и могут даже проявляться в виде комка в горле с расширением область, называемая парафарингеальным пространством. Доброкачественные опухоли слюнных желез не могут вызывать слабости лица. Плеоморфные аденомы имеют риск злокачественного перерождения в течение длительного периода времени.
Рак (20–40 %)
Наиболее распространенной злокачественной опухолью (70 %) околоушной железы в Новой Зеландии является метастатический рак кожи (SCC или меланома), поражающий внутриушные лимфатические узлы. Это очень агрессивные опухоли, которые часто распространяются на лимфатические узлы шеи и могут поражать лицевой нерв, вызывая частичную или полную лицевую слабость. Обычно имеется история удаления рака кожи или меланомы кожи головы, ушей, лица или кожи висков в течение предшествующих двух лет. Иногда у пациента выявляется первичное поражение. Масса кажется твердой и неправильной формы и может фиксироваться в глубоких структурах или на коже, вызывая обесцвечивание или изъязвление. Они могут быть множественными, на шее могут пальпироваться лимфатические узлы, чаще всего в верхнем глубоком шейном отделе (уровень II). Другие злокачественные первичные опухоли околоушной железы встречаются реже и проявляются аналогично доброкачественным опухолям, за исключением того, что они могут вызывать поражение нервов. Они редко распространяются на лимфатические узлы шеи и прогрессируют медленнее, чем метастатический рак. Они могут быть твердыми и нерегулярными при пальпации.
Это очень агрессивные опухоли, которые часто распространяются на лимфатические узлы шеи и могут поражать лицевой нерв, вызывая частичную или полную лицевую слабость. Обычно имеется история удаления рака кожи или меланомы кожи головы, ушей, лица или кожи висков в течение предшествующих двух лет. Иногда у пациента выявляется первичное поражение. Масса кажется твердой и неправильной формы и может фиксироваться в глубоких структурах или на коже, вызывая обесцвечивание или изъязвление. Они могут быть множественными, на шее могут пальпироваться лимфатические узлы, чаще всего в верхнем глубоком шейном отделе (уровень II). Другие злокачественные первичные опухоли околоушной железы встречаются реже и проявляются аналогично доброкачественным опухолям, за исключением того, что они могут вызывать поражение нервов. Они редко распространяются на лимфатические узлы шеи и прогрессируют медленнее, чем метастатический рак. Они могут быть твердыми и нерегулярными при пальпации.
Опухоли поднижнечелюстной слюнной железы
Присутствуют в виде твердой или твердой массы внутри железы. Обычно подвижны и становятся фиксированными и вовлекают нервы (язычные, маргинальные ветви лицевого и подъязычного) только в случае злокачественного образования. Рак кожи и меланома также могут распространяться на узлы в этой области, однако лимфатические узлы не находятся в веществе железы, как околоушная железа, а прикреплены к фасции вокруг железы. Обычно они связаны с лицевой артерией.
Обычно подвижны и становятся фиксированными и вовлекают нервы (язычные, маргинальные ветви лицевого и подъязычного) только в случае злокачественного образования. Рак кожи и меланома также могут распространяться на узлы в этой области, однако лимфатические узлы не находятся в веществе железы, как околоушная железа, а прикреплены к фасции вокруг железы. Обычно они связаны с лицевой артерией.
Опухоли подъязычной слюнной железы
Нечасто и обычно злокачественные (75%-100%). Присутствует в виде твердой массы на дне рта и часто может вовлекать язычный нерв, вызывая онемение дна рта и языка. Редко распространяется на шею.
Малые опухоли слюнных желез
Нечасто и с большей вероятностью (50%-80%) являются злокачественными. Проявляется в виде подслизистого уплотнения на слизистой оболочке рта или носа. Чаще всего на небе, губе, языке и дне рта.
Исследования
Клиническая оценка очень важна в диагностике новообразований слюнных желез. Исследования не всегда необходимы и на самом деле могут привести к ложному чувству безопасности и принятию консервативного лечения, когда требуется хирургическое вмешательство. Однако существует роль исследования некоторых опухолей околоушных и других слюнных желез.
Однако существует роль исследования некоторых опухолей околоушных и других слюнных желез.
Биопсия ткани
Наиболее важное исследование и метод зависят от локализации опухоли
- Тонкоигольная аспирационная биопсия – используется при опухолях околоушной, поднижнечелюстной и парафарингеальной областей. Этот тест имеет точность 80-95%, и нет документально подтвержденного риска посева опухоли по ходу иглы (в отличие от толстоигольной биопсии). Игольчатая биопсия может помочь в диагностике, а также помочь спланировать тип необходимой операции. Существует риск ложноотрицательных результатов на злокачественные новообразования, и результаты следует учитывать при клинической картине.
- Открытая биопсия – используется при опухолях малых слюнных желез и подъязычных опухолях. Инцизионный или эксцизионный в зависимости от размера поражения. Точный, потому что архитектура ткани видна так же, как и клетки.
Визуализация
Ультразвук полезен при поверхностных поражениях околоушной железы (большинство) и поднижнечелюстной железы.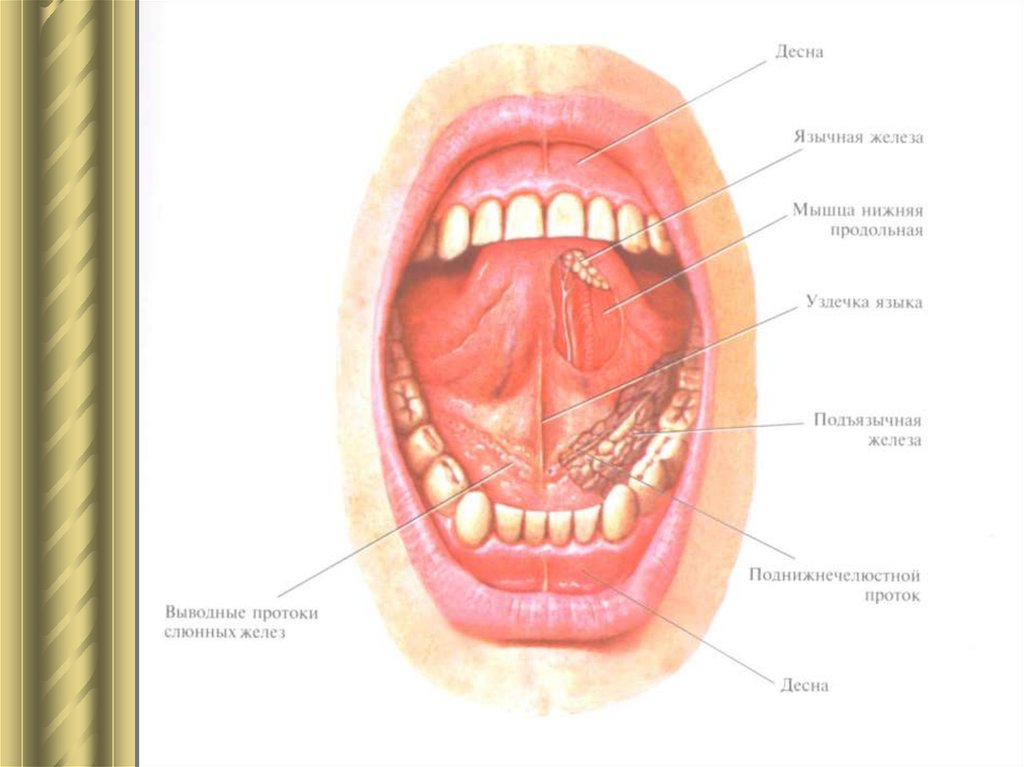 Это может помочь определить, находится ли поражение в железе и является ли поражение кистозным или солидным.
Это может помочь определить, находится ли поражение в железе и является ли поражение кистозным или солидным.
Компьютерная томография полезна в околоушной железе, если поражение большое, затрагивает глубокую долю или парафарингеальное пространство и особенно если оно злокачественное и существует риск поражения лимфатических узлов. Полезен при небольших опухолях слюнных желез, особенно в области неба, и при подъязычных опухолях, которые невозможно визуализировать с помощью ультразвука. Лучший тест на рецидивирующий отек поднижнечелюстной железы без видимого камня в протоке.
MRI Scan также может быть полезен при подъязычных опухолях, когда зубная амальгама может искажать КТ-изображения и требуется несколько плоскостей визуализации.
Сиалография Непригодна для исследования опухолей, но полезна при рецидивирующем опухании железы, когда нет очевидного камня и есть подозрение на небольшой камень или стриктуру.
Обычный рентген (окклюзионная и косая проекции) полезен только при рецидивирующем отеке, когда есть подозрение на камень или несколько камней в протоке.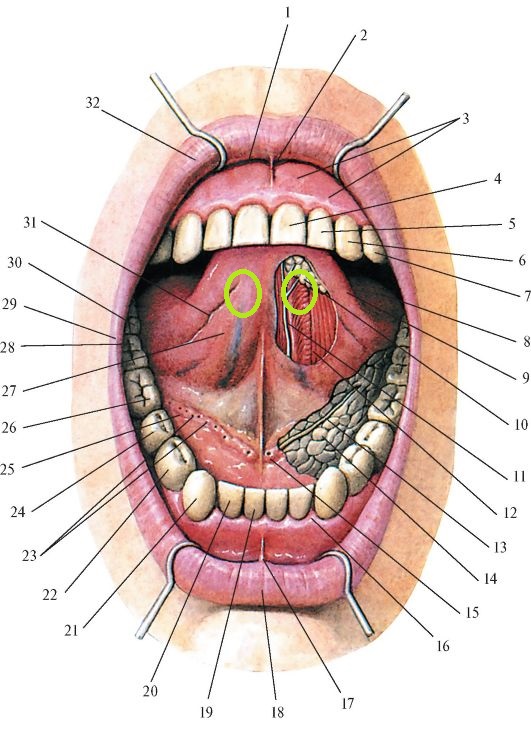
Лечение
(Лечение сиалоаденита см. в статье о слюнных камнях.)
Хирургическое вмешательство требуется при всех опухолях слюнных желез, за исключением вероятной доброкачественной опухоли у пожилых пациентов, которые отказываются от операции или имеют риск анестезии. Даже при подозрении на доброкачественную опухоль при обследовании есть три причины для операции. 1. Все опухоли прогрессируют, и риск для окружающих структур выше при более крупных опухолях. 2. Клинически диагностировать злокачественное новообразование может быть сложно, а пункционная биопсия часто дает ложноотрицательный результат. 3. Доброкачественные опухоли слюнных желез подвержены риску малигнизации.
Хирургия околоушной слюнной железы (паротидэктомия)
Операция проводится под общей анестезией. Разрез делается перед ухом, он проходит вниз за мочкой уха, а затем изгибается вперед к шее. Это разрез, аналогичный тому, который используется для косметической подтяжки лица, он хорошо заживает и редко заметен. В конце операции рану тщательно закрывают и устанавливают отсасывающий дренаж для удаления крови или жидкости, которые в противном случае могли бы скапливаться под кожей.
В конце операции рану тщательно закрывают и устанавливают отсасывающий дренаж для удаления крови или жидкости, которые в противном случае могли бы скапливаться под кожей.
Операция зависит от типа, положения и размера опухоли. При большинстве опухолей околоушной железы удаляют только часть железы, в которой находится опухоль. Если опухоль поражает глубокую долю, имеет большие размеры или является метастатическим раком кожи в околоушных лимфатических узлах, большую часть железы удаляют. При некоторых опухолях глубокой доли околоушной железы необходимо открыть челюсть, чтобы обеспечить доступ к глубокой части опухоли. Иногда и только при запущенных злокачественных опухолях требуется удаление лицевого нерва.
При метастатическом злокачественном новообразовании кожи и некоторых злокачественных опухолях слюнных желез высокой степени злокачественности, когда поражены лимфатические узлы, также необходимо удаление шейных лимфатических узлов. Эта операция называется диссекцией шеи и описана в статье о диссекции шеи.
Возможные осложнения
Важно знать, что описанные осложнения возникают редко, особенно если хирург регулярно проводит эту операцию.
Повреждение лицевого нерва
Ключом к операции на околоушной слюнной железе (паротидэктомия) является обнаружение и сохранение нерва, обеспечивающего функцию мышц каждой стороны лица. Лицевой нерв проходит прямо через околоушную железу и обычно где-то соприкасается с капсулой опухоли. Временная слабость части лица встречается чаще, но постоянная слабость всего лица встречается очень редко, особенно при доброкачественных опухолях. При поздних стадиях рака иногда приходится жертвовать частью или целым нервом, чтобы избавиться от опухоли, но при доброкачественных опухолях этого никогда не бывает. Риск для нерва намного выше при повторных операциях на околоушной железе.
Повреждение чувствительных нервов
Большой ушной нерв проходит через заднюю часть поверхностной части околоушной железы и обычно может быть сохранен. Иногда необходимо удаление этого нерва, что приводит к онемению мочки уха, а также кожи щеки над околоушной железой. Если нерв только ушиблен, это обычно восстанавливается.
Иногда необходимо удаление этого нерва, что приводит к онемению мочки уха, а также кожи щеки над околоушной железой. Если нерв только ушиблен, это обычно восстанавливается.
Гематома
Кровотечение в операционном поле требует возвращения в операционную, удаления сгустка крови и перевязки кровоточащего сосуда.
Подтекание слюны
Поскольку часть околоушной железы обычно остается после операции, слюна может вытекать из нее в рану. Слюна либо вызывает небольшое скопление, либо может вытекать из края раны. Обычно это прекращается само по себе, но в рану можно установить дренаж, чтобы остановить утечку.
Потливость лица (синдром Фрейса)
Через несколько месяцев или лет после операции на околоушной железе у некоторых пациентов может появиться потливость кожи в области околоушной железы. Это связано с тем, что нервы от железы врастают в потовые железы. Нередко это вызывает проблемы. Существует ряд доступных методов лечения, но лучшим является введение ботокса в кожу.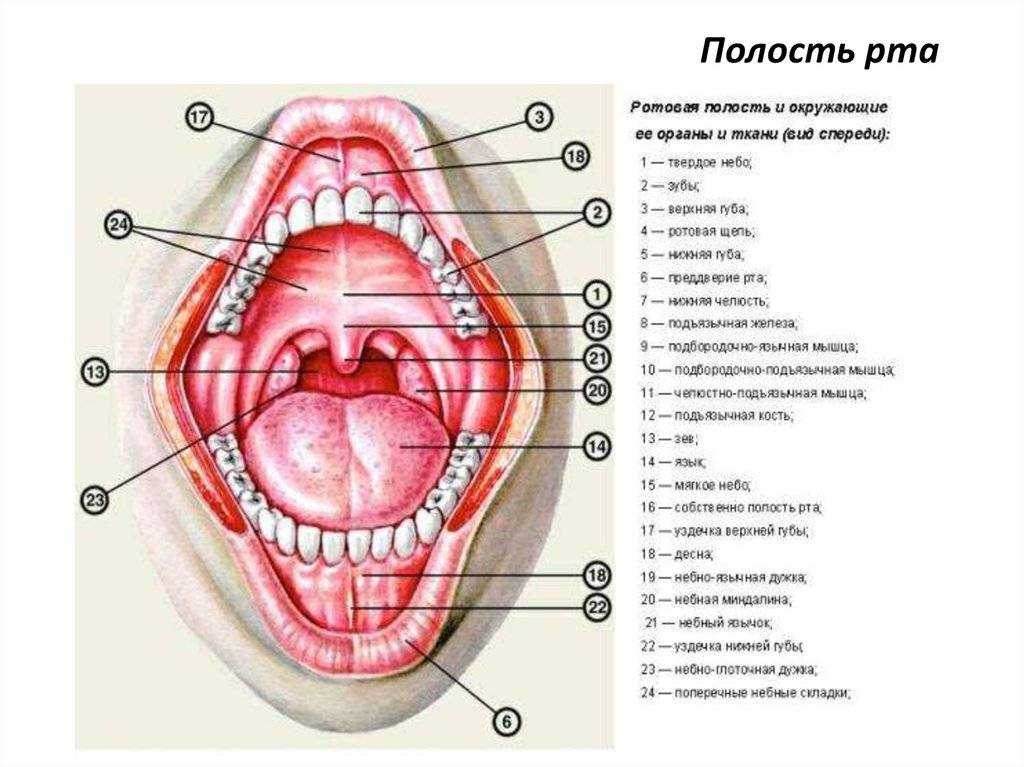
Боль
Паротидэктомия обычно не является очень болезненной операцией. В течение нескольких дней после операции может быть некоторый дискомфорт при открывании рта и жевании, но это обычно контролируется простым обезболивающим, таким как Панадол.
После операции требуется от одной до двух ночей в больнице, а нормальная деятельность может быть возобновлена через одну-две недели.
Хирургия поднижнечелюстной слюнной железы
Эту операцию также лучше всего проводить под общей анестезией. Разрез делается на шее примерно на два пальца ниже нижнего края челюсти по кожной складке. Рана обычно очень хорошо заживает и через некоторое время практически незаметна. В этой операции также используется дренаж.
Удаляется вся железа и небольшой участок протока. При наличии злокачественной опухоли часто требуется более широкое иссечение с удалением окружающих мягких тканей или кости челюсти, включая мышцы, лимфатические узлы и иногда окружающие нервы.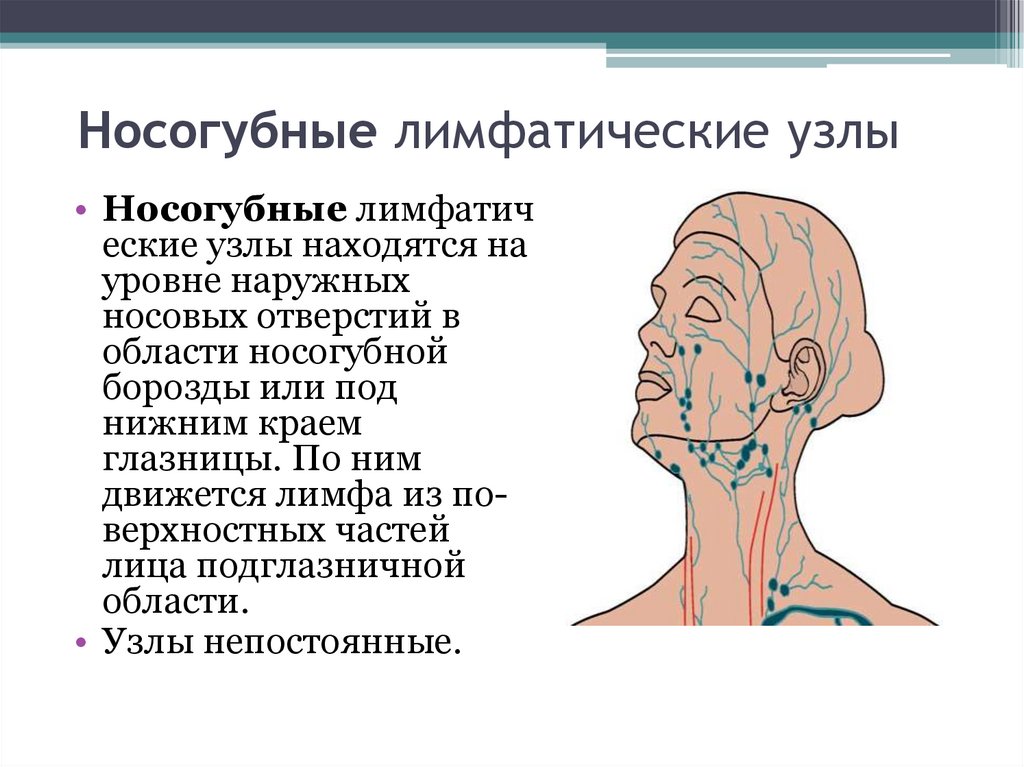 При метастатическом раке кожи и некоторых злокачественных опухолях слюны высокой степени с поражением лимфатических узлов также необходимо удаление лимфатических узлов на шее. Эта операция называется рассечением шеи и объясняется в другой статье.
При метастатическом раке кожи и некоторых злокачественных опухолях слюны высокой степени с поражением лимфатических узлов также необходимо удаление лимфатических узлов на шее. Эта операция называется рассечением шеи и объясняется в другой статье.
Возможные осложнения
Важно знать, что описанные осложнения возникают редко, особенно если хирург регулярно выполняет эту операцию.
Повреждение нерва
Под угрозой находятся три нерва.
Краевая ветвь лицевого нерва обеспечивает функцию мышц нижней губы и подвергается наибольшему риску во время этой операции. Если нерв растянут или перерезан, нижняя губа может быть слабой, а улыбка кривой. Это необычно, и если это вообще происходит, то вряд ли будет постоянным
Язычный нерв обеспечивает чувствительность дна полости рта и боковых частей языка. Онемение этих областей произойдет, если нерв перерезан. Это очень редко.
Подъязычный нерв обеспечивает функцию мышц языка.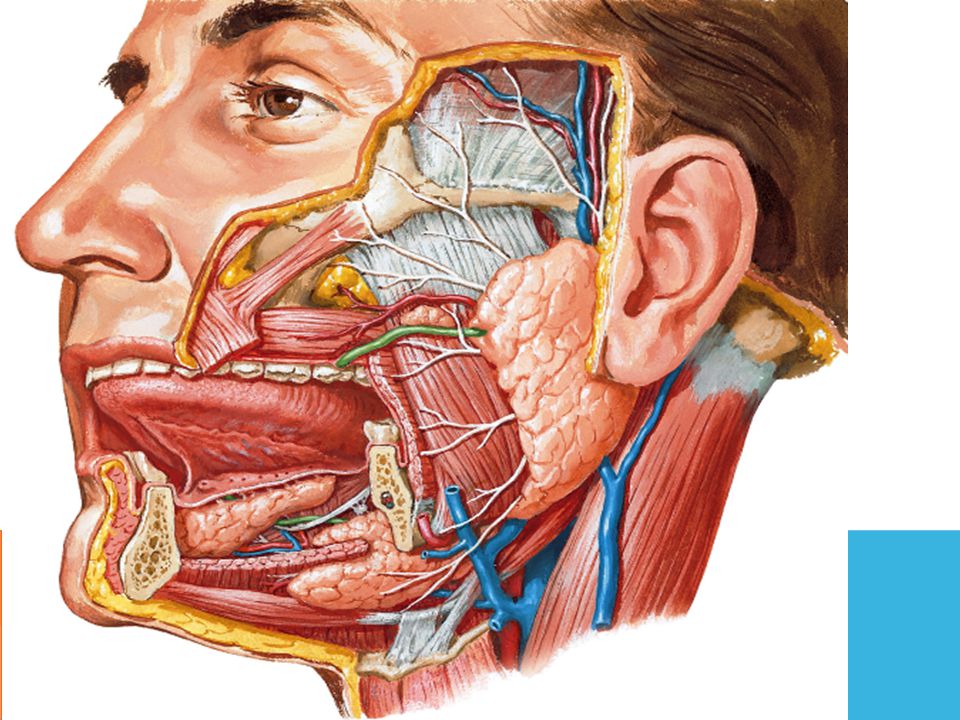 При травме язык может быть парализован с одной стороны. Это крайне редко.
При травме язык может быть парализован с одной стороны. Это крайне редко.
Вероятность необратимого повреждения этих нервов выше, если опухоль является раковой и распространилась на окружающие структуры.
Гематома
Кровотечение в операционном поле требует возвращения в операционную, удаления сгустка крови и перевязки кровоточащего сосуда.
Инфекция:
Это осложнение очень редко встречается при чистой хирургии головы и шеи
Ранула:
После удаления поднижнечелюстной железы возможно травмирование подъязычной железы и, как следствие, утечка слюны в шею. Это бывает редко и лечится удалением подъязычной железы.
После операции требуется от одной до двух ночей в больнице, а нормальная деятельность может быть возобновлена через одну-две недели.
Хирургия малых слюнных желез
Операции происходят в различных местах, включая рот, полость носа, горло и даже гортань (голосовой ящик). Операция включает местную резекцию опухоли и любых окружающих мягких тканей или костей, чтобы получить четкий край.