Клинические особенности красного плоского лишая
Красный плоский лишай (КПЛ) — хронический воспалительный дерматоз с поражением кожи, слизистых оболочек и придатков кожи [1, 2]. Это самый частый лихеноидный дерматоз [3]. Он встречается у лиц 30—50 лет [4], среди женщин почти в 2 раза чаще [5, 6]. В общей структуре дерматологических заболеваний его частота составляет 1—5% [7, 8], а популяционная частота — 0,4—1,9% [9, 10].
Этиология КПЛ не выяснена. Обсуждается его связь с инфекционными (гепатит С и др.) [11], неврогенными, токсико-аллергическими (включая β-адреноблокаторы, нестероидные противовоспалительные, антималярийные препараты [12]), вирусными, иммунопатологическими (активация Тh2 иммунного ответа, приводящая к запуску апоптоза базальных кератиноцитов с повышением уровня интерферона-γ, фактора некроза опухоли-α, интерлейкинов Iα, 6, 8, AS/Apo-1 и Bcl-2, CXCLI0 [13]) факторами. Наследственная предрасположенность подтверждается ассоциацией КПЛ с антигенами HLA-DR1 и DQwl [14].
По клинической картине выделяют типичную (классическую), гипертрофическую, атрофическую, буллезную, фолликулярную, пигментную, кольцевидную, линейную, зостериформную, эритематозную, приплюснутую формы, а также 6 клинических форм КПЛ слизистой оболочки и красной каймы губ (типичную, экссудативно-гиперемическую, эрозивно-язвенную, гиперкератотическую, буллезную, атрофическую) [2].
Характерными для КПЛ гистологическими признаками являются гиперкератоз, гипергранулез, акантоз, вакуольная дистрофия клеток базального слоя, диффузный полосовидный инфильтрат в верхнем слое дермы [2].
Важность проблемы КПЛ для здравоохранения обусловлена наличием тяжелых форм заболевания, возможностью злокачественной трансформации очагов поражения [14], сложностью диагностики атипичных клинических форм, нередкой торпидностью к терапии [3, 15].
Нами проанализированы клинические особенности КПЛ у 279 больных (91 (32,4%) мужчины, 188 (67,6%) женщин) в возрасте 17—85 лет (средний возраст 49,0±3,4 года) из Москвы и Московской области, находившихся в последние 13 лет на лечении в отделении дерматовенерологии и дерматоонкологии МОНИКИ. Продолжительность заболевания на момент госпитализации варьировала от 1,5 мес до 40 лет и в среднем составила 2,3±0,1 года. В 75 (27%) случаях КПЛ имел рецидивирующее течение. Данные о клинических формах заболевания представлены в табл. 1.
Типичный КПЛ, имевшийся у 212 (77%) пациентов, был представлен полигональными фиолетовыми папулами диаметром 1—5 мм с гладкой, преимущественно плоской поверхностью, с сетчатым узором (сетка Уэкхема) и центральным пупковидным вдавлением на ней. Сыпь поражала симметрично и прежде всего кожу сгибов конечностей, переднюю поверхность голеней и стоп, половые органы
 В 4 случаях наблюдалась эритродермия (рис. 2).Рисунок 2. КПЛ. Эритродермия.
В 4 случаях наблюдалась эритродермия (рис. 2).Рисунок 2. КПЛ. Эритродермия.
Прогрессирующая стадия продолжалась 6—10 нед (в среднем 8,0±0,2 нед) и характеризовалась изоморфной реакцией (феноменом Кебнера) с распространением сыпи за счет слияния элементов в бляшки синюшно-фиолетового или бурого цвета диаметром 2—3 см с шероховатой, покрытой чешуйками поверхностью.
В стадии регресса элементы уплощались, приобретая преимущественно бурый, коричневый цвет с разными оттенками.
Поражение ладоней и подошв имели 5 (1,8%) пациентов. Оно характеризовалось ороговевающими папулами/бляшками с четкими границами, неправильной формы с мелкопластинчатым шелушением, а также высыпаниями, напоминающими кератодермию.
Вовлечение в патологический процесс наружных половых органов отмечено в 24 (9%) случаях (при распространенном КПЛ). У мужчин поражались головка (6 случаев) и ствол полового члена (6), а также мошонка (3), у женщин — вульва (10 случаев), перианальная область (2) и влагалище.
Высыпания в области половых органов были представлены лихеноидными папулами диаметром 1—6 мм, иногда сливающимися в бляшки диаметром до 2 см. В 17 случаях отмечался зуд, в 7 — зуд и жжение, в 7 случаях высыпания были бессимптомными.
Поражение слизистых оболочек (полость рта и половых органов) при типичном КПЛ отмечено в 53 (23,5%), полость рта — в 50 (23%) случаях (табл. 2).
Высыпания на слизистой оболочке полости рта характеризовались сетью из беспорядочно перекрещивающихся белых полос, поражающих щеки
Очаги обычно были билатеральными и, как правило, бессимптомными (за исключением КПЛ дорсальной поверхности языка, отличающегося выраженной болезненностью). Типичные поражения слизистой оболочки значительно легче визуализировались, чем сетка Уэкхема на кожных элементах, в 4 случаях распространялись на слизистую оболочку губ и в 2 — на красную кайму нижней губы.
Типичные поражения слизистой оболочки значительно легче визуализировались, чем сетка Уэкхема на кожных элементах, в 4 случаях распространялись на слизистую оболочку губ и в 2 — на красную кайму нижней губы.
Поражения слизистой оболочки половых органов клинически не отличались от таковых при КПЛ слизистой оболочки полости рта и в 14 случаях сочетались с ними, но в отличие от них сопровождались эритемой слизистой оболочки, зудом или жжением, в 1 случае развился стеноз влагалища.
При сочетании типичного КПЛ с
красной волчанкой
(оverlap-синдром c красной волчанкой) очаги красной волчанки синюшно-красного или фиолетового цвета с гипо- и гиперпигментацией, телеангиэктазиями и атрофией располагались в дистальных отделах конечностей, тогда как на других участках (в том числе на слизистой оболочке полости рта) (рис. 5)Рисунок 5. Overlap-синдром с системной красной волчанкой. Поражение спинки носа, верхней губы и красной каймы нижней губы. имелись типичные очаги КПЛ, а в 2 случаях — дистрофические изменения ногтей. При гистологическом исследовании выявлялись признаки обоих заболеваний, а при ПИФ — линейные и зернистые депозиты иммуноглобулинов и С3-компонента комплемента вдоль базальной мембраны.
имелись типичные очаги КПЛ, а в 2 случаях — дистрофические изменения ногтей. При гистологическом исследовании выявлялись признаки обоих заболеваний, а при ПИФ — линейные и зернистые депозиты иммуноглобулинов и С3-компонента комплемента вдоль базальной мембраны.
Атипичные формы КПЛ (в зависимости от расположения и характера морфологических элементов) имели 47 (24%) больных.
Линейный КПЛ наблюдался у больного 34 лет и был представлен лихеноидными папулами, слившимися в одну прямую линию длиной 5 см (рис. 6).Рисунок 6. Линейная форма КПЛ.
Кольцевидный КПЛ,
имевшийся у 9 (3,2%) больных, характеризовался кольцевидным расположением папул. Очаг формировался путем обратного развития центра крупных бляшек с атрофией и западением и сохранялся по периферии слегка приподнятого валика неразрешившегося инфильтрата (кольцевидно-атрофическая разновидность) или путем слияния мелких папул с образованием дуг, гирлянд, колец, внутри которых сохранялась нормальная кожа, а также путем слияния папул в бляшку с последующим разрешением центрально расположенных папул, оставляющих после себя пигментацию.
Атрофический КПЛ отмечен у 8 (2,85%) пациентов. Он характеризовался формированием на месте бывших полигональных папулезных элементов очагов поверхностной атрофии желтовато-буроватой или коричневатой окраски (в том числе кольцевидных), окруженных типичными папулами КПЛ, включая милиарные. Высыпания диаметром 2—3 см с шероховатой, покрытой чешуйками поверхностью поражали туловище (рис. 8),Рисунок 8. Солитарный атрофический элемент КПЛ кольцевидной формы. подмышечные впадины, половые органы, а также волосистую часть головы (в 2 случаях сформировалась

Пигментный КПЛ наблюдался у 4 (1,4%) пациентов и характеризовался очагами темно-коричневой окраски. В 2 случаях на коже и слизистой оболочке полости рта имелись элементы типичного КПЛ. Эта форма поражала кожу крупных складок (рис. 9),Рисунок 9. Пигментный КПЛ паховой складки. живота, ягодиц, нижних конечностей. Ее следовало отличать от регрессирующей стадии типичного КПЛ, когда гиперпигментация развивается вторично в местах бывших папулезных элементов, а также от лихеноидной токсической меланодермии, при которой высыпания располагаются преимущественно на открытых участках кожи и провоцируются инсоляцией. При пигментном КПЛ гиперпигментация формировалась на месте предшествующей эритемы, причем коричневые мелкие узелки располагались в зоне устьев волосяных фолликулов.
Фолликулярный
(остроконечный) КПЛ, характеризовавшийся возвышающимися остроконечными узелками с роговой пробкой, отмечен в 9 (3,2%) случаях, при этом волосистая часть головы была поражена изолированно в 3 (1,1%) случаях, а в сочетании с высыпаниями на коже — в 6 (2,1%). При локализации такой формы на волосистой части головы обратное развитие завершается атрофией и облысением (lichen planus follicularis decalvans) (рис. 10).Рисунок 10. Фолликулярная форма КПЛ.
При локализации такой формы на волосистой части головы обратное развитие завершается атрофией и облысением (lichen planus follicularis decalvans) (рис. 10).Рисунок 10. Фолликулярная форма КПЛ.
Сочетание последней разновидности с нерубцовой алопецией подмышечных впадин, лобка и диссеминированными фолликулярными папулами на других участках кожного покрова называют синдромом Грехема—Литтла—Лассауэра.
Гипертрофическая форма КПЛ отмечена у 20 (7,2%) больных. Она характеризовалась бородавчатыми папулами и бляшками, возвышающимися над уровнем кожи, с ноздреватой гиперкератотической поверхностью и округлыми, овальными или неровными очертаниями
Эритематозный
КПЛ имелся у 6 (2,2%) больных и характеризовался внезапным развитием диффузной эритемы с малиновым оттенком на значительной поверхности туловища и конечностей. Типичные папулы при этом были едва различимы в 4 случаях (рис. 12)Рисунок 12. Эритематозная форма КПЛ. и отсутствовали в 2 случаях.
12)Рисунок 12. Эритематозная форма КПЛ. и отсутствовали в 2 случаях.
Буллезный КПЛ был у одного пациента и характеризовался везикобуллезными высыпаниями на фоне зудящих папулезных элементов типичного КПЛ нижних конечностей (рис. 13).Рисунок 13. Буллезная форма КПЛ. Методом ПИФ антитела вдоль базальной мембраны не выявлялись.
Пемфигоидная форма КПЛ (overlap-синдром с булллезным пемфигоидом) отмечена у 6 (2,2%) больных. При ней в области конечностей (в местах травмы кожи, прежде всего на ладонях и подошвах) возникали пузыри и пузырьки с прозрачным содержимым, а через 2—8 нед появлялись зудящие папулезные высыпания, как при типичном КПЛ.
При гистологическом исследовании выявлялись признаки КПЛ с субэпидермальными щелями (рис. 14),Рисунок 14. Субэпидермальный пузырь, содержащий фибрин и клеточные элементы. Полосовидный лимфогистиоцитарный инфильтрат в дерме. Окрашивание гематоксилином и эозином (×200). сохраненным базальным слоем и наличием в пузырном содержимом нейтрофилов, лимфоцитов и/или эозинофилов, а в реакции ПИФ — линейные депозиты IgG и C3-компонент комплемента в lamina lucida базальной мембраны, а также IgM и фибрин в тельцах Сиватта, разбросанных вдоль сосочкового слоя дермы.
сохраненным базальным слоем и наличием в пузырном содержимом нейтрофилов, лимфоцитов и/или эозинофилов, а в реакции ПИФ — линейные депозиты IgG и C3-компонент комплемента в lamina lucida базальной мембраны, а также IgM и фибрин в тельцах Сиватта, разбросанных вдоль сосочкового слоя дермы.
Приплюснутый КПЛ (синоним — lichen planus obtusus) был у одного больного и характеризовался наличием изолированных, расположенных на разгибательной поверхности голеней, уплощенных полусферических гипертрофированных папул диаметром 0,3—0,8 см, резко выступающих над поверхностью кожи. Они имели фиолетовую окраску, гладкую поверхность, центральное западение (рис. 15)Рисунок 15. Приплюснутый КПЛ: плоские фиолетовые папулы с гладкой поверхностью в области голени. и сопровождались незначительным зудом.
При атипичном КПЛ поражение слизистой оболочки было отмечено в 25 (37%) случаях, высыпания в области слизистой оболочки, как и при типичном КПЛ, были билатеральными, но представлены не только характерными для типичного КПЛ белыми или серыми сетчатыми и линейными пятнами, но и бляшкоподобными, атрофическими, эрозивными, язвенными и буллезными элементами, сопровождавшимися жжением (14 случаев) и болью (15).
Данные о клинических формах и локализации последнего в полости рта представлены в табл. 3 и 4.
Экссудативно-гиперемическая форма характеризовалась белесоватыми элементами, расположенными на отечном, гиперемированном фоне слизистой оболочки (рис. 16)Рисунок 16. Экссудативно-гиперемическая форма КПЛ слизистой оболочки щеки. и в каждом случае сопровождалась неприятными ощущениями при приеме острой и горячей пищи.
Эрозивно-язвенная форма характеризовалась выраженной воспалительной реакцией вокруг эрозий (рис. 17),Рисунок 17. КПЛ слизистой оболочки щеки, эрозивно-язвенная форма. болью на протяжении многих лет и резистентностью к лечению. Она являлась в каждом случае осложнением экссудативно-гиперемической формы и у 3 больных развилась в результате травмы при синдроме Гриншпана—Потекаева.
Гиперкератотическая форма
характеризовалась бляшками с четкими границами и выраженным ороговением (рис. 18, 19).Рисунок 18. Гиперкератотический КПЛ десен.Рисунок 19. Гиперкератотический КПЛ спинки языка.
18, 19).Рисунок 18. Гиперкератотический КПЛ десен.Рисунок 19. Гиперкератотический КПЛ спинки языка.
При буллезной форме наряду с типичными высыпаниями на слизистой оболочке щек появлялись пузыри размером от 2—3 мм до 1,0—1,5 см в диаметре с плотной покрышкой. Они существовали не более 1 сут, затем вскрывались с образованием болезненных, но быстро эпителизирующихся эрозий (рис. 20),Рисунок 20. КПЛ слизистой оболочки полости рта, буллезная форма. вокруг которых также можно было обнаружить типичные проявления КПЛ.
Атрофическая форма отмечена у больной вульвовагинально-гингивальным синдромом и характеризовалась белыми сетевидными участками атрофии на фоне эритемы слизистой оболочки (рис. 21).Рисунок 21. Атрофическая форма КПЛ слизистой оболочки полости рта при вульвовагинально-гингивальном синдроме: разлитая гиперемия, эрозии, белесоватые бляшки в области щек и красной каймы губ.
У каждой из 4 находившихся под нашим наблюдением пациенток этот синдром сопровождался болезненными высыпаниями в полости рта и вагинальными симптомами с дизурией. Поражение половых органов при нем проявлялось высыпаниями на внутренней поверхности малых половых губ (рис.22),Рисунок 22. Вульвовагинально-гингивальный синдром: гиперемия и эрозии вокруг входа во влагалище и нижней части малых половых губ с белесоватыми краями. а также преддверия и стенок влагалища, болью, выделениями из влагалища, дизурией, диспареунией и в одном случае онихорексисом (рис. 23).Рисунок 23. Онихорексис.
Поражение половых органов при нем проявлялось высыпаниями на внутренней поверхности малых половых губ (рис.22),Рисунок 22. Вульвовагинально-гингивальный синдром: гиперемия и эрозии вокруг входа во влагалище и нижней части малых половых губ с белесоватыми краями. а также преддверия и стенок влагалища, болью, выделениями из влагалища, дизурией, диспареунией и в одном случае онихорексисом (рис. 23).Рисунок 23. Онихорексис.
Атипичные очаги КПЛ на половых органах отмечены в 4 случаях и имели кольцевидную форму (на лобке, больших и малых половых губах, теле и головке полового члена), были бессимптомными даже при зудящих очагах поражения на других участках кожи.
В других 4 случаях элементы вокруг входа во влагалище (рис. 24)Рисунок 24. Вульвовагинально-гингивальный синдром: эрозии в области малых половых губ. на больших и малых половых губах были эрозивными с белесоватым сетчатым рисунком и выраженной болезненностью, что часто сопровождается диспареунией. При вовлечении в патологический процесс влагалища его стенки были гиперемированы, кровоточили при прикосновении; отмечались влагалищные выделения, в 2 тяжелых случаях — рубцовые изменения влагалища (в одном со сращением стенок). Эрозивный КПЛ половых органов в каждом из 4 случаев ассоциировался с поражением полости рта.
При вовлечении в патологический процесс влагалища его стенки были гиперемированы, кровоточили при прикосновении; отмечались влагалищные выделения, в 2 тяжелых случаях — рубцовые изменения влагалища (в одном со сращением стенок). Эрозивный КПЛ половых органов в каждом из 4 случаев ассоциировался с поражением полости рта.
Таким образом, при обследовании 279 больных КПЛ типичная его форма была выявлена у 76%, атипичная — у 24% пациентов, слизистые оболочки поражались при типичном КПЛ в 23,6%, при атипичном — в 35% случаев и всегда сочетались с поражением кожи, а в 7 и 12% случаев соответственно с поражением слизистой оболочки половых органов. Наиболее тяжелое течение дерматоза отмечено при его атипичных формах (фолликулярном, атрофическом, гипертрофическом КПЛ кожи, вульвовагинально-гингивальном синдроме, а также при эрозивно-язвенной форме КПЛ полости рта).
Красный плоский лишай | Дерматология
Красный плоский лишай | Дерматология | Заболевания- Главная
- Заболевания
- Дерматология
- Красный плоский лишай
Красный плоский лишай – это опасное аллергическое заболевание кожи и полости рта, которое имеет вирусную или инфекционную природу. К развитию лишая во рту могут также привести лекарственные и химические препараты или травмы слизистой оболочки.
К развитию лишая во рту могут также привести лекарственные и химические препараты или травмы слизистой оболочки.
Симптомы и диагностика
При типичной форме лишая 2 мм узелки, которые имеют бледно-перламутровый или серый оттенок, сливаются в линии и узоры, похожие на прожилки листа папоротника. Бляшки на языке напоминают по виду лейкоплакии. Чаще всего очаги распространения лишая расположены на внутренней стороне щеки, на языке или нижней губе. При последнем варианте дерматолог должен обратить отдельно внимание на кайму красного цвета, окружающую повреждённый участок слизистой.
На теле пациента красный плоский лишай поражает следующие участки:
- туловище;
- сгибательные поверхности конечностей;
- половые органы.
Обычно сыпь расположена симметрично. На ладонях и подошве она проявляется очень редко. Для подтверждения диагноза может быть назначена биопсия кожи.
Методики лечения заболевания
При поражении лишаем слизистой оболочки рта проводится её санация. В качестве базовой терапии прописываются гормоны, для усиления эффекта сочетающиеся с производными от вещества 4-аминохинолина.
В качестве базовой терапии прописываются гормоны, для усиления эффекта сочетающиеся с производными от вещества 4-аминохинолина.
Снять зуд помогают успокаивающие медикаменты и антидепрессанты в комплексе с противоаллергическими препаратами – Тавегил, Кларитин, Телфаст и др. Важную роль в процессе оздоровления пациента играет витаминотерапия. Например, препараты витамина А нормализуют внутренние процессы деления клеток и значительно уменьшает выраженность воспаления.
Наружно используются гормональные мази и жидкие растворы, содержащие:
- анестезин:
- антигистаминные вещества;
- ментол.
Важно понимать, что сыпь сама по себе не пропадёт, и с каждым днём состояние пациента будет лишь усугубляться. Именно поэтому нельзя затягивать с диагностикой. Лечение красного плоского лишая в Липецке вам окажут в Клинике «Андромеда». У нас пациентов ждёт вежливый и профессиональный персонал с большим практическим опытом. Наши дерматологи оперативно выявят причину заболевания и назначат наиболее щадящую схему его лечения.
Наши дерматологи оперативно выявят причину заболевания и назначат наиболее щадящую схему его лечения.
+7 4742 515-911, 566-911
398000 г. Липецк, ул. Кузнечная, 10 А
398000 г. Липецк, ул. Гоголя, 60
+7 (4742) 515-911, 566-911
Вызов врача
г. Липецк, ул. Кузнечная, 10А
ФИО налогоплательщика (полностью)
Телефон
ФИО пациента (полностью)
Дата рождения
Родство пациента
Год оказания услуг
Отправляя обращение, Вы соглашаетесь с условиями обработки ваших персональных данных.
Извините, услуга вызов врача на дом временно не оказывается.
Извините, услуга вызов врача на дом временно не оказывается.
Специализация
Выберите специализацию
Врач
Выберите врача
Ваше имя
Телефон
Отправляя заявку на приём, Вы соглашаетесь с условиями обработки ваших персональных данных.
Выберите специалиста, к которому желаете записаться на приём:
Выберите клинику, в которой желаете записаться на приём:
Выберите дату, на которую хотите записаться на приём:
Идёт загрузка календаря…
К сожалению, у выбранного специалиста расписание приёма неизвестно, но Вы можете оставить предварительную заяку на запись.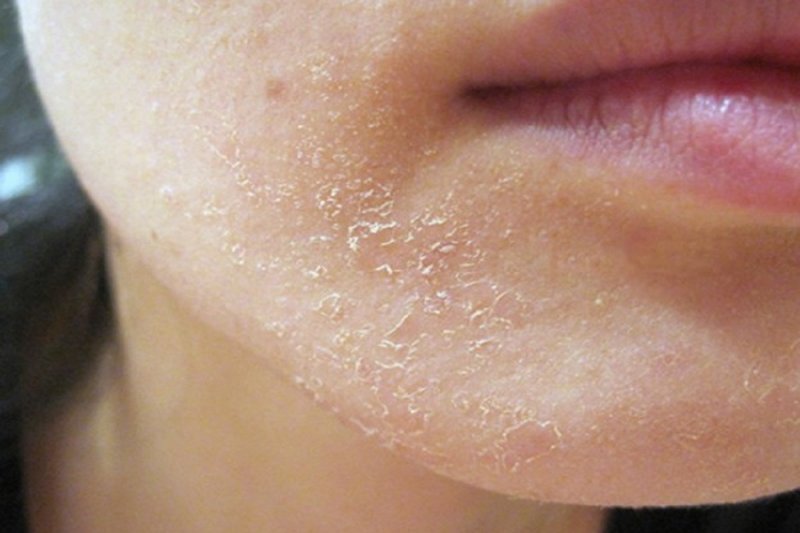
Не указано имя, по которому к Вам можно обратиться!
Не указан номер телефона, по которому с Вами свяжется оператор для подтверждения записи!
Не пройдена проверка каптчи.
Отправляя заявку на приём, Вы соглашаетесь с условиями обработки ваших персональных данных.
Ваша заявка принята.
С Вами свяжется оператор для подтверждения записи.
Выберите услугу:
Стригущий лишай, состояние лица (Tinea Faciei), лечение и фотографии для взрослых
Красное (эритематозное) слегка возвышающееся поражение с шелушением по краю типично для дерматофитии лица.
Опоясывающий лишай на лице, грибковая инфекция кожи лица, показан на этом изображении в виде дугообразного красного края, идущего от щеки через нос.
На этом изображении показана внешняя часть области глаза с круглым шелушащимся розовым пятном из-за опоясывающего лишая (стригущий лишай).
Как показано на этом изображении, большие очаги опоясывающего лишая (стригущий лишай) часто имеют центральную область чистой кожи.
На этом изображении показано поражение с округлой границей и шелушением, типичным для стригущего лишая.
На этом изображении показан ранний участок дерматомикоза на челюсти с С-образной опухшей красной областью, слегка шелушащейся.
Ранние формы грибковых инфекций, такие как дерматофития лица на этом изображении, могут проявляться легким покраснением кожи и шелушением.
Грибковые инфекции лица известны как лишай, как показано на этом изображении.
Опоясывающий лишай часто имеет красный округлый край, как показано на этом изображении.
Изображения стригущего лишая лица (Tinea Faciei) (9)
Инфекции дерматомикоза обычно называют стригущий лишай, потому что некоторые инфекции образуют кольцеобразный рисунок на пораженных участках тела. Лицевой лишай (tinea faciei), также известный как дерматофития лица или стригущий лишай лица, представляет собой распространенную незлокачественную (доброкачественную) грибковую инфекцию поверхностной (поверхностной) кожи лица. Стригущий лишай на лице может передаваться человеку при прямом контакте с инфицированными людьми, инфицированными животными, загрязненными предметами (например, полотенцами) или почвой.
У детей и большинства женщин лицевой стригущий лишай может появиться на любой части лица. У всех мужчин и женщин с темными волосами на лице это известно как стригущий лишай бороды (дерматофития бороды), когда инфекция возникает на бородатой части лица.
Кто в опасности?
Стригущий лишай на лице может встречаться у людей всех возрастов, всех рас и обоих полов.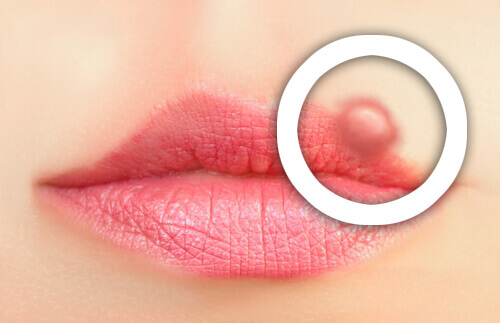 Однако это чаще встречается в более теплом и влажном климате. Кроме того, чаще всего встречается у взрослых в возрасте 20–40 лет.
Однако это чаще встречается в более теплом и влажном климате. Кроме того, чаще всего встречается у взрослых в возрасте 20–40 лет.
Люди с подавленной иммунной системой (например, с диабетом, лейкемией или ВИЧ/СПИДом) более склонны к развитию лицевого лишая или к более тяжелым формам заболевания.
Признаки и симптомы
Наиболее частые локализации стригущего лишая на лице включают следующее:
- Щеки
- Нос
- Вокруг глаз
- Подбородок
- Лоб
Стригущий лишай на лице выглядит как одно или несколько чешуйчатых пятен от розового до красного цвета размером от 1 до 5 см. Край пораженной кожи может быть приподнят и может содержать бугорки, волдыри или струпья. Часто центр поражения имеет нормальную кожу с кольцеобразным краем, что приводит к прозвищу «стригущий лишай», даже если это не вызвано червем.
Стригущий лишай на лице может вызывать зуд, состояние может ухудшиться или возникнуть ощущение солнечного ожога после пребывания на солнце.
Сфотографируйте состояние кожи с помощью Aysa
Средства проверки симптомов, такие как Aysa, могут помочь выявить возможные кожные заболевания путем анализа фотографии кожи.
Руководство по уходу за собой
Если вы подозреваете, что у вас лицевой стригущий лишай, вы можете попробовать один из следующих безрецептурных противогрибковых кремов или лосьонов:
- Тербинафин
- Клотримазол
- Миконазол
Наносите крем на каждое поражение и на нормальную кожу на 2 см за пределы пораженной кожи в течение не менее 2 недель до полного исчезновения поражений. Поскольку стригущий лишай очень заразен, избегайте контактных видов спорта до тех пор, пока высыпания не будут вылечены в течение как минимум 48 часов.
Поскольку дерматомикоз часто поражает более чем одну часть тела, обследуйте себя на наличие других инфекций стригущего лишая, например, в паху (дерматомикоз), на ногах (дерматомикоз стоп) и на любом другом участке тела ( опоясывающий лишай тела).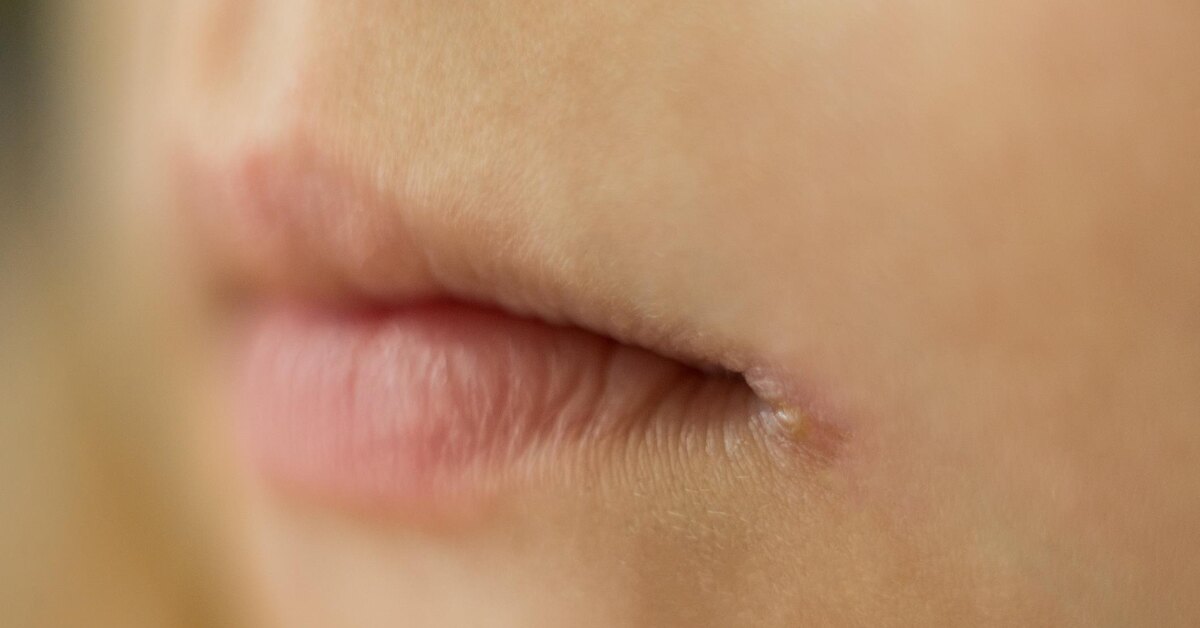
Попросите ветеринара осмотреть домашних животных, чтобы убедиться, что у них нет грибковой (например, дерматофитной) инфекции. Если ветеринар обнаружит инфекцию, обязательно пролечите животное.
Advertisement
Лечение
Чтобы подтвердить диагноз стригущий лишай на лице, врач может соскоблить некоторые поверхностные кожные материалы (чешуйки) на предметное стекло и исследовать их под микроскопом. Эта процедура, называемая препаратом КОН (гидроксид калия), позволяет врачу выявить явные признаки грибковой инфекции.
После подтверждения диагноза стригущий лишай на лице ваш врач, вероятно, начнет лечение противогрибковыми препаратами. Большинство инфекций можно лечить с помощью рецептурных кремов и лосьонов для местного применения, в том числе:
- Тербинафин
- Клотримазол
- Миконазол
- Эконазол
- Оксиконазол
- Циклопирокс
- Кетоконазол
- Сулконазол
- Нафтифин
В редких случаях более обширные или длительные инфекции могут потребовать лечения пероральными противогрибковыми таблетками, в том числе:
- Тербинафин
- Итраконазол
- Гризеофульвин
- Флуконазол
Стригущий лишай должен исчезнуть в течение 4–6 недель после применения эффективного лечения.
Посетите срочно
Если состояние поражений не улучшается через 1–2 недели применения безрецептурного противогрибкового крема, обратитесь к врачу для обследования.
Доверенные ссылки
- MedlinePlus: Tinea Infections
- Клиническая информация и дифференциальная диагностика Tinea Faciei (стригущий лишай лица)
Реклама
Ссылки
Болонья, Жан Л., изд. Дерматология , стр.1179. Нью-Йорк: Мосби, 2003.
Фридберг, Ирвин М., изд. Дерматология Фитцпатрика в общей медицине . 6 -й изд. стр. 1998. Нью-Йорк: McGraw-Hill, 2003.
Последнее изменение: 5 октября 2022 г., 20:06
Стригущий лишай, состояние лица (Tinea Faciei), лечение и фотографии для детей
На этом изображении показан небольшой розовый слегка приподнятый участок кожи с чешуйками по краям, характерными для грибковых (микозных) инфекций.
Розовые кольца с шелушением вокруг глаз являются классическими признаками микоза лица.
На этом изображении показана поверхностная грибковая инфекция кожи лица, известная как микоз лица.
Лицевой лишай (грибковая инфекция на лице) часто имеет розовые, кольцеобразные, слегка приподнятые поражения с шелушением по краям.
Опоясывающий лишай лица может вызывать красные, чешуйчатые, возвышающиеся поражения кожи.
На этом изображении показаны круглые области с четкими границами, типичные для дерматомикоза лица.
На этом изображении показана округлая форма и розовая неровная граница опоясывающего лишая на лице (стригущий лишай).
На этом изображении показано классическое проявление микоза лица (стригущий лишай) на шее.
На этом изображении видны чешуйки и острые края пораженного участка, характерные для микоза лица, медицинского термина, обозначающего кожный грибок («стригущий лишай»).
Изображения стригущего лишая лица (Tinea Faciei) (9)
Опоясывающий лишай обычно называют стригущий лишай, потому что некоторые из них могут образовывать кольцевидный рисунок на пораженных участках тела.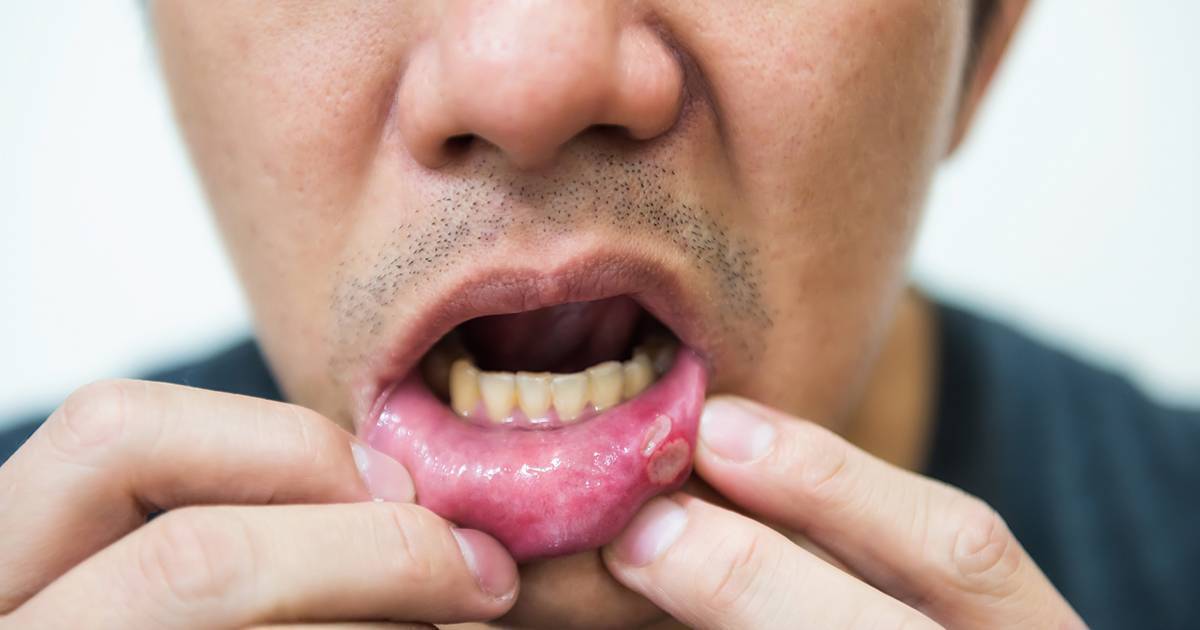 Лицевой лишай (tinea faciei), также известный как дерматофития лица или стригущий лишай лица, представляет собой распространенную нераковую (доброкачественную) грибковую инфекцию поверхностной (поверхностной) кожи лица. Стригущий лишай на лице может передаваться человеку при прямом контакте с инфицированными людьми, инфицированными животными (особенно котятами и щенками), зараженными предметами (например, полотенцами или полом в раздевалке) или с почвой.
Лицевой лишай (tinea faciei), также известный как дерматофития лица или стригущий лишай лица, представляет собой распространенную нераковую (доброкачественную) грибковую инфекцию поверхностной (поверхностной) кожи лица. Стригущий лишай на лице может передаваться человеку при прямом контакте с инфицированными людьми, инфицированными животными (особенно котятами и щенками), зараженными предметами (например, полотенцами или полом в раздевалке) или с почвой.
У детей и женщин лицевой стригущий лишай может появиться на любой части лица. У мужчин он известен как стригущий лишай бороды (дерматофития бороды), когда он возникает на бородатой части лица.
Кто в опасности?
Стригущий лишай на лице может встречаться у людей всех возрастов, всех рас и обоих полов. Однако чаще всего это наблюдается у взрослых в возрасте 20–40 лет. Кроме того, это чаще встречается в более теплом и влажном климате.
Признаки и симптомы
Наиболее частые локализации лицевого стригущего лишая включают:
- Щеки
- Нос
- Вокруг глаз
- Подбородок
- Лоб
Стригущий лишай на лице выглядит как одно или несколько чешуйчатых пятен от розового до красного цвета размером от 1 до 5 см. Край пораженной кожи может быть приподнят и может содержать бугорки, волдыри или струпья. Часто центральная часть поражения четкая, что приводит к кольцеобразной форме и описательному названию стригущий лишай, что является неправильным, поскольку червя нет.
Край пораженной кожи может быть приподнят и может содержать бугорки, волдыри или струпья. Часто центральная часть поражения четкая, что приводит к кольцеобразной форме и описательному названию стригущий лишай, что является неправильным, поскольку червя нет.
Стригущий лишай на лице почти всегда вызывает зуд, зуд может усиливаться или ощущаться как ожог после пребывания на солнце.
Сфотографируйте состояние вашей кожи с помощью Aysa
Средства проверки симптомов, такие как Aysa, могут помочь выявить возможные кожные заболевания путем анализа фотографии кожи.
Рекомендации по уходу за собой
Если вы подозреваете, что у вашего ребенка лицевой стригущий лишай, вы можете попробовать один из следующих безрецептурных противогрибковых кремов или лосьонов:
- Тербинафин
- Клотримазол
- Миконазол
Наносите крем на каждое поражение и на нормальную кожу на 2 см за пределы пораженной кожи в течение как минимум 2 недель, пока участки полностью не очистятся от поражений. Поскольку стригущий лишай очень заразен, пусть ваш ребенок избегает контактных видов спорта до тех пор, пока поражения не будут вылечены в течение как минимум 48 часов.
Поскольку стригущий лишай очень заразен, пусть ваш ребенок избегает контактных видов спорта до тех пор, пока поражения не будут вылечены в течение как минимум 48 часов.
Поскольку дерматомикозы часто возникают на более чем одной части тела, обследуйте вашего ребенка на наличие других инфекций стригущего лишая, например, в паху (дерматомикоз, зуд спортсмена), на стопах (дерматофития стоп, эпидермофития стоп) и в других местах на теле (дерматофития туловища).
Покажите домашних животных ветеринару, чтобы убедиться, что у них нет дерматофитной инфекции. Если ветеринар обнаружит инфекцию, обязательно пролечите животное.
Реклама
Методы лечения
Для подтверждения диагноза стригущий лишай на лице врач вашего ребенка может соскоблить некоторые материалы с поверхности кожи (чешуйки) на предметное стекло и исследовать их под микроскопом. Эта процедура, называемая препаратом КОН (гидроксид калия), позволяет врачу выявить явные признаки грибковой инфекции.
После подтверждения диагноза стригущий лишай на лице ваш врач, вероятно, начнет лечение противогрибковыми препаратами. Большинство инфекций можно лечить с помощью кремов и лосьонов для местного применения, в том числе:
- Тербинафин
- Клотримазол
- Миконазол
- Эконазол
- Оксиконазол
- Циклопирокс
- Кетоконазол
- Сулконазол
- Нафтифин
В редких случаях более обширные или длительные инфекции могут потребовать лечения пероральными противогрибковыми таблетками, включая:
- Гризеофульвин
- Тербинафин
Инфекция должна исчезнуть в течение 4–6 недель после применения эффективного лечения.
Посетите срочно
Если состояние поражений не улучшается через 1–2 недели применения безрецептурных противогрибковых кремов, обратитесь к врачу вашего ребенка для оценки.
Доверенные ссылки
- Клиническая информация и дифференциальная диагностика Tinea Faciei (стригущий лишай лица)
Реклама
Ссылки
Болонья, Жан Л.
