Герпетическая инфекция: мифы и профилактика,
24 января 2019 г.
Герпес — вирусное заболевание с характерным высыпанием сгруппированных пузырьков на коже и слизистых оболочках. Это наиболее распространенное вирусное заболевание, возбудителем которого является ВПГ, то есть вирус простого герпеса. Семейство вирусов «Herpesviridae« может вызывать опасные для жизни болезни, инфекции, рецидивирующие заболевания, трансплацентарные инфекции, которые могут быть причиной врожденных уродств у детей.
С наступлением холодов людей с характерными сыпями на губах появляется все больше и больше. Казалось бы, это нередкое и нисколько не загадочное заболевание, однако среднестатистический пациент ничего не знает о герпесе – разве что «это такая лихорадка на губах». О герпесе писал еще Геродот за сто лет до нашей эры: именно «отец истории» дал герпесу современное название (от греческого «herpein» – ползать) – из-за способности герпетических язв «расползаться» в разные стороны от первичного пузырька на коже.
Миф 1. Герпес не заразен. С точностью да наоборот. Герпес передается воздушно-капельным (при кашле, чиханье, разговоре), контактным (при поцелуях, пользовании общей посудой, помадой) и половым путями. Возможно, также заражение ребенка от матери при прохождении через родовые пути. Обычно, это случается, если мать заразилась генитальным герпесом на третьем триместре беременности. При этом в ее организме не успевают произвестись антитела, которые она передает ребенку. А если есть повреждение плаценты, ребенок может заразиться в утробном периоде развития – такой герпес называется врожденным.
Миф 2. Герпес – проявление «простуды». В действительности герпес – это самостоятельное заболевание, которое предопределяет вирус простого герпеса. Обычно он активизируется при переохлаждении, стрессе, переутомлении, обострении хронических заболеваний или снижении общего иммунитета.
Миф 3. Если появились сыпи на губах, простуда пошла на убыль. Распространенная точка зрения, однако, не имеет ничего общего с действительностью. В действительности появление сыпи означает, что перенесенная респираторная инфекция ослабила иммунитет, и это дало вирусу герпеса возможность активно действовать.
Если появились сыпи на губах, простуда пошла на убыль. Распространенная точка зрения, однако, не имеет ничего общего с действительностью. В действительности появление сыпи означает, что перенесенная респираторная инфекция ослабила иммунитет, и это дало вирусу герпеса возможность активно действовать.
Миф 4. Если сыпь прошла – герпес вылечен. Это было бы очень здорово, но, к сожалению, удалить вирус из организма невозможно. Он остается с человеком на всю жизнь, и можно лишь заставить его находиться в «спящем» состоянии. Поэтому вирус герпеса есть у 95% людей, причем большинство приобретает его в возрасте 3-4 лет, но проявление его лишь в около 20% людей.
Миф 5. Заразиться герпесом можно только при наличии сыпи.
Миф 6. Герпес на губах (лабиальный) и на половых органах (генитальный) – это два абсолютно разных заболевания, при оральном сексе заражения не происходит. Это правильно лишь частично. Действительно, лабиальный герпес обычно предопределен первым типом вируса простого герпеса (ВПГ-1), а генитальный – вторым (ВПГ-2). Однако оба типа вируса могут привести к сыпи и на губах, и на гениталиях. Особенно часто такое изменение «местожительства» происходит как раз при оральном сексе.
Миф 7. Презерватив полностью защищает от заражения генитальным герпесом. Презерватив действительно снижает риск заражения, но стопроцентной гарантии, к сожалению, не дает. Передача вируса может состояться через участки тела, не закрытые презервативом, или через определенные дефекты «резинового друга» (например, некачественный или излишне пористый).
Миф 8. Наилучшее лечение – прижигание спиртом, йодом или зеленкой. Прижигание не влияет на вирус герпеса и его активность, а вот обжечь поврежденную кожу и слизистую оболочку таким способом очень легко. Лучше аккуратно смазать сыпи антисептиком, который не содержит спирта, чтобы не присоединилась гнойная инфекция. Проявления герпеса лечат специальными противовирусными препаратами, например, ацикловиром, который препятствует размножению вируса. При частых обострениях используют лекарства, которые стимулируют иммунитет, и общеукрепляющие средства.
Лучше аккуратно смазать сыпи антисептиком, который не содержит спирта, чтобы не присоединилась гнойная инфекция. Проявления герпеса лечат специальными противовирусными препаратами, например, ацикловиром, который препятствует размножению вируса. При частых обострениях используют лекарства, которые стимулируют иммунитет, и общеукрепляющие средства.
Миф 9. Герпес – безопасное заболевание, и поражает только кожу
 При поражении головного мозга большинство больных умирают или остаются инвалидами. Кроме того, при врожденном герпесе вероятны множественные изъяны развития и даже смерть младенца, а генитальный герпес значительно повышает риск относительно развития рака шейки матки у женщин и рака предстательной железы у мужчин.
При поражении головного мозга большинство больных умирают или остаются инвалидами. Кроме того, при врожденном герпесе вероятны множественные изъяны развития и даже смерть младенца, а генитальный герпес значительно повышает риск относительно развития рака шейки матки у женщин и рака предстательной железы у мужчин.
Как не заразиться герпесом
· Сурово соблюдайте правила личной гигиены. Лабиальный герпес — инфекционное заболевание! Тщательным образом мойте руки с мылом до и после контакта с герпесом, после нанесения антивирусного крема.
· Не касайтесь руками глаз! Это особенно касается женщин, поскольку они делают макияж.
· Не используйте слюну для увлажнения контактных линз.
· Не касайтесь участков, пораженных герпесом! Невзирая на сильный зуд и боль, ни в коем случае не касайтесь герпетической сыпи, не целуйтесь, особенно с детьми, не пользуйтесь чужой помадой и никому не одалживайте собственную, не делите одну сигарету с приятелем.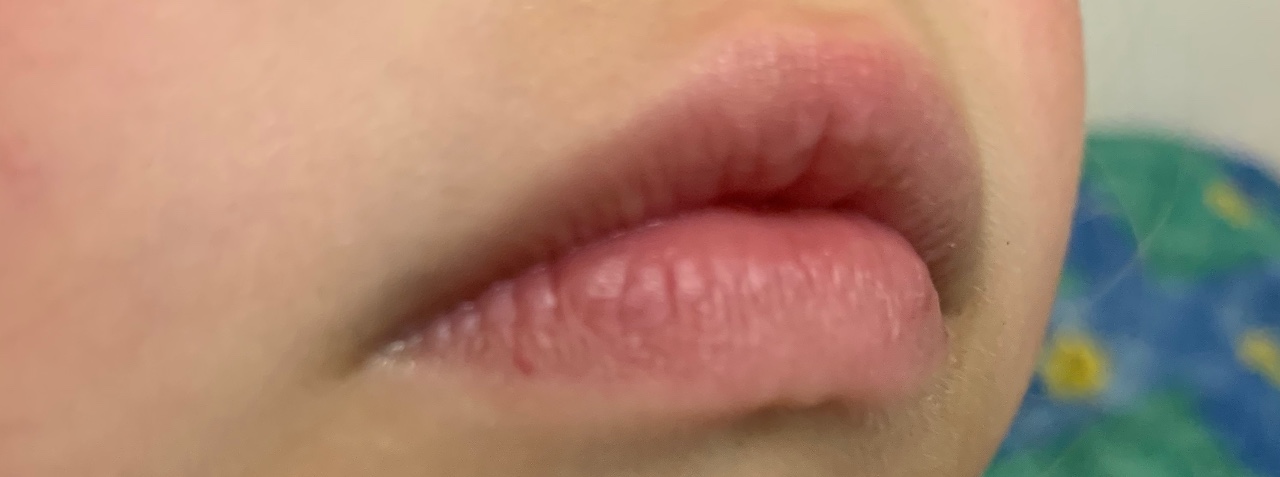
· Не пытайтесь избавиться волдырей или снять струпья, во избежание попадания инфекции на другие участки тела.
· Откажитесь от орального секса. Оральный секс с герпесом губ может вызывать генитальный герпес у вашего партнера.
· Пользуйтесь отдельным полотенцем и посудой, не пейте из чужих стаканов.
Белые точки на губах
Мелкие белые точки на губах – это косметический дефект, который может иметь несколько названий: болезнь Фордайса, болезнь Дельбанко или гранулы Фокса-Фордайса. Но каждое из этих названий обозначает появление белых точек на губах, на их ободке или изнутри.
Дерматологи относят мелкую сыпь на губах к заболеванию, которое не склонно к осложнениям. Помимо этого, дефект не причиняет вреда здоровью и не передается при непосредственном контакте. Такие свойства болезни не побуждают многих к ее лечению.
Мелкие точки (или гранулы Фордайса) имеют выпуклую форму (в высоту не более одного миллиметра, крупные гранулы могут достигать три-четыре), в диаметре не превышают двух миллиметров.
Почему появляются белые точки на губах?
Точные причины появления маленьких белых точек на губах пока не установлены, но дерматологи считают, что дефект провоцируется изменением в тканях сальных желез. Данный процесс может быть вызван множеством факторов. Например, в период полового созревания (14-17 лет) или смены гормонального фона.
Также белые точки могут появиться в результате курения. В этом случае дефект проявляется на красной кайме губ, изредка во рту. Внутри губы белые точки не доставляют абсолютно никакого дискомфорта, поэтому долгое время они могут оставаться незаметными.
- травма выводных протоков сальных желез;
- сужение протоков, в результате чего накапливаются кожные выделения и закупориваются железы;
- гормональный сбой;
- опухоль надпочечников.
По статистике, данное заболевание наблюдается у 35% женщин и 60% мужчин. После тридцати лет точки становятся менее выпуклыми, и практически незаметны. Это связано с тем, что в этом возрасте начинается угасание деятельности сальных желез. Но не многие хотят жить с этим дефектом до тридцати лет, поэтому ищут эффективные способы лечения болезни.
Лечение белых точек на губах
Болезнь Фордайса можно отнести к неопасным болезням. Белые точки не способны нанести вред здоровью, но и пользы от них также нет. Поэтому многие пациенты пытаются излечиться от них. Особенностью заболевания является то, что его невозможно полностью вылечить. Все известные методы признаны косметологами малоэффективными – они способны убрать только внешние признаки болезни. Но в тоже время с помощью простых доступных препаратов можно облегчить протекание заболевания.
Все известные методы признаны косметологами малоэффективными – они способны убрать только внешние признаки болезни. Но в тоже время с помощью простых доступных препаратов можно облегчить протекание заболевания.
Для этого можно использовать масло жожоба и Ретин-А. Данные средства являются профилактическими – они препятствуют распространению гранул и удаляют новые образования. Такой эффект способен значительно облегчить протекание болезни. Старые гранулы удаляются при помощи лазера. Лазер способен удалить все точки, но в большинстве случаев данный метод дает только временный эффект, так как через время новые точки все равно образуются.
Женщины часто прибегают к хитрости, маскируя образовавшиеся белые точки на кайме губ татуажем. Это достаточно эффективный и практичный способ скрыть образовавшийся дефект. Также мелкая сыпь не будет видна, если наложить на губы плотный слой помады.
причины и симптомы, диагностика, лечение и профилактика
Сыпь на лице – это воспаление сальных желез. Они выделяют особый секрет – кожное сало. В идеале это сбалансированная смесь различных веществ, вырабатываемых организмом – жирных кислот, стероидов, холестерола, частиц эпителия. Такая «смазка» защищает поверхность кожи от вредных бактерий, служит для нее идеальной питательной микрофлорой.
Они выделяют особый секрет – кожное сало. В идеале это сбалансированная смесь различных веществ, вырабатываемых организмом – жирных кислот, стероидов, холестерола, частиц эпителия. Такая «смазка» защищает поверхность кожи от вредных бактерий, служит для нее идеальной питательной микрофлорой.
Ухудшения в работе органов провоцируют изменение качественного и количественного состава секрета, способствуют нарушению его оттока. Кожное сало из защитника кожи становится очагом инфекции. А на лице находится наибольшее количество сальных желез (до 900 в одном квадратном сантиметре). Самые крупные из них располагаются в зоне лба, подбородка, щек, крыльев носа, носогубных складок. Неудивительно, что сыпь тоже «любит» эти участки.
Среди рекомендаций дерматолога по поводу эффективного лечения обязательно будет направление к гастроэнтерологу. В некоторых случаях необходима также помощь лора или эндокринолога. Но восстановление нормальной работы желудочно-кишечного тракта – первое условие устранения сыпи.
О каких внутренних проблемах организма расскажет сыпь на лице
Предварительные выводы гастроэнтеролог может сделать даже на основе локализации прыщей:
- Подбородок. Одной из причин может быть неполное усвоение пищи. Это приводит к выделению токсинов.
- Область губ отражает неполадки всей пищеварительной системы (дисбактериоз, запоры, кишечные колики).
- Нос. Сыпь на разных участках расскажет о сбоях в гормональной и сердечно-сосудистой системах, неприятностях с кишечником.
- Лоб и переносица (Т-зона). Высыпания могут быть результатом интоксикации, вызванной неправильным питанием (увлечение сладким, жареными и жирными блюдами и т. д.), неконтролируемым приемом антибиотиков, витаминов и гормонов. Возможны нарушения в функционировании желудка, желчного пузыря, поджелудочной железы, печени. Прыщи над бровью – сигнал о том, что раздражен кишечник.
Таким образом, желание устранить видимый дефект помогает решить гораздо более опасные и неприятные проблемы.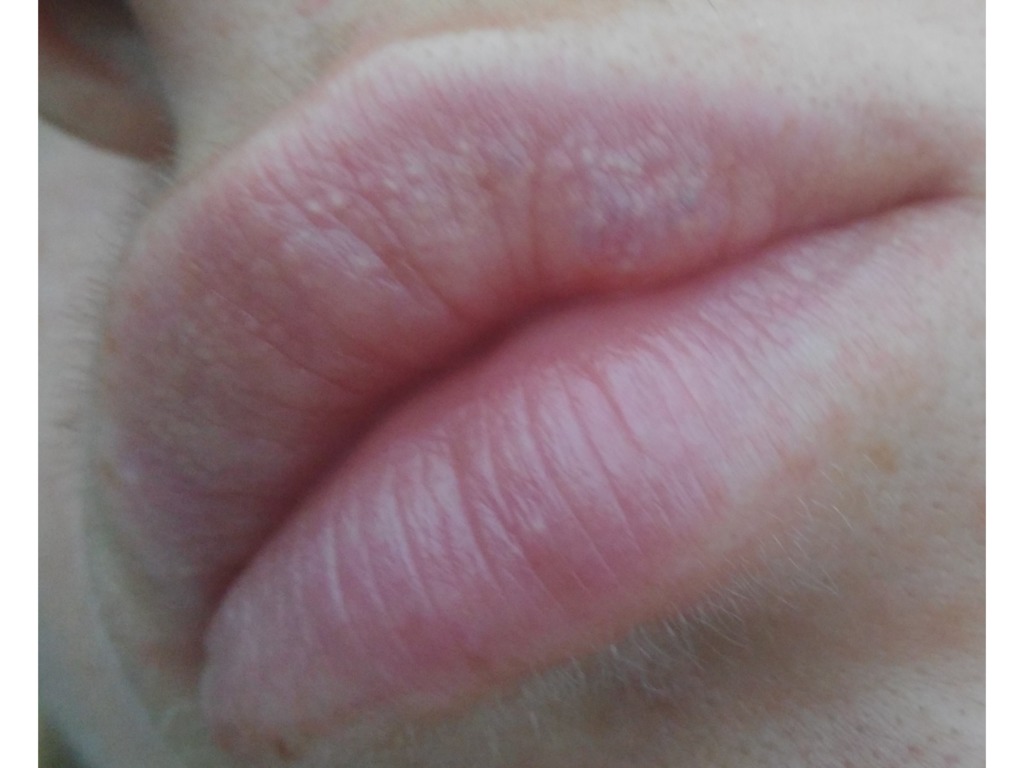
Методы лечения высыпаний на лице
Современная гастроэнтерология располагает обширным набором средств устранения причин высыпаний. В каждом случае точная диагностика и лечение осуществляется по индивидуальным показаниям и может включать различные методы:
- микробиологическое обследование;
- УЗИ внутренних органов;
- диетотерапия;
- медикаментозное лечение;
- физиотерапия;
- траволечение и другие.
Наш центр располагает уникальными возможностями для того, чтобы решить любые гастроэнтерологические проблемы. Заявки принимаются круглосуточно. Мы готовы оказать профессиональную помощь в режиме максимальной срочности.
Дерматозы беременных
Стоимость: от 1500 рубЗаписаться
Беременность прекрасное время для любой женщины, особенно когда это запланированное и желанное событие в жизни семейной пары. К сожалению, далеко не всегда в силу различных обстоятельств беременность наступает естественным путем – в таких случаях современная медицина предлагает различные процедуры вспомогательных репродуктивных технологий.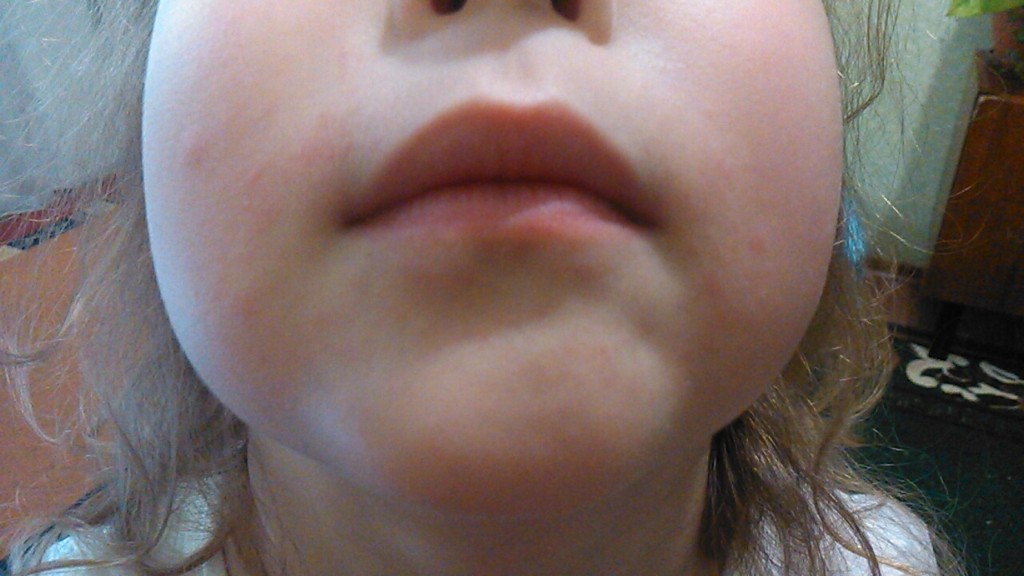 Это делает отношение женщины к такому естественному для нее процессу еще более трепетным. И здесь, нередко, сюрпризы может преподнести наша кожа. Целый ряд кожных заболеваний может обостряться при беременности. Вместе с тем, традиционно назначаемые лекарственные препараты имеют ограничения к применению в такой ситуации. И здесь важно, чтобы специалист имел опыт лечения подобных ситуаций.
Это делает отношение женщины к такому естественному для нее процессу еще более трепетным. И здесь, нередко, сюрпризы может преподнести наша кожа. Целый ряд кожных заболеваний может обостряться при беременности. Вместе с тем, традиционно назначаемые лекарственные препараты имеют ограничения к применению в такой ситуации. И здесь важно, чтобы специалист имел опыт лечения подобных ситуаций.
Наша Клиника в некотором роде уникальна, так как многолетний опыт ведения женщин с кожными заболеваниями при беременности имеет не только главный врач, на протяжении 15 лет являющийся консультантом в НИИ акушерства и гинекологии имени Д.О. Отта, но и другие специалисты, являющиеся сотрудниками кафедры кожных болезней Первого медицинского университета им. академика И.П.Павлова.
Теперь попробуем объяснить причины возникновения и обозначить наиболее распространенные кожные болезни при беременности.
Во время беременности основной причиной поражения кожи считаются изменения в иммунной системе беременной. Патологические процессы могут проявляться обострением хронических заболеваний кожи или появлением специфических, ассоциированных с беременностью дерматозов, так называемых, «дерматозов беременных».
Изменения на коже весьма многообразны как по проявлениям, так и по механизмам развития. Условно их можно разделить на 3 группы:
I. Стигмы беременности:
Хлоазма — наиболее известная из них. В качестве механизма развития предполагаются различные функциональные эндокринно-обменные сдвиги на фоне беременности. Проявляется коричневатыми пятнами неопределенных очертаний, чаще симметричными, на коже щек, лба, подбородка, шеи без субъективных ощущений. Хлоазма может возникать в разные сроки гестации, усиливаясь по мере ее развития и бесследно исчезая вскоре после родов. Но при последующих беременностях хлоазма возникает вновь. Воздействие солнечных лучей усиливает выраженность пятен.
Меланоз беременных — изменения на коже в виде гиперпигментации в области сосков, гениталий, белой линии живота также без субъективных ощущений или воспалительных явлений. После родов эти нарушения исчезают. Хлоазма и меланоз обычно не требуют специального лечения и спонтанно регрессируют после родов.
После родов эти нарушения исчезают. Хлоазма и меланоз обычно не требуют специального лечения и спонтанно регрессируют после родов.
II. Болезни кожи, относительно часто регистрируемые при беременности:
К этой группе относятся разнообразные изменения и заболевания кожи, часто сопровождающие беременность, а также некоторые распространенные дерматозы, течение которых в период гестации обычно усугубляется. Главным механизмом является изменение гормональных соотношений в организме беременной. Это, в свою очередь, влияет на функциональные возможности иммунной и нервной систем, состояние желудочно-кишечного тракта, почек, сердечно-сосудистую деятельность, водно-солевой обмен и др.
К этой группе относятся: гипергидроз
- гипертрихоз
- ладонно-подошвенные телеангиэктазии
- эритема ладоней
- алопеция – выпадение волос
- ониходистрофии – изменения ногтевых пластинок
Большинство этих и других состояний, как правило, после родов исчезает. Лечение их при необходимости симптоматическое.
Лечение их при необходимости симптоматическое.
Течение и выраженность симптомов других кожных заболеваний также изменяется во время беременности. К ним в первую очередь относятся экзема, атопический дерматит, псориаз, красный плоский лишай, акне, герпетиформный дерматит Дюринга. Во время беременности они часто обостряются, причем обострения, как правило, более выражены, протекают тяжелее, чем до гестации. Иногда, наоборот, в ходе беременности наступает ремиссия, которая продолжается вплоть до родов, после чего возникает очередное обострение. Коррекция обострений данных дерматозов во время беременности очень затруднительна. Многие медикаменты, применяемые в обычных условиях, влияют на развитие плода. Поэтому ведущим методом становится наружная симптоматическая терапия
III. Собственно дерматозы беременных
Четыре кожных заболевания, характерные для беременности, пемфигоид беременных, полиморфный дерматоз беременных, атопический дерматит беременных, и холестаз беременных можно отличить по клинической картине, гистопатологии, риску осложнений у плода. Только пемфигоид беременных и внутрипеченочный холестаз беременных связаны с существенным риском для плода. Поскольку для всех этих дерматозов характерен зуд, необходима тщательная оценка любой беременности, сопровождающейся зудом.
Только пемфигоид беременных и внутрипеченочный холестаз беременных связаны с существенным риском для плода. Поскольку для всех этих дерматозов характерен зуд, необходима тщательная оценка любой беременности, сопровождающейся зудом.
Пемфигоид беременных, ранее известный как герпес беременных, является самым редким из кожных нарушений при беременности и представляет собой аутоиммунное заболевание. Клинически проявляется в виде папул и бляшек, трансформирующихся в везикулобуллезные элементы, локализованных в области пупка с распространением на грудь, спину и конечности. Пемфигоид обычно проходит спонтанно в течение нескольких месяцев после родов. Как правило, наблюдается рецидив дерматоза в течение последующих беременностей с более ранним появлением дерматоза и большей тяжестью по сравнению с предыдущей беременностью. Лечение должно быть направлено на уменьшение зуда и образования пузырей. В легких случаях эффективны топические кортикостероиды и антигистаминные препараты. При тяжелом течении пемфигоида целесообразно использовать системные кортикостероиды.
При тяжелом течении пемфигоида целесообразно использовать системные кортикостероиды.
Полиморфный дерматоз беременных (PEP) — является доброкачественным, зудящим воспалительным заболеванием. Он обычно наблюдается в конце третьего триместра или непосредственно после родов при первой беременности. Уртикарные папулы и бляшки появляются сначала на животе, и в отличие от пемфигоида беременных, не поражают область пупка. Сыпь обычно распространяется на бедра и ягодицы, и редко может иметь распространенный характер. Высыпания с четкими границами регрессируют спонтанно в течение 4-6 недель без связи с лечением. Лечение PEP базируется на купировании симптомов с использованием топических кортикостероидов и антигистаминных препаратов. Если сыпь становится генерализованной, может быть использован короткий курс системных кортикостероидов.
Атопический дерматит беременных (AEP) — является наиболее распространенным заболеванием кожи у беременных. AEP это доброкачественное заболевание, характеризующееся зудящей экзематозной или папулезной сыпью. Две трети случаев AEP характеризуются экзематозными изменениями кожи с локализацией в атопических областях тела, таких как шея и сгибательные поверхности конечностей. Остальные случаи характеризуются папулезной сыпью в области живота и конечностей. Поражения обычно хорошо поддаются лечению и спонтанно разрешаются после родов. Однако, AEP скорее всего, повторится при последующих беременностях. На плод дерматоз существенно не влияет, но имеется повышенный риск развития атопического дерматита у младенца.
AEP это доброкачественное заболевание, характеризующееся зудящей экзематозной или папулезной сыпью. Две трети случаев AEP характеризуются экзематозными изменениями кожи с локализацией в атопических областях тела, таких как шея и сгибательные поверхности конечностей. Остальные случаи характеризуются папулезной сыпью в области живота и конечностей. Поражения обычно хорошо поддаются лечению и спонтанно разрешаются после родов. Однако, AEP скорее всего, повторится при последующих беременностях. На плод дерматоз существенно не влияет, но имеется повышенный риск развития атопического дерматита у младенца.
Внутрипеченочный холестаз беременных (ICP) — характеризуется зудом с острым началом, который часто начинается на ладонях и подошвах, а затем генерализуется. На коже имеются в основном вторичные поражения, такие как экскориации, но могут быть и папулы. В 10% развивается желтуха вследствие сопутствующего внепеченочного холестаза. После родов зуд проходит в течение нескольких недель.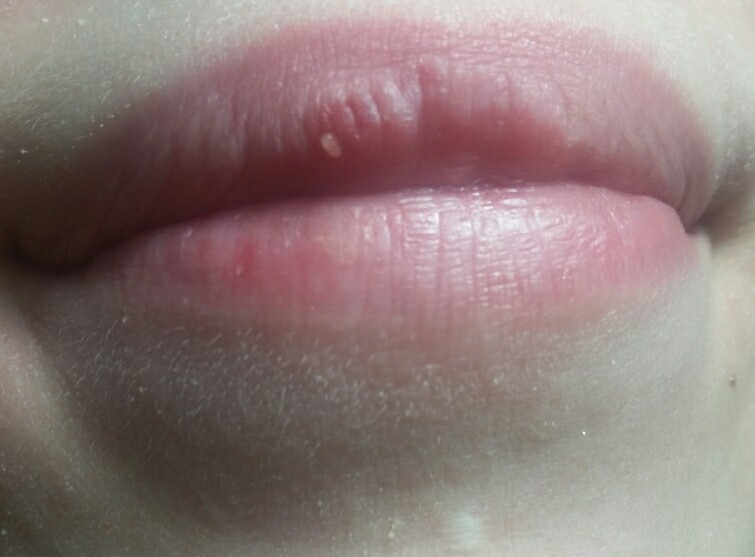 Существует риск рецидива при последующих беременностях. Диагностика ICP важна, т.к.существует риск осложнений как для матери, так и для плода.
Существует риск рецидива при последующих беременностях. Диагностика ICP важна, т.к.существует риск осложнений как для матери, так и для плода.
Лечение направлено на нормализацию уровня желчных кислот в сыворотке крови с целью уменьшить риск для плода и на контроль симптомов у матери. Рекомендуется лечение урсодезоксихолевой кислотой (УДХК). Могут использоваться другие препараты, уменьшающие зуд, такие как антигистаминные препараты, дексаметазон. Лечение беременных с дерматозами представляет большие сложности, особенно в I триместре беременности. При выявлении дерматоза у беременной необходимо ее совместное ведение дерматологом, акушером-гинекологом. Лечение дерматозов у беременных требует дифференцированного подхода к терапии, с учетом срока беременности, обострения заболевания и распространенности процесса.
Клиника располагает достаточной лабораторной базой и всем необходимым набором аппаратуры для диагностики и лечения таких состояний как дерматозы беременных.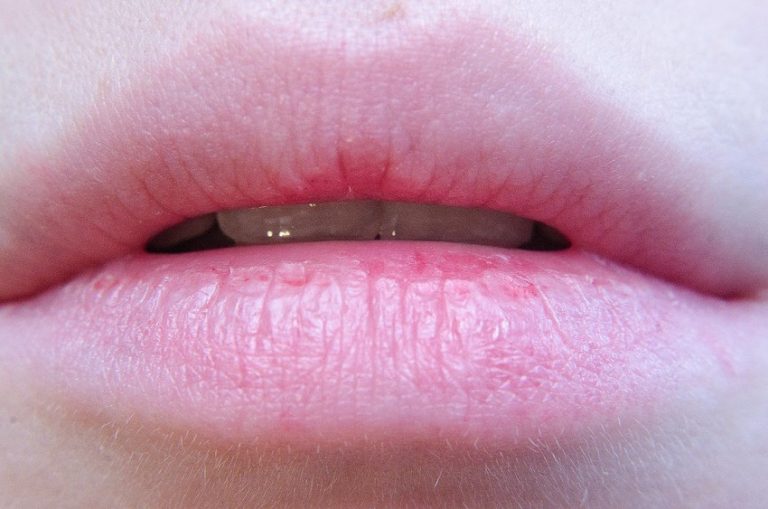
Теперь при COVID-19 есть ещё и сыпь / Блог компании Гельтек-Медика / Хабр
У врачей тоже проблемы с кожей, но уже из-за масок и агрессивных антисептиков
Наша лаборатория занимается разработкой средств для лечения и регенерации кожи уже несколько десятилетий. И вот прямо сейчас появились научные публикации о новом симптоме, который прямо нас касается. И мне есть что рассказать.
Денис Проценко, главный врач Коммунарки, сообщал, что у большинства пациентов больничного комплекса наблюдаются высыпания на животе и руках. Итальянский врач, Себастиано Рекалькати, также отметил 20,4 % пациентов с кожными проявлениями — эритематозная сыпь (14 случаев), распространённая крапивница (три случая), ветрянкоподобные пузырьки (один случай).
Кроме этого, глава исследовательской группы врачей, Игнасио Гарсия-Довал, также провёл исследование, обобщив симптоматику на базе 375 клинических случаев. Из необычных особенностей авторы отметили полиморфизм (разнородность) кожных проявлений заболевания.
Всего ими было выделено пять разновидностей кожных симптомов.
Что происходит с кожей
Если для большинства обычных людей все патологические кожные элементы очень условно делятся на шелушение, пупырышки и красные пятнышки, то, с точки зрения дерматологов, всё довольно строго классифицируется и имеет свои обозначения. Картинки спрятала под спойлеры, на случай, если кого-то психологически травмирует вид поражений кожи.
Ковидные пальцы
Ковидные пальцы
«Ковидные пальцы», напоминающие последствия обморожения
Распространённость: 19 %
Несимметричные пятна, напоминающие картину обморожения. Как правило, встречаются только у молодых пациентов на поздних стадиях развития заболевания. Из-за специфичности картины явление уже получило неофициальное название «Ковидные пальцы».
Очаговые высыпания с мелкими волдырями
Распространённость: 9 %
Могут возникать практически где угодно на торсе, руках и ногах. Часто чешутся. Появляются раньше всех других симптомов и встречаются преимущественно у людей среднего возраста.
Часто чешутся. Появляются раньше всех других симптомов и встречаются преимущественно у людей среднего возраста.
Очаговые высыпания, напоминающие крапивницу
Сыпь на животе
Характерная сыпь на животе пациента c Covid-19
Распространённость: 19 %
По структуре эта сыпь похожа на обычную аллергическую крапивницу и чаще всего встречается на торсе. Обычно чешется.
Макулопапулезные высыпания
Макулопапулезная сыпь
На самом деле это живот при краснухе. Но тип сыпи очень похож
Распространённость: 47 %
Выглядят как красные небольшие плоские или выпуклые папулы, возвышающиеся над поверхностью кожи. Чаще всего этот тип высыпаний появляется одновременно с другими симптомами и сопровождает тяжёлое течение заболевания.
Тайские исследователи также сообщают, что коронавирусная сыпь может быть перепутана с проявлениями, характерными для лихорадки Денге. Впрочем, комары-переносчики этой лихорадки почти не встречаются в большинстве регионов нашей страны и для нас не очень актуальны.
Впрочем, комары-переносчики этой лихорадки почти не встречаются в большинстве регионов нашей страны и для нас не очень актуальны.
Ливедо
Нога с ливедо
Сетчатое ливедо с характерным сосудистым рисунком
Распространённость: 6 %
Ливедо — это появление пурпурного сетчатого рисунка венул на коже. Изменение цвета вызвано разбуханием венул вследствие непроходимости капилляров из-за образования мелких тромбов. Один из ключевых моментов в течении Covid-19 — риски формирования тромбов, как в мелких, так и крупных сосудах. Механизмы до этого эффекта до конца не выяснены, но есть предположения, что это может быть связано с активацией агрегации тромбоцитов, так как эндотелий сосудов имеет рецепторы АПФ2 и является мишенью для вируса.
Как правило, этот симптом характерен для пожилых пациентов, с тяжёлым течением заболевания. У них и так не всё в порядке с микроциркуляцией из-за возраста, а тут ещё и такой подарок вирусный сверху.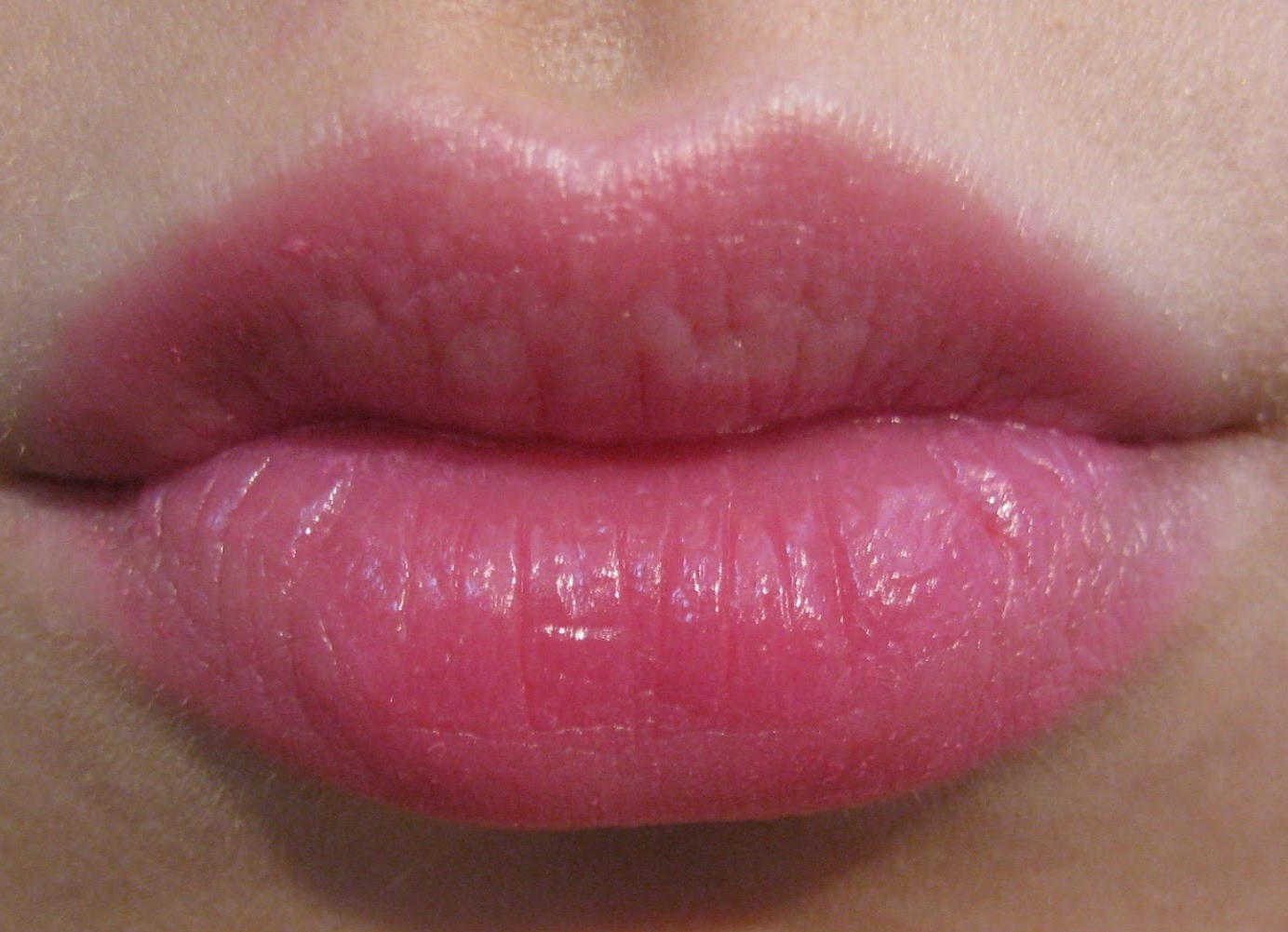
Как нам это поможет в ранней диагностике?
Никак.
Во-первых, симптомы чаще всего проявляются уже у пациентов со средним и тяжёлым течением заболевания, когда сомнений в диагнозе уже нет.
Во-вторых, они крайне неспецифичны. Вы могли получить аллергию на сельдерей или принятые препараты, вас могли покусать комары, или вы неудачно позагорали на балконе своей квартиры.
Более того, несмотря на эпидемию, у нас никуда не делась изредка встречающаяся корь, краснуха у непривитых людей и другие вирусные инфекции. А ещё различные энтеровирусы, включая те же Коксаки и ECHO-вирусы. Они также вызывают сыпь.
Тем не менее это может помочь в прогнозировании течения заболевания у людей, которые уже находятся на лечении в стационарах. Так, симптомы ишемии и микротромбозов на коже могут говорить об ухудшении состояния и необходимости назначения антикоагулянтов.
Почему не замечали раньше?
Филогенетическая карта распространения штаммов SARS-nCoV-2.
 Начало марта
Начало марта Американский CDC также на данный момент не включил кожные проявления в список типичных проявлений болезни. В ранее разработанных приложениях для сбора статистики, таких как COVID Symptom Tracker от King’s College London, также отсутствуют вопросы по кожным высыпаниям.
Возможно, в ближайшее время их добавят в диагностические чек-листы, как в своё время произошло с потерей вкуса и запаха.
У меня есть несколько гипотез, почему сообщения о кожных симптомах появились только сейчас. Наименее вероятный, на мой взгляд, вариант — их не замечали или не считали существенными. Это довольно странно, с учётом того, что та же диарея и головная боль были учтены.
Вторая гипотеза — более вероятная, на мой взгляд, изменения свойств самого вируса и его клинических проявлений.
Судя по генетическим данным, которые заботливо аккумулируются и визуализируются на nextstrain.org, генетически штаммы, выявленные в России, были привезены из Европы и США. Причём основная часть штаммов США так же происходит из Европы (Италия и Испания).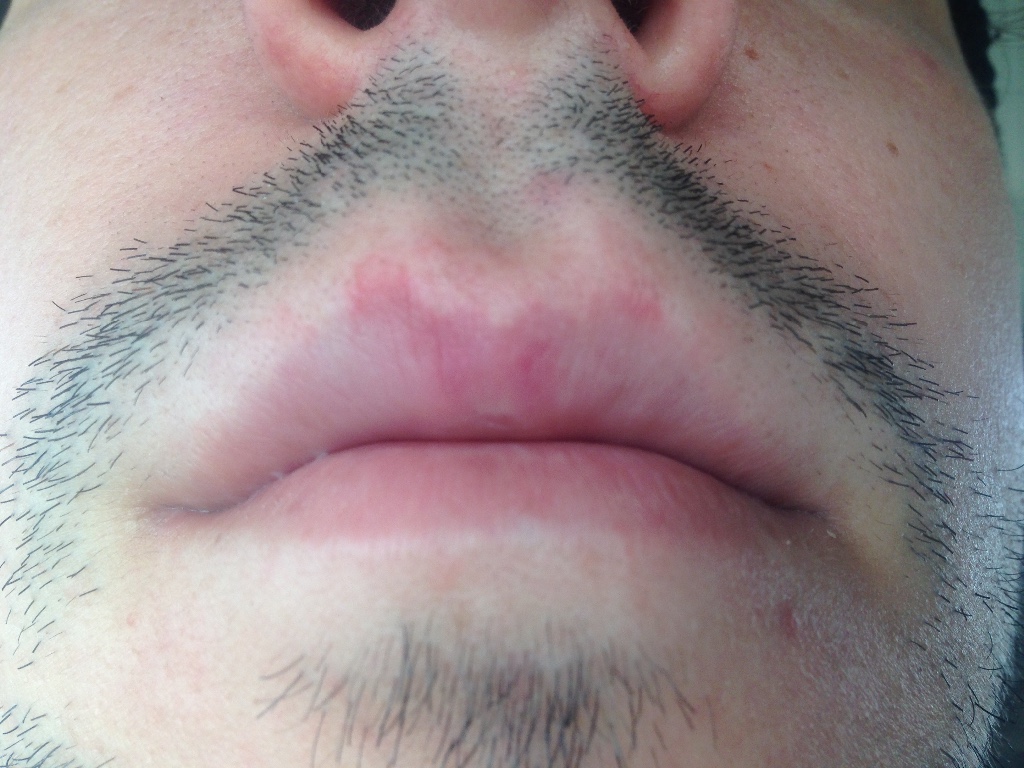 Первоначальный «нулевой» штамм из Китая, по-видимому, не выявляется среди нашей популяции.
Первоначальный «нулевой» штамм из Китая, по-видимому, не выявляется среди нашей популяции.
Филогенетическое дерево штаммов SARS-nCoV-2. Китай, Азия и Австралия фиолетовые, мы сине-зелёные, Европа жёлтая, а США — красные
Как уже не раз писалось, бетакоронавирусы относятся к группе относительно генетически устойчивых вирусов и медленно мутируют. Штаммы, самые далёкие от исходного, имеют не более 18 отличающихся нуклеотидов. Это относительно немного, с учётом того, что весь геном вируса имеет в районе 29 000 нуклеотидов. Тем не менее отдельные нуклеотидные замены могут привносить новые клинические проявления и симптомы.
Сами исследователи предполагают, что подобная симптоматика может быть следствием взаимодействия с другими хроническими вирусными инфекциями, такими как Herpes Zoster.
Что делать, если вас обсыпало
Для начала не паникуйте. Риск того, что вы всё равно заразитесь, никуда не денется, но с большой вероятностью вы его перенесёте в лёгкой форме.
 Исключите любые контакты с другими людьми. Даже если это не Covid-19, а скажем, краснуха, то она тоже будет не подарок для остальных, особенно для непривитых беременных.
Исключите любые контакты с другими людьми. Даже если это не Covid-19, а скажем, краснуха, то она тоже будет не подарок для остальных, особенно для непривитых беременных.Если у вас есть ещё какие-то симптомы из общего списка, не надо бежать сломя голову в поликлинику и кашлять на всех прохожих. Звоните на горячую линию 8-800-2000-112 и ждите людей с огнемётами врача. Если стало совсем плохо — сразу вызывайте скорую. В любом случае, скорее всего, вы просто посидите дома с температурой, и этим всё ограничится.
Как вы понимаете, при глобальной пандемии никто не будет заморачиваться с сыпью или ускорением регенерации кожных повреждений. Дышишь? Вот и молодец. Тем более, что большинство будет болеть в лёгкой форме. Терпеть зуд, чесаться и ходить пятнистым, конечно, вовсе не обязательно. Обычно подобные дерматиты довольно хорошо поддаются лечению. Сейчас расскажу, что можно сделать.
Если не повезло и это Covid-19
В медицине есть несколько типовых патологических процессов.
 Например, воспаление. Не так важно, абсцесс пятки это, обострение тонзиллита или дерматит. Общие принципы повреждения и ответной реакции организма во многом схожи. Ключевые механизмы при этом всегда сводятся к тому, что локально ткани начинают страдать от нехватки кислорода, развивается ацидоз — смещение pH в кислую сторону. Плюс расширяются сосуды и увеличивается их проницаемость. В итоге жидкость из сосудистого русла устремляется в окружающие ткани и формирует отёк, который ещё больше ухудшает кровообращение. Бонусом ко всему, перестают работать механизмы защиты от свободных радикалов, такие как супероксиддисмутаза. В результате кислородные радикалы начинают повреждать мембраны клеток.
Например, воспаление. Не так важно, абсцесс пятки это, обострение тонзиллита или дерматит. Общие принципы повреждения и ответной реакции организма во многом схожи. Ключевые механизмы при этом всегда сводятся к тому, что локально ткани начинают страдать от нехватки кислорода, развивается ацидоз — смещение pH в кислую сторону. Плюс расширяются сосуды и увеличивается их проницаемость. В итоге жидкость из сосудистого русла устремляется в окружающие ткани и формирует отёк, который ещё больше ухудшает кровообращение. Бонусом ко всему, перестают работать механизмы защиты от свободных радикалов, такие как супероксиддисмутаза. В результате кислородные радикалы начинают повреждать мембраны клеток.Различные дерматиты, включая ковидные, не исключение. Поэтому, чтобы поддержать ткани в условиях гипоксии, будет оправдано использование комбинации из витаминов С и P. Витамины группы P относятся к производным флавоноида кверцетина. Они работают как антиоксиданты, снижая ломкость и проницаемость сосудов из-за перекисного окисления липидов клеток эндотелия в зонах гипоксии. В частности, они показаны при варикозном расширении вен, аллергических заболеваниях и заболеваниях, вызывающих сыпь (сыпной тиф, корь, скарлатина).
В частности, они показаны при варикозном расширении вен, аллергических заболеваниях и заболеваниях, вызывающих сыпь (сыпной тиф, корь, скарлатина).
Эта группа компонентов особенно хорошо работает, если её применять локально. Наша лаборатория в своё время разработала крайне эффективный гель Neo. Не обращайте внимания на то, что он «антивозрастной». В данном случае он будет очень уместен с точки зрения патогенеза процесса, который ухудшает микроциркуляцию и повреждает сосудистую стенку. В этом геле так же есть витамин C, а производное кверцетина представлено дигидрокверцетином, схожего по своему эффекту с рутозидом. Кроме того, его структура реализована на сложном фосфолипидном комплексе, который позволяет доставить все активные компоненты сквозь защитный липидный слой кожи. Если сыпь чешется — можно дополнительно посмотреть в сторону гелей с Диметинденом в составе. Это очень неплохой местный антигистаминный препарат, снимающий зуд.
В результате мы снизим воспаление и поможем коже прийти в нормальное состояние.
Если это не Covid-19
Если тесты отрицательные и у вас не Covid-19, то для начала радуемся.
Вспоминайте, что ели в ближайшее время. Я в своё время так пошла сдаваться врачам в местный кожно-венерологический диспансер с подозрением на страшную и коварную болезнь. Оказалось, что это банальная крапивница, вызванная недавно выпитым новым чаем «Горные травы». Что туда намешали, сказать трудно, но мой организм был возмущён. Врачи вкололи в мышцу живительную дозу глюкортикоидного гормона и отпустили обратно.
Если нет каких-то других проблем, можно принять антигистаминные препараты в обычной дозе, которую вам назначал врач при аллергии. Обычно этого будет достаточно, чтобы унять зуд и убрать аллергическую сыпь.
Лучше просто вымойте руки
Спирт и другие антисептики повреждают кожу
Не забывайте, что помимо вирусных заболеваний кожу также повреждает непрерывное мытьё рук антисептиками и мылом. Используйте их только тогда, когда это действительно необходимо. Не надо убивать естественный микробиом вашей кожи, поливая её агрессивными веществами каждые несколько минут.
Не надо убивать естественный микробиом вашей кожи, поливая её агрессивными веществами каждые несколько минут.
Используйте спирт тогда, когда не можете добраться до ближайшей раковины и мыла. Хоть мытьё рук вирус и не убивает, но полностью смывает его с кожи. Спирт способен растворять защитный липидный слой кожи, который позволяет нам противостоять бактериям и плесени, которые пытаются нас непрерывно сожрать. В итоге вы убиваете какое-то количество вирусов и бактерий, попавших на кожу, но оставляете её беззащитной. Следующая порция бактерий с дверной ручки придёт уже на повреждённую кожу и с большим удовольствием начнёт её колонизировать.
Если вы постоянно вынуждены обрабатывать руки дезинфицирующими растворами, особенно на спиртовой основе, могу посоветовать нашу серию Hydratation. Она должна помочь прикрыться от непрерывного химического повреждения. Ключевой компонент там — высокомолекулярная гиалуроновая кислота, которая помогает восстановить защитный слой и насытить кожу влагой.
Когда живёшь в респираторе
Вы никогда не засыпали лицом на рельефном полотенце? Когда встаёшь, смотришь в зеркало и видишь своё лицо в красивую клеточку. Когда вы сдавливаете кожу в одном и том же участке в течение продолжительного времени, вы блокируете ток крови в локально расположенных капиллярах. Обычно это довольно быстро проходит. Походил немного помятым, умылся и снова красивый.
Всё становится намного хуже, если вы носите респиратор и вынуждены туго затягивать его каждый раз во время работы. Деваться некуда, приходится защищаться. И вот тут человек получает самые натуральные пролежни, участки некроза, язвы и просто тяжёлые дерматиты в участках гипоксии. Недавно выходило научное исследование по повреждениям кожи у медиков, работающих с инфицированными больными. Примерно у половины была эритема и десквамация эпителия из-за ношения защитных масок и очков. Каждый десятый получил глубокие повреждения кожи в виде эрозии и язв. Не зря врачи просят людей, занимающихся 3D-печатью, изготовить различные конструкции для снижения нагрузки на кожу.
Примерно у половины была эритема и десквамация эпителия из-за ношения защитных масок и очков. Каждый десятый получил глубокие повреждения кожи в виде эрозии и язв. Не зря врачи просят людей, занимающихся 3D-печатью, изготовить различные конструкции для снижения нагрузки на кожу.
Поэтому, если без маски не обойтись — в первую очередь постарайтесь распределить нагрузку как можно равномернее. Например, тонкие петли обычной хирургической маски очень быстро травмируют нежную кожу за ушами. Плюс обязательно обрабатывайте участки, которые испытывают максимальную нагрузку, специальными средствами.
Мы долго занимались вопросами восстановления трофики кожи после повреждений. Одной из крутых разработок в этом направлении получился гель Интенсив-регенерация. У него очень мощный восстанавливающий эффект за счёт гиалуроновой кислоты, бета-глюкана и Д-пантенола. Плюс растительные экстракты для противовоспалительного эффекта.
Идеально красиво не будет, но коже будет намного легче.
Перчатки
В ряде городов страны, в частности в Москве, сделали обязательным ношение перчаток.
 Эффективность этого решения напрямую зависит от того, насколько вы привыкли их носить. Сами по себе перчатки не помогут снизить риск заражения. Вирус, даже в виде лужи инфицированной слизи на сиденье метро, не может проникнуть через кожу рук в организм. Вы должны самостоятельно втереть его в глаза, нос или рот. Скорее всего, снижение рисков будет связано с тем, что большинству людей непривычно носить перчатки и они будут вспоминать, что лицо трогать не стоит.
Эффективность этого решения напрямую зависит от того, насколько вы привыкли их носить. Сами по себе перчатки не помогут снизить риск заражения. Вирус, даже в виде лужи инфицированной слизи на сиденье метро, не может проникнуть через кожу рук в организм. Вы должны самостоятельно втереть его в глаза, нос или рот. Скорее всего, снижение рисков будет связано с тем, что большинству людей непривычно носить перчатки и они будут вспоминать, что лицо трогать не стоит.Профессиональным хирургам и другим врачам не повезло. Для них это уже вторая кожа. Тут можно посоветовать купить максимально уродливые перчатки, которые будут не очень удобны. Например, взять полиэтиленовые, как для бургеров.
Многие столкнутся с профессиональной проблемой многих врачей — аллергией на латекс, если вы выберете этот материал. Внешне это выглядит как типичный контактный дерматит с покраснением и зудом. Я бы посоветовала в первую очередь исключить аллерген, тщательно вымыть руки от частичек латекса на руках и обработать гелем Интенсив-регенерация.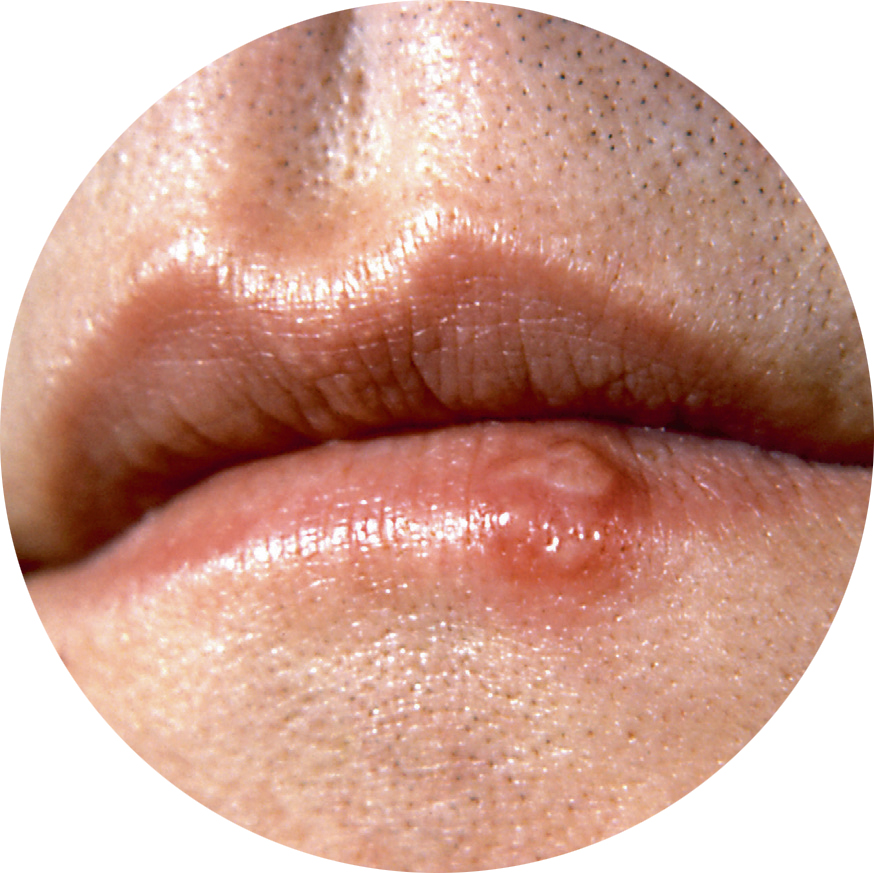 Он отлично себя показал при аллергических дерматитах. Я думаю, что про перчатки мы скоро сделаем отдельный большой пост.
Он отлично себя показал при аллергических дерматитах. Я думаю, что про перчатки мы скоро сделаем отдельный большой пост.
Не будьте ипохондриками
Внимание к своему организму — это очень важно. Только не нужно превращаться в робота Марвина из «Автостопом по Галактике». Просто постарайтесь максимально ограничить свои контакты с другими, если есть хоть какие-то подозрения, что вы заболели.
Если у вас появилась сыпь, но в течение пары недель не проявилось никаких других характерных симптомов и температуры, то, скорее всего, это не Covid-19, а неудачный стиральный порошок или что-то подобное.
А ещё можете зайти к нам в telegram-канал (@geltek_cosmetics). Там мы рассказываем интересные штуки про хроники нашей уютной лаборатории. Берегите себя.
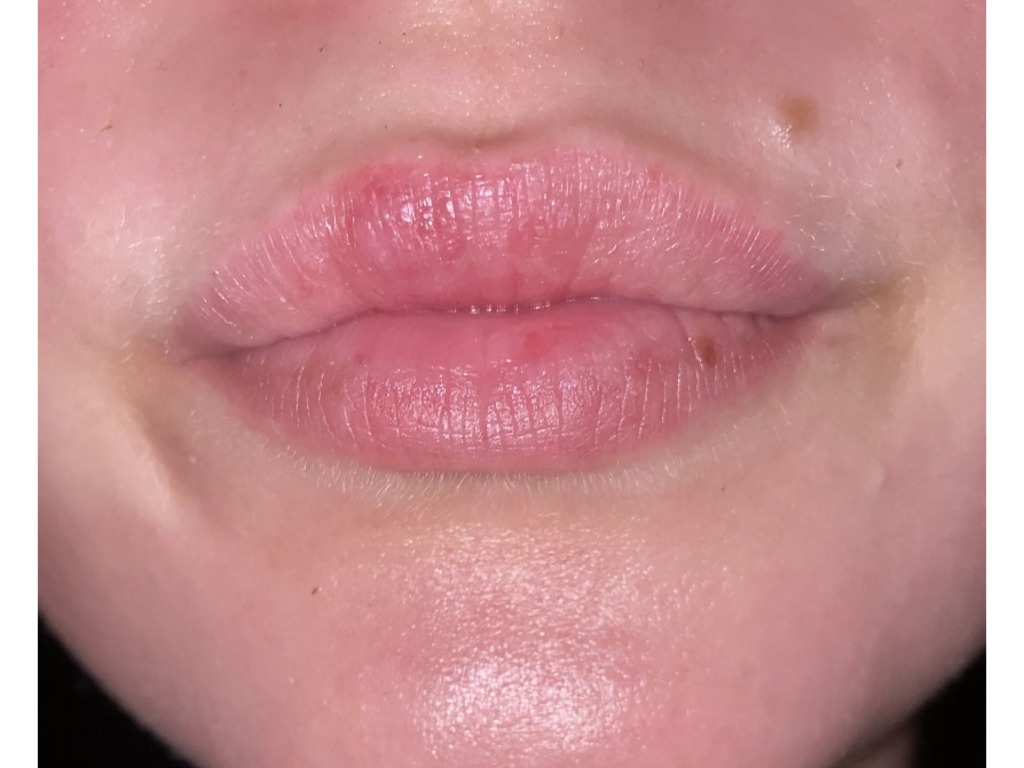
Белые точки под кожей на губах: причины, лечение, как избавиться
Дата публикации: 30.07.2018
Многие люди переживают, когда видят у себя маленькие белые точки на губах, считая, что это признак серьезных проблем со здоровьем. Одни прыщики могут возникнуть прямо на линии губ, под кожей, другие в виде белесых изъязвлений в уголках рта доставляют неудобство при еде. К счастью, врачи заявляют, что большинство из таких подкожных включений безвредны. Почему они появляются и как их убрать? Давайте рассмотрим возможные причины образования белых точек и способы их лечения.
Одни прыщики могут возникнуть прямо на линии губ, под кожей, другие в виде белесых изъязвлений в уголках рта доставляют неудобство при еде. К счастью, врачи заявляют, что большинство из таких подкожных включений безвредны. Почему они появляются и как их убрать? Давайте рассмотрим возможные причины образования белых точек и способы их лечения.
Почему появляются белые точки на губах и как от них избавиться
Крошечные белые гранулы безболезненны и особенно выделяются, если вытянуть губы. Вероятнее всего, вы захотите избавиться от них, ведь красоты они не добавляют. Что же они из себя представляют?
Фордайсовые гранулы
На фото видно, что эти безобидные крошечные кисты белого цвета выглядят, как приподнятые шишечки под кожей губ. Они не заразны. У некоторых людей имеются большие скопления таких точек внутри и вокруг губ. По словам дерматологов, гранулы Фордайса – это результат работы сальных желез и, скорее всего, их повышенной секреции. Единственный дискомфорт, который они вызывают, эстетический. Врачи не рекомендуют пытаться самостоятельно выдавливать белые кисты, а попробовать убрать их лазером.
Единственный дискомфорт, который они вызывают, эстетический. Врачи не рекомендуют пытаться самостоятельно выдавливать белые кисты, а попробовать убрать их лазером.
Прыщики на губах
Рельеф губ может быть изменен из-за распространения белых угрей, которые появляются из-за закупорки и переизбытка кожного сала. В качестве лечения можно использовать масло чайного дерева. Оно помогает уменьшить воспаление и удалить инфекцию, наносится точечно, прямо на головку угря. Иногда достаточно капельки средства, чтобы устранить прыщик с губ. Чтобы закрепить эффект, повторяйте процедуру несколько раз в день, пока белые точки и покраснение не исчезнут.
Кандидоз губ
Если ваши губы и область вокруг рта болезненны, кожа в уголках потрескалась и покраснела, то, скорее всего, у вас молочница. Эта грибковая инфекция вызывает появление белых точек и пятен на горле, языке и вокруг губ. Рост и развитие грибка под названием Candida происходит при нарушении естественного баланса микроорганизмов из-за антибиотиков, стресса, диабета, гормональных нарушений и снижении иммунитета. Чтобы предотвратить начало заболевания, рекомендуется особенно тщательно следить за гигиеной полости рта, ограничить прием продуктов, содержащих сахар. Хорошей противогрибковой активностью обладает яблочный уксус. Разбавьте его с водой в пропорции 1:1 и нанесите на пораженные участки на 10-15 минут. Такую процедуру повторяйте 2-3 раза в день, пока симптомы кандидоза полностью не исчезнут.
Чтобы предотвратить начало заболевания, рекомендуется особенно тщательно следить за гигиеной полости рта, ограничить прием продуктов, содержащих сахар. Хорошей противогрибковой активностью обладает яблочный уксус. Разбавьте его с водой в пропорции 1:1 и нанесите на пораженные участки на 10-15 минут. Такую процедуру повторяйте 2-3 раза в день, пока симптомы кандидоза полностью не исчезнут.
Стоматит
Еще одна причина появления белых пятнышек, которые проступают на внутренней стороне верхней или нижней губы. Ранки очень болезненны, имеют красные края и белый центр, начинаются с крошечных точек и постепенно разрастаются. Существует ряд факторов, способствующих возникновению стоматита:
- травмы губ;
- стресс;
- чувствительность к определенным продуктам питания;
- недостаток витаминов;
- бактерия Helicobacter pylori.
Так, заболевание нередко обостряется после поедания чипсов, соленых орешков и сухариков, кислых фруктов, которые могут раздражать слизистую рта. Облегчить дискомфорт при стоматите и ускорить заживление язвочек помогает целебная паста с пищевой содой. Смешайте 1 столовую ложку сыпучего продукта с несколькими каплями воды и нанесите смесь на ранку.
Облегчить дискомфорт при стоматите и ускорить заживление язвочек помогает целебная паста с пищевой содой. Смешайте 1 столовую ложку сыпучего продукта с несколькими каплями воды и нанесите смесь на ранку.
Успокоит боль и использованный чайный пакетик. Из медпрепаратов отлично помогает смазывание 1% водным раствором метиленового синего («синькой» в народе).
Простуда, вызванная вирусом простого герпеса
Белые точки нередко образуются после покалывания и ощущения зуда на губах, а затем превращаются в волдыри, которые очень неприятны из-за болезненности. Когда пузыри лопаются, они покрываются корочкой. Длится это состояние до 2 недель, вызывается вирусом простого герпеса HSV-1, и очень заразительно, легко распространяется на крылья носа, щеки. Герпетическая лихорадка провоцируется:
- стрессом;
- усталостью;
- переохлаждением;
- солнечной инсоляцией;
- проблемами с кишечником;
-
другими инфекциями.

Для лечения болезненных симптомов герпеса, кроме мазей на основе ацикловира, применяется мед, масло чайного дерева, прием витамина С и лизина (в разных формах), который оказывает выраженное противоотечное и обезболивающее действие.
Милия
Маленькие белые точки вокруг губ могут быть признаком милии – кожной патологии, вызванной кератином (белком), который попадает под кожу и разрастается в виде крошечных кист. Эти образования обычно не требуют лечения и проходят сами по себе.
В редких случаях болячки на губе, деснах, слизистой рта, покрытые белым или красным налетом, могут быть симптомом серьезного заболевания. Если они долго не заживают, то в обязательном порядке требуют консультации у онколога.
Мне нравится 1
Похожие посты
Оставить комментарий
причины и лечение, аллергия на солнечный свет › Клиника «Форпост»
Аллергия на солнце в виде экзогенного фотодерматита
В качестве наиболее яркого примера экзогенного фотодерматита можно привести так называемый луговой дерматит. Летом, в период цветения, многие луговые растения выделяют особые вещества — фурокумарины, которые оседают на коже при нахождении человека в этих местах. При одновременном воздействии ультрафиолета у некоторых чувствительных к нему людей может возникать покраснение кожи и пузырьки (везикулы и пустулы). Высыпания сопровождаются сильным зудом. В дальнейшем на пораженных участках кожи остается длительная пигментация.
Летом, в период цветения, многие луговые растения выделяют особые вещества — фурокумарины, которые оседают на коже при нахождении человека в этих местах. При одновременном воздействии ультрафиолета у некоторых чувствительных к нему людей может возникать покраснение кожи и пузырьки (везикулы и пустулы). Высыпания сопровождаются сильным зудом. В дальнейшем на пораженных участках кожи остается длительная пигментация.
Аллергия на солнце или фотодерматит может также возникнуть, если перед выходом на солнце чувствительный к нему человек помазался кремом или мазью, или воспользовался духами и дезодорантом. Вещества, входящие в состав различных косметических или парфюмерных средств, могут вступать в реакцию с ультрафиолетовыми лучами и вызывать аллергическую реакцию. Такими свойствами обладают, к примеру, эозин, который может содержаться в губной помаде, и парааминобензойная кислота (ПАВА), входящая в состав некоторых солнцезащитных кремов. Кроме того, подобным действием обладают полиненасыщенные жирные кислоты, ретиноиды, масло бергамота, зверобоя, розы, мускуса, сандала, сок укропа, петрушки, борная, салициловая кислоты, фенол, ртутные препараты.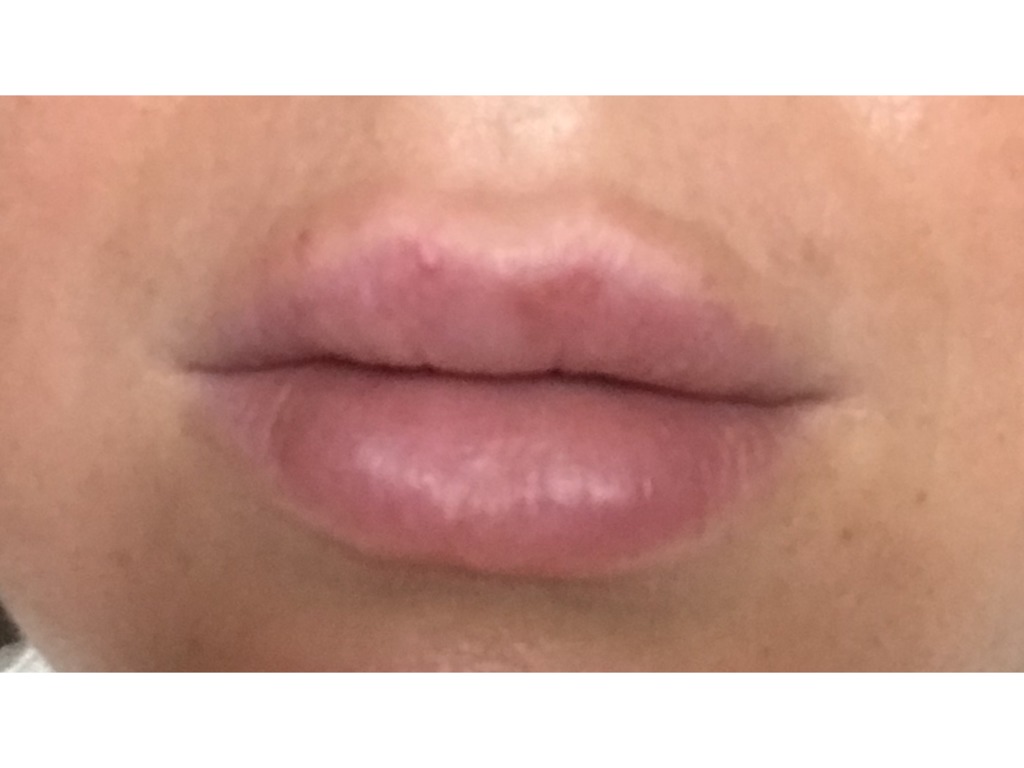
Чаще других аллергией на солнце страдают люди со светлой кожей и маленькие дети, чьи механизмы защитной реакции кожи значительно слабее.
Фотодерматит часто вызывают многие лекарственные средства. Таким эффектом обладают, в частности, сульфаниламиды, барбитураты, аминазин, некоторые антибиотики (доксициклин, тетрациклин), антигистаминные препараты, некоторые сердечно-сосудистые средства (амиодарон, тразикор), цитостатики, некоторые нестероидные противовоспалительные препараты (ибупрофен, аспирин), оральные контрацептивы.
Кроме этого, повышенная реакция кожи на солнечные лучи появляется тогда, когда кожа «ослаблена» каким-то дополнительным воздействием — пилингом, татуажем с использованием солей кадмия.
Типы, провоцирующие факторы, причины и лечение
Экзема на губах, также называемая дерматитом губ или экзематозным хейлитом, вызывает характерное покраснение, сушку и шелушение губ.
Экзема относится к группе кожных заболеваний, которые могут вызывать зудящие высыпания, трещины на коже и болезненные волдыри. Люди с экземой обычно переживают периоды обострений и ремиссии на протяжении всей жизни.
Люди с экземой обычно переживают периоды обострений и ремиссии на протяжении всей жизни.
Люди могут получить экзему на губах из-за генетики или в результате факторов окружающей среды, таких как раздражающие вещества в продуктах для губ или привычное облизывание губ.
В этой статье мы рассмотрим причины, симптомы и варианты лечения экземы на губах.
Существует несколько различных типов экземы на губах, в том числе следующие:
- Раздражающий контактный хейлит возникает в результате внешнего раздражения, например, облизывания губ, косметических средств и факторов окружающей среды.
- Контактный аллергический хейлит — это аллергическая реакция на продукты для губ, стоматологические материалы, зубную пасту или лекарства.
- Угловой хейлит развивается из-за грибковой инфекции, обычно Candida , или бактериальной инфекции. Человек может заразиться инфекцией из-за облизывания губ, протезов или подтяжек или других факторов, вызывающих скопление слюны в уголках рта.
 Угловой хейлит часто встречается у людей с диабетом.
Угловой хейлит часто встречается у людей с диабетом.
Симптомы экземы губ могут возникать на одной или обеих губах, а также могут поражать кожу внутри и вокруг рта.
Симптомы экземы на губах могут включать:
- красная сыпь на губах или вокруг них
- сухость или шелушение
- расщепление или шелушение кожи
- зуд
- жжение
- боль
- воспаление
разные факторы могут вызвать экзему губ у разных людей.Это может помочь определить, когда возникают симптомы, чтобы попытаться определить причину экземы губ.
Факторы, которые могут вызвать экзему губ, включают:
- определенные продукты для губ, такие как определенные химические вещества в помадах и гигиенических помадах
- ароматизаторы, мыло, бытовые чистящие средства и ткани
- сухая кожа, которая может ухудшиться в холодном и сухом климате
- специфические продукты
- сигаретный дым
- пыльца
- респираторные инфекции
- стресс
- потливость
- изменения уровня гормонов

Изображение предоставлено: Джеймс Хейлман, доктор медицины, 2014.
У людей с атопическим дерматитом могут развиться симптомы экземы на губах или вокруг них.
Во многих случаях экзема губ возникает при контакте с веществами, вызывающими раздражение или аллергическую реакцию. Экзема обычно не является заразным заболеванием.
Однако угловой хейлит заразен, потому что его вызывает инфекция.
Людям, у которых наблюдаются симптомы экземы на коже, следует обратиться к врачу или дерматологу для диагностики, лечения и помощи в выявлении возможных аллергенов.
Факторы риска экземы на губах могут включать:
- семейный анамнез экземы или аллергии
- стресс
- работу или действия, связанные с раздражающими веществами
- с использованием новых продуктов для полости рта, таких как губная помада или зубная паста
- чувствительность к холодному или жаркому климату
- простуда или грипп
- изменения уровня гормонов, особенно у женщин
Варианты лечения экземы на губах могут включать следующие лекарства и домашние средства:
- лечебные кремы, включая кортикостероиды
- регулярное увлажнение
- бальзамы для губ
- противогрибковые кремы от углового хейлита
Национальная ассоциация экземы рекомендует следующие природные средства для облегчения симптомов экземы в целом.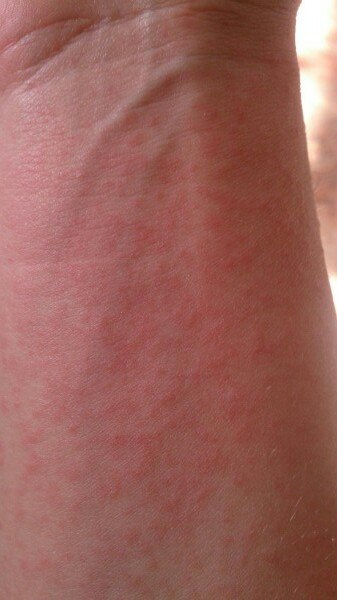 Люди должны убедиться, что любые натуральные средства, требующие местного нанесения на губы, съедобны.
Люди должны убедиться, что любые натуральные средства, требующие местного нанесения на губы, съедобны.
Яблочный уксус может гореть, поэтому люди должны проверить чувствительность кожи, нанеся небольшое количество при первом использовании.
В некоторых случаях люди могут использовать комбинацию натуральных средств. Тем не менее, лучше всегда разговаривать с врачом и делать тест на кожный пластырь перед использованием любых новых продуктов, чтобы избежать дальнейшего раздражения кожи.
Хотя эти методы лечения могут быть эффективными для облегчения симптомов экземы, они не являются ни лечением, ни профилактикой.
Лучший способ предотвратить экзему — выявить любые причины и триггеры и по возможности их избегать. Аллерголог может определить возможные аллергии, которые могут быть первопричиной экземы, а врач может посоветовать профилактические меры и варианты лечения.
Люди могут снизить риск развития экземы губ с помощью:
- выявления аллергий и избегания аллергенов, в том числе косметических или пищевых продуктов
- проведения кожных пластырей перед использованием любых новых продуктов для местного применения
- перехода на натуральные продукты, содержащие меньше химических веществ и ароматизаторы
- , снижающие уровень стресса, так как это общий спусковой механизм для экземы
- избегание сигаретного дыма
- удаление бактерий с кожи путем регулярного мытья рук и лица
- лечение основных проблем со здоровьем
- с соблюдением рекомендаций врач или дерматолог
Люди могут принять симптомы других заболеваний за экзему.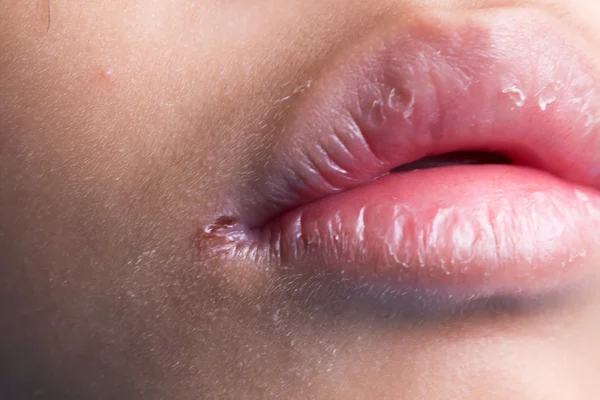 Подобные симптомы также могут указывать на следующее:
Подобные симптомы также могут указывать на следующее:
Врач может поставить точный диагноз и порекомендовать эффективное лечение.
Экзема на губах — это кожное заболевание, вызывающее покраснение, сушку и шелушение губ.
Экзема губ обычно возникает после контакта с раздражителями или аллергенами, хотя в некоторых случаях может возникнуть в результате инфекции.
Различные методы лечения и домашние средства могут облегчить симптомы. Обратитесь к врачу для постановки диагноза, чтобы выбрать правильный метод лечения.
Типы, триггеры, причины и лечение
Экзема на губах, также называемая дерматитом губ или экзематозным хейлитом, вызывает характерное покраснение, сушку и шелушение губ.
Экзема относится к группе кожных заболеваний, которые могут вызывать зудящие высыпания, трещины на коже и болезненные волдыри. Люди с экземой обычно переживают периоды обострений и ремиссии на протяжении всей жизни.
Люди могут получить экзему на губах из-за генетики или в результате факторов окружающей среды, таких как раздражающие вещества в продуктах для губ или привычное облизывание губ.
В этой статье мы рассмотрим причины, симптомы и варианты лечения экземы на губах.
Существует несколько различных типов экземы на губах, в том числе следующие:
- Раздражающий контактный хейлит возникает в результате внешнего раздражения, например, облизывания губ, косметических средств и факторов окружающей среды.
- Контактный аллергический хейлит — это аллергическая реакция на продукты для губ, стоматологические материалы, зубную пасту или лекарства.
- Угловой хейлит развивается из-за грибковой инфекции, обычно Candida , или бактериальной инфекции. Человек может заразиться инфекцией из-за облизывания губ, протезов или подтяжек или других факторов, вызывающих скопление слюны в уголках рта. Угловой хейлит часто встречается у людей с диабетом.
Симптомы экземы губ могут возникать на одной или обеих губах, а также могут поражать кожу внутри и вокруг рта.
Симптомы экземы на губах могут включать:
- красная сыпь на губах или вокруг них
- сухость или шелушение
- расщепление или шелушение кожи
- зуд
- жжение
- боль
- воспаление
разные факторы могут вызвать экзему губ у разных людей.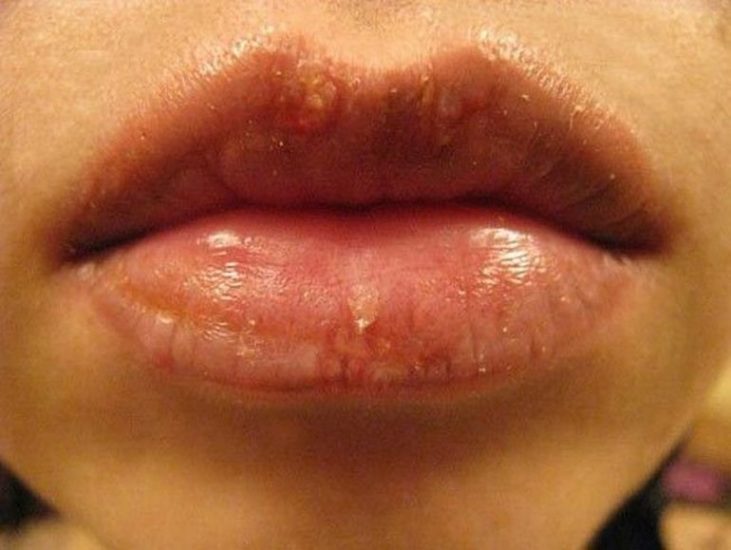 Это может помочь определить, когда возникают симптомы, чтобы попытаться определить причину экземы губ.
Это может помочь определить, когда возникают симптомы, чтобы попытаться определить причину экземы губ.
Факторы, которые могут вызвать экзему губ, включают:
- определенные продукты для губ, такие как определенные химические вещества в помадах и гигиенических помадах
- ароматизаторы, мыло, бытовые чистящие средства и ткани
- сухая кожа, которая может ухудшиться в холодном и сухом климате
- специфические продукты
- сигаретный дым
- пыльца
- респираторные инфекции
- стресс
- потливость
- изменения уровня гормонов
Изображение предоставлено: Джеймс Хейлман, доктор медицины, 2014.
У людей с атопическим дерматитом могут развиться симптомы экземы на губах или вокруг них.
Во многих случаях экзема губ возникает при контакте с веществами, вызывающими раздражение или аллергическую реакцию. Экзема обычно не является заразным заболеванием.
Экзема обычно не является заразным заболеванием.
Однако угловой хейлит заразен, потому что его вызывает инфекция.
Людям, у которых наблюдаются симптомы экземы на коже, следует обратиться к врачу или дерматологу для диагностики, лечения и помощи в выявлении возможных аллергенов.
Факторы риска экземы на губах могут включать:
- семейный анамнез экземы или аллергии
- стресс
- работу или действия, связанные с раздражающими веществами
- с использованием новых продуктов для полости рта, таких как губная помада или зубная паста
- чувствительность к холодному или жаркому климату
- простуда или грипп
- изменения уровня гормонов, особенно у женщин
Варианты лечения экземы на губах могут включать следующие лекарства и домашние средства:
- лечебные кремы, включая кортикостероиды
- регулярное увлажнение
- бальзамы для губ
- противогрибковые кремы от углового хейлита
Национальная ассоциация экземы рекомендует следующие природные средства для облегчения симптомов экземы в целом. Люди должны убедиться, что любые натуральные средства, требующие местного нанесения на губы, съедобны.
Люди должны убедиться, что любые натуральные средства, требующие местного нанесения на губы, съедобны.
Яблочный уксус может гореть, поэтому люди должны проверить чувствительность кожи, нанеся небольшое количество при первом использовании.
В некоторых случаях люди могут использовать комбинацию натуральных средств. Тем не менее, лучше всегда разговаривать с врачом и делать тест на кожный пластырь перед использованием любых новых продуктов, чтобы избежать дальнейшего раздражения кожи.
Хотя эти методы лечения могут быть эффективными для облегчения симптомов экземы, они не являются ни лечением, ни профилактикой.
Лучший способ предотвратить экзему — выявить любые причины и триггеры и по возможности их избегать. Аллерголог может определить возможные аллергии, которые могут быть первопричиной экземы, а врач может посоветовать профилактические меры и варианты лечения.
Люди могут снизить риск развития экземы губ с помощью:
- выявления аллергий и избегания аллергенов, в том числе косметических или пищевых продуктов
- проведения кожных пластырей перед использованием любых новых продуктов для местного применения
- перехода на натуральные продукты, содержащие меньше химических веществ и ароматизаторы
- , снижающие уровень стресса, так как это общий спусковой механизм для экземы
- избегание сигаретного дыма
- удаление бактерий с кожи путем регулярного мытья рук и лица
- лечение основных проблем со здоровьем
- с соблюдением рекомендаций врач или дерматолог
Люди могут принять симптомы других заболеваний за экзему.Подобные симптомы также могут указывать на следующее:
Врач может поставить точный диагноз и порекомендовать эффективное лечение.
Экзема на губах — это кожное заболевание, вызывающее покраснение, сушку и шелушение губ.
Экзема губ обычно возникает после контакта с раздражителями или аллергенами, хотя в некоторых случаях может возникнуть в результате инфекции.
Различные методы лечения и домашние средства могут облегчить симптомы. Обратитесь к врачу для постановки диагноза, чтобы выбрать правильный метод лечения.
Типы, триггеры, причины и лечение
Экзема на губах, также называемая дерматитом губ или экзематозным хейлитом, вызывает характерное покраснение, сушку и шелушение губ.
Экзема относится к группе кожных заболеваний, которые могут вызывать зудящие высыпания, трещины на коже и болезненные волдыри. Люди с экземой обычно переживают периоды обострений и ремиссии на протяжении всей жизни.
Люди могут получить экзему на губах из-за генетики или в результате факторов окружающей среды, таких как раздражающие вещества в продуктах для губ или привычное облизывание губ.
В этой статье мы рассмотрим причины, симптомы и варианты лечения экземы на губах.
Существует несколько различных типов экземы на губах, в том числе следующие:
- Раздражающий контактный хейлит возникает в результате внешнего раздражения, например, облизывания губ, косметических средств и факторов окружающей среды.
- Контактный аллергический хейлит — это аллергическая реакция на продукты для губ, стоматологические материалы, зубную пасту или лекарства.
- Угловой хейлит развивается из-за грибковой инфекции, обычно Candida , или бактериальной инфекции. Человек может заразиться инфекцией из-за облизывания губ, протезов или подтяжек или других факторов, вызывающих скопление слюны в уголках рта. Угловой хейлит часто встречается у людей с диабетом.
Симптомы экземы губ могут возникать на одной или обеих губах, а также могут поражать кожу внутри и вокруг рта.
Симптомы экземы на губах могут включать:
- красная сыпь на губах или вокруг них
- сухость или шелушение
- расщепление или шелушение кожи
- зуд
- жжение
- боль
- воспаление
разные факторы могут вызвать экзему губ у разных людей.Это может помочь определить, когда возникают симптомы, чтобы попытаться определить причину экземы губ.
Факторы, которые могут вызвать экзему губ, включают:
- определенные продукты для губ, такие как определенные химические вещества в помадах и гигиенических помадах
- ароматизаторы, мыло, бытовые чистящие средства и ткани
- сухая кожа, которая может ухудшиться в холодном и сухом климате
- специфические продукты
- сигаретный дым
- пыльца
- респираторные инфекции
- стресс
- потливость
- изменения уровня гормонов
Изображение предоставлено: Джеймс Хейлман, доктор медицины, 2014.
У людей с атопическим дерматитом могут развиться симптомы экземы на губах или вокруг них.
Во многих случаях экзема губ возникает при контакте с веществами, вызывающими раздражение или аллергическую реакцию. Экзема обычно не является заразным заболеванием.
Однако угловой хейлит заразен, потому что его вызывает инфекция.
Людям, у которых наблюдаются симптомы экземы на коже, следует обратиться к врачу или дерматологу для диагностики, лечения и помощи в выявлении возможных аллергенов.
Факторы риска экземы на губах могут включать:
- семейный анамнез экземы или аллергии
- стресс
- работу или действия, связанные с раздражающими веществами
- с использованием новых продуктов для полости рта, таких как губная помада или зубная паста
- чувствительность к холодному или жаркому климату
- простуда или грипп
- изменения уровня гормонов, особенно у женщин
Варианты лечения экземы на губах могут включать следующие лекарства и домашние средства:
- лечебные кремы, включая кортикостероиды
- регулярное увлажнение
- бальзамы для губ
- противогрибковые кремы от углового хейлита
Национальная ассоциация экземы рекомендует следующие природные средства для облегчения симптомов экземы в целом.Люди должны убедиться, что любые натуральные средства, требующие местного нанесения на губы, съедобны.
Яблочный уксус может гореть, поэтому люди должны проверить чувствительность кожи, нанеся небольшое количество при первом использовании.
В некоторых случаях люди могут использовать комбинацию натуральных средств. Тем не менее, лучше всегда разговаривать с врачом и делать тест на кожный пластырь перед использованием любых новых продуктов, чтобы избежать дальнейшего раздражения кожи.
Хотя эти методы лечения могут быть эффективными для облегчения симптомов экземы, они не являются ни лечением, ни профилактикой.
Лучший способ предотвратить экзему — выявить любые причины и триггеры и по возможности их избегать. Аллерголог может определить возможные аллергии, которые могут быть первопричиной экземы, а врач может посоветовать профилактические меры и варианты лечения.
Люди могут снизить риск развития экземы губ с помощью:
- выявления аллергий и избегания аллергенов, в том числе косметических или пищевых продуктов
- проведения кожных пластырей перед использованием любых новых продуктов для местного применения
- перехода на натуральные продукты, содержащие меньше химических веществ и ароматизаторы
- , снижающие уровень стресса, так как это общий спусковой механизм для экземы
- избегание сигаретного дыма
- удаление бактерий с кожи путем регулярного мытья рук и лица
- лечение основных проблем со здоровьем
- с соблюдением рекомендаций врач или дерматолог
Люди могут принять симптомы других заболеваний за экзему.Подобные симптомы также могут указывать на следующее:
Врач может поставить точный диагноз и порекомендовать эффективное лечение.
Экзема на губах — это кожное заболевание, вызывающее покраснение, сушку и шелушение губ.
Экзема губ обычно возникает после контакта с раздражителями или аллергенами, хотя в некоторых случаях может возникнуть в результате инфекции.
Различные методы лечения и домашние средства могут облегчить симптомы. Обратитесь к врачу для постановки диагноза, чтобы выбрать правильный метод лечения.
Периоральный дерматит: симптомы, причины и лечение
Что такое периоральный дерматит?
Периоральный дерматит — это воспалительная сыпь, поражающая кожу вокруг рта. Сыпь может распространиться на нос или даже на глаза. В этом случае это называется периорифическим дерматитом.
Обычно появляется в виде чешуйчатой или красной неровной сыпи вокруг рта. Могут быть прозрачные выделения жидкости. Также могут возникнуть покраснение, легкий зуд и жжение.
Периоральный дерматит чаще встречается у женщин в возрасте от 16 до 45 лет, но может наблюдаться у всех возрастов, рас и национальностей.Также встречается у детей любого возраста.
Без правильного лечения случаи периорального дерматита проходят, но могут появиться позже. Эпизоды периорального дерматита могут длиться недели и даже месяцы.
Причина периорального дерматита неизвестна. Однако специалисты предполагают, что это может произойти после применения сильнодействующих стероидов для местного применения на коже. Их могут назначить для лечения другого заболевания. Назальные спреи, содержащие кортикостероиды, также могут вызывать периоральный дерматит.
Некоторые ингредиенты косметики также могут вызывать периоральный дерматит.Кремы для тяжелой кожи, содержащие вазелин или парафин, могут вызвать или усугубить это состояние.
Другие факторы, которые могут вызвать это состояние, включают:
Периоральный дерматит обычно проявляется в виде красных шишек вокруг рта и в складках вокруг носа.
Шишки могут иметь чешуйчатый вид. Также они могут появиться:
- в области под глазами
- на лбу
- на подбородке
Эти небольшие шишки могут содержать гной или жидкость.Они могут напоминать прыщи.
Вы можете испытывать такие симптомы, как жжение или зуд, особенно когда сыпь усиливается.
Ваш врач или дерматолог часто может диагностировать периоральный дерматит, просто визуально осмотрев вашу кожу вместе с историей болезни.
Ваш врач может также провести посев на коже, чтобы исключить возможную инфекцию. Во время этого теста врач возьмет небольшой участок кожи на пораженном участке. Они отправят образец в лабораторию, чтобы проверить клетки кожи на наличие бактерий или грибков.
Ваш врач может также выполнить биопсию кожи, особенно если сыпь не поддается стандартному лечению.
Американский остеопатический колледж дерматологии (AOCD) рекомендует по возможности прекратить использование местных стероидных кремов или назальных спреев, содержащих стероиды. Эти продукты могут усугубить симптомы и, вероятно, ответственны за симптомы.
Однако важно поговорить с врачом, прежде чем прекращать прием любых лекарств. Если вас беспокоит ваше состояние и у вас еще нет дерматолога, вы можете найти врачей в вашем районе с помощью инструмента Healthline FindCare.
Ваш врач назначит вам лечение в зависимости от тяжести вашего состояния. В некоторых случаях использование мягкого мыла и отказ от жирных кремов для кожи и фторированной зубной пасты могут облегчить симптомы. Лекарства также могут ускорить заживление.
Лекарства, отпускаемые по рецепту
Лекарства, которые ваш врач может назначить для лечения вашего состояния, включают:
- местные антибиотики, такие как метронидазол (Метрогель) и эритромицин
- иммунодепрессивные кремы, такие как пимекролимус или крем от такролимуса
- для местного применения. такие как адапален или азелаиновая кислота
- пероральные антибиотики, такие как доксициклин, тетрациклин, миноциклин или изотретиноин, для более тяжелых случаев
Диета и образ жизни
Часть лечения периорального дерматита включает изменения образа жизни, которые могут помочь предотвратить его.Примите во внимание следующее:
- Избавьтесь от жестких скрабов для лица или ароматизированных моющих средств. Вместо этого во время обострения используйте только теплую воду. После заживления используйте только мягкое мыло и не трите кожу.
- Избегайте стероидных кремов — даже гидрокортизона без рецепта.
- Прекратите использовать или сократите использование макияжа, косметики и солнцезащитного крема.
- Часто стирайте наволочки и полотенца в горячей воде.
- Ограничьте употребление слишком соленой или острой пищи. Они могут раздражать кожу вокруг рта.
Некоторые люди более подвержены или подвержены риску развития периорального дерматита, чем другие. Факторы риска включают:
- пол (у женщин вероятность развития этого состояния выше, чем у мужчин)
- использование стероидных кремов или мазей для лица
- возраст (подростки, молодые люди и взрослые среднего возраста, скорее всего, будут затронуты)
- аллергия в анамнезе
- гормональный дисбаланс
Существует несколько общих триггеров, которые могут привести к вспышке периорального дерматита.Их следует по возможности избегать.
Эти триггеры включают:
- использование стероидного крема на лице
- макияж и очищающие средства, которые наносятся на пораженный или раздраженный участок, что может усугубить обострения
- противозачаточные таблетки
- фторированная зубная паста
Периоральный дерматит трудно поддается лечению и может длиться месяцами. Согласно AOCD, даже после нескольких недель лечения состояние может ухудшиться, прежде чем оно улучшится.
У некоторых людей периоральный дерматит может перейти в хроническую форму.
Поскольку причины периорального дерматита различны, а причина до конца не изучена, надежного способа избежать его не существует.
Есть несколько вещей, которые вы можете сделать, чтобы облегчить его или предотвратить его ухудшение:
Избегайте местных стероидов
Избегайте стероидных кремов и мазей, если это специально не рекомендовано вашим врачом. Если другой практикующий врач прописывает стероиды для местного применения, обязательно сообщите ему, что у вас периоральный дерматит.
Как правило, это чаще возникает при приеме более сильных стероидов для местного применения, чем при приеме более слабых. Используйте самый слабый из возможных для лечения болезни.
Осторожно используйте косметику.
Избегайте использования тяжелых косметических средств или кремов для кожи. Спросите своего врача о том, какие увлажняющие средства можно использовать. Попробуйте сменить бренд, если решите и дальше пользоваться косметикой.
Перейдите на мягкие очищающие и увлажняющие средства. Спросите у дерматолога рекомендации, которые лучше всего подходят для вашей кожи.
Защитите свою кожу
Ограничьте время, в течение которого ваша кожа контактирует с элементами. Ультрафиолетовые (УФ) лучи солнца, тепло и ветер могут усугубить периоральный дерматит. Некоторые лекарства, используемые для лечения периорального дерматита, также делают вашу кожу чувствительной к солнцу.
Обязательно защитите свою кожу, если будете находиться на солнце в течение длительного времени.
Периоральный дерматит: симптомы, причины и лечение
Что такое периоральный дерматит?
Периоральный дерматит — это воспалительная сыпь, поражающая кожу вокруг рта.Сыпь может распространиться на нос или даже на глаза. В этом случае это называется периорифическим дерматитом.
Обычно появляется в виде чешуйчатой или красной неровной сыпи вокруг рта. Могут быть прозрачные выделения жидкости. Также могут возникнуть покраснение, легкий зуд и жжение.
Периоральный дерматит чаще встречается у женщин в возрасте от 16 до 45 лет, но может наблюдаться у всех возрастов, рас и национальностей. Также встречается у детей любого возраста.
Без правильного лечения случаи периорального дерматита проходят, но могут появиться позже.Эпизоды периорального дерматита могут длиться недели и даже месяцы.
Причина периорального дерматита неизвестна. Однако специалисты предполагают, что это может произойти после применения сильнодействующих стероидов для местного применения на коже. Их могут назначить для лечения другого заболевания. Назальные спреи, содержащие кортикостероиды, также могут вызывать периоральный дерматит.
Некоторые ингредиенты косметики также могут вызывать периоральный дерматит. Кремы для тяжелой кожи, содержащие вазелин или парафин, могут вызвать или усугубить это состояние.
Другие факторы, которые могут вызвать это состояние, включают:
Периоральный дерматит обычно проявляется в виде красных шишек вокруг рта и в складках вокруг носа.
Шишки могут иметь чешуйчатый вид. Также они могут появиться:
- в области под глазами
- на лбу
- на подбородке
Эти небольшие шишки могут содержать гной или жидкость. Они могут напоминать прыщи.
Вы можете испытывать такие симптомы, как жжение или зуд, особенно когда сыпь усиливается.
Ваш врач или дерматолог часто может диагностировать периоральный дерматит, просто визуально осмотрев вашу кожу вместе с историей болезни.
Ваш врач может также провести посев на коже, чтобы исключить возможную инфекцию. Во время этого теста врач возьмет небольшой участок кожи на пораженном участке. Они отправят образец в лабораторию, чтобы проверить клетки кожи на наличие бактерий или грибков.
Ваш врач может также выполнить биопсию кожи, особенно если сыпь не поддается стандартному лечению.
Американский остеопатический колледж дерматологии (AOCD) рекомендует по возможности прекратить использование местных стероидных кремов или назальных спреев, содержащих стероиды. Эти продукты могут усугубить симптомы и, вероятно, ответственны за симптомы.
Однако важно поговорить с врачом, прежде чем прекращать прием любых лекарств. Если вас беспокоит ваше состояние и у вас еще нет дерматолога, вы можете найти врачей в вашем районе с помощью инструмента Healthline FindCare.
Ваш врач назначит вам лечение в зависимости от тяжести вашего состояния. В некоторых случаях использование мягкого мыла и отказ от жирных кремов для кожи и фторированной зубной пасты могут облегчить симптомы. Лекарства также могут ускорить заживление.
Лекарства, отпускаемые по рецепту
Лекарства, которые ваш врач может назначить для лечения вашего состояния, включают:
- местные антибиотики, такие как метронидазол (Метрогель) и эритромицин
- иммунодепрессивные кремы, такие как пимекролимус или крем от такролимуса
- для местного применения. такие как адапален или азелаиновая кислота
- пероральные антибиотики, такие как доксициклин, тетрациклин, миноциклин или изотретиноин, для более тяжелых случаев
Диета и образ жизни
Часть лечения периорального дерматита включает изменения образа жизни, которые могут помочь предотвратить его.Примите во внимание следующее:
- Избавьтесь от жестких скрабов для лица или ароматизированных моющих средств. Вместо этого во время обострения используйте только теплую воду. После заживления используйте только мягкое мыло и не трите кожу.
- Избегайте стероидных кремов — даже гидрокортизона без рецепта.
- Прекратите использовать или сократите использование макияжа, косметики и солнцезащитного крема.
- Часто стирайте наволочки и полотенца в горячей воде.
- Ограничьте употребление слишком соленой или острой пищи. Они могут раздражать кожу вокруг рта.
Некоторые люди более подвержены или подвержены риску развития периорального дерматита, чем другие. Факторы риска включают:
- пол (у женщин вероятность развития этого состояния выше, чем у мужчин)
- использование стероидных кремов или мазей для лица
- возраст (подростки, молодые люди и взрослые среднего возраста, скорее всего, будут затронуты)
- аллергия в анамнезе
- гормональный дисбаланс
Существует несколько общих триггеров, которые могут привести к вспышке периорального дерматита.Их следует по возможности избегать.
Эти триггеры включают:
- использование стероидного крема на лице
- макияж и очищающие средства, которые наносятся на пораженный или раздраженный участок, что может усугубить обострения
- противозачаточные таблетки
- фторированная зубная паста
Периоральный дерматит трудно поддается лечению и может длиться месяцами. Согласно AOCD, даже после нескольких недель лечения состояние может ухудшиться, прежде чем оно улучшится.
У некоторых людей периоральный дерматит может перейти в хроническую форму.
Поскольку причины периорального дерматита различны, а причина до конца не изучена, надежного способа избежать его не существует.
Есть несколько вещей, которые вы можете сделать, чтобы облегчить его или предотвратить его ухудшение:
Избегайте местных стероидов
Избегайте стероидных кремов и мазей, если это специально не рекомендовано вашим врачом. Если другой практикующий врач прописывает стероиды для местного применения, обязательно сообщите ему, что у вас периоральный дерматит.
Как правило, это чаще возникает при приеме более сильных стероидов для местного применения, чем при приеме более слабых. Используйте самый слабый из возможных для лечения болезни.
Осторожно используйте косметику.
Избегайте использования тяжелых косметических средств или кремов для кожи. Спросите своего врача о том, какие увлажняющие средства можно использовать. Попробуйте сменить бренд, если решите и дальше пользоваться косметикой.
Перейдите на мягкие очищающие и увлажняющие средства. Спросите у дерматолога рекомендации, которые лучше всего подходят для вашей кожи.
Защитите свою кожу
Ограничьте время, в течение которого ваша кожа контактирует с элементами. Ультрафиолетовые (УФ) лучи солнца, тепло и ветер могут усугубить периоральный дерматит. Некоторые лекарства, используемые для лечения периорального дерматита, также делают вашу кожу чувствительной к солнцу.
Обязательно защитите свою кожу, если будете находиться на солнце в течение длительного времени.
Периоральный дерматит: симптомы, причины и лечение
Что такое периоральный дерматит?
Периоральный дерматит — это воспалительная сыпь, поражающая кожу вокруг рта.Сыпь может распространиться на нос или даже на глаза. В этом случае это называется периорифическим дерматитом.
Обычно появляется в виде чешуйчатой или красной неровной сыпи вокруг рта. Могут быть прозрачные выделения жидкости. Также могут возникнуть покраснение, легкий зуд и жжение.
Периоральный дерматит чаще встречается у женщин в возрасте от 16 до 45 лет, но может наблюдаться у всех возрастов, рас и национальностей. Также встречается у детей любого возраста.
Без правильного лечения случаи периорального дерматита проходят, но могут появиться позже.Эпизоды периорального дерматита могут длиться недели и даже месяцы.
Причина периорального дерматита неизвестна. Однако специалисты предполагают, что это может произойти после применения сильнодействующих стероидов для местного применения на коже. Их могут назначить для лечения другого заболевания. Назальные спреи, содержащие кортикостероиды, также могут вызывать периоральный дерматит.
Некоторые ингредиенты косметики также могут вызывать периоральный дерматит. Кремы для тяжелой кожи, содержащие вазелин или парафин, могут вызвать или усугубить это состояние.
Другие факторы, которые могут вызвать это состояние, включают:
Периоральный дерматит обычно проявляется в виде красных шишек вокруг рта и в складках вокруг носа.
Шишки могут иметь чешуйчатый вид. Также они могут появиться:
- в области под глазами
- на лбу
- на подбородке
Эти небольшие шишки могут содержать гной или жидкость. Они могут напоминать прыщи.
Вы можете испытывать такие симптомы, как жжение или зуд, особенно когда сыпь усиливается.
Ваш врач или дерматолог часто может диагностировать периоральный дерматит, просто визуально осмотрев вашу кожу вместе с историей болезни.
Ваш врач может также провести посев на коже, чтобы исключить возможную инфекцию. Во время этого теста врач возьмет небольшой участок кожи на пораженном участке. Они отправят образец в лабораторию, чтобы проверить клетки кожи на наличие бактерий или грибков.
Ваш врач может также выполнить биопсию кожи, особенно если сыпь не поддается стандартному лечению.
Американский остеопатический колледж дерматологии (AOCD) рекомендует по возможности прекратить использование местных стероидных кремов или назальных спреев, содержащих стероиды. Эти продукты могут усугубить симптомы и, вероятно, ответственны за симптомы.
Однако важно поговорить с врачом, прежде чем прекращать прием любых лекарств. Если вас беспокоит ваше состояние и у вас еще нет дерматолога, вы можете найти врачей в вашем районе с помощью инструмента Healthline FindCare.
Ваш врач назначит вам лечение в зависимости от тяжести вашего состояния. В некоторых случаях использование мягкого мыла и отказ от жирных кремов для кожи и фторированной зубной пасты могут облегчить симптомы. Лекарства также могут ускорить заживление.
Лекарства, отпускаемые по рецепту
Лекарства, которые ваш врач может назначить для лечения вашего состояния, включают:
- местные антибиотики, такие как метронидазол (Метрогель) и эритромицин
- иммунодепрессивные кремы, такие как пимекролимус или крем от такролимуса
- для местного применения. такие как адапален или азелаиновая кислота
- пероральные антибиотики, такие как доксициклин, тетрациклин, миноциклин или изотретиноин, для более тяжелых случаев
Диета и образ жизни
Часть лечения периорального дерматита включает изменения образа жизни, которые могут помочь предотвратить его.Примите во внимание следующее:
- Избавьтесь от жестких скрабов для лица или ароматизированных моющих средств. Вместо этого во время обострения используйте только теплую воду. После заживления используйте только мягкое мыло и не трите кожу.
- Избегайте стероидных кремов — даже гидрокортизона без рецепта.
- Прекратите использовать или сократите использование макияжа, косметики и солнцезащитного крема.
- Часто стирайте наволочки и полотенца в горячей воде.
- Ограничьте употребление слишком соленой или острой пищи. Они могут раздражать кожу вокруг рта.
Некоторые люди более подвержены или подвержены риску развития периорального дерматита, чем другие. Факторы риска включают:
- пол (у женщин вероятность развития этого состояния выше, чем у мужчин)
- использование стероидных кремов или мазей для лица
- возраст (подростки, молодые люди и взрослые среднего возраста, скорее всего, будут затронуты)
- аллергия в анамнезе
- гормональный дисбаланс
Существует несколько общих триггеров, которые могут привести к вспышке периорального дерматита.Их следует по возможности избегать.
Эти триггеры включают:
- использование стероидного крема на лице
- макияж и очищающие средства, которые наносятся на пораженный или раздраженный участок, что может усугубить обострения
- противозачаточные таблетки
- фторированная зубная паста
Периоральный дерматит трудно поддается лечению и может длиться месяцами. Согласно AOCD, даже после нескольких недель лечения состояние может ухудшиться, прежде чем оно улучшится.
У некоторых людей периоральный дерматит может перейти в хроническую форму.
Поскольку причины периорального дерматита различны, а причина до конца не изучена, надежного способа избежать его не существует.
Есть несколько вещей, которые вы можете сделать, чтобы облегчить его или предотвратить его ухудшение:
Избегайте местных стероидов
Избегайте стероидных кремов и мазей, если это специально не рекомендовано вашим врачом. Если другой практикующий врач прописывает стероиды для местного применения, обязательно сообщите ему, что у вас периоральный дерматит.
Как правило, это чаще возникает при приеме более сильных стероидов для местного применения, чем при приеме более слабых. Используйте самый слабый из возможных для лечения болезни.
Осторожно используйте косметику.
Избегайте использования тяжелых косметических средств или кремов для кожи. Спросите своего врача о том, какие увлажняющие средства можно использовать. Попробуйте сменить бренд, если решите и дальше пользоваться косметикой.
Перейдите на мягкие очищающие и увлажняющие средства. Спросите у дерматолога рекомендации, которые лучше всего подходят для вашей кожи.
Защитите свою кожу
Ограничьте время, в течение которого ваша кожа контактирует с элементами. Ультрафиолетовые (УФ) лучи солнца, тепло и ветер могут усугубить периоральный дерматит. Некоторые лекарства, используемые для лечения периорального дерматита, также делают вашу кожу чувствительной к солнцу.
Обязательно защитите свою кожу, если будете находиться на солнце в течение длительного времени.
Периоральный дерматит: симптомы, причины и лечение
Что такое периоральный дерматит?
Периоральный дерматит — это воспалительная сыпь, поражающая кожу вокруг рта.Сыпь может распространиться на нос или даже на глаза. В этом случае это называется периорифическим дерматитом.
Обычно появляется в виде чешуйчатой или красной неровной сыпи вокруг рта. Могут быть прозрачные выделения жидкости. Также могут возникнуть покраснение, легкий зуд и жжение.
Периоральный дерматит чаще встречается у женщин в возрасте от 16 до 45 лет, но может наблюдаться у всех возрастов, рас и национальностей. Также встречается у детей любого возраста.
Без правильного лечения случаи периорального дерматита проходят, но могут появиться позже.Эпизоды периорального дерматита могут длиться недели и даже месяцы.
Причина периорального дерматита неизвестна. Однако специалисты предполагают, что это может произойти после применения сильнодействующих стероидов для местного применения на коже. Их могут назначить для лечения другого заболевания. Назальные спреи, содержащие кортикостероиды, также могут вызывать периоральный дерматит.
Некоторые ингредиенты косметики также могут вызывать периоральный дерматит. Кремы для тяжелой кожи, содержащие вазелин или парафин, могут вызвать или усугубить это состояние.
Другие факторы, которые могут вызвать это состояние, включают:
Периоральный дерматит обычно проявляется в виде красных шишек вокруг рта и в складках вокруг носа.
Шишки могут иметь чешуйчатый вид. Также они могут появиться:
- в области под глазами
- на лбу
- на подбородке
Эти небольшие шишки могут содержать гной или жидкость. Они могут напоминать прыщи.
Вы можете испытывать такие симптомы, как жжение или зуд, особенно когда сыпь усиливается.
Ваш врач или дерматолог часто может диагностировать периоральный дерматит, просто визуально осмотрев вашу кожу вместе с историей болезни.
Ваш врач может также провести посев на коже, чтобы исключить возможную инфекцию. Во время этого теста врач возьмет небольшой участок кожи на пораженном участке. Они отправят образец в лабораторию, чтобы проверить клетки кожи на наличие бактерий или грибков.
Ваш врач может также выполнить биопсию кожи, особенно если сыпь не поддается стандартному лечению.
Американский остеопатический колледж дерматологии (AOCD) рекомендует по возможности прекратить использование местных стероидных кремов или назальных спреев, содержащих стероиды. Эти продукты могут усугубить симптомы и, вероятно, ответственны за симптомы.
Однако важно поговорить с врачом, прежде чем прекращать прием любых лекарств. Если вас беспокоит ваше состояние и у вас еще нет дерматолога, вы можете найти врачей в вашем районе с помощью инструмента Healthline FindCare.
Ваш врач назначит вам лечение в зависимости от тяжести вашего состояния. В некоторых случаях использование мягкого мыла и отказ от жирных кремов для кожи и фторированной зубной пасты могут облегчить симптомы. Лекарства также могут ускорить заживление.
Лекарства, отпускаемые по рецепту
Лекарства, которые ваш врач может назначить для лечения вашего состояния, включают:
- местные антибиотики, такие как метронидазол (Метрогель) и эритромицин
- иммунодепрессивные кремы, такие как пимекролимус или крем от такролимуса
- для местного применения. такие как адапален или азелаиновая кислота
- пероральные антибиотики, такие как доксициклин, тетрациклин, миноциклин или изотретиноин, для более тяжелых случаев
Диета и образ жизни
Часть лечения периорального дерматита включает изменения образа жизни, которые могут помочь предотвратить его.Примите во внимание следующее:
- Избавьтесь от жестких скрабов для лица или ароматизированных моющих средств. Вместо этого во время обострения используйте только теплую воду. После заживления используйте только мягкое мыло и не трите кожу.
- Избегайте стероидных кремов — даже гидрокортизона без рецепта.
- Прекратите использовать или сократите использование макияжа, косметики и солнцезащитного крема.
- Часто стирайте наволочки и полотенца в горячей воде.
- Ограничьте употребление слишком соленой или острой пищи. Они могут раздражать кожу вокруг рта.
Некоторые люди более подвержены или подвержены риску развития периорального дерматита, чем другие. Факторы риска включают:
- пол (у женщин вероятность развития этого состояния выше, чем у мужчин)
- использование стероидных кремов или мазей для лица
- возраст (подростки, молодые люди и взрослые среднего возраста, скорее всего, будут затронуты)
- аллергия в анамнезе
- гормональный дисбаланс
Существует несколько общих триггеров, которые могут привести к вспышке периорального дерматита.Их следует по возможности избегать.
Эти триггеры включают:
- использование стероидного крема на лице
- макияж и очищающие средства, которые наносятся на пораженный или раздраженный участок, что может усугубить обострения
- противозачаточные таблетки
- фторированная зубная паста
Периоральный дерматит трудно поддается лечению и может длиться месяцами. Согласно AOCD, даже после нескольких недель лечения состояние может ухудшиться, прежде чем оно улучшится.
У некоторых людей периоральный дерматит может перейти в хроническую форму.
Поскольку причины периорального дерматита различны, а причина до конца не изучена, надежного способа избежать его не существует.
Есть несколько вещей, которые вы можете сделать, чтобы облегчить его или предотвратить его ухудшение:
Избегайте местных стероидов
Избегайте стероидных кремов и мазей, если это специально не рекомендовано вашим врачом. Если другой практикующий врач прописывает стероиды для местного применения, обязательно сообщите ему, что у вас периоральный дерматит.
Как правило, это чаще возникает при приеме более сильных стероидов для местного применения, чем при приеме более слабых. Используйте самый слабый из возможных для лечения болезни.
Осторожно используйте косметику.
Избегайте использования тяжелых косметических средств или кремов для кожи. Спросите своего врача о том, какие увлажняющие средства можно использовать. Попробуйте сменить бренд, если решите и дальше пользоваться косметикой.
Перейдите на мягкие очищающие и увлажняющие средства. Спросите у дерматолога рекомендации, которые лучше всего подходят для вашей кожи.
Защитите свою кожу
Ограничьте время, в течение которого ваша кожа контактирует с элементами. Ультрафиолетовые (УФ) лучи солнца, тепло и ветер могут усугубить периоральный дерматит. Некоторые лекарства, используемые для лечения периорального дерматита, также делают вашу кожу чувствительной к солнцу.
Обязательно защитите свою кожу, если будете находиться на солнце в течение длительного времени.
