Гипертрофия небных миндалин — причины, симптомы, диагностика и лечение
Гипертрофия небных миндалин – это не связанное с воспалением, увеличение размеров лимфоидной ткани расположенной между дужками мягкого неба. Проявляется дискомфортом во время глотания, храпом, гнусавостью голоса, нарушениями артикуляции. Встречается у 35% населения Земли, около 90% из них – дети от 3 до 15 лет. Часто сочетается с аденоидами и ОРВИ.
Причины
По современной патогенетической теории, гипертрофия – это компенсаторная реакция на иммунодефицитные состояния. Причинами их возникновения является:
- Инфекционные заболевания.
- Снижение местной и общей сопротивляемости организма (гиповитаминоз, неправильное питание, переохлаждение, плохая экология).
- Генетические аномалии лимфатической системы.
Классификация
Выделяют три степени увеличения небных миндалин:
- Первая степень – перекрыто треть расстояния от края небной дужки до язычка.

- Вторая степень – лимфоидная ткань заполняет две трети пространства.
- Третья степень – миндалины «встречаются» у язычка и соприкасаются между собой.
По формам заболевания выделяют:
- Гипертрофическая форма (физиологические и возрастные аномалии).
- Воспалительная форма (бактериальные инфекции).
- Гипертрофическо-аллергическая форма (сопровождается аллергическими симптомами).
Симптомы
Самые ранние проявления заболевания – дискомфорт при глотании и чувство «кома в горле». Затем возникает затруднение носового дыхания, расстройство сна, храп, свистящий шум при дыхании, кашель и дыхание ртом.
При гипертрофии второй и третьей степени снижается подвижность мягкого неба, нарушается артикуляция, появляется гнусавость, неразборчивость речи, искажение слов. Больной постоянно дышит через рот, так как хоаны перекрыты миндалинами и отекшей слизистой. Появляются приступы ночного апноэ (остановка дыхания во сне). Прогрессивно ухудшается слух.
Осложнения
Все осложнения связаны с нарушением проходимости Евстахиевых труб и хоан. Нарушение оттока секрета из носа, провоцирует присоединение бактериальной инфекции в воздухоносных полостях и среднем ухе.
Из-за дискомфортных ощущений во время глотания, появляется дисфагия, проявляющаяся снижением массы тела, авитаминозами и расстройствами желудочно-кишечного тракта. Из-за хронического недостатка кислорода страдает нервная система.
Диагностика
Диагноз выставляется врачом-оториноларингологом на основе следующей информации:
- Жалобы и анамнез.
- Фарингоскопия (размер, цвет, характер поверхности и консистенция миндалин).
- Клинический анализ крови (повышение лейкоцитов, эозинофилов, ускорение СОЭ).
- Рентгенография носоглотки (степень перекрытия просвета).
Дифференцировка проводится с тонзиллитом, лимфосаркомой, ангиной, внутриминдаликовым абсцессом.
Лечение
Терапия зависит от степени увеличения миндалин и делится на несколько этапов:
- Медикаментозное лечение:
- Обработка слизистых антисептиками
- Лимфотропные препараты.
- Физиотерапия:
- Озонотерапия
- Коротковолновое ультрафиолетовое излучение.
- Ингаляции.
- Электрофорез.
- Грязевые аппликации.
- Хирургическое лечение – тонзилэктомия.
Прогноз для жизни и здоровья благоприятный. После операции восстановление проходит быстро, нормализуется дыхание и речь. У детей гиперплазия первой степени может сама исчезнуть по мере роста ребенка. Специфическая профилактика не разработана.
Гипертрофия миндалин:Причины,Симптомы,Лечение | doc.ua
Причины
Гланды или небные миндалины – парные образования, которые находятся между языком и мягким небом. При этом размер миндалин у детей разный – у некоторых их практически не видно, а у других при фарингоскопии видно как они выступают за края небных дужек. Гланды играют важную роль в формировании иммунитета, это лимфоидный орган.
Нужно отметить, что при рождении ребенка у него весьма незрелая ткань гланд, по мере того как он растет, она совершенствуется. В процессе роста дети часто контактируют с различными инфекциями и вирусами, в городах дышат загрязненным воздухом и табачным дымом. Из-за этого формирующиеся ткани слишком стараются защитить организм и разрастаются, что вызывает увеличение миндалин. Такое случается далеко не со всеми детьми, наиболее важную роль играет наследственность, асфиксия во время родов, перенесенные вирусные и инфекционные заболевания во время беременности. Однако вышеперечисленные причины лишь в некоторой мере способствуют развитию заболевания, точные причины науке не известны.
В процессе роста дети часто контактируют с различными инфекциями и вирусами, в городах дышат загрязненным воздухом и табачным дымом. Из-за этого формирующиеся ткани слишком стараются защитить организм и разрастаются, что вызывает увеличение миндалин. Такое случается далеко не со всеми детьми, наиболее важную роль играет наследственность, асфиксия во время родов, перенесенные вирусные и инфекционные заболевания во время беременности. Однако вышеперечисленные причины лишь в некоторой мере способствуют развитию заболевания, точные причины науке не известны.
Если увеличение миндалин у детей явление не до конца изученное, то у взрослых такой симптом практически во всех случаях указывает на хронический тонзиллит. Но главное отличие тонзиллита в том, что при гипертрофии гланд воспалительный процесс отсутствует.
Симптомы
Опасность этого заболевания в том, что гипертрофия небных миндалин вызывает затруднение дыхания у малышей. Начавшуюся болезнь можно определить по гнусавому голосу и неразборчивой речи ребенка, некоторые согласные звуки могут произноситься неправильно.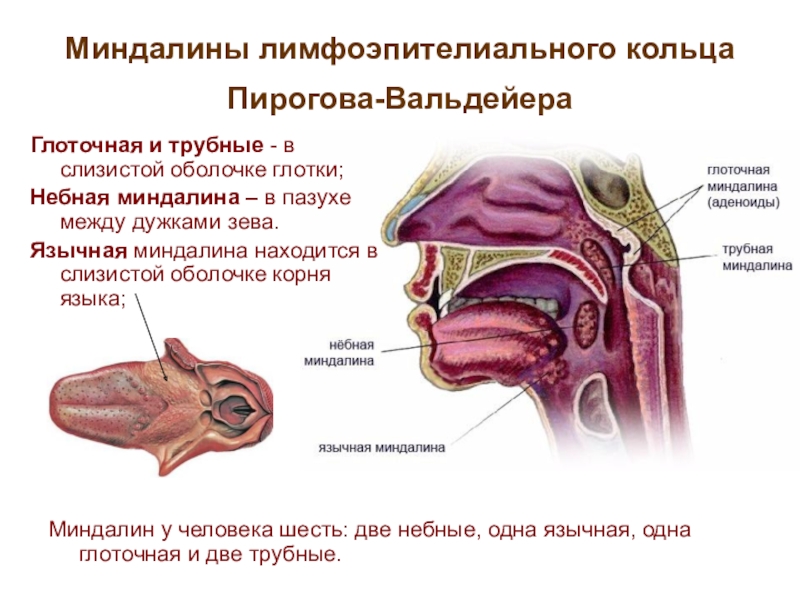 Малыш становится беспокойным по ночам, иногда храпит или кашляет, что неизменно влияет на качество ночного отдыха. Иногда гипертрофия миндалин у детей вызывает проблемы со слухом. Нельзя пускать болезнь на самотек, ведь из-за недостатка кислорода развивается гипоксия мозга, на фоне которой развиваются психические расстройства.
Малыш становится беспокойным по ночам, иногда храпит или кашляет, что неизменно влияет на качество ночного отдыха. Иногда гипертрофия миндалин у детей вызывает проблемы со слухом. Нельзя пускать болезнь на самотек, ведь из-за недостатка кислорода развивается гипоксия мозга, на фоне которой развиваются психические расстройства.
У такого заболевания как гипертрофия миндалин, степени выделяются в зависимости от того, сколько места будет занимать пораженная миндалина:
- при первой степени гипертрофии небных миндалин, пораженный орган занимает около трети пространства от средней линии глотки до края передней небной дужки;
- при второй степени пораженный орган может занимать более двух третьих пространства;
- третья степень характеризуется тем, что увеличенная миндалина занимает практически все расстояние от края передней небной дужки до средней линии глотки. Бывает, что заболевание так запускается, что гипертрофированные гланды прикасаются друг к другу.
Но при всех степенях, увеличение миндалин у детей — обратимый процесс, у многих подростков гланды со временем уменьшаются.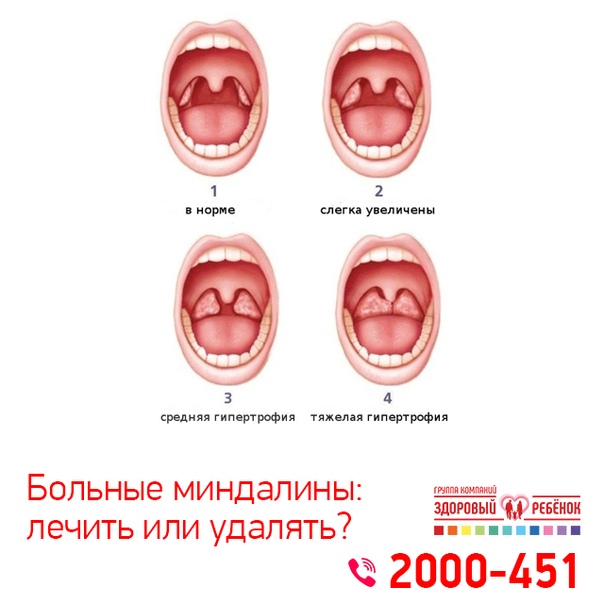 Если не обращать внимания на это заболевание, то оно чревато осложнениями – фарингитом и тонзиллитом.
Если не обращать внимания на это заболевание, то оно чревато осложнениями – фарингитом и тонзиллитом.
Диагностика
Как правило, о таком заболевание свидетельствуют специфические жалобы. Для подтверждения диагноза нужно сделать следующее:
- фарингоскопию – суть этой медицинской манипуляции в том, что врачом визуально осматривается слизистая оболочка горла. Процедура заключается в следующем:
- наносится раствор лидокаина на область задней стенки глотки и корня языка;
- доктор зажимает шпателем корень языка, после чего заводит зеркало за мягкое небо;
- поворачивая зеркало, врач оценивает состояние слизистой.
При гипертрофии миндалин видно, что они несколько увеличены, бледно-розового цвета, что свидетельствует об отсутствии воспаления.
Общий анализ крови – необходимо убедится, что это именно гипертрофия, которую можно спутать с гипертрофической формой хронического тонзиллита. Также нужно исключить лейкемию, лимфосаркоматоз, лимфогранулематоз, при которых гланды также могут значительно увеличиваться.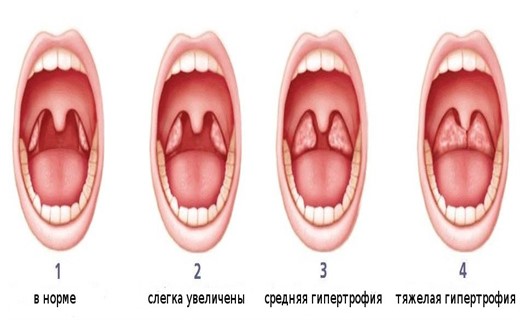
Лечение
Если болезнь только началась и была вовремя выявлена, то вполне достаточно выполнить такие меры:
- обычные полоскания, часто для этого используют раствор фурацилина;
- прижигания, которые выполняются раствором ляписа или колларгола;
- климатотерапия – особенно хорош морской либо горный воздух;
- санаторно-курортное лечение, включающее физиотерапию (УВЧ или электрофорез) и кислородные коктейли.
Если выявлена вторая или третья стадия гипертрофии миндалин, лечение включает проведение тонзилэктомии – амбулаторной операции, под местным наркозом, при которой удаляется часть миндалин.
Забронировать лекарства для восстановления после операции можно через наш сайт. Он включает в себя всю информацию о медицинских препаратов, а также дает возможность сделать заказ онлайн.
Профилактика
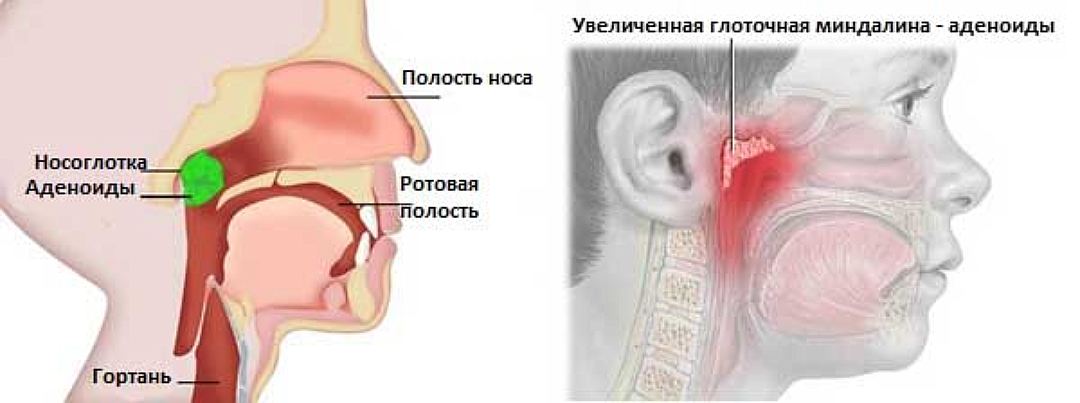
Гипертрофия небных миндалин › Болезни › ДокторПитер.ру
Гипертрофия небных миндалин – это их патологическое увеличение при отсутствии воспаления. Часто это заболевание сочетается с аденоидами. Встречается преимущественно у детей в возрасте 3-15 лет.
Признаки
При гипертрофии небных миндалин у ребенка затруднено дыхание. Голос при этом гнусавый, речь неразборчивая, некоторые согласные такие дети произносят неправильно. Страдающие гипертрофией небных миндалин спят беспокойно, кашляют по ночам, иногда храпят. Часто у них нарушен слух.
Из-за недостатка кислорода в мозге могут развиться психические расстройства.
Описание
Небные миндалины, их еще называют гландами, – это парные образования, расположенные между мягким нёбом и языком. Размеры их могут быть разные – у одних миндалин практически не видно при фарингоскопии, а у других они могут выступать за края небных дужек. Небные миндалины – лимфоидный орган, принимающий участие в формировании иммунитета.
Когда ребенок рождается, ткань миндалин еще незрелая, она совершенствуется в процессе взросления ребенка. А так как в это время она подвергается различным внешним воздействиям (инфекции, загрязненный воздух, табачный дым), для защиты от этих воздействий она может гипертрофировать (разрастаться). Это случается не у каждого ребенка. Врачи считают, что виноваты в разрастании ткани миндалин и наследственность, и инфекционные заболевания, и длительная асфиксия ребенка во время родов, и вирусные заболевания мамы во время беременности. Однако точные причины гипертрофии небных миндалин неизвестны. У взрослых увеличение миндалин – почти всегда признак хронического тонзиллита. Однако от тонзиллита гипертрофия небных миндалин отличается тем, что при гипертрофии нет воспалительного процесса.
Различают три степени гипертрофии небных миндалин, в зависимости от того, сколько пространства занимает одна миндалина:
-
I степень – если миндалина занимает треть пространства между краем передней небной дужки и средней линией глотки.

- II степень – если миндалина занимает две трети этого пространства.
- III степень – если миндалина занимает собой почти все это пространство. Бывает, что болезнь настолько запущена, что миндалины даже касаются друг друга.
Гипертрофия небных миндалин – часто процесс обратимый. У многих подростков ткань миндалин со временем уменьшается.
При гипертрофии небных миндалин возможны осложнения – фарингит и тонзиллит.
Диагностика
Диагноз «гипертрофия небных миндалин» ставится на основании жалоб пациента и фарингоскопии или УЗИ области глотки. При фарингоскопии видно, что миндалины увеличены, бледно-розового цвета, мягкие, но воспаления нет. Также делают общий анализ крови. Обязательно нужно убедиться, что это именно гипертрофия, а не гипертрофическая форма хронического тонзиллита. Необходимо также дифференцировать это заболевание с лимфосаркоматозом, лейкемией и лимфогранулематозом, при которых также бывает значительное увеличение миндалин.
Лечение
При начальных формах гипертрофии достаточно полосканий горла (например, раствором фурацилина), прижиганий (раствором колларгола или ляписа), санаторно-курортного лечения, климатотерапии. Особенно хорошо действует на миндалины морской и горный воздух. Часто назначают кислородные коктейли и физиотерапию: УВЧ на подчелюстные узлы, электрофорез грязевых растворов на подчелюстную область.
При II и III стадиях заболевания, если у ребенка есть трудности с дыханием и глотанием пищи, проводят тонзилэктомию (частичное удаление миндалин). Операцию проводят амбулаторно, под местным обезболиванием.
Профилактика
В качестве профилактики гипертрофии небных миндалин можно порекомендовать закаливание детей, правильное рациональное питание, активный образ жизни. Детям с первой стадией заболевания нужно периодически проходить осмотр у оториноларинголога.
© Доктор Питер
Гипертрофия аденоидов — признаки, симптомы, диагностика и лечение.

Гипертрофия аденоидов (аденоидные вегетации/разрастания, гипертрофия носоглоточной/глоточной миндалины) – это стойкое увеличение носоглоточной миндалины. Может встречаться как изолированно, так и в сочетании с гипертрофией небных миндалин.
Носоглоточная миндалина (аденоиды) – скопление лимфоэпителиальной ткани в верхней части носоглотки. Результат ее увеличения называется гипертрофией аденоидов, а при воспалении процесс называют аденоидитом. В сочетании с небными, трубными и язычной миндалинами составляют кольцо Пирогова-Вальдейера, расположенного на входе в верхние дыхательные пути и пищеварительный тракт и выполняющего роль местного иммунного барьера.
Гипертрофия аденоидов чаще всего наблюдается в возрасте от 2 до 6 лет, но может встречаться и в более позднем возрасте.
Существует несколько классификаций аденоидов по степени увеличения. Наиболее популярно разделение, основанное на субъективной оценке врачом размера миндалины при осмотре:
- I степень – просвет хоан перекрыт на 1/3
- II степень – просвет хоан перекрыт на 1/3–2/3
- III степень – хоаны закрыты аденоидами
полностью.

Однако недостаточно только оценки размера миндалины, важным критерием является тщательный сбор анамнеза.
Причины
Гипертрофия аденоидов I-II степени в возрасте от 2 до 6 лет зачастую является физиологическим процессом, который связан с тем, что ребенок начинает активно контактировать с окружающим миром и миндалина подвергается постоянной антигенной стимуляции.
Выраженная (или патологическая) гипертрофия, которая приводит к описанным ниже симптомам, может возникнуть из-за инфекционной или неинфекционной причины. Среди инфекционных выделяют следующие:
- вирусные (аденовирус, вирус Коксаки, цитомегаловирус, вирус Эпштейна-Барр, вирус простого герпеса, вирус парагриппа, риновирус и др.)
- бактериальные (Streptococcus, Haemophilus influenzae, Moraxella catarrhalis, Staphylococcus aureus, Neisseria, Mycoplasma pneumoniae, Fusobacterium, Peptostreptococcus, Prevotella и др.)
Среди неинфекционных причин выделяют
гастроэзофагеальный рефлюкс, аллергию, длительное воздействие сигаретного дыма.
Симптомы
Симптоматика при гипертрофии возникает из-за увеличения размеров миндалины и/или наличия в ней хронических воспалительных изменений (хронический аденоидит). Хотя эти процессы зачастую связаны (длительное воспаление приводит к гипертрофии), нужно учитывать, что так происходит не всегда. Например, при аденоидных вегетациях I степени могут присутствовать выраженные признаки хронического воспаления, а при вегетациях III степени может вообще не быть клинических проявлений. При физиологической гипертрофии процесс проходит без каких-либо симптомов либо с незначительными проявлениями.
При выраженной
гипертрофии у ребенка затруднено носовое дыхание, в связи с чем он дышит через
рот, храпит во время сна, иногда с остановками дыхания (синдром обструктивногоапноэ во сне). Нарушение вентиляции полости носа приводит к слизистым
выделениям, частым риносинуситам. Характерно чихание, неприятный запах изо рта. Крупные аденоиды давят на мягкое небо, у детей нарушается фонация и артикуляция,
дети гнусавят. Если аденоиды блокируют слуховые трубы, это может проявляться
рецидивирующими острыми отитами, снижением слуха, связанным со скоплением в
среднем ухе жидкости (экссудативный средний отит). Со временем из-за
кислородного голодания ребенок становится вялым и апатичным, раздражительным.
Происходит ухудшение памяти, снижение внимания, трудности в обучении. Сон с
открытым ртом в течение длительного времени приводит к нарушению развития лицевого
скелета. Твердое небо становится высоким и узким, нижняя челюсть узкой и
удлиненной, нарушается прикус, что в будущем может потребовать ортодонтического
лечения. Опытный оториноларинголог сразу распознает типичный «аденоидный» вид
ребенка.
Крупные аденоиды давят на мягкое небо, у детей нарушается фонация и артикуляция,
дети гнусавят. Если аденоиды блокируют слуховые трубы, это может проявляться
рецидивирующими острыми отитами, снижением слуха, связанным со скоплением в
среднем ухе жидкости (экссудативный средний отит). Со временем из-за
кислородного голодания ребенок становится вялым и апатичным, раздражительным.
Происходит ухудшение памяти, снижение внимания, трудности в обучении. Сон с
открытым ртом в течение длительного времени приводит к нарушению развития лицевого
скелета. Твердое небо становится высоким и узким, нижняя челюсть узкой и
удлиненной, нарушается прикус, что в будущем может потребовать ортодонтического
лечения. Опытный оториноларинголог сразу распознает типичный «аденоидный» вид
ребенка.
Различают острое и хроническое воспаление слизистой оболочки носоглоточной миндалины:
- Острый аденоидит – острое воспаление,
вызванное вирусной или бактериальной инфекцией.
 Проявляется как простуда:
лихорадкой, затруднением носового дыхания, серозными или гнойными выделениями
из носа. Длительность заболевания варьирует и не превышает одного месяца. При
наличии гипертрофии аденоидов к перечисленным проявлениям добавляются явления,
характерные для гипертрофии.
Проявляется как простуда:
лихорадкой, затруднением носового дыхания, серозными или гнойными выделениями
из носа. Длительность заболевания варьирует и не превышает одного месяца. При
наличии гипертрофии аденоидов к перечисленным проявлениям добавляются явления,
характерные для гипертрофии. - Хронический аденоидит – хроническое полиэтиологическое заболевание, в основе которого лежит нарушение местных иммунных процессов, образование устойчивых микробных биопленок. Проявляется затруднением носового дыхания, серозными или гнойными выделениями из носа, стеканием слизи по глотке и кашлем. Причины у заболевания такие же, как и у гипертрофии. Нет единого мнения о длительности аденоидита, при котором его можно считать хроническими. По разным данным должно пройти не менее 12 недель от начала заболевания. Данное состояние может возникать самостоятельно и со временем приводить к гипертрофии аденоидов.
Диагностика
Золотым стандартом диагностики в общемировой практике и стандартом нашей больницы является проведение эндоскопического осмотра полости носа. Данное исследование мы проводим тонким гибким фиброскопом под местной анестезией.
Проведение рентгенографии в боковой проекции является распространенным способом оценки гипертрофии, однако может вводить в заблуждение. Например, на рентгенограмме может быть видна картина аденоидов III степени из-за увеличения трубных миндалин (они находятся по бокам от носоглоточной), из-за отека слизистой оболочки или скопления густой слизи. Данный метод применяется только в случае невозможности проведения эндоскопии носоглотки.
Важно проводить дифференциальную диагностику с заболеваниями, которые могут иметь похожие клинические проявления (юношеская ангиофиброма, атрезия хоан, полипоз, увеличение задних концов нижних носовых раковин, гипертрофия трубных миндалин).
Лечение
Физиологическая гипертрофия без каких-либо проявлений или с минимальной симптоматикой лечения не требует, однако необходим эндоскопический осмотр для проведения дифференциальной диагностики.
Лечение может быть консервативным. Оно включает устранение факторов, которые могут вызывать гипертрофию: аллергия, гастроэзофагеальный рефлюкс, пассивное курение. Соответственно, в ряде случаев необходим мультидисциплинарный подход оториноларинголога, аллерголога, гастроэнтеролога и педиатра. Положительный эффект может оказать смена климата на более благоприятный, например, морской. Топические кортикостероиды у детей с трех лет используются в качестве дополнительного лечения, при этом в ряде исследований отмечался некоторый положительный эффект, но целом данные об эффективности этих препаратов неоднозначны. При остром и обострении хронического аденоидита в случае бактериальной инфекции проводится лечение антибиотиками. Также в лечении используют орошение носоглотки солевым раствором. Применение различных масел, муколитиков, местных антибактериальных препаратов, растворов серебра, фитопрепаратов, физиотерапия на сегодняшний день не имеют качественной доказательной базы.
В некоторых случаях без оперативного лечения не обойтись. Операция нужна далеко не каждому ребенку и для нее нужны конкретные показания. При их определении врачи Ильинской Больницы следуют принципам доказательной медицины, опираясь на общемировой опыт. Среди показаний – неэффективность консервативного лечения, рецидивирующие инфекции, острые отиты и синуситы, «аденоидное» лицо. Родители должны понимать, что длительный отказ от операции при наличии показаний, попытка «переждать» или «перерасти» гипертрофию аденоидов может привести к осложнениям, лечение которых в дальнейшем потребует большого количества времени и может отрицательно повлиять на развитие ребенка. Согласно рекомендациям Американской Академии Оториноларингологии и Хирургии Головы и Шеи, аденотомию следует проводить в следующих случаях:
При наличии патологии небных миндалин зачастую операцию по их резекции/удалению проводят одновременно (аденотонзиллотомия/аденотонзиллэктомия), а при экссудативном среднем отите одновременно проводят шунтирование.
Аденотомия со временем претерпела значительные изменения. Ранее эту операцию проводили под местной анестезией с помощью специального ножа (аденотом) под контролем небольшого зеркала, а иногда и вслепую. Во время операции ребенок испытывал стресс, а хирург мог не в полном объеме выполнить операцию. В наше время подобный подход практически не используется, однако в некоторых клиниках сохранился.
Аденоиды у ребенка — откуда берутся, признаки и симптомы
“Кажется, у нашего ребёнка аденоиды!”– с такими сомнениями чаще всего приходят родители с малышом на прием к оториноларингологу, начитавшись статей в интернете, или после разговора с «всезнающими» мамами в песочнице/садике/школе. В этой статье мы постараемся разобрать наиболее частые вопросы об аденоидных вегетациях и попробуем понять, настолько ли все страшно.
Что такое аденоиды и откуда они берутся
Аденоидные вегетации (носоглоточная миндалина) – это лимфоидная ткань в своде носоглотки. Она имеется у всех без исключения детей и является периферическим органом иммунной системы, частью лимфоидного глоточного кольца. Главной функцией данного анатомического образования является борьба с проникающими в организм ребёнка бактериями или вирусами. Главное ее отличие от остальных миндалин — поверхность покрыта особым эпителием, который продуцирует слизь. Увеличение (гипертрофию) аденоидной ткани провоцируют частые аллергические и респираторные заболевания вирусной или бактериальной этиологии. Поэтому пик гипертрофии аденоидной ткани приходится как раз на возраст 3-7 лет. Затем лимфоидная ткань постепенно редуцируется в возрасте 10–12 лет. К 17 годам нередко остаются только фрагменты ткани, у здоровых же взрослых людей аденоидная ткань отсутствует. Гипертрофию аденоидной ткани принято делить на несколько степеней по ее объёму в носоглотке от первой, где аденоиды закрывают носовые ходы (хоаны) на 1/3 , до третьей-четвертой степени, когда происходит полная обтурация носоглотки с невозможностью носового дыхания.
Клинические проявления
Воспаление аденоидной ткани называется аденоидит. Течение его бывает острым, подострым и хроническим. Коснемся кратко основных симптомов, на которые стоит обращать внимание родителям:
1. Насморк, чаще всего он имеет затяжное течение.
2. Преимущественное дыхание через рот. Обусловлено затрудненным носовым дыханием. Степень затруднения напрямую зависит от степени гипертрофии аденоидной ткани. Часто появляется гнусавость. При длительном течении хронического аденоидита и дыхании через рот, возможно изменение лицевого скелета, что в дальнейшем проявляется стойким нарушением произношения речи.
3. Ночной храп, беспокойный сон.
4. Утренний кашель, обусловленный поперхиванием слизью, стекающей из носоглотки за ночь.
5. Снижение слуха, рецидивирующие отиты из-за механической обтурации слуховых труб аденоидными вегетациями. При этом гипертрофия может быть и 1-2 степени, при расположении аденоидов возле устьев слуховых труб, которые отвечают за вентиляцию среднего уха через слуховую трубу. Ребенок начинает постоянно переспрашивать или смотреть мультики слишком громко.
6. Быстрая утомляемость, апатия. Обусловлены постоянным кислородным голоданием головного мозга, особенно при хроническом аденоидите. Возможно отставание от сверстников в умственном и физическом развитии.
Методы исследования аденоидных вегетаций
В обычном состоянии без дополнительных оптических приспособлений эту миндалину увидеть невозможно. Существует ряд исследований, которые помогают установить степень аденоидных вегетаций: пальцевое исследование, задняя риноскопия зеркалом, рентгенография носоглотки, эндоскопия носоглотки, трёхмерное рентгенологическое исследование или КТ носоглотки. Наиболее современными методами на сегодняшний день являются:
- эндоскопия носоглотки и полости носа. Процедура выполняется в нашей клинике под местной анестезией на приеме ЛОР врача. Полностью безболезненна, позволяет оценить не только степень аденоидных вегетаций, но и характер воспаления, состояние устьев слуховых труб, а также осмотреть задние отделы полости носа.
- трёхмерное рентгенологическое исследование / КТ носоглотки. Методы по информативности значительно превосходят обычный рентген носоглотки, так как позволяют определить не только размер, но и соотношение аденоидных вегетаций к остальным структурам носоглотки (устья слуховых труб, хоаны и др). Лучевая нагрузка практически в 3 раза меньше (0,009м3в), а длительность исследования не более 2 мин. Пройти данное исследование можно в клинике на Усачева.
Лечение аденоидита
Лечение аденоидита принято разделять на консервативное и оперативное. Консервативное лечение требует от родителей, в первую очередь, большого терпения (надо научить малыша правильно высмаркиваться, проводить с ним туалет полости носа иногда несколько раз в день!), посещения процедур (промывание носа ЛОР врачом, физиолечение и др.), четкого выполнения всех назначений врача. Это далеко не быстрый процесс, но если родители и врач заодно, и действуют сплоченной командой, то результат не заставляет себя ждать! Но бывают случаи, когда консервативное лечение неэффективно, тогда врач принимает решение об оперативном вмешательстве, и не всегда это зависит только от степени аденоидов. Чаще всего показаниями к оперативному лечению являются: полное отсутствие носового дыхания, рецидивирующие отиты (тубоотиты), ночное апное, стойкое снижение слуха.
«Если они участвуют в иммунном ответе, зачем их удалять? Ничего лишнего в организме нет!»
Действительно, аденоидная ткань является частью лимфоидного кольца глотки, как было сказано выше, но только частью! Здесь важно оценивать соотношение вреда и пользы для организма. В случае хронического аденоидита сама миндалина становится местом обитания и размножения патогенных микроорганизмов, что явно не приносит пользы ребёнку, а частые обострения приводят к увеличению аденоидной ткани в размере, вызывая параллельно заболевание ушей, с последующим стойким снижением слуха.
«Если их удалить — они вырастут заново!»
На данном этапе развития медицины это мнение является ошибочным. Операция аденотомия выполняется под общим наркозом, с использованием эндоскопической техники. Современное оснащение позволяет удалять аденоидную ткань полностью под визуальным контролем, тем самым гарантируя отсутствие рецидивов. При аденотомии под местной анестезией, как выполнялось ранее повсеместно, действительно высок риск повторных аденотомий, так как чаще всего часть миндалины не удаляется с первого раза, что и вызывает рецидив.
Совет от доктора
Как обобщение, хочу сказать, что всем известная шутка про лечение насморка за 7 дней и за неделю с детьми не работает! Те, кто относятся к насморку ребенка как к «обычным соплям, которые и сами пройдут», сталкиваются чаще всего в дальнейшем с целой кипой осложнений. Поэтому, чем раньше вы обратитесь к ЛОР врачу и начнете грамотное лечение, тем выше вероятность, что проблема аденоидов обойдет вас стороной!
Запишитесь к детскому врачу-оториноларингологу по телефону единого контакт-центра в Москве +7 (495) 775 75 66, заполните форму on-line записи или обратитесь в регистратуру клиники «Семейный доктор».
Здоровья вам и вашим малышам!
Лечение и удаление аденоидов у детей в Кемерове
Одним из важных компонентов иммунной системы ребенка является так называемое лимфатическое глоточное кольцо, или кольцо Пирогова-Вальдейера, которое защищает его от респираторных и некоторых других инфекций. Кольцо образовано миндалинами — участками лимфоидной ткани, которая содержит большое количество клеток иммунитета — лимфоцитов и фагоцитов. Таким образом, миндалины являются барьером на пути инфекции и формируют местный и общий иммунный ответ на вторжение возбудителя болезни.
В состав лимфоидного кольца входят шесть миндалин:
- • две небных, воспаление которых называют тонзиллитом или ангиной;
- • две трубных;
- • язычная;
- • глоточная.
Обычно в воспалительный процесс вовлекаются глоточная и небные миндалины, которые первыми стоят на пути микробов.
Что такое аденоиды
В ответ на вторжение инфекции, миндалины должны усиленно работать, чтобы его отразить. Чтобы справиться с поставленной задачей, они наращивают количество лимфоидной ткани и соответственно увеличиваются в размерах. Чем чаще миндалины контактируют с микробом-агрессором, тем больше они разрастаются. Чрезмерный рост миндалин на медицинском языке называется гипертрофией, при этом разрастания глоточной миндалины называют аденоидными вегетациями, или просто аденоидами.
Аденоиды встречаются очень часто, поскольку увеличение глоточной миндалины — естественный иммунный ответ не только на внедрение вредных бактерий и вирусов, но и на первичную колонизацию полости рта и носа микробами, которые являются их обычными обитателями.
Степени аденоидов
Существует три степени гипертрофии глоточной миндалины:
- • Аденоиды 1 степени. Вегетации закрывают до трети просвета хоан — отверстий, через которые полость носа сообщается с носоглоткой.
- • Аденоиды 2 степени. Перекрывают до ⅔ просвета хоан.
- • Аденоиды 3 степени. Почти полностью перекрывают вход в носоглотку.
Размеры аденоидов далеко не всегда соответствуют тем нарушениям, что они вызывают у ребенка. Даже разрастания первой степени иногда вызывают выраженную клиническую картину, в то время, как аденоиды 3 степени могут относительно немного беспокоить пациента. Принимая решение о лечении ребенка, нужно ориентироваться только на те проблемы, что ему доставляют аденоидные вегетации, но никак не на их размеры.
Симптомы аденоидов
В основе всех нарушений, связанных с аденоидными разрастаниями, лежит нарушение носового дыхания. Вследствие этого, могут наблюдаться следующие симптомы:
- • беспокойный и прерывистый сон, дети часто спят с открытым ртом, храпят;
- • вялость, апатия;
- • снижение слуха той или иной выраженности;
- • снижение памяти и внимания, в результате чего снижается успеваемость в школе;
- • гнусавый оттенок голоса;
- • сложности формирования речи у малышей;
- • головные боли.
В далеко зашедших случаях формируется «аденоидное лицо» с постоянно открытым ртом и опущенной нижней челюстью.
Осложнения аденоидов
Гипертрофия глоточной миндалины — физиологический процесс, но это не значит, что он всегда безопасен. Избыточный рост вегетаций может привести к достаточно серьезным осложнениям:
- • Перекрывая вход в слуховую трубу, аденоиды вызывают снижение слуха. В период активного развития речи это может вызвать различные неблагоприятные последствия.
- • Гипертрофированная глоточная миндалина может часто воспаляться и стать очагом хронической инфекции. Часто следствием такой инфекции становятся регулярные отиты и синуситы.
- • Постоянное ротовое дыхание иногда приводит к деформации костей скелета и нарушениям прикуса.
Большинство людей взрослеют и старятся даже не подозревая, что в детстве имели аденоиды. Поэтому не надо бояться, если врач заговорит о них. Важно понимать, когда Вашему ребенку потребуется лечение, а когда оно не нужно.
Что такое аденоидит
Даже в медицинской литературе существует некоторая путаница в терминах, в результате чего понятия аденоиды, гипертрофия аденоидов и аденоидит нередко употребляются как синонимы. Тем не менее, современные эксперты считают, что аденоидные вегетации — это разрастание лимфоидной ткани, которое имеет место в норме, тогда как если мы говорим о воспалении, правильнее применять термин «аденоидит».
Острым аденоидитом болели практически все, кто хоть раз перенес ОРЗ. Симптомы заболевания не выходят за рамки клинической картины вирусной инфекции, поэтому воспаление глоточной миндалины при этом обычно не диагностируют, что впрочем не имеет особого значения для пациента.
Хронический аденоидит — более серьезная проблема, ведущую причину которой выделить сложно, а иногда и вовсе невозможно. Доказана связь заболевания с такими факторами, как:
- • частые ОРВИ;
- • длительное пребывание болезнетворных микробов в полости рта;
- • аллергические реакции;
- • плохая экология;
- • истинный иммунодефицит.
Есть мнения, что с развитием хронического аденоидита могут быть связаны также внутриклеточные бактерии, вирус Эпштейн-Барр и рефлюксная болезнь желудка, при которой происходит периодический заброс его кислого содержимого в пищевод.
Предположить хронический аденоидит можно на основании характерных жалоб:
- • частые простудные заболевания;
- • приступы ночного и утреннего кашля, возникающие вследствие стекания слизи по задней стенки глотки;
- • стойкое или преходящее затруднение носового дыхания.
Бывают ли аденоиды у взрослых
Аденоидные вегетации достигают максимальных размеров к 3-7 годам, после чего претерпевают обратное развитие и полностью атрофируются к 15-20 годам. Однако, в некоторых случаях клинически значимые разрастания сохраняются и в более старшем, а в иногда и в пожилом, возрасте.
Как диагностировать аденоиды
Диагноз ставится на основании жалоб пациента при наличии соответствующих изменений в носоглотке. Однако задача диагностики состоит не только в постановке диагноза. Необходимо определить требуется ли ребенку удаление аденоидов. С этой целью могут быть назначены, например, рентгенография, чтобы определить размеры и расположение разрастаний, или аудиометрия — для оценки слуха пациента.
«Золотой стандарт» диагностики аденоидов — эндоскопическое исследование, которое позволит достоверно осмотреть вегетации, определить плотно ли они прилегают к хоанам и насколько перекрывают слуховую трубу. При этом ребенок не получает ненужной радиации, а полное представление о его состоянии можно получить уже на первом приеме.
аденоиды. Хронический тонзиллит у ребенка
Ваш ребенок стал вялым и капризным, спит с открытым ртом, часто болеет и быстро утомляется? В чем же причина плохого самочувствия малыша? Возможно, что виной всему – аденоиды, о которых порой вспоминают, когда их уже надо удалять. Между тем, миндалины защищают организм от инфекции и состоят на службе у иммунитета.
Во всем мире за последние десятилетия отмечена тенденция к увеличению частоты встречаемости гипертрофии аденоидных вегетаций у детей. Клинически эти изменения могут проявляться нарушением дыхания через полость носа, снижением слуховой функции, развитием заболеваний околоносовых пазух и уха. О том, что же такое аденоиды, нужно ли их всё-таки удалять, и к чему может привести длительное воспаление миндалин, ответила врач-отоларинголог Красноярского краевого клинического центра охраны материнства и детства Ирина Викторовна Чихачёва
— Ирина Викторовна, аденоиды – что это такое?
— Аденоиды – это глоточная миндалина, расположенная в своде носоглотки. Состоит из лимфоидной ткани, которая имеет складчатую поверхность. Максимальное физиологическое увеличение объема глоточной миндалины происходит в третьем (1-3 года) и четвертом (5-7 лет) критических периодах дискретного созревания иммунной системы. Инволюция обычно происходит с 8-9 лет.
— Аденоидит – это воспаление глоточной миндалины. Различают острый, до 1 месяца, и хронический аденоидит. Хронический аденоидит занимает одно из первых мест в структуре детской заболеваемости и наблюдается примерно у 35% детского населения.
— Чаще всего основными жалобами родителей у детей с хроническим аденоидитом становятся частые эпизоды простудных заболеваний, особенно в холодное время года, эпизоды продуктивного ночного и утреннего кашля, затруднение носового дыхания, которое может быть нестойким, так и стойким, изменение тембра голоса, храп во время сна, часто с остановками дыхания во время сна (синдром обструктивного апноэ сна), нарушение слуха, неоднократные отиты, увеличение лимфоузлов в шейной и подчелюстной областях, нарушение формирования лицевого скелета («аденоидное» лицо), нарушения со стороны нервной, сердечно-сосудистой системы
Любой из этих симптомов является показанием для консультации врача оториноларинголога, для диагностики используется стандартный оториноларингологический осмотр, эндоскопическое исследование полости носа и носоглотки. При необходимости для уточнения диагноза и для определения .дальнейшей тактики ведения назначается консультация сурдолога (аудиометрия, акустическая импедансометрия), невролога, гастроэнтеролога, лабораторные методы диагностики.
— Как правильно лечить, какие лечебные манипуляции возможны при лечении с применением современного оборудования?
— В последнее время, учитывая важную роль миндалин в формировании местного иммунитета верхнего отдела дыхательных путей в организме ребенка, предпочтение отдают консервативному лечению, например, противовоспалительная, антимикробная, иммунокорригирующая терапия, физиотерапия и др.
— Нужно ли удалять?
— Показаниями к хирургическому лечению являются: синдром обструктивного апноэ сна; хронический гнойный средний отит; отсутствие эффекта от пролонгированного (не менее 3 месяцев) медикаментозного лечения, 1-2 курсов консервативного лечения; рецидивирующий экссудативный средний отит.
— Профилактика, что необходимо знать и применять?
В основе профилактики острых и обострения хронических аденоидитов у детей лежат здоровый образ жизни ребенка и устранение действия агрессивных факторов среды, регулярные непрофессиональные занятия спортом, кроме плавания с гиперхлорированной водой; длительное пребывание на свежем воздухе и т.д. Так же, не мало важно соблюдать ежедневные гигиенические процедуры (промывание полости носа стерильными изотоническими соляными растворами с последующим туалетом полости носа, чистка зубов, полоскание горла после приема пищи), и, конечно же, соблюдать профилактику ОРВИ.
— Какие методы лечения используются у нас в Центре, их преимущества?
— В условиях нашей больницы мы можем предложить полный перечень обследований и диагностики заболевания: стандартный оториноларингологический осмотр, с эндоскопическим исследованием, лабораторные исследования. И дальнейшее лечение маленького пациента: назначение терапии, «носовой» душ, перемещение по Проетцу и др.
— Хронический тонзиллит — это какое-то длительное воспаление миндалин? Как он развивается?
— Да, это как раз длительное воспаление глоточных и нёбных миндалин. Развивается он после перенесённой ангины и других инфекционных болезней, сопровождающихся воспалением слизистой оболочки зева, например, скарлатина, корь, дифтерия. Или без предшествующего острого заболевания.
— Какие основные симптомы тонзилита?
— К основным симптомам хронического тонзиллита относятся: постоянная боль в горле, от умеренной до очень сильной, боли в гландах, отёчность в области носоглотки, пробки в горле, воспалительные реакции в горле на продукты питания и холодную жидкость, температура тела не снижается на протяжении долгого времени, запах изо рта, слабость и быстрая утомляемость. Также симптомом хронического тонзиллита может быть появление тянущих болей и ломоты в коленном и лучезапястном суставе, в определённых случаях может быть одышка.
Все эти симптомы считаются признаком начала для обострения хронического тонзиллита и требуют неотложного обследования у врачей-специалистов. Одним из симптомов хронического тонзиллита является першение в горле.
— А что способствует развитию этого заболевания?
— Развитию заболевания способствуют наличие хронических очагов воспаления в полости рта, носа, околоносовых пазух, затруднение носового дыхания, интоксикация; неблагоприятные климатические условия, условия труда и быта (запыленность, загазованность воздуха, общее и местное охлаждение или нерациональное питание.
— Какие способы лечения существуют?
— Опять же, консервативное и хирургическое лечение.
— Как проходит консервативное лечение?
— Курсы консервативного лечения обычно проводят 2 раза в год, лучше весной и осенью. При частых рецидивах ангин число курсов консервативного лечения может быть доведено до четырех в год. Консервативное лечение с сохранением самой лимфоидной ткани миндалин как иммунного органа, предполагает промывание миндалин и орошение горла растворами антисептиков, ингаляции, системную антибактериальную терапию и иммуностимуляцию.
В каком случае необходимо прибегнуть к хирургическому лечению?
Радикальным методом лечения хронического тонзиллита является полное или частичное удаление миндалин, которое назначается в случае неэффективности консервативного лечения либо при наличии серьезных осложнений со стороны внутренних органов либо при переходе тонзиллита в декомпенсированную форму, когда миндалины перестают выполнять свои функции и превращаются исключительно в хронический очаг инфекции.
— Что важно знать перед принятием решения о радикальном методе лечения?
— Осторожность в принятии решения о хирургическом лечении объясняется тем, что миндалины выполняют важную функцию в организме: они являются барьером на пути бактерий в дыхательные пути и желудочно-кишечный тракт. Кроме того, миндалины являются одним из органов кроветворения.
— Профилактика, что необходимо знать и применять?
— Профилактика обострений хронического тонзиллита – это общегигиенические мероприятия, закаливание, рациональное питание, соблюдение правил гигиены жилища и рабочих помещений, и, конечно же, санационные мероприятия: выявление и лечение заболеваний дёсен и зубов, синуситов, отитов, нарушений носового дыхания.
Дополнительно:
Следует отметить, что даже выполнение всех вышеперечисленных мероприятий совершенно не гарантирует исключения рецидивов. Кроме того в условиях ритма современной жизни не всегда удаётся своевременно лечить сопутствующие заболевания и/или менять условия труда, что может спровоцировать внезапные обострения.
Эффективным методом лечения хронического тонзиллита является промывание лакун миндалин в сочетании с фонофорезом. Промывание способствует удалению патологического содержимого миндалин, уменьшению воспаления в лакунах. Фонофороез представляет собой инъекцию лекарственного вещества при помощи ультразвуковой терапии. Промывание лакун миндалин на аппарате «Тонзиллор-ММ» в несколько раз эффективнее классического (при помощи специального шприца).
Для полной диагностики, профилактики и лечения Вы можете записаться на прием к врачу-оториноларингологу, получить необходимые рекомендации и курсы профилактической терапии – санация лакун миндалин у нас проводится как классическим методом, так и промывание при помощи аппарата Тонзиллор-ММ. На курс необходимо от 5 до 10 процедур.
Записаться на прием к специалисту без направления можно в отделе платных услуг по тел.: 222-02-86. г. Красноярск, ул. Академика Киренского, д. 2 «А» — Корпус детской больницы, центральный вход, первый этаж, каб. 103 (сразу за пунктом охраны)
Симптомы, изображения, причины и лечение
Мы включаем продукты, которые, по нашему мнению, будут полезны нашим читателям. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
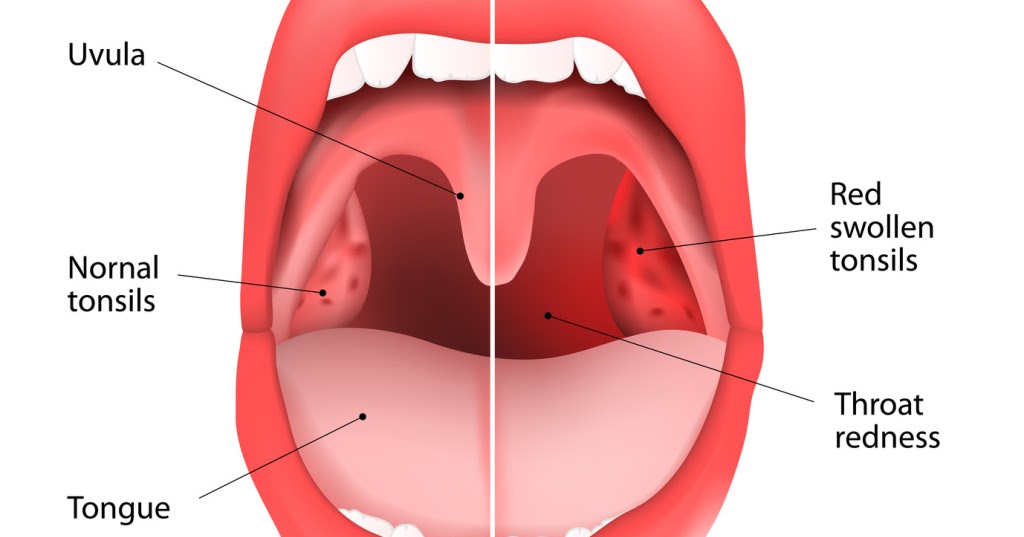
Тонзиллит — распространенная инфекция миндалин.
Миндалины находятся в задней части глотки. Это скопления лимфоидной ткани, которые составляют часть иммунной системы.
Хотя тонзиллит может доставлять дискомфорт и неприятные ощущения, это состояние редко является серьезной проблемой для здоровья.Большинство людей выздоравливает от тонзиллита в течение нескольких дней, независимо от того, принимают они лекарства или нет. Большинство симптомов проходят в течение 7–10 дней.
В этой статье мы объясняем причины, диагностику и симптомы тонзиллита. Мы также предоставляем некоторые факты о лечении, в том числе об удалении миндалин.
Наиболее частые симптомы тонзиллита включают:
- боль в горле и боль при глотании
- красные и опухшие миндалины с гнойными пятнами
- лихорадка
- головная боль
- затруднение глотания
- боль в ушах и шее
- усталость
- трудности со сном
- кашель
- озноб
- опухшие лимфатические узлы
Менее распространенные симптомы могут включать:
- усталость
- боль в животе и рвота
- тошнота
- пушистый язык
- изменения звука голос
- неприятный запах изо рта
- затруднение при открывании рта
У некоторых людей могут образовываться камни миндалин, которые врачи также называют тонзилолитами или миндалинами.Тонзилолит — это кальцинированное скопление материала в щелях миндалин.
Обычно они маленькие, но в редких случаях могут быть больше.
Камни в миндалинах могут быть неприятными, иногда их трудно удалить, но, как правило, они не вредны.
Когда обращаться к врачу
Тонзиллит может иногда вызывать настолько сильное опухание горла, что затрудняется дыхание. Это редко, но если это произойдет, срочно обратитесь за медицинской помощью.
Кроме того, если человек испытывает какие-либо из следующих симптомов, ему следует посетить своего врача:
- высокая температура
- ригидность шеи
- мышечная слабость
- боль в горле, которая сохраняется более 2 дней
Чтобы диагностировать тонзиллит, врач начнет с общего осмотра и проверит, нет ли отеков вокруг миндалин, часто с белыми пятнами.
Врачи могут также осмотреть внешнюю часть глотки на предмет признаков увеличения лимфатических узлов и сыпи, которая иногда возникает.
Врач может взять мазок из инфицированной области для более тщательного осмотра. Используя этот метод, они могут определить, является ли причина инфекции вирусной или бактериальной.
Они также могут провести полный анализ крови. Этот тест включает в себя взятие небольшого количества крови для исследования уровней определенных типов клеток крови. Этот анализ крови может помочь врачу дополнить информацию, полученную с мазка.
В некоторых случаях, если мазок не дает результатов, полный анализ клеток крови может помочь врачу выбрать лучшее лечение.
Если человек не может лечить тонзиллит в домашних условиях, доступен ряд вариантов лечения.
Лекарства
Люди могут использовать безрецептурные обезболивающие, чтобы ослабить симптомы тонзиллита.
Если тонзиллит вызывает бактериальная инфекция, врач обычно назначает антибиотики. Однако они не подходят для человека с вирусным тонзиллитом.Антибиотики не эффективны против вирусов.
Пенициллин — самый распространенный антибиотик. Находясь на курсе антибиотиков, человек должен соблюдать полный курс и продолжать их прием, даже если симптомы исчезли. Прекращение курса антибиотиков на полпути может позволить инфекции распространиться.
В редких случаях, если их не лечить, определенные типы бактерий могут вызывать тревматическую лихорадку или воспаление почек.
Удаление
Раньше врачи регулярно рекомендовали операцию по лечению тонзиллита.Сегодня врач не порекомендует тонзиллэктомию, если состояние не является хроническим и рецидивирующим.
Хотя миндалины становятся менее активными после полового созревания, они по-прежнему являются функциональным органом. По этой причине хирург не удалит их без необходимости.
Врач может запросить тонзиллэктомию, если миндалины вызывают вторичные проблемы, такие как:
- апноэ во сне, которое связано с проблемами дыхания ночью
- затруднениями с дыханием или глотанием
- абсцесс, который трудно вылечить
- миндалины целлюлит, при котором инфекция распространяется на другие области и приводит к скоплению гноя за миндалинами
Если необходима тонзиллэктомия, врачи могут выбрать один из множества методов.Практикующие врачи успешно использовали лазеры, радиоволны, ультразвуковую энергию, низкие температуры или нагретую иглу для удаления миндалин.
Хирургия все чаще становится последним портом захода. Негативные последствия операции могут перевесить положительные последствия удаления миндалин.
Хотя тонзиллит может вызывать беспокойство и дискомфорт, когда он возникает, для большинства людей он проходит без каких-либо серьезных долгосрочных последствий.
Узнайте больше о лечении тонзиллита в домашних условиях здесь.
Несколько простых средств могут помочь человеку уменьшить симптомы тонзиллита в домашних условиях:
- Отдых позволяет организму сохранять энергию для борьбы с инфекцией, а не использовать ее в повседневной деятельности.
- Обильное питье предотвратит пересыхание и дискомфорт в горле. Когда организм реагирует на инфекцию, ему требуется больше жидкости, чем обычно. Теплые напитки, желательно без кофеина, также могут иметь успокаивающее действие.
- Полоскание горла соленой водой может уменьшить дискомфорт.
- Пастилки для сосания могут успокоить горло.
- Сухой воздух может вызвать раздражение горла. Использование увлажнителей воздуха или сидение в душной ванной могут облегчить это.
- Избегание раздражителей, таких как табак и задымление, может помочь человеку уменьшить симптомы.
- Прием лекарств, таких как ибупрофен или парацетамол, может помочь при боли и лихорадке.
Миндалины — первая линия защиты от потенциальных болезней и инфекций. По этой причине у них легко может развиться инфекция.
Тонзиллит обычно вирусный. Реже инфекцию могут вызвать бактерии.
Вирусный или бактериальный тонзиллит может быть заразным и передаваться от человека к человеку. Однако, если тонзиллит вызван вторичным заболеванием, таким как синусит или сенная лихорадка, маловероятно его распространение.
Вирусные причины
Вирусная инфекция — наиболее частая причина тонзиллита. К наиболее распространенным типам вируса, поражающим миндалины, относятся:
- аденовирус, который является возможной причиной простуды и боли в горле
- риновирус, который является наиболее частой причиной простуды
- гриппа или гриппа
- респираторно-синцитиальный вирус, который часто приводит к острым респираторным инфекциям.
- Два подтипа коронавируса, один из которых вызывает SARS
Реже вирусный тонзиллит могут вызывать следующие:
Бактериальные причины
Наиболее распространенным типом бактерий, поражающих миндалины, является Streptococcus pyogenes . Однако реже другие виды могут вызвать тонзиллит, в том числе:
- Staphylococcus aureus
- Mycoplasma pneumonia
- Chlamydia pneumonia
- Bordetella pertussis
- Bordetella pertussis
- Bordetella pertussis
- 2
Возможны различные виды тонзиллита.Врачи определяют их по симптомам и периоду выздоровления.
К ним относятся:
- Острый тонзиллит: Симптомы обычно длятся около 3–4 дней, но могут длиться до 2 недель.
- Рецидивирующий тонзиллит: За год у человека наблюдается несколько различных случаев острого тонзиллита.
- Хронический тонзиллит: У человека будет постоянная боль в горле и неприятный запах изо рта.
Диагностика типа тонзиллита поможет врачу определиться с оптимальным курсом лечения.
Люди часто путают тонзиллит с ангиной горла. Однако есть важные отличия.
Конкретный тип бактерий, называемый группой A Streptococcus , вызывает стрептококк в горле. Симптомы часто бывают более серьезными. Стрептококк может также инфицировать другие части глотки.
Вирусы также могут вызывать тонзиллит. Однако ангина — это чисто бактериальная инфекция.
Бактериальный тонзиллит может привести к осложнениям. Однако это редко и обычно встречается у маленьких детей.Вирусный тонзиллит обычно не приводит к осложнениям.
Инфекция может распространяться на другие части тела и вызывать осложнения, в том числе:
- ангина или перитонзиллярный абсцесс, который представляет собой скопление гноя между миндалинами и стенкой горла
- обструктивное апноэ во сне, при котором стенки горла расслабляются, пока человек спит, и влияют на дыхание и цикл сна
К более редким осложнениям относятся:
- скарлатина
- ревматическая лихорадка, которая вызывает воспаление во всем теле и приводит к резким движениям тела и боли в суставах
- гломерулонефрит, при котором фильтрующие механизмы почек набухают и вызывают рвоту.
Осложнения обычно возникают редко.Тонзиллит проходит без проблем для большинства людей.
Магазин домашних средств от тонзиллита
Следующие домашние средства доступны для покупки в Интернете:
Простые гипертрофические миндалины обладают более активными врожденными иммунными и воспалительными реакциями, чем гипертрофические миндалины с рецидивирующим воспалением у детей | Журнал отоларингологии — хирургия головы и шеи
Эль Хеннави, Д.Э.Д., Генейд А., Захер С., Ахмед МР. Лечение рецидивирующего тонзиллита у детей.Am J Otolaryngol. 2017; 38: 371–4.
Артикул Google Scholar
Камекура Р., Имаи Р., Такано К. и др. Экспрессия и локализация дефензинов человека в небных миндалинах. Adv Оториноларингол. 2016; 77: 112–8.
Фридман Н.Р., Прагер Д.Д., Руиз АГ, Кезириан Э.Дж. Педиатрическая шкала гипертрофии миндалин. Otolaryngol Head Neck Surg. 2016; 154: 171–4.
Артикул Google Scholar
Проссер Дж.Д., Шотт С.Р., Родригес О., Симакаджорнбун Н., Мейнзен-Дерр Дж., Ишман С.Л. Результаты полисомнографии после лингвальной тонзиллэктомии по поводу стойкого обструктивного апноэ во сне при синдроме Дауна. Ларингоскоп. 2017; 127: 520–4.
Артикул Google Scholar
May JG, Shah P, Lemonnier L, Bhatti G, Koscica J, Coticchia JM. Систематический обзор результатов эндоскопии дыхательных путей у детей с гастроэзофагеальной рефлюксной болезнью.Анн Отол Ринол Ларингол. 2011; 120: 116–22.
Артикул Google Scholar
Беннингер М., Валнер Д. Обструктивное нарушение дыхания во сне у детей. Clin Cornerstone. 2007; 9 (Приложение 1): S6–12.
Артикул Google Scholar
Silva J, Almeida ECS, Sousa JC, Reis LGV, Sousa JB, Etchebehere RM. Гиперплазия миндалин и рецидивирующий острый тонзиллит у детей: иммуногистохимическая оценка лимфатической ткани.Int J Pediatr Otorhinolaryngol. 2019; 121: 15–9.
Артикул Google Scholar
Paradise JL, Bluestone CD, Colborn DK, Bernard BS, Rockette HE, Kurs-Lasky M. Тонзиллэктомия и аденотонзиллэктомия при рецидивирующей инфекции горла у детей со средней степенью поражения. Педиатрия. 2002; 110: 7–15.
Артикул Google Scholar
Гао Й, Ми Дж, Чен Ф и др. Определение индекса активации GSK-3beta при хроническом тонзиллите у детей является индикатором хронического рецидивирующего воспаления.Am J Otolaryngol. 2018; 39: 277–81.
Randel A. Рекомендации AAO-HNS по тонзиллэктомии у детей и подростков. Я семейный врач. 2011; 84: 566–73.
PubMed Google Scholar
Исайя А., Хамдан Х., Джонсон РФ, Накви К., Митчелл РБ. Очень тяжелое обструктивное апноэ сна у детей: результаты аденотонзиллэктомии и факторы риска сохранения. Otolaryngol Head Neck Surg. 2017; 157: 128–34.
Артикул Google Scholar
Zonato AI, Bittencourt LR, Martinho FL, Junior JF, Gregorio LC, Tufik S. Ассоциация систематического физического осмотра головы и шеи с тяжестью синдрома обструктивного апноэ-гипопноэ во сне. Ларингоскоп. 2003. 113: 973–80.
Артикул Google Scholar
Фридман М., Таньери Х., Ла Роса М. и др. Клинические предикторы обструктивного апноэ во сне. Ларингоскоп. 1999; 109: 1901–1907.
Zonato AI, Martinho FL, Bittencourt LR, de Oliveira Campones Brasil O, Gregorio LC, Tufik S.Физикальное обследование головы и шеи: сравнение пациентов с неапноэ и обструктивным апноэ во сне. Ларингоскоп. 2005; 115: 1030–4.
Артикул Google Scholar
Бикнелл П.Г. Роль аденотонзиллэктомии в лечении детских инфекций уха, носа и горла. Pediatr Infect Dis J. 1994; 13: S75–8; обсуждение S78–9.
Такеда К., Акира С. Толл-подобные рецепторы в врожденном иммунитете. Int Immunol.2005; 17: 1–14.
CAS Статья Google Scholar
Дилек Ф.Х., Сахин О., Токайол С., Мазлум М., Айчичек А. Экспрессия циклооксигеназы-1 и 2 при хроническом тонзиллите. Индийский J Pathol Microbiol. 2010; 53: 451–4.
Артикул Google Scholar
Коричневый К.А. Результат, риск и ошибка и ребенок с синдромом обструктивного апноэ во сне. Педиатр Анаест. 2011; 21: 771–80.
Артикул Google Scholar
Xiang Y, Tang JJ, Tao W, Cao X, Song BL, Zhong J. Идентификация холестерин-25-гидроксилазы как нового фактора ограничения хозяина и части первичных врожденных иммунных ответов против инфекции вируса гепатита C. . J Virol. 2015; 89: 6805–16.
CAS Статья Google Scholar
West AP, Khoury-Hanold W., Staron M, et al.Стресс митохондриальной ДНК стимулирует противовирусный врожденный иммунный ответ. Природа. 2015; 520: 553–7.
Москва С., Пиотровски В., Марчак Дж. И др. Врожденный иммунный ответ на вирусные инфекции в первичных эпителиальных клетках бронхов модифицируется атопическим статусом пациентов с астмой. Allergy Asthma Immunol Res. 2018; 10: 144–54.
Hao Q, Jiao S, Shi Z, et al. Неканоническая роль комплекса p97 в передаче противовирусных сигналов RIG-I. EMBO J. 2015; 34: 2903–20.
Mangan MSJ, Olhava EJ, Roush WR, Seidel HM, Glick GD, Latz E. Нацеливание на инфламмасому NLRP3 при воспалительных заболеваниях. Nat Rev Drug Discov. 2018; 17: 588–606.
CAS Статья Google Scholar
Ким Б.Г., Ли П.Х., Ли С.Х., Парк М.К., Джанг А.С. Влияние наночастиц TiO (2) на воспаление дыхательных путей, опосредованное инфламмасомами, и чувствительность. Allergy Asthma Immunol Res. 2017; 9: 257–64.
CAS Статья Google Scholar
Halfmann P, Hill-Batorski L, Kawaoka Y. Индукция секреции IL-1beta через инфламмасому NLRP3 во время инфицирования вирусом Эбола. J Infect Dis. 2018; 218: S504–7.
Артикул Google Scholar
Курт-Джонс Е.А., Попова Л., Квинн Л. и др. Рецепторы распознавания образов TLR4 и CD14 опосредуют ответ на респираторно-синцитиальный вирус. Nat Immunol. 2000; 1: 398–401.
Bowie A, Kiss-Toth E, Symons JA, Smith GL, Dower SK, O’Neill LA.A46R и A52R из вируса коровьей оспы являются антагонистами передачи сигналов IL-1 хозяина и толл-подобного рецептора. Proc Natl Acad Sci U S. A. 2000; 97: 10162–7.
CAS Статья Google Scholar
Каваи Т., Акира С. Толл-подобные рецепторы и их взаимодействие с другими врожденными рецепторами при инфекции и иммунитете. Иммунитет. 2011; 34: 637–50.
CAS Статья Google Scholar
Медведев А.Е., Ленцчат А., Валь Л.М., Голенбок Д.Т., Фогель С.Н. Нарушение регуляции LPS-индуцированного образования комплекса толл-подобного рецептора 4-MyD88 и активации киназы 1, связанной с рецептором IL-1, в толерантных к эндотоксину клетках. J Immunol. 2002; 169: 5209–16.
Артикул Google Scholar
Serpero LD, Kheirandish-Gozal L, Dayyat E, Goldman JL, Kim J, Gozal D. Модель смешанной клеточной культуры для оценки пролиферации в тканях миндалин у детей с обструктивным апноэ во сне или рецидивирующим тонзиллитом.Ларингоскоп. 2009; 119: 1005–10.
CAS Статья Google Scholar
Фуката М., Чен А., Клеппер А. и др. Cox-2 регулируется сигналом толл-подобного рецептора-4 (TLR4): роль в пролиферации и апоптозе в кишечнике. Гастроэнтерология. 2006; 131: 862–77.
Прадхан С.С., Салинас К., Гардуно А.С. и др. Противовоспалительные и нейрозащитные эффекты передачи сигналов PGE2 EP4 на моделях болезни Паркинсона.J Neuroimmune Pharmacol. 2017; 12: 292–304.
Ши Дж., Йоханссон Дж., Вудлинг Н.С., Ван К., Монтин Т.Дж., Андреассон К. Рецептор простагландина E2 E-простаноида 4 оказывает противовоспалительное действие на врожденный иммунитет мозга. J Immunol. 2010. 184: 7207–18.
CAS Статья Google Scholar
Вудлинг Н.С., Ван К., Приям П.Г. и др. Подавление воспаления, связанного с болезнью Альцгеймера, с помощью передачи сигналов рецептора простагландина-E2 EP4 микроглии.J Neurosci. 2014; 34: 5882–94.
Мураками М., Нараба Х., Таниока Т. и др. Регулирование биосинтеза простагландина E2 индуцибельной мембрано-ассоциированной простагландин E2-синтазой, которая действует совместно с циклооксигеназой-2. J Biol Chem. 2000; 275: 32783–92.
Чо Дж. С., Хан И. Х., Ли Х. М., Ли Х. М.. Простагландин E2 индуцирует продукцию IL-6 и IL-8 путями EP рецепторов / Akt / NF-kappaB в фибробластах носовых полипов. Allergy Asthma Immunol Res. 2014; 6: 449–57.
CAS Статья Google Scholar
Кавахара К., Ходжох Х, Иназуми Т., Цучия С., Сугимото Ю. Воспаление, вызванное простагландином Е2: актуальность рецепторов простагландина Е. Biochim Biophys Acta. 2015; 1851: 414–21.
Windfuhr JP, Toepfner N, Steffen G, Waldfahrer F, Berner R. Руководство по клинической практике: диагностика тонзиллита I. и нехирургическое лечение. Eur Arch Otorhinolaryngol. 2016; 273: 973–87.
Миндалины и аденоиды | Тонзиллит
где расположены миндалины и аденоид?
Миндалины расположены в задней части рта с каждой стороны. Аденоид находится в задней части носа. Миндалины можно увидеть, заглянув в рот, но аденоиды обычно не видны при обычном осмотре. Для оценки аденоида обычно требуется провести эндоскоп через нос, использовать зеркало в задней части рта или сделать рентгеновский снимок.
Назначьте встречу с врачом CEENTA ENT
Какова их функция в аденоиде и миндалинах?
Миндалины и аденоид — лимфоидная ткань и часть иммунной системы, но их роль ограничена. Их удаление не ослабляет иммунную систему. Вместо этого их удаление может снизить частоту заболеваний у некоторых детей.
Почему их иногда снимают?
Удаление рассматривается, когда они чрезмерно увеличены или часто заражаются.Им не нужно заражаться, чтобы увеличиться в размерах. Фактически, у детей часто возникают проблемы с обструкцией из-за увеличенных миндалин и аденоидов, даже когда у них никогда не было боли в горле или «стрептококковой ангины».
В чем разница между тонзиллитом и глоткой?
Тонзиллит относится к инфекции миндалин, но не указывает причину инфекции. Один из видов бактерий, вызывающих тонзиллит, называется стрептококком. Таким образом, ангина — это всего лишь один из видов тонзиллита.
КАКИЕ СИМПТОМЫ ТОНЗИЛЛИТА?
Поскольку миндалины расположены в задней части рта, основным симптомом является боль в горле. Иногда боль бывает настолько сильной, что дети едят только ту пищу, которую легко проглотить. Также могут присутствовать жар, головная боль и боль в животе. Миндалины обычно опухают и воспаляются, а лимфатические узлы на шее увеличиваются и становятся болезненными. На миндалинах также могут появиться белые пятна. Важным фактором в диагностике тонзиллита является отсутствие выделений из носа, кашля и охриплости.Эти симптомы больше соответствуют простуде или инфекции верхних дыхательных путей, а не тонзиллиту.
НЕОБХОДИМ ЛИ ДЛЯ ПРОВЕДЕНИЯ ДИАГНОСТИКИ ТОНЗИЛЛИТА ГОРЛОВОЙ мазок, ПОДТВЕРЖДАЮЩИЙ ПОДСКАЗКУ?
Тонзиллит диагностируется на основании симптомов ребенка и осмотра. Экспресс-тест на стрептококк или посев на стрептококк могут указывать на то, что приступ тонзиллита вызван стрептококком бактерий. Определить, вызван ли тонзиллит стрептококком, важно при принятии решения о том, нужна ли вашему ребенку укол пенициллина или другого антибиотика.С другой стороны, конкретный диагноз стрептококковой ангины (т. Е. Стрептококковой ангины) не является необходимым при определении потенциальной пользы от операции на миндалинах. Вместо этого рассмотрение возможности тонзиллэктомии основывается на частоте и тяжести каждого эпизода тонзиллита, независимо от результатов стрептококковой инфекции.
СКОЛЬКО ПОВЕРХНОСТЕЙ ТОНЗИЛЛИТА НЕОБХОДИМО ДЛЯ ГАРАНТИИ ТОНСИЛЛЕКТОМИИ?
Точный номер не может быть указан, так как он определяется в индивидуальном порядке. Одно исследование показало пользу удаления миндалин, когда у детей было семь эпизодов тонзиллита в течение одного года, пять эпизодов в год в течение двух лет или три эпизода в год в течение трех лет.Помимо частоты инфекций, следует учитывать тяжесть симптомов в каждом эпизоде. Если у ребенка наблюдаются симптомы от умеренной до тяжелой, которые медленно реагируют на антибиотики и вызывают чрезмерное количество пропусков школьных дней, тогда может быть предложена операция с еще меньшим количеством эпизодов, чем указано выше.
ВЫПОЛНЯЕТСЯ ЛИ АДЕНОИДЭКТОМИЯ СОВМЕСТНО С ТОНСИЛЛЕКТОМИЕЙ?
Аденоиды похожи на миндалины, только в другом месте. Они могут инфицироваться так же часто, как и миндалины.Таким образом, удаление аденоидов иногда выполняется одновременно с тонзиллэктомией.
Какие проблемы могут вызвать увеличенные миндалины и аденоиды?
Проблемы могут включать:
- затрудненное дыхание во время сна (например, апноэ во сне)
- Плохой нрав и раздражительное поведение
- проблемы с питанием
- отложенный рост
- Постоянная заложенность носа и заложенность носа
- Плохое выравнивание зубов и аномалии развития лица
Каковы признаки затрудненного дыхания во сне?
Храп — это один из признаков того, что он возникает в результате дыхания через слишком узкий проход.С другой стороны, только храп не требует операции на миндалинах и аденоидах. Дополнительные признаки беспокоящего обструктивного сна включают:
- дыхание через рот в течение ночи
- Беспокойный и прерывистый сон, в результате которого в постели все движется
- спать в необычных позах, включая запрокинуть голову или спрятаться на подпорках
- эпизоды удушья, периоды бездыхания или явного затруднения дыхания
- просыпаться или потеть ночью по неизвестным причинам
- Ночное недержание мочи
В целом дети со значительными нарушениями сна имеют беспокойный сон, во время которого им, кажется, трудно дышать.
Есть ли тест, чтобы определить, есть ли у ребенка проблемы со сном?
В больнице или в лаборатории сна можно провести исследование сна, которое регистрирует множество аспектов сна, включая характер дыхания, уровень кислорода, сердечный ритм и мозговые волны. Измеряя эти параметры, можно определить наличие и тяжесть обструктивного апноэ во сне. Формальное исследование сна является разумным решением, если существует неопределенность в отношении степени обструктивных проблем со сном у ребенка.С другой стороны, если родитель описывает режим сна, соответствующий значительной обструкции, большинство врачей сразу приступят к тонзиллэктомии и аденоидэктомии, основываясь исключительно на наблюдениях родителей, без исследования сна.
Каковы возможные поведенческие эффекты нарушения сна?
Дети с нарушением сна могут испытывать чрезмерную дневную сонливость, включая усталость, и могут засыпать в неподходящее время. На самом деле, более частыми дневными последствиями плохого сна детей являются раздражительность и плохая концентрация, а не усталость.Они, как правило, капризны. У них могут быть проблемы с концентрацией внимания, что приводит к плохой успеваемости в школе. По общему признанию, сложно определить, вызвано ли плохое поведение и успеваемость в большей степени проблемами со сном или другими факторами.
Какие проблемы с питанием они могут вызвать?
Дети могут медленно есть и отказываться от некоторых продуктов из-за того, что им трудно одновременно жевать и дышать. У них могут быть трудности с глотанием и иногда удушье. Кроме того, у них может быть плохой аппетит из-за ухудшения обоняния и вкуса из-за плохого потока воздуха через нос.
Как они могут повлиять на рост ребенка?
Задержка роста может быть вызвана проблемами с приемом пищи. Задержка роста также может быть результатом нарушения сна, поскольку гормон роста преимущественно вырабатывается во время глубокого сна. Помимо этих проблем роста, тяжелое обструктивное апноэ во сне в редких случаях может привести к проблемам с сердцем и легкими.
Как определить, является ли заложенность носа у моего ребенка увеличенными аденоидами?
Увеличенные аденоиды, аллергия, инфекции носовых пазух и простуда могут вызвать заложенность носа.Определить, какая из них является причиной непроходимости, может быть сложно. Как правило, увеличенные аденоиды вызывают постоянную непроходимость носа без значительных выделений. Напротив, заложенность носа из-за аллергии может колебаться в зависимости от сезона, местоположения и занятий. Аллергия часто вызывает другие симптомы помимо заложенности носа, включая прозрачные выделения и зуд в носу и глазах. Закупорка носа из-за инфекций носовых пазух и простуды возникает, когда ребенок болеет, и связана с инфицированными выделениями.
Какая связь между увеличенными миндалинами и аденоидами и проблемами зубов?
Их увеличение приводит к хроническому дыханию ртом, что может привести к аномальному развитию лица, смещению зубов и изменению цвета зубов. Следует признать, что не у всех детей с такими увеличенными тканями развивается плохой прикус, требующий ортодонтического лечения. Ортодонты расходятся во мнениях относительно необходимости удаления миндалин и аденоидов для предотвращения или помощи в установке скоб.
что происходит при удалении миндалин?
Перед операцией нет необходимости ни в обычном анализе крови, ни в введении внутривенных инъекций.Ребенку дают расслабляющее лекарство перед возвращением в операционную, что сводит к минимуму беспокойство о разлуке с родителями. Оказавшись в операционной, ребенок засыпает, вдыхая анестезирующий газ, а затем вводится капельница.
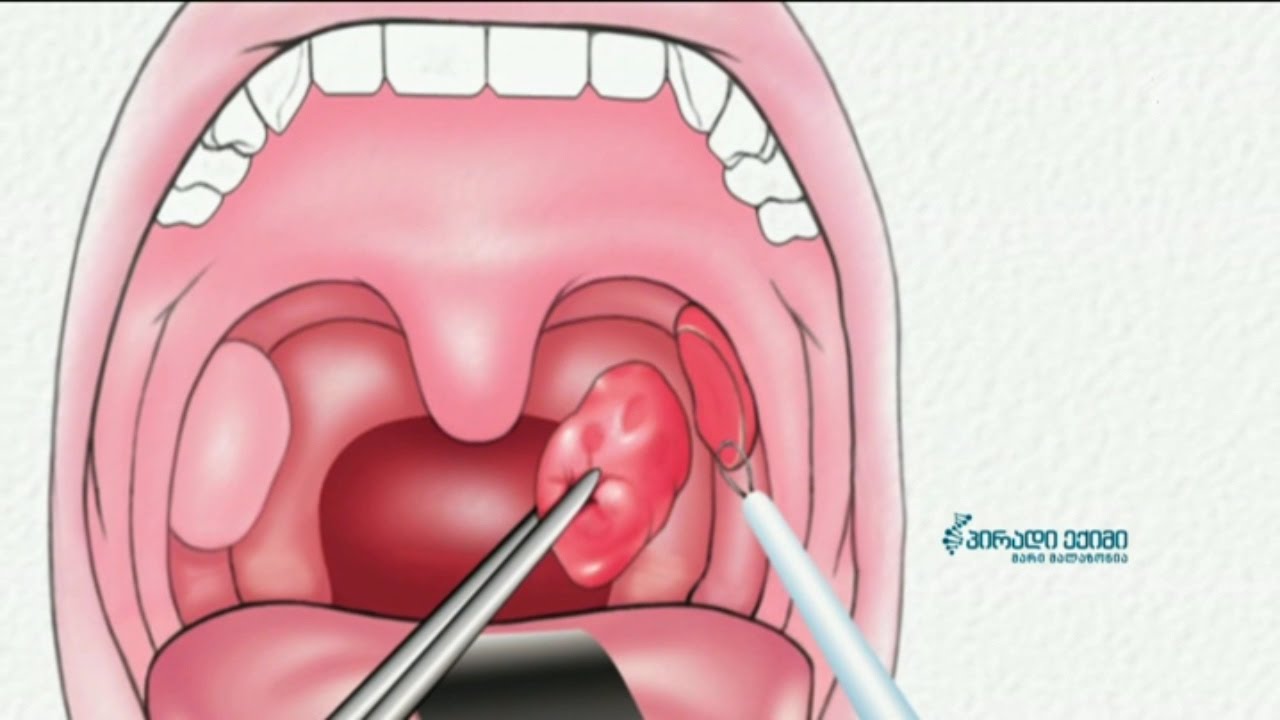
Обе удаляются через рот без каких-либо внешних разрезов. Инструменты, используемые для их удаления, различаются у разных хирургов, потому что ни один из них не является неизменно более безопасным, менее болезненным и более экономичным, чем другой.Кровотечение обычно минимальное и его легко контролировать с помощью электрокоагуляции, а не наложения швов. Время в операционной обычно составляет менее одного часа.
Родителю разрешено вернуться в комнату для выздоровления, как только ребенок станет более внимательным. Сначала ребенок расстроен и дезориентирован, но вскоре успокаивается. Он / она остается в хирургическом отделении в течение как минимум нескольких часов после операции, чтобы убедиться, что нет проблем с болью, тошнотой, кровотечением или дыханием. Если у ребенка возникают такие трудности или если ребенку меньше трех лет, его / ее можно госпитализировать на ночь для наблюдения.
Каковы потенциальные преимущества их удаления?
Тонзиллэктомия и аденоидэктомия имеют отличный шанс устранить нарушения сна. Если у ребенка возникают проблемы с утомляемостью, раздражительностью или концентрацией из-за плохого качества сна, эти проблемы также можно решить. Ребенок может лучше питаться и набрать вес после тонзиллэктомии и аденоидэктомии. Кроме того, операция часто позволяет ребенку лучше дышать через нос, что потенциально может помочь в нормальном развитии лица и зубов.Хотя удаление имеет множество потенциальных преимуществ, эти преимущества не могут быть гарантированы в каждом случае.
Каковы риски тонзиллэктомии и аденоидэктомии?
Основной риск, связанный с тонзиллэктомией, — кровотечение. На удалении миндалин образуются корки. Эти струпья отпадают примерно через неделю и могут вызвать кровотечение. Для остановки кровотечения может потребоваться возвращение в операционную. Даже в случае повторного кровотечения необходимость в переливании или подавление кровью возникает крайне редко.Другие необычные риски тонзиллэктомии включают травмы зубов, нарушение вкуса и ожоги при отжиге.
Основной риск, связанный с аденоидэктомией, — это изменение качества голоса. Аденоидэктомия открывает больше пространства за носом, что позволяет большему количеству воздуха попадать в нос во время разговора, что может привести к высокому скрипучему голосу. В то время как временный гнусавый голос является обычным явлением, постоянные проблемы с голосом возникают редко. Еще один необычный риск аденоидэктомии — болезненное рубцевание.
Обезвоживание может произойти во время выздоровления из-за плохого контроля боли.Продолжительность и тяжесть боли у детей различаются. Как правило, боль длится примерно одну неделю, и ее можно контролировать с помощью лекарств. В редких случаях дискомфорт мешает потреблению достаточного количества жидкости, что требует возвращения в больницу для внутривенного (IV) введения жидкости. Обезвоживание, требующее внутривенного введения жидкости, также может быть результатом постоянной тошноты и / или рвоты.
Риски, связанные с общей анестезией, часто являются главной заботой родителей. Хотя могут возникнуть опасные для жизни проблемы, вероятность их возникновения крайне мала.Для здорового ребенка риск, связанный с общей анестезией, эквивалентен риску, связанному с поездкой на автомобиле на большие расстояния.
Какие расходы связаны с ТОНСИЛЛЕКТОМИЕЙ И АДЕНОИДЭКТОМИЕЙ?
Поскольку операция проводится в операционной, расходы включают оплату хирурга, анестезиолога и хирургического отделения. К счастью, эти расходы обычно покрываются страховкой. Мы поможем вам получить разрешение на страхование. Даже при наличии разрешения на страхование вы будете нести ответственность за любые франшизы, совместное страхование или доплату.
Какие существуют альтернативы тонзиллэктомии и аденоидэктомии?
Маловероятно, что антибиотики навсегда уменьшат размер этих тканей. Ежедневное использование назального стероидного спрея может уменьшить размер аденоидов, но не миндалин. Медикаментозное лечение любых сопутствующих аллергий или хронических инфекций носовых пазух может улучшить носовое дыхание и качество сна, но, вероятно, не повлияет на их размер.
Осторожное ожидание может быть разумной альтернативой, поскольку они обычно становятся меньше по мере взросления ребенка.Обычно они достигают максимального размера в возрасте около шести лет и значительно уменьшились в размере примерно к 12 годам. Храп и апноэ во сне у взрослых редко возникают из-за увеличения миндалин и аденоидов. Обычно вопрос не в том, перерастет ли ребенок проблему. Вместо этого проблема заключается в том, как качество жизни ребенка может измениться в ожидании улучшения условий. Другая проблема — любые долгосрочные последствия для развития сердца, легких или лица.
Следует ли моему ребенку делать операцию на миндалинах и аденоидах?
Решение о продолжении операции всегда связано с сопоставлением потенциальных преимуществ с возможными осложнениями, проблемами послеоперационного восстановления и финансовыми затратами.Мы будем рекомендовать тонзиллэктомию и аденоидэктомию только в том случае, если мы чувствуем, что потенциальные преимущества перевешивают недостатки. Тем не менее, только вы можете определить, достаточно ли беспокоит непроходимость вашего ребенка и связанные с ним симптомы, чтобы оправдать риски, дискомфорт и расходы на операцию. Клинические исследования подтверждают, что подавляющее большинство родителей довольны результатами операции своего ребенка и сделают это снова.
Хирургия миндалин и аденоидов в Шарлотте, Северная Каролина
Врачи, специализирующиеся на лечении миндалин и аденоидов, работают в офисах CEENTA как в Северной, так и в Южной Каролине.
Записаться на прием к врачу CEENTA ENT
Тонзиллотомия с помощью эндоскопа (частичная интракапсулярная тонзиллэктомия): как мы это делаем
Цель . Описать нашу технику выполнения тонзиллотомии, которая увеличивает видимость за счет лучшего обзора миндалин и связанных с ними структур с помощью 30-градусного прицела. Метод . Пациентам была выполнена тонзиллотомия с помощью микродебрайдера с помощью 30-градусного эндоскопа как для визуализации, так и для проецирования на экран и увеличения. Результат . Техника с использованием эндоскопа обеспечивает более детальное выявление структур глотки и их взаимоотношений с миндалинами. Легче отчетливо визуализировать верхний и нижний полюса. Увеличение с помощью эндоскопа позволяет легче оценить анатомические детали и выборочно идентифицировать / обрабатывать мельчайшие точки кровотечения. Заключение . Использование 30-градусного эндоскопа при тонзиллотомии обеспечивает лучшую визуализацию верхнего и нижнего полюсов миндалин и может упростить операцию для хирурга и сделать ее более безопасной для пациента.
1. Введение
Тонзиллотомия начала практиковаться в XIX веке и была возрождена в начале 1990-х годов [1]. После многих лет жарких споров среди хирургов прошлого века от тонзиллотомии в конечном итоге отказались в пользу тонзиллэктомии в результате изменений в понимании патофизиологии некоторых заболеваний, таких как ревматизм, скарлатина и хронические сердечные заболевания, которые считались эффективными. происходят из «больных» остатков ткани миндалин [2, 3].Современная реконструкция тонзиллотомии первоначально была направлена на уменьшение послеоперационной боли, но также было обнаружено, что это значительно снижает частоту послеоперационных кровотечений [4].
Все чаще тонзиллотомия (частичная интракапсулярная тонзиллэктомия) рекомендуется вместо тонзиллэктомии у детей младше 4 лет с гиперплазией миндалин или обструктивного апноэ во сне, у детей с массой тела <15 кг и у детей с повышенным риском кровотечения, но техническими трудностями с доступом, ясно анатомическое обнажение и видимость все еще сохраняется, и часто бывает довольно проблематично визуализировать полюса миндалин (рис. 1).
Сосудистое кровоснабжение миндалин происходит в основном с полюсов, и плохая видимость в этих областях может препятствовать точному использованию диатермии во время гемостаза.
2. Метод / процедура
При выполнении техники с помощью эндоскопа пациента помещают в положение лежа на спине, а ротовую полость шинируют с помощью кляпа Бойла-Дэвиса, как при стандартной тонзиллэктомии. Язычок отводят кпереди с помощью шва на зажиме. Сухая марлевая повязка накладывается на нижнюю часть ротоглотки, чтобы ограничить приток крови к надгортаннице.
Эндоскоп под углом 30 градусов вводится через ротовую полость, после чего следует быстрый общий осмотр ротоглотки и носоглотки, включая миндалины, аденоиды, хоанальную апертуру и окружающие структуры (рис. 2).
Миндалины, миндалины, аденоиды, хоаны и евстахиевы трубы выявляются и исследуются на предмет каких-либо отклонений. Затем миндалины осторожно сбривают микродебридером. Цель состоит в том, чтобы сбрить 90% ткани миндалин, не отделяя капсулу миндалин от прилегающих мышц.
Ожидается небольшое сочение крови с поверхности выбритых миндалин, и это можно контролировать, наложив тампон, пропитанный адреналином, на несколько минут. Затем тампон удаляется, и вся поверхность миндалин, включая верхний и нижний полюса, исследуется на предмет кровотечения с помощью эндоскопа, который, помимо того, что делает углы «слепых пятен» отчетливо видимыми, также увеличивает их (рис. 3).
Ткань миндалин сама по себе не очень чувствительна к боли [5], а поскольку капсулы миндалин остаются нетронутыми, нервные окончания сохраняются, а послеоперационная боль либо отсутствует, либо минимальна.
Выполнение тонзиллотомии с минимальной видимостью верхних полюсов (как в случае тонзиллотомии без помощи эндоскопа), возможно, является причиной разной степени разрушения капсулы, порезания соседних мышц и травм небных столбов; Эти неточности объясняют причину наличия боли после тонзиллотомии и повышенного риска кровотечения.
Нередко введение эндоскопа выявляет случайные признаки аденоидной гипертрофии и в то же время четко показывает хирургу, есть ли подслизистая расщелина неба, которая противопоказала бы бритье аденоидов.В отличие от слепого выскабливания лимфоидной ткани по показаниям может быть проведена эндоскопическая аденоидэктомия с необходимым гемостазом под эндоскопическим контролем (эндоскопическая аденотонзиллэктомия). В настоящее время известно, что большинство так называемых повторных отрастаний аденоидов после аденоидэктомии вызвано неадекватным удалением лимфоидных тканей, вызванным страхом повреждения окружающих структур во время техники слепого кюретажа: всего этого можно избежать путем прямой визуализации «того, что вы делаете». с помощью эндоскопа под углом 30 градусов.
В нашем центре микродебридер предпочтительнее электрохирургической диссекции, так как тепло, выделяемое электрохирургическими устройствами, может достигать 400 ° C, что может привести к значительному повреждению окружающей мускулатуры миндалинной ямки [6]. Это, в свою очередь, может усилить воспалительный процесс, значительно увеличить количество послеоперационных болей и продлить период восстановления [7, 8].
Вся процедура является короткой и, в зависимости от опыта хирурга, может длиться от 5 до 15 минут.
Боль минимальна, пациент может сразу же есть орально и может быть выписан в тот же день.
3. Выводы
Тонзиллотомия — общепринятый метод уменьшения послеоперационной боли и кровотечения, но при этом все еще существует проблема видимости.
Видимость, обеспечиваемая использованием эндоскопической техники, повышает удобство и точность операции.
Операционная точность жизненно важна для сохранения капсулы миндалины, прилегающей мускулатуры глотки и нервных окончаний.
Мускулатура глотки и нервные окончания при сохранении значительно уменьшают или устраняют послеоперационную боль и кровотечение.
Авторские права
Авторские права © 2012 Винсент Узомефуна и Фергал Глинн. Это статья в открытом доступе, распространяемая под лицензией Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии правильного цитирования оригинальной работы.
Миндалины, аденоиды, инфекции горла и апноэ сна
Миндалины, аденоиды, инфекции горла и апноэ во сне
Что такое миндалины?
Миндалины — это два комка ткани, каждый размером и формой с большой оливой, в задней части рта по обе стороны от языка.
Миндалины нормального размера
Когда миндалины маленькие (как у маленьких детей, так и у большинства взрослых), они едва видны. В возрасте от двух до пяти лет миндалины достигают пика размера и могут быть достаточно большими, чтобы соприкасаться друг с другом. нормально, для маленького ребенка иметь большие миндалины, и если они кажутся нормальными и не вызывают каких-либо проблем (например, апноэ во сне), размер миндалин сам по себе, как правило, , а не проблема.
Миндалины увеличенные
Миндалины — это лимфоидная ткань, то есть одна из вещей, которые организм использует для борьбы с инфекциями.Но они представляют собой лишь небольшую часть защитных систем организма; лимфоидная ткань присутствует на всей слизистой оболочке носа, рта и горла (а также в других частях тела). Миндалины — это всего лишь два куска этой ткани, которые выпирают достаточно, чтобы их можно было увидеть в задней части рта.
Что такое аденоиды?
«Аденоид» — это название третьего комка лимфоидной ткани, расположенного между миндалинами, над небом (нёбо), в задней части носа.Эту ткань невозможно увидеть без специальных инструментов или рентгена, так как она скрыта от глаз неба. Он расположен в области, которая называется носоглотка , , и, если она достаточно велика, она может препятствовать прохождению воздуха через нос.
Самый простой способ понять аденоид — представить его как третью миндалину.
Так же, как и миндалины, это нормальный для маленького ребенка с большими аденоидами, и тот простой факт, что аденоидная подушечка большая, не является поводом для операции.Младенцы рождаются без видимых миндалин и аденоидов. Аденоиды начинают расти в первый год жизни, достигая пика в возрасте от одного до пяти лет, а затем постепенно уменьшаются по мере роста ребенка. Хотя у случайного подростка все еще могут быть аденоиды, достаточно большие, чтобы вызвать закупорку носа, это случается редко, и аденоиды обычно сокращаются до подросткового возраста.
Аденоидная прокладка
Как миндалины и аденоиды влияют на сон?
Путь, по которому воздух идет из носа через горло в легкие, называется дыхательным путем .Миндалины и аденоиды образуют тканевое кольцо в задней части глотки. Если миндалины и аденоиды большие, они сужают дыхательные пути и уменьшают поток воздуха в легкие и из них.
Даже если миндалины и аденоиды очень большие, они обычно не вызывают серьезных затруднений с дыханием, когда ребенок бодрствует. Они могут вызывать менее выраженные симптомы, такие как постоянный заложенный нос, «носовая» речь, слюнотечение или привычка держать рот открытым, но сами по себе они реже являются причинами для хирургического вмешательства.
Во время сна наблюдаются ритмы изменения, в результате чего уровень сна становится все глубже и реже. Это известно как архитектура сна , и ее нормальные модели критически важны для полноценного ночного отдыха. Во время более глубоких фаз сна мышцы горла расслабляются. Воздух, проходящий через суженное пространство, приводит к падению давления воздуха. Комбинация расслабленных мышц и низкого давления вызывает коллапс горла, и ребенок временно не может дышать (апноэ).Это вызывает падение уровня кислорода в кровотоке и повышение углекислого газа.
Мозг всегда отслеживает эти уровни, даже во время сна. В конце концов, мозг заставит ребенка частично проснуться, переводя его в более неглубокую фазу сна. Затем мышечный тонус возвращается, и горло открывается — часто с трудом. Ребенок может пройти многие из этих циклов за час, что приведет к нарушению нормального режима сна и сокращению времени в более глубоких фазах.Это состояние известно как обструктивное апноэ во сне (СОАС).
В чем разница между храпом, нарушением дыхания во сне и обструктивным апноэ во сне?
Нарушение дыхания во время сна (SDB) — это общий термин, обозначающий любые нарушения дыхания, возникающие во время сна. Обструктивное апноэ во сне (OSA) — это тяжелая форма SDB, при которой дыхание полностью прекращается до тех пор, пока пациент не просыпается достаточно, чтобы открыть дыхательные пути и снова начать дышать.Обычно пациент не просыпается полностью, а просто переходит в более легкую фазу сна. У вас может быть значительный SDB, который требует лечения без полного апноэ; формальное исследование сна учитывает как периоды полной остановки дыхания, так и частичной остановки дыхания, когда ребенок изо всех сил пытается дышать, преодолевая сопротивление.
Храп — еще одна форма SDB. Это шум вибрации в мягких тканях, выстилающих горло. Это происходит, когда поток воздуха нарушается, например, когда миндалины или аденоиды большие.Взрослые, которые часто храпят, имеют избыточный вес или проблемы с носом (например, искривление перегородки), ведущие к обструкции. Некоторые пациенты, которые храпят, страдают апноэ во сне, а большинство пациентов с апноэ во сне храпят. Однако только храп ( без OSA) у детей вообще не требует никакого лечения — он обычно проходит, поскольку миндалины и аденоиды естественным образом уменьшаются с возрастом.
В тяжелых случаях СОАС может привести к серьезным состояниям, таким как перенапряжение сердца, нарушения сердечного ритма и изменения кровотока в легких.Эти проблемы очень редки у детей, если они не страдают ожирением. Более частые осложнения ОАС у детей включают плохой рост, поведенческие проблемы, трудности с концентрацией внимания, ночное недержание мочи или дневную сонливость (поскольку сон, который они получают, не такой успокаивающий, как мог бы).
У большинства детей с нарушением дыхания во сне увеличены миндалины и аденоиды, и удаление этой ткани приводит к излечению от СОАС у более чем 90% пациентов. Храп может сохраняться после операции, но если апноэ больше нет, то храп не требует никакого лечения.Однако в некоторых случаях есть и другие причины SDB, которые приводят к стойкому СОАС после операции. К ним относятся ожирение, маленькая челюсть, большой язык, различные врожденные аномалии черепа или неврологические проблемы, вызывающие плохой мышечный тонус.
Полезно думать о SDB как о больше проблемах со сном, чем о проблемах с дыханием. То есть для большинства здоровых детей основной риск SDB заключается в том, что ребенок не выспался ночью, и это может повлиять на поведение и работоспособность в дневное время.Мозг всегда работает и пробуждает ребенка к более глубокому сну, прежде чем уровень кислорода в крови станет слишком низким. К сожалению, это постоянное частичное пробуждение фрагментирует нормальные ритмы сна и приводит к неэффективному сну с недостаточным отдыхом.
В чем разница между ангиной, «ангиной» и тонзиллитом?
Боль в горле может быть вызвана рядом проблем, но обычно она возникает в результате заражения вирусом верхних дыхательных путей (рта, носа и горла).Реже это может быть вызвано бактериальной инфекцией. «Стрептококковая ангина» — это инфекция, вызванная одним конкретным типом бактерий — Streptococcus pyogenes . Хотя другие бактерии могут вызывать инфекции горла, большинство врачей будут пытаться специально диагностировать стрептококковые бактерии, чтобы можно было назначить лечение антибиотиками. Это необходимо для более быстрого разрешения симптомов, а также потому, что в редких случаях эти инфекции могут привести к повреждению сердца или почек.
Если миндалины инфицированы вирусом или бактериями, они обычно становятся большими, слегка краснеют и могут иметь желтовато-белый мусор на поверхности.Это называется тонзиллитом — одним из видов боли в горле. Вы не можете определить, какой тип инфекции присутствует, просто посмотрев, так как некоторые вирусы могут сделать миндалины хуже, чем бактерии. Подростки с инфекционным мононуклеозом (состояние, обычно вызываемое инфекцией вирусом Эпштейна-Барра) имеют особенно тяжелые симптомы, с очень опухшими миндалинами, покрытыми мусором, но при этом антибиотики не нужны. С другой стороны, «стрептококковые» бактерии могут присутствовать в нормальном горле.Единственный способ убедиться в этом — сделать посев из горла, хотя есть и другие тесты, которые могут указывать на бактериальную инфекцию.
Что можно сделать при повторяющейся боли в горле?
Поскольку боль в горле чаще всего вызывается вирусами, которые легко распространяются (особенно в переполненных детских садах или школах), имеет смысл проявлять осторожность, не подвергая ребенка воздействию других больных. Бактериальные инфекции горла можно лечить антибиотиками, но лечение вируса этими препаратами бесполезно.
Как и в случае рецидивирующих инфекций уха, некоторые врачи пытаются предотвратить боль в горле с помощью низких доз мягких антибиотиков в течение длительного времени (от недель до месяцев). Однако есть опасения по поводу чрезмерного использования антибиотиков. Такая практика может привести к развитию у микробов устойчивости к лекарствам, а также к побочным эффектам у детей, таким как аллергические реакции. Поэтому я предпочитаю не использовать этот подход.
Если у ребенка очень тяжелая форма рецидивирующей ангины, особенно если она связана с тонзиллитом, врач может порекомендовать операцию по удалению миндалин и лимфоидной ткани (процедура, известная как тонзиллэктомия и аденоидэктомия, аденотонзиллэктомия или T&A).Рецидивирующая инфекция — менее распространенная причина хирургического вмешательства в наши дни; T&A чаще проводится при нарушении дыхания во сне.
Что это значит, если мой ребенок чувствует себя лучше, но тест на стрептококк по-прежнему положительный?
Существует состояние, известное как «состояние носительства», при котором ребенок чувствует себя хорошо, но посев из горла все еще показывает присутствие стрептококковых бактерий. Хотя это несколько спорно, большинство педиатров обычно не лечат детей-носителей антибиотиками.Похоже, они не подвержены очень высокому риску развития повреждения сердца или почек и не считаются заразными. Все мы переносим бактерии в горле, это называется нормальной флорой . У детей-носителей стрептококковой инфекции обычная флора — это стрептококковые бактерии.
Каковы преимущества тонзиллэктомии и аденоидэктомии?
В случае нормального ребенка с увеличенными миндалинами и аденоидами показатель излечения нарушения дыхания во сне превышает 90%.Хотя обычно это очевидно сразу после операции, некоторые дети не проявляют в полной мере преимущества улучшенного воздушного потока до тех пор, пока не пройдет несколько дней и опухоль не уменьшится.
Если у ребенка рецидивирующий тонзиллит, удаление миндалин и аденоидов приведет к меньшему количеству эпизодов боли в горле. Однако никакая операция не может предотвратить заражение простудой или другим вирусом, а случайные заболевания с болью в горле все еще могут возникать.
Помимо проблем со сном и рецидивирующих инфекций, есть несколько необычных причин для T&A.Детям, у которых есть абсцесс (скопление гноя) вокруг миндалин, может потребоваться операция для удаления инфекции. Тонзиллэктомия в это время обычно не проводится, поскольку кровотечение более вероятно, если миндалины удалены во время инфекции. Этих детей могут направить на T&A примерно через 6 недель после исчезновения воспаления. Еще реже на операцию направляют ребенка, у которого одна миндалина становится больше другой. Миндалину удаляют, чтобы убедиться, что на ней нет опухоли или другого образования.
Каковы риски тонзиллэктомии и аденоидэктомии?
Операция проводится под общим наркозом, и это обычно самая пугающая часть всего процесса, как для детей, так и для родителей. Современная педиатрическая анестезия чрезвычайно безопасна. Его дает обученный профессионал в хорошо контролируемой обстановке. Обычно это анестезиолог, специализирующийся на уходе за детьми. Перед операцией у родителей будет время поговорить с анестезиологом и задать конкретные вопросы.Анестезия меньшей степени (например, седация) на самом деле может быть более опасной, чем общая анестезия для здорового ребенка, и не подходит для хирургического вмешательства на горле. Несмотря на то, что дети могут испугаться во время введения анестетика, после операции они обычно ничего не помнят о времени перед сном.
Наиболее частым риском тонзиллэктомии является кровотечение после операции. Обычно для полного заживления горла требуется около двух недель, и кровотечение можно увидеть в любое время до этого.Однако, когда кровотечение действительно происходит, обычно через пять-десять дней после операции «струп» на том месте, где раньше были миндалины (ложе миндалин), распадается и отделяется от стенки глотки. Кровотечение, которого достаточно, чтобы его заметить, случается примерно у 2-4% пациентов, хотя оно гораздо чаще встречается у подростков старшего возраста и молодых людей. Это будет выглядеть как кровь во рту. Значительное кровотечение после одной только аденоидэктомии встречается крайне редко.
Послеоперационное кровотечение из места тонзиллэктомии часто останавливается само.Тем не менее, я всегда рекомендую доставить любого ребенка с сильным кровотечением в отделение неотложной помощи для обследования на всякий случай. Если кровотечение не проходит, его обычно лечат у маленьких детей, возвращая их в операционную для краткой процедуры под наркозом, при которой обнаруживают и прижигают открытый кровеносный сосуд. Некоторые подростки и взрослые позволяют делать это без анестезии, но большинство детей не позволяют проводить тщательное обследование и прижигание в бодрствующем состоянии.
Мягкое небо (нёбо) препятствует обратному току воздуха изо рта в нос во время речи и глотания.После удаления аденоидов в задней части глотки остается гораздо большее пространство, соединяющее рот с носом, и может потребоваться несколько недель для того, чтобы нёбо сформировало такое же уплотнение в этой области, что и до операции. Поэтому у большинства пациентов после операции появляется высокий, плаксивый «гнусавый» голос, отличный от того «забитого» звука, который был у них до операции. Обычно это длится недолго, но иногда требуется несколько недель или даже месяцев, прежде чем небо сможет растянуться настолько, чтобы снова плотно прилегать.У редких пациентов (обычно у пациентов с патологией нёба) эта проблема с голосом может сохраняться, требуя специальной терапии или даже дальнейшего хирургического вмешательства.
Иногда после операции у ребенка может быть настолько сильная боль, что он не сможет пить достаточно жидкости и станет обезвоженным. Если это произойдет, ребенка, возможно, придется повторно отправить в больницу на ночь для более сильного обезболивающего и внутривенного введения жидкости. Другие риски, такие как чрезмерное кровотечение во время операции, рубцевание горла и инфекция, крайне редки.
Разве вам не нужны миндалины и аденоиды?
Это было проблемой на протяжении большей части 20-го века, особенно когда тонзиллэктомия выполнялась чаще. Поскольку миндалины являются иммунной тканью, было бы логично предположить, что их удаление каким-то образом снизит способность организма бороться с инфекциями и опухолями. Тем не менее, за прошедшие годы было проведено множество исследований, чтобы оценить частоту лимфомы, полиомиелита и других инфекций с миндалинами и без них.Не было много последовательных данных о снижении иммунной функции или увеличении заболеваемости после T&A. Кажется, что миндалины и аденоиды являются «верхушкой айсберга» в отношении иммунной системы, и их удаление не наносит значительного вреда иммунной функции организма; в других частях тела много лимфоидной ткани этого типа.
Как выполняется тонзиллэктомия и аденоидэктомия?
Миндалины и аденоиды часто называют единой частью тела, поскольку они обычно обрабатываются вместе.Как мы обсуждали выше, миндалины — это два комка ткани по обе стороны от языка, а аденоиды — это третий кусок между миндалинами, но расположенный выше в задней части горла, за нёбом, где они могут » это легко увидеть. Если вы думаете о миндалинах и аденоидах в трех измерениях, они похожи на дугу или кольцо ткани в задней части глотки. Таким образом, независимо от того, рассматривается ли операция при проблемах с дыханием в ночное время или при рецидивирующих инфекциях, миндалины и аденоиды не рассматриваются отдельно, поскольку они оба связаны с каждой из этих проблем.Иногда очень маленькому ребенку удаляют аденоиды из-за заложенности носа, но не миндалины, если они еще не начали увеличиваться. В других случаях, у подростка или молодого взрослого, удаляются только миндалины, потому что аденоиды уже уменьшились по мере роста. Но обычно они удаляются одновременно.
Тонзиллэктомия и аденоидэктомия выполняются через рот, на коже нет разрезов или швов. Миндалины можно удалить ножом и ножницами, электрическим прижиганием или одним из нескольких новых устройств, которые разрезают ткань с меньшим нагревом и повреждением окружающей области.Хотя некоторые хирурги используют лазер, я не считаю, что дополнительный риск использования этого устройства уравновешивается каким-либо значительным уменьшением боли или кровотечения после операции.
Миндалины видны, когда рот открыт, и удаляются, если смотреть прямо на них. Они также инкапсулированы, что означает, что их можно удалить со своего ложа в стенке горла как один кусок ткани. Аденоиды, с другой стороны, не видны напрямую, и их нужно рассматривать с помощью зеркала, помещенного в задней части глотки.Они , а не инкапсулированы, поэтому они всегда «сбриты» кюреткой или электрическим бритвенным инструментом, и выходят кусками. Берется достаточно ткани, чтобы разблокировать спинку носа, но всегда небольшого количества лимфоидной ткани, оставшейся в конце операции. Любая попытка удалить все аденоиды не только будет безуспешной, но и может привести к повреждению близлежащих структур и серьезному рубцеванию задней части глотки. Крайне редко небольшая часть лимфоидной ткани, оставшаяся после операции, вырастает достаточно, чтобы вызвать проблемы.
Я использую устройство, известное как Coblator®, для удаления миндалин. Это хирургический инструмент, который использует электрический ток для создания очень небольшого энергетического поля, которое разрушает тканевые связи. В результате миндалину можно отделить от ложа с очень небольшим кровотечением и минимальным тепловым повреждением окружающих тканей. Это приводит к менее болезненному выздоровлению по сравнению с другими методами полного удаления миндалин.
Некоторые хирурги проводят частичную (или интракапсулярную) тонзиллэктомию пациенту с апноэ во сне.При таком подходе миндалины сбриваются, как и описанные выше аденоиды. Остается небольшое количество ткани миндалин, которое прижигается электрическим током. Теория, лежащая в основе этой операции, заключается в том, что заживление может быть менее болезненным, чем операция, при которой миндалины полностью удаляются. Есть также некоторые свидетельства того, что кровотечение во время операции может быть менее вероятным. Важно понимать, что причина того, что при частичной тонзиллэктомии остается небольшое количество ткани миндалин, заключается не в том, что этот небольшой кусочек ткани миндалин служит необходимой цели для иммунной системы.У вас много этой ткани вокруг горла, поэтому даже после полного удаления миндалин нет дополнительного риска заражения.
Я использовал эту технику несколько лет и не заметил большой разницы в опыте восстановления. Кроме того, я видел нескольких пациентов со значительным отрастанием тканей миндалин после этой операции, что потребовало еще одной процедуры. Поэтому по этим причинам я просто выполняю обычную операцию полного удаления, если нет особых причин для частичной тонзиллэктомии.Результаты надежны, и мой опыт работы с ними положительный.
Нужно ли моему ребенку оставаться на ночь в больнице после тонзиллэктомии?
В прошлом все дети, перенесшие эту операцию, оставались на ночь для наблюдения. В настоящее время в этом нет необходимости, если нет исключительной причины для госпитализации (например, тяжелого обструктивного апноэ во сне, возраста менее 3 лет или основных медицинских проблем). Фактически, это не должно снижать безопасность операции, поскольку наиболее частое осложнение (кровотечение) обычно возникает не ранее чем через пять дней после операции.Если ребенок хорошо дышит, спит и пьет после нескольких часов в палате восстановления, он, как правило, может вернуться домой. Конечно, любой ребенок может быть доставлен в больницу из палаты выздоровления, если, по мнению хирурга, возникнет проблема, требующая наблюдения.
Что можно есть моему ребенку после тонзиллэктомии и аденоидэктомии?
В прошлом многие хирурги следовали строгим диетическим рекомендациям после операции. Разрешались только жидкости, а молоко или соки цитрусовых были запрещены.Хотя это индивидуальное предпочтение, я не советую никаких ограничений, кроме как избегать «острых» продуктов в течение первых двух недель (таких как крендели или чипсы, которые могут вызвать кровотечение). Сразу после наркоза ребенок может почувствовать некоторую тошноту, а богатая пища, такая как молоко или сыр, может вызвать рвоту. Однако это чувство обычно проходит через несколько часов. Мороженое — идеальная еда, поскольку оно холодное (уменьшает боль в горле), жидкое (предотвращает обезвоживание) и богато калориями (что важно, так как ребенок может плохо питаться после операции).
Чего ожидать после тонзиллэктомии и аденоидэктомии?
Тонзиллэктомия и аденоидэктомия могут потребовать довольно болезненного выздоровления, а сильная боль в горле может сохраняться до полного заживления примерно через две недели. Некоторые дети, особенно маленькие, приходят в норму довольно быстро, но детям старшего возраста, подросткам и взрослым обычно тяжелее. Боль достигает пика между 5 и 10 днями после операции, а затем постепенно утихает.У пациентов также может появиться неприятный привкус во рту и неприятный запах изо рта, поскольку струп распадается и отпадает. Боль в ушах очень распространена, так как одни и те же нервы вызывают ощущения в горле и ушах. Это не означает, что присутствует ушная инфекция.
В антибиотиках нет необходимости, но контроль боли важен. Не следует использовать аспирин (в течение двух недель до или после операции), поскольку он может препятствовать свертыванию крови и способствовать кровотечению. Хороший вариант — парацетамол (Тайленол®).В прошлом другие препараты типа «НПВП», такие как ибупрофен (Motrin® или Advil®), избегали из-за опасений по поводу кровотечения, но недавние исследования показали, что они безопасны и эффективны для облегчения боли после операции на миндалинах. В настоящее время я рекомендую тайленол или ибупрофен каждые шесть часов. Их также можно комбинировать, чередуя тайленол и ибупрофен, чтобы принимать что-то каждые три часа.
Тайленол с кодеином использовался в прошлом, но исследования не показывают, что это значительно улучшает обезболивание по сравнению с обычным тайленолом.Что еще более важно, недавние исследования показали, что небольшой процент детей (по генетическим причинам) склонен к чрезвычайно быстрому метаболизму кодеина, что приводит к риску серьезных побочных эффектов. В очень редких случаях они могут быть опасными для жизни. В настоящее время это не делается в обычном порядке, особенно потому, что кодеин не очень сильно улучшает контроль боли. FDA фактически запрещает использование тайленола с кодеином у молодых пациентов. С другой стороны, пожилые пациенты могут использовать оксикодон в качестве дополнения к другим лекарствам.Его нужно использовать осторожно, и его не следует давать пациентам, которые вялым или сонным.
Пациенты могут проглотить немного крови во время операции, и нередко можно увидеть небольшое количество старой темной крови после рвоты в первый день. Однако любое активное кровотечение (с ярко-красной кровью) является ненормальным, и ребенка следует немедленно доставить в отделение неотложной помощи для обследования. Даже если кровотечение остановилось к тому моменту, когда ребенок находится в больнице, мы обычно оставляем его на несколько часов под наблюдением.По этой причине очень важно в первые две недели не уезжать далеко от места оказания неотложной медицинской помощи — не более 30 минут от ближайшей больницы. В это время запрещены такие виды деятельности, как авиаперелеты, катание на лодках, кемпинг и пешие прогулки. Школа не должна быть ограничена, и ребенок может вернуться в класс, как только он или она почувствует себя достаточно хорошо, чтобы вернуться (обычно на день или два).
Если после операции ребенок не будет пить достаточно, он может обезвожиться. Пока они пьют достаточно жидкости, в первую неделю после операции еда не вызывает беспокойства.Калорийность можно увеличить, давая жидкости, например, молочные коктейли. Обезвоженный ребенок может чувствовать чрезмерную усталость или головокружение, иметь сухость во рту и реже мочиться. В этом случае их должен осмотреть педиатр или хирург, который может порекомендовать госпитализацию для внутривенной инфузионной терапии.
Когда у вашего ребенка фарингит или тонзиллит
У вашего ребенка болит горло. Вероятно, это из-за покраснения и отека (воспаления) горла.Чаще всего поражаются две области горла. Это глотка и миндалины. Воспаление глотки (фарингит) и воспаление миндалин (тонзиллит) очень распространены у детей. В этом листе рассказывается, что вы можете сделать, чтобы облегчить боль в горле у ребенка.
Что вызывает фарингит или тонзиллит?
Чаще всего фарингит и тонзиллит вызваны вирусной или бактериальной инфекцией.
Каковы симптомы фарингита или тонзиллита?
Основным признаком обоих состояний является боль в горле.У вашего ребенка также может быть жар, покраснение или отек горла и проблемы с глотанием. Вы можете почувствовать шишки на шее.
Как диагностируется фарингит или тонзиллит?
Медицинский работник осмотрит горло вашего ребенка. Медицинский работник может протереть (мазок) горло вашему ребенку. Этот мазок будет проверен на наличие бактерий, вызывающих инфекцию, называемую стрептококком. При необходимости можно сделать анализ крови, чтобы проверить наличие вирусной инфекции, такой как мононуклеоз.
Как лечится фарингит или тонзиллит?
Если ангина у вашего ребенка вызвана бактериальной инфекцией, врач может назначить антибиотики.В противном случае вы можете лечить боль в горле вашего ребенка дома. Для этого:
-
Дайте вашему ребенку парацетамол или ибупрофен, чтобы облегчить боль. Не используйте ибупрофен у детей младше 6 месяцев или у детей, которые постоянно страдают обезвоживанием или рвотой. Спросите у лечащего врача вашего ребенка, сколько и когда давать лекарство.
-
Не давайте ребенку аспирин для снятия температуры. Использование аспирина для лечения лихорадки у детей может вызвать серьезное заболевание, называемое синдромом Рейе.
-
Дайте ребенку попить прохладной жидкости.
-
Попросите ребенка полоскать горло теплой соленой водой, если это помогает облегчить боль.
-
Попробуйте безрецептурный спрей для обезболивания горла.
Всегда консультируйтесь с лечащим врачом вашего ребенка перед тем, как давать ребенку какие-либо лекарства, отпускаемые без рецепта, особенно если ваш ребенок впервые принимает лекарство.
Каковы проблемы в долгосрочной перспективе?
Если у вашего ребенка частые боли в горле, отведите его или ее к врачу.Удаление миндалин может помочь облегчить повторяющиеся проблемы вашего ребенка.
Когда звонить лечащему врачу вашего ребенка
Немедленно звоните врачу вашего ребенка, если у вашего здорового ребенка есть одно из следующего:
-
Лихорадка (см. Раздел Лихорадка и дети ниже) сохраняется в течение от 2 до 3 дней
-
Боль в горле с лихорадкой, головной болью, болью в животе или сыпью
-
Проблемы с поворотом или выпрямлением головы
Позвоните по телефону
911Если у вашего ребенка есть что-либо из перечисленного симптомы, позвоните 911 прямо сейчас:
-
Проблемы с глотанием или слюнотечением
-
Проблемы с дыханием или необходимость наклоняться вперед, чтобы дышать
-
Проблемы с полным открытием рта
-
Проблемы с речью
-
Кожа, которая синий, фиолетовый или серый цвет
-
Потеря сознания или проблемы king
-
Чувство обморока или головокружения
-
Одышка с учащенным сердцебиением
Лихорадка и дети
Используйте цифровой термометр, чтобы проверить температуру вашего ребенка.Не используйте ртутный термометр. Существуют разные виды цифровых термометров. К ним относятся те, которые предназначены для рта, ушей, лба (височного), прямой кишки или подмышек. Неточные значения температуры ушей до 6 месяцев. Не измеряйте температуру полости рта, пока вашему ребенку не исполнится 4 года.
Осторожно пользуйтесь ректальным термометром. Он может случайно проткнуть прямую кишку. Он может передавать микробы через стул. Следуйте инструкциям производителя продукта для правильного использования. Если вы не чувствуете себя хорошо при использовании ректальной температуры, выберите другой тип.Когда вы разговариваете с лечащим врачом вашего ребенка, скажите ему или ей, какой тип вы использовали.
Ниже приведены инструкции, которые помогут узнать, есть ли у вашего ребенка температура. Лечащий врач вашего ребенка может дать вам другие номера для вашего ребенка.
Ребенок младше 3 месяцев:
-
Сначала узнайте у лечащего врача вашего ребенка, как следует измерять температуру.
-
Ректальная или лобная: 100,4 ° F (38 ° C) или выше
-
Подмышка: 99 ° F (37.2 ° C) или выше
Ребенок в возрасте от 3 месяцев до 36 месяцев (3 года):
-
Ректально, лоб или ухо: 102 ° F (38,9 ° C) или выше
-
Подмышка: 101 ° F (38,3 ° C) или выше
В этих случаях звоните врачу:
-
Повторяющаяся температура 104 ° F (40 ° C) или выше
-
Продолжительная лихорадка более 24 часов у ребенка в возрасте до 2 лет
-
Лихорадка, которая сохраняется в течение 3 дней у ребенка в возрасте 2 лет и старше
миндалин | Анатомия и функции
Миндалины , небольшая масса лимфатической ткани, расположенная в стенке глотки в задней части глотки людей и других млекопитающих.У людей этот термин используется для обозначения любого из трех наборов миндалин, чаще всего небных миндалин. Это пара образований овальной формы, выступающих с каждой стороны ротового глотки за ротовой полостью. Открытая поверхность каждой миндалины отмечена многочисленными ямками, которые ведут к более глубокой лимфатической ткани. Мусор часто оседает в ямках и вызывает воспаление, состояние, называемое тонзиллитом.
Считается, что функция небных миндалин связана с предотвращением инфекций дыхательных и пищеварительных трактов путем выработки антител, которые помогают убивать инфекционные агенты.Однако часто миндалины сами становятся объектами инфекции, и требуется хирургическое удаление (тонзиллэктомия). Обычно дети более подвержены тонзиллиту, чем взрослые, поскольку структуры имеют тенденцию к деградации и уменьшаются в размерах по мере взросления.
Другая важная пара миндалин — глоточные миндалины, более известные как аденоиды. Это диффузные образования лимфатической ткани, расположенные на верхней стенке носового глотки. Увеличение этих миндалин может затруднить дыхание через нос, помешать дренажу пазух и привести к инфекциям носовых пазух и среднего уха.Когда носовой дыхательный путь заблокирован, дыхание через рот становится необходимым. Продолжительное дыхание ртом создает нагрузку на развивающиеся лицевые кости у детей и может вызвать деформацию лица. Детям часто рекомендуется хирургическое удаление, часто в сочетании с тонзиллэктомией. Аденоиды имеют тенденцию уменьшаться в размерах в зрелом возрасте.
Третья пара миндалин — это язычные миндалины, скопления лимфатической ткани на поверхности ткани у основания языка. На поверхности этой миндалины есть ямки, ведущие к нижней лимфатической ткани, как и в двух других типах миндалин, но эти ямки эффективно дренируются небольшими железами (слизистыми железами), и инфекция встречается редко.
Получите подписку Britannica Premium и получите доступ к эксклюзивному контенту. Подпишитесь сейчас .