симптомы и причины увеличения, лечение аденоидов у взрослых в ФНКЦ
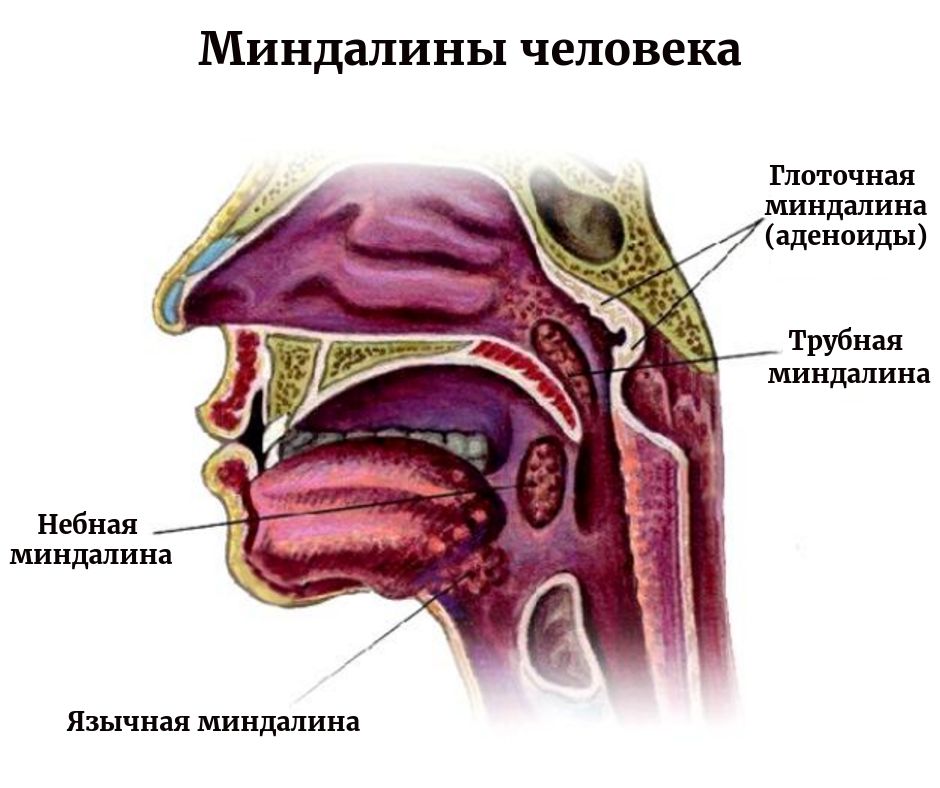
Аденоиды — это разрастание III глоточной миндалины, присутствующей у детей до 15-16 лет, но встречается и у взрослых. Глоточная миндалина в норме не причиняет никаких неудобств. Она находится на задней стенке свода носоглотки.
При патологии, аденоиды могут:
- разрастаться на весь купол;
- доходить до глоточных отверстий слуховых труб;
- иметь неправильную форму, рыхлую консистенцию.
В норме эти лимфоидные ткани создают барьер от инфекций верхних дыхательных путей.
Увеличенные аденоиды или аденоидные разрастания:
- препятствуют нормальному дыханию, сну;
- мешают развиваться мозгу ребенка из-за кислородного голодания;
- нарушают рост лицевого скелета;
- препятствуют очищению и согреванию воздуха в носу;
- вызывают быструю утомляемость, развитие депрессии;
- способствуют развитию синдрома гиперактивности и дефицита внимания.

При заболевании гриппом, ОРВИ или острым ринитом, могут воспаляться аденоиды. Состояние называется — аденоидит.
Острое воспаление протекает как ангина. Лакунарная или фолликулярная она сопровождается фебрильной лихорадкой. У больного выражена слабость, головная боль, снижен аппетит и нарушен сон. Резко заложен нос. Может потребоваться лечение антибиотиками.
Подострое воспаление аденоидов — следствие недолеченного острого. Заболевание длится месяцами и приводит к осложнениям. Трудно поддается диагностике, из-за глубокого расположения аденоидов, и лечению. Консервативное лечение возможно, но при адекватном ее проведении.
Хроническое воспаление аденоидов — следствие причин выше. Характеризуется глубоким поражением глоточной миндалины, чаще необратимым. Дает осложнения на органы среднего уха. Лечение — оперативное.
Увеличенные аденоиды могут возникнуть вследствие острого ринита — обычного насморка. Поначалу отмечается гиперемия и отек носовой слизистой. Нос заложен и заполнен отделяемым слизистого или гнойного характера. Обычно достаточно 7-10 дней для лечения насморка. Но у дошкольников воспаление часто распространяется в носоглотку, что приводит к аденоидиту.
Поначалу отмечается гиперемия и отек носовой слизистой. Нос заложен и заполнен отделяемым слизистого или гнойного характера. Обычно достаточно 7-10 дней для лечения насморка. Но у дошкольников воспаление часто распространяется в носоглотку, что приводит к аденоидиту.
Такой исход возникает из-за воспаления пазух носоглотки. И вследствие нарушения иммунной системы. Аденоиды встречаются у каждого второго ребенка в возрасте 3-7 лет. Редко бывает у взрослых, что будет говорить о серьезных нарушениях иммунитета.
Симптомы
Разберемся:
- каждый человек имеет в глотке миндалины. Это скопление лимфоидной ткани;
- в норме у человека шесть миндалин. Две небных, I и II — гланды, их хорошо видно, если широко открыть рот и сказать: “А-а-а”. Одна носоглоточная, III или миндалина Лушки. Одна — языковая. Две — трубных.
- Увеличение III миндалины называется — аденоиды. А ее воспаление — аденоидит.
Заболевание диагностируется в детском возрасте плановом приеме у ЛОРа или по случаю болезни. Аденоиды могут протекать бессимптомно.
Аденоиды могут протекать бессимптомно.
Но есть ряд признаков:
- нос постоянно забит, он сопит, дыхание затруднено на одну или обе ноздри;
- насморк, который не проходит после стандартного лечения;
- постоянное покашливание или кашель;
- температура тела не падает ниже 37,5 градусов при отсутствии других симптомов. Это может говорить о воспалении;
- деформируется лицевая часть черепа, рот ребенка постоянно открыт для дыхания.
Последний симптом — опасный. Так как дефект останется с ребенком навсегда, даже при устранении проблем с аденоидами.
Причины
Функция III глоточной миндалины крайне важна. Она создает защитный барьер от инфекции, которая попадает в организм через вдыхаемый воздух. С возрастом, иммунитет взрослого организма берет эту функцию на себя. И аденоиды рассасываются.
Что же может вызвать патологическое разрастание лимфоидной ткани глотки?
- наследственная предрасположенность;
- частые простудные заболевания и неадекватное / неполное их лечение;
- сниженный иммунитет;
- аллергические реакции, в том числе на лекарства, продукты питания, состав вдыхаемого воздуха;
- хронические заболевания.
-Step-17-Version-2.jpg)
Более 20% случаев аденоидов приходится на аллергическую реакцию. Регулярное вдыхание пыли, шерсти животных, спор плесени и других аллергенов приводит к разрастанию лимфоидной ткани.
К развитию заболевания по другим причинам предрасполагает их анатомическое строение. Миндалины состоят из бороздок, углублений, лакун и щелей. Инфекция в них задерживается. А при неадекватном лечении продолжает развиваться, с периодическими обострениями. Периоды ремиссии продолжаются всего 2-3 недели. Назначаемое лечение имеет низкую эффективность. Так как предназначено оно для ринита, а не аденоидита. Процесс распространяется на всю носовую слизистую.
При обращении к ЛОРу диагноз может звучать как — ринофарингит, подразумевается аденоидит.
Диагностика аденоидов
Аденоиды — распространенная проблема. Выявляется она на приеме у ЛОР врача.
Выделяют разные степени заболевания:
- Аденоиды 1 степени — закрывают ⅓ просвета участка, где глотка сообщается с полостью носа;
- Аденоиды 2 степени — закрывают ⅔ просвета;
- Аденоиды 3 степени — распространяются более, чем на ⅔ просвета.

Применяются следующие методы диагностики:
- задняя риноскопия. Простое обследование, доступное в кабинете ЛОР врача. С помощью специального носоглоточного зеркала и шпателя оценивается состояние носоглотки.
- пальцевое исследование миндалин. Степень увеличения миндалин оценивается на ощупь, как и их воспаление.
- рентгенография. Выполняется обычный рентгеновский снимок в боковой проекции. Для более детальной визуализации используют КТ.
- эндоскопия носоглотки. Процедура выполняется гибкой трубкой, которая вводится через рот или нос. На конце трубки закреплена камера, которая передает изображение на монитор.
- аудиометрия. Это проверка слуха, определение порога слышимости. На пациента надеваются наушники, в которые подается звуковой сигнал. Звуковая дорожка записана таким образом, что звуки имеют разную интенсивность.
 Оба динамика звучат в разное время. А пациент должен показать, что слышит звук. Есть и другие виды аудиометрии для каждого конкретного случая.
Оба динамика звучат в разное время. А пациент должен показать, что слышит звук. Есть и другие виды аудиометрии для каждого конкретного случая. - лабораторные анализы. Полный список обследования определяет врач — отоларинголог.
Диагностика позволяет определить степень аденоидов, характер и распространенность процесса, причину их быстрого роста. После постановки верного диагноза, врач — отоларинголог назначит лечение, которое избавит от проблемы.
Лечение аденоидов в ФНКЦ
Консервативное лечение аденоидов благодаря опыту врачей — отоларингологов ФНКЦ ФМБА России возможно. Для этого потребуется соблюдение ряда условий и комплексный подход.
- Сначала проводится тщательный туалет носа и глубоких отделов носоглотки. Это поможет избавить полость от микробных частиц, а также отделяемого — слизи, мокроты, гноя. Поэтому используется метод, известный как “кукушка”. Если пациент плохо переносит процедуру, используются назальные баллоны — спреи с физраствором натрия хлорида.

- Воспаленные ткани глоточной миндалины обрабатываются специальными растворами. Они снимают отек, воспаление и аллергическую реакцию. Закапывание проводится в положении на спине с резко запрокинутой головой. И обязательно полежать в течение минуты, чтобы препарат распределился по миндалине.
- Физиотерапия. На слизистую носоглотки применяется лазерное воздействие.
- Используются препараты для общей терапии. Такое лечение эффективно только в комплексе с качественной местной терапией.
При соблюдение всех условий успех лечения достигается через 3-4 суток. Уменьшится отечность слизистой, количество отделяемого. Терапия продолжается до полного выздоровления. Длительность которого обычно составляет две недели.
После этого периода оценивается результат. Увеличение продолжительности терапии возможно при:
- длительном выраженном воспалении;
- частых обострениях;
- наличии осложнений или сопутствующих патологий, осложняющих состояние.

Благоприятный исход лечения — это:
- исчезновение всех симптомов болезни;
- восстановление носового дыхания;
- быстрый результат при лечении острых респираторных инфекций, насморка или гриппа.
Успех лечения зависит от качества санации очага воспаления.
Показания к оперативному удалению аденоидов:
- регулярные рецидивы аденоидов через 2-4 недели после выздоровления;
- нестойкий лечебный эффект проводимых мероприятий, даже с использованием антибиотиков. Или полная устойчивость к терапии;
- большая длительность заболевания — более 1-2 лет;
- резко выраженные воспалительные изменения в тканях аденоидов.
Решение об объеме вмешательства принимает врач — отоларинголог.
Осложнения
Аденоиды опасны не только местным воспалением, но и влиянием на другие органы.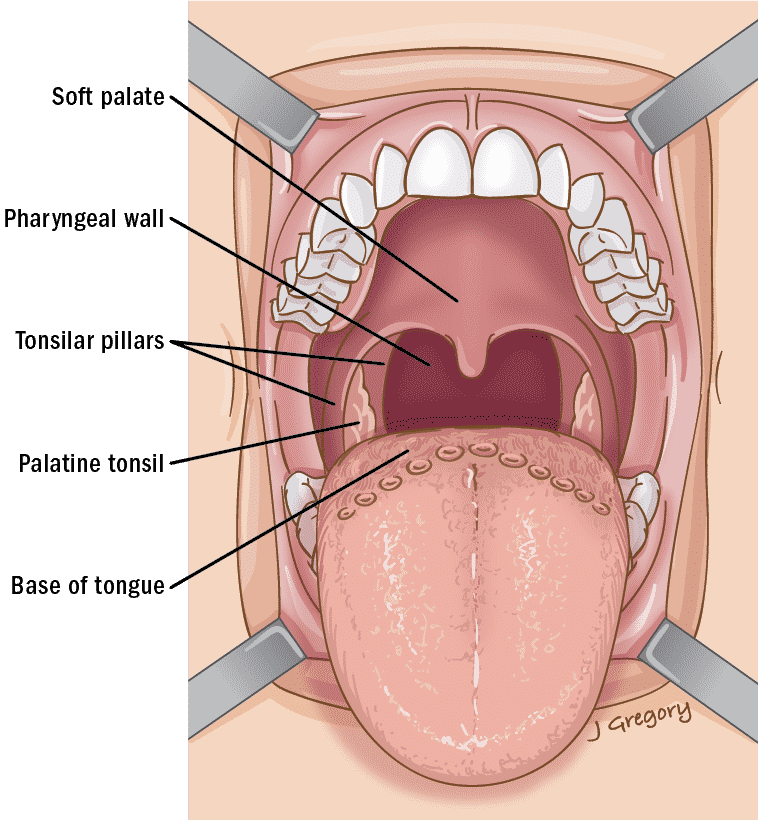 Из-за несвоевременной диагностики патологии, недостаточного лечения, возникают осложнения. Некоторые осложнения не поддаются лечению.
Из-за несвоевременной диагностики патологии, недостаточного лечения, возникают осложнения. Некоторые осложнения не поддаются лечению.
Вот почему так важно вовремя обратиться за медицинской помощью.
Опасные осложнения:
- сдавление среднего уха увеличенными аденоидами и резкое снижение слуха.
- регулярные простудные заболевания. Хронически воспаленные аденоиды снижают иммунитет и становятся резервуаром инфекции в носовой полости.
- хроническое кислородное голодание мозга.
- нарушение речи. Из-за заложенного носа ребенок постоянно дышит ртом. Из-за этого деформируется череп, формируется неправильный прикус.
- отиты. Из-за закрытия аденоидами слуховой трубы, в ней формируется хронический очаг воспаления.
- другие ЛОР — заболевания.
Профилактика
Рациональная терапия аденоидов на ранних стадиях приводит к выздоровлению. Запущенные случаи, не поддающиеся многократной терапии, требуют оперативного вмешательства.
Меры предупреждения увеличения аденоидов, которые советуют доктора:
- достаточная двигательная активность, прогулки на свежем воздухе;
- закаливание;
- сбалансированное питание, богатое витаминами и микроэлементами;
- своевременное обращение за медицинской помощью при первых признаках заболевания;
- профилактические осмотры у врача — отоларинголога для выявления аденоидов на ранней стадии.
Бактериологическое исследование слизи с миндалин и задней стенки глотки на аэробные и факультативно-анаэробные микроорганизмы с идентификацией
АНМО «Ставропольский краевой клинический консультативно-диагностический центр»:
355017, г. Ставрополь, ул. Ленина 304(8652) 951-951, (8652) 35-61-49 (факс)
(8652) 951-951, (8652) 31-51-51 (справочная служба)
Посмотреть подробнееОбособленное подразделение «Диагностический центр на Западном обходе»:
355029 г. Ставрополь, ул. Западный обход, 64
Ставрополь, ул. Западный обход, 64
(8652) 951-951, (8652) 31-51-51 (контактный телефон)
(8652) 31-68-89 (факс)
Посмотреть подробнееКлиника семейного врача:
355017 г. Ставрополь, пр. К. Маркса, 110 (за ЦУМом)(8652) 951-951, (8652) 31-51-51 (контактный телефон)
(8652) 31-50-60 (регистратура)
Посмотреть подробнееНевинномысский филиал:
357107, г. Невинномысск, ул. Низяева 1(86554) 95-777, 96-127, 95-873 (регистратура)
Посмотреть подробнееОбособленное структурное подразделение в г. Черкесске :
369000, г. Черкесск, пр-т. Ленина, 85А+7-988-700-81-06 (контактные телефоны)
Посмотреть подробнееОбособленное структурное подразделение в г. Элисте :
358000, г. Элиста, ул. Республиканская, 478(989) 735-42-07 (контактные телефоны)
Посмотреть подробнееЗАО «Краевой клинический диагностический центр»:
355017 г.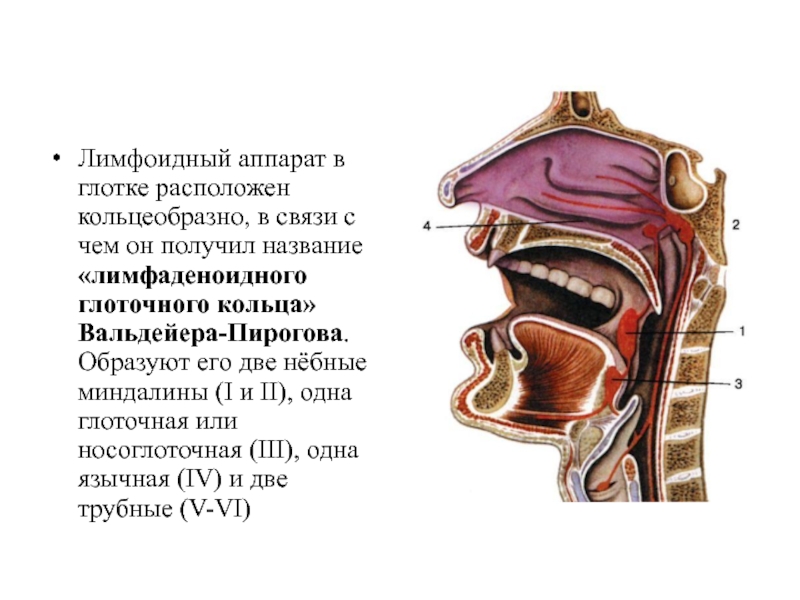 Ставрополь, ул. Ленина 304
Ставрополь, ул. Ленина 304
(8652) 951-951, (8652) 35-61-49 (факс)
(8652) 951-951, (8652) 31-51-51 (справочная служба)
Посмотреть подробнееОбособленное структурное подразделение на ул. Доваторцев, 52А:
355037, г. Ставрополь, ул. Доваторцев, 52А8 (8652) 316-845 (контактный телефон)
Посмотреть подробнееОбособленное структурное подразделение на ул. Пригородная, 193:
355026, г. Ставрополь, ул. Пригородная, 1938 (8652) 316-843 (контактный телефон)
Посмотреть подробнееОбособленное структурное подразделение на ул. Савченко, 38 корп. 9:
355021, г. Ставрополь, ул. Савченко, 38, корп. 98 (8652) 316-847 (контактный телефон)
Посмотреть подробнееОбособленное структурное подразделение на ул. Чехова, 77 :
355000, г. Ставрополь, ул. Чехова, 778(8652) 951-943 (контактный телефон)
Посмотреть подробнееОбособленное структурное подразделение в г. Михайловске:
Михайловске:
8(988) 099-15-55 (контактный телефон)
Посмотреть подробнееМиндалины и глотка – клинические методы
Определение
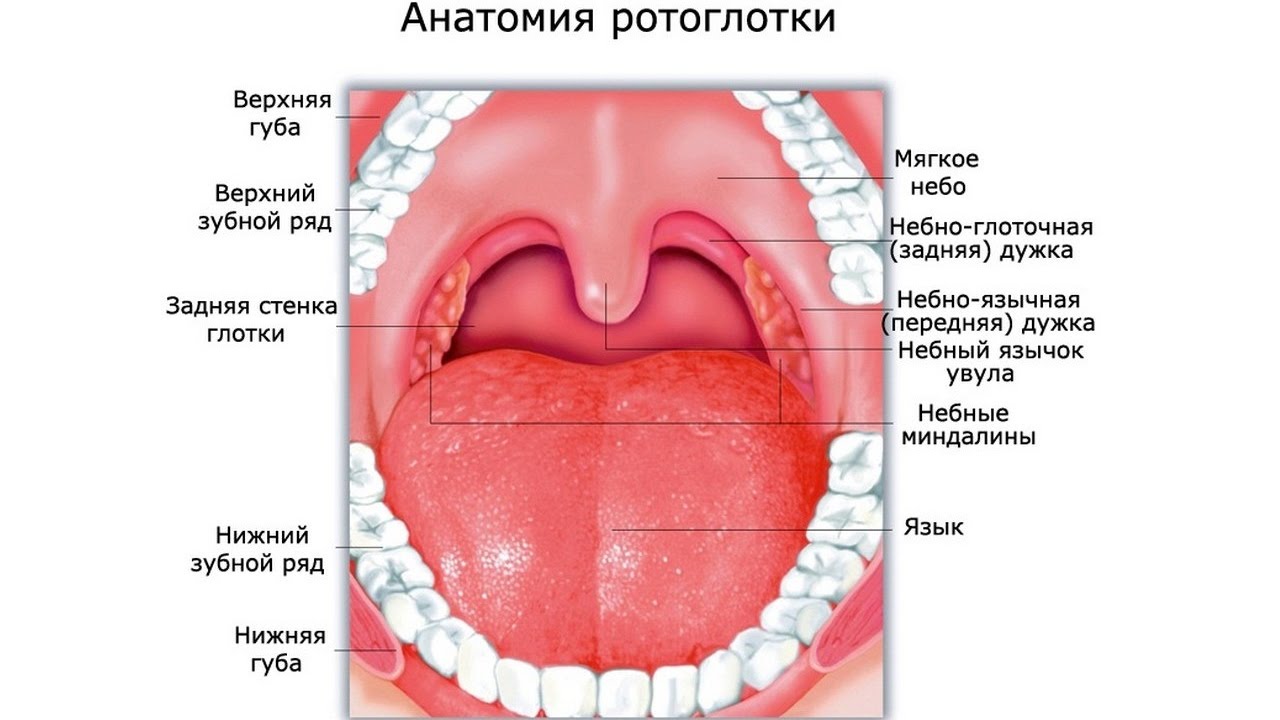
Глотка – это пространство, совместно используемое дыхательной системой и пищеварительным трактом. Она делится на три области: носоглотку, ротоглотку и гортаноглотку. Носоглотка целиком относится к дыхательным путям и располагается позади носа. Спереди носоглотка определяется задними хоанами носа, сверху – передней и нижней стенками клиновидной пазухи, сзади – телами позвонков шейного отдела позвоночника. Носоглотка открывается внутрь в ротоглотку между дистальным краем мягкого неба и задней стенкой глотки. Лимфоидная ткань, известная как аденоиды или глоточные миндалины, занимает задне-верхнюю поверхность носоглотки и является частью более крупного скопления лимфоидной ткани, известного как кольцо Вальдейера. Ротоглотка открывается спереди в ротовую полость и изнутри в гортаноглотку на уровне основания языка. Боковые стенки заняты зевовыми или небными миндалинами, которые лежат между двумя складками ткани: передней небной дужкой, или нёбно-язычной складкой, и задней дужкой, или нёбно-глоточной складкой. Гортаноглотка простирается от основания языка до верхушки грушевидных пазух. Пириформные пазухи представляют собой углубления, образованные между гортанью и щитовидными хрящами гортани, поскольку они выходят за пределы гортани. Пириформные пазухи служат для направления пищи из гортаноглотки в пищевод.
Боковые стенки заняты зевовыми или небными миндалинами, которые лежат между двумя складками ткани: передней небной дужкой, или нёбно-язычной складкой, и задней дужкой, или нёбно-глоточной складкой. Гортаноглотка простирается от основания языка до верхушки грушевидных пазух. Пириформные пазухи представляют собой углубления, образованные между гортанью и щитовидными хрящами гортани, поскольку они выходят за пределы гортани. Пириформные пазухи служат для направления пищи из гортаноглотки в пищевод.
Методика
Осмотр носоглотки сложен и требует специального оборудования. Самый простой способ — использовать маленькое зеркало (№0 или №1), налобный фонарь и шпатель. Язык плотно прижимают языковой лопаткой, и пациента просят дышать через нос. Зеркало располагают в горле так, чтобы была видна небольшая часть носоглотки. Затем осторожно поворачивают зеркало, чтобы осмотреть все участки носоглотки. Следует соблюдать осторожность, чтобы не коснуться задней стенки глотки, так как это вызовет рвотный позыв пациента. Небольшой оптоволоконный эндоскоп — еще один метод, часто используемый для осмотра носоглотки. Зонд вводится через нос после того, как он был обезболен местным анестетиком, в носоглотку. и все районы проверены. Даже когда носоглотку можно увидеть любым методом, наличие слизи, которая затемняет поверхность слизистой оболочки, и неровная поверхность аденоидной ткани затрудняют интерпретацию.
Небольшой оптоволоконный эндоскоп — еще один метод, часто используемый для осмотра носоглотки. Зонд вводится через нос после того, как он был обезболен местным анестетиком, в носоглотку. и все районы проверены. Даже когда носоглотку можно увидеть любым методом, наличие слизи, которая затемняет поверхность слизистой оболочки, и неровная поверхность аденоидной ткани затрудняют интерпретацию.
Ротоглотку осматривают язычковой лопаткой при хорошем освещении. Языковая пластинка располагается в центре языка на стыке передних двух третей и задней трети языка. Язык плотно вдавлен, обнажая глотку. Врач должен отметить наличие или отсутствие небных миндалин и их размер. Миндалины имеют неровную поверхность с глубокими криптами, которые часто заполнены эпителиальными остатками или лимфоцитами, особенно при инфицировании. Экзаменатор также должен отметить симметрию небно-миндалиновой области. Выпячивание одной стороны с контралатеральным смещением язычка может свидетельствовать о перитонзиллярном абсцессе или парафарингеальной опухоли. Задняя стенка глотки является местом скопления лимфоидной ткани, которая распространяется по поверхности. Эта лимфоидная ткань становится более гипертрофированной при инфекциях верхних дыхательных путей и имеет вид «булыжной мостовой».
Задняя стенка глотки является местом скопления лимфоидной ткани, которая распространяется по поверхности. Эта лимфоидная ткань становится более гипертрофированной при инфекциях верхних дыхательных путей и имеет вид «булыжной мостовой».
Гортаноглотку осматривают с помощью зеркала (№4 или №5) и фары. Пациент находится в положении «принюхивания», слегка наклонившись вперед. Язык высунут и удерживается пальцами исследователя. Марлевая губка, наложенная на кончик языка, обеспечивает лучший захват, когда язык осторожно вытягивается вперед. Зеркало осторожно вводят в рот и помещают слева или справа от язычка под мягкое небо. Затем одним движением поднимается небо, и зеркало отражается в гортаноглотке. Пациента просят произнести «и-и-и-и», что напрягает мускулатуру гортани и заставляет надгортанник двигаться вперед, обнажая эндогортань. Опять же, следует соблюдать осторожность, чтобы не коснуться задней стенки глотки, потому что это вызовет рвотный позыв у пациента. Если рвотные позывы представляют собой проблему, местный анестетик, распыленный на заднюю стенку глотки, уменьшит ее. Врач должен осмотреть всю гортаноглотку, включая надгортанник, грушевидные пазухи и гортань. Следует отметить движение и симметричность голосовых связок, а также любую неровность слизистой оболочки гортани. Настоящие голосовые связки покрыты плоским эпителием, а не респираторным эпителием, как остальная часть гортани, и по-разному отражают свет, придавая связкам белую окраску. Трахею иногда можно осмотреть до киля, и клиницист должен быть настороже в отношении любой возможной обструкции дыхательных путей или поражения подскладочного пространства.
Врач должен осмотреть всю гортаноглотку, включая надгортанник, грушевидные пазухи и гортань. Следует отметить движение и симметричность голосовых связок, а также любую неровность слизистой оболочки гортани. Настоящие голосовые связки покрыты плоским эпителием, а не респираторным эпителием, как остальная часть гортани, и по-разному отражают свет, придавая связкам белую окраску. Трахею иногда можно осмотреть до киля, и клиницист должен быть настороже в отношении любой возможной обструкции дыхательных путей или поражения подскладочного пространства.
Фундаментальная наука
Роль глотки как канала для пищеварительного и дыхательного тракта приводит к ее контакту с внешней средой и делает ее восприимчивой к различным присутствующим там аллергенам, микроорганизмам и канцерогенным веществам. Воспаление глотки обычно вызывает боль или боль в горле за счет сенсорной иннервации, обеспечиваемой в основном блуждающим нервом. Боли в горле часто сопровождаются оталгией, которая фактически является рефлекторной болью, обусловленной сопутствующей вагусной иннервацией наружного уха.
Многие симптомы и физические признаки в глотке обусловлены лимфоидной тканью, известной как кольцо Вальдейера, которая часто встречается в этой области. В носоглотке гипертрофия аденоидной ткани может вызывать заложенность носа и препятствовать постназальному оттоку слизи, образующейся в носу и придаточных пазухах. Это может привести к инфекциям среднего уха и носовых пазух. В ротоглотке лимфоидная ткань, известная как небные миндалины, имеет глубокие крипты на поверхности, которые могут содержать бактерии и выделения, которые могут привести к тонзиллиту. Размер миндалин может сильно различаться. Сам по себе размер не имеет особого патологического значения, так как он сильно зависит от возраста пациента и наличия воспаления и инфекции. В целом миндалины у детей довольно сильно выделяются; увеличение миндалин продолжается до полового созревания, после чего миндалины имеют тенденцию к атрофии. Гипертрофия миндалин по истечении этого времени часто встречается у лиц с аллергией верхних дыхательных путей или у лиц с рецидивирующим тонзиллитом.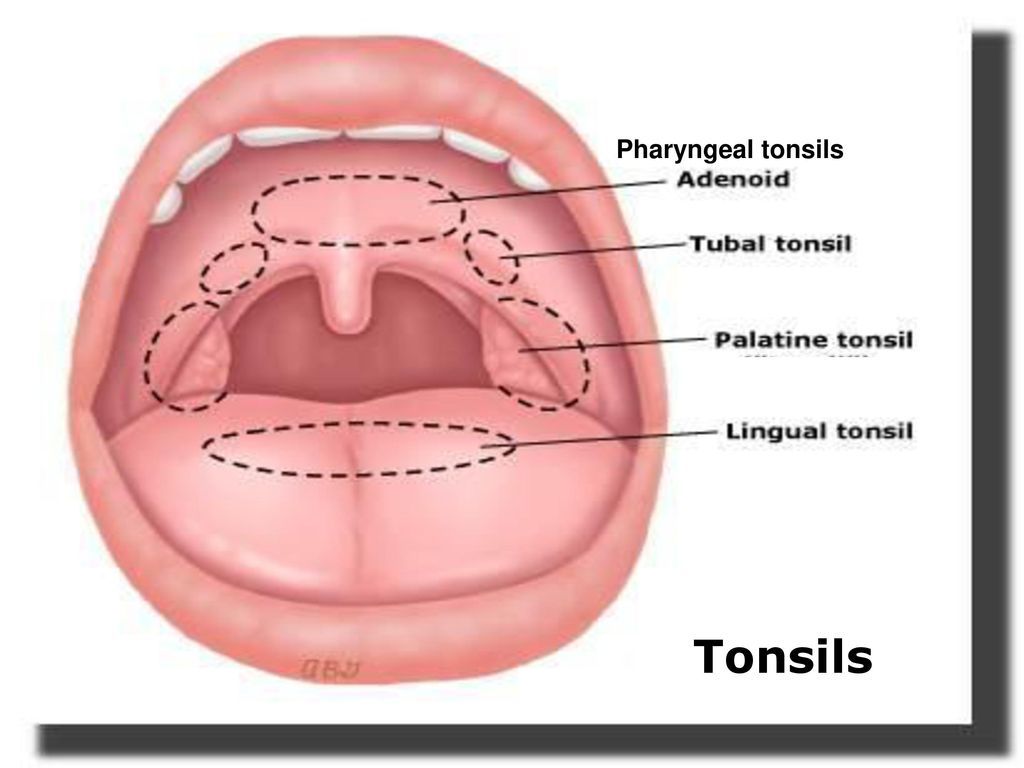 Лимфоидная ткань на основании языка или язычных миндалинах также может инфицироваться или гипертрофироваться и вызывать боль или ощущение «кома в горле» при заполнении валлекулярного пространства. Гортаноглотка обычно лишена лимфоидной ткани.
Лимфоидная ткань на основании языка или язычных миндалинах также может инфицироваться или гипертрофироваться и вызывать боль или ощущение «кома в горле» при заполнении валлекулярного пространства. Гортаноглотка обычно лишена лимфоидной ткани.
Клиническое значение
Боль в горле является одной из наиболее частых жалоб в кабинетах врачей. Дифференциальный диагноз будет включать воспаление, вызванное аллергией, инфекцию, вызванную вирусными или бактериальными агентами, физическое раздражение, вызванное постназальным дренажом, рефлюкс-эзофагитом или новообразованием. Диагноз зависит от интеграции информации, полученной при анамнезе, физическом осмотре и лабораторных данных, таких как посев из горла или глотание бария.
Острый фарингит обычно имеет вирусное происхождение, но может быть вызван бета-стрептококком группы А. Эти инфекции обычно сопровождаются лихорадкой и шейным лимфаденитом. Острый тонзиллит также может сопровождать фарингит и обычно проявляется по внешнему виду миндалин, которые усеяны гнойным содержимым в криптах и могут быть покрыты слизисто-гнойным экссудатом.
Злокачественные новообразования могут возникать в любой области глотки; большинство из них представляет собой плоскоклеточный рак, возникающий в результате употребления табака. Носоглотка поражается гораздо реже, чем другие области, у большинства людей, за исключением представителей китайской расы. В этой группе рак носоглотки составляет почти 20% злокачественных новообразований. Причина этого не ясна, но, вероятно, это сочетание генетических факторов и факторов окружающей среды. Помимо плоскоклеточного рака, наличие мелких слюнных желез в глотке может приводить к развитию новообразований слюнных желез как доброкачественных, так и злокачественных.
Ссылки
-
Папарелла М., Шумрик Д., ред. Отоларингология: голова и шея. Филадельфия: WB Сондерс, 1980; 3:2263–2371.
-
Сноу Д.Б. Введение в оториноларингологию. Чикаго: Ежегодник Медицинского Издательства, 1979; 147–59.
Миндалины и глотка – клинические методы
Определение
Глотка – это пространство, совместно используемое дыхательной системой и пищеварительным трактом. Она делится на три области: носоглотку, ротоглотку и гортаноглотку. Носоглотка целиком относится к дыхательным путям и располагается позади носа. Спереди носоглотка определяется задними хоанами носа, сверху – передней и нижней стенками клиновидной пазухи, сзади – телами позвонков шейного отдела позвоночника. Носоглотка открывается внутрь в ротоглотку между дистальным краем мягкого неба и задней стенкой глотки. Лимфоидная ткань, известная как аденоиды или глоточные миндалины, занимает задне-верхнюю поверхность носоглотки и является частью более крупного скопления лимфоидной ткани, известного как кольцо Вальдейера. Ротоглотка открывается спереди в ротовую полость и изнутри в гортаноглотку на уровне основания языка. Боковые стенки заняты зевовыми или небными миндалинами, которые лежат между двумя складками ткани: передней небной дужкой, или нёбно-язычной складкой, и задней дужкой, или нёбно-глоточной складкой. Гортаноглотка простирается от основания языка до верхушки грушевидных пазух. Пириформные пазухи представляют собой углубления, образованные между гортанью и щитовидными хрящами гортани, поскольку они выходят за пределы гортани.
Она делится на три области: носоглотку, ротоглотку и гортаноглотку. Носоглотка целиком относится к дыхательным путям и располагается позади носа. Спереди носоглотка определяется задними хоанами носа, сверху – передней и нижней стенками клиновидной пазухи, сзади – телами позвонков шейного отдела позвоночника. Носоглотка открывается внутрь в ротоглотку между дистальным краем мягкого неба и задней стенкой глотки. Лимфоидная ткань, известная как аденоиды или глоточные миндалины, занимает задне-верхнюю поверхность носоглотки и является частью более крупного скопления лимфоидной ткани, известного как кольцо Вальдейера. Ротоглотка открывается спереди в ротовую полость и изнутри в гортаноглотку на уровне основания языка. Боковые стенки заняты зевовыми или небными миндалинами, которые лежат между двумя складками ткани: передней небной дужкой, или нёбно-язычной складкой, и задней дужкой, или нёбно-глоточной складкой. Гортаноглотка простирается от основания языка до верхушки грушевидных пазух. Пириформные пазухи представляют собой углубления, образованные между гортанью и щитовидными хрящами гортани, поскольку они выходят за пределы гортани. Пириформные пазухи служат для направления пищи из гортаноглотки в пищевод.
Пириформные пазухи служат для направления пищи из гортаноглотки в пищевод.
Методика
Осмотр носоглотки сложен и требует специального оборудования. Самый простой способ — использовать маленькое зеркало (№0 или №1), налобный фонарь и шпатель. Язык плотно прижимают языковой лопаткой, и пациента просят дышать через нос. Зеркало располагают в горле так, чтобы была видна небольшая часть носоглотки. Затем осторожно поворачивают зеркало, чтобы осмотреть все участки носоглотки. Следует соблюдать осторожность, чтобы не коснуться задней стенки глотки, так как это вызовет рвотный позыв пациента. Небольшой оптоволоконный эндоскоп — еще один метод, часто используемый для осмотра носоглотки. Зонд вводится через нос после того, как он был обезболен местным анестетиком, в носоглотку. и все районы проверены. Даже когда носоглотку можно увидеть любым методом, наличие слизи, которая затемняет поверхность слизистой оболочки, и неровная поверхность аденоидной ткани затрудняют интерпретацию.
Ротоглотку осматривают язычковой лопаткой при хорошем освещении. Языковая пластинка располагается в центре языка на стыке передних двух третей и задней трети языка. Язык плотно вдавлен, обнажая глотку. Врач должен отметить наличие или отсутствие небных миндалин и их размер. Миндалины имеют неровную поверхность с глубокими криптами, которые часто заполнены эпителиальными остатками или лимфоцитами, особенно при инфицировании. Экзаменатор также должен отметить симметрию небно-миндалиновой области. Выпячивание одной стороны с контралатеральным смещением язычка может свидетельствовать о перитонзиллярном абсцессе или парафарингеальной опухоли. Задняя стенка глотки является местом скопления лимфоидной ткани, которая распространяется по поверхности. Эта лимфоидная ткань становится более гипертрофированной при инфекциях верхних дыхательных путей и имеет вид «булыжной мостовой».
Гортаноглотку осматривают с помощью зеркала (№4 или №5) и фары. Пациент находится в положении «принюхивания», слегка наклонившись вперед. Язык высунут и удерживается пальцами исследователя. Марлевая губка, наложенная на кончик языка, обеспечивает лучший захват, когда язык осторожно вытягивается вперед. Зеркало осторожно вводят в рот и помещают слева или справа от язычка под мягкое небо. Затем одним движением поднимается небо, и зеркало отражается в гортаноглотке. Пациента просят произнести «и-и-и-и», что напрягает мускулатуру гортани и заставляет надгортанник двигаться вперед, обнажая эндогортань. Опять же, следует соблюдать осторожность, чтобы не коснуться задней стенки глотки, потому что это вызовет рвотный позыв у пациента. Если рвотные позывы представляют собой проблему, местный анестетик, распыленный на заднюю стенку глотки, уменьшит ее. Врач должен осмотреть всю гортаноглотку, включая надгортанник, грушевидные пазухи и гортань. Следует отметить движение и симметричность голосовых связок, а также любую неровность слизистой оболочки гортани. Настоящие голосовые связки покрыты плоским эпителием, а не респираторным эпителием, как остальная часть гортани, и по-разному отражают свет, придавая связкам белую окраску.
Язык высунут и удерживается пальцами исследователя. Марлевая губка, наложенная на кончик языка, обеспечивает лучший захват, когда язык осторожно вытягивается вперед. Зеркало осторожно вводят в рот и помещают слева или справа от язычка под мягкое небо. Затем одним движением поднимается небо, и зеркало отражается в гортаноглотке. Пациента просят произнести «и-и-и-и», что напрягает мускулатуру гортани и заставляет надгортанник двигаться вперед, обнажая эндогортань. Опять же, следует соблюдать осторожность, чтобы не коснуться задней стенки глотки, потому что это вызовет рвотный позыв у пациента. Если рвотные позывы представляют собой проблему, местный анестетик, распыленный на заднюю стенку глотки, уменьшит ее. Врач должен осмотреть всю гортаноглотку, включая надгортанник, грушевидные пазухи и гортань. Следует отметить движение и симметричность голосовых связок, а также любую неровность слизистой оболочки гортани. Настоящие голосовые связки покрыты плоским эпителием, а не респираторным эпителием, как остальная часть гортани, и по-разному отражают свет, придавая связкам белую окраску. Иногда можно осмотреть трахею до киля, и клиницист должен быть готов к любой возможной обструкции дыхательных путей или повреждению подскладочного пространства.
Иногда можно осмотреть трахею до киля, и клиницист должен быть готов к любой возможной обструкции дыхательных путей или повреждению подскладочного пространства.
Фундаментальная наука
Роль глотки как канала для пищеварительного и дыхательного тракта приводит к ее контакту с внешней средой и делает ее восприимчивой к различным присутствующим там аллергенам, микроорганизмам и канцерогенным веществам. Воспаление глотки обычно вызывает боль или боль в горле за счет сенсорной иннервации, обеспечиваемой в основном блуждающим нервом. Боли в горле часто сопровождаются оталгией, которая фактически является рефлекторной болью, обусловленной сопутствующей вагусной иннервацией наружного уха.
Многие симптомы и физические признаки в глотке обусловлены лимфоидной тканью, известной как кольцо Вальдейера, которая часто встречается в этой области. В носоглотке гипертрофия аденоидной ткани может вызывать заложенность носа и препятствовать постназальному оттоку слизи, образующейся в носу и придаточных пазухах. Это может привести к инфекциям среднего уха и носовых пазух. В ротоглотке лимфоидная ткань, известная как небные миндалины, имеет глубокие крипты на поверхности, которые могут содержать бактерии и выделения, которые могут привести к тонзиллиту. Размер миндалин может сильно различаться. Сам по себе размер не имеет особого патологического значения, так как он сильно зависит от возраста пациента и наличия воспаления и инфекции. В целом миндалины у детей довольно сильно выделяются; увеличение миндалин продолжается до полового созревания, после чего миндалины имеют тенденцию к атрофии. Гипертрофия миндалин по истечении этого времени часто встречается у лиц с аллергией верхних дыхательных путей или у лиц с рецидивирующим тонзиллитом. Лимфоидная ткань на основании языка или язычных миндалинах также может инфицироваться или гипертрофироваться и вызывать боль или ощущение «кома в горле» при заполнении валлекулярного пространства. Гортаноглотка обычно лишена лимфоидной ткани.
Это может привести к инфекциям среднего уха и носовых пазух. В ротоглотке лимфоидная ткань, известная как небные миндалины, имеет глубокие крипты на поверхности, которые могут содержать бактерии и выделения, которые могут привести к тонзиллиту. Размер миндалин может сильно различаться. Сам по себе размер не имеет особого патологического значения, так как он сильно зависит от возраста пациента и наличия воспаления и инфекции. В целом миндалины у детей довольно сильно выделяются; увеличение миндалин продолжается до полового созревания, после чего миндалины имеют тенденцию к атрофии. Гипертрофия миндалин по истечении этого времени часто встречается у лиц с аллергией верхних дыхательных путей или у лиц с рецидивирующим тонзиллитом. Лимфоидная ткань на основании языка или язычных миндалинах также может инфицироваться или гипертрофироваться и вызывать боль или ощущение «кома в горле» при заполнении валлекулярного пространства. Гортаноглотка обычно лишена лимфоидной ткани.
Клиническое значение
Боль в горле является одной из наиболее частых жалоб в кабинетах врачей. Дифференциальный диагноз будет включать воспаление, вызванное аллергией, инфекцию, вызванную вирусными или бактериальными агентами, физическое раздражение, вызванное постназальным дренажом, рефлюкс-эзофагитом или новообразованием. Диагноз зависит от интеграции информации, полученной при анамнезе, физическом осмотре и лабораторных данных, таких как посев из горла или глотание бария.
Дифференциальный диагноз будет включать воспаление, вызванное аллергией, инфекцию, вызванную вирусными или бактериальными агентами, физическое раздражение, вызванное постназальным дренажом, рефлюкс-эзофагитом или новообразованием. Диагноз зависит от интеграции информации, полученной при анамнезе, физическом осмотре и лабораторных данных, таких как посев из горла или глотание бария.
Острый фарингит обычно имеет вирусное происхождение, но может быть вызван бета-стрептококком группы А. Эти инфекции обычно сопровождаются лихорадкой и шейным лимфаденитом. Острый тонзиллит также может сопровождать фарингит и обычно проявляется по внешнему виду миндалин, которые усеяны гнойным содержимым в криптах и могут быть покрыты слизисто-гнойным экссудатом.
Злокачественные новообразования могут возникать в любой области глотки; большинство из них представляет собой плоскоклеточный рак, возникающий в результате употребления табака. Носоглотка поражается гораздо реже, чем другие области, у большинства людей, за исключением представителей китайской расы.