Ангина фолликулярная у детей — причины, симптомы, диагностика и лечение фолликулярной ангины у ребенка в Москве в клинике «СМ-Доктор»
ПОЛУЧИТЬ КОНСУЛЬТАЦИЮ Содержание:Описание заболевания
Симптомы
Причины
Мнение эксперта
Диагностика
Лечение
Профилактика
Вопросы Фолликулярная ангина у детей – инфекционное заболевание, вызванное преимущественно стрептококками, и характеризующееся поражением небных миндалин. Диагностикой и лечением болезни занимается ЛОР-врач.
Описание заболевания
Фолликулярная ангина – это средний по тяжести развития вариант тонзиллита, который может поражать как грудничков, так и подростков 15-18 лет. К патологии одинаково восприимчивы мальчики и девочки. Согласно статистическим данным, данное заболевание встречается у 8-15% детей.Болезнь характеризуется острым развитием, но при своевременном обращении к врачу сопровождается полным выздоровлением в 90-92% случаев.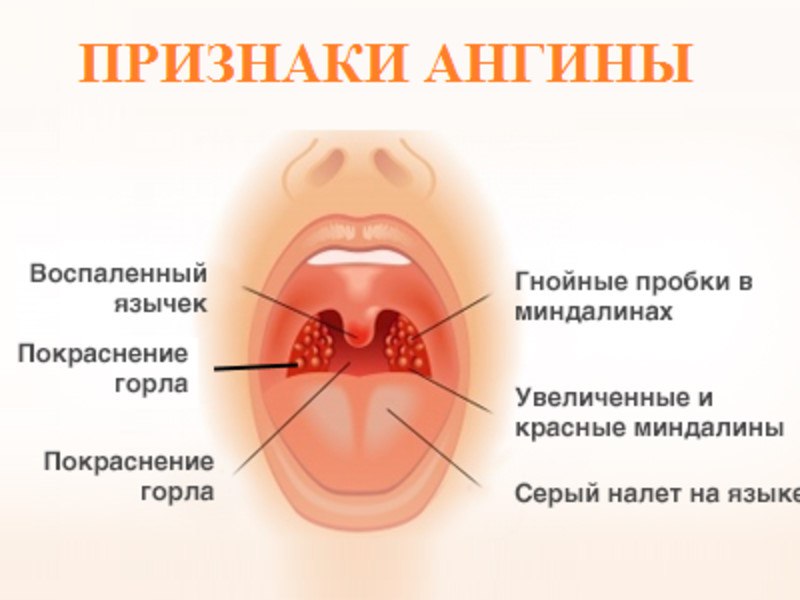
- Острая ревматическая лихорадка. При поражении сердечно-сосудистой системы страдает клапанный аппарат сердца. Развиваются приобретенные пороки, которые при отсутствии лечения меняют сначала внутрисердечную, а потом и системную гемодинамику пациента.
- Образование паратонзиллярных абсцессов. В области небных миндалин формируются гнойники разных размеров, которые являются источником инфекции и могут стать причиной проникновения патогенных бактерий в оболочки мозга (с током крови).
- Инфекционный артрит. Бактерии из небных миндалин по сосудистому руслу проникают в полость суставов. Там они создают очаги локального воспаления, вызывают боль, уменьшают объем свободных движений ребенка.
- Нефрит. Поражение почек является нечастым осложнением (до 6-7% случаев). Оно характеризуется образованием очага хронической инфекции в почках, который не всегда удается устранить полностью.
 Болезнь напрямую угрожает жизни пациента и требует госпитализации в отделение интенсивной терапии.
Болезнь напрямую угрожает жизни пациента и требует госпитализации в отделение интенсивной терапии. Поэтому каждый эпизод фолликулярной ангины должен быть под контролем врача. Госпитализация ребенку нужна не всегда. Однако важно, чтобы специалист оценил состояние и определил дальнейшую терапевтическую тактику.
Симптомы фолликулярной ангины у детей
Фолликулярная ангина, как и большинство других форм тонзиллита, дебютирует с боли в горле (такая картина наблюдается в 80% случаев). Дискомфорт возникает остро – в первые сутки после воздействия провоцирующего фактора. Интенсивность боли варьирует от легкой до тяжелой. Это зависит от индивидуальных особенностей организма ребенка, агрессивности микроорганизмов и активности иммунной системы.Сопутствующие симптомы фолликулярной ангины у детей:
- Лихорадка с повышением температуры тела до 38-39оС.
- Нарушение глотания. Из-за боли в горле ребенку трудно есть и даже пить. Груднички часто отказываются от груди, постоянно плачут.
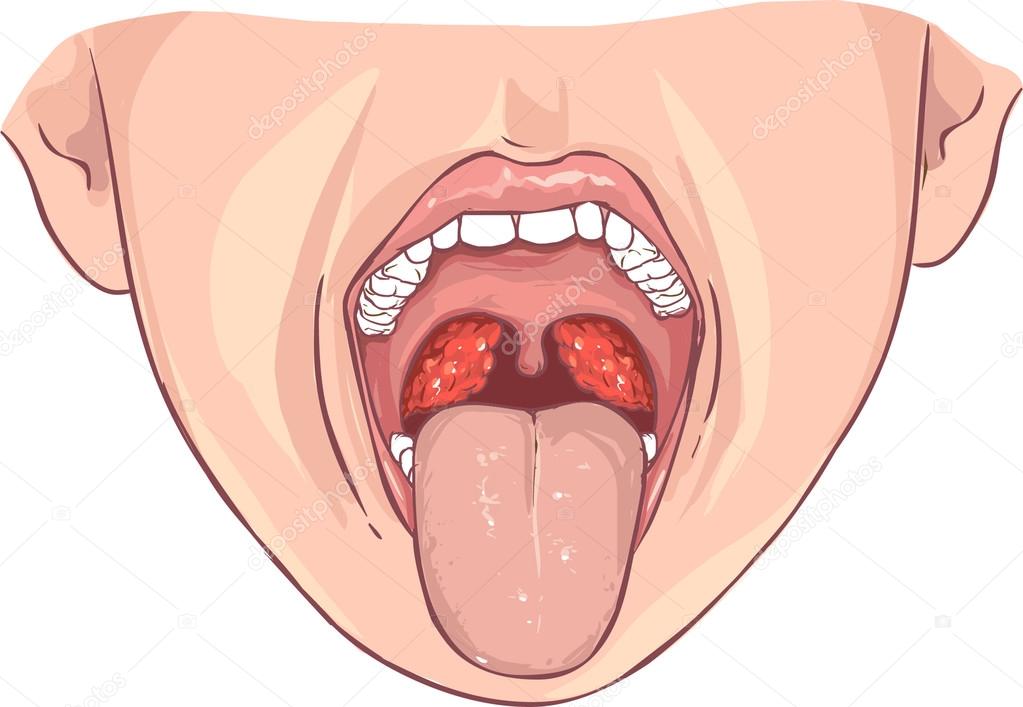
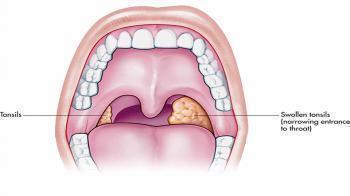
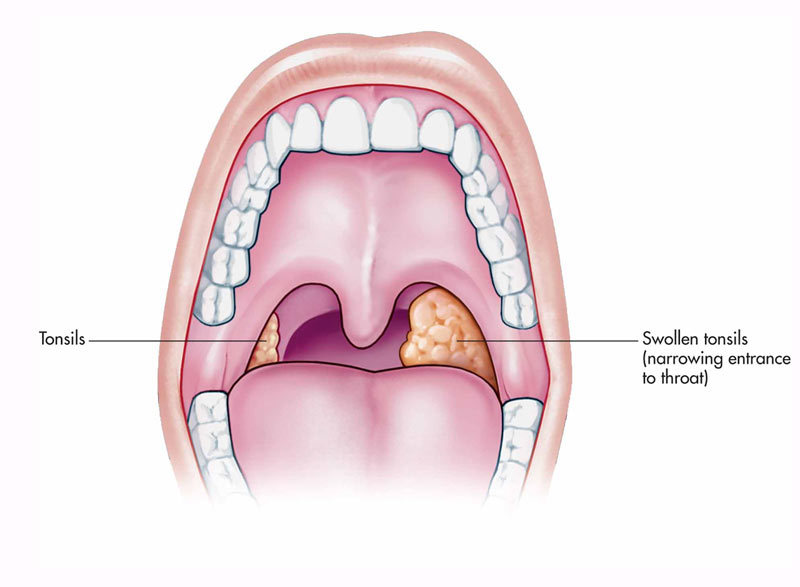
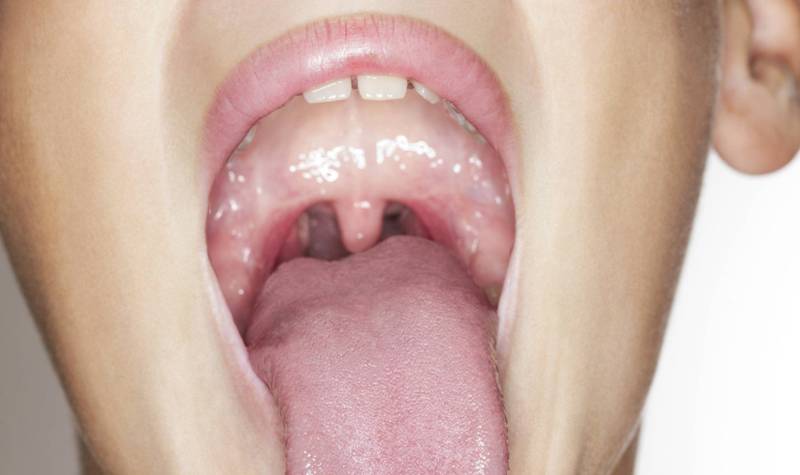
- Увеличение небных миндалин в размерах с появлением гиперемии слизистой.
- На поверхности миндалин образуются очаги серо-белого налета. При дотрагивании они легко снимаются ватной палочкой.
- Лимфаденит – увеличение в размерах близлежащих лимфатических узлов.
- Общая слабость, капризность, нарушение нормального сна.
Причины фолликулярной ангины у детей
Небные миндалины – это первый барьер для различных микроорганизмов, которые проникают в дыхательные пути пациента. Они представляют собой скопления лимфоидной ткани, богатой иммунными клетками, защищающими человека от бактерий и вирусов.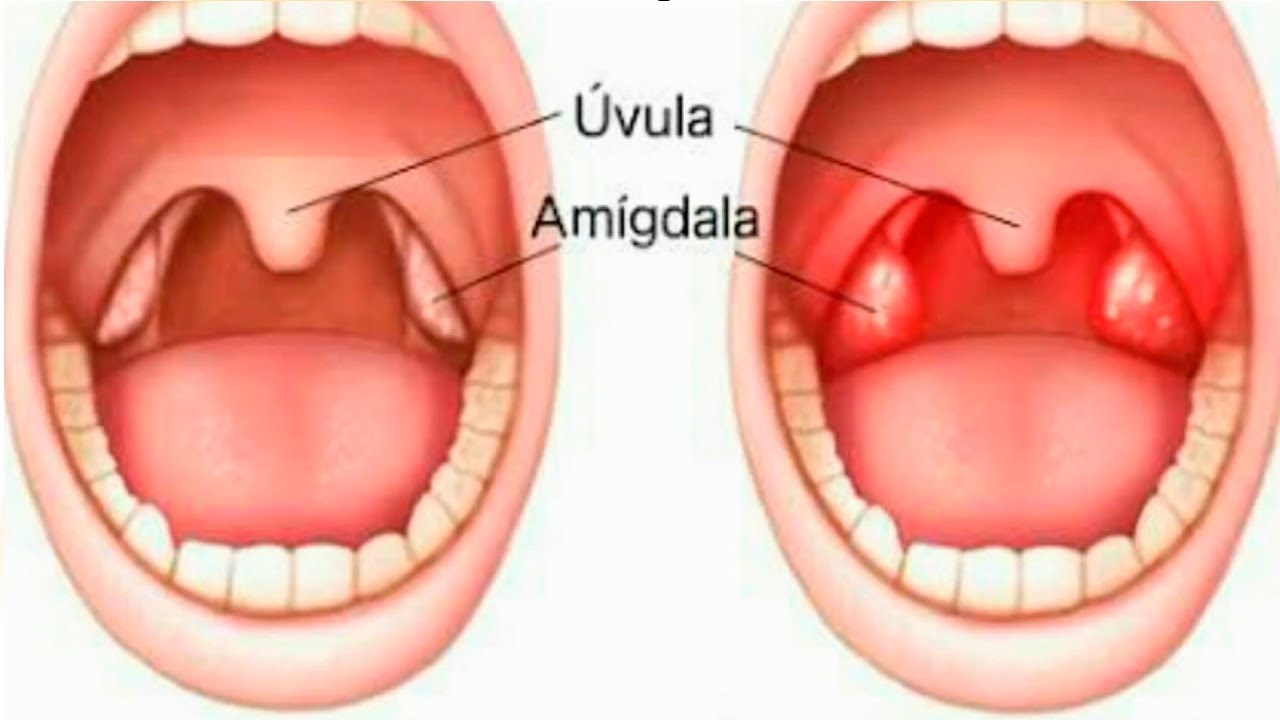
Фолликулярная ангина – результат «поломки» функции небных миндалин. Это может произойти либо на фоне массивного заражения микроорганизмами, либо при уже имеющемся иммунодефиците. Как в одном, так и в другом случае бактерии и вирусы (чаще всего стрептококки группы А) проникают в лимфоидную ткань и начинают размножаться. Миндалины превращаются из защитного органа в источник инфекции, которая с током крови может проникать в различные органы.
В основе заболевания лежит локальный воспалительный процесс. На фоне расширения сосудов происходит покраснение миндалин и увеличение их в размерах. Серо-белые пленки – результат жизнедеятельности микроорганизмов. Увеличение их количества – неблагоприятный признак, указывающий на прогрессирование болезни.
Факторы, которые создают условия для более легкого проникновения бактерий и вирусов в небные миндалины – это:
- Наследственная предрасположенность.
- Переохлаждение – локальное и системное.
- Врожденный или приобретенный иммунодефицит.

- Обострение хронических заболеваний других внутренних органов (холецистит, панкреатит, пиелонефрит).
- Нарушения обмена веществ (сахарный диабет, ожирение).
- Хронические процессы в околоносовых пазухах ребенка (гайморит, фронтит, этмоидит), отит, множественные кариозные зубы.
Мнение эксперта
Фолликулярная ангина – распространенное заболевание среди детей. При своевременном обращении за помощью болезнь с успехом можно победить даже в домашних условиях, соблюдая рекомендации врача. Но обращаться к отоларингологу нужно как можно раньше. В 20-30% случаев патология очень быстро прогрессирует в более опасные варианты тонзиллита. Это связано с реактивностью детского организма и может повлечь за собой развитие угрожающих жизни ребенка осложнений.Диагностика фолликулярной ангины у детей
Поставить диагноз «фолликулярная ангина» для ЛОР-врача не составляет труда. На первичной консультации врач оценивает общее состояние, собирает анамнез заболевания, анализирует жалобы пациента и его родителей.
На первичной консультации врач оценивает общее состояние, собирает анамнез заболевания, анализирует жалобы пациента и его родителей. Для оценки степени тяжести заболевания и выявления возможных сопутствующих заболеваний проводится комплексное обследование:
- Общий и биохимический анализ крови. На основе результатов этих тестов врач определяет выраженность воспалительного процесса и контролирует функцию печени и почек.
- Посев мазка из небных миндалин на питательную среду. Этот метод позволяет точно установить возбудителя ангины и подобрать оптимальный антибактериальный препарат.

Если выявлены отклонения в работе других органов и систем, ребенка осматривают смежные специалисты (педиатр, окулист, гастроэнтеролог).
Лечение катаральной ангины у детей
Фолликулярная ангина – одна из форм тонзиллита, которая хорошо поддается консервативному лечению. С помощью медикаментозных препаратов в 90-95% случаев удается достичь желаемого результата. Главное – вовремя начать прием правильных лекарств.Консервативное лечение
Основной целью медикаментозного лечения фолликулярной ангины у детей является «очищение» небных миндалин от патогенных микроорганизмов и усиление иммунной защиты организма. С этой целью в отоларингологии используют следующие группы препаратов:- Антибиотики. Обязательная группа лекарств. На раннем этапе лечения (до получения результатов посева) традиционно назначаются средства широкого спектра действия. Это позволяет эффективно уничтожать бактерии, даже еще не установив точного возбудителя.
- Полоскание и орошение полости ротоглотки местными антисептиками.
 Чаще всего это водный раствор йода, различные спреи с анестетиками, которые помогают уменьшить выраженность болевого синдрома у ребенка и улучшить глотание.
Чаще всего это водный раствор йода, различные спреи с анестетиками, которые помогают уменьшить выраженность болевого синдрома у ребенка и улучшить глотание. - Нестероидные противовоспалительные препараты (НПВП). Назначают для подавления чрезмерного воспалительного ответа и снижения температуры тела ребенка.
Хирургическое лечение
Оперативные вмешательства при фолликулярной ангине могут быть показаны при образовании гнойников в области небных миндалин. Паратонзиллярные абсцессы опасны разрывом с проникновением гноя в сосуды, питающие головной мозг. Поэтому их вскрывают, удаляют содержимое и дренируют рану.Профилактика катаральной ангины у детей
Специфической профилактики фолликулярной ангины у детей не существует. Рекомендуется избегать переохлаждений, полноценно питаться, исключить контакты с больными сверстниками. В случае частых эпизодов ангины обязательно нужно проконсультироваться с врачом.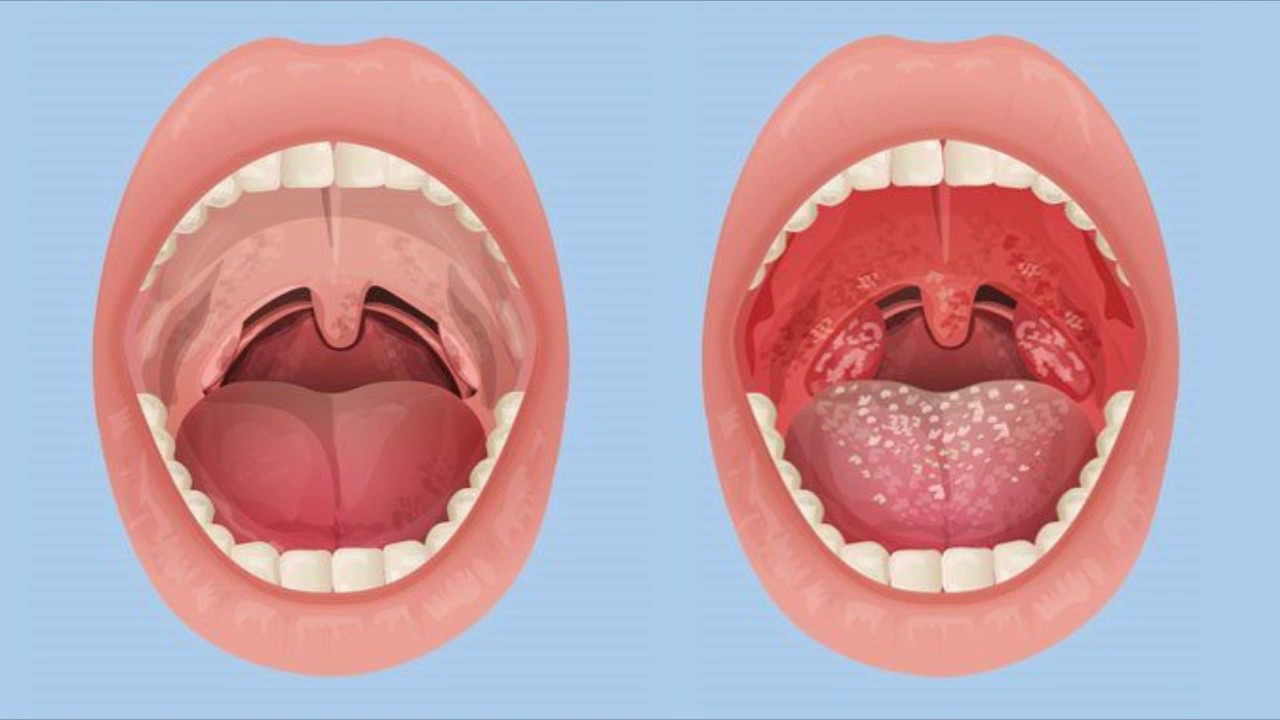 Иногда единственным вариантом решения проблемы является полное удаление миндалин (тонзиллэктомия).
Иногда единственным вариантом решения проблемы является полное удаление миндалин (тонзиллэктомия). Вопросы
- Какой врач занимается лечением фолликулярной ангины у детей? Выявлением и лечением фолликулярной ангины у детей занимается отоларинголог.
- Можно ли самостоятельно лечить ангину? Самостоятельный выбор препаратов при фолликулярной ангине у детей до 3-4 лет крайне нежелателен. Из-за раннего возраста многие лекарства не могут использоваться в адекватных дозах. Это ведет к неправильному лечению. Побороть ангину в домашних условиях можно. Однако во всех случаях требуется очная консультация отоларинголога. Это поможет избежать развития серьезных осложнений.
- Помогает ли народная медицина при фолликулярной ангине?
Средства народной медицины могут оказывать положительное влияние при наличии ангины. Однако нужно учитывать, что при высокой температуре тела и выраженных признаках интоксикации антибактериальные препараты должны назначаться в 100% случаев.
 Получается, что при фолликулярной ангине без народной медицины обойтись можно, но без антибиотиков нельзя. Поэтому в большинстве случаев отоларингологи не рекомендуют применение нетрадиционных подходов из-за риска потери драгоценного времени.
Получается, что при фолликулярной ангине без народной медицины обойтись можно, но без антибиотиков нельзя. Поэтому в большинстве случаев отоларингологи не рекомендуют применение нетрадиционных подходов из-за риска потери драгоценного времени. - Вредят ли анестетики в спреях детям? Обезболивающие компоненты в составе антисептических спреев содержатся в минимальных дозах. Они представляют собой наружные анестетики, разрешенные к применению в педиатрической практике. Поэтому для облегчения боли при фолликулярной ангине подобные спреи могут применяться в комплексном лечении.
Источники
- Клинические рекомендации (протокол лечения) оказания медицинской помощи детям больным тонзиллитом (острый стрептококковый тонзиллит) ФГБУ НИИДИ ФМБА РОССИИ, ГБОУ ВПО КрасГМУ им. проф. В.Ф.Войно-Ясенецкого МЗ РФ, МБУЗ ГДКБ №1 (г.Красноярск).
- Современные возможности антибактериальной терапии у детей с хроническими тонзиллитами. / Е.
 П. Карпова, М.П. Божатова. // Русс. Медицинский журн. – 2010. – Т. 18, №1. – С. 8-10.
П. Карпова, М.П. Божатова. // Русс. Медицинский журн. – 2010. – Т. 18, №1. – С. 8-10. - Острые тонзиллиты в детском возрасте: диагностика и лечение. /В.К. Таточенко, М.Д. Бакрадзе, А.С. Дарманян. // Фарматека. — 2009. — № 14. — С. 65-69.
Врачи-отоларингологи:
Детская клиника м.Марьина РощаМосина Екатерина Ивановна
Детский отоларинголог, врач высшей категории
Игнатенко (Цивилёва) Елена Васильевна
Детский отоларинголог, детский отоларинголог-сурдолог, оперирующий специалист
Степанова Светлана Михайловна
Детский отоларинголог, врач высшей категории
Казанова Анна Владимировна
Детский отоларинголог, оперирующий специалист, врач высшей категории, кандидат медицинских наук
Горшков Степан Вячеславович
Детский отоларинголог, оперирующий специалист
Гнездилова Юлия Валерьевна
Детский отоларинголог, оперирующий специалист
Шишков Руслан Владимирович
Детский отоларинголог, детский онколог, оперирующий специалист, врач высшей категории, профессор, д.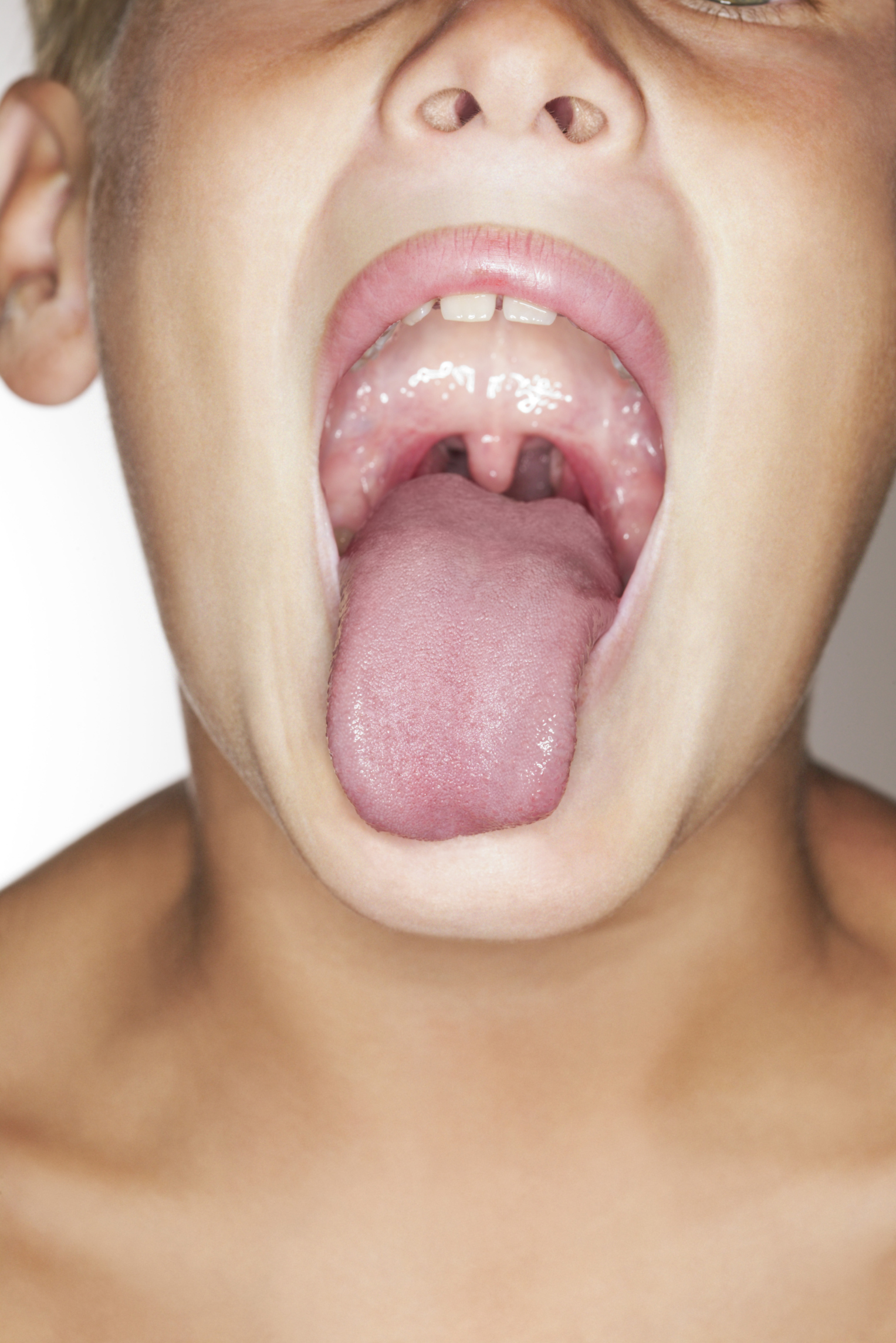 м.н.
м.н.
 Текстильщики
Записаться
на прием
Детская клиника м.Молодежная
Записаться
на прием
Детская клиника м.Чертановская
Записаться
на прием
Детская клиника м.ВДНХ
Записаться
на прием
Детская клиника в г.
Текстильщики
Записаться
на прием
Детская клиника м.Молодежная
Записаться
на прием
Детская клиника м.Чертановская
Записаться
на прием
Детская клиника м.ВДНХ
Записаться
на прием
Детская клиника в г.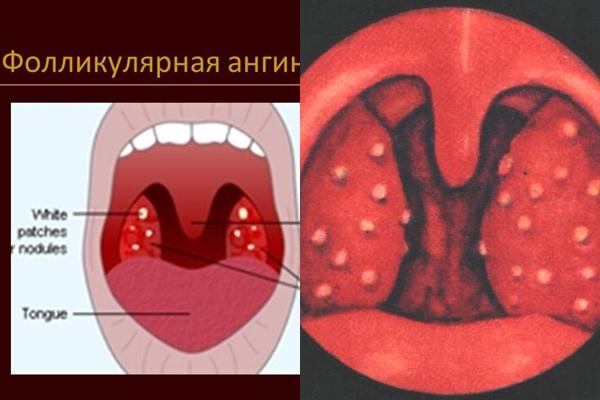 Солнечногорск, ул. Красная
Записаться
на прием
Солнечногорск, ул. Красная
Записаться
на прием
Записаться на прием
Мы гарантируем неразглашение персональных данных и отсутствие рекламных рассылок по указанному вами телефону. Ваши данные необходимы для обеспечения обратной связи и организации записи к специалисту клиники.
Тонзилит (острый и хронический) — диагностика и лечение в медицинском центре «Андреевские больницы
Слово ангина означает в переводе с латинского (ango) — сжимать или душить. Заболев ангиной, никто не погибает от удушья, но название осталось и применяется среди врачей и пациентов.
Ангиной, или острым тонзиллитом, называется острое инфекционное заболевание, при котором отмечается воспаление лимфоидных тканей окологлоточного кольца. При тонзиллите часто поражены небные миндалины, которые располагаются по бокам входа в глотку. Но воспалительный процесс возможен и в язычной, носоглоточной, гортанной миндалинах. При их воспалении говорят о язычной, носоглоточной и гортанной ангине.
При тонзиллите часто поражены небные миндалины, которые располагаются по бокам входа в глотку. Но воспалительный процесс возможен и в язычной, носоглоточной, гортанной миндалинах. При их воспалении говорят о язычной, носоглоточной и гортанной ангине.
Причины тонзиллита
Заразиться ангиной возможно воздушно-капельным или алиментарным путем. Также воспаление миндалин появляется вследствие внутреннего инфицирования, если в полости рта, носа и его пазухах или в глотке существуют очаги хронического воспаления. Если есть в анамнезе хронический тонзиллит, то ангина возникает как его обострение.
Считают, что в 80% случаев у детей до 3-х лет ангина вызвана вирусами, а после 5 лет – бактериями, наиболее часто — стрептококком группы А и стафилококком.
Виды и симптомы тонзиллита
Различают следующие виды ангин:
- Катаральная ангина.
- При катаральной ангине обычно возникает чувство першения, жжения или сухости в горле, потом возникает боль при глотании.
 Поднимается температура до 37-38 градусов и появляется общее недомогание. При осмотре отмечают покраснение миндалин и небных дужек. Увеличенные миндалины покрыты слоем гнойного инфильтрата. Также увеличиваются подчелюстные лимфатические узлы. Длительность катаральной ангины 3-5 дней.
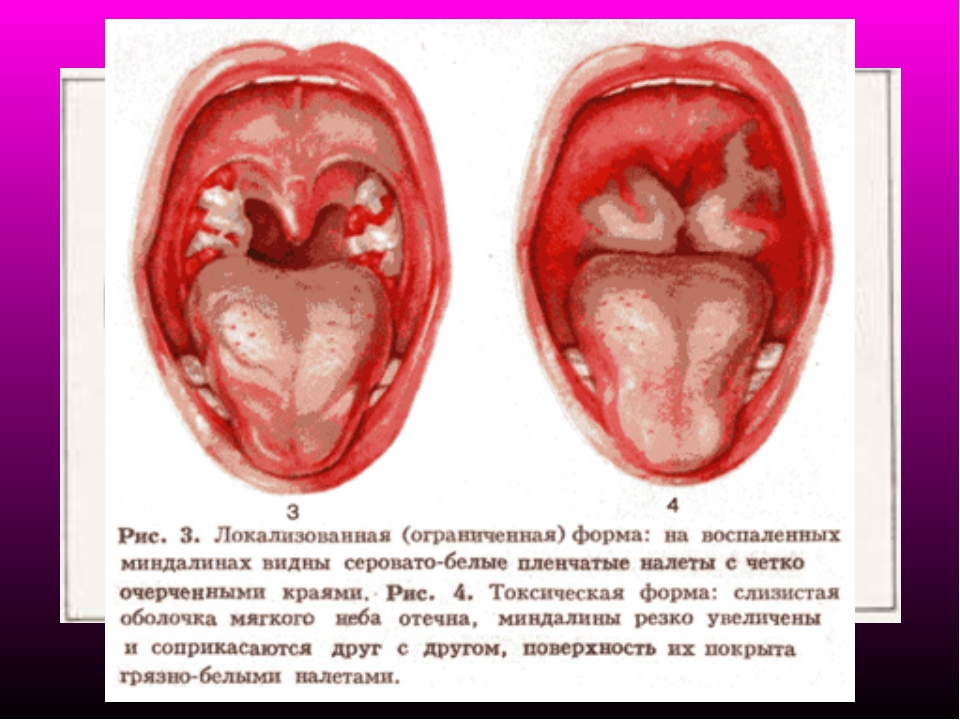
Поднимается температура до 37-38 градусов и появляется общее недомогание. При осмотре отмечают покраснение миндалин и небных дужек. Увеличенные миндалины покрыты слоем гнойного инфильтрата. Также увеличиваются подчелюстные лимфатические узлы. Длительность катаральной ангины 3-5 дней. - Фолликулярная ангина.
- Симптомы фолликулярной ангины такие же, как и при катаральной. Кроме того, возможны головная боль, ломота в мышцах и суставах. У детей бывает рвота и понос. На поверхности миндалин появляется большое количество желтовато-белых точек – нагноившиеся фолликулы миндалин. Длительность — 6-7 дней.
- Лакунарная ангина.
- Лакунарная форма ангины возникает более остро, повышается температура до 38-39 градусов. На увеличенных и покрасневших миндалинах появляется желтовато-белый налет, который не выходит за их пределы. Длительность — более 7 дней. Лакунарная и фолликулярная ангины изолированно друг от друга встречаются редко.
- Фибринозная ангина.
- Фибринозная форма ангины – часто следствие лакунарной ангины, иногда развивается самостоятельно. Продолжительность — более недели.
- Флегмонозная ангина.
- Флегмонозная форма характеризуется гнойным расплавлением участка миндалины. Обычно поражение с одной стороны. Симптомы: боль при глотании, запах гнили изо рта, гнусавость речи, спазмирование жевательных мышц. Через некоторое время абсцесс прорывается в ротовую полость или в область клетчатки возле миндалины, и образуется паратонзиллярный абсцесс (гнойник).
- Герпетическая ангина.
- Грибковая ангина.
- Язвенно-некротическая ангина.
Диагностика тонзиллита
Диагностика тонзиллита основана на проявлениях заболевания, осмотре миндалин и состояния глотки, а также подчелюстных лимфоузлов. Проводят бактериологическое, бактериоскопическое и серологическое обследования.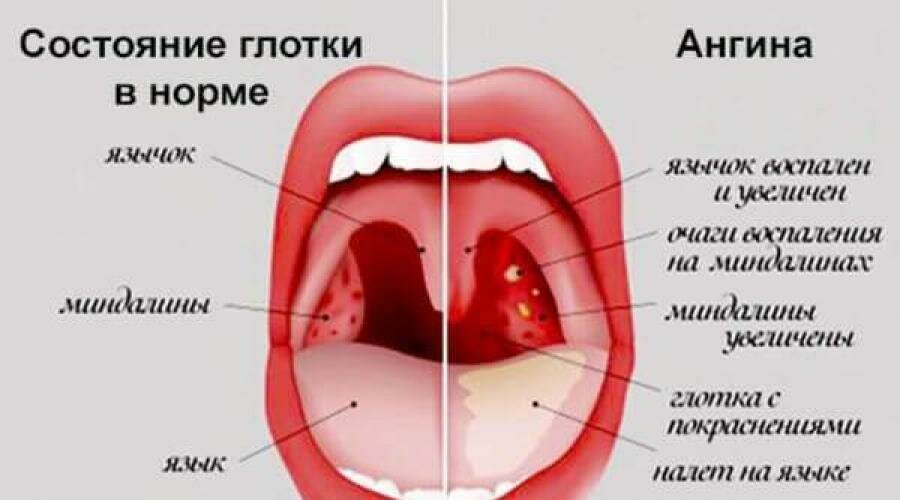 Для этого берут мазок с небных миндалин и определяют вид возбудителя ангины и резистентность к антибактериальным препаратам. Также учитывается результат общего анализа крови.
Для этого берут мазок с небных миндалин и определяют вид возбудителя ангины и резистентность к антибактериальным препаратам. Также учитывается результат общего анализа крови.
Лечение тонзиллита
Лечение острого тонзиллита зависит от его формы и общего состояния больного. При лечении бактериальной ангины применяют противомикробные препараты, учитывая тип возбудителя и его чувствительность к ним. В случае вирусной ангины назначаются препараты интерферона. Грибковую форму лечат противогрибковыми препаратами. При смешанной форме ангин применяются и противовирусные, и антибактериальные средства.
Также назначаются антисептики в виде аэрозолей и спреев, чтобы регулярно полоскать и орошать горло. Больным рекомендуется теплое полоскание раствором фурацилина, хлорофиллипта, перманганата калия, отваром коры дуба, календулы, эвкалипта и ромашки.
При появлении частых рецидивов ангин, тонзиллит переходит в хроническую форму, при которой происходит местное разрушение миндалин. В результате, миндалины не выполняют свою защитную функцию иммунной системы. Также постоянное пребывание инфекции в миндалинах приводит к переходу микробов в общий кровоток, таким образом, поражаются другие органы и системы. Чтобы не допустить таких осложнений, врачи рекомендуют удалить патологически измененные миндалины.
В результате, миндалины не выполняют свою защитную функцию иммунной системы. Также постоянное пребывание инфекции в миндалинах приводит к переходу микробов в общий кровоток, таким образом, поражаются другие органы и системы. Чтобы не допустить таких осложнений, врачи рекомендуют удалить патологически измененные миндалины.
Профилактика тонзиллита
- Проведение курса лечения 1 раз в 6 месяцев гомеопатическими препаратами и полосканиями.
- Посещение морских курортов и принятие солнечных ванн.
- Полноценный отдых и отсутствие стрессов.
- Правильное питание.
Тонзилор – эффективное лечение тонзиллита в Воронеже
Когда небные миндалины воспаляются, врачи ставят диагноз «тонзиллит». Лечить эту болезнь можно не только антибиотиками, но и с помощью современного аппарата «Тонзилор», в Воронеже его с успехом применяют в клинике «Витамед».
Острым или хроническим воспалением небных миндалин или тонзиллитом страдают и взрослые, и дети. Вызывает эту боль в горле стрептококки или другие представители патогенной микрофлоры, которая по тем или иным причинам образовалась на миндалинах. Повинны в размножении стрептококков могут быть низкий иммунитет (в этом случае инфекция может распространиться на миндалины даже с больных кариесом зубов), аллергия, резкое переохлаждение, курение и другие вредные привычки, а также очень сухой или же пыльный, загазованный воздух.
Вызывает эту боль в горле стрептококки или другие представители патогенной микрофлоры, которая по тем или иным причинам образовалась на миндалинах. Повинны в размножении стрептококков могут быть низкий иммунитет (в этом случае инфекция может распространиться на миндалины даже с больных кариесом зубов), аллергия, резкое переохлаждение, курение и другие вредные привычки, а также очень сухой или же пыльный, загазованный воздух.
Некоторые удивляются: зачем вообще организму нужен этот орган – небные миндалины? И лишь немногие знают, что именно они активно участвуют в формировании иммунитета у детей, поэтому и воспаляется этот орган у детей чаще. Получается замкнутый круг: инфекция не дает миндалинам нормально работать и приводит к их воспалению – миндалины не дают формироваться иммунитету – ослабленный иммунитет приводит к развитию тонзиллита.
Виды тонзиллита и его симптомы
Острый тонзиллит в народе называют просто «ангиной», а медики выделают у этого заболевания несколько форм:
- Катаральный — воспаление неглубокое.
К головной боли, слабости, ломоте и невысокой температуре добавляются сухость в области зева, боль при сглатывании. Миндалины воспалены, отекают и увеличиваются, но при этом небо остается без изменений, благодаря чему можно отличить этот вид тозиллита от фарингита.
- Фолликулярный – наступает, если на миндалинах уже образовались гнойники (фолликулы), температура может быть высокой, а боль в горле отдавать в ухо.
- Лакунарный – похож на предыдущую форму, но воспаляются не фолликулы, а пространство между ними (лакуны), что при осмотре выглядит как налет, а не точки.
Лечение тонзиллита аппаратом «Тонзилор»
Больного тонзиллитом лечат покоем, полосканиями, жаропонижающими и противовоспалительными, а также антибиотиками, которые необходимо пропить курсом. Воспаленным миндалинам необходимо постоянное промывание различными лекарствами, эффективнее лечение будет, если его сочетать с таким современными физиотерапевтическими методами.
Например, многие слышали про аппарат «Тонзилор». Он действительно помогает вылечить ангину гораздо быстрее! Суть работы аппарата – в сочетании воздействия низкочастотного ультразвука и лекарств на ткань миндалин. Промывание миндалин и/или небных лакун дают быстрый и ощутимый эффект. Процедура на аппарате «Тонзилор» позволяет вылечить хронические воспаления в полтора-два раза быстрее, чем просто лекарствами, а также избежать осложнений, которые зачастую приводят к тому, что пациенту назначают операцию по удалению миндалин. Цена на сеанс лечения аппаратом «Тонзиллор» настолько невелика, что не может стать препятствием для тех, кто действительно хочется выздороветь.
Он действительно помогает вылечить ангину гораздо быстрее! Суть работы аппарата – в сочетании воздействия низкочастотного ультразвука и лекарств на ткань миндалин. Промывание миндалин и/или небных лакун дают быстрый и ощутимый эффект. Процедура на аппарате «Тонзилор» позволяет вылечить хронические воспаления в полтора-два раза быстрее, чем просто лекарствами, а также избежать осложнений, которые зачастую приводят к тому, что пациенту назначают операцию по удалению миндалин. Цена на сеанс лечения аппаратом «Тонзиллор» настолько невелика, что не может стать препятствием для тех, кто действительно хочется выздороветь.
Тонзилор: цена процедуры
В клинике «Витамед» тонзиллит лечат физиотерапевтическим методом с помощью аппарата «Тонзилор», цена одной процедуры , в нее входит аппаратное промывание лакун нёбных миндалин электроотсосом и ультразвуковое воздействие. Это физеотерапевтический метод – один из самых современных, эффективных и доступных в лечении ангины. А для людей с хронической формой тонзиллита и противопоказаниями к операции – это единственная альтернатива хирургическому вмешательству.
Это физеотерапевтический метод – один из самых современных, эффективных и доступных в лечении ангины. А для людей с хронической формой тонзиллита и противопоказаниями к операции – это единственная альтернатива хирургическому вмешательству.
Аппарат «Тонзиллор». Преимущества лечения в клинике «Витамед»:
- Это совсем небольно и безопасно;
- Небные миндалины при лечении аппаратом не повреждаются;
- Воздействие ультразвука дает отличный эффект, органы очищаются от инфекции;
- Заметное облегчение – после первой же процедуры;
- Положительный эффект сохраняется в течение длительного времени;
- Лечение проводит опытный отоларинголог;
- Стоимость лечения сравнительно невысока.
Ангина
Ангина
Ангина это инфекционное заболевание, которое развивается остро и начинается с воспаления небных миндалин (чаще всего), а также язычной, гортанной и носоглоточной миндалин. Затем, из-за интоксикации равиваются общие симптомы заболевания и возникает высокая температура тела (38-41 С).
Распространенность заболевания
Ангиной чаще болеют дети дошкольного и школьного возраста и взрослые до 35-40 лет, особенно в осенний и весенний периоды.
Этиопатогенез (почему и как возникает ангина)
Изначально, на фоне переохлаждения, происходит инфицирование (заражение) миндалин различными микроорганизмами (стафилококк, стрептококк, пневмококк).
Заражение может быть собственными микробами (кариес, хронический тонзиллит) или извне (воздушно-капельный и пищевой путь). Размножающиеся микробы выделяют токсины, которые попадают в кровь и вызываю интоксикацию (слабость, потеря аппетита, высокая температура).
Симптомы ангины
Основные симптомы: головная боль, боль в горле, ломота в суставах, озноб, слабость. Температура при ангине в течение суток достигает 38.5-40 градусов. Через 1-2 дня на поверхности миндалин появляются небольшие белые очаги (некротически измененные фолликулы).Это фолликулярная ангина.
Появление в лакунах (складочках миндалин) гнойного содержимого серовато-белого цвета — симптом лакунарной ангины.
Изменения в миндалинах могут носить некротический характер — это гнойно-некротическая форма ангины.
Диагностика заболевания
Диагностика ангины не представляет трудности, основным диагностическим приёмом при её распознавании является осмотр глотки — фарингоскопия, а также оценка жалоб и анамнеза заболевания.
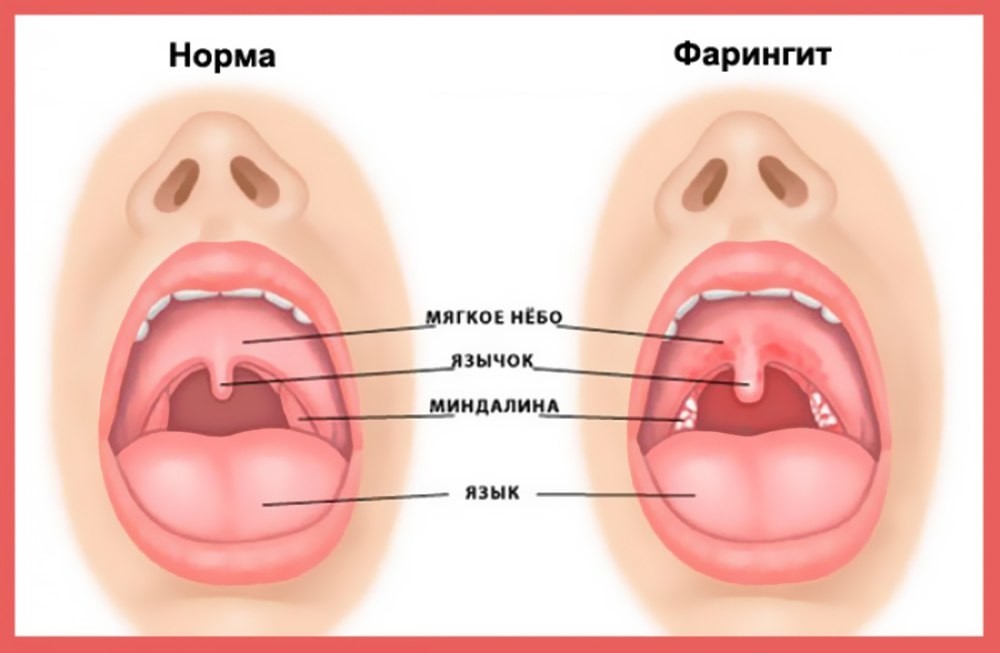
Необходимо производить дифференциальную диагностику лакунарной ангины и дифтерии зева, а также катаральной ангины и острого фарингита.
Для уточнения диагноза используют мазки из зева и носа на дифтерию и лабораторные тесты на гемолитический стафилококк.
В течение заболевания необходимо контролировать показатели периферической крови.
Лечение ангины
В начале заболевания необходимо соблюдать постельный режим (для уменьшения возможности развития осложнений — со стороны сердца, почек, суставов). Из питания исключают острую, грубую пищу. Рекомендуется обильное теплое питье (молоко с мёдом, чай с лимоном), бульон, жидкая каша, кисели (всё из отдельной посуды).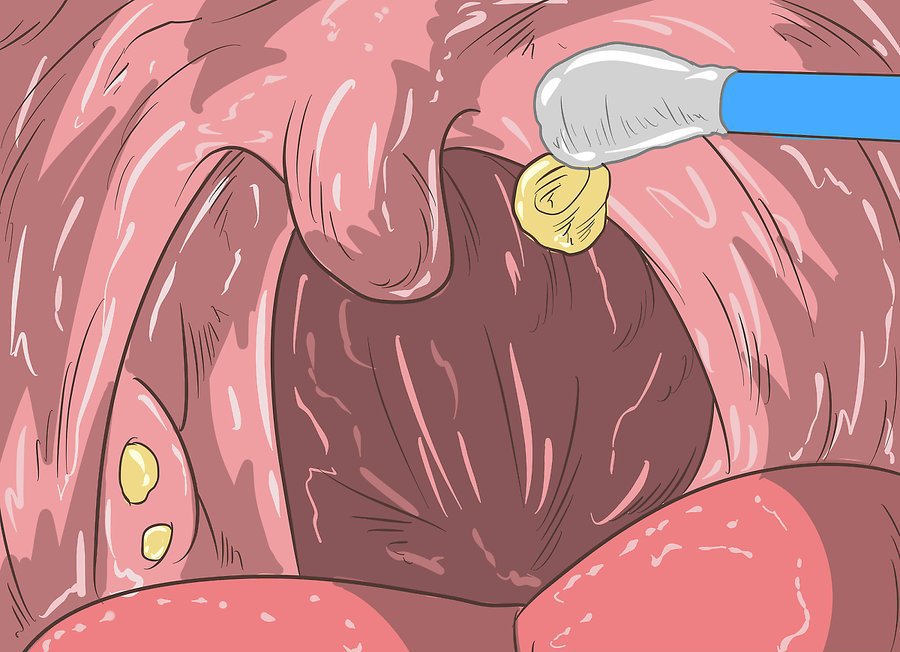
Лекарственная терапия подразумевает использование антибактериальных препаратов (подобранных на основе посева, либо антибиотики широкого спектра действия) и противовоспалительных средств, десенсибилизирующие препараты. Схему лечения может расписать только опытный врач после осмотра. Самолечение может привести к нежелательному исходу. В случае развития флегмонозной ангины первым этапом показано вскрытие гнойника.
Сопутствующая терапия:
полоскание: для полоскания применяют различные антибактериальные растворы. В качестве антисептиков используют 1%-ный раствор йодинола для промывания горла, 3%-ный раствор перекиси водорода, 0,1%-ный раствор калия перманганата, 2-4%-ный раствор борной кислоты, раствор бикарминта, 0,05-0,1%-ный раствор риванола, настойку календулы, водный раствор хлоргексидина и диоксидина;
ингаляции: для ингаляции используют отвары следующих трав — ромашки, эвкалипта, цветков ноготков, бузины сибирской, карагоны гривастой (верблюжий хвост), черники обыкновенной и др. ;
;
компрессы: местно рекомендуется применять компрессы, особенно при увеличенных региональных лимфатических узлах. Смесь спирта (100 мл), ментола (2,5 г), новокаина (1,5 г), анестезина — меновазин (1,5 г) нанести на переднюю часть шеи, закутав шею платком или шарфом.
Профилактика ангины
Важное значение имеет общее и местное закаливание организма: систематические занятия физкультурой и спортом, утренняя гигиеническая гимнастика, воздушные ванны, обтирания и души с постепенно снижающейся температурой воды.
С целью повышения устойчивости слизистой оболочки глотки к охлаждению проводится местное закаливание — полоскание горла водой постепенно снижающейся температуры (от тёплой к холодной). Необходимо помнить основные правила закаливания: постепенность, систематичность и учёт индивидуальных особенностей. Повышению защитных свойств организма способствуют общие УФ-облучения, особенно в осеннее-зимний период.
Лечение сопутствующих заболеваний полости рта и носа. Кариозные зубы, больные дёсны, гнойные поражения придаточных пазух носа предрасполагают к возникновению ангины. Различные патологические состояния полости носа и носоглотки, препятствующие носовому дыханию (искривление перегородки носа, полипы, аденоиды, гипертрофический ринит и т.д.), заставляют больного дышать ртом, а при этом происходит охлаждение и пересыхание слизистой оболочки ротоглотки.
Кариозные зубы, больные дёсны, гнойные поражения придаточных пазух носа предрасполагают к возникновению ангины. Различные патологические состояния полости носа и носоглотки, препятствующие носовому дыханию (искривление перегородки носа, полипы, аденоиды, гипертрофический ринит и т.д.), заставляют больного дышать ртом, а при этом происходит охлаждение и пересыхание слизистой оболочки ротоглотки.
Лечение ангин необходимо начинать максимально рано с момента установления диагноза. В этом случае возможно сократить сроки выздоровления и снизить вероятность развития осложнений.
Врачи ОАО «КДЦ «Евромедсервис» готовы помочь Вам в диагностике и лечении ангин. Следует так же отметить, что во время лихорадочного периода ангины необходимо соблюдать постельный режим. В этом случае предпочтительно пригласить врача на дом, нежели явиться на амбулаторный прием.
Почему возник гнойник на миндалине у ребенка?
у ребенка уже давно никого не удивишь. С гнойной ангиной встречался практически каждый родитель. А вот как быть в случаях, когда у ребенка появился специфический ? Что это может быть и чем вызвано?
С гнойной ангиной встречался практически каждый родитель. А вот как быть в случаях, когда у ребенка появился специфический ? Что это может быть и чем вызвано?
Каждый родитель должен четко осознать главное правило: устанавливать диагноз может только врач. Любые другие варианты полностью неприемлемы. Посмотреть картинки и найти что-то похожее еще не значит разобраться в диагнозе. Есть еще один секрет. Врачи при у ребенка могут строить предположения, основываясь на своем опыте, но самолечение назначается после проведения ряда анализов. Только с помощью анализов можно определить, что же именно является причиной, из-за которой появился гнойник.
Нельзя поддаваться соблазну самолечения. Бабушкины рецепты может быть и хороши, но они неспособны справиться с болезнью, а только выступают в роли вспомогательных средств. Почему врач назначает препараты до проведения первичных анализов? Чтобы не терять драгоценное время. Чем дольше откладывать визит к специалисту, тем больше риски серьезных проблем. Заболевание будет только разрастаться, захватывая все новые участки. Не нравится лечащий врач – обратитесь к двум, трем специалистам, но нельзя затягивать с осмотром.
Заболевание будет только разрастаться, захватывая все новые участки. Не нравится лечащий врач – обратитесь к двум, трем специалистам, но нельзя затягивать с осмотром.
Тонзиллит
Что является причиной?
Гнойник, в подавляющем большинстве случае, свидетельствует о тонзиллите. Вопреки распространенному мнению о том, что ангина всегда протекает с высокой температурой, есть ряд доказательств и форм заболевания, не вызывающих сильных изменений. Даже нейтральные и полезные бактерии, живущие в организме, могут стать причиной тонзиллита. Но нагноение замечается в таких случаях очень редко.
Причина, из-за которой появился гнойник или нечто похожее на него, может быть следующей:
- ангина на любых этапах;
- хроническая ангина;
- нарушение работы миндалин;
- безвредный налет;
- стоматит;
- грибковые поражения.
Давайте разберем каждый пункт отдельно.
Гиперемия миндалин
Ангина
Образование гнойника на миндалине встречается часто.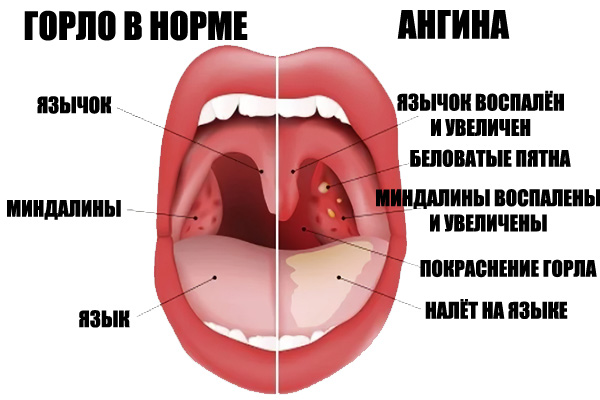 Как правило, подразумевается большое количество, но возможно, что он будет один. Все остальные признаки гнойной ангины у ребенка сохраняются. Однако же существует ряд причин, когда нет такого явного проявления, как температура или воспаление лимфоузлов. Виной этому плохое состояние организма и практически полное отсутствие иммунитета. Ведь температура – признак защитной реакции на различных возбудителей.
Как правило, подразумевается большое количество, но возможно, что он будет один. Все остальные признаки гнойной ангины у ребенка сохраняются. Однако же существует ряд причин, когда нет такого явного проявления, как температура или воспаление лимфоузлов. Виной этому плохое состояние организма и практически полное отсутствие иммунитета. Ведь температура – признак защитной реакции на различных возбудителей.
Хроническая ангина или хронический тонзиллит
Невылеченная ангина могла перейти в форму хронической. Теперь риск возрастает в несколько раз. Гнойник на миндалине является первым признаком хронической формы. В некоторых случаях нагноение происходит незаметно для ребенка. Он может не чувствовать его, будет отсутствовать температура и даже боль в горле. Тут многое зависит от размеров нагноения.
Очень часто врачи рекомендуют удалять миндалины как раз в таких случаях. Но некоторые, все же, предлагают подождать – вполне возможно, что с возрастом это пройдет. Но когда частые ангины не дают покоя, даже оптимистично настроенный доктор порекомендует удаление.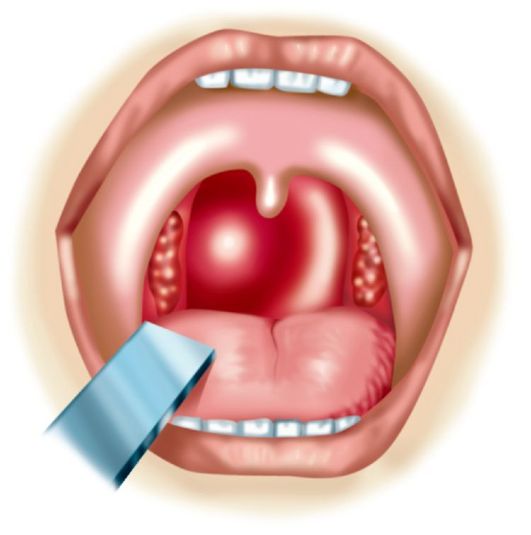 Ангина страшна своими последствиями и осложнениями. А хроническая форма может способствовать зарождению и развитию фарингита, который лечится намного тяжелее.
Ангина страшна своими последствиями и осложнениями. А хроническая форма может способствовать зарождению и развитию фарингита, который лечится намного тяжелее.
Нарушение работы миндалин
Бывает так, что перенесение ангины может стать причиной нарушения работы миндалин как временного, так и постоянного. Гной накапливается в каналах и назревает гнойник. Если миндалины не могут выполнять свои функции и не восстановят работоспособность даже после проведения специальных процедур, то толку от них нет. А вот беда может подстерегать при каждом простудном заболевании.
Гной является причиной возникновения многих заболеваний, поражая не только органы, но и целые системы. Поэтому так важно избавиться от него, а если гнойник появляется снова и снова, то нет другого варианта, кроме удаления.
Безвредный налет
Увидев на миндалине желтоватый или беловатый налет, бдительные родители сразу же бьют тревогу. Каково же бывает их удивление, если через полчаса они не обнаружат его следов во рту ребенка.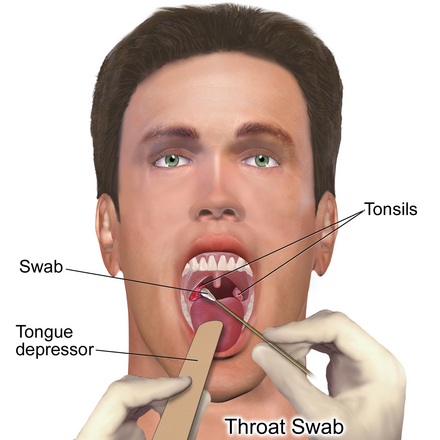 Что же произошло? Объясняется все очень просто: ребенок поел или попил, а на поверхности горла и языка остался жирный налет. Виной этому может быть употребление йогурта, кефира и других молочных продуктов. Чтобы избежать попадания в неловкую ситуацию, нужно дать ребенку немного воды перед осмотром. Таким образом смоются частицы, а если есть гнойник, то на него это никаким образом не повлияет.
Что же произошло? Объясняется все очень просто: ребенок поел или попил, а на поверхности горла и языка остался жирный налет. Виной этому может быть употребление йогурта, кефира и других молочных продуктов. Чтобы избежать попадания в неловкую ситуацию, нужно дать ребенку немного воды перед осмотром. Таким образом смоются частицы, а если есть гнойник, то на него это никаким образом не повлияет.
Пережеванная еда может иметь различную форму и часто воспринимается как гнойник. Элементарный пример – крошки хлеба, размоченные слюной и прилипшие к горлу. Как и в случае с налетом от молочной продукции, легко удаляется выпитой водой.
Но есть еще одна причина, визуально очень схожая на гнойный слой. Это повреждение слизистой или тканей горячей пищей или водой, намного реже встречается механическое повреждение. Процесс заживления проходит несколько дней, а поверхность восстанавливающегося верхнего слоя может иметь белый цвет. Разумеется, что смыть его не удастся даже при всем желании.
Стоматит
Это одно из заболеваний ротовой полости. То, что многие заболевания рта могут частично перекинуться и на миндалины, очевидно. Так воспаление слизистой оболочки ротовой полости может проявиться на горле. Внешние проявления некоторых видов стоматита похожи на гнойную ангину, но по сути таковыми не являются. Однако стоматит может быть причиной ангины.
Грибки
На фоне многих простудных заболеваний и приеме лекарственных препаратов развиваются грибки. Встречаются случаи, когда грипп уже прошел, а горло только начала обволакивать пленка. Гнойник появляется редко. Но складывается общее впечатление о присутствии гнойного налета.
Что делать и что нельзя?
Нужно посетить врача как можно раньше. Нельзя отправлять ребенка в школу или садик пусть даже с легкой болью в горле и любом подозрении на гнойное образование. Это самый важный пункт, которому должен следовать любой родитель.
Ни в коем случае нельзя выдавливать гной и нельзя дать ребенку это сделать.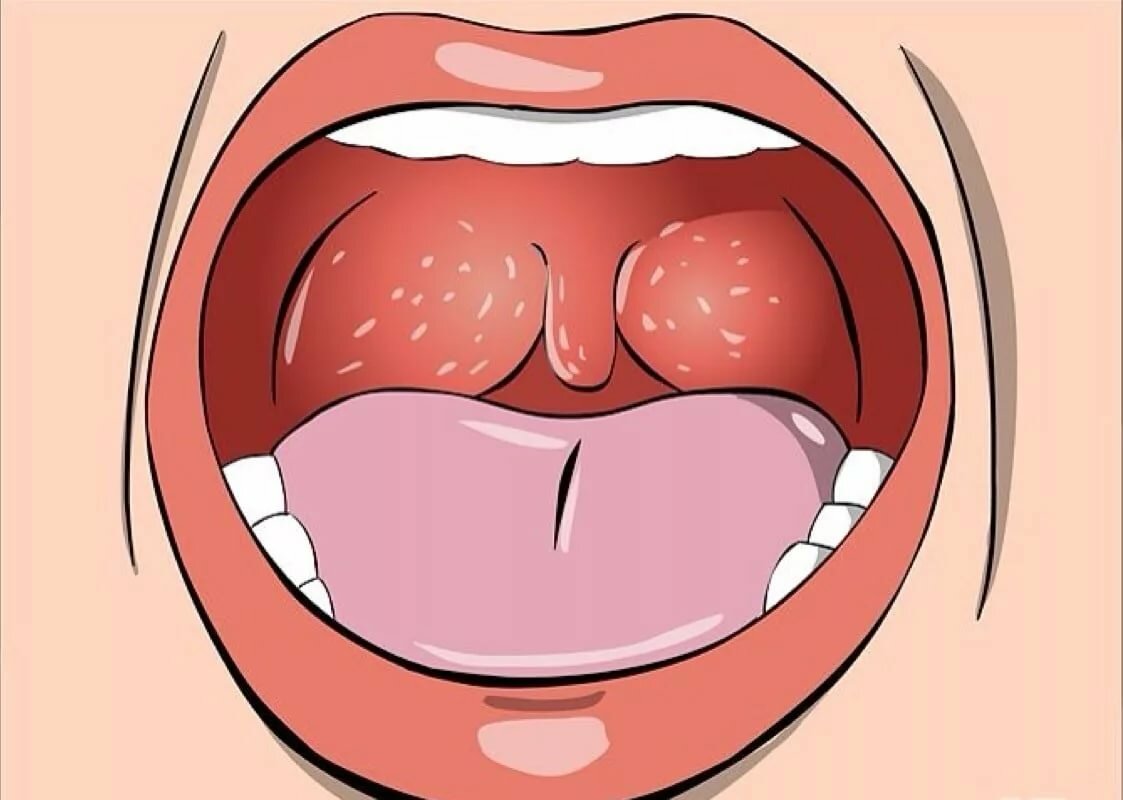 Это может стать импульсом для активной выработки гноя. Контакт с другими детьми полностью запрещен, ведь гнойная ангина заразна и может стать причиной заболевания детей во всем коллективе.
Это может стать импульсом для активной выработки гноя. Контакт с другими детьми полностью запрещен, ведь гнойная ангина заразна и может стать причиной заболевания детей во всем коллективе.
Нужно уделить огромное внимание профилактическим мерам и укреплению иммунной системы ребенка. Если он сам неохотно выполняет процедуры, то лучше составить ему компанию и показать значимость профилактики на своем примере. Ведь известно, что авторитетом для мальчика является отец, а для девочки – мать. И этим нужно пользоваться, особенно когда речь заходит о здоровье и будущем ребенка.
Видео
В видео рассказано о том, как быстро вылечить простуду, грипп или ОРВИ. Мнение опытного врача.
Внимание, только СЕГОДНЯ!
Появились в горле гнойники: как лечить
Нагноение в горле
В горле каждого человека есть скопления лимфоидной ткани, называемые миндалинами.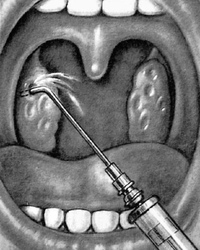 И вот, в горле гнойники — как лечить эту напасть?
И вот, в горле гнойники — как лечить эту напасть?
Оказывается, в носоглотке есть лимфатическое глоточное кольцо из шести миндалин. Нёбные и трубные миндалины парные, а язычная и глоточная непарные. Лучше всего видны при открытом рте именно нёбные миндалины или гланды.
Гланды вполне развиты уже у новорождённого и выполняют они функцию захвата чужеродных белков, которые попадают внутрь через носоглотку при дыхании. В миндалинах, как кроветворном органе, синтезируются лимфоциты, они то и уничтожают чужие белки в виде бактерий, и, погибая образуют гной в форме пробок.
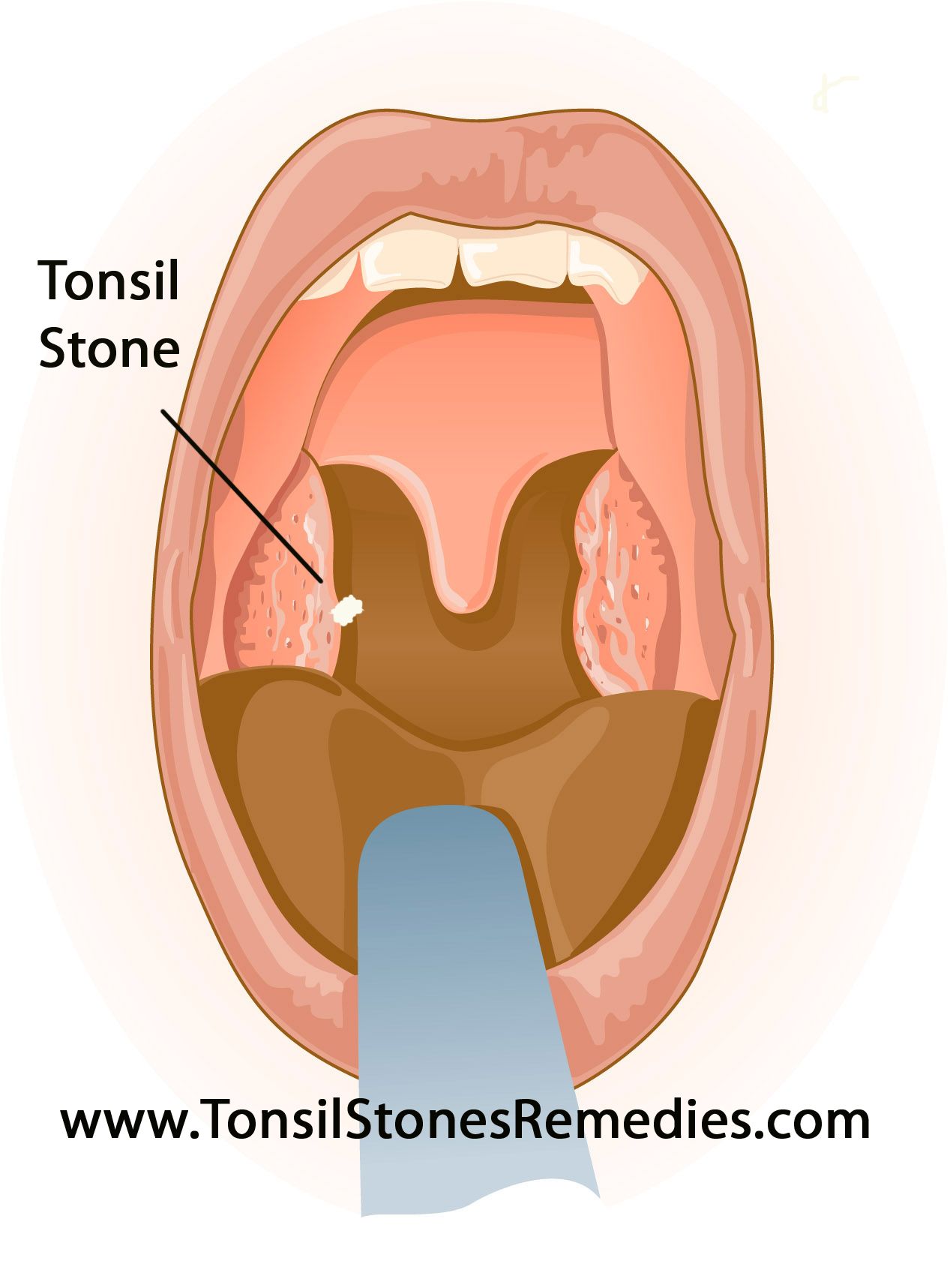
Пробки с гноем скапливаются в лакунах и становятся видны при осмотре. Ангины бывают катаральными, фолликулярными и лакунарными, по своим патогенетическим механизмам. Фолликулярная и лакунарная дают гнойные пробки.
Как вылечить гнойники в горле, если они всё же образовались? Гнойные пробки рассасываются сами, но могут и оставаться длительное время, создавая очаг хронической инфекции.
Содержание статьи
Причины образования пробок с гноем в миндальных лакунах
Пробки с гноем
Гнойные пробки в лакунах миндалин имеют инфекционное происхождение и связаны с ослаблением иммунитета, а причины появления пробок следующие:
- авитаминоз;
- аллергии;
- ангина: гнойная (см.
 Возможно ли лечение гнойной ангины в домашних условиях), катаральная, лакунарная;
Возможно ли лечение гнойной ангины в домашних условиях), катаральная, лакунарная; - герпесная ангина;
- дифтерия;
- кандидоз глотки, гортани;
- кариес и стоматиты;
- нарушения анатомического строения миндалин;
- неправильный обмен веществ;
- нерациональное питание;
- ожоги или механические повреждения;
- ОРЗ иОРВИ;
- осложнение ангины-паратонзиллярный абсцесс;
- острые и хронические синуситы;
- переохлаждение;
- хронический тонзиллит.
Самостоятельное лечение при появлении гнойных пробок в гландах недопустимо по следующим причинам:
- Необходимо специальное обследование, которое только и может найти причину образования гноя в лакунах миндалин. Оно возможно только в медицинском учреждении.
- Гнойники в горле могут быть симптомом опасного инфекционного заболевания.

- Неверное лечение может привести к опасным осложнениям.
Пробки с гноем могут образовываться не только ввиду простудных заболеваний, они могут появиться в результате курения, различных хронических инфекций.
Бактерии, которые вызывают гнойные процессы в миндалинах:
- стафилококки;
- стрептококки;
- пневмококки;
- энтерококки;
- синегнойная палочка;
- грибок вида кандида.
Виновником создания гнойных пробок в лакунах миндалин, как ни странно, является организация иммунитета. Дело в том, что в миндалинах происходит рост и развитие клеток иммунитета лимфоцитов. Лимфоциты нацелены на уничтожение чужих биологических клеток, а ими являются микроорганизмы.
В миндалинах лимфоциты выходят в пространство лакун и там идёт их борьба на уничтожение бактерий. Так образуется гной из продуктов жизнедеятельности бактерий, погибших бактерий и лимфоцитов. Гной приобретает творожистую консистенцию, заполняет пространство лакун и виден при осмотре как белые пробки.
Лечение гнойных ангин
Как лечить гнойники на горле, медицинская наука и практика установила
При ослабленном иммунитете у людей часто бывают ангины, переходящие в хроническую форму, тонзиллит. Видео в этой статье показывает, чем опасны хронические тонзиллиты.
Тонзиллит характерен тем, что миндалины становятся рыхлыми, и в их лакунах постоянно идут воспалительные процессы, появляются гнойники, в форме пробок. Особенно патогенна синегнойная палочка в горле, лечение вызванных этим микроорганизмом патологий очень длительное.
Как лечить гнойнички в горле, если процесс зашёл уже далеко? Врачебная практика говорит о том, что гнойные пробки нужно удалять. После установления диагноза, назначают антибиотики, так как без них лечение будет неэффективным. Цена антибиотиков невысока, а польза бесценна.
При тонзиллитах, острых и хронических, назначают следующие антибиотики:
- Азитромицин.
- Амоксилав.
- Амоксициллин.
- Сумамед.
- Ципрофлоксацин.
Эти антибиотики довольно новые, они подавляют рост патогенных стафилококков и стрептококков, патогенных грибков. Одновременно с этими препаратами проводят санацию носоглотки, удаляют гнойники механическим путём, с помощью пинцета или скальпеля, вымыванием их через полоскание или шприцем.
Для повышения иммунитета врач назначает Ацетилсалициловую кислоту, Ибупрофен, Аскорбиновую кислоту и другие витамины. Наряду с препаратами перорально, проводится местное лечение полосканием горла растворами, которые помогают вымыть пробки из лакун и продезинфицировать носоглотку.
Растворы для промывания горла при фолликулярной ангине
Фото. Промыть гланды
Аптечные растворы для промывания горла можно применять так, как гласит их инструкция. Наиболее известные растворы, позволяющие вылечить горло от гнойничков, зарекомендовавшие себя как антибактериальные и противовоспалительные средства.
Таблица 1: Растворы для полоскания горла:
| Препарат | Действие | Эффективность |
| Гексорал | Гексидизин разрушает клеточную стенку бактерий | Средняя |
| Йодинол | Повышает местную температуру, что убивает микробы | Высокая |
| Мирамистин | Антисептик, содержит хлор | Высокая |
| Перекись водорода | Уничтожает микробы | Средняя |
| Раствор Люголя (йод в глицерине) | Повышает местную температуру, что убивает микробы | Высокая |
| Риванол | Борная кислота и этакридин убивают микроорганизмы | Средняя |
| Ротокан | Обеззаращивающее действие | Высокая |
| Фурацилин | Универсальный антисептик | Высокая |
| Хлофилипт масляный или спиртовой | Прекращает жизнедеятельность микроорганизмов | Высокая |
Как лечить гнойное горло, если полоскания не подходят? Кроме полосканий при фолликулярной ангине хорошо себя зарекомендовал препарат Лизобакт, это таблетки для рассасывания.
Народные средства для лечения гнойников в горле
От ангины много трав
Когда в горле появились гнойники, то как их лечить, может подсказать бабушка. Не потому, что она хороший врач, а потому, что бабушки хранят в памяти проверенные народные рецепты. Как лечить гнойники в горле — народная медицина знает отвары, применяемые в ней для полоскания горла, они очень эффективны и готовятся своими руками.
Лечение гнойников в горле народными средствами сводится в основном к полосканию горла отварами целебных трав. Когда диагноз установлен, лечение назначено, но болезненные явления не исчезают так быстро, как бы хотелось, как лечить гнойник в горле, знает народная медицина.
Промывание миндалин практикуется и в медицине и в народе, так как это самый эффективный метод очищения от гнойных выделений.
Лучшие травы, которые используют как отвары это:
- кора дуба;
- мяты;
- ромашки;
- шалфея;
- эвкалипта.
Почему именно эти растения, если есть множество других?
Дело в том, что эти травы многократно применялись долгое время и зарекомендовали себя как лучшие при данном заболевании. Разумеется, есть ещё морская соль, сода и йод, но эти вещества уступают перечисленным травам своими противовоспалительными возможностями. При лечении гнойников в горле нужно не только очистить от них миндалины, но и простимулировать процесс выздоровления, а травы способны это сделать.
Гнойники в миндалинах образуются вследствие иммунной реакции организма на патогенную микрофлору. Методики лечения в целом отработаны и исцеление гарантировано.
Тонзилит хронический лечение, симптомы у взрослых и ребенка
Хронический тонзиллит – инфекционное заболевание, сопровождающееся длительным воспалением небных миндалин. Тонзиллит способен инициировать развитие инфекционно-аллергических болезней (гломерулонефрит, ревматизм, дерматологические и желудочно-кишечные патологии).
Лечение
Консервативная терапия тонзиллита у взрослых заключается в удалении «пробок», промывании небных миндалин, физиолечении. При регулярном лечении хроническое воспаление ликвидируется, частота рецидивов снижается.
Оперативный метод – тонзиллэктомия. Удаление миндалин производят классическим методом или с применением специальных приборов и инструментов (электрокоагулятор, сверхтонкий ультразвуковой скальпель, инфракрасный лазер). Самый надежный метод – классическая тонзиллэктомия. Во время операции миндалины удаляют вместе с капсулой, которая их покрывает. Иногда эту операцию дополняют радиоволновыми и лазерными методиками, что позволяет снизить риск осложнений, ускорить выздоровление.
Показания к хирургической операции
- Повторяющиеся тонзиллиты.
- Околоминдалинный абсцесс.
- Интоксикация при хроническом тонзиллите.
- Заболевания, поддерживающиеся или инициирующиеся тонзиллитом (ревматизм, гломерулонефрит).
Решение о необходимости тонзиллэктомии принимается отоларингологом на основании жалоб, анамнеза, данных осмотра, после проведения лабораторных и инструментальных диагностических мероприятий.
В «СМ-Клиника» опытные и высококвалифицированные врачи оториноларингологи проводят классическое удаление миндалин в сочетании с лазерными и радиоволновыми методиками. Тонзиллэктомию выполняют под местной анестезией или общим наркозом в условиях стерильной операционной. После операции пациента переводят в комфортабельную палату на 2-3 суток.
Тонзиллит у детей
Главная причина тонзиллита у ребенка – инфицирование микроорганизмами. Способствует развитию заболевания неправильное дыхание через нос, зубной кариес, ослабление иммунитета, генетическая предрасположенность.
При остром воспалении повышается температура, ребенок жалуется на боль в горле при глотании. Миндалины красные, отекшие, с гнойниками на поверхности. При хроническом тонзиллите у ребенка температура тела не превышает 37 градусов, он вялый и апатичный, плохо кушает. При первых признаках воспаления следует обратиться к отоларингологу.
Основные мероприятия по лечению острого тонзиллита включают: обеспечение постельного режима, обильного питья, антибактериальную терапию по назначению врача. При хронической патологии несколько раз в год рекомендуется принимать иммуномодуляторы, антигистаминные средства, проводить физиолечение. Если в течение 5 лет тонзиллит не обостряется, процесс считается купированным. При неэффективности терапии прибегают к тонзиллэктомии.
Перитонзиллярный абсцесс: причины, симптомы и лечение
Что такое перитонзиллярный абсцесс?
Перитонзиллярный абсцесс — это бактериальная инфекция, которая обычно начинается как осложнение нелеченой ангины или тонзиллита. Обычно это заполненный гноем карман, который образуется возле одной из миндалин.
Перитонзиллярные абсцессы чаще всего встречаются у детей, подростков и молодых людей. Часто они возникают в начале или в конце зимнего сезона, когда наиболее распространены такие заболевания, как ангина и тонзиллит.
Перитонзиллярные абсцессы обычно возникают как осложнение тонзиллита. Если инфекция вырывается из миндалины и распространяется на окружающую область, может образоваться абсцесс. Перитонзиллярные абсцессы становятся все реже из-за использования антибиотиков при лечении ангины и тонзиллита.
Мононуклеоз (обычно называемый мононуклеозом) также может вызывать перитонзиллярные абсцессы, а также инфекции зубов и десен. В гораздо более редких случаях перитонзиллярные абсцессы могут возникнуть без инфекции.Обычно это происходит из-за воспаления желез Вебера. Эти железы находятся под языком и производят слюну.
Подробнее: В чем разница между ангиной и ангиной? »
Симптомы перитонзиллярного абсцесса аналогичны симптомам тонзиллита и ангины. Но при этом состоянии вы действительно сможете увидеть абсцесс в задней части горла. Похоже на вздутие, беловатый волдырь или нарыв. Симптомы перитонзиллярного абсцесса включают:
- инфекция одной или обеих миндалин
- лихорадка или озноб
- затруднение при открывании рта полностью
- затруднение глотания
- затруднение глотания слюны (слюнотечение)
- отек лица или шеи
- головная боль
- приглушенный голос
- боль в горле (обычно хуже с одной стороны)
- опухшие железы в горле и челюсти (болезненные при прикосновении) и боль в ушах сбоку от ангины
- неприятный запах изо рта
перитонзиллярные абсцессы может вызвать серьезные симптомы или осложнения.К редким и более серьезным симптомам относятся:
- инфицированные легкие
- закупорка (закупорка) дыхательных путей
- распространение инфекции в горло, рот, шею и грудную клетку
- разрыв абсцесса
Если абсцесс не лечить своевременно это может закончиться инфицированием всего организма. Он также может еще больше заблокировать дыхательные пути.
Несмотря на то, что некоторые из этих симптомов могут быть признаками других проблем, таких как ангина, вам следует обратиться к врачу, чтобы он принял окончательное решение.
Чтобы диагностировать перитонзиллярный абсцесс, врач сначала проведет осмотр вашего рта и горла. Они могут взять посев из горла или анализ крови, чтобы диагностировать ваше состояние. Признаки абсцесса включают:
- припухлость на одной стороне горла
- припухлость на нёбе
- покраснение и припухлость горла и шеи
Лимфатические узлы часто увеличиваются на той же стороне.
Ваш врач может также назначить компьютерную томографию или МРТ, чтобы лучше рассмотреть абсцесс.Они также могут использовать иглу для извлечения жидкости из абсцесса. Эта жидкость будет проверена на наличие инфекции.
Для предотвращения абсцесса помогает немедленно начать лечение тонзиллита. Ваш шанс получить абсцесс увеличивается, если вы откладываете лечение тонзиллита.
Вам также следует немедленно начать лечение, если вы заболели монотерапией, чтобы предотвратить дальнейшие осложнения. Обязательно чистите зубы и проходите стоматологический осмотр, чтобы сохранить зубы здоровыми. Курильщики также более склонны к перитонзиллярным абсцессам.Сохранение чистоты и здоровья рта и отказ от курения могут снизить вероятность развития абсцесса.
Антибиотики — наиболее распространенная форма лечения перитонзиллярного абсцесса. Ваш врач может также удалить гной из абсцесса, чтобы ускорить заживление. Это делается путем прокалывания (или разреза) абсцесса для выпуска жидкости. Ваш врач также может использовать иглу. Эти процедуры обычно проводят хирурги ЛОР (уха, носа и горла).
Если вы не можете есть или пить, возможно, вам придется получить жидкости для гидратации внутривенно (через капельницу).Ваш врач может также назначить обезболивающие, если вы испытываете сильную боль.
Как и в случае хронической ангины и тонзиллита, когда абсцессы повторяются, ваш врач может порекомендовать удаление миндалин, чтобы избежать будущих и более серьезных инфекций.
Подробнее: 12 натуральных средств от боли в горле »
Если вы прошли курс лечения, перитонзиллярный абсцесс обычно проходит, не вызывая дополнительных проблем. Однако в будущем вы можете снова заразиться инфекцией.
Если не лечить быстро, могут возникнуть осложнения из-за перитонзиллярного абсцесса. К ним относятся:
- обструкция дыхательных путей
- бактериальная инфекция челюсти, шеи или груди
- инфекции кровотока
- сепсис
- смерть
Если у вас проблемы с миндалинами, поговорите со своим врачом о возможности удаление их. Обратите внимание на любую боль или изменения в области горла и помните, что ключом к лечению перитонзиллярного абсцесса является раннее обнаружение.
Перитонзиллярный абсцесс: причины, симптомы и лечение
Что такое перитонзиллярный абсцесс?
Перитонзиллярный абсцесс — это бактериальная инфекция, которая обычно начинается как осложнение нелеченой ангины или тонзиллита. Обычно это заполненный гноем карман, который образуется возле одной из миндалин.
Перитонзиллярные абсцессы чаще всего встречаются у детей, подростков и молодых людей. Часто они возникают в начале или в конце зимнего сезона, когда наиболее распространены такие заболевания, как ангина и тонзиллит.
Перитонзиллярные абсцессы обычно возникают как осложнение тонзиллита. Если инфекция вырывается из миндалины и распространяется на окружающую область, может образоваться абсцесс. Перитонзиллярные абсцессы становятся все реже из-за использования антибиотиков при лечении ангины и тонзиллита.
Мононуклеоз (обычно называемый мононуклеозом) также может вызывать перитонзиллярные абсцессы, а также инфекции зубов и десен. В гораздо более редких случаях перитонзиллярные абсцессы могут возникнуть без инфекции.Обычно это происходит из-за воспаления желез Вебера. Эти железы находятся под языком и производят слюну.
Подробнее: В чем разница между ангиной и ангиной? »
Симптомы перитонзиллярного абсцесса аналогичны симптомам тонзиллита и ангины. Но при этом состоянии вы действительно сможете увидеть абсцесс в задней части горла. Похоже на вздутие, беловатый волдырь или нарыв. Симптомы перитонзиллярного абсцесса включают:
- инфекция одной или обеих миндалин
- лихорадка или озноб
- затруднение при открывании рта полностью
- затруднение глотания
- затруднение глотания слюны (слюнотечение)
- отек лица или шеи
- головная боль
- приглушенный голос
- боль в горле (обычно хуже с одной стороны)
- опухшие железы в горле и челюсти (болезненные при прикосновении) и боль в ушах сбоку от ангины
- неприятный запах изо рта
перитонзиллярные абсцессы может вызвать серьезные симптомы или осложнения.К редким и более серьезным симптомам относятся:
- инфицированные легкие
- закупорка (закупорка) дыхательных путей
- распространение инфекции в горло, рот, шею и грудную клетку
- разрыв абсцесса
Если абсцесс не лечить своевременно это может закончиться инфицированием всего организма. Он также может еще больше заблокировать дыхательные пути.
Несмотря на то, что некоторые из этих симптомов могут быть признаками других проблем, таких как ангина, вам следует обратиться к врачу, чтобы он принял окончательное решение.
Чтобы диагностировать перитонзиллярный абсцесс, врач сначала проведет осмотр вашего рта и горла. Они могут взять посев из горла или анализ крови, чтобы диагностировать ваше состояние. Признаки абсцесса включают:
- припухлость на одной стороне горла
- припухлость на нёбе
- покраснение и припухлость горла и шеи
Лимфатические узлы часто увеличиваются на той же стороне.
Ваш врач может также назначить компьютерную томографию или МРТ, чтобы лучше рассмотреть абсцесс.Они также могут использовать иглу для извлечения жидкости из абсцесса. Эта жидкость будет проверена на наличие инфекции.
Для предотвращения абсцесса помогает немедленно начать лечение тонзиллита. Ваш шанс получить абсцесс увеличивается, если вы откладываете лечение тонзиллита.
Вам также следует немедленно начать лечение, если вы заболели монотерапией, чтобы предотвратить дальнейшие осложнения. Обязательно чистите зубы и проходите стоматологический осмотр, чтобы сохранить зубы здоровыми. Курильщики также более склонны к перитонзиллярным абсцессам.Сохранение чистоты и здоровья рта и отказ от курения могут снизить вероятность развития абсцесса.
Антибиотики — наиболее распространенная форма лечения перитонзиллярного абсцесса. Ваш врач может также удалить гной из абсцесса, чтобы ускорить заживление. Это делается путем прокалывания (или разреза) абсцесса для выпуска жидкости. Ваш врач также может использовать иглу. Эти процедуры обычно проводят хирурги ЛОР (уха, носа и горла).
Если вы не можете есть или пить, возможно, вам придется получить жидкости для гидратации внутривенно (через капельницу).Ваш врач может также назначить обезболивающие, если вы испытываете сильную боль.
Как и в случае хронической ангины и тонзиллита, когда абсцессы повторяются, ваш врач может порекомендовать удаление миндалин, чтобы избежать будущих и более серьезных инфекций.
Подробнее: 12 натуральных средств от боли в горле »
Если вы прошли курс лечения, перитонзиллярный абсцесс обычно проходит, не вызывая дополнительных проблем. Однако в будущем вы можете снова заразиться инфекцией.
Если не лечить быстро, могут возникнуть осложнения из-за перитонзиллярного абсцесса. К ним относятся:
- обструкция дыхательных путей
- бактериальная инфекция челюсти, шеи или груди
- инфекции кровотока
- сепсис
- смерть
Если у вас проблемы с миндалинами, поговорите со своим врачом о возможности удаление их. Обратите внимание на любую боль или изменения в области горла и помните, что ключом к лечению перитонзиллярного абсцесса является раннее обнаружение.
Перитонзиллярный абсцесс: причины, симптомы и лечение
Что такое перитонзиллярный абсцесс?
Перитонзиллярный абсцесс — это бактериальная инфекция, которая обычно начинается как осложнение нелеченой ангины или тонзиллита. Обычно это заполненный гноем карман, который образуется возле одной из миндалин.
Перитонзиллярные абсцессы чаще всего встречаются у детей, подростков и молодых людей. Часто они возникают в начале или в конце зимнего сезона, когда наиболее распространены такие заболевания, как ангина и тонзиллит.
Перитонзиллярные абсцессы обычно возникают как осложнение тонзиллита. Если инфекция вырывается из миндалины и распространяется на окружающую область, может образоваться абсцесс. Перитонзиллярные абсцессы становятся все реже из-за использования антибиотиков при лечении ангины и тонзиллита.
Мононуклеоз (обычно называемый мононуклеозом) также может вызывать перитонзиллярные абсцессы, а также инфекции зубов и десен. В гораздо более редких случаях перитонзиллярные абсцессы могут возникнуть без инфекции.Обычно это происходит из-за воспаления желез Вебера. Эти железы находятся под языком и производят слюну.
Подробнее: В чем разница между ангиной и ангиной? »
Симптомы перитонзиллярного абсцесса аналогичны симптомам тонзиллита и ангины. Но при этом состоянии вы действительно сможете увидеть абсцесс в задней части горла. Похоже на вздутие, беловатый волдырь или нарыв. Симптомы перитонзиллярного абсцесса включают:
- инфекция одной или обеих миндалин
- лихорадка или озноб
- затруднение при открывании рта полностью
- затруднение глотания
- затруднение глотания слюны (слюнотечение)
- отек лица или шеи
- головная боль
- приглушенный голос
- боль в горле (обычно хуже с одной стороны)
- опухшие железы в горле и челюсти (болезненные при прикосновении) и боль в ушах сбоку от ангины
- неприятный запах изо рта
перитонзиллярные абсцессы может вызвать серьезные симптомы или осложнения.К редким и более серьезным симптомам относятся:
- инфицированные легкие
- закупорка (закупорка) дыхательных путей
- распространение инфекции в горло, рот, шею и грудную клетку
- разрыв абсцесса
Если абсцесс не лечить своевременно это может закончиться инфицированием всего организма. Он также может еще больше заблокировать дыхательные пути.
Несмотря на то, что некоторые из этих симптомов могут быть признаками других проблем, таких как ангина, вам следует обратиться к врачу, чтобы он принял окончательное решение.
Чтобы диагностировать перитонзиллярный абсцесс, врач сначала проведет осмотр вашего рта и горла. Они могут взять посев из горла или анализ крови, чтобы диагностировать ваше состояние. Признаки абсцесса включают:
- припухлость на одной стороне горла
- припухлость на нёбе
- покраснение и припухлость горла и шеи
Лимфатические узлы часто увеличиваются на той же стороне.
Ваш врач может также назначить компьютерную томографию или МРТ, чтобы лучше рассмотреть абсцесс.Они также могут использовать иглу для извлечения жидкости из абсцесса. Эта жидкость будет проверена на наличие инфекции.
Для предотвращения абсцесса помогает немедленно начать лечение тонзиллита. Ваш шанс получить абсцесс увеличивается, если вы откладываете лечение тонзиллита.
Вам также следует немедленно начать лечение, если вы заболели монотерапией, чтобы предотвратить дальнейшие осложнения. Обязательно чистите зубы и проходите стоматологический осмотр, чтобы сохранить зубы здоровыми. Курильщики также более склонны к перитонзиллярным абсцессам.Сохранение чистоты и здоровья рта и отказ от курения могут снизить вероятность развития абсцесса.
Антибиотики — наиболее распространенная форма лечения перитонзиллярного абсцесса. Ваш врач может также удалить гной из абсцесса, чтобы ускорить заживление. Это делается путем прокалывания (или разреза) абсцесса для выпуска жидкости. Ваш врач также может использовать иглу. Эти процедуры обычно проводят хирурги ЛОР (уха, носа и горла).
Если вы не можете есть или пить, возможно, вам придется получить жидкости для гидратации внутривенно (через капельницу).Ваш врач может также назначить обезболивающие, если вы испытываете сильную боль.
Как и в случае хронической ангины и тонзиллита, когда абсцессы повторяются, ваш врач может порекомендовать удаление миндалин, чтобы избежать будущих и более серьезных инфекций.
Подробнее: 12 натуральных средств от боли в горле »
Если вы прошли курс лечения, перитонзиллярный абсцесс обычно проходит, не вызывая дополнительных проблем. Однако в будущем вы можете снова заразиться инфекцией.
Если не лечить быстро, могут возникнуть осложнения из-за перитонзиллярного абсцесса. К ним относятся:
- обструкция дыхательных путей
- бактериальная инфекция челюсти, шеи или груди
- инфекции кровотока
- сепсис
- смерть
Если у вас проблемы с миндалинами, поговорите со своим врачом о возможности удаление их. Обратите внимание на любую боль или изменения в области горла и помните, что ключом к лечению перитонзиллярного абсцесса является раннее обнаружение.
Двусторонние перитонзиллярные абсцессы, осложняющие острый тонзиллит
24-летняя женщина поступила в отделение неотложной помощи с трехдневным анамнезом обострения ангины, боли при глотании и лихорадки. За день до обращения ее осмотрел лечащий врач из-за боли в горле и лихорадки, и ей дали перорально амоксициллин. Ранее она была здорова, в анамнезе не было рецидивирующего тонзиллита, перитонзиллярного абсцесса в анамнезе или аллергии на лекарства.
При физикальном осмотре температура 39.8 ° C, частота пульса 90 уд / мин, частота дыхания 24 вдоха / мин, артериальное давление 110/70 мм рт. Она говорила приглушенным голосом без существенного стридора или респираторного расстройства. Обследование полости рта и ротоглотки показало умеренный тризм, скопление слюны, симметрично увеличенные и воспаленные миндалины, а также двустороннее скопление и выпуклость мягкого неба со срединным язычком (рис. 1). Также была двусторонняя болезненная подчелюстная лимфаденопатия. Остаток физического осмотра не отличился.
Общий анализ крови показал количество лейкоцитов 17,6 (норма 4,5–11,0) × 10 9 / л с повышенным абсолютным числом нейтрофилов 15,7 (норма 1,8–8,1) × 10 9 / л. Абсолютное количество лимфоцитов и моноцитов было в пределах нормы. Уровень С-реактивного белка составил 3926,8 (норма <47,6) нмоль / л. Тест на моноспот не проводился. По прибытии в отделение неотложной помощи пациентке ввели внутривенно (IV) жидкости и внутривенно амоксициллин – клавулановую кислоту для предварительной диагностики перитонзиллярного абсцесса.
Компьютерная томография (КТ) шеи с контрастным усилением показала двусторонние гиподенсированные образования с усилением толстого ободка в верхних полюсах перитонзиллярных областей размером 2,6 × 1,8 см и 0,8 × 0,8 см соответственно (рис. 2A), распространяющиеся вниз до перитонзиллярные области имеют многоячеистый вид (рис. 2В), что соответствует двусторонним перитонзиллярным абсцессам. Пациенту выполнена двусторонняя пункционная аспирация у отоларинголога; Всего было получено 10 мл гнойного материала с левой стороны и 3 мл с правой стороны.В конечном итоге из аспирационных культур выросло Acinetobacter baumannii , устойчивое к ампициллину и чувствительное к ампициллину-сульбактаму. Она была выписана домой на еще один курс перорального приема амоксициллина и клавулановой кислоты, в общей сложности 14 дней лечения антибиотиками. Абсцессы у пациента рассосались, и через шесть месяцев не было признаков рецидива.
Обсуждение
Хотя острый тонзиллит обычно протекает относительно легко, могут возникнуть осложнения (вставка 1).1 — 4 Они могут быть опасными для жизни, если лечение откладывается или неадекватно. В частности, нарушение проходимости дыхательных путей может возникнуть из-за отека надгортанника или гортани; глубокий шейный абсцесс перитонзиллярного, парафарингеального или заглоточного пространств; и медиастинит. Другие осложнения, связанные с последствиями воспаления, сепсиса или нелеченой β-гемолитической стрептококковой инфекции глотки, также могут вызывать высокую заболеваемость и смертность.
Вставка 1:Осложнения острого тонзиллита 1 — 4
-
Двусторонний или односторонний перитонзиллярный абсцесс
-
Парафарингеальный абсцесс
-
Заглоточный абсцесс
-
Медиастинит (e.г., нисходящий некротический медиастинит)
-
Отек надгортанника, гортани или обоих
-
Бактериемия с метастатическим посевом, сепсис или и то, и другое
-
Внутричерепной венозный тромбоз
-
Тромбоз сонной артерии
-
Синдром Лемьера (тромбофлебит внутренней яремной вены)
-
Псевдоаневризма внутренней или наружной сонной артерии
-
Негнойные последствия стрептококковой инфекции группы А (например,g., ревматическая лихорадка, острый гломерулонефрит или каплевидный псориаз)
-
Воспалительная кривошея, синдром Гризеля или оба
Эпидемиология перитонзиллярного абсцесса
Перитонзиллярный абсцесс — это скопление гноя в пространстве между миндалинами и верхней констрикторной мышцей. В большинстве случаев перитонзиллярный абсцесс является полимикробным и включает в себя смесь аэробных и анаэробных организмов. Наиболее распространенными аэробами являются Streptococcus pyogenes и Streptococcus viridans, , тогда как Fusobacterium и Bacteroides относятся к числу наиболее распространенных анаэробов.5 , 6 Перитонзиллярный абсцесс обычно возникает у подростков и молодых людей.5 Это одно из наиболее частых осложнений острого тонзиллита; ежегодно в Соединенных Штатах и Пуэрто-Рико регистрируется около 45 000 случаев заболевания. 7 Обычно это одностороннее, а клинически очевидное двустороннее проявление встречается редко. Фактическая частота двусторонних перитонзиллярных абсцессов неизвестна; тем не менее, в отчетах, описывающих тонзиллэктомию (также известную как острая абсцессная тонзиллэктомия), частота контралатерального абсцесса была обнаружена во время операции, от 1,9% до 24%.1 , 6
При просмотре литературы мы нашли отчеты о 10 пациентах (Приложение 1, доступно на www.cmaj.ca/lookup/suppl/doi:10.1503/cmaj.100066/-/DC1) с клиническими курсами, аналогичными курсам нашего пациента. Как и у нашего пациента, у этих пациентов были клинически очевидные двусторонние перитонзиллярные абсцессы (в отличие от неожиданного контралатерального перитонзиллярного абсцесса, обнаруженного во время двусторонней ангинозиллэктомии по поводу предполагаемого одностороннего перитонзиллярного абсцесса). Средний возраст — 22 года.7 (от 9 до 32) лет. У всех, кроме одного, мягкое небо выпукло с обеих сторон со срединным язычком при осмотре. Шесть случаев были диагностированы с помощью КТ с контрастным усилением, два — с помощью пункционной аспирации и два — с помощью разреза и дренажа. Первоначальное лечение включало пункционную аспирацию в четырех случаях, разрез и дренирование в четырех и тонзиллэктомию (удаление миндалин для дренирования абсцесса) в двух. После выписки пятерым пациентам была проведена плановая тонзиллэктомия, четверо находились под наблюдением (двое ранее перенесли ангинозную тонзиллэктомию), и о последующем лечении не сообщалось об одном пациенте.
Диагностика перитонзиллярного абсцесса
Диагноз перитонзиллярного абсцесса обычно ставится на основании анамнеза и физического обследования. При односторонних или двусторонних абсцессах у пациента может наблюдаться приглушенный голос, прогрессирующая одинофагия, дисфагия, рефлексия оталгии, тризм, скопление слюны в полости рта, слюнотечение и лихорадка.1 , 6 , 8 При одностороннем перитонзиллярном абсцессе классический внутриротовая находка — выпуклость одной передней миндалины и прилегающего мягкого неба с контралатеральным смещением язычка.1 , 2 , 6 , 8
Пациенты с двусторонними перитонзиллярными абсцессами представляют собой диагностическую дилемму, поскольку они не проявляют вышеупомянутых классических асимметричных признаков, наблюдаемых при одностороннем перитонзиллярном абсцессе, таких как асимметрия миндалин и неба и отклонение язычка. Наличие срединного язычка не исключает возможности возникновения перитонзиллярного абсцесса. Срединный язычок с двусторонним выпуклостью мягкого неба, по-видимому, является ключевым признаком двусторонних перитонзиллярных абсцессов 8, как это было замечено у нашего пациента и в описаниях клинических случаев в литературе.Хотя это проявление необычно для перитонзиллярного абсцесса в целом, другие особенности физического обследования нашего пациента могли бы предположить заболевание, требующее дальнейшего диагностического исследования. Наличие тризма и приглушенного голоса также касается функций, которые требуют тщательной проработки в худшем случае.1 , 9
Дифференциальный диагноз двусторонних перитонзиллярных абсцессов
Внутриротовое обследование при тяжелом остром тонзиллите и инфекционном мононуклеозе может быть очень похоже на обследование при двусторонних перитонзиллярных абсцессах.Другие, менее распространенные состояния можно спутать с двусторонними перитонзиллярными абсцессами, например лимфому с двусторонними большими и объемными миндалинами или опухолью слюнных желез на мягком небе.6
КТ с контрастным усилением может помочь дифференцировать двусторонние перитонзиллярные абсцессы от других заболеваний, и ее следует учитывать не только для подтверждения диагноза, но и для исключения любых осложнений, распространения в глубокое пространство шеи или других заболеваний. Поскольку двусторонние перитонзиллярные абсцессы встречаются нечасто, доказательства для этого конкретного варианта диагностики основаны в основном на отчетах о случаях.Однако роль КТ в диагностике абсцессов в области головы и шеи хорошо известна. В свете доказанной ценности КТ при оценке односторонних перитонзиллярных абсцессов, 1 , 2 , 6 можно сделать вывод, что целесообразно использовать ту же технологию для двусторонних перитонзиллярных абсцессов.
Менеджмент
Перитонзиллярный абсцесс — это специфическая инфекция глубокого отдела шеи. Важно быстро и качественно диагностировать и лечить перитонзиллярный абсцесс, отчасти для предотвращения обструкции дыхательных путей, а отчасти для предотвращения перфорации абсцесса в парафарингеальное пространство с распространением по сосудам шеи к средостению или основанию черепа.1 При лечении инфекции глубокого пространства шеи первым и наиболее важным соображением при лечении перитонзиллярного абсцесса является немедленная защита дыхательных путей. Антибиотики следует начинать эмпирически.
При образовании абсцесса одной противомикробной терапии может быть недостаточно, и может потребоваться хирургическое дренирование. Нет единого мнения об идеальной хирургической процедуре при перитонзиллярном абсцессе, но пункционная аспирация, разрез и дренирование, а также тонзиллэктомия при ангине считаются приемлемыми для хирургического лечения острого перитонзиллярного абсцесса.Основанный на фактических данных обзор лечения перитонзиллярного абсцесса показал, что в большинстве исследований было обнаружено, что все эти три подхода были высокоэффективными для лечения одностороннего перитонзиллярного абсцесса, а частота рецидивов после этих процедур низка.5 В более ранних исследованиях, как правило, подчеркивалась безопасность тонзиллэктомии и его окончательный характер для лечения перитонзиллярного абсцесса. В более поздних исследованиях подчеркивалась эффективность пункционной аспирации или процедур разреза и дренажа.5 В последние десятилетия предпочтение отдается пункционной аспирации, поскольку она может быть как диагностической, так и терапевтической и обеспечивает немедленное облегчение симптомов с показателем успеха 95%.5 , 7
Принимая во внимание доказанную эффективность пункционной аспирации при лечении односторонних перитонзиллярных абсцессов, можно сделать вывод, что целесообразно использовать ту же технику для двусторонних перитонзиллярных абсцессов в контролируемой ситуации. Поскольку риск осложнений может быть выше при двусторонних перитонзиллярных абсцессах, чем при одностороннем заболевании, период тщательного наблюдения за дыхательными путями после пункционной аспирации жизненно важен.1 Если улучшения нет, можно выполнить повторную аспирацию, разрез и дренирование или даже тонзиллэктомию. .
Ангина-тонзиллэктомия была показана ранее пациентам, не отвечающим на внутривенное лечение антибиотиками, пункционную аспирацию, разрез и дренирование перитонзиллярного абсцесса. 5 Она также имеет клиническое значение для неотложной помощи при тяжелых осложнениях перитонзиллярного абсцесса. Если при явных двусторонних перитонзиллярных абсцессах возникает апноэ во сне или обструкция дыхательных путей, следует рассмотреть возможность тонзиллэктомии.
Хотя у наших пациентов культуры в конечном итоге выросли на A.baumannii , мы не уверены, что это был возбудитель. Истинная микробная причина могла быть более типичной смесью стрептококков или анаэробов. Мы выбрали амоксициллин – клавулановую кислоту для покрытия β-гемолитических стрептококков группы А, наиболее часто вызывающих заболевание микроорганизмов; однако мы думаем, что излечивающим был именно дренаж.
Двусторонние перитонзиллярные абсцессы встречаются редко; поэтому маловероятно, что удастся разработать серию, которая поддалась бы стандартному исследовательскому анализу вариантов лечения.Основываясь на нашем обзоре отчетов о случаях, большинство конкретных вариантов лечения аналогичны тем, которые используются при одностороннем перитонзиллярном абсцессе. Лечение с помощью комбинированной пункционной аспирации и антибиотикотерапии у нашего пациента было успешным, без дальнейших осложнений.
Ключевые моменты-
Перитонзиллярный абсцесс — это потенциально опасная для жизни инфекция глубоких отделов шеи у взрослых, которая может осложнить острый тонзиллит.
-
Двусторонний отек мягкого неба со срединным язычком может указывать на наличие двусторонних перитонзиллярных абсцессов.
-
Компьютерная томография с контрастным усилением должна рассматриваться для оценки пациентов с признаками и симптомами, указывающими на двусторонние перитонзиллярные абсцессы.
-
Пациенту с подозрением на двусторонние перитонзиллярные абсцессы требуется срочное отоларингологическое обследование.
Перитонзиллярный абсцесс не всегда может быть осложнением острого тонзиллита: проспективное когортное исследование
Abstract
Настоящее исследование направлено на уточнение диагностики перитонзиллярных абсцессов (ПТА) и выяснение роли малых слюнных желез.Это проспективное когортное исследование включало 112 пациентов с острым тонзиллитом (АТ) и ПТА, набранных в отделении неотложной помощи больницы третичного уровня в период с февраля по октябрь 2017 года. Все пациенты заполнили анкету относительно их текущего заболевания. Были проанализированы уровни сывороточной амилазы (S-амил) и С-реактивного белка (S-CRP), результаты исследования миндалин, образцы аспирата гноя и посевы из горла. У восьми из 58 пациентов с ПТА (13,8%) не было признаков инфекции миндалин. Отсутствие эритемы миндалин и экссудата было связано с низким уровнем S-CRP (p <0.001) и старшего возраста (p <0,001). Мы также наблюдали обратную корреляцию между уровнями S-амила и S-CRP (AT, r = -0,519; PTA, r = -0,353). Таким образом, мы наблюдали группу пациентов с ПТА без признаков инфекции миндалин, у которых уровень S-CRP был значительно ниже, чем у других пациентов с ПТА. Эти данные подтверждают, что ПТА может быть вызвана иной этиологией, чем AT. Вариации уровней S-амила и отрицательная корреляция между уровнями S-амила и S-CRP могут указывать на то, что второстепенные слюнные железы участвуют в развитии PTA.
Образец цитирования: Sanmark E, Wikstén J, Välimaa H, Aaltonen L-M, Ilmarinen T, Blomgren K (2020) Перитонзиллярный абсцесс не всегда может быть осложнением острого тонзиллита: проспективное когортное исследование. PLoS ONE 15 (4): e0228122. https://doi.org/10.1371/journal.pone.0228122
Редактор: Хорхе Спратли, Медицинский факультет Университета Порту, ПОРТУГАЛИЯ
Поступила: 7 января 2020 г .; Принят в печать: 9 марта 2020 г .; Опубликовано: 3 апреля 2020 г.
Авторские права: © 2020 Sanmark et al.Это статья в открытом доступе, распространяемая в соответствии с условиями лицензии Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии указания автора и источника.
Доступность данных: Все соответствующие данные находятся в рукописи и ее файлах с вспомогательной информацией.
Финансирование: Эта работа была поддержана финским фондом ORL-HNS для ES; Основание памяти Доротеи Оливии, Карла Вальтера и Ярла Вальтера Перклен (201700022) для ES; и Исследовательский фонд больниц Хельсинкского университета — KB.
Конкурирующие интересы: Авторы заявили об отсутствии конкурирующих интересов.
Сокращения: ПТА, Паратонзиллярный абсцесс; В, острый тонзиллит; ГАЗ, Стрептококк группы А; FN, Fusobacterium necrophorum ; SAG, Streptococcus anginosus группа ; Я БЫ, разрез и дренаж
Введение
Острый тонзиллит (АТ) — это широко распространенная инфекция, которая вызывает большое количество консультаций.Перитонзиллярный абсцесс (ПТА) является наиболее распространенной инфекцией глубоких отделов головы и шеи с частотой 10–41 на 100 000 [1–5] и традиционно рассматривается как гнойное осложнение АТ, но доказательства связи между ними есть неуверенный. PTA может появиться после тонзиллэктомии (TE) без остатков миндалин, как утверждают Windfuhr et al. продемонстрировано, и сезонная заболеваемость этими двумя объектами не соответствует симметричной модели [1, 6–8]. В течение последних трех десятилетий предполагалось, что PTA не обязательно возникает из-за AT, а является следствием плохого состояния зубов, курения и дисфункции слюны.Предполагается, что мелкие слюнные железы играют важную роль в ПТА [3, 8, 9].
Общие симптомы AT и PTA — боль в горле и лихорадка. Пациенты с ЧТА также страдают тризмом, и боль обычно асимметрична [10, 11]. Как при ПТ, так и при ЧТА общие клинические признаки включают миндалинный экссудат и увеличение шейных лимфатических узлов. У пациентов с ПТА также часто наблюдается асимметричный отек перитонзилляров [11, 12]. Диагноз AT и PTA является клиническим, но недавний обзор рекомендовал измерить C-реактивный белок (CRP) и выполнить полный анализ крови у всех пациентов с PTA, хотя преимущества лабораторных тестов в диагностике или лечении PTA неясны.Поскольку обезвоживание является обычным симптомом ПТА, следует также анализировать электролиты [2]. Tachibana et al. сообщили о более высоких уровнях лейкоцитов в сыворотке у пациентов с ПТА, чем у пациентов с АТ, но не наблюдали различий в уровнях CRP. Кроме того, более высокие уровни CRP (S-CRP) в сыворотке предсказывали более медленное заживление после PTA; средний уровень S-CRP у пациентов с ПТА составлял 85 мг / л (1,3–380 мг / л) [13, 14].
Уровни амилазы в слюне могут служить маркером функции слюны, и недавние исследования показали, что уровни амилазы в сыворотке и гное значительно повышены у пациентов с ПТА по сравнению с пациентами с другими абсцессами шеи и зубными абсцессами.У пациентов с ПТА средний уровень амилазы в сыворотке составляет 50 Ед / л, а средний уровень амилазы гноя — 3045 Ед / л (диапазон 20–11 000 Ед / л) [15–17].
Стрептококки группы A (GAS) являются наиболее распространенными бактериями, вызывающими как AT, так и PTA [9–11, 18]. В нескольких исследованиях сообщалось, что другие бактерии (например, другие бета-гемолитические стрептококки [группы C и G] и Fusobacterium necrophorum [FN]) являются основными патогенами AT [19, 20], а FN был признан основным патогеном при AT [19, 20]. PTA. Кроме того, стрептококки группы Streptococcus anginosus (SAG) были зарегистрированы как важные патогены при перитонзиллярных инфекциях и, по наблюдениям, предсказывают рецидив ПТА [21, 22].PTA, вызванные FN, связаны со значительно повышенными уровнями CRP и нейтрофилов по сравнению с PTA, вызванными другими патогенами [22].
Хотя клиническая картина PTA разнообразна, в предыдущих исследованиях, касающихся диагностики PTA, эти пациенты рассматривались как единая группа. Целью данного исследования было выяснить потенциальную роль малых слюнных желез в развитии PTA и уточнить диагностику PTA.
Материалы и методы
Участники и образцы
В исследование были включены 112 пациентов, направленных в отделение оториноларингологии больницы Хельсинкского университета по поводу АТ или ЧТА в период с февраля по октябрь 2017 г.Критериями исключения были возраст <15 лет или заболевание поджелудочной железы из-за изменений уровня амилазы в сыворотке, вызванных деструкцией поджелудочной железы [23]. Пациенты были разделены на две подгруппы на основании клинического диагноза: AT (n = 54) или PTA (n = 58). Все пациенты заполнили анкету относительно их привычек к курению, общего состояния здоровья, текущего заболевания, предшествующих антибиотиков во время текущей инфекции, употребления алкоголя и перенесенных инфекций миндалин или перитонзилляров. Врач отделения неотложной помощи заполнил структурированную форму о результатах исследования миндалин, и врачи оценили состояние зубов и гигиену полости рта (хорошее / плохое), осмотрев ротовую полость.У всех пациентов были собраны образцы крови и проанализированы уровни S-CRP и сывороточной амилазы (S-амила). Пациентам с ПТА также был проведен разрез и дренирование (ID). Образцы аспирата гноя у пациентов с ПТА и мазки из горла у пациентов с АТ были взяты для бактериального посева.
Бактериальный посев был проведен в Лабораторной службе больницы Хельсинкского университета (HUSLAB). Образцы гноя были выращены как в аэробных, так и в анаэробных условиях, а поверхностные мазки из горла — в аэробных условиях в соответствии со стандартными лабораторными методами для диагностических образцов.Результаты бактериального посева были зарегистрированы из базы данных больничной лаборатории, как сообщила диагностическая лаборатория. Для анализа все изоляты бета-гемолитических стрептококков, SAG и FN, Haemophilus influenzae , Staphylococcus aureus и интенсивный рост Neisseria meningitidis регистрировали как отдельные изоляты. Анаэробные изоляты, не относящиеся к FN, были объединены и классифицированы как другие анаэробные бактерии. Кроме того, указанная смешанная нормальная флора была зарегистрирована как смешанная региональная флора.
Этические соображения
Все процедуры, в которых участвовали люди, были проведены в соответствии с этическими стандартами институционального или национального исследовательского комитета, а также с Хельсинкской декларацией 1964 года и более поздними поправками к ней или сопоставимыми этическими стандартами. Этический комитет Хельсинкской университетской больницы одобрил протокол исследования. Все пациенты предоставили письменное информированное согласие до своего участия. Согласно финскому законодательству несовершеннолетние старше 15 лет имеют право давать свое информированное согласие без разрешения опекуна.Однако вся предоставленная информация об исследовании была скорректирована с учетом их возрастной группы.
Основные показатели результатов
Корреляции между курением, употреблением алкоголя, признаками и симптомами инфекции, лабораторными исследованиями, состоянием полости рта и бактериальными данными были проанализированы и сравнены между пациентами, получавшими AT и PTA. Основная цель этих анализов состояла в том, чтобы определить, присутствовали ли какие-либо различия в лабораторных тестах, состоянии полости рта или симптомах между пациентами с AT и PTA. Кроме того, мы изучили, существуют ли разные подгруппы пациентов с AT или PTA и связаны ли лабораторные показатели, бактериальные данные, определенные симптомы, курение или здоровье полости рта с конкретной подгруппой пациентов.
Статистический анализ
Статистический анализ проводился с использованием статистического программного обеспечения NCSS 8 (Hintze, J. [2012]; NCSS 8, NCSS, LLC, Kaysville, UT, USA; www.ncss.com). Группы FN и FN + SAG были объединены при статистическом анализе из-за небольшого количества пациентов в группах. Числовые переменные анализировали с помощью U-критерия Манна-Уитни и однофакторного дисперсионного анализа Краскела-Уоллиса. Хи-квадрат применялся для сравнения номинальных переменных. Ранговая корреляция Спирмена была применена к двум числовым переменным с ненормальным распределением.Значения P- <0,05 считались значимыми.
Результаты
Всего в исследование было включено 112 пациентов. Характеристики пациентов и клинические данные представлены в таблице 1. Ни у одного из пациентов не развилось осложнений в течение первых 3 месяцев.
Уровни амилазы и С-реактивного белка в сыворотке
Значительная обратная корреляция наблюдалась между уровнями S-амила (нормальный эталон 28–100 Ед / л) и S-CRP (нормальный эталон 0,05–3 мг / л) как в группах AT, так и в группе PTA (AT, r = -0 .519, п. ≤0,001; PTA, r = -0,353, p ≤0,001; Рисунок 1). Мы не обнаружили различий в уровнях S-амила или S-CRP между группами AT и PTA (S-Amyl, p = 0,767; S-CRP, p = 0,501). Употребление алкоголя и курение не влияли на уровень S-амила (алкоголь, p = 0,750; курение, p = 0,205). Не было обнаружено корреляции между возрастом и CRP (пациенты AT и PTA r = -0,094, p = 0,342; пациенты PTA r = -0,137, p = 0.329). Уровни S-амила и S-CRP у пациентов с AT и PTA представлены в таблице 2.
Рис. 1. Корреляция между уровнями сывороточной амилазы и С-реактивного белка.
(A) Пациенты с острым тонзиллитом (r = -0,519, p ≤0,001). (B) Пациенты с перитонзиллярным абсцессом (r = -0,353, p ≤0,001).
https://doi.org/10.1371/journal.pone.0228122.g001
Находки на миндалинах
У пациентов с АТ наличие эритемы миндалин, экссудата миндалин или того и другого не влияло на S-амил ( p = 0.306) или S-CRP ( p = 0,363). В группе ЧТА у восьми пациентов не было эритемы миндалин или миндалинного экссудата. У этих восьми пациентов с ПТА были значительно более низкие уровни S-CRP (медиана 15 мг / л, диапазон 3–40 мг / л), чем у пациентов с PTA, у которых были обнаружены миндалины (медиана S-CRP 60 мг / л, диапазон 3–313 мг / л). ; р <0,001). Уровни S-амила были немного, но не значимо ( p = 0,190), выше у этих восьми пациентов (медиана 49 Ед / л, диапазон 27-82 Ед / л) по сравнению с другими пациентами с ПТА (медиана 41 Ед / л). , диапазон 15–116 Ед / л; рис. 2).Пациенты с ПТА без миндалин были значительно старше (средний возраст 50,5 года, диапазон 24–65 лет), чем другие пациенты с ПТА (средний возраст 34 года, диапазон 16–60 лет; p = 0,006). Из 58 PTA два (3,4%) были двусторонними. Здоровье полости рта не повлияло на обнаружение бактерий ни в одной из групп.
Рис. 2. Распределение сывороточных белков у пациентов с ПТА с различными поражениями миндалин.
(A) C-реактивный белок (S-CRP) и (B) амилаза (S-амил). 1 — эритема миндалин; 2 — миндалин экссудат; 3, выводов нет; 4, эритема миндалин и экссудат.
https://doi.org/10.1371/journal.pone.0228122.g002
Бактериальные находки
Образцы бактерий были взяты у всех, кроме двух пациентов с ПТА. Результаты по бактериям представлены в таблице 3. Наиболее частыми бактериями, выделенными у пациентов с АТ, были ГАЗ (41,7% всех образцов), бета-гемолитические стрептококки групп B, C и G (3,7%) и H . influenzae (3,7%). У 51,9% пациентов с АТ отмечена только нормальная смешанная флора миндалин. У пациентов с ПТА анаэробные грамотрицательные палочки были частой находкой (n = 27, 37.5% от всех образцов), включая ФН, выделенную от пяти пациентов. ГАЗ и САГ были выделены из почти равного количества образцов (18,1% против 15,3%). В трех образцах был обнаружен САГ вместе с ФН. Н . influenzae , N . meningitidis и S . aureus изолятов были обнаружены вместе с анаэробными грамотрицательными палочками. N . meningitidis рост был сильным и включен как отдельная находка. Один бактериальный образец в группе PTA был отрицательным.
Бактерии, выделенные от восьми пациентов с ПТА без обнаружения миндалин, были ГАЗ (n = 2), S . aureus (n = 2), FN (n = 1), анаэробные грамотрицательные палочки (n = 5) и смешанная аэробная флора (n = 1). S . aureus был изолирован вместе с анаэробными грамотрицательными палочками в обоих случаях. Все эти бактерии были также изолированы у других пациентов с ПТА; Таким образом, мы не обнаружили очевидных различий между двумя группами в бактериальной этиологии заболевания.
Не было обнаружено различий в уровнях S-амила или S-CRP между бактериальными находками в группе AT или PTA (AT, S-Amyl p = 0,620, S-CRP p = 0,331; PTA, S -Амил р = 0,925, S-CRP р = 0,203). Бактериальные находки не были связаны с какими-либо зарегистрированными специфическими симптомами (односторонность, отсутствие простуды, лихорадки) или наличием эритемы миндалин или экссудата в группе AT или PTA. Здоровье полости рта не повлияло на обнаружение бактерий ни в одной из групп.
У пациентов, ранее получавших антибиотики, САГ обнаруживался чаще, чем другие бактерии ( p = 0,037). Пациенты с САГ были значительно старше (средний возраст 45 лет, диапазон 27–53 лет), чем пациенты со следующими другими бактериями: ГАЗ (средний возраст 30 лет, диапазон 20–58 лет), не-САГ / бета-гемолитические стрептококки / ФН (средний возраст 31,5 года, диапазон 18–65 лет) или FN и FN + SAG (средний возраст 25,5 лет, диапазон 16–37 лет; p = 0,022). Семь из девяти пациентов (77.8%) с САГ были мужчинами.
Обсуждение
У некоторых пациентов, участвовавших в этом исследовании, не было обнаружено миндалин при клиническом обследовании. Напротив, у всех пациентов с AT была эритема миндалин, экссудат миндалин или и то, и другое. Пациенты с ПТА без эритемы миндалин и миндалин экссудата имели значительно более низкие уровни S-CRP, чем пациенты с ПТА с обнаружениями миндалин. Эти восемь пациентов без миндалин также были старше других пациентов с ПТА. Таким образом, характеристики пациентов, S-CRP, S-амил и клинические данные могут быть инструментами для дифференциации подгрупп пациентов с PTA с различными этиологическими факторами [3, 5].Кроме того, мы обнаружили обратную корреляцию между уровнями S-амила и S-CRP и более низкими уровнями S-CRP и более высокими уровнями S-амила у пациентов с афебрильной AT по сравнению с пациентами с лихорадкой.
Сильные и слабые стороны исследования
Это проспективное исследование является первым исследованием, в котором сравниваются S-CRP и S-амил у пациентов с AT и PTA, а также между пациентами с разными признаками и симптомами инфекции. Одним из ограничений этого исследования является то, что в поверхностных бактериальных культурах из глотки анализировались только аэробные бактерии.Вдобавок, хотя и аэробы, и анаэробы были протестированы в образцах гноя, некоторых бактериальных находок было так мало, что это ограничивало статистический анализ. Мы не исключали из исследования пациентов с АТ с ранней ПТА (n = 3), что могло повлиять на результаты, но в нашу когорту вошло очень мало таких пациентов. Пациенты со злоупотреблением алкоголем и заболеванием поджелудочной железы были исключены из исследования, и ни одна из пациенток не была беременна, но пациенты с другими состояниями, вызывающими повышенный уровень S-амила, такими как инфекции желудочно-кишечного тракта, расстройства пищевого поведения, употребление наркотиков, почечная дисфункция и макроамилаземия, не были исключены.Кроме того, оценка результатов на миндалинах (эритема, экссудат) основывалась на субъективных наблюдениях врачей по лечению ушей, носа и горла. Однако, учитывая перспективный характер исследования, а также значительный опыт врачей в лечении заболеваний миндалин, оценку можно считать надежной. Здоровье полости рта также оценивалось врачом по уши, носу и горлу, а не стоматологом, и классифицировалось только как хорошее / плохое. Мы использовали стандартные контрольные значения для анализа S-амила и не имели исходных значений S-амила для 112 пациентов.Следовательно, невозможно определить фактическое изменение значений S-амила, вызванное инфекцией. Наш материал согласуется с предыдущими исследованиями, касающимися возраста пациентов, пола, здоровья полости рта и курения [2, 9, 19, 24].
Сравнение с другими исследованиями
Нет более ранних исследований, сравнивающих уровни S-CRP и S-амила у пациентов с ПТА с разными признаками и симптомами. В нашем исследовании мы наблюдали группу пациентов с ПТА без обнаруженных миндалин. По сравнению с пациентами с AT или PTA с обнаружениями миндалин, эти пациенты имели более низкий уровень S-CRP и были старше.У пациентов с AT и PTA была очевидна обратная корреляция между уровнями S-амила и S-CRP. Подобные результаты были получены у пациентов с инфекцией основных слюнных желез. Сааринен и др. продемонстрировали, что у большинства пациентов, страдающих паротитом, были повышенные уровни S-амила (медиана 261 Ед / л, диапазон 24–1220), но только половина пациентов имела значительно повышенные уровни S-CRP> 40 мг / л; 32% пациентов имели нормальный S-CRP <5 мг / л (в среднем 13,0 мг / л, диапазон 5–170 мг / л) [25]. Эти аналогичные результаты между нашими восемью пациентами с ПТА и пациентами с подтвержденной инфекцией основных слюнных желез позволяют предположить, что ПТА у этих восьми пациентов была вызвана инфекцией малых слюнных желез [25–28].Одной из возможных причин того, что уровни S-амила у пациентов с ПТА остаются ниже референсных значений, является небольшой размер малых слюнных желез по сравнению с большими слюнными железами, что препятствует тому, чтобы повышение было значительным. Кроме того, эталонные значения S-амила подтверждены для диагностики заболеваний поджелудочной железы и не могут быть напрямую адаптированы для отражения активности малых слюнных желез. Для более надежного анализа изменений S-амила у пациентов с ПТА мы должны определить исходные уровни S-амила у этих пациентов и отдать предпочтение измерениям S-амила над амилазой слюны.
Мы не обнаружили различий в уровнях S-амила между пациентами с рецидивирующими AT или PTA в анамнезе и без них. Это наблюдение отличается от более раннего исследования, демонстрирующего значительно более низкие уровни гнойной амилазы у пациентов с рецидивирующей ПТА [16]. Tachibana et al. ранее не показали разницы в уровнях S-CRP между пациентами с AT и PTA. Наши наблюдения были аналогичными [14].
Мы также наблюдали, что пациенты с афебрильной AT имеют более низкий уровень S-CRP и более высокие уровни S-амила, чем пациенты с AT с лихорадкой.Можно предположить, что активация слюнных желез иногда происходит при AT, хотя эта гипотеза ранее не была представлена [4, 29]. Пациенты с АТ с односторонними симптомами имели более низкие уровни S-CRP и более высокие уровни S-амила, чем пациенты с двусторонней болью в горле, что также могло указывать на активность малых слюнных желез. Мы сравнили уровни S-амила у пациентов с ПТА и АТ и не наблюдали разницы между группами. Эль Саид и др. ранее продемонстрировали разницу в уровнях амилазы в сыворотке и гное между пациентами с ПТА и пациентами с глубокими абсцессами шеи и зубными абсцессами [16, 17].
В нашем исследовании ГАЗ был наиболее распространенной бактериальной находкой у пациентов с ПТА, за ним следовали САГ и ФН. В недавнем датском исследовании PTA преобладающим патогеном был ФН, вторым по распространенности был ГАЗ, а третьим — Streptococcus группы C [22]. В этом исследовании САГ была обнаружена у пожилых пациентов и преимущественно у мужчин. Кроме того, было показано, что САГ предсказывает быстрое рецидивирование ПТА и обнаруживается у пожилых пациентов мужского пола [21, 30].
Клиническая применимость исследования
Наши результаты показывают, что патогенез ПТА может различаться у разных пациентов; таким образом, характеристики пациентов, уровни S-CRP и амилазы и клинические данные могут быть полезными инструментами для дифференциации этих подгрупп PTA.Например, дифференцируя подгруппы пациентов с ПТА, мы могли бы выявить пациентов, которым ТЭ принесет пользу после первого эпизода ПТА. Необходимы дальнейшие исследования, чтобы прояснить применимость этих переменных и их значение при выборе оптимальной стратегии лечения для различных пациентов с ПТА.
Заключение
Этиология PTA не так однозначна, как считалось ранее. Бактерии могут быть не единственным фактором, определяющим течение болезни.Кажется, есть подгруппа пациентов с ПТА без признаков инфекции миндалин, которые имеют общие черты с паротитом. Следовательно, ПТА у этих пациентов может начаться не как осложнение AT, а как инфекция малых слюнных желез. Необходимы дополнительные исследования, чтобы изучить различные подгруппы PTA и роль малых слюнных желез в PTA и AT.
Благодарности
Тимо Песси провел статистический анализ с авторами.
Список литературы
- 1.Клуг Т.Е. Заболеваемость и микробиология перитонзиллярного абсцесса: влияние сезона, возраста и пола. Eur J Clin Microbiol Infect Dis, 2014. 33 (7): с. 1163–7. pmid: 24474247
- 2. Пауэлл Дж. И Уилсон Дж. А., Обзор перитонзиллярного абсцесса, основанный на доказательствах. Клин Отоларингол, 2012. 37 (2): с. 136–45. pmid: 22321140
- 3. Пауэлл Е.Л. и др., Обзор патогенеза перитонзиллярного абсцесса у взрослых: время для переоценки. Журнал Antimicrob Chemother, 2013.68 (9): с. 1941–50. pmid: 23612569
- 4. Берд Дж. Х., Биггс Т.К. и Кинг Е.В., Противоречия в лечении острого тонзиллита: обзор, основанный на фактах. Клин Отоларингол, 2014. 39 (6): с. 368–74. pmid: 25418818
- 5. Пасси В. Патогенез перитонзиллярного абсцесса. Ларингоскоп, 1994. 104 (2): с. 185–90. pmid: 8302122
- 6. Виндфур Дж. П. и Зуравски А. Перитонзиллярный абсцесс: не забывайте всегда думать дважды. Eur Arch Otorhinolaryngol, 2016.273 (5): с. 1269–81. pmid: 25794541
- 7. Фармер С.Е., Хатва М.А. и Зейтун Х.М., Перитонзиллярный абсцесс после тонзиллэктомии: обзор литературы. Ann R Coll Surg Engl, 2011. 93 (5): p. 353–5. pmid: 21943456
- 8. Корделук С. и др., Связь между перитонзиллярной инфекцией и острым тонзиллитом: миф или реальность? Отоларингол Хирургия головы и шеи, 2011. 145 (6): с. 940–5. pmid: 21810775
- 9. Маром Т. и др., Изменение тренда перитонзиллярного абсцесса.Am J Otolaryngol, 2010. 31 (3): с. 162–7. pmid: 20015734
- 10. Русан М., Клуг Т.Е. и Овесен Т., Обзор микробиологии острых инфекций уха, носа и горла, требующих госпитализации. Eur J Clin Microbiol Infect Dis, 2009. 28 (3): с. 243–51. pmid: 18830726
- 11. Бисно А.Л. Острый фарингит. N Engl J Med, 2001. 344 (3): p. 205–11. pmid: 11172144
- 12. Блэр А.Б., Бут Р. и Боуг Р. Объединяющая теория тонзиллита, интратонзиллярного абсцесса и перитонзиллярного абсцесса.Ам Ж Отоларингол, 2015. 36 (4): с. 517–20. pmid: 25865201
- 13. Йошимура Х. и др., Прогностическое влияние индуцируемых гипоксией факторов 1альфа и 2альфа у пациентов с колоректальным раком: корреляция с ангиогенезом опухоли и экспрессией циклооксигеназы-2. Clin Cancer Res, 2004. 10 (24): p. 8554–60. pmid: 15623639
- 14. Тачибана Т. и др. Роль бактериологических исследований в лечении перитонзиллярного абсцесса. Auris Nasus Larynx, 2016. 43 (6): с. 648–53.pmid: 26860232
- 15. Ведам В.К.В. и др., Амилаза слюны как маркер функции слюнных желез у пациентов, проходящих лучевую терапию по поводу рака полости рта. J Clin Lab Anal, 2017. 31 (3). pmid: 27637993
- 16. Эль-Сайед С. и др., Сравнение уровней амилазы в перитонзиллярных, зубных абсцессах и абсцессах шеи. Клин Отоларингол, 2014. 39 (6): с. 359–61. pmid: 25117975
- 17. Эль-Сайед С. и др., Вовлечение малых слюнных желез в патогенез перитонзиллярного абсцесса.Otolaryngol Head Neck Surg, 2012. 147 (3): с. 472–4. pmid: 22547556
- 18. Варгезе А.Дж. и Чатурведи В. Н., Перитонзиллярный абсцесс — нужно ли анаэробное покрытие? Indian J Otolaryngol Head Neck Surg, 2007. 59 (3): p. 233–6. pmid: 23120440
- 19. Хидака Х. и др., Препятствующие факторы в патогенезе перитонзиллярного абсцесса и бактериологическое значение группы Streptococcus milleri. Eur J Clin Microbiol Infect Dis, 2011. 30 (4): с. 527–32. pmid: 21086007
- 20.Бэтти А., Рен М.В. и Гал М., Fusobacterium necrophorum как причина рецидивирующей боли в горле: сравнение изолятов синдрома постоянной боли в горле и болезни Лемьера. J Infect, 2005. 51 (4): p. 299–306. pmid: 16051369
- 21. Викстен Дж. И др., Возобновление перитонзиллярного абсцесса: влияние бактериальных видов инфекции и клинических особенностей пациента — проспективное сравнительное этиологическое исследование. Клин Отоларингол, 2017.
- 22.Klug T.E. и др., Fusobacterium necrophorum: наиболее распространенный патоген в перитонзиллярном абсцессе в Дании. Клинические инфекционные болезни, 2009. 49 (10): с. 1467–1472. pmid: 19842975
- 23. Lankisch P.G., Burchard-Reckert S. и Lehnick D., Недооценка острого панкреатита: пациенты с незначительным повышением уровня амилазы / липазы также могут иметь или заболеть тяжелым острым панкреатитом. Gut, 1999. 44 (4): с. 542–4. pmid: 10075962
- 24. Георгалас К., et al., Связь между заболеваниями пародонта и перитонзиллярной инфекцией: проспективное исследование. Otolaryngol Head Neck Surg, 2002. 126 (1): с. 91–4. pmid: 11821778
- 25. Сааринен Р. и др., Клиническая картина ювенильного паротита в перспективе. Acta Paediatr, 2013. 102 (2): с. 177–81. pmid: 22924783
- 26. Нусем-Хоровиц С. и др. Острый гнойный паротит и околоушный абсцесс у детей. Int J Pediatr Otorhinolaryngol, 1995. 32 (2): с.123–7. pmid: 7544772
- 27. Брук И., Бактериология инфекций слюнных желез. Oral Maxillofac Surg Clin North Am, 2009. 21 (3): с. 269–74. pmid: 19608044
- 28. Уилсон К.Ф., Мейер Дж. Д., Уорд П. Д. Заболевания слюнных желез. Am Fam Physician, 2014. 89 (11): p. 882–8. pmid: 25077394
- 29. Бартлетт А., Бола С., Уильямс Р. Острый тонзиллит и его осложнения: обзор. J R Nav Med Serv, 2015. 101 (1): стр. 69–73. pmid: 26292396
- 30.Jousimies-Somer H., et al., Бактериологические данные при перитонзиллярных абсцессах у молодых людей. Clin Infect Dis, 1993. 16 Suppl 4: p. S292–8.
Произошла ошибка при настройке вашего пользовательского файла cookie
Произошла ошибка при настройке вашего пользовательского файла cookieЭтот сайт использует файлы cookie для повышения производительности. Если ваш браузер не принимает файлы cookie, вы не можете просматривать этот сайт.
Настройка вашего браузера для приема файлов cookie
Существует множество причин, по которым cookie не может быть установлен правильно.Ниже приведены наиболее частые причины:
- В вашем браузере отключены файлы cookie. Вам необходимо сбросить настройки своего браузера, чтобы он принимал файлы cookie, или чтобы спросить вас, хотите ли вы принимать файлы cookie.
- Ваш браузер спрашивает вас, хотите ли вы принимать файлы cookie, и вы отказались. Чтобы принять файлы cookie с этого сайта, используйте кнопку «Назад» и примите файлы cookie.
- Ваш браузер не поддерживает файлы cookie. Если вы подозреваете это, попробуйте другой браузер.
- Дата на вашем компьютере в прошлом. Если часы вашего компьютера показывают дату до 1 января 1970 г., браузер автоматически забудет файл cookie. Чтобы исправить это, установите правильное время и дату на своем компьютере.
- Вы установили приложение, которое отслеживает или блокирует установку файлов cookie. Вы должны отключить приложение при входе в систему или уточнить у системного администратора.
Почему этому сайту требуются файлы cookie?
Этот сайт использует файлы cookie для повышения производительности, запоминая, что вы вошли в систему, когда переходите со страницы на страницу.Чтобы предоставить доступ без файлов cookie потребует, чтобы сайт создавал новый сеанс для каждой посещаемой страницы, что замедляет работу системы до неприемлемого уровня.
Что сохраняется в файлах cookie?
Этот сайт не хранит ничего, кроме автоматически сгенерированного идентификатора сеанса в cookie; никакая другая информация не фиксируется.
Как правило, в файле cookie может храниться только информация, которую вы предоставляете, или выбор, который вы делаете при посещении веб-сайта.Например, сайт не может определить ваше имя электронной почты, пока вы не введете его. Разрешение веб-сайту создавать файлы cookie не дает этому или любому другому сайту доступа к остальной части вашего компьютера, и только сайт, который создал файл cookie, может его прочитать.
Абсцессы горла и шеи — Солт-Лейк-Сити, Юта и Мюррей, Юта: ЛОР-специалисты
Оральный доступ для дренирования абсцесса шеи
Что включает в себя пероральный (через рот) доступ для дренирования перитонзиллярного абсцесса?
Как и при любом глубоком дренировании абсцесса, сначала необходимо обеспечить адекватный проходимость дыхательных путей.В большинстве случаев перитонзиллярные абсцессы выявляются до закупорки дыхательных путей; поэтому дыхательные трубки обычно не требуются.
У детей младшего возраста дренирование абсцесса полости рта проводится под общей анестезией в условиях стационара.
У детей старшего возраста и взрослых анестезирующий (обезболивающий) спрей распыляется вокруг пораженного участка в задней части горла. Обычно это делается в больнице, но в некоторых менее тяжелых случаях это можно сделать и в офисе. Затем вокруг области дренирования вводится местный анестетик.Затем в область выпуклости в задней части глотки вводится игла, и гной, содержащийся в абсцессе, выводится наружу. Для полного дренирования может потребоваться размещение иглы более чем в одной области выпуклости или использование скальпеля (ножа) для вскрытия абсцесса. Материал, выделенный из абсцесса, обычно отправляют на бактериальный посев, чтобы убедиться, что будет использован правильный антибиотик. Эта процедура обычно длится около 1/2 часа.
После этой процедуры пациент обычно чувствует себя намного лучше и может легче глотать.Антибиотики обычно назначают еще на три недели.
Случаи рецидива перитонзиллярного абсцесса могут потребовать тонзиллэктомии.
Каковы осложнения техники дренирования полости рта?
Наиболее частым осложнением является локальное кровотечение из операционного поля. Хотя гной иногда продолжает стекать в горло, это редко приводит к каким-либо другим проблемам, кроме тошноты. Поскольку этот абсцесс возникает возле крупных кровеносных сосудов, ваш врач примет меры предосторожности, чтобы не проколоть слишком глубоко, что приведет к повреждению кровеносных сосудов.
Хирургический доступ через шею (трансцервикальный)
Что включает в себя трансцервикальный доступ для дренирования глубокого шейного абсцесса?
Пациент проходит под общим наркозом. На шее делается хирургический разрез, абсцесс обнаруживается и дренируется. Затем дренаж отправляют на бактериальную культуру. В шее обычно оставляют дренаж, поэтому абсцесс не возвращается. Продолжительность этой процедуры зависит от размера и сложности локализации глубокого абсцесса шеи.
Обычно пациент будет продолжать лечение антибиотиками внутривенно (внутривенно) в больнице, чтобы гарантировать полное излечение инфекции. После удаления дренажа и исчезновения инфекции пациента могут отправить домой из больницы для приема внутрь антибиотиков.
Каковы осложнения этой процедуры?
Наиболее частыми осложнениями являются кровотечение, повторное накопление абсцесса и повреждение нервов. Наиболее распространенным нервом, подверженным риску, является маргинальный нижнечелюстной нерв, который перемещает мышцы вокруг рта.Особое внимание уделяется защите этого нерва во время этих процедур. Травма других жизненно важных структур шеи также возможна, хотя и редко бывает у опытного хирурга.
.