Фарингит — что это такое? Причины, симптомы, лечение
Что такое фарингит?
Это воспаление слизистой оболочки глотки и её лимфоидной ткани. При фарингите горло першит, болит и раздражено. Боль усиливается при глотании. Обычно фарингит развивается при гриппе и ОРВИ. Вирусный фарингит обычно проходит сам. Некоторые другие менее распространенные формы фарингита могут требовать лечения.
Симптомы:
- боль и першение в горле;
- боль усиливается при глотании;
- трудно глотать;
- распухшие шейные лимфоузлы;
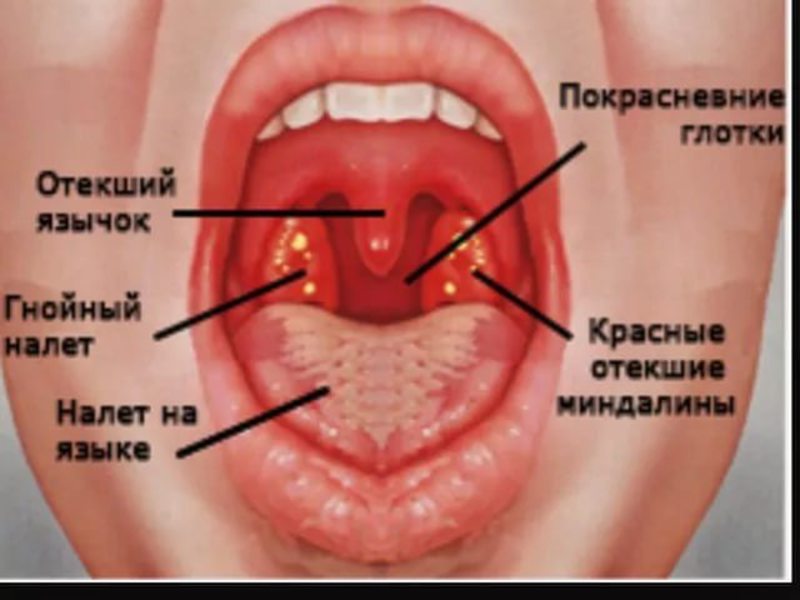
- белые пятна или прожилки на миндалинах, задней стенке глотки;
- хриплый или сиплый голос.
Сопутствующими симптомами при ОРВИ или гриппе могут быть: кашель, чихание, насморк, заложенный нос, лихорадка, боли в голове и теле, тошнота или рвота.
Когда идти к врачу?
Покажите ребенка врачу, если боль в горле у ребенка не проходит после завтрака.
Немедленно вызовите скорую, если:
- ребенку трудно дышать;
- он не может глотать;
- у младенца необычно сильное слюнотечение, что может указывать на невозможность проглотить слюну.
Если фарингит у взрослого, посетите врача в следующих случаях:
- сильная или длительная (более недели) боль в горле;
- горло болит часто;
- трудно дышать, глотать или открывать рот;
- боль в ухе;
- боль в суставах;
- сыпь;
- лихорадка выше 38,3 дольше трех дней;
- кровь в слюне или мокроте;
- боль при повороте головы;
- узлы и опухоли на шее;
- охриплость, осиплость длится более двух недель.
Познакомьтесь с нашим оториноларингологом (ЛОР-врачом) — Левченко Егором Олеговичем
Причины
Как правило, это вирусная инфекция (ОРВИ), в некоторых случаях — бактериальная (стрептококк, пневмококк). Кроме того, причиной фарингита может быть:
- аллергия на пыль, плесень, шерсть домашних животных, пыльцу растений. Так как аллергия вызывает насморк, жидкость может стекать по задней стенке носоглотки и раздражать горло;
- сухость воздуха, особенно по утрам;
- табачный дым, химические раздражители;
- перенапряжение голосовых связок (длительные выступления, громкие крики на спортивных состязаниях и т.
 д.)
д.) - гастроэзофагальный рефлюкс — заброс содержимого желудка обратно в пищевод. Может сопровождаться изжогой, комом в горле, охриплостью.
- ВИЧ. Фарингит может быть признаком недавно появившейся в организме ВИЧ-инфекции. Также у людей, давно инфицированных ВИЧ, могут возникать вторичные острые и хронические фарингиты, вызванные цитомегаловирусом, оральным кандидозом и обычными вирусами, вызывающими ОРВИ. Эти осложнения у ВИЧ-положительных людей могут быть опасны.
- злокачественные опухоли горла, языка, трахеи также могут проявляться фарингитом, вкупе с осиплостью, шумом при дыхании, кровью в слюне и мокроте, «узлом» на шее.
Редкими причинами фарингита могут быть абсцесс горла и эпиглоттит — тяжелое состояние, при котором воспаляется надгортанник, имеющий вид лепестка между трахеей и гортанью, и блокирует доступ воздуха в дыхательные пути. Как правило, эпиглоттит у детей вызывает гемофильная инфекция, от которой следует вовремя сделать прививку.

Риски и меры предотвращения фарингита
Фарингитом чаще болеют дети и подростки, взрослые также болеют, но несколько реже. Также риски фарингита возрастают при сухом воздухе, раздражении горла табачным дымом или химическими реагентами, при аллергиях, ослабленном иммунитете, хронических или частых инфекциях носоглотки.
Снизить вероятность болезни можно так же, как и в случае с другими носоглоточными инфекциями: мыть руки, не пить из одной чашки с другими, закрывать рот при кашле и чихании (не «делиться» своими вирусами), протирать экран и клавиатуру телефонов и других устройств и т.д.
Диагностика фарингита
Обычно ЛОР осматривает горло пациента, а также его нос и уши, осторожно пальпирует лимфоузлы, слушает дыхание с помощью стетоскопа.
Стрептококковый тест — простой и верный способ диагностики бактериального фарингита. Врач берет соскоб из горла ребенка, и в течение 24-48 часов результат готов. Стрептококковый фарингит придется лечить антибиотиками.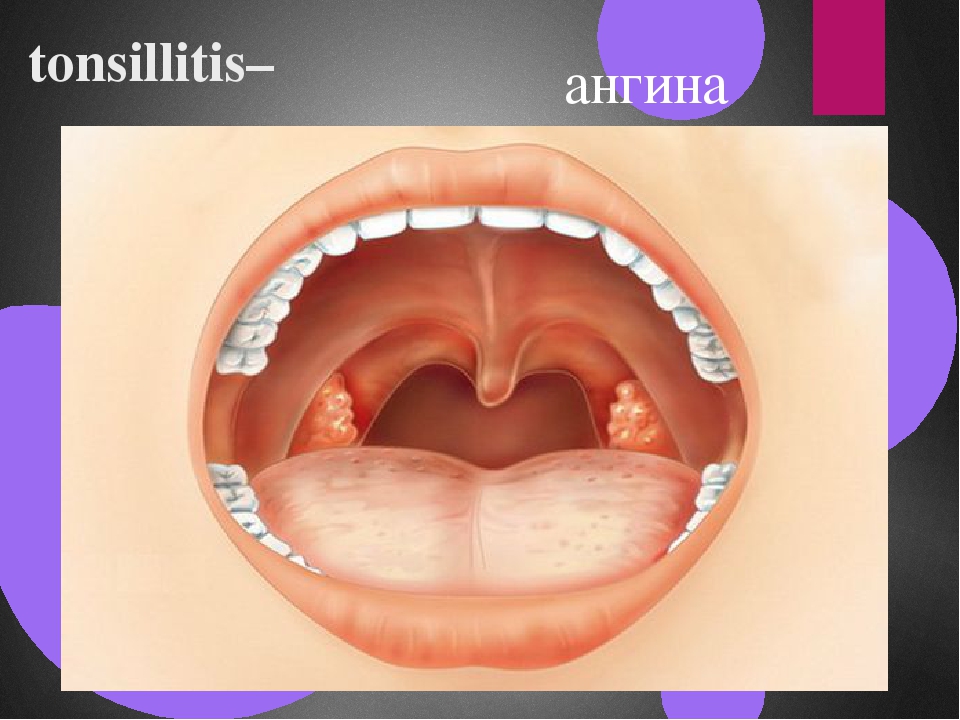
У нас в клинике есть своя лаборатория, поэтому сдавать все необходимые анализы вы всегда можете у нас!
Лечение
Вирусный фарингит обычно проходит в течение 5-7 дней. Следует обеспечить ребенку:
- покой и возможность спать сколько он хочет;
- обильное питьё, для облегчения боли в горле и предотвращения обезвоживания;
- увлажнение воздуха;
- боль в горле можно облегчать как теплым питьём, так и холодным мороженым, особенно фруктовым льдом;
- при боли в горле помогает полоскать горло раствором поваренной соли — чайная ложка на 250 мл теплой воды;
- детям старше 4 лет можно предложить леденцы от боли в горле. Не давайте леденцы маленьким детям — они могут поперхнуться;
- не курите при больном ребенке, избегайте резких раздражающих горло запахов;
- боль в горле и высокую температуру могут облегчить лекарства с парацетамолом и ибупрофеном. Не давайте детям аспирин — в редких случаях он вызывает у них смертельно опасный синдром Рейе.
Подтвержденный бактериальный фарингит лечится антибиотиками. Прерывать или прекращать курс не следует, потому что это повышает вероятность распространения инфекции на суставы, сердце, почки и другие органы. Продолжайте прием антибиотиков, даже если симптомы полностью ушли.
Записаться на консультацию к нашему доктору можно по телефону: + 7 812 327 03 01 или онлайн на сайте клиники.
Осторожно, скарлатина!!!
Скарлатина
Скарлатина представляет собой инфекционное заболевание, характеризующееся ангиной с лимфаденитом, общей интоксикацией, лихорадкой, мелкоточечной сыпью с дальнейшим пластинчатым шелушением кожи. Относится к детским болезням, у взрослых бывает крайне редко. Скарлатина у детей возникает чаще всего в возрасте от 2 до 6-7 лет.
Скарлатина у детей: симптомы
Инкубационный период скарлатины: от 1 до 12 дней, чаще от 3 до 7. Болезнь начинается остро. Общее состояние заболевшего ухудшается довольно быстро. Вместе с ознобом быстро поднимается температура, которая уже в первые часы достигает 39 — 40 °С, такая температура может продержаться 3 — 5 дней. При лёгких формах болезни рвота может быть однократной, при тяжелых — многократной, упорной. У одних детей может наблюдаться раздражение, бред, беспокойство, бессонница, судороги. У других — сонливость, апатия, вялость. Скарлатинозная ангина связана с болью в горле, наблюдается яркая гиперемия, имеющая четкую границу по краю неба. Миндалины сильно увеличены, разрыхлены. Скарлатина у детей имеет свой специфический симптом, на поверхности миндалин и языка образуется жёлто-белый налёт. Этот налёт исчезает через 5 дней с момент заражения. Вместе с налетом слущиваются нитевидные сосочки языка, обнажается гладкая поверхность ярко – красного цвета, на фоне которой видны грибовидные сосочки языка. Этот симптом получил название малиновый язык.
Болезнь начинается остро. Общее состояние заболевшего ухудшается довольно быстро. Вместе с ознобом быстро поднимается температура, которая уже в первые часы достигает 39 — 40 °С, такая температура может продержаться 3 — 5 дней. При лёгких формах болезни рвота может быть однократной, при тяжелых — многократной, упорной. У одних детей может наблюдаться раздражение, бред, беспокойство, бессонница, судороги. У других — сонливость, апатия, вялость. Скарлатинозная ангина связана с болью в горле, наблюдается яркая гиперемия, имеющая четкую границу по краю неба. Миндалины сильно увеличены, разрыхлены. Скарлатина у детей имеет свой специфический симптом, на поверхности миндалин и языка образуется жёлто-белый налёт. Этот налёт исчезает через 5 дней с момент заражения. Вместе с налетом слущиваются нитевидные сосочки языка, обнажается гладкая поверхность ярко – красного цвета, на фоне которой видны грибовидные сосочки языка. Этот симптом получил название малиновый язык.
Главный отличительный симптом скарлатины.
Малиновый язык
Первые признаки скарлатины также включают некрозы (омертвления), которые можно обнаружить на миндалинах в первые 3-4 дня болезни. Некрозы распространяются на язычок, небные дужки, стенку глотки и мягкое небо. Они довольно быстро проникают в миндалины. Слизистая оболочка вокруг некрозов принимает ярко красный оттенок.
При поражении носоглотки наблюдаются симптомы некротического назофарингита, то есть, затруднено носовое дыхание, из носа выделяется гнойная слизь, образуются трещины и покраснения вокруг носовых отверстий. Возможно воспаление придаточных полостей носа, мастоидит, отит. Некротическая ангина сопровождается болью при глотании и неприятным запахом изо рта. Скарлатинозный лимфаденит отличается уплотнением, увеличением, болезненностью верхних шейных узлов. Не исключена вероятность развития гнойного лимфаденита или флегмоны. Язык покрыт грязно-белым сухим налетом.
Сыпь при скарлатине
Сыпь является одним из наиболее типичных симптомов, который имеет скарлатина. Она появляется буквально через пару часов, а может и на 2 — 3-й день болезни. Сначала сыпью покрывается шея и верхняя часть тела, а после очень быстро распространяется на все лицо, туловище и конечности. Носогубный треугольник остаётся не поражённым высыпаниями. Сыпь при скарлатине начинается с маленьких красных пятнышек с яркой окраской в центре и бледнеющей к границе. Пятнышки расположены очень густо, сливаясь между собой и создавая картину сплошной эритемы. Если слегка надавить на пятнышко, то оно исчезает, но на его месте образуется белое пятнышко. Отчетливо формируется белый дермографизм, который лучше проявляется при более легких формах болезни.
Она появляется буквально через пару часов, а может и на 2 — 3-й день болезни. Сначала сыпью покрывается шея и верхняя часть тела, а после очень быстро распространяется на все лицо, туловище и конечности. Носогубный треугольник остаётся не поражённым высыпаниями. Сыпь при скарлатине начинается с маленьких красных пятнышек с яркой окраской в центре и бледнеющей к границе. Пятнышки расположены очень густо, сливаясь между собой и создавая картину сплошной эритемы. Если слегка надавить на пятнышко, то оно исчезает, но на его месте образуется белое пятнышко. Отчетливо формируется белый дермографизм, который лучше проявляется при более легких формах болезни.
На коже больного возможны множественные ранки — расчёсывания, поскольку сыпь сопровождается зудом. Кожа очень сухая, при ярко-красной сыпи — шероховатая. Сыпь больше выражена в суставных сгибах и складках. При яркой сыпи в складках обнаруживаются точечные кровоизлияния. Иногда могут возникать мелкие пузырьки, наполненные прозрачной или мутной жидкостью.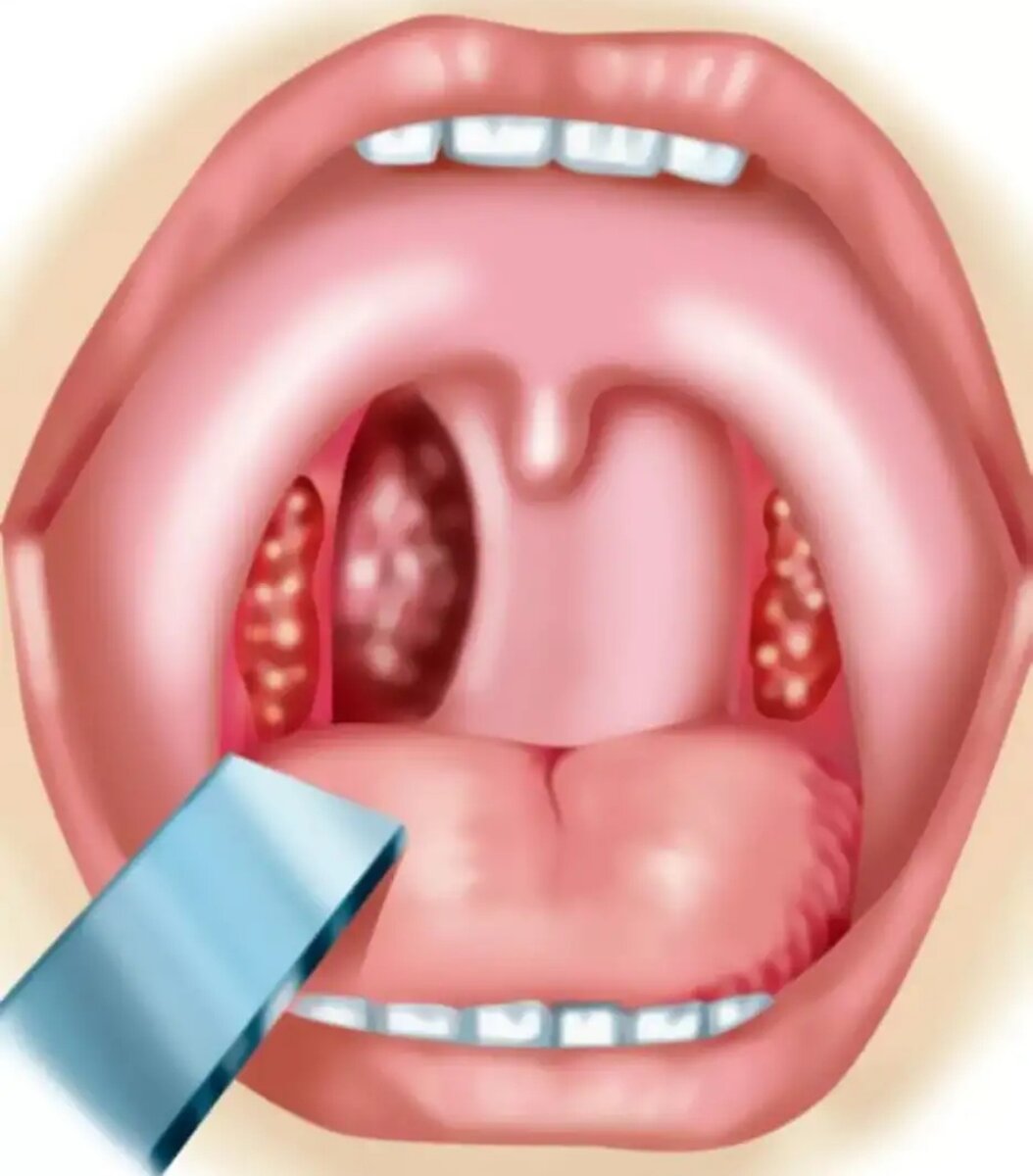
Скарлатина во второй период переходит, начиная с 4-5-го дня, когда пропадают первые признаки. Температура постепенно приходит в норму, улучшается самочувствие. На 4-5-ый день язык приобретает ярко-красный цвет с малиновым оттенком и набухшими сосочками, на 9-10-ый день он приобретает вполне естественный вид. Иногда этот признак выражен слабо или отсутствует вовсе. Сыпь становится бледной, принимает буроватый оттенок. В течение нескольких дней в кожных суставных складках присутствуют пигментные полоски. После полного исчезновения сыпи начинается шелушение кожи, шелушение продолжается 2-3 дня, начиная с шеи, переходя на грудь, лицо, туловище, На лице шелушение очень мелкое, а то время как туловище покрывается более крупными чешуйками. За тем процесс шелушения распространяется на ушные раковины, заканчивая конечностями, где эпидермис отпадает широкими пластами, в особенности на ладонях и подошвах. У детей до 2 лет шелушения может и не быть.
Есть некоторые особенности, связанные с изменением состава крови. Уже с первых дней болезни наблюдается увеличение количества лейкоцитов, отмечается нейтрофилез (от 60-70 до 90). С 3-го дня увеличивается количество эозинофилов (иногда до 15-30 %). Максимум эозинофилии приходится на конец первой недели. Но при тяжелых формах болезни она может отсутствовать вовсе. Наблюдаются уменьшение эритроцитов и гемоглобина, ускорение оседания эритроцитов (20-50 мм/ч).
Скарлатина у детей имеет три степени:
- -легкую,
- -среднюю,
- -тяжелую.
Основными отличительными чертами легкой формы являются слабая интоксикация, мало нарушенное общее состояние заболевшего, незначительная и непродолжительная лихорадка. Ангина носит репрессивный характер. При лёгкой форме заболевания сыпь типичная, но скудная, лимфаденит умеренный. Наблюдаются небольшие изменения в периферии крови. К легкой форме относится так называемая стертая скарлатина, симптомы при которой слабо выражены и кратковременны, Однако некоторых из них может не быть.
Средней форме скарлатины свойственны такие признаки: интоксикация, высокая температура (до 39 °С), тахикардия, многократная рвота, ангина с бело-жёлтым налетом. Сыпь при средней форме заболевания яркая, обильная.
Высыпания и ангина
Тяжелая форма болезни диагностируется сочетанием ярко выраженных стандартных симптомов с симптомами токсического и септического характера. Здесь температура увеличивается до 40°С и более, появляются лимфаденит с периаденитом, ангина с распространением некрозов на мягкое небо и носоглотку. Сыпь обильная, геморрагическая. Очень часто в крови обнаруживается стрептококк, вызывающий септикопиемические метастазы. При тяжёлой форме отчетливы гематологические сдвиги, возможны пневмония, миокардит (поражение сердечной мышцы), увеличение селезёнки и печени, септический эндокардит ( воспаление внутренней оболочки сердца ), гломерулонефрит (заболевание почек ). К тяжелой форме относят гипертоксическую скарлатину, интоксикация при которой развивается очень быстро до появления типичных признаков болезни.
Скарлатина у взрослых и причины скарлатины
Возбудителем инфекции является бета — гемолитический стрептококк (Streptococcus pyogenes). Инфекция передаётся воздушно-капельным путём. Источник инфекции — человек, который болен скарлатиной или любой другой болезнью, которая вызвана бета — гемолитическим стрептококком (рожа, назофарингит, ангина), бациллоноситель. Инкубационный период скарлатины: 7 — 10 дней. Как говорилось ранее, инфекция передаётся воздушно-капельным путём, однако передача возбудителя возможна и через предметы (одежду, игрушки). Скарлатина у детей возникает в возрасте от 2 до 6-7 лет, в этом возрасте дети наиболее восприимчивы к этому заболеванию. Скарлатина у взрослых может появится, если в детстве не болели. Так же, как и при прочих «воздушных» инфекциях, пик заболеваемости скарлатиной приходится на зиму и осень. Скачки заболевания повторяются каждые 5 — 7 лет. Человек, переболевший скарлатину, приобретает пожизненный иммунитет, то есть второй раз заболеть не может.
Инфекция передаётся воздушно-капельным путём. Источник инфекции — человек, который болен скарлатиной или любой другой болезнью, которая вызвана бета — гемолитическим стрептококком (рожа, назофарингит, ангина), бациллоноситель. Инкубационный период скарлатины: 7 — 10 дней. Как говорилось ранее, инфекция передаётся воздушно-капельным путём, однако передача возбудителя возможна и через предметы (одежду, игрушки). Скарлатина у детей возникает в возрасте от 2 до 6-7 лет, в этом возрасте дети наиболее восприимчивы к этому заболеванию. Скарлатина у взрослых может появится, если в детстве не болели. Так же, как и при прочих «воздушных» инфекциях, пик заболеваемости скарлатиной приходится на зиму и осень. Скачки заболевания повторяются каждые 5 — 7 лет. Человек, переболевший скарлатину, приобретает пожизненный иммунитет, то есть второй раз заболеть не может.
Воротами инфекции служат небные миндалины. На месте проникновения инфекции наблюдаются воспалительно-некротические изменения. Возбудитель заболевания проникает в лимфатические узлы по кровеносным и лимфатическим путям, вызывая лимфаденит (воспаление лимфоузлов).
Лечение скарлатины
При легкой форме скарлатины лечение проводится в домашних условиях. В случае средней и тяжелой формы, заболевшие должны лечиться в инфекционной больнице. Госпитализация производится в отдельные палаты при моментальном их заполнении (чтобы исключить перекрестную инфекцию). Независимо от тяжести скарлатины больные должны 5-7 дней получать антибиотики. Назначаются симптоматическая терапия, диета, что соответствует возрасту заболевшего и обогащенная витаминами с исключением острых, соленых и жареных блюд. Первые 5-7 дней важно соблюдать постельный режим, постепенно переходя на общий. Выписка производится после исчезновения клинических проявлений болезни.
Профилактика скарлатины
При скарлатине активная иммунизация не проводится. Детям раннего возраста и тем, кто был с первыми в контакте, вводят 3-6 мл гамма-глобулина. В детских учреждениях с момента изоляции больного устанавливается карантин на 7 дней. Переболевшие допускаются в коллектив через 2 дня после начала заболевания, выписанные из больницы — через 12 дней после окончания срока изоляции. Скарлатина хоть и неприятное заболевание, но в профилактики и лечении проблем не возникает.
Переболевшие допускаются в коллектив через 2 дня после начала заболевания, выписанные из больницы — через 12 дней после окончания срока изоляции. Скарлатина хоть и неприятное заболевание, но в профилактики и лечении проблем не возникает.
Что делать если появилось белое пятно на языке
Вы почувствовали неприятные ощущения во рту и обнаружили на языке белое пятно? Или, возможно, вы случайно заметили белые пятна на языке после чистки зубов? Большинство таких пятен проходят сами, однако стоит пройти осмотр у стоматолога. Наиболее распространенными причинами белых пятен на языке являются кандидозный стоматит, язвенный стоматит и лейкоплакия. Для лечения нужно обратиться к врачу.
Кандидозный стоматит
Кандидозный стоматит, или молочница полости рта, представляет собой избыточное разрастание дрожжевых грибов на слизистой оболочке. Риску молочницы подвержены младенцы, обладатели зубных протезов и курильщики. Часто это заболевание появляется при снижении иммунитета: у пациентов с раком, ВИЧ и другими иммунодефицитными состояниями, с анемией и диабетом. Прием антибиотиков также может спровоцировать это заболевание.
Прием антибиотиков также может спровоцировать это заболевание.
Молочница, как правило, не опасна, но длительную инфекцию необходимо лечить. Белые пятна творожистой структуры на языке — один из признаков молочницы, а другие симптомы включают:
• Белые пятна на других участках рта.
• Трещины.
• Красные, потрескавшиеся углы рта и губ.
• Потеря вкусовых ощущений.
• Сухость во рту.
Удаление белого налета может вызвать небольшое кровотечение и болезненные ощущения.
Язвенный стоматит
Белое пятно на языке, окруженное красным воспаленным ореолом, вероятно, является симптомом язвенного, или афтозного, стоматита. Это одно из частых, рецидивирующих заболеваний полости рта. Болезненные ранки могут быть одиночными или множественными, а соскабливание их не устраняет. К развитию афтозного стоматита могут привести вирусы, бактерии и проблемы иммунной системы. Риск повышается при травмировании слизистой оболочки рта, аллергии, стрессе, курении сигарет, недостатке железа и витаминов.
Лейкоплакия
Белые или сероватые бляшки, называемые лейкоплакией, обычно появляются на деснах, в нижней части рта или на внутренней поверхности щек, а иногда и на языке. Эти плотные и твердые новообразования нелегко удалить.
Причина лейкоплакии неизвестна, но основным фактором ее развития считается употребление табака в любой форме — для курения, жевания и т.п., а также крепкого алкоголя. У 75 процентов потребителей табачных изделий развивается лейкоплакия. При этом заболевании существует небольшой риск развития рака полости рта.
Волосатая лейкоплакия
Волосатая лейкоплакия проявляется в виде возвышений серовато-белого цвета, похожих на складки, по бокам языка. Ее вызывает вирус Эпштейн-Барра (EBV), после заражения он остается в организме на всю жизнь, но обычно неактивен. Если иммунная система ослаблена болезнью или определенными лекарствами, то вирус может активироваться и вызвать волосатую лейкоплакию.
Когда нужно обратиться к стоматологу
Если белое пятно на языке не проходит в течение недели, обратитесь к стоматологу. Некоторые состояния, например, молочница, проходят самостоятельно, но точную причину возникновения пятен может определить только врач. Чтобы сохранить свежесть и здоровье полости рта, уменьшить риск появления белых пятен и других проблем, чистите зубы два раза в день зубной пастой с фторидом. Белые пятна на языке иногда появляются у многих людей в какой-то момент жизни. Чаще всего эти пятна не опасны, но они могут быть признаком более серьезного заболевания. Пройдите осмотр у стоматолога, это поможет вам устранить беспокойство.
симптомы, профилактика и лечение ЗППП
Заболевания, передающиеся половым путем (ЗППП), передаются в результате различных видов половой активности. Оральный половой акт – согласно данным благотворительной организации AVERT – является обычным явлением для сексуально активных людей всех возрастов и ориентаций. В результате такого полового акта заболевание может поразить ткани, окружающие контактную зону, при этом некоторые инфекции чаще поражают ротовую полость, чем другие.
В результате такого полового акта заболевание может поразить ткани, окружающие контактную зону, при этом некоторые инфекции чаще поражают ротовую полость, чем другие.
К наиболее распространенным ЗППП, поражающим ротовую полость, относятся герпес, хламидиоз, гонорея и сифилис. Однако помните, что можно заразиться и такими заболеваниями, как гепатит A, B и C, а также некоторыми желудочно-кишечными инфекциями.
Путь передачи
ЗППП, поражающие ротовую полость, передаются главным образом через биологические жидкости организма. В большинстве случаев образование ротовых язв вызывают биологические жидкости, выделяющиеся из половых органов зараженного партнера. После проникновения таких жидкостей в организм развивается местная инфекция. Заболевания также могут передаваться посредством попадания слюны зараженного человека на половые органы его партнера.
Симптомы
Симптомы зависят от вида ЗППП. Гонорея ротовой полости – согласно данным интернет-сайта MedicineNet – также носит название «глоточной гонореи», поскольку обычно поражает глотку.
Внутриротовые симптомы, которые могут указывать на ЗППП, включают следующие:
- Язвы во рту, которые могут быть безболезненными;
- Поражения губ, подобные герпесу или простуде на губах;
- Покраснение и болезненность горла, затрудненное глотание;
- Тонзиллит;
- Покраснение с белыми пятнами, напоминающее признаки стрептококкового воспаления горла;
- Беловатые или желтые выделения.
Согласно данным Службы охраны здоровья студентов Университета им. БраунаЗППП часто не сопровождаются какими-либо заметными внутриротовыми признаками. Поэтому важно быть максимально осведомленным о состоянии здоровья как своей собственной ротовой полости, так и ротовой полости полового партнера.
Лечение ЗППП, поражающих ротовую полость
Метод лечения зависит от вида ЗППП, которым страдает пациент, и степени его тяжести. Например, лечение герпеса легкой степени тяжести может заключаться в назначении местных обезболивающих средств, которые позволяют ослабить боль от ротовых волдырей и поражений на то время, пока иммунная система работает над восстановлением здоровья.
При лечении гонореи ротовой полости обычно используются антибиотики класса цефалоспоринов; однако в медицинской среде вызывает озабоченность появление бактериальных штаммов, устойчивых к таким препаратам, поэтому важно очень точно следовать указаниям врача. Сифилис – согласно данным интернет-сайта Healthline – чаще всего лечится пенициллином или его синтетическими аналогами, а хламидиоз ротовой полости – антибиотиками, например азитромицином и доксициклином, согласно данным Центров по контролю и профилактике заболеваний (CDC).
Прогноз
Если вы ранее страдали каким-либо из описанных выше ЗППП, поражающих ротовую полость, и проходили соответствующее лечение, вы можете снова заразиться тем же или другим заболеванием, если будете вступать в половые отношения с зараженным партнером.
Меры предосторожности
Единственный способ уберечь себя от заражения ЗППП, поражающими ротовую полость, – безопасные половые отношения, в том числе безопасный оральный секс. Кроме того, чтобы уменьшить риск развития язв и инфекций в полости рта, следует поддерживать тщательный уход за ее здоровьем.
как распознать и правильно лечить
В сезон морозов и инфекций врачи рекомендуют уделять особенно пристальное внимание своему здоровью. Sputnik обратился к эксперту медицинского центра «Лодэ»: рассказываем, как идентифицировать заболевание по симптомам, подобрать правильное лечение и избежать серьезных осложнений.
«Острые респираторные заболевания (ОРЗ) вызываются как вирусами, так и бактериями. Они имеют схожую клиническую картину, поскольку поражают дыхательные пути и, выделяя в кровь токсины, вызывают интоксикацию организма», – рассказала терапевт Татьяна Волкова.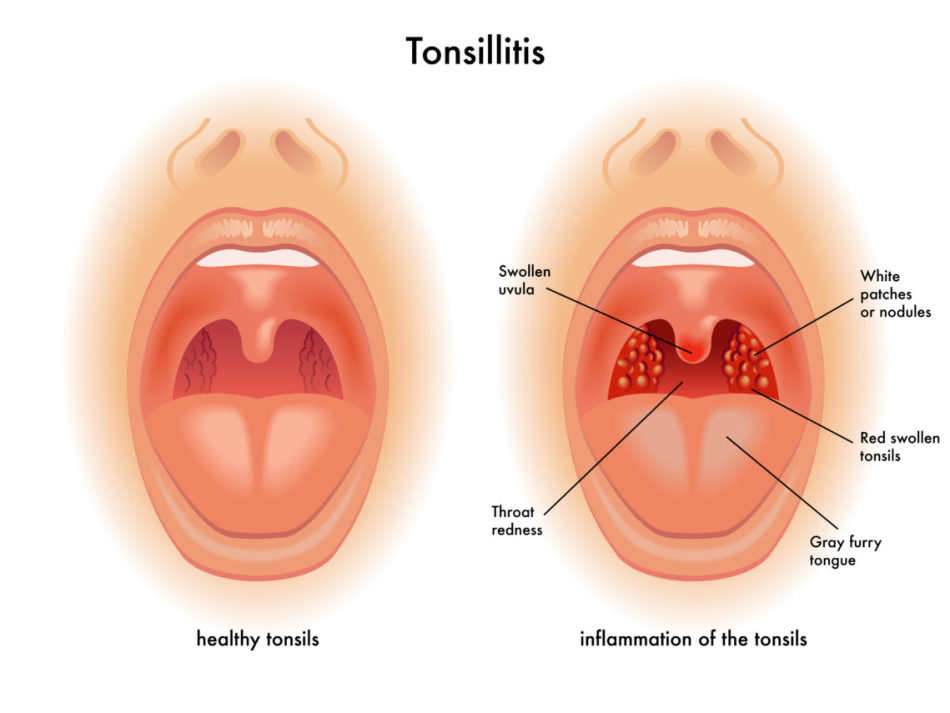
В зависимости от того, что именно поражает организм – вирус или бактерия, в каком месте внедряется и начинает размножаться, проявляются определенные клинические симптомы, а организм начинает борьбу с болезнью.
По словам врача, среди самых распространенных вирусных заболеваний в зимнее время – риновирус, аденовирус и грипп; среди бактериальных – ангина и пневмония.
Риновирус: главный признак – насморк«Преимущественно риновирус поражает слизистую носа и чаще проходит без ярко выраженной интоксикации: с температурой не выше 37,5°C, заложенностью, а также сухостью носа, которая сменяется обильным отделяемым светлого цвета», – поясняет терапевт.
Обычно заболевание длится от пяти дней до недели, проходит в легкой форме, а специфического лечения не требует – достаточно обильного теплого питья и постельного режима.
С заложенностью носа можно бороться назальными каплями на основе морской воды или с ее добавлением: они вымывают вирус и сужают сосуды, так что могут облегчить носовое дыхание.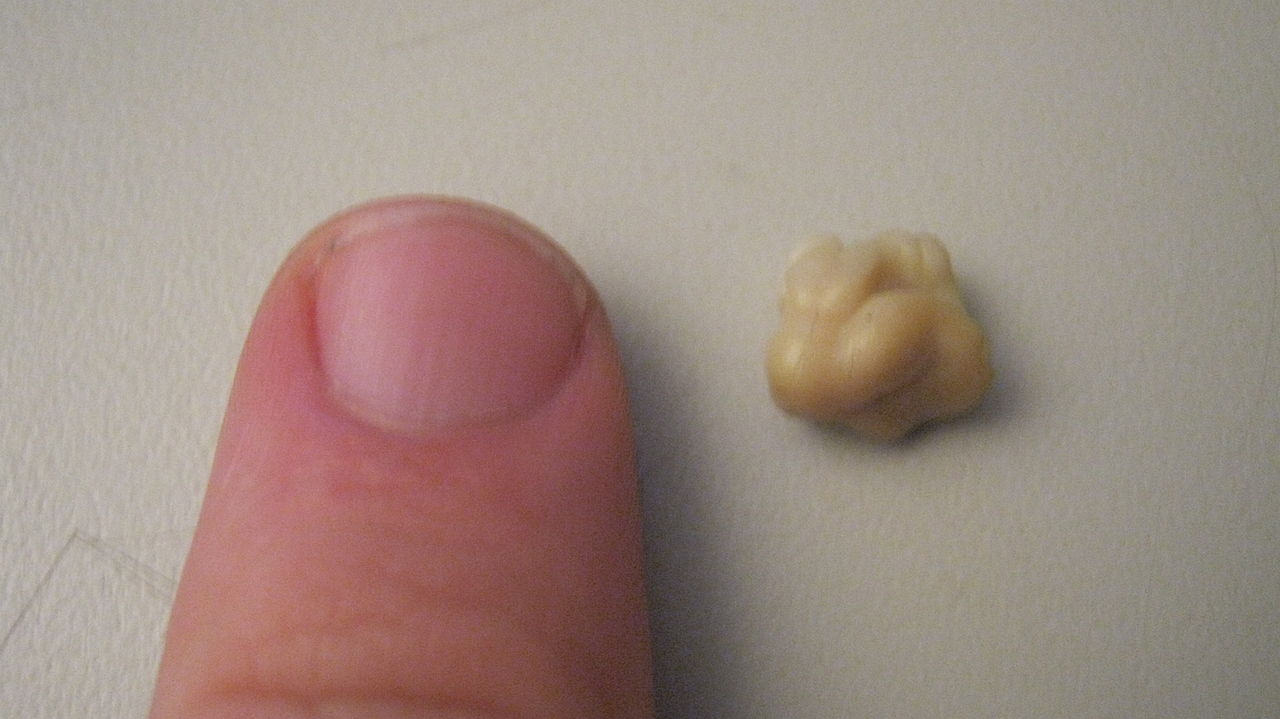 В случае сильного повышения температуры можно использовать симптоматические препараты из группы нестероидных противовоспалительных.
В случае сильного повышения температуры можно использовать симптоматические препараты из группы нестероидных противовоспалительных.
«В случаях, когда на 3-5 сутки к риновирусу присоединяется бактериальная инфекция, проявляются такие симптомы, как очень высокая температура (иногда до 40°C), отделяемые из носа зеленого цвета, слабость и головная боль. Они могут указывать на возникновение синусита, воспаления придаточных пазух носа. В этом случае необходимо сразу обратиться к врачу», – поделилась Татьяна Волкова.
Данный вирус, рассказывает специалист, развивается в лимфоидной ткани дыхательных путей и чаще поражает в первую очередь миндалины.
«Характерна боль в горле, миндалины при осмотре увеличенные и красные, но без налета. Появляются сухой лающий кашель, заложенность носа и слезотечение, голос становится сиплым, можно прощупать увеличение лимфатических узлов, например, за ушами», – рассказала терапевт.
При аденовирусе лечение также требуется только симптоматическое: прием жаропонижающего при необходимости, полоскание горла для снятия раздражения. К слову, для последнего лучше использовать травяные растворы на основе ромашки или календулы.
Вирус гриппа: ломота в мышцах и отсутствие насморка«Грипп может развиться очень быстро: от момента контакта с больным человеком до разгара клинической картины может пройти от трех часов до двух суток. Проявления – ярко выраженные: ломота в мышцах, температура до 40°C и все упомянутые интоксикационные симптомы. А вот насморк и кашель для гриппа не очень характерны», – поясняет врач.
Специалист настаивает: при гриппе обращение к врачу необходимо, а в некоторых случаях пациенту может потребоваться и госпитализация.
«Температура выше 40°C или даже 38-39°C, которая держится более пяти дней, а также одышка, потеря сознания, судороги и геморрагическая сыпь по коже – веские поводы для вызова бригады скорой помощи и лечения в стационаре инфекционной больницы», – предостерегла Татьяна Волкова.
В целом, методы лечения при любых вирусных заболеваниях схожие: врачи рекомендуют выпивать 2-3 литра жидкости в сутки, соблюдать постельный режим, полоскать горло и промывать нос. А вот заставлять себя есть при снижении аппетита не нужно: питание – дополнительная нагрузка на организм, ни к чему отвлекать его, когда он борется с тяжелой инфекцией.
Принимать специальные препараты стоит только в случае присоединения к вирусу бактериальной инфекции, которая может привести к осложнениям. Самые тяжелые среди них – отит (воспаление уха), синусит (придаточных пазух носа), менингит (оболочек головного мозга), миокардит (сердечной мышцы) и пневмония.
А вот прямое воздействие на вирус противовирусных средств – миф. «На сегодня с доказанным клинически прямым противовирусным эффектом существуют лишь препараты против гриппа. Остальные же имеют опосредованное влияние – окольными путями якобы стимулируют иммунный ответ в организме», – рассказала терапевт.
Ангина: налет на миндалинах и высокая температура«Тонзиллит чаще всего имеет именно бактериальную природу.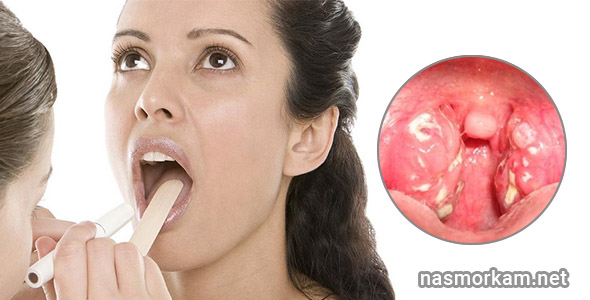 Проявляется он болью в горле при глотании – от незначительной до сильной в зависимости от степени поражения миндалин. На них заметен густой белый налет, сопровождают ангину все симптомы интоксикации – температура до 40°C, головная боль, слабость и ломота в теле», – поясняет врач.
Проявляется он болью в горле при глотании – от незначительной до сильной в зависимости от степени поражения миндалин. На них заметен густой белый налет, сопровождают ангину все симптомы интоксикации – температура до 40°C, головная боль, слабость и ломота в теле», – поясняет врач.
По мнению Татьяны Волковой, главное в борьбе с ангиной (и другими бактериальными заболеваниями) – вовремя назначить антибиотик; при тонзиллите есть все основания для его приема с самого первого дня. При необходимости можно принимать жаропонижающее, а горло солевым раствором необходимо полоскать каждые два часа.
«Назначать антибиотик, коих множество, должен врач: только специалист может определить необходимую дозировку и длительность приема, поскольку учитывает как состояние пациента, так и его персональные реакции», – уверена терапевт.
По словам специалиста, бактерия, вызывающая тонзиллит, имеет тенденцию к распространению в почки и сердце. Это повод не только контролировать показатели организма во время болезни, но и повторить обследование через месяц.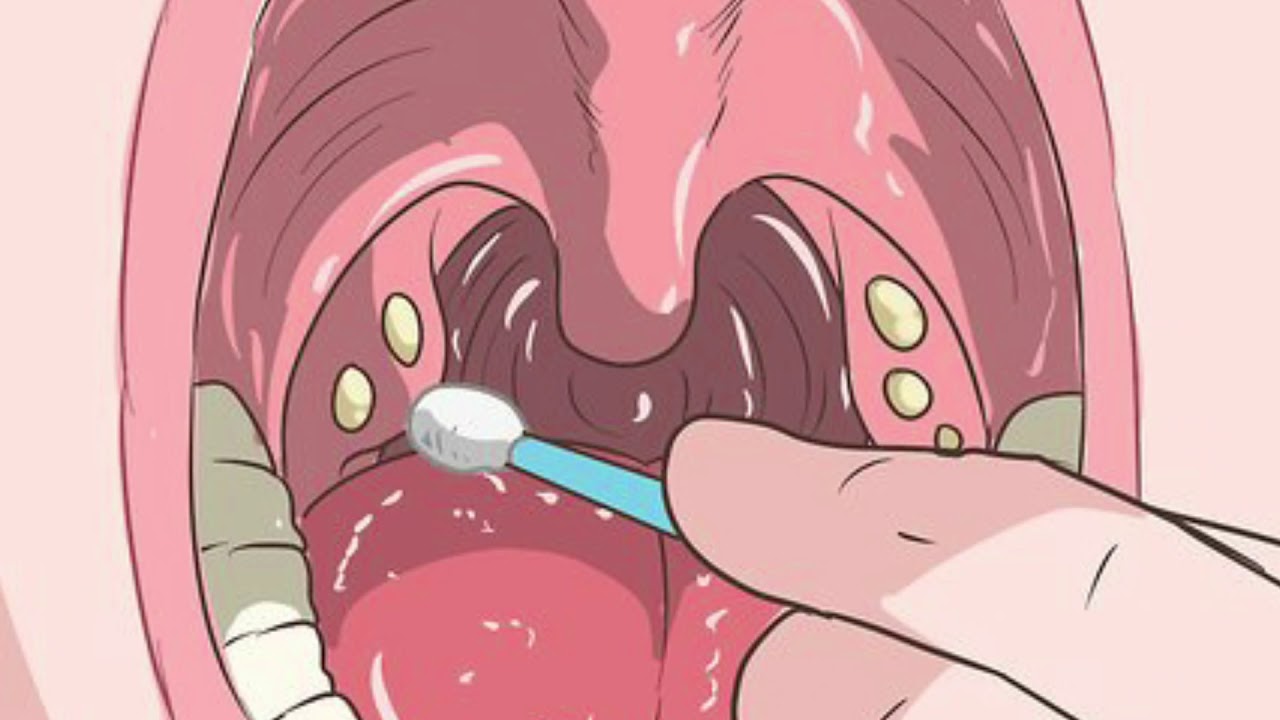
«Воспаление легких происходит из-за бактерии, поражающей легочную ткань. Проявляется температурой выше 38°C, а также кашлем с мокротой, одышкой, болью в грудной клетке, немотивированной слабостью и обильным потоотделением по ночам. Это заболевание тоже требует назначения антибиотика», – рассказала специалист.
По словам Татьяны Волковой, самолечение в этом случае категорически недопустимо: диагностировать пневмонию может только врач после сдачи анализов и рентген-обследования грудной клетки.
«Чаще пневмонию лечат стационарно. Такое решение тоже должен принимать специалист, учитывая возраст пациента, сопутствующие патологии и опыт прошлого лечения», – пояснила Татьяна Волкова.
Ошибки: антибиотики без нужды, горчичники и паровые ингаляцииЗанимаясь самолечением, белорусы часто допускают ошибки. В их числе – прием и использование неподходящих препаратов, делится терапевт.
«Нередко при любой инфекции пациенты начинают принимать антибиотики, в то время как они не имеют никакого отношения к борьбе с вирусом и назначаются по строгим показаниям. А полоскать горло при ангине необходимо только предназначенными для этого растворами, в противном случае можно получить химический ожог», – напомнила она.
В некоторых случаях навредить себе можно и так называемыми «народными» методами лечения: например, паровыми ингаляциями, ваннами для ног или горчичниками.
«На сегодня доказательств, что такие методы работают, нет. Если парить ноги при интоксикации и высокой температуре – она повысится еще больше. А горчичное масло, которое выделяется из горчичников, может вызвать бронхоспазм – резко выраженную одышку, которую удастся купировать только в больнице», – предостерегла терапевт.
По мнению специалиста, главное – прислушиваться к тому, что происходит в организме, и вовремя обращаться за медицинской помощью.
Как себя обезопасить?«Специфическим образом профилактируется только грипп: при помощи прививки. От заражения вирусом вакцина не защитит, однако облегчит течение заболевания и предотвратит развитие серьезных осложнений», – убеждена Татьяна Волкова.
От заражения вирусом вакцина не защитит, однако облегчит течение заболевания и предотвратит развитие серьезных осложнений», – убеждена Татьяна Волкова.
Также специалист напомнила: в сезон повышенной заболеваемости старайтесь избегать массового скопления людей, чаще мыть руки, промывать нос и горло солевым раствором, а также больше времени проводить на воздухе, полноценно питаться и соблюдать правильный режим работы и отдыха.
Кандидоз — причины, симптомы диагностика и лечение
Кандидоз — инфекционное заболевание с поражением кожи, слизистых оболочек и/или внутренних органов, вызываемое дрожжеподобными грибками рода Candida. Термин «кандидоз» подразумевает патологический процесс, основу которого составляет избыточный рост Candida первично в желудочно-кишечном тракте и вторично — в других областях (на слизистой оболочке гениталий, бронхов, в паренхиматозных органах).
Причины
Кандидоз (молочница) поражает не только наружные, но и внутренние органы. Причиной заболевания являются дрожжеподобные грибы, которые обитают в организме каждого человека.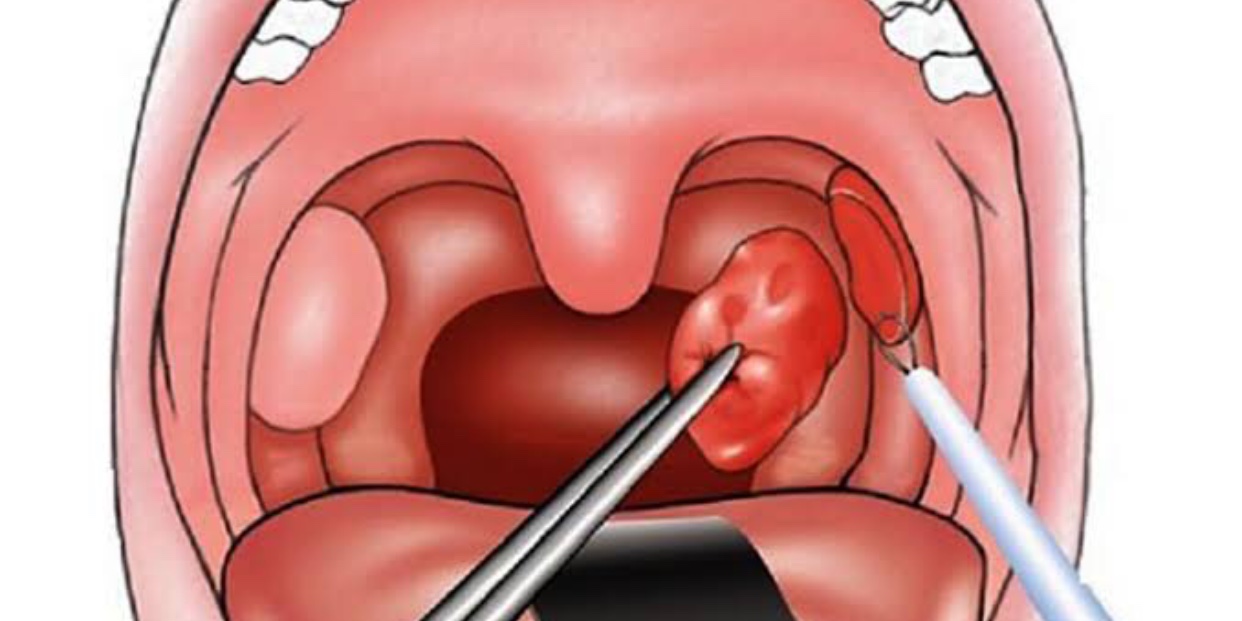
- Спровоцировать интенсивное размножение грибка может множество факторов. Например, переохлаждение, болезнь, стресс, изменение гормонального фона (во время беременности или приеме гормональных препаратов).
- При приеме антибиотиков наряду с патогенными бактериями погибает и полезная микрофлора кишечника и влагалища, которая контролирует рост и развитие грибов Candida. Наличие хронического заболевания, снижающего активность иммунитета (ВИЧ, венерические заболевания, инфекции) очень часто вызывает кандидоз.
- Кандидозом могут сопровождаться эндокринные заболевания (диабет, ожирение, нарушение функций щитовидной железы).
- Наконец, причинами кандидоза могут стать жаркий климат или ношение неудобного тесного или синтетического белья.
Источником инфицирования кандидозом, как правило, является собственная флора организма (аутоинфекция), однако может произойти заражение извне. Вызывая болезнь, грибок не меняет своих свойств – свои свойства меняет организм (снижается местная защита). Прикрепляясь к клеткам эпителия, патогенный грибок начинает паразитировать в них, проникая вглубь тканей.
Прикрепляясь к клеткам эпителия, патогенный грибок начинает паразитировать в них, проникая вглубь тканей.
В борьбе организма с кандидозом часто возникает динамическое равновесие, когда грибок стремится проникнуть глубже в ткани, но не может, а организм пытается его отторгнуть и также не может. В таком случае процесс может длиться годами, смещение равновесия в ту или иную сторону приведет либо к выздоровлению, либо к обострению процесса.
Кандидозы встречаются в нескольких формах в зависимости некоторых особенностей.
- Носительство.Человек является носителем заболевания. Симптомы кандидоза отсутствуют, лечить нет нужды.
- Острая.Сопровождается зудом, высыпаниями, выделениями. Лечить необходимо комплексно и качественно. Чаще всего инфицированию подвержены дети младшего возраста.
- Хроническая.Характерно затихание и проявление симптомов, возможны рецидивы. Развивается в случае, если неправильно лечить антибиотиками длительное время, применять гормональные контрацептивы.

Эта болезнь имеет несколько разновидностей, поскольку не имеет точной локализации в организме:
- Урогенитальный кандидоз
- женский.
- мужской.
- Кандидозы ротовой полости
- Молочница губ
- Молочница языка
- Стоматит, а также орофарингеальный кандидоз – молочница слизистой оболочки рта, миндалин, десен.
- Кожные и ногтевые кандидозы
- На складках кожи (подмышки, область между ягодицами, паховые складки).
- Кандидоз открытых (или гладких) частей кожи. Встречается редко.
- Кандидоз на ладонях.
- Кандидоз на ногтевых пластинах.
- Кандидоз стоп.
- Кандидозы внутренних органов
- ЖКТ (желудка, пищевода, кишечника, заднего прохода).
- Легких и бронхов.
- Сердца.
- Мозговой оболочки.
- Глаз и ушей.
- Кандидозы новорожденных детей (например, псевдомембранозный)
Симптомы кандидоза
Заболевание распространено повсеместно.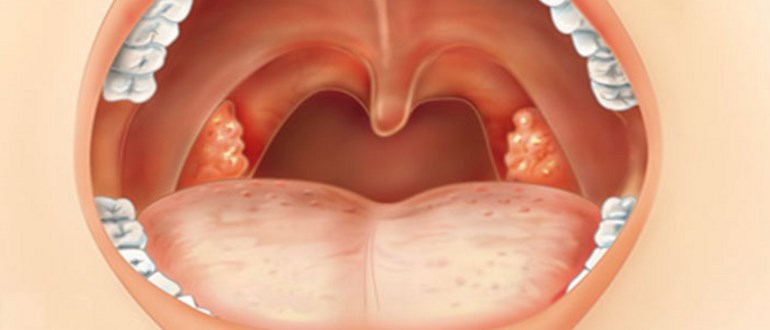 Возбудители кандидоза обнаружены в воздухе, почве, на овощах, фруктах, продуктах кондитерского производства. Дрожжеподобные грибы встречаются как сапрофиты на здоровой коже и слизистых оболочках.
Возбудители кандидоза обнаружены в воздухе, почве, на овощах, фруктах, продуктах кондитерского производства. Дрожжеподобные грибы встречаются как сапрофиты на здоровой коже и слизистых оболочках.
Проявления кандидоза, а следовательно симптомы и признаки зависят от локализации очага заболевания.
Кандидоз слизистой оболочки рта (оральный кандидоз, детская молочница) чаще всего встречается у детей, как правило, они заражаются от матери через родовые пути. Симптомы:
- слизистая щек, зева, язык и дёсны становятся красными,
- появляется отечность,
- затем на слизистой оболочке полости рта возникают очаги белого творожистого налета.
При кандидозе кожи и ее придатков чаще всего очаги располагаются в крупных складках:
- пахово-бедренных,
- межъягодичных,
- подмышечных впадинах,
- под молочными железами.
Может поражаться кожа в межпальцевых складках, чаще у детей и взрослых, страдающих тяжелыми заболеваниями – на коже ладоней, стоп, гладкой коже туловища и конечностей.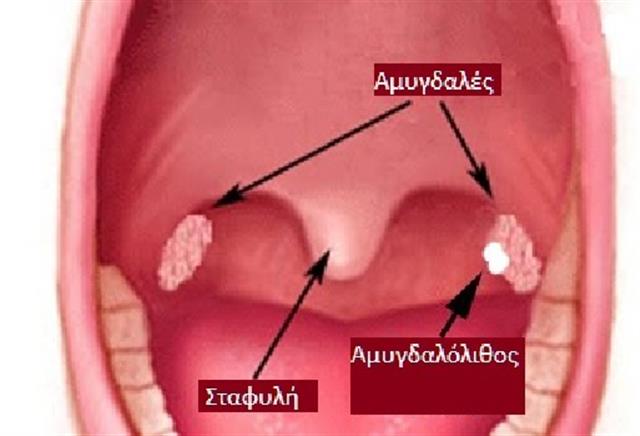 Очаги в крупных складках выглядят как мелкие 1-2 мм пузырьки, которые вскоре вскрываются с образованием эрозий. Эрозии увеличиваются в размерах, сливаются, образуя большие участки повреждения.
Очаги в крупных складках выглядят как мелкие 1-2 мм пузырьки, которые вскоре вскрываются с образованием эрозий. Эрозии увеличиваются в размерах, сливаются, образуя большие участки повреждения.
Очаги кандидоза имеют неправильную форму, темно-красную окраску, вокруг очага – полоска отслаивающегося эпидермиса. Вне складок очаги имеют вид красных пятен с шелушением в центре, изредка вокруг очага могут появляться мелкие пузырьки.
Кандидоз влагалища (кандидамикоз, молочница) — это инфекционное заболевание слизистой влагалища, которое нередко распространяется на шею матки и вульву. Практически каждая женщина сталкивалась с таким заболеванием, а некоторые признаки кандидоза беспокоят постоянно. Чаще всего встречается у женщин репродуктивного возраста, но может возникать у девочек
Кандидоз кишечника (дисбактериоз) часто сопровождает вагинальный кандидоз или развивается изолированно. Обычно кандидоз кишечника появляется после приема антибиотиков или перенесенных кишечных инфекций. Грибы рода Candida поселяются в тонком кишечнике. Симптомы характерные для этого вида кандидоза: в стуле больного, страдающего кандидозом кишечника, часто обнаруживаются белые творожистые хлопья.
Грибы рода Candida поселяются в тонком кишечнике. Симптомы характерные для этого вида кандидоза: в стуле больного, страдающего кандидозом кишечника, часто обнаруживаются белые творожистые хлопья.
Кандидоз пищевода – заболевание, которое среди всех имеющихся в области гастроэнтерологии очень трудно определить. Для недуга характерно несоответствие степени тяжести болезни, уровня поражения и состояния самого пациента.
Осложнение
При своевременном лечении кандидоз не наносит особого вреда здоровью. Но симптомы кандидоза могут доставить массу неприятных ощущений. Длительно существующий, он может приводить к поражению других органов, чаще всего мочеиспускательного канала, мочевого пузыря и почек. В особо тяжелых случаях прогрессирующее заболевание может поражать репродуктивные органы, что приводит к бесплодию, как у мужчин, так и у женщин. Но наибольшую опасность кандидоз представляет для беременных женщин, т.к. очень высок риск поражения плода.
Как диагностируют заболевание
Визуальные методы диагностики кандидоза.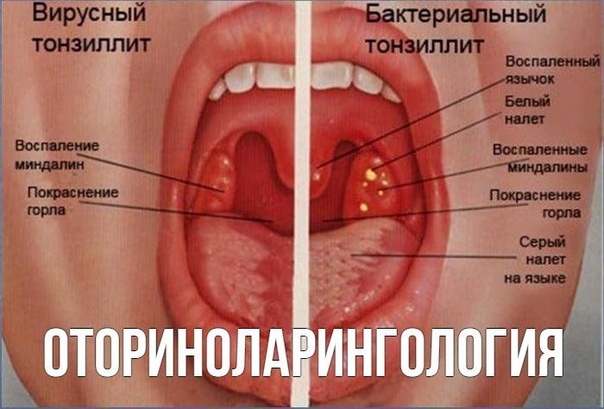 При осмотре выявляются воспаление участков кожи, ограниченное бордюром отслаивающегося, мацерированного эпидермиса, белесоватый налет на слизистых оболочках.
При осмотре выявляются воспаление участков кожи, ограниченное бордюром отслаивающегося, мацерированного эпидермиса, белесоватый налет на слизистых оболочках.
Лабораторная диагностика. Вопреки распространенному мнению, главным методом диагностики кандидоза до сих пор является микроскопия мазка с пораженных участков слизистой. ПЦР (ДНК — диагностика), популярная в последнее время, как правило, плохо подходит для диагностики кандидоза.
Лабораторная диагностика заболевания включает в себя:
- микроскопию мазка выделений
- культуральную диагностику (посев)
- иммуно-ферментный анализ (ИФА)
- полимеразная цепная реакция (ПЦР).
Лечение кандидоза
Лечение кандидоза направлено на устранение факторов, способствующих возникновению кандидоза. При поражении кожи проводится местное лечение открытым способом с применением противогрибковых мазей.
Лечащий врач от этого недуга назначает системные и местные лекарственные препараты. Местные средства не всасываются в кровь – действуют только на слизистую оболочку, пораженную грибком Candida. Они останавливают размножение и рост грибков, снимают неприятные ощущения и восстанавливают пораженные ткани.
Местные средства не всасываются в кровь – действуют только на слизистую оболочку, пораженную грибком Candida. Они останавливают размножение и рост грибков, снимают неприятные ощущения и восстанавливают пораженные ткани.
Профилактика
Поскольку кандидоз представляет собой рецидивирующий инфекционный процесс, который встречается весьма часто, то существуют некоторые методы профилактики, приводящие к снижению частоты возникновения повторов заболевания, а также препятствуют первичному инфицированию.
Из общепринятых средств профилактики кандидоза следует отметить следующие:
- закаливание организма,
- употребление витаминов и микроэлементов весной и осенью,
- регулярные стандартные методы гигиены;
- особое значение следует отдать типу одежды и нижнего белья. Рекомендуется ношение хлопчатобумажного белья, дышащей и свободной повседневной одежды.
При своевременном лечении прогноз благоприятный, излечение как правило наступает в течение недели. При осложненных формах и поражениях внутренних органов лечение кандидоза затруднено.
При осложненных формах и поражениях внутренних органов лечение кандидоза затруднено.
Шапилова Н.В.
фото гланд. Белый налет на миндалинах Налет на миндалинах чуть воспалены без температуры
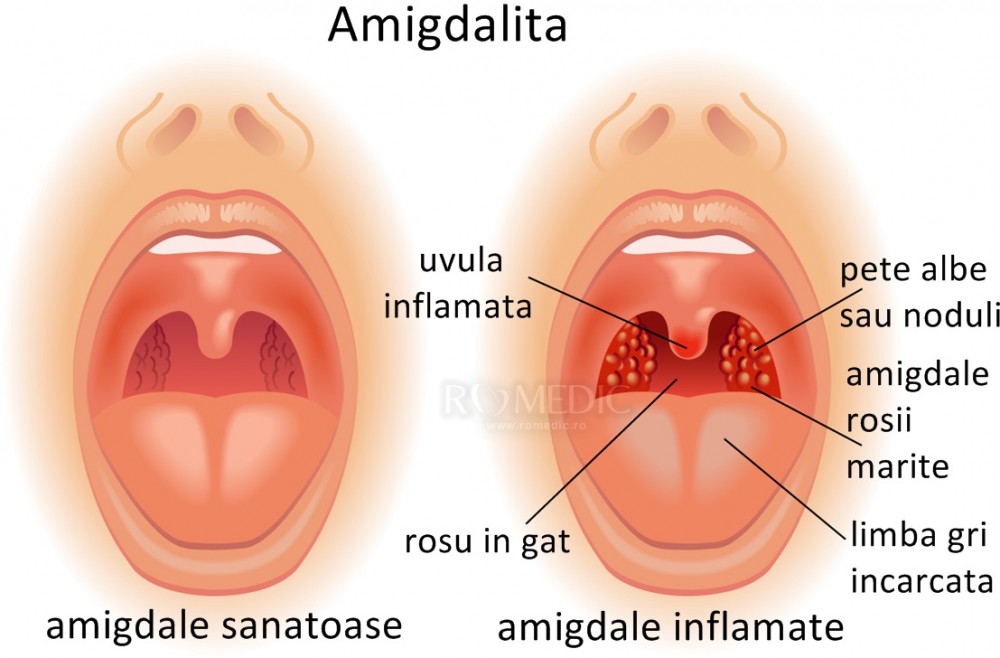
Образование белого налета на миндальных считается патологией и прямым признаком заболевания.
Налет может быть в комплексе с покраснениями, болью в горле и высокой температурой.
Когда же у больного диагностирован кандидоз, то подобные признаки отсутствуют и наблюдается белый налет на миндалинах без температуры.
Признаком, каких заболеваний является белый налет на миндалинах, об этом стоит поговорить более детально.
Белый налет на гландах: причины
Если больной заметил образование на миндалинах белого налета, необходимо срочно выяснить первопричину, чтобы в дальнейшем правильно определить курс лечения. Стоит отметить, что появление данного симптома характерно сразу для нескольких недугов.
Кандидоз
Заболевание не сопровождается высокой температурой тела.
Когда температура находится в пределах субфебрильной, то возбудителем недуга выступила грибковая инфекция.
Отличительный симптом кандидоза – появление налета белого цвета не только непосредственно на миндальных, но и в области языка. Образование налета становится более выраженным поутру.
Начальные стадии кандидоза могут протекать практически в скрытой форме. Едва заметная тоненькая пленка белого цвета с сопутствующими небольшими комками на языке могут вовсе не привлечь внимание больного. С прогрессированием болезни количество налета удваивается и становится серьезной проблемой.
ОРВИ, сопровождающееся налетом
Присутствие болезнетворных вирусов сопутствует появлению заметного белого налета. Это свидетельство того, что началось осложнение.
Перед возникновением белого образования будет предшествовать целый ряд другой симптоматики: высокая температура, регулярное чихание и чувство сильного недомогания.
При нормальном функционировании иммунной системы через семь дней организм идет на поправку и исчезает белое образование на миндалинах.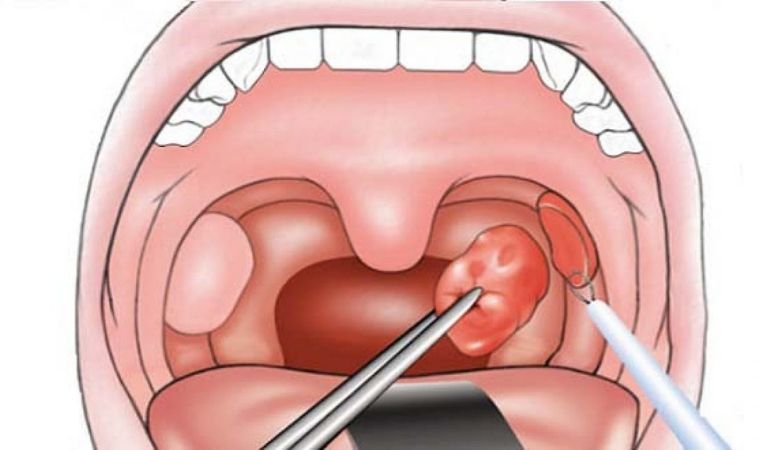
Ангина
Стрептококки становятся главными провокаторами появления ангины и белого налета. Болезнетворный микроб начинает выделять токсины, отравляющие организм человека. Вследствие этого защитные функции организма пытаясь избавиться от чужеродного микроорганизма, поражают свои тканевые структуры.
Первоочередно при недуге страдают такие органы, как горло и нос – именно в них базируются микроорганизмы.
Бактериальная и вирусная ангина – поражение миндалин
Налет и фарингит
Когда при гриппе или ангине появляется осложнение, то оно может проявиться в виде фарингита. Это вирусный недуг горла, характеризующийся воспалительным процессом слизистой глотки.
Первые признаки, которые должны насторожить – покраснение горла, субфебрильная температура, чувство боли в области глотки, иногда образование белого налета. Особо острая боль в горле отмечается в утреннее время, напротив, при ангине болевое ощущение усиливается к вечеру.
Основные характеристики пробок, образующихся на миндалинах
Образование пробок в медицине имеет клиническое название – тонзиллолиты.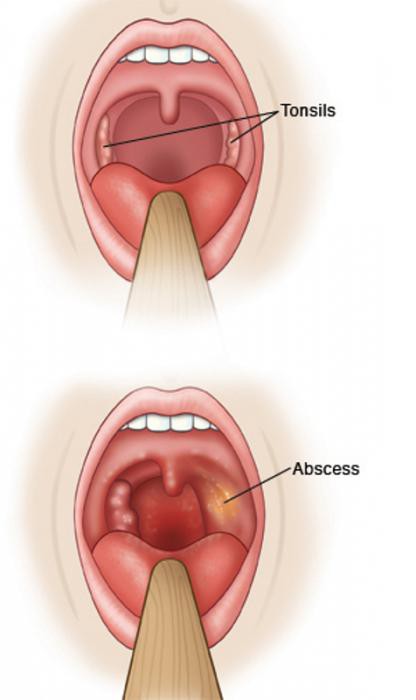
Размеры пробок белого цвета колеблются от нескольких миллиметров до нескольких сантиметров.
При этом отмечается разная плотность пробок.
Точные первопричины образования пробок пока что не выяснены, но существует гипотеза, что белые пробки – следствие частых ангин.
Обратите внимание, что у каждого взрослого человека в специальных лакунах присутствую определенные образования. Если человек здоров и нет проблем с миндалинами, то они самоустраняются организмом. Когда этот процесс отсутствует, то возникают белые пробки. Такое явление называется тонзиллит, который носит хронический характер.
Когда белые пробки длительное время присутствуют в миндалинах, то возникает неприятный резкий запах. Объясняется это тем, что пробки образовываются из остатков пищи, отмерших клеток ротовой полости и различных бактерий.
Стоит отметить, что образование пробок в лакунах не является каким-либо осложнением и не несет вред здоровью. Однако их присутствие – неприятный симптом, требующий избавления.
Лечение белого налета и пробок на миндалинах
Как убрать белый налет с миндалин? Курс лечения определяется непосредственно исходя из причины, спровоцировавшей появление белого налета. Поэтому необходимо рассмотреть методы лечения в зависимости от недуга.
При фарингите
Данное заболевание требует в первую очередь местного воздействия – обработки горла. Поэтому используются специальные средства для ополаскивания глотки и спреи. Когда возбудителем заболевания были болезнетворные бактерии необходимо применять антибактериальное средство – Биопарокс.
Когда недуг был спровоцирован вирусным возбудителем – следует применять фитотерапию и иммуностимуляторы (Амиксин).
Препарат Биопарокс
Лечение при ангине
Применяются антибактериальные средства, которые способны убить стрептококки. Самый сильный антибиотик при ангине – Лефлоцин.
При несистемном приеме препарата на протяжении недели может возникнуть фарингит. В таком случае терапия затягивается на длительный период.
При ОРВИ
Показано общее лечение, не требующие местного препаратного воздействия на очаг воспаления.
Также необходимо принимать иммуностимулирующие таблетки.
При кандидозе
Если больной выявил кандидоз, то в первую очередь потребуется принять иммуностимулятры, чтобы усилить работу иммунной системы.
Затем начать местное воздействие на инфекцию – ополаскивание горла раствором соды. При наличии осложнений приписывают противогрибковые препараты.
Как лечить белые пробки?
Для устранения пробок существует действенный рецепт для полоскания горла.Для этого необходимо смешать в воде соль, йод и соду.
Таким раствором полоскать горло до момента улучшения состояния.
При этом может появиться ощущение жжения – вполне нормальное явление, свидетельствующие о воздействии средства.
Появление белого налета и пробок в миндалинах может быть симптомом различных заболеваний, поэтому следует обратиться за помощью к врачу.
Самостоятельное диагностирование недуге, и применение препаратов на свое усмотрение может привести к серьезным осложнениям.
Видео на тему
Налет на миндалинах у ребенка свидетельствует о развивающихся заболеваниях. Этот налет может иметь различные признаки, поэтому различить заболевание может только квалифицированный врач. В зависимости от характерных признаков налета можно говорить о тех или иных видах инфекционных заболеваний. Чтобы узнать, какие заболевания скрывает в себе налет на миндалинах у ребенка, проанализируем все виды.
Налет и его особенности
Если родители обнаружили налет на миндалинах у ребенка, то это явный признак, что пора принимать меры по разрешению данного явления. Налет свидетельствует о том, что в организм попали болезнетворные инфекции, в результате чего развивается заболевание. Зачастую признаки налета встречаются среди детей детсадовского возраста, когда малыши с неокрепшим иммунитетом начинают контактировать между собой. С возрастом в организме ребенка вырабатывается иммунитет к данным заболеваниям, поэтому уже в школьном возрасте такие признаки встречаются гораздо реже.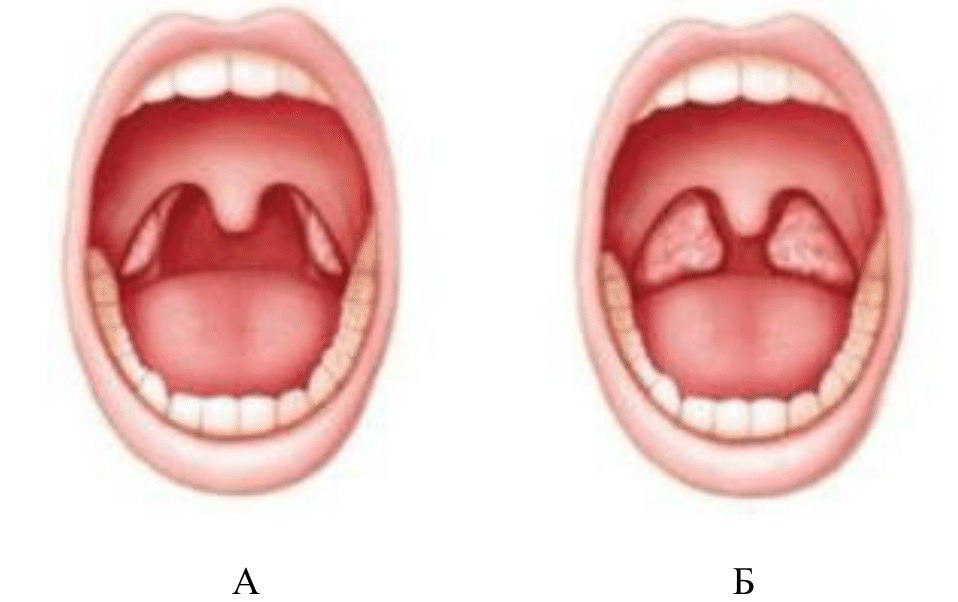
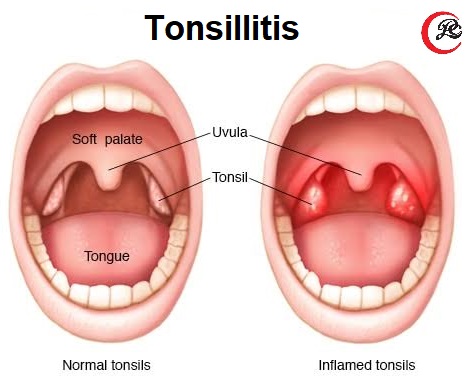
Сами миндалины представляют собой парные органы, которые располагаются непосредственно в ротовой полости. Основное предназначение данного органа – это обеспечение защиты детского организма от проникновения инфекций. Почему детского, ведь у взрослых тоже имеются миндалины? Организм взрослых не нуждается в защите, так как иммунная система выходит на новый уровень и вполне способна обеспечивать защиту. У взрослых данные органы либо атрофируются природным способом, либо удаляются хирургически, если они начинают мешать.
Миндалины достаточно чувствительны к перепадам погодных условий. Если у ребенка ослаблен иммунитет, то в сильную жару или в мороз происходит образование налета. Этот налет – это основополагающий признак того, что в организм попала инфекция. Если на миндалинах или гландах появляется налет, то заметить его не составляет особого труда. Ведь практически сразу у ребенка появляются жалобы на боль в горле, а также затруднение при глотании и потеря аппетита. Многие родители после осмотра ротовой полости ребенка ставят самостоятельно диагноз ангины.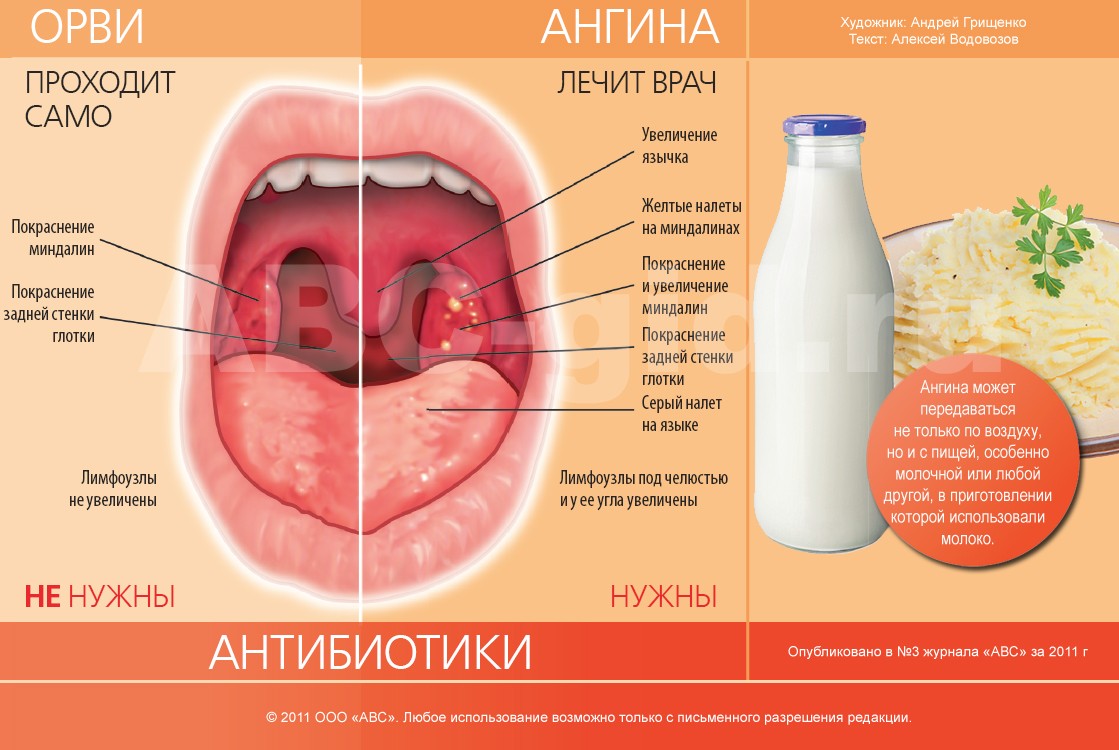 Но не всегда налет может свидетельствовать о таком коварном заболевании, как ангина.
Но не всегда налет может свидетельствовать о таком коварном заболевании, как ангина.
Важно знать! Чтобы выяснить, что это за болезнь, не обойтись без посещения врача.
Гланды задерживают вирусы и бактерии, которые оседают на их поверхности. Если же иммунитет ребенка не способен побороть эти болезнетворные микроорганизмы, то они начинают активное размножение и распространение. Осуществлять самолечение категорически запрещено, так как изначально требуется поставить правильный диагноз. Лечение налета на миндалинах предусматривает применения противовирусных, а порой и антибактериальных препаратов, поэтому народные методы при помощи полоскания ротовой полости здесь будут бессильны.
Важно знать! Многие мамочки стремятся обработать гланды раствором Люголя, но следует понимать, что не во всех случаях этот препарат может помочь избавиться от болезни.
Белый налет на миндалинах: что означает
Одним из самых распространенных является белый налет на гландах у ребенка. Такой признак свидетельствует о развитии одного из следующих заболеваний:
Такой признак свидетельствует о развитии одного из следующих заболеваний:
- ангина;
- стоматит;
- скарлатина;
- тонзиллит.
В зависимости от заболевания, требуется соответствующее лечение. Определить, что конкретно представляет собой белый налет в горле у ребенка, может только врач после обследования. Белый налет на миндалинах может являться осложнением после приема антибиотиков, в результате чего численность полезных бактерий в ротовой полости снижается, и развивается такой вид недуга, как молочница.
Белый налет на миндалинах с высокой температурой у ребенка может свидетельствовать о развивающемся заболевании ОРВИ или фарингит, которые также имеют соответствующую симптоматику. При фарингите и ОРВИ поверхность миндалин покрывается налетом не полностью, а точечно.
Важно знать! Поставить точный диагноз белого налета на гландах можно после получения результатов анализа соскоба со слизистой горла.
Если признаки протекают совместно с таким симптомом, как повышение температуры свыше 38-39 градусов, то это, скорее всего, свидетельствует о таких недугах: ангина, ОРВИ, грипп и прочие виды инфекционных заболеваний.
Белый налет без признаков высокой температуры
Часто родители могут обнаруживать у ребенка наличие белого налета на гландах, но при этом не наблюдается повышения температуры. Но даже если градусник не показывает повышенной температуры, то это вовсе не говорит о том, что заболевание не требует внимания. Наличие признаков налета у ребенка на гландах уже говорит о том, что необходимо обратиться к врачу. Ведь данное явление может свидетельствовать и о более серьезных недугах.
Одним из таковых недугов является инфекция грибкового типа. Это такие заболевания, как стоматиты, кандидозы и микозы, которые также имеют характерные признаки, проявляющиеся в изменении цвета поверхности миндалин на белесовый. Для такого грибкового заболевания, как стоматит, характерно развитие болевых признаков, поэтому от ребенка могут поступать жалобы на проблемы с глотанием пищи и воды.
Ангина всегда сопровождается протеканием с симптомами высокой температуры, за исключением редкого вида сифилитической ангины.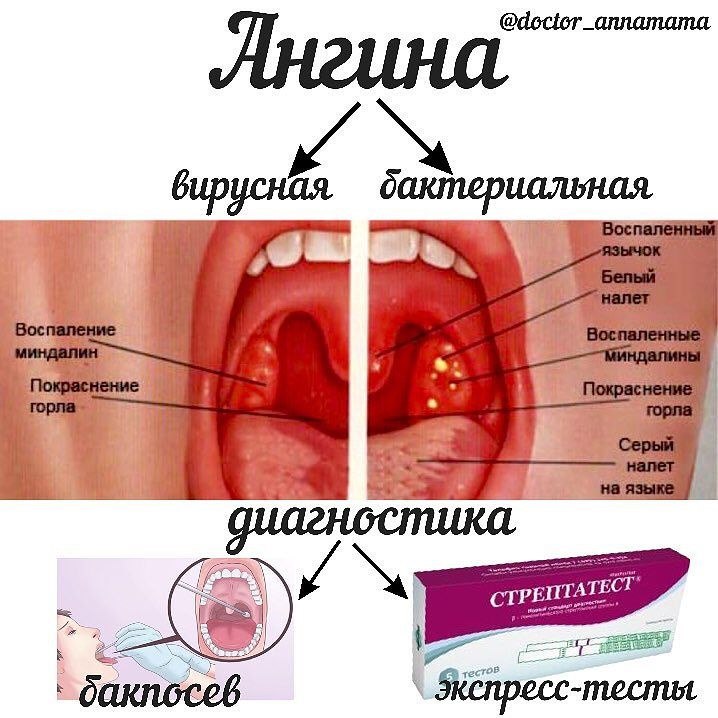 Отсутствовать температура при таком недуге может исключительно на начальной стадии, а уже на следующий день появится сильный жар и недомогание. Если температура к ребенка не повышается, то не стоит пренебрегать проявляющимися признаками, так как это только усугубит ситуацию.
Отсутствовать температура при таком недуге может исключительно на начальной стадии, а уже на следующий день появится сильный жар и недомогание. Если температура к ребенка не повышается, то не стоит пренебрегать проявляющимися признаками, так как это только усугубит ситуацию.
Гнойный налет: последствия
Гнойный налет связан напрямую с заболеванием тонзиллит в осложненной форме, хотя многие в народе называют это гнойной ангиной. При гнойном налете могут проявляться такие признаки недомоганий:
- ухудшение самочувствия;
- отсутствие аппетита;
- головные боли;
- общее недомогание.
Лечить тонзиллит в осложненной форме довольно сложно, поэтому потребуется не только комплексный подход, но еще и значительный промежуток времени для полного выздоравливания. Если подойти к лечению неправильно или не долечить тонзиллит, то заболевание может перейти в хроническую форму. Чтобы этого не произошло, родители должны при малейших признаках недомогания ребенка обращаться к врачу, особенно при обнаружении гнойного налета на миндалинах.
О чем свидетельствуют признаки желтого налета на миндалинах
Если у ребенка наблюдается желтый налет на гландах, то это может свидетельствовать о заболеваниях, как при белом налете, так и при гнойном. Зачастую желтый налет – это начальная стадия гнойной ангины или тонзиллита. Если не прибегнуть к устранению данного признака, то с течением времени дети могут столкнуться с перерастанием налета в гнойнички.
Желтизна на миндалинах может проявляться в виде творожистых отложений, которые свидетельствуют о молочнице или ангине. Для устранения развивающихся признаков следует прибегнуть к использованию антибиотиков. С ангиной помогут справиться только серьезные лекарственные средства, оказывающие мощный эффект. Вылечить ангину без применения антибиотиков не получится. Если симптомы ангины исчезнут, то это будет означать, что она перешла в хроническую форму.
Важно знать! Какие антибиотики следует использовать для лечения ангины, следует уточнить у врача после прохождения обследования.
Особенности лечения налета на миндалинах
Налет на миндалинах – это признак заболевания, поэтому лечить следует непосредственно развивающуюся болезнь у ребенка. Зачастую, для устранения признаков не обойтись без применения антибиотиков, за исключением случаев при таких заболеваниях, как ОРВИ и молочница.
Для лечения зачастую врачи назначают такой вид антибиотика, как Флемоксин или его аналог Амоксициллин. Как правильно применять антибиотик для ребенка, должен указать врач. Прежде чем давать ребенку лекарство, необходимо ознакомиться с инструкцией.
Важно знать! Для лечения того или иного заболевания антибиотические препараты подбираются в индивидуальном порядке после того, как будут получены результаты соскоба.
Совместно с применением антибиотиков требуется осуществлять полоскание ротовой полости, что позволит ускорить процесс выздоравливания. Если после нескольких дней приема антибиотиков наблюдается улучшение, то следует продолжать курс лечения до момента, сколько назначил доктор. Не долеченное заболевание зачастую переходит в различные формы осложнений.
Не долеченное заболевание зачастую переходит в различные формы осложнений.
Если у ребенка диагностируется повышение температуры, то для этого следует применять жаропонижающие лекарства. Принимать жаропонижающие препараты после приема антибиотиков запрещено. Это обусловлено тем, что антибиотики обладают жаропонижающим свойством. Если заболевание находится в начальной стадии, то для лечения могут быть назначены противовирусные лекарства. Если после трехдневной терапии не наблюдается улучшений, то необходимо прибегнуть к применению антибиотиков.
Если врач поставил диагноз стоматит, то для его излечения требуется применять препарат Стоматидин. Данный препарат обладает противовоспалительным эффектом, поэтому при заболевании снимает воспаление. Для лечения прибегают к применению таблеток и леденцов для сосания. Одним из наиболее эффективных лекарств для устранения боли в горле является Фарингосепт.
Важно знать! Применять вышеперечисленные препараты для ребенка без назначения врача запрещено.
В материале представлены названия исключительно с целью ознакомления.
Чем полоскать горло
Быстро и эффективно удалить налет с миндалин можно при помощи полосканий горла. Это позволит снять болевые ощущения, что даст возможность глотать и принимать пищу. Для полоскания горла следует применять такие препараты:
- Пищевая сода. Общедоступное средство, позволяющее быстро и эффективно достигнуть положительные результаты.
- Настои различных лечебных трав. Для приготовления настоев из трав, их следует приобрести в аптеке. Для удаления налета можно применять такие травы, как шалфей и ромашка.
- Лимонный сок. Сок не только позволяет улучшить состояние миндалин, но и укрепить иммунитет. Применять сок следует исключительно в разбавленном виде. Перед применением убедитесь, что у ребенка нет аллергии на лимонный сок.
Подводя итог, следует отметить, что налет на миндалинах у ребенка может свидетельствовать о различных заболеваниях. Определить эти заболевания в домашних условиях невозможно, поэтому следует сразу показать ребенку врачу. Лучший способ не допустить развития налета на миндалинах – это прибегнуть к соблюдению профилактических рекомендаций.
Лучший способ не допустить развития налета на миндалинах – это прибегнуть к соблюдению профилактических рекомендаций.
Белый налет на миндалинах свидетельствует о скоплении гноя. В 80% случаев это наблюдается после ОРВИ, тонзиллита или фарингита. Сами по себе отложения патологией не являются, но требуют незамедлительного врачебного вмешательства.
Когда переживать не стоит?
Белый налет на гландах иногда появляется на фоне употребления кисломолочной продукции. В этой ситуации достаточно ополоснуть ротовую полость и смыть отложения.
Иногда человек, в спешке или по неосторожности, травмирует сами гланды, либо находящиеся рядом слизистые оболочки. Это происходит тогда, когда он ест слишком твердую пищу, пьет очень горячие напитки, или случайно проглатывает рыбью кость.
Сильная иммунная система быстро справляется с повреждением, и ранка постепенно затягивается.
В ином случае развивается нагноение, и человеку требуется скорейшее врачебное вмешательство.
Распространенные причины
Основные причины появления белого слоя на миндалинах представлены в табличке:
| Причина | Описание | Дополнительная симптоматика |
|---|---|---|
| Острый тонзиллит (гнойная ангина) | Поражение верхних дыхательных путей, характеризующееся проникновением в организм вирусов или бактерий. | при ангине сочетается с покраснением небных дужек. Внутри миндалин появляются «пробки» — казеозные массы. У человека сильно болит горло, увеличиваются подчелюстные лимфатические узелки. В горле появляется першение и жжение. Общая температура поднимается до 37-38 градусов. На этом фоне сильно ломит суставы, появляется озноб. |
| Фарингит | Воспалительный процесс, затрагивающий слизистую оболочку и лимфоидную ткань глотки. | Белый налет на миндалинах присутствует слева и справа одновременно. Он сопровождается ощущением того, что в горле застрял посторонний предмет. Это чувство усиливается во время глотания.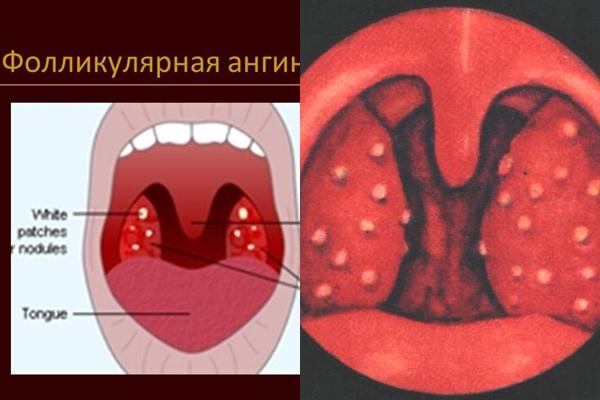 Появляется сухость во рту, которая сочетается с ощущением щекотания, жжения и першения. Увеличиваются подчелюстные и затылочные лимфатические узлы. При нажатии на них появляется болевой синдром. Появляется сухость во рту, которая сочетается с ощущением щекотания, жжения и першения. Увеличиваются подчелюстные и затылочные лимфатические узлы. При нажатии на них появляется болевой синдром.
|
| ОРВИ | Группа острых воспалительных патологий органов дыхания. Провокаторы – пневмотропные вирусы. | Белый налет на гландах присутствует как с одной, так и с обеих сторон. На фоне увеличенной температуры появляется ломота в суставах, присутствуют головные боли. Присутствует насморк и сильный кашель, который долго не проходит. |
| Ангина Симановского- Венсана (язвенно- пленчатая ангина) | Острый воспалительный процесс, затрагивающий небные миндалины. Провокатор – палочка Плаута-Венсана. | Главный признак — белый налет на миндалинах с температурой. Он появляется на 3 день болезни. На 4-5 сутки он самостоятельно отслаивается. На его месте возникает специфическое пятно, которое выглядит как кратерообразная язва с четкими, но неровными краями. |
Самые опасные заболевания – фарингит и ангина. Фарингит дает осложнения на слух, ангина – на все органы, включая сердце. Одно из частых осложнений ангины – миокардит.
Без температуры
В таблице представлены патологии, при которых белый налет на гландах не сопровождается повышением температуры:
| Патология | Описание | Симптоматика |
|---|---|---|
| Стоматит | Поражение слизистой оболочки ротовой полости. | Проявления неострые. Первый признак – небольшое покраснение во рту. Затем появляется отечность, которая сочетается с болью и жжением. Увеличивается слюноотделение, десны кровоточат, изо рта плохо пахнет. Болевой синдром настолько сильный, что у человека возникают затруднения с пережевыванием пищи. Белый гнойный на миндалинах сочетается с «прыщиками» на внутренней стороне губ, на языке и под ним. 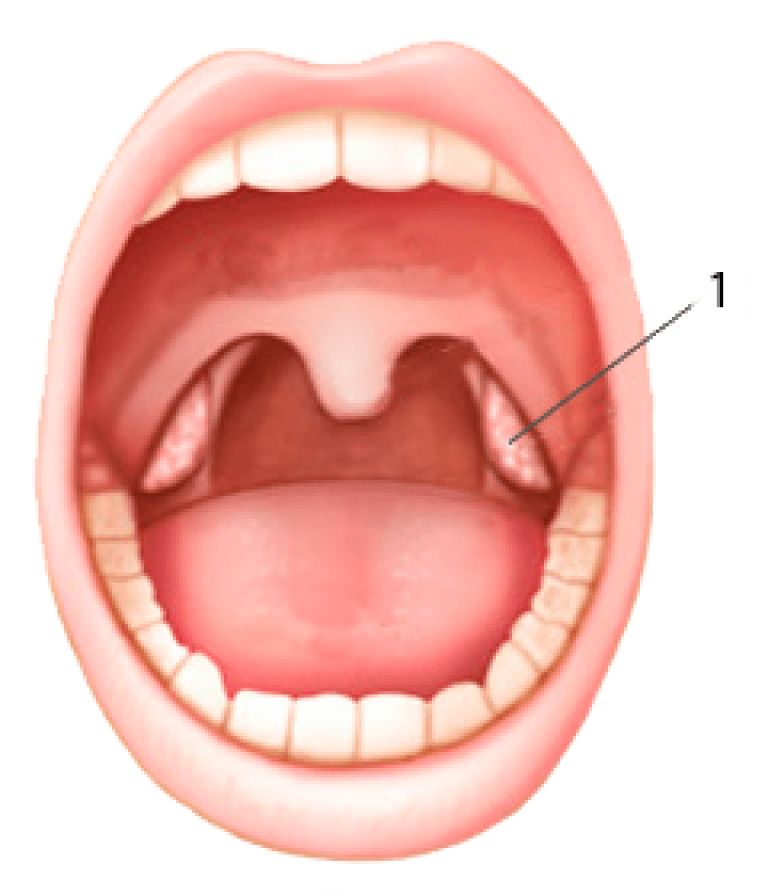
|
| Кандидоз | Оппортунистическая инфекция, которая провоцируется грибком Candida. | Белый налет на миндалинах без температуры у взрослого имеет творожистую консистенцию. При отсутствии лечения отложения становятся более плотными. Слизистая ротовой полости отличается сухостью. Во время приема пищи появляется ощущение жжения. |
| Дифтерия | Инфекционная патология, поражающая как ротоглотку, так и гортань, а также бронхи. | Длительность инкубационного периода – 2-7 дней. Присутствуют признаки сильной интоксикации. Обычно горло не болит, но на фоне воспаления и покраснения слизистых зева и гортани появляется сильный дискомфорт. Налет на гландах без температуры имеет белый, иногда серый цвет. Он сочетается с затрудненным глотанием, першением в горле. Шейные лимфоузлы увеличиваются. |
| Лейкоплакия | Заболевание слизистой оболочки. Патология относится к предраковым состояниям, но большинство новообразований имеют доброкачественную природу.
| Белые отложения представляют собой ороговевший слой верхних тканей гланд. Удалить их практически невозможно. Опасный признак – наличие красных бляшек. Он свидетельствует о развитии злокачественного процесса. |
Цвет отложений
Налет на миндалинах при ангине не всегда бывает белым. Черный налет сигналит о развитии инфекционного мононуклеоза. Другое название этого заболевания – моноцитарная ангина.
Симптоматика:
- слабость;
- головокружения;
- увеличение селезенки;
- частые головные боли;
- увеличение печени;
- воспаление лимфоузлов;
- боль в суставах;
- увеличение общей температуры;
- боль в мышцах.
Желтый налет на миндалинах присутствует на самом старте ангины. Его появление сигналит о развитии гнойного воспаления. Сопутствующая симптоматика – увеличение общей температуры, затруднение дыхания, першение и боль в горле.
Установление диагноза
Миндалины в налете – тревожный признак.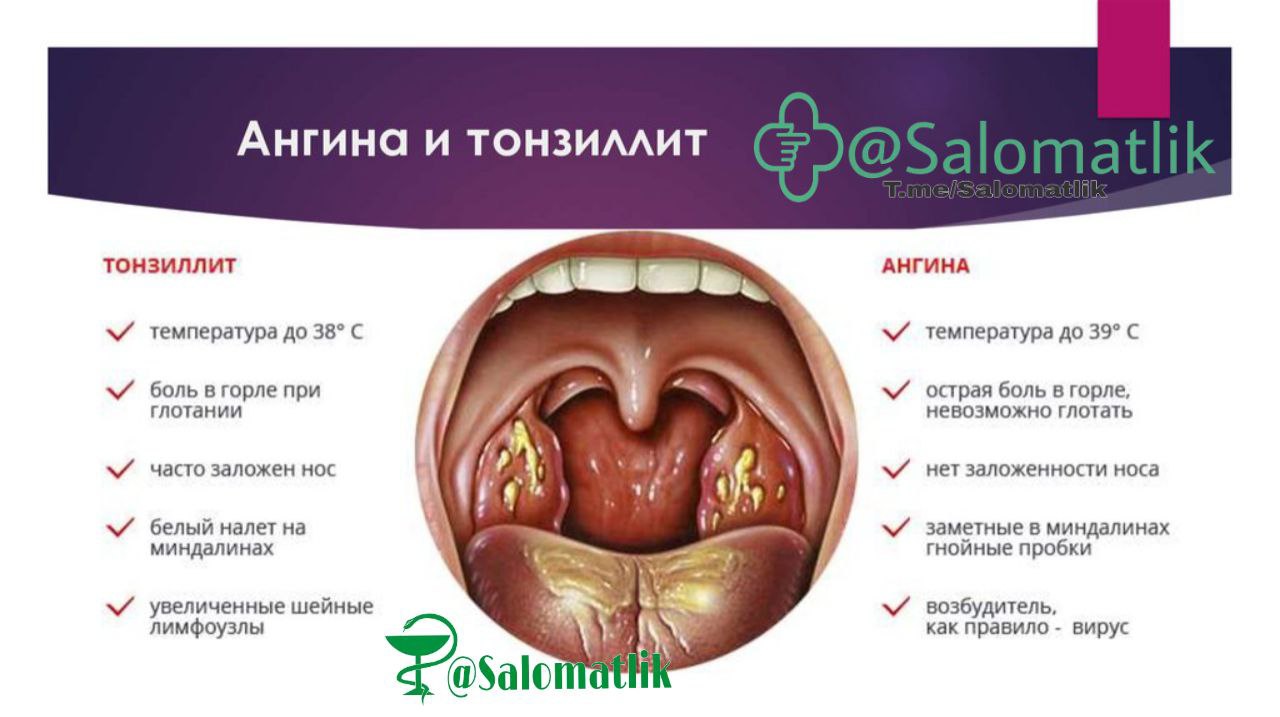 Если он присутствует в течение нескольких дней, необходимо как можно скорее обращаться к отоларингологу.
Если он присутствует в течение нескольких дней, необходимо как можно скорее обращаться к отоларингологу.
Причины и лечение белых отложений на миндалинах тесно взаимосвязаны. Терапевтическая схема разрабатывается специалистом только после уточнения диагноза.
Как убрать белый налет на гландах?
Основные методы – промывание и ополаскивание.
Процедура промывания проводится амбулаторно. Врач вымывает белые отложения при помощи шприца со специальным наконечником.
Промывание – дополнительный способ лечения. В качестве самостоятельного способа борьбы с отложениями он не используется.
Снимать налет дома нельзя в том случае, если он сопровождается появлением специфических симптомов. Если его появление не связано с развитием того или иного заболевания, он исчезает в течение нескольких часов.
Как лечить белые отложения на гландах, спровоцированные простудой, при помощи ополаскивания?
Средство оказывает яркое антибактериальное воздействие, и помогает уничтожить патогенные организмы. Оптимальное количество процедур – 2-3/24 часа. Длительность лечения зависит от яркости клинической картины.
Оптимальное количество процедур – 2-3/24 часа. Длительность лечения зависит от яркости клинической картины.
Чем лечить грибковый налет на миндалинах?
Орально следует принимать:
- Нистатин. Основные эффекты – противогрибковый, фунгистатический;
- Флуконазол. Триазольное противогрибковое ЛС — мощный селективный ингибитор синтеза стеролов в клетке грибов;
- Леворин. Антибиотик полиеновой структуры. Оказывает фугницидное воздействие.
Локально используются Миконазол-гель, левориновая и нистатиновая мази.
Как убрать налет с миндалин при ангине?
Учитывая то, что он появился по причине активности бактериальной флоры, врач прописывает больному прием антибиотиков:
- Изофра. Относится к группе аминогликозидов. Главный компонент – фрамицетина сульфат. Воздействие: бактерицидное, антибактериальное, антибактериальное широкого спектра.
- Азитромицин. Принадлежит к группе макролидов и азалидов. Оказывает антибактериальное воздействие широкого спектра.
Нельзя делать согревающие компрессы – это способствует усугублению клинической картины, поскольку тепло загоняет инфекцию вглубь.
На период лечения следует отказаться от употребления твердой, острой и горячей пищи. Жидкости нужно пить больше, отдавая предпочтение некрепкому чаю, куриному бульону, теплым компотам и морсам.
Заключение
При своевременном лечении налета на миндалинах прогноз благоприятен. В зависимости от первопричины, симптомы исчезают в течение 5-10 суток.
Вам была полезна эта информация про возможные причины и способы устранения белого налета на миндалинах? Ставьте лайк и подписывайтесь на наш канал!
Есть что сказать по теме? Пишите в комментариях!
Несмотря на то, что белый, либо иного оттенка налет на гландах — достаточно распространенное явление, это не вариант нормы, а патология, свидетельствующая о развитии в организме воспалительных процессов. Преимущественно, явление такого рода поражает детей младшего возраста, и сопровождается болезненными ощущениями, чувством дискомфорта и першением в области гортани. Если у ребенка на гландах белый налет, что это может означать, и какие симптомы обычно сопровождают данный признак — вопрос этот необходимо рассмотреть более подробно.
Если у ребенка на гландах белый налет, что это может означать, и какие симптомы обычно сопровождают данный признак — вопрос этот необходимо рассмотреть более подробно.
Миндалины, по сути своей, являются разрастаниями лимфоидных тканей, основная функция которых заключается в предотвращении попадания болезнетворных вирусов и бактерий в организм. Соответственно, негативное воздействие внешних факторов, инфицирование, либо причины иного рода могут привести к воспалению данных органов, что сопровождается появлением характерного налета различной консистенции и оттенка.
Белый налет на гландах
В целом же, симптомы, которые зачастую сопровождают появление налета, являются следующими:
- острая, ноющая, либо иного характера боль в области гортани;
- появление одиночных, либо группы гнойных образований, которые локализованы непосредственно на гландах;
- нередко, при развитии таких заболеваний, как ангина, либо иные поражения слизистых тканей гортани, повышается температура вплоть да критических отметок;
- некоторые трудности при попытке совершения глотательных движений, употреблении пищи, либо жидкости;
- ощущение першения, кашель, спровоцированный именно указанным симптомом;
- гнойный желтый налет на миндалинах у ребенка сопровождается, как правило, ухудшением самочувствия, а также сильной слабостью, что обусловлено общим инфицированием организма.
Перечисленные выше признаки могут появляться как по отдельности, так и в совокупности. Специфика симптомов и степень их проявления полностью зависят от патогенеза патологии, то есть, заболевания, побочным эффектом которого и является образование плотного белого налета.
Причины появления белого налета
Появление белого налета обусловлено, как правило, тем, что болезнетворные микроорганизмы, скапливаясь в естественных складках слизистых тканей гланд, при условии воздействия благоприятных условий, бурно растут и размножаются. Это, собственно, и приводит к поражению миндалин и появлению характерной пленки.
Именно внешний вид и структура налета является важнейшим фактором при постановке окончательного диагноза специалистом.
Преимущественно белый налет является побочным симптомом ряда следующих заболеваний:
Перечисленные заболевания, как правило, сопровождаются появлением именно белого налета, который может быть локализован на слизистой ткани миндалин, либо распространиться по всей полости рта
Основные методы лечения
Как уже было сказано выше, весьма неблагоприятным признаком, свидетельствующим о развитии каких-либо заболеваний, является белый налет на миндалинах у ребенка (фото), лечение полностью зависит о того, какая именно причина послужила своеобразным толчком к появлению данного признака.
Белый налет на гландах
Также при назначении наиболее оптимального комплекса лечения специалист руководствуется этапом развития недуга. В зависимости от стадии могут быть назначены препараты следующего рода:
- Противовирусные и антибактериальные медикаментозные средства. Рекомендуется применять их при появлении первых беспокоящих симптомов, таких, например, как болезненность в области гортани, першение, дискомфорт, возникающий при совершении глотательных движений. Препараты данной линейки позволят не только устранить неприятные признаки воспаления, но и предотвратят распространение инфекции и усугубление текущего состояния.
- На более поздних этапах развития заболевания
врач вполне может назначить прием лекарственных препаратов, обладающих противовоспалительным воздействием, которые относятся к группе антибиотиков. Наиболее часто медикаменты такого рода предписываются в тех случаях, когда первоначальный этап лечения посредством противовирусных средств не принес положительного результата.
Также допустим такой вариант лечения при недугах в хронической форме.
- Наряду с лекарственными препаратами направленного противовирусного и противовоспалительного воздействия необходимо также применять средства, которые повышают уровень иммунной защиты организма, предотвращая тем распространение инфекции.
При принятии заболеванием хронической формы рекомендуется применение лекарственных препаратов, а также биологически активных добавок, которые эффективно восстанавливают обменные процессы в организме и способствуют повышению иммунитета.
Как убрать налет
Гигиеническая обработка слизистых тканей миндалин и гортани, основной целью которой является удаление налета — одна из составляющих комплексного лечения. Данная процедура необходима для того, чтобы удалить потенциальный источник инфекции. В качестве наиболее распространенных методов обработки миндалин называются обычно следующие:
- полоскание отварами лекарственных растений и медикаментозными средствами;
- орошение посредством различных спреев, аэрозолей и других препаратов схожего действия.

Для лечения детей младшего и среднего возраста наиболее предпочтительно использовать именно полоскания, растворы для которых лучше всего готовить в домашних условиях посредством применения лекарственных растений различного рода.
Допустимо применение трав как отдельно, так и в совокупности. Наиболее эффективными противовоспалительными, заживляющими и устраняющими нагноение, являются следующие:
- Ромашка . Способствует также минимизации болезненных ощущений.
- Шалфей . Эффективно дезинфицирует и предотвращает распространение инфекции.
- Календула . Мощное противовоспалительное, а также общеукрепляющее средство.
- Зверобой . Санирует не только миндалины, но и полость рта в целом, препятствует повторному развитию патогенных процессов.
Лечение в домашних условиях
Если появился белый налет на гландах у ребенка (фото), как лечить недуг в домашних условиях, если отсутствует возможность немедленно посетить врача?
Белый налёт и воспаление на гландах
В первую очередь следует предотвратить распространение инфекции
. Для этого необходимо обработать слизистые ткани миндалин и гортани раствором щелочи, которая угнетающе воздействует на патогенную микрофлору, подавляя рост и развитие болезнетворных микроорганизмов.
Для этого необходимо обработать слизистые ткани миндалин и гортани раствором щелочи, которая угнетающе воздействует на патогенную микрофлору, подавляя рост и развитие болезнетворных микроорганизмов.
В качестве наиболее известного и распространенного щелочного средства наиболее часто называется обычная питьевая сода
.
Для того, чтобы избавиться от белого налета, а также неприятных симптомов, которыми он зачастую сопровождается, необходимо минимум три — четыре раза полоскать гортань слабым раствором данного средства. Вода должна быть комнатной температуры, не следует предлагать ребенку излишне горячую, либо холодную жидкость.
Если ребенок совсем маленький, и не обладает навыками полоскания горла, следует предложить ему обильное питье , посредством которого можно частично очистить миндалины от патогенной микрофлоры. Наиболее эффективными в данном случае являются морсы, приготовленные на основе клюквы, черной смородины, шиповника.
Лечение любых заболеваний в домашних условиях не должно носить преимущественный характер. То есть, методы такого рода — исключительно вспомогательная составляющая основного комплекса лечебных мероприятий, предписанных врачом, и направленных на устранение воспалительных процессов.
То есть, методы такого рода — исключительно вспомогательная составляющая основного комплекса лечебных мероприятий, предписанных врачом, и направленных на устранение воспалительных процессов.
Белый налет на миндалинах — часто встречающееся явление, особенно после перенесенных простудных заболеваний и тонзиллита. Сам по себе налет не является каким-либо заболеванием, это всего лишь симптом, хотя и достаточно неприятный. Возникнуть он может и у взрослого, и у ребенка, но у детей встречается все же чаще.
Обычно появление налета сопровождается повышенной температурой, однако, в некоторых случаях жара может и не быть. В статье рассмотрим причины появления белого налета на миндалинах без температуры, и выясним, как устранить это симптом.
Причины налета на гландах у ребенка и взрослого
При наличии белого налета на миндалинах отсутствие температуры скорее настораживает, чем радует. При температуре обычно причиной являются стандартные простудные заболевания, а без нее — диагноз, как правило, уже сложнее. И причины данного симптома могут быть куда разнообразнее, и намного опаснее.
И причины данного симптома могут быть куда разнообразнее, и намного опаснее.
Гнойные образования на поверхности гланд — защитная реакция организма. Эти образования представляют собой скопление результатов борьбы иммунитета с вирусами. Белый налет обычно располагается в самых труднодоступных местах гланд, где микробам удобнее всего прятаться и размножаться.
Часто, обнаружив у себя в горле подобное явление, люди обычно решают, что у них ангина. Хотя на самом деле причин белого налета без температуры может быть довольно много, и ангина особого вида — только одна из них. Выясним, почему на миндалинах появляется белый налет в отсутствие жара.
Ангина Симановского-Венсана
Это, так называемая, атипичная ангина. Встречается реже, чем обычная. При этой разновидности заболевания практически никогда не бывает высокой температуры, но белый налет на миндалинах присутствует.
Данное заболевание сопровождается еще особенно зловонным гнилостным запахом изо рта. Этот вид ангины вызывается бактериями и болезнетворными палочками, распространяющимися воздушно-капельным путем.
Этот вид ангины вызывается бактериями и болезнетворными палочками, распространяющимися воздушно-капельным путем.
Вас также могут заинтересовать причины .
Стоматологические проблемы
Если у человека имеется пародонтоз в запущенной стадии или столь же запущенный кариес, то эти болезни вполне могут проявлять себя небольшими беловатыми гнойниками на слизистой полости рта. Но решается эта проблема довольно быстро — достаточно лишь устранить «зубную» причину, породившую данные проявления. Кстати, уровень иммунитета играет в данном случае немалую роль.
Если иммунитет «на высоте», то при любых стоматологических проблемах гнойники вряд ли появятся. А вот при слабой защите организма такое явление встречается.
Хронический тонзиллит
В данном случае практически всегда будет наблюдаться белый налет на миндалинах. Если заболевание находится не в стадии обострения, то температуры не будет.
Стоматит
Это заболевание чаще встречается у детей, однако, в редких случаях (если иммунитет очень низкий) оно бывает и у взрослых. Температуры нет, а на слизистой ротовой полости, в том числе и на миндалинах, виден белый, иногда — довольно обильный, налет.
Кандидоз
В народе болезнь называется молочница. В данном случае белый налет в полости рта вызывается грибками дрожжеподобного вида. Они очень быстро размножаются, и в рекордные сроки слизистая рта вместе с миндалинами и языком могут быть покрыты налетом, напоминающим творог.
Необходимо заметить, что данное заболевание (фарингомикоз) часто возникает из-за неправильного приема лекарств-антибиотиков. Если вы привыкли при «любом чихе» глотать антибиотики, то входите в группу риска. У ребенка, помимо этой причины, молочница в полости рта еще может возникнуть из-за пренебрежения правилами гигиены.
Что делать, когда болит горло и белый налет на миндалинах:
Как лечить хронический тонзиллит у взрослых читайте .
Фарингит, ОРЗ
Эти распространенные заболевания в хронической форме тоже могут проявляться белым налетом на миндалинах при отсутствии температуры.
Кисты в носу и горле
Здесь, хоть внешне проявления и выглядят как белый точечный налет, однако же, на самом это деле уплотнения из разросшейся мягкой ткани слизистой миндалин. Они вызываются не вирусами с бактериями, поэтому инфекции не содержат.
Однако, данные образования мешают полноценно глотать, и создают ощущение першения и комка в горле.
Травма или ожог
Иногда миндалины или слизистые рядом с ними травмируются или обжигаются слишком горячей едой/напитками.
Травмировать ткани можно рыбной костью, к примеру, или твердым сухарем.
Если иммунитет хороший, то человек подобной травмы даже не заметит — ранка быстро затянется. А вот если здоровье «подкачало», то рана может начать гноиться.
Лейкоплакия
Одна из самых серьезных и требующих особого внимания причин появления налета. В данном случае налет — это ороговевшие верхние ткани миндалин. Кроме этого, появляется гной в полости рта, образуются гнойники. Этот симптом может свидетельствовать о первой стадии развития рака.
Остатки еды
Иногда после употребления кисломолочных напитков в полости рта появляется белесый налет, Чтобы от него избавиться, достаточно просто тщательно прополоскать рот. Если налет никуда не делся, значит, причина более серьезна.
Лечение
Узнаем, как правильно лечить белый налет на миндалинах, который не сопровождается температурой.
Первым делом необходимо провести точную диагностику, и выяснить достоверную причину появления налета. Сделать это может только врач после визуального обследования и ознакомившись с результатом анализов. Точная диагностика поможет назначить грамотное лечение, что уже само по себе полдела на пути выздоровления. Таким образом, лечение полностью зависит от причины, породившей симптом.
Что такое абсцесс миндалин указано .
Способы терапии
Антибиотики
При ангине, протекающей без температуры, или при хроническом тонзиллите необходим прием антибиотиков, которые помогут справиться с болезнетворными бактериями. Антибиотики должны уничтожать стрептококки, и обязательно должны быть выписаны только врачом.
Антибиотики должны уничтожать стрептококки, и обязательно должны быть выписаны только врачом.
Промывание
Эта процедура является эффективной и несложной (хотя и довольно неприятной) мерой по удалению белого налета из полости рта. Выполняется она в амбулаторных условиях, и представляет собой механическое вымывание налета специальным раствором.
Проводится манипуляция при помощи шприца с наконечником. Особенно не любят эту процедуру дети, так как иногда она может быть болезненной. Необходимо заметить, что промывание лучше всего использовать, как один из приемов комплексного лечения, а не как единственный метод.
Как проводят вакуумное промывание миндалин читайте .
Полоскания
Один из обязательных приемов комплексного лечения воспаления миндалин. Этот способ отлично вымывает гной и налет из полости рта, ускоряя тем самым выздоровление.
А антибактериальные компоненты, которые входят в состав растворов для полосканий, помогают уничтожать болезнетворные микроорганизмы. В качестве компонентов для приготовления растворов можно рассматривать такие, как:
В качестве компонентов для приготовления растворов можно рассматривать такие, как:
- лекарственные травы;
- фурацилин.
- Сода. Полоскание содой хорошо тем, что данный способ отлично «вытягивает» гной с поверхности миндалин.
Симптомы и лечение воспаления носоглотки описаны .
Полоскания лучше делать почаще: минимум — 10 раз в день. При соблюдении этого условия выздоровление не заставит себя долго ждать. Кроме перечисленных способов также неплохо подойдут, как дополнительное лечение, специальные спреи для орошения горла.
Если причиной налета является кандидоз, то помогает полоскание содой одновременно с приемом антигрибковых препаратов. При диагнозе — лейкоплакия, грамотное и своевременное лечение особенно важно из-за риска развития рака. Но назначить подходящую терапию должен только врач: в этом случае особенно опасно заниматься самолечением.
Любое лечение будет проходить с куда большим успехом, если придерживаться нескольких несложных правил.
На время терапии откажитесь от острой, горячей и слишком твердой пищи. Такие виды блюд могут раздражать и даже травмировать и без того угнетенные слизистую рта и миндалины.
С причинами белого налета в горле у ребенка можно ознакомиться .
Нельзя пользоваться согревающими компрессами. Таким образом вы лишь загоните инфекцию вглубь организма.
Следует пить больше воды и различных напитков (компотов, чая, морсов) для скорейшего выздоровления. Принимайте витамины. Особенно организм в данном случае нуждается в витаминах группы В, а также С и К.
Кроме витаминов, поможет и прием препаратов-иммуномодуляторов. Они могут вывести уровень иммунитета на более высокую ступень.
Если налет вызван грибком, важно при лечении придерживаться специальной диеты, исключающей кисломолочные продукты и все блюда, где есть дрожжи.
Важно соблюдать постельный режим, и находиться в спокойном состоянии. Поэтому ребенок не должен посещать детский сад или школу, а взрослому нужно сесть на больничный.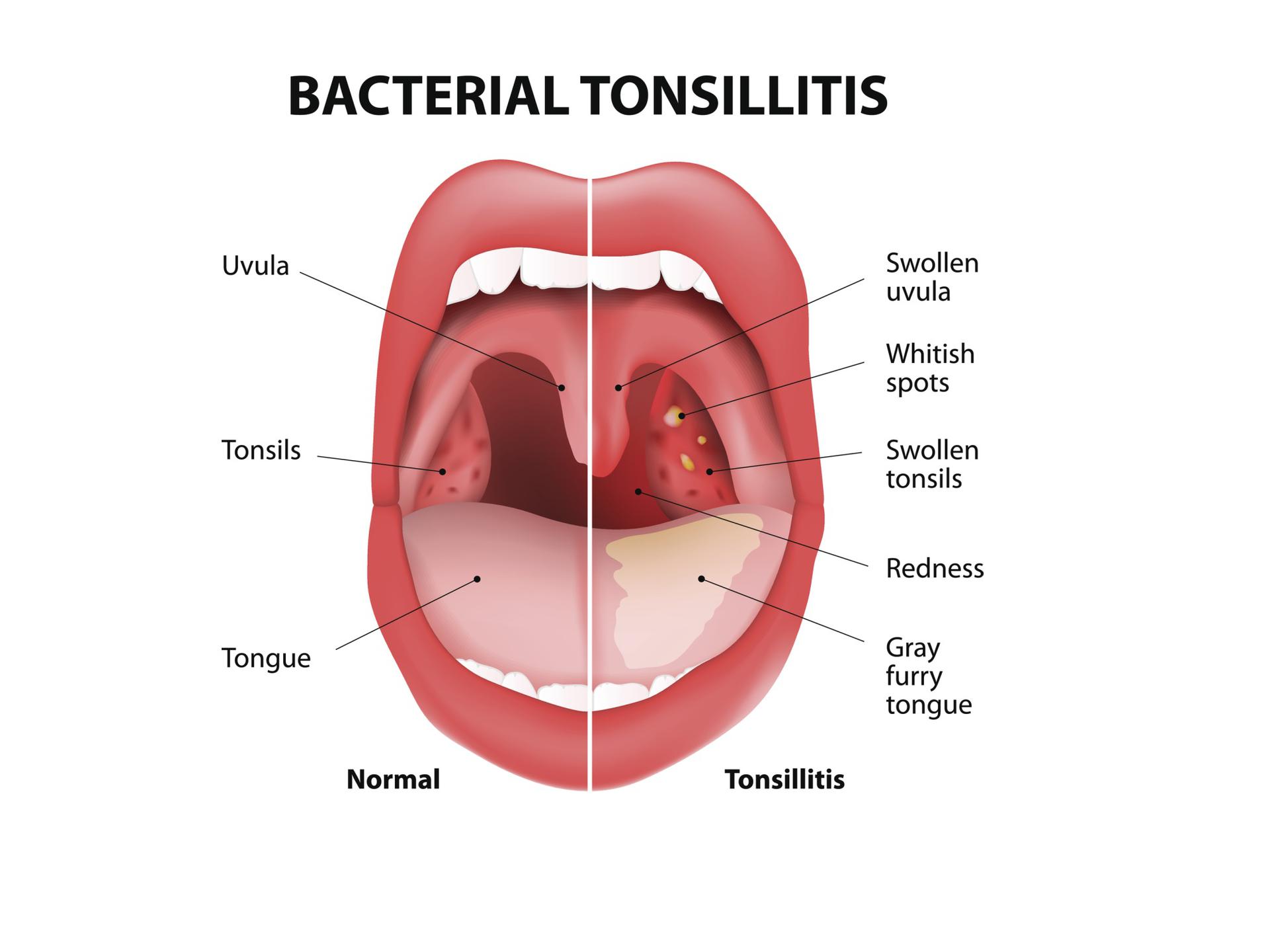
При первых признаках заболевания нужно срочно обратиться к врачу. И ни в коем случае не заниматься самолечением. Если лечиться неправильно, неграмотно, то осложнения почти всех перечисленных заболеваний могут быть достаточно серьезными: вплоть до сердечных патологий и сбоев в работе печени, почек.
Возможно, вас также заинтересуют причины .
Профилактика белого гнойного налета на миндалинах у взрослых
Какие меры можно предпринять, чтобы не допустить появления белого налета на миндалинах.
Следует отказаться от курения. Эта привычка, кроме всего прочего, еще и вызывает лейкоплакию и последующий рак. От чрезмерного увлечения алкоголем тоже, кстати, лучше отказаться.
Регулярно посещайте стоматолога. Здоровье зубов и полости рта — залог того, что не появятся гнойнички из-за кариеса или пародонтоза.
Если ощутили боль в горле или другие тревожные признаки, лечение нужно начинать немедленно. Чем дольше вы тянете и не обращаете внимания на симптомы тонзиллита и других заболеваний, тем сильнее ситуация будет осложняться.
Соблюдение личной гигиены — одно из важных правил, которое поможет на «подцепить» грибковое заболевание. Особенную важность приобретает эта рекомендация, если вы знаете о своем низком иммунитете — например, проходите послеоперационный период. В это время любой микроб, попавший в рот с грязных рук, может стать причиной инфекции.
Важно укреплять иммунитет, и заниматься закаливанием. При крепком здоровье организм сам прекрасно справится со многими болезнетворными микробами.
Соблюдайте режим, старайтесь не слишком переутомляться и, по возможности, допускайте в свою жизнь меньше стрессов: крепкая нервная система — один из важных залогов отличного иммунитета.
Видео
Данное видео расскажет о причинах белого налета на гландах.
Симптомы, причины, лечение и профилактика
Что такое камни в миндалинах?
Камни миндалин или тонзилолиты — это твердые, иногда болезненные частицы бактерий и мусора, которые застревают в укромных уголках миндалин.
Миндалины — это железистые образования в задней части горла. У вас есть по одному с каждой стороны. Миндалины состоят из ткани с лимфоцитами — клетками, которые предотвращают инфекции и борются с ними. Многие эксперты считают, что миндалины играют роль в вашей иммунной системе и предназначены для работы как сети, улавливая бактерии и вирусы, проникающие через горло.
Но ваши миндалины не всегда хорошо справляются со своей работой. Для некоторых людей они больше неприятностей, чем помощи. Исследования показывают, что люди, которым удалили миндалины, не более подвержены бактериальным или вирусным инфекциям, чем люди, у которых миндалины сохранены.
Причины камней в миндалинах
Ваши миндалины заполнены укромными уголками и трещинами, в которых могут застрять бактерии и другие предметы, включая мертвые клетки и слизь. Когда это происходит, мусор может склеиваться.
Камни в миндалинах образуются, когда эти остатки затвердевают или кальцифицируются.Чаще всего это случается у людей с длительным воспалением миндалин или повторяющимися случаями тонзиллита.
У многих людей есть маленькие миндалины, но большие миндалины встречаются редко.
Симптомы камня в миндалинах
Маленькие камни в миндалинах могут не вызывать никаких симптомов, которые вы заметили бы. Некоторые камни миндалин даже большого размера обнаруживаются только после рентгена или компьютерной томографии. Симптомы включают:
- Неприятный запах изо рта . Основным признаком камня на миндалинах является сильный неприятный запах изо рта или неприятный запах изо рта, который сопровождает инфекцию миндалин.Одно исследование пациентов с хронической формой тонзиллита проверяло их дыхание на наличие веществ, называемых летучими соединениями серы, которые могут означать неприятный запах изо рта. Исследователи обнаружили, что 75% людей, у которых было необычно большое количество этих соединений, также имели камни миндалин.
- Боль в горле . Когда камень миндалин сочетается с тонзиллитом, может быть трудно понять, что вызывает боль в горле.
 Сам камень миндалин может причинить вам боль или дискомфорт.
Сам камень миндалин может причинить вам боль или дискомфорт. - Кашель. Камень может раздражать горло и вызывать кашель.
- Белый мусор. Вы можете увидеть камень миндалины в задней части горла в виде комка твердого белого материала.
- Проблемы с глотанием. В зависимости от расположения или размера камня миндалин глотание пищи или жидкости может быть затруднено или болезненно.
- Боль в ухе . Камни в миндалинах могут образоваться в любом месте миндалин. Из-за общих нервных путей вы можете почувствовать боль в ухе, даже если сам камень не касается вашего уха.
- Отек миндалин. Когда твердый мусор затвердевает и образуется камень миндалины, воспаление, инфекция и сам камень миндалины могут вызвать отек миндалины.
Диагностика камней в миндалинах
Ваш врач обычно может диагностировать камни в миндалинах с помощью физического осмотра. Если они спрятаны в складках миндалин, вам могут потребоваться визуализирующие тесты, такие как компьютерная томография или МРТ, чтобы обнаружить их.
Если они спрятаны в складках миндалин, вам могут потребоваться визуализирующие тесты, такие как компьютерная томография или МРТ, чтобы обнаружить их.
Лечение и удаление камней в миндалинах
Многие камни в миндалинах, особенно бессимптомные, не нуждаются в специальном лечении.Это зависит от их размера и от того, могут ли они доставить вам неприятности.
Лечение включает:
- Антибиотики . Лекарства могут помочь, но они имеют побочные эффекты и не могут исправить причину образования камней в миндалинах.
- Удаление хирургическое. Если у вас камни в миндалинах необычно большого размера или вызывают проблемы, ваш врач может удалить их.
- Тонзиллэктомия. Если камни в миндалинах — хроническая проблема, возможно, вам придется удалить миндалины.
- Криптолиз. Используется лазер или радиочастотная палочка для рубцевания миндалин, что снижает вероятность образования камней миндалин.

Домашние средства от миндалин для камней
Для более мелких камней вы можете попробовать:
- Удаление в домашних условиях. Вы можете удалить камни миндалин, аккуратно соскоблив их водяной киркой или тампоном.
- Полоскания с соленой водой. Полоскание горла теплой соленой водой может облегчить боль при тонзиллите и помочь удалить камни.
Осложнения при камнях на миндалинах
Большие камни на миндалинах могут вызвать опухание миндалин и затруднить глотание. Камни в миндалинах также могут иногда вызывать инфекции.
Профилактика камней в миндалинах
У людей с хроническим тонзиллитом больше шансов получить камни в миндалинах. Единственный способ предотвратить их — удалить миндалины.
Хорошие стоматологические привычки могут помочь предотвратить образование камней в миндалинах. Регулярно чистите зубы зубной нитью, чтобы удалить бактерии и предотвратить застревание в миндалинах. Полоскание горла после еды также может предотвратить скопление пищи.
Полоскание горла после еды также может предотвратить скопление пищи.
Это ангина? Изображения и симптомы
Стрептококковая ангина — болезненное состояние, которое может поражать детей и некоторых взрослых в зимние и весенние месяцы.
Бактерии вызывают фарингит, симптомы включают раздражение, покраснение и иногда скопление гноя в задней части глотки.
Поделиться на Pinterest Болезнь горла чаще всего встречается у детей и легко передается в школах.Стрептококковая инфекция в горле может вызывать множество неприятных симптомов.Примеры включают:
- боль в горле, часто настолько болезненная, что трудно глотать
- боли в теле
- лихорадка, обычно выше 101 градуса по Фаренгейту
- головная боль
- потеря аппетита
- тошнота или рвота
- сыпь, которая ощущается как наждачная бумага на теле
- маленькие красные пятна на нёбе
- опухшие шейные железы, которые кажутся маленькими круглыми шишками
- опухшие миндалины
- белые пятна или полосы на миндалинах
У детей раннего возраста стрептококковая инфекция горло также может вызвать повышенное слюнотечение.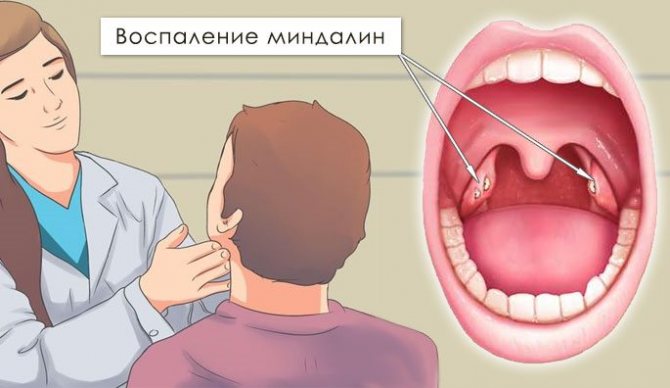
Когда человек широко открывает рот, чтобы обнажить заднюю стенку глотки, большинство людей увидит несколько «нормальных» вещей:
- Кожа выглядит розовой, гладкой и однородной по текстуре.
- Язычок, свисающий кусок кожи в задней части горла, розовый и округлый.
- Миндалины — маленькие кожные карманы телесного цвета (если они не были удалены).
Этот внешний вид может немного измениться при фарингите.Когда человек с ангины открывает рот и заглядывает внутрь, он, вероятно, увидит:
- Задняя стенка глотки воспалена и покраснела. Эта область называется мягким небом. Некоторые врачи могут описать его как «мускулистый».
- Миндалины увеличены и выходят за пределы мягкого неба. На них могут быть белые или желтые пятна или полосы, покрывающие их.
- Язычок, который кажется опухшим и красным. Он может быть покрыт белыми или желтыми пятнами.
- На задней части горла могут быть небольшие красные бугорки или полосы.

- Вполне возможно, что у человека могут быть почти такие же симптомы вирусной или другой инфекции. Поэтому врач проведет экспресс-тест на стрептококк. Этот тест может определить, присутствуют ли стрептококковые бактерии в задней части глотки.
В дополнение к визуальному осмотру и быстрому тесту на стрептококк, есть несколько симптомов, которые могут указывать на то, что это ангина, а не другое заболевание. Например, стрептококковая инфекция чаще связана с лихорадкой, чем с вирусной инфекцией.
Еще одно отличие состоит в том, что ангина обычно не вызывает кашля, насморка или слезотечения. Вирусные инфекции и слизь в горле из-за аллергии или других состояний чаще вызывают кашель.
Домашние средства могут облегчить симптомы боли в горле.
- Используйте безрецептурные обезболивающие, такие как ибупрофен
- Пейте прохладные или теплые напитки, но не очень горячие
- Ешьте прохладные, мягкие продукты
- Взрослые могут полоскать горло соленой водой
- Избегайте курения и пассивное курение
- Рассасывайте леденцы или леденцы
- Рассасывайте кубики льда
Детям младше 16 лет нельзя принимать аспирин, а также полоскать горло соленой водой или сосать небольшие сладости.
Если диагноз ангины подтвердится, врач назначит антибиотики, обычно пенициллин или амоксициллин.
Антибиотики могут сократить время, в течение которого симптомы сохраняются, снизить риск передачи бактерий другим и уменьшить вероятность развития осложнений.
Если боль в горле вызвана вирусом, антибиотики не подействуют и их не пропишут.
Бактерии, вызывающие фарингит, относятся к группе A Streptococcus .Эти бактерии обычно передаются при контакте с инфицированным человеком или при вдыхании капель инфицированного человека.
Чихание, совместное использование посуды или прикосновение к предмету после прикосновения инфицированного человека может привести к распространению стрептококковой инфекции в горле. Это связано с тем, что бактерии ангины чаще всего живут в носу и горле человека.
Стрептококковая ангина очень заразна. Если человеку поставлен диагноз фарингит, он должен принять меры предосторожности и соблюдать правила гигиены, чтобы не заразить других, пока у него не будет лихорадки в течение как минимум 24 часов и симптомы не начнут улучшаться.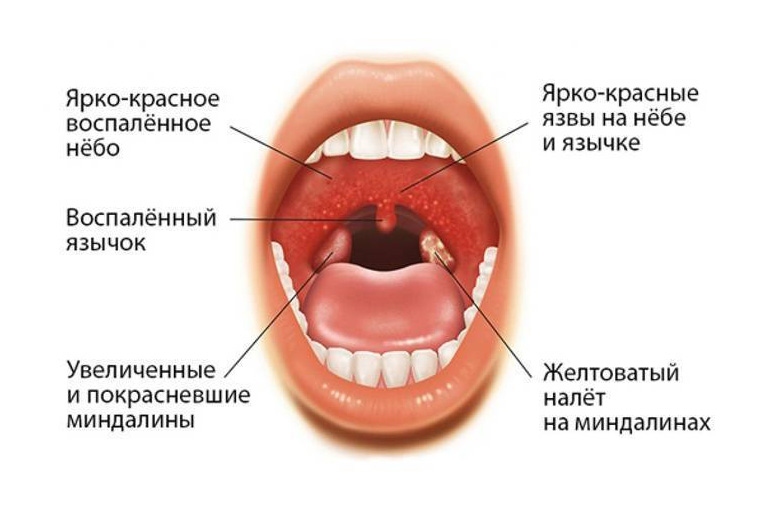
Дети более подвержены фарингиту, чем взрослые. Они часто находятся в тесном контакте друг с другом в детских садах и школах. Некоторые дети могут не иметь никаких симптомов, но являются переносчиками стрептококковых бактерий, вызывая заражение других.
Любой, у кого температура выше 101 градуса по Фаренгейту и другие симптомы ангины, должен обратиться к врачу. Наличие лихорадки может сигнализировать о бактериальной инфекции, которую можно вылечить с помощью антибиотиков.
В тяжелых случаях ангина может вызвать инфекции в других областях, кроме горла.Примеры включают ухо и, что более серьезно, кровь.
Ангина может вызвать воспаление в организме, которое приводит к другим, более серьезным заболеваниям или осложнениям.
По этой причине важно обратиться за лечением и поставить окончательный диагноз.
Антибиотики не лечат другие причины раздражения горла, а прием ненужных лекарств может означать, что они работают хуже, когда у кого-то действительно есть бактериальная инфекция.
Если кто-либо принимает антибиотики от ангины и не чувствует себя лучше примерно через 2 дня приема, ему следует позвонить своему врачу.
Стрептококковая ангина обычно проходит без лечения.
Однако риск некоторых осложнений увеличивается без лечения:
Врач может порекомендовать лечение антибиотиками для их предотвращения.
Тонзиллярные лимфангиоматозные полипы: клиническая серия из 26 случаев
Голова и шея являются наиболее частыми анатомическими областями лимфангиоматозных поражений, на которые приходится более 90% всех лимфангиом (10). Большинство из них возникает в коже и подкожных тканях, но другие участки включают гортань, околоушную железу, рот и язык (11).Миндалины — менее распространенное место для развития лимфангиоматозных опухолей, и их классификация в этом месте вызывает затруднения. В начале 20 века о гистологически идентичных поражениях миндалин сообщалось под разными названиями, включая ангиомы (12), ангиофибромы или фиброангиомы (13). Третьи испытывали трудности с конкретной классификацией своих случаев и назвали их фибролипомами в честь стромальных компонентов или поставили им более описательный диагноз, например, «полиповидная опухоль, содержащая фибро-жировую ткань.”(3)
Третьи испытывали трудности с конкретной классификацией своих случаев и назвали их фибролипомами в честь стромальных компонентов или поставили им более описательный диагноз, например, «полиповидная опухоль, содержащая фибро-жировую ткань.”(3)
Следовательно, истинную частоту этих поражений трудно точно оценить по литературе. Таким образом, мы разделяем мнения других (1, 3) и считаем, что лимфангиоматозные опухоли миндалин имеют более высокую заболеваемость, чем сообщается. Кроме того, они, вероятно, встречаются чаще, чем другие ангиоматозные поражения в этом месте. В нашей серии исследований лимфангиоматозные полипы составляли 1,9% всех опухолей миндалин, наблюдаемых при консультации в течение того же периода обзора. В предыдущем исследовании (14) лимфангиоматозные поражения составляли 8% всех доброкачественных опухолей миндалин, тогда как гемангиомы и фибромы составляли 2 и 3% соответственно.
Мы предпочитаем термин лимфангиоматозный полип, а не лимфангиома, поскольку патогенез этих поражений все еще не ясен.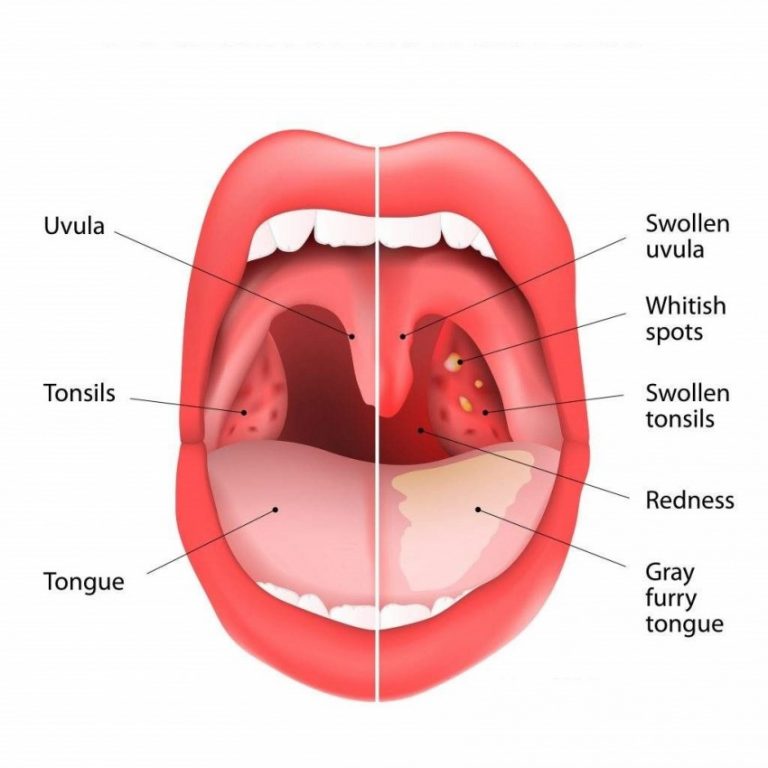 Как отмечается в литературе (5), лимфатические каналы LAP часто расширены, но обычно не так заметны, как при типичной лимфангиоме. Кроме того, стромальных компонентов часто больше, чем сосудов. Мы согласны с утверждением, что эти поражения, скорее всего, являются гамартоматозными (5, 6, 15), потому что они состоят из случайного разрастания элементов, которые обычно находятся в миндалинах.Эти опухоли иногда становятся большими и вызывают обструктивные симптомы, и в этих обстоятельствах обычно присутствуют в течение многих лет — до 30 лет в одном зарегистрированном случае (6).
Как отмечается в литературе (5), лимфатические каналы LAP часто расширены, но обычно не так заметны, как при типичной лимфангиоме. Кроме того, стромальных компонентов часто больше, чем сосудов. Мы согласны с утверждением, что эти поражения, скорее всего, являются гамартоматозными (5, 6, 15), потому что они состоят из случайного разрастания элементов, которые обычно находятся в миндалинах.Эти опухоли иногда становятся большими и вызывают обструктивные симптомы, и в этих обстоятельствах обычно присутствуют в течение многих лет — до 30 лет в одном зарегистрированном случае (6).
Гистологически четыре из наших поражений были папиллярными и сильно напоминали ранее описанные «лимфоидно-папиллярную гиперплазию» или «папиллярный лимфоидный полип» миндалины (4, 16). Это редкое явление встречается исключительно у детей. Хотя некоторые из наших случаев были папиллярными, в них не было заметных лимфоидных фолликулов, характерных для этого диагноза, и вместо этого были более выступающие лимфатические пространства (рис.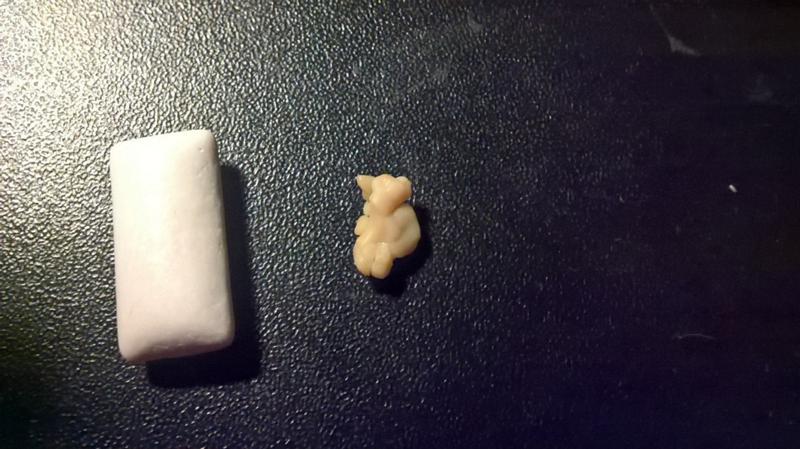 5). LAP отделены от паренхимы миндалин, тогда как папиллярная гиперплазия смешивается с подлежащей лимфоидной стромой. Более того, 18 из наших случаев не произошли у пациентов детского возраста. Учитывая, что эти два поражения содержат похожие компоненты с разной архитектурой и пропорциями, вполне возможно, что они могут представлять собой фрагмент формы одного и того же объекта вдоль дуги развития.
5). LAP отделены от паренхимы миндалин, тогда как папиллярная гиперплазия смешивается с подлежащей лимфоидной стромой. Более того, 18 из наших случаев не произошли у пациентов детского возраста. Учитывая, что эти два поражения содержат похожие компоненты с разной архитектурой и пропорциями, вполне возможно, что они могут представлять собой фрагмент формы одного и того же объекта вдоль дуги развития.
Лимфоидная папиллярная гиперплазия миндалин: папиллярная архитектура с выступающими зародышевыми центрами и без заметного лимфатического сосудистого компонента (исходное увеличение, 40 ×).
Как отмечалось ранее, иммуногистохимия не требуется для окончательной диагностики LAP. Однако в интересах конкретного документирования иммунопрофиля этих поражений в большой серии мы применили батарею коммерчески доступных иммуноантител. Как и ожидалось, расширенные лимфатические сосуды содержат по крайней мере тонкую стенку гладкой мускулатуры и одинаково реактивны с антигеном, связанным с фактором VIII. CD31 чаще реагирует, чем CD34, хотя это различие в окрашивании не коррелирует с другими особенностями опухолей.Эндотелиальные маркеры могут быть полезны для выделения сосудов в случаях, когда имеется большое количество внутрипросветных лимфоцитов, расширяющих каналы до такой степени, что их трудно распознать. Примечательно, что эндотелиальные маркеры не реагировали во внутрислизистых пространствах, которые окружали вложенные эпителиотропные лимфоциты. Гематологические маркеры показали ожидаемую картину распределения для В-клеток и Т-клеток. Большинство лимфоцитов, включая лимфоциты, были Т-клеточного происхождения (рис. 2).Морфология лимфоцитов аналогична нормальным зрелым лимфоцитам, и поэтому не следует путать с аналогичной миграцией в эпителий, так называемыми «микроабсцессами Путрие», которые могут наблюдаться при злокачественной Т-клеточной лимфоме.
CD31 чаще реагирует, чем CD34, хотя это различие в окрашивании не коррелирует с другими особенностями опухолей.Эндотелиальные маркеры могут быть полезны для выделения сосудов в случаях, когда имеется большое количество внутрипросветных лимфоцитов, расширяющих каналы до такой степени, что их трудно распознать. Примечательно, что эндотелиальные маркеры не реагировали во внутрислизистых пространствах, которые окружали вложенные эпителиотропные лимфоциты. Гематологические маркеры показали ожидаемую картину распределения для В-клеток и Т-клеток. Большинство лимфоцитов, включая лимфоциты, были Т-клеточного происхождения (рис. 2).Морфология лимфоцитов аналогична нормальным зрелым лимфоцитам, и поэтому не следует путать с аналогичной миграцией в эпителий, так называемыми «микроабсцессами Путрие», которые могут наблюдаться при злокачественной Т-клеточной лимфоме.
Дифференциальный диагноз патологов включал ювенильную ангиофиброму, фиброэпителиальные полипы, папилломы и лимфангиомы. Важно отличать LAP от ювенильной ангиофибромы, поскольку последнее поражение обычно лечится более агрессивно, чтобы предотвратить возможное рецидивирование. Клинически ангиофибромы обычно возникают в носоглотке у мужчин-подростков, часто достигают больших размеров, с обширным ростом и даже эрозией костей, и проявляются носовыми кровотечениями из-за обильного кровоснабжения. Хотя один из наших случаев LAP произошел в носоглотке, он развился у 28-летней женщины без носового кровотечения и не проник в окружающие структуры. Гистологически строма ангиофибром более клеточная, состоит из звездчатых и пухлых клеток и содержит тонкостенные сосудистые каналы, похожие на оленьего рога.LAP обычно имеют относительно малоклеточный фиброзный фон и намного больше лимфоцитов. Плоская папиллома обычно представляет собой разрастание экзофитного поверхностного эпителия, расположенное в несколько слоев, не вторгающееся в нижележащую строму и лишенное лимфатического и лимфоцитарного компонентов. Когда описываются лимфангиомы, они обычно содержат широко расширенные сосудистые каналы с люминальной белковой жидкостью и лимфоцитами. В наших случаях LAP содержала плотную волокнистую соединительную ткань в различной степени, большое количество лимфоцитов и некоторые из них содержали адипоциты.
Клинически ангиофибромы обычно возникают в носоглотке у мужчин-подростков, часто достигают больших размеров, с обширным ростом и даже эрозией костей, и проявляются носовыми кровотечениями из-за обильного кровоснабжения. Хотя один из наших случаев LAP произошел в носоглотке, он развился у 28-летней женщины без носового кровотечения и не проник в окружающие структуры. Гистологически строма ангиофибром более клеточная, состоит из звездчатых и пухлых клеток и содержит тонкостенные сосудистые каналы, похожие на оленьего рога.LAP обычно имеют относительно малоклеточный фиброзный фон и намного больше лимфоцитов. Плоская папиллома обычно представляет собой разрастание экзофитного поверхностного эпителия, расположенное в несколько слоев, не вторгающееся в нижележащую строму и лишенное лимфатического и лимфоцитарного компонентов. Когда описываются лимфангиомы, они обычно содержат широко расширенные сосудистые каналы с люминальной белковой жидкостью и лимфоцитами. В наших случаях LAP содержала плотную волокнистую соединительную ткань в различной степени, большое количество лимфоцитов и некоторые из них содержали адипоциты.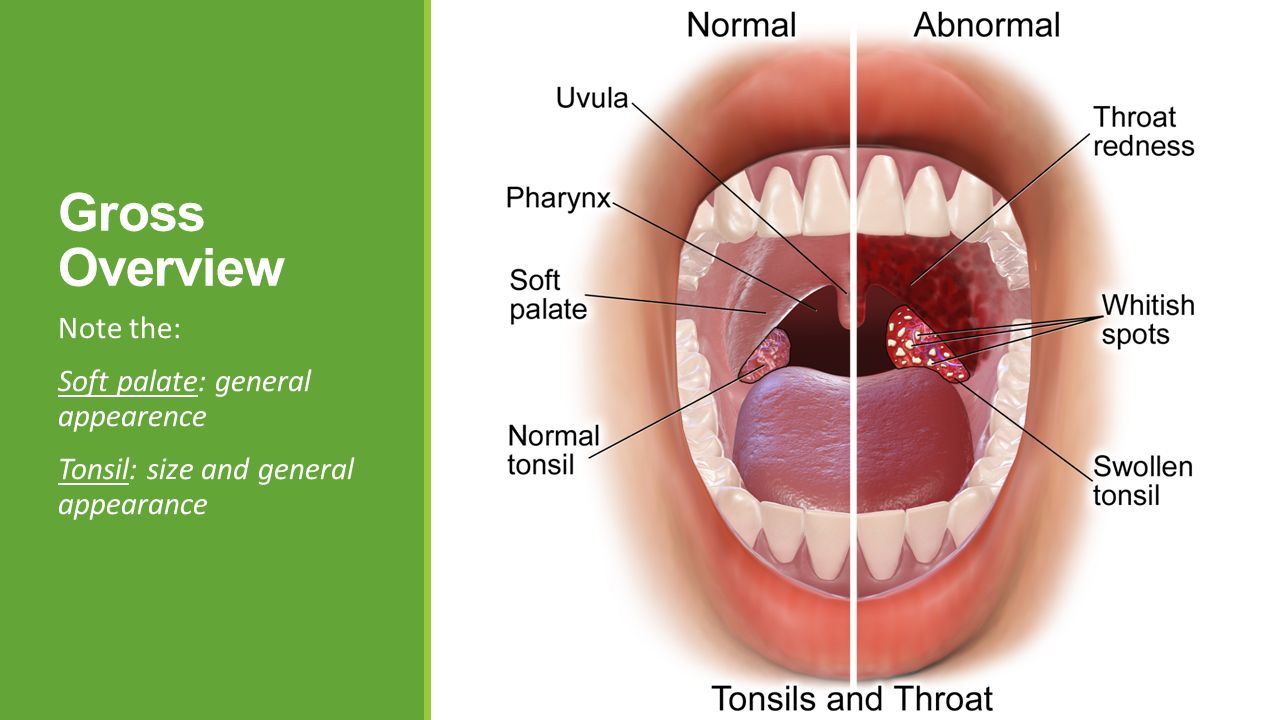 Эти компоненты являются нормальными составляющими этого участка, за исключением того, что они расположены по другому образцу, и поэтому мы полагаем, что они скорее представляют собой гамартоматозную пролиферацию, чем типичную лимфангиому.
Эти компоненты являются нормальными составляющими этого участка, за исключением того, что они расположены по другому образцу, и поэтому мы полагаем, что они скорее представляют собой гамартоматозную пролиферацию, чем типичную лимфангиому.
Резюме
Лимфангиоматозные полипы миндалин — это доброкачественные опухоли, которые чаще всего представляют собой массовые поражения и состоят из расширенных лимфатических каналов между фиброзной, лимфоидной и / или жировой стромой. Скорее всего, это гамартоматозные разрастания, которые излечиваются простым хирургическим удалением.После хирургической резекции рецидивов не было. Они (LAP) имеют разную гистологию и могут демонстрировать рост сосочков. LAP, вероятно, не так редки, как сообщается в литературе, и в нашем исследовании на их долю приходилось примерно 2% всех новообразований миндалин.
Когда миндалины вызывают у нас проблемы
Когда миндалины вызывают у нас проблемы
Миндалины, расположенные в нашем горле, являются одной из тех частей тела, которые остаются незамеченными, пока что-то не пойдет не так.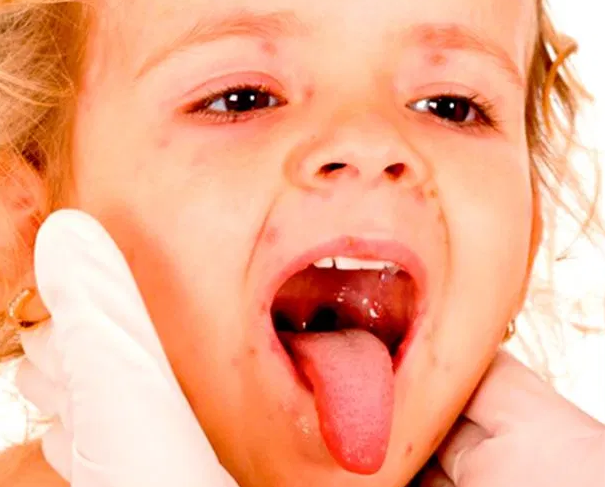 Эти комки ткани расположены в задней части глотки, по одному с каждой стороны. Миндалины являются частью лимфатической системы нашего тела, системы, которая борется с инфекциями и поддерживает баланс жидкостей организма. Если миндалины воспаляются или заражаются, это может повредить другие системы нашего тела.
Эти комки ткани расположены в задней части глотки, по одному с каждой стороны. Миндалины являются частью лимфатической системы нашего тела, системы, которая борется с инфекциями и поддерживает баланс жидкостей организма. Если миндалины воспаляются или заражаются, это может повредить другие системы нашего тела.
Тонзиллит — одно из наиболее распространенных состояний, поражающих миндалины. Это воспаление или отек миндалин, обычно вызванное вирусной или бактериальной инфекцией. Тонзиллит чаще всего встречается в сезон простуды и гриппа, но может развиться в любое время, если в организм проникнут нужные микробы.Это также наиболее часто встречается у детей в возрасте от двух до 15 лет, но взрослые также могут заразиться этим заболеванием. Тонзиллит сам по себе не заразен, но обычно вызывающие его вирусы и бактерии заразны, как и бактерии, вызывающие ангины. Симптомы тонзиллита:
• Сильная боль в горле
• Красные опухшие миндалины
• Проблемы или болезненное глотание
• Белый или желтый налет на миндалинах
• Увеличение лимфатических узлов на шее
• Лихорадка
• Неприятный запах изо рта
При стрептококковой инфекции в горле , одно из состояний, вызываемых стрептококковыми бактериями, является разновидностью тонзиллита, некоторые люди более восприимчивы к нему, чем другие. Людям с рецидивирующим тонзиллитом (более семи эпизодов в год) может потребоваться удаление миндалин в какой-то момент в детстве. Эти люди, которые более склонны к частому развитию тонзиллита, часто имеют низкий уровень антител в крови, чтобы защитить их от определенного типа микробов или вирусов. Это естественное явление для некоторых людей, которое может быть связано с генетикой. Поскольку миндалины производят белые кровяные тельца, борющиеся с болезнями, они действуют как первая линия защиты иммунной системы от бактерий и вирусов, проникающих через наш рот.У иммунной системы ребенка было меньше времени, чтобы развить иммунитет ко всем бактериям в нашем мире, и поэтому он может быть более уязвим для тонзиллита.
Людям с рецидивирующим тонзиллитом (более семи эпизодов в год) может потребоваться удаление миндалин в какой-то момент в детстве. Эти люди, которые более склонны к частому развитию тонзиллита, часто имеют низкий уровень антител в крови, чтобы защитить их от определенного типа микробов или вирусов. Это естественное явление для некоторых людей, которое может быть связано с генетикой. Поскольку миндалины производят белые кровяные тельца, борющиеся с болезнями, они действуют как первая линия защиты иммунной системы от бактерий и вирусов, проникающих через наш рот.У иммунной системы ребенка было меньше времени, чтобы развить иммунитет ко всем бактериям в нашем мире, и поэтому он может быть более уязвим для тонзиллита.
Тонзиллэктомия — это операция по удалению миндалин, если они слишком часто опухают или воспаляются и вызывают другие проблемы. Пациенты с рецидивирующим тонзиллитом являются хорошими кандидатами на эту операцию, а также пациенты с типами тонзиллита, которые не выздоравливают с помощью антибиотиков или у которых миндалины настолько опухли, что они вызывают проблемы с дыханием или глотанием. Хирургическая процедура тонзиллэктомии довольно проста и сопряжена с минимальными рисками. Обычно это амбулаторная процедура и проводится под общим наркозом. Дети, кажется, быстрее восстанавливаются после тонзиллэктомии, чем взрослые. Хирурги, выполняющие тонзиллэктомию, вырезают миндалины с помощью лезвия или специального инструмента, который использует высокоэнергетическое тепло для удаления ткани миндалин. Боль является обычным явлением после тонзиллэктомии, но выздоровлению помогают:
Хирургическая процедура тонзиллэктомии довольно проста и сопряжена с минимальными рисками. Обычно это амбулаторная процедура и проводится под общим наркозом. Дети, кажется, быстрее восстанавливаются после тонзиллэктомии, чем взрослые. Хирурги, выполняющие тонзиллэктомию, вырезают миндалины с помощью лезвия или специального инструмента, который использует высокоэнергетическое тепло для удаления ткани миндалин. Боль является обычным явлением после тонзиллэктомии, но выздоровлению помогают:
• Прием всех лекарств, предписанных персоналом больницы
• Получение большого количества жидкости, например воды
• Употребление мягких продуктов, которые легко проглотить, например, яблочного пюре или бульона.Также рекомендуется избегать кислой, острой или хрустящей пищи.
• Достаточно постельного режима в течение нескольких дней после операции. Следует избегать физических нагрузок в течение двух недель после операции.
Камни миндалин — еще одно заболевание миндалин, которое в течение некоторого времени может оставаться незаметным или незаметным.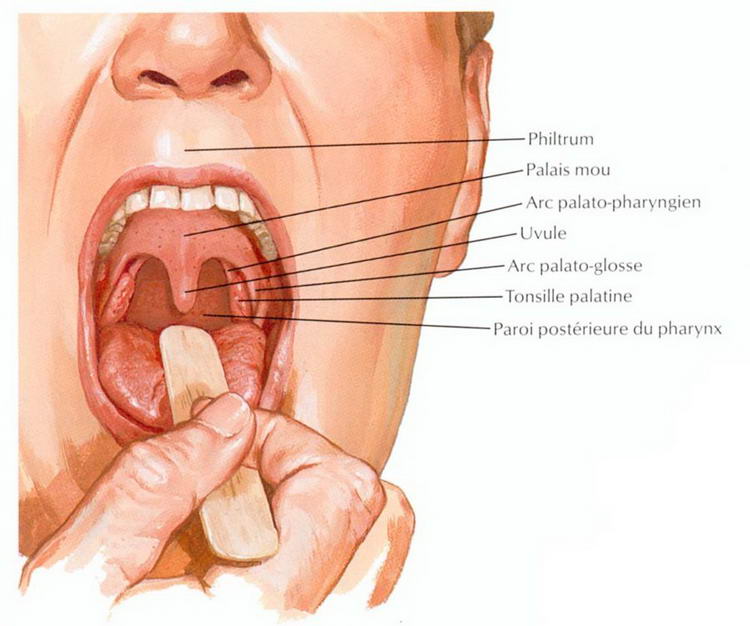 Камни в миндалинах — это твердые белые или желтые образования, расположенные на миндалинах или в них. Их нелегко увидеть, и они могут варьироваться от очень маленьких до размеров винограда. Они редко вызывают осложнения или проблемы, но в зависимости от их размера могут привести к отеку миндалин.
Камни в миндалинах — это твердые белые или желтые образования, расположенные на миндалинах или в них. Их нелегко увидеть, и они могут варьироваться от очень маленьких до размеров винограда. Они редко вызывают осложнения или проблемы, но в зависимости от их размера могут привести к отеку миндалин.
Поскольку наше горло состоит из множества ям и щелей, различные типы мусора (например, мертвые клетки, слюна и пища) могут застревать в этих щелях и накапливаться. Бактерии питаются этим скоплением и могут вызывать запах. Со временем этот кусок мусора может затвердеть в камнеобразное вещество. Симптомы камней миндалин:
• Неприятный запах изо рта
• Проблемы с глотанием
• Боль в ушах
• Постоянная кушетка
• Опухшие миндалины
• Белые или желтые частицы на миндалинах
Камни миндалин можно удалить, но это легче предотвратить их.Хорошая гигиена полости рта, полоскание горла соленой водой, отказ от курения и обильное питье — лучшие способы предотвратить образование камней в миндалинах. Если он у вас разовьется, ваш врач может назначить антибиотики или другой тип менее инвазивной терапии для растворения камней, например, лазерную терапию или кобляционную терапию.
Если он у вас разовьется, ваш врач может назначить антибиотики или другой тип менее инвазивной терапии для растворения камней, например, лазерную терапию или кобляционную терапию.
Камни миндалин сами по себе не опасны, но могут привести к осложнениям с миндалинами, рядом с которыми они находятся. Это обычная проблема, но если они выйдут из-под контроля, могут привести к опасным сбоям в работе организма.
Отказ от ответственности: Содержание этой статьи, включая текст и изображения, предназначено только для информационных целей и не является медицинской услугой. Всегда обращайтесь за советом к врачу или другому квалифицированному специалисту в области здравоохранения для получения медицинской консультации, диагностики и лечения.
Как предотвратить образование камней в миндалинах | Семейная стоматология Окборо
29 декабря 2018 г. Опубликовано Семейная стоматология ОкбороКогда вы думаете о камнях в человеческом теле, вы, вероятно, сначала думаете о камнях в почках или желчном пузыре.Однако это не единственное место, где могут развиваться «камни». У некоторых людей тонзиллииты (или камни миндалин) образуются на миндалинах при затвердевании мертвых клеток и слизи.
Что такое миндалин?
Миндалины, мясистые подушечки по обеим сторонам задней стенки горла, представляют собой лимфатические структуры, которые функционируют как первая линия защиты иммунной системы от инфекций, которые либо вдыхаются, либо глотаются. Миндалины заполнены щелями и криптами, в которых могут застревать мертвые клетки, кусочки пищи и слизь, которые в конечном итоге кальцифицируются в миндалин.
Как узнать, есть ли у меня камни в миндалинах?
Откройте рот, скажите «ах!» И посмотрите в заднюю часть горла на свои миндалины в отражении зеркала. Если вы видите белый или желтый мусор на миндалинах или внутри них, скорее всего, это камни миндалин. Они также могут вызывать следующие симптомы:
- Постоянный неприятный запах изо рта
- Боль в горле
- Опухшие миндалины
- Постоянный кашель
- Щекотание или зуд в задней части рта или горла
Что вызывает камни в миндалинах?
Хотя точная причина образования миндалин до конца не известна, существует несколько факторов, которые могут способствовать их развитию:
- Плохая гигиена полости рта
- Большие миндалины
- Миндалины с большими и / или многочисленными щелями, туннелями и pits
- Хронически воспаленные миндалины
- Хронические инфекции носовых пазух, приводящие к увеличению выработки слизи
Как я могу предотвратить образование камней в миндалинах?
- Поскольку слизь и бактерии играют огромную роль в образовании камней миндалин, важно поддерживать чистоту языка.Попробуйте использовать скребок для языка.
- Полоскать горло теплой соленой водой. Это может помочь уменьшить дискомфорт, связанный с камнями миндалин, а также помочь им раствориться.
- Полоскать горло и полоскать рот жидкостью для полоскания рта без спирта каждый день. Ополаскиватели со спиртом вызывают сухость во рту, которая стимулирует рост бактерий и способствует их накоплению, что иногда приводит к образованию камней в миндалинах.
- Сохраняйте водный баланс водой! Вода смывает бактерии и препятствует их скоплению. Это также способствует здоровому оттоку слюны.
- Ограничьте потребление сахара. Потребление сахара приводит к накоплению налета и бактерий.
Обратитесь к нашей команде экспертов!
Хотя камни миндалин некрасивы, они обычно совершенно безвредны. Если вы испытываете дискомфорт от камня миндалины, позвоните в наш офис и запишитесь на прием. Доктор Райли или доктор Бобо изучат ваш рот и решат, подходите ли вы для других интервенционных решений.
Свяжитесь с намиКатегории: Стоматологические факты
Камни миндалин: симптомы, профилактика и лечение в стоматологии
Миндалины предлагают множество укромных уголков и трещин , которые бактерии могут использовать для размножения.Размножающиеся бактерии могут попасть в ловушку, позволяя слизистым и мертвым клеткам задерживаться и образовывать камни миндалин в карманах миндалин. (1) Камни в миндалинах, также известные как тонзилолиты, образуются, когда захваченный мусор кальцифицируется. Камни могут вызвать хроническое воспаление и дискомфорт.
Наиболее частым симптомом (и часто единственным симптомом, который испытывают пациенты) является галитоз. Если камни миндалин не лечить, бактерии продолжают размножаться и увеличивают воспаление ткани миндалин.Симптомы сильного горла и дискомфорта при глотании часто возникают при камнях миндалин, которые не были диагностированы и не лечились. Кроме того, пациенты могут испытывать боль в ушах из-за отека миндалин. (1)
Изучая бактерии, вызывающие воспаление миндалин, исследователи обнаружили как аэробные, так и анаэробные бактерии. В одном исследовании сообщалось, что «некоторые анаэробные бактерии производят летучие соединения серы, такие как сероводород и метилмеркаптан.Летучая сера вызывает неприятный запах изо рта ». (2) Таким образом, пациенты, склонные к образованию камней миндалин, должны избегать паст, полосканий и напитков, например вин, содержащих серу.
Пациенты с постназальным выделением, аллергией или простудой более склонны к образованию камней миндалин из-за слизи в задней части глотки. Использование натурального ксилитолсодержащего назального спрея, такого как Xlear, два-три раза в день может помочь удалить слизь и предотвратить прогрессирование и образование миндалин.
Активный ингредиент ксилита снижает количество бактерий за счет увеличения слюны и создания влажной среды, богатой кислородом. (3) Обогащенная кислородом среда подавляет развитие бактерий. Это может привести к профилактике и устранению прогрессирования камней миндалин. (3)
Уменьшение количества бактерий в полости рта поможет предотвратить образование камней в миндалинах. Стоматологи-гигиенисты могут посоветовать пациентам тщательно ухаживать за ними в домашних условиях с помощью электрических зубных щеток, зубной нити и полоскания с использованием средств, не содержащих сульфатов.Отказ от напитков с газированием, серой или молочных продуктов снизит риск и рост камней миндалин. (4)
Удаление камней миндалин в кресле может быть выполнено с помощью шприца воздух / вода или депрессора для языка. Осторожно используйте шприц для воздуха / воды, чтобы распылить камни из складок миндалин, одновременно используя аспирацию для удаления мусора. Заднюю часть депрессора для языка также можно использовать, чтобы осторожно надавить на ткань вокруг камня, чтобы затем поднять камень вверх и наружу.
Правильное обследование пациента на наличие отклонений с помощью осмотра головы и шеи позволит клиницисту определить наличие воспаления миндалин и камней.Если не лечить, камни миндалин могут вызвать сильную боль в горле и ушах. Хронические камни миндалин могут привести к удалению миндалин, которые являются жизненно важной частью иммунной системы.
Примечание редактора: статья изначально опубликована 17 апреля 2017 г .; обновлено 19 февраля 2019 г.
Ссылки
1. WebMD. Миндалины. Доступно по адресу: http://www.webmd.com/oral-health/guide/tonsil-stones-tonsilloliths-treatment. По состоянию на 2 марта 2017 г.
2.Ансай Т., Такехара Т. «Тонзилолит как фактор, вызывающий галитоз», British Dental Journal, vol. 198, нет. 5, pp. 263–264, 2005. По состоянию на 2 марта 2017 г.
3. Xlear. Xlear Sinus Care. Доступно по адресу: http://www.xlear.com/xlear-sinus-care/. Проверено 2 марта 2017 г.
4. Ким С. Как предотвратить образование камней в миндалинах. Советчик по камням в миндалинах. Доступно по адресу: http://tonsilstonesadvisor.com/how-to-prevent-tonsil-stones/. По состоянию на 2 марта 2017 г.
Эмбер Аугер, магистр здравоохранения, RDH, — гигиенист с опытом работы в различных клинических учреждениях, в том числе за рубежом.Эмбер получила степень магистра общественного здравоохранения в Университете Новой Англии и степень бакалавра стоматологической гигиены в Университете Нью-Хейвена. Аугер является ключевым лидером мнений в нескольких стоматологических компаниях, докладчиком и автором публикаций, с ней можно связаться через ее веб-сайт amberaugerrdh.com.
Чтобы просмотреть самые свежие новости о стоматологии, нажмите на домашнюю страницу DentistryIQ .
Общий анализ крови может помочь отличить мононуклеоз от тонзиллита
Согласно статье в январском выпуске журнала Archives of Otolaryngology-Head & Neck Surgery, одном из январских выпусков журнала Archives of Otolaryngology-Head & Neck Surgery,
, измерение соотношения типов лейкоцитов у пациента может помочь врачам точно различать схожие состояния: инфекционный мононуклеоз и бактериальный тонзиллит, что может повлиять на принятие решений о лечении. JAMA / Архивы журналов.
Острый тонзиллит (воспаление миндалин) и инфекционный мононуклеоз (вызванный вирусом Эпштейна-Барра) являются распространенными заболеваниями уха, носа и горла с похожими симптомами, согласно справочной информации в статье. Эти симптомы включают боль в горле, лихорадку, болезненное глотание, белый налет на миндалинах и покраснение горла и миндалин. Авторы пишут: «Важность дифференциации пациентов с тонзиллитом от пациентов с железистой лихорадкой [мононуклеозом] — это предотвращение спонтанного разрыва селезенки и острого внутрибрюшного кровотечения», — пишут авторы.В настоящее время для их различения требуется дорогостоящий точечный тест на мононуклеоз.
Деннис М. Вольф, бакалавр наук, D.O.-H.N.S., M.R.C.S. и его коллеги из больницы Св. Георгия в Лондоне ретроспективно проанализировали лабораторные тесты 120 пациентов с инфекционным мононуклеозом и 100 пациентов с бактериальным тонзиллитом, лечившихся в их учреждении. Всем пациентам был проведен спот-тест на мононуклеоз, и были проведены дополнительные анализы крови для определения количества лимфоцитов (особого типа лейкоцитов, участвующих в иммунном ответе организма) и общего количества лейкоцитов.
Общее количество лейкоцитов значительно увеличилось в группе тонзиллита по сравнению с группой мононуклеоза (16 560 клеток на микролитр против 11400 клеток на микролитр), но количество лимфоцитов было выше в группе мононуклеоза (6490 клеток на микролитр против 1590 клеток. на микролитр). Отношение количества лимфоцитов / лейкоцитов составляло в среднем 0,54 в группе мононуклеоза и 0,10 в группе тонзиллита.
На основании этих данных исследователи определили, что коэффициент выше, чем.35 будет иметь чувствительность 90 процентов и специфичность 100 процентов для обнаружения мононуклеоза, что означает, что у человека с таким высоким коэффициентом будет правильно диагностирован мононуклеоз в 90 процентах случаев, а у человека с коэффициентом 0,35 или нижний будет правильно диагностирован как отсутствие мононуклеоза в 100% случаев. «Специфичность и чувствительность этого теста, кажется, лучше, чем самого теста на мононуклеоз», — пишут авторы.
«В заключение, мы рекомендуем использовать соотношение лимфоцитов и лейкоцитов в качестве индикатора, чтобы решить, требуются ли точечные тесты на мононуклеоз», — продолжают они.«Результаты нашего ретроспективного пилотного исследования показывают, что соотношение количества лимфоцитов и белых кровяных телец может быть быстро доступным альтернативным тестом для выявления железистой лихорадки [мононуклеоза]».
###
(Arch Otolaryngol Head Neck Surg. 2007; 133: 61-64. Доступно для средств массовой информации до введения эмбарго на сайте www.jamamedia.org.)
Примечание редактора: см. Статью для получения дополнительной информации, в том числе других авторов, вклада авторов и их членства, раскрытия финансовой информации, финансирования и поддержки и т. Д.
Заявление об ограничении ответственности: AAAS и EurekAlert! не несут ответственности за точность выпусков новостей, размещенных на EurekAlert! посредством участвующих организаций или для использования любой информации через систему EurekAlert.
.