Белый гнойник прыщ на задней стенке горла, караул!!!
18.03.2014 14:36
Блин(( В пятницу ездила с ребенком в гости, очень замерзла. Вечером уснула, немного морозило. Вчера вечером ела рыбу, и не смейтесь, пожалуйста! 🙁 Застряла косточка на миндалине, вроде так называется эта часть в горле? Короче стали с мужем рассматривать с фонарем, т.к. глотать было очень больно, он и рассмотрел эту косточку. С горем пополам пинцетом ее вытащили. Но в итоге когда рассматривала все это дело чуть глаза на лоб не вылезли — посредине задней стенки в горле белый огромный твердый прыщ вылез 🙁 Простите за подробности. Горло побаливает а прыщ мешает, как будь то там бугорок и мешает глотать. Короче испугалась ужасно, вчера полоскала ромашкой, брызгала ингалиптом. А вообще что это может быть? Это страшно? 🙁 Горло побаливает, но болшьше никаких симптомов, температуры нет. если бы не эта косточка я бы вообще не знала что там вскочило 🙁
автор
 03.2014 15:23
03.2014 15:23твердый шанкр
Anonymous
18.03.2014 15:24
А что это такое? :-0
автор
18.03.2014 16:33
Это анонимус так шутит, намекает на сифилис ))
ЧупаЧупс C.G.
18.03.2014 16:31
Думаю, рыба тут ни при чем. Это гнойники на миндалинах, их еще называют «пробки». Полоскать или брызгать в горло мирамистином, обильное теплое питье, лучше всего чай с медом или малиной, и через несколько дней будете как новенькая 🙂
ЧупаЧупс C.G.
18.03.2014 16:39
Пробок на задней стенке не бывает. Может это просто фолликул, Вы его могли не замечать раньше. Такое бывает при хроническом фарингите.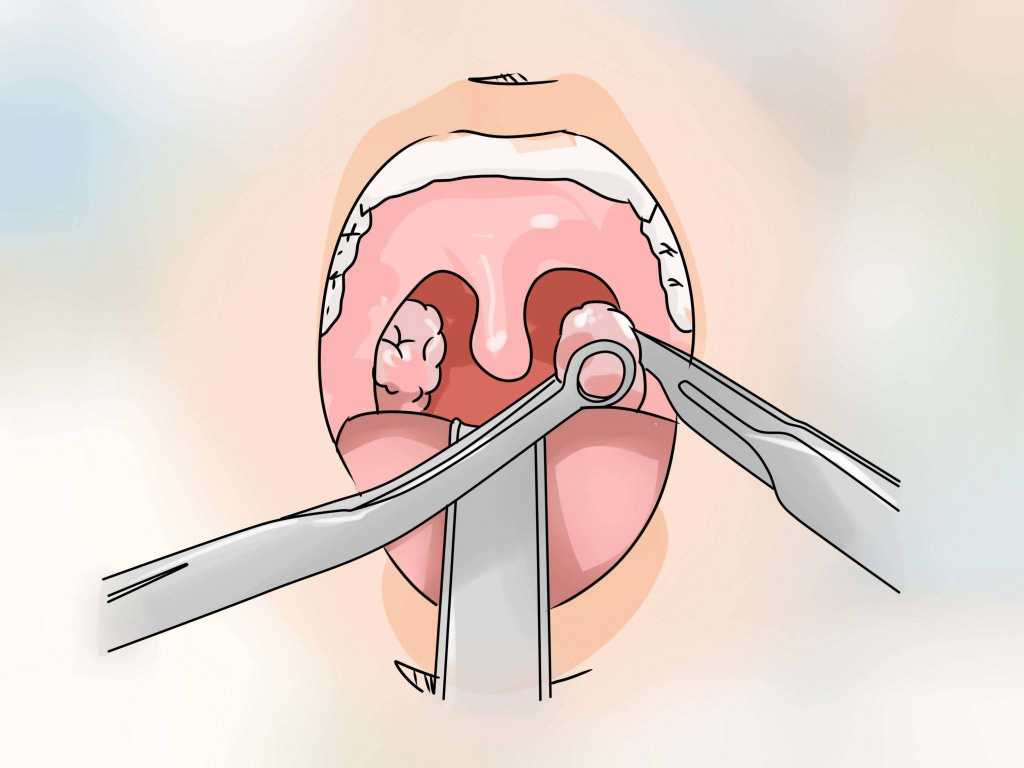
О-л-ь-г-а C.G.
18.03.2014 17:15
Прям белый белый 🙁 Ужасно волнуюсь, сижу еле на работе, горло разболелось. Поеду домой сейчас и завтра пойду к лору, наверное 🙁 Или не стоит паниковать и дома отлежаться, полоскать? Очень не хочется в больнице еще чего подцепить, сейчас все болеют.
автор
18.03.2014 17:30
Он выглядит как прыщ или как бугорок? И болит ли именно он? Почему спрашиваю, у меня подобная штука то больше, то меньше на задней стенке бывает. Но как бугорок и конкретно он не болит. Я тоже в первый раз испугалась, врачу показывала, но врач ничего не нашла ужасного. И ещё по задней стенке у меня много «прыщиков», но это фарингит хронический.
О-л-ь-г-а C.G.
18.03.2014 17:54
Выглядит именно как прыщ с гноем белым внутри. Не бугорок. И стенка горла красная, больше прыщей нет. Горло вообще все горит, поэтому я уже не могу разобраться, чувствую ли я его или это горло болит все 🙁 Сижу все еще на работе, т.к. завтра буду дома и пришлось все дела доделать.
Не бугорок. И стенка горла красная, больше прыщей нет. Горло вообще все горит, поэтому я уже не могу разобраться, чувствую ли я его или это горло болит все 🙁 Сижу все еще на работе, т.к. завтра буду дома и пришлось все дела доделать.
автор
18.03.2014 18:43
Врачу-то собираетесь показать? Может и абсцесс быть. Неприятная штука, без врача никак. Может и ангина такая быть. В любом случае желаю скорейшего выздоровления!
О-л-ь-г-а C.G.
18.03.2014 19:02
Спасибо! Завтра пойду к лору однозначно. Поехала домой В пОсТель)))
автор
18.03.2014 21:49
да это фарингит скорее всего у Вас. если б абсцесс(не дай Бог) то Т была б высоченная. у меня бывало такое, врач серебром прижигала на приеме, а дома сказала если купить проторгол капли- можно ими прижечь.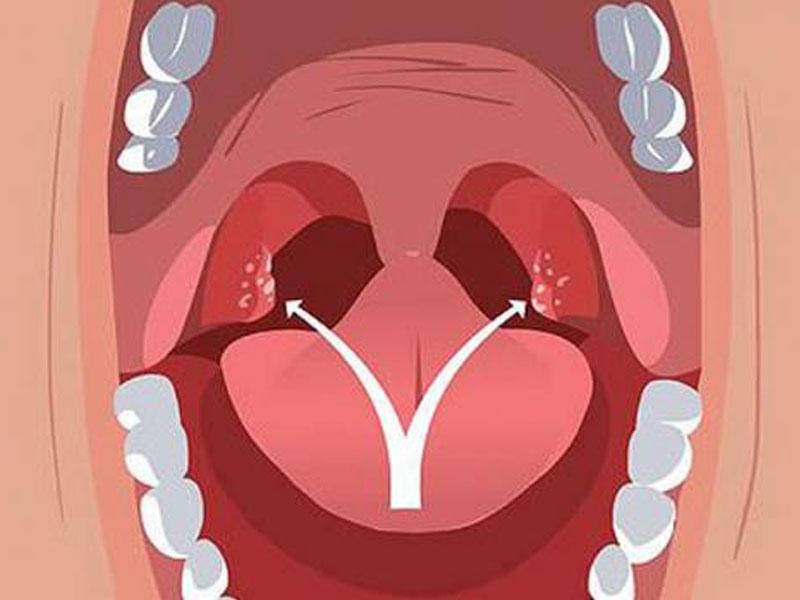 потом напишите, что Вам скажет врач.
потом напишите, что Вам скажет врач.
KsUcHa C.B.
22.03.2014 18:21
Обычная пробка, можно надавить ватной палочкой на миндалину, она отойдет. Ну и пить больше, как вам тут посоветовали.
Anonymous
22.03.2014 20:44
Идите себе выдавите что-нибудь! Вы читать умеете или что придумал то и напишу? Автор же сказала что это не на миндалене, а на задней стенке горла.
Anonymous
23.03.2014 20:03
А вам нужно подлечить себе нервы! Или вы тоже ЛОР? На агрессивной ноте я писать подробнее не буду… Почитайте в инете… Можно и ничего не делать, она сама отойдёт через какое-то время.
Anonymous
22.03.2014 21:09
Автор, ну как у Вас дела? Что врач сказал?
О-л-ь-г-а C. G.
G.
Открыть в форуме
Причины, симптомы и варианты лечения
Медицинская оценка на сайте Drugs.com. Последнее обновление: 18 января 2022 г.
Что такое перитонзиллярный абсцесс?
Перитонзиллярное пространство находится между каждой миндалиной и стенкой глотки. Инфекция может привести к развитию гнойного отека (абсцесса) в этом месте. Паратонзиллярные абсцессы, называемые также ангинами, обычно возникают как осложнение тонзиллита. Чаще всего они вызываются стрептококковыми бактериями (бета-гемолитическими стрептококками группы А).
Если перитонзиллярный абсцесс не лечить быстро, инфекция может распространиться на шею, нёбо и легкие. Отек может сместить ближайшую к нему миндалину в центр горла и сместить язычок (лоскут ткани, свисающий в задней части горла) из центра к здоровой стороне горла. В тяжелых случаях опухоль может затруднить дыхание или закрыть дыхательные пути.
Паратонзиллярные абсцессы чаще всего встречаются у детей старшего возраста, подростков и молодых людей. Они менее распространены, чем в прошлом, потому что теперь тонзиллит часто лечат антибиотиками, которые уничтожают бактерии, вызывающие инфекцию.
Они менее распространены, чем в прошлом, потому что теперь тонзиллит часто лечат антибиотиками, которые уничтожают бактерии, вызывающие инфекцию.
Симптомы
Симптомы включают:
- Сильное воспаление горла
- Затрудненное глотание или широкое открывание рта
- Опухшие железы на шее
- Головная боль
- Озноб или лихорадка
- Отек лица
- Специфические изменения речи, иногда называемые «голосом горячего картофеля», потому что он звучит так, как будто вы говорите с полным ртом горячего картофельного пюре
Диагностика
Ваш врач осмотрит ваше горло, рот и шею и возьмет мазок из горла. Материал с мазка отправляется в лабораторию на посев, который может выявить тип бактерий, вызывающих инфекцию. Ваш врач может захотеть осмотреть ваше горло с помощью небольшого телескопа на гибкой трубке с подсветкой, который называется эндоскопом. Он или она может также заказать рентген или компьютерную томографию (КТ), чтобы лучше увидеть степень инфекции в мягких тканях шеи.
Он или она может также заказать рентген или компьютерную томографию (КТ), чтобы лучше увидеть степень инфекции в мягких тканях шеи.
Ожидаемая продолжительность
После лечения симптомы должны исчезнуть в течение пяти-семи дней.
Профилактика
Тонзиллит следует диагностировать и лечить как можно раньше, чтобы предотвратить развитие перитонзиллярного абсцесса.
Лечение
Ваш врач пропишет антибиотики для лечения инфекции. При тяжелых инфекциях эти антибиотики можно вводить внутривенно (в вену).
Многие абсцессы не поддаются лечению только антибиотиками, и их необходимо дренировать. Это можно сделать с помощью иглы или сделав небольшой надрез и отсосав жидкость. Это часто делается в кабинете врача или в отделении неотложной помощи, но иногда может потребоваться сделать это в операционной, особенно если инфекция распространилась на шею. Ваш врач обеспечит адекватную седацию и обезболивающее, чтобы вы чувствовали себя комфортно во время этой процедуры. Поскольку симптомы затрудняют прием пищи или питья, некоторым людям может потребоваться внутривенное введение жидкости (введение в вену) для лечения или предотвращения обезвоживания.
Поскольку симптомы затрудняют прием пищи или питья, некоторым людям может потребоваться внутривенное введение жидкости (введение в вену) для лечения или предотвращения обезвоживания.
Если тонзиллит или перитонзиллярный абсцесс повторяются, вам может потребоваться хирургическое удаление миндалин с помощью процедуры, называемой тонзиллэктомией.
Когда обращаться к специалисту
Позвоните своему врачу, если:
- У вас сильная боль в горле, особенно с лихорадкой, или вы были в контакте с больным ангиной
- У вас боль в горле в сочетании с затрудненным глотанием, изменением голоса или отеком лица
Если вы лечились от перитонзиллярного абсцесса, но симптомы не исчезли через два-три дня, снова обратитесь к врачу.
Прогноз
После лечения прогноз обычно отличный. Однако перитонзиллярный абсцесс может вернуться. Возможные осложнения тяжелого абсцесса включают пневмонию, жидкость вокруг легких или сердца, обструкцию дыхательных путей и кожную инфекцию шеи или челюсти.
Американская академия отоларингологии – Хирургия головы и шеи
https://www.entnet.org/
Дополнительная информация
Всегда консультируйтесь со своим поставщиком медицинских услуг, чтобы убедиться, что информация, отображаемая на этой странице, применима к вашим личным обстоятельствам.
Медицинский отказ от ответственности
Презентация случая и обзор современной литературы в отношении противоречий в диагностике и лечении
На этой странице
Аннотация0003
Хотя односторонний перитонзиллярный абсцесс является частым осложнением острого бактериального тонзиллита, двусторонний перитонзиллярный абсцесс встречается довольно редко. Сообщается, что частота непредполагаемого контралатерального перитонзиллярного абсцесса, выявленного при тонзиллэктомии, составляет от 1,9% до 24%, в то время как общая частота двустороннего перитонзиллярного абсцесса достигает 4,9%. Диагноз может быть основан на клинических критериях или методах визуализации. Что касается лечения, то общепризнано, что основная стратегия состоит из системных антибиотиков и дренирования гноя. Мы сообщаем о случае 19-летняя девочка, пролеченная в отделении неотложной помощи с помощью двусторонней аспирации диагностической иглой с последующим двусторонним разрезом и дренированием вместе с внутривенным введением клиндамицина плюс противовоспалительные средства и гидратация. После лечения у пациентки постепенно наблюдалось заметное облегчение ее одинофагии. Она была выписана через 48 часов после 10-дневного курса клиндамицина.
Диагноз может быть основан на клинических критериях или методах визуализации. Что касается лечения, то общепризнано, что основная стратегия состоит из системных антибиотиков и дренирования гноя. Мы сообщаем о случае 19-летняя девочка, пролеченная в отделении неотложной помощи с помощью двусторонней аспирации диагностической иглой с последующим двусторонним разрезом и дренированием вместе с внутривенным введением клиндамицина плюс противовоспалительные средства и гидратация. После лечения у пациентки постепенно наблюдалось заметное облегчение ее одинофагии. Она была выписана через 48 часов после 10-дневного курса клиндамицина.
1. Введение
Паратонзиллярные абсцессы (ПТА) представляют собой скопления гнойного содержимого, которые обычно развиваются за пределами капсулы миндалин вблизи верхнего полюса. Они развиваются как наиболее частое осложнение острого тонзиллита, когда инфекция распространяется из крипт на рыхлые альвеолярные перитонзиллярные ткани. Они в основном располагаются в области верхнего полюса и затрагивают мягкое небо, оттесняющее миндалины вперед и к средней линии. Заболевание обычно одностороннее и в основном поражает молодых взрослых мужчин (преобладание мужчин 2 : 1) [1–6]. В нашей 10-летней серии (1999–2009), соотношение мужчин и женщин составляет около 100/63 (рис. 1), при этом большинство случаев диагностируется в возрасте от 20 до 40 лет (рис. 2).
Заболевание обычно одностороннее и в основном поражает молодых взрослых мужчин (преобладание мужчин 2 : 1) [1–6]. В нашей 10-летней серии (1999–2009), соотношение мужчин и женщин составляет около 100/63 (рис. 1), при этом большинство случаев диагностируется в возрасте от 20 до 40 лет (рис. 2).
Считается, что перитонзиллярный абсцесс является частью клинического состояния, которое прогрессирует от острого тонзиллита до перитонзиллярного целлюлита и, наконец, до перитонзиллярного абсцесса. Наиболее частыми симптомами при поступлении являются боль в горле, одинофагия (обычно односторонняя), дисфагия, оталгия, тризм, слюнотечение и высокая температура. Ранняя диагностика с дренированием абсцесса имеет решающее значение для предотвращения перфорации в парафарингеальное/заглоточное пространство и дальнейшего распространения по сосудам шеи в средостение и основание черепа. При отсрочке лечения могут развиться аспирация и тяжелая обструкция верхних дыхательных путей из-за отека надгортанника или гортани [3, 5–7].
Методы дренирования были разнообразными, и соответствующий подход к радикальному лечению перитонзиллярного абсцесса все еще остается спорным. Терапевтические варианты, как правило, включают аспирацию иглой, разрез и дренирование, тонзиллэктомию при ангине, внутривенное введение антибиотиков и стероидную терапию. Хотя односторонний перитонзиллярный абсцесс является частым осложнением острого бактериального тонзиллита, двусторонний перитонзиллярный абсцесс встречается довольно редко. Сообщается, что общая частота двустороннего ПТА достигает 4,9.% [3, 5–8]. В большинстве двусторонних случаев непредвиденный контралатеральный абсцесс обнаруживается во время тонзиллэктомии. Частота контралатерального перитонзиллярного абсцесса, выявленного при тонзиллэктомии без подозрения, составляет от 1,9% до 24% [3, 5-8].
2. Описание случая
19-летняя девочка поступила в отделение неотложной помощи нашей больницы с 6-дневным анамнезом ухудшения одинофагии, двусторонней болью в ухе, затруднением глотания твердой пищи, субъективной лихорадкой и выраженным тризмом. Несмотря на пероральный кларитромицин, назначенный ее лечащим врачом, ее симптомы ухудшились за 24 часа до госпитализации. Внутриротовое исследование выявило диффузно эритематозное мягкое небо и язычок с заметным отеком и выпячиванием средней линии (рис. 3). При фиброоптической эндоскопии у нее не было выявлено признаков обструкции верхних дыхательных путей. Лабораторные исследования выявили значительное увеличение лейкоцитов, нормальные электролиты и отсутствие моноцитоза.
Несмотря на пероральный кларитромицин, назначенный ее лечащим врачом, ее симптомы ухудшились за 24 часа до госпитализации. Внутриротовое исследование выявило диффузно эритематозное мягкое небо и язычок с заметным отеком и выпячиванием средней линии (рис. 3). При фиброоптической эндоскопии у нее не было выявлено признаков обструкции верхних дыхательных путей. Лабораторные исследования выявили значительное увеличение лейкоцитов, нормальные электролиты и отсутствие моноцитоза.
Поскольку у пациентки наблюдалось значительное симметричное выпячивание мягкого неба, ей в отделении неотложной помощи была проведена двусторонняя диагностическая игольная аспирация (использовалась игла 10 размера) с последующим двусторонним разрезом и дренированием (рис. 3). Компьютерную томографию не делали, так как диагноз был ясным.
Хотя двусторонние перитонзиллярные абсцессы диагностируются довольно редко, необходимо учитывать, что тонзиллит в большинстве случаев является явно двусторонним заболеванием. Следовательно, развитие перитонзиллярного целлюлита или абсцесса вполне вероятно будет двусторонним [3], как это произошло в данном случае. Окончательное прогрессирование этого — изначально двустороннего — заболевания с любой стороны обычно зависит от физического состояния больного и системной реакции на инфекцию, от перенесенных оперативных вмешательств в ротоглотке и предшествующего медикаментозного лечения, особенно антибиотиками [3, 5]. В нашем случае пациентка лечилась кларитромицином в течение 5 дней до ее госпитализации, а также серьезно обезвоживалась и недоедала в течение примерно одной недели из-за выраженной одинофагии. Эти факты могли повлиять на физическую историю болезни, что привело к такому редкому двустороннему диагностическому методу.
Следовательно, развитие перитонзиллярного целлюлита или абсцесса вполне вероятно будет двусторонним [3], как это произошло в данном случае. Окончательное прогрессирование этого — изначально двустороннего — заболевания с любой стороны обычно зависит от физического состояния больного и системной реакции на инфекцию, от перенесенных оперативных вмешательств в ротоглотке и предшествующего медикаментозного лечения, особенно антибиотиками [3, 5]. В нашем случае пациентка лечилась кларитромицином в течение 5 дней до ее госпитализации, а также серьезно обезвоживалась и недоедала в течение примерно одной недели из-за выраженной одинофагии. Эти факты могли повлиять на физическую историю болезни, что привело к такому редкому двустороннему диагностическому методу.
Гной с неприятным запахом был выделен из обоих абсцессов и отправлен на аэробные и анаэробные культуры и определение чувствительности. Аэробная культура выращивала несколько альфа-гемолитических стрептококков, иногда бета-гемолитические стрептококки (не группы A или B), редкие Staphylococcus aureus и редкие Candida albicans . В анаэробной культуре выросло небольшое количество бета-лактамазоположительных Prevotella melaninogenica и немного других бета-лактамазоположительных анаэробных грамотрицательных палочек. Резистентных к пенициллину микроорганизмов не выделено.
В анаэробной культуре выросло небольшое количество бета-лактамазоположительных Prevotella melaninogenica и немного других бета-лактамазоположительных анаэробных грамотрицательных палочек. Резистентных к пенициллину микроорганизмов не выделено.
Пациент был госпитализирован в нашу клинику и получил лечение внутривенным введением клиндамицина в сочетании с противовоспалительными средствами и внутривенной гидратацией. После лечения у пациентки постепенно наблюдалось заметное облегчение ее одинофагии. Она была выписана через 48 часов после 10-дневного курса клиндамицина. Последующее внутриротовое обследование через неделю показало хорошо разрешившуюся инфекцию и нормальную слизистую оболочку.
3. Дискуссия
Односторонний перитонзиллярный абсцесс (ПТА) является частым осложнением острого бактериального тонзиллита и описан еще со времен Гиппократа [1–3]. Однако двусторонние перитонзиллярные абсцессы встречаются довольно редко. Сообщения в литературе о заболеваемости двусторонними абсцессами весьма разнообразны. Больший процент включает случаи, когда непредвиденный контралатеральный абсцесс был обнаружен во время тонзиллэктомии. Сообщалось, что частота контралатерального перитонзиллярного абсцесса, выявленного при тонзиллэктомии без подозрения, составляет от 1,9% и 24%, а общая частота ПТА достигает 4,9% [3, 5–8].
Больший процент включает случаи, когда непредвиденный контралатеральный абсцесс был обнаружен во время тонзиллэктомии. Сообщалось, что частота контралатерального перитонзиллярного абсцесса, выявленного при тонзиллэктомии без подозрения, составляет от 1,9% и 24%, а общая частота ПТА достигает 4,9% [3, 5–8].
Поскольку тонзиллит является инфекцией, в основном поражающей обе миндалины, вполне вероятно, что прогрессирование до перитонзиллярного абсцесса также происходит двусторонне, при этом стадии развития абсцессов различаются на каждой стороне. Однако большинство авторов считают, что системный ответ человека на инфекцию, антибиотики или хирургическое вмешательство может прервать прогрессирование этого заболевания на любой стадии [3]. Более того, адекватное лечение антибиотиками, а также вскрытие и дренирование явного абсцесса часто подавляют развитие и даже маскируют наличие перитонзиллярного абсцесса на противоположной стороне [3]. вполне вероятно, будет занижен.
Подавляющее большинство перитонзиллярных абсцессов содержат множество организмов. Наиболее распространенными выделенными аэробными микроорганизмами являются Streptococcus pyogenes , Streptococcus milleri , Haemophilus influenza и стрептококки группы viridans, в то время как фузобактерии и Prevotella melaninogenica , как сообщается, обычно вовлечены3, анаэробные организмы6. В нашем случае результаты культивирования продемонстрировали совсем другие организмы, чем ожидалось, например, Staphylococcus aureus и Candida albicans . Этот факт может быть связан с недавним лечением кларитромицином, а также с многократным лечением антибиотиками в течение последних 6 месяцев, как показал анамнез пациента.
Наиболее распространенными выделенными аэробными микроорганизмами являются Streptococcus pyogenes , Streptococcus milleri , Haemophilus influenza и стрептококки группы viridans, в то время как фузобактерии и Prevotella melaninogenica , как сообщается, обычно вовлечены3, анаэробные организмы6. В нашем случае результаты культивирования продемонстрировали совсем другие организмы, чем ожидалось, например, Staphylococcus aureus и Candida albicans . Этот факт может быть связан с недавним лечением кларитромицином, а также с многократным лечением антибиотиками в течение последних 6 месяцев, как показал анамнез пациента.
Внутриротовой вид двустороннего перитонзиллярного абсцесса лишен классической асимметрии и отклонения язычка, которые считаются отличительными чертами одностороннего абсцесса. Более того, лечение антибиотиками, противовоспалительными средствами или стероидами часто может маскировать признаки и симптомы ПТА [3–7]. Поэтому двусторонние абсцессы можно спутать с другими состояниями, такими как двусторонние лимфомы миндалин, инфильтрирующие карциномы мягкого неба или язычка, любые опухоли малых слюнных желез полости рта, тонзиллярный целлюлит или инфекционный мононуклеоз [3–7].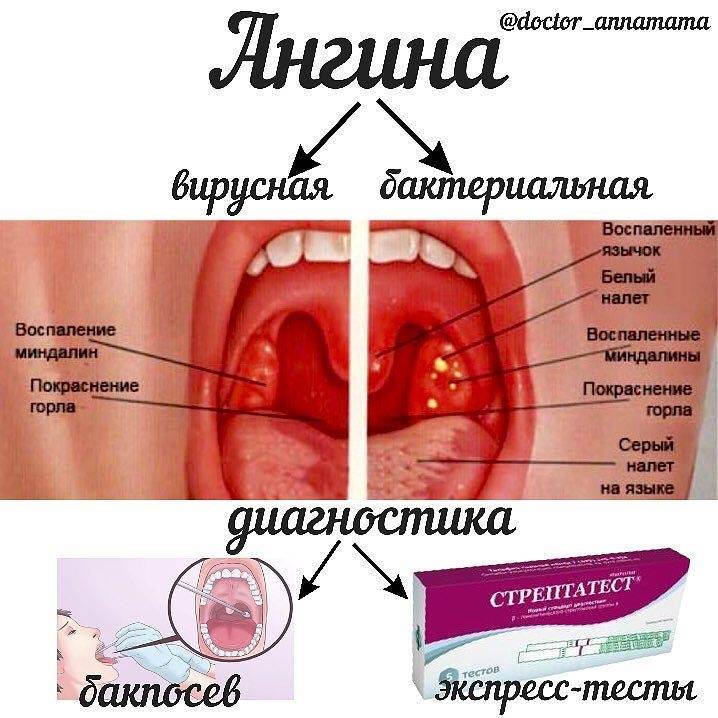 . По этой причине некоторые авторы считают, что КТ с контрастным усилением может помочь в диагностике двустороннего ПТА и должна рассматриваться при наличии выраженного тризма, но при отсутствии односторонних воспалительных явлений [9].]. Однако контрастная КТ довольно дорогая и обычно доступна не сразу. Поэтому мы считаем, что диагноз двусторонних перитонзиллярных абсцессов следует иметь в виду, когда клиническая картина предполагает диагноз ПТА, но при физикальном обследовании выявляются двусторонние опухшие миндалины с язычком по средней линии. В таких случаях пункционная аспирация является надежной альтернативной диагностической процедурой, поскольку в большинстве ситуаций она позволяет поставить немедленный и точный диагноз. Некоторые авторы также поддерживают диагностическое использование внутриротового ультразвука у кооперативных пациентов [10–12], сообщая о значительно хороших результатах.
. По этой причине некоторые авторы считают, что КТ с контрастным усилением может помочь в диагностике двустороннего ПТА и должна рассматриваться при наличии выраженного тризма, но при отсутствии односторонних воспалительных явлений [9].]. Однако контрастная КТ довольно дорогая и обычно доступна не сразу. Поэтому мы считаем, что диагноз двусторонних перитонзиллярных абсцессов следует иметь в виду, когда клиническая картина предполагает диагноз ПТА, но при физикальном обследовании выявляются двусторонние опухшие миндалины с язычком по средней линии. В таких случаях пункционная аспирация является надежной альтернативной диагностической процедурой, поскольку в большинстве ситуаций она позволяет поставить немедленный и точный диагноз. Некоторые авторы также поддерживают диагностическое использование внутриротового ультразвука у кооперативных пациентов [10–12], сообщая о значительно хороших результатах.
В нашем случае у пациента наблюдалось значительное симметричное выпячивание мягкого неба и выраженный тризм. Ее лечили в отделении неотложной помощи с помощью двусторонней диагностической аспирации иглой, которая была положительной с обеих сторон. За этой первоначальной процедурой последовал двусторонний разрез и дренирование. Компьютерную томографию не проводили, так как диагноз был достаточно ясен сразу после двусторонней диагностической игольной аспирации.
Ее лечили в отделении неотложной помощи с помощью двусторонней диагностической аспирации иглой, которая была положительной с обеих сторон. За этой первоначальной процедурой последовал двусторонний разрез и дренирование. Компьютерную томографию не проводили, так как диагноз был достаточно ясен сразу после двусторонней диагностической игольной аспирации.
Что касается лечения перитонзиллярного абсцесса, общепризнано, что основная стратегия состоит из системных антибиотиков, охватывающих группу А β -гемолитические стрептококки, которые, как сообщается, являются наиболее частыми возбудителями и последующим выделением гноя [3–7]. Дренирование гноя из полости абсцесса может быть осуществлено с помощью пункционной аспирации (иногда под контролем УЗИ), дренирования разреза или немедленной (ангинозной) тонзиллэктомии [3–8].
Хирургическое лечение перитонзиллярного абсцесса, не осложненного обструкцией верхних дыхательных путей, до сих пор остается спорным. Немедленная тонзиллэктомия — это простая в выполнении одноэтапная хирургическая процедура, обеспечивающая быстрое купирование тризма и боли, а также полную эвакуацию гноя. Такая операция может впоследствии выявить непредвиденный контралатеральный перитонзиллярный абсцесс [3-8]. Напротив, вскрытие и дренирование, которое также поддерживают многие авторы, представляет собой громоздкую процедуру, очень неприятную для больного, которая часто может привести к неполной эвакуации полости абсцесса. Именно поэтому процедуру часто приходится повторять несколько раз. Кроме того, если планируется интервальная тонзиллэктомия, такая операция может быть технически более сложной из-за обычно развивающегося фиброза миндалинового ложа [3–8].
Такая операция может впоследствии выявить непредвиденный контралатеральный перитонзиллярный абсцесс [3-8]. Напротив, вскрытие и дренирование, которое также поддерживают многие авторы, представляет собой громоздкую процедуру, очень неприятную для больного, которая часто может привести к неполной эвакуации полости абсцесса. Именно поэтому процедуру часто приходится повторять несколько раз. Кроме того, если планируется интервальная тонзиллэктомия, такая операция может быть технически более сложной из-за обычно развивающегося фиброза миндалинового ложа [3–8].
Сторонники тонзиллэктомии при ангине также ссылаются на необходимость предотвращения рецидивирующего абсцесса. Однако те, кто предпочитает только разрез и дренирование, заявляют, что частота рецидивов четко не определена. Фактически, сообщаемая частота рецидива перитонзиллярного абсцесса в нескольких сериях составляет от 5,9 до 22,7% [3].
Большинство авторов признают, что как аспирация иглой, так и дренирование через разрез являются основными методами лечения большинства перитонзиллярных абсцессов и одинаково эффективны для лечения заболевания, тогда как немедленная тонзиллэктомия в настоящее время считается надежным и безопасным методом. процедура, предлагаемая для двусторонних случаев, пациентов с ослабленным иммунитетом или в случаях отсутствия ответа на системные антибиотики или разрез и дренирование [3–8, 13].
процедура, предлагаемая для двусторонних случаев, пациентов с ослабленным иммунитетом или в случаях отсутствия ответа на системные антибиотики или разрез и дренирование [3–8, 13].
С другой стороны, начальное консервативное (нехирургическое лечение) все еще поддерживается некоторыми авторами в отдельных случаях, прежде чем идти на риск хирургического дренирования [13–15]. Сообщается, что эта стратегия используется, особенно в случаях перитонзиллярного абсцесса нижнего полюса, при условии, что пациент иммунокомпетентен и не имеет серьезных системных заболеваний [14, 15]. Больной лечится парентеральными антибиотиками и находится под тщательным наблюдением в течение первых 48 часов. Мы предполагаем, что плохая реакция на антибиотики, прогрессивное ухудшение клинического состояния или развитие других осложнений всегда должны перенаправлять терапевтический план в сторону хирургического лечения. Более того, авторы считают, что эта консервативная стратегия также может применяться в течение первых 48 часов в отдельных случаях перитонзиллярного целлюлита при условии, что диагностическая аспирация иглой дает отрицательный результат с обеих сторон и нет признаков иммунодефицита или каких-либо клинических признаков или данных визуализации, заставит врача заподозрить опасное для жизни осложнение.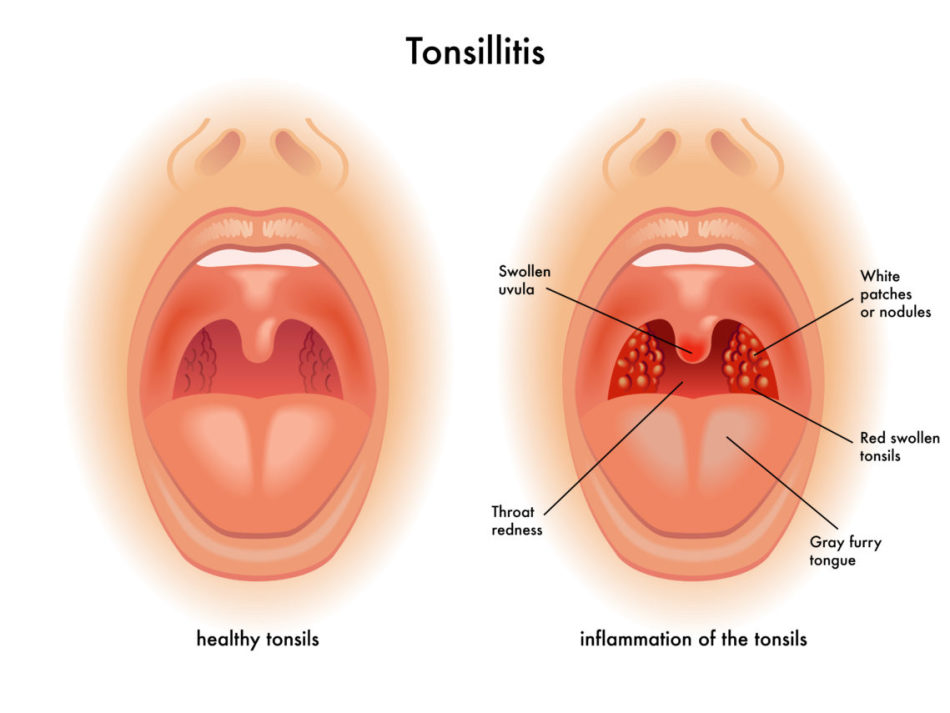
4. Заключение
Хотя односторонний перитонзиллярный абсцесс является частым осложнением острого бактериального тонзиллита, двусторонние абсцессы диагностируются довольно редко. Внутриротовой вид двустороннего перитонзиллярного абсцесса лишен классической асимметрии и отклонения язычка. Вот почему ЛОР-хирург должен помнить об этом диагностическом методе, даже если клиническая картина не совсем наводит на размышления, особенно если ранее использовалось лечение антибиотиками или стероидами. Диагноз может быть подтвержден как с помощью методов визуализации (таких как КТ или внутриротовое УЗИ), так и с помощью двусторонней пункционной аспирации. Лечение выбора состоит из системных антибиотиков и дренирования гноя через двусторонний разрез и дренирование или немедленной ангинозной тонзиллэктомии. Некоторые авторы в отдельных случаях поддерживают начальное консервативное (нехирургическое) лечение, прежде чем рискнуть прибегнуть к хирургическому подходу.
Ссылки
K.
 A. Richardson и H. Birck, «Перитонзиллярный абсцесс у детей», Otolaryngology—Head and Neck Surgery , vol. 89, нет. 6, стр. 907–909, 1981.
A. Richardson и H. Birck, «Перитонзиллярный абсцесс у детей», Otolaryngology—Head and Neck Surgery , vol. 89, нет. 6, стр. 907–909, 1981.Посмотреть по адресу:
Google Scholar
Ф. С. Герзон, «Диссертация на премию Харриса П. Мошера. Перитонзиллярный абсцесс: заболеваемость, современные методы лечения и предложение по руководству по лечению», Laryngoscope , vol. 105, нет. 8, приложение 74, стр. 1–17, 19.95.
Посмотреть по адресу:
Google Scholar
R.E. Dalton, E. Abedi, and A. Sismanis, «Двусторонние перитонзиллярные абсцессы и тонзиллэктомия ангины», Journal of the National Medical Association , vol. 77, нет. 10, pp. 807–812, 1985.
Посмотреть по адресу:
Google Scholar
S. Kristensen, A.
 Juul, and F. Nielsen, «Quinsy: a двустороннее представление», Journal of Laryngology and Otology , том. 99, нет. 4, стр. 401–402, 19.85.
Juul, and F. Nielsen, «Quinsy: a двустороннее представление», Journal of Laryngology and Otology , том. 99, нет. 4, стр. 401–402, 19.85.Посмотреть по адресу:
Google Scholar
Дж. П. Саймонс, Б. Ф. Бранстеттер и Д. Л. Манделл, «Двусторонние перитонзиллярные абсцессы: отчет о болезни и обзор литературы», Американский журнал отоларингологии 90.106, vol. 27, нет. 6, стр. 443–445, 2006 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Дж. Т. Эдингер, Э. Ю. Хилал и К. Дж. Дастур, «Двусторонние перитонзиллярные абсцессы: сложный диагноз», Ear, Nose and Throat Journal , том. 86, нет. 3, pp. 162–163, 2007.
Посмотреть по адресу:
Google Scholar
C.J. Fasano, C. Chudnofsky, and P.
 Vanderbeek, «Двусторонние перитонзиллярные абсцессы: не ваша обычная боль в горле», Journal of Медицина скорой помощи , том. 29, нет. 1, стр. 45–47, 2005 г.
Vanderbeek, «Двусторонние перитонзиллярные абсцессы: не ваша обычная боль в горле», Journal of Медицина скорой помощи , том. 29, нет. 1, стр. 45–47, 2005 г.Посмотреть по адресу:
Сайт издателя | Google Scholar
K. Kanesada и G. Mogi, «Двусторонние перитонзиллярные абсцессы», Auris Nasus Larynx , vol. 8, нет. 1, стр. 35–39., 1981.
Просмотр по адресу:
Google Scholar
К. С. Патель, С. Ахмад, Г. О’Лири и М. Мишель, «Роль компьютерной томографии в лечении перитонзиллярного абсцесса», Отоларингология — Хирургия головы и шеи , том. 107, нет. 6, стр. 727–732, 1992.
Посмотреть по адресу:
Google Scholar
M. Lyon, P. Glisson и M. Blaivas, «Двусторонний перитонзиллярный абсцесс, диагностированный на основании внутриротовой сонографии», Журнал УЗИ в медицине , том.
 22, нет. 9, pp. 993–996, 2003.
22, нет. 9, pp. 993–996, 2003.Просмотр по адресу:
Google Scholar
М. Блайвас, Д. Теодоро и С. Дуггал, «Ультразвуковое дренирование перитонзиллярного абсцесса врачом скорой помощи», Американский журнал экстренной медицины , том. 21, нет. 2, стр. 155–158, 2003 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
P. M. J. Scott, W. K. Loftus, J. Kew, A. Ahuja, V. Yue и C. A. Van Hasselt, «Диагностика перитонзиллярных инфекций: проспективное исследование ультразвука, компьютерной томографии и клинической диагностики», Журнал ларингологии и отологии , вып. 113, нет. 3, pp. 229–232, 1999.
Посмотреть по адресу:
Google Scholar
H. M. Mehanna, L. Al-Bahnasawi, and A. White, «National Audit of the management of peritonsillar abcess», для аспирантов.
 Медицинский журнал , том. 78, нет. 923, стр. 545–548, 2002.
Медицинский журнал , том. 78, нет. 923, стр. 545–548, 2002.Посмотреть по адресу:
Сайт издателя | Google Scholar
W.-Y. Вс, В.-К. Хсу и К.-П. Wang, «Перитонзиллярный абсцесс нижнего полюса успешно вылечен без хирургического вмешательства в четырех случаях», Медицинский журнал Цзы Чи , том. 18, нет. 4, pp. 287–330, 2006.
Посмотреть по адресу:
Google Scholar
G. R. Licameli and G. A. Grillone, «Inferior pole peritonsillar abcess», Otolaryngology—Head and Neck Surgery, 9006. 118, нет. 1, стр. 95–99, 1998.
Посмотреть по адресу:
Сайт издателя | Google Scholar
Copyright
Copyright © 2011 G. X. Papacharalampous et al. Это статья в открытом доступе, распространяемая под
Лицензия Creative Commons Attribution, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы.

 A. Richardson и H. Birck, «Перитонзиллярный абсцесс у детей», Otolaryngology—Head and Neck Surgery , vol. 89, нет. 6, стр. 907–909, 1981.
A. Richardson и H. Birck, «Перитонзиллярный абсцесс у детей», Otolaryngology—Head and Neck Surgery , vol. 89, нет. 6, стр. 907–909, 1981. Juul, and F. Nielsen, «Quinsy: a двустороннее представление», Journal of Laryngology and Otology , том. 99, нет. 4, стр. 401–402, 19.85.
Juul, and F. Nielsen, «Quinsy: a двустороннее представление», Journal of Laryngology and Otology , том. 99, нет. 4, стр. 401–402, 19.85. Vanderbeek, «Двусторонние перитонзиллярные абсцессы: не ваша обычная боль в горле», Journal of Медицина скорой помощи , том. 29, нет. 1, стр. 45–47, 2005 г.
Vanderbeek, «Двусторонние перитонзиллярные абсцессы: не ваша обычная боль в горле», Journal of Медицина скорой помощи , том. 29, нет. 1, стр. 45–47, 2005 г. 22, нет. 9, pp. 993–996, 2003.
22, нет. 9, pp. 993–996, 2003. Медицинский журнал , том. 78, нет. 923, стр. 545–548, 2002.
Медицинский журнал , том. 78, нет. 923, стр. 545–548, 2002.