Пупырышки на ногах у мужчин и женщин причины появления прыщей как избавиться в домашних условиях
В дерматологии термин «угри» описывает разнообразные образования в виде пустул и папул, появляющихся на коже. Чаще всего они возникают на лице и спине, но могут появиться в любом месте, где находятся сальные железы.
У женщин и мужчин прыщи на ногах могут быть вызваны разными причинами, и это влияет на выбор лечения. Этиологические факторы также влияют на особенности и прогнозы лечения.
Содержание
- Прыщи на ногах у женщин: 6 причин
- Прыщи на ляшках: причины у мужчин
- Что делать если чешутся руки и ноги появляются пупырышки?
- Как избавиться от пупырышек на ногах?
- Медикаментозное лечение
- Косметологические методы
- Лечим прыщи на ногах в домашних условиях
- Профилактика появления прыщей на ногах
- Заключение
- 6 причин, которые вызывают появление прыщей на попе
- Что делать, чтобы прыщи на ягодицах не появлялись, и как избавиться от тех, которые уже есть?
- Причины возникновения прыщей после бритья
- Причины появления прыщей на спине
- Как избавиться от прыщей на спине?
- Как убрать следы (шрамы) от прыщей на спине
- Как предотвратить появление прыщей, которые чешутся?
- Что делать, если прыщи уже появились?
Прыщи на ногах у женщин: 6 причин
Высыпания на ногах, как правило, не являются серьезной проблемой и проходят быстро самостоятельно. Однако, если сопутствующие симптомы появляются регулярно или слишком часто, стоит обратиться к специалисту.
Однако, если сопутствующие симптомы появляются регулярно или слишком часто, стоит обратиться к специалисту.
Сыпь на нижних конечностях у женщин может возникнуть по шести основным причинам, выделенным дерматологами.
- Недостаточная или неправильная гигиена. Угри появляются в результате забивания пор, это способствует частое применение масел для тела.
- Ослабление иммунитета на фоне инфекционных заболеваний. При плохом общем иммунитете снижаются защитные свойства дермы. Увеличение роста патогенов приводит к появлению сыпи.
- Гормональный дисбаланс. При избытке либо недостатке гормонов нарушается секреторная функция сальных желез. Избыток кожного сала приводит к забиванию выводных протоков.
- Аллергическая реакция. Высыпания сопровождаются гиперемией, ощущением раздражения. Мелкие красные прыщики, как правило, локализуются на бедрах и икрах. Аллергию могут вызывать продукты, косметические и средства личной гигиены низкого качества.
- Болезни органов ЖКТ.
 При нарушении работы органов пищеварения скапливаются токсины, развиваются дисбактериозы, хронические запоры. Все это отражается на состоянии эпидермиса.
При нарушении работы органов пищеварения скапливаются токсины, развиваются дисбактериозы, хронические запоры. Все это отражается на состоянии эпидермиса. - Дерматологические болезни. Мелкая сыпь на ступнях и ладонях характерна для дисгидроза. При варикозном дерматите появляются пустулы на внутренней поверхности голени.
К реже встречающимся причинам относятся недостаток витаминов.
Прыщи на ляшках: причины у мужчин
Высыпания на коже волнуют и мужчин, и женщин.
У мужчин часто возникают прыщи на ногах из-за нескольких факторов:
- Ношение тесной одежды. Узкие брюки, особенно из синтетических материалов вызывают раздражение, затрудняют циркуляцию воздуха.
- Повышенная потливость. У мужчин на ляшках более жесткие волосы, чем у женщин. При гиперсекреции потовых желез кожа раздражена, волосы травмирую ее, вызывая воспаление.
- Контакт с грязными тренажерами. Во время тренировок человек сильно потеет, поры раскатываются и быстро забиваются грязью.
 Перед занятием необходимо протирать соприкасающиеся с кожей детали.
Перед занятием необходимо протирать соприкасающиеся с кожей детали. - Злоупотребление анаболическими стероидами. Превышение уровня тестостерона в организме дает ряд побочных эффектов, один из которых высыпания на бедрах.
- Аллергия. Иммунопатологическую реакцию могут вызывать стиральные порошки, средства гигиены, продукты и прочее.
- Стресс меняет гормональный статус организма, что способствует ослаблению защитных механизмов.
Что делать если чешутся руки и ноги появляются пупырышки?
Появление зудящих высыпаний может быть вызвано разными причинами, включая серьезные заболевания. Необходимо обратиться к врачу при появлении подобных симптомов.
Не следует расчесывать пупырышки, так как через мелкие царапины бактерии могут быстро проникнуть внутрь и вызвать вторичную инфекцию. Лучше тщательно мыть пораженные места дегтярным или обычным хозяйственным мылом.
Как избавиться от пупырышек на ногах?
Для устранения пупырышек требуется комплекс терапевтических процедур, решающий несколько задач.
- Устранение причины высыпаний. Выявлением этиологических факторов должен заниматься врач. После обследования могут быть назначены антибиотики, гормоны.
- Нормализация секреции сальных желез. Применяют ретиноиды, гормоны.
- Купирование воспалительного процесса. Используют аптечные и натуральные антисептики.
- Устранение дополнительных симптомов. Отечность и зуд убирают местными и пероральными антигистаминами.
Для быстрого результата можно использовать лекарственные препараты и альтернативные методы косметологии.
Медикаментозное лечение
Высыпания могут быть больными или без физического дискомфорта, в зависимости от причины их возникновения. Если прыщики вызывают зуд и другие симптомы, они воспалены, и в таком случае стоит обратиться к врачу. После обследования специалист назначит симптоматическую и этиотропную медикаментозную терапию.
Медикаменты помогают снять симптомы, устранить причины и предотвратить повторение заболевания. Некоторые препараты, кроме антибиотиков, можно купить без рецепта, однако лечение должен назначать врач.
Некоторые препараты, кроме антибиотиков, можно купить без рецепта, однако лечение должен назначать врач.
- Антисептики обладают противомикробным, противовоспалительным, местным анестезирующим действием (Салициловая мазь, Уродерм. Колломак).
- Антибиотики для наружного применения: Зинерит, Клиндовит.
- Регенеранты способствуют ускорению процесса заживления, повышают местный иммунитет (Декспантенол, Актовегин).
- Антигистаминные препараты уменьшают зуд, отечность (мазь Фенистил).
Необходимо завершить весь курс лечения согласно рекомендациям врача, даже если неприятные симптомы ушли через неделю после начала приема лекарств.
Косметологические методы
Салонные процедуры помогают быстро избавиться от высыпаний. Один из лучших методов борьбы с прыщами на ногах – это озонотерапия. Она насыщает кислородом ткани кожи, стимулирует ее барьерные и репаративные свойства.
Лечим прыщи на ногах в домашних условиях
Если сыпь не вызывает никаких проблем, кроме эстетических, можно попробовать избавиться от нее с помощью альтернативных методов.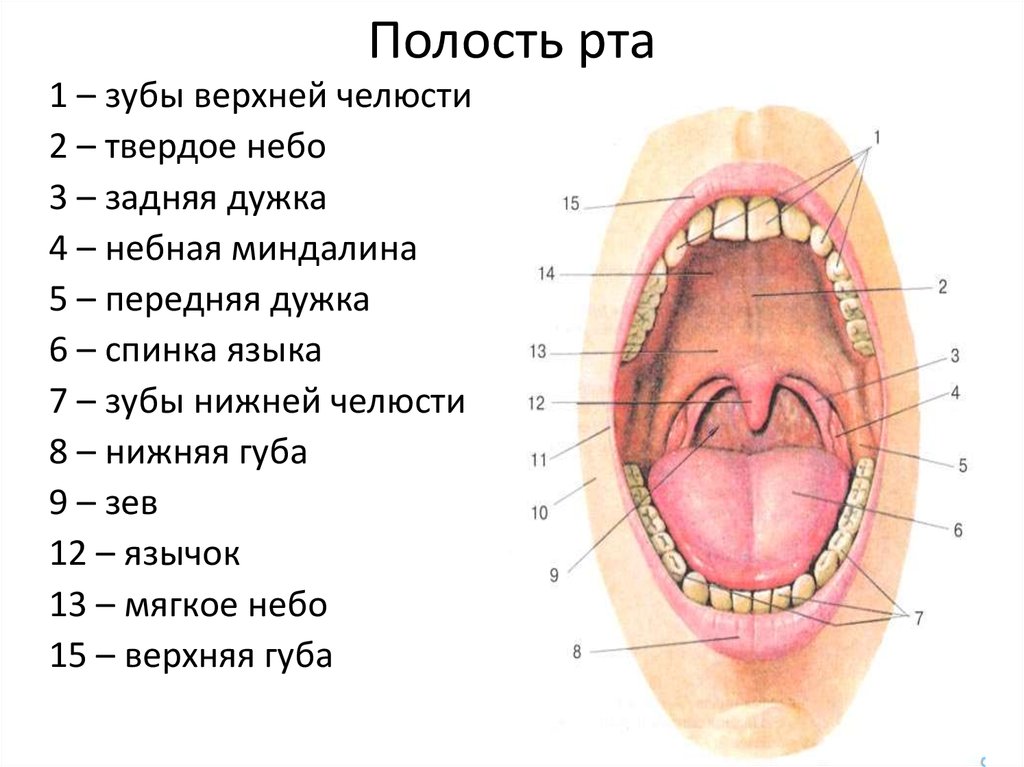
- Места воспаления обрабатывают растворами, настоями на основе природных антисептиков (ромашка, календула). Шалфей уменьшает раздражение, зуд.
- Уменьшить воспаление и ощущения раздражения помогают теплые компрессы. В стакане воды растворяю ч. л. соли. Смоченную в растворе марлю прикладывают к пораженной области на полчаса.
- Лечебные ванны. Дважды в неделю принимаю ванны с морской солью, настоем ромашки. Отвары лаврового листа помогают бороться с аллергией, способствуют выведению токсинов из организма.
- Хороший эффект дает использование домашних скрабов. Для приготовления средства смешивают измельченную яичную скорлупу (ст. л.), соду (2 ч. л.), жидкую сметану (2 ст. л.). Полученный состав наносят на воспаленные места и массируют в течение 5 минут.
Скрабы следует использовать не более двух-трех раз в неделю.
Профилактика появления прыщей на ногах
Полностью избавиться от прыщей невозможно, но можно соблюдать ряд рекомендаций, чтобы предотвратить их появление.
- Соблюдение здоровой диеты. В рационе увеличивают количество продуктов, содержащих витамины А, С, Е, омега-. Ограничивают потребление животного белка. Людям, склонным к аллергии рекомендуется корректировать диету со специалистом.
- Правильная гигиена. Нужно использовать моющие средства с рН близким к коже. При использовании станков для бритья, перед каждой процедурой менять кассету. Хорошо очищать насадку на эпиляторе.
- Стараются не носить обтягивающие брюки, особенно в жаркую погоду. Тренировочный костюм стирают после каждого посещения спортзала.
- Контролировать время прибывания на солнце.
Регулярное посещение дерматолога рекомендуется раз в год.
Заключение
После успешного лечения могут возникнуть прыщи на конечностях, но не стоит отчаиваться. Современные лекарства, совмещенные с народными методами, помогают уменьшить симптомы, предотвратить обострения и избежать осложнений.
6 причин, которые вызывают появление прыщей на попе
Иногда гормоны не являются единственной причиной появления прыщей на ягодицах. Существует 5 наиболее распространенных причин, которые могут вызвать эту проблему.
Существует 5 наиболее распространенных причин, которые могут вызвать эту проблему.
Появление прыщей связано с гормонами, а не с инфекцией. Некоторые фазы цикла, включая период перед менструацией, могут приводить к изменению тканей и структуры волосяных фолликулов, что вызывает закупорку пор и появление прыщей. Андрогены являются основной причиной этого.
Потоотделение. Не исключено, что ты сильно потеешь – в спортзале или общественном транспорте по дороге на работу. Если возможности принять душ нет, то дальше происходит следующее: пот высыхает на поверхности кожи вместе с пылью и грязью – идеальная среда для размножения бактерий!
Сидячий образ жизни может спровоцировать появление прыщей. Для профилактики необходимо делать перерывы, вставать и ходить. Это поможет избежать не только баттна, но и синдрома мертвых ягодиц, который часто встречается у офисных работников.
Редко меняйте нижнее белье. Несмотря на то, что вы думаете, что ваша гигиена в порядке, помните, что несвежее нижнее белье может содержать пот, грязь и бактерии, которые постоянно контактируют с вашим телом, и могут вызвать появление прыщей на вашей заднице.
Одежда слишком тесная может нанести травмы коже и фолликулам волос, если она маленькая по размеру или изготовлена из грубой ткани с грубыми швами. Будьте особенно осторожны с джинсами скинни и легинсами.
Мокрая одежда может спровоцировать появление прыщей на ягодицах, особенно в летние дни. Чтобы этого избежать, не задерживайся в мокром купальнике после купания.
Что делать, чтобы прыщи на ягодицах не появлялись, и как избавиться от тех, которые уже есть?
Если предотвратить причины, то вероятность появления прыщей на ягодицах будет минимальной. Но также важно знать, как бороться с уже возникшей проблемой. Ниже перечислены несколько способов, которые помогут справиться с ней.
Принимайте душ после тренировки, чтобы смыть пот и предотвратить размножение бактерий.
Попробуйте применять средства от прыщей, содержащие бензоил пероксид, они помогут бороться с акне и фолликулитом. Мази, кремы и лосьоны с этим ингредиентом доступны для покупки, но перед использованием лучше проконсультироваться со специалистом.
Важно увлажнять кожу, чтобы избежать ее сухости, которая может привести к появлению прыщей, трещин и других повреждений. Используй увлажняющий лосьон.
Воспользуйся салициловой кислотой. Это один из важных ингредиентов многих средств от прыщей, а если это так, то почему бы не воспользоваться им, чтобы спастись от прыщей на попе?
Будь осторожнее при бритье. Можно выбрать бритву для удаления волос по всему телу, включая ягодицы. Однако нужно делать это правильно: брить волосы по направлению их роста и использовать крем или лосьон для бритья.
Посоветуйтесь с медиком. Если вы сталкиваетесь с болезненными прыщами на ягодицах, которые не могут быть устранены в домашних условиях, лучше обратиться к специалисту, а не лечиться самостоятельно. Если проблема возникает часто, то лучше обратиться к дерматологу или косметологу, который поможет определить причину.
Фото: Getty Images
Причины возникновения прыщей после бритья
Мы часто сталкиваемся с неприятными последствиями бритья – покраснениями и высыпаниями, в поисках идеально гладких частей тела. Это происходит из-за травмирования верхнего слоя эпителия бритвой, что приводит к потере естественной защиты сальных желез и пор.
Это происходит из-за травмирования верхнего слоя эпителия бритвой, что приводит к потере естественной защиты сальных желез и пор.
После бритья на лице могут появляться прыщи по нескольким причинам, часто упоминаемым дерматологами.
- Тупая бритва.Даже самый дорогой станок, который после множества применений затупляется, может повредить кожу. Вместо того, чтобы сбривать волоски одним движением руки, приходится проводить по одному и тому же месту 3-4 раза. В результате такого воздействия кожа начинает зудеть, краснеть и воспаляться.
Бритье в направлении против роста волос является наиболее эффективным методом, но он также увеличивает риск раздражения кожи.
При бритье на бритву накапливаются волоски, себум и микрочастицы кожи. Если этот «биологический мусор» не убрать, то следующее бритье может привести к порезам и инфицированию. Также опасно брить грязную и не очищенную кожу.
Избавление от волос без использования гелей для бритья может вызвать раздражение кожи. Гели улучшают скольжение бритвы и создают защитный слой.
Гели улучшают скольжение бритвы и создают защитный слой.
Не следует пренебрегать средствами после бритья. Косметика, созданная специально для этой цели, не только придает приятный аромат, но и устраняет воспаление, зуд и успокаивает кожу.
Повышенная чувствительность к средствам для бритья может проявляться на коже лица и в интимной зоне. В результате использования определенного типа геля может возникнуть сильная реакция кожи.
Проблема сухой кожи проявляется в зуде и шелушении, поэтому бритье может вызвать еще большее раздражение и покраснение.
При неправильном бритье в обработанной зоне возможно появление:
- зуд;
- покраснение;
- мелкие высыпания или их усиление;
- нагноение отдельных прыщей;
- общий дискомфорт.
Причины появления прыщей на спине
Прыщи возникают из-за закупорки устьев сальных желез себумом, который производится в избытке. У подростков и людей с гормональным дисбалансом увеличивается выработка кожного сала. Прыщи могут появляться на плечах, пояснице, лопатках и между лопатками. Появление прыщей на спине может быть вызвано как внутренними, так и внешними факторами.
Прыщи могут появляться на плечах, пояснице, лопатках и между лопатками. Появление прыщей на спине может быть вызвано как внутренними, так и внешними факторами.
Как избавиться от прыщей на спине?
Определение причины возникновения высыпаний является главным правилом борьбы с акне на спине. Поэтому успех зависит от своевременного обращения к врачу-дерматологу. Если спина обсыпалась, то индивидуальная терапия и комплексный подход помогут решить проблему.
Как убрать следы (шрамы) от прыщей на спине
Различными методами можно избавиться от пятен, оставшихся после прыщей. Между прочим, это можно сделать с помощью пилингов, мезотерапии и лазерной шлифовки. Эти процедуры помогают убрать пигментацию, сгладить кожу и улучшить тон лица.
Ретиноиды, бензоил пероксид и азелаиновая кислота — эффективные средства от следов (шрамов). Маски с лимоном и белой глиной могут осветлить кожу и улучшить микроциркуляцию в домашних условиях.
Гель для ремоделирования рубцов Келокод является эффективным средством. Он заживляет и регенерирует кожные ткани, улучшает газообмен, нормализует кератолитические процессы, уменьшает пигментацию, питает кожу, делает ее мягкой и эластичной. Объем геля — 30 мл.
Он заживляет и регенерирует кожные ткани, улучшает газообмен, нормализует кератолитические процессы, уменьшает пигментацию, питает кожу, делает ее мягкой и эластичной. Объем геля — 30 мл.
Как предотвратить появление прыщей, которые чешутся?
Не поддаваться панике
Если на коже возник новый зудящий прыщик, не стоит пытаться избавиться от него мгновенно, так как это может нанести вред коже. Обычно достаточно сделать глубокий вдох и подождать несколько минут, чтобы зуд и желание почесать лицо прошли.
Что делать, если прыщи уже появились?
Сохранять спокойствие и не расстраиваться — это главное. В стрессовой ситуации мы неосознанно прикасаемся к лицу, чешем мелкие прыщи, что лишь усугубляет раздражение.
Для решения проблемы необходима комплексная терапия, включающая применение местных антибактериальных препаратов, таких как лосьон-раствор Зеркалин® с 1% раствором антибиотика клиндамицина.
Зеркалин® борется с бактериями, которые вызывают прыщи, и уменьшает воспаление, которое приводит к зуду и покраснению.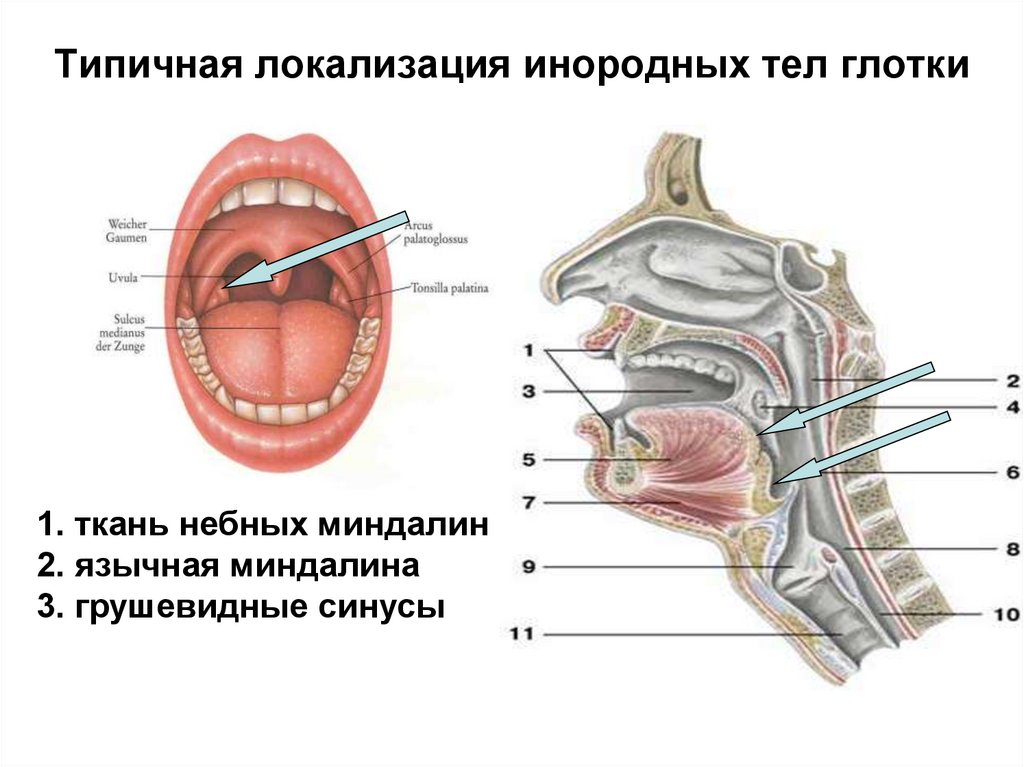
Зеркалин® содержит спиртовую основу, которая облегчает проникновение активных компонентов в кожу и сушит воспалительные элементы акне.
Для достижения лучшего эффекта необходимо следовать плану: использовать препарат дважды в день (утром и вечером) в течение 6-8 недель. Лосьон-раствор наносится на чистую сухую кожу. После умывания лица необходимо промокнуть полотенцем, подождать 20 минут и нанести Зеркалин®. Готово! Если зуд возникнет, помните о цели — когда видите, как кожа улучшается, контролировать себя гораздо проще.
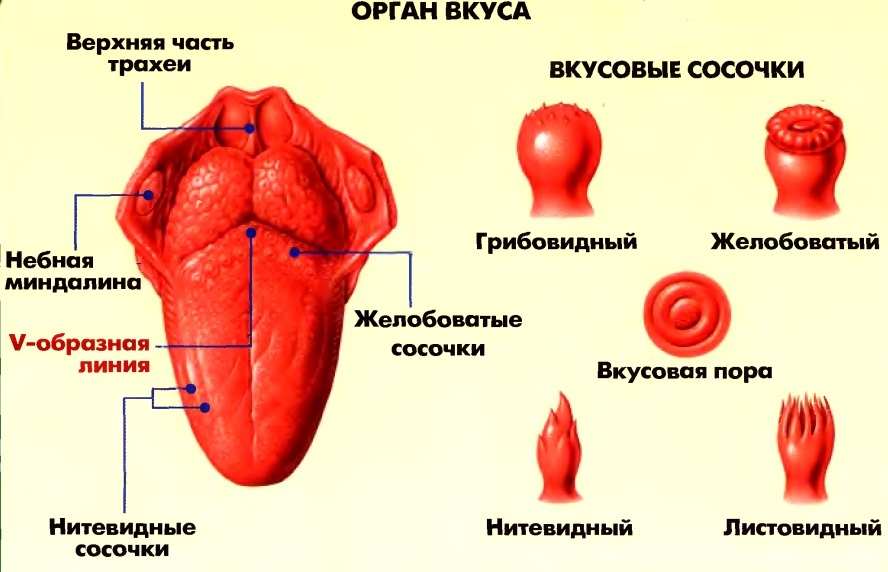
Что вызывает шишки в задней части горла?
اردو میں پڑھیں
Маленькие прыщики или бугорки на задней стенке горла, которые могут выглядеть опухшими, обычно являются признаком раздражения. Эти шишки могут затруднить глотание и могут рассматриваться как индикатор нескольких состояний. В этой статье будут обсуждаться причины, диагностика и лечение этих шишек в горле.
Симптомы
Помимо ощущения раздражения или затруднения при глотании веществ, человек с шишками в задней части горла может испытывать некоторые из следующих симптомов:
• Боль в горле
• Заложенность носа
• Лихорадка или гриппоподобные симптомы
• Аномальные изменения голоса
Причины
Бугорки или прыщи могут быть вызваны несколькими причинами или состояниями:
• Мощеное горло: Это когда ткань в задней части горла воспаляется в ответ на дополнительную слизь в горле, поэтому состояние часто возникает вместе с гриппом. Булыжник легко поддается обработке и не причиняет никакого вреда, кроме небольшого раздражения.
Булыжник легко поддается обработке и не причиняет никакого вреда, кроме небольшого раздражения.
• Фарингит: Фарингит в основном означает боль в горле, и он является причиной 60% случаев, связанных с шишками в задней части горла. Это вызвано вирусными или бактериальными инфекциями, поэтому многие пациенты, страдающие другими заболеваниями, такими как ветряная оспа, также заболевают фарингитом. У детей она встречается гораздо чаще, чем у взрослых, так как у детей более слабая иммунная система, поэтому их организм не в состоянии бороться с бактериями и вирусами.
• Рак: В невероятно редких случаях шишки в задней части горла являются результатом рака, особенно если он распространяется на остальные части тела. Если шишки или опухоль в горле распространяются по всему горлу, то вполне вероятно, что у человека рак.
Диагностика
Врач может провести ряд различных основных тестов для постановки диагноза проблемы:
• Осмотр горла и рта: Сначала врач будет использовать шпатель или депрессор языка, чтобы протолкнуть язык вниз, чтобы осмотреть рот и горло. Это позволит врачу определить цвет и количество бугорков, что поможет установить причину проблемы
Это позволит врачу определить цвет и количество бугорков, что поможет установить причину проблемы
• Анализ крови: Врач может попросить вас сделать анализ крови, если проблема кажется серьезной. Анализ крови обычно помогает врачу определить, какой тип бактерий или вирусов вызывает проблему.
Щелкните здесь для анализа крови
• Посев из горла: Рекомендуется посев из горла после того, как анализ крови подтвердит, какой тип бактерий или вирусов вызывает шишки. Культура из горла может дополнительно указать бактерии или вирусы, вызывающие шишки или прыщи — обычно она выявляет менее распространенные вирусы и бактерии.
Теперь вы можете заказать анализ на посев из горла Онлайн
Результаты
Результаты анализов или диагностики могут определить глубину проблемы:
• Несколько белые шишки: Белые шишки в горла вызваны бактериальными, химическими или (в редких случаях) грибковыми инфекциями.
• Несколько красных шишек: Красные шишки в горле являются признаком вирусных инфекций.
• Красные и белые метки: Сочетание красных и белых бугорков может указывать на оральный герпес, молочницу, острый фарингит или, в некоторых случаях, на рак ротовой полости.
• Большое количество шишек: Значительное количество шишек, независимо от цвета, указывает на то, что человек может страдать серьезной вирусной или бактериальной инфекцией. Это может свидетельствовать о потенциальном раке, так как шишки распространились по всему горлу и рту.
Лечение
В большинстве случаев шишки в задней части горла можно лечить самостоятельно с помощью простых домашних средств. Некоторые методы самолечения включают в себя:
• Полоскание горла теплым лимоном или соленой водой
• Употребление меда
• Прием болеутоляющих средств, таких как ибупрофен, для облегчения боли
Врач может лечить шишки в горле следующими способами:
• Назначать антибиотики, если инфекция кажется бактериальной
9000 2 • Рекомендации по употреблению леденцов от горла (стрепсилс) или леденцов• Рекомендация большого количества воды и горячих напитков
Если проблема более серьезная или является частью более серьезной проблемы со здоровьем, такой как рак или ветряная оспа, то шишки исчезают как только основная проблема будет решена.
В общем, шишки или прыщи в задней части горла обычно вызываются вирусными или бактериальными инфекциями, которые проходят в течение нескольких дней, если за горлом правильно ухаживать. Их можно лечить с помощью нескольких простых методов, таких как употребление меда, воды, горячих напитков, леденцов, леденцов от горла или полоскание горла теплой водой с лимоном или соленой водой. Однако, если шишки в горле остаются в течение длительного периода времени и проявляют признаки роста, вам следует немедленно обратиться к врачу, так как проблема может быть серьезной.
Для врачей : Начать Удаленный мониторинг пациента Практика с помощью Smartclinix
Состояние кожи: A-I — Дерматология и эстетика корпуса
Состояние кожи: A – I
9000 5Главная » Состояние кожи: A-I
Фурункулы
Также известные как кожные абсцессы, фурункулы образуются в результате пореза или разрыва кожи, что приводит к бактериальной инфекции. Они характеризуются как красная болезненная область с болезненным, заполненным гноем центром, который может открыться спонтанно или хирургическим путем. Некоторые фурункулы вызваны вросшими волосами. Другие вызваны закупоркой потовых желез, например, некоторые виды кистозных угрей. Заболеть может любой. Они быстро растут и обычно болезненны, пока не истощатся. Однако, оставленный в покое, фурункул естественным образом достигает головы и лопается, позволяя гною стечь и коже зажить. Люди с ослабленной иммунной системой более восприимчивы к фурункулам, чем население в целом.
Они характеризуются как красная болезненная область с болезненным, заполненным гноем центром, который может открыться спонтанно или хирургическим путем. Некоторые фурункулы вызваны вросшими волосами. Другие вызваны закупоркой потовых желез, например, некоторые виды кистозных угрей. Заболеть может любой. Они быстро растут и обычно болезненны, пока не истощатся. Однако, оставленный в покое, фурункул естественным образом достигает головы и лопается, позволяя гною стечь и коже зажить. Люди с ослабленной иммунной системой более восприимчивы к фурункулам, чем население в целом.
Фурункулы, как правило, возникают на участках тела, имеющих волосы или потовые железы и подвергающихся трению, обычно на лице, шее, подмышках или ягодицах. Существует множество различных типов фурункулов:
Фурункул или карбункул: Эти абсцессы вызываются бактерией Staphylococcus aureus. Фурункул – это единичный фурункул; карбункулы представляют собой глубокие скопления фурункулов, которые чаще всего образуются на задней части шеи, плечах или бедрах.
Копчиковая киста: Инфицированный волосяной фолликул в области ягодиц, вызванный длительным сидением. Пилонидальные кисты почти всегда требуют лечения.
Гидреденит гнойный: Это множественные абсцессы, которые образуются из закупоренных потовых желез в подмышечных впадинах или в паховой области.
Кистозные угри: Эти фурункулы располагаются глубже в ткани кожи, чем более поверхностные формы акне. Обычно это происходит среди подростков.
Фурункулы хорошо лечатся домашними средствами. Чтобы ускорить заживление, прикладывайте к фурункулу тепло в виде горячих ванночек или компрессов. Держите область в чистоте, нанесите безрецептурную мазь с антибиотиком, а затем накройте марлей. Не прокалывайте и не сдавливайте фурункул, потому что это может привести к дальнейшему инфицированию. Если фурункул не проходит в течение двух недель, сопровождается лихорадкой или вызывает болезненные ощущения, обратитесь к дерматологу. Врач очистит, проколет и дренирует фурункул и назначит антибиотик для облегчения инфекции.
Врач очистит, проколет и дренирует фурункул и назначит антибиотик для облегчения инфекции.
Кандидоз — это медицинский термин, обозначающий дрожжевые инфекции в организме. Существует три формы кандидоза, которые относятся конкретно к коже:
Оральный кандидоз (оральный кандидоз): Эта инфекция характеризуется кружевными белыми пятнами поверх покрасневших участков, которые появляются на языке, горле или в других частях тела. рот. Обычно это сопровождается лихорадкой, коликами или диареей. Оральная молочница может быть болезненной и приводить к неприятному ощущению жжения во рту. Люди, страдающие диабетом, с подавленной иммунной системой, пациенты, проходящие лечение антибиотиками или химиотерапией, а также те, кто носит зубные протезы, более восприимчивы к этой инфекции. Особенно важно поймать его на ранней стадии у младенцев и детей. Из-за дискомфорта, вызванного стоматитом, они могут перестать есть и/или пить.
Опрелости: Кандидоз размножается в теплой влажной среде и в естественных складках кожи. Некоторые опрелости являются бактериальными, но многие из них вызваны грибковыми инфекциями. Для лечения опрелостей используйте безрецептурные порошки и мази, противогрибковые кремы и лосьоны. Планируйте частую смену подгузников, чтобы дать коже возможность регулярно подвергаться воздействию воздуха. Если опрелости не проходят через 7-10 дней, обратитесь к дерматологу.
Некоторые опрелости являются бактериальными, но многие из них вызваны грибковыми инфекциями. Для лечения опрелостей используйте безрецептурные порошки и мази, противогрибковые кремы и лосьоны. Планируйте частую смену подгузников, чтобы дать коже возможность регулярно подвергаться воздействию воздуха. Если опрелости не проходят через 7-10 дней, обратитесь к дерматологу.
Кандидальное опрелости: Эта дрожжевая инфекция возникает во влажных перекрывающихся складках кожи, таких как области внутренней поверхности бедер, подмышек, под грудью, ниже живота, за ушами и в перепонках между пальцами рук и ног. Чаще встречается у людей с избыточным весом. Он характеризуется красной, сырой кожей, окруженной шелушением и, в некоторых случаях, поражениями, которые зудят, сочатся или болят. Кандидозное опрелости лечат лечебными кремами для местного применения.
Целлюлит
Целлюлит – это распространенная бактериальная кожная инфекция, вызываемая бактериями Staphylococcus или Streptococcus. Обе эти бактерии естественным образом встречаются на коже. Разрыв или порез на коже приводит к проникновению бактерий в организм, что приводит к активной инфекции. Целлюлит чаще всего возникает из:
Обе эти бактерии естественным образом встречаются на коже. Разрыв или порез на коже приводит к проникновению бактерий в организм, что приводит к активной инфекции. Целлюлит чаще всего возникает из:
- Растрескивание или шелушение кожи между пальцами ног
- Укусы или укусы насекомых
- Порез, разрыв или травма кожи
Целлюлит проявляется в виде опухшего красного участка кожи, нежного и горячего на ощупь. Симптомы включают озноб, лихорадку, мышечную боль, утомляемость, боль или чувствительность в области кожной сыпи или воспалений. Покраснение увеличивается по мере распространения инфекции. Обычно он возникает внезапно и быстро распространяется. Целлюлит может возникнуть на любом участке тела, но обычно появляется на лице или ногах. Обязательно обратитесь к дерматологу, как только заметите эти симптомы, чтобы начать эффективное лечение.
Чтобы предотвратить целлюлит, обязательно промойте все порезы или трещины на коже водой с мылом и накройте рану повязкой, пока она не затянется. Следите за покраснением, болезненностью, выделениями или болью, так как это признаки инфекции.
Следите за покраснением, болезненностью, выделениями или болью, так как это признаки инфекции.
Ветряная оспа (Herpes Varicella Zoster)
Ветряная оспа является распространенным заболеванием, особенно среди детей. Он характеризуется зудящими красными пятнами или волдырями по всему телу. Ветряная оспа вызывается вирусом Herpes Varicella Zoster. Он очень заразен, но в большинстве случаев не опасен.
Ветряная оспа может передаваться за два-три дня до появления сыпи, пока волдыри не покроются коркой. Он распространяется от контакта с инфицированными людьми, которые кашляют, чихают, делятся едой или напитками, или при прикосновении к волдырям. Часто сопровождается головной болью, болью в горле и, возможно, лихорадкой. Инкубационный период (от заражения до появления первых симптомов) составляет от 14 до 16 дней. Когда волдыри покрываются коркой, они перестают быть заразными, и ребенок может вернуться к нормальной деятельности. Обычно это занимает около 10 дней после появления первых симптомов.
Важно не расчесывать волдыри, так как это может замедлить процесс заживления и привести к образованию рубцов. Расчесывание также может привести к другой инфекции. Чтобы облегчить зуд, примите прохладную ванну. Ребенку следует соблюдать постельный режим и принимать безрецептурные анальгетики для снижения температуры. Более серьезные случаи обычно наблюдаются у людей с другими хроническими проблемами со здоровьем.
Хотя около четырех миллионов детей ежегодно заболевают ветряной оспой, ее можно предотвратить с помощью вакцины. Дети должны получить две дозы вакцины — первую в возрасте от 12 до 15 месяцев, а вторую — в возрасте от четырех до шести лет. Невакцинированных детей старшего возраста можно эффективно лечить двумя наверстывающими дозами. Взрослые, никогда не болевшие этим заболеванием, также должны быть вакцинированы.
Рожистое воспаление
Особый тип кожной инфекции (целлюлит), характеризующийся образованием волдырей; кожа красная, опухшая, теплая и/или болезненная на ощупь; или поражениями с приподнятыми краями, которые чаще всего появляются на лице или ногах. Он также проявляется язвами на щеках и переносице. Это обычно вызывается бактериями Streptococcus и встречается как у взрослых, так и у детей.
Он также проявляется язвами на щеках и переносице. Это обычно вызывается бактериями Streptococcus и встречается как у взрослых, так и у детей.
Рожа требует лечения, поэтому вам следует обратиться к дерматологу, как только вы подозреваете, что у вас может быть эта инфекция. Обычно назначают антибиотики (обычно пенициллин). В тяжелых случаях пациенту может потребоваться введение антибиотиков внутривенно.
Фолликулит
Фолликулит — это воспаление одного или нескольких волосяных фолликулов. Проявляется в виде сыпи или белых прыщей или пустул возле волосяного фолликула. Это может произойти на любом участке тела, но обычно поражает волосистые области, такие как шея или пах. Фолликулы могут быть повреждены в результате многократного трения (например, при трении слишком тесной одежды) или закупорки волосяного фолликула (например, при бритье). В большинстве случаев фолликулы инфицируются бактериями стафилококка.
Существует два типа фолликулита:
Поверхностный фолликулит: Поражает верхнюю часть волосяного фолликула и может вызывать покраснение, воспаление кожи, небольшие скопления красных бугорков, волдыри, которые вскрываются и покрываются коркой, и/или зуд и нежность. Когда инфекция возникает в мужских бородах, это называется зудом парикмахера. Когда это вызвано грибковой инфекцией, оно известно как Tinea Barbae (стригущий лишай).
Когда инфекция возникает в мужских бородах, это называется зудом парикмахера. Когда это вызвано грибковой инфекцией, оно известно как Tinea Barbae (стригущий лишай).
Глубокий фолликулит: Поражает весь фолликул от его самых глубоких частей под кожей до поверхности кожи. Эта менее распространенная форма фолликулита наблюдается у людей, которые проходят лечение антибиотиками от хронических угрей, у людей с ВИЧ или у людей с фурункулами и карбункулами.
Как правило, фолликулит лечат противогрибковыми препаратами.
Гранулема
Гранулема — это общий термин, обозначающий небольшой узелок. Это может быть любой тип узла, от доброкачественного до злокачественного. Гранулемы возникают по всему телу. Два типа гранулемы особенно характерны для кожи:
Пиогенная гранулема: Маленькие красноватые бугорки на коже, склонные к кровотечениям. Это вызвано повреждением кожи. Чаще всего встречается на руках, руках и лице. В некоторых случаях узелки самопроизвольно исчезают. Чаще поражения необходимо удалять хирургическим путем. В результате этих процедур могут остаться шрамы.
Чаще поражения необходимо удалять хирургическим путем. В результате этих процедур могут остаться шрамы.
Кольцевидная гранулема: Этот тип узла может возникнуть у любого человека, но чаще встречается у детей и молодых людей. Для него характерно кольцевидное поражение, круглое и твердое; красная, белая или пурпурная кожа вокруг прозрачного кратера нормальной кожи. Он может появляться индивидуально или в группах. Чаще всего он появляется на ладонях и стопах, локтях и коленях. У большинства людей других симптомов нет, но у некоторых может возникнуть зуд в месте поражения. Кольцевидная гранулема может рассасываться сама по себе и может со временем исчезнуть или не исчезнуть без лечения. Однако, если заболевание широко распространено или нежелательно с эстетической точки зрения, дерматолог может назначить стероидный крем или ввести стероиды непосредственно под поверхность кожи, чтобы ускорить заживление. Другим успешным методом лечения является ПУВА, при котором дается лекарство под названием псорален, а затем область подвергается воздействию ультрафиолетового света.
Головные вши
Головные вши — это мелкие паразитические насекомые, которые размножаются в человеческих волосах, питаясь небольшим количеством крови с кожи головы. По оценкам, в США ежегодно происходит от шести до 12 миллионов заражений. Это особенно распространено среди детей дошкольного и младшего школьного возраста. Головные вши не переносят никаких заболеваний, но они очень заразны и могут сильно чесаться. Они характеризуются сочетанием небольших красных бугорков и крошечных белых пятнышек (также известных как яйца или гниды) на нижней части волос ближе всего к коже (менее четверти дюйма от кожи головы).
Вши видны невооруженным глазом. Яйца выглядят как желтые, коричневые или коричневые точки на волоске. Живые вши также могут ползать по коже головы. Когда яйца вылупляются, они становятся нимфами (детскими вшами). Нимфы вырастают до взрослых вшей в течение одной или двух недель после вылупления. Взрослая вошь размером с кунжутное семя. Вши питаются кровью с кожи головы несколько раз в день. Они также могут выжить до двух дней вне кожи головы.
Они также могут выжить до двух дней вне кожи головы.
Головные вши передаются при контакте головы к голове; путем обмена одеждой, постельным бельем, расческами, щетками, головными уборами и другими предметами личного пользования; или лежа на мягкой мебели или кроватях зараженного человека. Вы можете определить, есть ли у вашего ребенка головные вши, разделив волосы ребенка и осмотрев гниды или вшей, особенно вокруг ушей и на затылке. Если у одного члена вашей семьи диагностированы вши, вам необходимо проверить каждого члена той же семьи.
Лекарственные средства от вшей включают шампуни, ополаскиватели и лосьоны, убивающие вшей. Многие из них продаются без рецепта, но для более тяжелых случаев доступны лекарства, отпускаемые по рецепту. Важно использовать эти препараты точно по инструкции и в течение полного курса лечения для устранения вшей. Не используйте крем-ополаскиватель, кондиционер или комбинированный шампунь и кондиционер для волос перед обработкой от вшей. Вы также не должны мыть голову в течение одного или двух дней после применения лечения. После применения медикаментозного лечения используйте специальную расческу, чтобы вычесать гниды на коже головы. Повторите всю обработку через семь-десять дней после первоначальной обработки, чтобы избавиться от вновь вылупившихся вшей. Обратите внимание, что нельзя обрабатывать человека более трех раз каким-либо отдельным препаратом от вшей.
После применения медикаментозного лечения используйте специальную расческу, чтобы вычесать гниды на коже головы. Повторите всю обработку через семь-десять дней после первоначальной обработки, чтобы избавиться от вновь вылупившихся вшей. Обратите внимание, что нельзя обрабатывать человека более трех раз каким-либо отдельным препаратом от вшей.
Чтобы избавиться от вшей, вам также необходимо:
- Постирать все постельное белье и одежду зараженного человека в очень горячей воде.
- Сухая чистка одежды, которую нельзя стирать в машине.
- Вакуумная обивка дома и автомобиля.
- Любые предметы, такие как мягкие игрушки, которые нельзя стирать в машине, можно поместить в герметичный пакет и хранить в течение двух недель. Вши не могут прожить так долго без еды.
- Замочите расчески, щетки, ободки и другие аксессуары для волос в медицинском спирте или лечебном шампуне не менее чем на один час или выбросьте их.
Если у вашего ребенка все еще есть вши после двух недель приема безрецептурных лекарственных средств, обратитесь к дерматологу для более эффективного лечения.
Вирус простого герпеса
Простой герпес — это группа вирусных инфекций, вызывающих язвы во рту (оральный герпес) или на гениталиях (генитальный герпес). Существует два типа вируса простого герпеса:
Вирус простого герпеса Тип 1 — это наиболее распространенная форма герпеса, поражающая большинство людей хотя бы один раз в детстве. Он передается от человека к человеку через контакт со слюной. Он отвечает за образование герпеса (волдырей) и язв вокруг рта и губ. Это также может вызвать увеличение лимфатических узлов на шее. Как правило, этот тип герпеса не требует лечения; однако доступны пероральные препараты для лечения. Он исчезнет сам по себе через семь-десять дней.
Вирус простого герпеса типа 2 передается половым путем либо через половые органы, либо через рот. Примерно каждый пятый взрослый в США имеет эту форму вируса герпеса, хотя многие люди не знают, что он у них есть. Инфекция характеризуется язвами, которые выглядят как маленькие прыщики или волдыри, которые быстро лопаются и сочится жидкость. Затем следует период образования корок и струпьев, пока поражения окончательно не заживут, что может занять до четырех недель. Инфекция распространяется на участки кожи, контактирующие с выделениями из волдырей. Поражения чаще всего появляются на влагалище, вульве, половом члене, мошонке, яичках, бедрах или ягодицах. Они могут сопровождаться лихорадкой, опухшими железами, головной болью или болезненным мочеиспусканием. Многие люди с генитальным герпесом испытывают ощущения зуда, покалывания, жжения или боли в областях, где будут развиваться поражения.
Затем следует период образования корок и струпьев, пока поражения окончательно не заживут, что может занять до четырех недель. Инфекция распространяется на участки кожи, контактирующие с выделениями из волдырей. Поражения чаще всего появляются на влагалище, вульве, половом члене, мошонке, яичках, бедрах или ягодицах. Они могут сопровождаться лихорадкой, опухшими железами, головной болью или болезненным мочеиспусканием. Многие люди с генитальным герпесом испытывают ощущения зуда, покалывания, жжения или боли в областях, где будут развиваться поражения.
Генитальный герпес диагностируется с помощью анализа вирусной культуры пузырчатой жидкости из очага поражения и анализа крови. Нет никакого известного лечения. Лечение предназначено для уменьшения боли и ускорения заживления и включает противовирусные препараты. Людям с более тяжелыми, длительными или частыми вспышками дерматолог может назначить более сильный противовирусный препарат.
В среднем у взрослых с генитальным герпесом бывает около четырех или пяти вспышек в год. Первая вспышка обычно самая серьезная, и в первый год возникает больше вспышек, чем в любой последующий год. Как правило, симптомы начинают проявляться примерно через две недели после заражения. Вирус укореняется в нервных клетках, бездействуя до тех пор, пока не появится снова с новой вспышкой. Известно, что вспышки вызваны стрессом, болезнью или чрезмерным солнечным светом. Людям с генитальным герпесом важно избегать половых контактов во время активной вспышки, чтобы снизить риск передачи инфекции половому партнеру. Однако вирус простого герпеса 2 типа может передаваться за несколько дней до появления каких-либо высыпаний. Вот почему людям с этой инфекцией рекомендуется практиковать безопасный секс и постоянно использовать презервативы.
Первая вспышка обычно самая серьезная, и в первый год возникает больше вспышек, чем в любой последующий год. Как правило, симптомы начинают проявляться примерно через две недели после заражения. Вирус укореняется в нервных клетках, бездействуя до тех пор, пока не появится снова с новой вспышкой. Известно, что вспышки вызваны стрессом, болезнью или чрезмерным солнечным светом. Людям с генитальным герпесом важно избегать половых контактов во время активной вспышки, чтобы снизить риск передачи инфекции половому партнеру. Однако вирус простого герпеса 2 типа может передаваться за несколько дней до появления каких-либо высыпаний. Вот почему людям с этой инфекцией рекомендуется практиковать безопасный секс и постоянно использовать презервативы.
Гнойный гидраденит
Считающийся тяжелой формой акне, гнойный гидраденит представляет собой хроническое кожное воспаление, которое обычно возникает глубоко в коже в областях тела с потовыми железами, таких как пах или подмышки. Для него характерно сочетание угрей и красных поражений, которые вскрываются и выделяют гной, что может вызывать зуд или потливость. По мере того, как красные шишки увеличиваются в размерах, они могут становиться более болезненными.
По мере того, как красные шишки увеличиваются в размерах, они могут становиться более болезненными.
Гнойный гидраденит возникает, когда сальные железы и волосяные фолликулы закупориваются жидкостью потовых желез, мертвыми клетками кожи и другими элементами, обнаруженными в волосяных фолликулах. Эти вещества захватываются и выталкиваются в окружающие ткани. Разрыв или порез кожи позволяет бактериям проникнуть в эту область и вызвать воспаление.
Лечение зависит от тяжести состояния. В легких случаях хорошо работают домашние средства, такие как теплые компрессы и регулярное мытье антибактериальным мылом. В более сложных случаях для лечения инфекции могут потребоваться местные или пероральные антибиотики. Ваш дерматолог может также назначить пероральные ретиноиды, чтобы сальные железы не закупорили волосяной фолликул; нестероидные противовоспалительные препараты для снятия боли и отека; и кортикостероиды.
Крапивница (крапивница)
Крапивница характеризуется зудящими, красными, возвышающимися волдырями (также известными как волдыри) на поверхности кожи, которые могут распространяться или соединяться друг с другом, образуя более крупные области возвышающихся поражений. Они обычно вызываются воздействием аллергена или химического раздражителя. Они имеют тенденцию появляться внезапно и часто так же внезапно исчезают.
Они обычно вызываются воздействием аллергена или химического раздражителя. Они имеют тенденцию появляться внезапно и часто так же внезапно исчезают.
Крапивница обычно является аллергической реакцией на продукты питания, лекарства или животных. Они также могут быть вызваны воздействием солнца, стрессом, чрезмерным потоотделением или другими более серьезными заболеваниями, такими как волчанка. Любой человек может заболеть крапивницей. Они безвредны и не заразны. Крапивница может зудеть, гореть или жалить. Они редко нуждаются в медицинской помощи, поскольку имеют тенденцию исчезать сами по себе. Однако в стойких случаях ваш дерматолог может назначить антигистаминные препараты или пероральные кортикостероиды. Лучший способ предотвратить крапивницу — прекратить воздействие аллергического раздражителя.
Крапивница, длящаяся более шести недель, известна как хроническая крапивница или, если имеется отек под поверхностью кожи, ангионевротический отек. Причины ангионевротического отека неизвестны, но он может поражать внутренние органы и поэтому требует медицинской помощи.
Импетиго
Импетиго — это распространенная кожная инфекция, обычно встречающаяся у детей и младенцев. Он характеризуется наличием одиночных или множественных пузырей, наполненных гноем, которые легко лопаются и оставляют красноватую сырую основу и/или корку медового цвета. У большинства детей импетиго сначала появляется возле носа, а затем через расчесы распространяется на другие части лица, руки или ноги. Волдыри, как правило, зудят.
Существуют три формы импетиго:
Обычное импетиго: Вызывается стрептококковыми микробами. Он выглядит как красные язвы, которые быстро лопаются, выделяя жидкость, а затем образуют корку медового цвета. Это в первую очередь влияет на детей от младенчества до двухлетнего возраста.
Луковичное импетиго: Выглядит как заполненные жидкостью пузырьки, вызванные стафилококковыми микробами. Эта заразная инфекция переносится жидкостью, которая сочится из волдырей.
Эктима: Более серьезная форма импетиго, проникающая во второй слой кожи (дерму). Он характеризуется язвами, которые болезненны и/или заполнены жидкостью или гноем. Эти поражения чаще всего появляются на ногах или ступнях. Язвы вскрываются и покрываются твердой желто-серой коркой. Это также может вызвать опухание лимфатических узлов в пораженной области.
Он характеризуется язвами, которые болезненны и/или заполнены жидкостью или гноем. Эти поражения чаще всего появляются на ногах или ступнях. Язвы вскрываются и покрываются твердой желто-серой коркой. Это также может вызвать опухание лимфатических узлов в пораженной области.
Импетиго обычно лечат семи-десятидневным курсом пероральных и/или местных антибиотиков. Язвы, как правило, заживают медленно, поэтому важно пройти полный курс лечения. Обратите внимание, что безрецептурные местные антибиотики (например, неоспорин) неэффективны для лечения импетиго.
Интертриго
Интертриго — это воспаление кожи, возникающее в теплых влажных складках тела, где две поверхности кожи трутся друг о друга. Чаще всего он появляется на внутренней поверхности бедер, в подмышечных впадинах, в паху, в складках на задней части шеи, в нижней части груди у женщин и ниже живота у тучных людей. Это может быть вызвано бактериальной, дрожжевой или грибковой инфекцией. Симптомы включают красновато-коричневую сыпь, которая выглядит сырой и может сочиться или чесаться.
