Бляшки на коже — причины появления, при каких заболеваниях возникает, диагностика и способы лечения
- ИНВИТРО
- Библиотека
- Симптомы
- Бляшки на коже
Грибок
Аллергия
Псориаз
Кератома
Микоз
Невус
Меланома
9994 16 Ноября
Бляшки на коже: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Определение
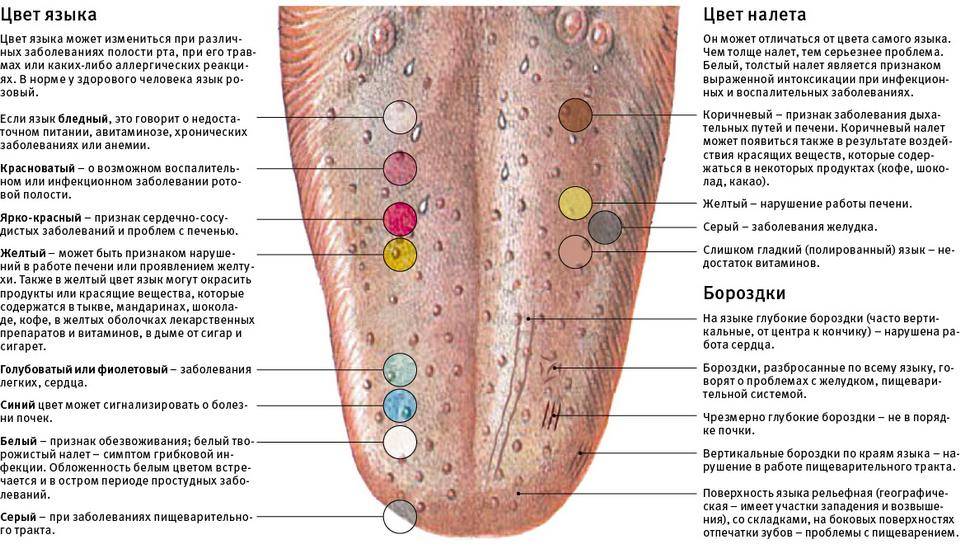
Бляшка – это патологический элемент с четкими краями, который возвышается над поверхностью кожи или сливается с ней, размером более 5 мм.
В дерматологии выделяют множество разновидностей бляшек — около 70 болезней протекают с образованием этих элементов, что делает бляшку одним из самых часто встречающихся высыпаний.
Разновидности бляшек
По форме бляшки бывают круглыми, овальными и неправильной формы. Со временем форма, поверхность и внешний вид этого элемента могут изменяться.
По причине возникновения бляшки могут быть как проявлением заболеваний кожи, так и симптомом болезней внутренних органов и систем (аутоиммунные реакции, болезни печени, онкологические процессы, аллергические реакции).
Бляшки бывают сухими, гладкими, красными, коричневыми, серо-белыми и пр.
Возможные причины появления бляшек
Сухие бляшки на коже у взрослых могут быть проявлением следующих заболеваний:
- Грибковое поражение кожи, сопровождающееся бляшками с выраженным зудом.

- Аллергические реакции характеризуются появлением на коже гладких сухих бляшек, пятен розового цвета, волдырей, которые сильно зудят и доставляют выраженный дискомфорт. Могут развиваться как при контакте кожи с аллергеном, так и при попадании его на слизистые (например, при крапивнице, поллинозе, пищевой и контактной аллергии).
- Псориаз – хроническое неинфекционное заболевание кожи, при котором образуются шелушащиеся сухие бляшки на локтях, коленях, волосистой части головы, склонные к слиянию и сопровождающиеся слабовыраженным зудом.
- Сухие бляшки формируются на коже, если она длительное время подвергается стрессовым воздействиям с потерей своих защитных функций.
- Заболевания пищеварительного тракта, сопровождающиеся синдромом мальабсорбции (нарушением всасывания витаминов и микроэлементов в тонкой кишке), хронические заболевания печени и других органов, при которых в дерме накапливаются вещества, в норме в ней не присутствующие, также ведут к появлению сухих бляшек.
- Солнечная кератома – предраковое состояние, для которого характерно наличие на коже множества светло-сероватых бляшек.
Появление на коже красных бляшек говорит об их хорошем кровоснабжении. Возможными причинами такого состояния могут быть следующие нозологии:
- Лекарственная токсидермия – аллергическая реакция, сопровождающаяся появлением на коже элементов в виде бляшек. В тяжелых случаях может развиться синдром Лайелла или Стивенса–Джонсона — токсического эпидермального некролиза.
- Дерматит Дюринга (герпетиформный) – хроническое заболевание кожи без установленной этиологии, для которого характерно рецидивирующее появление на коже сыпи различной морфологии, сопровождающейся сильным кожным зудом и жжением.
- Грибовидный микоз – первичная Т-клеточная лимфома кожи, злокачественное лимфоидное поражение, в первую очередь кожи. На коже появляются чешущиеся красные бляшки, напоминающие экзему.
 На начальных стадиях хорошо поддаются лечению гормональными мазями, однако само заболевание требует более сложной терапии.
На начальных стадиях хорошо поддаются лечению гормональными мазями, однако само заболевание требует более сложной терапии.
- У детей появление красных пятен и бляшек на коже чаще всего связано с аллергической реакцией на пищевые продукты.
Коричневые бляшки возникают в тех случаях, когда в пораженном участке дермы откладывается меланин, что и обуславливает коричневый (темный) цвет. Возможными причинами могут быть следующие заболевания:
- Невус Беккера – аномалия развития дермы, когда на коже появляются темные бляшки с неровной поверхностью, на которых со временем могут начать расти волосы.
- Пигментный невус – «родимое пятно», может возвышаться над кожей, имеет коричневую или темную окраску.
- Меланома – самая злокачественная опухоль кожи, характеризующаяся стремительным метастазированием. Развивается преимущественно из невусов и родинок. При изменении характера поверхности, границ родинки, увеличении ее размеров, появлении кровоточивости необходимо незамедлительно обратиться к дерматологу или онкологу для исключения развития меланомы.

- Базальноклеточный рак кожи чаще локализуется на голове, лице, шее, не метастазирует, характеризуется медленным ростом.
- Сенильная кератома встречается у людей пожилого возраста, развивается, вероятнее всего, из-за недостатка витаминов, обилия потребляемых животных жиров, чувствительности кожи к ультрафиолету вследствие нарушения ее защитных функций. Типичная локализация – лицо, шея, открытые участки тела.
- Себорейная кератома – желтоватая бляшка на коже, которая со временем трансформируется в темно-коричневый нарост, который склонен шелушиться, сильно зудеть, покрываться трещинами, кровоточить и может служить входными воротами для инфекции.
К каким врачам обращаться
При образовании на коже бляшек необходимо обратиться к дерматологу для установления причин появления данного элемента сыпи.
Диагностика и обследования при появлении бляшек
Для диагностики грибкового поражения кожи используется соскоб с пораженного участка для последующего микроскопического изучения.
Развитие аллергической реакции требует обращения за медицинской помощью для выявления аллергена, назначения антигистаминных, иногда – гормональных препаратов. В клинических случаях аллергии наряду с кожными пробами проводят анализы с использованием различных наборов распространенных аллергенов и триггеров: панель на респираторные аллергены, на пищевые аллергены и на их сочетание.
5 515 руб
В корзину
Панель пищевые аллергены (Food Panel), IgE
Панель пищевые аллергены: фундук, арахис, грецкий орех, миндальный орех, коровье молоко, яичный белок, яичный …
До 5 рабочих дней
Доступно с выездом на дом
5 515 руб
В корзину
5 515 руб
В корзину
При псориазе обращение к дерматологу и ревматологу поможет снизить выраженность проявлений заболевания, если назначена соответствующая терапия. Для диагноза обычно достаточно осмотра, определения, настолько характерны кожные проявления псориаза, но при необходимости проводится дифференциальная диагностика, включающая клинический анализ крови, кал на наличие яиц глистов и простейших и гистологическое исследование кожи.
Для диагноза обычно достаточно осмотра, определения, настолько характерны кожные проявления псориаза, но при необходимости проводится дифференциальная диагностика, включающая клинический анализ крови, кал на наличие яиц глистов и простейших и гистологическое исследование кожи.
Клинический анализ крови: общий анализ, лейкоформула, СОЭ (с микроскопией мазка крови при наличии патологических сдвигов)
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий …
До 1 рабочего дня
Доступно с выездом на дом
810 руб
В корзину
Анализ кала на яйца гельминтов (яйца глистов, helminth eggs)
Есть ограничения по дням взятия проб в медицинских офисах и приема проб самостоятельно собранных для данного исследования (кал, моча и др. ).
Рекомендуем уточнить и…
).
Рекомендуем уточнить и…
До 1 рабочего дня
Доступно с выездом на дом
570 руб
В корзину
Анализ кала на простейшие (PRO stool)
Есть ограничения по дням взятия проб в медицинских офисах и приема проб самостоятельно собранных для данного исследования (кал, моча и др.). Рекомендуем уточнить и…
До 1 рабочего дня
Доступно с выездом на дом
570 руб
В корзину
Гистологическое исследование биопсийного материала и материала, полученного при хирургических вмешательствах (эндоскопического материала; тканей женской половой системы; кожи, мягких тканей; кроветворной и лимфоидной ткани; костно-хрящевой ткани)
Взятие биоматериала оплачивается отдельно. Согласно требованиям п. 17 Правил проведения патолого-анатомических исследований, утв. Приказом Минздрава Росс…
Согласно требованиям п. 17 Правил проведения патолого-анатомических исследований, утв. Приказом Минздрава Росс…
До 5 рабочих дней
Доступно с выездом на дом
2 880 руб
В корзину
Заболевания желудка и кишечника также могут привести к появлению бляшек на коже. Для выявления патологии органов желудочно-кишечного тракта достаточно обратиться к терапевту или гастроэнтерологу, провести ряд эндоскопических обследований (гастроскопию, а при необходимости и колоноскопию), УЗИ органов брюшной полости, выполнить некоторые скрининговые анализы крови на болезни печени, кишечника, желудка.
Гастроскопия
Исследование слизистой оболочки верхнего отдела желудочно-кишечного тракта с возможностью выполнения биопсии или эндоскопического удаления небольших патологич. ..
..
4 490 руб Записаться
Колоноскопия
Эндоскопическое исследование толстого кишечника для поиска участков патологии, проведения биопсии и удаления небольших полипов и опухолей.
6 390 руб Записаться
Комплексное УЗ обследование органов брюшной полости (печень, желчный пузырь, поджелудочная железа, селезёнка)
Сканирование внутренних органов брюшной полости для оценки его функционального состояния и наличия патологии.
3 090 руб Записаться
Обследование печени: скрининг (Liver function tests: screening)
До 1 рабочего дня
Доступно с выездом на дом
1 935 руб
В корзину
Диагностика целиакии: непереносимость белка злаковых (глютена)
До 8 рабочих дней
Доступно с выездом на дом
7 520 руб
В корзину
Гастропанель
До 9 рабочих дней
Доступно с выездом на дом
4 760 руб
В корзину
Для уточнения диагноза «кератома» проводят биопсию кожи и выполняют соскоб эпителия с последующим микроскопическим и гистохимическим исследованием.
Гистологическое исследование биопсийного материала и материала, полученного при хирургических вмешательствах (эндоскопического материала; тканей женской половой системы; кожи, мягких тканей; кроветворной и лимфоидной ткани; костно-хрящевой ткани)
Взятие биоматериала оплачивается отдельно. Согласно требованиям п. 17 Правил проведения патолого-анатомических исследований, утв. Приказом Минздрава Росс…
До 5 рабочих дней
Доступно с выездом на дом
2 880 руб
В корзину
Исследование соскобов и отпечатков опухолей и опухолеподобных образований
Материал для исследования. Отпечатки и соскобы получают с патологических очагов кожи и слизистых оболочек (кроме шейки матки и цервикального канала). К тесту относ…
К тесту относ…
До 2 рабочих дней
Доступно с выездом на дом
1 030 руб
В корзину
При выявлении в соскобах или при биопсии атипичных клеток необходимо незамедлительно обратиться к онкологу.
При появлении на коже ксантом рекомендовано обратиться к кардиологу, сдать анализы крови на липидный профиль и уровень глюкозы крови, провести скрининг сахарного диабета.
Липидный профиль: скрининг
До 1 рабочего дня
Доступно с выездом на дом
1 355 руб
В корзину
Глюкоза (в крови) (Glucose)
Материал для исследования
Сыворотка или плазма крови. Если нет возможности центрифугировать пробу через 30 минут после взятия для отделения сыворотки/плазм…
Если нет возможности центрифугировать пробу через 30 минут после взятия для отделения сыворотки/плазм…
До 1 рабочего дня
Доступно с выездом на дом
335 руб
В корзину
Контроль диабета: расширенный
До 1 рабочего дня
Доступно с выездом на дом
5 820 руб
В корзину
Что делать при появлении бляшек на коже?
Любые вновь появившиеся новообразования следует показать дерматологу.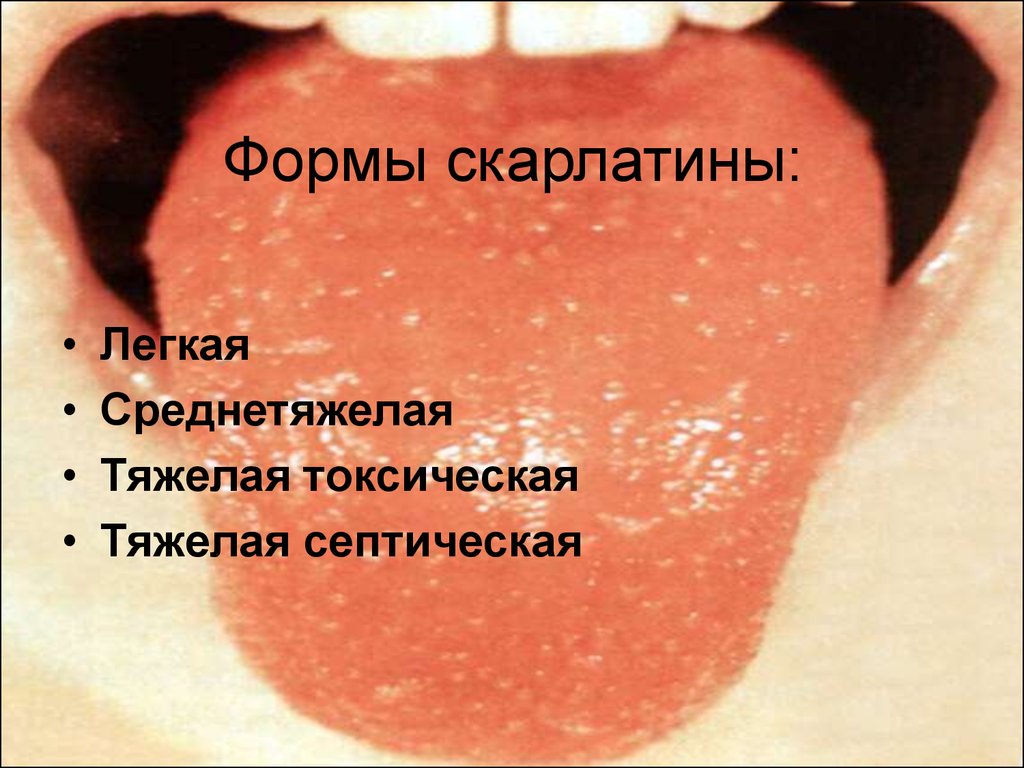 Их косметическое удаление без предварительной консультации специалиста чревато серьезными последствиями.
Их косметическое удаление без предварительной консультации специалиста чревато серьезными последствиями.
Кроме того, существуют симптомы, которые требуют незамедлительного обращения к врачу:
- изменение формы бляшки – края стали неровными;
- изменение поверхности бляшки – появились трещины, изъязвления;
- изменение размеров бляшки – она стала быстро расти над поверхностью кожи или активно распространяться по ней;
- изменение цвета бляшки – в случаях злокачественности обычно наблюдается неравномерный цвет образования с участками более темного и светлого оттенков;
- появление кровоточивости — как контактной, так и спонтанной;
- увеличение регионарных (близлежащих) лимфоузлов.
Лечение бляшек
При появлении на коже бляшек аллергической природы назначают антигистаминные препараты, в случаях тяжелого течения заболевания – глюкокортикостероиды. Кроме того, важно придерживаться гипоаллергенной диеты.
Кроме того, важно придерживаться гипоаллергенной диеты.
Бляшки микотической природы требуют противогрибковых препаратов как местного (мази, кремы), так и системного действия (таблетки). Прием этих препаратов сопряжен с высоким риском побочного действия, в связи с чем он возможен только после консультации врача, точной верификации диагноза и подтверждения этиологии заболевания.
Лечение псориаза многоступенчатое и комплексное, оно подразумевает постоянное наблюдение у ревматолога, прием цитостатиков и других препаратов, использование мазей и шампуней для улучшения состояния кожи, применение антигистаминных препаратов для уменьшения зуда, включение в схему лечения физиотерапии и гипоаллергенной диеты.
При подтверждении наличия заболеваний органов желудочно-кишечного тракта правильно подобранная терапия может остановить появление новых бляшек на коже, а также предупредить развитие осложнений основного заболевания.
Источники:
-
Клинические рекомендации.
 Дерматит герпетиформный // Российское общество дерматовенерологов и косметологов. 2016.
Дерматит герпетиформный // Российское общество дерматовенерологов и косметологов. 2016. - Клинические рекомендации. Крапивница у детей // Союз педиатров России; Российская ассоциация аллергологов и клинических иммунологов. 2018.
- Клинические рекомендации. Токсидермия // Российское общество дерматовенерологов и косметологов. 2016.
- Клинические рекомендации. Семейная гиперхолестеринемия // Национальное общество по изучению атеросклероза. 2018.
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Для корректной оценки результатов ваших анализов в динамике предпочтительно делать исследования в одной и той же лаборатории, так как в разных лабораториях для выполнения одноименных анализов могут применяться разные методы исследования и единицы измерения.
Рекомендации
-
Артропатия
2069 25 Марта
-
Сонливость днем
9953 25 Марта
-
Частое чихание без видимых причин
11161 16 Марта
Показать еще
Грибок
Экзема
Дерматит
Серная пробка
Серная пробка: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Подробнее
Дефицит железа
Язва
Геморрой
Аллергия
Кровь в стуле
Кровь в стуле: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Подробнее
Сахарный диабет
Грибок
Заусенцы
Заусенцы: причины появления, при каких заболеваниях возникают, диагностика и способы лечения.
Подробнее
Аллергия
Миостения
Миопатия
Птоз
Выделяют несколько патологий, одним из симптомов которых является птоз. Данная патология обусловлена множеством факторов и встречается в любом возрасте.
Подробнее
Глисты
Аллергия
Геморрой
Анальный зуд
Анальный зуд: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Подробнее
Ничего не найдено
Попробуйте изменить запрос или выберите врача, или услугу из списка.
Врач не найден
Попробуйте изменить запрос или выберите врача из списка
Медицинский офис не найден
Попробуйте изменить запрос или выберите медицинский офис из списка
Терапевт Травмотолог-ортопед Эндокринолог Уролог Гинеколог Врач ультразвуковой диагностики Врач-кардиолог Врач-педиатр
Ничего не найдено
Попробуйте изменить запрос
Спасибо!
Вы успешно записались на прием
Подробную информацию отправили на вашу электронную почту
Красные родинки: лечение, причины появления.
Содержание
Причины появления красных родинок
Места локализации
Виды и классификация
Опасны ли красные родинки?
Красные родинки у детей
Красные родинки в период беременности
Нужно ли удалять красные родинки?
Диагностика
Методы удаления красных родинок
Этот тип новообразований обычно не является поводом для беспокойства. При условии, что они не кровоточат или не меняются в размере, форме и цвете. В противном же случае лучше будет проконсультироваться у врача. Любые изменения в родинке могут быть первыми сигналами о раке кожи, при условии, что не было механических повреждений, от которых они также могут кровоточить и чесаться, что может послужить неправильным выводам.
При условии, что они не кровоточат или не меняются в размере, форме и цвете. В противном же случае лучше будет проконсультироваться у врача. Любые изменения в родинке могут быть первыми сигналами о раке кожи, при условии, что не было механических повреждений, от которых они также могут кровоточить и чесаться, что может послужить неправильным выводам.
Причины появления красных родинок
Точная причина, почему появились красные родинки на теле, неизвестна, это может быть предрасположенность из-за генетического фактора. Но есть и другие причины:
- беременность;
- воздействие химических веществ;
- некоторые заболевания, в том числе инфекционные;
- неподходящий климат (слишком жаркий или холодный)
- механические повреждения кожи, такие как укус или порезы, при которых кусочки кожи не совсем оторвались.
Также возможны их проявления в более зрелом возрасте, связано это с постепенным снижением иммунитета. Новообразования проявляются у 75% населения в возрасте старше 60 лет.
Новообразования проявляются у 75% населения в возрасте старше 60 лет.
Невозможно как-то повлиять на появление или непоявление красных родинок на теле, поскольку они заложены в нас на генетическом уровне, если у одного из родителей было их много, значит, и у детей будет похожая ситуация, и даже возможны идентичные карты расположения невусов.
Места локализации
Увеличение роста родинок наблюдается у людей в возрасте от 0 до 20 лет, а потом уже от 45 лет и старше. В остальное время они появляются, но не так активно, как в первую и последнюю фазу жизни. Обычно красные родинки возникают на верхней части тела, руках, ногах и плечах. Также любимым их местом являются голова, стопы, кисти рук. Могут располагаться по всему телу, и невозможно предугадать их последующие месторасположения. Красный цвет им придает скопление мелких кровеносных сосудов в основании, которые подпитывают их кровью.
Виды и классификация
Родинки имеют два основных вида:
- Пигментные.
 К ним относятся плоские, чаще коричневого цвета, невусы.
К ним относятся плоские, чаще коричневого цвета, невусы. - Сосудистые, которые образуются от изменения структуры сосудов.
Также они бывают:
- Врожденными – делящимися по размеру: мелкие, средние и крупные.
- Приобретенные, делящиеся на три вида в зависимости от нахождения меланоцитов в слоях эпидермиса.
- Висячие, их еще называют папилломами.
Существуют невусы-невидимки, которые проявляются со временем меняя окрас. Также блуждающие, которые меняют свое расположения, появляясь то в одном, то в другом месте. За картой расположения своих родинок желательно следить.
Опасны ли красные родинки?
Признаки, на которые надо обратить внимание, если появились маленькие красные родинки:
- Цвет. Если он неравномерный и начинает изменяться – это причина для посещения врача.
- Воспаление вокруг образования, то есть покраснения в виде ореола вокруг родинки.
- Увеличение размера родинки или ее уплотнение.
- Появление трещин и язв на теле родинки.
- Выпадение волос, если они росли из родинки.
- Появление зуда, жжения или покалывания в месте, где находится родинка.
- Изменение краев невуса тоже говорит о том, что пора посетить специалиста.
Точный диагноз может поставить дерматолог или врач-онколог, за помощью к которым можно и нужно обращаться. Невусы не опасны, пока они находятся в стабильном состоянии, в этом случае можно повременить с врачом.
Красные родинки у детей
У большинства людей основная часть родинок появляется в первые 20 лет жизни, затем образование родинок (невусов) спадает. Также они имеют свойства иногда сами по себе исчезать, и происходит это из-за того, что кровеносные сосуды, питающие родинку, пересыхают или закупориваются. Один из 100 новорожденных уже рождается с маленькими красными родинками на теле, и они считаются более предрасположенными к изменениям и переходу в меланому. Это новообразование красного цвета немного возвышающиеся над поверхностью кожи, называется невус Шпица.
Это новообразование красного цвета немного возвышающиеся над поверхностью кожи, называется невус Шпица.
Еще дети могут рождаться с большими голубыми пятнами на спине, их называют Монгольскими и чаще всего они встречаются у детей с азиатскими корнями. Любые родинки часто травмируются особенно в детском возрасте. Это может быть причиной осложнений, поэтому целесообразно иногда наблюдаться у врача, а также стараться беречь детей от подобных травм.
Красные родинки в период беременности
В период беременности женский организм переживает гормональную перестройку, и в это время могут появляться новые невусы, или разрастаться старые. В 85% это может быть нормой и обычной реакцией организма на беременность. Такие родинки скорее всего безопасны. В оставшиеся 15 % все же лучше проконсультироваться со специалистом и выяснить, почему на теле появляются красные родинки.
Нужно ли удалять красные родинки?
Не только можно, но и нужно.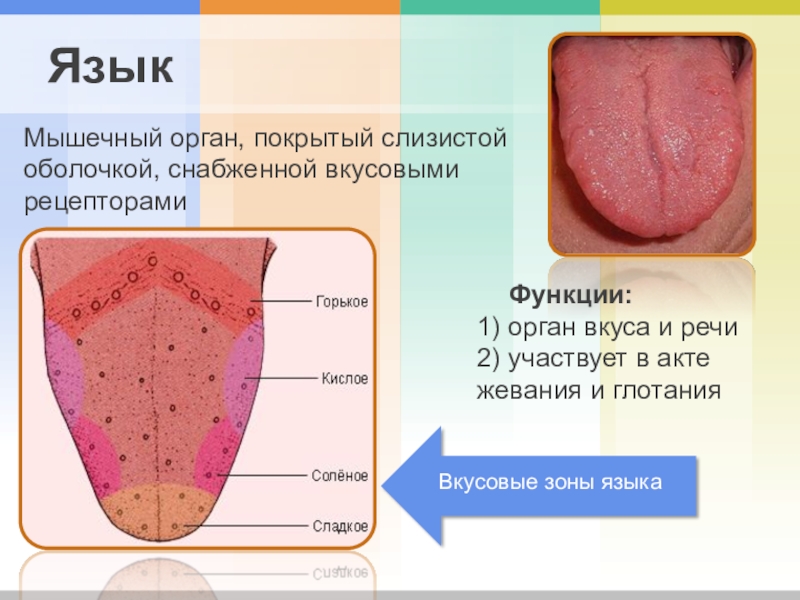 Если гемангиома увеличивается в размерах, меняет форму или окраску – это, безусловно, является прямым показанием как можно быстрее попасть на прием к онкологу для дальнейшего ее исследования, при надобности и удалении. Конечно же, не кустарными или народными методами, а при помощи современных специалистов. Если родинка ведет себя достаточно спокойно не меняет форму и окраску, то скорее всего, бояться не стоит и с удалением родинок можно повременить.
Если гемангиома увеличивается в размерах, меняет форму или окраску – это, безусловно, является прямым показанием как можно быстрее попасть на прием к онкологу для дальнейшего ее исследования, при надобности и удалении. Конечно же, не кустарными или народными методами, а при помощи современных специалистов. Если родинка ведет себя достаточно спокойно не меняет форму и окраску, то скорее всего, бояться не стоит и с удалением родинок можно повременить.
Диагностика
В медицине существует общий метод диагностики новообразований на коже. К ним относится первичный осмотр и запись всех жалоб пациента (анамнез). При подозрении на злокачественную опухоль назначается МРТ или рентгенография. Все полученные данные анализируются и делаются выводы, на основе которых ставится предварительный диагноз. Основным и окончательным пунктом в постановке диагноза является гистологический метод (биопсия). Она представляет собой микроскопический забор ткани из тела родинки, и делается с целью выявления патологии клеток в новообразовании.
Методы удаления красных родинок
Если родинка ничем не беспокоит и не находится в местах повышенного риска, то есть на руках, ступнях или голове и спине, то ее вполне можно не удалять.
Если же гемангиома беспокоит, то удалять ее можно только у специалистов, дерматолога или онколога. Не стоит рисковать, удаляя невус у косметолога и подвергая опасности роста неправильно удаленную гемангиому или риску заражения.
Есть несколько распространенных процедур их удаления.
- Электрокаутеризация. Невус сжигается электрическим током, подаваемым с помощью небольшого инструмента. Колодка заземления будет размещена где-нибудь так, чтобы остальная часть тела не подвергалось воздействию электричества.
- Криохирургия. Родинка замораживается с помощью жидкого азота. Его разрушает сильный холод. Жидкий азот распыляется в течение 10 секунд, проблема решается в течение одного сеанса. Этот метод быстрый и относительно простой.
 Рана тоже не требует особого ухода.
Рана тоже не требует особого ухода. - Лазерная хирургия. При этой процедуре используется концентрированный желтый луч лазера, который излучает достаточно тепла, чтобы разрушить невус изнутри. Этот метод быстр и применяется в амбулаторных условиях, то есть не требует последующей госпитализации. В зависимости от того, сколько родинок будут удалять, может потребоваться от одной до трех процедур. Возможны маленькие шрамы, которые пройдут в течение 10 дней.
- Хирургический метод. Это процесс удаления невуса с верхней части кожи путем разрезания очага поражения с последующим наложением швов. Он не является часто используемым методом, и после такого вмешательства остаются шрамики.
В любом случае, если есть беспокойство и вопросы, от чего появляются красные родинки, нужно обратится к доктору, хотя бы для того, чтобы успокоить себя хорошими анализами. Потому что от невыясненных вопросов появляется стресс, который в свою очередь способствует снижению иммунитета.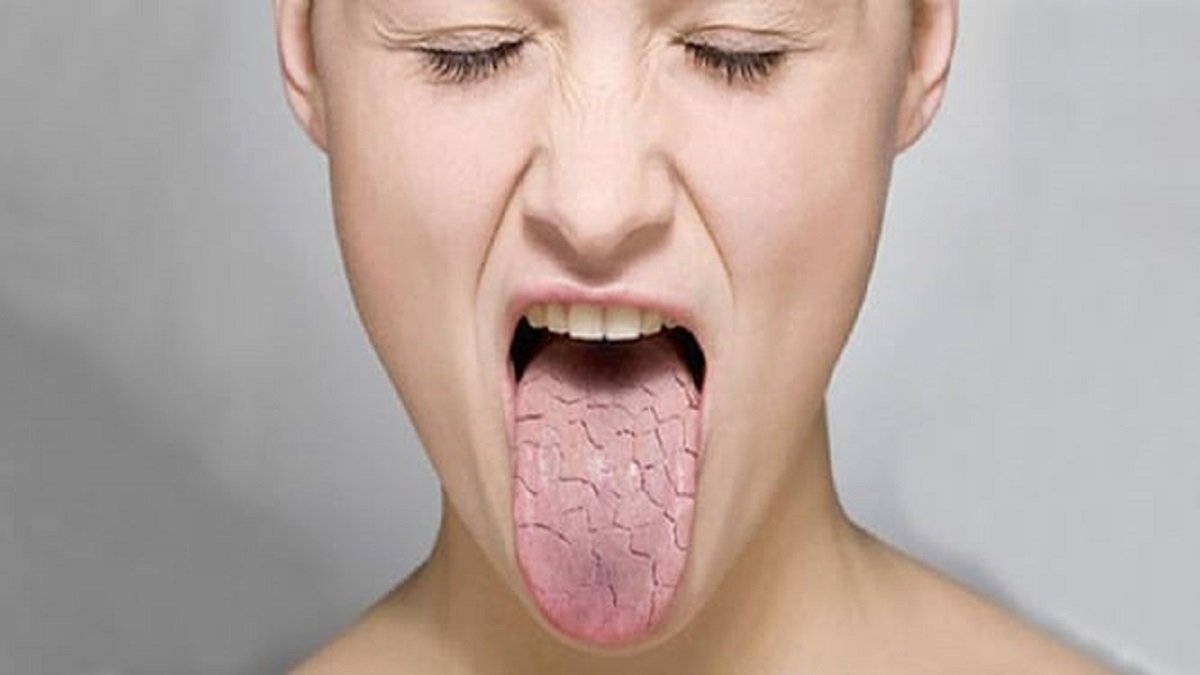 Будьте здоровы.
Будьте здоровы.
12 Распространенные летние кожные высыпания у детей
Солнечные дни и звездные вечера, проведенные за играми, брызгами и исследованиями, могут оставить у детей не только теплые летние воспоминания. Мягкая погода также может привести к зуду и раздражению кожи.
Ознакомьтесь со списком Американской академии педиатрии (AAP), чтобы узнать, как вы можете помочь предотвратить, выявить и успокоить эти распространенные летние кожные высыпания.
1. Потница
Потница ( также известная как потница или потница) чаще всего наблюдается у младенцев и детей младшего возраста, когда поры потовых желез блокируются и пот не может выйти. Сыпь выглядит как пятна небольших розовых или красных бугорков или волдырей под одеждой или в местах, где кожа имеет тенденцию к складкам — на шее, локтях, подмышках или бедрах, — хотя потница может возникать и на других пораженных участках.
Что могут сделать родители:
-
Держите детей в покое.
 Оденьте ребенка в одежду, которая сохраняет кожу прохладной и сухой. Если возможно, используйте вентиляторы и кондиционер, чтобы избежать перегрева.
Оденьте ребенка в одежду, которая сохраняет кожу прохладной и сухой. Если возможно, используйте вентиляторы и кондиционер, чтобы избежать перегрева. -
Обратите внимание на горячие точки. Участки кожи, оставшиеся влажными от пота, мочи или слюны, промойте прохладной водой. Вытрите их насухо.
-
Держите кожу открытой. Оставлять места на открытом воздухе без одежды. Не наносите кожные мази.
2. Сыпь, вызванная ядовитым плющом и другими растениями
Многие дети получают жгучую, сильно зудящую сыпь, когда их кожа касается растений, таких как ядовитый плющ, ядовитый дуб, сумах, содержащих липкое масло под названием 9.0011 урушиол . Аллергическая кожная реакция вызывает покраснение, отек и волдыри. Другие растения, такие как дикий пастернак, гигантский борщевик и цитрусовые, содержат химические вещества, которые делают кожу сверхчувствительной к солнечному свету и вызывают фитофотодерматитную сыпь .
Что могут сделать родители:
-
Предотвратить заражение . Научите ребенка, как выглядят эти растения и как их избегать. И у ядовитого плюща, и у ядовитого дуба есть блестящие зеленые листья, которые растут по три на стебле, так что вы могли бы поделиться рифмой: «Листья три, пусть будут». Кустарник сумах имеет стебли с 7-13 листьями, расположенными попарно, в то время как дикий пастернак и гигантский борщевик имеют гроздья маленьких желтых и белых цветов с плоской вершиной. Если у вас есть дети младшего возраста, осмотрите парки, в которых они играют, и удалите растения, вызывающие сыпь.
-
Мойка и подравнивание. Если ваш ребенок контактирует с этими растениями, постирайте всю его или ее одежду и обувь в воде с мылом. Кроме того, промойте участок кожи, который подвергся воздействию, водой с мылом в течение не менее 10 минут после прикосновения к растению или маслу. Чтобы предотвратить царапины и дальнейшее повреждение кожи, подстригайте ребенку ногти.
 Это также предотвратит распространение сыпи, если под ногтями все еще есть небольшое количество масла.
Это также предотвратит распространение сыпи, если под ногтями все еще есть небольшое количество масла. -
Успокаивающие мази. Если сыпь легкая, нанесите лосьон с каламином, чтобы уменьшить зуд. Избегайте мазей, содержащих анестетики или антигистаминные препараты — они сами могут вызывать аллергические реакции. Еще одним хорошим средством для уменьшения воспаления кожи является крем с 1% гидрокортизоном.
-
Поговорите со своим педиатром. В то время как легкие случаи можно лечить дома, поговорите со своим педиатром, если вашему ребенку особенно неудобно, если сыпь сильная и/или не проходит, если сыпь находится на лице вашего ребенка или в области паха, или если вы заметили признаки инфекции (т. е. лихорадка, покраснение, припухлость за пределами поражения ядовитым плющом или дубом).
3. Экзема. воздух. Но сухость, вызванная кондиционером и самолетами под давлением во время летних путешествий, также может вызвать проблемы.
 Перегрев, потливость и хлор в бассейнах также могут спровоцировать экзему.
Перегрев, потливость и хлор в бассейнах также могут спровоцировать экзему. Что могут сделать родители:
-
Увлажнение. Наносите кремы или мази без отдушек по крайней мере один раз в день или чаще, если это необходимо. После ванны или плавания осторожно промокните кожу ребенка полотенцем, а затем нанесите на его или ее влажную кожу увлажняющий крем.
-
Одевайтесь с умом. По возможности выбирайте одежду из мягких дышащих тканей, таких как хлопок. Стирайте одежду в моющем средстве, не содержащем раздражающих веществ, таких как отдушки и красители.
-
Не царапайте. Держите ногти вашего ребенка короткими и гладкими и напоминайте ему или ей, чтобы он не царапался. Расчесывание может усилить сыпь и привести к инфекции.
-
Поговорите со своим педиатром. Спросите педиатра вашего ребенка, может ли аллергия, иногда вызываемая деревьями и растениями, которые цветут летом, быть причиной экземы.
 Педиатр вашего ребенка может порекомендовать лекарства, которые помогут вашему ребенку чувствовать себя лучше и контролировать симптомы экземы.
Педиатр вашего ребенка может порекомендовать лекарства, которые помогут вашему ребенку чувствовать себя лучше и контролировать симптомы экземы.
4. Укусы насекомых
Такие насекомые, как пчелы, осы, комары, огненные муравьи и клещи, могут вызывать зуд и незначительный дискомфорт в местах уколов кожи. У некоторых детей укусы насекомых могут вызвать тяжелую аллергическую реакцию, называемую анафилаксией , которая включает сыпь или крапивницу и опасные для жизни симптомы, такие как отек дыхательных путей. (Для детей с известной аллергией на укусы и укусы насекомых важно иметь план экстренной помощи при анафилаксии на месте). В других случаях болезни, распространяемые насекомыми, такие как болезнь Лайма, пятнистая лихорадка Скалистых гор и вирус Зика, могут вызывать сыпь и другие проблемы со здоровьем.
Что могут сделать родители:
-
Избегание. Проводя время на открытом воздухе, избегайте ароматизированного мыла и шампуней, а также яркой одежды — они могут привлечь насекомых.
 Если возможно, держитесь подальше от мест, где гнездятся и собираются насекомые (например, стоячие лужи с водой, непокрытая еда и цветущие цветы).
Если возможно, держитесь подальше от мест, где гнездятся и собираются насекомые (например, стоячие лужи с водой, непокрытая еда и цветущие цветы). -
Используйте средство от насекомых. Продукты с ДЭТА можно наносить на кожу, но ищите продукты для всей семьи, которые содержат не более 30% ДЭТА. Смойте средство от насекомых водой с мылом, когда ваш ребенок вернется в дом.
-
Накрыть. Находясь в лесистой местности, в высокой траве или рядом с ней, как можно дольше оставайтесь на расчищенных тропах. Наденьте на ребенка рубашку с длинными рукавами, брюки и шапку. Не носите сандалии в местах, где могут обитать клещи.
-
Посмотрите внимательно. Носите светлую одежду, чтобы клещей было легче обнаружить. Придя в дом, проверьте, нет ли клещей на коже вашего ребенка — они часто прячутся за ушами или вдоль линии роста волос.
-
Удаление жал и клещей. Чтобы удалить видимое жало с кожи, осторожно соскребите его в горизонтальном направлении кредитной картой или ногтем.
 Если вы нашли клеща, осторожно возьмите его тонким пинцетом как можно ближе к коже. Не сжимая тело клеща, медленно отрывайте его от кожи. См. Как удалить галочку для получения дополнительной информации.
Если вы нашли клеща, осторожно возьмите его тонким пинцетом как можно ближе к коже. Не сжимая тело клеща, медленно отрывайте его от кожи. См. Как удалить галочку для получения дополнительной информации. -
Очистить кожу. После извлечения жала или клеща протрите место укуса медицинским спиртом или другой мазью для оказания первой помощи.
-
Лечение отеков. Приложите холодный компресс или пакет со льдом к любому отеку минимум на 10 минут.
-
Помогите снять зуд. Прикладывание льда вместе с лосьоном с каламином или кремом с 1% гидрокортизоном также может облегчить зуд.
5. Импетиго
Импетиго — это бактериальная кожная инфекция, которая чаще встречается в жаркую и влажную погоду. Это вызывает сыпь, которая может иметь заполненные жидкостью волдыри или сочащуюся сыпь, покрытую покрытыми коркой желтыми струпьями. Импетиго чаще развивается в местах повреждения кожи, например, вокруг укусов насекомых.
Что могут сделать родители:
-
Убрать и накрыть. Очистите зараженный участок водой с мылом. Свободно накройте зараженную область, чтобы предотвратить контакт, который может распространить инфекцию на других или на другие части тела. Тщательно мойте руки после лечения язвочек у вашего ребенка.
-
Не царапайте . Подстригайте ребенку ногти и препятствуйте их царапанью. Ребенок может распространить инфекцию на другие части своего тела, расчесываясь. Вы можете неплотно прикрыть сыпь повязкой, чтобы ребенок не прикасался к сыпи, но убедитесь, что через нее проходит воздух, чтобы кожа могла зажить.
-
Поговорите со своим педиатром . В то время как легкие случаи могут реагировать на безрецептурные антибиотики, такие как бацитрацин или бацитрацин-полимиксин, импетиго обычно лечат антибиотиками, отпускаемыми по рецепту, либо кремом для кожи, либо пероральными препаратами. Ваш педиатр может назначить посев кожи (анализ кожи вашего ребенка), чтобы определить, какие бактерии вызывают сыпь.

6. Зуд пловца
Зуд пловца (также называемый зудом копателя моллюсков или церкариозным дерматитом ) может появиться после игры в озерах, океанах и других водоемах. Сыпь вызывается микроскопическими паразитами, обитающими на мелководье в более теплой воде у береговой линии, где, как правило, остаются дети. Паразиты внедряются в кожу и вызывают появление крошечных красноватых приподнятых пятен на коже, не закрытых купальником. Также могут образовываться рубцы и волдыри.
Что могут сделать родители:
-
Будьте осторожны. Не плавайте и не пробирайтесь в болотистой местности, где обычно водятся улитки. Старайтесь не привлекать птиц (например, кормя их) там, где плавает ваша семья. Птицы могут поедать улиток и распространять паразитов в воде.
-
Сухой душ или полотенце. Примите душ или быстро потрите кожу полотенцем сразу после выхода из воды. Паразиты начинают закапываться, когда вода с кожи начинает испаряться.
 Если кожа вашего ребенка жалит кожу от трения — и сыпь появляется под купальником — у него или у нее вместо этого может быть Извержение морского купальщика от жалящих личинок морских тварей, таких как медузы или актинии. Прекратите тереться и вместо этого примите душ.
Если кожа вашего ребенка жалит кожу от трения — и сыпь появляется под купальником — у него или у нее вместо этого может быть Извержение морского купальщика от жалящих личинок морских тварей, таких как медузы или актинии. Прекратите тереться и вместо этого примите душ. -
Не царапать. Подстригайте ребенку ногти и препятствуйте их царапанью. Домашние процедуры, такие как прохладные компрессы на пораженные участки, ванны с английской солью или овсянкой или паста из пищевой соды, могут облегчить дискомфорт. Если зуд сильный, поговорите с педиатром вашего ребенка. Он или она может предложить рецептурные лосьоны или кремы, чтобы уменьшить симптомы у вашего ребенка.
7. Кожные мигрирующие личинки (песчаные черви)
Песчаные черви могут присутствовать в песке, загрязненном фекалиями домашних или бездомных животных. Когда ребенок стоит или сидит на загрязненном песке на пляже или в песочнице, гельминты могут проникнуть под кожу, обычно вокруг стоп или ягодиц. Линии зудящей красноватой сыпи, известной как ползучая сыпь , появляются, когда черви перемещаются под кожей, до нескольких сантиметров в день. Состояние более распространено в субтропических и тропических районах, таких как Карибский бассейн, а также в некоторых частях юго-запада США.
Линии зудящей красноватой сыпи, известной как ползучая сыпь , появляются, когда черви перемещаются под кожей, до нескольких сантиметров в день. Состояние более распространено в субтропических и тропических районах, таких как Карибский бассейн, а также в некоторых частях юго-запада США.
Что могут сделать родители:
-
Не снимать обувь. Не позволяйте ребенку играть на пляжах, где люди выгуливают собак. Если ваша семья отправляется на прогулку на специально отведенный для домашних животных пляж, убедитесь, что ваш ребенок ходит в обуви и не сидит на песке без одеяла или полотенца.
-
Поговорите со своим педиатром. Ваш педиатр может назначить противопаразитарные препараты, такие как альбендазол или ивермектин, для лечения сыпи. Без лечения личинки обычно погибают через 5–6 недель. Ваш педиатр может порекомендовать крем, который поможет облегчить зуд.
8. Фолликулит (сыпь от горячих ванн)
Фолликулит (сыпь от горячих ванн) — это зудящая, прыщавая сыпь, которая возникает, когда бактерии из грязных бассейнов и горячих ванн попадают в волосяные фолликулы на коже. Участок, где волосы растут из кожи, инфицируется и воспаляется, иногда образуются небольшие пузырьки, заполненные гноем. Подобная сыпь может появиться из-за ношения влажного купальника, который не был хорошо выстиран и высушен после предыдущего использования. Сыпь от горячего растирания обычно начинается через 12–48 часов после пребывания в горячей ванне.
Участок, где волосы растут из кожи, инфицируется и воспаляется, иногда образуются небольшие пузырьки, заполненные гноем. Подобная сыпь может появиться из-за ношения влажного купальника, который не был хорошо выстиран и высушен после предыдущего использования. Сыпь от горячего растирания обычно начинается через 12–48 часов после пребывания в горячей ванне.
Что могут сделать родители:
-
Избегайте грязных бассейнов. Если вы не уверены, правильно ли контролируются уровни кислоты и хлора в бассейне с подогревом, не позволяйте ребенку ходить в бассейн. В дополнение к риску утонуть и перегреться, маленькие дети также подвержены более высокому риску бактериальной инфекции кожи, поскольку они, как правило, проводят больше времени в воде, чем подростки или взрослые.
-
Поговорите со своим педиатром. Сыпь от горячей ванны обычно проходит без лечения. Тем временем, теплые компрессы и безрецептурный крем от зуда, рекомендованные вашим педиатром, могут помочь вашему ребенку почувствовать себя более комфортно.
 Если сыпь у вашего ребенка длится более нескольких дней, поговорите со своим педиатром.
Если сыпь у вашего ребенка длится более нескольких дней, поговорите со своим педиатром.
9. Вирус моллюска
Контагиозный моллюск – это вирусная инфекция, вызывающая жемчужные бугорки на коже груди, спины, рук или ног ребенка. Куполообразные бугорки, также известные как «водяные бородавки», могут иметь углубление в центре. Поксвирус, который вызывает шишки, чаще встречается в жарком и влажном климате. Некоторые исследования предполагают, что инфекция может распространяться в загрязненных бассейнах.
Что могут сделать родители:
-
Подождите. В большинстве случаев контагиозный моллюск не требует лечения. Шишки обычно исчезают через 6-12 месяцев.
-
Остановить распространение. Ребенку с контагиозным моллюском нельзя делить полотенца, постельное белье или одежду с другими, чтобы избежать распространения вируса. Бугорки заразны, пока они есть.
-
Не царапайте.
 Расчесывание шишек может привести к распространению вируса и вызвать вторую, бактериальную инфекцию, на открытых участках кожи.
Расчесывание шишек может привести к распространению вируса и вызвать вторую, бактериальную инфекцию, на открытых участках кожи.
10. Ювенильный подошвенный дерматоз (синдром потных носков)
Гладкая, покрасневшая сыпь на ногах вашего ребенка, иногда с шелушением, растрескиванием или шелушением кожи, может быть следствием состояния, называемого ювенильным подошвенным дерматозом (синдром потных носков). . Это происходит, когда ноги промокают, а затем быстро высыхают, снова и снова — например, когда летом надевают и снимают обувь, входя и выходя из дома.
Что могут сделать родители:
-
Дышащая обувь. Уменьшите частоту перехода ног от намокания к быстрому высыханию, заставив ребенка носить открытую или более воздухопроницаемую обувь из таких материалов, как сетка или хлопок (т.
-
Нанесите мазь . Может помочь нанесение увлажняющей мази или безрецептурного стероидного крема на пораженные участки стопы вашего ребенка сразу после снятия обуви или выхода из воды.
 Если состояние не улучшается или вы заметили какие-либо признаки инфекции в местах растрескивания кожи вашего ребенка, поговорите со своим педиатром.
Если состояние не улучшается или вы заметили какие-либо признаки инфекции в местах растрескивания кожи вашего ребенка, поговорите со своим педиатром.
11. Опоясывающий лишай (стригущий лишай)
Несмотря на вводящее в заблуждение название «червь», опоясывающий лишай (дерматомикоз) представляет собой инфекцию, вызываемую грибком, который процветает в теплых и влажных условиях. Он похож на микоз стопы и зуд спортсмена и может появляться на коже головы ребенка или других частях тела. Это называется стригущий лишай, потому что сыпь от инфекции имеет тенденцию образовывать круглые или овальные пятна, которые по мере роста становятся гладкими в центре, а края остаются красными и чешуйчатыми. Грибок может быстро распространяться среди студентов-спортсменов, особенно во время потных летних тренировок и игр, когда они делят спортивный инвентарь и раздевалки.
Что могут сделать родители:
-
Остановить распространение . Проверяйте и лечите любых домашних животных, у которых может быть грибок — ищите чешуйки, зудящие, безволосые участки на их шерсти.
 Члены семьи, товарищи по играм или одноклассники, у которых проявляются симптомы, также должны лечиться. Не позволяйте ребенку пользоваться общими расческами, щетками, заколками, заколками или шапками. Убедитесь, что маты, используемые в таких видах спорта, как борьба и гимнастика, должным образом продезинфицированы после использования.
Члены семьи, товарищи по играм или одноклассники, у которых проявляются симптомы, также должны лечиться. Не позволяйте ребенку пользоваться общими расческами, щетками, заколками, заколками или шапками. Убедитесь, что маты, используемые в таких видах спорта, как борьба и гимнастика, должным образом продезинфицированы после использования. -
Поговорите со своим педиатром . Одиночное пятно от стригущего лишая на теле можно лечить безрецептурным кремом, рекомендованным вашим педиатром. Если на коже головы есть какие-либо пятна или более одного на теле, или если сыпь ухудшается во время лечения, ваш педиатр может назначить более сильное лекарство и специальный шампунь.
12. Болезни рук, ящура
Многие родители считают, что сезон распространения вирусов заканчивается после зимы. Но некоторые вирусные заболевания, такие как болезни рук, ящуров и ротовой полости, чаще встречаются летом и ранней осенью. Вспышки чаще всего встречаются у детей младшего возраста и могут распространяться в детских садах, дошкольных учреждениях и летних лагерях. Причина Энтеровирус Коксаки , болезнь начинается с лихорадки, боли в горле и насморка — очень похоже на обычную простуду, — но затем может появиться сыпь с крошечными пузырьками на одном или всех следующих участках тела:
Причина Энтеровирус Коксаки , болезнь начинается с лихорадки, боли в горле и насморка — очень похоже на обычную простуду, — но затем может появиться сыпь с крошечными пузырьками на одном или всех следующих участках тела:
-
In Рот (внутренние щеки, десны, стороны языка или задней части рта)
-
Пальцы или ладони рук
-
Сошники ног
-
Ягонники
Что могут сделать родители:
-
Мониторинг симптомов. Обязательно позвоните своему педиатру, если лихорадка вашего ребенка держится более 3 дней или если он или она не пьет жидкости. Если симптомы тяжелые, ваш педиатр может взять образцы из горла вашего ребенка для лабораторного анализа.

-
Облегчи боль. При лихорадке и боли педиатр может также порекомендовать ацетаминофен или ибупрофен. Жидкие успокаивающие средства для полости рта могут быть полезны для облегчения боли при язве во рту. Не используйте обычные жидкости для полоскания рта, потому что они жалят.
-
Избегайте обезвоживания: Детям с заболеваниями рук, ног и рта необходимо пить много жидкости. Позвоните своему педиатру или обратитесь в отделение неотложной помощи, если вы подозреваете, что у вашего ребенка обезвоживание. См. Признаки обезвоживания у младенцев и детей для получения дополнительной информации.
-
Информировать других. Скажите воспитателям и родителям товарищей по играм, чтобы они обращали внимание на симптомы болезни. Дети с болезнью рук, ящуров и рта могут распространять вирус через дыхательные пути (нос, рот и легкие) в течение 1-3 недель, а также через стул в течение недель или месяцев после начала инфекции.
 Как только лихорадка у ребенка спадет и он или она почувствует себя лучше, нет необходимости держать его или ее дома, за исключением случаев, когда открытые и сочащиеся волдыри все еще остаются. См. Когда оставить ребенка дома из детского сада для получения дополнительной информации.
Как только лихорадка у ребенка спадет и он или она почувствует себя лучше, нет необходимости держать его или ее дома, за исключением случаев, когда открытые и сочащиеся волдыри все еще остаются. См. Когда оставить ребенка дома из детского сада для получения дополнительной информации.
Помните…
Защита кожи вашего ребенка – это круглогодичная забота, но это особенно важно в летние месяцы, когда так много кожи открыто и уязвимо. К счастью, многие летние высыпания быстро проходят сами по себе. Обязательно поговорите со своим педиатром о любой сыпи, в которой вы не уверены, особенно если вы не знаете, что ее вызвало, если она заставляет вашего ребенка чувствовать себя несчастным или не проходит быстро, или если она показывает признаки инфекции или сопровождается какой-либо одышкой.
Дополнительная информация:
- Летние советы по безопасности: оставаясь в безопасности на открытом воздухе
- Рецепты антибиотиков для детей: 10 общих вопросов.
 Детская дерматология
Детская дерматология
Информация, содержащаяся на этом веб-сайте, не должна использоваться в качестве замены медицинской помощи и рекомендаций вашего педиатра. Могут быть варианты лечения, которые ваш педиатр может порекомендовать в зависимости от индивидуальных фактов и обстоятельств.
Красные пятна на языке, под ним, на спине, на кончике языка
Почему у меня появляются красные точки на языке или что вызывает появление красных пятен на моем языке? Получите представление о возможных причинах появления красных пятен на языке, которые могут быть маленькими (маленькими, крошечными) или большими, болезненными или безболезненными, а также на кончике языка, под языком, сбоку или на задней части языка, а также о некоторых симптомах, которые их сопровождают.
Красные пятна на языке могут быть у любого человека, т. е. проблема может возникнуть как у детей (младенцев, младенцев, новорожденных или малышей), так и у взрослых. Однако известно, что некоторые причины, такие как болезнь Кавасаки или кисть, стопа и рот, поражают детей, особенно в возрасте до 5 лет.
Внешний вид красных точек на языке может различаться по размеру, форме и цвету (например, светло-красное, ярко-красное или темно-красное пятно на языке). Большинство людей сообщают о небольших красных пятнах на языке, в то время как некоторые сообщают о больших красных пятнах или точках. Кроме того, точек или пятен может быть много (сгруппированных или равномерно распределенных по языку), несколько или даже одна маленькая или две точки на языке.
Наконец, красные пятна на языке могут быть неровными (возвышаться над поверхностью языка) или плоскими, и они могут располагаться на любой части языка, включая кончик языка, боковую часть языка, заднюю часть языка, под языком или даже на всей поверхности языка. В некоторых случаях красные пятна могут также быть на языке и небе, на деснах, внутренней стороне щек, внутренней стороне губ или даже на губах.
Симптомы красных пятен на языке
Источник изображения: mavcure.com Очевидным симптомом или признаком является появление красных пятен или точек на языке.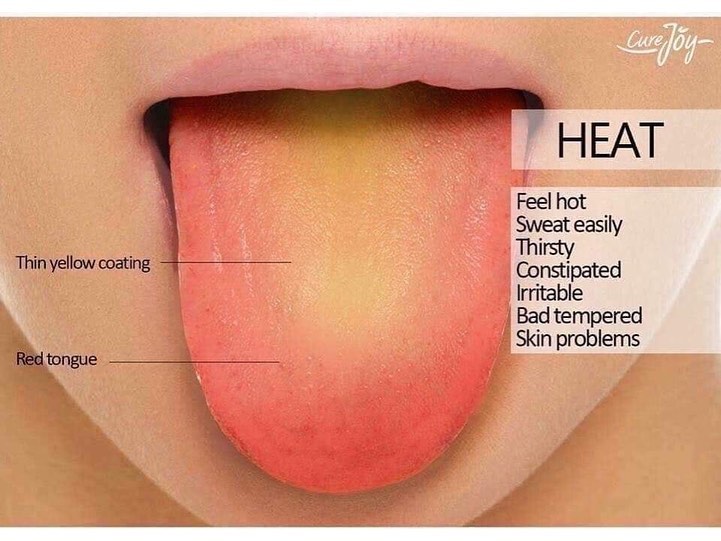 Они могут быть болезненными или безболезненными или сопровождаться жжением (ощущением, будто вы обожжены). Другие симптомы будут зависеть от того, что стоит за появлением пятен. Мы дадим вам конкретные симптомы, которые часто сопровождаются красными пятнами на языке, рассматривая каждую из возможных причин. Это значительно облегчит диагностику.
Они могут быть болезненными или безболезненными или сопровождаться жжением (ощущением, будто вы обожжены). Другие симптомы будут зависеть от того, что стоит за появлением пятен. Мы дадим вам конкретные симптомы, которые часто сопровождаются красными пятнами на языке, рассматривая каждую из возможных причин. Это значительно облегчит диагностику.
Почему у меня красные точки на языке или красные пятна на языке вызывают
Красный пятнистый язык никому не нужен, особенно из-за множества слухов, связывающих такие пятна с ЗППП, такими как ВИЧ или рак. Прежде чем вы забеспокоитесь до смерти без причины, вот некоторые из наиболее возможных причин появления красных точек на вашем языке.
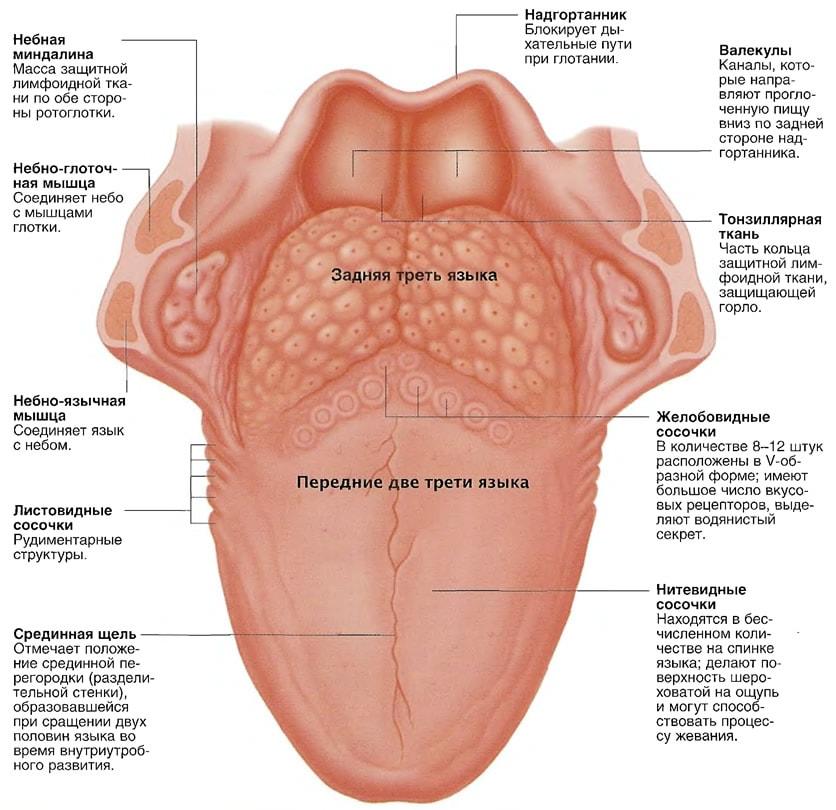
Воспаленные сосочки
Источник изображения: healthline.com Более частая причина болезненных красных точек на языке (болезненных красных пятен на языке) – воспаленные сосочки. Это может быть связано с «ожогами, травмами, употреблением острой/горячей пищи или напитков или случайным прикусыванием языка. Курильщики обычно получают эти точки, которые обычно рассасываются».
Курильщики обычно получают эти точки, которые обычно рассасываются».
Клубничный язык
Одной из наиболее частых причин появления красных точек на языке является состояние, известное как клубничный язык. Когда он у вас есть, ваш язык изменит свой цвет с нормального розового на красный или станет клубничного цвета «с увеличенными красными вкусовыми рецепторами, усеивающими поверхность», т. е. ваши вкусовые рецепторы увеличиваются, и они выглядят как красные точки на поверхности вашего языка.
Возможные причины клубничного языка включают недостаток витамина B-12 и фолиевой кислоты, доброкачественный мигрирующий глоссит или скарлатину.
Скарлатина
Источник изображения: thesun.co.ukОдной из возможных причин появления красных пятен на языке может быть скарлатина. Скарлатина – это бактериальная инфекция горла, вызываемая различными штаммами стрептококка. При скарлатине ваш «язык может стать бледным, но с красными пятнами».
Небольшая красная сыпь обычно начинается на верхней части груди и шее, а затем распространяется на другие части тела, включая язык, губы, нос и т. д., и на ощупь они напоминают наждачную бумагу. Другие симптомы скарлатины включают, среди прочего, боль в горле, лихорадку, головную боль, плохое самочувствие, тошноту. Лечение проводится 10-дневным курсом феноксиметилпенициллина или других антибиотиков.
д., и на ощупь они напоминают наждачную бумагу. Другие симптомы скарлатины включают, среди прочего, боль в горле, лихорадку, головную боль, плохое самочувствие, тошноту. Лечение проводится 10-дневным курсом феноксиметилпенициллина или других антибиотиков.
Болезнь Кавасаки
Источник изображения: aappublications.orgЭто вирусное заболевание, поражающее в основном детей в возрасте до 5 лет и поражающее их лимфатические узлы, кожу и полость рта. Он вызывает лихорадку, опухание подошв и ладоней, которые становятся пурпурными, опухшие лимфатические узлы, «опухший язык с белым налетом и большими красными бугорками», красные, сухие потрескавшиеся губы, сыпь на груди, половых органах и животе, сильно красные глаза и т. д.
Если его не лечить, это может вызвать осложнения, включая воспаление кровеносных сосудов или аритмии, при которых нарушается ритм сердцебиения. Лечение проводится «внутривенными (в/в) дозами гамма-глобулина (очищенные антитела)».
Рак полости рта
img source: wikimedia. org
org Рак полости рта имеет тенденцию поражать различные части рта, губ и две трети переднего языка, включая под язык. Рак спинки или основания языка считается частью рака шеи и горла.
На ранних стадиях рак ротовой полости не вызывает боли и может начинаться с небольшого (крошечного, небольшого) пятна или язвы на любой части рта, включая язык, т. е. «плоское, безболезненное, белое или красное пятно или небольшое больной». Легко спутать рак с герпесом, который не проходит.
Чтобы быть уверенным, что это рак, необходимо обратить внимание на следующие симптомы:
- Язвы во рту, включая язвы на языке, которые не проходят быстро и быстро кровоточат.
- Нежность, боль и онемение любой части рта или губ
- Проблемы с приемом пищи, жеванием, речью, движениями челюсти и языка и боль
- «Боль в горле или ощущение, что что-то застряло в горле, которое не проходит»
- Плоскоклеточные клетки (плоские клетки на поверхности рта).
Большинство людей часто путают афтозные язвы с раковыми, поскольку они болезненны, но это не так. Язвы должны зажить через две недели. Если они не проходят по истечении этого срока, необходимо обратиться к стоматологу для их уничтожения. Лечение рака полости рта включает химиотерапию, лучевую терапию, хирургическое вмешательство и таргетную лекарственную терапию. Другие состояния, на которые следует обратить внимание, включают:
Язвы должны зажить через две недели. Если они не проходят по истечении этого срока, необходимо обратиться к стоматологу для их уничтожения. Лечение рака полости рта включает химиотерапию, лучевую терапию, хирургическое вмешательство и таргетную лекарственную терапию. Другие состояния, на которые следует обратить внимание, включают:
- Эритролейкоплакия — это красные и белые пятна на языке, которые имеют тенденцию быть раковыми. Если они у вас есть и они длятся более двух недель, проверьтесь.
- Эритроплакия — это бархатистые ярко-красные пятна во рту и на языке, которые являются предраковыми состояниями, т. е. «от 75 до 90 процентов случаев эритроплакии являются раковыми, поэтому не игнорируйте ярко окрашенные пятна во рту».
Расстройства пищеварения, такие как кислотный рефлюкс
Источник изображений: ytimg.com Известно, что кислотный рефлюкс приводит к появлению красных точек или бугорков на языке, когда кислота, отрыгнутая из желудка, достигает поверхности языка. Общие симптомы кислотного рефлюкса включают изжогу, срыгивание, вздутие живота, кровавый стул, икоту, дисфагию и т. д.
Общие симптомы кислотного рефлюкса включают изжогу, срыгивание, вздутие живота, кровавый стул, икоту, дисфагию и т. д.
Аллергические реакции
Аллергическая реакция на различные аллергены, такие как перхоть домашних животных, продукты питания, лекарства и т. д., может вызвать отек языка, а также появление красных точек на языке. Аллергические реакции будут сопровождаться другими симптомами, такими как зуд во рту, отек губ, лица или горла, свистящее дыхание, затрудненное дыхание, заложенность носа, головокружение, крапивница и т. д.
Дефицит витаминов и пернициозная анемия Витамины, особенно витамин B-12, как известно, вызывают красные пятна на языке. Убедитесь, что у вас есть продукты, богатые витамином B-12, в том числе моллюски, печень, скумбрия, ракообразные, обогащенные соевые продукты, обогащенные злаки, красное мясо, обезжиренное молоко, сыр и яйца.
Существует связь между красным пятном на языке и анемией, особенно злокачественной анемией. Наиболее частым симптомом пернициозной анемии является гладкий красный мясистый язык, изжога, тошнота, депрессия, спутанность сознания, потеря веса и т. д. Это вызвано дефицитом витамина B12 и дефицитом железа.
д. Это вызвано дефицитом витамина B12 и дефицитом железа.
Язвы
img source: pinimg.comВаши болезненные волдыри, похожие на красные пятна на языке, могут быть вызваны язвами, особенно если они имеют желтый или белый центр и красное кольцо вокруг него. Язвы сопровождаются другими симптомами, такими как недомогание, лихорадка, увеличение лимфатических узлов.
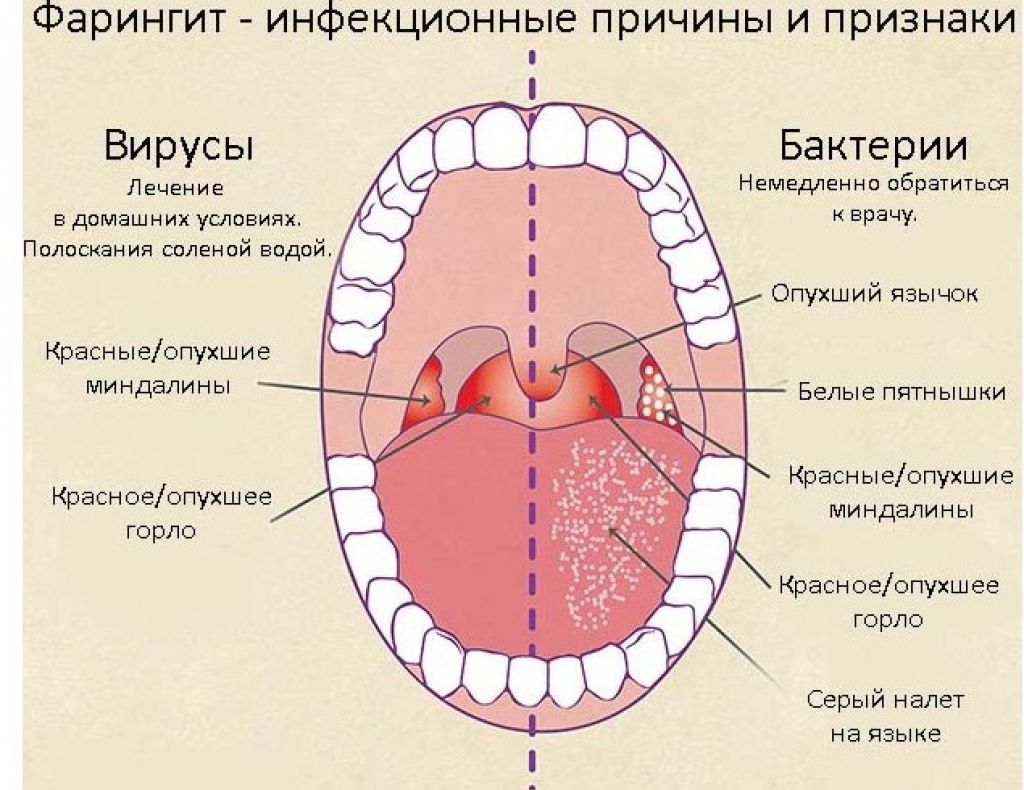
Стрептококковое горло
Если вы заметили у себя крошечные колючие красные точки (петехии) на языке, особенно в задней части языка, возможно, у вас острый фарингит (бактериальная инфекция горла). Эти маленькие точки будут либо темно-красными, либо ярко-красными, т. е. «обычно вы увидите опухший язычок, крошечные красные точки вдоль задней части языка и горла».
Общие симптомы острого фарингита включают боль в горле, головную боль и сыпь, крошечные красные пятна на твердом и мягком небе, опухшие миндалины с белыми пятнами, трудности с глотанием и другие.
Бугорки лжи или транзиторный язычный папиллит
Другой возможной причиной маленьких белых или красных пятен или шишек на языке являются бугорки лжи, т. е. «маленькие белые или красные бугорки образуются, когда сосочки становятся раздраженными и слегка опухшими». Они обычно вызваны стрессом, местной травмой, расщеплением вкусовых рецепторов, употреблением кислой или кислой пищи, курением, менструацией и т. д.
е. «маленькие белые или красные бугорки образуются, когда сосочки становятся раздраженными и слегка опухшими». Они обычно вызваны стрессом, местной травмой, расщеплением вкусовых рецепторов, употреблением кислой или кислой пищи, курением, менструацией и т. д.
Красные пятна на языке ЗППП или точки
быть вызваны ЗППП. Например, на начальных стадиях у человека, вероятно, будет небольшая (маленькая или крошечная) безболезненная язва на языке, вульве, влагалище, губах, шейке матки или в месте, где бактерии, вызывающие заболевание, попадают в организм. «Сыпь может выглядеть как грубые, красные или красновато-коричневые пятна». На вторичной стадии также распространены поражения и язвы во рту.Тем не менее, красные точки на языке не являются признаком ВИЧ, но ослабленный или нарушенный иммунитет может привести к тому, что другие инфекции вызовут появление пятен.
Заболевания рук, ног и рта
Это заболевание, поражающее детей в возрасте до 5 лет. Болезнь рук, ящура вызывает «красные пятна на языке, деснах или внутренней стороне щек». Эти пятна будут образовывать язвы или волдыри, которые очень болезненны, и у него есть другие симптомы, которые включают красную сыпь на подошвах ног, ягодицах, ладонях, боль в горле и лихорадку.
Эти пятна будут образовывать язвы или волдыри, которые очень болезненны, и у него есть другие симптомы, которые включают красную сыпь на подошвах ног, ягодицах, ладонях, боль в горле и лихорадку.
Другие причины появления красных точек на языке
Источник изображения: medicalnewstoday.com- Экзема — чрезмерное раздражение языка из-за экземы может привести к тому, что бактерии во рту прикрепят вкусовые рецепторы
- Географический язык. Если у вас есть карта, похожая на язык, на ней могут быть красные пятна. Когда маленький, у вас будет красное пятно на языке с белым кольцом, окаймляющим его. Эта проблема безболезненна. В случае боли обратитесь к врачу.
- Длительное употребление алкоголя или чрезмерное курение
- Употребление острой и острой пищи
- Физическое повреждение или травма, включая пирсинг языка
- Астма
- Чрезмерное тепло тела
- Оральный дрозд
- Герпес
- Язвы
Это не единственные причины появления красных точек на языке. Желательно обратиться к стоматологу для диагностики и лечения, если ваши красные пятна не исчезают быстро.
Желательно обратиться к стоматологу для диагностики и лечения, если ваши красные пятна не исчезают быстро.
Маленькие красные пятна на языке или мелкие или крошечные красные точки на языке
Источник изображения: medicalnewstoday.comРаспространенные причины небольших (крошечных или маленьких) красных пятен на языке включают скарлатину, начальные стадии рака ротовой полости, шишки, ЗППП, острый фарингит, географический язык и любую другую причину, которую мы уже обсуждали выше. В большинстве случаев маленькие красные пятна на языке не вызваны раком ротовой полости, если только они не сопровождаются другими симптомами, описанными выше.
Наличие небольших красных пятен на языке и металлического привкуса может быть связано с аллергическими реакциями (особенно в результате приема некоторых лекарств) или чрезмерным воздействием щелочей или кислот. Лечение рака, беременность и заболевания десен также связаны с металлическим привкусом во рту.
Чтобы узнать, что может скрываться за маленькими красными точками на языке, нужно посмотреть на сопутствующие симптомы, такие как лихорадка, боль в горле, лихорадка, болезненность (независимо от того, болят жестяные красные точки или нет) и т. д.
д.
Красные точки под языком или точки
Некоторые из наиболее частых вероятных причин появления красных точек под языком включают общее раздражение языка, стоматит, аллергическую реакцию, травму или травмы (особенно с красными кровяными пятнами под языком), камни в слюнных протоках и рак полости рта. Любая из других причин появления красных пятен на языке, описанных выше, также может быть причиной проблемы.
Эффективное лечение требует правильной диагностики основной причины. Как только вы уверены, что вызывает это, вам необходимо убедиться, что это лечится. Кроме того, первостепенное значение имеет правильная гигиена полости рта.
Красные точки на кончике языка или пятна
Источник изображения: medicalnewstoday.com Если у вас есть точки на кончике языка, которые могут быть маленькими (крохотными или маленькими) или большими, они могут быть вызваны рядом причин. Некоторые из вероятных причин таких пятен включают воспаленные вкусовые рецепторы, травму или травмы, герпес, скарлатину, географический язык, оральный герпес, ранние стадии сифилиса (нечасто), аллергические реакции, рак и т.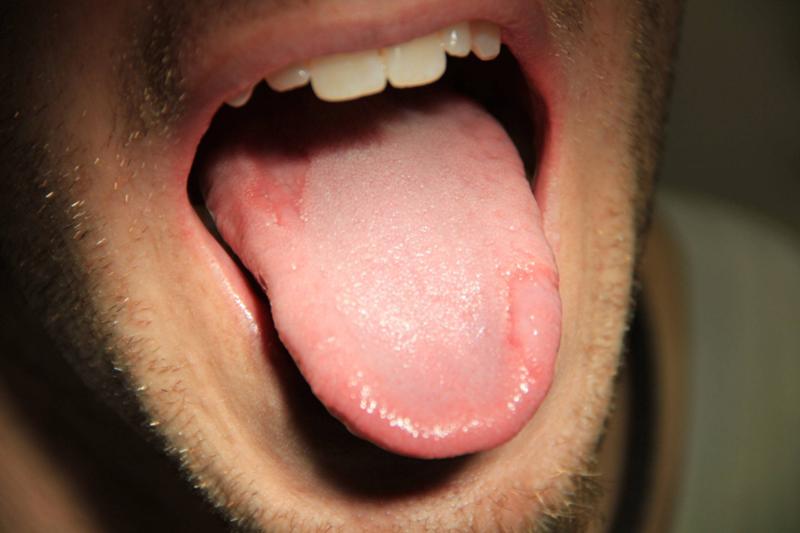 д. Внимательно изучите другие сопутствующие симптомы. чтобы можно было сказать причину.
д. Внимательно изучите другие сопутствующие симптомы. чтобы можно было сказать причину.
Красные пятна на спинке языка или точки на спинке языка
Почему у меня появляются красные точки на спинке языка? Это нормально удивляться. Наличие красных пятен или точек на задней части языка может быть вызвано рядом причин. Наиболее распространенными из них являются фарингит, травмы, аллергии, стоматит, сифилис, герпес, болезнь Кавасаки (у детей), лейкоплакия, скарлатина, рак горла и другие.
Чтобы определить причину появления точек на задней части языка, необходимо обратить внимание на другие симптомы, сопровождающие появление точек (например, боль в горле, затрудненное глотание, жар и т. д.), а также на их размер и внешний вид. то есть большие красные пятна, темно-красные пятна и т. д. Например, если у вас есть красные пятна на спинке языка и белый налет, вероятно, у вас стоматит, а большие красные пятна могут быть язвами или болезнью Кавасаки.
Красные пятна на языке у малышей
Источник изображений: babycenter. com
com Красные пятна на языке у детей или детей могут быть вызваны афтозными язвами, воспаленными сосочками, болезнью Кавасаки, стрептококковым фарингитом и ящуром, а также другими состояниями. Они могут затруднить кормление ребенка. Обратитесь к педиатру для диагностики, если красные точки у ребенка не проходят через несколько дней.
Красные пятна на языке и боль в горле
Наличие красных пятен на языке и боли в горле может указывать на инфекцию горла, такую как острый фарингит, который известен небольшими красными пятнами на задней части языка и болью в горле. Это сопровождается другими симптомами, такими как лихорадка, головная боль, увеличение шейных лимфатических узлов, боль в горле, кашель и т. д. Также известно, что другие состояния, включая рак полости рта, скарлатину и болезнь Кавасаки, вызывают появление красных точек на языке, сопровождающихся болью в горле.
Красные точки на стороне языка
Источник изображения: lsuhsc.edu Наличие красных точек на стороне языка не является признаком определенного заболевания или состояния, но может быть вызвано любой из многих причин, которые мы обсуждали, включая травму и травмы от прикусывания языка и зубных протезов.
Красные воспаленные пятна на языке или болезненные точки на языке
Наличие красных воспаленных пятен на языке может указывать на ряд заболеваний и состояний, которые включают рак ротовой полости, стоматит, язвы стопы, рук и рта, воспаленные сосочки, травму (травмы) и т. д. Попробуйте различные домашние средства, такие как жевание льда, чтобы успокоить ваши красные пятна на языке, которые болят, а также принимайте противовоспалительные препараты.
Безболезненное красное пятно на языке
Источник изображения: rd.comБезболезненное красное пятно на языке может быть обусловлено рядом случаев. На самом деле большинство причин, которые мы обсуждали, за исключением рака, афтозных язв, воспаленных сосочков или травм ног, рук и рта, не вызывают никакой боли. Такие причины, как чрезмерное курение, употребление алкоголя, географический язык и т. д., обычно не сопровождаются болью.
Большие красные пятна на языке
Если у вас большие красные пятна, наиболее вероятной причиной является болезнь Кавасаки, если заболел ребенок.