Белый налёт на миндалинах без температуры — Отоларингология — 16.01.2015
/
анонимно, Мужчина, 2 года
Здравствуйте.
Подскажите пожалуйста в данной проблеме. Ребенку 2г. И 1 мес. До нг ставили острый ринит, который пролечили. В новогодние каникулы был сильный кашель без температуры и заложенности носа, пропили антибиотики, был остаточный кашель, который проявлялся раз 5 в день, ночью не беспокоил. 11.01 С утра появился сухой кашель, что и стало причиной заглянуть в горло, увидела белый налет на миндалинах и одно пятнышко во рту в уголке губ. Горло немного красноватое, лимфоузлы не увеличены, температура не поднималась, кашель днём пропал, аппетит у ребенка нормальный, изменений в поведении не было. Единственное, что появилось — храп ночью, хотя нос не заложен, и днем ребенок спокойно дышит носом. Посоветовались со знакомым педиатром, сказал грибковое, назначил мирамистин и 1% р-р кандида, сказала несколько дней воздержаться от посещения садика. У ребенка при закапывании кандида дикая истерика, требует запить.
Отвечает Тощакова Елена Петровна
оториноларинголог
Здравствуйте. Вы правы, по Вашему рассказу, действительно, больше всего похоже на фарингомикоз. Выбор раствора Кандид для лечения для меня удивителен — для детей существует специальный препарат, дифлюкан в виде суспензии, разрешен даже детям до 4 недель жизни, доза рассчитывается на кг веса, рассчитать должен врач. Фарингомикоз может распространяться и на лимфоидную ткань носоглотки, или аденоидную ткань, и давать затруднение дыхания. Я бы не рискнула не лечить фарингомикоз, ребенок страдает от грибкового воспаления, хотя у взрослых фарингомикоз иногда разрешается без лечения.
анонимно
Спасибо Вам большое за консультацию
Тощакова Елена Петровна
Пожалуйста, рада помочь. Здоровья Вам и Вашим близким.
Похожие вопросы
анонимно (Женщина, 33 года)
Белый налет на мендалинах без температуры
Здравствуйте, ребенок 3.5 лет поднялась температура 38.5 появились сопли, на глазках слизь зеленая и кашель диручий, красное горло,немного увеличиные лимфоузлы. Темперптура продержалась 5 дней,довала ибуфен,обрабатывала нос капала фраминазин, глазки промывала…
анонимно (Женщина, 6 лет)
Белый налёт на миндалинах и кашель 4 месяца у ребёнка 6 5 лет
Здравствуйте! Дочь в феврале переболела гриппом, обошлось без антибиотиков и довольно легко переболели.. Через несколько дней появился кашель, педиатр сказал подозрение на бронхит прописала ингаляции с лазолваном беродуалом , сделали…
анонимно (Женщина, 27 лет)
Белый налет на миндалинах у ребенка
Здравствуйте! Ребенку 2г 3 мес.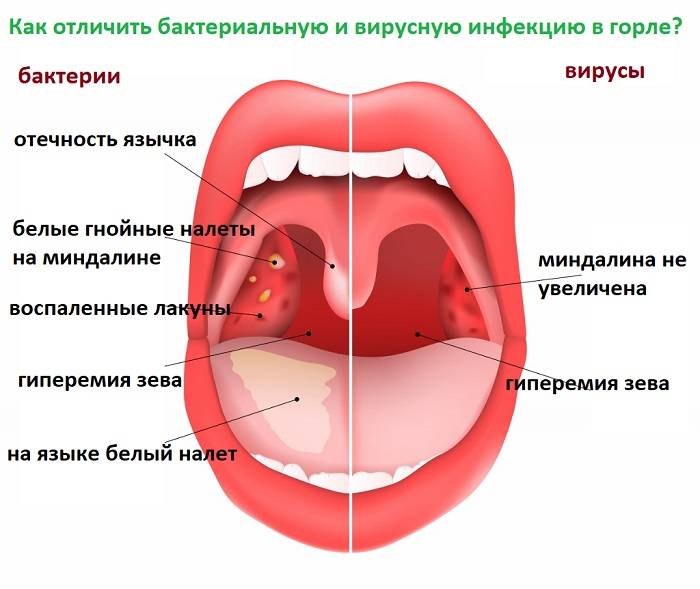 В начале декабря переболел острым фарингитом. Пропили суммамед. Через 10 дней в новый год опять заболел, в горле был белый налет и температура до 38.8….
В начале декабря переболел острым фарингитом. Пропили суммамед. Через 10 дней в новый год опять заболел, в горле был белый налет и температура до 38.8….
Наталья Перепелица (Женщина, 28 лет)
Налет на миндалинах
Здравствуйте!У ребенка начался насморг,сама заметила в этот день белый налет на миндалинах.На след день температура 37,5,которая быстро спала.Вызвали педиатра-ангина,аугментин 5/125.Пропили только 2 дня.Пошли к лору-это не гнойный налет,последствия от антибиотика…
анонимно (Женщина, 26 лет)
Налет на миндалинах без повышения температуры
Здравствуйте, у меня такая проблема! Месяц назад переболела фолликулярной ангиной. Тогда все развилось очень быстро!Вечером переохладилась и у меня чуть чуть заболело горло, а с утра уже все миндалины было…
анонимно (Женщина, 3 года)
Орви налет на миндалинах у ребенка 3 10г
Добрый день! У меня такой вопрос: 13дек. Обнаружила у ребенка красное горло и налет на миндалинах в виде мелких бел. Точек. На одной миндалине штук 5 было точек, на второй…
На одной миндалине штук 5 было точек, на второй…
Ольга Ожерельева
Белый налет на миндалинах у ребенка
Добрый день! Ребенку ( 3.4 года) пролечили катаральную ангину ( с зелеными выделениями из глаз) и на 8 день пошли к педиатору. Она сказала, что все хорошо — миндалины опять…
почему появляется и как лечить
Оглавление
- 1 Причинные факторы
- 2 Диагностирование недуга
- 3 Лечение медикаментами
- 4 Народные средства
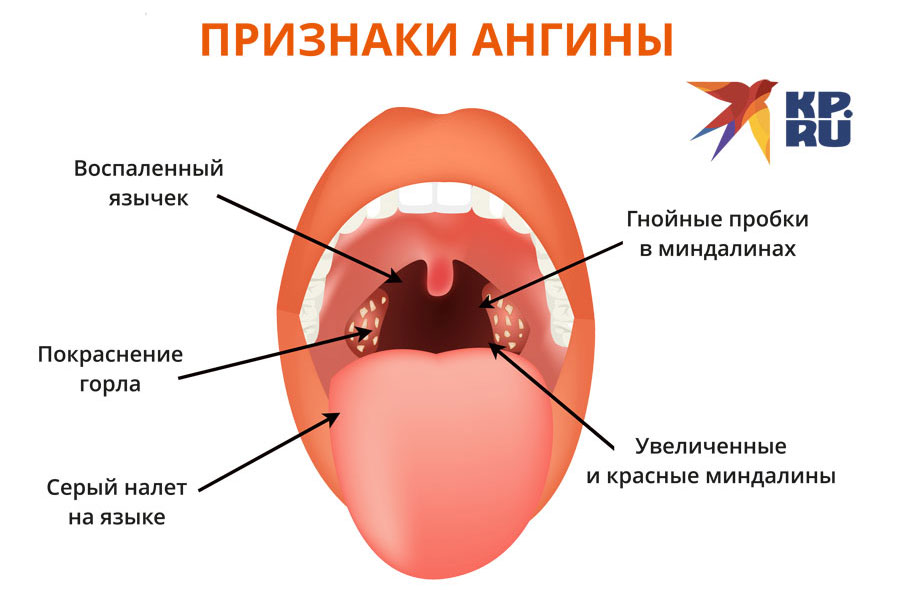
Отправляясь утром в ванную комнату для того, чтобы почистить зубы и умыться, следует также обратить внимание на гланды, которые являются неким индикатором состояния здоровья человека. Как правило, миндалины обладают равномерным розовым цветом, но при наличии инфекции их поверхность покрывается белым налётом. Кроме того, ощущается боль в горле, и повышается температура тела.
Следует отметить, что белый налёт на гландах также может появиться из-за отсутствия должного ухода за полостью рта, и он исчезнет сразу после проведения гигиенических процедур.

Причинные факторы
Нёбные миндалины состоят из лимфоидной ткани, которая имеет углубления, известные как лакуны. В них постепенно могут накапливаться сторонние элементы, в том числе остатки еды, кариес и пыль. В результате, в углублениях развиваются бактерии, но чтобы они не попали внутрь организма, гланды вырабатывают защиту в виде налёта. В инфицированном органе начинается воспалительный процесс, сопровождающийся болевыми ощущениями и повышением температуры тела.
Другими причинами, по которым образуется белый налёт на гландах, являются вредные привычки – курение, употребление алкоголя и жевательного табака. Выделяемые токсины негативно влияют на слизистые покровы, поэтому белёсый налёт наблюдается не только на миндалинах, а и во всей ротовой полости. Если совместить последствия вредных привычек с отсутствием должной гигиены рта, то велика вероятность развития серьёзных гнойных заболеваний.
В отличие от взрослого человека, белый налёт на гландах у ребёнка в возрасте до 10 лет может появляться после употребления мороженого или холодных напитков, вследствие переохлаждения организма, а также в случае несоблюдения правил личной гигиены. Ещё одним немаловажным фактором является то, что ребёнок посещает детский сад или школу, где он может заразиться через столовые приборы.
Ещё одним немаловажным фактором является то, что ребёнок посещает детский сад или школу, где он может заразиться через столовые приборы.
Диагностирование недуга
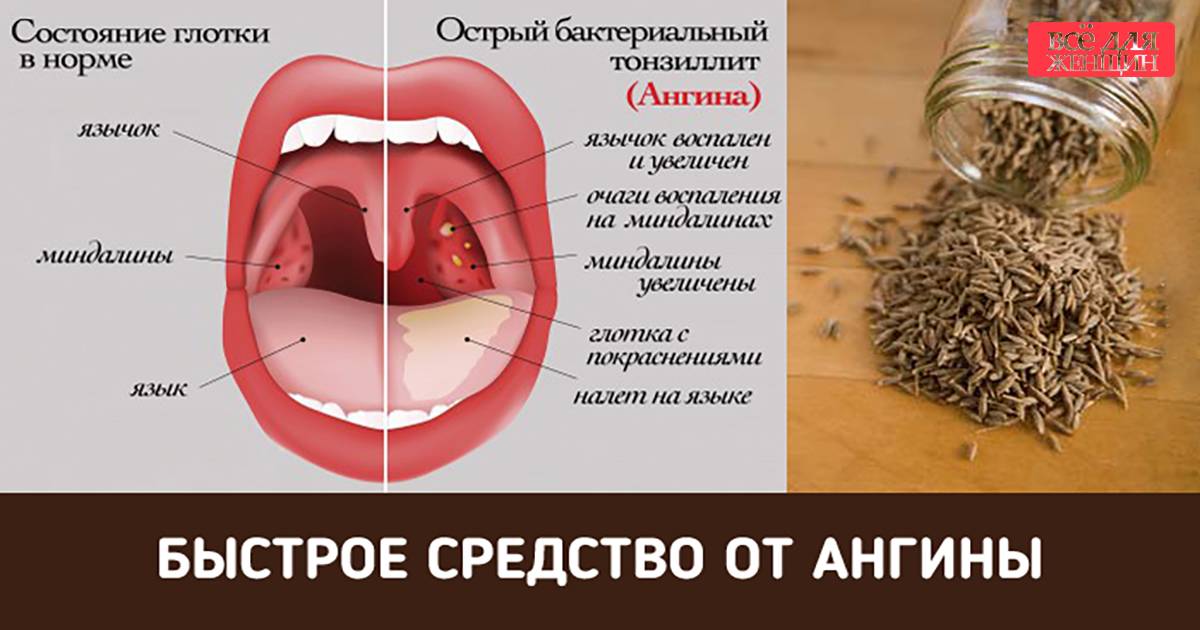
Если при осмотре нёбных миндалин виден белый налёт, но при этом они не болят, и не возникает неприятных ощущений при глотании, рекомендуется дополнить гигиенические процедуры полосканием. Как правило, уже после первой процедура видны положительные изменения. Если же белый налёт на гландах не проходит, и возникают боли в горле – это признак развития ангины.
Далее клиническую картину дополнят такие симптомы, как высокая температура, слабость, кашель, насморк и затруднённое глотание. Данное заболевание требует немедленного лечения, т.к. она может протекать с осложнениями.
Ангина имеет 3 стадии последовательного развития, поэтому для выбора эффективного лечения необходимо правильно диагностировать текущее состояние организма. Каждая стадия имеет ряд характерных симптомов:
Каждая стадия имеет ряд характерных симптомов:
- Катаральная – сопровождается слегка повышенной температурой, небольшим отёком и покраснением гланд, дискомфортом в горле, и увеличением шейных лимфоузлов. Следует отметить, что белый налёт на гландах без температуры также может свидетельствовать о наличии катаральной ангины.
- Фоликулярная – наступает спустя 2-3 дня после катаральной стадии, и характеризуется затруднённым глотанием, болевыми ощущениями в горле, головными болями и высокой температурой. Отёкшие гланды обретают ярко-красный оттенок.
- Лакунарная – самая тяжёлая стадия, сопровождающаяся образованием гноя в лакунах. Первичные симптомы усугубляются, и дополняются интоксикацией организма, лихорадкой и ощущением во рту неприятного привкуса. При осмотре миндалин виден гной.
При постановке диагноза учитываются не только симптомы, а и результаты анализа мазка, взятого с поверхности гланд, который показывает наличие и тип инфекции. Без дополнительного обследования может быть установлен неверный диагноз, т. к. некоторые респираторные заболевания имеют схожие симптомы. Например, не только при ангине болит горло и белый налёт на гландах – это также может быть осложнение ОРВИ.
к. некоторые респираторные заболевания имеют схожие симптомы. Например, не только при ангине болит горло и белый налёт на гландах – это также может быть осложнение ОРВИ.
Лечение медикаментами
Чтобы устранить налёт с гланд, необходимо вылечить заболевание, которое провоцирует его появление. Поскольку главной причиной является реакция на бактерии, то в первую очередь назначают курс антибиотиков. Для улучшения защитных функций организма нужен приём иммуностимулирующих препаратов. За счёт укрепления иммунитета значительно ускорится процесс выздоровления, и снизится шанс повторного заражения.
Немаловажным является местная обработка миндалин, которую можно выполнять самостоятельно в домашних условиях. Какие средства использовать, и как убрать белый налёт на гландах подскажет врач отоларинголог. Как правило, назначают ежедневное полоскание горла специальными составами, которые эффективно очищают миндалины от налёта, угнетают воспалительный процесс и уменьшают болевые ощущения. После полоскания горла, миндалины обрабатывают специальным спреем.
После полоскания горла, миндалины обрабатывают специальным спреем.
Народные средства
Очистить миндалины от налёта можно различными народными средствами. Но следует учесть, что при наличии инфекционного заболевания, такого как ангина, нужно в первую очередь выполнять рекомендации врача и принимать назначенные медикаменты. В число наиболее эффективных народных методов входят:
- Полоскание горла тёплым раствором соды или фурацилина. На 1 стакан кипячёной воды требуется 1 таблетка фурацилина или ½ ч.л. соды. Полоскание выполнять не менее 3-х раз в день.
- Если опухла гланда и белый налёт не устраняется полосканием, можно делать луковые ингаляции. Для этого нужно сделать пюре из луковицы при помощи блендера, либо измельчив её на тёрке, и, склонившись над посудиной, на протяжении 5 минут делать глубокие вдохи ртом.
- Периодическое жевание долек лимона устранит боль в горле.
- Полоскание горла свекольным отваром. Овощ нужно хорошо вымыть и варить до полной готовности.

Народные методы одинаково подходят, как взрослым, так и детям, но всё же появившийся белый налёт на гландах как лечить подскажет специалист после полного обследования пациента.
Профилактические меры
Чтобы предотвратить образование налёта на миндалинах, необходимо в первую очередь укрепить иммунную систему. Для этого следует регулярно принимать витамины либо другие иммуностимулирующие препараты.
Хорошо влияют на организм закаливание, но важно знать, как правильно его выполнять, иначе можно спровоцировать противоположный эффект.
Также важную роль играет питание – в ежедневный рацион обязательно должны входить овощи и фрукты. Не стоит забывать об умеренных физических нагрузках и прогулках на свежем воздухе, которые положительно влияют на состояние всего организма.
Scarlet Fever: причины, симптомы и лечение
в этой серии Вирусные сыпь кори Рубла (Немецкая корь) Ципенковая оспа у детей Циренная оспа у взрослых и подростков , нога и во рту . Розеола Исключение из школы в связи с инфекциями
Розеола Исключение из школы в связи с инфекциями
Скарлатина вызывается инфекцией горла, вызванной микробом (бактерией), называемым стрептококком, обычно стрептококком группы А. Он вызывает грубую красную сыпь, боль в горле, лихорадку и иногда другие осложнения
Насколько распространена скарлатина?
Скарлатина чаще всего встречается у детей в возрасте до 10 лет, причем чаще всего ею заражаются 4-летние дети. 89% случаев в Великобритании приходится на детей в возрасте до 10 лет. Хотя взрослые могут заболеть скарлатиной, это очень необычно. Однако симптомы и лечение такие же, как и у детей.
Скарлатина была очень распространена в 1800-х и начале 1900-х годов из-за перенаселенности и плохих условий жизни. В то время это была основная причина детской смертности. Но это стало гораздо реже, поскольку общие показатели здоровья улучшились. В Великобритании недавно было несколько вспышек, обычно в школах, но теперь антибиотики могут очень эффективно лечить скарлатину.
Каковы симптомы скарлатины?
- Высокая температура (лихорадка).
- Боль в горле.
- Покраснение языка с крошечными белыми точками (происходит примерно в одно и то же время).
- Иногда отек языка через несколько дней.
- Красная грубая сыпь на груди, животе и щеках. По ощущениям он немного напоминает наждачную бумагу и обычно появляется через 12–48 часов после заражения.
Скарлатина начинается с сильной боли в горле и высокой температуры (лихорадки). Часто вначале приписывают тонзиллит. Иногда примерно в то же время, когда появляется боль в горле, язык краснеет с крошечными белыми точками. Это делает его похожим на клубнику, отсюда и название: клубничный язык. Это довольно типично для скарлатины.
После боли в горле и белесого языка появляется красная сыпь на щеках, груди и животе. Если провести руками по сыпи на животе и груди, она будет слегка шероховатой, как мелкая наждачная бумага. Это типичная сыпь при скарлатине.
Ребенок со скарлатиной
Сайт www.badobadop.co.uk (Собственная работа) через Wikimedia Commons
Через пару дней язык, ранее слегка красный с белыми пятнами, становится очень красным и немного больше чем обычно. Некоторые люди называют это «говяжьим языком».
Скарлатина на языке
Афаг Азизова (собственная работа) через Wikimedia Commons
На этой стадии сочетание боли в горле, огрубевшей сыпи и красного языка делает диагноз скарлатины очевидным для врачей. . Если не лечить, сыпь и боль в горле исчезнут примерно через 10 дней, но иногда кожа шелушится (как при солнечном ожоге). Не у всех людей со стрептококковой инфекцией кожи появляется сыпь, поскольку некоторые люди не чувствительны к яду (токсину). Возможна легкая форма скарлатины; это часто называют скарлатиной.
Что вызывает скарлатину?
Скарлатина вызывается крошечным микробом (бактерией) под названием Streptococcus pyogenes . Бактерию иногда называют «стрептококком группы А». Этот микроб вызывает довольно много заболеваний, включая кожные инфекции, инфекции грудной клетки и инфекции сердца.
Бактерию иногда называют «стрептококком группы А». Этот микроб вызывает довольно много заболеваний, включая кожные инфекции, инфекции грудной клетки и инфекции сердца.
Иногда микробы (бактерии) вызывают только боль в горле, не вызывая сыпи при скарлатине. Это часто называют «ангиной» или простым тонзиллитом. Но при скарлатине бактерия стрептококк выделяет токсины, которые распространяются по организму. Токсины вызывают сыпь и, если их не лечить, могут вызвать проблемы с почками и сердцем даже спустя годы, о чем вы можете прочитать больше в разделе «Лечение и осложнения».
Как диагностируется скарлатина?
В целом диагноз можно поставить по клинической картине: у ребенка высокая температура (озноб), боль в горле, красный язык и шероховатая сыпь на груди и животе. Как правило, никаких испытаний не требуется.
Если есть какие-либо сомнения относительно диагноза, врач может взять посев из горла или «мазок из горла» с помощью чего-то похожего на длинную ватную палочку. Они отправят его в больницу для проверки на микробы (бактерии), вызывающие скарлатину. Но результаты вернутся через несколько дней, поэтому при подозрении на скарлатину обычно лучше сначала начать лечение антибиотиками.
Они отправят его в больницу для проверки на микробы (бактерии), вызывающие скарлатину. Но результаты вернутся через несколько дней, поэтому при подозрении на скарлатину обычно лучше сначала начать лечение антибиотиками.
Существует анализ крови, который позволяет выявить возбудителя скарлатины (тест на титр антистрептолизина, или сокращенно АСО). Но анализ крови положительный только в период от одной недели до одного месяца после заражения. Таким образом, он не скажет вам, есть ли у кого-то скарлатина прямо сейчас, только если он болел ею в прошлом.
Семейный врач сможет распознать скарлатину, и для постановки диагноза ему не потребуется анализ крови или мазок из горла.
Чем лечить скарлатину?
Поскольку скарлатина вызывается микробом (бактерией) и без лечения может вызывать серьезные осложнения, лучшим лечением являются антибиотики. Чтобы они подействовали, требуется некоторое время, поэтому также важно одновременно проводить общее лечение для облегчения симптомов.
Антибиотики
- Лучший антибиотик — пенициллин. Он почти всегда убивает возбудителя скарлатины.
- Вам необходимо пройти длительный курс пенициллина: десять дней. Это дольше, чем при простой инфекции горла или уха, и для завершения курса требуется довольно много настойчивости и организованности.
- Доза будет рассчитана в зависимости от возраста и веса ребенка, но, вероятно, будет составлять 125–250 мг четыре раза в день в течение десяти дней.
- Если у ребенка аллергия на пенициллин, вместо него можно использовать эритромицин или кларитромицин.
- Но пенициллин лучше всего подходит для лечения скарлатины, поэтому важно проверить, действительно ли у ребенка аллергия на пенициллин. Иногда предшествующие побочные эффекты (такие как рвота или диарея) могут быть ошибочно приняты за аллергию.
Общее лечение лихорадки
- Как правило, всем, кто плохо себя чувствует, важно поддерживать высокий уровень жидкости в организме.

- Можно использовать только воду, но немного сахара поможет воде впитаться. Разбавленная тыква подойдет. Для маленького ребенка молоко тоже полезно.
- Если ребенка беспокоит лихорадка, например, он вялый, сонливый или хнычет, стоит попробовать парацетамол.
- Парацетамол может немного снизить высокую температуру (лихорадку), но он не лечит основную инфекцию.
- Использование парацетамола у детей или младенцев не снижает риск фебрильных судорог.
- Вы должны одеть их в одежду, подходящую для внешней или внутренней температуры. Нет необходимости раздевать лихорадящих детей, обмахивать их или вытирать мокрыми полотенцами. Исследования показали, что ни один из этих методов лечения не помогает.
- Ибупрофен, как правило, не рекомендуется при кожных инфекциях.
Как правило, антибиотики и жидкости являются лучшим средством для лечения скарлатины.
Каковы возможные осложнения скарлатины?
Лечение антибиотиками снижает вероятность осложнений.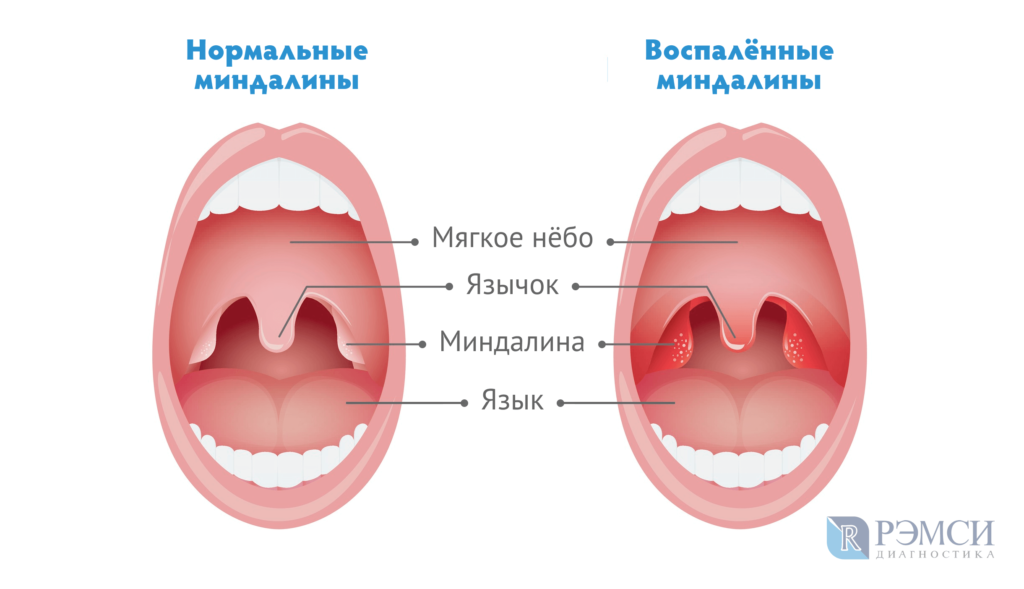 Осложнения сейчас возникают очень редко. Однако, если они происходят, они могут быть серьезными. В целом их можно разделить на ранние осложнения, которые возникают в течение нескольких дней, и более поздние осложнения, которые возникают через недели или месяцы после того, как инфекция, по-видимому, исчезла.
Осложнения сейчас возникают очень редко. Однако, если они происходят, они могут быть серьезными. В целом их можно разделить на ранние осложнения, которые возникают в течение нескольких дней, и более поздние осложнения, которые возникают через недели или месяцы после того, как инфекция, по-видимому, исчезла.
Ранние осложнения
Осложнения из-за распространения инфекции могут возникать на ранних стадиях инфекции и могут включать следующее:
- Ушная инфекция (средний отит).
- Инфекция горла и скопление гноя (абсцесс).
- Синусовая инфекция.
- Пневмония.
- Менингит и абсцесс головного мозга.
Поздние осложнения
Поздние осложнения встречаются редко, но когда они случаются, проблемы начинаются через недели, месяцы или даже годы после излечения от инфекции. Они возникают в результате иммунных реакций в тканях. Иммунная система организма, а не сам микроб, вызывает проблему. Среди них могут быть:
- Ревматическая лихорадка (которая может повредить сердце).

- Поражение почек (гломерулонефрит).
Вот почему так важно пройти полный курс антибиотиков, даже если кажется, что вашему ребенку становится лучше.
Какие перспективы у больных скарлатиной?
В прошлом скарлатина была очень серьезным заболеванием. К счастью, в настоящее время в большинстве случаев скарлатина является легкой, самоизлечивающейся болезнью. Большинство детей полностью выздоравливают в течение недели или около того, даже без лечения. (Однако лучше пройти курс лечения — см. выше.)
Смерти от скарлатины в настоящее время крайне редки в западном мире.
Заразна ли скарлатина?
Да. При кашле или чихании и выдыхании микробов (бактерий) они могут передаваться (быть заразными) другим людям. Скарлатина может передаваться даже при тесном контакте или при совместном использовании полотенец, ванн, одежды или постельного белья с инфицированным человеком.
После заражения симптомы появляются через 2-4 дня. Вы должны не пускать детей со скарлатиной в школу и вдали от других в течение 24 часов после начала приема антибиотиков.
Однажды переболев скарлатиной, очень маловероятно, что он заболеет снова. Это потому, что они становятся невосприимчивыми к бактериям. Однако возможны повторные приступы, так как существуют разные виды стрептококковых бактерий, вызывающих инфекцию.
Недавняя вспышка скарлатины иногда происходила в школах, где также была вспышка ветряной оспы. Если у вас есть ребенок, который недавно переболел ветряной оспой, а затем заболел скарлатиной, вам нужно следить за признаками серьезной инфекции. Они могут включать боли в суставах, высокую температуру (лихорадку) и стойкие кожные инфекции.
Нет никаких доказательств того, что заражение скарлатиной во время беременности может подвергнуть вашего ребенка риску
Стрептококковый фарингит и его побочные эффекты: распространенные и необычные этиологии
Срочное сообщение: Фарингит является распространенной основной жалобой при оказании неотложной помощи, но не всегда ангины – стрептококковый (стрептококковый) фарингит. Несвоевременная диагностика и лечение некоторых причин ангины может привести к катастрофическим последствиям.
Несвоевременная диагностика и лечение некоторых причин ангины может привести к катастрофическим последствиям.
Эпидемиология
На острый фарингит приходится 1-2% всех обращений в амбулаторных условиях. 1 Большинство фарингитов, наблюдаемых в неотложной помощи, имеют вирусную этиологию. Наиболее распространенной бактериальной причиной фарингита является бета-гемолитический стрептококк группы А (БГСА), на который приходится 5–15 % обращений по поводу ангины у взрослых и 20–30 % у детей.
Случай
В остальном здоровый 28-летний мужчина обратился за неотложной помощью после нескольких дней лихорадки и болей в горле, которые усиливались при глотании, что привело к уменьшению перорального ввода. Он отрицал какие-либо контакты с больными. Его видели за несколько дней до этого, и у него был отрицательный результат на грипп и экспресс-тест на стрептококк. При первом визите ему прописали амоксициллин из-за беспокойства по поводу стрептококкового фарингита, но его симптомы не улучшились.
Физикальное обследование
Пациент выглядел хорошо, но явно чувствовал себя некомфортно. При осмотре горла была обнаружена двусторонняя эритема с экссудатом миндалин. Миндалины опухли с двух сторон, несколько сильнее справа. Увулярной девиации не отмечено. У него не было стридора, затрудненного дыхания или слюнотечения. Остальная часть его экзамена была нормальной. Легкие чистые, хрипов нет, сердце ритмичное, без шумов, живот мягкий, безболезненный.
Неотложная помощь
Пациент был направлен в местное отделение неотложной помощи из-за подозрений на перитонзиллярный или заглоточный абсцесс в зависимости от степени отека.
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ОСТРОГО ФАРИНГИТА
Вирусный фарингит
Вирусы являются наиболее частой причиной фарингита. В дополнение к боли в горле у пациентов обычно также отмечаются кашель, субфебрильная температура, конъюнктивит и общее недомогание. Физический осмотр часто показывает эритематозную ротоглотку.
Физический осмотр часто показывает эритематозную ротоглотку.
Вирусный фарингит более вероятен, если нет миндалинового экссудата, слюнотечения, стридора, асимметрии миндалин или небных петехий. Диагноз клинический. Распространенные вирусы, вызывающие фарингит, включают риновирус, аденовирус и коронавирус. Более подробный список вирусов, связанных с фарингитом, можно найти в таблице
БГСА (например, стрептококковый фарингит)
Фарингит БГСА чаще всего встречается у детей и молодых людей. Редко встречается у детей младше 3 лет и взрослых старше 40 лет. Признаки и симптомы стрептококкового фарингита включают боль в горле, лихорадку, отек миндалин, миндалиновый экссудат, шейную лимфаденопатию и отсутствие кашля (в совокупности известные как критерии Centor). Модифицированные критерии Centor включают возраст пациента. (Алгоритм использования модифицированных критериев Центора можно увидеть в Таблица 2 .) Небные петехии встречаются редко, но если они присутствуют, то на 95% специфичны для БГСА. 3
Модифицированные критерии Centor включают возраст пациента. (Алгоритм использования модифицированных критериев Центора можно увидеть в Таблица 2 .) Небные петехии встречаются редко, но если они присутствуют, то на 95% специфичны для БГСА. 3
Для подтверждения стрептококкового фарингита рекомендуется экспресс-тест на обнаружение антигена (RADT). RADT обладают высокой специфичностью в отношении стрептококка группы А. Нет необходимости получать культуру из горла при положительном RADT из-за их высокой специфичности. В популяциях с низким риском (т. е. у пожилых людей) отрицательный результат RADT не требует подтверждающего посева, поскольку частота БГСА у взрослых довольно низка. 2 У детей в возрасте до 3 лет стрептококковый фарингит маловероятен, а вероятность осложнений при диагностике низкая. Таким образом, не рекомендуется рутинно брать мазки у детей младше 3 лет, если они не имеют прямого контакта с человеком, у которого был диагностирован БГСА.
2 У детей в возрасте до 3 лет стрептококковый фарингит маловероятен, а вероятность осложнений при диагностике низкая. Таким образом, не рекомендуется рутинно брать мазки у детей младше 3 лет, если они не имеют прямого контакта с человеком, у которого был диагностирован БГСА.
Практически всегда уместно лечить антибиотиками положительный результат RADT или посев из горла. Стрептококковый фарингит чаще всего доброкачественный, и даже более вероятно, что он будет таковым, если его выявить и лечить. При отсутствии лечения пациенты подвергаются более высокому риску некоторых осложнений, таких как перитонзиллярный абсцесс, заглоточный абсцесс, шейный лимфаденит и мастоидит. После разрешения фарингита могут развиться острая ревматическая лихорадка и постстрептококковый гломерулонефрит. Хотя эти состояния относительно редки, считается, что они являются вторичными по отношению к иммунному ответу, а не напрямую связаны со стрептококковой инфекцией. 4
Хотя большинство причин фарингита в центре неотложной помощи будут либо вирусными, либо связанными с БГСА, в дифференциальный диагноз следует включить следующие этиологии:
- Перитонзиллярный абсцесс (ПТА) чаще всего у подростков и молодых людей в возрасте до 40 лет, при этом БГСА является наиболее распространенной этиологией.
 Признаки и симптомы ПТА включают одностороннюю боль в горле, лихорадку, болезненное глотание, а при прогрессировании — затрудненное открывание рта (т.е. тризм) и изменения голоса. Результаты физикального осмотра могут быть сходны со стрептококковым фарингитом, но их можно отличить по наличию слюнотечения, приглушенному голосу (также известному как «горячий картофельный голос») и контралатеральному отклонению язычка. PTA обычно можно диагностировать клинически без визуализации. Когда есть диагностическая неопределенность, визуализация, такая как КТ мягких тканей шеи с внутривенным контрастированием или УЗИ, может помочь подтвердить диагноз и дифференцировать от других причин. 5,6 Золотым стандартом подтверждения (и лечения) является удаление гнойной жидкости при аспирации иглой.
Признаки и симптомы ПТА включают одностороннюю боль в горле, лихорадку, болезненное глотание, а при прогрессировании — затрудненное открывание рта (т.е. тризм) и изменения голоса. Результаты физикального осмотра могут быть сходны со стрептококковым фарингитом, но их можно отличить по наличию слюнотечения, приглушенному голосу (также известному как «горячий картофельный голос») и контралатеральному отклонению язычка. PTA обычно можно диагностировать клинически без визуализации. Когда есть диагностическая неопределенность, визуализация, такая как КТ мягких тканей шеи с внутривенным контрастированием или УЗИ, может помочь подтвердить диагноз и дифференцировать от других причин. 5,6 Золотым стандартом подтверждения (и лечения) является удаление гнойной жидкости при аспирации иглой. Без лечения ПТА может привести к нарушению дыхания или кровоизлиянию из-за некроза в оболочку сонной артерии. Лечение, как правило, заключается в дренировании ЗБА с аспирацией иглой, разрезом и дренированием или немедленной тонзиллэктомией.
 Пациентов следует лечить системными кортикостероидами, такими как преднизолон, и антибиотиками, такими как амоксициллин/клавуланат, клиндамицин или цефалоспорины второго или третьего поколения. Пациентов с легкими симптомами, без тризма или нарушений дыхательных путей или с небольшими абсцессами можно лечить только антибиотиками. 7
Пациентов следует лечить системными кортикостероидами, такими как преднизолон, и антибиотиками, такими как амоксициллин/клавуланат, клиндамицин или цефалоспорины второго или третьего поколения. Пациентов с легкими симптомами, без тризма или нарушений дыхательных путей или с небольшими абсцессами можно лечить только антибиотиками. 7 - Заглоточный абсцесс (ЗПА)
Заглоточные абсцессы развиваются в потенциальном пространстве позади глотки в задней части глотки. Из-за расположения этих абсцессов RPA трудно отличить от других причин боли в горле. Кроме того, физикальный осмотр у этих пациентов может быть совершенно нормальным, за исключением легкого выпячивания задней части глотки.
RPA чаще всего встречаются у малышей и детей школьного возраста. Им часто предшествует недавняя инфекция верхних дыхательных путей или травма. Презентация RPA часто похожа на PTA. Уникальные результаты осмотра, которые должны вызывать опасения по поводу RPA, включают ригидность шеи и приглушенный голос.
 Отказ разгибать шею является тревожной находкой при осмотре и должен усилить подозрение на РПА у ребенка соответствующего возраста.
Отказ разгибать шею является тревожной находкой при осмотре и должен усилить подозрение на РПА у ребенка соответствующего возраста. КТ шеи с внутривенным контрастированием является предпочтительным методом визуализации для оценки и диагностики. Как и в случае PTA, раннее распознавание и лечение имеют решающее значение. Пациентам, которые беспокоятся о нарушении проходимости дыхательных путей из-за RPA, может потребоваться окончательное восстановление проходимости дыхательных путей. Эти пациенты должны быть срочно переведены в отделение неотложной помощи с помощью скорой помощи, так как лечение потребует разреза и дренирования отоларингологом. Рассмотрение вопроса о начале антибиотикотерапии разумно, но не должно откладывать обращение в ближайшее отделение неотложной помощи.
В то время как общепринятое мнение заключалось в том, что при всех диагнозах перитонзиллярного абсцесса следует проводить разрез и дренирование, несколько недавних исследований показали, что пероральная антибиотикотерапия может быть одинаково эффективной при небольшом или раннем ПТА.
 7
7 - Мононуклеоз
Мононуклеоз, более известный как «мононуклеоз», обычно вызывается вирусом Эпштейна-Барр. Распространение происходит в основном через слюну. Моно – это в первую очередь болезнь подросткового возраста.
Пациенты с мононуклеозом обычно имеют лихорадку, боль в горле, лимфаденопатию и значительную утомляемость. Наличие гепатоспленомегалии следует оценивать при осмотре.
Диагноз мононуклеоза обычно основывается на клинической оценке и тесте на гетерофильные антитела (AKA Monospot). Лечение поддерживающее, антибиотики не рекомендуются.
Пациентам следует рекомендовать не пользоваться общей посудой для питья или зубными щетками, а также целовать других при наличии симптомов, чтобы предотвратить распространение инфекции. Пациентам также следует рекомендовать избегать контактных видов спорта или потенциально травмирующей деятельности из-за повышенного риска разрыва селезенки.
У пациентов с мононуклеозом, начавших лечение антибиотиками, такими как амоксициллин, может появиться макуло-папулезная сыпь из-за реакции гиперчувствительности, которая обычно начинается через несколько дней после начала приема антибиотиков; это может происходить в 95% случаев.
 8 В этом случае прием антибиотиков следует прекратить. Сыпь проходит самостоятельно.
8 В этом случае прием антибиотиков следует прекратить. Сыпь проходит самостоятельно. - Эпиглоттит
Эпиглоттит описывает состояние воспаления и отека надгортанника. Ранее это обычно вызывалось H грипп типа B. С появлением вакцины против HiB теперь он гораздо реже встречается у детей. В настоящее время взрослые болеют эпиглоттитом чаще, чем дети.
Помимо боли в горле, пациенты обычно наклоняются вперед и пускают слюни по мере того, как глотание становится все труднее. Также часто наблюдается приглушенный голос.
Признаки эпиглоттита можно увидеть на боковой рентгенографии шеи. Однако КТ или прямая визуализация надгортанника при ларингоскопии более чувствительны (хотя и редко выполнимы при неотложной помощи).
Убедить пациента с подозрением на эпиглоттит сохранять спокойствие важно, поскольку возбуждение и тревога могут усугубить обструкцию дыхательных путей. Пациенту может потребоваться интубация, чтобы обеспечить проходимость дыхательных путей; тем не менее, интубацию следует проводить в максимально контролируемых условиях, чтобы свести к минимуму риск неудачи.
 9 После восстановления проходимости дыхательных путей следующим приоритетом является антибактериальная терапия. Это неотложный диагноз, и раннее распознавание чрезвычайно важно для минимизации риска окклюзии дыхательных путей.
9 После восстановления проходимости дыхательных путей следующим приоритетом является антибактериальная терапия. Это неотложный диагноз, и раннее распознавание чрезвычайно важно для минимизации риска окклюзии дыхательных путей. - Молочница
Молочница — это грибковая инфекция полости рта и/или пищевода. Чаще всего его вызывают видов дрожжей Candida . Молочница чаще всего поражает пациентов с использованием ингаляторов кортикостероидов, зубных протезов, недавнего использования антибиотиков, ВИЧ, диабета и других состояний с ослабленным иммунитетом. 10 Пациенты могут жаловаться на боль в горле и затрудненное глотание, а также могут отмечать белый налет на языке или в задней части ротоглотки. Молочница – это прежде всего клинический диагноз. При осмотре выявляются белые налеты на языке, которые можно соскоблить. Основу лечения составляют противогрибковые препараты. В случаях легкой и средней степени тяжести противогрибковые препараты, такие как нистатин, можно наносить только на ротовую полость.
 В более тяжелых случаях или у пациентов с кандидозом пищевода рекомендуется системное применение флуконазола.
В более тяжелых случаях или у пациентов с кандидозом пищевода рекомендуется системное применение флуконазола. - Гонококковый (ГЦ) фарингит
Ежегодно в США регистрируется 820 000 случаев гонореи. 11 Может передаваться разными путями, в том числе перорально. ГЦ фарингит преимущественно поражает мужчин, имеющих половые контакты с мужчинами (МСМ), и его число увеличивается, 12 , но он может возникать и у других лиц, практикующих рецептивный орально-генитальный секс. У пациентов могут быть легкие симптомы или они могут отсутствовать, а симптомы могут быть трудно отличимы от других инфекций, таких как БГСА. Признаки инфекции в других местах, включая прямую кишку, влагалище или уретру, с подозрением на сексуальный анамнез риска должны вызвать подозрение на ГЦ фарингит. Тестирование на ГЦ фарингит включает взятие мазка из задней части глотки и отправку на ПЦР. Пациентам с подозрением на фарингит, вызванным ГК, или с подтвержденным диагнозом ГК следует назначать цефтриаксон 250 мг в/м, а также азитромицин 1 г перорально из-за повышения резистентности ГК к цефалоспоринам.
 11 Пациентов также следует проверить на хламидиоз, сифилис и ВИЧ и проконсультировать по безопасному сексу.
11 Пациентов также следует проверить на хламидиоз, сифилис и ВИЧ и проконсультировать по безопасному сексу. - Дифтерия
Дифтерия является чрезвычайно редкой причиной фарингита в Соединенных Штатах: в 2004–2017 годах было зарегистрировано только два случая, 6 , но она встречается и в других местах по всему миру: в 2016 году было зарегистрировано 7100 случаев. уровень смертности значителен (5-10%) и приближается к 20% у лиц моложе 5 лет и пожилых людей. 6 Дифтерия характеризуется лихорадкой, болью в горле, кашлем и образованием псевдомембранозных бляшек в задней части ротоглотки, которые выглядят как толстый серый налет, который может быть достаточно обширным, чтобы вызвать нарушение проходимости дыхательных путей. Лечение дифтерии включает введение дифтерийного антитоксина, как только подозревается диагноз. 13 CDC рекомендует применять антибиотики эритромицина или пенициллина. 6
ИСХОД ДЕЛА
По прибытии в отделение неотложной помощи пациенту была введена доза ампициллина/сульбактама и дексаметазона внутривенно.
 КТ с внутривенным контрастированием показала ранний перитонзиллярный абсцесс. После обсуждения с ЛОРом он был выписан на амоксициллин/клавулановую кислоту.
КТ с внутривенным контрастированием показала ранний перитонзиллярный абсцесс. После обсуждения с ЛОРом он был выписан на амоксициллин/клавулановую кислоту. ЗАКЛЮЧЕНИЕ
Когда пациент обращается за неотложной помощью с болью в горле, наиболее вероятной этиологией является вирус или ГАС; однако важно проводить широкую дифференциальную диагностику, включая ПТА, РПА, эпиглоттит, мононуклеоз, молочницу, гонококковый фарингит и дифтерию, поскольку некоторые из этих причин могут быть опасными для жизни, если диагноз не установлен. Пациентов, которым требуется визуализация или неотложная помощь, следует направлять в отделение неотложной помощи; 911 следует активировать, если есть опасения по поводу нарушения проходимости дыхательных путей. При наличии показаний лечение антибиотиками должно быть направлено на снижение и без того низкого риска вторичной инфекции, а также на снижение риска распространения и продолжительности симптомов.
ССЫЛКИ
- Schappert SM, Rechtsteiner EA.
 Оценки использования амбулаторной медицинской помощи за 2006 г. Natl Health Stat Report. 6 августа 2008 г. (8): 1–29.
Оценки использования амбулаторной медицинской помощи за 2006 г. Natl Health Stat Report. 6 августа 2008 г. (8): 1–29. - Шульман С.Т., Бисно А.Л., Клегг Х.В. и др. Клинические практические рекомендации по диагностике и лечению стрептококкового фарингита группы А: обновление 2012 г., подготовленное Американским обществом инфекционистов. Клин Заражение Дис . 2012;55(10):e86-e102.
- Чобы Б.А. Диагностика и лечение стрептококкового фарингита. Am Fam Phys. 2009;79(5):383-390.
- Центры по контролю и профилактике заболеваний. Стрептококк группы А. Доступно по адресу: https://www.cdc.gov/groupastrep/diseases-hcp/strep-throat.html. По состоянию на 29 февраля 2020 г.
- Steyer TE. Паратонзиллярный абсцесс: диагностика и лечение. Am Fam Phys. 2002;65(1):93–97.
- Батталья А., Берчетт Р., Хуссман Дж. и др. Сравнение только медикаментозной терапии с медикаментозной терапией при хирургическом лечении перитонзиллярного абсцесса.
 Отоларингол– Хирургия головы и шеи . 2018;158(2):280–286.
Отоларингол– Хирургия головы и шеи . 2018;158(2):280–286. - Souza DLS, Cabrera D, Gilani WI, et al. Сравнение медикаментозного и хирургического лечения перитонзиллярного абсцесса: ретроспективное обсервационное исследование. Ларингоскоп . 2016;126(7):1529-1534.
- Лузуриага К., Салливан Дж. Инфекционный мононуклеоз. N Английский J Med . 2010;362:1993-2000.
- Эпиглоттит: обеспечение проходимости дыхательных путей. Открытая анестезия . Доступно по адресу: https://www.openanesthesia.org/epiglottitis_airway_management/. По состоянию на 1 мая 2020 г.
- Гонсалвес В. А., Чи А. С., Невилл Б. В. Общие поражения полости рта: часть I. Поверхностные поражения слизистой оболочки. Am Fam Phys. 2007;75(4):501-506.
- Центры по контролю и профилактике заболеваний. Гонококковые инфекции у подростков и взрослых. Доступно по адресу: https://www.cdc.gov/std/tg2015/gonorrhea.htm. По состоянию на 8 октября 2020 г.

