В горле белый налет | Все о ЛОР заболеваниях
Здоровая слизистая горла имеет розоватый оттенок. Появление в горле белого налета не является нормой. В первую очередь это является признаком инфекционной болезни. Белый налет на горле нуждается в незамедлительном анализе причины возникшей аномалии. Не менее важно предпринять подходящие профилактические меры.
Причины появления налета
Чаще всего белые пятна образовываются на миндалинах. Процесс их возникновения состоит в том, что при проникании патогенных бактерий на слизистые срабатывает восприимчивость организма. Иммунные функции организма откликаются на появившуюся опасность и уничтожают наступление бактерий, итогом чего выступает белый налет на задней стенке горла.
Важно вовремя понять первопричины возникающей инфекции для получения эффективного лечения. В этом случае можно избежать последующего попадания инфекции в бронхи и легкие.
Причины могут быть следующие:
1. Ангина. В случае этого недуга белые пятна возникают на начальном этапе развития болезни.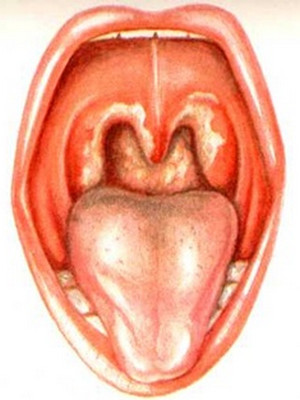 Появляющиеся пятнышки могут быть желтого оттенка.
Появляющиеся пятнышки могут быть желтого оттенка.
2. Гигиенические причины. Пленка белесого оттенка может появиться вследствие несоблюдения гигиенических правил содержания ротовой полости. После еды обязательно нужно прополаскивать ротовую полость и чистить зубы.
3. Дифтерия. С болезнью столкнуться можно не так часто, но исключать его не стоит. При этой болезни у больного красное горло с белым налетом. Налет достаточно трудно отходит, поэтому возможно выделение кровяных сгустков. При недуге наблюдается повышение температуры у взрослого, набухание миндалин, боли в голове.
4. Лейкоплакия. Этот тип налета встречается у табакокурящих особей. Заметны белые точки в горле. Температура не повышается. Пятнышки образуются отмирающими клетками слизистой. Точный диагноз может поставить только специалист. Причины могут быть совершенно другие.
5. Кандидоз. Дети могут иметь данное заболевание в связи с ослабленным иммунитетом. Такой вид покрывает полностью ротовую полость. Появляется в горле белый налет и на миндалинах, но он совершенно не беспокоит ребенка.
Появляется в горле белый налет и на миндалинах, но он совершенно не беспокоит ребенка.
6. Сифилис. Встретить можно очень редко, но совсем исключать недуг не стоит. На задней стенке глотки возникают белесые пятнышки. Такой симптом возникает уже в случае тяжелой стадии болезни.
7. Скарлатина. При этом недуге на гортани появляется белая пленка, но это не самый неприятный признак. Скарлатина сопутствуется лихорадкой, болями в голове и горле. При своевременном определении этой причины можно быстро справиться с размножающимися бактериями.
8. Стоматит. Белый налет на языке возникает без увеличения температуры тела. Белый налет в горле у ребенка появляется с более тяжелыми симптомами. Наблюдается значительное повышение температуры тела.
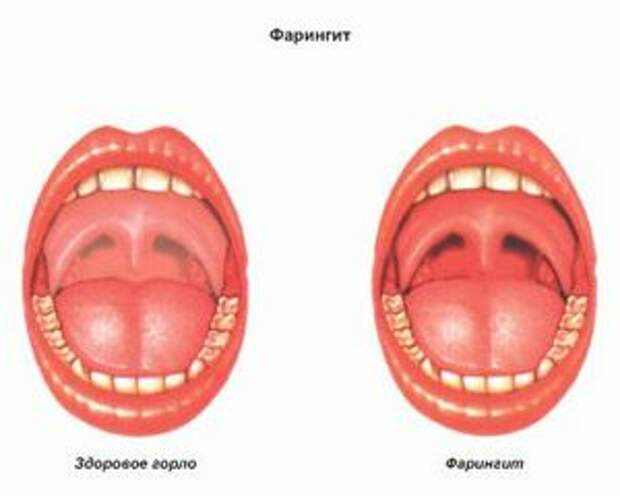
9. Фарингит. Появляется белый налет в горле без температуры. Могут возникать болезненные ощущения. Часто наблюдаются боли при глотании пищи.
Заболеваний, вследствие которых могут появляться белесые пятна, есть множество. Но главной причиной является пониженный иммунитет человека.
Но главной причиной является пониженный иммунитет человека.
Без увеличенной температуры симптом может возникнуть по следующим причинам:
· после ожога или травмы;
· наряду с личными характерными чертами организма;
· при грибковой инфекции;
· на начальной стадии развития какой-либо инфекции.
Локализация и специфика
Где чаще всего можно наблюдать сосредоточения налета? Наиболее излюбленным местами расположения белого налета становятся углубления миндалин. Именно в таких складках скапливаются остатки пищи и патогенные микроорганизмы. Размножение таких микроорганизмов приводит к развитию гнойных процессов и появлению белого налета.Налет может появляться и на самих миндалинах в виде творожистой массы. Если этот налет можно без проблем устранить при помощи ватной палочки, то причиной является жизнедеятельность грибка.
В случае белесого налета на задней стенке горла проблемой выступает фарингит.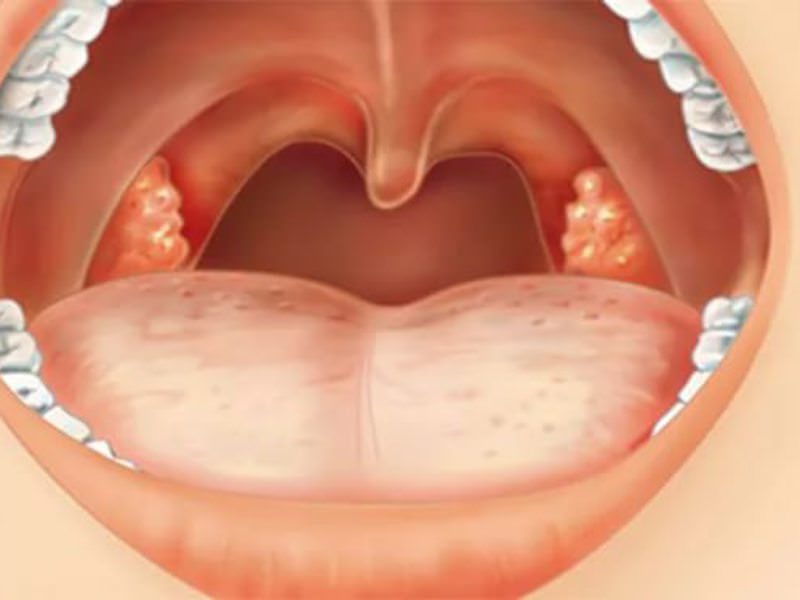 При прогрессировании заболевания инфицированию подвергается вся поверхность ротоглотки. Если налет в виде белесой сеточки, то это говорит об аутоиммунном процессе.
При прогрессировании заболевания инфицированию подвергается вся поверхность ротоглотки. Если налет в виде белесой сеточки, то это говорит об аутоиммунном процессе.
Лечение и профилактика
Горло должно быть розоватого окраса. Поэтому при образовании белесых пятен нужна консультация специалиста для получения консультации. Только врач сможет поставить диагноз и назначить терапию своему пациенту. Излечение должно быть незамедлительным.
Прописываемое лечение напрямую зависит от развивающегося недуга. При размножении бактерий в гортани больному прописываются антибиотики. Если в организме человека паразитирует вирус, то в этом случае прописывается Амизон. Его действие является комплексным. Препарат не просто помогает справиться с белыми пятнами, но и избавляет от жара и вялости.
Если появляется белый налет в горле у взрослого специалистом обязательно прописываются полоскания. Обычно рекомендуются следующие средства:· раствор фурацилина;
· смесь соды с солью и йодом;
· отвар из ромашки.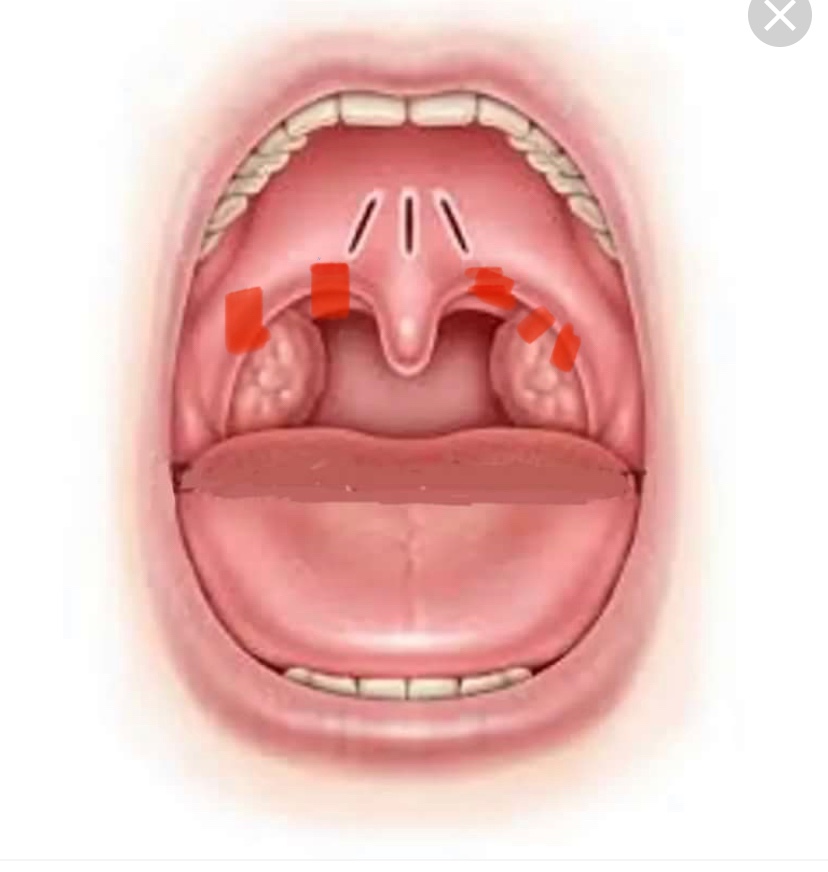
Полоскание должно быть не менее 4 раз в сутки. Для скорейшего выздоровления рекомендуется проводить процедуры каждый час. В этом случае можно предотвратить размножение бактерий и их распространение в легкие и бронхи. После проведения таких процедур рекомендовано использовать спрей Пропосол.
В случае ангины или фарингита прописываются препараты с обезболивающим действием. Такие медикаменты помогают справиться с болевыми и иными неприятными ощущениями.
Важно! Стоит отметить, что ангина очень опасна своими осложнениями, поэтому при появлении белых пятен нужно срочно обращаться за помощью к специалисту.
При возникновении признаков употребляют также противовоспалительные спреи:
· Стопангин;
· Йокс;
· Каметон;
· Камфомен;
· Люголь.
Такие медикаменты помогают вымывать остатки налета. Спреи усиливают противовоспалительный эффект.
При возникновении такого налета излечить нужно само заболевание, на фоне которого он начал образовываться. Усиливают иммунитет такие медикаменты:
Усиливают иммунитет такие медикаменты:
1. Витаминные комплексы с добавлением минералов.
2. Препараты, которые разработаны на основе растительных вытяжек.
3. Ферментные медикаменты Имудон, Рибомунил.
4. Арбидол, Виферон.
5. Биологические стимуляторы.
6. Медицинские банки на спину.
7. Вытяжка из тимуса. Тималин.
8. Деринат.
Воспользоваться можно и народными рецептами здоровья. Эффективными методами выступают:
1. На протяжении дня рассасывать время от времени по 1 чайной ложке меда. Этот нектар обладает антибактериальным действием. Рекомендовано употреблять сладость раз в час.2. Употреблять в пищу чеснок. При его разжевывании выделяется сок, который способен уничтожить вредоносные бактерии.
3. Лимон поможет избавиться от возникающих пятен. Цитрус снимает болевые ощущения и борется с бактериями.
4. Ослабить проявление болезни помогут и луковые ингаляции. Делать процедуры рекомендуется трижды в сутки. Лук измельчить при помощи блендера. Над полученной массой делать глубокие вдохи. Продолжительность процедур около 5 минут.
Делать процедуры рекомендуется трижды в сутки. Лук измельчить при помощи блендера. Над полученной массой делать глубокие вдохи. Продолжительность процедур около 5 минут.
При фарингите избавляться от пятен следует при помощи спреев и полосканий. Помогут отвары из трав. Если заболевание протекает без температуры, то отлично справится с задачей отвар из шалфея. Нужно отметить, что пользоваться рецептами народной медицины можно после предварительной консультации с врачом.
После излечения белых пятен необходимо постоянно предпринимать профилактические меры. Следует заняться укреплением своего иммунитета, воспользоваться витаминными комплексами, устранять симптомы всех возникающих заболеваний уже на первых стадиях. Важно не запускать развитие, чтобы заболевания не приняли хроническую форму. Налет на горле является первым признаком того, что произошел сбой в работе организма. Не нужно игнорировать все проявляющиеся симптомы.
Белый налет в горле у взрослого и ребенка: что делать и как лечить
17 причин белого налета
13 симптомов, которые могут сопровождать налет
Когда вызывать скорую
Лечение
Народные средства
Профилактика
Здоровое горло имеет розовый оттенок. Любое изменение цвета не является нормой. Одно из таких нарушений — белый налет. Он может сигнализировать о большом количестве заболеваний и нарушений в организме. Очень важно вовремя заметить симптом и начать лечение.
Любое изменение цвета не является нормой. Одно из таких нарушений — белый налет. Он может сигнализировать о большом количестве заболеваний и нарушений в организме. Очень важно вовремя заметить симптом и начать лечение.
Чаще всего белые пятна возникают на миндалинах, которые расположены между ртом и глоткой, выполняют защитную функцию, задерживая попадание бактерий и вирусов в организм. Также осадок может появиться на языке, покрывая его полностью или частично. Иногда это сопровождается болезненными ощущениями.
Рассмотрим все причины белого налета в горле, способы его лечения, профилактики.
17 причин белого налета на задней стенке горла
- Плохая гигиена полости рта. В данном случае налет представляет собой скопление мертвых клеток, внешне похожее на белую пленку.
- Вредные привычки (курение, употребление алкоголя).
- Обезвоживание или сухость во рту (если ты часто им дышишь).
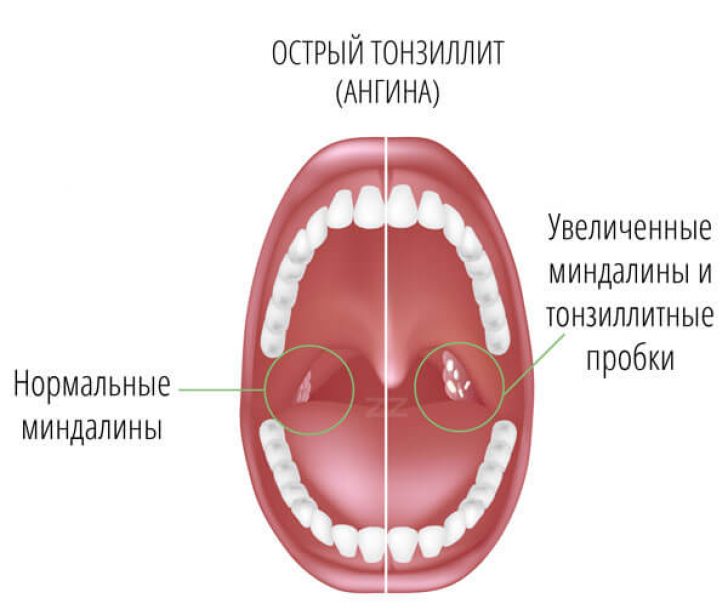
- Ангина. При этом налет в горле у взрослого часто сопровождается температурой, болью, потерей аппетита.
 Становятся заметны небольшие пятна, иногда желтого оттенка. Возникает на начальном этапе заболевания. Ангина может быть как вирусной (тонзиллит), так и бактериальной (герпетической, стрептококковой, стафилококковой).
Становятся заметны небольшие пятна, иногда желтого оттенка. Возникает на начальном этапе заболевания. Ангина может быть как вирусной (тонзиллит), так и бактериальной (герпетической, стрептококковой, стафилококковой). - Тонзиллит. Появляется, если ангина не была пролечена до конца.
- Фарингит. Возникает самостоятельно или как осложнение простудных заболеваний.
- Дифтерия. Во время нее у больного красное горло. Налет может отходить трудно, с кровянистыми выделениями.
- Скарлатина. Сопровождается высокой температурой, болью в горле.
- Бактериальная инфекция (например, стрептококк, стафилококк, сифилис). Симптом чаще возникает на тяжелых стадиях заболеваний.
- Лейкоплакия (предраковое поражение). Пятна образуются отмирающими клетками слизистой.
- Рак языка или полости рта.
- Красный плоский лишай. Часто сопровождается кружевообразным налетом.
- Молочница. Чаще появляется при ослабленном иммунитете.
 Также может быть вызвана частым приемом антибиотиков. Проявляется творожистыми комками, но может совершенно не беспокоить.
Также может быть вызвана частым приемом антибиотиков. Проявляется творожистыми комками, но может совершенно не беспокоить. - Ожог языка или ротовой полости.
- Стоматит. У взрослых появляется без повышения температуры. У детей проходит сложнее, может сопровождаться лихорадкой.
- Травма от зубных протезов.
- Заболевания желудка.
13 симптомов, которые могут сопровождать налет
- Запах изо рта
- Повышенное слюноотделение (или, наоборот, сухость)
- Жжение во рту
- Покраснение ротовой полости
- Язвы
- Отечность десен, миндалин
- Изменение текстуры языка
- Симптомы простуды (головная боль, слабость, температура, боль в горле)
- Кашель
- Рвота
- Потеря аппетита
- Слабость
- Головокружение
Когда вызывать скорую
Белый налет в горле у ребенка или у взрослого может быть безопасным, но иногда является симптомом состояний, угрожающих жизни.
Симптомы, при которых необходимо сразу вызвать скорую помощь:
- Кашель с кровью
- Трудности с глотанием
- Свистящее дыхание
- Одышка
- Сильная боль в горле
- Отек лица, губ, языка
- Воспаление лимфоузлов
- Температура выше 38
- Посинение губ или пальцев
- Потеря сознания
Лечение
Важно определить причину неприятного симптома. Если это признак плохой гигиены полости рта, стоит ее наладить: лучше чистить зубы, регулярно полоскать рот.
Если появление налета сопровождают признаки ОРВИ, стоит обратиться к отоларингологу. Главное — не тянуть. Многие болезни горла, например, ангина, могут дать серьезные осложнения. Правильный диагноз может поставить только врач. При легкой форме заболеваний назначают противовоспалительные и антисептические препараты (таблетки, спреи), обязательно также теплое питье, от температуры необходимы жаропонижающие лекарства.
Если повышения температуры нет, скорее всего, причина — грибковые бактерии. В этом случае чаще всего прописывается курс антибиотиков. Очень важно вылечиться полностью, иначе есть риск повторения проблемы с еще большими осложнениями. Даже если кажется, что симптом прошел, нельзя прекращать принимать лекарства, пока ты не пропьешь весь прописанный врачом курс.
Самостоятельно пить антибиотики не рекомендуется, как и делать это дольше прописанного времени. Согласно ВОЗ, их стоит применять только по назначению врача, иначе бактерии могут стать устойчивыми к ним.
В лечении может помочь стоматолог. Он подскажет, как вылечить стоматит, проведет профессиональную гигиену полости рта. Если есть съемные протезы, почистит их.
Абдуллаев Ибрагим Салманович, кандидат медицинских наук, врач высшей категории, лор-врач сети клиник «Семейный доктор»
Белый налет — это, по сути, выделения густой консистенции, которые располагаются на слизистых ротоглотки, миндалинах. Чаще всего он образуется в результате ангины, дифтерии, стоматита, сифилиса, лейкоплакии ротовой полости, фарингита. Также нередко является продуктом жизнедеятельности грибковой и бактериальной флоры. Если он грибковой этиологии, то в терапии применяются противогрибковые средства. При бактериальном — местные антисептические и антибактериальные препараты.
Чаще всего он образуется в результате ангины, дифтерии, стоматита, сифилиса, лейкоплакии ротовой полости, фарингита. Также нередко является продуктом жизнедеятельности грибковой и бактериальной флоры. Если он грибковой этиологии, то в терапии применяются противогрибковые средства. При бактериальном — местные антисептические и антибактериальные препараты.
Народные средства
- Раствор фурацилина. Полоскать не реже 4 раз в сутки.
- Солевой раствор. Можно добавить несколько капель йода.
- Ромашковый отвар.
- Отвар шалфея.
- Мед. Рассасывай по 1 чайной ложке не чаще, чем 1 раз в час.
- Лимон, цитрусовые. Снимают болевые ощущения, борются с опасными микроорганизмами.
- Чеснок. Во время его разжевывания выделяется сок, убивающий вредные бактерии.
- Лук. Измельчи в блендере, глубоко подыши над мякотью в течение 5 минут.
Самолечение может быть опасным, ведь неприятный признак возникает из-за разных причин. Прежде чем применять народное средство, проконсультируйся с врачом.
Прежде чем применять народное средство, проконсультируйся с врачом.
Профилактика
Если ты уже пролечила белый налет, шанс, что он появится снова, достаточно высок. Очень важно помнить правила профилактики, чтобы это не повторилось. В первую очередь симптом возникает при ослабленном иммунитете, поэтому стоит заняться его укреплением — наладить питание, сон, отказаться от вредных привычек, пропить курс витаминов.
Важно следить за любыми признаками возможных заболеваний, не запускать их, не давать принимать хроническую форму.
Белый налет — признак нарушения работы организма. Если ты его обнаружила, ищи возможную проблему и устраняй ее.
Источники и литература:
1. Бактериальные болезни: учебное пособие / Под ред. Н. Д. Ющука. М.: ГЭОТАР-Медиа, 2014.
2. Кочетков П. А., Лопатин А. С. Ангина и острый фарингит // Атмосфера. Пульмонология. Аллергология. 2005.
3. Краснова Е. И. Острая стрептококковая инфекция. Клинико-диагностические и лечебно-профилактические аспекты. Новосибирск. 2015.
Белый налет на горле и языке — www.wday.ru
На появление инфекции миндалины реагируют возникновением белого налета. Также он может локализоваться на задней стенке горла. Налет сигнализирует о наличии таких заболеваний:
- Ангина. Ангина сопровождается высокой температурой, головной болью, потерей аппетита, болью в голе. Появление налета говорит о том, что без антибиотиков в данном случае не обойтись.
- Тонзиллит. Для тонзиллита характерен налет на горле и языке. Заболевание проявляется как осложнение плохо пролеченной ангины.
- Фарингит. Фарингит представляет собой воспаление слизистых и лимфоидных тканей глотки. Может протекать как самостоятельное заболевание, так и на фоне ОРЗ и ОРВИ.
Для всех этих заболеваний характерны значительное общее ухудшение самочувствия, боли в глотании воды и пищи.
Но иногда белый налет появляется и без температуры. Это характерно для таких болезней:
- Стоматит. При стоматите поражается не только горло, но и вся слизистая оболочка полости рта. Его причиной могут быть заболевания желудка или недостаточная гигиена полости рта.
- Молочница. На поверхности слизистых оболочек ротовой полости и горла размножается особый грибок, образуя белый творожистый налет. Болезнь проявляется при снижении иммунитета или длительном лечении антибиотиками.
Чтобы избавиться от налета, не следует заниматься самолечением. Если его появление сочетается с симптомами ОРЗ и ОРВИ, нужно обратиться к ЛОРу, поскольку отоларинголог занимается не только заболеваниями носа, но и заболеваниями глотки и гортани. Врач установит верный диагноз и назначит лечение.
Если налет не сопровождается температурой, нужно обратиться к стоматологу. При подтверждении диагноза «стоматит» или «молочница» назначаются противогрибковые препараты, полоскание рта лечебными растворами. Если у пациента установлены съемные протезы, их тоже нужно тщательно обрабатывать. Также врач даст рекомендации по соблюдению гигиены полости рта.
Если у пациента установлены съемные протезы, их тоже нужно тщательно обрабатывать. Также врач даст рекомендации по соблюдению гигиены полости рта.
Читайте также: синеют губы
Фарингит: описание болезни, причины, симптомы, лечение
Фарингит в острой или хронической форме представляет собой воспалительный процесс, затрагивающий слизистую и находящиеся под ней ткани, а также переходящий на лимфатические узлы и мягкое небо. Болезнь распространенная. Самостоятельно она, даже при тяжелом течение, не представляет угрозы для больного. При появлении осложнений фарингита риск смерти возможен.
Острый фарингит диагностируется чаще всего у детей в возрасте от 4 до 7 лет. Пик заболеваемости приходится на период зимней вспышки респираторных заболеваний. У детей фарингит чаще всего вызывается стрептококками, а у взрослых – вирусами. Вне зависимости от возраста, болезнь в равной степени появляется по причине действия на глотку аллергенов.
Причины
Причинами появления фарингита являются бактерии, вирусы и аллергены, попавшие на слизистую глотки. Однако, для того чтобы фарингит начал развиваться, требуется наличие предрасполагающих к патологии факторов. К ним относятся:
-
респираторно-вирусные инфекции;
-
воздействие в течение длительного времени раздражителей на слизистую глотки;
-
вдыхание паров агрессивных химических веществ или пыли долгое время;
-
хронические воспаления в области носа, в том числе синуситы;
-
присутствие кариозных зубов или дёсен поражённых воспалениями;
-
стоматит;
-
хронические воспалительные процессы в ротовой полости;
-
заболевания желудочно-кишечного тракта, при которых отмечается заброс желудочного сока в пищевод;
-
курение в активной или пассивной форме;
-
злоупотребление алкоголем, в том числе и легким;
-
затрудненное носовое дыхание, приводящее к частым вдохам через рот, особенно в холодное время;
-
регулярное употребление очень острой, горячей или холодной пищи.

При склонности к фарингитам необходимо максимально снизить присутствие факторов, которые могут провоцировать появление заболевания.
Виды
Фарингит в острой форме разделяется врачами на два вида. Хроническое поражение имеет 3 разновидности. Определение вида болезни необходимо для назначения правильной терапии. Ошибки диагностики заболевания делают лечение не достаточно эффективным.
Острый фарингит разделяют на такие виды:
-
острый катаральный фарингит – приводит к отечности и красноте слизистой задней стенки глотки, а также появлению на ней множественных фолликулов (из-за чего иногда эту форму называют фолликулярной). Язык может быть чрезмерно красным и отечным. Фарингит симптомы имеет одинаковые вне зависимости от причины возникновения;
-
острый гнойный фарингит – поражается не только слизистая, а и ткани под ней.
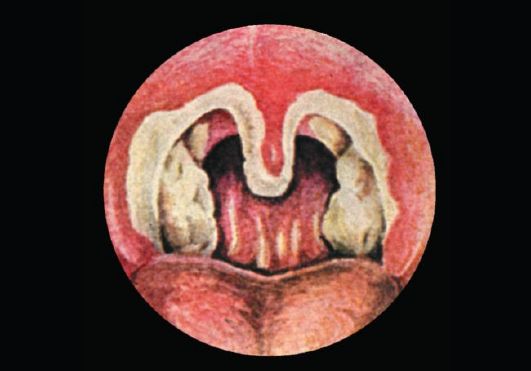 Гнойные массы скапливаются на задней стенке глотки, кроме того, на ней появляются небольшие болезненные язвочки.
Гнойные массы скапливаются на задней стенке глотки, кроме того, на ней появляются небольшие болезненные язвочки.
-
Хроническая форма имеет следующие виды:
-
хроническая катаральная – при ней фарингит протекает наиболее легко. Отечность слизистой незначительная. Слизь в небольшом количестве (прозрачная или мутная) скапливается локализовано;
-
хроническая гипертрофическая форма фарингита – покраснение и отек слизистой значительные. Также присутствует утолщение язычка и некоторая отечность тканей мягкого неба;
-
хроническая атрофическая форма фарингита – характеризуется истончением слизистой глотки. Они меняют цвет на светло-розовый и часто выглядят блестящими, как лакированные. На отдельных участках отмечается наличие густой вязкой слизи (не редко с гноем) и корочек. Наиболее тяжелая разновидность форма, которая не может быть вылечена полностью.
 Улучшить состояние больного помогает физиотерапия.
Улучшить состояние больного помогает физиотерапия.
Самостоятельно определить, какой вид фарингита имеет место, как правило, достаточно сложно.
При беременности
У беременных женщин из-за естественного снижения иммунитета вирусные поражения горла развиваются достаточно часто и могут приводить к негативным последствиям не только для матери, но и для плода. На ранних сроках беременности не редко по причине воспаления происходит выкидыш, а на поздних – преждевременные роды.
Особую опасность представляет отечность тканей, из-за которой возникает кислородное голодание. Это состояние приводит к снижению количества кислорода не только женщины, но и плода. Если гипоксия длится долго, то она представляет опасность для полноценного развития нервной системы плода, а в ряде случаев – и его жизни.
Женщине необходимо обращаться за врачебной помощью при первых же проявлениях фарингита. Самолечение в такой ситуации настоятельно не рекомендуется из-за опасности появления серьезных осложнений. Фарингит, симптомы и лечение которого определялись врачом, в подавляющем большинстве случаев проходит без осложнений.
Фарингит, симптомы и лечение которого определялись врачом, в подавляющем большинстве случаев проходит без осложнений.
Профилактика
Профилактика фарингита имеет большое значение, так как во многих случаях позволяет полностью защитить горло от фарингита. Врачи для предупреждения болезни рекомендуют следующие меры защиты:
-
своевременное лечение кариозных зубов и воспалений десен;
-
использование средств индивидуальной защиты для предотвращения вдыхания едких паров при работе на вредном производстве;
-
предупреждение вдыхания холодного воздуха ртом;
-
полноценное лечение заболеваний носа;
-
качественное лечение всех воспалительных заболеваний горла поможет предотвратить развитие фарингита;
-
полноценная терапия любых воспалительных заболеваний в организме;
-
устранение болезней желудка, приводящих к забросу кислоты в пищевод;
-
устранение воздействия на организм аллергенов.

Предупредительные меры против фарингита позволят защитить организм не только от этого заболевания, а и от прочих бактериальных и вирусных инфекций.
Диагностика
Диагностика заболевания хорошо изучена и, как правило, не составляет труда. Уже при первом обращении за врачебной помощью врач может точно диагностировать проблему. Лечение фарингита проводится отоларингологом. В подавляющем большинстве случаев для определения причин воспаления достаточно визуального осмотра больного горла и сбора анамнеза. Симптомы фарингита у взрослых иногда бывают несколько смазанными.
В ряде случаев могут назначаться дополнительные диагностические исследования. В них возникает потребность при необходимости определить возбудителя болезни и исключить ряд патологий. В диагностических целях проводятся такие исследования:
-
мазок из зева с посевом на питательную среду для определения возбудителя заболевания и его чувствительности к антибиотикам;
-
общий анализ крови – он требуется, если необходимо подтвердить или исключить болезни крови, а также инфекционный мононуклеоз;
-
общий анализ мочи – назначается, когда появляются подозрения на наличие заболеваний почек, из-за которых и происходит общее нарушение в организме и развивается фарингит.

Если имеются предположения, что фарингит возник по причине аллергической реакции, то потребуются консультация аллерголога и проведение аллергенопроб. В исключительных ситуациях пациента могут направить на консультацию к кардиологу или онкологу.
Больное горло | ПОЛИКЛИНИКА 6
У каждого здорового человека в глотке имеется лимфоидная ткань, которая объединяется в лимфаденоидное глоточное кольцо, включающее небные миндалины — «гланды» — два маленьких «шарика», спрятанных за небными дужками. Они состоят из лимфоидной ткани, являются одним из главных органов лимфоидной системы.
Миндалины участвуют в выработке иммунитета, выполняют функцию барьера и по максимуму обеззараживают все, что попадает к нам в организм при дыхании и приеме пищи.
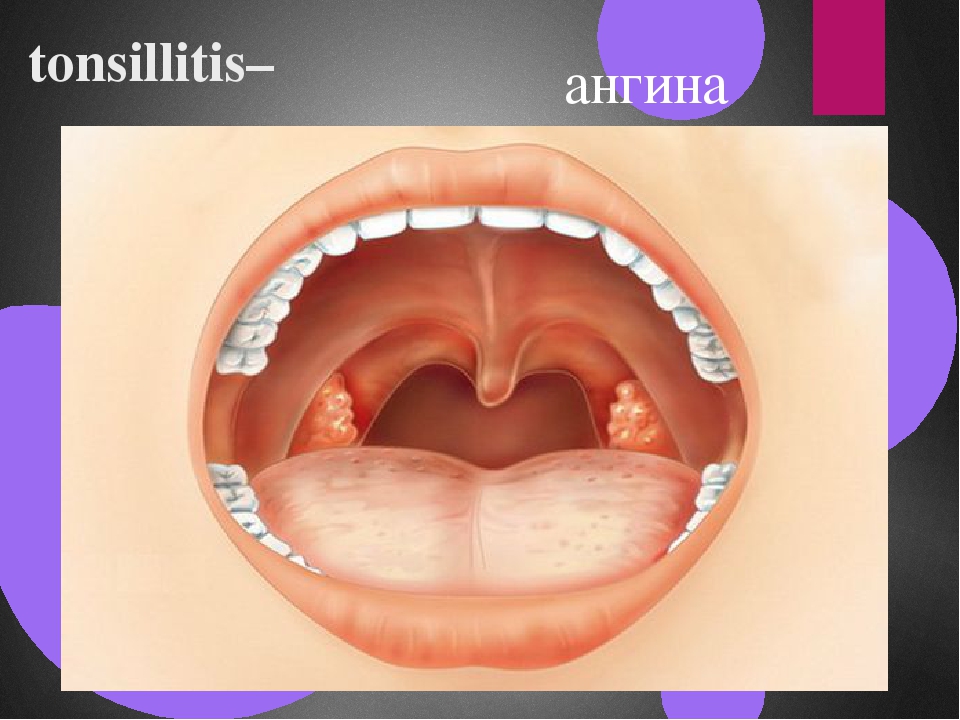
Острый тонзиллит (от лат. tonsillae -миндалины), в обиходе — ангина (от лат. ango — «сжимаю, сдавливаю, душу»), — острое инфекционное заболевание, при котором воспаляется ткань лимфоидного глоточного кольца, чаще всего нёбных миндалин, вызываемое чаще всего стрептококками, реже стафилококками или другими микроорганизмами, вирусами и грибами.
Ангина может возникнуть в любое время года. Все зависит не столько от сезона, сколько от общего состояния здоровья человека, его иммунитета. Чаще всего она возникает при переохлаждении, перепадах атмосферной температуры, недостатке витаминов, неполноценном питании, микротравмах ткани миндалин, нарушении носового дыхания, при длительном нахождении в условиях слишком сухого, запыленного и загазованного воздуха.
Наиболее часто встречаются вульгарные (обычные, банальные) ангины: катаральная, лакунарная, фолликулярная, фибринозная, флегмонозная, герпетическая и язвенно-плёнчатая.
Катаральная ангина — поверхностное поражение миндалин. Общее состояние нарушено значительно меньше, чем при других ангинах. Температура тела чаще субфебрильная. При осмотре горла можно обнаружить воспаление и покраснение задней стенки глотки, мягкого и твердого неба, небных дужек и миндалин. Такая ангина может через три дня самостоятельно закончиться, но нередко она становится началом лакунарной или фолликулярной ангины.
Лакунарная ангина — проявляется образованием гноя в лакунах миндалин, при этом гнойный налет может быть распространен по всей поверхности. При этом лакуны выглядят расширенными бороздами, заполненными желтовато-белым содержимым. Налет остается только в пределах миндалин, легко снимается шпателем с поверхности, не оставляя эрозий или ранок (дифференциальный признак дифтерии).
Фолликулярная ангина — в основном, поражаются фолликулы миндалин. При осмотре горла видны резко отечные гланды с вкраплениями гнойных островков, которые просвечивают через эпителий. Гной периодически высвобождается из фолликулов, оставаясь на поверхности миндалин.
Некротическая ангина — плотный зелено-желто-серый налет, неоднородная поверхность миндалин, язвы после отторжения участков налета до 2 см диаметром. Общее состояние тяжелое, резкая интоксикация, рвота, высокая лихорадка, нарушение сознания. Налет не ограничивается миндалинами, и может быть на всех соседних участках слизистой.
Налет не ограничивается миндалинами, и может быть на всех соседних участках слизистой.
Наиболее частые пути передачи ангины – воздушно-капельный и контактный.
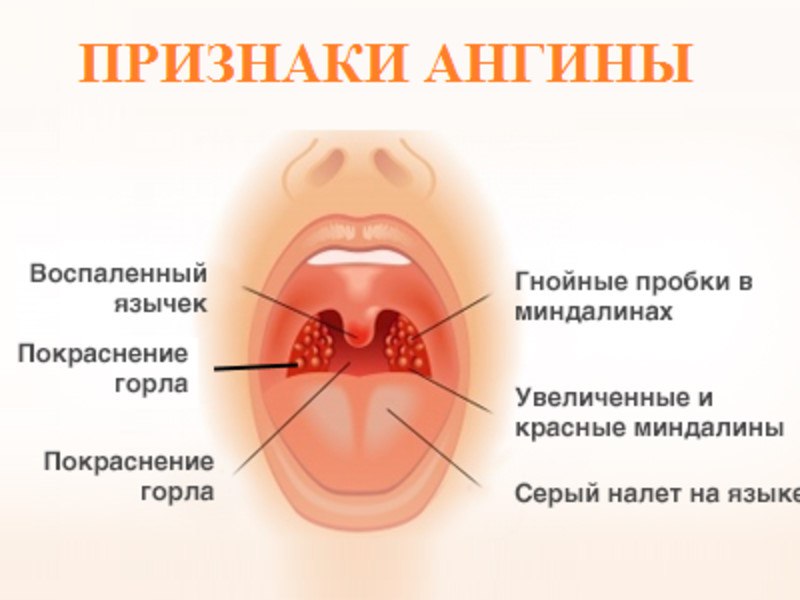
Начинается ангина с боли в горле, особенно при глотании и резкого повышения температуры тела до 39–40 °С. Боль в горле, как правило, сильная и резкая, но может быть и умеренной. Горло краснеет, миндалины увеличиваются в размерах (припухают), на них могут появляться налеты. Налеты бывают различной формы, цвета и размера — в зависимости от вида ангины. Увеличиваются лимфатические узлы. Они хорошо прощупываются под нижней челюстью и при этом вызывают болезненные ощущения.
На первый взгляд, это самостоятельная болезнь. Однако при ангине могут поражаться не только миндалины, но и сердце, суставы, соединительная ткань.
Диагноз «острый тонзиллит» ставит только врач. Объем обследований назначается врачом и только индивидуально.
К лечению ангины нужно относиться очень серьезно.
Необходимо:
- постельный режим;
- обильное питье;
- пища, не травмирующая миндалины;
- прием лекарств, которые назначил врач;
- прием витаминов.
Острая инфекционная болезнь — ангина — требует общего, грамотного и неотложного лечения! Очень важно не пропускать прием препарата и всегда проходить полный курс лечения
При правильном и своевременном лечении ангина очень успешно и довольно быстро лечится. В противном случае неправильное лечение ангины
очень часто дает осложнения, поскольку именно стрептококк поражает сердце, суставы и почки.
Профилактика ангины
Для профилактики возникновения ангины, рекомендуется придерживаться правил личной гигиены, использовать индивидуальную посуду, банные принадлежности. Если в доме или на работе появился больной ангиной человек, его следует по возможности изолировать от здоровых людей. Важную роль в поддержании иммунитета играет сбалансированное питание, физические нагрузки, полноценный отдых и сон. Необходимо также избавится от возможных очагов инфекции в организме — кариозных зубов, гайморита, фурункулеза.
Важную роль в поддержании иммунитета играет сбалансированное питание, физические нагрузки, полноценный отдых и сон. Необходимо также избавится от возможных очагов инфекции в организме — кариозных зубов, гайморита, фурункулеза.
Мы прежде всего спрашивает друг друга о здоровье и желаем его друг другу: оно поистине главное условие человеческого счастья!
Постоянно укрепляйте свое здоровье физкультурой, рациональным питанием, побольше бывайте на свежем воздухе и будьте здоровы!
Подготовила:
инструктор-валеолог Лилия Цветкова
Что мы знаем об ангине. Стоит ли принимать антибиотик при ангине :: АЦМД
Как часто на улице можно услышать фразу: «У меня болит горло. Опять ангина. Пойду зайду в аптеку и куплю антибиотик, надо же лечиться». И никто из этих людей не задумывается — правда ли у них ангина? И надо ли им в данной ситуации антибиотик (не говоря уже о таких подробностях, как какой именно препарат?) А сейчас, в сырую холодную погоду, таких ситуаций стало намного больше.
Так давайте же разберемся вместе: всегда ли боль в горле – это ангина, в каком случае необходимо начинать принимать антибиотик.
Ангина это:
Итак, ангина – это инфекционное заболевание, основным симптомом которого действительно является боль в горле. Начинается внезапным ознобом с повышением температуры тела до 40*С и проявлением интоксикации – общая слабость, ломота в теле, головная боль, может быть боль в суставах, сердце, мышцах, осиплость голоса, увеличение лимфатических узлов в подчелюстной области, иногда даже диспепсические явления.
При осмотре горла можно увидеть значительное покраснение и отек небных миндалин, наличие белого налета или гнойных пробок в лакунах. В зависимости от состояния небных миндалин ангины бывают:
- катаральная
- лакунарная
- фолликулярная
- язвенно-некротическая.
Эти формы ангины являются различной стадией одного процесса. Различают их на основании преобладания тех или иных симптомов. Именно ангину и надо лечить антибиотиками. Но прежде необходимо точно знать, что это именно ангина, а не другое заболевание, симптомы которого сходны с симптомами ангины. Поэтому вначале надо удостовериться, что в заболевшего не грипп, ОРВИ, фарингит, дифтерия, скарлатина, корь, грибковое поражение глотки. А ведь эти заболевания не лечатся антибиотиками.
Именно ангину и надо лечить антибиотиками. Но прежде необходимо точно знать, что это именно ангина, а не другое заболевание, симптомы которого сходны с симптомами ангины. Поэтому вначале надо удостовериться, что в заболевшего не грипп, ОРВИ, фарингит, дифтерия, скарлатина, корь, грибковое поражение глотки. А ведь эти заболевания не лечатся антибиотиками.
Для гриппа характерны различные проявления интоксикации — слабость, вялость, распространение процесса на слизистую не только горла, но и носа.
ОРВИ протекает со значительными слизистыми выделениями из носа, затруднением носового дыхания, повышением температуры тела. В этом случае признаки интоксикации слабые или вообще отсутствуют.
При остром фарингите отмечается значительное покраснение задней стенки глотки, которое не распространяется на небные миндалины. Боль в горле интенсивная, а вот общее состояние не страдает, и температура тела остается нормальной.
Самым серьезным из заболеваний, от которых необходимо отдифференцировать ангину, является дифтерия.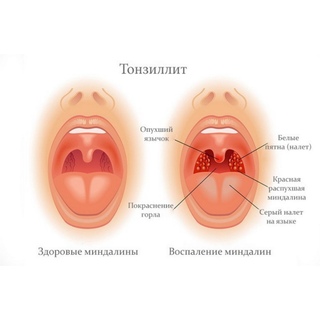 При ней появляются серые пленки на небных миндалинах. Они плотные, спаянные со слизистой не только миндалин, но и распространяются на слизистую всего горла. Самым опасным заболеванием (из выше перечисленных) дифтерия является по той причине, что при ней повышается склонность слизистой оболочки к значительному отеку, и, как следствие, к удушью. А вот температура тела остается невысокой. В связи с опасностью осложнения каждому пациенту, у которого на небных миндалинах появляется белый налет, берут мазок из зева и носа на BL.
При ней появляются серые пленки на небных миндалинах. Они плотные, спаянные со слизистой не только миндалин, но и распространяются на слизистую всего горла. Самым опасным заболеванием (из выше перечисленных) дифтерия является по той причине, что при ней повышается склонность слизистой оболочки к значительному отеку, и, как следствие, к удушью. А вот температура тела остается невысокой. В связи с опасностью осложнения каждому пациенту, у которого на небных миндалинах появляется белый налет, берут мазок из зева и носа на BL.
Банальную ангину часто смешивают с грибковым поражением слизистой глотки, при котором появляется налет в виде плотных шипов. Болей в горле при этом нет, лимфатические узлы не увеличиваются.
Также боль в горле – постоянный симптом при скарлатине и кори. Слизистая глотки становится гиперемированной и появляются соответствующие симптомы – или малиновый язык, или пятна Филатова-Коплика. Также на коже тела отмечается сыпь.
Видите, как много заболеваний сопровождается болью в горле, и не являются ангиной? А что бы было, если б каждый пошел в аптеку и начал лечиться антибиотиками? А ведь в каждом отдельном случае, при разных заболеваниях (освещенных выше), лечение разное. Иногда даже противоположное. И прием антибиотиков без квалифицированного назначения может в некоторых ситуациях даже усугубить или осложнить ситуацию.
Иногда даже противоположное. И прием антибиотиков без квалифицированного назначения может в некоторых ситуациях даже усугубить или осложнить ситуацию.
Поэтому не занимайтесь самолечением. Пополощите горло теплым отваром шалфея или календулы с ромашкой и обратитесь к ЛОР-врачу, который обследует Вас, сделает необходимые анализы, скажет Вам точный диагноз и назначит необходимое лечение. Именно тогда можно уже идти в аптеку и уверенно лечиться. И знать, что все будет хорошо!!!
ЗДОРОВЬЯ ВАМ!!! НЕ БОЛЕЙТЕ!!!
Записаться на прием
Воспаление горла и гортани: причины, симптомы и лечение
Болит горло. Как часто вы слышали это выражение от родных и друзей. Причин болей в горле множество. С болями в горле человек обращается к отоларингологу, терапевту, педиатру и врачу общей практики. Боли в горле могут быть вызваны инфекционными и неинфекционными агентами.
Ангина и фарингит
Наиболее часто боль в горле возникает при ангине и фарингите. До 70% случаев воспаления миндалин и глотки вызывается вирусами, среди которых наиболее часто встречаются корона- и риновирусы. Остальные 30% приходятся на бактерии, грибы и другие микроорганизмы. Среди бактерий до 80% составляют β-гемолитические стрептококки группы А (Streptococcus pyogenes, БГСА).
Остальные 30% приходятся на бактерии, грибы и другие микроорганизмы. Среди бактерий до 80% составляют β-гемолитические стрептококки группы А (Streptococcus pyogenes, БГСА).
Инфекция может попасть в верхние дыхательные пути воздушно-капельным путем. При часто происходит аутоинфицирование (самозаражение из локальных очагов инфекции). Очень часто ангина, ринит и синусит сочетаются с фарингитом — воспалением глотки.
Верхняя часть глотки воспаляется при распространении инфекции их носа и околоносовых пазух. Воспаление среднего отдела глотки часто регистрируется в сочетании с воспалением полости носа, рта и миндалин.
Рис. 1. На фото фарингит. Слизистая глотки гиперемирована. Видно как гной стекает по задней стенке глотки из носовой полости.
- При риновирусной и микоплазменной инфекции боль в горле слабая.
- Сильно болит горло при аденовирусной инфекции, и стрептококковой инфекции
- с поражением миндалин и глотки протекает с высокой температурой и явлениями интоксикации.

- Аденовирусная инфекция протекает с явлениями конъюнктивита.
- При инфицировании вирусом гриппа появляется кашель и насморк.
- При инфицировании вирусом простого герпеса на слизистой рта и глотки появляются пузырьки, после вскрытия которых образуются болезненные язвы.
- протекает с явлениями токсикоза и увеличенными лимфоузлами.
Рис. 2. На фото острая катаральная ангина и фарингит. Отмечается гиперемия области боковых валиков, мягкого неба и глотки.
Рис. 3. На фото картина хронического фарингита. Заболевание протекает на фоне бактериальной инфекции в придаточных пазухах носа и миндалинах. В результате частых воспалительных процессов слизистая оболочка глотки гипертрофировалась. Фолликулы увеличены в размерах и возвышаются над ее поверхностью.
Фолликулярная ангина
Болит горло при фолликулярной ангине. Фолликулярная ангина всегда протекает тяжело, с высокой (до 39°С) температурой тела и интоксикацией.
Воспаление затрагивает слизистую оболочку, фолликулы и глубокие слои тканей миндалин.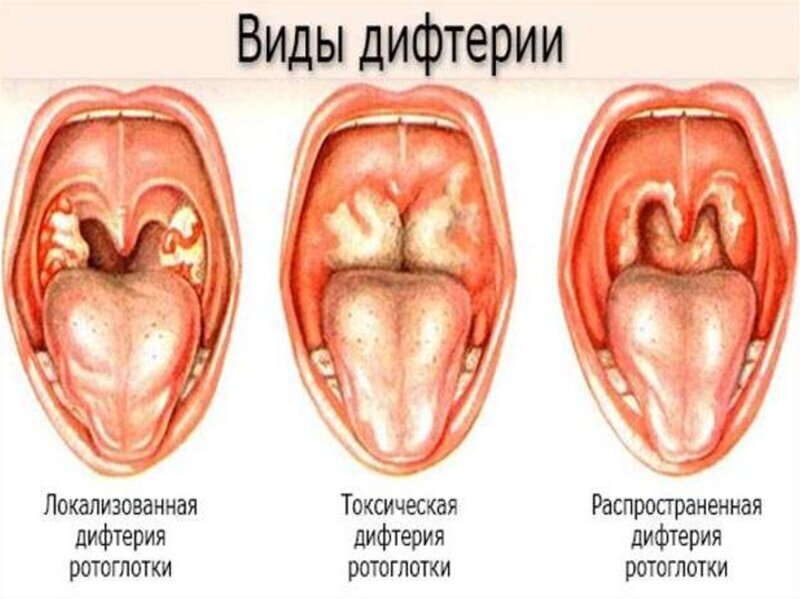
Боли в горле усиливаются при глотании и часто иррадиируют в ухо. Лимфатические узлы всегда увеличены. Отмечается болезненность при их пальпации. Болезнь длится от 6 до 8 дней.
Рис. 4. На фото фолликулярная ангина. Фолликулы увеличены в размерах и возвышаются над поверхностью слизистой.
Гнойная ангина
Гнойная ангина (лакунарная) протекает с воспалением, которое связано с воздействием на ткани гноеродных бактерий и противостоящих им действию нейтрофилов, лейкоцитов и лимфоцитов. Стрептококки играют главную роль в развитии лакунарных ангин. Всегда поражаются обе миндалины.
Гнойная ангина (лакунарная) протекает с ярко-выраженной клиникой и симптомами. Кашель отсутствует. Регионарные лимфоузлы увеличены. Отмечается их болезненность при пальпации. Болезнь длится от 6-8 дней и более.
Рис. 5. На фото гнойная ангина. Миндалины увеличены. Гной и гнойные пробки в лакунах.
Обострение хронического тонзиллита
Часто болит горло при обострениях хронического тонзиллита.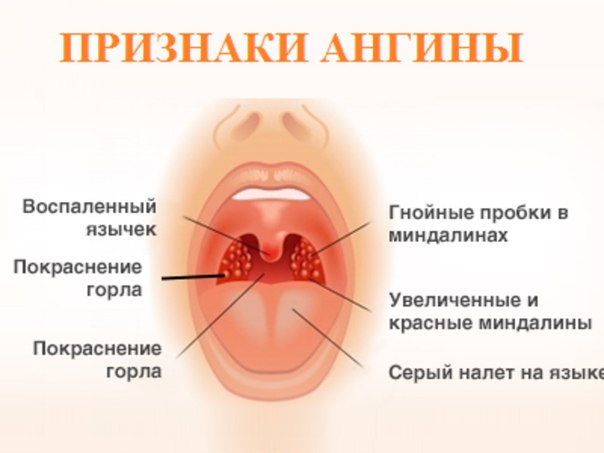 Хронический тонзиллит формируется в результате рецидивирующего течения в процесс небных миндалин и развитием в большинстве случаев токсико-аллергических реакции.
Хронический тонзиллит формируется в результате рецидивирующего течения в процесс небных миндалин и развитием в большинстве случаев токсико-аллергических реакции.
Вначале воспаление затрагивает только . Со временем воспалительный процесс выходит за пределы лакун и распространяется на лимфоидную ткань, которая составляет основную часть миндалин.
В последующем хронический воспалительный процесс локализуется только в ткани миндалины, где образуются микроабсцессы. Сами миндалины увеличиваются и разрыхляются за счет развития рубцовой соединительной ткани, которая со временем замещает большую часть лимфоидной ткани органа.
https://www.youtube.com/watch?v=OiELF7uvNUM
Сильная боль в горле всегда беспокоит больного при осложнениях ангины, когда воспалительные инфильтраты появляются в околоминдальной клетчатке, чаще у ее верхнего полюса. При негативном развитии заболевания на месте воспалительного инфильтрата формируется абсцесс, требующий хирургического лечения.
Рис.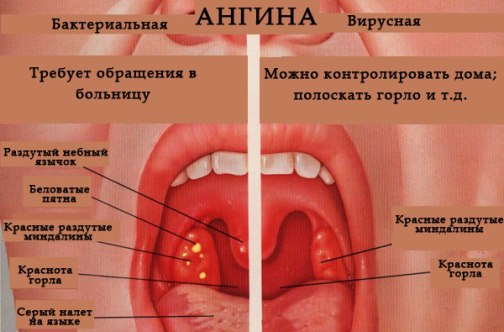 6. На фото хронический тонзиллит. Миндалина слева значительно увеличена в размерах. Обильное разрастание соединительной ткани в миндалинах и окружающих тканях. В лакунах гной и гнойные пробки.
6. На фото хронический тонзиллит. Миндалина слева значительно увеличена в размерах. Обильное разрастание соединительной ткани в миндалинах и окружающих тканях. В лакунах гной и гнойные пробки.
Рис. 7. На фото осложнение хронического тонзиллита — флегмонозная ангина. Воспалительный процесс перешел из лимфоидной ткани в околоминдальную клетчатку.
Рис. 8. Осложнение хронического тонзиллита — паратонзиллярный абсцесс. Шаровидное образование (абсцесс) смещает небные дужки и мягкое небо в противоположную сторону.
Аденовирусная ангина
Болит горло при аденовирусной ангине. Аденовирусная ангина всегда начинается остро и протекает с поражением многих органов, вызывая ринит, фарингит, бронхит, пневмонию, конъюнктивит, кератит.
Очень часто при аденовирусной инфекции поражается глотка и слизистая глаз. Фарингоконъюнктивит является классическим проявлением аденовирусной инфекции.
Первым и самым ранним его признаком является заложенность носа, одновременно с которым развиваются симптомы поражения горла – фарингит и тонзиллит.
Герпетическая ангина
В случае появления болей в горле и сыпи на кожных покровах и слизистых оболочках следует исключить такие , как корь, скарлатину и краснуху.
Корь
Боли в горле при кори. Корь является острозаразным вирусным заболеванием. Болезнь протекает с очень высокой температурой тела и явлениями интоксикации.
На коже появляется пятнисто-папулезная сыпь. Воспаляются слизистые оболочки полости рта, дыхательных путей и глаз.
При осмотре на мягком небе и слизистой полости рта видны красные пятна, вначале небольшие, но потом приобретают сливной характер (коревая энантема).
Рис. 12. Поражение слизистой оболочки полости рта и глотки при кори. На мягком небе и слизистой полости рта видны красные пятна, вначале небольшие, но потом приобретают сливной характер (коревая энантема).
Скарлатина
Боли в горле при скарлатине. Скарлатина является острозаразным заболеванием, причиной которого является группы А (Streptococcus pyogenes). Ангина при скарлатине — типичный симптом заболевания.
Ангина при скарлатине — типичный симптом заболевания.
Вначале заболевания отмечается катаральная ангина. Зев приобретает ярко-красную окраску («пылающий зев»), границы гиперемии четкие. Окружающий фон бледной окраски.
Небные миндалины увеличиваются в размерах и покрываются серовато-грязноватыми пленками, которые легко снимаются шпателем.
Некротический процесс может распространиться в глубину тканей, захватить дно полости рта, дужки и мягкое небо. Ангина может приобрести гангренозно-геморрагическую форму. Сопровождают заболевание боли в горле и неприятный запах изо рта.
Рис. 13. На фото ангина при скарлатине. При заболевании зев приобретает ярко-красную окраску («пылающий зев»). Миндалина слева покрыта серовато-грязноватой пленкой.
Рис. 14. На фото язык при скарлатине (зернистый и ярко-красный).
Краснуха
Краснуха является вирусным заболеванием, которое передается от человека к человеку воздушно-капельным путем.
Заболевание характеризуется появлением на коже спины, ягодиц и разгибательных поверхностях конечностей красных пятен с ровными краями и увеличенными шейными лимфоузлами.
Мелкие бледно-розовые пятна появляются на слизистой оболочке глотки. Явления воспаления протекают спокойно, боли не особо беспокоят больного.
Дифтерия
Дифтерия является инфекционным заболеванием. Всегда протекает с интоксикацией и воспалением миндалин, на поверхности которых, а также на слизистой полости рта и по краю десен появляются фибринозные пленки серовато-белого цвета, плотные, удаляются с трудом.
https://www.youtube.com/watch?v=CIZbX_gUApU
Боль в горле — основной симптом заболевания.
Рис. 15. На фото ангина при дифтерии.
Афтозный стоматит
Рис. 16. На фото герпетиформный афтозный стоматит.
Боль в горле при афтозном стоматите. Округлые изъязвления на слизистой оболочке полости рта (афты) появляются в результате разрывов пузырьков, которые образуются часто у детей с заболеваниями желудка и кишечника, страдающими диатезами.
У взрослых данное заболевание появляется при сотрясении мозга и инсультах, после гриппа, ангин, при язвенной болезни желудка, заболеваниях кишечника и острых энтероколитах.
Сильная боль в горле, появление неприятного запаха изо рта и повышенное слюноотделение — основные симптомы заболевания.
Заглоточный абсцесс и флегмона дна полости рта
Боль в горле при заглоточном абсцессе и флегмоне дна полости рта. Флегмона — разлитое гнойное воспаление клетчатки, абсцесс — ограниченное скопление гноя в тканях.
Заглоточные абсцессы возникают исключительно в детском возрасте, что связано с особенностями развития лимфатической системы.
Причинами флегмоны дна полости рта являются фурункулы, ангины, травмы слизистой оболочки. Но самой частой причиной является инфекция, которая распространяется из больных зубов.
Абсцесс и флегмона приводят к тому, что больной не может открыть рот (тризм), а голова наклонена в больную сторону.
Рис. 17. На фото распространенный гнойно-воспалительный процесс дна полости рта. Инфекция распространилась из области больного зуба.
17. На фото распространенный гнойно-воспалительный процесс дна полости рта. Инфекция распространилась из области больного зуба.
Эпиглотит
Рис. 18. На фото эпиглотит у ребенка.
Боль в горле при эпиглотите. Воспаление надгортанника чаще встречается у маленьких детей. Причиной заболевания является гемофильная палочка.
Повышенная температура тела, боли в горле, слюнотечение и заложенность носа, глухой и хриплый голос — основные симптомы заболевания. При осмотре можно увидеть отек и гиперемию надгортанника.
Детям фарингоскопия проводится крайне осторожно из-за возможности развития ларингоспазма, который приводит к смерти.
Болит горло при раздражении слизистой
- сухим и горячим воздухом, сигаретным дымом,
- после проведения гастро- и бронхоскопии,
- при переохлаждении, связанного с употреблением холодных напитков, мороженного,
- при употреблении уксуса и специй,
- при местном применении сосудосуживающих средств.

Болит горло при заболеваниях пищевода и желудка
При эзофагитах, гастритах, холециститах, гастроэзофагальном рефлюксе, варикозном расширении вен пищевода и глоточно-пищеводных дивертикулах больные часто жалуются на боли в горле разного характера и интенсивности.
Болит горло при заболеваниях пищевода и желудка — эзофагитах, гастритах. холециститах, гастроэзофагальном рефлюксе, варикозном расширении вен пищевода и глоточно-пищеводных дивертикулах.
Болит горло при некоторых венерических заболеваниях
Воспаление горла возникает в результате орального полового акта при передаче инфекции от больных гонореей, хламидиозом и сифилисом.
Заболевания горла встречаются постоянно, особенно в холодные периоды года. Ведь так просто застудить носоглотку или подцепить инфекцию.
А дальше человек выпадает из нормального образа жизни минимум на неделю. Лечить болезни, связанные с горлом, необходимо, иначе есть риск осложнений.
Как правило, при возникновении неприятных симптомов в носоглотке, обращаться нужно к отоларингологу, или по-простому, к ЛОРу.
Болезни горла: причины
Заболеваний, связанных с симптомами в носоглотке, множество, а вот причин, их вызывающих, нет. К ним относят:
- Вирусы. В последнее время их становится все больше и больше. Львиная их доля вызывает болезни носоглотки. Чаще всего можно столкнуться с гриппом, корью, ветрянкой. Все эти вирусные инфекции вызывают . Особо опасен мононуклеоз, который начинается, как обычная ангина.
- Бактерии. Когда они попадают в организм, то начинают неконтролируемо размножаться, чем и вызывают болезнь. Распространенными бактериальными инфекциями являются: дифтерия, скарлатина и ангина. Также к ним еще относят довольно редкое заболевание эпиглоттит. Оно чаще поражает маленьких детей, и является крайне опасным, поскольку нарушает проходимость дыхательных путей.
- Грибковые. В носоглотке активно размножается грибок, который вызывает налет на стенках горла и на миндалинах. Такие болезни получили название микозы. В большинстве случаев они проявляются как фарингит, ангина, ларингит.
- Опухоли. Увы, но онкология может затрагивать и носоглотку. Инородные образования могут быть первичными и вторичными. Первичные характеризуются тем, что в глотке растет опухоль. Если стадия еще позволяет, то ее можно удалить. Вторичная стадия – это уже метастазы в носоглотке.
- Механические повреждения. Такое тоже случается.
Причин действительно не так много, а вот разновидностей заболеваний горла уйма.
Основные симптомы
В большинстве случаев боли в горле не являются единичным симптомом. Сопутствующие признаки заболеваний:
Все эти симптомы в разных комбинациях идут с болью и покраснением в горле, и сигнализируют о различных заболеваниях. ЛОР сможет после осмотра и сбора информации установить точный диагноз, чтобы назначить правильное и эффективное лечение.
Болезни горла: виды
Все зависит от причины и возбудителя. К самым часто встречающимся заболеваниям носоглотки относят:
- Фарингит;
- Ангина;
- Тонзиллит;
- Грипп;
- Ларингит;
- Аденоидит;
- Дифтерия, скарлатина, инфекционный мононуклеоз.
 Сейчас встречаются редко, но все же бывают.
Сейчас встречаются редко, но все же бывают.
Каждую из этих болезней нужно лечить. Они все страшны не своими симптомами, а осложнениями. Чем раньше приступит к правильному лечению, тем меньше риски негативных последствий.
Ангина
Большинство людей часто путают ангину и тонзиллит. В народе принято считать, что красное горло – это ангина. На самом деле эта болезнь встречается намного реже. Она вызывается неконтролируемым размножением стафилококка, который является бактерией. Для лечения обязательно необходим антибиотик, иначе есть риск получить осложнения на почки, сердце.
https://www.youtube.com/watch?v=NM31Rf25AAc
Ангина опасна своими последствиями при неправильном или несвоевременном лечении. Одни противовоспалительные средства для носоглотки не помогут, они только облегчат симптомы. Только антибиотик. Это очень важно.
Для облегчения состояния можно использовать жаропонижающие, болеутоляющие, полоскания.
Также не стоит забывать о большом количестве теплого питья.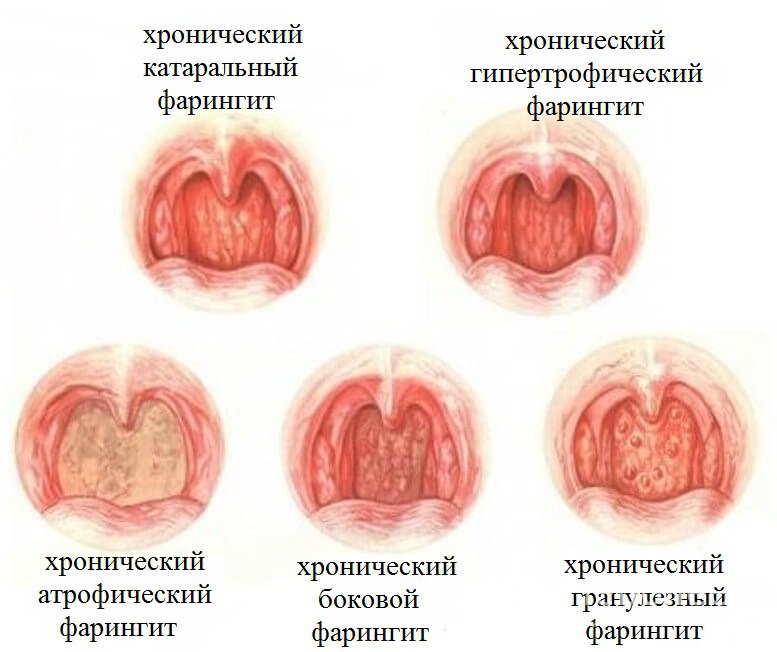 Ведь из-за бактерии происходит интоксикация организма. А жидкость помогает выводить вредные вещества.
Ведь из-за бактерии происходит интоксикация организма. А жидкость помогает выводить вредные вещества.
Фарингит
Как самостоятельное заболевание встречается редко. Чаще идет осложнением после иных болезней верхних дыхательных путей. Характеризуется воспалением слизистой оболочки. К основным признакам относят сильный сухой кашель, сухость в глотке, першение. Также возможно ощущение постоянного кома в горле. Если не лечить, то возникнет хроническая форма.
ЛОР – это тот врач, который сможет поставить правильный диагноз и проведет медикаментозное лечение. В большинстве случаев из рациона пациента убирается острая и кислая пища, чтобы не раздражать и без того больное горло. Назначается много теплого питья, смазывание горла Йодинолом, или другим эффективным препаратом.
Ларингит
Воспалительные заболевания гортани
Ларингит может быть разного типа. Наиболее известны ларингит (воспаление слизистой оболочки) и фарингит (воспаление горла). Кроме того, могут воспалиться хрящи и миндалины.
Часто болезнь начинается из-за сильной переохлаждения. Лечение основано на устранении фактора, вызывающего болезнь.
Виды воспаления горла
Помимо известного ларингита существуют и другие возможности ларингита.
Воспаление хрящевой гортани известно как хондроперихондрит. Заболевание часто возникает только с одной стороны и поражает только один хрящ.
У пациента жар, общая слабость и одышка. Боль характерна для уха. Если болезнь находится в продвинутой стадии, то воспаление обоих хрящей.
Воспаление гортанных миндалин на ранней стадии проявляется в виде умеренной боли в горле, легкого припухания с одной стороны, ощущения сухости.
На более поздних стадиях болезнь может быть распознана по острой ангине, повышенному глотанию, сильным затруднениям при пальпации, увеличению лимфатических узлов, выраженной отечности. У пациента жар.
Воспаление стенки заднего горла называется фарингитом. Эта болезнь сопровождается легкой лихорадкой, сильной слабостью, головной болью и неприятными ощущениями в горле, которые усиливаются при глотании.
Заболевание вызвано бактериями и вирусами. Кроме того, болезнь имеет хроническую форму.
Хронические воспалительные заболевания горла возникают при постоянном вдыхании загрязненного воздуха и при наличии очагов инфекции в организме человека.
Возможные причины
Воспаление горла может начаться по разным причинам. Обычно это происходит при вирусных инфекциях, но в некоторых случаях ларингит возникает независимо от других заболеваний.
Под воздействием некоторых факторов гортанные микроорганизмы начинают активно размножаться и вызывать патологическое состояние.
Наиболее распространенная причина независимого ларингита — локальная гипотермия.
Чтобы предотвратить заболевание, необходимо согревать горло в холодное время года и не злоупотреблять мороженым и напитками из холодильника.
Алкоголь может вызвать воспаление слизистой гортани. Еще одна плохая привычка, вызывающая ларингит, — это курение.
Воспаление горла и гортани: лечение.
 Что делать при воспалении?
Что делать при воспалении?
Однако следует помнить, что горло может воспалиться по причинам, не всегда связанным с ЛОР-патологией. Успешная тактика лечения напрямую зависит от грамотного диагноза.
Фарингит — заболевание инфекционного и неинфекционного происхождения. Чаще всего это первая этиологическая группа.
Инфекционные
Что вызвало фарингит? Нет ничего необычного в том, чтобы предположить острый тонзиллит. Стенокардия — это воспаление лимфатической ткани фарингеального кольца.
Наиболее важным этиологическим фактором является бактериальная, реже вирусная инфекция. Первичные формы стенокардии И.Б. Солдатов:
- Катаральное воспаление. Тонзилы — эдематозные, гиперемичные, но не покрытые налетом.
- Лакунар. Есть участки с желтоватым, легко снимаемым налетом, которые не выходят за пределы миндалины.
- Фолликулярная. Воспаление фолликулов сопровождается накоплением гноя.
- Пленка для язв. На миндалине наблюдается грязно-зеленый налет, неприятный запах исходит изо рта.
 Часто встречается у людей с сильным иммунодефицитом.
Часто встречается у людей с сильным иммунодефицитом.
Важно не путать первичное гнойное воспаление горла со вторичным. Это может быть дифтерия, которая является специфическим инфекционным заболеванием и склонна к осложнениям.
Одно из отличий заключается в свойствах бляшки: пленка дифтерии трудно удаляется, она не стирается лопаткой и не растворяется в воде.
Сужение надгортанника вызывает сильную боль . Симптом вызван бактериальным воспалением надгортанника и окружающих его мягких тканей. Заболевание связано с внезапным, смертельным опуханием дыхательных путей.
Слизистая оболочка может быть поражена грибковой инфекцией. Кандидоз особенно часто встречается у людей, страдающих сахарным диабетом, ВИЧ-инфицированных пациентов. На фоне покрасненной слизистой поверхности наблюдаются участки пленки с изогнутой консистенцией.
Неинфекционные
Что может разорвать горло Причиной этого часто является острый гнойный тиреоидит или тиреоидит.
Иногда патология является осложнением радиотерапии , последствием травмы. Следует помнить, что тиреоидит также возникает на фоне бактериальной инфекции, такой как пневмония.
Имитация ЛОР-патологии может имитировать желудочно-кишечные заболевания. Например, горло ‘горит’, когда соляная кислота выбрасывается из желудка в пищевод (рефлюкс-эзофагит).
Первоначально лейкемия может быть . На фоне сильно ослабленного иммунитета у этих пациентов развивается тяжелая стенокардия с поражением некрозом.
Дополнительные симптомы должны вызвать подозрение: Признаки анемии, повышенное сосудистое кровотечение.
Инфаркт миокарда встречается редко, но может сопровождаться неприятным ощущением в горле. Атипичная картина обычно дополняется более частыми признаками: у пациента чрезвычайно выраженное формирование щек за грудиной, боль в левой руке и/или нижней челюсти.
Боль может возникать на фоне острого дефицита витаминов, таких как B2.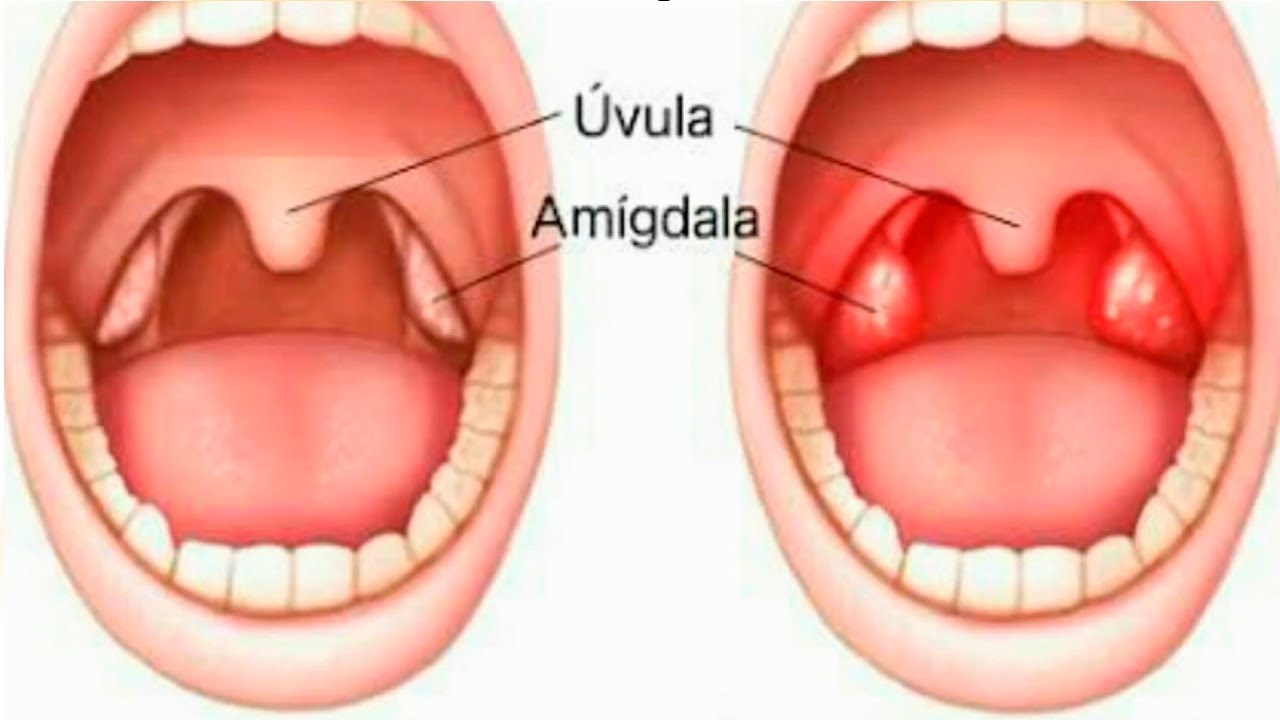 Патология сопровождается мучительным ощущением жжения на языке, но без лихорадки.
Патология сопровождается мучительным ощущением жжения на языке, но без лихорадки.
Почему воспаляется горло как диагностировать причину и ее чем лечить
- Воспаление гортани — это поражение органов верхнего и нижнего дыхания (в первую очередь гортани).
- Согласно профильной статистике (в Европе) развитие патологического процесса воспаления происходит у каждого второго человека населения, если не у каждого, кто хотя бы раз в жизни сталкивался с подобной проблемой.
- Существует множество вариантов и факторов развития состояния: от инфекционных заболеваний, таких как тонзиллит, до других причин и даже банального курения.
- Можно говорить о двух категориях факторов развития болезни.
- Как показывает медицинская практика, в большинстве случаев речь идет об инфекционных причинах и в меньшей степени о факторах неинфекционного генеза.
Первые во много раз более вероятны. Так почему же существуют бактериальные, вирусные или грибковые воспаления, и о каких болезнях идет речь?
Проникновение инфекции в горло как фактор риска
Инфекционные агенты, которые могут оседать на слизистые оболочки ротоглотки, разнообразны.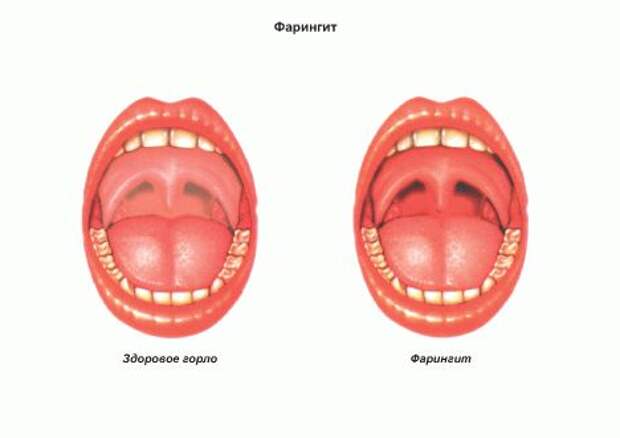 В подавляющем большинстве случаев проникновение таких структур в горло заканчивается воспалением гортани.
В подавляющем большинстве случаев проникновение таких структур в горло заканчивается воспалением гортани.
https://www.youtube.com/watch?v=5OZOyc_UwUs
Среди распространённых инфекционных, вирусных и грибковых патогенов наиболее распространёнными являются:
- Грибки Candida. Чаще всего они встречаются у молодых пациентов. ‘Контингент’ обычно не старше 3-х лет. Однако иногда от них страдают и взрослые. Кандиды опасны для органов нижних дыхательных путей из-за их широкого распространения. Эти грибковые структуры также разрушают ткани. Возможные осложнения со стороны органов сердечно-сосудистой и дыхательной системы.
- Стафилококки. Преимущественно золотого цвета. Спровоцировать наиболее опасные повреждения ротоглотки. Возможно образование абсцесса, тонзиллита гнойного характера. Поскольку бактерии быстро размножаются и образуют крупные конгломераты, с ними нелегко справиться. Это требует комплексного подхода.
- стрептококки. Спровоцировать сложные формы воспаления в горле.
 Чуть менее опасно, чем стафилококк. Однако они могут влиять на состав крови (поэтому их называют гемолитическими стрептококками). Тяжелые формы заболевания являются наиболее распространенной формой стрептококкового поражения.
Чуть менее опасно, чем стафилококк. Однако они могут влиять на состав крови (поэтому их называют гемолитическими стрептококками). Тяжелые формы заболевания являются наиболее распространенной формой стрептококкового поражения. - Нетипичная флора. Это микоплазмы, уреаплазмы, хламидии, гонококки. Есть и другие структуры. Спровоцировать инертные формы фарингита. Они крайне редки, потому что их проникновение в горло практически невозможно при использовании классических методов.
- Вирусы герпеса. Особенно часто говорят о патогенных микроорганизмах (штаммах) первого-пятого типа. Особенно опасен подвид четыре (вирус Эпштейна-Барра) и пять (цитомегаловирус).
- Вирус папилломы человека.
- Ротавирус и аденовирус.
Пути проникновения патогенных структур
- Десант. В первую очередь и самое главное. Особенно часто, когда дышишь ртом. Патогенные структуры легко осязаемы на слизистых оболочках ротовой полости. Нахождение в одной комнате с инфицированным даже занимает несколько минут.
- Домовой контакт. При использовании личных вещей инфицированных лиц, при физических взаимодействиях неполного характера.
- Оральная гениталия. Таким образом, атипичные патогены проникают в ротовую полость.
Возможно движение микроорганизмов вверх (восходящий путь) и вниз (нисходящий путь).
Из нижнего легкого или носоглотки.
Также вирусы, грибки, бактерии движутся с потоком крови и лимфы через тело. Другие транспортные маршруты также встречаются реже. Описаны основные виды транспорта.
Иммунодефицит как фактор развития воспаления
В этом случае термин ‘иммунодефицит’ следует рассматривать в широком смысле. То есть, как и любое снижение интенсивности сил обороны. Мы говорим о вирусе того же типа, который вызывает ВИЧ.
Бактерии, простейшие и грибки присутствуют в теле каждого человека, но не все больны.
Почему это происходит? Причина просто в ослаблении иммунной системы.
В которых наблюдается значительное снижение интенсивности работы иммунной системы:
- Неправильное и нерациональное применение антибактериальных препаратов.
 Он оказывает наиболее негативное влияние на состояние иммунитета и вызывает устойчивое снижение до критической отметки. Поэтому антибиотики не должны использоваться не по назначению, они используются только по показаниям.
Он оказывает наиболее негативное влияние на состояние иммунитета и вызывает устойчивое снижение до критической отметки. Поэтому антибиотики не должны использоваться не по назначению, они используются только по показаниям. - Принятие противозачаточных таблеток. Оральные контрацептивы вызывают искусственное повышение уровня эстрогена в крови слабого пола. Это влияет на иммунную систему.
- Обычные острые респираторные инфекции и другие заболевания бактериального, грибкового и вирусного происхождения.
- Гипотермия.
- Неправильное употребление алкогольных напитков.
Какие патологии кладут начало патогенного процесса?
При воспалении горла инфекционные факторы чаще являются вирусными, а бактериальные — результатом неправильного лечения или его отсутствия.
Среди упомянутых болезней
- Тонзиллит бактериального, вирусного, грибкового происхождения. Встречается чаще всего и имеет известное название — стенокардия pectoris.
 Это вызвано уже упомянутыми патогенными микроорганизмами. Тонзиллит воспламеняет заднюю стенку шеи и миндалины с обеих или одной стороны.
Это вызвано уже упомянутыми патогенными микроорганизмами. Тонзиллит воспламеняет заднюю стенку шеи и миндалины с обеих или одной стороны. - Тонзиллит. Инфекция ротоглотки инфекционная или другого типа (реже аллергическая, химическая, травматическая). Спровоцировать затруднение дыхания.
- Фаррингомикоз. Заражение неба и горла грибковым характером. Это форма фарингита.
- Абсцесс горла. Вызывает значительный дискомфорт и воспаление ротоглотки в пораженной области. Возможное искусственное препятствие (сужение) дыхательных путей.
- Неспецифические заболевания, такие как бронхит, пневмония, которые развиваются экспансивно и вовлекают ротоглотку в патологический процесс (это встречается редко).
- Трахеит и ларингит.
Неинфекционные причины воспаления
Пациенты встречаются с ними во много раз реже. В некоторых случаях, однако, встречаются аналогичные факторы.
Трахеит и ларингит — одни из самых распространённых:
- Курение табака.
 Ненадлежащее использование табачных изделий приводит к хроническому термическому обжигу слизистых оболочек горла и рта. Следствием является постоянное воспаление слизистых оболочек.
Ненадлежащее использование табачных изделий приводит к хроническому термическому обжигу слизистых оболочек горла и рта. Следствием является постоянное воспаление слизистых оболочек. - Неправильное использование алкогольной продукции. Как уже упоминалось, это снижает иммунитет, но это не единственное действие алкоголя. Это образование химических ожогов на слизистых оболочках.
- Вдыхание паров химикатов. В большинстве случаев это работа на вредных заводах.
Лечение воспаления горла и гортани, симптомы и причины
Симптомы могут варьироваться в зависимости от причины боли в горле: Покалывание в горле
- Боль в виде покалывания
- Боль, резко усиливающаяся при глотании и разговоре
- Боль при глотании
- Сухость и перфорация в горле
- Боль сопровождается опуханием лимфатических узлов в горле и нижней челюсти
- Отек, Гиперемическая миндалина
- Белые набеги на миндалину
- Голосовая сила или общая афония
Кроме того, инфекции, вызывающие боль в горле, могут иметь неспецифические проявления:
- Ломота на тело
- Головная боль
- Тошнота или рвота
Причины и симптомы
В сопровождении болей в кровообращении хрипота голоса, сложность глотания. Если терапия не начинается вовремя, это может привести к сложным осложнениям. Синдром гортанной боли может быть симптомом различных заболеваний гортани.
Ангина
Инфекционное заболевание острое, локализованное в миндалинах. В процессе воспаления последние значительно увеличиваются за счет отека, они могут образовывать гнойнички.
Это они вызывают сильный болевой синдром. Заболевание начинается и прогрессирует быстро, часто сопровождаясь высокой температурой.
В организме наблюдается сильное опьянение, которое вызывает:
- — ссадины в теле;
- — головную боль;
- — озноб;
- — сильное потоотделение;
- — увеличение лимфатических узлов.
Самообнаружение стенокардии возможно с помощью зеркала, так же как и обнаружение присутствия пустул на лимфатических узлах.
Лечение стенокардии в горле в домашних условиях возможно, если пациент предварительно проконсультировался с врачом и имеет четко прописанный план терапии, необходимые лекарства, в том числе антибиотики.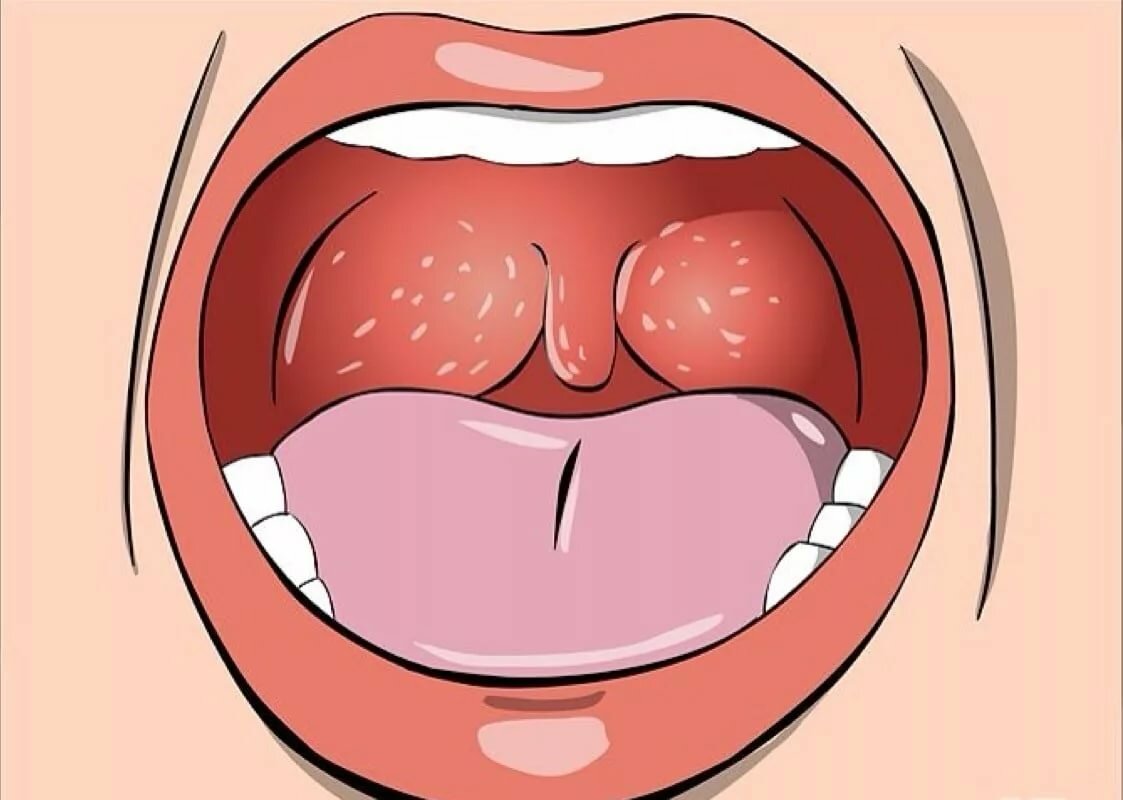
Наиболее часто с ними обращаются с тяжелой (гнойной) стенокардией. Народные средства правовой защиты также эффективны, но в качестве дополнительного средства.
Необработанный, стенокардия может вызвать опасные осложнения, затрагивающие сердце, почки, суставы и т.д.
Острая форма фарингита
Эта болезнь может вызывать и вызывает боль в гортани. Фарингит по определению является воспалением слизистой глотки.
Острый фарингит всегда сопровождается окунями и сухостью, иногда пациент чувствует опухоль в горле. Температура тела не может повышаться вообще или лишь незначительно в случае боли в горле.
Слизь задней стенки гортани становится ярко-красной. Иногда на ней видна опухоль.
Хронический фарингит
Фарингит в своей хронической форме также считается причиной боли в горле. Она развивается, если не лечиться должным образом или если терапия прекращается преждевременно.
Хронический фарингит часто встречается у людей, которые курят на работе, связанной с сильным стрессом для гортани (на работе или в компании в целом) или злоупотребляют алкогольными напитками.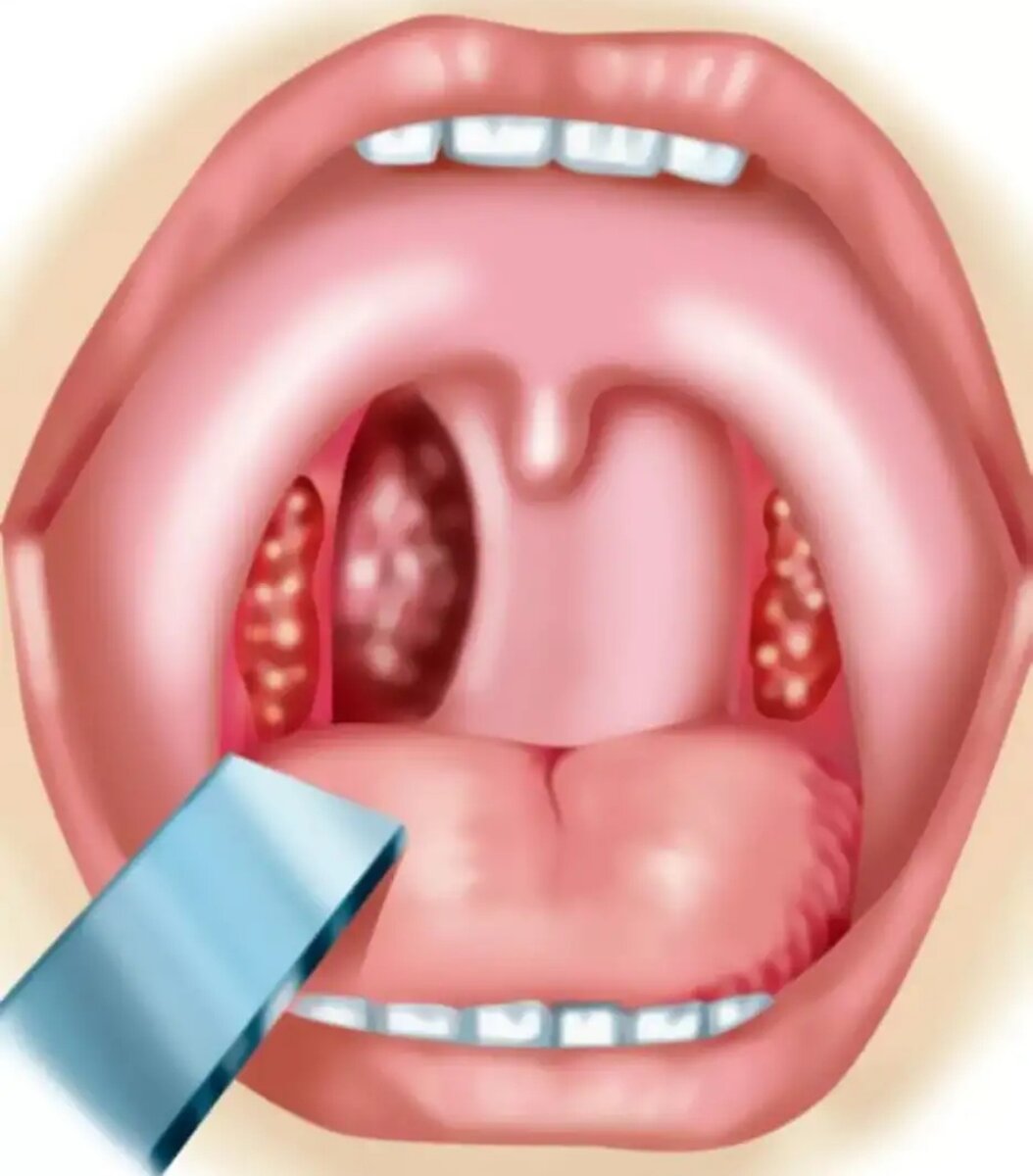
провокаторы этой болезни: часто насморк, кариес, синусит и другие носоглоточные заболевания.
Тонзиллит
- Воспаление небных миндалин микробами и вирусами.
Симптомы тонзиллита:
- — сухой кашель подходит;
- — запах изо рта;
- — сильная боль при глотании;
- — увеличение лимфатических узлов;
- — общая слабость и вялость;
- — высокая температура тела.
Болезнь требует немедленного и эффективного лечения. Лекарства для терапии должен выбирать только врач, это не только трудно, но и опасно.
Ларингит
- Считается острым респираторным заболеванием, но может проявляться и как самостоятельное заболевание. Симптомы гортани:
- — сильная боль в горле;
- — иногда боль может возникнуть при глотании;
- — голос временно исчезает или становится слишком хриплым;
- — першит в гортани;
- — высокая температура тела в течение недели.
Только анализ крови может указать на вирусную инфекцию, так как ни кровь, ни микроб не имеют никакого эффекта. Терапия должна включать в себя лечение противовирусными препаратами. В случае бактериальной инфекции пациент должен принимать антибиотики. Самое главное — не стесняйтесь — бактерии и вирусы быстро размножаются, при слабом иммунитете — это очень опасно для здоровья.
Терапия должна включать в себя лечение противовирусными препаратами. В случае бактериальной инфекции пациент должен принимать антибиотики. Самое главное — не стесняйтесь — бактерии и вирусы быстро размножаются, при слабом иммунитете — это очень опасно для здоровья.
Фарингомикоз
Образование очага воспаления при грибковой инфекции называется фарингомикозом. В последнее время специалисты в области уха, носа и горла заметили рост грибкового заражения ротоглотки. В большинстве случаев фарингомикоз сочетается со стоматитом, гингивитом или геилитом.
Следует отметить, что грибковое поражение намного тяжелее, чем бактериальное воспаление, и менее излечимо. Причина болезни может быть:
- кандидаты дрожжеподобные грибы, вызывающие дрозд, кандидоз и гениталии;
- плесени (5%).
Активация и размножение грибковой инфекции наблюдается на фоне иммунодефицита ВИЧ, частых простудных заболеваний, туберкулеза или тяжелых сопутствующих патологий (гипотиреоз, сахарный диабет).
Предрасполагающие факторы включают неправильную антибиотикотерапию, превышающую рекомендованные дозировки и продолжительность.
Фаррингомикозу также способствует длительное использование гормональных, химиотерапевтических препаратов и съемных протезов.
Выделяются несколько форм заболевания:
- псевдомембрана, где кора на поверхности ротоглотки имеет белый налет;
- эритематозный, характеризуется гиперемией областей с гладкой, окрашенной слизистой поверхностью;
- гиперпластика — проявляется образованием белых бляшек, которые трудно отделяются от слизистой оболочки и оставляют кровоточащую рану;
- эритематозные язвы, когда язвы поражают только поверхностные слои.
Симпатично, болезнь проявляется в неприятном ощущении сидения, жжения, сухости и щекотки в ротоглотке. Болезненность не проявляется сильно, а усиливается при приеме пищи, особенно огурцов и специй.
Боль может распространиться на ухо и шею. Также наблюдается лимфаденит и ухудшение общего состояния (лихорадка, выраженное недомогание, головокружение, головокружение).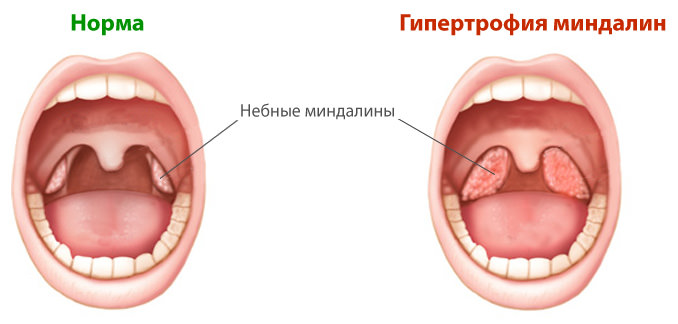
Хронический ход фарингомикоза характеризуется более чем 10 обострениями в год. Хронизация облегчается неправильным лечением острой стадии. Существует также риск развития глотки, паратонзиллярного абсцесса и грибкового сепсиса, что приводит к развитию инфекционных очагов во внутренних органах.
В диагностике важно детально изучить анамнестические данные (предыдущий курс антибактериальных, гормональных, иммуносупрессивных препаратов).
При фэрингоскопии обнаруживается отек и пленки на слизистой оболочке. Зоны с грибковым поражением локализованы на миндалинах и задней стенке гортани с возможным распространением на язык, гортань и пищевод. В грибах Candida налет беловатый, криволинейный и легко удаляется с поверхности. Слизистая слизистая гиперемична, с участками язвы.
Если причиной фаррингомикоза являются плесневые грибы, желтоватые бляшки трудно удалить и оставить кровоточащую поверхность. При дифференциальной диагностике патологию следует отличать от дифтерии. Также при фаренгоскопии выявлены неравномерное покраснение слизистой оболочки, утолщение валиков на фоне атрофических изменений и видимых кровеносных сосудов.
Также при фаренгоскопии выявлены неравномерное покраснение слизистой оболочки, утолщение валиков на фоне атрофических изменений и видимых кровеносных сосудов.
Лабораторный анализ (метод микроскопии и культурологии) считается решающим в диагностике. Обследование мазков позволяет подтвердить грибковое происхождение заболевания и определить чувствительность патогенных микроорганизмов к лекарственным препаратам.
Доброкачественные опухоли
Среди доброкачественных новообразований с локализацией в глотке следует отметить аденомы, фибромы, папилломы, кистозные образования, липо- и тератомы. Предрасполагающие факторы включают курение, злоупотребление алкоголем, вдыхание пыли, плохую гигиену, хронические инфекции и воспалительные заболевания полости рта и носоглотки. Следует отметить
клинических симптомов:
- циркуляция;
- опухоль в горле;
- затруднение дыхания;
- отвращение голосом.
Диагноз ставится по клиническим признакам и на основании орофарингеального обследования.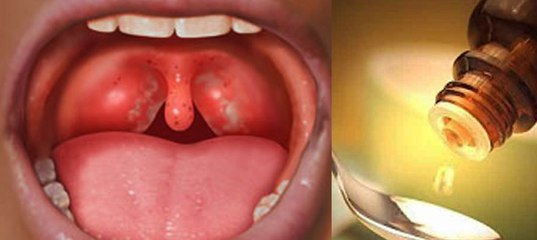 Для оценки распространенности онкологического процесса назначают риноскопию, отоскопию, рентгенографию, компьютерную томографию и магнитно-резонансную томографию. Проводится биопсия для определения клеточного состава опухоли.
Для оценки распространенности онкологического процесса назначают риноскопию, отоскопию, рентгенографию, компьютерную томографию и магнитно-резонансную томографию. Проводится биопсия для определения клеточного состава опухоли.
Дифференциальный диагноз ставится между злокачественными опухолями, склеромой и лимфогранулематозом.
Склерома
Это воспаление в стенке дыхательных путей, которое производит гранулемы. Заболевание чаще всего встречается у сельскохозяйственных рабочих. Все возрастные группы подвержены риску, однако он часто встречается у молодых людей в возрасте 15-20 лет. Склерома характеризуется очень медленным течением.
Ларингоспазм
Воспаление горла: причины, признаки, симптомы, лечение
Фарингит — опасное заболевание, которое при отсутствии адекватного лечения быстро прогрессирует и приводит к развитию серьезных осложнений. Этот процесс проявляется в недомогании, судорогах, боли, трудности при глотании пищи или воды.
Воспаленное горло причиняет пациенту много неудобств: снижает трудоспособность пациента, лишает его спокойного сна, нарушает привычный образ жизни.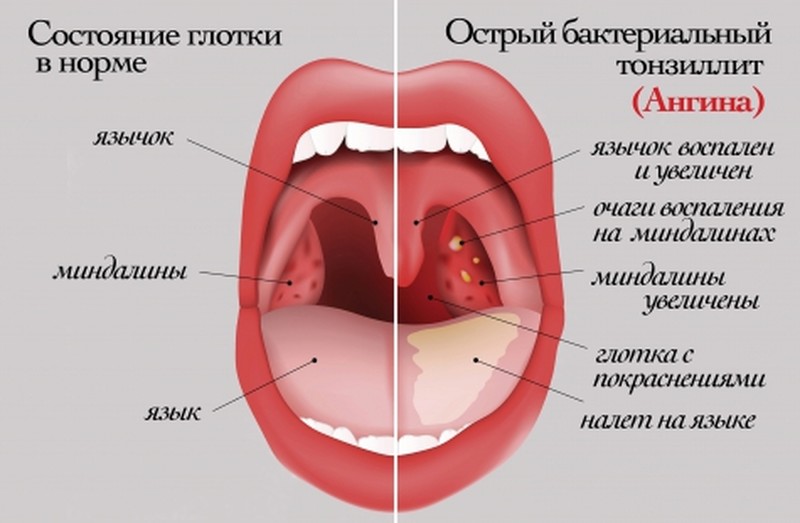
Заболевание достаточно распространено, так как горло и гортань являются первыми фильтрами после носовой полости, через которые проходят все инородные вещества, включая патогены.
Воспаление гортани — полиэтическое заболевание.
Есть много факторов, которые могут спровоцировать эту проблему. Это вызвано инфекционными агентами, различными раздражителями, травмами. Ларингит может принимать форму ларингита, фарингита, тонзиллита. Патологический процесс является проявлением опасных заболеваний — дифтерии и коклюша.
Ларингит начинается с неприятного ощущения сидения и жжения, которое постепенно превращается в острый болевой синдром. При отсутствии интенсивной консервативной терапии воспаление горла усиливается. Слизистая оболочка гортани становится ярко-красной, иногда с фиолетовым оттенком. На них набухают миндалины и образуются белые отложения.
Воспаленное горло вовремя нуждается в лекарствах.
Многие пациенты игнорируют боль в горле и пренебрегают воспалением.
Чтобы избежать неприятных последствий, следует обратиться в медицинское учреждение.
Только квалифицированный специалист способен определить причину боли в горле, поставить правильный диагноз и принять обоснованное решение о комплексных лечебных мерах с учетом этиологии процесса. Самолечение неприемлемо.
Это может привести к опасным для жизни осложнениям.
Этиология
Причины воспаления горла делятся на две группы — инфекционные и неинфекционные. Бактериальные и вирусные инфекции чаще всего провоцируют развитие патологии. Существует множество патогенных биологических агентов, которые могут оседать на слизистой оболочке гортани и вызывать воспаление.
Микроорганизмы, вызывающие воспаление в горле:
- Бактерии — Staphylococcus aureus, гемолитические стрептококки, пневмококки,
- Внутриклеточные паразиты — Mycoplasma и Chlamydia,
- Вирусы — Эпштейн-Барр, цитомегаловирус, герпес, папилломы человека, ротавирусы и аденовирусы,
- Футболки — Кандиды.
Микробы проникают в организм человека в основном через воздушные капли. В редких случаях заражение возможно фекально-оральным или контактным методами.
Инфекционные заболевания, которые воспламеняют горло:
Фарингит — это воспаление задней части горла, неба и лимфатической ткани, которое постепенно распространяется в более глубокие слои, мягкую небу и региональные лимфатические узлы;
- Острый тонзиллит или ангина — повреждение компонентов лимфатического кольца горла, чаще всего небных миндалин;
Болезни горла и гортани причины симптомы лечение и профилактика
Боль в горле — симптом, который каждый из нас испытывал не один раз. Обычно мы не обращаем особого внимания на эту болезнь. Когда у человека болит горло, он обычно покупает леденцы с ментолом, и это часто заканчивается терапией. Но к больному горлу нельзя относиться легкомысленно. Некоторые из них могут представлять серьезную опасность для здоровья.
Виды заболеваний горла и гортани
Боль в горле может иметь различные причины. Чаще всего болезнь является результатом бактериальной или вирусной инфекции, но аналогичные симптомы могут вызвать грибковое поражение или даже опухоль. Кроме того, заболевания горла без жара могут быть вызваны раздражающими слизистыми оболочками, аллергией или слишком сухим воздухом.
Инфекционные заболевания
Опухолевые заболевания
Болезни горла и гортани могут быть вызваны ростом опухоли. Опухоли могут развиваться в первую очередь (во-первых, в гортани) и во вторую очередь (метастазы от онкологических процессов в других органах). По мере роста новообразования пациенты начинают жаловаться на ‘опухоль в горле’, ощущение инородного тела. Голос может измениться и стать хриплым или хриплым, а также возникают трудности при глотании.
Ментоловые леденцы часто пишут ‘от боли в горле’, но сам ментол не обладает целебным действием и не ускоряет выздоровление — он обладает лишь слабым анестезирующим действием и приятно охлаждает воспаленные слизистые оболочки.

Симптомы и лечение основных инфекционных заболеваний горла
Возможно, самая частая причина боли в горле. Острые респираторно-вирусные инфекции (AVI) характеризуются ощущением сухости, окуней и болей в горле, скованностью, насморком, иногда чиханием и кашлем. Температура редко поднимается выше 38 0 С. Антибиотики
в этом случае совершенно неэффективны, так как они должны бороться с бактериями, а ОРВ вызываются вирусами. В данном случае показано, что они принимают как противовирусные препараты, так и иммуномодуляторы.
Для облегчения симптомов ОРВ также рекомендуется промывать отваром ромашки или шалфея, они снимают раздражение. Из аптеки можно порекомендовать спреи с легким обезболивающим эффектом и леденцы с шалфеем и эвкалиптом.
Рекомендуется поддерживать иммунитет, принимая витамин С, есть также обильное теплое (но не горячее!) питье, например, травяные чаи с шиповником и медом.
Ангина
Характеризуется высокой температурой (до 40 0 С) и очень сильной болью в горле.
Гортань красная, воспаленная. Миндалины воспалены и покрыты белым налетом. Общие спутники стенокардии — боли в суставах и мигрень.
Важно знать, что стенокардия лечится антибиотиками! Помните, что необработанная стенокардия может вызвать очень серьезные осложнения. Так что если вы подозреваете эту болезнь, немедленно проконсультируйтесь с врачом. Доказано, что причиной стенокардии является постельный режим, мягкая, вытертая пища и много питья.
Орошение также помогает облегчить боль и очистить слизистые оболочки — особенно эффективны орошения отварами шалфея, ромашки, лайма, раствором фукцилина и мирамистина.
Фарингит
Явными признаками фарингита являются пересохшее горло, сухой кашель, окунь, колющая боль в гортани, которая усиливается при глотании и при попытке широко открыть рот, а также ощущение комы в горле. Слизистые оболочки горла красные и воспаленные, может присутствовать налет или гной.
При лечении ангины следует избегать любой раздражающей пищи (слишком острой, резкой и кислой) и пить как можно больше жидкости, отдавая предпочтение напиткам с высоким содержанием витаминов.
Помогает смыть горло раствором йодинола.
Но не лечите себя: без правильной терапии фарингит легко превращается в хроническую форму.
Ларингит
Что представляют собой эти мерзкие белые кусочки, которые иногда выходят из вашего горла
Сегодня я узнал, что такое эти неприятно пахнущие, маленькие, белые кусочки, которые вы иногда можете почувствовать в задней части горла, когда глотаете. Их называют тонзилолитами или миндалинами.
Хотя большинство людей ощущают эти маленькие белые шарики в задней части глотки, которые часто кашляют в рот, об этом широко распространенном недуге редко говорят, и осведомленность о нем очень низкая.Многие молча страдают, полагая, что они одни или что случившееся — не более чем отбросы после вчерашнего ужина. Еще одна причина, по которой люди не обходятся без камней в миндалинах, заключается в том, что они неприятно неприятны и имеют неприятный запах!
Тонзилолиты, также известные как миндалины, представляют собой вонючие маленькие шарики слизи, мертвых клеток, мусора и бактерий, которые образуются в криптах миндалин, которые представляют собой просто небольшие карманы или ямки, которые появляются в миндалинах любого человека. Когда захваченные мертвые клетки, слизь и мусор затвердевают или кальцифицируются, они образуют белый / желтый шар в карманах миндалин.Обычно они выглядят как крошечные кусочки в форме цветной капусты и пахнут так, как будто могут разбудить вашу мертвую бабушку.
Когда захваченные мертвые клетки, слизь и мусор затвердевают или кальцифицируются, они образуют белый / желтый шар в карманах миндалин.Обычно они выглядят как крошечные кусочки в форме цветной капусты и пахнут так, как будто могут разбудить вашу мертвую бабушку.
Сильный неприятный запах вызван скоплением серосодержащих бактерий, которые питаются камнями миндалин, собранных в криптах миндалин, и представляют собой комбинацию сероводорода, метилмеркаптана и других вонючих веществ, образующихся в нем. Камни в миндалинах могут быть размером от маленького перца до довольно большого размера, вызывая дискомфорт в горле и, в некоторых случаях, неприятные побочные эффекты, включая боль в горле, ушную боль и тонзиллит.Также считается, что это одна из причин неприятного запаха изо рта (неприятный запах изо рта).
Камни в миндалинах довольно часто встречаются у взрослых и детей. Однако чаще всего они возникают у людей, страдающих хроническим воспалением миндалин или повторяющимися приступами тонзиллита. Исследования показали, что у людей, которым удалили миндалины, в большинстве случаев камни миндалин почти никогда не появляются.
Исследования показали, что у людей, которым удалили миндалины, в большинстве случаев камни миндалин почти никогда не появляются.
Существует несколько эффективных методов лечения камней миндалин.Удаление миндалин — это вариант, но не лучшее решение, поскольку миндалины играют роль в иммунной системе и предназначены для работы как сети, задерживая поступающие бактерии и вирусные частицы, которые проходят через горло. Для избавления от тонзилолитов часто рекомендуются простые домашние процедуры, такие как полоскание горла соленой водой или полоскание рта без спирта. Водяной отбойник, излучающий мощные водяные импульсы, также является полезным инструментом для очистки крипт миндалин. Самое простое решение — использовать ватный тампон или зубную щетку, чтобы вытолкнуть неприятные мелочи и прополоскать рот.
Если вам понравилась эта статья, возможно, вам понравится наш новый популярный подкаст The BrainFood Show (iTunes, Spotify, Google Play Music, Feed), а также:
Бонусных фактов:
- На поверхности языка, в горле и на нёбе находится около 9000 вкусовых рецепторов.
 Вкусовые рецепторы содержат хеморецепторы, которые реагируют на химические вещества из пищи и другие вещества, растворенные слюной во рту.
Вкусовые рецепторы содержат хеморецепторы, которые реагируют на химические вещества из пищи и другие вещества, растворенные слюной во рту. - Ваш рот производит 1 литр (1.8 пинт) слюны в день. Каждый из нас производит около 10 000 галлонов слюны за всю жизнь. Слюна необходима для вкуса — пока пища не растворяется слюной, мы не можем ее ощущать.
- Средний американец за свою жизнь съедает 50 тонн еды и выпивает 50 000 литров (11 000 галлонов) жидкости. Пища также проходит через семь секунд изо рта в желудок через пищевод.
Разверните для справок:
Миндалины или тонзилолиты
Камни в миндалинах, также известные как тонзилолиты, образуются, когда мусор попадает в карманы (иногда называемые криптами) миндалин.Захваченный мусор, такой как мертвые клетки кожи, лейкоциты и бактерии, насыщается слюной и кальцифицируется, образуя каменный шар.
Люди, у которых есть эти карманы в миндалинах, имеют скрытые миндалины, зловонные миндалины или хронический казеозный тонзиллит. Камни в миндалинах обычно безвредны для вашего здоровья, но иногда могут вызывать дискомфорт, например боль в горле, ощущение, будто что-то застряло в горле, сухость во рту и неприятный запах изо рта (галитоз).Взаимодействие с другими людьми
Камни в миндалинах обычно безвредны для вашего здоровья, но иногда могут вызывать дискомфорт, например боль в горле, ощущение, будто что-то застряло в горле, сухость во рту и неприятный запах изо рта (галитоз).Взаимодействие с другими людьми
Симптомы камня в миндалинах
Вы можете увидеть камень миндалин, если откашляете что-то маленькое, твердое, как камень, и имеющее неприятный запах. Камни в миндалинах имеют цвет от белого до желтого.
На месте на миндалинах, если вы не знаете, что это такое, иногда они могут выглядеть как гной. Вы не всегда сможете увидеть эти камни, пока они не станут больше по размеру.
Галитоз, связанный с камнями миндалин, иногда бывает тяжелым, поскольку известно, что обычные бактерии, которые способствуют образованию камней миндалин, производят серу.Этот гнилостный запах может иногда выделяться при повреждении или удалении камня миндалин.
Причины
Хроническое воспаление может вызвать образование крипт и фиброз (утолщение и рубцевание), что создает идеальное место для образования камней. У людей, перенесших тонзиллэктомию, камни миндалин обычно не появляются, даже если часть их тканей миндалин вырастает снова.
У людей, перенесших тонзиллэктомию, камни миндалин обычно не появляются, даже если часть их тканей миндалин вырастает снова.
Возраст может играть роль в вашем риске развития камней в миндалинах, причем у детей они меньше всего развиваются.Подростки и взрослые встречаются намного чаще, чем дети, и считается, что хроническое воспаление горла или уха может подвергнуть вас более высокому риску.
Лечение
Соблюдение правил гигиены полости рта с использованием зубной пасты и жидкостей для полоскания рта недостаточно для избавления от неприятного запаха изо рта, связанного с камнями миндалин, или для предотвращения образования камней в миндалинах. Единственный способ вылечить галитоз — избавиться от камней миндалин.
Не следует пытаться удалить камни миндалин острыми предметами, так как вы можете случайно повредить ткань миндалин и потому, что миндалины находятся в непосредственной близости от основных кровеносных сосудов.
Было доказано, что водяные ирригаторы (водозаборники) помогают удалить часть камней миндалин. Однако не принято считать, что камень полностью удаляется, и у вас, вероятно, останутся какие-либо симптомы, например неприятный запах изо рта.
Однако не принято считать, что камень полностью удаляется, и у вас, вероятно, останутся какие-либо симптомы, например неприятный запах изо рта.
Избавиться от камней миндалин можно с помощью процедуры, называемой криптолизом лазером CO (2). В редких случаях требуется тонзиллэктомия.
Хотя тонзиллэктомия впоследствии удалит все камни миндалин, хирургическое удаление миндалин, как правило, не является достаточно веской причиной для этой операции.Ваш врач может оценить преимущества и риски, связанные с тонзиллэктомией для удаления камней миндалин.
причин, симптомов и способы их устранения
Время чтения: 6 минут
Маленькие, но мощные, наши миндалины являются важной частью иммунной системы нашего тела и могут образовывать камни в миндалинах, если вы не будете осторожны.
У нас есть три различных типа миндалин — небные миндалины, аденоиды и язычные миндалины. Однако небные миндалины — единственные, которые можно легко увидеть через открытый рот. Эти мягкие ткани овальной формы расположены в задней части горла.
Эти мягкие ткани овальной формы расположены в задней части горла.
Миндалины состоят из ткани, похожей на наши лимфатические узлы, и покрыты розовой слизистой оболочкой. Они содержат лейкоциты, которые защищают от бактерий и вирусов, проникающих через нос и рот. Миндалины также помогают предотвратить попадание посторонних предметов в наши легкие.
Миндалины имеют склепы миндалин, которые похожи на ямы, щели или туннели. Камни миндалин, также называемые тонзилолитами, представляют собой белые или желтые образования, состоящие из бактерий и живой биопленки, которые застревают в этих криптах миндалин и затвердевают.
И они могут быть опасными, если с ними не обращаться должным образом. Вот все, что вам нужно знать о том, как сохранить миндалины здоровыми и что делать, если у вас есть камни на миндалинах.
Причины и симптомы камней в миндалинах
Камни в миндалинах могут быть вызваны плохой гигиеной полости рта, большими миндалинами, хроническим тонзиллитом (воспаленные миндалины) или хроническими проблемами носовых пазух.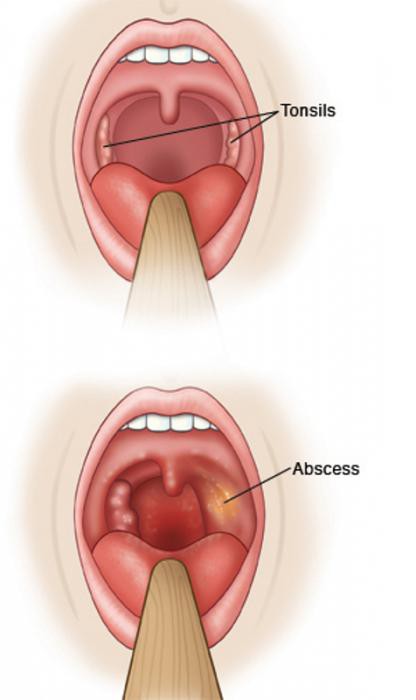 Мусор в криптах миндалин, будь то частицы пищи из-за недостаточной чистки зубов или слизь из постназальных выделений, также может вызывать камни в миндалинах.Некоторые источники говорят, что около 8 процентов населения имеют камни миндалин, в то время как другие исследования утверждают, что они есть у 30 процентов людей.
Мусор в криптах миндалин, будь то частицы пищи из-за недостаточной чистки зубов или слизь из постназальных выделений, также может вызывать камни в миндалинах.Некоторые источники говорят, что около 8 процентов населения имеют камни миндалин, в то время как другие исследования утверждают, что они есть у 30 процентов людей.
У вас повышенный риск образования камней миндалин, если вам от 20 до 40 лет. У женщин вероятность получить камни миндалин примерно на 33 процента выше, чем у мужчин. Люди более предрасположены к образованию миндалин, если у них есть сухость во рту, постназальное выделение, гиперактивность слюнных желез, инфекции или рецидивирующий тонзиллит. Фактически, исследование, опубликованное в British Dental Journal, обнаружило, что 75 пациентов, участвовавших в исследовании, с тонзиллитом также имели камни в миндалинах.Только у 6 процентов миндалин не образовалось камней в результате этого воспаления.
Часто люди с камнями миндалин даже не подозревают, что они у них есть.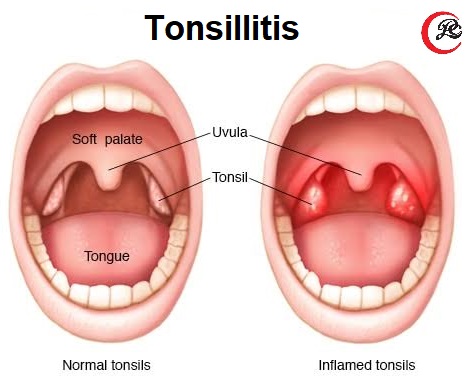 Это потому, что размер и расположение камней миндалин влияет на вызываемые ими симптомы. Они могут быть размером от рисового зерна до винограда, причем меньшие из них с меньшей вероятностью вызывают какие-либо симптомы. Маленькие камни миндалин можно проглотить или прокашлять, незаметно для человека. Однако, если вы откашляете камни миндалин, вы, скорее всего, сразу заметите запах.Более крупные легче обнаружить, так как они могут вызвать воспаление миндалин и заметно неприятный запах.
Это потому, что размер и расположение камней миндалин влияет на вызываемые ими симптомы. Они могут быть размером от рисового зерна до винограда, причем меньшие из них с меньшей вероятностью вызывают какие-либо симптомы. Маленькие камни миндалин можно проглотить или прокашлять, незаметно для человека. Однако, если вы откашляете камни миндалин, вы, скорее всего, сразу заметите запах.Более крупные легче обнаружить, так как они могут вызвать воспаление миндалин и заметно неприятный запах.
Камни миндалин имеют неприятный запах из-за высокого содержания серы. Согласно исследованию, проведенному в Национальном центре биотехнологической информации, 75 процентов людей с необычно высоким содержанием серы во рту имеют камни миндалин. Камни в миндалинах увеличивают вероятность появления неприятного запаха изо рта до 10 раз. Помимо хронического неприятного запаха изо рта, общие симптомы миндалин включают белые или желтые пятна на миндалинах, боль или сужение горла, опухшие миндалины, ощущение, что что-то застряло в горле, боль в ушах и / или затруднение глотания. Также может возникнуть кашель или металлический привкус во рту.
Также может возникнуть кашель или металлический привкус во рту.
Боль от камней в миндалинах может даже распространиться на ухо и вызвать хроническую боль в ухе. Это связано с тем, что миндалины соединены с ушами через языкоглоточный нерв, который обычно называют нервом Якобсона.
Симптомы, требующие медицинской помощи, включают (но не обязательно ограничиваются ими): гной из области миндалин, сильно увеличенные или очень красные миндалины, кровотечение миндалин, проблемы с дыханием, боль (особенно если неравномерно с каждой стороны), проблемы с глотанием и боль в горле более месяца.
Серьезные осложнения, связанные с камнями миндалин, редки, но случаются. Миндалины могут быть глубоко инфицированы или большие камни миндалин могут повредить ткань миндалин, поэтому будьте осторожны при работе с большими камнями миндалин.
Как избавиться от камней в миндалинах
Часто камни миндалин удаляются сами по себе. Если они не вывихнуты естественным образом, болезненны или имеют неприятный запах, их можно удалить дома.
Многие люди пытаются удалить камни вручную с помощью зубной щетки, но это не рекомендуется, так как ваши миндалины нежные.Использование грубых предметов может вызвать кровотечение или инфекцию.
Полоскание горла соленой водой, безалкогольным средством для полоскания рта или разбавленным яблочным уксусом может помочь при любом запахе и, возможно, выбить камни. Некоторые люди выбирают насыщающие кислородом жидкости для полоскания рта, содержащие диоксид хлора и природные соединения цинка. Они сильны, и их следует использовать с осторожностью — не чаще одного-двух раз в неделю. Кашель, естественный или принудительный, также способствует расщеплению камней в миндалинах.
Водяной ирригатор низкого давления, такой как водяная нить, является еще одним полезным инструментом для удаления камней миндалин, а также предотвращения образования новых.Чтобы удалить камни с помощью водяной нити, осторожно направьте нить на камни миндалин. Установите минимальное значение и проверьте, не слишком ли больно.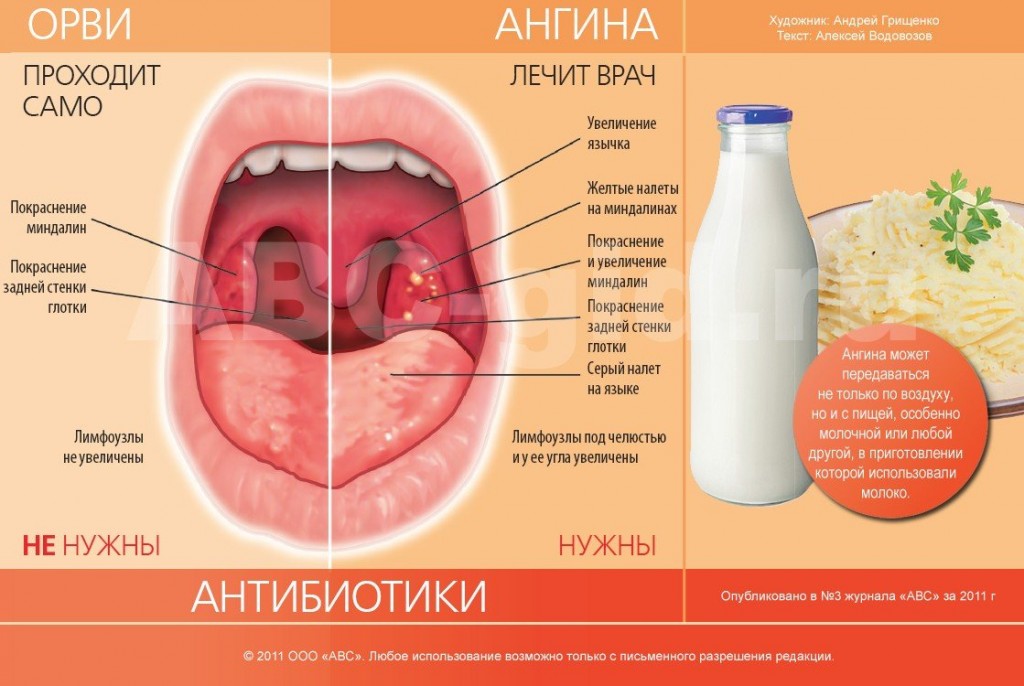 Делайте это в хорошо освещенном месте и помните, что они могут упасть к задней части горла. Глотать камни миндалин не опасно, но это может быть неприятно. Не применяйте этот метод к детям, так как они могут подавиться.
Делайте это в хорошо освещенном месте и помните, что они могут упасть к задней части горла. Глотать камни миндалин не опасно, но это может быть неприятно. Не применяйте этот метод к детям, так как они могут подавиться.
Если у вас камни в миндалинах большие или стойкие, вам может потребоваться помощь врача или стоматолога для их удаления.Официальная диагностика камней миндалин может быть сложной задачей, потому что камни могут скрываться в складках миндалин. Тем не менее, камни миндалин могут быть обнаружены при рентгенографии зубов или компьютерной томографии. Иногда первым действием являются антибиотики, потому что они уменьшают количество бактерий, необходимое для роста миндалин. Однако антибиотики больше подходят для лечения камней в миндалинах, чем для длительного лечения и имеют побочные эффекты.
Другой вариант — лазерный криптолиз миндалин. В этой процедуре вам часто делают местную анестезию перед использованием лазера для удаления склепов, в которых находятся камни миндалин. Эта процедура безболезненна, и восстановление обычно проходит быстро. Существует небольшой риск возникновения пожара в дыхательных путях (хирургический пожар в дыхательных путях) или получения ожогов полости рта или лица.
Эта процедура безболезненна, и восстановление обычно проходит быстро. Существует небольшой риск возникновения пожара в дыхательных путях (хирургический пожар в дыхательных путях) или получения ожогов полости рта или лица.
Если лазеры заставляют вас нервничать, вы можете удалить камни миндалин с помощью кобляционного криптолиза (радиочастоты) без нагрева. Этот метод также удаляет крипты миндалин, но путем превращения раствора соли в заряженные ионы, которые прорезают ткань миндалин. За один сеанс можно значительно уменьшить камни или полностью избавиться от текущих.Восстановление занимает всего несколько дней.
В качестве последнего средства медицинский работник может порекомендовать тонзиллэктомию. Это менее распространено, чем в прошлом. Сегодня эта процедура требуется только в тяжелых или хронических случаях. И хотя детям чаще делают миндалины, это также возможно для взрослых.
Для тонзиллэктомии у вас должно быть семь случаев тонзиллита или ангины в течение одного года.
В зависимости от ситуации вам также могут удалить аденоиды. Признаки увеличения аденоидов включают дыхание через рот, носовой голос, шумное дыхание и храп. Эта процедура называется аденотонзиллэктомией. Пациенты обычно испытывают проблемы с глотанием и боль в горле в течение нескольких дней после процедуры и могут продолжать испытывать некоторую боль в течение недели или двух.Другой возможный побочный эффект — кровотечение.
Как предотвратить образование камней в миндалинах
Тонзиллэктомия — единственный способ полностью предотвратить камни в миндалинах, но, как упоминалось ранее, это делается только после того, как другие методы не помогли удалить камни.
Поддержание хорошей гигиены полости рта — один из лучших методов предотвращения образования камней в миндалинах. Помимо чистки зубов дважды в день, обязательно чистите язык, чтобы удалить бактерии. В качестве альтернативы рассмотрите возможность использования скребка для языка.Ограничьте курение, молочные продукты и алкоголь.
Курение и алкоголь могут вызвать сухость во рту, что увеличивает вероятность образования камней на миндалинах. Увеличьте потребление воды, чтобы избежать обезвоживания и вымывать частицы пищи из горла. Полощите горло соленой водой или каждую неделю смывайте бактерии с миндалин с помощью зубной нити. Если у вас часто капает из носа, прочистите носовые ходы.
Нужна помощь?
Без операции невозможно полностью предотвратить камни в миндалинах.Но хорошая новость заключается в том, что во многих случаях камни миндалин не проявляют никаких симптомов и могут быть устранены естественным путем, даже если вы не подозреваете, что они у вас вообще есть.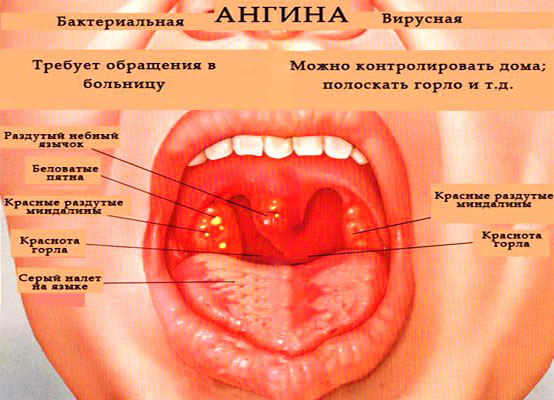
Однако, как мы сегодня исследовали, камни миндалин также могут быть большими и болезненными.
Чтобы предотвратить образование этих камней, попробуйте различные полоскания для рта и соблюдайте высокие стандарты гигиены полости рта. Если у вас по-прежнему появляются болезненные камни миндалин, вы можете попытаться удалить их естественным путем с помощью зубной нити или полоскания горла. В качестве альтернативы, профессионал может назначить антибиотики, выполнить лазерный криптолиз миндалин, использовать кобляционный криптолиз или провести тонзиллэктомию.
Если вы не уверены, страдаете ли вы миндалинами или что делать с уже имеющимися, пора проконсультироваться с стоматологом. Подберите индивидуальную стоматологическую помощь, которая будет доступной, удобной и ориентированной на вас, подписавшись на Opencare прямо сейчас.
миндальных камней (тонзилолитов) | Причины, симптомы и лечение
Что такое тонзилолит?
Тонзилолиты, или камни миндалин, представляют собой скопление инородных тел в задней части глотки. Обычно они возникают у людей с большими или скалистыми миндалинами. Миндалины — это мягкие комочки в задней части горла. Вы сможете увидеть их, если посветите фонариком в рот и скажете себе в зеркале «ааа». Не у всех есть миндалины — если задняя стенка горла выглядит плоской, у вас вряд ли разовьются тонзилолиты. Если, с другой стороны, вы видите красные мягкие бугристые участки в задней части горла с укромными уголками и трещинами, то это миндалины, в которых могут образовываться камни.
Обычно они возникают у людей с большими или скалистыми миндалинами. Миндалины — это мягкие комочки в задней части горла. Вы сможете увидеть их, если посветите фонариком в рот и скажете себе в зеркале «ааа». Не у всех есть миндалины — если задняя стенка горла выглядит плоской, у вас вряд ли разовьются тонзилолиты. Если, с другой стороны, вы видите красные мягкие бугристые участки в задней части горла с укромными уголками и трещинами, то это миндалины, в которых могут образовываться камни.
Камни в миндалинах
Автор Glacko2021 из английской Википедии, через Wikimedia Commons
Камни состоят из минералов, в основном солей кальция.Мусор из окружающих клеток, тканей и микробов (например, бактерий) застревает в щелях миндалин, а затем затвердевает (кальцинируется). Они могут быть твердыми, как крошечные камни, или довольно мягкими. Обычно они выглядят белыми, кремовыми или желтоватыми. Обычно они довольно маленькие, но могут увеличиваться. Это не раковые образования, и они не прикрепляются к окружающим тканям, а застревают в них.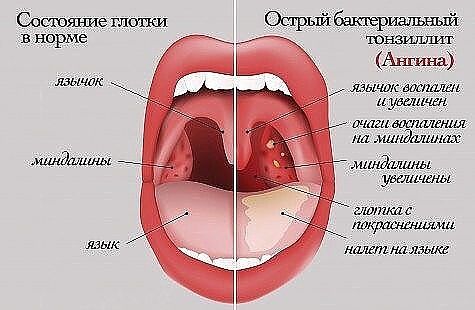
Тонзилолиты могут возникнуть в любом возрасте, но чаще встречаются у взрослых, чем у детей.Некоторые люди просто развивают один, тогда как другие могут иметь более одного за раз. У некоторых людей, даже когда они избавляются от одного, где-то еще образуется другой.
Каковы симптомы тонзилолита?
Часто симптомы отсутствуют совсем. Возможные симптомы камней миндалин (тонзилолитов) включают:
- Ощущение, что что-то застревает в задней части горла или раздражает горло.
- Неприятный запах изо рта (галитоз).
- Боль в горле или дискомфорт при глотании.
- Затрудненное глотание.
- Неприятный привкус во рту.
- Раздражающий кашель.
- Боль в ухе (иногда проблема во рту может «иррадиировать» в ухо из-за того, как болевой сигнал передается по нервам).
Нужны ли тесты?
Обычно камни миндалин (тонзилолиты) можно увидеть в задней части рта, и никаких специальных тестов не требуется. Иногда их случайно можно увидеть на рентгеновских снимках или сканированиях, сделанных по другим причинам.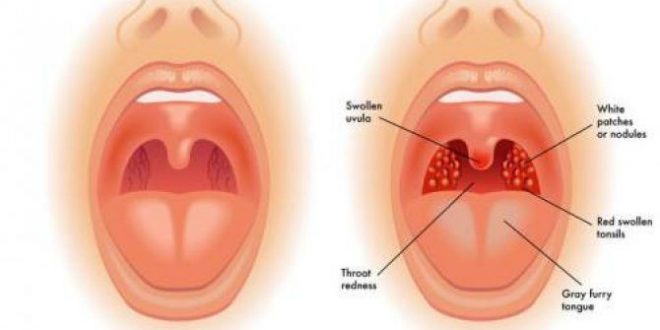
Как лечить камни миндалин (тонзилолиты)?
При отсутствии симптомов лечение необязательно. Если есть симптомы, варианты лечения миндалин включают:
- Регулярное полоскание (затем выплевывание) жидкостью для полоскания рта или раствором соленой воды. Это может выбить камни.
- Щадящий полив. Это включает в себя легкую струю воды в заднюю часть рта, чтобы попытаться выбить камни. Можно купить специально для этого шприц с изогнутым наконечником или набор для орошения.Тем не менее, вы должны внимательно следовать инструкциям, так как при чрезмерном усилии можно повредить миндалины. Если это произойдет, у вас может возникнуть боль и кровотечение.
- Операция — удаление камней миндалин. Хирург уха, носа и горла (ЛОР) может удалить камни миндалин, которые вызывают проблемы, если вы не можете удалить их самостоятельно. Обратитесь к стоматологу или терапевту, который при необходимости направит вас. Обычно это делается путем соскабливания камня под местной анестезией.
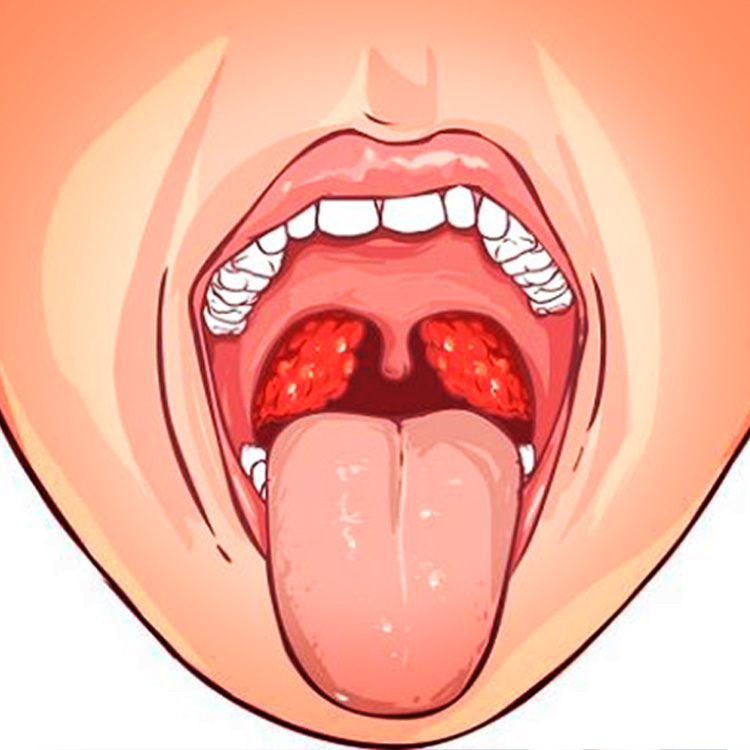
Как предотвратить образование миндалин (тонзилолитов)?
Хорошая гигиена полости рта помогает предотвратить образование камней в миндалинах.Чистите зубы два раза в день по совету стоматолога, включая промежутки между ними, чтобы предотвратить накопление мусора. Используйте скребок для языка, чтобы уберечь язык от мусора или микробов, которые могут способствовать образованию камней. Также может помочь регулярное полоскание горла жидкостью для полоскания рта или соленой водой. Избегайте курения и чрезмерного употребления алкоголя, которые могут вызвать сухость во рту и увеличить вероятность образования тонзилолитов.
Некоторым людям операция по выравниванию поверхности миндалин может помочь остановить повторяющиеся проблемы с тонзилолитами.Это называется криптолизом и может выполняться либо с помощью лазера, либо с помощью другого типа лечения, называемого кобляцией. Для этого может потребоваться общий наркоз, а иногда и местный анестетик.
COVID-19 и тонзиллит | Cooper University Health Care
Коронавирус и тонзиллит могут иметь схожие симптомы, такие как лихорадка и боль в горле, но эксперты Cooper составили руководство, которое поможет вам различить эти два явления.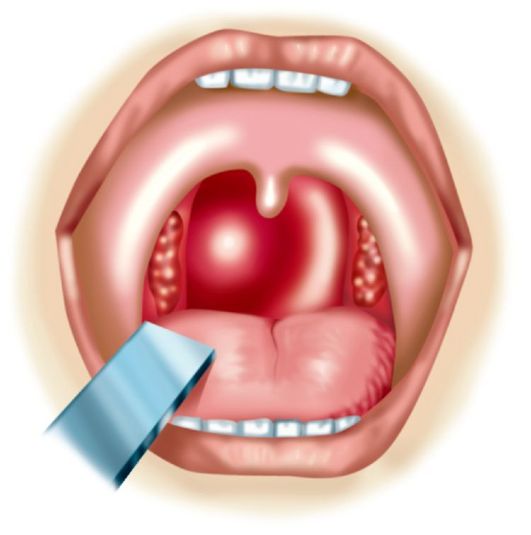
Тонзиллит возникает при воспалении и инфицировании миндалин — обычно бактериями или вирусами.Миндалины — это железы в задней части глотки, которые вырабатывают антитела, помогающие бороться с инфекцией. Хотя тонзиллит чаще всего встречается у детей, у взрослых он может развиться в любом возрасте.
COVID-19 — инфекционное заболевание, вызванное новым вирусом, вызывающим респираторное заболевание (например, грипп) с такими симптомами, как кашель, лихорадка и, в более тяжелых случаях, затрудненное дыхание.
Вы можете защитить себя от COVID-19, часто мыть руки, не прикасаясь к лицу, надев маску для лица и практикуя социальное дистанцирование, избегая тесного контакта с людьми, которые не живут в вашей семье.
Коронавирус против тонзиллита
|
СИМПТОМЫ |
COVID-19 |
ТОНСИЛЛИТ |
|
Лихорадка |
Х |
Х |
|
Боль в горле |
Х |
Х |
|
Пищеварительный дискомфорт |
Х |
Х |
|
Головная боль |
Х |
Х |
|
Кашель |
Сухой (без слизи) |
|
|
Боль в груди |
Х |
|
|
Заложенность носа |
Х |
|
|
Одышка |
Х |
|
|
Голубоватые губы или лицо |
Х |
|
|
Озноб и боли |
Х |
|
|
Потеря запаха и вкуса |
Х |
|
|
Конъюнктивит (розовый глаз) |
Х |
|
|
Усталость |
Х |
|
|
Красные опухшие миндалины |
|
Х |
|
Белый или желтый налет / пятна на миндалинах |
|
Х |
|
Затруднения при глотании |
|
Х |
|
Увеличенные болезненные лимфатические узлы на шее |
|
Х |
|
Царапающий голос |
|
Х |
|
Неприятный запах изо рта |
|
Х |
Часто задаваемые вопросы
Является ли тонзиллит симптомом COVID-19?
Тонзиллит и COVID-19 могут иметь несколько общих симптомов, включая жар, боль в горле, дискомфорт в области пищеварения и головную боль. Однако тонзиллит имеет некоторые уникальные симптомы, такие как увеличенные лимфатические узлы, опухшие миндалины, неприятный запах изо рта и ригидность шеи, которые обычно не наблюдаются у пациентов с COVID-19. Сам по себе тонзиллит не является симптомом COVID-19.
Однако тонзиллит имеет некоторые уникальные симптомы, такие как увеличенные лимфатические узлы, опухшие миндалины, неприятный запах изо рта и ригидность шеи, которые обычно не наблюдаются у пациентов с COVID-19. Сам по себе тонзиллит не является симптомом COVID-19.
Может ли COVID-19 вызвать тонзиллит?
Боль в горле — частый симптом как тонзиллита, так и COVID-19. Однако тонзиллит вызывает дискомфорт и воспаление, характерное для области миндалин, а не общую боль в горле. COVID-19 не вызывает тонзиллит.
Связан ли тонзиллит с коронавирусом?
Тонзиллит и COVID-19 имеют несколько общих симптомов. Однако тонзиллит вызывает дискомфорт и воспаление, характерное для области миндалин, а не общую боль в горле.
Связаться с Cooper Expert
Если у вас есть симптомы, похожие на грипп, и вы думаете, что могли заразиться COVID-19, ознакомьтесь с нашими инструкциями и информацией на наших сайтах тестирования.
Если вы считаете, что у вас тонзиллит, позвоните по номеру 800. 826.6737, чтобы записаться на прием к эксперту из отделения отоларингологии — хирургии головы и шеи, чтобы обсудить возможные варианты.
826.6737, чтобы записаться на прием к эксперту из отделения отоларингологии — хирургии головы и шеи, чтобы обсудить возможные варианты.
простых шагов по удалению камней миндалин
Миндалины, расположенные в задней части глотки, являются частью лимфатической и иммунной систем организма. Камни в миндалинах образуются, когда бактерии и другой мусор застревают в крошечных щелях на миндалинах. Хотя камни миндалин обычно трудно обнаружить, потому что они в основном бессимптомны, они редко вызывают какие-либо серьезные осложнения для здоровья.Однако, когда они увеличиваются в размерах, они могут вызвать опухание миндалин и появление неприятного запаха.
Что такое миндалин?
Бактерии и другой мусор, которые попадают в крошечные щели на миндалинах, приводят к развитию небольших камней, называемых камнями миндалин. Медицинский термин для обозначения камней миндалин — тонзилолиты, они выглядят как твердые белые или желтые образования на миндалинах или внутри них. Эти камни значительно различаются по размеру. У некоторых людей может быть один камень в миндалинах, а у других может появиться много более мелких.
Эти камни значительно различаются по размеру. У некоторых людей может быть один камень в миндалинах, а у других может появиться много более мелких.
Причины
Возможные причины камней миндалин:
- Плохая гигиена полости рта
- Большие миндалины
- Хронические проблемы носовых пазух
- Хронический тонзиллит (воспаление миндалин)
Симптомы
Миниатюрные камни миндалин, которые встречаются чаще, чем большие, могут показаться бессимптомными. С другой стороны, некоторые камни миндалин, которые трудно заметить, могут вызывать заметные симптомы.
Симптомы камней миндалин включают:
- Неприятный запах изо рта
- Боль в горле
- Проблемы с глотанием
- Боль в ухе
- Постоянный кашель
- Опухание миндалин
- Белый или желтый налет на миндалинах
Статья по теме: 6 вещей, которые стоматолог может легко узнать, заглянув в рот
Лечение
Лечение камня на миндалинах варьируется от домашних средств до таких медицинских методов, как тонзиллэктомия. Однако следует избегать удаления камней миндалин, которые не проявляют никаких симптомов. Вот несколько советов о том, как избавиться от камней миндалин в домашних условиях и когда следует обратиться к врачу.
Однако следует избегать удаления камней миндалин, которые не проявляют никаких симптомов. Вот несколько советов о том, как избавиться от камней миндалин в домашних условиях и когда следует обратиться к врачу.
1. Ирригатор низкого давления
Встаньте перед хорошо освещенным зеркалом и попытайтесь освободить камни миндалин, осторожно направив ирригатор низкого давления, например нить для воды, на камни миндалин. Соблюдайте осторожность при выполнении этого упражнения, чтобы нить не упала к задней части глотки и не вызвала кашель.Никогда не примеряйте это на детей, так как они могут подавиться. Кроме того, регулярно орошайте миндалины, чтобы предотвратить образование камней на миндалинах.
2. Ополаскиватель для полости рта безалкогольный
Слегка прополощите рот безалкогольным ополаскивателем, чтобы удалить камни миндалин и уменьшить количество бактерий во рту. Меньшее количество бактерий может помочь остановить развитие камней в миндалинах. Безалкогольный ополаскиватель для рта можно приобрести в местных аптеках и в Интернете.
3. Полоскание с соленой водой
Полоскание теплой соленой водой может помочь отделить камни миндалин.Вы можете приготовить его, добавив половину чайной ложки соли в чашку теплой воды. Полощите горло раствором 10-15 секунд. Полоскание с соленой водой также может помочь облегчить боль и першение в горле.
4. Ватные палочки
Слегка смочите ватный тампон и вставьте его в заднюю часть горла, чтобы аккуратно смести камни. Не прикасайтесь к центральной части горла, чтобы не задохнуться. Поскольку миндалины окружают множество кровеносных сосудов, важно попробовать провести всего несколько процедур с ватным тампоном.В случае кровотечения прекратите использование тампона.
Статья по теме: Проблемы с языком: болезненность, изменение цвета и неровности
Когда обращаться к врачу
Вам следует обратиться к врачу, когда:
- У человека проявляются симптомы камней в миндалинах, но камни не видны.
- Удаление камней в миндалинах в домашних условиях невозможно, или можно удалить только часть камня.
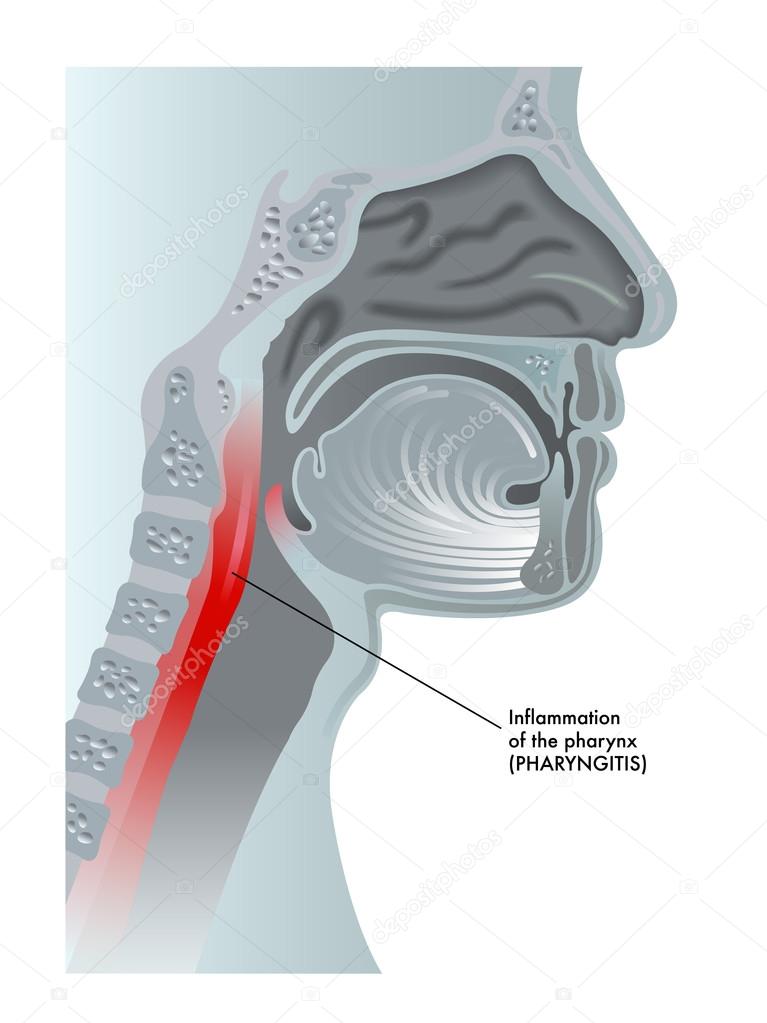
- Миндалины красные, воспаленные или болезненные.
- Вы испытываете боль после удаления камня миндалины в домашних условиях.
- Кровотечение в миндалинах.
Позвоните нам сегодня, чтобы узнать больше о камнях миндалин или записаться на прием к специалисту в нашем офисе.
Инфекционный эзофагит | Johns Hopkins Medicine
Эзофагит — это отек и раздражение пищевода. Пищевод — это трубка, которую вы используете для глотания. Он соединяет заднюю часть горла с желудком. Наиболее частой причиной набухания и раздражения пищевода является желудочная кислота, которая возвращается в пищевод.
Но отек и раздражение также могут вызывать инфекции. Грибы, дрожжи, вирусы и бактерии могут вызвать заболевание, называемое инфекционным эзофагитом. Заразиться им может любой, но у вас больше шансов заболеть, если ваша иммунная система ослаблена.
Причины
Инфекционный эзофагит может быть вызван грибами, дрожжами, вирусами и бактериями.
Симптомы
Это симптомы инфекционного эзофагита:
-
Боль при глотании
-
Затрудненное глотание
-
Боль во рту
-
Боль в груди
-
Тошнота или вихрь лихорадка
Факторы риска
Люди с нормальной иммунной системой вряд ли заболеют инфекционным эзофагитом.Если у вас есть заболевание или вы проходите лечение, которое ослабляет вашу иммунную систему, вы можете подвергаться риску. Эти условия подвергают вас риску:
-
ВИЧ / СПИД
-
Лечение рака, включая химиотерапию и лучевую терапию
-
Диабет
-
Лечение костного мозга или трансплантации стволовых клеток
-
Лекарства, угнетающие иммунная система, например стероиды или лекарства, принимаемые после трансплантации органа
-
Долгосрочное использование антибиотиков
-
Лекарства, ограничивающие выработку желудочной кислоты
-
Злоупотребление алкоголем
Пожилой возраст также может сделать вас более вероятным.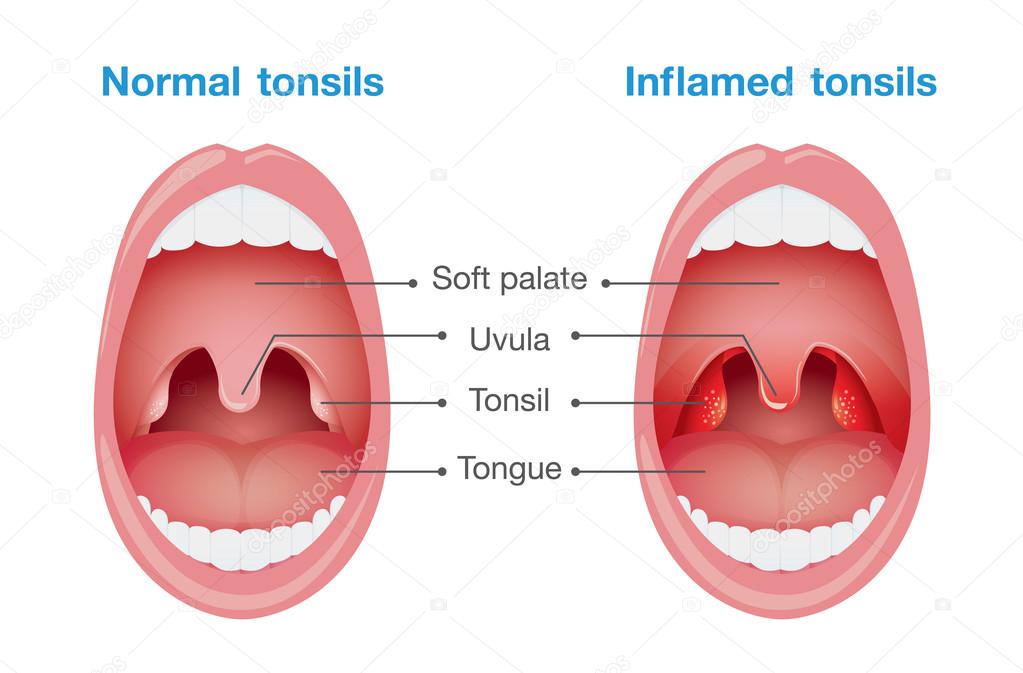
Диагноз
Ваш лечащий врач может заподозрить инфекционный эзофагит, если у вас есть симптомы эзофагита наряду с состоянием, ослабляющим иммунную систему.
Для постановки диагноза ваш лечащий врач может заказать определенные тесты:
-
Эндоскопия. Во время этой амбулаторной процедуры гастроэнтеролог пропускает через рот тонкий гибкий эндоскоп для исследования пищевода. Он может взять мазки и соскобы, чтобы определить причину инфекции, если увидит такие признаки, как белые пятна, волдыри, заполненные жидкостью, или язвы в пищеводе.
-
Анализ крови. Ваш лечащий врач может проверить вашу кровь на вирусы, которые могут вызывать инфекционный эзофагит, например вирус простого герпеса.
Лечение
Если у вас здоровая иммунная система, ваша инфекция может исчезнуть сама по себе без лечения. Как лечить инфекционный эзофагит, часто зависит от его причины:
-
Эзофагит, вызванный грибком Candida.
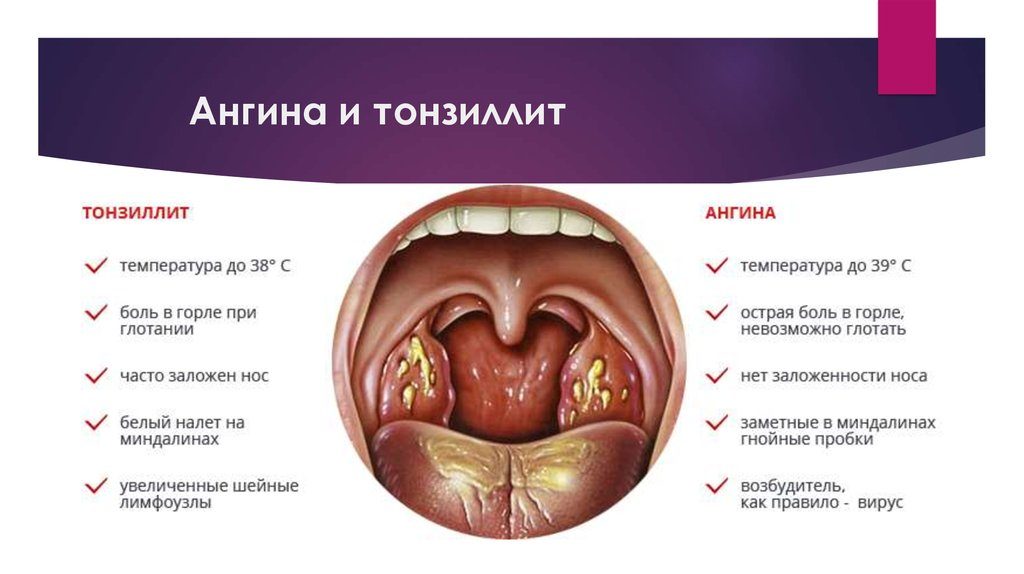 Этот грибок можно лечить противогрибковым препаратом, называемым флуконазолом, или другими подобными лекарствами.
Этот грибок можно лечить противогрибковым препаратом, называемым флуконазолом, или другими подобными лекарствами. -
Вирусный эзофагит можно лечить противовирусными препаратами, такими как ацикловир.
-
Бактериальный эзофагит можно лечить антибиотиками широкого спектра действия. Это лекарства, которые действуют против многих видов бактерий.
-
Иногда блокаторы кислоты используются вместе с другими видами лечения.
Осложнения
Осложнения необычны, если у вас нет состояния или заболевания, ослабляющего вашу иммунную систему.Осложнения могут включать:
-
Инфекция, которая распространяется на другие части вашего тела
-
Рубцовая ткань, образующаяся в пищеводе и вызывающая его сужение
-
Язвы в пищеводе, ведущие к кровотечению
-
Отверстие в пищеводе называется перфорацией или фистулой
Когда звонить поставщику медицинских услуг
Позвоните своему врачу, если у вас есть какие-либо вопросы о ваших лекарствах или любом другом аспекте вашего лечения. Немедленно сообщите своему врачу, если у вас:
Немедленно сообщите своему врачу, если у вас:
-
Повышенное затруднение глотания
-
Боль при глотании
-
Симптомы инфекции, такие как озноб или лихорадка
-
Боль в груди или затрудненное дыхание
Жизнь с инфекционным эзофагитом
Пока вы выздоравливаете от инфекционного эзофагита, работайте в тесном сотрудничестве со своим лечащим врачом и соблюдайте все свои последующие посещения.
Если у вас сохраняются симптомы болезненного или затрудненного глотания, ваш лечащий врач может посоветовать вам предпринять следующие шаги:
-
Бросьте курить.
-
Избегайте алкоголя и кофеина.
-
Избегайте безрецептурных лекарств, которые могут вызвать раздражение пищевода, таких как аспирин или ибупрофен.
-
Избегайте продуктов и напитков, вызывающих изжогу.
-
Похудейте, если у вас избыточный вес.
-
Ешьте небольшими порциями чаще.

