Язвенно-плёнчатая ангина | АМО — Академии медицинского образования
К ангинам или тонзиллитам относят инфекционные болезни, характеризующиеся воспалительными процессами в нёбных миндалинах. Таких патологий множество. Обычно они классифицируются по типу возбудителя и клиническому течению. К самым опасным видам тонзиллита относят некротическую ангину Симановского-Венсана.
Сейчас её можно встретить у пациентов редко. Основное отличие язвенно-плёнчатой ангины от других форм тонзиллитов — некроз миндалин и окружающих тканей. Процесс развивается стремительно, поэтому осложнения бывают частыми.
Что такое язвенно-плёнчатая ангина?
Это тяжёлая разновидность тонзиллита, которую вызывают два вида бактерий:
- спирохета;
- веретенообразная палочка.
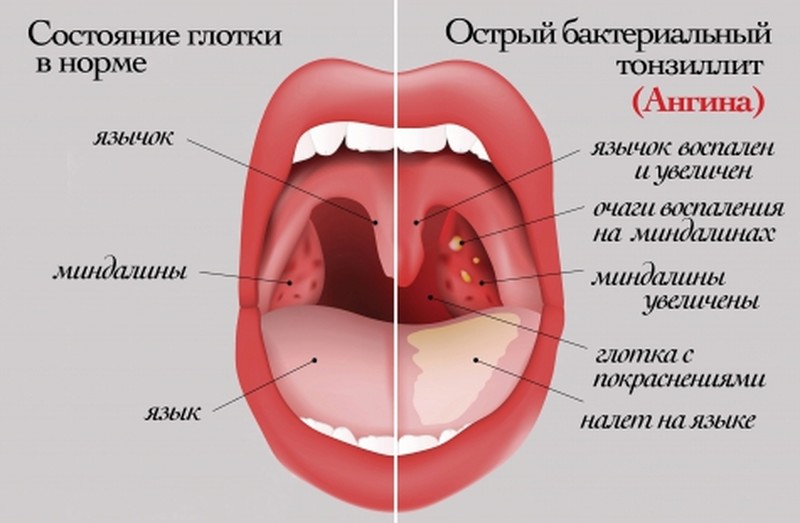
Основной симптом — миндалины некротизируются, изъязвлены, на них отчётливо виден налёт в виде грязно-серой плёнки.
Причины и факторы риска
Если у человека по каким-то причинам ослаблен иммунитет, риск возниковения некротической ангины становится выше.
При попадании возбудителя в носоглотку он быстро оказывается в тканях с первичной локализацией в области нёбных миндалин. Бактерии начинают вырабатывать токсины, разрушающие лимфоидную ткань. Возникают эрозии и язвы.
Также риск некротической ангины возникает:
- при плохом питании и гипотрофии;
- при выраженном недостатке витаминов и минералов;
- при хронических кишечных инфекциях и других затяжных болезнях.
Риск появления язвенно-плёнчатой ангины высок у пациентов, страдающих лейкозами и раком. Также к болезни может привести и плохая гигиена ротовой полости. Курение в течение многих лет, заражение глистными инвазиями, долгое лечение антибактериальными препаратами и работа с опасными химическими веществами тоже способствуют развитию этого заболевания.
Признаки и симптомы
Различают три формы течения язвенно-плёнчатой ангины:
- Лёгкую. Показатели температуры в норме или субфебрильны, ротовая полость гиперемирована, на миндалинах налёт. Лимфоузлы не увеличены, пациенту больно глотать.
- Среднюю. Температура повышается до 38, горло болит постоянно, в том числе и при еде. Миндалины воспалены и отёчны, их поверхность покрыта тёмными пятнами, иногда с белесоватым оттенком. Пятна круглые, диаметром до 1,5 см, могут сливаться. При попытке снять налёт под плёнкой обнаруживают кровь.
- Тяжёлую. Критические показатели температуры, достигающие 40, миндалины отёчны, депигментированы, отёк и воспаление захватывают окружающие ткани.
Некротическая ангина может быть отдельным заболеванием, но иногда присоединяется к язвенному стоматиту, возбудитель у которого тот же. Важный момент диагностики: как правило, воспаляется только одна из миндалин. Процесс, локализованный с двух сторон — редкое явление.
Важный момент диагностики: как правило, воспаляется только одна из миндалин. Процесс, локализованный с двух сторон — редкое явление.
К первым симптомам любой ангины относят чувство дискомофорта и боли во время глотания. Объективный осмотр показывает, что одна миндалина поражена и на ней виден серый налёт. Его часто сравнивают со свечной каплей. В состав налёта входят:
- омертвевшие из-за некроза ткани;
- лейкоциты;
- патогенная микрофлора, вызвавшая инфекцию.
Язвы с неровными краями становятся больше, а изо рта пациента неприятно пахнет гнилью. Лихорадка может быть выражена по-разному, в зависимости от стадии процесса. В тяжёлых случаях наблюдаются увеличение и болезненность регионарных лимфоузлов.
Бесплатная консультация по вопросам обучения
Наши консультанты всегда готовы рассказать о всех деталях!
Согласен на обработку персональных данных Звонок бесплатный
При отсутствии лечения и «запущенности» болезни инфекция распространяется с миндалин на всё мягкое нёбо.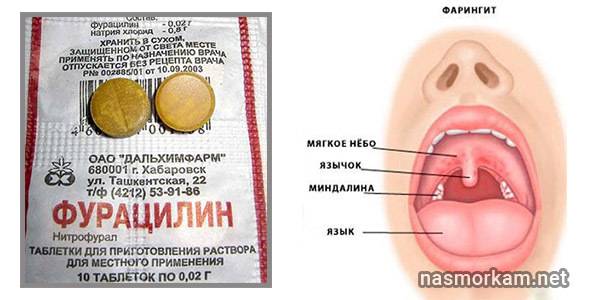
Если правильно лечить некротическую ангину, терапия займёт примерно 14 дней.
Диагностика
Поскольку тонзиллитов очень много, врачам необходимо учиться различать их между собой:
- при обычной ангине боль в горле сильная, с общей слабостью и лихорадкой. Поражены обе миндалины, они гиперемированы, увеличены, есть налёт, но он более светлый;
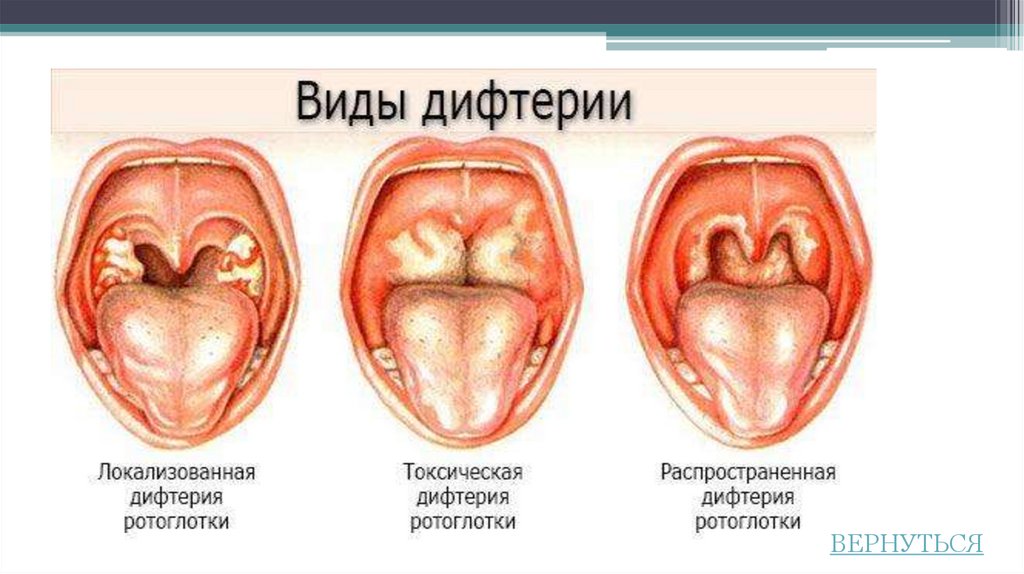
- при дифтерии симптоматика напоминает обычную ангину с двухсторонним поражением миндалин, но дифтерийную плёнку на них невозможно спутать ни с чем. Она плотно прикреплена к окружающим тканям, серого цвета и её практически невозможно снять. Решающий момент диагностики — взятие мазка из зева;
- ангины во время лейкозов. Боли и интоксикация, миндалины могут быть некротизированы, как и при ангине Симановского-Венсана.
 Решающее значение имеет общий анализ крови, показывающий исключительно лейкотические проявления. Это высокая концентрация лейкоцитов (в несколько десятков раз выше, чем при обычном воспалительном процессе) с бластными формами недозрелых клеток.
Решающее значение имеет общий анализ крови, показывающий исключительно лейкотические проявления. Это высокая концентрация лейкоцитов (в несколько десятков раз выше, чем при обычном воспалительном процессе) с бластными формами недозрелых клеток.
Ясно, что лабораторные исследования помогают в точной постановке диагноза, поскольку на основании внешних симптомов далеко не всегда удаётся полностью верифицировать клиническую картину болезни. Окончательно поставить пациенту правильный диагноз возможно с помощью:
- клинического анализа крови. Оценивают лейкоцитарный фон и формулы, скорость оседания эритроцитов;
- общего анализа мочи. Определяют, поражены ли почки, есть ли в моче белок и красные кровяные тельца;
- биохимии крови с определением общего и С-реактивного белка, креатинина, билирубина, мочевины и т.д.;
- мазка, взятого из зева. Речь идёт как об обнаружении специфического возбудителя, так и об определении чувствительности патогенной флоры к антибактериальным препаратам;
- метода ПЦР.
 Он хорошо определяет возбудителя ангины вирусной природы. Главным образом, метод ПЦР полезен при поиске и обнаружении вируса Эпштейна-Барра.
Он хорошо определяет возбудителя ангины вирусной природы. Главным образом, метод ПЦР полезен при поиске и обнаружении вируса Эпштейна-Барра.
Кроме того, больному назначают ЭКГ и УЗИ, чтобы понять, есть ли патологические изменения в сердце. Иногда необходимо проконсультироваться с более узконаправленными специалистами — окулист, невролог или кардиолог.
Стандартные методы лечения
Поскольку воспалительный процесс развивается в открытой форме и имеет местный характер, полоскания при некротической ангине необходимы. Один из оптимальных вариантов — обрабатывать миндалины перекисью водорода (3-процентным раствором). Также хорошо помогают марганцовка, фурациллин и хлористый калий. Полоскать глотку надо как можно чаще, как минимум, 6 раз в день.
Антибактериальные препараты врачи назначают при прогрессирующем течении некротической ангины. Группы антибиотиков могут быть такими:
- пенициллиновая;
- цефалоспориновая;
- макролиды.
Первую группу составляют все препараты пенициллинового ряда (в том числе, и амоксициллин), из второй группы часто назначают цефазолин. Третья группа представлена эритро- и кларитромицином. Именно она является самой безопасной из всех остальных. Побочные эффекты при применении макролидов минимальны, поэтому их можно назначать в детском возрасте.
Также больному следует находиться в постели и хорошо питаться. В качестве симптоматического лечения используют жаропонижающие средства.
Если ангина протекает очень тяжело либо рецидивирует, следует поднять вопрос о хирургическом удалении миндалин.
Осложнения
При гнилостном запахе изо рта и затянувшемся воспалительном процессе речь идёт о присоединении гнойной инфекции, чреватой опасными осложнениями. Одно из самых тяжёлых — это прободение в твёрдом нёбе. Это происходит, когда язвы становятся слишком глубокими. Главный симптом нёбной перфорации — сильное кровотечение.
Также некротическая ангина может привести к абсцессу языкового корня, флегмонозным образованиям в ротовой полости, к гангрене и сепсису.
Профилактика
Важно всегда ухаживать за ротовой полостью, не допуская развития цветущего кариеса и других стоматологических заболеваний. Врача-стоматолога надо посещать, как минимум, раз в год, удалять зубной камень, своевременно лечить больные зубы.
При затруднении носового дыхания его важно восстанавливать в зависимости от вызвавшей причины. Если это полипы, их удаляют, при гайморитах и фронтитах заболевания необходимо интенсивно лечить. Безусловно, важную роль играет укрепление иммунной системы. При выраженных иммунодефицитах целесообразно назначение определённых лекарственных средств-иммуномодуляторов.
Бесплатная консультация по вопросам обучения
Наши консультанты всегда готовы рассказать о всех деталях!
Согласен на обработку персональных данных Звонок бесплатный
Нравится материал?
Ваша почта
Я согласен с политикой конфиденциальности
Не забудьте подписаться на наш Яндекс.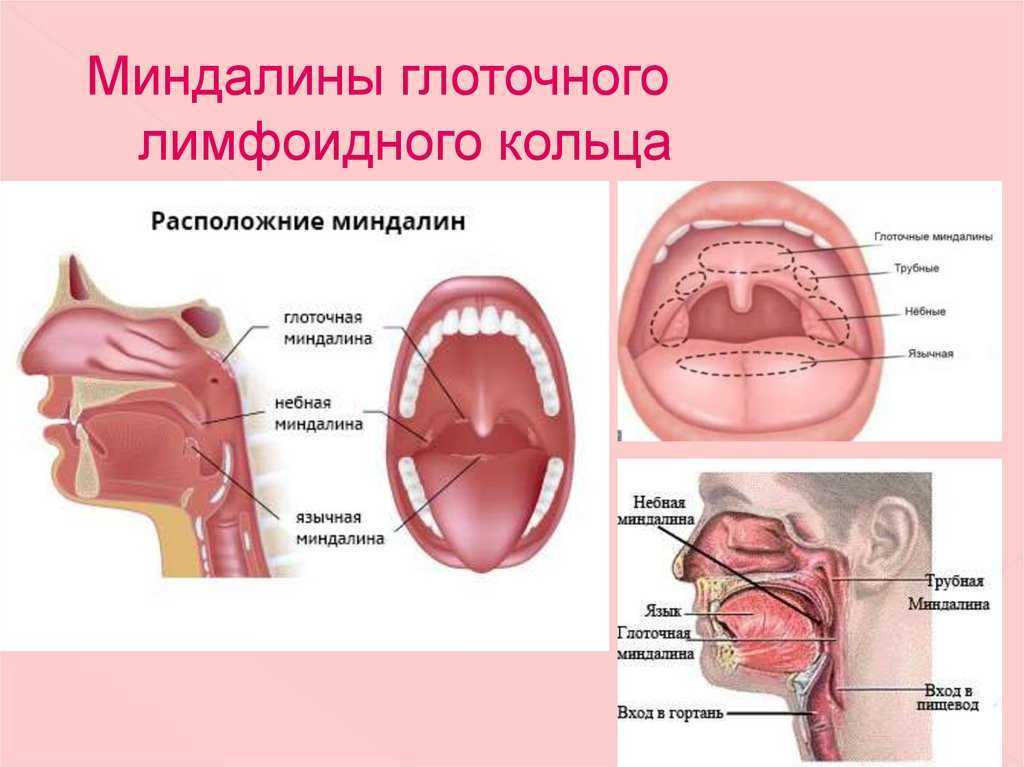 Дзен!
Дзен!
Лечение ангины в Уфе
Ангина является инфекционным заболеванием всего организма, но многие привыкли считать, что поражает острый тонзиллит лишь горло. Воспалительные процессы охватывают весь организм, однако клинические проявления ангины заметны при осмотре нёбных миндалин больного.
Различают следующие основные типы ангины:
Зачастую ангина имеет бактериальный генез: стрептококки и стафилококки начинают проявлять активность при совокупности таких факторов, как падение иммунитета и переохлаждение.
Редкие формы тонзиллита – это ангина вирусного и грибкового генеза. В этих случаях лечение антибактериальными средствами противопоказано, назначается либо противовирусная, либо противогрибковая терапия.
Вирусно-бактериальные ангины – зачастую «прикрепляются» на ослабленный ранее вирусом иммунитет, вызываются вирусным и бактериальным возбудителями.
К неосновным и редко встречающимся типам ангины можно отнести:
Паразитарные ангины – провоцируют такой тип тонзиллита амебы, проживающие в полости рта.
Ангина Симановского-Плаута-Венсана – тонзиллит, развивающийся из условно-патогенной микрофлоры ротовой полости.
Также ангины подразделяются на первичные и вторичные. При первичных ангинах происходит поражение только глоточного кольца (катаральная, лакунарная ангина, а также фолликулярная и флегмонозная). Вторичные ангины развиваются на фоне уже текущих или ранее перенесенных серьезных инфекционных заболеваний (при скарлатине, дифтерии, кори и других).
Виды ангины не так многочисленны, но их важно знать и различать, дабы не навредить организму самолечением. Различают виды тонзиллита по проявлению и характеру симптомов. Точную оценку сможет даль лишь квалифицированный лор-врач после осмотра пациента и необходимых анализов, если таковые требуются.
Виды ангины и симптомы:
Катаральная ангина – самая простая форма острого тонзиллита, начинающаяся с легкого першения в горле. Повышения температуры обычно не наблюдается, возможен легкий озноб. Больной чувствует недомогание, и часто списывает симптомы на возможное переохлаждение горла. Однако без должного лечения катаральная форма может перейти в более серьезную – фолликулярную.
Повышения температуры обычно не наблюдается, возможен легкий озноб. Больной чувствует недомогание, и часто списывает симптомы на возможное переохлаждение горла. Однако без должного лечения катаральная форма может перейти в более серьезную – фолликулярную.
При фолликулярной ангине происходит резкое повышение температуры тела больного до 40 градусов, сильный озноб, затрудненное глотание, боли, отдающие в ухо. Характерным симптомом является наличие беловато-желтоватые образования на миндалинах.
Лакунарная ангина схожа по симптомам с фолликулярной формой, однако в этом случае миндалины поражены уже не мелкими образованиями, а целыми островками гноя. Наблюдается сильное воспаление лимфоузлов, повышается слюнотечение. Дети могут страдать от позывов к рвоте, сильная интоксикация организма.
Язвенно-плёнчатая или дифтероидная ангина получила свое название благодаря схожести с дифтерией: на миндалинах пациента наблюдается сначала беловато-желтый налет, который затем становится сплошной серой пленкой. Болезнь опасна тяжелыми последствиями для мозга, сердца.
Болезнь опасна тяжелыми последствиями для мозга, сердца.
Существуют и другие виды ангины, такие как флегмонозная и некротическая – они являются более редкими формами, требуют немедленной врачебной помощи. Виды ангины, фото которых можно найти в интернете дают понять, что заболевание не так безобидно, как кажется на первый взгляд. Поэтому, при ангине/тонзиллите лечение должно быть строго согласовано с лор-врачом.
Вы можете записаться на прием к оториноларингологу по телефону 8 (347) 216-44-75 или через веб форму на сайте https://mc-forvard.ru/zapis.html
Первое пилотное исследование визуализации на людях показало улучшение предсказания сердечных приступов
Врачам нужны более эффективные способы обнаружения и мониторинга сердечных заболеваний, основной причины смерти в промышленно развитых странах. Группа исследователей Массачусетской больницы общего профиля при поддержке Национального института биомедицинской визуализации и биоинженерии (NIBIB) разработала усовершенствованный метод оптической визуализации, который обнаружил различия между потенциально опасными для жизни коронарными бляшками и теми, которые представляют менее непосредственную опасность для пациентов с коронарной артерией.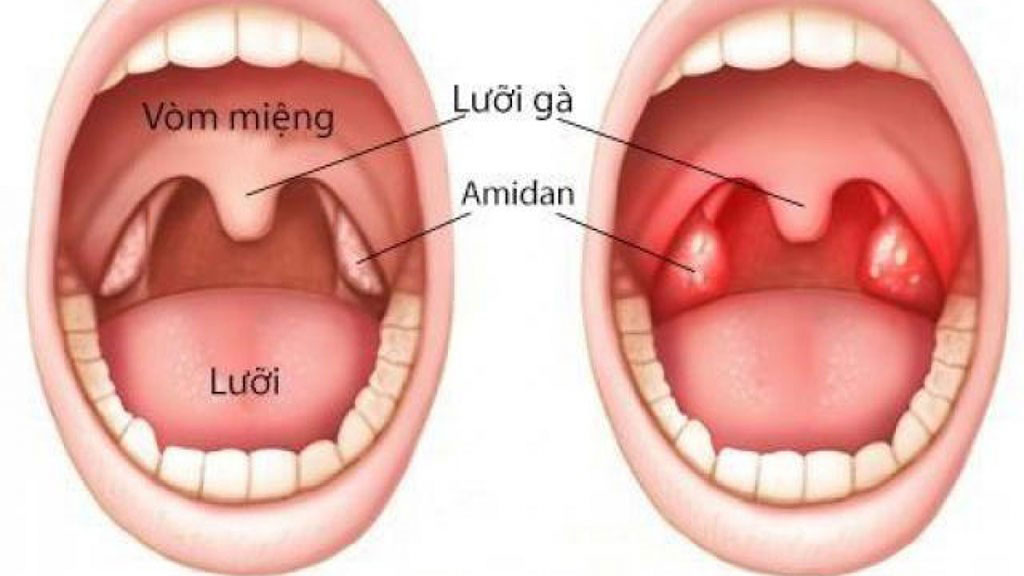 болезнь. Их метод может дать кардиологам дополнительные данные для выявления пациентов с повышенным риском сердечных приступов в будущем и помочь им улучшить медикаментозную терапию.
болезнь. Их метод может дать кардиологам дополнительные данные для выявления пациентов с повышенным риском сердечных приступов в будущем и помочь им улучшить медикаментозную терапию.
Ишемическая болезнь сердца является наиболее распространенным типом болезни сердца в Соединенных Штатах. Это вызвано отложением атеросклеротических бляшек в коронарных артериях, которые снабжают кровью сердечную мышцу. Атеросклеротические бляшки накапливаются, богаты липидами (жирами) и кальцифицируются в стенке сосуда, что приводит к тому, что внутренняя часть артерий становится жесткой и со временем становится суженной.
Наиболее частым симптомом ишемической болезни сердца является стенокардия, которая вызывает боль в груди или дискомфорт при физической нагрузке, поскольку бляшки ограничивают кровоток и снабжение сердечной мышцы кислородом. Это состояние, также называемое стабильной стенокардией, может со временем ослабить работу сердца, но обычно не вызывает внезапного сердечного приступа.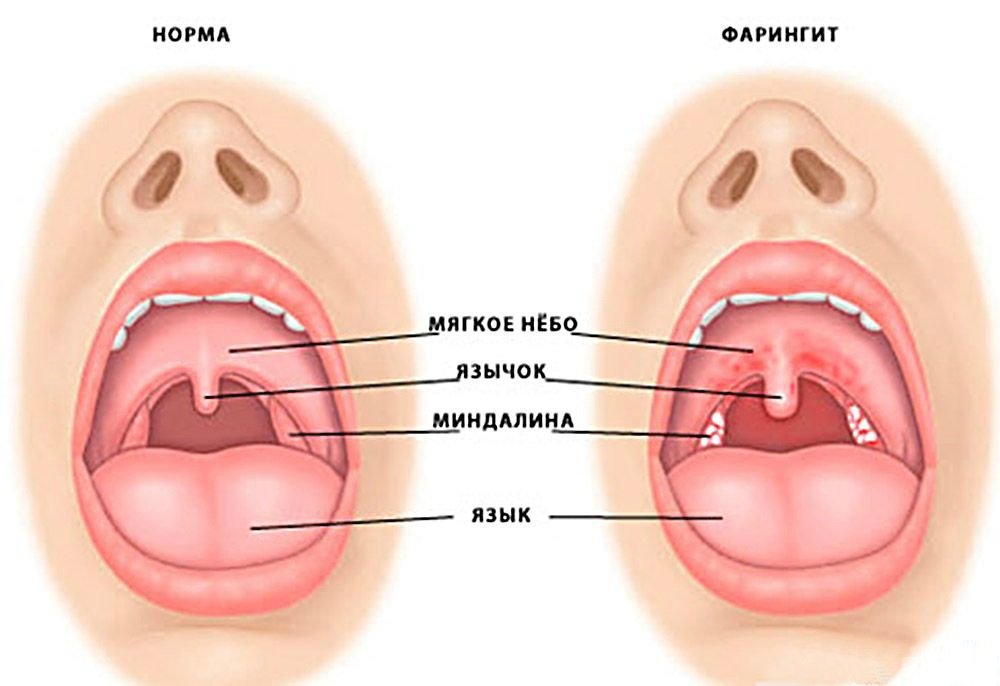 Но когда фиброзная оболочка, покрывающая наполненную липидами атеросклеротическую бляшку, разрывается и высвобождает содержимое бляшки в сосуд, может образоваться тромб, который блокирует коронарную артерию и вызывает сердечный приступ. Это внезапное, опасное для жизни состояние называется острым коронарным синдромом. Кардиологи хотели бы иметь возможность отличать стабильные коронарные бляшки от тех, которые склонны к разрыву.
Но когда фиброзная оболочка, покрывающая наполненную липидами атеросклеротическую бляшку, разрывается и высвобождает содержимое бляшки в сосуд, может образоваться тромб, который блокирует коронарную артерию и вызывает сердечный приступ. Это внезапное, опасное для жизни состояние называется острым коронарным синдромом. Кардиологи хотели бы иметь возможность отличать стабильные коронарные бляшки от тех, которые склонны к разрыву.
«Это исследование основано на новейших методах оптической визуализации для систематической классификации бляшек как индикаторов ишемической болезни сердца», — сказал Бехруз Шабестари, доктор философии, директор программы NIBIB в области оптической визуализации и спектроскопии. «Этот метод может изменить правила игры для кардиологов и их пациентов, предлагая более точное представление об атеросклеротических поражениях коронарных артерий с помощью количественных данных визуализации».
Исследовательскую группу возглавляет Бретт Боума, доктор медицинских наук, профессор дерматологии, медицинских наук и технологий Центра фотомедицины Веллмана, Массачусетская больница общего профиля и Гарвардская медицинская школа, Бостон. В исследовании, опубликованном 8 августа 2019 г.В выпуске журнала JACC: Cardiovascular Imaging команда Баумы исследовала поляризационные свойства коронарных атеросклеротических бляшек у 30 пациентов с ишемической болезнью сердца в поисках признаков нестабильности бляшек. Они собрали данные с помощью внутрисосудистой поляриметрии — метода оценки поляризационных свойств поперечных сечений сосудистой ткани.
В исследовании, опубликованном 8 августа 2019 г.В выпуске журнала JACC: Cardiovascular Imaging команда Баумы исследовала поляризационные свойства коронарных атеросклеротических бляшек у 30 пациентов с ишемической болезнью сердца в поисках признаков нестабильности бляшек. Они собрали данные с помощью внутрисосудистой поляриметрии — метода оценки поляризационных свойств поперечных сечений сосудистой ткани.
Электрическое поле поляризованного света создает волновой сигнал в одной плоскости (например, вертикальной или горизонтальной). Когда оно направлено на ткань, на электрическое поле влияет микроскопическая структура и организация ткани. Ткани, богатые коллагеном и гладкомышечными клетками, расщепляют пучок света на два луча, которые расходятся в несколько разных направлениях. Исследователи могли различать состав и стабильность коронарных бляшек на основе оптического эффекта.
Участники этого исследования прошли катетеризацию сердца, включая внутрисосудистую визуализацию с помощью оптической когерентной томографии, для измерения поляризационных свойств стенки коронарной артерии. Внутрисосудистая визуализация использует свет в ближнем инфракрасном диапазоне для получения изображений поперечного сечения стенки сосуда высокой четкости. Двенадцать катетеризаций были выполнены у пациентов с острым коронарным синдромом — формой заболевания повышенного риска, и еще 18 — у пациентов с симптомами стабильной стенокардии.
Внутрисосудистая визуализация использует свет в ближнем инфракрасном диапазоне для получения изображений поперечного сечения стенки сосуда высокой четкости. Двенадцать катетеризаций были выполнены у пациентов с острым коронарным синдромом — формой заболевания повышенного риска, и еще 18 — у пациентов с симптомами стабильной стенокардии.
При 30 катетеризациях для каждой процедуры было получено несколько изображений бляшек, в том числе 342 изображения бляшек в поперечном сечении и 244 изображения фиброзных покрышек атеросклеротических поражений, ответственных за высокий риск или стабильные симптомы. Изображения с высоким разрешением позволили исследователям классифицировать поперечные сечения коронарных артерий по одной из семи категорий: нормальные, фиброзные, жировые, кальцифицированные, с толстой покрышкой, тонкой покрышкой или с разрывом покрышки. Затем команда использовала специализированный инструмент для определения поляризационных свойств стенки коронарной артерии.
Оптическая визуализация позволила выделить семь категорий коронарных артерий (слева направо): нормальные, фиброзные, жировые, кальцифицированные, с толстой покрышкой, тонкой покрышкой, с разрывом покрышки. Авторы и права: Оцука, К. и др. J Am Coll Cardiol Img. 2019.
Авторы и права: Оцука, К. и др. J Am Coll Cardiol Img. 2019. «Это первое пилотное исследование внутрисосудистой поляриметрии на людях», — сказал Баума, отметив, что теперь с помощью этого метода можно надежно идентифицировать фиброзные шапочки бляшек, которые склонны к разрыву. «Внутрисосудистая поляриметрия может открыть новые возможности для изучения состава бляшек и выявления пациентов с высоким риском».
Чтобы узнать больше об атеросклерозе, перейдите сюда.
Исследование было частично поддержано грантами Национальных институтов здравоохранения, в том числе NIBIB (EB015903) для поддержки технических разработок и методов, а также Национального института сердца, легких и крови (HL-119065).
Внутрисосудистая поляриметрия у пациентов с ишемической болезнью сердца. Оцука К., Виллигер М., Каранасос А., ван Зандвоорт Л.Дж.С., Дорадла П., Рен Дж., Липпок Н., Деймен Дж., Дилетти Р., ван Гейнс Р.Дж., Зийлстра Ф., ван Соест Г., Дийкстра Дж., Надкарни С.К., Регар Э., Боума Б. Е. . JACC Cardiovasc Imaging. 20198 августа.
Е. . JACC Cardiovasc Imaging. 20198 августа.
Морфология бляшек коронарных артерий при стабильной стенокардии и подмножествах нестабильной стенокардии: интракоронарное ультразвуковое исследование in vivo
. 1995 июнь; 11 (2): 89–95.
дои: 10.1007/BF01844706.
Кью Рашид 1 , Р. Н. Наир, Х. М. Шихан, Дж. М. Ходжсон
принадлежность
- 1 Университетская больница Кливленда, Огайо, США.
- PMID: 7673763
- DOI: 10.1007/BF01844706
Q Рашид и др. Int J Card Imaging.
1995 июнь
Int J Card Imaging.
1995 июнь
. 1995 июнь; 11 (2): 89-95.
дои: 10.1007/BF01844706.
Авторы
Кью Рашид 1 , Р. Н. Наир, Х. М. Шихан, Дж. М. Ходжсон
принадлежность
- 1 Университетская больница Кливленда, Огайо, США.
- PMID: 7673763
- DOI: 10.1007/BF01844706
Абстрактный
Имеется мало информации о составе in vivo стенокардии, вызывающей атеросклеротические поражения при различных синдромах стенокардии.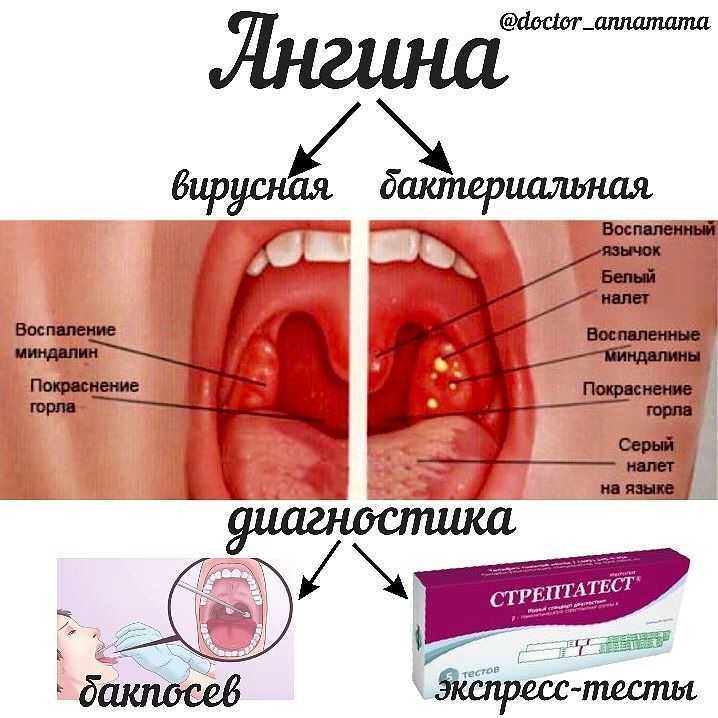 В этом исследовании мы использовали интракоронарное ультразвуковое исследование для определения состава очагов поражения при различных подмножествах синдромов стенокардии и коррелировали этот состав с клинической картиной пациента. Сто сорок шесть пациентов, направленных на ангиопластику или атерэктомию, были классифицированы как имеющие либо хроническую стабильную стенокардию (стенокардия, которая клинически не изменилась в течение > 2 месяцев), стенокардию крещендо (нарастающая картина частых или продолжительных приступов стенокардии), тяжелую стенокардию покоя (внезапная стенокардия). начало пролонгированной стенокардии) или постинфарктная стенокардия (стенокардия в течение 2 недель после острого инфаркта миокарда). Перед вмешательством было выполнено интракоронарное ультразвуковое исследование очага поражения. Поражения были классифицированы как мягкие, смешанные фиброзные без кальция, смешанные фиброзные с кальцием или кальцифицированные. Анализ ультразвуковых изображений показал, что большинство виновных поражений были мягкими при тяжелом покое (71%) и постинфарктной стенокардии (73%), тогда как большинство виновных поражений были смешанно-фиброзными или кальцифицированными при хронической стабильной (69).
В этом исследовании мы использовали интракоронарное ультразвуковое исследование для определения состава очагов поражения при различных подмножествах синдромов стенокардии и коррелировали этот состав с клинической картиной пациента. Сто сорок шесть пациентов, направленных на ангиопластику или атерэктомию, были классифицированы как имеющие либо хроническую стабильную стенокардию (стенокардия, которая клинически не изменилась в течение > 2 месяцев), стенокардию крещендо (нарастающая картина частых или продолжительных приступов стенокардии), тяжелую стенокардию покоя (внезапная стенокардия). начало пролонгированной стенокардии) или постинфарктная стенокардия (стенокардия в течение 2 недель после острого инфаркта миокарда). Перед вмешательством было выполнено интракоронарное ультразвуковое исследование очага поражения. Поражения были классифицированы как мягкие, смешанные фиброзные без кальция, смешанные фиброзные с кальцием или кальцифицированные. Анализ ультразвуковых изображений показал, что большинство виновных поражений были мягкими при тяжелом покое (71%) и постинфарктной стенокардии (73%), тогда как большинство виновных поражений были смешанно-фиброзными или кальцифицированными при хронической стабильной (69).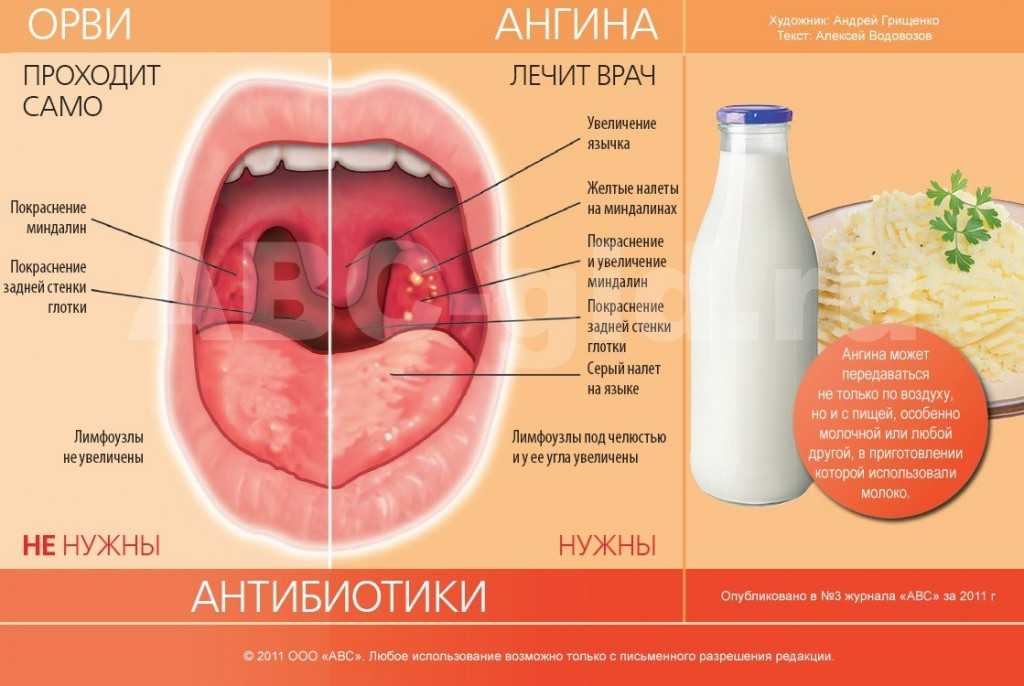 %) и стенокардия крещендо (53%) (Х2 = 22,73, р = 0,007). Кроме того, частота внутриочагового кальция при хронической стабильной стенокардии или стенокардии крещендо была значительно выше, чем при тяжелой стенокардии покоя или стабильной стенокардии. Мы пришли к выводу, что состав очагов поражения при различных подтипах стенокардии различен. Морфология поражения при нарастающей стенокардии часто напоминает таковую при хронической стабильной стенокардии; в то время как в тяжелом покое и постинфарктной стенокардии часто сходны. Эти результаты могут иметь значение для медикаментозного или интервенционного лечения пациентов со стенокардией.
%) и стенокардия крещендо (53%) (Х2 = 22,73, р = 0,007). Кроме того, частота внутриочагового кальция при хронической стабильной стенокардии или стенокардии крещендо была значительно выше, чем при тяжелой стенокардии покоя или стабильной стенокардии. Мы пришли к выводу, что состав очагов поражения при различных подтипах стенокардии различен. Морфология поражения при нарастающей стенокардии часто напоминает таковую при хронической стабильной стенокардии; в то время как в тяжелом покое и постинфарктной стенокардии часто сходны. Эти результаты могут иметь значение для медикаментозного или интервенционного лечения пациентов со стенокардией.
Похожие статьи
-
Новый метод количественной оценки коронарной кальцификации с помощью внутрисосудистого ультразвукового исследования — различные закономерности кальцификации при остром инфаркте миокарда, нестабильной стенокардии и стабильной стенокардии.

Ван С, Лу С, Чен С, Чжао С, Ся Д. Ван Х и др. J Инвазивная кардиол. 2008 ноябрь; 20 (11): 587-90. J Инвазивная кардиол. 2008. PMID: 18987398
-
Пятнистая кальцификация типична для бляшек у пациентов с острым инфарктом миокарда: внутрисосудистое ультразвуковое исследование.
Эхара С., Кобаяси Ю., Ёшияма М., Шимада К., Шимада Й., Фукуда Д., Накамура Й., Ямасита Х., Ямагиши Х., Такеучи К., Наруко Т., Хейз К., Беккер А.Е., Йошикава Дж., Уэда М. Эхара С. и др. Тираж. 2004 г., 30 ноября; 110 (22): 3424-9. doi: 10.1161/01.CIR.0000148131.41425.E9. Epub 2004 22 ноября. Тираж. 2004. PMID: 15557374
-
Внутрикоронарная ультразвуковая визуализация: корреляция морфологии бляшек с ангиографией, клиническим синдромом и процедурными результатами у пациентов, перенесших коронарную ангиопластику.

Ходжсон Дж.М., Редди К.Г., Сунеджа Р., Наир Р.Н., Леснефски Э.Дж., Шихан Х.М. Ходжсон Дж. М. и соавт. J Am Coll Кардиол. 1993 Январь; 21 (1): 35-44. дои: 10.1016/0735-1097(93)90714-к. J Am Coll Кардиол. 1993. PMID: 8417074
-
Сравнение морфологии атеросклеротических бляшек у больных стабильной стенокардией и острым коронарным синдромом при внутрисосудистом УЗИ.
Коварник Т., Резничек В., Новацкова К., Белоглавек Ю., Хорак Ю., Холм Ф., Симек С., Ашерманн М. Коварник Т. и соавт. Кас Лек Ческ. 2003 г., август; 142 (8): 461-4. Кас Лек Ческ. 2003. PMID: 14626559Обзор. Чешский язык.
-
[Новые методы коронарной визуализации II. Внутрикоронарное УЗИ в клинической практике.
Сгура Ф.
 А., Ди Марио К.
Сгура Ф.А. и соавт.
Приложение Ital Heart J. 2001 г., июнь; 2(6):579-92.
Приложение Ital Heart J. 2001.
PMID: 11460831
Обзор.
итальянский.
А., Ди Марио К.
Сгура Ф.А. и соавт.
Приложение Ital Heart J. 2001 г., июнь; 2(6):579-92.
Приложение Ital Heart J. 2001.
PMID: 11460831
Обзор.
итальянский.
Посмотреть все похожие статьи
Цитируется
-
Коронарный кальций у пациентов с диабетом и без него: первое проявление острых или хронических коронарных событий характеризуется различными моделями кальцификации.
Шемеш Дж., Тененбаум А., Фисман Э.З., Корен-Мораг Н., Гроссман Э. Шемеш Дж. и др. Сердечно-сосудистый Диабетол. 2013 5 ноября; 12:161. дои: 10.1186/1475-2840-12-161. Сердечно-сосудистый Диабетол. 2013. PMID: 24188692 Бесплатная статья ЧВК.
-
Внутрикоронарное УЗИ.
Hammond C.
 , Causer JP, Perry RA.
Хаммонд С. и др.
Postgrad Med J. 1998 Aug; 74 (874): 468-72. doi: 10.1136/pgmj.74.874.468.
Последипломный медицинский J. 1998.
PMID: 9926120
Бесплатная статья ЧВК.
Обзор.
, Causer JP, Perry RA.
Хаммонд С. и др.
Postgrad Med J. 1998 Aug; 74 (874): 468-72. doi: 10.1136/pgmj.74.874.468.
Последипломный медицинский J. 1998.
PMID: 9926120
Бесплатная статья ЧВК.
Обзор.
использованная литература
-
- Prog Cardiovasc Dis. 1981 март-апр;23(5):351-64 — пабмед
-
- Тираж. 1989 авг; 80 (2): 410-4 — пабмед
-
-
Ам Джей Кардиол.
-
Ам Джей Кардиол.
