Паратонзиллярный абсцесс лечение в клинике врача ЛОРа Дмитрия Субботы в Москве
Что такое паратонзиллярный абсцесс?
Паратонзиллярный абсцесс представляет собой осложнение хронического тонзиллита или острой ангины. Гноеродные микробы проникают в околоминдаликовую клетчатку из нагноившихся глубоко расположенных в ткани миндалины фолликулов или из глубоких лакун, достигающих капсулы миндалин, и вызывают там воспаление с образованием нарыва.
Причины возникновения паратонзиллярного абсцесса
Паратонзиллярный абсцесс возникает вследствие распространения воспалительного процесса с небных миндалин на паратонзиллярную клетчатку. Это осложнение чаще наблюдается при хроническом тонзиллите, нежели чем при впервые перенесенной ангине. Возбудителем паратонзиллита является, как правило, та же самая флора, что явилась причиной ангины или обострения хронического тонзиллита. Самый частый путь проникновения инфекции — тонзиллогенный, когда инфекция попадает в клетчатку из верхнего полюса миндалины, где имеются глубокие и извитые лакуны, тонкая капсула миндалины и наиболее рыхлая ткань клетчатки.
Причиной паратонзиллита могут быть также травма глотки инородным телом, неправильное прорезывание зуба мудрости или перикоронарит последнего. Однако одного проникновения инфекции для развития патологического процесса недостаточно. Поэтому факторы, влияющие, а общую реактивность: переохлаждение, нарушение обмена веществ, стресс имеют также большое значение.
Разновидности паратонзиллярных абсцессов
Различают передне-верхний, задний и нижний паратонзиллярные абсцессы.
В 90% случаев встречается передне-верхний паратонзиллярный абсцесс. Это связано с тем, что верхний полюс миндалины, расположенный в recessus supratonsillaris, дренируется недостаточно, с трудом. При этой локализации абсцесс располагается между верхней частью небно-язычной дужки, передне-верхний частью надминдаликовой ямки и верхним полюсом миндалины. Гиперемированное и отечное мягкое небо на стороне поражения выступает кпереди. Обычно на 5-6 день в верхних отделах небно-язычной дужки появляется место выпячивания гнойника в виде возвышения желтоватого цвета. В этом месте абсцесс может самопроизвольно вскрыться.
В этом месте абсцесс может самопроизвольно вскрыться.
Задний паратонзиллярный абсцесс: По сравнению с абсцессом передне-верхним наблюдается гораздо реже (примерно в 10% случаев). Местная симптоматика имеет иной характер по сравнению с передне-верхним абсцессом! Во-первых, полностью отсутствует феномен тризма, что в дифференциально-диагностическом плане весьма существенно. Именно этот абсцесс потенциально опасен развитием отека гортани, с последующим острым стенозом этого органа.
Нижний паратонзиллярный абсцесс: Нижний паратонзиллярный абсцесс встречается довольно редко. Его развитие связано, как правило, с одонтогенной причиной. Абсцесс располагается в клетчатке за нижней третью небной дужки между небной и язычной миндалинами.
Симптомы паратонзиллярного абсцесса
Обычно больной, только, что перенесший ангину и уже выздоравливающий, начинает опять жаловаться на нарастающие боли при глотании, чаше с одной стороны, температура вновь повышается, все явления ангины, но в более резкой форме, возобновляются. Резко покрасневшая одна половина мягкого неба начинает опухать, закрывает постепенно миндалину и смещает отечный язычок в противоположную сторону.
Резко покрасневшая одна половина мягкого неба начинает опухать, закрывает постепенно миндалину и смещает отечный язычок в противоположную сторону.
Боль бывает более сильной, чем при лакунарной или фолликулярной ангине; она испытывается больным даже в спокойном состоянии, принимает острый, колющий характер, иррадиирует в ухо, усиливается при глотании, кашле и каждом движении. Больной с трудом раскрывает рот (тризм жевательных мышц) и держит голову неподвижно, наклоненной в больную сторону. Шейные и подчелюстные лимфатические железы очень часто припухают. Из-за почти полной неподвижности отечного мягкого неба голос становится гнусавым, принятие пищи затруднено или делается вовсе невозможным. Воспалительный отек и припухлость мягкого неба нарушают его функцию настолько, что при попытках проглотить даже жидкую пищу последняя часто вытекает из носа.
Осложнения паратонзиллярного абсцесса
Обычно течение паратонзиллярного абсцесса заканчивается выздоровлением, однако при высокой вирулентности патогенной флоры и ослаблении защитных сил организма может развиться такое грозное осложнение, как флегмона парафарингеального пространства. Из паратонзиллярной клетчатки через верхний сжиматель глотки инфекция проникает в парафарингеальное пространство.
Из паратонзиллярной клетчатки через верхний сжиматель глотки инфекция проникает в парафарингеальное пространство.
Состояние больного с флегмоной окологлоточного пространства весьма тяжелое. Температура тела достигает высоких цифр, отмечается выраженная общая интоксикация, слюнотечение, тризм и неприятный запах изо рта. Глотание затруднено и болезненно. Из-за реактивного оттека гортани могут развиться осиплость и затруднение дыхания. При осмотре больной старается держать шею неподвижно, наклонив ее в сторону поражения.
При пальпации переднебоковая поверхность шеи напряжена, отмечается ее припухлость и болезненность. Флегмона парафарингеального пространства представляет опасность из-за возможности развития гнойного медиастенита, аррозивного кровотечения из крупных сосудов шеи и тромбофлебита и тромбоза внутренней яремной вены с септическими осложнениями.
Лечение паратонзиллярного абсцесса
В нашем медицинском центре оказывается ургентная квалифицированная помощь больным с этим неприятным заболеванием. Благодаря минералотерапии и лазерной медицине удаётся максимально быстро вернуть пациента к нормальной жизни.
Благодаря минералотерапии и лазерной медицине удаётся максимально быстро вернуть пациента к нормальной жизни.
Заглоточный абсцесс — причины, симптомы, диагностика и лечение
Пожалуйста, уточняйте информацию по телефонам. +7(925)793-45-41
Заглоточный абсцесс – это гнойное воспаление подкожно-жировой клетчатки, расположенной по задней стенке глотки. Появляется при травмах или инфекциях мягких тканей. Появляется сильным болевым синдромом, отказом от пищи, изменениями голоса, повышением температуры тела, увеличением региональных лимфоузлов. Чаще всего болеют дети до 4 лет, так как в этом возрасте жировая ткань более рыхлая и интенсивно пронизана лимфатическими сосудами. Высокая заболеваемость регистрируется у пациентов в возрасте от 2-12 месяцев.
Причины
Наиболее распространенная причина появления абсцесса – инфекция. Это может быть:
— гнойный отит,
— мастоидит,
— фарингит,
— ринит, синусит,
— тонзиллит.
Микроорганизмы с током жидкостей мигрируют в соседние ткани, вызывая воспалительные реакции в лимфатических узлах. Факторами риска являются:
- Снижение общего и местного иммунитета.
- Рахит.
- Диатез.
Абсцесс, может выступать как осложнение ОРВИ, гриппа, кори, скарлатины, дифтерии, а так же после удаления небных миндалин и аденоидов. У взрослых чаще всего причиной заболевания является травма или ожог глотки, тяжелое течение ангины, туберкулеза, сифилиса. Риск повышается при наличии сахарного диабета, злокачественных новообразований и ВИЧ.
Классификация
По локализации выделяют следующие виды заглоточных абсцессов:
- Эпифарингеальный (над небной занавеской).
- Мезофарингеальный (между корнем языка и небной занавеской).
- Гипофарингеальный (ниже корня языка).
- Смешанный.
Симптомы
Заболевание имеет острое начало:
- Температура тела выше 39оС, лихорадка.
- Сильная интоксикация.

- Нарушение сна.
- Отказ от пищи, нарушение сосания.
- Боль в горле, усиливающаяся во время глотания, разговора.
- Нарушение носового дыхания, приступы удушья, одышка.
- Гнусавость, охриплость голоса, клокотание в горле.
- Воспаление регионарных лимфатических узлов (увеличение их в размерах, болезненность).
- Типичная поза (голова запрокинута назад и повернута в сторону абсцесса).
- Отек лица.
Осложнения
Распространение инфекции вниз по дыхательным путям приводит к:
— бронхопневмонии;
— застойной пневмонии.Гематогенное передвижение бактерий способно вызвать абсцессы головного мозга и гнойный менингит. Кроме того, давление абсцесса на блуждающий нерв может привести к рефлекторной остановке сердца. Перекрытие просвета или отек слизистой гортани вызывает асфиксию, а самопроизвольное дренирование абсцесса вызывает истечение гноя в средостенье, бронхи, крупные артерии. Из-за расплавления стенок сосудов возможно кровотечение, тромбоз или флебит.
 Генерализация инфекции провоцирует сепсис.
Генерализация инфекции провоцирует сепсис.Диагностика
Абсцесс диагностируется оториноларингологом на основании жалоб, данных опроса и проведенной фарингоскопии. Обращает на себя внимание вынужденное положение головы пациента, отек шеи и лица. Осмотр задней стенки глотки показывает шаровидное выпячивание, нарушающее симметричность зева. При пальпации абсцесс болезненный, горячий, имеется симптом флюктуации.
В клиническом анализе крови высокое содержание лейкоцитов, ускоренное СОЭ. У пациента берется мазок из зева для выявления возбудителя и проверки его на чувствительность к антибиотикам. Помимо этого, врач старается выяснить первичную причину инфекции. Для этого проводят отоскопию, риноскопию, УЗИ и рентгенографию.
Лечение
Абсцесс вскрывают и дренируют. Полость его промывают растворами антисептиков и антибиотиков, швы на рану не накладывают (она заживает за счет вторичного натяжения). Если гной скопился ниже угла нижней челюсти, то вскрытие проводят со стороны кожи, а не слизистой.
 При нарушении дыхания показано: крикотомия и оксигенотерапии, интубировать пациента ни в коем случае нельзя.
При нарушении дыхания показано: крикотомия и оксигенотерапии, интубировать пациента ни в коем случае нельзя.
Лицензии
Отзывы
© 2022 «Многопрофильная клиника Медицина Плюс», Карта сайта, Лицензия
Обратный звонок
Оставьте свои контакты, и мы свяжемся с Вами в ближайшее время и ответим на все вопросы.
Ваше имя:
Номер телефона:*
* Согласен с правилами обработки персональных данных установленными в политике конфиденциальности
Поля, отмеченные «*», обязательны для заполнения.
×
Задать вопрос врачу
Ваше имя
Ваш e-mail «*»
Сообщение
* Согласен с правилами обработки персональных данных установленными в политике конфиденциальности
Поля, отмеченные «*», обязательны для заполнения.
×
Заказать госпитализацию
Ваше имя:
Номер телефона:*
Комментарий:
* Согласен с правилами обработки персональных данных установленными в политике конфиденциальности
Поля, отмеченные «*», обязательны для заполнения.
×
Оставить отзыв
×
Отправить письмо
Ваше имя
Ваш e-mail
Тема
Сообщение
* Согласен с правилами обработки персональных данных установленными в политике конфиденциальности
×
Сделайте первый шаг — запишитесь на прием
Оставьте свои контакты, и мы свяжемся с Вами в ближайшее время.
Ваше имя:
Номер телефона или e-mail:*
Выберите дату:
Примечание:
* Согласен с правилами обработки персональных данных установленными в политике конфиденциальности
Поля, отмеченные «*», обязательны для заполнения.
×
Запись на прием
×
Запись на прием
АкушерствоАнализыАНАЛИЗЫ ПРОГРАММЫБольничный листВедение физиологической беременностиВсе виды справокГастроэнтерологияГинекологияДерматовенерологияЖенское бесплодиеКардиологияМаммологияМедицинская книжка (ЛМК)НеврологияОбщие манипуляции и процедурыОпределение беременностиОториноларингология (ЛОР)ОфтальмологияПрерывание беременностиПрофосмотрыПсихиатрия, психотерапия, наркологияРентген – исследованияТерапияТравматологияУЗИ проходимости маточных трубУЗИ-диагностикаУрологияФлюорографияХирургияЦиркумцизио (обрезание)ЭКГ (ХОЛТЕР) и АД (СМАД)Электрокардиограмма (ЭКГ)Электроэнцефалограмма (ЭЭГ)Эндокринолог
* Согласен с правилами обработки персональных данных установленными в политике конфиденциальности
×
Паратонзиллярный абсцесс | ААФП
НИКОЛАС Дж. ГАЛИОТО, MD
ГАЛИОТО, MD
Семейный врач. 2017;95(8):501-506
Раскрытие информации об авторе: Нет соответствующей финансовой принадлежности.
Паратонзиллярный абсцесс — наиболее распространенная глубокая инфекция головы и шеи, возникающая в основном у молодых людей. Диагноз обычно ставится на основании клинической картины и осмотра. Симптомы и результаты обычно включают лихорадку, боль в горле, дисфагию, тризм и «горячий голос». Дренирование абсцесса, антибактериальная терапия и поддерживающая терапия для поддержания гидратации и контроля боли являются краеугольными камнями лечения. Большинство пациентов могут лечиться в амбулаторных условиях. Перитонзиллярные абсцессы являются полимикробными инфекциями, и антибиотики, эффективные против стрептококка группы А и оральных анаэробов, должны быть терапией первой линии. Кортикостероиды могут помочь уменьшить симптомы и ускорить выздоровление.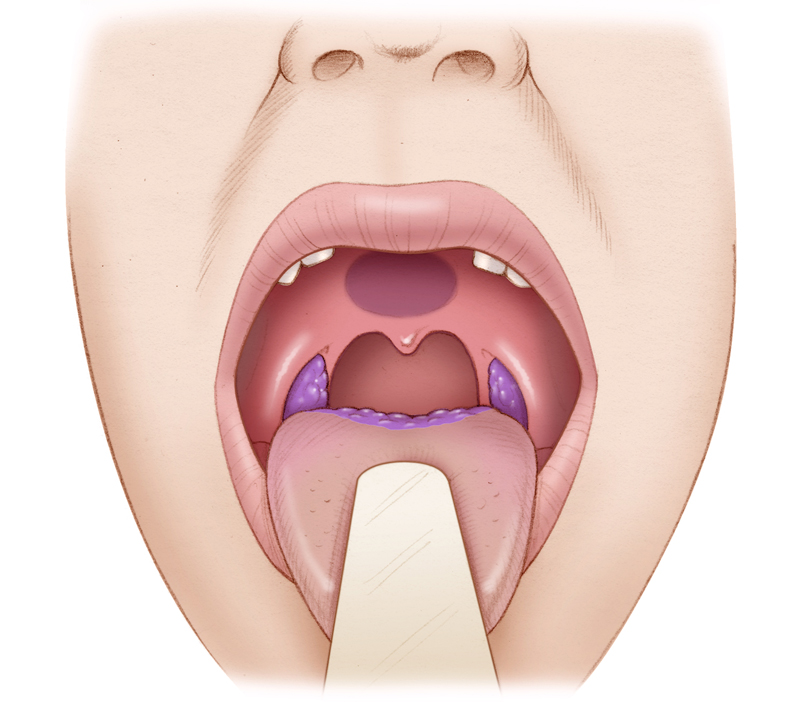
Паратонзиллярный абсцесс является наиболее распространенной глубокой инфекцией головы и шеи, с ежегодной заболеваемостью 30 случаев на 100 000 человек в Соединенных Штатах. 1–3 Эта инфекция может встречаться во всех возрастных группах, но самая высокая заболеваемость приходится на взрослых в возрасте от 20 до 40 лет. 1,2 Паратонзиллярный абсцесс чаще всего является осложнением стрептококковой ангины; однако четкая корреляция между этими двумя состояниями не была задокументирована. 4
4
| Клиническая рекомендация | Рейтинг доказательств | |
|---|---|---|
| . Некоторые тип дренажной процедуры являются целесообразным для большинства пациентов, у которых есть PERITONILAR ABSCESS. | C | 6 , 7 , 13 |
| Антибиотики широкого спектра действия, эффективные против стрептококков группы А и пероральных анаэробов, следует рассматривать как первую линию после дренирования абсцессов может быть достаточно. | C | 9 , 12 , 17 , 18 |
Кортикостероиды могут быть полезны для уменьшения симптомов периацессов и ускорения выздоровления. |
Б | 3 , 15 , 26 |
Анатомия
Две небные миндалины лежат на боковых стенках ротоглотки в углублении между передней небной дужкой (небно-язычной дугой) и задней небной дужкой (небно-глоточной дугой). Миндалины формируются в последние месяцы беременности и растут неравномерно, достигая наибольшего размера к шести-семи годам жизни ребенка. Миндалины обычно начинают постепенно инволютировать в период полового созревания, и после 65 лет ткани миндалин остается мало. 5 Каждая миндалина имеет на своей поверхности ряд крипт и окружена капсулой между ней и прилежащей мышцей-констриктором, через которую проходят кровеносные сосуды и нервы. Паратонзиллярный абсцесс представляет собой локализованную инфекцию, при которой гной скапливается между фиброзной капсулой миндалин и верхним констриктором глотки. 6,7
Этиология
Паратонзиллярный абсцесс традиционно рассматривался как последняя стадия континуума, которая начинается как острый экссудативный тонзиллит, который прогрессирует до флегмоны и, в конечном итоге, абсцесса. Однако это предполагает тесную связь между перитонзиллярным абсцессом и стрептококковым тонзиллитом. Поскольку возникновение перитонзиллярного абсцесса равномерно распределяется в течение года, а стрептококковый тонзиллит, как правило, носит сезонный характер, роль стрептококкового тонзиллита в этиологии перитонзиллярного абсцесса ставится под сомнение. 8
Однако это предполагает тесную связь между перитонзиллярным абсцессом и стрептококковым тонзиллитом. Поскольку возникновение перитонзиллярного абсцесса равномерно распределяется в течение года, а стрептококковый тонзиллит, как правило, носит сезонный характер, роль стрептококкового тонзиллита в этиологии перитонзиллярного абсцесса ставится под сомнение. 8
Образование абсцесса может происходить не в самих миндалинах. Некоторые теории предполагают, что железы Вебера способствуют образованию перитонзиллярных абсцессов. 4,9 Эта группа мелких слизистых слюнных желез расположена в пространстве чуть выше миндалины на мягком небе и соединена протоком с поверхностью миндалины. 9 Эти железы очищают область миндалин от мусора и помогают переваривать частицы пищи, застрявшие в криптах миндалин. Если железы Вебера воспаляются, может развиться локальный целлюлит. По мере прогрессирования инфекции проток на поверхности миндалин закупоривается окружающим воспалением. В результате некроз тканей и образование гноя вызывают классические признаки и симптомы перитонзиллярного абсцесса. 4,9 Эти абсцессы обычно образуются в пределах мягкого неба, чуть выше верхнего полюса миндалины, что совпадает с типичной локализацией перитонзиллярного абсцесса. 4 Отсутствие этих абсцессов у пациентов, перенесших тонзиллэктомию, подтверждает теорию о том, что железы Вебера могут способствовать патогенезу перитонзиллярных абсцессов. 4 Другие клинические факторы, связанные с формированием перитонзиллярных абсцессов, включают серьезное заболевание пародонта и курение. 10
В результате некроз тканей и образование гноя вызывают классические признаки и симптомы перитонзиллярного абсцесса. 4,9 Эти абсцессы обычно образуются в пределах мягкого неба, чуть выше верхнего полюса миндалины, что совпадает с типичной локализацией перитонзиллярного абсцесса. 4 Отсутствие этих абсцессов у пациентов, перенесших тонзиллэктомию, подтверждает теорию о том, что железы Вебера могут способствовать патогенезу перитонзиллярных абсцессов. 4 Другие клинические факторы, связанные с формированием перитонзиллярных абсцессов, включают серьезное заболевание пародонта и курение. 10
Клинические проявления
Пациенты с перитонзиллярным абсцессом выглядят больными и жалуются на недомогание, лихорадку, прогрессирующее усиление болей в горле и дисфагию. 7 Сопутствующая боль в горле заметно более выражена на пораженной стороне и часто локализуется в ухе на ипсилатеральной стороне. Физикальное обследование обычно выявляет тризм с затрудненным открыванием рта вследствие воспаления и спазма жевательных мышц. 11 Глотание может быть затруднено и болезненно. 11,12 Сочетание одинофагии и дисфагии часто приводит к задержке слюны и последующему слюнотечению. Больные часто говорят приглушенным или «горячим голосом». На пораженной стороне пальпируется выраженный болезненный шейный лимфаденит. При осмотре ротоглотки выявляется напряженная припухлость и эритема передней небной дужки и мягкого неба, покрывающих инфицированную миндалину. Миндалина обычно смещена книзу и медиально с контралатеральным отклонением язычка
11 Глотание может быть затруднено и болезненно. 11,12 Сочетание одинофагии и дисфагии часто приводит к задержке слюны и последующему слюнотечению. Больные часто говорят приглушенным или «горячим голосом». На пораженной стороне пальпируется выраженный болезненный шейный лимфаденит. При осмотре ротоглотки выявляется напряженная припухлость и эритема передней небной дужки и мягкого неба, покрывающих инфицированную миндалину. Миндалина обычно смещена книзу и медиально с контралатеральным отклонением язычка
| Symptoms | |
| Dysphagia | |
| Fever | |
| Malaise | |
| Odynophagia | |
| Otalgia (ipsilateral) | |
| Severe sore throat, worse on one side | |
| Результаты физикального обследования | |
| Шейный лимфаденит | |
| Слюнь | |
| Эритематозный, вздутый мягкий небо с отклонением упулы от противоположной стороны и увеличенного миндамента | |
| Приглушенный голос («горячий потато | Трисмус |
| Обструкция дыхательных путей |
| Аспирационный пневмонит или абсцесс легкого вследствие разрыва перитонзиллярного абсцесса |
| Распространение инфекции в глубокие ткани шеи или верхнего средостения вызывается стрептококком группы А |
Диагноз
Диагноз перитонзиллярного абсцесса обычно основывается на клинической картине и физикальном обследовании. Другие состояния, которые следует учитывать при дифференциальной диагностике, включают перитонзиллярный целлюлит, заглоточный абсцесс, ретромолярный абсцесс, инфекционный мононуклеоз, эпиглоттит (особенно у детей) и новообразования (лимфому или карциному). 4,6,11,13 В нескольких ретроспективных исследованиях сообщалось об инфекционном мононуклеозе как коинфекции в 1,5-6% случаев перитонзиллярного абсцесса, 13 что делает его возможным альтернативным диагнозом и сопутствующим заболеванием. Особенно это касается подростков и молодых людей. Тестирование на инфекционный мононуклеоз должно основываться на анамнезе пациента, результатах обследования (например, спленомегалия, лимфаденопатия, двусторонняя инфекция миндалин) и клинических подозрениях. Если подтвержден инфекционный мононуклеоз, следует избегать применения амоксициллина из-за сопутствующей лекарственной сыпи. 13
Другие состояния, которые следует учитывать при дифференциальной диагностике, включают перитонзиллярный целлюлит, заглоточный абсцесс, ретромолярный абсцесс, инфекционный мононуклеоз, эпиглоттит (особенно у детей) и новообразования (лимфому или карциному). 4,6,11,13 В нескольких ретроспективных исследованиях сообщалось об инфекционном мононуклеозе как коинфекции в 1,5-6% случаев перитонзиллярного абсцесса, 13 что делает его возможным альтернативным диагнозом и сопутствующим заболеванием. Особенно это касается подростков и молодых людей. Тестирование на инфекционный мононуклеоз должно основываться на анамнезе пациента, результатах обследования (например, спленомегалия, лимфаденопатия, двусторонняя инфекция миндалин) и клинических подозрениях. Если подтвержден инфекционный мононуклеоз, следует избегать применения амоксициллина из-за сопутствующей лекарственной сыпи. 13
Пациенты с перитонзиллярным целлюлитом часто имеют симптомы, сходные с перитонзиллярным абсцессом, что затрудняет дифференциальную диагностику между состояниями. При перитонзиллярном целлюлите область между миндалиной и ее капсулой эритематозна и отечна, без видимой области флюктуации или образования гноя. Часто эти два состояния отличаются отсутствием гноя при аспирации иглой, что указывает на флегмону. Если наличие абсцесса остается неопределенным после аспирации иглой, может быть полезным рентгенологическое исследование. Компьютерная томография (КТ) с контрастным усилением может быть использована для демонстрации наличия и степени абсцесса (Рисунок 2 1 ) . В качестве альтернативы, несколько небольших исследований показали, что внутриротовое ультразвуковое исследование, если оно доступно, может точно идентифицировать и отличить абсцесс от целлюлита. 13,14
При перитонзиллярном целлюлите область между миндалиной и ее капсулой эритематозна и отечна, без видимой области флюктуации или образования гноя. Часто эти два состояния отличаются отсутствием гноя при аспирации иглой, что указывает на флегмону. Если наличие абсцесса остается неопределенным после аспирации иглой, может быть полезным рентгенологическое исследование. Компьютерная томография (КТ) с контрастным усилением может быть использована для демонстрации наличия и степени абсцесса (Рисунок 2 1 ) . В качестве альтернативы, несколько небольших исследований показали, что внутриротовое ультразвуковое исследование, если оно доступно, может точно идентифицировать и отличить абсцесс от целлюлита. 13,14
При подозрении на распространение инфекции за пределы перитонзиллярного пространства или наличии осложнений, затрагивающих латеральное пространство шеи, требуется КТ или магнитно-резонансная томография (МРТ). 13 Боковые инфекции шеи следует заподозрить, если имеется отек или уплотнение ниже угла нижней челюсти или медиальное выпячивание стенки глотки. Помимо точной диагностики перитонзиллярного абсцесса, КТ может выявить потенциальное нарушение проходимости дыхательных путей и продемонстрировать распространение инфекции на смежные глубокие пространства шеи. МРТ превосходит КТ для определения мягких тканей и, следовательно, лучше выявляет осложнения глубоких инфекций шеи, такие как тромбоз внутренней яремной вены или эрозия абсцесса в оболочку сонной артерии. 13 К недостаткам МРТ относятся более длительное время сканирования, более высокая стоимость и возможность возникновения клаустрофобии. 13
Помимо точной диагностики перитонзиллярного абсцесса, КТ может выявить потенциальное нарушение проходимости дыхательных путей и продемонстрировать распространение инфекции на смежные глубокие пространства шеи. МРТ превосходит КТ для определения мягких тканей и, следовательно, лучше выявляет осложнения глубоких инфекций шеи, такие как тромбоз внутренней яремной вены или эрозия абсцесса в оболочку сонной артерии. 13 К недостаткам МРТ относятся более длительное время сканирования, более высокая стоимость и возможность возникновения клаустрофобии. 13
Лечение
Дренаж, антибактериальная терапия и поддерживающая терапия для поддержания гидратации и контроля боли являются краеугольными камнями лечения перитонзиллярного абсцесса. 15 Основываясь на этих краеугольных камнях, ключевые клинические вопросы включают: (1) Каков наилучший метод дренирования абсцесса? (2) Какие антибиотики следует назначать после дренирования? (3) Можно ли лечить пациента амбулаторно? и (4) Учитывая отек и воспаление, связанные с перитонзиллярным абсцессом, полезны ли адъювантные кортикостероиды? На рис. 3 показан основной подход к лечению пациентов с перитонзиллярным абсцессом.
3 показан основной подход к лечению пациентов с перитонзиллярным абсцессом.
ДРЕНАЖ
Определенный тип дренажной процедуры подходит для большинства пациентов с перитонзиллярным абсцессом. 6,7,13 Исключения составляют небольшие абсцессы (менее 1 см) без приглушенности голоса, слюнотечения или тризма. Основные процедуры включают аспирацию иглы, разрез и дренирование или немедленную тонзиллэктомию (во время поступления или вскоре после этого). Большинство исследований, сравнивающих различные хирургические методы, показали, что все они были одинаково эффективны для лечения перитонзиллярного абсцесса, и не было статистически значимых различий в результатах лечения пациентов. 6,13 Неотложное хирургическое лечение перитонзиллярного абсцесса эволюционировало от немедленной тонзиллэктомии до первичных разрезов и дренирования или пункционной аспирации.
6 Перитонзиллярная аспирация — это метод, который хорошо подходит семейным врачам с соответствующей подготовкой. Дренаж или аспирация должны выполняться в условиях, позволяющих справиться с возможными осложнениями со стороны дыхательных путей, и за пациентом можно наблюдать в течение нескольких часов после этого, чтобы обеспечить адекватное пероральное потребление жидкости. 1 Таблица 3 описывает технику аспирации перитонзиллярного абсцесса иглой. 16 Врачи должны помнить о важных анатомических соотношениях при выполнении аспирации иглой (рис. 4) . Если врачу неудобно аспирировать абсцесс, в ожидании консультации отоларинголога следует ввести соответствующие антибиотики и внутривенные жидкости.
Дренаж или аспирация должны выполняться в условиях, позволяющих справиться с возможными осложнениями со стороны дыхательных путей, и за пациентом можно наблюдать в течение нескольких часов после этого, чтобы обеспечить адекватное пероральное потребление жидкости. 1 Таблица 3 описывает технику аспирации перитонзиллярного абсцесса иглой. 16 Врачи должны помнить о важных анатомических соотношениях при выполнении аспирации иглой (рис. 4) . Если врачу неудобно аспирировать абсцесс, в ожидании консультации отоларинголога следует ввести соответствующие антибиотики и внутривенные жидкости.
| Убедитесь, что настройка подходит для лечения осложнений со стороны дыхательных путей. |
| Убедитесь в наличии достаточного освещения и всасывания. |
Попросите пациента сесть немного вперед и на уровне глаз врача. |
| Осторожно пропальпируйте мягкое небо, чтобы локализовать флуктуирующую область. |
| Нанесите местный анестетик с помощью спрея цетакаин. |
| Подождите несколько минут, пока подействует местный анестетик, затем наберите от 6 до 10 мл 1-2% лидокаина с адреналином. |
| С помощью иглы 25 калибра длиной 1 ½ дюйма введите местную анестезию в слизистую оболочку, покрывающую флуктуирующую область. |
| Втяните язык с помощью фиксатора языка. |
| Вставьте спинномозговую иглу 18-го калибра, прикрепленную к 10-мл шприцу, в область максимальной флюктуации и выполните аспирацию. |
| Не вводите иглу более чем на 8 мм. |
Если гной положительный, аспирируйте до тех пор, пока гной не перестанет возвращаться. |
| Если гной отрицательный, извлеките иглу и направьте ее немного ниже; Имейте в виду, что сонная артерия проходит на 2 см кзади и латеральнее миндалины, и чем ниже направлена игла, тем выше риск ее прокола. |
| Если аспирация не удалась, выполните визуализацию для подтверждения наличия абсцесса; организовать консультацию отоларинголога для возможного разреза и дренирования по мере необходимости. |
Несмотря на то, что немедленная тонзиллэктомия больше не проводится рутинно, ее следует рассматривать у пациентов с серьезными показаниями к ней, особенно у пациентов с рецидивирующим тонзиллитом в анамнезе, поскольку частота рецидивов у этих пациентов достигает 40 % по сравнению с 10–15 %. для среднего пациента.  11,13
11,13
АНТИБИОТИЧНАЯ ТЕРАПИЯ
Перитонзиллярные абсцессы представляют собой полимикробную смесь аэробных и анаэробных бактерий. Стрептококки группы А и Streptococcus milleri группы (подгруппа зеленящих стрептококков) являются наиболее часто выделяемыми аэробами, извлекаемыми из культуры, тогда как Fusobacterium necrophorum является преобладающим анаэробом. 1,9,17 Общие микроорганизмы, связанные с перитонзиллярным абсцессом, перечислены в таблице 4 . 8–10,17 Начальная эмпирическая антибактериальная терапия должна включать противомикробные препараты, эффективные против стрептококков и оральных анаэробов. 12,13 Существует почти универсальная чувствительность стрептококков к пенициллину, и несколько исследований показывают клиническую эффективность внутривенного введения пенициллина только после адекватного дренирования абсцесса. 18 Однако растет беспокойство по поводу полимикробной природы перитонзиллярных абсцессов. Отчеты о посеве демонстрируют уровень резистентности к пенициллину более 50% среди патогенов, отличных от стрептококков, обнаруживаемых при перитонзиллярном абсцессе, что привело к рутинному использованию антибиотиков широкого спектра действия в качестве терапии первой линии. 12,13,18 Следует избегать макролидов вследствие устойчивости к Fusobacterium . 8 В таблице 5 перечислены рекомендуемые режимы противомикробной терапии. 9,13,19–21
Отчеты о посеве демонстрируют уровень резистентности к пенициллину более 50% среди патогенов, отличных от стрептококков, обнаруживаемых при перитонзиллярном абсцессе, что привело к рутинному использованию антибиотиков широкого спектра действия в качестве терапии первой линии. 12,13,18 Следует избегать макролидов вследствие устойчивости к Fusobacterium . 8 В таблице 5 перечислены рекомендуемые режимы противомикробной терапии. 9,13,19–21
| Aerobic bacteria |
| Corynebacterium |
| Group A streptococcus |
| Staphylococcus aureus |
| Streptococcus milleri group (S. intermedius, S. anginosus , S. constellatus) |
| Анаэробные бактерии |
| Bacteroides |
| Fusobacterium |
| Peptostreptococcus |
| Prevotella |
| Внутривенная терапия |
| Пенициллин G, 10 миллионов единиц каждые 6 часов плюс метронидазол (Флагил), 500 мг каждые 6 часов |
| Ампицилл30041 |
| Цефалоспорины третьего поколения (например, цефтриаксон, 1 г каждые 12 часов) плюс метронидазол, 500 мг каждые 6 часов ) |
| Если аллергия на пенициллин, то клиндамицин, 900 мг каждые 8 часов |
| Если вызывает беспокойство MRSA, то ванкомицин, 1 г каждые 12 часов плюс метронидазол, 500 мг каждые 6 часов | Пероральная терапия |
| Penicillin VK, 500 мг каждые 6 часов, плюс метронидазол, 500 мг каждые 6 часов |
| амоксициллин/клавиланат (AUGMENTIN), 875 мг каждые 12 часов |
| клиндамицин, от 300 до 450 мг каждые 8 часов |
| мг каждые 12 часов плюс метронидазол по 500 мг каждые 6 часов |
СТАЦИОНАРНЫЙ ПРОТИВ. АМБУЛАТОРНОЕ ЛЕЧЕНИЕ
Пациентов с перитонзиллярным абсцессом можно лечить амбулаторно, но в небольшом проценте случаев может потребоваться госпитализация. 22,23 Наиболее частыми причинами госпитализации являются обезвоживание, неспособность контролировать прием жидкости через рот, проблемы с дыхательными путями (целует миндалины) и неэффективность амбулаторного лечения. 13,15 Другие сопутствующие заболевания, требующие стационарного лечения, включают сахарный диабет, иммуносупрессивное заболевание, хроническое применение иммунодепрессантов (включая длительное применение кортикостероидов) или признаки сепсиса. 13,22,23 Частота осложнений выше у пациентов в возрасте 40 лет и старше по сравнению с более молодыми пациентами. 24,25 Пребывание в больнице в среднем от двух до четырех дней для всех пациентов. 13,19 Если принято решение об амбулаторном лечении, пациенты должны наблюдаться в течение нескольких часов после дренирования абсцесса, чтобы убедиться, что они переносят пероральные жидкости, антибиотики и обезболивающие препараты. Пациенты должны продолжать находиться под тщательным наблюдением, а последующее посещение запланировано в течение 24–36 часов.
13,22,23 Частота осложнений выше у пациентов в возрасте 40 лет и старше по сравнению с более молодыми пациентами. 24,25 Пребывание в больнице в среднем от двух до четырех дней для всех пациентов. 13,19 Если принято решение об амбулаторном лечении, пациенты должны наблюдаться в течение нескольких часов после дренирования абсцесса, чтобы убедиться, что они переносят пероральные жидкости, антибиотики и обезболивающие препараты. Пациенты должны продолжать находиться под тщательным наблюдением, а последующее посещение запланировано в течение 24–36 часов.
ДОПОЛНИТЕЛЬНАЯ ТЕРАПИЯ КОРТИКОСТЕРОИДАМИ
Острые симптомы перитонзиллярного абсцесса возникают в результате воспаления и отека мягкого неба. Хотя кортикостероиды использовались для лечения отека и воспаления при других отоларингологических заболеваниях, их использование в качестве части схемы лечения перитонзиллярного абсцесса широко не изучалось. В двух небольших исследованиях изучалось, ускорит ли добавление однократной дозы кортикостероидов, вводимых внутримышечно или внутривенно (метилпреднизолон, от 2 до 3 мг на кг до 250 мг, или дексаметазон, 10 мг). 15,26,27 Пациенты, получавшие кортикостероиды, сообщали об уменьшении боли и улучшении потребления жидкости через рот в течение 12–24 часов по сравнению с пациентами, не получавшими кортикостероиды. Эти различия исчезли через 48 часов. Эмпирическое использование кортикостероидов для лечения перитонзиллярного абсцесса, по-видимому, ускоряет выздоровление, что подтверждается более коротким пребыванием в больнице и более быстрым исчезновением боли. Однако необходимы дополнительные исследования, прежде чем рутинное использование кортикостероидов будет включено в протоколы лечения. 3,13,15,26,27
15,26,27 Пациенты, получавшие кортикостероиды, сообщали об уменьшении боли и улучшении потребления жидкости через рот в течение 12–24 часов по сравнению с пациентами, не получавшими кортикостероиды. Эти различия исчезли через 48 часов. Эмпирическое использование кортикостероидов для лечения перитонзиллярного абсцесса, по-видимому, ускоряет выздоровление, что подтверждается более коротким пребыванием в больнице и более быстрым исчезновением боли. Однако необходимы дополнительные исследования, прежде чем рутинное использование кортикостероидов будет включено в протоколы лечения. 3,13,15,26,27
ОСЛОЖНЕНИЯ
Перитонзиллярный абсцесс обычно впервые встречается в условиях первичной медико-санитарной помощи. Своевременное распознавание инфекции и начало терапии важны для предотвращения потенциально серьезных осложнений (Таблица 2) . 13 При отсутствии у врача опыта лечения перитонзиллярного абсцесса или возникновении осложнений или вопросов во время лечения следует обратиться к отоларингологу.
Эта статья обновляет предыдущие статьи на эту тему от Galioto 1 и Штайер. 28
Источники данных: Поиск в PubMed был завершен в Clinical Queries с использованием ключевых терминов перитонзиллярный абсцесс, тонзиллит, диагностика, лечение, ведение, микробиология, бактериология, использование стероидов при перитонзиллярном абсцессе, антибиотики для лечения абсцессы головы и шеи и осложнения перитонзиллярного абсцесса. Поиск включал метаанализы, рандомизированные контролируемые испытания, клинические испытания и систематические обзоры. Также поиск проводился в Агентстве медицинских исследований и отчетах о качестве доказательств, Essential Evidence Plus, рекомендациях Национального института здравоохранения и передового опыта, Американской академии отоларингологии — хирургии головы и шеи, UpToDate и DynaMed. Даты поиска: 2 ноября 2015 г. и 21 ноября 2016 г.
Паратонзиллярный абсцесс: Инструкции по уходу | Kaiser Permanente
Skip Navigation
Инструкции по уходу
Паратонзиллярный абсцесс — это скопление гноя, которое образуется в тканях вокруг одной или обеих миндалин. Это может произойти в результате острого фарингита или другой инфекции. Абсцесс может вызывать сильную боль и затруднять глотание.
Это может произойти в результате острого фарингита или другой инфекции. Абсцесс может вызывать сильную боль и затруднять глотание.
Вам понадобятся антибиотики. В некоторых случаях абсцесс дренируют через иглу или небольшой разрез.
Возможно, вы приняли успокоительное, чтобы расслабиться. Вы можете быть неустойчивы после седации. Действие лекарства может пройти через несколько часов. Общие побочные эффекты седации включают тошноту, рвоту и чувство сонливости или усталости.
Последующее наблюдение является ключевой частью вашего лечения и безопасности. Обязательно записывайтесь на все приемы и посещайте их, а если у вас возникнут проблемы, позвоните своему врачу. Также полезно знать результаты анализов и вести список лекарств, которые вы принимаете.
Как вы можете ухаживать за собой дома?
- Если врач дал вам успокоительное:
- В течение 24 часов не делайте ничего, что требует внимания к деталям.
 Это включает в себя выход на работу, принятие важных решений или подписание любых юридических документов. Для полного исчезновения действия лекарства требуется время.
Это включает в себя выход на работу, принятие важных решений или подписание любых юридических документов. Для полного исчезновения действия лекарства требуется время. - В целях безопасности не водите машину и не работайте с механизмами, которые могут быть опасны. Подождите, пока лекарство перестанет действовать, и вы сможете ясно мыслить и легко реагировать.
- В течение 24 часов не делайте ничего, что требует внимания к деталям.
- Принимайте антибиотики в соответствии с указаниями. Не прекращайте принимать их только потому, что вы чувствуете себя лучше. Вам необходимо пройти полный курс антибиотиков.
- Принимайте обезболивающие в соответствии с указаниями.
- Если врач прописал вам лекарство от боли, принимайте его в соответствии с предписаниями.
- Если вы не принимаете обезболивающее, отпускаемое по рецепту, узнайте у своего врача, можно ли вам принимать безрецептурное лекарство, такое как ацетаминофен (тайленол), ибупрофен (адвил, мотрин) или напроксен (алив).
 Прочтите и следуйте всем инструкциям на этикетке.
Прочтите и следуйте всем инструкциям на этикетке. - Не принимайте два или более обезболивающих препарата одновременно, если это не рекомендовано врачом. Многие обезболивающие содержат ацетаминофен, то есть тайленол. Слишком много ацетаминофена (тайленола) может быть вредным.
- Полощите горло теплой соленой водой один раз в час, чтобы уменьшить отек и облегчить дискомфорт. Используйте 1 чайную ложку соли, смешанную с 8 жидкими унциями теплой воды.
- Больше отдыхайте.
- Следуйте инструкциям своего врача, если ваш абсцесс был дренирован через иглу или небольшой разрез.
- Пока ваше горло очень болит, используйте жидкую пищу, такую как суп или напитки с высоким содержанием белка.
- Предотвратить распространение инфекции. Чаще мойте руки, не чихайте и не кашляйте на других, не делитесь зубными щетками, столовыми приборами и стаканами.
Когда следует звать на помощь?
Звоните по номеру 911 в любое время, когда вы считаете, что вам может понадобиться неотложная помощь.
