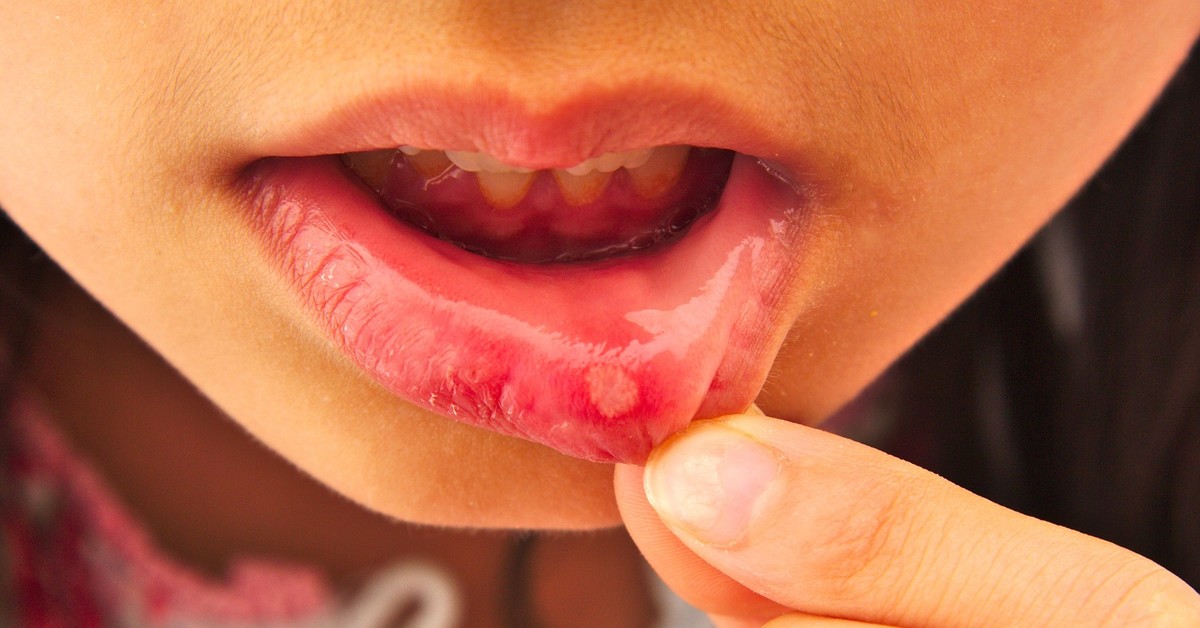
Ранки во рту: причины и лечение
Что это за проблема? Ранки во рту являются достаточно частой проблемой у современных людей. Почти каждый из нас сталкивался с этим недугом хотя бы раз в жизни. Причем эти неприятные прыщики могут возникать практически в любом месте ротовой полости: на щеках, языке, десне, нёбе.
Что с этим делать? Важно понимать, что даже такая мелочь является признаком патологических процессов и может привести к неприятным осложнениям (например, к стоматиту). Для подбора грамотной схемы лечения следует обратиться к врачу.
В этой статье:
- Причины возникновения ранок во рту
- Ранки во рту как признак афтозного стоматита
- Классификация стоматита
- Как вылечить ранки во рту
- Профилактика появления ранок во рту
Причины возникновения ранок во рту
Ранки во рту являются достаточно распространенным заболеванием и могут возникать у человека в любом возрасте. Методики лечения, как правило, универсальны как для ребенка, так и для взрослого человека. Этот достаточно распространенный недуг может вызывать болевые ощущения, затрудняя тем самым прием пищи. Полное выздоровление наступает при своевременной и точной постановке диагноза и правильном лечении. Почему во рту появляются ранки?
Этот достаточно распространенный недуг может вызывать болевые ощущения, затрудняя тем самым прием пищи. Полное выздоровление наступает при своевременной и точной постановке диагноза и правильном лечении. Почему во рту появляются ранки?
Причины возникновения ранок афтозного характера во рту человека бывают местного или общесоматического характера.
Местные причины возникновения афтозного стоматита
- Повреждения механического характера ротовой полости человека
Возникновение таких травм происходит при употреблении жесткой и твердой пищи. Встречаются ситуации, когда небольшая ранка на нёбе во рту приводит к развитию афтозного стоматита.
- Поражения термического характера ротовой полости человека
При употреблении горячей пищи или напитков можно получить ожоги слизистой, которые провоцируют появление ранок во рту.
Начать можно с изучения бесплатной подборки материалов, которую подготовили специалисты нашей клиники для спасения ваших зубов от разрушения:
- 7 критических ошибок, которые приводят к потере зубов Ценные рекомендации наших специалистов, о которых вы даже не догадывались
- 10 советов по выбору клиники Основные критерии, которые нужно обязательно соблюдать
- 3 симптома, которые указывают на проблемы с зубами и деснами Подробно рассказываем про симптомы и к каким проблем они приводят
- 5 последствий, которые могут возникнуть, если не лечить заболевания полости рта И о чем постоянно забывают сказать стоматологи
Не мечтайте, а действуйте: сохраните свои зубы здоровыми, порадуйте себя и окружающих привлекательной улыбкой! Успейте скачать подборку материалов бесплатно, скоро мы уберем ее из открытого доступа:
DOC 2,3 мб PDF 46,4 мб Уже скачали 12 381Общесоматические причины возникновения ранок в ротовой полости человека
- Наследственность
Предрасположенность к возникновению афтозного стоматита во рту может быть обусловлена генетической предрасположенностью. В этом случае существует риск не только единичного случая заболевания, но и переход его в хроническую форму.
В этом случае существует риск не только единичного случая заболевания, но и переход его в хроническую форму.
- Соматические заболевания
Афтозный стоматит в большинстве случаев развивается у людей, страдающих какими-либо побочными соматическими болезнями. Например, заболеваниями пищеварительной системы и желудочно-кишечного тракта.
- Слабый иммунитет
Из-за иммунитета, который еще не до конца сформирован, чаще всего от афтозного стоматита страдают дети. В отличие от взрослого человека стоматит у ребенка может протекать более тяжело. На фоне этого заболевания возможно повышение температуры и ухудшение общего самочувствия. Также афтозный стоматит может развиться на фоне простудных заболеваний, которые снижают иммунитет.
- Авитаминоз
При правильном питании человек получает необходимое количество полезных веществ, которые нужны для функционирования организма. Нехватка витамина С и В, а также дефицит селена, фолиевой кислоты, цинка и железа способствует развитию афтозного стоматита.
- Аллергия
Орехи, красные ягоды, цитрусовые фрукты, шоколад, продукты с содержанием глютена могут стать причиной аллергии и привести к развитию афтозных ранок во рту человека.
- Стресс
При стрессе организм направляет все ресурсы на разрешение проблемы. Такие ситуации часто приводят к упадку сил и снижению иммунитета. На этом фоне возможно появление ранок во рту, перерастающее в афтозный стоматит.
Ранки во рту как признак афтозного стоматита
Общее соматическое состояние как взрослого, так и ребенка может стать причиной появления ранок во рту. Также они способны возникнуть из-за роста патогенных микроорганизмов в ротовой полости. В основном ранки во рту являются симптомом афтозного стоматита.
Стоматитом называют поражение слизистой оболочки полости рта человека, возникающее из-за нехарактерной реакции иммунной системы на инородные раздражители. Стоматит классифицируют в зависимости от характера и причин появления: везикулярный, аллергический, герпетический, язвенный, но в большинстве случаев люди сталкиваются с афтозным стоматитом.
Прежде чем начинать мазать ранки во рту, надо разобраться в причинах их появления. Как отличить стоматит от простой ранки или прыщика? При стоматите, как правило, пациенты отмечают жжение, боль и раздражение слизистой оболочки ротовой полости.
Для вас подарок! В свободном доступе до 22.05
3 ошибки в уходе за зубами, которые портят всё
Из-за этих ошибок зубы начинают разрушаться на 12 лет раньше Чтобы получить файл, укажите e-mail: Введите телефон для доступа к файлу: Файл скачали 100 500 человекЯ подтверждаю согласие на обработку персональных данных
Общие симптомы стоматита схожи, отличия проявляются на разных стадиях развития заболевания.
- Первичное воспаление — белые высыпания (верхушка болячки бывает желтоватой) и красное основание у десны.
- Чувство жжения во рту (оральная дизестезия).
- Дискомфорт во время жевания или чистки зубов.
- Вторичные изменения — красные пятна, волдыри, со временем образуют язвочки (афты).
- Повышенная чувствительность (кровоточивость десны и отек).
- Налет на слизистой десен, языке или горле.
- Обильное выделение слюны.
При обнаружении следующих симптомов следует немедленно обратиться к врачу:
- Подъем температуры тела до 38 °C.
- Пузыри с жидкостью в ротовой полости более 10 мм.
- Воспаление глаз.
- Изменение вкусовых ощущений или потеря вкуса.
- Густые тягучие выделения из ранки.
Обычно легкие симптомы стоматита проходят через 4-14 дней, но при отсутствии лечения велик риск повторного возникновения заболевания. Также стоматит может перейти в хроническую форму, поэтому при обнаружении белых ранок во рту необходимо срочно обратиться к стоматологу.
Классификация стоматита
Выделяют несколько видов стоматита.
Травматический стоматит
Патология может возникнуть из-за повреждения слизистой оболочки зубным камнем, съемным зубным протезом, краем разрушенной коронки зуба, а также неправильно расположенными зубами. Сначала наблюдается воспаление десен, которое переходит в образование язв. При таких ранках во рту лечение основано на устранении травмирующего фактора.
Инфекционный стоматит
Различные виды инфекционных заболеваний также способствуют появлению стоматита. Он может возникнуть на фоне вирусной, бактериальной или грибковой инфекции. К симптомам можно отнести покраснение слизистой оболочки ротовой полости в том месте, где на ранку попали микробы. Ранки во рту у ребенка способствуют образованию трещин, а также кровоточивости десен.
Герпетический стоматит
Вирус простого герпеса первого типа может привести к развитию герпетического стоматита. Сначала появляется воспаление в виде пятна, затем оно принимает форму пузырька с мутным или прозрачным содержимым. На следующей стадии происходит возникновение болезненной язвы, которая впоследствии становится афтой. Афта выглядит как белесоватое образование, которое имеет покраснение по краям. Потом афта вновь переходит в пятно и наступает этап заживления.
На следующей стадии происходит возникновение болезненной язвы, которая впоследствии становится афтой. Афта выглядит как белесоватое образование, которое имеет покраснение по краям. Потом афта вновь переходит в пятно и наступает этап заживления.
Везикулярный стоматит
Везикулярным стоматитом называют острую форму заболевания инфекционного характера, которую вызывает везиловирус. При везикулярном стоматите на слизистой оболочке ротовой полости появляются пузырьки, наполненные жидкостью и имеющие красный контур. Они расположены на деснах, губах, языке и внутренней поверхности щек. Везикулы чувствительны, и прием пищи связан с болевым симптомом.
Инкубационный период везикулярного стоматита составляет от 2 до 6 дней, после чего у пациента появляются такие симптомы, как головная боль, дискомфорт при движениях глаз, общая мышечная слабость, озноб, насморк, боль в горле и повышение температуры тела. Также врач отмечает у пациентов в некоторых случаях увеличение шейных лимфоузлов.
Язвенно-некротический стоматит Венсана
К основному симптому язвенно-некротического стоматита Венсана можно отнести появление ранок во рту и язвочек на десневых сосочках, покрытых беловатым налетом. Начало заболевания характеризуется повышением температуры, ломотой в суставах, головной болью и общей слабостью. У больных кровоточат десны, усиливается выделение слюны. Во рту возникает ощущение жжения и сухости, также появляется неприятный, гнилостный запах изо рта.
Прием пищи и чистка зубов практически невозможны, так как болевой синдром усиливается при малейшем прикосновении. Регионарные лимфатические узлы становятся болезненными и увеличенными в размерах.
Аллергический стоматит
При аллергическом стоматите происходит покраснение и отек десен. Пузырно-эрозивная форма характеризуется появлением эрозии, имеющей беловатый налет, и крупного пузыря на слизистой оболочке твердого неба, который впоследствии разрывается. Возникновение такого вида стоматита происходит из-за аллергической реакции на лекарственные препараты. Самая тяжелая форма при аллергическом стоматите – язвенно-некротическая. При такой форме заболевания сначала появляются язвы, потом происходит отмирание тканей и образование рубцов на поверхности слизистой.
Самая тяжелая форма при аллергическом стоматите – язвенно-некротическая. При такой форме заболевания сначала появляются язвы, потом происходит отмирание тканей и образование рубцов на поверхности слизистой.
Хронический рецидивирующий афтозный стоматит
Выделяют три формы:
- Фибринозная (афта Микулича). Такой формой чаще всего заболевают девочки и женщины в возрасте от 10-30 лет. В ротовой полости происходит образование болезненных одиночных или множественных изъязвлений (афт). Их количество может составлять от 1 до 100, в большинстве случаев — 1-6. Процесс заживления длится от 7 до 14 дней, при этом видимого рубцевания не происходит.
- Некротический периаденит (афта Сеттона). Начало болезни характеризуется формированием глубоких язв. Их размер – от 1 см до значительного поражения участков слизистой оболочки. При заживлении на их месте образуется деформирующий рубец. Заболевание протекает волнообразно на протяжении длительного периода. Количество язв может быть от 2 до 10.
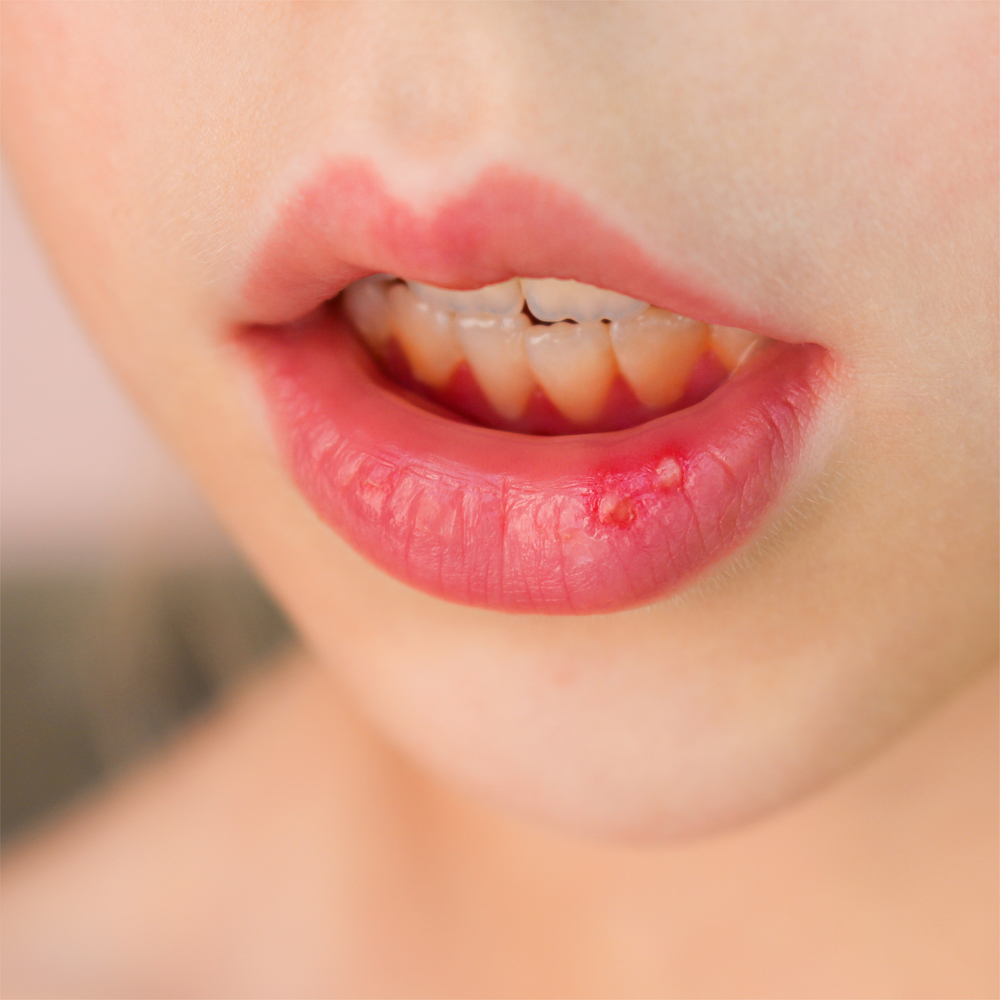
- Герпетиформный афтозный стоматит. При этой форме появляются множественные мелкие неглубокие резко болезненные афты. Это заболевание проходит с кратковременными ремиссиями в течение 1-3 лет и частыми рецидивами. Начало заболевания характеризуется появлением небольших эрозий (размером 1-2 мм). Впоследствии они увеличиваются в размерах и сливаются в большие эрозивные поверхности. Афты могут поражать любые участки ротовой полости.
Как вылечить ранки во рту
Как правило, ранки во рту проходят сами по себе в течение 7-10 дней после начала заболевания. Для того чтобы не допустить рецидива, необходимо своевременно принять меры для их лечения.
При острой форме такого заболевания, как стоматит, происходит внезапное появление ранок во рту различного размера. При отсутствии своевременного лечения стоматит может перейти в хроническую форму.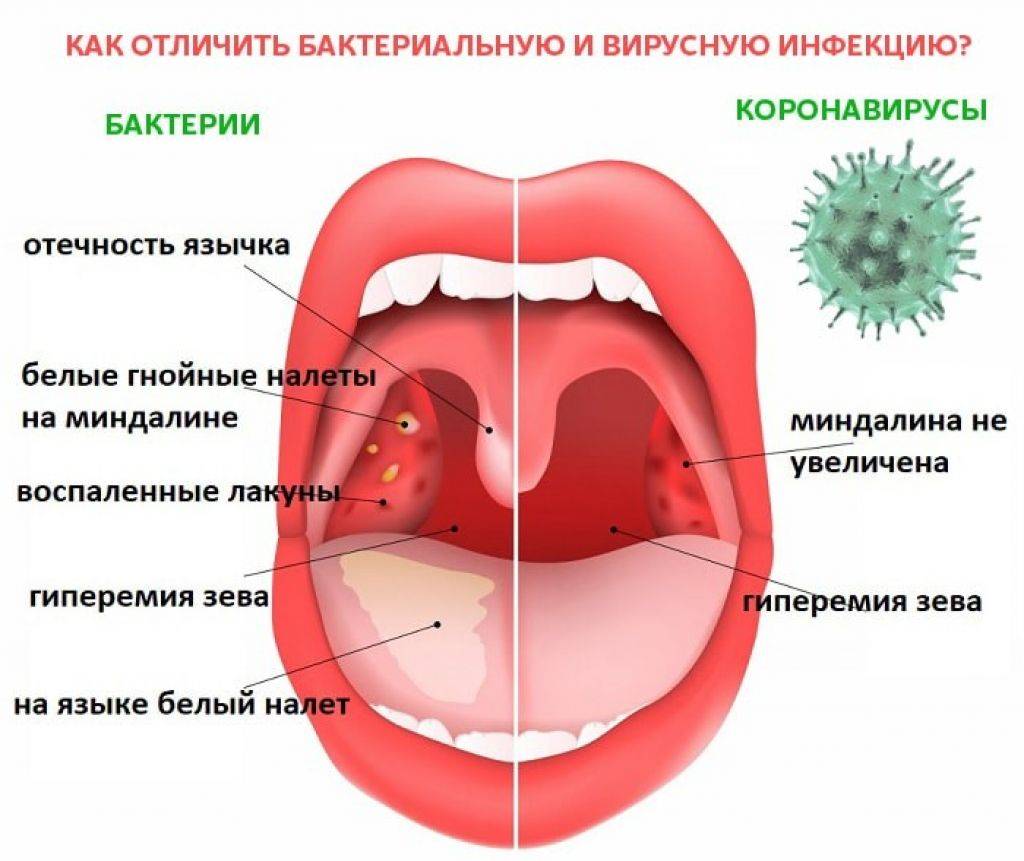 В этом случае появление ранок на нёбе во рту будет носить периодический характер и происходить время от времени, доставляя человеку неудобства на протяжении всей жизни. Давайте разберемся, чем лечить ранки во рту и какие меры принять для профилактики возникновения рецидива.
В этом случае появление ранок на нёбе во рту будет носить периодический характер и происходить время от времени, доставляя человеку неудобства на протяжении всей жизни. Давайте разберемся, чем лечить ранки во рту и какие меры принять для профилактики возникновения рецидива.
Для исключения повторяющихся случаев стоматита стоматологи рекомендуют проводить следующее лечение:
Местная терапия
Она состоит в обработке ранок на слизистой ротовой полости различными средствами антисептического действия. Врач может прописать от ранок во рту мазь, а также гель или спрей. В программе лечения врач дополнительно назначает пациенту ежедневные полоскания фурацилином, хлоргексидином, мирамистином и т. д.
Общая терапия
Представляет собой комплекс мер, направленных на излечение стоматита и общее укрепление иммунной системы организма. Для этого врач прописывает больному витаминные курсы и иммуномодулирующие препараты. В зависимости от причин возникновения афтозного стоматита и динамики заболевания для лечения могут использоваться антибиотики, стероиды, противовирусные или антигистаминные препараты.
Профилактика появления ранок во рту
Для профилактики стоматита и других заболеваний полости рта стоматологи рекомендуют проводить профессиональную чистку зубов минимум один раз в год. Если появление белых ранок во рту является результатом плохой гигиены, то следует уделить этому вопросу должное внимание и посетить стоматолога для консультации, касающейся правильной гигиены полости рта.
Если же афты являются симптомом инфекционного заболевания, необходимо принять меры, чтобы возбудитель болезни не попал в организм. Рассмотрим, чем обрабатывать ранки во рту, и поговорим о комплексе мероприятий для поддержания иммунной системы.
Что следует делать, если вы обнаружили ранки во рту:
Уделять больше внимания гигиене ротовой полости
Тщательная гигиена полости рта, в целях профилактики стоматита, включает в себя ежедневную чистку зубов и десен не менее двух раз в день, а также полоскание слизистой ротовой полости растворами антисептиков или целебных трав.
Сбалансированное питание
Изменение режима питания и рациона поможет снизить риск появления афт во рту. Включение в ежедневное меню фруктов и овощей насытит организм человека нужными микроэлементами и витаминами и снизит вероятность возникновения аллергических реакций.
Прием витаминных комплексов
В случае, когда для восполнения недостатка витаминов сбалансированного и насыщенного полезными микроэлементами питания не хватает, доктор может назначить витаминные комплексы для профилактики стоматита. Их необходимо принимать строго в той дозировке, которую прописал лечащий врач. Продолжительность лечения и дозировка подбираются индивидуально после изучения результатов анализов.
Прием иммуномодулирующих средств
В настоящее время существует большой ассортимент препаратов, стимулирующих иммунитет. Они могут быть произведены лабораторным путем или быть растительного происхождения. Подбор иммуномодуляторов для профилактики стоматита осуществляется лечащим врачом индивидуально для каждого человека.
Для избежания рецидивов афтозного стоматита в будущем следует уделить внимание своевременному лечению и проводить профилактику этого заболевания. При первых же симптомах и признаках заболеваний ротовой полости надо как можно быстрее обратиться к стоматологу. Прислушивайтесь к сигналам, которые подает ваш организм, и относитесь внимательно к своему здоровью.
Лечение ранок во рту должно производиться только после назначений врача. Не рекомендуется заниматься самостоятельным подбором лекарств и следовать советам знакомых при обнаружении поражения слизистой оболочки. Причина его появления может быть выяснена только после определенной диагностики. Подбор медикаментов для лечения стоматита проводит лечащий врач после визуального осмотра ротовой полости. Выбор тактики лечения индивидуален для каждого человека и осуществляется на основании поставленного диагноза.
Материал основан на исследованиях:
- Мауро Фрадеани / Д. Бардуччи. Ортопедическое лечение. Системный подход к эстетической, биологической и функциональной интеграции реставраций (том 2)
- Мауро Фрадеани.
 Анализ эстетики. Систематизированный подход к ортопедическому лечению (том 1)
Анализ эстетики. Систематизированный подход к ортопедическому лечению (том 1) - Ральф Беллиззи/ Роберт Лушин. Клинический атлас эндодонтической хирургии
3.1. Рецидивирующие (малые) афты (к 12.00)
Этиология не выяснена. Известны вирусная, инфекционно-аллергичес-кая, аутоиммунная, трофоневротическая теории.
Клинические особенности: афты Микулича — одно из самых частых заболеваний, составляющее 5 % от всех заболеваний СОПР. Среди взрослых болеют чаще женщины. Течение заболевания — хроническое с разной частотой рецидивов. При рецидивах может незначительно нарушаться общее состояние (субфебрильная температура), возможен регионарный лимфаденит. Элементов поражения обычно мало (1–5 шт.).
Локализация в полости рта: переходная складка, боковые поверхности языка, уздечка языка, слизистая оболочка губ и щек.
Динамика
элемента:
процесс начинается с появления резко
ограниченного гиперемированного пятна,
овальной или округлой формы, которое
через 8–16 ч эрозируется и покрывается
фибринозным налетом. Спустя 2–4 дня
некротические массы отторгаются, а еще
через 2–3 дня афта разрешается. Несколько
дней на ее месте держится застойная
гиперемия.
Спустя 2–4 дня
некротические массы отторгаются, а еще
через 2–3 дня афта разрешается. Несколько
дней на ее месте держится застойная
гиперемия.
Типичный элемент на СОПР: афта (1–3 шт.) округлой или овальной формы, размером до 1см, располагается на фоне гиперемированного пятна (ободок гиперемии), мягкая на ощупь, болезненная, покрыта не снимающимся фибринозным серовато-белым налетом, при насильственном удалении которого эрозивная поверхность начинает кровоточить.
Дифференциальная диагностика:
герпетический гингивостоматит;
многоформная эритема;
травматические изъязвления;
вторичный сифилис;
острый некротический язвенный гингивит.
3.2. Рецидивирующий слизисто-некротический периаденит (к 12.01)
Клинические
особенности:
имеет сходное с афтами Микулича
клиническое течение, но протекает со
значительным нарушением общего состояния
(температура тела повышается до 38–39С). Афты рубцуются медленно в течение 1–2
месяцев. Практически у всех больных
выявляются заболевания ЖКТ.
Афты рубцуются медленно в течение 1–2
месяцев. Практически у всех больных
выявляются заболевания ЖКТ.
Локализация в полости рта: элементы поражения возникают на неороговевающей слизистой оболочке, особенно часто на мягком нёбе, миндалинах, слизистой оболочке губ и щек, языке.
Динамика элемента поражения: на СОПР появляются 1–2 гиперемированных пятна, которые через 1–3 ч приподнимаются над окружающей слизистой оболочкой, уплотняются, через 1–2 дня изъязвляются и покрываются фибринозным налетом. Заживают долго, разрешаются образованием рубцов.
Типичный элемент: глубокая кратерообразная язва до 2-х см в диаметре, округлой или неправильной формы, с венчиком гиперемии вокруг, края приподняты, уплотнены, при пальпации в основании незначительный воспалительный инфильтрат. Поверхность покрыта серым фибринозным налетом. Язва болезненная.
Дополнительные методы исследования:
Дифференциальная диагностика:
3.
 3. Герпетиформный стоматит (к 12.02)
3. Герпетиформный стоматит (к 12.02) Этиология не выяснена.
Клинические особенности: заболевание встречается достаточно редко, главным образом, у женщин в возрасте до 30 лет. Общее состояние не страдает. Периодичность рецидивов различна, а процесс заживления завершается обычно в течение 7–10 дней.
Локализация: поражению может быть подвержен любой участок, но чаще локализуется на вентральной поверхности языка, дне полости рта и переходных складках.
Динамика элемента: возникает множество мелких эрозий (до 100 шт.) без ярко выраженных границ, могут сливаться, образуя большие неглубокие изъязвленные участки. Разрешаются быстро и без рубцевания.
Типичный
элемент:
множество мелких эрозий (1–3 мм) с
нечеткими границами, покрыты серым
налетом, мягкие, болезненные при
пальпации, склонны к слиянию в большие
участки.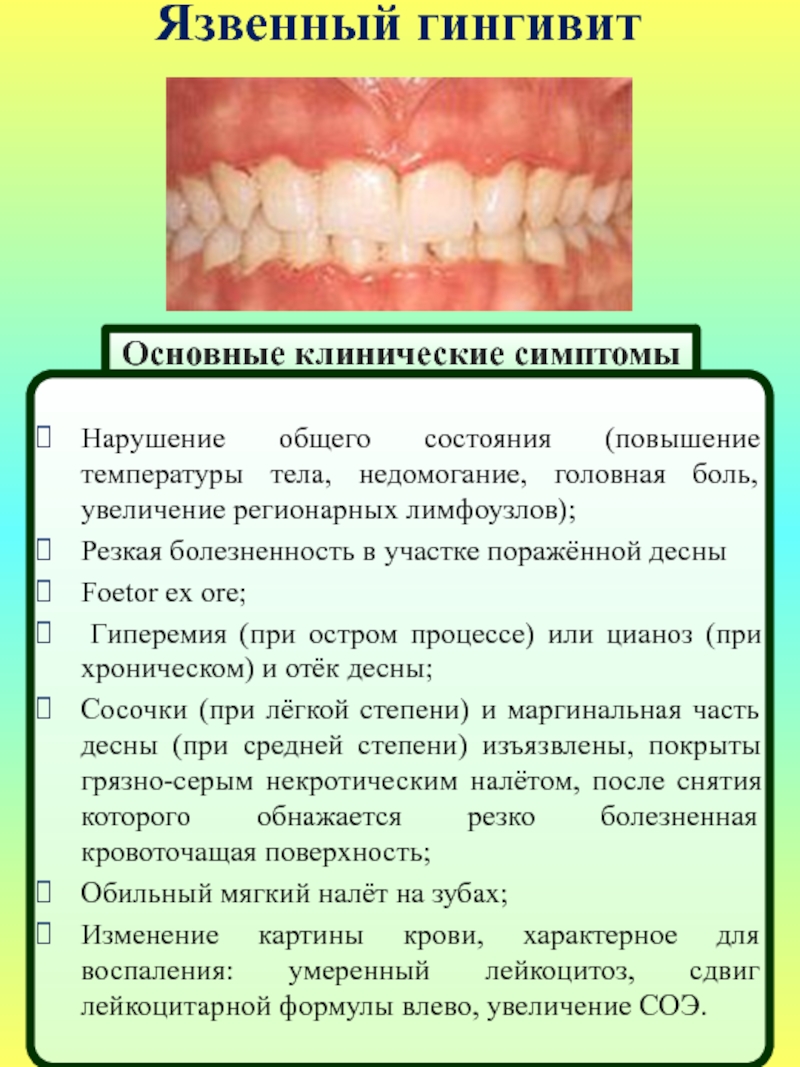
Дифференциальная диагностика:
Туберкулезный шейный лимфаденит | Справочная статья по радиологии
Последняя редакция Далии Ибрагим ◉ 21 апреля 2023 г.
Редактировать статью
также известный как золотуха и королевское зло , по-прежнему наблюдается в эндемичных районах и в промышленно развитых странах, особенно среди людей с ослабленным иммунитетом.
Туберкулезный шейный лимфаденит является наиболее частым проявлением внелегочного туберкулеза и очень частой причиной периферического лимфаденита в развивающихся странах. Кроме того, в промышленно развитых странах наблюдается возрождение числа лиц, употребляющих наркотики внутривенно (IVDU), и населения с ослабленным иммунитетом, особенно из-за ВИЧ 9.0023 2,3 .
Чаще всего болеют дети и молодые взрослые (11-30 лет), возможна незначительная предрасположенность женщин 2 .
Представление, как правило, с одним или несколькими образованиями шейки матки. Узлы могут быть твердыми или флюктуирующими, но в отличие от гнойного бактериального лимфаденита они, как правило, не особенно болезненны и имеют лишь ограниченные воспалительные изменения в коже над ними 4,5 . Если не диагностировать или не лечить, в конечном итоге могут возникнуть спонтанные выделения.
Шейные узлы являются наиболее часто поражаемыми узлами при туберкулезном лимфадените, что составляет примерно 63% случаев, за ними следуют медиастинальные (27%) и подмышечные узлы (8%) 3 .
В пределах шеи определенные группы лимфатических узлов поражаются чаще, чем другие, с преобладанием узлов в заднем треугольнике (51%) и глубоких верхних шейных (48%). В большинстве случаев лимфаденит бывает односторонним 3 .
Пораженные лимфатические узлы демонстрируют центральное казеозное образование, характерное для микобактериальных инфекций, которое проявляется в виде кремово-белых областей 3 . Считается, что лимфаденит, скорее всего, представляет собой постпервичную реактивацию Mycobacterium tuberculosis , ранее распространявшихся гематогенным путем при первичной инфекции. Mycobacterium avium intracellulare составляет 10% случаев, в отличие от туберкулеза, имеет тенденцию быть односторонним и обычно наблюдается без какой-либо инфекции грудной клетки.
Считается, что лимфаденит, скорее всего, представляет собой постпервичную реактивацию Mycobacterium tuberculosis , ранее распространявшихся гематогенным путем при первичной инфекции. Mycobacterium avium intracellulare составляет 10% случаев, в отличие от туберкулеза, имеет тенденцию быть односторонним и обычно наблюдается без какой-либо инфекции грудной клетки.
Только визуализация часто не может категорически отличить туберкулезный лимфаденит от других причин шейной лимфаденопатии и некротической/кистозной лимфаденопатии. Поэтому важно интерпретировать результаты визуализации, зная демографические данные пациента. Интересно, что менее чем у 50% пациентов с туберкулезным шейным лимфаденитом обнаруживаются аномалии на рентгенограммах органов грудной клетки.0023 2 .
Ультразвуковое исследование
Ультразвуковое исследование является превосходным исследованием первой линии, поскольку оно не только способно оценить шейную лимфаденопатию, но также позволяет провести цитологическое исследование тонкоигольной аспирационной аспирации под контролем. Комбинация визуализации в оттенках серого и FNAC с чувствительностью 92% и специфичностью 97% при различении доброкачественных и злокачественных узловых заболеваний 1 .
Комбинация визуализации в оттенках серого и FNAC с чувствительностью 92% и специфичностью 97% при различении доброкачественных и злокачественных узловых заболеваний 1 .
Признаки шкалы серого, которые предполагают диагноз туберкулезного лимфаденита выше злокачественного новообразования (основной дифференциальный диагноз – см. ниже), включают:
- узловой коврик
- отек окружающих мягких тканей (менее выраженный, чем можно было бы ожидать, учитывая размер коллекций)
Допплеровское исследование особенно полезно для дифференциальной диагностики туберкулезной инфекции и некротического метастатического заболевания 1 . Реактивные узлы (в том числе при туберкулезном лимфадените) демонстрируют выраженную васкуляризацию, но в основном ограничены воротами, тогда как злокачественные узлы демонстрируют более периферическую/капсулярную васкуляризацию (см. УЗ-признаки, полезные для различения реактивных и злокачественных лимфатических узлов).
КТ/МРТ
КТ проявления туберкулезного лимфаденита варьируют в зависимости от степени казеоза в узле. Узлы могут первоначально казаться просто увеличенными, часто с ослаблением, подобным мышце. В конце концов развивается центральное казеозное поражение, и узлы становятся центрально низкой плотности и, в конечном итоге, откровенно кистозными. Они, как правило, слипаются с незначительными окружающими воспалительными изменениями 5 .
Лечение заключается в длительных курсах мультиагентных антимикобактериальных препаратов и в некоторых случаях (после многих месяцев медикаментозного лечения) хирургическом удалении остаточных узловых образований 6 .
Следует избегать чрескожного дренирования до начала лечения, так как это может привести к образованию свищей.
Важно отметить, что во время терапии могут увеличиваться новые или существующие шейные узлы. Это не следует путать с неэффективностью медикаментозного лечения, и такое увеличение часто носит временный характер 6 .
Это состояние было известно под несколькими красочными именами:
- scrofula происходит от латинского слова «выводок» 7
- королевское зло (в Средние века): считалось, что «королевское прикосновение», т.е. прикосновение государя Англии или Франции, могло вылечить болезнь — маловероятно, что это было так
Лимфатические узлы с низкой плотностью обычно обнаруживаются при:
- некротических метастазах
- карцинома носоглотки: распространенный дифференциал в азиатских популяциях 1
- другие плоскоклеточные карциномы головы и шеи
- папиллярный рак щитовидной железы
- лимфома: лишь изредка имеют центральную низкую плотность, обычно после лечения
- другие инфекции
- грибковая инфекция
- пиогенная инфекция
- инфекционный мононуклеоз
Статьи по теме: Инфекции
Рекламные статьи (реклама)
Болезнь Кикучи: дифференциация от туберкулезного лимфаденита на основе признаков узлового некроза на КТ
Исследовательская статья Голова и шея
S. Lee, J.H. Ю и С.В. Lee
Lee, J.H. Ю и С.В. Lee
Американский журнал нейрорадиологии, январь 2012 г., 33 (1) 135–140; DOI.
Реферат
ПРЕДПОСЫЛКИ И НАЗНАЧЕНИЕ: KD, также известный как гистиоцитарный некротизирующий лимфаденит, часто имитируется TL, особенно когда KD сопровождается грубым некрозом на CT. Мы проанализировали паттерны узлового некроза на КТ у пациентов с KD и TL, чтобы определить прогностические признаки, которые отличают эти 2 состояния.
МАТЕРИАЛЫ И МЕТОДЫ: В исследование были включены 24 пациента с БК (14 женщин, 10 мужчин, средний возраст 25,1 года) и 45 пациентов с ТЛ (36 женщин, 9 мужчин, средний возраст 39,9 года), у которых на КТ был обнаружен узловой некроз. Протяженность, количество, расположение и границы узлового некроза; наличие перинодальной инфильтрации; и узловая кальцификация были проанализированы. Были получены два индекса затухания для узлового некроза: CTN и CTN/M. Были сопоставлены признаки КТ двух заболеваний, и был проведен многофакторный логистический регрессионный анализ для определения прогностических признаков, которые помогли бы дифференцировать KD от TL.
РЕЗУЛЬТАТЫ: Легкая или умеренная степень некроза узлов ( P = .000), множественные очаги некроза ( P = .002), нечеткие края очагов некроза ( P = .000), CTN >44,5 ( P = 0,000), CTN/M >0,7 ( P = 0,000) и отсутствие узловой кальцификации ( P = 0,012) были связаны с KD. Многофакторный логистический регрессионный анализ показал, что нечеткие границы очагов некроза являются независимыми предикторами с точностью 80%.
ВЫВОДЫ: Наличие нечетких краев некротических очагов было независимым предиктором при дифференциации КД от ТЛ с высокой диагностической точностью.
СОКРАЩЕНИЯ:
- CTN
- КТ затухание узлового некроза
- CTN/M
- КТ отношение затухания некротизированной части лимфатического узла к прилегающей мышце
- F NAB
- тонкоигольная аспирационная биопсия
- KD
- Болезнь Кикучи
- ROC
- Анализ рабочих характеристик приемника
- TL
- Туберкулезный лимфаденит
- США
- УЗИ
KD, также известный как гистиоцитарно-некротический лимфаденит , является редкой самокупирующейся причиной шейной лимфаденопатии, поражающей преимущественно женщин Юго-Восточной Азии. моложе 30 лет. KD гистопатологически характеризуется корковым и паракортикальным некрозом с лимфоретикулярной инфильтрацией и отсутствием гранулоцитарной инфильтрации. 1,2 Заболевание следует отличать от множества других заболеваний, включая TL, лимфому и другие доброкачественные и/или злокачественные аденопатии, по клинической картине и лабораторным методам. 3
моложе 30 лет. KD гистопатологически характеризуется корковым и паракортикальным некрозом с лимфоретикулярной инфильтрацией и отсутствием гранулоцитарной инфильтрации. 1,2 Заболевание следует отличать от множества других заболеваний, включая TL, лимфому и другие доброкачественные и/или злокачественные аденопатии, по клинической картине и лабораторным методам. 3
TL часто имитирует KD, особенно когда KD сопровождается узловым некрозом на КТ. Более того, TL распространен в Юго-Восточной Азии. 4 Однако, в отличие от БК, пациентам с ТЛ всегда требуется противотуберкулезная химиотерапия, а иногда и хирургическое иссечение. 5 Поэтому важно различать KD и TL для обеспечения надлежащего лечения. 6
FNAB считается диагностическим инструментом для KD и TL, но FNAB может быть не лучшим решением для дифференциации этих заболеваний. Сообщалось, что диагностическая точность FNAB для KD составляет примерно 50%, возможно, из-за цитологических особенностей, перекрывающих таковые для TL. 7 Таким образом, для выявления и характеристики этих двух типов некротизирующего лимфаденита особое внимание уделяется методам визуализации, таким как УЗИ и КТ. Хотя КТ представляет радиационную опасность, она превосходит УЗИ, поскольку является объективной и независимой от навыков оператора при определении узлового некроза. Кроме того, это также может помочь определить точную степень лимфаденита.
7 Таким образом, для выявления и характеристики этих двух типов некротизирующего лимфаденита особое внимание уделяется методам визуализации, таким как УЗИ и КТ. Хотя КТ представляет радиационную опасность, она превосходит УЗИ, поскольку является объективной и независимой от навыков оператора при определении узлового некроза. Кроме того, это также может помочь определить точную степень лимфаденита.
О результатах КТ для каждого заболевания сообщалось ранее. 1,8–12 Наиболее частые КТ-признаки БК включают гомогенное усиление с узловым некрозом или без него и перинодальную инфильтрацию на КТ, в то время как типичные КТ-признаки ТЛ включают центральный слабозатухающий некроз с усилением периферического края с кальцинозом или без него. . Тем не менее, дифференциация этих заболеваний в повседневной практике остается сложной, поскольку они имеют перекрывающиеся результаты КТ. Целью нашего исследования было количественно и качественно проанализировать КТ-признаки узлового некроза в гистологически подтвержденных случаях КД и ТЛ, а также определить прогностические признаки, которые могли бы позволить дифференцировать КД от ТЛ.
Материалы и методы
Исследуемая популяция
Это ретроспективное исследование было одобрено нашим институциональным наблюдательным советом, и требование информированного согласия было отменено. Компьютеризированный поиск медицинских записей в нашем учреждении с января 2005 г. по март 2010 г. выявил 38 пациентов с БК и 62 пациента с ТЛ, гистопатологически подтвержденных эксцизионной биопсией. Для создания исследовательской группы подходящих случаев для сравнения картины узлового некроза на КТ между двумя заболеваниями мы использовали следующие критерии включения: 1) патологический диагноз KD и TL шейных лимфатических узлов, 2) доступная КТ шеи с контрастным усилением изображение и 3) наличие узлового некроза в наиболее крупных лимфатических узлах, анализируемых на КТ. «Узловой некроз» на КТ определяли как очаговые участки с низким затуханием. 13
Из 100 пациентов с заболеваниями были исключены 10 с KD и 17 с TL, в том числе те, кто не подвергался КТ шеи, и те, чье заболевание не затрагивало шейные лимфатические узлы. Кроме того, 4 пациента с БК были исключены, потому что у них не было выявлено узлового некроза на КТ на основе самого большого лимфатического узла.
Кроме того, 4 пациента с БК были исключены, потому что у них не было выявлено узлового некроза на КТ на основе самого большого лимфатического узла.
Наконец, 24 пациента с диагнозом БК (14 женщин, 10 мужчин; средний возраст 25,1 ± 12,03 года) и 45 пациентов с диагнозом ТЛ (36 женщин, 9Мужчины; средний возраст, 39,9 ± 15,51), показывающие узловой некроз на КТ, были включены в наше исследование (рис. 1).
Рис. 1.КД у 8-летней девочки. Поперечное КТ-изображение показывает лимфатический узел ( стрелка ), содержащий множественные очаги некроза в периферической части узла. Некротические очаги имеют нечеткие края, а степень узлового некроза составляет <30% (легкая степень) лимфатического узла. Видно облитерацию жировой ткани, окружающей узел ( наконечник стрелки 9).0046). CTN и CTN/M были рассчитаны как 79 HU и 1,0 соответственно.
Средние временные интервалы между КТ шеи и эксцизионной биопсией у пациентов с БК и ТЛ составили 8,2 дня и 7,4 дня соответственно.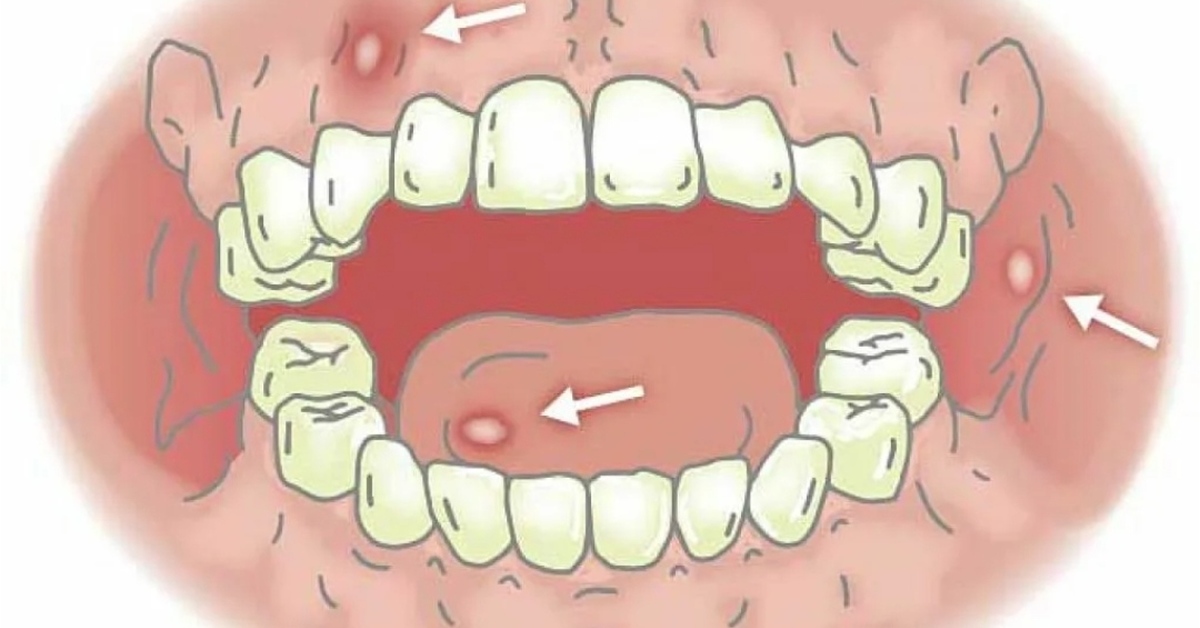
Уровень II был наиболее часто анализируемым участком при БК, идентифицированным у 16 (66,7%) из 24 пациентов с БК, за которым следовал уровень V у 4 (16,6%), в соответствии с классификацией узлов на основе изображений, представленной Som et al. . 14 Наиболее проанализированные лимфатические узлы в TL были на уровнях II (20/45, 44,4%) и V (16/45, 35,6%).
Средние максимальные диаметры анализируемых лимфатических узлов KD и TL составили 2,0 и 2,5 см соответственно. Характеристики исследуемой популяции представлены в таблице 1.
Таблица 1:Характеристики исследуемой популяции a
Протокол изображения
КТ шеи (сканер Somatom 16CT или 64CT; Siemens Medical Systems, Malvern, Pennsylvania) выполняли в аксиальных плоскостях от основания черепа до верхнего средостения. Срезы были толщиной 3 мм и были смежными. Изображения были получены после внутривенного введения 80 мл неионогенного контрастного вещества (Ультравист [иопромид]; Schering, Берлин, Германия) в зависимости от веса пациента с 40-секундной задержкой перед началом сканирования.
Оценка визуализации
Качественный анализ.
Два рентгенолога (S.L. и J.H.Y.), которые не знали о патологических результатах, просмотрели КТ-изображения, и 2 наблюдателя достигли консенсуса. Были проанализированы наиболее крупные пораженные лимфатические узлы с узловым некрозом на КТ, которые максимально соответствовали месту биопсии. Паттерны узлового некроза оценивали на основе степени, количества, местоположения и краев. Также оценивали наличие перинодальной инфильтрации и узловой кальцификации.
Распространенность очагов некроза была разделена на 3 группы: легкая (<30% пораженного лимфатического узла), умеренная (30–70%) и тяжелая (>70%). По количеству очагов некроза делили на единичные и множественные (>2 очагов некроза). Расположение некротических очагов классифицировали как центральную или периферическую (эксцентрическую или рассеянную) часть в пределах узла. Края некротических очагов классифицировались как нечеткие, относительно четко очерченные или хорошо очерченные. Перинодальная инфильтрация считалась имеющейся, если соседняя жировая плоскость была затемнена. Наличие (отсутствие) кальцификации в узле также оценивалось и кодировалось как бинарная переменная.
Перинодальная инфильтрация считалась имеющейся, если соседняя жировая плоскость была затемнена. Наличие (отсутствие) кальцификации в узле также оценивалось и кодировалось как бинарная переменная.
Количественный анализ.
CTN/M измеряли в единицах Хаунсфилда с использованием вручную определяемых круглых или овальных интересующих областей (примерно 5 мм 2 ) на постконтрастных КТ-изображениях. По крайней мере, 3 интересующие области были помещены на некротическую часть, за исключением прикорневых сосудов и паренхимы лимфатического узла и прилегающих мышц, таких как грудино-ключично-сосцевидная и трапециевидная мышцы, без артефактов затвердевания пучка. Затем значения интересующей области усреднялись.
Затем были получены два индекса затухания для узлового некроза, CTN и CTN/M.
Статистический анализ
Для оценки различий в демографических характеристиках между KD и TL мы использовали тест Манна-Уитни U и тест χ 2 . Тест χ 2 использовался для сравнения категориальных переменных, включая протяженность, количество, расположение и границы некротических очагов; перинодальная инфильтрация; и узловая кальцификация. Мы использовали Манн-Уитни U тест для сравнения CTN и CTN/M в KD и TL.
Тест χ 2 использовался для сравнения категориальных переменных, включая протяженность, количество, расположение и границы некротических очагов; перинодальная инфильтрация; и узловая кальцификация. Мы использовали Манн-Уитни U тест для сравнения CTN и CTN/M в KD и TL.
ROC использовали для определения оптимальных пороговых значений для CTN и CTN/M, чтобы дифференцировать KD от TL. Площадь под ROC-кривой обеспечивает измерение общей эффективности индексов затухания для узлового некроза в качестве эффективных индикаторов для различения двух заболеваний. Оптимальные пороговые значения определялись как значения, при которых сумма чувствительности и специфичности была максимальной.
Многофакторный анализ был выполнен с использованием метода множественной логистической регрессии. В модели используется обратное пошаговое исключение, при этом переменные исключаются на 9-м шаге.0045 P < 0,1, чтобы определить, были ли эти данные КТ полезными независимо друг от друга для различения КД и ТБ.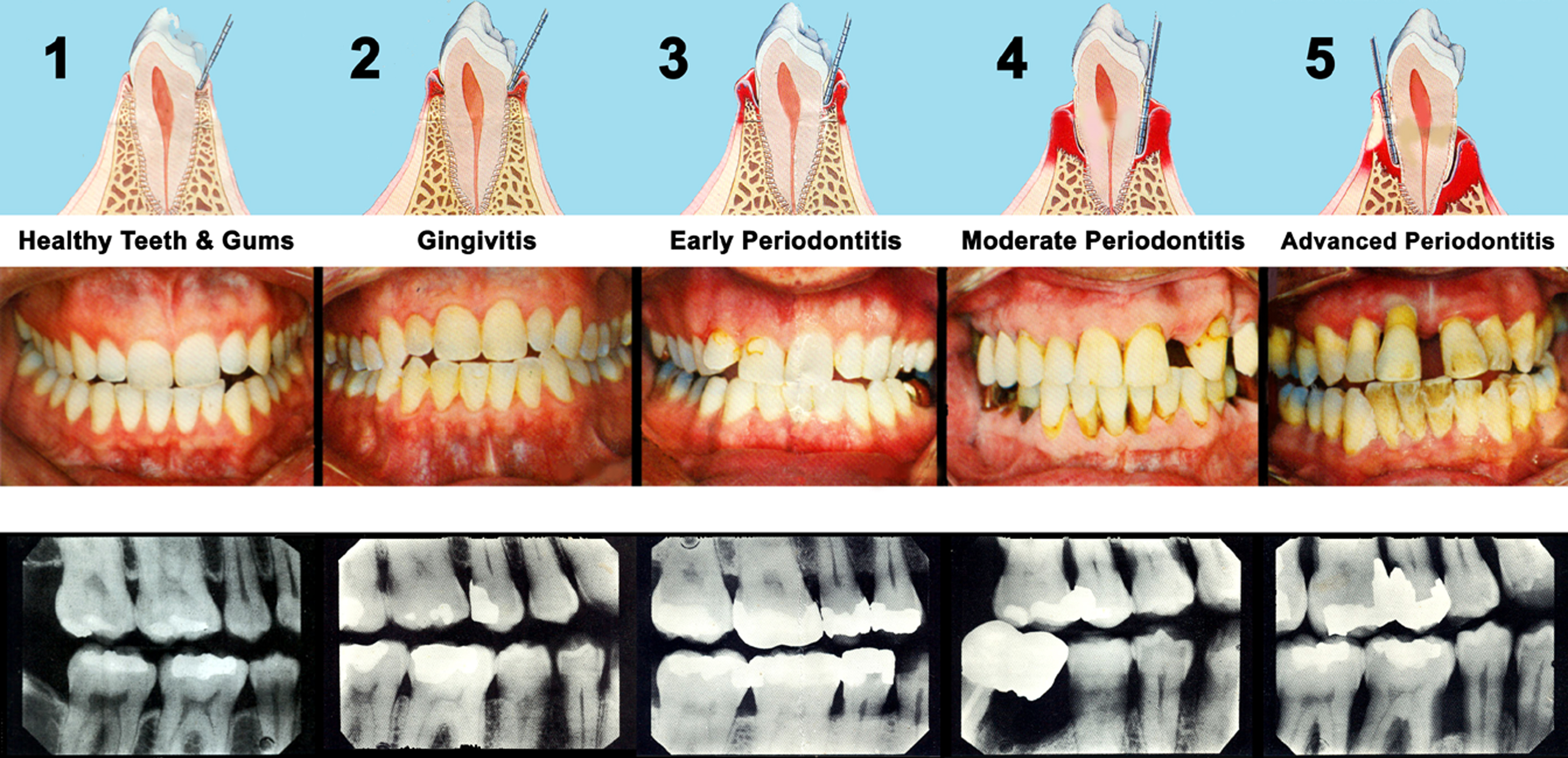 Статистическая значимость была определена как P < 0,05. Все статистические анализы проводились с использованием программного обеспечения Statistical Package for the Social Sciences, версия 18.0 (SPSS, Чикаго, Иллинойс).
Статистическая значимость была определена как P < 0,05. Все статистические анализы проводились с использованием программного обеспечения Statistical Package for the Social Sciences, версия 18.0 (SPSS, Чикаго, Иллинойс).
Результаты
Не было существенной разницы в распределении по полу между KD (женщины/мужчины, 14:10) и TL (женщины/мужчины, 36:9). Однако существовала значительная разница в возрастном распределении между KD (средний возраст 24,5 ± 11,22 года) и TL (средний возраст 39 лет).0,9 ± 15,52 года; P < 0,05, тест Манна-Уитни U ).
Качественный анализ КТ-изображений при KD и TL
Паттерны некроза узлов на КТ при KD и TL обобщены в таблице 2. Степень некроза узлов была легкой или умеренной у 21 (87,5%) из 24 пациентов с KD и тяжелая у 28 (62,2%) из 45 пациентов с TL ( P = 0,000). Степень узлового некроза значительно различалась между KD и TL, независимо от того, считался ли он тройным (9).0045 P = . 000) или двоичная переменная (таблица 2). Репрезентативные изображения представлены на рис. 1–3. У 22 (91,6%) из 24 пациентов с БК имелись множественные очаги некроза в самом большом узле (рис. 2), тогда как у 20 (44,4%) из 45 пациентов с ТЛ был один очаг некроза в самом большом узле ( P = 0,003) (рис. 4). Не было никаких существенных различий в расположении очагов некроза в самом большом узле между двумя заболеваниями ( P = 0,339). При обоих заболеваниях очаги некроза часто располагались в периферической части узла (рис. 2 и 5). Границы некротических очагов были нечеткими в 19(79,2%) у 24 пациентов с БК (рис. 1-3) и относительно четко или четко определено у 36 (80,0%) из 45 пациентов с ТЛ (рис. 4-6). Значительные различия между двумя заболеваниями наблюдались в границах очагов некроза, которые считались тройными ( P = 0,000), а также бинарными переменными (таблица 2). Не было существенной разницы в перинодальной инфильтрации между KD и TL ( P = 0,192) (рис.
000) или двоичная переменная (таблица 2). Репрезентативные изображения представлены на рис. 1–3. У 22 (91,6%) из 24 пациентов с БК имелись множественные очаги некроза в самом большом узле (рис. 2), тогда как у 20 (44,4%) из 45 пациентов с ТЛ был один очаг некроза в самом большом узле ( P = 0,003) (рис. 4). Не было никаких существенных различий в расположении очагов некроза в самом большом узле между двумя заболеваниями ( P = 0,339). При обоих заболеваниях очаги некроза часто располагались в периферической части узла (рис. 2 и 5). Границы некротических очагов были нечеткими в 19(79,2%) у 24 пациентов с БК (рис. 1-3) и относительно четко или четко определено у 36 (80,0%) из 45 пациентов с ТЛ (рис. 4-6). Значительные различия между двумя заболеваниями наблюдались в границах очагов некроза, которые считались тройными ( P = 0,000), а также бинарными переменными (таблица 2). Не было существенной разницы в перинодальной инфильтрации между KD и TL ( P = 0,192) (рис. 6). Кальцификация в узлах наблюдалась у 11 из 45 пациентов с ТЛ ( P = 0,012) (рис. 5).
6). Кальцификация в узлах наблюдалась у 11 из 45 пациентов с ТЛ ( P = 0,012) (рис. 5).
Сравнение картин узлового некроза на КТ в KD и TL a
Рис. 2.КД у мальчика 13 лет. Поперечное КТ-изображение показывает лимфатический узел ( стрелка ), содержащий множественные очаги некроза в периферической части узла. Некротические очаги имеют нечеткие края, а степень узлового некроза составляет примерно 30-70% (умеренная степень) лимфатического узла. CTN и CTN/M были рассчитаны как 65 HU и 0,9, соответственно.
Рис. 3.КД у 31-летней женщины. Поперечная КТ показывает 2 лимфатических узла с очагами некроза. Более крупный ( стрелка ) имеет один очаг некроза с относительно нечеткими краями, и его протяженность составляет >70% (тяжелая степень) лимфатического узла. Видна перинодальная инфильтрация ( наконечник стрелки ). CTN и CTN/M составляли 43 HU и 0,7 соответственно.
Рис. 4. TL у 38-летней женщины. Поперечная КТ демонстрирует некротический лимфатический узел. Лимфатический узел ( стрелка ) имеет один очаг некроза с четко очерченными краями, а степень узлового некроза составляет >70% (тяжелая степень) лимфатического узла. CTN и CTN/M составляли 29 HU и 0,4 соответственно.
Поперечная КТ демонстрирует некротический лимфатический узел. Лимфатический узел ( стрелка ) имеет один очаг некроза с четко очерченными краями, а степень узлового некроза составляет >70% (тяжелая степень) лимфатического узла. CTN и CTN/M составляли 29 HU и 0,4 соответственно.
TL у 35-летней женщины. Поперечное изображение показывает лимфатический узел ( стрелка ) с множественными очагами некроза с относительно четкими краями и умеренной степенью узлового некроза. Обратите внимание на кальцификацию ( наконечник стрелки ) внутри узла. CTN и CTN/M составляли 38 HU и 0,6 соответственно.
Рис. 6. TL у 37-летнего мужчины. Поперечная КТ показывает несколько лимфатических узлов с очагами некроза. Больший ( стрелка ) имеет множественные некротические очаги (не показаны на этом рисунке) с четко очерченными краями и выраженным узловым некрозом. Обратите внимание на облитерацию перинодального жира вокруг лимфатического узла ( наконечник стрелки ). CTN и CTN/M составляли 22 HU и 0,4 соответственно.
CTN и CTN/M составляли 22 HU и 0,4 соответственно.
Количественный анализ КТ-изображений при КД и TL
Среднее значение CTN при KD (70,3 ± 18,01) было значительно выше, чем у TL (37,4 ± 20,00, P = 0,000) (рис. 7). Среднее значение CTN/M для KD и TL составило 1,1 ± 0,27 и 0,6 ± 0,31 соответственно; значение для KD было значительно выше, чем для TL ( P = 000) (рис. 8).
Рис. 7.График КТН TL и KD. Средний CTN KD (70,3 ± 18,01) значительно выше, чем у TL (37,4 ± 20,00). Когда 44,5 использовалось в качестве порогового значения для CTN, чувствительность 89,5% и специфичность 86,0% были достигнуты для дифференциации KD от TL.
Рис. 8.График КТН/М TL и KD. Среднее значение CTN/M для KD (1,1 ± 0,27) значительно выше, чем для TL (0,6 ± 0,31). Когда 0,7 использовалось в качестве порогового значения для CTN, чувствительность 94,7% и специфичность 76,7% были достигнуты для дифференциации KD от TL.
На кривой ROC мы использовали пороговые значения 44,5 и 0,7 для CTN и CTN/M, соответственно, для дифференциации KD от TL, получая чувствительность 89,5% и 94,7% и специфичность 86,0% и 76,7% соответственно ( рис. 7 и 8). Площади под ROC-кривыми CTN и CTN/M составили 0,917 и 0,854 соответственно.
7 и 8). Площади под ROC-кривыми CTN и CTN/M составили 0,917 и 0,854 соответственно.
CTN и CTN/M были дихотомизированы как пороговые значения отсечки через ROC. Значительные различия между двумя заболеваниями наблюдались в CTN и CTN/M, независимо от того, считались ли они непрерывными или бинарными переменными (таблица 2).
Диагностическая точность независимых предикторов
Многомерный логистический регрессионный анализ был выполнен для определения независимых предикторов каждого признака, которые были статистически различимы между KD и TL в одномерном анализе. Результаты определили границы некротических очагов как независимый предиктор дифференциации KD от TL (отношение шансов, 44,46; P = 0,003).
Используя нечеткие края очагов некроза для дифференциации KD от TL, мы обнаружили, что чувствительность, специфичность, точность, а также положительные и отрицательные прогностические значения составляют 79,2%, 80,0%, 79,7%, 67,9% и 87,8% соответственно.
Обсуждение
Хотя они редко встречаются в западных странах, KD и TL преобладают в азиатских странах. Поскольку эти заболевания имеют совершенно разные схемы лечения и клиническое течение, важно их дифференцировать. 6 Насколько нам известно, это первое исследование, в котором образцы узлового некроза на КТ KD и TL были проанализированы объективно и количественно. Наши результаты показывают, что множественные некротические очаги легкой и средней степени тяжести с нечеткими краями и более высокими индексами затухания некроза (CTN и CTN/M) без кальцификации были статистически значимыми параметрами в дифференциации KD от TL. Кроме того, многофакторный логистический регрессионный анализ выявил нечеткие границы некротических очагов как независимый предиктор дифференциации KD от TL.
Многие предыдущие исследования показали, что в большинстве случаев ТЛ на КТ-изображениях обнаруживался узловой некроз. 10–12 Однако несколько исследований показали, что КТ-изображения выявляют узловой некроз как необычный признак БК. 1,9 Kwon et al 1 сообщили, что у 16 (16,7%) из 96 пациентов с БК был узловой некроз. В нашем исследовании у 24 (94,5%) из 28 пациентов с БК на КТ-изображениях был обнаружен узловой некроз, что чаще, чем наблюдалось в предыдущих исследованиях. Поскольку KD также называют гистиоцитарным или подострым некротизирующим лимфаденитом из-за его гистопатологических особенностей, 15,16 пациентов с БК часто имеют узловой некроз на КТ. Различные компьютерные томографы и параметры получения изображения (например, толщина среза, напряжение в трубке и сила тока) могут способствовать различиям в частоте узлового некроза на КТ.
1,9 Kwon et al 1 сообщили, что у 16 (16,7%) из 96 пациентов с БК был узловой некроз. В нашем исследовании у 24 (94,5%) из 28 пациентов с БК на КТ-изображениях был обнаружен узловой некроз, что чаще, чем наблюдалось в предыдущих исследованиях. Поскольку KD также называют гистиоцитарным или подострым некротизирующим лимфаденитом из-за его гистопатологических особенностей, 15,16 пациентов с БК часто имеют узловой некроз на КТ. Различные компьютерные томографы и параметры получения изображения (например, толщина среза, напряжение в трубке и сила тока) могут способствовать различиям в частоте узлового некроза на КТ.
В нашем исследовании наличие нечетких краев некротических очагов было независимым предиктором для дифференциации KD от TL. Это может быть объяснено патологическими особенностями KD и TL. KD характеризуется коагуляционным некрозом, сопровождающимся апоптозом, который включает различные клетки, такие как эозинофильные фибриноидные отложения и кариорректический дебрис, с пролиферацией гистиоцитов и иммунобластов, окружающих область некроза, 2,15,16 , тогда как TL характеризуется казеозным некрозом, окруженным грануляционной тканью. 17
17
Наши данные показали, что затухание некроза для KD было значительно выше, чем для TL. CTN/M показал аналогичные результаты. Поскольку это было получено без систематической ошибки из-за различий в усилении между КТ-сканами, результаты подтвердили предположение о том, что затухание некроза для KD было выше, чем для TL. Сосуществование ярко эозинофильных фибриноидных отложений при узловом некрозе могло объяснить более высокое затухание некроза при КД.
В нашем исследовании при KD было обнаружено большее количество очагов некроза в узлах, которые были менее обширными, чем при TL. Есть несколько возможных объяснений этого открытия. Во-первых, KD и TL имеют разные патологические особенности. Во-вторых, в то время как TL безболезненна, KD болезненна и сопровождается системными симптомами, что может привести к тому, что пациентам с KD будет проведена КТ раньше, чем пациентам с TL.
В нашем исследовании у 22 (91%) из 24 пациентов с БК была выявлена перинодальная инфильтрация, что является характерным признаком БК. 1 Однако мы также часто наблюдали перинодальную инфильтрацию в TL (34/45, 76%). Это согласуется с результатами предыдущего исследования 10 , в котором 75% исследований TL показали облитерацию окружающего жирового слоя. Это возможно потому, что разрушение капсулы лимфатического узла вызывает периаденит за пределами 3 стадии, когда активная ТЛ патологически делится на 4 стадии в зависимости от длительности заболевания. 17,18
1 Однако мы также часто наблюдали перинодальную инфильтрацию в TL (34/45, 76%). Это согласуется с результатами предыдущего исследования 10 , в котором 75% исследований TL показали облитерацию окружающего жирового слоя. Это возможно потому, что разрушение капсулы лимфатического узла вызывает периаденит за пределами 3 стадии, когда активная ТЛ патологически делится на 4 стадии в зависимости от длительности заболевания. 17,18
В нашем исследовании кальцификация внутри узлов наблюдалась только в TL. Фиброкальцификация узлов является одним из паттернов ТЛ. 10,17,19 Таким образом, было высказано предположение, что кальцификация в лимфатических узлах является характерной чертой TL, помогая дифференцировать это заболевание от других заболеваний, включая KD. В этом отношении КТ имеет преимущества перед МРТ в дифференциации KD и TL, потому что МРТ имеет лишь ограниченную способность отображать узловую кальцификацию. 20
Это исследование имело некоторые ограничения. Во-первых, визуализирующий анализ основывался только на самом крупном лимфатическом узле, содержащем очаги некроза, хотя у одного пациента было поражено несколько лимфатических узлов; эти отсутствующие данные могли исказить наши результаты. Вторым ограничением нашего исследования был относительно небольшой размер выборки пациентов с KD и TL для демонстрации различий между двумя заболеваниями. Это могло привести к ограничениям в получении точных прогностических значений. Небольшой размер выборки двух заболеваний, включенных в это исследование, был вызван тем, что пациенты с TL и KD не всегда диагностируются хирургическим путем, и даже в группах пациентов с KD большое количество пациентов с KD имеют самоограничивающееся заболевание до того, как диагностические инструменты применяемый. В результате, возможно, имело место предвзятое отношение к выбору. В-третьих, на наши результаты могли повлиять технические ограничения. Небольшой размер областей интереса для некротических участков, измеренных в настоящем исследовании, возможно, объяснил большую вариабельность измерений.
Во-первых, визуализирующий анализ основывался только на самом крупном лимфатическом узле, содержащем очаги некроза, хотя у одного пациента было поражено несколько лимфатических узлов; эти отсутствующие данные могли исказить наши результаты. Вторым ограничением нашего исследования был относительно небольшой размер выборки пациентов с KD и TL для демонстрации различий между двумя заболеваниями. Это могло привести к ограничениям в получении точных прогностических значений. Небольшой размер выборки двух заболеваний, включенных в это исследование, был вызван тем, что пациенты с TL и KD не всегда диагностируются хирургическим путем, и даже в группах пациентов с KD большое количество пациентов с KD имеют самоограничивающееся заболевание до того, как диагностические инструменты применяемый. В результате, возможно, имело место предвзятое отношение к выбору. В-третьих, на наши результаты могли повлиять технические ограничения. Небольшой размер областей интереса для некротических участков, измеренных в настоящем исследовании, возможно, объяснил большую вариабельность измерений. Наконец, использовались компьютерные томографы двух различных разрешений (16- и 64-детекторный компьютерный томограф).
Наконец, использовались компьютерные томографы двух различных разрешений (16- и 64-детекторный компьютерный томограф).
Выводы
Характерными паттернами узлового некроза на КТ БК были множественные некротические очаги легкой и средней степени тяжести с нечеткими краями и более высокими индексами затухания некроза (CTN и CTN/M) без кальцификации в узлах. Кроме того, наличие нечетких краев очагов некроза было независимым предиктором дифференциации KD от TL, обеспечивая чувствительность 79,2%, специфичность 80,0% и точность 79,7%.
Сноски
-
Доклад, ранее представленный на ежегодном собрании Радиологического общества Северной Америки, 28 ноября – 3 декабря 2010 г.; Чикаго, Иллинойс.
Каталожные номера
- 1.↵
- Квон С,
- Ким Т,
- Ким Ю,
- и др.
- 2.
 ↵
↵
- Ончу М.,
- Медейрос Л.Дж.
- 3.↵
- Кучукардали Ю.,
- Солмазгул Э.,
- Кунтер Э.,
- и др.
- 4.↵
- Ахуджа А.,
- Ин М.,
- Юэн Ю.Х.,
- и др.
- 5.↵
- Ким Ю.М.,
- Чой С.Х.,
- Ким Д.Х.,
- и др.
- 6.↵
- Сонг Дж,
- Чеонг Х,
- Ки С,
- и др.

- 7.↵
- Тонг Т,
- Чан О,
- Ли К
- 8.↵
- Фулчер А
- 9.↵
- Na D,
- Chung T,
- Byun H,
- и др.
- 10.↵
- Ли Ю, 9 лет0062
- Парк К.,
- Чанг С.
 Шейный туберкулезный лимфаденит: данные КТ. J Comput Assist Tomogr 1994;18:370–75
Шейный туберкулезный лимфаденит: данные КТ. J Comput Assist Tomogr 1994;18:370–75 - 11.↵
- Помбо Ф.,
- Родригес Э.,
- Мато Дж.,
- и др.
- 12.↵
- Дже Б.,
- Ким М.,
- Ким С.,
- и др.
- 13.↵
- Кинг А,
- Це Г,
- Ахуджа А,
- и др.
- 14.
 ↵
↵
- Сом PM,
- Curtin HD,
- Mancuso AA
- 15.↵
- Кикучи М
- 16.↵
- Куо ТТ
- 17.↵
- Moon W,
- Han M,
- Chang K,
- и др.
- 18.↵
- Де Бакер А,
- Мортеле К.