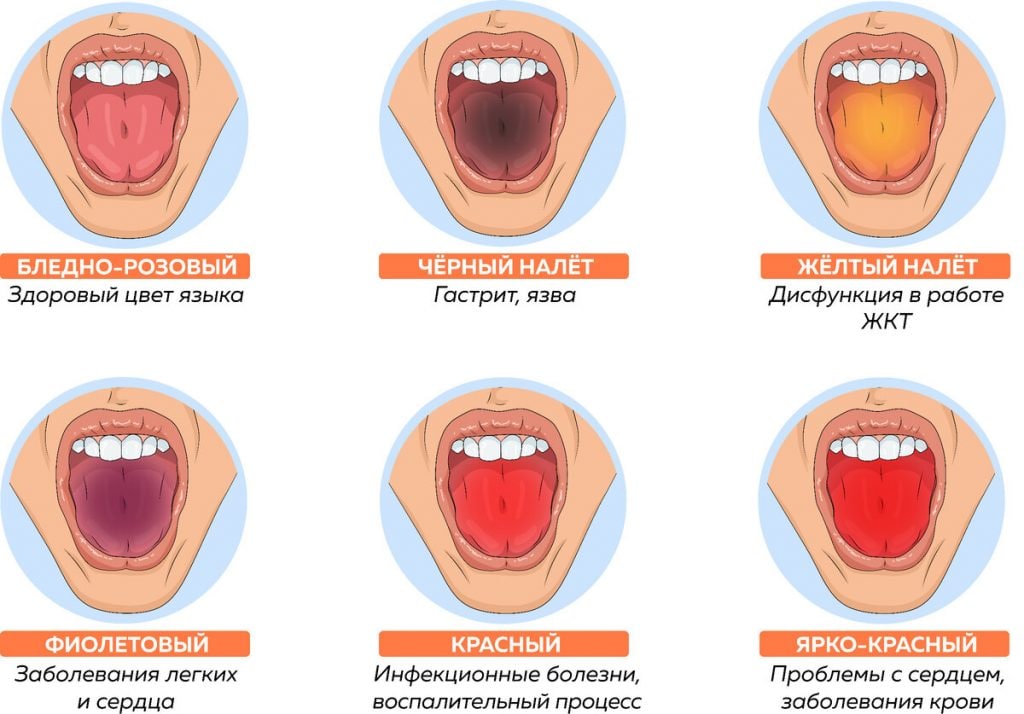
Горло и язык немеет: причины
В практике отоларинголога приходится слышать как довольно распространенные жалобы, так и не совсем обычные. К последним можно отнести ощущение, будто немеет горло. Подобная ситуация может доставить пациентам немало беспокойства, и нужно выяснить, с чем связано ее появление.
Содержание
- 1 Причины и механизмы
- 2 Симптомы
- 2.1 Воспалительная патология
- 2.2 Аллергическая реакция
- 2.3 Травмы
- 2.4 Опухоли
- 2.5 Неврологические нарушения
- 2.6 Болезни позвоночника
- 2.7 Дефицит витаминов и минералов
- 2.8 Психологические проблемы
- 3 Дополнительная диагностика
Причины и механизмы
Онемение – это разновидность расстройства чувствительности, в медицинских кругах именуемое парестезией. Оно может возникнуть в любом участке тела, где есть соответствующие нервные рецепторы, включая полость рта, глотку и гортань. Причины же такого явления имеют локальный или системный характер. Первые зачастую связаны со следующими процессами:
Первые зачастую связаны со следующими процессами:
- Воспаление слизистой оболочки.
- Аллергическая реакция.
- Травматическое повреждение.
- Опухолевое поражение.
Нельзя не упомянуть и влияние на чувствительность внешних факторов. Онемение в горле может появиться после употребления острой пищи, приема некоторых лекарств, местной анестезии (на приеме у стоматолога или ЛОР-врача). Но есть и общие нарушения, при которых появляется парестезии языка и глотки:
- Дефицит витаминов и минералов (цианокобаламина, железа).
- Неврологические проблемы (транзиторная ишемическая атака, инсульт).
- Заболевания шейного отдела позвоночника (остеохондроз, грыжа).
- Психогенные расстройства (неврозы, депрессия).
Как видим, причины онемения в горле очень разнообразны: от локального воспалительного процесса до общего заболевания. И каждая ситуация требует индивидуального подхода для выяснения происхождения неприятных симптомов.
Почему возникает онемение языка или горла, станет ясно лишь по результатам комплексного обследования, что невозможно без участия врача.
Симптомы
Каждый патологический процесс имеет свою клиническую картину, а ее выяснение – первоочередная задача врача при обращении пациента за медицинской помощью. Из жалоб и анамнестических данных получаю субъективную информацию о болезни. Важно отметить характеристики симптома, называемого онемением:
- Где оно локализуется.
- Беспокоит постоянно или периодически.
- Имеет ли связь с какими-то факторами (простуда, эмоциональный стресс, местная анестезия, прием определенной пищи, лекарств и пр.).
Врач детализирует жалобы и целенаправленно выявляет дополнительные симптомы, на которые пациент мог просто не обращать внимания. А после опроса проводится физикальное обследование, включающее осмотр, пальпацию и другие методы (перкуссия, аускультация).
Воспалительная патология
Чувство онемения может возникнуть у пациентов, страдающих хроническими воспалительными заболеваниями: фарингитом, ларингитом, тонзиллитом. В подобных случаях будут и другие симптомы:
В подобных случаях будут и другие симптомы:
- Першение и боли в горле.
- Сухой кашель.
- Осиплость голоса.
При осмотре видны признаки воспаления – отечная и покрасневшая слизистая. На рыхлых миндалинах при тонзиллите заметны налеты, небные дужки уплотнены. Атрофический процесс сопровождается истончением эпителия, сквозь который просвечиваются сосуды.
Аллергическая реакция
Онемение горла – один из симптомов стенозирующего ларинготрахеита (ложного крупа), который может появиться как реакция организма на аллерген. Иными словами, слизистая гортани отекает, а просвет дыхательных путей сужается, что вызывает вентиляционные нарушения. Тогда в клинической картине будут следующие признаки:
- Лающий кашель.
- Стридорозное дыхание.
- Инспираторная одышка.
Параллельно могут появиться и другие симптомы аллергии в виде зуда в горле, крапивницы, слезотечения, заложенности носа. А сильная реакция гиперчувствительности сопровождается анафилаксией с сосудистой недостаточностью (шок).
Заметив первые признаки аллергии, нельзя терять времени, ведь есть риск получить серьезные последствия.
Травмы
Ощущение, будто язык или горло стали онемевать, может возникнуть после травм или операций с повреждением волокон, их иннервирующих. В подобных ситуациях, скорее всего, речь идет об открытых повреждениях с нарушением целостности нервных проводников. Дополнительными признаками могут выступать боли, в том числе при глотании, кровотечение, гематома и отечность, затруднение дыхания.
Опухоли
Онкологические процессы, разрушающие мягкие ткани – еще одна локальная причина, из-за которой может появиться онемение языка или глотки. Клиническая симптоматика определяется размерами первичного очага, его локализацией и степенью злокачественности. Среди признаков опухоли можно отметить:
- Интенсивные боли, отдающие в ухо, нос, шею.
- Затруднение глотания (дисфагия).
- Чувство инородного тела в горле.
- Изменение голоса (дисфония).
- Неприятный запах изо рта.
- Заложенность ушей.
- Увеличение регионарных лимфоузлов.
Если опухоль прорастает в кости черепа, то возникают боли в челюсти и зубах, двоение в глазах. При распаде тканей появляются гнойные выделения и сильные носовые кровотечения.
Неврологические нарушения
Острые расстройства мозгового кровообращения – опасное состояние, при котором вероятно онемение языка. Но подобное чувство обычно распространяется на одну половину тела. Гемипарез также сопровождается ослаблением мышечной силы в руке и ноге, снижением чувствительности, речевыми нарушениями (дизартрия), расстройствами сознания (от оглушения до комы). Все зависит от зоны, подвергшейся ишемии или кровоизлиянию. В большинстве случаев состояние пациентов тяжелое, они требую посторонней помощи и ухода.
Болезни позвоночника
Чувство, будто немеют руки и горло может возникнуть при заболеваниях шейного отдела позвоночника, когда пережимается или раздражается соответствующий нервный корешок. Подобный симптом характерен для остеохондроза или межпозвонковой грыжи. При этом обращают на себя внимание и другие признаки:
Подобный симптом характерен для остеохондроза или межпозвонковой грыжи. При этом обращают на себя внимание и другие признаки:
- Боли в шее стреляющего или ноющего характера, отдающие в голову или плечо.
- Ограничение подвижности.
- Спазм околопозвоночных мышц.
- Болезненность точек выхода корешков.
Поражение шейного отдела иногда сопровождается синдромом позвоночной артерии, когда пациентов беспокоит головокружение, шум в голове, даже кратковременная потеря сознания (дроп-атаки). Все это связано с пережатием соответствующего сосуда и снижением мозгового кровотока.
Патология позвоночного столба также способна провоцировать чувствительные нарушения в зоне горла, что связано с влиянием на нервные корешки шейного отдела.
Дефицит витаминов и минералов
Ïðîôèëàêòèêà áîëåçíåé ãîðëà è ðåñïèðàòîðíûõ çàáîëåâàíèéРассматриваемые симптомы могут появиться при дефицитных анемиях, когда в организме не хватает железа или витамина B12.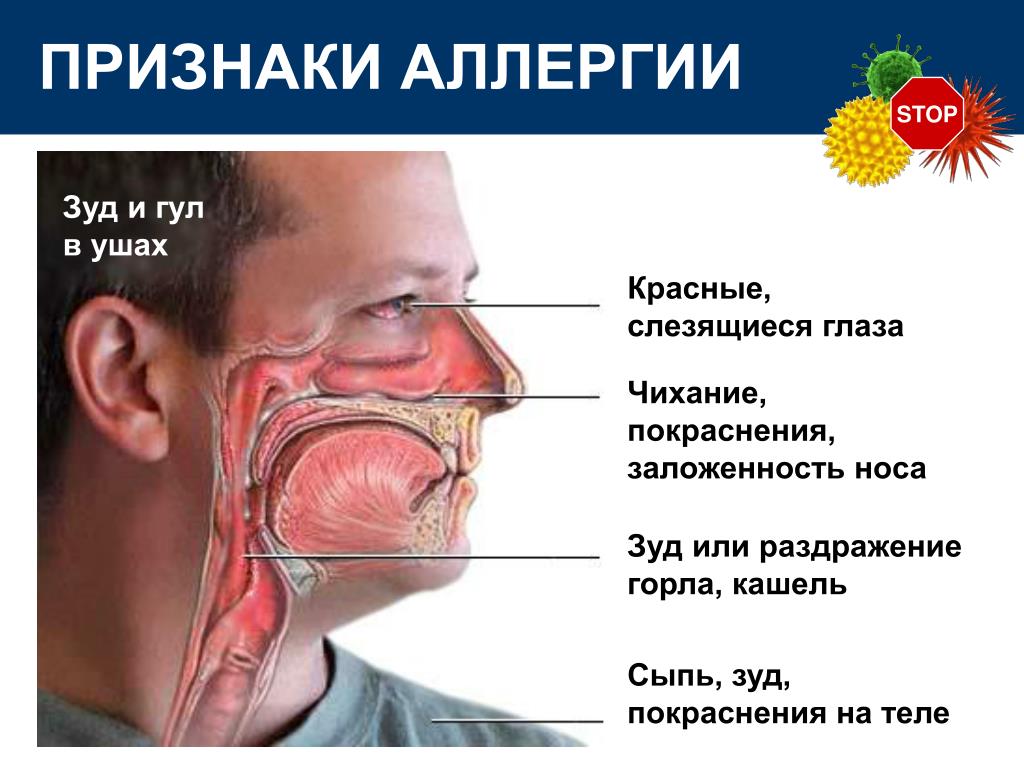 Тогда большинство пациентов отмечают извращение вкуса, сухость во рту и покалывание языка, чувство инородного тела и першение в горле. При детальном исследовании обнаруживаются системные проблемы:
Тогда большинство пациентов отмечают извращение вкуса, сухость во рту и покалывание языка, чувство инородного тела и першение в горле. При детальном исследовании обнаруживаются системные проблемы:
- Сухость кожи.
- Ломкость и выпадение волос.
- Уплощение, расслоение ногтей.
- Слабость и быстрая утомляемость.
- Жжение и зуд во влагалище у женщин.
- Сонливость и головокружение.
- Снижение внимания и трудоспособности.
Атрофические изменения затрагивают не только язык, но и другие отделы пищеварительного канала, что становится причиной эзофагита или гастрита. Указанные симптомы связаны со снижением железа в крови и тканях (анемический и сидеропенический синдромы).
Психологические проблемы
Ощущение, будто стоит «ком» в горле и язык немеет, нередко появляется при невротических расстройствах или депрессии. Подобные нарушения имеют функциональный характер и сопровождаются полиморфной симптоматикой, которая может маскироваться под различную соматическую патологию:
- Боли в разных участках тела (головные, сердечные, абдоминальные, суставные).

- Учащенное сердцебиение.
- Головокружение.
- Одышка.
- Кожный зуд.
- Тревога и эмоциональная лабильность.
- Снижение настроения и раздражительность.
- Расстройства пищевого поведения (булимия, анорексия) и др.
Учитывая это, многие пациенты длительное время обращаются к врачам, но те не находят органической патологии, считая их симулянтами. Однако при целенаправленном исследовании психологической сферы диагноз не вызывает сомнений.
Дополнительная диагностика
Происхождение симптоматики устанавливают на основании комплексной диагностики. Как правило, одного клинического обследования недостаточно, поэтому врач, учитывая его результаты, направит пациента на лабораторно-инструментальные процедуры:
- Общие анализы крови и мочи.
- Биохимический анализ (показатели воспаления, коагулограмма, иммуноглобулины, железо, цианокобаламин и пр.).
- Анализ глоточной слизи (цитология, посев).
- Аллергопробы.

- Фарингоскопия.
- Рентгенография шейного отдела позвоночника.
- Томография головы.
- Реоэнцефалография.
- Церебральная ангиография.
- Биопсия опухоли с гистологией.
Получив полную картину патологии и узнав ее причины, становится возможным установить окончательный диагноз. А это, в свою очередь, позволяет начать лечение, которое избавит пациента от неприятных симптомов.
Аритмия сердца — признаки и симптомы, лечение и профилактика аритмии
Статью подготовила врач-кардиолог Ксения Ншановна Борель
Аритмия… Пожалуй, интерпретация «меня беспокоит аритмия» — одна из самых распространённых жалоб кардиологических пациентов любых возрастов.
На самом деле, диагноза «аритмия» не существует. Есть конкретное нарушение ритма и/или проводимости сердца, которое должно быть вовремя распознано лечащим врачом для того, чтобы предпринять меры по его устранению, если таковое требуется.
Не устану петь дифирамбы сердцу: это уникальный орган не только по выполняемым функциям, но и по особенностям строения. Знаете ли вы, что мышца сердца (миокард) очень необычная? Она не просто механически сокращается, как любая другая мышца в человеческом организме.
В толще миокарда находятся особые клетки проводящей системы, которые способны генерировать нервные заряды, преобразуя электрический импульс в механическое мышечное сокращение:
- Основной дирижёр этой сложной композиции — синусовый узел (он же водитель ритма I порядка), располагающийся в стенке правого предсердия. Именно он является электростанцией, которая воспроизводит заряды с частотой 60-90 в минуту, что и является нормальным (по частоте и регулярности) ритмом сердца. Далее нервные импульсы передаются в нижележащие отделы.
- От синусового узла нервный импульс бежит по трём магистралям в атриовентрикулярный узел. Он представляет собой своеобразный шлюз, обладающий избирательной пропускной способностью, и обеспечивает физиологическую задержку проведения зарядов, образованных в синусовом узле.

- Далее следует пучок Гиса (водитель ритма III порядка) с правой и левой ножками, которые генерируют нервные импульсы с частотой 20-40 в минуту.
- Ну и самые крайние разветвления проводящей системы сердца – волокна Пуркинье, работающие с частотой 15-20 импульсов в минуту.
Особенностью работы проводящей системы сердца является то, что нормальная её работа регулируется синусовым узлом: нервные импульсы, «рождающиеся» в нём, распространяются сверху вниз, занимая все проводящие тракты, не оставляя никакого шанса другим водителям ритма успеть сгенерировать собственные нервные импульсы, подавляя их активность. Таким образом, если у пациента развивается аритмия, значит либо нарушается образование нервного импульса в синусовом узле, либо появляются так называемые эктопические (не из проводящей системы) очаги образования нервного импульса, либо нарушается проведение нервного импульса на различных участках проводящей системы (они же блокады).
Каковы ощущения у больного, страдающего нарушениями ритма?
Очень часто приходится слышать от пациента различные метафоры при описании своего состояния, когда они ощущают аритмию. Часто они говорят, что сердце «булькает», «переворачивается», «трепещет», «замирает», «трясётся, как холодец «, «бьётся, как птичка в клетке», «колотится» и многие другие. Помните слова из песни группы «Сплин»? «Моё сердце остановилось, моё сердце замерло…». Саша Васильев пел об аритмии.
В разговоре с пациентом очень важно выяснять несколько факторов, которые помогут предположить характер аритмии и определить её потенциальную опасность для жизни. Итак, если вас беспокоит аритмия, попробуйте её охарактеризовать по следующим параметрам:
- Что провоцирует появление аритмии? Какова причина аритмии?
- Аритмия начинается приступообразно или постепенно, с периодом «разогрева»?
- Какая частота пульса при аритмии?
- Как долго аритмия сохраняется?
- Ощущаете ли вы во время аритмии боли в области сердца, одышку, головокружение, снижение артериального давления? Или может быть даже у вас развивается предобморочное состояние или вы кратковременно теряете сознание?
- Прекращается ли аритмия спонтанно? Или она купируется только после использования определённых лекарственных препаратов или при выполнении конкретных манипуляций?
- Как часто аритмия вас беспокоит? Есть ли периодичность её повторения?
Как вы уже поняли, аритмии можно классифицировать на приступообразные (непароксизмальные и пароксизмальные) и постоянные.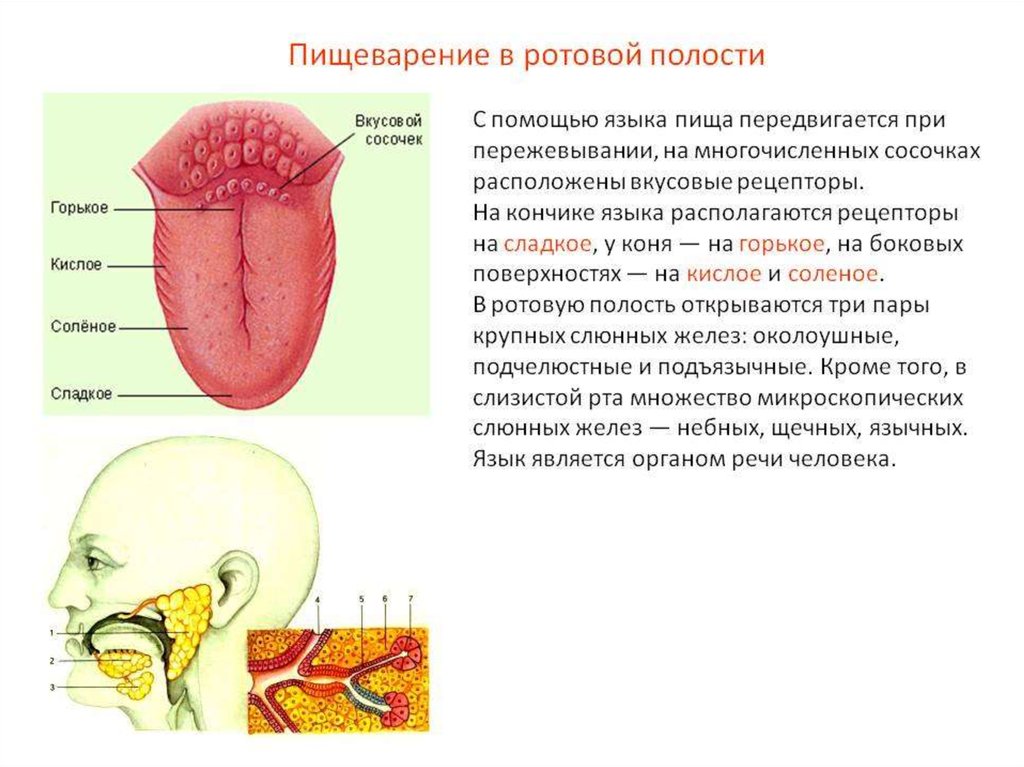 Кроме того, аритмии могут быть с учащением (более 90 в минуту) или урежением (менее 60 в минуту) сердечного ритма.
Кроме того, аритмии могут быть с учащением (более 90 в минуту) или урежением (менее 60 в минуту) сердечного ритма.
Не нужно забывать, что изменение ритма сердца может быть нормальным. Например, синусовая тахикардия в ответ на эмоциональные переживания или выполняемую физическую нагрузку. И, наоборот, синусовая брадикардия во время сна под влиянием блуждающего нерва или у профессиональных спортсменов. Кроме того, не считается патологией наличие до 20 экстрасистол в час при выполнении суточного мониторирования ЭКГ.
Каковы причины развития аритмий?
Причины многообразны, но стандартизировать их можно на 2 большие группы, которые часто определяют тактику ведения пациента: различают органические (связанные с анатомическими дефектами строения сердца и сосудов) и функциональные (обусловленные изменением тонуса вегетативной нервной системы).
Среди органических причин основными являются ишемическая болезнь сердца и перенесённый инфаркт миокарда, кардиомиопатия, перенесённый миокардит, сердечная недостаточность с низкой фракцией выброса, гипертрофия левого желудочка (на фоне гипертонической болезни или клапанных пороков). Функциональные аритмии чаще встречаются у молодых пациентов и проявляются, как правило, синусовой тахикардией или синусовой (дыхательной) аритмией.
Функциональные аритмии чаще встречаются у молодых пациентов и проявляются, как правило, синусовой тахикардией или синусовой (дыхательной) аритмией.
Кроме того, важно отдельно выделять так называемые каналопатии, или электрические болезни сердца, которые, как правило, являются врождёнными патологиями, при которых на биохимическом уровне изменяется нормальное содержание ионов и электролитов.
Разновидностей аритмий огромное количество. Несмотря на это их достаточно легко диагностировать. Нужно просто зарегистрировать ЭКГ. Как правило, тут могут возникать основные сложности: не всегда удаётся записать ЭКГ в тот момент, когда пациент ощущает аритмию.
Часто бывает так, что ЭКГ вне приступа аритмии абсолютно нормальная и неинформативна для диагностики характера нарушения ритма сердца. Своим пациентам я всегда рекомендую, вызвать бригаду скорой помощи или обратиться в ближайшее медицинское учреждение, где могли бы записать ЭКГ, пока пациент испытывает аритмические ощущения.
Но бывает и так, что аритмия сохраняется очень непродолжительное время, или ритм сердца нормализуется до приезда скорой помощи. В таких ситуациях необходимо рекомендовать пациенту выполнение холтеровского (суточного) мониторирования ЭКГ, при котором запись сердечного ритма производится на протяжении суток. Но и тут может ожидать подвох: при отсутствии ежедневной периодичности аритмии, мониторирование может быть неинформативным. Тогда необходимо проводить чреспищеводную электрокардиостимуляцию для активного провоцирования аритмии.
В таких ситуациях необходимо рекомендовать пациенту выполнение холтеровского (суточного) мониторирования ЭКГ, при котором запись сердечного ритма производится на протяжении суток. Но и тут может ожидать подвох: при отсутствии ежедневной периодичности аритмии, мониторирование может быть неинформативным. Тогда необходимо проводить чреспищеводную электрокардиостимуляцию для активного провоцирования аритмии.
Лечение аритмии напрямую зависит от её характера и причин, вызвавших её.
- При органических аритмиях необходимо лечение основного заболевания. Например, у пациентов с перенесённым инфарктом миокарда появление желудочковых экстрасистол является неблагоприятным признаком и может быть связано с атеросклерозом коронарных артерий.
- При функциональных аритмиях бывает достаточно нормализации режима труда и отдыха.
- При аритмиях с редкой частотой пульса, которые сопровождаются плохим самочувствием (слабость, одышка, предобморочный состояния, головокружение, потеря сознания) показана имплантация электрокардиостимулятора.
- При аритмиях с высокой частотой пульса показано назначение таблетированных антиаритмических препаратов или, при их неэффективности, — выполнение радиочастотной аблации (лазерное прижигание) нарушения ритма сердца.
- Если аритмия носит жизнеугрожающий характер, то пациентам показана имплантация кардиовертера дефибриллятора.
- При некоторых аритмиях бывают эффективны так называемые вагусные пробы: задержка дыхания с натуживанием на высоте вдоха в течение 5-10 секунд, воспроизведение рвотного рефлекса надавливанием на корень языка пальцами, погружение лица в таз с ледяной водой («рефлекс ныряния»). Но эти пробы не является способом лечения аритмий, а чаще служат помощниками в их диагностике.
Тема аритмии достаточно обширная. В каждом конкретном случае подход очень индивидуальный. Задача пациента – вовремя обратиться на консультацию к кардиологу.
Заботьтесь о своём здоровье, и тогда мелодия вашего сердца всегда будет ритмичной.
ЗАПИСАТЬСЯ НА ПРИЁМ К КАРДИОЛОГУ
Рак полости рта и языка: знание признаков и симптомов
По оценкам Американского онкологического общества, в 2022 году было зарегистрировано около 54 000 новых случаев рака полости рта и ротоглотки. К счастью, при раннем обнаружении рак рта и языка поддается лечению.
Узнайте, на какие симптомы рака ротовой полости следует обращать внимание и когда следует посетить стоматолога для обследования на рак ротовой полости.
Рак рта и языка может вызывать многочисленные симптомы. Выявление признаков рака имеет решающее значение для раннего лечения. Некоторые признаки рака ротовой полости включают:
Язвы во рту
Рак полости рта может вызывать язвы во рту, что является ранним признаком рака. Они могут быть болезненными и мешать есть или говорить. Если у вас есть язва, которая не заживает в течение двух недель, вам следует подумать о посещении стоматолога.
Красные или белые пятна
Рак ротовой полости может вызвать образование красных или белых пятен из-за роста аномальных клеток в слизистой оболочке рта.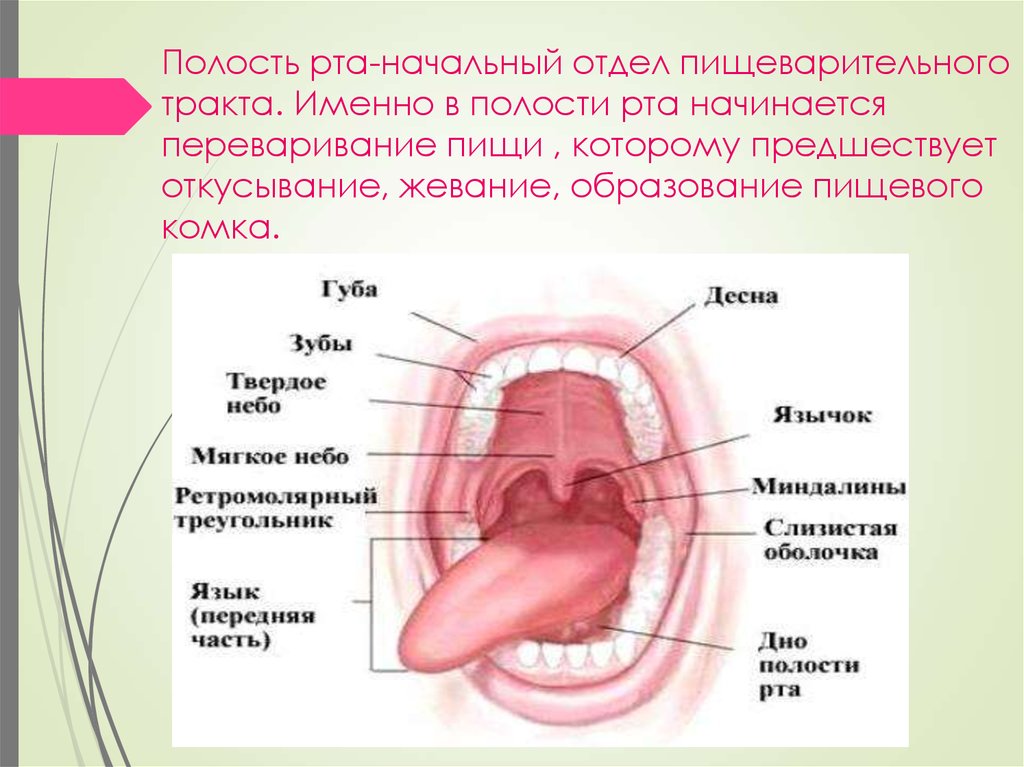 Эти аномальные клетки могут распространяться на другие части рта и горла, что в конечном итоге приводит к раковым опухолям.
Эти аномальные клетки могут распространяться на другие части рта и горла, что в конечном итоге приводит к раковым опухолям.
Постоянная боль в горле
Постоянная боль в горле с хриплым голосом и затрудненным глотанием может быть вызвана такими состояниями, как рак горла, языка или миндалин. Если у вас болит горло более двух недель, обратитесь к врачу.
Утолщение губ, щек или рта
Рак полости рта часто начинается с поражения или раны на губах, языке или щеке, которая не заживает должным образом. Опухоли в этих областях могут вызывать увеличение и утолщение ткани, вызывая рак.
Проблемы с движением челюсти
Проблемы с движением челюсти, также называемые тризмом, вызваны воспалением слизистой оболочки рта. Раковые ткани часто поражают мышцы челюсти, затрудняя открывание и закрывание рта. Люди с раком челюсти или рта также могут испытывать скованность из-за того, что опухоль сдавливает мышцы и нервы.
Онемение
Рак ротовой полости также может вызывать боль, но часто сопровождается онемением, поскольку рак может повредить нервы, контролирующие чувствительность. Это может вызвать онемение или покалывание губ, языка или лица.
Это может вызвать онемение или покалывание губ, языка или лица.
Отек
Отек лица и шеи может указывать на наличие рака ротовой полости. Это может быть вызвано опухолью или увеличением лимфатических узлов, поскольку организм борется с опухолью. Это также может быть признаком рака, который распространился из другой части тела в рот или горло.
Шатающиеся зубы
Шатающиеся зубы являются признаком распространенного рака и должны быть немедленно проверены. Это может произойти, когда раковые клетки начинают разрушать кость вокруг зубов. По мере разрушения кости зубы расшатываются и в конечном итоге выпадают.
Постоянная боль
Постоянная боль, связанная с раком ротовой полости, обычно является результатом того, что опухоль повреждает окружающие ткани и сдавливает близлежащие нервы или кровеносные сосуды.
Припухлость во рту
Рак полости рта может вызвать припухлость или уплотнение на дне ротовой полости. Эти шишки могут различаться по размеру и обычно выглядят как изъязвление или твердая шишка.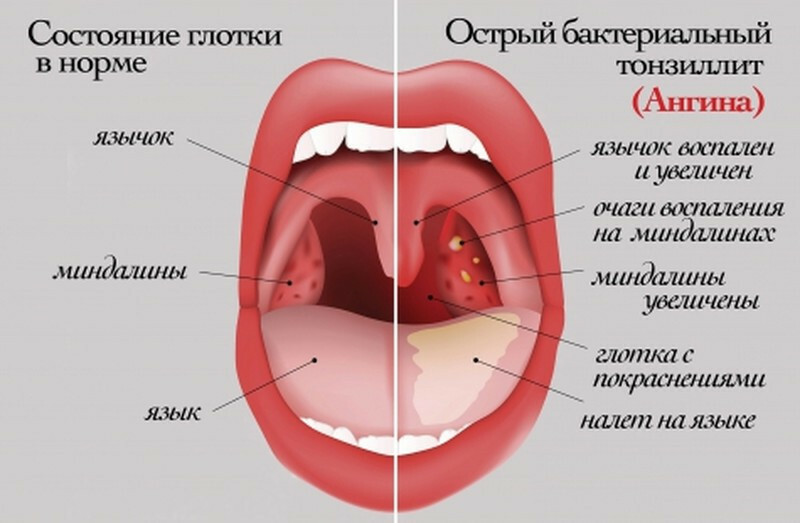 Это может быть безболезненно, но может стать болезненным и легко кровоточить.
Это может быть безболезненно, но может стать болезненным и легко кровоточить.
Пройдите скрининг рака полости рта в Blue Island Smiles
Рак ротовой полости можно лечить, если он обнаружен на ранней стадии. Профилактические услуги, такие как скрининг рака ротовой полости в Blue Island Smiles, могут помочь выявить рак ротовой полости на ранних стадиях, когда он наиболее поддается лечению. Скрининг является безболезненной процедурой и занимает всего несколько минут; Ваш стоматолог может провести скрининг в рамках вашего осмотра.
Мы рекомендуем ежегодный скрининг рака полости рта, чтобы обеспечить раннее выявление рака рта или языка. Чтобы заказать профилактические услуги, свяжитесь с Blue Island Smiles сегодня по телефону (708) 371-3844.
Как шейная радикулопатия вызывает боль, онемение и слабость
Термин шейная радикулопатия относится к изменению неврологической функции, вызванному сдавлением корешка спинномозгового нерва в шее. Общие симптомы, связанные с шейной радикулопатией, включают один или несколько из следующих:
- Корешковая боль с иррадиацией в руку
- Покалывание
- Онемение, распространяющееся вниз по руке
- Слабость, которая может затрагивать различные мышцы руки
Вот почему это происходит и как найти облегчение.
Подробнее о симптомах шейной радикулопатии
Ваш пользовательский агент не поддерживает элемент HTML5 Video.
Когда структуры позвоночника раздражают нервные корешки шеи, это может вызвать боль и другие симптомы. Смотреть: Интерактивное видео о шейной радикулопатии
Шейные нервы и радикулопатия
В шейном отделе позвоночника имеется 8 пар спинномозговых нервов, обозначенных от С1 до С8. Каждый спинномозговой нерв имеет 2 нервных корешка: передний корешок, несущий двигательные сигналы, и задний корешок, несущий сенсорные сигналы. Эти корешки шейных нервов ответвляются от спинного мозга и выходят из спинномозгового канала через межпозвонковые отверстия (костные отверстия), обеспечивая двигательную функцию и чувствительность плеча, руки, кисти и пальцев.
См. Анатомия шейного отдела позвоночника
реклама
При сдавливании или раздражении нервного корешка может наблюдаться нарушение передачи сигналов. Например, нарушение сенсорных сигналов может вызвать онемение, а нарушение двигательных сигналов может вызвать слабость. Электродиагностическое тестирование может подтвердить диагноз шейной радикулопатии.
Например, нарушение сенсорных сигналов может вызвать онемение, а нарушение двигательных сигналов может вызвать слабость. Электродиагностическое тестирование может подтвердить диагноз шейной радикулопатии.
Раздражение или компрессия корешка шейного нерва также может вызывать корешковую боль по ходу этих же шейных нервов с радикулопатией или без нее.
См. Радикулопатия, радикулит и корешковая боль
В этой серии блогов:
- Правильный диагноз онемения пальцев
- Моя рука болит из-за синдрома запястного канала или чего-то еще?
- Как шейная радикулопатия вызывает боль, онемение и слабость
- Как стеноз шейки матки с миелопатией влияет на ваше тело
- Интерактивное видео о шейной радикулопатии
Состояния, которые могут вызывать радикулопатию
Шейная радикулопатия обычно вызывается одним или несколькими из следующих состояний:
- Шейный остеохондроз .
 Когда межпозвонковые диски с возрастом теряют влагу, они могут начать уплощаться, а отверстия могут сужаться в месте выхода спинномозговых нервов из спинномозгового канала.
Когда межпозвонковые диски с возрастом теряют влагу, они могут начать уплощаться, а отверстия могут сужаться в месте выхода спинномозговых нервов из спинномозгового канала.
Смотреть видео о шейном остеохондрозе
- Шейный остеоартрит . Когда хрящ начинает разрушаться в дугоотростчатых суставах, могут развиваться костные шпоры (остеофиты), которые увеличивают и стабилизируют сустав. Эти костные разрастания могут сужать отверстия и сдавливать нервные корешки.
Смотреть видео об остеоартрозе шейных позвонков
- Грыжа шейного диска . Когда защитный внешний слой диска рвется или ломается, воспалительные белки могут просачиваться на соседний нервный корешок, вызывая воспаление и боль.
Смотреть видео о грыже межпозвонкового диска
Существует множество других причин шейной радикулопатии, таких как утолщение связок, перелом или опухоль.
Подробнее о причинах и факторах риска шейной радикулопатии
Симптомы в зависимости от локализации
Видео: Что вызывает боль и онемение в руке?
Шейная радикулопатия может проявляться признаками и/или симптомами в любом месте от шеи до рук и пальцев. Точная локализация боли, покалывания, онемения и/или слабости зависит от того, какой корешок шейного отдела сдавлен. Например, компрессия нерва С7 может привести к симптомам, которые больше проявляются в трицепсе и/или в средней части руки.
1
Айер С., Ким Х.Дж. Шейная радикулопатия. Curr Rev Musculoskelet Med. 2016; 9(3):272-80.
Точная локализация боли, покалывания, онемения и/или слабости зависит от того, какой корешок шейного отдела сдавлен. Например, компрессия нерва С7 может привести к симптомам, которые больше проявляются в трицепсе и/или в средней части руки.
1
Айер С., Ким Х.Дж. Шейная радикулопатия. Curr Rev Musculoskelet Med. 2016; 9(3):272-80.
См. Общие сведения о боли и онемении рук
Признаки и симптомы шейной радикулопатии обычно односторонние, например, опускание одной руки. Также возможна компрессия нервов с обеих сторон шеи и наличие двусторонних симптомов шейной радикулопатии.
объявление
Диагностика лечения шейной радикулопатии
Медицинскому работнику важно точно диагностировать шейную радикулопатию до начала лечения. Другие состояния имеют схожие симптомы, но требуют другого лечения, например синдром запястного канала.
Обычные нехирургические методы лечения шейной радикулопатии включают:
- Изменение режима отдыха и/или активности
- Физиотерапия
- Ледяная и/или тепловая терапия
- Нестероидные противовоспалительные препараты (НПВП)
- Цервикальные эпидуральные инъекции стероидов
Подробнее о лечении шейной радикулопатии
Шейную радикулопатию обычно можно лечить и облегчить с помощью нехирургических методов лечения.