Анестетики в стоматологии — КГБУЗ Горбольница №12, г. Барнаул: статьи
Возможность ощущения боли при лечении зубов является основным фактором нерешительности для пациентов, чтобы пойти к стоматологу. Конечно, до десятилетий назад анестетик использовался, чтобы потерять боль при работе врачом. Однако до этого времени наша больница активно использовалась в больнице, и даже пациенты с низкими болезненными порогами могут исключить потенциальную боль. Это так.
Если вы не можете преодолеть страх перейти к стоматологии, вы можете использовать ингибитор тревоги. Превосходство включает в себя терапевтические агенты, такие как балерианцы, мать Ворт и Апобасоле. Рекомендуется пройти Тинкер на курсе за несколько дней до консультации с врачом. Однако, с седативным эффектом, сильные снотворные таблетки не подходят для водителей и работников. Афразол также пьет на курсе и начинается за неделю до консультации с врачом и не засыпает с лекарствами.
Общая и местная анестезия
Что вы сейчас анестезируете в стоматологии? Анестезия использует два типа: общий анестезия и локальная анестезия. Первый тип редко используется для широкого спектра операций Joe. Поскольку анестезия имеет много противопоказаний и осложнений, современные клиники часто выбирают местную анестезию. На текущем уровне операция по поводу зубов полости, экстракции зубов и протеза может быть выполнена комфортно.
Первый тип редко используется для широкого спектра операций Joe. Поскольку анестезия имеет много противопоказаний и осложнений, современные клиники часто выбирают местную анестезию. На текущем уровне операция по поводу зубов полости, экстракции зубов и протеза может быть выполнена комфортно.
Местная анестезия содержит анестезию на месте вмешательства, сокращает чувствительность боли и имеет осознание пациента. Во многих случаях чувствительность тактильного ощущения остается (касаясь щек, десен, зубов, вибрации и т. Д.).
В стоматологии используется следующая анестезия.
- Заявление. Только слизистая оболочка анестезируется специальным спреем или гелем. При быстром эффекте анестезии вы можете вводить более безболезненно. Он используется для удаления камней и вмешательства в Десингиву.
- Персонаж. Инъекция десны для верхней части анестезии. Инъекты начинают работать через 3-4 минуты, а Фрост остается около 1 часа. Постоянная анестезия используется для лечения мякоть, более глубокого кариеса и экстракции зубов.

- Это проводимость. Введение анестезии под нижним зубами и введение анестезии в нижнем нерве. Нервы блокируются вдоль накопления довольно больших нервов, поэтому некоторые из языков и нижний подбородок оцепенеют. Конечно, влияние анестезии является обратимым и не повредит нервной ткани. Эффект длится около 2 часов. Внутренняя анестезия активно используется при лечении зубного распада и удаления зубов в детской стоматологии, в отличие от кончика языка и подбородка, в отличие от трубопровода. В случае взрослых анестезия не работает.
О карпулированных анестетиках, шприцах и иглах при местной анестезии
Стоматологический медицинский центр, в том числе наша больница, использует последнее поколение трубной анестезии, а не ампурскую анестезию. Препарат находится в картридже, специализированном контейнере и вставляет его в шприц запястного туннеля. Лучшая игла используется для шприца. Анестетик, используемый врачом, основан на фармакологических характеристиках, включая добавки.
Картриджные шприцы просты в использовании, они позволяют брать аспирационную пробу одной рукой, вводить иглу и делать инъекции. Его можно легко стерилизовать в большинстве стоматологических автоклавов. Простота использования снижает риск внутрисосудистого введения и риск отклонения иглы в ткани от выбранной траектории.
Иглы фиксируются нитками европейского или американского стандарта. Разумеется, все расходные материалы на 100% стерильны, а наконечники в отличном состоянии. Он отточен и имеет специальное покрытие для снижения травматизма при инъекции.
Преимущества анестезии анестетиками.
- абсолютная стерильность абсолютная стерильность
- Воздуха во рту нет, поэтому нет контакта с воздухом. Все препараты вводятся в правильных дозах, в том числе и те, которые защищают анестетик от порчи.
- быть безболезненным. Игла шприца тоньше обычной, а благодаря использованию специального угла и метода заточки болевые ощущения практически нулевые.
Какие обезболивающие препараты (анестетики) применяются сейчас?
Анестетики на основе новокаина и лидокаина ушли в прошлое, и сегодня используются препараты на основе артикаина и мепивакаина.
Артикаин является активным ингредиентом анестетиков, таких как ультракаин, увистедин и септанест. Анестетики серии Альтакаин в пять-шесть раз более эффективны, чем новокаин.
Артикаин, безусловно, более эффективен, чем предыдущие анестетики, например, при лечении гнойного воспаления, когда новокаин неэффективен, а лидокаин в значительной степени неэффективен.
Серия артикаин содержит сосудосуживающее средство, часто адреналин, наряду с активным ингредиентом. Сужение кровеносных сосудов на рабочем месте снижает вымывание анестетика и его всасывание в кровоток, увеличивая интенсивность и продолжительность анестезии. Ультракаин, наиболее часто используемый для лечения зубов у взрослых, содержит различные дозы адреналина.
Ультракаин ДС применяют при беременности и кормлении грудью, поскольку адреналин не проникает через плаценту и не влияет на плод.
Мепивакаин является менее сильным анестетиком, чем серия артикаинов, и подходит для детей, гипертоников и беременных женщин. Подходит всем противопоказан адреналин.
Подходит всем противопоказан адреналин.
Не бойтесь стоматолога и сократите свои визиты. Стоматологические заболевания быстро прогрессируют, например, кариес может легко привести к полиомиелиту за короткий промежуток времени, что делает лечение сложным и дорогостоящим. Современные анестетики в стоматологии позволяют провести любую операцию безболезненно.
Анестезия в стоматологии позволяет устранить боль во время процедур и избавить пациентов от страха обращения к врачу. Грамотное применение анальгетиков обеспечивает наиболее эффективные результаты лечения и создает максимально комфортные условия для пациента даже при проведении сложных и трудоемких стоматологических вмешательств.
Когда применяют анестезию
Болезненные операции следует проводить под наркозом. Среди заболеваний, при которых применение анестетиков обязательно, те, которые используются для лечения.
- Воспаленный кариес (полифит).
- Удалить зуб, его корень.
- Воспаление в зубочелюстной системе.

- периодонтит
Анестезия также используется во время операций, таких как искусственные суставы и имплантаты.
Виды анестезии в стоматологии
В современной стоматологии используется много болеутоляющих средств, и они используются в зависимости от места, продолжительности действия и эффекта.
общий наркоз в стоматологии
Неразумно рассматривать общую анестезию с выпиской, когда больные боятся лечения. Речь идет о серьезных процедурах, которые должны иметь определенные приспособления.
Традиционно общая анестезия использовалась во время серьезных и длительных процедур, таких как удаление большого количества зубов или выполнение сложных хирургических манипуляций на челюсти. Потеря сознания у пациента может быть вызвана выраженной дентофобией, патологической гиперрефлексией или заболеванием, препятствующим адекватному общению со стоматологом.
Под общей анестезией наркотический анестетик вводится пациенту одним из двух способов.
- Вдыхал.
 Лекарство в виде жидкого анестетика или наркотического газа попадает в организм больного через легкие (пациент носит маску). Стоматологическая ингаляционная анестезия может вызвать у человека седацию или полное бессознательное состояние.
Лекарство в виде жидкого анестетика или наркотического газа попадает в организм больного через легкие (пациент носит маску). Стоматологическая ингаляционная анестезия может вызвать у человека седацию или полное бессознательное состояние. - Внутривенное введение. Внутривенная неаэрирующая анестезия также может вызвать полную анестезию или седативный эффект, в зависимости от дозы препарата. Этот метод более точен, чем ингаляционная седация, и намного эффективнее, поскольку лекарство можно вводить непосредственно в вену.
плюсы и минусы
Во многих клинических случаях общая анестезия является единственным решением проблемы пациента. Это самое большое преимущество. Однако общая анестезия затрагивает многие органы, и ее следует по возможности избегать. Таким образом, противопоказания к анестезии достаточно обширны и объясняется возможность осложнений.
возможные осложнения
О возможных последствиях общей анестезии
- Галлюцинация-
- меня тошнит
- перестать дышать?
- анафилактический шок
Для предотвращения осложнений необходимо заранее получить подробную диагностику и подобрать наиболее подходящую анестезию под наблюдением опытного специалиста.
местная анестезия в стоматологии
При использовании местной анестезии пациент остается в полном сознании и чувствительность теряется только в области хирургического вмешательства.
Инъекционный метод
В клинической практике метод инфильтрации чаще всего используется для обезболивающих инъекций, так как участок можно «заморозить» на довольно длительное время. Также анестетик в этом случае начинает действовать практически сразу и быстро выводится из организма.
Стоматологи выбирают способ введения местной анестезии в зависимости от решаемой проблемы.
- Линии — связанные с обработкой просветов зубов, десен и т.д.
- Непрямой – обычно применяется при удалении зуба.
В первом случае врач вводит препарат непосредственно в мягкие ткани рабочей зоны – чувствительность теряет лишь ограниченный участок. Второй метод заключается в нанесении нескольких слоев анестетика (препарат распространяется при движении иглы). Непрямая анестезия может расширить спектр обезболивания.
При удалении зуба показана оральная инфильтрационная анестезия, врач нащупывает переходную складку, оттягивает губу пациента и вводит иглу в надключичную щель. Выполняют внеротовую блокаду подзатылочного нерва путем направления иглы под углом 45 градусов и сдавливания нижнего края устья (нефункционирующим пальцем или инструментом).
Инфильтрационная анестезия может быть внутрикостной (вводится в кость между корнями зуба), эндодонтической (вводится в периодонтальную полость) или внутрикорневой канал, в зависимости от того, куда вводится игла.
Кондуитный метод (периферийное оборудование).
Это история о более сильном «замораживании». При проводниковой анестезии происходит окклюзия тройничного нерва. Анестезия длится 2 ч. Иглу проводят кпереди через крыловидный отросток у входа в крылонебную полость для направления анестезирующего действия на вторую ветвь тройничного нерва, а для обезболивания третьей ветви — через крыловидный отросток овального отверстия , Введите препарат за
Проводниковая анестезия обычно показана, когда несколько моляров и прилегающие мягкие ткани требуют обширного лечения.
Как не делать инъекции
Безинъекционная анестезия химическим методом – поверхностная анестезия гелем или аэрозолем. Традиционно местная анестезия использовалась как часть начальной анестезии в месте инъекции. Простой стоматологической помощи может быть достаточно.
В клинических условиях также существуют методы естественной анестезии, не использующие инъекции.
- Электронные силы или электронные причины.
- чистая комната
- терминальный (поверхностный, терминальный).
плюсы и минусы
Можно уверенно выделить преимущества различных методов местной анестезии при лечении зубов.
- Возможно полностью безболезненное лечение.
- Безопасность метода (отсутствие токсичности для организма)
- Быстро выводится из организма.
- Ограниченный список побочных эффектов.
- Подбор препаратов для конкретных пациентов
Местная анестезия не имеет недостатков. Негативная реакция организма больного на современные анестетики обусловлена только индивидуальной непереносимостью препарата.
возможные осложнения
Среди возможных осложнений после применения местной анестезии в стоматологии можно указать аллергические реакции на лекарственные препараты. К ним относятся очаговый отек, гиперемия, риноконъюнктивит, анафилактоидная реакция с артериальной гипотензией, головокружение, обмороки.
Они могут возникать после местной анестезии.
- Синяк – если во время укола вы задели кровеносный сосуд.
- Травмы мягких тканей – если случайно прикусить губу или щеку под наркозом.
- Спазмы жевательных мышц — при ранении иглой.
Осложнения от применения местной анестезии возникают крайне редко. Это самый безопасный метод анестезии.
Препараты для анестезии в стоматологии
В стоматологии используются различные препараты для облегчения боли. Наиболее распространенный из них
- Мепибасестин является быстродействующим обезболивающим средством, которое можно использовать для лечения детей в возрасте 4 лет и старше.
- Scandonest — французский препарат, предназначенный для больных бронхиальной астмой и сердечно-сосудистыми заболеваниями.

- Септанест – недорогой препарат, содержащий сульфат натрия. Аллергия часто встречается с этим препаратом.
- Бизестин – дорогой аналог Ультракаина, имеющий аналогичный состав и отличающийся более мягким действием.
- Ultra Kine является популярным препаратом в российских клиниках от имени лидокаина, подходящего для пациентов всех возрастов и предоставляется в различных дозах.
Как подобрать обезболивающее
Живопись может быть назначена только в том случае, если вы пройдете специализированную консультацию и необходимый тест. Исходя из этой информации, врачи могут предотвратить больше осложнений, выбрав любое лекарство.
Следующие пациенты — это группа, на которую анестезиологи должны обращать особое внимание.
- Пациенты с бронхиальной астмой (высокий аллерген). Дайте приоритет лекарствам, которые не содержат консервантов, например, Ultracain D.
- Те, у кого заболевания щитовидной железы и диабет. Хорошая идея — выбрать препарат, который не содержит кровеносных сосудов.

- Пациенты с тяжелыми заболеваниями сердца и высоким кровяным давлением. Если вам диагностируется умеренная гипертония или необработанная болезнь сердца, анестетик 1: 200 000 (ультраклевой DS) имеет концентрацию адреналина 1: 200 000 и будущее тяжелой гипертонии и необработанной болезни сердца. Если есть, это говорит, что Следует использовать адреналин или препарат без адреналина (Ultraquain D).
Если вы здоровый человек, вы можете использовать препарат с концентрацией адреналина 1: 100 000 (Ultra Cine DS Forte, Ubisu Stezin Forte и т. Д.).
Выбор конкретного препарата зависит не только от общего состояния здоровья пациента, но и от характера запланированной операции. Стоматологи определяют, какие инъекции являются оптимальными, например, при извлечении зубов (Ubistezin, Septanest) и принимают нервы (Ultraquain D-S) на основе ингредиентов и их собственного опыта.
Применение в детской стоматологии
Предотвращение стоматологической фобии или спасение детей от страхов, которые уже были созданы, являются одной из основных задач современных стоматологов. Поэтому в детской стоматологии особое внимание уделяется анестезии.
Поэтому в детской стоматологии особое внимание уделяется анестезии.
При лечении детей в возрасте до трех лет или пациентов с нарушениями развития (аутизм, синдром Дауна и т. Д.) Общий анестезия часто является единственным методом анестезии.
В большинстве случаев лечение молодых пациентов использует инфильтрационную анестезию, анестезию проводимости и анестезию применения. Место, которое нужно вводить, «заморожено» заранее, и игла впервые зарезана в этом состоянии.
Поскольку тело ребенка не было полностью сформировано, специальное дозирование, такое как хороший вкус, используется в лечении детей. Самым безопасным агентом по инъекциям для детей в возрасте до 5 лет является СКАННТЫЙ ИЛИ СЕБЕНЕСА. Пожилые люди могут использовать Ultraquain D.
При беременности и грудном вскармливании
Нежелательно использовать анестетики для лечения беременных женщин (разрешено только в случае необходимости).
Грудное вскармливание не является противопоказанием анестезии. С современными технологиями вы можете использовать лекарства с низкой концентрацией адреналина. Анестетик этой группы не проникает в грудное молоко и не наносит вреда здоровью плода и матери. Точный список фармацевтических препаратов, которые могут использовать беременные или лактационные женщины, предоставляется врачами.
С современными технологиями вы можете использовать лекарства с низкой концентрацией адреналина. Анестетик этой группы не проникает в грудное молоко и не наносит вреда здоровью плода и матери. Точный список фармацевтических препаратов, которые могут использовать беременные или лактационные женщины, предоставляется врачами.
Вождение транспортных средств
Хотя нет точной информации о влиянии обезболивающих на реакции человека, стоматологи должны судить, могут ли пациенты управлять автомобилем сразу после работы.
Объем анестезирующих препаратов для взрослых
Дозы анестетиков для взрослых определяются в зависимости от проблемы и подходящей техники анестезии (осмотическая, проводниковая Пр.). Другие определяющие факторы включают тип препарата (концентрация адреналина в составе), возраст и массу тела пациента. Анестезиологи занимаются точным расчетом количества обезболивающих препаратов.
Успех современной стоматологии не связан с внедрением в клиническую практику новых методов или средств местной анестезии. Это не только дает врачам определенную степень свободы, но и позволяет увеличить объем и продолжительность вмешательств. Анестезия при лечении зубов приносит пациенту комфорт, снижает психическое напряжение, предотвращает формирование страха перед последующими визитами. Статистика показывает, что до 92% людей испытывают сильный дискомфорт, связанный с перспективой возможных болезненных ощущений, а примерно 15% из-за страха совершают свой последний «отложенный» визит к стоматологу.
Это не только дает врачам определенную степень свободы, но и позволяет увеличить объем и продолжительность вмешательств. Анестезия при лечении зубов приносит пациенту комфорт, снижает психическое напряжение, предотвращает формирование страха перед последующими визитами. Статистика показывает, что до 92% людей испытывают сильный дискомфорт, связанный с перспективой возможных болезненных ощущений, а примерно 15% из-за страха совершают свой последний «отложенный» визит к стоматологу.
Виды обезболивания в стоматологии
Существует два основных вида анестезии: общая анестезия и местная анестезия.
Лечение под общим наркозом
Первый вариант больше практикуется в детской стоматологии. Ребенок просто не может удобно сидеть в кресле, мешает инструментам и оборудованию, которыми пользуется стоматолог, пугается. В любой момент они могут случайно разбить учителя или родителей, резко повернуть голову, повредив слизистую оболочку ротовой полости.
Лечение всегда проводится в присутствии детского анестезиолога. Сейчас врачи отдают предпочтение ингаляционной анестезии (внутривенная инъекция создает избыточное давление). Он очень безопасен, обеспечивает быстрое избавление от наркотического сна и не вызывает значительной сонливости. Главное, таким образом, удается избежать сильных нервных потрясений, и тогда, в более старшем возрасте, ребенок спокойно идет к стоматологу.
Сейчас врачи отдают предпочтение ингаляционной анестезии (внутривенная инъекция создает избыточное давление). Он очень безопасен, обеспечивает быстрое избавление от наркотического сна и не вызывает значительной сонливости. Главное, таким образом, удается избежать сильных нервных потрясений, и тогда, в более старшем возрасте, ребенок спокойно идет к стоматологу.
Для взрослых общий наркоз применяют значительно реже. Основное показание – объемное хирургическое лечение зубов. Если у вас сильный страх перед госпитализацией (на грани фобии), мы можем порекомендовать аналогичную анестезию.
Местная анестезия при лечении зубов
Осуществляется различными препаратами, а именно местными анестетиками. Такие препараты вызывают временное исчезновение боли (точная адекватность дозировки) в месте введения или аппликации на кожу, слизистые оболочки.
Его основные преимущества:
- Простота исполнения -.
- обеспечить безопасность
- Боль облегчается, не осознавая стирания.

- Он сохраняет рефлексы и позволяет пациенту взаимодействовать с врачом, что важно при рассмотрении возможных методов лечения.
Препараты местного действия – воздействуют на нервные окончания и волокна в деснах и полностью блокируют передачу болевых импульсов на период времени (от 20-30 минут до более чем 1,5 часов).
Разновидности местного обезболивания
- Приложение, которое часто используется за пределами стоматологических клиник. В настоящее время аптеки рекомендуют ряд гелей для облегчения боли при прорезывании зубов у детей. В медицинской практике применяют местную анестезию для снижения болевой чувствительности десен перед удалением зубов ржанки и инъекционным введением лекарств.
- проникать. Используется для «изолирования» другой части (например, только одного зуба) для минимально инвазивных процедур, таких как лечение кариеса или денервация.
- Это проводимость. Инъекция большого нервного сплетения может быть анестезировано в довольно широком диапазоне верхнего подбородка и нижнего подбородка.
 При необходимости многие обработки зубов опираются на проводящую анестезию перед тяжелым смещением, удалением зубного блока или анестезии инфильтрации.
При необходимости многие обработки зубов опираются на проводящую анестезию перед тяжелым смещением, удалением зубного блока или анестезии инфильтрации.
Особенности проведения местной анестезии при лечении зубов
Для инъекций используйте повторный пластиковый шприц «Calpaul» и анестезированный агент «Calpole». В принципе, инъекция несколько раз в разных частях десен рядом с зубами с проблемой.
Чтобы уменьшить неприятное ощущение, вызванное использованием самой иглы и медицины, мы можем использовать трехэтапную анестезию.
- Примените внешний агент на участок впрыска в течение примерно 1-2 минуты.
- Вводится подкратный раствор 0, 2-0 и 3 мл раствора лекарственного средства.
- Через несколько минут инъекция.
Такой метод требует времени, но может минимизировать дискомфорт.
Противопоказания
В настоящее время у стоматологов есть много препаратов с различными характеристиками тяжести и лечения. Следовательно, даже если есть противопоказанное употребление препарата, врач выбирает другой препарат.
В частности, осторожность должна быть оплачена пациентам в следующих группах риска.
- Сердечн о-сосудистые заболевания
- Болезнь внутренней секреции заболевания
- Серьезные поражения печени и почки.
- Ангм закрытие.
Побочный эффект
Боковая реакция является наиболее выраженной во время анестезии проводимости. Что
- Тахи
- Чувство как храм, пульс ушей.
- Увеличение потоотделения; увеличение потоотделения.
Наиболее серьезными осложнениями являются аллергические реакции, поэтому стоматологические клиники всегда имеют чт о-то необходимое для прекращения атак. Однако, если у вас нет аллергии на наиболее распространенный анестетик, мы рекомендуем вам пройти тест на аллерген перед лечением.
Анестезия беременности
Конечно, вы должны обратить внимание на здоровье в полости рта, даже на стадии подготовки беременности. Тем не менее, рождение плода трудно сказать, что это оказывает положительное влияние на зубы, поэтому женщины в «интересной позиции» должны довольно часто посещать стоматолога.
После консультации между гинекологами и анестезиологами рекомендуются регулярные вмешательства от 14 до 24 недель. В течение оставшегося периода беременности плода лечение, основанные на строгой адаптации, выполняются с использованием лекарств (препаратов на основе суставов), которые не проходят через барьер плаценты.
Лечение пациентов в стоматологе оказывает значительное влияние в зависимости от того, работает ли лечение. В конце концов, проблема боли пациента важна и довольно актуальна. Когда люди откладывают свои посещения стоматологов, они начинают болезнь, опасаясь боли лечения зубов.
Тем не менее, существуют различные способы уменьшения боли, и высококачественная анестезия может полностью устранить боль. Эффективный локальный анестетик при лечении зубов является отличным решением, которое полностью блокирует ощущение боли в полости рта и лечения зуба, поскольку оно может поддерживать связь между пациентами и врачами. Анестетик замедлит рецепторы и блокирует боль в зубах и пероральном лечении.-350x350.jpg)
Виды анестезии, которые применяются в стоматологической практике
При лечении рта и зубов используются общая анестезия и местная анестезия.
Анестезия (общий наркоз) применяется редко. При этом больной ничего не чувствует и во время лечения находится без сознания. Анестезия (общая анестезия) используется только при длительных операциях или для лечения младенцев. Так как этот вид имеет много противопоказаний и всевозможных осложнений, стоматологи в основном отдают предпочтение местной анестезии. Это лучший вариант для стоматологических вмешательств.
Местная анестезия – анестезия, которую замораживают или вводят в десну. Этот тип использует анестетик для временной десенсибилизации обрабатываемой области к боли. Тактильные ощущения сохраняются за счет местной анестезии. Ощущение давления в зубах и деснах, но больной отсутствует. Местный анестетик вводится в десну рядом с больным зубом, чтобы обезболить верхние зубы пациента. Эта анестезия проникающая. Нижние зубы: путем введения местного анестетика пациента рядом с нижнечелюстным нервом. Вам сделают проводниковую анестезию. Язык, приводящий к онемению нижней челюсти. В стоматологической практике местная анестезия также используется для обеспечения безболезненного лечения путем нанесения специального геля или спрея на определенные участки слизистой оболочки полости рта. Эту анестезию лучше делать перед инфильтрационной анестезией, чтобы больной не заметил, что игла введена.
Вам сделают проводниковую анестезию. Язык, приводящий к онемению нижней челюсти. В стоматологической практике местная анестезия также используется для обеспечения безболезненного лечения путем нанесения специального геля или спрея на определенные участки слизистой оболочки полости рта. Эту анестезию лучше делать перед инфильтрационной анестезией, чтобы больной не заметил, что игла введена.
Составные компоненты анестетиков
Анестетики в составе включают местные анестетики, консерванты, сосудосуживающие средства, стабилизаторы и тому подобное. Препараты, которые вводят под местной анестезией в ожидании обезболивания, могут не содержать всех перечисленных ингредиентов. Анестетики используются для эффективного блокирования импульсов нервных окончаний, а анальгетики, сосудосуживающие средства (адреналин) и др. требуются для продления продолжительности действия и усиления обезболивания. Используется для создания и поддержания адекватной концентрации препарата в обрабатываемой зоне. Консерванты и стабилизаторы используются на практике для продления продолжительности анестезии.
Консерванты и стабилизаторы используются на практике для продления продолжительности анестезии.
Основные требования к современным анестезирующим средствам
Анестетики – это уникальные вещества, снижающие возбудимость рецепторов и инактивирующие импульс нервных волокон пациента, после чего наступает наркоз.
К анестетикам предъявляются основные требования.
- Не расширяйте кровеносные сосуды пациента.
- Не раздражайте организацию.
- Не раздражайте боль пациента.
- Всасывание в кровь медленное.
- Сильный и продолжительный обезболивающий эффект.
- Низкая токсичность для пациентов.
- Хороший эффект анестезии при лечении зубов.
Местные анестетики оказывают прямое сосудистое действие на рецепторы, начинает снижаться проницаемость натриевых каналов больного, полностью ослабляется проникновение меда в клетки человека, а затем происходит создание потенциалов действия, Все это при этом приводит к отсутствию чувствительности и обезболивание во время лечения. Чувствительность чередуется между сначала болевой, затем вкусовой, затем температурной и, наконец, осязательной. Так происходит процесс анестезии.
Чувствительность чередуется между сначала болевой, затем вкусовой, затем температурной и, наконец, осязательной. Так происходит процесс анестезии.
Чтобы продержаться дольше эффект безболезненного лечения, необходимо добавить подрядчика по кровеносным сосудам (например, адреналин) к местному анестезии. Тем не менее, пациенты с сердечными заболеваниями увеличивают риск инфаркта миокарда. Кровеносные сосуды могут расслабить мышцы бронхов и кишечника, открытые зрачки, значительно повысить уровень сахара в крови, увеличить метаболизм ткани и вызывать многие побочные эффекты. Однако, если адреналин исключен из местного дозирования анестезии, эффект не произойдет, а пациент не будет облегчен.
Опытные стоматологи должны определить, используется ли это вещество для лечения в качестве последней среды. В конце концов, после добавления адреналина к местному анестетике эффект самой анестезии при лечении зубов значительно увеличивается, а токсичность для пациентов снижается. Это потому, что поглощение анестезии в крови очень медленное. Кроме того, токсические осложнения, возникающие во время локальной анестезии, могут быть ошибочно определены побочными эффектами вещества, называемого адреналином.
Кроме того, токсические осложнения, возникающие во время локальной анестезии, могут быть ошибочно определены побочными эффектами вещества, называемого адреналином.
Классификация анестетиков в стоматологии
Перед лечением зубов врачи должны выбрать эффективный метод локальной анестезии, который подходит каждому человеку. Подходящая анестетика выбирается самим лечением, периодом вмешательства и сопротивлением анестезии пациента.
И з-за химических свойств местные анестетики классифицируются как заместители (Alticine, Lidocaine, Tremecaine) и Ester (Novocaine, Aneschul, Jicin). Эти две группы имеют разные конверсии внутр и-тела, и, что более важно, побочные эффекты на пациентов различны.
Стоматологические местные анестетики делятся на поверхностную анестезию и анестезию проводимости и инфильтрационную анестезию в зависимости от метода введения. В зависимости от времени действия, краткосрочный, средн е-временный тип действия и анестетик типа длительного действия отличаются.
Препараты местной анестезии для стоматологического лечения
Стоматологическая клиника использует местные местные анестезирующие препараты для достижения высококачественной анестезии. Чтобы вводить местные анестетики, катушки и карпосури, которые уже были инкапсулированы в самом растворе. Качество лечения зубов для пациентов, использующих такой шприц, намного выше, чем использование простого одноразового шприца. Более того, инъекционная игла намного тоньше, чем простой одноразовый шприц и меньше боли при инъекции.
Анестезия автомобиля в стоматологии хороша и з-за следующих преимуществ.
- 100 % гарантирует, что он совершенно стерилен и не содержит дополнительных веществ в местном анестезии.
- Точно вводить необходимые ингредиенты. Шприц содержит существующий анестетик.
- Поскольку инъекционная игла более тонкая, чем одноразовые шприцы, нет боли, вызванной инъекцией.
Новокаин и лидокаин, которые использовались ранее, скрыты в тени, потому что они очень эффективны и имеют аллергические симптомы. В настоящее время он эффективно используется в качестве анестезии в общественных клиниках.
В настоящее время он эффективно используется в качестве анестезии в общественных клиниках.
Расширенные стоматологические клиники обеспечивают хорошую анестезию с использованием эффективных лекарств, основанных на артицине и Mepibacaine.
Ultican e-это эффективный анестетик, используемый для высококачественной местной анестезии (такой как Ultra Kine). Он состоит из артиканы и адреналина. Mepibakine: эффект заражения кровеносных сосудов велик, но немного более эффективно, чем местная анестезия. Этот препарат используется не только для лечения зубов для детей и беременных, но и для пациентов, страдающих гипертонией, и пациентов, которые полностью противопоказаны адреналину. В таком случае используйте препарат, содержащий мепибакаин (например, гнезда сканирования) для лечения полости рта пациента.
Критерии выбора качественного местного анестетика
Основными критериями выбора эффективного местного анестетика является содержание стоматологического лечения, которое будет выполнено. Врачи выбирают препарат, принимая во внимание глубину лечения, время местной анестезии, а также содержание и степень хирургии, которые необходимо выполнить. Выбор анестетиков влияет на беременность, большой страх перед операцией и болезнь пациента. Подумайте, существуют ли противопоказания для лечения. Использование анестезии имеет возрастное ограничение. При лечении зубов у детей и пожилых людей всегда определяется количество анестезии.
Врачи выбирают препарат, принимая во внимание глубину лечения, время местной анестезии, а также содержание и степень хирургии, которые необходимо выполнить. Выбор анестетиков влияет на беременность, большой страх перед операцией и болезнь пациента. Подумайте, существуют ли противопоказания для лечения. Использование анестезии имеет возрастное ограничение. При лечении зубов у детей и пожилых людей всегда определяется количество анестезии.
Противопоказания для использования местного анестезирующего средства
Чтобы местный анестетик был безопасным для пациентов, необходимо учитывать противопоказания. Вы можете группировать это.
- Аллергические симптомы пациентов с анестезией. Использование анестезии зуба пациента полностью противопоказано. Очень важно предупредить стоматолога о возможности аллергических симптомов и возможности реакции на прошлое лечение полости рта и зубов.
- Существует нехватка метаболизма. Многие анальгетики демонстрируют сильную токсичность в случае чрезмерного введения местной анестезии, метаболизма и экскреции.
 В этом случае лучше использовать его понемногу.
В этом случае лучше использовать его понемногу. - В случае возрастных младенцев принимайте местную анестезию, меньше, чем взрослые зубы. Чтобы эффективно выполнить зубной анестезию, необходимо использовать безопасную локальную анестетик, чтобы ограничить дозу.
В современной стоматологической помощи коммерческие продукты, содержащие анестезию, обогащены безболезненным лечением. Кроме того, это главная причина, по которой пациент может испытывать сильный страх в стоматологической клинике.
Недавние клиники получали местную анестезию, которая не вызывает боли в полости рта и зубов. Сегодня вы можете лечить зубы, вытащить зубы и заполнить имплантаты, чтобы вам не приходилось бояться ходить к врачу, отложить это визит или начинать болезнь. Необходимо принять решение о стоматологической клинике и выбрать хорошего врача. Похоже, что качественное лечение возможно, выбирая местный анестетик, который эффективен для пероральной и зубной анестезии. Это точка для лечения зубов пациента и полости рта, чтобы это не повредило.
Появление зубов мудрости было медленным, но ухудшение было быстро. Я был очень болен, и я боялся пить много обезболивающих и ходить к врачу. Я пошел к стоматологу с другом. На сайте под названием 1dentist.ru я обнаружил информацию, что можно удалить зубы мудрости в седативном средстве. Я не знал, что это было, и думал, что это анестезия. Я был напуган. Когда я пришел к учителю, оказалось, что седативные средства были как шампанское. Я сразу вытащил два зуба, но это совсем не повредило.
Я страдал от давления с тех пор, как я был молодым. Это становится хуже, особенно когда вы беспокоитесь. Поэтому я редко иду к стоматологу. Тем не менее, ситуация была вынуждена обратиться за помощью к клинике. Мой брат порекомендовал пойти на сайт портала 1dentist.ru. Он сразу же нашел клинику возле дома и нашел «лечащего врача». Я не был сильным в этом, поэтому я обратился за помощью к консультантам. Здесь я прочитал, какой обзор был пациентом об удалении зубов в седации. Я поблагодарил экспертов, которые быстро поняли мои проблемы и проконсультировались с отличным экспертом. Я действительно хотел прийти на прием. Извлечение зубов с помощью седативных средств для меня просто спасение. Отныне я регулярно пойду к стоматологу.
Я действительно хотел прийти на прием. Извлечение зубов с помощью седативных средств для меня просто спасение. Отныне я регулярно пойду к стоматологу.
У меня боль в панике, поэтому я редко хожу к стоматологу. Я страдал от сильного рефлекса рвоты с детства. Там нет способа преодолеть это. Каждый год мне нужно было заботиться о зубах, но я не мог легко решить пойти в больницу. Я прочитал информацию на различных портальных сайтах и случайно попал в 1dentist.ru. Это интересный сайт. Здесь было хорошо иметь возможность сразу же выбрать клинику или врача путем оценки. Экстракция зуба в Москве проводилась очень быстро и эффективно. Я был очень удивлен, потому что был свободен и счастлив. Он все еще отдыхал. Спасибо.
Размещаются только тестовые обзоры пациентов, подтвержденных телефонными звонками и контрольными фотографиями в клинике.
Мишин Евгений Владимирович 2-е место в рейтинге имплантологов
- Доктор высочайшего уровня, хирур г-лиц челюсти
- 1 6-летний опыт работы, 1500 или более операции
Одной из проблем, которые возбуждают пациенты с стоматологическими клиниками, является использование анестезии при лечении зубов. Для многих людей страх перед детьми жив. Переход к клинике становится тяжелым болезненным и паникованным в зависимости от типа тренировки. Следовательно, первый вопрос к стоматологу — это проблема прикладной анестезии. Кроме того, есть много пациентов, которые особенно относятся к общей анестезии, чтобы защитить себя. Однако следует помнить, что в зависимости от типа анестезии есть характеристики применения, адаптации и противопоказаний. Давайте подумаем об этом немного больше.
Для многих людей страх перед детьми жив. Переход к клинике становится тяжелым болезненным и паникованным в зависимости от типа тренировки. Следовательно, первый вопрос к стоматологу — это проблема прикладной анестезии. Кроме того, есть много пациентов, которые особенно относятся к общей анестезии, чтобы защитить себя. Однако следует помнить, что в зависимости от типа анестезии есть характеристики применения, адаптации и противопоказаний. Давайте подумаем об этом немного больше.
Анестезия заключается в том, чтобы уменьшить лекарства в организм или некоторую чувствительность. И з-за анальгетического эффекта различаются локальная анестезия и общая анестезия (общая анестезия). При использовании локальной анестезии анестезия применяется только к определенным частям, которые выполняют лечение и хирургическое вмешательство. Используя общую анестезию, вы можете полностью устранить сознание пациента.
Местная анестезия
Местная анестезия сокращает конкретные места и без сознания. В то же время, осознание пациента поддерживается, и способность говорить не теряется.
В то же время, осознание пациента поддерживается, и способность говорить не теряется.
В настоящее время существует несколько типов местной анестезии.
Применение анестезии-анестезии является поверхностным и действует только на несколько миллиметров на поверхности. Этот тип анестезии используется в форме гелей и спреев и имеет приятный вкус и аромат. Это широко используется в детской стоматологии. Поскольку гиперчувствительность слегка снижается, она подвержена обработке поражений поверхности зубов и резервным анестезией перед инъекционной анестезией. Внедряющая анестези я-это так называемые «замораживающие зубы» и классическая инъекция. Это самый распространенный метод в анестезии. Это выполняется путем инъекции препарата в последующее или вещество в остеометрике. Применимый диапазон: более сложное лечение зубов (например, педиатрический паралич). Анестезия дирижера. Этот тип анестезии заключается в том, что анестезия может быть анестезирована в довольно широком диапазоне, распространяя тригемиальный нерв. Анестезия проводника необходима для лечения моляров и десен. Семейная анестезия-сущность такой анестезии является самым сильным анальгетическим эффектом. Следовательно, препарат вводится в дно черепа и блокирует нервы челюсти. Обычно этот вид анестезии проводится только в больницах и используется в тяжелых случаях, таких как различные травмы и хирургия челюсти.
Анестезия проводника необходима для лечения моляров и десен. Семейная анестезия-сущность такой анестезии является самым сильным анальгетическим эффектом. Следовательно, препарат вводится в дно черепа и блокирует нервы челюсти. Обычно этот вид анестезии проводится только в больницах и используется в тяжелых случаях, таких как различные травмы и хирургия челюсти.
Среди местных анестетических препаратов в настоящее время широко используются следующие препараты артиканы.
-Ultraquine Ultraquin считается наиболее эффективным анестетиком и почти не противопоказаниям. Основная особенность заключается в том, что его можно применить к сайтам воспаления, где другие лекарства не работают. Существует три типа ультр а-королев с различными концентрациями адреналина, которые являются активными веществами. Кроме того, этот анестетик имеет тип, который не содержит адреналина, который идеально подходит для тех, кто подвергается риску аллергических реакций. Это также очень эффективный анестетик, включая адреналин. Это самый новый болеутоляющий, наряду с Ultra Kine. Этот анестетик содержит консерванты, несмотря на свои преимущества, поэтому он не подходит, учитывая риск аллергических реакций.
Это самый новый болеутоляющий, наряду с Ultra Kine. Этот анестетик содержит консерванты, несмотря на свои преимущества, поэтому он не подходит, учитывая риск аллергических реакций.
Говорят, что лекарства, широко используемые в прошлом, такие как лидокаин и новокаин, оказывают значительно низкий эффект, чем вышеуказанный анестетик.
Об местной анестезии во время беременности и лактации
У беременных женщин есть идея, что посещение стоматолога — это большой риск, а также анестезия. Но это не факт. Наиболее важно поддерживать здоровье зубов при рождении. В настоящее время заболевания, которые не были обеспокоены до ухудшения, и весь патологический прогресс будет прогрессировать быстрее.
При лечении зубов в это время выбор лекарств чрезвычайно ограничен, но анестетик, такой как Ultra Quein и Ubisegin, широко используется во время беременности и не вредит плоду. Соответствующий агент этих препаратов содержит активный ингредиент с безопасной концентрацией, которая не переходит к плаценте или грудному молоку.
Общая анестезия (наркоз)
Это не очень часто, но это очень популярная стоматологическая клиника для общей анестезии. Эта анестезия не используется во всех стоматологических клиниках и требует лицензии.
Эта анестезия в настоящее время безвредна, но используется, когда существует определенная адаптация.
-Вально для местных анестетиков ・ Понижение функции глотания ・ Увеличивает заболевание в центральной нервной системе, усиливая рвоту отражени я-Экспрес с-фобию и страх перед взрослыми и детей.
В наше время многим пациентам нужна общая анестезия даже при простом лечении зубов. И во многих клиниках это лечение выполняется с небольшой надеждой на пациента. Однако в случае общей анестезии следует помнить, что пациенты имеют большой риск осложнений.
Кроме того, действие требует тщательной подготовки анестезиолога и всесторонней консультации с пациентом. Есть также группы, где общая анестезия строго запрещена.
-Кардиосковаскулярные заболевания, аллергические реакции на ингредиенты лекарств, принятие гормональных препаратов, диабет, эндокринных заболеваний, печени и заболеваний почек
В любом случае, выбор анестезии при обработке зубов в конечном итоге будет определять путем всестороннего суждения стоматологом.
Местные анастетики в хирургической стоматологии и челюстно-лицевой хирургии
Местная анестезия — ведущий способ обезболивания в хирургической стоматологии, включает следующие методы: неинъекционную (физическая и химическая) и инъекционную (инфильтрационная и проводниковая) анестезии. Неинъекционная анестезия предполагает использование лекарственных препаратов, воздействие физическими и другими факторами для получения эффекта поверхностного обезболивания тканей.
При инъекционной анестезии наблюдается блокада болевой чувствительности в месте введения анестетика (инфильтрационная) или в зоне иннервации ветвей нерва (периферическая или центральная проводниковая анестезия).
Для местного обезболивания разработаны и используются лекарственные препараты, которые должны отвечать требованиям, предъявляемым к обезболивающим веществам (анестетикам). То есть: иметь малую токсичность; максимально большую терапевтическую широту; легко растворяться в физиологическом растворе; не терять терапевтических свойств при кипячении и не утрачивать их при длительном хранении; легко проникать в ткани и не вызывать в них раздражающих, а также деструктивных изменений; максимально быстро вызывать обезболивание после введения препарата, которое должно удерживаться как можно дольше; иметь минимальное количество побочных явлений; отсутствие общих проявлений после введения препарата; обезболивающий эффект должен быть обратимым.
Около 115 лет назад Василий Константинович Анреп (1880 г.) открыл средство, которое было способно вызвать эффективное и обратимое обезболивание мягких тканей. После введения кокаина автор отметил потерю чувствительности кожи, которая восстанавливалась через 20-25 минут. Несмотря на опубликование в немецком журнале, это открытие все же осталось незамеченным. Кокаин — алкалоид, содержащийся в листьях южно-американского растения (кустарника) Erythroxylon coca, с этого времени стал первым местным анестетиком.
Спустя четыре года К. Koller (1884 г.) продемонстрировал анестезию роговицы при инстилляции в конъюктивальный мешок 2% раствора кокаина, что подтвердило местнообезболивающий эффект препарата. Кокаин при широком его применении оказался очень токсичным. Вскоре была отмечена нецелесообразность его использования для инъекционной анестезии, так как последняя сопровождалась тяжелейшими осложнениями и даже смертельным исходом.
С развитием клинической фармакологии происходило открытие все новых лекарственных препаратов, которые можно использовать для местного обезболивания. Механизм действия местных анестетиков примерно одинаков — они действуют на мембраны нейронов и уменьшают их проницаемость для ионов натрия (Л.В. Львова, 2000). Происходит это следующим образом. Молекулы анестетика в неактивной форме преодолевая мембраны нервных клеток попадают вовнутрь нейрона. Там они присоединив ионы водорода переходят в активную форму и откладываются на натриевых каналах. Поэтому быстрый ввод ионов натрия прекращается и передача импульса блокируется, наступает анестезия.
Механизм действия местных анестетиков примерно одинаков — они действуют на мембраны нейронов и уменьшают их проницаемость для ионов натрия (Л.В. Львова, 2000). Происходит это следующим образом. Молекулы анестетика в неактивной форме преодолевая мембраны нервных клеток попадают вовнутрь нейрона. Там они присоединив ионы водорода переходят в активную форму и откладываются на натриевых каналах. Поэтому быстрый ввод ионов натрия прекращается и передача импульса блокируется, наступает анестезия.
Новокаин
Новокаин — это р*- диэтиламиноэтаноловый эфир парааминобензойной кислоты гидрохлорид. Белый кристаллический порошок без запаха, легко растворимый в воде. Синтезирован в 1905 году A. Einhorn и R. Unlfelder (шведские химики). Водные растворы новокаина стерилизуют при +100 °С в течение 30 минут. Растворы новокаина легко гидролизуются в щелочной среде и очень плохо — в кислой. Свежеприготовленный раствор новокаина имеет рН равную 6,0, а при длительном хранении раствор становится более кислым. Местные анестетики эфирной группы подвергаются гидролизу в тканях сразу же после их введения. В мягких тканях гидролиз происходит за 20-30 минут. В крови гидролиз ускоряется в 10 раз, т.е. происходит за 2-3 минуты. В организме новокаин гидролизуется, образуя парааминобензойную кислоту и диэтиламиноэтанол. Гидролиз происходит за счет действия энзимов: новокаинэстеразы и холинэстеразы.
Местные анестетики эфирной группы подвергаются гидролизу в тканях сразу же после их введения. В мягких тканях гидролиз происходит за 20-30 минут. В крови гидролиз ускоряется в 10 раз, т.е. происходит за 2-3 минуты. В организме новокаин гидролизуется, образуя парааминобензойную кислоту и диэтиламиноэтанол. Гидролиз происходит за счет действия энзимов: новокаинэстеразы и холинэстеразы.
Парааминобензойная кислота (ПАБК) по химическому строению сходна с частью молекулы сульфаниламидов и, вступая с последними в конкурентные отношения, ослабляет их антибактериальный эффект. Новокаин оказывает антисульфаниламидное действие. Диэтиламиноэтанол обладает умеренными сосудорасширяющими свойствами. Около 2% введенной дозы новокаина выделяется с мочой в неизменном виде в течение 24 часов. ПАБК (до 80%) в неизменной или коньюгированной форме и диэтиламиноэтанол (до 30%) выделяются с мочой, остальная часть метаболитов распадается (подвергается биотрансформации).
Продукты распада эфирных местных анестетиков понижают возбудимость мышцы сердца и моторных зон коры головного мозга, оказывают блокирующее влияние на вегетативные ганглии, уменьшают образование ацетилхолина и понижают возбудимость периферических холинореактивных систем. Токсичность новокаина при введении в вену увеличивается в 10 раз, что необходимо учитывать.
Токсичность новокаина при введении в вену увеличивается в 10 раз, что необходимо учитывать.
Новокаин тормозит заживление ран (Т. Morris, R. Appleby, 1980 г.) у экспериментальных животных. Данное действие усиливается в соответствии с увеличением дозы препарата, его концентрации и добавлением к нему адреналина. Это связано, по мнению авторов, с угнетением синтеза мукополисахаридов и коллагена, а потенцирующее влияние адреналина можно объяснить сосудосуживающими свойствами, что задерживает метаболизм местных анестетиков в тканях. На основании наших наблюдений можно утверждать, что чем больше анестетика используется для местной анестезии, тем хуже заживает послеоперационная рана. В литературе имеются указания, что новокаин, лигнокаин и бупивакаин обладают цитостатическим действием (J.E. Sturrock, J.F. Nunn, 1979).
Препараты новокаина после их введения снижают уровень артериального давления. Плохо проникают через слизистую оболочку и кожу. Длительность полноценной анестезии новокаином около 15-20 минут. Для продления эффекта добавляют сосудосуживающие средства — адреналин, норадреналин, мезатон, эфедрин и др. Последние играют важную роль в снижении токсичности новокаина, замедляя всасывание и уменьшая резорботивное действие препарата.
Для продления эффекта добавляют сосудосуживающие средства — адреналин, норадреналин, мезатон, эфедрин и др. Последние играют важную роль в снижении токсичности новокаина, замедляя всасывание и уменьшая резорботивное действие препарата.
Адреналин добавляется 0,1 мл 0,1% раствора на 5-10 мл анестетика. Формы выпуска. Ампулы по 1, 2, 5, 10 и 20 мл 0,25% и 0,5% раствора и 1, 2, 5 и 10 мл 1% и 2% раствора. Флаконы по 250 мл и 500 мл со стерильным 0,25% и 0,5% раствором.
Высшие дозы: внутрь 0,75 г в сутки, внутримышечно — 0,4 г и внутривенно по 0,1 г, при инфильтрационной анестезии — первая доза составляет 1,25 г, а затем в течение каждого часа операции не более 2,5 г (в виде 0,25% раствора) и 2,0 г (в виде 0,5% раствора).
Для того, чтобы определить количество (в мг) анестетика, содержащегося в ампуле, необходимо расчет произвести по следующей формуле: Хмг = % х мл х 10
Примечание: Хмг — количество мг сухого вещества препарата;
% — процентное его содержание в растворе;
мл — количество мл раствора;
10 — коэффициент пересчета.
Новокаин сравнительно малотоксичен. Наблюдаются случаи гиперчувствительности к нему, которые проявляются слабостью, головокружением, снижением артериального давления, коллапсом, анафилактическим шоком, аллергическими кожными реакциями. Могут возникнуть признаки интоксикации (отравления) новокаином, проявляющиеся головокружением, парестезиями, двигательным возбуждением, судорогами, отеками, высыпаниями на коже, одышкой, коллапсом. Недостаток аскорбиновой кислоты (гиповитаминоз) усиливает симптомы отравления препаратом. Барбитураты ослабляют явления интоксикации.
При судорогах необходимо внутривенно вводить барбитураты кратковременного действия (гексенал — в/в от 2 до 10 мл 5% или 10% раствора в зависимости от состояния больного, можно дополнительно внутримышечно ввести 4-5 мл 2,5% раствора аминазина). Антагонистом гексенала или тиопентал-натрия (при угнетении дыхания и нарушении сердечной деятельности) является бемегрид (0,5% раствор от 3-5 мл до 10 мл).
При коллапсе — внутривенное капельное введение кровезамещающей жидкости, при расстройстве сердечной деятельности — соответствующие реанимационные мероприятия.
Тяжелые аллергические реакции на новокаин или анестетики эфирного типа обусловлены присутствием ПАБК. Широко использующиеся в последнее время местноанестезирующие средства амидного типа (лидокаин) также могут вызывать продукцию антител; гаптеном в данном случае является метилпарабен, содержащийся в растворах некоторых анестетиков амидного типа, структура которого напоминает ПАБК. Поэтому пациентам, сенсибилизированным к новокаину или имеющим аллергический статус, рекомендуют вводить анестетики амидного типа, не содержащие метилпарабена (J.A. Giovannitti, C.R. Bennet, 1979).
Для избежания аллергических реакций на вводимый анестетик следует проводить пробы на чувствительность препарата (внутрикожная проба). При проведениии кожных проб пациент ложится на кушетку или садится на стул, обнажается предплечье. Кожу предплечья протирают спиртом. Лекарственный препарат в количестве 0,1мл вводят внутрикожно до появления волдыря диаметром 1-2 мм (величиной с просяное зерно).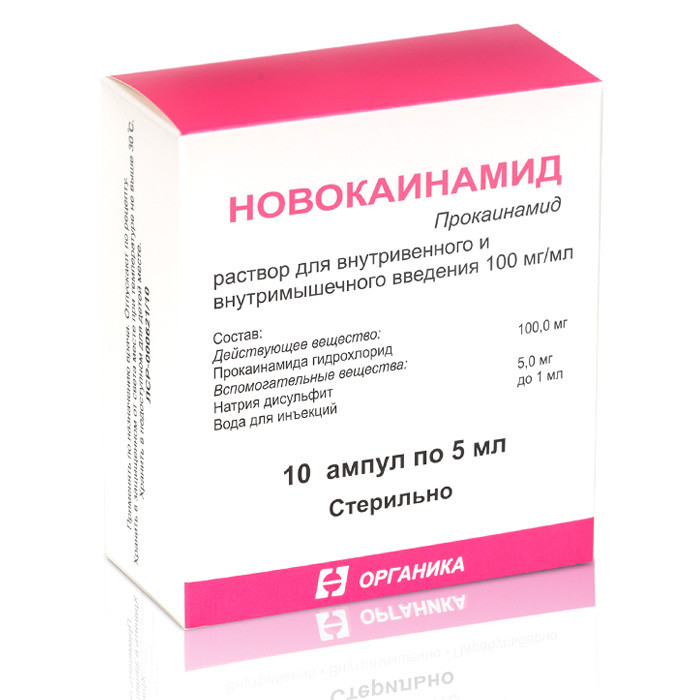
Накануне пациент не должен принимать антигистаминные препараты, кортикостероиды. эуфиллин. симпатомиметики. Данные препараты могут извращать ответные реакции при постановке кожных проб. Чтобы учесть возможность наличия сосудистых реакций необходимо, отступя 10 см от исследуемой пробы, внутрикожно ввести такое же количество (0,1 мл) физиологического раствора. При наличии кожных аллергических реакций следует место введения анестетика обработать гидрокортизоновой (преднизолоновой) мазью. Проба считается положительной, если в течение 10 минут появляется инфильтрат диаметром не менее 7 мм и сохраняется более 30 минут. Ложная проба возникает в более ранние сроки и исчезает в течение 20 минут.
Хочу отметить взаимодействие новокаина с другими лекарственными препаратами. Анестезирующее действие новокаина усиливает атропина сульфат. При сочетании с сульфаниламидными препаратами, салицилатами уменьшается как бактериостатическое, так и анестезирующее действие. Новокаин ослабляет диуретическое действие мочегонных препаратов.
Пробы на идентификацию новокаина:
— 1. Цветная проба по И.Г. Лукомскому (1940). Реактивом служит раствор марганцовокислого калия 1/10000. В пробирку наливают 2 мл реактива и прибавляют 2 мл испытуемого раствора. Раствор марганцовокислого калия от новокаина (дикаина) становится через 1-2 минуты оранжевым или соломенно желтым.
— 2. Хлораминовая цветная проба (А.Е. Гуцан, И.Ф. Мунтеану, 1980). К 2 мл исследуемого раствора (новокаина) добавляют 2 мл 1% или 2% раствора хлорамина. Содержимое взбалтывают, раствор моментально окрашивается в светло-оранжевый (абрикосовый) цвет. Наличие адреналина не искажает цвет и ценность данной пробы.
Синонимы новокаина: Allocaine, Ambocain, Aminocaine, Anesthocaine, Atoxicain, Geriocain, Gerovital h4, Chemocaine, Citocain, Neocaine, Pancain, Planocaine, Procaini Hydrochloridum, Syntocain и др..
Целновокаин
Целновокаин — полимерное производное новокаина. Предложен в Латвии в 1972 году (М.Я. Пормале, И.А. Кашкина и др.). Целновокаин — белый или желтоватый аморфный порошок без запаха, горького вкуса, растворяется в воде, несовместим с физиологическим раствором (!). Водные растворы имеют рН от 6,5 до 7,5 (в зависимости от концентрации). Совместим с адреналином.
Предложен в Латвии в 1972 году (М.Я. Пормале, И.А. Кашкина и др.). Целновокаин — белый или желтоватый аморфный порошок без запаха, горького вкуса, растворяется в воде, несовместим с физиологическим раствором (!). Водные растворы имеют рН от 6,5 до 7,5 (в зависимости от концентрации). Совместим с адреналином.
Целновокаин является более эффективным анестетиком, чем новокаин. Его аналгетический эффект выше, чем у новокаина, в 2,4-4,4 раза (Я.Я. Шустер, 1973). Для инфильтрационной анестезии применяют 0,25% и 0,5% растворы целновокаина, для проводниковой — 1% и 2% растворы.
После инфильтрационной и проводниковой анестезии у части больных развивается отек мягких тканей, который проявляется через 30 минут после инъекции и достигает максимума через 3 часа, а уменьшается спустя 12 часов после анестезии и полностью исчезает через 3 суток, не требуя какого-либо лечения (А.С. Артюшкевич, 1979). Отек не связан с наличием гематомы или воспалительными процессами. Это связано с тем, что данный препарат не растворяется в физиологическом растворе. Автор считает, что целновокаин более эффективный анестетик, чем новокаин, но менее эффективный, чем лидокаин.
Автор считает, что целновокаин более эффективный анестетик, чем новокаин, но менее эффективный, чем лидокаин.
Тримекаин
Тримекаин — это а-диэтиламино-2,4,6-триметилацетанилида гидрохлорид (относится к группе амидных анестетиков). Разработан шведским исследователем N. Lofgren (1943), изучен Н.Т. Прянишниковой (1956) и Ю.И. Вернадским (1960).
Белый или слегка желтый кристаллический порошок, легко растворимый в воде, физиологическом растворе и спирте. Растворы (рН 4,5-5,2) готовятся на изотоническом растворе натрия хлорида, могут подвергаться стерилизации. Стоек в кислой среде.
Препараты (анестетики) группы амидов, в отличие от сложных эфиров, не подвергаются гидролизу и циркулируют в кровеносном русле в разбавленном состоянии (в основном в неизмененном виде). В печени метаболируются путем дезалкилирования аминогруппы и разрыва амидной связи. По фармакокинетике подобен лидокаину. Период полураспада (полувыведения) составляет около 3-х часов. При быстром разрушении анестетика в кровеносном русле и его ускоренной элиминации имеется меньшая опасность развития токсических реакций.
При быстром разрушении анестетика в кровеносном русле и его ускоренной элиминации имеется меньшая опасность развития токсических реакций.
Тримекаин действует более сильно (в 2 раза) и более продолжительно (в 2 раза), чем новокаин. Скорость наступления эффекта (в 2 раза) быстрее, чем у анестетиков, относящихся к группе сложных эфиров. Несколько токсичнее новокаина, особенно в более высоких концентрациях (в 1,2-1,4 раза). Обладает седативным действием (у 40% больных вызывает сонливость). Тримекаин легче, чем новокаин, проникает через слизистую оболочку. Не оказывает выраженного гипотензивного действия, не угнетает проводящей и сократительной функции миокарда, не вызывает антисульфаниламидного действия (И.С. Чекман и др., 1986). Не тормозит репаративные процессы (И.И. Гетьман, 1969).
Для инфильтрационной анестезии используются 0,125%, 0,25% и 0,5% растворы тримекаина, для проводниковой — 1 % и 2% растворы.
Терапевтическая широта больше, чем у новокаина.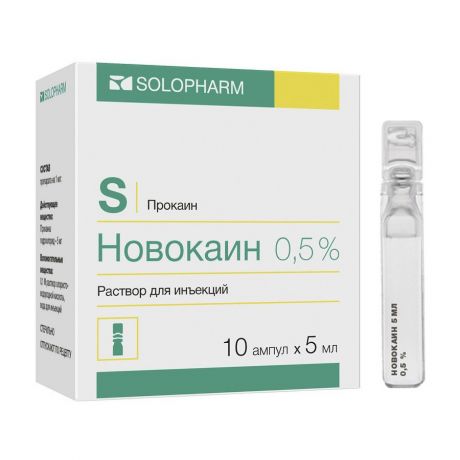 Высшие дозы при внутримышечном введении: до 1,0 г (в 1% растворе), до 0,2 г (в 2% растворе). Общая доза препарата при инфильтрационной анестезии (для взрослых) не должна превышать 2 грамма (М.Д. Машковский, 1994). Тримекаин хорошо переносится, при передозировке возможны побочные явления, как и у новокаина.
Высшие дозы при внутримышечном введении: до 1,0 г (в 1% растворе), до 0,2 г (в 2% растворе). Общая доза препарата при инфильтрационной анестезии (для взрослых) не должна превышать 2 грамма (М.Д. Машковский, 1994). Тримекаин хорошо переносится, при передозировке возможны побочные явления, как и у новокаина.
Противопоказания к назначению: синусовая брадикардия (менее 60 ударов в 1 минуту), полная блокада сердца, заболевания печени и почек (И.С. Чекман и др., 1986).
Формы выпуска: 0,25% раствор в ампулах по 10 мл; 0,5% раствор и 1% раствор в ампулах по 2,5 и 10 мл; 2% раствор по 1, 2, 5 и 10 мл.
Синонимы тримекаина: Mesocain, Mesidicaine, Trimecaini hydrochloridum.
Лидокаин
Лидокаин — это 2-диэтиламино-2,6 ацетоксинилида гидрохлорид или а-диэтиламино-2,6-диметилацетанилида гидрохлорид, моногидрат (М.Д. Машковский, 1994). Белый или почти белый кристаллический порошок. Легко растворим в воде, физиологическом растворе и спирте. Синтезирован шведским ученым N. Lofgren в 1943 г.
Синтезирован шведским ученым N. Lofgren в 1943 г.
Лидокаин имеет рН равную 7,9. Хорошо всасывается. Однако его биодоступность составляет лишь 15-35%, поскольку около 70% всосавшегося препарата подвергается биотрансформации в печени (И.С. Чекман и др., 1986). Метаболизируется в печени путем дезалкилирования
аминогруппы и разрыва амидной связи.
Период полураспада (полувыведения) в пределах 20 минут (Томов Л. и др., 1979). Лидокаин тормозит заживление ран (Т. Morris, R. Appleby, 1980), замедляя клеточный рост (J.E. Sturrock, J.F. Nunn, 1979). Расширяет сосуды, снижает артериальное давление. Не является антагонистом ПАБК, поэтому совместим с сульфаниламидами. В низких концентрациях (до 0,5%) по токсичности не отличается от новокаина, в более
высоких концентрациях — токсичнее (на 40-50%).
Лидокаин — сильное местноанестезирующее средство. По сравнению с новокаином он действует быстрее (в 2 раза), сильнее (в 2-3 раза) и продолжительнее (в 3 раза, т. е. до 1 часа). Лидокаин легко проникает через кожу и слизистую оболочку (10% аэрозоль лидокаина). Нанесенный на слизистую оболочку в виде аэрозоля, вызывает поверхностное обезболивание примерно через 30-60 секунд, которое длится около 15 минут. Разовая экспозиция на поверхность (с помощью дозировочного вентиля) содержит 4,8 мг лидокаина.
е. до 1 часа). Лидокаин легко проникает через кожу и слизистую оболочку (10% аэрозоль лидокаина). Нанесенный на слизистую оболочку в виде аэрозоля, вызывает поверхностное обезболивание примерно через 30-60 секунд, которое длится около 15 минут. Разовая экспозиция на поверхность (с помощью дозировочного вентиля) содержит 4,8 мг лидокаина.
Состав 10% аэрозоля лидокаина: лидокаин — 3,80 г; эфирного масла перечной мяты — 0,08 г; пропиленгликоля — 6,82 г; спирта концентрированного — 27,30 г; дифтор дихлорметан-1.1.2.2-дихлортетрафлорэтана (50:50) — 27,00 г — 65,00 г в водном флаконе. 1 флакон содержит действующее вещество в количестве, соответствующем около 800 дозам.
Местные анестетики легко проникают через гематоплацентарный барьер уже через 1-3 минуты после введения. В эксперименте доказано, что максимальное насыщение анестетиков наблюдается в головном мозге, миокарде и почках матери, у плода — в печени (G. Garstka, H. Stoeckel, 1978). Чувствительность новорожденных к токсическому действию местных анестетиков не выше, чем у взрослых (Н. Pedersen и др., 1978).
Pedersen и др., 1978).
Для инфильтрационной анестезии применяют 0,125%, 0,25% и 0,5% растворы, для проводниковой анестезии — 1 % и 2%. Терапевтическая широта лидокаина больше, чем у новокаина.
Максимальная дозировка при инфильтрационной анестезии 0,125% и 0,25% растворов составляет 2 грамма, 0,5% раствора — 400 мг. Общая доза для 1% и 2% растворов лидокаина — 200 мг.
Растворы лидокаина совместимы с адреналином (по 1 капле на 10 мл анестетика). Нежелательно сочетать лидокаин с р-адреноблокаторами (анаприлин и др.), так как развивается брадикардия, гипотензия, бронхоспазм; а также с барбитуратами и мышечными релаксантами.
Синонимы лидокаина: Lidestin, Lidocard, Lidocaton, Leostesin, Lignocain, Maricain, Nulicaine, Oktocaine, Remicaine, Solcain, Stericaine, Xycain, Xylocain, Xylocard, Xylonor, Xilestesin, Xylocetin, Xylotox, Lignospan, Acetoxyline, Lidoject, Rapicaine, Biodicaine, Pressicaine и др..
Прилокаин
Прилокаин — препарат, относящийся к группе амидов (N. Lofgren, С. Tegner, 1958). Анестезирующий эффект подобен, но несколько ниже, чем у лидокаина. Поэтому применяется в виде 3% раствора. Действует менее продолжительно, чем лидокаин. В настоящее время 3% раствор прилокаина выпускается с вазоконстриктором фелипрессином, который является менее токсичным, чем адреналин. Поэтому при повышенной чувствительности к адреналину или использовании гипотензивных средств можно применять прилокаин с фелипрессином.
Lofgren, С. Tegner, 1958). Анестезирующий эффект подобен, но несколько ниже, чем у лидокаина. Поэтому применяется в виде 3% раствора. Действует менее продолжительно, чем лидокаин. В настоящее время 3% раствор прилокаина выпускается с вазоконстриктором фелипрессином, который является менее токсичным, чем адреналин. Поэтому при повышенной чувствительности к адреналину или использовании гипотензивных средств можно применять прилокаин с фелипрессином.
Общая доза — 300 мг.
Синонимы: Citanest, Xylonest.
Ксилонест (Xylonest) содержит в 1 мл прилокаина гидрохлорида 5 мг (0,5%), 10 мг (1,0%) и 20 мг (2,0%). Препарат дополнительно может содержать эпинефрин (адреналин). Ксилонест не кумулируется. Аллергические реакции встречаются редко. Рекомендуемые максимальные дозы раствора ксилонеста 400 мг (без эпинефрина), т.е. 80 мл 0,5% раствора или 40 мл 1% раствора или 20 мл 2% раствора; 600 мг (с эпинефрином), т.е. 120 мл 0,5% раствора или 60 мл 1% раствора или 30 мл 2% раствора. Пожилым людям и детям назначают небольшие дозы препарата. При больших дозировках ксилонеста может повышаться уровень метгемоглобина в крови.
Пожилым людям и детям назначают небольшие дозы препарата. При больших дозировках ксилонеста может повышаться уровень метгемоглобина в крови.
Прилокаин противопоказан при беременности, сердечной декомпенсации, врожденной и приобретенной метгемоглобинемии.
Мепивакаин
Мепивакаин — амидный препарат (A.F. Ekenstam, 1957). Сходен с лидокаином, но менее токсичен. Анестезирующий эффект и его длительность несколько меньше, чем у лидокаина. Применяется для проводниковой анестезии в виде 3% раствора, для инфильтрационной — в виде 1% раствора. Общая доза 300 мг. Длительность эффективного обезболивания составляет 20-40 минут (для кости) или 40-90 минут (для мягких тканей).
Синонимы: Карбокаин, Мепивастезин, Скандикаин, Меаверин, Полокаин, Скандонест.
Бупивакаин
Бупивакаин — препарат из группы амидов. Синтезировал его A.F. Ekenstam (1957). По химической структуре близок к лидокаину. Считается одним из наиболее активных и длительно действующих местных анестетиков. При внутривенном его введении через 4-5 часов бупивакаина гидрохлорида в крови не определяется. В течение первого часа после инъекции печень поглощает около 80% введенного анестетика. Является самым безопасным местным анестетиком, так как обладает наиболее большой терапевтической широтой.
Считается одним из наиболее активных и длительно действующих местных анестетиков. При внутривенном его введении через 4-5 часов бупивакаина гидрохлорида в крови не определяется. В течение первого часа после инъекции печень поглощает около 80% введенного анестетика. Является самым безопасным местным анестетиком, так как обладает наиболее большой терапевтической широтой.
Бупивакаин обладает цитотоксическим действием (J.E. Sturrock, J.F. Nunn, 1979). Анестезирующая активность в 4-6 раз выше, чем у новокаина, а токсичность — в 4-7,5 раз больше. При его использовании может наблюдаться брадикардия. Длительность обезболивающего эффекта при проводниковой анестезии составляет более 13 часов, а при инфильтрационной — не менее 12 часов.
Концентрация добавленного адреналина гидрохлорида составляет (1:200000). Формы выпуска: 0,25%, 0,5%, 0,75% и 1,0% раствор в ампулах или флаконах. Для инфильтрационной анестезии используют 0,25% растворы бупивакаина гидрохлорида, а для проводниковой — 0,5%, 0,75% и 1,0% растворы.
Максимальная одноразовая доза составляет 175 мг (по данным некоторых авторов — 125 мг). При правильном применении анестетик обеспечивает сильное и длительное обезболивание. При превышении доз возможны судороги, угнетение сердечной деятельности (вплоть до
остановки сердца).
Синонимы: Маркаин, Карбостезин, Duracain, Narcain, Sensorcain, Svedocain.
Ультракаин
Ультракаин — является местным анестетиком амидного типа и единственным из применяемых сегодня местных анестетиков, относящихся к ряду тиофена. Действующая часть — артикаина гидрохлорид.
Продолжительность анестезии 1-2 часа. В 2 раза токсичнее новокаина. Спазмолитик — снижает артериальное давление, обладает ганглиоблокирующим действием, уменьшает возбудимость моторных зон головного мозга. Для инфильтрационной анестезии используются 1%-2% растворы, для проводниковой — 4% растворы ультракаина.
Дозировка определяется из расчета 7 мг на 1 кг веса тела.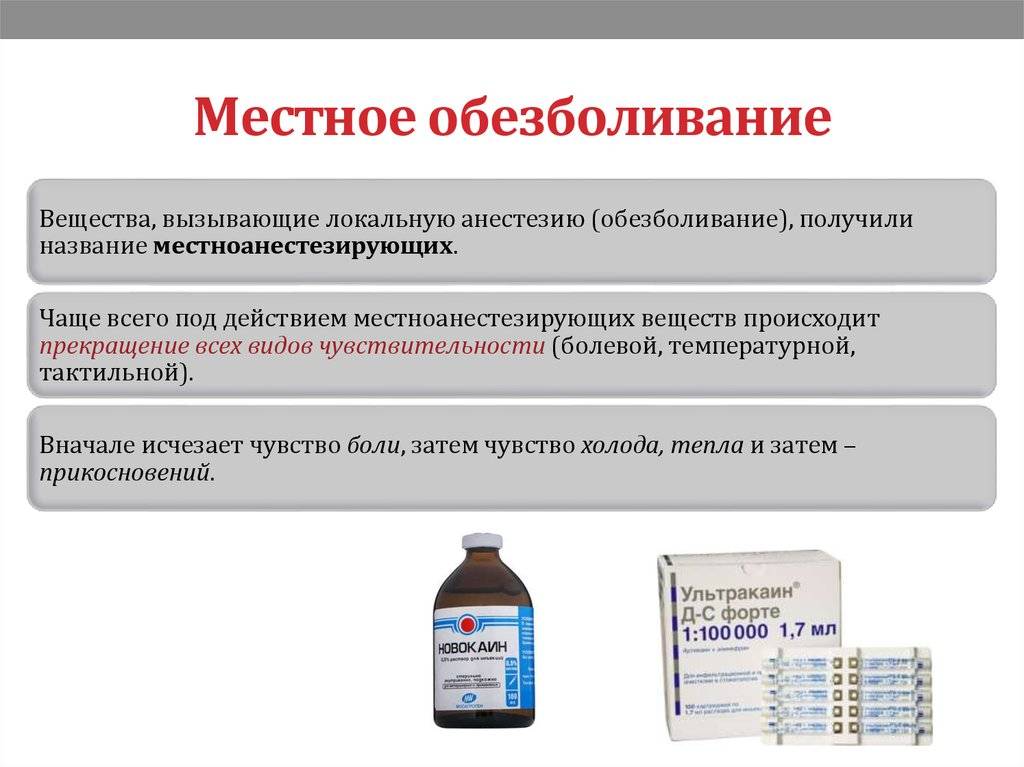 Максимальная доза — до 500 мг (или 12,5 мл).
Максимальная доза — до 500 мг (или 12,5 мл).
Выпускается в виде: ультракаина — 1-2%, ультракаина Д-С, ультракаина Д-С форте, ультракаин 1-2% супраренин. Один миллилитр ультракаина (1-2%) содержит 10 мг или 20 мг артикаина (в зависимости от формы выпуска — ампулы 1% или 2% раствора). Ультракаин — 1-2% предназначен для инфильтрационной анестезии.
Одна ампула (1,7 мл) 2% раствора ультракаина Д-С содержит 40 мг артикаина, 0,006 мг адреналина (эпинефрин гидрохлорида) и 0,5 мг натрия дисульфита. Ультракаин Д-С предназначен для удаления зубов и препаровки кариозных полостей. В состав 1 мл ультракаина ДС форте входит 40 мг артикаина гидрохлорида, 0,012 мг адреналина (эпинефрин гидрохлорида) и 0,5 мг натрия дисульфита.
Ультракаин ДС форте предназначен для проведения операций на кости (челюстях), на мягких тканях, для удаления пульпы и др.. В ультракаине ДС форте адреналина в 2 раза больше, чем в других формах препарата.
Ультракаин 1-2% — супраренин содержит в 1 мл раствора 10 мг или 20 мг артикаина гидрохлорида и 0,006 мг эпинефрин гидрохлорида, 0,5 мл натрия дисульфита.
Проводя сравнительное изучение ультракаина и других местных анестетиков нами выявлено, что обезболивающий эффект ультракаина в 5-6 раз выраженнее новокаина, в 3-4 раза сильнее тримекаина и в 2-3 раза сильнее лидокаина. Препарат малотоксичен. Полутора миллилитров ультракаина вполне достаточно для проведения полноценного обезболивания веточки тройничного нерва. Анестезия наступает через 1-3 минуты после проведения инъекции (у новокаина через 9-10 минут, у тримекаина — через 6-8 минут, у лидокаина — через 4-5).
Длительность эффективного обезболивания, т.е. достаточного для безболезненного удаления зуба, проведения ревизии челюсти или местопластической операции на мягких тканях, для ультракаина форте составляет до 1,5 часов (у новокаина — 15-20 минут, у тримекаина 30-40 минут, у лидокаина — до 60 минут).
Ультракаин очень плохо проникает через гемато-плацентарный барьер и является самым безопасным анестетиком для беременных, детей и пациентов с сопутствующими заболеваниями сердечно-сосудистой системы. На основании клинических исследований нами не выявлено, что ультракаин тормозит заживление послеоперационных ран.
На основании клинических исследований нами не выявлено, что ультракаин тормозит заживление послеоперационных ран.
Анестетик нельзя вводить внутривенно (!).
Противопоказаний для применения препарата не выявлено. Может оказывать следующие побочные действия: нарушение функций ЦНС (от помутнения сознания до его потери), нарушение дыхания, тошнота, рвота, судорожное подергивание мышц, тахикардию (реже брадикардию), аллергические реакции. Противопоказан при аллергии, сердечной недостаточности, пароксизмальной тахикардии, заболеваниях печени и почек.
Если появляются первые признаки побочного действия или интоксикации, например, головокружение, моторное беспокойство, помутнение сознания во время инъекции, то нужно прервать введение препарата, положить больного в горизонтальное положение, обеспечить свободную проходимость дыхательных путей, контролировать пульс и кровяное давление. В зависимости от степени нарушения дыхания дается кислород, в случае необходимости проводится искусственное дыхание или эндотрахеальная интубация и управляемое дыхание.
Центральные аналептики противопоказаны.
Подергивание мышц и общие судороги устраняются при внутривенной инъекции барбитуратов короткого или ультракороткого действия. Рекомендуется вводить барбитураты медленно, ориентируясь на их действие (кровообращение, депрессия дыхания), одновременно применяя кислород и контролируя состояние кровообращения, подключив к наложенной канюле инфузионный раствор. Падение кровяного давления и тахикардия (или брадикардия) часто компенсируются уже одним горизонтальным положением или легким понижением положения головы. Из-за содержания дисульфата натрия в отдельных случаях, особенно у больных, страдающих бронхиальной астмой с гиперергической реакцией, может наблюдаться рвота, понос, депрессия дыхания, острый приступ астмы, нарушения сознания или шок.
Синонимы: Septonest (препарат, содержащий артикаин), Ubistesin, Primacaine, Supracain, Alphacaine, Артикаин-ЗТ и другие.
Анестезин
Анестезин — это этиловый эфир парааминобензойной кислоты.
Белый кристаллический порошок без запаха, горького вкуса. Мало растворим в воде, легко в спирте. Синтезирован он в 1890 г., быстро получил широкое использование. Является активным поверхностным местноанестезирующим средством. Широко используется в виде мазей, присыпок и других лекарственных форм.
Применяется для местного обезболивания, как противовоспалительное средство при термических ожогах I и II степени. Препарат противопоказан при ожогах 111 степени и отсутствии поверхностных слоев эпидермиса. Высшие дозы для взрослых: 0,5 г — разовая, 1,5 г — суточная.
Синонимы: Бензокаин, Анесталгин, Топаналгин и др.
Дикаин
Дикаин — это 2-диметиламиноэтилового эфира парабутиламинобензопной кислоты гидрохлорид.
Белый кристаллический порошок без запаха, легко растворим в воде и спирте. Сильное местноанестезирующее средство, токсичнее кокаина в 2 раза, новокаина — в 10 раз. Используется для поверхностной (аппликационной) анестезии в виде 1% или 2% растворов, обезболивание наступает через 1-2 минуты.
Используется для поверхностной (аппликационной) анестезии в виде 1% или 2% растворов, обезболивание наступает через 1-2 минуты.
Детям до 10 лет анестезию дикаином не проводят (!).
У детей старшего возраста — не более 1-2 мл 0,5% — 1% растворов, у взрослых — до 3 мл 1% раствора. Можно добавлять адреналин из расчета 1 капля 0,1% раствора адреналина гидрохлорида на 1-2 мл дикаина.
Дикаин противопоказан при тяжелом общем состоянии. При работе с дикаином инструменты не должны содержать остатка щелочи, так как дикаин в присутствии щелочи выпадает в осадок (М.Д. Машковский, 1994).
Синонимы: Интеркаин, Медикаин, Тетракаин и др.
Пиромекаин
Пиромекаин — это белый или белый со слабым кремовым оттенком порошок. Растворим в воде и спирте, сохраняет свои свойства после кипячения. По химическому строению сходен с тримекаином. В качестве анестезирующего средства применяется для поверхностной анестезии. По глубине и длительности поверхностной анестезии не уступает дикаину. У больных с нарушениями ритма сердца желудочкового типа пиромекаин дает противоаритмический эффект. Период экспозиции — 2-5 минут. Анестезия наступает на 2-й минуте, достигает максимума на 10-15 минуте. Глубина проникновения анестетика — до 3-4 мм.
По глубине и длительности поверхностной анестезии не уступает дикаину. У больных с нарушениями ритма сердца желудочкового типа пиромекаин дает противоаритмический эффект. Период экспозиции — 2-5 минут. Анестезия наступает на 2-й минуте, достигает максимума на 10-15 минуте. Глубина проникновения анестетика — до 3-4 мм.
Используется в виде аппликаций растворов или 5% пиромекаиновой мази. Разработан гель, содержащий пиромекаин и метилурацил, что способствует противовоспалительному эффекту и ускоряет репаративные процессы. Поэтому гель можно применять при остром афтозном стоматите, язвенно-некротическом гингивостоматите.
При использовании пиромекаина возможны слабость, тошнота, рвота, головокружение, падение артериального давления.
Синоним: Бумекаин
А.А. Тимофеев
Руководство по челюстно-лицевой хирургии и хирургической стоматологии
Опубликовал Константин Моканов
Кафедра обезболивания в стоматологии МГМСУ им.
 А. И. Евдокимова
А. И. Евдокимова01. Местные анестетики. Механизм действия. Показания к применению. Побочные эффекты. Симптомы передозировки. Влияние фармакокинетики на эффективность и безопасность местных анестетиков.
02. Классификация местных анестетиков по химической структуре.
03. Клинико-фармакологическая характеристика местных анестетиков группы сложных эфиров. Показания к применению. Побочные эффекты.
04. Клинико-фармакологическая характеристика местных анестетиков группы амидов. Показания и противопоказания к применению. Побочные эффекты.
05. Сравнительная характеристика местных анестетиков группы сложных эфиров и амидов.
06. Прокаин (новокаин). Показания к применению и побочные эффекты. Формы выпуска. Максимально допустимая доза для взрослых и детей.
07. Лидокаин. Показания к применению и побочные эффекты. Формы выпуска. Максимально допустимая доза для взрослых и детей.
08. Артикаин. Показания к применению и побочные эффекты. Формы выпуска. Максимально допустимая доза для взрослых и детей.
09. Мепивакаин. Показания к применению и побочные эффекты. Формы выпуска. Максимально допустимая доза для взрослых и детей.
10. Бупивакаин. Показания к применению и побочные эффекты. Форма выпуска. Максимально допустимая доза.
11. Ропивакаин. Показания к применению и побочные эффекты. Форма выпуска. Максимально допустимая доза.
12. Сравнительная характеристика артикаина, лидокаина, мепивакаина, бупивакаина, ропивакаина и прокаина (новокаина). Показания и противопоказания к применению. Побочные эффекты. Форма выпуска.
13. Вазоконстрикторы. Показания и противопоказания к применению местноанестезирующих препаратов, содержащих вазоконстрикторы.
14. Обоснование выбора концентрации вазоконстриктора в составе местнообезболивающего раствора в зависимости от степени болезненности предстоящего стоматологического вмешательства и наличия сопутствующей патологии у пациента.
15. Состав карпулы с местноанестезирующими препаратами. Роль консервантов и стабилизаторов, возможные побочные эффекты.
16. Классификация способов местного обезболивания.
17. Аппликационная анестезия. Показания к применению. Местноанестезирующие препараты, используемые для аппликационной анестезии. Формы выпуска.
18. Инфильтрационная анестезия. Показания и применению. Сравнительный анализ эффективности местнообезболивающих препаратов, используемых для инфильтрационной анестезии.
19. Анатомо-топографические особенности верхней челюсти, определяющие выбор способов местной анестезии.
20. Инфильтрационная анестезия на верхней челюсти. Показания и противопоказания к применению. Обоснование выбора местноанестезирующих препаратов.
21. Проводниковые способы анестезии на верхней челюсти. Показания к применению. Зоны обезболивания. Возможные осложнения и их профилактика.
22. Туберальная анестезия (внутриротовой способ и внеротовой способ по П.М. Егорову). Показания к применению, техника проведения, зона обезболивания. Возможные осложнения и их профилактика, диагностика, лечение.
23. Инфраорбитальная анестезия (внутриротовой и внеротовой способ). Показания, техника проведения, зона обезболивания. Возможные осложнения и их профилактика, диагностика, лечение.
24. Резцовая анестезия. Внутри и внеротовой доступ. Показания к применению, зона обезболивания, возможные осложнения и их профилактика.
25. Палатинальная анестезия. Показания к применению, техника проведения, зона обезболивания, возможные осложнения и их профилактика.
26. Анатомо-топографические особенности нижней челюсти, определяющие выбор способов местной анестезии.
27. Анестезия нижнего луночного нерва по П.М. Егорову. Внутри и внеротовые ориентиры. Показания к применению, техника проведения, зона обезболивания. Преимущества и недостатки.
28. Техника анестезии нижнечелюстного нерва по Гоу-Гейтсу. Техника проведения, зона обезболивания. Преимущества и недостатки.
29. Анестезия нижнего луночкового нерва при ограниченном открывании рта (по Вазирани-Акинози). Техника проведения, зона обезболивания. Преимущества и недостатки.
Преимущества и недостатки.
30. Торусальная анестезия. Внутриротовые и внеротовые ориентиры. Показания к применению. Осложнения.
31. Сравнительная характеристика различных методов анестезии нижнечелюстного нерва, преимущества и недостатки.
32. Анестезия подбородочного нерва (внутриротовой и внеротовой способ)). Показания, техника проведения, зона обезболивания. Возможные осложнения и их профилактика, диагностика, лечение.
33. Пародонтальные способы обезболивания. Классификация. Преимущества и недостатки. Показания и противопоказания к применению.
34. Интралигаментарная анестезия. Техника проведения, инструментальное обеспечение, зона обезболивания. Обоснование выбора местноанестезирующих препаратов. Показания и противопоказания к применению.
35. Интрасептальная анестезия. Техника проведения. Показания и противопоказания к проведению. Обоснование выбора местноанестезирующих препаратов.
36. Современные карпульные шприцы. Классификация. Методы стерилизации шприцов.
37. Аспирационная проба при проведении местной анестезии. Показания к проведению.
38. Основные характеристики инъекционных игл для местной анестезии. Утилизация игл.
39. Строение карпулы. Состав местноанестезирующего раствора.
40. Автоматизированные инъекторы. Преимущества их использования при проведении пародонтальных способов обезболивания.
Лидокаина гидрохлорид для инъекций BP 1% масс./об. – Краткая характеристика продукта (SmPC)
Эта информация предназначена для медицинских работников
Лидокаина гидрохлорид для инъекций 1% масс./об.
Каждый 1 мл содержит 10,0 мг лидокаина гидрохлорида, что соответствует 8,1 мг лидокаина
Каждые 2 мл раствора содержат 20 мг лидокаина гидрохлорида E.P.
Каждые 5 мл раствора содержат 50 мг лидокаина гидрохлорида E.P.
Каждые 10 мл раствора содержат 100 мг лидокаина гидрохлорида E.P.
Каждые 20 мл раствора содержат 200 мг лидокаина гидрохлорида E.P.
Полный список вспомогательных веществ см. в разделе 6.1
в разделе 6.1
Раствор для инъекций.
Прозрачный бесцветный раствор.
Подавление желудочковой экстрасистолии и желудочковой тахикардии, особенно после острого инфаркта миокарда.
Местная анестезия путем поверхностной инфильтрации, регионарной, эпидуральной и каудальной анестезии, стоматологическая анестезия, отдельно или в сочетании с адреналином.
Лидокаин можно также вводить подкожно, внутримышечно или внутривенно.
Этот конкретный лекарственный препарат (например, hameln Lidocaine Hydrochloride Injection BP 1% w/v ) противопоказан для внутриглазного применения, поскольку его формула не является ни изотонической, ни рН-нейтральной (см. раздел 4.3).
При желудочковых аритмиях
Обычная внутривенная болюсная доза для взрослых составляет 50–100 мг, вводимая со скоростью примерно 25–50 мг в минуту. Если желаемый ответ не достигнут, вторую дозу можно ввести через 5 минут после завершения первой инъекции. В течение одного часа следует вводить не более 200-300 мг. Пациентам пожилого возраста и пациентам с застойной сердечной недостаточностью или кардиогенным шоком могут потребоваться меньшие болюсные дозы.
Пациентам пожилого возраста и пациентам с застойной сердечной недостаточностью или кардиогенным шоком могут потребоваться меньшие болюсные дозы.
Поддерживающая инфузия 0,2 или 0,4% раствора в 5% глюкозе.
Взрослые: 20–50 мкг/кг/мин (1–4 мг/мин для взрослого человека весом 70 кг в среднем).
Более низкие скорости инфузии следует использовать у пациентов с застойной сердечной недостаточностью или заболеваниями печени; у пациентов с почечной недостаточностью изменение дозировки не требуется. При повторном появлении аритмии во время постоянной инфузии лидокаина можно ввести небольшой болюс для быстрого повышения концентрации препарата в плазме крови; скорость инфузии увеличивается одновременно. Инфузию следует прекратить, как только основной сердечный ритм пациента станет стабильным или при первых признаках токсичности.
Младенцам и детям можно вводить начальную внутривенную болюсную дозу 0,5–1 мг/кг. Эту дозу можно повторить в зависимости от реакции пациента, но общая доза не должна превышать 3–5 мг/кг. Поддерживающую внутривенную инфузию 10–50 мкг/кг в минуту можно проводить с помощью инфузионного насоса.
Поддерживающую внутривенную инфузию 10–50 мкг/кг в минуту можно проводить с помощью инфузионного насоса.
Для продвинутой кардиореанимации у детей рекомендуемая доза составляет начальную внутривенную болюсную дозу 1 мг/кг. Если желудочковая тахикардия или фибрилляция желудочков не корректируются после дефибрилляции и первоначального болюса, следует начать внутривенное вливание со скоростью 20-50 мкг/кг в минуту.
Во время терапии лидокаина гидрохлоридом рекомендуется постоянный мониторинг ЭКГ, однако, если это оборудование недоступно и есть подозрение на желудочковую аритмию, можно вводить однократную внутримышечную дозу при отсутствии брадикардии. Дельтовидная мышца является предпочтительным местом для внутримышечной инъекции.
Местная анестезия
Обычные дозы обычно следует уменьшать у детей, пожилых или ослабленных пациентов. Для сведения к минимуму возможности токсических реакций детям следует давать растворы лидокаина гидрохлорида в концентрации 0,5% или 1%.
Разовые дозы лидокаина (для анестезии, отличной от спинальной) не должны превышать 4,5 мг/кг (или 200 мг) для взрослых или детей в возрасте 12–18 лет. Лидокаин при местной инфильтрации для детей в возрасте до 12 лет не должен превышать 3 мг/кг, повторять не чаще, чем через каждые 4 часа.
Для спинномозговой анестезии можно вводить до 100 мг препарата. При непрерывной эпидуральной или каудальной анестезии максимальную дозу не следует вводить с интервалом менее 1,5 часов. При парацервикальной блокаде для акушерской анальгезии (включая аборт) максимальная рекомендуемая доза (200 мг) не должна повторяться с интервалом менее 1,5 часов. Для внутривенной регионарной анестезии у взрослых с использованием 0,5% раствора вводимая доза не должна превышать 4 мг/кг.
Растворы 1% лидокаина гидрохлорида (без консерванта) используются для эпидуральной или каудальной анестезии. Для предотвращения внутрисосудистого или субарахноидального введения большой эпидуральной дозы лидокаина тест-доза 2-5 мл должна быть введена не менее чем за 5 минут до введения общей дозы.
При эпидуральной анестезии обычно требуется 2-3 мл 1% раствора для анестезии каждого дерматома.
При каудальной блокаде для производства акушерской анальгезии или при эпидуральной торакальной блокаде можно использовать 20-30 мл 1% раствора (200-300 мг) препарата. При эпидуральной люмбальной анестезии доза составляет 25-30 мл (250-300 мг) 1% раствора.
При блокаде межреберных нервов: 3 мл 1% раствора (30 мг).
При блокаде паравертебральных нервов: 3–5 мл 1% раствора (30–50 мг).
При блокаде полового нерва (с каждой стороны): 10 мл 1% раствора (100 мг).
Для блокады парацервикального нерва (с каждой стороны) для акушерской анальгезии: 10 мл 1% раствора (100 мг).
Для блокады симпатического нерва: Блокада шейного (звездчатого ганглия) нерва: 5 мл 1% раствора (50 мг).
Блокада поясничного нерва: 5–10 мл 1% раствора (50–100 мг).
Для чрескожной инфильтрационной анестезии: 1–60 мл 0,5% раствора или от 0,5 до 30 мл 1% раствора (5–300 мг).
Для внутривенной регионарной анестезии: 10–60 мл 0,5% раствора (50–300 мг).
Известная гиперчувствительность к лидокаину, другим анестетикам амидного типа или любому из вспомогательных веществ, перечисленных в разделе 6.1.
При желудочковой аритмии
• Сино-предсердные нарушения
• Все степени атриовентрикулярной блокады
• Тяжелая депрессия миокарда
• Порфирия (использовать с осторожностью при местной анестезии)
При местной анестезии
• Полная блокада сердца
• Гиповолемия
Внутриглазное применение
• Этот лекарственный препарат (например, hameln Lidocaine Hydrochloride Injection BP 1% w/v ) не является ни изотоническим, ни рН-нейтральным, и поэтому противопоказан для внутриглазного применения. Если требуется внутриглазное введение, следует рассмотреть вопрос о введении лекарственных средств, более подходящих для внутриглазного применения.
Как и другие местные анестетики, лидокаин следует применять с осторожностью у пациентов с эпилепсией, миастенией, нарушениями сердечной проводимости (см. также раздел 4.3), застойной сердечной недостаточностью, брадикардией, тяжелым шоком, нарушением функции дыхания или нарушением функции почек с клиренс креатинина менее 10 мл/мин. Лидокаин метаболизируется в печени, поэтому его следует применять с осторожностью у пациентов с нарушением функции печени. Более низкие дозы следует использовать при застойной сердечной недостаточности и после операции на сердце (см. раздел «Способ применения и дозы»).
также раздел 4.3), застойной сердечной недостаточностью, брадикардией, тяжелым шоком, нарушением функции дыхания или нарушением функции почек с клиренс креатинина менее 10 мл/мин. Лидокаин метаболизируется в печени, поэтому его следует применять с осторожностью у пациентов с нарушением функции печени. Более низкие дозы следует использовать при застойной сердечной недостаточности и после операции на сердце (см. раздел «Способ применения и дозы»).
Гипокалиемию, гипоксию и нарушения кислотно-щелочного баланса следует устранить до начала лечения внутривенным введением лидокаина.
При применении местных анестетиков должны быть доступны помещения для реанимации.
Эффект местных анестетиков может быть снижен, если инъекция производится в воспаленную или инфицированную область.
Внутрисуставное введение лидокаина может вызвать хондротоксичность.
Некоторые процедуры местной анестезии могут быть связаны с серьезными побочными реакциями, независимо от используемого местного анестетика.
• Блокада центрального нерва может вызвать угнетение сердечно-сосудистой системы, особенно при наличии гиповолемии, поэтому эпидуральную анестезию следует использовать с осторожностью у пациентов с нарушением функции сердечно-сосудистой системы.
• Во время спинномозговой анестезии следует контролировать артериальное давление. Эпидуральная анестезия может привести к гипотензии и брадикардии. Этот риск можно уменьшить, предварительно нагрузив кровоток кристаллоидными или коллоидными растворами. Гипотензию следует лечить незамедлительно.
• Парацервикальная блокада иногда может вызывать брадикардию или тахикардию плода, поэтому необходим тщательный мониторинг частоты сердечных сокращений плода
• Инъекции в области головы и шеи могут быть случайно сделаны в артерию, вызывая церебральные симптомы даже при низких дозах.
• Ретробульбарные инъекции могут редко достигать краниального субарахноидального пространства, вызывая серьезные/тяжелые реакции, включая сердечно-сосудистый коллапс, апноэ, судороги и временную слепоту
• Ретро- и перибульбарные инъекции местных анестетиков несут низкий риск стойкой глазодвигательной дисфункции. Основные причины включают травму и/или местное токсическое воздействие на мышцы и/или нервы.
Основные причины включают травму и/или местное токсическое воздействие на мышцы и/или нервы.
Тяжесть таких тканевых реакций зависит от степени травмы, концентрации местного анестетика и продолжительности воздействия местного анестетика на ткани. По этой причине, как и для всех местных анестетиков, следует использовать наименьшую эффективную концентрацию и дозу местного анестетика.
Внутримышечное введение лидокаина может повысить концентрацию креатининфосфокиназы, что может помешать диагностике острого инфаркта миокарда. Было показано, что лидокаин является порфириногенным для животных, и его следует избегать лицам, страдающим порфирией.
Hameln Инъекция лидокаина не рекомендуется для новорожденных. Оптимальная концентрация лидокаина в сыворотке, необходимая для предотвращения токсичности, такой как судороги и сердечные аритмии, в этой возрастной группе неизвестна.
Влияние лидокаина на другие лекарственные средства
Лидокаин следует применять с осторожностью у пациентов, получающих другие местные анестетики или агенты, структурно родственные местным анестетикам амидного типа (например, антиаритмические средства, такие как мексилетин), поскольку системные токсические эффекты являются аддитивными. Специфические исследования взаимодействия с лидокаином и антиаритмическими препаратами класса III (например, амиодароном) не проводились, но рекомендуется соблюдать осторожность.
Специфические исследования взаимодействия с лидокаином и антиаритмическими препаратами класса III (например, амиодароном) не проводились, но рекомендуется соблюдать осторожность.
Может быть повышен риск усиленной и длительной нервно-мышечной блокады у пациентов, одновременно получающих миорелаксанты (например, суксаметоний).
Влияние других лекарственных средств на лидокаин
Клиренс лидокаина может снижаться блокаторами бета-адренорецепторов (например, пропранололом) и циметидином, что требует снижения дозы лидокаина. Повышение уровня лидокаина в сыворотке также может происходить при приеме противовирусных препаратов (например, ампренавир, атазанавир, дарунавир, лопинавир).
Может быть повышен риск желудочковой аритмии у пациентов, получающих одновременно антипсихотики, которые удлиняют или могут удлинять интервал QT (например, пимозид, сертиндол, оланзапин, кветиапин, зотепин) или 5НТ 3 антагонисты (например, трописетрон, доласетрон).
Хотя адреналин (эпинефрин) при использовании в сочетании с лидокаином может снижать всасывание в сосудах, он значительно увеличивает опасность желудочковой тахикардии и фибрилляции при случайном внутривенном введении.
Сообщалось о сердечно-сосудистом коллапсе после применения бупивакаина у пациентов, получавших верапамил и тимолол; Лидокаин близок к бупивакаину.
Следует избегать одновременного применения хинупристин/дальфопристин.
Гипокалиемия, вызванная ацетазоламидом, петлевыми диуретиками и тиазидами, может противодействовать действию лидокаина при одновременном применении (см. раздел 4.4).
Ингибирование CYP1A2 флувоксамином значительно снижает выведение лидокаина и увеличивает риск токсичности лидокаина. Одновременное применение флувоксамина и ингибитора CYP3A4, такого как эритромицин, может еще больше повысить концентрацию лидокаина. Поскольку лидокаин обладает узким терапевтическим окном, может потребоваться соответствующая коррекция доз лидокаина. И наоборот, снижение концентрации лидокаина в сыворотке крови может быть результатом приема препаратов, которые могут стимулировать печеночный метаболизм лидокаина (например, фенитоин, пероральная ЗГТ).
И наоборот, снижение концентрации лидокаина в сыворотке крови может быть результатом приема препаратов, которые могут стимулировать печеночный метаболизм лидокаина (например, фенитоин, пероральная ЗГТ).
Наркотики, вероятно, являются проконвульсантами, и это подтверждает доказательства того, что лидокаин снижает порог судорожной готовности к фентанилу у человека.
Комбинация опиоидов и противорвотных средств, иногда используемая для седативного действия у детей, может снижать судорожный порог к лидокаину и усиливать эффект угнетения ЦНС.
Лидокаин в значительной степени связывается с α-L-кислотным гликопротеином (AAG). Эстрогены могут снижать концентрацию ААГ, что приводит к более высокой свободной фракции лидокаина у женщин, чем у мужчин, а свободная фракция еще больше увеличивается во время беременности и у женщин, принимающих пероральные контрацептивы или ЗГТ.
Беременность
Хотя исследования на животных не выявили признаков вреда для плода, лидокаин проникает через плаценту и не должен вводиться на ранних сроках беременности, за исключением случаев, когда считается, что преимущества перевешивают риски.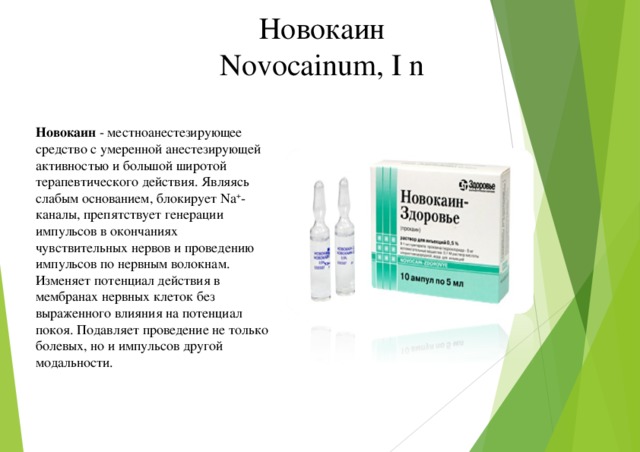
Лидокаин, вводимый путем эпидуральной или парацервикальной блокады, особенно в больших дозах, или путем локальной перинеальной инфильтрации перед родами, быстро проникает в кровоток плода. Повышенный уровень лидокаина может сохраняться у новорожденного в течение не менее 48 часов после родов. Может возникнуть брадикардия плода или брадикардия новорожденного, гипотония или угнетение дыхания.
Лактация
Небольшие количества лидокаина секретируются в грудное молоко, и при применении лидокаина у кормящих матерей следует учитывать возможность аллергической реакции у младенца, хотя и отдаленной.
Когда амбулаторная анестезия затрагивает участки тела, связанные с вождением автомобиля или работой с механизмами, пациентам следует рекомендовать избегать этих действий до полного восстановления нормальной функции.
Как и в случае с другими местными анестетиками, побочные реакции на лидокаин редки и обычно являются результатом повышения концентрации в плазме из-за случайного внутрисосудистого введения, чрезмерной дозы или быстрого всасывания из сильно сосудистых областей, или могут быть результатом гиперчувствительности, идиосинкразии или сниженной толерантность со стороны пациента. Системная токсичность в основном поражает центральную нервную систему и/или сердечно-сосудистую систему (см. также 4.9).Передозировка).
Системная токсичность в основном поражает центральную нервную систему и/или сердечно-сосудистую систему (см. также 4.9).Передозировка).
После регионарной блокады, например, при интратекальном или экстрадуральном введении лидокаина, могут наблюдаться артериальная гипотензия, гиповентиляция, синдром Хорнера и гипогликемия. Степень этих эффектов будет зависеть от дозы и высоты блока. Задержка мочи может возникнуть после крестцовой или поясничной эпидуральной блокады. Он не должен превышать продолжительность блока. Апноэ и гемипарез могут возникать после блокады звездчатого ганглия. Вероятная причина — прямая инъекция лидокаина в позвоночные или сонные артерии.
Нарушения иммунной системы
Реакции гиперчувствительности (аллергические или анафилактоидные реакции, анафилактический шок) – см. также Заболевания кожи и подкожной клетчатки
Кожные пробы на аллергию на лидокаин не считаются надежными.
Нервные и психические расстройства
Неврологические признаки системной токсичности включают головокружение или предобморочное состояние, нервозность, тремор, околоротовую парестезию, онемение языка, сонливость, судороги, кому.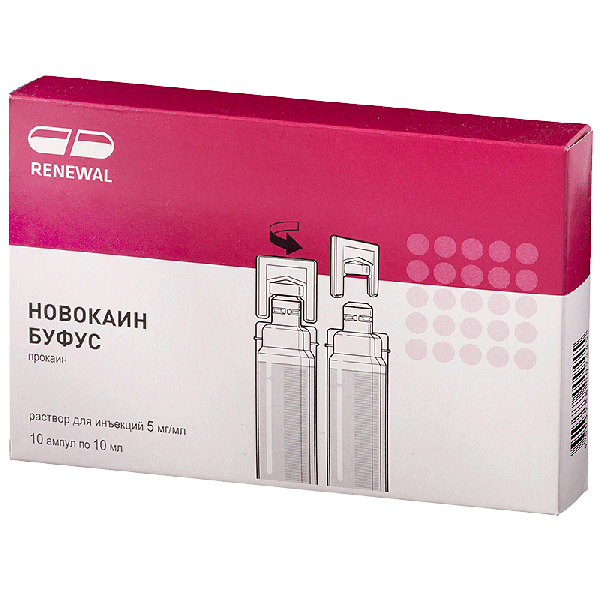
Реакции нервной системы могут быть возбуждающими и/или угнетающими. Признаки стимуляции ЦНС могут быть кратковременными или вообще не проявляться, поэтому первыми признаками токсичности могут быть спутанность сознания и сонливость, за которыми следуют кома и дыхательная недостаточность.
Неврологические осложнения спинномозговой анестезии включают преходящие неврологические симптомы, такие как боль в нижней части спины, ягодицах и ногах. Эти симптомы обычно развиваются в течение двадцати четырех часов после анестезии и проходят в течение нескольких дней. Сообщалось об отдельных случаях арахноидита или синдрома конского хвоста с персистирующей парестезией, дисфункцией кишечника и мочевыводящих путей или параличом нижних конечностей после спинальной анестезии лидокаином и другими подобными препаратами. Большинство случаев были связаны с гипербарическими концентрациями лидокаина или длительной спинальной инфузией.
Заболевания глаз
Этот конкретный лекарственный препарат (например, hameln Lidocaine Hydrochloride Injection BP 1% w/v) противопоказан для внутриглазного применения (см. раздел 4.3).
раздел 4.3).
Сообщалось о случаях токсичности роговицы (например, помутнение/помутнение роговицы) после внутриглазного применения не по прямому назначению этого хамеля Лидокаина гидрохлорида для инъекций BP 1% w/v .
Затуманенное зрение, диплопия и преходящий амавроз могут быть признаками отравления лидокаином.
Двусторонний амавроз также может быть следствием случайной инъекции оболочки зрительного нерва во время офтальмологических процедур. Сообщалось о воспалении орбиты и диплопии после ретро- или перибульбарной анестезии (см. раздел «Особые предупреждения и меры предосторожности»).
Болезни уха и лабиринта
Звон в ушах, гиперакузия
Сердечные и сосудистые заболевания
Сердечно-сосудистые реакции являются угнетающими и могут проявляться гипотензией, брадикардией, депрессией миокарда, сердечными аритмиями и, возможно, остановкой сердца или циркуляторным коллапсом.
Гипотензия может сопровождать спинальную и эпидуральную анестезию. Сообщалось также об отдельных случаях брадикардии и остановки сердца.
Сообщалось также об отдельных случаях брадикардии и остановки сердца.
Респираторные, торакальные или медиастинальные нарушения
Одышка, бронхоспазм, угнетение дыхания, остановка дыхания
Желудочно-кишечные расстройства
Тошнота, рвота
Болезни кожи и подкожной клетчатки
Сыпь, крапивница, отек (включая ангионевротический отек, отек лица)
Болезни крови и лимфатической системы
Метгемоглобинемия.
Сообщение о предполагаемых побочных реакциях
Важно сообщать о предполагаемых нежелательных реакциях после регистрации лекарственного средства. Это позволяет осуществлять постоянный мониторинг соотношения польза/риск лекарственного средства. Медицинских работников просят сообщать о любых предполагаемых нежелательных реакциях через схему желтой карточки по адресу: www.mhra.gov.uk/yellowcard или выполнять поиск по запросу MHRA Yellow Card в Google Play или Apple App Store.
Симптомы острой системной токсичности
Токсическое действие на центральную нервную систему проявляется все более тяжелыми симптомами. Первоначально у пациентов могут наблюдаться околоротовая парестезия, онемение языка, головокружение, гиперакузия и шум в ушах. Нарушение зрения и мышечный тремор или подергивание мышц более серьезны и предшествуют возникновению генерализованных судорог. Эти признаки не следует принимать за невротическое поведение. Могут последовать потеря сознания и большие судорожные припадки, которые могут длиться от нескольких секунд до нескольких минут. Гипоксия и гиперкапния возникают быстро после судорог из-за повышенной мышечной активности, а также нарушения нормального дыхания и нарушения проходимости дыхательных путей. В тяжелых случаях может возникнуть апноэ. Ацидоз усиливает токсическое действие местных анестетиков.
Воздействие на сердечно-сосудистую систему может наблюдаться в тяжелых случаях. Гипотензия, брадикардия, аритмия и остановка сердца могут возникнуть в результате высоких системных концентраций с потенциально летальным исходом.
Восстановление происходит в результате перераспределения местного анестетика из центральной нервной системы и метаболизма и может быть быстрым, если только не было введено большое количество препарата.
Лечение острой токсичности
При появлении признаков острой системной токсичности введение анестетика следует немедленно прекратить.
Лечение потребуется, если возникают судороги и угнетение ЦНС. Целями лечения являются поддержание оксигенации, купирование судорог и поддержание кровообращения. Следует обеспечить проходимость дыхательных путей и ввести кислород вместе с искусственной вентиляцией легких (маска и мешок), если это необходимо. Циркуляцию следует поддерживать инфузиями плазмы или внутривенными жидкостями. Если требуется дальнейшее поддерживающее лечение угнетения кровообращения, можно рассмотреть возможность использования вазопрессоров, хотя это сопряжено с риском возбуждения центральной нервной системы. Если судороги не прекращаются спонтанно в течение 15-20 секунд, их можно купировать внутривенным введением диазепама или тиопентана натрия, принимая во внимание, что противосудорожные препараты могут также угнетать дыхание и кровообращение. Продолжительные судороги могут поставить под угрозу вентиляцию легких и оксигенацию пациента, поэтому следует рассмотреть возможность ранней эндотрахеальной интубации. В случае остановки сердца следует провести стандартные процедуры сердечно-легочной реанимации. Постоянная оптимальная оксигенация, вентиляция и поддержка кровообращения, а также лечение ацидоза имеют жизненно важное значение.
Продолжительные судороги могут поставить под угрозу вентиляцию легких и оксигенацию пациента, поэтому следует рассмотреть возможность ранней эндотрахеальной интубации. В случае остановки сердца следует провести стандартные процедуры сердечно-легочной реанимации. Постоянная оптимальная оксигенация, вентиляция и поддержка кровообращения, а также лечение ацидоза имеют жизненно важное значение.
Диализ имеет незначительное значение при лечении острой передозировки лидокаином
Лидокаин является местным анестетиком амидного типа. Он используется для обеспечения местной анестезии путем блокады нервов в различных участках тела и для ионного контроля аритмии. Он действует путем ингибирования ионных рефлюксов, необходимых для инициации и проведения импульсов, тем самым стабилизируя мембрану нейронов. В дополнение к блокированию проводимости в нервных аксонах периферической нервной системы лидокаин оказывает важное влияние на центральную нервную систему и сердечно-сосудистую систему. После всасывания лидокаин может вызывать стимуляцию ЦНС с последующей депрессией, а в сердечно-сосудистой системе он действует в первую очередь на миокард, где может вызывать снижение электрической возбудимости, скорости проводимости и силы сокращения. Он имеет быстрое начало действия (около одной минуты после внутривенной инъекции и пятнадцать минут после внутримышечной инъекции) и быстро распространяется через окружающие ткани. Эффект длится от десяти до двадцати минут и от шестидесяти до девяноста минут после внутривенной и внутримышечной инъекции соответственно.
После всасывания лидокаин может вызывать стимуляцию ЦНС с последующей депрессией, а в сердечно-сосудистой системе он действует в первую очередь на миокард, где может вызывать снижение электрической возбудимости, скорости проводимости и силы сокращения. Он имеет быстрое начало действия (около одной минуты после внутривенной инъекции и пятнадцать минут после внутримышечной инъекции) и быстро распространяется через окружающие ткани. Эффект длится от десяти до двадцати минут и от шестидесяти до девяноста минут после внутривенной и внутримышечной инъекции соответственно.
Лидокаин всасывается из мест инъекции, в том числе из мышц, и скорость его всасывания определяется такими факторами, как место введения и кровоснабжение тканей. За исключением внутрисосудистого введения, самые высокие уровни в крови наблюдаются после блокады межреберных нервов, а самые низкие — после подкожного введения. Лидокаин связывается с белками плазмы, в том числе с альфа-1-кислотным гликопротеином. Препарат проникает через гематоэнцефалический и плацентарный барьеры.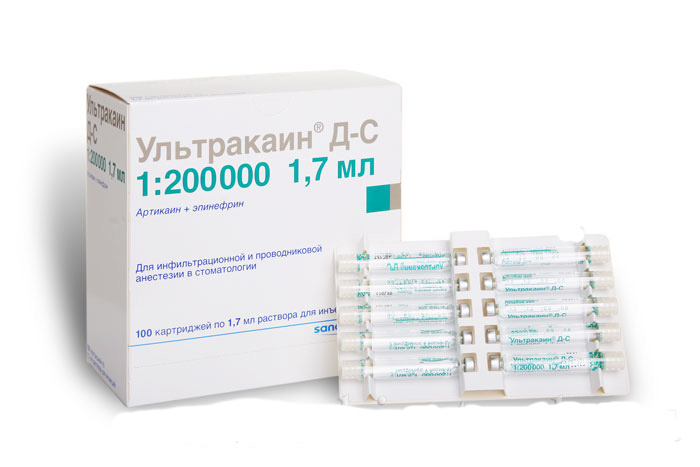
Лидокаин метаболизируется в печени и около 90% данной дозы подвергается N-деалкилированию с образованием моноэтилглицинексилидида и глицинексилидида, оба из которых могут способствовать терапевтическим и токсическим эффектам лидокаина. Происходит дальнейший метаболизм и метаболиты выводятся с мочой с менее чем 10% неизмененного лидокаина. Период полувыведения лидокаина после внутривенного болюсного введения составляет от одного до двух часов, но может быть продлен у пациентов с нарушением функции печени.
Неприменимо.
Вода для инъекций E.P.
1N Соляная кислота QS
1N Гидроксид натрия QS (максимально допустимая концентрация 1%)
Лидокаин вызывал осаждение амфотерицина, метогекситона натрия и сульфадиазина натрия при введении глюкозы. Рекомендуется избегать смесей лидокаина и тринитрата глицерина.
36 месяцев.
Хранить при температуре ниже 25°C.
Беречь от света.
Ампула из прозрачного стекла, стекло типа 1, E. P.
P.
Упаковка: ампулы по 2, 5, 10 и 20 мл. Размер партии 10 ампул в коробке.
Неприменимо.
Hameln Pharma Ltd
Nexus, Gloucester Business Park
Gloucester, GL3 4AG
Великобритания
PL 01502/0002R
5 ноября 2002
4 .
перейти к содержанию
(952) 941-9829 Наше местоположение
Позвоните (952) 941-9829 сегодня
6600 City W Pkwy # 315, Eden Prairie, MN 55344
Прокаин — местный анестетик, широко используемый в стоматологии. Его обычно называют под торговым названием новокаин. В некоторых регионах новокаин даже называют новокаином. Он в основном действует как блокатор натриевых каналов. В современной медицине он широко используется в терапевтических целях в некоторых странах из-за его симпатолитического, противовоспалительного, улучшающего перфузию и настроения действия.
Прокаин был впервые синтезирован в 1905 году. Он был создан химиком Альфредом Эйнхорном. Эйнхорн дал химическому веществу торговое название новокаин. Новокаин происходит от латинского слова nov, что означает «новый», и каина, что является общим окончанием для алкалоидов, используемых в качестве анестетиков. Хирург Генрих Браун был первым, кто ввел его для медицинского применения. До открытия амилокаина и прокаина кокаин широко использовался в качестве местного анестетика. Эйнхорн хотел, чтобы новокаин использовался при ампутациях, однако хирурги предпочитали общую анестезию. Стоматологи нашли новокаин очень полезным.
Прокаин в основном используется в качестве анестетика.
Прокаин не так часто используется в современной медицине. Существуют более эффективные и гипоаллергенные альтернативы, такие как лидокаин или ксилокаин. Подобно другим местным анестетикам, таким как мепивакаин и прилокаин, прокаин является сосудорасширяющим средством. В результате его часто назначают одновременно с адреналином с целью сужения сосудов. Вазоконстрикция помогает уменьшить количество кровотечений, увеличивает продолжительность и качество анестезии, препятствует попаданию препарата в системный кровоток в больших количествах и, как правило, снижает необходимое количество анестетика. В отличие от кокаина, сосудосуживающего средства, прокаин не обладает эйфорическими и вызывающими привыкание качествами, которые могут подвергать пациентов риску злоупотребления наркотиками.
Вазоконстрикция помогает уменьшить количество кровотечений, увеличивает продолжительность и качество анестезии, препятствует попаданию препарата в системный кровоток в больших количествах и, как правило, снижает необходимое количество анестетика. В отличие от кокаина, сосудосуживающего средства, прокаин не обладает эйфорическими и вызывающими привыкание качествами, которые могут подвергать пациентов риску злоупотребления наркотиками.
Инъекция 1% прокаина рекомендуется для лечения экстравазационных осложнений, связанных с венепункцией, стероидами и антибиотиками. Его также рекомендуют для лечения случайных внутриартериальных инъекций, поскольку он помогает облегчить боль и сосудистые спазмы.
Прокаин иногда добавляют в запрещенные наркотики, такие как кокаин. Производители МДМА или экстази также добавляют прокаин в соотношении от 1:1 до 10% МДМА с 90% прокаина. Это соотношение может быть опасным для жизни.
Побочные эффекты
Применение прокаина может привести к угнетению активности нейронов. Депрессия может привести к гиперчувствительности нервной системы. Это приводит к беспокойству и дрожи и может привести к конвульсиям от незначительных до тяжелых. Исследования на животных показали, что употребление прокаина приводило к повышению уровня дофамина и серотонина в головном мозге. Другие проблемы могут возникнуть в зависимости от толерантности человека к дозировке прокаина. Нервозность и головокружение могут быть следствием возбуждения центральной нервной системы. Это может привести к дыхательной недостаточности, если у человека передозировка. Прокаин также может вызывать ослабление миокарда, что может привести к остановке сердца.
Депрессия может привести к гиперчувствительности нервной системы. Это приводит к беспокойству и дрожи и может привести к конвульсиям от незначительных до тяжелых. Исследования на животных показали, что употребление прокаина приводило к повышению уровня дофамина и серотонина в головном мозге. Другие проблемы могут возникнуть в зависимости от толерантности человека к дозировке прокаина. Нервозность и головокружение могут быть следствием возбуждения центральной нервной системы. Это может привести к дыхательной недостаточности, если у человека передозировка. Прокаин также может вызывать ослабление миокарда, что может привести к остановке сердца.
Прокаин также может вызывать аллергические реакции, которые могут вызывать проблемы с дыханием, сыпь и отек. Аллергические реакции на прокаин обычно возникают не на сам прокаин, а на его метаболит ПАБК. Аллергические реакции, к счастью, довольно редки. По оценкам, это происходит в 1 случае на 500 000 инъекций. Примерно один из каждых 3000 жителей Северной Америки является гомозиготным по наиболее распространенной атипичной форме фермента псевдохолинэстеразы. В результате они не гидролизуют эфирные анестетики, такие как прокаин. Это приводит к повышенной токсичности и длительному периоду высокого уровня анестетика в крови.
В результате они не гидролизуют эфирные анестетики, такие как прокаин. Это приводит к повышенной токсичности и длительному периоду высокого уровня анестетика в крови.
Звоните Smile Eden Prairie (952) 941-9829
Smile Практикующие врачи Eden Prairie — это внимательные и сострадательные стоматологи, лечащие пациентов в Eden Prairie и близлежащих районах. Их основная цель как практикующего врача — помочь людям достичь оптимальных результатов в отношении гигиены полости рта.
Контактная информация
(952) 941-9829
Smile Eden Prairie by Sara Fam DDS
6600 City W Pkwy #315
Иден-Прери, Миннесота 55344
VHMP+3F Иден-Прери, Миннесота
(952) 941-9829
Часы работы стоматологического кабинета
Понедельник
—
Во вторник
—
Среда
. Среда
Среда
. 16:30
Местонахождение Иден-Прери
Процедурная карта
© 2021 Smile Eden Prairie — Семейная и эстетическая стоматология — Все права защищены — Политика конфиденциальности Minnetonka Minnetonka Beach Minnetonka Mills Oak Knoll Oak Terrace Oxboro Port Cargill Richfield Rowland Saint Louis Park Savage Shakopee Shorewood Spring Park Tonka Bay Victoria Wayzata Woodland
История болезни у стоматолога
Я просто хочу проверить свои зубы, мне действительно нужно заполнять всю эту форму?
Почему ваш стоматолог считает своей обязанностью знать, какие у вас заболевания и какие лекарства вы принимаете? Что на самом деле нужно знать вашему стоматологу, чтобы заботиться о ваших зубах? Многие пациенты удивлены ответами. Вот 4 причины, по которым важно полностью раскрыть историю своего здоровья у стоматолога.
1. Болезни изменяют естественную защиту рта
Прежде всего, давайте установим один важный факт: рот связан с остальным телом. Каким бы очевидным это утверждение ни звучало, его часто упускают из виду.
Каким бы очевидным это утверждение ни звучало, его часто упускают из виду.
Болезни, которые у вас есть, могут изменить естественную защиту полости рта. Ваша слюна содержит всевозможные белки и антитела, которые помогают защитить ваши зубы от вредных бактерий. Многие заболевания уменьшают слюноотделение или изменяют состав слюны. Это изменяет способность слюны защищать зубы. Давайте посмотрим на некоторые примеры.
Диабет
Например, у пациентов с диабетом II типа значительно повышен риск развития кариеса. При плохо управляемом диабете этот риск увеличивается. Диабет вызывает изменения во всем организме, и слюна также сильно страдает.
Многие люди знакомы с плохим заживлением ран, связанным с диабетом. Из-за этого пациенты с плохо контролируемым диабетом, как правило, являются плохими кандидатами на имплантацию зубов. Если пациенту с диабетом необходимо заменить зубы, статус лечения его заболевания повлияет на варианты лечения.
Аутоиммунные заболевания
Синдром Шегрена (SHO-grens) — это аутоиммунное заболевание, при котором значительно снижается секреция организма. Сюда относятся слюна изо рта, слезы на глазах, пот и т. д. Для пациентов с болезнью Шегрена чрезвычайно важна тщательная гигиена полости рта. Кроме того, мы можем назначить некоторые лекарства, стимулирующие слюноотделение, или порекомендовать заменитель слюны, такой как биотин. Возьмите домой каппы с фтором для местного применения — это еще один способ сохранить минерализацию зубов.
Сюда относятся слюна изо рта, слезы на глазах, пот и т. д. Для пациентов с болезнью Шегрена чрезвычайно важна тщательная гигиена полости рта. Кроме того, мы можем назначить некоторые лекарства, стимулирующие слюноотделение, или порекомендовать заменитель слюны, такой как биотин. Возьмите домой каппы с фтором для местного применения — это еще один способ сохранить минерализацию зубов.
Если ваш стоматолог знает о вашем заболевании, он может помочь определить, как адаптировать профилактическое лечение для снижения риска кариеса, заболеваний десен и проблем с мягкими тканями.
2. Побочные эффекты лечения и лекарств
Вы видели телевизионную рекламу различных лекарств, в которой перечисляется длинный список побочных эффектов? Джефф Фоксворти пошутил о том, что побочные эффекты лекарств хуже, чем состояния, которые они лечат. Побочные эффекты лекарств также могут повлиять на полость рта.
Полипрагмазия
Одним из наиболее частых побочных эффектов приема многих лекарств является сухость во рту. Помните, что ваша слюна обеспечивает защиту ваших зубов. Ваши зубы и десны имеют гораздо меньшую защиту от вредных бактерий, когда ваш слюноотделение уменьшается.
Помните, что ваша слюна обеспечивает защиту ваших зубов. Ваши зубы и десны имеют гораздо меньшую защиту от вредных бактерий, когда ваш слюноотделение уменьшается.
У нас есть несколько пациентов, которые работают в нашей клинике на протяжении десятилетий. У одного конкретного пациента все 32 зуба были в почти идеальном состоянии на протяжении всей его жизни. Три года назад у него был инсульт, длительная госпитализация, ему назначили 8-10 новых препаратов. С момента последнего визита к стоматологу прошло всего 18 месяцев. По возвращении у пациента была кариозная полость почти на каждом зубе. Некоторые из этих зубов были разрушены до такой степени, что мы не могли их спасти.
Если вам недавно назначили какие-либо новые лекарства, проконсультируйтесь со своим стоматологом. Он/она может посоветовать вам любые изменения в ваших правилах гигиены, которые могут сохранить здоровье полости рта.
Лучевая терапия
Лучевая терапия является еще одним фактором, который может вызвать серьезные изменения защитных функций рта. В частности, у пациентов, подвергшихся лучевой терапии головы и шеи, будут наблюдаться изменения в слюнных железах. Эти пациенты будут склонны к сухости во рту на всю оставшуюся жизнь.
В частности, у пациентов, подвергшихся лучевой терапии головы и шеи, будут наблюдаться изменения в слюнных железах. Эти пациенты будут склонны к сухости во рту на всю оставшуюся жизнь.
Во время активного лечения облучение головы и шеи также может вызвать воспаление мягких тканей рта. Мы называем это состояние «оральным мукозитом». Это может вызвать жжение во рту, которое может быть очень неприятным. Ваш стоматолог может порекомендовать ополаскиватели для рта или гели, которые могут помочь при симптомах.
Мы координируем свои действия с врачами M.D. Anderson для многих наших пациентов, проходящих лечение от рака. Это позволяет нам поддерживать здоровье полости рта во время лечения.
3. Неблагоприятные последствия лечения
Иногда ваше состояние здоровья и лекарства, которые вы принимаете, могут вызвать неблагоприятные реакции при стоматологическом лечении.
Одним из распространенных примеров могут быть пациенты, принимающие препараты для разжижения крови, такие как варфарин. Если пациенту требуется какая-либо операция на ротовой полости, я, конечно же, хочу знать, принимает ли он препараты для разжижения крови! Мы можем запланировать использование дополнительных методов, чтобы помочь сгустку крови пациента после удаления зуба. Последнее, чего мы хотим, это чтобы у пациента не было проблем с остановкой кровотечения.
Если пациенту требуется какая-либо операция на ротовой полости, я, конечно же, хочу знать, принимает ли он препараты для разжижения крови! Мы можем запланировать использование дополнительных методов, чтобы помочь сгустку крови пациента после удаления зуба. Последнее, чего мы хотим, это чтобы у пациента не было проблем с остановкой кровотечения.
MIONJ
Состояние, называемое «медикаментозный остеонекроз челюстей» или MIONJ, является особенно печально известным примером.
В случае MIONJ некоторые лекарства могут повышать риск отмирания челюстной кости в областях вокруг недавних стоматологических операций. За последнее десятилетие он был тщательно изучен, и его определения и факторы риска все еще определяются. Обычно отмечается, что удаление зубов стимулирует MIONJ у пациентов, принимающих определенные лекарства.
Обнаженная умирающая кость на нижней челюсти из-за MIONJ В частности, риску подвержены пациенты, принимающие бисфосфонаты. Введение бисфосфонатов внутривенно увеличивает этот риск. Бисфосфонаты предназначены для сохранения плотности костной ткани и обычно принимаются пациентами с остеопорозом. Иногда пациенты, лечащиеся от метастатического рака, принимают рецептурные бисфосфонаты, чтобы сохранить кости крепкими.
Бисфосфонаты предназначены для сохранения плотности костной ткани и обычно принимаются пациентами с остеопорозом. Иногда пациенты, лечащиеся от метастатического рака, принимают рецептурные бисфосфонаты, чтобы сохранить кости крепкими.
Самое пугающее в MIONJ то, что мы все еще пытаемся понять, как с этим бороться. В некоторых случаях это самоограничение. Но во многих случаях консервативная терапия не может остановить болезненный процесс. Некоторым пациентам требуется более инвазивная операция по удалению отмирающих частей челюстной кости.
Иногда пациенты сообщают только о лекарствах, которые они ежедневно принимают дома, и забывают указать те, которые принимают в кабинете врача. Крайне важно, чтобы пациенты сообщали стоматологу обо всех лекарствах, чтобы избежать осложнений при лечении!
4. Побочные реакции на стоматологическую анестезию
Стоматологические анестетики известны своей исключительной безопасностью. Аллергия на такие препараты, как лидокаин, встречается крайне редко. Эти препараты также предназначены для работы только в месте инъекции. Однако минимальное количество препарата попадет в кровоток.
Эти препараты также предназначены для работы только в месте инъекции. Однако минимальное количество препарата попадет в кровоток.
Это следовое количество анестетика обычно незначительно и не вызывает побочных эффектов. Тем не менее, некоторые пациенты могут необычно ощущать небольшое ускорение сердцебиения. Скорее всего, это связано с небольшим количеством адреналина, содержащегося в растворе.
Побочные эффекты местных анестетиков крайне редки, а те, которые возникают, очень легкие.
Заметным исключением являются пациенты, которые недавно употребляли рекреационные наркотики. Стимуляторы или «активаторы», особенно кокаин, потенциально могут вызвать смертельную реакцию. Обычная доза стоматологического анестетика потенциально может убить пациента, который недавно употреблял кокаин.
Если пациент скрывает информацию о недавнем употреблении кокаина, результат может быть поистине катастрофическим.
Нам необходимо знать вашу историю употребления наркотиков, потому что мы хотим иметь возможность надлежащим образом и безопасно заботиться о вас.
