Обезболивающее при беременности
- Главная
- Услуги
- Стоматология для беременных
- Обезболивающее при беременности
Можно ли пить обезболивающее при беременности, если болит зуб?
Проблемы с зубами при беременности возникают из-за изменений гормонального фона и перестройки организма. Зачастую возникает дефицит различных веществ, минералов, в первую очередь – кальция, от которого зависит здоровье зубов. Также во рту беременной женщины активнее размножаются болезнетворные микроорганизмы.
Когда нет возможности сразу же после возникновения боли обратиться к врачу, приходится принимать обезболивающие средства. Это необходимо, так как из-за острой и постоянной боли беременная женщина испытывает стресс, а это негативно влияет на плод. Однако есть много нюансов, и далеко не каждый препарат можно использовать будущей маме.
При каких заболеваниях беременным требуются обезболивающие?
- Кариес, средний и глубокий.
- Пульпит.
- Периодонтит.
- Гингивит.
- Воспаления слизистых в ротовой полости, вызванные различными факторами.
Какие обезболивающие препараты можно принимать беременным?
Лучше всего еще перед беременностью проконсультироваться у стоматолога, чтобы исключить ситуации, когда может потребоваться обезболивающее. Приглашаем вас обратиться к врачам клиники «Планета Детства» в Москве, чтобы пройти полный стоматологический осмотр и получить индивидуальные рекомендации.
Покупая любое медикаментозное средство, внимательно изучите вкладыш. В инструкции всегда будет сказано, как именно следует или не следует применять этот препарат во время беременности. Также обратите внимание на другие противопоказания.
Вот некоторые обезболивающие, которые обычно разрешено принимать беременным и кормящим женщинам:
- Папаверин – дает временный эффект, обычно действует при слабой боли;
- Парацетамол – снимает воспаление и жар, которые могут возникнуть из-за стоматологического заболевания;
- Но-шпа – ослабляет боль;
- Ибупрофен – эффективно обезболивает, но противопоказан к приему в третьем триместре;
- 1-Риабал – щадящее обезболивающее средство.
Даже выбрав какое-то средство из этого списка, нужно предварительно обратиться к своему лечащему врачу за консультацией. В любом случае, все эти средства нельзя назвать сильнодействующими. Хотя они и снижают болевые ощущения или устраняют их на некоторое время, все равно с зубной болью нужно как можно быстрее прийти в стоматологическую клинику.
Помимо таблеток, выходом из ситуации для будущей мамы могут стать специальные детские гели, которые обычно используют при прорезывании зубов у малышей. Эти гели ослабляют боль и зуд.
Еще один вариант – спреи Хлоргексидина и Мирамистина. Эти препараты не всасываются в кровь, воздействуют исключительно на те места, на которые нанесены.
При отеке щеки можно использовать холодный компресс. Теплые компрессы запрещены.
Альтернатива таблеткам, спреям и гелям – полоскания специальными антисептическими препаратами. Приготовить антисептик можно самостоятельно. Для этого нужно высыпать в стакан воды чайную ложку соды и чайную ложку соли. Смесь тщательно перемешать, после чего использовать для полоскания. Благодаря такому простому рецепту болезнетворные микробы во рту станут размножаться медленнее, и боль уменьшится.
Какие обезболивающие можно при беременности
Когда что-то болит, это не просто неприятно и дискомфортно. Это сигнал от организма: есть проблема, нужно принять меры. Просто снять боль недостаточно. Требуется лечение первопричины. Однако бывают ситуации, когда необходимо побороть именно саму боль. Например, прием у врача, где можно будет проконсультироваться о своем здоровье, только завтра. До этого времени нужно как-то дотерпеть. Или лечение уже идет, но симптомы, среди которых боль, спазмы, нужно устранить, чтобы облегчить свое состояние. Да и вообще, негативные эмоции, стресс, связанные с необходимостью терпеть боль, во время ожидания малыша нежелательны. Они могут оказаться даже более опасны для протекания беременности, чем таблетки.
Просто снять боль недостаточно. Требуется лечение первопричины. Однако бывают ситуации, когда необходимо побороть именно саму боль. Например, прием у врача, где можно будет проконсультироваться о своем здоровье, только завтра. До этого времени нужно как-то дотерпеть. Или лечение уже идет, но симптомы, среди которых боль, спазмы, нужно устранить, чтобы облегчить свое состояние. Да и вообще, негативные эмоции, стресс, связанные с необходимостью терпеть боль, во время ожидания малыша нежелательны. Они могут оказаться даже более опасны для протекания беременности, чем таблетки.
Современная фармакология предлагает достаточно широкий круг препаратов, которые разрешается принимать женщинам в положении, не опасаясь за последствия для ребенка.
Чем снять боль при беременности? Ниже представлен обзор популярных средств, разрешенных для будущих мам.
Парацетамол: безопасен, но недостаточно эффективен
Классическое обезболивающее средство – парацетамол. Он легко снимает несильную боль, способствует снижению температуры. Оказывает противовоспалительное действие. Лекарство имеет свойство проникать сквозь плаценту. Но оно не оказывает негативного воздействия на плод. Поэтому при необходимости унять боль акушеры-гинекологи рекомендуют беременным именно парацетамол. Препарат одобрен ВОЗ как наиболее предпочтительное обезболивающее средство для беременных.
Оказывает противовоспалительное действие. Лекарство имеет свойство проникать сквозь плаценту. Но оно не оказывает негативного воздействия на плод. Поэтому при необходимости унять боль акушеры-гинекологи рекомендуют беременным именно парацетамол. Препарат одобрен ВОЗ как наиболее предпочтительное обезболивающее средство для беременных.
Анальгин: разовый удар по сильной боли
В случаях, когда парацетамол помочь не способен, на арену выходит анальгин – более мощный препарат. Он достаточно быстро устраняет сильную, острую боль. Как и парацетамол, препарат проникает через плаценту. Но его воздействие на плод не столь безопасно. Анальгин годится для экстренных случаев, когда нужно срочно утихомирить сильную боль. Например, при переломе или зубной боли.
При продолжительном бесконтрольном применении вещество может оказаться опасным для будущего малыша. Еще один побочный эффект анальгина – его свойство разжижать кровь. Из-за этого есть вероятность падения уровня гемоглобина у беременной. За данным показателем необходимо тщательно следить, особенно в период болезни.
Но-шпа: первая помощь при спазмах
Но-шпа – популярный препарат на основе растений. Во время беременности пить но-шпу совершенно не запрещается (разумеется, в допустимых пределах). Лекарство хорошо снимает спазмы. Кроме того, но-шпа помогает убрать тонус матки. Врачи рекомендуют всегда держать упаковку под рукой на тот случай, если живот начнет «каменеть». Прилечь и выпить но-шпу – первый совет медиков в этом случае. Однако но-шпа, как и парацетамол, относится к легким обезболивающим, то есть помогает при не слишком сильной боли.
Аналог но-шпы – риабал. Он тоже является эффективным спазмолитиком и безопасен для плода.
Нурофен: кроме 3-го триместра
Эффективное средство для снятия боли и жара – нурофен. Его действие начинает ощущаться очень быстро. Допускается применение при беременности. Однако в 3-м триместре от этого лекарства лучше воздержаться и заменить его на другой препарат.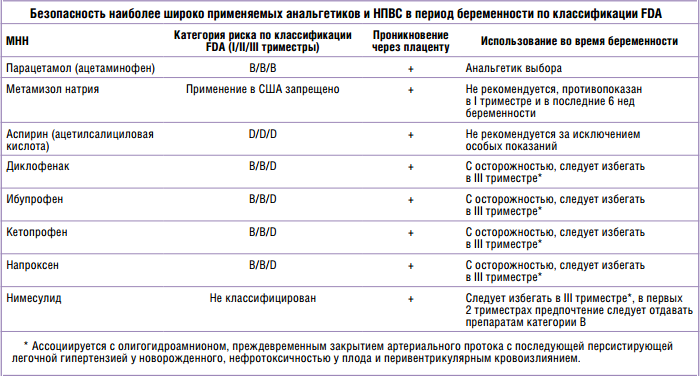 Дело в том, что нурофен обладает свойством снижать количество околоплодной жидкости. Поэтому пить его в III триместре нежелательно.
Дело в том, что нурофен обладает свойством снижать количество околоплодной жидкости. Поэтому пить его в III триместре нежелательно.
Обезболивающие свечи: максимально безопасно для плода
Альтернатива таблеткам – обезболивающие свечи для ректального введения. Многие из перечисленных выше препаратов выпускаются не только в форме пилюль, но и в виде суппозитариев. Они действуют быстрее, чем принимаемые внутрь лекарства, и безопасны для плода. В частности, при повышенном тонусе матки, когда помимо твердого живота женщина ощущает боль, спазмы, назначают свечи Бускопан и Папаверин.
Уколы: для экстренных случаев
При очень сильных болях, когда таблетки не помогают, беременным назначают обезболивающие уколы: Баралгин, Спазмалгон. Эти лекарства категорически запрещается применять в I триместре, когда плод еще только формируется и есть риск возникновения патологий развития.
Мази и гели: с осторожностью
Боли у будущей матери могут быть связаны не только с тонусом матки и прочими патологиями беременности. Ушибы, вывихи, растяжения, ломота в костях – во всех этих случаях необходимо снять боль местно.
Подавляющее большинство кремов и мазей при беременности находится под запретом. Можно использовать лишь очень ограниченный спектр препаратов: Фастум-Гель, Доктор Мом, Траумель и некоторые другие. Важно: подобные средства используют в исключительных случаях, когда боль сильная, а другие препараты не дают ожидаемого эффекта.
Внимание, есть противопоказания
Наибольшую осторожность следует проявлять при решении применить какое-либо наружное средство. Обезболивающие таблетки, свечи тоже имеют массу противопоказаний. Например, папаверин – хорошее средство от тонуса матки – обладает массой побочных эффектов. В частности, препарат способен вызывать запоры, понижать давление. Многие лекарства несовместимы с заболеваниями почек, печени, язвой желудка и другими патологиями. Случается, что возникает индивидуальная непереносимость лекарства. Ее симптомы: зуд, высыпания на коже, боли в желудке, озноб, лихорадка. Прием любых препаратов желательно проводить после консультации с врачом.
Прием любых препаратов желательно проводить после консультации с врачом.
Можно ли беременным лечить зубы с местной анестезией или обезболивающим
Автор статьи: Colgate
Если вы беременны или предполагаете, что беременны, то предупредите об этом стоматолога во время вашего визита.
В течение первого триместра (первых трех месяцев) желательно отложить лечение зубов, за исключением тех случаев, когда вам требуется неотложное стоматологическое вмешательство. Но инфекции зубов или десен необходимо вылечить незамедлительно, на любом этапе беременности.
Когда закончится первый триместр, обсудите варианты анестезии со своим стоматологом и акушером-гинекологом. Они помогут вам выбрать самый безопасный способ.
Местная анестезия зуба во время беременности
Иногда стоматологи делают укол в десну, чтобы обезболить часть полости рта. Это называется местной анестезией. Некоторые местные обезболивающие препараты разрешены для беременных женщин.
Лучше всего полностью санировать полость рта до беременности, а на время беременности отложить несрочные процедуры. Продолжайте осуществлять профилактические меры, например, профессиональную гигиену полости рта и лечение пародонта (десен).
Во время кормления грудью допустимы обычные дозы местных обезболивающих средств, это не повлияет на ребенка.
Успокоительные средства
Успокоительные, или седативные, препараты вызывают сон и снижают тревожность. При беременности противопоказана закись азота (N2O), а также диазепам и его аналоги. Есть много других способов уменьшить страх перед стоматологом, например, послушать музыку или попробовать акупунктуру.
Общий наркоз
При общем наркозе, или общей анестезии, пациент засыпает и не чувствует боли. Влияние общего наркоза на вас и на плод может быть разным. Дело в том, что все реакции на анестезию зависят от индивидуальной восприимчивости организма. Каждый из нас реагирует по-разному на определенные типы препаратов. В большинстве случаев рекомендуется избегать общего наркоза во время беременности. Обязательно скажите стоматологу или хирургу-стоматологу о своей беременности или о возможной беременности.
24.09.2015
© 2002- 2018 Aetna, Inc. Все права защищены.
Анестезия и беременность | Добрая Стоматология
Если Вы столкнулись с необходимостью лечения зубов во время беременности или кормления грудью, то несомненно задаетесь вопросом: «Совместимы ли анестезия и беременность?». Бытует мнение, что анестезия в такой ситуации вредна для нормального течения беременности, это конечно же миф!
Какие анестетики разрешены во время беременности и кормления?
Как правило, анестетики вводятся в организм при помощи укола. Действовать они начинают через 3-5 минут. Пациент перестает ощущать прикосновение, боль и температурное воздействие. Использующиеся препараты на основе адреналина сужают просвет кровеносных сосудов, блокируют боль и снижают риск кровотечения. Для беременных такой вид обезболивания противопоказан, так как адреналин провоцирует повышение артериального давления, что чревато не только нарушением кровотока в плаценте, но и повышением тонуса матки.
Для беременных такой вид обезболивания противопоказан, так как адреналин провоцирует повышение артериального давления, что чревато не только нарушением кровотока в плаценте, но и повышением тонуса матки.
В сети клиник «Добрая стоматология» для лечения беременных используется специальная анестезия. В таких препаратах не содержатся сосудосуживающие средства. Они не проникают в организм плода через плаценту. Наиболее распространенные средства этой группы – ультракаин и примакаин. Ультракаин не только не может проникнуть через плаценту, он еще практически не попадает в грудное молоко, а значит, его можно использовать кормящим женщинам. Необходимую дозу препарата врач назначает индивидуально, в зависимости от срока беременности, здоровья будущей мамы и возраста. Примакаин показан беременным женщинам и детям при проведении анестезии, он имеет минимальный процент проницаемости в плаценту, кроме того период его полураспада достаточно короткий. Таким образом, при условии использования специальных анестетиков, лечение зубов в период беременности и кормления не имеет отрицательных последствий ни для мамы, ни для малыша.
На каких сроках оптимально использовать анестезию?
Проводить анестезию можно после формирования гемато-плацентарного барьера (начиная с 14-16 недели беременности). Когда Вы пришли с первым визитом на обследование зубов к стоматологу, сообщите специалисту, на какой неделе беременности Вы находитесь. Это позволит врачу выбрать верный путь лечения зубов, подобрать препараты для местного обезболивания. Важно помнить, что лечить зубы во время беременности под общим наркозом категорически противопоказано.
Если в прошлом Вы имели опыт лечения зубов без анестезии, то и во время беременности эту процедуру можно провести без нее. Дело в том, что лечение кариеса в неосложненной форме сопровождается неприятными ощущениями только в процессе обработки зуба бор-машиной. Однако этот момент полностью зависит от чувствительности женщины и ее настроения. Естественно, если возникает необходимость удалять зубы во время беременности, то без анестезии здесь не обойтись. Также обезболивание обязательно нужно при лечении зуба с периодонтитом, глубоком кариесе.
ПОЗАБОТЬТЕСЬ О СВОЕМ ЗДОРОВЬЕ
Приходите на первый БЕСПЛАТНЫЙ прием и узнайте ВСЕ о состоянии Ваших зубов. Мы составим для Вас индивидуальный план лечения, ответим на все Ваши вопросы. Гарантируем дружественную и доброжелательную обстановку. Ждем Вас!
НАШИ АКЦИИ в этом месяце:
НАШИ АКЦИИ в этом месяце:
Лечение зубов во время беременности — «Стоматологическая поликлиника №19»
Будущие мамы очень часто боятся лечить зубы во время беременности из боязни навредить малышу. Врачи (стоматологи, гинекологи и другие специалисты), которые наблюдают маму и будущего малыша настоятельно рекомендуют посещения стоматолога, результатом которого будет санация полости рта. Наблюдать за полостью рта желательно во время всего периода вынашивания ребенка. Несмотря на то, что беременность – физиологический процесс, во время него происходит гормональная перестройка всего организма. В полости рта возможно разрушение зубов (кариес) и воспаление десен (гингивит беременных), а изменившийся гормональный фон и присоединившаяся микрофлора полости рта усилят протекающие патологические процессы и ухудшат состояние десен и зубов.
Лечение глубокого кариеса, осложненных форм кариеса (пульпит, периодонтит), удаление зуба требуют применения анестезии. При посещении любого доктора следует обязательно рассказать о своем положении, особенностях течения Вашей беременности и индивидуальной непереносимости (аллергии) каких — либо препаратов, продуктов и т.п. Лечение рекомендовано проводить во 2 триместре, а именно с 14 по 20 неделю.
Стоматология для беременных
Среди огромного количества будущих мам существует мнение, что лечить зубы во время беременности не просто нельзя, а даже опасно, потому, что это вредно для их будущего малыша. Можно, конечно, списывать своё нежелание посещать стоматолога и на беременность, но давайте лучше попытаемся разобраться в необходимости профилактики и лечения зубов в этот период.
Можно, конечно, списывать своё нежелание посещать стоматолога и на беременность, но давайте лучше попытаемся разобраться в необходимости профилактики и лечения зубов в этот период.
Любая кариозная полость в зубе у будущей мамы, разрушенный зуб, воспалительные процессы в полости рта — это в первую очередь очаги хронической инфекции, которые через систему кровообращения распространяются по всему организму, включая плод. В таких случаях организму беременной, кроме поддержания будущего малыша, нужно еще тратить внутренние ресурсы на борьбу с распространившейся инфекцией. И как результат- осложнения во время вынашивания, поздний токсикоз.
Необходимо также помнить и о том, что наличие разрушенных зубов затрудняет тщательное пережёвывание пищи, что снижает усвоение питательных веществ, витаминов и минералов, которые так необходимы для нормального роста и развития малыша. А питаться регулярно и правильно- это ваша важнейшая задача на ближайшие 9 месяцев. Другого способа родить здорового малыша и остаться здоровой самой нет. .
.
Гормональная перестройка в организме беременной женщины часто приводит к изменению обменных процессов, в том числе и полости рта. Что может проявиться развитием гингивита (воспаление дёсен), который сопровождаются их кровоточивостью, зудом, запахом изо рта. Причём признаки гингивита нарастают к концу беременности. Конечно, тщательный уход за полостью рта самой беременной женщиной значительно облегчает состояние и препятствует возникновению осложнений, но редко приводит к полному исчезновению всех симптомов данного заболевания. Для лечения гингивитов стоматологи проводят профессиональную чистку зубов и противовоспалительную терапию. А не леченые гингивиты могут приводить к последующей потере зубов, являясь, возможно, даже более распространенной причиной их утраты, чем кариес.
Необходимо также помнить о возможном поражении полости рта при токсикозах. Если у Вас токсикоз первого триместра беременности, или попросту сказать, частая рвота, в полости рта начинает превалировать кислая среда, которая приводит к быстрому росту микрофлоры и разрушению эмали зубов, И как следствие, повышая чувствительности зубов к химическим раздражителям, некариозные поражения и прогрессирование кариеса. В этом случае без консультации стоматолога беременной тоже не обойтись, ведь только он сможетпомочь подобрать средства для сохранения эмали.
В этом случае без консультации стоматолога беременной тоже не обойтись, ведь только он сможетпомочь подобрать средства для сохранения эмали.
Очень часто будущие мамы не идут лечить зубы, обосновывая это тем, что делать анестезию (обезболивание) во время беременности нельзя, а без укола они лечить зубы боятся. Могу вас успокоить: делать обезболивание можно, а чаще даже и нужно. Потому что стоматологическое вмешательство является зачастую для человека очень сильным стрессогенным фактором, а лишний стресс будущей маме конечно же ни к чему. Такие современные анестетики (обезболивающие препараты) как Ультракаин и Убистезин (действующее вещество артикаин) не проникают через гемато-плацентарный барьер и, как следствие, не попадают через плаценту к плоду и не вызывают никаких изменений в протекании беременности, вынашивании и развитии плода. Так что в настоящее время добиться адекватной анестезии без вреда для ребенка можно и нужно. Иногда лечить маму без укола для ребенка гораздо вреднее, т. к. мама испытывает боль, страх, дискомфорт и все это отражается на будущем малыше не лучшим образом.
к. мама испытывает боль, страх, дискомфорт и все это отражается на будущем малыше не лучшим образом.
Раз уж вопрос необходимости лечения зубов будучи беременной мы обсудили, то теперь давайте остановимся на периоде беременности, наиболее благоприятном для любых стоматологических манипуляций. Беременность условно делится на три примерно равных периода — три триместра. На ранних стадиях беременности (первый триместр) формируются все основные закладки и, соответственно, существуют критические точки протекания беременности. На поздних сроках беременности (третий триместр), когда плод уже практически сформирован, возможны осложнения при беременности, связанные как с развитием плода, так и с организмом беременной женщины. Для многих женщин лечение зубов — это сильный стресс. Поэтому в первом триместре, когда будущая мама и эмбрион наиболее чувствительны к стрессовым ситуациям, и в последние недели беременности, когда у многих отмечается чрезмерная реакция на некоторые жизненные ситуации, сложные вмешательства и создание лишних стрессовых ситуаций желательно отсрочить. Таким образом, второй триместр является самым безопасным для лечения зубов и других стоматологических процедур во время беременности. Тем не менее, первый и третий триместр не являются абсолютным противопоказанием для стоматологических вмешательств.
Таким образом, второй триместр является самым безопасным для лечения зубов и других стоматологических процедур во время беременности. Тем не менее, первый и третий триместр не являются абсолютным противопоказанием для стоматологических вмешательств.
Ещё один вопрос, который волнует будущих мам на стоматологическом приёме, это необходимость делать рентгеновские снимки. Конечно же, делать рентгеновские снимки беременным женщинам противопоказано. Рентгеновское излучение может повлиять на развитие клеток плода и привести к неблагоприятным последствиям. Ведь в момент закладки органов и систем, сбой хотя бы в одной клетке или ее хромосоме может привести к неправильному развитию всего органа. Особенно опасными в этом смысле считаются первый и третий триместры беременности, о чём уже говорилось ранее. Как ни удивительно, но второй триместр считается куда менее опасным. Что же делать, если снимок необходим, а делать его нежелательно? Если неприятностей не избежать, то нужно попытаться хотя бы свести последствия к нулю. Сегодня уже далеко не редкость цифровая рентгенография, когда снимки делают не на пленку, а на цифровой датчик. Такой датчик на порядок чувствительнее пленки, а, следовательно, требует гораздо меньшего излучения. А также перед тем, как делать снимок, лаборант наденет вам свинцовый фартук, который предохранит от той ничтожной дозы рентгеновских лучей, которые в данной ситуации необходимы.
Сегодня уже далеко не редкость цифровая рентгенография, когда снимки делают не на пленку, а на цифровой датчик. Такой датчик на порядок чувствительнее пленки, а, следовательно, требует гораздо меньшего излучения. А также перед тем, как делать снимок, лаборант наденет вам свинцовый фартук, который предохранит от той ничтожной дозы рентгеновских лучей, которые в данной ситуации необходимы.
Если зуб всё-таки разрушился, то удалять его в период беременности лучше не ранее 14 недели, когда сформируется плацентарный барьер. Непосредственно перед родами удалять зубы не следует, так как открытая лунка после удаления зуба может стать источником инфекции.
Появились судороги ног – сообщите об этом не только гинекологу, но и как ни странно, стоматологу. Наиболее частой причиной судорог ног является дефицит кальция. Если вовремя не устранить кальциевый дефицит, начнут разрушаться зубы, так как растущий плод все равно возьмет из Ваших костей столько кальция, сколько ему необходимо для нормального развития.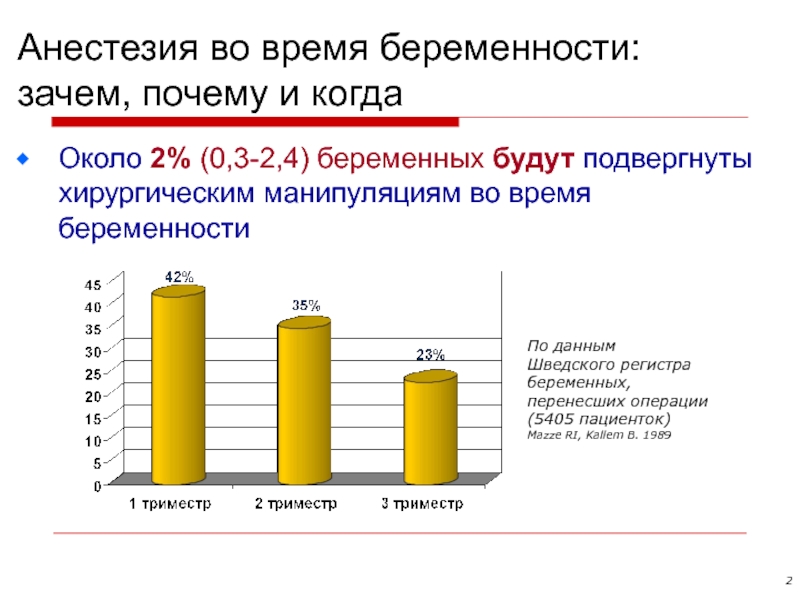 Источником кальция являются молочные продукты (молоко, кефир, йогурт, творог, сыр) и рыба. Кальций из овощей и фруктов усваивается плохо.
Источником кальция являются молочные продукты (молоко, кефир, йогурт, творог, сыр) и рыба. Кальций из овощей и фруктов усваивается плохо.
Ввиду всего перечисленного выше, можно сделать вывод, что если у женщины во время беременности есть какие либо проблемы с зубами, то устранять эти проблемы не только можно, но и просто необходимо.
Будущие мамы! Забудьте свои страхи! Если Вы по какой либо причине не успели вылечить зубы до беременности, то подумайте о здоровье своего будущего малыша.
Стоматолог- терапевт Сельванович В.И.
Анестезия при неакушерских операциях у беременных кошек и собак
Автор: Насретдинов И. С., ветеринарный врач-анестезиолог Ветеринарной клиники ортопедии, травматологии и интенсивной терапии, г. Санкт- Петербург, 2018 г.Актуальность темы
Развитие современной ветеринарной медицины дает возможность оказывать помощь различным группам животных. Беременные кошки и собаки входят в особую группу, для их лечения требуются более глубокие знания. Существует очень мало сведений о фармакологических свойствах анальгетических препаратов, применяемых для анестезии собак и кошек во время беременности и лактации. Некоторая информация взята из исследований, проведенных на людях и лабораторных видах животных.
Существует очень мало сведений о фармакологических свойствах анальгетических препаратов, применяемых для анестезии собак и кошек во время беременности и лактации. Некоторая информация взята из исследований, проведенных на людях и лабораторных видах животных.
Введение
Анестезия беременных животных представляет собой проблему для ветеринарного врача, потому что выбор терапии должен обеспечить хороший результат как для плода, так и для матери. Основным требованием, предъявляемым ко всем анестезиологическим средствам, является их способность преодолевать гематоэнцефалический барьер. Эта способность позволяет анестезиологическим препаратам пересекать плаценту, поэтому все они достигают плода (но не все – при одинаковых концентрациях).Беременность приводит к физиологическим изменениям матки, возникающим вследствие гормональных и физических изменений (например, увеличения массы тела и объема крови), что также влияет на анестезию.
Поэтому при выборе седативных средств, анальгетиков и анестетиков ветеринарный врач должен учитывать ряд факторов:
- физиологические изменения во время беременности.
- тератогенность препаратов.
- перфузия и доставка кислорода плоду.
- кардиореспираторная депрессия у новорожденных.
- кишечная непроходимость;
- травма;
- нейрохирургические заболевания;
- пороки сердца;
- злокачественные новообразования;
- визуальная диагностика, выполняемая под общий наркозом/седацией (МРТ/КТ).
Физиологические изменения во время беременности
Большинство исследований влияния анестезии на беременность, проведенных на людях и овцах, были экстраполированы в качестве модели исследования на животных-компаньонов. Хотя подобная экстраполяция проблематична, предполагается, что многие изменения идентичны вследствие схожести процессов гормональных изменений.Кроме того, вес плода у людей составляет приблизительно 5 % от массы тела матери, тогда как у кошек и собак эти показатели выше (в среднем 13 и 16 % соответственно), поэтому эффекты воздействия дополнительного веса на матку должны быть более выраженными.

Некоторые изменения, происходящие во время беременности в сердечно-сосудистой, дыхательной и других системах, могут влиять на анестезию. Беременность воздействует на сердечно-сосудистую систему через несколько разных механизмов. За счет увеличения массы плода увеличивается объем плазмы крови, что, в свою очередь, приводит к уменьшению уровня гематокрита и содержания общего белка. Уменьшение содержания белка в плазме может привести к снижению не только онкотического давления, но и показателя связывания белков анестетиком. За счет повышенного давления в брюшной полости может сжиматься каудальная полая вена, особенно когда пациент находится в дорсовентральном положении, которое вызывает снижение венозного возврата и ухудшает перфузию матки и плода.
Основные изменения происходят в дыхательной системе. Наблюдается прогрессирующее увеличение минутной вентиляции и нормального парциального давления углекислого газа в артериальной крови (PaCO2), которое составляет 28–32 мм рт. ст.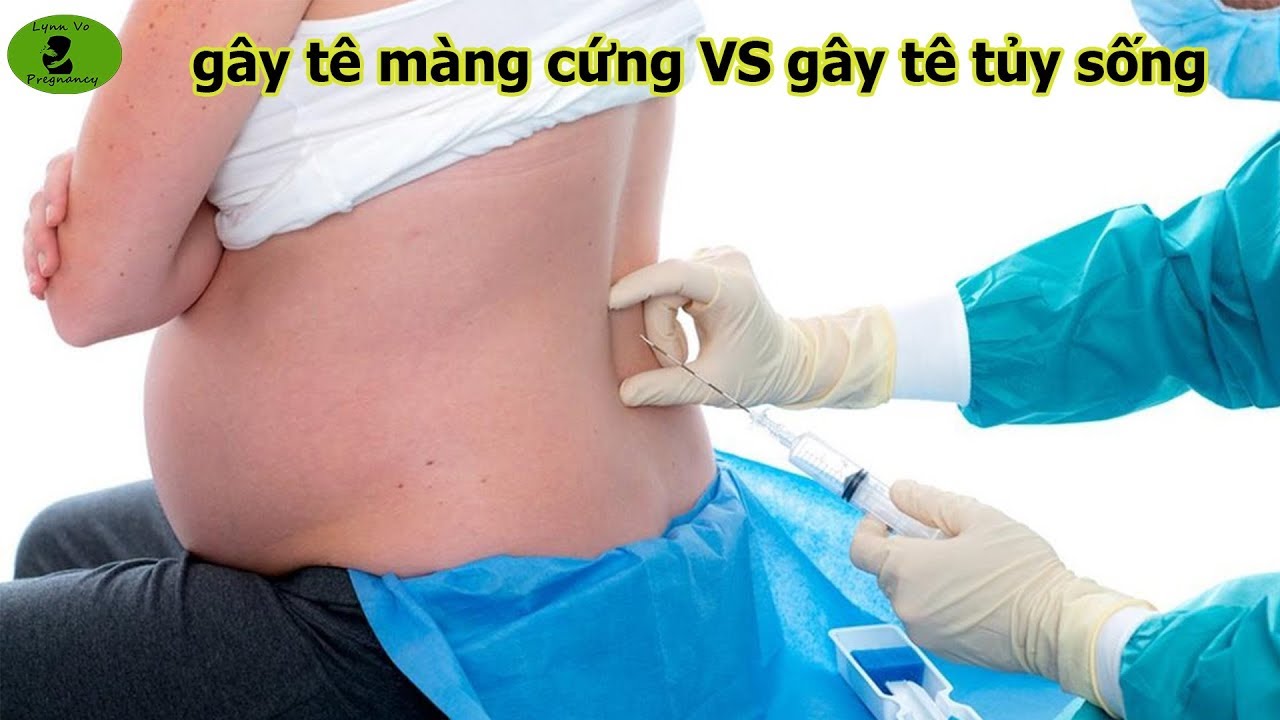 (в отличие от 35–45 мм рт. ст. у небеременных пациентов).
(в отличие от 35–45 мм рт. ст. у небеременных пациентов).
Эта гипервентиляция обусловлена увеличением частоты дыхания и дыхательным объемом, и в то же время происходит сокращение резервного объема легких за счет увеличения абдоминального давления и компрессионного ателектаза тканей легких. В связи с этим уровни артериального кислорода остаются сходными с таковыми у небеременных пациентов, в результате чего любая вентиляционная депрессия (вызванная, например, анестетиками или положением животного на столе) приведет к немедленному снижению артериального кислородного давления и сатурации (сатурация – показатель, отражающий уровень насыщения кислородом гемоглобина крови, выраженный в процентах).
Беременность также вызывает снижение потребности в ингаляционной анестезии. MAC (МАК – это минимальная альвеолярная концентрация ингаляционного анестетика, которая предотвращает двигательную реакцию на стандартный раздражитель (кожный разрез) у 50 % больных) постепенно уменьшается на 40 % и ниже. Механизм этого процесса неясен, но предполагается, что он связан с повышеннием уровня прогестерона. Похожее усиление чувствительности за счет повышенного уровня прогестерона наблюдается после введения местных анестетиков.
Механизм этого процесса неясен, но предполагается, что он связан с повышеннием уровня прогестерона. Похожее усиление чувствительности за счет повышенного уровня прогестерона наблюдается после введения местных анестетиков.
Повышенное внутрибрюшное давление также вызывает изменения в желудочно-кишечной системе: наблюдается снижение тонуса сфинктера пищевода, сократимости желудка и рН. Данные изменения делают беременных живлтных более склонными к рефлюксу, рвоте и аспирации.
Тератогенное воздействие препаратов
Тератогенность (греч. teratos – чудовище, урод, уродство) – способность физического, химического или биологического фактора вызывать нарушения процесса эмбриогенеза, приводящие к возникновению аномалий.Препараты, противопоказанные при беременности: производные витамина А (витаминные комплексы, содержащие витамин А), препараты для химиотерапии, стрептомицин, тетрациклин, триметадион, фенитоин, вальпроевая кислота, варфарин, диэтилстильбэстрол, ингибиторы АПФ, канамицин, карбамазепин, антитиреоидные препараты, кумадин и др.
Классификация лекарственных средств по степени тератогенности:
Категория А. Препараты с невыявленным тератогенным действием, исследования которых не позволяют полностью исключить риск тератогенности.
Категория В. Опыты с применением препаратов данной категории, проведенные на животных, не выявили риска для плода. Подобные исследования, включающие беременных людей, отсутствуют. В эту же категорию входят лекарственные препараты, оказывающие вредное воздействие на плод животного, но не влияющие на человеческий плод.
Категория С. Исследования животных с использованием препаратов этой категории выявили неблагоприятное воздействие на плод. Данные о влиянии на человеческий плод отсутствуют. Также к указанной группе относятся препараты, исследования которых не проводились ни на человеке, ни на животных. Препараты категории С должны назначаться только тогда, когда ожидаемая польза от их применения превышает потенциальный риск для плода.
Категория D. Препараты, оказывающие тератогенное действие, но необходимость их применения превышает потенциальный риск поражения плода. Эти препараты назначают по жизненным показаниям. Владельцы животных должны быть проинформированы о возможных последствиях для плода, вызванных применением препаратов данной категории.
Препараты, оказывающие тератогенное действие, но необходимость их применения превышает потенциальный риск поражения плода. Эти препараты назначают по жизненным показаниям. Владельцы животных должны быть проинформированы о возможных последствиях для плода, вызванных применением препаратов данной категории.
Категория Х. Исследования, проведенные на животных или людях, свидетельствуют о развитии аномалий плода на фоне приема препаратов этой группы, либо есть свидетельства о риске для плода на основании человеческого опыта. Риски использования препаратов категории Х при беременности значительно превышают возможную пользу от их применения.
Препараты, используемые при проведении общей анестезии
Внутриутробная асфиксия плода – более серьезная проблема, чем тератогенность анестетиков.Общие анестетики оказывают влияние на NMDA-рецепторы (кетамин, закись азота) и ГАМК-рецепторы (бензодиазепины, внутривенные анестетики, ингаляционные анестетики).
 В исследованиях воздействия этих препаратов на плод и новорожденных животных выявили следующие отклонения: выраженный апоптоз, нейродегенеративные изменения, снижение способности к обучению.
В исследованиях воздействия этих препаратов на плод и новорожденных животных выявили следующие отклонения: выраженный апоптоз, нейродегенеративные изменения, снижение способности к обучению. Плацентарный барьер является липопротеином, поэтому препараты с высокой растворимостью в липидах лучше проникают через него. Наркотики, которые являются полярными, ионизированными, связанными с белками или водорастворимыми, менее склонны попадать через плаценту в плод.
Тератогенное действие ионизирующего излучения на плод (при выполнении рентгенографии и т. п.) дозозависимо: суммарная доза менее 50 мГр безопасна.
Опиоиды не оказывают негативного влияния на развитие плода, но их использование может препятствовать адаптации плода в случае преждевременных родов.
Фентанил при беременности применяют с осторожностью (категория С по степени тератогенности в классификации FDA – Food and Drug Administration).
Фентанил можно вводить только после извлечения плода!
Диазепам. Прием препарата повышает риск формирования «волчьей пасти». От регулярного использования бензодиазепинов лучше отказаться.
Прием препарата повышает риск формирования «волчьей пасти». От регулярного использования бензодиазепинов лучше отказаться.
Разовая доза бензодиазепинов безопасна.
Кетамин. Противопоказаний к применению этого препарата во время беременности не указано, однако кетамин повышает тонус матки, поэтому его следует использовать с осторожностью.
Золетил можно назначать беременным кошкам и собакам.
Морфин. Введение препарата беременным и кормящим сукам допустимо только по жизненным показаниям (возможны угнетение дыхания и развитие лекарственной зависимости у плода и новорожденного).
Морфин по степени тератогенности в классификации FDA отнесен к категории С.
Ингаляционные анестетики:
Фторотан вызывает понижение тонуса мускулатуры матки и повышенную кровоточивость, поэтому его применение должно ограничиваться лишь теми случаями, когда релаксация матки является показанной.Севофлуран можно назначать беременным животным только в случае явной необходимости (категория В по степени тератогенности в классификации FDA).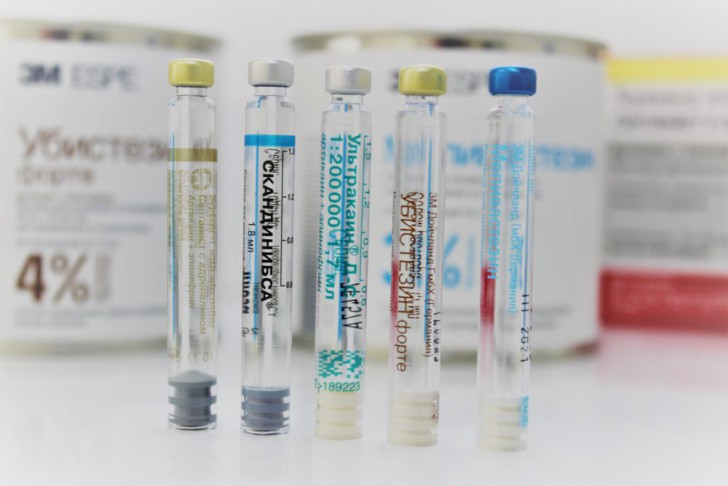
Изофлуран. Безопасность препарата для беременных животных не установлена. «Пока еще нет адекватных данных для определения места изофлурана в анестезии в акушерстве, кроме как при кесаревом сечении» (официальная инструкция по применению препарата).
Пропофол противопоказан во время беременности (категория В по степени тератогенности в классификации FDA).
Ингаляционные анестетики используют в минимальной альвеолярной концентрации (МАК) менее 2 % , т. к. они могут приводить к гипотензии матери и снижать маточно-плацентарный кровоток, провоцируя фетальную асфиксию. В целом дозу ингаляционных анестетиков снижают на 30 %.
Миорелаксанты, как правило, плохо проникают через плаценту. Концентрация миорелаксантов в крови плода составляет 10–20 % от материнской концентрации. Однако сукцинилхолин в больших (300 мг) или повторяющихся дозах проникает через плацентарный барьер и оказывает воздействие на плод, в то время как недеполяризующие миорелаксанты – большие ионизированные молекулы – с трудом проникают через плаценту.
Начало действия рокурония в дозе 0,6 мг/кг не меняется, но длительность действия увеличивается. Действие релаксантов, подвергающихся гофмановской элиминации (например, цисатракурия), укорачивается. Препараты для восстановления нервно-мышечной проводимости, например прозерин, следует вводить медленно (для профилактики гипертонуса матки).
Агонисты альфа2-адренорецепторов уменьшают кровоснабжение матки. Во время беременности животным нельзя применять ксилазин. Результаты использования медетомидина и дексмедетомидина у собак и кошек во время беременности отсутствуют.
Регионарная анестезия позволяет избежать всевозможных нежелательных воздействий различных лекарственных препаратов на плод, кроме того, сохраняется вариабельность сердцебиений плода (если не вводились седативные препараты).
Дозу местных анестетиков следует снизить на 1/3 по сравнению с дозой для небеременных животных.
В акушерстве применяют только три основных анестетика: ропивакаин, бупивакаин и лидокаин. Чтобы усилить анальгетический эффект и уменьшить дозу местного анестетика для введения в эпидуральное пространство, используют наркотические анальгетики (морфин). При развитии выраженной гипотензии требуется активная коррекция вазопрессорными препаратами (мезатон или эфедрин).
Чтобы усилить анальгетический эффект и уменьшить дозу местного анестетика для введения в эпидуральное пространство, используют наркотические анальгетики (морфин). При развитии выраженной гипотензии требуется активная коррекция вазопрессорными препаратами (мезатон или эфедрин).
Схему послеоперационного обезболивания необходимо выбрать до начала оперативного вмешательства. При необходимости послеоперационного обезболивания предпочтение отдают эпидуральной анальгезии (с установкой эпидурального катетера).
Следует избегать использования нестероидных противовоспалительных препаратов из-за риска преждевременного закрытия артериального протока у плода.
Список литературы:
- WSAVA Global Pain Council Pain Management Protocol, 2014.
- Paddleford R. R. Anesthesia for cesarean section in the dog. Vet. Clin. North Am. Small Anim. Pract. 22: 481–484, 1992.
-
Branson K. R. Injectable and alternative anesthetic technics, in Lumb and Jones’ veterinary anesthesia and analgesia 4th ed.
 Tranquilly W. J., Thurman J. C., Grimm K. A. Blackwell publishing, Oxford UK, pp. 273–300, 2007.
Tranquilly W. J., Thurman J. C., Grimm K. A. Blackwell publishing, Oxford UK, pp. 273–300, 2007. - Traas A. M. Surgical management of canine and feline dystocia. Theriogenol. 70: 337–342, 2008.
- Анестезия при неакушерских операциях у беременных. Клинические рекомендации проф. Шифман Е. М., проф. Куликов А. В., к.м.н. Вартанова И. В., 2014.
- Veterinary Anesthesia and Analgesia 5th ed of Lumb and Jones, 2015.
Боль в спине при беременности: 7 советов по облегчению
Боль в спине во время беременности: 7 советов по облегчению
Боль в спине во время беременности неудивительна, но все же заслуживает внимания. Рассмотрим семь способов облегчить боль в спине во время беременности — от правильной осанки и физической активности до дополнительных методов лечения.
Персонал клиники Мэйо Боль в спине во время беременности — частая жалоба, и это неудивительно. Вы набираете вес, у вас меняется центр тяжести, и ваши гормоны расслабляют связки в суставах таза.Однако зачастую вы можете предотвратить или облегчить боль в спине во время беременности. Рассмотрим семь способов избавиться от боли в спине при беременности.
Вы набираете вес, у вас меняется центр тяжести, и ваши гормоны расслабляют связки в суставах таза.Однако зачастую вы можете предотвратить или облегчить боль в спине во время беременности. Рассмотрим семь способов избавиться от боли в спине при беременности.
1. Соблюдайте правильную осанку
Когда ваш ребенок растет, ваш центр тяжести смещается вперед. Чтобы избежать падения вперед, вы можете компенсировать это отклонением назад, что может привести к напряжению мышц нижней части спины и вызвать боли в спине во время беременности. Помните следующие принципы правильной осанки:
- Встаньте прямо и прямо.
- Держи грудь высоко.
- Держите плечи расслабленными и расслабленными.
- Не сгибайте колени.
Когда вы стоите, используйте удобную широкую стойку для лучшей поддержки. Если вам приходится стоять в течение длительного времени, поставьте одну ногу на низкий табурет и уделяйте время частым перерывам.
Хорошая осанка — это еще и осторожное сидение. Выберите стул, поддерживающий спину, или положите небольшую подушку за поясницу.
2. Установить правильную передачу
Носите обувь на низком каблуке, а не на плоской подошве, с хорошей поддержкой свода стопы.Избегайте высоких каблуков, которые могут еще больше сместить ваш баланс вперед и привести к падению.
Вы также можете надеть пояс для беременных. Хотя исследования эффективности поддерживающих ремней для беременных ограничены, некоторые женщины считают дополнительную поддержку полезной.
3. Поднимите правильно
Поднимая небольшой предмет, присядьте и поднимите его ногами. Не сгибайтесь в талии и не поднимайте спину. Также важно знать свои пределы. Обратитесь за помощью, если она вам нужна.
4. Сон на боку
Спите на боку, а не на спине. Держите одно или оба колена согнутыми. Используйте подушки для беременных или поддерживающие подушки между согнутыми коленями, под животом и за спиной.
5. Попробуйте тепло, холод или массаж.
Хотя доказательств их эффективности мало, могут помочь массаж или нанесение грелки или пакета со льдом на спину.
6. Включите физическую активность в свой распорядок дня
Регулярная физическая активность может укрепить вашу спину и облегчить боль в спине во время беременности.Если ваш лечащий врач не возражает, попробуйте мягкие занятия, например ходьбу или водные упражнения. Физиотерапевт также может показать вам растяжки и упражнения, которые могут помочь.
Вы также можете растянуть поясницу. Упритесь руками и коленями так, чтобы голова была на одной линии со спиной. Втяните живот, слегка округляя спину. Задержитесь на несколько секунд, затем расслабьте живот и спину, сохраняя спину как можно более ровной. Постепенно работайте до 10 повторений. Спросите своего врача о других упражнениях на растяжку.
7. Рассмотрите возможность дополнительных методов лечения
Некоторые исследования показывают, что иглоукалывание может облегчить боль в спине во время беременности. Хиропрактика также может утешить некоторых женщин. Однако необходимы дальнейшие исследования. Если вы подумываете о дополнительной терапии, обсудите ее со своим врачом. Обязательно сообщите мануальному терапевту или иглотерапевту, что вы беременны.
Хиропрактика также может утешить некоторых женщин. Однако необходимы дальнейшие исследования. Если вы подумываете о дополнительной терапии, обсудите ее со своим врачом. Обязательно сообщите мануальному терапевту или иглотерапевту, что вы беременны.
Знайте, когда следует проконсультироваться со своим врачом
Если у вас сильная боль в спине во время беременности или боль в спине, которая длится более двух недель, поговорите со своим врачом.Он или она может порекомендовать лекарства, такие как парацетамол (тайленол и другие) или другие методы лечения.
Имейте в виду, что боль в спине во время беременности может быть признаком преждевременных родов или инфекции мочевыводящих путей. Если во время беременности у вас возникает боль в спине, которая сопровождается вагинальным кровотечением, лихорадкой или жжением во время мочеиспускания, немедленно обратитесь к своему врачу.
22 мая, 2019 Показать ссылки- Бермас БЛ. Скелетно-мышечные изменения и боли во время беременности и в послеродовом периоде.
 https://www.uptodate.com/contents/search. По состоянию на 16 февраля 2016 г.
https://www.uptodate.com/contents/search. По состоянию на 16 февраля 2016 г. - Часто задаваемые вопросы. Часто задаваемые вопросы по гинекологическим проблемам 115. Боль в спине при беременности. Американский колледж акушеров и гинекологов. https://www.acog.org/Patients/FAQs/Back-Pain-During-Pregnancy. По состоянию на 16 февраля 2016 г.
- Close C, et al. Систематический обзор, посвященный изучению эффективности комплементарной и альтернативной медицины (CAM) для лечения боли в пояснице и / или тазовой боли (LBPP) во время беременности.Журнал Advanced Nursing. 2014; 70: 1702.
- Kryger MH, et al. Нарушения сна при беременности и нарушения сна при беременности. В: Принципы и практика медицины сна. 5-е изд. Сент-Луис, Миссури: Elsevier Saunders. https://www.clinicalkey.com. По состоянию на 17 февраля 2016 г.
- Pennick V, et al. Вмешательства по профилактике и лечению болей в области таза и спины при беременности. Кокрановская база данных систематических обзоров.
 https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD001139.pub4 / аннотация. По состоянию на 16 февраля 2016 г.
https://www.cochranelibrary.com/cdsr/doi/10.1002/14651858.CD001139.pub4 / аннотация. По состоянию на 16 февраля 2016 г. - Knight CL, et al. Лечение острой боли в пояснице. https://www.uptodate.com/contents/search. По состоянию на 16 февраля 2016 г.
- Armiger P, et al. Растяжка для функциональной гибкости. Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс; 2010.
- Jang J, et al. Баланс (предполагаемый и фактический) и предпочтительная ширина стойки во время беременности. Клиническая биомеханика. 2008; 23: 468.
- Richards E, et al. Улучшает ли дородовая физиотерапия беременных женщин с болью в пояснице или тазу функциональные результаты? Систематический обзор.Acta Obstetricia et Gynecologica Scandinavica. 2012; 91: 1038.
- Wick MJ (заключение эксперта). Клиника Мэйо, Рочестер, Миннесота, 7 марта 2016 г.
Продукты и услуги
- Книга: Руководство клиники Мэйо по здоровой беременности
.
Безопасен ли тайленол или ибупрофен во время беременности?
Боль в спине, несварение желудка, болезненность мышц и судороги в ногах — все это обычные боли и боли, связанные с беременностью… как любой, кто был беременен, вероятно, знает! Беременные женщины могут испытывать самые разные симптомы — от болезненности груди и судорог в ногах в первом и втором триместре до схваток Брэкстона-Хикса в третьем, и есть вероятность, что в какой-то момент они потянутся к аптечке за обезболивающим.
СВЯЗАННЫЙ: Какие лекарства безопасно принимать во время беременности?
Безопасно ли принимать обезболивающие во время беременности?
Прием обезболивающих во время беременности может быть причиной неуверенности, но это также часто упоминаемое лекарство, принимаемое во время беременности. По данным Центров по контролю за заболеваниями (CDC), 9 из 10 беременных женщин сообщили о приеме обезболивающих во время беременности. CDC предостерегает беременных или пытающихся забеременеть женщин от использования определенных обезболивающих и рекомендует пациентам проконсультироваться со своим врачом, прежде чем принимать какие-либо лекарства или добавки во время беременности. Но это не значит, что у вас больше нет выбора.
Но это не значит, что у вас больше нет выбора.
Какие обезболивающие лучше всего принимать во время беременности?
Самый короткий ответ: принимайте Тайленол во время беременности, не ибупрофен или другие НПВП.
СВЯЗАННЫЙ: Тайленол является НПВП?
Тайленол во время беременности: Сейф
«Ацетаминофен, такой как Тайленол, — самый безопасный вариант для приема во время беременности; тем не менее, используйте как можно меньше для кратчайшего курса », — говорит Сома Мандал, доктор медицины, сертифицированный терапевт в Summit Medical Group в Беркли-Хайтс, штат Нью-Джерси.
«У женщин, принимавших ацетаминофен, меньше шансов иметь врожденные дефекты», — говорит доктор Мандал об исследовании.
Хотя ацетаминофен может быть препаратом выбора для обезболивания во время беременности, все же важно читать этикетки каждый раз, когда вы покупаете лекарство.
«Избегайте комбинированных лекарств, чтобы не принимать ненужные или опасные лекарства», — говорит Даниэль Пламмер, Pharm. D., Основательница HG Pharmacist. «Например, экседрин содержит не только ацетаминофен, но также аспирин и кофеин, поэтому избегайте его.”
D., Основательница HG Pharmacist. «Например, экседрин содержит не только ацетаминофен, но также аспирин и кофеин, поэтому избегайте его.”
Получить купон на ацетаминофен
Ибупрофен во время беременности: небезопасно
CDC предостерегает беременных женщин, принимающих нестероидные противовоспалительные препараты (НПВП), в том числе ибупрофен, а также опиоиды во время беременности, после того, как было проведено исследование, которое связывало эти типы обезболивающих с увеличением врожденных дефектов.
Исследования показывают, что использование НПВП увеличивает вероятность самопроизвольного выкидыша, при этом в одном исследовании говорится, что пренатальное использование НПВП увеличивает вероятность выкидыша на 80%.
Drs. Пламмер и Мандал предупреждают, что ибупрофен может быть более популярным НПВП, но есть много других обезболивающих, которых следует избегать во время беременности. К ним относятся:
- Ибупрофен (Адвил)
- Аспирин
- Напроксен (Алев)
- Диклофенак (Вольтарен)
- Кодеин
- Морфин
- Оксикодон
СВЯЗАННЫЙ: Ацетаминофен против ибупрофена
Какие существуют альтернативные варианты обезболивания во время беременности?
«В зависимости от типа и локализации боли я рекомендую начинать с использования льда или чередования льда и тепла», — говорит д-р. Пламмера, который предупреждает, что нельзя класть лед прямо на кожу. Она рекомендует обернуть пакет со льдом полотенцем, использовать пакет с замороженным горошком или продукт, специально предназначенный для снятия боли.
Пламмера, который предупреждает, что нельзя класть лед прямо на кожу. Она рекомендует обернуть пакет со льдом полотенцем, использовать пакет с замороженным горошком или продукт, специально предназначенный для снятия боли.
Некоторые другие альтернативы, которые рекомендует доктор Пламмер, включают:
- Кремы и масла для местного действия (но избегайте продуктов с ментолом)
- Ванна с английской солью, но не перегревайте воду
- Массаж
- Хиропрактик
- Подушки для тела
Когда качество вашей жизни ухудшается, а природные растворы не снижают его, ацетаминофен является приемлемым вариантом обезболивания во время беременности.
Получите купон Tylenol
Прежде чем принимать лекарства во время беременности, обязательно проконсультируйтесь со своим врачом. CDC также рекомендует онлайн-сайт MotherToBaby как полезный ресурс, который предоставляет информацию о рисках приема лекарств для беременных матерей.
Использование обезболивающих на ранних сроках беременности может быть связано с врожденными дефектами
Исследование Центров по контролю и профилактике заболеваний (CDC) показало, что у женщин, принимавших НПВП и опиоидные обезболивающие на ранних сроках беременности, вероятность рождения детей с определенными врожденными дефектами выше, чем у женщин, принимавших парацетамол. Однако необходимы дополнительные исследования, чтобы понять, связан ли риск врожденных дефектов с лекарством или с условиями, для лечения которых они используются. Также необходимы дополнительные исследования, чтобы понять, какие лекарства являются наиболее безопасными вариантами лечения боли на разных этапах беременности.
Однако необходимы дополнительные исследования, чтобы понять, связан ли риск врожденных дефектов с лекарством или с условиями, для лечения которых они используются. Также необходимы дополнительные исследования, чтобы понять, какие лекарства являются наиболее безопасными вариантами лечения боли на разных этапах беременности.
Прочитать научное резюме (аннотацию) исследования. Внешний значок
Основные выводы
- В этом исследовании чуть более половины женщин сообщили о приеме обезболивающих на ранних сроках беременности.
- Прием НПВП и опиоидов на ранних сроках беременности может быть связан со следующими врожденными дефектами:
- Исследователи не уверены, связан ли риск врожденных дефектов с лекарством или с условиями, для лечения которых эти лекарства используются.
- Обезболивание во время беременности важно для здоровья матери и развивающегося ребенка. Женщинам следует поговорить со своим лечащим врачом о доступных вариантах, прежде чем прекращать прием любых текущих лекарств или начинать новые.

Об этом исследовании
- В рамках этого исследования исследователи изучили связь между использованием НПВП и опиоидов на ранних сроках беременности и возникновением определенных врожденных дефектов.
- Исследователи изучили НПВП и опиоиды в целом, а также отдельные типы НПВП (ибупрофен, аспирин и напроксен) и опиоидов (гидрокодон и кодеин) и их возможные связи с некоторыми врожденными дефектами.
- В исследовании использовались данные Национального исследования по профилактике врожденных дефектов (NBDPS), одного из крупнейших U.Исследования S. направлены на понимание факторов, повышающих риск серьезных врожденных дефектов.
О врожденных пороках
Врожденные дефекты — это распространенные, дорогостоящие и критические состояния, от которых ежегодно страдает 1 из каждых 33 детей, рожденных в США. Врожденные дефекты — это структурные изменения, присутствующие при рождении, которые могут затронуть практически любую часть или части тела (например, сердце, мозг, лицо, руки и ноги). Они могут повлиять на то, как тело выглядит, работает или и то, и другое.
Они могут повлиять на то, как тело выглядит, работает или и то, и другое.
Наша работа
Национальный центрCDC по врожденным дефектам и порокам развития (NCBDDD) работает над улучшением здоровья женщин и младенцев в рамках инициативы «Лечение двоих : более безопасное использование лекарств во время беременности».Через Лечение для двоих CDC работает со своими партнерами, другими федеральными агентствами и общественностью, чтобы понять тенденции в использовании лекарств среди беременных женщин и женщин репродуктивного возраста и предоставить женщинам и поставщикам медицинских услуг информацию о безопасности или риске использование определенных лекарств во время беременности. Эта информация позволит женщинам и их врачам принимать информированные решения о лечении заболеваний во время беременности.
Для получения дополнительной информации посетите www.cdc.gov/treatingfortwo.
Лекарства и лекарства во время беременности
Некоторые лекарства могут нанести вред вашему растущему ребенку, в том числе некоторые стандартные безрецептурные обезболивающие, такие как ибупрофен (например, Нурофен).
Поскольку многие лекарства могут быть небезопасными во время беременности, всегда лучше посоветоваться с врачом, акушеркой, фармацевтом или стоматологом, прежде чем что-либо принимать.
На этой странице описаны рецептурные или отпускаемые без рецепта лекарства и лекарства. Для получения информации о «рекреационных» наркотиках, таких как каннабис, кокаин и героин, щелкните здесь.
Если вы принимали какое-либо конкретное лекарство до беременности, вам также следует спросить своего врача, можно ли его принимать сейчас, когда вы беременны (или планируете забеременеть). В отношении многих лекарств могут отсутствовать доказательства или исследования, позволяющие дать однозначный ответ о том, безопасно ли их принимать, поэтому вам и вашему врачу нужно будет обсудить риски и преимущества приема лекарства.
Обычно безопаснее принимать обычное лекарство, чем оставлять без лечения такое состояние, как астма, диабет или высокое кровяное давление.Это также верно в отношении лечения проблем с психическим здоровьем. Ваш врач может прописать другое лекарство, безопасное для использования во время беременности. Если возможно, вам следует поговорить об этом, когда вы планируете забеременеть, но если вы уже беременны, обсудите это как можно скорее.
Ваш врач может прописать другое лекарство, безопасное для использования во время беременности. Если возможно, вам следует поговорить об этом, когда вы планируете забеременеть, но если вы уже беременны, обсудите это как можно скорее.
Все лекарства следует принимать в соответствии с указаниями на упаковке или в соответствии с предписаниями врача или акушерки. Не превышайте предписанную дозу.
Какие лекарства можно принимать при беременности?
Здесь перечислены некоторые лекарства, которые можно принимать при обычных заболеваниях.
Кашель и простуда
Средства от кашля и простуды часто содержат смесь ингредиентов, поэтому всегда проверяйте, что в них есть.
Можно взять:
- Горячий медово-лимонный напиток
- парацетамол — но всегда придерживайтесь рекомендованной дозы, указанной на упаковке.
- декстрометорфан, который содержится во многих сиропах от кашля.
- простая микстура (сиропообразная жидкость) или леденцы, содержащие мед или глицерин, для покрытия горла, если оно болит
- Паровые ингаляции при заложенном, заложенном носу.

Запор
Первый шаг к помощи при запоре — попытаться увеличить количество воды или жидкости, которую вы пьете. Старайтесь выпивать около восьми стаканов (200 мл) в день. Наличие большого количества клетчатки, такой как фрукты и овощи, в вашем рационе может помочь. Старайтесь есть не менее пяти порций в день. Если это не помогает, вы можете попробовать эти лекарства:
- Лактулоза — сахарное вещество смягчает стул, что облегчает его отхождение
- Сенна или каскара — слабительное, стимулирующее опорожнение кишечника
- слабительное, формирующее объем, которое содержит испагхулу (например, Fybogel), метилцеллюлозу, отруби или стеркулии.Запивая большим количеством воды, вы увеличиваете объем содержимого кишечника, поэтому мышцы кишечника работают лучше
Подробнее о запорах здесь
Сенная лихорадка и аллергия
Избегайте продуктов, содержащих антигистаминные препараты, такие как бромфенирамин, меклозин, дифенгидрамин, доксиламин, цетиризин и лоратадин, так как информации об их безопасности недостаточно. То же самое и с назальными противозастойными средствами с такими ингредиентами, как псевдоэфедрин, фенилэфрин, ксилометазолин и оксиметазолин.
То же самое и с назальными противозастойными средствами с такими ингредиентами, как псевдоэфедрин, фенилэфрин, ксилометазолин и оксиметазолин.
Вы можете использовать:
- Кромогликат натрия спрей для носа или глазные капли. Назальные спреи
- , содержащие кортикостероиды, такие как беклометазон, хотя вам следует использовать их только в течение короткого времени.
- Хлорфенамин (например, Пиритон) (ограничение использования, особенно в третьем триместре)
- Паровые ингаляции при заложенном, заложенном носу.
Изжога и несварение желудка
Если изменения в диете, например отказ от газированных напитков, острой и кислой пищи, не помогают, то есть лекарства, которые могут помочь.Лекарства, содержащие аспирин (например, Alka-Seltzer), также следует избегать во время беременности. Аспирин может быть указан на этикетке как салицилат или ацетилсалициловая кислота.
- антациды — кроме бикарбоната натрия, которых следует избегать
- альгинаты, такие как гевискон
- ранитидин и омепразол.

Подробнее про изжогу здесь
Боль, такая как головная боль или боль в спине
Головные боли распространены во время беременности и могут быть вызваны обезвоживанием, поэтому попробуйте пить больше воды, прежде чем принимать следующее.
Можно взять:
- парацетамол — но всегда придерживайтесь рекомендованной дозы, указанной на упаковке. Кодеин
- и дигидрокодеин могут быть назначены при необходимости, однако их следует принимать только в течение коротких периодов времени для лечения боли во время беременности. Если вы будете их часто употреблять, особенно в конце беременности, они могут вызвать симптомы отмены или проблемы с дыханием у вашего ребенка.
Каких лекарств мне следует избегать при беременности?
Аспирин, ибупрофен и другие нестероидные противовоспалительные препараты (НПВП)
Они могут мешать свертыванию крови.В последние несколько недель беременности они также могут вызвать проблемы с сердцем и легкими ребенка. Ибупрофен, используемый на поздних сроках беременности, может мешать родам или вызывать уменьшение количества околоплодных вод (воды) вокруг ребенка. Это называется олигогидрамнионом. Иногда во время беременности (вашим акушером) назначают небольшую дозу аспирина. Это считается безопасным.
Ибупрофен, используемый на поздних сроках беременности, может мешать родам или вызывать уменьшение количества околоплодных вод (воды) вокруг ребенка. Это называется олигогидрамнионом. Иногда во время беременности (вашим акушером) назначают небольшую дозу аспирина. Это считается безопасным.
Изотретинон (роаккутан), ко-циприндиол
Применяется для лечения хронических угрей и псориаза, но может вызывать пороки развития во время формирования органов ребенка.Местные лекарства (гели и кремы) считаются безопасными для использования, такие как перекись бензоила и кремы с антибиотиками, однако следует избегать геля или крема с витамином А.
Вальпроат натрия (Эпилим)
Используется для предотвращения эпилептических припадков. Однако во время беременности это может вызвать проблемы с развитием позвоночника, сердца и лица ребенка, а также с развитием мозга. Если вы принимаете вальпроат натрия и обнаруживаете, что беременны, важно как можно скорее поговорить со своим врачом, а не сразу же прекращать прием лекарства. Если врач посоветует вам продолжать прием вальпроата натрия во время беременности, вам также следует назначить более высокую дозу фолиевой кислоты — 5 мг, которую следует принимать, по крайней мере, до конца первого триместра. Имеются ограниченные данные о других противоэпилептических препаратах, таких как карбамазепин, ламотриджин, леветирацетам и фенитоин.
Если врач посоветует вам продолжать прием вальпроата натрия во время беременности, вам также следует назначить более высокую дозу фолиевой кислоты — 5 мг, которую следует принимать, по крайней мере, до конца первого триместра. Имеются ограниченные данные о других противоэпилептических препаратах, таких как карбамазепин, ламотриджин, леветирацетам и фенитоин.
Препараты против мигрени, такие как эрготамин и метисергид
Эти лекарства используются для предотвращения приступов мигрени, но повышают риск выкидыша и мертворождения.Данные о безопасности триптанов ограничены.
Антикоагулянтные препараты, которые вы принимаете внутрь
Они используются для разжижения крови при лечении сердечных заболеваний или в случае повышенного риска инсульта или образования тромбов. Варфарин — частый пример. Принимаемые на ранних сроках беременности, они могут вызвать проблемы с лицевым и умственным развитием. Позже они повышают риск неконтролируемого кровотечения.
Антидепрессанты и другие лекарства для психического здоровья
Важно, чтобы вы не прекращали принимать лекарства, прописанные для вашего психического здоровья, не посоветовавшись с врачом. Вы можете узнать больше о лекарствах для психического здоровья и беременности здесь.
Вы можете узнать больше о лекарствах для психического здоровья и беременности здесь.
Ароматерапия
Ароматерапевтические масла могут быть «натуральными», но они по-прежнему являются сильными химическими веществами, и некоторые из них не рекомендуются для использования во время беременности. Не все альтернативные средства безопасны для беременных, поэтому всегда проверяйте их в первую очередь.
Если вы пойдете к квалифицированному практикующему специалисту, его обучат советовать вам, что лучше всего. Свяжитесь с Институтом дополнительной и естественной медицины, чтобы найти практикующего врача в вашем районе.
Для получения информации о «рекреационных» наркотиках, таких как каннабис, кокаин и героин, щелкните здесь.
Безопасное обезболивающее во время беременности
Вот он был у меня на руках, красивый мальчик, всего несколько дней от роду, в своей сине-розовой полосатой шляпе и пеленальном одеяле, которое было трудно удержать, когда он напряг свое тело, руки и ноги тряслись, пока он плакал так пронзительно Гвозди на доске плачут. Подпрыгивание, пеленание, крепкие объятия — все помогало, но не успокаивало его полностью.Его задница была красной от многих стула диареи, его щеки потрескались от постоянного движения его головы, его рот корчился и сосал без удовлетворения.
«Менингит?» вы можете спросить. Нет, у этого ребенка был синдром неонатальной абстиненции (НАС). Вчера мы начали принимать лекарства для комфорта, и сегодня нам нужно их увеличить.
Неонатальный абстинентный синдром
Что такое NAS? Это группа симптомов, которые проявляет младенец, когда он отказывается от воздействия наркотиков, наркотиков, принимаемых беременными мамами — иногда незаконно, но часто назначаемых для снятия боли.Наркотики, также называемые опиоидными болеутоляющими, являются мощными обезболивающими, которые включают рецептурный оксикодон, гидрокодон и морфин, а также запрещенный наркотик героин.
В коридоре от детской плакала его мама. Завтра она пойдет домой, но знала, что ее ребенку придется оставаться в больнице, вероятно, на несколько недель, чтобы отучить от лекарств, чтобы ему было комфортно. Однако ее слезы были не только из-за печали. Это были слезы разочарования и сожаления. Почему ей никто не сказал? Три года назад она начала принимать лекарство оксикодон от боли в спине после тяжелой аварии, в результате которой у нее были выпуклые межпозвоночные диски и боли, которые мешали ей заниматься нормальной деятельностью.Кто-то должен был сказать ей, что использование этого лекарства может привести к абстиненции у ее ребенка. Она бы сделала все возможное, чтобы уменьшить или прекратить прием лекарств, если бы только она знала.
Однако ее слезы были не только из-за печали. Это были слезы разочарования и сожаления. Почему ей никто не сказал? Три года назад она начала принимать лекарство оксикодон от боли в спине после тяжелой аварии, в результате которой у нее были выпуклые межпозвоночные диски и боли, которые мешали ей заниматься нормальной деятельностью.Кто-то должен был сказать ей, что использование этого лекарства может привести к абстиненции у ее ребенка. Она бы сделала все возможное, чтобы уменьшить или прекратить прием лекарств, если бы только она знала.
Боль при беременности
Вне зависимости от того, страдаете ли вы хронической изнуряющей болью в течение многих лет или всю свою жизнь были здоровым человеком, не страдающим от боли, после беременности весьма вероятно, что вы почувствуете некоторую степень боли. Боль, возникающая в результате изменений вашего тела во время беременности, является нормальным явлением, будь то головная боль, боль в спине или боль в животе. У некоторых женщин с хроническими болевыми синдромами боль во время беременности будет меньше, у некоторых боль усилится. То, как вы решите лечить боль во время беременности, имеет важные и долгосрочные последствия для вашего ребенка.
То, как вы решите лечить боль во время беременности, имеет важные и долгосрочные последствия для вашего ребенка.
В 1990-х годах исследования начали показывать, что врачи недооценивают боль. Были созданы инициативы и руководства, которые помогут улучшить контроль боли. Ньютон сказал, что на каждое действие есть равное и противоположное противодействие. Это определенно было в случае с обезболивающим. В период с 2000 по 2009 год в США в четыре раза увеличилось количество рецептов на наркотические обезболивающие. Неудивительно, что число младенцев, рожденных с симптомами абстиненции, NAS, утроилось за тот же период.
Неадекватная постоянная боль во время беременности имеет негативные последствия как для матери, так и для ее растущего ребенка. Поиск решений по устранению боли во время беременности — сложная, но важная часть акушерской помощи. Женщинам с постоянной болью, которым могут потребоваться высокие дозы наркотиков во время беременности, следует проконсультироваться по поводу оптимизации обезболивания до беременности. Иногда альтернативные препараты, включая трициклические антидепрессанты, могут помочь контролировать постоянную боль и уменьшить воздействие наркотиков.
Иногда альтернативные препараты, включая трициклические антидепрессанты, могут помочь контролировать постоянную боль и уменьшить воздействие наркотиков.
Лечение боли
Другое решение — использовать нефармакологические методы лечения боли. Без сомнения, принять таблетки намного проще, чем освоить новый навык, такой как упражнения, внимательное расслабление или йога. Однако, если все врачи говорят о таблетках от боли во время беременности, мы ведем неправильный разговор с нашими пациентами. E Было доказано, что упражнения, расслабляющие тренировки и йога уменьшают боль и улучшают исходы беременности. Наружные стимуляторы боли, инъекции непосредственно в суставы, теплый ультразвук и водная терапия — все это помогает справиться с болью, не подвергая ребенка негативному воздействию обезболивающих. Для некоторых женщин эти подходы позволяют прекратить прием наркотических средств. Для других они позволяют значительно снизить принимаемую сумму.
Несмотря на эти методы, некоторым женщинам необходимо принимать обезболивающие во время беременности.Есть способы минимизировать НАС у младенца, позволяя маме лечить свою боль. Недавние исследования показывают, что сокращение или отказ от курения, а также уменьшение количества антидепрессантов или отказ от них уменьшают вероятность возникновения НАС у вашего ребенка. Медленное снижение приема наркотических обезболивающих за 2 недели до родов также значительно снижает вероятность развития НАС у младенцев. При необходимости прием этих лекарств можно возобновить после рождения ребенка.
Для женщин, для снятия боли которых необходимы наркотики, уход за младенцем может быть оптимизирован, чтобы он чувствовал себя комфортно и постепенно прекращал прием лекарств. Но важно, чтобы мамам была предоставлена вся информация. Недавние исследования показывают, что помимо НАС, дети, рожденные мамами, принимавшими обезболивающие дольше нескольких недель, с большей вероятностью родятся преждевременно и меньше по размеру.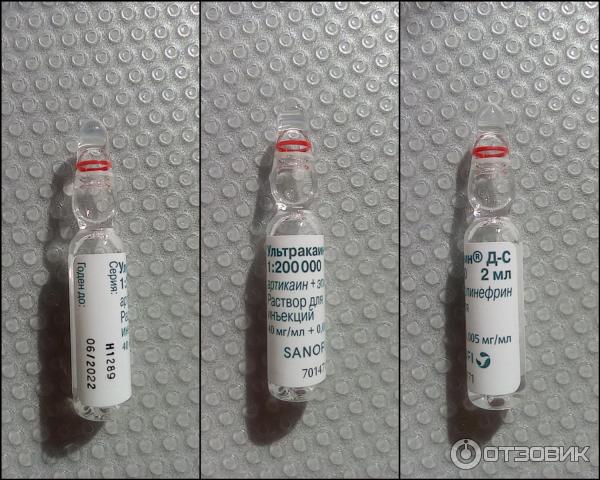 И легкая недоношенность, и маленький размер связаны с долгосрочными и необратимыми неврологическими последствиями и последствиями для здоровья ребенка.
И легкая недоношенность, и маленький размер связаны с долгосрочными и необратимыми неврологическими последствиями и последствиями для здоровья ребенка.
Женщины делают всевозможный выбор своим телом во время беременности: роды через воду, отсроченное пережатие пуповины, много семьи при родах, отсутствие семьи при родах.Что касается обезболивания, женщин иногда заставляют чувствовать, что они сделали что-то не так или их тело подвело их. Образование расширяет возможности. Обсудите со своим акушером, как справиться с болью, чтобы ваша беременность была положительным опытом, а ваш ребенок родился здоровым.
Шесть фактов, которые необходимо предпринять
- Сильная боль, которую не лечить во время беременности, отрицательно сказывается на маме и ребенке.
- Полное устранение боли во время беременности никогда не должно быть целью.
- Немедикаментозное лечение боли, когда это возможно и целесообразно, является наиболее безопасным подходом для мамы и ее ребенка.

- Известно, что такие процедуры, как хорошая гигиена сна, питательная диета, упражнения, релаксация, медитация и снижение стресса, уменьшают боль.
- Использование опиоидных / наркотических препаратов в сочетании с курением сигарет и некоторыми антидепрессантами увеличивает вероятность развития НАС / отмены у младенцев после рождения.
- Ранние и постоянные разговоры с акушером о вашей боли и способах ее лечения очень важны.
Опиоиды, отпускаемые по рецепту во время беременности
Что такое опиоиды, отпускаемые по рецепту?
Опиоиды, отпускаемые по рецепту, — это обезболивающие (лекарство, используемое для облегчения боли), который может выписать ваш лечащий врач, если вы получили травму, перенесли операцию или стоматологическую работу. Иногда их используют для лечения кашля или диареи. Лекарство, отпускаемое по рецепту, — это лекарство, которое, по словам врача, вы можете принимать для лечения какого-либо заболевания. Чтобы получить лекарство, вам нужен рецепт (заказ на лекарство) от вашего поставщика медицинских услуг.
Прием опиоидов во время беременности может вызвать серьезные проблемы у вашего ребенка. Если вы беременны или думаете о беременности или приеме опиоидов, сообщите об этом своему врачу. Возможно, вы сможете перейти на более безопасное для вашего ребенка лекарство. Вы и ваш врач можете взвесить преимущества и риски принимаемых вами лекарств, таких как опиоиды, чтобы обеспечить вам наиболее здоровую беременность.
Это опиоиды, отпускаемые по рецепту, и некоторые из их распространенных торговых марок. Торговая марка — это название, данное продукту компанией, которая его производит.
- Бупренорфин (Belbuca ® , Buprenex ® , Butrans ® , Probuphine ® )
- Кодеин
- Фентанил (Actiq ® , Duragesic ® , Sublimaze ® )
- Гидрокодон (Lorcet ® , Lortab ® , Norco ® , Vicodin ® )
- Гидроморфон (Dalaudid ® , Exalgo ® )
- Меперидин (Демерол ® )
- Метадон (Dolophine ® , Methadose ® )
- Морфин (Astramorph ® , Avinza ® , Duramorph ® , Roxanol ® )
- Оксикодон (OxyContin ® , Percodan ® , Percocet ® )
- Оксиморфон (Opana ® )
- Трамадол (ConZip ® , Ryzolt ® , Ultram ® )
Есть много других марок опиоидов, поэтому, если вы принимаете какое-либо лекарство, которое, по вашему мнению, может быть опиоидом или в сочетании с опиоидом, сообщите об этом своему поставщику. Например, некоторые лекарства от кашля содержат опиоидный кодеин.
Например, некоторые лекарства от кашля содержат опиоидный кодеин.
Незаконный наркотик Героин — это опиоид. Фентанил и другие рецептурные опиоиды производятся и продаются нелегально. При незаконном использовании фентанил, продаваемый на улице, часто смешивают с героином или кокаином, что делает его чрезвычайно опасным.
Чем опасны опиоиды?
Некоторым людям может быть трудно отказаться от опиоидов, потому что они не только облегчают боль, но и выделяют в мозг химические вещества, которые могут заставить вас почувствовать себя спокойным и очень счастливым (это также называется эйфорией).Наркомания — это заболевание мозга, которое заставляет вас употреблять наркотики, даже если они вредны для вас. Зависимость влияет на ваше самоконтроль и вашу способность отказаться от наркотиков. Большинство людей, принимающих опиоиды, отпускаемые по рецепту, могут прекратить их употребление, не становясь зависимыми. Но их регулярное использование может поставить вас в зависимость от них, даже если вы используете их по указанию поставщика.
При предварительном осмотре перед беременностью или при первом осмотре во время беременности врач задает вам вопросы о вашем здоровье.Сообщите своему врачу обо всех ваших заболеваниях и принимаемых вами лекарствах. Сюда входят лекарства, отпускаемые по рецепту, лекарства, отпускаемые без рецепта (также называемые OTC), растительные продукты и добавки. Если вы принимаете лекарство для лечения какого-либо заболевания, возможно, вам придется перейти на лекарство, более безопасное для вашего ребенка. Или ваш поставщик медицинских услуг может порекомендовать различные виды лечения без использования лекарств. А если вам нужна помощь, чтобы бросить употреблять наркотики, ваш поставщик может помочь вам найти программу лечения.
Когда ваш лечащий врач выписывает вам рецепт на лекарство, он сообщает вам, сколько именно нужно принимать, как часто и сколько времени принимать. Если вы беременны и принимаете опиоиды по рецепту, принимайте их точно в соответствии с указаниями врача. Сообщите своему врачу обо всех принимаемых вами опиоидах или других препаратах, даже если они прописаны другим поставщиком. Если вы обратитесь к поставщику, который прописывает вам опиоид, убедитесь, что он знает, что вы беременны.
Когда вы принимаете лекарства по рецепту:
- Не принимайте больше, чем вам обещает поставщик.
- Не принимать с алкоголем или другими наркотиками.
- Не принимайте чужие лекарства по рецепту.
Что такое расстройство, связанное с употреблением опиоидов?
Зависимость от опиоидов называется расстройством, связанным с употреблением опиоидов. У вас может быть расстройство, связанное с употреблением опиоидов, если:
- Вы принимаете больше опиоидов, чем вам может принять поставщик.
- У вас есть сильное желание (сильное желание) опиоидов.
- Вы чувствуете, что не можете перестать принимать опиоиды или уменьшить их количество.
- Для достижения такого же эффекта вам нужно больше опиоидов.

- У вас проблемы дома, на работе или в школе из-за приема опиоидов.
- Вы тратите время на получение и употребление опиоидов.
- Вы чувствуете себя плохо, когда прекращаете употреблять опиоиды или уменьшаете их количество.
Если у вас расстройство, связанное с употреблением опиоидов, вы подвержены риску передозировки. Это когда вы принимаете слишком много лекарства. Передозировка может замедлить или остановить дыхание. Это может привести к потере сознания и даже смерти. Если вы принимаете опиоиды и у вас есть какие-либо из этих признаков и симптомов передозировки, позвоните своему провайдеру или 911:
.- Затуманенное зрение
- Холодная липкая кожа
- Чувство головокружения, обморока или сильной сонливости
- Болит живот
- Свободные, гибкие мышцы
- Замедленное или затрудненное дыхание или медленное сердцебиение
Если у вас расстройство, связанное с употреблением опиоидов, и вы используете общие иглы с другими потребителями наркотиков, вы подвергаетесь риску заражения такими инфекциями, как гепатит и ВИЧ. Гепатит — это вирус, поражающий печень. ВИЧ — это вирус иммунодефицита человека. ВИЧ атакует иммунную систему организма, которая обычно помогает защитить вас от инфекций. Подобные инфекции могут передаваться вашему ребенку во время беременности.
Гепатит — это вирус, поражающий печень. ВИЧ — это вирус иммунодефицита человека. ВИЧ атакует иммунную систему организма, которая обычно помогает защитить вас от инфекций. Подобные инфекции могут передаваться вашему ребенку во время беременности.
Если у вас расстройство, связанное с употреблением опиоидов, вам может быть сложно позаботиться о себе во время беременности. Например, вы можете пропустить медицинские осмотры во время беременности и не сделать правильный выбор для себя и своего ребенка. Вы также подвержены риску передозировки и психических расстройств, например депрессии.Депрессия — это заболевание, которое вызывает чувство печали и потерю интереса к любимым занятиям. Это может повлиять на то, как вы чувствуете, думать и действовать, и может мешать вашей повседневной жизни. Чтобы поправиться, нужно лечение.
Могут ли опиоиды вызывать проблемы у вашего ребенка во время беременности и после родов?
Да. Употребление опиоидов во время беременности может повлиять на ваше здоровье и здоровье вашего ребенка. Если вы не беременны и принимаете опиоиды, используйте эффективные противозачаточные средства, пока не будете готовы забеременеть.Это может помочь предотвратить осложнения во время беременности. Возможные осложнения, связанные с употреблением опиоидов во время беременности, могут включать:
Если вы не беременны и принимаете опиоиды, используйте эффективные противозачаточные средства, пока не будете готовы забеременеть.Это может помочь предотвратить осложнения во время беременности. Возможные осложнения, связанные с употреблением опиоидов во время беременности, могут включать:
Врожденные дефекты. Врожденные дефекты — это состояния здоровья, присутствующие при рождении. Они изменяют форму или функцию одной или нескольких частей тела. Врожденные дефекты могут вызвать проблемы с общим здоровьем, развитием или работой организма. Врожденные дефекты, связанные с употреблением опиоидов во время беременности, включают:
- Врожденные пороки сердца. Эти состояния могут повлиять на форму сердца ребенка, на то, как оно работает, или на то и другое одновременно.
- Гастрошизис. Это врожденный дефект живота ребенка, при котором кишечник выходит за пределы тела через отверстие рядом с пупком.
- Глаукома.
 Это группа заболеваний глаз, которые повреждают зрительный нерв. При отсутствии лечения глаукома может вызвать слепоту.
Это группа заболеваний глаз, которые повреждают зрительный нерв. При отсутствии лечения глаукома может вызвать слепоту. - Дефекты нервной трубки (также называемые NTD). Это врожденные дефекты головного, спинного и спинного мозга.Расщелина позвоночника — наиболее распространенная ДНТ.
Выкидыш или мертворождение. Выкидыш — это смерть ребенка в утробе матери до 20 недели беременности. Мертворождение — это смерть ребенка в утробе матери после 20 недель беременности.
Неонатальный абстинентный синдром (также называемый НАС). НАС — это когда ребенок подвергается воздействию лекарства в утробе матери до рождения и после рождения у него происходит отказ от лекарства. НАС чаще всего возникает, когда женщина принимает опиоиды во время беременности.NAS может вызвать серьезные проблемы для ребенка, например, если он родился слишком маленьким или у него возникнут проблемы с дыханием. Даже если вы принимаете опиоид точно так, как вам говорит врач, он может вызвать NAS у вашего ребенка. Так что сообщите своему врачу по дородовой помощи обо всех опиоидах, которые вы принимаете, даже если они прописаны вам другим поставщиком медицинских услуг. Если другой врач прописал вам опиоид, убедитесь, что он знает, что вы беременны.
Так что сообщите своему врачу по дородовой помощи обо всех опиоидах, которые вы принимаете, даже если они прописаны вам другим поставщиком медицинских услуг. Если другой врач прописал вам опиоид, убедитесь, что он знает, что вы беременны.
Отслойка плаценты . Это серьезное заболевание, при котором плацента отделяется от стенки матки (матки) еще до рождения.В этом случае ваш ребенок может не получать достаточно кислорода и питательных веществ в утробе матери. И у вас может быть серьезное кровотечение. Плацента разрастается в матке и снабжает ребенка пищей и кислородом через пуповину.
Преэклампсия. Это серьезное заболевание, которое может возникнуть после 20-й недели беременности или сразу после беременности. Это когда у беременной женщины высокое кровяное давление и признаки того, что некоторые ее органы, например почки и печень, могут работать неправильно.Признаки и симптомы преэклампсии включают наличие белка в моче, изменения зрения и сильные головные боли. Высокое кровяное давление (также называемое гипертонией) — это когда сила притока крови к стенкам кровеносных сосудов слишком высока. Это может вызвать перегрузку сердца и вызвать проблемы во время беременности.
Высокое кровяное давление (также называемое гипертонией) — это когда сила притока крови к стенкам кровеносных сосудов слишком высока. Это может вызвать перегрузку сердца и вызвать проблемы во время беременности.
Преждевременные роды и преждевременные роды. Роды и роды происходят слишком рано, до 37 недель беременности. У детей, рожденных так рано, может быть больше проблем со здоровьем при рождении и в более позднем возрасте, чем у доношенных детей.Опиоиды также могут вызывать преждевременный разрыв плодных оболочек (также называемый PROM). Это когда мешочек вокруг ребенка разрывается перед началом схваток.
Проблемы с ростом вашего ребенка. Сюда входят:
- Ограничение роста плода (также называемое ограничением роста, малое для гестационного возраста и небольшое для даты). Это когда ребенок не набирает вес, который должен был до рождения.
- Низкая масса тела при рождении. Это когда ребенок рождается с весом менее 5 фунтов 8 унций.

Синдром внезапной детской смерти (также называемый СВДС) . Это необъяснимая смерть ребенка младше 1 года. СВДС обычно случается, когда ребенок спит. Младенцы, рожденные от матерей, употребляющих опиоиды, подвержены повышенному риску СВДС.
Как лечится расстройство, связанное с употреблением опиоидов, во время беременности?
Лечение расстройства, связанного с употреблением опиоидов во время беременности, может включать:
Заместительная опиоидная терапия, включая медикаментозную терапию (также называемую ЗАТ) или опиоидную терапию (также называемую ОАТ). Для этих методов лечения ваш поставщик прописывает вам опиоиды длительного действия, такие как метадон или бупренорфин, которые вы принимаете во время беременности и после рождения ребенка. Длительное действие означает, что опиоиды остаются в вашем организме в течение длительного времени. Метадон и бупренорфин помогают снизить потребность в опиоидах таким образом, чтобы это было безопасно для вас и вашего ребенка. Они не делают вас счастливыми или успокаивают, как некоторые опиоиды. Эти лекарства помогают снизить риск преждевременных родов и проблем с ростом у вашего ребенка. После рождения у вашего ребенка могут появиться симптомы отмены.
Они не делают вас счастливыми или успокаивают, как некоторые опиоиды. Эти лекарства помогают снизить риск преждевременных родов и проблем с ростом у вашего ребенка. После рождения у вашего ребенка могут появиться симптомы отмены.
Если вы находитесь в МАТ, поговорите со своим врачом о лекарстве под названием налоксон (торговая марка Narcan®). Налоксон помогает остановить пагубное воздействие опиоидов и может спасти вашу жизнь в случае передозировки опиоидов. С одобрения вашего врача его можно безопасно использовать во время беременности в малых дозах. Ваш врач может прописать его в виде назального спрея или укола. Если вы используете налоксон, всегда держите его при себе. Ваш поставщик медицинских услуг может показать вам и вашей семье, как использовать его, если у вас есть признаки или симптомы передозировки.
Поведенческая терапия (также называемая консультированием). Ваш поставщик медицинских услуг может порекомендовать вам встретиться с консультантом по наркотикам самостоятельно, с группой или с обоими.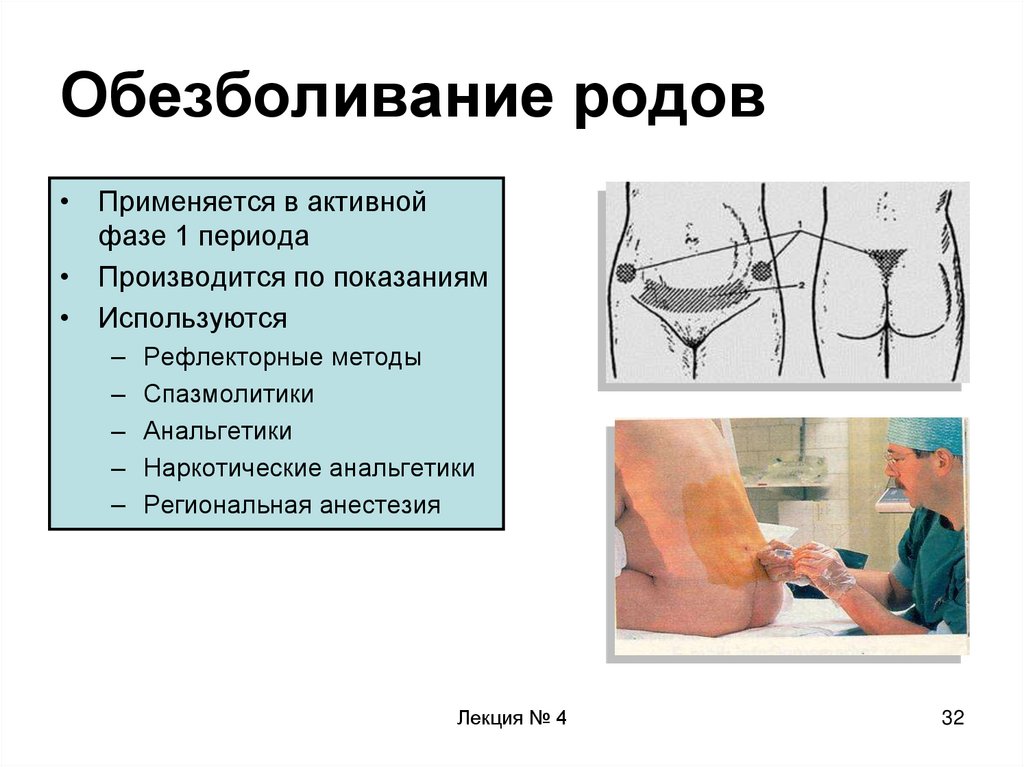 Консультации могут помочь вам изменить свое отношение к наркотикам и развить навыки здорового образа жизни. Это также поможет вам узнать, как избегать ситуаций, которые могут привести к рецидиву, или управлять ими. Рецидив — это возвращение к употреблению наркотика после попытки бросить его. Люди, которые получают консультацию по наркотикам, менее подвержены рецидиву, чем люди, которые не получают консультации.
Консультации могут помочь вам изменить свое отношение к наркотикам и развить навыки здорового образа жизни. Это также поможет вам узнать, как избегать ситуаций, которые могут привести к рецидиву, или управлять ими. Рецидив — это возвращение к употреблению наркотика после попытки бросить его. Люди, которые получают консультацию по наркотикам, менее подвержены рецидиву, чем люди, которые не получают консультации.
Безопасно ли внезапно прекратить прием опиоидов во время беременности?
Нет. Внезапное прекращение курения (также называемое остыванием индейки) во время беременности может вызвать серьезные проблемы для вашего ребенка, включая смерть. Если вы беременны и принимаете опиоиды, не переваривайте индейку, не посоветовавшись со своим врачом. Поговорите со своим врачом о безопасных способах прекращения приема опиоидов.
Если вы кормите грудью, безопасно ли принимать опиоиды?
Грудное вскармливание полезно как для вас, так и для вашего ребенка. Это помогает вам сблизиться с ребенком, а грудное молоко помогает укрепить иммунитет ребенка и защитить его от инфекций. Если у вашего ребенка НАС, грудное вскармливание может помочь сделать его менее серьезным синдром отмены, поэтому ему потребуется меньше лекарств и она сможет быстрее выписаться из больницы.
Это помогает вам сблизиться с ребенком, а грудное молоко помогает укрепить иммунитет ребенка и защитить его от инфекций. Если у вашего ребенка НАС, грудное вскармливание может помочь сделать его менее серьезным синдром отмены, поэтому ему потребуется меньше лекарств и она сможет быстрее выписаться из больницы.
Если вы принимаете опиоиды по рецепту для снятия боли под наблюдением врача, вы можете кормить грудью в зависимости от принимаемого лекарства. Некоторые опиоиды могут вызвать опасные для жизни проблемы для вашего ребенка. Убедитесь, что поставщик, выписывающий вам опиоид, знает, что вы кормите грудью, и принимайте лекарство точно так, как вам советует наш поставщик.Поговорите со своим врачом о переходе на более безопасное обезболивающее, если вы принимаете:
- Кодеин или лекарства, содержащие кодеин
- Гидрокодон
- Меперидин
- Оксикодон
- Трамадол
Обезболивающие, такие как ибупрофен (Advil ® ) или ацетаминофен (Tylenol ® ), безопасны для использования при кормлении грудью.
Если вы используете ВСУ или ОВС, вы можете кормить ребенка грудью, если:
- Ваше здоровье стабильно, и вы больше не употребляете опиоиды или уличные наркотики, такие как кокаин или марихуана.
- У вас нет ВИЧ.
- Ваша программа MAT или OAT находится под наблюдением, а ваше лечение находится под пристальным наблюдением.
- На протяжении всего лечения вы пользуетесь социальной поддержкой друзей и семьи.
- Ваш ребенок продолжает набирать вес во время кормления грудью.
Есть ли у вас риск возникновения проблем с опиоидами?
Мы не знаем, почему у некоторых людей возникают проблемы, когда они пытаются прекратить употребление опиоидов, а другие могут отказаться от них без проблем. Мы знаем, что некоторые факторы повышают вероятность возникновения проблем с опиоидами, чем другие.Это так называемые факторы риска. Наличие фактора риска еще не означает, что у вас возникнут эти проблемы. Но это может увеличить ваши шансы. Факторы риска зависимости включают:
Факторы риска зависимости включают:
- Семейный анамнез проблем с наркотиками. Эти проблемы чаще встречаются в некоторых семьях. Сообщите своему врачу, если у вас есть родитель, брат или сестра, у которых есть проблемы с наркотиками или алкоголем. Заполните анкету семейного здоровья March of Dimes, чтобы записать медицинскую информацию о вашей семье, и поделитесь этой формой с вашим поставщиком медицинских услуг.
- Психическое состояние. Беременные женщины с расстройством, вызванным употреблением опиоидов, часто имеют психические расстройства, такие как тревога, депрессия или посттравматическое стрессовое расстройство (также называемое посттравматическим стрессовым расстройством). Беспокойство — это сильное чувство беспокойства или страха, а депрессия — сильное чувство печали. Эти чувства длятся долго и мешают вашей повседневной жизни. Посттравматическое стрессовое расстройство может произойти, если вы пережили шокирующее, пугающее или опасное событие, такое как катастрофа, изнасилование, жестокое обращение или внезапная смерть любимого человека.
 Люди с посттравматическим стрессовым расстройством могут испытывать серьезное беспокойство, воспоминания, кошмары или физические реакции (например, потливость или учащенное сердцебиение), когда им напоминают о событии. Сообщите своему врачу, если вы страдаете или думаете, что страдаете психическим заболеванием, например тревожностью, депрессией или посттравматическим стрессовым расстройством.
Люди с посттравматическим стрессовым расстройством могут испытывать серьезное беспокойство, воспоминания, кошмары или физические реакции (например, потливость или учащенное сердцебиение), когда им напоминают о событии. Сообщите своему врачу, если вы страдаете или думаете, что страдаете психическим заболеванием, например тревожностью, депрессией или посттравматическим стрессовым расстройством. - Давление со стороны сверстников. Если ваши друзья или люди вокруг вас употребляют наркотики, вы с большей вероятностью будете употреблять наркотики и иметь с ними проблемы.
- Прием наркотика, вызывающего сильную зависимость, например опиоидов
Где можно получить помощь в прекращении злоупотребления рецептурными препаратами, включая опиоиды?
Если вам нужна помощь в прекращении злоупотребления лекарствами, отпускаемыми по рецепту, поговорите со своим врачом, воспользуйтесь поисковой системой оказания услуг по лечению наркозависимости или позвоните по телефону (800) 662-4357.
Дополнительная информация
Последнее обновление: июнь 2019 г.
См. Также: Неонатальный абстинентный синдром (NAS), Предотвращение NAS в инфографике вашего ребенка, Уход за ребенком с помощью инфографики NAS
Беременность и опиоиды: MedlinePlus
Многим женщинам необходимо принимать лекарства во время беременности. Но не все лекарства безопасны при беременности. Многие лекарства несут риск для вас, вашего ребенка или обоих. Опиоиды, особенно при неправильном употреблении, могут вызвать проблемы у вас и вашего ребенка во время беременности.
Что такое опиоиды?
Опиоиды, иногда называемые наркотиками, представляют собой разновидность наркотиков. Они включают сильнодействующие обезболивающие, отпускаемые по рецепту, такие как оксикодон, гидрокодон, фентанил и трамадол. Незаконный наркотик героин также является опиоидом.
Поставщик медицинских услуг может выписать вам рецептурный опиоид для уменьшения боли после серьезной травмы или операции. Вы можете получить их, если у вас сильная боль из-за таких заболеваний, как рак. Некоторые медицинские работники назначают их при хронической боли.
Вы можете получить их, если у вас сильная боль из-за таких заболеваний, как рак. Некоторые медицинские работники назначают их при хронической боли.
Опиоиды, отпускаемые по рецепту, используемые для снятия боли, как правило, безопасны при кратковременном приеме и в соответствии с предписаниями вашего врача. Однако опиоидная зависимость, наркомания и передозировка по-прежнему представляют собой потенциальные риски. Эти риски возрастают при неправильном использовании этих лекарств. Неправильное употребление означает, что вы не принимаете лекарства в соответствии с инструкциями врача, принимаете их, чтобы получить наркотик, или принимаете чужие опиоиды.
Каковы риски приема опиоидов во время беременности?
Прием опиоидов во время беременности может вызвать проблемы для вас и вашего ребенка.Возможные риски включают
- Неонатальный абстинентный синдром (НАС) — симптомы отмены (раздражительность, судороги, рвота, диарея, лихорадка и плохое питание) у новорожденных
- Дефекты нервной трубки — врожденные дефекты головного, спинного или спинного мозга
- Врожденные пороки сердца — проблемы со строением сердца ребенка
- Гастрошизис — врожденный дефект живота ребенка, при котором кишечник выходит за пределы тела через отверстие рядом с пупком
- Потеря ребенка в результате выкидыша (до 20 недель беременности) или мертворождения (после 20 недель и более)
- Преждевременные роды — роды до 37 недель
- Задержка роста, ведущая к низкой массе тела при рождении
Некоторым женщинам во время беременности необходимо принимать опиоидные обезболивающие. Если ваш лечащий врач рекомендует вам принимать опиоиды во время беременности, вам следует сначала обсудить риски и преимущества. Затем, если вы оба решите, что вам нужно принимать опиоиды, вы должны работать вместе, чтобы минимизировать риски. Некоторые из способов сделать это включают
Если ваш лечащий врач рекомендует вам принимать опиоиды во время беременности, вам следует сначала обсудить риски и преимущества. Затем, если вы оба решите, что вам нужно принимать опиоиды, вы должны работать вместе, чтобы минимизировать риски. Некоторые из способов сделать это включают
- Взять их в кратчайшие сроки
- Принятие самой низкой дозы, которая поможет вам
- Тщательно следуйте инструкциям врача по приему лекарств
- Обращение к вашему провайдеру при появлении побочных эффектов
- Посещение всех последующих приемов
Если я уже принимаю опиоиды и забеременела, что мне делать?
Если вы принимали опиоиды и забеременели, обратитесь к своему врачу.Вы не должны прекращать прием опиоидов самостоятельно. Если вы внезапно перестанете принимать опиоиды, это может вызвать серьезные проблемы со здоровьем у вас или вашего ребенка. В некоторых случаях внезапное прекращение беременности во время беременности может быть более вредным, чем прием лекарств.
Могу ли я кормить грудью, принимая опиоиды?
Многие женщины, регулярно принимающие опиоидные препараты, могут кормить грудью. Это зависит от того, какое лекарство вы принимаете. Перед грудным вскармливанием посоветуйтесь со своим врачом.
Есть женщины, которым не следует кормить грудью, например, ВИЧ-инфицированные или принимающие запрещенные наркотики.
Каковы методы лечения расстройств, связанных с употреблением опиоидов во время беременности?
Если вы беременны и страдаете расстройством, связанным с употреблением опиоидов, не прекращайте прием опиоидов внезапно. Вместо этого обратитесь к своему врачу, чтобы получить помощь. Для лечения расстройства, связанного с употреблением опиоидов, используется медикаментозная терапия (MAT). MAT включает медицину и консультации:
- Лекарство может уменьшить тягу и абстинентный синдром. Для беременных женщин медицинские работники используют либо бупренорфин, либо метадон.
