Проводниковая анестезия — Сеть стоматологических клиник Санкт-Петербурга
В нашей клинике успешно применяются различные виды местной анестезии. Но не все являются эффективными при длительных процедурах. Проводниковая анестезия – эффективный способ обезболивания даже в сложных клинических ситуациях.
Особенности и принцип действия проводниковой анестезии
Проводниковая анестезия представляет собой обезболивание местного действия и предполагает введение лекарственного средства в периферическую область нерва, который обеспечивает функционирование данного участка тела. Стоматологи в большинстве случаев применяют проводниковую анестезию для лечения зубов, расположенных на нижней челюсти.
Методика направлена на блокирование импульсов, передаваемых от нервов в мозг. Как только препарат попадает в нерв, чувствительность снижается до минимального уровня. Продолжительность действия анестетика зависит от используемого вещества.
Можно выделить ряд особенностей проводниковой анестезии:
- Инъекция проводится лекарственными препаратами, концентрация которых доходит до 2%.
 По сравнению с другими методами обезболивания содержание активных веществ находится на высоком уровне.
По сравнению с другими методами обезболивания содержание активных веществ находится на высоком уровне. - Потеря чувствительности происходит не в месте введения препарата, а в нерве, который расположен на данном участке тела.
- Проводниковая анестезия имеет минимальное количество осложнений и побочных действий.
- Метод позволяет контролировать продолжительность обезболивания и область воздействия препарата.
Показания к проводниковой анестезии
- Имплантация.
- Проведение оперативного вмешательства (удаление кист, гранулем, гнойников и доброкачественных новообразований).
- Терапия стоматологических заболеваний.
- Подготовка перед проведением хирургической операции.
- Удаление зубов или корней.
- Воспаления в ротовой полости.
- Проведение профилактических процедур с целью предотвращения пародонтологических заболеваний и кариеса.
- Невозможность использования общей анестезии.
Противопоказания к проводниковой анестезии
- Плохая свертываемость крови.
 Эта особенность может привести к возникновению кровотечения.
Эта особенность может привести к возникновению кровотечения. - Аллергия на применяемые обезболивающие препараты.
- Нарушения работы сердечно-сосудистой системы (аритмия, ишемия, тахикардия, пороки сердечных клапанов и др.). Эти патологии не совместимы с адреналином, который может быть использован для сужения сосудов.
- Наличие воспалений или гнойников в местах введения обезболивающего препарата.
- Открытые раны, инфекционные воспаления и загрязненные раневые поверхности на конечностях пациента.
- Детский возраст.
- Нарушения психики, неустойчивый психоэмоциональный фон пациента.
- Отказ пациента от использования данного вида анестезии.
Методы введения проводниковой анестезии
Способы введения проводниковой анестезии можно разделить на 2 группы:
- Внеротовые. Применяются при наличии воспалительных очагов в полости рта. К ним можно отнести:
- Поднижнечелюстной. Обезболивающий препарат блокирует нижний альвеолярный нерв.
- Подскуловой. Препарат вводится под край дуги скулы.
- Мандибулярный. Чувствительность теряет нижнечелюстное отверстие.
После того, как анестетик будет введен в обрабатываемую область, эффект онемения наступает через 15 минут. Продолжительность анестетического действия зависит от типа используемого медикамента.
- Внутриротовые. К ним относятся:
- Аподактильный. Выполняется блокирование альвеолярного нерва.
- Торусальный. Анестетик вводится в нижнечелюстной валик. Чувствительность теряют моляры и премоляры.
- Туберальный. Анестезия вводится в область моляров, расположенных на верхней челюсти.
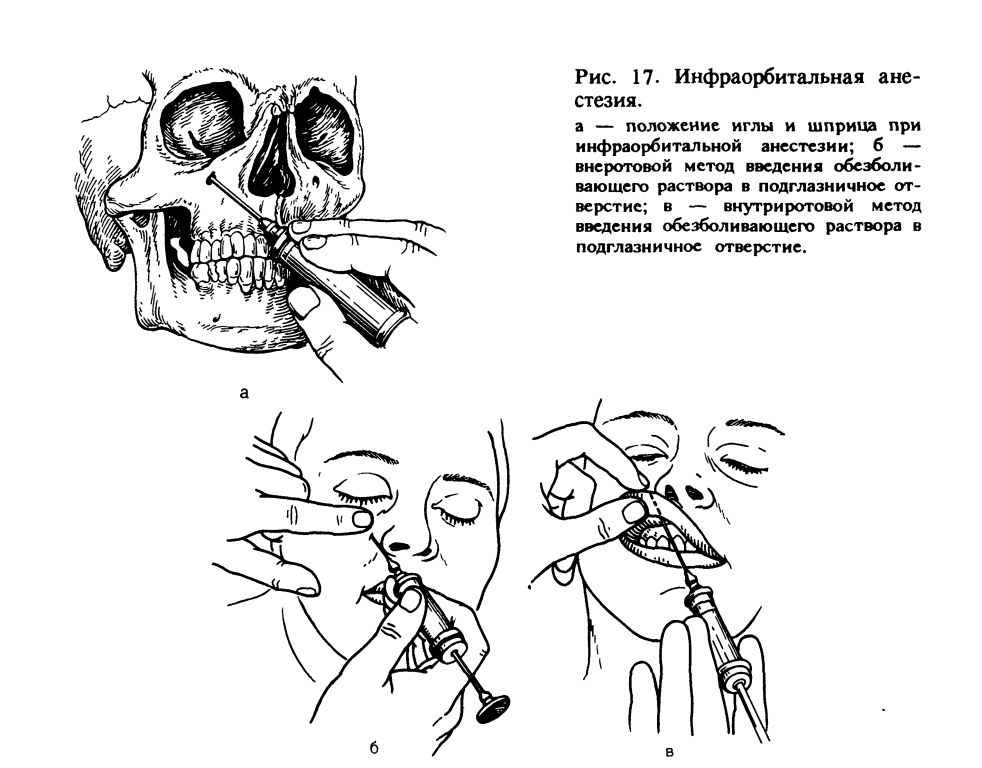
- Подглазничный. Применяется для блокирования чувствительности в передней стенке верхнечелюстной кости, слизистой оболочки и альвеолярного отростка.
- Нёбный. Обезболивается небо и альвеолярный отросток.
- Резцовый. Анестетик вводят между верхним клыком и резцом. Немеет твёрдое нёбо, носонёбный нерв и мягкие ткани, окружающие зуб.

При внутриротовом введении препарата эффект наступает спустя 10 минут после инъекции.
Подготовка к проводниковой анестезии
Перед тем, как выполнить операцию под проводниковой анестезией, необходимо пройти стандартное обследование. Особое внимание во время диагностики следует уделить неврологическому состоянию пациента, его психике и поведению.
Перед процедурой специалист простыми доступными словами объяснит о последовательности и способе введения анестезии, а также об ощущениях, которые могут сопровождать пациента во время обезболивания. Кроме того, врач обязательно проверит реакцию больного на препарат-анестетик, чтобы убедиться в отсутствии аллергической реакции.
Врач-анестезиолог должен следовать правилам при введении проводниковой анестезии:
- В первую очередь необходимо обезболить кожные покровы щадящим методом.
- Игла должна быть зафиксирована в строго определенном месте для того, чтобы анестетик попал в нужную область.
- Обязательно должна присутствовать парестезия.
 Она свидетельствует о том, что обезболивание проведено правильно, и чувствительность снизилась.
Она свидетельствует о том, что обезболивание проведено правильно, и чувствительность снизилась. - Препараты должны вводиться по частям с аспирационными пробами для предупреждения их попадания в кровоток.
- Во время анестезии необходимо непрерывно контролировать артериальное давление и пульс пациента.
- Кабинет, в котором проводится процедура, должен быть оснащен всеми необходимыми приборами для проведения обезболивания, а также средствами реанимации и лечения возможных осложнений.
Этапы введения проводниковой анестезии
- Консультативный прием, во время которого специалист определяет наличие хронических заболеваний, оценивает результаты анализов, которые могут стать противопоказаниями к обезболиванию.
- Обнаружение нервных окончаний, которые необходимо обезболить.
- Дезинфекция области прокола кожи специальным раствором.
- Введение анестетика в определенные зоны. При этом соблюдается скорость введения обезболивающего средства и контролируется объем вводимого вещества.
- Наблюдение за пациентом после обезболивания.
- Перед началом оперативного вмешательства больному задаются контрольные вопросы для определения уровня чувствительности.
Длительность обезболивающего эффекта зависит от используемого препарата и его дозировки. Современные обезболивающие средства сохраняют эффект до 40-60 минут.
Используемые препараты
Успех проводниковой анестезии зависит не только от техники проведения, но и от используемых лекарственных средств. Для данной методики обезболивания применяют следующие медикаменты:
- Растворы Артикаинового ряда. Обладают длительным сроком действия и высокой эффективностью. К ним относятся:
- Ультракаин.
- Септанест.
- Убистезин.
- Лидокаин. Является высокоэффективным анестетиком и при этом содержит минимльное количество токсичных веществ.
- Меливакаин. Продолжительность действия данного препарата составляет около 40 минут. Меливакаин не имеет противопоказаний к применению.

- Новокаин. Это, пожалуй, самое часто применяемое средство. Оно отличается малой токсичностью и быстрой гидролизацией в организме.
Преимущества и недостатки проводниковой анестезии
Преимущества:
- Препарат можно ввести вне оперируемого участка.
- Анестезия отличается длительным эффектом. Специалист может осуществлять контроль продолжительности действия медикамента.
- Для достижения необходимого эффекта достаточно малых доз обезболивающих препаратов.
- Отсутствует деформация мягких тканей в оперируемой области.
- При воздействии проводниковой анестезии снижается активность слюноотделения.
- Методика является безопасной, поэтому может быть использована с 12 лет, а также в некоторых случаях у беременных и кормящих женщин.
- Стоимость процедуры является доступной.
Недостатки:
- Для того, чтобы анестезия прошла без осложнений, специалист должен обладать определенными навыками и достаточным опытом.
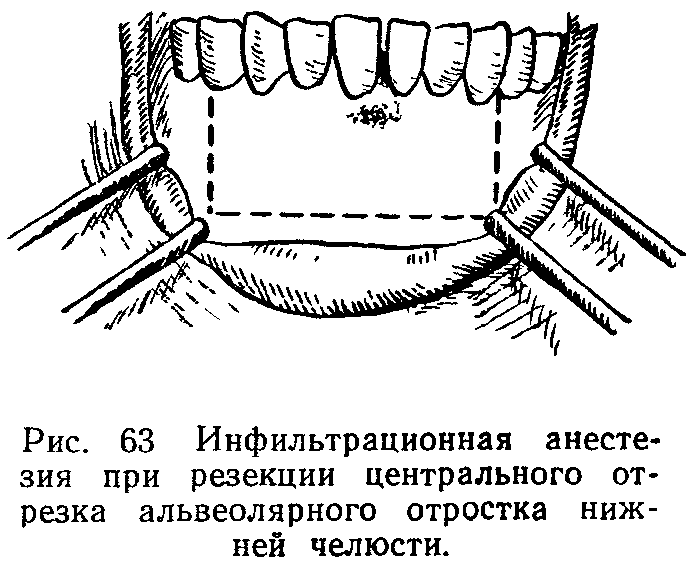
- Высока вероятность попадания анестетика в кровеносный сосуд.
- Ограничение применения по возрасту (только с 12 лет).
- Риск травмирования нервов или сосудов.
Возможные осложнения
В практике специалистов клиники «Мир стоматологии» тяжелые осложнения после проводниковой анестезии возникают в исключительно редких случаях. К негативным эффектам относятся нейропатия и неадекватная реакция организма на вводимый препарат. К осложнениям, которые являются нормальными и проходят самостоятельно, относятся:
- Слабость в мышцах.
- Эффект мурашек.
- Частичная потеря чувствительности.
Вышеперечисленные симптомы бесследно исчезают максимум через месяц после процедуры. Поврежденные нервы полностью восстанавливаются.
Местная анестезия в детской стоматологии – STOMWEB.RU
Автор: Stanley F. Malamed
Самой главной причиной, по которой дети боятся лечить зубы, является боязнь уколов (AlShareed, 2011). Родителям/опекунам не следует акцентировать на этом внимание перед посещением стоматолога ребенком. При использовании аппликационной анестезии, хорошей техники и отвлечении, большинство детей даже не догадываются об уколе. Страх является главным показателем плохого обезболивания (Nakai et al., 2000). Перед началом любой процедуры, обращайте внимание на красные пятна, сыпь или признаки травмы, чтобы исключить аллергическую реакцию или снять с себя ответственность за повреждения, которые уже имелись до приема. Если что-то было обнаружено, то необходимо пригласить и показать родителю/опекуну, и описать это в истории болезни. Тревога может провоцировать появление диффузной сыпи (Рисунок 2.1).
При использовании аппликационной анестезии, хорошей техники и отвлечении, большинство детей даже не догадываются об уколе. Страх является главным показателем плохого обезболивания (Nakai et al., 2000). Перед началом любой процедуры, обращайте внимание на красные пятна, сыпь или признаки травмы, чтобы исключить аллергическую реакцию или снять с себя ответственность за повреждения, которые уже имелись до приема. Если что-то было обнаружено, то необходимо пригласить и показать родителю/опекуну, и описать это в истории болезни. Тревога может провоцировать появление диффузной сыпи (Рисунок 2.1).
Рисунок 2.1 Диффузная сыпь, вызванная страхом.
Так же, в виде сыпи, может проявляться реакция на принимаемые лекарства (Рисунок 2.2).
Рисунок 2.2 Возможная аллергическая сыпь при приеме пенициллина.
Местный анестетик можно назвать «сонным напитком». Маленькому пациенту говорят, что сейчас его зуб уснет, а затем проснется, также, как и ребенок просыпается утром. Стоматолог или его ассистент должны наблюдать за ним после инъекции, ожидая наступления действия анестезии. Раббердам, в свою очередь, представляют одеялом, которое укроет спящий зуб. А после его снятия, ребенку говорят, что зуб, губа и/или язык скоро проснутся. Временные рамки, когда вернется полная чувствительность, в данном случае не информативны для маленького пациента. Лучше будет сказать, что это произойдет к обеду или ужину.
Стоматолог или его ассистент должны наблюдать за ним после инъекции, ожидая наступления действия анестезии. Раббердам, в свою очередь, представляют одеялом, которое укроет спящий зуб. А после его снятия, ребенку говорят, что зуб, губа и/или язык скоро проснутся. Временные рамки, когда вернется полная чувствительность, в данном случае не информативны для маленького пациента. Лучше будет сказать, что это произойдет к обеду или ужину.
Инфильтрационная анестезия на нижней челюсти приводит к онемению губ, что может быть неприятным для ребенка. По возможности, лучше начинать с лечения верхних моляров, чтобы не было дискомфорта и помочь понять ощущения при местной анестезии, прежде чем делать проводниковую, «выключающую» губу и/или язык. Родителей/опекунов ставят в известность, что ощущение онемения может быть более неприятным для ребенка, чем сам укол или вообще лечение. Обычно, это видно сразу после того, как снимают раббердам и пациент жалуется, что ему больно (Рисунок 2.3).
Рисунок 2. 3 Ребенок сразу после лечения, расстроенный из-за чувства онемения.
3 Ребенок сразу после лечения, расстроенный из-за чувства онемения.
Наклейка, напоминающая ребенку, что не надо кусать и втягивать губу и/или щеку, должна быть расположена на его одежде на стороне проведения анестезии. Следует избегать употребления горячих напитков. Эти рекомендации даются родителям/опекунам. Еще можно им показать фотографию после прикусывания губы во время действия анестезии, и ребенку, если он достаточно взрослый, чтобы понять (Рисунок 2.4).
Рисунок 2.4 Отек и кровоподтек из-за прикусывания губы.
Если происходит повреждение слизистой, аппликации витамина Е помогут скорейшему заживлению. В карте пациента надо записать дозу анестетика в миллиграммах, место и вид анестезии – инфильтрационная, внутрикостная или проводниковая, и длину иглы (очень короткая или короткая). Реакция пациента на анестезию и рекомендации, данные родителям/опекунам, тоже следует занести в карту (Американская Академия Детской Стоматологии, 2014).
Выбор местной анестезии
Бупивокаин, прилокаин, артикаин, лидокаин и мепивакаин — амидные анестетики, одобренные для применения в детской стоматологии. Бупивакаин не рекомендуется для маленьких детей или пациентов с ограниченными умственными или физическими способностями, из-за продолжительного действия и возможного риска прикусывания щеки или губы. Прилокаин должен применяться с осторожностью, следует избегать его использования у детей с заболеваниями нарушения транспорта кислорода, такими как серповидно-клеточная анемия, респираторные и сердечно-сосудистые заболевания или нарушения уровня гемоглобина, так как одним из конечных продуктов прилокаина является метгемоглобин, который снижает способность гемоглобина переносить кислород (Американская Академия Детской Стоматологии, 2014). Пик уровня метгемоглобина в крови наступает через час после инъекции, поэтому детей следует наблюдать не менее часа, после его использования. Gutenberg и соавторы (2013) не обнаружили повышения уровня метгемоглобина при применении 2% лидокаина (с разведением эпинефрина 1:100 000), который очень часто используется в детской стоматологии. Но самым распространенным является 4% артикаин.
Бупивакаин не рекомендуется для маленьких детей или пациентов с ограниченными умственными или физическими способностями, из-за продолжительного действия и возможного риска прикусывания щеки или губы. Прилокаин должен применяться с осторожностью, следует избегать его использования у детей с заболеваниями нарушения транспорта кислорода, такими как серповидно-клеточная анемия, респираторные и сердечно-сосудистые заболевания или нарушения уровня гемоглобина, так как одним из конечных продуктов прилокаина является метгемоглобин, который снижает способность гемоглобина переносить кислород (Американская Академия Детской Стоматологии, 2014). Пик уровня метгемоглобина в крови наступает через час после инъекции, поэтому детей следует наблюдать не менее часа, после его использования. Gutenberg и соавторы (2013) не обнаружили повышения уровня метгемоглобина при применении 2% лидокаина (с разведением эпинефрина 1:100 000), который очень часто используется в детской стоматологии. Но самым распространенным является 4% артикаин. Пролонгированное онемение с 4% раствором может беспокоить детей младше 7 лет. 40% отмечали дискофорт через 3 часа и 11% — через 5 часов. Часто происходит накусывание мягкх тканей, особенно губ (Adewumi и соавторы, 2008). Применение эпинефрина в разведении 1: 200 000 вместо 1: 100 000 с 4% артикаином не должно менять эффективность и является более предпочтительным для маленьких пациентов. Исследование Meechan не показало связи эффективности щечной инфильтрации в области первых моляров нижней челюсти с концентрацией эпинефрина в растворе (Meechan, 2011). Отмечалось, что действие 4% артикаина более эффективно для получения хорошей анестезии на инфицированных участках и, поэтому, может быть препаратом выбора для удаления при абсцессе (Kurtzman, 2014). Низкий рН эпинефрина, что в артикаине, что в лидокаине, может вызывать жжение. 3% мепивакаин, pH 4.5–6.8, не содержит вазоконстриктор и может уменьшить дискомфорт после инъекции (Friedman, 2000). Но, и поэтому же, происходит быстрое системное поглощение.
Пролонгированное онемение с 4% раствором может беспокоить детей младше 7 лет. 40% отмечали дискофорт через 3 часа и 11% — через 5 часов. Часто происходит накусывание мягкх тканей, особенно губ (Adewumi и соавторы, 2008). Применение эпинефрина в разведении 1: 200 000 вместо 1: 100 000 с 4% артикаином не должно менять эффективность и является более предпочтительным для маленьких пациентов. Исследование Meechan не показало связи эффективности щечной инфильтрации в области первых моляров нижней челюсти с концентрацией эпинефрина в растворе (Meechan, 2011). Отмечалось, что действие 4% артикаина более эффективно для получения хорошей анестезии на инфицированных участках и, поэтому, может быть препаратом выбора для удаления при абсцессе (Kurtzman, 2014). Низкий рН эпинефрина, что в артикаине, что в лидокаине, может вызывать жжение. 3% мепивакаин, pH 4.5–6.8, не содержит вазоконстриктор и может уменьшить дискомфорт после инъекции (Friedman, 2000). Но, и поэтому же, происходит быстрое системное поглощение. Максимальная доза 3% мепивакаина – 4.4 мг/кг должна быть тщательно расчитана (Американская Академия Детской Стоматологии, 2014). 3% мепивакаин может предложить хорошую альтернативу для окклюзионной или проксимальной реставрации в одном квадранте в молочном прикусе, при короткой длительности процедуры и анестезии мягких тканей.
Максимальная доза 3% мепивакаина – 4.4 мг/кг должна быть тщательно расчитана (Американская Академия Детской Стоматологии, 2014). 3% мепивакаин может предложить хорошую альтернативу для окклюзионной или проксимальной реставрации в одном квадранте в молочном прикусе, при короткой длительности процедуры и анестезии мягких тканей.
Дозировка
Передозировка местными анестетиками была выявлена в 41% случаев страховочных исков, которые включали применение анестетиков у детей. 43% среди этих случаев были выявлены, когда из используемых лекарств, были применены только анестетики (Chicka и соавторы, 2012). У детей кортикальная пластинка тонкая и кость более васкуляризирована, поэтому местная анестезия наступает быстро. Использование вазоконстриктора (эпинефрина) снижает риск быстрой системной абсорбции и передозировки. Анестетик, содержащий вазоконстриктор, рекомендован для использования, когда реставрации планируются более, чем в одном квадранте (Американская Академия Детской Стоматологии, 2014).
Дозировка расчитывается исходя из веса ребенка и никогда не должна превышать максимума. Максимальная суточная доза 4% артикаина с эпинефрином 1:100,000 составляет 7,0 мг/кг или 3.2 мг/фунт (Webb и соавторы, 2012; Widmer и соавторы, 2008; Американская Академия Детской Стоматологии, 2014), для 2% лидокаина с эпинефрином 1:100,000 – 4,4 мг/кг или 2,0 мг/фунт (Webb и соавторы, 2012; Widmer и соавторы, 2008; Американская Академия Детской Стоматологии, 2014). 4% растворы содержат 40 мг/мл лекарственного вещества, а 2% — 20мг/мл. В одной карпуле 4% артикаина – 68мг. Хотя на этикетке карпулы указано 1,7 мл, фактический объем – 1,76 мл, поэтому более предусмотрительно при расчете максимальной дозы будет иметь ввиду 1,8 мл. Изменения на этикетке были внесены по требованию Управления по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA), когда на рынке в 2000 г. был представлен артикаин (Септокаин). Объем 1,76 мл является подходящим для всех местных анестетиков и одна карпула 2% лидокаина содержит 36 мг. Большинство процедур при лечении молочных моляров проводятся под инфильтрационной анестезией с использованием от 1/3 до 2/3 карпулы 2% лидокаина с эпинефрином 1:100,000. Лечение пульпитов на нижней челюсти может потребовать проводниковой анестезии с щечной инфильтрацией, для чего потребуется от 2/3 до целой карпулы.
Большинство процедур при лечении молочных моляров проводятся под инфильтрационной анестезией с использованием от 1/3 до 2/3 карпулы 2% лидокаина с эпинефрином 1:100,000. Лечение пульпитов на нижней челюсти может потребовать проводниковой анестезии с щечной инфильтрацией, для чего потребуется от 2/3 до целой карпулы.
Дискомфорт при инъекции
Введение иглы ведет за собой дискомфорт от внутриротовых инъекций (Meechan и соавторы, 2005). Амидные аппликационные анестетики (лидокаин, артикаин) быстро проникают в системный кровоток и могут способствовать передозировке. Они должны осторожно вводиться в слизистую, подсушенную марлевым тампоном, и, ограниченную область вкола иглы (Рисунок 2.5а).
Рисунок 2.5 (а) Нанесение аппликационной анестезии для щечной инфильтрационной анестезии.
Анестетики из ряда сложных эфиров (новокаин, бензокаин) с концентрацией до 20%, хуже всасываются в кровеносную систему с меньшим риском передозировки, но тоже рекомендованы только для использования с малых количествах (Kohli и соавторы, 2000). Аппликационно анестетик должен находиться в нужной области не менее 2 минут и более эффективен на слизистой, чем на прикрепленной десне. Марлевый тампон помещается на место нанесения, чтобы избежать распространения или проглатывания лекарства и должен всегда быть на виду (Рисунок 2.5b).
Аппликационно анестетик должен находиться в нужной области не менее 2 минут и более эффективен на слизистой, чем на прикрепленной десне. Марлевый тампон помещается на место нанесения, чтобы избежать распространения или проглатывания лекарства и должен всегда быть на виду (Рисунок 2.5b).
Рисунок 2.5 (b) Марлевый тампон 2 х 2 после нанесения аппликационной анестезии.
Иглы для инъекций в стоматологии бывают длинные (32 мм), короткие (22 мм) и очень короткие (10 мм) с толщиной от 23 до 30g. Нет никаких данных о разнице в болевых ощущениях при использовании игл с толщиной в 25, 27 или 30g для анестезии на верхней челюсти или 25, 27g – на нижней (Flanagan и соавторы, 2007).
Преимуществами более толстых игл являются меньшая вероятность отлома и меньшее давление необходимое для аспирации. Чтобы ввести анестетик через иглу 30 калибра, требуется большее давление, что может вызвать гидростатическое повреждение и повысить дискомфорт процедуры (Kurtzman, 2014). Инъекцию с короткой иглой можно проводить, если толщина мягких тканей менее, чем 20 мм (Американская Академия Детской Стоматологии, 2014). Короткие иглы 27 калибра предпочтительнее 30 для проводниковой анестезии на нижней челюсти у детей. Направление скоса иглы 27 калибра «к или от» ветви нижней челюсти не влияет на эффект анестезии при лечении пульпита (Steinkruger и соавторы, 2006). Не было отмечено уменьшения дискомфорта от инъекции при нагревании анестетика от комнатной температуры до температуры тела (Ram и соавторы, 2002). Низкий уровень рН между 2.9 и 4.4 может способствовать появлению боли во время проведения процедуры и задерживать наступления анестезии. Есть данные, что буферизация анестика, приведение к более физиологическому рН путем подщелачивания непосредственно в карпуле перед процедурой может снизить дискомфорт и ускорить наступление эффекта (Malamed и соавторы, 2013).
Блокада нижнеальвеолярного нерва
Считается, что самый высокий процент интраваскулярных инъекций приходится на блокаду нижнеальвеолярного нерва, для которой рекомендуются иглы с 27 калибром. Длинная игла увеличивает риск прокола венозного сплетения или артерии, с повышенной возможностью деформации или отлома из-за неожиданного движения пациента (Рисунок 2.6).
Рисунок 2.6 Сравнение длинной и короткой игл 27 калибра на челюсти 8-летнего ребенка для проводниковой анестезии, чтобы продемонстрировать преимущество последней.
Аспирация должна выполняться до и повторяться во время проведения инъекции, чтобы избежать слишком быстрого и внутрисосудистого введения (Malamed, 2011). Самым важным фактором для предупреждения передозировки является скорость выполнения процедуры. В литературе рекомендуется длительность в 60 секунд для полного введение карпулы (Webb и соавторы, 2012). Отверстие нижней челюсти находится ниже окклюзионной плоскости в молочном прикусе и выравнивается с ней к 8.5 годам (Рисунок 2.7).
Рисунок 2.7 По окклюзионной плоскости шприцом показывается уровень нижнечелюстного отверстия у ребенка 8 лет.
По мере роста, вертикальная высота ветви челюсти увеличивается, поэтому для вкола, игла перемещается выше. У пациентов с коротким лицом и пожилых людей вкол проводят дальше от окклюзионной плоскости, чем у пациентов с длинным лицом и молодых пациентов. Переднезаднее расположение нижнечелюстного отверстия — по середине или на две трети ширины ветви от переднего ее края (Epars и соавторы, 2013). Введение анестетика ниже отверстия является частой причиной недостаточной анестезии (Malamed, 2011).
Для блокады нижнего альвеолярного нерва врач помещает свой большой палец на венечную вырезку, которая является самой глубокой на переднем крае ветви челюсти, а указательный палец — на задний край ветви. Пальцы могут меняться местами, по желанию врача. Шприц располагается у противоположного угла рта параллельно окклюзионной плоскости, на нужном уровне в соответствии с возрастом пациента. Анестетик вводится на двух третях расстояния между большим и указательными пальцами (Рисунок 2.8а, 2.8b, 2.8c и 2.8d).
Рисунок 2.8 A (слева) Техника для проведения блокады нижнего альвеолярного нерва – большой палец врача расположен на венечной вырезке. B (справа) Указательный палец врача на заднем крае ветви челюсти.
Рисунок 2.8 C (слева)Проведение блокады нижнего альвеолярного нерва с положением шприца относительно окклюзионной плоскости для 8-летнего ребенка. D (справа) Показано примерное положение большого пальца, с учетом мягких тканей, с отверстием нижнеальвеолярного нерва на двух третях расстояния между большим и указательными пальцами.
Отвлечение
Необходимо разговаривать с ребенком и держать шприц вне его поля зрения. Отвлечение аудиовизуальными очками эффективно для уменьшения болевых ощущений во время инъекции (El-Sharkawi и соавторы, 2012) (Рисунок 2.9).
Рисунок 2.9 Аудиовизуальные очки для отвлечения ребенка во время проведения местной анестезии.
При проведении процедуры можно попросить ребенка поднять ногу, сильно сжать зубы при инфильтрации или использовать спрей вода-воздух из пустера и слюноотсос, что также обеспечивают хорошее отвлечение (Рисунки 2.10 – 2.12).
Рисунок 2.10 Пациент поднял ногу во время проведения местной анестезии.
Рисунок 2.11 Ребенок сжал зубы при проведении инфильтрационной анестезии щечно на верхней челюсти.
Рисунок 2.12 Вода и слюноотсос со стороны проведения щечной инфильтрационной анестезии на нижней челюсти.
The DentalVibe™ (Bing Innovations) может значительно уменьшить страх укола и обеспечить более комфортную или безболезненную инъекцию, перераспределив натяжение мягких тканей вибрацией. Прибор беспроводной, заряжаемый, есть подсветка с оптическим светодиодным индикатором и безлатексные одноразовые наконечники, обеспечивающие растягивание с пульсирующей вибрацией, блокирующие боль (Рисунок 2.13).
Рисунок 2.13 Прибор DentalVibe™.
После информирования родителей/опекунов о необходимости лечения, первый вопрос, который они часто задают: «Нужен ли будет укол?». Демострация и объяснение о работе DentalVibe уменьшают их беспокойство, которое часто передается ребенку, и приводит к меньшим переживаниям для всех. Устройство не очень принимают дети младше 4 лет, но очень эффективно для снижения тревожности у подростков, по опыту автора. Ching и соавторы (2014) тоже отметили значительное снижение болевых ощущений при использовании DentalVibe во время проведения анестезии у подростков. Дискомфорт от инъекций небно снижается у пациентов всех возрастов. Обязательная демонстрация прибора должна предшествовать инъекции. Аппликационная анестезия неоходима для снижения дискомфорта от прокола иглой мягких тканей. Игла вводится рядом с одним из контактных наконечников прибора (Рисунки 2.14 и 2.15).
Рисунок 2.14 DentalVibe™ для щечной инфильтрации.
Рисунок 2.15 DentalVibe™ для небной инфильтрации.
Удаление подвижных молочных резцов или моляров можно провести быстро и, по сути, безболезненно, используя аппликационную анестезию, дополненную DentalVibe, который устанавливается рядом с коронкой зуба (Рисунок 2.16).
Рисунок 2.16 DentalVibe™ в дополнение к аппликационной анестезии, для удаления очень подвижного молочного зуба.
Дарья Елина
Анестезия >> стоматология Холодовъ | Стоматология Холодовъ
С томатология без боли — эту фразу можно встретить в каждой стоматологической клинике Санкт-Петербурга, но что же это значит? Почему в стоматологии смело пишут: » безболезненное лечение зубов » ?
На данном этапе развития современной стоматологической помощи на одном из первых мест стоит — Обезболивание. Только благодаря переходу на анестетики последнего поколения, врачи могут с уверенность сказать «лечить зубы не больно».
Это был большой скачок от лидокаина к препаратам артикаинового ряда.
В чем же их преимущество ?
Все препараты для обезболивания в стоматологии сейчас выпускаются в форме карпул.
Карпульная технология состоит из следующих компонентов:
Все лекарственные препараты для местной анестезии стандартизированы.
Инъекция препарата производится с применением инструментария и в точной последовательности, прописанной фирмой-производителем.
В отличие от ампулы, когда врач должен был сам набрать жидкость в шприц, карпула вставляется в карпульный шприц, где к нему подсоединяется одноразовая игла. Тем самым мы защищены от инфицирования пациента.
На карпуле стоит маркировка и название препарата, который использует врач, срок его годности, поэтому невозможно что-либо перепутать. И главное ее преимущество — точно рассчитанное и дозированное содержание вазоконстриктора (вещество, обладающее сосудосуживающим действием).
Основные препараты, которые сейчас широко применяются для обезболивания: «Septonest» (Франция), «Ultracain» (Германия), «Ubestesin» (Германия). В отдельных случаях врач может остановить выбор на анестетике без адреналина.
«Scandonest» (Франция), «Мепивастезин» (Германия). Основное действующее вещество у этих препаратов — Мепивакаин. Эта анестезия показана — для беременных, и людей с заболеваниями сердечно — сосудистой системы.
В зависимости от Вашего случая (особенности организма, объема и вида работы), врач выбирает вид анестезии:
- Проводниковая — позволяет обезболить сразу целый сегмент зубов, делается «в место выхода» челюстного нерва (в области угла челюсти). В основном применяется при лечении жевательных зубов, удалении зубов или имплантации, на нижней челюсти, когда нужно обезболить несколько зубов на длительное время.
- Инфильтрационная анестезия. Она позволяет обезболить слизистую оболочку полости рта и 1-2 зуба. Инфильтрирует (насыщает анестетиком) мягкие ткани в области верхушки корня зуба. На верхней челюсти этого достаточно, так как костная ткань более пористая по строению и анестетик хорошо проникает внутрь.
- Часто, особенно при лечении жевательных зубов, необходимо сочетание проводниковой и инфильтрационной анестезии.
- Аппликационная анестезия — используется для обезболивания места вкола.
Как правило, это гель с фруктовым ароматом, который наносят на десну на 1 минуту. Этот вид анестезии предпочитают дети.
В нашей стоматологической клинике врач не начнет лечение до тех пор, пока не наступит обезболивание. Для нас это так же важно, как и все дальнейшие манипуляции, так как даже самая профессионально выполненная работа с болевыми ощущениями оставит неизгладимые впечатления, которые впоследствии могут стать барьером между пациентом и врачом.
Местное обезболивание в стоматологии детского возраста
Врач, выбравший своим делом стоматологию детского возраста, способен повлиять на здоровье не только детей, но и нации в целом. Если с первых визитов к стоматологу у ребенка формируются положительные впечатления от лечения и доверительное отношение к врачу, отсутствует страх, он будет следить за здоровьем полости рта и своевременно обращаться за помощью в течение жизни. Местное обезболивание в стоматологии детского возраста, безусловно, играет одну из важнейших ролей, однако представляет большую сложность для врача.
А. В. КУЗИН
ассистент кафедры факультетской хирургической стоматологии ПМГМУ им. И. М. Сеченова, стоматолог-хирург детского отделения МАУ БСП
С одной стороны, устранение болевого синдрома необходимо для проведения лечения. С другой, местное обезболивание затруднительно у большинства детей в силу страха ребенка перед иглой, шприцем, чувством «онемения», «раздувания» тканей, болью во время инъекции. Правильно выбранная тактика местного обезболивания на основании рационального выбора фармакологического препарата, техники анестезии с применением новейших инструментов может быть верным шагом к достижению успеха в лечении.
Выбор местного анестетика строится на основе соматического статуса ребенка, возраста и веса. Местная анестезия показана детям старше 4 лет. У детей до 4 лет безопасность применения всех местных анестетиков остается неизученной (Зорян Е. В., Рабинович С. А., Матвеева Е. Г., 2009). Это не означает, что проводить местную анестезию у детей до 4 лет нельзя. Использовать местную анестезию можно, но только в оправданных случаях, когда возможный риск развития осложнений от непроведенного лечения превышает риск возникновения осложнений от применения местной анестезии (Кисельникова Л. П., Токарева А. В., 2008).
При использовании местной анестезии у детей до 4 лет следует информировать родителей о неизученном влиянии анестетика на здоровье ребенка, добросовестно вести медицинскую документацию. Предельно строго следует проводить расчет дозировки вводимого анестетика, в пересчете на массу тела ребенка. Данная проблема является широко обсуждаемой в медицинских научных кругах и, к сожалению, остается далекой от решения.
Выбор местного анестетика
С точки зрения безопасности применения на амбулаторном стоматологическом приеме детей рекомендованы и получили широкое распространение анестетики артикаинового ряда (Зорян Е. В., Рабинович С. А., Матвеева Е. Г., 2007; Рабинович С. А., Васильев Ю. Л., 2011). Это обусловлено рядом фармакологических свойств. Артикаин 4%-ный обладает относительно низкой жирорастворимостью по сравнению с лидокаином и мепивакаином и меньше проходит через гистогематические барьеры.
Метаболизм артикаина протекает значительно быстрее в сравнении с другими анестетиками. Так, период полувыведения (t1/2) артикаина — 20 минут, t1/2 лидокаина — 90 мин., t1/2 мепивакаина — 114 мин.
Другие анестетики амидного ряда: мепивакаин, лидокаин — являются анестетиками выбора в детской стоматологии по ряду причин. На территории РФ 2%-ный лидокаин не выпускается в карпулированной форме и использование его в детской практике ограничено возможностями устаревшей технологии: ампулы, пластиковый шприц, иглы большого размера и диаметра.
Мепивакаин 3%-ный не содержит консервантов и вазоконстикторов. Данный анестетик рекомендован к использованию при наличии у ребенка сопутствующей патологии и предназначен для проведения коротких по длительности вмешательств. У детей, больных бронхиальной астмой, для местной анестезии показано использование 3%-ного мепивакаина (без эпинефрина) (Зорян Е. В., Рабинович С. А., Матвеева Е. Г., 2008). Это обусловлено тем, что данный препарат не содержит сульфитов (стабилизатор эпинефрина), которые могут быть причиной возникновения приступа бронхоспазма.
Дети с патологиями сердечно-сосудистой системы, в том числе и с врожденными в стадии компенсации, относятся к группе риска развития осложнений. Применение вазоконстрикторов у этой категории больных относительно противопоказано. По возможности следует использовать анестетики без вазоконстриктора, к которым относится 3%-ный мепивакаин.
Использование вазоконстриктора
Выбор разведения вазоконстриктора зависит от предполагаемой длительности вмешательства и наличия у ребенка сопутствующей патологии. Как правило, длительность лечения ребенка не превышает 20—30 минут. Более длительное вмешательство негативно сказывается на психике ребенка и его отношении к лечению зубов. В частности, нарастает усталость, снижается внимание, возникает потребность в двигательной активности. Все это нарушает сотрудничество между врачом и ребенком, которое порой достигается с большой сложностью.
В большинстве случаев при лечении кариеса и его осложнений, удалении временных зубов нет необходимости в обеспечении длительного по времени обезболивания анестетиками с высоким содержанием эпинефрина (1:100000) (Рабинович С. А., Зорян Е. В., 2006).
После стоматологического лечения немаловажно предупредить родителей о том, что ребенок может травмировать ткани губ и щек, не чувствуя их после местной анестезии. Длительность периода «онемения» составляет в среднем 2 часа для анестетиков 1:200000 и 5—6 часов для анестетиков 1:100000. Естественно, длительный период «онемения» мягких тканей неблагоприятен и может привести к травме (ребенок, не чувствуя боли, кусает «онемевшие» ткани), которая в некоторых случаях может привести к обширным раневым дефектам и последующей деформации красной каймы губ.
Врач должен осознавать всю меру ответственности при использовании анестетиков 1:100000, которые обеспечивают неоправданно длительную анестезию. Обязательно при проведении анестезии у детей, особенно впервые, необходимо предупреждать родителей и беседовать с ребенком о возможности самотравмирования мягких тканей, «онемевших» от анестезии.
АНЕСТЕТИКИ С ВЫСОКИМ РАЗВЕДЕНИЕМ ВАЗОКОНСТРИКТОРА 1:100000
В детской практике используются только для проведения ряда хирургических вмешательств с целью гемостаза. Длительность обезболивания составляет 75 минут для пульпы зуба и 360 минут для мягких тканей.
К таким амбулаторным вмешательствам следует отнести операцию удаления ретинированного, сверхкомплектного зуба, апперкулэктомию, цистэктомию, пластику уздечек и преддверия полости рта, удаление новообразования. Применение анестетиков с высоким разведением эпинефрина при других видах стоматологических вмешательств неоправданно и несоизмеримо с объемом вмешательства.
АНЕСТЕТИКИ С НИЗКИМ РАЗВЕДЕНИЕМ ВАЗОКОНСТРИКТОРА 1:200000
Показаны для большинства амбулаторных вмешательств в стоматологии детского возраста. 4%-ный артикаин 1:200000 обеспечивает анестезию мягких тканей на протяжении180 минут и пульпы зуба 45 минут, что удовлетворяет протоколу большинства амбулаторных вмешательств.
В настоящее время в странах Европы появились анестетики на основе 4%-ного артикаина с эпинефрином 1:400000. Они обеспечивают анестезию пульпы зуба тканей на протяжении 20 минут и мягких тканей на протяжении 1 часа. Этот анестетик обеспечивает необходимую для врача длительность анестезии и короткий период «онемевших» тканей, что так важно для пациентов детского возраста. В настоящее время в РФ данные анестетики не сертифицированы, однако ведется работа по их внедрению в отечественную стоматологию.
Стоит также отметить, что между анестетиками с вазоконстрикторами 1:100000, 1:200000 и 1:400000 нет разницы в глубине анестезии и эффективности. Существует разница только в длительности местной анестезии пульпы зуба: 25, 45 и 75 минут соотв. Многие стоматологи ошибочно подразделяют анестетики на «сильные» (1:100000) и «слабые» (1:200000). Данное утверждение является заблуждением.
Для проведения коротких по длительности вмешательств у детей с сопутствующей патологией показано использование анестетиков без вазоконстриктора. Однако их использование не гарантирует полной безопасности и не снижает риска развития осложнений. Стоит отметить их некоторые фармакологические особенности. Вазоконстрикторы добавляются к раствору местного анестетика не только с целью увеличения длительности обезболивания, но и для снижения их токсичности.
Дело в том, что все анестетики обладают сосудорасширяющим действием и подвергаются достаточно быстрой абсорбции в кровяное русло. Добавление вазоконстриктора замедляет абсорбцию анестетика и пролонгирует его действие. При использовании анестетика без вазоконстрикторов указанного эффекта не возникает. Анестетик форсировано поступает в кровь, что может привести к токсической реакции. Данное осложнение возможно при превышении допустимой дозировки, которая различна для анестетиков с вазоконстриктором и без него. Резюмируя, следует отметить, что анестетики без вазоконстриктора не оказывают влияние на деятельность сердечно-сосудистой системы, менее аллергенны, так как не содержат консервантов, однако в силу ускоренной абсорбции токсичны и безопасны в использовании только при соблюдении дозировки.
АНЕСТЕТИКИ БЕЗ ВАЗОКОНСТРИКТОРА
Обеспечивают различную длительность обезболивания тканей зуба. В частности, 2%-ный лидокаин обеспечивает анестезию пульпы зуба в течение 5 минут, при этом скорость наступления анестезии составляет также 5 минут, что является неудовлетворительным для врача. Поэтому использование 2%-ного лидокаина без вазоконстриктора нецелесообразно для обезболивания зубов.
3%-ный мепивакаин в сравнении с другими анестетиками обладает менее выраженным сосудорасширяющим действием, что обусловливает возможность его применения без добавления вазоконстриктора. Анестетик обеспечивает обезболивание на протяжении 10—20 минут, при этом лечение необходимо проводить с 5-й по 20-ю минуту при проведении терапевтических вмешательств и с 10-й по 20-ю при операции удаления зуба.
Артикаин 4%-ный в настоящее время доступен на территории РФ. Данный анестетик является короткодействующим: обезболивание пульпы зуба на протяжении 6 минут, мягких тканей 45 минут. Его широкое использование в стоматологии детского возраста ограниченно из-за слишком короткого действия, которое не подходит для большинства вмешательств.
ДОЗИРОВКА
Во всех случаях местного обезболивания необходимо проводить расчет дозировки вводимого анестетика в пересчете на массу тела ребенка. Для препаратов артикаина с вазоконстриктором рекомендуемая дозировка составляет 5 мг на 1 кг веса. Перед проведением местного обезболивания вес ребенка уточняется у родителей. В клинической практике удобно использовать таблицу с весом и максимально допустимой дозой вводимого анестетика (табл. № 1, 2).
Таблица № 1
|
ВЕС |
МГ |
МЛ |
КАРПУЛЫ |
|
10 |
44 |
1.5 |
0.8 |
|
15 |
66 |
2.2 |
1.2 |
|
20 |
88 |
2.8 |
1.4 |
|
25 |
110 |
3.6 |
1.7 |
|
30 |
132 |
4.4 |
2.4 |
|
35 |
154 |
5.1 |
2.9 |
|
40 |
176 |
5.9 |
3.2 |
|
45 |
198 |
6.6 |
3.6 |
|
50 |
220 |
7.3 |
4.0 |
|
Мепивакаин 3%-ный без вазоконстриктора. Максимальная доза 4.4 мг/кг. 3%-ный раствор в 1 карпуле 1.8 мл (54 мг). |
|||
Таблица № 2
|
ВЕС |
МГ |
МЛ |
КАРПУЛЫ |
|
10 |
50 |
1.2 |
0.69 |
|
15 |
75 |
1.9 |
1.0 |
|
20 |
100 |
2.5 |
1.4 |
|
25 |
125 |
3.1 |
1.7 |
|
30 |
150 |
3.7 |
2.1 |
|
35 |
175 |
4.4 |
2.4 |
|
40 |
200 |
5.0 |
2.8 |
|
45 |
225 |
5.6 |
3.1 |
|
50 |
250 |
6.2 |
3.4 |
|
Артикаин 4%-ный с вазоконстриктором.Максимальная доза 5 мг/кг. 3%-ный раствор в 1 карпуле 1.8 мл (72 мг). |
|||
Довольно часто на амбулаторном стоматологическом приеме встречаются дети, страдающие ожирением, метаболическим синдромом, что во многом обусловлено изменением культуры питания населения. Дозировка вводимого анестетика в этих случаях имеет некоторые особенности. В частности, если врач собирается провести обезболивание у ребенка с избыточным весом, расчет дозировки вводимого анестетика проводится без учета жировой ткани.
ИНЪЕКЦИОННЫЙ ИНСТРУМЕНТАРИЙ
Для проведения местного обезболивания у детей применяются карпульные шприцы различной конструкции. Отдать предпочтение следует инъекторам, предназначенным для проведения аспирационной пробы (Рабинович С. А., Васильев Ю. Л., Сохов С. Т., 2013; Тарасенко С. В., Кузин А. В., Беляева Е. А., Куртышов А. А., 2013). Местное инъекционное обезболивание у детей сопряжено с риском внутрисосудистого введения местного анестетика. Этот факт объясняется высокой степенью васкуляризации тканей челюстно-лицевой области детей. Так, частота внутрисосудистого введения анестетика при проведении мандибулярной анестезии у взрослых составляет 10—15 %, а у детей — 20—25 %.
Наилучшими техническими характеристиками обладают шприцы с плунжером в виде якоря и штопора. Выбор инъекционной иглы зависит от метода обезболивания. Для проводниковых методов следует использовать иглы диаметром не менее 0.4 мм (27G). При проведении проводниковой анестезии иглы 0.3 мм (30G) излишне изгибаются в тканях (дефлекция), что приводит к депонированию анестетика в стороне от предполагаемой конечной точки обезболивания (Рабинович С. А., Васильев Ю. Л., 2011).
Иглы 0.3 мм (30G) целесообразно использовать для инфильтрационной анестезии и пародонтальных методов обезболивания.
Не стоит забывать, что при проведении местного обезболивания возможен отлом иглы. Данное осложнение, как правило, возникает при резком движении ребенка: отдергивании головы, резком закрывании рта. В большинстве случаев данные тяжелые осложнения возникают при использовании игл 30G при проведении мандибулярной анестезии у детей.
Бытует мнение, что чем тоньше игла, тем менее болезненно пациент воспринимает этап прокола слизистой и продвижения иглы в тканях. Это мнение можно отнести к разряду заблуждений. Существуют исследования, подтверждающие, что диаметр иглы не влияет на снижение степени болезненности проводимого обезболивания (Malamed S. F., 2002).
ОСОБЕННОСТИ ОБЕЗБОЛИВАНИЯ ВРЕМЕННЫХ ЗУБОВ
Безусловно, выбор метода обезболивания зависит от планируемого вмешательства.
При лечении кариеса и пульпита временных зубов предпочтение отдается инфильтрационным методам, проводимым с вестибулярной (щечной/губной) стороны, при этом нет надобности в проведении язычной или небной анестезии. Это объясняется преобладанием в структуре челюстных костей губчатого вещества и большого количества питательных отверстий, облегчающих диффузию местного анестетика.
С целью снижения степени болезненности инъекции и повышения уровня комфорта для ребенка следует придерживаться следующих рекомендаций по проведению местного обезболивания:
- Необходима предварительная отвлекающая подготовительная беседа с ребенком, при которой врач использует термины, понятные для ребенка. При этом не произносятся слова «укол», «шприц», «анестезия», «удаление», «игла».
- Ребенок не должен видеть (сопровождать взглядом) инъекционный инструментарий. Все инструменты подаются ассистентом вне видимости ребенка.
- Следует проводить аппликационную анестезию, чтобы ребенок не чувствовал этапа прокола слизистой.
- Должно соблюдаться правило: «одна игла — один вкол». При случайном контакте иглы с костной тканью челюсти ее острие деформируется, как правило, происходит загиб в противоположную от скоса сторону. Повторная инъекция этой же «тупой» иглой в другом сегменте будет проходить с приложением давления, неприятного для ребенка.
- Вводить анестетик нужно медленно, 1 мл/мин. Форсированное введение анестетика приводит к гидродинамической травме тканей, что причиняет боль.
- Двухэтапное введение порции анестетика. При проведении инфильтрационной анестезии врач первоначально вводит небольшое количество анестетика ? 0.1 подслизисто, при этом визуально определяется зона инфильтрации тканей размером с просяное зерно. Далее врач беседует с ребенком на протяжении 2—3 минут.
- Последующее введение основной порции анестетика проходит безболезненно.
- Температура раствора анестетика должна быть близка к температуре тела ребенка. Для этого не следует хранить карпулы анестетика в холодильнике. Перед инъекцией врач может «согреть» карпулу в руке или в проточной горячей воде.
Объем вводимого анестетика для инфильтрационного обезболивания временных резцов и клыков составляет в среднем 0.3 мл, для обезболивания временных моляров используется 0.5—0.6 мл. Не следует проводить поднадкостничную анестезию, это причинит ребенку боль и не приведет к увеличению эффективности. Игла должна продвигаться подслизисто по направлению к верхушкам корней зубов. Не верхней челюсти при проведении инфильтрационной анестезии не следует проводить вколов иглы в область уздечки верхней губы, слизистых тяжей в области временных клыков. Эти зоны имеют разветвленную сеть нервов, обеспечивая гиперчувствительность в этих областях.
При проведении операции удаления временных зубов верхней челюсти с диагнозом «периодонтит» используют различные комбинации инфильтрационных методов. На верхней челюсти при удалении резцов и клыков используется инфильтрационная вестибулярная (0.5 мл) и резцовая анестезия (менее 0.2 мл). При этом классическую проводниковую анестезию с продвижением иглы в резцовый канал не проводят, а вводят некоторое количество анестетика сбоку от резцового сосочка, до появления признаков ишемии. По возможности следует избегать проведения болезненной резцовой анестезии, заменить которую можно аппликационной анестезией либо проводя вкол иглы в вестибулярный межзубной сосочек и затем продвигая ее к небной его стороне при непрерывной подаче анестетика.
При обезболивании первых и вторых временных моляров используется инфильтрационная вестибулярная (0.5—0.6 мл) и небная (0.2 мл) анестезия. Небная анестезия может быть заменена вышеописанным доступом через межзубной сосочек. Для снижения степени болезненности инъекции местного анестетика в область твердого неба следует использовать предварительную аппликационную анестезию.
При удалении временных зубов нижней челюсти с диагнозом «периодонтит» используют комбинации проводниковых и инфильтрационных методов. При удалении резцов и клыков используется инфильтрационная вестибулярная (0.3 мл) и язычная (менее 0.2 мл) анестезия. Язычная инфильтрационная анестезия проводится в области перехода прикрепленной десны в подвижную слизистую дна полости рта. Анестетик вводят в подслизистый слой, продвижение иглы не проводится для профилактики внутрисосудистого введения.
Можно провести обезболивание язычной слизистой путем проведения вкола иглы в межзубный сосочек с вестибулярной стороны и последующего ее продвижения к язычной слизистой.При удалении временных первых моляров нижней челюсти используют вышеописанную методику с той лишь разницей, что с вестибулярной стороны удаляемого зуба вводится 0.5 мл анестетика. При наличии локального воспаления необходимо провести проводниковую ментальную анестезию. При удалении вторых временных моляров нижней челюсти с диагнозом «периодонтит» проводят либо мандибулярную анестезию (1 мл), либо комбинацию ментальной анестезии (0.6 мл) и язычной инфильтрационной (0.2 мл).
В период физиологической смены прикуса удаление временных зубов по ортодонтическим показаниям имеет некоторые особенности. Самой распространенной ошибкой является удаление «подвижного» зуба под аппликационной анестезией. Глубина аппликационного обезболивания составляет 2—3 мм слизистой, а корни зуба могут быть резорбированы не полностью, и их удаление будет болезненным. Использовать аппликационную анестезию как самостоятельный метод можно только в том случае, если зуб фиксирован слизистой с одного края. В остальных случаях следует проводить инфильтрационную анестезию. Анестетик вводится до появления признаков ишемии десны, его объем минимален.
ОСОБЕННОСТИ ОБЕЗБОЛИВАНИЯ ПОСТОЯННЫХ ЗУБОВ
Лечение постоянных зубов у детей, безусловно, требует обезболивания. Выбор метода обезболивания зависит в первую очередь от возраста ребенка и степени его развития. Сложности обезболивания, как правило, возникают при лечении моляров нижней челюсти, что обусловлено различной степенью развития кортикального слоя костей лицевого скелета. В большинстве случаев при лечении неосложненного кариеса постоянных зубов нижней челюсти у детей до 12 лет достаточно проведения инфильтрационного обезболивания. У детей старше 12 лет инфильтрационное обезболивание эффективно только в области резцов и премоляров.
Для лечения клыков нижней челюсти у детей старше 12 лет следует проводить мандибулярную анестезию либо ментальную анестезию, объем вводимого анестетика 0.6—1 мл. Для лечения первых моляров при коротких по длительности вмешательствах (15—20 минут) эффективно проведение инфильтрационной щечной анестезии, при этом объем вводимого анестетика составляет 0.6—1 мл. Инфильтрационное обезболивание вторых моляров нижней челюсти не так эффективно, в большинстве случаев полноценное обезболивание тканей пульпы возможно только с применением проводниковой мандибулярной анестезии.
Существуют некоторые особенности в проведении проводниковых методов обезболивания нижней челюсти. В первую очередь их проведение должно быть обосновано с точки зрения нозологии и выбранного врачом метода лечения. По возможности следует избегать проводниковых методов обезболивания и отдавать предпочтение более безопасным инфильтрационным методикам.
Мандибулярная анестезия у детей разного возраста проводится по разным внутриротовым ориентирам. Это связано с различным положением нижнечелюстного отверстия по отношению к окклюзионной плоскости зубов.
У детей младше 6 лет нижнечелюстное отверстие находится ниже окклюзионной поверхности, поэтому вкол иглы проводится на уровне окклюзионной поверхности. Соответственно, у детей 6—10 лет вкол иглы проводится выше окклюзионной поверхности на 5 мм, и только у детей старше 10 лет мандибулярная анестезия проводится по аналогии с взрослыми. При проведении мандибулярной анестезии для снижения риска внутрисосудистого введения анестетика во всех случаях следует проводить аспирационную пробу. Вводить анестетик следует медленно.
Ментальная анестезия проводится с учетом периода развития зубочелюстной системы. По сравнению с взрослыми подбородочное отверстие у детей расположено значительно кпереди: у детей до 4 лет — в области временных клыков, у детей 4—6 лет — в области первого временного моляра.
Другие способы обезболивания. Помимо проводниковых и инфильтрационных способов обезболивания, ставших уже традиционными, пародонтальные и внутрикостные методики получают в настоящее время все большее распространение в стоматологии. Однако вопрос безопасности их применения остается открытым. В частности, при проведении интралигаментарной анестезии распространение анестетика проходит через губчатое вещество челюстных костей, достигая периапикальной области. Вазоконстриктор оказывает длительный сосудосуживающий эффект (Brannstrom M., Lindskog S., Nordenvall K. J., 1984; Tagger E., Tagger M., Sarnat H. 1994), безопасность которого не изучена для зубов в период их формирования.
Внутрикостная анестезия не показана к применению в стоматологии детского возраста. Существует опасность травмы зачатков зубов, негативного влияния вазоконстриктора на зоны роста периапикальных тканей. Также вибрация и шум внутрикостного инъектора могут напугать ребенка или, еще хуже, спровоцировать резкие движения, способные привести к травме вращающимися элементами. Автор не рекомендует проведение внутрикостной анестезии в детской практике, хотя в литературе встречаются исследования об их «высочайшей» эффективности у детей (Sixou J. L., Rogier M. E., 2006).
Однако нельзя полностью отрицать вышеуказанные методы при лечении постоянных зубов со сформированными верхушками. В частности, высока эффективность интрасептальной, внутрикостной и интралигаментарной анестезии при лечении моляров нижней челюсти (Медведев Д. В., Петрикас А. Ж., Тазова О. Е., 2010; Петрикас А. Ж., Якупова Л. А., Медведев Д. В., 2010).
Данные методики можно использовать как самостоятельный метод обезболивания при коротких вмешательствах длительностью 15—20 минут. Также их можно использовать дополнительно при недостаточности первично проведенной анестезии: лечение острого пульпита моляров нижней челюсти (Анисимова Е. Н., Рабинович С. А., Бутаева Н. Т., 2013; Макеева И. М., Ерохин А. И., Кузин А. В., 2012), неправильный выбор анестетика, действие которого закончилось.
ЗАКЛЮЧЕНИЕ
Эффективность обезболивания в стоматологии детского возраста зависит не только от мануальных навыков врача, но и от его теоретической подготовки по фармакологии лекарственных средств, психологии работы с детьми. Если ранее в стоматологии детского возраста нередко использовался подход «лечить ребенка любой ценой в отведенное для него время», то сегодня современные тенденции к оказанию помощи детскому населению диктуют: «лечить безболезненно с повышенной степенью комфорта для ребенка и его родителей». Появление новых средств и способов обезболивания позволяет врачу достичь высокого профессионализма в работе с детьми.
ЛИТЕРАТУРА
- Анисимова Е. Н., Рабинович С. А., Бутаева Н. Т., Букенгольц А. А., Олейникова Е. В., Айрапетян С. М.Повышение эффективности и безопасности обезболивания при лечении моляров нижней челюсти. Институт стоматологии. — 2013. — № 58. — С. 62—64.
- Зорян Е. В., Рабинович С. А., Матвеева Е. Г. Алгоритм выбора местноанестезирующих препаратов, проблемы и решения. Клиническая стоматология. 2008. — № 1. – С. 18—22.
- Зорян Е. В., Рабинович С. А., Матвеева Е. Г. Значение учета клинико-фармакологических особенностей местных анестетиков в стоматологии детского возраста. 2009/1: 70—71.
- Зорян Е. В., Рабинович С. А., Матвеева Е. Г. Ошибки и осложнения при проведении местной анестезии в стоматологии. (Проблемы и решения). Часть I. — Практическое руководство для врачей-стоматологов. — М. : МГМСУ, 2007. — 90 с.
- Кисельникова Л. П., Токарева А. В. Стоматологическая помощь детям раннего возраста в условиях общего обезболивания. Стоматология детского возраста. — 2008, № 1. — С. 33—30.
- Макеева И. М., Ерохин А. И., Кузин А. В., Воронкова В. В. Сравнительная оценка дополнительных местных методов обезболивания при остром пульпите. Маэстро стоматологии. — 2012, № 2. — С. 63—67.
- Медведев Д. В., Петрикас А. Ж., Тазова О. Е. Влияние различных обезболивающих препаратов на эффективность интралигаментарной анестезии. Клиническая стоматология. — 2010, № 4.
- Петрикас А. Ж., Якупова Л. А., Медведев Д. В., Бородина О. Е.,Егорова В. А., Дюбайло М. В. Сосудистые дентальные анестезии и их механизм. Стоматология. — 2010, № 1.
- Рабинович С. А., Васильев Ю. Л. Анатомо-топографические и инструментальные аспекты местного обезболивания в стоматологии. — М., 2011.
- Рабинович С. А., Васильев Ю. Л., Сохов С. Т. Эволюция медицинского шприца: от волынки до цифровых технологий. — М., 2013.
- Рабинович С. А., Зорян Е. В. Вазоконстрикторы в составе местноанестезирующих препаратов — значение и проблемы. Клиническая стоматология. — 2006, № 3. — С. 24—26.
- Тарасенко С. В., Кузин А. В., Беляева Е. А., Куртышов А. А. Профилактика внутрисосудистого введения анестетика с использованием аспирационной пробы при проведении анестезии нижнего луночкового нерва. Институт стоматологии. — 2013, № 1.
- American Academy of Pediatric Dentistry/ Guideline on Use of Local Anesthesia for Pediatric Dental Patients.REFERENCE MANUAL V 33 / NO 6 11 / 12: 174—180.
- Brannstrom M, Lindskog S, Nordenvall KJ. Enamel hypoplasia in permanent teeth induced by periodontal ligament anesthesia of primary teeth. JADA 1984;109:735—6
- Malamed S. F. Handbook of local anesthesia. 5th ed. St. Louis: Mosby; 2002.
- Movahhed T., Makerem A., Imanimoghaddam M., Anbiaee N., Sarrafshirazi A. R., Shakeri M. T. Locating the mandibular foramen relative to the occlusal plane using panoramic radiography Journal of Applied Scinces, 2011.
- Sixou J. L., Rogier M. E. Benefits of transcortical anesthesia in children and adolescents Le Chirurgien—Dentiste de France N° 1252 — 6 APRIL 2006.
- Tagger E, Tagger M, Sarnat H, Mass E. Periodontal ligament injection in the dog primary dentition: spread of local anesthetic solution. Int J Paediatr Dent 1994;4(3):159—66.
http://dentalmagazine.ru/
побочных эффектов и причин стоматологической анестезии для лечения
Иногда необходимы медицинские процедуры для поддержания вашего здоровья, в том числе здоровья полости рта. Анестезия присуща более сложным процедурам, будь то операция на колене или заполнение продвинутой полости, и при правильном применении это не вызывает беспокойства. Но некоторые люди действительно страдают от побочных эффектов стоматологической анестезии. Вот что нужно знать об анестезии и почему некоторые пациенты не реагируют на нее так же хорошо.
Типы анестезии
Существует два типа анестезии: местная и общая.Американская академия детской стоматологии (AAPD) определяет местную анестезию как «временную потерю чувствительности, включая боль в одной части тела, вызванную местно применяемым или вводимым агентом без снижения уровня сознания». По сути, ваш стоматолог просто снижает чувствительность части вашего рта, вводя лекарство в десну или внутреннюю поверхность щеки; вы можете бодрствовать для этого процесса. Согласно Aetna, общая анестезия оказывает успокаивающее действие на продолжительный период времени, а воздушная трубка позволяет дышать во время сна.
Хотя этот термин может вводить в заблуждение, общая анестезия играет гораздо более конкретную роль для вашего комфорта во время процедура, и проводится обученным профессионалом, например челюстно-лицевым хирургом или медицинским анестезиологом. Местная (или региональная) анестезия используется для гораздо более простых видов лечения, при которых ваши потребности достаточно незначительны, чтобы ваше физическое состояние могло оставаться прежним.
Процедуры, требующие анестезии
К сожалению, не все походы к стоматологу так же просты, как обычная чистка, поэтому проверьте перед записью на следующий прием.Удаление зуба — один из наиболее распространенных процессов, требующих анестезии. Когда необходимо удалить разрушенный зуб, врач анестезирует область вашего рта, окружающую этот зуб. Зубы мудрости — еще одна распространенная причина удаления зубов под наркозом, обычно из-за их непроходимости или просто нехватки места для прорезывания.
Хотя корневые каналы с годами стали намного легче, они являются еще одним примером того, когда анестезия является необходимым.Когда пульпа зуба повреждается или заболевает, часть зуба, в которой находится пульпа, необходимо удалить и запломбировать, тем самым избавив зуб от удаления. Однако, вероятно, наиболее частая потребность в анестезии — это заполнение полости. Пломбирование требуется, когда небольшая часть вашего зуба разрушается, образуя небольшую область, на которой стоматолог удалит кариес и заполнит полость.
Побочные эффекты стоматологической анестезии
Побочные эффекты от местный анестезии мало и редко, но иногда они возникают.Онемение за пределами пораженной части рта — очень распространенное явление. Например, после местной инъекции в десны лекарство может вызвать обвисание мышц век или щек. Когда действие анестезии проходит, онемение проходит. Вот еще несколько:
- Невозможно моргнуть. Если вы не можете моргнуть одним из глаз, стоматолог заклеит его скотчем, пока онемение не исчезнет, чтобы он не высох.
- Гематома — описывается как набухание, наполненное кровью, это может произойти, если игла попадает в кровеносный сосуд при инъекции.
- Гонки стук сердца — Сосудосуживающее средство при анестезии может увеличить стук сердца на минуту или две. Обязательно сообщите об этом своему врачу, если заметите это.
- Повреждение нерва — Если игла попадает прямо в нерв, результатом может быть онемение и боль, которые сохраняются в течение недель или месяцев. По данным Американского общества региональной анестезии и медицины боли (ASRA), повреждение нервов при регионарной инъекции происходит очень редко.
Лучший способ избежать побочных эффектов стоматологической анестезии — снизить риск возникновения проблем, требующих десенсибилизирующего решения. Хороший способ достичь этой цели — использовать зубную пасту, такую как Colgate Total *. Чистка зубов щеткой, зубной нитью и здоровое питание — все это ключи к поддержанию здоровья ротовой полости. Конечно, не забудьте также запланировать регулярный стоматологический осмотр.
Стоматологическая местная анестезия: знакомство с блокаторами
Мне пришло в голову, что мне действительно нужно немного объяснить, почему местная анестезия в стоматологии ощущается именно так.Многие читатели заметят, что их нижняя челюсть, когда онемел во время стоматологического лечения, онемеет до самого подбородка, тогда как верхняя челюсть может не ощущаться онемением на такой большой площади лица. Для этого есть веская причина.
Давайте посмотрим и сравним нервы (желтые на первом рисунке), которые обеспечивают чувствительность верхних и нижних зубов, отмечая при этом также, как кость окружает нервы в каждом случае.
Эта анатомическая модель взята из: http: // www.kilgoreinternational.com/
Мы видим, что в верхней челюсти верхнечелюстной нерв (большая часть, которая отходит от большого желтого предмета, обозначенного на первом снимке полулунным ганглием ) намного выше зубов. Мы можем заблокировать этот нерв с помощью местного анестетика, что означает заставить все это онеметь, временно прекращая ощущения во всей области, которую он покрывает, как показано на изображении. Однако, как стоматолог общего профиля, я делаю это редко. Мы также можем проникнуть в более мелкие нервы, которые как бы проливаются дождем на верхние зубы и в них.Кость здесь достаточно тонкая, чтобы анестетик проникал к корням зубов и полностью подавлял ощущения от зубов для большинства, если не всех, процедур. Для некоторых процедур, таких как удаление, или когда верхний зуб онемел не так, как хотелось бы, мы также можем нанести анестетик на небную или внутреннюю сторону. Да-да, нёбо. Эти инъекции получили репутацию на улице как болезненные. (Одна из моих пациенток всегда здоровается со мной: «Привет, доктор, ты же не собираешься делать мне укол на крышу, не так ли?» На днях я действительно должен спросить, имеет ли она в виду небо или небо один в нашем здании…) Такого негативного мифа быть абсолютно не должно. Если мы поместим сильный местный или поверхностный анестетик на нёбо, затем введем только капли настоящего вещества и подождем минуту или две, мы сможем очень медленно давать больше сока и действительно минимизировать любую боль от самой процедуры, которая имеется в виду. чтобы предотвратить боль в первую очередь.
В нижней челюсти, или нижней челюсти, все не так просто. Кость слишком толстая для того, чтобы через зубы прошло достаточно анестетика.Хотя существуют специальные методы введения анестетика через кость, по большей части мы стараемся быть как можно менее инвазивными. Таким образом, нижнечелюстной блок является наиболее распространенной инъекцией для обезболивания нижних зубов. Анестетик осторожно откладывается до того, как нижнечелюстной нерв когда-либо войдет в челюстную кость, вокруг лирически названного lingula :
Вот почему во время многих стоматологических процедур на верхней челюсти онемеет довольно небольшая область нашего лица, в то время как в нижней челюсти вся нижняя часть лица выглядит с другим почтовым индексом, чем остальная часть. наше тело.Все, что находится в распределении нижнечелюстного нерва, отсутствует на час или два.
Это моя основная мысль, но есть еще несколько моментов, о которых стоит упомянуть. Когда мы не полностью онемели, важно выяснить, почему, а затем добиться полной анестезии по очевидным причинам. Как красноречиво выразился один из моих пациентов: «Я философски против боли». В верхней челюсти одна из этих мягких небных инъекций обычно исправляет ситуацию, хотя может потребоваться блокада верхнечелюстного нерва, а не инфильтрация.
Однако обычно именно нижняя челюсть проверяет наш характер. Первый шаг — сделать вторую блочную инъекцию, которая обычно почти не ощущается в этот момент — мягкие ткани немеют, несмотря ни на что, это проблемы с зубами. Нам нужно получить достаточно анестезии рядом с нервом, когда он входит в язычок; это цель. Бывают случаи, когда этого метода недостаточно, и есть несколько объяснений неудач. Главный из них — это надоедливый нерв, обозначенный как миломиоид, с ветвью «к подъязычной мышце» на последней картинке выше.У некоторых людей подъязычная мышца передает удивительную долю ощущений в мозг от нижних зубов. Отдельное обезболивание, когда мягкие ткани обычно немеют, является ключом к комфорту пациента. К сожалению, этому небольшому, но очень важному фактоиду не всегда уделяется должное внимание в стоматологическом образовании, и поэтому некоторые практикующие стоматологи не знают о действенной стратегии, которая приносит нашим пациентам полное облегчение операционной боли.
Отличная обзорная статья для тех, кто не страдает трипанофобией, находится здесь:
http: // www.dentalfearcentral.org/media/overcome_failed_LA.pdf
Тщательное лечение предмета, доктор Мичан!
Наконец, чтобы избежать путаницы, на последней картинке метка «нерв к тензору veli palatini» относится к мышце под этим именем, а не к Тензор Вели Палатини, оперному певцу:
(Ладно, это действительно великолепный Тито Шипа!)
http://www.youtube.com/watch?v=HB_bv3LKiWA
Все, что вам нужно знать о местной стоматологической анестезии
Вашему стоматологу может потребоваться применить местную стоматологическую анестезию, чтобы обезболить область вашего рта при выполнении определенных процедур.В нашей стоматологической клинике в Дирборне и Браунстауне, штат Мичиган, это делается путем инъекции лекарства, известного как местный анестетик, в вашу внутреннюю щеку или десну.
В настоящее время наиболее распространенным анестетиком, который используют стоматологи, является лидокаин. Раньше новокаин был более распространенным вариантом несколько десятилетий назад, теперь профессионалы используют другие анестетики, которые работают лучше и дольше. Все эти анестетики объединяет одно — их названия, оканчивающиеся на «каин».
Современные анестетики также реже вызывают аллергические реакции по сравнению с новокаином.
Виды обезболивающих при местной анестезии
В стоматологической анестезии есть два разных вида инъекций, вызывающих онемение.
1. Блок инъекций
Они покрывают всю область вашего рта. Например, одна сторона вашей верхней челюсти.
2. Инфильтрационные инъекции
Они обезболивают гораздо меньшую область. Онемение будет только в том месте, где была сделана инъекция.
Когда вы проходите процедуру, требующую местной стоматологической анестезии, ваш стоматолог подготовит ваш рот, высушив его часть ватой или воздухом. Ваш стоматолог также может решить обезболить область, которую он / она планирует ввести, с помощью геля, чтобы обезболить кожу. Это может быть полезно, если вы боитесь инъекций.
Ваш стоматолог введет анестетик в область, которую он / она хочет онеметь. Вы редко когда-нибудь почувствуете иглу. Единственное ощущение, которое испытывает большинство людей, — это укол лекарства, проникающего в ваши ткани.
Эти анестетики действуют до нескольких часов. Это означает, что вам может быть трудно говорить четко или есть в течение семи часов после анестезии. Кроме того, избегайте еды той стороной рта, которая находится ближе всего к области, где он онемел, до тех пор, пока вы не восстановите ощущения в этом месте, поскольку можно пораниться и не осознавать этого.
Редкие побочные эффекты местной дентальной анестезии
Анестетики — это наиболее часто используемые препараты в стоматологических кабинетах, и пациенты очень редко испытывают на них негативные реакции.Редкие побочные эффекты, связанные с анестетиками, включают:
- Гематома, развивающаяся при попадании инъекции в кровеносный сосуд.
- Повышение ЧСС из-за сосудосуживающего средства
- Онемение за пределами целевой области. Это может повлиять на внешний вид вашего лица в течение нескольких часов. Это может помешать вам правильно моргать и другим движениям лица.
- Повреждение нерва в результате попадания в нерв инъекции. Это может привести к боли и онемению, которые сохранятся в течение нескольких месяцев, пока нерв не заживет.
Травмы зубов во время операции | AMFS
Автор: Сертифицированный отоларинголог — хирург головы и шеи
Каждый раз, когда пациенту проводят общую анестезию, существует опасность для зубов. Общая анестезия включает интубацию — процесс, при котором анестезиолог должен манипулировать ртом, чтобы обнажить голосовые связки. Операции в полости рта или вокруг него несут дополнительный риск травмы зубов. Эти операции включают тонзиллэктомию, аденоидэктомию, расщелину неба, операцию на голосовых связках и переломы челюсти (нижней челюсти).
Зубы делятся на молочные (детские) и постоянные (взрослые). Первые молочные зубы, центральные резцы, появляются в возрасте 6-12 месяцев. В дополнение к их роли в жевании, молочные зубы обеспечивают расстояние для постоянных зубов. Травма временных зубов может повлиять на развитие челюсти. Молочные зубы также необходимы для правильного развития речи. Постоянные зубы начинают прорезаться в возрасте 6 лет. Полный комплект постоянных зубов появляется в возрасте от 16 до 25 лет.
Зубная травма в операционной обычно возникает из-за силы, необходимой для открытия рта во время интубации. Устройство, называемое ларингоскопом, помещается в рот пациента, чтобы обнажить голосовые связки во время интубации. Чтобы держать рот открытым во время операции на ротовой полости, используются ретракторы, такие как Crowe-davis или digman. Эти ретракторы оказывают значительное усилие на зубной ряд пациента. Существовавший ранее кариес мог ослабить зубы, увеличивая вероятность травмы.Перед интубацией или операцией во рту анестезиолог и хирург должны обратить внимание на шатающиеся зубы. Редко, как при трансоральной хирургии опухолей гортани, повреждение зубов может быть неизбежным.
Варианты диагностики и лечения
Травма зуба может быть различной. Травма может заключаться в сколе зуба, расшатывании зуба или вырывании зуба. Предыдущие восстановительные стоматологические работы также могут быть повреждены. Чаще всего травмируются резцы верхней челюсти.Резцы верхней челюсти эстетически важны для улыбки. Резцы верхней челюсти имеют решающее значение для кусания таких продуктов, как яблоки.
Лечение поврежденных зубов зависит от конкретного случая и может быть дорогостоящим. Сколотые зубы могут потребовать корневых каналов в дополнение к косметической реставрации. Нет ничего лучше натурального зуба. Никакая реставрация не длится вечно — поврежденный зуб у 20-летнего пациента может нуждаться в нескольких восстановительных процедурах в течение жизни пациента. Реставрационные стоматологические работы могут быть подобраны по цвету к окружающим зубам пациента, но это не обязательно со временем.Кофе и другие продукты будут окрашивать стоматологическую керамику иначе, чем естественные зубы. Если желательно долгое совпадение цвета, могут потребоваться будущие процедуры. В случае отрыва зуб может быть реплантирован. Однако реимплантация выбитых зубов — это методика и процедура, требующая времени. Если вырванные зубы не восстановить, челюстная кость со временем потеряет костную массу.
Документация о стоматологической травме должна включать стоматологические записи до и после травмы, стоматологические рентгеновские снимки, а также фотографии зубов и улыбки пациента.
Как избежать травм зубов
Не все процедуры требуют общей анестезии и интубации. Многие процедуры можно проводить под наркозом и под местной анестезией. Таким образом можно избежать интубации и риска для зубов. Пациенту могло быть предложено или не предложено пройти местную анестезию. Поскольку интубация — размещение на дыхательном аппарате — представляет собой такое чужеродное зондирование, процедура ларингоскопии и интубации не всегда могла быть адекватно обсуждена с пациентом.
Для процедур, требующих общей анестезии, было разработано несколько устройств, чтобы минимизировать риск травмы зубов. Dentasafe — это устройство, специально разработанное для минимизации риска порезов резцов во время интубации. Dentasafe состоит из плотно прилегающего куска поролона, который прикрепляется к ларингоскопу анестезиолога.
При операциях в полости рта и вокруг ротовой полости можно использовать защиту для зубов, чтобы снизить риск травмы зубов. Перед операцией стоматолог может изготовить индивидуальную зубную защиту.Пациент также может изготовить зубную защиту, используя имеющуюся в продаже капу «от кипения и укуса». Хирург может создать индивидуальную капу из шины Aquaplast, доступной во многих операционных. Кроме того, в большинстве операционных есть обычные капы, которые используются во время хирургических операций на гортани. Отделение отоларингологии Университета Айовы включило защиту зубов в протокол для уменьшения травм зубов во время ларингоскопии.
В заключение, при планировании процедуры можно не учитывать стоматологические риски.Каждый раз, когда пациента интубируют для общей анестезии, зубы подвергаются риску. Операции в полости рта и вокруг него сопряжены с дополнительными рисками. Травмы зубов могут потребовать восстановления на всю жизнь. Было разработано несколько устройств для минимизации травм зубов.
Стоматологические инъекции местного анестетика могут вызвать повреждение нервов
Большинство взрослых испытывали потребность в заполнении полости или в некоторых других мелких стоматологических операциях, которые были бы более удобными — или даже вообще терпимыми — под местной анестезией.
Вспоминая о моем стоматологическом лечении на протяжении многих лет, я не могу припомнить ни одного случая, когда стоматолог объяснил бы мне риски, связанные с инъекцией местного анестетика в мои десны. Думаю, я никогда особо не задумывался о том, что может пойти не так, то есть до тех пор, пока я не начал заниматься все большим и большим количеством случаев повреждения нервов за свою карьеру в качестве юриста по врачебной и стоматологической халатности из Техаса.
Виды инъекций анестетика
Инъекция для онемения нижней челюсти называется блокадой нижней челюсти, а инъекция для онемения верхней челюсти называется блокадой верхней челюсти.
Подавляющее большинство осложнений и проблем возникает при блокаде нижней челюсти, в отличие от блокады верхней челюсти.
Что может произойти после инъекции стоматологического анестетика?
Травма одного из нервов ротовой полости — одна из наиболее частых травм после того, как стоматолог вводит пациенту местный анестетик в десны.
Более двух третей нервных повреждений после инъекции местного анестетика затрагивают язычный нерв, который снабжает язык.Второе по частоте повреждение нерва — это нижний альвеолярный нерв, который кровоснабжает губу и подбородок. Также были сообщения о менее распространенных травмах барабанной хорды, которые связаны с ощущением вкуса.
Вообще говоря, существует три типа нервных повреждений, которые могут быть вызваны инъекцией местного анестетика.
Анестезия предполагает полное отсутствие ощущений, включая боль.
Парестезии — это более широкая категория ненормальных ощущений, включающая такие явления, как онемение и ощущение «иголки и иголки».
Дизестезия относится к боли, которая может начаться внезапно и непредсказуемо или в ответ на стимуляцию, которая обычно не бывает болезненной.
Исследования показали, что около двух третей пациентов с необратимыми повреждениями нервов испытывают анестезию или парестезии, а одна треть страдает дизестезией. Большинство людей считают анестезию или парестезии очень неприятными. Пациенты с дизестезией часто описывают боль как невыносимую, и это состояние вызывает у многих людей хроническое беспокойство.
В целом, травмы зубного нерва в результате инъекции анестетика проходят сами по себе примерно в 90% случаев в течение восьми недель. Более конкретно, однако, травмы нижнего альвеолярного нерва с большей вероятностью выздоравливают, чем повреждения язычного нерва.
Это плохой знак, если аномальные симптомы сохраняются после восьминедельной отметки. Это считается моментом, когда вероятность выздоровления значительно снижается.
Что может вызвать повреждение нерва?
Травма иглы .Игла, которую стоматолог использует для инъекции, может вызвать повреждение нерва из-за травмы нерва.
Чаще всего это происходит с язычным нервом, который расположен очень близко к слизистой оболочке (поверхность рта) и рядом с местом, куда вводится местный анестетик. Кроме того, поскольку для инъекции рот должен быть открыт, язычный нерв растягивается и удерживается на месте, поэтому маловероятно, что нерв сможет отклониться в сторону, если игла ударит его.
Чтобы уменьшить вероятность физического повреждения язычного нерва, стандарт лечения требует от стоматологов выполнения блокады нижней челюсти, чтобы ввести иглу до соприкосновения с костью, чтобы обеспечить правильное место для инъекции.
Образование гематомы. Гематома — это ненормальное скопление крови вне кровеносного сосуда, которое вызывает отек по мере образования сгустков. Если во время инъекции игла повреждает кровеносные сосуды в нервной ткани, это может вызвать компрессионное повреждение, называемое компрессионным невритом. В течение 30 минут после инъекции повреждение гематомы может быть довольно обширным. Позже, когда образуется рубцовая ткань, заживление нерва затрудняется.
Стоматологи описывают гематомы двумя способами, в зависимости от степени травмы.
Первая, называемая нейропраксией , менее серьезна. Он включает в себя повреждение ограниченного участка нерва без нарушения работы аксонов и соединительной ткани. Пациенты с неврапраксией после инъекции местного анестетика обычно выздоравливают в течение нескольких недель, поскольку давление снижается и нерв восстанавливается.
Второй тип травмы называется аксонотмезис и включает некоторое повреждение аксонов (нервных клеток, переносящих электрические импульсы) и соединительной ткани (структуры, которая удерживает вместе нервные волокна).Если пациент выздоравливает, нервной ткани требуется больше времени, чтобы построить мост, перекрывающий разрыв, в котором произошло повреждение.
Токсичные анестетики. Некоторые обезболивающие сами по себе могут повредить нервную ткань. Это особенно верно в отношении анестетиков, содержащих спирты, которые в настоящее время обычно не используются из-за этой проблемы. Такие анестетики химически токсичны для нервной ткани и могут повредить или разрушить защитную миелиновую оболочку вокруг нервных волокон, а также вызвать отек и потерю кислорода и кровотока.
Мне приходилось иметь дело с несколькими случаями, когда инъекции на основе алкоголя вызывали серьезные и необратимые повреждения нервов.
Исследования показывают, что анестезирующие препараты прилокаин и артикаин с большей вероятностью вызывают повреждение нервов, чем лидокаин.
Юридическая фирма Painter готова помочь
Если у вас или у кого-то из ваших близких было повреждение нерва из-за стоматологической помощи, мы понимаем, что это может изменить вашу жизнь. Позвоните нам по телефону 281-580-8800, чтобы получить бесплатную консультацию с опытным адвокатом по вопросам врачебной и стоматологической халатности.
Послеоперационный уход | Пьюджет-Саунд Детская стоматология
Уход за полостью рта после местной анестезии
Вашему ребенку сделали местную анестезию во время стоматологической процедуры. Как специалисты в области детской стоматологии, мы хотим предоставить вам некоторую информацию об уходе за полостью рта вашего ребенка после местной анестезии. Вот несколько общих вещей, которые могут произойти после визита.
Лечение нижней челюсти: нижние губы, зубы, щека и язык могут быть «онемевшими» или ощущаться жирностью.Лечение верхней челюсти: верхняя губа, зубы, щека и нёбо могут ощущаться как «онемение» или ощущение жира.
Дети не понимают эффекта местной анестезии и часто сообщают о «боли». Это может быть ощущение жира или покалывания по мере того, как онемение проходит. Часто дети могут жевать, царапать, сосать или играть с онемевшей губой, языком или щекой. Эти действия могут вызвать незначительное раздражение или серьезное повреждение тканей, что может привести к отеку и боли. В большинстве случаев, даже при серьезном повреждении тканей, в течение следующих нескольких дней пациент выздоравливает нормально.Пожалуйста, внимательно следите за своим ребенком в течение примерно двух часов после приема. Часто разумно держать ребенка на жидкой или мягкой диете до тех пор, пока действие анестетика не закончится.
Уход за полостью рта после удаления
Важно, чтобы ваш ребенок не царапал, не сосал, не жевал и не натирал губы, язык или щеку, пока он онемел. За вашим ребенком следует внимательно следить, чтобы он не повредил его / ее губу, язык или щеку до того, как закончится действие анестезии.
| • | Не приближайте пальцы и язык к области удаления. |
| • | Не полоскать рот несколько часов. |
| • | Не позволяйте им чрезмерно плюнуть. |
| • | Не давайте им газированные напитки (кока-кола, спрайт и т. Д.) До конца дня. |
| • | Не давайте им пить через трубочку, это может вырвать сгусток. |
| • | Следите за чрезмерным кровотечением. |
Можно ожидать кровотечения. Если происходит необычное кровотечение, плотно накиньте ватную марлю, влажное бумажное полотенце или тряпку на место удаления и прикусите или подержите на месте в течение пятнадцати минут. Чайный пакетик также может помочь в свертывании крови. При необходимости повторить.
Соблюдайте мягкую диету в течение дня или двух или до тех пор, пока ваш ребенок не почувствует себя комфортно и нормально питается.
Избегайте интенсивных занятий спортом или физической активности в течение нескольких часов после удаления.
Боль после операции
Боль при удалении из-за перелома кости.Большинство детских костей не затрагиваются процедурой удаления, поэтому после удаления зуба боль обычно минимальна. Мы рекомендуем при легком или умеренном дискомфорте использовать Детский Тайленол, Адвил или Мотрин в зависимости от возраста ребенка. Если было прописано лекарство, следуйте указаниям на флаконе.
Уход за герметиками
Герметики представляют собой тонкое защитное покрытие, помещаемое в канавки зубов. Они размещаются там, где пациенты испытывают трудности с чисткой зубов, и предотвращают прилипание зубного налета и пищи к канавкам, что снижает риск гниения.Поскольку покрытие находится только в бороздках прикусной поверхности, остальная часть зуба все еще уязвима для кариеса. Хорошая гигиена полости рта по-прежнему очень важна для предотвращения кариеса, потому что герметики защитят только самую уязвимую часть зуба.
Вашему ребенку нельзя есть лед или леденцы, так как они могут повредить герметик. Рекомендуется регулярно посещать стоматолога, чтобы убедиться, что герметик остается на месте.
Герметики играют важную роль в предотвращении кариеса.При правильном уходе они могут успешно защитить жевательную поверхность зубов вашего ребенка. Полная программа гигиены полости рта включает регулярные посещения стоматолога, использование фтора, ежедневную чистку зубов щеткой и зубной нитью, а также ограничение сладких перекусов. Если следовать этим шагам и использовать герметики на зубах ребенка, риск кариеса можно снизить или даже полностью исключить!
Уход за коронкой из нержавеющей стали
Дети часто жалуются на ощущение стянутости коронки в первые пару дней.Пожалуйста, не ешьте что-либо в течение 1 часа после установки коронки, чтобы цемент застыл.
ВНИМАНИЕ — Липкие продукты могут ослабить короны и даже привести к их отрыванию! Примеры продуктов, которых следует избегать: фруктовые закуски, фруктовая кожа, бутерброды, жевательная резинка, веселые ранчо, лаффи ириски, лакричник и т. Д.
В случае, если у вашего ребенка оторвется корона, позвоните в наш офис и назначьте встречу в течение одной недели. . Если возможно, принесите корону на прием.Если они проглотят его, пожалуйста, не вынимайте его из ванной. Не забывайте правильно чистить коронку зубной нитью, как и любые другие зубы вашего ребенка.
ВНИМАНИЕ: зубной нитью вытягивайте коронки сбоку, а не вверх вдоль зуба!
Дискомфорт во рту после чистки
Профилактика зубов или «чистка зубов» могут вызвать кровотечение и отек, вызывая легкий дискомфорт. Это происходит не из-за «грубой очистки», а из-за нежных и воспаленных десен из-за несовершенной домашней гигиены полости рта.Если после чистки вашего ребенка у наших специалистов по детской стоматологии возникает легкий дискомфорт, мы рекомендуем:
1.) Полоскание теплой соленой водой 2 — 3 раза в день (1 чайная ложка соли на 8 унций теплой воды)
2. ) Без рецепта Детский Тайленол, Адвил (ибупрофен) в зависимости от возраста ребенка.
Детская стоматология Пьюджет-Саунд предоставляет услуги детской стоматологии и обслуживает маленьких пациентов из районов Мэрисвилл, Монро, Лейк-Стивенс и Стэнвуд.
Стоматолог в Далласе, Техас | Принято все страхование PPO
Я хотел написать этот блог, потому что мы получаем вопросы об этом все время, чаще всего, когда мы наблюдаем за нашими пациентами, которым проводилось какое-то стоматологическое лечение, которое включает анестезию и «укол».»
Верхний зуб не часто болит в десне или около челюсти после инъекции и в последующие дни, но очень часто нижняя челюсть болит в течение пары дней и у пациента возникают трудности.
Почему? Что ж, верхние зубы имеют более тонкую кость вокруг них, поэтому, чтобы добраться до нервов, мы можем поместить анестетик (ввести вас) прямо возле зуба, и он может эффективно проникнуть внутрь и онеметь Нижние зубы окружены более плотной костью, поэтому мы должны заблокировать все зубы с этой стороны, вводя инъекцию на обратном пути.Мышцы, нервы и артерии сливаются вместе, и у нас есть много жевательных мышц в челюсти, которые помогают нам есть, поэтому часто нарушаются мышцы, когда игла движется по нерву челюсти. Если все сделано правильно, мы получаем ОТЛИЧНУЮ анестезию, наши пациенты обязательно скажут вам об этом, но в следующие пару дней мы действительно узнаем, как болела их челюсть.
Итак, что вы делаете? Вам нужно задействовать мышцу, чтобы ее расслабить. Тепловые компрессы также могут помочь расслабить мышцы и нежный массаж, даже изнутри рта на больную область.Поверьте, это становится лучше, это просто досадное последствие оцепенения из-за блокады нервов.
