Нурофен® при беременности. Можно ли пить беременным? Как принимать Нурофен® по триместрам?
Можно ли Нурофен® во время беременности
Жаропонижающие и обезболивающие средства при беременности должны быть не только эффективными, но и в первую очередь безопасными для мамы и малыша.
Препараты группы Нурофен®: Нурофен®, Нурофен® Форте, Нурофен® Экспресс, Нурофен® Экспресс Форте, Нурофен® Экспресс Леди, Нурофен® Интенсив, а также Нурофен® Экспресс гель для наружного применения, разрешены к применению при беременности в I и II триместре после консультации с лечащим врачом 5,8-12. В III триместре прием этих препаратов противопоказан. Как любые обезболивающие при беременности, Нурофен® важно использовать кратковременно, разово, только по необходимости и следует избегать курсового приема 5,7-12.
Детский Нурофен® при беременности
Нурофен® для детей обычно не используется у взрослых, в том числе у беременных женщин. Детская форма выпускается в виде суспензии с клубничным или апельсиновым вкусом и дозируется исходя из массы тела6. Таким образом, для получения нужной разовой дозы необходим большой объем суспензии.
Поэтому для удобства лучше рассматривать препараты для взрослых, которые выпускаются в таблетках, капсулах и в форме геля на наружного применения.
Нурофен® и Нурофен® Экспресс содержат 200 мг действующего вещества ибупрофена. Их принимают по 1 таблетке или капсуле до 3-4 раз в сутки, при необходимости можно принять 2 таблетки или капсулы, но не больше 3-х раз в сутки5,9.
Нурофен® Форте или Нурофен® Экспресс Леди содержат в 2 раза больше ибупрофена, уже 400 мг. При боли или лихорадке их принимают по 1 таблетке8,11, а Нурофен® Экспресс Форте по 1 капсуле до 3-х раз в сутки10.
1 триместр
Беременность на ранних сроках – один из самых важных периодов, именно в это время происходит закладка всех систем и органов малыша. Поэтому врачи рекомендуют стараться избегать приема любых лекарств во время I триместра беременности, выбирать и проводить местное лечение, если это возможно, и принимать минимальные дозы наиболее безопасного препарата
4. Таким образом, при высокой температуре необходимо пить больше жидкости, делать обтирания водой комнатной температуры и влажные компрессы. При болях в мышцах и суставах выбирая между обезболивающим для приема внутрь или местным средством, лучше выбрать обезболивающий препарат для наружного применения, например, Нурофен® Экспресс гель12. Однако его тоже с осторожностью применяют в I и II – м триместре беременности12.
Поэтому врачи рекомендуют стараться избегать приема любых лекарств во время I триместра беременности, выбирать и проводить местное лечение, если это возможно, и принимать минимальные дозы наиболее безопасного препарата
4. Таким образом, при высокой температуре необходимо пить больше жидкости, делать обтирания водой комнатной температуры и влажные компрессы. При болях в мышцах и суставах выбирая между обезболивающим для приема внутрь или местным средством, лучше выбрать обезболивающий препарат для наружного применения, например, Нурофен® Экспресс гель12. Однако его тоже с осторожностью применяют в I и II – м триместре беременности12.
Использование линейки препаратов Нурофен® в I триместре возможно по рекомендации врача5-11.
2 триместрВо II триместре беременности использование препаратов линейки Нурофен® для устранения различного вида боли возможно только под присмотром лечащего врача и лишь в тех ситуациях, когда польза для здоровья будущей мамы превышает возможные риски для правильного развития плода.
3 триместр
Любые препараты Нурофен®, в том числе Нурофен® Экспресс гель в III триместре применять нельзя. Это отражено в инструкции по медицинскому применению6.
Подробнее ознакомиться с инструкциями препаратов Нурофен® можно в разделе «Инструкции»
- Киселев О.И., Сологуб Т.В. и соавторы. Клинические рекомендации. Грипп у беременных. 2015
- Гуменюк Е.Г. Современные подходы к профилактике и лечению инфекций мочевыводящих путей во время беременности. Журнал акушерства и женских болезней, 2005, том LIV, выпуск 4, с. 1-4
- Савельева Г.М., Шалина Р.И., Сичинава Л.Г., Панина О.Б., Курцер М.А. Акушерство: учебник для вузов. М. 2009. — 656 c, глава 21
- Айламазян Э.К., Кулаков В.И., Радзинский В.Е., Савельева Г.М. Акушерство. Национальное руководство, 2009г.
- Инструкция по медицинскому применению лекарственного препарата Нурофен® для детей, суспензия для приема внутрь [апельсиновая, клубничная], РУ П N014745/01
- Инструкция по медицинскому применению лекарственного препарата Нурофен® 12+, таблетки, покрытые оболочкой, РУ ЛП-001910.

- Инструкция по медицинскому применению лекарственного препарата Нурофен® Форте, таблетки, покрытые оболочкой, РУ № П N016033/01
- Инструкция по медицинскому применению лекарственного препарата Нурофен® Экспресс, капсулы, РУ № П N014560/01
- Инструкция по медицинскому применению лекарственного препарата Нурофен® Экспресс Форте, капсулы, РУ № ЛСР-005587/10
- Инструкция по медицинскому применению лекарственного препарата Нурофен® Экспресс Леди, таблетки, покрытые оболочкой, РУ № ЛП-001984
- Инструкция по медицинскому применению лекарственного препарата Нурофен® Экспресс, гель для наружного применения, РУ № П N015794/01
Беременность и лекарственные средства / Акушерство-гинекология, репрудоктология / Статьи о здоровье / Статьи и энциклопедия / madez.ru
Мы активно планируем малыша долгое время, но никогда не задумываемся о вреде лекарств во время беременности!
Гинеколог, гинеколог эндокринолог Попова Наталья Владимировна расскажет, какие лекарства можно принимать при беременности, а какие категорически не рекомендуются.
Один из самых важных периодов в жизни женщины — это период вынашивания ребенка. И в эти несколько месяцев будущая мать должна сделать все от нее зависящее, чтобы на свет появился здоровый малыш. Но беременность продолжается девять календарных месяцев — очень сложно за это время ни разу не почувствовать какие-либо недомогания или проблемы со здоровьем.
При необходимости применять какой-либо препарат во время беременности будущая мать должна помнить:
- Любой лекарственный препарат во время беременности (на любом сроке) можно применять только в соответствии с показаниями и только по назначению лечащего врача;
- При выборе лекарственного средства необходимо отдавать предпочтение только тем лекарственным средствам, которые имеют доказанную эффективность;
- Отдавать предпочтение монотерапии, то есть лечение следует по возможности проводить только одним препаратом; комбинированное лечение в этот период нежелательно;
- Местное лечение более желательно, чем системное (внутрь, внутривенно, внутримышечно) назначение лекарственного средства.

- Беременная должна помнить, что полностью безопасных и абсолютно безвредных лекарственных препаратов не существует.
Самым опасным периодом для применения любых лекарственных средств, причем и химического, и натурального происхождения, считается первый триместр беременности (первые 12 гестационных недель), когда у плода закладываются все органы и системы, которые в дальнейшем будут только развиваться и формирование плаценты. Именно на этом сроке плод считается наиболее уязвимым для любых химических и лекарственных веществ.
Выраженной степенью мутагенной опасности обладают:
1. в промышленности – асбест, ацетальдегит, винилхлорид, диметилсульфат; факторы металлургического и резинового производств;
металлы: медь, никель, свинец, цинк, кадмий, ртуть, хром, мышьяк, стирол, формальдегид, хлоропрен, эпихлоргидрин, этиленкокид.
2. сельское хозяйство — смесь дефолиантов, пестицидов, инсентиозидов, репеллентов, фунгицидов, пестициды, метилпартион, фталафос, хлорофос, гардона, ДДТ, контан.
Если вы работаете на вредном производстве и контактируете с этими химическими веществами, с малых сроков беременности, переходите на «легкий труд».
Мировые тенденции в отношении ранних сроков беременности с позиций доказательной медицины однозначны: признана необходимость рациональной диетотерапии, прием фолиевой кислоты не менее 400 мкг/сут и калия йодида 200 мг/сут.
После 12-14 недель беременности, при неполноценной диете рекомендуют употребление витаминных препаратов во время беременности и лактации, как способ оздоровления матери и плода. Витаминные комплексы, предназначенные для других групп населения (в том числе детей), беременным противопоказаны!
Лекарства во время беременности
В существующих классификациях принято подразделять лекарства во время беременности на группы — безопасные, относительно безопасные, относительно небезопасные и опасные.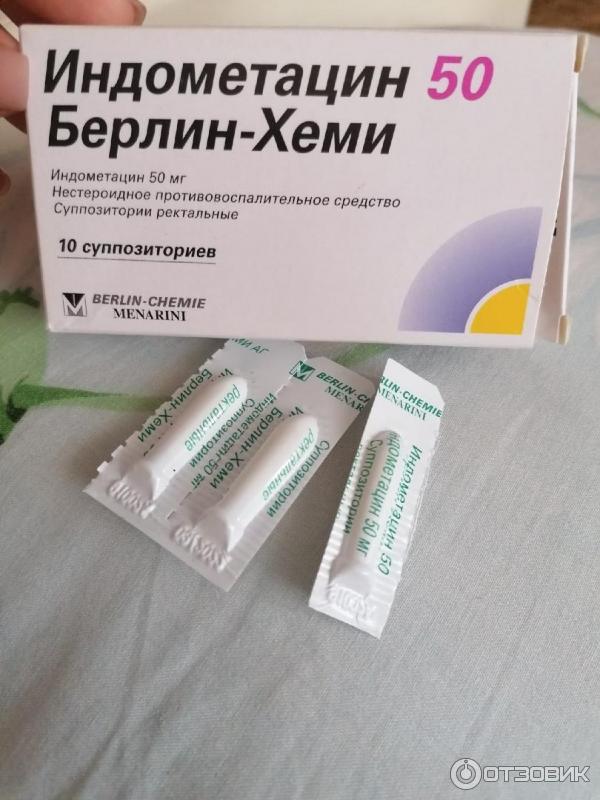 Причем перечень препаратов периодически корректируется.
Причем перечень препаратов периодически корректируется.
- Категория А — безопасные лекарства. Контролируемые испытания не показали возникновение риска для плода впервые 12 недель беременности. Относительно них отсутствуют данные о вредном влиянии на плод в поздние сроки беременности. Это фолиевая кислота, левотироксин натрия, парацетамол, магния сульфат.
- Категория В — относительно безопасные лекарства. Экспериментальные исследования в целом не показали их тератогенного действия у животных и детей, чьи матери принимали такие лекарства. Это амоксициллин, гепарин, инсулин, аспирин, метронидазол (кроме первого триместра)
- Категория С – относительно небезопасные лекарства. При испытаниях этих препаратов на животных выявлено их тератогенное или эмбриотоксическое действие. Контролируемых испытаний не проводилось либо действие препарата не изучено (изониазид, фторхинолоны, гентамицин, антидепрессанты, противопаркинсонические препараты). Эти препараты следует назначать лишь в том случае, когда потенциальная эффективность выше потенциального риска.
- Карегория Д — опасные лекарства. Применение препаратов этой группы связано с определенным риском для плода, но несмотря на это возможно применение препарата по жизненным показаниям (противосудорожные препараты, доксициклин, канамицин, диклофенак).
- Категория Х — опасные лекарства, противопоказанные к приему.
Доказано тератогенное действие препаратов этой группы, прием их противопоказан во время беременности, а также при планировании беременности.
Хотя известно почти 1000 химических веществ, оказывающих тератогенный эффект на животных, доказано постоянное тератогенное действие только нескольких химических веществ, влияющих на человека. К ним относятся ряд наркотических анальгетиков, химиотерапевтические препараты (антиметаболиты, алкилирующие средства), антиконвульсанты (триметадион, вальпроевая кислота, фенитион, карбамазепин), андрогены, варфарин, даназол, литий, ретиноиды, талидомид.
Наиболее безопасные лекарственные препараты
(Larimore W.L., Petrie K.A., 2000)
|
Группы препаратов |
Наиболее безопасные препараты |
|
Анальгетики |
Парацетамол, наркотические анальгетики (короткими курсами), НПВС (кроме срока родов) |
|
Антибиотики |
Аминопенициллины, макролиды («Вильпрафен»), азитромицин, цефалоспорины, клиндамицин, эритромицин, метронидазол (кроме 1 триместра), пенициллины, триметоприм (кроме 1 триместра) |
|
Антидепрессанты |
Венлафаксин, флуоксетин, тразодон |
|
Антидиарейные средства |
Лоперамид |
|
Противорвотные средства |
Андациды, доксиламин, прохлорперазин, прометазин, витамин В |
|
Антигипертензивные средства |
B-Адреноблокаторы, гидралазин, метилдопа, празозин |
|
Антипаразитарные средства |
Перметрин |
|
Противотуберкулезные средства |
Этамбутол, изониазид |
|
Противовирусные средства |
Амантадин, ацикловир |
|
Антигистаминные средства |
Цетиризин, лоратадин |
|
Противоастматические/антиаллергические средства |
Эпинефрин, ингаляционные бронходилататоры, теофиллин |
|
Препараты для лечения сердечно-сосудистых заболеваний |
В-Адреноблокаторы, блокаторы кальциевых каналов, дигоксин, нитроглицерин |
|
Средства, применяемые при запорах |
Бисакодил, метилцеллюлоза |
|
Противодиабетические средства |
Инсулин |
|
Препараты для лечения заболеваний ЖКТ |
Сукральфат, метоклопрамид |
|
Тиреоидные гормоны |
Левотироксин, лиотиронин |
Очень важно, чтобы каждая беременная женщина помнила, что любое лекарственное средство во время беременности может принести не только пользу, но и немалый вред, поэтому любые самоназначения в этот период непозволительны, поскольку их последствия непредсказуемы и во многих случаях могут нанести непоправимый вред развивающемуся плоду.
Ключевые слова
Какие лекарства можно принимать беременным — лайфхак от «ПП»
Список противопоказаний практически любого препарата начинается со слов «не применять во время беременности и лактации». Но как быть, если болезнь все же настигла. Ждать, пока само пройдет? Ни в коем случае!Акушер-гинеколог высшей категории, заместитель главного врача по амбулаторно-поликлиническому разделу работы Пензенского городского роддома Светлана Швецова рассказала, как быть заболевшим беременным. Оговоримся сразу: в каждом конкретном случае лечение назначает врач, который ведет беременность. Но общие правила все же есть.
Если вы простудились
— Простуда настигает беременных чаще всего. Светлана Владимировна, как бороться?— С противопростудными препаратами все просто: что можно применять при лечении детей от рождения до трех лет, то можно и женщинам в положении. Минимальные дозировки не опасны для будущего ребенка.
Анальгин, аспирин и комплексные препараты, такие как колдрекс, фервекс, антигриппин и им подобные, беременным и кормящим противопоказаны. Кроме вкусовых добавок и консервантов, которые могут вызвать аллергию у малыша, в них часто содержатся совсем не нужные будущим мамам аспирин, кофеин и фенирамин малеат.
Не стоит принимать жаропонижающие, если температура ниже 38оС, потому что жар помогает организму бороться с инфекцией. Однако при более высоких цифрах нужно принять меры.
— Чем же сбивать высокую температуру?
 Кроме парацетамола (или вместо него), для снижения температуры можно воспользоваться рецептами народной медицины.
Кроме парацетамола (или вместо него), для снижения температуры можно воспользоваться рецептами народной медицины.Если заложен нос
— Сосудосуживающие препараты во время беременности применять нельзя, — предостерегает акушер-гинеколог. — Они вызывают сужение сосудов не только в носу, но и в плаценте, ухудшая кровоснабжение плода. Без ограничений можно применять увлажняющие капли на основе морской воды: аквамарис, аквалор и др.Хороший эффект при насморке дает промывание носа большим количеством подсоленной воды в дозировке 2 грамма (половина чайной ложки) на 200 мл воды. Температура воды должна быть не менее 35–37 градусов. Промывания надо проводить 3–4 раза в день.
Если положить соли меньше, то можно получить обратный эффект: пресная вода, омывая слизистую оболочку, усилит отек и заложенность носа. А вот крепкий раствор (двойная доза соли), наоборот, дает подсушивающий эффект.
Эффективен крепкий раствор соли и при насморке у беременных, не имеющем отношения к простуде. Нельзя применять промывания только в некоторых случаях: при остром воспалении уха (отит) и кровотечениях из носа.
Подорожник против кашля
— Кашель — одна из самых коварных неприятностей во время беременности. Он может быть разного происхождения, поэтому только врач сможет определить причину и назначить лечение, — уверена Светлана Владимировна. — А общие рекомендации такие. Во-первых, при лечении кашля нужно придерживаться режима: не дышать холодным воздухом, не есть и не пить холодное, не ходить босиком, держать в тепле руки, ноги, грудь и спину, пить больше теплой жидкости, избегать физических нагрузок.Если температура ниже 37оС, можно приложить горчичники или перцовый пластырь на грудь и спину. На ночь полезно выпить стакан теплого молока со сливочным маслом и содой на кончике ножа. Этот напиток облегчит отхождение мокроты.
Что касается растительных отхаркивающих препаратов, то, оказывается, многие растения представляют угрозу для беременных. Только против подорожника нет «компромата»! Причем лучше заваривать траву, а не пить сироп.
Только против подорожника нет «компромата»! Причем лучше заваривать траву, а не пить сироп.
С химией еще сложнее. Муколитики (отхаркивающие) противопоказаны в первом триместре и с осторожностью могут применяться во втором-третьем. Это означает, что лечение должно проводиться только под руководством лечащего врача.
Ни глотнуть, ни вздохнуть
— А что делать при боли в горле?— Боль в горле может быть вызвана как вирусной инфекцией, так и бактериями. Если миндалины в норме, а красное только горло, то говорят о фарингите. Если же они увеличиваются и распухают, появляется белый налет — значит, началась ангина, — объясняет Светлана Шевцова. — Обычно ангина сопровождается повышением температуры, причем налет появляется не сразу, а через 1–3 дня от начала болезни. Эта болезнь требует вызова врача.
Также боль в горле может быть вызвана обострением хронического тонзиллита. В этом случае опять-таки необходимо обратиться к врачу.
Во время беременности нельзя использовать спреи, содержащие спирт (йокс, стопангин и пр.). Не рекомендуется использовать для полосканий настойку календулы и прополиса. Зато спокойно можно применить 0,1-процентный раствор хлоргексидина или мирамистин. Ну и, конечно же, безопасно использовать для полосканий теплый настой ромашки. Он обладает противовоспалительным действием, подходит при легких формах фарингита.
Из леденцов от горла беременным и кормящим выбрать практически нечего: эти средства либо малоэффективны, либо им запрещены. Исключение составляют два препарата — лизобакт и ларипронт. Эти таблетки можно рассасывать по 2 штуки 3–4 раза в день. Они будут полезны не только при безобидном фарингите, но и при сильной ангине.
Апчхи! Это аллергия!
Часто беременные сталкиваются с аллергическим насморком. Лучшее лечение в таком случае — ограничение контакта с раздражителем. Но при сильной аллергии следует обратиться к врачу. Он выпишет необходимые средства и укажет срок их применения.
КСТАТИ
Народная медицина против простуды
Холодный компресс на лоб. Помогает переносить жар и уменьшает болезненные явления. Как применять? Смочите платок в воде комнатной температуры, отожмите и положите на лоб. Переворачивайте по мере нагревания. Вместо платка можно пользоваться пузырем со льдом, но обязательно проложить между ним и кожей один-два слоя ткани.
Обтирания с уксусом. Действенный метод снижения температуры. Безвреден на любом сроке беременности. Уксус должен быть концентрацией не более 5 процентов, эссенцию брать нельзя! Можно также положить холодные тряпочки под крупные артерии тела: подколенные, локтевые, на грудь и живот.
Чай с липовым цветом. Он полезен при простуде — с температурой или без. Липовый цвет надо заварить и настоять в термосе 10-15 минут и пить в горячем виде, можно с вареньем. Только не с малиновым. Малину лучше использовать на стадии подготовки к родам, после 36-й недели.
Автор: Екатерина РОГОЖКИНА
Нашли ошибку — выделите текст с ошибкой и нажмите CTRL+ENTER
Аптечка будущей мамы — причины, диагностика и лечение
Беременность, конечно, не болезнь. Тем не менее это состояние зачастую требует применения тех или иных лекарственных препаратов. К тому же привычные средства борьбы с недугом могут теперь оказаться для вас нежелательными. Поэтому обычный состав вашей домашней аптечки должен пополниться за счет следующих компонентов.
1. Поливитамины
Беременная женщина нуждается в большем количестве витаминов, и даже рациональное питание в этот период не может полностью удовлетворить потребность организма в витаминах и микроэлементах. Лучше всего принимать поливитаминные препараты, рассчитанные именно на беременных. Подобрать такой препарат поможет доктор. Однако при возникновении различных осложнений течения беременности врач может назначить вам в дополнение к принимаемым поливитаминам следующие препараты:
-
фолиевая кислота — витамин В9, который рекомендуют принимать до 12-й недели беременности, т.
 к. при его недостатке могут развиться анемия, нарушения свертываемости крови, гипотрофия плода. Достаточное же количество фолиевой кислоты обеспечит правильное формирование нервной трубки плода, из которой потом будет формироваться нервная система малыша;
к. при его недостатке могут развиться анемия, нарушения свертываемости крови, гипотрофия плода. Достаточное же количество фолиевой кислоты обеспечит правильное формирование нервной трубки плода, из которой потом будет формироваться нервная система малыша; - витамин Е выполняет в организме важную защитную функцию, борясь со свободными радикалами — продуктами обмена веществ, разрушающими клетки; кроме того, он способствует расслаблению мускулатуры матки во время беременности, тем самым предотвращая ее прерывание;
- во время беременности увеличивается потребность в железе , т.к. этот микроэлемент входит в состав гемоглобина, обеспечивающего доставку кислорода в организм не только матери, но и плода. Удовлетворить эту потребность достаточно сложно путем простой коррекции рациона;
- кальций обеспечивает правильный рост и формирование костной ткани плода. Если кальций в недостаточном количестве поступает с пищей, то он «берется» из костей матери, что приводит к нарушению их структуры — остеопорозу, ухудшению состояния зубов. Поэтому беременным в ряде случаев рекомендуют принимать препараты кальция. Часто такие препараты содержат и витамин D, который способствует улучшению усвоения поступающего кальция.
Нужную дозировку и срок приема этих препаратов вам подберет лечащий врач, потому что они индивидуальны для каждой женщины и зависят от степени выраженности осложнений беременности
2. Но-шпа
Это спазмолитический препарат , который используется во время беременности при повышении тонуса матки. Действие препарата основано на расслаблении мышечной мускулатуры матки. Клиническими исследованиями доказано, что но-шпа не оказывает неблагоприятного влияния на плод. Врачи рекомендуют иметь этот препарат при себе и применять его при признаках усиления тонуса матки (болезненные ощущения в области живота, когда матка становится твердой и плотной, долго не расслабляется). Рекомендуется принимать не более 6 таблеток но-шпы в сутки. Перед началом приема но-шпы нужно проконсультироваться с врачом, так как этот препарат нельзя принимать при явлениях истмико-цервикальной недостаточности.
Рекомендуется принимать не более 6 таблеток но-шпы в сутки. Перед началом приема но-шпы нужно проконсультироваться с врачом, так как этот препарат нельзя принимать при явлениях истмико-цервикальной недостаточности.
3. Свечи с папаверином
Обладают действием, аналогичным но-шпе, и применяются для усиления ее действия, так как оба эти препарата взаимодействуют, увеличивая продолжительность терапевтического эффекта друг друга. Свечи с папаверином — ректальные, т.е. вставляются в прямую кишку, кратность их применения определяет врач.
4. Слабительные средства
Во время беременности часто возникают проблемы со стулом, что препятствует нормальному пищеварению и обмену веществ. Если корректирующая диета не помогает, можно использовать мягкие слабительные средства, например Гутталакс. Этот препарат не противопоказан во время беременности и не оказывает влияния на плод.
5. Препараты для лечения геморроя
Часто возникающие во время беременности запоры могут провоцировать развитие геморроя — варикозного расширения вен заднего прохода и прямой кишки в виде болезненных узлов и шишек, которые начинают кровоточить при опорожнении кишечника. Можно использовать после 12 недель беременности ректальные свечи и крем Гепатромбин , свечи с новокаином. На фоне приема этих препаратов геморроидальные узлы станут меньше, пройдет боль. Помимо этого, гепатромбин окажет и профилактическое действие: на фоне его применения резко снижается риск рецидива заболевания.
6. Средства, повышающие иммунитет
При простуде можно пользоваться средствами, повышающими иммунитет. К ним относится, например, препарат, содержащий интерферон, который помогает бороться с бактериальными и вирусными инфекциями, Виферон. Следует учесть, что беременным подходит дозировка 150 тыс. ME.
7.Оксолиновая мазь
Для профилактики ОРВИ и гриппа** , особенно в период эпидемий, можно пользоваться таким средством, как Оксолиновая мазь. Ее в небольшом количестве закладывают в нос, смазывая его слизистую оболочку. Действие оксолиновой мази основано на том, что она препятствует внедрению вируса. Рекомендуется использовать оксолиновую мазь перед планируемым посещением мест большого скопления людей, а также в осенне-зимний период. Аналогичным образом можно использовать бальзам Витаон.
Ее в небольшом количестве закладывают в нос, смазывая его слизистую оболочку. Действие оксолиновой мази основано на том, что она препятствует внедрению вируса. Рекомендуется использовать оксолиновую мазь перед планируемым посещением мест большого скопления людей, а также в осенне-зимний период. Аналогичным образом можно использовать бальзам Витаон.
8.Успокаивающее средство
В первой половине беременности, учитывая особенности изменения возбудимости нервной системы, например повышенную плаксивость, раздражительность, а во второй половине беременности — учитывая частую бессонницу, вам может пригодиться успокаивающее средство. В этом качестве можно рекомендовать Валериану и Пустырник (их можно использовать в виде таблеток, экстрактов, отваров из сухих трав). Можно использовать препарат Новопассит , который создан на основе трав и не содержит спирта.
9.Средства от изжоги
Во второй половине беременности часто появляется изжога , т.к. увеличивающаяся в размерах матка «подпирает» диафрагму и желудок, в результате чего нарушается отток желчи: она забрасывается в желудок, пищевод. Эту неприятность может устранить прием таблеток Ренни или Альмагель.
10.Средства от головной боли
Часто возникает вопрос: можно ли беременной женщине принимать лекарства от головной боли? Следует помнить: терпеть головную боль намного вреднее, чем пить обезболивающие препараты (разумеется, если голова болит не регулярно, а эпизодически). Если же вас беспокоят частые, мучительные головные боли, то они могут означать развитие какого-либо заболевания, и вам следует проконсультироваться с врачом.
Если же подобная причина исключена, можно принять обезболивающее средство. Наиболее изучен по влиянию на беременную женщину и плод парацетамол и препараты на его основе (например, Панадол ). В малых дозах или при непродолжительном периоде лечения он не оказывает отрицательного воздействия на плод.
В малых дозах или при непродолжительном периоде лечения он не оказывает отрицательного воздействия на плод.
11. Антигистаминные препараты
Во время беременности в связи с изменением иммунного статуса велика вероятность проявления тех или иных аллергических реакций, даже если раньше вам не приходилось встречаться с этим недугом. В этом случае помогут такие известные препараты, как Супрастин, Кларитин.
В заключение напомним: применять любые лекарственные средства можно только после консультации с врачом и с особой осторожностью — до 12 недель беременности.
Надежда Зарецкая
Акушер-гинеколог, к.м.н., врач высшей категории
Журнал «9 месяцев» № 7 2003
Обезболивающие при беременности
Каждому из нас когда-нибудь в жизни приходилось пользоваться обезболивающими препаратами. Причины для использования могут быть совершенно разными ушиб, защемление нерва, боль в животе, головная боль и т. д. Беременные женщины не являются исключением из этого правила. К слову, болевые ощущения во время беременности появляются куда чаще, чем без нее. В наше время существует огромное количество препаратов для борьбы с болевыми ощущениями разной природы, однако во время беременности большинство из них — под строжайшим запретом.
Как же быть и чем спасаться? Какие обезболивающие при беременности можно принимать, а какие нет?
Сразу же стоит отметить, что существует целый ряд анальгетиков, которые допускаются к приему в данном положении. Прежде чем начать о них рассказывать нужно предупредить вас о том, что любое лечение может назначаться только врачом, самостоятельно принимать решение об использовании того или иного препарата нельзя.
Как правило, врачи назначают следующие обезболивающие при беременности:
1.1. Парацетамол.
1.2. Анальгин.
1.3. Но-шпа.
1.4. Нурофен.
1. 5. Риабал.
5. Риабал.
1.6. Спазмалгон.
1.7. Баралгин.
Самым безопасным и наименее эффективным принято считать парацетамол. Как правило, парацетамол используется при головных болях. Однако с сильными болями этот препарат справиться не в состоянии. Кроме данного эффекта, парацетамол также обладает противовоспалительным и жаропонижающим свойством. Как медикамент общего действия парацетамол попадает в кровоток и разносится по всему телу. Он способен проникать через плаценту к плоду, но не оказывает на него никакого влияния. В первую очередь благодаря тому, что парацетамол полностью безопасен, Всемирная организация здравоохранения считает его обезболивающим средством номер один.
Следующим известным лекарством, устраняющим болевые ощущения, является анальгин. Этот препарат обладает примерно таким же фармакологическим свойством, как и парацетамол, но за исключением жаропонижающего и противовоспалительного свойства. Однако это обезболивающее при беременности стоит применять с большой осторожностью, так как препарат, проникая в кровоток и через плаценту к плоду, может существенно навредить его развитию. Кроме того, анальгин часто оказывает антикоагулирующий эффект, за счет чего в крови снижается уровень тромбоцитов и гемоглобина. С одной стороны снижение уровня тромбоцитов в крови снижает риск образования тромбов, к чему предрасположены все будущие мамы. С другой стороны снижение уровня гемоглобина может обострить анемию, которой страдает подавляющее большинство беременных женщин.
Следующее, самое популярное, обезболивающее при беременности это но-шпа. Этот препарат является спазмолитиком и прекрасно устраняет болевые ощущения в области живота, расслабляет матку, а также притупляет тренировочные схватки. Данное лекарство рекомендуется брать с собой всегда и везде.
Нурофен. Этот обезболивающий препарат также считается условно безопасным во время беременности. Главным условием его применения является четкое соблюдение дозировки и времени приема. Нурофен, как правило, не назначается на поздних сроках, так как обладает свойством уменьшать количество околоплодных вод, что может привести к проблемам при родах.
Нурофен, как правило, не назначается на поздних сроках, так как обладает свойством уменьшать количество околоплодных вод, что может привести к проблемам при родах.
Самыми сильными среди разрешенных обезболивающих при беременности являются спазмалгон и баралгин. Данные препараты принимаются в виде внутримышечных уколов. Оба средства являются анальгетиками широкого спектра действия, могут убрать симптомы любой боли, однако их применение может быть начато только после консультации с врачом. Стоит отметить, что спазмалгон и баралгин могут быть назначены только начиная со второго триместра беременности.
Источник: http://stranadetstva.ru
Полезна: 0 голосов Не полезна: 0 голосов
Другие статьи на эту тему
Парацетамол во время беременности грозит мальчикам — ученые
Автор фото, PA
Підпис до фото,Парацетамол снижает жар, что крайне важно, ведь повышенная температура тела матери может сказаться на развитии плода
Британские ученые заявили, что частое употребление парацетамола во время беременности может угрожать репродуктивному здоровью будущего сына беременной женщины.
Исследователи из университета Эдинбурга проводили исследования на мышах, которым вживляли ткани человеческого плода, чтобы имитировать беременность.
В результате у тех животных, которым давали парацетамол в течение семи дней, были выявлены более низкие уровни тестостерона — ключевого гормона, отвечающего за развитие мужских репродуктивных органов.
Национальная служба здравоохранения Великобритании предупреждает, что беременным женщинам следует принимать лекарство только в случае необходимости и в как можно меньших количествах.
Британское Агентство по контролю за качеством лекарств напоминает, что парацетамол — один из немногих обезболивающих препаратов, считающихся безопасными для беременных.
Парацетамол также понижает жар, что важно, так как повышенная температура тела матери может повредить развитию плода.
Возможность того, что парацетамол может привести к отклонениям в развитии зародыша, указывалась и в других исследованиях.
Например, исследование в Голландии обнаружило, что у женщин, которые во время беременности принимали парацетамол, был больший шанс родить мальчика с не опустившимися яичками, что, в свою очередь, может привести к нарушениям в репродуктивной системе.
Повышенный риск
Исследователи Эдинбургского университета вживили мышам ткани человеческого плода, а затем давали им парацетамол в течение недели.
У этих мышей резко упал уровень тестостерона по сравнению с мышами, получавшими плацебо.
У женщин, которые во время беременности принимали парацетамол, был больший шанс родить мальчика с не опустившимися яичками Однако употребление мышами парацетамола лишь в течение суток никак не повлияло на уровень тестостерона.
Доктор Роб Митчелл, глава исследовательской группы, сказал, что это указывает на возможность того, что употребление парацетамола во время беременности увеличивает риск нарушений в репродуктивной системе мальчиков.
По его словам, беременные женщины должны принимать это болеутоляющее средство в минимальных дозах и в кратчайший промежуток времени.
Однако исследователи подчеркивают, что пока еще рано утверждать, что результаты исследования на мышах можно экстраполировать на людей. Они, однако, отмечают, что провести эксперимент над беременными женщинами невозможно из соображений этики.
Преждевременные выводы?
Однако Королевский колледж педиатрии и детского здоровья заявляет, что парацетамол является важным медицинским препаратом, и не следует полностью отказываться от его употребления.
Представитель колледжа доктор Мартин Уорд-Платт подчеркивает, что эдинбургское исследование рассматривало употребление парацетамола в течение как минимум недели.
Он отмечает, что парацетамол понижает жар, а высокая температура матери во время беременности может нанести серьезный ущерб развивающемуся эмбриону.
Тем временем Королевский колледж акушерства и гинекологии заявляет, что к результатам исследования Эдинбургского университета следует подходить осторожно.
«Важно отметить, что исследование проводилось на животных, и результаты исследования невозможно экстраполировать на беременных женщин», — говорит доктор Садаф Гаем-Магами.
«Кроме того, мыши не были беременными, а лишь находились в «состоянии беременности», искусственно вызванном введением гормонов и вживлением тканей яичек человеческого эмбриона», — добавляет эксперт.
По его словам, необходимы дальнейшие исследования, чтобы понять, влияет ли употребление парацетамола беременными женщинами на уровень тестостерона у их сыновей.
Когда нельзя давать ребенку обезболивающее и жаропонижающее
Что-то болит? Лоб горячий? Свечки, сиропы, таблетки от жара и боли есть в каждой домашней аптечке. Средства знакомые и популярные, но всегда ли безвредные?О том, как не навредить детскому здоровью, рассказала читателям онлайн-проекта Letidor.ru Щербакова Алла Анатольевна — педиатр, кандидат медицинских наук, врач клиники «Мать и дитя — Савёловская».
Может, сами справимся
Первая и самая важная рекомендация, когда речь идет о высокой температуре и острой боли у ребенка: всегда лучше показать малыша врачу, чем заниматься самолечением. Родители могут что-то упустить, не заметить, услышать неправильный совет от других родителей. Это может привести к серьезным последствиям. Если сомневаетесь или чувствуете, что не справляетесь, идите на прием к педиатру или вызывайте скорую!
Не пора ли сбивать?
Самая распространенная причина высокой температуры у детей — это ОРВИ. Запомните: температуру до 38,5⁰ можно не сбивать. Это защитная реакция организма, который борется с болезнью.
 Температуру выше нужно сбивать всегда. Жар грозит развитием фебрильных судорог у малышей и осложнениями на центральную нервную систему у детей постарше. Жаропонижающее детям обычно дается в форме сиропов или ректальных свечей.
Температуру выше нужно сбивать всегда. Жар грозит развитием фебрильных судорог у малышей и осложнениями на центральную нервную систему у детей постарше. Жаропонижающее детям обычно дается в форме сиропов или ректальных свечей.
90% жаропонижающих принимаются без контроля врача. Это неправильно, но реальность такова.
Препараты делятся на несколько групп по основному действующему веществу: содержащие парацетамол, ибупрофен, анальгин и стероидная группа.
Принцип приема следующий: сначала даем ребенку препарат из одной группы, ждем от сорока минут до часа. Если динамики нет, температура не снижается, даем препарат следующей группы. Снова ждем сорок минут. Если изменений нет, то даем новую группу. Но эта ситуация уже говорит о том, что мама не справляется и лучше обратиться к врачу или поехать в стационар.
Перед применением внимательно читайте инструкцию, рассчитывайте дозу, исходя из возраста и веса ребенка.
Не паникуйте раньше времени и дайте лекарству подействовать.
Внимательно изучите раздел «Передозировка». Я в своей практике с ней не сталкивалась, но даже в самих инструкциях пишут, что жаропонижающие могут вызывать нейтропению (заболевание, характеризующееся снижением уровня нейтрофильных лейкоцитов в крови).
Есть редкие случаи, когда на ребенка не действуют определенные препараты. Это выясняется опытным путем. Если у вас возникли такие подозрения, обязательно расскажите врачу. Он подберет альтернативные методы, в том числе физические (обтирание, прикладывание к телу холодного и пр.).
Некоторые родители отмечают аллергию (кожные высыпания, раздражение) на препараты. Чаще всего их вызывает не действующее вещество, а консерванты, отдушки, красители и усилители вкуса — все, что делает лекарство приятным для языка и носа.
Об этом обязательно надо рассказать доктору и найти вместе с ним альтернативы.
Что поможет от боли
У нестероидных препаратов (парацетамол, анальгин, ибупрофен) четыре эффекта: противовоспалительный, жаропонижающий, противоотечный, обезболивающий. Не нужно давать ребенку жаропонижающие и дополнительное обезболивающее. Лекарства работают сразу в двух направлениях.
Не нужно давать ребенку жаропонижающие и дополнительное обезболивающее. Лекарства работают сразу в двух направлениях.
Никогда не давайте ребенку обезболивающее, если он жалуется на боль в животе.
Если у ребенка заболевание, требующее хирургического вмешательства, лекарство может смазать картину. Если у малыша болит голова или зубы, то давать обезболивающие можно. Но принцип следующий: даем препарат, и если через час нет заметной динамики, то обращаемся к врачу. Важна именно динамика, что состояние улучшилось, болит меньше.
Если динамики нет вообще, то звоним в скорую!
При рецидивирующей боли у ребенка записываемся на консультацию и дополнительное обследование.
Целый список заболеваний может проявляться постоянными головными болями, и потому их следует исключить. Но есть эмоциональные, лабильные дети, которые жалобами на боли или температуру привлекают внимание родителей.
В моей практике такие дети встречались. Если это ваш случай, уделите малышу время, позаботьтесь о нем. Например, одна из мам моих пациентов справилась с ситуацией следующим образом: налила брусничный сироп в бутылочку из-под лекарства, и температура прошла.
безрецептурных лекарств и беременность — familydoctor.org
Лекарства, отпускаемые без рецепта (OTC) — это лекарства, которые вы можете купить без рецепта у своего врача. Безопасность многих безрецептурных препаратов для беременных женщин не изучена. Поговорите со своим врачом, прежде чем принимать какие-либо лекарства, отпускаемые без рецепта, витамина или добавки. Если вы беременны, они могут повлиять на вашего ребенка. Если вы кормите грудью, существует риск их попадания в грудное молоко. Таким образом они могут быть переданы вашему ребенку.
Таким образом они могут быть переданы вашему ребенку.
Путь к улучшению здоровья
Все беременные, пытающиеся забеременеть или кормящие грудью женщины должны принимать витамины для беременных каждый день. Ниже приведены некоторые основные рекомендации по приему других безрецептурных лекарств.
Если вы беременны или пытаетесь забеременеть:
- Не принимайте безрецептурные лекарства, не посоветовавшись предварительно с врачом. Сюда входят лекарства для лечения кашля, простуды , диареи , запора или тошноты .
- Избегайте приема лекарств, отпускаемых без рецепта, в течение первого триместра (первые 12–13 недель беременности). Это когда риск для вашего ребенка самый высокий.
- Как правило, не принимайте аспирин, если только врач не посоветует вам его принимать.
- Избегайте приема НПВП (нестероидных противовоспалительных средств), особенно в третьем триместре. Они могут вызвать у вашего ребенка пороков сердца и . Примерами НПВП являются ибупрофен (торговые марки: Advil, Motrin) и напроксен (торговая марка: Aleve).
- Ацетаминофен (торговая марка: Тайленол) безопасен для кратковременного обезболивания во время беременности.
- Избегайте комбинированных лекарств, которые лечат сразу несколько симптомов. Не стоит подвергать ребенка воздействию слишком большого количества лекарств. Если ваш врач говорит, что это безопасно, используйте 1 лекарство для лечения 1 симптома.
 Например, вы можете использовать ацетаминофен от головной боли. Но не используйте ацетаминофен в сочетании с другими активными ингредиентами, такими как противоотечные или антигистаминные препараты.
Например, вы можете использовать ацетаминофен от головной боли. Но не используйте ацетаминофен в сочетании с другими активными ингредиентами, такими как противоотечные или антигистаминные препараты.
Если вы кормите грудью:
- Принимайте пероральные лекарства после кормления грудью или перед самым продолжительным периодом сна вашего ребенка.Это позволит лекарству пройти через ваше тело, прежде чем вы снова будете кормить ребенка.
- Ацетаминофен и НПВП безопасны для снятия боли.
- Избегайте приема аспирина, поскольку он может вызвать сыпь и проблемы с кровотечением у грудных детей.
- Ограничьте длительный прием антигистаминных препаратов. Они могут вызывать побочные эффекты у грудных детей, такие как раздражительность, плач, сонливость и проблемы со сном. Они также могут уменьшить количество производимого вами молока. Если вы не уверены, содержит ли отпускаемое без рецепта лекарство антигистаминные препараты, спросите своего врача или фармацевта .
- Следите за своим ребенком на предмет появления признаков побочных эффектов или реакций. К ним могут относиться сыпь , затрудненное дыхание или другие симптомы, которых у вашего ребенка не было до того, как вы приняли лекарство.
- Храните все лекарства в недоступном для вашего ребенка и других детей месте и вне их досягаемости.
На что обратить внимание
Зачатие происходит примерно через 2 недели после последней менструации. Это означает, что вы можете не знать, что беременны, пока вам не исполнится более 3-4 недель. Ваш ребенок наиболее уязвим через 2-8 недель после зачатия .Это когда у вашего ребенка начинают формироваться черты лица и органы. Любые лекарства, которые вы принимаете, могут повлиять на вашего ребенка. Точно так же можно все, что вы едите, пьете, курите или подвергаетесь воздействию. Вот почему вам следует избегать этих вещей, если вы пытаетесь забеременеть.
Любые лекарства, которые вы принимаете, могут повлиять на вашего ребенка. Точно так же можно все, что вы едите, пьете, курите или подвергаетесь воздействию. Вот почему вам следует избегать этих вещей, если вы пытаетесь забеременеть.
Если вы регулярно принимаете лекарства из-за проблем со здоровьем, проконсультируйтесь с врачом, прежде чем пытаться забеременеть. Вместо приема лекарств могут быть другие способы лечения вашего состояния.
Вопросы, которые следует задать врачу
- У вас есть список безрецептурных лекарств, которые я могу принимать во время беременности?
- Каковы риски приема безрецептурных лекарств во время беременности?
- Каковы риски приема безрецептурных лекарств во время грудного вскармливания?
- Сколько мне нужно принять фолиевой кислоты ?
- Безопасны ли мне добавки и витамины во время беременности?
- В настоящее время я принимаю безрецептурные лекарства из-за проблем со здоровьем.Есть ли другой вариант лечения во время беременности?
Ресурсы
Центры по контролю и профилактике заболеваний: лечение для двоих: медицина и беременность
Министерство здравоохранения и социальных служб США, Управление женского здоровья: беременность и лекарства
Авторские права © Американская академия семейных врачей
Эта информация представляет собой общий обзор и может не относиться ко всем. Поговорите со своим семейным врачом, чтобы узнать, применима ли эта информация к вам, и получить дополнительную информацию по этому вопросу.
FDA предупреждает, что использование обезболивающих и жаропонижающих препаратов во второй половине беременности может привести к осложнениям
- Для немедленного выпуска:
Español
The U. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США объявило сегодня в сообщении о безопасности лекарств, что требует изменений в маркировке нестероидных противовоспалительных препаратов (НПВП). Эти изменения включают новую маркировку, объясняющую, что если женщины принимают лекарства примерно через 20 недель беременности или позже, они могут вызвать редкие, но серьезные проблемы с почками у будущего ребенка, что может привести к низкому уровню околоплодных вод (окружающая защитная подушка будущий ребенок) и вероятность осложнений, связанных с беременностью.
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США объявило сегодня в сообщении о безопасности лекарств, что требует изменений в маркировке нестероидных противовоспалительных препаратов (НПВП). Эти изменения включают новую маркировку, объясняющую, что если женщины принимают лекарства примерно через 20 недель беременности или позже, они могут вызвать редкие, но серьезные проблемы с почками у будущего ребенка, что может привести к низкому уровню околоплодных вод (окружающая защитная подушка будущий ребенок) и вероятность осложнений, связанных с беременностью.
НПВП включают такие лекарства, как ибупрофен, напроксен, диклофенак и целекоксиб. Люди десятилетиями принимали эти препараты для лечения боли и лихорадки при многих заболеваниях. Существуют как рецептурные, так и безрецептурные НПВП. Лекарства действуют, блокируя выработку в организме определенных химических веществ, вызывающих воспаление. Аспирин также является НПВП; однако эти рекомендации не относятся к применению аспирина в низких дозах (81 мг). Низкие дозы аспирина могут быть важным лечением для некоторых женщин во время беременности, и их следует принимать под контролем медицинского работника.
«Важно, чтобы женщины понимали преимущества и риски лекарств, которые они могут принимать во время беременности», — сказала Патриция Каваццони, доктор медицинских наук, и.о. директора Центра оценки и исследований лекарственных средств Управления по санитарному надзору за качеством пищевых продуктов и медикаментов. «С этой целью агентство использует свои регулирующие полномочия, чтобы информировать женщин и их поставщиков медицинских услуг о рисках, связанных с использованием НПВП после примерно 20 недель беременности и позже».
Как отмечается в сообщении о безопасности лекарств, предупреждение следует за обзором FDA медицинской литературы и случаев, сообщенных агентству, о низком уровне околоплодных вод или проблемах с почками у будущих младенцев, связанных с применением НПВП во время беременности.
Примерно через 20 недель беременности почки будущего ребенка начинают производить большую часть околоплодных вод, поэтому проблемы с почками плода могут вызывать низкий уровень этой жидкости. Низкий уровень околоплодных вод, состояние, известное как маловодие, может быть обнаружено после приема лекарства в течение нескольких дней или недель, но оно может быть обнаружено уже через два дня после начала регулярного приема НПВП. Это состояние обычно проходит, если беременная перестает принимать НПВП.
Для НПВП, отпускаемых по рецепту, FDA требует внести изменения в информацию о назначении, чтобы описать риск проблем с почками у нерожденных детей, которые приводят к низкому содержанию околоплодных вод, и рекомендовать ограничить использование НПВП в период от 20 до 30 недель беременности из-за этого. риск.Предупреждения о том, что следует избегать приема НПВП примерно после 30 недель беременности, уже включены в информацию о назначении, поскольку прием этих лекарств в это время может привести к проблемам с сердцем у будущего ребенка. Если врач считает, что использование НПВП необходимо между 20 и 30 неделями беременности, его следует ограничить минимальной эффективной дозой и кратчайшей возможной продолжительностью. Производители безрецептурных НПВП, предназначенных для использования взрослыми, также внесут аналогичные обновления в этикетки с фактами о лекарствах.
Хотя некоторые поставщики медицинских услуг, лечащие беременных женщин, обычно знают о риске низкого уровня околоплодных вод, FDA распространяет эту информацию более широко, чтобы обучать других специалистов здравоохранения и беременных женщин.
Медицинские работники и пациенты должны сообщать о побочных эффектах НПВП в программу FDA MedWatch.
FDA, агентство в составе Министерства здравоохранения и социальных служб США, защищает общественное здоровье, обеспечивая безопасность, эффективность и безопасность лекарственных и ветеринарных препаратов, вакцин и других биологических продуктов для использования человеком, а также медицинских устройств.Агентство также отвечает за безопасность и сохранность продуктов питания, косметики, пищевых добавок, продуктов, излучающих электронное излучение, а также за регулирование табачных изделий.
###
-
Текущее содержание по состоянию на:
Почему FDA предупреждает беременных женщин не использовать безрецептурные обезболивающие
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов вынесло предупреждение 10 октября.15 февраля 2020 г. как медицинским работникам, так и женщинам об использовании нестероидных противовоспалительных препаратов (НПВП) после 20 недель беременности.
Это происходит после того, как FDA добавило данные постмаркетингового наблюдения к собираемой информации, публикуемой в медицинских журналах. Потребители потратили 4,3 миллиарда долларов США на более чем 760 миллионов бутылок НПВП в 2019 году. Это включает бутылки с торговыми марками Motrin, Advil, Aleve, Ecotrin и Bayer Aspirin, а также дженерики с названиями ибупрофен, напроксен и аспирин.
Эти числа добавлены к миллионам выписанных рецептов на обезболивающие, содержащие НПВП или комбинированные НПВП / опиоиды, выписанных на каждый год. Все это делает предупреждение важным шагом, особенно с учетом того, что беременные женщины часто испытывают боли, которые можно облегчить с помощью этих препаратов.
Я фармацевт и фармаколог сердечно-сосудистой системы, специализирующийся на предотвращении или уменьшении заболеваний, вызванных лекарствами. Успешная беременность жизненно важна для здоровья ребенка, поэтому важно, чтобы беременные женщины знали об этой недавно обнаруженной опасности.
В чем проблема?
Врачи и фармацевты уже давно знают, что НПВП могут снизить функцию почек у взрослых и необратимо повредить почки некоторых людей. Терапия более высокими дозами НПВП, более длительное лечение и применение при уже существующей дисфункции почек особенно опасны для взрослых. FDA теперь считает, что этот риск почек распространяется и на плод, если мать принимает НПВП.
Плод окружен защитным амниотическим мешком, заполненным жидкостью.Эта жидкость вырабатывается матерью до 20-й недели, но после этого собственные почки плода создают большую часть защитной жидкости. FDA известно о десятках случаев, когда врачи выявляли низкие и, возможно, опасные уровни околоплодных вод у матерей, принимавших НПВП. Во многих из этих случаев, когда мать перестала принимать НПВП, уровни околоплодных вод начали возвращаться к норме, но снова упали, когда возобновили прием НПВП. У некоторых из тех же матерей низкий уровень околоплодных вод был обнаружен после приема НПВП всего в течение двух дней.Но другим беременным женщинам потребовалось несколько недель, чтобы выявить низкий уровень околоплодных вод.
В пяти случаях FDA известно о новорожденных, умерших от почечной недостаточности вскоре после рождения. Хотя в целом это небольшое количество случаев, FDA считает, что, вероятно, существует много других случаев, когда снижение уровня околоплодных вод, вызванное НПВП, не обнаруживается, потому что ни пациенты, ни врачи не знают о риске.
Что делать беременным?
FDA рекомендует медицинским работникам ограничить назначение НПВП или рекомендовать безрецептурные НПВП женщинам на сроке от 20 до 30 недель беременности и вообще избегать их через 30 недель, если это вообще возможно.Если лечение НПВП необходимо, они должны использовать самую низкую эффективную дозу в течение как можно более короткого периода времени. Медицинские работники должны рассмотреть возможность ультразвукового мониторинга околоплодных вод, если лечение НПВП продолжается более 48 часов, и прекратить прием НПВП, если уровень околоплодных вод снижается.
Лучшее, что может сделать беременная женщина, рассматривающая безрецептурный НПВП от боли, — это сначала обсудить это со своим акушером. Ее акушер может порекомендовать ацетаминофен (тайленол) в качестве жизнеспособной альтернативы.Однако даже в этом случае есть некоторые предварительные доказательства того, что использование более высоких доз или длительной терапии ацетаминофеном во время беременности связано с синдромом дефицита внимания или аутизмом по мере развития ребенка.
Фармацевты — прекрасный ресурс, который помогает пациентам определить, какие безрецептурные продукты содержат парацетамол или НПВП. Иногда это может быть сложно, потому что, помимо обычных болеутоляющих, они также присутствуют в некоторых безрецептурных продуктах от простуды и гриппа, а также в некоторых снотворных.
А как насчет немедикаментозных вариантов?
Использование пищевых добавок для обезболивания может быть рискованным, поскольку FDA не обеспечивает надлежащего качества производства, а продукты могут содержать тяжелые металлы, бактерии или плесень. Безопасность и эффективность пищевых добавок просто не регулируется так, как регламентируются лекарственные препараты. Кроме того, отсутствие данных о безопасности пищевых добавок не означает, что проблем не возникнет, просто неизвестны риски.
Другие немедикаментозные методы лечения болей включают горячие компрессы, упражнения на растяжку, массаж, визуализацию и другие техники.Даже если эти немедикаментозные методы не устраняют боль, они могут снизить дозу болеутоляющего или продолжительность необходимой терапии. Беременные женщины могут попробовать некоторые из этих вариантов и посмотреть, что им подходит.
Первоначально опубликовано в The Conversation.
безрецептурных лекарств при беременности — Американский семейный врач
1. Якобс Л.Р. Реклассификация лекарств, отпускаемых без рецепта, по рецепту. Ам Фам Врач .1998; 57: 2209–14 ….
2. Мэтт Д. В., Борзеллека Дж. Ф. Токсическое действие на женскую репродуктивную систему во время беременности, родов и кормления грудью. В: Witorsch RJ, ed. Репродуктивная токсикология. 2-е изд. Нью-Йорк: Рэйвен, 1995: 175–93.
3. Wilson JG. Современное состояние тератологии. В: Уилсон Дж. Г., Фрейзер ФК, ред. Справочник по тератологии. Нью-Йорк: Пленум, 1977: 47.
4. Бриггс Г.Г., Фриман Р.К., Яффе С.Дж., ред. Лекарства при беременности и кормлении грудью: справочное руководство по риску для плода и новорожденного.5-е изд. Балтимор: Уильямс и Уилкинс, 1998: 577–8 627–8.
5. Коллинз Э. Эффекты ацетаминофена и салицилатов при беременности для матери и плода. Акушерский гинекол . 1981; 585 Дополнение: 57S – 62S.
6. Macones GA, Мардер С.Дж., Clothier B, Stamilio DM. Споры вокруг использования индометацина для токолиза. Ам Дж. Обстет Гинеколь . 2001; 184: 264–72.
7. Hauth JC, Гольденберг Р.Л., Паркер CR-младший, Резак ГР, Cliver SP.Аспирин в низких дозах: отсутствие связи с увеличением отслойки плаценты или перинатальной смертности. Акушерский гинекол . 1995; 85: 1055–8.
8. Барри В.С., Майнцингер ММ, Howse CR. Передозировка ибупрофена и воздействие внутриутробно: результаты постмаркетинговой системы добровольной отчетности. Ам Дж. Мед. . 1984; 77: 35–9.
9. Верлер М.М., Митчелл А.А., Шапиро С. Применение медикаментов для беременных в первом триместре по поводу гастрошизиса. Тератология . 1992; 45: 361–7.
10. Использование новейших лекарств от астмы и аллергии во время беременности. Американский колледж акушеров и гинекологов (ACOG) и Американский колледж аллергии, астмы и иммунологии (ACAAI). Ann Allergy Asthma Immunol . 2000; 84: 475–80.
11. Смит CV, Рейберн В.Ф., Андерсон JC, Дакворт А.Ф., Appel LL. Влияние однократной дозы перорального псевдоэфедрина на допплеровский кровоток матки и плода. Акушерский гинекол . 1990; 765 Pt 1: 803–6.
12. Брост БК, Скардо Дж.А., Ньюман РБ. Передозировка дифенгидрамина при беременности: уроки прошлого. Ам Дж. Обстет Гинеколь . 1996; 175: 1376–7.
13. Каргас Г.А., Каргас С.А., Брюйер HJ младший, Гилберт Э. Ф., Opitz JM. Перинатальная смертность из-за взаимодействия дифенгидрамина и темазепама. N Engl J Med . 1985; 313: 1417–8.
14. Эйнарсон А, Лышкевич Д, Корен Г. Безопасность декстрометорфана при беременности: результаты контролируемого исследования. Сундук . 2001; 119: 466–9.
15. Аселтон П., Джик Х, Милунский А, Хантер-младший, Стергачис А. Прием наркотиков в первом триместре и врожденные патологии. Акушерский гинекол . 1985; 65: 451–5.
16. Шоу Г.М., Тодоров К, Вели Э.М., Ламмер Э.Дж.Заболевания матери, включая жар и прием лекарств как факторы риска дефектов нервной трубки. Тератология . 1998; 57: 1–7.
17. Паттерсон Э.С., Сташак DJ. Влияние геофагии (проглатывания каолина) на материнскую кровь и эмбриональное развитие беременных крыс. Дж Нутрь . 1977; 107: 2020.
18. Bonapace ES Jr, Фишер RS. Запор и диарея при беременности. Гастроэнтерол Клин Норт Ам .1998. 27: 197–211.
19. Гилберт-Барнесс Э., Барнесс Лос-Анджелес, Вольф Дж, Хардинг К. Токсичность алюминия. Арх Педиатр Адолеск Мед . 1998; 152: 511–2.
20. Ларсон Дж. Д., Пататаниан Э, Майнер ПБ-младший, Рейберн В.Ф., Робинзон МГ. Двойное слепое плацебо-контролируемое исследование ранитидина при симптомах гастроэзофагеального рефлюкса во время беременности. Акушерский гинекол . 1997; 90: 83–7.
21.Дике Дж. М., Джонсон РФ, Хендерсон Г.И., Кюль Т.Дж., Schenker S. Сравнительная оценка транспорта антагонистов рецептора H 2 через плаценту человека и павиана. Am J Med Sci . 1988. 295: 198–206.
22. Кац ПО, Castell DO. Гастроэзофагеальная рефлюксная болезнь при беременности. Гастроэнтерол Клин Норт Ам . 1998. 27: 153–67.
23. Лагас Э. Безопасность воздействия блокаторов H 2 в первом триместре. Дж Фам Практик . 1996; 43: 342–3.
24. Чейзель А.Е., Тот М, Rockenbauer M. Отсутствие тератогенного эффекта после терапии клотримазолом при беременности. Эпидемиология . 1999; 10: 437–40.
25. Мастрояково П, Mazzone T, Ботто Л.Д., Серафини М.А., Finardi A, Карамелли L, и другие. Проспективная оценка исходов беременности после воздействия флуконазола в первом триместре. Ам Дж. Обстет Гинеколь . 1996; 175: 1645–50.
26. King CT, Роджерс П.Д., Клири JD, Chapman SW. Противогрибковая терапия при беременности. Клин Инфекция Дис . 1998. 27: 1151–60.
27. Центры по контролю и профилактике заболеваний. Руководство 1998 г. по лечению заболеваний, передающихся половым путем. MMWR Рекомендуемая Репутация . 1998; 47RR-1: 1–111.
28. Молодой Г.Л., Джуэлл Д. Местное лечение вагинального кандидоза (молочницы) во время беременности.Кокрановская база данных Syst Rev 2001; CD000225.
29. DiFranza JR, Лью Р.А. Влияние курения матери на осложнения беременности и синдром внезапной детской смерти. Дж Фам Практик . 1995; 40: 385–94.
30. Демпси Д.А., Benowitz NL. Риски и преимущества никотина для отказа от курения во время беременности. Лекарственный Сейф . 2001. 24: 277–322.
Обезболивающие и беременность
Тщательный обзор литературы показал, что данные слишком ограничены, чтобы изменить рекомендации по применению обезболивающих во время беременности.
В результате недавних сообщений, вызывающих обеспокоенность по поводу безопасности рецептурных и безрецептурных обезболивающих, используемых во время беременности, Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США провело оценку исследований, опубликованных в медицинской литературе, и определило, что они слишком ограничены. дать какие-либо рекомендации в это время.
Агентство рекомендует клиницистам:
- Поговорите с каждой пациенткой о преимуществах и рисках использования анальгетиков во время беременности, которые могут отличаться в зависимости от пациентки и показаний к лечению.
- Продолжайте следовать существующим рекомендациям на действующих этикетках лекарств относительно использования анальгетиков во время беременности.
- В современных этикетках лекарств указано, что нестероидные противовоспалительные препараты (НПВП) не должны использоваться беременными женщинами в третьем триместре беременности из-за риска преждевременного закрытия артериального протока у плода.
- Сообщите о побочных эффектах, связанных с анальгетиками, в программу FDA MedWatch, используя информацию в поле «Свяжитесь с FDA» внизу этой страницы.
Почему обзор
Сильная и постоянная боль, которую не удается эффективно лечить во время беременности, может привести к депрессии, беспокойству и высокому кровяному давлению у матери. 1 Лекарства, включая НПВП, опиоиды и парацетамол, могут помочь в лечении сильной и стойкой боли. Однако важно тщательно взвесить преимущества и риски использования обезболивающих, отпускаемых по рецепту и без рецепта, во время беременности, отмечает агентство.
В опубликованных исследованиях, рассмотренных FDA, сообщается о потенциальных рисках, связанных со следующими 3 типами обезболивающих, используемых во время беременности:
- НПВП по рецепту и риск выкидыша в первой половине беременности. 2-6 Примеры НПВП, отпускаемых по рецепту, включают ибупрофен, напроксен, диклофенак и целекоксиб.
- Опиоиды, отпускаемые только по рецепту, и риск врожденных дефектов головного, спинного или спинного мозга у детей, рожденных женщинами, принимавшими эти продукты в первом триместре беременности. 7,8 Примеры опиоидов включают оксикодон, гидрокодон, гидроморфон, морфин и кодеин.
- Ацетаминофен как в безрецептурных, так и в отпускаемых по рецепту продуктах и риск синдрома дефицита внимания и гиперактивности (СДВГ) у детей, рожденных женщинами, которые принимали это лекарство в любое время во время беременности. 9 Ацетаминофен является обычным обезболивающим и жаропонижающим средством, которое содержится в сотнях лекарств, в том числе от простуды, гриппа, аллергии и сна.
«Мы обнаружили, что все изученные нами исследования имеют потенциальные ограничения в дизайне; иногда накопленные исследования по какой-либо теме содержали противоречивые результаты, которые мешали нам сделать надежные выводы. В результате наши рекомендации по применению обезболивающих во время беременности останутся прежними », — отметили в агентстве.
Предупредить беременную пациентку о рисках
Клиницисты должны напоминать беременным женщинам о необходимости проконсультироваться со своим лечащим врачом, прежде чем принимать какие-либо лекарства по рецепту или без рецепта. Женщины, принимающие обезболивающие и планирующие беременность, также должны проконсультироваться со своим лечащим врачом, чтобы обсудить риски и преимущества использования обезболивающих. «Медицинские работники должны продолжать следовать рекомендациям на этикетках лекарств при назначении обезболивающих беременным», — отметили в агентстве.
Агентство продолжит мониторинг и оценку использования обезболивающих во время беременности и будет информировать общественность по мере появления новой информации о безопасности.
Факты о обезболивающих во время беременности
• Для снятия боли, в том числе сильной и постоянной, у беременных прописываются различные лекарства. К ним относятся нестероидные противовоспалительные препараты (НПВП), опиоиды и парацетамол.
• НПВП доступны по рецепту и без рецепта (OTC).Они используются для снятия температуры и боли, например, при головных болях, простуде, гриппе и артрите. Примеры НПВП, отпускаемых по рецепту, включают ибупрофен, напроксен, диклофенак и целекоксиб. Ибупрофен и напроксен также доступны без рецепта в более низкой дозировке. Результаты двух исследований, проведенных в США, показывают, что примерно 18-25% беременных подвергаются воздействию безрецептурного ибупрофена, а 4% беременных подвергаются воздействию безрецептурного напроксена. 10
• В течение каждого триместра беременности примерно 6% беременных женщин в США подвергаются воздействию опиоидов. 11
• Ацетаминофен используется в рецептурных комбинированных продуктах для уменьшения боли и в безрецептурных продуктах для уменьшения боли и лихорадки. Ацетаминофен содержится в сотнях лекарств, в том числе от простуды, гриппа, аллергии и сна. Результаты двух исследований в США показывают, что 65-70% беременных женщин в США сообщили об использовании парацетамола в любое время во время беременности. 10
Последнее обновление: 20 июля 2020 г.
Безопасно ли принимать парацетамол во время беременности?
Медицинские работники считают ацетаминофен (тайленол) самым безопасным безрецептурным обезболивающим и жаропонижающим средством, которое можно принимать во время беременности.Ацетаминофен широко используется на протяжении десятилетий, и обширные исследования показывают, что его безопасно принимать во время беременности.
Однако ни одно лекарство не считается безопасным на 100%. В настоящее время исследователи изучают, может ли прием парацетамола во время беременности привести к:
- Поведенческие проблемы. Несколько исследований показывают, что прием ацетаминофена во время беременности — особенно в больших количествах или на поздних сроках беременности — может быть связан с поведенческими проблемами, такими как синдром дефицита внимания с гиперактивностью и гиперкинетические расстройства у детей.Однако необходимы дополнительные исследования.
- Астма. Исследования показывают, что использование ацетаминофена во время беременности может быть связано с астмой у детей. Но, опять же, необходимы дополнительные исследования, чтобы выяснить, вызван ли эффект парацетамолом или другими факторами, такими как болезнь матери или состояние, которое она лечила парацетамолом. Одно исследование наблюдало за детьми до шести лет после рождения и не обнаружило связи между астмой и использованием их матерями парацетамола во время беременности, но этот период исследования мог быть слишком коротким, чтобы делать какие-либо выводы.
- Крипторхизм. В этом состоянии одно или оба яичка не опускаются, и некоторые исследования показывают, что воздействие парацетамола — особенно в течение первых двух триместров и более четырех недель — повышает вероятность рождения мальчиков с крипторхизмом. Однако другие исследования не показывают такой связи.
Эксперты не считают, что эти возможные риски являются причиной , а не , чтобы принимать ацетаминофен, если вам необходимо обезболивание во время беременности, но поговорите с вашим лечащим врачом, особенно если вам это нужно часто.
Во время беременности всегда рекомендуется принимать как можно меньше лекарств, поэтому будьте осторожны, чтобы не принимать больше рекомендованных дозировок и общей дневной нормы. Прием слишком большого количества парацетамола может повредить вашу печень, а на более позднем этапе беременности — печень вашего ребенка.
Кроме того, посоветуйтесь со своим врачом, прежде чем принимать какие-либо мультисимптомные средства, такие как Тайленол от холода + тяжелый грипп. Эти мультисимптомные формулы содержат другие лекарства, помимо парацетамола, и некоторые лекарства, отпускаемые без рецепта, могут быть небезопасными для приема во время беременности.
Также не забудьте поговорить со своим врачом перед применением нестероидных противовоспалительных препаратов (НПВП). К ним относятся:
В зависимости от того, в каком триместре вы находитесь, они могут быть не лучшим выбором для снятия боли.
Примечание: Если у вас гепатит A, B или C, ваш лечащий врач, вероятно, порекомендует вам принимать не более 2 граммов (четырех таблеток по 500 мг) ацетаминофена в день — и только в течение нескольких дней. Ни в коем случае не принимайте парацетамол, если у вас запущенный осложненный цирроз печени.
Узнайте, какие безрецептурные лекарства безопасно принимать во время беременности.
Какие лекарства безопасно принимать во время беременности?
Откройте любой вкладыш с лекарствами, отпускаемыми по рецепту или без рецепта, и прочтите мелкий шрифт (может потребоваться прищуриться). Практически все будут разъяснять причины, по которым беременному человеку не следует принимать лекарство, или, по крайней мере, посоветуют вам позвонить своему врачу, прежде чем это делать.
Но многие будущие мамы принимают по крайней мере одно назначенное лекарство и более одного лекарства, отпускаемого без рецепта, во время беременности.
Так как же разобрать мелкий шрифт, чтобы узнать, какие из них можно использовать во время беременности?
Какие лекарства можно принимать во время беременности?
К сожалению, лекарства во время беременности нельзя считать «безопасными» или «небезопасными».
Ни одно лекарство — будь то рецептурное, отпускаемое без рецепта или растительное — нельзя считать на 100% безопасным во время беременности. Это потому, что это во многом зависит от времени воздействия, от дозы лекарства и показаний, по которым это лекарство используется.
К счастью, известно, что лишь некоторые лекарства вредны для развивающегося плода, и многие из них можно безопасно использовать во время беременности; некоторые даже необходимы.
Всегда консультируйтесь со своим врачом или акушеркой перед использованием лекарства, чтобы получить зеленый свет вместе с рекомендациями по дозировке и бренду.
Обычно используемые во время беременности лекарства включают:
- Ацетаминофен: Это активный ингредиент тайленола. Обычно он одобрен для краткосрочного применения при боли и лихорадке.
- Антациды: Те, которые содержат карбонаты кальция (Tums, Mylanta и т. Д.), Которые также содержат определенную дозу кальция, часто используются во время беременности, как и ингибиторы протонной помпы при изжоге.
- Противодиарейное лечение: Каопектат используется в ограниченных количествах и в течение ограниченного периода времени, но сначала спросите своего врача (большинство советует подождать до окончания первого триместра; обратите внимание, что пепто-бисмол и другие салицилаты, вероятно, должны быть нельзя использовать во время беременности).
- Антигистаминные препараты: Чаще всего назначают дифенгидрамин (Бенадрил). Многие, хотя и не все, практикующие рекомендуют лоратадин (кларитин), хотя некоторые советуют избегать его в первом триместре. Некоторые врачи рекомендуют хлорфенирамин (хлор-триметон) в ограниченном количестве, но большинство советуют найти лучшую альтернативу.
- Лекарства от кашля: Лекарства от кашля, содержащие декстрометорфан, включая отхаркивающее средство Муцинекс и средства от кашля, такие как Робитуссин и Викс 44, а также большинство капель от кашля, считаются безопасными для использования.
- Противозастойное средство в грудной клетке (руб.): Vicks VapoRub обычно считается приемлемым.
- Слабительные, клетчатка: Слабительные, такие как Metamucil от запора, получили зеленый свет.
- Газовые добавки: Gas-X и Mylicon подходят для периодического облегчения вздутия живота при беременности.
- Спреи для носа: Смеси, содержащие стероиды для лечения заложенного носа, можно использовать, но уточните дозировку и марку у врача. То же самое и с солевыми спреями и полосками для носа.
- Витамины для беременных: Их не только можно принимать, они настоятельно рекомендуются для предотвращения врожденных дефектов и восполнения дефицита питательных веществ.
- Кремы против кожной сыпи: Дифенгидрамин (Бенадрил) и гидрокортизон (Кортаид) можно использовать в небольших количествах.
- Средства для сна: Unisom, Tylenol PM, Sominex и Nytol обычно считаются безопасными во время беременности и разрешены многими практикующими врачами для нерегулярного использования (хотя всегда сначала проконсультируйтесь с врачом, прежде чем принимать их).
- Гамамелис: Салфетки или глицериновые продукты (препарат H) являются безопасным средством от геморроя.
Другие лекарства для лечения хронических заболеваний, таких как астма или диабет, часто можно продолжать во время беременности, но это зависит от лекарств и вашей ситуации, поэтому всегда обязательно проконсультируйтесь с врачом.
Лекарства, которые вы можете принимать во время беременности:
В определенных случаях ваш врач может одобрить некоторые лекарства для определенных состояний здоровья под тщательным наблюдением:
- Антибиотики: Некоторые антибиотики могут быть полезны при бактериальных инфекциях, если у вас врач выписывает их, а другим не разрешают.
- Антидепрессанты: Лечение депрессии очень важно во время беременности. Большинство антидепрессантов можно использовать, когда вы ожидаете, хотя есть и другие, которые следует обсудить с вашим психиатром и акушером-гинекологом и рассмотреть в индивидуальном порядке — исследования продолжаются и постоянно меняются. Ваш врач сопоставит их использование с риском нелеченой (или недолеченной) депрессии, которая может иметь множество неблагоприятных последствий для развивающегося плода.
- Аспирин: Это, вероятно, будет запрещено, особенно во время третьего триместра, поскольку это увеличивает риск потенциальных проблем у новорожденных, а также таких осложнений, как обильное кровотечение во время родов.Однако некоторые исследования показывают, что очень низкие дозы (детский аспирин) могут помочь предотвратить преэклампсию при определенных обстоятельствах. Другие исследования показывают, что низкие дозы аспирина в сочетании с гепарином, разжижающим кровь, могут снизить частоту повторных выкидышей у некоторых женщин. В обоих случаях только ваш врач может сообщить вам, безопасны ли эти препараты для вас и при каких обстоятельствах.
- Ибупрофен (Адвил или Мотрин): Обычно его не следует использовать во время беременности (хотя есть некоторые исключения), особенно в первом и третьем триместрах, когда он может иметь такой же разжижающий кровь эффект, что и аспирин.Используйте его только в том случае, если это специально рекомендовано врачом, который знает, что вы беременны.
Лекарства, которых следует избегать во время беременности:
Избегайте следующего:
- Ингибиторы ангиотензинпревращающего фермента (АПФ): Они назначаются при гипертонии или застойной сердечной недостаточности и могут вызвать выкидыш или роды. дефекты.
- Противоотечные средства: Псевдоэфедрин и фенилэфрин (Sudafed, DayQuil, Claritin-D), особенно если их принимать в первом триместре, могут вызвать дефекты желудка или повлиять на кровоток к плаценте, хотя некоторые врачи рекомендуют в ограниченных количествах во втором и третий триместры.Также избегайте лекарств от кашля и простуды, содержащих алкоголь или НПВП.
- Изотретиноин (Аккутан): Это лекарство от кистозных угрей повышает риск выкидыша, а также физических и умственных дефектов у младенцев.
- Метотрексат: Метотрексат, используемый для лечения псориаза и ревматоидного артрита, увеличивает риск выкидыша и врожденных дефектов.
- Вальпроевая кислота: Используемая при эпилепсии, биполярном расстройстве и иногда мигрени, вальпроевая кислота может вызывать серьезные врожденные дефекты, такие как порок сердца, а также проблемы с поведением и обучением.Проконсультируйтесь со своим врачом, можно ли до беременности заменить вальпроевую кислоту другим лекарством.
Можно ли принимать антибиотики во время беременности?
Антибиотики могут быть буквально спасителями, когда они используются для лечения бактериальной инфекции. Если ваш врач прописывает вам антибиотик во время беременности, обычно это связано с тем, что инфекция, которую он лечит, более опасна, чем любые возможные побочные эффекты от приема препарата. Если ваш врач прописывает вам антибиотик, он обычно относится к семейству пенициллина или эритромицина.
Тем не менее, антибиотиками можно злоупотреблять, когда в них нет необходимости, что приводит к устойчивым к антибиотикам инфекциям. Несколько вещей, которые следует запомнить:
- Антибиотики лечат только бактериальные инфекции, а это значит, что они не действуют при вирусных инфекциях (например, простуде и гриппе).
- Многие антибиотики безопасны для использования во время беременности. Поэтому, если ваш врач прописывает антибиотик от ИМП, не бойтесь принимать его.
- Каждая инфекция требует определенного типа антибиотика и дозы.Это означает, что вы всегда должны получать новый рецепт и выбрасывать остатки.
- Принимайте антибиотики в точном соответствии с предписаниями врача; это помогает обеспечить им возможность полноценно выполнять свою работу. Никогда не пропускайте преднамеренно дозу и не прекращайте прием лекарств раньше срока только потому, что симптомы начинают исчезать.
- Принимайте только антибиотики, прописанные вам врачом, который знает, что вы беременны.
- Поговорите со своим врачом о приеме пробиотической добавки для пополнения полезных бактерий в вашем организме.Если возможно, попробуйте принимать пробиотик и антибиотик с интервалом в несколько часов.
- Один антибиотик, которого обязательно следует избегать: тетрациклин, который часто используется для лечения угрей и может вызвать выкидыш, незначительные врожденные дефекты и, возможно, кальцификацию костей и зубов ребенка (вызывая поседение детских и постоянных зубов и уменьшение роста некоторых кости — хотя проблема с костями, кажется, нормализуется после прекращения приема препарата).
Некоторые исследования показывают, что некоторые антибиотики могут быть связаны с более высоким риском выкидыша и врожденных дефектов.Однако этот риск очень низок, и болезни, от которых лечились беременные мамы, могли быть причиной выкидышей, а не сами лекарства.
Помните, что, хотя нецелесообразно принимать антибиотики, когда они не оправданы (например, когда у вас есть вирусная инфекция, такая как простуда), они могут иметь важное значение — даже спасти жизнь — для вашего здоровья и вашего ребенка. Если ваш врач прописывает антибиотики и вы обеспокоены, спросите о потенциальных рисках и преимуществах.
Как безопасно принимать лекарства во время беременности
Вы слышали это раньше, но стоит повторить: никогда не принимайте какие-либо лекарства, добавки или лечебные травы, не посоветовавшись предварительно с вашим лечащим врачом.Еще несколько советов, о которых следует помнить:
- Убедитесь, что все ваши врачи проинформированы. Всегда говорите любому врачу, которого вы посещаете, о том, что вы ожидаете, и обязательно сообщите ему или ей о любых других лекарствах (антибиотиках и т. Д.), Которые вам прописали.
- Поговорите со своим практикующим о лекарствах, которые вы уже принимаете. Некоторые лекарства метаболизируются по-разному во время беременности, поэтому обязательно проконсультируйтесь с врачом о том, нужно ли вам изменить дозировку, потому что вы ожидаете.А если вы принимаете лекарство от хронического заболевания, вам, возможно, придется внести другие коррективы. Например, если вы принимаете лекарство от утреннего недомогания, вы можете принимать его на ночь, чтобы у вас было меньше шансов, что вы его вырвете. Или, если вам нужно принять лекарство натощак (первым делом с утра), поговорите со своим врачом о том, чтобы сначала принять суппозиторий от тошноты.
- Оптимизировать. Поговорите со своим врачом о том, как вы можете оптимизировать преимущества и минимизировать риски как для вас, так и для вашего ребенка.Например, вы можете принять на ночь лекарства от простуды, чтобы лучше уснуть. Или вы можете принять более низкую дозу в течение более короткого периода времени и при этом получить желаемый / требуемый эффект.
- Получите все подробности. Узнайте, как часто следует принимать лекарство, как его правильно хранить и следует ли избегать любых других лекарств, продуктов питания или напитков. (Ваш врач, а также ваш фармацевт могут помочь).
- Знайте, как должны выглядеть ваши лекарства. Проверьте его и прочтите этикетку, чтобы убедиться, что вы получаете то, что прописал врач.Если вы не уверены (например, из-за того, что вы получаете непатентованный препарат вместо фирменного препарата), поговорите со своим фармацевтом или врачом.
- Еще раз проверьте все этикетки. Многие безрецептурные препараты содержат несколько активных ингредиентов, некоторые из которых подходят для беременных, а другие — нет. Кроме того, если вам нужно принять более одного лекарства для лечения нескольких симптомов или состояний, вы можете случайно получить двойную дозу одного и того же ингредиента (например, парацетамола).
- Прочтите информационный лист пациента. Это поможет вам понять, как работает лекарство, а также какие риски и возможные побочные эффекты. Поговорите со своим врачом о любых потенциальных побочных эффектах, на которые следует обратить внимание, и сообщить ему или ей.
- Взять, как указано. Не изменяйте дозу, не пропускайте приемы и не прекращайте прием лекарств, пока не поговорите с врачом.
- Не делиться. Никогда не принимайте лекарства, которые вам не принадлежат (и не предлагайте свои другим).
Если у вас есть вопросы о том, как и когда принимать лекарство, всегда сначала поговорите со своим практикующим врачом.
Определить, что безопасно, а что небезопасно, принимать во время беременности, может быть сложно. К счастью, вам не нужно идти в одиночку.
Понимание этикеток лекарств во время беременности
Система маркировки рецептурных препаратов Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) предлагает подробные сводные данные о влиянии препарата на беременность, лактацию и «репродуктивный потенциал» (т. Е. Мужчин и женщин, которые могут забеременеть или пытаетесь зачать ребенка). Этот ярлык помогает будущим мамам и кормящим мамам лучше понять действие лекарства, которое они принимают, после того, как его прописал врач.
- Раздел «беременность» описывает вероятность и серьезность аномалий развития в результате воздействия лекарственного средства; когда следует назначить; побочные эффекты; данные клинических испытаний; инструкции по применению во время родов и родов; и альтернативные методы лечения, если применимо.
- Раздел «период лактации» включает информацию о том, какое количество препарата выделяется с грудным молоком; оценка того, сколько ребенок будет потреблять в результате приема препарата мамой; данные о последствиях воздействия препарата на ребенка; и как минимизировать воздействие на младенца.
- Раздел «Репродуктивный потенциал» объясняет любые эффекты, которые препарат может оказывать на контрацепцию; тестирование на беременность и бесплодие во время и после его приема; и дополнительные меры предосторожности.
