БУЗОО «Калачинская ЦРБ» — Что такое рак полости рта?
Рак полости рта — злокачественное новообразование, поражающее губы (обычно нижнюю губу), внутренние поверхности полости рта, а также заднюю стенку глотки, миндалины и слюнные железы. Оно чаще встречается у мужчин, чем у женщин, и обычно поражает людей старше 40 лет. Основным фактором риска является курение в сочетании со злоупотреблением спиртных напитков.
При несвоевременном обнаружении рака полости рта может потребоваться хирургическое вмешательство, а также прохождение курса лучевой и химиотерапии. Он также может привести к смерти, причем пятилетняя выживаемость при таком заболевании составляет менее 40%. Одна из причин невысокого уровня выживаемости — частое отсутствие ранней диагностики при появлении первых симптомов, поэтому ранняя диагностика рака полости рта — залог его успешного лечения.
Каковы симптомы рака полости рта?
Самые ранние признаки заболевания раком полости рта невозможно определить в домашних условиях, поэтому регулярные осмотры у стоматолога и терапевта приобретают особую важность. Стоматолог способен выявить первые симптомы рака полости рта. Однако помимо регулярных профилактических осмотров следует немедленно обратиться к стоматологу при появлении следующих симптомов:
Стоматолог способен выявить первые симптомы рака полости рта. Однако помимо регулярных профилактических осмотров следует немедленно обратиться к стоматологу при появлении следующих симптомов:
• Незаживающая кровоточащая язва на губе, десне или слизистой оболочке полости рта;
• Уплотнение или вздутие с внутренней стороны щеки, ощутимое языком;
• Потеря чувствительности или онемение в любой части полости рта;
• Белые или красные пятна на губах, языке или слизистой оболочке полости рта;
• Трудности при пережевывании или глотании пищи;
• Болевые ощущения или беспричинная боль в полости рта; чувство, что что-то застряло в горле без видимой причины;
• Отек челюсти со смещением протезов;
• Изменение голоса.
Предопухолевые заболевания
К предраковым заболеваниям различных отделов слизистой полости рта относятся дискератозы (диффузные и очаговые), представляющие собой участки ороговения в виде лейкоплакических плёнок или бляшек белесоватого цвета, поверхностных эрозий (эритероплакия), а также папиллом в виде сосочковых разрастаний.
Рак слизистой полости рта чаще всего возникает в области уздечки языка, в углублении за последним нижним коренным зубом, а также в месте перехода слизистой на щечную поверхность и твердое небо.
Вначале раковая опухоль выглядит как папилломатозное или грибовидное образование на ножке или широком основании. С течением времени может изъязвляться, в основании её появится инфильтрация, при экзофитной форме в начале заболевания образуется небольшой инфильтрат, располагающийся под слизистой оболочкой.
Язвенная форма начинается и протекает в виде эрозии, трещины, появляющейся чаще всего на фоне предракового заболевания. Присоединение инфильтрации тканей говорит о смешанной форме рака, наиболее характерной для данной локализации.
Клинически опухоль органов полости рта в начальных стадиях проявляются неприятными ощущениями в зоне патологического очага. Боли отмечаются в это время лишь у незначительной части больных. По мере роста опухоли, боли усиливающиеся и в дальнейшем становятся мучительными, из-за них затрудняется приём пищи и нарушается артикуляция. Боли могут быть локализованными, но чаще, иррадиируют в соответствующее ухо или височную область.
Боли могут быть локализованными, но чаще, иррадиируют в соответствующее ухо или височную область.
Частыми симптомами в период наиболее выраженных симптомов болезни являются также саливация (слюнотечение) и неприятный ихорозный запах изо рта.
Отличительным свойством рака органов полости рта является ранее и исключительно лимфогенное метастазирование. Частота регионарных (шейные и надключичные лимфоузлы) метастазов составляет до 65% и они определяются довольно рано, через 2-4 месяца после начала заболевания.
Основой профилактики злокачественных опухолей полости рта является ранее выявление и лечение предопухолевых заболеваний.
Лечение рака полости рта
После постановки диагноза разрабатывается индивидуальный план лечения для пациента. Обычно требуется хирургическое вмешательство с последующим применением лучевой и химиотерапии. Важно проконсультироваться со стоматологом, знакомым с побочными эффектами этих методов лечения на полость рта. Лучевая терапия повышает риск развития кариеса, поэтому во время ее прохождения особо важно правильно заботиться о зубах, деснах, полости рта и гортани.
Профилактика рака полости рта
Не курите и не употребляйте спиртные напитки. Ухаживайте за полостью рта. Употребление табака — основная причина развития рака полости рта в 80-90% случаев.
Курение — взаимосвязь курения, рака легких и сердечно-сосудистых заболеваний хорошо изучена. Курение оказывает влияние и на общее состояние здоровья, снижая сопротивляемость организма инфекциям и замедляя выздоровление при травмах и после хирургических операций. Если ребенок становится курильщиком в раннем возрасте, это может привести к задержкам развития и другим отклонениям при взрослении. Многие курильщики страдают потерей обоняния и вкусового ощущения и могут иметь неприятный запах изо рта и пожелтевшие зубы. При выкуривании более 1 пачки сигарет в день риск заболевания раком полости рта возрастал как у мужчин, так и у женщин в 9,17 раза.
Здоровье полости рта подвергается риску с каждой выкуренной сигаретой. Курение сигарет, трубки и сигар значительно повышает риск заболевания раком горла, полости рта и пищевода. Из-за того, что очень многие не знают или не замечают ранних признаков заболевания, рак часто поражает другие ткани организма еще до обнаружения. При курении более 10 лет риск возникновения рака полости рта по сравнению с некурящими у мужчин, курящих от 1 до 10 сигарет в день, возрастал в 5 раз, 11-20 сигарет — в 8 раз, 21-30 сигарет — в 13 раз, 31-40 сигарет — в 17 раз.
Из-за того, что очень многие не знают или не замечают ранних признаков заболевания, рак часто поражает другие ткани организма еще до обнаружения. При курении более 10 лет риск возникновения рака полости рта по сравнению с некурящими у мужчин, курящих от 1 до 10 сигарет в день, возрастал в 5 раз, 11-20 сигарет — в 8 раз, 21-30 сигарет — в 13 раз, 31-40 сигарет — в 17 раз.
Лучший метод профилактики — избегать курения сигарет и трубок, жевания и нюхания табака. Люди, прекращающие использование табака даже после долгих лет курения, намного уменьшают риск заболевания раком полости рта.
Постоянное злоупотребление спиртными напитками также повышает риск заболевания раком полости рта, а злоупотребление спиртным в сочетании с курением представляет чрезвычайно высокий фактор риска. Раздражение слизистой алкоголем в конечном итоге приводит к возникновению хронических воспалительных процессов в ротовой полости и возникновению злокачественных опухолей. Так, даже и у потребляющих пиво опасность возникновения рака полости рта возрастает в 5 раз, при употреблении виски в 12 раз. Имеет значение интенсивность употребления спиртных напитков и общая продолжительность их употребления.
Имеет значение интенсивность употребления спиртных напитков и общая продолжительность их употребления.
На практике чаще всего наблюдается одновременное употребление алкоголя и курение. При этом наблюдается аддитивный эффект или синергизм их действия. Поэтому курение сигарет и употребление алкоголя в наибольшей степени способствуют возникновению рака языка и дна полости рта.
Роль гигиены полости рта в профилактике предопухолевых заболеваний общеизвестны. Их возникновению и переходу в злокачественные может способствовать постоянное травмирование слизистой оболочки полости рта, языка, дёсен острыми краями разрушающихся зубов. Каждый раз, потребляя пищу и напитки, богатые сахаром и крахмалом, бактерии зубного налета выделяют кислоты, отрицательно воздействующие на зубы в течение как минимум 20 минут. Чистите зубы мягкой зубной щеткой после приемов пищи и ежедневно используйте зубную нить. Избегайте потребления специй и твердой пищи, такой как сырые овощи, крекеры и орехи.
Определенное значение в развитии предопухолевых состояний и опухолей полости рта имеет характер питания. Недостаток в пище витамина А или снижение по усвояемости организмом приводит к нарушению процессов ороговения и восстановления слизистой оболочки полости рта.
Недостаток в пище витамина А или снижение по усвояемости организмом приводит к нарушению процессов ороговения и восстановления слизистой оболочки полости рта.
Таким образом, несоблюдение правил гигиены полости рта, употребление различных раздражающих её веществ, приводит к развитию предопухолевых заболеваний, которые при прогрессировании переходят в рак. Поэтому ранее выявление предопухолевых заболеваний и их лечение являются основной профилактикой злокачественных опухолей.
Важно! чтобы лечение было своевременном и правильным. Все это возможно лишь при активном обращении населения к врачам специалистам.
Помните! что только совместные усилия, Ваши и врачей, могут предупредить одно из опаснейших заболеваний – злокачественную опухоль слизистой оболочки полости рта.
причины онемение челюсти, методы лечения — ROOTT
Причины онемения Сопутствующие симптомы Риски при имплантации Риски при удалении Диагностика Методы лечения Возможные осложнения Профилактика
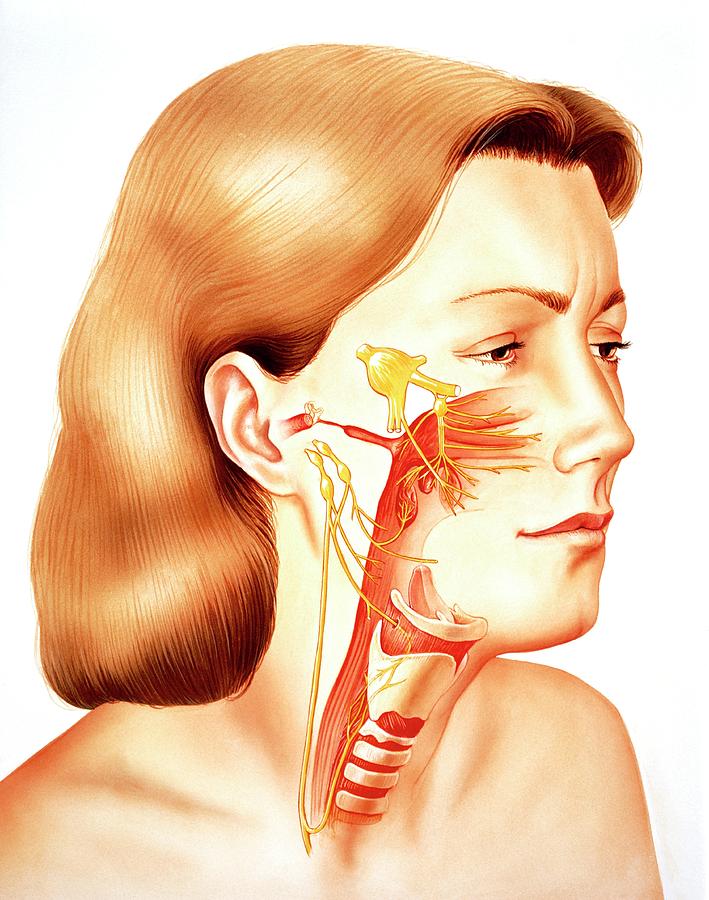
Снижение чувствительности и онемение (парестезия) челюсти связаны с нарушением функции тройничного нерва из-за воспаления или повреждения.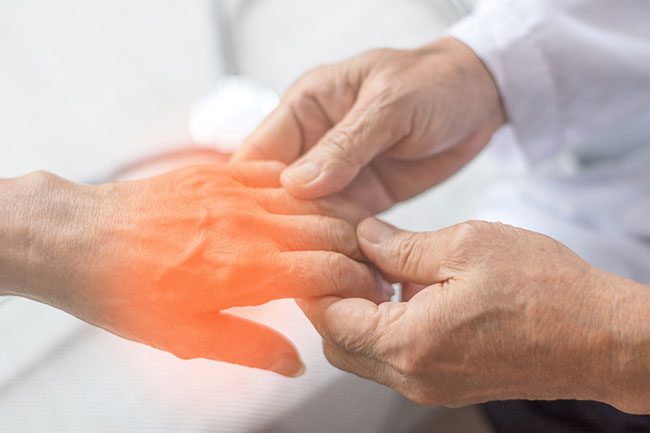 Пациенты могут испытывать небольшой дискомфорт или серьезные трудности с речью, процессом жевания. Чаще пациенты предъявляют жалобы на онемение нижней челюсти, хотя подобная симптоматика проявляется и на верхней.
Пациенты могут испытывать небольшой дискомфорт или серьезные трудности с речью, процессом жевания. Чаще пациенты предъявляют жалобы на онемение нижней челюсти, хотя подобная симптоматика проявляется и на верхней.
Разобраться почему немеет челюсть поможет комплексное обследование. Причины подобного состояния разные – от побочного эффекта после стоматологического лечения, до серьезного неврологического заболевания. Парестезия обычно распространяется на часть языка, губы, подбородок, десну, сопровождается болью, жжением, дискомфортом.
Причины онемения челюсти
Факторов, способных вызывать данную симптоматику довольно много. Среди основных причин:
- случайное повреждение ветви лицевого нерва при лечении, удалении, протезировании зубов;
- выход пломбировочной массы в нижнечелюстной канал;
- воспаление прикорневой области зубов;
- аллергия на анестетик, пломбировочный материал;
- травмы челюсти;
- неврозы;
- воспаление десен, среднего уха;
- патологии глазничного канала;
- артрит ВНЧС.

Кроме стоматологических патологий, травмы лицевого черепа, онемение и неврит может возникать на фоне частых мигреней, гипертонических кризов, нарушения кровообращения, опухоли, остеохондроза шейного отдела, инфекционного заболевания, дефицита витаминов группы В.
Сопутствующая симптоматика
Клиническая картина зависит от причин, по которым онемевает челюсть. Это может быть небольшой дискомфорт, легкое покалывание, жжение, ощущение бегающих мурашек. Дополнительно может возникнуть следующая симптоматика:
- обильное слюноотделение;
- сильные спазмы (тризмы) жевательной мускулатуры;
- тяжело произносить некоторые звуки, улыбаться, говорить, глотать;
- нарушение чувствительности губ, языка.
Симптомы проявляются по-разному. Онемение зубов нижней челюсти и подбородка, языка, губ может быть постоянным или носить приступообразный характер, охватывать всю челюсть или ее небольшую часть, проявляться большей или меньшей интенсивностью.
Риски при имплантации
Одно из осложнений при имплантации нижней челюсти – риск повреждения нижнечелюстного нерва. Это может произойти если врач производил расчеты размера имплантов ориентируясь на данные ортопантомограммы (ОПТГ), а не 3d-томографии. В результате, при установке повреждаются стенки нижнечелюстного канала, образуется гематома, ущемляется нерв. Снижение чувствительности зоны иннервации сохраняется 2-3 недели, пока гематома не исчезнет.
Онемение нижней челюсти после имплантации частое осложнение для пациентов с остеопорозом. В этом случае стенка альвеолярного отростка может быть с дефектами или вообще отсутствовать. Сдавление нерва происходит из-за кровоизлияния в костномозговое пространство, отека тканей. Парестезия возникает на следующий день после вмешательства, сохраняется около 7-10 дней. Если чувствительность не восстанавливается, имплант удаляют, проводят комплексное лечение.
Онемение зубов верхней челюсти после имплантации встречается реже. Иннервация верхнечелюстных структур производится тремя группами ветвей лицевого нерва. Подобную структуру довольно сложно повредить. Потеря чувствительности верхней губы, части щеки может возникать при повреждении альвеолярных ветвей или зубного сплетения в совокупности с перфорацией дна гайморовой пазухи.
Иннервация верхнечелюстных структур производится тремя группами ветвей лицевого нерва. Подобную структуру довольно сложно повредить. Потеря чувствительности верхней губы, части щеки может возникать при повреждении альвеолярных ветвей или зубного сплетения в совокупности с перфорацией дна гайморовой пазухи.
Риски при удалении зуба
Сложное удаление зуба с развитой или деформированной корневой системой всегда сопровождается риском повреждения ветви или луночкового сплетения тройничного (лицевого) нерва. Особенно высока вероятность такого осложнения при экстракции третьих моляров (зубов мудрости). Онемение челюсти после удаления зуба мудрости может сохраняться от нескольких недель до нескольких месяцев. Если неприятная симптоматика сохраняется дольше
Что делать, если онемела челюсть
Любой устойчивый неврологический симптом – повод обратиться к доктору. Самолечение недопустимо. Если немеют зубы и десна после лечения, удаления или протезирования, сначала нужно пойти на прием к стоматологу. Во всех остальных случаях следует записаться на консультацию невропатолога, пройти комплексное обследование.
Самолечение недопустимо. Если немеют зубы и десна после лечения, удаления или протезирования, сначала нужно пойти на прием к стоматологу. Во всех остальных случаях следует записаться на консультацию невропатолога, пройти комплексное обследование.
Диагностика
Диагностика при частичном или полном онемении зубов верхней челюсти, нижнечелюстных структур, включает:
- Стоматологический осмотр для оценки общей ситуации, поставки предварительного диагноза. Если во время осмотра врач обнаружил смещение импланта или травму нерва, дальнейшее обследование носит уточняющий характер.
- Консультация невролога для оценки неврологического статуса по повреждению ветвей тройничного нерва. Специфическое исследование, направленное на проверку рефлексов, определение чувствительности, для выявления наличия/отсутствия повреждения нервов.
-
Рентгенограмма, КТ челюсти – позволяют точно установить причину потери чувствительности.
 Благодаря цифровому оборудованию можно до миллиметра просчитать направление и степень смещения импланта, определить очаг дегенерации, выявить воспаление или повреждение в зоне нарушения иннервации.
Благодаря цифровому оборудованию можно до миллиметра просчитать направление и степень смещения импланта, определить очаг дегенерации, выявить воспаление или повреждение в зоне нарушения иннервации.
Методы лечения
При повреждении или сдавлении нервного ствола, ветви или нервного сплетения, есть два пути решения проблемы – терапевтический и хирургический. Консервативная терапия показана при неполной потери чувствительности, если зуб немеет после лечения периодически и симптоматика не усугубляется. Терапевтическое лечение включает медикаментозную и физиотерапию.
Операция показана, если чувство онемения верхней челюсти или нижнечелюстных структур, связано с травмой при синус-лифтинге, смещении костной массы, зубного протеза, импланта, полной потери чувствительности зоны иннервации.
Возможные осложнения
Если после удаления немеет язык, губа, щека, подбородок – это может быть нормальная реакция тканей на вмешательство. В большинстве случаев, подобные симптомы проходят самостоятельно, не требуют серьезного лечения. Но при сильном повреждении, когда образуются рубцы и наличии онемения более чем 3 месяца, восстановить функциональность нерва невозможно даже оперативным путем. Тогда чувствительность отдельной части лица будет утрачена навсегда.
Профилактика
Причины парестезии различны, полностью исключить вероятность такого осложнения невозможно. Но следить за здоровьем зубов под силу каждому. Регулярные стоматологические осмотры, своевременное лечение зубов, десен, качественная диагностика, минимизируют риск неврологических проблем, связанных с поражением зубов.
симптомы, причины и лечение остеомиелита челюстных костей
Сильнейшая пульсирующая боль в зубе, сложность в пережевывании пищи, лихорадка, общее плохое самочувствие, отек тканей десны и слизистой рта, спазмы жевательных мышц – все это признаки серьезного заболевания, которое называется остеомиелитом челюсти.
Что такое остеомиелит челюсти?
Остеомиелит – это патологический процесс, который часто встречается в стоматологии. Суть заболевания в гнойно-некротических процессах, затрагивающих кости челюсти.
Причиной развития болезни является микрофлора. Стрептококки, стафилококки, присутствующие во рту каждого человека, запускают воспалительные процессы. Инфекция быстро распространяется и поражает ткани челюстно-лицевой системы.
Чтобы микроорганизмы проникли в костную ткань, необходимы определенные условия. К ним можно отнести:
· запущенный кариес, разрушивший коронку и добравшийся до пульпы;
· механическое повреждение зуба – надлом, трещину;
· некачественную пломбу или ее дефект;
· лучевую терапию.
Важно: Не каждый из описанных случаев приводит к развитию такого серьезного заболевания, как челюстной остеомиелит. Однако риск очень велик.
Однако риск очень велик.
Есть еще одна причина, которая может привести к болезни. Это хронический очаг инфекции в близлежащих органах – в ушах, в горле, в носу. Бактерии по кровеносным сосудам проникают к костям челюсти и начинают активное размножение. Если у человека ослабленный иммунитет, сахарный диабет, нарушения свертываемости крови, риск развития остеомиелита гораздо выше. Ведь раны при таких заболеваниях заживают сложнее, и патогенная микрофлора прекрасно себя чувствует.
Есть некоторые факторы, которые повышают риск развития заболевания. Это:
· наличие вредных привычек;
· тонкая зубная эмаль;
· употребление алкоголя;
· некачественное питание;
· химиотерапия.
Важно: Если лечение начато не вовремя, а также в случае симптоматического лечения или бесконтрольного приема антибиотиков может развиться хронический остеомиелит челюсти. В этом случае терапия затянется, часто возникают осложнения.
В этом случае терапия затянется, часто возникают осложнения.
Классификация остеомиелита челюсти
По способу заражения остеомиелит челюстных костей классифицируют таким образом:
· Гематогенный тип вызывает инфекция, которая проникает в кости челюсти по кровотоку из близлежащих инфицированных органов. При этом типе патология развивается на фоне иной болезни – гнойного воспаления наружного или среднего уха, ангины, скарлатины, гайморита. Инфекция сначала распространяется на кости, а лишь потом поражает десны.
· Одонтогенный остеомиелит кости челюсти вызывают бактерии, которые попадают через внешние пути – через инфицированную пульпу или поврежденный зубной корень.
· Травматический тип заболевания вызывают переломы челюсти, при которых рана инфицируется.
По клинической картине и симптоматике разделяют острый остеомиелит челюсти, подострый или хронический вид. Также бывает локальная и распространенная форма болезни.
Остеомиелит челюсти: симптомы
С момента инфицирования и до того, как появятся первые выраженные симптомы заболевания, проходит много времени. Первыми проявлениями при остеомиелите становятся боли в челюсти не только во время пережевывания пищи, но и в состоянии покоя. Начинается периостит. По мере распространения инфекции:
· боль усиливается, отдает в ухо, височную часть;
· мягкие ткани полости рта отекают, десна становится болезненной;
· зубы с воспаленной стороны демонстрируют подвижность;
· пережевывать пищу и даже глотать ее становится сложно;
· при поражении нижней челюсти часто наблюдается онемение подбородка;
· появляется неприятный запах из ротовой полости;
· из-за скованности челюсти наблюдается затруднение речи;
· из-за сильного воспаления увеличиваются близлежащие лимфатические узлы;
· опухоль мягких тканей приводит к изменению овала лица.
Если остеомиелит челюсти развивается стремительно, у пациента поднимается температура тела, развивается гнойный абсцесс. Далее образуется свищевой ход, через который гной вытекает наружу. Острая бактериальная инфекция мягких тканей требует срочного медицинского вмешательства.
Важно: Из-за схожести симптомов стоматологическую патологию иногда путают с эпидемическим паротитом.
Очень важно! Острые воспалительные процессы, сопровождаемые нагноениями, требуют незамедлительного обращения к врачу. Категорически не рекомендуется пробовать решить проблему, снять симптоматику народными методами в домашних условиях.
Иногда пациенты используют обезболивающие препараты, чтобы снять симптоматику. Как только завершается острый период, продолжительность которого около двух недель, заболевание переходит в подострую стадию. Она начинается, когда гной выходит через свищевой ход. Отек незначительно уменьшается, боль утихает. Однако зубы продолжают шататься, жевать больно. Нередко в подострой форме происходит утрата одного или нескольких зубов.
Нередко в подострой форме происходит утрата одного или нескольких зубов.
На следующем этапе остеомиелит нижней челюсти или верхней челюстной кости принимает хроническую форму. Симптоматика этого периода вялая. Но через пару недель отмершие ткани костей отторгаются. Благоприятным считается исход, при котором отмершая ткань с гнойным экссудатом будет самостоятельно выходить через свищевой ход. Но если отток гноя не происходит, развивается обширный абсцесс.
Записаться на прием
Выберите услугуПрофилактикаСтоматологическое диагностированиеЛечение и реставрация зубовОтбеливание зубовПротезирование зубовИмплантацияХирургическая стоматологияСедацияПародонтологияОртодонтияДетская стоматологияПервый визит к врачуГигиена и профилактикаЛечение детей под седациейУстановка кап Invisaling
Выберите желаемое время9:009:3010:0010:3011:0011:3012:0012:3013:0013:3014:0014:3015:0015:3016:0016:3017:00
Диагностика остеомиелита челюсти
Если у вас возникла боль в челюсти, если зубы обрели подвижность, наблюдается отек десен, необходимо обратиться к стоматологу. После осмотра специалист может привлечь к консультации и лечению ортодонта или хирурга. Если пациент обращается в кабинет дантиста на начальной стадии, симптомы могут быть нечеткими, смазанными. Чтобы подтвердить или исключить болезнь, врач может назначить рентген.
После осмотра специалист может привлечь к консультации и лечению ортодонта или хирурга. Если пациент обращается в кабинет дантиста на начальной стадии, симптомы могут быть нечеткими, смазанными. Чтобы подтвердить или исключить болезнь, врач может назначить рентген.
Во время осмотра стоматолог обращает снимание на следующие проявления:
· Состояние десен.
· Подвижность зубов.
· Болезненность при простукивании.
Обнаружив у пациента признаки остеомиелита челюсти, врач может назначить лабораторные исследования образцов крови. Ведь гнойный инфекционный процесс в организме может затрагивать работу ряда систем и органов. Обязательно проводится бактериологический посев экссудата, чтобы определить тип возбудителя и его чувствительность к антибиотикам.
Важно: Если есть возможность сделать компьютерную томографию челюсти, это будет очень кстати. Этот метод диагностики поможет выявить очаги мертвой ткани, оценить масштабы воспалительного процесса.
Осложнения остеомиелита челюсти
Своевременная постановка диагноза и вовремя начатое лечение способствует полному выздоровлению. Если эти факторы не сложились, остеомиелит верхней челюсти грозит сепсисом, гнойными воспалениями глазницы, гайморитом. При патологии нижней челюсти часто развивается воспаление головного мозга, поражение лицевой вены, абсцесс легкого. Любое из этих состояний требует незамедлительной врачебной помощи, ведь существует риск смерти пациента.
При вялом течении хронической формы часто случаются надломы скуловой кости, повреждение челюстного сустава. Часто формируется рубцовые контрактуры жевательной мускулатуры. В результате развивается ограниченность подвижность челюсти.
Как лечить остеомиелит челюсти?
Как лечение остеомиелита нижней челюсти, так и терапия костей верхней челюсти может проводиться консервативно. Врач может назначить:
· Санацию полости рта антисептическими растворами.
· Удаление мертвых костных тканей, десен.
· Препараты, снимающие воспаления, и антибиотики.
· Лечение кариеса, восстановление поврежденных пломб.
Если уже образовался свищ, проводится операция. Под наркозом удаляются все патологические ткани. Подвижные зубы подвергаются шинированию. Лечение предусматривает прием комплекса витаминов и препаратов, повышающих иммунитет.
Частые вопросы и ответы стоматологов про остеомиелит челюсти☝
Кто чаще всего болеет остеомиелитом челюсти ❓
Часто заболевание встречается у мужчин, что является последствием пагубных привычек. Но треть всех больных – это дети. У ребенка заболевание связано с кариесом. Также инфекция может попасть в десну после удаления зуба, при смене молочных зубов на постоянные зубные элементы.
Есть ли способ предупредить развитие остеомиелита ❓
Лучшим способом профилактики заболевания является регулярное посещение стоматолога.Своевременно поставленный диагноз позволит на ранних стадиях провести лечение патологий ротовой полости. Соответственно распространение инфекции будет предупреждено. Также следует бережно относиться к зубам, избегать ситуаций, которые могут привести к травме зуба, десен.
Можно ли вылечить остеомиелит таблетками ❓
Только на начальных стадиях это возможно. К сожалению, пациенты на этом этапе болезни редко обращаются к врачу, так как заболевание развивается бессимптомно. Операция нужна, чтобы ликвидировать гнойные очаги в костях, убрать отмершие ткани мягких тканей.
Если зубы здоровы, остеомиелит может развиться ❓
Такой риск существует, если инфекция проникает в костную ткань с кровотоком из других органов.
ЧАСТО ВСТРЕЧАЮЩАЯСЯ ОНКОПАТОЛОГИЯ В ПОЛОСТИ РТА
С каждым днем во всем мире растет число онкологических заболеваний, в том числе и в полости рта. С 2012 года вопрос онконастороженности в стоматологии в нашем округе стоит на особом контроле.
Раком ротовой полости , а правильнее раком слизистых оболочек оро-фарингиальной области называют новообразования слизистой щек, дна полости рта, языка, слизистых верхних и нижней челюстей. Они происходят из клеток эпителиальной и соединительной ткани, проявляют склонность к инфильтративному росту, метастазированию. Чаще всего встречаются эпителиальные опухоли—– рак. Реже- саркома.
Самое печальное, что этот вид опухолей онкологами чаще выявляется на 3 и 4 стадии в запущенной форме. Это происходит, прежде всего, потому, что на ранних стадиях выявить злокачественные новообразования в полости рта очень непросто: они скрываются под маской обыкновенных воспалительных заболеваний.Симптомы в начальных стадиях неспецифичны, и многие люди не обращают на них внимание.
Это могут быть длительно незаживающие язвочки в полости рта, боль в полости рта, появление уплотнений, постоянная травматизация слизистой, дискомфорт при жевании и глотании, затрудненные движения языка или нижней челюсти, онемение языка, дискомфорт в области шеи, неприятный запах изо рта. Эти же проявления могут наблюдаться и при других заболеваниях, однако, если симптомы не пропадают дольше двух недель, то обязательно нужно обратиться к лор-врачу, онкологу, стоматологу или к терапевту.
Эти же проявления могут наблюдаться и при других заболеваниях, однако, если симптомы не пропадают дольше двух недель, то обязательно нужно обратиться к лор-врачу, онкологу, стоматологу или к терапевту.
В РФ среди всех онкологических заболеваний злокачественные опухоли полости рта диагностируют у 3% пациентов, в США этот показатель равен 8%. В Индии новообразования ротовой полости выявляют у 52% онкобольных. Наиболее часто встречаются опухоли языка. Второе место по распространенности занимают поражения щечной области. Реже всего диагностируют новообразования язычка мягкого неба и небных дужек.
Причины
К местным причинам, вызывающим появление злокачественных опухолей полости рта, в стоматологии относят хронические механические травмы.
В месте контакта слизистой с острыми краями протеза, разрушенными стенками зубов возникает язвенная поверхность. Длительное воздействие раздражающих факторов приводит к озлокачествлению декубитальной язвы. Быстрая трансформация клеток эпителия наблюдается у пациентов с низким уровнем гигиены, а также при наличии вредных привычек.
Быстрая трансформация клеток эпителия наблюдается у пациентов с низким уровнем гигиены, а также при наличии вредных привычек.
Развитие злокачественных опухолей полости рта вызывают такие предраковые заболевания, например язвенная и веррукозная формы лейкоплакии, болезнь Боуэна.
Неблагоприятно сказывается на состоянии слизистой оболочки ротовой полости постоянное употребление горячих, пряных, острых продуктов.
Профессиональные вредности, работа на вредном производстве. У людей, которые контактировали с радиацией, вероятность возникновения рака выше. Это относится и к тем, кто занят в сфере нефтяной промышленности.
Чрезмерное УФ-излучение также могут спровоцировать перерождение слизистой, способствуя появлению злокачественных опухолей полости рта.Дефицит ретинола приводит к нарушению процессов десквамации, вследствие чего существенно возрастает риск неопластических процессов.
Длительное курение и злоупотребление алкоголем — одни из основных причин развития онкологии в этой области. Активное курение вместе с употреблением алкоголя в 100 раз увеличивает риск рака у женщин и в 38 раз – у мужчин.
Активное курение вместе с употреблением алкоголя в 100 раз увеличивает риск рака у женщин и в 38 раз – у мужчин.
Величина относительного риска зависит от интенсивности курения и растет в зависимости от длительности курения и количества сигарет, выкуриваемых в день . Отказ от курения приводит к быстрому снижению риска. Через 10 лет после того, как человек бросает курить, относительный риск рака полости рта снижается до уровня риска для некурящего человека.
Агрессивное воздействие на слизистую оболочку полости рта оказывает курение наса и бетеля.
В отличие от табачного дыма, оральные формы табака не содержат канцерогенных веществ, которые образуются при высоких температурах. Но в их состав входят канцерогенные табакоспецифические нитрозосоединения (ТСНА).
К общим факторам относится пожилой возраст. Злокачественные опухоли полости рта обнаруживают преимущественно у мужчин после 50-60 лет.
Профилактика
Как это не банально зазвучит, важно всегда помнить о здоровом образе жизни (меньше курить, лучше питаться и больше заниматься спортом), так как прежде всего мы в ответе за свое здоровье.
Профилактика рака полости рта включает в себя меры, направленные на поддержание общего физического здоровья с целью повышения противоопухолевого иммунитета.К ним относятся соблюдение режима труда и отдыха, своевременное лечение хронических заболеваний, поддержание полноценного питания и гигиены.
Необходимо исключить повреждающие факторы, снизить риски — отказаться от курения, обжигающих напитков, не злоупотреблять крепким алкоголем.
Соблюдать правила гигиены полости рта. Лечить даже мелкие заболевания полости рта своевременно. Контролировать состояние протезов.
Избегать избыточного воздействия ультрафиолета, избегать химических и физических факторов воздействия на слизистую полости рта.
При регулярном посещении стоматолога и самоосмотрах полости рта шанс на распознание болезни на ранних стадиях и ее успешное излечение существенно выше.Таким образом, задача любого человека — забота о себе.
Аллервэй | Советы при аллергии
Цитрусовые – фрукты, богатые полезными и жизненно необходимыми витаминами и микроэлементами. Созревание плодов цитрусовых деревьев приходится на осенне-зимнее время, что и обуславливает обилие этих фруктов на рынках нашей страны в период новогодних праздников.
Созревание плодов цитрусовых деревьев приходится на осенне-зимнее время, что и обуславливает обилие этих фруктов на рынках нашей страны в период новогодних праздников.
Суждение о том, что цитрусовые содержат лишь витамин С, является ошибочным. Эти фрукты –кладезь многих биологически активных веществ:
- Витамин С способствует укреплению иммунитета и благотворно влияет на сосудистую стенку
- Витамины группы В (В1, В6, В5 и прочие) широко используются в профилактической и лечебной терапии заболеваний нервной системы
- Микроэлементы (калий, магний, цинк, фосфор и многие другие) играют большую роль в стабилизации обменных процессов на клеточном уровне, принимают участие в росте здоровых волос и красивой кожи
- Входящие в состав цитрусовых фитонциды являются природными антисептиками, что хорошо влияет на микрофлору желудочно-кишечного тракта
- Углеводы в цитрусовых представлены фруктозой и сахарозой, которые являются дополнительным источником энергии для клеточного питания.

С точки зрения современной аллергологии, аллергия на цитрусовые является разновидностью пищевой непереносимости (аллергии). В настоящее время более 30% людей в популяции страдают от тех или иных проявлений аллергической болезни, среди которых и пищевая аллергия1.
Развитие аллергической реакции при употреблении этих фруктов может быть связана с несколькими причинами, такими как: непереносимость входящих в его состав веществ и минералов, реакцией на вещества, которыми эти фрукты обрабатываются перед и во время транспортировки. Также причиной развития аллергической реакции может являться не сам продукт, а его количество (при чрезмерном употреблении).
Симптомы аллергии
Самыми частыми симптомами аллергической реакции при употреблении цитрусовых являются1:
- Аллергическая крапивница, кожный зуд. У детей кожными проявлениями аллергической реакции могут быть упорные опрелости, не поддающиеся полноценному должному уходу.
- Отек Квинке или анафилактический шок – угрожающее жизни состояние, характеризующееся отеком лица, гортани, дыхательных путей, требует немедленного обращения за медицинской помощью
- Возможно развитие аллергического орального синдрома1: покраснение губ, ощущение дискомфорта и зуда в полости рта, чувство распирания языка, онемение нёба, явления периорального дерматита (раздражение кожи вокруг рта аллергической природы).
- Появление симптомов конъюнктивита (покраснение глаз, слезотечение, зуд и покраснение век) и ринита (заложенность носа, нарушение носового дыхания, нарушение обоняния, появление выделений из носа).
- Диспепсические явления – тошнота, рвота, диарея, метеоризм, колики.
Для выявления причин развития аллергической реакции необходимо обратиться к врачу терапевту или аллергологу, которые, после тщательного разбора рациона для выявления возможных «виновников» развития аллергии, назначат оптимальный объем обследований. Широкое применение нашло определение уровня эозинофилов в общем анализе крови (позволяет судить о выраженности аллергической реакции и ее остроте), применение скарификационных методов диагностики аллергий (на поврежденную кожу методом «насечек» наносятся растворы, содержащие наиболее распространенные аллергены, по степени выраженности кожных нарушений судят о наличии\отсутствии аллергической реакции на данные вещества. Данный вид диагностики не проводится в остром периоде заболевания!), а также определение иммуноглобулинов к наборам определенных панелей пищевых аллергенов.
Широкое применение нашло определение уровня эозинофилов в общем анализе крови (позволяет судить о выраженности аллергической реакции и ее остроте), применение скарификационных методов диагностики аллергий (на поврежденную кожу методом «насечек» наносятся растворы, содержащие наиболее распространенные аллергены, по степени выраженности кожных нарушений судят о наличии\отсутствии аллергической реакции на данные вещества. Данный вид диагностики не проводится в остром периоде заболевания!), а также определение иммуноглобулинов к наборам определенных панелей пищевых аллергенов.
Принципы развития аллергической реакции
При попадании аллергена иммунная система организма распознает его как угрожающий чужеродный агент, в связи с чем начинается развитие аллергической реакции. Для снижения концентрации аллергена под действием гистамина4 развивается местный отек тканей, что так же способствует изоляции и ограничению очага проникновения. Также к эффектам гистамина относятся появление красноты, зуда и неприятных распирающих болевых ощущений в зоне поражения.
Лечение аллергии
Основами лечения аллергии на цитрусовые является соблюдение принципов гипоаллергенной диеты, исключение причинно значимого аллергена из рациона (по статистике, только этот вид лечения приводит к клиническому улучшению в течение 1-2 суток2), применение антигистаминных препаратов1.
Аллервэй – антигистаминный препарат последнего поколения, обладающий противоаллергическим действием. Действующее вещество Аллервэя – Левоцетиризин — облегчает течение аллергической реакции, обладает противозудным и противоотечным действием4 за счет блокировки эффектов гистамина,
Препарат Аллервэй позволяет снизить чувствительность клеток к действию гистамина3, что снижает выраженность проявлений аллергической реакции. Удобство для пациента состоит и в том, что данный препарат не влияет на концентрацию внимания и не обладает седативным эффектом3, то есть не усиливает сонливость
Хирургия нёба при лечении храпа и апноэ снa
Цель хирургического вмешательства, выполняемого этой зоне, заключается в расширении прохода дыхательных путей, расположенных позади области мягкого неба и небного язычка и уменьшении объема и уплотнения, вибрации в мягких тканях.
75% пациентов с синдромом апноэ во сне из-за наличия более или менее мягкого неба и проблемы с набуханием небного язычка, задняя глоточная зона является наиболее распространенной областью хирургического вмешательства. С другой стороны, почти у половины пациентов возникают проблемы с носоглоточной зоной, таки екак деформации носовой перегородки и западение корня языка.
Вид операционного вмешательствав области мягкого неба варьируется в зависимости от степени тяжести заболевания и причины обструкции в дыхательных путях. При принятии решения о методе хирургии, в дополнение к процедуре анализа медикаментозного сна, следует тщательно оценить состояние мягкого неба, небного
язычка, задней стороны глотки и миндалин. Фронтальная картина дыхательных путей
переднем-заднем, левом-правом или круговом планах напрямую влияет на выбор хирургической техники, в этой связи все пациенты, которым запланирована операция, должны пройти обследование методом эндоскопии сна, проводимого на специальном медицинском оборудовании для измерения параметров и всестороннего описания местоположения и определения формы заболевания.

1. Радиочастотная редукция мягкого неба
По принципу радиочастотной редукции оказывается воздействие радиоволнами на мягкие ткани глотки путем подслизистого введения электрода, тепловое повреждение приводит к их уплотнению и уменьшению в объеме. В результате происходит уменьшение объема мягкого неба и наблюдается снижение вибрациий посредством вакуума, создаваемого воздушным потоком. Данная процедура проводится в амбулаторных условиях под общей анестезией или под местной анестезии и в офисных условиях. Метод редукции является предпочтительным у пациентов со средневыраженным утолщением и провисанием мягкого неба, обычно у пациентов с жалобами на храп и без характерных признаков синдрома апноэ, также, у пациентов с несложными проблемами мягкого неба и у пациентов с первичной патологией других участков, вызывающих синдром обструктивного апноэ во сне. Положительный результат данного хирургического вмешательства достигается у 40-50% пациентов. Процедура может повторяется 2-4 сеанса с интервалами до достижения желаемого эффекта.
2. Применение имплантов на мягком небе (Pillar Implant)
Смысл процедуры Pillar имплантации состоит в том, что в толщу мягкого неба вводятся небольшие импланты, предназначеные для укрепления ослабленных тканей мягкого неба, что способствует уменьшению громкости и представленности храпа . После введения имплантов в ткани мягкого нёба, со временем организм образует вокруг них достаточно плотную капсулу из соединительной ткани, таким образом, у нёба улучшается структурная целостность, образуется внутренний каркас и оно не вибрирует при вдохе.
Процедура Pillar приносит положительные результаты для лечения пациентов при неосложненном храпе с избыточным и гипотоничным мягким небом, при увеличении мягкого неба у пациентов, страдающих синдромом обструктивного апноэ сна легкой и средней степени тяжести, процедура не эффективна. Процедуру можно выполнять отдельно или в сочетании с другими операциями по лечению храпа и синдрома апноэ. Как и при радиочастотной редукции, процедура Pillar дает лучшие результаты у пациентов с индексом массы тела (Body Mass Index) менее 25.
3. Резекция небного язычка (Увулотомия)
процессе формирования голосовых звуков участвует увула (небный язычок), расположенная по средней линии мягкого неба, также задействована во время глотания пищи или слюны для правильного направления ее в верхнюю часть пищевода и облегчает прохождение носовой слизи из носа в носовую полость.
Иногда эта часть организма является причиной образования храпа в результате набухания и утолщения увулы.
Довольно в редких случаях у очень небольшой части пациентов причиной храпа и апноэ во сне является отдельный отек, выраженный в удлинении и / или утолщении формы небного язычка. Таким образом, только у тщательно отобранной группы пациентов резекция небного язычка (увулотомия) является достаточным методом лечения. Наиболее часто после увулотомии возникает болезненное ощущение в месте проведения операции.
4. Лазерная увулопалатопластика
Наиболее значительным осложнением при лазерной хирургии является то, что пациент испытывает значительные болевые ощущения после процедуры. В последние годы подобный недостаток привел к почти полному отказу от данного метода.
В последние годы подобный недостаток привел к почти полному отказу от данного метода.
5. Классическая увулопалатофарингопластика (uppp) и современная хирургия мягкого неба
Наиболее распространенным видом хирургического вмешательства у пациентов с диагнозом апное во сне являются операции на ткани мягкого неба. Данная операция предполагает иссечение небного язычка (увулы), части мягкого неба и небных дужек, а также удаление миндалин с целью расширить дыхательные пути, расположенные за мягким небом.
Учитывая травматичность и недостатки классической операции на небную часть, которая называются увулофарингопалопластика (UPPP) ввиду возможного развития ряда осложнений в послеоперационный период, за последние годы разработаны различные хирургические методы, применение которых определяется в соответствии с анатомической структурой пациента и содержанием заболевания.
Хирургические процедуры мягкого неба в отдельности эффективны у 85% пациентов с неосложненным храпом, в то время как у пациентов с диагнозом апное во сне данные операции являются успешными от 25 до 75%.
После операций на ткани мягкого неба возможно возникновение таких осложнений как недостаточность закрытия небно-глоточного кольца (вело-фарингеальная недостаточность), кровотечение, инфекционные заражения, жалобы на слизистые выделения из носа, затруднение глотания, нарушение вкуса и онемение языка.
Наиболее распространенным явлением и жалобой пациентов является наличие послеоперационной боли в данной обласи вмешательства. Вместе с тем, что болезненные симптомы становятся умеренными после операции, особенно в первые 5-7 дней наблюдается появление сильной боли. Причиной жалоб в долгосрочной перспективе может быть сухость во рту, ощущение напряжения в горле и выделения слизи из носа по причине дисфункции небного язычка (увулы).
настоящее время классическая операция увулопалатофарингопластика UPPP, с полным удалением небного язычка, мягких тканей небной части, наименее предпочтительна, а применяемая хирургическая техника определяется в соответствии с содержанием проблемы после оценки с помощью эндоскопии сна.
«Содержание страницы предназначено только для информации, проконсультируйтесь с вашим врачом для диагностики и лечения”
Онемение ног и ступней: причины, симптомы и лечение
Мы включили продукты, которые мы считаем полезными для наших читателей. Если вы покупаете по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Человек может чувствовать онемение в ногах и ступнях из-за того, что сидит в положении, которое оказывает слишком большое давление на нервы или уменьшает кровоток. Однако длительное или необъяснимое онемение может быть признаком основного заболевания.
Длительное онемение или покалывание в ногах и ступнях может быть связано с такими состояниями, как рассеянный склероз (РС), диабет, заболевание периферических артерий или фибромиалгия. Ощущение может ощущаться во всей ноге, ниже колена или в разных частях стопы.
В этой статье мы рассмотрим некоторые причины, по которым человек может испытывать онемение в ногах и ступнях, а также симптомы и методы лечения.
Часто у человека временно немеют ноги из-за осанки. Однако хроническое или продолжительное онемение стоп и ног почти всегда является признаком основного заболевания.
Состояния, связанные с онемением стоп и ног, включают:
Поза
Постуральные привычки, оказывающие давление на нервы или уменьшающие кровоток в нижних конечностях, являются наиболее частой причиной временного онемения ног и ступней. Многие люди говорят, что их нога «затекла», и медицинский термин — транзиторная (временная) парестезия.
Привычки, которые могут вызвать затекание стоп и ног, включают:
- слишком долгое скрещивание ног
- длительное сидение или стояние на коленях
- сидение на ногах
- ношение слишком тесных брюк, носков или обуви
Травмы
Травмы туловища, позвоночника, бедер, ног, лодыжек и ступней могут оказывать давление на нервы и вызывать онемение ступней и ног .
Диабет
У некоторых людей с диабетом развивается тип повреждения нервов, называемый диабетической невропатией. Диабетическая невропатия может вызывать онемение, покалывание и боль в ступнях, а в тяжелых случаях и в ногах.
Проблемы с поясницей и радикулит
Проблемы в нижней части спины, такие как поломка или грыжа межпозвонковых дисков, могут вызывать сдавление нервов, идущих к ногам, что приводит к онемению или нарушению чувствительности.
Ишиас — это название раздражения седалищного нерва, который проходит от нижней части спины к ногам. Если этот нерв раздражается или сжимается, человек может испытывать онемение или покалывание в ногах или ступнях.
Синдром предплюсневого канала
Синдром предплюсневого канала возникает, когда нерв, идущий вниз по задней поверхности ноги и по внутренней стороне лодыжки к стопе, сдавливается, сдавливается или повреждается.
Предплюсневый туннель представляет собой узкое пространство на внутренней стороне лодыжки. Люди с тарзальным туннельным синдромом обычно ощущают онемение, жжение, покалывание и стреляющую боль в лодыжках, пятках и ступнях.
Люди с тарзальным туннельным синдромом обычно ощущают онемение, жжение, покалывание и стреляющую боль в лодыжках, пятках и ступнях.
Заболевание периферических артерий
Заболевание периферических артерий (ЗПА) вызывает сужение периферических артерий в ногах, руках и желудке, уменьшая количество крови, которую они могут перекачивать, и кровоток. Ноги являются одной из наиболее частых частей тела, пораженных ЗПА.
Большинство людей с ЗПА испытывают боль и судороги в ногах и бедрах при ходьбе или подъеме по лестнице. Некоторые люди с ЗПА также испытывают онемение ног и слабость.
Симптомы ЗПА обычно исчезают после нескольких минут отдыха.
Опухоли или другие аномальные новообразования
Опухоли, кисты, абсцессы и доброкачественные (незлокачественные) новообразования могут оказывать давление на головной и спинной мозг или любую часть ног и ступней. Это давление может ограничить приток крови к ногам и ступням, вызывая онемение.
Употребление алкоголя
Содержащиеся в алкоголе токсины могут вызывать повреждение нервов, вызывающее онемение, особенно в ногах.
Хроническое или чрезмерное употребление алкоголя также может привести к повреждению нервов, вызывающему онемение. Этот тип повреждения нервов связан со снижением уровня витаминов группы В, таких как В-1 (тиамин), В-9 (фолиевая кислота) и В-12, что вызвано чрезмерным употреблением алкоголя.
Фибромиалгия
Фибромиалгия — это хроническое или длительное состояние, которое вызывает широко распространенную боль во всем теле, ломоту и болезненность. Некоторые люди с фибромиалгией также испытывают онемение и покалывание в руках и ногах.
Большинство людей с фибромиалгией испытывают различные симптомы, включая:
- скованность и болезненность без видимой причины, особенно по утрам или после сна
- хроническое истощение
- проблемы с памятью и трудности с четким мышлением, иногда называемые фиброзным туманом
- синдром беспокойных ног
Почти каждый человек с фибромиалгией испытывает симптомы более чем в одной части тела в течение как минимум 3 месяцев подряд. Если онемение в ногах и ступнях не сопровождается какими-либо другими симптомами или носит кратковременный характер, маловероятно, что оно вызвано фибромиалгией.
Если онемение в ногах и ступнях не сопровождается какими-либо другими симптомами или носит кратковременный характер, маловероятно, что оно вызвано фибромиалгией.
Рассеянный склероз
У больных рассеянным склерозом (РС) повреждаются чувствительные нервы, что может вызвать онемение небольшого участка тела или целых конечностей. Хотя онемение, связанное с рассеянным склерозом, часто длится недолго, оно может длиться достаточно долго, чтобы привести к инвалидности.
Инсульты и мини-инсульты
Инсульты или мини-инсульты могут вызвать повреждение головного мозга, которое может повлиять на то, как мозг интерпретирует и обрабатывает нервные сигналы. Инсульт или мини-инсульт иногда могут вызывать временное или длительное онемение частей тела.
Поделиться на PinterestОнемение в ногах и ступнях может сопровождаться покалыванием или зудом.
Онемение — это лишь один из многих симптомов, связанных с временным и хроническим онемением.
Многие люди с онемением ног и ступней одновременно или периодически испытывают дополнительные симптомы, такие как:0031
Правильное лечение онемения ног и ступней полностью зависит от причины.
Лекарства
Варианты лечения длительного онемения ног и ступней включают:
- Антидепрессанты . Некоторые антидепрессанты, такие как дулоксетин и милнаципран, одобрены для лечения фибромиалгии.
- Кортикостероиды . Некоторые кортикостероиды могут помочь уменьшить хроническое воспаление и онемение, связанные с такими состояниями, как рассеянный склероз.
- Габапентин и прегабалин . Лекарства, которые блокируют или изменяют передачу нервных сигналов, могут помочь уменьшить онемение, связанное с такими состояниями, как фибромиалгия, рассеянный склероз и диабетическая невропатия.
Домашние средства
Домашние средства, которые могут облегчить неприятное онемение ног и ступней, включают:
- Отдых .
 Многие состояния, вызывающие онемение ног и ступней, такие как защемление нервов, проходят во время отдыха.
Многие состояния, вызывающие онемение ног и ступней, такие как защемление нервов, проходят во время отдыха. - Лед . Лед может помочь уменьшить отек, который оказывает давление на нервы. Прикладывайте холодные компрессы или пакеты со льдом к онемевшим ногам и ступням на 15 минут несколько раз в день.
- Тепло . Иногда тепло может помочь расслабить жесткие, воспаленные или напряженные мышцы, которые могут оказывать давление на нервы и вызывать онемение. Однако избегайте перегрева онемевших ног и ступней, так как это может усилить воспаление и вызвать боль и онемение.
- Массаж . Массаж онемевших ног и ступней помогает улучшить кровоток и может уменьшить симптомы.
- Упражнение . Отсутствие надлежащих упражнений может ослабить сердце и кровеносные сосуды, уменьшив их способность перекачивать кровь к нижним конечностям. Такие занятия, как йога, пилатес и тай-чи, могут улучшить кровоток и уменьшить хроническое воспаление или боль.
- Поддерживающие устройства . Брекеты и специально разработанная обувь могут помочь уменьшить нервное давление, вызванное такими состояниями, как травма, тарзальный туннельный синдром или плоскостопие.
- Ванны с английской солью . Английская соль содержит магний, соединение, которое, как известно, увеличивает кровоток и кровообращение. Английская соль доступна для покупки в Интернете.
- Психические техники и снижение стресса . Людям с состояниями, вызывающими хроническое онемение, такими как рассеянный склероз и фибромиалгия, следует обратить внимание на тот факт, что периоды онемения часто бывают кратковременными и проходят сами по себе. Стресс также имеет тенденцию усугублять симптомы заболеваний центральной нервной системы.
- Сон . Известно, что многие из хронических состояний, связанных с онемением ног и ступней, ухудшаются из-за недостатка сна.
- Здоровое сбалансированное питание .
 Недоедание, особенно дефицит витамина B, может вызвать повреждение нервов, ведущее к онемению. Получение достаточного количества витаминов и других питательных веществ также может уменьшить хроническое воспаление и боль, которые могут вызвать онемение.
Недоедание, особенно дефицит витамина B, может вызвать повреждение нервов, ведущее к онемению. Получение достаточного количества витаминов и других питательных веществ также может уменьшить хроническое воспаление и боль, которые могут вызвать онемение. - Снижение потребления алкоголя или отказ от него . Алкоголь содержит токсины, которые могут вызвать повреждение нервов и онемение. Алкоголь также обычно усугубляет симптомы хронической боли и воспалительных состояний и может даже вызывать обострение симптомов.
Альтернативные методы лечения
Поделиться на PinterestМассажная терапия может уменьшить симптомы состояний, которые могут вызвать онемение.
Было показано, что некоторые альтернативные методы лечения помогают уменьшить симптомы заболеваний, вызывающих онемение ног и ступней. Терапия включает:
- массаж
- рефлексотерапию
- иглоукалывание
- биологическую обратную связь
- гидротерапию
- медитацию осознанности
- управляемые образы
- Добавка витамина B (особенно B-3, B-6 и B-12)
Поговорите с врачом о онемении ног и ступней, которое:
- не связано с постуральными привычками или факторами образа жизни, такими как как тесная одежда и обувь
- держится длительное время
- сопровождается любыми другими хроническими симптомами
- сопровождается постоянными или длительными изменениями цвета, формы или температуры ног и стоп
Онемение в ног и ступней является распространенным заболеванием, хотя, когда оно становится хроническим, это может быть признаком основного заболевания.
Любой, кто испытывает онемение, которое является необъяснимым, стойким, частым, болезненным, инвалидизирующим или сопровождается другими хроническими симптомами, должен обратиться к врачу для постановки диагноза и обсуждения вариантов лечения.
Прочитайте статью на испанском языке.
Онемение и покалывание: причины и методы лечения
Временное онемение и покалывание могут возникнуть после того, как вы слишком долго сидите со скрещенными ногами или когда голова лежит на согнутой руке.
Но длительное, сильное или приводящее к инвалидности онемение и покалывание обычно является признаком неврологических заболеваний или повреждения нервов.
В этой статье рассматриваются распространенные причины и методы лечения онемения и покалывания, включая рассеянный склероз (РС).
Поделиться на Pinterest Онемение и покалывание могут возникать после того, как голова лежит на согнутой руке. Онемение (потеря, снижение или изменение чувствительности) и покалывание (странное покалывание) являются типами временной парестезии.
Эти ощущения обычно возникают после того, как вы сидите или стоите в определенном положении или даже слишком долго носите тесную одежду. Это оказывает давление на нервы и кровеносные сосуды, снижая чувствительность.
Симптомы обычно исчезают вскоре после уменьшения или уменьшения давления на нерв.
Рассеянный склероз
Онемение и покалывание являются двумя наиболее распространенными и ранними симптомами рассеянного склероза.
РС часто вызывает онемение и покалывание кожи или определенных частей тела от легкой до тяжелой степени, включая:
- руки и кисти
- ноги и ступни
- лицо
- тело, часто по всему телу полосой ( иногда описывается как MS объятие)
Симптомы онемения и покалывания при рассеянном склерозе редко бывают инвалидизирующими или постоянными. Но сильное онемение может мешать человеку использовать онемевшую часть тела, что может мешать повседневной деятельности.
Например, из-за онемения рук может быть трудно или невозможно держать вещи, печатать или заниматься самообслуживанием. Если у кого-то онемели ступни или ноги, ходьба и вождение автомобиля могут быть опасными. Люди с онемением и покалыванием лица также могут ошибочно прикусить язык или внутреннюю часть рта.
Если у кого-то онемели ступни или ноги, ходьба и вождение автомобиля могут быть опасными. Люди с онемением и покалыванием лица также могут ошибочно прикусить язык или внутреннюю часть рта.
Сильное онемение может затруднить определение того, очень жарко или холодно, что увеличивает риск ожогов и обморожения.
Другие состояния
Другие состояния, поражающие центральную нервную систему, которые могут вызывать онемение и покалывание, включают:
- Инсульт. Внезапное онемение руки, ноги или лица, особенно на одной стороне тела, является ранним симптомом инсульта.
- Мини-штрихи. Транзиторные ишемические атаки или мини-инсульты могут вызвать онемение и обвисание одной стороны лица.
- Энцефалит. В тяжелых случаях воспаление головного и спинного мозга может вызвать потерю чувствительности в частях тела или частичный паралич рук или ног.
- Поперечный миелит. Воспаление в спинном мозге может вызвать ощущение тяжа в туловище, а также слабость в ногах, а иногда и в руках.

- Опухоли. Опухоли могут давить на части спинного и головного мозга, вызывая онемение и покалывание. Опухоли в коре головного мозга (внешняя область головного мозга), как правило, вызывают онемение одной стороны тела. Опухоли внутри черепных нервов и рядом с ними, как правило, вызывают онемение лица и слабость. Опухоли, поражающие спинной мозг, могут вызывать онемение, как правило, обеих рук и ног.
- Повреждения спины и шеи. Травмы спины и шеи могут привести к повреждению или компрессии нервов, вызывая онемение и покалывание.
- Дефицит магния. Магний помогает регулировать многие системы организма, в том числе правильное функционирование нервной системы. Серьезный дефицит магния или гипомагниемия может вызвать онемение и покалывание.
Некоторые другие состояния, затрагивающие определенные части тела, могут вызывать онемение и покалывание. Части тела включают:
Стопы и голени
Люди с диабетом могут страдать диабетической невропатией, типом повреждения нервов. Это может произойти со временем, поскольку метаболические эффекты диабета в кровотоке повреждают нервы.
Это может произойти со временем, поскольку метаболические эффекты диабета в кровотоке повреждают нервы.
От одной трети до половины людей с диабетом имеют периферическую невропатию, форму, которая обычно вызывает онемение и боль в стопах и ногах или, реже, в кистях и предплечьях.
Руки и ноги
Поделиться на PinterestРяд лекарств может вызывать периферическую невропатию.Дефицит витамина B12 или пернициозная анемия может вызвать повреждение нервов из-за низкого уровня эритроцитов и снижения циркуляции кислорода. Это может вызвать периферическую невропатию.
Алкогольное поражение печени может вызвать периферическую невропатию, поражающую руки и ноги.
Ряд лекарств также может вызывать периферическую невропатию, например:
- лекарства от кровяного давления или сердечные препараты
- химиотерапевтические и противоопухолевые препараты
- лекарства от ВИЧ и СПИДа
- противоалкогольные препараты
- противосудорожные препараты
- кожные препараты
- препараты для борьбы с инфекциями
пальцы
Кальций жизненно важен для правильной работы нервной системы и кровотока. Гипокальциемия или дефицит кальция может вызвать онемение и покалывание в пальцах.
Гипокальциемия или дефицит кальция может вызвать онемение и покалывание в пальцах.
Синдром запястного канала также может вызывать онемение, покалывание и боль в руках и пальцах. Это происходит, когда срединный нерв, главный нерв руки, сдавливается в том месте, где он проходит через запястье.
Руки
Приступы паники или внезапные приступы страха и беспокойства без реальной опасности могут вызывать ряд симптомов, включая онемение или покалывание в руках.
Лицо
Зубная боль и инфекции могут сдавливать лицевые нервы, вызывая онемение лица и рта.
Чтобы диагностировать причину онемения и покалывания, врач изучит историю болезни человека, проведет медицинский осмотр и задаст вопросы о симптомах. Затем они могут заказать лабораторные анализы, такие как анализы крови, чтобы подтвердить или исключить возможные причины.
В некоторых случаях врач может запросить дополнительное обследование, например, МРТ или другие визуализирующие исследования. Электромиография и исследования нервной проводимости могут помочь оценить степень и тип повреждения нерва, особенно когда покалывание вызывает невропатия.
Электромиография и исследования нервной проводимости могут помочь оценить степень и тип повреждения нерва, особенно когда покалывание вызывает невропатия.
Лечение онемения и покалывания зависит от их причины.
РС
Онемение, связанное с РС, обычно относительно безвредно и безболезненно.
Ниацин, комплекс витаминов группы В, может помочь уменьшить воспаление и связанное с ним онемение.
В случаях сильного или болезненного онемения лечение может включать короткий курс кортикостероидов, который также ускоряет выздоровление за счет уменьшения воспаления.
Several medications designed to treat different conditions may also help reduce numbness and tingling associated with MS, such as:
- gabapentin
- pregabalin
- carbamazepine
- phenytoin
- amitriptyline, imipramine, and nortriptyline
Other conditions
Несколько различных планов лечения могут помочь уменьшить или справиться с онемением и покалыванием, не связанными с рассеянным склерозом, например:
- Инсульт.
 Лекарства для лечения тромбов при ишемическом инсульте (если в течение 3 часов после появления первых симптомов), а также хирургические или эндоваскулярные процедуры при геморрагическом инсульте.
Лекарства для лечения тромбов при ишемическом инсульте (если в течение 3 часов после появления первых симптомов), а также хирургические или эндоваскулярные процедуры при геморрагическом инсульте. - Поперечный миелит. Обезболивающие, противовирусные препараты, внутривенный иммуноглобулин или плазмаферез.
- Менингит. Антибиотики, противосудорожные препараты и кортикостероиды.
- Опухоли. Хирургия, лучевая терапия, химиотерапия и другие медикаментозные методы лечения.
- Диабетическая невропатия. Физическая активность, здоровое питание, соблюдение планов лечения диабета, ежедневная проверка стоп на наличие изменений и регулярные осмотры стоп.
- Кистевой туннель. Ортезы на запястье, безрецептурные обезболивающие, упражнения для скольжения нервов или хирургическое вмешательство. Избегание триггерных действий.
- Пернициозная анемия.
 Инъекции витамина B12, таблетки, гели или спреи для носа.
Инъекции витамина B12, таблетки, гели или спреи для носа. - Гипокальциемия и гипомагниемия. Настои или добавки, диетические изменения, воздержание от триггеров, лечение основных причин.
Лучший способ предотвратить онемение и покалывание зависит от причины.
Однако несколько привычек образа жизни могут помочь предотвратить или уменьшить онемение и покалывание, связанные с рассеянным склерозом, например:
- употребление пищи с низким содержанием жиров и высоким содержанием клетчатки
- получение достаточного количества витамина D и биотина (витамина группы В)
- регулярное употребление умеренные физические нагрузки
- стратегии обучения справляться с жарой и холодом
- регулярный режим сна
- ограничение или отказ от употребления алкоголя и курения
- управление и снижение стресса
Стратегии профилактики других состояний, кроме рассеянного склероза, которые могут вызывать онемение и покалывание, включают:
- соблюдение диеты с низким содержанием жиров и высоким содержанием клетчатки, богатой фруктами и овощами
- ограничение потребления соли (натрия)
- поддержание здоровой массы тела и индекса массы тела (ИМТ)
- 2,5 часа аэробных упражнений умеренной интенсивности еженедельно
- ограничение употребления алкоголя и отказ от курения
- регулярное мытье рук с мылом и водой свидание с прививками
- избегание радиационного облучения
- ограничение повторяющихся движений рук или запястий
- употребление в пищу продуктов, богатых витамином B12, витамином D, кальцием и магнием, или прием пищевых добавок
- Раннее лечение болей в спине и ограничение действий, которые усиливают боль
- Получение психотерапии
- Управление стрессом
Поделиться на PinterestЕсли человек испытывает постоянное онемение или покалывание, ему следует обратиться к врачу.
Обратитесь к врачу, если онемение или покалывание не проходит или возникает без очевидной причины, или если они сопровождают любой из следующих симптомов:
- усталость
- проблемы со зрением
- мышечная слабость и судороги
- проблемы с мочевым пузырем и кишечником
- боль
- сильная тревога
- боль в спине или шее
- снижение аппетита
Людям, которые испытывают определенные симптомы, такие как онемение и покалывание, может потребоваться неотложная медицинская помощь. К этим симптомам относятся:
- симптомы на одной стороне тела
- спутанность сознания, затрудненная речь или невнятная речь
- боль в груди
- сильная головная боль
- внезапная лихорадка
- судороги
- тошнота и рвота
- ригидность затылочных мышц
- чувствительность к свету
- бледность или пожелтение кожи
- нерегулярное сердцебиение
Многие состояния могут вызывать онемение и покалывание, включая рассеянный склероз.
Обычно тяжесть, частота и локализация симптомов зависят от причины.
Хотя некоторые причины неизлечимы, многие из них имеют симптомы, которые являются временными, безболезненными или поддаются лечению в домашних условиях.
Некоторые привычки образа жизни, лекарства и виды терапии могут помочь уменьшить или предотвратить симптомы.
Людям с необъяснимым онемением и покалыванием следует как можно раньше обратиться к врачу. Прогноз для большинства состояний, связанных с онемением и покалыванием, улучшается при раннем лечении. Например, раннее лечение рассеянного склероза может помочь снизить риск тяжелых осложнений, особенно инвалидности.
Описание, причины, симптомы и лечение
Гипестезия — это медицинский термин, обозначающий частичную или полную потерю чувствительности в какой-либо части тела.
Вы можете не чувствовать:
- боль
- температура
- вибрация
- прикосновение
Это обычно называют «онемением».
Иногда гипестезия указывает на серьезное основное заболевание, такое как диабет или повреждение нервов. Но часто причина, например, слишком долгое сидение со скрещенными ногами, не является серьезной.
Если гипестезия сохраняется или у вас есть дополнительные симптомы, обратитесь к своему лечащему врачу, чтобы выяснить, что ее вызывает.
Продолжайте читать, чтобы узнать о некоторых из многих основных причин гипестезии и о том, как ее лечить.
Гипестезия — это полная или частичная потеря чувствительности в какой-либо части тела. Иногда это сопровождается покалыванием.
Помимо потери чувства боли, температуры и осязания, вы можете не чувствовать положение онемевшей части тела.
Как правило, гипестезия возникает в результате повреждения или раздражения нерва или нервов. Повреждение может быть результатом:
- травмы в результате удара или падения
- метаболических нарушений, таких как диабет
- сдавление, вызывающее отек
- давление на нерв, повторяющиеся движения, хирургическое вмешательство или опухоль
- инфекции, такие как ВИЧ или болезнь Лайма
- некоторые местные анестетики при стоматологических процедурах
- некоторые лекарства или токсины
- наследственные заболевания нервов
- снижение притока крови к нервам
- инъекция иглой вокруг нерва
Обратитесь за неотложной медицинской помощью, если онемение наступает внезапно или у вас есть какие-либо другие симптомы, такие как затрудненное дыхание.
Слово «гипестезия» происходит от латинского слова, означающего «ниже», , гипо , и греческого слова, обозначающего ощущение, , aisthēsis . Это также пишется как гипестезия.
Гипестезия в части тела может быть вызвана целым рядом состояний. Здесь мы рассмотрим некоторые из причин, включая как распространенные, так и редкие причины.
Общие причины
Диабет
Онемение, особенно в ногах, может быть признаком диабетической невропатии.
Если у вас диабет и уровень сахара в крови не контролируется, это может вызвать гипестезию в:
- пальцах
- руках
- стопах
- пальцах ног
Онемение ног может привести к потере равновесия или травме ваши ноги, не чувствуя повреждений. Важно контролировать свой диабет, чтобы не повредить нервы и другие органы.
Рассеянный склероз (РС)
Онемение — распространенный симптом рассеянного склероза. Считается, что рассеянный склероз возникает в результате повреждения миелиновой оболочки, которая защищает ваши нервные волокна.
Онемение рук, ног или одной стороны лица может быть ранним симптомом рассеянного склероза.
Артрит
Артрит — это воспаление суставов, но некоторые виды артрита могут сдавливать нервы в руках и запястьях, вызывая онемение и скованность.
Артрит шеи (шейный спондилез)
Шейный спондилез — это распространенное заболевание, возникающее в результате постепенной дегенерации хрящей и костей шеи. Это может вызвать онемение плеч и рук.
По данным Кливлендской клиники, почти 9 из 10 человек к 60 годам имеют ту или иную степень шейного спондилеза. Но не все из них знают о симптомах.
Синдром запястного канала
Синдром запястного канала возникает, когда срединный нерв на ладони сдавливается в области, где он проходит через запястье.
Это нерв, обеспечивающий чувствительность пальцев и большого пальца. Ваша рука может чувствовать онемение и боль.
Повреждение срединного нерва может быть результатом:
- повторяющиеся движения запястья
- неправильное положение запястий на клавиатуре
- длительное использование инструментов, вызывающих вибрацию, таких как отбойный молоток
Синдром запястного канала также связан с некоторыми заболеваниями, такими как диабет и высокая кровяное давление (гипертония).
Синдром кубитального канала и синдром локтевого канала
Дополнительное давление на локтевой нерв, идущий от шеи к запястью, может привести к гипестезии. Обычно это результат повторяющихся движений руки или кисти.
Когда нерв сдавливается около локтя, это называется синдромом кубитального канала. Когда нерв сдавливается возле запястья, это известно как локтевой туннельный синдром.
Феномен Рейно
Феномен Рейно включает ограниченный приток крови к пальцам рук, ног, ушам или носу. Когда ваши кровеносные сосуды сужаются, ваши конечности могут стать белыми и холодными, и они могут потерять чувствительность.
Существует два типа Рейно:
- первичный
- вторичный
Первичный — это когда у вас есть синдром Рейно сам по себе.
Вторичная болезнь Рейно — это когда она связана с другими состояниями, такими как:
- обморожение
- артрит
- аутоиммунное заболевание
Парестетическая мералгия
Это происходит в результате сдавления латерального кожного нерва бедра, который обеспечивает чувствительность внешней поверхности бедра.
Его также называют синдромом Бернхардта-Рота.
Это может быть вызвано:
- травмой
- ношением тесной одежды
- беременностью
- длительным стоянием
ганглиозной кистой
ганглиозная киста представляет собой бугорок под кожным сухожилием. Он наполнен жидкостью и обычно находится на руке или запястье. Это обычная и нераковая киста. Если он находится рядом с нервом, это может вызвать онемение.
Опухоли
Опухоли, сдавливающие нервы, могут вызывать гипестезию в пораженной области.
Например:
- Опухоли, поражающие черепные нервы, могут вызывать онемение лица.
- Опухоли спинного мозга могут вызывать онемение рук и ног.
- Опухоли коры головного мозга могут вызывать гипестезию на одной стороне тела.
Менее распространенные причины
Побочные эффекты лекарств
Некоторые лекарства могут вызывать гипестезию в части вашего тела. Примеры могут включать:
- препараты для лечения сердечно-сосудистых заболеваний и артериального давления, такие как амиодарон
- противораковые препараты, такие как цисплатин
- препараты для лечения ВИЧ ®)
- некоторые анестетики
Стоматологические процедуры
Стоматологические процедуры, требующие анестезии, иногда могут вызывать онемение в качестве побочного эффекта.
Повреждение нижнеальвеолярного нерва при удалении зубов мудрости встречается в 8,4% случаев. В большинстве случаев возникающее онемение обратимо.
Повреждение нерва и последующее онемение могут быть вызваны инъекцией иглой или анестетиком. В некоторых случаях тип используемого местного анестетика может вызвать гипестезию.
Артикаин в концентрации 4% вызывал больше проблем с нервами, чем другие местные анестетики.
Декомпрессионная болезнь
Декомпрессионная болезнь возникает, когда давление, окружающее ваше тело, быстро снижается. Это приводит к образованию пузырьков воздуха в крови, которые повреждают кровеносные сосуды и нервы.
Декомпрессионная болезнь может затронуть:
- глубоководных дайверов
- высотных туристов
- космонавтов, которые слишком быстро меняют давление в окружающей среде
Дефицит витамина B-12
Дефицит витамина B-12 может вызвать онемение ног.
Дефицит магния
Гипестезия может быть результатом дефицита магния.

Дефицит кальция
Дефицит кальция может вызвать гипестезию. Это также может вызвать покалывание в руках, ногах и лице.
Укусы насекомых
Укусы некоторых насекомых могут вызывать онемение и покалывание в месте укуса.
Болезнь Шарко-Мари-Тута
Болезнь Шарко-Мари-Тута представляет собой наследственное заболевание периферической нервной системы. Его симптомы в первую очередь затрагивают ваши ноги и ступни. Симптомы обычно появляются в подростковом возрасте.
Синдром грудного выхода
Синдром грудного выхода вызывает гипестезию в руках и пальцах. Это происходит в результате сжатия или повреждения нервов или кровеносных сосудов в области шеи и верхней части грудной клетки.
Выход из грудной клетки — это область между ключицей и первым ребром.
Редкие причины
Невринома слухового нерва
Невринома слухового нерва — это редкая доброкачественная опухоль головного мозга, которая может оказывать давление на черепные нервы.
 Возможные симптомы могут включать зубную боль и онемение.
Возможные симптомы могут включать зубную боль и онемение. Побочный эффект операции
Гипестезия сообщается как необычный побочный эффект при определенных видах хирургии, в том числе: культя)
Реакция на вакцину MMR
Из побочных эффектов у взрослых, получивших вакцину против кори, эпидемического паротита, краснухи (MMR) с 2003 по 2013 г., зарегистрировано 19процентов были гипоэстезии. Число людей с побочными эффектами было очень небольшим.
Причины гипестезии настолько разнообразны, что трудно определить группы риска.
Вот некоторые общие состояния, которые могут быть сопряжены с повышенным риском:
- Если у вас диабет, артрит или какое-либо другое заболевание, у вас повышен риск гипестезии.
- Если вы принимаете какой-либо из перечисленных выше препаратов, у вас повышен риск гипестезии.
- Если ваша работа или другая деятельность связаны с повторяющимися действиями, у вас повышен риск сдавления нерва, что приводит к гипестезии.

- Если вы сталкиваетесь с трудностями при получении хорошо сбалансированной диеты или не получаете достаточного количества определенных витаминов и минералов, у вас повышенный риск гипестезии.
Лечение гипестезии зависит от основного состояния, вызвавшего онемение. Некоторые состояния могут быть более трудными для диагностики и лечения.
Возможные методы лечения некоторых заболеваний:
- Лекарства, которые вы принимаете. Ваш лечащий врач может снизить дозу или прописать другое лекарство.
- Дефицит витаминов. Ваш лечащий врач, скорее всего, предложит изменить диету и добавить добавки.
- Диабет. Попробуйте принять меры, чтобы лучше контролировать уровень сахара в крови и заботиться о своих ногах, надевая удобную и поддерживающую обувь. Ваш поставщик медицинских услуг может назначить физиотерапию, чтобы помочь вам с равновесием и походкой.
- Синдром запястного канала.
 Ваш лечащий врач может назначить растяжку, другие упражнения и специальную шину. В некоторых случаях хирургическое вмешательство может облегчить симптомы.
Ваш лечащий врач может назначить растяжку, другие упражнения и специальную шину. В некоторых случаях хирургическое вмешательство может облегчить симптомы. - Некоторые повреждения нервов. Пероральные стероиды могут помочь восстановить нерв. Стероиды эффективно используются при травмах лицевого, зрительного и спинного мозга.
В других случаях эффект гипестезии можно уменьшить с помощью физических упражнений или лечебной физкультуры.
Гипестезия — это снижение ваших обычных ощущений, таких как прикосновение или температура, в то время как парестезия относится к ненормальные ощущения.
Обычно парестезию описывают как ощущение покалывания или покалывания. Это также может относиться к ощущению гудения или покалывания на коже.
Парестезия происходит от греческих слов, означающих рядом или ненормальный, para и ощущение, aisthesis.
Гипестезия может быть вызвана целым рядом причин, от доброкачественных до серьезных.
При внезапном онемении или онемении с другими симптомами как можно скорее обратитесь за медицинской помощью. Вам также следует обратиться к врачу, если ваша гипоестезия становится хронической.
Существует множество методов лечения. Ваш лечащий врач может помочь вам составить правильный план лечения в зависимости от типа повреждения нерва, вызывающего гипестезию.
Периферическая невропатия (повреждение нерва) | OncoLink
Автор: OncoLink Team
Подробнее о процессе написания контента
Последнее рассмотрение:
Что такое периферическая невропатия?
Нейропатия — это раздражение или повреждение нервов. Нервы — это длинные проволочные волокна в нашем теле, которые передают информацию из одной области нашего тела в другую. Периферические нервы несут информацию от головного и спинного мозга к коже, мышцам и органам. Они передают ощущения (ощущения) температуры, давления и боли в мозг и контролируют движения ваших рук и ног. Периферическая невропатия возникает, когда нерв или группа нервов не могут «общаться» друг с другом.
Периферическая невропатия возникает, когда нерв или группа нервов не могут «общаться» друг с другом.
Что вызывает периферическую невропатию и как долго она будет продолжаться?
Некоторые химиотерапевтические препараты могут вызывать невропатию, особенно при высоких дозах или после многократного приема. Химиотерапевтические препараты, которые могут вызвать невропатию, включают: винкристин, винбластин, винорелбин, таксол, таксотер, оксалиплатин, бортезомиб и цисплатин.
Периферическая невропатия может возникать остро, то есть во время или вскоре после лечения, и длиться несколько дней. Он также может быть хроническим, то есть длительным и сохраняющимся между курсами лечения. У вас может быть покалывание, ощущение мурашек или онемение пальцев рук или ног, особенно в ответ на холод. Ощущение покалывания может быть вызвано едой, питьем, прикосновением к чему-то холодному или даже вдыханием холодного воздуха.
Симптомы часто улучшаются в течение нескольких дней лечения, но иногда симптомы сохраняются. У некоторых периферическая невропатия может стать тяжелой. Это может привести к постоянному онемению рук или ног, особенно у тех, кто получил несколько доз химиотерапии, которые, как известно, вызывают невропатию. Это может затруднить выполнение мелкой моторики руками, например, застегивать рубашку, поднимать мелкие предметы, а также может вызвать проблемы с равновесием или ходьбой. У людей, у которых симптомы сохраняются после завершения лечения, они часто улучшаются или исчезают в течение 6–12 месяцев. Некоторые люди испытывают эти симптомы в течение более длительного периода времени, а у некоторых они становятся постоянными.
Иногда во время лучевой терапии или операции могут возникать травмы или рубцы, оказывающие давление на нервы и вызывающие невропатию. И, наконец, опухоли могут сдавливать нервы или выделять вещества, воздействующие на нервы.
Каковы общие симптомы периферической невропатии?
При невропатии один или несколько периферических нервов испытывают трудности с восприятием информации. Это может привести к таким симптомам, как слабость, боль, дисбаланс или онемение. Эти симптомы могут затруднить выполнение повседневных действий, таких как ходьба или одевание.
Это может привести к таким симптомам, как слабость, боль, дисбаланс или онемение. Эти симптомы могут затруднить выполнение повседневных действий, таких как ходьба или одевание.
Позвоните своему лечащему врачу, если у вас есть какие-либо из следующих симптомов невропатии:
- Ощущение тяжести, онемения или покалывания в руках или ногах или ощущение покалывания.
- Спотыкание, падение или боль при ходьбе.
- Трудности при подъеме стопы или пальцев.
- Трудно поднимать или удерживать предметы или манипулировать ими в руке.
- Проблемы с использованием кнопок.
- Ощущение холода в руках или ногах.
- Повышенная чувствительность к горячему и холодному.
Что я могу сделать?
- Немедленно свяжитесь с лечащим врачом, если у вас есть какие-либо из перечисленных выше симптомов. Раннее лечение повреждения нерва, возможное снижение дозы или перерыв в химиотерапии, вызывающей проблему, могут остановить ухудшение симптомов.
- Носите перчатки и теплые носки, особенно зимой.
- Берегите себя! Поскольку периферическая невропатия может повлиять на вашу подвижность и способность ощущать температуру, важно принять некоторые простые меры предосторожности для обеспечения вашей безопасности. Идеи включают в себя:
- Всегда носите обувь как в помещении, так и на улице.
- Если у вас невропатия рук, используйте ножи, ножницы, канцелярские ножи и другие острые предметы с осторожностью.
- Защищайте руки перчатками при уборке, работе на открытом воздухе или ремонте.
- Убедитесь, что ваш дом хорошо освещен.
- Включите ночник в своей комнате и на пути к ванной.
- Покройте ступени и ванну/душ нескользящей поверхностью.
- Очистите лестницу и холл от предметов.
- Отметьте край ступени ярким цветом, чтобы определить, где заканчивается ступенька.
- Используйте поручни.
- Заклейте края всех ковриков скотчем, чтобы не споткнуться.
- Проверьте температуру воды на участке тела, не пораженном невропатией, перед купанием и мытьем посуды.
- Всегда проверяйте свои ноги и обувь в начале и в конце каждого дня. Вы можете не чувствовать мелкие камешки или плохо подобранную обувь, которые могут раздражать ногу и вызывать открытую рану. Ищите любые покраснения или волдыри, которые вы можете не чувствовать.
- Если у вас есть боль, ваш лечащий врач может порекомендовать лекарства, которые используются для лечения боли, вызванной повреждением нервов, такие как Elavil, Pamelor, Neurontin или Lyrica. Эти лекарства могут иметь побочные эффекты и должны находиться под пристальным наблюдением лечащей бригады.
- Физиотерапия может помочь вам с балансом, силой и безопасностью. Брекеты могут понадобиться, чтобы помочь при сильной мышечной слабости и нестабильности.
- Трудотерапия может помочь улучшить координацию движений, например при письме, а терапевты могут помочь адаптировать ваш дом к изменениям в вашей ситуации.

Если вы чувствуете, что у вас есть симптомы периферической невропатии, важно поговорить со своей командой по уходу, чтобы вы могли составить план того, как с ней справиться.
Онемение одной ноги | Что означает одна онемевшая ступня
Онемение и покалывание в одной ступне обычно вызываются повреждением нерва, которое может привести к ишиасу, тарзальному туннельному синдрому или повреждению малоберцового нерва. Читайте ниже для получения дополнительной информации о причинах онемения в одной ноге и о том, как найти облегчение.
7 наиболее частых причин
Синдром предплюсневого канала
Травма малоберцового нерва
Ишиас
Неврома Мортона
Иллюстрация медицинского работника, берущего мазок у человека.Хроническая идиопатическая периферическая невропатия
Стеноз позвоночника
Болезнь периферических артерий
Тест на онемение стопы
Пройдите тест, чтобы выяснить, что вызывает онемение стопы.
Пройти тест на онемение стопы
Симптомы онемения одной стопы
Онемение стопы – это потеря чувствительности или чувствительности в стопе. Ощущение в теле зависит от функции обширного соединения нервов. Когда происходит повреждение нерва и снижается чувствительность, способность использовать осязание для предотвращения травм также снижается, как и ваше чувство равновесия. Без этих защитных механизмов вы можете быть более склонны к травмам пораженной стопы.
Общие характеристики онемения одной стопы:
Онемение одной стопы может вызывать тревогу и, в зависимости от причины, может быть:
- Внезапно или постепенно
- Постоянные (непрерывные) или прерывистые (приходят и уходят)
- Острый (внезапный и временный) или хронический (непрерывный или рецептурное)
- или временный Распространенными сопутствующими симптомами являются0016
- Стинг
- Pins-and-Eders Чувство
- Слабость
- Трудности Прогулка
Что вызывает цифра в одном номе?
Онемение стопы обычно является результатом травмы, сдавления или раздражения нерва или ветви одного из нервов в ноге или стопе. Стопа содержит множество различных нервов и мелких кровеносных сосудов, которые начинаются выше в голени и бедре и разветвляются в разных направлениях, обеспечивая кровоток и ощущение по всей стопе. Таким образом, причины, приводящие к онемению стопы, разнообразны, но их можно разделить на следующие категории.
Стопа содержит множество различных нервов и мелких кровеносных сосудов, которые начинаются выше в голени и бедре и разветвляются в разных направлениях, обеспечивая кровоток и ощущение по всей стопе. Таким образом, причины, приводящие к онемению стопы, разнообразны, но их можно разделить на следующие категории.
Системное заболевание
Некоторые болезни являются системными, то есть они могут поражать несколько частей тела, включая нервы в стопе.
- Метаболические заболевания: Диабет может привести к периферической или диабетической невропатии, которая представляет собой повреждение нервов в ногах и руках, вызванное плохим контролем уровня сахара в крови. Обычно обе стопы поражаются в равной степени, но вначале онемение одной стопы может быть более заметным, чем другой.
- Аномальные новообразования: Некоторые раковые и нераковые новообразования могут сдавливать или повреждать нервы в вашем теле, и если новообразование затрагивает нерв, ведущий к стопе, вы можете заметить онемение стопы.

- Генетические или наследственные заболевания: Генетические или наследственные заболевания, такие как болезнь Шарко-Мари-Тута, приводят к аномальным генам, которые влияют на нервы в ногах и могут привести к онемению стоп.
Воспалительные заболевания
Онемение стопы может быть вызвано воспалением, которое является нормальной реакцией организма на травму или инфекцию. Иногда иммунная система организма срабатывает не по назначению, что приводит к аутоиммунному воспалительному заболеванию.
- Бактериальная или вирусная инфекция: Бактериальные инфекции, такие как болезнь Лайма и вирусные инфекции, вызываемые вирусом ветряной оспы (вызывающим опоясывающий лишай), могут вызывать онемение стоп одной или обеих стоп.
- Аутоиммунное заболевание: Аутоиммунное заболевание возникает, когда иммунная система, которая обычно защищает вас от болезней и инфекций, вместо этого начинает атаковать здоровые клетки, из которых состоит ваше тело.
 Иногда эти аутоиммунные заболевания могут поражать спинной мозг или нервы, ведущие к стопе, что может привести к онемению стопы.
Иногда эти аутоиммунные заболевания могут поражать спинной мозг или нервы, ведущие к стопе, что может привести к онемению стопы.
Причины, связанные с окружающей средой
Плохое питание, воздействие токсинов или токсичных продуктов некоторых видов лечения, а также травмы также могут вызывать онемение стоп.
- Токсины: Воздействие токсинов, таких как тяжелые металлы (такие как свинец) или побочных продуктов алкоголя или некоторых видов химиотерапии, может привести к повреждению нервов в ступнях и ногах.
- Дефицит витаминов: Недостаток некоторых витаминов, необходимых для здоровой нервной функции, таких как витамины группы В, может привести к онемению ног; однако это обычно поражает обе стопы и развивается в течение длительного периода времени.
- Травма: Травма или повреждение нервов, ведущих к стопе, может привести к онемению стопы. Эта травма может быть получена непосредственно в результате удара тупым предметом или раздавливания, а также может быть результатом воздействия очень низких температур, что приводит к обморожению.

Этот список не является медицинским советом и может не точно отражать то, что у вас есть.
Тест на онемение стопы
Пройдите тест и узнайте, что вызывает онемение стопы.
Пройти тест на онемение стопы
Синдром предплюсневого канала
Предплюсневый туннель представляет собой узкое пространство, расположенное на внутренней стороне лодыжки рядом с костями лодыжки. Синдром предплюсневого канала представляет собой компрессию или сдавливание важного нерва, называемого задним большеберцовым нервом. Это сдавление вызывает симптомы в любом месте по ходу нерва, идущего от внутренней части лодыжки к стопе.
Вам следует посетить лечащего врача, который будет координировать ваше лечение со специалистом по мышцам и костям (хирургом-ортопедом). Синдром предплюсневого канала лечат обезболивающими препаратами, инъекциями кортикостероидов, растяжками, обледенением, физиотерапией, а также специальными ортопедическими вкладышами для обуви.
Стеноз позвоночника
Позвоночник, или позвоночник, защищает спинной мозг и позволяет людям стоять и наклоняться. Спинальный стеноз вызывает сужение позвоночника. Сужение оказывает давление на нервы и спинной мозг и может вызвать боль.
Спинальный стеноз вызывает сужение позвоночника. Сужение оказывает давление на нервы и спинной мозг и может вызвать боль.
Дальнейшие действия, включая посещение лечащего врача. В этом случае врач может предложить дальнейшее обследование, включая визуализацию позвоночника. Лечение может включать лекарства, физиотерапию или брекеты. В тяжелых случаях иногда рекомендуется хирургическое вмешательство.
Ишиас
Ишиас — это общий термин, описывающий любую стреляющую боль в ноге, которая начинается в позвоночнике и распространяется вниз по внешней стороне ноги. Его также называют защемлением нерва, поясничной радикулопатией, седалищной невралгией, седалищным невритом или седалищной невропатией.
Наиболее распространенной причиной является грыжа или «смещение» межпозвонкового диска в нижней части позвоночника. Это означает, что часть амортизирующего материала внутри диска вытесняется наружу и давит на нервный корешок. Спазмы грушевидной мышцы вокруг седалищного нерва, а также сужение позвоночного канала, называемое спинальным стенозом, также могут вызывать ишиас.
Симптомы включают стреляющую боль в ногах, которая начинается внезапно или развивается постепенно. Могут быть слабость, онемение и ощущение покалывания. В тяжелых случаях могут возникнуть трудности с движением стопы или сгибанием колена.
Диагноз ставится на основании анамнеза, физического осмотра и простых тестов с поднятием ноги.
Лечение включает физиотерапию, нестероидные противовоспалительные препараты и миорелаксанты. В некоторых случаях можно попробовать спинальные инъекции кортикостероидов и хирургическое вмешательство. Массаж и иглоукалывание также иногда помогают.
Заболевание периферических артерий (снижение кровотока в ногах)
Заболевание периферических артерий (ЗПА) — это хроническое заболевание, при котором снижается кровоток в артериях, обычно артериях, ведущих к ногам. Это снижение кровотока происходит, когда внутри этих артерий накапливаются скопления жира (называемые бляшками), что приводит к их сужению. Симптомы включают онемение ног, боль в стопах и бедрах, холодные ноги и мышечную усталость. Эти симптомы часто возникают при ходьбе или занятиях спортом. Риск развития ЗПА выше у тех, кто курит или страдает диабетом. Высокое кровяное давление, высокий уровень холестерина, избыточный вес и малоподвижный образ жизни также могут подвергать человека более высокому риску.
Эти симптомы часто возникают при ходьбе или занятиях спортом. Риск развития ЗПА выше у тех, кто курит или страдает диабетом. Высокое кровяное давление, высокий уровень холестерина, избыточный вес и малоподвижный образ жизни также могут подвергать человека более высокому риску.
Вам следует посетить врача в течение следующих двух недель, чтобы обсудить свои симптомы. Ваш врач может оценить ЗПА, проанализировав ваши симптомы и проведя медицинский осмотр. Также можно сделать МРТ. После постановки диагноза лечение включает прием лекарств, хирургическое вмешательство или процедуры для открытия или обхода заблокированных артерий. Также могут помочь изменения образа жизни, касающиеся диеты, физических упражнений и отказа от курения.
Неврома Мортона
Неврома Мортона, также называемая старым названием неврома Мортона, представляет собой утолщение фиброзной ткани в своде стопы. Эта ткань инкапсулирует нерв, ведущий к третьему и четвертому пальцам стопы.
На самом деле это не опухоль нерва, как следует из названия. Утолщение вызвано многолетней травмой, раздражением и/или компрессией стопы. Обувь на высоком каблуке, особенно узкая или тесная, является частой причиной. Заболевание чаще всего наблюдается у женщин старше 45 лет.
Утолщение вызвано многолетней травмой, раздражением и/или компрессией стопы. Обувь на высоком каблуке, особенно узкая или тесная, является частой причиной. Заболевание чаще всего наблюдается у женщин старше 45 лет.
Симптомы включают жгучую боль в своде стопы, особенно при ходьбе или беге. Состояние не излечивается само по себе и может привести к хронической боли в ногах.
Диагноз ставится при физикальном осмотре стопы с помощью простых двигательных упражнений, а иногда и рентгенографии.
Лечение включает замену обуви на более подходящую, которая не сдавливает нерв; использование ортопедических стелек в обуви, чтобы уменьшить давление на нерв; и в некоторых случаях использование инъекций кортикостероидов.
Редкость: Редкость
Топ Симптомы: онемение стопы, боль в подошве стопы, боль при прикосновении к стопе, боль в обеих стопах, травма стопы
Срочность: Самолечение
Механические боль в пояснице при ишиасе
Ишиас — это общий термин, описывающий любую стреляющую боль в ногах, которая начинается в позвоночнике и распространяется вниз по внешней стороне ноги. Его также называют защемлением нерва, поясничной радикулопатией, седалищной невралгией, седалищным невритом или седалищной невропатией.
Его также называют защемлением нерва, поясничной радикулопатией, седалищной невралгией, седалищным невритом или седалищной невропатией.
Наиболее распространенной причиной является грыжа или «смещение» межпозвонкового диска в нижней части позвоночника. Это означает, что часть амортизирующего материала внутри диска вытесняется наружу и давит на нервный корешок. Спазмы грушевидной мышцы вокруг седалищного нерва, а также сужение позвоночного канала, называемое спинальным стенозом, также могут вызывать ишиас.
Симптомы включают стреляющую боль в ногах, которая начинается внезапно или развивается постепенно. Могут быть слабость, онемение и ощущение покалывания. В тяжелых случаях могут возникнуть трудности с движением стопы или сгибанием колена.
Диагноз ставится на основании анамнеза, физического осмотра и простых тестов с поднятием ноги.
Лечение включает физиотерапию, нестероидные противовоспалительные препараты и миорелаксанты. В некоторых случаях можно попробовать спинальные инъекции кортикостероидов и хирургическое вмешательство. Массаж и иглоукалывание также иногда помогают.
Массаж и иглоукалывание также иногда помогают.
Травма малоберцового нерва
Малоберцовые нервы также известны как малоберцовые нервы. Малоберцовые нервы идут от нижней части позвоночника вниз по задней части ноги, заканчиваясь на пятке. Если они повреждены или сжаты, это может привести к состоянию, известному как свисание стопы.
Малоберцовые нервы могут быть повреждены во время операции, особенно при замене тазобедренного сустава или полной замене коленного сустава; любая травма колена или нижней части спины; или неврологические заболевания, такие как рассеянный склероз или болезнь Паркинсона.
Отвисание стопы означает, что человек не может согнуть стопу вверх от лодыжки, поскольку повреждены малоберцовые нервы, контролирующие это произвольное движение. Также могут быть боль, онемение и слабость в стопе, трудности при ходьбе.
Диагноз ставится на основании физического осмотра, исследования нервной проводимости и визуализации, такой как рентген или МРТ.
Лечение включает использование ортопедических стелек, которые представляют собой специально изготовленную обувь, опоры и скобы для стопы; физиотерапия; а иногда и хирургическое вмешательство для декомпрессии или иного восстановления нерва.
Редкость: Нечасто
Основные симптомы: боль в области иннервации малоберцового нерва, онемение в иннервации малоберцового нерва, трудности при ходьбе или слабость при тыльном сгибании стопы
Периферическая невропатия относится к ощущению онемения, покалывания и покалывания в ногах. Идиопатический означает, что причина неизвестна, а хронический означает, что состояние продолжается без улучшения или ухудшения.
Заболевание чаще всего встречается у людей старше 60 лет. Причина идиопатической невропатии неизвестна.
Симптомы включают неприятное онемение и покалывание в ногах; трудности со стоянием или ходьбой из-за боли и отсутствия нормальной чувствительности; слабость и судороги в мышцах стоп и лодыжек.
Периферическая невропатия может значительно ухудшить качество жизни, поэтому для лечения симптомов и уменьшения дискомфорта следует обратиться к врачу.
Диагноз ставится при физическом осмотре; анализы крови для исключения других состояний; и неврологические и мышечные исследования, такие как электромиография.
Лечение включает безрецептурные болеутоляющие средства; отпускаемые по рецепту обезболивающие для снятия более сильной боли; лечебная физкультура и меры безопасности для компенсации потери чувствительности в стопах; и лечебная обувь, помогающая сохранять равновесие и ходить.
Редкость: Редкость
Основные симптомы: онемение дистальных отделов, боли в мышцах, скованность суставов, онемение с обеих сторон тела, потеря мышечной массы
Срочная помощь: Врач первичной медико-санитарной помощи
Тест на онемение стопы
Пройдите тест, чтобы выяснить, что вызывает онемение стопы.
Пройдите тест на онемение стопы
Лечение и облегчение онемения одной стопы
Домашнее лечение
Если онемение стопы непрекращающееся и/или особенно беспокоит, вас должен осмотреть медицинский работник для определения диагноза и лучшего лечения курс лечения. Если онемение стоп связано с травмой или травмой, некоторые домашние процедуры могут помочь, пока вы ожидаете осмотра у врача.
- Отдых: Некоторые причины онемения стопы, особенно те, которые связаны с травмой или напряжением, уменьшаются в покое.
- Упражнения и растяжка: В то время как некоторые причины онемения стоп уменьшаются во время отдыха, другие, такие как онемение из-за длительного постельного режима или неподвижности стопы, могут исчезнуть при постепенной нагрузке.
Когда обращаться к врачу
Срочность, с которой вам следует обратиться к врачу, зависит от некоторых факторов, таких как продолжительность, тяжесть и время появления ваших симптомов. Запишитесь на прием к лечащему врачу и постарайтесь пройти обследование в течение следующих нескольких дней, если вы заметили следующее:
Запишитесь на прием к лечащему врачу и постарайтесь пройти обследование в течение следующих нескольких дней, если вы заметили следующее:
- Постоянное онемение ног
- Ухудшение ног на ногах
- Футов, которые постепенно распространяют в ногу
- Foot Sumbness, связанный с другими. Симптома. головные боли
В экстренных случаях
Вам следует немедленно обратиться к врачу, если онемение стоп связано с любым из следующих симптомов или факторов:
- Arm numbness
- Vision problems
- Trouble with balancing
- Trouble speaking
- Foot paralysis (inability to move the foot)
- Sudden-onset
These могут быть признаками инсульта, и вам следует немедленно позвонить по номеру 911.
Профилактика
Несмотря на то, что многие причины онемения стоп нельзя предотвратить, следующие здоровые практики могут снизить вероятность онемения стоп от предотвратимых причин, таких как дефицит витаминов, интоксикация алкоголем, инсульт и диабет:
- Здоровое, сбалансированное питание: Онемение стоп, связанное с дефицитом питательных веществ, можно лечить и предотвращать с помощью диеты с достаточным количеством питательных веществ и витаминов, особенно витаминов группы В, таких как тиамин, В12 и фолиевая кислота. Витамины группы В можно найти в рыбе, птице, мясе, яйцах, молочных продуктах, листовых зеленых овощах, фасоли и горохе.
- Регулярные физические упражнения: Физические упражнения в сочетании со здоровой диетой также могут предотвратить некоторые распространенные причины онемения стоп, такие как диабет и инсульт.
- Прекращение употребления табака: Употребление табака связано с длинным списком сопутствующих заболеваний, и некоторые из них, такие как диабет и инсульт, могут привести к онемению ног.
 Отказ от табака — одно из лучших решений, которые вы можете принять, если курите или жуете табак.
Отказ от табака — одно из лучших решений, которые вы можете принять, если курите или жуете табак. - Сокращение или прекращение употребления алкоголя: Продолжительное или чрезмерное употребление алкоголя, аналогично употреблению табака, может привести к многочисленным проблемам со здоровьем, включая проблемы, которые приводят к онемению ног. Сокращение потребления алкоголя до одной порции или менее в день или полный отказ от алкоголя может снизить риски для здоровья, связанные с алкоголем.
Часто задаваемые вопросы о онемении одной стопы
Почему мою онемевшую ногу также покалывает?
Нервы в вашем теле функционируют так, чтобы посылать сигналы от частей вашего тела к головному и спинному мозгу и от них, что позволяет вам чувствовать окружающую среду. Когда эти нервы не функционируют нормально, обычно в результате повреждения, это может привести к ненормальным ощущениям, включая онемение, покалывание, жжение, покалывание и иногда боль.
Почему онемела только одна нога?
Онемение одной стопы указывает на повреждение или дисфункцию нерва только на одной стороне тела. Онемение обеих стоп, как правило, является признаком повреждения нервов в результате системного заболевания, которое может поражать несколько частей тела, или повреждения нервов спинного мозга, в результате которого нервы проходят по обеим сторонам тела.
Будет ли онемение стопы распространяться на ногу или другие части тела?
Это зависит. Некоторые причины онемения стопы могут привести к распространению онемения. Как правило, это расстройства, которые поражают нервы и распространяются вверх по нервам от стоп к голове или спускаются вниз от головы к стопам. Например, некоторые вирусы и бактерии могут вызывать повреждение, которое распространяется вдоль нерва, а некоторые заболевания, такие как диабет, могут со временем привести к распространению повреждения нерва.
Может ли онемение одной стопы быть вызвано диабетом?
Диабет — это заболевание, связанное с избытком сахара в крови или гипергликемией. Одним из многих потенциальных последствий гипергликемии является повреждение нервов, которое обычно начинается в руках и ногах. Обычно повреждение возникает на обеих ногах (приводя к онемению обеих ног), но иногда, в начале процесса, онемение может быть более заметным в одной ноге по сравнению с другой.
Одним из многих потенциальных последствий гипергликемии является повреждение нервов, которое обычно начинается в руках и ногах. Обычно повреждение возникает на обеих ногах (приводя к онемению обеих ног), но иногда, в начале процесса, онемение может быть более заметным в одной ноге по сравнению с другой.
Как долго будет длиться онемение стопы?
Это зависит от причины. Иногда онемение стопы из-за легкого повреждения нерва может пройти само по себе во время отдыха. Однако некоторые формы повреждения нервов могут длиться дольше и могут быть необратимыми. Если у вас не проходит онемение стопы, вас должен осмотреть медицинский работник, чтобы определить диагноз и наилучший курс лечения.
Вопросы, которые может задать ваш врач об онемении одной стопы
- Были ли у вас когда-либо диагностированы психиатрические проблемы, такие как депрессия, биполярное расстройство, шизофрения или тревожное расстройство?
- Лежа на твердой поверхности, держите обе ноги прямыми.
 Попросите друга медленно поднять одну ногу за другой, поднимая лодыжку в воздух. Испытываете ли вы боль в этой ноге, прежде чем полностью поднять ее в перпендикулярное положение? (Это называется тестом с выпрямленными ногами.)
Попросите друга медленно поднять одну ногу за другой, поднимая лодыжку в воздух. Испытываете ли вы боль в этой ноге, прежде чем полностью поднять ее в перпендикулярное положение? (Это называется тестом с выпрямленными ногами.) - Ощущаете ли вы, что какие-либо части вашего тела (например, пальцы ног, руки, уши) холодные?
- Какова масса вашего тела?
Проведите самодиагностику с помощью нашего бесплатного помощника по бую, если ответите «да» на любой из этих вопросов.
Джеффри М. Ротшильд, MD, MPH.
Адъюнкт-профессор медицины, Бригам и женская больница
Доктор Ротшильд был преподавателем Бригама и женской больницы, где он является адъюнкт-профессором медицины в Гарвардской медицинской школе. В настоящее время он практикует в качестве госпиталиста в больнице Ньютона Уэллсли. В 1978 году доктор Ротшильд получил степень доктора медицины в Медицинском колледже Висконсина и прошел обучение по внутренним болезням, после чего получил стипендию в области медицины критических состояний. Он также получил депутата…
Он также получил депутата…
Прочитать всю биографию
Была ли эта статья полезной?
26 человек сочли этот значок подсказки
полезным.Скопировано в буфер обмена
Советы по уменьшению онемения рук во время сна
Неудивительно, что боль может влиять на качество сна. Если вы когда-нибудь просыпались с судорогой в ноге или пытались заснуть с болью в спине, вы знаете, какие проблемы может вызвать боль. Пробуждение с онемением рук и пальцев может быть таким же нервным, как и пробуждение от боли.
Многие люди время от времени испытывают онемение или покалывание в руках после пробуждения из-за того, что спят в положении, в котором нарушается кровообращение. Однако онемение рук и пальцев также может указывать на более серьезную проблему. По оценкам, от 7% до 10% людей сообщают о какой-либо боли в нервах, которая влияет на качество их жизни, включая сон. Для большинства людей время от времени просыпаться с онемевшими руками не является поводом для беспокойства. Однако, если ваши симптомы сильно мешают сну или сохраняются после того, как вы встаете и двигаетесь, возможно, пришло время обратиться к врачу.
Однако, если ваши симптомы сильно мешают сну или сохраняются после того, как вы встаете и двигаетесь, возможно, пришло время обратиться к врачу.
Почему я просыпаюсь с онемевшими руками?
Онемение рук или кистей — это потеря чувствительности, которая может возникать по разным причинам. Ваши руки или руки могут онеметь или «заснуть» из-за сдавления нерва, нарушения кровообращения из-за того, что вы спите, или по другой причине.
Иногда за онемением следует ощущение покалывания или покалывания, называемое парестезией. Как и онемение, парестезии могут возникать во время сна в результате определенных поз во время сна. Как онемение, так и парестезии также связаны со сдавлением нерва и определенными проблемами со здоровьем.
Сжатие или повреждение нерва
Обычной причиной онемения рук во время сна является повреждение или сдавление нерва. Нервы в руках и руках могут быть повреждены после повторяющихся движений. Когда это повреждение возникает в результате профессиональной деятельности человека, симптомы можно назвать «синдромом рабочей руки». Люди, которые совершают повторяющиеся движения руками и руками во время работы, чаще испытывают онемение, боль и покалывание в руках, особенно в ночное время.
Люди, которые совершают повторяющиеся движения руками и руками во время работы, чаще испытывают онемение, боль и покалывание в руках, особенно в ночное время.
Повреждение нервов, вызывающее онемение и покалывание в руках, которое также называется периферической невропатией, может быть результатом не только монотонного ручного труда. Некоторые люди испытывают подобные симптомы из-за употребления наркотиков, инфекций, наследственных заболеваний, травм или воспалений.
Компрессия локтевого нерва
Локтевой нерв помогает захватывать предметы с помощью мышц предплечья и обеспечивает чувствительность мизинца и безымянного пальца. Этот нерв проходит от локтя к пальцам. Локтевой нерв отвечает за покалывание и онемение, которое вы испытываете при ударе локтем.
Давление на локоть или запястье может сдавить локтевой нерв, вызывая онемение пальцев, когда вы просыпаетесь. Ваш локтевой нерв, вероятно, вовлечен, если вы просыпаетесь с онемением в:
- Мизинец спереди или сзади
- Безымянный палец, обычно ближе к мизинцу
- Кисть ниже мизинца и безымянного пальца
Если вы испытываете незначительное сдавление локтевого нерва в локте, для решения проблемы может быть достаточно научиться менять положение руки. Если вы испытываете более серьезное сдавление, хирургическое вмешательство может помочь облегчить состояние.
Если вы испытываете более серьезное сдавление, хирургическое вмешательство может помочь облегчить состояние.
Компрессия лучевого нерва
Лучевой нерв контролирует мышцы предплечья и запястья, помогающие разгибать запястье и пальцы. Давление на запястье, предплечье и бицепс может защемить лучевой нерв и вызвать онемение или боль. Если вы спите на запястье или предплечье или с рукой, на которой что-то лежит, это может привести к сдавливанию лучевого нерва. Если вы путешествуете и хотите спать в самолете или машине, старайтесь не использовать предплечья или сгибать запястья у окна в качестве подушки для головы, что может привести к давлению на лучевой нерв.
Ваш лучевой нерв может быть сдавлен, если вы чувствуете онемение в:
- Указательном пальце
- Большой палец
- Рука между указательным и большим пальцами
Синдром запястного канала
Синдром запястного канала, расстройство, часто встречающееся у офисных служащих, является наиболее распространенной невропатией защемления или проблемой компрессии нерва в руке. Синдром запястного канала представляет собой компрессию срединного нерва, когда он проходит через запястный канал в руке. Срединный нерв обеспечивает чувствительность указательного и среднего пальцев. Как и локтевой нерв, этот нерв может сжиматься как в локте, так и в запястье, поэтому полезно помнить о том, как вы сворачиваетесь каждую ночь.
Синдром запястного канала представляет собой компрессию срединного нерва, когда он проходит через запястный канал в руке. Срединный нерв обеспечивает чувствительность указательного и среднего пальцев. Как и локтевой нерв, этот нерв может сжиматься как в локте, так и в запястье, поэтому полезно помнить о том, как вы сворачиваетесь каждую ночь.
Ваш срединный нерв может быть сдавлен, если вы испытываете онемение в:
- передней части большого пальца
- Ваш указательный или средний палец
- Основание большого пальца
Хотя у большинства людей синдром запястного канала ассоциируется с работой за компьютером, любое незначительное повторяющееся движение запястья может вызвать его. Около 3% людей страдают синдромом запястного канала, и это заболевание чаще встречается у женщин. Многие люди с синдромом запястного канала со временем выздоравливают сами по себе, но у некоторых симптомы ухудшаются. Люди, страдающие синдромом запястного канала, часто просыпаются ночью из-за боли в руках и запястьях.
Ношение корсета во время сна или разминка рук и запястий может облегчить боль в запястном канале. Если ваша боль сохраняется, обратитесь к врачу. Более тяжелые случаи запястного канала, которые длятся несколько месяцев, могут потребовать хирургического вмешательства.
Другие медицинские проблемы, вызывающие онемение рук
Сжатие нервов — не единственная причина, по которой вы можете проснуться с онемением рук. Эти другие заболевания также могут вызывать онемение:
- Шейный спондилез: Хроническое дегенеративное заболевание, поражающее мышцы шеи, сухожилия и кости, шейный спондилез встречается довольно часто. Чаще наблюдается у пожилых людей. Общие симптомы включают боль и скованность в шее, а также боль и онемение в руках, плечах и пальцах.
- Синдром торакального выхода: Это заболевание включает сдавление или раздражение кровеносных сосудов в верхней части грудной клетки из-за анатомических вариаций мышц в этой области.
 Большинство случаев синдрома грудной апертуры вызвано хлыстовой травмой или другой травмой шеи. Иногда расстройство вызвано повторяющимися движениями или, реже, наличием лишнего ребра.
Большинство случаев синдрома грудной апертуры вызвано хлыстовой травмой или другой травмой шеи. Иногда расстройство вызвано повторяющимися движениями или, реже, наличием лишнего ребра. - Сахарный диабет: Это заболевание, более известное как диабет 2 типа, характеризуется неспособностью организма адекватно использовать или вырабатывать инсулин и может привести к повреждению нервов. Повреждение нерва может вызвать онемение и покалывание в руках и ногах.
Советы по уменьшению онемения рук во время сна
В зависимости от причины вы можете уменьшить онемение рук во время сна несколькими способами. Во-первых, полезно иметь подушку и матрац, поддерживающие, но мягкие, чтобы с меньшей вероятностью возникали точки давления на шее или плечах. Поддержка шеи и позвоночника — важный шаг к полноценному отдыху. Вы также можете попробовать следующее:
- Носите фиксатор запястья перед сном, чтобы стабилизировать запястье во время сна.

- Попробуйте новое положение для сна, особенно на боку.
- Не кладите руки под подушку, это может сдавливать нервы. Убедитесь, что ваши запястья не сгибаются, так как сгибание может вызвать покалывание.
- Если вы часто спите на спине с руками над головой, попробуйте держать их рядом с собой, чтобы уменьшить защемление нервов.
- Попробуйте размять руки и запястья перед сном.
- Посоветуйтесь с врачом, чтобы исключить любые другие сопутствующие заболевания.
Когда следует обратиться к врачу
Обычно онемение и покалывание ночью возникают нечасто и довольно быстро проходят. Однако, если онемение рук и кистей не проходит или вызывает плохой сон, возможно, пришло время обратиться к врачу. Если вы испытываете что-либо из следующего, вы можете подумать о том, чтобы записаться на прием к врачу:
- Онемение, которое длится в течение дня
- Онемение по всему телу, а не только в руках
- Мышечная слабость
- Неловкость рук или пальцев
- Внезапная слабость или головокружение
- Боль в руках и ногах, которая не проходит
Ваш врач сможет оценить ваши симптомы и помочь определить следующие шаги.
- Была ли эта статья полезной?
- Да Нет
использованная литература
+13 источников
-
1.
Зенг, Л., Алонгкронрусми, Д., и ван Рейн, Р. М. (2017). Комплексный взгляд на диабетическую, алкогольную и лекарственную невропатию, этиологию и лечение в США. Журнал исследований боли, 10, 219–228. https://pubmed.ncbi.nlm.nih.gov/28176937/
-
2.
Левин, М.К. (2019, февраль). Онемение. Версия руководства Merck для потребителей. Получено 7 июля 2021 г. с сайта
-
3.
Рот Беттлах, К.Л., Хасак, Дж.М., Краусс, Э.М., Ю, Дж.Л., Сколник, Г.Б., Бодуэй, Г.Н., Кан, Л.К., и Маккиннон, С.Е. (2019). Предпочтения в позе сна коррелируют с ночными парестезиями у здоровых людей без синдрома запястного канала. Hand (Нью-Йорк, штат Нью-Йорк), 14 (2), 163–171. https://pubmed.ncbi.nlm.nih.gov/2
29/
-
4.
Оздемир Г.
 (2017). Синдром рабочей руки: новое определение неклассифицированного состояния полинейропатии. Медицинская, 96(25), е7235.
https://pubmed.ncbi.nlm.nih.gov/28640120/
(2017). Синдром рабочей руки: новое определение неклассифицированного состояния полинейропатии. Медицинская, 96(25), е7235.
https://pubmed.ncbi.nlm.nih.gov/28640120/ -
5.
Калиандро, П., Ла Торре, Г., Падуя, Р., Джаннини, Ф., и Падуя, Л. (2016). Лечение локтевой невропатии в локтевом суставе. Кокрановская база данных систематических обзоров, 11(11), CD006839. https://pubmed.ncbi.nlm.nih.gov/27845501/
-
6.
Латеф, Т.Дж., Билал, М., Веттер, М., Иванага, Дж., Оскуян, Р.Дж., и Таббс, Р.С. (2018). Травма лучевого нерва в руке: обзор. Куреус, 10(2), e2199. https://pubmed.ncbi.nlm.nih.gov/29666777/
-
7.
Випперман, Дж., и Герл, К. (2016). Синдром запястного канала: диагностика и лечение. Американский семейный врач, 94 (12), 993–999. https://pubmed.ncbi.nlm.nih.gov/28075090/
-
8.
Синдром запястного канала: лечение боли и онемения рук. (2019). Журнал ортопедической и спортивной физиотерапии, 49 (5), 361.
 https://pubmed.ncbi.nlm.nih.gov/31039689/
https://pubmed.ncbi.nlm.nih.gov/31039689/ -
9.
Патель, Дж. Н., Маккейб, С. Дж., и Майерс, Дж. (2012). Особенности нарушений сна у больных с синдромом запястного канала. Hand (Нью-Йорк, штат Нью-Йорк), 7 (1), 55–58. https://pubmed.ncbi.nlm.nih.gov/23449036/
-
10.
Мяо, К., Цян, Дж. Х., и Джин, Ю. Л. (2018). Эффективность чрескожной нервно-мышечной электростимуляции для облегчения боли в шее у пациентов с шейным спондилезом. Медицина, 97(26), e11080. https://pubmed.ncbi.nlm.nih.gov/29952946/
-
11.
Масокатто, Н.О., Да-Матта, Т., Проццо, Т.Г., Коуто, В.Дж., и Порфирио, Г. (2019). Синдром грудного выхода: описательный обзор. Revista do Colegio Brasileiro de Cirurgioes, 46(5), e20192243. https://pubmed.ncbi.nlm.nih.gov/31859722/
-
12.
Сандерс, Р. Дж., Хаммонд, С. Л., и Рао, Н. М. (2007). Диагностика синдрома грудной апертуры. Журнал сосудистой хирургии, 46 (3), 601–604. https://pubmed.

