Клинический случай экстракраниальной шванномы лицевого нерва, располагающейся в области околоушной слюнной железы
Клинический случай экстракраниальной шванномы лицевого нерва, располагающейся в области околоушной слюнной железыНеробеев А.И.
ФГБУ «Центральный научно-исследовательский институт стоматологии и челюстно-лицевой хирургии» Минздрава России, Москва, Россия
Висаитова З.Ю.
ФГБУ «Центральный научно-исследовательский институт стоматологии и челюстно-лицевой хирургии» Минздрава России, Москва, Россия
Романютина Н.С.
ФГБУ «Центральный научно-исследовательский институт стоматологии и челюстно-лицевой хирургии» Минздрава России, Москва, Россия
Клинический случай экстракраниальной шванномы лицевого нерва, располагающейся в области околоушной слюнной железы
Журнал: Пластическая хирургия и эстетическая медицина. 2019;(2): 59‑64
DOI 10.17116/plast.hirurgia201902159
Как цитировать
Неробеев А.
Nerobeyev AI, Visaitova ZYu, Romanyutina NS. Extracranial intraparotid facial nerve schwannoma. Plastic Surgery and Aesthetic Medicine. 2019;(2):59‑64. (In Russ.).
https://doi.org/10.17116/plast.hirurgia201902159
Авторы:
Неробеев А.И.
ФГБУ «Центральный научно-исследовательский институт стоматологии и челюстно-лицевой хирургии» Минздрава России, Москва, Россия
Все авторы (3)
Читать метаданные
Описан редкий клинический случай шванномы (невриномы) лицевого нерва, а также предоставлен обзор научной литературы, посвященной этиологии, диагностике и тактике ведения пациентов с этой патологией.
Ключевые слова:
экстракраниальная шваннома
невринома
неврилеммома
опухоль лицевого нерва
околоушная слюнная железа
Авторы:
Неробеев А.И.
ФГБУ «Центральный научно-исследовательский институт стоматологии и челюстно-лицевой хирургии» Минздрава России, Москва, Россия
Висаитова З.Ю.
ФГБУ «Центральный научно-исследовательский институт стоматологии и челюстно-лицевой хирургии» Минздрава России, Москва, Россия
Романютина Н. С.
С.
ФГБУ «Центральный научно-исследовательский институт стоматологии и челюстно-лицевой хирургии» Минздрава России, Москва, Россия
Закрыть метаданные
Введение
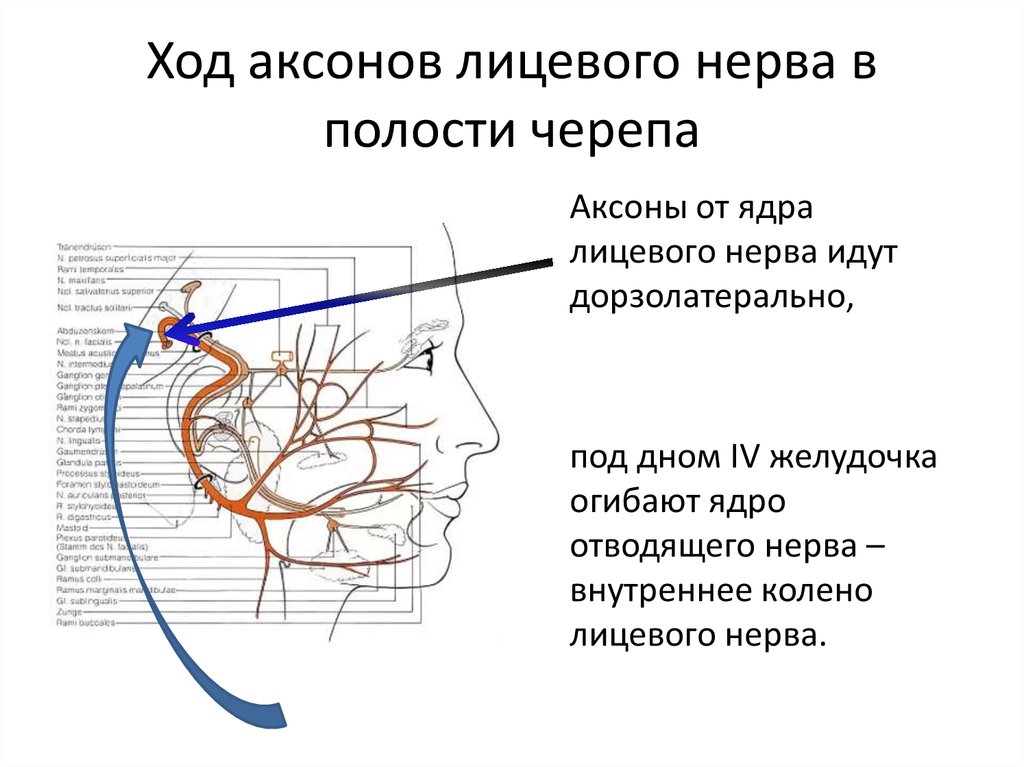
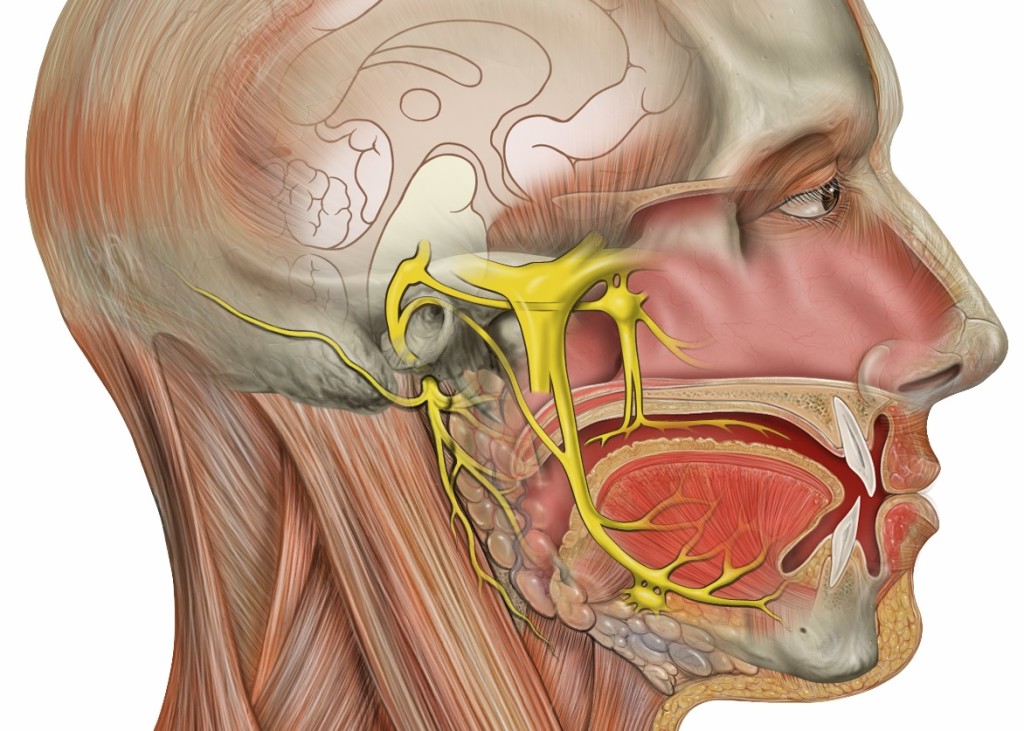
Шваннома (невринома, неврилеммома) лицевого нерва относится к нейроэктодермальным образованиям. В подавляющем большинстве случаев она является доброкачественной, инкапсулированной опухолью, исходящей из клеток Шванна, расположенных в периневральной оболочке периферических нервов [1, 2].
Шванномы могут поражать любой сегмент лицевого нерва, однако более 90% являются интракраниальными опухолями [3], около 10% [4] — внечерепными опухолями, вовлекающими в процесс периферическую часть лицевого нерва, которые располагаются в толще околоушной слюнной железы [5]. Основная проблема, которую представляет собой невринома для хирурга, — сложность ее предоперационной диагностики, заключающаяся в клинической, рентгенологической и эхографической схожести с плеоморфной аденомой околоушной слюнной железы, что диктует неверную тактику лечения, а значит, влечет за собой возможную потерю функции лицевого нерва и инвалидизацию пациента.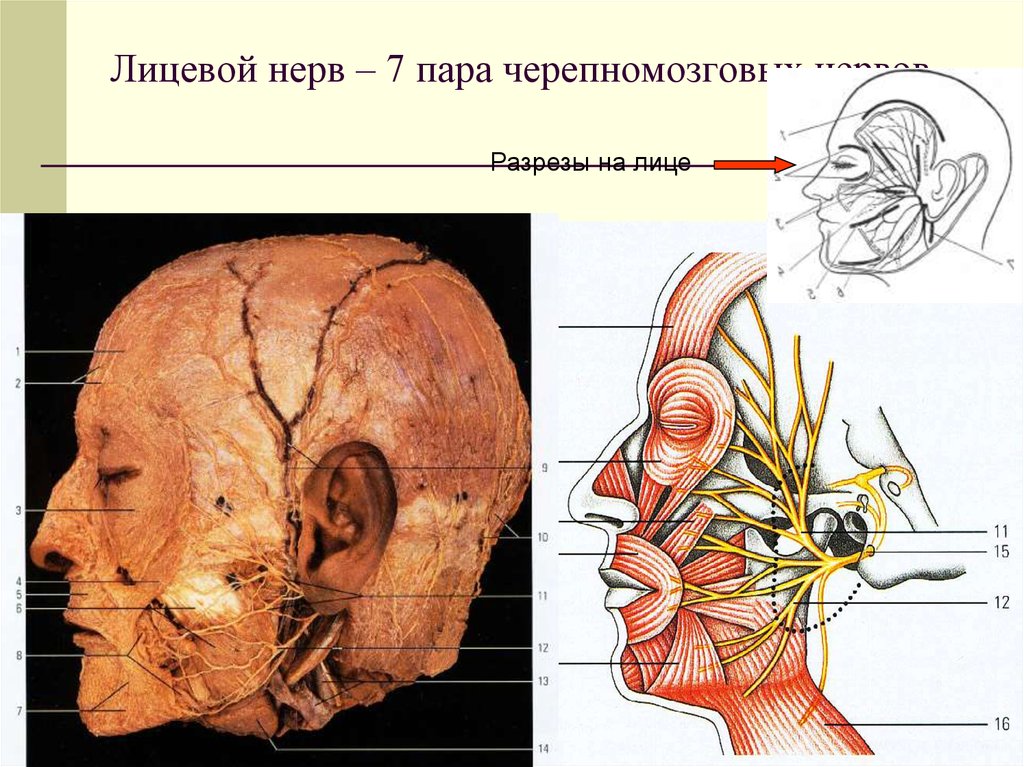
Клинический случай
В ЦНИИС и ЧЛХ обратилась пациентка
 Пациентка наблюдалась в ЦНИИС и ЧЛХ на протяжении нескольких лет. Ежегодно выполнялось ультразвуковое исследование (УЗИ) околоушной области справа (рис. 1). Рис. 1. УЗИ околоушной области пациентки О., 50 лет. а — УЗИ 2016 г. В глубокой части правой околоушной железы на глубине от 15 мм наблюдается гипоэхогенное образование с четкими контурами, без признаков наличия кровотока, 22×14×20 мм. При компрессии образование деформируется незначительно; б — УЗИ 2017 г. Отмечено увеличение образования (27×17×22 мм) без изменения признаков. Рост образования составил около 5,0 мм за 2 года.
Пациентка наблюдалась в ЦНИИС и ЧЛХ на протяжении нескольких лет. Ежегодно выполнялось ультразвуковое исследование (УЗИ) околоушной области справа (рис. 1). Рис. 1. УЗИ околоушной области пациентки О., 50 лет. а — УЗИ 2016 г. В глубокой части правой околоушной железы на глубине от 15 мм наблюдается гипоэхогенное образование с четкими контурами, без признаков наличия кровотока, 22×14×20 мм. При компрессии образование деформируется незначительно; б — УЗИ 2017 г. Отмечено увеличение образования (27×17×22 мм) без изменения признаков. Рост образования составил около 5,0 мм за 2 года.
Учитывая медленный рост образования и его бессимптомное течение, с пациенткой обсуждались выжидательная тактика и продолжение динамического наблюдения. Однако в связи с нарастающей тревогой и онкологической настороженностью у пациентки, а также настоятельной ее просьбой удалить образование было принято решение о проведении хирургического вмешательства. На этапе предоперационной подготовки с диагностической целью пациентке были выполнены МРТ (рис.
Интраоперационно после поверхностной паротидэктомии по заднему полюсу железы была обнаружена неоднородная инкапсулированная опухоль желтого цвета, напоминающая липому, мягкоэластической консистенции, размером 20×14×35 мм, вовлекающая ствол лицевого нерва у его выхода из шилососцевидного отверстия до отхождения основных его ветвей.
Учитывая отсутствие патогистологической верификации образования, было принято решение о проведении отсроченной нейропластики после получения объективных данных гистологического исследования.
По результатам патогистологического и дополнительно проведенного иммуногистохимического исследования заключительный диагноз: доброкачественная шваннома (рис. 4). Рис. 4. Вид опухоли после ее удаления.
Этиология
В настоящее время единой причины опухолевой трансформации нормально функционирующих клеток периферических нервов не установлено. Единственно доказанным этиологическим фактором шванномы являются несколько редких наследственных заболеваний: нейрофиброматоз 1-го типа, или болезнь Реклингхаузена, вызываемая мутацией гена NF1 на 17-й хромосоме, и нейрофиброматоз 2-го типа, вызываемый мутацией гена NF1 на 22-й хромосоме. Мутация, возникающая в этом гене, обусловливает недостаточность фактора, ингибирующего опухолевую трансформацию шванновских клеток [1]. До 50% всех описанных опухолей периферических нервов возникает в случаях, ассоциированных с нейрофиброматозом 1-го типа. Частота шванномы лицевого нерва составляет 1 случай на 100 тыс. населения в год. Подавляющее большинство всех случаев опухолей периферических нервов являются спорадическими, не коррелирующими с полом и более характерены для возрастной группы 40—50 лет, в отличие от случаев, ассоциированных с нейрофиброматозом 2-го типа, когда опухоли развиваются у более молодой возрастной группы (30—40 лет) [6].
Мутация, возникающая в этом гене, обусловливает недостаточность фактора, ингибирующего опухолевую трансформацию шванновских клеток [1]. До 50% всех описанных опухолей периферических нервов возникает в случаях, ассоциированных с нейрофиброматозом 1-го типа. Частота шванномы лицевого нерва составляет 1 случай на 100 тыс. населения в год. Подавляющее большинство всех случаев опухолей периферических нервов являются спорадическими, не коррелирующими с полом и более характерены для возрастной группы 40—50 лет, в отличие от случаев, ассоциированных с нейрофиброматозом 2-го типа, когда опухоли развиваются у более молодой возрастной группы (30—40 лет) [6].
Клиническая картина
Шванномы характеризуются медленным ростом (1—2 мм в год). Клинически остаются бессимптомными на протяжении длительного времени, так как не инфильтрируют окружающие ткани, но вызывают их интенсивное сдавление, если достигают крупных размеров, вызывая тем самым парестезии, мышечную слабость, иногда боли или нарушение функции нервов, в оболочке которых они расположены. Самыми распространенными клиническими проявлениями являются лицевая нейропатия в виде нарушения двигательной активности мимических мышц (разной степени выраженности по шкале House—Brackmann — HB), сухость глаза на стороне поражения. Наблюдаются снижение слуха кондуктивного или сенсоневрального характера, оталгия, звон в ушах. Парез мимической мускулатуры обычно прогрессирует постепенно (годами), что помогает исключить паралич Белла, развивающийся внезапно.
Самыми распространенными клиническими проявлениями являются лицевая нейропатия в виде нарушения двигательной активности мимических мышц (разной степени выраженности по шкале House—Brackmann — HB), сухость глаза на стороне поражения. Наблюдаются снижение слуха кондуктивного или сенсоневрального характера, оталгия, звон в ушах. Парез мимической мускулатуры обычно прогрессирует постепенно (годами), что помогает исключить паралич Белла, развивающийся внезапно.
Диагностика и дифференциальная диагностика
На этапе бессимптомного роста опухоли вся ответственность за определение ее характера ложится на специалистов функциональной диагностики. Однако крайне редкая встречаемость в повседневной практике (0,2—1,5% от всех опухолей околоушных слюнных желез), необходимость углубленного поиска специализированной литературы и тщательной дифференциальной диагностики предполагают высокую вероятность постановки ошибочного диагноза на дооперационном этапе. Помимо аденомы околоушной слюнной железы, а также шванномы лицевого нерва, в этой анатомической области могут располагаться гиперплазированный лимфатический узел, нейрофиброма, неврома (neuroma traumaticum), лейомиома, менингиома, метастаз меланомы [7]. Цитологическое исследование в предоперационном периоде в большинстве случаев не только не помогает, но и сбивает с верного пути, вследствие чего плеоморфная аденома является наиболее распространенным ошибочным диагнозом. Тем не менее такой инструментальный метод диагностики, как МРТ, позволяет выявлять ряд диагностических признаков, которые могут косвенно свидетельствовать о наличии нейрогенной опухоли внечерепной локализации. К ним можно отнести каплевидную (гантелеобразную) форму образования, характерно суживающуюся на конце, которая ориентирована по направлению к фаллопиевому каналу (лицевого нерва) [5]; наличие кистозной или жировой дегенерации опухолевого образования; более интенсивный или гиперинтенсивный сигнал с периферии образования на Т2-ВИ (FS axial), чем от центральной части образования, где имеется более низкий сигнал, так называемый знак мишени (target sign) [6], свидетельствующий о наличии капсулы образования, в составе которой преобладает жировой компонент (см. рис. 2).
Цитологическое исследование в предоперационном периоде в большинстве случаев не только не помогает, но и сбивает с верного пути, вследствие чего плеоморфная аденома является наиболее распространенным ошибочным диагнозом. Тем не менее такой инструментальный метод диагностики, как МРТ, позволяет выявлять ряд диагностических признаков, которые могут косвенно свидетельствовать о наличии нейрогенной опухоли внечерепной локализации. К ним можно отнести каплевидную (гантелеобразную) форму образования, характерно суживающуюся на конце, которая ориентирована по направлению к фаллопиевому каналу (лицевого нерва) [5]; наличие кистозной или жировой дегенерации опухолевого образования; более интенсивный или гиперинтенсивный сигнал с периферии образования на Т2-ВИ (FS axial), чем от центральной части образования, где имеется более низкий сигнал, так называемый знак мишени (target sign) [6], свидетельствующий о наличии капсулы образования, в составе которой преобладает жировой компонент (см. рис. 2).
После ретроспективного анализа литературы, посвященной данному вопросу, и тщательного пересмотра предоперационных МРТ-изображений пациентки О. стало очевидным, что метод ядерной МРТ на данный момент является ключевым методом выявления шванномы ввиду того, что он позволяет определить немногочисленные, но специфические МРТ-признаки шванномы лицевого нерва и дополнить диагностический алгоритм.
Лечение
Большинство зарубежных авторов при подозрении на невриному лицевого нерва придерживаются тактики динамического наблюдения с ежегодным МРТ-мониторингом. Ввиду медленного роста и, как правило, бессимптомного течения, а также неизбежно высокого риска интраоперационного повреждения лицевого нерва вопрос о хирургическом радикальном лечении шванномы остается дискутабельным. В тех случаях, когда опухоль достигает крупных размеров или имеется выраженная дисфункция лицевого нерва, вопрос о хирургической резекции образования неминуем.
Заключение
Новообразования периферических нервов в челюстно-лицевой области имеют не только схожие клинические проявления с эпителиальными опухолями, но и рентгенологическую, эхографическую картину, зачастую имитирующую опухоль околоушной слюнной железы.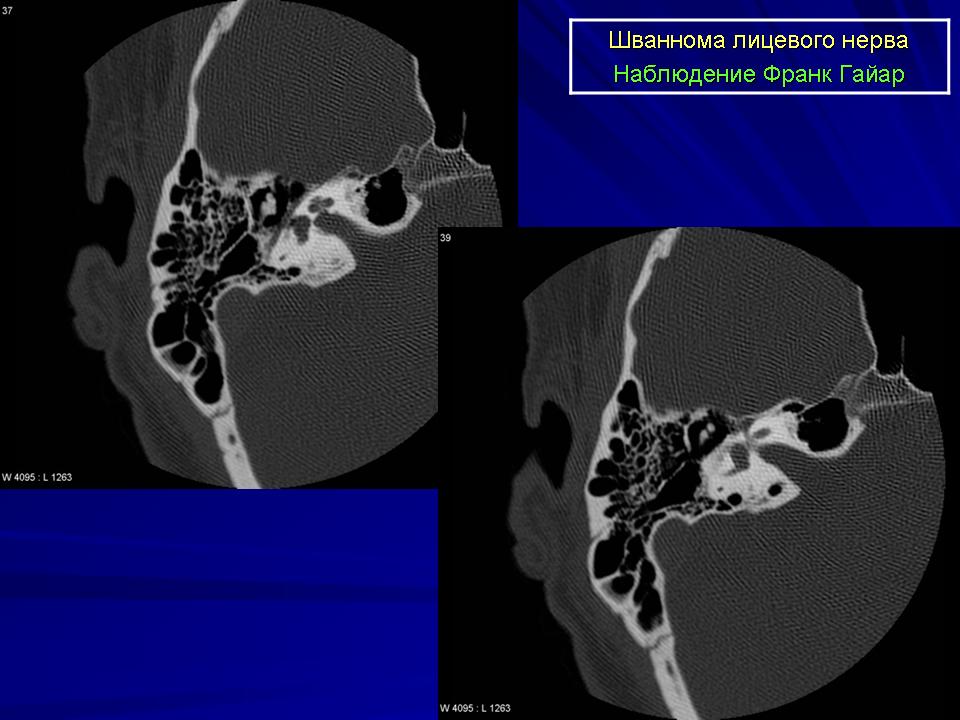 Однако они обладают иными этиологическими и морфологическими характеристиками и, как следствие, нуждаются в различных тактиках лечения. До сих пор отсутствуют единые диагностические критерии и стандарты лечения шванномы. Диагноз, как правило, устанавливается интраоперационно, когда хирург сталкивается с проблемой идентификации ствола лицевого нерва и вынужден принимать незапланированные решения. Половина всех опухолей этой области берут начало в структуре основного ствола лицевого нерва у места его выхода из шилососцевидного отверстия, что создает серьезную проблему даже самому опытному хирургу во время диссекции. Поскольку капсулой шванномы служит эпиневрий, выделить ее, не повреждая подлежащие структуры нервного волокна, крайне сложно, а для тотальной резекции опухоли понадобится пересечение ствола или ветвей лицевого нерва с необратимой потерей его функций. Только более тщательное предоперационное обследование пациента, включающее все клинические и инструментальные данные, четкая интерпретация снимков МРТ и анализ полученных результатов могут позволить предположить наличие шванномы лицевого нерва, а значит, уберечь хирурга от «ловушки» и максимально отсрочить необратимые функциональные и эстетические потери для пациента.
Однако они обладают иными этиологическими и морфологическими характеристиками и, как следствие, нуждаются в различных тактиках лечения. До сих пор отсутствуют единые диагностические критерии и стандарты лечения шванномы. Диагноз, как правило, устанавливается интраоперационно, когда хирург сталкивается с проблемой идентификации ствола лицевого нерва и вынужден принимать незапланированные решения. Половина всех опухолей этой области берут начало в структуре основного ствола лицевого нерва у места его выхода из шилососцевидного отверстия, что создает серьезную проблему даже самому опытному хирургу во время диссекции. Поскольку капсулой шванномы служит эпиневрий, выделить ее, не повреждая подлежащие структуры нервного волокна, крайне сложно, а для тотальной резекции опухоли понадобится пересечение ствола или ветвей лицевого нерва с необратимой потерей его функций. Только более тщательное предоперационное обследование пациента, включающее все клинические и инструментальные данные, четкая интерпретация снимков МРТ и анализ полученных результатов могут позволить предположить наличие шванномы лицевого нерва, а значит, уберечь хирурга от «ловушки» и максимально отсрочить необратимые функциональные и эстетические потери для пациента.
Авторы заявляют об отсутствии конфликта интересов.
The authors declare no conflict of interest.
Автор, ответственный за переписку: Романютина Н.С. —
e-mail: [email protected]
Опухоли ветвей тройничного нерва с экстракраниальным распространением
Опухоли ветвей тройничного нерва с экстракраниальным распространениемНенашев Е.А.
ФГБУ «НИИ нейрохирургии им. акад. Н.Н. Бурденко» РАМН, Москва
Кадашева А.Б.
ФГБУ «НИИ нейрохирургии им. акад. Н.Н. Бурденко» РАМН, Москва
Опухоли ветвей тройничного нерва с экстракраниальным распространением
Журнал: Журнал «Вопросы нейрохирургии» имени Н.Н. Бурденко. 2013;77(6): 65‑71
Как цитировать
Ненашев Е.А., Кадашева А.Б.
Опухоли ветвей тройничного нерва с экстракраниальным распространением. Журнал «Вопросы нейрохирургии» имени Н.Н. Бурденко.
2013;77(6):65‑71.
Журнал «Вопросы нейрохирургии» имени Н.Н. Бурденко.
2013;77(6):65‑71.
Nenashev EA, Kadasheva AB. Tumors of the branches of the trigeminal nerve with extracranial spread. Zhurnal Voprosy Neirokhirurgii Imeni N.N. Burdenko. 2013;77(6):65‑71. (In Russ., In Engl.).
Авторы:
Ненашев Е.А.
ФГБУ «НИИ нейрохирургии им. акад. Н.Н. Бурденко» РАМН, Москва
Все авторы (2)
Читать метаданные
Ключевые слова:
опухоли тройничного нерва
ветви
экстракраниальное распространение
проблемы лечения
Авторы:
Ненашев Е.А.
ФГБУ «НИИ нейрохирургии им. акад. Н.Н. Бурденко» РАМН, Москва
Кадашева А.Б.
ФГБУ «НИИ нейрохирургии им. акад. Н.Н. Бурденко» РАМН, Москва
Закрыть метаданные
Опухоли ветвей тройничного нерва с экстракраниальным распространением являются редкой патологией.
В современной литературе нам встретилось 62 наблюдения опухолей ветвей тройничного нерва с экстракраниальным распространением [22, 29, 31, 32, 34, 37, 39, 40, 46, 54, 61, 62]. В связи с редкостью патологии считаем целесообразным дать обзор литературы по данным опухолям вместе с интракраниальными опухолями тройничного нерва с акцентом на экстракраниальный компонент.
В связи с редкостью патологии считаем целесообразным дать обзор литературы по данным опухолям вместе с интракраниальными опухолями тройничного нерва с акцентом на экстракраниальный компонент.
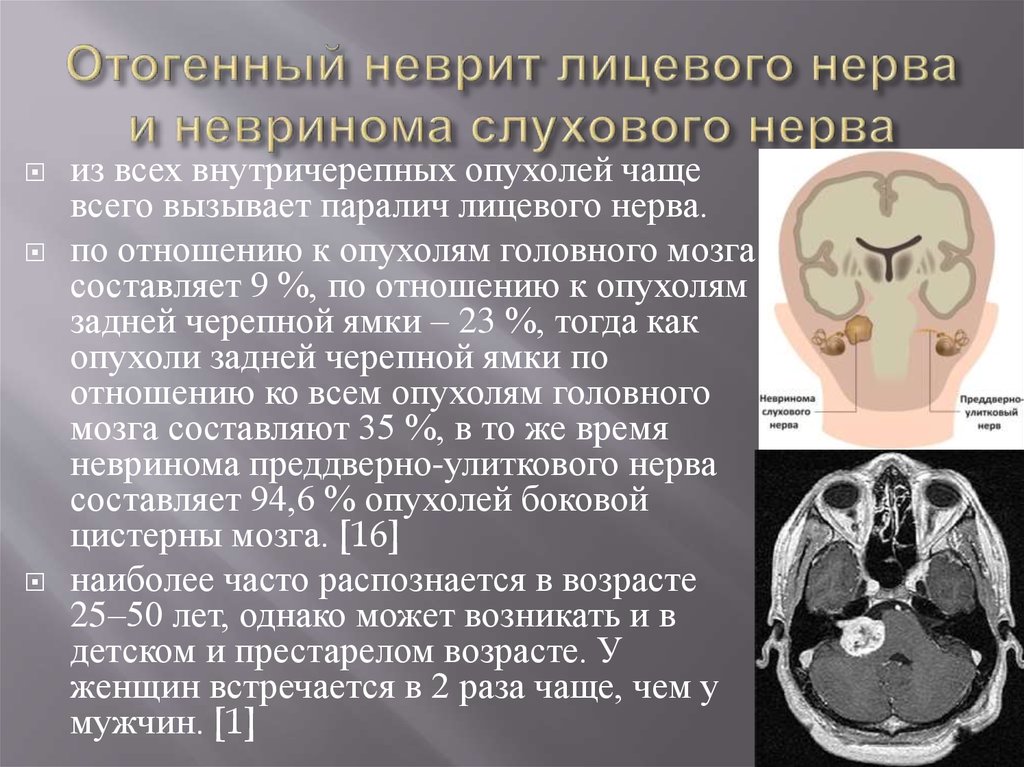
В современной нейрохирургии понятие «первичные опухоли тройничного нерва» обозначает новообразования, растущие из различных анатомических отделов тройничного нерва: корешка, узла и периферических ветвей. Первичные опухоли тройничного нерва в большинстве своем доброкачественные, медленно растущие опухоли оболочки нерва — невриномы и нейрофибромы. Гораздо реже встречаются такие гистологические виды, как невроцитома, невроглиома, ганглионевринома. По данным крупнейших мировых нейрохирургических центров, первичные опухоли тройничного нерва достаточно редки, составляя от 0,1 до 0,4% всех интракраниальных опухолей и от 1 до 8% всех интракраниальных образований, растущих из оболочек черепных нервов [9, 16, 23, 36, 45, 48, 50, 57, 63]. По данным Института нейрохирургии им. Н.Н. Бурденко, эти показатели составляют соответственно 0,3 и 5,8% [36]. Несмотря на редкость, шванномы тройничного нерва занимают второе место среди всех интракраниальных шванном после неврином VIII нерва. В свою очередь опухоли ветвей тройничного нерва представляют собой еще более редкую патологию, составляя от 5 до 11% всех опухолей тройничного нерва [36, 45, 50].
Несмотря на редкость, шванномы тройничного нерва занимают второе место среди всех интракраниальных шванном после неврином VIII нерва. В свою очередь опухоли ветвей тройничного нерва представляют собой еще более редкую патологию, составляя от 5 до 11% всех опухолей тройничного нерва [36, 45, 50].
Заболевание часто поражает лиц наиболее трудоспособного возраста — от 30 до 50 лет [1, 22]. Большинство из доступных публикаций представлено единичными наблюдениями; при этом очевидно, что топографоанатомические разновидности опухолей ветвей тройничного нерва весьма вариабельны. Это обусловливает не только разнообразие клинических симптомокомплексов, но и, что более важно, закономерные трудности при выборе тактики хирургического лечения. Решение хирургических проблем, связанных с данной патологией, остается одной из важных задач современной нейрохирургии.
Классификация опухолей V нерва
История изучения опухолей тройничного нерва насчитывает почти 200 лет. Впервые невриному тройничного узла описал R.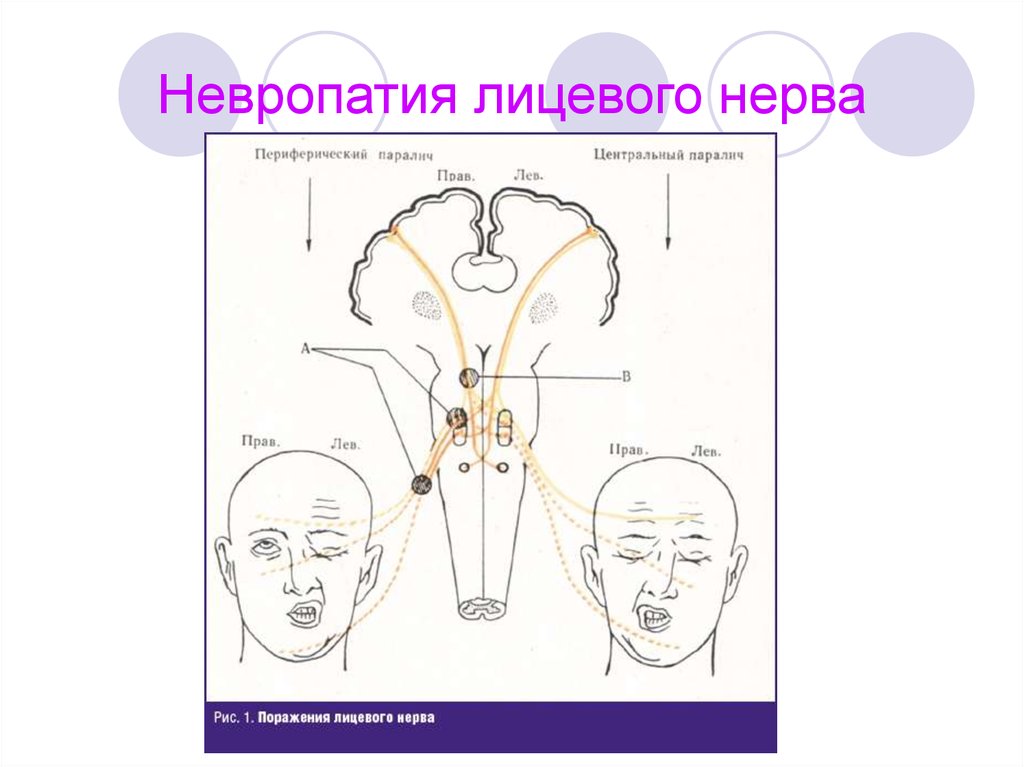 Smith в 1836 г. (цит. по [33]).
Smith в 1836 г. (цит. по [33]).
Особенности анатомического строения тройничного нерва обусловливают разнообразие топографических вариантов развивающихся из него опухолей. В истории нейрохирургии неоднократно предпринимались попытки классификации опухолей тройничного нерва. В большинстве классификаций принято деление данных опухолей на:
— опухоли постганглионарного корешка;
— опухоли гассерова узла;
— опухоли периферических ветвей.
Следует отметить, что во всех известных классификациях опухолей тройничного нерва не учитывались важнейшие для выбора хирургического доступа особенности топографии экстракраниального компонента исходя из преимущественного расположения опухоли при поражении нескольких анатомических зон.
Морфология
Первичные опухоли оболочек периферических нервов очень редки и в большинстве своем являются доброкачественными, медленно растущими образованиями. Согласно действующей гистологической классификации опухолей мягких тканей ВОЗ (2003) и классификации опухолей ЦНС ВОЗ (2007) [52], доброкачественные опухоли оболочек периферических нервов включают шванному, нейрофиброму и периневрому.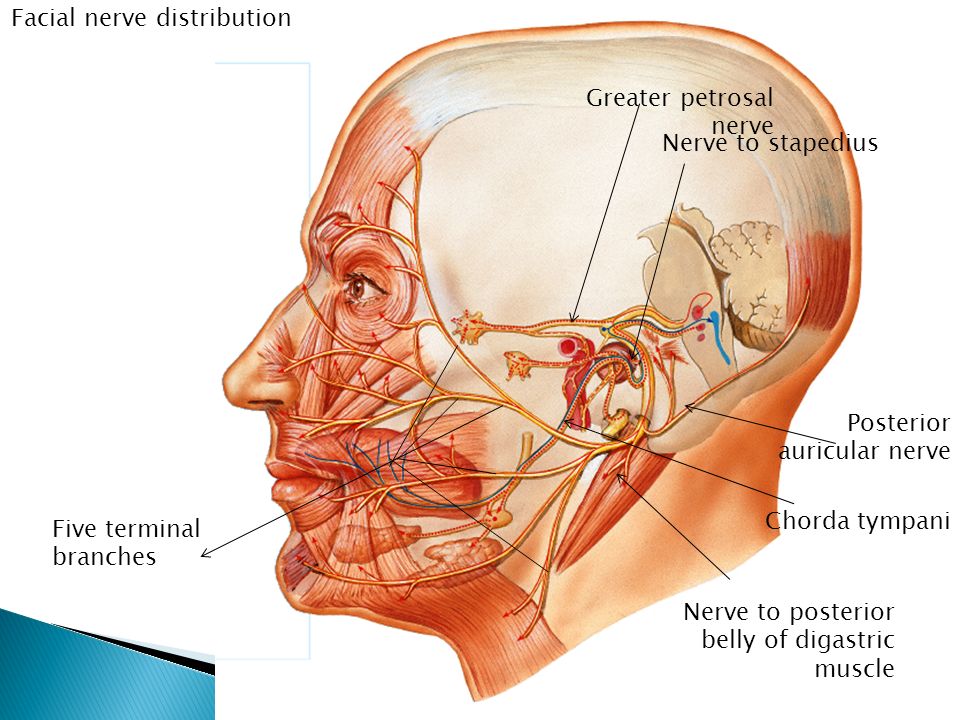 Все имеющиеся данные в англоязычной литературе в основном касаются шванном тройничного нерва.
Все имеющиеся данные в англоязычной литературе в основном касаются шванном тройничного нерва.
Шванномы, нейрофибромы, периневромы происходят из различных тканевых компонентов, в соответствии с их названием. Шванномы состоят из шванновских клеток, нейрофибромы представляют собой смесь шванновских клеток и фибробластов, а периневромы происходят из периневрия [18]. Микроскопически выделяют два типа гистоструктуры шванном. Тип Антони А представлен вытянутыми биполярными клетками с нечеткими границами и вытянутыми ядрами. Эти клетки формируют так называемые «палисадные структуры», представленные параллельно расположенными рядами ядер, которые чередуются с бесклеточными зонами волокнистого строения. Возникающая при этом картина получила название телец Верокаи. Структуры типа Антони В имеют ретикулярное строение; их образуют рыхло расположенные клетки с лимфоцитоподобными ядрами. Цитоплазма клеток оптически пустая за счет ксантоматоза, и в результате этого в структуре опухоли макроскопически выявляются вкрапления желтого цвета.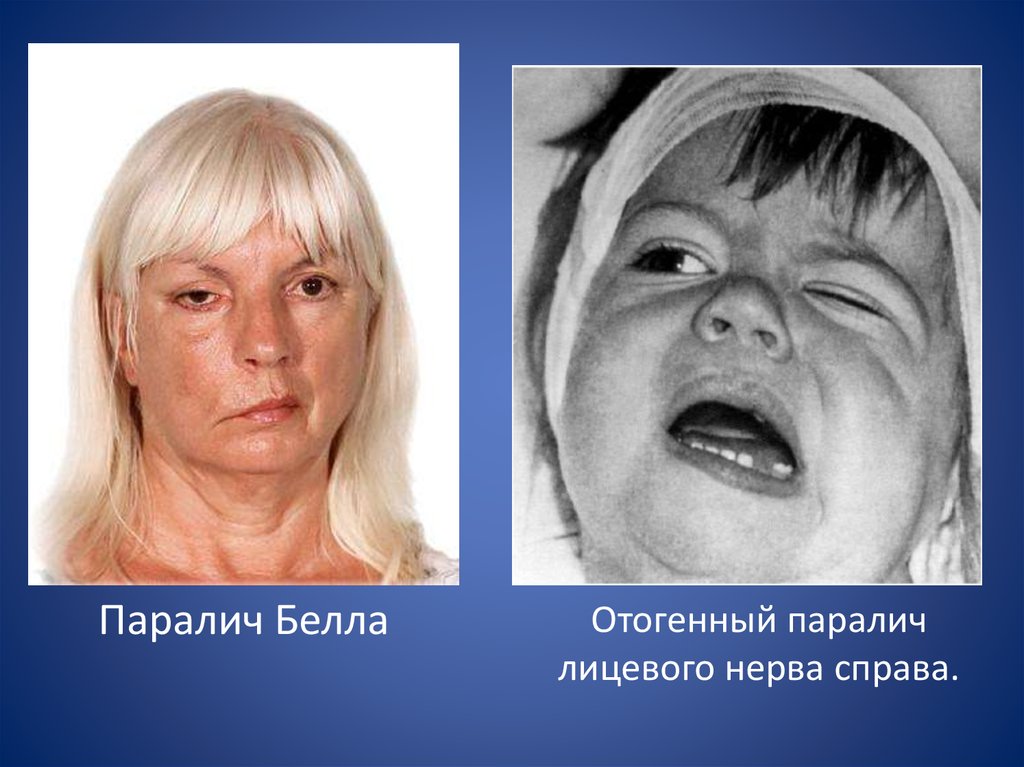 Нейрофиброма гистологически отличается от невриномы прежде всего значительным количеством коллагеновых волокон и наличием фибробластов [3].
Нейрофиброма гистологически отличается от невриномы прежде всего значительным количеством коллагеновых волокон и наличием фибробластов [3].
Каждый гистологический компонент доброкачественной опухоли периферических нервов как «основных» единиц ВОЗ, так и состоящих из более чем одного компонента, можно объективно идентифицировать с помощью иммуногистохимии и электронной микроскопии. При иммуногистохимии S100-протеин выявляет шванновские клетки, виментин — фибробласты, а эпителиальный мембранный антиген — периневральные клетки [18, 28]. Опухоли из оболочек периферических нервов чаще всего встречаются в области конечностей (73,8%). Далее по частоте встречаемости следуют: область головы и шеи, туловище, еще реже — толстая кишка и другие локализации [28]. Несмотря на сравнительно частое обнаружение митозов (до 24% случаев), опухоли из оболочек периферических нервов малигнизируются крайне редко [28].
Злокачественные опухоли оболочек периферических нервов
Злокачественным представителем группы опухолей из оболочек периферических нервов является опухоль, названная MPNST (malignant peripheral nerve sheath tumor), злокачественная опухоль из оболочек периферических нервов. Злокачественный аналог у неврином и нейрофибром общий — MPNST [14, 52].
Злокачественный аналог у неврином и нейрофибром общий — MPNST [14, 52].
Злокачественные шванномы тройничного нерва являются крайне редкой патологией ЦНС. В англоязычной литературе описано 18 случаев первично злокачественных шванном тройничного нерва и только один случай со злокачественным перерождением [5, 10, 13, 14, 19, 21, 26, 27, 35, 41—43, 58—60].
Злокачественные шванномы могут встречаться в рамках нейрофиброматоза I типа (НФ I). Однако корреляции между злокачественными опухолями оболочек тройничного нерва и НФ I нет, так как только у 1 из 18 пациентов был выявлен НФ I [10, 56]. Существует мнение, что данные опухоли могут возникать после радиотерапии на соответствующую область по поводу других заболеваний [11, 13, 20, 38].
Среднее время с момента появления симптомов заболевания до постановки диагноза составляет 2,8 мес [10]. Следует отметить, что приблизительно в 3/.4 случаев злокачественные шванномы тройничного нерва развивались у мужчин со средним возрастом 47 лет (табл.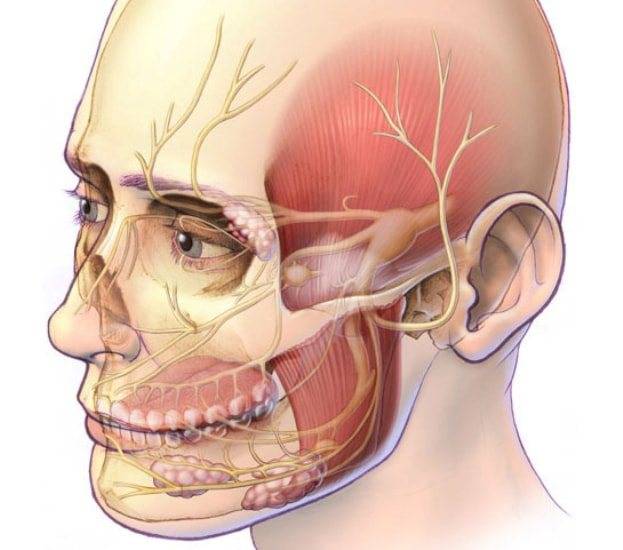 1) [10].
1) [10].
При МРТ и КТ четко дифференцировать злокачественную шванному тройничного нерва от доброкачественной невозможно. Диагноз можно заподозрить на основании быстрого роста опухоли и более ранней эрозии естественных отверстий основания черепа [56].
Учитывая редкость злокачественных шванном тройничного нерва, тактика лечения таких пациентов остается неясной. Лечение MPNST других периферических нервов заключается в максимальном удалении опухоли с последующей радиотерапией [10, 44, 56]. Лучевая терапия дает различные результаты, но часто это единственный метод в лечении таких пациентов, так как не всегда бывает возможным удалить опухоль тотально, особенно в тех случаях, когда опухоль инфильтрирует окружающие структуры. Химиотерапия применялась только у одного пациента после оперативного лечения и радиотерапии [44]. Метастазирование данных опухолей происходит по периневральным пространствам дистальнее и проксимальнее от опухоли. Также возможно метастазирование гематогенным путем в легкие и кости, что наблюдается в 33% случаев [8, 35, 56]. Около 50% злокачественных шванном рецидивируют [8]. Пятилетняя выживаемость, по данным разных авторов [17, 55], составляет от 37,6 до 65,7%.
Около 50% злокачественных шванном рецидивируют [8]. Пятилетняя выживаемость, по данным разных авторов [17, 55], составляет от 37,6 до 65,7%.
Клиническая картина, диагностика, дифференциальный диагноз
В современной нейрохирургии понятие «первичные опухоли тройничного нерва» обозначает новообразования, растущие из различных анатомических отделов тройничного нерва: корешка, узла и периферических ветвей. Учитывая анатомические особенности, клинические проявления опухолей различных анатомических отделов тройничного нерва принципиально различаются: при поражении корешка доминируют проявления со стороны мостомозжечкового угла; при развитии опухоли в области гассерова узла — симптоматика поражения медиальных отделов средней черепной ямки, нарушение чувствительности в зоне иннервации, реже — прозопалгия; при поражении ветвей возникает наиболее полиморфная симптоматика, обусловленная экстра-, интракраниальным распространением опухоли [1, 2]. Среди такого разнообразия клинических симптомов можно выделить две основные группы: специфические (тригеминальные) и неспецифические. В первую группу входят такие симптомы, как онемение, парестезии, слабость жевательной мускулатуры, угнетение корнеального рефлекса и лицевые боли. Частота встречаемости этих симптомов при невриномах тройничного нерва очень вариабельна (табл. 2) [4].
В первую группу входят такие симптомы, как онемение, парестезии, слабость жевательной мускулатуры, угнетение корнеального рефлекса и лицевые боли. Частота встречаемости этих симптомов при невриномах тройничного нерва очень вариабельна (табл. 2) [4].
Вторая группа симптомов значительно обширнее первой, в нее входят следующие, так называемые «неспецифические», симптомы: головная боль, недостаточность других черепных нервов, экзофтальм, снижение зрения, трофические нарушения роговицы, снижение слуха, серозный отит, ограничение открывания рта с девиацией нижней челюсти в сторону поражения, затруднение носового дыхания и носовое кровотечение, а также мозжечковая, пирамидная, пароксизмальная симптоматика и др.
Диагностика опухолей тройничного нерва включает сбор анамнеза, тщательный клинический осмотр, КТ и МРТ. Особое внимание при клиническом осмотре уделяется пальпации точек выхода ветвей тройничного нерва, исследованию чувствительности, функции жевательных мышц, корнеального, надбровного и нижнечелюстного рефлексов.
При КТ головного мозга невринома тройничного нерва имеет изо- или слегка гиперденсный сигнал. Также с помощью КТ в костном окне можно выявить важные рентгенологические признаки неврином тройничного нерва с экстракраниальным распространением: эрозию верхушки пирамиды и расширение естественных отверстий основания черепа (верхняя глазничная щель, овальное и круглое отверстия). При этом расширенные отверстия имеют ровные края.
МР-признаки неврином тройничного нерва: изоинтенсивный сигнал в T1WI; гиперинтенсивный, гетерогенный сигнал в T2WI и FLAIR; интенсивное, гетерогенное накопление контрастного вещества [47]. Церебральная ангиография проводится относительно редко, в основном при больших невриномах. Чаще всего опухоль не имеет богатого кровоснабжения.
Дифференциальную диагностику следует проводить с менингиомами, метастазами, гемангиоперицитомами, хордомами, хондромами, вестибулярными шванномами и другими опухолями головного мозга.
Менингиомы кавернозного синуса по клинической картине могут напоминать опухоли тройничного нерва. Наиболее частыми симптомами манифестации менингиом этой локализации является недостаточность III, IV и VI черепных нервов, могут также возникать лицевые боли. При МРТ в T1WI менингиомы выглядят как изо- или слабо гипоинтенсивные образования. На МРТ в T2WI опухоль имеет вариабельный по интенсивности сигнал: от изоинтенсивного до умеренно гиперинтенсивного относительно вещества мозга. Отличительными признаками менингиом являются: широкое основание опухоли в области кавернозного синуса; длинная плоскостная часть опухоли, распространяющаяся далеко от основной опухолевой массы, так называемый «dural tail», который встречается в 35—80% случаев; наличие гиперостоза в зоне прикрепления и кальцификаты внутри опухоли [47].
Наиболее частыми симптомами манифестации менингиом этой локализации является недостаточность III, IV и VI черепных нервов, могут также возникать лицевые боли. При МРТ в T1WI менингиомы выглядят как изо- или слабо гипоинтенсивные образования. На МРТ в T2WI опухоль имеет вариабельный по интенсивности сигнал: от изоинтенсивного до умеренно гиперинтенсивного относительно вещества мозга. Отличительными признаками менингиом являются: широкое основание опухоли в области кавернозного синуса; длинная плоскостная часть опухоли, распространяющаяся далеко от основной опухолевой массы, так называемый «dural tail», который встречается в 35—80% случаев; наличие гиперостоза в зоне прикрепления и кальцификаты внутри опухоли [47].
Метастазы в области основания черепа дают чаще всего опухоли предстательной железы, легких и молочной железы. При МРТ в режиме Т1WI метастазы чаще имеют изоинтенсивный сигнал, в режиме Т2WI — изо- или гипоинтенсивный. При контрастном усилении хорошо визуализируются границы поражения. Множественность очагов также указывает на метастатическое поражение.
Множественность очагов также указывает на метастатическое поражение.
Гемангиоперицитомы являются плотными, хорошо отграниченными, васкуляризованными, мезенхимальными опухолями, которые почти всегда прикреплены к твердой мозговой оболочке. Гемангиоперицитомы могут вызывать эрозию основания черепа. Зачастую эти опухоли очень схожи по рентгенологической картине с менингиомами, но в отличие от последних не имеют кальцификатов и гиперостоза. При КТ гемангиоперицитомы выглядят как гиперденсное экстрааксиальное образование с перитуморозным отеком. Часто в этих образованиях содержатся гиподенсные кисты или участки некротического распада. При контрастном усилении отмечается выраженное гетерогенное накопление контрастного вещества. При МРТ в режиме Т1WI опухоль имеет гетерогенный, изоинтенсивный сигнал. Ангиография выявляет гиперваскулярное образование со множеством опухолевых кровеносных сосудов и выраженной артериовенозной сетью.
Хордомы, распространяющиеся на область кавернозного синуса, проявляются симптомами поражения III, IV, V, VI черепных нервов. При МРТ для хордом характерна вариабельность интенсивности сигнала в режиме Т1WI. Распространение опухоли в костномозговое вещество ската приводит к замещению нормального сигнала от жира костного мозга гипоинтенсивным сигналом. На Т2WI отмечается гиперинтенсивность сигнала опухоли от умеренной до выраженной степени. Для хордом типично интенсивное накопление контрастного вещества. На сагиттальных и аксиальных Т1WI выявляется вовлечение в опухолевый процесс тела основной кости с замещением костной структуры опухолевой тканью, которая характеризуется более низкой интенсивностью сигнала.
При МРТ для хордом характерна вариабельность интенсивности сигнала в режиме Т1WI. Распространение опухоли в костномозговое вещество ската приводит к замещению нормального сигнала от жира костного мозга гипоинтенсивным сигналом. На Т2WI отмечается гиперинтенсивность сигнала опухоли от умеренной до выраженной степени. Для хордом типично интенсивное накопление контрастного вещества. На сагиттальных и аксиальных Т1WI выявляется вовлечение в опухолевый процесс тела основной кости с замещением костной структуры опухолевой тканью, которая характеризуется более низкой интенсивностью сигнала.
Макроскопически невриномы тройничного нерва представляют собой мягкую, зачастую хорошо отграниченную инкапсулированную опухоль. При этом следует отметить, что компонент опухоли, который располагается в средней черепной ямке, всегда заключен в листки твердой мозговой оболочки латеральной стенки кавернозного синуса, т.е. располагается интердурально. Примечательно, что экстракраниальные компоненты всегда покрыты капсулой, представляющей собой твердую оболочку средней ямки или периневральную оболочку [22].
В литературе невриномам ветвей тройничного нерва с экстракраниальным распространением посвящены единичные публикации. Самая крупная серия данной патологии, описанная в литературе, принадлежит индийскому нейрохирургу A. Goel [22]. За 20 лет (с 1989 по 2009 г.) им были прооперированы 152 невриномы тройничного нерва, 28 из которых были расценены как невриномы ветвей тройничного нерва с экстракраниальным распространением. Опухоли, находящиеся только в орбите и не имеющие компонента в средней черепной ямке, из исследования были исключены. Клинические проявления опухолей тройничного нерва с экстракраниальным распространением, отмеченные автором в данном материале, указаны в табл. 3.
Автор отмечает, что экстракраниальное распространение опухоли на протяжении длительного периода вызывало «мягкую клиническую симптоматику». Также в некоторых случаях пациенты не обращали внимания на появление ранних симптомов. В результате этих факторов большинство опухолей были довольно большими к моменту постановки диагноза.
Размеры опухолей составляли от 27 до 78 мм в максимальном измерении (средний 52 мм). Важными диагностическими критериями при КТ явились эрозия верхушки пирамиды височной кости и расширение естественных отверстий основания средней черепной ямки, через которые ветви тройничного нерва выходят из полости черепа: верхняя глазничная щель, круглое и овальное отверстия. Невриномы первой ветви тройничного нерва наблюдались в 4 случаях, второй ветви — в 5 и третьей ветви — в 13. В 6 случаях опухоль находилась в подвисочной/крылонебной ямках, но определить, из какого нерва произрастает опухоль, не представлялось возможным. В 10 случаях наблюдалось расположение опухоли во всех трех отделах — задней черепной ямке, средней черепной ямке и экстракраниально (орбита, подвисочная и крылонебная ямки).
По своей консистенции, в основном, опухоли были мягкими, с умеренным кровоснабжением — в 22 случаях. Плотные опухоли наблюдались в 4 случаях; с обильным кровоснабжением — в 2. В 14 случаях отмечались поликистозные невриномы, с некротическими массами. Впервые автор описал наличие уровня жидкости в опухолевых кистах при МРТ — 2 случая, и в 1 случае наблюдался кальцификат внутри невриномы. Несмотря на такую вариабельность опухолей, все невриномы были отделены периневральной/менингеальной оболочкой от прилежащих структур. Злокачественных опухолей не было [22].
Впервые автор описал наличие уровня жидкости в опухолевых кистах при МРТ — 2 случая, и в 1 случае наблюдался кальцификат внутри невриномы. Несмотря на такую вариабельность опухолей, все невриномы были отделены периневральной/менингеальной оболочкой от прилежащих структур. Злокачественных опухолей не было [22].
В 1999 г. K. Yoshida и T. Kawase [64] сообщили о 7 случаях неврином ветвей тройничного нерва с экстракраниальным распространением из 27 тригеминальных неврином, прооперированных авторами с 1974 по 1999 г. Невриномы, располагающиеся только в орбите, из данного исследования были исключены. Трижды опухоли манифестировали гипестезией, в 2 случаях — лицевой болью в соответствующей зоне иннервации и экзофтальмом и в 1 — нарушением слуха и звоном в ушах. Анамнез заболевания составил от 9 дней до 7 лет (средний 26 мес). Следует отметить, что в одном случае 25-летняя пациентка обратилась за помощью к врачу через 9 дней после возникновения гипестезии. Размеры опухолей составили от 17 до 70 мм (средний 48 мм). В 5 случаях невринома состояла из со`лидного компонента и в 2 случаях была смешанной.
В 5 случаях невринома состояла из со`лидного компонента и в 2 случаях была смешанной.
R. Ramina и T. Mattei [49] в 2008 г. опубликовали собственный опыт лечения 17 неврином тройничного нерва за 20 лет, из которых 6 были с экстракраниальным распространением.
Остальные авторы [4, 29, 31, 32, 34, 37, 39, 40, 46, 54, 61, 62] описывают лишь единичные наблюдения.
Хирургическое лечение
В настоящий момент в мире нет единой тактики хирургического лечения опухолей тройничного нерва с экстракраниальным распространением. Хирурги используют весьма разнообразные хирургические доступы.
A. Goel [22] в 12 случаях использовал зигоматическую остеотомию в комбинации с базальной височной остеотомией. Для опухолей, распространяющихся в орбиту, зигоматическая остеотомия была расширена вверх к лобному отростку скуловой кости. В 4 случаях применялась латеральная орбитотомия. В большинстве случаев височная и другие мышцы подвисочной ямки были атрофированы.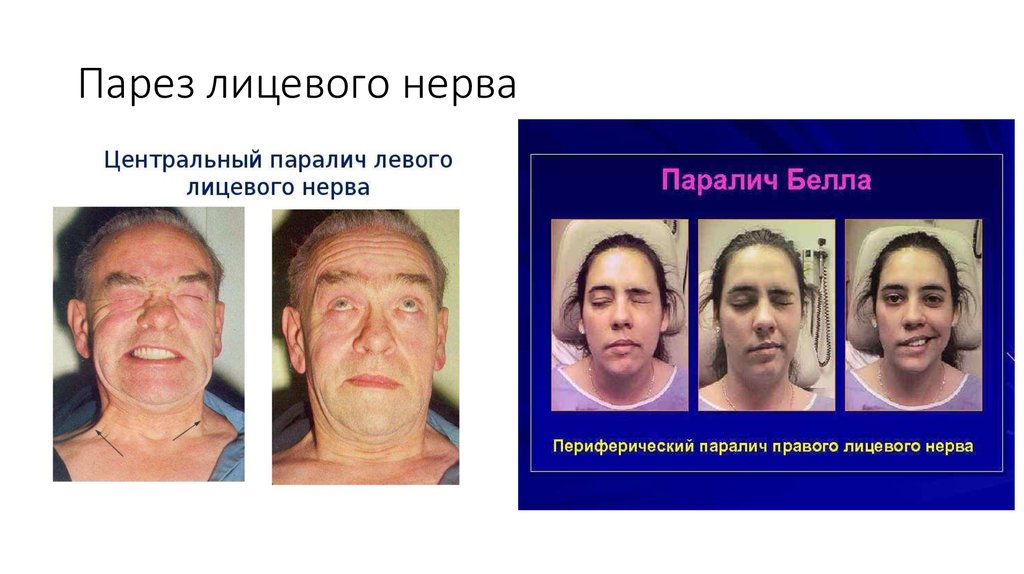 Предварительно установленный люмбальный дренаж давал 1,5—2 см дополнительного пространства и около 20° дополнительного угла хирургической атаки для манипуляций в подвисочной и крылонебной ямках. Для обнажения опухоли как в подвисочной и крылонебной, так и в средней черепной ямках резецировалось основание средней черепной ямки. Затем твердая мозговая оболочка рассекалась на наружной стенке опухоли и производилось уменьшение объема последней. Автор предостерегает о повреждении менингеального/периневрального слоя на внутренней стенке опухоли, так как за ней может находиться внутренняя сонная артерия и черепные нервы кавернозного синуса. Невриномы тройничного нерва включают не все волокна нерва. При интракапсулярном удалении опухоли автор рекомендует использовать тупую диссекцию и ультразвуковой аспиратор, что позволяет сохранить волокна тройничного нерва, не вовлеченные в строму опухоли. A. Goel [22] сообщает о тотальном удалении невриномы V нерва с экстракраниальным распространением в 20 случаях и о субтотальном в 8.
Предварительно установленный люмбальный дренаж давал 1,5—2 см дополнительного пространства и около 20° дополнительного угла хирургической атаки для манипуляций в подвисочной и крылонебной ямках. Для обнажения опухоли как в подвисочной и крылонебной, так и в средней черепной ямках резецировалось основание средней черепной ямки. Затем твердая мозговая оболочка рассекалась на наружной стенке опухоли и производилось уменьшение объема последней. Автор предостерегает о повреждении менингеального/периневрального слоя на внутренней стенке опухоли, так как за ней может находиться внутренняя сонная артерия и черепные нервы кавернозного синуса. Невриномы тройничного нерва включают не все волокна нерва. При интракапсулярном удалении опухоли автор рекомендует использовать тупую диссекцию и ультразвуковой аспиратор, что позволяет сохранить волокна тройничного нерва, не вовлеченные в строму опухоли. A. Goel [22] сообщает о тотальном удалении невриномы V нерва с экстракраниальным распространением в 20 случаях и о субтотальном в 8. Автор также отмечает, что в 2 из 8 случаев субтотального удаления опухоль была оставлена в задней черепной ямке «по невнимательности». В двух других случаях невринома была плексиформной, и удалить ее тотально не представлялось возможным. Период катамнестического наблюдения составил от 6 мес до 19 лет (средний 90 мес). В 4 (14%) случаях отмечался продолженный рост опухоли и 2 пациентам была проведена повторная операция. В обоих случаях не было достигнуто тотального удаления опухоли при первой операции. В двух других случаях продолженного роста опухоль была полностью удалена во время первой операции. В послеоперационном периоде никому из пациентов радиохирургия и/или радиотерапия не проводились. Онемение и атрофия сохранились во всех случаях, в которых были выявлены до операции. И только у 1 пациента в отдаленном послеоперационном периоде развилось помутнение роговицы [22, 24].
Автор также отмечает, что в 2 из 8 случаев субтотального удаления опухоль была оставлена в задней черепной ямке «по невнимательности». В двух других случаях невринома была плексиформной, и удалить ее тотально не представлялось возможным. Период катамнестического наблюдения составил от 6 мес до 19 лет (средний 90 мес). В 4 (14%) случаях отмечался продолженный рост опухоли и 2 пациентам была проведена повторная операция. В обоих случаях не было достигнуто тотального удаления опухоли при первой операции. В двух других случаях продолженного роста опухоль была полностью удалена во время первой операции. В послеоперационном периоде никому из пациентов радиохирургия и/или радиотерапия не проводились. Онемение и атрофия сохранились во всех случаях, в которых были выявлены до операции. И только у 1 пациента в отдаленном послеоперационном периоде развилось помутнение роговицы [22, 24].
K. Yoshida и T. Kawase [64] в 2 случаях применяли лобно-височный доступ, в 2 случаях — зигоматический инфратемпоральный, дважды — комбинированный доступ, состоящий из зигоматического инфратемпорального и переднего транспирамидного, и в одном случае — орбитозигоматический инфратемпоральный доступ. В 5 случаях опухоль удалена тотально, в 2 — субтотально. В случаях, когда опухоль была удалена субтотально, в дальнейшем отмечался продолженный рост, что потребовало проведения повторных операций. В послеоперационном периоде дважды развилась анестезия в соответствующей зоне иннервации и в одном случае — офтальмоплегия и энофтальм.
В 5 случаях опухоль удалена тотально, в 2 — субтотально. В случаях, когда опухоль была удалена субтотально, в дальнейшем отмечался продолженный рост, что потребовало проведения повторных операций. В послеоперационном периоде дважды развилась анестезия в соответствующей зоне иннервации и в одном случае — офтальмоплегия и энофтальм.
R. Ramina и T. Mattei [49] рекомендуют использовать следующие хирургические доступы для неврином с экстракраниальным распространением:
1. Трансмаксиллярный экстрадуральный — для неврином, преимущественно расположенных в экстракраниальном пространстве с незначительным интракраниальным распространением. Иногда этот доступ авторы комбинируют вместе с экстрадуральным лобно-височным.
2. Лобно-височный интрадуральный — для неврином, преимущественно расположенных в средней черепной ямке с незначительным экстракраниальным распространением.
3. Пресигмовидный в комбинации с трансмаксиллярным — для удаления неврином с распространением в заднюю, среднюю черепные ямки и в экстракраниальное пространство.
Роль радиохирургии/радиотерапии в лечении опухолей V нерва
Несмотря на то что удаление опухолей тройничного нерва является основным методом лечения данной патологии, риск инвалидизации остается высоким [25, 30, 36, 45, 53]. По данным некоторых авторов [6, 15, 23, 33, 45, 50, 51], новый неврологический дефицит появляется в 13—86% случаев после хирургического удаления. Для большинства нейрохирургов [7, 12, 30, 45, 48, 50, 53, 63] тотальное удаление такой опухоли является большой проблемой, так как в связи с редкостью патологии не имеется достаточного опыта. Другой причиной является близкое расположение опухолей к краниальным нервам и сосудам.
T. Hasegawa и соавт. [25] в 2007 г. сообщают о лечении 42 тригеминальных неврином с помощью установки Gamma Knife. В 20 случаях радиохирургия применялась в качестве первичного лечения. Остальные пациенты были оперированы ранее. В 11% случаев была достигнута полная ремиссия, в 54% — частичная ремиссия, в 22% — удалось стабилизировать заболевание и в 14% — лечение было расценено как неудачное (у 3 пациентов был отмечен продолженный рост опухоли через 12, 15 и 30 мес; у 2 возникли лицевые боли и отек головного мозга через 17 и 30 мес после радиохирургии). Пятилетний и 10-летний контроль роста опухоли составил 84%. Для больших опухолей (>15 см3) он был равен 69%, а для маленьких (<15 см3) — 88%. Клиническая симптоматика регрессировала у 40% пациентов, осталась на прежнем уровне у 46%, отрицательная динамика отмечена у 14% пациентов.
Пятилетний и 10-летний контроль роста опухоли составил 84%. Для больших опухолей (>15 см3) он был равен 69%, а для маленьких (<15 см3) — 88%. Клиническая симптоматика регрессировала у 40% пациентов, осталась на прежнем уровне у 46%, отрицательная динамика отмечена у 14% пациентов.
В 2009 г. H. Kano и соавт. [33] доложили о лечении 33 пациентов на установке Gamma Knife. Из них 11 пациентов были оперированы ранее. В 6% опухоль исчезла полностью после радиотерапии, в 45% случаев опухоль уменьшилась более чем на 50% от первоначального размера, в 36% опухоль уменьшилась на 25% или осталась без изменений и в 12% лечение было расценено как неуспешное. Всем пациентам с продолженным ростом опухоли проведена повторная радиохирургия; 1 пациент после двух сеансов радиохирургии был повторно оперирован, так как опухоль продолжала расти. Уровень безрецидивной выживаемости в течение 1, 5 и 10 лет составил соответственно 97, 82 и 82%. При этом авторы отмечают, что факторами, улучшающими благоприятный исход, являются женский пол, маленький размер опухоли (<8 см3) и невриномы, расположенные в задней ямке.
Заключение
Таким образом, из-за редкости встречаемости неврином и нейрофибром ветвей тройничного нерва с экстракраниальным распространением в настоящий момент тактика лечения этих новообразований не выработана. В связи с особенностями этих опухолей, распространением их в глазницу, околоносовые пазухи, подвисочную ямку требуется выработка тактики хирургического лечения, позволяющей с минимальной травматичностью удалить интра- и экстракраниальные части опухоли.
Невринома (шваннома) – основные виды и признаки патологии
Виды неврином по локализации и соответствующие им симптомы
Рассмотрим основные виды патологии и то, какими признаками они сопровождаются.
Невринома позвоночника (шейная, грудного отдела)
Чаще всего поражает грудной и шейный отдел позвоночника. В соответствии с общепринятой классификацией относится к внемозговому типу. Развивается на спинномозговых корешках и сдавливает снаружи спинной мозг.
Возникающие при этом симптомы:
- Корешковый синдром.
 Характеризуется болью по ходу спинного мозга, может наблюдаться вялый паралич, нарушение чувствительности в пораженном участке.
Характеризуется болью по ходу спинного мозга, может наблюдаться вялый паралич, нарушение чувствительности в пораженном участке. - Вегетативные нарушения. Симптоматика зависит от того, какой нерв вегетативной системы был поражен опухолью. Могут нарушаться функции органов малого таза (задержка либо недержание мочи, стула), органов ЖКТ (боль в животе, трудности при глотании), сердца (изменение ритма, брадикардия, стенокардия).
- Синдром Броун Секара, когда сдавливается спинной мозг. Ниже уровня расположения опухоли возникает спастический парез, вялый паралич на уровне шванномы, выпадение чувствительности на стороне поражения, утрата ощущения температуры и боли с противоположной стороны.
- Дискомфорт между лопаток, боли, утрата чувствительности.
Признаки патологии могут то появляться, то проходить. По мере роста новообразования симптоматика становится сильной и постоянной. Боли обычно усиливаются в положении лежа.
Невринома головного мозга
Шваннома черепно-мозговых нервов – это опухоль, растущая в пределах черепа. Чаще всего развивается на тройничном и слуховом нервах. В 90% случаев – односторонняя. Симптомы обычно включают:
Чаще всего развивается на тройничном и слуховом нервах. В 90% случаев – односторонняя. Симптомы обычно включают:
- внутричерепную гипертензию;
- проявления сдавления окружающего мозгового вещества;
- признаки поражения нервного волокна;
- психические расстройства;
- судороги;
- атаксию;
- нарушения интеллекта;
- гипотонию мышц ног и рук;
- нарушение функции сердца и дыхания;
- изменение зрительных полей.
Невринома тройничного нерва
Это около 35% от всех внутричерепных шванном, вторая по частоте диагностирования шваннома головного мозга. Симптомы зависят от размера новообразования:
- сначала нарушается чувствительность на той половине головы, где есть опухоль;
- позднее поражаются жевательные мышцы, наступает их слабость;
- при росте образования далее появляется тошнота, рвота, распирающая головная боль, сдавливается кора височной доли;
- на запущенных стадиях добавляются обонятельные и вкусовые галлюцинации.

Невринома слухового нерва (акустическая шваннома)
Из-за расположения в мозжечково-мостовом углу опухоль быстро сдавливает окружающие участки головного мозга и нервы. Симптомы делятся на три вида:
- поражение улиткового участка нерва – звон и шум в ухе на стороне поражения;
- ухудшение слуха – постепенно, с высоких тонов;
- при размере опухоли 2-3 см появляется похожая на зубную боль, атрофируются жевательные мышцы;
- когда опухоль достигает 4-5 см поражается отводящий и лицевой нерв, в связи с чем теряется вкус на языке, неправильно работают слюнные железы, нарушается чувствительность лица на стороне поражения, возникает косоглазие с двоением в глазах;
- вестибулярные нарушения (размер образования 5-6 см) – головокружения, обмороки.
Шваннома лицевого нерва
Последствия такой невриномы – нарушение вкуса на первой половине языка, онемение и асимметрия лица, гипотония мимических мышц, нарушение процесса слюноотделения. Возможно разрушение костных структур.
Возможно разрушение костных структур.
Невринома Мортона (стопы)
Представляет собой доброкачественное разрастание фиброзной ткани в зоне подошвенного нерва. В основном развивается между 3-м и 4-м пальцами. Симптомы – это боль в стопе, ощущение инородного тела, усиление дискомфорта при ношении узкой обуви и нагрузке.
Невринома конского хвоста
Локализуется в самом нижнем отделе позвоночного канала. Сначала проявляется односторонним корешковым синдромом, затем – двухсторонним. Возникает вялый парез ног, нарушения чувствительности мозаичного типа, затруднения при дефекации и мочеиспускании.
Методы диагностики невриномы
Перечень исследований подбирает нейрохирург или невролог. Диагностика начинается с исключения заболеваний с похожей симптоматикой, проводится физикальное обследование – осмотр, опрос пациента на предмет жалоб.
Далее могут назначаться следующие обследования:
- При внутричерепной шванноме – МРТ или КТ головного мозга.
 КТ менее информативна, потому что не «видит» новообразования менее 2 см. Если МРТ сделать нельзя, то делают КТ с контрастом.
КТ менее информативна, потому что не «видит» новообразования менее 2 см. Если МРТ сделать нельзя, то делают КТ с контрастом. - МРТ или КТ позвоночника. Позволяет обнаружить опухоли, сдавливающие спинной мозг и спинномозговые нервные корешки.
- Аудиометрия. Это часть комплексной диагностики шванномы слухового нерва. Она дает возможность узнать степень потери слуха, причину его снижения.
- УЗИ или МРТ при расположении новообразования на периферических нервах. Первое обнаруживает утолщение неврилеммы. МРТ определяет точную локализацию опухоли, ее структуру и степень поражения нервного волокна.
- Электронейромиография. Таким способом оценивают проходимость по нерву электрических импульсов. Применяется почти при любом виде патологии и оценивает степень нарушения структуры нерва.
- Биопсия. Это прижизненный забор биоматериала с последующим цитологическим анализом. Определяет, злокачественная опухоль или доброкачественная.
Лечение и удаление шванномы
Данную опухоль нельзя вылечить консервативно. Поэтому ее либо удаляют хирургически, либо облучают. Иногда избирается выжидательная тактика:
Поэтому ее либо удаляют хирургически, либо облучают. Иногда избирается выжидательная тактика:
- при слабых и не прогрессирующих симптомах;
- при случайном обнаружении опухоли во время диагностики другой болезни с помощью КТ или МРТ.
Хирургическое удаление невриномы
Основные показания к операции – это:
- быстрое увеличение новообразования;
- продолжение роста опухоли после ее частичного удаления;
- рост опухоли после радиохирургического вмешательства;
- нарастание симптомов;
- появление новых симптомов у пациентов в возрасте до 45 лет.
При нейрохирургической операции опухоль удаляется полностью, если она не проросла в окружающие ткани. Риск рецидива сводится в такой ситуации к абсолютному минимуму. Однако операция противопоказана людям старше 65 лет, при общем плохом состоянии и при соматических болезнях в стадии декомпенсации.
Если опухоль срослась с нервами, то приходится удалять ее не полностью и далее применять методы радиохирургии (гамма- или кибер-нож).
Когда операцию нельзя провести технически, пациенту назначают лучевую терапию – направленное облучение образования потоком элементарных частиц. Для этого применяется установка линейный ускоритель.
Лечение невриномы лицевого нерва в Израиле — диагностика шванномы лицевого нерва в Израильских клиниках, лечение по доступной цене
Лечение невриномы лицевого нерва в Израиле — диагностика шванномы лицевого нерва в Израильских клиниках, лечение по доступной цене | сайт Medlogist.comконсультация специалиста
Лечение невриномы лицевого нерва в Израиле — теперь стало доступным для украинцев. Читать подробнее о способах лечения шванномы лицевого нерва в израильских клиниках.
АБВГДЕЖЗИЙКЛМНОПРСТУФХЦЧШЩЭЮЯ
Шваннома лицевого нерва
Шваннома лицевого нерва представляет собой доброкачественную опухоль, которая развивается из леммоцитов — вспомогательных клеток нервной ткани, формирующихся вдоль аксонов периферических нервных волокон. Шваннома отличается замедленным развитием, иногда приобретает свойства злокачественной опухоли. Локализуется в челюстно-лицевой области.
Шваннома отличается замедленным развитием, иногда приобретает свойства злокачественной опухоли. Локализуется в челюстно-лицевой области.
Клиническая картина шванномы лицевого нерва зависит от размеров опухоли, включает следующие симптомы:
- нарушение процесса слюноотделения;
- разрушение костных структур;
- снижение слухового восприятия;
- ассиметрия лица;
- гипотония мимических мышц;
- расстройство вкусового восприятия;
- онемение, снижение чувствительности лица;
- сухость глаз;
- снижение слуха.
Бессимптомные, обнаруженные случайно и не прогрессирующие шванномы лицевого нерва требуют мониторинга посредством МРТ в динамике. Приступают к лечению, если шванномы лицевого нерва начинают увеличиваться или вызывают выраженные симптомы.
Диагностика шванномы лицевого нерва
Перечень диагностических обследований подбирает нейрохирург либо невролог. Диагностические мероприятия начинаются с исключения патологии со схожей клинической картиной (плеоморфной аденомой околоушной слюнной железы). Осуществляется осмотр, выявляются жалобы больного и т.д.
Осуществляется осмотр, выявляются жалобы больного и т.д.
При шванноме лицевого нерва врач назначает УЗИ, МРТ. Также может назначаться электронейромиография, позволяющая оценить проходимость электрических импульсов. После постановки диагноза уточняется стоимость медицинских услуг.
Шванномы лицевого нерва удаляют микрохирургическим путем либо облучают.
BK MEDICAL LOGISTIC: лечение шванномы лицевого нерва в Израиле
Обратившись в BK MEDICAL LOGISTIC (Украина, Киев), вы получите по доступной цене от ведущих врачей Израиля качественную диагностику, необходимое лечение шванномы лицевого нерва.Высокое качество услуг и демократичные цены отличают израильскую медицину от других клиник мира.
Комплексное лечение шванномы лицевого нерва в клинике Израиля имеет свои преимущества:
- лечение и диагностика пациентов организованы на высшем уровне, без очередей и ожиданий;
- наблюдением за больными со шванномой занимаются ведущие нейрохирурги Израиля;
- благодаря инновационной диагностической аппаратуре, микрохирургическим техникам, лазерным технологиям, роботизированному оборудованию, наличию мощных микроскопов и системы визуализации удается выяснить все особенности патологии, максимально точно провести микрохирургическую операцию по удалению шванномы лицевого нерва;
- после удаления шванномы предоставляется интенсивный уход за пациентом, назначается реабилитационная терапия, для этого в клинике имеются комфортабельные палаты, отзывчивый медперсонал;
- приемлемая цена лечения больных со шванномой в Израиле — стоимость удаления шванномы зависит от выраженности симптомов, индивидуальных особенностей пациента, сопутствующих заболеваний;
- осуществляется полное сопровождение пациента с шванномой (невриномой) на всех этапах лечения;
- доступная стоимость, разумное ценообразование;
- стоимость медицинских услуг пациент оплачивает после окончания лечения.
BK MEDICAL LOGISTIC (Украина, Киев) предлагает удаление шванномы у лучших врачей в Израиле по доступной цене, создает комфортные условия терапии в Израиле и Украине, в индивидуальном порядке подбирает для каждого пациента оптимальные варианты удаления шванномы, помогающие полностью избавиться от недуга с учетом финансовых возможностей. Цены на медицинские услуги в Израиле значительно ниже, чем в других развитых странах.
BK MEDICAL LOGISTIC предоставляет пациентам со шванномой возможность воспользоваться новейшими технологиями, инновационными методиками терапии, пройти эффективное лечение с минимумом побочных эффектов у докторов мирового уровня с многолетней практикой.
Невринома лицевого нерва (шваннома) узнать необходимую консультацию процедуры лечения болезни в Израиле. Позвонив в Медлогист, составьте полный график лечения, профессоров, и стоимость, по Вашему диагнозу. Невринома лицевого нерва (шваннома) и бесплатная консультация докторов по похожим заболеваниям только у Нас.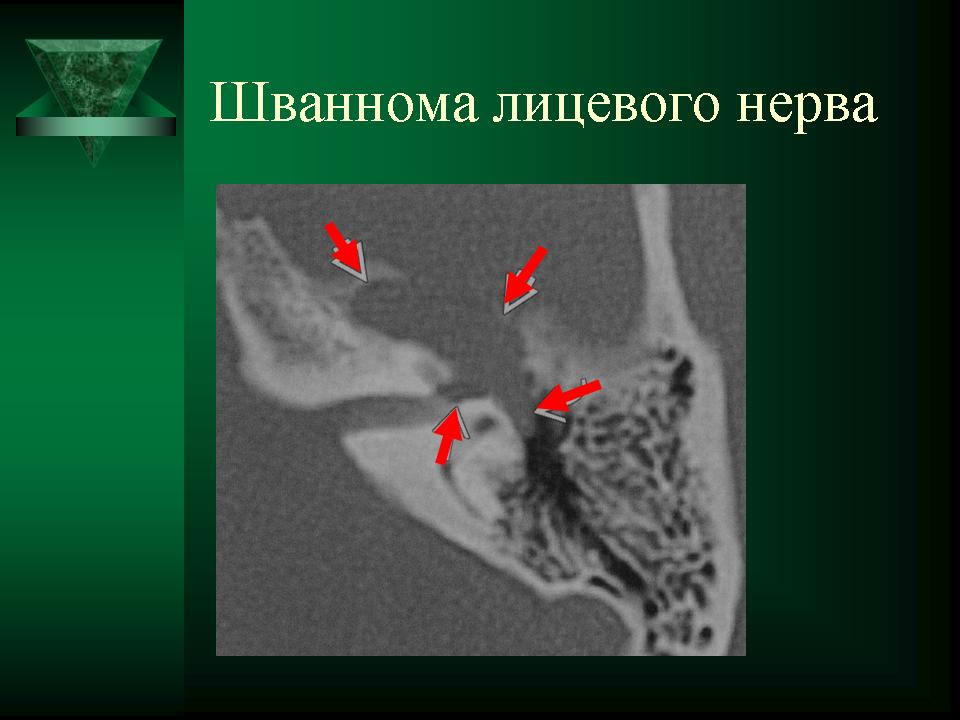
Невринома лицевого нерва , цена
| Название процедуры | Цены (USD)* |
| Консультация специалиста | Бесплатно |
| Онлайн консультация онколога | от 200 |
| Консультация онколога | от 500 |
| ПЭТ-КТ | от 1000 |
| Невринома лицевого нерва лечение | от 3500 |
*Для того чтоб узнать полную цену лечения в Израиле, оставьте заявку и наши специалисты уточнят все детали.
РАССЧИТАТЬ СТОИМОСТЬ ЛЕЧЕНИЯ
В этих клиниках можно
лечиться в Израиле
Медицинский центр «ЭМЕК»
Израиль, Афула
Подробнее
Клиника Герцлия медикал центр
Израиль, Герцлия
Подробнее
Клиника Хадасса
Израиль, Иерусалим
Подробнее
Клиника Шиба
Израиль, Рамат Ган
Подробнее
Клиника Рамбам
Израиль, Хайфа
Подробнее
Клиника Ассута
Израиль, Тель-Авив
Подробнее
Клиника Меланома Юнит
Израиль, Тель-Авив
Подробнее
Клиника Ихилов (Тель-Авивский медицинский центр Сураски)
Израиль, Тель-Авив
Подробнее
Лучшие врачи в Израиле, Невринома лицевого нерва (шваннома)
Доктор Ирина Живелюк
Доктор Ирина Живелюк – врач специализирующийся на онкологии и химиотерапевт.
Подробнее
Профессор Хаим Гутман
Профессор Хаим Гутман занимает должность заведующего отделением онкологической хирургии клиники Onco Breast Unit, а также является врачом-консультантом в медицинском центре Герцлия. Основной его специализацией являются хирургические вмешательства при онкологических патологиях, в частности, при раке груди или меланоме.
Подробнее
Профессор Дан Эршко
Профессор Дан Эршко — заведующий отделением хирургии МЦ Эмек
Подробнее
Профессор Нимрод Розен
Директор отделения ортопедии и ортопедической реабилитации больницы Ха-Эмек, Афула
Подробнее
Профессор Корен Ариэль
Профессор Корен Ариэль — доктор с большим стажем в области гематологии и педиатрии
Подробнее
Доктор Ашер Прессман
Заведующий отделением детской хирургии Медицинского центра Эмек
Подробнее
Доктор Михаэль Райхель
Врач-нейрохирург, ортопед в отделении спинальной хирургии госпиталя Эмек. Старший сотрудник Всеизраильского спинального центра госпиталя Ассута, нейрохирург, ортопед
Старший сотрудник Всеизраильского спинального центра госпиталя Ассута, нейрохирург, ортопед
Подробнее
Доктор Елена Черток Шахам
Доктор Елена Черток Шахам — одна из самых выдающихся профессионалов по лечению диабета и похожих заболеваний.
Подробнее
Доктор Яков Хромов
Старший хирург, отделение общей хирургии «А»
Подробнее
Доктор Софья Римброт
Доктор София Римброт, заместитель заведующего терапевтическим отделением больницы «Эмек» (Афула)
Подробнее
Это полезные
публикации о
лечении в Израиле Тесты на основе крови для помощи в лечении Альцгеймера
Уход за больными болезнью Альцгеймера сталкивается с нынешними и будущими проблемами как для пациентов, так и для медицинских работников.
Подробнее
Анализы дыхания и мочи более точно выявляют рак груди, говорят исследователиИспользуя легкодоступную технологию, израильские ученые продемонстрировали беспрецедентный успех в выявлении ранних опухолей.
Подробнее
Революционное лечение рака мозга в ИзраилеУченые-исследователи университета Тель-Авива сделали потрясающее открытие, обнаружив белок-разрушитель иммунной системы головного мозга.
Подробнее
Израильская оптическая технология диагностирования меланомыСвоевременная диагностика рака кожи, включая один из самых тяжелых его видов – меланому, может иметь судьбоносное значение для пациента, спасти ему жизнь.
Подробнее
Второе мнение ПЭТ-КТ — что это?Что такое ПЭТ-КТ? Когда следует обратиться за вторым мнение или ревизией анализов? Рассказываем в нашем блоге.
Подробнее
Похожие болезни
Невринома слухового нерваЛечение невриномы слухового нерва в Израиле — теперь стало доступным для украинцев. Читать подробнее о способах лечения акустической шванномы в израильских клиниках.
Подробнее
Невринома МортонаЛечение шванномы Мортона в Израиле — теперь стало доступным для украинцев.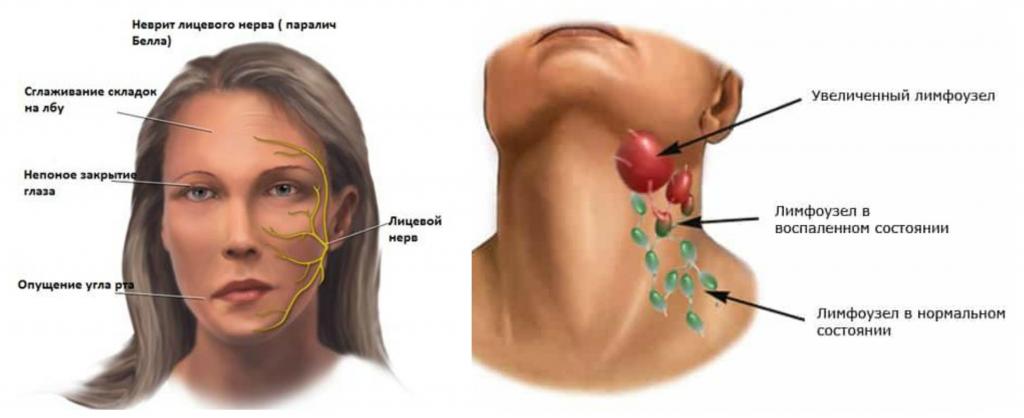 Читать подробнее о способах лечения невриномы Мортона в израильских клиниках.
Читать подробнее о способах лечения невриномы Мортона в израильских клиниках.
Подробнее
Невринома лицевого нерваЛечение невриномы лицевого нерва в Израиле — теперь стало доступным для украинцев. Читать подробнее о способах лечения шванномы лицевого нерва в израильских клиниках.
Подробнее
Невринома тройничного нерваЛечение невриномы тройничного нерва в Израиле — теперь стало доступным для украинцев. Читать подробнее о способах лечения невринома тройничного нерва в израильских клиниках.
Подробнее
НевриномаЛечение невриномы в Израиле — теперь стало доступным для украинцев.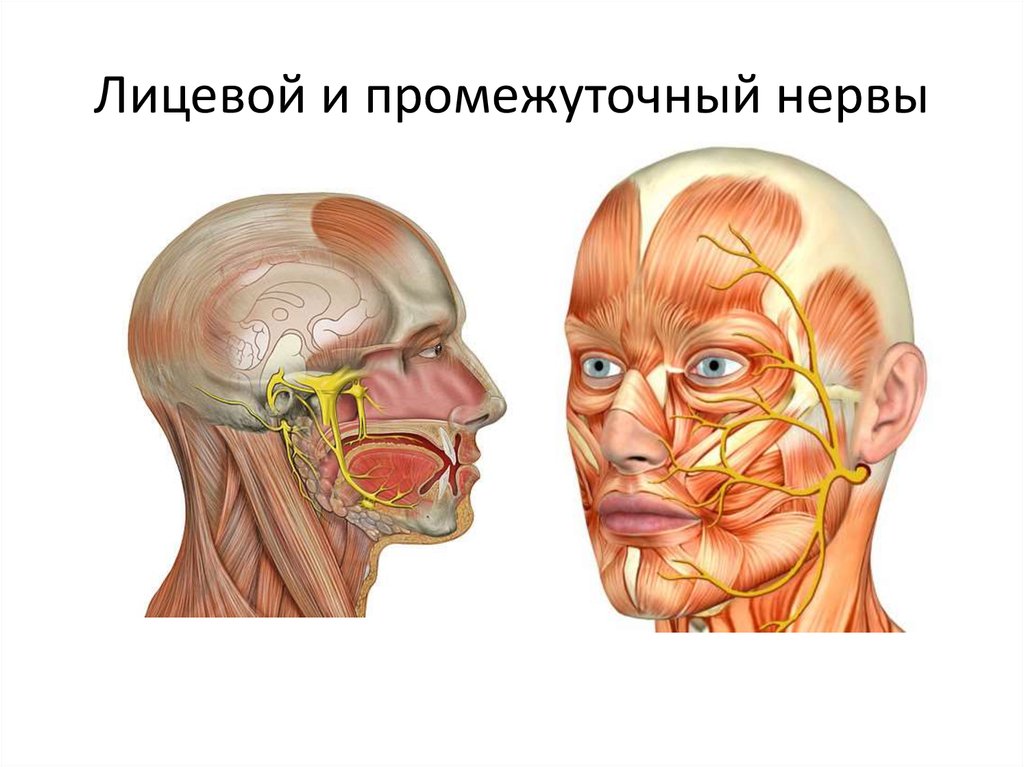 Читать подробнее о способах лечения невриномы в израильских клиниках.
Читать подробнее о способах лечения невриномы в израильских клиниках.
Подробнее
Узнать полную стоимость лечения в Израиле
Наши специалисты свяжутся с Вами и ответят на все вопросы по лечению заболеваний в израильских клиниках
Часто задаваемые вопросы про Невринома лицевого нерва (шваннома)
-
Консультация врача по Невринома лицевого нерва ?
-
Как определить Невринома лицевого нерва ?
-
Сколько стоит лечение Невринома лицевого нерва в Израиле?
-
В каком возрасте чаще болеют Невринома лицевого нерва ?
так как консультация бесплатная, а медлогист — это медицинский навигатор
Карта сайта — Федеральный центр нейрохирургии, г.
 Новосибирск
Новосибирск
|
Невринома слухового нерва: виды, причины, диагностика
Невринома слухового нерва является доброкачественным новообразованием 8 черепного нерва, которые состоят из оболочек шванновской оболочки. Характеризуется снижением слуха, звоном в ушах. В практической неврологии невринома известна как вестибулярная или акустическая шваннома.
Характеризуется снижением слуха, звоном в ушах. В практической неврологии невринома известна как вестибулярная или акустическая шваннома.
Причины невриномы
Этиологическим фактором невриномы слухового нерва выступает нейрофиброматоз 2 типа. Это довольно распространенная наследственная болезнь. Она предрасполагает к образованию новообразования. Еще одной причиной считается наследственная генетическая мутация в 22 хромосоме.
Факторами риска развития патологии являются:
- ионизирующее облучение;
- изменения гормонального фона;
- агрессивные факторы внешней среды;
- неправильное питание.
Ускорить рост опухоли могут беременность, прямые солнечные лучи.
Запишитесь на онлайн консультацию, если вас интересуют причины роста опухоли. Наши врачи дистанционно подробно расскажут о заболевании, возможных причинах патологии, будут на связи в любое время суток, ответят на все интересующие вопросы.
Виды неврином слухового нерва
Врачами используются две популярные классификации: M. Samii, W. Koos. По W. Koos различают следующие стадии течения заболевания:
|
Стадия |
Описание |
|
1 |
Новообразование не более 10 миллиметров. За пределы внутреннего слухового прохода не выходит |
|
2 |
Новообразование до 20 миллиметров. Способна расширить внутренний слуховой проход. Выходит в мостомозжечковый угол |
|
3 |
Новообразование до 30 миллиметров. |
|
4 |
Новообразование свыше 30 миллиметров. Происходит сдавление ствола мозга |
Согласно классификации по M. Samii роста опухоли, выделяют:
|
Стадия |
Описание |
|
Т1 |
Новообразование локализуется во внутреннем проходе |
|
Т2 |
Растет из внутреннего слухового прохода |
|
Т3а |
Заполняет цистерну мостомозжечкового угла |
|
Т3b |
Достигает ствола мозга |
|
Т4а |
Сдавливает ствол головного мозга |
|
Т4b |
Деформирует 4 желудочек, ствол мозга |
По клиническим проявлениям также различают четыре стадии:
- бульбарная, для которой характерно дисфагия, дизартрия, дисфония;
- отиатрическая, проявляющаяся шумом в ушах, глухотой на одно ухо;
- гипертензионно-гидроцефальная, для которой характерно появления головных болей, тошноты, рвоты;
-
отоневрологическая с присоединением поражения тройничного, лицевого нервов со стороны опухоли.
Пример Женщина узнала о болезни случайно. невролог назначил МРТ головного мозга. По результатам была выявлена невринома преддверно-улиткового нерва левого уха. Пациентка направлена в больницу, где проведено полное обследование. Проведена стереотаксическая радиохирургическая операция. После операции рекомендовано ежегодный контроль при помощи МРТ головного мозга с контрастом и наблюдение у специалистов.
Симптомы патологии
Признаки невриномы проявляются не всегда из-за медленного роста. Клиническая картина нарастает постепенно. Шваннома слухового нерва характеризуется:
- расстройствами слуха, для которых первым характерным признаком являются ухудшение слуха, звон в ухе. Чаще всего проявляется при повороте головой — головокружениями, нистагмом;
- при поражении лицевого нерва появляется слезотечение, слабость мимических мышц, изменение вкусового восприятия;
-
если затрагивается тройничный нерв, то первый признак — нарушение смыкания век при прикосновении к роговице, покалывание языка, сильные простреливающие боли в половине лица.
 Если затронут тройничный нерв, то размеры опухоли внушительные.
Если затронут тройничный нерв, то размеры опухоли внушительные.
С развитием патологии, развиваются симптомы поражения нижних черепных нервов, для которых характерно:
- дисфагия;
- снижение чувствительности слизистой оболочки верхней части глотки;
- нарушение вкусового восприятия;
- дисфония;
- гипотрофия, слабость грудино-ключично-сосцевидных мышц;
- атрофия мышц языка со стороны новообразования.
Симптомы невриномы слухового нерва зависят от размера, локализации опухоли и стадии ее развития. Пациент, у которого опухоль имеет большие размеры, предъявляет жалобы на слабость в конечностях, головокружение, тошноту, рвоту, асимметрию лица, тугоухость.
Запишитесь на онлайн консультацию, если вас беспокоят проявления вышеперечисленных симптомов. Наши врачи дистанционно изучат историю болезни, выслушают симптомы, ответят на все вопросы, подберут клиники для обследования, составят план дальнейших действий. Будут на связи в любое время суток.
Будут на связи в любое время суток.
Диагностика
Невринома уха выявляется при наличии клинических признаках, на осмотре у невролога, исследовании слуха. Ранняя диагностика основывается на аудиограмме. Исследование покажет наличие асимметричной нейросенсорной потери слуха.
При помощи КСВП обнаруживаются отклонения в ответной реакции ствола мозга на звуковые раздражители.
Наиболее распространенными способами выявления патологии являются КТ, МРТ головного мозга. Их проводят с использованием контраста.
Дифференциальная диагностика проводится со следующими заболеваниями:
- внутричерепными метастазами;
- менингиомой в задней черепной ямке;
- арахноидальными кистами;
- холеастомой.
Читайте также Арахноидальная киста головного мозга
Осложнения опухоли слухового нерва
Акустическая невринома способна привести к ряду нежелательных последствий.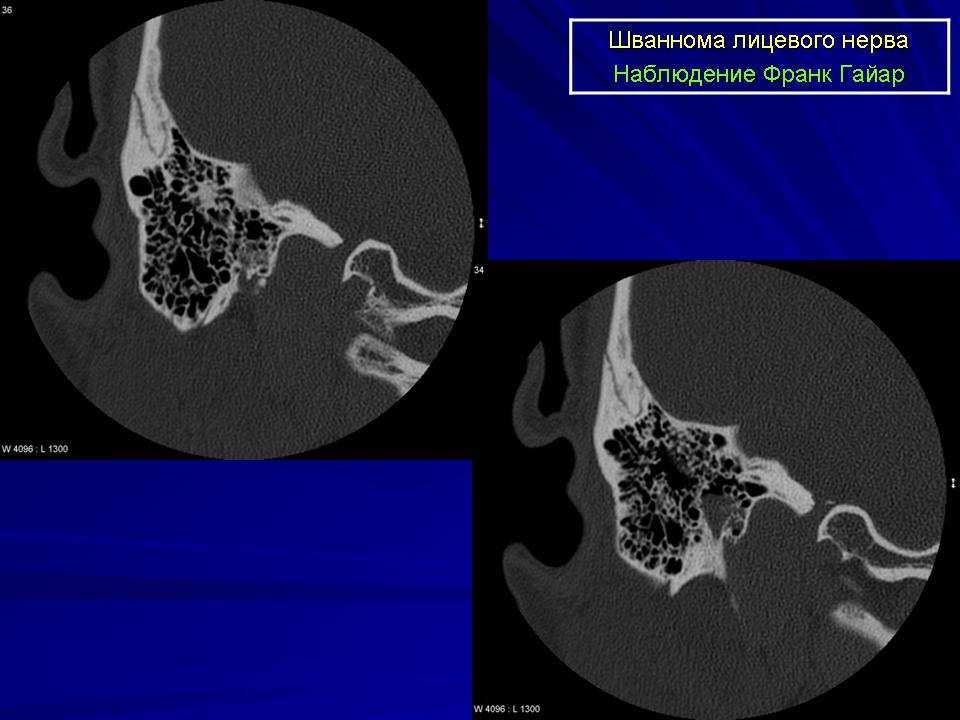 Наиболее распространенными являются односторонняя тугоухость, паралич мимических мышц. Осложнениями являются:
Наиболее распространенными являются односторонняя тугоухость, паралич мимических мышц. Осложнениями являются:
- бульбарный синдром приводит к невозможности самостоятельно принимать пищу — питаться через рот;
- нарушение походки, слабость мышц;
- парезы, параличи;
- гидроцефалия;
- летальный исход в результате сдавления ствола мозга.
Важно! Невринома не перерождается в злокачественную опухоль. Из-за сложной локализации новообразования не всегда есть возможность для радикальных методов терапии. Поэтому может часто рецидивировать даже после радиохирургической терапии.
Лечение заболевания
Методы терапии зависят от места расположения патологического очага, размеров, состояния организма пациента, сопутствующих заболеваний. Если размеры новообразования небольшие и не беспокоят пациента, врачи рекомендуют наблюдать под контролем МРТ головного мозга, консультаций с неврологом. В остальных случаях прибегают у резекции.
В остальных случаях прибегают у резекции.
Показанием к удалению новообразования являются молодой возраст, быстро нарастающая симптоматика, прогрессирующий рост опухоли. Целью оперативного вмешательства является полное удаление невриномы. Для этих целей используются различные доступы. После операции назначают лучевую или химиотерапию. Это позволит предотвратить рост остатков тканей опухоли. Лучевая терапия включает в себя:
- радиотерапию;
- удаление гамма-ножом.
Лучевая терапия показана пожилым людям, с сопутствующими заболеваниями, при частичной резекции опухоли. После лечения рост и развитие новообразования приостанавливается. Однако, в некоторых случаях опухоль не меняется в размерах и продолжает свой рост.
Важно! Причинами повторного развития невриномы служат отсутствие лучевой терапии после хирургического вмешательства, нерадикальность операции. Правильная техника терапии снижает возможность летального исхода на 1 процент.
Частые вопросы
Какой прогноз при невриноме слухового нерва?
+
Если невринома 8 пары черепно-мозговых нервов выявлена на ранних стадиях — прогноз жизни благоприятный. После лечения новообразования может образоваться паралич лицевого нерва. Практически во всех случаях заболевания удалить опухоль можно целиком.
Есть ли профилактика опухоли?
+
Первичной профилактики нет. Если в роду есть те, у кого была невринома слухового нерва, необходимо проходить ежегодные обследования, следить за состоянием здоровья, отмечать первые признаки патологии.
У кого чаще всего встречается невринома 8 пары нервов чмн?
+
Чаще всего патология регистрируется у женщин. Образуется у лиц в возрастном диапазоне от 30 до 40 лет.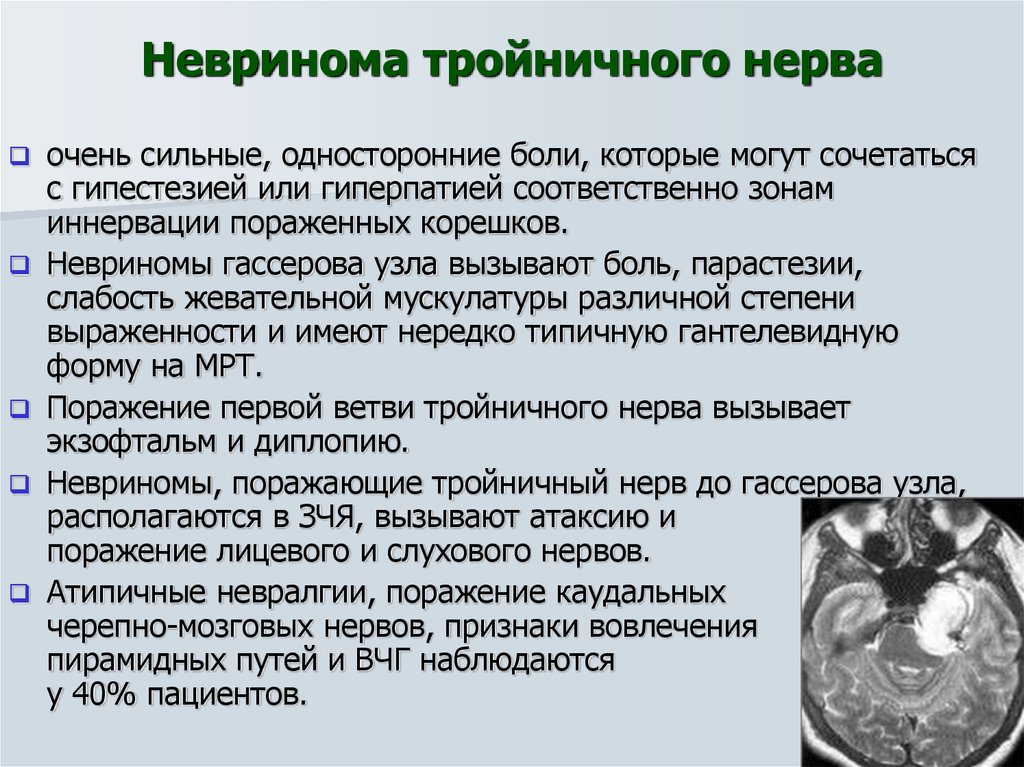 У детей до пубертатного периода не встречается.
У детей до пубертатного периода не встречается.
Как быстро растет опухоль?
+
В превалирующем большинстве рост ее медленный — 1-10 миллиметров в год. По мере роста распространяется в мостомозжечковый угол. При отсутствии терапии возможна тугоухость.
Заключение эксперта
Растет невринома 8 пары из шванновских клеток. Рост может быть в сторону слухового прохода, мостомозжечкового угла. Соответственно сдавливает 5 и 7 черепные нервы, мозжечок, мост. При размерах более 1,5 миллиметров опухоль сдавливает ткани мозга. Это приводит к появлению характерных клинических признаков. Выявить патологию можно при помощи КТ, МРТ с контрастом головного мозга. Тактика лечения зависит от каждого конкретного случая.
Публикуем только проверенную информацию
Автор статьи
Агишев Дамир Адгемович врач – невролог
Стаж 35 лет
Консультаций 1121
Статей 127
Специалист с многолетним опытом работы с пациентами. Лечение больных с опухолями спинного мозга и нервных корешков, нарушениями мозгового кровообращения, черепно–мозговыми травмами, последствиями травм головного, спинного мозга, периферических нервов.
Лечение больных с опухолями спинного мозга и нервных корешков, нарушениями мозгового кровообращения, черепно–мозговыми травмами, последствиями травм головного, спинного мозга, периферических нервов.
- 1986 — 2021 ГКБ им. Демихова — врач-нейрохирург, невролог.
- 2021 по настоящее время ООО Теледоктор24 — врач — консультант (невролог)
Центр шванномы лицевого нерва | Отоларингология Университета Джона Хопкинса
Поиск Медицина Джона Хопкинса
Центр шванномы лицевого нерва предлагает комплексный многопрофильный подход и опыт в ведении и лечении шванномы лицевого нерва.
Эти редкие доброкачественные опухоли, происходящие из лицевого нерва, могут иметь различные симптомы, включая лицевые спазмы, паралич или паралич и потерю слуха. Их часто можно спутать с другими опухолями, такими как вестибулярная шваннома (акустическая неврома) или менингиома из-за их расположения, или с такими состояниями, как паралич Белла, из-за их влияния на движения лица. Наша команда понимает важность поддержания (или улучшения) функций лица, слуха и равновесия при лечении шванном лицевого нерва.
Наша команда понимает важность поддержания (или улучшения) функций лица, слуха и равновесия при лечении шванном лицевого нерва.
-
Расписание по телефону
Новые и существующие пациенты: 443-997-6467 -
Расписание онлайн через MyChart
Существующие пациенты : Войти в MyChart | Зарегистрируйтесь на MyChart.
Наши услуги и подход к уходу
Каждый человек со шванномой лицевого нерва может испытывать различные симптомы в зависимости от того, где и как быстро растет опухоль, а также других факторов. Наша команда будет тесно сотрудничать с вами, чтобы разработать индивидуальный план борьбы с опухолью при сохранении функций лица, слуха и равновесия. План лечения может начинаться с наблюдения или требовать быстрого удаления опухоли из-за ее влияния на слух и движения лица. Мы также учитываем сроки лечения, чтобы максимизировать долгосрочные результаты.
Мы также учитываем сроки лечения, чтобы максимизировать долгосрочные результаты.
Наши специалисты имеют доступ ко всему спектру методов лечения шванномы лица, включая:
-
Декомпрессия или иссечение опухоли с помощью микрохирургии
-
Лицевая реанимация при параличе лицевого нерва
-
Исследование лицевого нерва
- Интраоперационный мониторинг слуха
- Процедуры пересадки нервов
- Наблюдение
- Оптимизация функции слуха
- Профилактическое лечение для предотвращения ухудшения функции лица
- Радиохирургия
- Визуализация основания черепа
Наши специалисты обладают большим опытом выполнения всех хирургических доступов к основанию черепа, позволяющих безопасно удалять опухоли с сохранением других важных функций, таких как слух и равновесие.
Почему стоит выбрать Центр шванномы лицевого нерва Джона Хопкинса
Многопрофильный уход
Специалисты в области невротологии, лицевой пластики и реконструктивной хирургии, неврологии, онкологии и реабилитации оказывают всестороннюю помощь пациентам со шванномами лицевого нерва.
Сохранение слуха и функции лица
Наши специалисты стремятся помочь вам сохранить слух и функции лица при удалении или лечении опухоли.
Экспертиза в сложных случаях
Проиграть видео:
Шваннома лицевого нерва | Вопросы и ответы
Шваннома лицевого нерва — редкая доброкачественная опухоль, которая чаще всего возникает в сложной области между ухом и мозгом. Хирург по пластической и реконструктивной хирургии лица Кофи Боэне, доктор медицинских наук, и невротолог Дэниел Сан, доктор медицинских наук, обсуждают диагностику и лечение шванном лицевого нерва. Опухоли могут повлиять на слух и равновесие и могут медленно вызывать слабость или паралич лицевых мышц. Кофи Боэне и Даниэль Сан обсуждают свой подход к лечению шванном лицевого нерва, который включает раннее выявление и вмешательство.
Места ухода
-
Медицинский центр Джонса Хопкинса Бэйвью
4940 Восточный проспект
Балтимор, Мэриленд 21224
Карта Google | Карта кампуса -
Центр здравоохранения и хирургии Джона Хопкинса — Уайт Марш
4924 бульвар Кэмпбелл
Ноттингем, Мэриленд 21236
Карта Google -
Амбулаторный центр Джона Хопкинса
601 Н.
 Кэролайн Стрит
Кэролайн Стрит
Балтимор, MD 21287
Карта Google | Карта кампуса
кнопка возврата наверх
Опухоль лицевого нерва (неврома лицевого нерва)
Что такое опухоль лицевого нерва?
Важно помнить, что опухоли лицевого нерва встречаются крайне редко; их можно принять за опухоли, растущие на слуховом нерве, называемые вестибулярными шванномами. Наиболее распространенными типами опухолей или новообразований, образующихся на лицевом нерве, являются шванномы и гемангиомы.
- Шваннома лицевого нерва представляет собой рост, состоящий из клеток Шванна, которые образуют часть изолирующей оболочки вокруг нерва.
- Гемангиома лицевого нерва представляет собой новообразование, состоящее из кровеносных сосудов.
Опухоли лицевого нерва почти всегда доброкачественные, то есть не раковые; однако существует очень низкая вероятность метастатического отложения другой злокачественной опухоли вдоль лицевого нерва (распространение существующего ракового заболевания). Несмотря на то, что шванномы лица в основном доброкачественные, они все же могут вызывать проблемы.
Несмотря на то, что шванномы лица в основном доброкачественные, они все же могут вызывать проблемы.
Каковы симптомы опухоли лицевого нерва?
Симптомы будут варьироваться в зависимости от расположения опухоли по ходу лицевого нерва. Некоторые опухоли могут развиваться в околоушной железе (слюнной железе в щеке), другие могут развиваться дальше назад и проявляться немного другими симптомами. Ниже приведен краткий список возможных симптомов:
- Лицевые подергивания
- Медленное развитие лицевой слабости в течение нескольких недель
- Потеря слуха и/или шум в ушах могут присутствовать в зависимости от локализации опухоли
- Головокружение или проблемы с равновесием
- Повторяющаяся односторонняя лицевая слабость, которая проходит, а затем возвращается
Обратите внимание, что у некоторых людей может быть очень мало симптомов, о которых можно сообщить.
Как диагностируется опухоль лицевого нерва?
Из-за того, что опухоли лицевого нерва любого вида встречаются очень редко, их часто неправильно диагностируют. Очень важно получить точный диагноз, который часто является рентгенологическим. При диагностике опухоли лицевого нерва можно использовать следующее:
Очень важно получить точный диагноз, который часто является рентгенологическим. При диагностике опухоли лицевого нерва можно использовать следующее:
- История пациента о появлении симптомов наиболее полезна для направления дальнейших исследований.
- Врач общей практики или врач должен наблюдать за слабостью лицевых мышц на одной стороне лица.
- Наблюдения за лицевыми мышцами следует проводить в состоянии покоя лица и во время движений, включая закрытие глаз и моргание. Полезно иметь медицинские фотографии.
- Проверка слуха должна быть проведена, если есть подозрение на опухоль лицевого нерва, даже если нет сообщений о потере слуха.
- Физикальное обследование лица и шеи для исключения любых опухолей, которые можно легко прощупать или увидеть, особенно опухолей слюнных желез.
- В анамнезе незначительное или полное отсутствие восстановления лицевой слабости через несколько месяцев.
- Повторяющиеся эпизоды паралича лицевого нерва или слабости должны насторожить клинициста о возможном диагнозе опухоли лицевого нерва, хотя существуют также редкие синдромы, которые могут вызывать рецидивирующую слабость лицевого нерва.
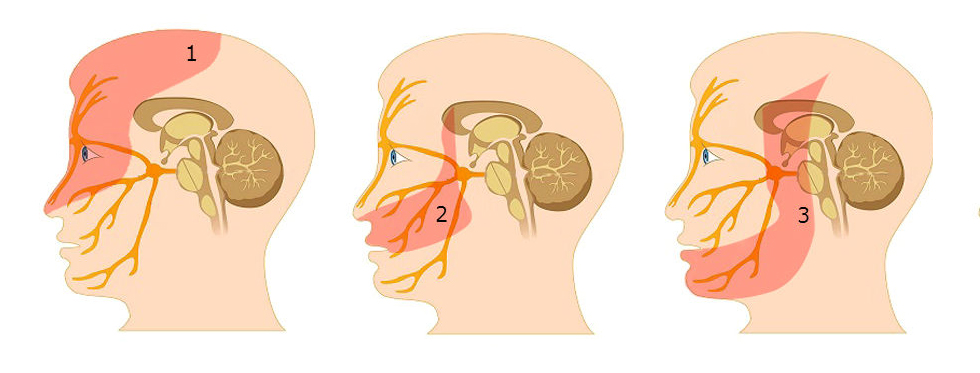
Какие исследования можно провести для постановки диагноза?
- КТ головы.
- Магнитно-резонансная томография (МРТ) головы с контрастированием гадолинием. Гадолиний — это контрастное вещество, которое позволяет лучше увидеть внутренние структуры тела и выявить очень мелкие аномалии. Гадолиний обычно вводят пациенту путем инъекции непосредственно в кровоток. На нем четко очерчены все мягкие ткани, такие как нервы, и может быть получена очень конкретная информация о состоянии лицевого нерва.
- Поскольку опухоли могут расти в любой части лицевого нерва, все исследования должны включать всю длину нерва, а не срезы.
- Электрическое тестирование лицевого нерва.
Что такое лечение опухоли лицевого нерва?
Лечение будет зависеть от локализации, размера опухоли и серьезности слабости лицевого нерва. Хирург также примет во внимание возраст пациента, уровень физической подготовки и тяжесть симптомов, прежде чем принять решение о наилучшем плане действий.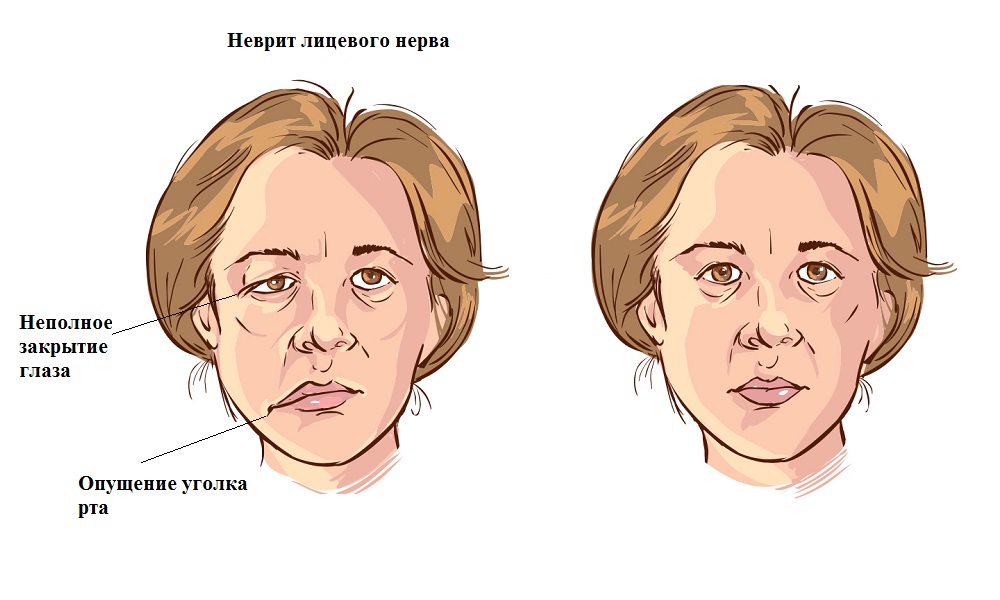 Эти опухоли можно лечить консервативно, потому что операция сопряжена с риском, который может усугубить лицевую слабость. Это будет зависеть от индивидуальных обстоятельств.
Эти опухоли можно лечить консервативно, потому что операция сопряжена с риском, который может усугубить лицевую слабость. Это будет зависеть от индивидуальных обстоятельств.
- Если симптомы очень легкие, врач может предложить регулярно контролировать лицевой нерв с помощью МРТ. Опухоли лицевого нерва часто очень медленно растут и могут вызывать только легкие симптомы, если таковые имеются, на протяжении всей жизни человека.
- Если слабость лица пациента более очевидна, то обычно рекомендуется хирургическое удаление опухоли. Часто бывает легче сохранить лицевой нерв, если опухоль не стала слишком большой. Лицевые нервы контролируют все движения и функции лица. Есть один на левой стороне, который воздействует на левую сторону лица, и один на правой стороне, который воздействует на правую сторону лица. Важно, чтобы в процессе удаления опухоли не был поврежден нерв.
- Хирурги знают, что может произойти повреждение лицевого нерва, и могут попытаться восстановить нерв одновременно с удалением опухоли; используются различные хирургические методики.
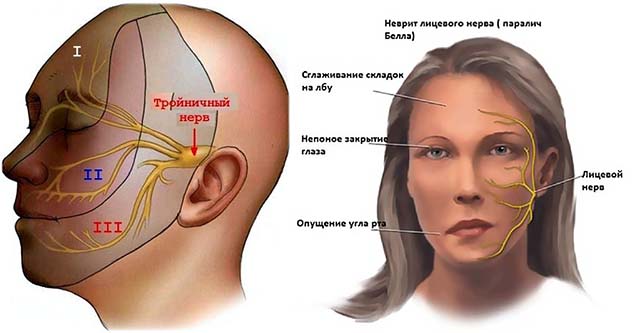
- В последнее время лучевая терапия используется для лечения опухолей лицевого нерва. Однако, поскольку эти опухоли настолько редки, очень мало исследований, подтверждающих аргументы за или против этого подхода к лечению. При небольших поражениях может рассматриваться стереотаксическая лучевая терапия.
Каковы осложнения операции по поводу опухоли лицевого нерва?
Риски или осложнения операции следует обсудить с хирургом. Риски будут зависеть от типа опухоли, ее размера и расположения вдоль нерва. Эти три фактора будут влиять на тип проводимой операции и индивидуальные риски, связанные с конкретной операцией.
Если перед операцией у вас была лицевая слабость, маловероятно, что она улучшится после операции. В некоторых случаях может стать хуже.
Ниже приведен общий список возможных рисков или осложнений операции на лицевом нерве:
- Одним из основных рисков является повреждение лицевого нерва, приводящее к слабости или параличу пораженной стороны лица.
 Если лицевой нерв сохранился, то функция лица должна восстановиться, хотя и не полностью.
Если лицевой нерв сохранился, то функция лица должна восстановиться, хотя и не полностью. - Если в экстремальных обстоятельствах лицевой нерв был перерезан или пожертвован, это приведет к необратимому параличу лицевого нерва, и функция лицевого нерва вернется в лучшем случае к III степени. (Шкала Хауса-Бракмана, используемая для оценки степени функции лица, имеет шесть степеней, от I для нормальной функции до VI для полного паралича). обсудить ряд хирургических процедур, которые могут помочь восстановить симметрию лица в состоянии покоя. Существует также ряд хирургических процедур, которые могут сделать возможной небольшую улыбку и помочь закрыть глаза.
- Менингит (воспаление оболочек, покрывающих головной мозг)
- Потеря слуха
- Головокружение
- Звон в ушах
- Инфекция
- Синяк (гематома)
Каталожные номера
Шваннома лицевого нерва
Sam J. Marzo, Chad A. Zender and John P. Leonetti
Current Opinion in Otolaryngology & Head and Neck Surgery 2009, 17:000–000
Последнее рассмотрение: 01-07-2021 || Срок следующего рассмотрения: 01-07-2023
Трудности диагностики и лечения
На этой странице
РезюмеВведениеИстория болезниОбсуждениеЭтическое одобрениеСсылкиАвторское правоСтатьи по теме
Шванномы лицевого нерва (FNS) представляют собой инкапсулированные доброкачественные опухоли, возникающие из шванновских клеток седьмого черепного нерва. Большинство шванном лицевого нерва локализуется во внутривисочной области; только в 9% случаев поражается часть вневисочного сегмента. Предоперационный диагноз часто неясен; диагноз часто ставится интраоперационно. Лечение внутриушной ФНС затруднено из-за паралича лицевого нерва. В этом сообщении мы представили случай внутриушной шванномы у 55-летнего пациента мужского пола с жалобами на безболезненное образование без периферического паралича лицевого нерва в левой околоушной железе. Клинические особенности, предоперационная и интраоперационная диагностика, а также трудности во время лечения обсуждаются с обзором литературы.
Большинство шванном лицевого нерва локализуется во внутривисочной области; только в 9% случаев поражается часть вневисочного сегмента. Предоперационный диагноз часто неясен; диагноз часто ставится интраоперационно. Лечение внутриушной ФНС затруднено из-за паралича лицевого нерва. В этом сообщении мы представили случай внутриушной шванномы у 55-летнего пациента мужского пола с жалобами на безболезненное образование без периферического паралича лицевого нерва в левой околоушной железе. Клинические особенности, предоперационная и интраоперационная диагностика, а также трудности во время лечения обсуждаются с обзором литературы.
1. Введение
Шванномы (нейрилеммомы) — редкие доброкачественные, медленно растущие инкапсулированные опухоли, возникающие из шванновских клеток миелинизированных периферических или черепных нервов [1]. Двадцать пять процентов всех шванном происходят из нервных структур области головы и шеи. Шванномы лицевого нерва (FNS) могут возникать из шванновских клеток седьмого черепного нерва в любой части от соединения глиально-шванновских клеток в мостомозжечковом углу до терминальных ветвей медиальной части лица.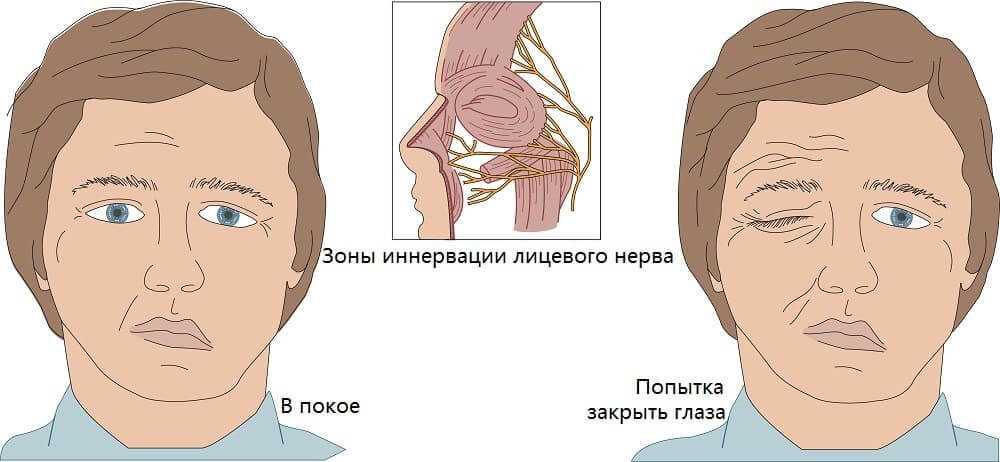 Шванномы лицевого нерва встречаются редко. Большинство шванном лицевого нерва локализуется во внутривисочной области; только 9% случаев вовлекается часть вневисочного сегмента [1, 2]. [3]. Как правило, до операции поставить диагноз сложно. В этом сообщении мы представили случай внутриушной шванномы в левой околоушной области. Клинические особенности, предоперационная и интраоперационная диагностика, а также трудности во время лечения обсуждаются с обзором литературы.
Шванномы лицевого нерва встречаются редко. Большинство шванном лицевого нерва локализуется во внутривисочной области; только 9% случаев вовлекается часть вневисочного сегмента [1, 2]. [3]. Как правило, до операции поставить диагноз сложно. В этом сообщении мы представили случай внутриушной шванномы в левой околоушной области. Клинические особенности, предоперационная и интраоперационная диагностика, а также трудности во время лечения обсуждаются с обзором литературы.
2. История болезни
В нашу клинику поступил мужчина 55 лет с жалобами на безболезненное образование в левой преаурикулярной области, которое присутствует в течение 3 месяцев. Других симптомов не было, и его общее физикальное обследование было совершенно нормальным. Физикальное обследование показало образование диаметром мм в левой околоушной железе, частично подвижное и безболезненное, покрытое нормальной кожей. Функции лицевого нерва при клинической оценке были нормальными. Результат тонкоигольной аспирационной цитологии (FNAC) был недиагностическим, общий анализ крови был нормальным.
При магнитно-резонансной томографии (МРТ) в поверхностной и глубокой долях левой околоушной железы выявлено однородное образование диаметром мм с распространением на переднюю часть жевательной мышцы, гипоинтенсивное в срезах Т1А и гиперинтенсивное в срезах Т2А с интенсивным усилением контраста (рис. 1( а) и 1(б)).
Больному планировалась паротидэктомия. Во время операции впервые был выделен основной ствол лицевого нерва. Основная часть опухоли представляла собой ярко-красное образование диаметром мм с тонкой капсулой вокруг височно-лицевой ветви лицевого нерва впереди и выше основного ствола. Очаг окружал височно-лицевую ветвь лицевого нерва и продвигался вперед по периферическим ветвям. В этот момент мы не могли проследить за нервом, поэтому обратились к замороженному сечению. Результат был описан как «мезенхимальное поражение». Когда мы стимулировали поражение нервным стимулятором, мы получили ответ от мышц, иннервируемых этой ветвью, и из-за результата замороженного среза мы подумали, что поражение может быть опухолью самого нерва. В этом случае мы отсекли височно-лицевую ветвь нерва от основного ствола и полностью вырезали опухоль с ветвями (скуловыми, височными и щечными ветвями), окружающими образование медиально (рис. 2(а), 2(б) и 2( в)). После операции выявлена слабость в левом веке. Пациент смог с усилием закрыть глаз, поэтому после него не рассматривалось дополнительное вмешательство. Слабое сохранение функции век, несмотря на поражение височно-лицевой ветви, можно объяснить компенсацией за счет коллатеральных периферических ветвей, расположенных впереди резецированной опухоли.
В этом случае мы отсекли височно-лицевую ветвь нерва от основного ствола и полностью вырезали опухоль с ветвями (скуловыми, височными и щечными ветвями), окружающими образование медиально (рис. 2(а), 2(б) и 2( в)). После операции выявлена слабость в левом веке. Пациент смог с усилием закрыть глаз, поэтому после него не рассматривалось дополнительное вмешательство. Слабое сохранение функции век, несмотря на поражение височно-лицевой ветви, можно объяснить компенсацией за счет коллатеральных периферических ветвей, расположенных впереди резецированной опухоли.
Результат гистологического исследования указан как «шваннома». Клетки, формирующие опухоль, представляли собой веретенообразные веретенообразные клетки с ядрами и имели эозинофильную цитоплазму с плохо очерченными границами. В этих клетках имелись палисадообразующие гиперклеточные участки и волнистое строение волокон в строме местами. Некроза, митоза или атипии не было. Неопластические клетки были иммуногистохимически положительными на виментин и S-100 (рис. 3 (а) и 3 (б)).
3 (а) и 3 (б)).
3. Обсуждение
Шванномы были впервые описаны Вирховым в 1908 г. и возникают из нервной оболочки периферических чувствительных, двигательных, симпатических и черепно-мозговых нервов [3, 4]. Шванномы представляют собой инкапсулированные, мягкие и белые, желтые или розовые опухоли. Иногда они имеют участки кальцификации и/или кистозной дегенерации. Их капсула переходит в эпиневрий, самую наружную оболочку нерва [5]. Микроскопически диагноз подтверждается гистологическим исследованием. Гистологически выявляют два типа тканей: область Антони А характеризуется наличием удлиненных и веретенообразных шванновских клеток, а их ядра расположены в виде палисада (тельца Верокея). Гипоклеточная зона Antoni B имеет разную степень клеточного плеоморфизма; нерегулярные типы клеток разбросаны в рыхлой соединительной ткани, и нет определяемого палисада ядер опухолевых клеток. Обе области Антони обычно находятся в одной и той же опухоли, но их пропорции различаются. Нервные волокна не входят в состав опухоли, поскольку образование возникает из шванновской оболочки и отталкивает аксоны нервов [5, 6]. Иммуноокрашивание на S-100 необходимо для установления нейрального происхождения опухоли и актина гладкой мускулатуры (SMA) для исключения лейомиомы [7].
Иммуноокрашивание на S-100 необходимо для установления нейрального происхождения опухоли и актина гладкой мускулатуры (SMA) для исключения лейомиомы [7].
ФНС встречаются редко; примерно 25% и 40% всех шванном возникают в области головы и шеи. Эти опухоли являются наиболее распространенными опухолями лицевого нерва и могут быть как доброкачественными, так и злокачественными. Большинство ФНС являются внутривисочными, при этом 9% случаев возникают в околоушной части [8]. Коги и др. провел ретроспективное исследование за 38-летний период, сосредоточив внимание на шванноме лицевого нерва с вовлечением околоушной железы. Из 3722 обследованных пациентов со шванномами только 29были связаны с лицевым нервом. Из этой небольшой группы только восемь вовлекли околоушный сегмент лицевого нерва [9].
Интрапаротидные ФНС представляют собой солитарные, безболезненные, медленно растущие образования, имитирующие опухоли околоушной железы и имеющие различную клиническую картину. Хотя опухоль возникает из самого нерва, функция лицевого нерва обычно не нарушается [9, 10]. Мешают при злокачественных опухолях околоушной железы, если имеются паралич лицевого нерва и боли. Частота интрапаротидного паралича лицевого нерва составляет примерно 20-27% [11]. Способность околоушной железы хорошо приспосабливаться к росту опухоли и склонность опухоли к эксцентрическому росту и отталкиванию нервных волокон объясняют низкую частоту паралича лицевого нерва при внутриушной FNS [12].
Мешают при злокачественных опухолях околоушной железы, если имеются паралич лицевого нерва и боли. Частота интрапаротидного паралича лицевого нерва составляет примерно 20-27% [11]. Способность околоушной железы хорошо приспосабливаться к росту опухоли и склонность опухоли к эксцентрическому росту и отталкиванию нервных волокон объясняют низкую частоту паралича лицевого нерва при внутриушной FNS [12].
До операции трудно отличить внутриушную ФНС от других опухолей околоушной железы. Но также важно спланировать лечение. Компьютерная томография (КТ) обычно показывает гладкое, четко очерченное поражение околоушной железы. Это не предпочтительный метод визуализации для FNS, но он может выявить костные изменения [13]. Сонографически нейрогенные опухоли представляют собой веретенообразные массы с кистозными участками [9]. МРТ является наиболее подходящим методом визуализации для выявления шванномы лицевого нерва по ходу лицевого нерва. Он показывает массу с интенсивностью сигнала, изоинтенсивной по отношению к мышце на Т1 и гиперинтенсивной по отношению к мышце на последовательности Т2, соответственно [13]. Целевой признак (центральная низкая и периферическая более высокая интенсивность сигнала на Т2-взвешенных изображениях) свидетельствует о нейрогенной опухоли, такой как доброкачественная шваннома лицевого нерва или злокачественное новообразование оболочки нерва [14]. FNAC, как правило, безуспешна в диагностике шванном внутриушного нерва, и результаты неубедительны, как и в нашем случае [7, 15, 16]. FNAC может выявлять веретенообразные клетки с нечетко очерченной цитоплазмой, расположенные в кластерах (тельца Верокея) [17].
Целевой признак (центральная низкая и периферическая более высокая интенсивность сигнала на Т2-взвешенных изображениях) свидетельствует о нейрогенной опухоли, такой как доброкачественная шваннома лицевого нерва или злокачественное новообразование оболочки нерва [14]. FNAC, как правило, безуспешна в диагностике шванном внутриушного нерва, и результаты неубедительны, как и в нашем случае [7, 15, 16]. FNAC может выявлять веретенообразные клетки с нечетко очерченной цитоплазмой, расположенные в кластерах (тельца Верокея) [17].
Лечение внутриушной ФНС заключается в хирургическом иссечении. Поскольку дооперационная диагностика невозможна, во время операции на хирурга ложится большая ответственность. Потому что почти во всех случаях перед операцией паралич лицевого нерва не выявляется; даже во время операции бывает сложно определить, откуда взялась опухоль: из околоушной железы или из лицевого нерва; половина опухолей исходит из основного ствола лицевого нерва, поэтому найти основной ствол невозможно. Между опухолью и нервом имеются прочные спайки, поэтому операция в таких случаях становится довольно сложной. Во время операции, если видно, что опухоль спаяна с нервом и невозможно их рассечь, рекомендуется интраоперационное исследование замороженных срезов как для диагностики, так и для исключения малигнизации [10, 18, 19].]. В нашем случае мы сделали замороженный срез, чтобы определить, возникла ли опухоль из ткани околоушной железы или из самого лицевого нерва. Результат был описан как «мезенхимальная опухоль». Поскольку опухоль не могла быть отделена от нерва, нам пришлось пожертвовать височно-лицевой ветвью для резекции опухоли. Доброкачественные ФНС растут медленно, и резекция не всегда показана [20]. Некоторые авторы сообщают о возникновении паралича лицевого нерва, когда интрапаротидная опухоль лицевого нерва была просто биопсирована или тщательно резецирована с видимым сохранением лицевого нерва [21, 22], но другие авторы выступают за ее удаление, если ее можно легко отделить от нерва [21, 22].
Между опухолью и нервом имеются прочные спайки, поэтому операция в таких случаях становится довольно сложной. Во время операции, если видно, что опухоль спаяна с нервом и невозможно их рассечь, рекомендуется интраоперационное исследование замороженных срезов как для диагностики, так и для исключения малигнизации [10, 18, 19].]. В нашем случае мы сделали замороженный срез, чтобы определить, возникла ли опухоль из ткани околоушной железы или из самого лицевого нерва. Результат был описан как «мезенхимальная опухоль». Поскольку опухоль не могла быть отделена от нерва, нам пришлось пожертвовать височно-лицевой ветвью для резекции опухоли. Доброкачественные ФНС растут медленно, и резекция не всегда показана [20]. Некоторые авторы сообщают о возникновении паралича лицевого нерва, когда интрапаротидная опухоль лицевого нерва была просто биопсирована или тщательно резецирована с видимым сохранением лицевого нерва [21, 22], но другие авторы выступают за ее удаление, если ее можно легко отделить от нерва [21, 22]. 23, 24].
23, 24].
Маркиони и др. предложил классификацию интрапаротидной ФНС в соответствии с ее положением в проводящем пути лицевого нерва. В этой классификации выделяют 4 типа внутриушной ФНС. Опухоли типа А могут быть удалены без повреждения лицевого нерва. Опухоли типа В могут быть резецированы с частичным удалением периферических ветвей лицевого нерва или их дистальных отделов. Опухоли типа С требуют удаления основного ствола лицевого нерва для их резекции, тогда как опухоли типа D требуют удаления ствола и его основных отделов для резекции [24]. Наш представленный случай был расценен как тип B.
В результате ФНС являются довольно редкими опухолями, и предоперационные диагностические тесты обычно не дают ценной информации. Исследование замороженных срезов, выполненное во время операции, рекомендуется как для диагностики, так и для исключения злокачественного новообразования. Во время лечения представляется важным вести себя консервативно, поскольку опухоль редко влияет на функцию лицевого нерва и растет очень медленно. Полное иссечение приводит к полному излечению.
Полное иссечение приводит к полному излечению.
Этическое одобрение
Все авторы утверждают, что все использованные процедуры соответствовали соответствующим этическим стандартам.
Конфликт интересов
Авторы заявляют об отсутствии конфликта интересов в отношении публикации данной статьи.
Ссылки
-
H.K. Shah, C. Kantharia, and A.S. Shenoy, «Интрапаротидная шваннома лицевого нерва», Journal of Postgraduate Medicine , vol. 43, нет. 1, pp. 14–15, 1997.
Просмотр по адресу:
Google Scholar
-
B. C. Gross, M. L. Carlson, E. J. Moore, C. L. Driscoll, and K. D. Olsen, «The intraparotid загадка», Американский журнал отоларингологии — медицина и хирургия головы и шеи , vol. 33, нет. 5, стр. 497–504, 2012 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Д.
 О. Гор, Р. Ранков и Дж. М. Хэнфорд, «Парафарингеальная неврилеммома», Хирургия, гинекология и акушерство , том. 103, нет. 2, pp. 193–201, 1956.
О. Гор, Р. Ранков и Дж. М. Хэнфорд, «Парафарингеальная неврилеммома», Хирургия, гинекология и акушерство , том. 103, нет. 2, pp. 193–201, 1956. Посмотреть по адресу:
Google Scholar
-
С. К. Паризье, Д. Р. Эдельштейн и М. Дж. Левенсон, «Невромы лицевого нерва», в Otolaryngology , M.M. Paparella, D.A. Shumrick, J.L. Gluckman, and W.L. Meyerhoff, Eds., pp. 1465–1466, W.B. Saunders Company, Philadelphia, Pa, USA, 1991.
Посмотреть по адресу:
Google Scholar
-
М. Кириакос, «Нейрогенные опухоли», в Комплексное лечение опухолей головы и шеи , С. Р. Тоули и В. Eds., стр. 1253–1261, W. B. Saunders, Philadelphia, Pa, USA, 1987.
Посмотреть по адресу:
Google Scholar
-
J. R. Johnson, E. N.
 Myers и H. D. Curtin, «Tumors of the parapharyngeal space», in Cancer of the Head and Neck , E. N. Myers and J. Y. Suen, Eds., pp. 669–690, Churchill Livingstone, New York, NY, USA, 1989.
Myers и H. D. Curtin, «Tumors of the parapharyngeal space», in Cancer of the Head and Neck , E. N. Myers and J. Y. Suen, Eds., pp. 669–690, Churchill Livingstone, New York, NY, USA, 1989. Просмотр по адресу:
Google Scholar
-
Р. К. Верма, Р. К. Прасад, С. Бхарти и Н. К. Панда, «Интрапаротидная шваннома лицевого нерва с вовлечением глубокой доли: отчет о клиническом случае». Египетский журнал уха, носа, горла и смежных наук , том. 12, нет. 3, стр. 163–166, 2011.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Г. Э. Дж. Фортон, Л. Л. М. Моенеклей и Ф. Э. Офицерс, «Неврома лицевого нерва. Отчет о двух случаях, включая гистологические и рентгенологические исследования», European Archives of Oto-Rhino-Laryngology , vol. 251, нет. 1, pp. 17–22, 1994.
Просмотр по адресу:
Google Scholar
-
Р.
 Дж. Коги, М. Мэй и Б. М. Шваннома лицевого нерва: диагностика и лечение, Отоларингология — Хирургия головы и шеи , vol. 130, нет. 5, стр. 586–592, 2004 г.
Дж. Коги, М. Мэй и Б. М. Шваннома лицевого нерва: диагностика и лечение, Отоларингология — Хирургия головы и шеи , vol. 130, нет. 5, стр. 586–592, 2004 г. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
G. Fyrmpas, I. Konstantinidis, D. Hatzibougias, V. Vital и J. Constantinidis, «Интрапаротидная шваннома лицевого нерва: варианты лечения», European Archives of Oto-Rhino-Laryngology , vol. 265, нет. 6, стр. 699–703, 2008 г.
Посмотреть по адресу:
Сайт издателя | Академия Google
-
P. Bretlau, H. Melchiors и A. Krogdahl, «Intraparotid neurilemona», Acta Oto-Laryngologica , vol. 95, нет. 1–4, стр. 382–384, 1983.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
M. Jaehne и J.
 Ußmüller, «Клиническое поведение и терапия вневисочной невриномы лицевого нерва», HNO , vol. 49, нет. 4, стр. 264–269, 2001.
Ußmüller, «Клиническое поведение и терапия вневисочной невриномы лицевого нерва», HNO , vol. 49, нет. 4, стр. 264–269, 2001. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Н. Грицманн, Т. Реттенбахер, А. Холлервегер, П. Махейнер и Э. Хюбнер, «Сонография слюнных желез», стр. 9.0311 Европейская радиология , том. 13, нет. 5, pp. 964–975, 2003.
Посмотреть по адресу:
Google Scholar
-
L. Jäger и M. Reiser, «КТ и МРТ нормальных и патологических состояний лицевого нерва», European Журнал радиологии , том. 40, нет. 2, стр. 133–146, 2001.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
Дж. К. Вильяторо, Р. Краковяк-Гомес, М. Лопес и М. Квер, «Два случая внутриушной шванномы лицевого нерва», стр.
 9.0311 Acta Otorrinolaringológica Española , vol. 62, нет. 6, стр. 469–471, 2011.
9.0311 Acta Otorrinolaringológica Española , vol. 62, нет. 6, стр. 469–471, 2011. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
М. Ирфан, Х. Шахид, М. М. Юсри и Р. Н. Венкатеш, «Интрапаротидная шваннома лицевого нерва: отчет о клиническом случае», Медицинский журнал Малайзии , том. 66, нет. 2, pp. 150–151, 2011.
Просмотр по адресу:
Google Scholar
-
К. Симидзу, Х. Иваи, К. Икеда, Н. Сакаида и С. Савада, «Шваннома внутриушного лицевого нерва: отчет о пяти случаях и анализ результатов МРТ» Американский журнал нейрорадиологии , том. 26, нет. 6, pp. 1328–1330, 2005.
Просмотр по адресу:
Google Scholar
-
Б. Н. Кумар, Р. М. Уолш, Н. М. Уолтер, А. Це и Дж. Т. Литтл, «Интрапаротидная шваннома лицевого нерва у ребенка», Журнал ларингологии и отологии , том.
 110, нет. 12, pp. 1169–1170, 1996.
110, нет. 12, pp. 1169–1170, 1996. Посмотреть по адресу:
Google Scholar
-
М. А. Аликандри-Чуфелли, Д. Маркиони, Ф. Маттиоли, М. Трани и Л. Пресутти, «Критический обзор литературы по лечение внутриушной шванномы лицевого нерва и предлагаемый алгоритм принятия решений» Европейский архив оториноларингологии , том. 266, нет. 4, стр. 475–479, 2009 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
A. P. Avery and PM Sprinkle, «Benign intraparotid schwannomas», Laryngoscope , vol. 82, нет. 2, стр. 199–203, 1972.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
K. W. Chong, Y. F. A. Chung, M. L. C. Khoo, D. T. H. Lim, G. S. Hong и K. C. Soo, «Management of intraparotid schwannomas лицевого нерва», Австралийский и новозеландский хирургический журнал , том.
 70, нет. 10, стр. 732–734, 2000.
70, нет. 10, стр. 732–734, 2000. Посмотреть по адресу:
Сайт издателя | Google Scholar
-
S. I. Angeli and D. E. Brackmann, «Всегда ли показано хирургическое удаление шванном лицевого нерва?» Отоларингология — Хирургия головы и шеи , vol. 117, нет. 6, стр. S144–S147, 1997.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
А. Крифт, П. П. А. Шеллекенс и Х. Леверштейн, «Интрапаротидная шваннома лицевого нерва. Что делать?» Клиническая отоларингология , вып. 32, нет. 2, стр. 125–129, 2007 г.
Посмотреть по адресу:
Сайт издателя | Google Scholar
-
D. Marchioni, M. A. Ciufelli, and L. Presutti, «Интрапаротидная шваннома лицевого нерва: обзор литературы и предложение по классификации», Journal of Laryngology and Otology , vol.
 121, нет. 8, стр. 707–712, 2007 г.
121, нет. 8, стр. 707–712, 2007 г. Посмотреть по адресу:
Сайт издателя | Google Scholar
Copyright
Copyright © 2016 Murat Damar et al. Эта статья находится в открытом доступе и распространяется в соответствии с лицензией Creative Commons Attribution License, которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии надлежащего цитирования оригинальной работы.
Многоликая шваннома лицевого нерва
Исследовательская статья ГОЛОВА И ШЕЯ
Р. Х. Виггинс, Х. Р. Харнсбергер, К. Л. Зальцман, К. Шелтон, Т.Р. Кертес и К.М. Glastonbury
Американский журнал нейрорадиологии, март 2006 г., 27 (3) 694-699;
- Артикул
- Цифры и данные
- Информация и показатели
- Ссылки
Резюме
ФОН: И 0024 Внешний вид шванномы лицевого нерва (FNSs) визуализируется как увеличивающееся тубулярное образование (с использованием МРТ с усилением T1) в расширенном канале лицевого нерва (с помощью КТ). Целью данного исследования является определение того, насколько часто результаты визуализации FNS соответствуют этому описанию, и определение того, существуют ли лежащие в основе анатомические объяснения обнаруженных несоответствующих изображений на изображениях.
Целью данного исследования является определение того, насколько часто результаты визуализации FNS соответствуют этому описанию, и определение того, существуют ли лежащие в основе анатомические объяснения обнаруженных несоответствующих изображений на изображениях.
МАТЕРИАЛЫ И МЕТОДЫ: Были ретроспективно проанализированы клинические, патологические и рентгенологические записи 24 FNS у 23 пациентов. Каждый FNS оценивали на предмет расположения вдоль лицевого нерва. Повреждения были каталогизированы по сегментам лицевого нерва с описанными характеристиками визуализации каждого сегмента.
РЕЗУЛЬТАТЫ: Средний возраст на момент первой визуализации составил 39 лет (возрастной диапазон 10–70 лет). Восемнадцать (71%) из 24 FNS были патологически подтверждены, в то время как другие были определены интраоперационно или диагностически по наличию как расширения канала лицевого нерва, так и усиления при контрастном усилении T1 MR. Наиболее частая локализация была в коленчатой ямке (83%), затем следовали лабиринтный и барабанный сегменты лицевого нерва (оба 54%). Наиболее частым клиническим проявлением была нейропатия лица (42%).
Наиболее частым клиническим проявлением была нейропатия лица (42%).
ЗАКЛЮЧЕНИЕ: Классическим описанием FNS на усиленной Т1 МРТ является четко очерченное веретеновидное контрастирующее образование по ходу внутривисочного лицевого нерва с костным алгоритмом КТ, показывающим четко очерченное расширение костного канала. Однако современные методы визуализации демонстрируют важность окружающего анатомического ландшафта, что приводит к различным визуальным эффектам. Поражения, пересекающие сегмент лабиринта, могут иметь вид гантели. Когда FNS проходят вдоль большого поверхностного каменистого нерва, они могут представлять собой круглое образование, выступающее вверх в среднюю черепную ямку. ФНС тимпанального сегмента лицевого нерва с преимущественным отхождением ножки в полость среднего уха, клинически представляя собой объемное образование среднего уха. При поражении сосцевидного сегмента лицевого нерва неровные и «инвазивные» края опухоли, видимые на МРТ, можно объяснить на КТ прорывом опухоли в окружающие воздушные ячейки сосцевидного отростка.
Шванномы лицевого нерва (FNS) представляют собой редкие поражения, которые могут возникать в любом месте по ходу лицевого нерва, от его начала в мостомозжечковом углу до его экстракраниальных разветвлений в околоушном пространстве экстракраниальной области головы и шеи. 1,2 Отсутствие большой рентгенологической серии этих поражений привело к единообразному описанию увеличения тубулярного образования (с помощью МРТ) в плавно расширенном канале лицевого нерва (с помощью КТ). 3 Этот ретроспективный обзор клинических и радиологических записей 24 FNS был предпринят, чтобы определить, точно ли это классическое рентгенологическое описание применимо ко всем FNS.
Хотя классическое описание FNS было идентифицировано, по ходу лицевого нерва было замечено 5 дополнительных отчетливых изображений. Мостомозжечковый угол-внутренний слуховой канал (CPA-IAC) FNS были неотличимы от акустических шванном, если они не попадали в лабиринтный сегмент канала лицевого нерва. FNS с центром в коленчатой ямке чаще всего соответствовали классическому трубчатому описанию поражения или были видны как круглые массы, увеличивающие только саму ямку. При распространении ФНС вдоль большого поверхностного каменистого нерва визуализировалось экстрааксиальное образование круглой средней черепной ямки. Барабанный сегмент ФНС часто дольчатый в полость среднего уха, утрачивая трубчатую конфигурацию. Наконец, FNS сегмента сосцевидного отростка может прорваться в соседние воздушные ячейки сосцевидного отростка, таким образом проявляясь как агрессивная опухоль, особенно на МРТ.
FNS с центром в коленчатой ямке чаще всего соответствовали классическому трубчатому описанию поражения или были видны как круглые массы, увеличивающие только саму ямку. При распространении ФНС вдоль большого поверхностного каменистого нерва визуализировалось экстрааксиальное образование круглой средней черепной ямки. Барабанный сегмент ФНС часто дольчатый в полость среднего уха, утрачивая трубчатую конфигурацию. Наконец, FNS сегмента сосцевидного отростка может прорваться в соседние воздушные ячейки сосцевидного отростка, таким образом проявляясь как агрессивная опухоль, особенно на МРТ.
Материалы и методы
Были ретроспективно проанализированы клинические и патологоанатомические записи и исследования изображений 23 пациентов с 24 FNS в височной кости. У одного пациента имелись двусторонние поражения и в анамнезе был нейрофиброматоз II типа. Семнадцать (71%) из этих 24 поражений были патологически подтверждены, в то время как другие были определены интраоперационно или диагностически по наличию как расширения канала лицевого нерва, так и усиления на МРТ с контрастным усилением. Визуальные исследования были собраны из 19с 86 по 2000 г. и состояла из КТ (18 исследований; 75%), МРТ (17 исследований; 77%) и МРТ высокого разрешения с тонкими срезами височных костей (11 случаев; 46%). В 12 случаях были выполнены как КТ, так и МРТ.
Визуальные исследования были собраны из 19с 86 по 2000 г. и состояла из КТ (18 исследований; 75%), МРТ (17 исследований; 77%) и МРТ высокого разрешения с тонкими срезами височных костей (11 случаев; 46%). В 12 случаях были выполнены как КТ, так и МРТ.
Участки лицевого нерва, пораженные этими поражениями, были разделены на следующие 8 сегментов: сегмент цистерны мостомозжечкового угла, сегмент внутреннего слухового прохода, сегмент лабиринта, коленчатая ямка, поражение большого поверхностного каменистого нерва, сегмент барабанной перепонки, сегмент сосцевидного отростка и экстракраниальный сегмент. сегмент.
Результаты
В таблице 1 перечислены местоположения FNS и основные клинические данные случаев. Средний возраст на момент визуализации составлял 39 лет (диапазон от 10 до 70 лет), при этом 17 (71%) пациентов были в возрасте от 30 до 63 лет. Наблюдалось незначительное преобладание мужчин (14 из 24 случаев; 58%). У двух пациентов (3 поражения) в анамнезе был нейрофиброматоз II типа. Двадцать одно из 24 поражений (88%) в этой серии включало не менее 2 смежных сегментов лицевого нерва, а 17 поражений (71%) включало не менее 3 смежных сегментов.
Двадцать одно из 24 поражений (88%) в этой серии включало не менее 2 смежных сегментов лицевого нерва, а 17 поражений (71%) включало не менее 3 смежных сегментов.
Наиболее частым клиническим проявлением была невропатия периферического лицевого нерва (10 случаев; 42%), и эта дисфункция может включать слабость, фокальные подергивания и/или полный гемифациальный спазм. Другие клинические данные включали сенсоневральную тугоухость в 7 случаях (29%), кондуктивную тугоухость в 4 случаях (17%), клиническую картину с массой среднего уха в 3 случаях (13%) и вестибулярные нарушения в 3 случаях (13%). ) — эти вестибулярные симптомы не были убедительно связаны с поражением лицевого нерва.
Вовлеченные участки лицевого нерва включали следующие 7 сегментов: мостомозжечковый угол-внутренний слуховой проход (12 очагов; 50%), лабиринт (13; 54%), коленчатая ямка (20; 83%), большой поверхностный каменистый нерв (6; 25%), барабанная (13; 54%) и сосцевидная (8; 33%).
Из 12 случаев, связанных с сегментом CPA-IAC, в 11 (92%) также было распространение в лабиринтный сегмент, а в 10 (83%) случаях продолжалось в коленчатую ямку (рис. 1 и 2). В четырех (33%) случаях продолжалось распространение в барабанный сегмент лицевого нерва. Большинство из этих случаев (6; 50%) сопровождались нейросенсорной тугоухостью, тогда как только 4 (33%) имели невропатию лицевого нерва. Пять (42%) случаев были ошибочно диагностированы до операции как акустическая шваннома.
1 и 2). В четырех (33%) случаях продолжалось распространение в барабанный сегмент лицевого нерва. Большинство из этих случаев (6; 50%) сопровождались нейросенсорной тугоухостью, тогда как только 4 (33%) имели невропатию лицевого нерва. Пять (42%) случаев были ошибочно диагностированы до операции как акустическая шваннома.
Рис. 1.
Аксиальная Т2-взвешенная МРТ на уровне внутренних слуховых проходов, демонстрирующая большое гомогенное образование, заполняющее правый внутренний слуховой проход и распространяющееся в мостомозжечковый угол ( между белыми стрелками ). Из Виггинса и Харнсбергера (2001). Используется с разрешения.
Рис. 2.
Аксиальные изображения, демонстрирующие очаговое увеличение лабиринтного сегмента лицевого нерва по алгоритму КТ аксиальной кости (l eft ), и однородно усиливающееся образование, заполняющее внутренний слуховой проход с расширением в мостомозжечковый угол и лабиринтный сегмент на аксиальном Т1-взвешенном МРТ-изображении с постконтрастным усилением с аналогичного уровня ( справа ). Эти изображения взяты из того же случая, что и на рис. 1, и пациенту был поставлен неправильный диагноз перед операцией из-за того, что он не заметил усиления и расширения вдоль сегмента лабиринта в коленчатую ямку (, стрелки ). Из Виггинса и Харнсбергера (2001). Используется с разрешения.
Эти изображения взяты из того же случая, что и на рис. 1, и пациенту был поставлен неправильный диагноз перед операцией из-за того, что он не заметил усиления и расширения вдоль сегмента лабиринта в коленчатую ямку (, стрелки ). Из Виггинса и Харнсбергера (2001). Используется с разрешения.
Из 13 случаев поражения сегмента лабиринта 11 (85%) поражений включали распространение во внутренний слуховой проход и 12 (92%) поражений распространялись на коленчатую ямку (рис. 3). Шесть (46%) случаев были представлены компонентом невропатии лицевого нерва, в то время как 5 (36%) имели нейросенсорную тугоухость и один (8%) случай описал вестибулярные симптомы.
Рис. 3.
Алгоритм осевой кости КТ-изображение, демонстрирующее очаговое увеличение лабиринтного сегмента канала лицевого нерва при шванноме лицевого нерва ( между стрелками ). Из Виггинса и Харнсбергера (2001). Используется с разрешения.
Двадцать из 24 поражений затрагивали коленчатую ямку. Двенадцать (60%) этих поражений распространялись проксимально в лабиринтный сегмент, и такое же количество поражений имело дистальное распространение в барабанный сегмент (рис. 4). Шесть (30%) случаев включали расширение по ходу большого поверхностного каменистого нерва. Эта группа случаев продемонстрировала разнообразие клинических проявлений: 9 (45%) пациентов первоначально жаловались на компонент невропатии лицевого нерва, 5 (25%) — на сенсоневральную тугоухость и 3 (15%) — на кондуктивную тугоухость. выпадение или вестибулярные симптомы.
Двенадцать (60%) этих поражений распространялись проксимально в лабиринтный сегмент, и такое же количество поражений имело дистальное распространение в барабанный сегмент (рис. 4). Шесть (30%) случаев включали расширение по ходу большого поверхностного каменистого нерва. Эта группа случаев продемонстрировала разнообразие клинических проявлений: 9 (45%) пациентов первоначально жаловались на компонент невропатии лицевого нерва, 5 (25%) — на сенсоневральную тугоухость и 3 (15%) — на кондуктивную тугоухость. выпадение или вестибулярные симптомы.
Рис. 4.
Аксиальные изображения из того же случая шванномы лицевого нерва, демонстрирующие гомогенное усиление сегмента лабиринта и коленчатой ямки на аксиальной Т1-взвешенной МРТ с постконтрастным усилением ( слева ) и очаговое увеличение соответствующая коленчатая ямка и лабиринтный сегмент лицевого нерва на алгоритме КТ кости ( справа ), на аналогичном уровне ( между стрелками ). Из Виггинса и Харнсбергера (2001). Используется с разрешения.
Из Виггинса и Харнсбергера (2001). Используется с разрешения.
Все 6 (100%) поражений с поражением большого поверхностного каменистого нерва включали поражение коленчатой ямки, но только 3 (50%) демонстрировали распространение вдоль проксимального лабиринта или дистального сегмента барабанной перепонки. В двух (33%) случаях преобладали визуализирующие новообразования средней черепной ямки (рис. 5). В поражениях не было клинических преобладающих проявлений: в 2 (33 %) случаях наблюдалась как нейропатия лицевого нерва, так и кондуктивная тугоухость, тогда как в одном (17 %) случае была нейросенсорная тугоухость, а в одном (17 %) — вестибулярная недостаточность.
Рис. 5.
МРТ-изображения, демонстрирующие большое образование левой средней черепной ямки. На аксиальном Т2-взвешенном изображении ( слева, ) и сагиттальном Т1-взвешенном изображении с постконтрастным изображением ( справа, ) показано экстрааксиальное поражение с видимой ликворно-сосудистой щелью и сопутствующим выпячиванием серо-белого перехода. На правом изображении показана фокальная выпуклая часть большого образования, простирающаяся до коленчатой ямки ( между стрелками ), которая была источником этой FNS. Из Виггинса и Харнсбергера (2001). Используется с разрешения.
На правом изображении показана фокальная выпуклая часть большого образования, простирающаяся до коленчатой ямки ( между стрелками ), которая была источником этой FNS. Из Виггинса и Харнсбергера (2001). Используется с разрешения.
Из 13 случаев поражения барабанного сегмента 12 (92%) поражений включали проксимальное поражение коленчатой ямки, но только 7 (54%) затрагивали сосцевидный сегмент дистальнее заднего колена по ходу лицевого нерва (рис. 6 и 7). В этих случаях чаще всего присутствовал компонент невропатии лицевого нерва (6 случаев; 46%), а у 3 (23%) пациентов была опухоль среднего уха.
Рис. 6.
Алгоритм кости КТ из того же случая, демонстрирующий очаговое увеличение правого барабанного сегмента в аксиальном направлении ( слева ) и корональной ( справа ) плоскостях ( у стрелок ). Из Виггинса и Харнсбергера (2001). Используется с разрешения.
Рис. 7.
7.
Два разных случая FNS, оба алгоритма кости в коронарной плоскости. КТ-изображения показывают значительное увеличение барабанного сегмента лицевого нерва, причем случай слева демонстрирует распространение поражения преимущественно вверх и медиально, а также распространение в улитку, в то время как поражение справа показывает распространение преимущественно книзу и латерально, смещая косточки, что объясняет клиническую картину этого пациента с кондуктивной тугоухостью и опухолью среднего уха при клиническом обследовании (9).0620 по стрелкам ). Из Виггинса и Харнсбергера (2001). Используется с разрешения.
Семь (86%) из 8 собранных случаев, которые включали вовлечение сосцевидного или нисходящего сегмента хода лицевого нерва (рис. 8 и 9), включали проксимальное вовлечение барабанного сегмента и 2 (13%) поражения распространялись через шилососцевидное отверстие, включая вневисочное распространение.
Рис. 8.
Два аксиальных изображения одного и того же случая шванномы лицевого нерва с вовлечением правого сосцевидного сегмента канала лицевого нерва. Аксиальное Т1-взвешенное постконтрастное МРТ изображение ( слева ) показывает однородное усиление массы ( между стрелками ). Алгоритм КТ кости ( справа ) на том же уровне показывает очаговое увеличение нисходящего сегмента с распространением в сторону наружного слухового прохода ( между стрелками ). Из Виггинса и Харнсбергера (2001). Используется с разрешения.
Аксиальное Т1-взвешенное постконтрастное МРТ изображение ( слева ) показывает однородное усиление массы ( между стрелками ). Алгоритм КТ кости ( справа ) на том же уровне показывает очаговое увеличение нисходящего сегмента с распространением в сторону наружного слухового прохода ( между стрелками ). Из Виггинса и Харнсбергера (2001). Используется с разрешения.
Рис. 9.
Две коронарные проекции одного и того же случая, демонстрирующие агрессивные визуализирующие особенности ФНС сосцевидного сегмента. Левое коронарное Т1-взвешенное изображение с постконтрастным усилением показывает гомогенное усиление. Алгоритм компьютерной томографии правой венечной кости продемонстрировал агрессивное поражение, поскольку ФНС прорывается в окружающие тонкостенные воздушные ячейки сосцевидного отростка того же поражения (9).0620 между стрелками ). Из Виггинса и Харнсбергера (2001). Используется с разрешения.
Обсуждение
ФНС классически описываются на МРТ с усилением Т1 как хорошо очерченные веретенообразные усиливающие образования по ходу внутривисочного лицевого нерва. 2,3 Алгоритм кости КТ-исследования показывают резкое увеличение костного канала. Современные методы МРТ и КТ с использованием более тонких срезов височных костей демонстрируют более подробную визуализацию особенностей FNS и увеличивают количество диагностируемых поражений. Этого уточнения в классическом «универсальном» описании визуализации FNS больше недостаточно для интерпретации рентгенологом этих поражений, поскольку наши улучшенные возможности визуализации теперь показывают влияние окружающего анатомического ландшафта на эти поражения. Этот обзор относительно большого количества этих поражений демонстрирует, как визуализация FNS определяется конкретной пораженной интратемпоральной областью.
2,3 Алгоритм кости КТ-исследования показывают резкое увеличение костного канала. Современные методы МРТ и КТ с использованием более тонких срезов височных костей демонстрируют более подробную визуализацию особенностей FNS и увеличивают количество диагностируемых поражений. Этого уточнения в классическом «универсальном» описании визуализации FNS больше недостаточно для интерпретации рентгенологом этих поражений, поскольку наши улучшенные возможности визуализации теперь показывают влияние окружающего анатомического ландшафта на эти поражения. Этот обзор относительно большого количества этих поражений демонстрирует, как визуализация FNS определяется конкретной пораженной интратемпоральной областью.
Большое разнообразие симптомов может свидетельствовать о наличии ФНС, включая паралич лицевого нерва, нейросенсорную тугоухость и кондуктивную тугоухость. Симптомы сильно зависят от локализации этого поражения в височной кости. Этот диапазон симптомов затрудняет диагностику ФНС до операции без рентгенологического исследования. Эти поражения обычно распространяются по пути наименьшего сопротивления и могут оставаться бессимптомными до тех пор, пока не станут большими, не проявляясь клинически дисфункцией лицевого нерва. 3 Тонкоигольная аспирация может быть бесполезной для окончательного диагноза, поэтому дооперационное предположение об этом диагнозе может сильно повлиять на тактику ведения пациента. 4 Ранняя диагностика положительно влияет на результаты лечения пациентов, поскольку более мелкие поражения легче удалить при успешном восстановлении лицевого нерва.
Эти поражения обычно распространяются по пути наименьшего сопротивления и могут оставаться бессимптомными до тех пор, пока не станут большими, не проявляясь клинически дисфункцией лицевого нерва. 3 Тонкоигольная аспирация может быть бесполезной для окончательного диагноза, поэтому дооперационное предположение об этом диагнозе может сильно повлиять на тактику ведения пациента. 4 Ранняя диагностика положительно влияет на результаты лечения пациентов, поскольку более мелкие поражения легче удалить при успешном восстановлении лицевого нерва.
Шванномы в любой локализации в организме человека характеризуются однородным или гетерогенным усилением ослабления мягких тканей, которое изоаттенуировано по сравнению с серым веществом на КТ с контрастным усилением и может содержать кистозные очаги. 5 В височной кости, алгоритм кости КТ-исследование FNS покажет доброкачественные костные гребешки и ремоделирование окружающих костных границ. FNS не показывают истинной «эрозии» костных границ, как это было описано во многих ранних отчетах, 6–9 , но они демонстрируют более доброкачественное костное расширение окружающего анатомического ландшафта. МРТ может показать гетерогенность в пределах больших FNS и гиперинтенсивность на T2-взвешенных сериях с изо- и гипоинтенсивностью по отношению к серому веществу на T1-взвешенных изображениях. 5,6 МРТ-изображения с постконтрастным усилением обычно демонстрируют гомогенное усиление. Большие FNS могут подвергаться кистозной дегенерации, что проявляется в виде фокальной интрамуральной низкой интенсивности сигнала на изображениях T1 с контрастным усилением. 5
МРТ может показать гетерогенность в пределах больших FNS и гиперинтенсивность на T2-взвешенных сериях с изо- и гипоинтенсивностью по отношению к серому веществу на T1-взвешенных изображениях. 5,6 МРТ-изображения с постконтрастным усилением обычно демонстрируют гомогенное усиление. Большие FNS могут подвергаться кистозной дегенерации, что проявляется в виде фокальной интрамуральной низкой интенсивности сигнала на изображениях T1 с контрастным усилением. 5
Три других дифференциальных фактора, которые должен учитывать рентгенолог при оценке внутривисочных поражений лицевого нерва, — это холестеатома, гемангиома лицевого нерва и периневральное злокачественное новообразование околоушной железы. 3 Во всех 3 случаях КТ показывает расширение внутривисочного канала лицевого нерва. Врожденная или инвазивная приобретенная холестеатома, поражающая канал лицевого нерва, не усиливается на Т1 МРТ с постконтрастным усилением, легко отличаясь от FNS. Гемангиома лицевого нерва поражает как канал лицевого нерва, так и прилегающую кость, с более агрессивными костными изменениями, проявляющимися в виде неровных краев и/или «изъеденного молью» вида. При наличии внутреннего кальцифицированного сотового матрикса (50%), оссифицирующая гемангиома весьма характерна. 6 Злокачественное новообразование околоушной железы с периневральным распространением может наблюдаться краниально от внутриушной инвазивной массы от дистального к проксимальному вдоль расширенного канала лицевого нерва. 6
При наличии внутреннего кальцифицированного сотового матрикса (50%), оссифицирующая гемангиома весьма характерна. 6 Злокачественное новообразование околоушной железы с периневральным распространением может наблюдаться краниально от внутриушной инвазивной массы от дистального к проксимальному вдоль расширенного канала лицевого нерва. 6
ФНС часто выявляют у пациентов с незначительными симптомами лицевого нерва, которые на клиническом уровне часто игнорируются как идиопатический паралич Белла. 10,11 МРТ с Т1-усилением обычно показывает интрависочное усиление лицевого нерва всего лицевого нерва или его части вместе с «пучковым» усилением на глазном дне внутреннего слухового прохода у пациентов с параличом Белла. КТ, однако, не показывает расширения канала лицевого нерва при параличе Белла. 6 Нормальный размер костного канала лицевого нерва также используется для того, чтобы отличить нормальное усиление лицевого нерва от FNS. Выдающееся окружное артериовенозное сплетение, окружающее лицевой нерв, вызывает сегментарное усиление лицевого нерва дистальнее лабиринтного сегмента в 75% тонких срезов, сфокусированных МРТ-изображений с Т1-усилением. 12,13
12,13
ФНС, поражающие сегменты лицевого нерва CPA-IAC, могут быть неотличимы от акустических шванном, если нет распространения в лабиринтный сегмент лицевого нерва. 7,14 Следовательно, необходимо, чтобы все случаи впервые диагностированной акустической шванномы были обследованы на наличие «лабиринтного хвоста», который идентифицирует их как ФНС. Важно помнить, что имеющиеся симптомы не всегда указывают на эти поражения. Половина случаев в этой серии представлена сенсоневральной тугоухостью, тогда как только в трети случаев присутствует компонент паралича лицевого нерва. Неудивительно, что половина этих случаев была неправильно диагностирована до операции.
При распространении CPA-IAC FNS может проявляться необычным, но отличительным изображением, формой «гантели» из-за распространения от глазного дна IAC через сегмент лабиринта в коленчатую ямку. 15 Эта конфигурация наряду с усилением на Т1 МРТ и резко фестончатым или веретенообразным расширением канала лицевого нерва является диагностическим признаком ФНС. Данную гантелечную ФНС следует отличать от трансмодиолярной акустической шванномы. Это делается путем выявления распространения в улитку при трансмодиолярной шванноме. 15
Данную гантелечную ФНС следует отличать от трансмодиолярной акустической шванномы. Это делается путем выявления распространения в улитку при трансмодиолярной шванноме. 15
Поражения, поражающие преимущественно коленчатую ямку или распространяющиеся вдоль большого поверхностного каменистого нерва, могут проявляться образованием в средней черепной ямке. Когда определяется экстрааксиальное поражение средней черепной ямки, рекомендуется осмотр основания черепа и височной кости, чтобы исключить их происхождение из коленчатого ганглия или большого поверхностного каменистого нерва. Поражения, возникающие из коленчатого ганглия, будут иметь «луковичное» увеличение самой коленчатой ямки. БНС, отходящие от большого поверхностного каменистого нерва, охватывают передний край коленчатой ямки и прилежащую костную вершину пирамиды пирамиды. 16–18
В барабанном сегменте лицевого нерва отсутствует толстая окружающая костная структура лабиринтного сегмента канала лицевого нерва. FNS, затрагивающие этот сегмент, часто не имеют веретеновидной морфологии, а вместо этого являются многодольчатыми. Когда они дольчатые вверх или медиально, можно увидеть свищ из-за эрозии в латеральный полукружный канал. Нижнелатеральная долька в полость среднего уха вызывает латеральное смещение косточек, что может привести к проявлению кондуктивной тугоухости. В результате может образоваться ретротимпанальная аваскулярная масса, связанная с кондуктивной тугоухостью.
FNS, затрагивающие этот сегмент, часто не имеют веретеновидной морфологии, а вместо этого являются многодольчатыми. Когда они дольчатые вверх или медиально, можно увидеть свищ из-за эрозии в латеральный полукружный канал. Нижнелатеральная долька в полость среднего уха вызывает латеральное смещение косточек, что может привести к проявлению кондуктивной тугоухости. В результате может образоваться ретротимпанальная аваскулярная масса, связанная с кондуктивной тугоухостью.
Анатомический ландшафт объясняет различия в визуализационных проявлениях FNS сосцевидного сегмента лицевого нерва. Сосцевидный сегмент лицевого нерва окружен хрупкими тонкостенными перегородками, разделяющими воздушные ячейки сосцевидного отростка. При поражении сосцевидного сегмента лицевого нерва на МРТ можно увидеть неровные, «инвазивные» края опухоли. КТ объясняет эти границы, показывая, что FNS проникает в окружающие воздушные ячейки сосцевидного отростка. Если смотреть без этого анатомического контекста, возникает ошибочный диагноз гемангиомы лицевого нерва или другого локально инвазивного образования.
Хирургические соображения
Хирургическое лечение шванномы лица зависит не только от размера и анатомического расположения опухоли, но и от состояния слуха пациента. К опухоли проксимальнее коленчатого ганглия с нормальным слухом следует подходить через среднюю черепную ямку при условии, что опухоль не распространяется далеко в мостомозжечковый угол. Если опухоль расположена проксимальнее среднего ВВП с компонентом КПА ≤1 см, лучше всего использовать расширенный доступ через среднюю черепную ямку, в то время как ретросигмовидный доступ дает наилучшие шансы на сохранение слуха при поражениях с компонентом КПА >1 см. При нарушении слуха транслабиринтный доступ является наиболее прямым путем к опухоли и является операцией выбора. 19–21 Этот доступ также обеспечивает наилучший доступ для трансплантации лицевого нерва. Вовлечение барабанного сегмента может быть достигнуто трансмастоидальным доступом с открытием лицевого кармана. Опухоль сегмента сосцевидного отростка можно удалить только через сосцевидный отросток, в то время как для экстратемпорального вовлечения может потребоваться продвижение нерва в околоушную железу. Эти воздействия могут использоваться в комбинации при опухолях, поражающих несколько сегментов нерва.
Эти воздействия могут использоваться в комбинации при опухолях, поражающих несколько сегментов нерва.
Сроки операции спорны. Многие пациенты с опухолями лицевого нерва имеют нормальную или почти нормальную функцию нерва, и удаление с трансплантацией не может привести к улучшению функции, чем степень III по House-Brackmann. 21 Однако на результаты трансплантации влияет продолжительность предоперационной лицевой дисфункции, поэтому раннее хирургическое вмешательство может дать наибольшую надежду на хорошую лицевую функцию. 20,21 Кроме того, лабиринтный свищ может развиться из костной эрозии опухоли и может привести к глухоте и головокружению, если опухоль слишком долго находится в запущенном состоянии. 1,22 Некоторые авторы рекомендуют наблюдать за пациентами с небольшими опухолями и нормальной клинической функцией до тех пор, пока у них не будет >50% денервации при электрическом тестировании нерва для решения этих сложных проблем. 23
Дальнейшее противоречие связано с реконструкцией нерва. Некоторые авторы сообщают об успешной экстирпации опухоли и сохранении целостности нерва, 24,25 , но это не гарантирует хорошей функции лица. Первичный анастомоз без натяжения редко возможен без перенаправления сегмента сосцевидного отростка, что (когда это возможно анатомически) может нарушить нервное кровоснабжение. Интерпозиционная пластика обычно выполняется с использованием большого ушного или икроножного нервов, но любая реабилитационная техника, основанная на нативных лицевых мышцах, становится неэффективной после тяжелой атрофии. Хотя анастомоз черепного нерва 12 с черепным нервом 7 часто работает даже через пару лет, длительные задержки требуют других стратегий, таких как статические или динамические слинги или микроваскулярные техники зубчатой мышцы. Анастомоз черепного нерва 12 с черепным нервом 7 обычно показан, когда нет полезной культи VII черепного нерва в стволе головного мозга.
Некоторые авторы сообщают об успешной экстирпации опухоли и сохранении целостности нерва, 24,25 , но это не гарантирует хорошей функции лица. Первичный анастомоз без натяжения редко возможен без перенаправления сегмента сосцевидного отростка, что (когда это возможно анатомически) может нарушить нервное кровоснабжение. Интерпозиционная пластика обычно выполняется с использованием большого ушного или икроножного нервов, но любая реабилитационная техника, основанная на нативных лицевых мышцах, становится неэффективной после тяжелой атрофии. Хотя анастомоз черепного нерва 12 с черепным нервом 7 часто работает даже через пару лет, длительные задержки требуют других стратегий, таких как статические или динамические слинги или микроваскулярные техники зубчатой мышцы. Анастомоз черепного нерва 12 с черепным нервом 7 обычно показан, когда нет полезной культи VII черепного нерва в стволе головного мозга.
Заключение
Внешний вид шванномы лицевого нерва на изображениях более разнообразен, чем первоначально описывалось. Классическое тубулярное усиливающееся образование на Т1 МРТ, связанное с гладким расширением канала лицевого нерва на КТ, на самом деле видно только при ФНС, локализованной в CPA-IAC или лабиринтных сегментах. Более обширные FNS, которые простираются от CPA-IAC до коленчатой ямки, имеют форму «гантели». ФНС коленчатого узла и большого поверхностного каменистого нерва могут проявляться как объемное образование средней черепной ямки, которое может быть неправильно диагностировано, если не будет завершен осмотр основания черепа и височной кости. FNS барабанного сегмента часто многодольчатые, расщепляются в среднее ухо и представляют собой бессосудистое ретротимпанальное образование с кондуктивной тугоухостью. Наконец, FNS сегмента сосцевидного отростка могут проявляться на МРТ как локально агрессивные массы, когда они прорываются в окружающие воздушные ячейки сосцевидного отростка.
Классическое тубулярное усиливающееся образование на Т1 МРТ, связанное с гладким расширением канала лицевого нерва на КТ, на самом деле видно только при ФНС, локализованной в CPA-IAC или лабиринтных сегментах. Более обширные FNS, которые простираются от CPA-IAC до коленчатой ямки, имеют форму «гантели». ФНС коленчатого узла и большого поверхностного каменистого нерва могут проявляться как объемное образование средней черепной ямки, которое может быть неправильно диагностировано, если не будет завершен осмотр основания черепа и височной кости. FNS барабанного сегмента часто многодольчатые, расщепляются в среднее ухо и представляют собой бессосудистое ретротимпанальное образование с кондуктивной тугоухостью. Наконец, FNS сегмента сосцевидного отростка могут проявляться на МРТ как локально агрессивные массы, когда они прорываются в окружающие воздушные ячейки сосцевидного отростка.
Ссылки
- ↵
O’Donoghue GM, Brackmann DE, House JW, et al. Невромы лицевого нерва .
 Am J Otol 1989;10:49–54
Am J Otol 1989;10:49–54 - ↵
Symon L, Cheesman AD, Kawauchi M, et al. Невромы лицевого нерва: отчет о 12 случаях . Br J Neurosurg 1993;7:13–22
- ↵
Chung SY, Kim DI, Lee BH, et al. Шванномы лицевого нерва: данные КТ и МРТ . Йонсей Мед Дж. 1998; 39:148–53
- ↵
Balle VH, Greisen O. Нейрилеммомы лицевого нерва в виде опухолей околоушной железы. Ann Otol Rhinol Laryngol 1984;93:70–72
- ↵
Lidov M, Som PM, Stacy C, et al. Эксцентрическая кистозная шваннома лица: признаки КТ и МРТ . J Comp Axial Tomgr 1991;15:1065–67
- ↵
Martin N, Sterkers O, Mompoint D, et al. Невромы лицевого нерва: МРТ. Нейрорадиология 1992;34:62–67
- ↵
Иноуэ Ю., Табучи Т., Хакуба А. и др. Невромы лицевого нерва: данные КТ. J Comp Axial Tomogr 1987;11:942–47
-
Latack JT, Gabrielson TO, Knake JE, et al.
 Невромы лицевого нерва: рентгенологическая оценка . Radiology 1983;149:731–39
Невромы лицевого нерва: рентгенологическая оценка . Radiology 1983;149:731–39 - ↵
McMenomey SO, Glasscock ME III, Minor LB, et al. Невриномы лицевого нерва в виде слуховых опухолей. Ам Дж Отол 1994;15:307–12
- ↵
Pillsbury HC, Price HC, Gardiner LJ. Первичные опухоли лицевого нерва: диагностика и лечение. Laryngoscope 1983;93:1045–48
- ↵
Zhang Q, Jessurun J, Schachern PA, et al. Растущая шваннома, возникающая из барабанных сегментов лицевого нерва. Am J Otol 1996;17:311–15
- ↵
Daniels DL, Czervionke LF, Pojunas KW, et al. Усиление лицевого нерва на МРТ. AJNR Am J Neuroradiol 1987;8:605–7
- ↵
Гебарски С.С., Телян С.А., Нипарко Ю.К. Усиление вдоль нормального лицевого нерва в лицевом канале: МРТ и анатомическая корреляция. Radiology 1992;183:391–94
- ↵
Fagan PA, Misra SN, Doust B.
 Лицевая неврома мостомозжечкового угла и внутреннего слухового прохода. Laryngoscope 1993;103:442–46
Лицевая неврома мостомозжечкового угла и внутреннего слухового прохода. Laryngoscope 1993;103:442–46 - ↵
Salzman KL, Davidson HC, Harnsberger HR, et al. Гантельная шваннома внутреннего слухового прохода . AJNR Am J Neuroradiol 2001;22:1368–76
- ↵
Kienzle GD, Goldberg MH, Just NWM, et al. Невринома лицевого нерва в виде массы средней черепной ямки: КТ. J Comp Axial Tomogr 1986;10:391–94
-
Ginsberg LE, DeMonte F. Случай 16: Шваннома лицевого нерва с поражением средней черепной ямки. Радиология 1999;213:364–68
- ↵
KumonY, Sakaki S, Ohta S, et al. Невринома большого поверхностного каменистого нерва: клинический случай. J Neurosurg 1999;91:691–96
- ↵
Browning ST, Phil M, Phillips JJ, et al . Патология в фокусе. Шваннома барабанной струны.
 J Laryngol Otol 2000;114:81–82
J Laryngol Otol 2000;114:81–82 - ↵
King TT, Morrison AW. Первичные опухоли лицевого нерва в пределах черепа . J Нейрохирург 1990;72:1–8
- ↵
Липкин А.Ф., Кокер Н.Дж., Дженкинс Х.А. и др. Внутричерепная и внутривисочная неврома лица . Otolaryngol Head Neck Surg 1987;96:71–79
- ↵
Sanna M, Zini C, Gamoletti R, et al. Первичные внутривисочные опухоли лицевого нерва: диагностика и лечение. J Laryngol Otol 1990;104:765–71
- ↵
Shelton C . Опухоли лицевого нерва . В: Бракманн Д., Шелтон С., Арриага М., ред. Отологическая хирургия. Филадельфия: У. Б. Сондерс; 1994:413–23
- ↵
Пулец Ж . Симпозиум по хирургии уха. 11. Неврома лицевого нерва . Ларингоскоп 1972;82:1160–76
- ↵
Лундгрен Н. Неврома n.
 лицевой . Acta Oto Laryngol 1947; 35:535–37
лицевой . Acta Oto Laryngol 1947; 35:535–37 -
Wiggins RH, Harnsberger HR. Используется с разрешения Цифрового обучающего файла «Голова и шея». Солт-Лейк-Сити: Передовые системы медицинской визуализации; 2003
- Поступила в редакцию 17 июля 2002 г.
- Принята после доработки 10 августа 2005 г.
Новый доступ к опухоли лицевого нерва – обратитесь в QD
Случай
17-летняя пациентка впервые обратилась к местному отоларингологу с потерей слуха, который полагал, что причиной потери слуха является жидкость. Поставили ушную трубку, но слух пациента не улучшился. Последующее сканирование в медицинском центре показало, что на ее слух влияет опухоль среднего уха, а не жидкость. Позднее было установлено, что опухоль представляет собой лицевую шванному.

В этот момент у пациента не было никаких видимых лицевых симптомов, таких как слабость или опущение лица. Однако первая медицинская бригада, с которой она встретилась, сразу же обсудила с ней радикальную резекцию.
Пациент начал изучать второе мнение и обратился в клинику Кливленда. Она решила встретиться с отделением лучевой терапии/онкологии из-за появившейся литературы о радиохирургии, указывающей на то, что она может контролировать опухоль и, возможно, помочь изменить траекторию функции лицевого нерва. Кроме того, она также встретилась с Эрикой Вудсон, доктором медицинских наук, заведующей отделением нейротологии/отологии/латеральной хирургии основания черепа в Институте головы и шеи Кливлендской клиники и Центре гамма-ножа.
Доктор Вудсон встретился с пациентом и заметил, что у пациента начала проявляться едва заметная лицевая слабость. Патрик Бирн, доктор медицинских наук, магистр делового администрирования, председатель Института головы и шеи Кливлендской клиники, был приглашен для консультации с пациентом.

Доктор Бирн встретился с пациенткой и ее семьей и предложил провести пересадку нерва, чтобы восстановить это движение. Пересадка нерва также предотвратит дальнейшую потерю функции, если опухоль вызовет еще больший паралич в будущем. Амбулаторная процедура берет жевательный нерв и соединяет его с буккальной ветвью лицевого нерва, который помогает вызвать улыбку. Пациент хорошо себя чувствовал после операции, и доктор Бирн ожидает, что нерв прорастет в мышцы в течение следующих нескольких месяцев.
Рекламная политика
После операции по реанимации лица доктор Вудсон будет следить за ростом опухоли на томограммах пациента и наблюдать за любыми симптомами пациента. По мере прогрессирования опухоли Drs. Вудсону и Бирну, вероятно, придется применить более агрессивный подход. Выполняя упреждающую реконструктивную операцию на лицевом нерве ниже по течению от опухоли, пациент со временем сохранит больше функций и будет иметь больше времени и гибкости, чтобы рассмотреть свои варианты лечения самой опухоли.

Понимание вариантов
При опухоли лицевого нерва у пациента со временем появляется лицевая слабость. Это может происходить как постепенно, так и поэтапно. В дополнение к лицевой слабости пациент может также испытывать подергивания или спазмы, потому что эта опухоль медленно разрушает нормальные нервные волокна. Традиционная хирургия может включать удаление кости, чтобы позволить опухоли расти (декомпрессия), или полное удаление опухоли. В данном конкретном случае опухоль располагалась сразу за барабанной перепонкой, поэтому декомпрессионная операция была невозможна.
«Удаление кости — привлекательный вариант для пациентов, когда вы знаете, что опухоль полностью заключена в кость, потому что это может выиграть им время», — говорит доктор Вудсон. «Но у этой конкретной пациентки опухоль находилась прямо за ее барабанной перепонкой, поэтому декомпрессировать это пространство было невозможно. Медицинская бригада, с которой она познакомилась, предложила ей радикальную резекцию.
 Если вы войдете и вытащите его полностью, произойдет следующее: пациент проснется с постоянным параличом лицевого нерва, если только не будет проведена дополнительная реконструктивная операция».
Если вы войдете и вытащите его полностью, произойдет следующее: пациент проснется с постоянным параличом лицевого нерва, если только не будет проведена дополнительная реконструктивная операция». Доктор Бирн отмечает, что ключевым фактором в данном случае является то, что опухоль пациента, лицевая шваннома, является доброкачественной. Поскольку к тому моменту опухоль вызвала лишь незначительные проблемы со слухом, пациентка оказалась перед неприятной дилеммой. «В настоящее время нет настоятельной необходимости лечить его немедленно», — объясняет доктор Бирн. «Агрессивное лечение опухоли этого типа может вызвать разрушительный паралич лицевого нерва, и каждый вариант лечения несовершенен. Хирургическое удаление почти наверняка приведет к параличу лицевого нерва. Терапия гамма-ножом с меньшей вероятностью приведет к необратимой остановке роста, но также с меньшей вероятностью вызовет паралич лицевого нерва».
Рекламная политика
Изменение образа мыслей
В большинстве медицинских учреждений дискуссия о том, лечить или нет, и если да, то о том, какое лечение обычно начинается и заканчивается.
 Однако д-р Бирн отмечает, что важно посмотреть на эту дилемму немного по-другому и рассмотреть другой вариант: превентивную пересадку нерва. «Пересадка черепного нерва — это когда мы обеспечиваем иннервацию двигательного нерва парализованному лицевому нерву, соединяя другой черепной двигательный нерв с лицевым нервом», — объясняет доктор Бирн. «Так, например, мы можем выделить нерв, контролирующий жевательные мышцы, отсоединить его и перенаправить к лицевому нерву. Примечательно, что это может позволить пациенту улыбаться или моргать, активируя нерв, который раньше вызывал жевание».
Однако д-р Бирн отмечает, что важно посмотреть на эту дилемму немного по-другому и рассмотреть другой вариант: превентивную пересадку нерва. «Пересадка черепного нерва — это когда мы обеспечиваем иннервацию двигательного нерва парализованному лицевому нерву, соединяя другой черепной двигательный нерв с лицевым нервом», — объясняет доктор Бирн. «Так, например, мы можем выделить нерв, контролирующий жевательные мышцы, отсоединить его и перенаправить к лицевому нерву. Примечательно, что это может позволить пациенту улыбаться или моргать, активируя нерв, который раньше вызывал жевание». В дополнение к пересадке жевательного нерва другим упреждающим вариантом для этих пациентов является трансплантация поперечного лицевого нерва. В этом сценарии нервный трансплантат берется из ноги и соединяется с функционирующими ветвями лицевого нерва на противоположной стороне лица. Эти нервные трансплантаты затем направляются под кожу и по лицу, так что нормально функционирующие нервы растут от нормальной стороны к аномальной стороне.
 Это закладывает основу для того, чтобы команда могла поддерживать тон лица в будущем.
Это закладывает основу для того, чтобы команда могла поддерживать тон лица в будущем. Доктор Вудсон считает, что подход к опухолям лицевого нерва исторически был довольно пассивным, и это необходимо изменить. «Теперь мы знаем, что можем применить более активный подход и добиться лучших результатов», — говорит доктор Вудсон. «Поскольку этот нерв медленно меняется и подвергается воздействию, пациент со временем начинает терять нервные волокна и часть мышечной массы и тонуса. Если мы займем второстепенный подход и просто позволим слабости произойти в течение длительного периода времени, то схемы реанимации, которые у нас есть, уже в невыгодном положении, потому что все так сильно атрофировалось. Такой подход лечит паралич лицевого нерва, но также дает пациенту время обдумать наилучший вариант лечения основной причины: опухоли».
Лучшее лечение лицевого паралича – Лос-Анджелес, Калифорния, Пасадена, Санта-Моника, Глендейл
Опухоли могут поражать лицевой нерв различными способами.
 Опухоли головного мозга в задней ямке черепа, такие как медуллобластомы, возникают очень близко к ядру или месту отхождения лицевого нерва в стволе мозга. Сдавление этой области такой опухолью может вызвать полный паралич лицевого нерва. Чаще всего операция по удалению такой опухоли головного мозга может привести к побочному повреждению. Для многих пациентов необходимость получения отрицательных краев опухоли должна перевешивать необходимость сохранения активности лицевого нерва.
Опухоли головного мозга в задней ямке черепа, такие как медуллобластомы, возникают очень близко к ядру или месту отхождения лицевого нерва в стволе мозга. Сдавление этой области такой опухолью может вызвать полный паралич лицевого нерва. Чаще всего операция по удалению такой опухоли головного мозга может привести к побочному повреждению. Для многих пациентов необходимость получения отрицательных краев опухоли должна перевешивать необходимость сохранения активности лицевого нерва. (626) 765-6885
Запросить консультацию
Диаграмма акустической невромы.Опухоли также могут возникать в любом месте по ходу лицевого нерва. Акустическая невринома представляет собой доброкачественную опухоль, возникающую из оболочки нервов, чаще всего восьмого черепного нерва или преддверно-улиткового нерва. Вспомогательные клетки, выстилающие все нервы (шванновские клетки), отвечают за питание нижележащего нерва и обеспечивают его надлежащий химический баланс для передачи сигналов.
Связь лицевого нерва с Когда эти клетки разрастаются по типу опухоли, они могут сдавливать соседний лицевой нерв и ствол мозга. Также в процессе удаления опухоли может быть получено повреждение лицевого нерва, что проявляется полным параличом лицевого нерва.
Когда эти клетки разрастаются по типу опухоли, они могут сдавливать соседний лицевой нерв и ствол мозга. Также в процессе удаления опухоли может быть получено повреждение лицевого нерва, что проявляется полным параличом лицевого нерва.
околоушной железой.Околоушная железа — самая большая слюнная железа на лице. Он расположен перед ухом в виде структуры в форме сердца и проходит вниз и вокруг области мочки уха. Лицевой нерв тесно связан с околоушной железой. Когда нерв выходит из черепа позади уха и впереди сосцевидного отростка, он начинает проходить через околоушную железу. Затем он разветвляется внутри железы и выходит в виде основных ветвей лицевого нерва, когда они движутся к мышцам-мишеням. Околоушная железа может быть источником опухолей, которые, в свою очередь, могут поражать лицевой нерв. Плеоморфная аденома является наиболее распространенной опухолью околоушной железы и обычно представляет собой безболезненную припухлость у края челюсти и перед ухом.
 Дифференциальный диагноз может включать злокачественные новообразования, такие как аденоидно-кистозная карцинома или аденокарцинома, и воспаление железы, называемое паротитом. Хирургическое иссечение является методом выбора при всех опухолях околоушной железы. Это известно как паротидэктомия и обычно выполняется отоларингологом. Однако в небольшом проценте случаев удаление опухоли может привести к повреждению лицевого нерва или его ветвей. Обычно это становится очевидным сразу после окончания операции.
Дифференциальный диагноз может включать злокачественные новообразования, такие как аденоидно-кистозная карцинома или аденокарцинома, и воспаление железы, называемое паротитом. Хирургическое иссечение является методом выбора при всех опухолях околоушной железы. Это известно как паротидэктомия и обычно выполняется отоларингологом. Однако в небольшом проценте случаев удаление опухоли может привести к повреждению лицевого нерва или его ветвей. Обычно это становится очевидным сразу после окончания операции. Сосудистые родинки или аномалии состоят в основном из доброкачественных опухолей и пороков развития. Сосудистые опухоли, такие как инфильтративные гемангиомы и капошиформные гемангиоэндотелиомы (KHE), также могут вызывать проблемы с лицевым нервом, чаще всего в связи с хирургическим удалением. Во многих случаях сосудистые опухоли естественным образом или с помощью лекарств со временем инволюционируют или исчезают. Хотя технически это не классифицируется как опухоль, сосудистые мальформации могут присутствовать при рождении и продолжать увеличиваться в течение жизни.
Ребенок с массивной детской гемангиомой лица. Девочка с нейрофиброматозом и параличом лицевого нерва. Лимфатические мальформации (лимфангиома или кистозная гигрома), венозные мальформации и артериовенозные мальформации (АВМ) могут вызывать дисфункцию лицевого нерва из-за воспаления. Хотя это может быть временным и часто проходит с помощью нестероидных противовоспалительных препаратов, таких как ибупрофен, при попытках хирургического иссечения может возникнуть необратимое повреждение.
Лимфатические мальформации (лимфангиома или кистозная гигрома), венозные мальформации и артериовенозные мальформации (АВМ) могут вызывать дисфункцию лицевого нерва из-за воспаления. Хотя это может быть временным и часто проходит с помощью нестероидных противовоспалительных препаратов, таких как ибупрофен, при попытках хирургического иссечения может возникнуть необратимое повреждение. Нейрофиброматоз — это уникальное генетическое заболевание, которое может поражать любую нервную ткань в организме. Опухоли образуются на нервах и в некоторых случаях могут быть довольно большими. Хотя большинство нейрофибром являются доброкачественными, они могут увеличиваться в размерах и вызывать значительные уродства или опасные для жизни симптомы, такие как сдавление головного мозга. Лечение направлено на контроль симптомов роста. Хирургическое иссечение по-прежнему является предпочтительным методом лечения этих опухолей.
 Однако, когда они возникают на лице, они могут привести к значительной деформации и риску повреждения лицевого нерва. Неврологи Центра лицевого паралича являются лидерами в лечении нейрофиброматоза. Процедуры контурной пластики сочетаются с исследованием лицевого нерва. В случае опухолевого поражения лицевого нерва команда готова устранить возникший в результате паралич лицевого нерва на ранней стадии.
Однако, когда они возникают на лице, они могут привести к значительной деформации и риску повреждения лицевого нерва. Неврологи Центра лицевого паралича являются лидерами в лечении нейрофиброматоза. Процедуры контурной пластики сочетаются с исследованием лицевого нерва. В случае опухолевого поражения лицевого нерва команда готова устранить возникший в результате паралич лицевого нерва на ранней стадии. Доктор Паносян является экспертом в области хирургического исследования и восстановления лицевого нерва, и его часто запрашивают для лечения повреждений лицевого нерва, возникших в результате удаления опухолей. Он также является экспертом в области сосудистых аномалий и нейрофиброматоза. Свяжитесь с Центром лицевого паралича сегодня, чтобы обсудить ваши варианты.
Встретился с доктором Паносяном на образовательной конференции, чтобы обсудить лицевой паралич моего сына. Очень хорошо осведомленный с большой манерой ухода за больным.


 Доходит до ствола мозга
Доходит до ствола мозга