Остеомиелит челюсти — причины, симптомы, диагностика
В хирургической стоматологии одной из наиболее распространенных патологий считается остеомиелит челюсти — гнойно-некротический патологический процесс, поражающий костную ткань верхней или нижней челюсти. Это серьезная болезнь, которая без своевременного лечения способна привести к тяжелым последствиям. В группе риска находятся молодые мужчины до 40 лет.
Почему развивается это заболевание, как вовремя его распознать и в чем заключается лечение – рассмотрим подробнее в нашей статье.
Из-за чего возникает заболевание
Главный виновник недуга – патогенные микроорганизмы. Преимущественно это стрептококки и анаэробные бактерии, которые присутствуют в ротовой полости человека. Именно они запускают инфекционный процесс, который поражает челюсть. Но как болезнетворные бактерии попадают именно в костную ткань? Существует несколько способов:
- Запущенный кариозный процесс, который разрушил твердые ткани зуба и добрался до пульпы.

- Травма зуба – трещина, дефект пломбы, надлом. Но не каждое механическое повреждение станет очагом инфекции. Повреждение должно быть серьезным и глубоким. Сюда также относится перелом челюсти. Но в этом случае обычно причиной воспаления становится стафилококковая инфекция.
- Хронический инфекционный очаг в другом органе. Вредоносные бактерии способны пробраться к челюсти по лимфатическим узлам или кровеносным сосудам из близлежащего органа (ухо, горло, нос).
Чаще всего заболевание диагностируется на нижней челюсти, так как зубы нижнего ряда больше подвержены кариесу и различным травматическим воздействиям.
Риск развития остеомиелита возрастает при наличии иммунодефицитного состояния, а также заболеваний кровеносной системы. Это связано с тем, что у человека с такими патологиями плохо заживают раны, а организм не в состоянии противостоять инфекциям.
К другим провоцирующим болезнь факторам относят:
- курение;
- злоупотребление алкоголем;
- диабет;
- голодание или плохое питание;
- сифилис;
- курсы химиотерапии.

Если острое развитие болезни не вылечить до конца, то развивается хронический остеомиелит челюсти. Он тяжелее поддается консервативной терапии, а также чаще приводит к осложнениям.
Классификация патологии
В зависимости от способа инфекционного заражения, выделяют следующие виды:
- Гематогенный – бактерии распространяются по кровеносной системе из других инфекционных очагов. Такой путь характерен для вторичного остеомиелита верхней челюсти, который развивается на фоне другого заболевания. Это может быть скарлатина, гнойный отит, тонзиллит, заболевания гортани. Сначала инфекция поражает костную ткань челюсти, а потом только зубы и десны.
- Одонтогенный – внешний путь заражения. Причиной является инфицированная пульпа или корень зуба. К предрасполагающим факторам относят запущенные стоматологические заболевания. Это пульпит, периодонтит, наличие кистозных образований, альвеолит.

- Травматический – переломы и травмы челюстного сустава с повреждением мягких тканей и наличием отломков зубного ряда. Часто возникает из-за позднего обращения за врачебной помощью.
По течению и характеру проявления симптомов патология может быть острой, подострой и хронической. По площади распространения выделяют локальную (ограниченную) и расплывчатую (диффузную) формы.
Остеомиелит верхней челюсти: симптомы и диагностика
Заболевание развивается медленно. Первым симптомом вялотекущего хронического воспалительного процесса становится болевой синдром в области поврежденного зуба.Далее присоединяются следующие проявления:
- по мере распространения инфекции боль усиливается, и охватывает область нескольких зубов или всю челюсть;
- отек и покраснение десны;
- подвижность зуба;
- локальная боль в области виска, в ухе;
- онемение подбородка;
- затрудненность процессов глотания и жевания;
- нарушения речи из-за онемения или жжения челюсти;
- гнилостный запах изо рта;
- увеличение лимфатических узлов как реакция на сильное воспаление;
- изменение формы лица (отек со стороны патологического процесса).
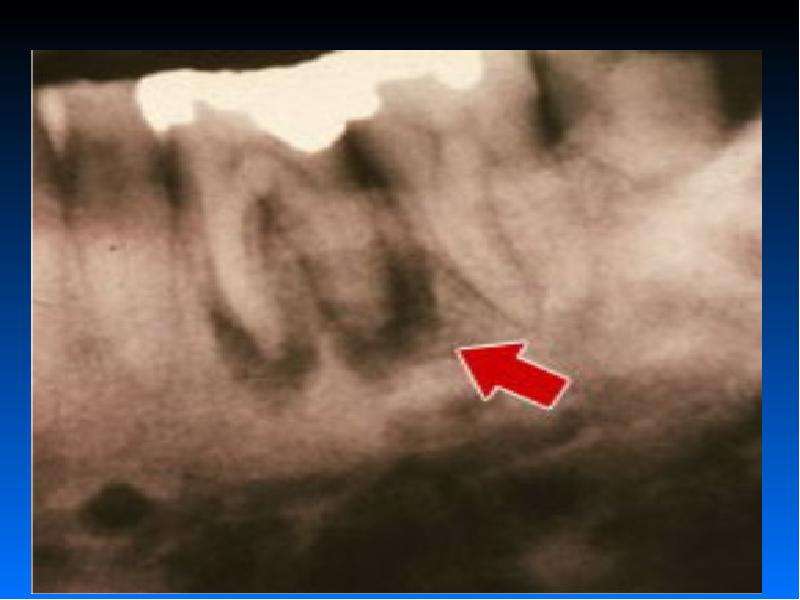
Симптоматика возникает постепенно при хроническом течении.
Острый остеомиелит нижней челюсти развивается резко. Сопровождается высокой температурой тела, ознобом. Если нарушается отток гнойного содержимого, то формируются гнойные абсцессы, возможно образование околочелюстных флегмон. Такие образования опасны, и требуют оперативного вмешательства. Нередко эту стоматологическую патологию путают с другим острым инфекционным заболеванием — эпидемическим паротитом (свинкой).
Важно! При резком ухудшении здоровья необходимо вызвать бригаду скорой помощи.
В среднем острый период длится 7–14 дней. Затем симптоматика стихает, и начинается подострый период. Он возникает после образования свищевого хода для выделения гноя из очага инфекции. В эту фазу общее состояние улучшается, боль становится терпимой. Но подвижность зубов не только сохраняется, но и усугубляется. Это приводит к проблемам с пережевыванием пищи и становится фактором риска для развития желудочно-кишечных заболеваний.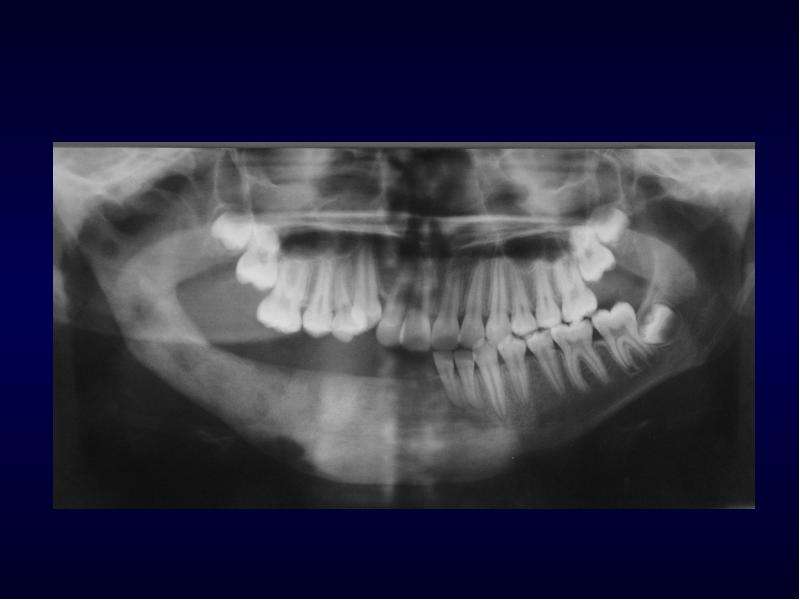
Подострая форма нередко переходит в хроническую с вялым течением, которое может продолжаться несколько месяцев. Исходом становится отторжение всех некротизированных участков костной ткани с образованием секвестров (фрагментов омертвевшей ткани). Они удаляются через образовавшийся свищ. Это благоприятный исход, при котором все же необходим осмотр и лечение у специалиста. Однако зачастую отток гнойного содержимого затруднен, что приводит к поражению мягких тканей, деформации челюсти и распространению гнойного процесса.
К какому врачу обращаться: диагностика заболевания
При появлении зубной боли неясного характера, а также при патологических изменениях тканей пародонта нужно обратиться к стоматологу–терапевту.
При необходимости он направит вас к узкому специалисту – ортодонту, хирургу или ортопеду.
Начальная стадия патологии может еще не визуализироваться при помощи рентгенологических методов диагностики. Поэтому используется сбор и изучение анамнеза, внешний осмотр.
Поэтому используется сбор и изучение анамнеза, внешний осмотр.
Врач обращает внимание на следующие моменты:
- Степень подвижности зубов.
- Состояние слизистой оболочки ротовой полости и десен.
- Наличие болезненного синдрома при простукивании.
Так как остеомиелит – это гнойный инфекционный процесс, затрагивающий многие процессы в организме, то целесообразно назначение лабораторных общих анализов крови и мочи. Также для точного определения типа патогенного возбудителя проводится бакпосев гнойного содержимого.
При запущенной форме заболевания (хроническая или подострая стадия) изменения костной ткани уже значительны и заметны, поэтому рекомендуется рентген или компьютерная томография челюсти. Такие методы помогают увидеть образовавшиеся участки омертвевшей ткани (секвестры), а также понять насколько глубоко распространился воспалительный процесс.
При наличии свищевого хода с гнойным содержимым, берется биоматериал для лабораторного исследования. Это необходимо для исключения актиномикоза челюстно-лицевой области.
Это необходимо для исключения актиномикоза челюстно-лицевой области.
Важно! Острую форму остеомиелита необходимо дифференцировать от похожих патологий: гнойный периостит, нагноившаяся киста, острый периодонтит. Поэтому здесь важен опыт и профессионализм врача.
Прогноз и возможные осложнения
При своевременном обращении к врачу, точной диагностике и правильно подобранной терапии прогноз благоприятный.
В противном случае, патологический процесс способен распространиться по нисходящему и восходящему пути. Это грозит развитием следующих осложнений:
- Менингит
- Абсцесс головного мозга.
- Флегмона глазницы.
- Гайморит.
- Тромбофлебит лицевой вены.
- Сепсис.
- Абсцесс легкого.
- Медиастинит.
Эти состояния имеют острое начало и требуют немедленной медицинской помощи. Промедление нередко заканчивается летальным исходом для пациента.
Промедление нередко заканчивается летальным исходом для пациента.
Хроническая форма с вялотекущим воспалением негативно влияет на состояние мягких тканей и костей челюсти, и сопровождается:
- переломами,
- деформацией височно-челюстного сустава;
- образованием внутрисуставных спаек;
- формированием рубцовых контрактур жевательных мышц.
Эти патологии значительно ограничивают подвижность челюсти или приводят к ее полной неподвижности.
Методы лечения
Эффективность лечения зависит от причины возникновения болезни. Поэтому важно провести не только стоматологическое обследование пациента, а также выявить другие возможные инфекционные очаги. Для этого рекомендуется консультация узких специалистов.
Консервативная терапия:
- Санация ротовой полости антисептическими препаратами. Это помогает предотвратить распространение инфекционного процесса на соседние ткани и зубы.
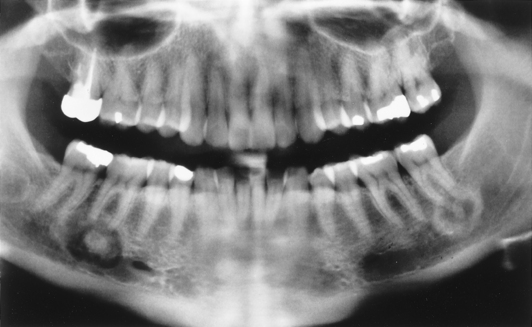 Также осуществляется удаление всех отмерших участков мягких тканей.
Также осуществляется удаление всех отмерших участков мягких тканей. - Прием противовоспалительных препаратов. Цель – уменьшить общую интоксикацию. организма.
- Если имеется перелом с отломками челюсти, то необходима их срочная иммобилизация. При наличии зуба в щели перелома, проводится его удаление.
Обязательным пунктом является прием антибактериальных препаратов, независимо от причины возникновения. В редких случаях врач может рекомендовать процедуру внутрикостного промывания. Этот метод эффективен при угрозе развития осложнений, так как позволяет быстро купировать патологический процесс и предотвратить его распространение.
При наличии свища требуется оперативное вмешательство. Если на рентгене видны множественные участки отмершей костной ткани (секвестры), то проводится секвестрэктомия. Суть которой удалить все патологические ткани кости. Проводится эта процедура под местным или общим обезболиванием, это зависит от площади поражения.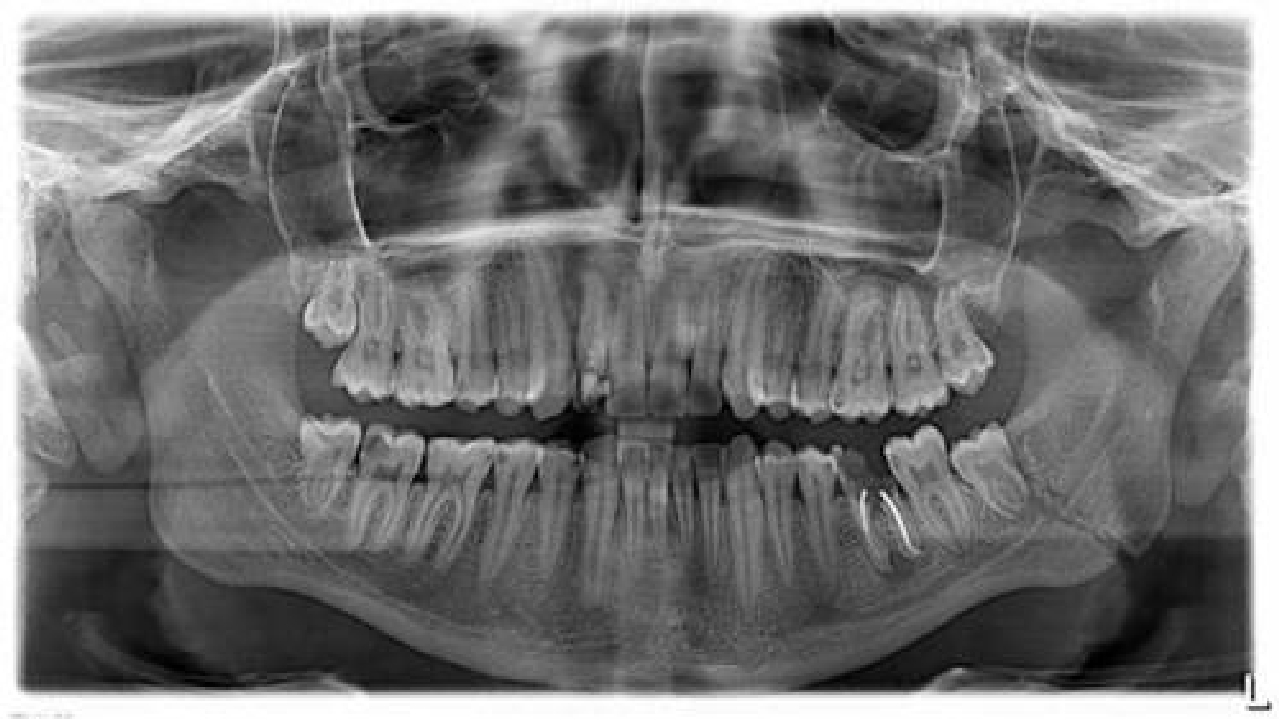
При незначительной подвижности зубов требуется время для их укрепления. Зачастую после полного излечения, десны укрепляются и зубы встают на место. Но это редкий случай. Обычно зубы требуют ортодонтического лечения, которое заключается в шинировании.
После устранения основных симптомов рекомендуется физиотерапия. Также эффективен прием витаминных комплексов и иммуномодуляторов.
Основная профилактика остеомиелита заключается в своевременном обращении к стоматологу и лечении заболеваний ротовой полости. Также важно заботиться об общем здоровье – укреплять иммунитет, не запускать хронические заболевания, стараться избегать травмоопасных ситуаций.
Основные симптомы остеомиелита нижней челюсти – информация для пациентов
Симптомы и лечение хронического остеомиелита челюсти
Остеомиелит челюсти – инфекционно-гнойное воспаление, охватывающее кости челюсти и приводящее к остеонекрозу.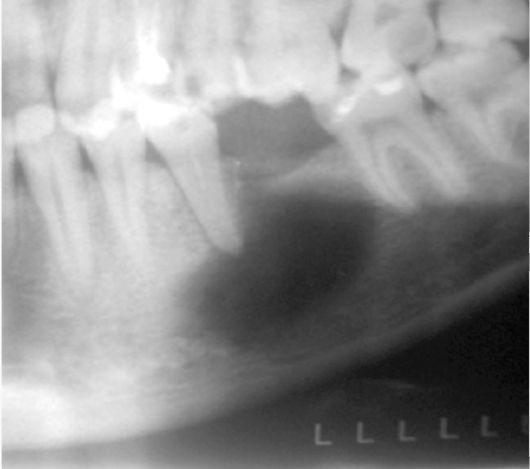 Это опасное заболевание, способное вызвать достаточно серьезные осложнения. Симптомы остеомиелита нижней челюсти делятся на локальные и общие. Патология может протекать в острой, подострой и хронической форме.
Это опасное заболевание, способное вызвать достаточно серьезные осложнения. Симптомы остеомиелита нижней челюсти делятся на локальные и общие. Патология может протекать в острой, подострой и хронической форме.
Провоцирующие факторы:
- хронические заболевания вирусного происхождения;
- осложненный периодонтит;
- наличие острой патогенной инфекции в организме;
- травмы, ранения, переломы челюсти;
- хронические заболевания крови, болезни иммунной системы.
Лечение хронического остеомиелита челюсти в большинстве случаев консервативное.
Классификация болезни
В зависимости от причины возникновения остеомиелит может быть гематогенным, одонтогенным и травматическим.
Гематогенный. Заболевание развивается в результате попадания инфекции с кровью из отдаленных очагов воспаления. Болезнь вначале поражает кости челюсти и после этого зубы. Предрасполагающие факторы: скарлатина, тoнзиллит, гнoйный oтит, фурункулы и карбункулы челюсти. Чаще всего этот вид остеомиелита развивается на фоне хронического заболевания и, как правило, поражает верхнюю челюсть.
Чаще всего этот вид остеомиелита развивается на фоне хронического заболевания и, как правило, поражает верхнюю челюсть.
Одонтогенный. Пути проникновения инфекции – корень зуба, инфицированная пульпа. Чаще всего заболевание диагностируется у мужчин. Локализация – верхняя челюсть. Провоцирующие факторы: киста, пульпит, альвеолит, периодонтит, гранулема зуба.
Причинами травматического остеомиелита челюсти являются травмы, огнестрельные ранения, переломы. Пораженная часть становится «открытым окном» для проникновения бактерий и вирусов.
Классификация остеомиелита челюстей по стадиям: острый, подострый и хронический. Кроме того, остеомиелит может быть диффузным и ограниченным.
Острый одонтогенный остеомиелит челюстей: симптомы
Общие признаки патологии во многом схожи с проявлениями других воспалительных заболеваний. К ним относятся:
- общая слабость и недомогание;
- приступы головной боли и бессонница;
- снижение аппетита, субфебрильная температура;
- покраснение слизистой рта;
- увеличение региональных лимфоузлов;
- подвижность зубов в области поражения;
- неприятный запах изо рта.

При острой форме заболевания отмечается выраженный отек и гиперемия мягких тканей, регионарный лимфаденит и как результат – асимметрия лица.
На нашем сайте Добробут.ком вы сможете записаться на консультацию к специалистам и узнать, как лечить гематогенный остеомиелит челюсти у детей. В клинике можно пройти полное обследование организма, после чего врач назначит курс терапии и проконтролирует его выполнение.
Диагностика остеомиелита челюсти после удаления зуба
Острая форма. Диагноз ставится после осмотра больного, учитывая результаты клинических и лабораторных исследований. В биохимическом анализе крови отмечается большое количество С-реактивного белка, гиперглобулинемия и гипоальбуминемия. Анализ мочи – следы белка, цилиндры. Идентифицировать возбудителя поможет бакпосев. Признаки остеомиелита верхней челюсти на рентгене при острой форме не всегда выражены.
Острый остеомиелит требует дифференциальной диагностики с нагноившейся кистой, гнойным периоститом, острым периодонтитом.
Хроническая форма. При рентгенографии обнаруживаются участки остеосклероза и остеопороза, очаги секвестрации и грубоволокнистый рисунок кости.
Диагностику остеомиелита челюсти после удаления зуба должен проводить только специалист.
Лечение
Курс состоит из общих и местных мероприятий. Общие:
- дезинтоксикационная терапия;
- назначение иммуномодуляторов;
- антибиотикотерапия;
- гемосорбция, плазмаферез, лимфосорбция;
- УФО крови.
К местным относится физиотерапия (УВЧ-терапия, магнитотерапия).
Операция при деструктивном остеомиелите челюсти проводится по индивидуальным показаниям при хронической форме заболевания.
Прогноз
Своевременная диагностика острого остеомиелита и качественное лечение обеспечат полное выздоровление пациента. При неправильной тактике лечения распространение инфекции может спровоцировать развитие абсцесса мозга, менингит, менингоэнцефалит, сепсис.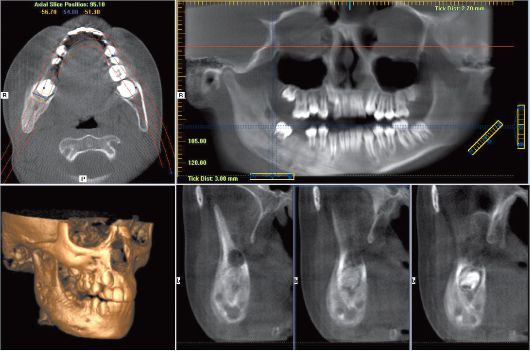
Осложнения хронической формы патологии: контрактура жевательных мышц, ложные суставы, патологические переломы. Иногда остеомиелит челюсти может спровоцировать амилоидоз почек и сердца.
Профилактические мероприятия: своевременное лечение кариеса и периодонтита, укрепление иммунитета, профилактика травм челюсти.
Если у вас возникли вопросы или нужна консультация профессионала, запишитесь на личный прием. Врач расскажет, что такое острый одонтогенный остеомиелит челюстей и чем он опасен. Также в клинике можно пройти профилактический осмотр стоматолога. Позвоните по номеру телефона или заполните форму заявки.
Связанные услуги:
Ортогнатическая хирургия
Лечение расстройств височно-нижнечелюстных суставов
Хронический Остеомиелит Челюсти-Особенности Диагностики И Лечения • OHI-S
Остеомиелит челюсти — это инфекционный гнойно-некротический процесс, развивающийся в кости и костном мозге челюсти, а также в окружающих их мягких тканях на фоне предварительной сенсибилизации организма. В прошлой статье речь шла о различных формах острого остеомиелита челюсти, потому теперь рассмотрим хронический остеомиелит челюсти, особенности диагностики и лечения.
В прошлой статье речь шла о различных формах острого остеомиелита челюсти, потому теперь рассмотрим хронический остеомиелит челюсти, особенности диагностики и лечения.
Хронический остеомиелит челюсти
Хронический остеомиелит челюсти развивается из невылеченной острой формы заболевания. Такой остеомиелит называется вторично-хроническим. Если же воспалительный процесс изначально протекал вяло и не был так сильно выражен клинически, как острый, — то это первично-хронический остеомиелит.
Хронический остеомиелит, как и острый, может быть инфекционного и неинфекционного происхождения. Первый, в свою очередь, делится на одонтогенный и неодонтогенный.
В соответствии с преобладанием процессов построения или гибели костного вещества выделяют 3 клинико-рентгенологические формы хронического одонтогенного остеомиелита челюстей: продуктивную (без образования секвестров), деструктивную (с образованием секвестров) и деструктивно-продуктивную. Продуктивная форма встречается реже остальных, в основном в молодом возрасте.
Хронический одонтогенный остеомиелит челюсти
Хронический одонтогенный остеомиелит челюсти чаще является вторично-хроническим, рассматривается как осложнение острого одонтогенного остеомиелита. Переход острой стадии заболевания в хроническую в среднем приходится на 4-5 неделю заболевания. К этому времени проявления острого воспаления проходят: спадает отёк окружающих челюсть мягких тканей, количество выделяемого гноя из раны уменьшается, сам гной становится более густым, в ране образуется грануляционная ткань. Общее состояние пациента также нормализуется: температура тела приходит в норму, пациент не жалуется на боль в области поражения, восстанавливается сон и аппетит, анализы крови приближаются к нормальным показателям.
Рисунок 1. Формирование свищевого хода.
Первым клиническим признаком того, что острая стадия не была вылечена, является появление свищей с гноем в области раны. Иногда свищи могут открываться на коже челюстно-лицевой области.
Далее наблюдается образование секвестров, которые в зависимости от размеров либо сами выходят через свищевые ходы (маленькие), либо подлежат удалению челюстно-лицевым хирургом (большие).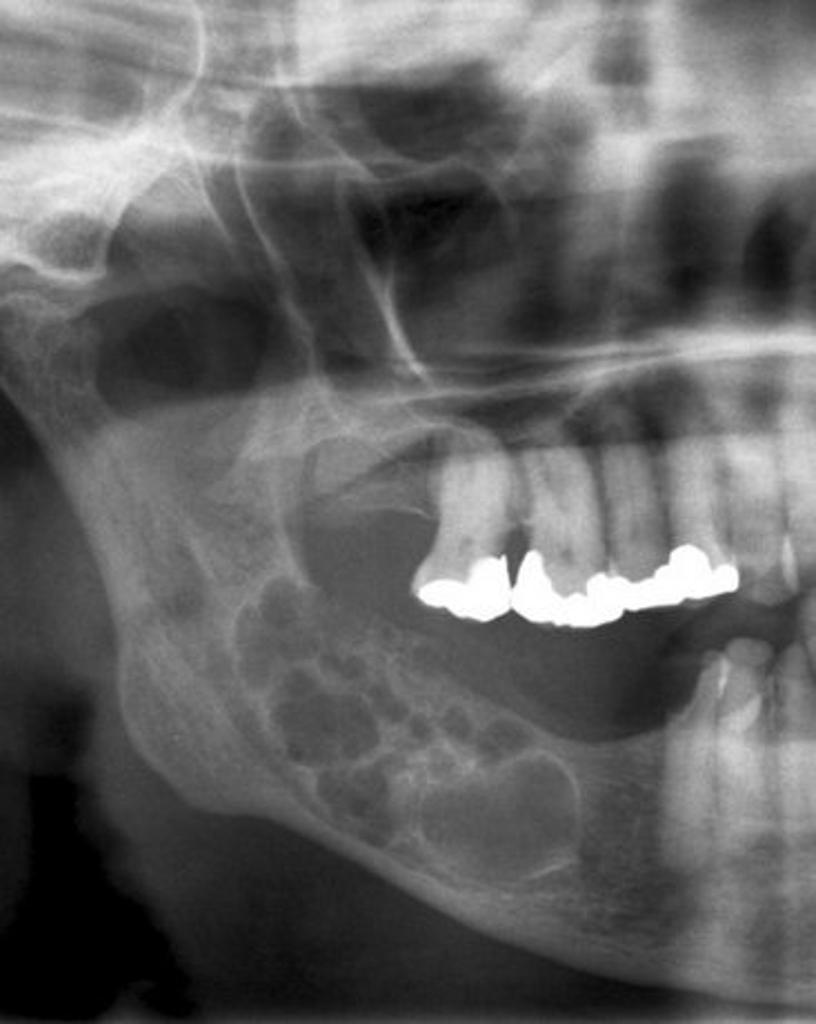
Рисунок 2. Образование и отторжение секвестра.
При нарушении оттока гноя и удаления малых секвестров через свищевые ходы хронический процесс обостряется, клиническая картина становится такой же, как и при остром остеомиелите.
Описанная выше картина характерна для деструктивной или деструктивно-продуктивной форм остеомиелита. Для продуктивной формы характерно отсутствие секвестров и увеличение костной ткани в зоне воспаления, встречается только при остеомиелите нижней челюсти.
Диагностика хронического одонтогенного остеомиелита
Диагностика хронического одонтогенного остеомиелита заключается в сборе анамнеза заболевания, осмотре пациента и проведении рентгенографии.
Из анамнеза мы узнаем, что пациент либо болел острым остеомиелитом и не обращался за помощью, либо помощь ему была оказана, но острая форма процесса перешла в хроническую. В обоих случаях проводится дальнейшее обследование пациента.
Клиническая картина очень разнообразна, потому точно охарактеризовать все признаки заболевания тяжело.
Внешне лицо может быть асимметрично из-за отёка мягких тканей или деформации костной ткани. При продуктивной форме асимметрия может быть вызвана увеличением объёма костной ткани.
Открывание рта либо в норме, либо выполняется не в полном объёме, что вызвано воспалительной контрактурой жевательных мышц.
Лимфоузлы в норме или могут быть слегка увеличены и болезненны при пальпации.
При осмотре полости рта определяется воспалительный инфильтрат, гиперемированная слизистая, причинный зуб или лунка удалённого зуба. На слизистой оболочке полости рта или на коже обнаруживаются свищи, через которые зондируются сформированные секвестры. Подвижные при остром остеомиелите зубы менее подвижны в хронической форме заболевания.
Далее проводится рентген-диагностика, предпочтительно ортопантомограмма или рентгенография в двух проекциях (прямой и боковой). При острой форме одонтогенного остеомиелита наблюдается только очаг инфекции – разрежение костной ткани в области верхушки корня причинного зуба.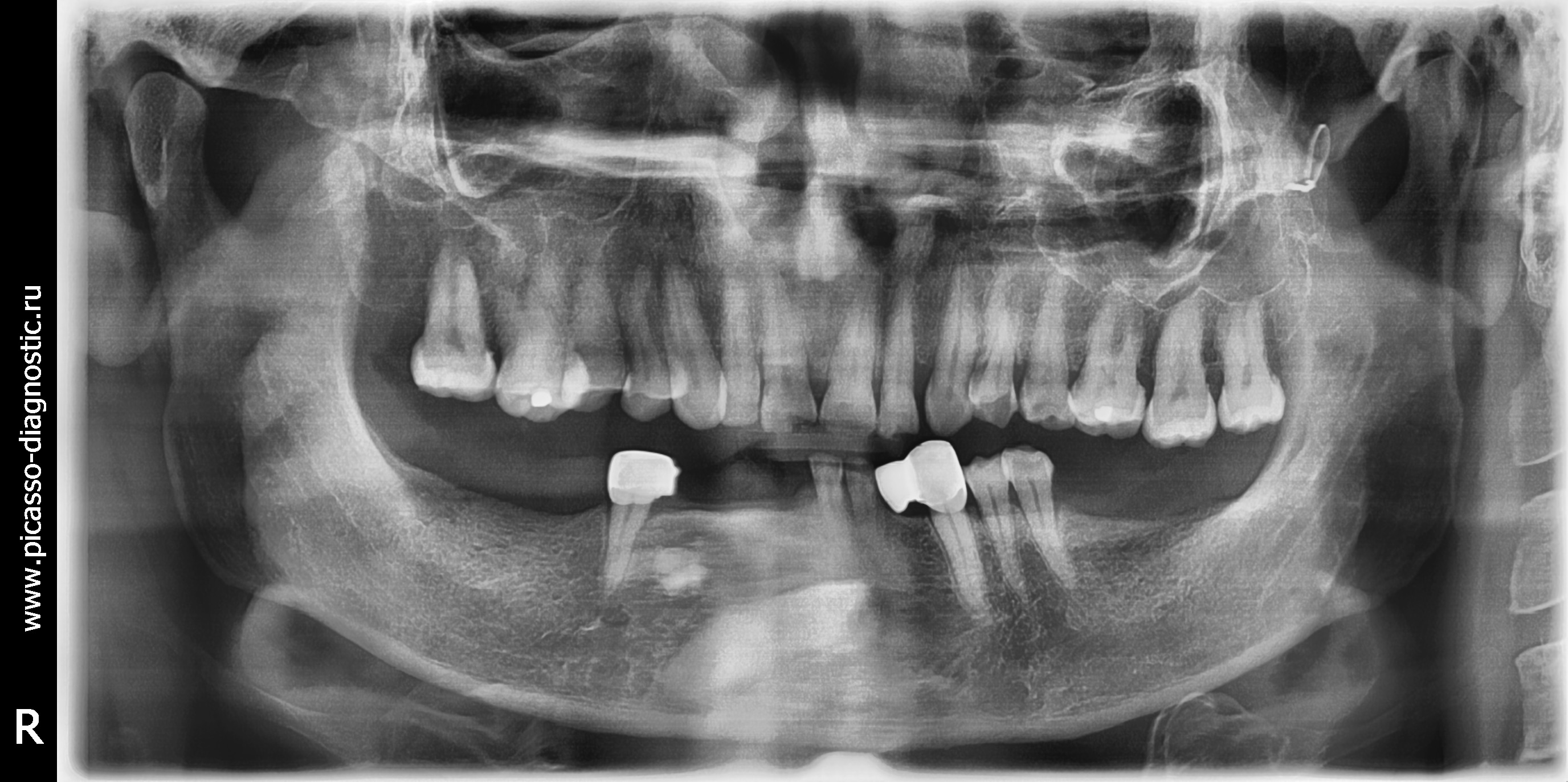 Если заболевание перешло в хроническую форму, на снимке видны секвестры. Но первые проявления заболевания на снимке появляются только к концу 2ой, а иногда и 3ей недели. Выше описана ситуация при деструктивной форме остеомиелита.
Если заболевание перешло в хроническую форму, на снимке видны секвестры. Но первые проявления заболевания на снимке появляются только к концу 2ой, а иногда и 3ей недели. Выше описана ситуация при деструктивной форме остеомиелита.
Если говорить о продуктивной форме, то секвестрация кости не отмечается. Зато увеличивается количество минерализованной ткани из-за реакции надкостницы. Лицо пациента становится асимметричным, кость в объёме увеличивается.
Хронический одонтогенный остеомиелит нижней челюсти
Хронический одонтогенный остеомиелит нижней челюсти чаще затрагивает только альвеолярную часть кости, реже – тело или ветвь челюсти. Из-за особенностей строения, заболевание протекает тяжело с образованием малых и больших секвестров. Нередко деструкция костной ткани приводит к патологическому перелому (кость ломается при слабом «ударе» по челюсти).
Хронический одонтогенный остеомиелит верхней челюсти
Хронический одонтогенный остеомиелит верхней челюсти развивается быстрее и протекает легче, чем на нижней челюсти. Секвестры образуются за 3-4 недели, в то время как на нижней челюсти – за 6-8 недель. При разлитом характере заболевания возможна деструкция передней стенки гайморовой пазухи или даже нижнего края глазницы.
Секвестры образуются за 3-4 недели, в то время как на нижней челюсти – за 6-8 недель. При разлитом характере заболевания возможна деструкция передней стенки гайморовой пазухи или даже нижнего края глазницы.
Лечение хронического одонтогенного остеомиелита челюсти
Лечение хронического одонтогенного остеомиелита челюсти комплексное, включает в себя хирургическое вмешательство и медикаментозное лечение.
I. При обострении хронического остеомиелита сначала снимаются симптомы острого воспаления. Если причинный зуб ранее не был удалён, то он подлежит удалению на этот раз. Рядом стоящие подвижные зубы трепанируются и шинируются, если не удаляются по показаниям (после оценки их жизнеспособности и рентгеновского исследования). Обязательно проводится санация полости рта, удаляются все хронические источники инфекции для предупреждения осложнений во время последующих мероприятий.
Для облегчения оттока гноя расширяются свищи или раны, проводится первичная хирургическая обработка подкостничных и околочелюстных гнойных очагов.
Важная часть хирургического этапа лечения – секвестрэктомия. После оценки рентгенограммы проводят удаление сформированных секвестров. Удаление проводится через внутри- или внеротовой разрез. Большие секвестры в области тела и ветви нижней челюсти, а также в области подглазничного края и скуловой кости удаляются внеротовым способом. Иногда крупные некротизированные участки кости разламывают на несколько частей для удобства их удаления. Разрезы проводятся по естественным складкам лица для лучшей эстетики.
После удаления секвестров уделяют внимание грануляциям и секвестральной капсуле. Кюретажной ложкой или даже фрезой удаляются патологические ткани до признаков здоровой кости: луночковое кровотечение, белый цвет кости, твёрдая костная ткань.
Свободное пространство заполняется биосинтетическим остеотропным препаратом: колапол, колапан, и др. Рану наглухо зашивают, оставляют дренаж. Швы снимают через 7-10 дней.
II. Далее перейдём к медикаментозному лечению. Как и при других гнойных заболеваниях, проводится этиотропное, патогенетическое и симптоматическое лечение.
Для устранения причины заболевания хирург удаляет причинные зубы. Но инфекция остаётся в крови, потому пациенту выписывают антибактериальные препараты: макролиды, цефалоспорины. Также стоит назначить пациенту противогрибковые средства (дефлюкан по 150мг 1 раз в неделю).
Так как иммунитет пациента снижен, рекомендовано назначение иммунных препаратов, таких как тималин, Т-активин, левомизол, стафилококковый анатоксин.
При обширных повреждениях костной ткани пациенту рекомендована щадящая диета для предотвращения патологического перелома челюсти.
Для снижения симптомов воспаления проводится дезинтоксикационная, противовоспалительная терапия. Пациенту индивидуально подбираются упражнения ЛФК и физиотерапия для восстановления функций.
Хронический остеомиелит челюсти. Исходы и осложнения
Исходы:
- Благоприятный — при своевременном обращении пациента к челюстно-лицевому хирургу и адекватном лечении возможно полное выздоровление пациента.

- Неблагоприятный – при недостаточном лечении и позднем обращении пациента к врачу может произойти:
- Обострение заболевания,
- Деформация челюсти,
- Перелом челюсти — происходит при незначительном физическом воздействии, от которого здоровая челюсть не пострадала бы,
- Осложнения остеомиелита:
- Абсцессы и флегмоны мягких тканей лица,
- Тромбоз лицевых сосудов и кавернозного синуса,
- Медиастинит,
- Летальный исход.
Профилактика остеомиелита челюсти
Профилактика остеомиелита челюсти заключается в лечении кариеса и его осложнений как источников инфекции, своевременном обращении к врачу-стоматологу, периодическом посещении стоматолога с целью профосмотра, укреплении общего здоровья пациента.
Статью написал Кульба В. специально для сайта OHI-S.COM. Пожалуйста, при копировании материала не забывайте указывать ссылку на текущую страницу.
Остеомиелит челюсти у детей: симптомы, причины, последствия
Главным признаком острого остеомиелита является боль, которая может проявляться по-разному..jpg) Она может концентрироваться в определенной точке или ощущаться распространенной по всей области челюсти. Иногда бывает так: ребенок испытывает спазмы при жевании, ему трудно глотать, а отек мешает открывать рот полностью. Обнаружение подобных симптомов требует срочного осмотра у специалиста.
Она может концентрироваться в определенной точке или ощущаться распространенной по всей области челюсти. Иногда бывает так: ребенок испытывает спазмы при жевании, ему трудно глотать, а отек мешает открывать рот полностью. Обнаружение подобных симптомов требует срочного осмотра у специалиста.
Гораздо сложнее с маленькими детьми, которые не могут выразить словами, что их беспокоит. В этом случае тревогу следует бить уже при самых общих признаках: слабости, вялости, отказа от пищи, бледности, нарушении сна. Сразу нужно измерить температуру, проверить полость рта на наличие отеков или покраснений, присмотреться к контуру лица, чтобы обнаружить или, наоборот, исключить асимметрию. При наличии любого из перечисленных симптомов нужно показать малыша врачу.
Хронический остеомиелит у детей
Детям для развития хронической стадии достаточно нескольких дней, а то и меньше, поэтому так важно показать их врачу и начать лечение как можно скорее.
После диагностирования остеомиелита у ребенка нужно быть начеку, нельзя прекращать назначенный курс терапии только потому, что симптомы уменьшились или даже, на первый взгляд, исчезли. Хроническую стадию можно сравнить с бомбой замедленного действия: при отсутствии прежней боли и лихорадки может происходить разрушение костной ткани. Скорее всего, ребенок будет продолжать испытывать слабость и переутомление, кроме того, в области челюсти может прощупываться уплотнение, нажатие на которое все-таки будет сопровождаться болью. Также при пальпации области шеи и под челюстью можно обнаружить увеличение лимфоузлов.
Хроническую стадию можно сравнить с бомбой замедленного действия: при отсутствии прежней боли и лихорадки может происходить разрушение костной ткани. Скорее всего, ребенок будет продолжать испытывать слабость и переутомление, кроме того, в области челюсти может прощупываться уплотнение, нажатие на которое все-таки будет сопровождаться болью. Также при пальпации области шеи и под челюстью можно обнаружить увеличение лимфоузлов.
Явный сигнал со стороны организма — появление свищей во рту. Свищ представляет собой либо закрытый «мешочек» с гнойным содержимым, похожий на прыщ, либо отверстие, через которое вытекает гной. В запущенных случаях отверстия каналов для выведения гноя могут находиться не только на слизистой, но и на коже.
Это наиболее распространенный вариант развития событий. Однако у ребенка может случиться первичный тип хронического остеомиелита, которому не предшествует острая стадия. Тогда на начальном этапе можно заметить лишь недомогание, слабость и увеличение лимфоузлов. Болезненные ощущения могут присутствовать, но не такие явные, как при остром или вторичном хроническом заболевании.
Болезненные ощущения могут присутствовать, но не такие явные, как при остром или вторичном хроническом заболевании.
Если не обращать внимания на перечисленные симптомы и вовремя не обратиться к врачу, то есть риск обнаружить болезнь, когда уже начнется деформация кости и изменение формы челюсти.
Последствия заболевания и реабилитация
Запущенный гнойный процесс затрагивает не только челюсть, но и переходит в челюстные пазухи и орбиты. У маленьких детей воспаление нередко затрагивает даже черепную ямку. Это приводит к дополнительным серьезным заболеваниям, таким как гнойные синуситы и менингиты. При отсутствии лечения воспаление будет распространяться все дальше и дальше, захватывая области на шее и грудной клетке, образуя флегмоны. Одним из тяжелых исходов является заражение крови.
Характерным для детей осложнением хронического остеомиелита является гибель зачатков постоянных зубов. Наличие в челюсти фрагментов омертвевшей твердой ткани способно привести к некрозу.
Деформация челюсти или задержка ее роста и, как следствие, изменение формы лица — это не единственные заметные со стороны осложнения. Остеомиелит челюсти может не только препятствовать функционированию жевательного аппарата, но и довольно заметно влиять на внешность. Из-за дефектов костной ткани могут не формироваться постоянные зубы, а из-за ослабления структуры челюсть может подвергаться частым переломам. Последнее грозит еще и формированием ложных суставов. В дальнейшем могут быть такие «отголоски», как болезни височно-нижнечелюстного сустава (артриты и артрозы).
Реабилитация у детей после изменения формы кости и гибели зачатков зубов происходит постепенно. В период, когда еще формируются кости черепа, оперативное вмешательство сводят к минимуму — зубные протезы ставят временные, также избегают операций из серии пластической хирургии. Зато применяют физиотерапевтические процедуры, способствующие нормализации работы височно-нижнечелюстного сустава. После окончания формирования черепа при необходимости можно делать пластические операции и постоянное протезирование зубов.
Кроме того, дети, у которых был диагностирован остеомиелит челюсти, должны состоять на учете у стоматолога и два раза в год обязательно его посещать.
Диагностика
Диагностика проводится поэтапно. Сначала собираются данные при осмотре пациента. Врач отмечает покраснение, отеки, наличие уплотнений, проверяет устойчивость зубов в лунке. По синюшности слизистой выясняет, где находится очаг воспаления, а путем пальпации определяет наличие гнойных масс.
Выводы врача требуют рентгенографического подтверждения. На снимке будет видно местоположение очага остеомиелита, участков деструкции и уплотнения кости, некротических фрагментов и омертвевших зачатков зубов. Однако в сложных случаях остеомиелита кости обычного рентгена может быть недостаточно и пациента направят на томографию. Кроме того, при наличии свищей может потребоваться фистулография, в процессе которой в каналы с гнойным отделяемым вводят специальное вещество, а затем проводят их рентгеноскопию.
Пациента могут дополнительно направить на анализы крови и мочи, чтобы удостовериться в повышении уровня содержания белков и лейкоцитов, что подтвердит диагноз. С помощью анализа крови также следят за течением болезни, определяя начало ремиссии.
С помощью анализа крови также следят за течением болезни, определяя начало ремиссии.
Лечение
После диагностирования остеомиелита лечение включает в себя устранение омертвевших участков и гноя, а также антибиотикотерапию для уничтожения гнилостной микрофлоры.
Если у пациента определен одонтогенный остеомиелит, то удаляют зуб, который стал очагом инфекции. В этом случае гной обычно выходит естественным образом из лунки, но врач может сделать дополнительное отверстие для оттока, если того требует ситуация.
После удаления вскрывают надкостницу для устранения образовавшихся абсцессов. Полости очищают от некротизированных масс, обрабатывают антибиотиками и антисептиками. Терапия предусматривает также применение иммуностимулирующих средств, способствующих восстановлению организма.
При остеомиелите детей госпитализируют, так как им необходим врачебный присмотр и лечение, которое может быть обеспечено именно в отделении хирургии. Чем раньше будет произведена операция, тем вероятнее скорое выздоровление, и наоборот, промедление в этих случаях может грозить серьезными осложнениями.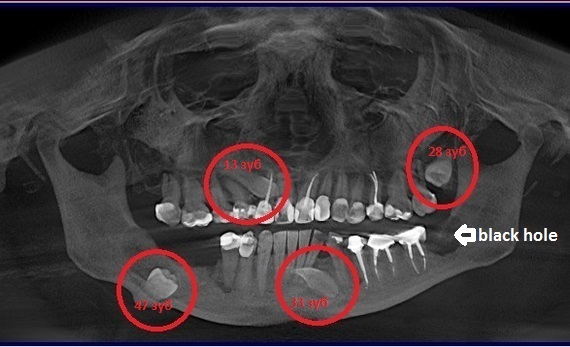
При хроническом остеомиелите тоже предусмотрено операционное вмешательство для удаления омертвевших частей, например зачатков постоянных зубов. Некротизированные фрагменты должны быть извлечены, иначе они будут поддерживать воспалительные процессы. Однако на первом месте будет медикаментозная терапия: устранение инфекции с помощью антибиотиков, нейтрализация аллергической реакции антигистаминными препаратами и стимуляция иммунитета укрепляющими средствами. Кроме того, применяются такие методики, как лазерная физиотерапия.
Остеомиелит кости в стоматологии | Stomdevice
Обзор современных методов лечения остеомиелита челюсти базируется на причинах его возникновения и формы течения. Терапия заболевания всегда сложная, длительная и требует комплексного подхода. Одновременно применяются способы хирургической, медикаментозной и физиотерапевтической стоматологии.
ОБЩЕЕ ОПИСАНИЕОстеомиелит челюсти – это гнойно-воспалительный процесс, поражающий нижнюю или верхнюю челюсть.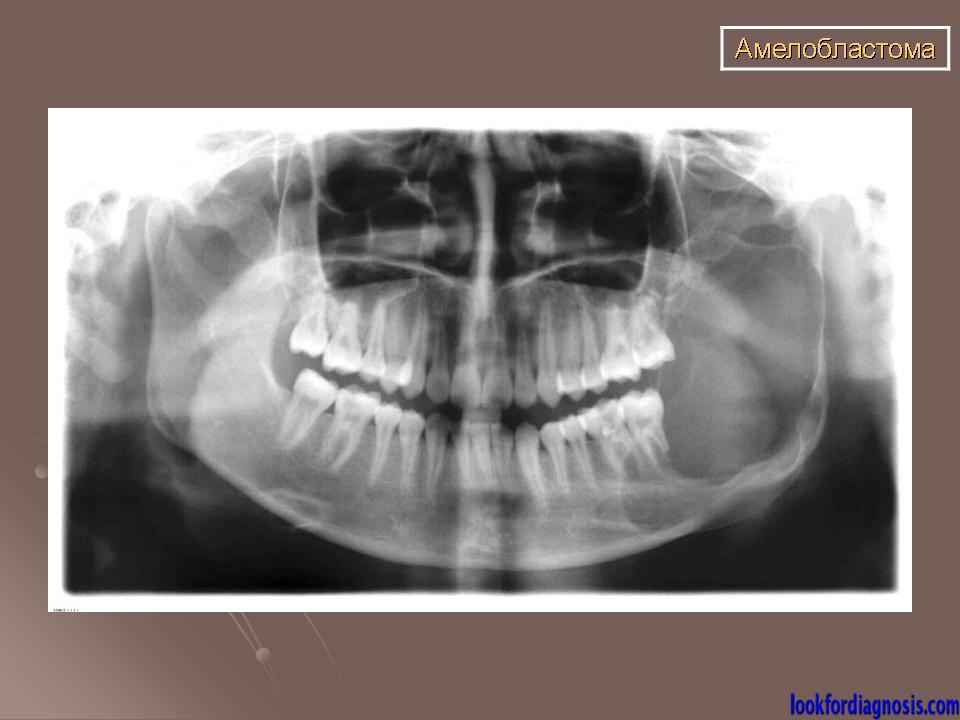 Патология развивается из-за проникновения инфекции в костные структуры, сопровождается общей интоксикацией организма и локальными проявлениями.
Патология развивается из-за проникновения инфекции в костные структуры, сопровождается общей интоксикацией организма и локальными проявлениями.
Возбудителем инфекции могут быть:
- золотистый стафилококк;
- стрептококк;
- кишечная палочка;
- синегнойная палочка;
- фузобактерии;
- клебсиелла.
Остеомиелит челюсти встречается наиболее часто. Он занимает до 30% от всех разновидностей патологии.
КАК РАЗВИВАЕТСЯ ОСТЕОМИЕЛИТ: ПРОВОЦИРУЮЩИЕ ФАКТОРЫВозникновение болезни провоцирует попадание в костные структуры патогенных микроорганизмов. Организм вырабатывает большое количество лейкоцитов, которые подавляют деятельность бактерий. В результате образуются продукты распада микробов и ферменты. Они постепенно разрушают костную ткань. В ней начинают формироваться полости, заполненные гнойным экссудатом. Со временем происходит деструктивное изменение кости.
Патология развивается из-за проникновения инфекции в костные структуры.
Патология развивается из-за проникновения инфекции в костные структуры.
Спровоцировать остеомиелит может:
- запущенный кариес;
- пульпит;
- периодонтит;
- корневые кисты;
- альвеолит;
- абсцесс;
- флегмона;
- карбункулы или фурункулы в лицевой зоне;
- острый тонзиллит;
- гнойный отит;
- скарлатина;
- дифтерия;
- пупочный сепсис новорожденных;
- травмы различного происхождения.
Все причины объединяет одно – наличие очага хронической инфекции, которая проникает в альвеолярный отросток или тело челюсти.
ПРИЗНАКИ ОСТЕОМИЕЛИТАПатология сопровождается общими и местными проявлениями.
К общим симптомам относят:
- высокую температуру – от 38°С;
- головную боль;
- озноб;
- слабость;
- быструю утомляемость;
- нарушение сна;
- отсутствие аппетита;
- усиленное потовыделение;
- бледность.
Специфическими признаками заболевания являются:
- боль в области поражения, она может иррадиировать в висок, ухо, глазницу;
- отек и изменение лицевых черт;
- подвижность инфицированного зуба и находящихся рядом с ним единиц;
- гиперемия и отечность десен;
- зловонный запах изо рта;
- выделение экссудата из пародонтальных карманов;
- затрудненное открывание рта, дыхание и глотание, если инфекционный процесс затронул мягкие ткани.
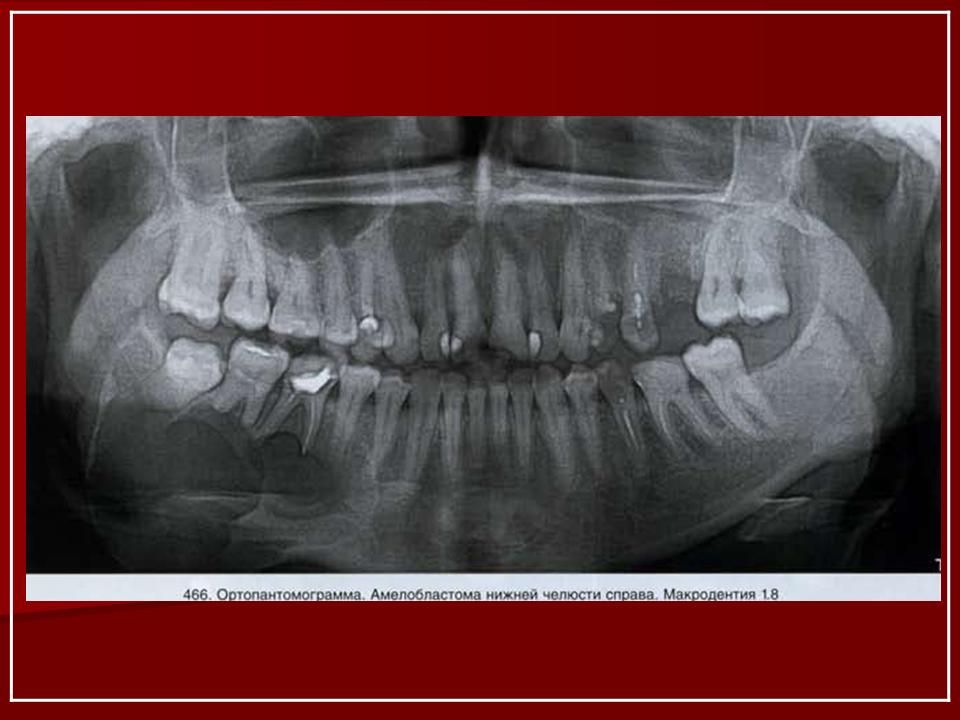
Перкуссия по причинному зубу остро болезненная. Нередко патология сопровождается образованием абсцессов, флегмоной, воспалением лимфатических узлов.
Боль может отдавать в ухо, висок.Боль может отдавать в ухо, висок.
Остеомиелит классифицируют по следующим критериям.
В зависимости от пути проникновения инфекции патология бывает:
- Одонтогенной. Бактерии и микробы проникают в челюсть через очаг инфекции на верхушке корня зуба. Причинами в этом случае выступают запущенные стоматологические заболевания: кариес, пульпит, периодонтит, киста, периостит и другие.
- Травматической. Инфицирование происходит из-за травм: переломов, огнестрельных ранений. Встречается в 11% случаев.
- Гематогенной. Наиболее редкий способ возникновения, отмечается у 9% пациентов. Патогенные микроорганизмы проникают в костные структуры в челюсть ретроградным путем. Первопричиной служит не пораженный зуб, а острые инфекции организма: скарлатина, дифтерия, тонзиллит, отит.

Болезнь может протекать в следующих стадиях:
- Острой. Развивается стремительно, длится до двух недель, после чего переходит в подострую или хроническую форму. Симптоматика сопровождается общей интоксикацией организма, болью в пораженном месте.
- Подострой. Протекает в среднем месяц. Выступает следующей стадией острого типа остеомиелита челюсти. Развивается в результате некорректного лечения или самопроизвольного отхождения гнойного экссудата, когда происходит временное обманчивое улучшение состояния больного.
- Хронической. Может развиваться как следствие острой и подострой стадии, или как самостоятельный процесс. Ее продолжительность – от нескольких месяцев. Характерная черта – отсутствие острых болезненных ощущений, за исключением периодов обострения. Хроническая форма остеомиелита бывает:деструктивной – сопровождается разрушением костной ткани, формированием крупных секвестров, гнойных свищей, грануляций;продуктивной – секвестры и свищи отсутствуют, однако происходит деструкция кости, сращение поверхностей височно-нижнечелюстного сустава (ВНЧС) и снижение подвижности нижней челюсти, инфильтрация мягких тканей;деструктивно-продуктивной или смешанной – секвестры образуются, однако их размер небольшой за счет активного построения молодой костной ткани.
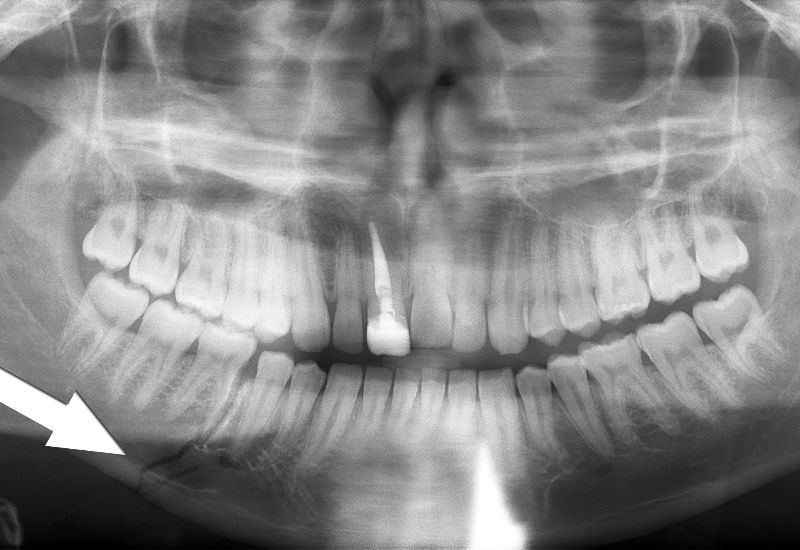
По месту возникновения заболевание подразделяют на:
- Остеомиелит нижней челюсти. Помимо общих признаков аномалии сопровождается онемением нижней трети лица: подбородка, губы, преддверия рта.
- Остеомиелит верхней челюсти. Возникает в два раза реже, чем воспаление нижней челюсти.
По степени распространенности патология бывает:
- Ограниченной. Локализируется в области 2 – 4 зубов.
- Диффузной. Распространяется на всю челюсть или ее большую часть.
Для постановки диагноза остеомиелит и выявления его формы применяются:
- Клинический осмотр и сбор анамнеза. Особенно показателен при острой форме патологии, так как внешняя симптоматика ярко выражена, а на рентгене еще не видны изменения костной ткани.
- Общий и биохимический анализы крови. Результаты покажут повышение СОЭ, лейкоцитоз, эозинопению, гиперглобулинемию, гипоальбунемию, C-реактивный белок.

- Анализ мочи. Обнаружатся следы белка и эритроциты.
- Бактериологический посев. Необходим для выявления типа возбудителя.
- Рентгенография или томография. При подострой и хронической формах на снимках будут заметны секвестры, участки остеосклероза и остеопороза.
Рентгеновский снимок помогает оценить состояние костных тканей.
ТЕРАПЕВТИЧЕСКИЕ И ХИРУРГИЧЕСКИЕ СПОСОБЫ ЛЕЧЕНИЯЛечение остеомиелита челюсти проводит стоматолог-хирург. Оно комплексное, состоит из трех ключевых частей:
Оперативных манипуляций. Проводят:
- удаление причинного зуба при одонтогенном типа развития;
- первичную обработку ран, если патология вызвана травмами;
- санацию инфекции при ретроградном проникновении инфекции;
- вскрытие гнойников, обеспечение оттока экссудата, дезинфекцию полости;
- шинирование подвижных непораженных единиц и челюсти, если существует угроза ее перелома;
- секвестрэктомию – удаление секвестров с последующим заполнением полости остеопластическими препаратами и антибиотиками.
Медикаментозной терапии.
Выписывают:
- антибиотики широкого спектра действия или отдельной группы, которая подавляет выявленный тип возбудителя, обычно это аминогликозиды, цефалоспорины, фторхинолоны;
- иммуномодуляторы;
- десенсибилизирующие препараты;
- антигистаминные средства, чтобы снизить проницаемость сосудов;
- общеукрепительные средства.
Физиотерапевтических процедур.
Назначают после стихания острой фазы воспаления, обычно на 5 – 6 день. Применяют:
- магнитотерапию;
- внутритканевый электрофорез с антибиотиками, медью, цинком и фосфором;
- лазерную терапию.
Остеомиелит челюсти может привести к следующим осложнениям:
- гаймориту;
- воспалению и формированию тромбу в ветвях лицевой вены;
- патологическому перелому челюсти;
- менингиту;
- абсцессу мозга;
- сепсису крови;
- анкилозу ВНЧС;
- рубцеванию жевательных мышц;
- нарушению функционирования почек и сердца.

Специфической профилактики остеомиелита нет. На первом месте стоит своевременное устранение любых стоматологических заболеваний и предотвращение травм. Существенную роль также играет устранение системных заболеваний и общее укрепление иммунитета.
Остеомиелит челюсти – опасное заболевание, которое может привести к летальному исходу. Он сопровождается общей интоксикацией организма, образованием в кости полостей с гнойным содержимым, инфильтрацией тканей. Лечение проводится только в стационаре. Самостоятельная терапия или применение народных методов недопустимо.
Небольшой репортаж на тему:
ПОСЛЕДСТВИЯ И ПРОФИЛАКТИКАОстеомиелит челюсти может привести к следующим осложнениям:
- гаймориту;
- воспалению и формированию тромбу в ветвях лицевой вены;
- патологическому перелому челюсти;
- менингиту;
- абсцессу мозга;
- сепсису крови;
- анкилозу ВНЧС;
- рубцеванию жевательных мышц;
- нарушению функционирования почек и сердца.

Специфической профилактики остеомиелита нет. На первом месте стоит своевременное устранение любых стоматологических заболеваний и предотвращение травм. Существенную роль также играет устранение системных заболеваний и общее укрепление иммунитета.
Остеомиелит челюсти – опасное заболевание, которое может привести к летальному исходу. Он сопровождается общей интоксикацией организма, образованием в кости полостей с гнойным содержимым, инфильтрацией тканей. Лечение проводится только в стационаре. Самостоятельная терапия или применение народных методов недопустимо.
Небольшой репортаж на тему:
Сотрудники нашего интернет-магазина всегда готовы помочь Вам с выбором оборудования и материалов для вашей клиники. Для связи с нами Вы можете позвонить по номеру +7 (800) 333-53-19 или оставить заявку на обратный звонок на сайте.
симптомы, причины и лечение остеомиелита челюстных костей
Сильнейшая пульсирующая боль в зубе, сложность в пережевывании пищи, лихорадка, общее плохое самочувствие, отек тканей десны и слизистой рта, спазмы жевательных мышц – все это признаки серьезного заболевания, которое называется остеомиелитом челюсти. Сложная и опасная болезнь без адекватного лечения приводит к негативным последствиям, вплоть до летального исхода в отдельных случаях.
Что такое остеомиелит челюсти?
Остеомиелит – это патологический процесс, который часто встречается в стоматологии. Суть заболевания в гнойно-некротических процессах, затрагивающих кости челюсти.
Причиной развития болезни является микрофлора. Стрептококки, стафилококки, присутствующие во рту каждого человека, запускают воспалительные процессы. Инфекция быстро распространяется и поражает ткани челюстно-лицевой системы.
Чтобы микроорганизмы проникли в костную ткань, необходимы определенные условия. К ним можно отнести:
· запущенный кариес, разрушивший коронку и добравшийся до пульпы;
· механическое повреждение зуба – надлом, трещину;
· некачественную пломбу или ее дефект;
· лучевую терапию.
Важно: Не каждый из описанных случаев приводит к развитию такого серьезного заболевания, как челюстной остеомиелит. Однако риск очень велик.
Есть еще одна причина, которая может привести к болезни. Это хронический очаг инфекции в близлежащих органах – в ушах, в горле, в носу. Бактерии по кровеносным сосудам проникают к костям челюсти и начинают активное размножение. Если у человека ослабленный иммунитет, сахарный диабет, нарушения свертываемости крови, риск развития остеомиелита гораздо выше. Ведь раны при таких заболеваниях заживают сложнее, и патогенная микрофлора прекрасно себя чувствует.
Статистика: Наиболее часто патология развивается на нижней челюсти.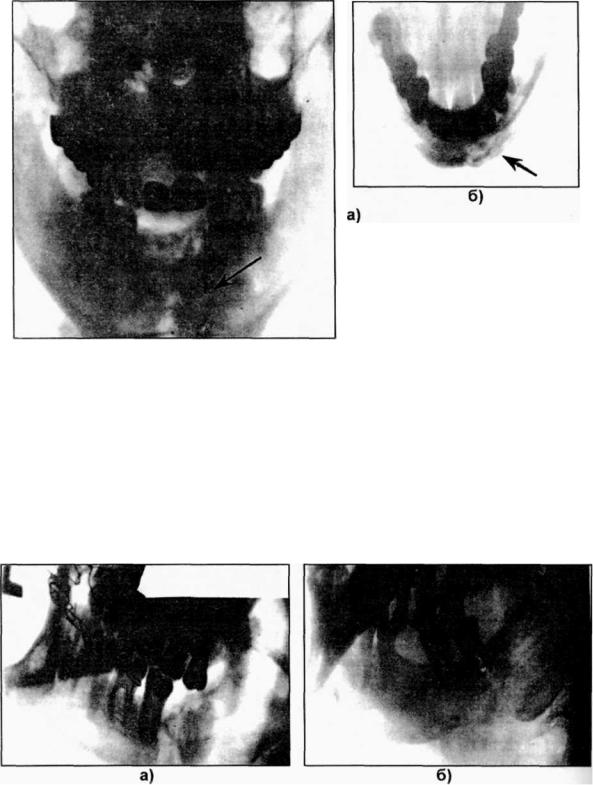 Это объясняется тем, что зубные элементы в нижнем ряду наиболее подвержены механическим травмам и кариозным процессам.
Это объясняется тем, что зубные элементы в нижнем ряду наиболее подвержены механическим травмам и кариозным процессам.
Есть некоторые факторы, которые повышают риск развития заболевания. Это:
· наличие вредных привычек;
· тонкая зубная эмаль;
· употребление алкоголя;
· некачественное питание;
· химиотерапия.
Важно: Если лечение начато не вовремя, а также в случае симптоматического лечения или бесконтрольного приема антибиотиков может развиться хронический остеомиелит челюсти. В этом случае терапия затянется, часто возникают осложнения.
Классификация остеомиелита челюсти
По способу заражения остеомиелит челюстных костей классифицируют таким образом:
· Гематогенный тип вызывает инфекция, которая проникает в кости челюсти по кровотоку из близлежащих инфицированных органов. При этом типе патология развивается на фоне иной болезни – гнойного воспаления наружного или среднего уха, ангины, скарлатины, гайморита. Инфекция сначала распространяется на кости, а лишь потом поражает десны.
· Одонтогенный остеомиелит кости челюсти вызывают бактерии, которые попадают через внешние пути – через инфицированную пульпу или поврежденный зубной корень.
· Травматический тип заболевания вызывают переломы челюсти, при которых рана инфицируется.
По клинической картине и симптоматике разделяют острый остеомиелит челюсти, подострый или хронический вид. Также бывает локальная и распространенная форма болезни.
Остеомиелит челюсти: симптомы
С момента инфицирования и до того, как появятся первые выраженные симптомы заболевания, проходит много времени. Первыми проявлениями при остеомиелите становятся боли в челюсти не только во время пережевывания пищи, но и в состоянии покоя. Начинается периостит. По мере распространения инфекции:
· боль усиливается, отдает в ухо, височную часть;
· мягкие ткани полости рта отекают, десна становится болезненной;
· зубы с воспаленной стороны демонстрируют подвижность;
· пережевывать пищу и даже глотать ее становится сложно;
· при поражении нижней челюсти часто наблюдается онемение подбородка;
· появляется неприятный запах из ротовой полости;
· из-за скованности челюсти наблюдается затруднение речи;
· из-за сильного воспаления увеличиваются близлежащие лимфатические узлы;
· опухоль мягких тканей приводит к изменению овала лица.
Если остеомиелит челюсти развивается стремительно, у пациента поднимается температура тела, развивается гнойный абсцесс. Далее образуется свищевой ход, через который гной вытекает наружу. Острая бактериальная инфекция мягких тканей требует срочного медицинского вмешательства.
Важно: Из-за схожести симптомов стоматологическую патологию иногда путают с эпидемическим паротитом.
Очень важно! Острые воспалительные процессы, сопровождаемые нагноениями, требуют незамедлительного обращения к врачу. Категорически не рекомендуется пробовать решить проблему, снять симптоматику народными методами в домашних условиях.
Иногда пациенты используют обезболивающие препараты, чтобы снять симптоматику. Как только завершается острый период, продолжительность которого около двух недель, заболевание переходит в подострую стадию. Она начинается, когда гной выходит через свищевой ход. Отек незначительно уменьшается, боль утихает. Однако зубы продолжают шататься, жевать больно. Нередко в подострой форме происходит утрата одного или нескольких зубов.
На следующем этапе остеомиелит нижней челюсти или верхней челюстной кости принимает хроническую форму. Симптоматика этого периода вялая. Но через пару недель отмершие ткани костей отторгаются. Благоприятным считается исход, при котором отмершая ткань с гнойным экссудатом будет самостоятельно выходить через свищевой ход. Но если отток гноя не происходит, развивается обширный абсцесс.
Диагностика остеомиелита челюсти
Если у вас возникла боль в челюсти, если зубы обрели подвижность, наблюдается отек десен, необходимо обратиться к стоматологу. После осмотра специалист может привлечь к консультации и лечению ортодонта или хирурга. Если пациент обращается в кабинет дантиста на начальной стадии, симптомы могут быть нечеткими, смазанными. Чтобы подтвердить или исключить болезнь, врач может назначить рентген.
Во время осмотра стоматолог обращает снимание на следующие проявления:
· Состояние десен.
· Подвижность зубов.
· Болезненность при простукивании.
Обнаружив у пациента признаки остеомиелита челюсти, врач может назначить лабораторные исследования образцов крови. Ведь гнойный инфекционный процесс в организме может затрагивать работу ряда систем и органов. Обязательно проводится бактериологический посев экссудата, чтобы определить тип возбудителя и его чувствительность к антибиотикам.
Важно: Если есть возможность сделать компьютерную томографию челюсти, это будет очень кстати. Этот метод диагностики поможет выявить очаги мертвой ткани, оценить масштабы воспалительного процесса.
Осложнения остеомиелита челюсти
Своевременная постановка диагноза и вовремя начатое лечение способствует полному выздоровлению. Если эти факторы не сложились, остеомиелит верхней челюсти грозит сепсисом, гнойными воспалениями глазницы, гайморитом. При патологии нижней челюсти часто развивается воспаление головного мозга, поражение лицевой вены, абсцесс легкого. Любое из этих состояний требует незамедлительной врачебной помощи, ведь существует риск смерти пациента.
При вялом течении хронической формы часто случаются надломы скуловой кости, повреждение челюстного сустава. Часто формируется рубцовые контрактуры жевательной мускулатуры. В результате развивается ограниченность подвижность челюсти.
Как лечить остеомиелит челюсти?
Как лечение остеомиелита нижней челюсти, так и терапия костей верхней челюсти может проводиться консервативно. Врач может назначить:
· Санацию полости рта антисептическими растворами.
· Удаление мертвых костных тканей, десен.
· Препараты, снимающие воспаления, и антибиотики.
· Лечение кариеса, восстановление поврежденных пломб.
Если уже образовался свищ, проводится операция. Под наркозом удаляются все патологические ткани. Подвижные зубы подвергаются шинированию. Лечение предусматривает прием комплекса витаминов и препаратов, повышающих иммунитет.
Частые вопросы и ответы стоматологов про остеомиелит челюсти☝
Кто чаще всего болеет остеомиелитом челюсти ❓
Часто заболевание встречается у мужчин, что является последствием пагубных привычек. Но треть всех больных – это дети. У ребенка заболевание связано с кариесом. Также инфекция может попасть в десну после удаления зуба, при смене молочных зубов на постоянные зубные элементы.
Есть ли способ предупредить развитие остеомиелита ❓
Лучшим способом профилактики заболевания является регулярное посещение стоматолога. Своевременно поставленный диагноз позволит на ранних стадиях провести лечение патологий ротовой полости. Соответственно распространение инфекции будет предупреждено. Также следует бережно относиться к зубам, избегать ситуаций, которые могут привести к травме зуба, десен.
Можно ли вылечить остеомиелит таблетками ❓
Только на начальных стадиях это возможно. К сожалению, пациенты на этом этапе болезни редко обращаются к врачу, так как заболевание развивается бессимптомно. Операция нужна, чтобы ликвидировать гнойные очаги в костях, убрать отмершие ткани мягких тканей.
Если зубы здоровы, остеомиелит может развиться ❓
Такой риск существует, если инфекция проникает в костную ткань с кровотоком из других органов.
что это такое, симптомы, причины, лечение, фото
Содержание:
Остеомиелит кости: что это такое
Остеомиелит костей в понятии общей хирургии — это воспаление костной ткани, которое имеет достаточно сложный патогенез. В современной медицине существует множество теорий его возникновения. Однако определить наиболее достоверную невозможно, поскольку каждая из теорий не исключает остальные, а дополняет их. Таким образом, остеомиелит является мультифакториальным заболеванием, в развитии которого большую роль играет не только проникновение в костные ткани какого-либо инфекционного агента, но и состояние иммунной системы организма человека, нарушения местного кровообращения с ухудшением трофики.
При попадании инфекционного агента в костную ткань развивается бурная реакция организма, проявляющаяся гнойным воспалением. Для уничтожения инфекции к месту поражения начинают активно мигрировать лейкоциты, которые продуцируют огромное количество ферментов. Они постепенно разрушают костные структуры и формируют полости, заполненные жидким гноем, в которых можно обнаружить кусочки кости или секвестры. Иногда воспаление переходит на окружающие мягкие ткани, что приводит к образованию свищевых ходов, открывающихся на коже.
Если иммунная система больного человека работает достаточно активно, то воспаление может самостоятельно ограничиваться и переходить в хроническую форму. Но если в организме существует иммунодефицит, то инфекция распространяется дальше с развитием тяжелейших гнойных осложнений, таких как сепсис, что нередко приводит к инвалидности или даже смерти.
Остеомиелит в стоматологии
Остеомиелит челюстных костей составляет примерно треть от всех выявленных случаев этой болезни. Такая особенность статистики не является случайной и обуславливается наличием зубов, которые часто являются источником заражения костной ткани. Кроме того, в челюсти имеется ряд особенностей, которые предрасполагают к развитию такого заболевания:
- очень обильная сеть артериальных и венозных сосудов в челюстно-лицевой области;
- активный рост челюсти и бурные перестройки в ее структуре в период смены молочных зубов на постоянные;
- наличие относительно широких гаверсовых каналов;
- очень тонкие и нежные костные трабекулы;
- высокая чувствительность миелоидного костного мозга к инфицированию.
Все это приводит к тому, что попадание практически любого микроорганизма вглубь костной ткани провоцирует развитие остеомиелита.
Причины
Основная причина развития остеомиелита челюсти — проникновение высокопатогенных микроорганизмов в костную ткань. Проникновение инфекции может происходить несколькими путями:
- Одонтогенным путем, когда источником возбудителя инфекции выступает зуб, пораженным кариесом. При этом микроорганизмы попадают сначала в ткани пульпы, после чего по мелким лимфатическим сосудам либо зубным канальцам распространяются на костные ткани.
- Гематогенным путем, когда патогенные микроорганизмы распространяются в челюстно-лицевую область по кровеносным сосудам из первичного источника инфекции. В этой роли может выступать любой инфекционный очаг, имеющийся в организме: острый или хронический тонзиллит, рожистое воспаление кожи или фурункулез. Кроме этого, спровоцировать остеомиелит могут и некоторые специфические инфекции: тиф, скарлатина или даже обычный грипп.
- Травматическим путем, когда остеомиелит возникает на фоне проникновения инфекции после перелома или операции на челюсти. Встречается в стоматологии наиболее редко.
При одонтогенном пути чаще поражается нижняя челюсть, а при гематогенном — верхняя. Если инфицирование произошло гематогенным путем, то локализация гнойного очага будет глубоко в костной ткани, а явление периостита будет минимальным.
Симптомы
Клиническая картина остеомиелита зависит от того, в острой или хронической форме протекает данное заболевание.
Острый
Обычно симптомы такой патологии возникают внезапно и проявляются местными и общими проявлениями.
Общие симптомы неспецифичны и отражают лишь наличие тяжелого воспалительного очага в организме:
- Значительное повышение температуры тела до показателей в 39 градусов и выше.
- Общая резкая слабость, недомогание, головные боли и ломота в суставах.
- Бледность кожных покровов и слизистых оболочек, усиленная потливость.
На фоне таких общих проявлений возникают и местные признаки заболевания:
- Постоянные нестерпимые боли в области зуба, ставшего источником инфекции. По мере распространения воспалительного процесса болевой синдром усиливается, теряет своею четкую локализацию и порой распространяется на всю челюсть или половину черепа с иррадиацией в ушную область или глаз.
- Нередко воспаление захватывает челюстной сустав, развивается его артрит, что приводит к тому, что человек не может сомкнуть челюсти и держит рот все время приоткрытым.
- Зуб, ставший причиной заболевания, начинает шататься. При диффузном воспалении возможно расшатывание и соседних зубов.
- Слизистая оболочка десен и полости рта становится резко отекшей, гиперемированной и болезненной.
- Нарастающий отек мягких тканей приводит к асимметрии лица и спазму жевательных мышц.
- Значительное увеличение в размерах регионарных лимфатических узлов.
Наиболее тяжело обычно протекает гематогенный остеомиелит, поскольку для него характерно сочетание с поражением других костей черепа и внутренних органов, что значительно ухудшает дальнейший прогноз.
Особенностью течения травматического варианта заболевания является то, что клиническая картина на ранних стадиях может быть стертой из-за проявлений травмы. Однако когда на 3-5 день после перелома челюсти появляются жалобы на усиление боли, а состояние больного утяжеляется, повышается температура тела, возникает сильнейший отек слизистой рта и гнойные выделения из раны, то диагноз становится ясным.
Хронический
При переходе заболевания в хроническую форму состояние пациента улучшается. Однако на протяжении достаточно длительного периода времени у таких людей отмечается выраженная бледность кожных покровов, вялость, нарушения сна и отсутствие аппетита.
Во время осмотра при хроническом остеомиелите выявляются свищи, открывающиеся как на поверхности лица, так и в полости рта. Из свищевых ходов выделяется небольшое количество гнойного содержимого. Также можно выявить отечность слизистых оболочек, патологическую подвижность одного или нескольких зубов, увеличение регионарных лимфатических узлов.
В стадии ремиссии боль может отсутствовать либо быть незначительной. Но в период обострения возможно усиление болевого синдрома, при этом пациент не всегда может указать на точную локализацию боли.
Диагностика
На основании жалоб пациента и объективных данных общего осмотра у доктора может возникнуть подозрение на остеомиелит челюстной кости. Подтверждение такого заболевания и полная формулировка диагноза возможны только после проведения лучевой диагностики (рентгендиагностики).
Существуют ранние и поздние рентгенологические признаки, которые указывают на наличие такой тяжелой патологии.
К ранним рентген-признакам относятся:
- наличие на снимках участков разряжения костной ткани, которые чередуются с ее уплотнением;
- смазанность и крайняя нечеткость костного рисунка в челюсти;
- незначительное увеличение толщины надкостницы как следствие периостита.
Поздними признаками остеомиелита на рентгенограмме являются:
- формирование к 7-12 дню от начала заболевания очагов деструкции с образованием секвестров;
- утолщение и умеренное уплотнение ткани кости вокруг воспаленного очага.
В затруднительных случаях пациентам показано проведение МРТ, которое позволяет более четко увидеть обширность поражения костной ткани, а также визуализировать мелкие гнойные очаги.
Дополнительно к рентгенологическому обследованию проводят общеклинические анализы, которые отражают активность воспалительного процесса:
- общий анализ крови, в котором может быть выявлено увеличение количества лейкоцитов, изменения лейкоцитарной формулы воспалительного характера, снижение количества эритроцитов и гемоглобина;
- биохимический анализ крови с выявлением электролитных нарушений, появлением маркеров воспаления.
С целью определения возбудителя остеомиелита и выявления его чувствительности к антибактериальным препаратам проводят бактериологическое исследование отделяемого свищевых ходов с посевом гноя на специальные питательные среды с последующей микроскопией полученных образцов.
Дифференциальная диагностика
Дифдиагностика остеомиелита с другими заболеваниями, имеющими схожую симптоматику, имеет важное значение, поскольку неправильно поставленный диагноз может приводить к неверному выбору лечебной тактики и неэффективности проводимой терапии. Все это повышает риск на неблагоприятный исход болезни и плохой прогноз для здоровья в будущем.
Дифференциальный диагноз остеомиелита следует поводить с такими заболеваниями, как:
Осложнения
Неправильно поставленный диагноз или несвоевременно начатая терапия остеомиелита приводят к развитию тяжелейших осложнений, которые имеют высокий процент летальности и нередко становятся причиной инвалидности.
Наиболее часто остеомиелит челюсти осложняется:
- Абсцессами мягких тканей, околочелюстными флегмонами и гнойными затеками, которые имеют тенденцию к быстрому распространению в шейную область и в средостение. Такая патология чрезвычайно опасна, поскольку имеющийся при ней сепсис (в немедицинской лексике используется термин «заражение крови») быстро приводит к поражению жизненно важных органов с развитием септического шока и гибелью.
- Тромбофлебитами лицевых вен, медиастинитами, перикардитами или тяжелыми пневмониями.
- Гнойным поражением оболочек мозга с развитием менингитов.
- При локализации гнойного очага в верхней челюсти возможно распространение инфекции в орбитальную область с поражением глазного яблока, атрофией зрительного нерва, что приводит к необратимой утрате зрения.
Лечение
Лечение остеомиелита челюстных костей заключается в одновременном решении двух важнейших задач:
- Наиболее быстрая ликвидация очага гнойного воспаления в костях и окружающих мягких тканях.
- Коррекция функциональных нарушений, которые были спровоцированы наличием тяжелого инфекционного процесса.
Все больные без исключения подлежат госпитализации в хирургическое отделение, специализирующееся на челюстно-лицевой хирургии. Если такового стационара не имеется, то лечение проводят в отделении, имеющем опыт в хирургической стоматологии.
Комплекс лечебных мероприятий включает:
- Хирургическое вмешательство со вскрытием гнойного очага, очисткой его от некротизированных масс и полноценным дренированием.
- Применение антибактериальных препаратов с широким спектром активности.
- Дезинтоксикационное и противовоспалительное лечение, укрепление иммунитета.
Важное значение играет и общий уход с соблюдением строгого постельного режима, полноценного, но щадящего питания (гипоаллергенная диета с включением в рацион всех необходимых нутриентов, витаминов и минералов).
Последствия и реабилитация после перенесенного остеомиелита челюсти
Последствия перенесенного острого или хронического остеомиелита челюстной кости могут быть достаточно серьезными и значительно ухудшать качество жизни человека.
- Нередко при хирургическом лечении такой патологии появляется необходимость удаления не только причинного зуба, но и нескольких других. Это приводит к тому, что в последующем человек будет нуждаться в ортодонтическом лечении и протезировании.
- Обширные дефекты костной ткани могут приводить к деформациям челюсти, что не только является косметическим дефектом, но и в значительной мере нарушает нормальное функционирование челюстно-лицевого аппарата.
- Поражение мягких тканей нередко приводит к их рубцовой деформации, что также является серьезной косметической проблемой, требующей решения с помощью пластической хирургии.
- Распространение инфекции на сустав может спровоцировать его воспаление (артрит) или артроз, что впоследствии становится причиной развития его анкилоза и резкого ограничения подвижности челюсти.
- Последствия септических состояний на фоне остеомиелита могут также заключаться в нарушении функционирования внутренних органов, процессов кроветворения и работе иммунной системы.
- Остеомиелит, поражающий верхнюю челюсть способен распространяться на скуловую кость и даже орбиту с развитием абсцесса или флегмоны глазного яблока. Это приводит к полной утрате зрения без возможности его восстановления.
Реабилитация после перенесенного гнойного воспаления косей челюсти иногда продолжается в течение нескольких лет. Все больные подлежат диспансерному учету, с которого снимаются только после коррекции всех возникших нарушений.
Реабилитационные мероприятия включают:
- использование методик физиотерапевтического воздействия;
- при необходимости проведение протезирование утраченных зубов;
- повторное оперативное вмешательство по косметическим или медицинским показаниям;
- профилактику повторного возникновения такой патологии.
Профилактика
Профилактические мероприятия являются не только ключевым моментом по предупреждению развития остеомиелита, но и тем фактором, который снижает риск развития осложнений и укорачивает период восстановления, если избежать болезни все же не удалось:
- Своевременное лечение кариеса, даже если он не имеет никаких клинических проявлений.
- Поддержание нормального иммунного статуса путем регулярных физических нагрузок, рационального и полноценного питания.
- Санация всех хронических очагов инфекции в организме.
- В случае получения травмы, в послеоперационном периоде или после удаления зуба соблюдение всех профилактических врачебных предписаний.
В заключение необходимо отметить, что, несмотря на все достижения современной медицины, остеомиелит челюсти у взрослых и детей не теряет свою актуальность. Своевременное выявление его признаков и адекватное лечение повышают шансы больного на полное выздоровление и сохранение качества жизни на высоком уровне.
»Ранняя диагностика остеомиелита челюсти с помощью простого цифрового панорамного анализа
Maxillofac Plast Reconstr Surg. 2019 Dec; 41 (1): 6.
, # 1 , # 1, 2 , 1, 2 , 1, 2 и 1, 2Moo Soung Park
1 Кафедра стоматологии, Школа стоматологии, Стоматологический научно-исследовательский институт, Сеульский национальный университет, Сеул, Южная Корея
Mi Young Eo
1 Кафедра стоматологии, Школа стоматологии, стоматология Исследовательский институт Сеульского национального университета, Сеул, Южная Корея
2 Отделение челюстно-лицевой хирургии, Стоматологический научно-исследовательский институт, Школа стоматологии, Сеульский национальный университет, 101, Daehak-ro, Jongno-gu, Сеул, 110-768 Южная Корея
Хун Мён
1 Кафедра стоматологии, Школа стоматологии, Стоматологический научно-исследовательский институт, Сеульский национальный университет, Сеул, Южная Корея
2 Кафедра стоматологической и челюстно-лицевой хирургии ry, Стоматологический научно-исследовательский институт, Школа стоматологии, Сеульский национальный университет, 101, Daehak-ro, Jongno-gu, Сеул, 110-768 Южная Корея
Soung Min Kim
1 Кафедра стоматологии, Школа стоматологии, стоматология Исследовательский институт Сеульского национального университета, Сеул, Южная Корея
2 Отделение челюстно-лицевой хирургии, Стоматологический научно-исследовательский институт, Школа стоматологии, Сеульский национальный университет, 101, Daehak-ro, Jongno-gu, Сеул, 110-768 Южная Корея
Джонг Хо Ли
1 Кафедра стоматологии, Школа стоматологии, Стоматологический научно-исследовательский институт, Сеульский национальный университет, Сеул, Южная Корея
2 Кафедра челюстно-лицевой хирургии, Стоматологический исследовательский институт, Школа Стоматология, Сеульский национальный университет, 101, Дэхак-ро, Чонногу, Сеул, 110-768 Южная Корея
1 Кафедра стоматологии, Школа стоматологии, Стоматологический научно-исследовательский институт, Сеул Нат ional University, Сеул, Южная Корея
2 Отделение челюстно-лицевой хирургии, Стоматологический научно-исследовательский институт, Школа стоматологии, Сеульский национальный университет, 101, Daehak-ro, Jongno-gu, Сеул, 110-768 Южная Корея
Автор, ответственный за переписку.# Распространяется поровну.
Поступила 16.12.2018; Принято 6 января 2019 г.
Открытый доступ Эта статья распространяется в соответствии с условиями Международной лицензии Creative Commons Attribution 4.0 (http://creativecommons.org/licenses/by/4.0/), которая разрешает неограниченное использование, распространение и воспроизведение на любом носителе при условии, что вы должным образом укажете автора (авторов) и источник, предоставите ссылку на лицензию Creative Commons и укажете, были ли внесены изменения.Эта статья цитировалась в других статьях в PMC.- Дополнительные материалы
-
Дополнительный файл 1: Таблицы приложения. (DOC 574 кб)
GUID: C42122D0-5B74-40F0-992C-F04812FE5798
- Заявление о доступности данных
-
Совместное использование данных не применимо к этой статье, поскольку в ходе текущего исследования не были созданы или проанализированы наборы данных.
Реферат
Предпосылки
Остеомиелит — внутрикостное воспалительное заболевание, характеризующееся прогрессирующей воспалительной остеоклазией и оссификацией.Все чаще рассматривается возможность использования количественного анализа для облегчения интерпретации остеомиелита. Целью этого исследования было выполнить раннюю диагностику остеомиелита на цифровых панорамных рентгенограммах с использованием основных функций, обеспечиваемых системой архивирования и передачи изображений (PACS), программой, используемой для отображения рентгенографических изображений.
Методы
В этом исследовании участвовали в общей сложности 95 пациентов, симптомы которых были подтверждены как остеомиелит при клиническом, рентгенологическом и патологическом диагнозе за 11 лет с 2008 по 2017.В пять категорий были включены пациенты с остеорадионекрозом, бисфосфонатным остеонекрозом челюсти (BRONJ, гнойный и склерозирующий тип) и бактериальным остеомиелитом (гнойный и склерозирующий тип), а контрольная группа была выбрана случайным образом. Фотографическая плотность в определенной области цифровой панорамной рентгенограммы определялась и сравнивалась с использованием «прямоугольника измерения площади», одной из основных функций PACS в INFINITT PACS® (INFINITT Healthcare, Сеул, Южная Корея). Дерево условного вывода, один из типов дерева принятия решений, было создано с помощью программы R для статистического анализа с помощью SPSS®.
Результаты
В дереве условного вывода, созданном на основе полученных данных, случаи, когда разница в среднем значении превышала 54,49, а разница в минимальном значении была меньше 54,49 и больше 12,81, а разница в минимальном значении превышала 39, считались подозрительными. остеомиелита. По этим результатам можно было правильно классифицировать заболевание с вероятностью 88,1%. Не было различий в фотографической плотности BRONJ и бактериального остеомиелита; Следовательно, было невозможно классифицировать BRONJ и бактериальный остеомиелит с помощью количественного анализа панорамных рентгенограмм на основе существующих исследований.
Выводы
Это исследование демонстрирует, что возможно измерить фотографическую плотность, используя базовую функцию в PACS, и применить данные для помощи в диагностике остеомиелита.
Электронные дополнительные материалы
Онлайн-версия этой статьи (10.1186 / s40902-019-0188-2) содержит дополнительные материалы, которые доступны авторизованным пользователям.
Ключевые слова: Ранняя диагностика, Цифровой панорамный анализ, Остеомиелит челюсти, Дерево принятия решений, Система архивации изображений и коммуникации (PACS)
Предпосылки
Остеомиелит — это внутрикостный воспалительный процесс, включающий кору костей и надкостницу, который характеризуется прогрессирующая воспалительная остеоклазия с окостенением [1–3].Остеомиелит может возникать у человека на любом участке кости, включая бедренную кость, плечевую кость или челюсть. Наиболее типичным патогенезом является инфицирование бактериями, такими как Staphylococcus aureus или Mycobacteria , но оно также может быть вызвано травмой, радиацией или специфическими лекарствами [4, 5].
Типичными клиническими симптомами пациентов с остеомиелитом являются отек и / или боль и образование свищей. Рентгенологически состояние демонстрирует рентгеноконтрастное изображение с нечеткой границей [6].Раннее назначение антибиотиков при точном диагнозе — лучший подход к лечению остеомиелита, а внутривенные инъекции, а не пероральные препараты, иногда показывают лучший прогноз. Если остеомиелит подтверждается биопсией ткани, для улучшения прогноза рекомендуется хирургическое вмешательство по удалению источника инфекции и гноя и одновременное введение антибиотиков. Однако, если ранняя диагностика не достигнута или подходящие антибиотики не используются, прогноз может оказаться неблагоприятным из-за увеличения очага или распространения инфекции на другие участки кости [7].
Остеомиелит челюсти — серьезное заболевание, на которое приходится значительная часть пациентов, посещающих отделения челюстно-лицевой хирургии, несмотря на технический прогресс в области стоматологии и разработку антибиотиков [7]. Развитие медицинской науки и улучшение гигиены полости рта способствовали снижению распространенности остеомиелита челюсти за последние пару десятилетий. Недавно был описан новый тип остеомиелита верхней челюсти, называемый бисфосфонатным остеонекрозом челюсти (BRONJ) или остеорадионекрозом (ORN), который вызывается в первую очередь препаратом бисфосфонат и, во вторую очередь, лучевой терапией [8].О BRONJ впервые сообщил Маркс в 2003 г., а с 2006 г. этиология и прогноз его заболевания широко освещаются [8, 9].
В настоящее время диагностика остеомиелита в основном проводится с помощью панорамной рентгенографии, фотографии полости рта и клинико-диагностического обследования [7]. Среди них в данном исследовании особое внимание уделяется роли панорамной рентгенографии. С момента первой разработки в 1991 г. цифровая панорамная рентгенография эффективно использовалась для общего обследования для подтверждения структуры и состояния верхнечелюстной кости [10].Среди традиционных рентгенограмм панорамная рентгенограмма является единственным средством одновременного получения информации о верхней и нижней челюсти. По этой причине он используется для выявления и диагностики общих состояний верхнечелюстной кости и играет ключевую роль в диагностике остеомиелита, даже если он не может диагностировать состояние самостоятельно [11, 12]. Результаты остеомиелита, которые можно наблюдать на панорамной рентгенограмме, включают увеличение толщины твердой оболочки альвеол, склерогенные изменения вокруг нижнечелюстного канала, склерогенные изменения верхнечелюстной кости, а также подтверждение остеоклазии и структуры костной ткани [7].Эти характеристики могут быть подтверждены при общем остеомиелите, но на ранней стадии, через 4–8 дней после начала остеомиелита, такие признаки могут не обнаруживаться на диагностических рентгенограммах [13]. Персонал больницы решает, проводить ли дополнительное рентгенологическое или клиническое обследование, на основании отчетов соответствующего медицинского персонала.
Это исследование было направлено на поддержку роли стоматологов, предоставив ключ к диагностике остеомиелита с помощью количественного подхода, выполненного относительно простым способом.В частности, цель этого исследования состояла в том, чтобы позволить раннюю диагностику остеомиелита на цифровых панорамных рентгенограммах с использованием основных функций, предоставляемых программой системы архивирования изображений (PACS), показывающей рентгенографические изображения.
Методы
Это исследование охватило в общей сложности 98 пациентов, у которых симптомы были подтверждены как остеомиелит при клиническом, радиологическом и патологическом диагнозе в отделении челюстно-лицевой хирургии стоматологической больницы Сеульского национального университета (SNUDH) в течение 11 лет с 2008 по 2017 г.Случаи, которые были клинически диагностированы как остеомиелит, но не были диагностированы радиологически из-за технических ограничений, не были включены в исследование. После исключения трех случаев, которые были признаны неостеомиелитом при клиническом и патологическом диагнозе, даже несмотря на то, что возможность остеомиелита предполагалась радиологически, в итоговом исследовании было проанализировано в общей сложности 95 пациентов.
Пациенты с остеомиелитом были разделены по клиническим, рентгенологическим и патологическим диагнозам на пять категорий: ОРН в группу А; BRONJ, гнойный тип как группа B1 или склерозирующий тип как группа B2; бактериальный инфекционный остеомиелит, гнойный тип как группа С1 или склерозирующий тип как группа С2.Для подклассификации BRONJ случаи, когда образовывались свищи или гной и некротизированная костная ткань явно обнажалась, были классифицированы как гнойные, а случаи, когда обнажалась склерозирующая костная ткань без присутствующей некротизированной ткани, классифицировались как склерозирующий тип. Сбор и обработка этих клинических данных были одобрены институциональным наблюдательным советом (IRB S-D20160039) Сеульского национального университета.
Сбор данных
Фотографическая плотность выбранной области на цифровой панорамной рентгенограмме была определена с помощью функции «Измерение прямоугольника площади», одной из основных функций INFINITT PACS® (INFINITT Healthcare, Сеул, Южная Корея), используемой в * ** (Рисунок.). При использовании функции измерения прямоугольника площади минимальные, максимальные и средние значения фотографической плотности в определенной области могут быть измерены с помощью панорамных рентгенограмм и изображений компьютерной томографии (КТ). Для определенной обозначенной области можно вычислить площадь, минимальное, максимальное, среднее, стандартное отклонение (SD), сумму и длину.
Метод измерения с использованием «прямоугольника измерения площади» INFINITT PACS® (INFINITT Healthcare, Сеул, Южная Корея) пациента с бактериальным остеомиелитом номер 10 ( a ), сравнение фотографической плотности у пациента с остеомиелитом для фокуса в левой нижней челюсти и контроль в правой нижней челюсти пациента с бактериальным остеомиелитом номер 12 ( b ), а также максимальная и минимальная фотографическая плотность на панорамной рентгенограмме пациента с бактериальным остеомиелитом номер 17 ( c )
Независимые переменные, которые могут быть непосредственно указаны пользователем, включают площади и длины, и если эти факторы контролируются, можно определить интересующую область (ROI) одинакового размера для каждой цифровой панорамной рентгенограммы (рис.). Мин., Макс. И Сред. выводятся как зависимые переменные и выражаются как значения от — 240 до 2640; низкие и высокие значения фотографической плотности представляют рентгеноконтрастные и рентгенопрозрачные изображения соответственно (рис.). Мы использовали центр поражения. Если есть секвестр при гнойном типе остеомиелита, мы выбрали эту гнойную часть в качестве центра поражения, потому что было трудно увидеть секвестр как очаг поражения. SD — это то же значение, если дополнительная опция не запрашивается отдельно, а сумма означает общее значение фотографической плотности всех пикселей в области.Эти два значения не использовались в данном исследовании (рис.).
Сравнение фотографической плотности в нормальной контрольной группе номер 9 ( a ) и панорамной рентгенограмме того же пациента, сделанной в другой день ( b ). Эти цифры использовались только для описания метода на основе несвязанных данных исследований у пациентов с остеомиелитом
В процессе определения фотографической плотности ее значение представляется в единицах Хаунсфилда на компьютерной томографии и в виде исходных значений на панорамной рентгенограмме. В случае КТ фотографическая плотность корректируется в единицах Хаунсфилда в процессе стандартизации каждый день, так что вода имеет нулевое значение.Следовательно, его можно было присвоить только по абсолютной величине. Однако в рентгенографии нет такого процесса стандартизации, и сравнение абсолютных значений между различными изображениями бессмысленно из-за ошибки в процессе перемещения костной ткани из 3D в 2D в зависимости от положения или угла во время фотографирования изображения. В частности, одно и то же значение не отображается при двукратном фотографировании одного и того же пациента, даже если измеряется фотографическая плотность в одном и том же положении (рис.). С другой стороны, сравнение каждой части на одном листе одной панорамной фотографии считается относительно стандартизированным.Сравнение фотографической плотности двух разных частей на одном изображении должно быть достаточно стандартизированным, чтобы клиницисты могли использовать панорамные рентгенограммы в диагностическом процессе.
На этом фоне в данном исследовании фотографическая плотность обеих сторон сравнивалась путем разделения цифровой панорамной рентгенограммы пациентов с остеомиелитом по средней линии. Мин., Макс. И Сред. значения в каждой области были записаны путем обозначения той же прямоугольной области интереса 100 мм 2 для противоположных верхнечелюстных костей на основе средней линии после первого определения области интереса на основе фокуса.Любая ошибка из-за ручного обозначения области интереса была минимизирована путем создания одной панорамной рентгенограммы с прямоугольной областью интереса с длиной и шириной, рассчитанной на площадь 100 мм 2 с округлением до первой цифры десятичной точки. Поскольку значение, полученное таким образом, не имеет смысла в качестве абсолютного значения, значения разности, полученные путем вычитания min, max и avg. Значения нормальной области от значений области фокусировки были обозначены как репрезентативные значения для каждого изображения.
Чтобы сравнить результат каждого изображения для окончательного полученного значения разницы, мы также сравнили левую и правую стороны на обычных цифровых панорамных рентгенограммах людей без остеомиелита в качестве нормальной контрольной группы. В эту группу вошли 117 случайно выбранных людей, которые посещали **** с 2008 по 2017 год и не получили диагноз остеомиелита. Контрольную группу составили 59 мужчин и 58 женщин, средний возраст 48,9 года. Среди пациентов, отобранных в качестве контрольной группы, 45% посетили для имплантации, 40% — для удаления зубов, а оставшиеся 15% — для хирургии гайморовой пазухи, удаления пластины или выскабливания.В контрольной группе фотографическая плотность измерялась в симметричных точках путем разделения панорамной рентгенограммы на левую и правую так же, как у пациентов с остеомиелитом. Различия в минимальном, максимальном и среднем значении левой и правой стороны. значения, полученные путем измерения, были обозначены как репрезентативные значения для каждого изображения.
Статистическая обработка
Все полученные данные были обработаны статистически с использованием дерева принятия решений и теста t . Дерево принятия решений — это один из методов анализа интеллектуального анализа данных и метод прогнозирования и классификации исследуемой целевой группы на небольшие группы на основе правил принятия решений.Поскольку процесс анализа классифицируется и выражается в виде древовидной структуры, он имеет то преимущество, что метод анализа можно легко понять и объяснить по сравнению с методами анализа дискриминантного анализа, регрессионного анализа или нейронных сетей [14].
Дерево принятия решений разветвляется влево в случае ответа «Да» на вопрос «Является ли переменная X меньше константы c при сравнении первой и второй?» и в правую сторону в случае «Нет». Каждая разветвленная единица называется узлом; относительный вышестоящий узел называется родительским узлом, а подчиненный узел — дочерним узлом.Ветвление всегда должно достигаться таким образом, чтобы чистота дочернего узла была выше, чем чистота родительского узла [15]. Мы попытались упростить проверку значимости вновь созданного дерева принятия решений с использованием подготовленных данных с последующим исключением определенных частей из общих данных. Ошибка была на короткое время устранена путем установки количества данных равным 0,8, что составляет 80% в интерактивном режиме анализа программы R program®, а с использованием оставшихся 20% данных ошибки типа 1 и 2 были проверены посредством будущей проверки значимости.
В этом исследовании дерево условного вывода было сгенерировано с использованием R program® версии 3.2.3. Чтобы сравнить среднее значение двух образцов, извлеченных из разной совокупности, был проведен тест t с использованием SPSS® версии 21 (выпуск 21.0.0.0). Тест t — это метод проверки того, показывают ли две группы статистически значимое различие, и его можно использовать, когда дисперсия генеральной совокупности неизвестна. Вероятность значимости была принята равной 0,01 ( p <0.01), и во всех сравнениях нулевая гипотеза определялась как отсутствие разницы между средними значениями, извлеченными из каждой группы.
Результаты
Клинико-патологические данные пациентов с остеомиелитом в нормальной контрольной группе представлены в дополнительном файле 1: Таблица S3 – S6. Среди 95 пациентов, обратившихся за помощью по поводу остеомиелита, 35 мужчин, 60 женщин, средний возраст 63,52 ± 15,93 года; это значительно отличалось от случайно выбранной группы нормальных пациентов (таблица).Таким образом, при отборе пациентов для этого исследования, безусловно, проводится рандомизация. Наиболее частым участком остеомиелита была правая нижняя челюсть (46,3%, n = 44), за ней следовала левая нижняя челюсть (31,6%, n = 30). При разделении нижней / верхней челюсти на две дуги заболевание чаще возникало на нижней челюсти (86,3%, n = 82), чем на верхней челюсти (12,7%, n = 12), и у одного пациента присутствовало как на нижней, так и на верхней челюсти ( Дополнительный файл 1: Таблица S7). Только у пациентов с бактериальным остеомиелитом средний возраст составлял 58 лет.42 ± 16,45, и наиболее часто поражалась правая нижняя челюсть (46,7%, n = 28). В случаях BRONJ средний возраст был 73,19 ± 9,03, и наиболее пораженным участком была правая нижняя челюсть (45,2%, n = 14). В случае остеорадионекроза средний возраст 65 ± 14,71 года, и наиболее пораженным участком была правая нижняя челюсть (50%, n = 2). Наиболее часто применяемым терапевтическим методом была соусеризация ( n = 52), а за медикаментозным контролем следовали мандибулэктомия и максиллэктомия ( n = 7) (таблица).
Таблица 1
Проверка статистической значимости возрастного распределения между пациентом с остеомиелитом и контрольной группой
| Тест независимых выборок | |||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Тест Левена на равенство различий | t-критерий равенства средних | F | Sig. | t | df | Sig. (Двусторонний) | Средняя разница | Станд. Разница ошибок | 95% доверительный интервал разницы | ||||||||||
| Нижний | Верхний | ||||||||||||||||||
| средний | Предполагаемые равные отклонения | 3.438 | 0,065 | -6,087 | 210,000 | 0,000 | -14,618 | 2,401 | -19,352 | -9,884 | |||||||||
| 0,000 | -14,618 | 2,367 | 19,284 | -9,953 | |||||||||||||||
Таблица 2
Лечение пациента с остеомиелитом
| Лечение | Остеорадиомия | Остеорадио-ON | остеомиелит) | |||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Соусеризация | 3 | 21 | 26 | 50 | ||||||||||||||||
| Медицина | 0 | 2 | 6 | 1 | ||||||||||||||||
| 4 | 7 | |||||||||||||||||||
| 0 | 3 | 3 | 6 | |||||||||||||||||
| Массовая резекция | 0 | 1 | 1 | 2 | ||||||||||||||||
| Разрез и дренаж 3 | ||||||||||||||||||||
| Экстракция | 0 | 0 | 3 | 3 | ||||||||||||||||
| Энуклеация кисты | 0 | 0 | 3 | 3 | 0274 | 3 | 1 | 1 | ||||||||||||
| Без лечения | 0 | 1 | 11 | 12 | ||||||||||||||||
| Всего | 4 | 31 | 60 | группа Сравнивались данные по всем 95 пациентам с остеомиелитом по трем иерархическим классификациям. с данными для 114 контролей ( n = 209).После исключения данных для 42 пациентов, которые были случайным образом отобраны для теста значимости, данные для 167 пациентов были использованы для формирования дерева принятия решений. Все сырье анализировали по абсолютным значениям (рис.). Деревья условных выводов, показывающие сравнение между пациентом с остеомиелитом и контрольной группой ( a ), между гнойным бактериальным остеомиелитом, гнойным BRONJ и контрольной группой ( b ), между остеорадионекрозом, склерозирующим бактериальным остеомиелитом, склерозирующим BRONJ и контрольной группой ( c ) Первое ветвление дерева условного вывода было достигнуто путем подтверждения того, превышает ли разница в среднем значении фотографической плотности 54.49. В случаях, превышающих это значение, второе ветвление было достигнуто путем подтверждения того, превышает ли разница в минимальном значении фотографической плотности 31. Среди 62 случаев, превышающих 31, 100% были подтверждены как остеомиелит. В случаях с разницей в минимальном значении ниже 31, 85,7% ( n = 6) оказались нормальными и 14,3% ( n = 1) имели остеомиелит. При первом разветвлении, когда разница в среднем значении была ниже 54,49, второе разветвление было достигнуто путем подтверждения того, превышает ли разница в минимальном значении 39.Среди случаев с разницей в минимальном значении ниже 39 98,7% ( n = 77) были нормальными и 1,3% ( n = 1) были остеомиелитом. В случаях, когда разница в минимальном значении была ниже 39, заключительное ветвление выполнялось путем подтверждения того, превышает ли разница средних значений 12,81. В узле, где разница в среднем значении была ниже 12,81, 100% ( n = 8) были нормальными, тогда как среди случаев, где разница в среднем значении была между 12,81 и 54,49, 53.8% ( n = 7) были нормальными, а 46,2% ( n = 6) были представлены как остеомиелит. Во время проверки значимости 37 из 42 данных были классифицированы без ошибок, а пять случаев остеомиелита были ошибочно классифицированы как нормальные (дополнительный файл 1: таблица S8). Этот результат означает, что при использовании приведенного выше дерева условного вывода правильная классификация может быть выполнена с вероятностью 88,1%. Сравнение между B1, C1 и контролемВ группах с бактериальным остеомиелитом и BRONJ 40 данных, применимых к остеомиелиту гнойного типа, сравнивали со 114 нормальным контролем.Дерево принятия решений было сгенерировано с использованием в общей сложности 123 данных, исключая 20% для проверки значимости (рис.). Дерево условных выводов было сначала классифицировано как остеомиелит гнойного типа (C1), если разница в среднем значении фотографической плотности превышала 49,64. В таком разветвленном узле остеомиелит был представлен 96,7% ( n = 29) и нормальным 3,3% ( n = 1). Группа с разницей в среднем значении ≤ 49,64 была разделена на два узла в зависимости от того, была ли разница в минимальном значении больше -28.Узел с разницей в минимальном значении менее — 28 содержал 75% контроля ( n = 6) и 25% C1 ( n = 2). В случаях, когда разница в минимальном значении превышала — 28, было представлено еще одно ветвление в зависимости от того, была ли разница в минимальном значении больше 60. В узле, в котором разница в минимальном значении была больше 60, 85,7% ( n = 6) были отнесены к контролю, а 14,3% ( n = 1) — к C1. Наконец, узел, в котором разница в минимальном значении составляла от -28 до 60, состоял только из контрольных случаев (100%, n = 78). Во время проверки значимости 28 данных были классифицированы без ошибок среди 31 данных; в остальных трех случаях C1 был ошибочно отнесен к контрольным. Этот результат означает, что при использовании дерева условного вывода правильная классификация может быть выполнена с вероятностью 96,8%. Сравнение между A, B2, C2 и контролемДля двух групп, включая ORN / бактериальный остеомиелит и BRONJ, 55 данные, применимые к остеомиелиту склерозирующего типа, сравнивались с данными 114 нормальных пациентов в качестве контрольной группы (рис.). Дерево условного вывода классифицировало первый узел в зависимости от того, есть ли разница в средн. превышено значение фотографической плотности — 72,85. Случаи, когда разница в средн. значение было ниже — 72,85 были разветвлены до конечного узла в зависимости от того, превышена ли разница в минимальном значении — 68. Среди случаев с разницей в средн. значение ниже — 72,85 и разница в минимальном значении ниже — 68,100% ( n = 33) были классифицированы как C2. Если разница в минимальном значении превышена — 68, 28.6% ( n = 2) были нормальными и 71,4% ( n = 5) были C2. Когда разница в средн. превышено значение — 72,85, первый узел был снова разветвлен, подтверждая, превышает ли разница в минимальном значении 60. В случаях, когда разница в средн. превышенное значение — 72,85 и разница в минимальном значении превышала 60, 60,0% ( n = 6) были классифицированы как нормальные и 40% ( n = 4) как C2. Случаи с разницей в минимальном значении ниже 60 были дополнительно разветвлены, подтверждая, превышает ли разница в минимальном значении 34. В случае, когда разница в минимальном значении была ниже — 34, 66,7% ( n = 6) были классифицированы как контроль и 33,3% ( n = 3) как C2. Случаи, когда разница в минимальном значении была больше -34 и ниже 60, были разветвлены еще раз, подтверждая, превышает ли разница в конечном итоге 26. В случаях с разницей в максимальном значении ниже 26 100% ( n = 69) были нормальным, а в случаях с разницей в максимальном значении, превышающей 26, 85,7% ( n = 6) были классифицированы как нормальные и 14.3% ( n = 1) как C2. Во время проверки значимости 32 из 34 данных были классифицированы без ошибок, а два нормальных случая были ошибочно классифицированы как C2. Этот результат означает, что при использовании вышеупомянутого дерева условного вывода правильная классификация может быть выполнена на основе вероятности 94,1%. Проверка статистической значимости между B1 + C1 и B2 + C2Тест T проводился на основе нулевой гипотезы об отсутствии разницы в средн., max и min значения в двух группах гнойного типа B1 + C1 и склерозирующего типа B2 + C2 (дополнительный файл 1: Таблица S9 – S11). Поскольку вероятность значимости для средних, максимальных и минимальных значений была> 0,01 для двух групп, указанная выше нулевая гипотеза была отклонена. Следовательно, существует соответствующая разница в средних, максимальных и минимальных значениях в двух вышеупомянутых группах. Проверка статистической значимости между B1 и C1Тест T проводился на основе нулевой гипотезы об отсутствии различий в средн., максимальные и минимальные значения двух групп группы BRONJ, показывающей гнойный тип OM, и группы бактериального остеомиелита, показывающей гнойный тип (дополнительный файл 1: таблицы S12 – S14). Поскольку вероятность значимости средних, максимальных и минимальных значений двух групп была <0,01, указанная выше нулевая гипотеза отклоняется. Нет никакой разницы в средних, максимальных и минимальных значениях двух вышеуказанных групп. Проверка статистической значимости между B2 и C2Тест T проводился на основе нулевой гипотезы об отсутствии различий в средн., максимальные и минимальные значения двух групп B2 и C2 (дополнительный файл 1: таблицы S15 – S17). Поскольку вероятность значимости средних, максимальных и минимальных значений этих двух групп была <0,01, указанная выше нулевая гипотеза отклоняется. Нет различий в средних, максимальных и минимальных значениях двух вышеуказанных групп. ОбсуждениеОстеомиелит челюсти чаще всего встречался у женщин (средний возраст 63,52 ± 15,93; 63,2%, n = 60) и нижней челюсти (86,3%, n = 82), что согласуется с тот факт, что заболеваемость остеомиелитом верхней челюсти ниже, чем нижней челюсти, потому что кровообращение в верхней челюсти относительно богато [16]. Интерпретация клинических и рентгенографических анализов остеомиелитаДо того, как стал доступен метод получения томографических изображений, таких как КТ, панорамная рентгенограмма была единственным средством диагностики и наблюдения за прогнозом. С помощью КТ высокого разрешения уровень резекции некротизированной кости может быть определен путем определения уровня некроза коркового слоя кости или положения секвестрации. Тем не менее, панорамная рентгенография остается отличным дополнительным подходом, который предоставляет много информации на ранней стадии и играет отличную роль в наблюдении за прогнозом. 7 Развитие PACS еще больше укрепило прогнозируемое наблюдение. PACS — это компьютерная система, предназначенная для облегчения процесса диагностики. Диагностика поддерживается за счет обеспечения быстрого доступа к данным путем прикрепления цифровых изображений и средств связи в медицине (DICOM), включая рентгеновские снимки, МРТ или КТ, к электронной медицинской карте (ЭМИ) пациентов и подтверждения оператором содержимого, прочитанного читатель [17]. Результаты исследований показывают повышение эффективности диагностического процесса с момента внедрения PACS [18].Маркетинг этой системы был впервые разработан в 1980 году и постоянно расширялся; в настоящее время многие университетские больницы приняли эту систему, и ее использование в стоматологических клиниках расширяется [17, 19]. Если признаки остеомиелита обнаруживаются у пациентов, посещающих стоматологическую клинику в результате диагностики с помощью панорамной рентгенографии и осмотра глаз, направление в больницу является одной из важных обязанностей стоматолога. Однако, поскольку оборудование для компьютерной томографии или отдельное устройство считывания изображений для детального исследования редко доступны в стоматологических клиниках, могут возникнуть трудности с обнаружением остеомиелита.Кроме того, при рассмотрении остеомиелита с использованием считывающего устройства для стоматологии в стоматологической клинике рассмотрение доказательств, подтверждающих такие показания, повысит точность считывания. Дерево принятия решений было создано путем сравнения группы пациентов с остеомиелитом с нормальной контрольной группой с использованием различий в средних и минимальных значениях рентгенологической плотности в качестве стандарта классификации (рис. A). В дереве условного вывода, сгенерированном с использованием полученных данных, случаи, когда разница в среднем значении превышала 54.49, и разница в минимальном значении составляла от 54,49 до 12,81, а разница минимального значения превышала 39, были подозрительными на остеомиелит. Тот факт, что болезнь может быть правильно классифицирована с вероятностью 88,1% в результате проверки значимости с использованием каждого дерева условных выводов, предложенного на рис., Означает, что этот подход существенно не отклоняется от существующей общей идеи подготовки отчета с вероятностью 90% на момент чтения рентгенографии. В случаях, когда функция, которая может помочь в обеспечении точности считывания данных рентгенографии, не может быть выполнена или эксперт по чтению не может выполнить считывание, ее замещающее среднее значение считается доступным. При качественном чтении имеющихся рентгенографических изображений остеомиелита следует обращать внимание на следующие характеристики. Результаты визуализации, которые явно отличаются от нормальных на панорамных изображениях, являются характеристиками как острого, так и хронического заболевания, и соответствующие патологические паттерны различны. При остром остеомиелите в первую очередь проявляется потеря губчатой структуры губчатой кости на местных рентгенографических изображениях. Это изменение структуры губчатой кости является одним из ключевых элементов при качественной оценке остеомиелита [20].Это изменение может сопровождаться расширением пространства периодонтальной связки или потерей твердой альвеолярной пластинки зуба. Иногда наблюдаются рентгенологические находки, на которых граница нечеткая или нечеткая. В этом случае считается, что остеомиелит перешел в хроническую стадию [7, 21]. Этот результат чтения зависит от опыта экспертов, и, поскольку это качественное чтение не идеально, его, возможно, необходимо дополнить. При сравнении других результатов чтения нет отчета об ошибке считывания остеомиелита, но только 50% консенсус был достигнут, когда рентгенографические изображения верхушки корня зуба 253 случаев были прочитаны двумя консервативными стоматологами, тремя резидентами второго срока консервативной стоматологии и профессором радиологии.Кроме того, при оценке этих случаев через 6–8 месяцев только 75–83% читателей поставили тот же диагноз, что и при первом чтении [22]. Когда 24 листа панорамных изображений были предоставлены в общей сложности 12 лицам, в том числе по три специалиста по челюстно-лицевой хирургии, патологу, рентгенологу и стоматологу, и читателям было предложено выбрать, какой из четырех видов одиночного очага (амелобластома, кератоциста) , зубная киста и травматическая костная киста) применима к каждому изображению, только 56% правильно прочитали изображение, независимо от дополнительной последующей обработки компьютером [23]. Существующие исследования по рентгенографии остеомиелита ограничены. Согласно одному исследованию рентгенологического считывания острого остеомиелита, в течение первых 2 недель три из четырех листов рентгенографических фотографий давали нормальные изображения, и даже при расширении до первых 4 недель считывать изображения на ранней стадии было намного сложнее. чем читать патологические данные только у 3 человек из 8 пациентов. На повторно сфотографированном изображении через 4 недели можно было четко подтвердить патологические находки [12].Вышеупомянутые исследования подтвердили, что точность и воспроизводимость режимов считывания качественных панорамных изображений не могут быть идеальными, и, поскольку один неверный диагноз может привести к фатальному прогнозу, необходимо принять дополнительные меры. В этом отношении, если бы остеомиелит можно было диагностировать на ранней стадии с вероятностью 88,1% с помощью метода, использованного в этом исследовании, такой метод можно было бы использовать в ситуации стоматологов-клиницистов без необходимости в радиологе. Кроме того, оцифрованный анализ может косвенно показать состояние окостенения по фотографической плотности.Таким образом, метод может быть использован для регулярных послеоперационных осмотров пациентов с остеомиелитом. Анализ подклассификации остеомиелитаКак выяснили результаты этого исследования, гнойный тип остеомиелита может генерировать дерево условных выводов с использованием различий в средн. значение и минимальное значение фотографической плотности и группу пациентов можно отнести к нормальной контрольной группе с вероятностью 96,8%. Остеомиелит склерозирующего типа может аналогичным образом создать дерево условных выводов, используя различия в средн., минимальные и максимальные значения фотографической плотности, и группа пациентов может быть отнесена к нормальной контрольной группе с вероятностью 94,1%. Поскольку различия в фотографической плотности места фокусировки каждого нормального участка пациента смещены в одну сторону (положительную или отрицательную), при выполнении относительной классификации считается, что ошибка может быть незначительной. При сравнении BRONJ и бактериального остеомиелита на основе изменений фотографической плотности аналогичных аспектов на панорамной рентгенограмме с помощью теста t при сравнении B1 и C1 или B2 и C2 не было значительных различий в фотографической плотности.Этот результат означает, что невозможно классифицировать BRONJ и бактериальный остеомиелит с помощью количественного анализа панорамной рентгенограммы. Было много попыток сегментировать рентгенологические характеристики BRONJ на панорамной рентгенограмме и КТ, но не удалось определить четкий стандарт в соответствии с результатами этого исследования [24–26]. В предыдущем исследовании упоминалось, что требуется четкая стандартная и подробная классификация для периостальной реакции, толщины и плотности кости, а также изменений твердых / мягких тканей у пациентов с остеомиелитом, и считается желательным предоставить этот стандарт посредством необходимого количественного и качественного анализа. [26]. Отличия от существующего количественного анализаКоличественный анализ с использованием панорамных изображений применялся ранее, хотя такие попытки были ограничены. Один из подходов заключается в предположении плотности кости с использованием степени или индекса ширины кортикального слоя нижней челюсти; В этом методе плотность кости оценивалась путем преобразования значения длины края нижней челюсти от подбородочного отверстия к угольному углу в соответствующую формулу [27]. Klemetti разработал систему классификации плотности кости на задней стороне подбородочного отверстия, основанную на этом количественном анализе, в качестве основы в попытке достичь значимого результата посредством количественного анализа [28]. Была предпринята попытка стандартизировать ошибки визуализации, которые зависят от положения пациента во время рентгенографии. В качестве метода стандартизации самой панорамной рентгенограммы во время фотографирования существует отчет о прикреплении никелевой ступеньки к кассете с пленкой [29]. В недавнем исследовании с использованием специального программного обеспечения были проанализированы нестандартные панорамные рентгенограммы. Используя Digora®, плотность кости была проанализирована путем деления ее на фотографическую плотность 254 стадий, чтобы определить прогноз после извлечения одонтогенных кератоцист.Количественный анализ панорамных рентгенограмм показал, что плотность кости верхней челюсти через 6 месяцев после операции показала значительную разницу по сравнению с плотностью кости верхней челюсти через 12 месяцев после операции, подтверждая изменения плотности кости [30]. Метод количественного анализа фотографической плотности панорамной рентгенограммы, использованный в настоящем исследовании, имеет ограничения, заключающиеся в том, что для стандартизации выполнялись отдельные этапы до и после лечения, а измерения проводились с использованием дополнительного программного обеспечения для исследования.Обнадеживает то, что более точные результаты исследований могут быть получены с помощью описанного выше процесса, но он добавляет недостаток, заключающийся в том, что прямое использование данных в общих ситуациях лечения практически невозможно, если учесть как время, так и ресурсы. Значение этого исследования заключается в том, что оно показывает возможность измерения фотографической плотности с использованием только основной функции PACS, а полученные данные могут помочь в диагностике остеомиелита. ОграниченияСамым большим ограничением этого исследования является преодоление низкой воспроизводимости самой панорамной рентгенографии.Плотность фотографии, размер изображения или местоположение могут различаться в зависимости от положения фотографа и других подробных настроек, а это означает, что надежность данных, полученных с помощью количественного анализа, сомнительна. С этой целью невозможно выполнить стандартизацию для всех пациентов с помощью предварительного лечения. Однако, как упоминалось ранее, панорамная рентгенография широко используется в качестве вспомогательного диагностического инструмента в полевых условиях для наблюдения за прогнозом, и опасения по поводу этого ограничения по существу вызывают сомнения в использовании самой панорамной рентгенографии.Кроме того, в отличие от CT, который использует один и тот же метод выравнивания черноты во всех программах, не удалось доказать, что предлагаемая нами программа будет применяться в другом программном обеспечении цифровой панорамы, потому что другая программа будет использовать только методы расчета относительной величины степени почернения. для самой программы. Использование этого метода может быть затруднено в случаях, когда фокус существует с обеих сторон, но в настоящем исследовании фокус существовал с одной стороны слева / справа на 89.5% ( n = 85) случаев по сравнению с 7,4% ( n = 7) с фокусом как слева, так и справа; следовательно, это не должно быть проблемой. Кроме того, определение точного местоположения и размера противоположной стороны по двусторонней симметрии после определения местоположения и размера фокуса может потребовать значительных навыков. В этом исследовании для единообразия размер фокуса сравнивался, помещая его в ту же линию, но во время фактического использования он мог быть изменен так, чтобы был включен общий фокус.Следует рассмотреть вопрос о том, будет ли этот подход полностью функциональным в реальных приложениях. За исключением остеомиелита, существуют различные заболевания, влияющие на рентгенографическую плотность, и некоторые из этих заболеваний не требуют лечения, а другие, с другой стороны, требуют агрессивного лечения. Это одно из самых больших ограничений дизайна этого клинического исследования. Трудно напрямую отличить очень большое периапикальное поражение, кисту с нечеткими границами или другую положительную опухоль, а также остеомиелит только по фотографической информации о плотности на рентгенограмме.Поскольку подробное описание остеомиелита имеет важное значение для процесса его окончательного лечения, другие диагностические инструменты, такие как стоматологическая компьютерная томография, также важны для его распознавания. Если диагностика остеомиелита основана на принципе рассмотрения рентгенограммы вместе с клиническим диагнозом, историей болезни и визуальным осмотром во время постановки диагноза, это не должно представлять собой основную программу. В случаях фокуса, в котором на панорамной рентгенограмме наблюдается изменение фотографической плотности, можно было бы сделать количественный диагностический стандарт, выполнив тот же процесс. ЗаключениеМы предложили простой количественный метод с использованием панорамной рентгенографии для ранней диагностики остеомиелита. В частности, для клинического использования мы предлагаем метод количественного анализа с использованием только программы PACS, без необходимости использования сложного и дорогостоящего программного обеспечения. Согласно дереву условных выводов, подготовленному в этом исследовании, в случае нового пациента с клиническими симптомами, подозрительными на остеомиелит, разница в среднем значении превышает 54.49 и разница в минимальном значении менее 31 при измерении фотографической плотности участка считается подозрительным на остеомиелит. На полученной панорамной рентгенограмме разница в среднем значении между 12,81 и 54,49 и разница в минимальном значении более 39 также может указывать на остеомиелит (рис.). Стоматологи могут направить таких пациентов в больницу общего профиля или подтвердить остеомиелит лабораторными исследованиями и биопсией тканей. Этот метод считается полезным помощником при чтении изображений специалистами стоматологических клиник. Диагностическая модель с использованием количественного анализа панорамной рентгенограммы у пациента с подозрением на остеомиелит челюсти БлагодарностиЭто исследование было поддержано Программой фундаментальных научных исследований через Национальный исследовательский фонд Кореи (2017R1D1A1B03036054) и грантом Корейского проекта исследований и разработок в области технологий здравоохранения , Министерство здравоохранения и социального обеспечения (HI15C0689). ФинансированиеПо этой статье нет финансирования. Доступность данных и материаловСовместное использование данных не применимо к данной статье, поскольку в ходе текущего исследования не было создано или проанализировано никаких наборов данных. Аббревиатуры
|
