Хронический Остеомиелит Челюсти-Особенности Диагностики И Лечения
Остеомиелит челюсти — это инфекционный гнойно-некротический процесс, развивающийся в кости и костном мозге челюсти, а также в окружающих их мягких тканях на фоне предварительной сенсибилизации организма. В прошлой статье речь шла о различных формах острого остеомиелита челюсти, потому теперь рассмотрим хронический остеомиелит челюсти, особенности диагностики и лечения.
Хронический остеомиелит челюсти
Хронический остеомиелит челюсти развивается из невылеченной острой формы заболевания. Такой остеомиелит называется вторично-хроническим. Если же воспалительный процесс изначально протекал вяло и не был так сильно выражен клинически, как острый, — то это первично-хронический остеомиелит.
Хронический остеомиелит, как и острый, может быть инфекционного и неинфекционного происхождения. Первый, в свою очередь, делится на одонтогенный и неодонтогенный.
В соответствии с преобладанием процессов построения или гибели костного вещества выделяют 3 клинико-рентгенологические формы хронического одонтогенного остеомиелита челюстей: продуктивную (без образования секвестров), деструктивную (с образованием секвестров) и деструктивно-продуктивную. Продуктивная форма встречается реже остальных, в основном в молодом возрасте.
Продуктивная форма встречается реже остальных, в основном в молодом возрасте.
Хронический одонтогенный остеомиелит челюсти
Хронический одонтогенный остеомиелит челюсти чаще является вторично-хроническим, рассматривается как осложнение острого одонтогенного остеомиелита. Переход острой стадии заболевания в хроническую в среднем приходится на 4-5 неделю заболевания. К этому времени проявления острого воспаления проходят: спадает отёк окружающих челюсть мягких тканей, количество выделяемого гноя из раны уменьшается, сам гной становится более густым, в ране образуется грануляционная ткань. Общее состояние пациента также нормализуется: температура тела приходит в норму, пациент не жалуется на боль в области поражения, восстанавливается сон и аппетит, анализы крови приближаются к нормальным показателям.
Рисунок 1. Формирование свищевого хода.
Первым клиническим признаком того, что острая стадия не была вылечена, является появление свищей с гноем в области раны. Иногда свищи могут открываться на коже челюстно-лицевой области.
Иногда свищи могут открываться на коже челюстно-лицевой области.
Далее наблюдается образование секвестров, которые в зависимости от размеров либо сами выходят через свищевые ходы (маленькие), либо подлежат удалению челюстно-лицевым хирургом (большие).
Рисунок 2. Образование и отторжение секвестра.
При нарушении оттока гноя и удаления малых секвестров через свищевые ходы хронический процесс обостряется, клиническая картина становится такой же, как и при остром остеомиелите.
Описанная выше картина характерна для деструктивной или деструктивно-продуктивной форм остеомиелита. Для продуктивной формы характерно отсутствие секвестров и увеличение костной ткани в зоне воспаления, встречается только при остеомиелите нижней челюсти.
Диагностика хронического одонтогенного остеомиелита
Диагностика хронического одонтогенного остеомиелита заключается в сборе анамнеза заболевания, осмотре пациента и проведении рентгенографии.
Из анамнеза мы узнаем, что пациент либо болел острым остеомиелитом и не обращался за помощью, либо помощь ему была оказана, но острая форма процесса перешла в хроническую. В обоих случаях проводится дальнейшее обследование пациента.
В обоих случаях проводится дальнейшее обследование пациента.
Клиническая картина очень разнообразна, потому точно охарактеризовать все признаки заболевания тяжело.
Внешне лицо может быть асимметрично из-за отёка мягких тканей или деформации костной ткани. При продуктивной форме асимметрия может быть вызвана увеличением объёма костной ткани.
Открывание рта либо в норме, либо выполняется не в полном объёме, что вызвано воспалительной контрактурой жевательных мышц.
Лимфоузлы в норме или могут быть слегка увеличены и болезненны при пальпации.
При осмотре полости рта определяется воспалительный инфильтрат, гиперемированная слизистая, причинный зуб или лунка удалённого зуба. На слизистой оболочке полости рта или на коже обнаруживаются свищи, через которые зондируются сформированные секвестры. Подвижные при остром остеомиелите зубы менее подвижны в хронической форме заболевания.
Далее проводится рентген-диагностика, предпочтительно ортопантомограмма или рентгенография в двух проекциях (прямой и боковой). При острой форме одонтогенного остеомиелита наблюдается только очаг инфекции – разрежение костной ткани в области верхушки корня причинного зуба. Если заболевание перешло в хроническую форму, на снимке видны секвестры. Но первые проявления заболевания на снимке появляются только к концу 2ой, а иногда и 3ей недели. Выше описана ситуация при деструктивной форме остеомиелита.
При острой форме одонтогенного остеомиелита наблюдается только очаг инфекции – разрежение костной ткани в области верхушки корня причинного зуба. Если заболевание перешло в хроническую форму, на снимке видны секвестры. Но первые проявления заболевания на снимке появляются только к концу 2ой, а иногда и 3ей недели. Выше описана ситуация при деструктивной форме остеомиелита.
Если говорить о продуктивной форме, то секвестрация кости не отмечается. Зато увеличивается количество минерализованной ткани из-за реакции надкостницы. Лицо пациента становится асимметричным, кость в объёме увеличивается.
Хронический одонтогенный остеомиелит нижней челюсти
Хронический одонтогенный остеомиелит нижней челюсти чаще затрагивает только альвеолярную часть кости, реже – тело или ветвь челюсти. Из-за особенностей строения, заболевание протекает тяжело с образованием малых и больших секвестров. Нередко деструкция костной ткани приводит к патологическому перелому (кость ломается при слабом «ударе» по челюсти).
Хронический одонтогенный остеомиелит верхней челюсти
Хронический одонтогенный остеомиелит верхней челюсти развивается быстрее и протекает легче, чем на нижней челюсти. Секвестры образуются за 3-4 недели, в то время как на нижней челюсти – за 6-8 недель. При разлитом характере заболевания возможна деструкция передней стенки гайморовой пазухи или даже нижнего края глазницы.
Лечение хронического одонтогенного остеомиелита челюсти
Лечение хронического одонтогенного остеомиелита челюсти комплексное, включает в себя хирургическое вмешательство и медикаментозное лечение.
I. При обострении хронического остеомиелита сначала снимаются симптомы острого воспаления. Если причинный зуб ранее не был удалён, то он подлежит удалению на этот раз. Рядом стоящие подвижные зубы трепанируются и шинируются, если не удаляются по показаниям (после оценки их жизнеспособности и рентгеновского исследования). Обязательно проводится санация полости рта, удаляются все хронические источники инфекции для предупреждения осложнений во время последующих мероприятий.
Для облегчения оттока гноя расширяются свищи или раны, проводится первичная хирургическая обработка подкостничных и околочелюстных гнойных очагов.
Важная часть хирургического этапа лечения – секвестрэктомия. После оценки рентгенограммы проводят удаление сформированных секвестров. Удаление проводится через внутри- или внеротовой разрез. Большие секвестры в области тела и ветви нижней челюсти, а также в области подглазничного края и скуловой кости удаляются внеротовым способом. Иногда крупные некротизированные участки кости разламывают на несколько частей для удобства их удаления. Разрезы проводятся по естественным складкам лица для лучшей эстетики.
После удаления секвестров уделяют внимание грануляциям и секвестральной капсуле. Кюретажной ложкой или даже фрезой удаляются патологические ткани до признаков здоровой кости: луночковое кровотечение, белый цвет кости, твёрдая костная ткань.
Свободное пространство заполняется биосинтетическим остеотропным препаратом: колапол, колапан, и др. Рану наглухо зашивают, оставляют дренаж. Швы снимают через 7-10 дней.
Рану наглухо зашивают, оставляют дренаж. Швы снимают через 7-10 дней.
Для устранения причины заболевания хирург удаляет причинные зубы. Но инфекция остаётся в крови, потому пациенту выписывают антибактериальные препараты: макролиды, цефалоспорины. Также стоит назначить пациенту противогрибковые средства (дефлюкан по 150мг 1 раз в неделю).
Так как иммунитет пациента снижен, рекомендовано назначение иммунных препаратов, таких как тималин, Т-активин, левомизол, стафилококковый анатоксин.
При обширных повреждениях костной ткани пациенту рекомендована щадящая диета для предотвращения патологического перелома челюсти.
Для снижения симптомов воспаления проводится дезинтоксикационная, противовоспалительная терапия. Пациенту индивидуально подбираются упражнения ЛФК и физиотерапия для восстановления функций.
Хронический остеомиелит челюсти.
Исходы:
- Благоприятный — при своевременном обращении пациента к челюстно-лицевому хирургу и адекватном лечении возможно полное выздоровление пациента.
- Неблагоприятный – при недостаточном лечении и позднем обращении пациента к врачу может произойти:
- Обострение заболевания,
- Деформация челюсти,
- Перелом челюсти — происходит при незначительном физическом воздействии, от которого здоровая челюсть не пострадала бы,
- Осложнения остеомиелита:
- Абсцессы и флегмоны мягких тканей лица,
- Тромбоз лицевых сосудов и кавернозного синуса,
- Медиастинит,
- Летальный исход.
Профилактика остеомиелита челюсти
Профилактика остеомиелита челюсти заключается в лечении кариеса и его осложнений как источников инфекции, своевременном обращении к врачу-стоматологу, периодическом посещении стоматолога с целью профосмотра, укреплении общего здоровья пациента.
Статью написал Кульба В. специально для сайта OHI-S.COM. Пожалуйста, при копировании материала не забывайте указывать ссылку на текущую страницу.
специально для сайта OHI-S.COM. Пожалуйста, при копировании материала не забывайте указывать ссылку на текущую страницу.
Лечение воспалительных заболеваний кости и челюстей в стомалогиии спб Dental House
ЗАПИСАТЬСЯ
Оглавление:
Остеомиелит (воспаление челюсти) – симптомы и лечение заболеваний
Нередкой причиной обращения в стоматологическую клинику является воспаление челюсти различного характера, требующее немедленного лечения. И для того, чтобы оказать пациенту эффективную, правильную помощь, специалисты DentalHouse проводят всестороннюю диагностику и опираются на обширный опыт решения соответствующих проблем.
к оглавлению ↑Хронический периодонтит с образованием гранулемы, кистогранулемы, кисты
Хронический периодонтит – это заболевание, провоцирующее структурные изменения в околозубных тканях и губчатом веществе. Характеризуется образованием округлого «мешка» с патологическим содержимым. Часто обнаруживается самим пациентом благодаря появлению небольшого свища на десне, из которого выходит гнойное содержимое.
Симптомы хронического периодонтита разнятся, в зависимости от формы заболевания. Обобщенно, они включают в себя:
- болезненность, усиливающуюся во время приема горячих блюд и напитков;
- боль при надавливании и надкусывании;
- отечность слизистой в области больного зуба;
- наличие свищевого хода с выделением гнойного эксудата;
- подвижность больного зуба.
Лечение заболевания часто заключается в хирургическом иссечении (резекции) верхушки корня, к которой прикрепляется образование, или удалении зуба с последующей имплантацией.
к оглавлению ↑Периостит челюсти
Периостит – это воспаление, локализующееся в надкостнице, или периосте – плотной соединительной ткани, покрывающей челюстную кость. При поражении этой ткани и развитии заболевания пациенты сталкиваются с повышенной подвижностью зуба, так как периост призван, в том числе, надежно удерживать зубную единицу в лунке.
За счет своей структуры, а именно обилия кровеносных сосудов и капилляров, надкостница быстро реагирует на проникновение инфекции образованием опухоли (абсцесса) с большим количеством гноя.
Основными симптомами заболевания, помимо опухоли с гнойным содержимым, являются:
- Отек мягких тканей в области больного зуба.
- Заметная асимметрия лица.
- Сильная боль, отдающая в глаз или висок.
- Патологическая подвижность больного зуба.
- Ухудшение самочувствия – слабость, повышение температуры тела, головная боль и др.
- При распространении гноя – частичная или полная невозможность открыть рот из-за сведения челюстей.
Лечение периостита зависит от степени поражения самого периоста и окружающих тканей:
- На ранних стадиях, если зуб еще можно спасти, стоматолог проводит дренирование (осушение) абсцесса.
 Назначает полоскания антисептическими растворами, прием антибиотических препаратов. Иногда – физиотерапевтические процедуры.
Назначает полоскания антисептическими растворами, прием антибиотических препаратов. Иногда – физиотерапевтические процедуры. - Если зуб сильно разрушен, и его нельзя спасти, специалист проводит безотлагательное удаление и дренирование образовавшейся полости через узкую резиновую трубку. Также назначает полоскания и курс антибиотиков для снижения воспаления.
- При позднем обращении пациента в клинику хирург, помимо удаления пораженного зуба, может также выполнить рассечение тканей в области абсцесса для обеспечения оттока гноя. Причем подвижные соседние зубы специалист будет стараться сохранить.
Если пациент игнорирует болевые и другие симптомы периостита челюсти, то заболевание даст еще более серьезные осложнения и перейдет в остеомиелит.
к оглавлению ↑Остеомиелит челюсти
Остеомиелит – это инфекционное заболевание гнойно-некротического характера, развивающееся в кости вследствие воздействия внешних или внутренних факторов. Иными словами, это воспаление, которое сопровождается обильным формированием гнойного содержимого и отмиранием клеток, затрагивая при этом дёсны, кожу лица, жевательные и мимические мышцы, и прочие окружающие ткани.
Согласно статистике, остеомиелит челюсти встречается чаще всего у взрослых мужчин, причем поражает, преимущественно, нижнюю челюсть.
В зависимости от стадии заболевания, пациенты могут жаловаться на следующие проявления:
- сильная боль, может быть локальной, в области пораженного зуба, или разлитой по всей челюсти;
- потеря чувствительности и онемение нижней губы – наблюдается при остеомиелите нижней челюсти;
- болезненная припухлость мягких тканей;
- затруднения при открывании рта;
- боль при глотании и жевании;
- гнилостный запах изо рта;
- не счищаемый налет на языке;
- подвижность пораженного инфекцией зуба, с возможным расшатыванием соседних;
- ухудшение общего самочувствия – озноб, вялость, заторможенность, общая слабость, бледность пациента и др.
Выраженность последнего симптома обусловлена степенью интоксикации организма. Поэтому при резком ухудшении здоровья рекомендуется безотлагательно вызвать бригаду скорой помощи.
Стоматологическое лечение остеомиелита включает в себя:
- Дренирование очагов воспаления.
- Прием антибактериальных и противовоспалительных препаратов, а также полоскание рта антисептическими растворами.
- При наличии переломов – операция и удаление.
Если зуб можно спасти, специалист старается сократить его подвижность, например, проведя шинирование – укрепление. Если сохранить не представляется возможным, хирург его удаляет, а соседние подвижные пытается сохранить.
к оглавлению ↑Стоимость лечения в клинике DentalHouse
Узнать точную стоимость лечения можно на личном приеме после осмотра врача, рентген-диагностики и постановки верного диагноза.
Записаться на прием к специалисту нашей клиники можно по телефону. Администратор найдет удобное для вас время, также узнает, есть ли возможность принять вас в срочном порядке, если ситуация не терпит отлагательств.
к оглавлению ↑Запишитесь к нам на прием
Отзывы
Огромное спасибо замечательному врачу стоматологу-терапевту Евсеевой Екатерине Викторовне. Безупречный специалист, высококлассный профессионал и доброй души человек. …
Безупречный специалист, высококлассный профессионал и доброй души человек. …
Хочу поблагодарить доктора Генералова Александра Геннадьевича. Профессионал своего дела, внимательный, аккуратный и приятный доктор. Лечила кариес. Работа выполнена …
Огромное спасибо DENTAL HOUSE и отдельное спасибо моим любимым врачам — Каличава Александр Неронович и Мурадов Бахруз Бахлулович за полное восстановление моих зубов после …
Ходила на чистку и установку имплантата. Очень приветливые и обходительные специалисты. Такое уважение к клиенту очень приятно. Объяснили, что и как предпочтительнее …
Доктор Соловьёва совершила чудо!!! Несмотря на непростой характер моего сынишки и неудачный предыдущий опыт общения со стоматологами в других клиниках, доктор нашла подход к …
Специалисты
Цены
Косметическая и реконструктивная пародонтология
| Процедура | Цена | Акция |
|---|---|---|
| Гингивопластика 1 зуба | 3600 ₽ | — |
| Пластика уздечки нижней губы | 11400 ₽ | — |
| Пластика уздечки языка | 13800 ₽ | — |
| Пластика уздечки верхней губы | 12600 ₽ | — |
ИНДИВИНДУАЛЬНЫЙ ПОДХОД К КАЖДОМУ ПАЦИЕНТУ
Диапазон наших цен и индивидуальный подход позволяют пациенту выбрать вариант лечения воспалительных заболеваний кости и челюстей, соответствующий балансу цены и качества. Наши стоматологи разрабатывают профессиональные программы лечения, учитывающие все аспекты заболевания и пожеланий пациентов. У нас доступно лечение воспалительных заболеваний кости и челюстей в рассрочку или в кредит, а так же по страховым полисам.
Наши стоматологи разрабатывают профессиональные программы лечения, учитывающие все аспекты заболевания и пожеланий пациентов. У нас доступно лечение воспалительных заболеваний кости и челюстей в рассрочку или в кредит, а так же по страховым полисам.
Как добраться по районам Санкт-Петербурга
Адмиралтейский Василеостровский Выборгский Калининский Кировский Колпинский
Красногвардейский Красносельский Кронштадтский Курортный Московский Невский Петроградский Петродворцовый Приморский Пушкинский Фрунзенский Центральный
очистить маршрут
Остеомиелит у двух пациентов: трудное заболевание для лечения
Остеомиелит у двух пациентов: сложное заболевание для лечения
Скачать PDF
Ваша статья скачана
Слайдер с тремя статьями на слайде. Используйте кнопки «Назад» и «Далее» для перемещения по слайдам или кнопки контроллера слайдов в конце для перемещения по каждому слайду.
- Опубликовано:
- В. Патель 1 ,
- А. Харвуд 2 и
- М. МакГурк 3
Британский стоматологический журнал
-
19 тыс. обращений
-
13 цитирований
-
2 Альтметрика
-
Сведения о показателях
Субъекты
- Диагностика
- Ревматические заболевания
Ключевые точки
-
Остеомиелит следует рассматривать как дифференциальный диагноз у пациентов, жалующихся на хроническую боль после удаления зубов или травмы.

-
Требуется хороший клинический и анамнез пациента, поскольку клинические и рентгенологические признаки могут проявляться поздно.
-
Пероральные антибиотики оказывают минимальное влияние в качестве начального лечения.
-
Конусно-лучевая КТ может помочь поставить диагноз раньше.
Abstract
Хронический остеомиелит челюсти редко встречается у здорового населения развитых стран. Обычно это связано с облучением и приемом внутрь бисфосфонатов и возникает у лиц с ослабленным иммунитетом, таких как алкоголики или диабетики. Сообщается о двух случаях хронического остеомиелита у здоровых людей без неблагоприятных медицинских условий. Описано ведение этих случаев.
У вас есть полный доступ к этой статье через ваше учреждение.
Скачать PDF
Скачать PDF
Введение
Остеомиелит можно определить как воспалительное состояние кости, которое начинается как инфекция костномозговой полости, быстро поражает гаверсову систему и распространяется на надкостницу пораженного участка. 1 В исторической литературе хорошо известно, что в отсутствие антибиотиков сложные переломы длинных костей часто не заживали. Такие случаи больше не являются частью современного медицинского опыта. В двадцать первом веке остеомиелит представляет собой субхроническое состояние и чаще ассоциируется с ослабленными, иммуносупрессивными или пациентами с ослабленным иммунитетом, и картина событий не представляет диагностической дилеммы.
Класс
Острый остеомиелит (ОО) по сравнению с хроническим остеомиелитом дифференцируют условно по времени: острый процесс возникает до одного месяца после появления симптомов, а хронический процесс длится дольше одного месяца. 4,5 Используя номенклатуру, обсуждавшуюся Eyrich et al. ., 6 первичный хронический остеомиелит (PCO) определяется как хронический негнойный остеомиелит; когда ПКЯ возникает у детей и подростков, это называется «остеомиелит Гарре». Это отличается от вторичного хронического остеомиелита (SCO), который представляет собой хронический остеомиелит с нагноением, образованием абсцесса/свища и секвестрацией на некоторой стадии заболевания из-за определенной инфекционной этиологии. 7
4,5 Используя номенклатуру, обсуждавшуюся Eyrich et al. ., 6 первичный хронический остеомиелит (PCO) определяется как хронический негнойный остеомиелит; когда ПКЯ возникает у детей и подростков, это называется «остеомиелит Гарре». Это отличается от вторичного хронического остеомиелита (SCO), который представляет собой хронический остеомиелит с нагноением, образованием абсцесса/свища и секвестрацией на некоторой стадии заболевания из-за определенной инфекционной этиологии. 7
Форма выпуска
Острый остеомиелит характеризуется вирулентной инфекцией с сильной болью, воспалением, покраснением и может быть опасным для жизни из-за своего токсического действия. Однако, если бактерии менее вирулентны, симптомы могут отличаться и имитировать острый и затяжной альвеолярный остит, что затрудняет диагностику и лечение.
В этом документе описываются два примера этого состояния, возникающего в результате обычных стоматологических процедур, с подробным описанием их проявления и отличительными признаками, указывающими на состояние.
История болезни
Случай 1
В июне 2008 года 47-летняя женщина была направлена в стоматологическое и челюстно-лицевое отделение с болью и отеком после удаления нижнего правого второго моляра (LR7) ее стоматологом общей практики ( ВВП) месяцем ранее. Удаление оказалось трудным и потребовало повторных инъекций местной анестезии. В ее истории болезни не было никаких причин, и она выкуривала около 20 сигарет в день в течение последних пяти лет и не употребляла алкоголь.
При осмотре лунка после удаления была красной и воспаленной, что указывало на местный остит (сухая лунка). Был назначен четырехнедельный курс клиндамицина, который первоначально задержал симптомы, но они возобновились после прекращения приема лекарства в сентябре 2008 года. Жалобы были на сильную неконтролируемую боль и ощущение «шатающихся зубов». При осмотре пациент был апирексичен, внутриротовые признаки инфекции в месте экстракции отсутствовали. Полный профиль крови, включая СОЭ и СРБ, был в норме. МРТ продемонстрировала покраснение в полости костного мозга, указывающее на отек, но не выявила признаков обширного вовлечения кости. Отчет о сканировании костей предполагает возможность остеомиелита, но его следует рассматривать в сочетании с МРТ. Второй более интенсивный курс противомикробной терапии был начат с комбинации внутривенных и пероральных антибиотиков (азитромицин, тейкопламин, ко-амоксиклав, клиндамицин и метронидазол), продолжавшихся в течение четырех недель. Пациент ответил на лечение и стал бессимптомным в течение шести месяцев.
МРТ продемонстрировала покраснение в полости костного мозга, указывающее на отек, но не выявила признаков обширного вовлечения кости. Отчет о сканировании костей предполагает возможность остеомиелита, но его следует рассматривать в сочетании с МРТ. Второй более интенсивный курс противомикробной терапии был начат с комбинации внутривенных и пероральных антибиотиков (азитромицин, тейкопламин, ко-амоксиклав, клиндамицин и метронидазол), продолжавшихся в течение четырех недель. Пациент ответил на лечение и стал бессимптомным в течение шести месяцев.
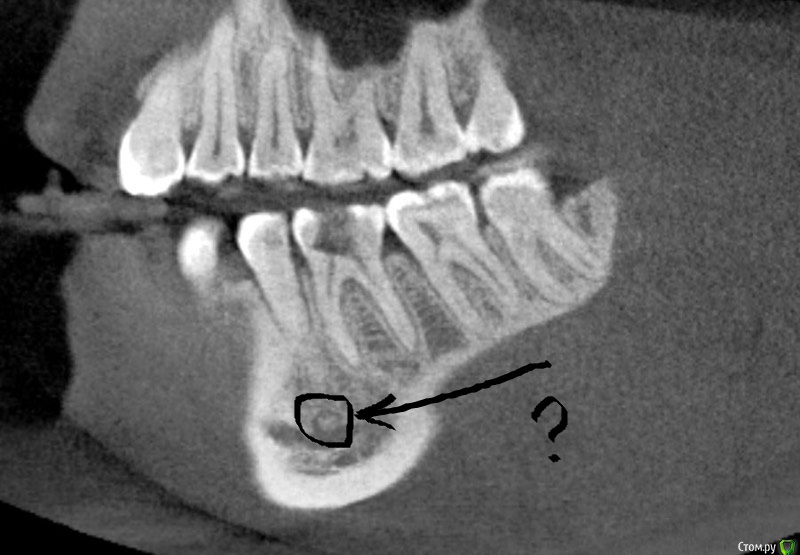
В этот момент она снова пожаловалась на сильную боль и общее недомогание. Конусно-лучевая КТ (КЛКТ) продемонстрировала костные дефекты в области LR7/8, совместимые с хроническим/рецидивирующим остеомиелитом (рис. 1). Дальнейшая визуализация была доступна из КЛКТ, показывающей степень поражения кости на рисунках 2 и 3. Биопсия кости была неинформативной, как и микробиология, которая сообщила о наличии роста смешанных анаэробов, некоторых стрептококков Viridans и . Актиномицеты наэсландии . Этот рост может быть совместим с нормальной микрофлорой полости рта, хотя Actinomyces может вызывать хронический остеомиелит». Пациентке было возобновлено лечение цефтриаксоном в/в и метронидазолом перорально еще четыре недели. В настоящее время этот пациент не имеет симптомов и находится под длительным наблюдением.
Актиномицеты наэсландии . Этот рост может быть совместим с нормальной микрофлорой полости рта, хотя Actinomyces может вызывать хронический остеомиелит». Пациентке было возобновлено лечение цефтриаксоном в/в и метронидазолом перорально еще четыре недели. В настоящее время этот пациент не имеет симптомов и находится под длительным наблюдением.
Корональный срез КЛКТ, показывающий неравномерную потерю щечной и верхней альвеолярной коры (стрелка)
Полноразмерное изображение
Рисунок 2 потеря связан с удаленным нижним правым вторым моляром (указано стрелкой) 9Рисунок 3 7- к нам обратилась годовалая девочка с жалобами на сильную боль в нижней челюсти. Состояние продолжалось почти четыре месяца. С медицинской точки зрения она была здорова. Из анамнеза известно, что в январе 2008 года она посещала свой GDP в Норвегии для лечения корневых каналов нижнего правого первого моляра (LR6). Лечению предшествовала лингвальная внутрикостная инъекция местной анестезии. На следующий день у нее появились боль и отек языка, которые лечили антибиотиками и анальгетиками, но безрезультатно. Она проконсультировалась со вторым эндодонтистом, который решил, что боль вызвана пульпитом в соседнем зубе (LR5), и приступила ко второму лечению корневых каналов. Хроническая боль сохранялась, и через месяц после обращения у нее развился отек на язычной стороне нижней челюсти в области LR5 и LR6, который впоследствии был дренирован. Боль оставалась плохо контролируемой, несмотря на большое количество Ораморфа и МСТ. С течением времени инфекция начала продвигаться вперед, и на деснах передних зубов появился гной. Пациент обратился за вторым хирургическим заключением, и в это время на язычной стороне правой нижней челюсти присутствовал синус. Парестезии не было, но пациентка жаловалась на «расшатывание зубов», хотя это не могло быть продемонстрировано клинически. Ей начали внутривенно вводить клиндамицин в течение двух недель, а затем ко-амоксиклав еще в течение четырех недель, на что она ответила хорошо.
Лечению предшествовала лингвальная внутрикостная инъекция местной анестезии. На следующий день у нее появились боль и отек языка, которые лечили антибиотиками и анальгетиками, но безрезультатно. Она проконсультировалась со вторым эндодонтистом, который решил, что боль вызвана пульпитом в соседнем зубе (LR5), и приступила ко второму лечению корневых каналов. Хроническая боль сохранялась, и через месяц после обращения у нее развился отек на язычной стороне нижней челюсти в области LR5 и LR6, который впоследствии был дренирован. Боль оставалась плохо контролируемой, несмотря на большое количество Ораморфа и МСТ. С течением времени инфекция начала продвигаться вперед, и на деснах передних зубов появился гной. Пациент обратился за вторым хирургическим заключением, и в это время на язычной стороне правой нижней челюсти присутствовал синус. Парестезии не было, но пациентка жаловалась на «расшатывание зубов», хотя это не могло быть продемонстрировано клинически. Ей начали внутривенно вводить клиндамицин в течение двух недель, а затем ко-амоксиклав еще в течение четырех недель, на что она ответила хорошо. Впоследствии инфекция рецидивировала, но теперь боль была в левой нижней челюсти, так как инфекция проникла через костномозговые пространства на противоположную сторону челюсти. КЛКТ показала «обширную перфорацию язычной пластинки, согласующуюся с поднадкостничным распространением инфекции из первоначального места внутрикостной инъекции через среднюю линию в область левого премоляра» (рис. 4). Биопсия кости была совместима со склерозирующим слабовыраженным хроническим остеомиелитом. Повторная КЛКТ через год показала регенерацию нижней челюсти и улучшение по сравнению с предыдущей КЛКТ (рис. 5). 9Рис. 4 Рисунок 5
Впоследствии инфекция рецидивировала, но теперь боль была в левой нижней челюсти, так как инфекция проникла через костномозговые пространства на противоположную сторону челюсти. КЛКТ показала «обширную перфорацию язычной пластинки, согласующуюся с поднадкостничным распространением инфекции из первоначального места внутрикостной инъекции через среднюю линию в область левого премоляра» (рис. 4). Биопсия кости была совместима со склерозирующим слабовыраженным хроническим остеомиелитом. Повторная КЛКТ через год показала регенерацию нижней челюсти и улучшение по сравнению с предыдущей КЛКТ (рис. 5). 9Рис. 4 Рисунок 5
Год спустя. Аксиальный срез КЛКТ на уровне нижней челюсти. Показана хорошая репарация левой язычной кортикальной пластины, однако щечная область перфорации теперь более выражена (указана стрелкой)
Увеличить
Обсуждение
Остеомиелит челюсти — относительно редкое воспалительное заболевание в развитых странах. 8 Этиология неизвестна, и теории включают бактериальную инфекцию (зубную или бактериемию из отдаленных очагов), сосудистую недостаточность (локализованный эндартериит), аутоиммунное заболевание 7 или травму. 9 Состояния, изменяющие васкуляризацию кости, такие как облучение, злокачественные новообразования, остеопороз, остеопетроз и болезнь Педжета, предрасполагают к остеомиелиту. Системные заболевания, такие как диабет, анемия и недоедание, которые вызывают сопутствующие изменения защитных сил организма, сильно влияют на течение остеомиелита. 10 Заболеваемость резко снизилась с введением антибиотиков и улучшением общего состояния здоровья населения вместе с доступом к медицинской и стоматологической помощи. 11,12,13
9 Состояния, изменяющие васкуляризацию кости, такие как облучение, злокачественные новообразования, остеопороз, остеопетроз и болезнь Педжета, предрасполагают к остеомиелиту. Системные заболевания, такие как диабет, анемия и недоедание, которые вызывают сопутствующие изменения защитных сил организма, сильно влияют на течение остеомиелита. 10 Заболеваемость резко снизилась с введением антибиотиков и улучшением общего состояния здоровья населения вместе с доступом к медицинской и стоматологической помощи. 11,12,13
Челюсти отличаются от других костей тела тем, что наличие зубов создает прямой путь для проникновения инфекционных и воспалительных агентов в кость посредством кариеса и заболеваний пародонта. 14 Кости полости рта особенно устойчивы к инфекциям, несмотря на воздействие оральной флоры. 15 Это еще раз подтверждает редкость остеомиелита нижней челюсти.
Микробиология
Остеомиелит длинных костей обычно связывают с Staphylococcus aureus , тогда как остеомиелит нижней челюсти обычно считают полимикробным заболеванием. 8 Поиск инфекционного этиологического агента поликистозных яичников побудил некоторых исследователей исследовать микробиологические образцы, взятые из хирургических образцов. Бактериологические и серологические исследования показали Propionibacterium acnes , 16 Actinomyces , или Eikenella corrodens 17 в качестве возбудителей, но посев из костных очагов часто дает отрицательные результаты 18,19 9 0019, и ни один конкретный микроорганизм не был идентифицирован как доминирующий. этиологический агент. 11,12,13 Таким образом, это показывает разницу между остеомиелитом длинных костей и нижней челюсти. При заражении длинных костей Staphylococcus aureus , который обычно передается через кровоток, оказалось, что это не так, когда поражена нижняя челюсть.
8 Поиск инфекционного этиологического агента поликистозных яичников побудил некоторых исследователей исследовать микробиологические образцы, взятые из хирургических образцов. Бактериологические и серологические исследования показали Propionibacterium acnes , 16 Actinomyces , или Eikenella corrodens 17 в качестве возбудителей, но посев из костных очагов часто дает отрицательные результаты 18,19 9 0019, и ни один конкретный микроорганизм не был идентифицирован как доминирующий. этиологический агент. 11,12,13 Таким образом, это показывает разницу между остеомиелитом длинных костей и нижней челюсти. При заражении длинных костей Staphylococcus aureus , который обычно передается через кровоток, оказалось, что это не так, когда поражена нижняя челюсть.
Визуализация
Существует большой выбор методов визуализации при остеомиелите. Простой панорамной рентгенограммы зубов может быть достаточно, чтобы диагностировать это состояние. Однако болезненный процесс может проявиться на рентгенограмме только на последних стадиях. Т1-взвешенные изображения МРТ обычно лучше, поскольку воспаленная ткань создает сигнал низкой интенсивности в обычно ярком сигнале жира, содержащегося в костном мозге. 2 МРТ не показывает специфических особенностей, по которым можно поставить диагноз, но показывает степень поражений и может быть полезна при мониторинге заболевания. 20,21 Использование конусно-лучевой КТ позволяет получить высококачественное изображение выбранной области. Это изображение использовалось для случаев, описанных выше, и оказалось, что оно дает точную и подробную информацию.
Однако болезненный процесс может проявиться на рентгенограмме только на последних стадиях. Т1-взвешенные изображения МРТ обычно лучше, поскольку воспаленная ткань создает сигнал низкой интенсивности в обычно ярком сигнале жира, содержащегося в костном мозге. 2 МРТ не показывает специфических особенностей, по которым можно поставить диагноз, но показывает степень поражений и может быть полезна при мониторинге заболевания. 20,21 Использование конусно-лучевой КТ позволяет получить высококачественное изображение выбранной области. Это изображение использовалось для случаев, описанных выше, и оказалось, что оно дает точную и подробную информацию.
Дифференциальный диагноз
Дифференциальный диагноз ЗПКЯ включает злокачественные и доброкачественные новообразования, обсуждаемые Эйрихом и др. ., 6 Baltensperger и др. . 22 и Soubrier и др. . 23 К доброкачественным относятся оссифицирующие и неоссифицирующие фибромы, инфекции слюнных желез (ювенильный рецидивирующий паротит или хронический рецидивирующий сиалоаденит) и неспецифический хронический лимфаденит. Злокачественными новообразованиями, которые следует рассматривать из-за коварного характера ПКЯ, являются саркома Юинга, остеосаркома, хондросаркома, неходжкинская лимфома и метастатическое заболевание.
Злокачественными новообразованиями, которые следует рассматривать из-за коварного характера ПКЯ, являются саркома Юинга, остеосаркома, хондросаркома, неходжкинская лимфома и метастатическое заболевание.
Патогенез
Различные методы лечения поликистозных яичников отражают отсутствие понимания этиологии этого заболевания. Считается, что относительно бессосудистый и ишемический характер инфицированной области и секвестра создает область с пониженным напряжением кислорода, а также область, в которую антибиотики не могут проникнуть. Пониженное напряжение кислорода эффективно снижает бактерицидную активность полиморфолейкоцитов, а также способствует превращению ранее аэробной инфекции в анаэробную. Скорость диффузии антибиотиков в мертвую кость настолько низка, что часто невозможно достичь организмов независимо от внешней концентрации. Это может привести к неэффективным концентрациям антибиотиков в очаге инфекции, несмотря на то, что уровни в сыворотке указывают на терапевтические концентрации. 24
24
Лечение
Лечение варьируется от ряда простых неинвазивных подходов до более инвазивных и радикальных методов лечения. Нехирургический подход включает: антибиотики, 23 НПВП, 23 гипербарическую оксигенацию, 25 лечение бисфосфонатами, 15,23 и миорелаксанты. 18 После неудачи нехирургического подхода следует рассмотреть вопрос о хирургическом вмешательстве, включающем только декортикацию, 25 декортикацию с костной пластикой, 26 частичная (краевая) резекция, 27 и сегментарная резекция. 23,27 К сожалению, консервативное лечение неизменно может привести к множественным рецидивам заболевания, а агрессивное лечение может привести к серьезным сопутствующим заболеваниям с последующей необходимостью реконструктивной хирургии 7 , что ставит врача перед дилеммой.
Выдающимися клиническими характеристиками двух случаев были интенсивный и неконтролируемый характер боли с незначительными или отсутствующими сопутствующими физическими симптомами. Воспалительные показатели в норме. Несоответствие между признаками и симптомами было настолько велико, что клиницист усомнился в правдивости анамнеза пациента. Комбинация МРТ и КЛКТ позволила выявить изменения в костях. Урок, извлеченный из этих случаев, заключается в том, что на ранних стадиях хронического остеомиелита идентификация заболевания в значительной степени зависит от клинической оценки, а не от гематологических и рентгенологических тестов. Другой характеристикой было нежелание инфекции реагировать на стандартный режим пероральных антибиотиков, возможно, из-за теории патогенеза, предложенной ранее. Для устранения инфекции требуются довольно длительные курсы внутривенного введения антибиотиков. Пероральные антибиотики кажутся неэффективными.
Воспалительные показатели в норме. Несоответствие между признаками и симптомами было настолько велико, что клиницист усомнился в правдивости анамнеза пациента. Комбинация МРТ и КЛКТ позволила выявить изменения в костях. Урок, извлеченный из этих случаев, заключается в том, что на ранних стадиях хронического остеомиелита идентификация заболевания в значительной степени зависит от клинической оценки, а не от гематологических и рентгенологических тестов. Другой характеристикой было нежелание инфекции реагировать на стандартный режим пероральных антибиотиков, возможно, из-за теории патогенеза, предложенной ранее. Для устранения инфекции требуются довольно длительные курсы внутривенного введения антибиотиков. Пероральные антибиотики кажутся неэффективными.
Роль внутрикостной инъекции в индукции остеомиелита остается неясной. В опубликованной литературе описаны симптомы боли и отека после введения внутрикостной инъекции в послеоперационном периоде. 28,29,30 Кроме того, замените и др. . 29 сообщили о гнойном нагноении после внутрикостной инъекции, которое разрешилось в течение 14 дней после введения без каких-либо осложнений. В медицинской литературе эта форма анальгезии не упоминается в связи с остеомиелитом. Однако во втором случае он был очевиден как провоцирующий фактор. Остается загадкой, почему у здорового взрослого пациента после простой внутриротовой инъекции развивается остеомиелит.
. 29 сообщили о гнойном нагноении после внутрикостной инъекции, которое разрешилось в течение 14 дней после введения без каких-либо осложнений. В медицинской литературе эта форма анальгезии не упоминается в связи с остеомиелитом. Однако во втором случае он был очевиден как провоцирующий фактор. Остается загадкой, почему у здорового взрослого пациента после простой внутриротовой инъекции развивается остеомиелит.
Заключение
Остеомиелит остается редкой болезнью у здоровых и здоровых людей. Клинические признаки у этих пациентов не типичны для традиционных ослабленных пациентов и могут представлять диагностическую проблему. Остеомиелит всегда следует подозревать при наличии интенсивной и плохо контролируемой боли после травмы челюсти. Клиницисты должны помнить, что остеомиелит плохо поддается лечению антибиотиками и может потребовать длительного внутривенного и перорального введения, возможно, даже в виде нескольких курсов. Наконец, рассмотрение КЛКТ как части радиологического исследования может помочь поставить диагноз раньше из-за локализации изображения.
Ссылки
-
Топаз Р Г . Остеомиелит челюстей. В Topazian RG, Goldberg MH (ред.). Инфекции полости рта и челюстно-лицевой области , 3-е изд. стр. 251–286. Филадельфия, Пенсильвания: Сондерс, 1994.
. Google Scholar
-
Экман М. Х., Гринфилд С., Макки В. С., Вонг Дж. Б. и другие. Инфекции стопы у больных сахарным диабетом. Анализ решений и экономической эффективности. ЯМА 1995; 273 : 712–720.
Артикул Google Scholar
-
Грейсон М.Л., Гиббонс Г.В., Балог К., Левин Э., Карчмер А.В. Зондирование кости в инфицированных язвах стопы. Клинические признаки основного остеомиелита у больных сахарным диабетом. ЯМА 1995; 273 : 721–723.
Артикул Google Scholar
-
Маркс Р Е .
 Хронический остеомиелит челюстей. Oral Maxillofac Surg Clin North Am 1991; 3 : 367.
Хронический остеомиелит челюстей. Oral Maxillofac Surg Clin North Am 1991; 3 : 367. Google Scholar
-
Меркури Л.Г. Острый остеомиелит челюстей. Oral Maxillofac Surg Clin North Am 1991; 3 : 355.
Google Scholar
-
Eyrich GKH, Baltensperger MM, Bruder E et al. Первичный хронический остеомиелит в детском и подростковом возрасте: ретроспективный анализ 11 случаев и обзор литературы. J Oral Maxillofac Surg 2003; 61 : 561–573.
Артикул Google Scholar
-
Бевин С.Р., Инвардс С.Ю., Келлер Э.Э. Хирургическое лечение первичного хронического остеомиелита: многолетний ретроспективный анализ. J Oral Maxillofac Surg 2008; 66 : 2073–2085.
Артикул Google Scholar
-
Сколоцци П.
 , Ломбарди Т., Эдни Т., Жак Б. . Кишечно-бактериальный остеомиелит нижней челюсти. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2005; 99 : E42–46.
, Ломбарди Т., Эдни Т., Жак Б. . Кишечно-бактериальный остеомиелит нижней челюсти. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2005; 99 : E42–46. Артикул Google Scholar
-
Луккези Л., Квок Дж. Антибиотики длительного действия и кальцитонин при лечении хронического остеомиелита нижней челюсти: клинический случай. Br J Oral Maxillofac Surg 2008; 46 : 400–402.
Артикул Google Scholar
-
Топаз Р Г . Остеомиелит челюстей. В Topazian RG, Goldberg MH (ред.). Инфекции полости рта и челюстно-лицевой области , 3-е изд. стр. 251–286. Филадельфия, Пенсильвания: Сондерс, 1994.
. Google Scholar
-
Koorbusch G F, Fotos P, Goll K T . Ретроспективная оценка остеомиелита. Этиология, демография, факторы риска и лечение в 35 случаях.
 Oral Surg Oral Med Oral Pathol 1992; 74 : 149–154.
Oral Surg Oral Med Oral Pathol 1992; 74 : 149–154. Артикул Google Scholar
-
Хадсон Дж.В. Остеомиелит челюстей: перспектива 50 лет. J Oral Maxillofac Surg 1993; 51 : 1294–1301.
Артикул Google Scholar
-
Сторо В., Хауг Р. Х., Лиллих Т. Т. . Меняющееся лицо одонтогенных инфекций. J Oral Maxillofac Surg 2001; 59 : 739–748.
Артикул Google Scholar
-
Ли Л . Воспалительные поражения челюстей. В White SC, Pharoah M J (ред.). Рентгенология полости рта: принципы и интерпретация, том 3 , 4-е изд. стр. 338–354. Миссури: Мосби, 2000.
. Google Scholar
-
Montonen M, Kalso E, Pylkkaren L et al. Клодронат динатрия в лечении диффузного склерозирующего остеомиелита (ДСО) нижней челюсти.
 Int J Oral Maxillofac Surg 2001; 30 : 313–317.
Int J Oral Maxillofac Surg 2001; 30 : 313–317. Артикул Google Scholar
-
Якобссон С . Диффузный склерозирующий остеомиелит нижней челюсти. Int J Oral Surg 1984; 13 : 363–385.
Артикул Google Scholar
-
Пелл Г.Дж., Шафер В.Г., Грегори Т., Пинг Р.С., Спир Л.Б. остеомиелит Гарре нижней челюсти; отчет о деле. J Oral Surg (шикарный) 1955; 13 : 248–252.
Google Scholar
-
Van Merkesteyn JP, Groot RH, Bras J et al. Диффузный склерозирующий остеомиелит нижней челюсти: клинико-рентгенологические и гистологические данные у 27 пациентов. J Oral Maxillofac Surg 1988; 46 : 825–829.
Артикул Google Scholar
-
Malmstrom M, Fyhrquist F, Kosunen T U et al.
 Иммунологические особенности больных хроническим склерозирующим остеомиелитом нижней челюсти. Int J Oral Surg 1983; 12 : 6–13.
Иммунологические особенности больных хроническим склерозирующим остеомиелитом нижней челюсти. Int J Oral Surg 1983; 12 : 6–13. Артикул Google Scholar
-
Beretta-Piccoli B C, Sauvain M J, Gal I, Schibler A et al. Синовит, акне, пустулез, гиперостоз, синдром остита (SAPHO) в детском возрасте: отчет о десяти случаях и обзор литературы. EUR J Pediatr 2000; 159 : 594–601.
Артикул Google Scholar
-
Джоб-Десландре К., Кребс С., Кахан А. . Хронический рецидивирующий многоочаговый остеомиелит: пятилетние результаты в 14 педиатрических случаях. Позвоночник сустава 2001; 68 : 245–251.
Артикул Google Scholar
-
Baltensperger M, Gratz K, Bruder E et al. Является ли первичный хронический остеомиелит однородным заболеванием? Предложение классификации на основе ретроспективного анализа пациентов, пролеченных за последние 30 лет.
 J Craniomaxillofac Surg 2004; 32 : 43–50.
J Craniomaxillofac Surg 2004; 32 : 43–50. Артикул Google Scholar
-
Soubrier M, Dubost JJ, Ristori JM et al. Памидронат в лечении диффузного склерозирующего остеомиелита нижней челюсти. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2001; 92 : 637–640.
Артикул Google Scholar
-
Эккардт Дж. Дж., Вирганович П. З., Мар Т. . Агрессивный хирургический подход к лечению хронического остеомиелита. Clin Orthop Relat Res 1994; / 298 : 229–239.
Google Scholar
-
Гарсия-Марин Ф., Ириарте-Ортабе Д.И., Рейхлер Х. Хронический диффузный склерозирующий остеомиелит нижней челюсти или нижнечелюстной локализации с синдромом SAPHO. Acta Stomatol Belg 1996; 93 : 65–71.
ПабМед Google Scholar
-
Огава А.
 , Мияте Х., Накамура Ю. и др. Лечение хронического диффузного склерозирующего остеомиелита нижней челюсти методом соустья и аутокостной пластики. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2001; 91 : 390–394.
, Мияте Х., Накамура Ю. и др. Лечение хронического диффузного склерозирующего остеомиелита нижней челюсти методом соустья и аутокостной пластики. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 2001; 91 : 390–394. Артикул Google Scholar
-
Суэй Ю., Танимото К., Мияучи М., Исикава Т. . Частичная резекция нижней челюсти для лечения диффузного склерозирующего остеомиелита: отчет о четырех случаях. J Oral Maxillofac Surg 1997; 55 : 414–415.
Артикул Google Scholar
-
Коггинс Р., Ридер А., Нист Р., Бек М., Мейерс В. Дж. . Обезболивающая эффективность внутрикостной инъекции в зубы верхней и нижней челюсти. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 1996; 81 : 634–641.
Артикул Google Scholar
-
Replogle K, Reader A, Nist R, Beck M et al.
 Обезболивающая эффективность внутрикостного введения 2% лидокаина (1:100 000 адреналина) и 3% мепивакаина в первые моляры нижней челюсти. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 1997; 83 : 30–37.
Обезболивающая эффективность внутрикостного введения 2% лидокаина (1:100 000 адреналина) и 3% мепивакаина в первые моляры нижней челюсти. Oral Surg Oral Med Oral Pathol Oral Radiol Endod 1997; 83 : 30–37. Артикул Google Scholar
-
Данбар Д., Ридер А., Нист Р., Бек М., Мейерс В.Дж. Обезболивающая эффективность внутрикостной инъекции после блокады нижнеальвеолярного нерва. J Endod 1996; 22 : 481–486.
Артикул Google Scholar
Скачать ссылки
Информация об авторе
Авторы и организации
-
Челюстно-лицевая хирургия, больница Гая, этаж 23, пруд Грейт-Лабиринт, Лондон, SE1 9RT
В. Патель
90 011 -
Отделение челюстно-лицевой хирургии, больница Гая, этаж 23, Great Maze Pond, London, SE1 9RT
M.
 McGurk
McGurk
Стоматологическая радиология, Госпиталь Гая, этаж 23, Great Maze Pond, London, SE1 9RT
A. Harwood
- В. Патель
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- A. Harwood
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Scholar
- M. McGurk
Просмотр публикаций автора
Вы также можете искать этого автора в PubMed Google Академия
Автор, ответственный за переписку
М. МакГерк.
Дополнительная информация
Рецензируемая бумага
Права и разрешения
Перепечатка и разрешения
Об этой статье
Эта статья цитируется
-
Диабетический остеомиелит верхней челюсти: тревожная уязвимость — наш опыт
- Пулкит Ханделвал
- Хариш Салуджа
- Неха Хаджира
Журнал челюстно-лицевой и челюстно-лицевой хирургии (2022)
У вас есть полный доступ к этой статье через ваше учреждение.
Скачать PDF
Скачать PDF
11: Остеомиелит | Карманная стоматология
Мэтью В. Хирн, 1 Кристофер Т. Фогель, 2 Роберт М. Лафлин, 3 и Кристофер Дж. Хаггерти 4
1 Частная практика, Вальпараисо, Индиана, США
2 Кафедра челюстно-лицевой хирургии, Университет Миссури – Канзас-Сити, Канзас-Сити, Миссури, США
3 Отделение челюстно-лицевой хирургии, Военно-морской медицинский центр Сан-Диего, Сан-Диего, Калифорния, США
4 Частная практика, Лейквуд, специалисты челюстно-лицевой хирургии, Lees Summit; и отделение челюстно-лицевой хирургии Университета Миссури-Канзас-Сити, Канзас-Сити, Миссури, США
Остеомиелит : Воспаление костного мозга.
- Окончательный диагноз остеомиелита можно поставить только с помощью биопсии кости с гистопатологическим исследованием и окрашиванием, а также микробиологического посева (включая actinomyces и nocardia ) и чувствительности.
- Все формы остеомиелита лечат с помощью комбинации удаления источника инфекции, удаления кости или резекции здоровых, кровоточащих краев кости, восстановления кровотока в пораженной области и антибактериальной терапии.
- Все потенциальные источники инфекции уничтожены. Разрушенные и подвижные зубы в пределах пораженной области должны быть удалены, все фиксирующие пластины и винты должны быть удалены, а внутриротовые и кожные свищи резецированы.
- Вся некротизированная и пораженная кость должна быть полностью удалена, чтобы обнажить здоровую кровоточащую кость. Кость, которая не кровоточит свободно из полости костного мозга, является аваскулярной костью, будет препятствовать проникновению антибиотиков в пораженную область, будет служить очагом будущих инфекций и будет препятствовать адекватному кровотоку в пораженной области. Удаление вовлеченной кости часто приводит к дефектам непрерывности.
- Начальное покрытие антибиотиками включает антибиотики широкого спектра действия с аэробным и анаэробным покрытием.

- Культура биопсии кости и ее чувствительность в конечном итоге определят выбор антибиотика.
- Случаи, которые не реагируют на первоначальную хирургическую обработку и антибактериальную терапию, требуют более агрессивного хирургического вмешательства, удаления соседних зубов, консультации инфекциониста и установки периферического центрального катетера (PICC) для долгосрочного внутривенного лечения антибиотиками.
- Из-за воспалительной природы остеомиелита противовоспалительные препараты, такие как нестероидные противовоспалительные препараты и кортикостероиды, полезны при лечении симптомов как до, так и после хирургического вмешательства.
- Острый остеомиелит : Клинические симптомы сохраняются менее 4 недель. Рентгенологические признаки обычно отсутствуют.
- Хронический остеомиелит : Клинические симптомы сохраняются в течение 4 недель или дольше. Обычно имеет рентгенологические находки. Подклассы включают нагноительные и ненагноительные формы.

- Клинические симптомы остеомиелита : Боль, отек, подвижность зубов, нагноение, уплотнение, парестезия или анестезия, эритема тканей и обнажение кости (рис. 11.1). Острый остеомиелит часто проявляется в виде абсцесса лица с симптомами, характерными для пораженного пространства (например, тризм).
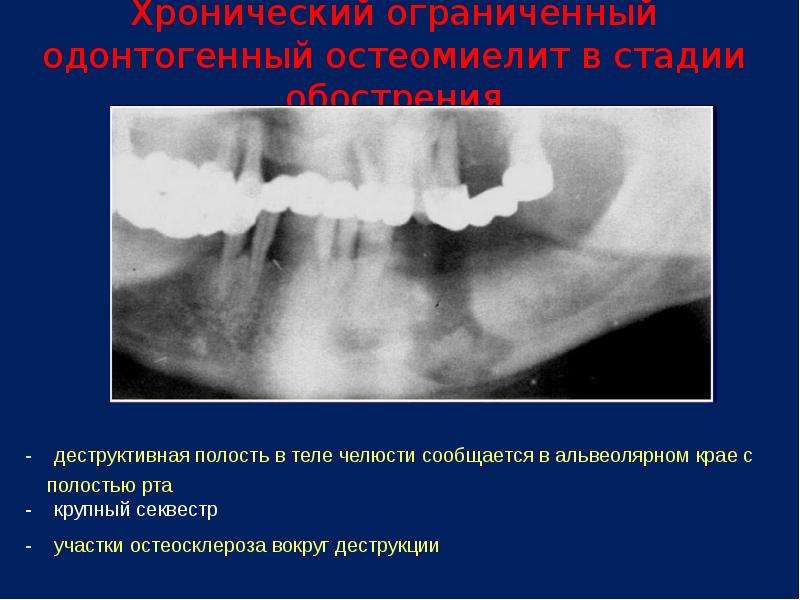
- Рентгенологические признаки остеомиелита : участки с измененной плотностью кости, включая участки остеосклероза, остеолиз, периостальную реакцию (оссифицирующий периостит), секвестры, кортикальные и трабекулярные дефекты (см. рисунки 11.2, 11.3, 11.4 и 11.5).
Рисунок 11.1. Гнойный остеомиелит переднего отдела нижней челюсти. Обратите внимание на образование свищей, отек и эритему окружающих тканей.
Рисунок 11.2. Конусно-лучевая компьютерная томография пациента на рис. 11.1. Рентгенограмма демонстрирует участки остеолиза и трабекулярные дефекты в переднем отделе нижней челюсти.
Рисунок 11.3. Компьютерная томография с коронарным конусом, демонстрирующая чередующиеся участки остеосклероза и остеолиза задней части нижней челюсти.
